Лечение суставов - артроз, артрит, остеохондроз и многое другое
При почечной колике
Почечная колика: причины, симптомы, лечение и профилактика
Почечная колика – это комплекс симптомов, возникающих, когда отвод мочи из почек затруднен или невозможен. В результате почечная лоханка наполняется мочой, ее стенки под давлением растягиваются, гладкая мускулатура мочеточников судорожно сокращается, вызывая спазмы, ткани отекают, кровеносные сосуды, питающие почку, сужаются, и почка испытывает нехватку кислорода, что только усугубляет положение. Человек при этом испытывает острую боль. Считается, что боль при почечной колике одна и самых сильных, что только способен испытывать человек, и по интенсивности воздействия превосходит даже роды.
Как развивается почечная колика
Острая фаза. Почечная колика возникает внезапно. Если больной в это время спит, он просыпается от боли. Если бодрствует, то обычно пациент может назвать точное время начала почечной колики. Возникновение почечной колики не зависит от физической активности, но способствовать ее появлению может большой объем выпитой накануне жидкости, прием мочегонных средств, испытанный человеком стресс, тряская дорога или обильная еда.
Боль постоянная, может усиливаться со временем. Постепенно интенсивность болевых ощущений увеличивается, вплоть до апогея через несколько часов с начала почечной колики. Уровень боли зависит от индивидуальной чувствительности человека, а также скорости увеличения давления жидкости в почечной лоханке и мочеточнике. Если частота сокращений мочеточника увеличивается, а препятствие, вызвавшее задержку мочи, сдвинется, боль может усилиться или возобновиться.
Постоянная фаза. Когда боль достигает своего предела, она остается на этом уровне в течение длительного времени. Обычно эта фаза, весьма болезненная для пациента, длится от одного до четырех часов, но в некоторых (к счастью, довольно редких) случаях может длиться до двенадцати. Как правило, именно во время постоянной фазы пациенты обращаются к врачу или попадают в больницу.
Фаза затухания. В этот период боль уменьшается, пока не прекратится совсем и человек, наконец, чувствует себя лучше. Боль может прекратиться в любое время после начала почечной колики.
Симптомы почечной колики
Как отличить почечную колику от болевых ощущений, вызванных другими заболеваниями? Самый главный признак почечной колики – характер боли. Боль при почечной колике всегда возникает неожиданно, резко. Сначала человек ощущает приступ боли в боку, пояснице или в районе нижних ребер у позвоночника. Постепенно боль усиливается, меняется ее локализация: от первоначального места возникновения она идет вниз, к половым органам, может затронуть прямую кишку и верхнюю часть ног. Зачастую чем ниже боль, тем она сильнее. Больные часто говорят, что ощущают постоянную боль с резкими и сильными схваткообразными приступами. Человек не в силах найти положение, при котором он бы не испытывал боли, и вынужден ходить взад-вперед даже на приеме у врача. А боли при почечной колике длительные, приступ может длиться от трех до восемнадцати часов.
В зависимости от заболевания, вызвавшего почечную колику, симптомы, сопровождающие ее, могут различаться. Как правило, больные испытывают частые позывы к мочеиспусканию, при этом мочи или очень мало, или она отсутствует, ощущаются режущие боли в мочевом пузыре и уретре. Во рту у пациента пересыхает, его тошнит, рвет, но ни тошнота, ни рвота облегчения не приносят. Давление повышается, частота сокращений сердца увеличивается. В результате скопления газов в кишечнике раздувает живот, больной испытывает позывы к дефекации. Температура незначительно повышается, человека при этом может бить озноб.
Очень сильная боль при почечной колике может привести к развитию болевого шока. Пациент при этом бледнеет, снижается частота ударов сердца, на коже выступает холодный пот.
После окончания болевого приступа выделяется большой объем мочи. При этом из-за наличия крови в моче ее цвет может стать красноватым. Но даже если моча на вид самая обычная, следы крови можно обнаружить под микроскопом.
Почечная колика у детей
В отличие от взрослых, у маленьких детей боль при почечной колике ощущается в районе пупка. Приступ длится недолго, 15-20 минут, ребенок испуган, плачет, его рвет, температура тела незначительно повышается.
Почечная колика у беременных
Часто при беременности обостряются хронические заболевания, и болезни почек – не исключение. Как правило, у беременных почечная колика развиваются в третьем триместре. Боль обычно начинается в пояснице, может отдаваться в бедра и половые органы. При возникновении почечной колики следует немедленно обратиться к врачу, так как существует опасность преждевременных родов.
Причины почечной колики
Одна из самых частых причин появления почечной колики – механические препятствия на пути прохождения мочи. В большинстве случаев в мочеточнике застревает почечный конкремент (камень). При пиелонефрите вместо камня мочеточник перекрывают продукты воспаления – сгустки слизи или гноя, а при туберкулезе почки – отмершие ткани. При нефроптозе, дистопии почки, стриктурах мочеточник может перекрутиться, перегнуться или просвет его настолько мал, что выход мочи затруднен. Иногда на мочеточник могут воздействовать извне, пережимая его, опухоли почек, мочеточника, предстательной железы, а также гематомы после травмы или операций.
Порой почечная колика возникает при воспалении мочевых путей, например, при гидронефрозе, периуретерине, простатите и так далее. Тромбоз почечных вен, инфаркт почки и эмболия также могут сопровождаться почечной коликой. И, конечно, врожденные дефекты в мочеполовой системе, вызванные нарушением развития плода в утробе матери, могут также способствовать развитию почечной колики.
Когда при почечной колике обращаться за медицинской помощью
При первых симптомах почечной колики (особенно если она возникает с правой стороны) рекомендуется немедленно вызвать скорую помощь, иначе велик риск серьезных осложнений, вплоть до гибели почки, возникновения хронической почечной недостаточности и даже смерти человека. Желательно при этом не принимать лекарственные препараты, так как они могут смазать клиническую картину и помешать врачу в диагностике заболевания, вызвавшего почечную колику.
К какому врачу идти при почечной колике
Сначала больного направят к врачу общего профиля, который по результатам осмотра отправляет пациента к специалистам – нефрологу или урологу. К нефрологу обращаются при почечной недостаточности, мочекаменной болезни, поликистозе почек, когда не требуется хирургическое вмешательство, а достаточно обойтись медикаментозными средствами. Уролог же специалист более общего профиля, занимается мочеполовой системой целиком и может применять хирургические методы лечения. В некоторых случаях требуется консультация у гастроэнтеролога (если есть подозрение на холецистит, язвенную болезнь желудка или двенадцатиперстной кишки, гастрит) и гинеколога (при воспалительных заболеваниях малого таза, разрыве кисты яичников и альгодисменорее).
Диагностика заболеваний, вызвавших почечную колику
Постановка диагноза при подозрении на почечную колику – дело непростое. В медицинской литературе приводятся данные, что только одна четверть от всего количества больных, доставляемых в больницу с подозрением на почечную колику, страдает именно от нее. В трех четвертях случаев причина боли – другие заболевания.
Первым делом при постановке диагноза врач опрашивает пациента, изучает его историю болезни, меряет температуру и артериальное давление и проводит медицинский осмотр, то есть пальпацию (ощупывание) и перкуссию (легкие постукивания) живота, поясницы, грудной клетки. Один из симптомов почечной колики – болезненность в поясничной области и при постукивании по нижнему краю ребер с правой стороны. Интенсивность боли зависит от стадии развития почечной колики – когда она находится в острой или постоянной стадии, ощущение сильное, когда затихает – слабое. А если приступ завершился, больной может не ощущать боли совсем. Пальпация поможет выявить, где мышцы брюшной полости напряжены, что указывает на патологический процесс в этом месте. В некоторых случаях даже удается нащупать увеличенную больную почку.
При осмотре врач может задавать следующие вопросы:
- Когда именно возникла боль? (Боль при почечной колике может появиться внезапно, в любое время суток, и слабо связана с физической активностью человека.)
- Когда боль проходит? Появляется ли вновь, и если да, то через какое время? (Боль при почечной колике может возобновиться в любой момент.)
- Где боль началась? Куда она распространяется? (Если причина почечной колики – механическая закупорка или сдавливание мочеточников, то боль ощущается в этом месте. Впоследствии боль может идти вниз, к паху, половым органам и внутренней части бедер.)
- В каких случаях боль усиливается, а в каких уменьшается? (Облегчающих факторов при почечной колике нет, смена положения тела на степень интенсивности боли не влияет, боль может обостряться при большом количестве выпитой жидкости.)
- Беспокоит ли пациента тошнота, рвота? (При почечной колике пациента рвет содержимым желудка, рвота облегчения не приносит.)
- Какое у пациента давление? (Обычно в случае почечной колики давление повышается.)
- Какая у больного температура? (При почечной колике температура обычно слегка повышенная, от 37° до 37,9°.)
- Как проходит процесс мочеиспускания? (При почечной колике характерно затрудненное мочеиспускание с болезненными ощущениями.)
- Страдает ли пациент или его ближайшие родственники мочекаменной болезнью? (В большинстве случаев почечная колика вызвана механической закупоркой мочеточников камнями или иными образованиями.)
Заболевания, которые можно спутать с почечной коликой
Острый аппендицит. Чаще всего почечную колику путают с аппендицитом, вплоть до того что 40% больных, страдающих от камней в почках или мочеточниках, подвергались удалению аппендикса. Причина ошибок – близость аппендикса к правому мочеточнику. Одно из главных отличий почечной колики от аппендицита – характер рвоты (при почечной колике она возникает сразу, при аппендиците – спустя длительное время после начала болезни) и принимаемое больным положение. Если больные аппендицитом лежат относительно неподвижно, то больной почечной коликой постоянно меняет положение тела в попытках облегчить боль.
Печеночная колика. Процент ошибок в этом случае меньше – страдавших от колики почечной лечили от печеночной в 5% случаев. Колика почечная, как и печеночная, отличается резкой и сильной болью, возникающей в одном и том же месте. Однако если в случае почечной колики она распространяется вниз, к паху и половым органам, то при печеночной идет вверх и отдает в грудную клетку, лопатку и правое плечо. Кроме того врач легко может установить связь между нарушениями диеты и приступом холецистита, тогда как при почечной колике пища на ее развитие прямо не влияет.
Острый панкреатит. При панкреатите болит живот и отдает в спину, в область поясницы (где возникает почечная колика). Как и панкреатит, так и почечная колика могут сопровождаться метеоризмом и вздутием живота, а также тошнотой и рвотой. Однако при панкреатите давление падает, в то время как при почечной колике оно обычное.
Кишечная непроходимость. Это состояние легко спутать с почечной коликой, если та осложнена вздутием живота и метеоризмом. Главное отличие непроходимости кишечника от почечной колики – характер боли; при последней она постоянная, а при первой – схваткообразная и зависит от частоты сокращений мышц кишечника. Второе отличие – высокая температура при развившемся в результате непроходимости перитоните, в то время как при почечной колике температура не превышает 37,9°.
Аневризма брюшного отдела аорты. При этом заболевании болит живот, боли отдаются в поясничной области. Как и почечная колика, аневризма может сопровождаться вздутием живота, тошнотой, рвоты. Отличие – низкое, вплоть до возможного развития шока, давление при аневризме.
Опоясывающий лишай. Характерные для этого вирусного заболевания высыпания на коже появляются не сразу, что может затруднить постановку диагноза. При опоясывающем лишае боль не меняет места своей локализации, в отличие от почечной колики, которая распространяется в нижнюю часть туловища.
Пояснично-крестцовый радикулит. Характер боли при радикулите схож с почечной коликой – они сильные и резкие. Однако у пациента не наблюдается ни тошноты, ни рвоты, ни задержки мочеиспускания. И при почечной колике интенсивность боли от положения тела больного не зависит, как при радикулите.
Воспаление придатков. Часто при этом гинекологическом заболевании боль отдает в поясницу, благодаря чему ее можно спутать с печеночной коликой. Однако в отличие от последней при воспалении придатков женщина ощущает боль в области крестца и матки, в чем врач может легко удостовериться при пальпировании.
Анализы и обследования при почечной колике
Анализ крови. Как правило, обычно при почечной колике в крови не наблюдается повышенного числа лейкоцитов (их наличие скорее говорит о происходящих в организме острых воспалительных процессах). Зато может увеличиться содержание мочевины в сыворотке крови, когда в результате закупорки верхних мочевых путей и вызванного этим повышения давления моча может проникать в кровь.
Также необходимо сделать биохимический анализ крови для оценки функции почек, степени обезвоживания, кислотно-щелочного баланса, количества кальция и электролитов. Стоит еще проверить уровень гормонов околощитовидной железы, если есть подозрение на гиперпаратиреоз как причину гиперкальциемии.
Анализ мочи. В моче могут быть обнаружены сгустки крови, белок, соли, лейкоциты, эритроциты и эпителий. Если число лейкоцитов больше, чем эритроцитов, значит, возможна инфекция мочевыделительной системы.
В подавляющем большинстве случаев при почечной колике в моче есть кровь, иногда видная и невооруженным взглядом. Однако если мочеточник больной почки закупорен наглухо, анализ мочи может быть нормальным, ведь в мочевой пузырь поступает моча только от здоровой почки. Время развития гематурии (крови в моче) может многое сказать о причине почечной колики – если кровь в моче оказывается после приступа боли, значит, вероятно наличие механического препятствия в мочеточнике или лоханке. А если кровь появляется до приступа боли, значит, почечную колику вызвала опухоль.
Уровень кислотности мочи выше чем 7,5 может указывать на наличие бактериальной инфекции и/или камней-струвитов, в то время как кислотность менее чем 5,5 говорит о возможности появления камней из солей мочевой кислоты. Если в моче находятся кристаллы, по их типу можно догадаться о наличии и составе камней в почках.
Суточный анализ мочи. При суточном анализе мочи всю мочу, произведенную человеком в течение 24 часов (за исключение самой первой, утренней порции) сливают в одну большую емкость, которую и отправляют потом на анализ. Этот способ помогает врачу определить, какое именно метаболическое нарушение вызвало появление камней в почках и, как следствие, почечную колику, выявить, остались ли камни после лечения, определить почечную недостаточность или наличие камней в обоих мочеточниках.
Рентген брюшной полости и мочевыделительной системы. На рентгеновском снимке брюшной полости можно определить, страдает ли больной от острой абдоминальной патологии, пневматоза кишечника, какие патологические изменения произошли в почке – если почка больна, она обычно выглядит на снимке темнее, чем здоровая. Отек почки можно определить по наличию четкой линии, отделяющей тень почки от околопочечных тканей. В подавляющем большинстве случаев на снимке можно увидеть наличие камней (исключение – если камни состоят из кристаллов мочевой кислоты или цистина).
Внутривенная урография. При этом обследовании больного укладывают на рентгеновский стол, где в вену ему вводят рентгеноконтрастное вещество. Затем через указанное врачом время производится серия рентгеновских снимков. Иногда больного просят подняться на ноги и делают снимки в положении стоя.
Урография незаменима для оценки функционирования почек (это видно по скорости выведения контрастного вещества), определения изменений в строении почки, контуров чашечек и лоханки, проходимости и функции мочеточников. Позволяет определить наличие нефролитиаза, камней, гидронефроза и прочих заболеваний, вызвавших почечную колику. Отлично работает в тандеме с рентгеном брюшной полости и позволяет найти, к какой именно системе органов относится подозрительное затемнение на снимке.
Правда, у урографии имеется один большой недостаток – используемое контрастное вещество может вызвать аллергические реакции и даже нарушение функции почек.
Хромоцистоскопия. При хромоцистоскопии первым делом врач осматривает состояние слизистой оболочки мочевых путей, мочевого пузыря и мочеточников при помощи цитоскопа. Потом пациенту вводят внутривенно или внутримышечно медицинский индигокармин. Препарат совершенно безвреден; единственное, что он делает – окрашивает мочу в синий цвет. Потом врач снова берется за цитоскоп и оценивает, через какое время краска покажется в мочеточнике и мочевом пузыре, как именно окрашенная моча поступает в мочеточник и общее состояние мочеточниковых устьев. Как правило, при нарушениях функционирования почки появление окрашенной мочи может запаздывать; при задержке более чем на 15 минут можно говорить о серьезных нарушениях в работе почек, например, отеке, застрявшем камне или кровоизлиянии. Хотя хромоцистоскопия не требует специального оборудования, проста в выполнении и безопасна для пациента, она довольно болезненна, поэтому проводится под анестезией.
УЗИ почек и мочевого пузыря. Позволяет определить состояние мочевыводящих путей, степень расширения мочеточников и почечных лоханок, состояние почечной ткани, а также узнать, есть ли у пациента камни в почках и мочеточниках, какого они размера и где расположены. Правда, если камни находятся в средней трети мочеточника, определить их наличие при помощи УЗИ сложнее из-за мешающих обзору костей таза.
УЗИ брюшной полости и малого таза. Проводится, если есть подозрение на острый живот – комплекс симптомов, свидетельствующий о серьезных заболеваниях внутренних органов брюшной полости. Причиной состояния может быть аппендицит, прободение язвы желудка, разрыв кишечника после травмы, внематочная беременность и так далее. Острый живот – показание к немедленной операции.
Компьютерная томография. Если ни рентгеновские исследования, ни УЗИ не помогают определить, есть ли в организме больного почечные камни, можно прибегнуть к компьютерной томографии забрюшинного пространства и таза. При ней вместо привычного двухмерного моделируется трехмерное изображение тела пациента, и врач имеет возможность рассмотреть пораженный участок органа под разными углами. Степень достоверности КТ очень высока, поэтому КТ часто применяется в сложных случаях или при планировании оперативного вмешательства.
Мочекаменная болезнь как одна из самых частых причин возникновения почечной колики
Почечнокаменная болезнь (нефролитиаз или уролитиаз) — распространенное заболевание, которым страдают от 5 до 15% населения. Вызывается оно почечными камнями, или конкрементами, которые, если застрянут, спускаясь от почки по мочеточникам, могут вызвать у человека почечную колику. МКБ отличается высокой рекуррентностью – примерно половина от общего числа заболевших подвержена повторному образованию камней, если не будет заниматься профилактикой болезни. Более 70% случаев возникновения почечных колик, вызванных камнями, случается у людей от 20 до 50 лет, у мужчин чаще, чем у женщин (соотношение 2 к 1). Существует несколько предпосылок для возможного образования камней.
Наиболее частые из них следующие:
- Недостаточный объем вывода мочи. Если количество производимой пациентом мочи равно не более 1 л в сутки, моча становится более концентрированной, может застаиваться, что приводит к ее перенасыщению растворенными веществами и, как следствию, образованию камней.
- Гиперкальциурия. Причины ее возникновения до сих пор не изучены. Предполагается, что это состояние может быть следствием увеличения абсорбции кальция кровью, повышением его уровня в крови, гипервитаминоза Д, гиперпаратиреоза, употребления пищи с большим количеством белка или системного ацидоза. Гиперкальциурия увеличивает насыщение мочи солями кальция, такими как оксалаты и фосфаты, что приводит к образованию кристаллов. Приблизительно 80% почечных конкрементов содержат кальций.
- Повышенный уровень мочевой кислоты, оксалатов, урата натрия или цистина в моче. Камни с солями мочевой кислоты составляют от 5 до 10% от числа всех почечных конкрементов. Часто такой состав мочи – следствие питания с большим количеством белка, солей и эфиров щавелевой кислоты (оксалатов), или генетического расстройства, вызывающего повышенную экскрецию.
- Инфекция. Ее вызывают расщепляющие мочевину бактерии (виды Proteus или Klebsiella). Они разрушают мочевину в моче, увеличивая тем самым концентрацию аммиака и фосфора, которые способствуют образованию и росту камней. Камни такого типа называются смешанными (т. к. содержат фосфаты магния, аммония и кальция).
- Недостаточный уровень солей лимонной кислоты (цитратов) в моче. Роль цитратов в моче аналогична роли гидракарбонатов в сыворотке крови. Они понижают кислотность мочи, но также замедляют рост и образование кристаллов. Оптимальный уровень цитратов в моче – 250 мг/л до 300 мг/л.
- Ожирение, гипертония, диабет. Все эти заболевания способствуют образованию камней в почках и, как следствие, появлению у человека почечной колики.
Осложнения при почечной колике
По мере того как камень перемещается из чашечно-лоханочной системы, он может травмировать мочеточник, тем самым способствуя образованию в нем стриктур, закупорить его и вызвать гидронефроз и приступ почечной колики, уменьшить скорость перистальтики мочеточника и способствовать возврату и застою мочи в почках. Это в свою очередь приводит к снижению скорости клубочковой фильтрации мочи пораженной почкой и возрастанию нагрузки на здоровую. Полная закупорка мочеточника вызвать состояние острой почечной недостаточности. Если его не лечить в течение одной-двух недель, урон может оказаться необратим. Дополнительно существует риск разрыва почечной чашечки с развитием уриномы (мочевая псевдокиста, когда моча окружается фиброзной капсулой и по виду похожа на опухоль). Еще большее беспокойство способна вызывать попавшая в пораженную почку инфекция, что в результате приводит к обструктивному пиелонефриту (возникает примерно в четверти от всего числа случаев почечных колик) или гнойному воспалению почек, пионефрозу. В тяжелых случаях способен развиться уросепсис, который может привести к летальному исходу.
Прогноз при почечной колике
Условно-благоприятный, если больной обратился к врачу после первых симптомов появления почечной колики, а у вызвавшего ее заболевания не было осложнений. В противном случае все зависит от тяжести заболевания, возраста и состояния больного.
Экстренная госпитализация при почечной колике
Больного необходимо срочно отправить в больницу, если, несмотря на все усилия, уменьшить боль при почечной колике не удается, у пациента поражены обе почки или в наличии имеется только одна, при выделении экссудата (жидкость, при воспалении поступающая в ткани из кровеносных сосудов), гиперкальциемическом кризисе.
Также срочное лечение необходимо, если камень, закупоривший мочеточник, оказался инфицирован. Такой камень выступает в качестве очага инфекции и вызывает застой мочи, что уменьшает шансы больного хоть как-то противостоять инфекции. Такие камни требуется удалять сразу и полностью, чтобы предотвратить повторное инфицирование и образование новых камней.
Лечение почечной колики
При лечении почечной колики перед врачом стоят две задачи: во-первых, требуется облегчить боль; во-вторых – вылечить заболевание, послужившее причиной возникновения почечной колики, и нормализовать работу мочевыделительной системы.
Средства, облегчающие боль при почечной колике
- Тепловые процедуры. Уменьшить боль при почечной колике можно, приложив согревающий компресс, теплую грелку к пояснице или животу. Больному можно сделать сидячую ванну с водой выше температуры тела (до 39°) длиной в 10-15 минут. Внимание! Если почечной колике сопутствуют воспалительные процессы в организме, например, пиелонефрит, то проводить тепловые процедуры нельзя – они способны только ухудшить положение.
- Лекарственные средства. Чтобы снизить спазм мочевых путей, облегчить вызванную им боль и возобновить прохождение мочи, врач может предложить больному принять обезболивающие препараты – нестероидные анальгетики или, в случае сильной боли, опиаты. Применение нестероидных анальгетиков способно убить двух зайцев одним ударом. Во-первых, они уменьшают выделение производных арахидоновой кислоты, которые служат посредниками у болевых рецепторов, что позволяет облегчить боль от растяжения стенок почечной капсулы. Также нестероидные обезболивающие препараты приводят к уменьшению клубочковой фильтрации и снижению давления жидкости на клубочек. Так как пациенты часто не могут принимать препараты перорально из-за боли и рвоты, им могут ввести внутривенно или внутримышечно обезболивающие препараты – например, «Ревалгин» (метамизол натрия, питофенон, фенпивериния бромид), кеторолак, атропин, дротаверин, анальгин с платифиллином и другие. При сильной боли могут применяться опиаты, например, сульфат морфина. Однако применять их следует осторожно – помимо угнетения дыхания и седативного эффекта у больного может развиться зависимость. В дальнейшем, когда положение его улучшится, пациент может принимать некоторые препараты самостоятельно, например, таблетки но-шпы, спаздолзин в виде свечей, цистенал на сахаре под язык, таблетки цистона и так далее.
- При сильных болях врач может провести блокаду семенного канатика у мужчин или круглой связи матки у женщин, когда больному, лежащему на операционном столе, вводится в пораженный орган шприцом раствор новокаина. Паранефральная блокада, когда раствор новокаина вводится в околопочечную клетчатку, при почечной колике не рекомендуется – она способна только дополнительно травмировать почку и затруднить ее работу. Если боль сохраняется даже после блокады, больного необходимо срочно доставить в больницу.
- Катетеризация мочеточника. В случае если лекарственными средствами принести облегчение больному не удалось, показана катетеризация мочеточника. Если удалось подвести катетер к закупорившему мочеточник препятствию и обойти его, можно сразу удалить накопившуюся мочу, что сразу приносит больному облегчение и снимает почечную колику. Во избежание развития инфекции пациенту следует дать антибиотики.
Лечение болезни, вызвавшей почечную колику
Подбирается врачом индивидуально, в зависимости от вызвавшего почечную колику заболевания и состояния больного. Если причина заключается в закупорке мочеточника, преграду можно удалить медикаментозными средствами (растворить или заставить выйти самостоятельно). Если это невозможно, применяется дистанционно-ударная волновая литотрипсия (когда ударные волны разрушают препятствие, а оставшиеся от нее мелкие частицы выходят с мочой самостоятельно), контактная литотрипсия (разрушение камня при помощи эндоскопа) или чрезкожная нефролитотрипсия (когда эндоскоп вводят через крошечный разрез в коже).
Если почечную колику вызвал перегиб мочеточника при опущении почки (нефроптоз), на ранних стадиях заболевания больному рекомендуется носить бандаж для предотвращения смещения почки, заниматься физическими упражнениями для укрепления мышечного каркаса. Если эти меры не помогают или положение осложняется пиелонефритом, камнями и артериальной гипертензей, почку возвращают на место хирургическим путем.
Стриктуру (сужение канала) мочеточника можно исправить только хирургическим путем. Если стриктура небольшая, ее удаляют при помощи эндоскопической операции. Если на мочеточник давит кровеносный сосуд, врач может во время лапараскопической операции рассечь мочеточник, переместить сосуд на его заднюю поверхность и заново сшить мочеточник. Если же пораженные участки настолько велики, что иссечение их невозможно, пораженные фрагменты заменяются на фрагменты собственных кишечных тканей пациента.
При опухолях в брюшной полости, одно из следствий которых – перегиб или скручивание мочеточника и почечная колика, показано хирургическое лечение. Если опухоль доброкачественная, ее удаляют, чтобы не подверглась малигнизации (т. е. чтобы доброкачественные клетки не превратились в злокачественные). При больших опухолях используют сочетание хирургического вмешательства и лучевой терапии, а если рак операционным путем удалить невозможно, применяют химиотерапию.
Амбулаторное лечение при почечной колике
Лечиться дома и самостоятельно посещать врача может быть разрешено людям молодого и среднего возраста, если состояние их в целом стабильное и не вызывает опасений, почечная колика без осложнений, боли не сильные, реакция организма на введение обезболивающих препаратов хорошая. И, конечно, больной должен быть в силах регулярно совершать путь от дома до больницы.
При этом больному следует соблюдать домашний режим, по мере необходимости проводить тепловые процедуры для снятия боли (грелка, горячая ванна). Особое внимание надо уделить состоянию мочеполовой системы – своевременно посещать туалет, стараться полностью опорожнить мочевой пузырь, мыть руки с мылом до и после посещения туалета. Пациент должен время от времени мочиться в емкость и просматривать ее на предмет появления в моче камней. Еще одно требование — строго соблюдать указанный врачом режим питания. Обычно при почечной колике назначают лечебный стол №10 или №6.
Не рекомендуется принимать одновременно несколько анальгетических препаратов сразу – они могут усиливать побочные эффекты друг друга. Если наблюдается анурия (задержка мочи), не надо пытаться стимулировать мочеиспускание и пить мочегонное – это способно только спровоцировать новый приступ почечной колики.
Если больной вновь ощущает боль при почечной колике, повышается температура, его тошнит, рвет, мочеиспускание затруднено, а общее положение ухудшается, следует немедленно вызывать скорую помощь.
Реабилитация и профилактика почечной колики
После купирования приступа боли при почечной колике и лечения вызвавшей ее болезни начинается процесс реабилитации. Способ ее подбирается врачом для больного, исходя из характера болезни, возраста и состояния пациента, наличия осложнений при болезни и патологических изменений в организме. Но при любых заболеваниях мочеполовой системы рекомендуется не реже раза в год посещать уролога или нефролога для профилактического осмотра, сдавать анализ мочи и делать УЗИ органов малого таза. Для пациентов, перенесших удаление опухоли, это особенно важно.
Важную роль в профилактике повторного образования камней, которое может вызвать новый приступ почечных колик, играет диета. Одно из главных ее условий – употребление жидкости в объеме не менее 2,5 л в день, что позволяет существенно снизить концентрацию солей в моче. Как правило, при диете снижают объем потребления животных белков, сладостей, жиров, соли. В зависимости от типа камней в почках врач может дополнительно ограничить продукты, содержащие способствующие образованию этого типа камней вещества, например, оксалаты (содержатся в абрикосах, помидорах, кукурузной муке и др.) или пурины (пиво, бобовые, печень, дрожжи). Перенесшему пиелонфрит больному рекомендуется отказаться от употребления жареной, жирной, печеной пищи, блюд с большим содержанием соли и специй, а также от свежего хлеба.
При нефроптозе больному рекомендуется соблюдать режим питания, чтобы резкие изменения в весе не привели к рецидиву заболевания, а также укреплять мышечный каркас регулярными физическими упражнениями. Обычно рекомендуется следовать диете №7 и индивидуально корректировать ее под себя. При нефроптозе важно добирать достаточное количество калорий, чтобы недостаток жировой прослойки не вызвал новое опущение почки и очередную почечную колику.
med.vesti.ru
Почечная колика. Причины, симптомы и признаки, диагностика и лечение патологии :: Polismed.com
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
В подавляющем большинстве случаев данный недуг развивается на основе ранее имеющихся патологий почек или мочевыводящих путей и без должного лечения и профилактики он нередко проявляется несколькими повторяющимися эпизодами. Чаще всего почечная колика возникает из-за закупорки мочевыводящих путей камнями на уровне почечных лоханок или мочеточников, либо из-за любого другого препятствия.
Согласно статистическим данным частота камней в почках составляет около 12% для мужчин и около 7% для женщин. Доля мочекаменной болезни среди всех урологических заболеваний (болезней почек и мочевыводящих путей) составляет 30 – 40% в зависимости от региона. Соотношение заболевших мужчин и женщин составляет 3 к 1. В то же время вероятность развития постинфекционных камней выше среди женского населения, что в результате дает примерно равные шансы возникновения почечной колики. Если в семье кто-то страдает от данного недуга, риск его возникновения увеличивается вдвое. Чаще всего данная патология поражает людей в возрасте от 20 до 50 лет, с наибольшей частотой между 35 – 45 годами. Впервые возникшая почечная колика после 50 лет является редким явлением, так же как и колика, развившаяся у детей. Только в 9 – 17% случаев отмечается мочекаменная болезнь, поражающая обе почки, то есть в подавляющем большинстве случаев данная патология развивается в одной из почек (чаще правой). Именно с этим связано то, что почечная колика возникает только с одной стороны.
Интересные факты:
- самый древний камень в мочевыводящих путях, который мог вызвать почечную колику, был найден в мумии, возраст которой насчитывает более 7000 лет;
- почечная колика, вызванная камнями в мочевых путях, а также методы ее лечения описывается в книге римского медика Галена, жившего во втором веке нашей эры;
- правая почка поражается значительно чаще, чем левая;
- считается, что риск возникновения почечных камней и, соответственно, почечной колики тем выше, чем выше уровень социально экономического благополучия;
- рецидивы (повторные обострения) мочекаменной болезни и почечной колики наблюдаются почти в трети случаев.
Причиной почечной колики могут быть:
- камни почек и верхних отделов мочевых путей;
- перегиб и сужение мочеточника;
- сгустки крови;
- скопления гноя;
- отек мочеточника из-за аллергической реакции.
Следующие вещества поддерживают мочу в жидком состоянии:
- мочевина;
- креатинин;
- гиппуровая кислота;
- натрия хлорид;
- магний;
- соли лимонной кислоты.
- соли кальция;
- оксалаты;
- мочевая кислота;
- цистеин;
Второй механизм камнеобразования, который считается ответственным за формирования оксалатных и оксалатно-кальциевых камней, состоит в осаждении солей на ядре кристаллизации, в роли которого выступает субэпителиальное скопление фосфата кальция вокруг почечных сосочков. Данные скопления образуются по причине проникновения солей фосфата кальция через стенку почечных канальцев во время фильтрации первичной мочи с дальнейшим накоплением на субэпителиальном уровне (под слоем клеток, формирующих стенку мочевых канальцев). Данные образования травмируют эндотелий (слизистую оболочку) мочевых путей и, таким образом, обнажаются и становятся якорем для солей кальция и оксалата кальция. Данная модель камнеобразования была предложена недавно, но, несмотря на это, уже накоплено достаточно большое количество подтверждающих ее экспериментальных данных.
Помимо перечисленных механизмов камнеобразования следует отдельно упомянуть о струвитных камнях, которые образуются при инфекционном поражении верхних мочевых путей. В их состав входят соли различных минералов, а также продукты расщепления мочевины. Связанно это с ферментативной активностью бактерий, которые путем продукции уреазы (фермент расщепляющий мочевину) увеличивают концентрацию аммиака и углекислоты, которые соединяясь с другими ионами формируют фосфат аммония и карбонат кальция, а также значительно ощелачивают мочу. Все это ведет к формированию так называемых коралловидных камней, которые характеризуются довольно быстрыми темпами роста, и которые могут полностью заполнить чашечно-лоханочную систему почки. Следует отметить, что, несмотря на использование антибактериальных препаратов, данные камни встречаются достаточно часто.
Тем не менее, необходимо понимать, что процесс формирования камней в почках и верхних отделах мочевых путей основывается на тех или иных системных расстройствах, метаболических патологиях, а также на ряде экзогенных (воздействующих извне) факторов.
Следующие факторы увеличивают риск развития мочекаменной болезни:
- Климат. Считается, что риск образования камней в почках выше в теплых южных регионах и ниже в северных.
- Состав и свойства воды и почвы. Состав употребляемой воды обуславливает концентрацию поступающих в организм солей и минералов и таким образом влияет на процессы фильтрации в почках и, соответственно, на процесс камнеобразования. Качественный состав почвы является фактором, который влияет на концентрацию различных веществ в составе непосредственно употребляемой растительной пищи, а также на состав животных продуктов (так как животные питаются растительной пищей и получают из нее соответствующие вещества).
- Пищевой рацион. Недостаток или избыток каких-либо веществ, минералов или витаминов в пищевых продуктах может стать причиной нарушения нормальной функции почек и спровоцировать процесс камнеобразования. Избыточное употребление шоколада, петрушки, щавеля, сладких продуктов, солений, копченостей может создать предрасполагающий фон для развития данного недуга.
- Недостаток витамина A. Недостаток витамина A ведет к чрезмерному слущиванию клеток эпителия почечных лоханок, которые выступать в роли ядер кристаллизации.
- Недостаток витамина D. Витамин D необходим для нормального метаболизма кальция. При его недостатке кальций не способен связывать щавелевую кислоту в кишечнике и она, поступая в организм, накапливается в почках, где, оседая в виде солей, формирует оксалатные камни.
- Избыток витамина D. Избыточное употребление витамина D производит обратный эффект, увеличивая вероятность возникновения камней. Рекомендуемая суточная доза витамина D составляет около 600 МЕ ( 1 МЕ витамина D - это 0,025 мкг холе- или эргокальциферола).
- Обезвоживание организма. Обезвоживание организма, которое может наступить на фоне интенсивных процессов испарения влаги через кожу, рвоты, диареи или недостаточного поступления жидкости в организм, ведет к увеличению плотности мочи (так как усиливается процесс обратного всасывания воды в канальцах почек для компенсации потерянных объемов жидкости), что значительно стимулирует процесс кристаллизации солей кальция.
- Врожденные или приобретенные аномалии мочевых путей. Наличие сужений, изгибов, изменение структурного и функционального состояния почек (губчатая почка, подковообразная почка) ведет к нарушению оттока мочи, что способствует застойным процессам и увеличивает риск камнеобразования. Кроме того, при наличии сужении мочеточников значительно возрастает риск застревания мочевых камней с развитием почечной колики.
- Пузырно-мочеточниковых рефлюкс. Пузырно-мочеточниковый рефлюкс представляет собой феномен, при котором моча из мочевого пузыря забрасывается обратно в мочеточники, что ведет к увеличению внутрилоханочного давления и застою мочи. Все это способствует камнеобразованию.
- Инфекции мочевых путей. Инфекционные агенты изменяют свойства мочи, ощелачивая ее, а также производят ряд ферментов и продуктов жизнедеятельности, которые путем воздействия на различные вещества способствуют их трансформации с дальнейшей кристаллизацией в виде камней. Кроме того, некоторые бактерии могут спровоцировать локальное повреждение тканей, что создает ядро кристаллизации.
- Дефицит или нарушение продукции ферментов. Отсутствие или дефект ферментов, которые служат для нормального метаболизма или транспорта ряда камнеобразующих веществ (например, цистеина), ведет к их накоплению и, соответственно, к формированию камней в мочевых путях. В подавляющем большинстве случаев данное состояние является врожденным, но оно может быть скорректировано правильным лечением.
- Подагра. Подагра является болезнью обмена веществ с нарушением метаболизма мочевой кислоты, которая в избытке накапливается в крови и моче и формирует кристаллы (которые обычно образуются в суставах, доставляя значительные страдания при движениях, а также в почках, образуя уратные камни). Основная часть мочевой кислоты образуется в организме человека в результате расщепления пуриновых оснований, которые поступают в организм вместе с мясной и рыбной пищей, а также чаем и кофе.
- Длительная иммобилизация. Длительная иммобилизация ведет к нарушению функции большинства органов и систем человека. Не являются исключением и почки, в которых увеличивается риск образования камней. Связанно это с частичной резорбцией костей и увеличением концентрации фосфатов и солей кальция, с уменьшением количества ряда защитных веществ, с недостаточным синтезом витамина D (который необходим для нормального метаболизма кальция, и который образуется в коже под воздействием солнечных лучей).
- Другие факторы. Избыточное употребление витамина C, сульфаниламидных препаратов, раковые поражения костей, саркоидоз, лейкемия, болезнь Крона, болезнь Педжета, патологии желудочно-кишечного тракта и многие другие факторы могут создавать условия для образования камней в почках.
Перегиб и сужение мочеточника может возникать по следующим причинам:
- Опущение почки. Опущение почки (нефроптоз) является патологией, при которой возникает ненормальная подвижность почки из-за ослабления поддерживающего ее нормальное положение аппарата (связки и сосуды). Чаще всего возникает смещение почки книзу при вертикальном положении тела. Из-за избыточной подвижности возникает растяжение сосудов, что приводит к еще большему усугублению патологии, а также к нарушению кровообращения в данном органе. В некоторых случаях при нефроптозе возникает перегиб или сдавление мочеточника с развитием острой почечной водянки (гидронефроза).
- Опухолевые процессы. Опухолевые процессы могут стать причиной смещения мочеточника либо почки, что чревато изменением направления мочеточника, и что может вызвать критический перегиб с остановкой оттока мочи. Кроме того, опухолевый процесс может стать причиной сужения просвета мочеточника (при опухоли мочеточника – путем закрытия просвета, при опухоли вне мочеточника – путем его компрессии.).
- Травмы. Место травматического повреждения почки или мочеточника может стать субстратом для развития рубцовой ткани, которая за счет меньшей эластичности и большего объема вызывает значительное уменьшение просвета мочеточника. Повреждение мочеточника может наблюдаться после ножевых и огнестрельных ранений поясничной области, после операций на мочеточниках, а также после прохождения по мочеточнику камней, образовавшихся в почечных лоханках.
- Разрастание рубцовой ткани в забрюшинном пространстве (ретроперитонеальный фиброз или болезнь Ормонда). В некоторых случаях сужение мочеточника связано с разрастанием фиброзной ткани, сдавливающей мочеточники, в забрюшинном пространстве. Данное патологическое состояние носит название болезни Ормонда и является, предположительно, следствием хронических воспалительных и инфекционных процессов, злокачественных опухолей, а также аутоиммунных заболеваний.
- Добавочный сосуд. Наличие добавочного сосуда, проходящего рядом с мочеточником, может стать причиной постепенного сужения его просвета.
- Врожденные аномалии мочеточников. Некоторые аномалии развития плода могут сопровождаться нарушением формирования мочеточников и почек с развитием сужений (вплоть до полного отсутствия просвета), а также могут быть причиной их нефизиологического положения.
Сгустки крови в чашечно-лоханочной системе почки могут образовываться в следующих ситуациях:
- Травма. Травматическое воздействие на почку и мочевыводящие пути может стать причиной нарушения целостности кровеносных сосудов с развитием кровотечения различной степени тяжести. Кровь, попавшая в мочевыделительные пути, может свернуться и сформировать сгусток, который вызовет обструкцию мочеточника.
- Опухоли лоханки и мочеточника. Опухолевые процессы сопровождаются активным ростом кровеносных сосудов, но, также и некоторой деструкцией тканей. В результате может возникнуть кровотечение, которое может стать причиной образования кровяного сгустка.
- Мочекаменная болезнь. Мочекаменная болезнь является патологией, которая может не только непосредственно вызвать почечную колику, но и косвенно, так как острые края некоторых камней могут травмировать слизистую оболочку лоханок с выделением крови и формированием сгустка.
Наиболее частыми возбудителями пиелонефрита являются:
- Стафилококк. Стафилококки обычно заносятся в почки гематогенным или лимфогенным путем (с током крови или лимфы) из других гнойно-воспалительных очагов (фурункул, мастит, отит, гнойная ангина).
- Кишечная палочка. Для кишечной палочки характерен восходящий путь проникновения из нижних мочевых путей. Чаще всего кишечная палочка заносится в мочевой пузырь, из которого она попадает в лоханки почки, при несоблюдении личной гигиены или на фоне расстройств желудочно-кишечного тракта (дисбактериоз). Следует отметить, что высока вероятность развития пиелонефрита, вызванного кишечной палочкой при переохлаждении и изменении нормальной кислотности мочи.
- Синегнойная палочка, протеи. В подавляющем большинстве случаев пиелонефрит, вызванный синегнойной палочкой и протеем, возникает после каких-либо инструментальных или хирургических вмешательств на мочевом пузыре и мочевых путях (катетеризация, различные операции, цистоскопия).
При наличии бактерий в мочевыводящих путях организм активирует ряд патофизиологических механизмов, которые направлены на уничтожение инфекционных агентов. В результате в очаг воспаления выделяются провоспалительные вещества, лейкоциты, фибрин. Погибшие бактерии, отслоившиеся эпителиальные клетки, лейкоциты, загруженные поглощенными патогенными агентами, а также ряд белковых составляющих формируют гной, который в некоторых случаях может вызвать окклюзию мочеточника с развитием почечной колики.
Возникновение аллергического отека мочеточников встречается довольно редко. Однако, употребление некоторых препаратов (кодеин, препараты йода и некоторые другие лекарственные средства) может вызвать аллергическую реакцию, при которой из-за высвобождения провоспалительных веществ происходит расширение сосудов и выход плазмы из кровяного русла, что приводит к значительному отеку тканей. При поражении мочеточника отек может быть настолько сильным, что может полностью перекрыть просвет и вызвать почечную колику.Основными симптомами почечной колики являются:
- острая боль;
- количественные и качественные изменения мочи;
- тошнота и рвота, задержка отхождения кишечных газов;
- повышение артериального давления;
- изменение пульса;
- потрясающий озноб.
Возможны следующие варианты распространения болевого синдрома:
- В область пупка и соответствующий бок. Иррадиация болей в область пупка и в соответствующий бок развивается при окклюзии на уровне лоханочно-мочеточникового сегмента (место перехода лоханки в мочеточник, которое является физиологическим сужением).
- Область паха и наружная поверхность бедер. Распространение боли в область паха и на наружную поверхность бедра характерно для окклюзии, возникшей вблизи места перекрещивания мочеточника с подвздошными сосудами.
- В головку полового члена или в область клитора и преддверия влагалища. Иррадиация болевого ощущения в наружные половые органы характерна для предпузырной окклюзии мочеточника.
Для почечной колики характерны следующие изменения мочи:
- Болезненное мочеиспускание. Болезненное мочеиспускание может быть связано с рефлекторным спазмом мочевыводящих путей. После приступа почечной колики боли могут быть вызваны камнем в мочевом пузыре.
- Учащенное мочеиспускание. Частые позывы к мочеиспусканию характерны для низкого расположения препятствия (предпузырный уровень), что приводит к раздражению нервных рецепторов и рефлекторному сокращению мочевого пузыря.
- Отсутствие или уменьшение количества мочи. В большинстве случаев при почечной колике общее количество выделяемой мочи изменяется крайне незначительно или не изменяется вовсе. Связанно это с компенсаторным увеличением объема фильтруемой крови через непораженную почку. Однако, при структурном или функциональном повреждении данной почки, а также при ее отсутствии (врожденном или после хирургического удаления), может наблюдаться отсутствие поступления мочи в мочевой пузырь со значительным снижением суточного диуреза (объема выделяемой мочи).
Отдельно необходимо упомянуть о том, что после приступа почечной колики, когда окклюзия мочеточника устранена, болевой синдром становится менее выраженным (боли становятся ноющими) и выделяется относительно большое количество мочи (накопление которой происходило в лоханке пораженной почки). В моче могут быть замечены примеси или сгустки крови, гноя, а также песка. Иногда вместе с мочой могут выходить отдельные небольшие камни – процесс, который иногда называется «рождением камня». При этом прохождение камня по мочеиспускательному каналу может сопровождаться значительными болями.
Необходимо понимать, что процесс диагностики почечной колики преследует две основные цели – установление причины патологии и дифференциальная диагностика. Для установления причины необходимо пройти ряд анализов и обследований, так как это позволит рациональнее провести лечение и не допустить (или отсрочить) повторные обострения. Дифференциальная диагностика необходима для того, чтобы не спутать данную патологию с другими, обладающими схожей клинической картиной (острый аппендицит, печеночная или кишечная колика, прободная язва, тромбоз мезентеральных сосудов, аднексит, панкреатит), и не допустить неправильного и несвоевременного лечения.
В связи с ярко выраженным болевым синдромом, составляющим основу клинической картины почечной колики, люди с данным недугом вынуждены обращаться за врачебной помощью. Во время острого приступа почечной колики адекватную помощь может оказать врач практически любой специальности. Однако, как уже упоминалось выше, в связи с необходимостью дифференциации данного недуга с другими опасными патологиями, в первую очередь следует обращаться в хирургическое, урологическое или терапевтическое отделение. Как бы там ни было, наиболее компетентным специалистом в вопросах лечения, диагностики и профилактики почечной колики и вызвавших ее причин является врач-уролог. Именно к данному специалисту следует обращаться в первую очередь при подозрении на почечную колику. При возникновении почечной колики есть смысл вызвать скорую помощь, так как это позволит раньше начать лечение, направленное на устранение болевого синдрома и спазма, а также ускорит процесс транспортировки в больницу. Кроме того, врач скорой медицинской помощи производит предварительную диагностику и отправляет пациента в отделение, в котором ему будет оказана наиболее квалифицированная помощь.Диагностика почечной колики и ее причин основывается на следующих обследованиях:
- опрос;
- клиническое обследование;
- ультразвуковое исследование;
- рентгенологические методы исследования;
- лабораторное исследование мочи.
Во время опроса выясняются следующие факты:
- Характеристика болевых ощущений. Боль является субъективным показателем, который не может быть представлен количественно, и оценка которого основывается только на вербальном описании пациента. Для диагностики почечной колики имеет значение время начала боли, ее характер (острая, тупая, ноющая, постоянная, приступообразная), место ее распространения, изменение ее интенсивности при смене положения тела и при приеме обезболивающих препаратов.
- Тошнота, рвота. Тошнота также является субъективным ощущением, о котором врач может узнать только со слов больного. Врачу необходимо сообщить, когда появилась тошнота, связана ли она с приемом пищи, усугубляется ли она в каких-то ситуациях. Также необходимо сообщить об эпизодах рвоты, если таковые были, об их связи с приемом пищи, об изменении общего состояния после рвоты.
- Озноб, повышение температуры тела. Необходимо сообщить врачу о развившемся ознобе и о повышенной температуре тела (если, конечно, было произведено ее измерение).
- Изменения мочеиспускания. Во время опроса врач выясняет, есть ли какие-либо изменения в акте мочеиспускания, есть ли учащенные позывы к мочеиспусканию, наблюдалось ли выделение крови или гноя вместе с мочой.
- Наличие приступов почечной колики в прошлом. Врач должен выяснить, является ли данный приступ впервые возникшим или ранее уже бывали эпизоды почечной колики.
- Наличие диагностированной мочекаменной болезни. Необходимо сообщить врачу о факте наличия мочекаменной болезни (если таковая имеется сейчас, или была в прошлом).
- Болезни почек и мочевыводящих путей. Факт наличия каких-либо патологий почек или мочевыводящих путей увеличивает вероятность возникновения почечной колики.
- Операции или травмы органов мочевыделительной системы или поясничной области. Необходимо сообщить врачу о перенесенных операциях и травмах поясничной области. В некоторых случаях – и о других хирургических вмешательствах, так как это позволяет предположить возможные факторы риска, а также ускорить дифференциальную диагностику (удаление аппендикса в прошлом исключает острый аппендицит в настоящем).
- Аллергические реакции. Обязательно необходимо сообщить врачу о наличии каких-либо аллергических реакций.
- режим питания;
- инфекционные заболевания (как системные, так и органов мочевыделительного тракта);
- болезни кишечника;
- болезни костей;
- место проживания (для определения климатических условий);
- место работы (для выяснения условий труда и наличия вредных факторов);
- употребление каких-либо лекарственных или растительных препаратов.
Во время клинического осмотра необходимо раздеться, для того чтобы врач имел возможность оценить общее и локальное состояние больного. Для оценки состояния почек может быть проведена их перкуссия – легкое постукивание рукой по спине в области двенадцатого ребра. Возникновение болевого ощущения во время этой процедуры (симптом Пастернацкого) указывает на поражение почки с соответствующей стороны.
Для оценки позиции почек осуществляется их пальпация через переднюю брюшную стенку (которая во время приступа может быть напряженной). Почки при данной процедуре пальпируются редко (иногда только их нижний полюс), однако если удалось их пропальпировать полностью, то это указывает либо на их опущение, либо на значительное увеличение их в размере.
Для исключения патологий, которые обладают сходной симптоматикой, может потребоваться глубокая пальпация живота, гинекологический осмотр, пальцевое исследование прямой кишки.Так как на качество полученного при ультразвуковом исследовании изображения влияют многие факторы (газы кишечника, подкожная жировая клетчатка, жидкость в мочевом пузыре) рекомендуется предварительно подготовиться к данной процедуре. Для этого следует за несколько дней до обследования исключить из рациона молоко, картофель, капусту, сырые овощи и фрукты, а также принимать активированный уголь или иные препараты, уменьшающие газообразование. Питьевой режим можно не ограничивать.
Ультразвуковое исследование без предварительной подготовки может оказаться менее чувствительным, однако в экстренных случаях, когда необходима срочная диагностика, получаемой информации вполне достаточно. УЗИ показано во всех случаях почечной колики, так как позволяет прямо или косвенно визуализировать изменения в почках, а также позволяет увидеть камни, которые не видны на рентгене.При почечной колике ультразвук позволяет визуализировать следующие изменения:
- расширение чашечно-лоханочной системы;
- увеличение размера почки более чем на 20 мм в сравнении с другой почкой;
- плотные образования в лоханках, мочеточниках (камни);
- изменения структуры самой почки (предшествующие патологии);
- отек почечной ткани;
- гнойные очаги в почке;
- изменение гемодинамики в почечных сосудах.
Лучевая диагностика почечной колики включает:
- Обзорный рентгенологический снимок живота. Обзорный снимок живота позволяет визуализировать область почек, мочеточников, мочевого пузыря, а также состояние кишечника. Однако с помощью данного метода исследования могут быть выявлены только рентгенопозитивные камни (оксалатные и кальциевые).
- Экскреторная урография. Метод экскреторной урографии основывается на введении в организм контрастного рентгенопозитивного вещества, которое выводится почками. Это позволяет наблюдать за кровообращением в почках, оценивать функцию фильтрации и концентрации мочи, а также следить за выведением мочи через чашечно-лоханочную систему и мочеточники. Наличие препятствия приводит к задержке данного вещества на уровне окклюзии, что можно увидеть на снимке. Данный метод позволяет диагностировать закупорку на любом уровне мочеточника вне зависимости от состава камня.
- Компьютерная томография. Компьютерная томография позволяет создавать изображения, которые помогают оценить плотность камней и состояние мочевыделительных путей. Это необходимо для более тщательной диагностики перед хирургическим вмешательством.
Компьютерная томография показана при подозрении на мочекаменную болезнь, вызванную уратными (мочекислыми) и коралловидными (чаще – постинфекционной природы) камнями. Кроме того, томография позволяет диагностировать камни, которые не удалось выявить другими способами. Однако из-за более высокой цены к компьютерной томографии прибегают только в случае крайней необходимости.
Экскреторную урографию осуществляют только после полного купирования почечной колики, так как на высоте приступа возникает не только остановка оттока мочи, но и нарушается кровоснабжение почки, что, соответственно, приводит к тому, что контрастное вещество не выводится пораженным органом. Данное исследование показано во всех случаях болей возникших в мочевых путях, при мочекаменной болезни, при обнаружении примесей крови в моче, при травмах. Из-за использования контрастного вещества у данного метода существует ряд противопоказаний:Экскреторная урография противопоказана следующим пациентам:
- с аллергической реакцией на йод и на контрастное вещество;
- больным миеломатозом;
- с уровнем креатинина крови выше 200 ммоль/л.
При лабораторном исследовании осуществляется анализ утреней мочи (которая в течение ночи накопилась в мочевом пузыре, и анализ которой позволяет объективно судить о составе примесей) и суточной мочи (которая собирается в течение суток, и анализ которой позволяет оценивать функциональную способность почек).
При лабораторном исследовании мочи оцениваются следующие показатели:
- количество мочи;
- наличие примесей солей;
- реакция мочи (кислая или щелочная);
- наличие цельных эритроцитов или их фрагментов;
- наличие и количество бактерий;
- уровень цистеина, солей кальция, оксалатов, цитратов, уратов (камнеобразующие вещества);
- концентрация креатинина (показатель функции почек).
Крайне важным является проведение анализа химического состава конкремента (камня), так как от его состава зависит дальнейшая терапевтическая тактика.
С целью облегчения страдания при почечной колике до приезда скорой помощи могут быть использованы следующие меры:
- Горячая ванна. Горячая ванная, принятая до приезда скорой помощи, позволяет уменьшить спазм гладкой мускулатуры мочеточника, что способствует уменьшению боли и степени закупорки мочевыводящих путей.
- Локальное тепло. Если ванная противопоказана или не может быть использована можно приложить горячую грелку или бутылку с водой к поясничной области или к животу со стороны поражения.
- Препараты, расслабляющие гладкую мускулатуру (спазмолитики). Прием препаратов, способствующих расслаблению гладкой мускулатуры, может значительно уменьшить болевой синдром и, в некоторых случаях, даже вызвать самостоятельное отхождение камня. С этой целью используется препарат Но-шпа (дротаверин) в суммарной дозе 160 мг (4 таблетки по 40 мг или 2 таблетки по 80 мг).
- Обезболивающие препараты. Обезболивающие препараты можно принимать только при левосторонней почечной колике, так как боли с правой стороны могут быть вызваны не только данным недугом, но еще и острым аппендицитом, холециститом, язвой и прочими патологиями, при которых самостоятельный прием обезболивающих препаратов противопоказан, так как может смазать клиническую картину и затруднить диагностику. Для купирования болевого синдрома на дому можно использовать ибупрофен, парацетамол, баралгин, кетанов.
Обязательной госпитализации подлежать следующие категории больных:
- у которых нет положительного эффекта от приема обезболивающих препаратов;
- у которых произошла закупорка мочевыводящих путей единственной функционирующей или пересаженной почки;
- закупорка мочевыводящих путей сочетается с признаками инфекции мочевыделительной системы, температурой более 38 градусов.
Для лечения почечной колики используют препараты со следующими эффектами:
- обезболивающие препараты – для устранения болевого синдрома;
- спазмолитики – для снятия спазма гладкой мускулатуры мочеточника;
- противорвотные препараты – для блокирования рефлекторной рвоты;
- препараты, снижающие продукцию мочи – для уменьшения внутрилоханочного давления.
Обезболивающие препараты
| Фармакологическая группа | Основные представители | Дозировка и способ применения, особые указания |
| Нестероидные противовоспалительные препараты | Кеторолак | Внутримышечные инъекции в дозе 60 мг каждые 6 – 8 часов не более 5 дней (до прекращения болей) |
| Диклофенак | Внутримышечные инъекции в дозе 75 – 100 мг в сутки с дальнейшим переходом на таблетки | |
| Ненаркотические обезболивающие средства | Парацетамол | Внутрь в дозе 500 – 1000 мг. Часто используется в комбинации с наркотическими обезболивающими средствами, так как усиливает их эффект. |
| Баралгин | Внутривенно или внутримышечно по 5 мл каждые 6 – 8 часов по мере необходимости. | |
| Наркотические обезболивающие средства | Трамадол Омнопон Морфин Кодеин | Доза устанавливается индивидуально в зависимости от выраженности болевого синдрома (обычно 1 мл 1% раствора). Для предотвращения спазма гладкой мускулатуры назначаются в комбинации с атропином в дозе 1 мл 0,1% раствора. |
| Местные обезболивающие средства | Лидокаин Новокаин | Данными средствами осуществляется локальная блокада нерва, с целью прерывания передачи болевого импульса при неэффективности других способов обезболивания. |
Спазмолитики
| Фармакологическая группа | Основные представители | Дозировка и способ применения, особые указания |
| Миотропные спазмолитики | Дротаверин Папаверин | Внутримышечно по 1 – 2 мл до снятия колики. |
| м-холинолитики | Гиосцина бутилбромид | Внутрь или ректально по 10 – 20 мг 3 раза в сутки |
| Атропин | Внутримышечно по 0,25 – 1 мг 2 раза в сутки |
Противорвотные препараты
| Фармакологическая группа | Основные представители | Дозировка и способ применения, особые указания |
| Противорвотные средства | Метоклопрамид | Внутримышечно по 10 мг 3 раза в день. После прекращения приступов рвоты возможен переход на оральный путь приема. |
Препараты, снижающие продукцию мочи
| Фармакологическая группа | Основные представители | Дозировка и способ применения, особые указания |
| Антагонист гормонов гипоталамуса | Десмопрессин | Назальный спрей в дозе 10 – 40 мкг либо внутривенная инъекция в дозе 4 мкг/сутки |
Помимо перечисленных препаратов могут быть использованы препараты из группы блокаторов кальциевых каналов (нифедипин), нитраты (изосорбида динитрат), альфа-адреноблокаторы и метилксантины, которые способны уменьшать спазм гладкой мускулатуры и устранять болевой синдром, но эффективность которых при почечной колике еще недостаточно изучена.
В некоторых случаях медикаментозное лечение также предполагает употребление препаратов, способствующих растворению камней в мочевых путях. Следует иметь в виду, что медикаментозным путем могут быть растворены только мочекислые камни. Для этого используют препараты ощелачивающие мочу.Препараты, используемые для растворения мочекислых камней
| Фармакологическая группа | Основные представители | Дозировка и способ применения, особые указания |
| Препараты, ощелачивающие мочу | Цитрат калия Бикарбонат натрия | Дозировка устанавливается индивидуально в зависимости от реакции мочи. Необходимо поддерживать кислотность на уровне 6,5 – 7,0, так как большее ощелачивание может спровоцировать отложение солей фосфата кальция вокруг имеющихся камней. |
Хирургическое лечение почечной колики показано в следующих ситуациях:
- осложненная мочекаменная болезнь;
- гидронефроз почки (водянка почки);
- сморщивание почки;
- неэффективность медикаментозного лечения;
- камни более 1 см в диаметре, которые не могут выйти самостоятельно.
Удаление камней может осуществляться следующими способами:
- дистанционная литотрипсия;
- контактная литотрипсия;
- чрескожная нефролитотомия;
- эндоскопическое удаление камней;
- стентирование мочеточника;
- открытая операция на почке.
Дистанционная литотрипсия противопоказана в следующих ситуациях:
- беременность;
- нарушения свертываемости крови;
- плотно расположенные камни;
- закупорка мочеточника.
Чрескожная нефролитотомия
Чрескожная нефролитотомия является методом хирургического удаления почечных камней, при котором производится небольшой прокол (около 1 см) кожи и через него вводится специальный инструмент, с помощью которого извлекается камень. Данная процедура предполагает постоянный контроль положения инструмента и камня с помощью рентгеноскопического исследования.Эндоскопическое удаление камней
Эндоскопическое удаление камней предполагает введение специального гибкого или ригидного инструмента, снабженного оптической системой, через мочеиспускательный канал в мочеточник. При этом, благодаря возможности визуализации и захвата камня, данный метод позволяет сразу же его извлечь.Стентирование мочеточника
Стентирование мочеточника предполагает введение эндоскопическим путем специального цилиндрического каркаса, который устанавливается в месте сужения мочеточника или его разреза, для профилактики застревания камней в будущем.Открытая операция на почке
Открытая операция на почке является наиболее травматичным методом удаления камней, который на данный момент практически не используется. Данное хирургическое вмешательство может применяться при значительном повреждении почки, при ее гнойно-некротическом изменении, а также при массивных камнях, неподдающихся литотрипсии.Подготовка к хирургическому удалению камней предполагает следующие мероприятия:
- Сдача анализов. Перед проведением хирургического вмешательства необходимо сдать общий анализ мочи и общий анализ крови, сделать флюорографию, провести ультразвуковое и рентгенологическое исследование почек.
- Консультация терапевта. Для исключения возможных противопоказаний и системных патологий необходимо пройти консультацию терапевта.
- Диета. Правильная диета позволяет избежать лишнего газообразования и скопления каловых масс в кишечнике, что значительно упрощает вмешательство. Для этого за несколько дней до операции необходимо отказаться от кисломолочных продуктов, свежих овощей, бобовых. В день процедуры прием пищи запрещается.
Для лечения почечной колики могут быть использованы следующие средства:
- Горячая ванная. Как уже упоминалось выше, горячая вода способствует расслаблению гладкой мускулатуры мочеточника. В воду можно добавить по 10 г (2 столовые ложки) травы сушеницы, листьев шалфея, листьев березы, цветков ромашки и липы.
- Лекарственный настой. Шесть столовых ложек смеси из листьев березы, корня стальника, плодов можжевельника и листьев мяты необходимо залить 1 литром кипятка и настаивать в течение получаса. Полученный отвар следует употребить в теплом виде в течение часа.
- Отвар листьев березы. Восемь столовых ложек листьев, веточек или почек березы необходимо залить 5 стаканами воды и варить в течение 20 минут на водяной бане. Употреблять в горячем виде в течение 1 – 2 часов.
Следующие типы камней можно лечить народными методами:
- уратные (мочекислые) камни;
- оксалатные и фосфатные камни.
Уратные камни можно лечить с помощью следующих отваров:
- Брусничный отвар. Две столовые ложки смеси из листьев брусники, травы спорыша, корня петрушки и корневища аира заливают стаканом кипятка и 10 минут кипятят на водяной бане. Употребляется по 70 – 100 мл трижды в день за 20 – 40 минут до еды.
- Отвар из барбариса. Две столовые ложки плодов барбариса, можжевельника, травы пастушьей сумки, корня стальника заливают стаканом кипятка и варят в течение четверти часа, после чего настаивают 4 часа. Употребляется в теплом виде по 50 мл 4 раза в день до еды.
- Отвар из листьев березы. Две столовые ложки листьев березы, цветов бузины черной, семян льна, травы петрушки, плодов шиповника помещают в 1,5 стакана кипятка и настаивают в течение часа. Употребляется по 70 – 100 мл 3 раза в день до еды.
Лечение оксалатных и фосфатных камней осуществляется следующими методами:
- Отвар из цветков барбариса. Две столовые ложки смеси цветков барбариса, цветков бессмертника, листьев брусники, цветков бузины черной, травы донника, травы пустырника заливают стаканом кипятка, проваривают на водяной бане в течение 10 минут и настаивают 2 часа. Употребляют по 50 мл 3 раза в день до еды.
- Отвар из травы будры. Две столовые ложки травы будры, цветков василька синего, листьев грушанки, листьев мяты перечной заливают полутора стаканами кипятка, проваривают 5 минут и настаивают в течение часа. Употребляют по 50 мл 4 раза в день перед едой.
- Отвар из цветов бессмертника. Две столовые ложки смеси цветов бессмертника, травы будры, цветков бузины черной, цветков василька синего, листьев толокнянки, корневища кровохлебки заливают стаканом кипятка, проваривают на водяной бане в течение четверти часа и настаивают 4 часа. Употребляют в теплом виде по 50 мл 4 раза в день до еды.
- употреблять достаточное количество витаминов A, D;
- принимать солнечные ванны (стимулируют синтез витамина D);
- употреблять достаточное количество кальция;
- употреблять не менее 2 литров воды в день;
- лечить патологии и инфекции органов мочевыделительной системы;
- корректировать врожденные патологии обмена веществ;
- совершать прогулки или иные физические упражнения.
Необходимо соблюдать диету при следующих типах камней;
- Оксалатные камни. Необходимо снижение поступления щавелевой кислоты, которая содержится в салате, шпинате, щавеле, картофеле, сыре, шоколаде, чае.
- Цистеиновые камни. Так как цистеиновые камни образуются в результате нарушения обмена цистеина, рекомендуется ограничивать употребление яиц, арахиса, куриного мяса, кукурузы, фасоли.
- Фосфатные камни. Необходимо уменьшение употребления молочных продуктов, сыра, овощей.
- Мочекислые камни. При образовании мочекислых камней необходимо уменьшение поступления мочевой кислоты, которая содержится в мясных продуктах, копченостях, бобовых, кофе и шоколаде.
- переохлаждения;
- сквозняков;
- системных и урологических инфекций;
- обезвоживания;
- травм поясничной области;
- сидячего образа жизни.
www.polismed.com
Почечная колика
Почечная колика является самым распространённым комплексом симптомов целого ряда болезней мочевыделительной системы. Она представляет собой интенсивный болевой синдром, развивающийся при нарушении целостности слизистой мочеточника во время выхода конкрементов, а также закупорке верхних мочевыводящих путей. Последнее может возникнуть из-за перекрытия крупным кровяным сгустком или конкрементом, а также вследствие сужения мочеточника.
Приступ почечной колики может развиться без видимых на то причин, в любое время дня и ночи, в период сна и бодрствования. Он может представлять собой опасность для жизни пациента и требует немедленного обращения за неотложной помощью, а нередко — и госпитализации.
Купировать боль при приступе, а также пройти необходимое обследование, позволяющее выявить основное заболевание, можно в многопрофильной клинике ЦЭЛТ. Наши специалисты располагают всем необходимым для того, чтобы точно поставить диагноз и назначить адекватное лечение, которое будет успешным при своевременном обращении.
В ЦЭЛТ вы можете получить консультацию специалиста-уролога.
- Первичная консультация - 2 700
- Повторная консультация - 1 800
Этиология почечной колики
Самой распространённой причиной почечной колики является уролитиаз (МЧБ), который характеризуется формированием камней в почках и мочевом пузыре. Исходя из статистических сведений, чаще всего (98%) приступы развиваются в момент, когда камень проходит через мочеточник, несколько реже (50%) — когда он находится в почке. Развитие приступов связано с резким нарушением отвода урины из почки вследствие обструкции или компрессии верхних мочевыводящих путей: мочеточника, чашечки почки и лоханки.
Этиология обструкции
- Конкременты при МЧБ (почти 58%);
- Крупные сгустки крови при воспалении каналов почки;
- Крупные скопления слизи при воспалении каналов почки;
- Скопления гноя;
- Кристаллические конгломераты мочевых солей;
- Некротизированные ткани;
- Перегиб мочеточника при опущении или дистопии почки;
- Сужение мочеточника.
Этиология компрессии ВМП
- Новообразования почек добро- и злокачественной природы;
- Новообразования мочеточника добро- и злокачественной природы;
- Новообразования простаты добро- и злокачественной природы;
- Гематомы, появившиеся после травм и неправильно проведённых медицинских процедур.
Помимо этого, помощь при почечной колике может потребоваться пациентам, которые страдают от воспалительных и сосудистых патологий мочевыводящих путей, а также ряда врождённых аномалий.
|
|
|
Патогенез и факторы риска развития почечной колики
Сильнейшая боль при развитии приступов почечной колики возникает вследствие спазмов гладких мышц мочеточника, как ответ на препятствование оттоку урины. Оно является причиной повышенного внутрилоханочного давления и нарушений тока крови в почке. Как результат: поражённая почка увеличивается в размере, и её ткани и структуры начинают растягиваться, что приводит к развитию болевого синдрома. В то же время важно понимать, что приёма обезболивающего при почечной колике недостаточно, поскольку она (помимо того, что вызывает боли) ещё и является симптомом сбоев в работе почки и мочеточника. Это состояние является опасным для здоровья и жизни больного и может привести к развитию таких серьёзных осложнений, как:
- Гнойный пиелонефрит;
- Околопочечная флегмона;
- Уросепсис.
Что касается факторов, которые повышают риск развития приступа, то они заключаются в следующем:
- Врождённая предрасположенность — наблюдается более чем у 50% пациентов;
- Анатомические особенности строения мочевыводящих путей, провоцирующие застой урины и хронические воспалительные процессы;
- Ряд патологических состояний, которые провоцируют развитие мочекаменной болезни: множественные кистозные образования, синдром Бернета;
- Чрезмерные физические нагрузки, среди которых профессиональное занятие спортом;
- Синдром недостаточного всасывания, который характеризуется хроническим обезвоживанием организма;
- Частое потребление солёной пищи, а также пищи, в которой превалируют животные белки, недостаточное потребление воды.
Клиническая картина почечной колики
Классический симптом почечной колики — резкая, яркая боль, которая возникла внезапно. Нередко она имеет схваткообразный характер и проявляется в зоне поясницы и рёберно-позвоночном углу. Продолжительность приступа: от нескольких минут до нескольких суток, а в случае если он вызван конкрементом — до недели. Он может развиться в любое время дня и ночи, независимо от того, чем занимается пациент, а боль от него настолько интенсивная, что он не находит себе места.
Боль от почечной колики у мужчин может отдавать в пенис и мошонку, у женщин — в область промежности. Она, также, может распространяться на пупочную область и вбок, в проекции поражённой почки или в наружную поверхность бёдер. Место болевой симптоматики и ряд сопроводительных проявлений зависит от степени закупорки:
| Конкремент находится в почечной лоханке | Болевая симптоматика поражает ребёрно-позвоночный угол и иррадиирует в прямую кишку, сопровождаясь болезненными спазмами с позывами к дефекации. |
| Закупорка мочеточника | Болевой синдром поражает поясничную область или бок в проекции поражённой почки и иррадиирует в пах, уретру и половые органы. Может сопровождаться тошнотой и рвотой. |
| Обструкция нижних отделов мочеточника | Болевая симптоматика сопровождается частыми позывами к опорожнению мочевого пузыря. |
Существует и ряд других симптомов, независящих от локализации проблемы. Они заключаются в следующем:
- Микро- или макроскопическая гематурия;
- Повышение артериального давления;
- Сильный озноб.
Диагностика почечной колики
Перед тем, как начать лечение почечной колики, наши специалисты проводят комплексную диагностику, которая позволяет правильно поставить диагноз и дифференцировать данный синдром от ряда других состояний:
- Межрёберная невралгия;
- Острый аппендицит;
- Перекрут яичка;
- Внематочная беременность;
- Воспаление желчного пузыря;
- Воспаление поджелудочной железы в острой форме;
- Воспаление яичка и его придатка;
- Расслаивающая аневризма аорты.
Ярко выраженная болевая симптоматика является причиной для обращения за медицинской помощью. По сути, оказать первую помощь в данном случае может врач любой специальности — однако, поскольку синдром нужно отличить от ряда других, лучше всего обращаться к урологу. Врачи этой специальности наиболее компетентны в диагностике и лечении почечной колики. Сама по себе диагностика включает следующее:
- Физикальный осмотр;
- Опрос и сбор анамнеза;
- УЗИ;
- Экскреторная урография;
- Рентгенография;
- Общий анализ мочи;
- Компьютерная томография.
Методики лечения почечной колики
При развитии приступа лучше всего вызвать неотложную помощь. Специалисты скорой знают, как снять боль при почечной колике, а также проведут предварительную диагностику для того, чтобы знать, в какое отделение нужно госпитализировать пациента. В первую очередь, специалисты клиники ЦЭЛТ направляют усилия на устранение болевого синдрома. Для этого применяют фармакологические препараты в виде анальгетиков или спазмолитиков.
| «Баралгин М» | НПВС с эффектом обезболивания, применяют при болях средней интенсивности, вводят внутривенно. |
|
| «Дротаверин» | Смазмолитик, вводят внутривенно |
|
| «Кеторолак» | НПВС с эффектом обезболивания, применяют при болях высокой интенсивности, вводят внутривенно. |
|
Показаниями к госпитализации пациента являются:
- Введение медицинских препаратов не дало желаемого результата и приступ продолжается;
- Двухсторонняя колика;
- Пациент преклонного возраста;
- Приступ развился при одной почке;
- У пациента наблюдаются симптомы осложнений: высокая температура и невозможность опорожнения мочевого пузыря.
Для выведения камня и слизи врачи назначают препараты, исходя из деталей анамнеза. Продвигая инородное тело к мочевому пузырю, снимая спазм мочевыводящих путей, лекарства способствуют скорейшему завершению болевого приступа. Помимо медикаментов выведению камня иногда способствует употребление большого количества жидкости, а также физическая активность (но только при отсутствии противопоказаний, которые выявляет врач при осмотре). Для купирования боли при почечной колике применяются спазмолитики, анальгетики, противовоспалительные препараты.
Для радикального избавления от данного синдрома при мочекаменной болезни используются инструментальные методы лечения — дистанционная ударно-волновая литотрипсия, контактная литотрипсия (нефролитолапаксия и уретеролитотрипсия), а также хирургические вмешательства — лапароскопическая или открытая литотомия. !
Своевременное обращение в нашу клинику — залог того, что Вы сможете избежать развития осложнений, а также выясните причину развития синдрома. У нас работают ведущие отечественные специалисты, которые исключат риск рецидива и проведут все необходимые исследования. Живите без боли, обращайтесь в ЦЭЛТ!
Как правильно оказать помощь при приступе до приезда врачей?
Оказывать первую доврачебную помощь можно лишь в том случае, когда приступы повторяются при МЧБ. Тогда рекомендуется принять тёплую ванную или приложить тёплую грелку к пояснице. Такие действия позволяют устранить спазмы и обеспечить конкрементам прохождение по мочеточнику. Можно, также, использовать медицинские препараты для снятия болевого приступа: «Баралгин», «Но-шпа», «Нитроглицерин». Они окажут расслабляющее воздействие на мышц и устранять спазмы. В случае, если Вы не знаете точной причины или развившиеся симптомы являются нетипичными, лучше не предпринимать никаких действий, поскольку они могут лишь усугубить ситуацию.
Нужно ли соблюдать диету при почечной колике?
Соблюдение диеты — важная часть этапа лечения почечной колики. В первую очередь, под запрет попадают животные белки, поваренная соль, острые и копченые продукты, а также спиртные напитки и кофе. Вместо этого рацион следует наполнить продуктами с высоким содержанием клетчатки и пищевых волокон (овощи, отрубной хлеб, фрукты, бобовые).
Для ускорения продвижения камня или слизи по мочеточнику рекомендуется употребление теплой воды в большом количестве (2-3 литра жидкости в сутки). Однако, если у пациента наблюдается сердечная недостаточность или повышенное артериальное давление, приём жидкости ограничивается 1-1,5 литрами в день. Эти вопросы необходимо согласовать с лечащим врачом.
www.celt.ru
Почечная колика: что это такое, симптомы, диагностика и прогноз
Обычно к моменту возникновения первого приступа почечной колики человек уже имеет установленный диагноз мочекаменной или иной урологической болезни. Однако иногда конкременты в почке никак не дают о себе знать годами. А неожиданно начавшийся приступ, спровоцированный отхождением камня, человек принимает за что-либо иное. Ведь существует довольно много сходных состояний. Поэтому всем людям будет нелишним знать механизм развития почечной колики, её симптомы и отличительные признаки.
Что такое почечная колика
Почечная колика — неожиданная резкая боль в мочеточнике или в почке, которая имеет приступообразный характер, особую иррадиацию и сопровождается расстройствами пищеварения и мочевыделения. Её происхождение сводится к четырём основным факторам:
- растяжению полости почки и её наружной капсульной оболочки;
- раздражению или сдавливанию внутрипочечных нервных рецепторов;
- обратному забросу урины из мочеточника в лоханку (рефлюксу);
- повышению внутрипочечного давления из-за преграды оттоку жидкости из почки.
Почечная колика — последствие острой закупорки мочеточника. Она обычно обусловлена прохождением по нему камня либо скопления кристаллов солей. Колика бывает как право-, так и левосторонней, течение её при этом одинаково и отличается лишь направлением распространения боли. Иногда это явление возникает одновременно с обеих сторон.
Причиной появления приступа почти в 90% случаев является мочекаменная болезнь. Однако острое нарушение проходимости мочеточника не обязательно предполагает её наличие. Закупорка может произойти во время движения по мочевым путям гнойного или кровяного сгустка, а также фрагмента разлагающейся опухоли. Иногда приступы колик бывают вызваны перегибом мочеточника при опущении почки (нефроптозе).
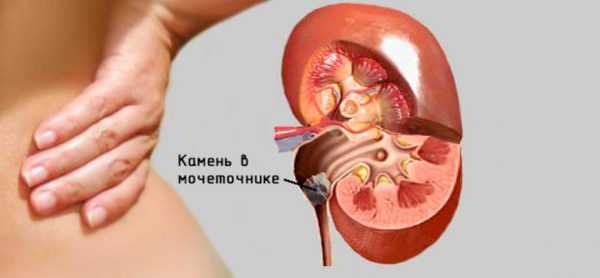 Закупорка мочеточника камнем — наиболее частая, но не единственная причина почечной колики
Закупорка мочеточника камнем — наиболее частая, но не единственная причина почечной коликиПолная обструкция (перекрытие) наступает не только в результате механического препятствия. Она может иметь и функциональный характер: на уровне закупорки появляется спазм мочеточника. Так как сокращённая стенка последнего периодически расслабляется, то некоторая его проходимость всё же остаётся.
Урина просачивается между инородным телом и внутренней поверхностью мочеточника, вследствие этого боль несколько уменьшается, но с возобновлением спазма обостряется опять. При полной блокировке оттока урины она принимает постоянный схваткообразный характер и сопровождается хаотичными и непродуктивными лоханочными сокращениями. Это вызывает гидронефротическое расширение полости почки и перерастяжение наружной оболочки органа.
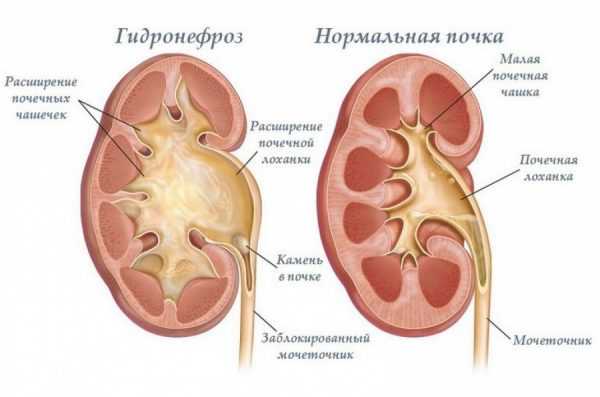 Нарушение оттока урины приводит к гидронефрозу — прогрессирующему расширению почечной лоханки, угрожающему не только здоровью, но и жизни больного
Нарушение оттока урины приводит к гидронефрозу — прогрессирующему расширению почечной лоханки, угрожающему не только здоровью, но и жизни больногоПо мере перемещения инородного тела вниз добавляется ещё один фактор происхождения болевого приступа: прямое раздражение нервных окончаний мочеточника. При локализации конкремента в верхней либо средней трети этого полого органа дискомфорт распространяется по его ходу. Но как только инородный предмет достигает точки пересечения мочеточниковой трубки с общей подвздошной артерией, боль начинает отдавать в надлобковую зону и бедро.
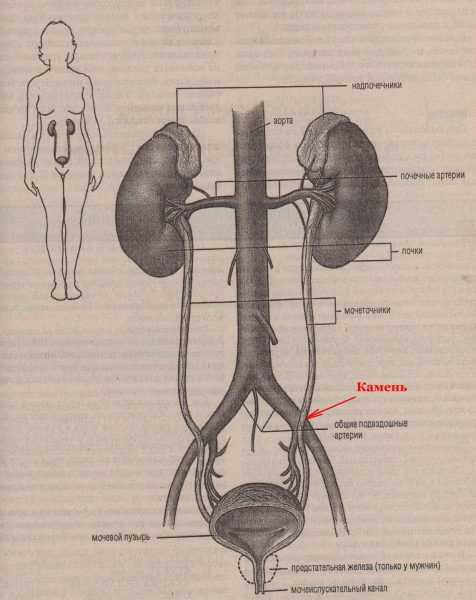 Красной стрелкой на рисунке обозначено место пересечения мочеточника и общей подвздошной артерии; при достижении камнем этой точки боль начинает отдавать в бедро
Красной стрелкой на рисунке обозначено место пересечения мочеточника и общей подвздошной артерии; при достижении камнем этой точки боль начинает отдавать в бедроМеханизм иррадиации боли определяется анатомическим соотношением общей подвздошной артерии и мочеточника. Эти полые органы находятся в непосредственной близости друг от друга и тесно соприкасаются. Поэтому раздражение нервных рецепторов мочеточника передаётся на упомянутый кровеносный сосуд, а затем и на его продолжение — бедренную (наружную) подвздошную артерию на стороне поражения. Иррадиация боли вниз живота и в надлобковую зону обусловлена передачей её импульсов на ответвления внутренней подвздошной артерии.
 На рисунке синей стрелкой отмечен мочеточник, жёлтой — общая подвздошная артерия, чёрной — внутренняя подвздошная артерия и зелёной — бедренная
На рисунке синей стрелкой отмечен мочеточник, жёлтой — общая подвздошная артерия, чёрной — внутренняя подвздошная артерия и зелёной — бедреннаяИррадиация боли: разница у мужчин и женщин
На всей своей протяжённости, кроме тазового сегмента, мочеточник у женщин ничем не отличается от такового у мужчин, разве что несколько меньшей длиной. У тех и у других внутренний диаметр просвета этой трубки в разных участках составляет от 6 до 15 мм.
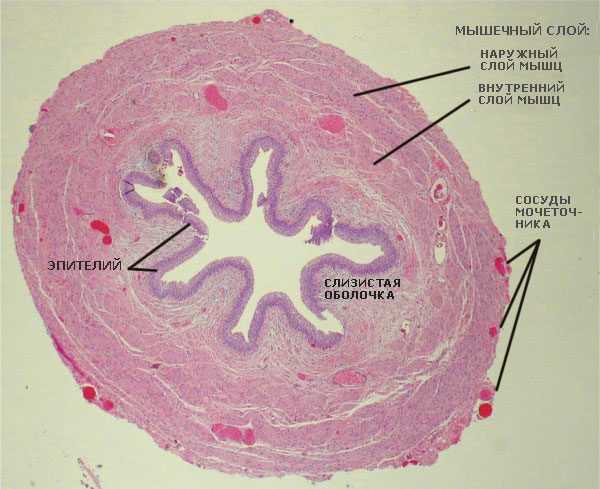 Благодаря эластичности и складчатости стенки мочеточника его внутренний просвет имеет вид звезды
Благодаря эластичности и складчатости стенки мочеточника его внутренний просвет имеет вид звездыИнтересно, что стенки мочеточника имеют очень хорошую растяжимость. Благодаря своей эластичности орган способен расширяться до 80 мм в просвете. Это его свойство помогает человеку пережить почечную колику и связанную с закупоркой мочеточника острую задержку урины.
Но в тазовой части у женщин и у мужчин мочеточник имеет некоторые анатомические особенности. У первых он сбоку огибает матку, проходя вдоль её широкой связки, располагается сзади яичника и заканчивается в мочевом пузыре на уровне верхней трети влагалища.
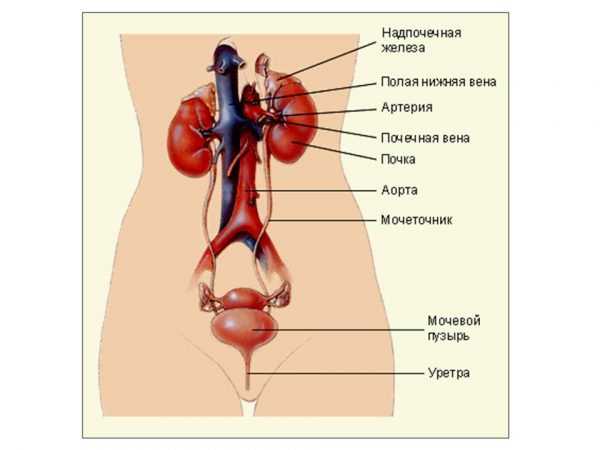 До соединения с мочевым пузырём женский мочеточник огибает яичник и шейку матки
До соединения с мочевым пузырём женский мочеточник огибает яичник и шейку маткиУ представителей сильного пола мочеточник идёт вперёд и наружу от семявыводящего протока. Обогнув сбоку последний, он впадает в мочевой пузырь в точке, расположенной чуть выше верхнего края семенного пузырька.
 Мочеточник мужчины проходит в непосредственной близости от семявыносящего протока
Мочеточник мужчины проходит в непосредственной близости от семявыносящего протокаПока камень не дошёл до тазовой части, проявления почечной колики у пациентов обоих полов одинаковы. При дальнейшем продвижении вниз конкремент достигает точки пересечения мочеточника:
- у женщин — с круглой связкой матки;
- у мужчин — с семявыводящим протоком.
На этом участке «путешествия» инородного тела по мочевыводящим путям характер иррадиации боли становится различным. У женщин она теперь отдаёт в большие генитальные губы, а у пациентов противоположного пола — в мошонку и яичко на стороне поражения.
Если конкременту удалось попасть в мочевой пузырь, то он начинает раздражать нервные рецепторы тканей, соприкасающихся с шейкой этого органа. Следовательно, болевые ощущения теперь распространяются по направлению уретры: у представительниц женского пола они иррадиируют в преддверие влагалища, а у пациентов-мужчин — в головку пениса.
Особенности почечной колики у грудничков
К сожалению, почечные болезни порой не щадят даже самых маленьких детей. У младенцев первого года жизни тоже может возникнуть приступ колики. У них он имеет некоторые особенности. Диагностика значительно затруднена, так как ребёнок в силу своего раннего возраста не может указать, где точно у него болит.
У грудничков острая закупорка камнем просвета мочевых путей характеризуется внезапным беспокойством. Боль у младенцев сконцентрирована в районе пупка. Ребёнок активно двигается, мечется в кроватке, сучит ножками, пронзительно кричит.
 Колика у грудничка проявляется активным двигательным беспокойством и криком
Колика у грудничка проявляется активным двигательным беспокойством и крикомРодители должны знать, что на почечную колику у малыша указывают следующие признаки:
- сильное вздутие и напряжение животика;
- резкая болезненность при прикосновении — при попытке погладить живот ребёнок вскрикивает;
- отказ от груди;
- многократная рвота;
- длительное отсутствие стула;
- повышение температуры тела до 38–39оС.
Повышение температуры тела (гипертермию) медики объясняют возникновением заброса урины из лоханки почки в общий кровоток — пиело-венозным рефлюксом. Этот факт оказывает раздражающее воздействие на центр терморегуляции организма, что и бывает причиной гипертермии. Возникшая таким образом, она не зависит от присутствия бактерий в моче.
В случае проникновения в мочевые пути болезнетворных микроорганизмов результатом длительно протекающей почечной колики у грудничка может стать апостематозный нефрит. Это особо опасная разновидность острого воспаления почек, характеризующаяся многочисленными гнойниками (апостемами) в паренхиме органа. К счастью, у малышей приступ обычно заканчивается в течение 15–20 минут.
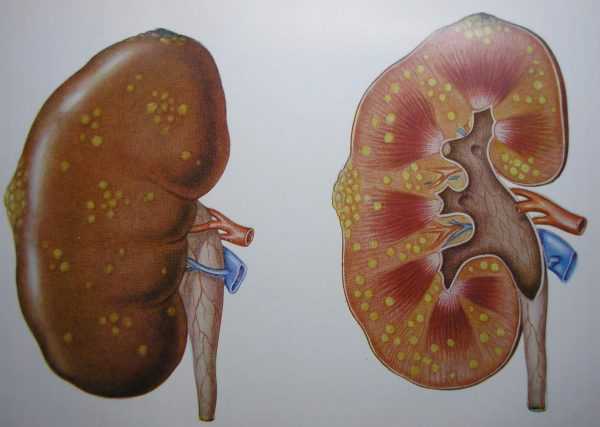 Апостематозный нефрит — одна из форм острого гнойного пиелонефрита
Апостематозный нефрит — одна из форм острого гнойного пиелонефритаЧасто клиническая картина почечной колики у грудничка принимается родителями за непроходимость кишечника. Для дифференцировки этих двух состояний необходимо поставить малышу клизму. При почечной колике вместе с промывочной жидкостью выделяется большое количество кала. При непроходимости или завороте кишок, наоборот, испражнения при помощи клизмы получить не удаётся, но возможно выделение из заднего прохода алой крови.
При хирургических патологиях брюшной полости, таких как аппендицит или холецистит, ребёнок старается неподвижно лежать на спине.
Видео: почему возникает боль при почечной колике
Типичные симптомы у взрослых и характер болей
Приступ почечной колики чаще всего начинается во время значительной физической нагрузки или движения человека. Часто толчок к отхождению конкремента даёт езда по неровной дороге, тряска. Но приступ может возникнуть и без провоцирующего фактора — в состоянии покоя или даже во сне.
Отхождение камней
Продолжительность приступа в зависимости от скорости перемещения и размера инородного тела варьирует от 20 минут до нескольких суток. Если камень небольшой и гладкий, то болевая атака заканчивается в течение 2–3 часов. Больше всего беспокойства пациенту доставляют мелкие остроугольные конкременты: они весьма подвижны, перемещаются долго и легко травмируют слизистые оболочки мочевых путей.
Нередко наружу с мочой во время приступа колики выходит несколько некрупных камней. После отхождения первого из них наступает временное облегчение, но с началом движения следующего боль возобновляется.
У некоторых пациентов конкременты выделяются безболезненно.
Гематурия
При почечной колике в урине наблюдается примесь крови, иногда довольно интенсивная; нередко невооружённым глазом в ней заметны кровяные сгустки. При лабораторном изучении осадка мочи, даже если она визуально имеет нормальную окраску, выявляется повышенное количество эритроцитов (красных клеток крови).
 Кровь в моче при почечной колике бывает заметна невооружённым глазом, но может и внешне отсутствовать
Кровь в моче при почечной колике бывает заметна невооружённым глазом, но может и внешне отсутствоватьДля почечной колики, обусловленной мочекаменной болезнью, типично то, что боль предшествует появлению кровотечения и означает начало миграции конкремента. При прочих урологических патологиях всё происходит наоборот. Сначала у человека появляется гематурия, а позже к ней присоединяется приступ колики, спровоцированный закупоркой мочеточника крупным кровяным или гнойным тромбом.
Желудочно-кишечные, общие и дизурические расстройства
Вследствие того, что во время колики имеет место раздражение не только почечного, но и чревного нервного сплетения, типичными симптомами этого состояния являются тошнота и рвота. Возникает вздутие живота, обусловленное задержкой отхождения газов и стула.
 Тошнота и рвота во время почечной колики вызваны раздражением чревного нервного сплетения
Тошнота и рвота во время почечной колики вызваны раздражением чревного нервного сплетенияБольной становится бледным, покрывается холодным потом. У него повышается температура, нередко присоединяются головная боль, слабость, сухость слизистой оболочки ротовой полости.
В случае остановки инородного тела в конечном (припузырном) сегменте мочеточника у человека возникают частые, болезненные и непродуктивные позывы к мочеиспусканию. Во время приступа почечной колики иногда бывает даже острая задержка урины, вызванная закупоркой твёрдыми инородными телами мочевых путей.
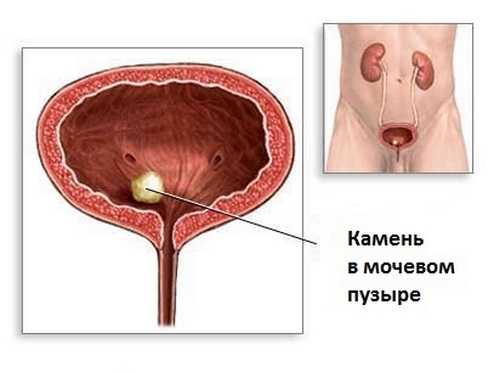 Камень, остановившийся в районе шейки мочевого пузыря, может стать причиной острой задержки мочи
Камень, остановившийся в районе шейки мочевого пузыря, может стать причиной острой задержки мочиХарактер боли
Крупный конкремент, плотно «засевший» в почке, как правило, оттоку мочи не препятствует и почечную колику не вызывает. Для возникновения приступа достаточно неполного перекрытия мочеточника мелким камнем либо скоплением кристаллов мочевых солей.
Болевой приступ при почечной колике настигает человека внезапно. Нестерпимая боль заставляет его метаться и каждую минуту менять позу в надежде найти положение, при котором она станет меньше. Чаще всего пациент лежит на боку с подтянутыми к животу коленями. Такое беспокойное поведение больного объясняется тем, что каждая новая смена позы на непродолжительное время приносит некоторое облегчение.
Порой человек во время почечной колики принимает самые изощрённые, причудливые положения тела. В народе о таком поведении говорят «лезет на стенку».
По характеру распространения боли можно приблизительно определить, на каком именно отрезке мочевыводящего тракта находится в данный момент камень. Чем ниже продвигается инородное тело по мочеточнику, тем интенсивнее боль иррадиирует в ногу на стороне поражения и в гениталии.
Пока препятствие находится в лоханке или в верхнем отрезке мочеточника, боль локализуется в области поясницы. Но как только камень опускается в нижний сегмент мочевых путей, она перемещается в подвздошную или паховую зону туловища.
Видео: симптомы почечной колики
Диагностика
Классическая почечная колика имеет типичную клиническую картину, и её распознавание для опытного врача-уролога не представляет особых трудностей. Существует несколько методов, позволяющих отбросить все сомнения в диагнозе.
Пальпация и перкуссия
Здоровые почки обычно никак не реагируют на их прощупывание. При типично протекающей колике двуручная пальпация поясничной области усиливает приступ. Во время надавливания на брюшную стенку по направлению хода поражённого мочеточника отмечается резкая болезненность. При быстром перевороте человека на другой бок также наблюдается усиление тягостных ощущений.
 При колике пальпация области почек усиливает приступ
При колике пальпация области почек усиливает приступКлассическим проявлением почечной колики служит симптом Пастернацкого, который выявляют таким образом: исследующий кладёт одну руку на область почки пациента ладонью вниз, а ребром второй несильно, но уверенно постукивает по ней. Если при этом боль усиливается, то симптом Пастернацкого считается положительным. Если же дискомфорта пациент не отмечает — признак отрицателен. Нередко после определения положительного симптома Пастернацкого у больного с почечной коликой появляется кровь в урине.
Лабораторные исследования
Отклонения от нормы в результатах лабораторных анализов биологических жидкостей организма нельзя рассматривать как достоверный признак почечной колики. Характерным для неё является только повышенное число эритроцитов (красных кровяных телец) в моче — гематурия.
Типичные лабораторные симптомы воспалительного процесса (увеличение СОЭ, сдвиг лейкоцитарной формулы влево, лейкоцитоз в крови) являются косвенными и могут быть как при почечной колике, так и при других острых заболеваниях органов брюшной полости.
Изменения в урине, характерные для мочекаменной болезни, во время приступа почечной колики могут не наблюдаться по причине полной закупорки инородным телом поражённого мочеточника.
Инструментальные методы
Решающая роль при распознавании почечной колики принадлежит срочно выполненным рентгенологическим исследованиям.
Обзорная рентгенография
Первым делом больному выполняют простую обзорную рентгенографию органов брюшной полости. Уже на этом этапе нередко обнаруживается тень инородного тела в мочевых путях, что с почти 100% точностью позволяет поставить диагноз. Однако следует учесть вероятность наличия камней и тромбов в венах или каких-либо включений в кишечнике, видимых на рентгеновском снимке.
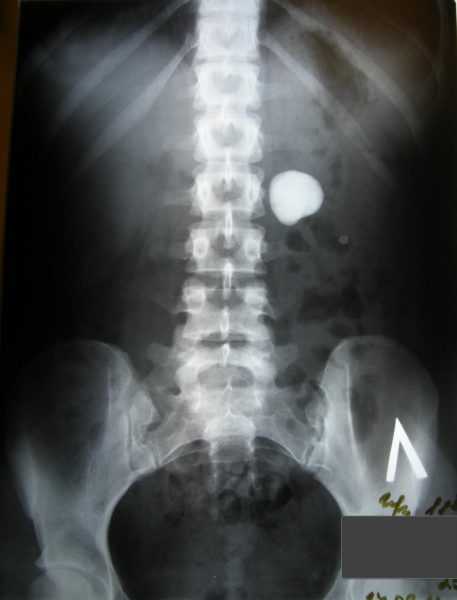 На снимке хорошо виден крупный камень, расположенный в почечной лоханке
На снимке хорошо виден крупный камень, расположенный в почечной лоханкеНа наличие колики указывает важный рентгенографический признак — область разрежения, окружающая тень увеличенной в размерах почки. Она является результатом отёка околопочечной ткани.
Экскреторная урография
Вторым этапом инструментальной диагностики является экскреторная урография. При этом пациенту внутривенно водят рентгеноконтрастный раствор, который выделяется почками с уриной и делает видимыми на урограммах мочевые пути. Метод тоже позволяет различить на снимках очертания камня.
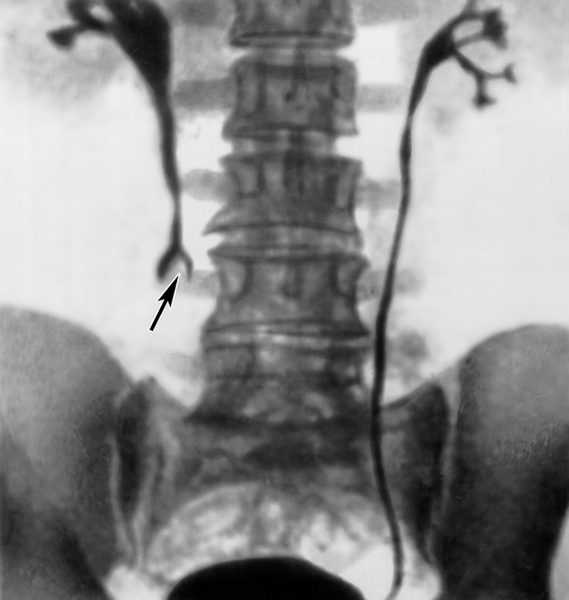 На снимке видно, что путь урине в мочеточнике справа преграждён
На снимке видно, что путь урине в мочеточнике справа преграждёнПо результатам экскреторной урографии оценивается степень нарушения функции почек. На высоте приступа колики с поражённой стороны орган может вовсе не работать. Однако происходит усиление тени больной почки за счёт того, что её паренхима пропитана контрастным раствором. Такое явление говорит о том, что функция этого органа сохранена и может быть восстановлена.
Урографический метод выявляет выделение контрастного препарата обеими почками. Во время приступа колики на поражённой стороне наблюдается расширение лоханки и верхней части мочеточника. Просвет последнего бывает заполнен контрастным раствором до уровня перекрытия конкрементом.
Дифференциальная диагностика
Существует множество состояний, имитирующих почечную колику. Поэтому необходимо знать их основные отличительные признаки. Например, прободную язву желудка, аппендицит, острые заболевания жёлчного пузыря и печени приходится различать с правосторонней почечной коликой, панкреатит — с левосторонней, а воспаление органов женской репродуктивной системы — с двусторонней.
В отличие от почечной колики, другие заболевания с клиникой «острого живота» отличаются стремлением пациента к покою, ибо малейшее движение усиливает боль. Как говорится, человек при этом «лежит пластом». И какой бы сильной ни была боль при почечной колике, общее состояние пациента страдает мало. Во время неё не бывает проявлений общей интоксикации, типичных для разлитого перитонита.
Таблица: дифференциальные признаки почечной колики и похожих на неё болезней
Прогноз и осложнения
Если конкременты мелкие и гладкие (до 6 мм в диаметре), то в подавляющем большинстве случаев во время почечной колики они выходят наружу самостоятельно, и в оперативных пособиях нет необходимости. Хуже бывает прогноз при крупных камнях с шипообразными наростами.
При затяжных, не купируемых медикаментозно болевых приступах для восстановления оттока мочи в стационаре приходится прибегать к катетеризации мочевых путей. В самых тяжёлых случаях, при неэффективности всех консервативных мероприятий, больного ждёт хирургическое вмешательство: рассечение передней брюшной стенки и мочеточника с извлечением камня. К счастью, такая необходимость возникает исключительно редко.
На возможность развития осложнений оказывают непосредственное влияние такие факторы:
- основное заболевание, на фоне которого возникла почечная колика;
- степень перекрытия просвета мочеточника;
- общее состояние организма пациента и его возраст;
- своевременность и правильность оказываемой доврачебной и медицинской помощи.
Двусторонняя закупорка мочеточников камнями может вызвать полную остановку мочеотделения и анурию, продолжающуюся до нескольких суток. Такое же осложнение может возникнуть и при препятствии оттоку урины инородным телом лишь с одной стороны, сопровождающемся рефлекторным или нервным спазмом второго мочеточника. Состояние анурии крайне опасно для жизни и требует неотложной медицинской помощи.
К наиболее часто встречающимся тяжёлым последствиям длительного приступа почечной колики можно отнести:
- развитие острого гнойного пиелонефрита;
- уремическую кому;
- септический шок;
- гидронефроз и снижение функциональности почки;
- образование рубцового сужения мочеточника.
После окончания приступа самочувствие пациента улучшается, но ещё некоторое время он может испытывать притуплённое ощущение дискомфорта в районе поясницы.
Профилактика
Предупреждение возникновения почечной колики состоит в исключении всех возможных факторов риска, в первую очередь — мочекаменной болезни. Чтобы избежать рецидива, человеку предстоит упорное, нередко многолетнее лечение основной патологии, ставшей причиной возникновения приступа.
Рекомендуется:
- обильное питьё (2,5л жидкости в день) для поддержания мочи в разбавленном состоянии;
- сбалансированная диета;
- ограничение потребления соли;
- употребление урологических травяных сборов, брусничных и клюквенных морсов.
Видео: как предупредить приступы почечной колики
Поиск происхождения любого вида острой боли в брюшной полости нужно проводить в условиях хирургического стационара, где имеется необходимая медицинская аппаратура. Почечная колика — серьёзный синдром, который подразумевает получение медицинской помощи. Но останавливаться на этом не стоит. Человеку следует выяснить причину возникновения этого явления и приложить усилия для её нейтрализации.
- Автор: Наталья Сытник
- Распечатать
medsovet.guru
Алгоритм оказания неотложной помощи при почечной колике
Почечные колики – проявление сопутствующего симптома многих заболеваний почек или мочеполовой системы. Характерной особенностью колик является их резкое начало и сильный болевой синдром, который продолжается в течение всего приступа.
Данное состояние опасно своими тяжелыми, часто необратимыми последствиями, поэтому важно знать алгоритм оказания неотложной помощи при почечной колике.
Причины и симптоматика
Прежде чем приступать к купированию почечных колик, нужно понять причину их возникновения и особенности проявления.
Приступ, характеризующийся проявлением внезапной боли, проявляется из-за следующих патологических изменений в организме:
- Наличие опухолевых процессов в тканях почек;
- Движение камней в системе мочевыводящих путей;
- Повреждения почек в результате механического воздействия;
- Почечный туберкулез;
- Чрезмерные физические нагрузки;
- Злоупотребление алкоголем;
- Узкий просвет в мочеточнике;
- Образования доброкачественного или злокачественного характера в маточной области, щитовидной железе или в пищеварительном тракте;
- Опущение почки.
При этих заболеваниях часто болят почки, а резкий приступ боли может настигнуть в любой момент.
Однако в момент оказания помощи при почечной колике важно знать не только о наличии патологических изменений, но и о причинах, вызвавших их:
- Камни, которые находятся в почках;
- Комки крови, сформировавшиеся в пространстве почек;
- Пробки из гноя в мочевыводящих путях;
- Сгиб или отечность в области мочеточника.
Если нет никаких сведений о клинической картине заболевания, неотложная помощь при почечной колике оказывается, опираясь на симптомы приступа.
- Резкая, сильная боль при спазме, которая может стать причиной обморока или болевого шока.
- В моче появляются кровяные сгустки.
- Без доврачебной помощи болевой синдром, ощущающийся в области живота, паха и боков, усиливается.
- При опорожнении мочевого пузыря моча отходит слабо или вовсе отсутствует.
- Невозможность дефекации.
При нарушении функции почек симптомы усиливаются и проявляются в таких нарушениях:
Проявления болей при мочеиспускании;
- Головокружение;
- Стремительное увеличение показателей температуры тела и артериального давления;
- Тошнота;
- Рвота.
Обратите внимание!
Важными симптомами колик являются невозможность устранить боль при изменении положения тела и ее приступообразный характер.
Продолжительность приступа зависит от индивидуальных особенностей организма, а также причин, вызвавших почечную колику. Так, зафиксированы случаи колик, которые продолжались от 2 часов до 3 суток.
Данные симптомы требуют немедленного медицинского вмешательства, а для облегчения болевого синдрома используют доврачебную помощь.
Первая помощь
Состояния, сопровождающиеся почечными коликами, требуют тщательной диагностики и комплексного лечения медикаментозными средствами.
Доврачебная помощь при почечной колике нужна для того, чтобы облегчить боль, не допустив потери сознания и проявления болевого шока у больного. Чтобы достигнуть этих целей, был разработан следующий алгоритм действий:
- Срочно вызовите медицинский персонал;
- Обеспечьте больному вертикальное положение так, чтобы поясница была слегка приподнята;
- При болях в почках можно использовать тепло в виде грелки, приложенной к пояснице;
- При первых проявлениях спазма можно предложить больному принять ванну, наполненную теплой водой;
- Если после того, как приступ прошел, сильно болят почки, можно принять лекарства, которые снимают спазм, расслабляя мускулатуру;
- Любые позывы к мочеиспусканию нельзя игнорировать, поэтому, если помощь оказывается на дому, нужно обеспечить возможность больному удовлетворять потребности даже лежа.
Обратите внимание!
В момент оказания неотложной помощи запрещено использовать анальгетики, так как симптомы исказятся, а медикам будет сложно провести диагностику.
Нужно помнить, что обратиться за помощью к медикам нужно обязательно, даже если экстренная помощь устранила спазм, сопровождающийся коликой. Ведь чтобы приступ не повторился, нужно устранить первопричину, вызвавшую его, а это можно сделать только с врачебной помощью.
Меры предосторожности
Оказывая первую помощь при почечных коликах, нужно помнить о противопоказаниях при сопутствующих заболеваниях:
- Горячую ванну нельзя применять людям в преклонном возрасте, лицам с патологическими изменениями сердечно-сосудистой системы;
- Использование локализованного прогревания запрещено пациентам, у которых диагностированы воспаления внутренних органов;
- При заболеваниях почек, сопровождающихся коликами, мочегонные препараты создают обратный характер, усиливая болевой синдром.
Оказывая помощь при спазмах в почках в домашних условиях нужно помнить, что на этом этапе можно применять только те методы, которые не причинят вреда и не усилят болевой синдром.
Первая помощь при почечной колике считается эффективной, если больной перестал ощущать спазматическую боль, а его состояние значительно улучшилось.
Если же симптомы начинают усиливаться, больного нужно срочно госпитализировать.
Немедленной госпитализации подлежат больные, у которых проявилась такая симптоматика:
В этих случаях, что делать для облегчения состояния пациента должны решать врачи бригады скорой помощи.
Специфика медицинской помощи
Первоначально медицинская помощь заключается в купировании боли медикаментозными средствами:
- Использование внутримышечно и внутривенно лекарственных средств, которые купируют боль и причину ее появления. Чаще всего применяют препараты «Кеторолак» и «Диклофенак», которые обладают не только анальгетическими, но и противовоспалительными свойствами.
- Действия по устранению рвоты заключаются в введении противорвотных средств, например, Метоклопрамида.
- В качестве неотложных средств используют миотропные спазмолитики, которые вводят одновременно с анальгетиками.
- В том случае, если действие этих средств не оказало нужного эффекта, оказание помощи проводится с помощью наркотических анальгетиков («Морфин», Трамадол»), которые вводят в комплексе с Атропином, снимающим спазмы.
- Если диагностированы камни в почках, помочь пациенту можно с помощью лекарств, которые оказывают ощелачивающее действие на урину: «Бикарбонат натрия» или «Цитрат калия». Эти препараты помогают камням раствориться и максимально безболезненно выйти из организма.
После того, как тревожная симптоматика устраняется, пациента госпитализируют для диагностики причины, вызвавшую почечную колику.
Первым исследованием назначается ультразвуковое обследование почек. Затем врач проводит анализ клинической, лабораторной и рентгенологической диагностики для подтверждения диагноза.
В момент диагностических исследований пациенту продолжают оказывать врачебную помощь, которая заключается в приеме препаратов мочегонного действия и синтетических витаминно-минеральных комплексов.
При ярко выраженной симптоматике и слабом купировании болевого синдрома проводится оперативное вмешательство в таких случаях:
- Почечный гидронефроз;
- Наличие больших камней, которые перекрыли мочеточник;
- Сморщивание почек.
Следует отметить, что почечные колики – серьезное проявление патологических изменений в почках и близлежащих органах. Поэтому, как только начинает болеть почка или область живота, нужно срочно обратиться в медицинское учреждение для постановки точного диагноза.
Несмотря на то, что народная медицина предлагает несколько рецептов устранения боли, лечение почечных колик домашними средствами запрещено, а использование медикаментозных средств возможно только после постановки точного диагноза и врачебных назначений.
Пациент, который впервые столкнулся с сильной болью в области почек, может перепутать болевой синдром при аппендиците, язве или панкреатите с коликами. Поэтому любые медикаментозные средства и настои из лекарственных трав без уточнения диагноза могут причинить значительный вред здоровью человека.
propomosch.ru
Первая помощь при почечной колике и причины ее возникновения
Чтобы разобраться, что такое почечная колика следует понять основные причины возникновения патологии, как проявляются симптомы и как с ними справиться. Симптомы почечной колики нередко схожи с признаками других заболеваний.
Больному с данным недугом необходима незамедлительная помощь специалиста.
Что такое почечная колика
Почечная колика сопровождается спазмами гладкомышечной мускулатуры. Недуг проявляется сильным болевым синдромом. Приступ включает в себя одновременно несколько факторов, в частности возникновение спазмов. Обструкция верхних мочевыводящих путей приводит к накоплению мочи в почках — это вызывает сильную боль.
Важно! Согласно заключению специалистов, в 15% случаев недуг является следствием иных болезней, в частности, почечная колика возникает при наличии инфекционных заболеваний.
Причины почечной колики и факторы риска
Медики убеждены, что главной причиной возникновения колики являются камни в почках. Это не возрастное заболевание, оно возникает как у молодых, так и у более зрелых людей. Случается как у женщин, так и у мужчин. Самыми распространенными причинами, которые вызывают приступ почечной колики, являются:
- генетическая предрасположенность;
- игнорирование поясничных болей;
- различные заболевания почек;
- интенсивная физическая нагрузка;
- инфекции мочевыводящих каналов;
- наличие воспалительных процессов в организме;
- сужение или спазм мочеточника;
- недостаточное употребление жидкости.
Итак, прежде всего стоит обратить внимание на такой фактор, как генетическая предрасположенность. Велика вероятность возникновения недуга у тех, у кого есть близкие родственники, страдающие мочекаменной болезнью.
Почечная колика не всегда возникает мгновенно. Приступы боли в области поясницы могут беспокоить на протяжении длительного времени, зачастую человек даже и не подозревает, что неприятные ощущения внизу спины являются проявлением серьезного заболевания.
Игнорируя болевые приступы, многие не начинают лечение своевременно. В том случае, если боль в области поясницы является признаком камней или песка в почках, почечной колики вряд ли удастся избежать.
Если боли сопровождаются высокой температурой тела, которая сохраняется на протяжении месяца, это говорит о том, что инфекция с кровью или с лимфой попала в почки. В этом случае такой симптом, как почечная колика, проявится непременно.
Фактором, провоцирующим приступ, является серьезное перенапряжение, в частности, поднятие тяжестей или интенсивные тренировки в спортзале.
Колики почки бывают из-за хронических инфекций мочевыводящих путей, нарушения кровообращения почечных сосудов и недостаточного употребления жидкости.
Существуют и другие причины возникновения почечной колики. Нередко недуг проявляется из-за недолеченного цистита, нефрита, гидронефроза. Пиелонефрит может стать причиной почечной колики у женщин. Зачастую фактором, вызывающим колику, является:
- поликистоз почки;
- заболевания матки;
- повреждение маточных труб;
- воспаление придатков;
- аборт или беременность;
- разрыв тканей яичника;
- перекручивание кист.
Симптомы
До тех пор пока заболевание не начнет активно проявляться, как правило, человек не воспринимает серьезно возникающую периодически боль в области почек.
Самый яркий симптом почечных колик проявляется в виде неожиданной сильнейшей непрекращающейся боли, требующей незамедлительного лечения. Она носит приступообразный характер.
Болевой синдром очень сильный, человек буквально не находит себе места, пытаясь принять удобную позу. Все попытки лечь и не шевелиться, дабы не доставлять себе еще больше боли, оказываются тщетны.
Во время приступа боль часто локализуется в подвздошной области, но может охватывать и нижнюю часть живота. Одновременно с этим появляется боль при мочеиспускании, из-за этого опорожнение мочевого пузыря становится проблематичным, а позывы присутствуют постоянно.
Почечная колика бывает односторонняя и двусторонняя. Почечная колика слева возникает, когда есть проблемы с левой почкой, при правостороннем болевом синдроме нездоровой является, соответственно, правая почка. При болезни обеих почек возникает двусторонняя почечная колика. Последняя разновидность сопровождается болью, которая отдает в живот и поясницу.
Почечные колики проявляются различными симптомами и требуют лечения. Зачастую боль возникает в разных частях живота и сопровождается позывами к опорожнению кишечника. Из-за неприятных болевых ощущений сходить в туалет крайне сложно, возникает вздутие кишечника.
Симптомами почечной колики является тошнота и рвота, которые часто сопровождаются повышением температуры тела.
Приступ почечной колики нередко провоцируют длительные пробежки, быстрая ходьба. Болевые ощущения возникают в области живота, поясницы, бедер и промежности.
Симптоматика почечной колики одинакова как для женщины, так и для мужчины:
- бледность кожи;
- повышенное потоотделение;
- слабость;
- тошнота, рвота;
- жажда;
- температура, озноб;
- скачки давления;
- вздутие живота;
- болевой шок.
Важно! Пациент испытывает сильную боль (в среднем от четырех часов), она постоянно усиливается. Условно боль можно разделить на три фазы:
- острая;
- постоянная;
- фаза угасания.
Первая фаза беспокоит человека в ночное время или ранним утром, тем самым пробуждая его. Сначала она довольно мягкая, ноющая. После медленно, но постепенно усиливается.
Приступы случаются с различной периодичностью. Ноющая боль сменяется резкой. Нередко слишком сильная боль приводит к потере сознания, вызывает шок, онемение конечностей.
Для второй фазы характерна длительность приступов примерно от одного до десяти часов. Терпеть такую боль долго просто невозможно, поэтому в течение этого времени, как правило, пациент успевает обратиться за помощью к врачу.
Последняя фаза — угасания. Ее продолжительность составляет порядка трех часов. Нередко боль настолько выматывает человека, что после принятия таблетки обезболивающего он засыпает.
Когда приступ заканчивается, болевой синдром отступает. Человек перестает испытывать боль при мочеиспускании.
Чтобы установить причину почечной колики и подобрать правильную схему лечения, необходимо обратиться к врачу. Важно сделать это важно незамедлительно.
Доктор после осмотра и проведенной диагностики исключит заболевания со схожей симптоматикой:
- аппендицит;
- панкреатит;
- холецистит;
- позвоночная грыжа;
- язва желудка.
Как видите, спектр болезней с схожими симптомами чрезвычайно широк.
Первая помощь
Порой обратиться к квалифицированному специалисту сразу возможности нет. Следует знать, как правильно оказать первую помощь человеку, у которого случился приступ почечной колики.
При болях весьма эффективным средством являются тепловые процедуры: следует приложить грелку или принять горячую ванну. Болевой приступ снимет сильный анальгетик, его нужно принять как можно раньше.
Таблетки являются не самым эффективным средством. Желательно вводить препараты внутримышечно или внутривенно. Медикаменты могут избавить от последствий почечной колики, в частности судорог.
Диагностика
Перед лечением симптома почечной колики следует посетить специалиста. Он проведет необходимую дифференциальную диагностику недуга и поставит диагноз.
Методы диагностики, которые обычно используются для диагностики заболеваний мочевыделительной системы:
- анализ мочи;
- анализ крови общий;
- УЗИ почек;
- урография;
- хромоцистоскопия;
- КТ (компьютерная томография);
- МРТ (магнитно-резонансная томография)
Весьма важным лабораторным методом диагностики для определения недуга является анализ мочи. В том случае, если в ней присутствуют кровяные прожилки, это может говорить о наличии камней в почках. Не менее значим уровень pH.
Для того чтобы диагноз был максимально точным, пациенту желательно предоставить камушек для анализа. Чтобы его получить, нужно мочиться в емкость (желательно через ситечко).
Установить диагноз также помогут результаты общего анализа крови. При почечной колики у пациента наблюдается повышенный уровень лейкоцитов и увеличение скорости оседания эритроцитов.
УЗИ почек и мочевыводящих путей является не менее эффективным методом диагностики заболевания. С помощью данного исследования выявляют наличие не только камней, но и злокачественных образований.
Камни в мочевыделительной системе видны при рентгенологическом исследовании.
Во время хромоцистоскопии врач с помощью цистоскопа исследует состояние слизистой мочевого пузыря и мочеточника. Далее пациенту вводят вещество, из-за которого моча приобретает темный синий цвет.
Специалист делает вывод о наличии или отсутствии патологии почек, исходя из скорости выделения окрашенной мочи и интенсивности цвета. Процедура не требует специальной подготовки, довольно проста и безопасна, однако выполняется под анестезией, поскольку довольно болезненна.
При трудностях с постановкой диагноза проводят КТ таза и забрюшинного пространства. Благодаря трехмерному изображению специалист получает возможность рассмотреть пораженный орган под нужным углом. Данный метод является одним из самых эффективных. Назначают КТ при сложных случаях или перед операцией.
Врач в ходе первичного осмотра собирает анамнез заболевания. Особое внимание специалист уделяет генетической предрасположенности к недугу. Первые выводы он делает после разговора с пациентом, основываясь на жалобах и симптомах.
Важным является характер боли, провоцирующие и купирующие факторы. Врач также пальпирует живот пациента и органы малого таза. В области поясницы во время простукивания возникают болевые ощущения.
Важно! Велика вероятность, что для определения почечной колики понадобится добавочное обследование, особенно при неясной симптоматике. Зачастую требуется госпитализация.
Почечная колика возникает не только у взрослых, но и у детей. Она проявляется в основном болью в районе живота, поясницы. Приступ довольно короткий (около 15 минут). Малыш при этом плачет, температура тела повышена, наблюдается слабость, рвота и головокружение. В таком случае пытаться справиться своими силами нельзя. Следует как можно быстрее вызвать скорую помощь.
Тех же рекомендаций необходимо придерживаться, если почечная колика случилась у беременной женщины, ведь недуг может спровоцировать преждевременные роды. Велика вероятность приступа в третьем триместре. Из симптомов: боль в пояснице, отдающая в половые органы и бедра.
Симптомов, которые характерны только для почечной колики и исключают любую другую болезнь, нет, поэтому важно обратиться к врачу, который отличит недуг от прочих заболеваний.
Дальнейшее лечение
Лечение почечной колики у женщин и у мужчин начинают с остановки приступа. Для этого необходимо принять таблетку обезболивающего и приложить к больному месту тепло. От госпитализации отказываться не стоит, только в стационаре можно не беспокоиться, ведь за состоянием пациента круглосуточно наблюдают специалисты.
При затянувшемся приступе пациенту назначают препараты, содержащие новокаин. Антибиотики прописывают, когда наблюдается наличие воспалительного процесса в организме. При наличии камней используются специальные методы для их дробления и выведения из организма. Все это время пациент принимает обезболивающие препараты.
Нужна срочная госпитализация, если:
- почечная колика распространилась на обе стороны;
- температура тела повышена;
- обезболивающий препарат не действует;
- пациент имеет только одну почку;
- заболевание в острой стадии;
- есть подозрение на воспалительный процесс.
Во время лечения пациенту следует придерживаться постельного режима и соблюдать полный покой. Кроме этого, обязательно нужна строгая диета (кстати, ее следует соблюдать и для профилактики).
Согласно предписанию специалистов, человеку с почечной коликой рекомендуется рацион согласно меню стола №10, то есть ни при каких обстоятельствах нельзя кушать жирную, острую, копченую пищу, сдобу, молочные продукты, сладости.
Важно питаться сбалансировано и вовремя. Необходимо отдыхать, грамотно распределять нагрузку и придерживаться правильного распорядка дня.
При наличии конкрементов иногда для снятия спазма проводится их удаление хирургическим путем, если медикаментозное лечение оказалось неэффективным. Также показанием к операции служит разрыв кисты, гнойные абсцессы, закупорка мочевыводящих путей.
При возникновении недуга пациенту нельзя принимать таблетки от боли самостоятельно, потому что потребуются большие дозы, что негативно отразится как на основной болезни, так и на состоянии организма в целом.
Важно! Если нет абсолютной уверенности в том, что боль вызвана выходом камней, греть больное место нельзя.
Исключить рецидив и устранить все причины, которые спровоцировали возникновение почечной колики, можно. Главное — не стоит терпеть боль или пытаться справиться с коликой самостоятельно, без участия врача. Желательно исключить все факторы, способные спровоцировать заболевание, в первую очередь нужно вылечить мочекаменную болезнь.
При желании можно совмещать традиционную медицину с народной. Существует много эффективных рецептов отваров, которые помогут справиться с недугом и сопровождающей его болью.
Листья брусники
Для приготовления отвара нужно использовать сухие листья растения, которые заливают кипятком и доводят до кипения на медленном огне. Отвар следует остудить и процедить. Можно в него добавить немного меда. Пить нужно в течение всего дня за несколько минут до еды.
Семена моркови
Семена моркови необходимо залить кипятком и оставить в теплом месте на 10-14 часов. Поле этого следует пить по 3 столовые ложки пять раз в день за полчаса до еды. Это средство очень эффективно при почечных заболеваниях, в том числе камнях.
Ромашка + тысячелистник
Оливковое масло нужно хорошо разогреть, затем положить в него цветки ромашки и тысячелистник. Довести практически до кипения, отставить в сторону, остудить. Полученную смесь использовать в качестве средства для компрессов. Лучше использовать марлю.
Возможные осложнения
Болевой синдром чаще всего возникает вследствие движения камня, который нередко повреждает мочеточник, тем самым способствуя возникновению стриктур. Также велика вероятность закупорки мочеточника, что способствует приступу почечной колики. В результате скорость перистальтики мочеточника уменьшается, а значит, в почках происходит возврат и застой мочи.
Функции, которые не может выполнять пораженная почка, берет на себя здоровая, получая тем самым дополнительную нагрузку. При абсолютной закупорке мочеточника возможно развитие острой почечной недостаточности. Велика вероятность разрыва почечной чашечки.
Если в пораженную почку попадает инфекция, возникает пиелонефрит, или воспаление с образованием гноя. Развитие такого осложнения вполне может привести к летальному исходу, если не лечить недуг.
Лечение болевых приступов в домашних условиях, игнорирование наличия колик в почках приводит к куда более серьезным заболеваниям с осложнениями и даже к смерти.
После появления спазма в почках человек вынужден в дальнейшем придерживаться некоторых правил, в частности, соблюдать диету, вести здоровый образ жизни, не перенапрягаться физически, чтобы исключить повторное обострение.
Отметим, что даже хирургическое удаление камней не дает гарантии, что не будет рецидива.
Этот недуг самостоятельно излечить невозможно, поэтому, чем быстрее больной обратится к врачу, тем быстрее улучшится состояние.
propochki.info
Почечная колика: что это такое, причины, симптомы, лечение, как облегчить боль оказав первую помощь
Почечная колика – это болезненные приступы, которым характерны резко возникшие нарушения течения мочи по мочеиспускательному каналу. При этом внезапно увеличивается внутрилоханочное давление и развивается почечная ишемия.
По МКБ-10 почечная колика считается неуточненной и имеет код – N23.
Почечная колика как индивидуальное заболевание не рассматривается, это скорее следствие, которое развивается в результате мочекаменной болезни (код по МКБ – N20-N23) или нарушения гемодинамики в мочеточнике.
Пациент чувствует схваткообразную боль, слабость, мочеиспускание становится болезненным. В области урологии данное явление считается ургентным состоянием, которое требует срочной нейтрализации болевого синдрома и восстановления функций почек.
О том, что такое почечная колика, как эта патология проявляет себя, и как с ней бороться – более углублено будет рассмотрено далее в статье.
Причины почечных коликов
К одной из причин относится нарушение оттока мочи, следствием чего является внутренняя обтурация или наружное передавливание путей мочевыделительной системы.
Этому состоянию характерны непроизвольные спазматические мускулатурные колебания мочеточника, венозный застой, повышенное давление столба воды внутри лоханки, почечная ишемия, отечность паренхимы и чрезмерное расширение фиброзной почечной капсулы.
Рецепторное раздражение провоцирует появление резкого болевого приступа – колики в почках. Также к причинам можно отнести механические барьеры, которые нарушают прохождение мочи. По статистке в 58% колика считается одним из симптомов почечнокаменной болезни из-за защемления камня в отделе мочеточника.
К закупорке (обтурации) могут привести гнойные или кровяные конкременты при пиелонефрите (воспаление, поражающее канальцевую систему почек), казеозные пробки или омертвевшие сосочки при папиллярном некрозе.
К причинам относится поворот мочеточника при опускании почки, почечная дистопия и стриктура. Доброкачественные или злокачественные новообразования почек, предстательной железы (простаты), мочеточника, субкапсулярные гематомы приводят к внешнему ущемлению мочевыводящих путей.
Появление почечной колики могут спровоцировать затяжные воспалительные болезни мочеполовой системы:
- гидронефротическая трансформация почки – приобретенная или конгенитальная патология почек, которой характерно расширение лоханки. Развивается из-за расстройства пассажа мочи, результатом чего является прогрессивная атрофия почек;
- острый пиелонефрит – острое бактериальное заболевание. Воспаляется паренхима и лоханка почки. Инфекции вызывают бактерии, находящиеся в толстой кишке;
- периуретрит – воспаление рыхлой соединительной ткани, которая окружает мочеиспускательный канал;
- уретрит– воспаление мочеиспускательного канала. Основной причиной является поражение стенки канала различными вирусами и бактериями. Симптомы у женщин проявляются в виде цистита или сужения мочеиспускательного канала;
- простатит у мужчин – воспаление предстательной железы. Симптомы у мужчин могут иметь сильно выраженный характер в виде режущих болей в паху, усиливающихся при мочеиспускании, повышение температуры и др.;
- флебостаз в венозной системе малого таза – хроническая болезнь органов малого таза. Развивается вследствие обтурации венозных стволов, после которой появляется сплетение коллатеральных путей венозного оттока с последующим увеличением.
К появлению почечной колики приводят некоторые конгенитальные аномалии, которые способны нарушать уродинамику в верхних мочевыводящих путях:
- ахалазия мочеточника – один из видов гидроуретера (расширение мочеточника). Возникает при неврогенной дисфункции терминальной части мочеточника. Результатом является резкий обратный отвод мочи вверх по мочеточнику и лишь небольшое количество попадает в мочевой пузырь. При этом нижний отдел мочеточника кольцевидно расширяется;
- дискинезия желчных путей – заболевание, нарушающее колебания желчного пузыря, его каналы и функции сфинктера Одди. Как результат появляются сложности с выведением желчи. Дискинезии больше подвержены женщины;
- мегакаликоз – аномалия почек, которой характерно увеличение малых почечных чашечек по причине кистозной медуллярной дисплазии. При мегакалиозе лоханка почки может иметь стандартный размер, а увеличенные чашечки постепенно переходят в саму лоханку. В случае увеличения всех групп чашечек развивается генерализованная форма мегаполикалиоза;
- губчатая почка – мультикистозное деформирование почечных канальцев и собирательных трубочек мальпигиевых пирамид, из-за которого изменяется внешний вид почечной ткани (мелкопористая губка). В качестве осложнений появляются: гематурия (кровь в моче), пиурия (гнойные массы в моче) и т.п.
Провоцирующие факторы почечной колики
Кроме причин существуют некоторые факторы, которые провоцируют появление почечной колики. Факторы таковы:
- неправильный режим питья (недостаток либо переизбыток жидкости в организме);
- прием медикаментов, предназначенных для лечения почечнокаменной болезни;
- травмы;
- продолжительная езда по неровной дороге;
- тяжелые физические нагрузки;
- продолжительные пешие прогулки.
Такие факторы приводят к смене локализации малых по размеру микролитов (камней) и их последующему выводу через мочеточник.
Симптомы
Основным симптомом почечной колики принято считать резкую боль в верхнем поясничном отделе или с левой стороны в зоне Мейо-Робсона (реберно-позвоночный угол).
Большинство случаев показало, что болевые приступы начинаются ночью.
Боль может менять месторасположение и переходить в мезогастральную область или в конечную часть пищеварительного тракта.
Симптомы у мужчин проявляются болезненными ощущениями в половом члене и мошонке. Женщины чувствуют боль по всей промежности. Также возможны белые или кровянистые выделения.
Читайте также: Поликистоз почекПриступы боли длятся от 4-х до 17- ти часов, выраженность и расположение меняются. Пациенты становятся нервными и не могут принять такое положение, которое помогло бы уменьшить болевой синдром.
Первую помощь при симптомах почечной колики оказать себе самостоятельно можно, но лучше всего вовремя вызвать врача.
Помимо болевого приступа может развиться:
- олигурия (медленное образование мочи);
- анурия (моча не поступает в мочевой пузырь);
- частые и безрезультатные позывы в туалет, сопровождающиеся резями (тенезмы);
- сильные режущие ощущения в мочеиспускательном канале;
- сухость в ротовой полости;
- тошнота;
- умеренная гипертензия (повышенное артериальное давление);
- тахикардия (нарушения сердечного ритма и сердечных сокращений);
- субфебрилитет (стойкая температура в пределах 37,9°C);
- озноб;
- гипотония (низкое кровяное давление);
- бледная кожа;
- брадикардия (нарушение синусового ритма сердца).
После того, как приступ заканчивается начинается выделение чрезмерного объема мочи, в которой присутствуют эритроциты (макро-или микрогематурия).
Признаки почечных колик можно ошибочно сравнить с состояниями, которым характерны такие же боли в пояснице и абдоминальный синдром – хронический панкреатит, аневризма аорты, патологическая беременность, аппендицит, прободная язва желудка, перекрут кистозной ножки яичника, перекрут яичка у мужчин, острая закупорка брыжеечных сосудов, межреберная невралгия, эмболия, межпозвоночная грыжа и др.
Симптомы у мужчин внезапно появляются из-за чрезмерно выпитой жидкости или после тяжелой физической деятельности. Симптомы почечной колики у женщин проявляются тошнотой, общим недомоганием, спазматическими болями в верхнем поясничном отделе, которые могут распространиться на брюшную полость.
Классификация почечной колики
Специалисты в области нефрологии и урологии разделяют почечные боли на две формы:
- Односторонняя. В данном случае резко возникшие болевые приступы появляются только с одной стороны, то есть там, где присутствует патология. Почечная колика бывает правосторонней и левосторонней и появляется с определенной стороны:
- Правосторонняя. Боль справа, вызывающая болевые ощущения связана с воспалением аппендикса, наличием образования, абсцессом почки, разрывом, нефроптозом и др.;
- Левосторонняя. Появлению болей слева способствуют некоторые хронические воспалительные состояния: пиелонефрит, опухоли левой почки (фиброма, аденома), гидронефроз и пр.;
- Двусторонняя. Боль имеет пронзительный характер и ощущается по всей пояснице.
Кроме форм боли существуют фазы развития болевых приступов при почечной колике:
- острая фаза. Колика внезапная и чаще появляется в ночное время, когда человек спит. Причиной может служить большой объем выпитой жидкости накануне, тяжелые физические нагрузки, стресс или использование мочегонных медикаментов. Боль долгое время не стихает и постепенно может усилиться. Интенсивность проявляется по мере скорости увеличения давления жидкости в мочеточнике, а также зависит от восприимчивости человека к боли. Усиление или возобновление приступа может спровоцировать высокий уровень частоты колебаний мочеточника;
- постоянная фаза. Достигшая предела боль приобретает длительное течение, то есть может долго не проходить. Часто данная фаза наиболее болезненна и длится от 1 до 5 часов. Намного реже длительность приступа составляет более 12 часов. Именно на постоянной фазе пациенты обращаются за медицинской помощью;
- фаза затухания. На этой фазе болевые ощущения уменьшаются до тех пор, пока вовсе не исчезают. Прекращение боли может произойти в любой момент после начала приступа колики.
Диагностика
Чтобы распознать и отличить почечную колику от похожих симптомов проводится комплекс диагностических мер. Изначально врачом изучается весь анамнез и общая клиническая картина.
При ощупывании области поясницы и легком постукивании по реберной дуге пациент чувствует боль. Эти признаки и свидетельствуют о присутствии почечной колики.
Также назначается сдача мочи на анализ, но лишь по окончанию приступа боли. Исследование помогает выявить наличие свежих кровяных и гнойных частиц, лейкоцитов, эпителиальных клеток, солей и белка.
Метод исследования брюшной полости с помощью синоптической рентгенографии позволит элиминировать острый абдоминальный синдром.
Благодаря рентгенограмме и урограмме выявляется слишком плотная почечная тень в околопочечных жировых тканях, пневматоз кишечника – патология, при которой в толще стенок кишки и желудка формируются кисты, наполненные воздухом
Внутривенная урография, направленная на выяснение сдвига почки, трансформация очертаний лоханки и чашечек, характера поворота мочеточника дает возможность установить основную причину появления почечной колики.
Если у пациента приступ почечной боли только на начальной стадии, то возможно проведение хромоцистоскопии (индигокарминовая проба). Благодаря этому методу исследования обнаруживается полное отсутствие или временная задержка продуцирования индигокармина из заблокированного мочеточника, реже появляется отечность, кровотечение или защемленный в устье камень.
Чтобы изучить общее состояние мочевыделительной системы используется ультразвуковое исследование всей мочевыделительной системы. Чтобы исключить симптомокомплекс острого живота (патология, при которой раздражается брюшина и сильно повреждаются брюшные органы) проводится исследование органов малого таза и всего пространства, расположенного в туловище ниже диафрагмы.
Также эффективными методами диагностики считаются томографические исследования – компьютерная и магнитно-резонансная томография почек.
Дифференциация почечной колики необходима при:
- аппендиците, завороте кишок, патологической беременности, абсцессе брюшной полости и дуодените двенадцатиперстной кишки (воспаление слизистой оболочки). При данных патологиях требуется не только ультразвуковое исследование всей брюшной полости, но и трансректальное и трансвагинальное обследование;
- поясничном остеохондрозе. В этом случае из-за остеохондроза при любом движении человек чувствует сильную боль, а в статическом положении болевые ощущения стихают;
- межреберной невралгии. Боли тревожат в области нижнего реберного края, где находится нерв;
- опоясывающем лишае. Постепенно на кожных покровах появляются обильные зудящие высыпания в виде мелких пузырьков с прозрачной жидкостью внутри.
Лечение почечной колики
Чаще всего пациентам, испытывающим почечную колику необходима срочная неотложная помощь. Также обязательна госпитализация в урологическое отделение и присутствие там на стационарных условиях.
Амбулаторное лечение допустимо в случае умеренно выраженных болевых ощущений. Госпитализации безоговорочно подлежат дети и пожилые люди. При первоначальных симптомах почечной колики необходимо обращаться в больницу.
Симптомы и лечение последствий доставляют массу проблем больному. Стандартные мероприятия для устранения и уменьшения болевого синдрома подразумевают обезболивание. Для этого используются специальные инъекционные препараты.
В стационаре обезболивание делается с помощью спинальной анестезии, периферической блокировки нервных окончаний, новокаиновой блокировки у мужчин семенного канатика, а у женщин круглой связки матки.
Если у пациента почечная колика находится на острой фазе, то применяется электропунктура (воздействие электрическим током на биоактивные точки) и иглорефлексотерапия (воздействие на организм человека с использованием специальных игл через определенные точки на теле).
При обнаружении в мочеточнике мелких конкрементов рекомендуется диадинамотерапия, ультразвуковая терапия и терапия с применением вибраций. Санаторно-курортное лечение является немаловажным способом в борьбе с мочекаменной болезнью и ее последствиями.
Медикаментозное лечение
Также лечение почечной колики проводиться с использованием определенных групп медикаментов.
Продолжительность медикаментозного лечения полностью зависит от основной причины, которая привела к появлению почечной колики. К препаратам относятся:
- спазмолитики: Бендазол, Дриптан, Энаблекс, Дицетел, Либракс, Алталекс, Дроверин и др. Данные препараты назначаются в случае прохождения камней. Курс приема составляет 3-4 дня;
- антибактериальные препараты: Цефаклор, Аксетин, Абактал, Нитроксолин, Ванкомицин, Гентамицин и др. Курс приема составляет от 10 до 20 дней;
- обезболивающие: Анальгин, Спазмалгон, Баралгетас, Темпалгин, Брустан, Долоспа, Триган и др. Обезболивающие препараты должны назначаться лечащим врачом и только после четко установленного диагноза;
- препараты, улучшающие деятельность сердца: Нитроглицерин, Верапамил, Анаприлин, Неробол, Персантин, Рибоксин и др.;
- препараты для ускорения растворения камней и уменьшения их кристаллизации: витамин В6, Магнерот, Компливит Магний, Солгар Кальций-Магний-Цинк и др.
Хирургия
Хирургическое вмешательство показано только в случае безрезультативности консервативного лечения или развития любых осложнений.
Благодаря операции удается полностью нейтрализовать препятствие, вызвавшее обтурацию мочевыводящих путей. Показания для хирургического лечения почечной колики таковы:
- осложнения мочекаменной болезни – хронический пиелонефрит, острый обструктивный пиелонефрит, пионефроз, гнойный паранефрит, нефросклероз, хроническая почечная недостаточность и др.;
- гидронефротическая трансформация почки;
- губчатая почка;
- безрезультативность медикаментозной терапии;
- камни по размеру составляющие более 1 сантиметра.
Обычно почечная колика развивается на фоне мочекаменной болезни, поэтому оперативное вмешательство подразумевает удаление конкрементов.
В современной медицине существует несколько эффективных способов, позволяющих разрушать и извлекать скопившиеся камни. К способам относятся:
- полостная (открытая) операция на пораженной почке;
- дистанционная ударно-волновая литотрипсия – дробление камней с использованием особых ультразвуковых волн направленного действия;
- стентирование мочеточника. Проводится ретроградно через мочевой пузырь, с помощью ввода специального эндоскопического инструмента – цистоуретроскопа. Процедура производится под общей анестезией и контролем рентгена;
- контактная литотрипсия – дробление конкрементов с помощью лазерного воздействия;
- чрескожная нефролитотомия – устранение камней с наименьшим травмированием. На коже в области проекции собирательной системы почек делается разрез, после удаляются камни и все коралловидные конкременты.
Проведение операции подразумевает предварительную подготовку. Необходима предварительная сдача мочи и крови на анализ, прохождение ультразвукового и рентгенографического исследования почек. Также необходима обязательная консультация с терапевтом.
Дополнительные методы лечения почечной колики в домашних условиях
Лечение почечной колики в домашних условиях не запрещено, однако перед началом все же стоит проконсультироваться с врачом.
Начинать лечение необходимо только после четко и правильно поставленного диагноза. Альтернативные методы лечения включают в себя:
- соблюдение правильного режима и рациона питания;
- лечение почечной колики в домашних условиях народными средствами;
- физические упражнения.
Чтобы улучшить снабжение капсулы почки кровью, расширить сосуды, снять спазмы мочеточника и поспособствовать движению камня не обязательно принимать специальные препараты, это можно сделать с помощью тепловых процедур.
Используя тепловые процедуры на области поясницы можно самостоятельно оказать себе неотложную помощь и быстро избавиться от болевого синдрома, при этом улучшив отток мочи.
Как оказать первую помощь при почечной колике в домашних условиях
Чтобы оказать первую помощь при почечной колике необходимо находиться в тепле, подойдет горячая ванна, но положение должно быть сидячим. Однако нужно быть уверенным в отсутствии у человека сердечно-сосудистых заболеваний. Также такой способ противопоказан беременным женщинам. Горячую ванну можно заменить на теплую грелку, прикладывая ее на больное место.
Для оказания первой помощи при почечной колике больному можно дать спазмолитики. Препараты помогут расслабить стенки мочеточника.
Обезболивающие средства без рекомендаций лучше не давать. Из-за таких препаратов в последующем врачу будет сложно установить основную причину возникновения колики. Кроме этого возможно обострение других заболеваний.
Питание
Одним из главных факторов, значительно влияющих на лечение почечной колики является правильное питание. Диета должна быть направлена на уменьшение вероятности формирования камней и песка в почках. Из рациона необходимо исключить:
- всю жирную и жареную пищу;
- консервированные продукты (помидоры, огурцы и др.);
- соленые сорта рыбы (семга, лосось, горбуша, сельдь, сардины);
- спиртные напитки;
- крепкие напитки (чай, кофе);
- бульоны, сваренные на мясе;
- копчености (колбасы, рыба, ветчина, сыр и т.п.).
Порции должны быть небольшими. При почечной колике необходимо употреблять в пищу хорошо протертые супы из овощей, каши и свежие фрукты, которые не содержат раздражающие кислоты (бананы, груши, дыни, сладкие яблоки). А вот от лимонов, апельсинов, грейпфрутов и других цитрусовых лучше отказаться.
Фруктовая кислота, содержащаяся в цитрусовых раздражает рецепторы и может стать причиной возникновения неприятных ощущений.
Народные средства
Лечение почечной колики в домашних условиях народными средствами может осуществляться.
Чаще используются рецепты на основе лекарственных трав, входящих и в состав некоторых медикаментов, направленных на борьбу с болями при почечной колике.
Некоторые травы, как и аптечные препараты имеют определенные свойства. К таковым относятся:
- мочегонное свойство – плоды брусники, листья лесной земляники, календула, плоды шиповника, сушеница топяная;
- бактерицидное свойство – подорожник, кровохлебка, донник, чистотел, цикорий, ромашка;
- спазмолитический действие – петрушка, березовые почки, василек синий, валериана, шалфей, перечная мята, калина;
- очищение почек от камней – шалфей, зверобой, спорыш, душица, мелисса.
Как облегчить боль?
Рецепты для нейтрализации болевого приступа при почечной колике таковы:
- Настой. Подготовить травяной сбор из березовых листьев, мяты, шалфея, плодов стальника и рябины. Всего должно получиться 6 столовых ложек. Полученный сбор залить литром горячей воды и оставить настаиваться на 45 минут. Отвар необходимо пить теплым максимум 3 раза в сутки по половине стакана;
- Отвар из березовых листьев. 8 ложек измельченных березовых листьев или почек залить литром воды и поставить на водяную баню на 30 минут. Пить теплым по 3 стакана в сутки;
- Отвар из корня брусники. Сам корень залить пятью литрами и варить на среднем огне пока вода не выкипит ровно на половину. Полученный отвар пить по 150 грамм трижды в день;
- Отвар из листьев чистотела. 2 столовые ложки сухих листьев залить стаканом горячей воды. Настоять, процедить, остудить и пить по два раза в сутки по половине стакана до еды утром и вечером;
- Отвар из корня шиповника. 3 столовые ложки молотого корня залить 500 мл воды, варить в течение 25 минут. Оставить настаиваться и остудить. После пить по стакану 4 раза в сутки. Данный отвар способен растворять конкременты в мочевом и желчном пузырях.
Физические упражнения
Какие-либо тяжелые физические упражнения во время приступов почечной колики конечно же запрещены. Однако специальные упражнения лечебной физкультуры как профилактическая мера при мочекаменной болезни необходимы. К основным задачам ЛФК относятся:
- улучшение и нормализация метаболизма;
- повышение защитных функций иммунной системы;
- создание условий для выхода конкрементов;
- нормализация функционирования почек и процесса мочеиспускания.
Полезны упражнения, направленные на незначительное перемещение брюшных органов, стимулирующие перистальтику мочеточника и способствующие их расширению.
Профилактика
После нейтрализации болевого приступа почечной колики и лечения основного заболевания наступает период реабилитации. Ее способ подбирает лечащий врач, учитывая характер болезни, наличие осложнений, возраст и общее состояние пациента.
Рекомендуется не реже 1 раза в год проходить осмотр у нефролога и уролога, сдавать необходимые анализы и проводить дополнительные обследования.
Пациенты должны строго соблюдать диету, составленную врачом-диетологом. Несоблюдение правильного питания может привести к рецидивам заболеваний, которые вызывают почечную колику. Заниматься лечебной физкультурой и придерживаться всех рекомендаций врача.
В качестве профилактики не запрещены солнечные ванны, так как при данном способе организм способен самостоятельно продуцировать витамин D. Ежедневно стоит выпивать не менее 2-х литров жидкости, не переохлаждаться и избегать травм поясницы, живота, половых органов и т.п.
Прогноз для больных
Прогноз почечной колики можно считать благоприятным, но лишь в случае своевременного обращения за медицинской помощью при первых же нарушениях в организме. При полном отсутствии или недостатке лечения могут развиться тяжелые осложнения:
- инфицирование застойной мочи. На фоне этого осложнения у пациента повышается температура, может достигать 40 °C, появляется озноб, сухость в ротовой полости, бледность кожи, сильная головная боль и общее недомогание. В данном случае при неправильном способе лечения может развиться сепсис – заражение крови, приводящее к смерти;
- отказ почки. Непрерывному повышению давления в почке способствует нарушенный процесс оттока мочи. Почка может навсегда утратить свои главные функции уже через пару дней после полной остановки оттока мочи. Это состояние считается самым опасным и распространенным среди причин летального исхода пациентов.
Видеозаписи по теме
Интересное
tvojajbolit.ru