Лечение суставов - артроз, артрит, остеохондроз и многое другое
Острая лучевая болезнь это
Лучевая болезнь
Лучевая болезнь – комплекс общих и местных реактивных изменений, обусловленных воздействием повышенных доз ионизирующего излучения на клетки, ткани и среды организма. Лучевая болезнь протекает с явлениями геморрагического диатеза, неврологической симптоматикой, гемодинамическими нарушениями, склонностью к инфекционным осложнениям, желудочно-кишечными и кожными поражениями. Диагностика основывается на результатах дозиметрического контроля, характерных изменениях в гемограмме, биохимических анализах крови, миелограмме. В острой стадии лучевой болезни проводится дезинтоксикация, гемотрансфузии, антибиотикотерапия, симптоматическая терапия.
Лучевая болезнь – общее заболевание, вызываемое влиянием на организм радиоактивного излучения в диапазоне, превышающем предельно допустимые дозы. Протекает с поражением кроветворной, нервной, пищеварительной, кожной, эндокринной и других систем. В течение жизни человек постоянно подвергается воздействию малых доз ионизирующего излучения, исходящего как от внешних (естественных и техногенных), так и внутренних источников, проникающих в организм при дыхании, потреблении воды и пищи и накапливающихся в тканях. Т. о., при нормальном радиационном фоне с учетом вышеназванных факторов суммарная доза ионизирующего излучения обычно не превышает 1-3 мЗв (мГр)/год и считается безопасной для населения. Согласно заключению Международной комиссии по радиологической защите, при превышении порога облучения более 1,5 Зв/год или однократном получении дозы 0,5 Зв может развиться лучевая болезнь.
Лучевая болезнь
Лучевые поражения могут возникать вследствие однократного (либо кратковременного) облучения высокой интенсивности или длительного воздействия низких доз радиации. Высокоинтенсивное поражающее воздействие характерно для техногенных катастроф в атомной энергетике, испытаний или применения ядерного оружия, проведения тотального облучения в онкологии, гематологии, ревматологии и пр. Хроническая лучевая болезнь может развиваться у медицинского персонала отделений лучевой диагностики и терапии (рентгенологов, радиологов), больных, подвергающихся частым рентгенологическим и радионуклидным исследованиям.
Поражающими факторами могут выступать альфа- и бета-частицы, гамма-лучи, нейтроны, рентгеновские лучи; возможно одновременное воздействие различных видов лучевой энергии – так называемое смешанное облучение. При этом поток нейтронов, рентгеновское и гамма-излучение способны вызывать лучевую болезнь при внешнем воздействии, тогда как альфа- и бета-частицы вызывают поражение только при попадании внутрь организма через дыхательный или пищеварительный тракт, поврежденную кожу и слизистые оболочки.
Лучевая болезнь является результатом повреждающего воздействия, происходящего на молекулярном и клеточном уровне. В результате сложных биохимических процессов в крови появляются продукты патологического жирового, углеводного, азотистого, водно-солевого обмена, вызывающие лучевую токсемию. Поражающие эффекты, прежде всего, затрагивают активно делящиеся клетки костного мозга, лимфоидной ткани, желез внутренней секреции, эпителий кишечника и кожи, нейроны. Это обуславливает развитие костномозгового, кишечного, токсемического, геморрагического, церебрального и других синдромов, составляющих патогенез лучевой болезни.
Особенность лучевого поражения заключается в отсутствии в момент непосредственного воздействия тепловых, болевых и иных ощущений, наличии латентного периода, предшествующего развитию развернутой картины лучевой болезни.
В основу классификации лучевой болезни положены критерии времени поражения и дозы поглощенной радиации. При однократном массивном воздействии ионизирующего излучения развивается острая лучевая болезнь, при длительном, повторяющемся в относительно малых дозах – хроническая лучевая болезнь. Степень тяжести и клиническая форма острого лучевого поражения определяются дозой облучения:
Лучевая травма возникает при одномоментном/кратковременном облучении дозой менее 1 Гр; патологические изменения носят обратимый характер.
Костномозговая форма (типичная) развивается при одномоментном/кратковременном облучении дозой 1-6 Гр. Летальность составляет 50%. Имеет четыре степени:
- 1 (легкая) – 1-2 Гр
- 2 (средняя) – 2-4 Гр
- 3 (тяжелая) – 4-6 Гр
- 4 (крайне тяжелая, переходная) – 6-10 Гр
Желудочно-кишечная форма является результатом одномоментного/кратковременного облучения дозой 10-20 Гр. Протекает с тяжелым энтеритом, кровотечениями из ЖКТ, лихорадкой, инфекционно-септическими осложнениями.
Сосудистая (токсемическая) форма манифестирует при одномоментном/кратковременном облучение дозой 20-80 Гр. Характеризуется тяжелой интоксикацией и гемодинамическими нарушениями.
Церебральная форма развивается при одномоментном/кратковременном облучении дозой свыше 80 Гр. Летальный исход наступает на 1-3 сутки после облучения от отека мозга.
Течение типичной (костномозговой) формы острой лучевой болезни проходит IV фазы:
- I - фаза первичной общей реактивности – развивается в первые минуты и часы после лучевого воздействия. Сопровождается недомоганием, тошнотой, рвотой, артериальной гипотонией и др.
- II - латентная фаза – первичная реакция сменяется мнимым клиническим благополучием с улучшением субъективного состояния. Начинается с 3-4 суток и продолжается до 1 месяца.
- III - фаза развернутых симптомов лучевой болезни; протекает с геморрагическим, анемическим, кишечным, инфекционным и др. синдромами.
- IV – фаза восстановления.
Хроническая лучевая болезнь в своем развитии проходит 3 периода: формирования, восстановления и последствий (исходов, осложнений). Период формирования патологических изменений длится 1-3 года. В эту фазу развивается характерный для лучевого поражения клинический синдром, тяжесть которого может варьировать от легкой до крайне тяжелой степени. Период восстановления обычно начинается спустя 1-3 года после значительного уменьшения интенсивности или полного прекращения лучевого воздействия. Исходом хронической лучевой болезни может являться выздоровление, неполное восстановление, стабилизация полученных изменений или их прогрессирование.
В типичных случаях лучевая болезнь протекает в костномозговой форме. В первые минуты и часы после получения высокой дозы радиации, в I фазу лучевой болезни, у пострадавшего возникает слабость, сонливость, тошнота и рвота, сухость или горечь во рту, головная боль. При одномоментном облучении в дозе свыше 10 Гр возможно развитие лихорадки, поноса, артериальной гипотонии с потерей сознания. Из местных проявлений может отмечаться преходящая кожная эритема с синюшным оттенком. Со стороны периферической крови ранние изменения характеризуются реактивным лейкоцитозом, который на вторые сутки сменяется лейкопенией и лимфопенией. В миелограмме определяется отсутствие молодых клеточных форм.
В фазу кажущегося клинического благополучия признаки первичной реакции исчезают, и самочувствие пострадавшего улучшается. Однако при объективной диагностике определяется лабильность АД и пульса, снижение рефлексов, нарушение координации, появление медленных ритмов по данным ЭЭГ. Через 12-17 суток после лучевого поражения начинается и прогрессирует облысение. В крови нарастает лейкопения, тромбоцитопения, ретикулоцитопения. Вторая фаза острой лучевой болезни может продолжаться от 2-х до 4-х недель. При дозе облучения свыше 10 Гр первая фаза может сразу же перейти в третью.
В фазе выраженной клинической симптоматики острой лучевой болезни развиваются интоксикационный, геморрагический, анемический, инфекционный, кожный, кишечный, неврологический синдромы. С началом третьей фазы лучевой болезни наступает ухудшение состояния пострадавшего. При этом вновь усиливаются слабость, лихорадка, артериальная гипотензия. На фоне глубокой тромбоцитопении развиваются геморрагические проявления, включающие кровоточивость десен, носовые кровотечения, желудочно-кишечные кровотечения, кровоизлияния в ЦНС и пр. Следствием поражения слизистых оболочек служит возникновение язвенно-некротического гингивита, стоматита, фарингита, гастроэнтерита. Инфекционные осложнения при лучевой болезни чаще всего включают ангины, пневмонии, легочные абсцессы.
При высокодозном облучении развивается лучевой дерматит. В этом случае на коже шеи, локтевых сгибов, подмышечной и паховой области формируется первичная эритема, которая сменяется отеком кожи с образованием пузырей. В благоприятных случаях лучевой дерматит разрешается с образованием пигментации, рубцов и уплотнения подкожной клетчатки. При заинтересованности сосудов возникают лучевые язвы, некрозы кожи. Выпадение волос носит распространенный характер: отмечается эпиляция волос на голове, груди, лобке, потеря ресниц и бровей. При острой лучевой болезни происходит глубокое угнетение функции желез внутренней секреции, главным образом, щитовидной железы, гонад, надпочечников. В отдаленном периоде лучевой болезни отмечено учащение развития рака щитовидной железы.
Поражение ЖКТ может протекать в форме лучевого эзофагита, гастрита, энтерита, колита, гепатита. При этом наблюдается тошнота, рвота, боли в различных отделах живота, диарея, тенезмы, примесь крови в кале, желтуха. Неврологический синдром, сопутствующий течению лучевой болезни, проявляется нарастающей адинамией, менингеальной симптоматикой, спутанностью сознания, снижением мышечного тонуса, повышением сухожильных рефлексов.
В фазу восстановления постепенно улучшается самочувствие, и частично нормализуются нарушенные функции, однако длительное время у пациентов сохраняется анемия и астеновегетативный синдром. Осложнения и остаточные поражения острой лучевой болезни могут включать развитие катаракты, цирроза печени, бесплодия, неврозов, лейкемии, злокачественных опухолей различных локализаций.
Хроническая лучевая болезнь
При хронической форме лучевой болезни патологические эффекты разворачиваются медленнее. Ведущими являются неврологические, сердчно-сосудистые, эндокринные, желудочно-кишечные, обменные, гематологические нарушения.
Легкая степень хронической лучевой болезни характеризуется неспецифическими и функционально обратимыми изменениями. Больные ощущают слабость, снижение работоспособности, головные боли, нарушения сна, неустойчивость эмоционального фона. В числе постоянных признаков - снижение аппетита, диспепсический синдром, хронический гастрит с пониженной секрецией, дискинезии желчевыводящих путей. Эндокринная дисфункция при лучевой болезни выражается в снижение либидо, нарушениях менструального цикла у женщин, импотенции у мужчин. Гематологические изменения неустойчивы и не резко выражены. Течение легкой степени хронической лучевой болезни благоприятно, возможно выздоровление без последствий.
При средней степени лучевого поражения отмечаются более выраженные вегетативно-сосудистые расстройства и астенические проявления. Отмечаются головокружения, повышенная эмоциональная лабильность и возбудимость, ослабление памяти, возможны приступы потери сознания. Присоединяются трофические нарушения: алопеция, дерматиты, деформации ногтей. Сердечно-сосудистые нарушения представлены стойкой артериальной гипотензией, пароксизмальной тахикардией. Для II степени тяжести хронической лучевой болезни характерны геморрагические явления: множественные петехии и экхимозы, рецидивирующие носовые и десневые кровотечения. Типичными гематологическими изменениями выступают лейкопения, тромбоцитопения; в костном мозге - гипоплазия всех кроветворных ростков. Все изменения носят стойкий характер.
Тяжелая степень лучевой болезни характеризуется дистрофическими изменениями в тканях и органах, которые не компенсируются регенерационными возможностями организма. Клинические симптомы носят прогрессирующее развитие, дополнительно присоединяются интоксикационный синдром и инфекционные осложнения, в т. ч. сепсис. Имеют место резкая астенизация, упорные головные боли, бессонница, множественные кровоизлияния и повторные кровотечения, расшатывание и выпадение зубов, язвенно-некротические изменения слизистых, тотальное облысение. Изменения со стороны периферической крови, биохимических показателей, костного мозга носят глубоко выраженный характер. При IV, крайне тяжелой степени хронической лучевой болезни, прогрессирование патологических сдвигов происходит неуклонно и быстро, приводя к неминуемому смертельному исходу.
Развитие лучевой болезни можно предположить на основании картины первичной реакции, хронологии развития клинических симптомов. Облегчает диагностику установление факта лучевого поражающего воздействия и данные дозиметрического контроля.
Степень тяжести и стадийность поражения можно определить по изменению картины периферической крови. При лучевой болезни отмечается нарастание лейкопении, анемии, тромбоцитопении, ретикулоцитопении, повышение СОЭ. При анализе биохимических показателей в крови обнаруживается гипопротеинемия, гипоальбуминемия, электролитные нарушения. В миелограмме выявляются признаки выраженного угнетения кроветворения. При благоприятном течении лучевой болезни в фазе восстановления начинается обратное развитие гематологических изменений.
Вспомогательное значение имеют другие лабораторно-диагностические данные (микроскопия соскобов язв кожи и слизистых, посев крови на стерильность), инструментальные исследования (ЭЭГ, электрокардиография, УЗИ органов брюшной полости, малого таза, щитовидной железы и др.), консультации узкопрофильных специалистов (гематолога, невролога, гастроэнтеролога, эндокринолога и др.).
При острой лучевой болезни больного госпитализируют в стерильный бокс, обеспечивая асептические условия и постельный режим. Первоочередные меры включают ПХО ран, деконтаминацию (промывание желудка, постановку клизмы, обработку кожи), введение противорвотных средств, устранение коллапса. При внутреннем облучении показано введение препаратов, нейтрализующих известные радиоактивные вещества. В первые сутки после появления признаков лучевой болезни проводится мощная дезинтоксикационная терапия (инфузии солевых, плазмозамещающих и солевых растворов), форсированный диурез. При явлениях некротической энтеропатии назначается голод, парентеральное питание, обработка слизистой полости рта антисептиками.
В целях борьбы с геморрагическим синдромом проводятся гемотрансфузии тромбоцитарной и эритроцитарной массы. При развитии ДВС-синдрома осуществляется переливание свежезамороженной плазмы, плазмаферез. В целях профилактики инфекционных осложнений назначается антибиотикотерапия. Тяжелая форма лучевой болезни, сопровождаемая аплазией костного мозга, является показанием к его трансплантации. При хронической лучевой болезни терапия носит, главным образом, симптоматический характер.
Прогноз лучевой болезни напрямую связан с массивностью полученной дозы радиации и временем поражающего воздействия. Больные, пережившие критический срок в 12 недель после облучения, имеют шансы на благоприятный прогноз. Однако даже при нелетальном лучевом поражении у пострадавших впоследствии могут возникать гемобластозы, злокачественные новообразования различной локализации, а у потомства выявляться различные генетические аномалии.
В целях предупреждения лучевой болезни лица, находящиеся в зоне радиоизлучения, должны использовать средств индивидуальной радиационной защиты и контроля, препараты-радиопротекторы, снижающие радиочувствительность организма. Лица, контактирующие с источниками ионизирующего излучения, должны проходить периодические медицинские осмотры с обязательным контролем гемограммы.
www.krasotaimedicina.ru
ИДЗ. Острая лучевая болезнь
МИНИСТЕРСТВО ОБРАЗОВАНИЯ И НАУКИ РОССИЙСКОЙ ФЕДЕРАЦИИ
Федеральное государственное автономное образовательное учреждение
высшего профессионального образования
НАЦИОНАЛЬНЫЙ ИССЛЕДОВАТЕЛЬСКИЙ ЯДЕРНЫЙ УНИВЕРСИТЕТ «МИФИ»
ОБНИНСКИЙ ИНСТИТУТ АТОМНОЙ ЭНЕРГЕТИКИ
Индивидуальное домашнее задание по дисциплине «Радиобиология» на тему:
« Генезис, течение, дозовая зависимость, исходы и последствия для острой лучевой болезни»
Выполнила: студентка 3-го курса
группы ЛД2А-С14
Кулагина Екатерина Александровна
Преподаватель:
Сынзыныс Борис Иванович
Обнинск 2017
Острая лучевая болезнь (ОЛБ) – это общее нарушение жизнедеятельности организма, характеризующееся глубокими функциональными и морфологическими изменениями всех его систем и органов в результате поражающего действия различными видами ионизирующих излучений при превышении допустимой дозы (или – комплексная реакция организма на воздействие больших доз ионизирующих излучений).
ОЛБ – это общее заболевание (поражение), для которого характерны стадийность и разнообразие признаков. Развернутый симптомокомплекс ОЛБ человека возникает при облучении его в дозах, превышающих 1 Гр. Как уже отмечалось, тяжесть заболевания зависит от дозы облучения, ее мощности, вида излучения и особенностей организма. При дозах менее 1 Гр отмечаются временные реакции со стороны отдельных систем организма, которые выражаются в разной степени, или же клинические проявления вообще отсутствуют. Лучевая болезнь может возникать как при наружном (внешнем), так и при внутреннем облучении.
Лучевые поражения могут возникать вследствие однократного (либо кратковременного) облучения высокой интенсивности или длительного воздействия низких доз радиации. Высокоинтенсивное поражающее воздействие характерно для техногенных катастроф в атомной энергетике, испытаний или применения ядерного оружия, проведения тотального облучения в онкологии, гематологии, ревматологии и пр.
Поражающими факторами могут выступать альфа- и бета-частицы, гамма-лучи, нейтроны, рентгеновские лучи; возможно одновременное воздействие различных видов лучевой энергии – так называемое смешанное облучение. При этом поток нейтронов, рентгеновское и гамма-излучение способны вызывать лучевую болезнь при внешнем воздействии, тогда как альфа- и бета-частицы вызывают поражение только при попадании внутрь организма через дыхательный или пищеварительный тракт, поврежденную кожу и слизистые оболочки.
Лучевая болезнь является результатом повреждающего воздействия, происходящего на молекулярном и клеточном уровне. В результате сложных биохимических процессов в крови появляются продукты патологического липидного, углеводного, азотистого, водно-солевого обмена, вызывающие лучевую токсемию. Поражающие эффекты, прежде всего, затрагивают активно делящиеся клетки костного мозга, лимфоидной ткани, желез внутренней секреции, эпителий кишечника и кожи, нейроны. Это обуславливает развитие костномозгового, кишечного, токсемического, геморрагического, церебрального и других синдромов, составляющих патогенез лучевой болезни.
Особенность лучевого поражения заключается в отсутствии в момент непосредственного воздействия тепловых, болевых и иных ощущений, наличии латентного периода, предшествующего развитию развернутой картины лучевой болезни.
В типичных случаях лучевая болезнь протекает в костномозговой форме. В первые минуты и часы после получения высокой дозы радиации, в I фазу лучевой болезни, у пострадавшего возникает слабость, сонливость, тошнота и рвота, сухость или горечь во рту, головная боль. При одномоментном облучении в дозе свыше 10 Гр возможно развитие лихорадки, поноса, артериальной гипотонии с потерей сознания. Из местных проявлений может отмечаться преходящая кожная эритема с синюшным оттенком. Со стороны периферической крови ранние изменения характеризуются реактивным лейкоцитозом, который на вторые сутки сменяется лейкопенией и лимфопенией. В миелограмме определяется отсутствие молодых клеточных форм.
В фазу кажущегося клинического благополучия признаки первичной реакции исчезают, и самочувствие пострадавшего улучшается. Однако при объективной диагностике определяется лабильность АД и пульса, снижение рефлексов, нарушение координации, появление медленных ритмов по данным ЭЭГ. Через 12-17 суток после лучевого поражения начинается и прогрессирует облысение. В крови нарастает лейкопения, тромбоцитопения, ретикулоцитопения. Вторая фаза острой лучевой болезни может продолжаться от 2-х до 4-х недель. При дозе облучения свыше 10 Гр первая фаза может сразу же перейти в третью.
В фазе выраженной клинической симптоматики острой лучевой болезни развиваются интоксикационный, геморрагический, анемический, инфекционный, кожный, кишечный, неврологический синдромы. С началом третьей фазы лучевой болезни наступает ухудшение состояния пострадавшего. При этом вновь усиливаются слабость, лихорадка, артериальная гипотензия. На фоне глубокой тромбоцитопении развиваются геморрагические проявления, включающие кровоточивость десен, носовые кровотечения , желудочно-кишечные кровотечения, кровоизлияния в ЦНС и пр. Следствием поражения слизистых оболочек служит возникновение язвенно-некротического гингивита, стоматита, фарингита, гастроэнтерита. Инфекционные осложнения при лучевой болезни чаще всего включают ангины, пневмонии, легочные абсцессы.
При высокодозном облучении развивается лучевой дерматит. В этом случае на коже шеи, локтевых сгибов, подмышечной и паховой области формируется первичная эритема, которая сменяется отеком кожи с образованием пузырей. В благоприятных случаях лучевой дерматит разрешается с образованием пигментации, рубцов и уплотнения подкожной клетчатки. При заинтересованности сосудов возникают лучевые язвы, некрозы кожи. Выпадение волос носит распространенный характер: отмечается эпиляция волос на голове, груди, лобке, потеря ресниц и бровей. При острой лучевой болезни происходит глубокое угнетение функции желез внутренней секреции, главным образом, щитовидной железы, гонад, надпочечников. В отдаленном периоде лучевой болезни отмечено учащение развития рака щитовидной железы.
Поражение ЖКТ может протекать в форме лучевого эзофагита, гастрита, энтерита, колита, гепатита. При этом наблюдается тошнота, рвота, боли в различных отделах живота, диарея, тенезмы, примесь крови в кале, желтуха. Неврологический синдром, сопутствующий течению лучевой болезни, проявляется нарастающей адинамией, менингеальной симптоматикой, спутанностью сознания, снижением мышечного тонуса, повышением сухожильных рефлексов.
В фазу восстановления постепенно улучшается самочувствие, и частично нормализуются нарушенные функции, однако длительное время у пациентов сохраняется анемия и астеновегетативный синдром. Осложнения и остаточные поражения острой лучевой болезни могут включать развитие катаракты, цирроза печени, бесплодия, неврозов, лейкемии, злокачественных опухолей различных локализаций.
Изменения на молекулярном уровне и образование химически активных соединений в тканях и жидких средах ведет к появлению в крови продуктов патологического обмена (в азотистом, водно-солевом, жировом, углеводном обмене), что при облучении в высоких дозах является основой лучевой токсемии. Повреждающее действие ионизирующих излучений особенно сказывается на стволовых клетках кроветворной ткани, эпителии яичек, тонкого кишечника и кожи, оно зависит от уровня и распределения дозы излучения во времени и объеме тела.
В первую очередь поражаются системы, находящиеся во время облучения в состоянии активного органогенеза и дифференцировки (образования и развития). При облучении, особенно в малых дозах, имеет значение индивидуальная реактивность и функциональное состояние нервной и эндокринной систем.
При костно-мозговой форме острой лучевой болезни микроскопически обнаруживаются признаки геморрагического диатеза: кровоизлияния в кожу, серозные и слизистые оболочки, паренхиматозные органы. Степень выраженности геморрагического диатеза колеблется в широких пределах в зависимости от тяжести поражения; дополнительные травмы усиливают явления кровоточивости. Обильные кровоизлияния в желудок и кишечник, в легкие, в надпочечники с их разрушением, обширные кровоизлияния в миокард, захватывающие проводящую систему сердца, могут иметь решающее значение в исходе заболевания.
Костный мозг теряет обычную консистенцию и становится жидким, его цвет определяется примесью крови; лимфатические узлы выглядят увеличенными за счет геморрагического пропитывания ткани. Глубокие нарушения в кроветворной системе определяют склонность к кровотечениям и частоту развития инфекционных осложнений, которые, как правило, обнаруживаются в период разгара заболевания. К их числу относятся язвенно-некротические гингивиты, некротические ангины, пневмонии, воспалительные изменения тонкого и толстого кишечника. В других органах обнаруживаются признаки нарушения кровообращения и дистрофические изменения. Кожные поражения (выпадение волос, лучевые ожоги) могут отчетливо проявляться при значительном облучении.
При микроскопическом исследовании наиболее характерны изменения органов кроветворения, начальные признаки поражения которых обнаруживаются в латентном периоде задолго до ярких клинических проявлений острой лучевой болезни.
В лимфатических узлах в первые часы после облучения можно видеть распад лимфоцитов, особенно в центральной части фолликулов, т. е. в зоне расположения В-лимфоцитов; несколько позже выявляются изменения в паракортикальном слое (зона Т-лимфоцитов).
В период разгара заболевания на фоне резкой гиперемии в основном элементы стромп лимфатического узла и плазматические клетки. Аналогичные изменения наблюдаются в миндалинах, селезенке, групповых фолликулах (нейеровых бляшках) и солитарных фолликулах желудочно-кишечного тракта. В костном мозге быстро развивается аплазия. В период разгара острой лучевой болезни в костном мозге почти не остается обычной кроветворной ткани, видны преимущественно элементы стромп и плазмолитические клетки. Поражение лимфоидной ткани и костного мозга приводит к снижению иммунобиологической реактивности организма и создает благоприятные условия для развития разнообразных осложнений, главным образом аутоинфекционного характера.
Высокочувствительна к ионизирующему излучению слизистая оболочка тонкого кишечника, ранние изменения которой проявляются деструкцией активности клеток эпителия кринт с появлением патологических форм митоза. Терминальные изменения связаны с расстройством крово- и лимфообращения, аутоинфекционными процессами; слизистая оболочка отечна, имеются участки изъязвлений и некроза, по поверхности которых видны расплавленные массы фибрина, слизь и колонии микроорганизмов; почти полностью отсутствуют лейкоцитарная инфильтрация, пролиферации местных соединительнотканных и эпителиальных клеток. В печени обнаруживаются нарушения кровообращения и признаки дистрофии, а к моменту гибели - значительные деструктивные изменения с признаками микробной и вирусной инвазии.
В сердечно-сосудистой системе при острой лучевой болезни глубокие изменения локализуются главным образом в мелких сосудах, что имеет значение в патогенезе геморрагического диатеза. В сердце имеются дистрофические изменения мышечных волокон, кровоизлияния под эндокард, в миокард и особенно под эпикард. В легких обнаруживаются изменения, связанные с нарушением кровообращения и инфекционными осложнениями, среди которых особого внимания заслуживает так называемая агранулоцитарная пневмония, сопровождающаяся выпадениями серознофибриозно-геморрагического экссудата, формированием очагов некроза с колониями микроорганизмов без перифокальной воспалительной реакции. В почках при острой лучевой болезни наблюдаются главным образом нарушения кровообращения и высокая проницаемость сосудов: в их ткани видны кровоизлияния, в просветах капсул клубочков накапливается белковая жидкость с примесью эритроцитов, отмечаются дистрофические изменения эпителия извитых канальцев.
Для острой лучевой болезни характерно глубокое нарушение деятельности желез внутренней секреции, которая первоначально оценивается как проявление усиленной функции; в дальнейшем наступает относительная нормализация, а в периоде разгара заболевания выявляются признаки функционального истощение желез. Изменения в нервной системе в форме реактивных явлений или деструкции развиваются параллельно с сосудистыми расстройствами, имеют очаговый характер и локализуются в нервных клетках, волокнах и окончаниях.
В условиях пролонгированного лучевого воздействия происходит оживление процессов регенерации, к задержке дифференцировки и созревания клеток, что может проявляться цитопенией. В отдаленные сроки после радиационного воздействия различают возрастные изменения и органную патологию, обнаруживающуюся главным образом в тех органах, где преимущественно реализуется энергия ионизирующего излучения. При этом в случаях грубого повреждения происходит замещение соединительной тканью паренхимы органа.
Характерной особенностью воздействия ионизирующего излучения является высокая онкогенная эффективность, которая обусловлена мутагенным действием и общим подавлением иммунологической реактивности организма. В эксперименте опухоли можно получить при облучении любой ткани, при этом отличительной их особенностью является первичная множественность возникновения и мультицентричность развития. Под влиянием ионизирующего излучения может существенно меняться и спектр спонтанных новообразований.
В течении острой лучевой болезни выделяют 4 периода: начальный (период общей первичной реакции), скрытый (период мнимого благополучия), разгара и восстановления (исхода).
Частота летальных исходов при острой лучевой болезни зависит от вида ионизирующего излучения, мощности источника и дозы облучения.
Для людей (50%) гибель наступает при дозах около 4,5 Гр. Неуклонно расширяется и становится все более разнообразным контакт человека с источниками ионизирующего излучения, что требует совершенствования лабораторной диагностики острой лучевой патологии, внедрения новых информационных методов экспресс-диагностики, а также принципов интерпретации полученных данных и прогностических критериев.
Диагностика острой лучевой болезни, особенно в ранние сроки, представляет значительные трудности ввиду отсутствия каких-либо патогномоничных признаков. Наибольшие сложности возникают при диагностике типичной (костно-мозговой) формы острой лучевой болезни, для которой характерен довольно продолжительный скрытый период - от 1 недели до 1 месяца. На фоне относительного клинического благополучия в это время в организме формируется так называемый гематологический синдром - характерные цитопенические изменения костного мозга, селезенки, лимфатических узлов и форменных элементов периферической крови, которые в последующем служат патогенетической основой формирования основных синдромов периода разгара.
Период первичной общей реакции характеризуется преобладанием нервно-регуляторных сдвигов, главным образом рефлекторных (диспептический синдром), перераспределительными сдвигами - в составе крови, нарушениями деятельности анализаторных систем. Обнаруживаются симптомы прямого повреждающего действия ионизирующего излучения на лимфоидную ткань и костный мозг: уменьшение числа лимфоцитов, гибель молодых клеточных элементов, возникновение хромосомных аберраций в клетках костного мозга и лимфоцитах.
Характерные клинические симптомы в начальном периоде - тошнота, рвота, головная боль, повышение температуры, общая слабость, эритема.
В период первичной общей реакции на фоне развивающейся общей слабости и вазовегетативных сдвигов появляются повышенная сонливость, заторможенность, чередующиеся с состоянием эйфорического возбуждения. При острой лучевой болезни тяжелой и крайне тяжелой степени возникают менингеальные и общемозговые симптомы с нарастающим помрачением сознания (от гиперсомнии до сопора и комы), что в период восстановления может сказываться на структуре формирующегося психоневрологического синдрома.
Латентный период продолжается в зависимости от дозы облучения от 10-15 дней до 4-5 недель и характеризуется постепенным нарастанием патологических изменений в наиболее поражаемых органах (продолжающееся опустошение костного мозга, подавление сперматогенеза, развитие изменений в тонком кишечнике и коже) при некотором стихании общих нервно-регуляторных нарушений и, как правило, удовлетворительном самочувствии больных.
Переход к периоду выраженных клинических проявлений наступает в различные сроки для отдельных тканевых элементов, что связано с длительностью клеточного цикла, а также неодинаковой их адаптацией к действию ионизирующего излучения. Ведущими патологическими механизмами являются: глубокое поражение системы крови и ткани кишечника, изменение иммунитета, развитие инфекционных осложнений и геморрагических проявлений, интоксикация. Продолжительность периода выраженных клинических проявлений не превышает 2-3 недели. К концу этого срока на фоне еще выраженной цитопении возникают первые признаки регенерации костного мозга. В этом периоде острой лучевой болезни причинами летального исхода являются геморрагические проявления и инфекционные осложнения.
При лучевой болезни, возникающей в результате облучения с преобладанием нейтронного компонента, возможна несколько большая интенсивность первичной реакции и раннее появление местных лучевых повреждений кожи, подкожной клетчатки, слизистой оболочки полости рта; характерно более частое и раннее возникновение желудочно-кишечных расстройств. При сочетанном гамма- и бета-облучении клиническая картина поражения складывается из симптомов острой лучевой болезни, сочетающейся с бета-поражением открытых участков кожи и бетаэпителиитом кишечника. Общая первичная реакция при этом сопровождается явлениями раздражения конъюнктивы и верхних дыхательных путей; более выражены диспептические расстройства. Поражения кожи менее глубоки, чем при гамма-облучении, и отличаются относительно благоприятным течением. Типичными отдаленными последствиями острой лучевой болезни являются лучевые катаракты, при тяжелых формах могут быть лейкоцитопения, тромбоцитопения, умеренная общая астенизация и вегетативная дисфункции, очаговые неврологические симптомы.
При острой лучевой болезни легкой степени у некоторых больных могут отсутствовать признаки первичной реакции, но у большинства через несколько часов после облучения отмечается тошнота, возможна однократная рвота. При острой лучевой болезни средней степени тяжести отмечается выраженная первичная реакция, проявляющаяся главным образом рвотой, которая наступает через 1-3 ч и прекращается через 5-6 ч после воздействия. При острой лучевой болезни тяжелой степени рвота возникает через 30 мин - 1 ч после облучения и прекращается через 6-12 ч; заканчивается первичная реакция через 6-12 ч. При крайне тяжелой степени лучевой болезни первичная реакция начинается рано: рвота возникает через 30 мин после облучения, носит мучительный, неукротимый характер. IV степень - крайне тяжелая степень острой лучевой болезни - в зависимости от уровня доз проявляется в нескольких клинических формах: костномозговой, кишечной, сосудисто-токсемической, церебральной.
IV степень костно-мозговой формы: в основе ее механизма развития лежит депрессия кроветворения, однако в клинической картине существенное место занимают признаки поражения кишечника; первичная реакция длится 3-4 дня (возможно развитие эритемы, жидкий стул), с 6-8-го дня могут выявляться энтероколит, энтерит, лихорадка. Общее течение заболевания тяжелое, выздоровление возможно лишь при своевременном лечении.
Кишечная форма: первичная реакция тяжелая и длительная, наблюдается развитие эритемы, жидкий стул; в 1-ю неделю возникают выраженные изменения слизистой оболочки полости рта и глотки, температура субфебрильная, стул нормализуется; резкое ухудшение состояния наступает на 6-8-й день заболевания - лихорадка (до 40°С), тяжелый энтерит, обезвоживание, кровоточивость, инфекционные осложнения.
Сосудисто-токсемическая: первичная реакция как при кишечной форме; непосредственно после воздействия возможно кратковременное коллаптоидное состояние без потери сознания; на 3-4-е сутки развивается тяжелая интоксикация, гемодинамические нарушения (слабость, артериальная гипотония, тахикардия, олигурия, азотемия), с 3-5-х суток - общемозговые и менингеальные симптомы (отек мозга).
Церебральная форма: непосредственно после облучения возможен коллапс с потерей сознания, после восстановления сознания (при отсутствии коллапса - в первые минуты после воздействия) возникает изнуряющая рвота и понос с тенезмами; в дальнейшем нарушается сознание, возникают признаки отека мозга, прогрессирует артериальная гипотония, анурия; смерть наступает на 1-3 сутки, при явлениях отека мозга.
Тяжелая и крайне тяжелая формы лучевой болезни осложняются местными лучевыми повреждениями, которые возможны и при острой лучевой болезни меньшей тяжести с избирательным переоблучением отдельных участков тела. Местные лучевые повреждения имеют аналогичную общим фазность течения, однако латентный период их относительно короче и выраженные клинические проявления наблюдаются в первые 7-14 дней, т. е. в сроки, когда общие признаки лучевой болезни выражены слабо.
Источники сведений о судьбе людей, перенесших острую лучевую болезнь с той или иной степенью восстановления в отдаленные сроки, относительно немногочисленны. Трактовка этих данных часто весьма противоречива и тенденциозна. Во всем мире насчитывается около 50 опубликованных в печати тщательно прослеженных клинических наблюдений острой лучевой болезни. Сроки от момента перенесенного заболевания у некоторых из них уже превышают 10—15 лет. Естественно, что говорить о каких-либо строгих закономерностях на столь небольшом количественно материале и при ограниченных сроках наблюдения весьма трудно. Однако все эти сведения являются качественно весьма полноценными и позволяют оценить общую тенденцию динамики процесса в поздние сроки после однократного облучения и в известной мере их патогенетические механизмы. Количественно невелики (несколько сотен человек) и касаются ограниченного и невысокого диапазона доз (24—172 р) данные весьма тщательных исследований населения островов Тихого океана, подвергшихся действию взрыва. Они опубликованы в ряде отчетов; последний доступный нам документ (за 1963 г.) охватывает 10-летний срок наблюдения. По понятным мотивам наименее качественными, хотя и очень обширными являются материалы многолетних (более 20 лет) наблюдений за последствиями острой лучевой болезни у населения двух японских городов, подвергшихся действию атомного взрыва, которые также систематически освещаются в печати. Общие теоретические аспекты проблемы исходов острой лучевой болезни находят себе подкрепление в данных многочисленных экспериментальных радиобиологических исследований, а также в какой-то мере при изучении отдаленных последствий лучевой терапии.
До 20% лиц, подвергшихся облучению в дозах 200—600 рад, и практически все облученные в меньшей дозе выживают даже при весьма ограниченном использовании лечебных средств. Возможными вариантами непосредственного исхода лучевого заболевания могут быть полное клиническое выздоровление и выздоровление с той или иной степенью органического дефекта или функциональной недостаточности.
Вероятность наступления каждого из этих двух вариантов также закономерно коррелирует с тяжестью перенесенного заболевания (дозой облучения) и, по-видимому, характером применявшихся лечебных мероприятий и сроками оказания помощи. В отличие от хронической лучевой болезни, развивающейся при продолжающемся облучении и даже в ближайшее время после его прекращения, максимум повреждающих эффектов при острой лучевой болезни реализуется за весьма короткий срок. Последствия некоторых из них могут выявляться позднее (катаракта), однако принципиально прогредиентность процесса не присуща острой лучевой болезни, как и любому острому процессу, связанному с кратковременно действующим экзогенным фактором. Клиническое выздоровление следует понимать как весьма полную (до 95% по модели Дэвидсона) репарацию нанесенного лучевого повреждения с восстановлением необходимого уровня физиологической регуляции.
Выздоровление с дефектом означает, что остаточное поражение в силу ряда причин, изложенных выше, не компенсировано в полной мере деятельностью других структур или что уровень регуляции не обеспечивает необходимого для полноценной жизнедеятельности объема функций даже при репарации анатомического дефекта до 70—95% исходного уровня. Чаще всего дефект репарации касается систем, наиболее страдающих и в периоде формирования. Так, острая лучевая болезнь средней и тяжелой степени может оставить после себя то или иное сужение объема деятельной паренхимы кроветворных органов, более или менее стойкую стерильность, атрофию кожи и слизистых. Некоторые поражения — катаракта, дефект васкуляризации, изменения стенки сосудов, нервной ткани, эндокринных желез — могут выявиться позднее, хотя, как уже говорилось, скрытое повреждение этих структур возникло раньше. Таким образом, основы возникновения симптомов нарушения их деятельности закладываются в периоде формирования острой лучевой болезни, так же как и при поражении органов кроветворения, кожи и других высокочувствительных тканей. Естественно, что наличие того или иного дефекта, помимо мобилизации репаративных ресурсов, требует и известной реорганизации нейро-эндокринной регуляции, что осуществляется с различной степенью полноценности в зависимости от исходного фона, тяжести перенесенного заболевания и проводившихся мероприятий.
Характер отдаленных последствий во всех случаях определяется местной и общей дозой облучения (тяжестью поражения в периоде формирования), а также во многом клинико-физиологическими особенностями тех или иных органов и структур. Последнее и объясняет принципиальную близость ряда клинических феноменов в позднем периоде при разных вариантах облучения.
studfiles.net
2.1 Острая лучевая болезнь.
Острая лучевая болезнь (ОЛБ) представляет собой одномоментную травму всех органов и систем организма, но прежде всего – острое повреждение наследственных структур делящихся клеток, преимущественно кроветворных клеток костного мозга, лимфатической системы, эпителия желудочно-кишечного тракта и кожи, клеток печени, легких и других органов в результате воздействия ионизирующей радиации.
Будучи травмой, лучевое повреждение биологических структур имеет строго количественный характер, то есть малые воздействия могут оказаться незаметными, большие могут вызвать гибельные поражения. Существенную роль играет и мощность дозы радиационного воздействия: одно и то же количество энергии излучения, поглощенное клеткой, вызывает тем большее повреждение биологических структур, чем короче срок облучения. Большие дозы воздействия, растянутые во времени, вызывают существенно меньшие повреждения, чем те же дозы, поглощенные за короткий срок.
Основными характеристиками лучевого повреждения являются таким образом две следующие : биологический и клинический эффект определяется дозой облучения (“доза - эффект”), с одной стороны, а с другой, этот эффект обуславливается и мощностью дозы (“мощность дозы - эффект”).
Дозы излучения и единицы их измерения. Эффект облучения зависит от величины поглощенной дозы, её мощности, объёма облученных тканей и органов, вида излучения. Снижение мощности дозы излучения уменьшает биологический эффект. Различия связаны с возможностью восстановления поврежденного облучением организма. С увеличением мощности дозы значимость восстановительных процессов снижается.
Поглощённая доза излучения измеряется энергией ионизирующего излучения, переданного массе облучаемого вещества. Единица поглощённой дозы – грей (Гр), равный 1 джоулю, поглощённому 1 кг вещества ( 1 Гр = 1Дж/кг = 100 рад ).
Органные повреждения и зависимость проявлений от
дозы на ткань
| Клинический синдром | Минимальная доза, рад |
| Гематологический : первые признаки цитопении (тромбоцитопении до 10*104 в 1 мкл на 29-30-е сутки) агранулоцитоз (снижение лейкоцитов ниже 1*103 в 1 мкл), выраженная тромбоцитопения Эпиляция : начальная постоянная Кишечный : картина энтерита язвенно-некротические изменения слизистых оболочек ротовой полости, ротоглотки, носоглотки Поражения кожи : эритема (начальная и поздняя) сухой радиоэмпидерматит экссудативный радиоэпидерматит язвенно-некротический дерматит | 50 – 100 200 и более свыше 250 – 300 700 и более 500, чаще 800 – 1000 1000 800 – 1000 1000 – 1600 1600 – 2500 2500 и более |
Эффект биологического действия излучений зависит также от пространственного распределения поглощённой энергии, которая характеризуется линейной передачей энергии (ЛПЭ), что учитывается при оценке различных видов излучения показателем относительной биологической эффективности (ОБЭ). При этом ОБЭ рентгеновского и -излучения принимают равной 1.
Доза рентгеновского излучения (180-250 кэВ)
вызывающая данный эффект
ОБЭ = ______________________________________________________
Поглощённая доза любого другого
вида излучения, вызывающая такой же эффект
ОБЭ зависит не только от ЛПЭ излучений, но и от ряда физических и биологических факторов, например, от величины дозы, кратности облучения и др. По предложению Международной комиссии по радиологическим единицам, показатель ОБЭ для оценки различных видов излучения используется только в радиобиолигии. Для решения задач радиационной защиты предложен коэффициент качества излучения k, зависящий от ЛПЭ
| ЛПЭ, кэВ/мкм воды | 175 | ||||
| K | 1 | 2 | 5 | 10 | 20 |
В области радиационной безопасности для оценки возможного ущерба здоровью человека при хроническом облучении введено понятие эквивалентной дозы Н, которая равна произведению поглощенной дозы D на средний коэффициент качества ионизирующего излучения k в данном элементе объёма биологической ткани:
H=Dk
Единица эквивалентной дозы – зиверт (Зв), равный 1 Дж/кг (1 Зв = 100 бэр).
При определении эквивалентной дозы ионизирующего излучения используют следующие значения коэффициента качества :
| Вид излучения | k | |||||
| Рентгеновское и -излучение | 1 | |||||
| Электроны, позитроны, -излучение | 1 | |||||
| Протоны с энергией 6) | через 10-30 мин. Многократ-ная | 100 | Менее 1000 | Менее 80000 | 1-е | через 2 недели |
| Тяжёлая ( 4 – 6 ) | через 30 мин. – 3 ч., 2 раза и более | 100-400 | 1000 – 2000 | То же | 8-е | без лечения – до 70 % |
| Средняя ( 2 – 4 ) | через 30 мин. – 3 ч., 2 раза и более | 500 – 1000 | 2000 – 3000 | То же | 20-е | через 1.5 – 2 мес. может вызвать до 20 % |
| Лёгкая ( 1 – 2 ) | нет или позже чем через 3 ч., однократная | Более 1000 | Более 3000 | Более 80000 | Необяза-тельно | не смертельна |
Дифференциация острой лучевой болезни
по степени тяжести в зависимости
от проявлений первичной реакции
| Степень тяжести и доза (рад) | Косвенные признаки | |||
| Общая слабость | Головная боль и состояние сознания | Температура | Гиперемия кожи и инъекция склер | |
| Легкая (100-200) | Лёгкая | Кратковременная головная боль, сознание ясное | Нормальная | Лёгкая инъекция склер |
| Средняя (200-400) | Умеренная | Головная боль, сознание ясное | Субфебрильная | Отчётливая гиперемия кожи и инъекция склер |
| Тяжелая (400-600) | Выраженная | Временами сильная головная боль, сознание ясное | Субфебрильная | Выраженная гиперемия кожи и инъекция склер |
| Крайне тяжёлая (более 600) | резчайшая | Упорная сильная головная боль, сознание может быть спутанным | Может быть 38-39оС | Резкая гиперемия кожи и инъекция склер |
Само по себе разделение больных по степеням тяжести весьма условно и преследует конкретные цели сортировки больных и проведение в отношении их конкретных организационно-терапевтических мероприятий. Абсолютно необходимо определять степень тяжести пострадавших при массовых поражениях, когда число пострадавших определяется десятками, сотнями и более.
Острая лучевая болезнь представляет собой самостоятельное заболевание, развивающееся в результате гибели преимущественно делящихся клеток организма под влиянием кратковременного (до нескольких суток) воздействия на значительные области тела ионизирующей радиации. Причиной острой лучевой болезни могут быть как авария, так и тотальное облучение организма с лечебной целью – при трансплантации костного мозга, при лечении множественных опухолей.
Клиническая картина острой лучевой болезни весьма разнообразна; она зависит от дозы облучения и сроков, прошедших после облучения. В своём развитии болезнь проходит несколько этапов. В первые часы после облучения появляется первичная реакция ( рвота, лихорадка, головная боль непосредственно после облучения ). Через несколько дней ( тем раньше, чем выше доза облучения ) развивается опустошение костного мозга, в крови – агранулоцитоз, тромбоцитопения. Появляются разнообразные инфекционные процессы, стоматит, геморрагии. Между первичной реакцией и разгаром болезни при дозах облучения менее 500-600 рад отмечается период внешнего благополучия – латентный период. Деление острой лучевой болезни на периоды первичной реакции, латентный, разгара и восстановления неточное : чисто внешние проявления болезни не определяют истинного положения.
Хроническая лучевая болезнь представляет собой заболевание, вызванное повторными облучениями организма в малых дозах, суммарно превышающих 100 рад. Развитие болезни определяется не только суммарной дозой, но и её мощностью, то есть сроком облучения, в течение которого произошло поглощение дозы радиации в организме. В условиях хорошо организованной радиологической службы в стране случаев хронической лучевой болезни не наблюдается. Плохой контроль за источниками радиации, нарушение персоналом техники безопасности в работе с рентгенотерапевтическими установками приводит к появлению случаев хронической лучевой болезни.
Клиническая картина хронической лучевой болезни определяется прежде всего астеническим синдромом и умеренными цитопеническими изменениями в крови. Сами по себе изменения в крови не являются источниками опасности для больных, хотя снижают трудоспособность.
При хронической лучевой болезни очень часто возникают опухоли – гемобластозы и рак. При хорошо поставленной диспансеризации, тщательном онкологическом осмотре 1 раз в год и исследовании крови 2 раза в год удается предупредить развитие запущенных форм рака, и продолжительность жизни таких больных приближается к нормальной.
Наряду с острой и хронической лучевой болезнями, можно выделить подострую форму, возникающую в результате многократных повторных облучений в средних дозах на протяжении нескольких месяцев, когда суммарная доза за сравнительно короткий срок достигает 500-600 рад. По клинической картине это заболевание напоминает острую лучевую болезнь.
studfiles.net
Лучевая болезнь и ее последствия. Пострадавшие в Чернобыле
Лучевая болезнь – представляет собой обширные и местные изменения, полученные в результате влияния больших доз ионизирующего излучения на клетки, ткани и весь организм.
Лучевая болезнь может принимать формы диатеза, отягощенные неврологическими проблемами, восприимчивостью к инфекционным поражениям, как всего организма, так и системы желудочно-кишечного тракта, создает благоприятную среду для развития онкологических заболеваний.
Диагностируют болезнь при помощи дозиметрического контроля, изучению гемограммы, биохимических анализов крови, миелограммы.
При острой стадии лучевой болезни применяют дезинтоксикацию, гемотрансфузию, антибиотикотерапию, симптоматическая терапия.
Лучевая болезнь
Лучевая болезнь – общее расстройство организма, приобретаемое в результате воздействия на организм радиоактивного излучения по интенсивности, превышающем определенные допустимые дозы.
Лучевая болезнь поражает кровеносную, нервную, пищеварительную, эндокринную систему и кожные покровы.
Человек в процессе жизнедеятельности всегда контактирует с малыми дозами ионизирующего излучения.
Излучение исходит как от внешних (естественных и техногенных), так и внутренних источников, они проникают в организм при дыхании, употреблении воды и пищи и накапливаются в тканях.
Нормальный радиационный фон имеет суммарную дозу ионизирующего излучения не превышающую 1-3 мЗв (мГр)/год, она считается безопасной для человеческого организма.
В соответствии с выводами Международной комиссии по радиологической защите, если порог облучения составляет более 1,5 Зв/год либо произошло единичное облучение, в результате которого организм получил дозу в объеме 0,5 Зв возможно развитие лучевой болезни.
Причины возникновения лучевой болезни
Лучевая болезнь возникает в результате единичного облучения высокой интенсивности, кратковременного контакта с радиационным фоном большой интенсивности либо длительным контактом радиационным фоном низкой интенсивности.
Наличие радиационного фона большой интенсивности обычно связано с техногенными катастрофами в области атомной энергетики, испытаниями или применением ядерного оружия, процедурой тотального облучения в онкологии, гематологии, ревматологии и пр.
Развитие хронической лучевой болезни может произойти у медицинского персонала осуществляющего свою деятельность в отделениях лучевой диагностики и терапии (рентгенологов, радиологов), больных, подвергающихся частым рентгенологическим и радионуклидным исследованиям.
Поражающими факторами могут выступать альфа – и бета-частицы, гамма-лучи, нейтроны, рентгеновские лучи; возможно, одновременное воздействие различных видов лучевой энергии – так называемое смешанное облучение.
При этом поток нейтронов, рентгеновское и гамма-излучение способны вызывать лучевую болезнь при внешнем воздействии, тогда как альфа – и бета-частицы вызывают поражение только при попадании внутрь организма через дыхательный или пищеварительный тракт, поврежденную кожу и слизистые оболочки.
Лучевая болезнь это результат разрушительного воздействия, оно происходит на молекулярном и клеточном уровне.
 Реальные дети - мутанты Чернобыля: фото и видео. Чернобыльская авария привела к резкому ...«Подробнее»
Реальные дети - мутанты Чернобыля: фото и видео. Чернобыльская авария привела к резкому ...«Подробнее» Сложные биохимические процессы в крови создают продукты агрессивного жирового, углеводного, азотистого, водно-солевого обмена, которые приводят к лучевой токсемии.
Такие процессы влияют на активно делящиеся клетки костного мозга, лимфоидной ткани, желез внутренней секреции, эпителия кишечника и кожных покровов, нейронов.
Эти процессы приводят к развитию костномозгового, кишечного, токсемического, геморрагического, церебрального и других синдромов, составляющих патогенез лучевой болезни.
Уникальность лучевого поражения заключается в том, что когда человеческий организм подвергается воздействию радиационного фона он не испытывает тепловых, болевых и иных ощущений.
Наличие латентного периода, предшествующего развитию развернутой картины лучевой болезни только усугубляет процесс постановки диагноза.
Классификация лучевой болезни
Классифицируют лучевую болезнь, основываясь на временном интервале воздействия и величине дозы полученной радиации.
При кратковременном воздействии ионизирующего излучения большой дозы развивается острая стадия лучевой болезни.
В случае длительного, либо повторяющегося воздействия радиационного фона малых доз развивается стадия хронической лучевой болезни.
Степень тяжести и клиническая форма острого лучевого поражения определяются дозой облучения:
- Лучевая травма возникает при одномоментном/кратковременном облучении дозой менее 1 Гр; патологические изменения носят обратимый характер;
- Костномозговая форма (типичная) развивается при одномоментном/кратковременном облучении дозой 1-6 Гр. Летальность составляет 50%.
Имеет четыре степени:
- 1 (легкая) – 1-2 Гр
- 2 (средняя) – 2-4 Гр
- 3 (тяжелая) – 4-6 Гр
- 4 (крайне тяжелая, переходная) – 6-10 Гр
Желудочно-кишечная форма является результатом одномоментного/кратковременного облучения дозой 10-20 Гр. Протекает с тяжелым энтеритом, кровотечениями из ЖКТ, лихорадкой, инфекционно-септическими осложнениями.
Сосудистая (токсемическая) форма манифестирует при одномоментном/кратковременном облучение дозой 20-80 Гр. Характеризуется тяжелой интоксикацией и гемодинамическими нарушениями.
Церебральная форма развивается при одномоментном/кратковременном облучении дозой свыше 80 Гр. Летальный исход наступает на 1-3 сутки после облучения от отека мозга.
Течение типичной (костномозговой) формы острой лучевой болезни проходит IV фазы:
- 1 – фаза первичной общей реактивности – развивается в первые минуты и часы после лучевого воздействия. Сопровождается недомоганием, тошнотой, рвотой, артериальной гипотонией и др.
- 2– латентная фаза – первичная реакция сменяется мнимым клиническим благополучием с улучшением субъективного состояния. Начинается с 3-4 суток и продолжается до 1 месяца.
- 3– фаза развернутых симптомов лучевой болезни; протекает с геморрагическим, анемическим, кишечным, инфекционным и др. синдромами.
- 4– фаза восстановления.
Больной, имеющий хроническую лучевую болезнь, проходит 3 стадия развития:
- Стадия формирования
- Стадия восстановления
- Стадия осложнения
Между стадией восстановления и стадией осложнения период составляет 1-3 года. В этот период происходит формирование характерного для лучевого воздействия клинического синдрома, он может иметь легкую и крайнюю степень тяжести.
Процесс восстановления начинается только спустя 1-3 года после того как снизится интенсивность или полностью прекратится процесс контакта с радиационным фоном.
В итоге пациент с хронической лучевой болезнью может полностью выздороветь, улучшить свое состояние, стабилизировать полученные изменения и остановить их прогрессирование.
Симптомы острой лучевой болезни
Типичные случаи лучевой болезни концентрируются в костномозговой области.
Первые минуты и часы после получения высокой дозы радиации, в первую фазу лучевой болезни, характеризуются возникновением слабости, сонливости, тошноты и рвоты, сухости или горечи во рту, головной болью.
При однократном облучении в дозировке более 10 Гр наблюдается развитие лихорадки, поноса, артериальной гипотонии совмещенной с потерей сознания.
К категории проявлений местного характера, относят преходящую кожную эритему, имеющую синюшный оттенок.
Периферическая кровь отражает первичные изменения реактивного лейкоцитоза, который на вторые сутки сменяется лейкопенией и лимфопенией. По миелограмме наблюдается отсутствие молодых клеточных форм.
При переходе к визуальному клиническому благополучию исчезают признаки первичной реакции, в самочувствии больного отмечаются улучшения.
В такие моменты объективная диагностика выявляет лабильность АД и пульса, снижение рефлексов, нарушение координации, появление медленных ритмов по данным ЭЭГ.
Спустя 12-17 суток после контакта с радиационным фоном начинается и усиливается облысение. В крови нарастает лейкопения, тромбоцитопения, ретикулоцитопения.
Период острой лучевой болезни может иметь период от 2-х до 4-х недель. При дозировке облучения более 10 Гр состояние больного первой фазы может сразу же перейти в состояние третьей фазы.
При выраженных симптомах острой лучевой болезни происходит развитие интоксикационного, геморрагического, анемического, инфекционного, кожного, кишечного, неврологического синдромов.
Начало третьей фазы лучевой болезни характерно ухудшением состояния больного. У пациента наблюдается усиление слабости, лихорадка, артериальная гипотензия.
Глубокая тромбоцитопения выражается геморрагическими проявлениями:
- кровоточивость десен
- носовые кровотечения
- желудочно-кишечные кровотечения
- кровоизлияния в ЦНС и пр.
Результатом поражения слизистых оболочек является:
- язвенно-некротический гингивит
- стоматит
- фарингит
- гастроэнтерита
- Инфекционными осложнениями лучевой болезни являются:
- ангина
- пневмония
- легочные абсцессы
Воздействие большой дозировки радиационного фона развивает лучевой дерматит.
В области кожных покровов шеи, локтевых сгибов, подмышечной и паховой областях происходит формирование первичной эритемы, она сменяется отеком кожи с сопутствующим появлением пузырей.
Благоприятные случаи показывают, что лучевой дерматит излечивается, но при этом образуется пигментация, рубцы и уплотнения кожных покровов.
Если затронуты сосуды формируются лучевые язвы, некрозы кожи. Выпадение волос имеет распространение в обширных областях:
- Голова
- Грудная клетка
- Паховая область
- Лицевая часть (ресницы, брови)
Острая лучевая болезнь формирует сильное угнетение функции желез внутренней секреции, большое воздействие отражается на:
- Щитовидной железе
- Гонаде
- Надпочечниках.
Последствия предполагают развитие рака щитовидной железы.
Рассматривая область ЖКТ последствия воздействия радиационного фона способствуют развитию:
- лучевого эзофагита
- гастрита
- энтерита
- колита
- гепатита
Всему этому сопутствует тошнота, рвота, боли в различных районах живота, диарея, тенезмы, примесь крови в кале, желтуха.
Неврологические проявления заключаются в нарастающей адинамии, менингеальной симптоматики, спутанностью сознания, снижением мышечного тонуса, повышением сухожильных рефлексов.
Период восстановления характерен постепенным улучшением самочувствия, и частичной стабилизацией нарушенных функций.
При этом у больных длительное время сохраняется анемия и астеновегетативный синдром.
Осложнениями и остаточными проявлениями острой лучевой болезни являются:
- катаракта
- цирроз печени
- бесплодие
- неврозы
- лейкемия
- злокачественные опухоли
Симптомы хронической лучевой болезни
Хроническая форма лучевой болезни имеет медленное развитие патологических изменений.
К ярко выраженным изменениям относятся следующие нарушения:
- Неврологические
- Сердечно сосудистые
- Эндокринные
- Желудочно-кишечные
- Обменные
- Гематологические
При легкой степени хронической лучевой болезни происходят нестандартные и обратимые изменения.
Больные чувствуют слабость, снижение работоспособности, головные боли, нарушения сна, неустойчивость эмоционального фона.
Постоянным проявлением легкой степени является – снижение аппетита, диспепсический синдром, хронический гастрит с пониженной секрецией, дискинезии желчевыводящих путей.
Эндокринная дисфункция при лучевой болезни проявляется в снижение либидо, нарушениях менструального цикла у женщин, импотенции у мужчин.
Гематологические изменения неустойчивы и не ярко проявляются. Процесс легкой степени хронической лучевой болезни известен благоприятными исходами, с возможностью выздоровления без последствий.
Лучевая болезнь фото людей:
Средняя степень поражения
Средняя степень радиационного поражения проявляется в большей степени вегетативно-сосудистыми расстройствами, а так же астеническими проявлениями.
Такая степень сопровождается головокружениями, повышенной эмоциональной лабильностью, возбудимостью, ослаблением памяти, потерей сознания.
Дополняется алопецией, дерматитом, деформацией ногтевых пластин. Сердечно-сосудистые нарушения проявляются стойкой артериальной гипотензией, пароксизмальной тахикардией.
Вторая степень тяжести хронической лучевой болезни сопровождается: множественными петехиями и экхимозами, рецидивирующими носовыми и десневыми кровотечения.
Стандартными гематологическими изменениями являются лейкопения, тромбоцитопения; в костном мозге – гипоплазия всех кроветворных ростков. Все изменения носят стойкий характер.
Тяжелая степень поражения
Тяжелая степень лучевой болезни заключается в дистрофических изменениях тканей и органов, такие изменения не восполняются регенерационной функцией организма.
Клинические симптомы имеют прогрессирующее развитие, дополнительно присоединяются интоксикационный синдром и инфекционные заболевания, в т. ч. сепсис.
Иногда возникает резкая астенизация, упорные головные боли, бессонница, множественные кровоизлияния и повторные кровотечения, расшатывание и выпадение зубов, язвенно-некротические изменения слизистых, тотальное облысение.
Изменения со стороны периферической крови, биохимических показателей, костного мозга носят глубоко выраженный характер.
Тяжелая степень хронической лучевой болезни, прогрессирование патологических сдвигов приводит к летальному исходу.
Как диагностируют лучевую болезнь
Наличие лучевой болезни, возможно, заметить при проявлении первичных симптомов.
Конечно, диагностировать заболевание намного прощение, когда известен факт воздействия радиационного фона и имеются данные об уровне полученной дозировки.
Степень тяжести и стадии поражения определяют по изменению показателей периферической крови.
Лучевая болезнь сопровождается нарастанием лейкопении, анемии, тромбоцитопении, ретикулоцитопении, повышением СОЭ.
Анализ биохимических показателей крови выявляет гипопротеинемию, гипоальбуминемию, электролитные нарушения.
Миелограмма выявляет признаки выраженного угнетения кроветворения. Благоприятное течение лучевой болезни в фазе восстановления имеет фактор обратного развития гематологических изменений.
Другие лабораторно-диагностические данные так же помогут установить диагноз, к ним относятся:
- микроскопия соскобовязв кожи и слизистых
- посев крови на стерильность
- инструментальные исследования (ЭЭГ, электрокардиография, УЗИ органов брюшной полости, малого таза, щитовидной железыи др.)
- консультации узкопрофильных специалистов (гематолога, невролога, гастроэнтеролога,
- эндокринолога и др.).
Как лечат больных
Больные острой формой лучевой болезни подлежат госпитализации и размещении в стерильном боксе, им обеспечиваются асептические условия и предписывается постельный режим.
Первоочередные меры включают ПХО ран, деконтаминацию (промывание желудка, постановку клизмы, обработку кожи), введение противорвотных средств, устранение коллапса.
Если произошло внутреннее облучение необходимо ввести препараты, нейтрализующие известные радиоактивные вещества.
Первые сутки после появления признаков лучевой болезни медицинский персонал проводит мощную дезинтоксикационную терапию (инфузии солевых, плазмозамещающих и солевых растворов), форсированный диурез.
Ели имеются признаки некротической энтеропатии назначается голод, парентеральное питание, обработку слизистой полости рта антисептиками.
Животные-мутанты Чернобыля. Фото. Панорамы Чернобыля. Многие сообщения о деформированных и странных животных вблизи ...«Подробнее»Для лечения геморрагического синдрома проводят гемотрансфузию тромбоцитарной и эритроцитарной массы.
Если наблюдается развитие ДВС-синдрома проводят процедуру переливания свежезамороженной плазмы, плазмаферез.
Для профилактики инфекционных осложнений назначается антибиотикотерапия. Тяжелая форма лучевой болезни, сопровождаемая аплазией костного мозга, является показанием к его трансплантации.
В этом случае лечение является процессом подавления возникающих симптомов и осложнений, без пересадки костного мозга имеется большая вероятность летального исхода.
Перспективы и меры профилактики лучевой болезни
Перспективы лучевой болезни напрямую зависят от величины полученной дозы радиации и временного интервала воздействия.
Пациенты, которые смогли пережить критический порог 12 недель после облучения, имеют на благоприятный прогноз.
К сожалению, любые формы лучевой болезни имеют последствия. У излечившихся пациентов могут возникать гемобластозы, злокачественные новообразования различной локализации, потомки могут столкнуться генетическими аномалиями.
Для профилактики лучевой болезни лица, находящиеся в зоне радиоизлучения, должны пользоваться средствами индивидуальной радиационной защиты и контроля, препаратами-радиопротекторами, снижающими радиовосприимчивость организма.
Лица, имеющие частый контакт с источниками ионизирующего излучения, должны проходить периодические медицинские осмотры с обязательной проверкой гемограммы.
Лучевая болезнь людей после Чернобыля
Все пациенты с признаками лучевой болезни были доставлены в Клиническую больницу № 6 на базе, которой работал клинический отдел Института биофизики МЗ СССР.
Это было единственное учреждение, на Украинской территории, занимающееся лечением пациентов с такой симптоматикой.
В первые три дня в больницу были доставлены 237 человек. В большей части это были сотрудники пожарной службы, участвовавшие в ликвидации пожара сразу после взрыва реактора.
У 27 человек имелись признаки тяжелой степени лучевой болезни по причине получения огромной дозировки радиационного материала. К сожалению все 27 человек погибли в ближайшие дни.
Из всего количества обратившихся за медицинской помощью у 108 человек была диагностирована лучевая болезнь, остальных пациентов после обследования перевели в другие лечебные учреждения.
Все пациенты с подтвержденным диагнозом имели лучевые ожоги, лечение подбиралось индивидуально каждому пациенту.
Конечно, это были пациенты, имеющие ярко выраженные признаки лучевой болезни, с учетом того, что даже легкая форма заболевания имеет возможность генетического изменения, которое будет выявлено только у потомков, нельзя назвать точное количество лиц перенесших это заболевание.
Все люди, которые были эвакуированы из зоны поражения, обследовались медицинским персоналом на признаки лучевого воздействия.
Принято считать, что мутации организмов всегда имели место в природе. Выброс радиационных веществ, которому подверглась территория не мог самостоятельно породить мутационные формы или создать мутирующий процесс.
Определенные дозы радиации могут только ускорить или пробудить процесс мутации.
Как объясняют генетики, если в родовой наследственности было предусмотрено рождение ребенка с измененными особенностями в пятом поколении, то при контакте с радиационным фоном, рождение такого ребенка произойдет в третьем поколении.
Т.е. измененные особенности потомков проявятся раньше, чем это должно было быть, но ни как не по причине контакта с радиационным фоном.
Считать ли это утверждение верным, решать только вам, но вот лучевая болезнь людей после Чернобыля запечатлена в фотографиях.
Фото людей с лучевой болезнью после Чернобыля:
Фото генетических мутаций после Чернобыля:
chernobyl-zone.info
Острая лучевая болезнь: формы, симптомы, лечение
Лучевая болезнь представляет собой патологическое состояние, которое возникает вследствие воздействия на организм ионизирующего излучения. Выраженность клинических проявлений, их характер, последствия для организма зависят от вида излучения, его дозы, распределения последней во времени и в теле человека.
Острая лучевая болезнь развивается при кратковременном, внешнем облучении в дозе более 1 Гр, которое вызывает острое повреждение делящихся клеток костного мозга, лимфатической системы, эпителия пищеварительного тракта и кожи. При облучении дозой менее 1 Гр возможна так называемая лучевая травма, в результате которой у человека наблюдается преходящая умеренная лейко- и тромбоцитопения.
Причины
 Острая лучевая болезнь развивается преимущественно в результате применения ядерного оружия или аварий на атомных электростанциях.
Острая лучевая болезнь развивается преимущественно в результате применения ядерного оружия или аварий на атомных электростанциях.Ионизирующее излучение может оказывать неблагоприятное воздействие на организм человека в следующих случаях:
- применение ядерного оружия (водородная, нейтронная, атомная бомба);
- несчастные случаи на производстве (например, на атомных электростанциях);
- использование облучения в качестве метода лечения некоторых болезней (превышение дозы и длительности воздействия);
- аппликации радиоактивных элементов на кожу;
- употребление в пищу радиоактивных продуктов питания и др.
Причем, облучение может быть равномерным или неравномерным, от чего зависит характер клинических проявлений болезни. В первом случае в организме происходят общие реакции, поражаются различные органы и системы. При неравномерном облучении в клинической картине доминируют симптомы поражения отдельных органов или участков тела, которые подвергались облучению.
Клинические формы
Лучевая болезнь, возникающая при относительно равномерном внешнем облучении, может протекать по-разному у каждого человека. Но существуют некоторые особенности и закономерности ее течения, связанные с дозой облучения. В связи с последней можно выделить следующие клинические формы болезни:
- костномозговая (возникает при воздействии на организм радиации дозой 1-10 Гр; может иметь различную степень тяжести: от легкой до крайне тяжелой);
- кишечная (всегда протекает очень тяжело с желудочно-кишечным кровотечением; развивается при облучении дозой 1-20 Гр);
- сосудисто-токсемическая (проявляет себя при дозе облучения 20-80 Гр);
- церебральная (развивается в случае, если на организм одномоментно подействовало ионизирующее излучение дозой более 80 Гр; имеет вид острейшей лучевой болезни с быстро нарастающим отеком мозга и децеребрацией).
Наиболее распространенной формой болезни является костномозговая, поэтому подробнее остановимся на особенностях ее клинической картины.
Основные симптомы
Для течения типичных случаев острой лучевой болезни характерна цикличность, которая позволяет выделить несколько периодов развития патологического процесса:
- скрытый (от момента воздействия радиации по появления первых симптомов);
- первичной реакции;
- мнимого благополучия;
- разгара;
- восстановления и отдаленных последствий.
Каждый из них имеет свою продолжительность и характерные особенности у больных с различной степенью облучения. Следует отметить, что чем раньше наступает период первичной реакции, тем тяжелее будет болезнь.
ОЛБ 1 степени
При лучевой болезни легкой степени (1-2 Гр) скрытый период продолжается несколько часов. В это время пострадавшие не предъявляют никаких жалоб. Однако болезнь в организме развивается и вскоре проявляет себя в виде так называемой первичной реакции. Первые симптомы являются неспецифичными:
- тошнота;
- однократная рвота;
- головная боль, которая быстро проходит;
- общая слабость;
- небольшой лейкоцитоз.
Причем, эти признаки могут частично выявляться у больного, а иногда отсутствуют вовсе. Сохраняются они недолго, обычно в течение нескольких часов. После их исчезновения самочувствие человека временно улучшается, но в организме продолжает развиваться патологический процесс, который проявляет себя нарастанием изменений в крови:
- снижением уровня лимфоцитов (лимфопенией) до 1,0-0,6×10⁹/л;
- уменьшением общего количества лейкоцитов (лейкопенией) до 3,0×10⁹/л.
Спустя 4-5 недель болезнь переходит в период разгара, когда достигают максимума патологические изменения в тканях. Клинически и лабораторно это проявляется:
- общей астенизацией (слабость, утомляемость);
- снижением аппетита;
- угнетением рефлексов;
- легкими нарушениями сердечной деятельности;
- увеличением СОЭ до 25 мм/ч;
- прогрессирующим снижением уровня лимфоцитов (0,4×10⁹/л) и лейкоцитов (1,5×10⁹/л) в крови;
- уменьшением количества тромбоцитов (тромбоцитопенией) до 60-100×10⁹/л.
Период восстановления при легкой степени болезни обычно длится около месяца.
ОЛБ 2 степени
При острой лучевой болезни средней степени тяжести (2-4 Гр) скрытый период укорачивается до 1-2 часов. Все признаки первичной реакции выражены в большей мере и сохраняются дольше (до 1-2 суток). Больных беспокоит тошнота, повторная рвота. При этом выявляются функциональные изменения в работе сердца и нервной системы.
В период мнимого благополучия все проявления болезни исчезают. Но остается астенизация, прогрессирует угнетение функции костного мозга. В крови обнаруживается лимфопения (0,3×10⁹/л) и лейкопения (2,0×10⁹/л). Такое состояние сохраняется в течение 14-21 дня. После этого начинается разгар болезни с ярко выраженной клинической картиной. Для нее характерны:
Еще больше усугубляется картина крови. На этом фоне часто возникают осложнения инфекционного характера и кровотечения. Восстановительный период при этом варианте заболевания более длительный. Он может затягиваться до 2,5 месяцев.
ОЛБ 3 степени
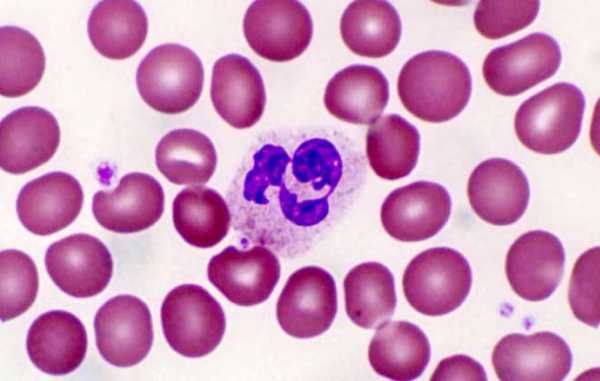
 В костном мозге резко снижается содержание всех клеточных элементов — лейкоцитов, лимфоцитов, тромбоцитов.
В костном мозге резко снижается содержание всех клеточных элементов — лейкоцитов, лимфоцитов, тромбоцитов.При тяжелой степени острой лучевой болезни (4-6 Гр) скрытый период длится всего 30 минут. Первичная реакция проявляется:
- многократной рвотой;
- лихорадкой;
- нарушениями ритма;
- колебаниями артериального давления;
- менингеальным синдромом.
В период мнимого благополучия, который продолжается 1-2 недели, состояние больных немного улучшается, но продолжает нарастать аплазия костного мозга. Количество лейкоцитов в крови снижается до 0,5×10⁹/л, лимфоцитов – до 0,1×10⁹/л, тромбоцитов – до 30×10⁹/л. Выпадение волос начинается с 10 дня болезни. В период разгара к этим проявлениям присоединяются:
- кровотечения различной локализации и кровоизлияния во внутренние органы;
- язвенно-некротические поражения слизистых оболочек (гингивиты, стоматиты, энтериты);
- трофические расстройства (язвы) и др.
В этот период в крови наблюдается полная панцитопения (резкое снижение количества всех клеток) и высокая СОЭ, на электрокардиограмме – признаки дистрофии миокарда. У таких больных имеется высокий риск развития осложнений, возможен отек головного мозга. Восстановление нормального функционирования организма происходит очень медленно. На это может потребоваться около 12 месяцев.
ОЛБ 4 степени
При облучении в дозе 6-10 Гр и крайне тяжелом течении болезни у человека сразу развивается бурная первичная реакция с неукротимой рвотой, фебрильной лихорадкой и нарушением сознания. Очень быстро она переходит в стадию разгара с полным угнетением кроветворения, ранними и очень тяжелыми осложнениями, органическим поражением центральной нервной системы.
Кишечная, сосудисто-токсемическая и церебральная форма лучевой болезни всегда протекает очень тяжело и имеет неблагоприятный исход.
Осложнения
Негативные последствия могут сопровождать все формы лучевой болезни. Однако чаще они наблюдаются при тяжелом ее течении. К ним относят:
- инфекции;
- сепсис;
- кровотечения;
- прогрессирование хронических заболеваний;
- ускорение процессов старения;
- злокачественные новообразования и др.
Диагностика
Раннее выявление пострадавших с признаками лучевой болезни очень важно, так как позволяет своевременно оказать помощь этим лицам. Диагностика тяжелых случаев болезни не вызывает трудностей у специалистов. Сложнее обстоят дела с выявлением легких случаев болезни и ее атипичных форм. При этом учитывают:
- жалобы;
- анамнестические данные;
- массовость поражения;
- данные дозиметрического контроля;
- результаты дополнительных методов исследования (анализы крови и мочи, электрокардиография и др).
Лечение
Больные с острой лучевой болезнью должны получать лечение в условиях специализированного стационара. Оно направлено:
- на устранение проявлений первичной реакции и облегчение самочувствия пациента;
- профилактику осложнений;
- нормализацию кроветворной функции костного мозга;
- повышение иммунной защиты;
- восстановление нормальной работы всех органов и систем.
В первую очередь таким пациентам обеспечивается асептический режим, адекватный уход и питание. При поражении желудочно-кишечного тракта на высоте острого процесса питание должно быть парентеральным.
В период первичной реакции показан прием следующих лекарственных средств:
- оказывающих противорвотное действие (метоклопрамид, атропин, аминазин);
- нормализующих функционирование сердечно-сосудистой системы (мезатон, коргликон, кордиамин);
- снижающих возбудимость нервной системы (димедрол, различные седативные препараты);
- уменьшающих интоксикацию (гемодез, раствор 5 % глюкозы, 0,9 % натрия хлорида).
В скрытый период заболевания проводят необходимые хирургические вмешательства, при неблагоприятном прогнозе – трансплантацию костного мозга.
На время угнетения кроветворения назначаются противомикробные средства широкого спектра действия и заместительная терапия препаратами крови (свежезамороженная плазма, тромбоконцентрат).
Для выведения из организма радиоактивных веществ могут использоваться особые комплексообразующие соединения (комплексоны). С целью элиминации таких веществ из пищеварительной системы применяются сорбенты и слабительные средства.
К какому врачу обратиться
 В тяжелых случаях острой лучевой болезни человеку показана трансплантация костного мозга.
В тяжелых случаях острой лучевой болезни человеку показана трансплантация костного мозга.Пострадавшие от острой лучевой болезни получают лечение в отделении гематологии; дополнительно назначаются консультации гастроэнтеролога, дерматолога, невролога, кардиолога, инфекциониста и других специалистов.
Заключение
Прогноз при острой лучевой болезни определяется дозой облучения. При легкой и среднетяжелой степени ее костномозговой формы он благоприятный, при тяжелой – сомнительный. Также исход болезни зависит от общей реактивности организма и своевременности оказания медицинской помощи. При других формах лучевой болезни прогноз неблагоприятный.
Рейтинг: (голосов - 1, среднее: 5,00 из 5) Загрузка...myfamilydoctor.ru
Лучевая болезнь: степени, симптомы и лечение
Содержание
Рассказать ВКонтакте Поделиться в Одноклассниках Поделиться в FacebookИонизирующее облучение даже в умеренных порциях, но при систематическом влиянии на человеческий организм является вредным, опасным для здоровья. Последствия облучения радиацией фатальные, не всегда совместимы с жизнью. Если же эффективное лечение начать своевременно, пациента еще можно спасти, вылечить.
Что такое лучевая болезнь
Если полученные дозы радиации превышают допустимые пределы, заметно повышается риск возникновения заболевания, которое в официальной медицине получило название «Болезнь лучевая». Радиоактивное облучение провоцирует системное поражение нервной, кроветворной, сердечно-сосудистой, пищеварительной, эндокринной систем, органов кроветворения и дермы.
На фоне длительного воздействия ионизирующего облучения на кожные покровы часть тканей отмирает, поскольку в их структуре скапливается емкая концентрация вредных веществ. Кроме того, радиация проникает в организм, губительно влияет на внутренние органы. Чтобы избежать летальности клинического исхода, показана своевременная терапия под руководством специалиста.
Причины появления
Радиоактивные вещества и разные виды излучения преобладают в воздухе, воде, почве, продуктах питания. В организм такие провоцирующие болезнь факторы проникают через кожу, слизистые оболочки, с пищей и путем медикаментозной терапии. Развитие характерного недуга зависит от полученной дозы радиации, с которой имеет дело конкретный пациент. Врачи выделяют следующие причины лучевой болезни:
- воздействие на организм волн радиации;
- проникновение в органический ресурс реактивных соединений;
- систематическое влияние на организм рентгеновского облучения.
Степени
Заболевание протекает в острой и хронической форме, что определяет особенности клинической картины. В первом случае симптомы облучения радиацией у человека выражены интенсивно, что облегчает дифференциальную диагностику. Во втором случае клиника умеренная, и поставить окончательный диагноз порой проблематично. Ниже представлены основные стадии лучевой болезни, которые в дальнейшем определяют течение эффективного лечения:
- Первая (легкая) степень. 100-200 рад. Пациента беспокоит тошнота, однократная рвота.
- Вторая (средняя) степень. 200-400 рад. Больному свойственна затяжная рвота.
- Третья (тяжелая) степень. 400-600 рад. Рвота характеризуется продолжительностью до 12 часов.
- Четвертая (крайне тяжелая) степень. Более 600 рад. Затяжная рвота, возникающая через 30 минут.
Формы
Если возникают характерные симптомы пагубного воздействия радиации, лечащий врач определяет не только стадию, но и форму лучевой болезни. Патологический процесс представлен такими разновидностями указанного диагноза:
- Лучевая травма. Одномоментное облучение дозой радиации менее 1 гр., может вызывать незначительную тошноту.
- Костномозговая форма. Считается типичной, диагностирована при воздействии радиации 1-6 гр. одномоментно.
- Желудочно-кишечная форма. Имеет место облучение дозой 10-20 гр., которое сопровождается кишечными расстройствами, , протекает с тяжелым энтеритом и с кровотечениями из ЖКТ.
- Сосудистая форма. Считается токсемической, предусматривает воздействие на организм облучения дозой 20-80 гр. Протекает с лихорадкой, с инфекционно-септическими осложнениями.
- Церебральная форма. Наблюдается излучение дозой от 80 гр. Смертельный исход наступает на 1-3 сутки с момента облучения от отека мозга. Выделяют четыре фазы: фаза первичной общей реактивности, латентная фаза, фаза развернутых симптомов, фаза восстановления.
Лучевая болезнь – симптомы
Признаки заболевания зависят от дозы излучения, которой подвергался организм человека. Общие симптомы лучевой болезни представлены ниже, негативно сказываются на общем самочувствии, сходны с проявлениями пищевой интоксикации. Пациент жалуется на:
- тошноту;
- участившиеся приступы рвоты;
- головокружение;
- приступы мигрени;
- сухость, горечь в полости рта;
- повышение температуры тела;
- синюшность кожных покровов;
- спад артериального давления;
- судороги конечностей;
- признаки диспепсии (расстройство стула);
- общую слабость.
Первые признаки
Заболевание прогрессирует в острой фазе, которая характеризуется резким ухудшением общего самочувствия, спадом работоспособности. Первые признаки лучевой болезни предусматривают массовую гибель клеток костного мозга, которые должны делиться для нормальной функциональности организма. В результате происходят гемодинамические нарушения, имеет место склонность к инфекционным осложнениям, кожным поражениям, проблемам со стороны органов ЖКТ. Начальные признаки облучения начинают развиваться с тошноты, головокружения и головной боли, дополненной горечью во рту.
Лечение лучевой болезни
Интенсивная терапия начинается с постельного режима и соблюдения асептических условий обитания. Консервативное лечение лучевой болезни включает промывание желудка для облегчения степени тяжести патологического процесса, ПХО ран, форсированный диурез, предотвращение коллапса, введение противорвотных средств, поддержание водного баланса организма. Краткий курс антибиотиков необходим для профилактики инфекционных осложнений. Пострадавшему человеку полагается парентеральное питание, обработка слизистых антисептиками.
Первая помощь
Действия врача слаженные, быстрые. Болезнь приводит к необратимым последствиям для здоровья, поэтому важно своевременно подавить признаки острой фазы. Первая помощь при лучевой болезни предусматривает проведение реанимационных мероприятий, которые включают:
- Эвакуация пострадавшей стороны, прекращение действия радиоактивного облучения на организм.
- Промывание пораженных слизистых оболочек 2% раствором гидрокарбоната натрия, очищение желудка чрез зонд.
- Обработка открытой раны дистиллированной водой, при этом обязательно соблюдение правил асептики.
- Внутримышечное введение 6—10 мл 5% раствора Унитиола для быстрого выведения из организма радиоактивных веществ.
- Внутривенное введение антигистаминов, аскорбиновой кислоты, хлорида кальция, гипертонического раствора глюкозы.
Последствия
Если болезнь носит хронический характер, лечение симптоматическое. Отсутствие интенсивной терапии приводит к фатальным последствиям лучевой болезни, которые для пациента могут закончиться даже смертельным исходом. Радиационное влияние, в любом случае, губительно. Важно знать, чего опасаться, поэтому список потенциальных осложнений подробно описан ниже:
- онкология;
- изменения в половой системе;
- генетические эффекты (при облучении беременной);
- иммунные болезни;
- лучевая катаракта;
- стремительные склеротические процессы;
- сокращение продолжительности жизни;
- синдром Олбрайта;
- радиоканцерогенез;
- тератогенные эффекты;
- тяжесть хронических болезней организма;
- соматические и стохастические эффекты;
- нарушения системы кроветворения.
Мутации
Последствия радиации необратимы, причем могут проявляться через поколение и не одно. Мутации от лучевой болезни не до конца изучены медиками, однако установлен факт их существования. Этим направлением болезней занимается относительно новая наука – генетика. Генетические изменения имеют следующую классификацию, определяют характер патологического процесса. Это:
- хромосомные аберрации и изменения в самих генах;
- доминантные и рецессивные.
Профилактика
Чтобы предотвратить ОЛБ и ХЛБ, важно своевременно позаботиться о профилактических мероприятиях, особенно это касается пациентов из группы риска. Медицинские препараты назначает врач, важно не нарушать их дозировку. Профилактика лучевой болезни предусматривает прием представителей следующих фармакологических групп:
- витамины группы Б;
- гормональные анаболики;
- иммуностимуляторы.
Видео
Лучевая болезнь
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!sovets.net
Острая лучевая болезнь
Острая лучевая болезнь (ОЛБ) – это общее нарушение жизнедеятельности организма, характеризующееся глубокими функциональными и морфологическими изменениями всех его систем и органов в результате поражающего действия различными видами ионизирующих излучений при превышении допустимой дозы (или – комплексная реакция организма на воздействие больших доз ионизирующих излучений).
ОЛБ – это общее заболевание (поражение), для которого характерны стадийность и разнообразие признаков. Развернутый симптомокомплекс ОЛБ человека возникает при облучении его в дозах, превышающих 1 Гр. Как уже отмечалось, тяжесть заболевания зависит от дозы облучения, ее мощности, вида излучения и особенностей организма. При дозах менее 1 Гр отмечаются временные реакции со стороны отдельных систем организма, которые выражаются в разной степени, или же клинические проявления вообще отсутствуют. Лучевая болезнь может возникать как при наружном (внешнем), так и при внутреннем облучении.
Формы ОЛБ. В зависимости от тяжести клинических проявлений (а это значит в зависимости от величины поглощенной дозы излучения) различаются следующие формы ОЛБ: костно-мозговая, переходная, кишечная, токсическая, мозговая.
Костно-мозговая форма ОЛБ возникает при облучении дозами в 1-6 Зв. Ведущую роль в клинической картине играет поражение кроветворной функции костного мозга. Эта форма по тяжести течения подразделяется на степени: 1 степень (легкая) возникает при дозе 1-3 Зв (100-200 Р);
– II степень (средняя) – 2-4 Зв (200-400 Р);
– III степень (тяжелая) – 4-6 Зв (400-600 Р).
Переходная форма ОЛБ возникает при дозе облучения в 6-10 Зв. Для нас характерны поражения кроветворной системы и кишечника. Ее оценивают по тяжести течения как 1V степень (крайне тяжелую).
Кишечная форма ОЛБ развивается при облучении в дозе 10-20 Зв (1000-2000 Р). Преобладает поражение тонкого кишечника. Наблюдается денатурация слизистой оболочки тонкого кишечника, потеря жидкости, белков, солей. Картина осложняется микробной инвазией. Желудок, толстый кишечник, прямая кишка подвергается таким же изменениям, но в меньшей степени. Как правило, исход смертельный (через 8-16 суток).
Токсическая (токсемическая) форма ОЛБ развивается при облучении дозой в 20-30 З. При этом наблюдается тяжелая интоксикация, почечная недостаточность (азотемия, олигурия), нарушение сердечной деятельности, падение артериального давления. Смерть в первые 5-7 суток при явлениях отека мозга.Церебральная (нервная) форма ОЛБ наблюдается при дозе свыше
80 Зв. В результате прямого повреждающего действия облучения на ЦНС (повреждение нервных клеток и сосудов мозга), наблюдается отек мозга, нарушение функций жизненно важных центров (дыхания и кровообращения), развивается колапс, судороги. Смерть наступает на 1-2 сутки после облучения.
Клиническая характеристика периодов костно-мозговой формы ОЛБ. При костно-мозговой форме болезни на первый план выступает нарушение кроветворной функции красного костного мозга, лимфатических узлов и селезенки. Повреждаются стволовые клетки красного костного мозга. Так как клетки крови не делятся, характеризуются специализированными функциями и быстро изнашиваются, прекращение их постоянной замены новыми является смертельным для организма. Организм лишается возможности обновлять зрелые клетки крови (так как в результате действия излучения прекращается клеточное деление стволовых клеток, молодые, неспециализированные и делящиеся клетки гибнут). Время жизни зрелых клеток (лейкоцитов, тромбоцитов, эритроцитов) и продолжительность процесса конечного созревания существенно не изменяется, их количество начинает поэтому уменьшаться позднее, когда естественная убыль перестает восполняться вследствие гибели молодых клеток. В картине периферийной крови сначала уменьшаются короткоживущие формы клеток (лейкоциты, тромбоциты), а количество долгоживущих клеток (эритроцитов – до 120 суток) снижается лишь с третьей недели после облучения.
Снижается общее количество крови. Сокращение эритроцитов, а соответственно, и понижение гемоглобина в крови приводит к развитию анемии (малокровия). Уменьшение числа тромбоцитов, участвующих в процессе свертываемости крови, приводит к кровотечениям, что усиливает анемию. Уменьшение числа лейкоцитов приводит к снижению сопротивляемости организма различным инфекциям.
Костно-мозговая форма ОЛБ имеет явно выраженную клиническую картину, которая состоит из ряда симптомов, развивающихся последовательно и характеризующихся определенной периодичностью течения. Различают следующие четыре периода ОЛБ:
1. Период первичной общей реакции на облучение (начальный). Начинается в ближайшие часы после облучения. Длится от нескольких часов (при легкой степени) до нескольких суток. Происходят нарушения нервно-рефлекторной регуляции со стороны ЦНС и появляются симптомы прямого повреждающего действия излучения на лимфоидную ткань и костный мозг. Характерными клиническими симптомами являются: тошнота, рвота, головная боль, головокружение, потеря аппетита, слабость, сонливость, шаткая неуверенная походка, повышение температуры, покраснение лица, потливость. Со стороны сердечно-сосудистой системы: тахикардия, аритмия, лабильность артериального давления (АД) с тенденцией к снижению (вплоть до колапса). В тяжелых случаях – понос, что является признаком повреждающего лучевого действия на эпителий кишечника. Со стороны почек – полиурия, белок и глюкоза в моче. В крови – лимфопения.
2. Скрытый период, или период мнимого благополучия. Длится от 10-15 дней (при тяжелой форме) до 4-5 недель. При больших дозах может отсутствовать. Симптомы первичной реакции, обусловленные нервно-регуляторными нарушениями, ослабевают и даже исчезают. Может оставаться лабильность пульса и АД, утомляемость, потливость. В это же время нарушении в организме нарастают: опустошается костный мозг, повреждается эпителий кишечника, подавляется сперматогенез, развиваются поражения кожи (отечность, краснота, иногда пузыри), начинается выпадение волос. Прогрессирует лимфопения. Развивается тромбоцитопения.
3. Период разгара болезни, или выраженных клинических проявлений. Продолжительность от одной (при легкой степени) до 2-3 недель. Ухудшается самочувствие, повышается температура, появляются головные боли, головокружение, бессонница, развивается резкая слабость. Растройство функции кишечника – рвота, исчезает аппетит, развивается понос с кровянистыми выделениями, масса тела снижается на 25-30%. Нарушается проницаемость сосудов и свертываемость крови, что сопровождается кровотечениями и кровоизлияниями в кожу, слизистые оболочки, в жизненно-важные органы. Продолжается выпадение волос, наступает облысение. Количество лимфоцитов и тромбоцитов в крови снижается (до их полного исчезновения из русла крови), уменьшается количество лейкоцитов. Глубокое поражение кроветворной и иммунной систем приводит к развитию инфекционных осложнений (некротические пневмонии), могущих привести к гибели организма.
4. Период восстановления. При благоприятном исходе начинается на 2-5 месяце после облучения и длится от 3-6 месяцев (при легкой степени) до 1-3 лет. Самочувствие улучшается, падает температура. Отступают нарушения нервно-регуляторного порядка, уменьшаются головные боли, улучшается сон. Восстанавливается функция ЖКТ, прекращается рвота и понос, заживают изъязвленные участки слизистых, исчезают геморрагические признаки, медленно восстанавливаются функции кроветворения. На местах облысения через 2-6 месяцев после облучения начинается рост волос. Может сохраниться на длительное время нейроциркуляторная дистония гипотонического типа, нервная истощаемость, эндокринные расстройства, недостаточность функции кроветворения.
Хроническая лучевая болезнь (ХЛБ) – самостоятельная нозологическая (нозология – учение о болезнях) форма лучевого поражения, развивающаяся в результате продолжительного облучения организма малыми дозами в 1-5 мЗв в сутки (0,1-0,5 бэр в сутки) после достижения суммарной дозы в 0,7-1 Зв (70-100 бэр). Облучение может быть общим либо местным, внешним или внутренним. ХЛБ, как и ОЛБ, характеризуется фазностью течения, особенностями проявления, связанными с неравномерностью облучения, и также имеет отдаленные последствия.
ХЛБ при внешнем облучении представляет собой сложный клинический синдром (совокупность симптомов) с вовлечением большинства органов и систем, характеризующийся периодичностью течения. Для заболевания характерно постепенное развитие и продолжительный период нарастания нарушений функций организма. Обычно ХЛБ развивается через 2-3 года от начала лучевого действия.
Механизм развития ХЛБ приблизительно такой же, как и при ОЛБ: поражается весь организм, но прежде всего, наблюдается угнетение кроветворения. Своеобразие ХЛБ состоит в том, что в активно пролиферирующих тканях (пролиферация – разрастание ткани организма путем размножения клеток) благодаря интенсивным процессам клеточного обновления, длительное время сохраняется возможность морфологического восстановления тканевой организации. В то же время такие стабильные системы, как нервная, сердечно-сосудистая и эндокринная, отвечают на хроническое лучевое воздействие сложным комплексом функциональных реакций и крайне медленным нарастанием дистрофических изменений.
Для ХЛБ характерны: астенический синдром (вялость, потеря аппетита, быстрая утомляемость, бессонница, снижение трудоспособности); нарушение гемопоэза (умеренно выраженные лейкопения, тромбоцитопения, анемия); периодически обостряющийся геморрагический синдром; упадок питания и т.д.
В течении ХЛБ выделяют 4 нечетко разграниченных периода: начальных функциональных нарушений, собственно заболевания, восстановления и последствий. Сроки развития ХЛБ, степень ее тяжести зависят от скорости накопления дозы излучения и индивидуальных особенностей организма; чем быстрее происходит накопление дозы и менее устойчив к воздействию излучения организм, тем быстрее появляется заболевание и тем тяжелее оно протекает.
Строго разграничить заболевание по степени тяжести трудно, однако условно выделяют ХЛБ легкой (1), средней (П), тяжелой (Ш) и крайне тяжелой (1V) степени, последние три наблюдаются крайне редко.
Легкая степень ХЛБ характеризуется сравнительно небольшими функциональными изменениями со стороны системы крови, а также сердечно-сосудостой системы. Изменения в кроветворении начинаются с фазы гиперфункции, увеличивается количество эритроцитов, гемоглобина, а затем их уменьшение. Позднее развивается лейкопения, которая носит нестойкий, умеренно выраженный характер. Уменьшается и количество тромбоцитов.
Длительное и систематическое воздействие ионизирующего излучения приводит к астенизации организма (астения – состояние бессилия, общей слабости). Появляется быстро наступающее утомление, плохое самочувствие, слабость, недомогание, головные боли, нарушение сна. Астеническое состояние, как правило, сопровождается различными вегетативными расстройствами (сосудистой дистонией, падением АД и др.). Могут наблюдаться нарушения функции анализаторов (обонятельного, вкусового, вестибулярного, слухового, зрительного, осязательного), что выражается в повышении порога ощущений.
Отмечается волнообразность симптомов, они то увеличиваются, то уменьшаются. Трудоспособность длительное время не нарушается. После длительного (7-8 недель) лечения может наступить полное выздоравливание. Доза облучения не превышает 1,5 Зв. Если же полно, то можете приобрести Урсосан, который в кратчайшие сроки поможет вам.
Средняя степень ХЛБ помимо более выраженных функциональных нарушений, характерных для легкой степени (сильной головной боли, увеличением утомляемости и т.д.), характеризуется отчетливыми деструктивными изменениями в организме, преимущественно в органах кроветворения (снижение количества эритроцитов, гемоглобина, лейкоцитов, тромбоцитов, увеличение проницаемости капилляров и их хрупкости), что проявляется кровоточивостью десен, слизистой оболочки носа и т.д. Явления астенизации прогрессируют, наблюдается потеря веса, снижается аппетит, развивается потливость, акроцианоз. Нередко отмечается стойкая сосудистая гипотония, тенденция к брадикардии, циркуляторные нарушения. Иногда появляются трофические изменения кожных покровов и ногтей. Снижается сопротивляемость инфекциям (грипп, ангина и т.д.). Наступает длительная полная потеря трудоспособности. Доза облучения в пределах 2-2,5 Зв.
Тяжелая степень ХЛБ характеризуется тяжелым состоянием больных. Отмечаются выраженные деструктивные изменения. Дистрофические изменения наблюдаются и в таких радиорезистентных тканях, как соединительная, мышечная. У больных ухудшается самочувствие, развивается резкая слабость, стойкое понижение АД, им нужен постельный режим. Ткани утрачивают способность к нормальной регенерации, выявляются глубокие обменно-трофические нарушения в различных органах, в частности, глубокое подавление гемопоэза. Вследствие ослабления имунобиологической реактивности организма возможны инфекционно-септические осложнения. Температура тела повышается, усиливаются кровотечения (носовые, кишечные, из полости рта). Заболевание может закончиться смертью по причине гематологических или инфекционных осложнений. Доза более 2,5 Зв.
Крайне тяжелая степень ХЛБ характеризуется более глубоким характером всех изменений в организме. Заболевание, как правило, оканчивается смертью. Для терминального периода характерны глубокие деструктивные изменения в кроветворной системе, ЖКТ и общее истощение (кахексия).kto.guru