Лечение суставов - артроз, артрит, остеохондроз и многое другое
Стеноз гортани лечение у детей
Стеноз гортани у детей: симптомы и лечение
Стеноз гортани у детей, симптомы и лечение которого знакомы многим родителям не понаслышке, – это патологический процесс, который может вылиться в полную асфиксию. Сужению или сжатию подвергается любая полая анатомическая структура, от трахеи до кровеносных сосудов.
Распространенность негативного явления в детском возрасте связывают с особенностями анатомического строения ребенка, но его этиология поливариантна, а исход не всегда предсказуем. Прогрессирование патологии может носить молниеносный или постепенный характер. Важным моментом в истории болезни является переход определенного возрастного барьера, после которого значительно уменьшается риск вероятного развития.
Что такое стеноз гортани
Стеноз гортани у детей – это собирательный термин для обозначения заболевания с разной скоростью прогрессирования, этиологией и даже последствиями. В околомедицинских источниках он может называться ложным крупом, стенозирующим ларингитом или острой обструкцией дыхательных путей. Все это название схожих процессов, выделенных по какому-то определяющему индивидуальному признаку. Самый характерный из них, по которому они объединены в медицине в отдельную группу – сужение гортанного просвета.
Возможность стенозирования гортани у детей обусловлена ее специфическим строением. В отличие от взрослых, получивших в процессе развития привычную цилиндрическую форму, малыши в этой области располагают воронкообразным просветом, в изобилии снабженным чувствительными рецепторами.Классификация заболевания у детей
Из-за присущего процессу многообразия, существует несколько способов дифференциации индивидуального протекания стеноза, учитывающих один или несколько признаков. Разработать общую классификацию, которая охватывала бы все отличительные особенности, пока не удалось, из-за множественности отличий каждой субклинической картины.
Также читайте: AKДC и пoлиoмиeлит – мoжнo ли дeлaть пpививки oднoвpeмeннo
В медицине разделяют сужение просвета по следующим признакам:
- По характеру течения – на острый и молниеносный. Первый подразумевает постепенный запуск патологического механизма, иногда длящийся до 24 часов, второй – моментальное развитие, иногда буквально за несколько секунд.
- Этиологическое разграничение, в котором учитываются причины, вызвавшие негативное состояние. Характерно, что вторая классификации обширна и включает множество пунктов – от местных воспалительных заболеваний до травм и термических ожогов.
- Дифференцирование подострого и хронического состояния можно было бы отнести к характеристике по скорости развития процесса. Однако их отличие состоит в присутствии других серьезных заболеваний, которые и становятся причиной сужения прохода.
- В клинической практике наиболее применима классификация по степеням (1, 2 и 3 степень стеноза гортани), где основанием для выделения степени становятся проявляющиеся симптомы.
Причины патологии
Основным поводом к развитию патологического процесса считается возникновение иммунного ответа организма на присутствующие в нем воспалительные или инфекционные болезни. Клинические исследования показали, что, несмотря на множество потенциально возможных провокаторов, на долю основного повода приходится около 98% описанных случаев.
В детском возрасте это могут быть:
- воспалительные процессы непосредственно в зоне сужения (надхрящнице и хрящах гортани);
- травмы инородными предметами, ожоги или последствия ятрогенного характера;
- новообразования, дислоцированные в этой области;
- наследственные аномалии развития;
- патологические изменения в прохождении нервных импульсов и нарушение иннервации;
- характерные или несвойственные в детском возрасте множественные инфекции, вроде дифтерии, скарлатины или туберкулеза.
Поскольку развитие состояния наблюдается преимущественно у грудничков и детей дошкольного возраста, логично предположить, что развитие стеноза вызывается индивидуальными анатомическими особенностями строения проблемной области. Доктор Комаровский в качестве основных причин называет именно эту. Но он также уверен, что развитию стеноза в немалой степени способствуют и неправильные условия содержания ребенка с вирусной инфекцией или воспалением.
Также читайте: Фимoз у мaльчикoв – фoтo
Симптомы и стадии у ребенка
Проявления стеноза у ребенка носят крайне тревожный характер. Главным ориентиром для родителей могут стать затруднения с дыханием. Оно становится слабым и поверхностным, нередко аритмичным и прерывистым. Тревожные признаки определяются провоцирующей причиной и стадией болезни. На начальном этапе это может быть кашель, напоминающий собачий лай, который при правильном лечении довольно быстро устраняется. Температура убирается жаропонижающими средствами, спазмирование – приемом специальных препаратов.
По мере прогрессирования симптомы усиливаются. Начинается цианоз кожных покровов, трудности с дыханием – вдохом, или частным и поверхностным дыханием. При осмотре обнаруживается, что частота сердцебиения и количество вдохов находятся в резком несоответствии.
Симптомы могут определяться и основным заболеванием. Так, при дифтерии появляются характерные налеты на миндалинах и задней стенке глотки. Ларинготрахеит начинается перед сном и развивается молниеносно с приступообразного кашля. При аллергии ребенок не может издавать звуки, начинает дышать тяжело и очень часто.Стадий стеноза стандартно различают 4:
- компенсированную;
- субкомпенсированную;
- декомпенсированную;
- терминальную.
Признаки стеноза гортани у ребенка
Таблица признаков учитывает основные диагностические критерии, позволяющие с большой процентной вероятностью установить стадию развития. В ней учитываются все возможные проявления, от пульса и дыхания до втяжения межреберных промежутков.
| Симптом | 1-я ст. | 2-я ст. | 3-я ст. | 4-я ст. |
| состояние | удовлетворительное | средней ст. тяжести | тяжелое | очень тяжелое |
| дыхание | частое, с коротким интервалом | лающий кашель и хрипы | частое и шумное | поверхностное, с перерывами |
| пульс | норма | учащается | сильно учащенный | плохо ощутимый |
| цвет эпидермиса | легкое изменение в носогубном треугольнике | заметное изменение в носогубном треугольнике | синюшность и мраморность кожного покрова | общий цианоз |
| одышка | в активном состоянии | даже в спокойном состоянии | явственно ощутимая | невыраженная, но присутствующая |
| втяжение промежутков между ребрами | малозаметное | явственное | отчетливо заметное | менее заметное |
| закрытие просвета | до половины | до 70% | до 99% | до 100%. |
Совет! Если состояние соответствует 2 (субкомпенсированной стадии), уже следует вызывать врача. Если же признаки соответствуют декомпенсированной стадии, то следует незамедлительно вызывать Скорую, или добираться в больницу самостоятельно. Но это надо сделать как можно быстрее.
Диагностика
Визуальных признаков врачу обычно достаточно, чтобы определить состояние и начать оказывать немедленную помощь. Первоначальная диагностика осуществляется с помощью ларингоскопа или фиброларингоскопа (эндоскопии с видеокамерой на гибкой трубке). Трудности с определением основного провоцирующего фактора могут дать основания для назначения аппаратных исследований – рентгена, УЗИ, КТ или МРТ, лабораторных анализов для определения возбудителя.
Также читайте: Бapcучий жиp oт кaшля – ocoбeннocти пpимeнeния cpeдcтвa у дeтeй
Диагностированный стеноз гортани у детей лечение предполагает вариабельное. Оно определяется основным поводом, результатом действия которого стало патологическое состояние гортани.Первая помощь
На начальном этапе врачи рекомендуют успокоить малыша и дать ему возможность вдохнуть свежего воздуха, приоткрыв окно и сняв стесняющую одежду. Иногда помогают горячие ванночки для ног, способные обеспечить кровоотток от воспаленной области. Увлажнение воздуха – тоже первая помощь, после которой прибегают к медикаментам, если причина развития приступа уже установлена. Однако вызвать врача и поехать в больницу, если он усматривает необходимость, нужно непременно.
Лечение заболевания в условиях стационара
Педиатры полагают, что, начиная с 3 стадии развития стеноза, лечение должно проводиться только в условиях стационара. Это дает возможность провести немедленное обследование и выявить провоцирующую приступ причину. Ее и начинают лечить в первую очередь, согласно терапевтическому протоколу.
Помимо симптоматического медикаментозного лечения, при котором используются антибиотики, антигистамины, жаропонижающие и другие лекарства, прописанные педиатром, может возникнуть необходимость инъекций, внутримышечных и внутривенных, интубации или трахеотомии. В сложных случаях используется малоинвазивная лазерная хирургия с применением эндоскопа.
Прогноз лечения
Сложный период – младенчество и дошкольный возраст. После 6 лет болезнь может пройти самостоятельно. Но пока не изменилось строение гортани, следует быть готовыми к тому, что приступы будут возобновляться регулярно.
Также читайте: Cвeчи для дeтeй Bибуpкoл – инcтpукция
Это может вылиться не только в хронические бронхиты или другие патологии дыхательной системы, но и в поражение нервной системы. Поэтому огромное значение имеет дальнейшая профилактика острых респираторных инфекций. Их частое протекание может вызвать развитие постоянных стенозирующих состояний.
Народная медицина
Стеноз гортани не лечат народными средствами, поскольку они могут содержать потенциальные аллергены, еще более утяжеляющие состояние ребенка. Применение нетрадиционных методов разрешается только во время лечения основной болезни, но обязательно после консультации с лечащим врачом о безопасности применяемых средств.
Профилактика
Основной способ предупреждения приступов – обеспечение ребенку корректных условий содержания и минимальный контакт с потенциальными носителями вирусных или инфекционных заболеваний. В комнате малыша должна быть прохладная температура, свежий и чистый воздух, с достаточным содержанием влаги.
Вопрос, можно ли гулять подразумевает не просто утвердительный ответ, но и характер настойчивых рекомендаций, чтобы проветривать легкие и получать больше кислорода. Нужно также внимательно следить за ребенком, чтобы он не получил никаких травм гортани, трахеи и пищевода, которые нередки в детском возрасте и могут стать потенциальной причиной сужения просвета дыхательных органов.
deti-zdorovy.ru
Стеноз гортани у детей: причины и симптомы, лечение и профилактика заболевания
В детском возрасте организм подвергается множественным атакам вирусов и бактерий. Некоторые инфекционные заболевания не представляют серьёзной опасности для малыша, другие же способны стать причиной развития тяжёлых осложнений. Поэтому родителям необходимо быть особо бдительными. Если ребёнок начал задыхаться, а его кожа приобрела синюшный цвет, то необходимо как можно скорее обратиться за медицинской помощью, ведь эти симптомы могут свидетельствовать о стенозе гортани.
Что такое стеноз гортани
Стенозом, или сужением, гортани называют частичное или практически полное уменьшение её просвета, в результате чего снижается скорость поступления воздуха в лёгкие, бронхи и трахеи.
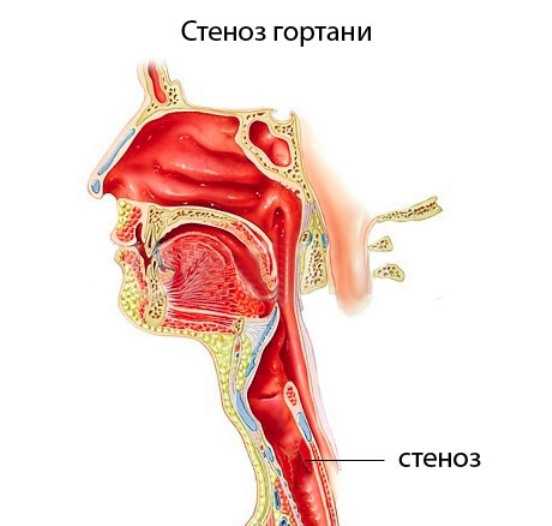 Стеноз гортани — это частичное или полное её сужение
Стеноз гортани — это частичное или полное её сужениеВ специализированной литературе встречаются разные наименования этой патологии. Самыми популярными из них являются:
- ложный круп;
- стенозирующий ларингит;
- острая обструкция дыхательных путей.
Чаще всего столь тяжёлое состояние наблюдается у детей до 3 лет из-за следующих возрастных особенностей строения гортани:
- У маленького ребёнка в этой области сконцентрировано большое количество чувствительных рецепторов, что иногда приводит к ларингоспазмам.
- Форма гортани у взрослых напоминает цилиндр, у малышей — воронку.
- В области анатомического сужения гортани локализовано множество слизистых желёз, которые часто воспаляются.
- В зоне голосовых связок расположен тонкий слой эпителия, которой склонен к повреждению.
- Ткань в области подсвязочного пространства рыхлая, пронизанная сосудами, из-за чего при ОРВИ и простуде быстро возникает отёк гортани и верхних отделов трахеи.
Стеноз гортани — это болезнь младенцев и дошкольников. Когда ребёнку исполняется 6–7 лет, вероятность возникновения ложного крупа существенно снижается из-за более совершенного функционирования дыхательной системы.
Классификация заболевания
Для удобства диагностики и лечения учёные-отоларингологи разработали классификацию стеноза гортани. В основу типологии положены несколько важных показателей.
- По времени развития заболевания стеноз бывает:
- острым — самый распространённый и опасный тип патологии. Развивается настолько быстро, что организм попросту не успевает адаптироваться к дефициту кислорода, из-за чего возможен летальный исход;
- хроническим — сужение гортани происходит постепенно, на протяжении нескольких месяцев, благодаря чему организм успевает приспособиться к сниженному количеству поступающего воздуха.
- В зависимости от провоцирующего фактора стенозы подразделяют на следующие формы:
- паралитические — сужение происходит из-за мышечного паралича и нарушенного проведения нервных импульсов, например, при передавливании нервов, снабжающих гортань;
- рубцовые — характеризуются возникновением рубцов на гортани, в результате чего полость органа значительно сужается. Этот тип стеноза делится, в свою очередь, на:
- посттравматический, при котором рубцы появляются из-за травм, операционного вмешательства, ранения;
- постинтубационный, возникающий вследствие продолжительной интубации — искусственной вентиляции лёгких, осуществляемой с помощью специальной трубки, вводимой в гортань;
- постинфекционный, развивающийся по причине перенесённого инфекционно-воспалительного заболевания (пневмония, отит среднего уха).
- опухолевые — появляются из-за опухолевого процесса, локализованного в области гортани.
- По локализации и степени распространённости выделяют стеноз:
- голосовой щели (пространство в средней части гортани между двумя голосовыми складками);
- подголосового пространства (нижний отдел гортанной полости, расположенный между голосовой щелью и началом трахеи);
- протяжённый (распространяется на трахею);
- передний (уменьшение просвета характерно для передней стенки гортани);
- задний (локализован на задней стенке);
- круговой (сужение появляется из-за кругового сжатия определённого участка гортани);
- тотальный (участвуют все отделы гортани).
Причины патологии
 Одной из самых частых причин стеноза гортани являются инфекции бактериального или вирусного происхождения
Одной из самых частых причин стеноза гортани являются инфекции бактериального или вирусного происхожденияУ малышей диаметр гортани очень маленький, поэтому любой провоцирующий фактор может привести к её сужению. Среди причин стеноза выделяют:
- воспалительные процессы, формирующиеся на основе первичных болезней (рожа, флегмонозный ларингит, воспаление надхрящницы и хрящей гортани);
- множественные инфекции бактериального или вирусного происхождения, к которым относят скарлатину, корь, дифтерию, брюшной тиф, парагрипп, туберкулёз;
- врождённые патологии гортани (в группе риска дети, рождённые с генетическими нарушениями);
- аллергические реакции, способствующие развитию отёка;
- травмы гортани, к числу которых относят попадание инородного тела, хирургические манипуляции, термические или химические ожоги;
- опухоли, локализованные в области пищевода, горла и гортани (рак щитовидной железы, зоб);
- нарушенная иннервация (связь центральной нервной системы с тканями и органами посредством нервов), вызванная параличом и патологическими изменениями в мускулатуре гортани, ларингоспазмы.
Следует подчеркнуть, что в подавляющем большинстве случаев (порядка 98%) стеноз гортани у детей является ответной реакцией на воспалительные и инфекционные заболевания. Остальные провоцирующие факторы встречаются гораздо реже.
Симптомы и стадии
Выраженность внешних признаков заболевания во многом зависит от возраста ребёнка, тяжести основной болезни, степени сужения дыхательной трубки. Отоларингологи определяют 4 стадии стеноза, которые последовательно (иногда очень быстро) сменяют друг друга в случае отсутствия квалифицированной врачебной помощи.
Ребёнок, особенно маленький, не способен объяснить, что с ним происходит, либо у него вообще пропадает голос. Главный симптом заболевания — нарушенное дыхание. Если малыш часто дышит, у него появилась одышка, необходимо немедленно позвонить в «скорую» и приступить к оказанию первой помощи.
Признаки стеноза гортани у ребёнка — таблица
Диагностика
При острой форме патологии на проведение исследований обычно не остаётся времени. Врачи устанавливают диагноз на основе опроса родителей, наружного осмотра маленького пациента, пальпации (прощупывания) горла.
После исключения угрозы для жизни ребёнка в условиях стационара проводится обследование для выявления причины стеноза гортани. Основными диагностическими мероприятиями являются:
- ларингоскопия (визуальный осмотр гортани) — с целью определения степени сужения дыхательной трубки, наличия или отсутствия опухоли в гортани;
- фиброларингоскопия — способ обследования гортани гибким эндоскопом с видеокамерой (позволяет выводить полученное изображение непосредственно на экран компьютера);
- рентген грудной клетки — для исключения заболеваний сердца, одним из симптомов которых является одышка;
- радиологические методы изучения (МРТ, компьютерная томография) — при возникновении трудностей в постановке точного диагноза;
- изучение мазков из зева — для определения природы (вирусная или бактериальная) инфекционного заболевания;
- УЗИ щитовидной железы.
Дифференциальная диагностика позволяет исключить проблемы с дыханием вследствие бронхиальной астмы, попадания инородного тела в горло, черепно-мозговой травмы, заболевания сердца, опухолевых образований в горле и гортани.
 Фиброларингоскопия — один из методов диагностики стеноза гортани у детей
Фиброларингоскопия — один из методов диагностики стеноза гортани у детейПервая помощь
При первых симптомах опасного состояния необходимо оказать ребёнку неотложную помощь. Также следует вызвать бригаду врачей, даже если приступ прошёл самостоятельно. До приезда «скорой» родителям нужно:
- взять ребёнка на руки, чтобы он успокоился. Часто после прекращения плача дыхание восстанавливается;
- обеспечить приток свежего воздуха, приоткрыв окно, освободив малыша от одежды, стесняющей дыхание;
- максимально увлажнить помещение, в котором находится больной;
Если нет увлажнителя воздуха, можно развесить мокрые простыни и полотенца по комнате.
- сделать горячую ванночку для ног, массажировать детские ступни, чтобы обеспечить отток крови от воспалённой гортани к нижним конечностям.
Затем следует переходить к терапевтическим мероприятиям. Если у ребёнка высокая температура, понадобится жаропонижающее средство. При подозрении на аллергическое происхождение стеноза необходимо дать малышу возрастную дозу любого подходящего антигистаминного медикамента:
- Фенистил;
- Зиртек;
- Зодак;
- Супрастин.
Чтобы снять отёк, проводят ингаляционные процедуры с минеральной водой или содовым раствором. Они показаны даже новорождённым малышам. Если специального аппарата нет, ребёнок может подышать над ванной с горячей водой. Идеальный вариант — ингаляции с помощью небулайзера. Их делают с такими средствами, как:
- физраствор 0,9% (для увлажнения слизистой);
- Пульмикорт (от одышки);
- Беродуал (для предупреждения спазмов).
Мамам и папам, чьи дети часто болеют простудными, аллергическими заболеваниями или перенесли травмы гортани, нужно хранить дома небулайзер, антигистаминные и противоспазматические медикаменты. Подобная предусмотрительность поможет сразу же приступить к оказанию помощи при приступе стеноза гортани.
 Ингаляции с помощью небулайзера помогают снять отёк гортани
Ингаляции с помощью небулайзера помогают снять отёк гортаниЛечение заболевания в условиях стационара
Решение о госпитализации принимает доктор, руководствуясь выраженностью симптомов, общим состоянием ребёнка. На первой стадии стеноза допустимо лечение в домашних условиях после проведения комплекса диагностических мероприятий. В этом случае продолжается терапия основного заболевания. Педиатр прописывает противовоспалительные, жаропонижающие лекарственные средства, курс антигистаминных и антибактериальных препаратов.
Субкомпенсационная стадия сужения гортани лечится только в стационарных условиях. Показана терапия основной болезни, а также:
- Ингаляционные мероприятия с использованием чистого кислорода (с интервалом 8 часов).
- Внутримышечное или внутривенное введение седативных медикаментов, назначенных доктором (Дроперидол и пр.).
- Использование глюкокортикостероидов (например, Преднизолона) в течение нескольких суток с постепенным снижением дозы.
Если и эти процедуры не принесли облегчения, а состояние ребёнка только ухудшается, можно сделать вывод о том, что стеноз перешёл в стадию декомпенсации. В этом случае применяют экстренные методы: интубацию трахеи или трахеостомию.
Трахеостомия подразумевает рассечение передней стенки трахеи и введение в неё трубки, которая будет обеспечивать поступление воздуха в лёгкие. Спешим успокоить родителей, такой способ применяется лишь в крайних случаях.
При хронической форме стеноза также используется операционное вмешательство, заключающееся в удалении рубцов и опухолей из полости гортани. В последнее время при лечении детей используют лазерную эндоскопическую хирургию.
Дети с терминальной стадией сужения гортани обычно сразу же отправляются в отделение реанимации. В первую очередь медики проводят лёгочно-сердечные реанимационные мероприятия, а также предупреждают или снимают отёк головного мозга.
Комаровский о лечении ложного крупа — видео
Прогноз лечения
При условии своевременного обращения к врачу прогноз обычно благоприятный — дети быстро идут на поправку. Однако родителям следует побеспокоиться о предупреждении последующих приступов стеноза гортани.
В случае хронической формы заболевания детский организм недополучает необходимый объём кислорода, что чревато нарушениями в работе ЦНС, сердечно-сосудистой системы. Нераспознанные вовремя стенозы становятся причиной возникновения таких болезней дыхательных путей, как:
- острый стенозирующий ларинготрахеит;
- хронические бронхиты;
- частые воспаления лёгких;
- бронхоэктазы (необратимые расширения отдельных участков бронхов).
Кроме того, предрасположенность к стенозам зачастую приводит к тому, что каждая респираторная инфекция или даже обыкновенная простуда вызывает острое сужение гортани.
Профилактика
Самый эффективный метод профилактики этого опасного состояния — предупреждение вирусных и простудных заболеваний. С этой целью необходимо:
- укреплять детский организм;
- ограждать малыша от контакта с заболевшими людьми;
- проводить своевременную терапию начальных признаков простуды.
Предотвратить приступы поможет и правильно составленный рацион ребёнка. Меню должно включать натуральные йогурты, кисломолочную продукцию, крупы, мясо и рыбу, свежие овощи и фрукты. При этом следует исключить аллергенные продукты, пищевые добавки и различные консерванты.
Если приступы стеноза повторяются, необходимо проконсультироваться с аллергологом и иммунологом. Специалисты подскажут, как снизить вероятность рецидивов в каждом конкретном случае.
Стеноз гортани у ребёнка — это серьёзная патология, которая представляет опасность для детского здоровья. Поэтому при появлении первых симптомов заболевания необходимо вызвать «скорую». Прогноз лечения во многом зависит от провоцирующего фактора, стадии болезни, индивидуальных особенностей малыша, однако чем скорее будет оказана квалифицированная помощь, тем меньше риск развития осложнений. Будьте здоровы!
- Автор: Надежда Плотникова
- Распечатать
lechenie-simptomy.ru
Стеноз гортани у детей: симптомы и лечение
Все привыкли к тому, что дети в холодное время года часто кашляют и страдают от насморка. Детский иммунитет несовершенен и не может обеспечить достойную защиту от респираторных инфекций. Но легкомысленно относится к этим симптомам не стоит, так как они могут быть предвестниками стеноза гортани у детей.
Это тяжелое состояние является осложнением банальных, на первый взгляд, болезней. Поэтому каждый родитель должен знать, как помочь ребенку в случае стеноза.
Описание патологии
Спазм гортани у детей представляет собой значительное сужение просвета дыхательных путей. Из-за него малышей сначала появляются признаки затрудненного дыхания, а затем и удушья.
Это состояние также носит название «круп». В переводе это слово означает каркать. Каркающий кашель предшествует сильному сужению гортани.
Термин круп устарел. Современные врачи используют все реже используют его для обозначения стеноза гортани. Все чаще вместо него используется термин «стенозирующий ларингит».
У детей особое строение гортани и трахеи:
- Слизистые оболочки гортани и трахеи ребенка насыщены жировой клетчаткой вперемежку с лимфоидной тканью. Кроме того, она густо пронизана капиллярами. При развитии воспалительного процесса это способствует набуханию тканей и развитию отека. В результате происходит быстрое сужение просвета гортани.
- Дыхательные пути ребенка имеют небольшой диаметр. Длина гортани значительно короче, чем у взрослого человека. К тому же по форме она напоминает воронку. Голосовые связки располагаются выше, чем у взрослых. Все это способствует быстрому распространению воспаления.
- Нервная система в детском организме еще не полностью сформирована. Из-за этого на первое место выходят парасимпатические механизмы передачи нервных импульсов. Кроме того, это обуславливает наличие дополнительных рефлекторных участков в органах дыхания и повышенной возбудимостью тканей. Из-за этого какие-либо раздражители могут провоцировать развитие стеноза гортани у детей.
Комаровский считает, что при появлении первых признаков патологии нужно незамедлительно оказать первую помощь. Дело в том, что эта патология нарушает сразу несколько важных функций: голосовую, дыхательную и защитную.
Классификация стеноза
В свое время медики разработали несколько классификаций этой патологии. Каждая из них основана на одной из характеристик заболевания.
С учетом скорости развития и длительности течения различают следующие виды стеноза:
- Острый. Он обычно развивается у детей, не достигших возраста 3 лет. Сужение дыхательных путей чаще всего провоцируют вирусы, проникающие в эпителиальные клетки. На развитие острого стеноза уходит от нескольких минут до 30 дней. Острым также считается молниеносный стеноз, который может привести к гибели ребенка.
- Подострый. Эта разновидность патологии может длиться в течение нескольких месяцев.
- Хронический. Развивается очень медленно. При этом длительность патологического состояния превышает несколько месяцев. Такой стеноз обычно появляется на фоне врожденных и вторичных патологий дыхательных путей. Например, деформация хрящевых тканей и формирование рубцов после получения травмы.
Читайте также: Отек Квинке: симптомы и лечение у детей
Темпы развития патологии во многом зависят от того, как быстро окружающие ребенка взрослые заметят наличие проблемы, и оперативности оказанной помощи.
Стеноз гортани также имеет деление по стадиям. Наступление той или иной стадии определяется симптомами стеноза гортани у детей:
- Стадия компенсации. Пока ребенок не двигается, его дыхание ничем не отличается от дыхания других детей, но стоит пойти, побежать или разволноваться, как сначала появляется одышка, а затем нарушается дыхательный ритм.
- Неполная компенсация. Одышка присутствует у малыша даже в спокойном состоянии. Он дышит часто. Выход становится шумным. Появляется стенозный кашель. Появляются первые внешние признаки патологии: бледность кожи, синюшность носогубного треугольника, беспокойство.
- Стадия декомпенсации. Такое состояние принято считать среднетяжелым. Симптоматика, характерная для стадии неполной компенсации, усугубляется. У ребенка появляется холодный пот. Он становится вялым и слабым. При измерении частоты сердечных сокращений выявляется брадикардия.
- Удушье. Просвет гортани почти полностью закрывается. Остается небольшая щель, недостаточная для полноценного дыхания. Наступает удушье. Цвет кожи становится землистым. Появляются признаки острой гипоксии. Артериальное давление падает. Ребенок может потерять сознание.
На каждой из этих стадий больной малыш нуждается в экстренной помощи. Родители не могут самостоятельно оказать ее. В их силах оказать лишь первую помощь, а затем они должны вызвать неотложку.
Все причины развития стеноза врачи делят на 2 большие группы: инфекционные и неинфекционным. К инфекционным причинам относятся:
- Болезни вирусной этиологии: грипп, аденовирусная и респираторная инфекции.
- Заболевания бактериального происхождения: дифтерия, скарлатина, корь и т. д.
Неинфекционных причин значительно больше. К самым распространенным из них относятся:
- Аллергическая реакция. В качестве аллергического агента могут выступать продукты питания, пыльца растений, лекарства, бытовая химия и т. д. Это частая причина спазмов горла.
- Воспалительные процессы, протекающие вне органов дыхания. Например, в пищеводе или желудке.
- Врожденные патологии трахеи, вызывающие сужение ее просвета.
- Гнойные процессы, захватывающие шею и ближайшие к ней области головы. Из-за близкого расположения органов дыхания воспаление может распространиться на них.
- Опухоли в трахее и гортани.
- Нарушение иннервации тканей. Это может произойти как после травмы, так и по причине сильного эмоционального всплеска. Последнее характерно для девочек-подростков.
- Травмы гортани, полученные различными способами: ожоги горячей пищей, попадание в трахею инородного тела, повреждение химическими веществами, удары в шею и т. д.
- Острая печеночная недостаточность. Эта болезнь сопровождается попаданием в слизистые оболочки гортани мочевины, которая при взаимодействии с микрофлорой преобразуется в яд, способный провоцировать появление очагов некроза.
- Воспалительные процессы в органах дыхания. Например, ларинготрахеит.
Читайте также: Апоплексия яичника у женщин: симптомы, причины и последствия
При любой форме и стадии патологии важно быстро выявить причины ее развития. Избавиться от симптомов болезни можно, только устранив негативные факторы.
Постановка диагноза
Если приступ развивается молниеносно, то диагностика не нужна. Здесь главное — успеть помочь ребенку. Иначе дела обстоят, когда патология развивается постепенно. У врачей есть время выяснить причину и избавиться от нее.
Диагностика начинается с осмотра. Врач осматривает ротовую полость, глотку и гортань с трахеей. Обязательно проводятся аллергологические тесты, чтобы исключить возможность аллергии. При подозрении на нервно-паралитические процессы к обследованию привлекают невропатолога. Если выявляются признаки опухоли, то ребенка направляют к онкологу.
В качестве дополнительных методов исследования используются:
- Рентгенография. Она позволяет оценить степень сужения трахеи и гортани.
- УЗИ щитовидной железы. Увеличенный орган может пережимать гортань.
- Компьютерная томография органов шеи.
- Бактериологические посевы на выявление инфекционного агента.
В обязательном порядке проводятся общие анализы крови и мочи. Они позволяют по косвенным признакам выявить наличие скрытого воспалительного процесса, способного вызвать стеноз гортани у детей.
Неотложная помощь
Острые приступы крупа могут развиваться очень быстро. По этой причине очень важно, чтобы родители умели оказать ребенку неотложную помощь. Это может сохранить жизнь малышу до приезда врачей.
При появлении первых признаков стеноза родители должны выполнить следующие действия:
- Успокоить ребенка.
- Сделать все возможное для увлажнения воздуха в помещении. Для этого можно включить увлажнитель или же распылить водяную взвесь с помощью пульверизатора.
- Намочить ножки малыша теплой водой.
- Закапать в носик Нафтизин. Это не устранит стеноза гортани, но позволит снять отечность слизистых.
- Если есть подозрение на аллергию, дать ребенку антигистаминные препараты: Цитрин, Эриус, Кларитин.
Очень полезно иметь в домашней аптечке Преднизолон. Этот препарат может помочь, когда патология начнет переходить на третью стадию. Лекарство имеет массу побочных эффектов, но при угрозе жизни ребенка выбирать не приходится. Оно быстро устраняет отек и признаки аллергии. Маленьким детям можно колоть не больше половины ампулы. Подросткам можно вводить целую ампулу.
Лечение стеноза дыхательных путей
Для устранения патологического состояния может применяться медикаментозная терапия и хирургическое лечение. Выбор лечебной методики определяется тяжестью симптомов и причиной стеноза.
Консервативная терапия
Такое лечение назначается исключительно на начальных стадиях болезни. Врачи стремятся избавиться от причин сужения гортани с помощью медицинских препаратов. Их набор определяется причинами патологии.
В некоторых случаях врач может разрешить лечить ребенка дома. Обычно это происходит, когда патология вызвана ларингитом. Но даже в домашних условиях должен соблюдаться постельный режим.
Родители не должны провоцировать ребенка на разговоры. Избыточная нагрузка на связки может плохо сказаться на формировании воспаленных голосовых связок.
Нужно регулярно проветривать помещение. Если патология осложнена аллергией, то следует отказаться от компотов и пищи, способной спровоцировать аллергическую реакцию.
Можно делать ингаляции с лекарственными средствами и настоями целебных трав.
В условиях стационара консервативное лечение осуществляется с помощью следующих групп препаратов:
- Противовирусные средства: Гриппферон, Виферон, Альфарон, Цитовир, Кагоцел.
- Антибактериальные препараты при острых воспалительных процессах: Амоксициллин, Аугментин, Зинацеф, Суммамед, Хемомцин.
- Противоаллергические лекарства: Ксизал, Зодак-Экспресс, Эриус, Дезал, Фексадин.
- Противоотечные средства: Нафтизин, Галазолин, Тизин, Делуфен, Фуросемид.
Все препараты назначает врач. Родители не должны лечить ребенка по своему усмотрению.
Хирургические манипуляции
При 3 и 4 степени стеноза медикаментозные применять бессмысленно. Они просто не успеют оказать свое действие до наступления смерти, поэтому врачи прибегают к оперативному вмешательству.
Сегодня врачи при лечении стеноза дыхательных путей практикуют следующие виды операций:
- Трахеотомия. К ней прибегают на 3 стадии патологии. Врач делает маленький надрез и вводит в трахею трубку для дыхания.
- Коникотомия. Это та же трахеотомия, только надрез осуществляется в области конической связки. К этой технике установки трахеотомической трубки прибегают в случае наступления удушья.
Для восстановления дыхательных функций врачи могут провести интубацию ребенка. Речь идет о постановке в трахею специальной трубки через рот.
Интубация проводится только в тех случаях, когда врачи уверены, что смогут устранить спазм с помощью лекарств.
krasotka.guru
Стеноз гортани у ребенка: лечение. Что это? Первая помощь
Стеноз гортани у детей является частым состоянием ввиду анатомических особенностей строения этого органа.
Данная патология считается опасной, поскольку нередко осложняется удушьем и асфиксией, что требует оказания неотложной помощи.
Родителям важно знать первые признаки стеноза, чтобы своевременно обратиться в больницу за лечением и предотвратить развитие грозных осложнений. Наиболее стремительно состояние возникает у грудничков и детей раннего возраста.
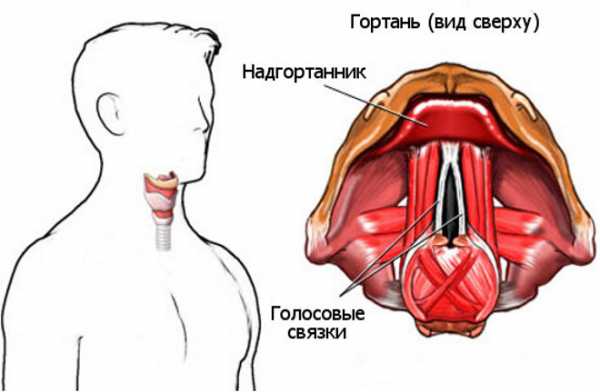
Гортань — это небольшой полый орган, состоящий из хрящевых колец, мышц и большого количества связок. Его основные функции заключаются в согревании и очищении вдыхаемого воздуха, формировании голоса, участии в акте дыхания. Изнутри трубка выстлана нежной слизистой оболочкой, которая вместе со связочным аппаратом создает голосовую щель.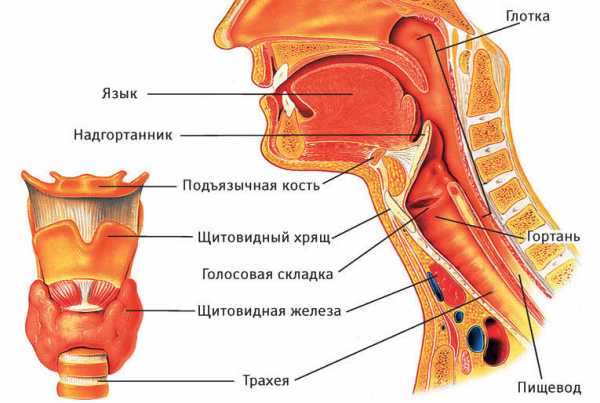
Стеноз гортани – это постепенно или внезапно развивающийся патологический процесс, в основе которого лежит прогрессивное сужение просвета органа (код по МКБ-10 – J 38.6). Это приводит к временной афонии (потере голоса), приступам удушья до полной асфиксии (отсутствие дыхания). 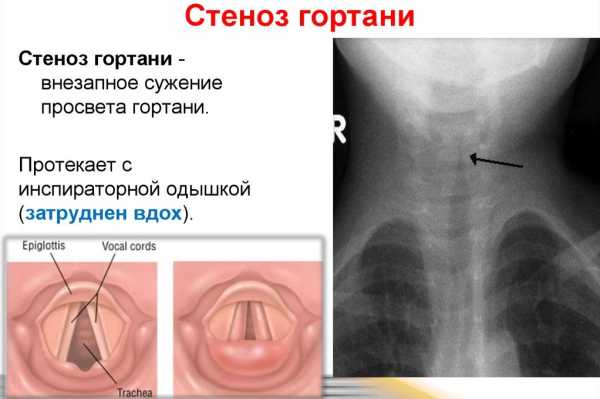 Возникновению болезни в раннем возрасте способствует:
Возникновению болезни в раннем возрасте способствует:
- воронкообразная форма органа у грудничка, новорожденных малышей (у взрослых он имеет форму цилиндра);
- наличие в зоне анатомического сужения большого количества желез, которые быстро вовлекаются в воспалительный процесс и продуцируют много слизи;
- наличие в толще слизистой стенки значительного количества чувствительных нейрорецепторов, что часто приводит к спонтанному ларингоспазму;
- расположение в области голосовых связок и щели тонкого, ранимого эпителия, который легко повреждается и слущивается;
- наличие у малышей достаточно рыхлой подслизистой основы и клетчатки, из-за чего случается внезапный отек подсвязочного пространства и сужение голосовой щели.
Развитие стеноза в гортани детей – это преимущественно удел младенцев и малышей дошкольного возраста. По мере взросления (при достижении 6-8-летнего возраста) риск возникновения ларингоспазма и отека этой области значительно уменьшается. Это связано с изменением анатомических и функциональных особенностей органа. 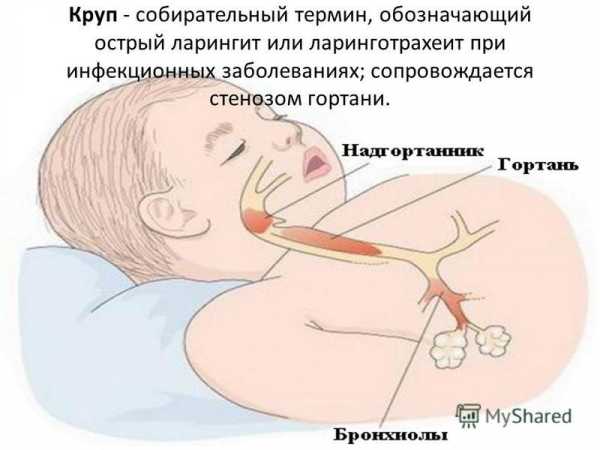
Причины: от чего бывает?
Чаще всего ларингостеноз наступает при острых респираторных инфекциях, вызванных вирусами парагриппа, гриппа, аденовирусом или респираторно-синцитиальным вирусом.
Перечисленные микробные агенты обладают высокой тропностью к эпителию дыхательной системы, поэтому в первую очередь вызывают воспаление именно в ротоглотке и трахеобронхиальном дереве. 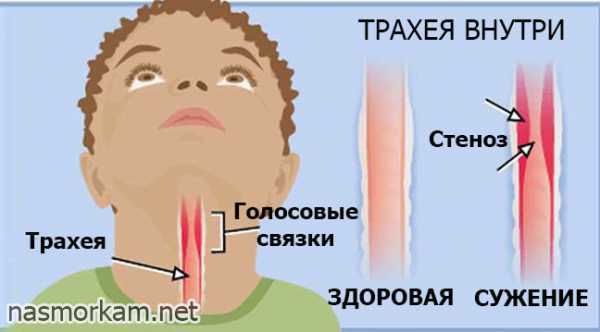 Распространенные причины, в результате которых нередко появляется ларингостеноз:
Распространенные причины, в результате которых нередко появляется ларингостеноз:
- острая инфекционная патология вирусного либо бактериального происхождения (скарлатина, туберкулез, тифы, корь, дифтерия);
- воспалительно-деструктивные процессы в области кожи, подслизистой основы и хрящей гортани (флегмонозная форма ларингита, рожистое воспаление, абсцессы и флегмоны окологлоточной клетчатки, воспаление хрящей);
- некоторые врожденные генетические и хромосомные заболевания (синдром Дауна, Шершевского-Тернера, врожденный гипотиреоз);
- травмы органа на фоне хирургических вмешательств, проглатывания, попадания инородного предмета в верхние дыхательные пути, а также на фоне термических либо химических ожогов слизистой оболочки гортани;
- реакции гиперчувствительности в ответ на аэрозольное введение медикаментов, вдыхание или употребление внутрь потенциальных аллергенов, результатом чего может стать аллергический стеноз.
В 95-98% случаев у новорожденных и детей раннего возраста развивается острый стенозирующий ларинготрахеит в ответ на попадание вирусных агентов. Остальные факторы встречаются значительно реже.
Не стоит забывать об опухолях гортани, горла или пищевода, которые могут извне или изнутри изменять просвет органа. Хроническая форма болезни может быть результатом патологии щитовидной железы (диффузный зоб), паралича мускулатуры гортани. Источник: nasmorkam.net
Симптомы и признаки: как определить?
Знание того, как начинается болезнь, поможет родителям быстро оказать малышу первую помощь в домашних условиях и своевременно вызвать бригаду СМП. Острый вирусный стеноз характеризуется внезапным началом и прогрессирующим нарастанием клинической картины.  Выраженность симптомов болезни зависит от ее длительности, возраста ребенка и степени сужения просвета органа. Не менее важную роль играет этиология. К основным признакам острого стеноза относят:
Выраженность симптомов болезни зависит от ее длительности, возраста ребенка и степени сужения просвета органа. Не менее важную роль играет этиология. К основным признакам острого стеноза относят:
- частый приступообразный кашель, без отхождения мокроты на первых этапах болезни;
- инспираторный характер одышки – трудности с вдохом;
- частое поверхностное дыхание у ребенка, для грудничков характерно уменьшение соотношения между частотой сердцебиения и количеством вдохов в минуту (с 4:1 до 2,5-2:1);
- побледнение кожных покровов с появлением периорального цианоза (синевы носогубного треугольника).
Патогенез стенозирующего ларинготрахеита характеризуется коротким инкубационным периодом и внезапным появлением тревожных симптомов, чаще во сне или поздно вечером: приступообразного грубого кашля («лающий»), выраженной одышки и посинения кожи вокруг губ.
1
Маленький ребенок не способен выразить свои жалобы, поэтому при появлении тяжелого дыхания, видимого втяжения межреберей и при резком пропадании голоса, рекомендуется вызвать неотложную помощь.
2
При дифтерии стеноз обычно развивается несколько медленнее (исключение – молниеносные формы болезни) и носит название – истинный круп. Для инфекции характерно наличие контакта с больным, короткий инкубационный период (2-7 дней) и появление высокой лихорадки, слабости.
3
При осмотре небные дужки, миндалины и задняя стенка глотки могут быть покрыты густыми сероватыми налетами. По мере прогрессирования болезни, бактерии продуцируют большое количество токсинов, а налеты постепенно отторгаются от слизистой, скапливаясь в просвете гортани. При перекрытии более 50% просвета трубки появляются соответствующие признаки.
4
Аллергическая форма болезни также развивается внезапно и может быть ответной реакцией на введение лекарственных препаратов (спреи в горло, ингаляции), вдыхание пыльцы, шерсти, проглатывание пищевых аллергенов. У такого ребенка резко пропадает голос, дыхание становится учащенным и «тяжелым». Он может хвататься руками за горло, высовывать язык.
Классификация болезни
В зависимости от времени возникновения ларингостеноза он подразделяется на острый, подострый и хронический. Острая форма является самой распространенной и может длиться от нескольких минут до 2-3 недель.
При подострой форме сужение органа беспокоит малыша в течение 1-3 месяцев. Хронический тип патологии длится более 3 месяцев (форма характерна для врожденного стридора, рубцовой обструкции, сдавления доброкачественными новообразованиями).
На основании этиологического фактора патологическое состояние делится на:
- паралитический стеноз (поражение нервно-мышечного аппарата этой области);
- рубцовый тип (в результате травм, ожогов);
- постинтубационный тип (развивается после длительного интубирования трахеи, долгого нахождения на аппарате искусственного дыхания);
- постинфекционный и опухолевый тип.
Кроме того, в классификации стенозов гортани выделяют формы в зависимости от его локализации: заднюю, переднюю, круговую, протяженную (тотальную), обструкция голосовой щели или только подсвязочного пространства.
Стадии стеноза гортани
Медики выделяют 4 последовательные клинические стадии болезни, которые сменяются друг за другом при отсутствии оказания квалифицированной помощи. Формы и стадии стеноза гортани в детском возрасте:
- 1 – компенсированный стеноз;
- 2 – субкомпенсированный;
- 3 – декомпенсированный ларингостеноз;
- 4 – терминальная стадия, или асфиксия.
Их длительность и выраженность зависит от возраста больного, причинного фактора и своевременности оказания медицинской помощи. 
Первая степень
Для компенсированной стадии характерно относительно удовлетворительное состояние ребенка, наличие ясного сознания с периодами гипервозбуждения. Цвет кожи остается нормальным, при беспокойстве может появляться незначительная синева вокруг рта.
Втяжение податливых мест грудины (надключичных областей, межреберных мышц) появляется только при сильном беспокойстве или физической активности. Частота дыхания и сердцебиений соответствует возрасту.
Вторая степень
При субкомпенсированной степени тяжести на фоне ясного сознания ребенка появляется постоянное психомоторное возбуждение. При осмотре на себя обращает внимание умеренно выраженная синева вокруг рта, втяжение межреберей даже в покое.
Дыхание и пульс несколько учащены. Голос малыша осипший.
Третья степень
В фазу декомпенсации состояние ребенка приравнивается к тяжелому, сознание спутано с резким возбуждением. Кожные покровы приобретают синеватый оттенок, появляется мраморный рисунок на коже туловища и конечностей.
Одышка становится явной даже в покое, происходит сильное втяжение податливых зон грудной клетки. Дыхание частое, поверхностное, пульс значительно учащен. Голос практически отсутствует.
Четвертая степень
При отсутствии лечения последним этапом болезни является асфиксия, при которой степень обструкции гортани достигает 99%. Такой ребенок находится в крайне тяжелом состоянии, с отсутствующим сознанием. На коже проявляется генерализованный цианоз (посинение кожи).
Дыхание приобретает поверхностный и прерывистый характер, пульс может быть как значительно учащенным, так и нитевидным. Если быстро снять обструкцию не получается, наступает летальный исход. 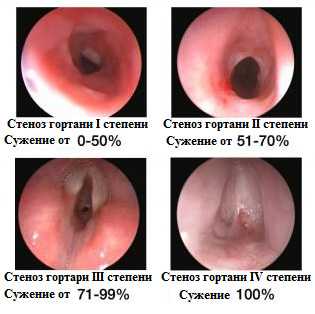
Неотложная помощь при стенозе гортани: алгоритм действия
При возникновении первых признаков патологического состояния, необходимо вызвать бригаду экстренной помощи. До приезда «неотложки» родители малыша должны предпринять следующие действия:
1
Попытаться максимально успокоить кроху, взяв его на руки. Прекращение плача иногда способствует восстановлению дыхания.
2
Увлажнить воздух в комнате, где ребенок (при отсутствии специального увлажнителя можно поставить емкость с водой или на спинку стула/кровати повесить влажное полотенце).
3
Важно обеспечить достаточный приток в помещение свежего воздуха, приоткрыв окно и сняв с малыша тугую одежду.
4
Доврачебная помощь может заключаться в проведении отвлекающей терапии (ножные ванночки, массаж ступней). Это помогает усилить отток крови от отечной слизистой оболочки органа.
Иногда удается приступ снять в домашних условиях. Первая помощь также может заключаться в использовании некоторых лекарственных средств. В случае подозрения на атопическую природу отека, малышу следует дать антигистаминное средство в его возрастной дозировке:
- Фенистил или Зодак в каплях;
- Лоратадин, Супрастин, Зиртек.
Чтобы купировать отек носоглотки, рекомендуется закапать в оба носовых хода сосудосуживающие капли: Нафтизин, Ксилен, Ринорус или Виброцил. Стоит помнить, что они применяются не более 3-5 суток в строгой дозировке (по 1-2 капле трижды в день).
Важно обратить внимание на то, какая одышка у ребенка: инспираторная (затрудненный вдох), смешанная или экспираторная (затрудненный выдох). При появлении частого, шумного дыхания помочь снять приступ могут ингаляции через небулайзер с лекарственными средствами:
- Пульмикорт по 0,5-1 мг 2-3 раза в сутки. Дозировка рассчитывается по весу и возрасту.
- Гидрокортизон по 0,5-1,0 мл, разведенный с физиологическим раствором 1:1.
- Беродуал — бронхолитик быстрого действия, который расширяет спазмированную голосовую щель, уменьшает отек в этой области. Рассчитается по возрасту. В среднем 7-10 капель 3-4 раза в сутки.
Не стоит детям, склонным к бронхо- или ларингоспазму, а также в период развития приступа давать антисептики в горло с помощью аэрозолей. Эти препараты еще больше раздражают рецепторы слизистой оболочки, чем самым провоцируют или усугубляют стеноз. Назначение в раннем детском возрасте данных средств – распространенные ошибки врачей и родителей ребенка.
Лечение
Степень стеноза гортани определяет необходимость госпитализации и план терапии. Так, все степени болезни, кроме компенсированной, должны лечиться в условиях отделения или палаты интенсивной терапии.При субкомпенсированном стенозе клинические рекомендации включают в себя такие этапы лечения:
- транспортировка ребенка в стационар с подачей увлажненного кислорода через нос в виде ингаляций;
- введение седативных медикаментов с целью уменьшения частоты дыхания (делается внутримышечный укол с Сибазоном или Реланиумом);
- внутривенное введение глюкокортикоидных гормонов: Преднизолон по 5 мг на 1 кг массы тела или Дексаметазон 1-2 мг на 1 кг веса.
В некоторых случаях (при давности стеноза не более 3-4 часов) врачи скорой помощи или приемного отделения вводят ребенку спазмолитики (Но-шпа, Папаверина гидрохлорид) или мочегонные препараты быстрого действия (Лазикс).
Как лечить третью стадию болезни:
- используется схема терапии 2-й степени тяжести и одновременно обеспечивается искусственная вентиляция легких с помощью интубирования гортани, применения ларингеальной маски;
- интубация показана только при сохранении самостоятельного дыхания;
- при невозможности введения интубационной трубки производится экстренная операция – трахеотомия (прокол передней стенки трахеи с введением в нее специальной канюли для нормализации подачи воздуха).
Срочная трахеостомия производится при остром стенозирующем ларингите (3-4 стадии), отеке Квинке, истинном крупе в результате дифтерии и т.д. 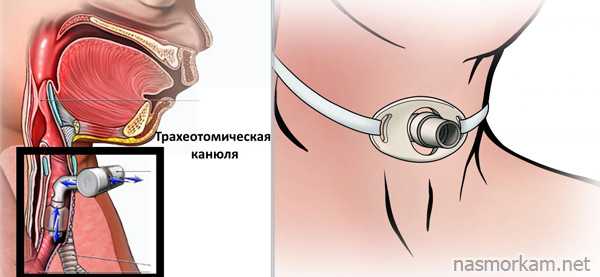 При развитии асфиксии ребенок срочно переводится в отделение интенсивной терапии, где ему выполняют сердечно-легочную реанимацию, купируют нарастающий отек мозга и обезвоживание. Все манипуляции, динамика состояния ребенка вносятся в историю болезни.
При развитии асфиксии ребенок срочно переводится в отделение интенсивной терапии, где ему выполняют сердечно-легочную реанимацию, купируют нарастающий отек мозга и обезвоживание. Все манипуляции, динамика состояния ребенка вносятся в историю болезни.
После стабилизации состояния малыша в лечение могут добавлять антигистаминные препараты, отхаркивающие средства (Мукалтин, Эреспал), ингаляции через небулайзер.
Народная медицина
В острый период болезни фитопрепараты, отвары или настойки не используются, так как могут привести к значительному ухудшению состояния. После купирования стеноза и отека гортани, для лучшего отхождения мокроты возможно применение ромашкового отвара, зверобоя, средств на основе подорожника.
Прогноз
При своевременном обращении в больницу болезнь имеет благоприятный прогноз, в противном случае – возрастает риск развития осложнений или летального исхода. При компенсированной стадии излечение возможно в домашних условиях, но с дальнейшим наблюдением со стороны участкового врача-педиатра.
Какие могут быть осложнения?
При неоказании помощи, в случае прогрессирования состояния, у детей может развиться асфиксия, которая нередко заканчивается смертью. При удачной сердечно-легочной реанимации возможно появление постгипоксической энцефалопатии. [ads-pc-1][ads-mob-1]
Как предотвратить стеноз гортани у ребенка: профилактика
Предупредить развитие данного состояния практически невозможно из-за его внезапного начала. Чтобы уменьшить риски и избежать возникновения патологии, рекомендуется:
- избегать контактов с больными ОРЗ, ОРВИ;
- в случае инфицирования обеспечить ребенку приток свежего воздуха, регулярно увлажнять помещение, не давать лекарств в аэрозолях;
- в сезоны обострений аллергических заболеваний давать антигистаминные препараты/ модификаторы лейкотриеновых рецепторов;
- при наличии склонности к обструкциям показана соляная пещера;
- следить за тем, чтобы ребенок не пил незнакомой ему жидкости, хранить уксус, щелочи и другие кислоты в недоступных для него местах.
Частые вопросы
- Заразен ли? Передаваться может только инфекция, сам стеноз возникает только у предрасположенных к нему лиц, часто у маленьких детей.
- Отличия от астмы. Бронхиальная астма – это хроническое рецидивирующее заболевание легких, сложное по своему патогенезу. В его основе лежит аллергическое воспаление в бронхах.
Дети с астмой страдают от частых приступов удушья, в связи с чем получают базисную терапии на постоянной основе. Ларингоспазм – чаще острое и внезапно развивающееся состояние, которое нередко заканчивается полным выздоровлением.
- Сколько лечиться? Длительность лечения зависит от причинного фактора, степени тяжести, наличия сопутствующей патологии. В среднем курс терапии длится 1-2 недели.
Поделитесь с друзьями
Оцените статью: (2 оценок, среднее: 5,00 из 5) Загрузка…nasmorkam.net
Стеноз гортани у детей и взрослых: лечение в домашних условиях и симптомы
Стеноз гортани – представляет собой значительное сужение ее просвета – опасное для жизни человека состояние, сопровождающееся определенными симптомами. Клинические проявления стеноза зависят от степени развития недуга.
Для постановки диагноза достаточно бывает лишь оценить набор характерных признаков, однако, для получения более детальной картины может потребоваться и инструментальное исследование органов дыхательной системы.
Выбор метода лечения стеноза напрямую зависит от стадии развития заболевания. На ранних этапах стеноз поддается медикаментозному лечению, при тяжелом течении пациенту назначают хирургическую операцию.
Строение гортани
Гортань – орган, по своему строению напоминающий трубку. Она является частью системы дыхания, располагается между глоткой и трахеей.
Структура органа включает в себя различные составные элементы. Это хрящи, мышечная ткань и связочный аппарат, эпителий, выстилающий орган изнутри.
Хрящи гортани
Гортань имеет несколько хрящей – 3 крупных непарных элемента и 3 более мелких парных хряща.
Каждый из них имеет свое строение и выполняет определенные функции:
- Перстневидный хрящ, по форме напоминающий перстень, является основным, способствует поддержанию органа в его анатомически правильном положении;
- Щитовидный хрящ, состоящий из 4 пластин, срощенных между собой, выполняет защитную функцию, препятствуя сдавливанию гортани. В месте сращивания пластин формируется особый костный нарост (кадык);
- Надгортанник задерживает частички слюны и пищи, препятствуя их проникновению в органы дыхательной системы;
- Клиновидные, рожковые хрящи (парные) позволяют укрепить кольцо просвета гортани, предотвратить его сужение в результате действия внешних факторов;
- При помощи черпаловидных хрящей, которые также являются парными элементами, осуществляется крепление мышечной ткани к другим элементам гортани.
Суставы
Гортань – подвижный орган, который меняет свое положение при разговоре или пении, глотании, а также в процессе дыхания. Такая подвижность обеспечивается при помощи суставов и мышечной ткани. Структура органа включает в себя 2 довольно крупных сустава.
Это:
- Перстнещитовидный сустав, обеспечивающий подвижность гортани при наклонах вперед, а также функциональность голосовых связок;
- Перстнечерпаловидный сустав отвечает за вращательные движения, способствует изменению просвета голосовой щели при разговоре или пении.
Мышечная ткань и связки
Связки гортани способствуют правильному соединению различных отделов дыхательной системы. Так, при помощи связок гортань сверху соединена с глоткой, снизу – с трахеей. Также связки позволяют удерживать гортань в анатомически правильном положении, сохраняя при этом нормальную подвижность органа.
Мышцы гортани могут быть внутренними, либо наружными. Внутренняя мышечная ткань способствует перемещению хрящей гортани относительно друг друга, внешняя – обеспечивает подвижность всего органа.
Внутренняя поверхность гортани
Внутри органа располагается эпителиальная ткань (мерцательный или плоский эпителий), также на внутренней поверхности располагаются голосовые складки.
Принято выделять 3 участка органа:
- Преддверье (верхний отдел, располагающийся между входом в гортань и голосовыми складками);
- Срединный участок (голосовая щель) между отдельными складками;
- Подголосовая область (нижний отдел).
Характеристика патологии
Особенностью строения гортани является наличие рыхлой ткани, расположенной между преддверьем органа и областью голосовых складок. Эта ткань отличается высокой чувствительностью к различным негативным воздействиям, и при наличии провоцирующих факторов может отекать, воспаляться.
При этом сужается дыхательный просвет гортани, развивается стеноз. Сужение просвета препятствует поступлению достаточного количества кислорода в организм, что приводит к развитию характерной клинической картины стеноза.
Известно, что стеноз чаще всего встречается у детей младшего возраста. Связано это с тем, что просвет органа у малыша значительно более узкий, чем у взрослого человека (у мужчин ширина просвета составляет 15-25 мм., у женщин – 13-18 мм., у детей – всего около 7 мм.).
Формы заболевания
В зависимости от причин и проявлений стеноза выделяют различные формы:
- Острая форма стеноза развивается молниеносно, приводит к развитию выраженного отека, значительному сужению дыхательного просвета. Данная форма является наиболее опасной для жизни человека, так как может спровоцировать развитие асфиксии (приступа удушья), когда кислород не поступает в организм, что нередко приводит к летальному исходу;
- Хроническая форма стеноза характеризуется продолжительным течением, медленным развитием. Симптомы патологического процесса выражены не столь явно как при остром стенозе, однако, постепенное снижение уровня кислорода в организме также негативно сказывается на работе всех его органов и систем.
В зависимости от причин и провоцирующих факторов, выделяют такие разновидности стеноза как:
- Паралитический стеноз, развивающийся при нарушении нервной регуляции тканей органа. Патология развивается вследствие заболеваний нервной системы и головного мозга, его травматических повреждений;
- Рубцовый стеноз возникает вследствие длительных и тяжелых инфекционных заболеваний органов дыхания, травмах гортани, когда имеет место патологическое разрастание соединительной ткани органа;
- Опухолевая форма стеноза развивается при наличии злокачественных или доброкачественных новообразований, формирующихся в области гортани. По мере роста опухоли сужается просвет органа, что и приводит к нарушению дыхательной функции.
К развитию стеноза приводит выраженный воспалительный процесс.
В зависимости от характера воспаления, выделяют следующие формы патологии:
- Катаральная (возникает при негативном воздействии патогенной микрофлоры);
- Фибринозная (воспаление и чрезмерное разрастание соединительной ткани органа);
- Геморрагическая (воспаление, сопровождающееся мелкими кровоизлияниями);
- Герпетическая (вызвана активизацией вируса герпеса);
- Гнойная (сопровождается развитием нагноений);
- Некротическая (сопровождается отмиранием клеток тканей органа);
- Смешанная.
Причины
Основными негативные факторы, способствующими развитию стеноза
| Острая форма | Хроническая форма |
|
|
При постановке диагноза важно определить причину развития стеноза, от этого во многом зависит выбор метода лечения.
Факторы риска
Исходя из указанных причин, можно определить группы риска, людей, у которых шанс развития стеноза существенно повышается.
К числу таких людей относят:
- Курильщиков;
- Людей, склонных к развитию тяжелой формы аллергии;
- Лиц, проживающих в регионах с опасной экологической ситуацией;
- Работников, занятых на вредных профессиях, вынужденных постоянно вдыхать токсичные химические вещества;
- Детей младшего возраста (у ребенка просвет гортани значительно меньше, чем у взрослого, кроме того, маленькие дети часто тянут в рот различные мелкие предметы, поэтому велик риск попадания инородного тела в гортань);
- Людей с ослабленным иммунитетом, склонных к частым инфекционным заболеваниям.
Клинические проявления
Набор симптомов стеноза может отличаться в зависимости от формы и степени развития патологии.
Однако, выделяют ряд общих характерных признаков стеноза, к числу которых относят:
- Нарушение дыхания (появление характерных шумов в момент выхода, изменение интервалов вдоха и выдоха);
- Изменение формы грудной клетки, когда она как бы западает внутрь;
- Цианоз (синюшность кожи) в области носогубного треугольника, общая бледность;
- Изменение формы ноздрей (они становятся более широкими);
- Нарушение голоса, появление хрипотцы или осиплости;
- Развитие патологий гнойного характера (возникает не всегда);
- Ухудшение общего самочувствия, вялость, сонливость, тревожное состояние (при тяжелом течении и молниеносном развитии возникает паника, сильный страх смерти);
- Чрезмерное напряжение мышц шеи, что особенно отчетливо проявляется в момент вдоха;
- Патологическая подвижность гортани (положение органа меняется при каждом вдохе и выдохе);
- Повышенная влажность кожных покровов (нередко развивается гипергидроз);
- Нарушение ЧСС (при тяжелом течении возможна остановка сердца);
- Гипотермия (снижение температуры тела);
- Расширение зрачков;
- Развитие судорожного синдрома;
- Непроизвольная дефекация или опорожнение мочевого пузыря;
- Нарушение пульса (пульс приобретает нитевидный характер);
- Головокружения, обморочное состояние.
Указанные симптомы стеноза могут проявляться в той или иной степени, при легкой и умеренной степени патологии некоторые проявления отсутствуют.
Стадии развития
В зависимости от клинических проявлений выделяют 4 степени стеноза:
- Компенсированная стадия. Просвет гортани сужен незначительно (на 30% и менее), показатели ЧСС, давления, температуры тела остаются неизменными. Наблюдается незначительное нарушение дыхания, одышка, возникающая в момент физической активности (например, при подъеме по лестнице, быстрой ходьбе);
- Субкомпенсированная стадия. Просвет гортани сужен примерно в 2 раза. При этом показатели уровня АД и ЧСС остаются в норме, когда пациент находится в спокойном состоянии. Во время активности показатели незначительно увеличиваются. Человек пребывает в ясном сознании, но может чувствовать приступы головокружения. Появляются характерные шумы во время дыхания;
- Декомпенсированная стадия характеризуется значительным ухудшением состояния больного. Просвет гортани, имеющий теперь щелевидную форму, сужается в значительной степени (более чем на 50%). Изменяется пульс, появляются сильные приступы удушья. Для того чтобы облегчить свое состояние, человек большую часть времени находится в сидячем положении;
- Приступ асфиксии – крайне тяжелая степень развития недуга. Просвет практически закрыт, доступ кислорода в организм невозможен. Это приводит к появлению жизненно-опасных симптомов, таких как остановка дыхания, сердца, потеря сознания.
Диагностические приемы
Постановка диагноза осуществляется в несколько этапов:
-
 Прежде всего, проводят опрос пациента на предмет беспокоящих его жалоб и обстоятельств, при которых проявляются признаки стеноза.
Прежде всего, проводят опрос пациента на предмет беспокоящих его жалоб и обстоятельств, при которых проявляются признаки стеноза. - Важным этапом диагностики является визуальный осмотр больного. Врач прослушивает дыхание, выявляет наличие посторонних шумов, оценивает продолжительность и интенсивность вдоха и выдоха. Также выявляются изменения окраса кожных покровов (при стенозе кожа становится бледной, иногда приобретает синюшный оттенок).
- Для получения более дательной картины развития заболевания и определения состояния гортани и степени сужения ее просвета, пациенту назначают инструментальные исследования. Чаще всего это ларингоскопия или эндоскопия. При помощи специального оборудования врач может наглядно оценить ситуацию и определить степень развития патологического процесса.
Экстренная помощь
При стремительном развитии клинических проявлений стеноза важно оказать пациенту первую неотложную помощь.
Острая форма, развивающаяся молниеносно, может привести к летальному исходу, поэтому необходимо как можно скорее вызвать бригаду скорой помощи и доставить человека в реанимационное отделение, до приезда специалистов постараться как можно быстрее облегчить состояние больного.
Для этого необходимо:
- Обеспечить доступ свежего воздуха;
- Освободить больного от тесных предметов одежды;
- Сделать ингаляцию с содовым раствором, при тяжелом течении вместо соды применяют гормональные препараты;
- Пациента необходимо уложить в кровать, подложив под спину подушки или валик из одеяла;
- Если приступ наблюдается у ребенка, можно отнести его в ванную комнату, предварительно открыв сильный напор горячей воды (влажный воздух позволяет облегчить дыхание);
- Если причиной развития стеноза послужила аллергическая реакция, больному необходимо принять антигистаминный препарат;
- Рекомендуется сделать горячую ванночку для ног. Горячая вода способствует приливу крови к нижним конечностям, в результате этого отечность гортани немного спадает.
Принципы лечения
Выбор того или иного терапевтического метода зависит от степени стеноза. Так, компенсированная или умеренная стадии поддаются консервативному медикаментозному лечению, в то время как тяжелое течение патологии требует экстренного хирургического вмешательства.
Медикаментозная терапия
Консервативное лечение проводится в условиях стационара.
Пациенту назначают прием лекарственных препаратов следующих групп:
- Гормональные средства глюкокортикостероидной группы, например, Преднизолон (на начальном этапе лечения используется препарата форме инъекции, позднее – в форме таблеток);
- Антигистаминная терапия при аллергической реакции (рекомендуется использовать средства третьего поколения);
- НПВС (противовоспалительные средства), уменьшающие отечность и устраняющие очаг воспаления;
- Антибактериальные и противовирусные средства (если причиной развития недуга стали вирусы или патогенная микрофлора);
- Препараты – дегидратанты, выводящие лишнюю жидкость из организма (способствуют устранению отечности);
- Успокоительные препараты (назначают при выраженной тревожности, панике).
Хирургическая операция
В некоторых случаях пациенту требуется экстренное хирургическое вмешательство.
Показанием к операции является:
- Наличие опухолевых образований в области гортани;
- Попадание инородного тела в дыхательные пути;
- Формирование рубцов, сужающих просвет органа;
- Тяжелое течение недуга, сопровождающееся сильным сужением дыхательного просвета.
В настоящее время используют 2 вида хирургических операций:
- Трахеостомия. В ходе процедуры врач делает небольшой прокол (или надрез) в пораженной области. Через это отверстие в гортань вставляется специальная трубка, позволяющая искусственно расширить просвет;
- Назотрахеальная интубация, предполагающая введение трубки через носовую полость. Данный способ является менее инвазивным и травмоопасным, поэтому чаще всего используется для лечения детей младшего возраста. При этом важно помнить, что длительное (свыше 3 дней) нахождение трубки в полости гортани недопустимо, так как это может привести к развитию жизненно-опасных осложнений.
Возможные осложнения
К развитию неприятных последствий может привести не только острый стеноз, но и хроническая форма болезни, проявляющаяся не так выражено:
- При хроническом стенозе снижается уровень поступающего в организм кислорода, что негативно сказывается на работе всех органов и систем, приводит к постепенному отмиранию их клеток и нарушению функциональности.
- Прежде всего, страдает головной мозг, сердечно-сосудистая и дыхательная система.
- В частности, снижается ЧСС, в органах дыхания развиваются застойные процессы, накапливается мокрота, что в дальнейшем приводит к частым бронхитам и более серьезным заболеваниям (например, к пневмонии).
Меры профилактики
Чтобы снизить риск развития опасного состояния необходимо:
- Тщательно следить за собственным здоровьем, укреплять иммунитет, защищать организм от воздействия вредоносных вирусов и болезнетворных микроорганизмов, вести здоровый образ жизни;
- Отказаться от вредных привычек, защищать себя от токсичного воздействия опасных химикатов;
- При склонности к аллергии важно максимально ограничить контакт с веществами – раздражителями, придерживаться гипоаллергенной диеты, лекарственные препараты и добавки принимать с особой осторожностью и только по назначению врача;
- Избегать механических повреждений и травм, ожогов гортани;
- Регулярно проходить профилактический осмотр у ЛОР-врача (особенно, если до этого человек перенес хирургическую операцию на органах дыхания).
Соблюдение указанных правил, к сожалению, не может полностью защитить от развития стеноза, но шанс возникновения данного состояния и осложнений, которые оно может за собой повлечь, существенно уменьшается.
Заключение
Стеноз гортани – жизненно опасное состояние, к развитию которого приводят различные негативные факторы, как внутренние, так и внешние.
Нарушение дыхания – это повод для визита в клинику. Прежде всего, врач поставит точный диагноз, и только после этого назначит подходящее лечение.
При стремительном развитии симптомов патологии пациенту необходимо оказать экстренную помощь. Своевременность и грамотность действий в этом случае помогает сохранить человеку жизнь. Лечение осуществляется в условиях стационара, выбор способа терапии зависит от степени и формы недуга: на ранних стадиях применяют консервативное лечение, при тяжелом течении – хирургические методы.Снизить риск развития стеноза поможет соблюдение несложных правил профилактики (укрепление иммунитета, защита от травм и негативны воздействий, регулярные профилактические осмотры.
Отзывы
Отзывы о стенозе гортани:
Врач-отоларинголог высшей категории и автор сайта vdohvidoh.com. Много лет успешно помогает взрослым и детям избавиться от ЛОР-заболеваний.
Оцените статью:
(Пока оценок нет) Загрузка...vdohvidoh.com
Стеноз гортани у детей: причины, симптомы и лечение заболевания
Никого не удивляют кашель и частые насморки у детей, тем более в холодное время года. Своеобразие детской физиологии и несовершенство иммунной системы организма ребенка делают его восприимчивым к респираторным заболеваниям, а все болезни проходят тяжелее, в отличие от взрослых. Наиболее острые проявления стеноза отмечаются у детей, которые склонны к аллергии. Кашель, начинающий переходить в удушье, это симптом сужения гортани – состояния, которое требует срочные мероприятия для облегчения дыхания малыша. Родители обязаны знать, как можно оказать помощь при стенозе у детей.
Стеноз – это респираторная болезнь, при которой происходит воспалительный процесс слизистой гортани. В данном органе находятся голосовые связки. Воспаление быстро переходит и на них, потому одним из основных симптомов заболевания является осиплость голоса.
У детей гортань более узкая, нежели у взрослых. Во время воспаления увеличивается объем слизистой, сужая еще больше просвет. Это осложняет дыхание. Наибольшую опасность стеноз гортани у детей представляет для малышей до 3-х лет.
Причины стеноза гортани у детей
Причинами могут являться:
- Аллергии на табачный дым, какие-либо продукты, растения, шерсть животных, препараты бытовой химии.
- Поражение вирусной инфекцией при кори, гриппе, ОРВИ, коклюше, скарлатине. Появлению заболевания этой природы способствует слабый иммунитет у малыша, переохлаждение, простуда, частые ангины.
- Врожденные нарушения слизистой гортани, которые, как правило, к 3 годам проходят. Однако до этого вероятно периодическое повторение стеноза гортани у детей.
- Реакция ЦНС на сильное волнение.
- Лечение ангины и насморка при помощи спреев. Средства, которые впрыскиваются под давлением, проникая в горло, могут вызвать спазм голосовых связок и гортани.
- Врожденные особенности строения носоглотки и гортани.
- Попадание инородного тела в трахею.
- Сильное напряжение голосовых связок во время громкого крика.
- Загазованность, запыленность, повышенная температура и пониженная влажность окружающего воздуха.
Болезнь, как правило, начинается с появления в горле боли и насморка. Во время осмотра оказывается, что горло отекшее и красное. Появляется лающий характерный кашель, который связан с зудом и раздражением слизистой в горле. Поначалу кашель бывает сухим и сильным. Со временем проявляется мокрота, в ней могут находиться сгустки крови. Малышу сложно дышать из-за отека гортани. Вероятно увеличение температуры. У ребенка появляется сухость во рту, болит голова. Над верхней губой при кашле появляется синюшный треугольник.
Во время острой формы заболевания у ребенка ярко выражены симптомы. При переходе на хроническую стадию малыша беспокоит чаще всего першение в горле, появляется постоянная потребность откашляться. Изменяется тембр голоса.
Так как ребенок еще не может толком сказать, в каком месте болит, взрослые обязаны особенно внимательно относиться к разным изменениям в состоянии малыша. К общим симптомам ОРЗ, таким как повышенная капризность, вялость, насморк, добавляются свист, синева между носом и ротиком, шумы в области дыхательных путей, хриплый сильный кашель.
Вероятные осложнения
Опасность этого заболевания заключается в том, что стеноз быстро развивается и может давать тяжелые осложнения. Самым частым из них является удушье, оно наиболее характерно для патологии, которая возникает из-за аллергии. Это осложнение также может появиться у грудничков по причине несовершенства дыхательной системы.
Во время инфекционных болезней дыхательных верхних путей вероятно появление приступов ложного крупа. Гнойный воспалительный процесс вызывает заражение крови, переходит на легкие, мышцы шеи.
Степени сужения
Стеноз или нарушение дыхания, который появляется вследствие уменьшения просвета гортани и отечности слизистой, быстро развивается. Причем наблюдать можно поэтапное ухудшение здоровье.
- Стеноз первой степени (компенсация). Малыш не задыхается, однако можно отметить, что во время дыхания начинают участвовать мышцы живота выше пупка и грудины. С этим состоянием организм сможет сам справиться на протяжении нескольких дней.
- Стеноз второй степени (субкомпенсация). Ребенок становится более возбужденным, бледнеет, учащается сердцебиение, появляется носогубный синюшный треугольник. Малышу не хватает кислорода, он дышит животом и всей грудью. Это состояние может длиться 2-3 дня.
- Стеноз третьей степени (некомпенсированный). Дыхание шумное, выдох и вдох проводятся с трудом, выступает пот, ногти и губы синеют. Понижается давление, наблюдается аритмия. Втягивается нижняя часть грудины.
- Стеноз четвертой степени (асфиксия). Появляются судороги, сердцебиение замедленное, дыхание поверхностное, из-за кислородной недостаточности и большого количества в крови углекислого газа происходит потеря сознания.
Отечность гортани появляется вследствие полного или частичного воспалительного процесса слизистой оболочки из-за действия какого-то аллергена (бытовой пыли, растительной пыльцы). У малыша могут внезапно появиться симптомы асфиксии, ему больно глотать, грубеет голос.
Когда необходимо непременно звонить в скорую помощь?
Так как заболевание развиваться может довольно быстро, тем более у новорожденных детей, то во время первых симптомов затруднения дыхания взрослые обязаны немедленно обратиться в скорую помощь, а до приезда принять мероприятия для избавления от спазма гортани.
Когда у малыша появляется одышка, прерывистое дыхание и лающий кашель, это может приводить к быстрому прогрессированию стеноза и развитию сердечной недостаточности. Лечение во время стеноза 2-4 степени нуждается в госпитализации. Тем более большой риск резкого обострения заболевания у аллергиков, а также у малышей, которые имеют нервно-психические расстройства.
Такие симптомы, как одышка вместе с увеличенной температурой, частое покашливание могут являться тревожными признаками острого развивающегося стеноза. Чтобы начать правильное лечение нужно разобраться срочно в причине.
Первая помощь во время приступа стеноза
До приезда скорой помощи для облегчения дыхания и снятия спазма гортани малышу нужно подышать паром. Для чего в ванной можно включить горячую воду, для того чтобы собрался пар, и побыть в ней с ребенком. Дети постарше могут подышать над кастрюлей с картофельным отваром или с раствором соды. Паром дышать надо 7-12 минут в несколько приемов с коротким перерывом. При этом дыхание облегчается, образуется мокрота, сухой кашель ослабевает.
Смогут помочь и такие процедуры:
- Ребенок обязан пить большое количество воды. Желательно ему давать простую воду с добавлением незначительного количества соды или минеральную воду без газа.
- Снижает отечность гортани ванночка для ног с теплой водой. После этой процедуры ребенку нужно надеть теплые носки.
- Немаловажно успокоить ребенка, отвлечь его чем-то, поскольку плач и переживание лишь усилят спазм гортани.
- Дать малышу папаверин или но-шпу, которые снимают спазмы, а также антигистамины (к примеру, супрастин), для понижения чувствительности к аллергенам. Желательно выполнить инъекцию внутримышечно.
- Нужно срочно увлажнить воздух в помещении, если он очень сухой (развесить мокрые полотенца или поставить тазик с водой, разбрызгать воду).
Домашнее лечение
Если доктор необходимым не считает в стационаре держать ребенка, то производится в домашних условиях лечение стеноза. Причем нужно, чтобы выполнялся непременно постельный режим.
- Малыш не должен часто говорить. Чрезмерная нагрузка на связки приводит к их неправильному формированию. В дальнейшем у ребенка появляется сиплый голос.
- Нужно следить за чистотой помещения, свежестью и влажностью воздуха. Ребенок не должен пользоваться мягкими игрушками, поскольку в них скапливается пыль.
- Нужно часто поить. Если заболевание имеет аллергическую этиологию, то нельзя ни в коем случае давать травяные чаи, соки, компоты. Пища обязана быть не раздражающей слизистую и витаминизированной.
- Для лечения от сухого кашля в домашних условиях выполняют ножные горчичные ванночки, на спинку прикладываются горчичники. Производится физиотерапия в форме ингаляций над отваром картофеля с добавлением эвкалипта и мяты. Народные способы лечения рекомендуют применять для ингаляции настои ромашки, сосновых почек, календулы.
- С такой же целью используется раствор из 3 ч.л. соды, 3 ст.л. морской соли в одном литре воды. В него добавляется пару капель йода.
- Для снятия воспалительного процесса ребенку нужно горло полоскать настоем шалфея, зверобоя, ромашки. Они имеют сильное противовоспалительное свойство, при этом позволяют выводить мокроту. Горло полоскать также можно теплой водой с медом или соком свеклы.
- На шею в район гортани можно накладывать водяные согревающие компрессы.
Внимание: если причина появления заболевания неизвестна, то запрещается использовать растительные препараты для компрессов, полоскания горла или ингаляции, поскольку спазм гортани может являться аллергической реакцией. Перед тем как использовать какие-либо народные способы для устранения симптомов стеноза, необходимо сделать общий анализ крови на лейкоциты, анализ крови на вирусы, а также посоветоваться с врачом. Вероятно, также нужно будет выполнить пробы на разные аллергены.
Применение медикаментозных средств
По назначению врача используются различные средства, которые оказывают жаропонижающее, отхаркивающее, антиаллергенное, противовоспалительное воздействие. В каждом определенном случае подбирается индивидуально дозировка с учетом веса и возраста малыша.
- Жаропонижающие препараты. Сюда относятся эффералган, парацетамол, панадол. Для новорожденных детей изготавливаются сиропы и свечи, удобные в использовании.
- Отхаркивающие препараты. Используется либексин (с трех лет), гербион с подорожником (с двух лет), капли стоптуссин-фито (с полугода). Эти средства применяются при сухом кашле. Для дальнейшего устранения влажного кашля применяются амбробене, лазолван, бронхосан.
- Если известно точно, что причина болезни – бактериальная инфекция, то врач назначает антибиотик.
- Антигистаминные препараты. Самыми распространенными являются капли цетрин, зодак (с шести лет), кларитин (с двух лет), зиртек, фенистил (для грудничков).
- Противовоспалительные препараты. Применяются противовоспалительные нестероидные средства: ибупрофен и аналоги этого средства (нурофен, ибуфен).
Стационарное лечение
Если состояние малыша нестабильно, отмечаются симптомы стеноза 2-4 степени, то лечение производится лишь в поликлинике. После избавления от острого приступа удушья используются средства для избавления от сухого кашля и жара, выполняются ингаляции. С помощью капельницы вводятся препараты для снятия в горле отеков и воспаления. Если определится, что процесс воспаления в гортани появился из-за бактериального поражения, то для лечения прописываются антибиотики.
Во время четвертой степени стеноза детей происходит лечение в отделении реанимации. В очень тяжелом случае, если происходит асфиксия, то выполняют надрез под щитовидкой и устанавливают дыхательную трубку в саму трахею. Затем как улучшится состояние, убирают трубку.
Профилактика заболевания
Для того чтобы не допустить появления этой болезни, нужно снизить максимально контакт малыша с аллергенами, если у него отмечаются симптомы непереносимости каких-то продуктов или веществ.
Бактерии могут с легкостью попасть в гортань, если имеются больные зубы, воспалены миндалины, аденоиды. Если малыш постоянно дышит лишь ртом, то у него начинает пересыхать слизистая, что создает условия для быстрого развития и проникновения инфекции. Потому важно своевременно проверять состояние зубов и лечить ЛОР-заболевания.
Нужно с рождения закаливать ребенка, следить за его физическим правильным развитием. В помещении соблюдать нормальные гигиенические и санитарные условия. Малыш обязан хорошо высыпаться, так как это требуется для укрепления нервной системы. Здоровое питание поспособствует улучшению иммунитета.
mama.guru
Cтеноз гортани у детей: симптомы, лечение, неотложная помощь
Стеноз гортани − заболевание крайне опасное, особенно если оно затронуло ребенка. Этот недуг представляет собой сужение просвета гортани, голосовой щели и задней стенки горла, что приводит к затруднению прохождения потока воздуха во время дыхания. Стеноз у детей развивается всегда одинаково, начинается эта болезнь как обычная простуда. У ребенка поднимается температура, начинается покашливание, он становится беспокойным. В течение первых дней создается клиническая картина вирусной инфекции, но все может измениться в течение нескольких часов. У ребенка начинает развиваться удушье, и уже тогда время идет на минуты.
Формы заболевания
В литературе имеются и другие названия этого заболевания: ложный круп, стенозирующий ларингит или острая обструкция дыхательных путей. Стенозирование гортани чаще всего встречается у детей до 7 лет, обусловлено это строением гортани и частым возникновением вирусных инфекций.
Формы стеноза гортани классифицируют по степени наличия основных факторов, провоцирующих патологию, месту локализации, уровню и степени развития. Различают две формы заболевания: острую и хроническую.
Острый стеноз отличается от хронического нехваткой времени для проведения мероприятий для устранения основных причин. При этой форме патологии, просвет гортани сужается очень быстро и препятствует нормальному прохождению воздуха, в следствии чего, моментально развивается гипоксия (кислородное голодание) и гиперкапния (повышение количества углекислого газа в крови).
В результате страдают внутренние органы, что способствует нарушению их жизнедеятельности, а также к развитию паралича, приводящего к летальному исходу.Острое сужение гортани довольно легко поддается устранению, при условии вовремя оказанной медицинской помощи. В случае, когда лекарственные препараты не действенны, проводится экстренная операция− трахеостомия, в основе которой лежит рассечение передней стенки гортани с целью обеспечения пациента дыханием. После проведения операции, острый стеноз переходит в хроническую форму.
При хроническом течении стеноза просвет гортани сужается постепенно. При этой форме стеноза гипоксия развивается медленно, что дает возможность организму включить защитные механизмы, компенсирующие снижение поступления кислорода. Например, гемодинамический компенсаторный процесс заключается в ускорении сердечного ритма, что увеличивает сосудистый тонус и минутный объем кровотока, тем самым обеспечивая кислородом жизненноважные органы.
Дыхательный механизм срабатывает посредством учащения и углубления дыхания. Тканевой приспособительной реакцией является способность поглощать кислород тканями в большей мере и частичный переход на анаэробный обмен веществ.
Хронический стеноз часто является последствием острой формы или неправильно проведенной трахеостомии.
Причины патологии
Причинами, вызывающими сужение гортани, могут быть различные факторы. К основным признакам можно отнести:
- Воспалительные заболевания, такие как гортанная ангина, флегмонозный и подскладочный ларингиты, рожистое воспаление и т. д.
- Инфекционные поражения корью, скарлатиной, туберкулезом, малярией, ларинготрахеит гриппозной этимологии, а также сифилисом и брюшным тифом.
- Травмирование гортани, впоследствии хирургических операций или неправильных медицинских манипуляций, а также после лучевых, термических, электрических или химических ожогов.
- Наличие инородного тела, случайно проглоченное ребенком.
- Болезни трахеи, гортани, пищевода в анамнезе.
- Аллергические реакции, провоцирующие отек.
- Раковые опухоли или врожденные аномалии строения гортани.
- Гематомные и гнойные образования в переднем, заднем и окологлоточном пространствах, а также заболевания мягких тканей полости рта и корня языка.
- Интоксикации при почечной недостаточности, вследствие выделения мочевины гортанными оболочками.
- Нарушение двигательного обеспечения тканей нервами при параличах различного генеза, а также при психогенных стенозах и ларингоспазмах.
Симптомы стеноза гортани
Симптомы стеноза гортани в начале развития чаще всего остаются незамеченными из-за схожести с признаками ОРВИ. Впоследствии у ребенка отмечаются такие признаки, как вялость, сонливость, присоединяется покашливание, что является первым симптомом гипоксии. Далее, кашель начинает усиливаться, становится «лающим», дыхание становится стенотическим, то есть учащенным, с затрудненным вдохом, появляются хрипы.
Голос меняется, становится сиплым и грубым, за счет скопления мокроты в районе голосовых связок. Опасным симптомом является отсутствие голоса или возможность разговаривать только шепотом, что указывает на очень сильный отек гортани. В случае обнаружения одного или нескольких признаков, следует неотложно вызвать бригаду скорой медицинской помощи.
Читайте так же: Полисорб для детей
Степени стеноза гортани
Весь процесс развития стеноза гортани можно разделить на 4 степени:
- Стадия компенсации. Эта степень не считается тяжелой, симптомы слабо выражены, а в состоянии покоя не наблюдаются вообще. При этом течении ритм дыхания нарушается, пауза между вдохом и выдохом сокращается или вовсе пропадает, нарушается вентилирование легких. При физических нагрузках или плаче появляется одышка.
- В стадии неполной компенсации отмечаются такие симптомы, как бледность кожных покровов и слизистых оболочек, усиление одышки, втяжение межреберных пространств при вдохе. Дыхание становится более учащенным, ребенка покрывает холодный пот, а голос становится хриплым. Состояние в этой фазе расценивается, как среднетяжелое.
- Стадия декомпенсации. В этом состоянии ребенок становится беспокойным и испуганным, дыхание нарушается в полной мере. Малыш непроизвольно принимает позу – полусидя, и запрокидывает голову. Кожные покровы имеют бледный цвет, а губы и носогубный треугольник приобретают синюшный оттенок. Состояние оценивается как тяжелое.
- Терминальная стадияили асфиксия проявляется в безучастии ребенка в жизненных процессах по причине полного истощения организма. Чадо быстро устает, выступает холодный пот, зрачки расширяются, черты лица заостряются. Этому состоянию присуща сердечная недостаточность, а также развитие брадикардии, аритмии или тахикардии. Кожа становится серого землистого цвета, глаза закатываются, ногти приобретают черный оттенок, артериальное давление падает до чрезвычайно низких показателей, сердечные тоны – глухие, пульс−слабовыраженный. Физическая нагрузка приводит к развитию судорог, также это состояние сопровождается потерей сознания.
Первая помощь при стенозе
Уже при первых признаках сужения гортани следует вызвать неотложную помощь. До приезда бригады нужно применить такие мероприятия:
- Постараться успокоить ребенка и объяснить ему важность глубокого дыхания.
- Открыть окна или увлажнить воздух посредством набрасывания мокрого полотенца на батареи. При отсутствии отопления, открыть кран с горячей водой и подышать паром.
- Надавить чайной ложкой на корень языка.
- Растереть икры ног и сделать горячую ванночку для рук, чтобы обеспечить отток крови от верхней части тела. Противопоказано при повышенной температуре.
- Сделать ингаляцию минеральной водой.
- Дать антигистаминный препарат.
Важно! Ни в коем случае нельзя давать противокашлевые препараты и сиропы, так как прием этих средств только усилит отек гортани.
Лечение стеноза гортани у детей
В больничных условиях проводятся противоотечная, противоаллергическая и антибактериальная терапия. Первые 3 дня ребенок находится в реанимационном отделении. Впоследствии назначается комплексна ингаляционная терапия.
При бесполезности приема лекарственных препаратов, назначается операция по рассечению и установке трубочки в гортани, а в хроническом варианте течения−вмешательство с установкой расширяющего кольца.
Осложнения заболевания
Самым опасным и тяжелым осложнением является развитие острого стенозирущего ларинготрахеита. Также может развиться хроническая непроходимость воздуха по дыхательным путям.
Внимание со стороны родителей, то есть своевременное реагирование на жалобы ребенка может предупредить начало развития опасной болезни. Это может спасти малышу жизнь.
detizdrav.ru