Лечение суставов - артроз, артрит, остеохондроз и многое другое
Лимфома ходжкина классическая
Что это за болезнь – лимфома Ходжкина и как ее лечить?
Лимфатическая система – это один из главных «санитаров» организма человека. Она очищает клетки, сосуды и ткани от вредных веществ, а также является частью сердечно-сосудистой системы.
От состояния лимфоузлов зависит иммунитет, поэтому лимфома Ходжкина – серьезная патология лимфатической системы, имеющее злокачественное течение.
Что такое лимфома Ходжкина?
Болезнь имеет несколько названий: лимфогранулематоз, болезнь Ходжкина, злокачественная гранулема – опухоль, которая атакует лимфатическую систему. Фактически, это рак этой самой системы.
При лимфоме Ходжкина происходит увеличение лимфатических узлов – шейных, надключичных или паховых. Болезнь изменяет белые кровяные клетки крови – лимфоциты, происходит их перерождение в злокачественные. Позже начинает изменяться печень, селезенка и легкие.
У новорожденных и детей раннего возраста (до 4х лет) лимфогранулематоз практически не развивается. Ближе к подростковому возрасту риск заболеть увеличивается.
Основные пики заболеваемости:
- от 14-15 до 20 лет;
- после 50 лет.
Узнайте больше о болезни из видео:
к содержанию ↑Виды и стадии заболевания
Болезнь Ходжкина считается «благоприятным» онкологическим заболеванием, и человек имеет большие шансы на избавление от недуга.
ВОЗ выделяет несколько типов лимфомы Ходжкина:
- Нодулярный склероз. Наиболее часто диагностируемая форма – 80 процентов больных, которые часто излечиваются;
- Смешанно-клеточный тип. Возникает в 20 процентах случаев гранулемы. Достаточно агрессивная форма, но прогноз все равно благоприятный;
- Дистрофия лимфоидной ткани. Очень редкая форма, примерно 3 процента заболевших. Ее сложно распознать, но и прогноз неблагоприятный;
- Лимфома Ходжкина с большим количеством лимфоцитов, также редкая форма заболевания;
- Нодулярная лимфома. Еще одна редкий тип заболевания, встречается чаще всего у подростков. Симптомы не проявляют себя, отличается очень медленным течением.
Лимфома Ходжкина имеет постепенное прогрессирование:
- 1 стадия, поражается только одна часть лимфоузлов (например, только шейные). Практически никак не ощущается человеком.
- 2 стадия – охватывает две и больше части лимфатической системы на одной стороне грудной клетки. Процесс может начать захватывать соседние органы.
- 3 стадия – поражаются две стороны диафрагмы, а также паховые лимфоузлы, селезенка.
- 4 стадия – болезнь затрагивает всю лимфатическую систему и другие внутренние органы – печень, селезенка, мозг.
На первой стадии заболевания симптомов практически нет, или их можно спутать с обычным ОРВИ. Поэтому так важно каждый год проходить обследование, например, сдавать анализ крови и посещать терапевта.
к содержанию ↑Прогноз
Злокачественная гранулема хорошо поддается лечению и человек может полностью избавиться от этого недуга. Главное – вовремя выявить заболевание. Тогда шансы высоки – более 85 процентов пациентов с диагнозом “лимфома Ходжкина” полностью излечивается.
Прогноз зависит от нескольких факторов:
- Стадия болезни. Пациенты со 2 стадией достигают ремиссии в 90 процентов случаев. С 3-4 – в 80 процентах.
- Наличие метастазов. Многие органы и системы могут поражаться таким образом, что их восстановление уже невозможно.
- Риск рецидивов. После лечения у 15-25 процентов пациентов может вернуться болезнь. В этом случае прогноз неутешительный.
- Иногда болезнь Ходжкина просто не поддается никаким видам терапии. Однако это встречается редко.
Причины возникновения
Почему возникает лимфома Ходжкина, доподлинно неизвестно. Существуют только теории и предположения:
- Инфекции и вирусы (вирус Эпштейна-Барра, герпес 8 типа, инфекционный мононуклеоз). Вызывает быстрое разрушение форм лимфоцитов;
- Наследственная предрасположенность;
- ВИЧ (вследствие снижения иммунитета);
- Воздействие канцерогенов (например, вредные факторы на работе);
- Заболевания иммунной системы.
Лимфома Ходжкина не заразна. Но точной причины болезни до сих пор не найдено.
к содержанию ↑Симптомы
На начальном этапе развития лимфому Ходжкина практически невозможно заметить. Болезнь чаще всего обнаруживают уже на 3-4 стадиях заболевания.
Злокачественная гранулема имеет следующие симптомы у взрослых:
- Увеличенные лимфоузлы. Самый известный признак. Чаще всего увеличиваются шейные или подчелюстные лифоузлы, человек чувствует себя хорошо. В других случаях болезнь охватывает паховую область. Лимфоузлы могут расти до огромных размеров, но, как правило, безболезненны. На фото – поздняя стадия лимфомы Ходжкина.
- Поражение печени, селезенки. В случае лимфомы Ходжкина эти органы увеличиваются в размерах, иногда очень сильно, но не вызывают беспокойства у пациентов.
- Хрупкость костей, частые переломы. Эти симптомы возникают, когда метастазы добираются до костной системы.
- Зуд. Он возникает из-за увеличения концентрации лейкоцитов.
- Мучительный кашель, не проходит после применения таблеток.
- Одышка. Может быть как при движении, так и в спокойном состоянии и возникает из-за пережима бронхов.
- Трудности при глотании. В результате сильного увеличения лимфатических узлов, слюна и пища с трудом попадают в желудок.
- Отеки.
- Запоры и поносы, боли в животе.
- Тошнота и рвота.
- Чрезмерная потливость.
- Иногда может наблюдаться онемение в руках или ногах, почечные проблемы. Но при лимфоме Ходжкина это редкое явление.
Кроме того, ослабляется иммунная защита организма, и человек может чувствовать:
- Повышение температуры до 39-40 градусов. Может начаться озноб, боли в мышцах. Все это пациент принимает за проявления гриппа, но такие симптомы повторяются снова и снова.
- Хроническую усталость, которая не позволяет делать привычные дела.
- Больной быстро худеет буквально за полгода, у него появляются частые инфекции вплоть до пневмонии.
Чтобы не допустить развития болезни, тщательно следите за состоянием лимфатических узлов, особенно у детей. Читайте здесь о детском лимфадените.
к содержанию ↑Диагностика заболевания
Из-за отсутствия симптомов в начале заболевания и многоликостью проявлений уже на поздних стадиях, лимфому Ходжкина бывает непросто диагностировать. Обычно к гематологу пациента отправляет терапевт. А профильный врач назначает исследования:
- Общий анализ крови. Базовый анализ, не определяет опухоль, но позволяет оценить некоторые функции органов и заподозрить неладное. Может наблюдаться: снижение гемоглобина, тромбоцитов. Увеличены будут лейкоциты, моноциты, базофилы и эозинофилы. Лимфоциты при этом значительно снижены. СОЭ, напротив, увеличено (более 25).
- Биохимический анализ крови. Врач видит в таком анализе появление белков воспаления, их изменение: фибриноген, С-реактивный белок, а2-глобулин. В поздних стадиях болезни повышается билирубин, сильно подскакивает АЛАТ, АСАТ.
Для диагностики лимфогранулематоза также применяют:
- Рентген. Поможет увидеть увеличение лимфатических узлов, а также изменения внутренних органов.
- УЗИ. Применяют для исследования размеров лимфатических узлов, степень поражения, наличие или отсутствие метастазов в органах.
- КТ. Компьютерная томография позволяет детально изучить и место, где расположилась опухоль, и ее состав. А также оценить состояние организма на данный момент в целом.
- ФГДС. Необходимо для определения метастазирования лимфомы.
- Пункцию костного мозга. Применяется в случае метастазов в ткани, откуда берут частичку.
- Биопсию лимфатических узлов. Достаточно точно определяет патологические клетки. Для этого изымают пораженный лимфатический узел и исследуют его под микроскопом.
Развитие у детей
У новорожденных и детей до 4х лет обычно не развивается этот вид рака лимфатической системы. Самый частый возраст заболевших в среднем от 14 лет. Но около 4 процентов детей младшего и школьного возраста все же заболевают.
Дети не чувствуют начало заболевания. Но позже могут появиться следующие признаки:
- Ребенок часто устает, становится вялым и ко всему безучастным.
- Можно заметить увеличение лимфоузлов на шее или в паху, которые долго не проходят.
- Ребенок стремительно худеет, мало ест.
- Появятся симптомы зудящего дерматоза.
- Скачки температуры тела, то появляющиеся, то вновь пропадающие.
- Может быть сильная потливость, особенно по ночам.
- Все это не беспокоит ребенка. Однако позже, очень медленно симптомы нарастают, начинаются изменения в печени, селезенке.
Если у врача возникают подозрения на лимфогранулематоз, то ребенку проводят такую же диагностику, как и взрослому. А в случае подтверждения опасений, направляют в стационар.
к содержанию ↑Болезнь у беременных
Представляет большую проблему, как в диагностике, так и в лечении. Все манипуляции должны проводиться под контролем врача-гинеколога.
Из-за беременности женщина может чувствовать значительное ухудшение самочувствия, однако, к счастью, болезнь развивается медленно, а значит у врачей есть время постараться добиться у больной стойкой ремиссии.
На ранних сроках недопустимо проведение лучевой терапии. В тяжелых случаях врачи рекомендуют сделать аборт, из-за угрозы для жизни пациентки.
Лечение беременной практически исключено. Врачи занимают выжидательную тактику. Пытаются помочь пациентке доносить ребенка до срока, а после родов сразу начинают терапию. Естественно, грудное вскармливание ребенка исключено. Риск передачи болезни ребенку отсутствует.
к содержанию ↑Лечение
Больного госпитализируют в онкологическое отделение и выбирают наиболее подходящий для него метод лечения:
- Радиотерапия;
- Химиотерапия;
- Оперативное вмешательство.
Лучевая терапия наиболее эффективна на ранних стадиях заболевания. Курс лечения примерно месяц. За это время проводят 15 сеансов и человек, с большой долей вероятности войдет в стойкую ремиссию.
На поздних стадиях к облучению добавляют медикаментозную терапию, то есть химиотерапию препаратами антибактериального и противоопухолевого действия (Адриамицин, Блеомецин), блокаторы синтеза нуклеиновых кислот (Циклофосфан) и др. Применяют также гормональные препараты, такие как Преднизалон.
На первых двух стадиях обычно достаточно одной радиотерапии или лучевой терапии плюс два курса «химии». На 3-4 стадии проводят не менее 9 курсов химиотерапии.
Врач индивидуально подбирает подходящую для пациента схему лечения, исходя из его состояния, стадии болезни и наличия или отсутствия метастазов.Критерии адекватного лечения:
- Уменьшение или даже исчезновение некоторых симптомов лимфомы;
- Уменьшение лимфатических узлов в размерах;
- При исследовании исчезают опухолевые клетки.
Если болезнь не поддается терапии, то назначают так называемую схему DHAP, состоящую из трех препаратов: Цисплатин, Цитарабин и Дексаметазон.
В крайних случаях, когда другие средства не помогают, применяется оперативное вмешательство. Убирают слишком большие образования, может быть удалена селезенка. К хирургическому методу прибегают для спасения жизни пациента.
Для подавления побочных эффектов от химио и лучевой терапии, больному прописывают препараты, повышающие иммунитет, также витамины.
Все методы лечения фактически убивают и здоровые клетки в организме. Поэтому в конце лечения пациенту придется пережить сложную операцию по пересадке костного мозга. к содержанию ↑Профилактика
Четких указаний по профилактики заболевания не существует. Рекомендовано оберегать себя от заражения вирусами и ВИЧ, воздействия канцерогенов, а также вовремя обнаружить и лечить герпес различных видов.
Болезнь Ходжкина – онкологическое заболевание лимфатической системы. К счастью, оно имеет очень большой процент излечения – более 90 процентов на второй стадии. Для этого нужна всего лишь бдительность и прохождение ежегодной диспансеризации.
limfamed.ru
Классическая лимфома Ходжкина: нодулярный склероз
Нодулярный склероз – это гистологическая разновидность лимфогранулематоза, характеризующаяся плотным ростом соединительной ткани, делящейся на массу неправильной формы ячеек и долек. В них содержится разросшаяся лимфоидная материя с огромным числом клеток Березовского-Штернберга. Болезнь начинается с увеличения узлов. Данная патология является одним из вариантов классической лимфомы Ходжкина.
Заболевание Ходжкина считается серьезным недомоганием, поражающим лимфатическую систему. Болезнь может образоваться в любом органе, который имеет лимфоидную ткань (вилочковая железа, миндалины, селезенка, аденоиды и др.).
Нодулярный склероз: симптомы
Лимфома Ходжкина может быть у человека, если у него имеются такие проявления, как:
- снижение веса;
- увеличение лимфатических узлов (зачастую в зоне шеи);
- потеря аппетита;
- одышка;
- ночное потоотделение либо температура;
- боли в груди;
- увеличенная печень (5 % пациентов) или селезенка (30 % больных);
- тяжесть либо болевые ощущения в животе (у детей);
- кожный зуд (лишь у 1/3 людей, страдающих недугом);
- трудное дыхание;
- кашель.
Причины
Лимфогранулематозом можно заразиться в любом возрасте, но чаще он наблюдается у молодых мужчин возрастной категории от 16 до 30 лет или у пожилых людей старше 50 лет. Дети до 5 лет практически не болеют. Что конкретно провоцирует эту болезнь, до сих пор неизвестно. Однако существует предположение, что источник – вирусы. Полагается, что вызвать начало этого недомогания могут:
- иммунодефицитные состояния;
- инфекционный мононуклеоз (возбуждается вирусом Эпштейна-Барр).
Нодулярный склероз лимфомы Ходжкина может проходить мгновенно, длиться от 3 до 6 месяцев или растянуться на 20 лет.
Какие стадии имеет заболевание?
Степени ходжинской лимфомы определяются по результатам лабораторных исследований и на основе нижеприведенных показателей:
- числа пораженных лимфатических узлов, а также их местонахождения;
- наличия данных узлов в разных областях диафрагмы;
- опухолей в других органах (к примеру, в печени либо селезенке).
Первая стадия. В таком случае поражается только один лимфатический узел или лимфоидный орган (селезенка, кольцо Пирогова-Вальдера).
Вторая стадия. Здесь обычно поражены лимфатические узлы с обеих сторон грудной клетки, диафрагмы и лимфоидные органы.
Третья стадия. Эта степень лимфомы Ходжкина почти не отличается от второй стадии. Однако она имеет два вида нодулярного склероза третьей стадии:
- в первом случае поражаются органы, расположенные ниже диафрагмы (брюшнополостные лимфатические узлы, селезенка);
- помимо областей, что перечислены в первой разновидности, поражены еще и другие места с лимфатическими узлами, находящиеся возле диафрагмы.
Четвертая стадия. Поражаются не только узлы, но также и нелимфоидные органы – костный мозг, печень, кости, легкие и кожа.
Обозначения степеней лимфомы Ходжкина
Показатель выраженности клинической ситуации и болезненного протекания других тканей и органов маркируется буквами.
A – тяжелых общих проявлений болезни нет.
B – присутствие одного либо нескольких симптомов (беспричинная увеличенная температура, потоотделение по ночам, быстрая потеря веса).
E – очаги распространяются на ткани и органы, размещенные возле пораженных лимфатических узлов.
S – имеется поражение селезенки.
X – имеется серьезная опухоль огромных размеров.
Гистологические типы болезни
Касательно клеточного строения лимфогранулематоза различают 4 формы недомогания.
- Нодулярный склероз лимфомы Ходжкина – это самая распространенная форма заболевания, приблизительно 40-50 % всех случаев. Болеют им чаще всего молодые женщины, у которых поражаются в основном лимфатические узлы средостения. В материале биоптате, помимо клеток Березовского-Штернберга, находятся еще и большие лакунарные клетки с пенистой цитоплазмой и массой ядер. Прогнозирование при этой болезни обычно хорошее.
- Лимфогистиоцитарная лимфома, которая формируется в 15 % примеров. Чаще ее можно обнаружить у молодых мужчин до 35 лет. Обладает отличной пятилетней выживаемостью и имеет клетки зрелых лимфаитов, а также Штренберга. Этот вид недуга с небольшой злокачественностью и выявляется он на начальных стадиях.
- Совмещенная разновидность обычно диагностируется у пожилых людей и детей. Отличается характерной типичной клинической картиной и склонностью к генерализации действия. При гистологическом обследовании выявляются разные варианты соединений клеток, в том числе Штернберга. Обнаруживается у 30% больных лимфома. Нодулярный склероз в данном случае имеет сравнительно хороший прогноз, и, если вовремя назначается лечение, без проблем наступает твердая ремиссия.
- Опасная гранулема с уничтожением лимфоидной ткани отмечается нечасто, лишь в 5 % примеров (большей частью среди пожилых людей). Характерной особенностью здесь является то, что отсутствуют лимфоциты и преобладают клетки Штернберга. Такая форма лимфомы отличается самым низким процентом пятилетней выживаемости.
Диагностика
Диагноз «лимфома» определяется лишь при гистологическом обследовании лимфатических узлов и считается доказанным исключительно в том случае, когда в результате этого исследования были обнаружены особые многоядерные клетки Штернберга. В тяжелых примерах нужно иммунофенотипирование. Цитологического анализа лимфатического узла либо пункции почек обычно мало для того, чтобы подтвердить нодулярный склероз 1 типа. Что требуется сделать, чтобы установить диагноз заболевания:
- общий и биохимический анализ крови;
- рентгенографию легких (в обязательном порядке в боковой и прямой проекции);
- биопсию лимфатического узла;
- ультразвуковое обследование всех видов периферических и внутрибрюшных лимфатических узлов, щитовидной железы, печени и селезенки;
- компьютерную томографию средостения для устранения незаметных лимфатических узлов при традиционной рентгенографии;
- трепан-биопсию подвздошной кости, чтобы исключить поражение костного мозга;
- сканирование и рентгенографию костей.
Терапия
Содержит лучевое лечение, оперативные вмешательства и химиотерапию. Выбор способа устанавливается стадией недомогания и присутствием положительных или отрицательных прогностических причин. К благоприятным факторам принадлежат:
- выявляющийся при гистологическом осмотре нодулярный склероз и лимфогистиоцитарный тип;
- возраст менее 40 лет;
- объемы лимфатических узлов, которые не превышают 6 см в диаметре;
- отсутствие общих проявлений биологической действенности (развитий биохимических показателей крови);
- наличие не больше 3 местоположений поражения.
Если отсутствует хотя бы одна из этих причин, тогда пациента причисляют к группе с неблагоприятным прогнозом.
Лучевое лечение
Полная лучевая терапия как индивидуальный способ используется для больных с IA и IIA стадиями, подтвержденными при лапаротомии, и имеющими хорошие прогностические факторы. Ее делают свободными полями с облучением любых видов пораженных лимфатических узлов, а также проходов оттока лимфы.
Общая поглощенная порция в метастазах поражения составляет 40-45 г за 4-6 недель, в местах профилактического облучения – 30-40 г за 1-4 недели. Также с широкопольным используют методы многопольного облучения некоторых очагов, чтобы предотвратить нодулярный склероз ns1.
Лучевое лечение может вызвать такие осложнения, как фиброз подкожной клетчатки, лучевой пульмонит и перикардит. Ухудшения появляются в различный период – от 3 месяцев и до 5 лет после терапии. Их сложность зависит от употребленной дозы.
Операции
Оперативное лечение нечасто применяют отдельно, онообычно является составной частью терапии в комплексе. Выполняют спленэктомию, а также операции на трахее, пищеводе, желудке и других органах (при опасности асфиксии, расстройстве прохождения пищи). Обнаруженная при протекающем лимфогранулематозе беременность должна обязательно прерваться.
Химиотерапия
Такой вид используют, как одну из составляющих комплексного лечения. Чтобы вылечить нодулярный склероз, применяют разные препараты:
- алкалоиды («Винбластин» либо «Розевин», «Этопозид» или «Винкристин, «Онковин»);
- алкирующие смеси («Мустарген», «Циклофосфан» либо «Эмбихин», «Нитрозометилмочевина» или «Хлорбутин»);
- синтетические средства («Натулан» либо «Прокарбазин», «Дакарбазин» или «Имидазол-Карбоксамид»);
- противоопухолевые антибиотики («Блеомицин», «Адриабластин»).
Монохимиотерапия
Применяется лишь в особых случаях с показательным назначением. Как правило предписывают терапию несколькими медикаментами с разным механизмом воздействия (полихимиотерапия). При четвертой стадии у пациентов с диффузным поражением печени либо костного мозга такой вид лечения является единственным способом – это классическая лимфома Ходжкина. Нодулярный склероз лечится по таким схемам:
- АБВД («Блеомицин», «Дакарбазин», «Адриабластин», «Винбластин»);
- МОПП («Онковин», «Преднизолон», «Мустарген», «Прокарбазин»);
- ЦВПП («Винбластин», «Преднизолон», «Циклофосфан», «Прокарбазин»).
Терапию осуществляют кратковременными (2, 7, 14 дней) курсами с двухнедельными перерывами. Количество циклов изменяется в связи с величиной первоначального поражения и восприимчивости к лечению. Обычно целой ремиссии достигают при предписании 2-6 курсов. После этого рекомендуется выполнить еще 2 цикла терапии. Если результатом была частичная ремиссия, тогда схема лечения меняется, а число курсов увеличивается.
Прием лекарств сопровождается давлением кроветворения, алопецией, диспептическими проявлениями, которые уходят под конец лечения. Нодулярный склероз еще приводит к таким поздним осложнениям, как бесплодие, лейкозы и другие злокачественные образования (вторичные опухоли).
Прогноз
Обуславливается особенностями протекания лимфогранулематоза, клинической стадии заболевания, возраста больного, гистологического вида и другими. При резком и подостром процессе недуга прогноз нехороший: пациенты умирают обычно в период от 1-3 месяцев и до 1 года. А вот при хроническом лимфогранулематозе прогноз условно положительный. Болезнь может длиться очень долго, до 15 лет (в отдельных случаях гораздо дольше).
У 40 % всех инфицированных, в особенности при 1-й и 2-й стадии, а также благоприятных прогностических причинах, на протяжении 10 лет и больше рецидивов не отмечается. Трудоспособность в результате продолжительных ремиссий не нарушается.
Профилактика
Как правило, направляется на предотвращение рецидивов. Пациенты с лимфогранулематозом подлежат диспансерному осмотру онколога. При исследовании, которое первые 3 года требуется производить каждые полгода, а потом один раз в год, нужно акцентировать внимание на биологических показателях действенности, нередко являющихся начальными признаками рецидива (увеличение уровня фибриногена и глобулинов, повышение СОЗ). Больным лимфогранулематозом вредны тепловые физиотерапевтические процедуры, перегревания и прямые инсоляции. Установлено возрастание количества рецидивов по причине беременности.
Теперь уже наверняка многие знают, что лимфома Ходжкина – вариант нодулярного склероза, который является очень неприятным и трудноизлечимым недугом.
fb.ru
Лимфома Ходжкина: симптомы, течение и прогноз заболевания
Среди онкологических заболеваний наиболее опасными являются те, что поражают органы кроветворной и иммунной системы. Лимфома Ходжкина имеет характерные симптомы и закономерности развития. Для выявления болезни разработаны высокоточные диагностические методики, что ускоряет начало лечения ранее смертельной болезни.
Что такое лимфогранулематоз?
Болезнь Ходжкина – это смертельно опасное заболевание, поражающее лимфоидную ткань. Впервые патология была описана в 1823 году, после чего она заинтересовала ученых, и началось изучение происхождения болезни. Болезнь имеет С81 код по мкб и находится в списке злокачественных заболеваний лимфоидной ткани, четко обозначая, что это за болезнь.
От неходжскинской лимфомы болезнь Ходжкина отличается наличием специфических клеток Березовского-Штернберга. При цитологическом исследовании эти клетки имеют более 2 ядер, обладают сравнительно большими размеры и обнаруживается под микроскопом в виде«совиного глаза». Лимфогранулематоз проявляет системные симптомы, что также является отличием.
Причина развития лимфогранулематоза
Современной науке не известна точная причина появления лимфом, но разработаны несколько ведущих теорий, которые частично объясняют источники патологии.
Наиболее популярной гипотезой о появления лимфогранулематоза является вирусная теория. Причинно-следственная связь вируса Эпштейна-Барр с развитием лимфомы у людей была выявлена при исследовании генома клетки, в которую встроился патоген. Инфекционный характер также подтверждается данными о том, что болезнь Ходжкина имела одиночные вспышки в пределах одной семьи и ближайшего окружения.
Теория о наследственной передаче возникла именно по причине семейного характера распространения болезни. Отсюда же и генетическая гипотеза о происхождении лимфогранулематоза.
Отдельно упоминаются случаи, когда к лимфогранулематозу приводило использование лекарственных препаратов с повышенной токсичностью к иммунным клеткам.
Классификации
Согласно общепринятой международной классификации, болезнь Ходжкина имеет следующие морфологические варианты:
- Лимфоидное преобладание, обозначенное как С81.0 (временная форма)
- Нодулярный склероз с кодом С81.1. Наиболее распространенная форма – 50% всех случаев, характеризуется появлением плотных соединительнотканных тяжей, разделяющих лимфатические органы на «узлы». При патоморфологическом исследовании обязательными элементами этой формы являются клетки Березовского-Штернберга и лакунарные клетки. Эта форма лимфогранулематоза у женщин встречается чаще.
- Смешанно-клеточный тип по мкб С81.2. Соответствует второй и третей стадии болезни и составляет примерно 30% от всех случаев. При исследовании биологического материала определяется множество форм лимфоцитов, плазмоцитов, фибробластов и т.д. Разный клеточный пул способствует ускоренной генерализации патологического процесса.
- Лимфоидное истощение С81.3
- Другие формы Ходжскинских лимфом С81.7
- Болезнь Ходжкина неуточненная закодированная как С81.9
Каждый вариант при лимфогранулематозе имеет стадии течения, которые отражают распространенность патологического процесса по человеческому телу.
-
- Первая стадия Ходжскинской лимфомы характеризуется локальным вовлечением в патологический процесс лимфатических узлов из одной анатомической группы и поражением 1 органа за пределами лимфоузлов.
- При лимфогранулематозе 2 стадии поражаются лимфоузлы из 2 и больше групп по одну сторону от диафрагмы, а также органа и лимфоузлов с подобной локализацией.
- Лимфома Ходжкина 3 стадия характеризуется поражением лимфоидной ткани по обе стороны от диафрагмы, как с поражением селезенки, так и без вовлечения внутренних органов.
- Лимфома Ходжкина 4 стадия диффузно поражает органы брюшной, грудной полостей, костный мозг и др. и множественное поражение лимфоузлов из разных анатомических областей или без вовлечения в онкологический процесс последних.
Клиническая картина лимфогранулематоза
Диагностика лимфогранулематоза начинается с выявления специфических симптомов, характерных для заболевания. В первую очередь при лимфоме Ходжкина нодулярный склероз проявляется увеличением узлов без болезненности и изменения консистенции (они остаются эластичными). В отношении остальных систем организма отмечается полное благополучие. Классическая лимфома Ходжкина в 75% поражает лимфоузлы шеи, реже – 10-15% страдают подмышечные лимфоидные ткани.
Консистенция пораженных тканей постепенно уплотняется. Размеры лимфоузлов увеличиваются и уменьшаются в течении всей болезни. При прогрессировании лимфомы Ходжкина нодулярный склероз искажает анатомическое строение лимфоузлов. Они превращаются в спаянные с окружающими тканями бугристые и плотные конгломераты с участками некроза внутри.
Лимфогранулематоз у детей имеет схожую локализацию, однако из-за развитой сосудистой системы значительно увеличивается риск генерализации процесса.
Большинство больных теряют массу тела и аппетит, сильно потеют по ночам. Крайне редко появляется болезненность пораженной лимфоидной ткани.
Повышенная температура характерная для лимфогранулематоза получила название лихорадка Пеля-Эбштайна. Она держится около 2 недель и затем сменяется периодами нормальных цифр.
На фоне основных симптомов из-за падения клеточного иммунитета появляются признаки инфекционных осложнений болезни. Вирус опоясывающего герпеса, кандидоз, токсоплазмоз и другие патогены поражают органы человека с соответствующей симптоматикой. Нередко в структуру болезни включаются условно патогенные бактерии, которые могут спровоцировать пневмонию.
Лимфогранулематоз медиастинальных узлов
Лимфогранулематоз средостения встречается менее чем в 10% случаев, однако при прогрессировании болезни, распространение патологических очагов в лимфоузлах грудной клетки достигает 45%. Поражение лимфатической ткани этой локализации характерно для 2 стадии, однако присутствует и при первой стадии. Лимфогранулематоз средостения проявляется затруднением дыхания, кашлем, но эти симптомы возникают, когда лимфатические узлы уплотняются и сдавливают респираторные органы. По мере прогрессирования заболевания медиастинальные узлы спаиваются в крупные конгломераты, которые способны сместить органы средостения и нарушить их функции.
Лимфогранулематоз внутренних органов
Лимфома Ходжкина, симптомы которой отличаются по клиническому течению, поражает системы органов. Переход патологического процесса зависим от стадии. Как правило, органы страдают при запущенном заболевании. Селезенка и печень первыми страдают при усилении влияния патологии, они увеличиваются в размерах и их функция нарушается. Лимфома Ходжкина стадия которой достигла терминального течения, включает в структуру болезни костный мозг и спинной мозг, проявляется постоянной болью в пояснице.
Венерическая форма лимфогранулематоза
Венерический лимфогранулематоз в отличие от лимфомы Ходжкина является инфекционным заболеванием. Паховый лимфогранулематоз вызывает внутриклеточный паразит Chlamidia trachomitas, который активно размножается в тканях мочеполовых органов. Передача паразита происходит при незащищенном половом контакте с инфицированным человеком.
Венерический лимфогранулематоз поражает ткани в 3 этапа:
- В местах соприкосновения на половых органах появляются болезненные эрозии. В некоторых случаях патологические очаги наблюдаются в области заднего прохода, на руках, в ротовой полости. Через 1-2 недели начинается паховый лимфогранулематоз с увеличением и усилением плотности узлов соответствующей анатомической зоны.
- В пораженных тканях возникают гнойно-некротические разрушения. Через 3 недели гиперемированная кожа над паховой областью вскрывается и оттуда течет гной. Лимфоузлы спаиваются между собой, образуя плотные конгломераты размеров 6-8 см.
- Паховый лимфогранулематоз на 3 этапе начинается через 1-2 года при отсутствии лечения. Он проявляется локальной деструкцией лимфоидной ткани и образованием свищевых ходов, которые могут открываться в прямую кишку с выделением гноя и крови через задний проход. Значительно увеличиваются и разрушаются изнутри такие органы как селезенка и печень. Свищи способствуют генерализации венерического лимфогранулематоза с распространением хламидий в мозг, легкие и другие органы.
Так как это не онкология, а основная причина это внутриклеточный паразит, то основное лечение проводится антибиотиками до полного уничтожения возбудителя инфекции.
Лабораторная и инструментальная диагностика
Диагноз лимфома Ходжкина ставится только после исследований, помогающих точно выявить лабораторные и морфологические признаки лимфогранулематоза.
- Анализ крови, при лимфогранулематозе с развернутой гемограммой, помогает выявить косвенные признаки болезни Ходжкина и дает основания для назначения более сложных диагностических процедур. В ОАК определяется гипохромная анемия (гемоглобин и количество эритроцитов снижено), а со стороны белой крови отмечается повышение моноцитов, эозинофилов, нейтрофилов и показателя СОЭ, но лимфоциты резко снижены или вовсе отсутствуют. Тромбоциты в начале заболевания соответствуют норме, но затем снижаются. При биохимическом исследовании обращают внимание на щелочную фосфатазу и трансаминазы.
- Обязательно выполняется рентгенография грудной клетки в прямой и боковой проекции. Исследование позволяет определить измененную плотность лимфоузлов средостения при болезни Ходжкина.
- Биопсия патологически измененного узла с последующим гистологическим исследованием является наиболее достоверным анализом. Появление клеток Ходжкина и Рид-Березовского-Штернберга в биоптате подтверждает диагноз.
- Назначается стернальная пункция с миелограммой, а также биопсию костного мозга, если есть показания. Исследования помогают в дифференциальной диагностике с другими онкологическими заболеваниями
Остальные исследования не являются обязательными и требуют строгих показаний для проведения. К ним относятся ПЭТ, КТ, диагностические операции, сцинтиграфия с галлием.
Лечение лимфогранулематоза
Основными направлениями в лечении лимфогранулематоза являются:
- Использование полихимиотерапии.
- Применение лучевой терапии.
- Комбинирование лучевой и химической терапии
- Использование химических препаратов в токсических дозах с трансплантацией костного мозга по завершению лечения.
Лучевая терапия
Лечение лимфогранулематоза 1-2 стадии при отсутствии кахексии и лихорадки происходит путем облучения дозой 3600-4100. Лучевая терапия при лимфоме Ходжкина проводится под специальным устройством и направлена на пораженные группы лимфоузлов. Здоровые ткани защищаются свинцовыми фильтрами. При правильном и своевременном лечении лучевая терапия снижает шанс на рецидив лимфогранулематоза и в 85% случаев наступает продолжительная ремиссия.
Применение полихимиотерапии
Химиотерапию применяется по схемам, предполагающим использование комбинации из некоторых препаратов. Химиотерапия при лимфоме Ходжкина по плану BEACOPP включает блеомицин, этопозид, адриамицин, циклофосфамид, винкрастин, прокарбазин, преднизолон и различные вариации схем.
Диета при лимфоме Ходжкина должна полностью компенсировать энергию, потерянную в процессе лечения высокотоксичными препаратами. Восстановление угнетенной регенерации достигается за счет повышения количества белков в рационе.
Комбинированная терапия
Химиотерапия при лимфоме Ходжкина в сочетании с лучевым лечением показывает лучший результат. При подходе к лечению с комбинацией методов воздействия на патологию рецидив лимфомы Ходжкина снижается на 90% и достигается ремиссия в 20 лет.
Лечение лимфомы Ходжкина в Германии можно провести и на терминальных стадиях. Комбинация химиотерапевтических препаратов и хирургических вмешательств с удалением лимфоузлов негативно влияющих на внутренние органы или пересадкой костного мозга положительно влияют на состояние здоровья больных.
Прогностические данные
Пятилетний прогноз выживаемости для больных лимфогранулематозом 1-2 стадии после проведенного курса лечения составляет 90%, при 3 стадии 80%-60%, а при 4 – меньше 45%. Кроме того на прогнозы влияют сопутствующие заболевания, количество пораженных лимфоузлов и органов.
Участвуйте в обсуждении болезни Ходжкина. Задавайте вопросы и оставляйте комментарии под статьей.
oskleroze.ru
Лимфома Ходжкина: симптомы, причины, лечение, прогноз
Лимфома Ходжкина – это развитие злокачественного процесса в лимфатической системе. Это заболевание часто диагностируется в раннем детском или юношеском возрасте. Частота встречаемости этой патологии растет с каждым годом, это связано как с улучшением диагностических инструментов и выявлением заболевания, а также с постепенным ухудшением состояния окружающей среды, которая способна оказывать прямое и сильное воздействие на состояние организма.
 Гистология
Гистология Лимфома Ходжкина – это вид опухолевидных образований, которые берут свое начало из лимфатических клеток и поражают весь организм, начиная с лимфатических сосудов, узлов, а заканчивая жизненно важными органами и анатомическими структурами. Патология занимает примерно один процент из всех злокачественных новообразований на земном шаре. Частота заболеваемости составляет один человек в год из двадцати пяти тысяч, несмотря на успешное лечение, инвалидность является частым спутником этой патологии.
 На фото: Томас Ходжкин
На фото: Томас Ходжкин Выявлена Ходжкина лимфома впервые была в середине девятнадцатого века, когда Томас Ходжкин обнаружил такое заболевание и связал его с определенными симптомами. До начала двадцать первого века, эта патология носила название «лимфогранулематоза». Затрагивает болезнь абсолютно все категории населения, однако существуют две основные возрастные градации, у которых она диагностируется чаще всего.
Первая – возраст от четырнадцати до сорока лет, вторая – после пятидесяти лет. Современная медицина объединяет более тридцати патологий с различной клинической картиной в один диагноз – «лимфома». Далее идет разделение на Ходжкинскую и неходжкинскую лимфомы. Среди всех лимфом со злокачественным течением, эта болезнь определяется в тридцати процентах случаев. Ребенок, у которого выявлена болезнь, подлежит немедленному обследованию.
Развитие заболевания начинается с пролиферации лимфатических клеток, которое происходит в красном костном мозге. Этот процесс может развиваться в связи с различными причинами, которые имеют негативный эффект для нормального состояния репликационной системы генетического аппарата стволовых клеток.
В случае развития опухоли первично вне костного мозга, ее называют лимфомой. При развитии опухоли из лимфатических включений таких органов как мозг, печень, кишечник, к названию болезни добавляется приставка того органа, из ткани которого произошла пролиферация, например «лимфома кишечника».
Анализ крови при лимфоме будет включать снижение всех ростков костного мозга из-за замещения опухолевыми клетками, а также повышение лимфоцитарного звена кроветворения.
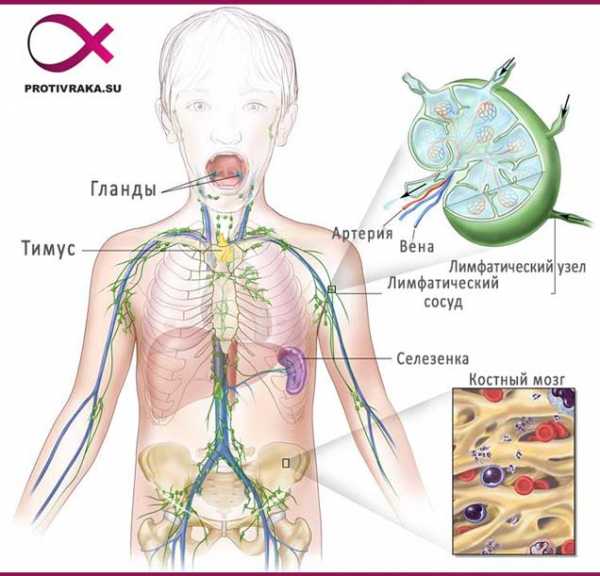 Анатомия лимфатической системы, показывающая лимфатические сосуды и лимфатические органы, включая лимфатические узлы, миндалины, тимус, селезенку и костный мозг. Лимфа и лимфоциты проходят через лимфатические сосуды и в лимфатические узлы, где лимфоциты разрушают вредные вещества. Лимфа проникает в кровь через большую вену у сердца.
Анатомия лимфатической системы, показывающая лимфатические сосуды и лимфатические органы, включая лимфатические узлы, миндалины, тимус, селезенку и костный мозг. Лимфа и лимфоциты проходят через лимфатические сосуды и в лимфатические узлы, где лимфоциты разрушают вредные вещества. Лимфа проникает в кровь через большую вену у сердца. Заболевание относится к достаточно большой группе болезней, которые объединяет понятие злокачественной лимфомы. Для того чтоб понять, что такое лимфома Ходжкина, необходимо разобраться в этиологических факторах, однако они не до конца изучены. Клинические исследования показывают, что время от времени, наблюдается возникновение спорадических вспышек этой патологии, а это свидетельствует об инфекционной этиологии.
В результате проведения биопсии опухолей и обследования их на предмет наличия вируса Эпштенйна-Барр, положительный результат обнаруживаться в примерно шестидесяти процентах случаев. Также развитие патологии часто наблюдается на фоне инфекционного мононуклеоза. Два вышеперечисленных тезиса позволяют сделать предположение о вирусной этиологии заболевания. Также не следует исключать вероятность генетической предрасположенности, часто наблюдается возникновение лимфомы Ходжкина у ближайших родственников.
Статистика утверждает, что наиболее часто эта проблема возникает у представителей европеоидной расы. Как уже было описано выше, лимфома может быть обнаружена у пациентов абсолютно разного возраста, тем не менее, выделяют две наиболее частые цифры – двадцать и пятьдесят лет. Нет гендерной предрасположенности, исключение составляют дети возрастом до десяти лет, среди которых преимущественно встречаются мальчики.
Дополнительными факторами, провоцирующими болезнь могут выступать:
-
Снижение активности иммунитета.
-
Проведение больших полостных операций.
-
Инфицированность вирусом Эпштейна-Барра.
Выделяют множество классификаций, которые разработаны для характеристики этой болезни, одной из них является шкала, представленная Всемирной организацией здравоохранения в 2008 году, в соответствии с которой выделяют такие варианты:
- Ходжкинская лимфома, при которой преобладает нодулярный лимфогенный тип.
- Классическая лимфома, которая включает такие формы:
- Лимфоидное преобладание.
- Нодулярно-склеротическая форма.
- Смешанно-клеточная форма.
- Истощение лимфоидной ткани.
Нодулярный склероз лимфомы Ходжкина диагностируется в пяти процентах случаев всех подвидов этого лимфогранулематоза. Развитие часто начинается еще в детском возрасте, иногда ее наличие определяется уже в зрелом возрасте, чаще всего у мужчин. Из-за длительного бессимптомного течения, выявление на ранних этапах достаточно затруднено.
Классическая лимфома Ходжкина отличается на срезе микропрепарата, обнаруживаются клетки с нодулярными признаками. Наиболее эффективным методом анализа на предмет заболевания, является молекулярно-генетический и иммуногистохимический тест.
Чаще всего развивается поражение шейных, подмышечных и паховых лимфоузлов. Описаны случаи поражения более мелких групп лимфатических коллекторов. В основном развивается лимфогранулематоз этого типа достаточно медленными темпами, это связано с длительным периодом апоптоза клеток. Частое рецидивирование – характерный признак, однако летальные исходы наблюдаются лишь в пять процентах случаев., чаще всего это связано с неправильно установленным диагнозом.
Гистологическая классификация классического лимфогранулематоза:
-
Мононуклеарный Ходжкинский.
-
Состоящая из эозинофилов, гистиоцитов, плазмоцитов, фибробластов, коллагеновых волокон.
Указанные виды отличны по клинической картине и наличию инфицированности вирусом Эпштейна-Барра. Гистиохимически, указанные типы опухолей являются идентичными. При преобладании лимфоидных клеток, наблюдается малое количество клеточных структур Рида-Штернберга, преобладает В-клеточное звено и склероз сетчатого типа.
Классическая лимфома развивается с детского возраста и пик ее приходится на тридцатилетний возраст. В основном, наблюдается болезнь у людей с отягощенным анамнезом по поводу инфекционного мононуклеоза или инфицированностью вирусом иммунодефицита человека.
Классификация локализации:
- Поражение шейных лимфоузлов.
- Медиастинальных лимфоузлов.
- Вовлечение подмышечных узлов.
- Паховая локализация.
- Параортальная.
- Брыжеечная локализация.
На первой стадии наблюдается вовлечение одной лимфатической зоны или структуры. Вслед за лимфоузлами, в патологических очаг попадает окружающая клетчатка и один орган.
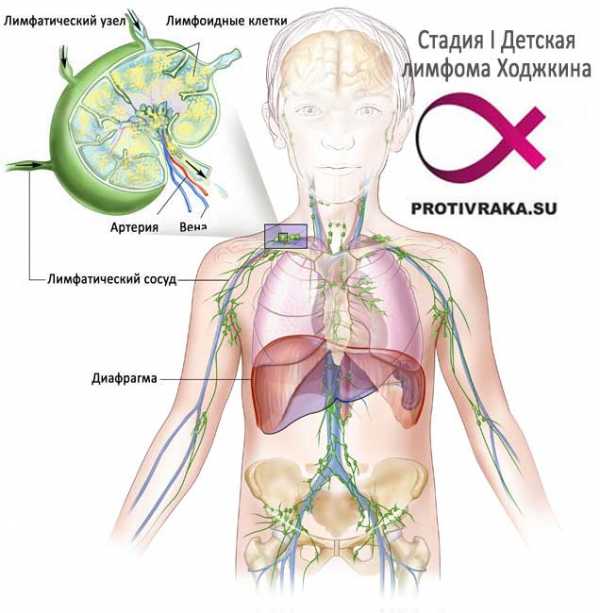 На фото: первая стадия лимфомы Ходжкина
На фото: первая стадия лимфомы Ходжкина Вторая стадия
Вторая стадия характеризуется поражением одного органа/, его лимфатических регионарных лимфатических узлов, а также диафрагмы. Выживаемость при второй стадии в среднем составляет девяносто процентов.
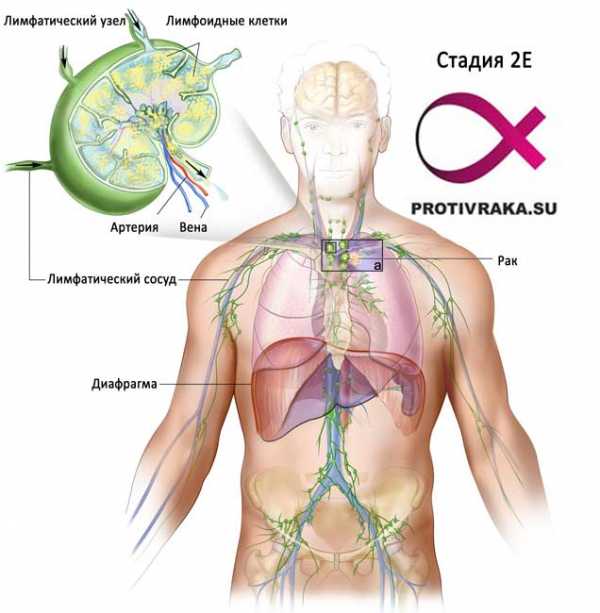 На фото: Лимфома Ходжкина 2 стадии
На фото: Лимфома Ходжкина 2 стадии Третья стадия
На третей стадии наблюдается поражение диафрагмы с двух сторон, регионарных лимфоузлов, селезенки. Прогноз по поводу пятилетней выживаемости составляет примерно семьдесят процентов.
Четвертая стадия
Четвертая стадия характеризуется распространенным вовлечением тканей и органов. Выживаемость составляет около шестидесяти процентов.
Стадии ходжкинской лимфомыКаждый этап лимфомы Ходжкина подразделяется и присваивается категориям A, B или E.:
-
Категория А означает, что симптомы отсутствуют
-
Категория B указывает на наличие следующих симптомов:
- Необъяснимые лихорадки
- Неожиданная потеря веса более чем на 10 процентов веса тела
-
Категория E указывает на вовлечение органов или тканей за пределами лимфатической системы.
Симптомы лимфомы Ходжкина могут быть достаточно разнообразными. Все зависит от стадии и локализации заболевания. Первичными диагностическими мероприятиями при подозрении на наличие заболевания, являются следующие:
-
Выяснение анамнеза жизни, эпидемиологического и семейного анамнеза.
-
Выявление симптомов интоксикации, к которым относится субфебрильная температура, потливость, хроническая утомляемость.
-
Определения наличия болевых «алкогольных» зон в месте поражения опухолью.
-
Пальпаторное определение наличия быстро растущих лимфатических узлов.
-
Осмотр носо- и ротоглотки на предмет увеличенных небных миндалин.
-
Биопсия увеличенных лимфоузлов для гистологического исследования с последующим его иссечением.
После установления диагноза на основе гистологического метода и выявления в микроскопе патогномоничных клеток Березовского-Штернберга, не может быть двух мнений касательно причин вышеуказанных симптомов. Далее следует применение дополнительных методов инструментального и лабораторного обследования:
-
Ультразвуковое обследование органов брюшной полости, селезенки, регионарных лимфатических узлов.
-
Компьютерная томография органов шеи, грудной или брюшной полости.
-
Проведение остеосцинтиграфии, для выявления скопления опухолевых клеток в костной ткани.
-
Выявление штампованных дефектов в костной ткани при помощи рентгенографии.
-
Анализ крови на групповую принадлежность и резус-фактор, а также общий анализ крови.
-
Биохимический анализ крови, проведение печеночных проб.
-
Трепанобиопсия костного мозга для выявления причины.
-
Определение уровня гормонов щитовидной железы.
Дифференциальная диагностика
Это важный этап, который необходим для правильного подбора лечебной тактики. Дифференцировать заболевание следует со следующими патологиями:
-
Туберкулезную лимфаденопатию.
При выборе лечебной тактики учитываются все параметры, которые можно обнаружить при проведении диагностики. После подтверждения лимфомы Ходжкина, следует подобрать необходимую тактику терапевтического вмешательства.
Чаще всего, лечение лимфомы Ходжкина начинают с применения химиотерапевтических препаратом, к первой линии которых относят следующие цитостатики:
Такая тактика проводится при отсутствии повышенного уровня лейкоцитов в крови. Далее производится трансплантация совместимого по множеству параметров костного мозга. Рецидив лимфомы Ходжкина при первичном возникновении, возникает достаточно редко – в десяти процентах случаев. Выживаемость в течение двадцати лет при этой опухоли составляет около шестидесяти процентов.
Судя по статистическим данным, результаты лечения лимфомы Ходжкина у подростков достаточно оптимистичны. Хирургический метод, который позволяет удалить пораженные лимфоузлы или пораженные органы, не применяется самостоятельно, а только в комбинации с химиотерапией или лучевым воздействием.
Лучевая терапия при лимфоме Ходжкина применяется как дополнительный способ предупреждения развития рецидивов. Выглядит это как облучение в дозе полтора-два Грея области опухолевидного разрастания лимфоидной ткани.
Химиотерапия при лимфоме Ходкина включает в себя такие препараты, которые вводятся ежедневно и применяются курсом:
Перерыв между курсами лечения такими препаратами в среднем длится около семи дней. Лимфома Ходжкина у детей достаточно хорошо поддается лечению, об этом свидетельствуют клинические исследования и отзывы практикующих врачей. При условии раннего выявления и правильно подобранной терапевтической тактики, успех наблюдается в девяти из десяти случаев.
Также применяется особое диетическое питание, которое улучшает эффект от проводимых мероприятий и усиливает восстановительные возможности организма. Оно включает в себя повышенное содержание белка, пищевых волокон, витаминов и полный набор незаменимых аминокислот.
Разработкой такого режима питания должен заниматься сертифицированный врач-диетолог, который способен высчитать энергетические потери, потребность в насыщенных жирах и углеводах, а также суточную норму витаминных комплексов.
protivraka.su
Классическая лимфома ходжкина нодулярный склероз
Лимфомой называют заболевание, относящееся к онкологии. Заболевание Ходжкина называют лимфогранулематозом. При нем болеют лимфоциты, главные клетки в иммунной системе, вырабатывающие антитела.
Оглавление:
Они становятся неуправляемыми, начинают делиться, становиться многоядерными и очень агрессивными, особенно это проявляется на последних стадиях. Клетки пожирают ткани и лимфатические узлы в организме человека, тем самым уничтожают все фильтрующие органы.
Нодулярный тип лимфомы существует в разновидностях ходжскинской болезни. Эта болезнь имеет клетки Рида Штенберга, который представляет собой один из видов классической болезни лимфогранулематоза.
При начальном заболевании склерозом этого типа никаких симптомов у больных не обозначается. Вначале болезнь протекает тихо, безболезненно. Только постепенно увеличиваются лимфатические узлы.
Но то, что существует заболевание ходжкина, это уже проверено и не раз. Проверено также, что лимфома этого типа развивается, как нодулярный тип из-за вирусных инфекций.
К тому же еще до сих пор никто не знает истинных причин появления этой болезни.
Симптомы
Первым проявлением болезни склероза данной разновидности будут увеличенные лимфоузлы. Зачастую процесс начинается с шейно-надключичных зон, где расположены лимфатические узлы.
Воспаление лимфоузлов на шее
Обычно процесс начинается справа. В этом случае больной не жалуется на самочувствие, его ничего не беспокоит. Некоторые пациенты обращаются в клинику лишь обеспокенные увеличенными узлами и ничего более.
Потом патология постепенно набирает обороты и внезапно оказывается в органах. В этом случае человек страдает интоксикацией. Его начинает сильно тошнить. Если какой-то конкретный орган поражается нодулярным видом заболевания, то врачи путем исследования определяют его клиническую картину.
При нодулярной болезни лимфоузлы имеют подвижность, не спаянность с кожей. Они становятся плотноэластичными, узлы увеличиваются постепенно. В некоторых случаях они так плотно сливаются, что происходит образование крупных конгломератов.
При течении такой болезни, как склероз, нельзя употреблять алкогольные напитки, так как это может привести к очень сильным болям в лимфоузлах. Лимфоузлы расширяются при таком типе заболевания, затрагивая селезенку, печень. Может возникнуть анемия, которая со временем будет прогрессировать.
Появляются симптомы лимфомы в виде:
- обильного ночного потовыделения;
- слабости, усталости;
- одышки, кашля;
- увеличенных лимфоузлов;
- зуда, который может возникнуть в любом месте.
Диагностика нодулярного склероза
Больные, у которых протекает безболезненно лимфаденопатия или медиастинальная аденопатия, обнаруживается при обычном рентгенологическом обследовании. Для того, чтобы правильно диагностировать больного, необходимо выявить стадию лимфомы.
Больные проходят тесты на печень и почки. Начальная стадия показывает поражение одной группы лимфоузлов. На второй стадии лимфома может зацепить лимфоузлы и еще один орган.
Клетка Ходжкина в цитологическом препарате
На третьей стадии обнаруживается склероз нодулярного вида. В таком случае лимфома поражает лимфатические узлы с двух сторон диафрагмы. Четвертая стадия характеризуется классическим патологическим процессом, в который вовлекаются многие группы лимфоузлов, легкие, печень, костная система. Кости вовлекаются в процесс бессимптомно.
При этом может наблюдаться только:
- возникновение ветебральных остеобластных повреждений(слоновьи позвонки);
- появление остеолитических повреждений и компрессионных переломов, и боль в связи с такой патологией.
К локальным компрессиям опухолевых масс относят:
- желтуху, вследствие внутрипеченочной или внепеченочной обструкции желчных протоков;
- отек ног из-за обусловленной обструкции протоков лимфы в области паха, таза;
- одышка, хриплое дыхание, трахеобронхиальная компрессия;
- паралич гортани из-за увеличенных узлов;
- невралгия из-за нервного корешка;
- легочный абцесс, вследствие чего возникнет симуляция долевой консолидации или бронхопневмонии.
Нельзя назвать легким путем выявление этой болезни. Это работа представляет собой трудоемкий и длительный процесс.
Применяются различные диагностические методы и приемы:
- вначале врачи практикуют составление анамнеза болезни. Для этого приглашают больного в клинику, беседуют с ним. Внешне осматривают пациента. Проводят пальпацию. Отправляют больного на рентгенографию, чтобы просветить легкие;
- рентгеноскопию
- проводят УЗИ для ознакомления с состоянием внутренних органов. Предлагают пройти компьютерную томографию, магнитно-резонансную томографию;
- отправляют сделать эндоскопию гортани и бронхов;
- берут на биопсию узел с опухолью, далее проводят исследования, связанные с гистологией и иммунологией;
- исследуют ликвор (спинномозговую жидкость), чтобы выявить раковые клетки. Для исследований ликвора делают люмбальную пункцию;
- костный мозг проверяют на биопсию. Из-за того, что может происходить развитие лейкоза, лимфогранулематоза, ретикулосаркоматоза;
- берут кровь на развернутый анализ. Самым главным анализом считается анализ на биоптат. Прижизненно забирают клетки или ткани из организма, и исследуют. Благодаря ему определяется стадия болезни и ее развитие;
- общие анализы крови оценят сколько лейкоцитов, тромбоцитов, эритроцитов и гемоглобина содержится в крови. Это важно, потому что если есть болезнь, картинка качественных показателей и количественных будет существенно меняться;
- биохимические анализы помогут определиться с состоянием функционирования систем организма. Здесь смотрят на работу печени, почек, метаболизма, воспалительные процессы;
- иммунологические исследования тоже относятся к анализам крови, их собирают для того, чтобы удостовериться в присутствии лимфомы. Такие виды анализов необходимы для определения стадии, соответствующей этому заболеванию.
Иммунитет напрямую связан с системами лимфы, в результате болезни происходит резкое снижение защитных сил организма. Как следствие организм просто перестает бороться.
Периферический анализ крови может обнаружить изменения ее в связи со злокачественными опухолями:
- анемией – малокровием;
- лейкоцитозом, с увеличенным количеством лейкоцитов;
- повышенной СОЭ-показателями скорости, по которой оседают эритроциты;
- может измениться кровь из-за пониженной концентрации лимфоцитов, этот процесс по-другому называется лимфопением.
Обычно больного отправляют на рентген, компьютерную томографию. После рентгена больного отправляют на биопсию. Берут фрагмент лимфатического узла и исследуют его. Биопсия может выявить клетки Рида Штернберга.
Лечение
Склероз поражает зачастую женский организм. Происходит поражение лимфатических узлов средостения, получаются фиброзные тяжи. Лимфатическая ткань становится поделенной на узлы. Медицинские исследователи так и не нашли ответа на вопрос о возникновении такой болезни ходжкина. Неизвестно, почему одни болеют, а другие нет. Но тем не менее случайностью такую болезнь не назовешь.
Существуют факторы, из-за которых может развиваться такая болезнь ходжкина.Терапия проводится согласно стадии заболевания. Если поражено большое количество лимфоузлов и болезнь распространяется по другим органам, то больному назначают химиотерапевтическое лечение.
При первоначальной индуцированной химиотерапевтической ремиссии больному могут назначить аутологическую трансплантацию костного мозга.
Если врач решает проводить лечение химиопрепаратами, то первоначально происходит сбор стволовых клеток и их заморозка. После агрессивной химиотерапии клетки опять попадают в организм, используя метод введения.
Основными методами, которые помогают справляться с такими типами болезней ходжкина, как лимфома считаются лечение с применением комбинированной химиотерапии и лучевой терапии. Если формы болезни приняли агрессивный характер, тогда лечение становится продолжительным.
Пациентам, которые страдают первый раз ходжскинским заболеванием, назначают системную химиотерапию. Лекарства действуют на все органы, потому что наличие лимфоцитов и ткани лимфы есть везде.
Хорошо действуют на лечение цитостатики вместе с Рутуксимабом. Цитостатиками называют группу лечебных препаратов для вызывания некроза злокачественным опухолям. Препарат не дает возможности клеткам делиться.
Препарат отлично работает благодаря моноклональным антителам. В целом воздействует на опухоль с минимальными побочными эффектами.
Химиотерапия помогает достигнуть хороших результатов. В итоге уничтожаются злокачественные участки пораженных органов.
Вспомогательный принцип лечения ходжскинского вида болезни имеет методы лучевой терапии, хотя эти методы себя зарекомендовали с положительной стороны. Болезнь вылечивается лучевой терапией, если она имеет первую стадию.
В некоторых случаях предлагается хирургическое лечение. У больных иссекаются опухолевые новообразования. Обычно хирургические вмешательства проводятся редко, проводиться радиация при прямых медицинских показаниях.
Применяют биологическую терапию, которая включает в себя:
- иммунную терапию;
- генную терапию;
- ангиогинезом ингибиторов, которые не дают разрастаться новым опухолевым образованиям при болезни ходжкина.
Прогноз лимфомы
Вирусы под названием Эпштейна Барра имеют половина болезней ходжкина. Прогноз этой болезни благоприятный.
Благодаря тому, что склероз этого вида хорошо лечится, 80% больных имеет пятилетнюю выживаемость. У детей этот показатель составляет 90%. Если иммунотерапия будет сочетаться со стандартной терапией, то показатель выживаемости будет подниматься ещё больше.
Полезное видео
Высокодозная химиотерапия при лимфоме ходжкина
Лимфома ходжкина симптомы
Крупноклеточная неходжкинская лимфома
Сколько живут с метастазами
Лимфома центральной нервной системы
Ремиссия после лимфомы
Т клеточная лимфома прогноз
Интересно по поводу пятилетней выживаемости… Если девочке 20, то через пять лет все. Прогноз пятилетний это благоприятный прогноз.
Вопрос, конечно, интересный… Мне 57 лет. Мне что, в лучшем случае 5 лет осталось.
Заболела в 18лет.Сейчас 42года.
Я думаю здесь просто опечатка . Я читала что после 5 лет ремиссии, человек считается полностью здоровым!
Ремисия наступила через 8 лет и все врачи называют меня уникумом, так что всё это несоответствует статье
Копирование информации разрешено со ссылкой на источник.
Материалы сайта носят ознакомительный характер, консультация с врачом обязательна!
Источник: http://opuholi.org/zlokachestvennaya-opuxol/limfoma/nodulyarnyj-skleroz.html
Лимфома Ходжкина – это опухолевое заболевание, которое, как считается, развивается из ненормальных лимфатических клеток. Заболевание получило название по имени Томаса Ходжкина. Английский врач Ходжкин открыл эту болезнь в 1832 году, задолго до того, как что-то стало известно о существовании лимфоцитов и об их функции. Все остальные типы лимфомы называют неходжкинскими лимфомами. Они берут начало или из измененных В-лимфоцитов (более распространены), или из Т-лимфоцитов (встречаются реже).
Что это за болезнь
Лимфома Ходжкина (её также называют болезнью Ходжкина, или лимфогранулематоз, рак лимфатических узлов) – злокачественное заболевание лимфатической системы [лимфатическая система]. Лимфомы бывают разные. Эта болезнь является злокачественной.
Название „злокачественная лимфома“ дословно обозначает „злокачественное увеличение лимфатических узлов“. Этот медицинский термин объединяет большую группу онкологических болезней, которые начинаются в клетках лимфатической системы (лимфоцитах). Основной симптом — увеличение лимфатических узлов (лимфома).
Злокачественные лимфомы делятся на два главных типа: лимфома Ходжкина (сокращённо: ЛХ) и неходжкинские лимфомы (сокращённо: НХЛ). Лимфома Ходжкина носит имя врача и патолога Томаса Ходжкина, который впервые описал эту болезнь. Определить тип лимфомы можно только после исследования образца поражённой ткани.
Болезнь Ходжкина возникает из-за злокачественного изменения (мутация) В-лимфоцитов. Это группа белых кровяных телец (клеток крови), которые находятся в основном в лимфатической ткани. Поэтому лимфома Ходжкина может появляться везде, где есть лимфатическая ткань. Чаще всего лимфомы возникают в лимфоузлах (лимфатические узлы), но они могут поражать и другие органы – печень, костный мозг, лёгкие или селезёнку. Как правило, это случается уже на поздних стадиях болезни. Если лимфому Ходжкина не лечить, то в большинстве случаев она смертельна.
Рак горла симптомы на ранних стадиях по ссылке.
Симптомы
Большинство больных обращаются к врачу с безболезненными увеличенными шейными лимфоузлами. Однако боль в области пораженных мест может возникать после употребления алкогольных напитков, что является одним из ранних признаков заболевания, хотя механизм возникновения боли неясен. Иная манифестация болезни развивается при распространении опухоли через ретикулоэндотелиальную систему в смежные ткани. Для нее характерно раннее появление интенсивного зуда. Общими симптомами являются подъем температуры, ночные поты, самопроизвольная потеря веса (>10 % веса тела за 6 месяцев), могут присутствовать признаки поражения внутренних лимфоузлов (медиастинапьных или забрюшинных), висцеральных органов (печень) или костного мозга. Часто имеется спленомегалия, может развиваться гепатомегалия. Иногда имеется лихорадка Пеля-Эбштейна (чередование повышенной и нормальной температуры тела; появление в течение нескольких дней высокой температуры тела, затем в последующие несколько дней или недель смена на нормальную или пониженную температуру). При прогрессировании заболевания возникает кахексия.
Вовлечение костей часто происходит бессимптомно, но могут возникать вертебральные остеобластные повреждения (слоновьи позвонки) и реже боли из-за остеолитических повреждений и компрессионных переломов. Внутричерепные поражения, а также поражения желудка и кожи встречаются редко и предполагают наличие ВИЧ-ассоциированной лимфомы Ходжкина.
Локальные компрессии опухолевыми массами часто вызывают симптомы, такие как желтуха, вызванная внутрипеченочной или внепеченочной обструкцией желчного протока; отек ног, обусловленный обструкцией лимфатических протоков в паховой области или тазу; одышка и хриплое дыхание, при трахеобронхиальной компрессии; легочные абсцессы или каверны вследствие инфильтрации легочной паренхимы, которые могут симулировать долевую консолидацию или бронхопневмонию. Эпидуральная инвазия может привести к компрессии спинного мозга и вызвать параплегию. Синдром Горнера и паралич гортани могут быть вызваны компрессией увеличенными лимфоузлами симпатического шейного и возвратного гортанного нервов. Невралгии могут быть следствием компрессии корешка нерва.
Сколько живут
Сколько живут люди с лимфомой Ходжкина? Сегодня при своевременном и качественном лечении (стационарном и амбулаторном) прогноз считается условно благоприятным. В 85% всех случаев удаётся достичь ремиссии в 5 лет. Чуть реже достигается ремиссия в 10 лет и дольше. Рецидивы случаются примерно в 35% всех случаев. В целом, немало людей доживает с этим диагнозом до весьма преклонного возраста.
Диагноз
Диагноз «лимфома» устанавливается исключительно при гистологическом исследовании лимфатических узлов, полученных в результате операции, называемой биопсией пораженных лимфатических узлов или опухоли. Диагноз «лимфома» считается доказанным только в том случае, если при гистологическом исследовании найдены специфические многоядерные клетки Штернберга (синонимы – клетка Березовского-Штернберга или Штернберга-Рид). В сложных случаях необходимо иммунофенотипирование. Цитологического исследования (пункция опухоли или лимфатического узла) обычно недостаточно для установки диагноза.
Биопсия лимфатического узла
Общий анализ крови
Биохимический анализ крови
Рентгенография легких – обязательно в прямой и боковой проекциях
Компьютерная томография средостения для исключения невидимых при обычной рентгенографии увеличенных лимфатических узлов в средостении в первом случае и поражения легочной ткани и перикарда
Ультразвуковое исследование всех групп периферических, внутрибрюшных и забрюшинных лимфатических узлов, печени и селезенки, щитовидной железы при больших лимфатических узлах шеи
Трепанбиопсия подвздошной кости для исключения поражения костного мозга
Скенирование костей и при показаниях – рентгенография костей
Нодулярный склероз
Нодулярный склероз — наиболее распространенная форма лимфомы Ходжкина, преобладающая у женщин и поражающая, как правило, нижние шейные, надключичные и медиастинальные лимфатические узлы. Болезнь встречается у молодых лиц и характеризуется хорошим прогнозом (особенно при стадиях I или II), а также тремя морфологическими признаками, отличающими ее от других форм лимфомы Ходжкина:
— в большинстве случаев в пораженном лимфатическом узле лимфоидная ткань в виде изолированных узлов разделена то более, то менее развитыми кольцевидными фиброзными прослойками;
— помимо лимфоцитов, эта ткань может содержать в разном количестве эозинофилы и гистиоциты; «классические» клетки Рид— Штернберга встречаются редко;
— в ткани лимфомы обнаруживается один из вариантов опухолевой дифференцировки клеток Рид— Штернберга — лакунарные клетки (син. клетки Ходжкина), тоже имеющие крупные размеры, одно дольчатое ядро с мелкими ядрышками и развитую бледную цитоплазму; последняя часто подвергается сморщиванию, из-за которого вокруг клетки создается оптически пустое пространство — лакуна; иммунофенотип лакунарных клеток тот же, что у клеток Рид-Штернберга: они экспрессируют CD 15, CD30, но обычно не содержат антигены В- и Т-клеток.
Причины
Точной причины развития рака лимфоузлов не выявлено. Однако ученые выделяют факторы риска, которые способствуют появлению заболевания:
Носительство вируса Эпштейн-Барр;
Генетические аномалии, наследственная предрасположенность;
Радиоактивное облучение: работа на атомных электростанциях, чрезмерное воздействие рентгеновского излучения;
Снижение иммунитета в результате лучевой терапии, химиотерапии, трансплантации органов, ВИЧ;
Вдыхание канцерогенов при работе с опасными химическими веществами;
Прием кортикостероидных препаратов.
Химиотерапия
Препарат каждого типа по-своему воздействует на пораженные лимфомой клетки. Сочетание имеющих разный тип медикаментов может увеличить эффективность лечения. Как правило, такие комбинации обозначаются аббревиатурой, составленной из первых букв наименований средств. Наиболее эффективные для лечения ХЛ комбинации:
— ABVD. Доксорубицин, блеомицин, винбластин, дакарбазина;
— BEACOPP. Бленоксан, этопозид, адриамицин,циклофосфамид, винкристин, прокарбазин, преднизолон;
— Stanford V. Меклоретамин, адриамицин, цитоксан, онковин, бленоксан, этопозид, преднизолон.
Комбинация ABVD применяется как для лечения ХЛ I и II стадии (в сочетании с лучевой терапией), так и при III и IV стадиях развития болезни (в ходе более длительного периода лечения). ABVD является основной комбинацией для лечения большинства взрослых пациентов, что обусловлено его эффективностью и тем, что курс характеризуется менее высоким риском возникновения серьёзных побочных эффектов (бесплодие и лейкемия), нежели иные комбинации. Среди пациентов, заболевание которых находится на I и II стадии, количество излечившихся составляет более чем 95%.
Пациенты с ХЛ I и II стадией, как правило, проходят лишь два цикла ABVD, которые занимают несколько недель, после чего подвергаются лучевой терапии с уменьшенной дозой излучения. Если они относятся к группе повышенного риска, то перед лучевой терапией может потребоваться от четырёх до шести циклов. Общий курс лечения длится от шести до восьми месяцев.
Пациенты, подверженные ХЛ III и IV стадии, проходят 6-8 курсов химиотерапии, таких как ABVD либо BEACOPP. BEACOPP характеризуется хорошими показателями эффективности лечения, однако предполагает повышенный риск развития лейкемии и вторичного рака. BEACOPP может применяться для лечения агрессивных подтипов ХЛ.
Stanford V и иные комбинации лекарств могут применяться совместно с лучевой терапией либо без неё. Один цикл занимает меньше времени, чем ABVD, но периоды между циклами также уменьшаются.
Последствия и побочные эффекты
Некоторые побочные эффекты химиотерапии (такие, как усталость и депрессия) могут сохраняться в течение нескольких лет после лечения. Другие заболевания (такие, как болезни сердца и прочие виды рака) могут проявить себя только через несколько лет после окончания лечебного курса.
К долгосрочным и отдалённым последствиям химиотерапии относятся:
Дисфункция щитовидной железы;
Посттравматическое стрессовое расстройство;
Потеря способности к концентрации;
Классическая
Гистологически классическая лимфома Ходжкина построена из различных количеств клеток Рид-Штренберга, мононуклеарных клеток Ходжкина и их вариантов (H/RS), расположенных среди малых лимфоцитов (преимущественно Т-клеток), эозинофил, нейтрофилон, гистиоцитов, плазмоцитов, фибробластов фоновой популяции и коллагена. Для четырех подтипов классической лимфомы Ходжкина, определенных в значительной степени по фоновой популяции, характерны значительные отличия по клиническим проявлениям и таким признакам, как ассоциация с вирусом Эпштейна-Барр. иммуногистохимические же и молекулярно-геветическис характеристики H/RS клеток идентичны во подтипах лимфомы Ходжкина.
Классическая лимфома Ходжкина может встречаться в любом возрасте, в том числе в раннем детстве. Для нее характерно бимодальное возрастное распространение с ранним пиком заболеваемости между 15 и 35 годами и поздним, менее четко опредсленным, в пожилом возрасте. Повышенная заболеваемость классической лимфомой Ходжкина отмечается у больных с наличием н анамнезе инфекционного мононуклеоза и ВИЧ-инфекции.
При классической лимфоме Ходжкина типично поражаются центральные группы лимфатических узлов (шейные, медиастинальные, подмышечные, паховые и парааортальные), реже встречается поражение брыжеечных узлов. У 60 г больных с узловой склерозируюшей лимфомой Ходжкина (NSHL) встречаются опухоли средостения с поражением лимфатических узлов и вилочковой железы. Опухолевое поражение селезенки обнаруживается у 20 % больных и, как показано, является причиной дальнейшего гематогенного распространения в печень и костный мозг. Первичное поражение кольца Вальдейера (небные и глоточная миндалины) и желудочно-кишечного тракта встречается редко.
• Стадия 1: поражение одной группы лимфатических узлов или лимфоидной структуры.
• Стадия 2: поражение двух или более групп лимфатических узлов или лимфоидных структур но одну сторону диафрагмы.
• Стадия 3: поражение групп лимфатических узлон или лимфоидных структур по обе стороны диафрагмы.
• Стадия 4: поражение внеузловых зон, чаких как печень и костный мозг.
У детей
Основной симптом лимфомы Ходжкина у ребенка — увеличение лимфатических узлов (лимфаденопатия).
Среди экстранодулярных локализаций следует отметить (до четверти случаев) поражение селезёнки, нередко в процесс вовлекаются плевра и лёгкие. Возможно поражение любых органов — костей, кожи, печени, костного мозга. Крайне редко наблюдают прорастание опухоли в спинной мозг, специфическую инфильтрацию почек и щитовидной железы.
В разных странах разработаны многочисленные программы лечения лимфомы Ходжкина. Их принципиальные элементы — лучевая терапия и полихимиотерапия с использованием относительно узкого спектра препаратов. Возможно применение только радиотерапии, только химиотерапии или комбинации обоих методов. Программы радио- и химиотерапии лимфогранулематоза постоянно совершенствуются: увеличивается их эффективность, уменьшается непосредственная и поздняя токсичность без развития резистентности. Тактику терапии лимфомы Ходжкина определяют стадия болезни и возраст пациента.
Болезнь Ходжкина у детей имеет различный прогнозю, он, прежде всего, зависит от того, в какой стадии начато лечение. При локальных формах лимфогранулематоза (ІА, IIА) полное выздоровление возможно у 70-80% детей, хотя полную ремиссию достигают у 90%. О выздоровлении можно говорить лишь через 10 лет после окончания успешного курса первичного лечения. Большинство рецидивов возникает в первые 3-4 года после окончания терапии.
Смешанно-клеточный вариант
Смешанно-клеточный вариант лимфомы Ходжкина составляет, по данным разных авторов, от 15 до 25 % случаев от всех классических вариантов лимфомы Ходжкина .
Поражение лимфатических узлов средостения отмечается в 40 % случаев. Гистологическая картина характеризуется диффузным ростом опухоли, представленной в основном классическими клетками Березовского — Штернберга среди реактивного фона, нередко с локализацией в паракортикальной зоне между фолликулами со светлыми атрофичными или регрессивно трансформированными зародышевыми центрами (так называемый интерфолликулярный подвариант смешанно-клеточного варианта лимфомы Ходжкина ).
Капсула лимфатического узла не утолщена, могут определяться участки диффузного фиброза без формирования широких коллагеновых тяжей. Некрозы встречаются нечасто. Клеточный состав реактивного фона представлен « смешанно-клеточной » популяцией с наличием плазматических клеток, эозинофилов, макрофагов, эпителиоидных гистиоцитов, нейтрофильных лейкоцитов, лимфоцитов в основном с Т-клеточным фенотипом (CD3+, CD45R0+).
Возможно преобладание одного из перечисленных компонентов. Т-лимфоциты формируют вокруг крупных опухолевых клеток розеткоподобные структуры. Эпителиоидные гистиоциты могут формировать гранулемоподобные скопления, что описано как подвариант, богатый эпителиоидными клетками. Среди опухолевых клеток в значительном количестве могут отмечаться «мумифицированные» клетки.
Источник: http://oncology-up.ru/bn/lmf/limfoma-hodzhkina.html
Лимфома Ходжкина
Лимфома что это за болезнь? Это поражение лимфатической системы организма различными злокачественными опухолями, то есть лимфатических узлов вместе с мелкими сосудами, что их объединяют. При лимфоме опухолевые клетки начинают неограниченно делиться, а потомки – заселять лимфатические узлы (ЛУ) и/или внутренние органы и нарушать их нормальную работу.
Более 30 болезней с различными клиническими проявлениями, течением и прогнозом объединяет понятие «лимфома». Основные типы лимфом – лимфома Ходжкина и лимфома неходжкина. Они относятся к лимфопролиферативным заболеваниям, поражающим любой орган, имеющим разные гистологические и клинические симптомы и прогноз. В– и Т-клеточные лимфопролиферативные болезни (за исключением В- и Т-клеточные лейкозы) объединены в группу – «лимфомы неходжкинские».
Первичное развитие лимфопролиферативного заболевания в костном мозге называют лейкозом (например, ХЛЛ). Первичное возникновение опухоли в лимфоидной ткани вне костного мозга называют лимфомой. Если лимфома возникает из лимфоидной ткани внутреннего органа: головного мозга, печени, толстой кишки и иных, тогда к слову «лимфома» добавляют название пораженного органа, например, «лимфома желудка».Лимфома Ходжкина, что это такое?
Впервые описал болезнь в 1832 году Томас Ходжкин, название введено в ВОЗ в 2001 году. Лимфома Ходжкина имеет второе название – лимфогранулематоз. Она поражает организмы мужчин чаще, чем женские.
Лимфома Ходжкина, что это за болезнь? До создания классификации лимфом полагали, что лимфома Ходжкина имеет два пика развития – в возрастелет и после 50 лет. При пересмотре гистологических препаратов стали использовать иммунофенотипирование. Оно указало на отсутствие второго пика или его незначительное развитие. Поэтому большую часть гистологических средств после ретроспективного анализа отнесли ко второму типу лимфомы – неходжкинской крупноклеточной.
Лимфома Ходжкина, ранее неизлечимая, после своевременного выявления и лечения современными методиками и препаратами, излечивается в 85% случаев или может наступить стойкая ремиссия.
Что такое лимфома Ходжкина? Специфические признаки болезни появляются после ранней стадии. После поражения лимфатических узлов лимфогранулематоз или лимфома Ходжкина склонна распространяться и захватывать любой орган в сопровождении выраженных симптомов интоксикации. Клиническую картину лимфомы Ходжкина определяют по преимущественному поражению органа или системы.
Информативное видео
Причины развития лимфомы Ходжкина
Ходжкинская лимфома до конца еще не изучена, но учеными выявлен ряд провоцирующих факторов, что провоцируют болезнь. Причины лимфомы Ходжкина следующие:
- ослабление иммунной системы в связи с заражением ВИЧ-инфекцией, проведенной операцией по трансплантации органов, вынужденным приемом лекарств и наличием редких заболеваний, негативно влияющих на иммунитет;
- инфицирование вирусом Эпштейна-Барра, который вызывает железистую лихорадку.
По исследованиям лимфома Ходжкина, причины и симптомы болезни не относятся к инфекционному заболеванию и от больного к другому человеку не передается. К исключению относятся близнецы, поскольку у них риск заболевания выше, чем у остальных членов семьи при наличии генетического фактора.
Признаки и симптомы лимфомы Ходжкина
Ходжкина лимфома: признаки заболевания:
- на поверхности кожи у 90% пациентов (включая детей) прощупываются ЛУ: они припухают, но не болят. Они скапливаются в областях: шеи, затылка, под подмышками, над ключицами или паха, возможно, их проявление в нескольких зонах сразу;
- при наличии поражений в лимфоузлах грудной клетки, легких или плевре – проявляются одышкой и хроническим кашлем;
- при поражении лимфоузлов брюшины или других органов: селезенки или печени – проявляются болью в спине, ощущением тяжести в животе или поносом;
- при попадании лимфомных клеток в костный мозг – характерны симптомы бледностью кожи (анемией) за счет нехватки красных клеток крови;
- при поражении костей — болью в костях и суставах.
Симптомы лимфомы Ходжкина проявляются медленно, нарастают в течение месяца или полугода. У каждого пациента «свои» симптомы с разными проявлениями. У детей лимфома Ходжкина может прятаться за обычной инфекцией. Или, наоборот, рост лимфатических узлов при вирусной инфекции принимают за лимфому. Обращаться к врачу необходимо в любом случае для обследования, особенно при продолжительном кашле.
При увеличении шейнонадключичных ЛУ (чаще справа) на 60-75% подозревается Лимфома Ходжкина, симптомы которой еще не нарушают самочувствия больного. ЛУ будут подвижными, плотноэластичными, не спаянными с кожей, иногда болезненными.
В случае постепенного разрастания ЛУ и сливания в крупные конгломераты, лимфома Ходжкина, симптомы проявляются болью, особенно после принятия алкоголя.
Увеличенные лимфатические узлы средостения у 15-20% больных указывает на начало болезни. Обнаружить это можно только случайно при флюорографии по другому поводу, когда на снимке можно заметить много конгломератов. В это время может появиться кашель, одышка и сдавливание верхней полой вены, что заметно по отечности и синюшности лица, реже по болям за грудиной.
Единичные случаи боли в области поясницы за счет изолированных поражений параортальных ЛУ (забрюшинных, что расположены вдоль позвоночника) указывают на начало патологии.
Симптомы лимфомы Ходжкина также проявляются острой лихорадкой, усиленным ночным потоотделение, быстрым похудением, которое случается у 5-10% пациентов на первом этапе болезни. У них увеличиваются ЛУ позднее, а ранняя лейкопения и анемия (малокровие) сопровождают заболевание. Похудание без причины – это явный симптом болезни.
Лимфома характерна многообразием лихорадки. При ежедневных кратковременных подъемах температуры появляется озноб, затем пациент излишне потеет и все заканчивается.
Иногда при лихорадке принимают Индометацин или Бутадион. Потливость бывает у всех больных. При тяжелом течении заболевания
При развернутых проявлениях лимфомы поражаются все лимфоидные органы, системы и другие органы в организме. У 25-30% поражается селезенка при наличии 1 и 2 клинической стадии, которую диагностируют до спленэктомии. Вальдейрово кольцо: миндалины и лимфоидная ткань глотки поражается при лимфоме редко.
При поражении легочной ткани:
- инфильтративно растут клетки из ЛУ средостения;
- развиваются отдельные очаги или диффузные инфитльтраты, способные распадаться и образовывать полости;
- скапливается жидкость в плевральных полостях.
Специфическое поражение плевры можно заметить на рентгенограмме. В плевральной жидкости обнаруживают онкоклетки: лимфоидные, ретикулярные, а также Березовскогоо-Штернберга. Плевра поражается при лимфогранулематозе с наличием увеличе6нных лимфатических узлов средостения или очагов в ткани легких. Из ЛУ средостения опухоль прорастает в перикард, миокард, трахею и пищевод.
Болезнь поражает костную систему у 20% больных, захватывая процессом позвонки, грудину, тазобедренные кости, ребра, кости трубчатые (редко). При вовлечении в процесс костной системы проявляются боли, что является явным признаком лимфогранулематоза.
При поражении костного мозга снижается уровень тромбоцитов и лейкоцитов в крови, начинается анемия или симптомы вообще не проявляются.
Компенсаторные возможности печени не дают обнаружить онкологию на ранних стадиях. При лимфоме Ходжкина происходит увеличение органа, повышение активности щелочной фосфатазы, снижение альбумина сыворотки.
При прорастании опухоли из пораженных ЛУ или сдавливании ЖКТ страдает вторично. При поражении желудка и тонкой кишки процесс распространяется по подслизистому слою без образования язв.
Поражается ЦНС: в спинном мозге онкоклетки скапливаются в оболочках мозга, что приводит к серьезным неврологическим расстройствам или полному параличу.
Мелкая сыпь при лимфоме Ходжкина вызывает кожный зуд у 25-30% пациентов. Зуд может быть от дерматита или в местах увеличенных лимфоузлов по всему телу. Больные мучительно переносят зуд, у них теряется сон и аппетит, наступают психические расстройства.
В анализе крови специфических изменений для лимфомы не существует. Чаще всего у больных отмечают умеренный уровень лейкоцитов. Только поздние этапы лимфомы характерны снижением лимфоцитов в крови.
Информативное видео: лимфогранулематоз
Виды лимфом Ходжкина
По внешнему виду опухолевых клеток под микроскопом выделены пять форм заболевания Ходжкина. Четыре вида объединяет «классическая лимфома Ходжкина».
В соответствии с классификацией ВОЗ (2008 г) морфологическими вариантами лимфогранулематоза считают:
- Лимфому Ходжкина, нодулярный тип лимфоидного преобладания.
- Классическую лимфому Ходжкина. В нее входит:
- классическая лимфома Ходжкина – лимфоидное преобладание;
- классическая лимфома Ходжкина — нодулярный склероз (узелковая форма);
- классическая лимфома Ходжкина – смешанно-клеточная;
- классическая лимфома Ходжкина – лимфоидное истощение.
Нодулярный тип лимфоидного преобладания
Данный вид составляет 5% от всех разновидностей лимфомы Ходжкина и чаще встречается у мужчин, начиная с детского возраста, и послелет. За счет длительного течения лимфаденопатии патологию выявляют на I или II стадиях у 80% больных. Некоторых больных излечивают применением эксцизионной терапии.
Отличается от классической лимфомы поведением, гистологическим строением, характеристиками: молекулярно-генетическими и иммуногистохимическими. ВУ нодулярного типа лимфоидного преобладания мало пластических L&H клеток, много малых В-клеток имеются нодулярные признаки.
Поражаются шейные, подмышечные и паховые лимфатические узлы (реже). Еще реже обнаруживают лимфому в других группах ЛУ.
У большинства больных течение болезни может быть вялым, часто случаются рецидивы, но прогрессирование и летальный исход бывает редко – у 5% пациентов.
При таких случаях необходимо пересмотреть и переоценить природу рецидивов, поскольку может быть ошибочно поставлен диагноз. Вариант лимфоидного преобладания ЛХ и лимфому, богатую Т-клетками/гистиоцитами В-клеточной лимфомы, часто путают. Чтобы это выяснить, нужно изучить узелки в биоптате.
У нодулярного типа лимфоидного преобладания вокруг узелков ткани Ходжкина находится плотная фиброзная ткань.
Классическая лимфома Ходжкина
Гистологически классическую лимфому выстраивают в разном количестве клетки:
- Рида-Штренберга;
- мононуклеарные Ходжкина;
- их варианты (H/RS), расположенные среди малых лимфоцитов (преимущественно Т-клетки);
- эозинофилы, нейтрофилоны, гистиоциты, плазмоциты, фибробласты фоновой популяции и коллаген.
Четыре подтипа отличаются клиническими проявлениями и ассоциацией с вирусом Эпштейна-Барра. По иммуногистохимическим и молекулярно-генетическим характеристикам H/RS клетки идентичны. В лимфоидном преобладании мало клеток Рида-Штернберга, много В-клеток, преобладает сетчатый склероз.
Классической лимфомой Ходжкина болеют с раннего детства, пик болезнилет и в пожилом возрасте. Часто болеют люди с инфекционным мононуклеозом и ВИЧ-инфекцией. При классической лимфоме Ходжкина поражения находят в центральных группах ЛУ:
Склерозирующая узловая лимфома Ходжкина
Нодулярный склероз лимфомы Ходжкина обнаруживается у 60%-67% больных, чаще всего опухоли средостения, поражающие ЛУ и вилочковую железу. Селезенку поражает опухоль у 20% пациентов, далее гематогенным путем распространяется в печень и костный мозг. Реже поражается кольцо Вальдейера (в зоне небных и глоточных миндалин). Развитие нодулярного склероза происходит постепенно. А именно поражаются:
- на первой стадии – одна группа ЛУ или лимфоидной структуры;
- на второй стадии – две группы (или более) ЛУ или лимфоидных структур на одной стороне диафрагмы;
- на третьей стадии – ЛУ или лимфоидные структуры по обеим сторонам диафрагмы;
- на четвертой стадии – внеузловые зоны, как костный мозг или печень.
Классическая лимфома Ходжкина определяется по системным проявлениям: лихорадке, профузной ночной потливости и снижению веса относится к категории «В-симптомов», что дает неблагоприятный прогноз.
Смешанно-клеточная лимфома
Клинику фолликулярных лимфом определяют по цитологическим характеристикам клеток, образующих фолликулы. При вялом течении лимфаденопатию выявляют за несколько лет до установления диагноза. Больной может хорошо себя чувствовать 5 лет и дольше после диагностирования. Но может быть скоротечное проявление лимфомы, что требует срочного лечения. Сейчас известно, что фолликулярная лимфома с наличием низкой степени злокачественности способна трансформироваться. Из нее перерождается высокозлокачественная диффузная крупноклеточная лимфома.
Фолликулярная смешанно-мелкоклеточная лимфома состоит из малых клеток с расщепленным ядром и крупных клеток. В клетках Рид-Штернберга заметен смешанный инфильтрат. После ее лечения наступает продолжительная ремиссия без рецидивов. Прогнозы излечения весьма высокие.
Лимфоидное истощение
Наиболее редкой разновидностью классической лимфомы является лимфоидное истощение. Встречается у 5% людей после 50 лет,
В опухоли преобладают клетки Reed-Sternberg. Между ними заметны небольшие вкрапления лимфоцитов. При диффузном склерозе резко преобладают разрастания грубых тяжей волокон соединительной ткани, в которых выпадают аморфные белковые массы. В опухолевых клетках постоянно снижается уровень лимфоцитов.
Стадии лимфом Ходжкина
При установлении стадий лимфомы Ходжкина использовался анамнез, клиническое обследование, данные биопсии, а также результаты обследования, полученные визуально, различалось проявление болезни: лимфатическое (нодальное) и экстралимфатическое (экстранодальное).
Лимфатические структуры состоят из:
- лимфатических узлов;
- вальдейерова кольца;
- селезенки;
- аппендикса;
- вилочковой железы;
- пейеровых бляшек.
Символом Е обозначают экстралимфатическое (экстранодальное) проявление, при котором поражаются нелимфатические структуры и ткани.
Классификация по стадиям
- Лимфома Ходжкина 1 стадия. Поражается одна лимфатическая зона или структура (I). Поражается одна лимфатическая зона или структура, вовлекаются прилегающие ткани (IЕ). Локализовано поражается один экстралимфатический орган (IЕ).
- Лимфома Ходжкина 2 стадия. Локализовано поражается один экстралимфатический орган и его регионарные лимфатические узлы с поражением (или без захвата) других лимфатических зон с одной стороны диафрагмы (IIЕ). Лимфома Ходжкина 2 стадия: прогноз на выживание в течение 5 лет составляет 90-95%.Лимфома Ходжкина 3 стадия. Поражаются лимфатические узлы по обе стороны диафрагмы (III). Патологический процесс сочетается с локализовано пораженным одним экстралимфатическим органом или тканью (IIIЕ), с селезенкой (IIIS), или с поражением того и другого (IIIЕ + S). Лимфома Ходжкина 3 стадия: прогноз на выживание – 65-70% (по разным источникам).
- Лимфома Ходжкина 4 стадия. Подвергается диссеминированному (многофокусному) поражению один или несколько экстралимфатических органа с повреждением лимфатических узлов или без него; изолированно поражается экстралимфатический орган с захватом отдаленного (нерегионарного) лимфатического узла. Лимфома Ходжкина 4 стадия: прогноз на выживание в течение 5 лет – 55-60%.
Стадии лимфом Ходжкина
Важно! Если поражается печень, костный мозг, легкое (кроме прямого распространения опухоли из ЛУ) диагностируют IV стадию при диффузном экстранодальном распространении болезни.
Если ремиссия превышает пятилетний барьер, тогда лимфому считают излеченной. Однако исследования организма следует проводить ежегодно, поскольку рецидив может произойти и послелетней ремиссии. Возможно проявление отдаленного последствия ЛХ после химиотерапии – кардиомиопатии (поражения миокарда).
Диагностика болезни
Диагностика лимфомы Ходжкина проводится следующим образом:
Диагностика подчелюстных лимфлузлов
- исследуется анамнез на наличие симптомов интоксикации;
- устанавливают «алкогольные» болевые зоны в местах поражения;
- определяется темп роста лимфатических узлов;
- тщательно пальпируют: все периферические группы ЛУ (подчелюстные и шейно-надключичные, подключичные и подмышечные, подвздошные и паховые, подколенные и бедренные, локтевые и затылочные), печени и селезенки;
- ЛОР-врач осматривает носоглотку, небные миндалины;
- проводят эксцизионную биопсию из самого раннего появившегося лимфатического узла. Его удаляют полностью с условием отсутствия механического повреждения.
Гистологическое исследование подтверждает диагноз, поскольку только при наличии конкретного описания диагностических клеток Березовского-Рид-Штернберга и сопровождающих клеток диагноз считают окончательным. По клинической картине, рентгенограмме, предположительному гистологическому или цитологическому заключению без описания клеток диагноз будет считаться спорным.
Для проведения гистологического исследования не берут паховые ЛУ, если в процессе участвуют их другие группы. Начальную диагностику не определяют только по одной пункционной биопсии. Поэтому список диагностических мероприятий продолжает:
- УЗИ периферических ЛУ: шейных, надключичных и подключичных, подмышечных, паховых и бедренных, брюшины и таза. При этом исследуют печень, селезенку, парааортальные и подвздошные ЛУ;
- КТ области шеи, органов грудной клетки, живота и таза;
- по показаниям – остеосцинтиграфия;
- рентгенография костей (при жалобах больных на боли и выявленных изменениях на сцинтиграммах);
- исследование группы крови и резус-фактора, общего анализа крови, включая на наличие уровня эритроцитов, тромбоцитов, гемоглобина, на лейкоцитарную формулу, СОЭ;
- исследование крови биохимическим методом на содержание креатинина, билирубина, мочевины, общего белка, АСТ, АЛТ, ЛДГ, щелочной фосфатазы;
- исследование количества гормонов ЩЖ, если поражены шейные лимфатические узлы и планируется облучение шеи;
- биопсия костного мозга, при этом проводят трепанобиопсию крыла подвздошной кости, поскольку цитологическое исследование окончательно не подтверждает диагноз;
- сцинтиграфия с использованием галлия.
Если окончательно определена лимфома Ходжкина, диагностика формулируется с указанием стадии, В-симптомов (если имеются), зон массивного поражения, вовлечения экстранодальных зон и селезенки. Наиболее значимыми факторами риска, определяющими прогноз болезни, являются:
- А – массивное поражение средостения с медиастинально-торакальным индексом (МТИ) ≥ 0,33. МТИ определяют при соотношении максимальной ширины средостения и грудной клетки (уровень 5-6 позвонков грудной зоны);
- В – экстранодальное поражение;
- С – СОЭ ≥ 50 мм/ч на стадии А; СОЭ≥ 30 мм/ч на стадии Б;
- D – поражение трех лимфатических зон и более.
Лечение лимфомы Ходжкина
Лечение лимфомы Ходжкина проводят, учитывая стадии и факторы риска болезни. Современную терапию соотносят с точно верификацией подварианта опухоли. Если диагностику упрощают и формируют «групповой» диагноз (например, «лимфома с высокой степенью злокачественности»), тогда ухудшается возможность для оказания лечебной помощи больному.
Химиотерапия при лимфоме Ходжкина и облучение входит в программы в зависимости от нозологического диагноза и стадийности болезни. Цитостатическими агентами становятся по программе СНОР:
Химиотерапия при лимфоме Ходжкина проводится интенсивно при отсутствии лейкемизации. При этом проводится последующая трансплантация аутологичного костного мозга, который заранее заготавливается больным до интенсивного лечения.
Полная ремиссия после применения современных программ происходит у 70-90% пациентов с первичной лимфомой. Безрецидивная выживаемость в 20 лет при полной ремиссии после первого этапа лечения превышает 60%.
Как самостоятельное лечение хирургический метод не применяется при диагнозе « болезнь лимфома Ходжкина». Лучевую терапию, как самостоятельный режим, используют в разовой дозе 1,5-2,0 Гр. Зоны клинически пораженных лимфоузлов облучают суммарной очаговой дозойГр, если применяется только лучевая терапия. Зоны профилактического облучения получают –Гр. В России используют методику широкопольного облучения.
При диагнозе «лимфома Ходжкина» лечение первичных больных с использованием монохимиотерапии не проводят. Исключение – ослабленные больные старческого возраста с наличием гипоплазии костного мозга после многократно проведенных курсов химии. Эффект монохимиотерапии – 15-30%, но и он обеспечивает некоторое время самочувствие удовлетворительным и сдерживает прогрессирование лимфомы Ходжкина у больных, которым нет возможности провести современные методы терапии.
Препараты химиотерапии, схемы и курсы используемые для лечения лимфомы Ходжкина
- Чаще всего лечение проводят в монорежиме Винбластином. Доза – 6 мг/кг 1 раз в неделю. Интервал удлиняют до 2-3 недель после введения 3-4 инъекций.
- по 100 мг Натулан, суммарная доза – 6-8 г;
- по 10 мг Хлорамбуцил (5 дней), суммарная доза –мг.
- Первичным больным лимфомой Ходжкина применяют комбинированное химиолучевое лечение по схеме ABVD. Препараты, входящие в схему вводят внутрь вены в течение 1-14 дней. А именно, вводят (с интервалом 2 недели между курсами):
- 375 мг/м² — Дакарбазина;
- 10 мг/м² — Блеомицина;
- 25 мг/ м² — Доксорубицина;
- 6 мг — Винбластина.
- С 15 дня после последнего введения лекарств начинается следующий цикл лечения. Предпочитают лечение по схеме ВЕАСОРР в режиме с эскалацией дозы:
- день первый – внутривенно вводят 650 мг/м² Циклофосфамида и 25 мг/м² Доксорубицина;
- день 1-3 (три) дня – вводят по 100 мг/м² Этопозида;
- день восьмой — вводят 10 мг/м² Блеомицина и 1,4 мг/м² Винкристина;
- внутрь принимают 1-7 дн. – по 100 мг/м² Прокарбазина и 2 недели по 40 мг/м² Преднизолона.
Перерыв до следующего курса составляет 7 дней (после приема Преднизолона) и 21 день после начала курса. Лучевую терапию проводят после химии.
Высокодозная химиотерапия при лимфоме Ходжкина (кроме пациентов со стадией IА с отсутствием факторов риска и гистологическим вариантом лимфоидного преобладания, которым применяют только одну лучевую терапию на пораженную зону – СОД 30 Гр) применяется, например, по следующим схемам:
- Доксорубицином – 25 мг/м² внутривенным вливанием (замин), Блеомицином – 10 мг/м² (за 10 мин) и Винбластином – 6 мг/ м² (замин) — в 1-й и 15 дни;
- Дакарбазином – 375 мг/м² внутривенно замин в 1-15 дни.
Перерыв – 2 недели, следующий курс начинается на 29 день от начала курса предшествующего.
- Циклофосфамидом – 650 мг/м² внутрь вены (замин) в первый день;
- Доксорубицином – 25 мг/м² внутрь вены (замин) в первый день;
- Этопозидом – 100 мг/м² внутривенно (замин) в 1-3 дни;
- Прокарбазином – 100 мг/м² внутрь в 1-7 дни;
- Преднизолоном – 40 мг/м² внутрь в 1-14 дни;
- Винкристином – 1,4 мг/ м² — поструйно внутрь вены на 8-й день (максимальная доза – 2 мг);
- Блеомицином — 10 мг/ м² внутрь вены на 8-й день.
Очередной курс начинают спустя 7 дней после применения Преднизолона или на 22-й день от начала первого курса.
- Циклофосфамидом – 1250 мг/м² внутрь вены (за 60 мин) – в 1-й день;
- Доксорубицином – 35 мг/м² в/в (замин) в 1-й день;
- Этопозидом – 200 мг/м² в/в (за 60 мин) в 1-3 дни;
- Прокарбазином — 100 мг/м² в 1-7 дни;
- Преднизолоном – 40 мг/м² внутрь на 1-14 день;
- Винкристином – 1,4 мг/м² в/в поструйно на 8-й день (не более 2 мг);
- Блеомицином – 10 мг/м² в/в (замин) на 8-й день;
- Гранулоуцитарным колониестимулирующим фактором (G–CSF) подкожно на 8-14 день.
Начинают очередной курс спустя 7 дней после завершения приема Преднизолона или на 22-й день от начала предыдущего курса.
- BCNU (Кармустином) — 300 мг/м² в 1-й день;
- Этопозидом —мг/м² в 2-5-й дни;
- Цитозаром — 200 мг/м² каждые 12 часов во 2-5-й дни;
- Мелфаланом — 140 мг/м² в 6-й день;
- Аутомиелотрансплантацией и/или возвращением клеток-предшественников кроветворения периферической крови на 8-й день.
- Циклофосфаном 1,5 г/м² в 1-4 дни;
- Этопозидоммг/м² каждые 12 часов, 6 введений в 1-3-й дни;
- BCNU (Кармустином) 300 мг/м² в 1-й день;
- Аутом иелотрансплантацией и/или возвращением клеток-предшественников кроветворения периферической крови на 5-й день.
Следующим обязате6льным компонентом лечения является лучевая терапия. Облучаются только зоны с исходным опухолевым процессом. Если стандартные режимы химиотерапии не приносят эффекта, проводят высокодозную химиотерапию и трансплантируют стволовые гемопоэтические клетки.
Для лечения больных с ограниченными стадиями используют программу лечения: 2-3 курса ABVD и облучение зон с опухолевым процессом – доза 30 Гр. Следующий курс – через 2 недели.
Информативное видео: современные подходы в лечении рецидивов и резистентных форм лимфомы Ходжкина
Народная терапия при лимфоме Ходжкина
Лечение лимфомы Ходжкина народными средствами входит в общую терапию.
Лечение чистотелом
Чистотел при лимфоме
Чистотел заготавливают в апреле-мае во время цветения, желательно собирать растение в дали от дорог и загрязненных местностей. Корни нужно почистить ножом, мыть и мять корни не нужно. Выбрасывают только прошлогодние сухие и грязные листья. Растение нарезать кусками по 2-3 мм. на чистой доске, где не разделывалось мясо.
Стерилизованный 3-х литровый бутыль наполнить посеченным чистотелом и утрамбовать чистой скалкой. Горлышко бутля перевязать марлей и поставить настаиваться 3 дня при комнатной температуре в темном месте. Чистой деревянной палочкой прокалывать до дна содержимое банки 3-5 раз в день, как капусту при закваске.
На 4-й день с помощью соковыжималки выжать сок. Получится околомл. сока чистотела. В постерилизованных бутылках (банках) поставить сок на 2 дня в темное место. Жмых растения поместить обратно в бутыль и добавить водки или крепкого самогона –мл. Настоять – 8-9 дней в темноте. Затем настойку отделить от гущи и поставить ее настаиваться, как сок. Через 2 дня сок приобретет цвет чая, или мутного чая. Разлить по бутылкам сок и настой. Закрыть их полиэтиленовыми пробками и приклеить этикетку с датой изготовления.
Сок чистотела понадобится для лечения лимфомы Ходжкина (или любого онкозаболевания). Для лечения принимают:
- 1-2 степень – 1 ст. л. на 100 мл молока (кисломолочного продукта) – 1 раз на ночь. Можно еще далее запивать молоком – 100 мл. На курс понадобится 0,5 л или чуть больше;
- 3-4 степень – 1 ст. л. на 100 мл молока – 2 раза с интервалом 12 часов. Понадобится для курса 0,7 л. Считать этот прием основным лекарством.
Для профилактики болезни понадобится – 350 мл. После каждой выпитой бутылки сока делать анализ крови. После первой недели возможно обострение состояния, через неделю наступит улучшение, что покажет анализ крови.
Дополнительным (сопутствующим) лечением станет каштановое пиво. Для его приготовления:
- каштаны (20-30 шт.), растущие в парке разделить на 2-4 части и сложить бутыль – 3 л;
- приготовить смесь из трав: к чистотелу (5 ст. л.) добавить ромашку и календулу, тысячелистник и мать-и-мачеху – по 2 ст. л. Сбор (1 ст.) поместить в марлевый мешочек с кусочком кремния и уложить на дни бутля;
- каштаны и траву залить сывороткой, добавить сметану (1 ст. л.);
- горлышко бутля завязать марлей в 2 слоя и поставить на окно, но не под прямые лучи солнца;
- как только начнется брожение (через 2-3 недели) нужно потреблять 1-2 ст./сутки, добавляя в бутыль талую воду и мед (сахар).
Сопутствующим лечением может стать калина. Нею заполняют бутыль – 3 л. на 4/5 объема и заливают талой водой с медом (сахаром). При гипертонии калину заменяют сухой черноплодной рябиной. Пьютдней – по 1 ст., доливают сладкой водой. Хватает на осенне-зимний сезон. Один раз в неделю полезно пить отвар из полыни (или порошок из полыни – 0,5 ч. л.), гвоздики и настойку из ореха.
Питание при злокачественной лимфоме Ходжкина
Полезное питание при лимфоме
Питание при лимфоме Ходжкина направляют на восстановление организма и повышение иммунной системы после пройденного лечения. Продукты должны обеспечивать поступление в организм достаточного количества калорий (белков), витаминов. Они должны участвовать в кроветворении, повышать гемоглобин, чтобы организм мог бороться с онкозаболеванием.
Диета при лимфоме Ходжкина разрабатывается по рекомендациям диетолога или лечащего врача. Она должна быть частой и дробной, поскольку после химии или облучения у пациентов отсутствует аппетит за счет тошноты и большую порцию он не съест. Пища должна возбуждать аппетит своим видом, издавать приятный запах, быть комнатной температуры. Горячие и холодные блюда аппетита не добавят, как и слишком горячий чай.
До еды нужно выпить стакан воды, сока, компота или теплого чая. Во вторые блюда можно добавлять небольшое количество специй, майонеза или горчицы для повышения аппетита.
На начальной стадии лимфомы, медики не назначают определенного лечебного питания, ограничивают только жирные, жареные и остро-соленые продукты. При прогрессирующей форме болезни питание строят для поддержания жизнеспособности организма и сглаживания побочных явлений медикаментов.
Нет единой диеты для использования при выраженных проявлениях онкозаболеваний, чтобы можно было ее использовать на практике, поскольку у больного нарушается метаболизм организма: энергетический, углеводный и белковый. Это нарушение – результат воздействия опухолевой интоксикации, за счет которой наступает кахексия (истощение).
Единого мнения у медиков по вопросу диетического питания при лимфомах и иных онкоопухолях на настоящий момент не существует именно из-за специфики метаболизма. Ранее считали, что калорийная еда кормит также и опухоль, поскольку она является ловушкой для всех питательных веществ. Есть ошибочные теории придерживаться частичного или полного голодания, питаться исключительно соками и исключать воду. Другие диетологи предлагают минимизировать простые углеводы, поступающие из меда, сахара, макаронных изделий, хлеба и булок, манки и кондитерских изделий.
Опухоли «питаются» глюкозой, но при искусственном ограничении углеводов может активизироваться глюконеогенез, при котором глюкоза образуется из веществ, не содержащих углеводы, при разложении жиров и белков. За счет этого возникает гипогликемический синдром: в организме уровень глюкозы становится ниже физиологической нормы.
Неосторожная диета одновременно с неспецифическими реакциями органов на опухоль при лимфоме приводит к гипогликемии. Поэтому от этого используют корригирование обменных процессов методами инсулинотерапии.
Также ученые пришли к выводу, что при избытке витамина С ухудшается состояние больных во время лечения от опухолей. Излишество витаминов вредит при проведении химии и облучения. Ведущие клиники рекомендуют получать поливитамины с пищей – 1-3 драже/сутки, но не более.Рекомендации по диете требуют гибкого подхода и учета состояния пациента. Например, во время роста опухоли выявляют гипернатриемию (избыток солей натрия), что задерживает в организме жидкость и вызывает отеки. В эти моменты необходимо ограничивать прием соли, не употреблять соленые и копченые продукты, а увеличивать в рационе источники солей калия.
Если больной вообще не переносит пищу без соли, это может отразиться на аппетите. Тогда в рацион добавляют закуски, повышающий аппетит: икру, маслины в сочетании с препаратами, выводящими натрий. Если после химии наступают частые рвоты и диарея, тогда соли натрия нужно, наоборот, повышать в меню.
Современные диетологи считают, что при лимфоме нет окончательно запрещенных продуктов, а питание для больных должно быть полноценным и приносить удовольствие. Их меню должно отличаться многообразием и вкусом намного выше, чем у здорового человека.
Последствия лечения и рецидив болезни
При современных методах лечения в последние 5-8 лет при лимфоме Ходжкина достигают продолжительной стойкой ремиссии (более 5 лет) и благоприятного прогноза для более половины больных от всех случаев. К самой малочисленной группе относятся больные с IA-IIА стадиями лимфомы. При небольшом объеме лечения длительность жизни 10 и более лет составляет%. В группу входят больные моложе 40 лет без факторов риска. Полную ремиссию констатировали у 93-95% больных, безрецидивное течение — у 80-82%, 15-летняя выживаемость – у 93-98% пациентов.
При наличии факторов риска у больных с IIА стадией, со IIБ и IIIA стадиями выживаемость без рецидивов в течение 5-7 лет после облучения составляет только 43-53%. Выживают пациенты исключительно за счет прогрессивного лечения рецидивов.
Если диагностирована лимфома Ходжкина, сколько живут пациенты промежуточной прогностической группы? По исследованиям 15-летняя выживаемость составила 69%. Риск рецидива лимфомы Ходжкина при получении радикальной лучевой терапии составил 35%, при получении комбинированного лечения – 16%.
Важный факт! Если сокращать объем лучевой терапии и облучать только зоны исходного поражения больным промежуточной прогностической группы, то это не снизит непосредственные или отдаленные результаты лечения. Основной метод терапии первичных больных лимфомой Ходжкина с любой распространенностью болезни – это комбинированная химиолучевая терапия. Лимфома прогноз на 5 лет – 80-90%.
Больным из неблагоприятной прогностической группы применяют полихимиотерапию. Полная ремиссия от эффективного лечения составляла 60-80%. Рецидив лимфомы Ходжкина после введения новых препаратов (Этопозида) в программу первой линии и сокращения интервалов между введениями составил 4-22%.
В последнее время чаще всего лечение проводят по программе ВЕАСОРР-14 с введением с 9 по 13 дни колониестимулирующих факторов в стандартных дозах и возобновлением курса на 15 день. Также проводят 8 циклов химии, затем облучение, как в режиме ВЕАСОРР – базовый. Эффект от программы ВЕАСОРР-14 аналогичен программе ВЕАСОРР-эскалированный при токсичности, равной с программой ВЕАСОРР-базовый. Но программа ВЕАСОРР-14 короче программ ВЕАСОРР-базовый и ВЕАСОРР — эскалированный, что дает ей дополнительное преимущество.
При применении радикального облучения после рецидивов полные ремиссии отмечают у 90% пациентов при использовании полихимиотерапии любого режима первой линии. Длительные ремиссии – у 60-70%, что зависит от объема поражения.
При диагнозе Ходжкина лимфома — продолжительность жизни больных с рецидивами после полихимиотерапевтического или комбинированного индукционного химиолучевого лечения зависит от характера лечения болезни и ответа на лечение. Таких больных разделяют на три группы:
- Первую группу составляют больные, у которых не было полной ремиссии после проведения первой программы лечения. Это первично-резистентные пациенты с медианой выживаемости – 1,3 года.
- Вторую группу составляют пациенты с ремиссией в 1 год и медианой выживаемости – 2,6 года.
- В третью группу входят больные с ремиссией более 1 года и медианой выживаемости 4.3 года.
После использования химии первой и второй линии по схемам СЕР, B-CAV, CEVD, Dexa-BEAM, DHAP повторные полные ремиссии (после первичной ремиссии до1 года) отмечают у 10-15% больных и у 50-85% пациентов с первичной ремиссией более 1 года. Однако после повторного лечения по программам первой и второй линии прожить более 20 лет статистически смогли лишь 11% больных, пациентов с первичной ремиссией более 1 года – 24%.
После высокодозной терапии выживаемость больных 3-5 лет с предшествующей ремиссией более 1 года и наличием хорошего общего состояния составляет 75%, у больных с ремиссией менее 1 года – 50%, у резистентных больных — 20%.
Такие прогностические признаки, как В-симптомы, экстранодальные поражения в рецидиве и длительность ремиссии менее 1 года влияют на 3-летнюю выживаемость. Если они отсутствуют, тогда три года могут прожить – 100% пациентов, наличие одного признака сокращает прогноз до 81%, наличие двух – до 40%, при трех – он составит 0%.
Инфекционные осложнения влияют на летальную токсичность высокодозной терапии. По разным исследованиям она достигает 0-13%, но при трансплантации во время третьего или последующего рецидива она достигает 25%. Из этого следует, что основное показание к высокодозной химии – первый ранний и второй рецидивы. Необходимо также специальное оборудование и обученный медперсонал.
Адекватное обследование и применение современных схем лечения полные ремиссии зафиксированы у 70-80% пожилых пациентов. Но сопутствующие болезни мешают проведению полного объема терапии. У таких больных 5-летняя безрецидивная выживаемость составляет только – 43% при общем безрецидивном течении – 60%. Больные с наличием локальных стадий, получившие адекватное лечение, имеют прогноз 5-летней выживаемости – 90%.
Информативное видео: рецидив лимфомы Ходжкина
Осложнения и реабилитация
Несмотря на высокий процент 5-летней выживаемости по стадиям, имеющиеся осложнения ухудшают качество жизни и приводят к летальному исходу.
Важно помнить! У пациентов существует повышенная восприимчивость к инфекциям, особенно после спленэктомии. Поэтому вводится антибактериальная терапия при проявлении признаков инфекции.
После облучения области средостения остаются постлучевые пульмониты, переходящие в пневмофиброз. Фиброзирование ткани легких происходит после облучения, если при химиотерапии применялся Блеоцин, входящий в схемы АВVD и BEACOPP. Поэтому суммарную дозу Блеоцина устанавливают не более 200 мг/м². Кортикостероиды и антибактериальную терапию применяют для лечения пульмонитов.
Бесплодие – наиболее серьезное осложнение после химии по схеме МОРР и ее аналогам (СОРР, LVPP и др.). Поскольку за счет химиотерапии и облучения может произойти необратимая стерильность пациентов, обсуждается и предлагается криоконсервация спермы/яйцеклеток и хирургическая транспозиция яичников из зоны планируемой лучевой терапии до начала лечения.
Самая серьезная проблема – вторичное онкообразование. Даже послелет после первичной терапии лимфомы Ходжкина лимфогранулематоз может привести к смерти пациента. Системные болезни и лейкозы – возникают от последствий лучевой терапии, солидные опухоли – от облучения органов и тканей, где они и начинают расти. Поздние осложнения после лечения могут привести к смертности, что снижает 20-летнюю выживаемость на 20%. Больные могут заболеть:
- дисфункцией щитовидной железы;
- сердечнососудистой патологией;
- пульмонитом;
- дисфункцией половых желез;
- вторичными онкоболезнями.
Самое грозное осложнение – повторное злокачественное новообразование развивается и составляет:
- вторичный миелоидный лейкоз – 2,2%;
- неходшинская лимфома — 1,8%;
- солидная опухоль — 7,5%.
При применении полихимиотерапии с алкилирующими агентами процент развития вторичного миелоидного лейкоза будет высоким, при использовании схемы ABVD – низким. Частые вторичные лейкозы отмечают у больных с наличием рецидивов лимфомы Ходжкина и повторной терапией.
Возраст выше 40 лет и полихимиотерапия с алкилирующими препаратами в сочетании с облучением в больших объемах – это дополнительные факторы риска развития вторичных лейкозов. Выживаемость при лечении вторичных лейкозов – несколько месяцев, поскольку они плохо поддаются лечению.
Пик развития вторичных миелоидных лейкозов у больных с лимфомой Ходжкина наступает к 5-7 годам наблюдения. Солидные опухоли могут появляться в периоде от 5-7 лет до 20. Фактор риска – возраст старше 40 лет и радикальная лучевая терапия. Вторично могут развиваться опухоли в легких, желудке, ЩЖ, в молочной железе, возможна меланома. Курение при лимфоме Ходжкина увеличивает риск развития повторного рака..
Вывод! Поздние осложнения требуют постоянного поиска оптимальных режимов лечения от лимфомы с учетом факторов прогноза. Цель поиска сводится к уменьшению дозы химии и облучения без потери ожидаемого эффекта от лечения.
На сколько статья была для вас полезна?
Если вы нашли ошибку просто выделите ее и нажмите Shift + Enter или нажмите здесь. Большое спасибо!
Спасибо за ваше сообщение. В ближайшее время мы исправим ошибку
Похожие записи
Комментарии:
Нет комментариев и отзывов для “ Лимфома Ходжкина ”
Добавить комментарий Отменить ответ
Разновидности рака
Народные средства
Опухоли
Спасибо за ваше сообщение. В ближайшее время мы исправим ошибку
Источник: http://onkolog-24.ru/limfoma-xodzhkina.html
pipdecor.ru
Лимфома Ходжкина - что надо знать
Лимфома Ходжкина – это опухолевое заболевание, которое, как считается, развивается из ненормальных лимфатических клеток. Заболевание получило название по имени Томаса Ходжкина. Английский врач Ходжкин открыл эту болезнь в 1832 году, задолго до того, как что-то стало известно о существовании лимфоцитов и об их функции. Все остальные типы лимфомы называют неходжкинскими лимфомами. Они берут начало или из измененных В-лимфоцитов (более распространены), или из Т-лимфоцитов (встречаются реже).
Оглавление
Что это за болезнь Симптомы Сколько живут Диагноз Нодулярный склероз Причины Химиотерапия Классическая У детей Смешанно-клеточный вариант
Что это за болезнь
Лимфома Ходжкина (её также называют болезнью Ходжкина, или лимфогранулематоз, рак лимфатических узлов) – злокачественное заболевание лимфатической системы [лимфатическая система]. Лимфомы бывают разные. Эта болезнь является злокачественной.
Название „злокачественная лимфома“ дословно обозначает „злокачественное увеличение лимфатических узлов“. Этот медицинский термин объединяет большую группу онкологических болезней, которые начинаются в клетках лимфатической системы (лимфоцитах). Основной симптом — увеличение лимфатических узлов (лимфома).
Злокачественные лимфомы делятся на два главных типа: лимфома Ходжкина (сокращённо: ЛХ) и неходжкинские лимфомы (сокращённо: НХЛ). Лимфома Ходжкина носит имя врача и патолога Томаса Ходжкина, который впервые описал эту болезнь. Определить тип лимфомы можно только после исследования образца поражённой ткани.
Болезнь Ходжкина возникает из-за злокачественного изменения (мутация) В-лимфоцитов. Это группа белых кровяных телец (клеток крови), которые находятся в основном в лимфатической ткани. Поэтому лимфома Ходжкина может появляться везде, где есть лимфатическая ткань. Чаще всего лимфомы возникают в лимфоузлах (лимфатические узлы), но они могут поражать и другие органы – печень, костный мозг, лёгкие или селезёнку. Как правило, это случается уже на поздних стадиях болезни. Если лимфому Ходжкина не лечить, то в большинстве случаев она смертельна.
Симптомы
Большинство больных обращаются к врачу с безболезненными увеличенными шейными лимфоузлами. Однако боль в области пораженных мест может возникать после употребления алкогольных напитков, что является одним из ранних признаков заболевания, хотя механизм возникновения боли неясен. Иная манифестация болезни развивается при распространении опухоли через ретикулоэндотелиальную систему в смежные ткани. Для нее характерно раннее появление интенсивного зуда. Общими симптомами являются подъем температуры, ночные поты, самопроизвольная потеря веса (>10 % веса тела за 6 месяцев), могут присутствовать признаки поражения внутренних лимфоузлов (медиастинапьных или забрюшинных), висцеральных органов (печень) или костного мозга. Часто имеется спленомегалия, может развиваться гепатомегалия. Иногда имеется лихорадка Пеля-Эбштейна (чередование повышенной и нормальной температуры тела; появление в течение нескольких дней высокой температуры тела, затем в последующие несколько дней или недель смена на нормальную или пониженную температуру). При прогрессировании заболевания возникает кахексия.
Вовлечение костей часто происходит бессимптомно, но могут возникать вертебральные остеобластные повреждения (слоновьи позвонки) и реже боли из-за остеолитических повреждений и компрессионных переломов. Внутричерепные поражения, а также поражения желудка и кожи встречаются редко и предполагают наличие ВИЧ-ассоциированной лимфомы Ходжкина.
Локальные компрессии опухолевыми массами часто вызывают симптомы, такие как желтуха, вызванная внутрипеченочной или внепеченочной обструкцией желчного протока; отек ног, обусловленный обструкцией лимфатических протоков в паховой области или тазу; одышка и хриплое дыхание, при трахеобронхиальной компрессии; легочные абсцессы или каверны вследствие инфильтрации легочной паренхимы, которые могут симулировать долевую консолидацию или бронхопневмонию. Эпидуральная инвазия может привести к компрессии спинного мозга и вызвать параплегию. Синдром Горнера и паралич гортани могут быть вызваны компрессией увеличенными лимфоузлами симпатического шейного и возвратного гортанного нервов. Невралгии могут быть следствием компрессии корешка нерва.
Сколько живут
Сколько живут люди с лимфомой Ходжкина? Сегодня при своевременном и качественном лечении (стационарном и амбулаторном) прогноз считается условно благоприятным. В 85% всех случаев удаётся достичь ремиссии в 5 лет. Чуть реже достигается ремиссия в 10 лет и дольше. Рецидивы случаются примерно в 35% всех случаев. В целом, немало людей доживает с этим диагнозом до весьма преклонного возраста.
Диагноз
Диагноз «лимфома» устанавливается исключительно при гистологическом исследовании лимфатических узлов, полученных в результате операции, называемой биопсией пораженных лимфатических узлов или опухоли. Диагноз «лимфома» считается доказанным только в том случае, если при гистологическом исследовании найдены специфические многоядерные клетки Штернберга (синонимы – клетка Березовского-Штернберга или Штернберга-Рид). В сложных случаях необходимо иммунофенотипирование. Цитологического исследования (пункция опухоли или лимфатического узла) обычно недостаточно для установки диагноза.
Биопсия лимфатического узла
Общий анализ крови
Биохимический анализ крови
Рентгенография легких – обязательно в прямой и боковой проекциях
Компьютерная томография средостения для исключения невидимых при обычной рентгенографии увеличенных лимфатических узлов в средостении в первом случае и поражения легочной ткани и перикарда
Ультразвуковое исследование всех групп периферических, внутрибрюшных и забрюшинных лимфатических узлов, печени и селезенки, щитовидной железы при больших лимфатических узлах шеи
Трепанбиопсия подвздошной кости для исключения поражения костного мозга
Скенирование костей и при показаниях – рентгенография костей
Нодулярный склероз
Нодулярный склероз — наиболее распространенная форма лимфомы Ходжкина, преобладающая у женщин и поражающая, как правило, нижние шейные, надключичные и медиастинальные лимфатические узлы. Болезнь встречается у молодых лиц и характеризуется хорошим прогнозом (особенно при стадиях I или II), а также тремя морфологическими признаками, отличающими ее от других форм лимфомы Ходжкина:
— в большинстве случаев в пораженном лимфатическом узле лимфоидная ткань в виде изолированных узлов разделена то более, то менее развитыми кольцевидными фиброзными прослойками;
— помимо лимфоцитов, эта ткань может содержать в разном количестве эозинофилы и гистиоциты; «классические» клетки Рид— Штернберга встречаются редко;
— в ткани лимфомы обнаруживается один из вариантов опухолевой дифференцировки клеток Рид— Штернберга — лакунарные клетки (син. клетки Ходжкина), тоже имеющие крупные размеры, одно дольчатое ядро с мелкими ядрышками и развитую бледную цитоплазму; последняя часто подвергается сморщиванию, из-за которого вокруг клетки создается оптически пустое пространство — лакуна; иммунофенотип лакунарных клеток тот же, что у клеток Рид-Штернберга: они экспрессируют CD 15, CD30, но обычно не содержат антигены В- и Т-клеток.
Причины
Точной причины развития рака лимфоузлов не выявлено. Однако ученые выделяют факторы риска, которые способствуют появлению заболевания:
Носительство вируса Эпштейн-Барр;
Генетические аномалии, наследственная предрасположенность;
Радиоактивное облучение: работа на атомных электростанциях, чрезмерное воздействие рентгеновского излучения;
Снижение иммунитета в результате лучевой терапии, химиотерапии, трансплантации органов, ВИЧ;
Вдыхание канцерогенов при работе с опасными химическими веществами;
Аутоиммунные заболевания;
Прием кортикостероидных препаратов.
Химиотерапия
Препарат каждого типа по-своему воздействует на пораженные лимфомой клетки. Сочетание имеющих разный тип медикаментов может увеличить эффективность лечения. Как правило, такие комбинации обозначаются аббревиатурой, составленной из первых букв наименований средств. Наиболее эффективные для лечения ХЛ комбинации:
— ABVD. Доксорубицин, блеомицин, винбластин, дакарбазина;
— BEACOPP. Бленоксан, этопозид, адриамицин,циклофосфамид, винкристин, прокарбазин, преднизолон;
— Stanford V. Меклоретамин, адриамицин, цитоксан, онковин, бленоксан, этопозид, преднизолон.
Комбинация ABVD применяется как для лечения ХЛ I и II стадии (в сочетании с лучевой терапией), так и при III и IV стадиях развития болезни (в ходе более длительного периода лечения). ABVD является основной комбинацией для лечения большинства взрослых пациентов, что обусловлено его эффективностью и тем, что курс характеризуется менее высоким риском возникновения серьёзных побочных эффектов (бесплодие и лейкемия), нежели иные комбинации. Среди пациентов, заболевание которых находится на I и II стадии, количество излечившихся составляет более чем 95%.
Пациенты с ХЛ I и II стадией, как правило, проходят лишь два цикла ABVD, которые занимают несколько недель, после чего подвергаются лучевой терапии с уменьшенной дозой излучения. Если они относятся к группе повышенного риска, то перед лучевой терапией может потребоваться от четырёх до шести циклов. Общий курс лечения длится от шести до восьми месяцев.
Пациенты, подверженные ХЛ III и IV стадии, проходят 6-8 курсов химиотерапии, таких как ABVD либо BEACOPP. BEACOPP характеризуется хорошими показателями эффективности лечения, однако предполагает повышенный риск развития лейкемии и вторичного рака. BEACOPP может применяться для лечения агрессивных подтипов ХЛ.
Stanford V и иные комбинации лекарств могут применяться совместно с лучевой терапией либо без неё. Один цикл занимает меньше времени, чем ABVD, но периоды между циклами также уменьшаются.
Последствия и побочные эффекты
Некоторые побочные эффекты химиотерапии (такие, как усталость и депрессия) могут сохраняться в течение нескольких лет после лечения. Другие заболевания (такие, как болезни сердца и прочие виды рака) могут проявить себя только через несколько лет после окончания лечебного курса.
К долгосрочным и отдалённым последствиям химиотерапии относятся:
Болезни сердца; Дисфункция щитовидной железы; Бесплодие; Вторичный рак; Общая слабость; Потеря слуха; Депрессия; Посттравматическое стрессовое расстройство; Потеря способности к концентрации;
Расстройства памяти;
Классическая
Гистологически классическая лимфома Ходжкина построена из различных количеств клеток Рид-Штренберга, мононуклеарных клеток Ходжкина и их вариантов (H/RS), расположенных среди малых лимфоцитов (преимущественно Т-клеток), эозинофил, нейтрофилон, гистиоцитов, плазмоцитов, фибробластов фоновой популяции и коллагена. Для четырех подтипов классической лимфомы Ходжкина, определенных в значительной степени по фоновой популяции, характерны значительные отличия по клиническим проявлениям и таким признакам, как ассоциация с вирусом Эпштейна-Барр. иммуногистохимические же и молекулярно-геветическис характеристики H/RS клеток идентичны во подтипах лимфомы Ходжкина.
Классическая лимфома Ходжкина может встречаться в любом возрасте, в том числе в раннем детстве. Для нее характерно бимодальное возрастное распространение с ранним пиком заболеваемости между 15 и 35 годами и поздним, менее четко опредсленным, в пожилом возрасте. Повышенная заболеваемость классической лимфомой Ходжкина отмечается у больных с наличием н анамнезе инфекционного мононуклеоза и ВИЧ-инфекции.
При классической лимфоме Ходжкина типично поражаются центральные группы лимфатических узлов (шейные, медиастинальные, подмышечные, паховые и парааортальные), реже встречается поражение брыжеечных узлов. У 60 г больных с узловой склерозируюшей лимфомой Ходжкина (NSHL) встречаются опухоли средостения с поражением лимфатических узлов и вилочковой железы. Опухолевое поражение селезенки обнаруживается у 20 % больных и, как показано, является причиной дальнейшего гематогенного распространения в печень и костный мозг. Первичное поражение кольца Вальдейера (небные и глоточная миндалины) и желудочно-кишечного тракта встречается редко.
• Стадия 1: поражение одной группы лимфатических узлов или лимфоидной структуры.
• Стадия 2: поражение двух или более групп лимфатических узлов или лимфоидных структур но одну сторону диафрагмы.
• Стадия 3: поражение групп лимфатических узлон или лимфоидных структур по обе стороны диафрагмы.
• Стадия 4: поражение внеузловых зон, чаких как печень и костный мозг.
У детей
Основной симптом лимфомы Ходжкина у ребенка — увеличение лимфатических узлов (лимфаденопатия).
Среди экстранодулярных локализаций следует отметить (до четверти случаев) поражение селезёнки, нередко в процесс вовлекаются плевра и лёгкие. Возможно поражение любых органов — костей, кожи, печени, костного мозга. Крайне редко наблюдают прорастание опухоли в спинной мозг, специфическую инфильтрацию почек и щитовидной железы.
Лечение
В разных странах разработаны многочисленные программы лечения лимфомы Ходжкина. Их принципиальные элементы — лучевая терапия и полихимиотерапия с использованием относительно узкого спектра препаратов. Возможно применение только радиотерапии, только химиотерапии или комбинации обоих методов. Программы радио- и химиотерапии лимфогранулематоза постоянно совершенствуются: увеличивается их эффективность, уменьшается непосредственная и поздняя токсичность без развития резистентности. Тактику терапии лимфомы Ходжкина определяют стадия болезни и возраст пациента.
Прогноз
Болезнь Ходжкина у детей имеет различный прогнозю, он, прежде всего, зависит от того, в какой стадии начато лечение. При локальных формах лимфогранулематоза (ІА, IIА) полное выздоровление возможно у 70-80% детей, хотя полную ремиссию достигают у 90%. О выздоровлении можно говорить лишь через 10 лет после окончания успешного курса первичного лечения. Большинство рецидивов возникает в первые 3-4 года после окончания терапии.
Смешанно-клеточный вариант
Смешанно-клеточный вариант лимфомы Ходжкина составляет, по данным разных авторов, от 15 до 25 % случаев от всех классических вариантов лимфомы Ходжкина .
Поражение лимфатических узлов средостения отмечается в 40 % случаев. Гистологическая картина характеризуется диффузным ростом опухоли, представленной в основном классическими клетками Березовского — Штернберга среди реактивного фона, нередко с локализацией в паракортикальной зоне между фолликулами со светлыми атрофичными или регрессивно трансформированными зародышевыми центрами (так называемый интерфолликулярный подвариант смешанно-клеточного варианта лимфомы Ходжкина ).
Капсула лимфатического узла не утолщена, могут определяться участки диффузного фиброза без формирования широких коллагеновых тяжей. Некрозы встречаются нечасто. Клеточный состав реактивного фона представлен « смешанно-клеточной » популяцией с наличием плазматических клеток, эозинофилов, макрофагов, эпителиоидных гистиоцитов, нейтрофильных лейкоцитов, лимфоцитов в основном с Т-клеточным фенотипом (CD3+, CD45R0+).
Возможно преобладание одного из перечисленных компонентов. Т-лимфоциты формируют вокруг крупных опухолевых клеток розеткоподобные структуры. Эпителиоидные гистиоциты могут формировать гранулемоподобные скопления, что описано как подвариант, богатый эпителиоидными клетками. Среди опухолевых клеток в значительном количестве могут отмечаться «мумифицированные» клетки.
oncology.sprvfrm.ru
87. Лимфогранулематоз (лимфома Ходжкина). Классификация. Клиника.
!!! По TNM- нет классификации
Гистологическая классификация ЛХ.
Выделяют пять морфологических вариантов лимфомы Ходжкина:
1) нодулярный склероз (75%);
2) смешанно-клеточный вариант (20%);
3) лимфоидное истощение (1—2%);
4) вариант с большим количеством лимфоцитов (встречается
редко);
5) лимфоидное преобладание (3—5%).
Первых четыре гистологических варианта JIX объединяются понятием «классическая болезнь Ходжкин» и имеют одинаковый иммунологический фенотип. Для «классической ЛХ»
характерна экспрессия на клетках Березовского—Штернберга СД15 и СДЗО маркеров. Пятый вариант отличается от «классических» иммунологическим фенотипом и более благоприятным клиническим течением. Опухолевые клетки при морфологическом варианте лимфоидного преобладания экспрессируют В-клеточные маркеры СД20 и СД79а и не экспрессируют СД15 и СДЗО.
Клиническая классификация ЛХ:
К лимфатическим структурам относятся: лимфатические узлы, селезенка, вилочковая железа, вальдейерово кольцо, аппендикс, пейеровы бляшки. Современная клиническая классификация ЛХ, учитывающая анатомическое распространение процесса и проявления общей интоксикации, принята в г. Анн-Арбор (США) в 1971 г. Согласно этой классификации выделяют четыре стадии болезни:
I стадия — поражение одной лимфатической зоны или лимфатической структуры (I) или локальное поражение одного экстралимфатического органа или ткани (IE);
II стадия — поражение двух или более лимфатических областей по одну сторону диафрагмы (II) или локализованное поражение одного экстралимфатйческого органа или ткани и их регионарных лимфатических узлов с (без) поражением других лимфатических узлов по ту же сторону диафрагмы (НЕ);
III стадия — поражение лимфатических узлов по обе стороны диафрагмы (III), которое может сочетаться с локализованным поражением одного экстралимфатического органа или ткани (III Е), или с поражением селезенки (IIIS), или с поражением того и другого (ИЁЕ + S);
IV стадия — диссеминированное (многофокусное) поражение одного или нескольких экстралимфатических органов с (без) поражением лимфатических узлов, или изолированное поражение экстралимфатического органа с поражением отдаленных (не регионарных) лимфатических узлов. Вовлечение в процесс легкого, ограниченного одной долей или корнем, в сочетании с поражением лимфатических узлов на той же стороне либо односторонний плевральный выпот с вовлечением или без вовлечения в процесс легкого, но с поражением на той же стороне прикорневых лимфатических узлов расценивается как экстралимфатическое распространение заболевания (Е). Поражение печени и костного мозга всегда расценивается как диффузное экстранодальное распространение болезни (IV стадия).
Каждая стадия подразделяется на А и Б в зависимости от отсутствия (А) и наличия (Б) общих симптомов: необъяснимая потеря массы тела более чем на 10% за последние 6 месяцев, необъяснимые подъемы температуры тела выше 38 °С в течение трех дней, профузные ночные поты.
Крупным считается очаг 10 см и более в диаметре, в средостении — больше 1/3 поперечного размера грудной клетки на уровне Th5—Th6 (на вдохе).
Клиническая картина. Лимфома Ходжкина отличается многообразием клинических симптомов, обусловленных поражением различных групп лимфатических узлов и органов. Клинические симптомы ЛХ можно разделить на две группы: общие симптомы и местные проявления заболевания.
Общие симптомы наблюдаются почти у каждого третьего больного ЛХ. К ним относятся: повышение температуры тела, потливость, особенно по ночам, слабость, быстрая утомляемость, похудение, кожный зуд (на всем теле или отдельно на гр. клетке, конечностях) , головные боли, боли в костях, суставах.
Местные проявления JTX обусловлены локализацией и размерами пораженных лимфатических узлов и других паталогических очагов в различных органах и тканях. Поражение лимфатических узлов выше диафрагмы встречается почти в 90% случаев и только у 10% больных изменения наблюдаются в подциафрагмальных лимфатических коллекторах. Заболевание чаще всего начинается с увеличения узлов шеи — в 50—75% всех случаев. Пораженные лимфатические узлы имеют эластическую консистенцию, не спаяны между собой и с подлежащими тканями, пальпация их безболезненна. Кожа над опухолевым конгломератом не изменена, не гиперемирована и не инфильтрирована. Поражение надключичных лимфатических узлов наблюдается в 25% случаев. Они локализуются обычно во внутреннем углу надключичной ямки и не достигают больших размеров. Поражение лимфатических узлов подмышечной области наблюдается в 13% случаев. Наличие подмышечного сплетения лимфатических сосудов, широкие связи с другими анатомическими зонами способствуют быстрому распространению опухолевого процесса на медиастинальные лимфатические узлы и лимфатические узлы, расположенные под грудной мышцей, на молочную железу. Первичное поражение лимфатических узлов средостения наблюдается в 10—20% случаев. Клинические проявления обусловлены как поражением собственно лимфатических узлов средостения, так и сдавлением и прорастанием их в соседние органы и ткани. К числу ранних и сравнительно частых симптомов относятся кашель, вначале незначительный, сухой и боли в грудной клетке. Локализация болей различна, они бывают тупыми, постоянными, усиливающимися при кашле и глубоком вдохе. Иногда больных беспокоят колющие боли в сердце, чувство распирания в грудной клетке. Появление болей связано с давлением увеличенных лимфатических узлов на нервные стволы, сердце или прорастанием их. У больных появляется одышка, вначале незначительная, возникающая при ходьбе или физической нагрузке. При дальнейшем росте лимфатических узлов одышка усиливается. Клинические проявления поражения забрюшинных лимфатических узлов у больных ЛХ встречается редко (0,6-7,5%). Вначале поражение может протекать бессимптомно и только при значительном увеличении забрюшинных лимфатических узлов возникают боли и чувство онемения в поясничной области, метеоризм, склонность к запорам. Отмечено, что прием небольшого количества алкоголя (20—40 г) вызывает появление или усиление болей в этой зоне. В литературе это известно под термином «алкогольные боли».
Начало заболевания с поражением подвздошных и паховобедренных лимфатических узлов встречается редко (3—%), но протекает более злокачественно и отличается плохим прогнозом. При изменениях в подвздошных и подмышечных лимфатических узлах одним из ведущих симптомов являются боли в нижней части живота, постоянные или схваткообразные. Часто наблюдаются признаки нарушения лимфооттока, чувство тяжести в ногах, пастозность или отечность стоп в области голеностопных суставов, понижение кожной чувствительности по внутренней и передней поверхностям бедер.
Первичная ЛХ селезенки встречается не часто и характеризуется относительной доброкачественностью течения и большой продолжительностью жизни больных по сравнению с другими формами заболевания. Вовлечение селезенки в процесс происходит в 65—86% случаев. Единственным симптомом, сигнализирующим о ее поражении, является увеличение органа, что определяется методом УЗИ или радионуклидного исследования. Вместе с тем нормальные размеры селезенки не означают отсутствие изменений, равно как и увеличение ее не всегда свидетельствует о специфическом поражении.
Поражение костей наблюдается у 15—30% больных ЛХ. Наиболее часто наблюдается вовлечение в опухолевый процесс позвоночника (свыше 50% всех костных поражений), второе место занимают ребра, затем — грудина, тазовые кости. В трубчатых костях и костях черепа процесс локализуется весьма редко. Ведущим клиническим симптомом поражения костей являются боли. При поражении позвонков боли носят иррадиирующий характер и могут усиливаться при надавливании на остистые отростки измененных позвонков. При изменениях в нижнегрудных и верхнепоясничных позвонках возникают чувство онемения, слабость и подергивание в ногах. Поражение печени при JIX выявляется в 5—10% случаев при первичной диагностике, по данным аутопсии — в 30—80% случаев. Клиническими симптомами, свидетельствующими о поражении печени, являются..тошнота, изжога, чувство тяжести в правом подреберье, неприятный вкус во рту. У больных JIX может наблюдаться желтуха механического, паренхиматозного или гемолитического происхождения. Наличие желтухи значительно ухудшает прогноз заболевания.
Поражения костного мозга при JIX не имеют специфических особенностей и диагностируются в 2—5% случаев, на аутопсии опухоль выявляется в 20—29% случаев.
При JIX могут поражаться и другие органы и ткани: кожа, нервная система, щитовидная железа, слизистая полости рта, глоточного кольца, сердечная мышца, органы мочеполовой системы, молочные железы. Однако в литературе встречается небольшое количество публикаций, посвященных выявлению этих изменений.
studfiles.net