Лечение суставов - артроз, артрит, остеохондроз и многое другое
Болезни пяток и их лечение
13 возможных болезней пяток - их симптомы и лечение
Представители современного общества все чаще сталкиваются со столь неприятным симптомом, как тяжесть, дискомфорт, болевые ощущения в пятках.
Причин появления подобной проблемы более чем достаточно, болевой синдром может быть следствием банальной усталости, чрезмерных физических нагрузок, ношения неудобной обуви. В подобных случаях справиться с дискомфортом помогут теплые ванночки для ног, легкий массаж или отдых.
Однако боли могут быть и признаком пяточных заболеваний различной этиологии, например, недугов инфекционной и воспалительной природы, дисфункций внутренних систем и органов, эндокринных и гормональных нарушений. Отсутствие лечения в таких случаях может привести к тяжелым последствиям. Для своевременной постановки диагноза больному рекомендуется пройти ряд обследований, которые являются значимыми не только для выявления истинных причин имеющихся проблем, но и для назначения наиболее подходящего варианта терапевтической схемы лечения.
Особенности строения
Превалирующее число болезней пяток являются результатом специфического строения и физиологического предназначения данного элемента опорно – двигательного аппарата. Пяточная область играет роль своеобразного амортизатора, который смягчает удары при ходьбе и способствует равномерному распределению нагрузок.
Подобные свойства, а также подвижность ступни обусловлены нахождением большого количества различных тканей вблизи суставов. В структуру пяточной области входят мышечные ткани, сухожилия, плотная жировая прослойка, костные элементы, а также связочный аппарат.
Непосредственно пяточная кость является в скелете стопы одним из наиболее массивных элементов. Данный сегмент обладает вытянутым телом, костными выростами, которые выступают в роли соединительного элемента, а также пяточным бугром. Повреждение отдельных сегментов пяточной области может стать причиной появления болезненных ощущений или частичной утраты пяткой амортизационных свойств.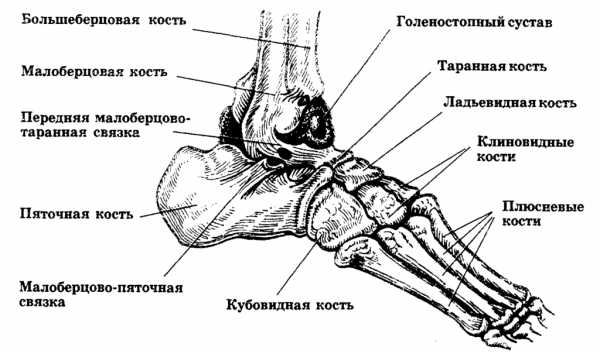
Причины, не вызванные заболеваниями
Стать причиной болезненных ощущений в пяточной области могут не только специфические заболевания и патологии, но также физиологические факторы, например, механические травмы, ношение тесной или твердой обуви, длительная ходьба. Условно причины болей можно подразделить на три основных класса: физиологические факторы, заболевания, сопряженные с поражением сегментов непосредственно стопы, болезни, оказывающие негативное влияние на состояние опорно – двигательного аппарата в целом.
Видео
Пяточная шпора причины возникновения и лечение
Физиологические причины
Термином «физиологические причины» негативное влияние которых приводит к появлению болей в пятках, относят факторы, не сопряженные с развитием патологий. Наиболее распространенными являются:
- Неудобная обувь. Длительное ношение неправильно подобранных туфель или ботинок является одной из самых распространенных причин болей в пятках, и может привести к развитию ряда болезней.
- Ожирение. Избыточное количество лишних килограмм создает колоссальную нагрузку на стопы.
- Худоба. Стремительное похудение нередко приводит к частичной атрофии жировой подушки в области пяток, что становится причиной появления болезненных ощущений во время ходьбы.
Длительные физические нагрузки также могут привести к болезненности пяток. Чаще всего для устранения дискомфорта достаточно сделать теплую ванночку для стоп, а также обеспечить ногам необходимый отдых.
Заболевания
Сопряженные с появлением болей, дискомфорта, болезни пяток и их лечение могут существенно различаться соответственно с причинами развития. Привести к появлению неприятных ощущений, болезненных приступов могут патологии, связанные с возникновением воспалительных процессов, деятельностью вирусных агентов, а также являющиеся следствием полученных ранее механических травм.
Воспалительные заболевания
Воспалительные болезни пяток сопровождаются приступами острой боли, появлением припухлости, ограничением подвижности больной конечности. Выделяют следующие виды болезней данного патогенеза:
- Бурсит. Представляет собой воспаление синовиальной полости, характеризующееся появлением припухлостей, образованием обильного количества гнойных масс.
- Фасциит. Одна из наиболее распространенных болезней воспалительного патогенеза, поражающая подошвенный апоневроз. Повреждения фасции в пяточной области возникают на фоне растяжений, иных травм, заболеваний.
- Тендинит ахиллова сухожилия на фоне растяжения связок или иных травм. Представляет собой дегенеративный процесс, сопряженный с воспалением.
- Ахиллодиния. Воспалительный процесс, поражающий пяточное сухожилие.
- Воспаление бугра пяточной кости или эпифизит пяточной кости, сопряженный с поражением соединительных тканей.
Лечение приведенных выше болезней необходимо проводить только соответственно с врачебными рекомендациями.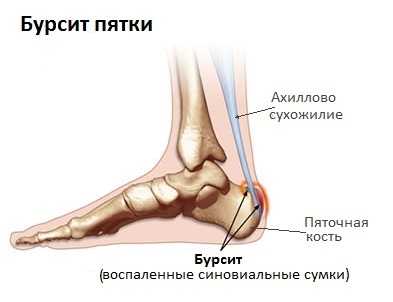
Травмы
К развитию болезней пяток могут привести и механические травмы, особенно распространенными среди которых называют следующие:
- Болезненные трещины на пятках, появляющиеся вследствие диабета, ношения неудобной обуви, грибковых болезней или иных дерматологических проблем.
- Ушибы, которые могут стать причиной получения переломов или трещин.
- Растяжения латеральных или медиальных сухожилий.
Болевой синдром, возникающий вследствие получения травмы, характеризуется внезапным началом, высокой степенью интенсивности.
Системные заболевания
Стать причиной болезненности пяток могут системные заболевания, то есть, недуги, поражающие иные органы и системы:
- Артриты. Воспалительные болезни опорно – двигательного аппарата.
- Злокачественные новообразования, возникающие в костных или мышечных тканях стоп.
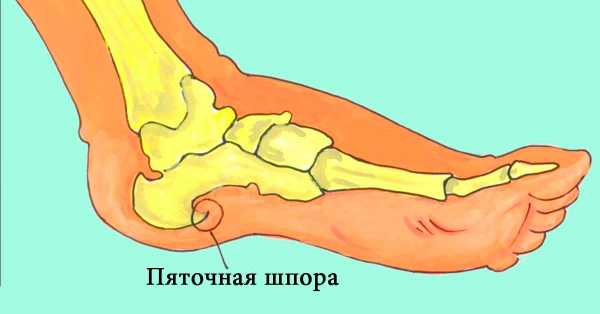
- Подагра или пяточная шпора. Представляет собой недуг, обусловленный нарушением обменных процессов. Поражения голеностопного сустава при подагре носят воспалительный характер.
- Эритромелалгия. Болезнь, характеризующаяся поражением сосудов, мелких капилляров.
Инфекционные заболевания
Фактором, провоцирующим развитие болезней пяток, могут инфекции, ранее перенесенные человеком. Среди них необходимо выделить гонорею, хламидиоз, кишечную палочку – данные разновидности вирусных агентов могут привести к стремительному развитию реактивного артрита.
Характер болей при ходьбе
Болезненные ощущения в пятках могут носить различный характер в зависимости от природы факторов, спровоцировавших их появления. Например, на фоне развития воспалительных процессов, заболеваний, связанных с нарушением структуры костных тканей, например, болезни шинца.
Тянущие или ноющие боли могут быть следствием механических повреждений, травм, болезней инфекционной природы. Возникновение патологических новообразований нередко вызывает точечные болезненные ощущения, которые могут существенно усиливаться в процессе ходьбы.
Диагностика
Для выявления болезни пяток, определения причин дискомфорта применяются различные варианты лабораторной, инструментальной диагностики. Кроме того, немаловажным элементом диагностического комплекса является физикальный осмотр пациента.
Лабораторная диагностика
Диагностические мероприятия, проводимые в условиях лаборатории, предусмотрены для исследования биологических жидкостей, тканей пациента. Превалирующим методом являются общие, биохимические анализы крови, которые позволяют выявить воспалительные процессы, вирусы, определить видовую принадлежность патогенной микрофлоры.
Для уточнения диагноза при инфекционных болезнях применяется исследование суставной жидкости, основной целью которого является определение вида патогенных микроорганизмов, а также их чувствительности к различным антибиотическим препаратам. При наличии подозрений на присутствие половых инфекций исследованию подлежат соскобы из цервикального канала или уретры.
Инструментальная диагностика
Инструментальная диагностика, включающая несколько основных видов, применяется для выявления патологий структуры костных, мышечных тканей, связочного аппарата. Применение инструментальных методик является обязательным при получении больным травм пятки. К числу диагностических мероприятий данного типа относят рентгенографию, ультразвуковое исследование, компьютерную томографию.
Лечение
Лечение болезней пяток разрабатывается по индивидуальной схеме в каждом клиническом случае. Подбор врачебных мероприятий осуществляется только после постановки точного диагноза, получения результатов проведенных обследований.
Медикаментозное
Болезни пяток, если причиной их развития не являются травмы, механические повреждения, излечиваются преимущественно при помощи лекарственных препаратов различных групп. К примеру:
- Для лечения болезней инфекционной природы применяются антибиотики, подобранные с учетом видовой принадлежности патогенной микрофлоры, иммуномодуляторы, способствующие повышение иммунных сил.
- Болезни, сопряженные с поражением костных или мышечных тканей, требуют применения противовоспалительных препаратов, медикаментов, способствующих восстановлению поврежденных структур, повышению местного иммунитета.
- На фоне выраженного болевого синдрома допустим прием сильнодействующих анестезирующих препаратов, предназначенных для наружного применения или приема внутрь.
Принимать любые лекарства следует только после согласования с врачом, согласно схеме, нормам дозировки, рекомендованным специалистом.
Оперативное
Лечение некоторых болезней пяток требует, а также наличие различного рода осложнений требует оперативного вмешательства. Чаще всего хирургические манипуляции являются необходимыми для удаления злокачественных или доброкачественных новообразований, пластики мышечных тканей, сухожилий, костных наростов. Длительность, специфика реабилитационного периода основываются на характере проведенной операции.
Народные методы
Справиться с болями пяток помогут и народные средства. Несмотря на относительную безопасность подобных методов, применять их рекомендуется только после согласования со специалистом. Особенной эффективностью обладают следующие варианты рецептов:
- Ванночки с хреном. Для приготовления следует натереть на мелкой терке несколько крупных корневищ хрена, залить стаканом крутого кипятка, дать постоять. Предварительно процедить, разбавить теплой водой.
- По аналогии с предыдущим рецептом можно сделать ванночку на основе противовоспалительных трав. Для этого достаточно запарить стаканом кипятка горсть ромашки или календулы.
- Снять отечность поможет массаж стоп с кубиками льда.

Применять народные методы, например, расслабляющие ванночки, легкий массаж рекомендуется для профилактики болезней пяток. Регулярное проведение подобных процедур поможет снять усталость, болезненность после тяжелого дня, физических нагрузок или долгой ходьбы. Но важно помнить, что использование некоторых методик, например, прогревания, может стать причиной обострения имеющейся болезни пяток.
Для предупреждения подобного домашнее лечение следует предварительно согласовать со специалистом.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Мы обязательно её исправим, а Вам будет + к карме
skeletopora.ru
Болезни пяток и их лечение
О болезнях ног в молодости не задумываются. Боли в ногах не беспокоят, и возможность передвигаться люди воспринимают как должное. При возникновении трудностей с ногами приходит осознание зависимости от здоровья нижних конечностей. Передвигаясь, не хочется испытывать дискомфорт, боль в любой части ноги, особенно в пятке.
Не всегда боли в пятке связаны с заболеванием
Болезненное и неприятное чувство в пятках, сковывающее и ограничивающее передвижение, не всегда возникает из-за появления болезни.
- Неудобная либо неправильно подобранная обувь, обувь на высоких каблуках (стремление девушек выглядеть модно и красиво) становится причиной боли при упоре на пятку. Получается перенапряжение стопы, появляется острое болезненное ощущение в пятках при хождении.
- Немаловажную роль играет вес. При наборе лишних килограммов увеличивается нагрузка на стопы. Основная нагрузка приходится на ноги, и лишний груз приходится «тягать» ногам. Пятки страдают от давления лишних килограммов тела.
- Долгое нахождение в положении стоя, если на ногах неудобная обувь либо туфли с высокими каблуками, становятся причиной боли пяток.
- Излишняя активность не всегда полезна. Чрезмерные движения приводят к утончению слоя подкожного жира, подобные изменения вызывают боль пятки.
Травмирование ног также может вызвать боль в пятках
Любая полученная травма в область ноги становится причиной появления боли:
- При переломе возникает сильнейшая боль, отсутствует возможность ступать на ногу, пятка деформируется, увеличивается в объёме. Движение стопы ограничено либо невозможно.
- При прямом ударе либо резком сокращении голеностопного сустава порой происходит растяжение либо разрыв сухожилий. Появляется резкая боль, отёк, на ощупь чувствуется нарушение в целостности сухожилия. Движение стопы невозможно.
- При вывихе ступни боль ощущается сзади либо сбоку в пятке. С каждым шагом болевые ощущения усиливаются.
- Прыжки с высоты с приземлением на пятки, бег по пересечённой местности (неровной поверхности), удар о твёрдый предмет или резкое приземление приводят к ушибу пятки. Образуется синяк (кровоподтёк), припухлость, отёк.
При каких болезнях возникают болевые ощущения в пятках
Причины, при которых становится больно наступать на пятку, различаются, начиная с небольшого ушиба (удара), заканчивая болезнью обмена веществ в организме. Чем раньше выяснится причина болей в пятках, тем быстрее будет назначено лечение, избавляющее от неприятных ощущений в ногах, предоставляющее возможность с лёгкостью передвигаться.
Рассмотрим распространённые болезни с возникновением болезненных ощущений:
- Плантарный фасцит (шпора на пятке). Чаще болезнь появляется у людей старше 40 лет. Заболеванию подвержены люди, долгое время находящиеся «на ногах», спортсмены. Первые симптомы — в утреннее время при опоре на ногу появляется жгучая и резкая боль в области пятки. Если болезнь распространилась на обе ноги, передвигаться становится крайне тяжело. При надавливании на пятку либо сдавливании части стопы с двух сторон ощущается крайне сильная боль. Точное обнаружение шпоры поможет найти УЗИ. Если диагноз подтвердился, врач назначает лечение. При несвоевременном получении лечения болезнь способна привести к частичной потере движения.
- Ревматоидный артрит. Болезнь может развиваться в любом возрасте. Происходит воспаление соединительной ткани, болезнь поражает суставы, разрушает костную ткань организма, появляется боль в суставах. В первую очередь страдают стопы, кисти, локтевые суставы. Появляется постоянная ноющая боль в пятках, усиливающаяся к концу дня. Происходит опухание суставов, появляется ощущение скованности в движениях (чаще заметно в утренние часы). При первых подозрениях на болезнь требуется в срочном порядке обратиться в медицинское учреждение для правильного установления диагноза и назначения лечения.
- Воспаление ахиллова сухожилия. Наиболее часто возникает при нагрузках на икроножные мышцы. Заболеванию подвержены спортсмены. В зону риска входят молодые девушки и женщины, предпочитающие обувь на высоких каблуках. При постоянном ношении высокой обуви сухожилие укорачивается, ткани не нужно растягиваться, как подобное происходит в обуви на плоской подошве. Болезненные ощущения появляются при ходьбе, усиливаются, если попытаться вытянуть пальцы ног либо встать на них. В эпицентре сильной боли появляется покраснение кожи, припухлость, известны случаи повышения температуры.
- Остеопороз — нарушение (уменьшение) плотности костных тканей. Заболевание распространяется на кости организма, сильно страдают ноги, на пятки увеличивается нагрузка. В группу риска попадают по генетической предрасположенности, курильщики, люди, злоупотребляющие спиртными напитками, женщины в период менопаузы, любительницы диет, пожилые люди.
- Остеомиелит — инфекционное заболевание с поражением костной ткани, надкостницы и костного мозга.
Помимо вышеперечисленных заболеваний известен ряд болезней, с оказываемой нагрузкой на ноги, преимущественно на пятки. Если обнаружилось воспаление на ноге, чувствуется боль и дискомфорт при нажатии на пятку, появился отёк либо синяк после сильного удара, стоит посетить врача и разобраться в причине появления указанных симптомов.
Лечим пятки, или как избавится от боли в пятках
Если появилась боль в пятке (пятках) следует обратиться в медицинское учреждение для обнаружения причины, вызвавшей неприятные, болезненные ощущения.
При подозрении на перелом пятки необходимо обратиться к врачу в максимально сжатые сроки. Доктор назначит рентгеновский снимок для точного постановления диагноза. Если перелом пятки подтвердится, накладывается гипс. Нахождение ноги в гипсе длится 6–8 недель. После снятия показан курс реабилитационных процедур для разработки ноги. В особо сложных ситуациях проводится операция.
При растяжении связок ногу фиксируют специальной повязкой либо укручивают эластичным бинтом. Назначаются физиопроцедуры, ЛФК, медикаментозное лечение (мази, гели, инъекции).
Разрыв сухожилий врач диагностирует при помощи УЗИ либо рентгеновского снимка. От результатов зависит характер лечения. Повреждённая нога бинтуется эластичным бинтом для ограничения подвижности сустава. Назначаются медикаментозные препараты, снимающие воспаление, обезболивающие уколы, различные мази и гели.
При ушибе пятки предписывается выполнить УЗИ и рентгеновский снимок для исключения более тяжёлой травмы. Рекомендованы препараты для снятия боли, накладывается тугая повязка на ушибленное место, применяются компрессы, гели, мази. Потребуется ограничить нагрузку на ушибленную ногу. Лечение назначается врачом, самостоятельным постановлением диагноза лучше не заниматься.
Воспаление при шпоре в пятке снимается препаратами, мазями. Если улучшений нет, на ногу по-прежнему больно становиться, назначается курс уколов. Комплексное лечение предписывается врачом, применяются: физиопроцедуры, массаж на пятке, специальные гимнастические упражнения.
При воспалении ахиллова сухожилия наиболее эффективным способом лечения считается физиотерапия, когда медработник пытается растянуть сухожилие, для снятия напряжения. Показан массаж, жёсткая фиксация ноги эластичными бинтами на ночь, в отдельных случаях рекомендовано ношение бинтов и днём.
Для постановления диагноза остальных заболеваний проходят полное обследование. В соответствии с обнаруженным диагнозом врач назначит необходимый курс лечения, помогая снять воспаление, боль и неприятные ощущения в ноге. Придётся следовать рекомендациям врача. Их выполнение поможет ускорить процесс выздоровления.
Лечить необходимо основное заболевание, дающее осложнение на ноги. Вылечив болезнь, вылечите и ноги. Лечение назначает и корректирует врач.

Лечимся народными средствами:
- Компрессы со льдом помогут уменьшить боль, снять отёк. Перед прикладыванием льда к больному месту на ноге, кусок необходимо обернуть полотенцем.
- Если беспокоит плантарный фасцит (шпора), используют рецепт: мелкотолченый мел и чеснок смешать в пропорциях 1:1. Ногу со шпорой предварительно распарить. Прикладывать получившуюся кашицу к шпоре в виде компресса.
- 200 граммов измельчённого хрена (листья, корень) залить 2 литрами горячей воды, выдержать на водяной бане не более 10 минут. С готовым отваром делают ванночки для ног: держать стопы в воде, пока отвар не остынет. Процедуру выполнять через день.
- Измельчённый лук и морская соль помогут при воспалении сухожилия. Столовая ложка морской соли, измельчённый в кашицу лук необходимо поместить на повреждённое место, сверху компресс укрыть салфеткой (марлей) и зафиксировать конструкцию пищевой плёнкой (пакетом). Компресс на ноге требуется выдержать 5-6 часов.
- Прогретая соль либо песок помогут избавиться от отёка. При прогревании сухожилия, используя горячую соль (песок), следите за температурой прогретой смеси, чтобы не получить ожог кожи. Прикладывается компресс к повреждённому участку ноги, выдерживается до полного остывания.
- При растяжении поможет компресс из теста и соли. Для приготовления теста пропорции муки и соли одинаковы, добавляется вода до получения крутого (тугого) теста. Повреждённое место требуется укрутить получившимся тестом, зафиксировать пищевой плёнкой и тёплым шарфом (полотенцем).
При использовании в лечении народных средств показано предварительно проконсультироваться с врачом, чтобы не нанести больший вред организму, не обострить процесс заболевания.
Лечение выполняется строго по предписанию доктора. При применении народных средств необходимо уведомить врача, контролирующего лечение.
otnogi.ru
Причины боли в области пятки при ходьбе, после сна, в покое, заболевания и их лечение
Обновление: Декабрь 2018
Состояние, при котором болят пятки может возникать вследствие множества причин, что требует детального обследования и лечения у различных специалистов (травматолог, хирург, ревматолог, онколог, инфекционист и даже фтизиатр). Ниже приведены основные болезни, при которых может возникать боль в этой анатомической области.
Причины боли в области пятки, не связанные с каким-либо заболеванием
- Ношение высокого каблука длительное время приводит к перенапряжению тканей стопы;
- При увеличении двигательной активности;
- Быстрое увеличение веса тела.
В отдельную группу необходимо вынести и такое распространенное заболевание, как сухая мозоль (см. как избавится от сухих мозолей). Он не только причиняет массу неудобств, но и вызывает со временем сильную боль при ходьбе.
Воспалительные заболевания
Подошвенный фасциит (пяточная шпора)
Характеризуется болью воспалительного генеза, в проекции пяток, вследствие растяжения или длительного повреждения наростом подошвенной фасции пяточной кости. Такая патология возникает вследствие длительного стояния на ногах, травмы костей стопы или плоскостопия. Течение этой болезни образует патологический круг, то есть воспаленная фасция участвует в образовании костного нароста (остеофита) на пятке, а последний постоянно травмируя ее не дает стихнуть этому процессу. Благодаря этому пятки у таких больных болят постоянно и без фаз ремиссий. Болевой синдром стихает только после предпринятого лечения пяточной шпоры и то ненадолго. Особенно выражена боль в пятке сразу после сна, а также после ходьбы или бега.
Воспалительный процесс в этом анатомическом образовании возникает вследствие постоянных нагрузок на икроножные мышцы (подъем в гору, прыжки), ношение неудобной сдавливающей обуви и хождение на высоком каблуке. Болезнь характеризуется болезненностью в проекции сухожилия, причем на все его протяжении. Помимо этого, в обязательном порядке возникают боли выше пяток средней интенсивности и припухлость самого сухожилия. При отсутствии лечения и сниженном иммунитете может возникнуть гнойное воспаление ахиллового сухожилия, тогда боли над пяткой становятся более интенсивными, вплоть до того, что человек не может ступить и шагу. Помимо указанного, воспаление может достигнуть такого уровня, что может произойти разрыв сухожилия. Такое состояние требует неотложной медицинской помощи.
Остеохондропатия бугра пяточной кости
Суть этой патологии состоит в том, что по неведанным причинам начинает развиваться стерильный некроз тех участков губчатого вещества пяточной кости, на которые припадает наибольшая нагрузка. Характерным симптомом является боль, возникающая в пятке при малейшей нагрузки. Ходьба при такой болезни приносит больному сильную боль, которая почти ничем не снимается. Больные передвигаются только с помощью костылей или трости, наступая при этом только на передние участки стопы. Кожа над пяткой почти все время отечна и с явлениями нарушения питания (атрофия). Со временем наступает атрофия мышц голени.
Бурсит в области пяточной кости
Это патологическое состояние проявляется классическими симптомами воспаления, а именно: отек, боль, нарушение функции, повышение местной температуры, покраснение.
Нагрузочный периостит
Данное заболевание характеризуется воспалением надкостницы вследствие чрезмерных нагрузок. Часто такая патология возникает у легкоатлетов и штангистов. Боли в области пятки и воспаление надкостного вещества прекращается спустя несколько недель после прекращения нагрузок.
Онкологические заболевания
Саркома пяточной кости
Характеризуется тем, что болевой синдром сначала менее выражен и с легкостью снимается с помощью анальгетиков, но уже по истечению некоторого времени становится более интенсивным. Попутно появляются симптомы раковой интоксикации (потеря веса, истощение, анемия). При прогрессировании роста опухоли могут наблюдаться патологические переломы пяточной кости.
Болезни периферической нервной системы
Невропатия большеберцового нерва, а именно его срединных ветвей
Проявляется нарушением сгибательной функции стопы и трофическими нарушениями в коже над пяткой. Особенностью этой патологии является то, что боли в области пятки сменяются полным онемением. Длительно существующая невропатия приводит к появлению трофических язв в области пятки.
Травматического происхождения
Перелом пяточной кости
Возникает при сильном ударе в проекции пятки. Характеризуется тем, что пострадавший не может сделать упор на пятку и тем более совершать шаги. Движения в голеностопе резко ограничены за счет образовавшейся гематомы и выраженного болевого синдрома.
Ушиб
В зависимости от степени ушиба клиническая картина сходная с переломом пяточной кости и диагностировать целостность пятки можно только с помощью рентгенографии. Даже спустя несколько недель возникает боль в пятке при ходьбе.
Эпифизит
Представляет собой разъединение хрящевой ткани между двумя точками окостенения. Такое состояние случается только у детей в период от 7 до 16 лет при травме пятки или повышенной физической нагрузке. Следует отметить то, что часто появляется боль в пятке после сна, то есть без какой-либо физической нагрузки.
Болезни, вызванные инфекцией
Туберкулез костной системы
Это инфекционное заболевание затрагивает и пяточную кость, что приводит не только к выраженному болевому синдрому, но и казеозному некрозу костной ткани внутри пятки. При отсутствии адекватного лечения образуется свищ, который имеет тенденцию к периодической ремиссии и повторному воспалению с выделением гнойного содержимого из кости (см. как передается туберкулез).
Остеомиелит
Это патологическое состояние характеризуется тем, что внутри кости возникает некроз, вызванный гнойным расплавлением тканей, вследствие размножения микроорганизмов. Болезнь характеризуется как общими (температура тела до 39 градусов, общая слабость, снижение веса тела), так и местными симптомами (свищ в пяточной кости, выделяющий значительное количество гноя наружу). Пятка отечна, а венозные сосуды над ней резко расширены за счет сдавления пастозными тканями. Подробнее о симптомах и лечении остеомиелита.
Патология, вызванная нарушением обмена веществ или системные болезни
Артрит, возникающий при псориазе
Клинические проявления очень похожи на ревматоидный артрит, но благодаря внешним проявления на коже удается отличить их. Одним из первых симптомов будет внезапное появление боли в пятках в состоянии покоя, иногда отмечается увеличение сустава за счет накопления в нем патологической жидкости. Больные как правило не связывают боли с основным заболеванием, вследствие чего выбирается неправильная лечебная тактика.
Подагра
Подагра — это патологическое состояние характеризуется отложением уратов, то есть солей мочевой кислоты. Уже в начале заболевания возникает острая боль в области суставов, в данном случае в пятках, больших пальцев ног, покраснение и отек кожи над ними. Часто такие симптомы возникают ночью. Во время пальпации наблюдается повышение температуры местных тканей и их болезненность. Без лечения подагры (в том числе народными методами), такие симптомы длятся несколько дней или недель, в зависимости от стадии болезни. Чаще кроме боли в области пяток присоединяются и боли в области сустава большого пальца стопы, а также голеностоп, коленный сустав и тазобедренный. В воспалительный процесс могут вовлекаться пальцы рук и ахиллово сухожилие.
Болезнь Бехтерева
Относится к воспалительно-дегенеративным заболеваниям позвоночника и суставов. Суть болезни Бехтерева заключается в том, что организм вырабатывает антитела к собственным связкам и суставам. Вследствие таких процессов начинается окостенение связочно-суставного аппарата позвоночника, позвонки срастаются между собой, полностью пропадает гибкость и подвижность позвоночного столба. Одним из первых проявлений этого заболевания является сильная боль в пятках, вследствие чего больной не может стоять на полу.
Ревматоидный артрит
Эта болезнь по праву считается одной из самых тяжелых в своем роде, что подтверждается быстрым началом и наличием стойких осложнений почти всех суставов скелета человека. В начале появляются боли умеренной интенсивности, отек и снижение подвижности в суставах. Следует отметить, что боли в пятках являются редким симптомом при этом заболевании, но если они начались, то это свидетельствует о вовлечении в процесс всех суставов стопы. Болевой синдром возникает как в состоянии покоя, так и при малейших нагрузках на ногу.
Диагностика болей в области пятки
- Жалобы пациента и клинический осмотр
- Общий анализ крови на выявление анемии или лейкоцитоза
- Биохимический анализ крови
- Онкологические маркеры
- Рентгенография голеностопа и костей стопы с обеих сторон
- Рентгенография органов грудной клетки и брюшной полости
- Спиральная компьютерная томография
- МРТ
- Остеосцинтиграфия (сканирование костей, в основном используется для выявления метастазов, некрозов или свищей)
- Денситометрия (исследование плотности костной ткани)
- УЗИ голеностопа
Как лечить боль в пятке
Важно понимать, что боль в пятке лечить необходимо сразу же после постановки предварительного диагноза. До этого времени все мероприятия должны быть направленны всего лишь на купирование боли, так как последняя значительно ухудшает качество жизни.
Для того, чтобы снижать болевой синдром необходимо использовать следующие меры:
- Ежедневное распаривание стоп в теплой воде с последующим втирание нестероидных противовоспалительных мазей (диклофенак 1 и 5%, диприлиф, фастум гель и прочие);
- По показаниям и болевом синдроме средней интенсивности препараты этого ряда могут применяться внутрь и вводится внутримышечно, но при условии отсутствия заболеваний желудка и двенадцатиперстной кишки. К таким препаратам относятся: диклоберл, ибупрофен, мовалис, нимесил, фаниган, дексалгин и кетанов;
- Также при выраженной боли выполняют блокаду (дипроспан с лидокаином 2% введенные в точку наибольшей боли), такой метод наиболее оправдан при пяточной шпоре или артритах;
- Трофические нарушения в области пятки лечатся с помощью препаратов, улучшающих реологию крови и усиления кровообращения (тивортин, актовегин);
- При наличии сухого мозоля лечение состоит из применения специальных пластырей, разъедающих его или использования раствора молочной кислоты в препарате коломак;
- Различные типы оперативных вмешательств (удаление части кости, секвестра или шпоры);
- При всех видах боли в области пяток показано применение массажа стоп, упражнений ЛФК (хождение на носочках, на ребре стопы) и ношение ортопедических стелек;
- Важным лечебно-профилактическим мероприятием почти при всех патологиях, вызывающих боль в области пяток является снижение веса тела и ношение комфортной обуви.
Автор: Селезнева Валентина Анатольевна врач-терапевт
zdravotvet.ru
Обзор всех причин вызывающих боль в пятке: в подростях и с рекомендациями
Пятка — одна из частей тела человека, которая подвергается регулярным и серьёзным нагрузкам. Её основная функция — смягчение и амортизация. Игнорирование боли в пяточной области или самолечение являются серьёзной ошибкой, которая часто приводит к осложнениям. Кроме того, следует иметь в виду, что боль в пятке является симптомом ряда заболеваний, требующих незамедлительного лечения. Данная статья подробно ответит на вопрос о боли в пятке и что это может быть, но не как лечить. Конкретное лечение спрашивать нужно у врача. Здесь же будет описан только общий курс терапии при каждом заболевании.
1. Системные заболевания
Системным заболеваниям, также называемым аутоиммунными или ревматическими, характерно поражение целой системы, а не конкретного органа. Например, ревматоидный артрит, который поражает преимущественно соединительную ткань. Механизм таких заболеваний заключается в атаке иммунной системой клеток собственного организма. Медицине конкретные причины возникновения системных заболеваний пока не ясны.
Болезнь Бехтерева (анкилозирующий спондилоартрит)
Это воспаление сочленений и суставов позвоночника неизвестной этиологии. Заболевание является хроническим, и может развиваться длительное время (до 10 лет) до появления первых признаков. Симптоматика начала болезни не выражена, может давать о себе знать в виде ночных болей и неприятной скованности утром. Со временем заболевание осложняется кифозом и артритом. Редким симптомом является болезненность в пятках. Это происходит из-за деформации позвоночника и изменения распределения нагрузки на позвоночный столб. Обычно боль выражена в области ахиллового сухожилия.
Диагностика заболевания строится на основании жалоб пациента, осмотра врачом и рентгенографии позвоночника. Лечение включает в себя противовоспалительные препараты, физиотерапию (гимнастика, массаж, форез и другие).
Грыжа позвоночника
Грыжа позвоночника – это нарушение целостности межпозвоночного диска в результате травмы или заболевания (остеохондроз), из-за чего происходит выпячивание ядра диска за анатомические границы позвонков и сдавление нервных корешков. Типичным проявлением грыжи позвоночника является внезапная острая боль после резкого движения или поднятия тяжести. Боль и спазм являются основными симптомами. Помимо этого могут быть следующие проявления: немеет и покалывает часть тела, боль иррадиирует вдоль конечности. Боль в пятке обнаруживается при грыже позвоночника поясничного отдела, и происходит это из-за её распространения вдоль нервов, по бедру и голени, вплоть до стопы.
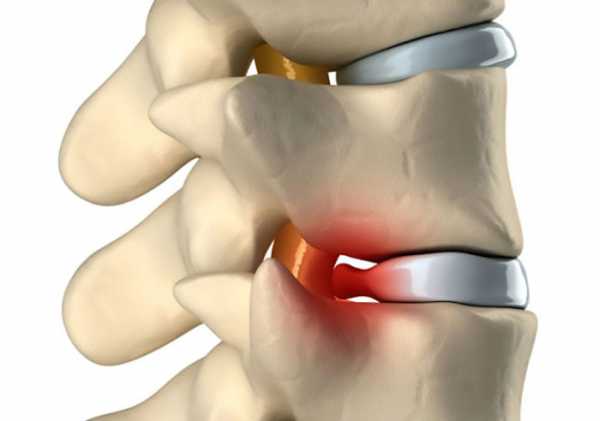 Игнорирование заболевания может привести к потере чувствительности конечностей, нарушению работы органов, утрате двигательной способности и т.д.
Игнорирование заболевания может привести к потере чувствительности конечностей, нарушению работы органов, утрате двигательной способности и т.д.Диагностика проводится на основе осмотра пациента, его жалоб и таких методов обследования как рентгенография, скрининг средствами МРТ и КТ. Лечение назначается в зависимости от заболевания, ставшего причиной грыжи.
Язвы на пятке
Трофические язвы на ногах представляют собой некротический, глубокий дефект кожного покрова, который сложно заживает и сопровождается воспалением. «Трофический» означает, что заболевание связано с нарушением обмена веществ и питания клеток. Язвы образуются после отторжения отмершей ткани. Существует множество видов трофических язв: венозные, диабетические, нервные, гипертонические и т.д.
Фаланги пальцев, подушка большого пальца, поверхность ступни и пятка являются основными зонами риска, на которых чаще всего проявляются язвы. Основными причинами заболевания являются травмы, хронические болезни лимфы и кровообращения, болезни нервной системы, нарушения обмена веществ, системные болезни, инфекции, опухоли.
Диагностика заболевания в каждом конкретном случае требует собственного подхода и, нередко, разных врачей. Лечение, конкретно, язв строится из трёх пунктов:
- нормализации обмена веществ и питания клеток;
- улучшение очищения тканей;
- общее укрепление организма.
Ревматоидный артрит
Это хроническое аутоиммунное заболевание соединительной ткани. Причины неизвестны. Избавиться от него невозможно. В развитии ревматоидного пяточного артрита выделяют 4 стадии:
- Симптоматика слабовыраженная. Может проявляться в виде не сильной боли после пеших прогулок или ночью. Может быть видна небольшая припухлость в месте соединения стопы с голеностопом.
- Боль становится регулярной, и усиливается ночью или после сна. Также проявляется в виде отёка, покраснения, жжения или горячей на ощупь пятки.
- Острые интенсивные боли при надавливании на пятку. Нестерпимые ночные боли. Ограниченная подвижность. Отёк распространяется на голеностоп.
- Больной теряет возможность двигаться. Опухоль и деформация пяточной области очевидна.
Ревматоидный артрит поражает чаще обе стороны тела, то есть симметричен. Развитие может быть как быстрым, так и медленным. Характерны частые периоды обострения и ремиссии. Ревматоидный артрит не различает крепких или болезненных, старых или юных, чёрных или белых, мужчин или женщин, он может поразить любого.
Ревматоидный пяточный артрит диагностируется на основе рентгенографии. На первой стадии изменения полностью обратимы. Начиная со второй, заболевание переходит в хроническую форму. 3-4 стадии приводят к инвалидности. Лечение заключается в снятие воспаления, обезболивание и принятие мер для борьбы с основным заболеванием.
 Удивительно, но факт: ревматоидным артритом женщины болеют чаще мужчин.
Удивительно, но факт: ревматоидным артритом женщины болеют чаще мужчин.Подагра
Это хроническое заболевание обмена веществ, заключающееся в повышении мочевой кислоты в крови и тканях организма. Ключевым фактором развития болезни является неправильное питание и сидячий образ жизни. Также предрасположенность к заболеванию может передаваться наследственным путём. Болезнь вызывает периодические боли интенсивного характера в суставах рук и ног. Помимо этого оно может сопровождаться высокой температурой до 40°C. Внешне суставы увеличены, напряжены, болезненны, кожа покрасневшая.
Диагноз ставить на основании анализов крови и рентгенографии. Лечение заключается в специальной диете. В периоды обострения используются противовоспалительные лекарства и препараты, способствующие выведению мочевой кислоты.
Артропатия, возникающая при псориазе
Псориаз – это хронический рецидивирующий наследственный дерматоз, зависящий от множества факторов. Заболевание может сопровождаться артропатией (поражением суставов) как мелких суставов кистей и стоп, так и всего тела. В области пятки заболевание может проявляться болью и воспалением ахиллова сухожилия. У больных с тяжёлой формой псориаза в половине случаев может развиваться артрит, по своим проявлениям подобный ревматоидному.
Псориатические проявления легко различимые, поэтому диагностика заболевания происходит на основании врачебного осмотра. Для уточнения вида псориаза необходимо проведение анализа крови и биопсии кожи. Лечение является индивидуальным, в зависимости от вида псориаза и степени развития. В общем случае оно заключается в соблюдении диеты и гигиеническом уходе за кожей. Также возможно применение антигистаминных препаратов, транквилизаторов, средств для улучшения микроциркуляции крови и различных видов терапии (ПУВА-терапия, фототерапия и т.д.).
2. Инфекционные заболевания
Это наиболее часто встречающаяся группа болезней, механизм действия которых, в общем случае, заключается в воздействие на организм различных болезнетворных, или становящихся таковыми при определённых условиях, биологических агентов, таких как бактерии, вирусы, грибки, паразиты и т.д.
Реактивный артрит
Это воспаление суставов, которое возникает в качестве реакции организма на инфекционное заболевание. Артрит развивается спустя 1 месяц после заражения, но может идти и совместно с заболеванием. К артриту могут приводить инфекции мочеполовой системы (хламидиоз, уреаплазмоз), пищевые инфекции (сальмонелла, дизентерийная палочка, кампилобактерия, клостридия) и др.
 Снизить риск получения пищевой инфекции поможет тщательное промывание фруктов и овощей перед едой.
Снизить риск получения пищевой инфекции поможет тщательное промывание фруктов и овощей перед едой.В признаках реактивного артрита выделяют 3 самых типичных: конъюнктивит, уретрит и, собственно, сам артрит (боль и опухание суставов, покраснение кожи над ними). В виду разнообразия причин, приводящих к реактивному артриту, диагностика проводится с помощью множества методов: анализы крови, ПЦР-исследование, рентгенография, пункция суставной жидкости, биопсия и т.д. Вплоть до генетического анализа.
Терапия реактивного артрита заключается в лечение основного инфекционного заболевания и проведение вспомогательных мер по уменьшению воспаления и устранению боли. Прогноз заболевания: у 35% больных в течение полугода наступает полное исцеление, у 30% случается рецидив и у 25% заболевание переходит в хроническую форму.
Туберкулёз костей
Это болезнь, разрушающая кости, поражая губчатые ткани. Она является инфекционной и её причиной служат бактерии – туберкулёзная палочка Коха. В начальной фазе заболевания симптоматика слабовыраженная: ноющие боли в суставах, ощущение тяжести, раздражительность, утомляемость. Первая фаза может длиться от недели до нескольких месяцев. В следующей фазе заболевание сопровождается интенсивным болевым синдромом в поражённых суставах и потерей мышечного тонуса. На обеих фазах возможны симптомы интоксикации организма(слабость, ломота, температура, головная боль и т.д.).
 Туберкулез костей является второй по распространенности форме заболевания после туберкулеза легких.
Туберкулез костей является второй по распространенности форме заболевания после туберкулеза легких.Туберкулёз пятки случается крайне редко, при этом поражаются обычно пяточная или таранная кости стопы. В таком случае больной испытывает боль, которая не позволяет нормально ноге перекатываться с пятки на носок, и вызывает проблемы при ходьбе. Для диагностики заболевания проводятся рентгенологические, лабораторные и клинические исследования. Лечение заболевание является комплексным и может занять до 3 лет. Терапия заболевания заключается во всецелом укреплении здоровья и повышение сопротивляемости инфекциям.
Остеомиелит
Это воспаление костного мозга в результате инфекции. Впоследствии поражаются все остальные костные ткани. Остеомиелит бывает трёх видов.
- Вызванный внутренней инфекцией. Симптомы слабо выражены. Могут проявляться в виде обычной мышечной или суставной боли, недомогания. Спустя 1-2 дня, происходит резкий скачок температуры до 40°С и усиление боли в поражённых костях.
- Вызванный токсическим отравлением. Симптомы: изменение артериального давления, боли в сердце, судороги, потеря сознания, бледность кожных покровов, желтушность.
- Вызванный травмой. Симптомы проявляются ярко. Высокая температура, сильная боль, гнойные выделения из раны.
Остеомиелит пяточного бугра редко имеет бурную клиническую картину. Обычно проявляется в виде язвы на пятке, сбоку или сзади, глубина которой со временем увеличивается. Кость постепенно разрушается, нога больного утрачивает опорную функцию и появляется хромота при попытках ходить.
Причины, способствующие развитию пяточного остеомиелита: атеросклероз, алкоголь, диабет, иммунные проблемы, травмы. Диагноз ставится с помощью анализа крови, рентгена и снимка МРТ. В лечении заболевания применяются средства по укреплению здоровья, устранению изначальной инфекции, удалению разрушенных участков кости.
 Спиртное может привести не только к остеомиелиту, но и множеству других костных и суставных заболеваний: в том числе, он активно провоцирует истончение хрящевой ткани, вследствие чего может наступить деформация суставов.
Спиртное может привести не только к остеомиелиту, но и множеству других костных и суставных заболеваний: в том числе, он активно провоцирует истончение хрящевой ткани, вследствие чего может наступить деформация суставов.Растяжение или разрыв сухожилий и связок
Это болезнь людей, ведущих активный образ жизни, например, спортсменов. Повреждение ахиллового сухожилия, в отличие от других, почти всегда полное, то есть разрыв. Симптоматика: острая резкая боль, ограничение подвижности стопы (невозможность тянуть стопу), при пальпации выявляется провал и может отечь область повреждения. Для диагностики достаточно осмотра травматолога. Для некоторых случаев может потребоваться применение исследований средствами УЗИ или МРТ. Лечение оперативное, которое заключается в сшивание повреждённого сухожилия, и последующая иммобилизация стопы в определённом согнутом положении на месяц.
Ушиб пяточной кости
Ушиб – это закрытая травма внутренних органов с незначительными повреждениями их целостности и структуры. В случае с пяткой это означает ушиб мягких тканей, а именно кожного покрова. Это случается в результате неудачного прыжка или падения. Ушиб сопровождается умеренной болью, которая усиливается при ходьбе, иногда – припухлостью и кровоподтёком в области удара.
Следует также отметить, что перелом пяточной кости будет иметь схожие симптомы. Точный диагноз устанавливается осмотром травматолога и рентгеном. Также одними из самых часто ломающихся костей стопы является плюсневые и в ходе диагностики их стоит проверить. Лечение ушиба заключается в ограничение движений, использование компрессов из трав и обезболивающих мазей (например, диклофенак).
Перелом пятки
Что такое пятка? Во-первых, это пяточная кость, самая массивная среди 26 составляющих стопы, она расположена в нижней задней части ноги, окружена сухожилиями и заканчивается пяточным бугром. Над пяточной косточкой расположена таранная кость. Из-за описания в анатомии может показаться, что сломать пятку сложно. Однако достаточно неудачно приземлиться с высоты 1 метра, чтобы получить перелом.
Существует несколько видов перелома пяточной кости. Внесуставные, когда перелом касается только тела или бугра пяточной кости. И внутрисуставные, когда линия перелома касается других частей стопы, к примеру трещина в таранной кости. Дальнейшая классификация травматологическая, в зависимости от вида перелома (горизонтальный, вертикальный, компрессионный, изолированный, раздробление и т.д.).
Симптомами пяточного перелома является боль пятки или свода стопы, отёк и нередко гематома в месте удара, пострадавший не способен опереться на ногу.
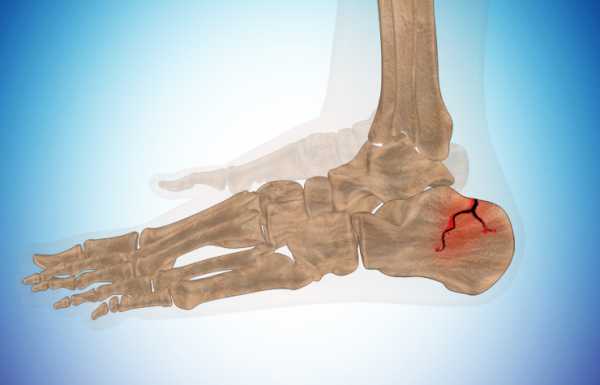 Перелом пятки хоть и встречается нечасто, но он очень сложен в лечении и реабилитации.
Перелом пятки хоть и встречается нечасто, но он очень сложен в лечении и реабилитации.Лечение перелома без смещения может быть домашним. При наличии смещения больному строго запрещается опираться на ногу, накладывается гипс, возможно проведение хирургической операции, и в последующем назначают ЛФК, физиотерапию и массаж. Реабилитация включает в себя ношение специальной обуви или стельки в течение полугода.
Болезнь Севера, или эпифизит пяточной кости
Это детская болезнь. Из-за неполадок в развитие костей, наблюдается болезненный дефект между апофизом пяточной кости и её телом. Проявляется главным образом в виде боли в пятке. Процесс окостенения в области пяток завершается к 15 годам. До этого периода может возникнуть эпифизит (также часто называется апофизит). Причиной болезни является чрезмерная нагрузка (у юных спортсменов) или авитаминоз (у жителей Севера). Боль при этом ощущается по краям пятки и усиливается при вставании на носочки или беге. Редко отмечается припухлость. Диагностика клиническая или рентгенологическая. Лечение заключается в ношение ортопедического подпяточника или ортеза.
Подошвенная бородавка
Это бородавки, возникающие на ладонях и стопах. Причиной является вирус ВПЧ. Другие названия болезни: verruca plantaris, роговая бородавка, шипица (от слова «шип»). Заражение происходит через царапины, порезы и другие повреждения кожи. Поэтому почти все дети болеют шипицей в детском саде или школе. При этом ярких проявлений болезни может не быть, т.к. иммунитет справляется с инфекцией. Болезнь проявляется в виде боли, зуда и небольших мозолей(3-10 мм). Спустя некоторое время в центре мозолей образуются чёрные точки. У большинства людей они заживают самостоятельно. При этом после отпадения корки в мозолях могут оставаться дырки. Следует соблюдать гигиену ног. Допустимо использование народных средств.
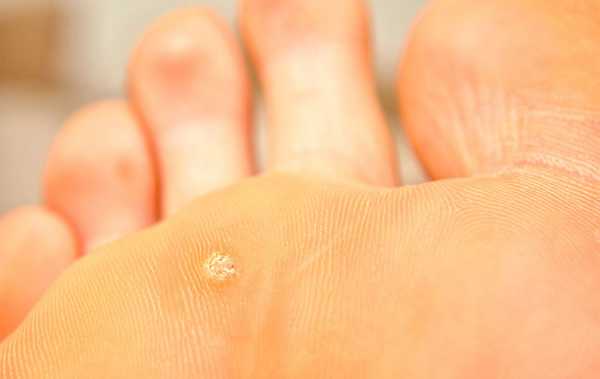 Подошвенная бородавка образуется, когда под кожу проникает вирус папилломы.
Подошвенная бородавка образуется, когда под кожу проникает вирус папилломы.3. Воспалительные заболевания
Воспалительный процесс – это защитная мера организма при повреждениях тканей, вызванных механическим, биологическим (бактерии, вирусы, паразиты) или химическим путём. У воспалительного процесса есть разные стадии, предназначенные для разных целей. Устранение ядовитых веществ, утилизация погибших тканей и микроорганизмов и т.д. Воспаление помогает организму вылечиться, но иногда выходит из-под контроля и вредит.
Отличительной чертой воспалительных заболеваний является их сложность диагностирования.
Остеохондропатия бугра пяточной кости (болезнь Хаглунда-Шинца)
Это асептический некроз. Болезнь характерна для девочек-подростков 10-16 лет. Этиология неизвестна, но заболевание провоцируется чрезмерными нагрузками и связана с нарушением процесса окостенения. Обычно появляется после первичной небольшой бессимптомной травмы пятки, которая не может исцелиться из-за постоянных нагрузок. По мере взросления болезнь самостоятельно проходит, и консервативного лечения оказывается достаточно. Редким последствием может быть несущественное увеличение пяточной кости. Это случается, если болезнь не была обнаружена, и никаких лечебных мер не было принято.
Бурсит
Это воспаление сумок сухожилий с обильным наполнением экссудата (воспалительная жидкость). Бурс в стопе много, но воспалениям чаще других подвержены подпяточные, ахилловые и большого пальца. Причинами бурсита могут быть травмы, излишний вес, работа на ногах, высокие каблуки, обувь с плоской подошвой, плоскостопие, артриты, инфекции, остеомиелит и т.д.
 Ортопедические стельки являются профилактикой бурсита и множества других заболеваний.
Ортопедические стельки являются профилактикой бурсита и множества других заболеваний.Характерными симптомами заболевания являются припухлость повреждённой области, покраснение кожи, умеренно-сильная боль при ходьбе или нажатии. Отдельно рассматривают гнойный бурсит, при котором клиническая картина ярко выражена и сопровождается острой пульсирующей болью, резким ухудшением самочувствия, температурой, головной болью и другими проявлениями интоксикации организма.
Лечение должно быть направлено на основное заболевание. Также, разумеется, назначается режим покоя для больного. Допустимо использование тугих повязок, бандажей, ортезов, компрессов со льдом или нашатырём для уменьшения боли.
Периостит
Это воспаление надкостницы (соединительная ткань, покрывающая кости). Бывает в двух формах: хронической и острой. Чтобы описать причины возникновения болезни и симптомы, можно перечислить специалистов, занимающихся лечением периостита: травматолог, венеролог, ортопед, ревматолог, фтизиатр, онколог и др. Периостит бывает простым, вызванным травмой; фиброзным, в результате длительного воздействия раздражителя на надкостницу (артрит, трофическая язва); гнойным, из-за воздействия внешних инфекций.
Первоначальный диагноз ставится на основании осмотра и сбора анамнеза. Основным инструментом для исследования заболевания является рентгенография, но увидеть признаки на снимке можно не ранее, чем через 2 недели. Лечение же периостита зависит от заболевания, ставшего его причиной.
При простом периостите рекомендуется покой, противовоспалительные препараты и обезболивающие лекарства. При гнойном периостите назначают антибиотики и дренируют гнойник. При хроническом периостите проводят терапию основного заболевания и применяют комплекс физиотерапевтических мер.
Периостит пяточной кости ничем не отличается от периостита в любой другой области.
Тендинит ахиллова сухожилия (ахиллит)
Это воспалительный процесс самого сухожилия, апоневроза и его области. Причиной заболевания является чрезмерная нагрузка, неправильная техника или нарушение режима тренировки. Заболевание также может диагностироваться у людей старшего возраста, в результате разовой тяжёлой нагрузки. Чем более ригидно ахиллово сухожилие, тем больше оно подвержено тендиниту.
Характерным проявлением тендинита является постепенное усиление боли, а также боль во время наступания на лестницу. У людей, тренирующихся постоянно, боль присутствует только в первые минуты тренировки, и после разогрева мышц и сухожилий полностью пропадает. В покое полностью отсутствует. Картина несколько меняется, когда тендинит переходит в хроническую форму. Тогда боль может длительными периодами нарастать и затем уменьшаться, при этом разогрев (наоборот, может усиливать) или продолжительный отдых не устраняют её. Также боль может мучить ночью.
 Для избежания перетренированности (а, как следствие, вероятности заболеть тендинитом) лучше всего проконсультироваться со специалистом, чтобы он составил индивидуальную, наиболее комфортную программу тренировок.
Для избежания перетренированности (а, как следствие, вероятности заболеть тендинитом) лучше всего проконсультироваться со специалистом, чтобы он составил индивидуальную, наиболее комфортную программу тренировок.Диагностика заболевания стандартная: врачебный осмотр, рентгенография, УЗИ, МРТ. Лечение консервативное. Заключается в покое и тугой повязке перед ходьбой. Также возможно назначение НПВС.
4. Злокачественные опухоли
Рак пятки может быть самостоятельным заболеванием или вторичным, в результате переноса злокачественных клеток по кровеносным сосудам и лимфатическим каналам. Причины рака пятки не ясны. Однако провоцирующими факторами могут являться остеомиелит и артрит.
В начальной стадии заболевание протекает бессимптомно. С увеличением злокачественного образования наблюдается усиление боли, сначала при ходьбе, затем и в покое. Распространение онкопроцесса на окружающие ткани приводит к отёкам и функциональным нарушениям сустава, вплоть до того, что кости могут треснуть. На ощупь новообразование похоже на шишку, плотное, неподвижно спаянное с соседними тканями, без чётких границ. Кожный покров красноватого цвета.
 Чаще всего это заболевание можно связать с перенесенной травмой пятки.
Чаще всего это заболевание можно связать с перенесенной травмой пятки.Диагностика происходит при врачебном осмотре и средствами исследования, такими как рентгенография и МРТ. Разумеется, необходима биопсия для проведения гистологии ткани и цитологии клеток, что позволит определить вид злокачественного образования. Лечение зависит от вида рака, его стадии и индивидуальных особенностей больного.
5. Невропатия медиальных пяточных ветвей большеберцового нерва
Невропатия или нейропатия – это обобщённое заболевание, относящееся к неврологии, заключающееся в дегенеративно-дистрофических изменениях периферийных нервов. Изменения могут быть вызваны повреждениями травматического, обменного, компрессионного или воспалительного характера. Любые повреждения нервов приводят к нарушению функции соответствующей части тела.
Причиной повреждения пяточных нервов может стать прыжок с большой высоты, ушиб, длительная ходьба в плохой обуви. Следует отметить, что пятка сильно болит внутри, и, что это может быть в сочетании с онемением, повышенной чувствительностью, ощущениями жжения или покалывания. Боль часто носит колющий характер.
Диагностируется заболевание анализом анамнеза и, если есть необходимость, проведением исследования средствами УЗИ, ЭНГ, ЭМГ, рентгенография, КТ, МРТ. Лечение назначается в зависимости от первичного заболевания, вызвавшего повреждение нервов. При этом обязательными являются препараты, улучшающие обмен веществ и кровоснабжение. Также могут быть использованы обезболивающие.
Заключение
Талалгия в одной или в обеих пятках может быть вызвана разными заболеваниями. Боль также провоцируется перенапряжением стопы, длительной ходьбой, неправильной обувью, ожирением, остеопорозом, остеофитом (выпирающая шишка на пятке), артрозом и множеством других факторов. Невозможно в одной статье охватить каждую причину. Поэтому истинную проблему должен диагностировать только врач.
 Если у вас появился какой-либо дискомфорт, который не проходит, а усиливается, срочно нужно обратиться к врачу, и в таком случае можно будет избежать перехода заболевания в тяжелоизлечимую форму.
Если у вас появился какой-либо дискомфорт, который не проходит, а усиливается, срочно нужно обратиться к врачу, и в таком случае можно будет избежать перехода заболевания в тяжелоизлечимую форму.Однако у большинства заболеваний области пятки есть одна общая черта.
В начальной стадии заболевания симптомы так незначительны, что не способны заставить больного обратиться к врачу, и происходит последнее только тогда, когда заболевание уже запущено и нанесло серьёзный непоправимый вред здоровью.
Поэтому, если болит пятка, то, что делать не нужно — это заниматься самолечением или игнорированием проблемы.
pyatochnaya.ru
Методы народной медицины при боли в пяточной области 🍵
Болевые ощущения в области пятки способны появляться в результате разных причин. Это может быть как болезнь суставов и костей, так и развитие проблем с кожным покровом. Нередко, специалистам приходится сталкиваться с жалобами пациентов на то, что сильно болит пятка и больно наступать. Как лечить народными средствами болезнь в данном случае, и какие есть способы устранения проблемы? Чтобы побороть недуг изначально следует выяснить причину болей, а затем устранять ее последствия.
Основные причины боли в пятке
Главными факторами болевого симптома во время ходьбы выступают заболевания суставов и наличие пяточной шпоры. В редких случаях наблюдаются последствия после травм, присутствия грибка, трещин на пятках. Образовавшиеся мозоли часто приводят к возникновению данного синдрома и дискомфорта при передвижении, но от таких признаков возможно быстро избавиться. Потребуется лишь сменить обувь и пройти лечебный курс.
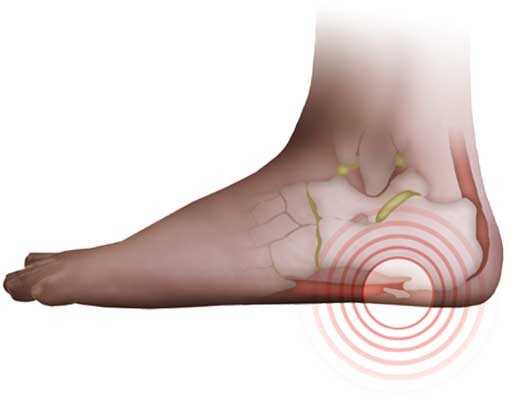
При присутствии пяточной шпоры происходит разрастание костной ткани в зоне поверхности подошвы костей пяток. Шпоры способны сдавливать мягкую ткань стопы, вызывая болевые ощущения в районе пятки при передвижении.
Факторы возникновения шпоры связаны:
- С нагрузками на пятки
- Ноской стесняющей ногу обуви
- Суставными болезнями (при артрите или артрозе)
Кроме того пятка может болеть вследствие развития недуга пяточной кости, окружающих ее связок, фасций. Так, отчего и почему возникает плантарный фасциит? Болезненность при недуге возникает с утра, встав с постели. Болеть начинает вся стопа. Чтобы устранить дискомфорт приходится ходить на цыпочках. Это заболевание связано с растяжением и воспалением фасции.
Фасциит может возникать после:
- Ношения высокого каблука
- Наличия избыточного веса
- Сахарного диабета
- Плоскостопия
Также с этим заболеваниям сталкиваются спортсмены при больших нагрузках на тренировках, после длительного бега. Вследствие наличия хронических болезней костей, суставов нередко больной жалуется на то, что очень трудно вставать на пятку при передвижении.
Часто причиной боли в пятке при артрозе, артрите, кроме разрушения сустава, может стать отложение солей мочевой кислоты, трудно поддающиеся терапии. Присутствие ревматоидного артрита является причиной разлада группы суставов, потому пяточная боль сочетается с иными признаками.
Помимо системных патологий трещины, боли в пятке могут возникать при причине:
Если при заболеваниях сильно болит пятка и больно наступать, можно воспользоваться народными средствами лечения, но только после консультации с врачом и его одобрения на подобную терапию.
Народные средства для лечения боли в пятке
На этапе развития недуга, чтобы избавиться от болезненных ощущений в пятке изначально прибегают к народным методам лечения.
Благодаря лечению народными средствами пятки можно достичь следующего результата:
- Приостановить костное разращение
- Устранить воспаление
- Снять пяточную болезненность
Когда боли в пятках невыносимые рекомендуют воспользоваться такими народными методами в домашних условиях, как мази, компрессы, ванночки.
Лечение боли в пятке при ходьбе в домашних условиях
Использование ванночек. Вылечить пятки помогут контрастные ванночки, с чередованием холода и тепла. Наполняются 2-ва тазика водой и по очереди окунаются ноги. Можно налить в таз с горячей водой отвар из ромашки. Делать процедуру до 30 повторений, по половины минуты. После процедуры подошвы ног нужно смазать кремом и сделать легкий массаж.

Для усиления кровотока в конечностях и пяточной шпоре, от боли в пятках используют такой народный рецепт ванночки. Нужно взять литр горячей воды и всыпать к ней 300 граммов соли. Подготовленный раствор влить в таз. Время лечения пяток 2 недели. На 5-е сутки больной почувствует облегчение. Запрещено прерывать курс терапии.
Если сильнейшие боли при наступании вызванные пяточной шпорой, то в качестве народного лечения можно воспользоваться болотным сабельником. Это растение довольно популярное и распространенное, оказывает сильное противовоспалительное действие. Такая процедура снимает боль, поможет нормализовать иммунную систему и ускорить процесс вывода из тела солей. Чтобы сделать народное лекарство нужно 1 ст.л. настоя сабельника растворить в 1/3 стакане воды. Применять внутрь 3 раза на день до еды. Лечение занимает 20 суток. Потом делается перерыв.
Когда хождение больного затруднено либо больно надавливать на сустав, врач может порекомендовать принимать в качестве народного средства яблочный уксус, чеснок, настоянный на водке, отвар из листьев березы.
Быстро снять боль в пятке поможет настой из высушенных цветов сирени. Нужно на протяжении 10 суток настаивать растение на водке в пропорции 1:10. Затем процедить и пить по чайной ложке на 50 мл воды до 3 раз в сутки. Также параллельно должны проводиться растирания пятки на ночь.
К устранению народными методами болей в пятке относят также использование свежей травы спорыша. Она кладется в обувь. С ней нужно ходить весь день. Утром растение заменяется новым.

Если болит пятка, избавиться от проблемы, поможет народный травяной чай из листьев брусники. Берется столовая ложка измельченного сырья и запаривается кипятком на протяжении 20 минут.
Важно понимать, что при появлении подобных симптомов, советы народного лечения могут быть различными. Следует подобрать более подходящий способ и постараться устранить проблему пяточного дискомфорта.
Если все же болят пятки и народные средства не помогли в лечении, нужна помощь специалиста, для проведения медикаментозной терапии.
Применение мазей при болях в пятке
В качестве народного лечения можно воспользоваться рецептами приготовления мази в домашних условиях.
Эффективным средством снятия боли в пятках является смесь из жидкого меда и мумие. Следует растворить 5 граммов смолы в 2 ст.л. меда. Мазь наносится на пятки каждым вечером до полного исчезновения болевых ощущений.
Можно приготовить мазь, основой будет, багульник с ланолином. Народное средство избавит от пяточной боли и сделает их здоровыми. Нужно вымыть собранную траву и перемолоть на мясорубке. Отжать сок. Далее, перемешать до однородной массы 20 мл сока с 40 гр. ланолина. Обогатить лекарство 40 гр. вазелина, хорошо перемешав все компоненты. Лечение мазью необходимо провести после распаривания ног, слегка втирая до полного впитывания.
 Применение и изготовление мазей
Применение и изготовление мазей Также можно приобрести препараты в аптеке. Препараты выпускают на основе натуральных ингредиентов, которые способны устранить воспаление и растворить соли.
Противовоспалительная нестероидная мазь легко наносится на больную зону, она быстро устраняет воспаление и болевой симптом. У лекарства минимальный перечень побочных проявлений, потому что оно не всасываются в кровь. Используются при мышечных болях и патологий суставов. Больную область следует мазать 3 раза на день.
Мази на основе фенилбутазона используют при артритах, подагре, бурсите и пироксикама после операции, при закрытом переломе пятки, излечении шпоры.
Важно понимать, что лекарства назначает врач. Самостоятельное применение может стать причиной неблагоприятных последствий.
Компрессы от боли в пятках
Существует достаточное количество рецептов компрессов, которые помогут купировать процесс воспаления, снять боль в пятке, облегчить состояние.
К популярным народным компрессам относят:
- Использование чеснока – продукт измельчается в кашицу. Потом нужно смесь выложить на поврежденную пятку и утеплить. Чтобы сильно не жгло, область обрабатывается маслом.
- Проверенное народное лекарство – деготь, который распределяется по хлебу и прикладывается к пятке. Закрепить тканью сложенной вдвое. Для лечения больного места оставить средство на 7 часов.
Использовать компрессы, как и иные народные средства, рекомендуется после одобрения врача.
Ванночки при переломах играют немаловажную роль при восстановлении. Одним из народных средств является соль. Чтобы сделать ванну необходимо в таз теплой воды всыпать соль. Поры на коже расширяться и соль проникнет внутрь. Затем вещество попадает через кровоток к пораженной зоне.
Профилактика
При травме профилактика пятки заключается в отстранении занятий спортом — ходьба и бег.
 Велосипед и бассейн как альтернатива
Велосипед и бассейн как альтернатива Лучше ездить на велосипеде и ходить в бассейн. Немаловажно урегулировать свой вес, снизив лишнюю массу тела.
- При плоскостопии обзавестись ортопедическими стельками. Они помогут удерживать мышцы и связки стопы, оберегая пятку.
- Рекомендуют ходить в обуви на невысоких каблуках. Это позволит разгрузить пятку и не перенапрягать стопу.
- Чтобы не сталкиваться с патологиями ног следует заниматься лечебной гимнастикой.
pjatki.ru
Какие бывают болезни пяток и как их лечить?
Многие люди не сразу обращают внимание на то, что у них болят ноги. В некоторых ситуациях это происходит из-за болезни пяток, и их лечением обязательно должен заниматься специалист. Самым главным симптомом является боль различного характера.
В ряде случаев, после обращения к врачу диагностируются болезнь Шинца, артрит, пяточная шпора и другие заболевания. Впоследствии они могут вызывать массу осложнений, связанных со здоровьем человека.
Трещины на пятках
Иногда причина болей кроется в самих ступнях. Человека могут беспокоить болезненные трещины на пятках, которые помимо всего прочего доставляют эстетический дискомфорт. Причин потрескавшейся кожи на ногах может быть несколько.
Катализаторы данной проблемы:- ношение обуви из некачественных материалов, которая не подходит по размеру, ширине или подъему ступни;
- длительное хождение или стояние на ногах;
- нарушенный обмен веществ, нехватка некоторых витаминов, минералов;
- хронические заболевания, снижающие иммунитет;
- отсутствие своевременной гигиены.
Кожа на пятках становится излишне пересушенной из-за нарушения кровообращения в нижних конечностях, после чего образуются болезненные трещины. Отсутствие своевременного лечения провоцирует разрыв кожного покрова, который может кровоточить.
Лечение
Главным составляющим комплексной терапии является устранение причины, которая спровоцировала сухость кожи. Следует подбирать удобную обувь, в которой человек будет чувствовать себя максимально комфортно. Если пяточные трещины появились из-за хронических заболеваний, стоит добиться их длительной ремиссии с помощью профильного специалиста.
Лечение самих пяток основано на регулярном очищении кожи, снятии верхнего слоя ороговевших клеток и увлажнении эпидермиса при помощи питательных кремов. Можно прибегнуть к салонному уходу или выполнить его самостоятельно.
Эффективное средство:Тщательно распарить ступни в горячей воде на протяжении 20-30 минут. После этого при помощи пемзы следует очистить кожу пяток. Затем покрыть их плотным слоем жирного крема или любого растительного масла. Поместить ноги в пакеты, сверху надеть теплые носки.
Болезнь Шинца
Еще одной из проблем с ногами является болезнь Шинца, которая имеет название остеохондропатия пяточных костей. Наиболее подвержены этой болезни дети от 7 до 11 лет, но могут страдать и взрослые, которые отличаются сильной любовью к профессиональному спорту.
Невылеченное заболевание Шинца может отличаться вялотекущей симптоматикой, беспокоить человека длительное время, от чего конечность может пострадать. Иногда у пациентов с подобным недугом диагностируют атрофию мышц или гиперестезию кожи.
Симптомы болезни Шинца:- боль в ногах усиливается во время ходьбы;
- наблюдается припухлость стоп в области пятки;
- гиперемия кожных покровов на месте поражения;
- возможно появление хромоты на одну или две ноги, в зависимости от того, сколько из конечностей подверглись патологическому процессу.
Если наблюдается подобная симптоматика, которая стихает во время пребывания в горизонтальном положении, следует обратиться к врачу для полного обследования.
Лечение
Как и терапия любого другого заболевания, болезнь Шинца требует комплексного подхода, а также  устранения всех провоцирующих факторов. Пациенту необходимо обеспечить полный двигательный покой. Во многих случаях требуется наложение специальной гипсовой лонгеты.
устранения всех провоцирующих факторов. Пациенту необходимо обеспечить полный двигательный покой. Во многих случаях требуется наложение специальной гипсовой лонгеты.
Ортопед также назначит применение тутора, который поможет скорректировать проблему. Часто назначаются физиопроцедуры, которые предполагают лечение при помощи ультразвука или тока.
В качестве обезболивающего средства применяется любой, назначенный врачом, препарат с анальгезирующим действием. Пациентам с таким диагнозом необходимо уделять внимание лечебной физической культуре, упражнения должны быть регулярными.
В тяжелых случаях назначается хирургическое вмешательство, которое предполагает невротомию пяточного нервного ствола.
Артрит
Еще одной из распространенных болезней пятки является артрит. Он представляет собой воспаление пяточных суставов, возникающее из-за чрезмерной нагрузки на стопы. Постоянное напряжение в ногах провоцирует появление микротравм, которые по итогу образуют хроническое заболевание.
Основные симптомы артрита:- боль, которая наблюдается после длительной ходьбы, а также в ночное время;
- покраснение области пятки, отек;
- частичная или полная потеря двигательной активности.
Симптоматика имеет различную интенсивность в зависимости от степени заболевания. Помимо чрезмерных нагрузок артрит может вызвать инфекция, которая находится в организме. Третьей по частоте причиной является избыточный вес. Чтобы приступить к лечению следует найти первопричину и устранить ее.
Лечение
Терапия начинается с качественной диагностики, которая позволяет выяснить причину, по которой произошло развитие заболевания. Если ей стало инфекционное поражение, пациенту назначается курс антибиотиков, а также симптоматические средства, мази или крема.
Огромную роль в снятии воспаления играют физиопроцедуры. Курс такого лечения составляет не менее 2 недель. Пациент может самостоятельно осуществлять массаж пятки, что способствует улучшению кровообращения в ногах. Практически всегда назначается диета, которая исключает многокомпонентные блюда, большое количество соли и жареных продуктов.
Подошвенный фасцит
Подошвенный фасцит представляет собой воспаление мышечной ткани в области стоп. Это происходит из-за чрезмерного растяжения фасций, а также излишней нагрузки на ноги. Различные болезни, физиологически неправильный подъем стопы, избыточный вес и плоскостопие тоже могут становиться причиной мышечных микротравм.
Признаками заболевания являются:- неприятные ощущения, боль в пятке после утреннего подъема;
- жжение в ступне во время переноса на нее веса тела;
- опухание лодыжки или голени;
- дискомфорт в области ахиллова сухожилия.
Своевременная диагностика позволит выявить фасцит на ранней стадии развития и устранить его в кратчайшие сроки. Человеку следует обратиться за консультацией к ортопеду в том случае, если неприятные ощущения в ногах наблюдаются в утренние и вечерние часы, которые в обязательном порядке сопровождаются чувством жжения мышц.
Лечение
Лечение подошвенного фасцита, как и любого другого заболевания ног, должно осуществляться с полным покоем. Максимальное снижение двигательной активности является главным условием избавления от проблемы. Если нет возможности соблюдать постельный режим, изготавливаются специальные ортопедические стельки, которые поддерживают стопу в ее эргономичном положении.
Пациенту необходимо соблюдать определенный режим питания, который помогает снизить излишний вес, если таковой имеется.
Назначаются обезболивающие и противовоспалительные лекарственные препараты. Стандартным подходом к терапии является использование физиопроцедур, массажа и ЛФК.
Видео
Видео — Пяточная шпора
Пяточная шпора
Дефектом, который провоцирует болезни пяток или является их осложнением, становится пяточная шпора. Она образуется из-за костного разрастания, которое через некоторое время начинает выступать наружу и становится видимым через кожный покров.
Нередко заболевание диагностируется у женщин после 45 лет, особенно тех, которые отличались излишней любовью к высоким каблукам или неудобной обуви. Однако пяточная шпора может поражать и другие слои населения, если на то присутствуют предрасполагающие факторы. Например, наличие сахарного диабета, избыточного веса, болезней позвоночника или суставов.
Симптомы пяточной шпоры- Изначально наблюдается боль, которая появляется после длительной ходьбы или любой другой физической активности. Чем дольше пациент не обращается к врачу, тем сильнее болевой синдром. Его можно описать как субъективное ощущение присутствия в пятке гвоздя, который доставляет дискомфорт при каждом шаге.
- Затем боль начинает ощущаться после сна, а также под вечер, то есть практически постоянно. Это объясняется тем, что ноги, так или иначе, участвуют в любых телодвижениях человека. Благодаря этому пяточная шпора постоянно раздражает нервные окончания в стопе, что провоцирует болевой синдром.
- В дальнейшем нарушается походка. Пациент может хромать или косолапить.
Важно помнить, что шпора не способна самостоятельно рассасываться, поэтому обращение к врачу откладывать не стоит. Это может спровоцировать массу серьезных осложнений, которые скажутся не только на здоровье, но и на качестве жизни.
Лечение
Терапия назначается в зависимости от стадии развития заболевания. Обязательно осуществляется двигательный покой, выполняются упражнения лечебной физкультуры. Показано ношение ортопедических стелек, а также надевание ортезов на ночной сон. Иногда применяется ударно волновая терапия или лечение лазером.
Консервативные методы подразумевают использование мази для наружного применения из группы нестероидных противовоспалительных средств. В тяжелых случаях, при невозможности оказать помощь другими способами, показано лечение пяточной шпоры хирургическим вмешательством. Во время операции удаляется костный нарост с последующим ушиванием близлежащих тканей.
Другие заболевания пяток
Существует множество болезней пяток, которые берут начало из других хронических заболеваний или являются следствием регулярного перенапряжения ног. Если существуют неприятные ощущения в стопах, которые проявляются регулярно после определенных действий, рекомендуется пройти обследование у врача ортопеда. Проблемы с пятками провоцируют различные осложнения, боли в позвоночнике, а также нарушения в работе внутренних органов.
Какие еще бывают причины неприятных ощущений в области пятки:- Остеопороз. Представляет собой нарушение состава костной ткани из-за неправильного обмена минеральных веществ. Зачастую страдают лица старше 35 лет. Лечение сопровождается коррекцией питания, которое включает в себя весь ежедневный запас необходимых микроэлементов. При необходимости назначается употребление синтетических витаминов.
- Травма. Неприятные ощущения могут быть последствием перенесенного растяжения или перелома костей. Иногда такое происходит из-за неправильного сращения тканей после серьезного повреждения. После тщательной диагностики назначается симптоматическая терапия, ношение фиксирующих приспособлений или хирургическое вмешательство, если на то имеется необходимость.
- Ревматоидный артрит. Становится следствием нарушения в работе иммунной системы, что представляет опасность не только для здоровья, но и для жизни пациента. Происходит хронический воспалительный процесс, который сопровождается постепенным отторжением всех прилегающих к пятке тканей. Терапия ревматоидного артрита не помогает полностью излечиться от заболевания. Во время лечения возможно добиться лишь длительной ремиссии.
Какой бы ни была причина появления боли в пятке, пациенту необходимо обследоваться у грамотного врача. Это поможет ему поддерживать максимальную двигательную активность, что скажется на качестве жизни только в лучшую сторону.
Похожие статьи
sustavkoleni.ru
Болит пятка. Причины болей в пятке. Боли при ходьбе. Патологии, вызывающие болезненность. Помощь при болях в пятке :: Polismed.com
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Пяточный бугор пяточной кости находится немного кзади и книзу от ее тела. Он представляет собой массивный костный отросток. При ходьбе основная часть массы тела давит именно на него. Помимо опорной функции этот бугор выполняет важную роль в поддержании всего свода стопы, так как к нему прикрепляется мощная длинная подошвенная связка. Кроме того, к пяточному бугру (к задней его поверхности) прикрепляется самое крупное и прочное сухожилие во всем организме – ахиллово сухожилие, которое образуется в результате слияния икроножной и камбаловидных мышц голени. Только благодаря этому соединению человек может свободно отводить стопу от голени вперед (подошвенное сгибание). Пяточный бугор со стороны подошвы окружен большим количеством подкожно-жировой клетчатки, которая предотвращает излишнюю травматизацию пяточной зоны. Снаружи подкожно-жировой клетчатки располагается толстый слой кожи.
Всю пятку условно можно разделить на четыре основные области:
- нижняя (подошвенная) область пятки;
- задняя область пятки;
- внешняя боковая область пятки;
- внутренняя боковая область пятки.
С внутреннего бока от подошвенного апоневроза от пяточного бугра берет свое начало сухожилие мышцы, приводящей большой палец стопы (m. adductor hallucis). С внешней стороны от подошвенного апоневроза к пяточному бугру крепиться сухожилие мышцы, отводящей мизинец стопы (m. abductor digiti minimi). С внутренней стороны от волокон подошвенного апоневроза и передней поверхности пяточного бугра начинается короткий сгибатель пальцев стопы (m. flexor digitorum brevis). Глубже этой мышцы расположена квадратная мышца подошвы (m. quadratus plantae), которая берет свое начало от нижней и медиальной (внутренней боковой) поверхности задней части пяточной кости. Под ней залегает длинная подошвенная связка, участвующая в укреплении пяточно-кубовидного сустава.
В толще подкожно-жировой клетчатки нижней области пятки залегают сосуды и нервы. Артериальные сосуды в этой зоне имеют большое количество анастомозов (соединений) и тесно переплетаются между собой, образуя так называемую пяточную артериальную сеть. Эта сеть получает артериальную кровь из двух основных, крупных артерий – задней большеберцовой (a. tibialis posterior) и малоберцовой (a. peronea). В подкожной клетчатке также расположены поверхностные вены, являющиеся частью подошвенной венозной сети. Поверхностные вены достаточно хорошо анастомозируют (соединяются) с глубокими венами подошвы. Последние располагаются в глубине мышц подошвы и сопровождают одноименные артерии (медиальную и латеральную подошвенные артерии), формирующиеся при раздвоении задней большеберцовой артерии (a. tibialis posterior). Ткани нижней поверхности пятки иннервируются медиальным и латеральным подошвенными нервами, которые являются ветвями большеберцового нерва.
В задней области пятки (в ее центральной части) можно обнаружить бугор пяточной кости (его заднюю поверхность), который легко прощупывается под кожным покровом. Здесь же можно пальпаторно (с помощью пальцев) определить нижний конец ахиллова сухожилия (tendo calcaneus), который прикрепляется к пяточному бугру. Ахиллово сухожилие представляет собой мощную соединительнотканную структуру, посредством которой задняя группа мышц голени (икроножная и камбаловидная мышцы) прикрепляется к пяточной кости. В верхней части задней области пятки кожа вплотную примыкает к ахилловому сухожилию и отделена от него поверхностной синовиальной сумкой (полостное анатомическое образование, состоящее из соединительной ткани и предотвращающее трение между различными тканями вблизи суставов) ахиллова сухожилия. Само сухожилие, в свою очередь, отграничено от пяточной кости при помощи ретрокальканеальной синовиальной сумки.В нижней части задней области пятки кожа, заметно утолщаясь, плавно переходит на подошвенную сторону стопы (или нижнюю область пятки). Здесь же расположена основная часть сосудов, кровоснабжающих данную область. Эти сосуды являются ветвями задней большеберцовой (a. tibialis posterior) и малоберцовой (a. peronea) артерий. Вены в задней области пятки повторяют в точности ход артерий и имеют то же самое название. Иннервация этой области обеспечивается за счет ветвей бедренного (подкожный нерв) и большеберцового (икроножный нерв, пяточные веточки) нервов.
Внешняя боковая область пятки расположена непосредственно под латеральной (внешней) лодыжкой (нижняя часть малоберцовой кости). Снаружи эта область покрыта кожей. Ее подкожно-жировой слой развит здесь недостаточно, вследствие чего у большинства людей в этой зоне пальпаторно (с помощью пальцев) можно прочувствовать различные сухожилия и пяточную кость (ее внешнюю сторону). Немного глубже кожи и подкожно-жировой клетчатки на внешней боковой стороне пятки залегает нижний удерживатель сухожилий малоберцовых мышц (retinaculum mm. peroneorum inferius). Он представляет собой плотную соединительнотканную пластинку, которая накрывает сверху сухожилия проходящих здесь длинной и короткой малоберцовых мышц. Он имеет диагональную направленность и следует от пяточного бугра до нижнего удерживателя сухожилий разгибателей стопы (retinaculum extensorum inferius), который расположен на тыльной поверхности стопы, спереди от голеностопного сустава.Чуть глубже сухожилий малоберцовых мышц от внешней стороны пяточной кости берут свое начало три мышцы. Две из них (короткий разгибатель пальцев стопы и короткий разгибатель большого пальца стопы) располагаются вверху и принадлежат к мышцам тыла стопы. Третья мышца (мышца, отводящая мизинец стопы) относится к мышцам подошвы. Под двумя верхними мышцами расположены латеральные связки голеностопного сустава - пяточно-малоберцовая (lig. calcaneofibulare) и передняя таранно-малоберцовая (lig. talofibulare anterius). Прямо между этими связками локализуются две связки таранно-пяточного сустава – межкостная таранно-пяточная (lig. talocalcaneum interosseum) и латеральная таранно-пяточная (lig. talocalcaneum laterale). Сразу же под этими связками находится пяточная кость.
Кровоснабжение внешней боковой области пятки осуществляется за счет ветвей малоберцовой артерии (a. peronea) и тыльной артерии стопы (a. dorsalis pedis). Венозный отток обеспечивают поверхностные (v. saphena parva – малая подкожная вена) и глубокие (малоберцовые и передние большеберцовые) вены стопы. Иннервируется данная область ветвями икроножного (n. suralis), латерального подошвенного (n. lateralis plantaris) и глубокого малоберцового (n. peroneus profundus) нервов.
Внутренняя боковая область пятки локализуется ниже медиальной (внутренней) лодыжки (нижний конец большеберцовой кости). Непосредственно под кожей в этой зоне залегает удерживатель сухожилий мышц разгибателей (retinaculum mm. flexorum). Этот удерживатель начинается на нижней боковой поверхности пяточной кости и следует в диагональном направлении в сторону медиальной лодыжки, где он стыкуется с нижним удерживателем сухожилий разгибателей стопы (retinaculum mm. extensorum inferius), расположенном параллельно и спереди от голеностопного сустава.На том же уровне от передней части удерживателя сухожилий мышц разгибателей отходит мышца, отводящая большой палец стопы (m. abductor hallucis). Под этой мышцей и удерживателем проходят сухожилия мышц, принадлежащих к задней группе мышц голени. Ими являются длинный сгибатель пальцев стопы (m. flexor digitorum longus) и длинный сгибатель большого пальца стопы (m. flexor hallucis longus). Между пяточной костью и вышеуказанными сухожилиями размещается крупная связка голеностопного сустава, которая укрепляет всю его внутреннюю сторону. Она называется дельтовидной связкой (lig. deltoideum). Немного кзади от нее расположена другая связка, укрепляющая подтаранный сустав. Эта связка называется медиальной таранно-пяточной связкой (lig. talocalcaneum mediale).
Артериальная кровь подходит к внутренней боковой области пятки по ветвям задней большеберцовой артерии (a. tibialis posterior). Венозный отток из этой области обеспечивают большая подкожная вена (v. saphena magna) и задние большеберцовые вены (vv. tibiales posteriores). Иннервируют эту зону ветви большеберцового (n. tibialis) и подкожного (n. saphenus – ветвь от бедренного нерва) нервов.
В пятке могут воспаляться следующие анатомические структуры:
- Пяточная кость. Пяточная кость обычно воспаляется при остеомиелите, туберкулезе и ее переломах (трещина пяточной кости). Также такое воспаление нередко встречается при реактивном артрите, остеохондропатии бугра пяточной кости, эпифизите пяточной кости.
- Кожа и подкожная клетчатка. Кожа и подкожная клетчатка часто воспаляются при ушибе пятки, диабетической ангиопатии (поражение сосудов на фоне сахарного диабета) нижних конечностей. Эти ткани также могут автоматически вовлекаться в воспалительный процесс при повреждении анатомических структур, расположенных глубже них. Например, воспаление кожи и подкожной клетчатки нередко встречается при растяжении ахиллова сухожилия, растяжении связок голеностопного сустава, подагре, пяточной шпоре и др.
- Синовиальные сумки. В области пятки чаще всего воспаляются две синовиальные сумки - ретрокальканеальная сумка и поверхностной сумка ахиллова сухожилия. Воспаление синовиальной сумки носит название бурсита.
- Связки и фасции. В пяточной зоне в подавляющем большинстве случаев поражаются и воспаляются латеральные связки голеностопного сустава. Это происходит при их растяжении или механических ушибах тыльной поверхности стопы. Кроме того, в этой области очень часто встречается так называемый плантарный фасциит (пяточная шпора), при котором возникает воспаление плантарной (подошвенной) фасции.
- Ахиллово сухожилие. Воспаление ахиллова сухожилия является одной из самых распространенных причин болей на задней поверхности пятки.
- Нервы и сосуды. Воспаление нервов служит основной причиной болей в пяточной области при всех патологиях, которые могут наблюдаться в этом месте. Сосуды в пятке обычно воспаляются при диабетической ангиопатии, ушибах пяточной зоны, остеомиелите, туберкулезе пяточной кости и др.
- Межпредплюсневые суставы. Межпредплюсневые суставы (пяточно-кубовидный, подтаранный, таранно-пяточно-ладьевидный др.), как правило, воспаляются при подагре.
Следующей причиной появления болей в пятке являются обменные заболевания (и, в частности, сахарный диабет и подагра). При сахарном диабете имеет место повреждение большого количества сосудов (диабетическая ангиопатия) в различных тканях организма, вследствие чего те страдают от недостатка кислорода и питательных веществ, которые доставляются к ним с помощью крови. Поэтому у пациентов с сахарным диабетом развиваются периферические язвы, особенно часто это можно наблюдать на нижних конечностях. При подагре в организме задерживаются соли мочевой кислоты, которые впоследствии оседают в суставах и околосуставных тканях, что и служит причиной развития болевого синдрома при данной патологии.
Боли в пятке могут также быть следствием заражения ее тканей болезнетворными микробами. Наиболее часто такое можно наблюдать при туберкулезе или остеомиелите (гнойное воспаление) пяточной кости. Иногда причиной болей в пятке может стать нарушение работы иммунной системы. Такое явление можно наблюдать при реактивном артрите, который вызван гиперреактивностью (повышенной активностью) иммунной системы в отношении антигенов микроорганизмов, являвшихся в прошлом причиной кишечных или урогенитальных инфекций.
Боли в пятке могут возникать при следующих заболеваниях:
- деформация Хаглунда;
- тарзальный туннельный синдром;
- трещина пяточной кости;
- пяточная шпора;
- растяжение ахиллова сухожилия;
- растяжение связок голеностопного сустава;
- ушиб пятки;
- подагра;
- диабетическая ангиопатия;
- эпифизит пяточной кости;
- остеохондропатия бугра пяточной кости;
- бурсит;
- реактивный артрит;
- туберкулез пяточной кости;
- остеомиелит пяточной кости.
Растяжение ахиллова сухожилия - один из самых частых видов травм. Оно может возникнуть в результате значительных и/или внезапных физических нагрузок, плохой разминки перед тренировкой, использовании некачественной обуви, при беге на жестком покрытии, деформациях, механических травмах стопы, падениях на стопу с большой высоты и др. При растяжении происходит микротравматизация и частичный разрыв волокон ахиллова сухожилия, вследствие чего в нем возникают воспалительные процессы, которые и служат основной причиной болезненности. Наиболее часто ахиллово сухожилие повреждается в месте его прикрепления к задней поверхности пяточной кости (пяточному бугру). Поэтому боли при такой травме обычно локализуются в области задней поверхности пятки. Боли также могут ощущаться по ходу большей части ахиллова сухожилия. Болевые ощущения при данной травме, как правило, усиливаются при перемещении стопы на носок, беге, прыжках, ходьбе.
Растяжение ахиллова сухожилия является самым легким видом его травм. Более серьезной травмой ахиллова сухожилия является его частичный или полный разрыв, при котором человек не может осуществлять перемещения (например, ходить, бегать) с помощью поврежденной ноги и чувствует сильнейшие боли в пятке и в той области, где расположено ахиллово сухожилие. В таких случаях опорная функция нижней конечности полностью сохраняется, так как это сухожилие не участвует в поддержании статического положения ноги.
Голеностопный сустав укреплен большим количеством связок (медиальная связка, передняя таранно-малоберцовая связка, задняя таранно-малоберцовая связка и др.). Большинство из этих связок прикрепляются вблизи пяточной кости (к таранной или к ладьевидной костям) либо непосредственно к ней самой (пяточно-малоберцовая связка), поэтому при их повреждениях (например, растяжении или разрыве) пациент нередко ощущает боли в пяточной области. Одной из самых частых травм голеностопного сустава является растяжение его латеральных связок (связки, соединяющие малоберцовую кость с костями стопы), которое наблюдается при резком подворачивании стопы внутрь, что часто встречается при ходьбе, беге, прыжках. При таких травмах обычно повреждаются пяточно-малоберцовая (ligamentum calcaneofibulare) и передняя таранно-малоберцовая (ligamentum talofibulare anterius) связки. Вследствие частичного разрушения волокон этих связок в местах их разрыва возникает воспаление, из-за которого и появляются болевой синдром, отечность и покраснение. Все три этих симптома локализуются на внешней боковой поверхности стопы, чуть ниже внешней лодыжки и ближе к пятке (ее внешней боковой поверхности). Ушиб пятки может возникнуть при ее соударении о любую твердую поверхность. Это часто можно наблюдать при падениях на пяточную область, при беге, прыжках, ходьбе босиком (по неровной поверхности). Также такой ушиб может появиться, если на пяточную область упал какой-либо тяжелый предмет. Реже причиной ушиба пятки может стать один или несколько прямых, направленных ударов по пяточной области тупым предметом. При данном виде травм наиболее сильно страдают мягкие ткани пятки – кожа, подкожная клетчатка, мышцы, связки свода стопы, сосуды и нервы. Повреждение этих анатомических структур и тканей приводит к развитию воспаления в пятке, появлению отечности, синяков (вследствие разрыва мелких сосудов), покраснения и болевых ощущений (из-за механического повреждения нервов). Ушиб пятки – это разновидность закрытого повреждения тканей. Он часто может ассоциироваться с другими типами открытых (ранами, открытыми переломами) или закрытых (вывих, закрытый перелом, растяжение связок, воспаление синовиальных сумок и др.) травматических повреждений. Поэтому боли, возникающие при ушибе пятки, могут также свидетельствовать о наличии у пациента в стопе каких-либо дополнительных травм. Подагра – это заболевание, связанное с нарушением обмена веществ. При этой патологии в крови у пациентов наблюдается увеличение концентрации мочевой кислоты (образуется в результате распада пуриновых оснований – аденина и гуанина). Повышенное количество данного метаболита (продукта обмена) в организме приводит к отложению солей мочевой кислоты в различных тканях (суставной, околосуставной, почечной и др.), вследствие чего возникают специфичные для подагры симптомы.Одним из основных этих симптомов является моноартрит (воспаление одного сустава) или полиартрит (воспаление нескольких суставов). При подагре могут поражаться различные суставы (голеностопные, локтевые, тазобедренные, коленные и др.), однако чаще всего в патологический процесс при ней вовлекаются суставы стопы (межпредплюсневые, плюснефаланговые, предплюсне-плюсневые суставы). Воспаление межпредплюсневых суставов (пяточно-кубовидного, подтаранного, таранно-пяточно-ладьевидного др.) при подагре приводит к появлению болей в пятке.
Причинами данного заболевания могут быть врожденные дефекты ферментов, отвечающих за утилизацию мочевой кислоты в организме (например, дефект гипоксантин-гуанинфосфорибозилтрансферазы или аденин фосфорибозилпирофосфат-синтетазы), патологии почек (хроническая почечная недостаточность, рак почки, поликистоз и др.), крови (парапротеинемии, лейкозы, полицитемии и др.), употребление большого количества мяса, алкоголя, гиподинамия (малоподвижный образ жизни) и др.
При сахарном диабете (эндокринное заболевание, связанное с абсолютной или относительной недостаточностью гормона инсулина) вследствие постоянного наличия в крови высокого уровня глюкозы развивается системная диабетическая ангиопатия (поражение сосудов). Особенно серьезно при диабете поражаются сосуды почек (диабетическая нефропатия), сетчатки (диабетическая ретинопатия), сердца и нижних конечностей. Поврежденные сосуды при сахарном диабете суживаются и склерозируются (замещаются соединительной тканью), из-за чего нарушается кровоснабжение тех тканей, которые они питают. Поэтому при развитии диабетической ангиопатии нижних конечностей на ногах у пациента постепенно появляются трофические язвы (в результате отмирания тканей).Локализуются такие язвы чаще на стопе, пальцах ноги, пяточной, голеностопной зонах. При данной патологии также отмечается снижение местного иммунитета, из-за чего язвы на ногах постоянно инфицируются и очень долго заживают, поэтому диабетическая ангиопатия часто осложняется остеомиелитом (гнойное воспаление костей) и гангреной (омертвение тканей) стопы. Такие осложнения наблюдаются у пациентов постоянно, так как при диабетической ангиопатии имеет место повреждение нервных окончаний (диабетическая полинейропатия), которая сопровождается нарушением чувствительности тканей ноги.
Пяточная кость состоит из тела пяточной кости и бугра пяточной кости. Бугор пяточной кости располагается позади и немного снизу от тела пяточной кости. Именно за счет этого костного отростка формируется костная опора для пяточной области. Большинство костей человека формируется за счет эндохондрального окостенения, то есть за счет окостенения хрящевой ткани, которая служит их первичным зачатком во время внутриутробного развития. После рождения у детей пяточная кость содержит преимущественно хрящевую ткань, которой в его период роста предстоит окостенеть. Такое окостенение начинается из очагов окостенения, которые называются точками окостенения. Такие точки обеспечивают не только окостенение костей, но и их рост и развитие.Первая точка окостенения появляется в теле пяточной кости на 5 – 6 месяце. Оссифицирование (окостенение) кости в области этой точки начинается в тот момент, когда ребенок рождается на свет. Приблизительно в 8 – 9 лет у ребенка возникает вторая точка окостенения в апофизе (отросток кости, вблизи ее конца) пяточной кости, из которой формируется бугор пяточной кости. После ее появления обе точки постепенно начинают срастаться между собой. Полное их сращение заканчивается тот момент, когда ребенку исполняется 16 – 18 лет.
Эпифизит пяточной кости (болезнь Севера) – это патология, при которой происходит воспаление участка пяточной кости в результате частичного отделения апофиза (костного отростка, из которого впоследствии возникнет пяточный бугор) от ее тела, вследствие незавершенного процесса сращения и окостенения. Эта патология наблюдается, в основном, у детей 9 - 14 лет (так как первая и вторая точка окостенения полностью сращиваются к 16 – 18 годам).
Развитию этого заболевания способствуют различные факторы (чрезмерные физические нагрузки, постоянные травмы, аномалии развития стопы, дефицит кальция, витамина Д), которые вызывают повреждение хрящевой ткани в пяточной кости и частичный разрыв ее соединительнотканных волокон, что нарушает нормальное сращивание обеих точек окостенения и оссификацию (окостенение) всей кости в целом. Боли в пятке при эпифизите пяточной кости проецируются на ее боковые стороны и возникают вследствие воспалительных процессов внутри пяточной кости.
Остеохондропатия бугра пяточной кости (болезнь Хаглунда-Шинца) представляет собой патологию, при которой в области бугра пяточной кости возникает асептическое (неинфекционное) воспаление. Это заболевание чаще всего наблюдается у девочек 10 – 16 лет, активно занимающихся спортом. Однако иногда она может появляться и у мальчиков. Вероятной причиной развития данной патологии служит расстройство кровоснабжения пяточной кости, чему способствуют гормональные перестройки в организме в этом возрасте и постоянные давящие нагрузки на еще не до конца сформированную пяточную кость.Такие нагрузки вызывают механическое повреждение сосудов пяточной области, в результате чего они суживаются, и в них нарушается микроциркуляция. Отсутствие поступления крови к тканям пяточной кости провоцирует развитие в ней дистрофических и некротических изменений, из-за чего она воспаляется. Болезнь Хаглунда-Шинца характеризуется появлением диффузных болей в пяточной зоне (в области пяточного бугра), которые усиливаются при физической нагрузке и разгибании стопы. Особенно сильные боли обычно проецируются в месте соединения ахиллова сухожилия с бугром пяточной кости. Их можно легко выявить при пальпации (ощупывании пальцами).
Бурсит – воспаление синовиальной сумки (полостное анатомическое образование, состоящее из соединительной ткани и предотвращающее трение между различными тканями вблизи суставов). В области пятки встречаются два вида бурсита – ахиллобурсит и задний пяточный бурсит. При ахиллобурсите (болезнь Альберта) происходит воспаление ретрокальканеальной синовиальной сумки, располагающейся между ахилловым сухожилием и задней поверхностью пяточной кости. При заднем пяточном бурсите наблюдается воспаление поверхностной сумки ахиллова сухожилия, отграничивающей его от кожи. Боли в пятке при обоих видах бурсита локализуются в зоне задней поверхности пятки, в том месте, где ахиллово сухожилие своим нижним концом вплетается в пяточный бугор. Причинами ахиллобурсита и заднего пяточного бурсита могут быть механические травмы задней поверхности пятки, ношение пациентом тесной обуви с жестким задником (задним краем), чрезмерные физические нагрузки на голеностопный сустав, наличие у него деформации Хаглунда (появление костного нароста вблизи ретрокальканеальной синовиальной сумки) или системных аутоиммунных заболеваний (системной красной волчанки, ревматоидного артрита и др.). Реактивный артрит – это патология, при которой развивается воспаление одного или нескольких суставов во время или спустя некоторое время после инфекционного заболевания (кишечной или урогенитальной инфекции). Эта патология имеет аутоиммунное происхождение и возникает вследствие нарушения работы иммунной системы. Существуют две основные формы реактивного артрита (постэнтероколитический и урогенитальный). Боли в пятке чаще всего наблюдаются при урогенитальном реактивном артрите. Этот вид артрита обычно появляется спустя 1 – 6 недель после урогенитальной инфекции и характеризуется развитием воспалительных процессов в различных суставах нижних конечностей (коленных, голеностопных). Также могут поражаться суставы стопы в области предплюсны, плюсны и фаланг пальцев.Одной из основных черт урогенитального реактивного артрита является возникновение болей в пяточной области. Их появление связано с поражением различных видов соединительнотканных структур, располагающихся в пяточной зоне. Наиболее часто при таком артрите имеет место энтезит ахиллова сухожилия (воспаление места прикрепления сухожилия к пяточной кости), тендинит (воспаление) ахиллова сухожилия, энтезит подошвенного апоневроза (воспаление места прикрепления подошвенного апоневроза к пяточной кости). Локализация болей всегда зависит от того какая именно структура поражена и воспалена. Так, например, при энтезите или тендините ахиллова сухожилия боли ощущаются на задней поверхности пятки, при энтезите подошвенного апоневроза у пациента возникают боли в районе нижней стороны пятки.
Туберкулез – это инфекционное заболевание, которое возникает вследствие инфицирования человека микобактериями туберкулеза. Чаще всего при данной патологии поражаются легкие (легочная форма туберкулеза). Однако бывают случаи, когда эти микобактерии могут проникать в кости стопы (с током крови). Именно тогда и встречается туберкулез пяточной кости. Эта форма туберкулеза встречается крайне редко и, преимущественно, у детей (9 – 15 лет), имеющих ослабленный иммунитет. Довольно часто при ней вместе с пяточной костью повреждается таранно-пяточный сустав. При туберкулезе пяточной кости воспаляются различные ткани, принадлежащие как к ней самой (костная ткань, надкостница, костный мозг и др.), так и те, которые окружают пяточную кость (связки, мышцы, сосуды, кожа, подкожная клетчатка и др.), вследствие чего пятка значительно отекает, увеличивается в размерах и краснеет. Пациент при этой патологии не может ступать на пятку из-за наличия в ней значительных болей. Болевые ощущения в пятке обычно имеют диффузный характер. Боли в пятке резко усиливаются при надавливании с любой ее стороны. Остеомиелит – это патология, при которой возникает гнойное воспаление в кости. Остеомиелит пяточной кости довольно часто встречается при диабетической стопе (одно из осложнений сахарного диабета, при котором на стопе, нередко в области пятки, появляются трофические язвы на коже) и переломах пяточной кости, сопровождающихся инфицированием мягких тканей пяточной зоны. В некоторых случаях данная патология возникает при заносе вредоносной инфекции гематогенным путем (посредством крови) из инфекционных гнойных очагов, появляющихся в организме при бактериальном эндокардите (воспаление внутренней оболочки сердца), пневмонии (воспаление легких), пиелонефрите (воспаление почек), абсцессе печени, кариесе, после протезирования суставов и др. Во всех этих случаях гноеродные микробы проникают в пяточную кость и начинают там размножаться, вследствие чего в ней возникает гнойное воспаление. Оно и служит причиной болей в пятке. Наиболее часто встречается остеомиелит пяточного бугра, гораздо реже – остеомиелит тела пяточной кости. Болевые ощущения в пятке при этой патологии диффузные, они не имеют точной локализации.При пальпации задней поверхности пятки при этом заболевании можно выявить патологический костный нарост, отек прилежащих к нему тканей и выраженную локальную болезненность. Чтобы подтвердить присутствие у пациента именно деформации Хаглунда, ему нужно сделать рентгенологическое исследование пяточной области. Иногда такому пациенту также могут назначить прохождение ультразвукового исследования (УЗИ), которое необходимо для визуализации и оценки состояния ахиллова сухожилия и ретрокальканеальной сумки (синовиальная сумка, располагающаяся между ахилловым сухожилием и пяточной костью).
Тарзальный туннельный синдром характеризуется появлением жгучих болей и покалывания в пятке. Болевые ощущения могут иррадиировать (распространяться) по всей подошве к пальцам стопы, а также в обратном направлении – от пятки к ягодичной области. Боли в пятке и в подошве, как правило, усиливаются при разгибании стопы. Кроме того, при данном синдроме может отмечаться частичное или полное нарушение чувствительность кожи подошвы и затруднение подвижности мышц стопы (например, мышцы отводящей большой палец стопы, короткого сгибателя пальцев, короткого сгибателя большого пальца стопы и др.), что объясняется поражением сенсорных (чувствительных) и мышечных волокон большеберцового нерва. Такие пациенты довольно часто затрудняются ходить «на цыпочках» (на носках).Важным диагностическим признаком тарзального туннельного синдрома служит симптом Тинеля (появление болей и онемения в зонах иннервации большеберцового нерва при постукивании пальцами в области тарзального канала). При пальпации задней поверхности всей ноги нередко можно выявить локальную болезненность. Для подтверждения наличия у пациента повреждения большеберцового нерва назначается электронейромиография. Для того чтобы выявить причину тарзального туннельного синдрома, больным назначают лучевые методы исследований (рентгенографию, компьютерную томографию, магнитно-резонансную томографию).
При трещине пяточной кости появляются боли в пятке, поврежденный участок стопы отекает и краснеет. Возможно присутствие синяков в месте перелома. Такие пациенты обычно не утрачивают способность к передвижению, однако перемещение веса на поврежденную ногу доставляет им неприятные, болезненные ощущения в пятке. При пальпации пяточной зоны можно выявить локальную болезненность и отек по бокам от пяточной кости и со стороны подошвы. При трещине пяточной кости активные суставные движения в голеностопном суставе резко ограниченны, а в подтаранном суставе (соединение между пяточной и таранной костями) – невозможны. Данный вид травмы наиболее часто появляется при падениях на ноги с высоты, поэтому этот факт является важным диагностическим критерием, о котором врач должен обязательно спросить пациента в процессе сбора анамнеза. Подтверждение диагноза трещины пяточной кости (точнее – неполного перелома пяточной кости) осуществляется за счет назначения пациенту рентгенографического исследования пяточной кости в двух проекциях – стандартной боковой (на которой изображена боковая сторона стопы от пятки до пальцев) и аксиальной (тыльно-подошвенная). При пяточной шпоре пациенты жалуются на боли в пятке (со стороны подошвы), появляющиеся при ходьбе и беге. Иногда такие болевые ощущения у них могут присутствовать и в покое. Интенсивность болей в пятке бывает различной, однако чаще всего она выраженная и не дает покоя пациентам. Такие пациенты обычно не могут носить обувь на плоской подошве и ходят на каблуках или на носках. Болевой синдром довольно выражен в утренние часы, когда больные только встают с постели, и немного снижается в дневное и ночное время. Связано это с тем, что во время сна, поврежденная плантарная фасция немного заживает (так как нога у пациента отдыхает). При подъеме с кровати нагрузка на нее внезапно возрастает (из-за того что в вертикальном положении тела человека на нее давит около половины его массы), она снова повреждается и в ней усиливаются воспалительные процессы.При ощупывании (пальпации) пяточной области можно выявить усиление болевых ощущений в зоне локализации пяточного бугра – месте прикрепления к нему плантарной фасции. Кроме клинических обследований таким больным также могут назначить прохождение рентгенографического обследования пятки в двух взаимно перпендикулярных проекциях. Это исследование помогает не только установить точную локализацию воспаления и наличие остеофитов (пяточных шпор) в области пяточного бугра, но и исключить другие возможные патологии (например, опухоли пяточной кости, остеомиелит, перелом пяточной кости и др.).
При растяжении ахиллова сухожилия появляются боли в области задней поверхности пятки. В этой зоне также возможно появление припухлости и покраснения кожи. Болевой синдром при такой травме, как правило, усиливается при перемещении стопы на носок, прыжках, беге или ходьбе. Болезненность нередко может ощущаться по ходу самого ахиллова сухожилия и усиливаться при его прощупывании пальцами. При значительных растяжениях ахиллова сухожилия резко затрудняется подвижность в голеностопном суставе. Малейшее сгибание (приведение пальцев ноги к передней поверхности голени) или разгибание (отведение пальцев ноги от передней поверхности голени) стопы вызывает боли в пятке. При разрыве ахиллова сухожилия, как правило, наблюдается сильнейшая боль в пяточной области, выраженный отек и гиперемия (покраснение) кожи в месте повреждения. Активное сгибание или разгибание ноги в голеностопном суставе невозможно.Для диагностики растяжения ахиллова сухожилия очень важным является уточнение у пациента событий и обстоятельств, при которых появились болезненные ощущения в пятке, так как, в большинстве случаев, такая травма возникает во время физических нагрузок, механических травм ноги, падении с высоты, плохой разминки перед тренировкой и т. п. Поэтому анамнестические данные служат очень важным критерием для постановки диагноза растяжения ахиллова сухожилия. Кроме выяснения у пациента его жалоб и сбора анамнеза ему также должны назначить прохождение ультразвукового исследования, компьютерной томографии, магнитно-резонансной томографии. С помощью этих методов можно достаточно быстро выявить повреждение ахиллова сухожилия и исключить другие возможные патологии (например, перелом пяточной кости). Рентгенографическое исследование в таких случаях не эффективно, так как на рентгенограммах (снимки, получаемые при рентгенографии) растяжение связок обычно нельзя распознать.
При растяжении латеральных связок голеностопного сустава у пациента возникают боли в области пятки (на ее внешней боковой поверхности), внешней лодыжки и голеностопного сустава. Эти болевые ощущения всегда усиливаются при активных движениях в голеностопном суставе, а также при попытке активной или пассивной супинации (вращении вовнутрь) стопы либо ее приведении. При пальпации ощущается локальная болезненность ниже и/или спереди внешней лодыжки, а также в зонах проекции боковых поверхностей таранной и пяточной костей. Кожа над этими зонами отечна и гиперемирована (красного цвета). Растяжение связок голеностопного сустава чаще всего возникает во время занятий спортом (бега, ходьбы), когда человек случайно наступает на латеральную (внешнюю боковую) поверхность стопы. Это следует учитывать при сборе данных анамнеза. Для исключения переломов костей стопы и голени, имеющих схожую симптоматику, пациенту назначают прохождение рентгенологического исследования. В месте ушиба на пятке образуется кровоподтек (синяк), припухлость и покраснение кожи. Максимальная болезненность ощущается пациентом прямо в середине места повреждения. Также в месте ушиба могут быть обнаружены открытые повреждения ссадины, раны. Все зависит от характеристик травмирующего фактора. Закрытые повреждения (например, перелом пяточной кости) можно распознать с помощью рентгенографии или компьютерной томографии пяточной области. Диагноз подагры ставится на основании клинических, лабораторных и инструментальных методов исследований. Основным клиническим признаком подагры считается внезапное появление болей в одном или нескольких суставах (чаще всего суставах стопы). Боли в пятке (которые развиваются в том случае, если произошло поражение межпредплюсневых суставов), как правило, возникают ночью, их интенсивность к утру резко нарастает. Болевой синдром всегда ассоциируется с покраснением и припухлостью кожи над пораженным суставом. Длительность такого приступа варьирует и составляет от одних суток до нескольких недель. Появление такого приступа чаще всего связано с определенными провоцирующими факторами (например, посещением пациентом сауны, употреблением чрезмерного количества алкоголя, мясной пищи, лекарств, пребывание пациента в стрессовых ситуациях и др.). В общем анализе крови у таких больных можно выявить лейкоцитоз (увеличение количества лейкоцитов) и увеличение скорости оседания эритроцитов (СОЭ). В биохимическом анализе крови при подагре увеличено количество мочевой кислоты. При рентгенографии пяточной области можно обнаружить внутрикостные кистозные образования (тофусы), заполненные кристаллами мочевой кислоты, а также субхондральный (подхрящевой) остеолиз (разрушение кости) костей предплюсны. Поскольку диабетическая ангиопатия нижних конечностей является осложнением сахарного диабета, то для постановки такого диагноза необходимо установление самого факта наличия этого эндокринного заболевания. Для выявления сахарного диабета у пациента исследуют уровень глюкозы в крови, назначают прохождение глюкозотолерантного теста, лабораторных анализов на гликозилированный гемоглобин, фруктозамин, расспрашивают его о наличии у него специфичных для диабета симптомов полиурии (частое хождение в туалет «по маленькому»), полифагии (частый прием пищи), полидипсии (постоянная жажда), снижения веса и др.Если у пациента выявлен сахарный диабет, то ему назначаются консультации у врачей соответствующего профиля, которые могут установить и подтвердить присутствие у него того или иного осложнения. Например, врач-офтальмолог может выявить у него наличие диабетической ретинопатии (поражение сетчатки на фоне диабета), врач-терапевт может выявить у пациента диабетическую нефропатию (поражение почек на фоне диабета), врач-хирург обычно ставит диагноз диабетической ангиопатии нижних конечностей.
При диабетической ангиопатии нижних конечностей на ноге (или ногах) у пациента, чаще всего в районе стопы, видны язвы на фоне сухой, атрофированной кожи, имеющей бледный или цианотичный цвет. Кожный покров нередко покрыт трещинами и шелушится. Боли в пяточной области всегда имеют различную интенсивность, которая не связана с площадью и глубиной язвенных дефектов. Это объясняется наличием диабетической полинейропатии (повреждения нервов), при которой наблюдается заметное снижение кожной чувствительности. Иногда у таких больных встречается перемежающая хромота (то есть они при ходьбе не могут нормально ступить на ногу из-за болевого синдрома). Для оценки периферического кровоснабжения (которое существенно нарушается при данной патологии) используются различные методы (ультразвуковое исследование, рентгеноконтрастная ангиография, магнитно-резонансная ангиография и др.).
Эпифизит пяточной кости характеризуется появлением болей по бокам пятки, ее незначительным отеком и покраснением. Болевые ощущения при этой патологии, как правило, усиливаются при надавливании пальцами на пятку (особенно с ее боков), а также при беге, прыжках, перемещении стопы на носок. Чаще всего эпифизит пяточной кости развивается у детей 9 – 14 лет, которые ежедневно занимаются спортом и носят обувь с тонкой и плоской подошвой (бутсы, кеды, беговые кроссовки и т. п.). Иногда такую патологию можно наблюдать у детей, которые потребляют с пищей мало кальция и недостаточно находятся на солнце (солнечные лучи стимулируют образование витамина Д в организме, который участвует в процессах окостенения костей). Диагноз эпифизита пяточной кости подтверждается на основании результатов лучевых методов исследований (компьютерной томографии и магнитно-резонансной томографии). Остеохондропатия бугра пяточной кости сопровождается появлением у пациента диффузных болей в пятке после физической нагрузки (бега, ходьбы, прыжков и т. п.) или разгибания стопы. Эти боли могут возникать в обеих пятках одновременно. Болевые ощущения, как правило, возникают при нахождении человека в вертикальном положении и стихают во время сна или отдыха. Пятка при данной болезни отекает, становиться красной. Кожа в этой области имеет повышенную тактильную чувствительность. По мере прогрессирования заболевания боли в пятке становятся непереносимым, поэтому при ходьбе пациенты смешают нагрузку на передние отделы стопы (ходят на носках) и/или используют костыли. При ощупывании пятки отмечается выраженная локальная болезненность в области прикрепления ахиллова сухожилия к пяточному бугру. Диагноз остеохондропатии бугра пяточной кости подтверждается на основании данных рентгенологического исследования пяточной области. Это исследование помогает выявить уплотнение и фрагментацию бугра пяточной кости, его шероховатость, участки асептического (неинфекционного) некроза (отмирания тканей) и др. Болевые ощущения при ахиллобурсите и заднем пяточном бурсите возникают в области задней поверхности пятки. Там же можно обнаружить незначительную припухлость и покраснение кожи. При ахиллобурсите (воспаление ретрокальканеальной синовиальной сумки) эта припухлость обычно располагается по обе стороны от ахиллова сухожилия, между ним и пяточной костью. Данный вид бурсита чаще всего возникает при травмах задней поверхности пятки, чрезмерных физических нагрузках на голеностопный сустав или присутствии деформации Хаглунда (появление костного нароста вблизи ретрокальканеальной синовиальной сумки).При заднем пяточном бурсите (воспаление поверхностной сумки ахиллова сухожилия) припухлость является более отчетливой (в виде узелка) и находится на задней поверхности ахиллова сухожилия. Этот тип бурсита появляется у тех людей, кто периодически носит тесную обувь с жестким задником (задним краем). Помочь в установлении окончательного диагноза врачу могут лучевые методы исследований (ультразвуковое исследование, рентгенография, компьютерная томография). Эти исследования могут с высокой точностью выявить признаки бурсита – увеличение синовиальной сумки в размерах, гипертрофию (утолщение) ее оболочки, появление патологического содержимого внутри нее.
При реактивном артрите боли в пятке появляются, в основном, на ее нижней или на задней поверхности. Болевые ощущения могут появляться как в покое, так и при физических нагрузках. Боли в пятке при этой патологии практически всегда ассоциируются с болевыми ощущениями в области коленных, голеностопных или тазобедренных суставов. Нередко они могут сопровождаться баланитом (воспаление кожи головки полового члена), конъюнктивитом (воспаление слизистой оболочки глаза), увеитом (воспаление сосудистой оболочки глаза), глосситом (воспаление языка), лихорадкой, увеличением лимфатических узлов, снижением массы тела. При сборе анамнеза у таких пациентов важно выяснить, болел ли он (или болеет в данный момент времени) урогенитальной инфекцией. Так как это является одним из ключевых диагностических признаков, поскольку реактивный артрит не является инфекционным заболеванием, а возникает в результате гипериммунного (чрезмерного иммунного) ответа на перенесенную в прошлом урогенитальную инфекцию.Важными диагностическими признаками реактивного артрита также служат результаты некоторых лабораторных тестов. Пациентам с подозрением на это заболевание делают иммунологическое типирование (исследование) на присутствие антигена HLA-B27 (молекула на поверхности лейкоцитов, которая определяет предрасположенность пациента к появлению у него реактивного артрита), серологические тесты и ПЦР (полимеразную цепную реакцию) на наличие у него в крови антигенов (частиц) вредоносных микробов (которые в прошлом вызывали урогенитальную инфекцию), а также микробиологическое исследование мазков из уретры, цервикального канала, конъюнктив глаз (для обнаружения хламидий).
При туберкулезе пяточной кости у больного появляются диффузные боли в области пятки. Чаще всего они связаны с нагрузкой стопы при физических упражнениях (ходьбе, беге, прыжках). Из-за этого пациент нередко перекладывает вес на переднюю часть стопы и заметно хромает. Болевой синдром в пятке может также возникать в покое. Если данная патология возникла у ребенка в раннем возрасте, то, в большинстве случаев, она сопровождается деформацией и недоразвитием стопы (так как при туберкулезе происходит разрушение кости под воздействием бактерий). Помимо боли при туберкуле пяточной кости можно выявить существенный отек пяточной области и покраснение пятки. Диагноз этого заболевания подтверждается с помощью рентгенографии или компьютерной томографии, на которых в толще пяточной кости можно обнаружить очаг омертвевшей костной ткани (в виде просветления). Вокруг очага заметны зоны остеопороза (деминерализации кости). Если инфекция с пяточной кости переходит на таранно-пяточный сустав, то развивается артрит (воспаление сустава), который также можно разглядеть на рентгенограммах (снимках, получаемых при рентгенографии). При остеомиелите возникает резкая и сильная боль в области пяточной кости, которая довольно хорошо выявляется при пальпации. Боли в пятке при этой патологии, как правило, сопровождаются ознобом и повышением температуры тела. Сама пятка в таких случаях отекает, становится красной. Так как остеомиелит пяточной кости возникает чаще всего вторично (на фоне сахарного диабета, переломов пяточной кости, ранений пяточной зоны и др.), то важно установить наличие его причины. Что и делает врач во время сбора анамнеза и осмотра пациента. В общем анализе крови у больного остеомиелитом можно выявить лейкоцитоз (увеличение количества лейкоцитов), увеличение скорости оседания эритроцитов (СОЭ). С помощью рентгенографии и компьютерной томографии можно обнаружить наличие в пяточной кости зон деструкции (разрушения), участков остеопороза (размягчения костной ткани), утолщения ее надкостницы.В первые 7 – 10 дней пациенту необходимо ходить при помощи костылей, при этом опираться на загипсованную ногу не разрешается. Спустя этот срок можно начинать полноценную ходьбу постепенно увеличивая нагрузку на поврежденную пяточную зону. Полная трудоспособность у пациента восстанавливается через 3 - 4 месяца. Такой продолжительный период реабилитации объясняется тем, что пяточная кость служит основной опорной структурой при ходьбе человека. При прямостоянии на эту кость давит весь вес тела человека, поэтому очень важно, чтобы больной выдержал весь срок иммобилизации ноги для полного заращения перелома и предотвращения различных осложнений (например, смещения костных отломков, увеличения размеров трещины и др.).
Пациентам с пяточной шпорой назначают нестероидные противовоспалительные препараты (ибупрофен, индометацин, диклофенак и др.). При выраженном болевом синдроме иногда местно вводят кортикостероиды (гормональные противовоспалительные средства). Помимо лекарств им прописывают ночные ортезы (специальная ортопедическая обувь), которые одеваются во время сна для растяжения подошвенного апоневроза и фиксации стопы в одном положении, а также проведение специальных физиотерапевтических процедур (гимнастика, криотерапия, ударно-волновая терапия, ультразвуковая терапия, массаж, электрофорез и др.). Эффективность такого лечения всегда разнится и зависит от каждого конкретного случая. Если консервативное лечение таким пациентам не помогает, тогда им назначают хирургическое лечение (плантарная фасциотомия, удаление пяточной шпоры, радиочастотная тенотомия и др.). Выбор вида хирургического лечения подбирается индивидуально. Растяжение ахиллова сухожилия лечится консервативно. При ощущении болей в области задней поверхности пятки следует сразу же приложить к больному месту холод (мешочек со льдом). Компрессы с холодом эффективны лишь в первые 1 – 3 суток с момента растяжения. Холод не нужно держать у места повреждения сутки напролет, достаточно лишь периодически прикладывать на 20 – 30 минут при наличии болей в пяточной области. Поврежденную ногу необходимо иммобилизовать (обездвижить) с помощью тугой повязки, обвивающей и стабилизирующей голеностопный сустав. В этом суставе не рекомендуется осуществлять какие-либо движения (особенно это касается резких, импульсивных, сгибательных и разгибательных движений). Необходимо на некоторое время отказаться от физических нагрузок, занятий спортом.При наличии у пациента сильных болей в пятке сзади в дополнение к компрессам с холодом ему нужно принять противовоспалительные нестероидные средства (ибупрофен, баралгин, диклофенак и др.). Следует помнить, что сильные боли в области задней поверхности пятки могут появляться и при других патологиях (например, при разрыве ахиллова сухожилия, переломе пяточной кости и др.), поэтому перед тем как заниматься самолечением растяжения ахиллова сухожилия рекомендуется предварительно проконсультироваться с лечащим врачом. Также при данном растяжении хорошо помогают физиотерапевтические процедуры (криотерапия, электрофорез, ультравысокочастотная терапия, сверхвысокочастотная терапия, низкочастотная магнитотерапия, массаж, лечебная гимнастика и др.), которые заметно уменьшают сроки реабилитации, занимающие у таких пациентов довольно значительные промежутки времени (в среднем, от 2 недель до 2 – 3 месяцев).
При данном виде травм накладывают 8-образную бинтовую повязку (подойдет как эластичный, так и неэластичный бинт) на голеностопный сустав, тем самым, обездвиживая ногу. Носить такую повязку пациенту необходимо в течение 5 – 14 суток. Если болевой синдром довольно выражен, то можно выпить нестероидные противовоспалительные средства (ибупрофен, индометацин, диклофенак и др.), которые обладают болеутоляющим и противовоспалительным действием. Сверху повязки в первые 1 – 2 суток можно также накладывать холодные компрессы. С 3 – 4 суток пациенту далее назначают тепловые компрессы и физиотерапию для ускоренного заживления поврежденных связок. Сразу после ушиба пятки необходимо приложить к ней мешочек со льдом и выпить обезболивающее средство (ибупрофен, анальгин, индометацин, диклофенак и др.). Холодные компрессы нужно прикладывать только в первые сутки (1 – 2 день) и по мере необходимости (до спадения отека и уменьшения болевых ощущений в пятке). Обезболивающие средства также продаются в мазях и имеют практически те же названия, что и их таблетированные аналоги. Если в месте ушиба стопы имеются ссадины или раны то их необходимо смазать каким-либо антисептиком (зеленкой, йодом, перекисью водорода и т. п.) и наложить сверху стерильную повязку. Местные обезболивающие средства (мази, гели) при наличии открытых повреждений на пятке нельзя использовать, так как это может привести к внесению дополнительной инфекции в кожу стопы. После травмы стопы желательно проконсультироваться у врача-травматолога. Сделать это нужно безотлагательно (немедля), потому что ушибы пятки нередко осложняются трещиной пяточной кости, повреждением ахиллова сухожилия и связок голеностопного сустава. Для лечения подагры назначают противоподагрические препараты (колхицин), нестероидные противовоспалительные средства, урикозурические (ускоряют выведение мочевой кислоты из организма) и урикостатические (снижают образование мочевой кислоты в тканях) препараты. Последние две группы препаратов (урикозурические и урикостатические средства) разрешается принимать только после болевого приступа, так как они влияют на концентрацию в крови мочевой кислоты и, тем самым, могут способствовать увеличению продолжительности подагрического приступа. Также при подагре назначают специальную диету, которая полностью исключает употребление пациентом различных продуктов (сардин, красного мяса, анчоусов, алкоголя, шпината, печени и др.), влияющих на уровень мочевой кислоты в крови. При диабетической ангиопатии нижних конечностей назначают комплексное лечение. С целью коррекции углеводного обмена пациенту прописывают диету, включающую потребление определенного количества углеводов в сутки, а также инсулинотерапию (введение инсулина, снижающего уровень глюкозы в крови). Для нормализации микроциркуляции в области стопы назначают аналоги простагландина Е1 (ангиопротекторы), антикоагулянты и антиагреганты (предотвращают тромбообразование в сосудах). Чтобы избавиться от инфекции в области язв больным выписывают различные антибактериальные препараты и антисептики. Антисептики чаще всего используют место, в виде компрессов. Сами язвенные дефекты обрабатывают хирургически (удаляют отмершие ткани в области язв). Таким пациентам также рекомендуется назначать специальную разгрузочную обувь, разгрузочные повязки для снижения риска появления новых язв на стопе и ускоренного заживления уже существующих. Эпифизит пяточной кости не является серьезной патологией. Он лечится довольно быстро и только консервативным путем. Таким пациентам рекомендуется предоставить полных отдых больной ноге, избегать физических нагрузок. Им лучше на некоторое время сменить вид спорта. Данным больным следует обязательно носить подпяточник – ортопедическое приспособление, устанавливаемое между пяткой и подошвой в обуви. Он помогает снизить нагрузку на пяточную зону и уменьшает тягу ахиллова сухожилия во время движения ноги. При интенсивных болях к пятке можно прикладывать к ней холод (мешочек со льдом). При эпифизите пяточной кости очень хорошо помогает физиотерапевтическое лечение, поэтому нередко таким пациентам назначают физиотерапию (электрофорез, массаж, грязевые ванны, ультравысокочастотную терапию, сверхвысокочастотную терапию, ультразвуковую терапию и др.).В очень редких случаях (например, когда боли в пятке нестерпимые) врач может прописать пациенту нестероидные противовоспалительные препараты. Эти средства уменьшают воспалительные процессы в тканях и снимают болевой синдром в пятке. Однако этими средствами не стоит злоупотреблять, так как заболевание это не столь серьезное и опасное. Болезненные ощущения в пятке при лечении будут проходить не сразу, иногда они могут длиться больше одной недели (иногда до 1 – 3 месяцев). Все зависит от скорости сращения между собой частично отделившихся участков пяточной кости. При выявленном дефиците кальция или витамина Д у ребенка, ему назначают соответствующие препараты. В тяжелых клинических ситуациях (что наблюдается довольно редко) таким пациентам могут надеть гипсовую повязку на ногу для полной иммобилизации поврежденной конечности.
При существенных болях в пятке назначают нестероидные противовоспалительные препараты. Больной ноге рекомендуется предоставить полный покой либо значительно уменьшить статическую нагрузку на нее. Последнее можно реализовать с помощью специальных ортопедических стелек (подпяточников), сделанных из геля и подкладываемых под пятку при ношении обуви. В редких случаях врач может сделать пациенту временную иммобилизацию конечности путем наложения гипсовой лонгеты на нижнюю конечность. Для ускорения заживления тканей при остеохондропатии бугра пяточной кости всем пациентам обычно назначают поливитаминные препараты и прохождение различных физиотерапевтических процедур (электрофореза, ультравысокочастотной терапии, сверхвысокочастотной терапии, ультразвуковой терапии и др.). При своевременном обращении к врачу-специалисту прогноз лечения, в большинстве случаев, благоприятный. При ахиллобурсите и заднем пяточном бурсите необходимо носить удобную обувь с мягким задним краем или вообще без него. Пациентам при этих патологиях назначают различные местные противовоспалительные средства на основе НПВП (нестероидных противовоспалительных препаратов) или глюкокортикоидов в комплексе с анестетиками (обезболивающими). В некоторых случаях врачу приходится производить пункцию слишком увеличенной синовиальной сумки для извлечения скопившегося в ней экссудата (патологической жидкости). Помимо медикаментозного лечения при ахиллобурсите и заднем пяточном бурсите также назначают физиотерапевтическое лечение (электрофорез, ультравысокочастотную терапию, сверхвысокочастотную терапию, ультразвуковую терапию и др.), которое довольно хорошо помогает снизить воспалительные процессы в пораженных синовиальных сумках. При неэффективности консервативного лечения пациенту назначается бурсэктомия (хирургическое удаление синовиальной сумки). Реактивный артрит лечится при помощи противовоспалительных средств (диклофенак, напроксен, ибупрофен, кетопрофен и др.), иммуносупрессоров (плаквенил, азатиоприн, делагил, метотрексат и др.) и антибиотиков (ципрофлоксацин, рондомицин, спирамицин, тетрациклин и др.). Антибиотики применяются, для того чтобы уничтожить остатки инфекции (чаще всего урогенитальной хламидийной инфекции) в организме пациента. Иммуносупрессоры (подавляют активность иммунной системы) и противовоспалительные средства хорошо помогают купировать боли в суставах и в пяточной области. Выбор метода лечения туберкулеза пяточной кости зависит от его степени тяжести, наличия осложнений, распространенности деструктивного процесса. В начальных стадиях заболевания, когда патологический очаг в пяточной кости невелик, прибегают к консервативному лечению, которое заключается в массивной антибиотикотерапии, включающей несколько видов антибиотиков, выписанных врачом по специальным терапевтическим схемам. В более поздних стадиях заболевания, а также тогда, когда консервативная терапия была признана неэффективной, пациенту назначают хирургическое лечение, состоящее из механического удаления омертвевших тканей пяточной кости и дезинфекции образовавшейся внутри нее полости. Пациенту с остеомиелитом пяточной кости назначают антибиотики, иммуномодуляторы (повышают иммунитет), витамины, дезинтоксицирующие средства. Помимо лекарств ему показано хирургическое лечение, которое заключается во вскрытии гнойного очага в пяточной кости, очищении ее от гноя и мертвых тканей и тщательной дезинфекции места гнойного воспаления. После проведения хирургического лечения пациенту рекомендуется пройти курс физиотерапии (электрофорез, ультравысокочастотная терапия и др.), включающей в себя методы направленные на снижение воспалительных явлений и уничтожение оставшейся инфекции в области пяточной кости. Следует отметить, что остеомиелит – это довольно опасная патология, требующая специализированной медицинской помощи, поэтому все этапы его лечения пациенту необходимо проходить в стационаре (больнице).
Если же такие боли одновременно ассоциируются с болями в других суставах лучше отправиться на консультацию к врачу-ревматологу, так как поражение нескольких суставов сразу, скорее всего, свидетельствует о наличии у пациента аутоиммунного или обменного заболевания (например, реактивного артрита, подагры, системной красной волчанки, ревматоидного артрита и др.). Если при болях в пятках на коже пяточной области появляются язвы и у пациента присутствуют основные симптомы сахарного диабета (повышенное желание к потреблению пищи и воды, снижение веса, частое хождение в туалет), то ему следует обязательно сходить к врачу-эндокринологу.
При других заболеваниях (например, при ушибе пятки, растяжении ахиллова сухожилия, растяжении связок голеностопного сустава, пяточной шпоре, деформации Хаглунда, бурсите) пяточной зоны мази довольно хорошо помогают, поэтому их и прописывают пациенту в большинстве случаев. Кроме того, местные средства не оказывают на организм такого токсического эффекта как это делают таблетки. Местные средства действуют намного быстрее, вследствие чего им отдают предпочтение при травмах пяточной зоны и при наличии у пациента поверхностного воспалительного процесса.
При болях в пятке обычно назначают нестероидные противовоспалительные средства (НПВС), обезболивающие и местнораздражающие препараты. НПВС (диклофенак, индометацин, кетопрофен и др.) снижают боль, отек и покраснение в месте повреждения. Мазь на основе нестероидных противовоспалительных средств рекомендуется начинать наносить сразу после травмы. Также в первые сутки можно использовать мазь, включающую анестетик (обезболивающее средство), например, меновазин. Через несколько дней, после того как отек в месте травмы спадет, пациенту следует нанести на болезненное место местнораздражающие мази (финалгон, випросал, гевкамен, никофлекс и др.). Следует запомнить, что местнораздражающие мази нельзя применять в первые сутки после травмы, так как они способствуют усилению отечности.
Народные средства обычно можно использовать при механических травмах стопы - ушибах пятки, растяжении связок голеностопного сустава или ахиллова сухожилия, бурситах. Иногда они помогают при плантарном фасциите (пяточной шпоре). Следует помнить, что перед тем как заниматься самолечением, необходимо предварительно проконсультироваться с врачом.
Народные средства, которые можно применять при болях в пятках, следующие:
- Настойка из цветков белой акации. Эту настойку используют при пяточной шпоре. Для ее приготовления берут цветки белой акации и смешивают их с водкой в пропорции 1/3. Настойкой из цветков белой акации нужно смазывать подошву стопы несколько раз в сутки.
- Настойка из сабельника болотного. Взять и смешать корни сабельника болотного с водкой в соотношении 1/3. После этого данную смесь необходимо настоять в течение суток. Эту настойку рекомендуется употреблять по 2 столовые ложки 3 раза в день. Настойка из сабельника болотного обычно показана пациентам, имеющим плантарный фасциит.
- Компресс из картофеля. Компрессы из картофеля часто прикладывают к месту повреждения при ушибе пятки, растяжении связок голеностопного сустава или ахиллова сухожилия, а также при различных видах бурситов. Чтобы сделать такой компресс необходимо взять несколько сырых картошек и измельчить их на терке. После этого из получившейся кашицы нужно сделать марлевый компресс, который следует прикладывать к месту травмы по нескольку раз в сутки.
- Компресс из листьев подорожника. Взять одну столовую ложку сухих, растертых листьев подорожника большого и смешать их с мелко нарезанным луком (1 небольшая луковица). После этого к этой смеси следует добавить равное количество меда. Все это далее необходимо поместить в кипящую водяную баню и хорошо размещать. Полученный водный раствор затем нужно настоять и отфильтровать. Из него можно делать компрессы, которые прикладывают к больным местам на пятке, возникшим при ушибе пятки, растяжении связок голеностопного сустава или ахиллова сухожилия.
- Настой хвоща. Для его приготовления нужно поместить в 500 мл кипятка 50 – 60 грамм сухой травы хвоща полевого. Полученную смесь нужно настоять 30 – 60 минут. После этого настойку необходимо процедить и сделать из нее марлевый компресс, который затем следует прикладывать к больной пятке 2 – 3 раза в сутки.
www.polismed.com