Лечение суставов - артроз, артрит, остеохондроз и многое другое
Заболевания костного мозга у детей симптомы
Опухоль костного мозга у детей
Костный мозг – это ткань, которая находится в полости костей. Есть 2 вида костного мозга: красный и желтый. Первый еще называют миелоидным, он состоит из множества стволовых клеток, из которых генерируются компоненты крови (эритроциты, лейкоциты, тромбоциты и др.). Кровь, вырабатываемая в костном мозге, распространяется по всему организму. Кроме этого, он участвует в иммунопоэзе, вырабатывая антитела против вирусов и бактерий. Из-за таких сложных процессов и содержания в костном мозге неразвитых клеток, этот орган особенно подвержен возникновению аномальных процессов.
От рождения и до 2-3 лет в костях содержится только кроветворный костный мозг, а по мере взросления он постепенно превращается в желтый (резервный вид костного мозга, который не участвует в кроветворении). Кроветворный костный мозг у взрослых находится только в тазовых костях, ребрах, в позвонках и длинных трубчатых костях.
Когда раковые клетки развиваются из стволовых, недоразвитых или зрелых клеток крови – это называется лейкоз (гемобластоз, лейкемия, рак крови). Такой тип опухоли костного диагностируют у детей в 2 раза чаще, чем у взрослых именно потому, что в их организме красный костный мозг преобладает. Лейкозы составляют треть от новообразований, встречающихся у детей. Пик заболеваемости приходит на 2-5 лет и 10-12. По статистике мальчики болеют чаще девочек.
Есть 2 формы лейкоза – хроническая и острая, которую находят у 97% детей. Отличается она стремительным течением. Хроническая форма более спокойная.
Зарождаясь в костном мозге, клетки опухоли через кровоток распространяются по всему организму. Такую опухоль костного мозга у ребенка даже нельзя назвать опухолью, так как ее невозможно увидеть и прощупать, она постоянно движется по телу, вместе с кровью.
Иногда опухоль развивается в костях, поражая саму ткань костного мозга. Это может быть остеосаркома, хондросаркома или саркома Юинга. Последний вид в основном диагностируют у детей в возрасте 10-15 лет. Саркома Юинга – очень злокачественная опухоль, в 70% случаев она появляется в костях нижних конечностей, реже – в верхних. В 90% – образовывает метастазы. В большинстве случаев рак КМ является метастазами от других органов, первичный тип заболевания встречается редко.
Причины рака костного мозга
Почему у детей происходят нарушения в строении клеток, вызывающие появление рака?
Точных причин ученые не знают, но есть некоторые предположения:
- генетические отклонения (например, синдром Дауна, Ли-Фраумени, Клайнфельтера, нейробластоз и другие) повышают риск возникновения мутаций в клетках костного мозга;
- раковые заболевания могут передаваться по наследству, то есть, если в семье есть случаи ОКМ, то у ребенка риск заболеть нею увеличивается;
- доказано, что радиация провоцирует появление рака. У многих людей, которые сталкивались с такими катастрофами, как взрыв на Чернобыльской АС или взрывы в Хиросиме и Нагасаки, в последствии находили различные виды опухолей (в том числе и ОКМ);
- ученые считают, что различные излучения и химические вещества – одна из причин развития злокачественных опухолей;
- курение родителей может стать причиной рака у ребенка.
Совмещение этих факторов с неправильным питанием, загрязненной окружающей средой, стрессами и ослабленным иммунитетом – повышает вероятность заболеть ОКМ.
Симптомы рака костного мозга у детей
К признакам рака костного мозга относятся:
- боль в костях, вначале она незначительная, затем – усиливается. Чаще болят ноги, тазовые кости и нижний отдел позвоночника. Часто боль возникает ночью и во время физической активности;
- снижение уровня тромбоцитов приводит к ухудшению свертываемости крови, на теле появляются синяки, высыпания. Могут кровоточить десна или идти кровь из носа, раны долго не заживают, не редки кровоизлияния в легкие, кишечник;
- из-за снижения плотности костей они становятся ломкими, возможно появление остеопороза или искривления позвоночника в зависимости от локализации опухоли. При саркомах на костях появляются наросты, отек, опухоль прощупывается, становится заметной;
- одышка и кашель;
- тошнота, рвота;
- чувство жажды. Возникает по причине увеличения уровня кальция;
- нарушение работы органов малого таза (запоры, трудности с мочеиспусканием);
- головная боль и головокружения;
- увеличенные лимфатические узлы, повышенная температура тела;
- онемение конечностей, слабость, постоянная усталость, быстрая утомляемость, бледность, желтоватость или сухость кожи;
- нарушение обоняния и вкуса;
- снижение иммунитета провоцирует заболеваемость различными вирусами и инфекциями;
- резкое похудение, потеря аппетита.
Со временем состояние больного ухудшается, появляются новые расстройства. Если вовремя не отреагировать, то последствия будут крайне плачевные.
Диагностика опухолей костного мозга у детей
Первый анализ, который нужно будет сдать для выявления рака костного мозга – это общий и биохимический анализ крови. По нему будет видно компоненты крови, ее состояние.
Для рака крови у детей характерны:
- высокий показатель СОЭ;
- повышенный уровень лейкоцитов и белка (как в крови, так и в моче);
- пониженный уровень тромбоцитов и ретикулоцитов;
- бластемия;
- отсутствие базофилов и эозинофилов.
Для постановки точного диагноза необходимо взять образец костного мозга. Называется эта процедура стернальная пункция. Делают забор костного мозга через грудину с помощью специальной иглы с ограничителем, который не позволяет повредить другие органы. Пункцию проводят под местным наркозом, так что сильной боли ребенок не почувствует. Для изучения берут всего лишь 0.3 мл. жидкости. У маленьких детей небольшая грудина, поэтому неопытный врач может проколоть ее насквозь, также это происходит, если ребенок будет двигаться. Данный анализ очень быстрый и эффективный. С его помощью определяют состояние костного мозга, нарушения в процессах кроветворения, вид опухоли и степень поражения.
Если данные стернальной пункции получились не точные, назначают пункцию подвздошной кости. При опухолях, поражающих ткань костного мозга, берут пробу самой опухоли (биопсия).
Также в диагностике рака костного мозга применяют такие методы визуализации, как рентгенография, компьютерная и магниторезонансная томография, УЗИ. КТ и МРТ дают более точные данные. С их помощью получают полную картину состояния костей и всех органов, положение опухоли, ее размер, распространенность метастаз (в случае рака крови). УЗИ при лейкозе поможет выявить метастазы в лимфоузлах, железах, селезенке печени и других органах, если есть подозрения на
Для обнаружения опухоли в костях используют сцинитографию. Это рентген, который делают после введения в организм радиоактивного вещества. Преимуществом этого метода является быстрота и небольшая стоимость. Но для постановки диагноза все равно необходимо делать КТ и МРТ. На основе полученных данных врач определяет схему лечения.
Лечение рака костного мозга у детей
Если это миелома или саркома, то по возможности проводят хирургическое удаление опухоли. Иногда требуется удалить кость, а на ее место ставят протез. В редких случаях необходима ампутация.
Операцию следует делать в комплексе с химиотерапией и облучением, тогда результат будет наиболее эффективным. Химические препараты и гамма-излучение действую угнетающее на раковые клетки, и уничтожают их. Но страдают также и здоровые клетки, особенно это опасно для растущего организма, поэтому необходимо обсудить с врачом все возможные последствия.
При лейкозе опухолевые клетки удалить невозможно, поэтому для его лечения применяют комбинированную химиотерапию, причем начинать ее необходимо как можно раньше (как только диагноз подтвердится). Курсы периодически повторяют, чтобы предотвратить рецидивы. Также возможно дополнительное облучение. Также для лечения РКМ осуществляют пересадку костного мозга. Перед такой операцией ребенку с помощью высоких доз химии уничтожают все клетки костного мозга, чтобы остановить развитие в них рака. Затем вводят КМ, взятый у здорового донора (которым может быть ближайший родственник). Пересадка очень опасна, проводят ее в крайних случаях.
Вдобавок к операции, химио- и лучевой терапии, людям, больным раком костного мозга, проводят симптоматическое лечение:
- гемостатическую терапию для улучшения свертываемости крови;
- иммунотерапию для увеличения уровня лейкоцитов;
- антибактериальную – для предупреждения возможных инфекционных заболеваний;
- иногда проводят переливание крови или плазмоферез;
- назначают стероиды для укрепления костной ткани.
Без лечения опухоли костного мозга больные живут не больше полугода.
Прогноз при раке костного мозга
Продолжительность жизни при раке костного мозга у детей и подростков зависит от вида опухоли, размера и распространенности ее по организму. После комплексного лечения лейкоза, пятилетняя выживаемость наблюдается у 50-80% людей, зависит это число от формы лейкоза. Наиболее благоприятная из них – острый лимфобластный лейкоз, хуже – миелобластный. С такой формой выживают до 50% больных, если пересадить костный мозг, вероятность прожить 5 лет увеличивается до 65%. Тяжелей проходит лечение у детей до 2 лет и старше 10, поэтому прогноз для них менее благоприятный.
На 1 стадии рак костного мозга вылечивается в 95% случаев, но в этот период рак обнаруживают очень редко, потому что симптомы его не специфические и похожи на другие заболевания.
Хронический лейкоз может протекать спокойно на протяжении года, а затем происходит бластный криз и болезнь переходит в острую форму. В таком случае человек живет около года или меньше.
Будьте здоровы!
Автор: Иванов Александр Андреевич, врач общей практики (терапевт), медицинский обозреватель.
onkolog-24.ru
Лейкоз у детей
Лейкоз у детей — является серьёзным и опасным заболеванием, которому характерно нарушение костномозгового кровотечения и при этом происходит замещение здоровых клеток незрелыми. Если говорить простыми словами, то лейкоз — это рак крови. Как известно рак относится к онкологическим заболеваниям, которые практически невозможно вылечить.
Ежегодно количество детей, которым ставят диагноз лейкоз, растёт. В основном заболевание возникает у детей в возрасте от 2 до 5 лет, поэтому в этот период, как никогда необходимо следить за ребёнком.
Лейкоз проявляется не только у детей, но и у взрослых преимущественно в возрасте с 40–50 лет. Заболевание сложно поддаётся лечению исключительно на ранних стадиях, а начиная со второй стадии излечиться от недуга практически невозможно. Медицина достигла значительных высот, но, к сожалению, лекарства от рака до сих пор ещё не изобретены. Лейкоз ещё называют лейкемией, белокровием или раком крови, но все эти наименования имеют одни признаки заболевания.
Описание заболевания
При развитии онкологического заболевания лейкоз происходит не контролируемое организмом накопление белых незрелых клеток крови в костном мозге. Таким образом, вместо воспроизведения нормальных здоровых клеток, костный мозг вырабатывает ненужные клетки, которыми он собственно и замещается. На основании этого у человека выявляют злокачественные опухоли, свидетельствующие об отклонениях в организме, а точнее, в костном мозгу.
Почему происходит выработка костным мозгом не тех клеток, что необходимы мы рассмотрим позже, а сначала уделим внимание классификации лейкозов у детей.
Классификация
Классификация заболевания подразумевает в себе разделение лейкоза на формы, виды и стадии.
Существуют две основные формы заболевания:
- Острая, которой характерно отсутствие развития клеток вообще. При остром лейкозе в крови преимущественно накапливаются исключительно белые клетки, а выработка красных (нормальных) отсутствует вовсе. Острый лейкоз у детей также характеризуется непродолжительностью жизни. Так, при остром лейкозе дети могут прожить от нескольких недель до 2–5 месяцев, в зависимости от стадии.
- Хроническая. Характерной особенностью этой формы является продолжительное замещение нормальных клеток белыми. Хроническая форма считается более щадящей, так как человек с таким диагнозом может прожить более 1–2 лет.
Картина крови при лейкозе
Острый лейкоз может протекать в двух видах:
- Лимфобластный;
- Нелимфобластный.
Острый лимфобластный лейкоз у детей проявляется преимущественно с года. Лимфобластный лейкоз представляет собой опухоль злокачественного значения, развитие которой происходит непосредственно из предшественников клеток крови — лимфобластов. Первоначально опухоль базируется в красном костном мозгу, а с течением непродолжительного времени распространяется на лимфатические узлы, селезёнку, нервную систему.
Нелимфобластный лейкоз встречается реже и преимущественно в зону поражения попадают как мальчики, так и девочки в возрасте от 2–3 лет. Нелимфобластный вид чаще называют миелоидным. Особенностью этого вида является то, что образуется опухоль миелоидного кровяного отростка. С момента образования происходит стремительное размножение белых кровяных клеток. Когда эти клетки достигают полости костного мозга, то происходит подавление ими роста нормальных клеток.
Ну и собственно о самих стадиях заболевания, которых в медицине три:
- Стадия №1. Носит название как острая фаза недуга у детей.
- Стадия №2. Ремиссия полного или неполного образца.
- Стадия №3. Её ещё называют летальной стадией, так как преимущественно итогом заболевания является смерть.
Подробнее стадии рассмотрим в разделе симптоматики, а сейчас уделим внимание причинам, которые вызывают такое страшное и опасное заболевание у деток.
Причины
Даже по настоящий момент причины, которые могут спровоцировать формирование недуга, полностью не изучены, поэтому имеются лишь теоретические и практические данные о лейкозе. К этим причинам относятся следующие факторы:
- Воздействие радиационного излучения. В процессе деления клеток радиоактивное излучение приводит к мутации последних. Радиация основывается на антропогенном воздействии человеческого фактора. Таким образом, человеческие радиоактивные творения привели к страшным последствиям. Это — и авария на ЧАЭС, и испытание ядерного оружия, и авария на АЭС Фукусима-1. Все эти факторы обуславливают активное формирование у детей лейкоза. Именно в зонах, приближенных к радиоактивным местам, встречается все чаще у детей заболевание рака крови.
- Заражение вирусами. Вирусы поражают клетки, тем самым меняя структуру ДНК. Поражение костного мозга обуславливает нарушение процесса деления хромосом в период размножения клеток. Этот процесс приводит к тому, что у ребёнка образовывается опухолевый отросток клетки.
- Экология. Негативное воздействие на экологию оказывает опять-таки сам человек. Люди винят в заболеваниях экологию, точнее, её ухудшение, а ведь это происходит по причине человеческого вмешательства: выбросы в реки, озера, моря, атмосферу и т. д. Все выбросы являются очень опасными, в процессе, организм накапливает вредные вещества, которые и дают толчок для образования опухолей.
- Инсоляция или солнечное излучение. На фоне выбросов загрязнений и полётов в космос оболочка планеты Земля имеется множество озоновых дыр. Именно по причине этих дыр солнечное излучение становится вреднее с каждым годом. Все знают об этой проблеме, но, увы, она не подлежит решению.
- Вредные привычки. Ну и, конечно, последняя весомая причина, которая может стать причиной рака крови у детей — это вредные привычки их родителей. Известно, что табачный дым для взрослого человека не приносит никакой пользы, а для ребёнка он вовсе опасен. Сложно исключить вероятность развития злокачественной опухоли у ребёнка, мать которого не может воздержаться от курения. Очень опасно кормящим мамам курить, так как табачный дым и вредные вещества попадают в грудное молоко, которым питается ребёнок. К году у ребёнка не исключается развитие дефектов здоровья, в том числе и лейкоза. Также если ребёнок вдыхает сигаретный дым, который исходит от родителей или близких членов семьи, то вредные частицы не фильтруются и попадают прямиком в организм и кровь.
Все вышеперечисленные причины лейкоза являются основополагающими факторами образования злокачественных опухолей у детей. Почему детей? Потому что детский организм является более подверженным и менее защищённым от влияния негативных факторов.
Что же такое лейкоз у детей теперь известно, далее необходимо разобраться, как же проявляется этот недуг и особенно какие первые признаки белокровия. Ведь именно от них зависит возможность вылечивания маленького пациента.
Симптоматика
Симптомы заболевания основываются на особенностях лейкоза. Так, при поражении организма продолжается активное размножение клеток, только уже поражённых. Эти клетки имеют даже ускоренный темп размножения, поэтому и заболевание протекает в острой форме.
Симптомы заболевания детей лейкозом проявляются в виде следующих признаков:
- Прежде всего, снижается гемоглобин. Отследить это явление поможет анализ крови. Пониженный гемоглобин, в свою очередь, провоцирует возникновение анемии: у ребёнка замечается быстрая усталость, вялость, болезненные ощущения в мышцах. Для годовалого ребёнка симптомы проявляются в виде отставания в развитии. Помимо этого также может наблюдаться пересыхание кожи, волосы становятся ломкими и начинают все чаще выпадать.
- Снижение количества тромбоцитов, что также покажет анализ крови во время проведения диагностики. Так, снижение тромбоцитов приводит к тому, что ребёнок страдает на частые кровотечения из носа или дёсен. При незначительных порезах кожного покрова будет наблюдаться картина активного кровоизлияния. Это говорит о нарушении состава тромбоцитов в крови.
- Лейкоциты отвечают за иммунную систему. Увеличение количества лейкоцитов обуславливает ухудшение функционирования иммунитета. В таком случае ребёнок становится уязвимым ко многим вирусным и грибковым инфекциям. Возможно, развитие кандидозного стоматита, уретрита или вульвовагинита.
Основные симптомы лейкоза
Эти признаки говорят о поражении костного мозга, но помимо этого имеются и другие симптомы, свидетельствующие о развитии лейкоза.
- Болезненность костей. В ходе развития заболевания опухоль разрастается по всему организму и поражает даже костные ткани. Опухолевый возбудитель, попадая в кость, приводит к её расширению, а это вызывает порой адские боли. Имеется и другой вид поражения костных тканей — это нарушение кальцинации. В результате наблюдается обратный процесс — истончение костных тканей, при этом кости становятся ломкими и хрупкими.
- Появление метастазов. Метастазы — это активное распространение возбудителя по всему организму. Так, бластные клетки вырабатываются в значительных количествах, что приводит к активному их распространению по организму с помощью крови. Эти клетки-возбудители опухолевых образований оседают в разных местах, вызывая тем самым активное лейкозное поражение организма. Если клетки осядут в головном мозгу, то — это наиболее опасно, так как извлечь их уже не представляется возможным. Если метастазы попали в головной мозг, то у ребёнка может часто болеть голова, быстро ухудшаться зрение, происходить непроизвольная потеря сознания. Метастазы могут попадать и в другие не мене важные органы, вызывая тем самым ощущения боли.
- Изменение лимфоузлов. Зачастую происходит увеличение лимфоузлов, что основано на оседании бластных клеток в этой системе. При ощупывании лимфатических узлов ощущается их болезненность. Также у детей при лейкозах часто увеличивается печень и селезёнка.
Симптоматика раннего проявления
Редко удаётся диагностировать заболевание на ранних стадиях в силу слабовыраженных симптомов. Мало кто задумывается из родителей, что обычные симптомы простуды у ребёнка скрывают под собой опасное заболевание.
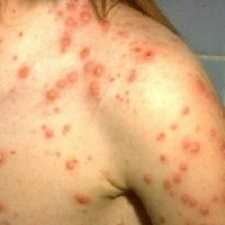
Первые признаки заболевания напоминают простуду, вместе с которой появляется сыпь по телу в виде красных пятен. При этом в первый же день наблюдается увеличение печени и селезёнки. Только обнаружив эти признаки, необходимо немедленно обратиться к врачу за помощью. Лучше на раннем этапе исключить заболевание, чем потом пытаться вести бессмысленную борьбу с опасным недугом.
Симптомы по стадиям
Симптомы лейкоза у детей по стадиям
Помимо всех вышеперечисленных симптомов стоит также отметить и общие признаки недомогания, к которым относятся:
- рвота;
- частые головные боли и головокружения;
- потеря аппетита, которая ведёт к быстрому снижению веса;
- красные проявления по телу, свидетельствующие о появлении подкожных кровоизлияний.
Известно, что такое опасное заболевание, как лейкоз, протекает в три стадии, для которых присущи следующие признаки:
- Начальная стадия. Проявляется в виде незначительного ухудшения здоровья у ребёнка. Родители могут заметить незначительную вялость и малоактивность. Возможны жалобы на боли в мышцах рук и ног. Возникают хронические, бактериальные и вирусные недомогания.
- Развёрнутая стадия. На данной стадии симптомы выражаются гораздо ярче. Начинает появляться сыпь на коже, полная усталость и нежелание играть. Ребёнок становится замкнутым и обессиленным. Симптомы стадии говорят о том, что ребёнка необходимо обследовать, чтобы исключить у него серьёзные заболевания. Но зачастую диагноз врача на данном этапе неутешительный, поэтому требуется немедленное лечение.
- Терминальная стадия. Эта стадия является заключительной и пациенты с диагнозом лейкоз третьей стадии не подлежат лечению. Уже на третьей стадии у ребёнка на голове практически не остаётся волос, он становится замкнутым в себе, жалуется на проявления болей по телу. В это время начинают распространяться метастазы по организму.
Чтобы не допустить развития третьей стадии, важно при первых подозрениях посетить врача, который проведёт диагностику. Из чего она состоит, рассмотрим детальнее.
Диагностика
Пункция красного костного мозга
Чтобы точно установить диагноз у ребёнка, доктору потребуется следующие данные:
- Общий анализ крови. Именно анализ крови позволяет получить более чем полную картину заболевания. Если анализ показывает повышенную норму лейкоцитов, а уровень тромбоцитов, гемоглобина и эритроцитов понижен, то это даёт повод для подозрений на заболевание лейкозом.
- Ещё один дополнительный анализ — УЗИ. Причём этот анализ проводится на все внутренние органы, что позволяет получить картину об их состоянии.
- Пункция красного костного мозга. Этот анализ является наиболее болезненным, поэтому его проведение осуществляется под наркозом. Суть метода заключается в проколе грудины специальной иглой и дальнейшее проведение забора костного мозга.
- Рентген. Проводится анализ грудной клетки, на которой обнаруживают увеличение лимфоузлов.
- Биохимический анализ крови. Отображает картину поражения тех или иных органов.
- Компьютерная томография даёт полную картину о стадии заболевания.
После постановки диагноза следует незамедлительно приступить к лечению.
Лечение
Лечение лейкоза у детей
Лечение проводится строго в стационаре под постоянным присмотром медперсонала. Чтобы исключить вероятность бактериального заражения, больного переводят в отдельную палату.
Основным средством для лечения лейкоза является полихимиотерапия, которая направлена на эрадикацию клона. Этапы лечения включают в себя:
- Достижение ремиссии.
- Укрепление ремиссии.
- Терапия.
- Профилактика.
Химиотерапия дополняется иммунотерапией, в которую входят:
- вакцинация БЦЖ;
- вакцина от ОСПЫ;
- введение лейкозных клеток.
Лечение лейкоза у детей также включает в себя симптоматическое воздействие:
- Гемостатическая терапия.
- Переливания тромбоцитов и эритроцитов.
- Применение антибиотиков от инфекционных возбудителей.
Таким образом, важно помнить, что заболевание лучше предупредить (хоть это и непросто), чем потом с ним бороться. Нужно следить за здоровьем своего ребёнка и посещать врача ежемесячно или по возможности раз в полгода.
simptomer.ru
Лейкоз: симптомы у детей, признаки, как проявляется, что это такое
Онкологические заболевания, по праву считающиеся чумой 21 века, не щадят даже детей. По статистике среди детской онкологии лидирующую позицию занимает лейкемия — патология клеток крови. Она приходится на 35% случаев и чаще диагностируется у мальчиков. Важно вовремя распознать лейкоз, симптомы у детей, обнаруженные на ранней стадии, не приведут к серьезным осложнениям. Рассмотрим подробнее, что представляет собой страшная патология, чтобы своевременно принять меры и спасти жизнь ребенка.
Лейкоз — что это
Лейкоз, или лейкемия, белокровие, — это опухолевая патология злокачественного характера, поражающая кроветворную и лимфатическую ткани. Лейкемия у детей характеризуется изменением кровотока костного мозга, сопровождающегося замещением здоровых кровяных клеток незрелыми бластами лейкоцитарного ряда.
Количество детей, страдающих от лейкоза, неуклонно растет. Высока детская смертность от рака крови.
Для лейкемии у ребенка характерно не поддающееся контролю скопление в костном мозге белых патологических кровяных клеток.
Выделяют две формы лейкоза:
- Острая, характеризующаяся отсутствием образования красных кровяных клеток и выработкой большого количества белых незрелых клеток.
- Хроническая форма сопровождается длительным замещением здоровых клеток патологическими белыми бластами. Характеризуется более щадящим течением. По статистике пациенты с диагнозом «хронический лейкоз крови» живут от 1 года и более.
Для лейкемии нехарактерно перетекание форм.
Различают лимфообластную и нелимфообластную разновидности острого лейкоза.
Лимфообластной лейкоз формируется из лимфобластов, располагающихся в красном костном мозге, в последующем распространяющихся на лимфоузлы, селезенку.
Диагностируется у детей, достигших 1 года.
Нелимфообластной лейкоз, или миелоидный, характеризуется образованием опухоли миелоидного кровяного отростка, сопровождающейся очень быстрым размножением белых клеток крови. Данный вид патологии диагностируется реже. В группе риска находятся мальчики и девочки двух-трехлетнего возраста.
Почему появляется злокачественная патология
Ученым так и неясны некоторые причины возникновения лейкоза у детей. Однако существуют некоторые теоретико-практические обоснования ответа на вопрос, почему дети болеют лейкозом. Выделяют следующие причины лейкоза у детей:
- Генетическая предрасположенность. Формируются патологические гены в результате внутриутробных хромосомных изменений, производящих при этом вещества, препятствующие созреванию здоровых клеток.
- Вирусное инфицирование организма. В результате перенесенных ребенком болезней вирусной этиологии, например, ветряная оспа, мононуклеоз, ОРВИ и др., вирусы встраиваются в клеточный геном.
- Иммунодефицит. Иммунная система не справляется с уничтожением чужеродных организмов и перестает уничтожать собственные патологические клетки, включая злокачественные.
- Радиационное излучение приводит к мутации кровяных клеток. К факторам риска относится облучение матери (рентген, томография) в период вынашивания плода, а также проживание в радиоактивной зоне.
- Пагубные привычки родителей, особенно матери. Курение, употребление алкоголя и наркотическая зависимость.
- Вторичный лейкоз после перенесенной лучевой или химиотерапии при другом онкозаболевании.
Развивается также лейкоз у детей по причине образования озоновых дыр в результате активного солнечного излучения. Причины лейкемии у детей кроются также в генетических патологиях, таких как синдромы Дауна, Блума и др., а также полицитемия.
Как распознать патологию
Обычно первые признаки лейкоза заявляют о себе постепенно и сопровождаются симптомами, свойственными другим патологиям:
- повышенная утомляемость;
- отсутствие аппетита;
- расстройство сна;
- беспричинное повышение температуры;
- костная и суставная боль.
Как видите, указанные признаки лейкоза у детей похожи на симптомы обычной простуды. Часто они сопровождаются появлением по всему телу красных пятен, а также увеличением печени и селезенки.
Это требует незамедлительного обращения за медицинской помощью.
Встречаются случаи детского лейкоза, для симптомов которого характерно внезапное проявление выраженного отравления организма (тошнота, рвота, слабость) или кровотечения, чаще всего носовые.
Симптомы лейкемии у детей зависят от особенностей развития злокачественного недуга. Патологические клетки, поражая организм, продолжают активное размножение, приводя к острой форме лейкемии.
Для нее характерны следующие симптомы лейкоза у детей:
- Резкое падение гемоглобина. Развивается анемия, сопровождающаяся вялостью, мышечными болями, быстрой усталостью.
- Снижение уровня тромбоцитов провоцирует развитие геморрагического синдрома, проявляющегося различными кровоизлияниями, кровотечениями из носа, десен, желудка, кишечника, легких. Даже царапина становится источником активного излияния крови у детей.
- Синдром иммунодефицита проявляется в результате повышенной концентрации лейкоцитов в крови, что делает организм ребенка уязвимым к инфекционно-воспалительным процессам. Нередко возникают гингивиты, стоматиты, тонзиллиты и другие инфекции. Очень часто дети, больные лейкозом, умирают вследствие развития тяжелых форм пневмонии или сепсиса.
- Интоксикация организма проявляется при детском лейкозе лихорадочным состоянием, анорекисей, рвотой, приводит развитию гипотрофии. Опасно осложнением лейкемической инфильтрации головного мозга.
- Сердечно-сосудистые расстройства с признаками тахикардии, аритмии, изменениями сердечной мышцы.
- Ярко выраженная бледность или желтушность слизистых и эпидермиса.
- Болезненное увеличение лимфоузлов.
- При поражении головного мозга при лейкозе у детей фиксируется головокружение, мигренеподобные боли, парез конечностей.
Лейкоз у новорожденных распознается по явному отставанию в развитии.
Различают три стадии лейкоза, по симптомам у детей они обнаруживают себя таким образом:
- Начальная стадия выражается незначительным ухудшением здоровья (ранние признаки описаны выше).
- Развернутая стадия протекает на фоне ярко выраженных симптомов, перечисленных ранее. Все признаки лейкемии говорят о необходимости полного обследования организма для исключения серьезных заболеваний.
- Терминальная стадия не вылечивается. Сопровождается полным выпадением волос, сильным болевым синдромом, образованием метастазов, приводящим к активному распространению патологических клеток и лейкозному поражению всего организма.
Не допустить появления необратимых последствий поможет обращение к врачу, ранняя диагностика рака крови, строгое исполнение всех врачебных назначений.
Диагностика лейкоза
Главная ответственность в распознавании первичных проявлений белокровия лежит на педиатре, далее ребенком занимается онкогематолог.
Детский лейкоз распознается с помощью следующих лабораторных исследований:
- клинический анализ крови;
- стренальная пункция и миелограмма — обязательные методики в диагностике лейкоза;
- трепанобиопсия;
- цитохимические, цитогенетические и иммунологические исследования;
- УЗИ внутренних органов, а также лимфоузлов, слюнных желез, мошонки;
- рентгенография;
- компьютерная томография.
Кроме того, требуется обязательное консультирование у невролога и офтальмолога.
Лечение тяжелого недуга
На самый частый вопрос, лечится ли лейкоз у детей, к сожалению, однозначно ответить нельзя. Статистика оперирует следующими фактами: 10-20% детей вылечиться не удается. Однако врачи утверждают, что лейкозы у детей — не приговор, и 80-90% детей вылечиваются благодаря ранней диагностике и возможностям современной медицины.
Главная цель в лечении рака крови — уничтожение всех незрелых бластных клеток лейкоцитарного ряда путем применения комплексной терапии.
Лечение лейкоза у детей осуществляется строго в стационаре под постоянным наблюдением медицинского персонала. Поскольку организм ребенка подвержен быстрому инфицированию, ему выделяют отдельную палату, исключают внешние контакты, требуют ношения повязки, защищающей дыхательные органы.
При лейкозе у детей, для лечения которого требуется много времени и сил, важно набраться терпения родителям и во всем поддерживать ребенка для достижения стойкой ремиссии недуга.
Основным терапевтическим методом при лейкемии является полихимиотерапия, проводимая при строгом соблюдении правил, сроков и дозы препаратов. Главная задача врача — подобрать точную дозировку лекарств, чтобы уничтожить патологические клетки и не навредить здоровью маленького пациента. Часто процесс лечения сопровождается очень тяжелым состоянием больного.
В дополнение к химиотерапевтическому лечению лейкоза лечащий врач назначает иммунотерапию, включающую введение вакцин БЦЖ, оспы, лейкозных клеток.
В отдельных случаях прибегают к пересадке костного мозга, стволовых клеток.
Исходя из того, какие проявляются у детей симптомы, лечение лейкемии может варьироваться.
В целом терапия, устраняющая симптомы болезни, включает следующие процедуры:
- переливание крови;
- назначение кровоостанавливающих препаратов при геморрагическом синдроме;
- антибиотики для лечения инфекций, часто сопровождающих лейкоз;
- дезинтоксация путем проведения плазмафереза, гемосрбции.
Терапия детского лейкоза поддерживается правильным сбалансированным питанием:
- отказом от жирной, острой, маринованной продукции;
- ограничением употребления полуфабрикатов;
- употреблением свежей, только что приготовленной пищи в теплом жидком виде;
- полным исключением пробиотиков.
Можно ли предотвратить повторное развитие лейкемии? Врачи отвечают положительно, если строго следовать врачебным рекомендациям и вести здоровый образ жизни.
Каковы прогнозы болезни
Отсутствие лечения рака крови у детей приводит к летальному исходу. При раннем распознавании лейкоз излечим в 80% случаях. Чаще всего благоприятный исход наблюдается при отсутствии рецидивов после химиотерапии в течение 5 лет.
Если болезнь не заявляла о себе около 7 лет, возможно полное избавление от страшного недуга.
Менее благоприятный исход у хронической формы миелоидного лейкоза, а также при развитии лейкемии у новорождённого (до 1 года) ребенка.
Однако эти данные условны, полный рецидив может возникнуть и при острой лейкемии. Что влияет на прогноз и течение болезни, точно утверждать сложно. Это зависит от каждого конкретного случая.
Главное помните, что при первых симптомах белокровия у детей следует немедленно обратиться в медицинское учреждение. Жизнь маленького пациента зависит от ваших действий и грамотного лечения, назначенного врачом.
krov.expert
Лейкоз у детей
Лейкоз у детей – злокачественное заболевание крови, характеризующееся опухолевой пролиферацией незрелых клеток-предшественников лейкоцитов. Клинические проявления лейкоза у детей могут включать увеличение лимфатических узлов, геморрагический синдром, боли в костях и суставах, гепатоспленомегалию, поражение ЦНС и др. Диагностике лейкоза у детей способствует развернутый общий анализ крови, проведение стернальной пункции с исследованием пунктата костного мозга. Лечение лейкоза у детей проводится в специализированных гематологических стационарах с помощью химиотерапии, иммунотерапии, заместительной терапии, трансплантации костного мозга.
Лейкоз у детей (лейкемия) – системный гемобластоз, сопровождающийся нарушением костномозгового кроветворения и замещением нормальных клеток крови незрелыми бластными клетками лейкоцитарного ряда. В детской онкогематологии частота лейкозов составляет 4-5 случаев на 100 тыс. детей. Согласно статистике, острый лейкоз является самым частым онкологическим заболеванием детского возраста (примерно 30%); наиболее часто рак крови поражает детей в возрасте 2-5 лет. Актуальной проблемой педиатрии служит наблюдаемая в последние годы тенденция к росту заболеваемости лейкозами среди детей и сохраняющаяся высокая летальность.
Лейкоз у детей
Некоторые аспекты развития лейкоза у детей до настоящего времени остаются неясными. На современном этапе доказано этиологическое влияние радиационного излучения, онкогенных вирусных штаммов, химических факторов, наследственной предрасположенности, эндогенных нарушений (гормональных, иммунных) на частоту возникновения лейкоза у детей. Вторичный лейкоз может развиться у ребенка, перенесшего в анамнезе лучевую или химиотерапию по поводу другого онкологического заболевания.
На сегодняшней день механизмы развития лейкоза у детей принято рассматривать с точки зрения мутационной теории и клоновой концепции. Мутация ДНК кроветворной клетки сопровождается сбоем дифференцировки на стадии незрелой бластной клетки с последующей пролиферацией. Таким образом, лейкозные клетки – есть не что иное, как клоны мутировавшей клетки, неспособные к дифференцировке и созреванию и подавляющие нормальные ростки кроветворения. Попадая в кровь, бластные клетки разносятся по всему организму, способствуя лейкемической инфильтрации тканей и органов. Метастатическое проникновение бластных клеток через гематоэнцефалический барьер приводит к инфильтрации оболочек и вещества головного мозга и развитию нейролейкоза.
Отмечено, что у детей с болезнью Дауна лейкоз развивается в 15 раз чаще, чем у других детей. Повышенный риск развития лейкоза и других опухолей имеется у детей с синдромами Ли-Фраумени, Клайнфельтера, Вискотт-Олдрича, Блума, анемией Фанкони, первичными иммунодефицитами (Х-сцепленной агаммаглобулинемией, атаксией-телеангиэктазией Луи-Барр и др.), полицитемией и др.
На основании продолжительности заболевания выделяют острую (до 2-х лет) и хроническую (более 2-х лет) формы лейкоза у детей. У детей в абсолютном большинстве случаев (97%) встречаются острые лейкозы. Особую форму острого лейкоза у детей представляет врожденный лейкоз.
С учетом данных морфологических характеристик опухолевых клеток острые лейкозы у детей делятся на лимфобластные и нелимфобластные. Лимфобластный лейкоз развивается при бесконтрольной пролиферации незрелых лимфоцитов - лимфобластов и может быть трех типов: L1 - с малыми лимфобластами; L2 – с большими полиморфными лимфобластами; L3 - с большими полиморфными лимфобластами с вакуолизацией цитоплазмы. По антигенным маркерам различают 0-клеточные (70-80%), Т-клеточные (15-25%) и В-клеточные (1-3%) острые лимфобластные лейкозы у детей. Среди острых лимфобластных лейкозов у детей чаще встречается лейкоз с клетками типа L1.
В ряду нелимфобластных лейкозов, в зависимости от преобладания тех или иных бластных клеток, различают миелобластный малодифференцированный (M1), миелобластный высокодифференцированный (М2), промиелоцитарный (М3), миеломонобластный (М4), монобластный (М5), эритромиелоз (М6), мегакариоцитарный (М7), эозинофильный (М8), недифференцированный (М0) лейкоз у детей.
В клиническом течении лейкоза у детей выделяют 3 стадии, с учетом которых выстраивается лечебная тактика.
- I – острая фаза лейкоза у детей; охватывает период от манифестации симптомов до улучшения клинико-гематологических показателей в результате проводимой терапии;
- II – неполная или полная ремиссия. При неполной ремиссии отмечается нормализация гемограммы и клинических показателей; количество бластных клеток в пунктате костного мозга составляет не более 20%. Полная ремиссия характеризуется наличием в миелограмме не более 5% бластных клеток;
- III - рецидив лейкоза у детей. На фоне гематологического благополучия появляются экстрамедуллярные очаги лейкозной инфильтрации в нервной системе, яичках, легких и др. органах.
В большинстве случаев клиника лейкоза развивается исподволь и характеризуется неспецифическими симптомами: утомляемостью ребенка, нарушением сна, снижением аппетита, оссалгиями и артралгиями, немотивированным повышением температуры тела. Иногда лейкоз у детей манифестирует внезапно с интоксикационного или геморрагического синдрома.
У детей, страдающих лейкозом, отмечается выраженная бледность кожных покровов и слизистых оболочек; иногда кожа приобретает желтушный или землистый оттенок. Вследствие лейкемической инфильтрации слизистых оболочек у детей нередко возникают гингивит, стоматит, тонзиллит. Лейкемическая гиперплазия лимфатических узлов проявляется лимфаденопатией; слюнных желез – сиаладенопатией; печени и селезенки – гепатоспленомегалией.
Для течения острого лейкоза у детей типичен геморрагический синдром, характеризующийся кровоизлияниями в кожу и слизистые, гематурией, носовыми, маточными, желудочно-кишечными, легочными кровотечениями, кровоизлияниями в полость суставов и др. Закономерным спутником острого лейкоза у детей является анемический синдром, обусловленный угнетением эритропоэза и кровотечениями. Выраженность анемии у детей зависит от степени пролиферации бластных клеток в костном мозге.
Кардиоваскулярные расстройства при лейкозах у детей могут выражаться развитием тахикардии, аритмии, расширением границ сердца (по данным рентгенографии органов грудной клетки), диффузными изменениями миокарда (по данным ЭКГ), снижением фракции выброса (по данным ЭхоКГ).
Интоксикационный синдром, сопровождающий течение лейкоза у детей, протекает со значительной слабостью, лихорадкой, потливостью, анорексией, тошнотой и рвотой, гипотрофией. Проявлениями иммунодефицитного синдрома при лейкозе у детей служит наслоение инфекционно-воспалительных процессов, которые могут принимать тяжелое, угрожающее течение. Гибель детей, страдающих лейкозом, нередко происходит вследствие тяжелой пневмонии или сепсиса.
Крайне опасным осложнением лейкоза у детей является лейкемическая инфильтрация головного мозга, мозговых оболочек и нервных стволов. Нейролейкоз сопровождается головокружением, головной болью, тошнотой, диплопией, ригидностью затылочных мышц. При инфильтрации вещества спинного мозга возможно развитие парапареза ног, нарушения чувствительности, тазовых расстройств.
Ведущая роль в первичном выявлении лейкозов у детей принадлежит педиатру; дальнейшее обследование и ведение ребенка осуществляется детским онкогематологом. Основу диагностики лейкозов у детей составляют лабораторные методы: исследование периферической крови и костного мозга.
При остром лейкозе у детей выявляются характерные изменения в общем анализе крови: анемия; тромбоцитопения, ретикулоцитопения, высокая СОЭ; лейкоцитоз различной степени или лейкопения (редко), бластемия, исчезновение базофилов и эозинофилов. Типичным признаком служит феномен «лейкемического провала» - отсутствие промежуточных форм (юных, палочкоядерных, сегментоядерных лейкоцитов) между зрелыми и бластными клетками.
Стернальная пункция и исследование миелограммы являются обязательными в диагностике лейкоза у детей. Решающим аргументом в пользу заболевания служит содержание бластных клеток от 30% и выше. При отсутствии четких данных за лейкоз у детей по результатам исследования костного мозга, прибегают к трепанобиопсии (пункции подвздошной кости). Для определения различных вариантов острого лейкоза у детей выполняются цитохимические, иммунологические и цитогенетические исследования. С целью подтверждения диагноза нейролейкоза проводится консультация детского невролога и детского офтальмолога, люмбальная пункция и исследование цереброспинальной жидкости, рентгенография черепа, офтальмоскопия.
Вспомогательное диагностическое значение имеют УЗИ лимфатических узлов, УЗИ слюнных желез, УЗИ печени и селезенки, УЗИ мошонки у мальчиков, рентгенография органов грудной клетки, КТ у детей (для выявления метастазов в различных анатомических регионах). Дифференциальную диагностику лейкозов у детей следует проводить с лейкозоподобной реакцией, наблюдаемой при тяжелых формах туберкулеза, коклюше, инфекционном мононуклеозе, цитомегаловирусной инфекции, сепсисе и имеющей обратимый транзиторный характер.
Дети с лейкозами госпитализируются в специализированные учреждения онкогематологического профиля. В целях профилактики инфекционных осложнений ребенок помещается в отдельный бокс, условия в котором максимально приближенны к стерильным. Большое внимание уделяется питанию, которое должно быть полноценным и сбалансированным.
Основу лечения лейкозов у детей составляет полихимиотерапия, направленная на полную эрадикацию лейкозного клона. Протоколы лечения, используемые при острых лимфобластных и миелобластных лейкозах, различаются комбинацией химиопрепаратов, их дозами и способами введения. Поэтапное лечение острого лейкоза у детей предполагает достижение клинико-гематологической ремиссии, ее консолидацию (закрепление), поддерживающую терапию, профилактику или лечение осложнений.
В дополнение к химиотерапии может проводиться активная и пассивная иммунотерапия: введение лейкозных клеток, вакцины БЦЖ, противооспенной вакцины, интерферонов, иммунных лимфоцитов и др. Перспективными методами лечения лейкоза у детей служит трансплантация костного мозга, пуповинной крови, стволовых клеток.
Симптоматическая терапия при лейкозах у детей включает переливание эритроцитарной и тромбоцитарной массы, проведение гемостатической терапии, антибиотикотерапию инфекционных осложнений, дезинтоксикационные мероприятия (внутривенные инфузии, гемосорбцию, плазмосорбцию, плазмаферез).
Перспективы развития заболевания определяются многими факторами: возрастом возникновения лейкоза, цитоиммунологическим вариантом, стадией диагностирования и т. д. Худший прогноз следует ожидать у детей, заболевших острым лейкозом в возрасте до 2-х лет и старше 10-ти лет; имеющих лимфаденопатию и гепатоспленомегалию, а также нейролейкоз на момент установления диагноза; Т- и В-клеточные варианты лейкоза, бластный гиперлейкоцитоз. Прогностически благоприятными факторами служат острый лимфобластный лейкоз L1 типа, раннее начало лечения, быстрое достижение ремиссии, возраст детей от 2 до 10 лет. У девочек с острым лимфобластным лейкозом вероятность излечение несколько выше, чем у мальчиков.
Отсутствие специфического лечения лейкоза у детей сопровождается 100%-ной летальностью. На фоне современной химиотерапии пятилетнее безрецидивное течение лейкоза отмечается у 50-80% детей. О вероятном выздоровлении можно говорить после 6-7 лет отсутствия рецидива. Во избежание провокации рецидива детям не рекомендуется физиотерапевтическое лечение, изменение климатических условий. Вакцинопрофилактика проводится по индивидуальному календарю с учетом эпидемической ситуации.
www.krasotaimedicina.ru
Опухоль костного мозга - почему возникает у детей и взрослых, признаки и проявления, анализы и терапия
Статистические данные онкологических заболеваний неутешительны. Каждый год в мире появляется 10 миллионов больных раком, 8 миллионов из них умирают. Возраст, агрессивное воздействие среды, нездоровый образ жизни, другие факторы приводят к появлению в организме клеток с измененной структурой и развитию злокачественной опухоли. Заболевание является следствием спонтанных клеточных мутаций, поэтому внимательное отношение к своему здоровью, регулярные медицинские обследования максимально снизят риск развития смертельного недуга.
Кости человека имеют полости, заполненные кроветворной тканью. Она называется красный костный мозг (или миелоидный). Он содержит стволовые клетки, из которых образуются форменные элементы крови (эритроциты, лейкоциты, тромбоциты, плазмоциты, другие структуры). Кроветворный орган участвует в формировании иммунной защиты. Из-за большого содержания неразвитых клеток и сложности физиологических процессов орган очень уязвим, подвержен влиянию негативных внешних и внутренних факторов.
Диагноз «Опухоль костного мозга» (или миелоидная) подразумевает онкологическое заболевание кроветворного органа. У взрослых миелоидная ткань локализована в тазовых костях, позвонках, ребрах, черепе, головках длинных трубчатых костей (плечевой, бедренной и других). Раковые клетки образуются из стволовых, созревающих и уже сформированных клеток крови. Мутированные клеточные структуры поражают систему кроветворения. К миелоидным раковым опухолям относятся:
- лейкемия (или лейкоз);
- миелома;
- лимфома.
Определить точную локализацию таких опухолей можно только с использованием специальных диагностических методик. Попадая в систему кровообращения, видоизмененные клетки распространяются и двигаются по всему организму. Болезнь протекает в острой или хронической форме. Острая отличается агрессивным течением, быстрым формированием метастазов. Хроническая протекает мягче, легче добиться продолжительной ремиссии (ослабление или полное исчезновение симптомов заболевания), выше выживаемость пациентов.
У 70-–75% пациентов онкологическое заболевание кроветворного органа протекает в острой форме. Имеют место случаи, когда хроническое течение недуга переходит в острое. Осложняет клиническую картину поражение миелоидной раковой опухолью структур опорно-двигательной системы:
- остеосаркома разрушает плотную костную ткань;
- хондросаркома локализуется в хрящевой ткани, связках, сухожилиях;
- гистиоцитома фиброзная развивается в мышцах, соединительнотканных мышечных оболочках (фасциях);
- саркома Юинга образуется в трубчатых костях.

Точные причины, которые провоцируют первичную онкологическую болезнь костного мозга, до настоящего времени не выяснены. Ученые выдвигают несколько предположений о факторах, увеличивающих риск возникновения мутаций в клетках кроветворного органа:
- генетические патологии (синдром Дауна, Клайнфельтера и другие);
- наследственная предрасположенность;
- действие на организм радиационного излучения и/или химических мутагенов;
- курение.
Рак костного мозга, как первичное заболевание, встречается редко. Опухоли кроветворной и лимфатической ткани (гемобластозы) делят на системные заболевания (лейкозы) и регионарные (лимфомы). При лейкозах имеет место первичное поражение кроветворного органа. При лимфомах миелоидная ткань становится мишенью злокачественных новообразований в следующих органах:
- щитовидная железа;
- легкие;
- молочные железы;
- предстательная железа;
- толстый кишечник.
Симптомы
Большинство пациентов с диагностированным раком органа кроветворения – это мужчины, возраст которых превышает 50 лет, но среди женщин и детей тоже фиксируется высокий процент патологии. Симптомы заболевания костного мозга у взрослых следующие:
- Анемия (содержание гемоглобина и количества эритроцитов в крови ниже нормы). Из-за постоянного недостатка кислорода быстро наступает усталость, слабость, вялость; возникают головокружения.
- Боли в костях, усиливающиеся при движении. В большинстве случаев болевые ощущения локализуются в пояснице, области таза, ребрах.
- Синяки на теле, кровоточивость десен. Эти проявления объясняются понижением количества тромбоцитов и плохой свертываемостью крови.
- Онемение отдельных частей тела, слабость мышц ног, болезненность мочевого пузыря при мочеиспускании и толстого кишечника при дефекации. Патологические реакции связаны с ущемлением спинномозговых нервных окончаний.
- Частые носовые кровотечения, затуманенное зрение («пелена» перед глазами), головные боли, сонливость. Негативные проявления возникают из-за высокой концентрации парапротеина (иммуноглобулин), который увеличивает вязкость крови. Опухоль заставляет организм активно синтезировать аномальные белки.
- Постоянна жажда, тошнота, рвота, запоры. Расстройства пищеварения и обменных процессов вызывает повышенный уровень кальция в крови (гиперкальциемия).
- Поражения костной ткани. Очаги поражения разные по форме и размеру.
- Припухлость в очаге опухоли.
Третью часть злокачественных новообразований, выявленных у детей, составляют лейкозы. У малышей слабая иммунная система и они в большей степени подвержены агрессивным факторам, которые способны вызвать патологические изменения клеток кроветворного органа. Пик заболеваемости приходится на возраст от 2до 5и от 10до 12 лет. Симптомы рака костного мозга у детей:
- боли в костях, усиливающиеся ночью и при физических нагрузках;
- синяки, высыпания, кровотечения из носа, десен, кровоизлияния в кишечник, легкие;
- долго не заживают раны;
- кости хрупкие, проявляются признаки остеопороза, развиваются искривления позвоночника, возникают наросты на костях;
- одышка, кашель;
- рвота, тошнота;
- постоянное чувство жажды;
- дисфункция органов малого таза (проблемы с опорожнением мочевого пузыря и кишечника);
- головные боли, головокружения;
- увеличение лимфатических узлов;
- повышение температуры;
- слабость, низкая работоспособность;
- онемение конечностей;
- нарушение восприятия вкуса и запаха;
- частые инфекции;
- потеря аппетита, снижение веса.
При выявлении первых признаков заболевания назначают комплексную диагностику и проводят симптоматическое лечение. Комплекс мероприятий проводят в условиях стационара. Химиотерапия, облучение, пересадка донорского органа, поддерживающая гормональная терапия – это самые эффективные методы. При своевременной диагностике в 85% случаев наступает выздоровление. Выбор терапевтических методик зависит от вида опухоли и степени поражения организма.
Стадии
Злокачественное поражение костного мозга проходит четыре стадии. На 1 и 2 стадиях патология диагностируется редко. Возникающие боли связывают с другими заболеваниями — радикулитом, остеохондрозом, артритом, ревматизмом. Проблемы с почками – с пиелонефритом, мочекаменной болезнью. У большинства пациентов патология выявляется на 3, 4 стадии, когда внутренние органы поражены метастазами.
В отличие от других форм рака поражение кроветворной системы не имеет четко выраженных симптомов. Состояние пациента по мере развития заболевания характеризуется следующим образом:
- Сбой в работе иммунной системы – это основная характеристика 1 стадии патологии. Клетки со структурными нарушениями активно делятся и превращаются в злокачественные. Этот процесс длится 5–10 лет. Диагностированный на этом этапе рак вылечивается в 95–100% случаев.
- Формирование опухолевой ткани происходит на 2 стадии заболевания. Успех полной ремиссии остается высоким при своевременном обнаружении злокачественного новообразования и правильно подобранном лечении. Продолжительность жизни пациентов после терапии 10 и более лет. Обязательно нужно учесть особенности развития патологии. Острая форма заболевания быстро прогрессирует.
- Раковые клетки попадают в лимфатическую и кровеносную системы и разносятся по всему организму. Третья стадия – это начало процесса распространения метастазов. Вероятность выздоровления составляет около 50% при успешно проведенной химиотерапии. Пациенты живут 5–8 лет, если реакция организма на лечение благоприятна.
- Самая тяжелая - 4 стадия. Метастазы на этом этапе поражают внутренние органы, в них развиваются злокачественные новообразования. Вероятность выздоровления близка к нулю и прогноз самый неблагоприятный. Пациенты после лечения живут 1–4 года.
Диагностика
Диагностика ракового поражения кроветворного органа проводится дифференцированно. Она включает большое количество методов:
- биохимический анализ крови;
- лабораторный анализ крови на определение IgM-антител (специфические белки, которые появляются в результате иммунного ответа);
- общий анализ мочи, кала;
- биопсия (исследование ткани новообразования);
- стернальная пункция (забор костного мозга проводится путем прокалывания стенки грудины);
- рентген;
- ультразвуковое исследование (УЗИ);
- сцинтиграфия (метод визуализации органов с помощью введения радиоактивных изотопов);
- компьютерная (КТ) и магнитно-резонансная томография (МРТ).
Лечение рака костного мозга
В зависимости от специфики опухоли кроветворного органа составляется схема лечения. При солитарной форме имеет место один очаг поражения, при диффузной – множественные раковые образования. Основные методы лечения:
- Хирургическая операция по удалению очага поражения применяется при солитарной форме.
- Симптоматическое лечение – это обязательная часть терапии. Назначаются обезболивающие, гормональные средства. Стероидные гормоны способствуют увеличению числа эритроцитов в крови. Для укрепления костей используют бисфосфонаты (протекторы костной ткани).
- Переливание донорской крови необходимо для улучшения ее состава, снижения концентрации белка.
- Лучевая терапия применяется для устранения одиночных очагов поражения.
- Химиотерапия – это основной метод лечения диффузной опухоли.
- Пересадка стволовых клеток – один из вариантов лечения злокачественного новообразования, его подбирают индивидуально. Трансплантация донорских клеток дает большие шансы на полную ремиссию. Это сложная специфическая процедура, которая требует подготовительного лечения и наличия совместимого донорского клеточного материала.

Сколько живут с раком костного мозга
Учитывая сложности диагностирования рака системы кроветворения, прогноз заболевания неутешительный. При первичной солитарной форме заболевания без метастазов выживают 75–80% пациентов. При сопутствующем развитии остеогенной (костной) опухоли – саркомы – исход летальный. Около 50% пациентов живут 3–4 года при своевременном диагностировании заболевания, проведении эффективного лечения, отсутствии рецидивов. В случае когда организм хорошо отвечает на лечение, процент выживаемости выше. Выздоровление наступает при успешной пересадке донорского органа.
Профилактика
Ослабление иммунной защиты – это главная причина развития злокачественной опухоли костного мозга. К эффективным профилактическим мероприятиям относятся закаливающие процедуры, регулярная посильная двигательная активность. Для укрепления организма, особенно иммунитета и костной ткани, пищевые продукты должны содержать следующие вещества:
- Ненасыщенные жирные кислоты. Их много в жирной морской рыбе (семга, скумбрия, сельдь).
- Легко усваиваемые белки, витамины группы В, селен. Все эти полезные вещества содержит куриное мясо.
- Микроэлементы (железо, кобальт, медь, марганец, цинк и другие). Полный их комплекс представлен в грецких орехах.
- Арахидоновая кислота. Важная полиненасыщенная жирная кислота (необходима для здоровья кожи). Арахис рекордсмен по содержанию полезного вещества.
- Лютеин. Сохраняет зрение, оказывает общеукрепляющее действие, особенно нужен людям преклонного возраста. Полезное вещество в высокой концентрации содержат куриные яйца.
- Йод. Входит в состав гормонов щитовидной железы, которая регулирует все биохимические реакции в организме. С целью получения важного микроэлемента полезно употреблять морскую капусту.
- Вода. Рак органа кроветворения провоцирует гиперкальциемию. Для снижения концентрации кальция больным рекомендуется пить около 3 литров жидкости в сутки.
Видео
vrachmedik.ru
Заболевание костного мозга: симптомы, лечение и прогноз
Костный мозг — это один из важных кроветворных органов человеческого организма, от состояния которого во многом зависит и иммунитет, сопротивляемость различным заболеваниям. В костном мозге вырабатываются клетки крови, которые затем будут циркулировать по всему организму.
Любое нарушение работы костного мозга грозит отсутствием обновления крови, ведь выработка новых клеток и замена ими отмирающих, старых, может быть замедлена или существенно сокращена. Из-за этого кровь обедняется, и организм начинает страдать. Также сам костный мозг может быть заражен вредоносными раковыми клетками, которые могут быть разнесены током крови по всем органам человеческого организма, включая и этот важный орган.
Какие бывают заболевания костного мозга
Рак костного мозга – опасное онкологическое заболевание
В крупных и средних трубчатых, то есть полых костях организма человека содержится особая рыхлая ткань красноватого цвета. Это костный мозг, играющий огромную роль в здоровье человеческого организма. С возрастом человека красная ткань постепенно становится желтой, так как замещается жировыми клетками. С этим процессом постепенно приходит старость, организм все хуже и медленнее обновляется, возникают разнообразные заболевание костного мозга, симптомы которых вначале напоминают простуду с лихорадкой, а затем становятся более выраженными и характерными.
Так как в костном мозге формируются новые клетки, то имеется возможность возникновения их мутаций. Образующиеся дефектные клетки становятся причиной злокачественных новообразований, а также вытесняют нормально функционирующие здоровые клетки.
В результате человек заболевает опаснейшим из существующих заболеваний — раком.
Существует множество различных заболеваний костного мозга, из которых более других распространены следующие:
Анемии достаточно распространены и могут неплохо поддаваться терапии. Лейкоз, или рак белых кровяных телец, несет огромную угрозу не только здоровью, но и жизни пациента. Однако при современном уровне медицины и ранней диагностики есть возможность не только максимально продлить жизнь больному, но и полностью излечить заболевание.
Причины и симптомы
Симптомы заболевания костного мозга зависят от стадии и формы болезни
Заболевание костного мозга, симптомы которого достаточно разнообразны, возникает по разным причинам. Огромное значение играет образ жизни человека, наличие вредных привычек, постоянные или острые стрессы, слабое здоровье и отягощенная наследственность. Особенный риск для здоровья несет наличие внутри семьи заболеваний кроветворных органов, а также наследственная склонность к онкологическим заболеваниям.
Первичный рак костного мозга диагностируется крайне редко. В основном онкологические заболевания этого органа являются метастазами, которые переносятся током крови из раковых опухолей в легких и эндокринных железах человека. Некоторые ученые считают, что есть возможность развития рака костного мозга из-за первичного очага в толстом кишечнике больного.
Симптомы заболевания достаточно характерны:
- Анемия.
- Сильная слабость, быстрая утомляемость.
- Снижение свертывания крови, что приводит к частым носовым и другим кровотечениям, а также к возникновению синяков и кровоподтеков на теле от малейшего прикосновения. У больного могут сильно кровоточить десны даже при полном здоровье зубов.
- Постоянная сонливость, человек не чувствует себя выспавшимся даже при длительном сне.
- Головные боли.
- Снижение зрения.
- Боли в кишечнике.
- Проблемы со стулом.
- Тошнота, рвота.
- Сильная жажда.
- Боли в мышцах ног.
- Боли в костях.
- Повышенная хрупкость костной ткани и как следствие — частые трещины и переломы при минимальном воздействии.
- Деформация позвоночника.
- Снижение массы тела.
- Склонность к инфекционным заболеваниям из-за очень слабого иммунитета.
Такие симптомы несколько расплывчаты и не указывают на конкретное заболевание или его локализацию, однако являются настоящим тревожным сигналом, требующим неотложного визита к врачу.
Больше информации о пересадке костного мозга можно узнать из видео:
Самое страшное заболевание костного мозга, симптомы которого могут быть путанными и нечеткими — это рак. Эта страшная болезнь может быть вылечена только при условии ее «захватывания» на самых ранних стадиях, во всех остальных случаях она приносит длительное тяжелейшее лечение и мучительную смерть. Именно поэтому для любого человека крайне важно обращать внимание на малейшие признаки нездоровья и вовремя сдавать все необходимые анализы, проходить обследования. Эти простые действия могут сохранить здоровье и жизнь пациенту.
Диагностика
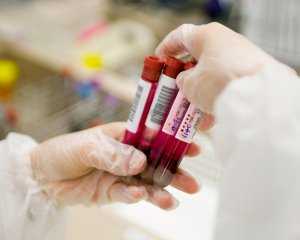
Анализ крови – эффективная диагностика первых признаков рака костного мозга
Часто заболевание костного мозга, симптомы которого на ранних стадиях выражены незначительно и неярко, могут быть обнаружены совершенно случайно при взятии анализа крови или при прохождении УЗИ.
Но часто ультразвуковое исследование показывает уже третью или четвертую стадию рака, когда метастазы настолько распространились по организму больного, что поразили многие органы и лимфатические узлы пациента. Поэтому они и стали заметны на УЗИ. Лечение же таких стадий рака редко дает положительную картину, в основном оно может только лишь несколько замедлить процесс умирания.
Методы диагностики патологии:
- Из-за таких специфических особенностей наиболее важным способом диагностики становится анализ крови. Это простейшее в наши дни исследование дает наиболее яркие и быстрые результаты, а также помогает диагностировать онкологические заболевания крови и костного мозга на самых ранних стадиях. Благодаря этому можно обнаружить проблему в самом начале процесса и быстро начать лечение, обеспечив пациенту надежду на полное выздоровление.
- Пункция костного мозга — это забор тканей при помощи специального устройства, болезненная и опасная процедура, но жизненно необходимая для подтверждения или опровержения диагноза или подозрения на злокачественные новообразования. Для забора костного мозга выполняется стернальная пункция, то есть прокол грудины специальным шприцем с извлечение содержимого костей и передачей его на последующее исследование.
- Биопсия. Для диагностики рака костного мозга часто производится забор тканей из подвздошной кости с последующим гистологическим исследованием тканей на предмет наличия патологических изменений.
- Сцинтиграфия — это исследование при помощи радиоизотопов, которое позволяет выявить наличие опухолей костей.
- МРТ — это современный способ получения полной картины наличия, размера, формы и расположения очага новообразования в организме человека.
- Компьютерная томография — еще один передовой метод выявления патологий строения и функционирования костей.
Выбор методики диагностики лежит на враче. Он ориентируется на симптомы и выбирает наиболее подходящие способы, начиная с наиболее простых и доступных. Только в случае необходимости он дает согласие на инвазивные методы исследования.
Методика лечения и прогноз
Химиотерапия – основа лечения рака костного мозга!
Лечение любого заболевания костного мозга — дело очень долгое, сложное и часто дорогостоящее. Анемии требуют применения разнообразных медикаментозных средств, в основном гормонального происхождения: глюкокортикостероидами, андрогенами, анаболическими стероидами, цитостатиками, или иммунодепрессантами, глобулином, циклоспорином.
Все эти препараты имеют массу побочных эффектов. В некоторых случаях используют удаление селезенки. Как единственный действенный радикальный метод используют пересадку костного мозга.
Именно поэтому своевременная диагностика считается способом спасения жизни.
При раке костного мозга применяется три основных метода лечения:
- Химиотерапия, то есть прием специальных препаратов, угнетающих рост злокачественного новообразования и способствующих гибели раковых клеток. Препараты для химиотерапии применяются курсами, вызывают массу побочных эффектов и неприятных последствий, временно сильно ухудшают состояние больного. Количество курсов «химии» устанавливает врач в зависимости от тяжести заболевания и состояния пациента. Цель приема таких препаратов — убить раковые клетки, уничтожить метастазы или помешать их образованию.
- Лучевая терапия, то есть облучение участков костей, пораженных раком. При подготовке к трансплантации костного мозга облучение высокими дозами радиации призвано убить собственный больной костный мозг для успешной замены его здоровыми клетками.
- Собственно пересадка костного мозга. В тяжелых случаях это единственный способ спасти больного. Костный мозг берут у здорового совместимого донора, чаще всего ближайшего кровного родственника, а затем вводят в организм предварительно подготовленного больного. Здоровые и сильные клетки успешно размножаются и вскоре восстанавливают нормально работающий костный мозг. Человек вступает в фазу стойкой ремиссии или же полностью выздоравливает.
Прогноз при анемиях положительный минимум у половины больных, у них случается ремиссия или они полностью выздоравливают. Процесс выздоровлений выше у детей и молодых людей.
При диагностировании рака костного мозга для больных с 1 и 2 стадией заболевания шансы достаточно хорошие, выздоровление возможно, 3 и 4 стадия, к сожалению, не оставляют надежды на полное выздоровление, но методики лечения могут продлить жизнь такого больного.
diagnozlab.com
Лейкоз у детей: симптомы, виды и формы, причины, диагностика, лечение
Лейкоз возникает в результате мутации клеток крови. Причинами возникновения лейкоза предположительно является плохая экология, воздействие на ребенка вредных химических соединений, находящихся в воздухе, повышенная радиация. Ослабленная иммунная система у детей не всегда справляется с воздействием на организм этих факторов. В результате без всяких предпосылок возникает тяжелая болезнь. Если вовремя заметить появление симптомов лейкоза, то, как утверждают врачи, шансы на излечение достаточно велики.
Содержание:
Лейкоз и его последствия
Лейкоз (лейкемия) – это онкологическое заболевание, при котором происходит мутация клеток крови. Важнейшим органом кроветворения является костный мозг. При лейкозе в нем начинают разрастаться клетки с нарушенной структурой, которые затем распространяются в лимфатические узлы, откуда проникают в другие органы. Быстрое развитие лейкозных клеток приводит к снижению иммунной защиты организма. Поэтому становится возможным развитие тяжелых инфекционных процессов, некроза тканей, сепсиса.
Заболевание смертельно опасно. Сложное и длительное лечение помогает избавиться от него только в случае его раннего обнаружения. Это страшное заболевание может поражать человека в любом возрасте, в том числе, и детском. У мальчиков лейкоз диагностируется чаще, чем у девочек.
Виды лейкоза
Кровь состоит из клеток различного вида, каждый из которых имеет свое назначение. При лейкозе происходит поражение белых кровяных телец (лейкоцитов), отвечающих за уничтожение патогенных микроорганизмов, то есть осуществление иммунной защиты. В свою очередь, лейкоциты также подразделяются на нейтрофилы (захватывающие и уничтожающие чужеродные клетки), лимфоциты (вырабатывающие антитела к болезнетворным микробам) и некоторые другие виды.
Злокачественному поражению могут быть подвергнуты различные типы лейкоцитов. У детей обычно встречается лимфоцитарный (лимфобластный) вид лейкоза.
Заболевание протекает в 2 формах:
- Острой – развивающейся очень быстро. Чаще всего диагностируется у детей 2-5-летнего возраста.
- Хронической – со слабо выраженными симптомами лейкоза. У детей наблюдаются его периодические обострения.
Дополнение: Если лечение детей от лейкоза начинается на ранней стадии заболевания, то выздоровление возможно в 50-90% случаев. При этом многое зависит от того, насколько позитивно настроены родители. Они должны верить в возможность излечения, сделать все, чтобы максимально обеспечить больному ребенку душевный покой и физический комфорт.
Острая форма лейкемии в хроническую не переходит. Они развиваются независимо друг от друга.
Симптомы лейкоза
По первым признакам лейкемию у детей распознать трудно. Родители должны обращать внимание на резкие изменения в их поведении и состоянии. Предположить возникновение заболевания можно, если ребенок слабеет физически, жалуется на постоянную усталость. В возрасте до 1 года о лейкозе может говорить отставание в развитии. Маленький ребенок капризничает больше, чем обычно, не играет, становится вялым.
О заболевании лейкозом свидетельствуют частые носовые кровотечения, беспричинная рвота, тошнота и слабость. Если у детей пропадает аппетит, они плохо спят, жалуются на боли в суставах и костях, наблюдается необъяснимое повышение температуры, следует срочно посетить педиатра и сделать анализы. По составу крови предполагают наличие лейкоза. После этого проводится углубленное обследование.
При каких болезнях возникают схожие симптомы
Первые признаки лейкоза можно принять за проявления простуды или аллергии. У ребенка на теле появляется сыпь. Если при этом сразу заметно увеличиваются печень и селезенка – это повод для немедленного обращения к врачу.
Сходные проявления бывают у детей при анемии, авитаминозе, ВИЧ-инфицировании, лечении других патологий гормональными препаратами. Симптомы лейкоза можно спутать с признаками развития воспалительных процессов в различных органах, а также с проявлениями инфекционного мононуклеоза и туберкулеза. Существует также заболевание, которое называют «псевдолейкемией», при котором происходит увеличение лимфоузлов и селезенки, но злокачественное поражение крови отсутствует.
Чтобы отличить лейкоз от сходных по симптомам болезней и состояний, требуется тщательная диагностика.
Острая форма лейкоза
Образование метастазов приводит к поражению головного мозга, печени, селезенки, кишечника, половых и других органов. При острой форме лейкоза у детей стремительно развиваются следующие симптомы:
- Слабость, повышенная утомляемость, бледность кожных покровов, тошнота, рвота, ломота в мышцах, нарушение сердечного ритма. Они появляются из-за быстрого падения уровня гемоглобина в крови и возникновения анемического синдрома.
- Подкожные кровоизлияния (появление многочисленных синяков), кровотечения из носа, десен, во внутренних органах (легких, кишечнике, желудке). Возникает геморрагический синдром, при котором источником сильного кровотечения может стать любая царапина.
- Возникновение стоматита, тонзиллита, тяжелых инфекционно-воспалительных заболеваний из-за поражения иммунной системы (иммунодефицитный синдром) и повышенной восприимчивости к любым видам инфекции. Нередко причиной летального исхода становятся пневмония или заражение крови.
- Поражение головного мозга, приводящее к появлению менингита, признаками которого являются характерное напряжению шейных и спинных мышц, сильные головные боли, рвота, паралич конечностей.
- Стремительная потеря веса.
- Увеличение и болезненность лимфатических узлов.
- Появление желтухи, увеличение селезенки и печени.
Стадии развития
Развитие лейкоза происходит в несколько стадий.
1 стадия (начальная). Появляются первые признаки недомогания (слабость, снижение активности, ломота в мышцах и костях, инфекционно-воспалительные заболевания).
2 стадия (развернутая). На коже появляется сыпь. Ребенок быстро слабеет, становится замкнутым. Состояние может стремительно ухудшаться. Поэтому лечение необходимо проводить срочно.
3 стадия (терминальная). У детей выпадают волосы. Метастазы распространяются по всем органам. В организме происходят необратимые изменения, которые приводят к летальному исходу.
Хроническая форма лейкоза
При хронической форме лейкоза симптомы у детей развиваются медленнее. Поэтому шансов на излечение больше, чем при острой форме. При своевременно начатом лечении развитие заболевания принимает различный характер.
Ремиссии. После проведенного лечения состав крови может полностью восстановиться или значительно улучшиться. При этом симптомы заболевания исчезают или не проявляются в течение определенного времени. Считается, что ребенок выздоровел, если через 5 лет после лечения они больше не появились.
Рецидивы. Если развитие злокачественных клеток возобновляется, то происходит рецидив заболевания, причем симптомы становятся более тяжелыми, а их развитие ускоряется.
Химиотерапия бывает неэффективной. В этом случае заболевание переходит в терминальную стадию, при которой кроветворение прекращается, происходит распространение рака на весь организм.
Причины лейкоза у детей
Среди причин лейкоза у детей можно назвать, в первую очередь, воздействие радиоактивного излучения (пребывание в местах с повышенной радиацией, применение рентгена для диагностики заболеваний, лучевая терапия). Ребенок может подвергнуться облучению, если с воздействием неблагоприятных факторов пришлось столкнуться беременной женщине.
Лейкоз возникает у ребенка, если он постоянно подвергается воздействию вредных химических веществ (вдыхание загазованного воздуха, употребление в пищу овощей и фруктов, выращенных с использованием химических удобрений, опрыскиваемых ядохимикатами, отравление препаратами бытовой химии).
Лейкемия развивается у детей с врожденными заболеваниями крови, ослабленным иммунитетом в результате перенесенных воспалительных и инфекционных заболеваний, лечения гормональными препаратами. Нередко лейкоз развивается у детей с синдромом Дауна и другими генетическими патологиями.
Важную роль играет наследственная предрасположенность к возникновению лейкоза и других болезней системы кроветворения.
Диагностика лейкоза
Диагноз устанавливается по результатам следующих исследований:
- Общий анализ крови. При лейкемии наблюдается повышенное содержание белых кровяных телец (лейкоцитов) в связи с появлением чужеродных опухолевых клеток, которые организм пытается уничтожить. Содержание эритроцитов и тромбоцитов падает. Значительно понижается уровень гемоглобина.
- УЗИ. Позволяет установить увеличение размеров селезенки и печени, обнаружить метастазы в других органах, увеличение лимфатических узлов в брюшной полости, исследовать состояние слюнных желез, лимфоузлов, мошонки, яичников.
- Биопсия костного мозга (пункция). Отбор производят специальной иглой путем прокалывания грудины или тазовой кости около позвоночника (применяется местный наркоз). У грудных детей производят отбор мозга из берцовой кости. Образец исследуется под микроскопом, после чего становится ясно, в какой форме протекает заболевание и какое лечение проводить.
- Биопсия лимфатических узлов. Проводится для обнаружения злокачественных клеток в лимфе.
- Определение биохимического состава крови. Необходимо для уточнения состояния печени, почек, легких и сердца.
- Пункция спинного мозга. Позволяет определить проникновение злокачественных клеток в головной мозг.
- КТ или МРТ. Проводятся для определения степени изменения различных органов, образования метастазов.
Видео: От чего зависит успех лечения от лейкоза
Лечение
Лечение заболевания проводится только в стационаре, где у ребенка имеется индивидуальная палата, в которой создается микроклимат и максимально стерильные условия. Только это может защитить его от заражения смертельными инфекциями. При необходимости в больнице ему может быть оказана срочная реанимационная помощь, проведено необходимое обследование.
Основным методом лечения является химиотерапия. Применяются препараты цитостатического (противоопухолевого) действия, способные подавлять рост злокачественных клеток (бластокарб, гексален и другие). В зависимости от возраста детей и стадии развития лейкоза препараты назначаются в строго определенной дозе и применяются по особой схеме.
Лечение проводится поэтапно.
В первую очередь проводят «индукцию ремиссии», снижение содержания белых кровяных телец (устранение лейкоцитоза). Это может привести к утяжелению симптомов инфекционных и воспалительных процессов, состояние ребенка нередко ухудшается. Если лечение эффективно, то затем наступает ремиссия, при которой ребенок почувствует себя гораздо лучше.
Следующий этап – это «консолидация». Применяется одновременно несколько препаратов для устранения малейших проявлений лейкоза. Состояние больного контролируется с использованием ПЦР и других методов молекулярной генетики.
На последнем этапе проводится так называемая «поддерживающая терапия». В течение нескольких лет больной должен принимать небольшие дозы цитостатиков для предотвращения рецидивов заболевания.
В отдельных случаях проводится пересадка костного мозга или стволовых клеток, а также переливание крови.
Кроме химиотерапии назначается иммунотерапия препаратом интерферон. Может быть назначено введение вакцин против туберкулеза, оспы. Для облегчения состояния больного применяются кровеостанавливающие препараты, очищение крови от токсинов (гемосорбция – пропускание ее через специальные фильтры).
Питание при лейкозе
Полностью исключается употребление консервированной и острой пищи. Пища должна быть нежирной, абсолютно стерильной, приготовленной непосредственно перед кормлением детей. Она употребляется в теплом полужидком виде. Из рациона исключаются йогурты, кефир, шоколад и другие продукты, содержащие пробиотики.
Важное для родителей
После наступления ремиссии нельзя прерывать лечение, назначенное врачом. Лейкоз не может пройти самостоятельно, вероятность рецидивов достаточно высока. Если не проводить поддерживающую терапию, выживаемость детей составляет максимум 5 лет.
Необходимо особенно внимательно наблюдать за состоянием ребенка, которому производилась пересадка костного мозга. После лечения требуется регулярное обследование состояния печени, сердца и других органов, а также центральной нервной системы.
Видео: Е. Малышева о том, можно ли вылечить лейкоз у детей
24 ноября 2017
prosto-mariya.ru