Лечение суставов - артроз, артрит, остеохондроз и многое другое
Что такое паратгормон
Паратгормон: норма гормона, анализы, причины повышения у женщин
Паратгормон (паратирин, ПТГ, паратиреоидный гормон) – это вещество, выделяемое паращитовидными железами. Он, как и кальцитонин, отвечает за регуляцию уровня кальция и фосфора в организме человека. По химическому строению паратгормон относят к одноцепочечным полипептидам. Он лишен цистеина и сформирован из 84-х аминокислотных остатков.
Паратиреоидный гормон синтезируется паращитовидными железамиПатологические состояния, при которых уровень паратгормона повышен, у женщин наблюдаются чаще, чем у мужчин.
Норма паратгормона
Количество паратгормона в крови – величина нестабильная. Уровень этого вещества колеблется в зависимости от времени суток, что связано с биоритмами человека и особенностями обмена кальция. Минимальная его концентрация в организме наблюдается в семь утра, в то время как максимальная достигается к трем часам дня.
Уровень ПТГ зависит от биоритмов человекаКоличество паратгормона в организме женщины зависит от ее возраста. У детей со дня рождения и до полного взросления (до 22 лет) количество гормона может колебаться от 12 до 95 пг/мл. В организме взрослого человека, возраст которого от 23 до 70 лет, уровень паратгормона должен находиться в пределах от 9 до 75 пг/мл. У женщин старше 71 года норма паратгормона составляет от 4,7 до 117 пг/мл.
Для того чтобы определить уровень паратирина в организме, берут кровь из вены. Процедуру проводят натощак, после последнего употребления пищи должно пройти не меньше 8 часов. За три дня до анализа после согласования с врачом нужно отказаться от применения препаратов кальция. Также стоит исключить сильные физические нагрузки и отказаться от употребления алкоголя.
В лабораторию для сдачи анализа лучше прийти за полчасаЗа сутки до сдачи анализа на паратгормон нужно исключить из рациона жирную пищу, а в день проведения процедуры – воздержаться от курения. В лабораторию рекомендуется прийти немного раньше назначенного срока – примерно за полчаса до забора материла. В это время пациенту обеспечивают полный покой.
Анализ на паратгормон назначают в следующих случаях:
- повышение или понижение уровня кальция в крови;
- остеопороз;
- псевдопереломы длинных костей;
- частые переломы;
- склеротические изменения в области позвонков;
- кистозные образования в костной ткани;
- мочекаменная болезнь, при которой в почках формируются кальциево-фосфатные камни;
- подозрение на доброкачественные или злокачественные новообразования в области паращитовидных желез;
- множественная эндокринная неоплазия первого или второго типа;
- нейрофиброматоз.
Искажение результатов анализа может произойти в том случае, если пациент принимает противотуберкулезные, противосудорожные препараты или оральные контрацептивы. Также оказывают влияние некоторые антибиотики или витамин D.
Функции паратгормона
Гормон паратгормон принимает активное участие в обмене кальция и фосфора. Его уровень зависит от количества ионов кальция в крови, чем он ниже, тем активнее паращитовидная железа начинает вырабатывать этот гормон.
Большую роль при повышении уровня паратгормона играет питьевой режим. В сутки нужно выпивать не менее двух литров чистой негазированной воды.Основные функции паратирина:
- уменьшение количества кальция, который теряется во время мочеиспускания;
- увеличение количества фосфата, выводящегося с мочой;
- извлечение из костной ткани фосфора и кальция и выведение их в кровь при дефиците этих элементов;
- отложение в костях кальция при его избыточном количестве в крови.
Повышенная концентрация ПТГ в крови может наблюдаться при следующих патологиях:
- карцинома паращитовидных желез;
- гиперплазия паращитовидных желез;
- хроническая почечная недостаточность;
- рахит;
- аденома паращитовидной железы;
- болезнь Крона;
- новообразования в области поджелудочной железы;
- колиты;
- метастазы в области паращитовидной железы.
Если синтез паратирина нарушен, то происходит нарушение кальциево-фосфорного обмена в организме. Кальций вымывается из костей, быстро теряется, а его всасывание в желудочно-кишечном тракте становится недостаточным. В результате этого формирование костной ткани замедляется, что приводит к остеопорозу.
Кости теряют свою прочность и часто ломаются. При этом количество кальция в крови будет повышенным, так как под действием паратирина он вымывается и попадает в плазму. Кальциноз сосудов становится причиной нарушения кровообращения, в желудке и двенадцатиперстной кишке образуются язвы, а из-за повышения уровня солей фосфора в почках появляются камни.
Читайте также:1. Гиперкальциемия
2. Гипокальциемия
3. Гиперпаратиреоз
Признаки повышения уровня паратгормона
На начальной стадии признаки того, что уровень паратгормона повышен, практически отсутствуют. Определить это можно случайно при обнаружении гиперкальциемии.
Камни в почках являются одним из симптомов повышенного уровня ПТГВ дальнейшем у пациента возникают следующие симптомы со стороны мочевыделительной системы:
- частое мочеиспускание;
- сильная жажда;
- камни в почках;
- частые воспалительные процессы в почках (пиелонефриты).
В тяжелых случаях возможно развитие почечной недостаточности.
Со стороны желудочно-кишечного тракта возможно появление следующих симптомов:
- отсутствие аппетита;
- тошнота и рвота;
- воспалительный процесс в поджелудочной железе (панкреатит);
- камни в поджелудочной железе (калькулезный холецистит);
- язва желудка и двенадцатиперстной кишки;
- метеоризм.
Со стороны опорно-двигательного аппарата появляются такие симптомы, как:
- остеопороз;
- боль и слабость в мышцах;
- разрушение хрящевой ткани суставов (хондрокальциноз);
- частые переломы.
Если уровень паратгормона в организме повышен длительное время, могут наблюдаться осложнения со стороны нервной и сердечно-сосудистой системы:
- повышение артериального давления;
- повышенная возбудимость;
- спутанность сознания;
- сонливость;
- депрессивные состояния.
В тяжелых случаях высокий уровень паратгормона может привести к развитию гиперкальциемического криза. Это серьезное заболевание, которое в 65% случаев приводит к летальному исходу. Практически всегда оно развивается внезапно. У пациента появляется слабость, он отказывается от пищи. В дальнейшем тонус мышц снижается, появляются боли в суставах, нервно-психические расстройства, нарушается работа пищеварительной системы.
Тошнота является одним из симптомов гиперкальциемического кризаВозникает тошнота, неукротимая рвота, не связанная с приемом пищи, и боли в животе, которые симулируют острый аппендицит. Также могут появиться симптомы острого панкреатита или перфорироваться язва.
У больного повышается температура тела до 40 °C, возникает жажда, учащенное мочеиспускание и тахикардия. Также наблюдается легочная кальцификация, которую сложно отличить от тяжелой пневмонии или отека легких.
При почечной форме криза у пациента с повышенным уровнем паратгормона наблюдаются симптомы почечной недостаточности. Если происходит поражение нервной системы, у него появляется повышенная возбудимость, зрительные галлюцинации, эпилептические припадки, потеря памяти. При гиперкальциемическом кризе необходима немедленная госпитализация.
Как понизить уровень паратгормона
Нормализовать уровень паратгормона в крови можно при помощи гормональных препаратов. Также возможно применение бисфосфонатов. Их назначает врач в зависимости от причин появления патологии. В некоторых случаях для того, чтобы понизить уровень гормона, необходимо хирургическое вмешательство и удаление части паращитовидных желез.
В некоторых случаях требуется хирургическое удаление части паращитовидных железАбсолютными показаниями к операции являются:
- злокачественные новообразования, располагающиеся в области паращитовидных желез;
- доброкачественная одиночная опухоль паращитовидных желез;
- молодой возраст пациента;
- нарушения работы почек;
- гиперкальциемия высокой степени;
- низкий уровень костной массы.
Такое лечение эффективно более чем в 97% случаев. Рецидив заболевания возможен только при генетической форме синдрома гиперкальциемии.
Гормон паратгормон принимает активное участие в обмене кальция и фосфора. Его уровень зависит от количества ионов кальция в крови, чем он ниже, тем активнее паращитовидная железа начинает вырабатывать этот гормон.Если количество гормона немного превышает норму, откорректировать его уровень можно с помощью питания. В рацион включают продукты, богатые кальцием, магнием, сложными углеводами и жирными кислотами, исключают жирную, жареную, острую пищу и копчености, алкогольные и газированные напитки. Необходимо строго ограничить количество поваренной соли.
Большую роль при повышении уровня паратгормона играет питьевой режим. В сутки нужно выпивать не менее двух литров чистой негазированной воды.
При подозрении на повышение уровня паратгормона в организме нужно обратиться за консультацией к эндокринологу. Самостоятельное лечение недопустимо, так как оно может привести к необратимым последствиям.
Видео с YouTube по теме статьи:
zdorovi.net
Паратгормон - Химия
Паратиреоидный гормон (птг, паратгормон, паратирин) – это гормон вырабатывается паращитовидными железами (это четыре маленькие эндокринные железы, расположенные позади поверхности щитовидной железы).
ПТГ отвечает за регулирование уровня кальция, витамина D и фосфора в крови и костях
Слишком много кальция может быть признаком гиперпаратиреоза. Что это значит? Это состояние, как раз таки, возникает в следствии сверхактивности паращитовидных желез, которые продуцируют слишком огромное количество ПТГ.
Избыток кальция в крови может привести к почечным камни, нерегулярным сердечным сокращениям и аномалиям головного мозга.
паратина в организме женщина совершенно не имеет отличий от содержания у мужчин. Но в большей мере, паратгормон вырабатывается у женщин с возрастом.
О чем говорит повышенный уровень паратгормона
Повышенный уровень паратириа в организме может говорить об опасных нарушениях процессов обмена веществ, свидетельствует о понижении уровня кальция в крови человека.
В случае нехватки нужных веществ, организм ищет способ пополнить дефицит за счет любого доступного источника.
Почти весь кальций находится в костях, откуда организм автоматически забирает его при пониженной концентрации кальция в кровеносных сосудах. В этом процессе участвует паратиреоидный гормон и происходит увеличение его уровня.
Паратгормон повышенный у женщин замедляет возникновение новых костных клеток, что способствует разрушению костей, которое приводит развитию остеопороза, патологическому размягчению костей.
Также длительный избыток кальция в крови влияет на почки и мочевыделительную систему: увеличивается риск формирования камней.Оказывается значительное влияние и на сердечно-сосудистую систему: повышенный уровень гормона благоприятствует развитию кальциноза, при котором появляются соленые отложения в различных тканях и органах. Повышается риск появления язвы желудка, возникают перебои кровообращения.
На интенсивность вырабатывания ПТГ влияют многие факторы, например, естественные: в ночное время гормон вырабатывается обильнее, чем днем. Максимальная концентрация паратина достигается около 3-х часов дня, минимальная около 7-ми часов утра.
Причины повышения паратгормона
Следствием повышенного уровня ПТГ может стать гипопаратиреоз:
- Первичный гиперпатариоз – представляет собой новообразование доброкачественного характера «паращитовидки, также синдром может возникнуть из-за злокачественных вирусных клеток или гиперплазии.
- Вторичный гиперпатариоз объясняется нарушенных обменом минералов или недостаточной концентрацией кальция в кровеносных сосудах. Причиной также может стать переизбыток фосфора в крови. Данные сбои могут возникнуть по следующим причинам: костные заболевания, патологии почек.
- Псевдогипопаратиреоз – онкология.
Для лечащего специалиста важно правильно определить диагноз, так как их лечение сильно разнится – в одном случае требует вмешательства хирурга, в другом лишь применение медикаментозной терапии.
Первичный гиперпаратиреоз лечат при помощи хирургического вмешательства. Данное заболевание чаще влияет на людей преклонного возраста. Стоит обращать внимание на показания врача по лечению болезни.
Вторичный гиперпаратиреоз лечат проведением витаминного курса D, а также при помощи препаратов, которые содержат элемент кальций. Если проведенная терапия не оказывает нужного эффекта, медицинские специалисты проводят хирургическое вмешательство.
Показанием для проведения операции служит повышенная в три раза превышенная норма паратиреоидного гормона.
Третичный гиперпаратиреоз является одним из возможных осложнений в результате пересадки почки пациенту. Лечат осложнение при помощи субтотальной паратиреоидэктомии.
Симптомы повышенного ПТГ в крови
При повышенном паратирине возможны следующие симптомы:
- мышечная слабость;
- боль в конечностях;
- сухость кожи, землистый оттенок;
- разболтанность суставов;
- грузная походка;
- сонливость;
- раздражительность;
- сильная эмоциональность.
Уровень ПТГ в крови сильно влияет на здоровье человека. Поэтому при появлении первых симптомов отклонения уровня гормона от нормы следует обратиться к врачу.
Низкий уровень ПТГ в крови
Но и понижение уровня паратиреоидного гормона не стоит оставлять без внимания. Данное отклонение может поспособствовать нервной возбудимости, возникновению мышечных спазмов и судорог. На понижение уровня птг в крови человека могут повлиять следующие причины.
- саркоидоз легких (саркоидоз Бека, болезнь Бенье — Бека — Шауманна), патология, которая поражает легкие.
- нехватка магния в кровеносных сосудах (головокружения и головные боли).
- хирургическая операция, проведенная на щитовидной железе.
- остеолиз – патология, которая полностью рассасывает элементы, содержащиеся в костной ткани.
Норма паратгормона в крови у женщин, у мужчин и детей
Нормы для мужчин:
- До 23 лет: минимальное значение 12,0 пг/мл, максимальное – 95,0 пг/мл.
- От 23 до 70 лет: минимальное значение 9,5пг/мл, максимальное – 75,0пг/мл.
- От 70 лет – минимальное значение 4,7 пг/мл, максимальное 117,0 пг/мл.
Нормы для женщин:
- До 20 лет: минимальное значение 12,0 пг/мл, максимальное – 95,0 пг/мл.
- От 20 до 70 лет: минимальное значение 9,5 пг/мл, максимальное – 75,0 пг/мл.
- От 70 лет: минимальное значение 4,7 пг/мл, максимальное – 117,0 пг/мл.
- В период беременности: минимальное значение – 9,5 пг/мл, 75,0 пг/мл.
Нормы для детей:
- Неизменно с момента рождения до полного взросления в возрасте 22 лет.
- Минимальное значение 12,0 пг/мл, максимальное – 95,0 пг/мл.
Уровень ПТГ в крови у женщин при беременности
Во время вынашивания плода анализ кровеносных частиц на содержание паратгормона является необходимым.
При беременности возможность каких-либо нарушений в организме возрастает, следовательно, появляются риски развития осложнений и у ребенка в будущем.
Пониженный уровень ПТГ в крови беременных женщин является обычным явлением. Уменьшение уровня гормона происходит из-за понижения уровня альбумина (человеческий сывороточный альбумин, белок, содержащийся в плазме крови).
Источник: https://tvojajbolit.ru/gematologiya/paratireoidnyiy-gormon-v-krovi-povyishen-chto-eto-znachit/
Паратгормон: что это, норма, причины изменения уровня
Паратгормон в анализе крови не входит в число обязательных измерений, однако его важность для организма высока. Его еще называют паратиреоидный гормон. Что это такое? Это продукт паращитовидных желез – эндокринные железы небольшого размера, расположенные позади щитовидной железы.
Значимость паратгормона подтверждается редкими случаями случайного удаления паращитовидных желез при операции хирургического удаления щитовидной железы. После удаления в скором времени у человека наблюдался гипокальциемический криз, выражающийся в множественных мышечных судорогах с последующей смертью.
Оказывается, судороги в ногах ночью – проблемы с фосфорно-кальциевым обменом. Именно паратгормон один из основных регуляторов этого обмена. Мало кальция в крови – вот вам и судороги.
Однако, если паратгормон повышен, то и в этом случае не избежать проблем. Основные места приложения паратгормона – кости и почки. Слишком высокая скорость поступления паратгормона в кровь может привести к заболеванию, которое называется гиперпаратиреоз с неприятными последствиями (гиперкальциемия или болезнь Реклингхаузена).
При различных заболеваниях паращитовидных желез, паратиреоидный гормон (ПТГ) продуцируется в избыточном либо в недостаточном количестве.
Увеличение уровня паратгормона (гиперпаратиреоз) сопровождается вымыванием Са из костной ткани и резорбцией (разрушением) кости. Высвобождающиеся при этом кальциевые ионы, поступает в кровь и приводит к гиперкальциемии.
Данное состояние способствует развитию камней в почках, язвы желудка и ДПК, панкреатита и т.д.Снижение выработки паращитовидными железами паратиреоидного гормона (гипопаратиреоз), приводит к тому, что в результате гипокальциемии появляются судороги (вплоть до летальной тетании), боли в животе и мышцах, ощущение «мурашек» и покалывания в конечностях.
Функции в организме
Полноценная секреция паратгормона обеспечивает:
- регуляцию обмена Са и Р;
- баланс уровня кальциевых и фосфорных ионов во внеклеточной жидкости;
- образование активной формы витамина Д3;
- полноценную минерализацию костей;
- стимуляцию регенерации костной ткани при переломах;
- усиление процессов липолиза в жировой ткани и глюконеогенеза в печени;
- усиление реабсорбирования Са дистальными почечными канальцами;
- полноценное всасывание кальциевых ионов в тонком кишечнике;
- увеличение выделение фосфатов.
Паратгормон и кальций
Справочно. Паратиреоидный гормон оказывает значительное влияние на процесс регулирования обмена фосфора и кальция. Паратгормон способен поддерживать стабильные концентрации Са и фосфатов во внеклеточной жидкости, необходимые для полноценного функционирования клеток.
Ионы кальция:
- являются структурным компонентом костной ткани;
- играют ведущую роль в процессе мышечного сокращения;
- способствуют повышению проницаемости клеточной мембраны для калия;
- оказывают влияние на обмен натрия;
- нормализируют работу ионных насосов;
- участвуют в гормональной секреции;
- поддерживают нормальную свертываемость крови;
- участвуют в передаче нервных импульсов.
При нарушении уровня паратгормона изменяется концентрация кальция во внеклеточной, а, следовательно, и во внутриклеточной жидкости. Это приводит к нарушению клеточной возбудимости и передачи нервных импульсов, гормональному дисбалансу, нарушениям в системе гемостаза и т.д.
Также, изменение уровней кальциевых и фосфорных ионов во внеклеточной жидкости приводит к нарушению минерализации костной ткани.
Механизмы регуляции уровня паратиреоидного гормона
Справочно. Продукция паратиреоидного гормона связана с уровнем Са, Мg (магний), К (калий), Р и количества витамина Д3 в организме. Регулирование выделения паратиреоидного гормона в кровь обеспечивается принципом обратной связи.
Снижение количества Са в крови (гипокальциемия) стимулирует выработку и выделение в кровь гормона. Соответственно, гиперкальциемия (увеличенная концентрация Са в крови), тормозит продуцирование паратгормона.
Такой лабильный механизм регулирования направлен на поддержание нормального баланса электролитов во вне – и внутриклеточной жидкости.
Чем опасно изменение уровня паратгомона
При повышении секреции паратиреоидного гормона активируется остеокластная активность и усиливается костная резорбция. Это приводит к размягчению костей и остеопении. Вымывание кальция из костей в результате гиперпаратиреоза носит название паратиреоидной остеодистрофии. Клинически, этот процесс проявляется выраженными болями в костях и частыми переломами.
Усиленная секреция паратгормона также способствует усилению всасывания Са в кишечнике и накоплении вымываемого из костей кальция в крови.
Формирующаяся гиперкальциемия проявляется:
- аритмиями;
- расстройствами психики, заторможенностью, резко выраженной утомляемостью;
- мышечной гипотонией;
- нарушением свертываемости крови и увеличением риска тромбоза (увеличивается агрегация тромбоцитов),
- появлением камней в почках и желчном пузыре ЖВП (желчевыводящие пути);
- панкреатитом;
- запорами;
- пептическими язвами желудка и ДПК.
Важно. Снижение секреции паратиреоидного гормона приводит к значительному повышению количества фосфатов в крови и прогрессирующей гипокальциемии. Нарушается степень всасываемости Са в кишечнике, а также почечная реабсорбция (повторное всасывание) кальция.
Гипокальциемия, клинически проявляется нарушением трофики тканей, ранним появлением седины, выпадением волос и ломкостью ногтей, проблемами с зубами, ранней катарактой, психическими нарушениями (депрессии, частые перепады настроения, эмоциональная нестабильность), бессонницей, головными болями, болями в мышцах и животе, рвотой, аритмиями.
Главными специфическими симптомами гипопаратиреоза будут судороги, мышечная тетания (болезненные мышечные сокращения) и вегетативные расстройства (ощущение покалывания, ползанья мурашек, жара и т.д.).
При тяжелом гипопаратиреозе, мышечная тетания (ларингоспазм, остановка сердца и т.д.) может привести к летальному исходу.
Показания к анализу
Кроме диагностики причин гипокальциемии и гиперкальциемии, анализ крови на паратгормон проводят у пациентов с:
- остеопорозом (особенно в молодом возрасте);
- частыми переломами;
- моче – и желчекаменной болезнью;
- множественной эндокринной неоплазией;
- аритмиями неясного генеза;
- мышечной гипотонией;
- нейрофиброматозом;
- новообразованиями в щитовидной железе и паращитовидных железах;
- хроническими заболеваниями почек.
Паратгормон. Норма
Справочно. Уровень ПТГ не зависит от пола, поэтому паратгормон норма у женщин и у мужчин одинакова.
Результаты анализа могут записываться в пг/миллилитр или в пмоль/литр.
Норма паратгормона в пг/миллилитр находится в пределах от пятнадцати до 65-ти.
При использовании пмоль/литр:
- у детей до семнадцати лет норма паратгормона – от 1.3 до 10-ти;
- после семнадцати – от 1.3 до 6.8.
Данные, полученные в разных лабораториях, могут несколько варьировать, поэтому необходимо ориентироваться на указанные в бланке нормативы.
У беременных, уровень паратгормона в норме не изменяется либо приближается к верхней границе нормы. Выраженное повышение уровня паратгормона может быть связано с гипокальциемией (компенсаторное повышение секреции гормона, в ответ на понижение уровня кальциевых ионов в крови). В таком случае, необходимо исследовать уровень Са и фосфатов крови.
Очень важно! Гипокальциемия у беременных может привести к:
- невынашиванию беременности,
- задержке внутриутробного развития плода,
- аритмиям у матери,
- гестозам,
- кровотечениям при родах.
Особенности выполнения анализа
Анализ должен сдаваться утром (оптимально – в восемь утра, в это время наблюдается базальное значение гормона в крови). Сдавать кровь следует натощак. Исключается прием алкоголя за 48-мь часов и курение за час до исследования.
Необходимо также учитывать, что к повышению ПТГ приводит лечение препаратами циклоспорина, кортизола, нифедипина, верапамила, кетоконазола, эстрогенов.
Уровень ПТГ по верхней границе нормы может отмечаться у беременных и кормящих грудью.
К получению заниженных результатов анализа может привести:
- прием молока перед сдачей крови,
- лечение:
- циметидином,
- комбинированными оральными контрацептивами,
- тиазидными диуретиками,
- витамином Д,
- фамотидином,
- дилтиаземом.
После введение радиоизотопных ср-в, анализ на ПТГ необходимо отложить минимум на 7-мь дней, в связи с искажением результатов.
Паратгормон повышен – что это значит
Компенсаторное увеличение секреции паратиреоидного гормона возможно в ответ на снижение уровня кальция в крови. В таком случае, повышенный ПТГ способствует усилению абсорбции Са и его мобилизации из депо. В анализах отмечается гипокальциемия на фоне повышенного ПТГ.
При первичном гиперпаратиреозе повышается и уровень ПТГ, и уровень Са. Количество фосфатов (в норме или снижены), зависит от тяжести гиперпаратиреоза.
Первичный гиперпаратиреоз отмечается при гиперплазии тканей паращитовидных желез, их поражении раком или аденомой. Также первичная гиперпродукция ПTГ может быть связана с множественной эндокринной неоплазией.
При вторичных гиперпаратиреозах, паратиреоидный гормон повышен на фоне обычного или несколько сниженного уровня Са. При этом отмечается уменьшение уровня кальцитонина.
Вторичная гиперсекреция отмечается у пациентов с:
- хронической недостаточностью почек;
- рахитом и гиповитаминозом витамина Д;
- НЯК (неспецифический язвенный колит);
- болезнью Крона;
- травмой спинного мозга;
- семейными формами рака щитовидной железы;
- синдромом мальабсорбции.
К третичной гиперпродукции ПТГ приводят автономные гормоносекретирующие опухоли в паращитовидных железах, почках, легких и т.д.
Редкой причиной увеличения ПТГ может быть периферическая тканевая резистентность при синдроме Золлингера-Эллисона, Олбрайта, наследственных остеодистрофиях и т.д.
Также паратгормон повышен при метастатическом поражении костной ткани.
Паратгормон понижен. Причины
К первичному гипопаратиреозу (сниженный ПТГ и Са) приводит нарушение функций паращитовидных желез.
Развитие вторичного гипотиреоза может обуславливаться;
- осложнениями после хирургического лечения патологий щитовидной железы или после резекции паращитовидных желез;
- понижением уровня магния в крови;
- гипервитаминозом витамина Д или А;
- идиопатической гиперкалициемией;
- тяжелым тиреотоксикозом;
- гиперхроматозом;
- болезнью Коновалова-Вильсона;
- саркоидозом и миеломной болезнью;
- некоторыми аутоиммунными заболеваниями;
- активным разрушением костной ткани.
Нормализация уровня ПТГ
Важно! Нарушение уровня паратгормона в крови является опасным для жизни состоянием и требует обязательного специализированного лечения.
Назначать терапию должен эндокринолог, после проведения полного обследования и выявления причины отклонения в анализах.
Попытки самостоятельного лечения могут нанести непоправимый ущерб здоровью. Коррекция уровня гормонов и баланса электролитов должна проводиться строго под лабораторным контролем корректируемых показателей (паратиреоидный гормон, кальций, фосфаты и т.д.).
Источник: https://serdcet.ru/paratgormon.html
Если паратгормон повышен – что это значит?
По статистике паратгормон повышен у каждого тысячного жителя планеты, а значит, не так уж редко. Причина этого кроется во множестве предпосылок для возникновения такого состояния.
В анализе — повышение уровня паратгормона, что это значит?
Паратгормон – биологически активное вещество, вырабатываемое паращитовидными железами. Значение этого гормона для нашего организма переоценить невозможно, поскольку он оказывает регулирующее влияние на минеральный метаболизм.
ПТГ совместно с кальцитонином (гормоном, вырабатываемым щитовидной железой) и витамином D представляют собой высший уровень регуляции обмена кальция и фосфора. От баланса этих микроэлементов зависит, в первую очередь, прочность костной ткани и зубов.
Кальций, кроме того, влияет на сократительную активность всех мышц организма, в том числе, и на работу миокарда. Отклонение его концентрации от нормы может негативно воздействовать на сердечную мышцу, а именно привести к нарушению сердечного ритма и даже внезапной остановке сердца.В дополнение к этому ионы кальция принимают непосредственное участие в передаче сигналов по волокнам нервной системы, а также активируют факторы свертывающей системы и некоторые ферменты.
Паратгормон и обмен ионов кальция тесно взаимосвязаны друг с другом. Подобные явления в медицинской литературе называются бинарной обратной связью. Она проявляется в том, что понижение уровня кальция вызывает активизацию секреции гормона. После этого концентрации кальция приходит в норму, и околощитовидные железы снижают выработку гормона.
Поэтому уровень паратгормона в крови не должен подвергаться значительным колебаниям, так как даже малейшие отклонения в регулируемых им процессах могут спровоцировать множество серьёзных последствий, включая летальный исход.
Как действует гормон околощитовидных желез
Регуляция паратгормоном обмена кальция осуществляется тремя путями.
- Основной механизм действия заключается во влиянии гормона на ткани костной системы. В ней находятся химические рецепторы, чутко реагирующие на изменение уровня кальция. Паратгормон активизирует остеокласты — клетки, вызывающие разрушение костных балок, и высвобождающийся из физиологического депо кальций поступает в кровь.
- Следующий вариант биологического действия паратгормона — это синтез в почках физиологически активного витамина D. После из него образуется кальцитриол, который усиливает интенсивность всасывания кальция из просвета тонкого кишечника.
- Третий механизм воздействия реализуется на уровне функции почечных канальцев и заключается в усилении реабсорбции (обратного всасывания) в их просвет ионов кальция. Как выявить повышение паратгормона
Как выявить повышение паратгормона
Зачастую сдают анализ на определение уровня паратиреоидного гормона пациенты, проходящие лечение по поводу заболеваний опорно-двигательного аппарата. Чтобы проконтролировать уровень ПТГ проводят анализ венозной крови иммуноферментным методом.
Гормон, вырабатываемый паращитовидными железами, поступает в кровяное русло непрерывно, однако в течение дня его уровень колеблется. Физиологически высокий уровень гормона отмечаются с 3 до 4 часов дня, в то время как понижен он примерно в 7- 8 часов утра, гендерных различий этот показатель не имеет (одинаков и у мужчин, и у женщин).
Возрастная норма количества ПГТ в крови
| Возраст | Концентрация, пг/мл |
| От рождения до 22 лет | 12,0-95,0 |
| От 23 до 70 лет | 75,0 |
| Старше 71 года | 4,7-114,0 |
Кроме того, женский организм вырабатывает разное количество гормона в зависимости от триместра беременности.
Кальций в норме определяется в крови на уровне 2,15 — 2,50 ммоль/л.
Причины, по которым паратгормон бывает выше нормы
Гипепаратиреоз — так принято называть эндокринный сбой, когда уровень паратиреоидного гормона в крови повышен. Это нарушение бывает нескольких видов.
Первичный гипепаратиреоз
Это патология собственно паращитовидных желез с повышенным выделением паратгормона. Известно множество причин такого состояния, наиболее распространенные из них:
- гиперплазия, аденома или карцинома паращитовидных желез;
- идиопатическая гиперкальциемия у детей;
- плазмоцитома;
- синдром Бернета;
- множественная эндокринная неоплазия I типа (вызывает опухоли эндокринных желез и гипофиза в сочетании с гиперпаратиреозом)
Вторичный гипепаратиреоз
Вызван отклонениями не в самих паращитовидных железах, а в других органах, сопровождающимися длительным сниженнием содержанием ионов кальция в крови. Возникает патология по разным причинам, основные из которых:
- онкологические новообразования щитовидной и паращитовидной желез, метастазы в них;
- хроническая почечная недостаточность;
- сниженная концентрация витамина D как следствие нарушения синтеза в почках его биологически активной формы или рахита;
- снижение интенсивности всасывания стенками тонкой кишки кальция, возникающее в результате атрофического гастрита, неспецифического язвенного колита, болезни Крона, синдрома Золлингера-Эллисона (опухолевого заболевания поджелудочной железы) и других состояний, сопровождающихся стойким нарушением функции поджелудочной железы;
Третичный гиперпаратиреоз
Возникает как последствие длительного снижения содержания кальция в межклеточном пространстве при вторичном гиперпаратиреозе. В этом случае возникает полная автономность паращитовидных желез, которые теряют способность реагировать на изменение содержания минеральных веществ.
Отдельно стоит упомянуть такое состояние как псевдогиперпаратиреоз — избыточное количество паратгормона вырабатывается не олощитовидной железой, железами эндокринной системы, а гормональноактивной опухолью (злокачественным новообразованием почек или легких).
Как распознать повышенный уровень паратгормона
Первичные симптомы этого состояния неспецифичны:
- ухудшение и даже отсутствие аппетита, тошнота, запоры;
- мышечная слабость, костно-суставные боли, вплоть до затруднения при ходьбе, пациенты часто спотыкаются «на ровном месте», падают, им трудно вставать из положения сидя (опираются на руки), походка принимает вид так называемой утиной из-за разболтанности в суставах;
- жажда, вызывающая в последствии учащение мочеиспускания (по этой причине в дебюте гиперпаратиреоз часто путают с несахарным диабетом);
- кожа принимает землистый оттенок и становится сухой;
- апатия и вялость;
- возможны лихорадка и развитие анемии.
Чем опасно длительно повышенный уровень паратгормона
Как результат такого патологического состояния содержание кальция снижается в костной ткани, при этом увеличиваясь в сыворотке крови. Впоследствии развиваются отрицательные последствия практически для всех органов и систем организма, по причине которых пациентам необходимо лечение. Чаще всего наблюдаются следующие изменения:
со стороны опорно-двигательного аппарата
- развивается остеопороз — пониженный уровень кальция в костях обуславливает их хрупкость, возникает опасность перелома при малейшей травме, в тяжелых случаях переломы могут возникать спонтанно (особенно характерно для лучевой и плечевой костей, шейки бедра и ключицы);
- позвонки уплощаются, что внешне проявляется как уменьшение роста взрослого человека и деформация грудной клетки;
- вальгусная (Х-образная) деформация голени у детей;
- кисты в костной ткани челюстей, их размягчение и выпадение зубов.
со стороны мочевыделительной системы:
- из-за отложения минеральных солей в почечных клубочках провоцируется развитие мочекаменной болезни, ее признаки — боль в пояснице вплоть до приступов почечной колики;
- пиелонефрит;
- хроническая почечная недостаточность.
со стороны желудочно-кишечного тракта:
- анорексия;
- калицифицирующий панкреатит, из-за которого происходит нарушение деятельности пищеварительной системы и обмена веществ;
- язвообразование в желудке и двенадцатиперстной кишке;
- желчекаменная болезнь.
со стороны нервной системы:
- быстрая утомляемость;
- ухудшение памяти;
- психозы.
со стороны системы кровообращения:
- кальциноз кровеносных сосудов, который приводит к ухудшению эластичности сосудистой стенки из-за чего может повышаться артериальное давление, постепенно приводя к развитию гипертонической болезни;
- аритмия и брадикардия.
Кроме того, может страдать репродуктивная система у женщин, особенно в состоянии беременности.
При повышенном содержании кальция в крови может нарушаться имплантация плодного яйца в эндометрий, поскольку его сосуды уже уплотнены из-за кальциноза.
Самое опасное из возможных последствий избытка паратгормона — развитие гиперпаратиреоидного криза — угрожающего для жизни состояния. Оно возникает из-за многократно превышающей норму концентрации кальция в крови и характеризуется резким повышением температуры, сильными болями в животе и нарушениями сознания, лечение требуется незамедлительно.
Способна ли таблетка понизить паратиреоидный гомон до нормы?
Любой лекарственный препарат или народный метод бессильны, если увеличение уровня паратгормона возникло в результате гиперфункции паращитовидных желез.
В этом случае лечение, способное снизить паратгомон — только своевременно и деликатно проведенное хирургическое вмешательство (при этом всегда есть риск развития послеоперационного гипопаратиреоза, если было удалено излишнее количество железистой ткани).
Консервативная терапия предусматривает использовать лекарство для форсирования диуреза, что позволит на короткий промежуток времени усиливать выведение почками избытка кальция в крови.
Для лечения остеопороза средство выбора — кальцийсодержащие препараты, они способны понижать размягчение костных тканей. Кроме того, рекомендательный отзывы имеет лечебная диета, предусматривающая питание продуктами, богатыми кальцием.
Для купирования остальных проявлений заболевания требуются корректное симптоматическое лечение.
Источник: https://gormonorm.ru/parashitovidnye-zhelezy/paratgormon-povyshen-chto-eto-znachit.html
Паратгормон
Паратгормон (паратиреоидный гормон, паратирин, ПТГ, parathyroid hormone, PTH) – биологически активное гормональное вещество, выделяемое околощитовидными железами. Паратгормон регулирует уровень кальция и фосфора в крови.
Основной эффект паратгормона – увеличение концентрации кальция и понижение фосфора в сыворотке крови за счет усиления всасывания кальция в кишечнике и активации его усвоения организмом.
Поводом для исследования крови на уровень этого гормона являются нарушение концентрации кальция и (или) фосфора плазмы крови.
Функции паратгормона
Паратгормон вырабатывается в области паращитовидных желез, является особой белковой молекулой и принимает активное участие в обмене кальция, и опосредованно – фосфора. Уровень гормона зависит от количества ионов кальция в крови – чем ниже уровень кальция, тем активнее паращитовидными железами выделяется этот гормон. Основной его функцией в организме является:
- уменьшение потерь кальция с мочой,
- увеличение выведения фосфора с мочой,
- извлечение кальция и фосфора из костной ткани в кровь при его дефиците,
- отложение кальция в костях при его избытке в крови.
Уровень гормона колеблется в течение суток, что связано с физиологическими особенностями обмена кальция и биоритмами человека, максимальная концентрация гормона достигается к 3-м часам дня, минимальная – в 7 утра.
Причины и механизмы нарушений
Если нарушено выделение паратгормона, то страдает фосфорно-кальциевый обмен организма, так как происходит потеря кальция почками, нарушение его всасывания кишечником и вымывание из костей.
При избытке паратгормона возникает замедление формирования костной ткани, в то время как старые костные балки активно рассасываются, что приводит к размягчению костей (остеопорозу). Плотность костей и их прочность снижается, что грозит частыми переломами, при этом уровень кальция в крови будет повышенным, так как кальций под действием гормона вымывается в плазму.
Страдают почки из-за повышения в них солей фосфора, возникает склонность к камнеобразованию, а в кишечнике и желудке возникает язвообразование из-за кальциноза сосудов и нарушения кровообращения.
Нормы паратгормона
Количество гормона колеблется в возрастном и половом аспекте:
Нормы у мужчин:
- до 20-22 лет – от 12 до 95 пг/мл
- от 23 до 70 дет – от 9.5 до 75 пг/мл
- старше 71 года – 4.7 до 117 пг/мл
Нормы у женщин:
- до 20-22 лет – от 12 до 95 пг/мл
- от 23 до 70 дет – от 9.5 до 75 пг/мл
- старше 71 года – 4.7 до 117 пг/мл
Во время беременности уровень паратгормона колеблется от 9.5 до 75 пг/мл.
Отклонения от нормы
Повышение уровня паратгормона указывает на:
- первичный или вторичный гиперпаратиреоз в результате ракового перерождения, рахита, болезни Крона, колита, почечной недостаточности или гипервитаминоза Д,
- синдром Золингера-Эллисона (опухоль в области поджелудочной железы).
Понижение уровня паратгормона указывает на:
- первичный или вторичный гипопаратиреоз из-за дефицита магния, саркоидоза, операций на щитовидной железе, дефицита витамина Д,
- активный процесс разрушения костей (остеолиз).
Способы коррекции уровня паратгормона
При дефиците паратгормона необходимо применение заместительной гормонотерапии от нескольких месяцев до пожизненного, в зависимости от причины, вызывавшей снижение уровня.
При избытке паратгормона показана хирургическая резекция одной или нескольких желез с достижением уровня нормы.
При раке – полное удаление желез с последующей заместительной гормонотерапией.
Источник: https://www.diagnos.ru/procedures/analysis/paratgormon
Паратгормон (паратиреоидный гормон): что это такое, норма, причины отклонений от нормы
Паратгормон – это биологически активный элемент, который является гормональным веществом. В медицине он расшифровывается по-разному, например:
- ПГТ;
- паратирин;
- паратиреоидный гормон;
- Pth.
Данное вещество синтезируется околощитовидными железами, которых в организме, по норме, должно быть ровно 4, хотя и их количество не совсем является стабильным. Они имеют симметричное расположение относительно друг друга, одна пара снизу, вторая пара сверху на задней поверхности щитовидной железы.
Гормон является одноцепочечным полипептидным веществом. Образован он из 84-х аминокислотных остатков. В таком мозговом придатке, как гипофиз, образуются схожие по химической структуре соматотропные гормональные вещества. Плацентарный лактоген и пролактин также пополняют ряды данных гормонов.
Избыток жира в организме взрослого человека, внезапная задержка в развитии у детей, всё это последствия серьёзного недостатка гормона соматотропного характера.Нормальная концентрация в организме данного биологически активного вещества обеспечивает постоянство эмоционального настроя человека, а также поддерживает работоспособность органов человеческого организма и улучшает наше внутреннее самоощущение.
Какие обязанности паратгормон выполняет в организме?
По своей сути, он должен регулировать содержание фосфора и кальция в организме человека. Такая деятельность напоминает работу подобного биологически активного элемента — кальцитонина. Самое главное преимущество этого гормонального вещества именно в том, что он занимается понижением уровнем фосфора и повышением уровня кальция в серуме крови.
Отсюда можно задаться вопросом, каким же образом? Гормональное вещество, усиливая поглощение кишечником кальция, и усваивая его непосредственно в организме, выполняет свою главную функциональную деятельность. Когда у человека происходят некие нарушения в области концентрации кальция или фосфора в сыворотке крови, то тогда специалисты исследуют кровь пациента, с помощью чего и определяют уровень гормона.
Необходимо рассмотреть некоторые основные функции выполняемые данным гормоном:
- выведение в большом количестве фосфора через мочевыделительную систему;
- снижение выведения большого количества кальция через мочевыделительную систему;
- при избыточном содержании кальция в крови, паратгормон переводит отложение кальция в костную ткань;
- вмешательство в определённое эмоциональное состояние человека потому, что при избытке данного гормона, наблюдается особая раздражительность, тревожность, плохое настроение;
- своевременное уменьшение массы тела, при значительном повышении такого вещества, как липолиза в адипоцитах;
- поддерживает увеличение содержания глюконеогенеза, а именно в клетках печени, при котором поддерживается нормальный углеводный обмен в самом организме человека;
- паратиреоидное гормональное вещество положительно влияет на, находящийся в почках, витамин Д. Он увеличивает активность данного витамина, такой эффект провоцирует синтезирование биологически-активного вещества – кальцитриола. Формирование такого соединения помогает кишечнику поглощать в себя ионы кальция. Подобным образом, выделяется кальций из пищи, поглощаемой человеком, в кровь. Такой эффект в организме находится полностью в зависимости от наличия достаточного содержания витамина Д. Поступление минерального вещества не происходит, если наблюдается дефицит витамина Д.
- остеокласты способны к реорганизации костной ткани, при условии, что паратгормон будет влиять на них стимулирующими действиями. Такие структурные части оказывают довольно разрушительный эффект, который помогает обеспечивать организм человека достаточным количеством кальция. Последствием дефицита кальция служит ломкость костей, которая непосредственно учащает случаи переломов, хотя исключения составляют и различные патологии, которые способствуют усилению выработки паратирина.
Хороший результат можно наблюдать при недолгом, краткосрочном увеличении содержания паратгормона в крови. При таком процессе возникают костные балки в тканях кости. Так, многие специалисты лечат остеопороз и подобные ему болезни.
Если кости довольно хрупкие, в то же время непрочные, то значит необходимо выявить у врача свой курс лечения, при котором нужно потреблять определённые гормональные средства, для прочности костей и их эластичности.
Всё это необходимо для снижения риска переломов.
Суточное содержание гормона в организме человека колеблется в разных пределах. Всё это зависит от кальциевого обмена, человеческой деятельности. Если опираться на известные факты, то минимальное количество содержания паратгормона бывает именно в 7 утра, а максимальное к 2-3 часам дня.
Из-за сбоя нормального уровня паратгормона страдают почки. Всё дело в том, что данное гормональное вещество регулирует в этом органе содержание солей фосфора. Так как механизм сбивается, то почки мучаются от избыточности солей фосфора.
Это может сформировать и такое заболевание, как связанное с камнеобразованием в данном органе. При этом сбой касается не только почек, но и желудка. В нём могут образовываться язвы, причиной которых является кальциноз. В кровяных сосудах происходит нарушение кровообращения.
Если у человека обнаруживают довольно низкий уровень паратиреоидного гормонального вещества, который носит название – гипопаратиреоз, то в организме выявляют множество нарушений. Для начала это плохая работоспособность мышечной системы, в которой нарушена их нормальная деятельность.
Сюда же приписывают и проблемы с сердцем, с кишечником, с психикой человека.
Количество гормона изменяется по возрасту и половой принадлежности.
Количественное содержание данного гормонального вещества находится в зависимости от половой принадлежности и непосредственно от возрастной категории. Чтобы норма паратгормона поддерживалась в организме, необходимо ознакомиться со следующими показателями таблицы:
Нормы паратиреоидного гормонального вещества для мужчин:
- до 19-23 лет — от 12 до 94 пг/мл;
- от 24 до 71 года – от 9.5 до 73 пг/мл;
- старше 72 лет – 4.7 до 116 пг/мл.
Нормы паратиреоидное гормональное вещество для женщин:
- до 19-21 лет — от 13 до 94 пг/мл;
- от 22 до 72 лет – от 9.5 до 74 пг/мл;
- старше 73 года – 4.7 до 115 пг/мл.
При беременном положении уровень паратгормона для женщин находится в колебании от 9.4 до 74 пг/мл.
Признаки повышенного уровня паратгормона
Как понять, что количество содержания паратгормона находится в избыточном состоянии? Для этого необходимо рассмотреть следующие признаки:
- частые переломы, некоторые деформации в скелетном строении;
- долгосрочное развитие роста у детей маленького возраста;
- выпадение зубов, их гниение, непрочность;
- образование камней в таком органе, как почки, что ведёт к почечной недостаточности;
- кратковременные болевые ощущения в районах мышц и суставов, в особенности при двигательном образе жизни;
- слабость в самих мышцах, что частенько приводит к падениям, неуверенной походке;
- постоянное желание пить воду, чтобы утолить жажду;
- частые походы в туалет, проблемы с мочеиспусканием.
Признаки низкого уровня паратгормона
Но есть и обратная ситуация, когда количество содержания паратгормона понижено. Какие признаки наблюдаются при этом?
- плохой сон, либо же его отсутствие;
- заметное ухудшение памяти;
- депрессия;
- тахикардия;
- болевые ощущения в районе сердца;
- неконтролируемые судороги мышц, которые очень похожи на эпилептический припадок;
- спазмы в бронхах или же в других дыхательных путях, в кишечнике;
- сильный жар, проявление местами озноба.
При каких ситуациях необходимо сдать анализ на паратгормон?
Специалист в эндокринологии назначает анализ, когда есть подозрения на разные заболевания. В первую очередь, проверяют синдром Шенгрена, имеется ли он у пациента.
Уже потом необходимо провести диагностику, которая показывает выше нормы уровень гормона, ниже нормы или же он находится в норме.
Сдают его по рекомендациям сразу с анализом на уровень ионизированного кальция, кальцитонина, а также фосфора.
Если поддаваться конкретике, то кальцитонин и паратгормон являются антагонистами. И это на самом деле очень важный факт. Кальцитонин старается укреплять костную ткань, что снижает количество переломов, в то же время паратгормон разрушает костные балки.Такое явление, как корреляция гормональных веществ может наблюдаться вместе с переданными наследственными качествами. Дело может доходить и до образования опухоли. Именно так наблюдается процесс, при котором задействованы сразу два гормональных вещества.
Поэтому специалисты и говорят сдавать анализ на два разных гормона, но в совокупности.
При каких случаях назначают данный анализ на паратиреоидный гормон:
- чрезмерное понижение или повышение уровня кальция в крови человека;
- остеопороз;
- частые переломы длинных частей костей.
- склеротические изменения в частях позвоночного отдела;
- возникновение кистообразных образований в костной ткани;
- мочекаменная болезнь, при которой в почечном отделе появляются камни;
- возникновение недоброкачественных и доброкачественных опухолей в районе паращитовидных желез.
Как проходит данный анализ, как к ним подготовиться?
Уровень паратгормона в организме человека определяют с помощью взятия крови из вены. Данный процесс необходимо проводить именно натощак, 8 часов должно пройти с момента потребления пищи.
В день сдачи анализа ни в коем случае нельзя курить за 3 часа непосредственно до процедуры.
Также по советам врачей за 3 дня до анализа требуется отказаться от принятия различных препаратов кальция, которые предназначены именно для повышения его уровня в организме.
Сильные физические нагрузки,также могут способствовать неточному диагностированию уровня паратгормона. Постарайтесь воздержаться от приёма алкоголя, который негативно сказывается не только на анализ, но и на ваше здоровье. Жирная пища тоже запрещается, её нужно исключить из рациона за сутки до процедуры.
Пациенты в процедурный кабинет стараются прийти пораньше, в это время им предоставляют абсолютное спокойное состояние. Также рекомендуют проходить анализ в 8 часов утра. Перед этим, конечно же, у вас должен состояться полноценный сон. Такие условия постараются обеспечить вам более верный результат анализа.
Какие специалисты помогут вам подготовиться к анализу:
- Ортопед;
- Эндокринолог;
- Терапевт;
- Ревматолог;
- Онколог.
Как нормализовать уровень паратгормона?
Уровень ПГТ, который повышается в результате образования доброкачественных или злокачественных опухолей, лечат только с помощью хирургического вмешательства. Лечение консервативного характера редко приводит в дано случае к эффективному результату.
Если человек применяет медикаментозные препараты, которые помогают снизить уровень гормона, то данные показатели снизятся лишь на некоторое время. При таких ситуациях специалисты приписывают в курс лечения форсированный диурез, применение средств с содержанием в составе фосфора, определённую диетическую программу.
Но есть и случаи, когда данное гормональное вещество повышается и при совершенно других условиях. Тогда врачи стараются помочь человеку с помощью симптоматического лечения.Когда паратгормон вырабатывается в недостаточном количестве, то это поправляют с помощью терапевтического вмешательства. Нередко стараются назначать гормонозаместительную терапию, средства с витамином Д.
записи по теме
Источник: https://gormoon.ru/paratgormon-paratireoidnyj-gormon-chto-eto-takoe-norma-prichiny-otklonenij-ot-normy/
Поделиться:
Нет комментариев
himya.ru
Паратгормон: функции гормона, норма, отклонения
Паратгормон синтезируется паращитовидными железами. По химическому строению он является одноцепочечным полипептидом, который состоит из 84 аминокислотных остатков, лишен цистеина и имеет молекулярную массу 9500.
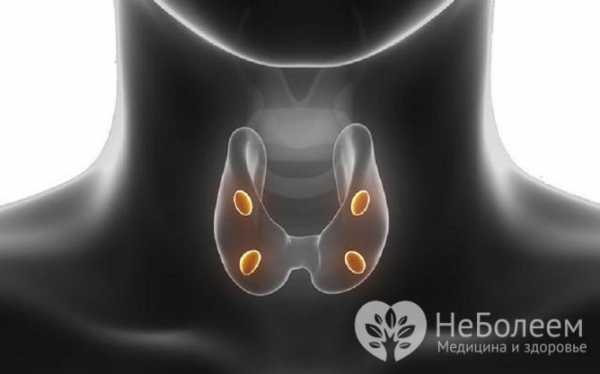 Паратгормон вырабатывается паращитовидными железами
Паратгормон вырабатывается паращитовидными железами Синонимы: паратиреоидный гормон, паратирин, ПТГ.
Повышение уровня паратгормона в крови может свидетельствовать о наличии первичного или вторичного гиперпаратиреоза синдрома Золингера – Эллисона, флюороза, повреждений спинного мозга.Биологическим предшественником гормона паратгормона является пропаратгормон, который имеет 6 дополнительных аминокислот на Nh3-конце. Пропаратгормон производится в гранулярном эндоплазматическом ретикулуме главных клеток паращитовидных желез и превращается в паратгормон вследствие протеолитического расщепления в комплексе Гольджи.
Функции паратиреоидного гормона в организме
ПТГ оказывает на костную ткань как анаболическое, так и катаболическое действие. Его физиологическая роль заключается в воздействии на популяцию остеоцитов и остеобластов, в результате чего угнетается формирование костной ткани. Остеобласты и остеоциты под влиянием ПТГ выделяют инсулиноподобный фактор роста 1 и цитокины, которые стимулируют метаболизм остеокластов. Последние, в свою очередь, секретируют коллагеназу и щелочную фосфатазу, разрушающие костный матрикс. Биологическое действие осуществляется за счет связывания со специфическими рецепторами паратгормона (ПТГ-рецепторами), расположенными на поверхности клеток. Рецепторы паратгормона располагаются на остеоцитах и остеобластах, однако на остеокластах отсутствуют.
Паратиреоидный гормон опосредованно увеличивает экскрецию фосфатов почками, канальцевую реабсорбцию катионов кальция, путем индукции выработки кальцитриола повышает абсорбцию кальция в тонком кишечнике. В результате действия ПТГ снижается уровень фосфатов в крови, повышается концентрация кальция в крови и снижается в костях. В проксимальных извитых канальцах ПТГ стимулирует синтез активных форм витамина D. Кроме того, к функциям паратгормона относятся увеличение глюконеогенеза в почках и печени, усиление липолиза в адипоцитах (клетках жировой ткани).
Концентрация паратгормона в организме колеблется на протяжении суток, что связано с биоритмами человека и физиологическими особенностями обмена кальция. При этом максимальный уровень ПТГ в крови отмечается в 15 часов, а минимальный – примерно в 7 часов утра.
Патологические состояния, при которых паратгормон повышен, у женщин встречаются чаще, чем у мужчин.Основным регулятором секреции паратгормона по принципу обратной связи является уровень внеклеточного кальция (стимулирующее действие на секрецию паратгормона приводит к снижению концентрации катионов кальция в крови). Продолжительный дефицит кальция приводит к гипертрофии и пролиферации паратиреоцитов. Снижение концентрации ионизированного магния также стимулирует секрецию паратгормона, однако менее выражено, чем в случае с кальцием. Высокий уровень магния угнетает продукцию гормона (например, при почечной недостаточности). Также ингибирующее действие на секрецию ПТГ оказывает витамин D3.
При нарушении выделения паратиреоидного гормона происходит потеря кальция почками, вымывание его из костей и нарушение всасывания в кишечнике.
При повышении концентрации паратгормона активизируются остеокласты, и резорбция костной ткани усиливается. Указанное действие ПТГ опосредуется через остеобласты, продуцирующие медиаторы, стимулирующие дифференциацию и пролиферацию остеокластов. В случае длительно повышенного ПТГ резорбция костной ткани преобладает над ее образованием, что служит причиной развития остеопении. При избыточной выработке паратгормона наблюдается снижение плотности костной ткани (развитие остеопороза), что повышает риск переломов. Уровень сывороточного кальция у таких пациентов повышен, так как под воздействием паратиреоидного гормона кальций вымывается в кровь. Отмечается склонность к камнеобразованию в почках. Кальциноз кровеносных сосудов и нарушения кровообращения могут приводить к развитию язвенных поражений желудочно-кишечного тракта.
Снижение концентрации паратиреоидного гормона указывает на первичный или вторичный гипопаратиреоз, а также на синдром Ди Георга, активный остеолиз.Паратгормон служит маркером нарушения функции паращитовидных желез, а также регуляции обмена кальция и фосфора в организме. К основным медиаторам кальциевого гомеостаза относятся ПТГ, кальцитонин и витамин D, мишенями которых являются тонкий кишечник, почки и костная ткань.
Читайте также:Почему организм теряет жидкость: 14 причин обезвоживания
8 симптомов почечной недостаточности
Нужно ли принимать витамины?
Анализ на паратгормон
При подозрении на патологию паращитовидных желез и нарушенный обмен ПТГ проводится исследование концентрации данного гормона в крови.
Обычно анализ назначается при следующих состояниях:
- повышение или снижение уровня кальция в крови;
- остеопороз;
- кистозные изменения костей;
- частые переломы костей, псевдопереломы длинных костей;
- склеротические изменения в позвонках;
- мочекаменная болезнь с формированием в почках кальциево-фосфатных камней;
- подозрение на новообразования паращитовидных желез;
- подозрение на множественную эндокринную неоплазию 1 и 2 типа;
- подозрение на нейрофиброматоз.
 Анализ на паратгормон проводится в ходе диагностики остеопороза
Анализ на паратгормон проводится в ходе диагностики остеопороза Для анализа производится забор крови из вены натощак в утреннее время. После последнего приема пищи должно пройти не менее 8 часов. Перед забором при необходимости следует согласовать с врачом прием препаратов кальция. За трое суток до сдачи анализа необходимо исключить чрезмерные физические нагрузки и отказаться от употребления спиртных напитков. Накануне исследования из рациона исключают жирную пищу, в день сдачи анализа не курят. За полчаса до забора крови пациенту необходимо обеспечить состояние полного покоя.
Норма паратгормона в крови составляет 18,5–88 пг/мл.
Некоторые лекарственные препараты искажают результаты анализа. Повышенная концентрация гормона в крови наблюдается в случае применения эстрогенов, противосудорожных препаратов, фосфатов, лития, кортизола, рифампицина, изониазида. Сниженные значения данного показателя отмечаются под влиянием сульфата магния, витамина D, преднизолона, тиазидов, гентамицина, пропранолола, дилтиазема, оральных контрацептивов.
Коррекция незначительного повышения концентрации паратгормона производится посредством медикаментозной терапии, диеты и обильного питьевого режима.Состояния, при которых паратгормон повышен или понижен
Повышение уровня паратгормона в крови может свидетельствовать о наличии первичного или вторичного гиперпаратиреоза (на фоне онкологического процесса, рахита, неспецифического язвенного колита, болезни Крона, хронической почечной недостаточности, гипервитаминоза D), синдрома Золлингера – Эллисона, флюороза, повреждений спинного мозга. Патологические состояния, при которых паратгормон повышен, у женщин встречаются чаще, чем у мужчин.
Признаки повышения ПТГ: постоянная жажда, частые позывы к мочеиспусканию, мышечная слабость, боль в мышцах при движении, деформация скелета, частые переломы, ослабление здоровых зубов, отставание в росте у детей.
Снижение концентрации паратиреоидного гормона указывает на первичный или вторичный гипопаратиреоз (может быть обусловлен дефицитом магния, оперативными вмешательствами на щитовидной железе, саркоидозом, дефицитом витамина D), а также на синдром Ди Георга, активный процесс разрушения костной ткани (остеолиз).
Симптомы низкой концентрации паратгормона: мышечные судороги, спазмы в кишечнике, трахее, бронхах, озноб или сильный жар, тахикардия, боль в сердце, нарушения сна, ухудшение памяти, депрессивные состояния.
Коррекция уровня паратгормона
Коррекция незначительного повышения концентрации паратгормона производится посредством медикаментозной терапии, диеты и обильного питьевого режима. Для лечения вторичного гиперпаратиреоза применяются препараты кальция и витамин D.
В рацион включают продукты, богатые кальцием, а также полиненасыщенными жирными кислотами (растительные масла, рыбий жир) и сложные углеводы (преимущественно в виде овощей).
 Для нормализации синтеза паратгормона необходимо включать в рацион продукты, богатые кальцием
Для нормализации синтеза паратгормона необходимо включать в рацион продукты, богатые кальцием При повышенном уровне паратгормона снизить его концентрацию можно путем ограничения употребления поваренной соли, а также соленых, копченых, маринованных блюд и мяса.
При избыточном количестве паратгормона может потребоваться хирургическая резекция одной или нескольких паращитовидных желез. При злокачественном поражении паращитовидные железы подлежат полному удалению (паратиреоидэктомия) с последующей заместительной гормональной терапией.
Концентрация паратгормона в организме колеблется на протяжении суток, что связано с биоритмами человека и физиологическими особенностями обмена кальция.В случае недостаточности ПТГ назначается заместительная гормональная терапия продолжительностью от нескольких месяцев до нескольких лет, а иногда пожизненно. Длительность курса зависит от причины, обусловившей дефицит паратгормона.
При повышении или снижении концентрации паратгормона самолечение недопустимо, так как это ухудшает ситуацию и может привести к неблагоприятным, в том числе угрожающим жизни, последствиям. Курс лечения должен проходить под наблюдением эндокринолога с систематическим контролем содержания ПТГ и микроэлементов в крови пациента.
Видео с YouTube по теме статьи:
www.neboleem.net
Функции паратиреоидного гормона, что такое ПТГ, норма и отклонения паратгормона
5341Добавить в закладки
Что такое паратиреоидный гормон и зачем он нужен? Для того, чтобы мышцы имели возможность сокращаться, а человек при этом — двигаться, чтобы нервные клетки посылали сигналы рецепторам органов и систем человеческого организма, чтобы гемолимфа в нужный момент сворачивалась, и нам не угрожали бы кровотечения, для всего этого в нашей крови должен присутствовать кальций. Паратгормон увеличивает усваивание кишечником кальция, который затем попадает в кровь, для чего ПТГ высвобождает некоторую часть этого вещества из состава костей.
Выработка паратирина
Что это за ПТГ гормон? Паратирин, паратгормон или ПТГ это синонимы паратиреоидального гормона. Его выработка является задачей околощитовидных (паращитовидных) желез. Они расположены на задней стороне щитовидки. В организме этих вспомогательных желез бывает 4, хотя может быть как меньше, так и больше. Околощитовидные железы отвечают за работу костной, двигательной и нервной систем организма. Паратирин, который ими вырабатывается, состоит из более чем 80 разнообразных аминокислот. Причиной его формирования в теле человека является дисбаланс кальциево-фосфорного обмена в кровяной жидкости. Если кальция в гемолимфе не хватает для обеспечения жизнедеятельности, паратгормон заимствует его в костных тканях. Это не слишком полезно для костей, но в критической ситуации спасает положение.
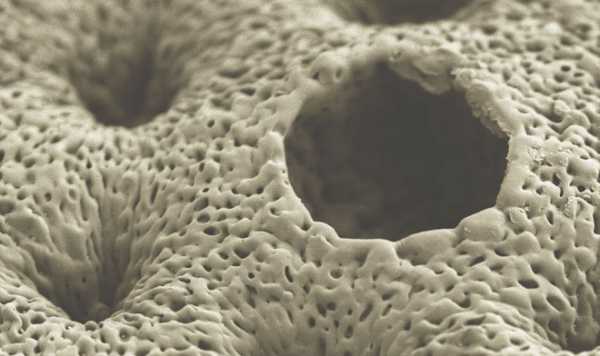 Костная ткань под микроскопом
Костная ткань под микроскопом Паратиреоидный гормон также повышает обратное потребление кальция в почках, активируя витамин D3. Сразу, когда показатель кальция повышается до необходимого значения, выработка этого гормона останавливается. Таким образом, гормон паратгормон играет своеобразную роль «скорой помощи».
Суть процесса объясняется тем, что железы, генерирующие кальций, имеют специальные рецепторы, которые сразу ощущают дефицит катионов кальция и запускают секрецию гормона. Норма присутствия ПТГ в геме меняется в зависимости от времени суток — его больше всего в 15 часов, а меньше всего в 7 утра. Время полураспада паратирина 2 – 4 минуты.
Работа паратирина в теле человека
Гормон выполняет следующие функции:
- уменьшает выведение кальция, попадающего в мочу;
- увеличивает выведение фосфора;
- при дефиците кальция в кровяной жидкости пополняет его содержание;
- при избытке кальция в гемолимфе помогает ему откладываться в костях.
Из вышесказанного понятно, что паратиреоидный гормон контролирует поддержание нужного процента кальция и вывод излишка фосфора. Последняя функция ПТГ — транспортировка излишков кальция в кости — применяется врачами при лечении остеопороза. Для этого синтезирован специальный препарат терипаратид.
Нарушение установленного нормой количества ПТГ
Симптомы повышенного ПТГ
Отступление показателя паратирина в любую сторону от нормы обозначает наличие заболевания или врожденной патологии. Симптомы его увеличенного содержания:
- повышенное значение кальция в анализе венозной крови;
- низкое количество фосфора;
- обнаружение песка в почках, мочекаменной болезни;
- заболевание язвой желудка;
- подозрение на снижение плотности костей;
- заболевание подагрой;
- периодически повышающееся АД;
- постоянная жажда;
- частое мочеиспускание;
- отставание в росте ребенка;
- ослабление и выпадение здоровых зубов.
Камни в почках и язву желудка часто приходится лечить оперативным путем. Остеопороз приводит к хрупкости костей и частым переломам. Подагра — очень болезненное заболевание и трудно поддается лечению. Высокое артериальное давление приводит к гипертоническим кризам и более опасным последствиям. Поэтому нарушение кальциевого баланса надо вовремя определять и приводить содержание паратирина в норму медикаментозными или оперативными методами по предписанию врача.
Повод обратиться к врачу
Если вы почувствовали следующие признаки болезни, пора посетить поликлинику:
- депрессивное состояние;
- потливость, утомляемость;
- излишняя нервозность;
- потеря аппетита;
- судороги мышц;
- частые головные боли;
- переломы костей при незначительных ушибах.
Все это говорит о возможном нарушении секреции паратгормона. То есть, нарушение кальциево-фосфорного обмена может являться симптомом склероза позвонковых тканей, онкологических заболеваний щитовидной или околощитовидных желез, болезни мочевыводящих органов и других заболеваний. Это диктует необходимость сделать анализ количества паратгормона в крови.
Снижение уровня паратгормона
Если паратгормон понижен, присутствуют характерные признаки:
- завышенная возбудимость;
- ощущение «мурашек» на ногах и руках, онемение конечностей;
- спазматические явления;
- озноб, чередующийся с жаром;
- боль в сердце, тахикардия;
- бессонница;
- ухудшение памяти;
- сухость кожных покровов и склонность к выпадению волос.
Снижение показателя — довольно редкое явление. Как правило, оно встречается после неудачных операций на щитовидной железе, следствием чего становится нарушение кровоснабжения паращитовидных желез. Такие патологии выправляются приемом кальция в таблетках и приемом витамина D. Иначе, недостаток этих веществ может привести к нарушениям функционирования сердца, кишечника, снижению мышечной активности.
Диагностика нарушения секреции гормона
Первое, что надо сделать при плохом самочувствии с вышеперечисленными признаками, пойти к эндокринологу. Врач проведет визуальный осмотр, выслушает жалобы и направит на обследование. Прежде всего, врач направит пациента на анализ биохимических показателей венозной крови. Чтобы сделать анализ на паратгормон, требуется заблаговременно подготовиться. За 3 суток до посещения лаборатории следует питаться нежирной пищей, не употреблять конфеты, не подслащивать чай, избегать приема алкоголя. Накануне анализа можно поесть за 3 – 4 часа до сна. Затем до 12 часов ночи можно пить только воду. За 8 часов до укола в вену нельзя ничего ни есть, ни пить. Поголодайте подольше, чтобы анализ показал объективный результат.
Норма и отклонения
Нормы ПТГ зависят от пола и возраста пациента, а также от реактивов, которые используются при анализе.
Таблица «Норма паратгормона»:
| Мужчины | 20-22 | 12 пг/мл | 95 пг/мл |
| 23-70 | 9.5 пг/мл | 75 пг/мл | |
| От 71 | 4.7 пг/мл | 117 пг/мл | |
| Женщины | 20-22 | 12 пг/мл | 95 пг/мл |
| 23-70 | 9.5 пг/мл | 75 пг/мл | |
| От 71 | 4.7 пг/мл | 117 пг/мл |
У детей от рождения до 22 лет норма ПТГ составляет от 12 до 95 пг/мл.
Превышение ПТГ относительно заданного интервала может означать:
- Первичный или вторичный гиперпаратиреоз. Первое состояние характеризуется повышенной активностью околощитовидных желез. Она возникает в случаях опухолевых болезней желез, при избытке молочно-щелочного стимулирования (начинается при длительном приеме кальция карбоната, характеризуется слабостью, рвотой, почечной недостаточностью) и при других болезнях. Второе состояние связано со значительным дефицитом кальция в гемолимфе. Характеризуется почечной недостаточностью, ухудшением выработки витамина D почками, уменьшением процесса поглощения кальция кишечником при проблемах с функционированием ЖКТ или при недостаточности поджелудочной железы. Оба типа гиперпаратиреоза при завышенном ПТГ могут быть следствием перерождения клеток в раковую форму, последствием рахита, болезни Крона (опасное заболевание кишечника).
- Опухолевое состояние поджелудочной железы.
Снижение показателя относительно нормы паратгормона грозит:
- Завышенной активностью паращитовидных желез или недостаточностью выработки кальция, которые, в этом случае, могут быть вызваны недостатком магния, саркоидозом (это доброкачественное заболевание, относящееся к гранулематозным процессам в отдельных тканях организма), недостатком витамина D, последствиями оперативного вмешательства в работу щитовидной железы.
- Развитием остеопороза.
Анализ крови на паратгормон дает возможность специалисту поставить точный диагноз. Врачом готовится схема лечения на основании результатов сопутствующих исследований.
Лечение при отклонениях от нормального показателя количества паратгормона
При недостатке ПТГ назначают гормоно-заместительную терапию на длинный период времени или пожизненно.
При избытке ПТГ проводят оперативное лечение. Это значит, что удаляется часть одной или нескольких околощитовидных желез. Таким способом удается понизить секрецию гормона. Если имеет место онкологическое заболевание железы, удаляют ее целиком. После полной резекции железы назначается гормоно-заместительная терапия.
Чтобы предупредить повышение нормы гормона надо знать, что его содержание увеличивается при приеме некоторых лекарств — таких, как стероиды, некоторые виды диуретиков, противосудорожные лекарства, фосфаты, литий, витамин D, изониазид, рифампицин. Нельзя самому себе ставить диагнозы и назначать лечение.
gormonytela.ru
Паратгормон (ПТГ): роль, функции, норма, повышен и понижен в анализе крови – причины
Автор: З. Нелли Владимировна, врач лабораторной диагностики НИИ трансфузиологии и медицинских биотехнологий
Вещество, вырабатываемое околощитовидными железами, имеющее белковую природу, включающее несколько частей (фрагментов), которые различны между собой последовательностью аминокислотных остатков (I, II, III), вместе составляют паратиреоидный гормон.
Паратиреокрин, паратирин, C-terminal, ПТГ, PTH и, наконец, паратиреоидный гормон или паратгормон – под такими названиями и аббревиатурой в медицинской литературе можно встретить гормон, секретируемый маленькими («с горошинку») парными железками (верхние и нижние пары), которые обычно располагаются на поверхности самой большой эндокринной железы человека – «щитовидки».
Паратиреоидный гормон, вырабатываемый этими околощитовидными железами, контролирует регуляцию обмена кальция (Ca) и фосфора (P), под его воздействием содержание такого важного для костной системы (и не только) макроэлемента, как кальций, в крови возрастает.
Ему нет и 50-ти…
аминокислотная последовательность ПТГ человека и некоторых животных
Догадки о значении околощитовидных желез и веществе, которое они производят, были высказаны еще на заре 20 века (1909 г.) американским профессором биохимии Макколлумом. При наблюдении за животными с удаленными паращитовидными железами было отмечено, что в условиях существенного снижения кальция в крови их одолевают тетанические судороги, вызывающие в конечном итоге смерть организма. Однако инъекции солевых растворов кальция, сделанные страдающим от судорог подопытным «братьям нашим меньшим», по неизвестной в те времена причине способствовали снижению судорожной активности и помогали им не только выживать, но и возвращаться почти к нормальному существованию.
Некоторые прояснения в отношении загадочного вещества появились спустя 16 лет (1925 г.), когда был обнаружен экстракт, обладающий биологически активными (гормональными) свойствами и повышающий уровень Ca в плазме крови.
Однако прошли многие годы, и только в 1970 году из околощитовидных желез быка был выделен чистый паратиреоидный гормон. Тогда же была обозначена атомная структура нового гормона вместе с ее связями (первичная структура). Кроме этого, выяснилось, что молекулы ПТГ состоят из 84 аминокислот, располагающихся в определенной последовательности, и одной полипептидной цепи.
Что касается самой «фабрики» паратгормона, то фабрикой назвать ее можно с очень большой натяжкой, настолько она мала. Количество «горошинок» в верхней и нижней части в сумме варьирует от 2 до 12 штук, однако классическим вариантом считается 4. Вес каждой железки также очень маленький – от 25 до 40 миллиграммов. При удалении щитовидной железы (ЩЖ) по поводу развития онкологического процесса паращитовидные железы (ПЩЖ), как правило, покидают организм больного вместе с ней. В иных случаях при операциях на ЩЖ эти «горошинки» из-за своего размера удаляются ошибочно.
Норма паратгормона
Норма паратгормона в анализе крови измеряется в различных единицах: мкг/л, нг/л, пмоль/л, пг/мл и имеет весьма небольшие цифровые значения. С возрастом количество продуцируемого гормона увеличивается, поэтому у лиц преклонных лет его содержание может быть вдвое больше, нежели у молодых людей. Однако, чтобы читателю было проще разобраться, наиболее часто употребляемые единицы измерения паратиреоидного гормона и границы нормы в соответствии с возрастом целесообразнее представить в таблице:
| пг/мл | пмоль/л | |
| Дети, подростки, молодые люди до 20 лет | 12 - 95 | 1,3 - 10 |
| Мужчины и женщины 20 – 70 лет | 9,5 - 75 | 0,7 - 5,6 |
| Мужчины и женщины старше 70 лет | 4,7 - 117 | 0,5 - 12,0 |
Очевидно, что определить какую-то одну (точную) норму паратиреоидного гормона не представляется возможным, поскольку каждая клинико-диагностическая лаборатория, исследующая данный лабораторный показатель, использует свои методики, единицы измерения и референтные значения.
Между тем, также очевидно, что нет различий между мужскими и женскими паращитовидными железами и, если они функционируют правильно, то нормы ПТГ как у мужчин, так и у женщин меняются только с возрастом. И даже в такие ответственные периоды жизни, как беременность, паратгормон должен четко следовать за кальцием и не выходить за границы общепринятых норм. Однако у женщин, имеющих латентно протекающую патологию (нарушение кальциевого обмена), во время беременности уровень ПТГ может повышаться. И это не является вариантом нормы.
Что собой представляет паратгормон?
В настоящее время об этом интересном и важном гормоне известно довольно много, если не все.
Секретируемый эпителиальными клетками околощитовидных желез одноцепочечный полипептид, содержащий 84 аминокислотных остатка, называется интактным паратиреоидным гормоном. Однако при образовании сначала появляется не сам ПТГ, а его предшественник (препрогормон) – он состоит из 115 аминокислот и, лишь попав в аппарат Гольджи, он трансформируется в полноценный паратиреоидный гормон, который в упакованном виде оседает и некоторое время хранится в секреторных везикулах, чтобы выйти оттуда, когда концентрация Са2+ упадет.
Интактный гормон (ПТГ1-84) способен распадаться на более короткие пептиды (фрагменты),,имеющие разную и функциональную, и диагностическую значимость:
- N-терминальная, N-концевая, N-terminal (фрагменты 1 – 34) – полноценный фрагмент, поскольку не уступает по своей биологической активности пептиду, содержащему 84 аминокислоты, он находит рецепторы клеток-мишеней и вступает с ними во взаимодействие;
- Средняя часть (44 – 68 фрагменты);
- С-терминальная, С-концевая часть, C-terminal (53 – 84 фрагменты).
Чаще всего для выявления расстройств эндокринной системы в лабораторном деле прибегают к исследованию интактного гормона. Среди трех частей самой значимой в диагностическом плане признана С-терминальная, она заметно превосходит две остальные (среднюю и N-концевую), поэтому и используется для определения заболеваний, связанных с нарушением обмена фосфора и кальция.
Кальций, фосфор и паратгормон
Костная система является главной депонирующей кальций структурой, она содержит до 99% всей массы элемента, находящейся в организме, остальное, довольно малое количество (порядка 1%), сосредоточено в плазме крови, которая насыщается Ca, получая его из кишечника (куда он попадает с продуктами питания и водой), и костей (в процессе их деградации). Однако, следует заметить, что в костной ткани кальций пребывает преимущественно в слаборастворимом виде (кристаллы гидроксиапатита) и лишь 1% от всего Ca костей составляют фосфорно-кальциевые соединения, которые могут легко распадаться и направляться в кровь.
Известно, что содержание кальция не позволяет себе особых суточных колебаний в крови, удерживаясь на более-менее постоянном уровне (от 2,2 до 2,6 ммоль/л). Но все же главная роль во многих процессах (коагуляционная функция крови, нервно-мышечная проводимость, деятельность многих энзимов, проницаемость клеточных мембран), обеспечивающих не только нормальное функционирование, но и саму жизнь организма, принадлежит кальцию ионизированному, норма которого в крови составляет 1,1 – 1,3 ммоль/л.
В условиях недостатка данного химического элемента в организме (то ли с пищей не поступает, то ли через кишечный тракт проходит транзитом?), естественно, начнется усиленный синтез паратгормона, цель которого любым путем повысить уровень Ca2+ в крови. Любым путем потому, что повышение это произойдет в первую очередь за счет изъятия элемента из фосфорно-кальциевых соединений костного вещества, откуда он уходит довольно быстро, поскольку эти соединения особой прочностью не отличаются.
Повышение содержания кальция в плазме снижает выработку PTH и наоборот: лишь только количество этого химического элемента в крови упадет, продукция паратиреоидного гормона тут же начинает проявлять тенденцию к увеличению. Рост концентрации ионов кальция в подобных случаях паратгормон осуществляет как за счет непосредственного воздействия на органы-мишени – почки, кости, толстый кишечник, так и непрямого влияния на физиологические процессы (стимуляция выработки кальцитриола, увеличение эффективности всасывания ионов кальция в кишечном тракте).
Действие ПТГ
Клетки органов-мишеней несут рецепторы, подходящие для ПТГ, а взаимодействие паратиреоидного гормона с ними влечет ряд реакций, результатом которых становится перемещение Ca из запасов, находящихся в клетке, во внеклеточную жидкость.
В костной ткани рецепторы РТН расположены на молодых (остеобластах) и зрелых (остеоцитах) клетках. Однако же главную роль в растворении минералов костей играют остеокласты – гигантские многоядерные клетки, принадлежащие системе макрофагов? Все просто: их метаболическую активность возбуждают вещества, продуцируемые остеобластами. Паратиреоидный гормон заставляет интенсивно работать остеокласты, что ведет к увеличению выработки щелочной фосфатазы и коллагеназы, которые своим влиянием вызывают разрушение основного вещества костей и таким образом помогают перемещению Ca и P во внеклеточное пространство из костной ткани.
Мобилизация Ca из костей в кровь, возбуждаемая ПТГ, способствует усилению реабсорбции (обратного всасывания) этого макроэлемента в почечных канальцах, чем уменьшает его выведение с мочой, и всасывания в кишечном тракте. В почках паратиреоидный гормон стимулирует образование кальцитриола, который вместе с паратгомоном и кальцитонином также участвует в регуляции кальциевого обмена.
Паратиреоидный гормон уменьшает обратное всасывание фосфора в почечных канальцах, чем содействует его усиленному удалению через почки и уменьшению содержания фосфатов во внеклеточной жидкости, а это, в свою очередь, дает рост концентрации Ca2+ в плазме крови.
Таким образом, паратиреоидный гормон является регулятором взаимоотношений между фосфором и кальцием (восстанавливает концентрацию ионизированного кальция на уровне физиологических значений), обеспечивая тем самым нормальное состояние:
- Нервно-мышечной проводимости;
- Функций кальциевого насоса;
- Ферментативной активности;
- Регуляции обменных процессов под влиянием гормонов.
Безусловно, если соотношение Ca/P отклоняется от границ нормы, возникают признаки заболевания.
Когда возникает болезнь?
Отсутствие паращитовидных желез (оперативное вмешательство) или их недостаточность по какой-либо причине влечет патологическое состояние, называемое гипопаратиреозом (уровень ПТГ в крови – понижен). Основным симптомом данного состояния считают недопустимо низкий уровень кальция в анализе крови (гипокальциемия), который приносит организму различные серьезные неприятности:
- Неврологические расстройства;
- Болезни органов зрения (катаракта);
- Патологию сердечно-сосудистой системы;
- Заболевания соединительной ткани.
У пациента с гипотиреозом наблюдается повышенная нервно-мышечная проводимость, он жалуется на тонические судороги, а также спазмы (ларингоспазм, бронхоспазм) и судороги мышечного аппарата дыхательной системы.
Между тем, повышенная выработка паратгормона доставляет больному еще больше проблем, нежели его низкий уровень.
Как сказано выше, под влиянием паратиреоидного гормона происходит ускоренное образование клеток-гигантов (остеокластов), которые имеют функцией растворение минералов кости и ее разрушение. («пожирание» костной ткани).
В случаях неадекватной продукции паратгормона (высокий уровень гормона в анализе крови), а, следовательно, усиленного образования остеокластов, эти клетки не ограничиваются фосфорно-кальциевыми соединениями и той «пищей», которая обеспечила бы нормальное соотношение кальция и фосфора в организме. Остеокласты способны привести к деструкции сложные соединения (мукополисахариды), входящие в основное вещество костной ткани. Эти гигантские клетки, будучи в большом количестве, принимаются за слаборастворимые соли кальция и начинают «поедать» их, в результате чего происходит декальцинация костей. Кости, испытывая огромные страдания, становятся крайне уязвимыми, ведь такой необходимый для их прочности химический элемент, как кальций, покидает костную ткань. Разумеется, уровень кальция в крови начнет расти вверх.
Понятно, что снижение Ca2+ в плазме крови дает сигнал паращитовидным железам к усиленной выработке гормона, они «думают», что его не хватает, и начинают активно работать. Стало быть, восстановление нормального уровня кальция в крови также должно послужить сигналом к прекращению такой активной деятельности. Однако это не всегда так.
Высокий уровень ПТГ
Патологическое состояние, при котором продукция паратиреоидного гормона в ответ на повышение содержания кальция в крови не подавляется, называется гиперпаратиреозом (в анализе крови паратгормон повышен). Заболевание может носить первичный, вторичный, а то и третичный характер.
Причинами первичного гиперпаратиреоза могут быть:
- Опухолевые процессы, затрагивающие непосредственно паращитовидные железы (в том числе, рак ПЩЖ);
- Диффузная гиперплазия желез.
Излишняя продукция паратгормона влечет усиленное перемещение кальция и фосфатов из костей, ускорение обратного всасывания Ca и повышение выведения солей фосфора посредством мочевыделительной системы (с мочой). В крови в подобных случаях на фоне повышения ПТГ наблюдается высокий уровень кальция (гиперкальциемия). Подобные состояния сопровождаются рядом клинических симптомов:
- Общей слабостью, вялостью мышечного аппарата, что обусловлено снижением нервно-мышечной проводимости и гипотонией мышц;
- Снижением физической активности, быстрым наступлением чувства усталости после незначительных нагрузок;
- Болезненными ощущениями, локализованными в отдельных мышцах;
- Увеличением риска переломов различных участков костной системы (позвоночник, бедро, предплечье);
- Развитием мочекаменной болезни (за счет повышения уровня фосфора и кальция в канальцах почек);
- Уменьшением количества фосфора в крови (гипофосфатемия) и появлением фосфатов в моче (гиперфосфатурия).
Причинами повышения секреции паратгормона при вторичном гиперпаратиреозе, как правило, выступают другие патологические состояния:
- ХПН (хроническая почечная недостаточность);
- Недостаток кальциферола (витамина D);
- Нарушение всасывания Ca в кишечнике (по причине того, что больные почки оказываются не в состоянии обеспечить адекватное образование кальцитриола).
В данном случае низкий уровень кальция в крови побуждает паращитовидные железы активно производить свой гормон. Однако лишний ПТГ все равно не может привести к норме фосфорно-кальциевое соотношение, поскольку синтез кальцитриола оставляет желать лучшего, да Ca2+ в кишечнике всасывается очень слабо. Низкий уровень кальция при подобных обстоятельствах часто сопровождается повышением фосфора в крови (гиперфосфатемией) и проявляется развитием остеопороза (повреждение скелета по причине усиленного перемещения Ca2+ из костей).
Редкий вариант гиперпаратиреоза – третичный, формируется в отдельных случаях опухоли ПЩЖ (аденомы) или гиперпластического процесса, локализованного в железах. Самостоятельная повышенная продукция ПТГ нивелирует гипокальциемию (уровень Ca в анализе крови – понижен) и приводит к повышению содержания данного макроэлемента, то есть, уже к гиперкальциемии.
Все причины изменения уровня ПТГ в анализе крови
Подводя итоги действий паратиреоидного гормона в организме человека, хотелось бы облегчить задачу читателям, которые ищут причины повышения либо понижения значений показателя (ПТГ, PTH) в собственном анализе крови, и перечислить еще раз возможные варианты.
Таким образом, возрастание концентрации гормона в плазме крови наблюдается при:
- Усиленной функции ПЩЖ (первичной), сопровождающей гиперплазию паращитовидной железы, обусловленную опухолевым процессом (рак, карцинома, аденома);
- Вторичная гиперфункция околощитовидных желез, причиной которой может быть опухоль островковой ткани ПЩЖ, рак, хроническая почечная недостаточность, синдром мальабсорбции;
- Выделении веществ, подобных паратиреоидному гормону, опухолями других локализаций (в наибольшей степени выделение этих веществ характерно для бронхогенного рака и рака почки);
- Высоком уровне кальция в крови.
Следует помнить, что избыточное накопления Ca2+ крови чревато отложением фосфорно-кальциевых соединений в тканях (в первую очередь – образование камней в почках).
Пониженный уровень ПТГ в анализе крови имеет место в случаях:
- Врожденной патологии;
- Ошибочного удаления околощитовидных желез в ходе хирургической операции на «щитовидке» (болезнь Олбрайта);
- Тиреоидэктомии (полного удаления и щитовидной железы, и паращитовидных желез по причине злокачественного процесса);
- Воздействия радиоактивного излучения (терапия радиойодом);
- Воспалительных заболеваний в ПЩЖ;
- Аутоиммунного гипопаратиреоидизма;
- Саркоидоза;
- Чрезмерном употреблении молочных продуктов («молочный щелочной синдром»);
- Миеломной болезни (иногда);
- Тяжелого тиреотоксикоза;
- Идиопатической гиперкальциемии (у детей);
- Передозировке кальциферола (витамина D);
- Повышения функциональных способностей щитовидной железы;
- Атрофии костной ткани после длительного пребывания в неподвижном состоянии;
- Злокачественных новообразований, для которых характерна продукция простагландинов или факторов, активирующих растворение костей (остеолизис);
- Острого воспалительного процесса, локализованного в поджелудочной железе;
- Пониженного уровня кальция в крови.
Если уровень паратгормона в крови понижен и отсутствует реакция на уменьшение концентрации кальция в ней, возможно, развитие гипокальциемического криза, который основным симптомом имеет тетанические судороги.
Опасность для жизни представляют спазмы дыхательной мускулатуры (ларингоспазм, бронхоспазм), особенно, если подобное состояние возникает у маленьких детей.
Анализ крови на ПТГ
Анализ крови, выявляющий то или иное состояние ПТГ (паратгормон повышен в анализе крови либо понижен) подразумевает не только исследование данного показателя (обычно иммуноферментным методом). Как правило, для полноты картины, наряду с тестом на ПТГ (PTH), определяется содержание кальция и фосфора. Кроме этого, все эти показатели (ПТГ, Ca, P) подлежат определению в моче.
Анализ крови на ПТГ назначается при:
- Изменении концентрации кальция в ту или иную сторону (низкий либо высокий уровень Ca2+);
- Остеосклерозе тел позвонков;
- Остеопорозе;
- Кистозных образованиях в костной ткани;
- Мочекаменной болезни;
- Подозрении на неопластический процесс, затрагивающий эндокринную систему;
- Нейрофиброматозе (болезни Реклингхаузена).
Особой подготовки данный анализ крови не требует. Кровь берут утром натощак из локтевой вены, как и для любого другого биохимического исследования.
Вывести все публикации с меткой:
Перейти в раздел:
- Заболевания крови, анализы, лимфатическая система
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос ответит один из ведущих авторов сайта.
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вузаПоблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
sosudinfo.ru
Паратгормон повышен у женщин — что это значит и каковы причины?
В сегодняшнем материале о ситуациях, когда паратгормон повышен у женщин.Что это значит? Что делать? Анализ крови на гормоны не относится к базовым профилактическим исследованиям и выполняется по показаниям, при подозрении на наличие нарушений в работе органов эндокринной системы.
Одним из важнейших гормональных исследований является определение уровня паратгормона (ПТГ) в крови.
Что это такое ПТГ анализ крови, и как его правильно сдавать?
Паратгормон относится к группе полипептидных гормонов, содержащих в своем составе аминокислотные остатки. Секреция паратгормона осуществляется паращитовидными железами (четырьмя эндокринными органами малых размеров, расположенными за щитовидной железой, у ее верхних и нижних полюсов).
Паращитовидные железы у детей начинают формироваться еще в материнской утробе. После рождения размер и вес желез постепенно увеличивается. У взрослых женщин вес паращитовидных желез несколько больше, чем у мужчин.
Процесс секретирования гормона по принципу обратных связей регулируется уровнем кальция в крови. Также на секрецию гормона способен оказывать влияние уровень магния в крови. При его высоких показателях наблюдается угнетение выработки паратгормона паращитовидными железами.
Высокие уровни Д3 снижают секрецию паратгормона.
Основной функцией паратгормона является регулирование кальциевых и фосфорных обменов. Помимо паратгормона, к важнейшим регуляторам кальциевых обменов относятся кальцитонин и витамин Д.
Основными мишенями для паратгормона являются ткани костей, почек и тонкого кишечника.
Основными эффектами паратгормона является снижение выведения Са и увеличение выведения Р из организма почками (с мочой). Также гормон активирует поступление Са и фосфатов из костной ткани в кровь, способствует угнетению остеобластной активности и активации остеоцитарной и остеокластной активности, а также увеличению остеокластного пула.
Дополнительно паратгормон способствует усилению кишечного всасывания Са.
Показатели паратгормона в крови изменяются в течение дня.
Максимальный уровень гормона в крови отмечается утром (приблизительно в восемь часов утра) и с четырнадцати до шестнадцати часов дня.
Повышение уровней паратгормона (гиперпаратиреоз) сопровождается активацией остеокластных клеток и резорбтивных процессов в костях, высвобождения Са ионов из костей, стимуляцией кишечного всасывания Са и т.д.
Пониженный уровень (гипопаратиреоз) сопровождается увеличением уровней фосфатов в крови и развитию гипокальциемий, проявляющихся снижением кишечного всасывания Са, появлением мышечных судорог, абдоминальных болей, ощущения ползанья мурашек, покалывания в кончиках пальцев и т.д.
Для чего нужен паратгормон?
Паратгормон способен оказывать анаболические и катаболические эффекты на костные ткани. Рецепторы к данному веществу располагаются на остеобластных и остеоцитарных клетках и отсутствуют на остеокластных клетках.
Повышение уровней паратгормона в крови у женщин и мужчин приводит к активации остеокластных клеток и усилению резорбции костных тканей. Данные эффекты реализуются через выработку остеобластными клетками медиаторов, стимулирующих действие остеокластов.
Постоянное повышение уровней паратгормона сопровождается преобладанием резорбтивных процессов в костных тканях и приводит к развитию остеопении.
За счет регулирования процессов синтезирования витамина Д паратгормон способствует увеличению степени всасывания ионов кальция тканями кишечника.
За счет влияния на почечные функции паратгормон способен:
- стимулировать процессы реабсорбции Са почечными дистальными извитыми канальцами;
- увеличивать фосфатную и бикарбонатную экскрецию;
- ощелачивать мочу;
- увеличивать мочевой клиренс и объем мочи;
- стимулировать синтез витамина Д (его активных форм).
Также паратгормон способен усиливать расщепление жиров в адипоцитарных клетках, а также стимулировать глюконеогенез в печеночных и почечных тканях.
Показания к забору крови на паратгормон
Уровень паратгормона определяется при наличии у пациента симптомов нарушения кальциевого обмена и диагностике:
- гиперпаратиреозных и гипопаратиреозных состояний;
- гиперкальциемических и гипокальциемических состояний;
- остеопорозов;
- кистозных поражений костных тканей;
- псевдопереломов в длинных костях;
- остеосклероза позвонков;
- мочекаменных патологий и наличии рентгенопозитывных отложений;
- множественных эндокринных неоплазий;
- нейрофиброматозов;
- желчекаменных патологий;
- множественного кариеса;
- патологий дентина;
- рецидивирующих язвенных поражений желудочно-кишечного тракта;
- повышенных нервно-мышечных возбудимостей (судорожных симптомов, тетаний, бронхоспазмов, гиперрефлексий, ларингоспазмов и т.д.).
Также анализ на паратгормон проводят после оперативного вмешательства на шее (в
особенности после операций на щитовидной железе).
ПТГ анализ при беременности может проводиться планово и при появлении судорожной симптоматики, парестезий и т.д. (для проведения дифференциальной диагностики с эклампсией и преэклампсией).
Как сдается кровь на ПТГ?
Анализ проводится утром. Забор крови должен осуществляться натощак (после голодания в течение восьми-четырнадцати часов).
При лечении препаратами биотина, забор крови осуществляется не ранее, чем через восемь часов от момента приема последней дозы биотина.
За трое суток до забора материала необходимо исключить физическую нагрузку. За двадцать четыре часа до анализа запрещено употреблять спиртные напитки. Накануне анализа (минимум за час) запрещено курить.
Также необходимо учитывать, что прием некоторых лекарственных средств способно влиять на уровень паратгормона в крови.
К повышению уровня паратгормона приводит лечение циклоспорином®, кортизолом®, изониазидом®, кетоконазолом®, литием®, нифедипином®, эстрогенными препаратами, верапамилом® и т.д.
К снижению уровней паратгормона приводит лечение циметидином®, оральными контрацептивами, дилтиазепамом®, фамотидином®, гентамицином®, гидроксидами алюминия, преднизолоном®, сульфатами магния, тиазидными средствами, препаратами витамина Д.
Читайте далее: Перечень и правила сдачи анализов на гормоны щитовидки
Норма паратгормона у женщин
Норма паратгормона в крови у женщин и мужчин не различаются.
Измерение показателей паратгормона может выполняться в пг/мл или в пмоль/л.
Нормой паратгормона в пг/мл считаются показатели от пятнадцати до 68.3.
Нормой гормона в пмоль/л до семнадцати лет считаются показатели от 1.2 до десяти. А после семнадцати лет – от 1.3 до 6.8.
Что это значит, если паратгормон повышен у женщин?
Основными причинами повышенного паратгормона является наличие у пациента:
- первичных гиперпаратиреозов (гиперплазий паращитовидных желез, их злокачественного перерождения, множественных эндокринных неоплазий);
- выраженных гипокальциемий;
- вторичных гиперпаратиреозов (хронических нарушений почечных функций, гиповитаминозов витамина Д, рахитов, неспецифических язвенных колитов, заболеваний Крона, нарушения кишечного всасывания);
- третичных гиперпаратиреозов (псевдогиперпаратиреозов, синдромов Золлингера-Эллисона, синдромов Олбрайта, почечных гиперкальциурий, эктопической выработки ПТГ при раке легких и т.д.).
Также уровень ПТГ может умеренно повышаться во время вынашивания ребенка и кормления грудью.
Причины и симптомы пониженного паратгормона
К снижению уровня гормона может приводить наличие у пациента:
- первичных гипопаратиреозов (недостаточная секреция гормона железами);
- гиперкальциемий;
- гипервитаминоза витаминов А и Д;
- гемохроматоза;
- нарушений обмена меди;
- миелом;
- саркоидоза;
- идиопатических гиперкальциемий;
- гипомагниемии;
- активного остеолиза и т.д.
Лечение
Расшифровкой анализа на ПТГ должен заниматься исключительно врач эндокринолог. Самостоятельная трактовка результатов исследования и подбор терапии недопустимы и могут нанести непоправимый вред здоровью.
Как снизить или повысить показатели паратгормона должен решать эндокринолог. Все лечение повышенного или пониженного паратгормона должно проходить под лабораторным контролем анализов.
Читайте далее: Можно ли пить алкоголь перед сдачей крови на анализ и за сколько дней
medseen.ru
Паратгормон повышен. Что это значит?
Паратиреоидный гормон (паратирин, паратгормон, ПТГ) — биологически активное вещество белковой природы. Выделяется паращитовидными железами и регулирует фосфатно-кальциевый обмен в человеческом организме. При его избытке или недостатке могут развиваться тяжелые жизнеугрожающие ситуации.
Расположение и количество паращитовидных желез вариативно. У 83% человечества 4 железы расположены по задней поверхности верхних и нижних полюсов щитовидной железы. 5% людей живут с 5-11 околощитовидными железами. У 30-45% популяции наблюдаются варианты изменения положения желез.
Функциональная роль паратиреоидного гормона
Главная функция связана с обменом микроэлементов фосфора и кальция, а также с регуляцией активности витамина D3.
Паратгормон и кальций
Влияние паратгормона основано на активации механизмов, повышающих уровень кальция в виде свободных ионов плазмы крови:
- усиление рассасывания клеток костной ткани;
- активизация всасывания ионов кальция в почечных канальцах с усилением экскреции фосфора;
- стимуляция абсорбции ионов фосфатно-кальциевой системы из просвета кишечника.
При увеличении концентрации паратирина снижается уровень фосфора и повышается уровень кальция крови. В норме присутствует механизм обратной связи, когда гиперкальциемия угнетает синтез паратгормона.
Взаимодействие с витамином D
Если повышается синтез паратирина, то в почках стимулируется процесс перехода витамина D в кальцитриол (витамин D3), у которого выражен синергизм с паратгормоном:
- вымывает ионы фосфатно-кальциевой системы из костной ткани;
- стимулирует всасывание электролитов из просвета кишечника;
- усиливает экскрецию ионов фосфатно-кальциевой системы почками.
Параллельно витамин D3 угнетает деление клеток железистой ткани.
Влияние кальцитонина
Кальцитонин с паратгормоном действуют как гормоны-антагонисты в аспекте влияние на уровень кальция. Рост концентрации кальцитонина приводит к:
- усилению выведения с мочой ионов кальция и задержке ионов фосфора;
- подавлению остеокластов и росту минерализации кости;
- образованию новой и упрочнению старой костной ткани.
Причины отклонения уровня паратгормона в норме и при патологии
Концентрация паратирина подвержена циркадному (суточному) колебанию. Пиковое значение приходится на 3 часа пополудни, а минимум — на 7 часов утра. Независимо от пола нормальные значения паратиреоидного гормона в сыворотке крови определяются в пределах 12-95 пг/мл при возрасте обследуемого до 22 лет. С 23 до 70 лет концентрация паратирина должна составлять 9,5-75 пг. Старшая возрастная группа расширяет границы нормы до 4,7-117 пг/мл.
Отклонение от референтных значений при отсутствии патологии встречается у женщин в состоянии беременности. Для беременных нормальными считаются колебания гормона в пределах 9,5-75 пг/мл. Отдельно следует отметить снижение уровня паратгормона при остеолизе, возникшее вследствие перелома или остеомиелита костей.
Превышение возрастных референтных показателей концентрации паратиреоидного гормона называется гиперпаратиреозом. Выделяют первичный, вторичный и третичный гиперпаратиреоз.
Причины и механизмы повышения ПТГ
Первичный гиперпаратиреоз возникает как результат образования гормонпродуцирующей опухоли паращитовидных желез. При этом состоянии механизм обратной связи не работает. Поэтому у больного развивается состояние гиперкальциемии.
Вторичный избыток паратирина возникает в ответ на гипокальциемию. Для компенсации этой проблемы организм увеличивает синтез паратгормона. Также наблюдается увеличение объема железистой ткани. Заболевание чаще острое, но при отсутствии адекватной терапии переходит в хроническое. Причинами становятся:
- алиментарный дефицит кальция;
- гиповитаминоз D, рахит;
- хронические заболевания почек с развитием почечной недостаточности;
- тиреотоксикоз;
- сахарный диабет;
- синдромы мальдигестии и мальабсорбции при поражении желудочно-кишечного тракта.
Третичное повышение ПТГ развивается как следствие невылеченного вторичного. При этом состоянии избыточно синтезируется паратгормон за счет паращитовидной аденомы. Такая патология часто встречается у пациентов на гемодиализе с выраженной почечной недостаточностью.
Состояние с эктопическим синтезом ПТГ называют псевдогиперпаратиреозом. Возникает при некоторых онкологических заболеваниях, синдроме Золлингера-Эллисона и др.
Повышение паратгормона иногда вызывается приемом лекарственных средств:
- лития;
- противосудорожных препаратов;
- витаминов D, фосфатов;
- стероидов;
- рифампицина, изониазида;
- тиазидных диуретиков.
Симптомы гиперпаратиреоза
При избытке паратиреоидного гормона клинические проявления связаны с нарушением электролитного баланса в сторону повышения кальция крови:
- жажда, частое мочеиспускание, полидипсия;
- слабость, боли в мышцах при нагрузке;
- ослабление и потеря здоровых зубов;
- фосфатно-кальциевый нефролитиаз с формированием почечной недостаточности;
- отставание в росте, деформации скелета у детей;
- остеопороз, частые патологические переломы, кистозные изменения костей.
Эти симптомы являются показаниями для исследования концентрации ПТГ сыворотки крови. При ухудшении состояния из-за резкого повышения паратгормона возникают жалобы:
- внезапное резкое ухудшение самочувствия,
- лихорадка до 40°С, сильная жажда,
- эпигастральные боли, неукротимая рвота,
- мышечные и суставные боли при движении.
При развитии таких симптомов пациентам рекомендуют выполнение лабораторных и инструментальных исследований:
- биохимический анализ крови, электролитный баланс;
- гормональный анализ крови;
- общий анализ мочи;
- УЗИ органов шеи;
- рентгенография шеи и органов грудной клетки;
- радиоизотопное сканирование сестамиби;
- компьютерная и магнитно-резонансная томография.
Лечение гиперпаратиреоза
Тактика лечения зависит от типа патологии. При первичном и третичном гиперпаратиреозе лечение только хирургическое: полная или частичная паратиреоидэктомия. Вторичный гиперпаратиреоз требует консервативных методов коррекции и заключается в повышении уровня кальция сыворотки крови. Для этого используют комплекс препаратов витамина D с препаратами кальция, лечат основное заболевание, назначают диету с ограничением количества поваренной соли и фосфатов.
Гипопаратиреоз
При снижении уровня паратирина развивается гипопаратиреоз. Выделяют следующие формы:
- острую, когда у пациента часто развиваются судорожные приступы,
- хроническую, при которой приступы возникают в результате перенесенной инфекции или нагрузки,
- латентную, у которой нет внешних проявлений
Этиопатогенез снижения паратгормона
Согласно этиологии первичная недостаточность паратиреоидного гормона имеет следующую классификацию:
- Послеоперационный — следствие хирургических манипуляций в области шеи или щитовидной железы.
- Посттравматический — результат облучения, инфекции, травм, кровоизлияний и иных повреждающих факторов.
- Врожденный — последствия дизэмбриогенеза.
- Идиопатический или аутоиммунный — результат паратиреоидитов.
Вторичный гипопаратиреоз развивается из-за повышенной концентрации кальция в крови. Возникает как следствие тиреотоксикозов, хронической недостаточности надпочечников или приема лекарств, вызывающих гиперкальциемию.
Симптомы гипопаратиреоза
Жизнеугрожающее проявление снижения паратгормона — судорожный синдром с тетаническими судорогами. Связано состояние с избыточной возбудимостью мышечной ткани.
Лечение
При первичных гипопаратиреозах лечение заключается в заместительной гормональной терапии синтетическими аналогами, препаратами кальция с витамином D. Вторичные гипопаратиреозы при лечении в первую очередь требуют инфузионной коррекции кислотно-щелочного баланса.
mirgormonov.ru