Лечение суставов - артроз, артрит, остеохондроз и многое другое
Шляттера болезнь что такое
Болезнь Шляттера
Болезнь Шляттера — это асептическое разрушение бугристости и ядра большеберцовой кости, возникающее на фоне их хронического травмирования в период интенсивного роста скелета. Проявляется болями в нижней части коленного сустава, возникающими при его сгибании (приседания, ходьба, бег), и припухлостью в области бугристости большеберцовой кости. Диагностируется на основании оценки данных анамнеза, осмотра, рентгенологического исследования и КТ коленного сустава, локальной денситометрии и лабораторных исследований. Лечится в большинстве случаев консервативными методами: щадящим двигательным режимом, противовоспалительными препаратами, анальгетиками, физиотерапевтическими средствами, ЛФК, массажем.
Болезнь Шляттера была описана в 1906 году Осгудом-Шляттером, имя которого она и носит. Другое название заболевания, которое также применяется в клинической ортопедии и травматологии, отражает суть происходящих при болезни Шляттера процессов и звучит как «остеохондропатия бугристости большеберцовой кости». Из этого названия видно, что болезнь Шляттера, как болезнь Кальве, болезнь Тиманна и болезнь Келера, относится к группе остеохондропатий — заболеваний невоспалительного генеза, сопровождающихся некрозом костной ткани.
Болезнь Шляттера наблюдается в период наиболее интенсивного роста костей у детей от 10 до 18 лет, значительно чаще у мальчиков. Заболевание может протекать с поражением лишь одной конечности, но достаточно часто встречается болезнь Шляттера с патологическим процессом в обеих ногах.
Болезнь Шляттера
Триггерными факторами в развитии болезни Шляттера могут быть прямые травмы (повреждения связок коленного сустава, переломы голени и надколенника, вывихи) и постоянная микротравматизация колена при занятиях спортом. Медицинская статистика указывает на то, что болезнь Шляттера появляется почти у 20% подростков, активно занимающихся спортом, и лишь у 5% детей, не занимающихся сортом.
К видам спорта с повышенным риском развития болезни Шляттера относятся баскетбол, хоккей, волейбол, футбол, спортивная гимнастика, балет, фигурное катание. Именно занятиями спортом объясняют более частое появление болезни Шляттера у мальчиков. Происходящее последнее время более активное участие в спортивных секциях девочек привело к сокращению разрыва между полами в отношении развития у них болезни Шляттера.
В результате перегрузок, частых микротравм колена и чрезмерного натяжения собственной связки надколенника, происходящего при сокращениях мощной четырехглавой мышцы бедра, возникает расстройство кровоснабжения в области бугристости большеберцовой кости. Могут отмечаться мелкие кровоизлияния, разрыв волокон связки надколенника, асептическое воспаление в области сумок, некротические изменения бугристости большеберцовой кости.
Патология характеризуется постепенным малосимптомным началом. Пациенты, как правило, не связывают возникновение заболевания с травмой колена. Начинается болезнь Шляттера обычно с появления неинтенсивных болей в колене при его сгибании, приседаниях, подъеме или спуске по лестнице. После повышенных физических нагрузок на коленный сустав (интенсивных тренировок, участия в соревнованиях, прыжках и приседаниях на занятиях физкультурой) происходит манифестация симптомов заболевания.
Возникают значительные боли в нижней части колена, усиливающиеся при его сгибании во время бега и ходьбы и стихающие при полном покое. Могут появляться острые приступы боли режущего характера, локализующейся в передней области коленного сустава — в районе прикрепления сухожилия надколенника к бугристости большеберцовой кости. В этой же области отмечается припухлость коленного сустава. Болезнь Шляттера не сопровождается изменениями общего состояния пациента или местными воспалительными симптомами в виде повышения температуры и покраснения кожи в месте отечности.
При осмотре колена отмечается его отечность, сглаживающая контуры бугристости большеберцовой кости. Пальпация в области бугристости выявляет локальную болезненность и отечность, имеющую плотноэлатичную консистенцию. Сквозь припухлость пальпируется твердый выступ. Активные движения в коленном суставе вызывают болевые ощущения различной интенсивности. Болезнь Шляттера имеет хроническое течение, иногда отмечается волнообразное течение с наличием выраженных периодов обострения. Заболевание длится от 1 до 2 лет и зачастую приводит к выздоровлению пациента после окончания роста костей (примерно в возрасте 17-19 лет).
Установить болезнь Шляттера позволяет совокупность клинических признаков и типичная локализация патологических изменений. Учитывают также возраст и пол пациента. Однако решающим в постановке диагноза является рентгенологическое обследование, которое для большей информативности следует проводить в динамике. Рентгенография коленного сустава производится в прямой и боковой проекции.
В некоторых случаях дополнительно проводится УЗИ коленного сустава, МРТ и КТ сустава. Применяют также денситометрию, позволяющее получить данные о структуре костной ткани. Лабораторная диагностика назначается для исключения инфекционного характера поражения коленного сустава (специфического и неспецифического артрита). Она включает клинический анализ крови, анализ крови на С-реактивный белок и ревматоидный фактор, ПЦР-исследования.
В начальном периоде болезнь Шляттера характеризуется рентгенологической картиной уплощения мягкого покрова бугристости большеберцовой кости и поднятием нижней границы просветления, соответствующего жировой ткани, расположенной в передней части коленного сустава. Последнее обусловлено увеличением объема поднадколленниковой сумки в результате ее асептического воспаления. Изменений в ядрах (или ядре) окостенения бугристости большеберцовой кости в начале болезни Шляттера отсутствуют.
Рентгенография коленного сустава. Остеохондропатия Осгуда-Шляттера, последствия. Костный фрагмент в области прикрепления собственной связки надколенника к большеберцовой кости.
С течением времени рентгенологически отмечается смещение ядер окостенения вперед и вверх на величину от 2 до 5 мм. Может наблюдаться нечеткость трабекулярной структуры ядер и неровность их контуров. Возможно постепенное рассасывание смещенных ядер. Но чаще происходит их слияние с основной частью ядра окостенения с образованием костного конгломерата, основанием которого является бугристость большеберцовой кости, а верхушкой — шиповидный выступ, хорошо визуализирующийся на боковой рентгенограмме и прощупывающийся при пальпации в области бугристости.
Дифференциальный диагноз болезни Шляттера необходимо проводить с переломом большеберцовой кости, сифилисом, туберкулезом, остеомиелитом, опухолевыми процессами.
Пациенты обычно проходят амбулаторное консервативное лечение у хирурга или травматолога-ортопеда. В первую очередь необходимо исключить физические нагрузки и обеспечить максимально возможный покой пораженного коленного сустава. В тяжелых случаях возможно наложение фиксирующей повязки на сустав. В основе медикаментозного лечения болезни Шляттера лежат противовоспалительные и обезболивающие препараты. Широко применяют также физиотерапевтические методы: грязелечение, магнитотерапию, УВЧ, ударно-волновую терапию, парафинолечение, массаж нижней конечности. Для восстановления разрушенных участков большеберцовой кости проводят электрофорез с кальцием.
Занятия лечебной физкультурой включают комплекс упражнений, направленных на растягивание подколенных сухожилий и четырехглавой мышцы бедра. Их результатом является снижение натяжения связки надколенника, крепящейся к большеберцовой кости. Для стабилизации коленного сустава в лечебный комплекс включают также упражнения, усиливающие мышцы бедра. После курса лечения болезни Шляттера необходимо ограничение нагрузок на коленный сустав. Пациенту следует избегать прыжков, бега, стояния на коленях, приседаний. Занятия травматичными видами спорта лучше сменить на более щадящие, например, плаванье в бассейне.
При выраженной деструкции костной ткани в области головки большеберцовой кости возможно хирургическое лечение болезни Шляттера. Операция заключается в удалении некротических очагов и подшивании костного трансплантата, фиксирующего бугристость большеберцовой кости.
У большинства перенесших болезнь Шляттера сохраняется шишковидное выпячивание бугристости большеберцовой кости, не причиняющее болей и не нарушающее функции сустава. Однако могут наблюдаться и осложнения: смешение надколенника вверх, деформации и остеоартроз коленного сустава, ведущие к постоянно возникающему при опоре на согнутое колено болевому синдрому. Иногда после болезни Шляттера пациенты жалуются на ломоту или ноющие боли в области коленного сустава, возникающие при перемене погоду. Профилактика включает обеспечение адекватного режима нагрузок на сустав.
www.krasotaimedicina.ru
Болезнь Шляттера: причины, лечение и последствия
Медицинская статистика красноречиво демонстрирует, что болезнь Шляттера появляется почти у 20% подростков, которые испытывают интенсивные физические нагрузки в результате занятий спортом, а также у 5% подростков, которые спортом не занимаются. К видам спорта, которые способны спровоцировать болезнь Шляттера, относятся: футбол, баскетбол, волейбол, легкая атлетика, тяжелая атлетика, спортивная гимнастика (у мальчиков), а также фигурное катание, балет и художественная гимнастика (у девочек). Поскольку в настоящее время процент мальчиков и девочек, занимающихся спортом, сравнился, то данный факт привел к разрыву между полами в условиях развития у них болезни Шляттера.
В этой статье мы расскажем, что собой представляет болезнь Осгуда-Шляттера, каковы причины ее развития, методы лечения и прогноз.
Что собой представляет болезнь Шляттера
Болезнь Шляттера известна с 1906, когда ее описал врач, имя которого она и носит. Другое название недуга — «остеохондропатия бугристости большеберцовой кости» раскрывает и объясняет механизмы, вызывающие развитие болезни Шляттера. Из этого названия понятно, что недуг имеет невоспалительный характер, который сопровождается некрозом костной ткани. Данная патология характерна для молодых людей, детей и подростков травматическим периоститом и относится к поражениям опорно — двигательного аппарата. При болезни Шляттера страдает определенный участок длинных трубчатых костей, из которых состоит большая берцовая кость. Истинные причины развития патологии на сегодняшний день не до конца известны. Однако некоторые специалисты считают, что в настоящее время существует несколько таких заболеваний, которые вызваны дисбалансом процессов роста костей в контексте физических перегрузок у детей и подростков.
Причины развития болезни Шляттера
Основным фактором развития болезни Шляттера является повреждение коленного сустава в результате интенсивных физических нагрузок. Существует ряд причин, вызывающих такое повреждение и провоцирующих данный недуг:
- постоянные перегрузки;
- частые микротравмы колена;
- регулярные повреждения связок коленного сустава;
- прямые травмы: переломы голени, надколенника, вывихи.
Вследствие значительных перегрузок, частых травм коленного сустава и значительного натяжения связок надколенника, которые происходят при сокращениях четырехглавой мышцы бедра, происходит нарушение кровообращения в области бугристости большой берцовой кости. Также отмечаются небольшие кровоизлияния, разрыв волокон надколенника, асептическое воспаление и некроз.
Большая берцовая кость является трубчатой костью, ее зоны роста находятся у ее головки. Поскольку эти зоны роста имеют хрящевую структуру, то у подростков они не так крепки, как у взрослых людей, чей рост уже прекратился. То есть эти зоны роста у взрослых людей уже окостенели. По этой причине такие хрящевые участки легкоуязвимы к любым травмам и к интенсивным физическим нагрузкам. В этой хрящевой зоне роста к большой берцовой кости фиксируется сухожилие четырехглавой мышцы бедра, которая является самой большой мышцей тела человека. Она задействована во время ходьбы, бега, прыжков и в других случаях двигательной активности.
Если ребенок профессионально занимается спортом, испытывает большие нагрузки, которые приходятся на ноги, то возможен надрыв сухожилий бедренной мышцы и повреждение хрящевой неокрепшей ткани большой берцовой кости. В результате наблюдаются воспалительные процессы, которые сопровождаются отеком зоны прикрепления сухожилия. При постоянной нагрузке организм пытается компенсировать возникнувший изъян в кости, заполнив его костной тканью, излишнее количество которой приводит к формированию костного образования.
Болезнь Шляттера у подростков
Болезнь Шляттера у детей и подростков появляется, как правило, в период интенсивного роста. Возрастной предел заболеваемости приходит на 12- 14 лет у мальчиков и 11- 13 у девочек. Данный недуг является достаточно распространенным и наблюдается у 20% подростков, активно занимающихся спортом. Обычно заболевание начинается без видимых причин или после перенесенной спортивной травмы, иногда совсем незначительной.
Существуют три основные причины, которые способствуют развитию данного недуга:
- Возрастной фактор. Заболевание встречается в большинстве случаях у детей и подростков. У взрослых недуг практически не наблюдается. Заболевание выявляется крайне редко и то, только в случае остаточного явления (костной шишки).
- Половая принадлежность. Медицинская статистика констатирует, что болезнь Осгуда — Шлаттера чаще наблюдается у мальчиков, однако в настоящее время данная ситуация выравнивается, поскольку девочки также активно занимаются спортом.
- Физическая активность. Недуг чаще встречается у детей, которые активно занимаются различными видами спорта, чем у тех детей, которые ведут пассивный образ жизни.
Механизм развития недуга
Болезнь Шляттера у детей и подростков предполагает бугристое поражение большой берцовой кости. Часть этой кости находится под коленом, ее основная функция заключается в прикреплении связки подколенника. Именно в этом кроется причина развития болезни.
Все дело в том, что отросток кости вблизи апофиза имеет свои собственные кровеносные сосуды, которые питают ростковую зону необходимыми веществами. Когда ребенок активно растет, эти сосуды просто не успевают «расти» по сравнению с увеличением костной массы, что, естественно, приводит к нехватке питательных веществ. Вследствие этого данная зона становится очень хрупкой и уязвимой к травмам. Если в это время у ребенка наблюдаются постоянные физические нагрузки на нижние конечности, то происходят микротравмы связок надколенника и, как результат, — болезнь Шляттера.
Следует знать, что образовавшаяся костная ткань является очень непрочной и хрупкой. И при регулярных физических нагрузках, может произойти секвестрация кости (отрыв кусочка) и связки надколенника. Такие последствия — частое явление и требуют хирургического вмешательства.
Данное заболевание вызывает много споров среди ученых. Некоторые специалисты считают, что болезнь Шляттера коленного сустава имеет генетический характер. Они предполагают, что заболевание передается по аутосомно-доминантному типу. Это говорит о том, что склонность к недугу может передаваться от родителей к детям. Но принять эту точку зрения в полной мере нельзя, поскольку фактор наследования выявляется далеко не всегда. Основной причиной, запускающей патологию, все же остается механическая травма.
Болезнь Шляттера также может наблюдаться и у взрослых, но крайне редко. В этом случае она проявляется артрозом, который вызывает отек тканей под коленом. При надавливании на это место, пациент ощущает неприятную болезненность, а в период обострения повышается локальная температура. При возникновении осложнений развивается костное разрастание на передней поверхности ноги.
Основные симптомы болезни Шляттера
Как правило, недуг не имеет острого начала. По этой причине дебют заболевания никак не связывают с травмой коленного сустава. Первые симптомы проявляются незначительными болями при сгибании колена, приседаниях, беге, подъеме по лестнице. Однако боли имеют тенденцию к нарастанию. Поскольку такие симптомы не принимаются всерьез, то нагрузка на коленный сустав продолжается, что серьезно усугубляет проблему. И только со временем наблюдаются значительные боли разной интенсивности в нижней части колена, которые усиливаются при физических нагрузках. Могут даже появиться внезапные острые боли, режущего характера, в передней области коленного сустава. Помимо боли, наблюдается отек и припухлость коленного сустава.
Однако данный недуг не сопровождается симптомами характерными при воспалительных процессах: покраснением кожи в месте отека и повышением температуры. При пальпации замечается отечность коленного сустава, его болезненность, характерная плотность и твердый шишкообразный выступ. Эта шишка сохраняется на всю жизнь, но никаких проблем в будущем она за собой не влечет и никак не влияет на двигательную функцию как коленного сустава, так и ноги в целом.
Заболевание носит хронический характер с периодами обострения. Болезнь длится 1−2 года, после чего происходит спонтанное выздоровление, которое обуславливается окончанием роста костей и окостенением хрящевой ткани в зонах роста. Болезнь Шляттера полностью проходит в 18−19 летнем возрасте.
Диагностика заболевания
При диагностике заболевание большое значение имеет сбор анамнеза. Совокупность симптомов, характерная локализация болевых ощущений, возраст и пол пациента позволяет безошибочно диагностировать болезнь Шляттера. Однако определяющим фактором в постановке диагноза остается рентгенологическое исследование в прямой и боковой проекции. Иногда дополнительно проводят УЗИ коленного сустава, МРТ и КТ сустава, которые для большей информативности необходимо проводить в динамике. Также назначают денситометрию, позволяющую проанализировать структуру костной ткани. Лабораторные анализы необходимо проводить для того, чтобы исключить инфекционную патологию (реактивный артрит).
Для этого назначают:
- общий анализ крови;
- анализ крови на С-реактивный белок;
- ПЦР-исследования (полимеразная цепная реакция);
- анализ крови на ревматоидный фактор.
В начальной стадии заболевания рентгенография демонстрирует уплощение мягкого покрова бугристости большой берцовой кости. Со временем может наблюдаться смещение окостенения вперед или вверх. Заболевание необходимо дифференцировать с опухолевыми процессами, туберкулезом, остеомиелитом, переломами большой берцовой кости.
Как лечить болезнь Шляттера
Лечение болезни Шляттера осуществляется несколькими специалистами: травматологом, ортопедом, хирургом. Заболевание хорошо поддается лечению, а симптомы исчезают по мере взросления ребенка. Однако если симптомы значительно выражены, то необходимо провести симптоматическую терапию, которая купирует болевые ощущения и снимет отечность коленного сустава. Для того чтобы снять болевой синдром необходимо полностью исключить физические нагрузки и обеспечить наибольший покой больному сустава.
Лечение болезни Шляттера осуществляется по следующей схеме:
- обеспечить больному полный покой и комфорт;
- прием медикаментозных препаратов: обезболивающих, миорелаксантов и нестероидных противовоспалительных средств;
- физиотерапевтические методы;
- лечебная физкультура.
В качестве лекарственных средств выступают:
- обезболивающие препараты;
- нестероидные противовоспалительные препараты (анальгин, диклофенак, ибупрофен);
- миорелаксанты (мидокалм);
- препараты кальция и витамин D.
Лекарственные преараты нужно давать ребенку с осторожностью, только коротким курсам и в небольших дозах. Также для уменьшения болевого синдрома можно прикладывать холодные компрессы.
Физиотерапевтические методы очень эффективны, поскольку способны снять воспаление и уменьшить боль. Они улучшают кровообращение и питание тканей больного сустава, способствуют восстановлению структуры кости, уменьшают воспаление и дискомфорт.
Этими методами обязательно дополняют лечебную программу:
- ультравысокочастотная терапия (УВЧ);
- магнитотерапия;
- электрофорез с различными препаратами (кальцием хлоридом, калия йодидом, прокаином);
- ударно — волновая терапия;
- ультразвуковая терапия с глюкокортикоидами (гидрокортизоном);
- лазерная терапия;
- парафиновые компрессы (с озокеритом, лечебной грязью);
- прогревание колена с помощью инфракрасных лучей;
- талассотерапия (теплые ванны с морской солью или минеральной водой).
Для каждого пациента выбирается оптимальный метод лечения, который определяется врачом.
Лечебная физкультура включает в себя щадящие упражнения на растяжку четырехглавой мышцы бедра и разработки подколенного сухожилия. Такие упражнения снижают нагрузку в месте крепления сухожилия для предупреждения его надрыва и травм.
Во время лечения необходимо избегать физических нагрузок и ограничить двигательную деятельность, которая способна усилить боли.
В острый период интенсивные физические нагрузки надо заменить более щадящими упражнениями лечебной физкультуры, а также плаванием или велоспортом, но в разумном объеме.
Каждому подростку назначается диетическое питание, витаминно — минеральный комплекс. Также рекомендуется ношение специального бандажа и ортопедических приспособлений, которые оказывают защитное действие, уменьшают нагрузку и фиксируют связки наколенника.
Консервативное лечение проводят длительное время. Как правило, оно длится от 2 до 5 лет. Костяная шишка остается навсегда, но не увеличивается в размере и не болит. Со временем пациенты могут ощущать ноющие боли в коленном суставе, которые являются реакцией на смену погоды.
После курса лечения не следует сразу же приступать к активным физическим нагрузкам, это чревато серьезными осложнениями такими, как остеоартроз, смещение надколенника, деформация костей коленного сустава.
Хирургическое лечение
Хирургическое лечение показано в том случае, когда заболевание упорно прогрессирует. Суть оперативного вмешательства заключается в удалении очагов, которые подверглись некрозу, а также в сшивании имплантата, закрепляющего бугристость большой берцовой кости.
Оперативное лечение болезни Шляттера целесообразно в следующих случаях:
- при длительном течении болезни (более двух лет);
- при наличии осложнений (разрушение кости или отрыв связки надколенника);
- при возрасте более 18 лет на момент диагностики.
Оперативное вмешательство является несложным, однако такие вмешательства отличаются длительным восстановительным периодом, от которого зависит последующая двигательная активность ноги. Для быстрой реабилитации необходимо следовать некоторым правилам:
- после операции в течение месяца использовать фиксирующую повязку на сустав или использовать наколенник;
- пройти курс физиопроцедур для быстрого восстановления костной ткани (электрофорез с солями кальция);
- прием БАДов на основе кальция и витаминно — минеральных комплексов (в течение полугода);
- избегать массивных физических нагрузок на сустав в течение года.
Как лечить болезнь Шляттера в домашних условиях
В некоторых случаях болезнь Шляттера можно лечить и в домашних условиях, но только после точной диагностики и посещения врача. В основном это физические упражнения и местная терапия:
- При постоянных и интенсивных болях в колене совместно с лекарственными препаратами использовать компрессы на ночь с нестероидными препаратами местного действия.
- Приветствуется применение народных средств в виде разнообразных мазей, холодных компрессов на основе ромашки, чистотела, воска, меда, зверобоя, спорыша, тысячелистника.
- Массаж с нестероидными противовоспалительными мазями наружного применения.
- Лечебная гимнастика облегчает состояние больного и препятствует возникновению рецидивов заболевания. Ежедневно выполняют упражнения на растяжку
- Больному необходимо соблюдать покой и обеспечивать комфортное положение пораженного сустава;
- В реабилитационный период полностью ограничить физическую нагрузку на больную ногу.
Возможные осложнения
Своевременная диагностика и адекватное лечение болезни Шляттера не вызывает серьезных осложнений и тяжелых последствий. Однако невозможно предсказать исход болезни, поэтому необходима профилактика заболевания.
Длительные нагрузки на бугристость большой берцовой кости вызывают смещение надколенника вверх, что лимитирует работу коленного сустава, обездвиживает нижние конечности в целом, и приводят к болезненным ощущениям.
Иногда сустав неправильно развивается, что приводит к его деформации и развитию дегенеративных процессов (артрозу). При артрозе появляются боли (при ходьбе и даже при самой минимальной нагрузке), а также развивается скованность и несгибаемость коленного сустава. Все это приводит к ухудшению качества жизни подростка.
Профилактика и прогноз недуга
Специалисты утверждают, что предупредить болезнь Шляттера совсем не сложно. Если подросток активно занимается спортом, ему следует тщательно разминаться перед тренировкой, выполнять специальные физические упражнения на растяжку, а также пользоваться наколенниками.
Факторы, предупреждающие травмы коленного сустава, заключаются в следующем:
- необходимо избегать травм коленных суставов;
- использовать специальные защитные наколенники;
- обеспечивать постепенное увеличение нагрузок при помощи разогревающих упражнений;
- принимать специальные витаминно — минеральные комплексы, содержащие кальций.
Активные занятия спортом при болезни Шляттера не приводят к необратимым процессам в коленных суставах или к нарушению их функционирования, они лишь вызывают сильные боли. Если боли мешают тренировкам, то от занятий необходимо отказаться, хотя бы на время, пока не утихнет острый период заболевания. В процессе тренировок необходимо контролировать интенсивность занятий и их частоту.
Прогноз заболевания благоприятный. Со временем болезнь отступит, но болевые ощущения могут еще долго преследовать уже взрослых людей, например, при продолжительной ходьбе или в положении стоя на коленях. В некоторых случаях приветствуется хирургическое лечение. Такие операции не страшны, а их результаты очень хорошие.
(106 оценок, среднее: 4,70 из 5) Загрузка...zaspiny.ru
Болезнь Осгуда-Шляттера
Болезнь Осгуда-Шляттера может проявляться болезненной шишкой в области ниже коленной чашечки в детском и подростковом возрасте, когда начинается период полового созревания. Болезнь Осгуда-Шлаттера возникает чаще всего у детей, которые занимаются спортом особенно такими видами как бег, прыжки или видами спорта, требующими быстрых изменений траекторий движения как, например футбол, баскетбол, фигурное катание и гимнастика.
И хотя болезнь Осгуда-Шлаттера чаще встречается у мальчиков, гендерный разрыв сужается по мере вовлечения девочек в занятия спортом. Болезнь Осгуда-Шлаттера болезнь поражает больше подростков занимающихся спортом (в соотношение один к пяти).Возрастной диапазон заболеваемости имеет гендерный фактор так, как у девочек половое созревание наступает раньше, чем у мальчиков. Болезнь Осгуда-Шлаттера обычно возникает у мальчиков в возрасте от 13 до 14 лет и у девочек в возрасте от 11 до 12 лет. Заболевание обычно проходит само по себе по мере того как прекращается рост костной ткани.
Симптомы
Основные симптомы болезни Осгуда-Шляттера заболевания включают в себя:
- Боль, отек, и болезненность в области бугристости большеберцовой кости, чуть ниже коленной чашечки
- боли в коленях, которые усиливаются после физической активности особенно при такой как бег, прыжки и подъем по лестнице - и уменьшаются в покое
- напряженность окружающих мышц, особенно мышц бедра (четырехглавой мышцы)
Боли варьируют в зависимости от каждого индивида. У некоторых может быть только легкая боль при выполнении определенных видов деятельности, особенно при выполнение бега или прыжков. У других же боль может быть постоянной и изнурительной. Как правило, болезнь Осгуда-Шлаттера развивается только в одном колене, но иногда может иметь место в обоих коленях. Дискомфорт может быть длительностью от нескольких недель до нескольких месяцев и может повторяться, пока ребенок не перестает расти.
Причины
В каждой трубчатой кости ребенка (в руке или ноге) есть зоны роста, на конце костей состоящие их хряща. Хрящевая ткань не такая прочная, как костная и поэтому больше подвержена повреждению и избыточные нагрузки на зоны роста может привести к отеканию и болезненности этой зоны. Во время физической активности, где много бега, прыжков и наклонов (футбол, баскетбол, волейбол и балет) мышцы бедра у ребенка растягивают сухожилие - четырехглавой мышцы, соединяющей коленную чашечку к большеберцовой кости.Такие повторяющиеся нагрузки могут приводить к небольшим надрывам сухожилия от большеберцовой кости, что в результате приводит к появлению отека и болям, характерным для болезни Осгуд-Шлаттера болезни. В некоторых случаях организм ребенка пытается закрыть этот дефект ростом костной ткани, что приводит к образованию костной шишки.
Факторы риска
Основными факторами риска развития болезни Осгуда-Шляттера является возраст, пол и участие в спортивных состязаниях.
Возраст
Болезнь Осгуда-Шляттера происходит во время полового созревания и роста организма. Возрастной диапазон разный у мальчиков и девочек, потому что созревание у девочек начинается раньше. Обычно болезнь Осгуда-Шлаттера развивается у мальчиков в возрасте 13-14 лет а у девочек в возрасте 11-12 лет. Возраст диапазоны отличаются от секса, потому что девочки испытывают полового созревания раньше, чем у мальчиков.
Пол
Болезнь Осгуда-Шляттера чаще встречается у мальчиков, но гендерный разрыв сокращается, так как постепенно все больше девочек занимаются спортом.
Занятия спортом
Болезнь Осгуда-Шляттера встречается у почти 20 процентов подростков, которые участвуют в спортивных состязаниях в то время, как только в 5 процентах случаев у подростков, не занимающихся спортом. Заболевание возникает в основном при занятиях такими видами спорта, где требуется много прыжков бег изменения траектории движения. Это, например:
- Футбол
- Баскетбол
- Волейбол
- Гимнастика
- Фигурное катание
- Балет
Осложнения
Осложнения болезни Осгуда-Шлаттера встречаются редко. Они могут включать хроническую боль или локальную припухлость, которая хорошо поддается лечению холодными компрессами и приему НПВС. Нередко, даже после того, как симптомы исчезли, может остаться костная шишка на голени в области припухлости. Эта шишка может сохраняться в той или иной степени на протяжении всей жизни ребенка, но это обычно не нарушает функцию колена.
Диагностика
Для диагностики большое значение имеет история заболевания и врачу необходима следующая информация:
- Подробное описание симптомов у ребенка
- Связь симптомов с физическими нагрузками
- Информация о наличии медицинских проблем в прошлом (особенно перенесенные травмы)
- Информация о медицинских проблемах в семье
- Все лекарственные препараты и пищевые добавки, которые принимает ребенок.
Для диагностики болезни Осгуда-Шлаттера болезни, врач проведет осмотр коленного сустава ребенка, что позволит определить наличие отека, болезненности, покраснения. Кроме того, будет оценен объем движений в колене и бедре. Из инструментальных методов диагностики чаще всего применяется рентгенография коленного сустава и голени, позволяющее визуализировать область прикрепления сухожилия надколенника к большеберцовой кости.
Лечение
Обычно болезнь Осгуда-Шлаттера излечивается самостоятельно, и симптомы исчезают после завершения роста костей. Если же симптоматика выраженная, то лечение включает медикаментозное лечение, физиотерапию, ЛФК.
Медикаментозное лечение заключается в назначении болеутоляющих, таких как ацетаминофен (тайленол и др.) или ибупрофен. Физиотерапия позволяет уменьшить воспаление снять отечность и боли.
ЛФК необходимо для подбора упражнений, растягивающих четырехглавую мышцу и подколенные сухожилия, что позволяет снизить нагрузку на область прикрепления сухожилия надколенника к большеберцовой кости. Упражнения на усиление мышц бедра помогают также стабилизировать коленный сустав.Изменение образа жизни.
Предоставить разгрузку суставу и ограничить виды деятельности, усиливающие симптоматику (например, стояние на коленях прыжки бег).
Прикладывание холода в область повреждения.
Использование надколенника при занятиях спортом.
Замена видов спорта связанных с прыжками и бегом на такие виды как езда на велосипеде или плавание на период, необходимый для стихания симптоматики.
www.dikul.net
Болезнь Шляттера
Болезнью Шляттера называют патологический процесс асептического разрушения ядра и бугристости большеберцовой кости, возникающий на фоне их частого травмирования. Как правило, болезнь развивается во время интенсивного роста скелета. Основными ее проявлениями являются боли, локализирующиеся в коленном суставе (нижней его части).
Диагностируется болезнь Шляттера исходя из осмотра, комплексной оценки данных анамнеза, рентгена и компьютерной томографии коленного сустава, а также лабораторных исследований и локальной денситометрии. Для лечения болезни Шляттера обычно назначают обезболивающие и противовоспалительные лекарственные средства, ЛФК, массаж, физиотерапевтические процедуры, а также рекомендуют соблюдать щадящий двигательный режим для пораженного коленного сустава.
Причины развития болезни Шляттера
Впервые болезнь Шляттера была описана Осгудом Шляттером в начале 20 столетия. Она имеет невоспалительный генез и сопровождается некрозом костной ткани. Заболеваниенаблюдается у детей 10-18 лет во время наиболее интенсивного роста костей, чаще всего у мальчиков. В некоторых случаях патология возникает на одной конечности, но зачастую болезнь поражает обе ноги.
Факторами, способствующими ее развитию, могут быть:
- Травмы, включая вывихи, повреждения связок коленного сустава, различные переломы;
- Постоянные незначительные травмы колена, возникающие во время занятий спортом.
Согласно статистике болезнь Шляттера возникает у каждого пятого подростка, активно занимающегося спортом. Среди наиболее опасных видов спорта, способствующих развитию заболевания, врачи отмечают хоккей, баскетбол, волейбол, спортивную гимнастику, футбол, фигурное катание. Также спровоцировать развитие болезни могут занятия балетом. Значительно реже (в 5% случаев) патология развивается у менее активных детей.
Симптомы болезни Шляттера развиваются постепенно. Как правило, боли в колене при сгибании, приседании, подъеме и спуске сначала незначительные. По мере развития заболевания они становятся более интенсивными, особенно при повышенных физических нагрузках, а в области коленного сустава обычно отмечается припухлость.
При осмотре колена врачи отмечают его отечность, а также сглаживающие контуры бугристости большеберцовой кости. При пальпации эта область имеет локальную болезненность, а сквозь припухлость можно прощупать твердый выступ.
Помимо основного симптома болезнь Шляттера практически не характеризуется никакими признаками воспалительного процесса – температура тела не повышается, покраснение в месте отечности не возникает.
Заболевание имеет хронический характер с периодами обострения. Как правило, по окончании роста костей (17-19 лет) боли прекращаются и последствий болезнь Шляттера не имеет.
Лечение болезни Шляттера
При возникновении симптомов заболевания необходимо пройти диагностические исследования, назначаемые ортопедом, хирургом и травматологом. Диагностируют болезнь Шляттера по совокупности клинических признаков и свойственной заболеванию локализации патологических изменений с учетом пола, возраста и нагрузок. Решающим для постановки диагноза является рентгенологическое обследование, проводимое в прямой и боковой проекции. Также рекомендуется для большей информативности проводить его в динамике. Иногда дополнительно проводят ультразвуковое исследование, КТ и МРТ.
Лабораторная диагностика необходима для того, чтобы исключить наличие инфекционного процесса в коленном суставе (специфического и неспецифического артрита).
В начале развития болезнь Шляттера характеризует уплощение мягкого покрова бугристости большеберцовой кости без изменений в ядрах окостенения. С развитием заболевания с помощью рентгена можно определить смещение ядер окостенения вперед и вверх на 2-5 мм. Также может наблюдаться неровность контуров ядер и нечеткость их трабекулярной структуры.
После подтверждения диагноза в большинстве случаев проводят консервативное амбулаторное лечение болезни Шляттера, включающее:
- Применение противовоспалительных и обезболивающихлекарственных средств;
- Исключение повышенных физических нагрузок и обеспечение максимально возможного покоя пораженного коленного сустава. В особо тяжелых случаях на сустав накладывают фиксирующую повязку;
- Назначение физиотерапевтических процедур, включая магнитотерапию,грязелечение, УВЧ, парафинолечение, ударно-волновую терапию, массаж, электрофорез с кальцием;
- Занятия лечебной физкультурой, которые включают комплексупражнений на растягивание четырехглавой мышцы бедра и подколенных сухожилий.
В отдельных случаях могут возникать осложнения в виде смещения надколенника вверх, деформации и остеоартроза коленного сустава. Это приводит к появлению ноющих болей при опоре на согнутое колено, а также к возникновению болезненных ощущений при перемене погоды.
При развитии выраженных изменений костной ткани возможно оперативное лечение болезни Шляттера, заключающееся в подшивании костного трансплантата после удаления некротических очагов.
По окончании лечения чтобы избежать развития осложнений необходимо ограничить нагрузки на коленный сустав – избегать прыжков, стояния на коленях, бега, приседаний. Наиболее оптимальный вид спорта, подходящий для периода реабилитации – плаванье.
В большинстве случаев последствием болезни Шляттера является шишковидное выпячивание бугристости большеберцовой кости. Однако это не причиняет боль и не нарушает функцию сустава.
zdorovi.net
Болезнь Осгуда-Шляттера коленного сустава: лечение
Болезнь Осгуда-Шляттера не относится к распространенным патологиям. Несмотря на странное название, заболевание не является опасным для жизни. Так как данный подтип остеохондропатии чаще всего развивается у подростков, нижеприведенная информация будет полезна как молодым спортсменам, так и их родителям.
Болезнь Осгуда-Шляттера развивается в результате регулярных интенсивных нагрузок на четырехглавые мышцы. Поскольку большеберцовая кость у юных спортсменов еще не достаточно развита, то вся нагрузка приходится на связки. В результате чего нарушается доставка питательных средств к бугристости большеберцовой кости, что в конечном итоге приводит к некрозу. После постановки диагноза «болезнь Осгуда-Шляттера», не стоит переживать о том, что ребенку предстоит тяжелое лечение и отказ от привычного образа жизни. Некоторые остеопаты называют эту болезнь лишь патологическим состоянием, а согласно международному классификатору болезней — юношеским остеохондрозом. В очень редких случаях заболевание Шляттера диагностируют и у взрослых спортсменов. Патологическое состояние развивается как побочный эффект проигнорированных травм колена, полученных в юности.
Основные факторы риска и причины развития юношеского остеохондроза коленного сустава
Болезнь Шляттера — одна из наиболее распространенных причин появления болей в коленном суставе у детей старшего школьного возраста и подростков. Юношеский остеохондроз может появиться:
- в результате травмирования колена;
- как результат всплеска роста в период полового созревания;
- после постоянного воздействия интенсивных нагрузок на коленный сустав.
Патологию обнаруживают не у каждого ребенка. Факторы, влияющие на повышение риска развития юношеского остеохондроза:
- Занятие определенными видами спорта.
Профессиональные занятия тяжелой и легкой атлетикой, частые игры в футбол и баскетбол могут спровоцировать микротравмирование большеберцовой кости.
Если ребенок очень активно бегает, прыгает или приседает, то в период полового созревания сможет заметить появление болей в коленных суставах. При появлении болезненных симптомов, врачи рекомендуют значительно уменьшить физические нагрузки. При занятиях контактными видами спорта, рекомендуется избегать прямых столкновений и падений на колени.
- Принадлежность к мужскому полу.
Статистически, лица мужского пола чаще страдают от юношеского остеохондроза.
Это связанно с тем, что мальчики занимаются более агрессивными видами спорта. Девушки также восприимчивы к заболеванию, но поскольку имеют меньший вес, легче переносят нагрузки на недоразвитую кость.
В зоне риска находятся девочки в возрасте 11 — 12 лет и мальчики в возрасте 13 — 15 лет.
Симптомы болезни Шляттера чаще всего появляются в периоды активного роста, особенно во время полового созревания.
Симптомы болезни Осгуда-Шляттера, в зависимости от стадии
На рентгеновском снимке можно заметить новообразовавшуюся структуру по плотности и размеру напоминающую подколенную связку.
Официальная классификация не определяет четкого разделения патологии на стадии. Это связанно с тем, что болезнь Шляттера может развиться резко, в результате травмы. Но если юношеский остеохондроз развивался постепенно, то врачи условно выделяют 3 стадии болезни. Если пациенты ощущают сильные боли в области подколенных связок и голени, но на рентгеновском снимке нет никаких отклонений, ставится начальная (первая) стадия болезни. Если к болевым ощущениям добавляется покраснение, отек и ощущение «прострела» при воздействии на подколенную зону, то ставится вторая стадия юношеского остеохондроза. На третьей стадии появляется болезненный комок прямо под коленом. В редких случаях наблюдается нарушение нормального функционирования сустава.
К счастью, при должном лечении, симптомы болезни Осгуда-Шляттера не длятся дольше нескольких месяцев. Пациенты, не пожелавшие отказаться от занятий спортом, могут страдать от обострений вплоть до того момента, пока большеберцовая кость не разовьется полностью (обычно это происходит к 22-м годам).
Какие тесты могут быть проведены для диагностирования болезни Шляттера?
Для того чтобы поставить диагноз, терапевту достаточно провести осмотр и опрос пациента. Но для того, чтобы исключить наличие осложнений или сопутствующих патологий, врач назначает дополнительные диагностические тесты:
- Рентгенологическое исследование.
Рентгеновские лучи позволят сделать четкий снимок фрагментации большеберцовой бугристости, а также определить точный размер и месторасположение новообразования из костной ткани.
- Ультразвуковое исследование.
Ультразвуковой аппарат нечасто используют для диагностики болезни Шляттера. Тем не менее, только ультразвуковые волны могут показать эхогенность новообразования. Уплотнения обычно указывают на наличие воспаления.
Результаты этих обследований являются наиболее информативными, но сами процедуры достаточно дорого стоят и долго выполняются. Поэтому, если нет подозрений на осложнения, назначается УЗИ или рентгенография.
Лечение болезни Осгуда-Шляттера
Сразу после постановки диагноза, пациенту будет предложено отказаться от занятий спортом, по крайней мере, на 5-6 недель. Для предотвращения осложнений назначается физическая реабилитация. В государственных больницах такие занятия называют ЛФК. Если же в городе нет реабилитологов, то по согласованию с лечащим врачом можно самостоятельно выполнять упражнения, направленные на:
- укрепление четырехглавой мышцы;
- растяжку подколенных сухожилий;
- стабилизацию коленных суставов.
Отеки и боль рекомендуется снимать ледяными компрессами. Если болезнь была диагностирована уже после того как появилась подколенная шишка, то придется носить специальный эластичный бинт или бандаж на ежедневной основе.
Если боли слишком острые (это часто случается, когда юношеский остеохондроз развивается в результате травмы), то врач прописывает обезболивающие: Ибупрофен, Ацетаминофен. Дополнительно делаются уколы Лидокаина, проводится электрофорез и магнитотерапия. В редких случаях, если рецидив был диагностирован у пожилых людей, проводится хирургическое иссечение новообразования. Однако операция не назначается без предварительного консервативного лечения.
Методы профилактики болезни Шляттера
Перед каждой тренировкой обязательно нужно делать упражнения на растяжку.
Чтобы не допустить развития юношеского остеохондроза, необходимо следить за нагрузками на четырехглавые мышцы. Тем, у кого уже были травмы колена, стоит избегать работы «на пределе сил». Интенсивность упражнений необходимо увеличивать очень плавно. При появлении неприятных симптомов сразу же прекращать тренировку.
Обязательно нужно покупать новую спортивную обувь, сразу после того как на подошве старой появятся признаки износа. Изношенная обувь ухудшает равновесие и устойчивость спортсмена. Следовательно, повышается риск травмирования колена.
Видео: что такое болезнь Шляттера
Болезнь Шляттера чаще всего диагностируют у подростков, которые занимаются профессиональным спортом. Диагноз не означает конец спортивной карьеры. Лечебная физкультура, полноценный отдых и физиотерапия позволят быстро вернуться в строй.
muskul.pro
Болезнь Осгуда-Шлаттера у подростков: причины, симтомы, лечение
Болезнью Осгуда-Шлаттера называют заболевание коленных суставов, сопровождающееся разрушением бугристости и ядра большеберцовой кости, которое провоцируется постоянным микротравмированием или перегрузкой этих суставных структур (особенно во время их интенсивного роста). Еще у этого недуга есть второе название – остеохондропатия бугристости большеберцовой кости. В переводе с латыни этот термин означает, что в костной и хрящевой ткани происходят дегенеративно-дистрофические процессы невоспалительного происхождения, ведущие к разрушению суставных структур.
В этой статье мы ознакомим вас с причинами, проявлениями, способами выявления и лечения болезни Осгуда-Шлаттера. Эта информация поможет понять суть этой патологии, и тогда вы сможете вовремя заметить начало ее развития и примете верное решение о необходимости обращения к врачу.
Обычно болезнь Осгуда-Шлаттера определяется у детей и подростков 8-18 лет или у молодых людей, интенсивно занимающихся спортом. По некоторым данным статистики такая патология выявляется примерно у 20-25 % молодых спортсменов и только у 5 % непричастных к спортивной деятельности.
Чаще болезнь Осгуда-Шлаттера возникает именно у мальчиков. Вполне возможно, что этот гендерный факт связан с тем, что девочки реже активно занимаются спортом, и поэтому вероятность возникновения недуга у них на 5-6 % ниже. Возрастная группа риска во многом обусловлена особенностями полового развития мальчиков и девочек, так как у последних половое созревание, активирующее интенсивный рост, наступает раньше. В связи с этим у девочек болезнь Осгуда-Шлаттера обычно возникает в возрасте 11-12 лет, а у мальчиков – в 13-14 лет.
В большинстве случаев эта патология проходит с возрастом самостоятельно (т. е. по мере прекращения интенсивного роста костей), однако это не означает, что она не нуждается в наблюдении у специалиста и лечении. Ведь при тяжелом течении такого недуга коленный сустав ограничивается в своей функциональности, и впоследствии болезненные ощущения могут сопровождать человека всю жизнь.
Причины
 Ведущее значение в развитии данной патологии имеют регулярные перегрузки и травмы коленного сустава.
Ведущее значение в развитии данной патологии имеют регулярные перегрузки и травмы коленного сустава.Основными причинами возникновения болезни Осгуда-Шлаттера являются:
- систематические микротравмы структур коленного сустава, возникающие при занятиях спортом;
- прямые травмы коленного сустава (ушибы, растяжения, вывихи и подвывихи, переломы).
Постоянные перегрузки коленного сустава серьезно влияют на сухожилия и приводят к их чрезмерному натяжению и микроразрывам. В результате колени начинают часто болеть и отекать, а в области бугристости большеберцовой кости нарушается кровообращение. Постоянный воспалительный процесс неинфекционного генеза в околосуставных сумках приводит к появлению кровоизлияний. Кроме этого, в подростковом возрасте все трубчатые кости еще имеют свои зоны роста в виде непрочной хрящевой ткани. Хрящ быстро повреждается, изнашивается, и на бугристости большеберцовой кости начинают появляться изменения некротического характера. Иногда организм ребенка пытается восполнить этот дефект дополнительным ростом ткани, и в этой области может появляться костный нарост.
С большей вероятностью болезнь Осгуда-Шлаттера возникает в таких группах:
- дети и подростки 8-18 лет (особенно активно занимающиеся спортом);
- профессиональные спортсмены, перенесшие те или иные травмы колена.
Чаще болезнь Осгуда-Шлаттера возникает у лиц, которые занимаются видами спорта, связанными с частыми перегрузками, рывками, присутствием необходимости резко изменять направление движения в коленном суставе и прыжками. В связи с этим наиболее «рискованными» видами спорта являются:
- баскетбол;
- футбол;
- хоккей;
- волейбол;
- легкая атлетика;
- фигурное катание;
- спортивная и художественная гимнастика;
- танцы и балет.
Симптомы
Выраженность проявлений заболевания у каждого пациента различна. Вначале у больного появляются жалобы на боли в коленях. Обычно они ощущаются после физических нагрузок, но могут возникать и в покое. Вероятность того, что боль провоцируется именно изменениями, характерными для болезни Осгуда-Шлаттера, увеличивается, если в анамнезе больного уже присутствовали те или иные травмы колена.
Со временем болевой синдром нарастает. В области колен появляются вызванные отеками припухлости. Пациенту становится все сложнее выполнять привычные движения и упражнения. Кроме этого, могут появляться следующие симптомы:
- напряженность окружающих колено мышц (особенно бедренных);
- постоянные отеки в нижней или верхней части колена, появляющиеся утром и после физических нагрузок;
- возникающая при перенапряжении стреляющая резкая боль в нижней части колена.
Несмотря на присутствие болей и отеков, характерных для воспалительных процессов в суставных тканях, общее самочувствие никак не изменяется. Кожа над суставом не краснеет и температура остается нормальной.
При прощупывании колена ощущается сглаженность очертаний большеберцовой кости. Сустав имеет плотноэластическую консистенцию, а сквозь отечные ткани может прощупываться твердый нарост (шишка).
Болезнь Осгуда-Шлаттера протекает хронически. Иногда она имеет волнообразное течение или сопровождается внезапными обострениями. Длительность заболевания обычно составляет не более 2 лет, а к моменту полного окончания роста костей (примерно к 17-19 годам) симптомы самоустраняются.
Возможные осложнения
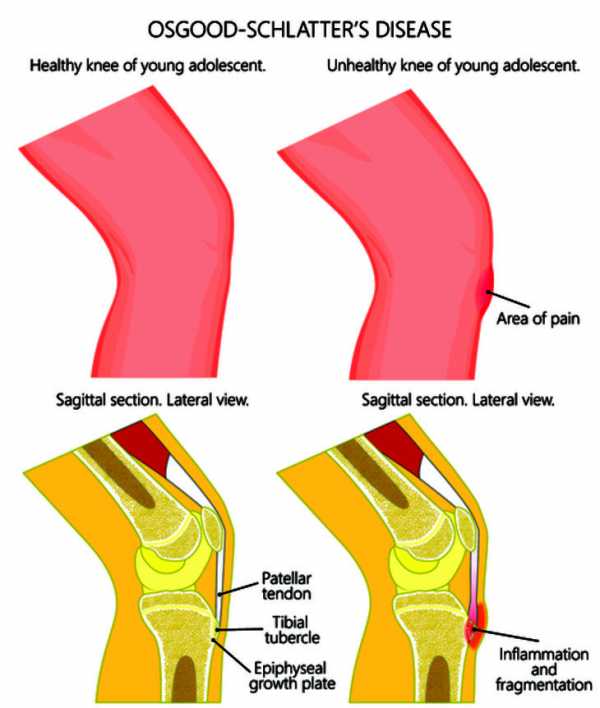 Болезнь Осгуда-Шлаттера. Слева — норма, справа — изменения в колене при данной патологии.
Болезнь Осгуда-Шлаттера. Слева — норма, справа — изменения в колене при данной патологии.Болезнь Осгуда-Шлаттера редко приводит к развитию осложнений. В некоторых случаях в области колена может оставаться локальная припухлость или хроническая боль. Как правило, они возникают после физических нагрузок и хорошо поддаются терапии нестероидными противовоспалительными препаратами и физиопроцедурами.
После проведенного лечения в области голени может сохраняться костный нарост. Обычно он никак не влияет на подвижность колена и не причиняет дискомфорта в повседневной жизни или во время спортивных тренировок.
При тяжелом течении болезни Осгуда-Шлаттера костный нарост может спровоцировать смещение и деформацию надколенника. У таких больных после прекращения роста костей развивается остеоартроз и при попытках встать на колено будут ощущаться постоянные боли. У некоторых пациентов на фоне таких изменений боль возникает только при смене погоды.
В самых тяжелых случаях болезнь Осгуда-Шлаттера приводит к выраженному разрушению кости, которое невозможно остановить при помощи консервативных методик. В таких случаях возникает необходимость в проведении хирургического вмешательства, направленного на удаление всего пораженного деструктивным процессом участка сустава. «Мертвые» части суставных структур в таких случаях заменяются трансплантатами.
Диагностика
Диагностика болезни Осгуда-Шлаттера основывается на внимательном изучении жалоб больного и его анамнеза (наличие в прошлом травм колена, степень физической активности). Для уточнения диагноза назначаются следующие виды исследований коленных суставов:
На основании результатов рентгенографии врач сможет определить тяжесть патологического процесса и присвоить определяющую тяжесть заболевания рентгенологическую группу:
- I – возрастная оссификации апофиза большеберцовой кости;
- II – замедленная возрастная оссификации апофиза большеберцовой кости;
- III – присутствие костного нароста в проекции передней поверхности хоботовидного отростка.
Выполнение рентгеновских снимков является обязательной частью диагностики, а остальные способы обследований считаются дополнительными и назначаются по мере необходимости. Кроме этого, пациенту рекомендуется ряд лабораторных исследований крови для исключения инфекционной природы заболевания: общий анализ, анализ на С-реактивный белок и ревматоидный фактор, ПЦР анализы.
Лечение
Ранее считалось, что болезнь Осгуда-Шлаттера у детей и подростков самостоятельно проходит с годами и ее не нужно лечить. Однако такое отношение к этой патологии может становиться причиной появления осложнений.
После обследования пациента врач оценит степень тяжести заболевания и составит план его лечения. В большинстве случаев при болезни Осгуда-Шлаттера бывает достаточно только консервативных мер и амбулаторного лечения.
Консервативная терапия
Во время ярко выраженных проявлений заболевания пациенту следует полностью отказаться от дополнительных нагрузок на коленные суставы, обеспечить им щадящий режим и прекратить спортивные тренировки на время курса лечения. Некоторым больным рекомендуется ношение специального бандажа или фиксирующих повязок, уменьшающих амплитуду смещения хоботовидного отростка.
Для укрепления структур коленного сустава проводятся специальные упражнения, способствующие развитию мышц бедра и уменьшению напряжения на связки. Лечебная физкультура дополняется курсами массажа с противовоспалительными и согревающими кремами и мазями. Кроме этого, рекомендуется наложение согревающих компрессов. Допустимо применение методов народной медицины.
Тактика физиотерапевтического лечения болезни Осгуда-Шлаттера зависит от результатов рентгенографии:
- пациентам I группы проводится курс магнитотерапии и УВЧ;
- пациентам II группы назначается курс магнитотерапии и электрофореза с лекарственными растворами лидокаина, кальция хлорида и никотиновой кислоты;
- пациентам III группы проводится электрофорез с гиалуронидазой или калием йодидом, впоследствии назначается курс магнитотерапии и электрофорез с кальцием хлоридом и никотиновой кислотой.
Иногда курс физиотерапевтического лечения может дополняться другими процедурами:
- парафинотерапия;
- аппликации лечебной грязи;
- ударно-волновая терапия.
При необходимости консервативное лечение дополняется приемом нестероидных противовоспалительных средств:
Кроме этого, медикаментозная терапия может эффективно дополняться приемом препаратов кальция, антиагрегантов, витаминов группы В и витамина Е.
Курс лечения при этом заболевании занимает от 3 месяцев до полугода. В большинстве случаев он способствует значительному ослаблению или полному устранению болевого синдрома. После проведенной терапии пациенту на протяжении некоторого времени следует ограничивать нагрузки на коленные суставы.
Хирургическое лечение
При тяжелых формах болезни Осгуда-Шлаттера, сопровождающейся формированием в области бугристости большеберцовой кости обособленного костного нароста, консервативная терапия может оказываться неэффективной. Показаниями для хирургического лечения в таких случаях могут становиться следующие факторы:
- неэффективность всех консервативных методик;
- продолжительное и прогрессирующее течение заболевания;
- разрушение костных фрагментов от подлежащего апофиза;
- возраст старше 14 лет.
Решение о необходимости выполнения операции всегда принимается с учетом всех вероятных ее негативных последствий. При невозможности отказаться от проведения такого вмешательства хирург разрабатывает план предстоящей операции – она должна быть минимально травматичной и максимально эффективной.
Для лечения тяжелых проявлений болезни Осгуда-Шлаттера могут проводиться такие виды оперативных вмешательств:
- стимуляция бугристости по методике Beck или Pease;
- имплантация трансплантатов для стимуляции остеорепарации;
- перемещение мест прикрепления отдельных частей апофиза;
- расширенная декортикация.
Выбор метода хирургического лечения выбирается индивидуально для каждого пациента и зависит от его возраста и клинической картины заболевания.
В послеоперационном периоде больному назначается курс медикаментозной терапии и физиопроцедур, направленных на ускорение заживления костных тканей. На протяжении 1 месяца пациент должен носить давящую повязку или бандаж.
Уже через10-14 дней после вмешательства пациенты отмечают уменьшение болевого синдрома. Курс послеоперационной реабилитации обычно длится около 4 месяцев, а возвращение к занятиям спортом становится возможным через полгода после операции.
К какому врачу обратиться
При появлении болей и припухлостей в области колен у детей и подростков рекомендуется обратиться к врачу-ортопеду. Для постановки правильного диагноза доктор назначит проведение рентгенографии и при необходимости дополнит обследование другими методиками:
- УЗИ;
- КТ;
- денситометрия;
- МРТ;
- анализы крови.
Болезнь Осгуда-Шлаттера является вполне излечимой патологией, которая особенно часто развивается у детей и подростков, активно занимающихся спортом, или у молодых профессиональных спортсменов. При появлении первых признаков этого заболевания рекомендуется обращение к ортопеду, который на основании данных рентгенологической картины сможет оценить тяжесть изменений структур коленного сустава и назначит необходимый курс консервативного лечения. В большинстве случаев болезнь проходит самостоятельно после прекращения роста ребенка, а физиопроцедуры и медикаментозная терапия позволяют устранять ее неприятные проявления и возможные последствия. В более тяжелых случаях для устранения осложнений заболевания назначается хирургическое лечение.
Врач-травматолог клиники «Московский доктор» рассказывает о болезни Осгуда-Шлаттера:
Рейтинг: (голосов - 1, среднее: 3,00 из 5) Загрузка...myfamilydoctor.ru
Болезнь Шляттера - что это, причины, симптомы, лечение
Болезнь Шляттера (принимая во внимание трудности перевода – болезнь Шлаттера или болезнь Осгуда-Шлаттера) связана с омертвением части (бугристость) большеберцовой кости. Самое неприятное в том, что основная зона риска – это мальчики от 10-ти до 18-ти лет, которые активно занимаются различными видами спорта с большими нагрузками.
Теоретически заболевание не носит прямой зависимости от пола, однако для девочек этой возрастной категории менее характерны высокие физические нагрузки.
Родителям, у которых дети указанного возраста, следует обратить внимание на возможное возникновение у детей болевых ощущений в моменты сильного разгибания или сгибания в крайней точке колена или же после бега болят ноги ниже колена. Приколенная область может иметь плотную припухлость. Причем проблема может возникать как после ушиба, так и без очевидных причин.
Болезнь Шляттера – что это
Болезнь Шляттера – это на медицинском языке остеохондропатия бугристости большеберцовой кости – заболевание у детей и подростков, затрагивающее хрящи и костную ткань. Возьмите в руку полуобглоданную куриную ножку. Косточка (по-гречески остео) заканчивается своеобразным шарообразным утолщением, которое по-научному называется эпифиз. Видно, что косточка покрыта хрящиком – хондросом.
Боль, болезнь по-гречески патио. Если внимательно посмотреть, где вкусное мясо прикреплено к косточке – увидите небольшой выступ, бугристость. (в анатомии его называют мыщелкой). В этом же месте расположена зона роста – апофиз: благодаря им кости растут. Все, теперь можно обгладывать наглядное пособие.
Справочно. Само заболевание затрагивает небольшой участок. Ребенок растет так быстро, что мышцы не успевают за ростом костей: в зоне апофиза происходит отрыв кусочка костно-хрящевой ткани. Уровень кровоснабжения в нем будет ниже, чем в соседних нормальных участках.
Симптомы заболевания описаны в работах американского хирурга Роберта Б. Осгуда, датированные еще 1903 годом. В 1908 году Карл Шлаттер, хирург из Швейцарии, дополнил схему развития остеохондропатии. Именно с того момента повреждение бугристости большеберцовой кости зафиксировано в справочниках по травматологии и ортопедических и как болезнь Осгуда-Шлаттера.
Важно. Новообразование не имеет инфекционной природы. Но поступление питательных веществ внутрь кусочка в случае разрыва целостности кровеносной системы прекращается. Он становится некротическим и через некоторое время отмирает.
В возрасте 10-18 лет часто наблюдается несоответствие в анатомическом развитии костно-хрящевой ткани скелета и функциональной мышечной нагрузкой, когда кости у детей и подростков ускоренно растут, а нагрузка на мускулатуру огромна, возникают участки перенапряжения в районе бугристости большеберцовой кости.
Если ребенок увлечен хоккеем, футболом, лыжами, но в питании не хватает витаминов и минералов, болезнь Осгуда у подрастающего поколения типична для каждого пятого.
Основные причины болезни Осгуда-Шляттера:
- недостаточность питательных элементов, необходимых для укрепления костной ткани;
- плохое кровоснабжение;
- спортивные высокие нагрузки;
- травмы коленного сустава.
Сращивание организмом переломов тянет на себя энергетические и минеральные ресурсы. Процесс формирования взрослого скелета и скорость обмена веществ интенсивны. Костная ткань не успевает восстановить свою плотность – ребенок растет. Добавьте сюда вывихи и растяжения связки надколенника. Детальный осмотр ортопеда зафиксирует незначительные патологии в развитии.
Болезнь Шляттера у мальчиков регистрируется чаще, чем у девочек. Просто потому, что родители выбирают детям активные вида спорта, такие как:
- велоспорт;
- горные лыжи;
- тяжелая атлетика;
- баскетбол;
- акробатика и прыжки на батуте.
Но это не означает, что девочки-подростки защищены от подобного заболевания.
Внимание! Статистика деформаций и патологий развития фиксирует заболевание у каждого двадцатого ребенка, не имеющего больших физических нагрузок: школьные уроки физкультуры, редкие подвижные игры со сверстниками.
Чаще всего болезнью Осгуда-Шляттера болеют мальчики, возраст которых 14-16 лет. Обычно патология бугристости большеберцовой кости наблюдается только на одной ноге (мышечная нагрузка на обе ноги разная: на одной может быть спазмирована мышца бедра, на другой – свежий подвывих лодыжки).
Отмечаются:
- припухлость или отечность мягких тканей вокруг коленного сустава;
- местное повышение температуры;
- боль спонтанного характера;
- сверхподвижность, «разболтанность» коленного сустава;
- костное разрастание.
Сквозь припухлость можно прощупать костный выступ.
Внимание. Боль усиливается, если:
- прямая мышца бедра напряжена;
- попытаться прижать бугристость внутрь к кости;
- сгибается и разгибается коленный сустав.
Клиническое течение и диагностика болезни Осгуда
Иногда развитие заболевания у детей и подростков происходит на протяжении года. На рентгеновских снимках видны неясные и неправильные очертания эпифизов бугристости большеберцовой кости, утолщение связки надколенника, отдельные фрагменты осколков.
Получение послойного изображения внутренней структуры или трехмерного изображения с помощью:
- компьютерной томографии;
- магниторезонансной томографии;
- сцинтиграфии (использования гамма-излучающих радионуклидов) зоны колена;
- денситометрии (определения плотности костей с помощью ультразвука),
позволяет поставить правильный диагноз на ранней стадии заболевания.
Важно. Необходимо исключить инфекционное поражение сустава. Лабораторные анализы пробы на ревматоидный фактор и крови (общий) позволяют исключить рак, туберкулез, ревматизм, сифилис.
Часто болезнь Шляттера сочетается с остеохондропатией позвоночника, поэтому обязательны дополнительные исследования.
Выявляют следующие этапы развития болезни Осгуда-Шляттера.
- Этап остеопороза (снижения плотности костей). Губчатое вещество внутри кости истончается, при этом рентгенологическое исследование изменений и каких-либо деформаций не показывает.
Внимание. Если есть подозрение на костную патологию, используют диагностику, показывающую более детальную картину при высокой разрешающей способности, например, МРТ. Растянутость во времени данной стадии: до полугода.
- Этап патологического перелома. На рентгеновском снимке видны признаки костной патологии, например, отслоение кости. Время процесса деформации: от 3 до 6-8 месяцев.
- Этап фрагментации (рассасывания) – происходит восстановление кровеносной системы в зоне отторжения. Соединительная ткань врастает в отмерший участок кости вместе с сосудами. Старый кусочек рассасывается, одновременно с этим начинается развитие восстановительного роста новой кости. Длительность стадии – до полутора лет.
- Этап восстановления (репарации) – некротизированная кость полностью замещается новой. На рентгенограммах видны участки просветления.
- Этап вторичных изменений. Форма и структура пораженного участка, характерного для зрелой кости, полностью восстанавливаются.
При положительном прогнозе пораженный заболеванием участок приближается к своим обычным физиологическим характеристикам. Когда болезнь Шляттера протекает в течение нескольких лет, отмечают незначительные функциональные нарушения (надколенник смещается вверх), с болью при опоре на ногу и ограничением движения.
Внимание. Самоизлечение нередко, но в дальнейшем может развиться деформирующий артроз.
Задача лечения болезни Шляттера: восстановить нарушенное развитие кости у детей и подростков, чтобы к окончанию формирования скелета и остановки роста она имела нормальную форму и размер. Результат терапии зависит от того, на какой стадии заболевания был поставлен диагноз, а также от поведения самого пациента.
Рекомендована следующая тактика:
- устранение причины болезни Осгуда;
- разгрузка бугристости большеберцовой кости;
- стимулирование кровообращения в районе коленного сустава;
- нормализация обмена веществ.
Родителям стоит проконсультироваться с диетологом, выяснить: все ли микроэлементы в полном объеме усваиваются подростком. Запретить или разрешить заниматься в секции, когда уже получены серьезные спортивные достижения – сложный выбор. Но на кону стоит здоровье ребенка. Вовремя принятые меры позволят вернуться в спорт. Для детей-неспортсменов дается освобождение от уроков физкультуры.
Поскольку нагрузка на колено запрещена, для ходьбы используют специальные бандажи. В особо тяжелых случаях показано применение гипсовой манжеты.
Справочно. Для обезболивания, снятия воспаления и восстановления хрящевой ткани используют наружные средства с хондропротекторным действием, содержащих хондроитин и глюкозамин (мазь «Хондроитин»).
Нестероидные противовоспалительные препараты при лечении болезни Шляттера также хорошо снимают боль и отечность. Это мази:
- в основе которых кетопрофен («Фастум гель»);
- содержащие ибупрофен («Нурофен», «Ибупрофен», «Долгит»);
- с диклофенаком, улучшающим кровообращение («Вольтарен Эмульгель», «Дикловит»);
- на основе индометацина («Индометацин» – самый дешевый препарат).
Неплохо зарекомендовал себя при лечении болезни Шлаттера у подростков гель комбинированного действия «Долобене». Благодаря гепарину натрия в составе улучшается кровообращение, снимается отечность. Регенерация тканей стимулируется дексапантенолом, который относят к витаминам группы В.
Физиопроцедуры включают в себя:
- электрофорез зоны коленного сустава с препаратами кальция;
- массаж зоны четырехглавой мышцы бедра с целью снять перенапряжение;
- иглоукалывание для стимуляции иммунной системы;
Лечебная физкультура рекомендована на «стадии рассасывания» и включает в себя упражнения на растягивания подколенных сухожилий и связки надколенника строго под наблюдением специалиста.
Внимание! Нагрузка на коленный сустав во время лечения ограничена, но постепенно необходимо добавлять силовые упражнения на нижние конечности. Показано плавание и занятия физкультурой в воде.
Лечение болезни Шляттера при очень большой визуальной шишке под коленом в исключительных дозволяет оперативное вмешательство. Кусочек оторванной костно-хрящевой ткани удаляют, поскольку в результате нарушения питания он отмирает. Затем подшивают костный трансплантат для восстановления нормальной работы коленного суставно-связочного аппарата.
Прогноз заболевания Осгуда-Шляттера
В большинстве случаев болезни Осгуда прогноз благоприятный. Со временем деформированная область приближается к своим функциональным и анатомическим характеристикам, считающимися в медицине нормой. В утешение родителям: к окончанию роста скелета от болезни не остается и следа.
Справочно. При болезни Шляттера, протекающей на протяжении нескольких лет, отмечают незначительные функциональные нарушения (шишка под коленом), с болью и ограничением движения.
Болезнь проще предупредить. Это несложно. Родителям нужно следить, чтобы у ребенка был:
- достаточный двигательный режим;
- занятия физкультуры в детском возрасте с целью достижения максимальной пиковой костной массы;
- рациональное питание с целью предотвращения остеопороза;
- регулярное медицинское обследование.
Предупреждение болезни Осгуда поможет избежать аномалий развития коленного сустава и серьезных заболеваний опорно-двигательного аппарата в будущем.
noggiimed.ru