Лечение суставов - артроз, артрит, остеохондроз и многое другое
Пародонтит симптомы и лечение фото
Пародонтит – симптомы и лечение современными методами, фото
Из этой статьи Вы узнаете:
- что такое пародонтит – симптомы, фото,
- современные методы лечения,
- возможно ли лечение пародонтита в домашних условиях, народными средствами.
Статья написана стоматологом со стажем более 19 лет.
Пародонтит – это воспалительное заболевание десен, которое сопровождается нарастающим разрушением прикрепления зубов к кости и мягким тканям десны, что ведет к появлению подвижности зубов и необходимости их удаления. Пародонтит может появиться в области всего 1-2 зубов – в этом случае его называют локализованным, либо он может иметь генерализованный характер.
Чаще всего к врачам обращаются пациенты именно с хроническим генерализованным пародонтитом, при котором десны воспалены вокруг практически всех зубов. Большинство таких пациентов имеют за плечами длительный опыт самолечения болезненности и кровоточивости десен, т.е. симптомов катарального гингивита. Причем, именно неэффективное лечение или вообще отсутствие лечения гингивита и приводит – к его трансформации в генерализованный пародонтит.
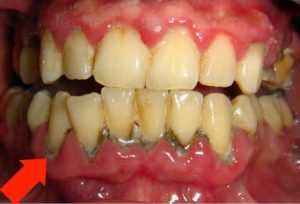
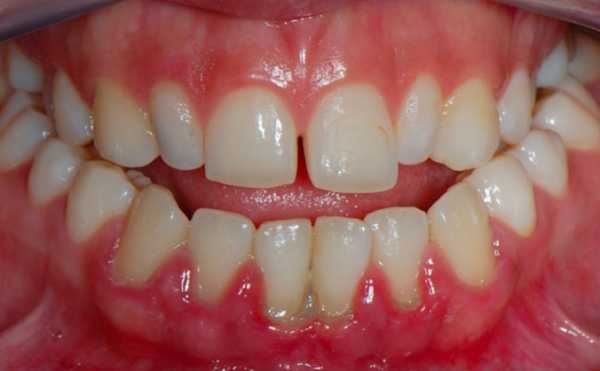
Пародонтит: генерализованный (рис.1) и локализованный (рис.2-3)
Причинами возникновения локализованной формы пародонтита являются местные травматические факторы. Это может быть нависающий край пломбы или искусственной коронки (травмирующие десну в межзубном промежутке). Причиной могут быть «преждевременные контакты» между верхними и нижними зубами, которые могут появиться как от естественных причин, так и если пломба на жевательной поверхности или коронка сделаны немного выше, чем нужно.
Другая частая причина: когда стоматолог при восстановлении пломбой разрушенного зуба – неправильно формирует контактный пункт между зубами в межзубном промежутке. Отсутствие плотного контакта приводит к постоянному застреванию пищи в межзубном промежутке и развитию воспаления. При локализованной форме (в отличие от генерализованной формы) – симптомы пародонтита возникают только у зубов, подверженных действию травматического фактора.
Симптомы хронического пародонтита:
Практически во всех случаях к пародонтологу обращаются пациенты именно с хроническим генерализованным воспалением десен. Недостаточная гигиена полости рта приводит к скоплению на зубах микробного зубного налета, патогенные бактерии в составе которого выделяют токсины, запускающие в деснах воспаление. Воспаление сначала носит только поверхностный характер, и проявляется кровоточивостью и болезненностью при чистке зубов, а также отеком и покраснением или синюшностью десневого края.
На этом этапе еще нет разрушения зубо-десневого прикрепления, разрушения костной ткани или разрушения волокон периодонта, за счет которого зуб прикрепляется к костной ткани. Такое воспаление десен называют катаральным гингивитом. При его неправильном лечении или отсутствии лечения – гингивит рано или поздно трансформируется в следующую форму воспаления десен, т.е. пародонтит. Отправной точкой развития пародонтита является разрушение зубо-десневого прикрепления (т.е. прикрепления мягких тканей десны к шейке зубов).
Зубо-десневое прикрепление является анатомическим барьером, который препятствует проникновению патогенных бактерий ниже уровня десны. Как только этот барьер оказывается разрушенным – воспаление захватывает уже не только мягкие ткани десны, но и периодонт, а также костную ткань вокруг зубов, что и приводит к постепенному разрушению последних. Симптомы и лечение пародонтита будут зависеть от его тяжести (т.е. от степени разрушения тканей вокруг зубов). Выделяют легкую, среднюю и тяжелую формы этого заболевания.
1. Пародонтит легкой степени тяжести –
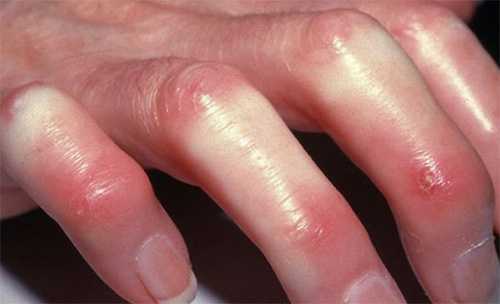
При легкой форме пародонтита, во-первых, будут сохраняться все симптомы катарального гингивита, т.е. пациент будет по-прежнему жаловаться на периодическую болезненность и кровоточивость при чистке зубов. Кроме того по-прежнему будет наблюдаться отек, синюшность или покраснение десневого края, а также скопления микробного зубного налета или зубного камня в области шеек зубов (рис.4-5).
Как выглядит пародонтит: фото
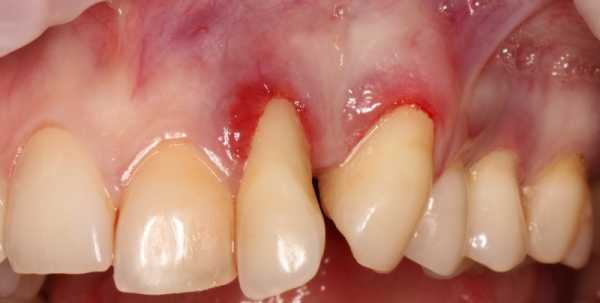
Главным диагностическим критерием, отличающим симптомы начальной стадии пародонтита от симптомов катарального гингивита – это образование пародонтальных карманов глубиной до 3,5 мм. Они образуются вследствие разрушения прикрепления мягких тканей десны к шейкам зубов, что приводит к проникновению патогенных бактерий ниже уровня десны. Как только это происходит – воспаление и патогенные бактерии приводят к разрушению периодонта и костной ткани рядом с корнем зуба (рис.6).
На поверхности корня зуба (в глубине пародонтального кармана) располагаются твердые зубные отложения, а просвет кармана заполнен серозно-гнойным отделяемым. В период снижения иммунитета пациент может заметить, что из пародонтальных карманов выделяется гной. У пациентов с этой стадией пародонтита на панорамной рентгенограмме можно заметить снижение уровня костной ткани (межзубных перегородок) – до 1/3 длины корней зубов, причем может быть 2 типа воспалительной резорбции кости:
- Горизонтальная резорбция кости – характерна для пожилых и относительно пожилых людей, обычно происходит медленное прогрессирование заболевания, с равномерным снижением высоты костной ткани в области всех зубов. Таким образом, у этой группы пациентов иногда можно и не увидеть пародонтальных карманов по 3-3,5 мм, но присутствует равномерное снижение уровня костной ткани в области всех зубов.
- Вертикальная резорбция кости – характерна для молодых и относительно молодых людей. Характер течения воспаления обычно агрессивный (с быстрым прогрессированием). Разрушение кости имеет место быть только в области пародонтальных карманов, образующихся вдоль поверхностей корней зубов. При этом как такового снижения высоты межзубных костных перегородок – не наблюдается. Эта форма самая тяжелая для лечения.
Важно: при пародонтите легкой степени тяжести еще не наблюдается подвижности зубов, а также их смещения под действием жевательного давления (все это характерно для пародонтита средней и особенно тяжелой степени).
2. Пародонтит средней степени тяжести –
Эту стадию воспалительного процесса отличает то, что значительно увеличивается количество пародонтальных карманов, а их глубина может достигать уже 5 мм. Увеличение глубины карманов создает отличные условия для размножения патогенных гноеродных бактерий, и поэтому выделение из карманов серозно-гнойного экссудата становится более выраженным (что особенно видно при надавливании на десну в проекции пародонтального кармана).
Параллельно происходит дальнейшее снижение высоты уровня костной ткани – примерно на 1/3-1/2 длину корней, что приводит в том числе – к заметному снижению десневого края относительно шеек зубов и оголению корней. Кроме того, при такой степени разрушения кости возникает: 1) подвижность зубов 1-2 степени, 2) может появиться наклон некоторых зубов, 3) может начать появляться веерообразное расхождение зубов. Последнее особенно характерно для пациентов с отсутствием большого количества жевательных зубов.
На этом этапе воспаления пациенты часто жалуются на ухудшение общего состояния – появляется повышенная утомляемость, слабость, также происходит снижение иммунитета + частые простудные заболевания. Это связано с тем, что в пародонтальных карманах всегда присутствует серозно-гнойное отделяемое, из которого токсины и патогены всасываются в кровь и разносятся по всему организму, влияя прежде всего на иммунную систему.
Очень важно: еще раз обратим ваше внимание, что на этой стадии пародонтита уже возникают вторичные деформации зубных рядов, т.е. зубы начинают «разъезжаться», меняя свое положение в зависимости от направления привычного жевательного давления. Поэтому лечение пародонтита здесь намного сложнее, и потребует весьма значительных финансовых затрат на шинирование и протезирование зубов. Поэтому важно не доводить до такого состояния, и не заниматься самолечением.
3. Пародонтит тяжелой степени –
Тяжелая форма пародонтита характеризуется дальнейшим ухудшением всех симптомов. Глубина пародонтальных карманов может достигать уже 6 мм и более. Снижение уровня костной ткани в области межзубных перегородок достигает 2/3 и более длины корня. Подвижность наблюдается у большинства зубов, причем у отдельных зубов она достигает уже 3-4 степени. При этой форме часто возникают обострения, которые сопровождаются образованием абсцессов, резким припуханием десен, болями в них, резким увеличением подвижности зубов.
Нужно отметить, что при тяжелой форме больные начинают страдать не только от местных симптомов в полости рта, но также жалуются на слабость, недомогание, плохой сон, аппетит. Тяжелое хроническое воспаление десен также может влиять на частоту обострений хронических заболеваний внутренних органов. Особенно сильно ухудшается состояние больных сахарным диабетом, сердечно-сосудистыми, гормональными, ревматоидными заболеваниями.
Обострения пародонтита – существует также такое понятие, как «течение заболевания». Для пародонтита свойственно хроническое течение, когда симптоматика сглажена (без острых явлений воспаления), но при этом периодически могут возникать обострения воспалительного процесса. Во время обострений симптоматика становится «острой», т.е. симптомы становятся резко выраженными. Развитие обострения может быть связано как с истощением местных защитных механизмов полости рта, так и со снижением иммунитета организма. Далее мы расскажем о том, как лечить пародонтит.
Как лечить пародонтит правильно:
Лечение пародонтита (также как и выраженность симптомов) – будет зависеть в первую очередь от степени тяжести воспалительного процесса у конкретного пациента. Чем значительней уровень потери костной ткани и степень подвижности зубов, чем больше у вас отсутствующих зубов – тем сложнее, длительнее и дороже будет лечение. Все начинается с консультации, и обращаться за ней нужно не к обычному стоматологу-терапевту, а к врачу-пародонтологу.
1. Консультация врача-пародонтолога –
Первое, что нужно сделать – это составить план лечения. Сделать это не так просто, как может показаться на самом деле. Если заболевание имеет легкую степень тяжести, то может потребоваться консультация только врача-пародонтолога. Однако при подвижности и расхождении зубов, нарушениях прикуса, когда есть уже отсутствующие зубы или те, которые безусловно придется удалять – необходима совместная консультация вместе с стоматологом-ортопедом (протезистом).
Рентген-диагностика – для полноценной консультации будет необходим рентгеновский панорамный снимок, позволяющий оценить уровень разрушения костной ткани, локализацию и глубину пародонтальных карманов, и поставить правильный диагноз, в котором будет фигурировать степень тяжести вашего заболевания. У пациента (чей панорамный снимок показан ниже) – диагноз будет выглядеть следующим образом: «Хронический генерализованный пародонтит тяжелой степени».
Если обратить внимание на снимок, то вы можете заметить, что уровень костной ткани (она выглядит на снимке как светлая мелко-петлистая ячеистая ткань) – снижен от 1/4 до 4/5 длины корней зубов. У пациента есть разрушенные зубы на удаление, а также кариозные зубы, требующие лечения. Особенно заметно, что уровень кости максимально снижен именно у передних зубов верхней и нижней челюсти. Это стало следствием механической перегрузки передних зубов, возникшей из отсутствия боковых групп зубов.
В похожих ситуациях, если принимается решение о сохранении передних зубов – необходимо как можно быстрее изготовить временный съемный протез, который заместит отсутствующие зубы и снимет повышенную жевательную нагрузку с передних зубов. Важным моментом является то, что обращаться за консультацией лучше всего именно к врачам-пародонтологам (эти специалисты специализируются на лечении десен), а не к банальным стоматологам-терапевтам. Причем, лучше всего получить консультацию у разных специалистов в нескольких клиниках, чтобы составить мнение и выбрать лучшего.
2. Удаление над- и поддесневых зубных отложений –
Причина пародонтита – это мягкий микробный зубной налет, а также твердые над- и поддесневые зубные отложения. Никакое лечение не может быть эффективным без удаления причинного фактора, и поэтому основа лечения воспалительных заболеваний десен – качественное удаление зубных отложений. На сегодняшний день существует 2 основные системы удаления отложений, которые могут быть использованы у пациентов с пародонтитом –
- ультразвуковая чистка зубов,
- с помощью аппарата Vector-Paro.
Видео ультразвуковой чистки зубов –
Между ультразвуковыми скалерами и системой Vector-Paro, есть принципиальные отличия. Система Вектор позволяет значительно качественнее удалять поддесневые зубные отложения, которые локализуются в глубоких пародонтальных карманах. При этом стоимость обработки 1 зуба обойдется в 5-6 раз дороже – по сравнению со стоимостью ультразвуковой чистки зубов. В каких же случаях стоит платить большие деньги за систему Вектор? – спросите Вы. Это сложно объяснить, но мы попробуем.
Начнем с того, что нельзя удалить 100% поддесневых зубных отложений, особенно если есть средние и глубокие пародонтальные карманы. Это связано с отсутствием визуального контроля ниже уровня десны, т.е. снятие отложений в пародонтальных карманах проводится врачом как бы «на ощупь». Но без удаления 100% отложений невозможно остановить прогрессию пародонтита. Поэтому у пациентов с средне-тяжелыми формами пародонтита одним из основных методов лечения является проведение открытого кюретажа (см.ниже), при котором из пародонтальных карманов выскабливаются все грануляции и зубные отложения.
Так вот, если у пациента есть показания к хирургическому лечению пародонтита (открытому кюретажу или лоскутной операции), но он отказывается ее делать из-за стоимости или других причин – тут лучше применить систему «Vector-Paro». Если же пациент соглашается на операцию – можно обойтись ультразвуковой чисткой отложений, а все оставшиеся отложения будут удалены во время проведения кюретажа. При легкой форме пародонтита можно обойтись ультразвуком. Но, если финансовая сторона вопроса вас совершенно не интересует – в любом случае лучше выбрать систему Vector-Paro.
Важно: невозможно снять зубные отложения у больных пародонтитом за 1 посещение. Обычно приходится назначать пациентов по 3-5 раз. Связано это с тем, что поиск и удаление поддесневых зубных отложений требует больших затрат времени. Кроме того, когда ты удаляешь основной массив зубных отложений – на следующий прием пациент приходит уже с менее отечной и воспаленной десной. Уменьшение отека приводит к уменьшению объема воспаленной десны, что позволяет обнаружить новые зубные отложения (и так несколько раз).
Кроме того, важно не только снять поддесневой зубной камень, но и по возможности отполировать обнаженную поверхность корня зуба в глубине пародонтального кармана. Последнее делается аккуратными движениями насадок ультразвукового наконечника в определенной плоскости или аппарата Vector-Paro. Иначе грубая шершавая поверхность корня будет способствовать быстрому образованию новой порции зубного камня. В общем снятие зубных отложений при пародонтите – это очень сложно, долго и требует терпения и усидчивости врача.
3. Противовоспалительная терапия –
Курс противовоспалительной терапии при пародонтите обычно длится 10 дней. Назначается он врачом-пародонтологом сразу после после первого сеанса снятия зубных отложений. Курс будет обязательно включать в себя препараты для местного применения в полости рта – различные антисептические полоскания и гели для десен, которые пациент будет использовать в домашних условиях. Кроме того, при наличии гнойного или серозно-гнойного отделяемого из пародонтальных карманов – внутрь назначаются антибиотики.
а) Местная противовоспалительная терапия –
Провести такое противовоспалительное лечение пародонтита в домашних условиях – совсем несложно, и стандартный курс лечения длится всего 10 дней. Обработка десен должна проводиться пациентом 2 раза в день – утром и вечером. Выглядит это следующим образом… После завтрака сначала нужно почистить зубы, и только после этого – прополоскать рот раствором антисептика. В качестве антисептика лучше всего использовать Хлоргексидин 0,2-0,25% концентрации.
Обычный 0,05% раствор Хлоргексидина, который продается в аптеках за 40 рублей – хорошо подходит только для лечения поверхностного воспаления десен (гингивита). Для лечения пародонтита лучше использовать более высокие концентрации этого антисептика. Вы должны набрать в рот 10-15 мл раствора (1 глоток) и, ничего не сплевывая, прополоскать рот в течение 1 минуты. Чуть ниже мы расскажем какие средства для полоскания содержат такую концентрацию хлоргексидина.
Второй этап утренней обработки – заключается в нанесении на десневой край лечебного противовоспалительного геля. Безусловно, что лучшим выбором при пародонтите будет гель Холисал, содержащий очень эффективные противовоспалительные компоненты (холина салицилат и цеталкония хлорид). Кроме того в отличие от многих других – этот гель действует не только на поверхности слизистой, но и проникает глубоко в воспаленные ткани.
Т.к. слизистая оболочка в полости рта всегда влажная, то для лучшей фиксации геля – желательно перед его нанесением слегка подсушить десны при помощи сухого марлевого тампона. Наносить гель следует перед зеркалом (оскалившись так, чтобы в зеркале были хорошо видны десны). Сначала выдавите гель на палец, после чего гель нужно нанести на десневой край вокруг зубов. Обычно гель наносится только с передней поверхности зубных рядов, если врач не сказал обратного.
Учтите, что в процессе нанесения геля всегда выделяется слюна, и не нужно ее копить или сплевывать. Ее нужно проглатывать как обычно. После обработки важно ничего не есть в течение 2 часов, а в течение 30 минут – ничего не пить и не полоскать рот. Вечером вы должны повторить обработку – после ужина почистить зубы, далее снова прополоскать рот антисептиком и нанести на десну гель. И так все 10 дней.
Какие средства лучше выбрать – для полоскания рта при пародонтите лучше выбирать растворы хлоргексидина с 0,2-0,25% концентрацией, причем не содержащие спирта. Такую концентрацию этого антисептика содержат ополаскиватели – «Parodontax Extra», «Lacalut Activ» и «PresiDent Antibacterial». Последние 2 средства дополнительно содержат еще и другие активные компоненты. Например, лактат алюминия или экстракты лекарственных растений, которые позволят еще быстрее уменьшить кровоточивость и воспаление.
→ Лучшие средства для полоскания рта при пародонтите, → Рейтинг лучших гелей для десен.
б) Системная антибиотикотерапия –
Нельзя при пародонтите вот просто взять и начать пить любой антибиотик, т.к. нужно учитывать характер микрофлоры в пародонтальных карманах. Здесь есть 2 варианта: либо назначать антибиотик широкого спектра действия, либо сначала провести посев содержимого пародонтального кармана на микрофлору. Последнее рекомендуется делать у пациентов с агрессивным течением пародонтита и вертикальным типом резорбции костной ткани. Подробнее о выборе антибиотиков и схемах их приема – читайте в статье:
→ Выбор антибиотиков при заболеваниях десен
4. Санация полости рта и депульпирование зубов –
Параллельно со снятием зубных отложений и противовоспалительной терапией необходимо начинать лечение кариозных зубов, удаление разрушенных зубов. На этом этом этапе может быть проведено временное шинирование подвижных зубов, а также восстановление отсутствующих зубов временным съемным протезом (чтобы срочно разгрузить подвижные зубы). Кроме того, очень важным моментом является необходимость депульпирования зубов.
Например, необходимо удалить нервы из зубов с глубокими пародонтальными карманами более 1/2 длины корня. Идеально, когда перед пломбированием корневых каналов в этих зубах проводится еще и методика депофореза меди-кальция. Это позволяет дезинфицировать все микроскопические ответвления корневых каналов, заселенные патогенными бактериями. Сочетание «депульпирование + депофорез» позволяет значительно уменьшить подвижность зубов (при условии, что будет нейтрализован травматический прикус) и продлить срок их службы.
Все, о чем мы сказали выше – является только базовым лечением. В зависимости от конкретной клинической ситуации в полости рта – могут применяться и другие методы лечения пародонтита. Это может быть шинирование подвижных зубов стекловолокном, хирургические методики (кюретаж и лоскутные операции), изготовление временных и постоянных зубных протезов, а также проведение избирательного пришлифовывания зубов.
5. Шинирование при пародонтите –
Шинирование подвижных зубов обычно проводят при наличии их подвижности. Эта методика позволяет укрепить зубы, быстрее снизить воспаление, а также остановить прогрессирование разрушения костной ткани вокруг этих зубов. Шинирование может быть временным и постоянным, и проводиться при помощи стекловолокна или «спаянных» друг с другом искусственных коронок. На рис.10-12 вы можете увидеть начало процесса шинирования, и уложенную с язычной поверхности нижних зубов – стекловолоконную ленту (далее она еще будет покрываться световым композитом).
Об особенностях этого метода и его стоимости читайте в статье: → «Шинирование при пародонтите»
6. Хирургическое лечение пародонтита –
Нужно сказать, что это один из самых важных методов, использующихся в комплексной терапии пародонтита, применение которого действительно может позволить остановить прогрессирование данного заболевания. Существует несколько методик хирургического лечения, к которым можно отнести – открытый кюретаж, а также лоскутные операции. Цель оперативного вмешательства – убрать из под десны все зубные отложения, вычистить все воспалительные грануляции (которые образуются на месте разрушенной костной ткани), и в конечном итоге – ликвидировать пародонтальные карманы.
Такие операции делают хирурги-стоматологи со специализацией по пародонтологии. Операции сложны, требуют усердия и мастерства от врача, поэтому хороших специалистов в этой области очень мало. На рис.13-14 вы можете увидеть фрагмент операции открытого кюретажа. Десна отслоена от зубов, немного обнажен край костной ткани, воспалительные грануляции уже вычищены, но при этом хорошо виден глубокий пародонтальный карман в области клыка (который на второй фотографии заполнен костно-пластическим материалом, что позволит частично восстановить уровень кости).
Подробнее об этом методе лечения читайте в нашей статье: → «Проведение кюретажа при пародонтите»
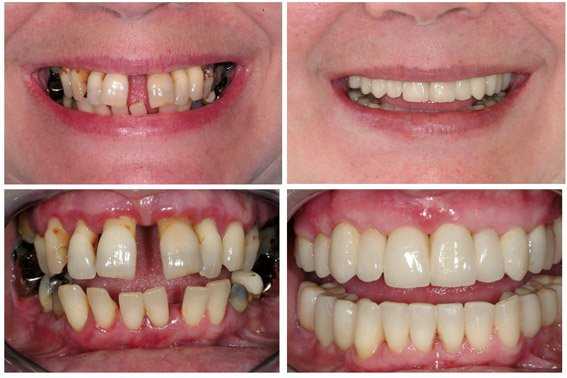
7. Протезирование при пародонтите –
Ортопедическое лечение пародонтита проводится у тех пациентов, у которых есть отсутствующие зубы, либо выбран метод шинирования подвижных зубов при помощи искусственных коронок. Этот этап лечения является по сути заключительным (не считая последующей периодической поддерживающей терапии), и от него во многом будет зависеть прогноз зубов. Цель ортопедического этапа лечения – восстановить жевательную эффективность зубных рядов, снизить жевательную нагрузку на ослабленные зубы, предотвратив этим смещение, выдвижение или веерообразное расхождение зубов.
Как мы уже сказали выше – протезирование может быть временным и постоянным. Временное протезирование съемным протезом необходимо, когда отсутствует большая группа зубов. Такой протез позволит снизить нагрузку на оставшиеся зубы, повысить эффективность противовоспалительной терапии, уменьшить подвижность зубов, а также остановить разрушение кости. Кроме того, если планируется кюретаж или лоскутная операция – игнорирование необходимости временного протезирования в такой ситуации может привести к увеличению подвижности зубов, а также стимулировать горизонтальную резорбцию кости у зубов в зоне операции.
Пародонтит: лечение народными средствами
Чтобы понять: насколько эффективно лечение пародонтита народными средствами в домашних условиях – достаточно обратиться к личному опыту пациентов. Пациент сначала пытается годами лечить в домашних условиях кровоточивость десен/ гингивит – разными полосканиями, гелями, народными средствами, зубными пастами. В результате гингивит превращается в легкий пародонтит. Пациент продолжает такое лечение, и пародонтит… прогрессирует. Так эффективно ли такое лечение?
За 13 лет, будучи врачом-пародонтологом, я проконсультировал многих пациентов, приходящих ко мне с пародонтитом. Они спрашивали меня о том, как вылечить пародонтит, но при этом большинство из них требовало от меня быстрого и простого лечения – не сложнее того к чему они привыкли дома. Например, рекомендаций супер-полосканий или чудодейственной зубной пасты, или волшебного противовоспалительного геля. С трудом соглашаясь на снятие зубных отложений (основную причину пародонтита) – они тем не менее считали это бессмысленной процедурой, и свято верили, что единственно правильное лечение – когда доктор будет мазать им десны специальной мазью.
Информацию о необходимости шинирования зубов, применении хирургических методов лечения, о навыках использования зубной нити и правилах гигиены – такие пациенты пропускали мимо ушей. Говорили, что это им не нужно, дорого, что уверены в неэффективности такого-то метода («Дяде Коле вот не помогло» – говорили они). И далее пропадали на несколько лет или чуть больше. Все это время они по-прежнему применяли привычные им народные способы – полоскали рот, мазали десны средствами из рекламы, верили в пасты от пародонтита, и самое главное – по-прежнему плохо чистили зубы.
Через несколько лет они всегда возвращались с высокой подвижностью и/или веерообразным расхождением передних зубов, гнойным отделяемым из пародонтальных карманов… Они уже были готовы на все, и вопрос цены их интересовал значительно меньше. Но часто момент был уже упущен, и при пародонтите тяжелой степени уже нельзя что-то кардинально изменить. Естественно, что от полосканий ромашкой или корой дуба вам хуже не станет. Самый главный вред от этих средств в том, что человек верит, что лечится … в то время как заболевание продолжает прогрессировать. Надеемся, что наша статья на тему: Симптомы и лечение пародонтита в домашних условиях – оказалась Вам полезной!
Автор: стоматолог Каменских К.В., стаж 19 лет.
24stoma.ru
Пародонтит – причины, симптомы, виды, лечение и профилактика – Доктор Зуб
Пародонтит – это заболевание, которое приносит множество страданий своим обладателям. Коварная патология может развиваться в течение нескольких лет, при отсутствии должного лечения приводит к потере здоровых зубов.
Пародонтит сопровождается хроническим воспалительным процессом, протекающим в тканях пародонта. Патология приводит к деструктивным изменениям в костной ткани и удерживающем связочном аппарате.
Пародонтит никогда не возникает внезапно, ему практически всегда предшествует заболевание со схожими, но менее выраженными симптомами. Гингивит — воспаление слизистой оболочки десен, можно считать основной причиной развития пародонтита.
Как это происходит? Этиология и патогенез
Схема развития заболевания проста. Рассмотрим ее подробнее.
После каждой трапезы, на зубах человека остаются мельчайшие частички пищи. Стрептококки мутанс (Streptococcus mutans) и Стрептококки сангиус (Streptococcus sanguis), а также Актиномицеты являются привычными обитателями ротовой полости. Остатки пищи для них являются благодатной средой для роста, развития и размножения. Поглощая углеводы, патогенные микроорганизмы вырабатывают молочные кислоты, которые расщепляют эмаль и делают зуб уязвимым. Это способствует развитию кариеса.
Мельчайшие частички пищи, на которых продуцируют миллионы микроскопических бактерий, называются мягким налетом. Если человек ежедневно чистит зубы, он защищает себя от опасных заболеваний. Мягкий налет появляется сразу после еды, его преобразование в твердые отложения начинается уже спустя 20-30 минут. Твердые темные зубные отложения, крепко облепляющие шейки зубов — это своевременно не вычищенный и окаменевший мягкий налет.
Зубные камни невозможно удалить с помощью щетки и пасты, в борьбе с окаменевшими отложениями человеку не помогут народные методы лечения. Единственно правильный способ решения проблемы — обратится за помощью к стоматологу.
При отсутствии лечения, твердые отложения прорастают вглубь десны и травмируют ее. Это способствует отстранению слизистой от зуба и появлению свободного пространства между ними. Образовавшиеся полости заполняются патогенными микроорганизмами и остатками пищи. Верными признаками развития гингивита являются кровоточивость, покраснение, припухлость и зуд в деснах. Уже на этой стадии, обнаружив первые симптомы болезни, необходимо немедленно обратиться к врачу-стоматологу. Преобразование гингивита в острый пародонтит может произойти незаметно. Быстрое увеличение твердых отложений ведет к возникновению десневых карманов, возникновению воспаления в пародонте и развитию его классических признаков.
Пародонтит: причины возникновения
Выше мы рассмотрели самую известную причину, из-за чего развивается заболевание. Существует ряд факторов, которые способствуют появлению пародонтита и его прогрессированию.
Причины возникновения локализованной патологии:
- Некачественно проведенное протезирование;
- Травматический прикус;
- Некачественно установленные пломбы (отсутствие межзубных промежутков, острые края).
Локализованный или очаговый пародонтит поражает только определенные сегменты около зубных тканей, не затрагивая при этом соседние здоровые зоны. Развитие патологии возникает в результате систематических травм тканей. В большинстве случаев очаговый пародонтит имеет острую форму течения, сопровождается сильными болевыми ощущениями и яркими признаками воспаления. При отсутствии своевременного лечения и устранения травмирующего фактора, болезнь переходит в вялотекущую хроническую форму.
Причины возникновения генерализованного пародонтита:
- Отсутствие должной гигиены рта;
- Аномалии прикуса;
- Низкий иммунитет;
- Отсутствие в меню твердых фруктов и овощей;
- Систематическое воздействие на ротовую полость агрессивных агентов (курение, алкоголь);
- Нарушение гормонального фона (беременность, юношеский возраст, стадия менопаузы);
- Наследственная предрасположенность;
- Несбалансированное питание.
Пародонтит — заболевание, которое поражает преимущественно взрослых. Однако множество детей страдает начальной стадией воспаления десен — гингивитом.
Как проявляется пародонтит?
Фото пародонтита
Патология сопровождается выраженными симптомами и приносит множество неудобств. Первыми признаками являются неприятный запах изо рта, зуд, набухание, цианоз десен и их кровоточивость. При визуальном рассмотрении, зубы пациента облеплены пигментированными твердыми отложениями. Если человек своевременно не избавится от недуга, то появятся более серьезные проявления.
Признаки пародонтита:
- Оголение зубов у корней.
- Развитие гиперчувствительности зубов.
- Образование глубоких пародонтальных карманов, протекание в них воспаления.
- Выделение патологического содержимого у корней зубов.
- Ухудшение общего самочувствия.
- Расхождение зубов, нарушение прикуса.
- Появление хронических зубных болей.
- Расшатанность зубов и их выпадение.
Если человек слишком поздно обращается за стоматологической помощью, его зубы сильно шатаются, корни максимально оголены, то спасти природные единицы, к сожалению невозможно. В этом случае необходимо провести удаление зубов и восстановить утрату с помощью современного метода протезирования.
Пародонтоз также как и пародонтит сопровождается рецессией десен, оголением корней и подвижностью зубов. Главной отличительной особенностью этих двух заболеваний является воспалительный процесс, который наблюдается только при пародонтите.
Виды пародонтита. Диагностика
Классификация пародонтита:
- Генерализованная;
- Локализованная (локальная форма).
При первичном возникновении воспалительного процесса и присутствии выраженных симптомов, говорят об остром процессе. Если патология сопровождает человека в течение нескольких лет и протекает с фазами ремиссий и обострений, устанавливают хроническую форму.
Стадии пародонтита по степени тяжести: легкая, средняя, тяжелая.
Легкая форма сопровождается убылью альвеолярного отростка до 1/3 высоты корня, расстояние до дна десневого кармана равняется 3.5 мм. При средней форме, глубина проникновения зонда увеличивается до 5 мм, убыль альвеолярного отростка соответствует половине высоты корня. Средняя степень сопровождается появлением подвижности зубов 1-2 степени. Тяжелая (гнойная) форма имеет выраженные нарушения: глубина зондирования карманов свыше 5 мм, убыль альвеолярного отростка более чем на половину высоты корня, подвижность зубов 3-4 степени.
Осложнения пародонтита: хронические зубные боли, остеомеилит, ревматоидный артрит, дисбактериоз, расшатывание и выпадение зубов, внутриутробное инфицирование ребенка при беременности.
Определить вид пародонтита не составляет труда. На основании визуального осмотра и рентгенологического заключения, стоматолог определяет степень поражения пародонта.
Лечение пародонтита
Если человек обнаружил у себя признаки пародонтита, необходимо как можно раньше обратиться к стоматологу. После подтверждения диагноза и выявления стадии болезни, пародонтолог предложит оптимальные способы избавления от патологии.
Современные методы лечения пародонтита: консервативные и хирургические.
Терапевтическая помощь заключается в проведении ряда процедур:
- Удаление камней механическим или химическим методом. Механическое удаление проводится ручным способом, скайлером или лазером.
Устранение очага инфекции в десневых карманах. В качестве лекарств используют антисептические, противовоспалительные, ранозаживляющие, регенерирующие мази, гели, растворы, пасты. Стоматолог составляет план терапии и рассказывает о нем пациенту. В свою очередь больной должен тщательно выполнять рекомендации врача и являться на прием для проведения осмотра и оценки результата лечения.
- Назначение антибиотиков поможет справиться с инфекцией и предотвратить ее дальнейшее распространение.
- Физиотерапия применяется для скорейшего устранения очага инфекции и регенерации тканей.
Лазерное лечение пародонтита позволяет провести полную санацию пародонтальных карманов. Лазер, направленный вглубь десны уничтожает патогенные организмы, стерилизует патологическую полость, предотвращает развитие кровотечений, способствует регенерации пораженных тканей.
При средней и тяжелой степени пародонтоза проводят хирургические способы лечения пародонтита. Метод закрытого кюретажа поможет избавиться от глубоких поддесневых отложений.
Плюсами процедуры являются: доступная цена, временные улучшения состояния десен после лечения. Большим минусом закрытого кюретажа является то, что врач действует «вслепую» и не может полноценно удалить все глубоко расположенные отложения. В течение короткого времени после лечения, случается обострение болезни.
Хирургический метод открытого кюретажа — сложная операция, которую проводят в специализированных клиниках. Несмотря на серьезность процедуры, это самое эффективное лечение пародонтита. Во время операции, стоматолог разрезает десну, отделяет ее лоскут, удаляет все глубокие отложения, обрабатывает рану растворами антисептиков. После лечения, рана ушивается.
Лоскутные операции позволяют не только удалить пародонтальные карманы, отложения и грануляцию, но и восстановить костные ткани и корректировать дефекты десны. Преимущества открытого кюретажа и лоскутных операций очевидны: полное избавление от твердых отложений, устранение пародонтальных карманов, низкая вероятность развития рецидива болезни.
Теперь вы уже знаете, что пародонтит — коварный враг ротовой полости, который приводит к разрушению пародонта, ослаблению связочного аппарата, усадке десен и выпадению зубов. Ряд рекомендаций, приведенных ниже, помогут предотвратить развитие опасного недуга.
Это необходимо соблюдать:
- Чистите зубы 2 раза в день сразу после еды. Помимо зубной щетки и пасты, для избавления от мягкого микробного налета используйте ирригаторы для полости рта, ополаскиватели, зубные нити (флосс).
- Рационально питайтесь. По возможности снижайте количество сладостей и продуктов быстрого приготовления. Большую пользу принесут сырые твердые фрукты и овощи.
- Посетите ортодонта и своевременно исправьте патологический прикус.
- Проводите осмотр у стоматолога каждые 6 -7 месяцев.
- Лечите сопутствующие заболевания.
- Лечите и протезируйте зубы только в надежных клиниках у опытных стоматологов.
- Ведите активный образ жизни, откажитесь от вредных привычек.
Заключение
Пародонтит сопровождается неприятными симптомами, которые нарушают жизнь человека и делают его несчастным. Если вы не хотите преждевременно расстаться с природными зубами и стать клиентом стоматолога-ортопеда, внимательно следите за своим здоровьем. Кровоточивость и регрессия десен, подвижность зубов, неприятный запах изо рта, образование объемных пародонтальных карманов и выделение из них гноя — симптомы, которые не должны игнорироваться. Своевременное лечение гарантирует пациенту сохранение здоровья улыбки и отсутствие осложнений.
drzub.net
Пародонтит: симптомы и лечение
Пародонтит – причины воспаления тканей пародонта и современные методы лечения
Среди стоматологических заболеваний одним из самых распространенных является пародонтит – с ним сталкивается порядка 90% всех людей. При этом многие не обращают внимания на очевидные признаки патологии. В результате заболевание перерастает в тяжелую форму и приводит к потере зубов. О причинах, симптомах и методах лечения пародонтита у взрослых и детей читайте в нашей статье.
Описание болезни
Пародонт – это окружающие зубной корень ткани, которые отвечают за его удержание в лунке. По сути, это целый комплекс, который включает в себя волокна, сосуды и каналы, участвующие в процессе питания более твердых тканей. Пародонтит представляет собой воспаление этих тканей, ставшее следствием проникновения в них инфекции. В тяжелой форме и в фазе обострения заболевание может сопровождаться не только кровоточивостью десен, но и гнойными выделениями. При этом воспаленные ткани все больше отходят от корня, в результате чего зубы начинают шататься и могут выпасть.
У детей пародонтит обычно проявляется примерно 10 лет. Заболевание затрагивает до конца не сформированные растущие ткани, которые могут давать неадекватную реакцию на малейшие раздражения. Иногда пародонтит развивается при беременности и часто характеризуется скрытым течением на первых стадиях. В качестве лечения применяют нехирургические методы терапии.
На заметку! Согласно статистике, с болезнью сталкиваются люди в возрасте от 30 и до 40 лет, а также молодежь 16-20 лет1. Однако это не говорит о наличии прямой зависимости от возраста человека. Ухаживать за зубами и поддерживать гигиену полости рта нужно всегда, так как патология может возникнуть у представителей любой возрастной категории.
Причины развития болезни
- слабая гигиена ротовой полости, развитие кариозных поражений, гингивит,
- наличие поддесневых отложений,
- неправильно изготовленные или установленные пломбы и протезы,
- аномалии прикуса,
- общие заболевания: сбои в пищеварительной системе, проблемы в работе гормональной и сердечно-сосудистой системы.
В действительности основной причиной развития пародонтита является отсутствие гигиены или ее плохое проведение. Например, если вы не проводите очищение полости рта после еды и в промежутках между зубами остается пища, которая преображается в налет и твердый камень. Все остальное – это провоцирующие факторы.
Симптомы и возможные осложнений
Симптоматика во многом зависит от того, насколько запущена болезнь. Среди основных проявлений можно выделить следующие процессы:
- возникновение характерного запаха изо рта,
- кровоточивость,
- налет в прикорневой области и под деснами,
- покраснение и даже посинение слизистой,
- образование пародонтальных карманов с гноем,
- боль во время пережевывания пищи и чистки зубов,
- оголение корней,
- вязкость слюны.
Заболевание нередко приводит к появлению соответствующих осложнений, которые могут отразиться на состоянии организма в целом – повышается температура, возникает боль в голове и общая слабость.
Классификация пародонтита
Перед началом лечения специалист должен провести тщательную диагностику, определить стадию и форму заболевания. Так, в зависимости от особенностей течения патологии, выделяют следующие ее виды:
- острая стадия: характеризуется стремительным распространением инфекции, которая за короткий период времени может привести к серьезным проблемам. Десны начинают кровоточить, появляются болезненные ощущения. Буквально в течение нескольких месяцев болезнь может привести к формированию абсцессов и свищей,
- хронический пародонтит: не проявляется ярко выраженными симптомами. Человек может не испытывать никакого дискомфорта, но это вовсе не значит, что процесс разрушения тканей остановлен.
Что же касается локализации инфекции, то здесь также выделяют несколько форм заболевания:
- локализованная форма: причиной развития пародонтита такого вида обычно становится травма небольшого участка слизистой,
- генерализованный пародонтит: воспаление распространяется по всей длине альвеолярного гребня. Эксперты в области пародонтологии утверждают, что данный вид обычно развивается на фоне слабого иммунитета, когда организм теряет способность самостоятельно справляться с быстрорастущим числом вредоносных бактерий.
По степени тяжести пародонтит разделяют на легкий, средний и тяжелый. В самом начале проявляется кровоточивость, легкая болезненность, а также образование небольших пародонтальных карманов. На средней стадии появляются довольно большие промежутки в карманах, а зубы начинают шататься. В запущенной форме начинается деформация межзубных перегородок, разрушение большей части корневых тканей и коллагеновых волокон. Пародонтальные карманы увеличиваются в размерах, и в них образуется гной. На данной стадии происходит выпадение зубов.
Возможные варианты лечения
Отвечая на вопрос, как лечить данное заболевание, важно обратить внимание на то, что лечение пародонтита в домашних условиях без предварительной консультации со специалистом может привести к печальным последствиям.
Мы обратились к экспертному мнению, чтобы узнать, можно ли вылечить пародонтит.
«Это действительно серьезная патология, справиться с которой народной медицине не под силу. Поэтому ни в коем случае нельзя заниматься самолечением, стоит обязательно обратиться к врачу за получением целого комплекса процедур – начиная от обычной комплексной гигиены, заканчивая проведением хирургической операции по удалению отложений, которые находятся глубоко под деснами, разрушают корни зубов и ткани вокруг них», – отмечает Данаева С.В., хирург клиники Vesta Dent.
«К сожалению, окончательно вылечить пародонтит нельзя. Нужно понимать, что поддерживающая терапия должна проводиться регулярно и комплексно, в домашних условиях нужно до-максимума довести гигиену. Но рано или поздно все равно встанет вопрос об удалении больных и подвижных зубов. Мои многие пациенты уже просто устают бороться и понимают, что нужно решить проблему раз и навсегда. А это позволяет сделать уже только дентальная имплантация», – комментирует ситуацию Джутова А.В., хирург-пародонтолог сети клиник Smile-at-Once.
Итак, среди методик, применяемых для остановки воспалительных процессов, стоит выделить следующие терапевтические процедуры:
- аппаратное лечение: ультразвуковая чистка зубов от налета и камня позволяет бережно удалить поддесневые отложения, не травмируя воспаленные участки десны. Оптимальным вариантом в данном случае будет использование аппаратов Vector или Varius,
- закрытый и открытый кюретаж: первый позволяет удалить незначительные объемы зубных отложений с помощью ультразвука и ручной чистки с использованием специальных инструментов. Открытый кюретаж предполагает чистку больших десневых карманов глубиной более 5 мм. Процедура проводится путем разрезания и отслаивания слизистой от поверхности зубов,
- пластика десны: процедура предполагает коррекцию формы и края десны, а также сокрытие оголенных корней. Однако данный метод чаще применяется при пародонтозе и в условиях отсутствия подвижности зубов,
- инъекции и аппликации: терапия включает в себя прием лекарственных средств, в том числе антибиотиков, наложение специальных пародонтальных повязок и инъекции в десны,
- плазмолифтинг: в рамках данной процедуры используется плазма крови пациента, которая содержит достаточное количество тромбоцитов, способствующих эффективной регенерации тканей. Нередко эту процедуру комбинируют с открытым кюретажем – мембраны из плазмы выступают в роли аппликаций под десны,
- шинирование: для фиксации расшатанных зубов в правильном положении могут быть установлены шины – тонкие нити, которые закрепляются с тыльной стороны зубного ряда. Отличным решением также может стать бюгельный шинирующий протез, конструкция которого включает в себя металлические отростки, отходящие от дуги (бюгеля) и фиксирующие каждый отдельный зуб.
«Моим спасением в свое время стал именно бюгельный протез. Есть специальная модель, которая удерживает расшатанные зубы. Я поначалу с подозрением отнеслась к такому методу, но когда зубы начали сильно шататься, очень испугалась. К тому же у меня не было некоторых единиц на верхней челюсти, так что это был отличный вариант. Конечно, хотелось бы вообще поставить импланты и, как говориться, не париться, но это ж таких денег стоит. Может, когда-нибудь и накоплю, а пока меня вполне устраивает протез».
Светлана, 42 года, г. Москва, отзыв с тематического форума
Имплантация при пародонтите
Как мы уже выяснили, данное заболевание вылечить полностью невозможно. Но решить проблему раз и навсегда все-таки можно. Для этого придется удалить очаги воспаления – это зубы, а также провести имплантацию. Современные методы фактически лечат пародонтит и пародонтоз – проводится удаление больных зубов и их замена на титановые корни с последующей установкой ортопедической конструкции.
Оптимальной методикой лечения является базальная имплантация, при которой используются особые виды имплантов с гладким антимикробным слоем. За счет этого на них не скапливается налет, а воспаленные ткани постепенно приходят в норму. Кроме того, имплантаты ставятся еще и не просто в челюстную кость, а в ее глубокие отделы, а они не подвергаются воспалительным процессам. Это еще одно объяснение тому, почему такой подход возможен при столь сложном и опасном заболевании.
Лечение проводится по следующей схеме (естественно, после прохождения подготовки – сдачи анализов, компьютерной томографии):
- для начала удаляются подвижные больные зубы,
- после этого проводится вживление до 12 базальных имплантов в челюстную кость,
- через несколько дней после операции уже можно нагружать челюсть протезами. В данном случае обычно устанавливают конструкцию с пластмассовой десной – это облегченный вариант, который позволяет восстановить эстетику и функциональность зубочелюстной системы, а также не нарушает позиционирование имплантов во время их приживления.
При базальной имплантации может быть использовано до 12 искусственных корней, которые гарантируют надежную фиксацию ортопедической конструкции. Метод позволяет избежать костной пластики, так как импланты вживляются в глубокие слои челюстной кости, не подверженные атрофическим процессам.
Для восстановления зубов верхней челюсти могут также использоваться специальные удлиненные модели имплантов Zygoma (основной бренд, который их выпускает – это Nobel). В длину они достигают аж 6 см. Они устанавливаются непосредственно в скуловую кость, тем самым обеспечивая еще более надежную и прочную фиксацию протеза. Они могут использоваться в составе той же базальной имплантации (но тут уже не бренд Nobel, а Biomed, который специализируется на данном протоколе лечения), а также иных методик – например, all-on-4 или all-on-6. Но последние применяются лишь при определенных показаниях и не слишком запущенном пародонтите.
Профилактические меры
Чтобы не допустить развитие болезни, важно придерживаться несложных методов профилактики, которые включают в себе следующие правила:
- ежедневная чистка зубов в утреннее и вечернее время,
- использование нитей-флоссов, полоскание полости рта после еды,
- полноценное питание и поддержание должного уровня иммунного статуса,
- своевременное лечение заболеваний,
- регулярное прохождение профилактических осмотров в кабинете врача-стоматолога,
- проведение профессиональной чистки зубов с удалением налета, а также над- и поддесневого камня.
Специалисты также рекомендуют время от времени проводить массаж десен. Для этого нужно в течение 5-10 минут слегка надавливать пальцами на десну для стимуляции ее кровоснабжения. Соблюдение этих нехитрых правил поможет избежать болезни и ее негативных последствий.
Видео по теме:
1 По данным Всемирной организации здравоохранения (ВОЗ).
mnogozubov.ru
Симптомы и лечение пародонтита, фото, видео
Пародонтом в стоматологии именуются ткани, которые окружают зуб. Это: десна, челюстная кость и зубная связка.Эти ткани являются единой системой, предназначенной для выполнения важных функций, а именно: фиксации зубов, распределение жевательной нагрузки, защиты и управление мышцами. А что такое пародонтит, какие симптомы и лечение, смотрите на фото ниже.
Заболевания пародонта медленно убивают зубы. Так как многие пациенты и не подозревают о наличие болезни, поскольку она протекает без явных симптомов, обнаруживается она уже на поздней стадии. И уже на этом этапе развития заболевание приводит к расшатыванию зубов или даже их потере.
Показания к помощи пародонтолога
Пародонтолог (врач, который занимается лечением околозубных тканей) диагностирует наличие воспалений в пародонте и назначает курс процедур пациенту.
Обратиться к помощи врача необходимо в случае, когда проявляются такие симптомы:
- При чистке зубов десна начинают кровоточить
- Появляется запах из ротовой полости
- Зубы начинают покрываться налетом
- Шейки зубов оголены
- Началось смещение зубов
Виды пародонтита
Можно выделить три вида данного заболевания. Это пародонтит легкой, средней и тяжелой степеней. Использование специального зонда дают возможность увидеть, насколько глубокими являются десневые карманы, рентген показывает общую ситуацию и на основе этих данных определяется степень заболевания.
Легкая степень подразумевает глубину каналов не выше, чем 4 мм, а рентгеновские снимки не показывают деформацию кости. Если же степень средняя, то карманы могут быть 6 мм, причем можно наблюдать оголение корней и шаткость зубов. При тяжелой степени можно увидеть карманы, которые достигают глубины более 6 мм. При этом шаткость зубов увеличена, а корни обнажены.
Кроме того, можно выделить локализированный и генерализированный пародонтит. Первый может поразить только определенную группу зубов. А причиной его появления обычно служит пломба, коронка или вкладка.
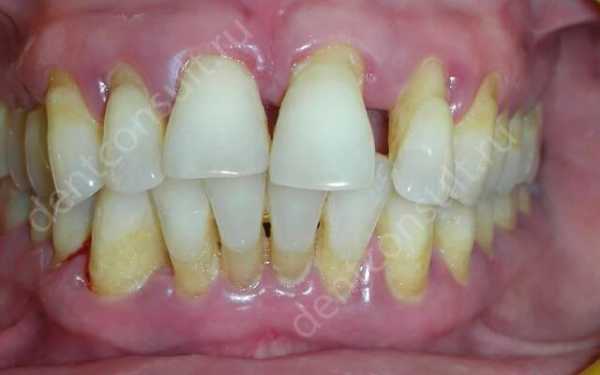 Фото: При генерализированном пародонтите воспаление может развиваться на всей части пародонты.
Фото: При генерализированном пародонтите воспаление может развиваться на всей части пародонты. Осложнения, которые могут возникнуть
В случае несвоевременного похода к пародонтологу можно добиться того, что появятся осложнения болезни. Воспаление, которое развивается в тканях пародонта, приводит к резорбции костной ткани. Вследствие этого может нарушиться междесневое соединение. Результатом становится подвижность зуба и его выпадение.
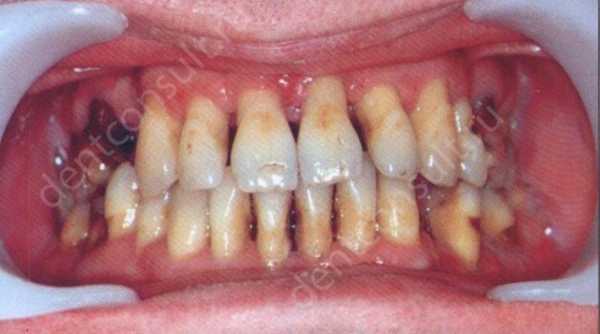 Фото: Резорбция костной ткани (разрушение, рассасывание кости, остеолиз)
Фото: Резорбция костной ткани (разрушение, рассасывание кости, остеолиз) Кроме того, позднее лечение является причиной интоксикации организма, что провоцирует:
- Повышенный уровень сахара
- Нарушение работы сердечно-сосудистой системы
- Инфицирование костных тканей
- Абсцесс
Причины заболеваний пародонта
Основными факторами являются травмы или механические повреждения. Если же вы обратились к врачу с хроническим пародонтитом, то опытный пародонтолог назовет причину, по которой он появился, а среди них могут быть:
- Неправильное лечение зуба с установкой пломб, форма которых не соответствует зубу. Края десен травмируются, развивается воспаление
- Кариозные полости на зубе
- Неправильное протезирование, которое влияет на десну
- Травмы десен после механического воздействия или некорректного прикуса. При неверном смыкании зубов и неравномерной нагрузки на зубы может развиваться пародонтит.
Если же это генерализированный процесс, то пародонтолог выделяет следующие причины:
- Неполноценная гигиена ротовой полости
- Нарушения в работе имунной системы
- Неправильный прикус
- Наследственность
- Наличие вредных привычек
Стадии заболевания пародонта, на видео ниже:
Лечение пародонтита, профилактические меры
Лечение пародонтита подбирается врачом индивидуально. Учитываются стадии заболевания, а также общее состояние пациента. Помимо этого, здесь нужно придерживаться комплексного подхода к лечению. Он должен включать медикаменты, физиотерапию и, если нужно, хирургическое вмешательство.
Можно выделить два вида лечения, которое использует пародонтолог:
-
- Консервативная терапия. Предусматривает удаление мягких тканей, которое обычно производится с помощью механического метода или ультразвука. Кроме того, данная процедура является основой последующего лечения заболеваний пародонта.
После этого производится местное лечение, которое предусматривает использование противовоспалительных препаратов. Они необходимы, чтобы подавить активность вредных бактерий.
Общее медикаментозное лечение подразумевает применение антибиотиков в виде уколов или таблеток.
И наконец, физиотерапевтические методы, которые представляют электрофорез или лазерное лечение. Они дают возможность удалить симптомы заболевания за короткий период времени.
- Хирургическое вмешательство. Это радикальные меры, которые способны остановить развитие болезни. К ним относятся:
- Закрытый кюретаж карманов
- Открытый кюретаж
- Лоскутное вмешательство
Пародонтит и его лечение, на видео ниже:
Если говорить о мерах профилактики, то здесь достаточно соблюдать гигиену ротовой полости, а также регулярно посещать стоматологические кабинеты. Кроме того, предотвратит появление заболеваний профессиональное протезирование, а поэтому лучше не ходить к непроверенным врачам. Также следует сбалансировать питание и избегать травм десен и зубов.
dentconsult.ru
Пародонтит: причины, лечение, профилактика, фото | Все о деснах
Автор Карина Ервандовна Обновлено Фев 5, 2019
Пародонтитом называют воспаление тканей и десен, которое отличается болезненностью и кровоточивостью. Это заболевание считается наиболее распространенным в стоматологической практике. Оно начинается незаметно на начальной стадии, принося человеку сильный дискомфорт. При отсутствии лечения болезнь всегда грозит серьезным обострением, может стать причиной потери здоровых зубов и даже инфаркта.
Пародонтит фотоПочему возникает пародонтоз
Название пошло от термина «пародонт» – совокупности всех тканей, которые окружают и питают зуб. Сюда включается не только часть мягкой десны, но и междесневые промежутки, карман челюсти, в котором находится корень. Его основное предназначение:
- амортизация для зубов при жевании;
- питание тканей;
- создание барьера для инфекции.
У любого человека в слюне содержится большое количество микробов и бактерий. Они попадают с грязными руками и пищей, активно размножаясь в поврежденных карманах зубов или микротрещинах. Именно это приводит к воспалению и образованию пародонтоза.
 Отсутствие банальной гигиены ротовой полости может привести к появлению пародонтита
Отсутствие банальной гигиены ротовой полости может привести к появлению пародонтитаОсновной причиной болезни является неправильный уход и застой крови в мягких тканях, окружающих зуб. В нормальном состоянии она должна постоянно омывать эмаль и корень, убирать продукты распада и приносить питательные вещества. Если имеется плохо очищенный налет или застрявшие кусочки пищи, любая инфекция остается в десне, провоцируя заражение всего участка вокруг. К этому приводят разные факторы:
- халатное отношение к гигиене ротовой полости;
- ошибки при протезировании или пломбировании;
- постоянный прием пюреобразной пищи, которая снижает нагрузку на челюсть;
- питание, лишенное витаминов и полезных минералов;
- курение;
- особенные условия работы (с химикатами или отравляющими веществами).
Предрасполагающими к пародонтозу причинами стоматологи считают различные заболевания, способные изменить состав слюны или крови у пациента: сахарный диабет, беременность или менопауза, атеросклероз. Иногда влияет особый неправильный прикус или наследственная предрасположенность к болезням зубов.
Осложнения при пародонтите
ПародонтитЕсли шатается зуб и болит десна, необходимо срочно обращаться к стоматологу. Появление гнойной инфекции постепенно разрушает хрупкую эмаль и костную ткань. Увеличиваются междесневые промежутки на челюсти, появляется боль при приеме пищи. Нередко у корня формируется воспаленный мешочек и выделяется гной изнутри. Могут быть и более серьезные осложнения:
- резко увеличивается показатель глюкозы (что опасно для больных сахарным диабетом);
- возникает общая интоксикация организма, которая сопровождается повышением температуры, жаром, слабостью и сонливостью;
- инфекция может испортить костную ткань, разрушить челюсть;
- токсины разносятся с кровью по всему организму, провоцируя отравление сердечно-сосудистой системы, инфаркты и инсульты.
Поэтому не следует игнорировать заболевание, которое развивается постепенно и проходит несколько стадий: от легкой до тяжелой.
Виды и симптомы пародонтита
Если человек обращается с жалобой, что застревает еда между зубов и болит корень зуба, стоматолог может диагностировать локализованную форму болезни. Она означает, что очаг инфекции находится в одном месте, затрагивает лишь небольшой участок. При этом виде пародонтита пациенты отмечают ощущение, что зубы шатаются, ноют при попытке жевать твердую пищу и покраснение мягких тканей вокруг. Его причиной может быть обычный кариес или травма лунки жесткой зубной щеткой.
При пародонтите часто появляются появляется кровь, боль и жжение.Более сложной в лечении является генерализованная форма, которую часто называют «хронической». Процесс развивается сразу в двух зубных рядах, а характерными симптомами являются:
- образование карманов, в которых постоянно застревают непережеванные частички пищи;
- кость в глубине постепенно разрушается;
- ткани вокруг больного зуба размягчаются и перестают удерживать его в правильном положении;
- эмаль становится сильно чувствительной;
- появляется кровь, боль и жжение;
- нередко чешутся десны при пародонтите;
- выделяется большое количество гноя.
Основной признак этой формы заболевания – появление объемных пародонтальных карманов. В них образуются очаги воспаления, которые дальше распространяются по организму.
Различные стадии болезни
Стадии пародонтитаУ пациента необязательно присутствуют все болезненные и неприятные симптомы одновременно. Существует определенная классификация пародонтита, помогающая врачу быстрее разобраться с проблемой и приступить к лечению. Она разбита по стадиям:
- При легкой воспаленные карманы имеют глубину до 3–х миллиметров. Дискомфортные ощущения еще позволяют нормально кушать, кровь почти не выделяется.
- При средней карман увеличивается до 5 миллиметров, а зубы начинают двигаться при надавливании на них. Они могут «ходить» из стороны в сторону или вперед-назад: такой признак дает врачу возможность понять насколько глубоко задета и повреждена кость челюсти. Появляется характерный неприятный запах при дыхании.
- При тяжелой перегородки между зубами практически полностью рассасываются и исчезают. Карманы уходят вглубь, а из них интенсивно выделяется гнойная жидкость или сукровица.
На последней стадии у больного может наблюдаться сильный жар, озноб и общее недомогание. К пародонтиту присоединяется интоксикация, развивается пульпит и сложные абсцессы.
Методы лечения воспаления
При обращении к стоматологу больному необходимо пройти небольшую диагностику, ведь некоторые симптомы напоминают обычный гингивит или другие болезни. Обязательно проводится рентгенография челюсти, чтобы определить степень разрушения корней и костей. Если сильно воспалились десна, выделяется много гноя и наблюдаются очень большие карманы, делается МРТ снимок черепа, общий и клинический анализ крови. Это поможет правильно подобрать лекарства и метод устранения проблемы.
 При пародонтите полоскать Мирамистином или Хлоргексидином
При пародонтите полоскать Мирамистином или ХлоргексидиномПеред тем как лечить запущенный пародонтит, врач аккуратно удаляет все твердые и мягкие камни, налет с поверхности десен. Он обязательно вскрывает и очищает гнойные образования, оставляя дезинфицирующий раствор на 5–6 часов или сутки. В домашних условиях больной должен несколько раз в день тщательно выполаскивать рот специальными составами: Ротоканом, Хлорфиллиптом или Хлоргексидином.
Обязательно стоматолог выписывает антибиотики для уничтожения инфекции: Таривид, Линкомицин или Клиндомицин. После еды и полоскания на десны наносится лечебный гель Метрогил Дента, а ежедневная гигиена включает в себя чистку пастой Лакалут, Пародонтакс из специальной серии.
Если выбранное лечение не помогает, проводится небольшая хирургическая операция. Стоматолог под наркозом удаляет поврежденные части зубов и зараженные кости, вычищает карманы и старается их максимально ушить.
Профилактика заболевания
Пародонтит может вернуться, если пациент не устранит основную причину болезненного воспаления. Для этого следует придерживаться простых правил:
- соблюдать гигиену рта с использованием специальных паст и растворов;
- своевременно лечить любые повреждения зубов;
- принимать поливитамины;
- чаще кушать твердые овощи и фрукты, которые заставляют челюсть «трудиться».
Если у пациента есть проблемы с гормональным фоном или уровнем сахара, следует чаще посещать своего стоматолога для наблюдения и контроля.
Предыдущая статья
Флюс на десне: причины, симптомы и лечение
Следующая статья
Почему опухает десна?
vdesnah.com
Пародонтит: фото, симптомы, лечение десен, эффективные препараты
Пародонтит имеет воспалительную природу, и охватывает пародонт. Десна воспаляются, начинают кровоточить, а в некоторых случаях – начинают выпадать зубы.
Заболеваниями пародонта могут быть пародонтит и пародонтоз. В чем отличие болезней, очень важно знать: пародонтоз провоцирует атрофию альвеолярных отростков, и не носит воспалительный характер.
Отличия: пародонтит, пародонтоз и гингивитПервопричинами пародонтита могут быть:
- Некорректная гигиена ротовой полости. Зубной налет очень опасен для здоровья зубов и десен. Если регулярно не удалять его путем чистки зубов, он начинает развиваться, твердеть, трансформируясь в зубной камень. Проблема может коснуться не только людей, которые пренебрегают ежедневной гигиеной ротовой полости, но и приобретают некачественную зубную щетку, пасту, либо ополаскиватель;
- Недостаточный кровоток в деснах. Пародонтиту часто подвержены курящие люди. Дым от табачных изделий состоит из веществ, сужающих сосуды слизистой оболочки ротовой полости, делая ее хрупкой. Неполноценный кровоток в деснах может быть также спровоцирован нехваткой жевательных нагрузок, если человек предпочитает питаться мягкой пищей;
- Нехватка питательных веществ. Такая картина может быть спровоцирована несбалансированным питанием, в котором недостаточное количество свежих овощей, фруктов, рыбы, мяса, кисломолочных изделий. Если такое питание регулярное, в деснах постепенно нарушаются процессы обмена веществ, провоцируя появление воспалительных процессов, пародонтита.
Видео:
Код по МКБ-10
Заболевание имеет такой код по МКБ-10:
- K05.2 Острый пародонтит;
- K05.3 Хронический пародонтит.
Виды
По течению болезни пародонтит подразделяют на:
- острый. Болезнь активно поражает пародонт, провоцирует сильные болезненные ощущения, кровоточивость десен. Могут появляться осложнения, представляющие собой абсцессы на деснах;
- хронический. Заболевание поражает пародонт медленно, сначала никак не проявляя себя. Если на первоначальном этапе не приступить к эффективной терапии болезни, патология коснется нижних слоев пародонта, после чего вылечить его будет сложно. Эта форма пародонтита может протекать с осложнениями, которые провоцирует ослабленность иммунитета человека, делающая его уязвимым к опасным болезням инфекционного происхождения.
 Острый пародонтит: фото
Острый пародонтит: фото Относительно локализации процесса пародонтит бывает:
- локализованный – имеющий очаг происхождения;
- генерализованный – развивающийся под воздействием двух патогенных факторов: инфекция, поразившая пародонт, и ослабленность иммунитета человека, вследствие чего он не может ей противостоять.
Степени тяжести:
- легкая;
- средняя;
- тяжелая.
Симптомы
Существуют характерные черты, которые помогут распознать пародонтит.
 Пародонтит: фото
Пародонтит: фото Основные признаки пародонтита:
- Повышенная кровоточивость десен;
- Зуд, пульсирующие ощущения под деснами;
- Неприятный запах изо рта, который остается даже после чистки зубов;
- Смена окраса слизистых оболочек возле зубов;
- Наличие на эмали зубного камня;
- Подвижность зубов.
При хронической форме:
- десна воспаляются, отекают;
- слизистые оболочки становятся насыщенно красными;
- появляются пародонтальные карманы, которые выделяют гной;
- десна невыносимо болят, пульсируют;
- человек становится слабым, у него нередко появляется высокая температура тела.
Как лечить
Терапию пародонтита подбирает стоматолог либо ортодонт.
 До и после лечения десен
До и после лечения десен Лечение бывает:
- местное:
- медикаментозное;
- хирургическое;
- ортопедическое;
- физиотерапия;
- общим.
Препараты
- Антисептические средства, способствующие устранению патогенных бактерий, провоцирующих дальнейшее развитие заболевания;
- Ополаскиватели для полости рта, которыми проводят ее дополнительную санацию, а также снижающие воспаление десен;
- Гипертонические, устраняющие процессы воспалительного характера, отечность слизистых оболочек во рту;
- Адсорбенты, способствующие адсорбированию болезнетворной микрофлоры, устранению интоксикации организма в целом, а также воспаления десен. Такие препараты вводят в пародонтальный карман;
- Ферменты, расщепляющие некротические ткани, и нормализующие процессы окислительно-восстановительного характера. Их вводят в пародонтальные карманы, используя тонкие турунды, предварительно мешав с изотоническим раствором. Курс лечения составляет от пяти до семи дней;
- Иммуностимулирующие, способствующие восстановлению иммунной системы человека, которая неспособна к борьбе с инфекцией.
Лечение в домашних условиях
Говорят, что лечение народными средствами самое эффективное. Однако не стоит забывать, что прежде, чем применять методы народной медицины, нужно проконсультироваться со специалистом.
Выделяют такие домашние рецепты, зарекомендовавшие себя в борьбе с пародонтитом:
- Массаж десен смесью облепихового и пихтового масла, смешанных в равных пропорциях. Человек наматывает на палец бинт, опускает его в раствор, после чего массажирует проблемные десна на протяжении десяти минут, дважды в день;
- Полоскание ротовой полости настойкой из дубовой коры. Предварительное ее необходимо измельчить. Чайную ложку порошка из коры заливают стаканом воды, и доводят до кипения. Настой оставляют на полчаса, после чего сцеживают. Чтобы в скором времени добиться результата, на протяжении дня процедуру проводят каждые два часа.
Шинирование зубов
Пародонтит в запущенной стадии провоцирует подвижность зубов. Избежать их выпадения помогает шинирование – стягивание зубов путем накладывания съемной, либо несъемной шины.
- Съемные шины – это пластинки и капы, соединяющие несколько зубов, даже если некоторые из них отсутствуют. Такой вид шинирования позволяет проводить повторно терапевтические мероприятия.
- Несъемные шины делают из высокопрочных материалов, которые максимально надежно проводят фиксацию зубного ряда. Их используют при сильных повреждениях десен, провоцирующих высокую подвижность зубов. Процедура не вредна для человека, однако он чувствует дискомфорт, стянутость.
Отзывы о процедуре:
Станислав, 36 лет:
Алина, 29 лет:
Видео:
provashizuby.ru
Что такое пародонтоз: причины, стадии развития и лечение
Пародонтоз – причины и лечение такой патологии знакомы не многим, ведь встречается она лишь у 3–10% людей. Эта болезнь затрагивает ткань, фиксирующую зубы в деснах, и развивается в течение многих лет. По названию ее можно спутать с пародонтитом, но этот недуг отличается присутствием воспаления, которого нет при пародонтозе.
Последствия заболевания очень серьезные, и все осложняется бессимптомным течением на начальных стадиях – пациент замечает болезнь, когда она уже успела нанести значительный вред его зубам.
Суть патологии
Фото: так выглядит пародонтоз
Такое заболевание зубов, как пародонтоз, начинается с дистрофических изменений в тканях зубочелюстного аппарата. Патологические процессы возникают из-за нарушения кровообращения и жизнедеятельности клеток: их питания и дыхания. В результате клетки погибают, и основные структуры пародонта разрушаются.
Дистрофические изменения приводят к уменьшению перегородок между зубами, а зубные корни по мере прогрессирования недуга теряют связь с челюстными альвеолами и оголяются – образуется пародонтальный карман. При прогрессировании недуга зубы расшатываются и выпадают. Могут возникнуть и другие осложнения.
Пародонтоз: причины возникновения
Не всегда можно точно выяснить, из-за чего появляется пародонтоз. Но существует перечень факторов, которые являются предрасполагающими для дистрофических изменений в челюсти:
- Наследственная предрасположенность.
- Атеросклеротические изменения в кровеносных сосудах, препятствующие нормальному кровоснабжению тканей.
- Гипертензия.
- Заболевания соединительной ткани, которые способствуют дистрофическим изменениям пародонтальных карманов, проблемы с иммунитетом и обменом веществ.
- Проблемы с работой желудочно-кишечного тракта.
- Дефицит витаминов.
- Негативное влияние инфекций, развивающихся в тканях пародонта.
- Несоблюдение правил гигиены полости рта с последующим образованием твердого зубного камня вблизи шеек зубов.
- Травмы ротовой полости.
- Воздействие пагубных привычек.
- Неврологические заболевания.
- Неправильный прикус, который создает сильное давление на десну.
- Повреждение эмали.
- Скрежет зубами во сне.
- Зубная киста.
Факторы, которые действуют на зубы непосредственно, называют местными. К таким относятся травмы, наличие патогенной микрофлоры во рту, патологии прикуса. Общие факторы – те отклонения в системах организма, которые влияют на развитие болезни косвенно.
Это приблизительный список вероятных причин, который еще можно дополнить. Выяснить, из-за чего возникает пародонтоз, бывает тяжело, так как подобную патологию могут спровоцировать одновременно несколько негативных воздействий.
Разновидности заболевания
В зависимости от площади поражения костной ткани, характера течения патологии различают основные ее формы:
- Локализованный пародонтоз – болезнь, при которой поражен лишь небольшой участок зубного ряда.
- Генерализованный – обширное поражение зубов верхней, нижней или обеих челюстей сразу.
- Острый пародонтоз.
- Хронический пародонтоз.
Симптомы заболевания и степени развития
Из-за отсутствия ощутимого воспалительного процесса признаки пародонтоза проявляются уже при активном разрушении зубочелюстного аппарата. Начальная стадия пародонтоза проходит практически бессимптомно, пациента могут беспокоить легкие ощущения дискомфорта, сопровождающиеся зудом десен и их кровоточивостью.
Последующие этапы прогрессирования недуга сопровождают такие основные симптомы:
- На первой стадии, соответствующей легкой степени, десны краснеют и слегка отекают, появляется нестабильность зуба. На рентгеновских снимках уже видны первые дегенеративные признаки.
- На второй стадии, соответствующей средней степени, признаки пародонтоза усиливаются. Десна принимает синюшный оттенок, чаще кровоточит, появляются заметные щели между зубами и пародонтальная выемка глубиной до 6 мм. Подвижность зубов увеличивается, появляются гнойно-серозные выделения.
- На третьей стадии, соответствующей тяжелой степени патологии, зуб расшатывается во всех направлениях, может даже смещаться языком. Десна чувствительна к горячей, холодной, кислой пище, опущена. Выемка, в которой проглядывает зубной корень, увеличена более чем на полсантиметра. Продолжает выделяться гной, появляются сложности при разговоре и жевании пищи.
- На четвертой стадии шейки оголены более чем на 2/3 радикса, покрыты налетом зубных отложений. Окраска слизистой оболочки из-за патологических изменений становится пастозной, выделяется гной. Зуб чрезвычайно подвижен, на рентгеновском снимке сообщается с костью верхушкой.
Диагностика заболевания
Начальная фаза развития протекает либо бессимптомно, либо с признаками, которые не доставляют пациенту сильного дискомфорта. Это приводит к тому, что определить пародонтоз удается только на более поздних стадиях.
При подозрении на данное заболевание проводится тщательный осмотр: проверка чувствительности и подвижности зубов больного. После этого для установления полной картины назначается рентген, на котором видны внутренние дегенеративные изменения, происходящие с пародонтом.
Практически все пациенты с такими проявлениями попадают в руки стоматологов, но обыкновенный врач не лечит пародонтоз. При подозрении на это заболевание, он направит пациента к другому специалисту – пародонтологу, который может назначить дополнительные обследования: реографию пародонта, полярографию для диагностики процессов кровоснабжения и поступления кислорода к тканям челюсти.
Можно ли вылечить пародонтоз
Современные методики стоматологии позволяют исправить многие дефекты, которые образуются при таком заболевании, и улучшить состояние тканей челюсти. Эффективное своевременное лечение останавливает дегенеративные явления.
Излечить зубы и остановить пародонтоз можно лишь в том случае, если пациент обращается к докторам, заметив первые симптомы. На поздних этапах развития недуга медицинская помощь необходима, но ее эффективность будет более низкой.Методы лечения
Современные методы лечения пародонтоза включают разнообразные подходы к нормализации кровоснабжения зубочелюстного аппарата и его восстановления:
- Удаление зубных отложений – необходимый этап в терапии, так как эти образования провоцируют воспаление десен, являются местом накопления микроорганизмов и ухудшают внешний вид зубного ряда. Многие стоматологии располагают специальными аппаратами для чистки. Они безболезненно устраняют отложения, но в запущенных случаях приходится потратить на это пару часов.
- Санация полости рта – важнейший компонент терапии. Необходимо вылечить кариес, выполнить депульпирование зубов, у которых сильно оголена шейка и корень, удалить зубы, в которых началось гниение. Если не устранить эти проблемы, они останутся постоянными источниками микробов и спровоцируют дальнейший воспалительный гнойный процесс, обусловят неприятный запах, испортят внешний вид.
- Физиотерапевтическое лечение – выполнение процедур, направленных на нормализацию кровообращения, восстановление питания клеток костных и мягких тканей. Применяется электрофорез с глюконатом кальция, дарсонвализация для уменьшения чувствительности. Манипуляции проводятся после выполнения чистки зубных отложений.
- Другие процедуры: восстановление кровообращения десен вакуумом, дыхание ионизированным воздухом, лечение лазером.
- Шинирование при интенсивной подвижности зубов.
- Медикаментозная терапия.
- Хирургическое вмешательство.
Изначальные симптомы пародонтоза, а также эффективность лечения можно оценить по фото зубов до и после терапии:
Лекарственные препараты
Медикаментозная терапия зависит от первопричины возникновения пародонтоза. Если он спровоцирован одним из общих факторов: системным заболеванием, изменением кровеносных сосудов при атеросклерозе и гипертензии, проблемами с обменом веществ – нужно обязательно лечить эти патологии.
Следует наблюдаться у доктора и применять назначаемые им лекарства. В противном случае при лечении зубного пародонтоза будут устраняться лишь внешние клинические проявления, а внутренние дегенеративные изменения будут развиваться и провоцировать разрушение зубочелюстного аппарата.После того как врач сможет выявить разновидность пародонтоза: острый или хронический, локальный или генерализованный – он подберет оптимальное медикаментозное лечение:
- Инъекции в десну с использованием препаратов для кровоснабжения, нормализации питания и дыхания клеток, ускорения регенерации. Они дают возможность приостановить патологический процесс.
- Мази для местного воздействия на пораженные участки ротовой полости.
- Антибиотики. Необходимы при острой форме патологии или при проведении хирургического лечения, протезирования, чистке зубных отложений.
- Иммуномодуляторы, способные активизировать защитные реакции организма и остановить разрушение тканей.
- Общеукрепляющие, витаминные препараты.
- Специальные зубные пасты – средства, которые помогают снять неприятные симптомы, кровоточивость и боль, но вылечить пародонтоз полностью не могут.
Если возникают осложнения, к примеру, киста, свищ или периодонтит, могут понадобиться и другие лечебные препараты.
Лечение в домашних условиях
Пациент должен применять все назначенные ему лекарства: смазывать десна мазями, пить таблетки. Если больной не понимает, насколько этот недуг опасен, не лечится, игнорирует назначения, пародонтоз будет прогрессировать и приведет к необратимым последствиям, которые уже плохо поддаются лечению.
Важно, чтобы больной знал, как правильно ухаживать за ротовой полостью. При установлении такого диагноза лечащий врач должен рассказать, какими зубными пастами следует пользоваться, как именно чистить зубы, чтобы не навредить отекшим деснам. Чистка зубов крайне важна и для профилактики этой болезни. Очистку следует проводить не менее двух раз в день, а после еды можно полоскать рот водой комнатной температуры, чтобы не допустить появления зубного налета.
Народные средства, которыми пациенты стараются лечить болезнь в домашних условиях, не способны оказать эффективную помощь. Можно использовать их как вспомогательную терапию, предварительно посоветовавшись об этом с врачом.Оперативное лечение и протезирование
Запущенные стадии заболевания сопровождаются разрушением межзубных перегородок и образованием глубоких пародонтальных карманов. Эти изменения уже не способны устранить медикаментозные способы терапии или процедуры. Можно использовать хирургическое лечение, при котором вставляется специальный подсадочный материал, который провоцирует рост альвеолярного отростка. В результате увеличивается площадь соприкосновения зубного корня с альвеолой челюсти.
Такая болезнь зубов, как пародонтоз, нередко приводит к потере части зубного ряда из-за расшатывания или необходимости удаления в запущенных случаях. Чтобы восстановить его целостность, используют различные протезы. В современных стоматологических клиниках устанавливают металлокерамические мосты, которые выглядят естественно.
Отказ от протезирования может иметь негативные последствия: нагрузка на остальные зубы увеличивается, и они тоже могут выпасть через некоторое время.Располагая знаниями о пародонтозе, из-за чего бывает это нарушение, можно избежать его возникновения. Если определенные клинические признаки уже появились, следует осознать, что этот недуг опасен и не лечится в домашних условиях выбранными на свое усмотрение препаратами. Только в стоматологии могут определить точный диагноз и назначить корректную терапию.
stomaget.ru