Лечение суставов - артроз, артрит, остеохондроз и многое другое
Код по мкб 10 системная склеродермия
Системная склеродермия: симптомы, фото, код МКБ 10, лечение согласно клиническим рекомендациям в Москве
Системная склеродермия (по МКБ 10 – прогрессирующий системный склероз, код М34.0) – аутоиммунное заболевание соединительной ткани. Его основные клинические проявления связаны с распространёнными ишемическими нарушениями вследствие облитерирующей микроангиопатии, фиброзом кожи и внутренних органов (сердца, лёгких, почек, пищеварительной и периферической нервной системы), поражением опорно-двигательного аппарата. В Юсуповской больнице созданы все условия для лечения пациентов, страдающих системной склеродермией:
- Комфортные условия пребывания в палатах;
- Диагностика заболевания с помощью современной аппаратуры и новейших методов лабораторных исследований;
- Лечение эффективнейшими препаратами, которые обладают минимальным спектром побочных эффектов;
- Внимательное отношение медицинского персонала.
Женщины болеют системной склеродермией в 3-7 раз чаще мужчин. Дебют заболевания возможен в любом возрасте, но чаще заболевают люди в возрасте от 30 до 60 лет.
Причины и механизмы развития системной склеродермии
Точные причины системной склеродермии сегодня не установлены. Учёные предполагают, что заболевание развивается под воздействием многих внешних и внутренних факторов в сочетании генетической предрасположенностью к заболеванию. Наряду с ролью инфекции, вибрации, охлаждения, стресса, травм и эндокринных нарушений, особое внимание уделяется воздействию химических агентов (бытовых, алиментарных, промышленных) и отдельных лекарственных препаратов.
Центральными звеньями механизма развития системной склеродермии служат избыточный фиброз, нарушения иммунной системы и микроциркуляцию. Нарушение баланса клеточного и гуморального иммунитета, приводит к активации выработки специфических антинуклеарных антител, интерлейкинов (медиаторов воспаления и иммунитета), антител к эндотелию и соединительной ткани.
Во внутреннем слое сосудистой стенки увеличивается количество гладкомышечных клеток, происходит мукоидное набухание. Просвет сосудов сужается, развиваются микротромбозы. Со временем уменьшается кровоснабжение тканей. О степени поражения эндотелия свидетельствует повышение концентрации фактора Виллебранда и клеточных растворимых молекул адгезии.
В дерме (собственно коже) накапливаются Т-лимфоциты и фибробласты. Они избыточно продуцируют коллаген типов I и III. Активированные тучные клетки вырабатывают трансформирующий фактор роста В и гистамин. Это стимулирует размножение фибробластов и образование компонентов межклеточного матрикса.
Виды системной склеродермии
Выделяют диффузную и лимитированную клинические формы системной склеродермии. В 2% случаев регистрируется склеродермия без склеродермы (поражение только внутренних органов). Встречаются перекрестные формы заболевания, при которых системная склеродермия сочетается с ревматоидным артритом, воспалительными миопатиями, системной красной волчанкой).
Выделяют следующие варианты клинического течения склеродермии:
- Острое, быстро прогрессирующее течение – генерализованный фиброз кожи (диффузная форма) и внутренних органов развивается в течение первых двух лет от начала заболевания;
- Подострое, умеренно прогрессирующее течение – имеют место клинические и лабораторные признаки иммунного воспаления (плотный отек кожи, миозит, артрит), могут быть перекрестные синдромы;
- Хроническое, медленно прогрессирующее течение – преобладает патология сосудов, в начале заболевания длительно наблюдается синдром рейно, затем постепенно поражается кожа и внутренние органы.
Симптомы системной склеродермии
Клиническая картина системной склеродермии включает широкий спектр проявлений. Она отличается полиморфизмом как в отношении симптоматики, тяжести и прогноза заболевания. Один из первых симптомов системной склеродермии является синдром симметричный пароксизмальный спазм артерий, прекапиллярных артериол, кожных артериовенозных анастомозов под влиянием холода и эмоционального стресса.
Для поражения кожи при системной склеродермии характерна стадийность. На начальных этапах заболевания возникает плотный отёк кожи и подлежащих тканей. Вследствие отёчности пальцев кисть по утрам плохо сжимается в кулак. Иногда в дебюте болезни развивается диффузная гиперпигментация.
При прогрессировании заболевания возникает индурация кожи – увеличение плотности и уменьшение эластичности. Кожу с трудом можно собрать в складку. Она значительно толще, чем нормальные кожные покровы. На стадии атрофии кожа приобретает синюшно–бурый цвет за счёт гиперпигментации и диспигментации, истончается. У неё появляется характерный блеск. Кожа становится шершавой, сухой, исчезает волосяной покров. В мягких тканях могут появляться небольших размеров подкожные и внутрикожные отложения солей кальция. Если они вскрываются, выделяется творожистая масса и образуется длительно незаживающие язвы.
В развёрнутой стадии заболевания появляется симптом «кисета» – когда вокруг рта формируются радиальные складки. Поздними признаками системной склеродермии являются телеангиэктазии – сгруппированные в пучок расширенные венулы и капилляры. Количество телеангиэктазий со временем увеличивается. Они располагаются на руках, лице, в зоне декольте. Эти симптомы системной склеродермии видны на фото.
Поражение опорно–двигательного аппарата проявляется полиартралгиями, может развиться полиартрит с выраженным синовитом, теносиновиты. При хроническом течении системной склеродермии преобладают склерозирующие теносиновиты и поражение других тканей, расположенных вокруг суставов. Эти процессы совместно с уплотнением кожи приводят к формированию склеродактилии (локального утолщения и уплотнения кожи пальцев рук), сгибательных контрактур мелких и крупных суставов. Типичным проявлением системной склеродермии является акроостеолиз – рассасывание концевых отделов конечных фаланг кистей вследствие длительной ишемии.
Проявлением склеродермии являются следующие поражения внутренних органов:
- Гипотония пищевода;
- Эрозии и язвы пищевода;
- Поражение тонкого и толстого кишечника;
- Синдром мальабсорбции;
- Интерстициальное поражение лёгких;
- Легочная гипертензия;
- Острая или хроническая нефропатия.
При склеродермическом поражении сердца развивается фиброз с вовлечением обоих желудочков. У пациентов нарушается равновесие иммунной системы, возникают аутоиммунные нарушения с образованием антиядерных антител. Практически у всех больных выявляется антинуклеарный фактор.
Самый главный анализ крови на системную склеродермию – выявление антицентромерных антитела (АЦА), антител к топоизомеразе 1 (Scl–70) и к РНК полимеразе III. Все эти аутоантитела направлены на растворимые ядерные белки. Аутоантитела при системной склеродермии появляются уже на доклиническом этапе. Каждый больной системной склеродермией обычно имеет только один тип аутоантител, который не изменяется в процессе развития болезни.
Диагностика системной склеродермии
Ревматологи Юсуповской больницы устанавливают диагноз системная склеродермия на основании клинической картины заболевания, данных инструментальных и лабораторных исследований, которые позволяют оценить степень вовлеченности в патологический процесс внутренних органов и тяжесть лёгочной гипертензии. С этой целью использую следующие методы исследования:
- Электрокардиографию;
- Эхокардиографию;
- Пробу с шестиминутной минутной ходьбой;
- Рентгенографию и компьютерную томографию органов грудной клетки;
- Спирометрию;
- Бодиплетизмографию;
- Вентиляционно-перфузионную сцинтиграфию лёгких;
- Ангиопульмонографию.
При наличии показаний выполняют катетеризацию правых отделов сердца. Пациентам назначают клинический, биохимический, иммунологический анализ крови, коагулограмму. В общем анализе крови при системной склеродермии можно обнаружить увеличение скорости оседания эритроцитов, изменение количества гемоглобина, эритроцитов. В общем анализе мочи выявляют гипостенурию (уменьшение плотности мочи), протеинурию (белок в моче), уменьшение удельного веса мочи, цилиндры. Биохимический анализ крови включает определение уровня АлТ, АсТ, общего белка и фракций, глюкозы, креатинина, мочевины, холестерина. В крови пациента, страдающего системной склеродермией, определяется повышение титра следующих антител:
- Антинуклеарных;
- Антицентромерных;
- К топоизомеразе-1 (Scl-70).
Ревматологи для установления диагноза системная склеродермия используют клинические рекомендации Американской ревматологической ассоциации. «Большой» критерий – проксимальная склеродермия. Она характеризуется симметричным утолщением, уплотнением и уплотнением кожи проксимальнее пястно-фаланговых и плюснефаланговых суставов. Изменения, характерные для склеродермии, могут располагаться на шее, лице, грудной клетке, животе. К «малым» критериям относятся склеродактилия (перечисленные выше кожные изменения ограничены пальцами), мелкие рубцы на кончиках пальцев или потеря ткани подушечек пальцев, двусторонний базальный пневмофиброз при рентгенологическом обследовании. Диагноз системная склеродермия устанавливают при наличии «большого» критерия или двух «малых» критериев. Эти критерии ревматологи применяют для выявления выраженной системной склеродермии. Они не охватывают раннюю лимитированную, перекрестную и висцеральную системную склеродермию.
Лечение системной склеродермии
Ревматологи при системной склеродермии назначают препараты с антифиброзным эффектом в сочетании с артериальными вазодилататорами, антиагрегантами, цитостатическими и противовоспалительными средствами. Наибольшей эффективностью из группы антифиброзных средств обладает Б-пеницилламин (купренил). Применяются нестероидные противовоспалительные препараты, глюкокортикостероиды.
Нестероидные противовоспалительные препараты назначают для лечения мышечно-суставных проявлений системной склеродермии, субфебрильной лихорадки. Глюкокортикостероиды используют по показаниям с учетом их действия на клеточный и гуморальный компоненты воспаления, а также на фибробласты.
В лечении комплексной терапии легочной гипертензии при системной склеродермии эффективна кислородотерапия, вазодилататоры и ингибиторы ангиотензинпревращающего фермента. Блокаторы кальциевых каналов расширяют сосуды, что приводит к уменьшению давления в легочной артерии. Мощным эндогенным вазодилататором является простациклин. Он также обладает антиагрегационным, цитопротективным и антипролиферативным эффектом. Для лечения больных с лёгочной гипертензией используют также внутривенно алпростадил. Лечение часто сочетают с длительным приемом блокаторов кальциевых каналов. Вазодилататоры назначают совместно с дезагрегантами и ангиопротекторами.
При хроническом течении системной склеродермии положительный эффект оказывают препараты гиалуронидазы. Их назначают в виде курсов внутримышечных или подкожных инъекций, электрофореза или аппликаций на область контрактур и индуративно изменённых тканей. При прогрессировании легочного фиброза и развитии тяжелой дыхательной недостаточности, склеродермическом почечном кризе, развитии тяжёлой сердечной недостаточности лечение проводят в отделении реанимации и интенсивной терапии.
Чтобы предотвратить развитие системной склеродермии, врачи рекомендуют избегать эмоциональных стрессов, длительного пребывания на холоде, отказаться от курения, потребления кофе и напитков, которые содержат кофеин.
У людей часто возникает вопрос: «Сколько живут с симптомами системной склеродермии?» Прогноз зависит от формы заболевания, течения, тяжести поражения внутренних органов и адекватности терапии. При наличии первых признаков заболевания звоните по телефону контакт центра.
Лечение пациентов системной склеродермией в Юсуповской больнице проводят врачи-ревматологи. В случае развития нарушений функций внутренних органов к лечебному процессу привлекаются специалисты других медицинских специальностей (кардиологи, нефрологи, пульмонологи, гастроэнтерологи). Тяжёлые случаи заболевания обсуждаются на заседании Экспертного Совета с участием профессоров, доцентов и врачей высшей категории. Ведущие ревматологи, специализирующиеся на лечении системных заболеваний, коллегиально определяют дальнейшую тактику ведения пациента.
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Ревматология. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг..
- Багирова, Г. Г. Избранные лекции по ревматологии / Г.Г. Багирова. - М.: Медицина, 2011. - 256 c.
- Сигидин, Я. А. Биологическая терапия в ревматологии / Я.А. Сигидин, Г.В. Лукина. - М.: Практическая медицина, 2015. - 304 c.
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
yusupovs.com
Склеродермия
Диффузные болезни соединительной ткани (коллагенозы) объединяют заболевания, которые протекают с иммунным поражением соединительной ткани сосудов и органов, повышенным фиброзообразованием и имеют склонность к прогрессированию. В этой группе выделяют «большие коллагенозы»: системная красная волчанка, системная склеродермия, дерматомиозит.
Классификация ВОЗ кроме этих заболеваний включает ревматоидный артрит, полихондрит, синдром Шегрена, синдром Шарпа, рецидивирующий панникулит. Таким образом болезни соединительной ткани многообразны, имеют широкое распространение, а некоторое из них — тяжелое течение. В связи с этим актуальность приобретает скрининг с целью раннего выявления этой группы заболеваний, о котором будет сказано ниже.
Второе по частоте (после красной волчанки) заболевание из группы болезней соединительной ткани — склеродермия. Что это за болезнь? Термин “склеродермия” объединяет заболевания от системной и очаговой склеродермии до склеродермической группы болезней и индуцированных форм склеродермии. К склеродермической группе относится склередема Бушке и диффузный фасциит. Во второй половине ХХ века выделена системная склеродермия (системный прогрессирующий склероз) — аутоиммунное заболевание с преобладанием сосудистых (вазоспастических) и фиброзно-склеротических нарушений, развивающихся в коже и подкожной клетчатке. В процесс вовлекается также соединительная ткань органов. Код склеродермии по мкб-10 М34.0.
Системная склеродерма (второе название болезни) протекает в настоящее время агрессивнее и распространенность ее стала выше. История болезни таких больных указывает на появление первого проявления заболевания — синдрома Рейно (облитерирующий эндартериит). Позже в процесс вовлекается кожа и внутренние органы.
Системная склеродермия чаще возникает у женщин, нежели у мужчин и диагностируется в 30–50 лет, но начальные проявления относятся к более раннему возрасту. Начало заболевания в пожилом возрасте указывает возможность паранеопластического процесса. Злокачественные опухоли могут предшествовать склеродермии, сопровождать ее или выявляться спустя несколько лет.
Патогенез
Изменения во всех органах и коже связаны с безудержным избыточным фиброзообразованием и облитерирующей микроангиопатии — именно они формируют картину заболевания и особенности течения. Под воздействием вирусов и различных факторов развивается воспалительная фиброзирующая реакция соединительной ткани и появляется неконтролируемая активность фибробластов. Избыточное коллагенообразование влечет генерализованный фиброз — уплотнение кожи, висцерофиброзы сердца, легких, ЖКТ, почек.
Высвобождение медиаторов воспаления вызывает деструкцию эндотелия сосудов и повышение проницаемости их стенки. Утолщение и склероз стенки сосудов вызывают сужение мелких сосудов (иногда развивается полная облитерация). Сужение мелких и средних сосудов проявляется синдромом Рейно, трофическими изменениями в кончиках пальцев и в почках. У части пациентов основную роль играют аутоиммунные явления. Дефекты иммунитета способствуют возникновению аутоантител, которые выявляются при этом заболевании.
Классификация
Формы склеродермии.
Системная:
- Диффузная. Характеризуется распространенным поражением кожи, развитием синдрома Рейно (в течение года), ранним поражением легких, почек, миокарда, желудочно-кишечного тракта. В крови отсутствуют антицентромерные антитела, но выявляются антитела к топоизомеразе (anti-Scl-70).
- При капилляроскопии определяется деструкция капилляров.
- Лимитированная. Для нее характерны ограниченные поражения кожи (руки, лицо, стопы, реже — предплечья), длительный синдром Рейно, кальциноз, позднее развитие легочной гипертензии. В крови — антицентромерные антитела. Дилатация капилляров.
- Висцеральная. При этой форме преобладает поражение внутренних органов, сосудов, при минимальных или отсутствующих изменениях кожи. Данная форма встречается редко.
- Перекрестный синдром — сочетание склеродермии с другими заболеваниями соединительной ткани (дерматомиозит, ревматоидный артрит или СКВ).
- Ювенильная. Заболевание регистрируется до 16 лет и имеет особую клиническую картину: выражен суставной синдром, протекающий с развитием контрактур, очаговое поражение кожи, стертый синдром Рейно. Невыраженная патология внутренних органов. Данная форма имеет хроническое течение и благоприятный исход у некоторых больных — кожная и висцеральная симптоматика регрессирует. Тем не менее у трети больных в подростковом возрасте (на начальном этапе) наблюдаются подострое течение и перекрестный синдром (overlap-синдром). Это требует активного лечения.
Ограниченная (или морфеа):
- Бляшечная.
- Линейная.
- Поверхностная (болезнь «белых пятен» или склероатрофический лихен).
По течению:
- Острое течение — быстро прогрессирует с распространенным фиброзом кожи и поражением внутренних органов.
- Подострое — заболевание умеренно прогрессирует, протекает поражением кожи, суставов и мышц.
- Хроническое — медленно прогрессирует, преобладает сосудистая патология.
Стадии развития болезни:
- I стадия (начальная). Наличие синдрома Рейно, плотного отека кожи, поражение суставов, редко встречаются поражения внутренних органов.
- II (генерализованная): уплотнение кожи, контрактуры, патология внутренних органов, синдром Рейно и изъязвления кожи пальцев рук.
- III (терминальная): серьёзные поражения кожи и висцеральные поражения, недостаточность органов.
Системная склеродермия
Код по мкб-10 — М34.0. Отмечается генерализованное поражение кожи рук, лица и туловища, поэтому заболевание определяется как системное заболевание кожи. Кроме этого, системность заболевания означает одновременное поражение соединительной ткани сосудов, внутренних органов и костно-мышечной системы. Из внутренних органов в процесс вовлекается сердце, легкие, желудочно-кишечный тракт и почки.
Формирование патологии внутренних органов развивается уже на ранней стадии заболевания. Также рано выявляется синдром Рейно. Характерна значительная редукция капилляров ногтевого ложа. При иммунологическом обследовании выявляются антитела к топомеразе-1.
Отдельно выделяется лимитированная форма склеродермии. При этой форме начало моносимптомное — проявляется длительным многолетним симптомом Рейно, а симптомы поражения кожи появляются через 5 лет после возникновения симптома Рейно. Отсюда следует, что в клинической картине преобладают сосудистые расстройства. К спазму сосудов присоединяются трофические изменения пальцев: изъязвления, небольшие рубчики, уменьшение мягких тканей фаланг. На развернутой стадии (она формируется через 5 лет после первых проявлений болезни) выявляется кальциноз тканей и остеолиз ногтевых фаланг.
Поражения внутренних органов умеренно выражены. Обнаруживают легочную артериальную гипертензию. При лимитированной форме обнаруживаются антицентромерные антитела. При проведении капилляроскопии выявляют дилатацию капилляров — характерный симптом для данной формы.
К доброкачественному варианту лимитированной формы относят CREST–синдром. Данный вариант заболевания включает следующие пять симптомов: кальциноз, феномен Рейно, эзофагит, склеродактилия, телеангиэктазия. Начальные буквы этих симптомов на английском языке образуют аббревиатуру «crest» синдром. При этой форме отмечается длительный период синдрома Рейно. Поражается кожа только лица и кистей. Характерно позднее развитие легочной гипертензии. В анализах выявляют антицентромерные антитела.
Терминами «ограниченная склеродермия», «локализованная», «очаговая», «морфеа» обозначает склеродермию, которая не сопровождается синдромом Рейно и поражением внутренних органов. В последние десятилетия увеличивается число больных ограниченной склеродермией. Локализованная — самая распространенная форма у детей и подростков. Ограниченная склеродермия в свою очередь в зависимости от формы изменений кожи бывает бляшечная, линейная, поверхностная.
Бляшечная склеродермия наиболее часто встречается среди всех разновидностей ограниченной склеродермии. При этом очаги поражения не отличаются от кожных проявлений при системной форме заболевания. Бляшечная форма встречается в любом возрасте и поражаются при ней различные участки кожи, но излюбленной локализацией является грудь, живот (нижняя часть), пахово-бедренные складки. В развитии очагов проходит несколько фаз: отек (напоминает консистенцию теста), индурация (уплотнение) и атрофия.
Сначала на коже появляются розовые пятна с лиловым (сиреневым) оттенком, они мелкие, но размер их постепенно увеличивается и может достигать 10-15 см (в некоторых случаях и больше). По мере прогрессирования процесса количество бляшек увеличивается, в центре их происходит уплотнение, а снаружи очага остается фиолетовое (или лиловое) кольцо. Лиловый ободок свидетельствует о том, что идет активный воспалительный процесс и заболевание прогрессирует.
Когда кожа утолщается, она имеет цвет слоновой кости, гладкая и не собирается в складку. В пораженном участке кожи отсутствует волосяной покров, потоотделение и выработка кожного сала. Уплотнение может быть столь значительным, что достигает плотности хрящевой ткани. Больного беспокоят парастезии (покалывание, «ползание мурашек»).
На поверхности очага могут появиться петехии, расширенные сосуды, пигментация, и даже пузыри. На стадии атрофии уплотнение рассасывается, а кожа истончается (становится как папиросная бумага), она легко собирается в складки, поскольку происходит атрофия всех слоев кожи и подлежащих тканей.
Фиолетовое кольцо на стадии атрофии исчезает. Бляшечная форма имеет длительное течение, очаги существуют многие годы, а общее состояние больного остается удовлетворительным. Только в редких случаях поражается нервная система и внутренние органы.
Одной редкой разновидностью бляшечной склеродермии является узловатая форма (ее называют еще глубокой или келоидоподобной). При этой разновидности в процесс вовлекается соединительная ткань перегородок жировой клетчатки и мышечных фасций. Поскольку кожа связана с нижележащими тканями, она приобретает «вдавленную» поверхность, но воспалительный процесс в коже отсутствует. При осмотре бляшки связаны с утолщенными нижележащими фасциями и мышцами, а кожа над ней блестящая и гладкая.
Бляшечную форму, нужно дифференцировать с бластомикозом, при котором также наблюдается поражение кожи в виде бляшек и узлов. Бластомикоз относятся к группе особо опасных инфекций. Возбудители (грибы Blastomyces dermatitidis) быстро накапливаются в природе (в частности, обитают в почве), высоко патогенны и могут вызывать очень тяжелые поражения кожи, слизистых и внутренних органов. Эндемический очаг – Северная Америка, Африка, Индия. В странах бывшего СНГ встречаются случаи завозной инфекции. Инфекционная форма — клетки плесневой фазы гриба. Заражение происходит при вдыхании мицелия с пылью (респираторный путь заражения).
Линейная склеродермия
Бластомикоз протекает в виде пневмонии. После разрешения очагов в легком при диссеминированном бластомикозе в 80% случаев возникает хроническая кожная форма бластомикоза. Очаги появляются на лице, реже – на шее руках и ногах. Они представлены бляшками, папулами и узлами. Сначала образуется небольшой подкожный узелок, вокруг которого расположены пустулы. Он медленно увеличивается. По увеличения элементы сливаются и образуют крупные очаги (10 см и более).
Более редкой разновидностью ограниченной формы является линейная склеродермия, которая встречается большей частью у детей. Заболевание начинается с красного пятна, которое постепенно переходит в фазу отека, затем уплотняется и атрофируется. Процесс чаще всего представлен одним очагом, который имеет линейную форму.
Линейная ограниченная склеродермия протекает в трех вариантах:
- Полосы вдоль конечности и в области туловища по ходу нервных стволов и сосудов. У части больных в стадии атрофии поражаются и нижележащие ткани — фасции, сухожилия, кости. На коже развиваются изъязвления. У ребенка отмечается задержка развития пораженной руки или ноги, что может стать причиной инвалидности.
- Рубцы по типу «удара сабли». Такой рубец идет от головы, захватывает лоб, нос и подбородок.
- Кольцевидная склеродермия охватывает кольцом предплечье, голень, пальцы рук и ног или половой член. При сильном разрастании и уплотнении кольцевидные очаги сдавливают орган, что иногда требует ампутации (например, полового члена или пальца).
Поверхностная склеродермия — мелкоочаговая атрофия кожи и слизистых половых органов. На коже туловища, шеи, под лопаточной области или подмышечных складок появляются мелкие, белоснежные пятна с розово-сиреневым венчиком. Поверхность пятен шершавая, заканчивается процесс атрофией. При генитальной локализации поражается слизистая вульвы — бляшки с ороговением, мацерация, эрозии и атрофия в конечной стадии. У женщин появляется зуд, боль, сужение входа во влагалище при атрофии и сморщивании вульвы.
Очаговая склеродермия проявляется одним очагом. После разрешения процесса наступает длительная ремиссия. Также заболевание может протекать волнообразно — периодически появляются новые очаги, в результате процесс распространяется (диссеминация процесса). В течение жизни очаговые формы протекают с поражением только кожи или слизистых. Очаги локализуются на веках, кайме губ, слизистой носоглотки и полости рта. При этой локализации процесса могут искривляться зубы и атрофироваться десны или часть языка.
Опасна ли для жизни эта форма? Нет, поскольку единичные очаги без поражения внутренних органов не утяжеляют заболевание. Чем опасна очаговая склеродермия в плане здоровья? Определенный риск представляет форма с поражением органов зрения, которая в последние годы чаще стала встречаться, или вариант с атрофией десен и языка.
Какова вероятность того, что локализованная склеродермия перейдет в системную? Безусловно имеется единство этих двух форм, поскольку отмечались случаи, когда локализованная форма, (склероатрофический лихен) переходила в системную склеродермию. Однако случаи трансформации ограниченных форм немногочисленны. Некоторые авторы указывают, что такой процесс вероятен при множественных бляшечных очагах, распространенной форме склероатрофического лихена, а также при линеарных формах. Неблагоприятному течению с переходом в системный процесс способствует:
- локализация очагов на коже лица или области над суставами;
- начало заболевания до 20 лет или после 50 лет;
- дефицит клеточного иммунитета, повышение крупнодисперсных циркулирующих иммунных комплексов (ЦИК) в крови и антилимфоцитарных антител;
- бляшечная или линейная форма с множественными очагами поражения.
Синдром Шарпа — редкое заболевание соединительной ткани, которое сочетает отдельные признаки системной красной волчанки, склеродермии, ревматоидного артрита и полимиозита. Течение заболевания чаще доброкачественное с благоприятным прогнозом. Наиболее частое проявление — феномен Рейно. В 85% случаев отмечается отек кистей, слабость мышц, в 50% случаев развивается синдром Шегрена, артралгии и гипотония пищевода. Встречаются случаи тяжелого течения, когда поражаются почки, сердце и сосуды, легкие и центральная нервная система. Неблагоприятный прогноз и смертность связаны с развитием легочной гипертензии.
Причины
Выделяют ведущие причины заболевания:
- Генетическая предрасположенность. У многих больных отмечается заболевание у близких родственников и обнаруживаются маркеров по системе HLA.
- Инфекционный фактор. Воздействие вирусов (ретровирусы, герпес и вирусы Эпштейна-Барр, вирусы гриппа). Важную роль играет хроническая инфекция, передающаяся плоду через плаценту.
- Определённую роль в развитии заболевания отводится спирохете Барелля-Вундофера. Отдельные авторы рассматривают склеродермию как проявление боррелиоза (Лайма болезнь).
- Развитие склеродермии связывают с перенесенной ангиной, скарлатиной и пневмонией.
К провоцирующим факторам относят:
- Психическое перенапряжение и стрессовая ситуация.
- Гиперинсоляция.
- Вибрация.
- Переохлаждение.
- Контакт с химическими веществами (винилхлорид, органические растворители), кварцевая и каменноугольная пыль.
- Прием лекарственных препаратов (Блеомицин и другие препараты, применяемые для химиотерапии).
Симптомы склеродермии
С учетом того, что существует много форм, симптомы болезни соединительной ткани достаточно разнообразны. Тем не менее, в продромальном периоде имеются общие признаки: слабость, снижение аппетита, суставной и мышечный синдром, снижение веса, иногда лихорадка, лимфоаденопатия.
Симптомы системной склеродермии
Наиболее ранним и типичным проявлением болезни является поражение сосудов, проявляющееся синдромом Рейно. Больных при этом синдроме беспокоят боли и онемение пальцев (рук и значительно реже — ног), пальцы белеют, иногда появляется синюшный оттенок. Этот симптом появляется чаще в осенне-зимний период — больные отмечают повышенную зябкость конечностей и плохую переносимость холода.
Синдром Рейно связан с эпизодами спазма сосудов конечностей, который возникает не только под воздействием холода, но и при эмоциональном стрессе. Изменения окраски пальцев имеют четкую границу. В начале вазоспазма пальцы бледнеют, а через несколько минут приобретают синевато-фиолетовый оттенок.
Когда спазм проходит и восстанавливается кровоток, наступает фаза реактивной гиперемии — кожа приобретает интенсивно розовый цвет. У некоторых пациентов приступы сопровождаются онемением, зябкостью или парестезией. При реактивной гиперемии появляется боль в пальцах рук.
На ранних этапах болезни вышеописанные признаки наблюдаются на фаланге одного или нескольких пальцев, а в дальнейшем поражение распространяется на все пальцы, при этом большие пальцы не затрагиваются. Вазоспазму подвергаются сосуды кожи лица или других зон. В этих случаях появляется изменение окраски носа, губ и раковин уха, кожи над коленными суставами. У некоторых больных вовлекаются сосуды языка, поэтому во время приступа вазоспазма у них проявляется расстройства речи.
Интенсивность синдрома Рейно меняется у одного и того же пациента в разное время года — обычно зимой он более выражен, чем летом. Также не во всех случаях отмечается трехфазная смена окраски: побеление — синюшность — покраснение. У части больных может быть изменение цвета двухфазное или однофазное. От числа фаз выделяют симптом трехфазный, двухфазный и однофазный. По мере прогрессирования сосудистых расстройств появляются трофические нарушения.
Хотя синдром Рейно считают самым частым начальным проявлением заболевания, однако нередко первым признаком заболевания становится поражение суставов. Наиболее характерно поражение многих суставов. Различают два варианта артритов: с преобладанием экссудативных или фиброзно-индуративных изменений суставов с развитием контрактур и фиброзных анкилозов. При склеродермии преобладают фиброзные изменения.
Наиболее специфичным признаком заболевания является утолщение и уплотнение кожи (склеродерма — плотный отек). Плотность кожи достигает одеревенелости. Она становится напряженной, блестящей и не собирается в складку. Уплотнение кожи всегда начинается с пальцев рук, а в дальнейшем распространяется на вышележащие отделы рук и на туловище.
Уплотнение кожи прогрессирует в первые 3-4 года болезни. Затем кожа становится менее плотной. Симметричное утолщение и уплотнение кожи пальцев — это «большой» диагностический критерий данного заболевания.
Самый яркий и характерный симптом этого заболевания склеродактилия — сочетание плотного отека, контрактур, изменения пигментации и формирование «соскообразных» пальцев. Вследствие уплотнения кожи развиваются сгибательные контрактуры суставов кисти.
При пальпации кожа тыльной части кистей с трудом собирается в складку, а в дальнейшем собрать ее уже не удается. Трофические нарушения проявляются формированием язвочек на кончиках пальцев, при их заживлении образуются рубчики, также отмечается деформация ногтей.
Склеродактилия пальцев относится к «малым» диагностическим критериям вместе с дигитальными рубчиками и язвочками (участки атрофии с наличием язвенных поражений кожи пальцев рук) и двухсторонним легочным фиброзом.
В стадии атрофии кожа кистей истончается, обтягивая костный скелет. Пальцы покрывает тонкая блестящая кожа, появляются язвенно-некротические изменения и укорочение фаланг за счет остеолиза.
Остеолиз — довольно редкий, но ценный диагностический признак системной склеродермии. На поздних стадиях болезни появляются подкожные кальцинаты на участках, которые подвергались микротравмам. Кальцинаты не беспокоят больных, но могут локально воспаляться, а вскрываясь, выделять творожистую массу.
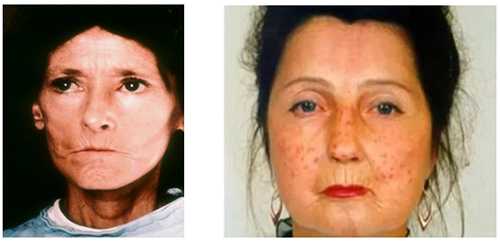
Фото системной склеродермии
Изменения кожи отмечается и на лице — оно становится маскообразным и лишенным мимики. Ротовая щель сужается, губы становятся тонкими, нос заостряется. Вокруг рта располагаются морщины — симптом «кисета» (или «рыбий рот»).
Боли в суставах и утренняя скованность — частое проявление системной склеродермии, особенно на ранних стадиях болезни. Полиартрит иногда напоминает поражение суставов при ревматоидном артрите. Тем не менее, артриты выявляются не у всех больных. Из-за уплотнения кожи пальцев появляются сгибательные контрактуры суставов кистей. Если уплотнение кожи наблюдается над крупными суставами, то развиваются контрактуры и крупных суставов.
Поражение желудочно-кишечного тракта наблюдается у 90% пациентов, но клинически проявляется только у половины пациентов. Наиболее часто встречается дисфункция пищевода и нередко является первым симптомом заболевания. Поражение пищевода проявляется изжогой (за счет рефлюкса пищи из желудка в пищевод), усиливающейся после приема пищи, и дисфагией (нарушение глотания). Дисфагия развивается на фоне пониженного тонуса пищевода и его стриктуры (сужения).
Замедление эвакуации пищи из желудка утяжеляет рефлюкс и изжогу, часто сопровождается тошнотой и рвотой. Поражение желудка проявляется болями и тяжестью. Поражение тонкого кишечника не проявляется в клинике, но при выраженных изменениях появляется диарея и синдром мальабсорбции, вздутие и снижение веса. Несостоятельность анального сфинктера является следствием поражения толстого кишечника. Часто у больных возникают запоры.
Поражение мышц приводит к воспалительной миопатии, которая проявляется мышечной слабостью и увеличением в крови креатинкиназы. Однако, чаще встречается не воспалительная, фиброзная миопатия, которая с течением времени не прогрессирует. Поражение легких отмечается у 70% пациентов — уже в первые годы болезни развивается интерстициальный фиброз, а со временем присоединяется легочная гипертензия.
Фиброз легких чаще ограничивается нижними отделами (базальный фиброз), но у части больных он имеет распространенный характер. Это приводит к уменьшению легочных объемов и появлению выраженной дыхательной недостаточности. Фиброз и легочная гипертензия проявляются выраженной одышкой, которая нарастает с годами, и стойким кашлем без мокроты.
У большинства больных выявляются поражения сердца: нарушения проводимости, ритма, дисфункция левого желудочка, поражение эндокарда (развивается порок митрального клапана), экссудативный перикардит. В конечном итоге развивается сердечная недостаточность.
Со стороны почек отмечается развитие острой склеродермической почки. Это поражение развивается в первые пять лет. Характерные проявления заболевания: внезапное и быстрое прогрессирование почечной недостаточности, злокачественная гипертензия, тромбоцитопения и гемолитическая анемия. Поражение нервной системы протекает в виде полиневритов, радикулоневритов, невропатии тройничного нерва, иногда отмечается менингоэнцефалит.
Очаговая склеродермия протекает с локальными очагами и без поражения внутренних органов. Больных могут беспокоить зуд и болезненность в месте поражений, покалывание и стянутость кожи. Также возможно ограничение движений в суставах, над которыми поражена кожа. Очаги склеродермии проходят стадии: эритема и отек, склероз (уплотнение) и атрофия.
Склеродермия. Фото пятен при бляшечной форме.
В случаях, типичных для очаговой склеродермии, заболевание начинается с розовых или розово-сиреневых пятен округлой или полосовидной формы с явлениями отека. В стадии склероза пятна уплотняются, приобретают восковидный блеск и имеют гладкую поверхность. По периферии наблюдается воспалительный венчик фиолетового цвета, свидетельствующий об активности процесса.
С течением времени уплотнение уменьшатся, а в стадию атрофии кожа истончается и появляется стойкая гипо- или гиперпигментация и участки расширенных сосудов. В патологический процесс вовлекаются подлежащие ткани: фасции, мышцы, подкожная клетчатка, кости. При данной форме заболевания возможно спонтанное излечение.
Анализы и диагностика
Неспецифические изменения в крови:
- увеличение СОЭ;
- гипергаммаглобулинемия;
- гипохромная анемия;
- различные цитопении;
- уровень оксипролина в плазме (и моче) из-за нарушения его метаболизма.
Иммунологические исследования:
- Ревматоидный фактор обнаруживается у 45% больных (чаще при сочетании склеродермии и синдрома Шегрена).
- При аутоиммунной патологии иммунный ответ заключается в выработке антител к компонентам клеточного ядра — они называются антинуклеарными антителами (АНА). В норме АНА отсутствуют, а при аутоиммунной патологии иммунная система начинает их вырабатывать. Скрининг болезней соединительной ткани заключается в выявлении антинуклеарных аутоантител.
Аутоантитела к нуклеарным антигенам — важный серологический маркер склеродермии, синдрома Шегрена и СКВ.
При положительном антинуклеарном факторе, который выявил скрининг болезней СТ, определяют специфичность антител — это позволяет дифференцировать заболевания соединительной ткани. Второй этап — определение АНА, характерных для склеродермии. Высокоспецифичным маркером склеродермии является выявление антител к центромере В и антисклеродермальных антител (Scl-70 или второе название антитела к топоизомеразе I).
Специфичность анти-Scl-70 для ССД составляет 90%, а антицентромерных антител — до 99%. Выявление этих двух видов антител ассоциируется с поражением почек и неблагоприятным прогнозом заболевания. Некоторые лекарственные препараты повышают уровень Scl-70 и это нужно учитывать при обследовании. К таким препаратам относятся изониазид, метилдопа, пропилтиоурацил, стрептомицин, пенициллин, тетрациклин.
Инструментальные методы исследования:
- Капилляроскопия ногтевого ложа. Этот метод исследования высокочувствителен и имеет высокую специфичность на ранней стадии болезни. Он выявляет характерные изменения (расширение капилляров и их редукция) для склеродермии.
- Рентгенография кистей. Выявляется остеолиз концевых фаланг, который определяется рентгенологически как симптом «тающего сахара». Помимо деструкции суставов и фаланг, рентгенографически выявляется другой важный признак склеродермии — кальциноз мягких тканей (отложение кальцинатов в мягких тканях вокруг суставов кисти). Кальциноз мягких тканей — это часть CREST-синдрома, о котором указывалось ранее.
Поскольку для СС характерно поражение многих внутренних органов, проводятся дополнительные инструментальные исследования:
- Рентгеноскопия пищевода с бариевой взвесью. Гипотония пищевода проявляется замедлением прохождения бария, ослаблением перистальтических волн, расширением верхних отделов и сужением нижних. Наиболее чувствительный метод выявления гипотонии пищевода — манометрия, которая определяет характерное снижение давления нижнего пищеводного сфинктера.
- Эндоскопическое исследование пищевода и желудка. Хронический эзофагит осложняется появлением эрозий на слизистой пищевода, иногда выявляется метаплазия Баретта.
- Рентгенография легких. Исследование выявляет изменения легочного рисунка за счет фиброза в базальных и параплевральных отделах легких.
Дополняет обследование легких высокочувствительный метод выявления фиброза — компьютерная томография. На ранней стадии фиброза определяются изменения типа матового стекла, на поздней — изменения ретикулярного типа.
Подытоживая, можно сказать, что основными диагностическими признаками (объективными и инструментальными) являются:
- характерное поражение кожи;
- остеолиз;
- синдром Рейно;
- появление язвочек/рубчиков на коже пальцев;
- суставной синдром с контрактурами;
- склеродермическая нефропатия;
- кальциноз;
- выявление специфических антинуклеарных антител (aнти-Scl-70 и антицетромерные);
- капилляроскопические признаки ногтевых фаланг;
- поражение пищеварительного тракта;
- базальный пневмофиброз.
Лечение склеродермии
Как лечить склеродермию? Прежде всего лечение назначается индивидуально — это зависит от формы и течения заболевания, степени висцеральных поражений. Больного предупреждают о важности длительного лечения и соблюдения рекомендаций. Важно постоянное врачебное наблюдение и регулярное обследования, поскольку в большинстве случаев течение болезни прогрессирующее. Постоянный врачебный контроль необходим для раннего выявления прогрессирования заболевания и коррекции лечения.
Лечение системной склеродермии
Лечение проводится с целью: подавления прогрессирования фиброза, профилактики сосудистых осложнений и воздействия на иммуновоспалительные механизмы.
Основными направлениями лечения являются:
- Противовоспалительная и иммуносупрессивная терапия. Противовоспалительные и цитостатические препараты назначаются на ранней (воспалительной) стадии и при быстропрогрессирующем течении заболевания.
- Сосудистая терапия (лечение феномена Рейно).
- Антифиброзная терапия. Применяется на ранней стадии при диффузной форме.
- Местное лечение эрозий.
- Лечение висцеральных проявлений.
При мышечно-суставных проявлениях, стойкой лихорадке с противовоспалительной целью назначаются нестероидные противовоспалительные средства (Диклофенак, Кетопрофен, Мелоксикам, Нимесулид, Ибупрофен, Целекоксиб). Дозы стандартные, терапевтические.
Иммуносупрессивная терапия включает препараты глюкокортикоидов (Гидрокортизон, Дексаметазон, Преднизолон, Триамцинолон, Метилпреднизолон) в дозе 15-20 мг/сут.
Глюкокортикоиды назначаются при активном воспалительном процессе (миозит, серозит, артрит, альвеолит, синовит) и в отечной стадии склеродермии. Эта группа препаратов не влияет на фиброз и не останавливает его прогрессирование. При назначении их учитывается тот факт, что прием высоких доз увеличивает риск почечного криза. Из иммуносупрессоров также применяются Циклофосфамид, Циклоспорин, Метотрексат.
Для устранения вазоспазма (синдром Рейно) и улучшения текучести крови рекомендуется применение вазодилятаторов и препаратов, уменьшающих вязкость крови. Эффективные сосудорасширяющие средства — блокаторы кальциевых каналов.
Препаратом выбора является нифедипин (Кордафен, Нифедекс, Кордипин, Нифекард), поскольку он имеет наибольшую избирательность в отношении гладких мышц сосудов и сосудорасширяющий эффект. Суточная доза составляет 30-60 мг, которая делится в три приема. В последнее время широко используются ретардные формы нифедипина (Кальцигард ретард, Кордипин ретард), создающие необходимую концентрацию действующего вещества в крови длительное время.
При противопоказаниях или непереносимости блокаторов кальциевых каналов назначаются препараты других групп: Дитамин, Доксазозин, Ницерголин, Теразозин-Тева. Неплохие результаты наблюдаются при лечении препаратами на основе гинкго билоба — Танакан, Билобил форте.
Дополнительно к блокаторам кальциевых каналов в лечение включаются антиагреганты (Аспирин кардио, Кардиомагнил, Курантил, Пентоксифиллин). Комбинация вазодилятаторов и антиагрегантов дает максимальный эффект при минимальной дозе каждого препарата. Этот прием дает возможность уменьшить риск возникновения побочных эффектов.
Антифиброзная терапия рекомендуется при диффузной форме заболевания на ранних стадиях заболевания. Препарат, подавляющий развитие фиброза — D-пеницилламин (нарушает синтез коллагена). D-Пеницилламин принимают натощак, эффективная доза его составляет 250-500 мг/сут, при использовании высоких доз (750-1000 мг/сут) развиваются осложнения и больным приходится прерывать лечение. В зависимости от поражений внутренних органов проводится соответствующая коррекция в лечении.
Лечение очаговой склеродермии
При очаговой склеродермии преследуется цель предотвратить дальнейшее развитие склерозирующего воспаления.
При активном процессе в лечение ОСД следует включать следующие группы препаратов:
- В случае выраженных признаков прогрессирования заболевания (появление новых очагов, лиловый ободок по периферии очагов, жалобы больного на жжение и покалывание) назначаются антибиотики пенициллинового ряда или оксациллин, ампициллин, амоксициллин. Считается, что первые 3 курса лечения должны включать антибиотики или препараты фторхинолонового ряда (Ломефлоксацин, Норфлоксацин, Офлоксацин). Противовоспалительная терапия заключается также в местном применении глюкокортикоидов (крем Молескин, Афлодерм) и кальципотриола (синтетический аналог витамина D, препарат Дайвонекс). Однако, некоторые авторы не отмечают эффекта от лечения гормонами и препаратами хинолинового ряда.
- Противовоспалительный и иммуномодулирующий эффект оказывает препарат Галавит, который часто включается в комплексное лечение ОС. Лечение в таком случае включает: инъекции Лидазы 64 ЕД. через день, таблетки Ксантинола никотинат трижды в день в течение месяца и Аевит дважды в день в течение месяца и инъекции Галавит 0,1 г.
- При быстро прогрессирующем уплотнении рекомендуется антифиброзные средства: Д-пеницилламин, Мадекассол (внутрь и наружно), Лидаза наружно, иммуносупрессивная терапия Метотрексатом и глюкокортикоидами внутрь. При линейных формах склеродермии системную терапию (препараты принимаются внутрь или внутримышечно) начинают рано, во избежание последствий и осложнений заболевания. При активном процессе проводится не менее 6 курсов, с интервалом в 2 месяца. При стабилизации процесса интервал между курсами увеличивается до 4 месяцев.
При остаточных проявлениях с профилактической целью проводится лечение два раза в год препаратами, улучшающими микроциркуляцию. Сюда относятся препараты никотиновой кислоты, которые оказывают сосудорасширяющее действие и улучшают углеводный обмен. Из препаратов никотиновой кислоты можно назвать Теоникол и Компламин.
Из сосудорасширяющих средств применяется также Трентал. Из препаратов, улучшающих микроциркуляцию, рекомендуется Милдронат, Мадекассол (инъекции, внутрь и наружно), Пиаскледин (содержит компоненты масла авокадо и соевых бобов), Эскузан (вытяжка из плодов конского каштана), Берберин (спазмолитическое действие, содержит алкалоид барбариса).
Мадекассол при курсовом месячном лечении значительно улучшает микроциркуляцию, но антифиброзное действие менее выражено. Показан Мадекассол при распространенной очаговой склеродермии (одновременное назначение в таблетках и наружно). Наибольший эффект получен при местном применении мази Мадекассол при дигитальных язвочках, в меньшей степени при линейной форме на очагах поражения.
Местное лечение состоит из аппликаций различных средств и физиотерапии. В случае единичных очагов ограничиваются применением витамина В12 в свечах и введением в очаги Ронидазы, Лидазы, Лонгидазы. Эти препараты, а также трипсин, химотрипсин, могут применяться в виде аппликаций или фонофореза (курсом до 10 процедур).
Лидаза расщепляет гиалуроновую кислоту и уменьшает проявления фиброза. Вместо Лидазы рекомендуется экстракт плаценты, Коллализин, Актиногиал. Ронидаза применяется наружно в виде аппликаций: препарат в порошке в количестве 0,5-1,0 г наносят на влажную салфетку (смачивают физиологическим раствором). Салфетку прикладывают к очагу, фиксируют бинтом и держат 10-12 часов. Курс аппликаций составляет 2-3 недели ежедневных процедур.
В местном лечении ОСД используются мази, устраняющие воспаление, улучшающие кровообращение и воздействующие на стенку сосудов: Гепариновая, Гепароид, Теониколовая (действующее вещество ксантинола никотинат), Троксевазиновая, Бутадионовая. Посетив форум по лечению очаговой склеродермии, можно сделать вывод о том, что после применения мази Мадекассол и инъекций Методжект (метотрексат) есть улучшения у многих больных. Улучшения заключаются в том, что исчезает лиловый венчик, пятна не увеличиваются и не уплотняются, становятся менее заметными.
Многие отмечают эффект от применения Вобэнзима, который принимался тремя курсами с перерывом: новые пятна исчезали, старые стали одного цвета с нормальной кожей и появилось оволосение. В отзывах отмечается хороший эффект от лечения в санатории (санаторий им. Семашко, Дагомыс поселок Уч-Дере).
Лечение склеродермии народными средствами
Ознакомившись с причинами и патогенезом заболевания, особенностями течения и трудностями эффективного лечения, не стоит надеяться на народные средства. Действительно, некоторые лекарственные растения в виду наличия кремния, могут оказывать противосклеротическое действие. К таким травам относятся хвощ, крапива, репешок, цикорий, пырей, медуница, астрагал. Многие растения оказывают сосудорасширяющие действие — боярышник, пустырник, барбарис, душица, лопух, клевер, календула. Учитывая эти эффекты, данные растения можно включать в комплексное лечение, но курсы должны быть длительными, чтобы добиться какого-нибудь эффекта.
Выше указывались фитопрепараты с противосклеротическим действием препарат Мадекассол (из центеллы азиатской), Пиаскледин (компоненты масла авокадо и соевых бобов), однако самостоятельного значения в лечении данного заболевания они не имеют.
Лекарства
- Нестероидные противовоспалительные средства: Мелоксикам, Диклофенак, Кетопрофен, Нимесулид, Ибупрофен, Целекоксиб.
- Глюкокортикоиды: Гидрокортизон, Дексаметазон, Преднизолон, Триамцинолон, Метилпреднизолон.
- Иммунодепрессанты: D-пеницилламин (Купренил), Циклофосфамид, Циклоспорин, Метотрексат.
- Блокаторы кальциевых каналов: Кордипин, Нифедипин, Кордафен, Кальцигард ретард, Нифедекс, Нифекард, Верапамил, Амлодипин, Никардипин, Нимодипин, Риодипин, Дилтиазем, Циннаризин.
- Препараты с протеолитической активностью: Лидаза, Ронидаза, Лонгидаза, Коллализин, Актиногиал.
Процедуры и операции
- Фонофорез и электрофорез препаратов гиалуронидазы, сульфата цинка, Купренила и Гидрокортизона на очаги поражения.
- Ультрафиолетовая терапия курсом 20-50 процедур.
- Магнитотерапия.
- Низкоинтенсивная лазеротерапия.
- Лечебная гимнастика и массаж — рекомендуется больным с линейной формой, при ограничении движений в суставах и формировании контрактур.
- При снижении активности процесса, в стадии ремиссии — сероводородные и родоновые ванны, грязи.
Ряд авторов указывает на целесообразность применения гипербарической оскигенации при данном заболевании. Она способствует интенсивному обогащению тканей кислородом, увеличивает активность митохондрий, активизирует аэробные процессы в очагах поражения, улучшает микроциркуляцию и регенерацию ткани.
Хирургические мероприятия проводятся только в неактивной стадии заболевания. Проводятся следующие ортопедические операции:
- Устранение сгибательных контрактур.
- Пластические операции при гемиатрофии лица.
- Устранение деформаций суставов.
- Удлинение ахиллова сухожилия.
- Эпифизеодез для выравнивания разницы в длине ног.
Склеродермия у детей
Локализованная склеродермия — самая распространенная форма у детей и подростков. У девочек встречается в 3-4 раза чаще. Ограниченная склеродермия в детском возрасте в связи с ростом ребенка и тенденцией к распространению, часто сопровождается обширными очагами поражения, несмотря на то, в вначале заболевания проявлялась единичными очагами. Очаговая форма характеризуется локализованными очагами фиброзно-атрофического поражения кожи. Особенностью является клиническая многоликость и многообразие форм: бляшечная форма с разновидностями, линейная, склероатрофический лихен.
У детей обычно наблюдается линейная (полосовидная) склеродермия. Начинается процесс с эритематозного пятна, который постепенно переходит в отек, потом в уплотнение и заканчивается атрофией кожи. Как правило, это один очаг, который распространяется с головы на лоб и спинку носа — один большой рубец, обезображивающий лицо. У детей поражаются и подлежащие ткани.
У детей препубертатного возраста встречается пансклеротическая склеродермия — самая редкая, обширная и наиболее тяжелая форма. При ней поражаются все слои кожи и ткани вплоть до костей, поэтому формируются контрактуры, деформация конечностей. Вследствие быстрого и обширного поражения дермы и подлежащих тканей развивается склероз по типу панциря. Рост тела ребенка ограничен и у него развивается кахексия.
У подростков до 16 лет диагностируется ювенильная форма заболевания. К установлению диагноза у них необходим более тщательный подход — обязательным является наличие проксимальной склеродермы и двух малых признаков (склеродактилия, дигитальные рубчики, базальный легочный фиброз с двух сторон).
Лечение детей — трудная задача и оно должно быть комплексным и курсовым. В прогрессирующей стадии лечение проводится в стационаре: пенициллин, лидаза (при наличии дерматосклероза), витамины, аппликации димексида. При стабилизации процесса с тенденцией к уплотнению назначаются ферментные препараты, спазмолитики, иммуномодуляторы, биостимуляторы. Закрепляющее лечение проводится с применением физиотерапии и санаторно-курортного лечения.
- Пенициллин в прогрессирующей стадии вводят по 1 млн ЕД в сутки, разделив на 2-3 инъекции. На курс ребенок получает 15 млн ЕД, проводится 3 курса с интервалом в 2 месяца. Предполагается, что эффект пенициллина связан с его компонентом пеницилламином, который подавляет образование коллагена. Также пенициллин санирует очаги локальной инфекции (гайморит, тонзиллит).
- Из ферментных препаратов применяют Лидазу и Ронидазу, лечебный эффект которых связан со способностью разрешать склероз и улучшать микроциркуляцию в очагах. На курс берется 15-20 инъекций, вводят внутримышечно по 1 мл с раствором новокаина. Эффект повышается при одновременном введении препарата путем электрофореза. При наличии дерматосклероза курсы инъекций и электрофореза повторяют через 2 месяца. Ронидазу применяют наружно в виде аппликаций курсом 2-3 недели.
- Положительное действие на разрешение плотных очагов оказывает электрофорез с раствором сульфата цинка. На курс рекомендуется 10 процедур, которые проводят через день.
- Димексид назначают наружно в виде в виде компрессных повязок на бляшки, 2 раза в день месячными курсами. Через 1,5 месяца курс повторяют. Препарат оказывает противовоспалительное действие и сдерживает повышенную продукцию коллагена.
- Наружно назначаются препараты, улучшающие обмен и стимулирующие регенерацию: гель Троксевазин, Солкосерил, мазь Вулнузан, желе и мазь Актовегин. Применяют любое из этих средств, нанося на очаги поражения дважды в день. Можно чередовать эти препараты, применяя по очереди каждую неделю. Продолжительность аппликаций 1-1,5 месяца. Эффективна при лечении детей мазь Мадекассол (регулирует образование соединительной ткани и тормозит образование коллагена).
- Биостимуляторы (Стекловидное тело, Алоэ) активируют процессы метаболизма в измененной ткани, способствуют регенерации и повышают реактивность детского организма. Препараты вводят подкожно, курсом в 20 инъекций.
- С иммунокорригирующей целью используют Тактивин и Тимоптин в инъекциях. Замечено, что под их влиянием нормализуется коллагенообразование.
- Ангиопротекторы (Пентоксифиллин, Ксантинола никотинат, Солкосерил) улучшают кровообращение и метаболизм в очагах, способствуют разрешению склероза кожи. Принимают курсами по 4 недели. Инъекции Солкосерила рекомендуют курсами по 20-25 инъекций.
Изменения кожи встречается и у новорожденных. Тяжелое заболевание кожи и подкожной клетчатки — склерема новорожденных не относится к заболеваниям соединительной ткани. Причины и патогенез его не выяснены. В участках видоизмененной кожи и в подкожном жировом слое обнаруживается повышенное количество триглицеридов, особенно много пальмитина и стеарина. Признаки активного воспаления отсутствуют. Развивается склерема чаще у недоношенных или детей с тяжелыми инфекционными поражениями. На первой неделе жизни на голени, лице, в области икроножных мышц, на туловище, бедрах, ягодицах, ручках появляются уплотнения кожи и жировой клетчатки каменной плотности. Поражения обычно симметричные, излюбленная локализация —ягодицы, бедра, область лопаток.
Кожную складку над этим участком собрать не удается, при надавливании углубления в тканях не остается. Кожа в этом месте красновато-цианотичная, холодная на ощупь, иногда присутствует желтушный оттенок.
Подвижность конечностей при таких поражениях резко снижена, аппетит снижен, температура понижена, у ребенка отмечается низкое артериальное давление и признаки инфекции. Бывают случаи, когда процесс распространяется на всю кожу. В таких случаях болезнь приобретает тяжелое течение. Поражаются дыхательная (пневмония) система и сердечно-сосудистая, появляется воспаление тонкого кишечника. При таком течении возможен летальный исход.
Диета
При отсутствии жалоб со стороны ЖКТ, больные могут соблюдать привычную диету, но питание нужно обогатить овощами, ягодами и фруктами — поставщиками микроэлементов, витаминов, антиоксидантов.
- Обязательное употребление продуктов, богатых витамином С (цитрусовые, клубника, облепиха, дыня, брокколи, черная смородина, листовая зелень, все виды капусты, сладкий перец, яблоки, абрикосы, земляника, помидоры, шиповник). Большую часть овощей нужно употреблять в сыром виде.
- Очень важно употреблять продукты, богатые витамином А (бета-каротин): желтки яиц, морковь, шпинат, печень, брокколи, тыква, помидор, рыбий жир, лисички, зеленый горошек.
- Витамин Е — мощный антиоксидант, который содержится во всех орехах, растительных маслах, шпинате, авокадо, печени животных, овсяной и гречневой крупе.
При этом заболевании нельзя голодать, поскольку голод является стрессом для организма, ухудшает течение заболевания и состояние больного. Необходимо уменьшить потребление животных жиров и отдать предпочтение растительным маслам и орехам. Стоит избегать острой и копченой пищи. При поражении пищевода рекомендуется частое дробное питание (Диета при рефлюкс-эзофагите). С целью уменьшения спазма сосудов нужно отказаться от кофе и кофеин содержащих напитков.
Профилактика
Первичная профилактика не проводится. Вторичная заключается в исключении провоцирующих факторов:
- Избегать перегревания, стрессовых ситуаций, пребывания на холоде, простудных заболеваний.
- Исключить инсоляцию.
- Отказаться от курения, которое вызывает спазм сосудов.
- Для уменьшения приступов вазоспазма — ношение теплой одежды, шерстяных носков и варежек.
- Стараться не принимать необоснованно лекарственные средства.
- Выполнять комплексы упражнений и прочие реабилитационные мероприятия, направленные на профилактику развития контрактур.
- Проводить санацию очагов инфекции.
- При сопутствующих заболеваниях наблюдаться у специалистов (невропатолога, эндокринолога, гастроэнтеролога, гинеколога, оториноларинголога).
Последствия и осложнения
Из осложнений заболевания можно отметить:
- Поражение лицевого, слухового и языкоглоточного нервов.
- Фиброз миокарда желудочков.
- Сердечная недостаточность.
- Фиброз легких.
- Легочная гипертензия.
- Острая склеродермическая почка и быстропрогрессирующая почечная недостаточность.
- Злокачественная АГ.
Прогноз
Системную склеродермию излечить невозможно, однако у пациентов могут наблюдаться продолжительные ремиссии. Снижение активности, стабилизация процесса и даже его регрессирование отмечается при ранней диагностике заболевания и своевременном проведении комплексного курсового лечения.
Основными факторами, которые определяют прогноз и продолжительность жизни при системной склеродермии является выраженность патологии внутренних органов. Активность процесса и скорость прогрессирования различна у разных больных. Так, склеродермическая почка остается фатальным осложнением и продолжительность жизни таких больных не более одного года. Поражение легких и сердца занимают ведущее место в структуре смертности пациентов со склеродермией.
Прогноз заболевания также зависит от формы склеродермии. При бляшечной форме у 50% пациентов процесс регрессирует в течение трех лет (или отмечается размягчение очагов). Если имеют место глубокие формы бляшечного поражения, то регресс их происходит за пять лет. При линейных формах остаются уродливые рубцы, но жизни больного это не угрожает. Переход в системный склероз происходит в случае пансклеротической склеродермии.
Если рассматривать системные формы склеродермии, то прогноз при диффузной форме значительно хуже, чем при лимитированной, поскольку быстро (за 2-4 года) поражаются важные органы. Пятилетняя выживаемость таких больных составляет 50%. Неблагоприятный прогноз определяют: дебют болезни после 45 лет, фиброз легких с легочной гипертензией, патология почек в первые 3 года, протеинурия в самом начале болезни и наличие аритмии. Лимитированная форма имеет относительно доброкачественное течение, и пятилетняя выживаемость составляет 90%.
Список источников
- Сигидин Я.А., Гусева Н.Г., Иванова М.М. Диффузные болезни соединительной ткани. М.: Медицина, 2004.
- Гусева Н.Г. Системная склеродермия и псевдосклеродермические синдромы. М.: Медицина, 1993.
- Гусева Н. Г. Системная склеродермия: клиника, диагностика, лечение // Рос. журн. кож. и вен. болезней. 2002, № 4. С. 5–15.
- Хегер Петер Г. Склеродермия. Детская дерматология / Пер. с нем. под. ред. А. А. Кубановой, А. Н. Львова. М.: Издательство Панфилова; БИНОРМ. Лаборатория знаний. 2013. С. 508–515.
- Коробейникова Э.А., Мартынова Л.М., Анисимова А.В. Клинические аспекты ограниченной склеродермии // Рос. журн. кожн. и вен. бол. - 2004. - № 3. - С. 27 - 29.
medside.ru
Склеродермия системная - описание, причины, симптомы (признаки), диагностика, лечение.
- Описание
- Причины
- Симптомы (признаки)
- Диагностика
- Лечение
Системная склеродермия (СС) — системное заболевание соединительной ткани, характеризующееся воспалением и прогрессирующим фиброзом кожи и внутренних органов. Статистические данные. Частота возникновения — 0,6–19 случаев на 1 млн населения в год. Высокий риск заболеваемости имеют шахтёры, возможно, вследствие длительной экспозиции силикатной пыли. Преобладающий возраст — 30–60 лет. Преобладающий пол — женский (3:1).
Код по международной классификации болезней МКБ-10:
Причины
Этиология и генетические особенности. Этиология не известна. Некоторые факторы окружающей среды (вирусы, токсины) способны повреждать эндотелий сосудов с последующим развитием иммунных реакций, приводящих к ещё большему повреждению сосудов и фиброзу тканей. Сказанное подтверждается развитием фиброза у пациентов, длительно контактировавших с поливинилхлоридом, и при L - триптофан - индуцированном синдроме эозинофильной миалгии. Выявлена ассоциация синтеза антицентромерных АТ с Аг HLA - DR1, DR4, DR5, а также ассоциация синтеза антитопоизомеразных АТ с HLA - DR5.
Патогенез • В основе патогенеза СС — нарушение нормального взаимодействия эндотелиальных, гладкомышечных клеток, фибробластов, Т - и В - лимфоцитов, макрофагов, тучных клеток, эозинофилов. Центральная роль в фиброзообразовании принадлежит фибробластам, ускользающим из - под контроля регуляции и синтезирующим коллаген в аномально высоких количествах. Среди факторов, активирующих фибробласты, — ИЛ - 1, ИЛ - 4, ИЛ - 6, тромбоцитарный фактор роста, трансформирующий фактор роста b, гистамин • В формировании синдрома Рейно имеет значение дисбаланс вазоконстрикторных стимулов (холод, эмоции, тромбоксан А2, серотонин) и вазодилатирующих (оксид азота, Пг) • Среди особенностей гуморального иммунитета — образование аутоантител к клеточным мембранам фибробластов, коллагену I и IV типов. АТ Scl - 70 выявляют чаще при диффузных формах СС, АТ к центромерам — при CREST - синдроме, нуклеолярные АТ — при поражении почек или в случаях перекрёстных синдромов с развитием дерматомиозита • В некоторых случаях в развитии склеродермоподобных реакций участвуют реакции «трансплантат против хозяина», например, после пересадки костного мозга или при попадании в кровь беременной женщины фетальных клеток.
Классификация • Пресклеродермия: феномен Рейно в сочетании с характерными изменениями при капилляроскопии ногтевого ложа • Диффузная кожная форма характеризуется симметричным утолщением кожи лица, туловища, конечностей, а также быстрым вовлечением в патологический процесс внутренних органов. Развитие её связывают с присутствием АТ Scl - 70 • Лимитированная кожная форма: в дебюте часто наблюдают синдром Рейно, кожные изменения; изменения со стороны внутренних органов развиваются реже и протекают мягче. Одним из вариантов ограниченной формы является CREST - синдром (подкожный кальциноз [calcinosis], феномен Рейно [Reynaud], нарушения моторики пищевода [esophageal motility disorders], склеродактилия [sclerodactyly] и телеангиэктазии [telangiectasia]). Особыми вариантами являются лёгочная гипертензия и первичный билиарный цирроз •• Часто обнаруживают антицентромерные АТ • Перекрёстный синдром: наряду с симптомами СС в клинической картине присутствуют симптомы, характерные для других системных заболеваний соединительной ткани.
Симптомы (признаки)
Клиническая картина
• Синдром Рейно возникает у 90% пациентов при диффузной и у 99% пациентов при ограниченной СС. В качестве висцерального эквивалента синдрома Рейно расматривают почечный склеродермический криз).
• Поражение кожи выявляют у 95% пациентов. Ранняя (отёчная) фаза повреждения эндотелия мелких сосудов вслед за повышением проницаемости сосудистой стенки переходит в следующую (индуративную фазу), характеризующуюся увеличенным синтезом коллагена. Со временем возникает атрофия кожи и её придатков (атрофическая фаза) с характерной спаянностью кожи с подлежащими тканями •• Двусторонний отёк кистей, затем утолщение кожи пальцев, лица, предплечий, развитие индурации и атрофии. При диффузной форме — быстрое распространение на грудь и живот, при лимитированной форме изменения касаются только пальцев и лица •• Телеангиэктазии в 30% случаев диффузной и 80% ограниченной СС •• Подкожный кальциноз (в 5% случаев диффузной и 45% ограниченной форм) локализуется в местах, часто подвергающихся травматизации (кончики пальцев, локти, колени), — синдром Тибьержа–Вейссенбаха •• Гиперпигментация, чередующаяся с участками депигментации, — изменения цвета кожи по типу «соль с перцем». Кожа становится натянутой, блестящей, спаянной с подлежащими тканями •• Трофические нарушения: изъязвления, гнойники, алопеции.
• Поражение суставов •• Более 50% пациентов СС предъявляют жалобы на отёчность, скованность и боли в суставах пальцев, лучезапястных и коленных суставах (80% случаев диффузной и 90% ограниченной форм) •• На ранних стадиях заболевания может развиться ревматоидноподобный артрит, но типичным для СС считают фиброзирующий суставной процесс с выраженными ограничениями подвижности •• Тендосиновит с синдромом запястного канала и шумом трения связок при движении •• Сгибательные контрактуры •• Остеолиз ногтевых фаланг.
• Поражение мышц •• Диффузная мышечная атрофия •• Невоспалительный мышечный фиброз •• Воспалительная миопатия, клинически сходная с дрематомиозитом (вариант перекрёстного синдрома).
• Поражение ЖКТ •• Пищевод: эзофагит (дисфагия, диффузное расширение верхних отделов, сужение в нижней трети, ослабление перистальтики) или метапластические изменения слизистой оболочки дистальной части пищевода (метаплазия Берретта). Нарушения моторики пищевода и рефлюкс возникают в результате замещения ГМК нижней трети пищевода коллагеном; поперечно - полосатая мускулатура верхней трети пищевода обычно не повреждается. Развиваются стриктуры пищевода (следствие постоянного рефлюкса), а в области пищеводно - желудочного перехода образуются язвы •• Желудок и двенадцатиперстная кишка: атония и дилатация. Резко выраженный фиброз ведёт к нарушению всасывания железа •• Тонкая кишка: дилатация, ослабление перистальтики, синдром мальабсорбции, синдром бактериального обсеменения тонкой кишки •• Толстая кишка: дивертикулёз, запоры.
• Поражение печени. Первичный билиарный цирроз наблюдают при CREST - синдроме.
• Поражение лёгких •• Базальный, а затем диффузный пневмофиброз. Интерстициальные поражения лёгких возникают вследствие фиброзирования перибронхиальных и периальвеолярных тканей. Больные предъявляют жалобы на прогрессирующую одышку при физической нагрузке •• Сухой плеврит •• Лёгочная гипертензия в отсутствии интерстициального фиброза.
• Поражение сердца •• Левожелудочковая недостаточность •• Миокардиальный фиброз — редко •• Миокардит — редко, в основном у пациентов с симптоматикой дерматомиозита •• Острый перикардит (чаще как ЭхоКГ - находка) •• Эндокардит с формированием порока (крайне редко) •• Стенокардия появляется вследствие фиброза венечных артерий •• Сердечная недостаточность развивается редко, отёчный синдром не наблюдают.
• Поражение почек •• ОПН (склеродермический почечный криз) развивается как результат фиброза междольковых артерий в сочетании с каким - либо сосудосуживающим стимулом (повышение диуреза, кровопотеря, хирургическое вмешательство) •• Злокачественная артериальная гипертензия •• Протеинурия у 30% больных СС. Изменения мочевого осадка минимальны •• Быстропрогрессирующая почечная недостаточность •• Гиперренинемия в 90% случаев •• Микроангиопатическая гемолитическая анемия и тромбоцитопения.
• Поражение нервной системы •• Полиневритический синдром связан с синдромом Рейно или развивается самостоятельно •• Невропатии черепных нервов отмечают редко (в основном V пары черепных нервов).
• Синдром Шёгрена (в 20% случаев).
• Поражение щитовидной железы •• Тиреоидит Хашимото •• Фиброзная атрофия.
Диагностика
Лабораторные данные • Умеренное повышение СОЭ • Гипергаммаглобулинемия; РФ обнаруживают в 30% случаев • АНАТ обнаруживают в 80% случаев. Наличие АТ к ДНК не характерно • Склеродермические АТ: •• антитопоизомеразные АТ Scl - 70 при диффузной форме СС •• антицентромерные АТ при лимитированной форме СС • РФ при синдроме Шёгрена.
Инструментальные данные
• Рентгенологическое исследование •• Остеолиз дистальных фаланг пальцев, отложение кальция в подкожной клетчатке, сужение суставных щелей, периартикулярный остеопороз •• Замедление пассажа контрастного вещества (чаще взвеси сульфата бария) по пищеводу, дилатация и атония желудка и кишечника •• Интерстициальный фиброз нижних отделов лёгких (при тотальном фиброзе — «сотовое лёгкое»).
• Капилляроскопия для верификации синдрома Рейно: неравномерно расширенные капиллярные петли, их запустевание, бессосудистые зоны.
• Изменения на ЭКГ и ЭхоКГ будут соответствовать характеру поражения сердца.
Диагностические критерии Американской Ревматологической Ассоциации
• Большие критерии: проксимальная склеродерма (симметричное утолщение и индурация кожи пальцев, а также участков кожи, расположенных проксимально от пястно - фаланговых и плюснефаланговых суставов). Изменения могут затрагивать лицо, шею, туловище, грудную клетку и живот.
• Малые критерии •• Склеродактилия: перечисленные выше изменения, ограниченные вовлечением пальцев •• Рубцы на кончиках пальцев или потеря вещества подушечек пальцев •• Двусторонний базальный лёгочный фиброз. Двусторонние сетчатые или линейно - нодулярные тени, наиболее выраженные в базальных участках лёгких, возможны проявления по типу «сотового лёгкого». Эти изменения не должны быть связаны с первичным заболеванием лёгких.
Для постановки диагноза необходимо наличие либо одного большого критерия, либо, по крайней мере, двух малых. Чувствительность — 97%, специфичность — 98%.
Дифференциальная диагностика • Если в качестве моносиндрома в дебюте заболевания выступает феномен Рейно, следует иметь в виду различные причины его возникновения (см. Синдром Рейно). Прогностическое значение в отношении развития СС имеет определение склеродермических АТ • При развитии склеродермии необходимо провести дифференциальную диагностику в рамках склеродермической группы болезней. Следует опираться на диагностические критерии.
Лечение
ЛЕЧЕНИЕ
Общая тактика. Лечение СС объединяет следующие направления: 1) коррекция сосудистых нарушений, прежде всего, синдрома Рейно; 2) противодействие прогрессированию фиброза; 3) иммунодепрессивная терапия; 4) профилактика и лечение органных поражений.
Режим. Рекомендуют избегать стрессов, прекратить курение, исключить профессиональные вредности (контакт с химическими веществами, вибрацию). При синдроме Рейно следует исключить прим кофеина, b - адреноблокаторов. Полезны контрастные ванночки для кистей рук с постепенным нарастанием градиента температуры.
Лекарственное лечение
• При синдроме Рейно показано применение вазодилататоров •• Препаратами выбора остаются дигидропиридины (нифедипин 30–90 мг/сут, лучше ретардные формы). При плохой переносимости нифедипина назначают амлодипин, дилтиазем, фелодипин •• Селективные блокаторы 5 - НТ2 - серотониновых рецепторов •• a - адреноблокаторы (празозин 1–2 мг 1–4 р/сут) •• Синтетический ПгЕ (алпростадил по 20–40 мг в/в в течение 10–20 дней) применяют при выраженном вазоспазме (угроза гангрены, склеродермический почечный криз, лёгочная гипертензия).
• Основным препаратом, подавляющим развитие фиброза, считают пеницилламин (стартовая доза 125–250 мг через день, постепенное увеличение дозы до 300–600 мг/сут, дозу подбирают индивидуально в зависимости от переносимости препарата и эффекта от лечения. Пеницилламин показан при диффузной форме СС, противопоказан при склеродермическом почечном синдроме.
• ГК показаны при высокой воспалительной и иммунологической активности диффузной формы СС (клинически: миозит, полисерозит, рефрактерный артрит), а также при непереносимости пеницилламина. ГК не обладают антифибротической активностью. Преднизолон следует назначать в дозе не более 15–20 мг/сут во избежание провокации почечного склеродермического криза. ГК категорически противопоказаны при острой склеродермической почке.
• Иммунодепрессанты добавляют к лечению ГК при непереносимости пеницилламина или при прогрессировании интерстициального лёгочного фиброза. Применяют циклофосфамид по 0,1–0,2 г 2 р/нед в/м до суммарной дозы 3–5 г. Затем интервалы между инъекциями увеличивают •• Метотрексат 15 мг/нед •• Циклоспорин 2–3 мг/кг/сут с большой осторожностью (нефротоксический эффект и негативное воздействие на течение синдрома Рейно).
Особенности тактики ведения больных в зависимости от органа поражения
Желудочно - кишечный тракт • При поражении пищевода •• частое дробное питание, исключение приёма пищи позднее 18 ч •• кровать с приподнятым головным концом •• антациды на ночь •• прокинетики (домперидон 10 мг 3 р/сут) • При синдроме мальабсорбции, синдроме бактериального обсеменения тонкой кишки назначают тетрациклин 2 г/сут в течение 10–14 дней, далее сульфасалазин 2 г/сут • При первичном билиарном циррозе — пеницилламин 250–1000 мг/сут.
Мочевыделительная система • При поражении почек с артериальной гипертензией назначают каптоприл 25–50 мг 3 р/сут, эналаприл 10–40 мг/сут • При почечной недостаточности показан гемодиализ. ГК, цитостатики и плазмаферез противопоказаны.
Поражение суставов • НПВС, за исключением плохо переносимого при СС индометацина (см. Артрит ревматоидный).
Поражение кожи • Аппликации 33–50% р - ра диметил сульфоксида на 20–30 мин ежедневно. Курс лечения — 20–30 аппликаций, повторные курсы через 2–3 мес.
Особенности у детей. У детей СС наблюдают значительно реже. Иногда ювенильный хронический артрит протекает со склеродермоподобным синдромом и синдромом Рейно, основным отличием считают наличие эрозивных изменений в суставах.
Особенности у беременных. Течение СС улучшается при низкой активности и ухудшается при высокой активности заболевания. Следует учитывать состояние функций жизненно важных органов при решении вопроса о сохранении беременности.
Прогноз. 5 - летняя выживаемость больных составляет 30–70% и зависит от формы заболевания. Неблагоприятный прогноз имеет диффузная форма СС. Наиболее опасным клиническим проявлением считают почечный склеродермический криз. Предиктором неблагоприятного течения СС служит сочетание АТ Scl - 70 и HLA - DR3/DRw52/.
Синонимы • Склеродермия генерализованная • Склеродермия диффузная • Склеродермия универсальная • Склероз системный прогрессирующий.
Сокращение. СС — системная склеродермия.
МКБ-10 • M34 Системный склероз
gipocrat.ru
Заболевание системная склеродермия: мкб 10, лечение
Системная склеродермия — довольно редкое аутоиммунное заболевание соединительной ткани, при котором поражению подвергаются не только кожа или сосуды, но и внутренние органы (сердце, легкие, почки, пищеварительный тракт) и опорно- двигательный аппарат. Согласно статистике частота распространения недуга составляет 12 человек на 1 млн. населения. Заболевание чаще диагностируется в возрасте от 30 до 50 лет, причем женщины страдают от тяжелой патологии в 7 раз чаще , чем мужчины.
Термин склеродермия в переводе означает «плотная кожа», что наиболее точно отражает характер поражения, в основе которого лежит воспаление, нарушение микроциркуляции крови и фиброзные изменения в соединительной ткани. По мере прогрессирования болезни кожа уплотняется (склерозируется) и твердеет.
На данный момент системная склеродермия неизлечима. Но существуют разнообразные варианты медикаментозной терапии, позволяющие облегчить состояние больного и улучшить функции пораженных органов. Узнаем больше о причинах развития недуга, его основных симптомах и методах лечения.
Точные причины развития системной склеродермии до сих пор неизвестны. Но установлено, что болезнь начинает развиваться в результате аутоиммунного сбоя. При этом иммунная система организма начинает воспринимать собственные клетки как чужеродные и вырабатывает антитела для их уничтожения.
В случае с системной склеродермией атаке подвергаются клетки соединительной ткани. Это приводит к резкому увеличению производства коллагена и патологическим изменениям в мелких сосудах. В результате в очаге поражения соединительная ткань уплотняется и атрофируется.
Какие факторы могут спровоцировать аутоиммунные нарушения и способствовать развитию тяжелой болезни? Специалисты выделяют несколько основных причин, способных запустить патологический процесс.
- Генетический фактор. В данном случае к развитию аутоиммунного заболевания приводит наследственная предрасположенность, которая передается больному на генетическом уровне от ближайших родственников.
- Перенесенные ранее острые вирусные инфекции (особенно, связанные с заражением герпес вирусом или ретровирусами);
- Расстройства нейроэндокринного характера;
- Профессиональный фактор. Работа на вредных производствах, связанных с постоянным контактом с химическими веществами, бензином, кремниевой пылью.
- Регулярное употребление некоторых пищевых продуктов (в частности, некачественного растительного масла );
- Длительное воздействие на организм неблагоприятных факторов (переохлаждений или вибрации на производстве);
- Склонность к аллергическим реакциям.
Нередко заболевание развивается под влиянием стрессовых состояний, нервного перенапряжения или психического расстройства. В других случаях больные связывают появление первых симптомов с предшествующей вакцинацией или механической травмой.
Классификация заболевания
Согласно международной классификации болезней, системная склеродермия код по мкб -10, делится на два вида:
- Системная. Отличается тяжелым течением. Поражению подвергаются не только кожа, но и внутренние органы и системы. Процесс сопровождается сосудистыми и иммунными изменениями.
- Локализованная. В этом случае изменения поражению подвергаются ограниченные участки эпидермиса, подкожная клетчатка и более глубокие ткани (мышечные, костные). Внутренние органы болезнь не затрагивает. Считается более легкой формой, не опасной для жизни больного. Чаще встречается в подростковом возрасте.
В свою очередь системная склеродермия подразделяется на следующие формы:
- Диффузная (прогрессирующий склероз). Сопровождается генерализованным поражением кожи конечностей, туловища и распространяется на внутренние органы (легкие, сердце, кишечник, суставы, почки).
- Лимитированная. Объем поражений гораздо меньше. Изменениям подвергаются дистальные отделы конечностей (локтевые и коленные суставы), кисти рук, стопы, лицо. При отсутствии лечения и длительном протекании болезни возможно распространение поражений на кишечник и ткани легких.
- Склеродерма, протекающая без уплотнения кожи. В этом случае участки патологических уплотнений на коже отсутствуют, так как болезнь развивается во внутренних органах (кишечнике, легких, пищеводе).
- Ювенильная. Эта форма склеродермы встречается редко и диагностируется в детском возрасте.
- Перекрестная. Заболевание протекает одновременно с другими системными патологиями из группы коллагенозов (красной волчанкой, ревматоидным артритом).
Локализованная (ограниченная) склеродермия отличается более легким течением и подразделяется на следующие формы:
- Бляшечная. Наиболее распространенная форма склеродермии. Проявляется очагами эритемы и уплотнениями на коже туловища и конечностей. Обычно возникает на ограниченных участках в местах повреждения кожного покрова.
- Линейная. Диагностируется в основном в детском возрасте. Характерное место локализации поражений — область лба и граница роста волос. При поражении нижних конечностей возникает риск образования трофических язв.
- Кольцевидная. Визуально очаги поражения выглядят как поверхностные коричневые бляшки на коже.
Болезнь системная склеродермия имеет множество форм и каждая из них отличается характерными особенностями и проявлениями. Рассмотрим основные симптомы разных видов заболевания.
Симптомы системной склеродермии
Клинические проявления заболевания отличаются большим разнообразием, поскольку болезнь поражает практически все органы и ткани. Общими для все видов патологии являются такие изменения, как воспаление мелких сосудов (капилляров), что приводит к разрастанию вокруг них фиброзной и коллагеновой ткани. Одновременно происходят специфические изменения в стенках сосудиков: они утолщаются, теряют эластичность.
В некоторых случаях возможно полное закрытие просвета сосуда. По мере развития патологического процесса происходит нарушение кровоснабжения всех тканей и органов. Например, отмечается истончение слизистой желудка и пищевода, ухудшаются процессы всасывания питательных веществ. Или в результате утолщения альвеол в легочной ткани снижается выведение углекислоты из организма.
Кроме того, к общим проявлениям склеродермии можно отнести ухудшение самочувствия, которое выражается в слабости, повышенной утомляемости, отсутствии аппетита, потере массы тела, слабых болезненных ощущениях в суставах, периодическом повышении температуры тела до 38°С. Рассмотрим подробнее основные симптомы системной склеродермии.
Чаще всего заболевание начинается с синдрома Рейно. Это состояние характеризуется спазмом мелких кровеносных сосудов в пальцах верхних и нижних конечностей. Иногда отмечается спазм сосудов носа и мочек ушей. При нарушениях кровотока пальцы рук и ног становится холодными, бледнеют или приобретают синюшный оттенок. При согревании рук или ног кожа становится красной.
Эти синдромы системной склеродермии сопровождаются чувством онемения и холода, а при согревании — покалыванием и болезненностью. Иногда синдром Рейно может оставаться единственным признаком склеродермии на протяжении ряда лет.
В дальнейшем развиваются кожные изменения. На начальной стадии болезни появляются долго не спадающие отеки на пальцах, кистях рук и лице. Иногда отечность может держаться на протяжении нескольких месяцев и сопровождаться эритемой (воспалением кожи из за расширения капилляров). В отдельных случаях отеки распространяются на предплечья, голени или стопы. Со временем они уплотняются, кожа натягивается и приобретает восковой оттенок.
Появляются трудности со сгибанием и разгибанием пальцев. Нередко над костными выступами и на подушечках пальцев образуются болезненные язвы, которые заживают очень медленно. По мере прогрессирования болезни и развития атрофического процесса, на коже формируются вдавленные рубцы. В тяжелых случаях последние фаланги пальцев страдают от некротических изменений. Еще один признак – сосудистые звездочки или телеангиэктазии и симптомы подкожного кальциноза, указывающего на проявление CREST-синдрома.
Болезнь затрагивает и черты лица пациента. Из- за натяжения кожи оно напоминает маску, ротовая щель постепенно сужается, и у больного появляются трудности с чисткой зубов или принятием пищи.
Признаки поражения опорно- двигательного аппарата
- суставные и мышечные боли;
- утренняя скованность, ограниченность движений;
- поражение ногтевых фаланг с последующим обезображиванием пальцев (деформацией и укорочением );
- симптомы кальциноза – вокруг суставов и на пальцах рук появляются белые очаги отложения солей кальция, просвечивающие сквозь кожу.
- возникает отрыжка, изжога, отмечается нарушение проходимости пищи по пищеводу;
- содержимое желудка забрасывается в пишевод, что ведет к язвенным поражениям его стенок;
- замедляется перистальтика кишечника;
- нарушается процесс переваривания и продвижения пищи по ЖКТ;
- возникают нарушения стула (запор или диарея);
- отмечается тяжесть и боли в животе.
Признаки поражения легких
- один из первых признаков склеродермии – одышка и сухой кашель;
- симптомы легочной гипертензии (повышения давления в легочной артерии);
- фиброз легких — воспаление легочной ткани с последующим уплотнением, формированием соединительной ткани и нарушением функциональности;
- развитие воспаления плевры (плеврита);
- возникают боли при дыхании;
- увеличивается риск развития рак легких.
 Поражение сердечно — сосудистой системы
Поражение сердечно — сосудистой системы- уплотнение (фиброз) сердечной мышцы с нарушением ее функций;
- воспалительный процесс в серозной оболочке, окружающей сердце (перикардит);
- воспаление внутренней оболочки органа (эндокардит).
Пациенты жалуются на перебои в работе сердца, учащенное сердцебиение, отечность, сильную одышку, боли в сердце.
Симптомы поражения почек- Острое состояние – начинается внезапно, сопровождается нарастанием симптомов почечной недостаточности, резким подъемом артериального давления. При лабораторном исследовании отмечается увеличение белка в моче. Вскоре происходит значительное уменьшение объема выделяемой мочи, вплоть до ее полного отсутствия, отмечается нарушение зрение, замутненность сознания.
- Хроническое поражение связано с воспалительным процессом и часто протекает практически бессимптомно. При лабораторном исследовании выявляется незначительное превышение эритроцитов и белка в моче, повышение артериального давления.
При развитии склеродермического почечного криза, помимо высокого давления и прогрессирующей почечной недостаточности, отмечаются симптомы перикардита, сердечной недостаточности, головные боли, одышка, судороги.
Поражение нервной системы
- затрагиваются периферические нервы, что вызывает боли в ногах и руках;
- отмечается нарушение чувствительности, онемение конечностей;
- проявляется синдром Рейно;
- развивается невропатия тройничного нерва.
При поражениях эндокринной системы отмечаются нарушения, связанные со снижением функций щитовидной железы (гипотиреоз).
При остром течении болезни склеротические изменения кожи и фиброз внутренних органов развивается в течение 1-2 лет от начала заболевания. Прогрессирование недуга сопровождается длительным повышением температуры тела и быстрой потерей веса. Этот вариант болезни сопровождается высоким уровнем смертности.
Для хронического течения болезни характерны признаки синдрома Рейно и поражения суставов и кожи. Эти симптомы могут проявляться изолированно и преследовать больного на протяжении многих лет. В итоге, по мере нарастания проявлений недуга возникают симптомы поражения внутренних органов. Наиболее полное представление обо всех проявлениях заболевания дают фото системной склеродермии, которые можно посмотреть на медицинских сайтах в интернете.
Методы диагностики
При визуальном осмотре пациента со склеродермией, специалист сразу отмечает характерные изменения кожного покрова. К основным диагностическим симптомам относится маскообразность лица (натянутая кожа, отсутствие мимики) и изменение формы пальцев на руках и ногах ( утолщения на конце, крупные ногти и малоподвижность).
Диагноз «системная склеродермия» считается подтвержденным при наличии 1 «большого» или 2-х « малых» критериев.
К «большому» критерию относится симметричное утолщение кожи пальцев в области плюснефаланоговых и пястно- фаланговых суставов. Кроме того, изменения кожи наблюдаются в области лица, грудной клетки, шеи, на животе.
К « малым» критериям относят:
- изменения кожи, перечисленные выше, расположенные только в области пальцев;
- наличие дигитальных рубцов (участков западения кожи на фалангах пальцев);
- симптомы двухстороннего пневмофиброза (линейно- узловые или сетчатые тени в нижних отделах легких), выявленные во время рентгенографии.
Дополнительно специалист направит больного на общий и биохимический анализ крови, проведение иммунологического исследования с целью обнаружения специфических антител.
При необходимости осуществляется биопсия пораженных участков кожи или внутренних органов, рентгенологическое исследование суставов и легочной ткани, выполняется УЗИ ли ЭКГ сердца. Еще одно исследование — капилляроскопия, позволяет выявить изменения, происходящие в мелких сосудах. Пациента дополнительно направлят на консультацию к другим специалистам: ревматологу или дерматологу.
Лечение
Комплексная терапия при склеродермии направлена на замедление прогрессирования заболевания, поддержание функций внутренних органов, улучшение качества жизни больного и продление его жизни.
Основу терапии составляют медикаментозные средства, замедляющие фиброзные изменения сосудов. Это ферментные препараты на основе родиазы, лидазы или производных гиалуроновой кислоты.
Основные направления комплексного лечения:
- Прием противовоспалительных препаратов (Ибупрофена, Индометацина) начинают на ранних стадиях заболевания. Для лечения воспалительного поражения мышц и суставов назначают Диклофенак, Кетопрофен.
- При поражении легких используют гормональные средства (Преднизолон) и цитостатики (Циклофосфан), которые врач назначает по определенной схеме. Дозы гормонов специалист должен подбирать с особой осторожностью, так как превышение дозировки увеличивает уже имеющееся поражение почек.
- С целью подавления формирования фиброзной ткани применяют Пеницилламин, Артамин, Купренил.
- Для лечения синдрома Рейно используют сосудистую терапию. Применяют простагладин Е, блокаторы кальциевых каналов (Верапамил), ингибиторы ферментов (Эналаприл).
При поражениях пищеварительного тракта и пищевода врач подберет препараты — прокинетики, нормализующие процесс глотания и обязательно порекомендует дробное питание. Если имеются сипмтомы рефлюкс- эзофагита, применяют препараты протонной помпы.
Хирургическое лечение при системной склеродермии – это пластические операции для устранения дефектов кожи, либо вмешательства, направленные на ампутацию фаланг, пострадавших от некроза, и операции по предотвращению сужения пищевода.
Местная терапия заключается в применении аппликаций с диметилсульфоксидом и прочими препаратами с противовоспалительным действием. Наружное лечение сочетают с методами физиотерапии. Это тепловые процедуры (парафиновые аппликации), ультразвук или лазеротерапия. Из альтернативных методов лечения хороших результатов позволяет добиться акупунктура.
При хронических формах системной склеродермии больным показано санаторно — курортное лечение, с применением грязевых обертываний, бальнеотерапии и физиотерапевтических методов. При поражениях кожи хорошо помогают грязевые, углекислые и сероводородные ванны, при поражении опорно — двигательной системы – радоновые ванны. При лечении очаговой склеродермии применяют лечебную физкультуру и массажные процедуры.
Системная склеродермия и беременность
Нормальное протекание беременности при системной склеродермии невозможно, так как болезнь сильно ослабляет организм женщины. При отказе от аборта риск летального исхода возрастает значительно. Около 20% беременностей в подобном состоянии заканчивается выкидышами.
В остальных случаях женщины рожают вполне жизнеспособных детей. Но уровень осложнений во время родов высокий. У женщины может наблюдаться отслойка плаценты, нарушения родовой деятельности. Поэтому вопрос о сохранении беременности нужно решать совместно с врачом, который учтет тяжесть симптомов, общее состояние и возможные осложнения.
Прогноз
Прогноз для больных системной склеродермией, к сожалению, неблагоприятный. Медицина на современном уровне пока не способна устранить причину болезни, она может лишь смягчить ее проявления и замедлить прогрессирование. Заболевание в большинстве случаев отличается хроническим течением и со временем ведет к утяжелению симптомов, утрате работоспособности и инвалидизации больного.
При быстром прогрессировании болезни склеродермия может закончиться летальным исходом уже через 1-2 года, даже при своевременно начатом лечении. При хронической форме заболевания продолжительность жизни при системной склеродермии гораздо выше, и достигает 10 лет практически у 80% пациентов при условии адекватного и своевременного лечения.
Хроническая форма заболевания, развивающаяся в подростковом возрасте, часто протекает доброкачественно и имеет благоприятный прогноз. При ювенильной форме склеродермии нередко отмечается полное исчезновение всех симптомов патологии.
MailruOk.ru SkypeVkFacebookTwitterGoogleTelegramnetderm.ru
Системная склеродермия: симптомы, причины, диагностика, лечение, код МКБ 10
Системная склеродермия представляет собой особую форму артрита, поражающую соединительные ткани организма и характеризующуюся отвердением сосудов и кожных покровов. При этом идет диффузное поражение соединительных тканей, приводящее к рубцеванию.
Данная патология опасна тем, что имеет тенденцию распространяться по всему организму, поражая почки, легкие, органы пищеварения и опорно-двигательной системы.
От чего возникает заболевание
На сегодняшний день точные причины возникновения и развития системной склеродермии так и не удалось определить.
Существует две основные научные теории, определяющие патогенез данной патологии: генетическая и вирусная. Рассмотрим их более подробно:
- Генетическое происхождение. Согласно данной теории системная склеродермия возникает вследствие генетической предрасположенности к данному заболеванию. Базируется гипотеза на том, что, согласно статистмическим данным, зафиксировано много случаев поражения этой патологией членов одной семьи.
- Вирусное происхождение. Эта научная теория базируется на том, что в тканях пациентов, страдающих данным заболеванием, было обнаружено большое количество микроорганизмов, напоминающих вирусы, а в их крови — определенные специфические антитела. Однако конкретный вирус, вызывающий заболевание, пока определен не был.
Тем не менее существует ряд факторов, которые способны спровоцировать появление и развитие системной склеродермии (или же, согласно МКБ-10, прогрессирующего системного склероза). К ним относятся следующие:
- Инфекционные заболевания.
- Нарушения в работе нервной системы.
- Определенные виды травм.
- Частые стрессы.
- Расстройства эндокринной системы.
- Вакцинация.
- Гормональные перестройки организма.
- Переохлаждения.
- Беременность.
- Удаление зубов.
- Климакс.
- Длительный бесконтрольный прием препаратов — цитостатиков.
- Аборт.
- Продолжительный контакт с рядом токсических химических веществ (например, винилхлорид, каменноугольная пыль, органические растворители и другие).
- Облучение.
- Расстройства иммунной системы.
- Эндокринные заболевания.
- Проблемы с функционированием клеток, отвечающих за выработку коллагена.
Как проявляется эта патология
Симптомы системной склеродермии можно обнаружить по всему организму. Их количество и степень выраженности зависит от формы, сложности и продолжительности течения болезни.
Данную патологию в соответствии с МКБ 10 принято относить к так называемым полисиндромным заболеваниям. Это означает, что она поражает практически все ткани, органы и системы человеческого организма. Рассмотрим наиболее распространенные признаки системной склеродермии, проявляющиеся в различных органах.
Патологические изменения кожных покровов являются одним из самых распространенных симптомов рассматриваемого заболевания, проявляются уже на ранних стадиях.
Происходит этот процесс следующим образом:
- На коже начинают появляться розоватые округлые пятна.
- В центре пигментного образования постепенно возникает уплотнение.
- Начинается отек.
- Незначительное в начале уплотнение резко твердеет и становится похожим на бляшку желтого оттенка.
Обычно в первую очередь патологическим изменениям подвергается кожа рук и лица. При дальнейшем развитии заболевания происходит неполная атрофия кожных тканей. Лицо становится обездвиженным и напоминает своим видом гипсовую маску.
Кроме того, наблюдаются следующие признаки:
- Деформация ногтей.
- Выпадение волос на пораженных участках, что может привести к полному облысению.
- Гнойные образования.
- Появление трофических язв.
Поражение соединительной ткани
В случае системной склеродермии повышается функция деятельности фибробластов — клеток соединительных тканей, отвечающих за выработку эластина и коллагена. При данной патологии эти клетки начинают производить коллаген в огромных количествах, что приводит к возникновению очагов склероза и утолщению стенок сосудов. Результатом этого процесса становится образование тромбов и нарушение кровоснабжения в тканях.
Это один из самых опасных симптомов, характерных для представленной патологии. Ведь соединительная ткань присутствует во всех системах организма. Системная склеродермия в острой форме вызывает быстрое, прогрессирующее склеротическое изменение кожных покровов, а также фиброз внутренних органов, что зачастую приводит к летальному исходу.
Поражение сосудистой системы
Проявление различных сосудистых нарушений считается распространенным симптомом начального этапа развития системной склеродермии:
- Беспричинное сужение мелких сосудов.
- Вазоспастический криз.
- Синдром Рейно — спастический приступ, которому сопутствует побледнение и онемение кончиков пальцев.
- Образование на пальцах рук маленьких язвочек, именуемых в народе «крысиными укусами».
- Резкие перепады давления.
- Сосудистые кризы различной степени.
Поражения костно-мышечной системы и суставов
Для костно-мышечной системы характерны следующие симптомы:
- Воспаления мышечных тканей.
- Миозиты.
- Образование контрактур, спровоцированное заменой мышечных и сухожильных тканей, патологическими, фиброзными соединениями.
- Остеолиз (разрушение) костей фаланг пальцев, в результате чего они укорачиваются.
- Атрофия мышц.
Патология в суставах проявляется в следующих признаках:
- Сильные болевые ощущения.
- Деформации сгибов.
- Ограничения двигательной способности суставов.
- Отложение солей кальция.
- Деформация суставных тканей.
Поражения внутренних органов
Данный симптом проявляется при достаточно длительном течении системной склеродермии и характеризуется возникновением патологий практически всех внутренних органов. Так начинают активно развиваться следующие заболевания:
- Кардиосклероз.
- Эндокардит.
- Хронический нефрит.
- Нефропатия.
- Стеноз пищевода.
- Поражения желудочно-кишечного тракта.
- Аритмии.
- Пневмосклероз.
- Легочная гипертензия.
- Почечная недостаточность.
- Злокачественная гипертония.
- Различные нервные и психические расстройства.
Таким образом, симптомы системной склеродермии достаточно обширны и несут серьезную угрозу для всего организма. Поэтому при проявлении первых же признаков следует незамедлительно обратиться к врачу.
Виды и формы патологии
Классификация системной склеродермии включает в себя следующие показатели:
- Течение болезни: острое, подострое и хроническое.
- Стадию развития: начальная, генерализованная и самая опасная — терминальная.
Выделяют такие клинические формы патологии:
- Диффузная — является достаточно редким видом системной склеродермии, которая встречается лишь в пяти процентах случаев. Для нее характерно тотальное поражение всех кожных покровов и внутренних органов, что обычно приводит к смерти пациента.
- Ювенильная форма — характерна для пациентов в возрасте до шестнадцати лет. Проявляет себя патологическими изменениями кожи, суставным синдромом и слабовыраженным синдромом Рейно.
- Лимитированная склеродермия поражает только кожу и прилегающие к ней слои, не затрагивая других тканей.
- Перекрестная склеродермия. Для этой формы патологии характерно сочетание признаков дерматомиозита и ревматоидного артрита с системной склеродермией.
- Висцеральная проявляется в склеродермическом поражении внутренних органов.
- Линейная. В большинстве случаев так может проявляться системная склеродермия у детей. Характеризуется образованием специфических пятен на коже лица и головы, может сопровождаться развитием трофических язв.
Методы диагностики
При системной склеродермии диагностика осуществляется на основе врачебного осмотра, детального изучения клинической картины и симптоматики заболевания.
Для того чтобы поставить точный диагноз — системная склеродермия, определить клиническую форму и течение данной патологии, пациенту назначаются следующие процедуры:
- Расширенный анализ крови.
- Общий анализ мочи.
- Капилляроскопия ногтевого ложа.
- Рентген грудной клетки.
- Биохимический анализ крови.
- Биопсия кожных покровов.
- Серологическая диагностика.
- ЭКГ.
- Иммунодиагностика.
- УЗИ внутренних органов.
Следует подчеркнуть, что правильная и своевременная диагностика склеродермии необходима для результативной борьбы с данной патологией.
Как лечить?
Лечение системной склеродермии считается симптоматическим, поскольку направлено оно в первую очередь на устранение осложнений и болезненных признаков данного заболевания, а также на уменьшение его активности.
Поскольку представленная патология поражает практически все ткани и системы в организме, то и к ее лечению должен применяться комплексный подход, совмещающий несколько терапевтических направлений. К ним относится следующее:
- Витаминная терапия.
- Иммунокоррекция.
- Сосудистая терапия, направленная на уменьшение симптомов Рейно. Для этого назначаются следующие сосудистые препараты: Тромбо АСС, Дипиридамол, Амлодипин, Верапамил и другие.
- Гормональное лечение — показано для системной склеродермии в случае острого или же подострого течения заболевания.
- Противовоспалительная терапия, направленная для устранения воспалительных процессов в мышцах и суставах.
- Лечебная физкультура и физическая реабилитация применяются для стимуляции обменных процессов. Данный вид терапии включает в себя специальный комплекс физических упражнений, серный душ, лечебные ванны и массаж.
- Народные средства. В качестве вспомогательного метода рекомендуется лечебная терапия и профилактика системной склеродермии народными средствами.
Предлагаем вашему вниманию несколько наиболее популярных и проверенных временем рецептов:
- Сильным сосудорасширяющим и общеукрепляющим эффектом обладают настои и отвары, приготовленные из лопуха, душицы, календулы, пустырника и зверобоя. Для их приготовления небольшое количество травы следует залить стаканом кипятка и дать настояться в течение суток.
- Луковый компрессс. Запеките луковицу, тщательно измельчите ее, смешайте с кислым молоком и медом. Полученное средство следует прикладывать к пораженным болезнью участкам тела.
- Хороший эффект дают примочки из кусочков ткани, смоченных соком алоэ. Их следует прикладывать на склеродермические пятна, предварительно распарив кожу.
- Отвар из спорыша и медуницы. Для того чтобы его приготовить, следует смешать равное количество данных трав, залить горячей водой, довести до кипения и проварить минут десять.
https://www.youtube.com/watch?v=8E7YWsmBf0I
Лечение системной склеродермии должно представлять собой регулярный и непрерывный процесс.
Для достижения положительных результатов больному следует регулярно проводить медицинские обследования, вести здоровый образ жизни, соблюдать диету и выполнять все рекомендации лечащего врача.
Прогноз системной склеродермии не самый благоприятный. При запущенной форме и остром течении патологии заболевание приводит к смерти пациента через два-три года после появления первых признаков. Однако своевременная диагностика и грамотная комплексная терапия могут остановить прогрессирование болезни и увеличить продолжительность жизни больного на многие годы.
w.today
M34 Системный склероз: описание болезни в справочнике МКБ-10 РЛС.
Перейти к торговым названиям данной группы Стандарты лечения:
Приложение к приказу Министерства здравоохранения Российской Федерации
от ________________ № ____
Стандарт специализированной медицинской помощи при системном склерозе
Категория возрастная: взрослые, детиПол: любойФаза: любаяСтадия: любаяОсложнение: вне зависимости от осложненийВид медицинской помощи: специализированная медицинская помощьУсловие оказания: стационарноФорма оказания медицинской помощи: плановаяСредние сроки лечения (количество дней): 28
Код по МКБ X*Нозологические единицы
| M34 | Системный склероз |
| M35 | Другие системные поражения соединительной ткани |
1. Медицинские мероприятия для диагностики заболевания, состояния
| Код медицинской услуги | Наименование медицинской услуги | Усредненная частота предоставления1 | Усредненная кратность применения |
| B01.001.001 | Прием (осмотр, консультация) врача-акушера-гинеколога первичный | 0,3 | 1 |
| B01.003.001 | Осмотр (консультация) врачом-анестезиологом-реаниматологом первичный | 0,01 | 1 |
| B01.006.001 | Прием (осмотр, консультация) врача-генетика первичный | 0,1 | 1 |
| B01.008.001 | Прием (осмотр, консультация) врача-дерматовенеролога первичный | 0,4 | 1 |
| B01.009.001 | Прием (осмотр, консультация) врача-детского онколога первичный | 0,1 | 1 |
| B01.015.001 | Прием (осмотр, консультация) врача-кардиолога первичный | 0,5 | 1 |
| B01.015.003 | Прием (осмотр, консультация) врача-детского кардиолога первичный | 0,05 | 1 |
| B01.023.001 | Прием (осмотр, консультация) врача- невролога первичный | 1 | 1 |
| B01.025.001 | Прием (осмотр, консультация) врача-нефролога первичный | 0,1 | 1 |
| B01.027.001 | Прием (осмотр, консультация) врача-онколога первичный | 0,05 | 1 |
| B01.028.001 | Прием (осмотр, консультация) врача-оториноларинголога первичный | 0,3 | 1 |
| B01.029.001 | Прием (осмотр, консультация) врача-офтальмолога первичный | 0,5 | 1 |
| B01.031.001 | Прием (осмотр, консультация) врача-педиатра первичный | 0,1 | 1 |
| B01.034.001 | Прием (осмотр, консультация) врача-психотерапевта первичный | 0,2 | 1 |
| B01.035.001 | Прием (осмотр, консультация) врача-психиатра первичный | 0,05 | 1 |
| B01.040.001 | Прием (осмотр, консультация) врача-ревматолога первичный | 1 | 1 |
| B01.053.001 | Прием (осмотр, консультация) врача-уролога первичный | 0,3 | 1 |
| B01.055.001 | Прием (осмотр, консультация) врача-фтизиатра первичный | 0,4 | 1 |
| B01.058.001 | Прием (осмотр, консультация) врача-эндокринолога первичный | 0,1 | 1 |
| B01.058.003 | Прием (осмотр, консультация) врача-детского эндокринолога первичный | 0,05 | 1 |
| B02.069.001 | Прием (тестирование, консультация) медицинского психолога первичный | 0,1 | 1 |
| Код медицинской услуги | Наименование медицинской услуги | Усредненная частота предоставления | Усредненная кратность применения |
| A08.16.001 | Морфологическое исследование препарата тканей пищевода | 0,1 | 1 |
| A08.16.002 | Морфологическое исследование препарата тканей желудка | 0,3 | 1 |
| A08.16.003 | Морфологическое исследование препарата тканей двенадцатитиперстной кишки | 0,3 | 1 |
| A08.16.004 | Исследование материала желудка на наличие геликобактер пилори (Helicobacter pylori) | 0,3 | 1 |
| A09.05.009 | Определение концентрации С-реактивного белка в сыворотке крови | 1 | 1 |
| A09.05.011 | Исследование уровня альбумина в крови | 1 | 1 |
| A09.05.012 | Исследование уровня общего глобулина в крови | 1 | 1 |
| A09.05.013 | Определение альбумин/глобулинового соотношения в крови | 1 | 1 |
| A09.05.014 | Исследование уровня глобулиновых фракций в крови | 1 | 1 |
| A09.05.039 | Исследование уровня лактатдегидрогеназы в крови | 0,6 | 1 |
| A09.05.043 | Исследование уровня креатинкиназы в крови | 0,6 | 1 |
| A09.05.044.001 | Исследование уровня гамма-глютамилтранспетидазы крови | 0,5 | 1 |
| A09.05.046 | Исследование уровня щелочной фосфатазы в крови | 0,6 | 1 |
| A09.05.054 | Исследование уровня сывороточных иммуноглобулинов в крови | 1 | 1 |
| A09.05.075 | Исследование уровня комплемента и его фракций в крови | 1 | 1 |
| A09.05.076 | Исследование уровня ферритина в крови | 0,03 | 1 |
| A09.05.176 | Исследование уровня сывороточного амилоида А в крови | 0,05 | 1 |
| A09.05.209 | Исследование уровня прокальцитонина в крови | 0,5 | 1 |
| A09.20.005 | Определение белка в суточной моче | 1 | 1 |
| A12.05.005 | Определение основных групп крови (А, В, 0) | 1 | 1 |
| A12.05.006 | Определение резус-принадлежности | 1 | 1 |
| A12.05.024 | Определение холодовых антител в крови | 0,3 | 1 |
| A12.06.010 | Исследование антител к антигенам ядра клетки и ДНК | 1 | 1 |
| A12.06.013 | Исследование антитромбоцитарных антител в крови | 0,15 | 1 |
| A12.06.015 | Определение антистрептолизина-О в сыворотке крови | 0,1 | 1 |
| A12.06.017 | Исследование антител к тироглобулину в сыворотке крови | 0,6 | 1 |
| A12.06.019 | Исследование ревматоидных факторов в крови | 1 | 1 |
| A12.06.029 | Исследование антител к кардиолипину в крови | 1 | 1 |
| A12.06.030 | Исследование антител к фосфолипидам в крови | 1 | 1 |
| A12.06.031 | Исследование антител к гормонам щитовидной железы в крови | 0,5 | 1 |
| A12.06.035 | Исследование антител к антигенам митохондрий в крови | 0,2 | 1 |
| A12.06.036 | Исследование антител к антигенам микросом в крови | 0,55 | 1 |
| A12.06.037 | Исследование антител к цитоплазме нейтрофилов в крови | 0,6 | 1 |
| A12.06.040 | Исследование антицентромерных антител в крови | 1 | 1 |
| A12.06.041 | Исследование антител к РНК в крови | 0,4 | 1 |
| A12.26.002 | Очаговая проба с туберкулином | 1 | 1 |
| A26.05.011 | Молекулярно-биологическое исследование крови на вирус Эпштейна-Барр (Epstein-Barr virus) | 0,1 | 1 |
| A26.05.012 | Молекулярно-биологическое исследование крови на хламидии (Chlamydia spp.) | 0,1 | 1 |
| A26.05.013 | Молекулярно-биологическое исследование крови на токсоплазмы (Toxoplasma gondii) | 0,1 | 1 |
| A26.05.017 | Молекулярно-биологическое исследование крови на цитомегаловирус (Cytomegalovirus) | 0,1 | 1 |
| A26.05.019 | Молекулярно-биологическое исследование крови на вирусный гепатит С (Hepatitis С virus) | 0,1 | 1 |
| A26.05.020 | Молекулярно-биологическое исследование крови на вирусный гепатит В (Hepatitis В virus) | 0,1 | 1 |
| A26.06.018 | Определение антител классов A,M, G (IgA, IgM, IgG) к хламидии трахоматис (Chlamydia trachomatis) в крови | 0,1 | 1 |
| A26.06.022 | Определение антител классов M, G (IgM, IgG) к цитомегаловирусу (Cytomegalovirus) в крови | 0,1 | 1 |
| A26.06.028 | Определение антител классов M, G (IgM, IgG) к вирусу Эпштейна-Барр (Epstein-Barr virus) в крови | 0,1 | 1 |
| A26.06.039 | Определение антител классов M, G (IgM, IgG) к антигену вирусного гепатита В (HbcAg Hepatitis B virus) в крови | 0,1 | 1 |
| A26.06.040 | Определение антител классов M, G (IgM, IgG) к антигену вирусного гепатита В (HBsAg Hepatitis B virus) в крови | 1 | 1 |
| A26.06.041 | Определение антител классов M, G (IgM, IgG) к вирусному гепатиту С (Hepatitis C virus) в крови | 1 | 1 |
| A26.06.045 | Определение антител классов M, G (IgM, IgG) к вирусу простого герпеса (Herpes simplex virus 1, 2) в крови | 0,2 | 1 |
| A26.06.046 | Определение низкоавидных антител класса G (IgG) к вирусу простого герпеса (Herpes simplex virus 1, 2) в крови | 0,2 | 1 |
| A26.06.047 | Определение антител к вирусу герпеса человека (Нerpes-virus 6, 7, 8) в крови | 0,2 | 1 |
| A26.06.048 | Определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-1(Human immunodeficiency virus HIV 1) в крови | 1 | 1 |
| A26.06.049 | Определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-2 (Human immunodeficiency virus HIV 2) в крови | 1 | 1 |
| A26.06.057 | Определение антител классов M, G (IgM, IgG) к микоплазме пневмонии (Mycoplasma pheumoniae) в крови | 0,1 | 1 |
| A26.06.093 | Определение антител классов M, G (IgM, IgG) к иерсинии энтероколитика (Yersinia enterocolitica) в крови | 0,1 | 1 |
| A26.06.094 | Определение антител классов M, G (IgM, IgG) к иерсинии псевдотуберкулеза (Yersinia pseudotuberculosis) в крови | 0,1 | 1 |
| A26.20.004 | Микробиологическое исследование отделяемого женских половых органов на хламидии (Chlamydia trachomatis) | 0,05 | 1 |
| A26.21.003 | Микробиологическое исследование отделяемого из уретры на хламидии (Chlamydia trachomatis) | 0,05 | 1 |
| A26.21.007 | Молекулярно-биологическое исследование отделяемого из уретры на хламидии (Chlamidia trachomatis) | 0,05 | 1 |
| A26.26.007 | Молекулярно-биологическое исследование отделяемого коньюнктивы на хламидии (Chlamidia trachomatis) | 0,05 | 1 |
| B03.005.004 | Исследование коагуляционного гемостаза | 1 | 1 |
| B03.005.005 | Исследование плазминовой (фибринолитической) системы | 1 | 1 |
| B03.016.002 | Общий (клинический) анализ крови | 1 | 1 |
| B03.016.004 | Анализ крови биохимический общетерапевтический | 1 | 1 |
| B03.016.006 | Анализ мочи общий | 1 | 1 |
| Код медицинской услуги | Наименование медицинской услуги | Усредненная частота предоставления | Усредненная кратность применения |
| A03.13.002 | Капилляроскопия | 1 | 1 |
| A03.16.001 | Эзофагогастродуоденоскопия | 1 | 1 |
| A04.10.002 | Эхокардиография | 1 | 1 |
| A04.10.002.002 | Эхокардиография трехмерная | 0,5 | 1 |
| A05.02.001 | Электромиография игольчатами электродами (одна мышца) | 0,2 | 1 |
| A05.02.001.001 | Электромиография игольчатая | 0,2 | 1 |
| A05.02.002 | Магнитно-резонансная томография мышечной системы | 0,1 | 1 |
| A05.03.002 | Магнитно- резонансная томография позвоночника (один отдел) | 0,05 | 1 |
| A05.04.001 | Магнитно- резонансная томография суставов (один сустав) | 0,05 | 2 |
| A05.10.006 | Регистрация электрокардиограммы | 1 | 1 |
| A05.10.008 | Холтеровское мониторирование артериального давления | 0,5 | 1 |
| A05.10.008.001 | Холтеровское мониторирование сердечного ритма (ХМ-ЭКГ) | 1 | 1 |
| A05.14.001 | Магнитно-резонансная томография органов брюшной полости | 0,055 | 1 |
| A05.23.009 | Магнитно-резонансная томография головного мозга | 0,25 | 1 |
| A05.23.009.001 | Магнитно-резонансная томография головного мозга с контрастированием | 0,15 | 1 |
| A05.23.009.010 | Магнитно-резонансная томография спинного мозга (один отдел) | 0,1 | 1 |
| A05.30.004 | Магнитно-резонансная томография органов малого таза | 0,055 | 1 |
| A05.30.005.001 | Магнитно-резонансная томография брюшной полости с внутривенным контрастированием | 0,05 | 1 |
| A05.30.007 | Магнитно-резонансная томография забрюшиного пространства | 0,055 | 1 |
| A06.03.032 | Рентгенография кисти руки | 1 | 1 |
| A06.03.052 | Рентгенография стопы | 0,6 | 1 |
| A06.03.061.001 | Рентгеноденситометрия поясничного отдела позвоночника | 1 | 1 |
| A06.03.061.002 | Рентгеноденситометрия проксимального отдела бедренной кости | 0,5 | 1 |
| A06.03.061.003 | Рентгеноденситометрия лучевой кости | 0,5 | 1 |
| A06.04.005 | Рентгенография коленного сустава | 0,1 | 1 |
| A06.04.010 | Рентгенография плечевого сустава | 0,1 | 1 |
| A06.04.011 | Рентгенография бедренного сустава | 0,1 | 1 |
| A06.09.005.001 | Спиральная компьютерная томография грудной полости | 0,7 | 1 |
| A06.09.007.002 | Рентгенография легких цифровая | 0,5 | 1 |
| A06.16.001.002 | Рентгеноскопия пищевода с контрастным веществом | 1 | 1 |
| A06.17.002 | Рентгеноконтроль прохождения контраста по желудку, тонкой и ободочной кишке | 0,1 | 1 |
| A06.30.005.001 | Компьютерная томография органов брюшной полости и забрюшинного пространства | 0,3 | 1 |
| A06.30.005.002 | Компьютерная томография органов брюшной полости и забрюшинного пространства с внутривенным болюсным контрастированием | 0,3 | 1 |
| A11.01.001 | Биопсия кожи | 0,2 | 1 |
| A11.07.007 | Биопсия тканей губы | 0,3 | 1 |
| A11.16.001 | Биопсия пищевода с помощью эндоскопии | 0,4 | 1 |
| A11.16.002 | Биопсия желудка с помощью эндоскопии | 0,3 | 1 |
| A11.16.003 | Биопсия двенадцатиперстной кишки с помощью эндоскопии | 0,3 | 1 |
| A11.26.015 | Соскоб конъюнктивы | 0,05 | 1 |
| A11.28.001 | Биопсия почки | 0,2 | 1 |
| B03.037.001 | Функциональное тестирование легких | 0,2 | 1 |
| B03.052.001 | Комплексное ультразвуковое исследование внутренних органов | 1 | 1 |
[1] вероятность предоставления медицинских услуг или назначения лекарственных препаратов для медицинского применения (медицинских изделий), включенных в стандарт медицинской помощи, которая может принимать значения от 0 до 1, где 1 означает, что данное мероприятие проводится 100% пациентов, соответствующих данной модели, а цифры менее 1 – указанному в стандарте медицинской помощи проценту пациентов, имеющих соответствующие медицинские показания.
2. Медицинские услуги для лечения заболевания, состояния и контроля за лечением
| Код медицинской услуги | Наименование медицинской услуги | Усредненная частота предоставления | Усредненная кратность применения |
| B01.001.002 | Прием (осмотр, консультация) врача-акушера-гинеколога повторный | 0,1 | 1 |
| B01.006.002 | Прием (осмотр, консультация) врача-генетика повторный | 0,01 | 1 |
| B01.015.002 | Прием (осмотр, консультация) врача-кардиолога повторный | 0,5 | 1 |
| B01.015.004 | Прием (осмотр, консультация) врача-детского кардиолога повторный | 0,05 | 1 |
| B01.020.001 | Прием (осмотр, консультация) врача по лечебной физкультуре | 1 | 1 |
| B01.023.002 | Прием (осмотр, консультация) врача- невролога повторный | 0,2 | 1 |
| B01.027.002 | Прием (осмотр, консультация) врача-онколога повторный | 0,005 | 1 |
| B01.028.002 | Прием (осмотр, консультация) врача-оториноларинголога повторный | 0,05 | 1 |
| B01.034.002 | Прием (осмотр, консультация) врача-психотерапевта повторный | 0,1 | 5 |
| B01.035.002 | Прием (осмотр, консультация) врача-психиатра повторный | 0,01 | 1 |
| B01.040.003 | Ежедневный осмотр врачом-ревматологом с наблюдением и уходом среднего и младшего медицинского персонала в отделении стационара | 1 | 27 |
| B01.053.002 | Прием (осмотр, консультация) врача-уролога повторный | 0,1 | 1 |
| B01.055.002 | Прием (осмотр, консультация) врача-фтизиатра повторный | 0,1 | 1 |
| B01.058.002 | Прием (осмотр, консультация) врача-эндокринолога повторный | 0,05 | 1 |
| B01.058.004 | Прием (осмотр, консультация) врача-детского эндокринолога повторный | 0,05 | 1 |
| B01.059.002 | Прием (осмотр, консультация) врача-эндоскописта повторный | 0,5 | 1 |
| B02.069.002 | Прием (тестирование, консультация) медицинского психолога повторный | 0,1 | 10 |
| Код медицинской услуги | Наименование медицинской услуги | Усредненная частота предоставления | Усредненная кратность применения |
| B03.003.005 | Суточное наблюдение реанимационного пациента | 0,01 | 5 |
| Код медицинской услуги | Наименование медицинской услуги | Усредненная частота предоставления | Усредненная кратность применения |
| A09.05.007 | Исследование уровня железа сыворотки крови | 1 | 1 |
| A09.05.008 | Исследование уровня трансферрина сыворотки крови | 0,5 | 1 |
| A09.05.009 | Определение концентрации С-реактивного белка в сыворотке крови | 1 | 2 |
| A09.05.011 | Исследование уровня альбумина в крови | 1 | 3 |
| A09.05.014 | Исследование уровня глобулиновых фракций в крови | 1 | 1 |
| A09.05.024 | Исследование уровня общих липидов в крови | 1 | 1 |
| A09.05.025 | Исследование уровня триглицеридов в крови. | 1 | 1 |
| A09.05.026 | Исследование уровня холестерина в крови | 1 | 1 |
| A09.05.027 | Исследование уровня липопротеинов в крови | 1 | 1 |
| A09.05.039 | Исследование уровня лактатдегидрогеназы в крови | 0,5 | 2 |
| A09.05.043 | Исследование уровня креатинкиназы в крови | 0,5 | 2 |
| A09.05.044.001 | Исследование уровня гамма-глютамилтранспетидазы крови | 0,5 | 2 |
| A09.05.046 | Исследование уровня щелочной фосфатазы в крови | 0,5 | 2 |
| A09.05.054 | Исследование уровня сывороточных иммуноглобулинов в крови | 1 | 1 |
| A09.05.209 | Исследование уровня прокальцитонина в крови | 0,5 | 2 |
| A26.06.057 | Определение антител классов M, G (IgM, IgG) к микоплазме пневмонии (Mycoplasma pheumoniae) в крови | 0,01 | 1 |
| A26.08.005 | Бактериологическое исследование слизи с миндалин и задней стенки глотки на аэробные и факультативно-анаэробные микроорганизмы | 0,01 | 1 |
| A26.08.011 | Микроскопическое исследование смывов из зева на пневмоцисты (Pneumocestis carinii) | 0,01 | 2 |
| A26.09.007 | Микробиологическое исследование бронхоальвеолярной лаважной жидкости на микоплазму (Mycoplasma pneumoniae) | 0,01 | 1 |
| A26.09.035 | Микробиологическое исследование лаважной жидкости на цисты пневмоцист (Pneumocystis carinii) | 0,01 | 1 |
| B03.005.001 | Комплекс исследований для диагностики синдрома диссеминированного внутрисосудистого свертывания крови | 0,1 | 1 |
| B03.005.003 | Исследование сосудисто-тромбоцитарного первичного гемостаза | 0,8 | 1 |
| B03.005.004 | Исследование коагуляционного гемостаза | 0,05 | 1 |
| B03.005.004 | Исследование коагуляционного гемостаза | 0,9 | 4 |
| B03.005.005 | Исследование плазминовой (фибринолитической) системы | 0,05 | 1 |
| B03.005.006 | Коагулограмма (ориентировочное исследование системы гемостаза) | 0,7 | 1 |
| B03.016.003 | Общий (клинический) анализ крови развернутый | 1 | 4 |
| B03.016.004 | Анализ крови биохимический общетерапевтический | 1 | 4 |
| B03.016.006 | Анализ мочи общий | 1 | 4 |
| Код медицинской услуги | Наименование медицинской услуги | Усредненная частота предоставления | Усредненная кратность применения |
| A03.16.001 | Эзофагогастродуоденоскопия | 1 | 1 |
| A04.10.002 | Эхокардиография | 0,9 | 1 |
| A04.10.002.002 | Эхокардиография трехмерная | 0,1 | 1 |
| A05.10.006 | Регистрация электрокардиограммы | 1 | 1 |
| A05.10.007 | Мониторирование электрокардиографических данных | 0,2 | 1 |
| A05.10.008 | Холтеровское мониторирование артериального давления | 0,3 | 1 |
| A06.09.005.001 | Спиральная компьютерная томография грудной полости | 0,05 | 1 |
| A06.09.007.002 | Рентгенография легких цифровая | 1 | 1 |
| B03.037.001 | Функциональное тестирование легких | 0,5 | 1 |
| B03.052.001 | Комплексное ультразвуковое исследование внутренних органов | 1 | 1 |
| B03.057.003 | Комплекс исследований для диагностики желудочно-кишечного кровотечения | 0,05 | 1 |
| Код медицинской услуги | Наименование медицинской услуги | Усредненная частота предоставления | Усредненная кратность применения |
| A19.04.001 | Лечебная физкультура при заболеваниях и травмах суставов | 0,7 | 20 |
| A19.09.001 | Лечебная физкультура при заболеваниях бронхолегочной системы | 0,01 | 5 |
| A19.09.002 | Дыхательные упражнения дренирующие | 0,01 | 5 |
| A19.30.003 | Лечебная гимнастика при заболеваниях опорно-двигательного аппарата у детей | 0,3 | 14 |
| A19.30.007 | Лечебная физкультура с использованием тренажера | 1 | 14 |
| A21.08.002 | Лечебная физкультура при заболеваниях верхних дыхательных путей | 0,01 | 5 |
3. Перечень лекарственных препаратов для медицинского применения, зарегистрированных на территории Российской Федерации, с указанием средних суточных и курсовых доз
| Код | Анатомо-терапевтическо-химическая классификация | Наименование лекарственного препарата** | Усредненная частота предоставления | Единицы измерения | ССД*** | СКД**** |
| A02BC | Ингибиторы протонового насоса | 1 | ||||
| Омепразол | мг | 20 | 560 | |||
| Рабепразол | мг | 20 | 420 | |||
| Эзомепразол | мг | 30 | 630 | |||
| A02BX | Другие препараты для лечения язвенной болезни желудка и двенадцатиперстной кишки и гастроэзофагальной рефлюксной болезни | 0,1 | ||||
| Висмута трикалия дицитрат | мг | 480 | 13440 | |||
| A07FA | Противодиарейные микроорганизмы | 0,2 | ||||
| Бифидобактерии бифидум | доз | 5 | 70 | |||
| A12AX | Препараты кальция в комбинации с другими средствами | 1 | ||||
| Кальция карбонат+Колекальциферол | мг | 1000 | 28000 | |||
| A12CX | Другие минеральные вещества | 0,5 | ||||
| Калия и магния аспарагинат | мг | 500 | 5000 | |||
| B01AA | Антагонисты витамина К | 0,5 | ||||
| Варфарин | мг | 7,5 | 210 | |||
| B01AB | Группа гепарина | 0,7 | ||||
| Гепарин натрия | ЕД | 10000 | 100000 | |||
| Эноксапарин натрия | ЕД | 2000 | 20000 | |||
| B01AC | Антиагреганты | 0,5 | ||||
| Илопрост | мкг | 50 | 250 | |||
| Клопидогрел | мг | 75 | 2100 | |||
| B02AA | Аминокислоты | 0,05 | ||||
| Транексамовая кислота | мг | 2000 | 28000 | |||
| B03BB | Фолиевая кислота и ее производные | 0,5 | ||||
| Фолиевая кислота | мг | 10 | 280 | |||
| B05AA | Кровезаменители и препараты плазмы крови | 0,15 | ||||
| Альбумин человека | мл | 200 | 1000 | |||
| B05XA | Растворы электролитов | 1 | ||||
| Натрия хлорид | мл | 500 | 5000 | |||
| B06AB | Прочие гематологические средства | 0,4 | ||||
| Актовегин | мг | 600 | 6000 | |||
| C01BD | Антиаритмические препараты, класс III | 0,1 | ||||
| Амиодарон | мг | 200 | 5600 | |||
| C01DA | Органические нитраты | 0,1 | ||||
| Изосорбида динитрат | мг | 20 | 560 | |||
| C01EA | Простагландины | 0,2 | ||||
- Склеродермия
- Склеродерма
- Склеродермия генерализованная
- Склеродермия диффузная
- Склеродермия универсальная
- Склероз системный прогрессирующий
- Болезнь Бушке
- Склередема взрослых
- Склерема апоневротическая доброкачественная
www.rlsnet.ru
Системная склеродермия — симптомы и лечение заболевания. Склеродермия системная - описание, причины, симптомы (признаки), диагностика, лечение.
Точные причины развития системной склеродермии до сих пор неизвестны. Но установлено, что болезнь начинает развиваться в результате аутоиммунного сбоя. При этом иммунная система организма начинает воспринимать собственные клетки как чужеродные и вырабатывает антитела для их уничтожения.
В случае с системной склеродермией атаке подвергаются клетки соединительной ткани. Это приводит к резкому увеличению производства коллагена и патологическим изменениям в мелких сосудах. В результате в очаге поражения соединительная ткань уплотняется и атрофируется.
Какие факторы могут спровоцировать аутоиммунные нарушения и способствовать развитию тяжелой болезни? Специалисты выделяют несколько основных причин, способных запустить патологический процесс.
- Генетический фактор. В данном случае к развитию аутоиммунного заболевания приводит наследственная предрасположенность, которая передается больному на генетическом уровне от ближайших родственников.
- Перенесенные ранее острые вирусные инфекции (особенно, связанные с заражением герпес вирусом или ретровирусами);
- Расстройства нейроэндокринного характера;
- Профессиональный фактор. Работа на вредных производствах, связанных с постоянным контактом с химическими веществами, бензином, кремниевой пылью.
- Регулярное употребление некоторых пищевых продуктов (в частности, некачественного растительного масла );
- Длительное воздействие на организм неблагоприятных факторов (переохлаждений или вибрации на производстве);
- Склонность к аллергическим реакциям.
Нередко заболевание развивается под влиянием стрессовых состояний, нервного перенапряжения или психического расстройства. В других случаях больные связывают появление первых симптомов с предшествующей вакцинацией или механической травмой.
Классификация заболевания
Согласно международной классификации болезней, системная склеродермия код по мкб -10, делится на два вида:
- Системная. Отличается тяжелым течением. Поражению подвергаются не только кожа, но и внутренние органы и системы. Процесс сопровождается сосудистыми и иммунными изменениями.
- Локализованная. В этом случае изменения поражению подвергаются ограниченные участки эпидермиса, подкожная клетчатка и более глубокие ткани (мышечные, костные). Внутренние органы болезнь не затрагивает. Считается более легкой формой, не опасной для жизни больного. Чаще встречается в подростковом возрасте.
В свою очередь системная склеродермия подразделяется на следующие формы:
- Диффузная (прогрессирующий склероз). Сопровождается генерализованным поражением кожи конечностей, туловища и распространяется на внутренние органы (легкие, сердце, кишечник, суставы, почки).
- Лимитированная. Объем поражений гораздо меньше. Изменениям подвергаются дистальные отделы конечностей (локтевые и коленные суставы), кисти рук, стопы, лицо. При отсутствии лечения и длительном протекании болезни возможно распространение поражений на кишечник и ткани легких.
- Склеродерма, протекающая без уплотнения кожи. В этом случае участки патологических уплотнений на коже отсутствуют, так как болезнь развивается во внутренних органах (кишечнике, легких, пищеводе).
- Ювенильная. Эта форма склеродермы встречается редко и диагностируется в детском возрасте.
- Перекрестная. Заболевание протекает одновременно с другими системными патологиями из группы коллагенозов (красной волчанкой, ревматоидным артритом).
Локализованная (ограниченная) склеродермия отличается более легким течением и подразделяется на следующие формы:
- Бляшечная. Наиболее распространенная форма склеродермии. Проявляется очагами эритемы и уплотнениями на коже туловища и конечностей. Обычно возникает на ограниченных участках в местах повреждения кожного покрова.
- Линейная. Диагностируется в основном в детском возрасте. Характерное место локализации поражений — область лба и граница роста волос. При поражении нижних конечностей возникает риск образования трофических язв.
- Кольцевидная. Визуально очаги поражения выглядят как поверхностные коричневые бляшки на коже.
Болезнь системная склеродермия имеет множество форм и каждая из них отличается характерными особенностями и проявлениями. Рассмотрим основные симптомы разных видов заболевания.
Симптомы системной склеродермии
Клинические проявления заболевания отличаются большим разнообразием, поскольку болезнь поражает практически все органы и ткани. Общими для все видов патологии являются такие изменения, как воспаление мелких сосудов (капилляров), что приводит к разрастанию вокруг них фиброзной и коллагеновой ткани. Одновременно происходят специфические изменения в стенках сосудиков: они утолщаются, теряют эластичность.
В некоторых случаях возможно полное закрытие просвета сосуда. По мере развития патологического процесса происходит нарушение кровоснабжения всех тканей и органов. Например, отмечается истончение слизистой желудка и пищевода, ухудшаются процессы всасывания питательных веществ. Или в результате утолщения альвеол в легочной ткани снижается выведение углекислоты из организма.
Кроме того, к общим проявлениям склеродермии можно отнести ухудшение самочувствия, которое выражается в слабости, повышенной утомляемости, отсутствии аппетита, потере массы тела, слабых болезненных ощущениях в суставах, периодическом повышении температуры тела до 38°С. Рассмотрим новные симптомы системной склеродермии.
Чаще всего заболевание начинается с синдрома Рейно. Это состояние характеризуется спазмом мелких кровеносных сосудов в пальцах верхних и нижних конечностей. Иногда отмечается спазм сосудов носа и мочек ушей. При нарушениях кровотока пальцы рук и ног становится холодными, бледнеют или приобретают синюшный оттенок. При согревании рук или ног кожа становится красной.
Эти синдромы системной склеродермии сопровождаются чувством онемения и холода, а при согревании — покалыванием и болезненностью. Иногда синдром Рейно может оставаться единственным признаком склеродермии на протяжении ряда лет.
В дальнейшем развиваются кожные изменения. На начальной стадии болезни появляются долго не спадающие отеки на пальцах, кистях рук и лице. Иногда отечность может держаться на протяжении нескольких месяцев и сопровождаться эритемой (воспалением кожи из за расширения капилляров). В отдельных случаях отеки распространяются на предплечья, голени или стопы. Со временем они уплотняются, кожа натягивается и приобретает восковой оттенок.
Появляются трудности со сгибанием и разгибанием пальцев. Нередко над костными выступами и на подушечках пальцев образуются болезненные язвы, которые заживают очень медленно. По мере прогрессирования болезни и развития атрофического процесса, на коже формируются вдавленные рубцы. В тяжелых случаях последние фаланги пальцев страдают от некротических изменений. Еще один признак – сосудистые звездочки или телеангиэктазии и симптомы подкожного кальциноза, указывающего на проявление CREST-синдрома.
Болезнь затрагивает и черты лица пациента. Из- за натяжения кожи оно напоминает маску, ротовая щель постепенно сужается, и у больного появляются трудности с чисткой зубов или принятием пищи.
Методы диагностики
При визуальном осмотре пациента со склеродермией, специалист сразу отмечает характерные изменения кожного покрова. К основным диагностическим симптомам относится маскообразность лица (натянутая кожа, отсутствие мимики) и изменение формы пальцев на руках и ногах ( утолщения на конце, крупные ногти и малоподвижность).
Диагноз «системная склеродермия» считается подтвержденным при наличии 1 «большого» или 2-х « малых» критериев.
К «большому» критерию относится симметричное утолщение кожи пальцев в области плюснефаланоговых и пястно- фаланговых суставов. Кроме того, изменения кожи наблюдаются в области лица, грудной клетки, шеи, на животе.
К « малым» критериям относят:
- изменения кожи, перечисленные выше, расположенные только в области пальцев;
- наличие дигитальных рубцов (участков западения кожи на фалангах пальцев);
- симптомы двухстороннего пневмофиброза (линейно- узловые или сетчатые тени в нижних отделах легких), выявленные во время рентгенографии.
Дополнительно специалист направит больного на общий и биохимический анализ крови, проведение иммунологического исследования с целью обнаружения специфических антител.
При необходимости осуществляется биопсия пораженных участков кожи или внутренних органов, рентгенологическое исследование суставов и легочной ткани, выполняется УЗИ ли ЭКГ сердца. Еще одно исследование — капилляроскопия, позволяет выявить изменения, происходящие в мелких сосудах. Пациента дополнительно направлят на консультацию к другим специалистам: ревматологу или дерматологу.
Лечение
Комплексная терапия при склеродермии направлена на замедление прогрессирования заболевания, поддержание функций внутренних органов, улучшение качества жизни больного и продление его жизни.
Основу терапии составляют медикаментозные средства, замедляющие фиброзные изменения сосудов. Это ферментные препараты на основе родиазы, лидазы или производных гиалуроновой кислоты.
Основные направления комплексного лечения:
- Прием противовоспалительных препаратов (Ибупрофена, Индометацина) начинают на ранних стадиях заболевания. Для лечения воспалительного поражения мышц и суставов назначают Диклофенак, Кетопрофен.
- При поражении легких используют гормональные средства (Преднизолон) и цитостатики (Циклофосфан), которые врач назначает по определенной схеме. Дозы гормонов специалист должен подбирать с особой осторожностью, так как превышение дозировки увеличивает уже имеющееся поражение почек.
- С целью подавления формирования фиброзной ткани применяют Пеницилламин, Артамин, Купренил.
- Для лечения синдрома Рейно используют сосудистую терапию. Применяют простагладин Е, блокаторы кальциевых каналов (Верапамил), ингибиторы ферментов (Эналаприл).
При поражениях пищеварительного тракта и пищевода врач подберет препараты — прокинетики, нормализующие процесс глотания и обязательно порекомендует дробное питание. Если имеются сипмтомы рефлюкс- эзофагита, применяют препараты протонной помпы.
Хирургическое лечение при системной склеродермии – это пластические операции для устранения дефектов кожи, либо вмешательства, направленные на ампутацию фаланг, пострадавших от некроза, и операции по предотвращению сужения пищевода.
Местная терапия заключается в применении аппликаций с диметилсульфоксидом и прочими препаратами с противовоспалительным действием. Наружное лечение сочетают с методами физиотерапии. Это тепловые процедуры (парафиновые аппликации), ультразвук или лазеротерапия. Из альтернативных методов лечения хороших результатов позволяет добиться акупунктура.
При хронических формах системной склеродермии больным показано санаторно — курортное лечение, с применением грязевых обертываний, бальнеотерапии и физиотерапевтических методов. При поражениях кожи хорошо помогают грязевые, углекислые и сероводородные ванны, при поражении опорно — двигательной системы – радоновые ванны. При лечении очаговой склеродермии применяют лечебную физкультуру и массажные процедуры.
+7 (495) 604-12-12
Названия
Название: Системная склеродермия.Системная склеродермия
Лечение во время беременности
Сталкиваясь со склеродермией и беременностью одновременно, каждая женщина задумываться, что теперь делать.
Безопасного способа лечения этой болезни в период протекания беременности на сегодняшний день не существует. Поэтому важно, чтобы лекарственные препараты назначались исключительно врачом и в случаях крайней необходимости.
Самолечение и применение народных средств, в данной ситуации исключено.
Если лечение склеродермы приходится на период планирования беременности, то стоит отложить последнее до излечения. Это связано с тем, что многие препараты вызывают врожденные патологии и дефекты развития плода.
Особое внимание во время беременности уделяется лечению системной склеродермии, т.к именно она может нанести существенный вред как организму матери, так и ребенку.
Для ее лечения используют такие препараты как:
- Препараты, понижающие артериальное давление;
- Лекарства, помогающие справится с изжогой;
- Препараты кортикостероидной группы, которые уменьшают проявления заболевания;
- Лекарства, подавляющие иммунную систему.
Беременные, которые страдают заболеванием склеродерма помимо гинеколога, обязательно наблюдаются у следующих врачей:
- Дерматолог;
- Кардиолог;
- Пульмонолог;
- Гастроэнтеролог;
- Нефролог.
Классификация системной склеродермии и краткая характеристика отдельных форм
При формулировке диагноза признаки системной склеродермии конкретизируются в соответствии с такими характеристиками, как клиническая форма заболевания, вариант его течения и стадия развития патологии.
Различают следующие клинические формы
Диффузную
Развивается внезапно и уже через 3-6 месяцев манифестирует множественностью синдромов. В течение 1 года происходит обширное, генерализованное поражение кожных покровов верхних и нижних конечностей, лица, туловища. Одновременно с этим или несколько позже развивается синдром Рейно. Рано возникает поражение тканей легких, почек, желудочно-кишечного тракта, мышцы сердца. При видеокапилляроскопии ногтевого ложа определяется выраженное запустевание (редукция) мелких сосудов с образованием бессосудистых участков (аваскулярные зоны) ногтевого ложа. В анализах крови выявляются антитела к ферменту (топоизомераза 1), влияющему на непрерывность молекулы клеточной ДНК.
Лимитированную
Характеризуется менее распространенными индуративными кожными изменениями, поздним и более медленным развитием патологии, длительным периодом наличия только синдрома Рейно, поздним развитием гипертензии в легочной артерии, ограничением поражения кожных покровов зонами лица, кистей рук и стопами, поздним развитием кальциноза кожи, телеангиэктазий и поражения пищеварительного тракта. При проведении капилляроскопии определяются расширенные мелкие сосуды без наличия выраженных аваскулярных зон. В анализах венозной крови выявляются специфичные антицентромерные (антинуклеарные) аутоантитела против различных компонентов ядра клеток.
Перекрестную
Характерным для данной формы является сочетание симптомов системной склеродермии с симптомами одного или нескольких других системных патологий соединительной ткани — с ревматоидным артритом, с системной красной волчанкой, с дерматомиозитом или полимиозитом и др.
Склеродермию без склеродермы
Или висцеральная форма, протекающая без уплотнения кожных покровов, но с синдромом Рейно и признаками поражения внутренних органов — с фиброзом легких, развитием острой склеродермической почки, поражением сердца, пищеварительного тракта. В крови определяются аутоиммунные антитела к Scl-70 (ядерной топоизомеразе).
Ювенильную системную склеродермию
Начало развития до 16-летнего возраста по типу линейной (чаще ассиметричной) или очаговой склеродермии. При линейной — участки кожи с рубцовыми изменениями (обычно на волосистой части головы, спинке носа, на лбу и лице, реже на нижних конечностях и грудной клетке) имеют линейный характер. При этой форме отмечаются склонность к формированию контрактур (ограничение движений в области суставов) и возможность наличия аномалий развития конечностей. Патологические изменения внутренних органов достаточно незначительные и выявляются, преимущественно, при инструментальных исследованиях.
Индуцированную
Развитие которой явно связано по времени с воздействием факторов окружающей среды (химических, холодовых и др.). Уплотнение кожи распространенное, чаще диффузного характера, иногда в сочетании с сосудистыми поражениями.
Пресклеродермию
Клинически проявляется изолированным синдромом Рейно, сочетающегося с характерными для заболеваниями капилляроскопической картиной и/или иммунологическими изменениями.
Варианты системной склеродермии, в зависимости от характера течения и темпов прогрессирования
- Острый, быстро прогрессирующий вариант — в течение первых 2-х лет от начала болезни развивается генерализованный диффузный фиброз кожных покровов и внутренних органов, преимущественно легких, сердца и почек. Раньше в большинстве случаев заболевание быстро заканчивалось смертельным исходом. При применении современной адекватной терапии прогноз несколько улучшился.
- Подострый, умеренно прогрессирующий. По клиническим симптомам и данным лабораторных исследований он характеризуется преобладанием признаков иммунного воспалительного процесса — плотного кожного отека, миозита, артритов. Нередкими случаями являются перекрестные синдромы.
- Хронический, медленно прогрессирующий. Этот вариант системной склеродермии отличается: преобладанием сосудистых поражений — длительное (в течение многих лет) на первых этапах заболевания существование синдрома Рейно, который сопровождается медленным развитием умеренно выраженных изменений кожи; постепенным нарастанием расстройств, связанных с ишемией (нарушением питания) тканей; постепенным развитием легочной гипертензии и поражения пищеварительного тракта.
Стадии заболевания
- Начальная — наличие от 1 до 3-х локализаций болезни.
- Стадия генерализации, отражающая системность поражений с полисиндромным характером проявлений процесса.
- Терминальная, или поздняя, которая характеризуется недостаточностью функции одного или более органов — дыхательная, сердечная или почечная недостаточность.
Использование трех перечисленных параметров при формулировке диагноза заболевания позволяют сориентироваться в отношении составления программы лечения пациента.
Симптомы
Системный процесс поражает весь организм – кожные покровы, ткани и кровеносные сосуды, а также внутренние органы. Есть два типа склеродермии у беременных – лимитированная (ограниченная) и распространенная (поражает все туловище).Ограниченная форма медленно развивается, на протяжении длительного периода времени, обычно еще до беременности. Для нее будут характерны:
- Уплотнение кожи, ее утолщение, особенно в области рук, пальцев, лица и ног, предплечий.
- Отложение кальция в области соединительной ткани пальцев, конечностей и туловища, на локтях и коленях. Кальцинаты приводят к формированию болезненных язвочек.
- Может возникать синдром Рейно с онемением и бледностью кончиков пальцев, области языка и нижней части лица.
- Нарушения работы пищевода с затруднением глотания, хронической изжогой и язвами пищевода.
- Скопления коллагена в области кожи на пальцах, утолщение огрубение кожи, что делает сложным ее сгибание и разгибание.
- Формование на теле сосудистых звездочек, отек и расширение кровеносных сосудов, что дает пятна на руках и лице.
Распространенная (диффузная форма) развивается внезапно и резко у беременных. К ее признакам и симптомам относят:
- Утолщение кожи, начиная от рук, которое активно и быстро переходит на тело и лицо, грудь, живот и ноги с руками.
- Нарушение работы внутренних органов – кишечника, легких, сердца, почек.
- Постоянное ощущение усталости и отсутствие аппетита, потеря в весе.
- Сильные боли в суставах, их отек и припухлость.
- Опухание и зуд кожи.
В виду опасности поражения внутренних органов при диффузной склеродермии беременность противопоказана. При локальной она вполне возможна и вынашивается без проблем.
Диагностика системной склеродермии у беременных
Основа диагностики склеродермии при беременности – это осмотр кожи дерматологом, выявление признаков заболевания. Также показаны анализы крови на выявление антител, характерных для склеродермии. Необходимо проведение биопсии кожи и при особой необходимости рентгена компьютерной томографии. Также показано УЗИ плода, доплерометрия и КТГ в поздние сроки для оценки развития плода и влияния на него патологии мамы.
Причины
Этиология и генетические особенности. Этиология не известна. Некоторые факторы окружающей среды (вирусы, токсины) способны повреждать эндотелий сосудов с последующим развитием иммунных реакций, приводящих к ещё большему повреждению сосудов и фиброзу тканей. Сказанное подтверждается развитием фиброза у пациентов, длительно контактировавших с поливинилхлоридом, и при L – триптофан – индуцированном синдроме эозинофильной миалгии. Выявлена ассоциация синтеза антицентромерных АТ с Аг HLA – DR1, DR4, DR5, а также ассоциация синтеза антитопоизомеразных АТ с HLA – DR5.
Патогенез • В основе патогенеза СС — нарушение нормального взаимодействия эндотелиальных, гладкомышечных клеток, фибробластов, Т – и В – лимфоцитов, макрофагов, тучных клеток, эозинофилов. Центральная роль в фиброзообразовании принадлежит фибробластам, ускользающим из – под контроля регуляции и синтезирующим коллаген в аномально высоких количествах. Среди факторов, активирующих фибробласты, — ИЛ – 1, ИЛ – 4, ИЛ – 6, тромбоцитарный фактор роста, трансформирующий фактор роста b, гистамин • В формировании синдрома Рейно имеет значение дисбаланс вазоконстрикторных стимулов (холод, эмоции, тромбоксан А2, серотонин) и вазодилатирующих (оксид азота, Пг) • Среди особенностей гуморального иммунитета — образование аутоантител к клеточным мембранам фибробластов, коллагену I и IV типов. АТ Scl – 70 выявляют чаще при диффузных формах СС, АТ к центромерам — при CREST – синдроме, нуклеолярные АТ — при поражении почек или в случаях перекрёстных синдромов с развитием дерматомиозита • В некоторых случаях в развитии склеродермоподобных реакций участвуют реакции «трансплантат против хозяина», например, после пересадки костного мозга или при попадании в кровь беременной женщины фетальных клеток.
Читайте также: Можно ли мочить ожог водой и промывать обожженное место?Классификация • Пресклеродермия: феномен Рейно в сочетании с характерными изменениями при капилляроскопии ногтевого ложа • Диффузная кожная форма характеризуется симметричным утолщением кожи лица, туловища, конечностей, а также быстрым вовлечением в патологический процесс внутренних органов. Развитие её связывают с присутствием АТ Scl – 70 • Лимитированная кожная форма: в дебюте часто наблюдают синдром Рейно, кожные изменения; изменения со стороны внутренних органов развиваются реже и протекают мягче. Одним из вариантов ограниченной формы является CREST – синдром (подкожный кальциноз [calcinosis], феномен Рейно [Reynaud], нарушения моторики пищевода [esophageal motility disorders], склеродактилия [sclerodactyly] и телеангиэктазии [telangiectasia]). Особыми вариантами являются лёгочная гипертензия и первичный билиарный цирроз •• Часто обнаруживают антицентромерные АТ • Перекрёстный синдром: наряду с симптомами СС в клинической картине присутствуют симптомы, характерные для других системных заболеваний соединительной ткани.
Диагностика
Американской коллегией ревматологов разработаны критерии, на основании которых может быть выставлен диагноз системной склеродермии. Среди них выделяют большой критерий (проксимальная склеродермия – уплотнение кожи кистей рук, лица и туловища) и малые (склеродактилия, дигитальные рубчики, двусторонний пневмофиброз). При выявлении двух малых или одного большого признака клинический диагноз можно считать подтвержденным. Дифференциально-диагностические мероприятия проводятся как внутри группы склеродермических болезней, так и среди других системных заболеваний: синдрома Шегрена, полимиозита, дерматомиозита, облитерирующего тромбангиита и мн. др.
Общеклинические анализы малоинформативны, а выявляемые в них изменения – неспецифичны. Со стороны крови отмечается гипохромная анемия, лейкоцитопения или лейкоцитоз, умеренное увеличение СОЭ. В общем анализе мочи может выявляться протеинурия, лейкоцитурия, микрогематурия. Биохимические показатели указывают на признаки воспаления (повышение уровня серомукоида и фибриногена, СРБ, РФ). Наибольшее значение имеют результаты иммунологического обследования. При системной склеродермии в крови обнаруживаются склеродермические аутоантитела-маркеры: АТ к Scl-70 и антицентромерные АТ.
Среди инструментальных методик для ранней диагностики системной склеродермии наибольшую ценность представляет капилляроскопия ногтевого ложа, позволяющая выявить начальные признаки болезни. Для оценки состояния костной системы проводится рентгенография кистей. С целью выявления интерстициального пневмофиброза целесообразно выполнение рентгенографии и КТ легких. Для исследования ЖКТ назначают рентгенографию пищевода, рентгенографию пассажа бария по кишечнику. Электрокардиография и ЭхоКГ необходимы для выявления кардиогенных поражений и легочной гипертензии. Электромиография позволяет подтвердить миопатические изменения. Для гистологической верификации системной склеродермии проводится биопсия кожи, мышц, почек, легких, перикарда.
Влияние беременности на заболевание
Четкая связь начала заболевания с беременностью, родами и абортами выявлена нами у 16 больных. В 5 наблюдениях в период беременности впервые появилась преходящая или более стойкая суставная, сосудистая и стертая кожная патология, что в дальнейшем расценено как начало ССД. У 11 больных начало системной склеродермии было связано с абортами и родами, включая 2 беременности, закончившиеся преждевременным мертворождением. Мнения о влиянии беременности на течение ССД противоречивы, что влечет за собой диаметрально противоположные рекомендации: от обязательного сохранения беременности до рассмотрения вопроса о стерилизации молодых женщин, заболевших ССД. При анализе клинических проявлений и течения системной склеродермии у 81 больной мы выявили отчетливые различия в динамике процесса, которые можно было оценить как ухудшение или обострение заболевания у 24 больных, улучшение — у 15, без существенных изменений — у 42 больных. Обострение ССД у 24 больных наблюдалось в основном во II половине беременности и выражалось усилением артралгий, миалгий, сосудистых и трофических нарушений, увеличением плотного отека кожи, гиперпигментации, лабораторной активности. Больным назначали противовоспалительные средства, кортикостероиды (преднизолон по 15—20 мг/день), что приводило к улучшению состояния.
Аналогичная тактика проводилась при необходимости и в послеродовой период. Большинство больных стремились прервать лечение на время беременности и кормления ребенка, что представлялось реальным в разумных пределах, за исключением случаев обострения процесса, поскольку активация и генерализация ССД неблагоприятны для состояния больной и исхода беременности.
Этиология и патогенез заболевания
Причины развития системной склеродермии изучены недостаточно. В настоящее время считается, что она является многофакторным заболеванием, обусловленным:
1. Генетической предрасположенностью, отдельные механизмы которой уже расшифрованы. Выявлена ассоциация заболевания с некоторыми антигенами тканевой совместимости, связь клинических проявлений со специфическими аутоантителами и т. д. Раньше генетическая предрасположенность аргументировалась наличием случаев системной склеродермии или другой, близкой к ней, патологии или иммунных расстройств у членов семьи или родственников.
2. Воздействием вирусов, среди которых рассматривается основное влияние цитомегаловируса и ретровирусов. Уделяется также внимание изучению роли активированной латентной (скрытой) вирусной инфекции, феномену молекулярной мимикрии и др. Последний проявляется в продукции иммунной системой гуморальных антител, уничтожающих антигены с образованием иммунных комплексов, а также в воспроизведении клеточнотоксических Т-лимфоцитов. Они разрушают клетки организма, в которых находятся вирусы.
3.Влиянием экзогенных и эндогенных факторов риска. Особое значение придается:
- переохлаждению и частому и длительному пребыванию под солнечными лучами;
- вибрации;
- промышленной кремниевой пыли;
- химическим агентам промышленного и бытового происхождения — пары переработки нефтепродуктов, хлорвинил, пестициды, органические растворители;
- некоторым пищевым продуктам, содержащим рапсовое масло, и пищевым добавкам с L-триптофаном;
- имплантам и отдельным медицинским препаратам, например, блеомицин (противоопухолевый антибиотик), вакцины;
- нейроэндокринным нарушениям, частым стрессовым состояниям, склонности к сосудистым спастическим реакциям.
Схематичное изложение сложного механизма развития заболевания
Характерной чертой системной склеродермии является чрезмерная выработка фибробластами коллагенового белка. В норме это способствует восстановлению поврежденной соединительной ткани и приводит к ее замещению рубцом (склерозирование, фиброзирование).
При аутоиммунных соединительнотканных заболеваниях физиологические в обычных условиях изменения чрезмерно усиливаются, приобретая патологические формы. Вследствие этого нарушения нормальная соединительная ткань замещается рубцовой тканью, происходят уплотнение кожных покровов и изменения в суставах и органах. Общая схема развития этого процесса следующая.
Вирусы и факторы риска на фоне генетической предрасположенности воздействуют на:
- Соединительнотканные структуры, что приводит к дефекту клеточных мембран и повышенной функции фибробластов. Результатом этого являются избыточная продукция коллагена, фиброкинетина (крупный гликопротеин межклеточного матрикса), протеогликанов и гликозоаминогликанов, представляющих собой сложные белки, к которым относятся иммуноглобулины (антитела), большая часть белковых гормонов, интерферон и др.
- Микроциркуляторное русло, в результате чего повреждается эндотелий (эпителий внутренней стенки сосудов). Это, в свою очередь, приводит к разрастанию миофибробластов (клетки, сходные одновременно с фибробластами и гладкомышечными клетками), оседанию тромбоцитов в мелких сосудах и их адгезии (прилипание) на сосудистых стенках, к отложению нитей фибрина на внутренней оболочке мелких сосудов, отеку и нарушению проницаемости последних.
- Иммунную систему организма, приводя к дисбалансу T- и B-лимфоцитов, участвующих в формировании иммунного ответа, в результате чего нарушается функция первых и активизируются вторые.
Все эти факторы, в свою очередь, служат причиной дальнейшего развития следующих нарушений:
- Избыточного образования коллагеновых волокон с последующим прогрессирующим генерализованным фиброзом в дерме, опорно-двигательном аппарате и внутренних органах. Фиброз представляет собой разрастание соединительной ткани.
- Избыточной продукции коллагеновых белков в стенках мелких сосудов, утолщения в них базальных мембран и сосудистого фиброза, повышенной свертываемости крови и тромбозов в мелких сосудах, сужение их просвета. Все это ведет к поражению мелких сосудов с развитием сосудистых спазмов по типу синдрома Рейно и нарушению структуры и функции внутренних органов.
- Увеличения образования цитокинов (специфические пептидные информационные молекулы), иммунных комплексов и аутоантител, также приводящих к воспалению внутренней оболочки мелких сосудов (васкулиты) и, соответственно, тоже к поражению внутренних органов.
Таким образом, основными звеньями патогенетической цепи являются:
- нарушение механизмов клеточного и гуморального видов иммунитета;
- поражение мелких сосудов с деструкцией и расстройством функции эндотелия сосудистой стенки, с утолщением ее внутренней оболочки и микротромбозами, с сужением просвета русла микроциркуляции крови и нарушением самой микроциркуляции;
- нарушение процессов образования коллагеновых белков с повышенным формированием гладкомышечных волокон и коллагена, что проявляется фиброзной перестройкой соединительной ткани органов и систем с нарушением их функции.
Описание
Системная склеродермия. Диффузная патология соединительной ткани, для которой характерны фиброзно – склеротические изменения кожи, суставно – мышечного аппарата, внутренних органов и сосудов. Типичными признаками системной склеродермии служат синдром Рейно, уплотнение кожи, маскообразное лицо, телеангиэктазии, полимиозит, суставные контрактуры, изменения со стороны пищевода, сердца, легких, почек. Диагностика системной склеродермии основана на комплексе клинических данных, определении склеродермических аутоантител, биопсии кожи. Лечение включает антифиброзные, противовоспалительные, иммуносупрессивные, сосудистые средства, симптоматическую терапию.
Читайте также: Огуречная маска для лица от прыщей в домашних условияхОсложнения
При беременности склеродермия опасна осложнениями в виде преэклампсии и эклампсии, состояния артериальной гипертензии. Кроме того, страдает внутриутробное развитие плода, формируется его гипоксия. Опасны преждевременные роды и высока вероятность кесарева сечения в родах.
Осложнения у будущей мамы
Врачи рекомендуют воздержаться от планирования беременности, если в течение последних 3 лет наблюдались проявления системной склеродермии.
Она может спровоцировать такие осложнения как:
- Повышение артериального давления;
- Отставание в росте у плода;
- Преждевременное начало родов.
Однако если беременность наступила в момент развития болезни, показаний к прерыванию нет. Необходимо просто четко соблюдать все рекомендации лечащего врача.
Склеродермия – заболевание, которое часто встречается у женщин, находящихся в детородном возрасте.
Некоторые его разновидности оказывают серьезное воздействие на организм. Лечение требует использования медицинских препаратов, которые оказывают негативное воздействие на развитие будущего ребенка в утробе матери. Поэтому каждая женщина, которая планирует родить здорового ребенка и сталкивается с данной болезнью, должна внимательно изучить все ее особенности.
Важно четко понимать, как передается склеродермия, как проявляется, и какие последствия могут быть в течение беременности.
При соблюдении всех необходимых мер профилактики и лечения значительно увеличивается вероятность успешного течения беременности и рождения здорового ребенка.
Автор: Анита Игоревна, педиатрСпециально для сайта kakrodit.ru
Дополнительные факты
Системная склеродермия – коллагеноз с полисиндромными проявлениями, в основе которого лежит прогрессирующий фибросклероз кожных покровов, опорно-двигательного аппарата, висцеральных органов и сосудов. Среди болезней соединительной ткани занимает второе место по частоте встречаемости после системной красной волчанки. Патология детально описана еще в ХVII в. , однако общепринятый термин «склеродермия» был введен в употребление лишь в середине ХIХ столетия, а детальное изучение заболевания в рамках ревматологии началось с 40-50-х г. Г. Прошлого века. Распространенность системной склеродермии колеблется от 6 до 20 случаев на 1 млн. Человек. Женское население заболевает в 3-6 раз чаще, чем мужское; основную долю пациентов составляют лица в возрасте 30-60 лет. Системная склеродермия имеет медленно прогрессирующее течение, со временем приводящее к утрате трудоспособности.
Основные медуслуги по стандартам лечения Подобрать лечение искусственным интеллектом
Консультации врачей
Консультация терапевта
| любаяврач – 826 клиникврач к.м.н. – 240 клиникд.м.н., профессор – 127 клиник |
Консультация ревматолога
| любаяврач – 264 клиникиврач к.м.н. – 85 клиникд.м.н., профессор – 57 клиникчк рамн – 2 клиники |
Коды: A01.04.002 Консультация ортопеда
| любаяврач – 417 клиникврач к.м.н. – 162 клиникид.м.н., профессор – 107 клиникчк рамн – 4 клиники |
Консультация артролога
| любаяврач – 11 клиникд.м.н., профессор – 14 клиникврач к.м.н. – 4 клиники |
Коды: A01.04.002, A02.04.003 Консультация аллерголога-иммунолога
| любаяврач – 390 клиникврач к.м.н. – 127 клиникд.м.н., профессор – 81 клиника |
Анализы
Общий белок крови
Общий анализ мочи
Общий анализ крови
Исследование глюкозы в крови
Белковые фракции крови
Антинуклеарные антитела (ANA)
АСТ крови
АЛТ крови
C реактивный белок крови
Диагностика
Электрокардиография (ЭКГ)
| любаяпо небу – 51 клиникабез описания – 525 клиникс описанием – 839 клиникчреспищеводная (чпэкг) – 13 клиник |
Рентгенография легких
| любаяобзорная (одна проекция) – 173 клиникив двух проекциях – 141 клиника |
Артроскопия
| любаяАртроскопия голеностопного сустава – 78 клиникАртроскопия коленного сустава – 125 клиникАртроскопия локтевого сустава – 82 клиникиАртроскопия лучезапястного сустава – 61 клиникаАртроскопия плечевого сустава – 102 клиникиАртроскопия тазобедренного сустава – 72 клиникиАртроскопия с биопсией тканей сустава – 17 клиник |
Коды: A02.04.002
Нехирургическое лечение
Электрофорез лекарственный
| любаяНакожный электрофорез – 491 клиникаЭндоназальный электрофорез – 82 клиникиУретральный электрофорез – 90 клиникРектальный электрофорез – 92 клиникиВагинальный электрофорез – 77 клиник |
Коды без услуг: A25.06.002 Назначение диетического питания при заболеваниях иммунной системы
Что сделать врачу (осмотр)
A01.04.002 Визуальное исследование суставов
A02.01.001 Измерение массы тела
A02.03.005 Измерение роста
A02.06.001 Измерение объема лимфоузлов
A02.04.002 Измерение объема сустава
A02.04.003 Измерение подвижности сустава (углометрия)
A02.09.001 Измерение частоты дыхания
A02.12.001 Исследование пульса
A02.12.002 Измерение артериального давления на периферических артериях
A02.30.001 Термометрия общая
Другое
Коды без услуг: A11.05.001 Взятие крови из пальца
A11.12.009 Взятие крови из периферической вены
Прогноз
Прогноз при системной склеродермии в целом неблагоприятный. Самая низкая пятилетняя выживаемость (30-70%) ассоциируется с диффузной формой. Предикторами неблагополучного прогноза выступают легочный и почечный синдромы, дебют болезни у пациентов старше 45 лет. Лимитированная форма и хроническое течение болезни имеют более благоприятный прогноз и лучшую выживаемость, при них возможно планирование беременности и благополучное родоразрешение. Пациенты с системной склеродермией подлежат диспансерному учету и наблюдению каждые 3–6 месяцев.
Симптомы (признаки)
Клиническая картина
• Синдром Рейно возникает у 90% пациентов при диффузной и у 99% пациентов при ограниченной СС. В качестве висцерального эквивалента синдрома Рейно расматривают почечный склеродермический криз).
• Поражение кожи выявляют у 95% пациентов. Ранняя (отёчная) фаза повреждения эндотелия мелких сосудов вслед за повышением проницаемости сосудистой стенки переходит в следующую (индуративную фазу), характеризующуюся увеличенным синтезом коллагена. Со временем возникает атрофия кожи и её придатков (атрофическая фаза) с характерной спаянностью кожи с подлежащими тканями •• Двусторонний отёк кистей, затем утолщение кожи пальцев, лица, предплечий, развитие индурации и атрофии. При диффузной форме — быстрое распространение на грудь и живот, при лимитированной форме изменения касаются только пальцев и лица •• Телеангиэктазии в 30% случаев диффузной и 80% ограниченной СС •• Подкожный кальциноз (в 5% случаев диффузной и 45% ограниченной форм) локализуется в местах, часто подвергающихся травматизации (кончики пальцев, локти, колени), — синдром Тибьержа–Вейссенбаха •• Гиперпигментация, чередующаяся с участками депигментации, — изменения цвета кожи по типу «соль с перцем». Кожа становится натянутой, блестящей, спаянной с подлежащими тканями •• Трофические нарушения: изъязвления, гнойники, алопеции.
• Поражение суставов •• Более 50% пациентов СС предъявляют жалобы на отёчность, скованность и боли в суставах пальцев, лучезапястных и коленных суставах (80% случаев диффузной и 90% ограниченной форм) •• На ранних стадиях заболевания может развиться ревматоидноподобный артрит, но типичным для СС считают фиброзирующий суставной процесс с выраженными ограничениями подвижности •• Тендосиновит с синдромом запястного канала и шумом трения связок при движении •• Сгибательные контрактуры •• Остеолиз ногтевых фаланг.
• Поражение мышц •• Диффузная мышечная атрофия •• Невоспалительный мышечный фиброз •• Воспалительная миопатия, клинически сходная с дрематомиозитом (вариант перекрёстного синдрома).
• Поражение ЖКТ •• Пищевод: эзофагит (дисфагия, диффузное расширение верхних отделов, сужение в нижней трети, ослабление перистальтики) или метапластические изменения слизистой оболочки дистальной части пищевода (метаплазия Берретта). Нарушения моторики пищевода и рефлюкс возникают в результате замещения ГМК нижней трети пищевода коллагеном; поперечно – полосатая мускулатура верхней трети пищевода обычно не повреждается. Развиваются стриктуры пищевода (следствие постоянного рефлюкса), а в области пищеводно – желудочного перехода образуются язвы •• Желудок и двенадцатиперстная кишка: атония и дилатация. Резко выраженный фиброз ведёт к нарушению всасывания железа •• Тонкая кишка: дилатация, ослабление перистальтики, синдром мальабсорбции, синдром бактериального обсеменения тонкой кишки •• Толстая кишка: дивертикулёз, запоры.
• Поражение печени. Первичный билиарный цирроз наблюдают при CREST – синдроме.
• Поражение лёгких •• Базальный, а затем диффузный пневмофиброз. Интерстициальные поражения лёгких возникают вследствие фиброзирования перибронхиальных и периальвеолярных тканей. Больные предъявляют жалобы на прогрессирующую одышку при физической нагрузке •• Сухой плеврит •• Лёгочная гипертензия в отсутствии интерстициального фиброза.
• Поражение сердца •• Левожелудочковая недостаточность •• Миокардиальный фиброз — редко •• Миокардит — редко, в основном у пациентов с симптоматикой дерматомиозита •• Острый перикардит (чаще как ЭхоКГ – находка) •• Эндокардит с формированием порока (крайне редко) •• Стенокардия появляется вследствие фиброза венечных артерий •• Сердечная недостаточность развивается редко, отёчный синдром не наблюдают.
• Поражение почек •• ОПН (склеродермический почечный криз) развивается как результат фиброза междольковых артерий в сочетании с каким – либо сосудосуживающим стимулом (повышение диуреза, кровопотеря, хирургическое вмешательство) •• Злокачественная артериальная гипертензия •• Протеинурия у 30% больных СС. Изменения мочевого осадка минимальны •• Быстропрогрессирующая почечная недостаточность •• Гиперренинемия в 90% случаев •• Микроангиопатическая гемолитическая анемия и тромбоцитопения.
• Поражение нервной системы •• Полиневритический синдром связан с синдромом Рейно или развивается самостоятельно •• Невропатии черепных нервов отмечают редко (в основном V пары черепных нервов).
• Синдром Шёгрена (в 20% случаев).
• Поражение щитовидной железы •• Тиреоидит Хашимото •• Фиброзная атрофия.
- http://netderm.ru/sistemnaya-sklerodermiya/
- https://kiberis.ru/?p=31539
- https://kakrodit.ru/sklerodermiya-i-beremennost/
- https://BellaEstetica.ru/dermatologiya/sistemnaya-sklerodermiya.html
- https://DetStrana.ru/service/disease/pregnant/sistemnaya-sklerodermiya/
- https://gipocrat.ru/boleznid_id36368.phtml
- https://www.KrasotaiMedicina.ru/diseases/rheumatology/systemic-scleroderma
- https://medbe.ru/materials/revmaticheskie-zabolevaniya-raznoe/sistemnaya-sklerodermiya-i-beremennost-/
golovaneboli.ru