Лечение суставов - артроз, артрит, остеохондроз и многое другое
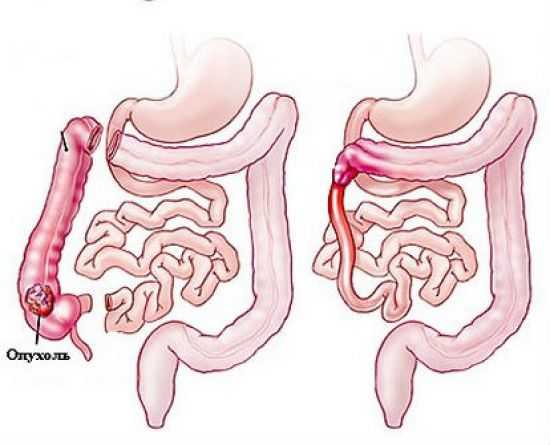
Опухоль толстой кишки
Опухоли толстого кишечника
Опухоли толстого кишечника – это группа новообразований злокачественного либо доброкачественного характера, локализующихся в разных отделах толстой кишки. Симптомы зависят от вида и расположения неоплазии. Основные проявления – боли в животе, проблемы со стулом, метеоризм, кровотечения, анемия. Диагностируют патологию с помощью аноскопии, ректороманоскопии, колоноскопии, ирригоскопии с двойным контрастированием. Дополнительные методы – УЗИ органов брюшной полости, КТ, анализ на опухолевые маркеры. Лечение хирургическое, при злокачественных неоперабельных опухолях проводят паллиативную терапию.
Опухоли толстого кишечника – это доброкачественные либо злокачественные новообразования разной этиологии, которые развиваются из эпителиальной или другой ткани стенок толстой кишки и могут поражать любые ее отделы. Доброкачественные опухоли довольно распространены, по разным данным они выявляются у 16-40% населения. Во многих случаях доброкачественный процесс со временем переходит в злокачественный. Раковые опухоли толстого кишечника занимают третье место среди другой злокачественной патологии пищеварительной системы (после рака желудка и опухолей пищевода).
Среди всей онкопатологии злокачественные опухоли толстого кишечника по частоте уступают только раку легких, раковым новообразованиям в желудке и раку молочной железы. По статистике, в Британии каждый год от этой патологии умирает около 16 000 тысяч больных, а в США – 50 000 пациентов. У мужчин заболевания данной группы, особенно злокачественные, выявляют несколько чаще, нежели у женщин. Актуальность опухолей толстого кишечника возрастает с каждым годом, преимущественно в развитых странах северного полушария. Доброкачественные процессы так же опасны, как и злокачественные, поскольку имеют склонность к малигнизации.
Опухоли толстого кишечника
Причины, которые приводят к возникновению опухолей толстого кишечника, изучаются давно, но к единому мнению ученые, клинические онкологи и проктологи так и не пришли. Все сходятся во мнении, что данная группа заболеваний является полиэтиологичной. Основные этиофакторы:
- Особенности питания. Большое значение имеет диета, богатая животными белками, жирами и бедная клетчаткой. Такой рацион ведет к частым запорам, дисбалансу кишечной флоры. Содержимое кишечника с высоким содержанием желчных кислот и фенолов, обладающих канцерогенными свойствами, дольше контактирует со стенками, что повышает возможность развития опухолей толстого кишечника. Именно с этим связывают большее распространение опухолей толстого кишечника в развитых странах. Также имеют значение канцерогены, которые содержатся в промышленных консервантах, копченых продуктах.
- Воспалительные заболевания кишечника. При длительном течении (5 лет и больше) они могут осложняться раком. Наиболее опасным в этом плане является неспецифический язвенный колит: почти у половины пациентов, которые болеют больше 30 лет, диагностируют злокачественные опухоли. Несколько меньший процент малигнизации отмечается у пациентов с болезнью Крона.Вирусная теория возникновения доброкачественных полипов кишечника пока окончательно не подтверждена.
- Наследственность и возраст. Генетическая предрасположенность полностью доказана в случае таких заболеваний, как диффузный полипоз кишечника, частично доказана при колоректальном раке. Риск формирования патологии повышается с возрастом.
Опухоли толстого кишечника делят на доброкачественные и злокачественные, а также на опухоли эпителиального и неэпителиального происхождения. По международной морфологической классификации выделяют следующие новообразования:
- Эпителиальные опухоли кишечника: тубулярная аденома, ворсинчатая аденома, тубулярно-ворсинчатая аденома, аденоматоз.Эпителиальные опухоли самые распространенные, они составляют около 92% всех новообразований, имеют большую склонность к злокачественному перерождению.
- Неэпителиальных опухоли кишечника : липома, лейомиома, лейомиосаркома, ангиосаркома и саркома Капоши.
Также среди доброкачественных процессов выделяют опухолеподобные поражения толстой кишки (гамартомы): полип Пейтца-Егерса, ювенильный полип. Среди опухолей толстого кишечника встречаются гетеротопии: гиперпластический или метапластический полип, доброкачественный лимфоидный, воспалительный и глубокий кистозный полип. По распространенности различают одиночные, множественные (сгруппированные и расположенные рассеяно) полипы, диффузный полипоз.
Злокачественные опухоли толстого кишечника по характеру роста разделяют на четыре типа:
- экзофитно-полиповидные опухоли, которые растут в просвет кишки;
- эндофитно-язвенные опухоли, распространяющиеся в стенке кишки, часто дают изъязвления;
- диффузно-инфильтративные опухоли (злокачественные клетки имеют диффузное распространение внутри стенок органа);
- аннулярные опухоли - растут по окружности кишки.
В двух последних случаях трудно определяются гистологические границы опухолевого процесса, клетки могут проникать в участки, которые на первый взгляд выглядят здоровыми.
Стадирование опухолей
При классификации злокачественных опухолей толстого кишечника большое значение имеет стадия процесса. Стадийность определяют с помощью международной общепринятой классификации TNM, где T – это степень прорастания опухоли в ткани, N – наличие или отсутствие метастазирования в регионарные лимфатические узлы, M – отдаленное метастазирование.
- T0 – нет признаков опухолевого роста
- Tx – невозможна оценка достоверная первичной опухоли
- Tis – carcinoma in situ, или рак «на месте», не прорастает слизистую
- T1 – распространение опухоли на подслизистый слой
- T2 – прорастание опухолью мышечного слоя
- T3 – распространение опухоли на мышечный слой и проникновение в ткани вокруг толстого кишечника, не покрытые брюшиной.
- Т4 – прорастание опухолью висцеральной брюшины либо распространение на органы и ткани, расположенные по соседству.
Nx – невозможно оценить состояние регионарных лимфатических узлов. N0 – метастазов в регионарных лимфоузлах нет. N1 – метастазы в 1-3 лимфоузлах, находящихся вокруг толстого кишечника. N2 – метастазы в четырех и более лимфоузлах, расположенных вокруг толстого кишечника. N3 – метастазы в лимфоузлах, которые находятся вдоль сосудов. Мx– удаленные метастазы невозможно определить. М0 – метастазов нет. М1 – есть метастазы в отдаленных органах.
Соответственно классификации TNM выделяют четыре стадии раковых опухолей толстого кишечника. Нулевая стадия - TisN0M0. Первая стадия - T1N0M0 или T2N0M0. Вторая стадия - T3N0M или T4N0M0. Третья стадия – любые показатели Т и N1M0, любые показатели T и N2M0 либо любые показатели T и N3M0. Четвертая стадия – любые показатели Т и N, М1.
Наряду с данной классификацией, во многих Европейских странах и странах Северной Америки используют классификацию опухолей С. Е. Dukes, предложенную еще в 1932 году. Опухоли толстого кишечника также разделяют на четыре стадии, обозначенные латинскими буквами. Стадия А – опухолевый процесс распространяется в пределах слизистого и подслизистого слоя (T1N0M0 и T2N0M0). Стадия В – опухоль прорастает во все слои стенок кишечника (T3N0M и T4N0M0). Стадия С – опухоль может быть любого размера, но есть метастазы в регионарные лимфоузлы. Стадия D – есть отдаленные метастазы.
Доброкачественные опухоли толстого кишечника часто протекают бессимптомно и выявляются случайно. Иногда у больных появляется дискомфорт в животе, неустойчивый стул или кровь в кале. Большого размера ворсинчатые опухоли из-за гиперпродукции слизи могут вызывать нарушение водно-электролитного баланса, изменения белкового состава крови, анемию. Также крупные доброкачественные опухоли иногда приводят к непроходимости кишечника, провоцируют инвагинации. Симптоматика при множественном или диффузном полипозе может быть более ярко выражена.
Злокачественные новообразования
Раковые опухоли толстого кишечника развиваются достаточно медленно и в самом начале могут клинически не проявляться. Одними из первых симптомов заболевания являются кровотечения и анемия. При опухолях ректума и дистального отдела сигмовидной кишки кровь алая, не смешивается со слизью. Если патологический процесс затрагивает нисходящую ободочную кишку – кровь темная, равномерно перемешанная со слизью и калом. Кровотечения при злокачественном процессе в проксимальных отделах очень часто бывают скрытыми и проявляются только анемией.
Кроме кровотечений, при раковых опухолях толстого кишечника у пациентов могут появиться боли в животе, тенезмы, проблемы со стулом. Запоры возникают на поздних стадиях процесса, в запущенных случаях часто развивается кишечная непроходимость. Раковые поражения прямой кишки вызывают у больных ощущение неполного опорожнения, тенезмы. Пациенты жалуются на общую слабость, потерю аппетита, отмечают резкую потерю веса. С прогрессированием болезни увеличивается печень, появляются признаки асцита.
Для диагностики опухолей толстого кишечника используют целый ряд методик: эндоскопических, рентгеновских
- Эндоскопия кишечника. При аноскопии и ректороманоскопии обнаруживают опухоли и полипы в прямой кишке, дистальном участке сигмовидной кишки.Следующий этап исследования – проведение колоноскопии, которая позволяет выявить небольшие по размеру опухоли толстого кишечника, осмотреть его на всем протяжении. Также с помощью этого метода можно взять биоптат и удалить небольшого размера полипы.
Колоноскопия. Доброкачественное образование (тубулярная аденома) толстой кишки.
- Рентген кишечника. Ирригоскопию с двойным контрастированием путем введения в кишечник воздуха и бариевой взвеси. Методика позволяет выявить опухоли толстого кишечника разного размера; трудности в диагностике могут возникнуть, если процесс локализирован в слепой кишке. КТ имеет большую чувствительность по сравнению с ирригоскопией, но наиболее достоверные результаты можно получить при выполнении виртуальной колоноскопии.
КТ ОБП. Опухоль поперечной ободочной кишки, прорастающая в переднюю брюшную стенку. (фото Вишняков В.Н.)
Для выявления метастазов при злокачественных опухолях толстого кишечника используют УЗИ органов брюшной полости, компьютерную томографию, сканирование костной системы, при наличии неврологических симптомов – КТ головного мозга. Опухолевые маркеры имеют скорее прогностическое, чем диагностическое значение. При низкодифференцированных новообразованиях повышается раково-эмбриональный антиген, хотя он не специфичен для этого типа опухолей. Самыми информативными маркерами при выявлении первичных опухолей толстого кишечника считаются маркеры СА-19-9 и СА-50, но при рецидивах они могут и не определяться.
Единственный действенный метод лечения опухолей толстого кишечника в современной онкологии – хирургический. При небольших доброкачественных процессах без признаков малигнизации проводят удаление новообразования, при множественном поражении – часть толстого кишечника Оперативные вмешательства при опухолях прямой кишки проводят путем трансректального доступа.
При злокачественных опухолях толстого кишечника объем операции более радикальный - расширяется до гемиколэктомии, тотальной колэктомии. Удаляют не только новообразование, но и региональные лимфатические узлы, даже если в них не выявлены метастазы. По возможности во время хирургических вмешательств стараются сохранить естественный путь пассажа кишечного содержимого. Если такой возможности нет, выводят колостому на переднюю брюшную стенку. Кроме оперативного лечения, назначают химиотерапию 5-фторурацилом, фторофуром, лучевую терапию.
Прогноз при опухолях толстого кишечника не всегда благоприятный. Даже доброкачественные эпителиальные опухоли или полипы имеют высокую склонность к злокачественному перерождению. Во многом выживаемость больных зависит от своевременной диагностики и адекватно проведенной хирургической операции.
Профилактика опухолей толстого кишечника состоит, прежде всего, в правильном питании. Необходимо меньше употреблять копченых и консервированных продуктов, мяса и животных жиров. При выборе продуктов нужно отдавать предпочтение тем, которые содержат большое количество клетчатки. Следует пересмотреть образ жизни: низкая двигательная активность благоприятствует возникновению опухолей толстого кишечника. Необходимо вовремя выявлять и лечить различные воспалительные заболевания желудочно-кишечного тракта.
www.krasotaimedicina.ru
Опухоль толстой кишки
Опухоль толстой кишки может быть как доброкачественной, так и злокачественной. Новообразования способны прорастать из ткани нижней части пищеварительного тракта и базироваться в разнообразных её отделах.
Клеточный состав слизистой кишечника имеет свойство обновляться, однако изредка могут происходить неравномерные регенеративные изменения, провоцирующие развитие опухолей. Опухоль толстой кишки – опасный недуг, который требует незамедлительного и грамотного лечения.
Причины
Можно выделить ряд основных причин, вследствие которых возникает рак толстой кишки. Привести к онкологии могут недуги толстой кишки, к которым можно отнести язвенный колит, аденому, полип, болезнь Крона и воспаление кишечника. Больные, у которых имеется в анамнезе подобный диагноз, обязаны систематически проходить диагностирование.
Наследственность. В случаях, когда в семье были люди, страдающие онкологией, важно регулярно проходить обследования. Наличие генетической предрасположенности способно повысить риск образования опухолей. Возраст, превышающий 50 лет, может стать причиной возникновения новообразования.
Неправильный рацион, в котором отмечено большое количество мясных продуктов, животного жира и выпечки. Если при этом организм испытывает недостаток растительной пищи, которая богата клетчаткой, могут возникнуть патологические процессы в области кишечника. Систематическое употребление алкоголя и курение табачных изделий могут спровоцировать возникновение рака.
Доброкачественные опухоли
Классификация доброкачественных опухолей:
- Полипы – вредоносные образования, приподнятые над слизистой в форме разветвлённых или округлых отростков, расположенных на ножках. Новообразования свисают в просвет кишки. При полипах могут возникать желудочно-кишечные кровоизлияния и кишечная непроходимость.
- Аденомы железистые и железисто-ворсинчатые, которые могут развиваться из клеточного состава кишечной ткани.
- Ювенильные полипы, которые отличаются крупными размерами (около 2 см). В данном случае больной может наблюдать кровяные сгустки в каловых массах.
- Неэпителиальные новообразования, к которым стоит отнести лимфоидный полип, кистозный пневматоз кишечника, карциноидную опухоль и липому.
- Фиброзный полип анального канала, который может возникнуть на фоне воспалительного процесса.
- Гиперпластическое новообразование, которое возникает в наиболее удалённых участках толстой кишки. Достаточно часто недуг развивается на фоне язвенного колита.
- Диффузные полипозы, разрушающие смежные отделы ЖКТ (желудочно-кишечного тракта).
- Ворсинчатые новообразования.
Злокачественные образования
К злокачественным новообразованиям, поражающим толстую кишку, стоит отнести:
- Аденокарциному, зарождающуюся в железистой клетке, вырабатывающей слизь для смазывания внутренних поверхностей кишечника.
- Карциноидную опухоль, возникающую из гормонпродуцирующего клеточного состава кишечника.
- Лимфому – раковую опухоль, которая взаимосвязана с нарушением иммунной системы.
- Плоскоклеточную опухоль, развивающуюся из слизистой и эпителия. Новообразование способно прорастать в смежные органы.
- Ангиосаркому, образовывающуюся из фрагментов стенок кровеносных сосудов.
 Колоноскопия – специальная методика, позволяющая оценить состояние толстой кишки на протяжении 90-100 см
Колоноскопия – специальная методика, позволяющая оценить состояние толстой кишки на протяжении 90-100 см Стадии развития онкологического процесса
Согласно процессу развития опухоли толстой кишки разделяют несколько стадий недуга. 1 стадия, при которой новообразование достаточно маленькое. Располагается оно в слизистой и подслизистой оболочках. Высокоэффективно на данном этапе проводить химиотерапию. Почти 80% больных полностью излечиваются.
2 стадия, при которой новообразования ещё не дают метастазов, однако постепенно начинается внедрение опухоли в близкорасположенный эпителий. В данном случае выздороветь может лишь 40-60% больных. На 3 стадии происходит разрастание новообразований. Постепенно опухоль занимает всю толщину стенок кишки и начинается прорастание в лимфоузлы. Выжить смогут лишь 25-30% пациентов.
На 4 стадии новообразование приобретает большой размер и затрагивает смежные органы. Метастазы постепенно поражают печень и лёгкие, костную ткань и органы мочевыделительной системы. После химиотерапии выживает лишь 5% больных. Прогноз неутешительный.
Симптомы и признаки
Заболеть раком толстой кишки могут представители как мужского пола, так и женского. Недуг поражает людей в любом возрасте, однако наиболее часто страдают раком пожилые пациенты. К сожалению, на ранней стадии сложно выявить заболевание. Очень важно прислушиваться к себе и при первых же тревожащих признаках обратиться за консультацией к врачу.
Должны насторожить в первую очередь такие признаки, как:
Как проверить толстую кишку?- неспособность удерживать газы или каловую массу;
- систематические запоры;
- метеоризм;
- ложные позывы к испражнениям.
Срочно пройти диагностирование важно в случаях, когда в каловой массе появляется кровь. Кровоизлияния в область кишечного просвета часто свидетельствует о развитии онкологического процесса. Симптоматика, которая беспокоит больного при раковом заболевании толстой кишки:
- ощущение слабости, которое не покидает на протяжении всего дня;
- отсутствие аппетита;
- продолжительная боль в области живота;
- резкое снижение массы тела;
- развитие анемии;
- бледность кожного покрова;
- возникновение непроходимости кишечника;
- скапливание жидкости в брюшной полости.
Патологии разнообразных отделов толстой кишки могут отражаться различными симптомами. В некоторых случаях больной может испытывать сильную боль при дефекации, гнойную примесь или слизь в каловой массе. Также пациент может испытывать ощущение тяжести и дискомфорта в области живота, болезненность в области желудка.
Продукты-защитники от рака
- Очень важно обогатить свой ежедневный рацион продуктами, которые способны защитить от новообразований. Стоит включить в меню:
- брокколи и цветную капусту;
- белокочанную и брюссельскую капусту;
- сою и соевые продукты;
- лук и немного чеснока;
- бурые водоросли;
- томаты и яйца;
- рыбу и плодовые семечки;
- орехи и чай.
 Для лечения опухоли толстого кишечника часто применяют оперативное вмешательство
Для лечения опухоли толстого кишечника часто применяют оперативное вмешательство Диагностика
Достаточно часто на начальном этапе недуга сложно выявить патологические изменения. Именно поэтому так важно ежегодно проходить профилактический осмотр у специалиста. Врач опросит пациента, осмотрит и проведёт пальпацию брюшной полости. Если у специалиста возникнут какие-либо подозрения на наличие недуга, он направит больного на прохождение анализа кала, общего анализа крови.
Если предположения врача подтверждаются, то больной в обязательном порядке направляется на прохождение обследований. Чтобы конкретизировать локализацию новообразования и определить её размерные характеристики, потребуются такие диагностические процедуры, как:
- Ирригоскопия. С помощью клизмы организм больного наполняется контрастным веществом. Далее проводится рентген кишечника, в ходе которого визуализируется состояние толстой кишки.
- Ректороманоскопия – прохождение частичного осмотра кишечника с использованием специального аппарата, вводящегося в область заднего прохода. Благодаря методу можно осмотреть практически 30 см толстой кишки.
- Колоноскопия – специальная методика, позволяющая оценить состояние толстой кишки размером 90-100 см.
- Биопсия – диагностика, при которой берётся для анализа фрагмент слизистой, впоследствии исследующийся под микроскопом. Достаточно часто биопсия назначается при полипах кишечника.
- Анализ крови на онкомаркеры даёт возможность установить уровень активности онкологического процесса в организме.
- С помощью УЗИ визуализируется состояние толстой кишки посредством введения датчика в область заднего прохода и через брюшную полость.
Лечение
Для лечения опухоли толстого кишечника часто применяют оперативное вмешательство. Врачи для удаления новообразования могут использовать резекцию толстой кишки, при которой отрезок кишки частично удаляют, гемиколэктомию – частичное удаление одной из половин кишки. Затем врач должен наложить межкишечный анастомоз, то есть искусственно соединить части кишки.
Достаточно часто подобный вид операции используется при болезни Крона, раке толстой кишки и наличии крупных доброкачественных опухолей.
Могут назначать колпроктэктомию, при которой полностью удаляется толстая кишка и в области передней брюшной стенки создаётся кишечный свищ, или отальную колэктомию. В ходе последней операции полностью удаляется толстый кишечник, однако сохраняется прямая кишка. Операция назначается при множественных полипозах, неспецифических язвенных колитах, дивертикулезе и при застоях каловой массы.
 Правосторонняя гемиколэктомия (удаление правой половины толстой кишки)
Правосторонняя гемиколэктомия (удаление правой половины толстой кишки) Также врач может остановить свой выбор на брюшноанальной резекции прямой кишки, при которой ликвидируется часть прямой кишки. Далее в ходе операции накладывается колостома, а анальный канал подлежит ушиваются. Следующий вариант вмешательства - наложение илеоректального анастомоза. В данном случае восстанавливается непрерывность кишечного тракта после проведения колэктомии (абсолютное удаление толстой кишки).
Врач формирует кишечные соустья между прямой и подвздошной кишкой. Трансанальные иссечения необходимы в случаях, когда новообразования занимают 10-15 см от крайней части ануса. После проведения операции пациенты должны оставаться под наблюдением врача не менее 2 суток. Важно соблюдать специальную диету.
Любые симптомы, которые могут свидетельствовать об онкологии, не должны оставаться без внимания. Своевременно обратившись к врачу, который назначит терапию, можно победить рак и сохранить собственное здоровье и жизнь.
vrbiz.ru
Рак толстого кишечника: первые симптомы и признаки колоректального рака, лечение в Москве
Смертность от злокачественных образований является высокой, однако возможности современной медицины позволяют диагностировать колоректальный рак, который среди онкологических заболеваний занимает 4 место в России. Рак толстой кишки развивается из эпителия, клетки которого при негативном воздействии могут переродиться в раковые.
Толстая кишка имеет пять отделов, в зависимости от которых выделяют несколько разновидностей рака:
- рак слепой кишки;
- рак прямой кишки;
- рак сигмовидной кишки;
- рак восходящей ободочной кишки;
- рак нисходящей ободочной кишки.
Рак прямой кишки является распространенной разновидностью колоректального рака, при своевременном лечении которого прогноз благоприятен. Рак толстого кишечника небольшого размера может не беспокоить больного в течение нескольких месяцев, поэтому людям, находящимся в зоне риска, следует регулярно проходить обследование. В клинике онкологии Юсуповской больницы специалисты объясняют пациентам - колоректальный рак, что это такое, и проводят высокоточную диагностику.
Понятие о раке толстого кишечника
Рак толстого кишечника развивается у людей разных возрастных групп, однако наиболее высокая вероятность появления данного заболевания отмечается у лиц в возрасте от 60 лет. Мировая статистика указывает на прогрессирование рака толстой кишки среди жителей развитых стран.
Злокачественная опухоль в толстой кишке формируется из аденом. В кишечник с определенной пищей попадают канцерогены, которые оказывают негативное влияние на стенки тонкого кишечника. Деление опухолевых клеток ускоряется под воздействием ряда факторов.
Причины рака прямой кишки
Механизм развития рака толстой кишки детально установлен специалистами. Основные причины рака прямой кишки:
- генетическая предрасположенность;
- пожилой возраст. После 55 лет возрастает вероятность развития злокачественной опухоли в толстой кишке;
- этническая принадлежность
- хронические воспалительные заболевания в толстом кишечнике;
- чрезмерное употребление жирных продуктов, пищи с рафинированными углеводами;
- обменные заболевания;
- полипы в толстой кишке;
- низкая физическая активность. При нарушении баланса между физической нагрузкой и количеством потребляемых калорий возникает избыточная масса тела;
- географическая и этническая принадлежность. Колоректальный рак характерен для индустриальных стран, что специалисты связывают с характером питания;
- табакокурение;
- хронический алкоголизм.
Злокачественная опухоль развивается в течение 12-15 лет. Для данного заболевания характерна поздняя выявляемость, что снижает вероятность благоприятного исхода. Современное высокоточное диагностическое оборудование, используемое врачами-онкологами Юсуповской больницы, позволяет выявлять особенности патологического процесса и причины рака прямой кишки.
Микросателлитная нестабильность при колоректальном раке
Врачами-онкологами доказано, что микросателлитная нестабильность при колоректальном раке является в 5% случаев одной из причин развития заболевания. Микросателлитная нестабильность характеризуется склонностью ДНК к мутациям под действием различных факторов. В медицинской литературе описано два пути развития генетической нестабильности. Первый механизм развития колоректального рака связан с хромосомными нарушениями.
Злокачественные опухоли толстой кишки при активации второго пути связаны с нарушением процесса репарации. Мутации возникают в организме спонтанно, повреждения молекул ДНК могут быть вызваны химическими реагентами или физическими факторами. В процессе репарации ферментативные системы способствуют восстановлению участков ДНК.
Микросателлитная нестабильность при колоректальном раке характеризуется наличием в ДНК нескольких генов, мутации которых являются причиной фенотипических отклонений. В медицинской литературе подробно описан механизм развития колоректального рака под действием мутаций, что позволяет специалистам определять наиболее эффективные методы терапии.
Трудности диагностики рака толстой кишки связаны с тем, что заболевание в разных отделах толстого кишечника обусловлено различными причинами. Лечение колоректального рака основывается на результатах комплексной диагностики, которая является обязательным элементом помощи пациентам с раком толстого кишечника в Юсуповской больнице.
В клинике онкологии Юсуповской больницы высококвалифицированные специалисты оказывают помощь даже тем пациентам, от которых отказались в других медицинских учреждениях.
Классификация рака толстой кишки
Симптомы рака прямой кишки зависят от локализации новообразования, его строения. Определение характера опухоли необходимо для определения тактики лечения, скорости и характера роста образований. Если диагностирована тубулярная аденома толстой кишки со слабой дисплазией, что это такое - объяснит опытный врач-онколог, который разработает программу лечения.
Классификация рака толстой кишки по характеру роста:
- экзофитный рак толстой кишки проявляется в росте опухоли наружу;
- эндофитный рак толстой кишки характеризуется ростом новообразования внутрь;
- смешанная форма.
При классификации рака по строению используется Международная гистологическая классификация. Эпителиальные опухоли подразделяются на несколько видов:
- тубулярная аденома сигмовидной, толстой кишки, что это такое - доступно объясняют врачи-онкологи Юсуповской больницы;
- тубулярно-ворсинчатая аденома толстой кишки;
- ворсинчатая опухоль прямой кишки или других отделов;
- аденоматозный полип.
Данные новообразования являются доброкачественными, однако на их фоне может развиться рак толстой кишки, в связи с чем тубулярная аденома толстой кишки требует регулярного наблюдения.
Классификация рака толстой кишки в зависимости от гистологического строения:
- аденокарцинома сигмовидной, прямой кишки;
- плоскоклеточный рак прямой кишки;
- солидный рак;
- меланома;
- скиррозный рак;
- перстневидно-клеточный рак.
В зависимости от количества пораженных клеток, выделяют следующие типы рака прямой кишки:
- высокодифференцированные образования, в которых содержится более 95% железистых структур. Примером является высокодифференцированная аденокарцинома толстой кишки;
- умеренно дифференцированные опухоли (умеренно дифференцированная аденокарцинома прямой кишки) имеют в составе от 50 до 90% железистых структур в клетках;
- низкодифференцированные опухоли (низкодифференцированная аденокарцинома толстой кишки) железистые элементы занимают от 5 до 50 % клеток;
- недифференцированные содержат менее 5% (недифференцированная карцинома прямой кишки).
Определение типа рака толстой кишки необходимо для выбора тактики дальнейшего лечения, поэтому в центре онкологии Юсуповской больницы проводится высокоточная диагностика.
Симптомы и признаки рака толстого кишечника
Признаки рака прямой кишки и других отделов толстого кишечника на начальном этапе развития рака отсутствуют, поэтому заболевание обнаруживается случайно в ходе исследования кишечника или диспансеризации.
Рак прямой кишки: первые симптомы у женщин
Симптомы рака толстой кишки у женщин совпадают с общими проявлениями заболевания. Для того чтобы успешно вылечить колоректальный рак, симптомы на ранних стадиях не должны быть проигнорированы больным. Комплексная диагностика с использованием высокоточного оборудования позволяет специалистам Юсуповской больницы устанавливать причины проблемы и выявлять нарушения на ранней стадии. В ходе приема врач-онколог внимательно изучает симптомы колоректального рака у женщин, а также наследственную предрасположенность.
Рак прямой кишки: первые симптомы у мужчин
У мужчин опухоль прямой кишки, симптомы которой могут отсутствовать, развивается в 60% случаев. Признаки рака прямой кишки и первые симптомы становятся причиной обращения пациентов к врачам-онкологам на стадии, когда вероятность благоприятного прогноза снижена. Специалисты отмечают, что рак толстого кишечника имеет признаки и симптомы, одинаковые для женщин и мужчин.
Колоректальный рак, первая стадия: симптомы
Опухоль в толстом кишечнике небольшого размера на начальном этапе формирования не вызывает боли и неприятных ощущений. При увеличении размеров рак толстой кишки дает симптомы на ранних стадиях:
- болевые ощущения в области живота;
- чувство тяжести;
- повышенное образование газов в животе;
- нерегулярный стул.
Если развивается рак ободочной кишки, первые симптомы могут длительное время не вызывать беспокойства у больного и ошибочно приниматься за расстройство желудка. В Юсуповской больнице диагностируют рак толстой кишки, изучают симптомы на ранних стадиях для разработки наиболее эффективной программы терапии.
Общие симптомы колоректального рака
Когда развивается рак толстой кишки, симптомы на ранних стадиях у женщин и мужчин одинаковы. На поздних стадиях рака возникают поражения внутренних органов, поэтому возникают общие симптомы:
- анемия является распространенным признаком колоректального рака. Недостаток железа в организме и регулярные кровотечения приводят к снижению в крови содержания эритроцитов и гемоглобина.
- снижение массы тела без видимых причин. Развитие опухоли всегда вызывает похудение. Потеря веса происходит из-за нарушения функций пищеварительной системы и обмена веществ;
- бледность кожи, сухость и ломкость волос, ногтей;
- рак прямой кишки - симптомы на ранних стадиях у женщин проявляются в снижении работоспособности, наличии интенсивной головной боли;
- ухудшение аппетита происходит при химиотерапии, а также является результатом иммобилизации всех ресурсов организма. Симптомы рака прямой кишки у женщин приводят к ослаблению организма и утрате энергии.
Местные проявления рака толстой кишки
Если развивается рак сигмовидной кишки, первые симптомы болезни схожи с патологическим процессом в других отделах кишечника. Местными проявлениями рака толстой кишки являются:
- дискомфорт в области живота, возникающий в результате нарушения микрофлоры;
- чередование запоров и поноса;
- слизь и кровь в каловых массах. Если развивается рак сигмовидной кишки, данные симптомы отличаются тем, что включения обволакивают каловые массы. При раке слепой кишки симптомы характеризуются смешением крови и каловых масс.
Люди, находящиеся в зоне риска, должны знать признаки рака прямой кишки, первые симптомы помогут своевременно распознать заболевание и начать терапию. В Юсуповской больнице каждый обратившийся человек получает помощь вне зависимости от тяжести заболевания, поэтому первые признаки рака прямой кишки не должны оставаться без внимания.
Стадии рака толстого кишечника
Специалисты выделяют несколько стадий рака прямой кишки, продолжительность жизни при которых различна. При стадировании подразделяется рак прямой кишки согласно классификации TNM.
Рак толстой кишки: основные стадии
| T –распространенность первичной опухоли в кишке | |
| TX | недостаточно данных для оценки первичного очага опухоли |
| T0 | Первичную опухоль в кишке определить не удается |
| Tis | Опухоль растет в пределах слизистой оболочки |
| T1 | Опухоль прорастает в подслизистую основу |
| T2 | Опухоль прорастает в мышечный слой стенки кишечника |
| T3 | Опухоль прорастает через все слои стенки кишки |
| T4 | Опухоль прорастает в соседние органы |
| N – наличие раковых клеток в регионарных (находящихся рядом с опухолью) лимфоузлах | |
| NX | Недостаточно данных для оценки регионарных лимфатических узлов |
| N0 | Лимфатические узлы не поражены |
| N1 | Метастазы обнаружены в 1-3 регионарных лимфатических узла |
| N2 | Метастазы обнаружены в 4 и более регионарных лимфатических узла |
| M – наличие отдаленных метастазов в различных органах | |
| М0 | Отдаленные метастазы отсутствуют |
| M1 | Отдаленные метастазы есть |
При постановке диагноза врачами-онкологами также используется другая классификация, согласно которой рак толстой кишки проходит 4 стадии:
- 1 стадия характеризуется прорастанием опухоли в стенку органа, при этом она не распространяется за его пределы. На данной стадии метастазы отсутствуют в региональных лимфоузлах, поэтому уровень выживаемости превышает 90%. Тубулярная аденома толстой кишки с дисплазией 1 степени может развиваться у пациента бессимптомно;
- 2 стадия – новообразование выходит за пределы кишечника, метастазы в лимфатических узлах не обнаруживаются. Рак прямой кишки 2 стадии характеризуется выживаемостью до 75%;
- 3 стадия характеризуется прорастанием опухоли в серозную оболочку и метастазированием в лимфатические узлы. Рак прямой кишки 3 стадии имеет благоприятный прогноз в 50% случаев;
- 4 стадия является терминальной. Опухоль поражает близлежащие органы, отмечается образование метастазов. Если диагностирован рак прямой кишки 4 стадия, продолжительность жизни снижена, так в первые 5 лет удается выжить только 10% больных.
Рак прямой, сигмовидной кишки 4 стадии приносит пациентам болезненные ощущения и ухудшает психологическое здоровье. При лечении больных с раком прямой кишки 4 степени ежедневно с пациентами работает опытный психолог.
Метастазы
Перемещение патологического очага является распространенным явлением при раке толстого кишечника. Рак прямой кишки 4 степени с метастазами трудно поддается лечению, усилия врачей-онкологов при этом направлены на улучшение качества жизни пациента и снижение негативного влияния при разложении повреждённых тканей.
Рак прямой кишки: метастазы
Метастазирование злокачественного образования в толстом кишечнике осуществляется в следующие органы:
- печень является органом, в который поступает кровь, питающая внутренние органы. Рак сигмовидной кишки 4 степени с метастазами в печени проявляется у больных скоплением жидкости в брюшной полости, тошнотой и рвотой, желтухой и общим истощением организма;
- брюшина является тонкой пленкой, которая выстилает внутренние органы, после прорастания новообразования в органы в брюшине возникают очаги патологического процесса;
- при метастазировании рака брюшины в легкие больные испытывают сильные боли в грудной клетке, приступы кашля, одышку, происходит отделение крови при кашле.
Современное диагностическое оборудование позволяет быстро выявить метастазы при раке толстой кишки и начать их устранение. Рак ободочной кишки 4 стадии с метастазами в печень имеет неблагоприятный прогноз, однако опытные врачи-онкологи Юсуповской больницы работают с данными пациентами.
Диагностика рака толстого кишечника
Как определить рак прямой кишки, интересуются люди, испытывающие симптомы, схожие с проявлениями данного заболевания. Диагностика рака сигмовидной кишки проводится в Юсуповской больнице. Точная диагностика заболевания необходима для дальнейшего лечения нарушений.
Диагностика рака толстой кишки рентгенологическими методами
Ранняя диагностика способствует повышению выживаемости больных с онкологическими заболеваниями. Диагноз «Рак прямой кишки» ставится на основе данных многочисленных исследований. Рентгенологические методы получили широкое применение при диагностике рака толстой кишки.
Рентгенологическими методами исследования являются:
- компьютерная томография. Данный метод является высокоточным, он основан на получении множества послойных снимков определенного участка тела. Колоректальный рак, симптомы и диагностика которого являются достаточно сложными, может метастазировать, поэтому для определения вторичных очагов применяется компьютерная томография;
- бариевая клизма основывается на введении сульфата бария в кишечник, после чего выполняется рентгеновское исследование. Данное вещество обладает способностью поглощать рентгеновские лучи. Бариевая клизма при рентгенографии позволяет визуализировать пораженный участок толстой кишки;
- магнитно-резонансная томография применяется для визуализации исследуемой области. Данный метод является наиболее безопасным, так как в его основе находится применение электромагнитного излучения;
- позитронно-эмиссионная томография основывается на данных о том, что сахар активно поглощается раковыми клетками. При данном методе используется препарат, содержащий онкомаркеры рака кишечника и прямой кишки. Высокоточный тест на колоректальный рак позволяет специалистам определить наличие опухоли в толстом кишечнике, ее расположение и стадию;
- рентгеновское исследование грудной клетки. Рентгенография применяется для выявления метастазов в отдаленных органах.
Рентгенологические методы диагностики применяются для определения наличия опухоли в толстом кишечнике и ее локализации. В медицине также существуют методы для определения происхождения новообразования, его гистологического строения и характера нарушений в организме.
Генетическое исследование при диагностике рака прямой, сигмовидной, слепой и ободочной кишки
Вероятность развития колоректального рака высока у тех людей, родственники которых имеют данное нарушение. Существуют медицинские данные, в которых описано наличие в ДНК генов, отвечающих за развитие рака толстого кишечника.
Активизация данных генов происходит при воздействии негативных факторов на организм, поэтому для выявления вероятности появления рака необходимо пройти генетическое тестирование. На скрининг колоректального рака как сдать анализ, рассказывают пациентам врачи-онкологи Юсуповской больницы, он позволяет выявить предраковые состояния. Генетическое исследование направлено на выявление генетических нарушений, которые могут запустить патологический процесс.
Лабораторные методы исследования
Лабораторные методы исследования применяются при различных заболеваниях, поэтому они получили широкое распространение. При подозрении на рак толстой кишки проводится несколько исследований:
- анализ крови проводится для выявления анемии, которая развивается в результате кровотечений при раке. Наличие патологического процесса подтверждается нарушениями антигенных рецепторов, находящихся на поверхности клеточной оболочки. Анализ крови позволяет точно установить степень развития очага поражения;
- исследование каловых масс. При раке толстого кишечника в каловые массы попадает кровь, в небольших количествах она может быть незаметна для больного. Перед проведением диагностики пациенту требуется специальная подготовка, включающая отказ от употребления рыбы, мяса, свеклы. Скрытая кровь в каловых массах может присутствовать при различных заболеваниях, поэтому для точной диагностики применяются другие методы;
- биопсия. При данном методе микроскопические образцы ткани, взятые с опухоли, изучаются специалистом. Исследование позволяет определить состав новообразования, а также сделать прогноз дальнейшего развития.
Ультразвуковое исследование
Ультразвуковое исследование позволяет визуализировать опухоль и подробно описать ее размеры, локализацию и выявить, произошло ли прорастание в близлежащие органы. Данный метод обладает высокой информативностью, однако установить, развивается ли колоректальный рак, позволяет скрининг.
Скрининг рака толстой кишки
Скрининговые исследования способствуют повышению выживаемости пациентов. Данные тесты позволяют выявить патологический процесс на ранней стадии, когда отсутствуют какие-либо симптомы. Скрининг рака толстой кишки осуществляет с использованием трех основных тестов:
- колоноскопия;
- исследование каловых масс на скрытую кровь;
- визуальный осмотр слизистой оболочки с использованием ректороманоскопа.
Дополнительными исследованиями являются:
- введение при подозрении на тубулярную аденому, аденокарциному толстой кишки микропрепаратов, содержащих контрастное вещество, описание которого подробно приводится в инструкции, и последующее рентгеновское исследование;
- генетический анализ каловых масс;
- виртуальная колоноскопия.
Диагностика рака прямой кишки и патологического процесса в других отделах толстого кишечника в Юсуповской больнице имеет ряд преимуществ:
- использование европейского оборудования, гарантирующего высокую точность результатов;
- отсутствие очередей и посещение специалистов в удобное время;
- доброжелательное и уважительное отношение персонала к каждому пациенту;
- быстрая обработка результатов и постановка диагноза в минимальные сроки.
Врачи-онкологи рассказывают пациенту, как выглядит рак прямой кишки и каков прогноз при данном заболевании. В ходе осмотра врач информирует пациентов о том, как отличить геморрой от рака прямой кишки и предлагает пациенту пройти диагностику и начать лечение болезни.
Лечение рака толстого кишечника
Лечение колоректального рака консервативными методами невозможно, поэтому для удаления опухоли проводится хирургическое вмешательство. Если диагностирована опухоль толстой кишки, симптомы и лечение определяются степенью поражения. Врачами-онкологами при лечении колоректального рака используется дополнительно лучевая терапия или химиотерапия.
Вопросы многих пациентов, обращающихся к врачам-онкологам, связаны с тем, можно ли вылечить рак прямой кишки. Ранняя диагностика и своевременная терапия улучшают прогноз при данном заболевании, на начальных этапах развития патологического процесса вероятность благоприятного исхода высока.
Опухоль прямой кишки: операция и последствия
В медицине существует множество методов лечения рака, однако основным из них является операция на прямой кишке. Онкологическая опухоль стремительно распространяется, поэтому консервативные методы не позволяют остановить патологический процесс. В медицине разработано несколько типов операций, в зависимости от стадии рака и его локализации
Операции на толстой кишке при онкологии:
- лапароскопическая резекция. Данная операция является востребованной, так как она позволяет остановить патологический процесс с минимальным вмешательством;
- брюшно-анальная резекция характеризуется удалением пораженного участка кишки, после чего хирург сшивает оба конца и удаляет участок кишки, располагающийся в заднем проходе;
- внутрибрюшная резекция. При данном методе осуществляется удаление пораженного участка кишки. При данной операции может быть выведена колостома на переднюю стенку живота;
- обструктивная резекция, или операция по методу Гартмана, проводится при высокой вероятности длительного заживления раневой поверхности. При данном методе хирург удаляет новообразование, после чего выводит колостому и ушивает другой конец кишки. В последующем возможно оперативное вмешательство по ушиванию колостомы.
Аденокарцинома сигмовидной кишки, лечение которой осуществляется хирургическим путем, на начальном этапе развития успешно поддается лечению. Врачи-онкологи Юсуповской больницы оказывают медицинские услуги высокого качества и обеспечивают психологическую поддержку каждого пациента.
Лучевая терапия при раке прямой кишки перед операцией
Онкология прямой кишки, лечение которой проводится в Юсуповской больнице, требует применения различных методов. Лучевая терапия является одним из компонентов лечения при раке прямой кишки. Ионизирующее излучение способствует разрушению опухолевых клеток, также его влиянию подвержены здоровые клетки.
Радиационное воздействие до операции по удалению опухоли способствует устранению симптоматики. Если диагностирован рак сигмовидной кишки, лечение с использованием данного метода после операции необходимо для улучшения прогноза.
Колостома при раке прямой кишки
Лечение рака прямой кишки в ряде случаев требует создания колостомы, представляющей собой отверстие, через которое из толстой кишки выводятся газы и каловые массы.
Показания к выведению колостомы при колоректальном раке:
- поражение большой части кишки;
- воспалительный процесс поле лучевой терапии;
- нагноения и свищи в толстом кишечнике;
- невозможность оперативного удаления опухоли;
- высокая вероятность осложнений при удалении фрагмента толстой кишки;
- прорастание образования в органы.
Больные, имеющие колостому, используют специальные контейнеры для сбора кала. В ряде случаев проведение колостомии необходимо для сохранения жизни пациента.
Паллиативная химиотерапия при раке прямой кишки
Химиотерапевтическое лечение основывается на препаратах, которые снижают вероятность образования метастазов или замедляют рост злокачественного образования. Химиотерапия при раке прямой кишки, отзывы о которой разнообразны, применяется до оперативного вмешательства или после операции. Применение химиотерапии в качестве основного метода лечения необходимо при опухоли, которая не может быть удалена в ходе операции.
Химиотерапия при раке прямой кишки 3 стадии направлена на прекращение метастазирования опухоли. Данный метод лечения имеет побочные эффекты, проявляющиеся в виде тошноты, выпадения волос, диареи, воспаления слизистых и нейтропении. Перед процедурой врачи-онкологи предупреждают пациентов о возможных последствиях.
Рак прямой кишки: лечение народными средствами
Лечение рака толстой кишки народными средствами недопустимо. Народные средства могут вызвать осложнения заболевания, а также ускорить рост опухоли. Тактика лечения данного заболевания детально разработана врачами-онкологами, поэтому при ее своевременном использовании прогноз выживаемости является высоким.
Специалисты высшей врачебной категории клинки онкологии Юсуповской больницы имеют многолетний опыт лечения колоректального рака, поэтому медицинский персонал знает, как лечить рак прямой кишки.
При разработке индивидуальных программ лечения пациентов применяются научные знания и доказанные методики. Лечение колоректального рака осуществляется с использованием современных подходов, которые в сочетании с современным диагностическим оборудованием обеспечивают высокое качество услуг и улучшение состояния пациентов.
Диета при раке толстой кишки
Питание при раке прямой кишки должно быть сбалансированным, в рацион больного включаются продукты с высоким содержанием растительной клетчатки. Данная мера направлена на профилактику запоров, а также на выведение токсинов. Лечебная диета при раке прямой кишки является дополнением к основной терапии.
Общие рекомендации по питанию при раке толстой кишки:
- дробное питание 5-6 раз в день;
- использование при приготовлении пищи свежих продуктов;
- употребление отварной пищи или приготовленной на пару;
- отказ от жирных сортов мяса, копченых и маринованных продуктов;
- исключение из рациона газированных напитков и продуктов, усиливающих газообразование.
Диета при лучевой терапии прямой кишки требует исключения грубой, соленой пищи, которая раздражает слизистую оболочку ротовой полости. Питание при раке толстой кишки для пациентов Юсуповской больницы разрабатывается специалистами с учетом индивидуальных предпочтений. В рацион включаются свежие продукты
Прогнозы и выживаемость
Если у пациента диагностирован рак толстой кишки, выживаемость зависит от того, на какой стадии диагностирован патологический процесс. Пятилетняя выживаемость при данном заболевании составляет около 45%. При раке толстой кишки прогноз выживаемости после операции улучшается, при этом существует вероятность рецидива.
Выживаемость при раке отделов толстой кишки:
- рак прямой кишки. После операции сколько живут пациенты, зависит от типа и стадии патологического процесса. Пятилетняя выживаемость составляет 60%. Когда выявлен рак прямой кишки 3 стадии, прогноз, сколько с этим живут, составляет 40%;
- опухоль сигмовидной кишки. Прогноз при ранней диагностике является благоприятным. Если диагностирован рак сигмовидной кишки 2 стадия, прогноз после операции благоприятен для 80% больных. Рак сигмовидной кишки 3 стадия, прогноз после операции при котором улучшается, характеризуется выживаемостью более 50% больных;
- рак слепой кишки. Сколько живут пациенты при данном диагнозе, зависит от стадии и тактики лечения. На начальных стадиях заболевания выживаемость составляет около 70%, на 3 и 4 стадиях прогноз выживаемости сокращается до 40%.
Для пациентов, у которых выявлена аденокарцинома прямой кишки, прогноз на начальной стадии благоприятен, выживаемость в первые пять лет достигает 90%. Умеренно дифференцированная аденокарцинома толстой кишки имеет прогноз на 3 и 4 стадиях до 50%.
Если в клинику онкологии Юсуповской больницы обращается пациент, у которого выявлена аденокарцинома толстой кишки, что это такое и сколько проживет человек, специалисты объясняют родственникам при поддержке квалифицированного психолога.
Лечение рака прямой кишки в Москве
Лечение рака толстой кишки в Москве проводится врачами-онкологами Юсуповской больницы, которые являются экспертами в данной области. Опытные специалисты клинки онкологии предоставляют пациентам и их родственниками услуги высокого качества. После посещения специалиста и диагностики в минимальные сроки назначается лечение колоректального рака в Москве.
Если у пациента диагностируется рак сигмовидной кишки, лечение в Москве по индивидуальной программе, составленной различными специалистами, проводится в Юсуповской больнице. Лечение рака прямой кишки, цена которого зависит от объема лечебных мероприятий, требует комплексного подхода и регулярного контроля. В Юсуповской больнице пациенты круглосуточно получают медицинскую помощь и уход.
Записаться на прием к врачу-онкологу и узнать стоимость услуг Вы можете по телефону Юсуповской больницы.
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Черенков В. Г. Клиническая онкология. — 3-е изд. — М.: Медицинская книга, 2010. — 434 с. — ISBN 978-5-91894-002-0.
- Широкорад В. И., Махсон А. Н., Ядыков О. А. Состояние онкоурологической помощи в Москве // Онкоурология. — 2013. — № 4. — С. 10—13.
- Волосянко М. И. Традиционные и естественные методы предупреждения и лечения рака, Аквариум, 1994
- John Niederhuber, James Armitage, James Doroshow, Michael Kastan, Joel Tepper Abeloff's Clinical Oncology - 5th Edition, eMEDICAL BOOKS, 2013
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
yusupovs.com
Первые симптомы рака толстой кишки: особенности лечения, операция, прогноз выживаемости
Толстая кишка – нижняя часть пищеварительного тракта, отвечающая за всасывание воды и формирование каловых масс. Этот отдел кишечника подразделяется на ободочную кишку (восходящую, поперечную и нисходящую), сигмовидную и прямую кишку.
Рак толстой кишки – это недоброкачественное образование, представляющее собой полиэтиологическое заболевание, имеющее множество причин возникновения. Болезнь развивается из слизистых клеток внутренней эпителиальной ткани толстого кишечника.
В России, по статистическим данным, каждый год регистрируется свыше 50 тысяч новых случаев заболевания. У мужчин старше 50 лет патологию диагностируют в 1,5 раза чаще, чем у женщин. Болезнь может поражать и более молодые организмы, поскольку у 70% пациентов наблюдается поздняя выявляемость. Заболевание обнаруживается в 3-4 стадии развития.
Причины патологии
Рак толстой кишки – болезнь не новая, но стремительно распространяющаяся. Многолетние исследования ученых и анализ заболевания позволили выявить наиболее значимые причины, которые повышают степень развития болезни в организме:
- Генетическая предрасположенность, в том числе и наследственная мутация в гене АРС, отвечающего за постоянство числа клеток в тканях и за адекватность реакций этих клеток. Нарушения в нем, запускают процесс разрастания тканей, в том числе и появление семейного аденоматозного полипоза. При этом заболевании риск приобрести опухоль толстого кишечника к 40 годам равен 90%.
- Предраковые заболевания – патологические изменения в тканях органа, предшествующие образованию злокачественной опухоли, но не всегда переходящие в нее. В нормальном состоянии слизистая ткань стенок кишечника постоянно обновляется, благодаря полезной микрофлоре. При возникновении каких-либо патологий или отклонений этот процесс нарушается, и на стенках органа образуются шишкообразные наросты (полипы). В дальнейшем они способны переродится в злокачественные новообразования.
К второстепенным факторам, увеличивающим шансы развития рака толстой кишки, причисляют:
- возраст – очаги раковой активности у людей старше 50 лет фиксируют намного чаще;
- воспалительные процессы;
- питание;
- вредные привычки;
- гиподинамию (сидячий образ жизни).
Воспалительные процессы
Заболевания, сопровождающиеся сильным, продолжительным воспалением в ободочной кишке оказывают пагубное воздействие на микрофлору органа. Клетки слизистой ткани постепенно меняют свою структуру и свойства, перерождаются, появляются рубцы или язвы. Новообразования со временем могут спровоцировать начало развития рака толстой кишки, разрастаясь и трансформируясь в смертельно опасные опухолевые клетки.
Питание
Ученые доказали, что ежедневное меню, состоящее из продуктов с большим количеством белков, жиров и с минимальным содержанием растительной клетчатки в несколько раз повышает возможность развития недоброкачественных опухолей. На это непосредственно влияют вещества канцерогенного характера. Они образуются под воздействием микроорганизмов, расщепляющих в кишечнике остатки попадающей туда пищи.
Под воздействием микроскопических бактерий в органе происходят множественные реакции: образуются фенолы, нитрозамины, высвобождается аммиак и т.д. В том числе первичные желчные кислоты перерабатываются бактериями во вторичные. Именно они представляют собой идеальную основу для развития раковых клеток в толстом кишечнике. Концентрация этих кислот зависит от продуктов питания, употребляемых человеком. Соответственно, чем больше «неправильной» пищи присутствует в меню, тем выше концентрация вторичных кислот и риск образования раковых клеток.
Вредные привычки
По статистике у хронических курильщиков случаи рака толстой кишки регистрируют на 30% чаще, чем у некурящих людей. Во время курения в легочной ткани, помимо никотина, оседает большое количество ядовитых смол и канцерогенных веществ. Они попадают в кровь и разносятся по всему организму, попадая во все органы и ткани. Эти вещества пагубно влияют на всю систему жизнеобеспечения в целом и могут спровоцировать развитие рака в любом органе, а не только в толстом кишечнике.
Злоупотребление спиртными напитками приводит к образованию токсичных веществ в печени, которая не успевает выводить их и они попадают в толстый кишечник. Их частое воздействие на нормальные клетки толстой кишки трансформирует последние в раковые, а также пагубно сказывается на состоянии самой слизистой ткани кишечника, раздражая ее и нарушая ее обновление.
Гиподинамия
Люди с недостаточной физической активностью более подвержены риску образования раковых клеток в толстом кишечнике. Это объясняется тем, что малая подвижность нарушает нормальную перистальтику и тонус мышечной ткани органа. Это приводит к застою пищи, нарушению формирования каловых масс, частым запорам, изменяет микрофлору кишечника и как следствие приводит к множественным осложнениям.
Виды злокачественных опухолей
Существует несколько форм раковых образований:
- экзофитная – опухоль появляется на внутренних стенках кишечника и, постепенно увеличиваясь, перекрывает его проход;
- эндофитная – опухоль разрастается в толще стенок органа, повреждая его;
- смешанная (блюдцеобразная) – язвенное новообразование с признаками экзофитной и эндофитной формы.
По клеточному строению они подразделяются на:
- муциозную (слизистую) аденокарциному – новообразование, развивающееся из железистых клеток органа;
- мукоцеллюлярный (перстневидноклеточный) тип – интенсивно растущее новообразование, повреждающее слизистые стенки органа в очень ограниченном количестве, что усложняет его диагностику.
Наиболее распространенный вид рака толстой кишки – аденокарцинома. Она встречается в 80% случаев. Мукоцеллюлярный тип встречается исключительно у людей пожилого возраста. Чаще всего его выявляют с метастазами, проникающими не только в кишечник, но и в другие органы.
Рак толстой кишки часто называют колоректальным раком. Это не относится к каким-либо формам заболевания. Под этим понятием подразумевают комплекс раковых опухолей прямого, сигмовидного и ободочного отдела кишечника.
Стадии рака толстой кишки
По установленным стандартам все новообразования злокачественного характера делятся на четыре группы:
- Стадия I – раковые клетки поражают внешний слой слизистой ткань, частично затрагивая и ее подслизистый слой.
- Стадия II – имеет два подвида: IIa – раковые клетки поражают меньше половины окружности стенки органа; IIб – опухоль поражает меньше половины окружности стенки органа, но уже начинает прорастать в ее глубь. В обоих подвидах регионарных метастаз нет.
- Стадия III – также имеет два подвида: IIIа – клетки поражают больше половины окружности стенки кишечника, прорастая сквозь ее толщу. Регионарных метастаз нет; IIIб – опухоль прорастает сквозь толщу стенки кишечника. Раковые метастазы обнаруживается в единичных случаях.
- Стадия IV – обширная по локализации опухоль, дающая метастазы в соседние органы и регионарные лимфатические узлы.
В настоящее время для более точной классификации колоректального рака в медицине применяют дополнительную систему классификации злокачественных опухолей TNM. Каждая буква соответствует определенной характеристики новообразования:
Т- распространенность, область локализации первой опухоли:
- Т0 – недоброкачественное образование не было обнаружено;
- Tis – опухолевые клетки выявлены в слизистой оболочке органа;
- Т1 – опухоль начала распространяться дальше. Раковыми клетками на этой стадии поражается подслизистая основа ободочной, сигмовидной или прямой кишки с коллагеновыми и ретикулярными соединительными волокнами;
- Т2 – злокачественные очаги присутствуют в мышечной ткани, окружающей кишечник. Предпоследняя стадия, после которой риск поражения раковыми клетками соседних органов и лимфоузлов увеличивается;
- Т3 – опухоль проходит сквозь все слои толстой кишки. Очень велики шансы быстрого образования новых очагов раковой опухоли из-за распространения метастаз;
- Т4 – стадия, при которой фиксируется, что злокачественные клетки перемещаются на соседние ткани и органы и образовывают там новые очаги.
N – состояние, находящихся рядом с новообразованием периферических органов лимфатической системы, наличие в них метастаз:
- N0 – расположенные рядом лимфоузлы не поражены злокачественными клетками;
- N1 – метастазы обнаружены в 1, 2, 3 – не больше регионарных лимфатических узлах;
- N2 – очаги рака выявлены в 4 и более лимфатических узлах.
М – наличие и характер распространения очагов рака в отдаленных органах.
- М0 – недоброкачественные клетки в отдаленных органах не обнаружены;
- М1 – злокачественные клетки в отдаленных органах присутствуют.
Все эти показатели и стадии рака толстой кишки помогают установить тяжесть болезни, выявить очаги и направление распространения недоброкачественных клеток в организме и определить предварительную картину необходимого лечения.
Рак слепой кишки - признаки, диагностика и лечение.
Что представляет собой ректоцеле у женщин. Первые симптомы и терапия.
Какие методы лечения сигмоидита существуют? Подробнее здесь.
Симптомы и клинические проявления
В самом начале болезни опухоль может никак себя не выдавать и разрастаться бессимптомно. По мере увеличения ее размера о себе дают знать характерные признаки заболевания, зависящие от вида рака и места его локализации. Все они подразделяются на общие и местные. Для первых характерны нарушения в работе органов и систем жизнеобеспечения организма, для вторых – боли, дискомфорт в области живота.
Рак – заболевание толстой кишки, которое негативно сказывается на работе других органов, что отражает общую симптоматику заболевания. Это состояние характеризуется рядом определенных патологий.
Анемия (малокровие)
В крови резко понижается уровень гемоглобина, из-за одновременного снижения концентрации эритроцитов. Это происходит из-за того, что прогрессирующий рак толстой кишки нарушает естественную перистальтику кишечника. Слизистая оболочка органа перестает всасывать необходимые для образования эритроцитов микроэлементы: железо и витамин В12.
Анемия выражается общей слабостью, недомоганием, внезапными головокружениями. Изменяется и внешний вид больного: кожные покровы бледнеют, начинают шелушиться. Волосы становятся тусклыми и ломкими, а ногти слабыми и хрупкими.
Резкое снижение веса, отказ от еды
Быстро размножаясь и увеличиваясь в объеме, раковые клетки истощают все запасы организма человека. Переваривание пищи – физиологический процесс, требующий много энергии и сил, которых нет. Поэтому больные раком толстой кишки часто отказываются от еды и быстро теряют в весе.
Что касается резкой потери веса, она характерна и для болезни на поздних стадиях развития. Нарушенная структура слизистой изменяется: она перерождается и трансформируется в раковые клетки, которые не способны всасывать необходимые вещества и микроэлементы, жизненно необходимые всему организму. Вначале он, испытывая дефицит витаминов и минералов, добывает их из резервных запасов, но в итоге и они заканчиваются.
Проявление симптомов общего характера зависит от места локализации опухоли. Наличие рака в конечном отделе толстого кишечника, который имеет маленькие размеры, проявляется намного быстрее. Восходящая часть ободочной кишки значительно шире, поэтому разрастание опухоли долгое время остается незамеченным. Когда разросшееся новообразование начинает сдавливать стенки органа, заболевание проявляется рядом местных признаков.
Боли и дискомфорт в области живота
Злокачественные раковые клетки нарушают микрофлору кишечника, убивая полезные бактерии. Человек ощущает несильные боли, вздутие живота, тяжесть и переполненность в желудке, страдает от повышенного газообразования. Наряду с этим нарушается стул: возникают частые запоры или диареи. За короткое время злокачественное образование может частично или полностью перекрыть просвет кишечной трубки и спровоцировать кишечную непроходимость.
Кровь в каловых массах
Этот симптом характерен при развитии рака прямой и сигмовидной кишки. В испражнениях можно заметить сгустки крови, слизи, гноя. При этом они как бы обволакивают каловые массы. А если новообразование расположено в начальных отделах толстой кишки, то кровь непосредственно смешивается с калом и имеет темно-бордовый цвет.
Также больной может испытывать резкие боли во время испражнений. В случаях распространения опухоли вдоль стенок органа, они теряют свою подвижность и свойство сокращаться, становятся толстыми, сужая просвет кишечной трубки. В результате у больного наблюдаются лентовидные испражнения из-за суженых опухолью проходов.
В зависимости от клинических симптомов, сопровождающих рак толстой кишки, выделяют несколько типов опухоли:
- токсико-анемическая – у пациентов доминируют общие симптомы: повышенная температура тела, гипохромия (анемия, вследствие недостатка гемоглобина);
- энтероколитическая – преобладают кишечные расстройства, способствующие возникновению злокачественно опухоли: колиты, энтериты, энтероколиты, дизентерия;
- диспепсическая – больной испытывает симптомы, характерные для проявлений гастрита, язвы желудка, холецистита;
- обтурационная – прогрессирующая кишечная непроходимость;
- псевдовоспалительная – у пациента преобладают признаки сильного воспаления в органах брюшной полости, сильные боли (резкие с временными интервалами облегчения или постоянные, ноющие, проходящие на короткий промежуток времени);
- атипичная – новообразование выявляется путем пальпации на фоне благоприятной клинической картины.
Диагностика заболевания
Диагностика рака толстой кишки состоит из нескольких этапов. Это позволяет выявить критически опасные для здоровья симптомы, которые могут свидетельствовать о плохом состоянии здоровья и благоприятных условиях для роста опухоли (например, наличие полипов в органе), обнаружить уже имеющиеся в организме раковые очаги, даже при отсутствии жалоб со стороны пациента.
При постановке диагноза врач получает ценную информацию при проведении следующих процедур:
- пальпационное обследование прямой кишки, живота;
- эндоскопические обследования;
- рентгенологические исследования;
- тестирование на онкомаркеры (генетическая экспертиза);
- общие лабораторные анализы;
- УЗИ;
- МСКТ брюшной полости.
Пальпационное обследование толстой кишки, живота
При этом виде обследования специалист вначале прощупывает поверхность брюшной области в разных направлениях для определения свойств брюшных стенок (напряжение, чувствительность). Затем переходит к более глубокой пальпации органов. При исследовании кишечника специалист определяет его соответствие нормальным показателям по диаметру, плотности стенок и их эластичности, определяет наличие или отсутствие перистальтики, а также болевые ощущения в ответ на прощупывание стенок.
Для проведения процедуры пациент принимает удобное для врача положение тела: ложится на бок и сгибает колени, либо принимает коленно-локтевую позу. Специалист указательным пальцем исследует нижний отдел толстой кишки на наличие патологий и дефектов.
Этот способ выявления рака толстой кишки безболезненный и безопасный для здоровья пациента. Но при нем невозможно обнаружить микроскопические полипы на стенках прямой кишки, а также обследовать верхние отделы кишечника.
Читайте также: Копчиковая киста (фото).
Эндоскопические обследования
В эти исследования входит:
- Ректороманоскопия – применяется для обследования преимущественно нижних отделов толстой кишки (для выявления рака прямой и сигмовидной кишки). Гибкий ректороманоскоп, имеющий на конце микроскопическую диодную лампочку и увеличительную оптику вводят в анальное отверстие, предварительное смазанное специальным гелем. Осмотр позволяет выявить наличие микроскопических полипов, злокачественные опухоли в начальной стадии зарождения.
- Колоноскопия – гибкий оптический зонд вводят в анальное отверстие и постепенно продвигают по всей длине прямой, сигмовидной и потом ободочной кишки. Это помогает выявлять рак органа в начальной стадии, полипы, колиты и т.д. Во время процедуры изображение выводится на монитор, ведется запись. Сомнительные участки кишечника помечаются на снимках специальными маркерами. Также специалист может взять ткань на анализ или произвести удаление микроскопических новообразований.
Рентгенологические обследования
Включает в себя целый комплекс диагностических процедур:
- Клизма из бария – это вещество представляет собой отличный поглотитель излучения рентгеновских лучей. Жидкую суспензию вводят внутрь кишечника при помощи клизмы и делают серию снимков при помощи рентгена. Вещество равномерно распределяется по стенкам кишечника. Наличие каких-либо патологий видно на снимках. Их называют «дефектом наполнения».
- МРТ – при помощи магнитного излучения специалист делает серию послойных снимков внутреннего строения организма пациента. Этот способ чаще всего используется для определения наличия метастаз в отдаленных органах.
- Флюорография – рентген грудной клетки. Его рекомендовано делать всем без исключения один раз в год. Данная процедура помогает выявить наличие злокачественных раковых клеток в легких. Кишечник – орган обширного кровоснабжения и метастазы с током крови могут очень быстро распространиться по всему организму. В большинстве случаев первыми страдают легкие и дыхательная система.
Тестирование на онкомаркеры, генетическая экспертиза
Онкомаркеры – химические соединения, концентрация которых в биологической жидкости организма человека указывает на наличие и рост злокачественного новообразования. Генетическая экспертиза обязательно проводится в случаях, когда у пациента есть родственники, страдающие раком толстого кишечника. Эти люди относятся к группе риска, поскольку в их организме есть большая вероятность наличия антигенов, способных заставить нормальные клетки трансформироваться в раковые. Процесс развития может начаться с возрастом. Подтолкнуть гены к действию также может и неблагоприятная социальная и психологическая обстановка, бесконтрольный прием медикаментозных препаратов и самолечение различных заболеваний.
Общие лабораторные анализы
При лабораторных исследованиях пациенту предписывается сдать следующие виды анализов:
- общий анализ крови – для выявления имеющейся анемии и уровня раково-эмбрионального антигена;
- анализ кала – для выявления в экскрементах скрытой крови, сгустков слизи или гноя. Показатель очень ориентировочный, поскольку такая картина может наблюдаться при геморрое и трещинах анального отверстия;
- биопсия – если при осмотре специалистом обнаружено какое-либо новообразование, от него отщипывают микроскопический кусочек и отправляют в лабораторию для установления характера опухоли: злокачественный или доброкачественный. Ткань для исследования берут во время колоноскопии или ректороманоскопии.
УЗИ
Во время процедуры врач выводит на монитор картинку строения внутренних органов, получаемую при воздействии ультразвуковых волн. Это обследование помогает выявить имеющиеся новообразования, установить их размеры, место локализации и развитие (например, рак толстой кишки с прорастанием опухоли сквозь стенку кишечника).
МСКТ брюшной полости
Мультиспиральная компьютерная томография – инновационная методика с малым количеством лучевой нагрузки на организм человека и коротким временем исследования. С помощью процедуры воссоздаются 2-х и 3-х мерные изображения кишечника, сосудов брюшной полости, печени, что помогает оценить степень и распространенность злокачественного процесса.
При выявлении рака толстой кишки важна любая информация, которую помогает получить каждый метод. Но самым достоверным является биопсия – микроскопическое исследование кусочков ткани новообразований.
Особенности лечения
Метод лечения злокачественной опухоли при раке толстой кишки подбирается в зависимости от ее размера, места локализации, стадии развития и общего самочувствия пациента. Сегодня существует четыре подхода к организации лечения раковых больных:
- Оперативное вмешательство.
- Радиотерапия (лучевая).
- Химиотерапия.
- Таргетная или молекулярно-направленная терапия.
Оперативное вмешательство
Хирургические операции очень эффективны в начальной стадии развития болезни: I, II и начало III, когда еще не обнаружены метастазы. Злокачественное образование удаляют вместе с пораженными тканями и регионарными лимфатическими узлами, чтобы обеспечить полную послеоперационную ремиссию.
При раковых опухолях толстого кишечника возможно проведение как разовых, так и поэтапных хирургических операций. Сюда входят:
- колэктомия – удаление части пораженной раковыми клетками ободочной кишки;
- гемиколэктомия – операция удаления ободочной кишки (половины от ее общей протяженности);
- сигмодэктомия – удаление части или всей сигмовидной кишки;
- лимфаденэктомия – удаление лимфоузлов, пораженных раковыми клетками.
Если при раке прямой кишки больному необходимо удалить ее и сфинктер, оперативное вмешательство выполняют в несколько этапов: сначала удаляют опухоль, затем выводят наружу участок прямой кишки (колостома). Она может быть временной или постоянной. В первом случае через 3-9 месяцев выведенное наружу оперативным путем отверстие закрывают, края кишки сшивают. Во втором случае больным придется в течение всей жизни пользоваться специальными пластиковыми пакетами (калоприемниками). Их крепят вокруг колостомы и регулярно меняют.
Современное оборудование позволяет использовать при удалении злокачественных опухолей метод эндоскопической микрохирургии. Это обеспечивает щадящее воздействие на организм больного. Во время операции хирург очень точно иссякает ткани злокачественного образования. По статистике при таком способе оперативного вмешательства обеспечивается низкий процент рецидивов и быстрая выписка пациента из больницы (1 день госпитализации, в отличие от 7 дней пребывания после обычного оперативного вмешательства – большой разрез в передней брюшной стенке).
В зависимости от стадии развития рака толстой кишки и от послеоперационного самочувствия пациента хирургическое лечение может сочетаться с сеансами лучевой и химиотерапии.
Радиотерапия (лучевая)
Метод основан на действии рентгеновских лучей, разрушающих злокачественные образования. Лучевую терапию применяют до и после операции. В первом случае для сокращения размеров имеющейся опухоли, во втором случае для уничтожения оставшихся недоброкачественных клеток, которые могли остаться после иссечения пораженных тканей. Особенно, когда предоперационные исследования показали наличие раковых очагов в регионарных органах (в области малого таза).
Химиотерапия
При этом методе используют специализированные медикаментозные препараты. Лечение химиотерапией рака толстой кишки назначается пациенту в случаях, когда опухоль вышла за пределы толстой кишки, а в регионарных и отдаленных лимфоузлах и органах появились множественные очаги активных раковых клеток. Но также химиотерапию могут применять непосредственно и перед операцией для уничтожения микроскопических опухолевых клеток колоректального рака.
Но чаще всего этот метод применяют в послеоперационный период, чтобы предотвратить возможные рецидивы. Лекарственные препараты вводятся внутривенно. Используются:
- фторурацил – замедляет обмен веществ между клетками, подавляет их активность;
- капецитабин – инновационное химиотерапевтическое средство. После ввода в организм остается неактивным до тех пор, пока не найдет место локализации опухолевых клеток. Как только он его находит, то мгновенно преобразуется в фторурацил, оказывающий губительное действие.
- лейковорин – его назначают совместно с противоопухолевыми препаратами. Он представляет собой производную форму фолиевой кислоты, необходимой для нормального функционирования организма. Лейковорин снижает пагубное действие химиопрепаратов на органы и ткани, не поврежденные раковыми клетками.
- оксалиплатин – производное платины, средство, останавливающее многоступенчатый процесс синтеза белков в тканях, пораженных опухолевыми клетками.
Подобрать лекарственное средство и просчитать необходимый курс приема препаратов при раке толстой кишки может только лечащий врач. При этом каждому пациенту нужно быть готовым к побочным действиям, которые дает химиотерапия: тошнота, рвота, сильные головокружения, общая слабость, расстройство кишечника, выпадение волос.
Таргетная терапия
Инновационный метод лечения направленного действия. Используемые средства уничтожают только раковые клетки, не оказывая пагубного воздействия на остальные органы, ткани и системы. Лекарственные препараты для такого лечения изготавливают по технологиям генной инженерии. При этом каждый из них обладает своим конкретным действием: подавляет функцию ферментов, купирует сигналы для деления клетки, пресекает образование новых сосудов, необходимых для роста опухоли и т.д.
Реабилитация
После перенесенного колоректального рака любой стадии организм человека сильно ослабевает. Хирургическое вмешательство и послеоперационное лечение рака толстой кишки в виде химиотерапии также негативно сказывается на состоянии больного:
- в первые 2 месяца наблюдаются кишечные расстройства;
- на протяжении полугода человек постепенно адаптируется к новым условиям жизни (особенно, если была проведена колостома).
Полная адаптация наступает, как правило, не раньше 1 года после перенесенного оперативного вмешательства. В это время пациент должен проходить обследования и плановый осмотр у онколога, систематически сдавать анализы. Даже после полной ремиссии, человек перенесший рак толстой кишки должен один раз в год посещать врача-онколога, чтобы исключить возможность рецидива.
Профилактика
К сожалению, повлиять на наследственные факторы и генные мутации, провоцирующие рост раковых клеток, невозможно. Но снизить возможность развития заболевания можно с помощью простых профилактических мер:
- регулярные обследования и диспансеризация, особенно, если среди родственников есть те, кто страдает раком толстой кишки;
- люди старшей возрастной группы должны каждый год проходить обследования у гастроэнтеролога;
- своевременное лечение кишечных колитов и удаление полипов;
- правильное питание: свежие овощи и фрукты, отказ от вредных привычек, фаст-фуда, слишком жирной, соленой и острой пищи;
- подвижный образ жизни.
Прогноз выживаемости
Выживаемость пациентов, у которых диагностирован рак толстой кишки, напрямую зависит от общего состояния здоровья и стадии болезни. По статистике, общая средняя выживаемость в течение 5 лет после выявления опухоли и начала лечения составляет 50% для всех стадий развития болезни. При неизлечимом раке, с множественными раковыми очагами в отдаленных органах и пораженными лимфатическими узлами, пациенты живут не больше 1 года.
Чем раньше выявлены очаги раковой опухоли и начато лечение, тем меньше вероятность появления метастаз в других органах и выше вероятный процент выживания пациента. Именно поэтому очень важно посетить специалиста при появлении первых симптомов, характерных для рака толстой кишки, а также проходить плановую диспансеризацию и ежегодные обследования.
Рак толстой кишки – серьезное и опасное заболевание, которого все-таки можно избежать при должном отношении к своему здоровью. Но даже если поставлен такой диагноз – это не повод для отчаяния. Современная медицина сегодня вполне успешно справляется с этим диагнозом.
gemor.guru
Доброкачественные опухоли толстого кишечника
Доброкачественные опухоли толстого кишечника – это новообразования, локализующиеся в разных отделах толстой кишки, происходящие из различных слоев кишечной стенки и не склонные к метастазированию. Симптомами данной группы заболеваний являются периодические боли по ходу толстого кишечника, незначительные кровотечения из заднего прохода и расстройства стула. Для диагностики доброкачественных опухолей толстого кишечника используется колоноскопия, ирригоскопия, ректороманоскопия, пальцевое исследование прямой кишки, анализ кала на скрытую кровь, общий анализ крови. Лечение доброкачественных опухолей заключается в их удалении при помощи эндоскопии или путем резекции участка кишки.
D12 Доброкачественное новообразование ободочной кишки, прямой кишки, заднего прохода [ануса] и анального канала
Доброкачественные опухоли толстого кишечника представляют собой различные по строению новообразования, обычно растущие в просвет кишечника и не дающие метастазы в другие органы. Чаще всего они представлены аденоматозными полипами, которые развиваются из эпителиальной ткани. Реже выявляются липомы, ангиомы, фибромы, лейомиомы и другие неэпителиальные опухоли. Эти образования преимущественно встречаются у людей старше 50 лет.
Существуют наследственные формы заболевания, которые могут обнаруживаться у детей и долгое время протекать бессимптомно. К ним, например, относится семейный полипоз толстой кишки. Опасность данной патологии заключается в том, что со временем она может трансформироваться в рак, что связано с потерей способности клеток опухоли к дифференцировке. Изучением доброкачественных опухолей колоректальной локализации занимается проктология и онкология. Диагностика и лечение данной патологии проводится проктологами, онкологами, гастроэнтерологами и абдоминальными хирургами.
Доброкачественные опухоли толстого кишечника
Причины образования доброкачественных опухолей толстого кишечника окончательно не изучены. Одним из важнейших факторов, играющих основную роль в развитии новообразований кишечника, считается наследственность: если у родственников имеются полипы кишечника, то риск развития доброкачественной опухоли кишки повышается.
Данный патологический процесс может развиваться на фоне чрезмерного употребления жирной пищи и недостаточного введения в рацион продуктов, содержащих клетчатку. Риск появления доброкачественных неоплазий толстой кишки повышается у людей с частыми и длительными запорами. Нередко заболевание развивается на фоне неспецифического язвенного колита, хронического воспаления толстого кишечника и болезни Крона. К факторам риска также относят длительный стаж курения, низкую физическую активность и возраст больше 50 лет.
Доброкачественные опухоли толстого кишечника представлены липомами, лейомиомами, лимфангиомами, невриномами, фибромами, гемангиомами, аденоматозными полипами и ворсинчатыми опухолями. Кроме того, к этой категории относится семейный полипоз толстой кишки и карциноидные опухоли.
- аденоматозные полипы являются самыми распространенными доброкачественными новообразованиями, которые развиваются из эпителиальной ткани.
- липома - наиболее часто встречающаяся доброкачественная опухоль неэпителиального генеза. По распространенности она лишь немного уступает полипам. Липома отличается от других новообразований мягкой консистенцией.
- фиброма - относительно редкая опухоль толстого кишечника, которая развивается из соединительной ткани и встречается преимущественно у людей пожилого возраста.
- лейомиома берет начало из гладких мышечных волокон, относится к редким новообразованиям. Невринома отличается мелкими размерами и ростом внутрь слизистой и серозной оболочки.
- гемангиома развивается из ткани сосудов толстого кишечника и располагается ближе к границе прямой кишки. Эта доброкачественная опухоль чаще других проявляется кишечными кровотечениями.
Клиническая симптоматика доброкачественных опухолей толстого кишечника зависит от их размеров. Небольшие по размеру новообразования могут никак не проявляться и часто обнаруживаются только во время эндоскопии. Поэтому в большинстве случаев такие доброкачественные опухоли толстого кишечника протекают практически бессимптомно. При размерах новообразования более 2 см оно проявляется кровянистыми выделениями при акте дефекации и другим симптомами, которые зависят от структуры и локализации процесса.
Кроме того, доброкачественные опухоли сопровождаются болью в животе различной интенсивности. Болевые ощущения обычно локализуются в боковых зонах живота. Боль может иметь как ноющий, так и схваткообразный характер. Как правило, она усиливается перед актом дефекации и стихает после опорожнения кишечника.
При доброкачественных новообразованиях могут наблюдаться расстройства стула в виде диареи или запоров. При наличии у больного кровотечений из опухоли возможно появление симптомов анемии, таких как слабость, бледность кожи и снижение работоспособности. Периодически доброкачественные опухоли толстого кишечника проявляются вздутием живота, рвотой или тенезмами. Отличительной особенностью этих новообразований от злокачественных является отсутствие симптомов опухолевой интоксикации: снижения массы тела, обильного потоотделения, утомляемости и потери аппетита.
Если диффузный полипоз протекает без осложнений, он обычно не приводит к нарушению общего самочувствия больных. Кроме того, при неосложненном течении заболевания пальпация не сопровождается болезненностью в проекции толстого кишечника.
Диффузный полипоз толстой кишки часто сопровождается периодическими кишечными кровотечениями, которые напоминают симптомы геморроя. Кровянистые выделения обычно возникают после схваткообразных болей в нижней половине живота или дефекации. Чаще всего кровотечения наблюдаются при локализации полипов в области сигмовидной и прямой кишки. Крупные доброкачественные полипы могут приводить к полной или частичной кишечной непроходимости, которая является грозным осложнением.
Для диагностики доброкачественных опухолей толстого кишечника используются лабораторные и инструментальные методы исследования. Данные осмотра проктолога в большинстве случаев являются неинформативными. В некоторых случаях может отмечаться бледность кожи и наличие кровянистых выделений из ануса.
- Лабораторные исследования. Применяется общий анализ крови, в котором при наличии кровотечений отмечается снижение уровня эритроцитов и гемоглобина. Признаки анемии чаще всего наблюдаются при множественных кровоточащих полипах толстой кишки. Если доброкачественные опухоли толстого кишечника осложняются воспалением слизистой оболочки, эрозиями или присоединением вторичной инфекции, в общем анализе крови выявляется повышение уровня лейкоцитов и ускорение СОЭ. При проведении анализа кала на скрытую кровь диагностируются незначительные кровотечения, незаметные при осмотре.
- Ирригоскопия. Для лучшей визуализации кишки вводят контраст, содержащий барий. При помощи этого исследования обнаруживаются дефекты наполнения слизистой, что свидетельствует о наличии опухоли. Рентгенологическим критерием доброкачественных опухолей толстого кишечника является наличие подвижного дефекта наполнения с гладкими, ровными и четкими краями без изменений рельефа слизистой оболочки. Наличие этих признаков позволяет отличить доброкачественные новообразования от злокачественных.
- Эндоскопия кишечника. Важным методом диагностики доброкачественных опухолей является эндоскопия различных отделов толстого кишечника. При помощи ректороманоскопии осматривают прямую кишку и нижние отделы толстого кишечника. Колоноскопия дает возможность осмотреть весь кишечник на предмет доброкачественных новообразований. При проведении данной диагностической процедуры проктолог может взять образцы ткани для морфологического исследования, что даст возможность уточнить морфологию опухоли и определиться с тактикой лечения.
Колоноскопия. Доброкачественное образование (тубулярная аденома) толстой кишки.
В большинстве случаев (60-75%) доброкачественные опухоли толстого кишечника хорошо визуализируются при помощи ректоскопа или колоноскопа. Полипы могут располагаться либо на тонкой ножке, либо на широком основании. Слизистая оболочка доброкачественных опухолей толстого кишечника имеет нормальный розовый цвет, хотя в некоторых случаях может быть пурпурно-красной, выделяясь на фоне окружающих тканей. При развитии воспаления слизистая оболочка доброкачественных опухолей становится отечной и гиперемированной, что хорошо видно при эндоскопии толстого кишечника. В случае появления эрозий визуализируется дефект слизистой с отечными краями, покрытый фибринозным налетом.
Для лечения используются хирургические методы, которые предполагают удаление новообразований. Фармакотерапия при этой группе заболеваний считается неэффективной. Полипоз любой локализации является предраковой патологией, поэтому его рекомендуется устранять оперативно. Одиночные полипы удаляются при помощи эндоскопической электрокоагуляции или резекции ободочной кишки. При выраженном множественном полипозе с высоким риском развития рака может быть рекомендовано радикальное удаление ободочной кишки - колэктомия. После подобных оперативных вмешательств проводятся реконструктивные операции на ободочной кишке, которые позволяют восстановить нормальную работу кишечника.
Тактика лечения других типов доброкачественных опухолей толстого кишечника определяется видом новообразования, его размером, а также наличием или отсутствием осложнений. Для устранения одиночных доброкачественных неоплазий сегодня используют колоноскопию с эндоскопическим удалением образования. Данный метод применим при наличии солитарного опухолевого узла с выраженной ножкой. Эндоскопическое удаление хорошо переносится пациентами, которые уже на следующий день полностью восстанавливаются и могут возвращаться к привычному образу жизни.
Удаленное новообразование обязательно отправляют на гистологическое исследование, на котором можно уточнить морфологию опухоли и удостовериться в том, что в ней нет злокачественных клеток. В некоторых случаях проводится хирургическое лечение путем выполнения органосохраняющих или радикальных операций. При наличии ангиомы толстой кишки, которая также является доброкачественным заболеванием, показано наложение лигатур или криодеструкция.
После удаления доброкачественных опухолей больших размеров через год рекомендуется контрольная эндоскопия, которая позволит не пропустить образование новых полипов. Если на месте удаленной опухоли снова возникают новообразования, то их нужно обязательно повторно удалять. При отсутствии новых полипов на контрольной колоноскопии следующую диагностическую процедуру проводят через 3 года.
При правильном и своевременном удалении доброкачественных опухолей толстого кишечника эта группа заболеваний имеет благоприятный прогноз. Однако если полип перерастает в злокачественную опухоль, то заболевание может привести к смертельному исходу. После удаления доброкачественного новообразования для своевременного выявления рецидивов проводят повторную ректороманоскопию, ирригоскопию или колоноскопию.
www.krasotaimedicina.ru
Рак толстой кишки
Рак толстой кишки – это злокачественная опухоль различных отделов толстого кишечника (слепой, ободочной, сигмовидной, прямой кишки), происходящая из эпителия кишечной стенки. Симптоматика при раке толстой кишки включает абдоминальные боли, метеоризм, кишечные расстройства, нарушение кишечной проходимости, патологические примеси в каловых массах, слабость, исхудание. Рак толстой кишки может определяться при пальпации живота; для подтверждающей диагностики проводится колоноскопия с биопсией, ультрасонография, ирригоскопия, КТ, ЯМР, ПЭТ. Радикальными методами лечения являются одномоментные или поэтапные резекционные вмешательства.
Рак толстой кишки (колоректальный рак) – злокачественное новообразование, развивающееся из эпителиальной выстилки стенки толстого кишечника. Статистика по заболеваемости неутешительна: ежегодно в мире выявляется свыше 500 тыс. новых случаев колоректального рака, причем большая часть из них приходится на индустриально развитые страны - США, Канаду, страны Западной Европы, Россию. В структуре женской онкопатологии рак толстой кишки занимает 2-ое место после рака молочной железы, а у мужчин по частоте уступает лишь раку предстательной железы и раку легкого. Большинство случаев заболевания колоректальным раком приходится на лиц старше 50 лет; мужчины болеют в 1,5 раза чаще женщин. Тревожным фактором является поздняя выявляемость: у 60-70% больных рак толстой кишки обнаруживается на III-IV стадии.
Рак толстой кишки
Многолетнее изучение и анализ проблемы позволили назвать наиболее значимые этиологические факторы, способствующие повышению риска развития рака толстой кишки, - это семейно-наследственные и алиментарные факторы, а также предраковые заболевания. В числе генетически детерминированных причин наибольшее значение имеет семейный полипоз, который практически в 100% случаев приводит к развитию рака толстой кишки. Кроме этого, повышенный риск развития колоректального рака имеют пациенты с синдромом Линча - в этом случае опухолевое поражение обычно развивается у лиц моложе 45 лет и локализуется в правых отделах ободочной кишки.
Исследуя зависимость частоты рака толстой кишки от характера питания и образа жизни, можно констатировать, что возникновению онкопатологии способствует преобладание в пищевом в рационе животных белков, жиров и рафинированных углеводов при дефиците растительной клетчатки; ожирение и метаболические нарушения, гипокинезия. Мутагенным и канцерогенным действием на клетки кишечного эпителия обладают различные химические соединения (ароматические углеводороды и амины, нитросоединения, производные триптофана и тирозина, стероидные гормоны и их метаболиты и др.).
Вероятность колоректального рака прогрессивно возрастает в условиях хронических запоров, длительного стажа курения, хронических заболеваний кишечника. В частности, к предраковым заболеваниям в колопроктологии отнесены: хронические колиты (НЯК, болезнь Крона), дивертикулярная болезнь толстого кишечника, одиночные полипы толстой кишки (аденоматозные и ворсинчатые полипы диаметром более 2 см озлокачествляются в 45-50% случаев).
Рак толстой кишки может возникать в различных анатомических отделах толстого кишечника, однако частота их поражения неодинакова. По наблюдениям специалистов в сфере абдоминальной онкохирургии, преобладающей локализацией является нисходящая ободочная и сигмовидная кишка (36%); далее следует слепая и восходящая ободочная кишка (27%), прямая кишка и анальный канал (19 %), поперечная ободочная кишка (10%) и др.
По характеру роста опухоли толстой кишки подразделяются на экзофитные (растущие в просвет кишки), эндофитные (распространяющиеся в толщу кишечной стенки) и смешанные (опухоли-язвы, сочетающие экзо- и эндофитную форму роста). С учетом гистологического строения рак ободочной кишки может быть представлен аденокарциномой различного уровня дифференцировки (более 80%), слизистой аденокарциномой (мукоидный рак), мукоцеллюлярным (перстневидноклеточным) раком, недифференцированным и неклассифицируемым раком; рак прямой кишки и анального канала дополнительно – плоскоклеточным, базальноклеточным и железисто-плоскоклеточным раком.
В соответствии с международной системой TNM, на основании критериев глубины инвазии первичной опухоли, регионарного и отдаленного метастазирования, выделяют стадии:
- Тх – данных для оценки первичной опухоли недостаточно
- Тis – определяется опухоль с интраэпителиальным ростом или инвазией слизистой оболочки
- Т1 – инфильтрация опухолью слизистого и подслизистого слоя толстой кишки
- Т2 – инфильтрация опухолью мышечного слоя толстой кишки; подвижность кишечной стенки не ограничена
- Т3 – прорастание опухолью всех слоев кишечной стенки
- Т4 – прорастание опухолью серозной оболочки или распространение на соседние анатомические образования.
С учетом наличия или отсутствия метастазов в регионарных лимфоузлах различают следующие степени рака толстой кишки: N0 (лимфатические узлы не поражены), N1 (метастазами поражено от 1 до 3 лимфатических узлов), N2 (метастазами поражены 4 и более лимфатических узла). Отсутствие отдаленных метастазов обозначается символом М0; их наличие - M1. Метастазирование рака толстой кишки может осуществляться лимфогенным путем (в регионарные лимфатические узлы), гематогенным путем (в печень, кости, легкие и др.) и имплантационным/контактным путем с развитием карциноматоза брюшины и ракового асцита.
Клинические признаки рака толстой кишки представлены 5 ведущими синдромами: болевым, кишечными расстройствами, нарушением кишечной проходимости, патологическими выделениями, ухудшением общего состояния больных. Абдоминальные боли являются наиболее ранним и постоянным признаком рака толстой кишки. В зависимости от локализации опухоли и стадии злокачественного процесса они могут быть различными по характеру и интенсивности. Пациенты могут характеризовать боли в животе, как давящие, ноющие, схваткообразные. При выраженной болезненности в правом подреберье необходимо исключить у больного холецистит и язвенную болезнь 12-перстной кишки; в случае локализации боли в правой подвздошной области дифференциальный диагноз проводится с острым аппендицитом.
Уже в начальных стадиях рака толстой кишки отмечаются симптомы кишечного дискомфорта, включающие отрыжку, тошноту, рвоту, потерю аппетита, ощущение тяжести и переполнения желудка. Одновременно развиваются кишечные расстройства, свидетельствующие о нарушении моторики кишечника и пассажа кишечного содержимого: диарея, запоры (или их чередование), урчание в животе, метеоризм. При экзофитно растущем раке толстой кишки (чаще всего левосторонней локализации) в конечном итоге может развиться частичная или полная обтурационная кишечная непроходимость.
О развитии рака дистальных отделов сигмовидной и прямой кишки может свидетельствовать появление в испражнениях патологических примесей (крови, слизи, гноя). Обильные кишечные кровотечения возникают редко, однако длительная кровопотеря приводит к развитию хронической постгеморрагической анемии. Нарушение общего самочувствия при раке толстой кишки связано с интоксикацией, вызванной распадом раковой опухоли и застоем кишечного содержимого. Больные обычно жалуются на недомогание, утомляемость, субфебрилитет, слабость, исхудание. Иногда первым симптомом рака толстой кишки становится наличие пальпаторно определяемого образования в животе.
В зависимости от клинического течения выделяют следующие формы рака толстой кишки:
- токсико-анемическую – в клинике преобладают общие симптомы (лихорадка, прогрессирующая гипохромная анемия).
- энтероколитическую – основные проявления связаны с кишечными расстройствами, что требует дифференциации рака толстой кишки с энтеритом, колитом, энтероколитом, дизентерией.
- диспепсическую – симптомокомплекс представлен желудочно-кишечным дискомфортом, напоминающим клинику гастрита, язвенной болезни желудка, холецистита.
- обтурационную – сопровождается прогрессирующей кишечной непроходимостью.
- псевдовоспалительную – характеризуется признаками воспалительного процесса в брюшной полости, протекающего с повышением температуры, абдоминальными болями, лейкоцитозом и пр. Данная форма рака толстой кишки может маскироваться под аднексит, аппендикулярный инфильтрат, пиелонефрит.
- атипичную (опухолевую) – опухоль в брюшной полости выявляется пальпаторно на фоне видимого клинического благополучия.
Целенаправленный диагностический поиск при подозрении на рак толстой кишки включает клиническое, рентгенологическое, эндоскопическое и лабораторное обследование. Ценные сведения могут быть получены при объективном осмотре, пальпации живота, перкуссии брюшной полости, пальцевом исследовании прямой кишки, гинекологическом исследовании.
Рентгенологическая диагностика предполагает обзорную рентгенографию брюшной полости, ирригоскопию с применением контрастного вещества. С целью визуализации опухоли, взятия биопсии и мазков для цитологического и гистологического исследования проводится ректосигмоскопия и колоноскопия. К числу информативных методов топической диагностики принадлежат ультрасонография толстого кишечника, позитронно-эмиссионная томография.
Лабораторная диагностика рака толстой кишки предусматривает исследование общего анализа крови, кала на скрытую кровь, определение раково-эмбрионального антигена (РЭА). С целью оценки распространенности злокачественного процесса выполняется УЗИ печени, МСКТ брюшной полости, УЗИ малого таза, рентгенография грудной клетки, по показаниям - диагностическая лапароскопия или эксплоративная лапаротомия.
КТ органов брюшной полости. Злокачественная опухоль слепой и восходящей ободочной кишки
Рак толстой кишки требует дифференциации со многими заболеваниями самого кишечника и смежных с ним органов, в первую очередь, - хроническим колитом, неспецифическим язвенным колитом, болезнью Крона, актиномикозом и туберкулезом толстой кишки, доброкачественными опухолями толстой кишки, полипозом, дивертикулитом, кистами и опухолями яичников.
Радикальный способ лечения патологии предполагает проведение резекционных вмешательств на ободочной, сигмовидной или прямой кишке. Характер операции и объем резекции зависит от локализации и распространенности опухолевой инвазии. При раке толстой кишки возможно проведение как одномоментных, так и поэтапных оперативных вмешательств, включающих резекцию кишки и наложение колостомы с последующей реконструктивной операцией и закрытием кишечной стомы. Так, при поражении слепой и восходящего отдела ободочной кишки показана правосторонняя гемиколэктомия; при раке поперечно-ободочной кишки - ее резекция, при опухоли нисходящего отдела - левосторонняя гемиколэктомия, при раке сигмовидной кишки – сигмоидэктомия.
Хирургический этап лечения рака толстой кишки дополняется послеоперационной химиотерапией. В запущенных неоперабельных случаях производится паллиативная операция (наложение обходного кишечного анастомоза или кишечной стомы), химиотерапевтическое и симптоматическое лечение.
Прогноз рака толстой кишки зависит от стадии, на которой был диагностирован опухолевый процесс. При выявлении онкопатологии на стадии Т1 отдаленные результаты лечения удовлетворительные, 5-летняя выживаемость составляет 90-100 %; на стадии Т2 – 70%, Т3N1-2 – около 30%. Профилактика рака толстой кишки предполагает диспансерное наблюдение групп риска, лечение предраковых и фоновых заболеваний, нормализацию питания и образа жизни, проведение скрининговых исследований (кала на скрытую кровь и колоноскопии) лицам старше 50 лет. Пациенты, оперированные по поводу колоректального рака, для своевременной диагностики рецидива рака толстого кишечника в первый год каждые 3 месяца должны проходить осмотры у онколога, включающие пальцевое исследование прямой кишки, ректороманоскопию, колоно- или ирригоскопию.
www.krasotaimedicina.ru
Рак толстой кишки - причины, признаки и симптомы, диагностика, лечение и диета - БольВЖелудке
По статистике в России патология занимает 4 место среди всех онкологических процессов, а смертность составляет около 30%.
В зависимости от того, какой отдел поражён, выделяют рак левой половины толстой кишки и правой. Более детально подразделяют на онкологию слепой кишки, восходящей ободочной, поперечной ободочной и нисходящей ободочной части, сигмовидной и прямой кишки.
Если говорят о процессе левой половины, то имеют ввиду нисходящий отдел, сигму и прямую кишку. К правым сегментам относят слепую и восходящую кишку.
Классификация рака толстой кишки по ТНМ
Сейчас в мире для удобства и понимания приняли единую классификацию злокачественных повреждений по системе TNM. В этой аббревиатуре каждая буква имеет своё определённое значение.
T – очаг первичной опухоли, локализация самого процесса. N — переход повреждающего фактора на лимфатические узлы. M – метастазирование опухоли, появление дочерних очагов рака в других органах.
По первичному очагу выделяют:
- Тх – нет данных для полной оценки первичной локализации опухоли;
- T0 – первичная опухоль не выявлена.
- T is – рак на месте или карцинома ин ситу (in citu);
- Т 1 – процесс затрагивает только подслизистую оболочку;
- Т 2 — рак прорастает в мышечный слой;
- Т 3 – повреждение всей стенки органа, поражение субсерозного слоя;
- Т 4 — онкология перекидывается на брюшину и соседние органы.
По вовлечению лимфатических узлов:
- Nx – недостаточное сведений об оценке состояния локальных и регионарных лимфатических узлов;
- N0 – метастазы в лимфатических узлах не обнаружены;
- N 1 — поражено от 1 до 3 лимфоузлов;
- N 2 – в процесс вовлечены более 3 локальных или отдалённых лимфатических образований.
В зависимости от метастазирования и появления вторичных очагов онкологии в других органах:
- Mх – затруднительна оценка метастатических очагов;
- М0 – метастазы не выявлены.
- MI — имеется орган или органы, которые поражены метастазированием.
Метастазы представляют собой клетки злокачественного происхождения, которые распространяются из начального очага в другие органы и системы.
Чаще всего, при поражении кишечника в процесс вторичных осложнений в виде метастаз вовлекаются печень, лёгкие, кости, головной мозг. Скопления метастатических очагов переносятся с током крови, лимфы или могут прорастать самостоятельно в соседние ткани.
Иные классификации онкологии толстого отдела кишечника
В зависимости от типа ткани, из которой формируется очаг выделяют:
- Карцинома толстой кишки – образование онкологии из соединительнотканных волокон. Чаще всего это железистый тип поражения.
- Эпителиальный рак – характерен формированием из разновидностей клеток различного эпителия, выстилающего орган.
По форме роста бывает:
- Эндофитный рост – когда опухолевидное образование прорастает в саму стенку органа.
- Экзофитный – когда выпячивание осуществляется в просвет кишечника.
- Грибовидный – опухоль на толстой ножке с увесистым основанием;
- В форме цветной капусты – имеет несколько ножек с основаниями;
- В виде полипа.
Причины рака толстой кишки
До сих пор в мире не выявлена однозначная причина онкологических процессов в организме человека. Но существуют проверенные гипотезы о том, что онкология возникает в организме с ослабленным иммунитетом.
У каждого человека есть набор клеток с онкологическим генетическим набором. При определённых условиях они активируются. Если собственные иммунные механизмы достаточно активны, то они подавляют эти самые онкогены.
Напротив, если иммунитет повреждён, он не справляется с онкологией и она начинает своё развитие. Есть ряд факторов, которые способствуют формированию новообразований кишечника:
- Возраст пациента. Большее количество случаев зарегистрировано в пожилом и старческом возрасте. Это как раз напрямую связано с иммунной компетентностью организма. С возрастом защитные силы ослабевают.
- Употребление большого количества мясных изделий, которые могут способствовать нарушению функции органов, особенно шашлыков, копчёностей, вяленого мяса. При этом снижение в рационе растительной клетчатки, так необходимой для правильного пищеварения.
- Предрасполагающие факторы в виде хронических заболеваний желудочно-кишечного тракта: Болезнь Крона, язвенные колиты, трещины.
- Полипоз и дивертикулярная болезнь кишечника.
- Наличие заворотов кишки и ущемление петель, при котором ухудшается кровоснабжение и трофика повреждённого участка.
- Частые вирусные, бактериальные, глистные инфекции.
- Непроходимость кишечника, запоры.
- Вредное питание с чрезмерным употреблением жирной, копчёной пищи, газированных напитков.
- Вредные привычки в виде алкогольной и табачной зависимости. Особенно сильное воздействие табачного дыма, так как научно доказано, что он провоцирует активацию онкологических процессов.
- Малоподвижный образ жизни. Из-за этого меняется перистальтика и трофика кишечного отдела, появляются застойные явления.
- Наследственная предрасположенность.
- Наличие онкологического процесса в других органах и системах.
Стадии заболевания
В зависимости от распространения и объёма злокачественного поражения выделяют определённую стадийность:
Стадия 1. Самая начальная стадия, на которой болезнь ещё не запущена и подлежит полному излечению. Характеризуется локальной опухолью в одном сегменте, небольших размеров, без метастазов и поражения лимфоидной ткани.
Стадия 2 А. Размеры уже больше, но они не растут в толщину стенки, а в просвете занимают менее 1/3. Так же нет метастатических процессов и вовлечения лимфоузлов.
Стадия 2 В. Тут уже будет происходить прорастание в саму стенку органа. Так же процесс при правильном лечении может быть обратим и излечим.
Стадия 3 является уже более запущенной и опасной. Выживаемость при раке толстой кишки 3 стадии составляет около 60%.
3 А – большие размеры опухоли, она может занимать более половины просвета, серьёзно нарушает функции кишечника. Доставляет явный дискомфорт и выраженные клинические проявления.
3 В – присоединение метастазов в лимфатических узлах и близлежащих органах.
4 стадия – самая опасная и запущенная степень. Очаг больших размеров, поражение лимфатических узлов, прорастание в соседние органы, обширные метастазы. Прогностически неблагоприятная степень.
Сколько живут при раке
Чем ранее диагностировано заболевание, тем больше шансов на выздоровление и выживаемость.
При правильной и адекватной терапии на 1 и 2 стадии возможна полная излеченность. В таких случаях люди будут продолжать жить своей обычной жизнью до старости.
При 3 стадии прогнозы на выживаемость меньше, но если вовремя начать терапию, то излеченность наступает у каждого 6 пациента. При 4 степени продолжительность жизни составляет, как правило, не более 5 лет.
Какие первые симптомы и признаки рака толстой кишки у мужчин и женщин
На самых ранних стадиях патология может себя никак не проявлять и не беспокоить. Клинические изменения пациент начинает замечать по мере распространения и роста болезни. Вот почему так важно ежегодно проходить медицинские осмотры!
Симптомы патологии:
- Чувство дискомфорта или тяжести в животе. Может быть как с одной, так и с двух сторон. Беспокоит постоянно, как правило через 1-2 часа после еды.
- Присоединение болевого синдрома. Боль может быть малой интенсивности, ноющего или тупого характера, усиление боли может провоцироваться актом дефекации или физическими нагрузками.
- Потеря аппетита, апатия. Человек начинает замечать за собой, что совсем не хочет есть.
- Резкое похудание.
- Симптомы интоксикации: общая слабость, головокружения, депрессия, стойкая субфебрильная температура.
- Повышенное газообразование, урчание в полости живота.
По мере прогрессирования заболевания начинают появляться более грозные и серьёзные клинические проявления:
- появление кишечной непроходимости. С этим симптомом чаще всего пациенты экстренно попадают в больницу;
- изменения цвета каловых масс – они приобретают дёгтеобразный оттенок, становятся чёрными. В испражнениях могут быть прожилки крови или начаться кишечное кровотечение.
- выделения из прямой кишки, которые могут иметь кровяной, гнойный, слизистый, гнилостный характер. Так же они могут быть зловонными.
- увеличение в размерах живота, причём это может быть асимметрично.
- интоксикационная кома возникает в самых запущенных случаях.
У женщин при раке в нижних отделах кишечника могут быть беспричинные маточные кровотечения и болезненные ощущения во время полового акта.
Связано это с тем, что опухоль может давить на матку или прорастать в её толщу. Симптомы опухоли могут маскироваться под воспаление придатков, внематочную беременность, миому.
У мужчин могут появляться признаки простатита, задержки мочи, импотенции, бесплодия.
Диагностика рака толстой кишки — как определить заболевание
Все диагностические манипуляции должны проводиться только квалифицированным врачом. Как и при любой другой патологии диагностический метод всегда начинается с опроса пациента.
Доктор задаёт ряд вопросов, которые помогут ему заподозрить определённую болезнь и исключить другие. Он внимательно выслушивает жалобы и детализирует их, оценивает длительность болезни, давность появления симптомов, их характеристики, частоту и локализацию.
Очень важно уточнить про наследственные и хронические патологии у человека, ведь они могут указать на искомую патологию. Так же важно отметить режим дня, есть ли вредные условия работы, рацион питания.
Больные будут жаловаться кроме всего прочего на недомогание, вялость, снижение работоспособности.
Следующим диагностическим шагом является осмотр пациента. Доктор оценивает цвет кожных покровов и слизистых. При раке кишечника кожа будет бледной, сухой.
Язык всегда обложен белым или серым налётом из-за интоксикации. Пальпация живота может доставлять больному неприятные или болезненные ощущения.
Если опухоль уже имеет большие размеры, её можно будет прощупать через брюшную стенку. Обязательным условием проведения осмотра является ректальное пальцевое исследование, которое может достоверно указать на опухоль нижних отделов кишечника.
После опроса и осмотра доктор назначает нужные лабораторные манипуляции. Происходит оценка общего клинического анализа крови. В нём при раке кишечника могу выявляться: анемия, снижение гемоглобина, воспалительные сдвиги лейкоформулы.
Его интерпретировать правильно может только доктор. Дополнительным методом может послужить оценка биохимического состава крови, где исследуют кишечные ферменты и показатели пищеварительного тракта.
Важной диагностической информацией обладает исследование кала общим методом, на инфекционные и глистные заражения, на скрытую кровь. Но не всегда при положительном тесте на скрытую кровь можно с точностью утверждать и диагнозе рака.
Такую же картину может давать геморрой или трещины.
На основании одних лабораторных исследований невозможно поставить диагноз онкологии. Они только могут направить на путь выбора дальнейших диагностических исследований.
После этого в ход идут инструментальные методы обследования
Самым малоинвазивным и нетравматичным является ультразвуковое исследование органов брюшной полости. Оно помогает выявить объёмное образование, его форму, размеры и локализацию.
После этого, если очаг обнаружен, проводят рентгенологические методы. Точную информацию даёт ирригоскопия. Пациенту внутривенно или через задний проход вводится специальное контрастное вещество, а затем, через определённые промежутки времени осуществляют ряд рентгенологических снимков.
На них наблюдают заполнение толстого кишечника контрастным веществом. В тех местах, где есть злокачественный процесс контраст не накапливается, этот симптом носит название «контрастной ниши». Более важный Информативными являются эндоскопические методы.
Проводят ректороманоскопию. Прибор представляет собой специальную трубку с камерой на конце. Вводят её через задний проход. При помощи этого прибора можно осмотреть внутреннюю стенку органа и оценить наличие опухолевого роста.
Если опухоль обнаружена, от нее сразу же отщипляют кусочек ткани для биопсии и постановки окончательного диагноза. При помощи исследования врач сразу может определить локализацию, характер роста, размер и выбрать в последующем необходимое оперативное вмешательство.
Колоноскопия является намного обширнее. Она позволяет оценить протяжённость всего толстого кишечника. Так же при необходимости можно взять на исследование ткань поражённого участка.
Ещё используют метод хромоскопии. Он основан на окраске тканей кишечника красителями эндоскопически. Всё дело в том, что во время покраски опухоль сразу накапливает пигмент красителя и выделяется на общем фоне здоровой слизистой. Так же является информативным исследованием.
Если это необходимо, могут прибегать к компьютерной томографии и магнитно-резонансной томографии.
Кроме всего перечисленного используют скрининговые тесты.
Из них выделяют определение онкомаркёров на выявление рака. При злокачественном процессе в организме начинают выделяться специфические вещества, которые обнаруживают в биологических жидкостях и средах.
Определение в каловых массах онкогена мутации K-RAS2. Обнаруживают этот ген при помощи полимеразной цепной реакции. Кроме этого, оценивают по его наличию динамику лечения.
РЭА – онкомаркёр, который обнаруживается в крови у больных с раком. По своей структуре представляет белок. Очень специфичен и информативен.
СА 242 – белок, который обеспечивает данными о злокачественных процессах на их самых ранних стадиях. Очень важен в диагностике и профилактических мероприятиях рака кишечника.
С 19-9 – специфичен для опухоли любой локализации толстого кишечника.
Можно ли вылечить заболевание и каковы методы терапии
В медицинской практике доказаны случаи полного излечения от рака. Всё зависит от степени процесса, размеров очага, вида опухоли и типа клеток, из которых она сформирована.
Если процесс диагностирован на самых ранних стадиях, на таких как первая и вторая, то процент полного выздоровления очень велик и близится к 90%.
Даже когда опухоль разрослась до 3 стадии, но без метастазов, комплексное лечение приводит к выздоровлению без рецидивов, и человек живёт полноценной жизнью.
Осложнения
Являются частыми при последних степенях и поражениях больших по площади участков. К ним относятся:
- Кровотечение из опухоли;
- Распад самой опухоли;
- Раковая интоксикация;
- Пробадение и перфорация стенки органа;
- Отдалённое метастазирование;
- Нагноение, вплоть до сепсиса;
- Кишечная непроходимость;
- Нарушение функции органа;
- Анорексия.
Лечение аденокарциномы и других видов опухоли толстой кишки
При любой стадии и форме лечение всегда должно быть комплексным с индивидуальным подходом к каждому пациенту.
1. Самым основным компонентом по сей день остаётся оперативная хирургия, при которой осуществляются различного рода операции при раке толстой кишки.
Вид оперативного вмешательства, объём удаляемого участка зависит от локализации, размеров и агрессии онкологии. Если опухоль маленьких размеров в легко доступном месте, то её удаляют с минимальной травматизацией соседних участков.
Прогноз выживаемости после таких вмешательств крайне благоприятный. Если в патологию вовлечен большой участок, опухоль прорастает в соседние ткани, то проводят операцию под названием колэктомия.
Это полное удаление или части толстого кишечника. Причём устраняют не только больной участок, но и все регионарные лимфоузлы. В этих случаях накладывают колостому.
Это выводное отверстие на переднюю брюшную стенку для опорожнения кишечника. В запущенных случаях прибегают к парентеральному питанию, то есть через внутривенный доступ в обход пищеварительному тракту.
2. Вторым обязательным шагом является назначение химиотерапии. Химиопрепараты – это фармакологическая группа веществ, которая влияет на жизнедеятельность и гибель клеток.
Минус состоит в том, что гибнут не только раковые, но и здоровые клетки. Такой эффект называется цитостатическим. Химиотерапия проводится только под контролем врача-онколога!
Если химиотерапия назначается после операции, то она направлена на подавление появления новых клеток рака, а если до – тогда на остановку роста опухоли.
Чаще всего используется не один химиопрепарат, а их комбинация в нужных схемах и дозировках. Совместно с химией проводят гормонотерапию.
3. Лучевая терапия – воздействие гамма лучей на опухоль и метастазы. Так же применяют в комплексе с остальными методами. Недостатками является то, что метод может оставлять ожоги на коже проецируемой области и не всегда лучи достигают нужной локализации, так как кишечник может смещаться.
При раке толстой кишки особое внимание уделяется питанию и диете, особенно после операции. Первые дни сразу после операции пациенту показан голод. Проводят парентеральное питание. Питательные смеси вводят через внутривенный доступ.
Затем, по мере восстановления пациента назначают специальную легкоусвояемую диету. Приём пищи должен быть дробным, маленькими порциями через каждые 2-2.5 часа. Сначала вся пища должна быть в жидком или протёртом виде.
Рацион должен включать много углеводов, чуть меньше белков, и совсем без жиров. Очень важно – потреблять большое количество жидкости в виде питьевой воды, несладких компотов, тёплого чая.
Полностью исключаются из рациона молочные продукты, алкоголь, жаренное, жирное, копчёное, консервированное.
Разрешено к употреблению: водные каши, пюре из фруктов, свежие перетёртые овощи, жидкий овощной суп без жирного мясного бульона, супы-пюре из моркови, отварная не жирная рыба, мятый картофель без масла, кисель.
Лечение рака толстой кишки народными средствами, как самостоятельная терапия, не существует. Оно может идти только в дополнении к основному лечению. Рекомендуют настои трав ромашки, шиповника, крапивы – при выраженных кровотечениях.
Лечебными свойствами обладает укроп и петрушка в сыром виде. Зелень стоит употреблять в пищу или также делать настои. Только заливать кипятком не следует, иначе потеряются все целебные свойства.
Профилактика заболевания
Специфической профилактики в виде вакцинации от онкологических заболеваний толстого кишечника еще не изобрели. Однако, существует ряд мер индивидуального поведения, которые помогут предотвратить недуг:
- Отказ от своих вредных привычек: курения, алкогольной зависимости и т.д.
- Соблюдение диеты с потреблением повышенного содержания растительной клетчатки и с пониженного содержания копчённого, жареного мяса, колбасных изделий, полуфабрикатов.
- Обильное питье, в день норма потребляемой жидкости для человека должна составлять не менее 1.5 л.
- Вести активный образ жизни, заниматься спортом, соблюдать режим дня, труда и отдыха.
- Проходить регулярные медицинские осмотры.
Если соблюдать эти простые правила, то состояние вашего здоровья будет на высоком уровне.
bolvzheludke.ru