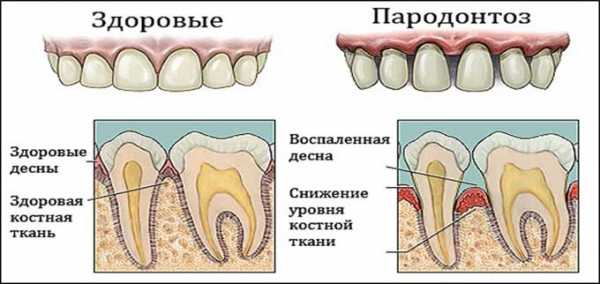
Лечение суставов - артроз, артрит, остеохондроз и многое другое
Хондропатия что это такое
Хондропатия — что это такое и как ее лечить
Причины Хондропатия суставов Диагностика Операция
Хондропатия – серьезное заболевание, возникающее в результате дегенеративных изменений костно-хрящевой ткани суставов. Болезнь чаще всего поражает сочленения нижних конечностей, которые ежедневно испытывают повышенные динамические нагрузки. Запущенные формы грозят масштабным разрушением суставов, утратой подвижности. Своевременная диагностика и лечение препятствует прогрессированию заболевания и инвалидности.
Что такое хондропатия
По различным причинам в зоне роста костной ткани нарушаются трофические процессы. Преимущественно поражаются трубчатые кости ног, головки сочленений. В результате формируются некрозные очаги, которые постепенно преобразуются в участки остеосклероза. Любые механические воздействия провоцируют провалы, микропереломы. Осложнения и последствия остеохондропатии:
- патологическая деформация костей, суставов;
- изменение естественного расположения костей сочленений;
- ограничение подвижности пораженной конечности;
- развитие и распространение воспалительных процессов.
Хондропатия – это хроническое заболевание с наследственной предрасположенностью. Болезнь диагностируется с высокой степенью точности и хорошо поддается лечению.
На заметку!
Грамотное лечение у специалиста определяет благоприятный прогноз и возможность полного излечения от недуга.
Основные причины
Медицина не располагает точными ответами на вопрос, почему возникает хондропатия коленного сустава или других сочленений. Установлено, что патологические процессы в костно-хрящевой ткани могут стартовать под воздействием следующих факторов:
- механические травмы ног – падения, ушибы, переломы, вывихи, удары;
- чрезмерные однообразные нагрузки (спортивные тренировки);
- врожденные аномалии развития костей и суставов ног;
- дистрофия, малоподвижный образ жизни;
- анемия, нарушение микроциркуляции крови в ногах;
- постоянное ношение неудобной, тесной обуви;
- в переходном периоде при формировании скелета.
На заметку!
Преимущественно недуг развивается в детском и подростковом возрасте, но нередко поражает взрослых в силу трудовой занятости или чрезмерной физической активности. Болезнь часто протекает в скрытой форме, носит хронический характер. При первых признаках остеохондропатии требуется консультация врача-травматолога, ревматолога, хирурга.
Симптомы
Основным признаком патологии костно-мышечной системы является боль. Она возникает в месте поражения или окружающей области. Прогрессирующее заболевание характеризуется следующими общими симптомами хондропатии суставов ног:
- видимая мышечная атрофия;
- мягкие или плотные шишки, припухлости;
- отечность, гиперемия в пораженной зоне;
- характерный хруст, скрип при движении;
- дискомфорт, неудобство при движении;
- усиливающаяся скованность сустава.
На заметку!
В пораженной конечности ощущаются постоянные или периодические боли. Развитие перегрузочной хондропатии коленного сустава препятствует ходьбе, спортивным занятиям, ограничивает трудоспособность. На фоне мускульной дистрофии наблюдается частичная или полная утрата двигательной активности.
Стадии и формы
Наиболее распространенной является хондропатия надколенника, которая наблюдается у женщин и людей с повышенной физической активностью. Поражение трубчатых костей и суставов на ногах сопровождается размягчением костной структуры, ускоренным истиранием, изнашиванием хрящей. Основные стадии и формы развития заболевания:
- формирование очагов асептического некроза;
- компрессионные микропереломы;
- временное облегчение с лизисом костных обломков;
- вторичные изменения и рецидивирующие процессы.
На заметку!
Хроническое течение заболевания создает ощущение мнимого облегчения и выздоровления. Игнорирование симптомов способствует прогрессированию хондропатии и ухудшению ситуации.
Классификация
Хондропатия – группа заболеваний, объединенных общим механизмом развития. Их классификация проводится в зависимости от места локализации, симптоматики, осложнений и последствий.
| Болезнь Легга-Кальве-Пертеса | Поражение головки бедренных костей. Развивается в результате травмирования тазобедренного сустава. Головки костей сплющиваются, фрагментируются, затем наступает остеосклероз. |
| Болезнь Келлера | Поражение костей стопы – ладьевидной, плюсневых головок. Последствия – хромота, укорочение пальцев ног, инвалидность. |
| Болезнь Осгуда-Шляттера | Поражение бугристостей большеберцовой кости. Развивается в результате спортивных нагрузок. |
| Болезнь Хаглунда-Шинца | Поражение пяточной кости. Характеризуется сильными болями при ходьбе, беге. |
| Болезнь Кинбека | Поражение полулунной кости на кистях рук. Последствие крупных травм и микротравм рук. |
| Болезнь Шейермана-Мау | Хондропатия позвоночника в результате искривления (кифоза), атрофии спинных мышц, механических травм. Приводит к полному слиянию апофизов, позвонков. |
На заметку!
Для хондропатии код по МКБ 10 обозначен в разделах М91-М94. Точная кодировка зависит от расположения участка поражения, этиологии, сопутствующих заболеваний.
Методы диагностики
Все разновидности остеохондропатии сопровождаются патологическим изменением костных структур. Для точной диагностики и установления причины заболевания используется ряд инструментальных методов:
- рентгенография – проводится обследование костей, что позволяет обнаружить и идентифицировать пороки развития, аномальные участки;
- компьютерная томография (КТ) – обследование в двух и трехмерной проекциях, под разными углами, позволяющее выявить патологии костной и хрящевой ткани;
- магнитно-резонансная томография (МРТ) – исследование пораженной конечности в электромагнитном поле для получения детальной клинической картины и точной диагностики.
Терапевтическая схема
Выбор метода лечения при хондропатии суставов на ногах зависит от локализации, формы, степени поражения. Терапевтическая программа определяется врачом, требует строгого соблюдения всех предписаний. Практикуется комплексный консервативный подход и радикальное хирургическое вмешательство.
Консервативные методы
Лечение хондропатии на начальной стадии развития, при легкой степени выраженности симптоматики основано на консервативных безоперационных методах.
| Медикаментозный | Прием лекарственных средств – нестероидных противовоспалительных препаратов, анальгетиков, хондропротекторов. |
| Ортопедический | Ношение специальной обуви, иммобилизующих конструкций для обездвиживания конечности. |
| Физиотерапия | Сеансы фонофореза, электрофореза, теплотерапии, лазеротерапии, УВЧ. |
| Массаж и ЛФК | Специальная гимнастика и массажная программа для улучшения мышечного кровообращения, улучшения подвижности сустава. |
Хирургические методы
Терапия сложных врожденных форм и тяжелой степени хондропатии суставов на ногах требует хирургического вмешательства. Практикуются следующие способы лечения:
- вскрытие проблемного участка с удалением костных фрагментов, гнойного экссудата;
- проведение костно-пластической операции для коррекции деформированных костей, хрящей.
На заметку!
Хирургическое вмешательство характеризуется быстрым и стойким результатом, но требует длительного реабилитационного периода.
Народная медицина
Методы нетрадиционной медицины эффективны для симптоматического лечения, облегчения общего состояния и усиления действия традиционной терапии. Народные рецепты:
- противовоспалительные ванночки с отварами травы календулы, зверобоя, эвкалипта;
- примочки из марлевой повязки, пропитанной свежим лимонным соком;
- пить спиртовую настойку из березовых почек или отвар из брусничных листьев;
- принимать внутрь отвар из стручков фасоли в течение 1 месяца;
- компрессы из листьев белокочанной капусты или лопуха;
- компрессы из измельченной кашицы сырого картофеля;
- наружная обработка домашней мазью из яйца и яблочного уксуса.
Важно!
Возможность применения методов народной медицины обязательно согласуется с лечащим врачом во избежание аллергических реакций и осложнений. Домашнее лечение рекомендуется сочетать с лечебной физкультурой, физиотерапевтическими процедурами, приемом лекарственных препаратов.
xnog.ru
Хондропатия — что это такое и как ее лечить?
Проявления болезни Шейермана-Мау Лечение при хондропатии Симптомы при болезни Келлера Хондропатия и ее внешние проявленияХондропатия – это патология, возникающая вследствие нарушения развития и роста трубчатых костей. Первые признаки заболевания дают о себе знать в подростковые годы, когда происходит активный рост. Остеохондропатия чаще поражает нижние конечности. Это связано с тем, что нагрузка на них всегда выше, чем на другие части тела.
Внутри сочленений могут возникать микро переломы. Со временем это приводит к появлению участков, подвергшихся некротическим процессам. Хондропатия надколенника и хондропатия коленного сустава – наиболее распространенные формы заболевания.
 Хондропатия и ее внешние проявления
Хондропатия и ее внешние проявленияОбщие симптомы
К основным симптомам хондропатии относятся следующие проявления:
- Боль после выполнения физической работы;
- Отечность в области болеющего сустава;
- Атрофические процессы в мышечной ткани;
- Хруст при движении;
- Скованность выполняемых движений.
Особенность симптоматики зависит от возраста пациента и разновидности патологии.
Разновидности патологии
Хондропатии код по МКБ-10 присвоен М91-М94. Классификация заболевания включает несколько форм, и каждая имеет свои особенности течения и причины развития.
Болезнь Легга-Кальве-Пертеса
Болезнь Легга-Кальве-Пертеса поражает головку бедренной кости. Чаще диагностируется среди мальчиков в возрасте от 4 до 12 лет. Спровоцировать развитие болезни может полученная травма.
Первое время симптоматика отсутствует. Постепенно появляется боль, которая медленно опускается в область коленного сустава. В состоянии покоя симптомы практически отсутствуют, а после длительных нагрузок снова нарастают.
На заметку!
Ребенок может не обращать внимания на боль, но родители замечают, что движения тазобедренным суставом стали более ограниченными.
К симптомам этой формы хондропатии также можно отнести истощение мышцы в области тазобедренного сустава. Она становится очень худой, уменьшается в объеме.
Болезнь Келлера
Болезнь Келлера бывает двух типов. Первый тип поражает ладьевидную часть стопы. В процесс вовлекается либо одна, либо обе конечности. Симптомы:
- Хромота;
- Попытка наступать на наружную часть стопы;
- Боль, особенно по ночам;
- Отечность.
 Симптомы при болезни Келлера
Симптомы при болезни КеллераВторой тип этой формы патологии диагностируется среди девочек от 10 до 20 лет. Симптом – боль в области второго и третьего пальцев стопы. Она усиливается при ходьбе. Чтобы уменьшать нагрузку, болеющие люди стараются наступать на пятку, что приводит к развитию деформирующего артроза.
Болезнь Осгуда Шлаттера
Болезнь Осгуда-Шляттера – патология, поражающая бугристую часть большеберцовой кости. Это ведет к некротическому процессу. Заболевание чаще всего проявляется у детей до 18 лет, которые занимаются профессиональными видами спорта.
Один из симптомов – образование шишки, которая болит при пальпации. Она локализуется в подколенном пространстве.
Болезнь Хаглунда
Болезнь Хаглунда Шинца – тип хондропатии, при котором образуется шишка на задней поверхности пятки. Заболевание сопровождается появлением отечности, воспалительным процессом в сухожилиях.
Основной симптом – это боль, независимо от степени активности. Чаще возникает среди девушек подросткового возраста.
Болезнь Шейермана-Мау
Эта разновидность хондропатии суставов диагностируется у каждого сотого ребенка в процессе активного роста опорно-двигательного аппарата. Представляет собой прогрессирующий кифоз позвоночного столба.
На фоне быстрого роста костной ткани мышцы не успевают формироваться и полноценно поддерживать скелет. Из-за этого происходит деформация грудного и поясничного отдела.
Болезнь проявляется следующим образом:
- Сутулость;
- Уменьшение объема легких;
- Тяжесть в спине;
- Быстрая утомляемость;
- Боль;
- Ограниченность движений.
 Проявления болезни Шейермана-Мау
Проявления болезни Шейермана-МауДля подтверждения определенного вида хондропатии, требуется полноценное обследование. Диагностика проводится после первичной консультации у врача.
Диагностика
Перегрузочная хондропатия коленного сустава диагностируется путем осмотра хирургом и ревматологом. Для подтверждения диагноза необходимо пройти следующие процедуры:
- Артрографию с использованием контрастного вещества;
- Рентген;
- Артроскопию;
- Биопсию;
- МРТ;
- УЗИ.
Благодаря рентгенологическому исследованию можно оценить не только внешние изменения сустава в объеме, но и внутренние нарушения. На снимке будет видно, насколько сильно патологический процесс охватил сустав и какой метод лечения лучше выбрать.
При артроскопии внутрь сустава вводится специальный прибор и камера, благодаря чему врач может контролировать все, что происходит внутри. Метод предоставляет достоверную информацию. Может использоваться и при лечении.
Важно!
Обследование проводится, начиная с менее травмирующих методик. Дополнительные исследования назначает врач, если простые способы диагностики не дали исчерпывающей информации.
Лечение
Лечение хондропатии проводится комплексно. В медикаментозную терапию входит применение следующих лекарственных препаратов:
- Нестероидные противовоспалительные средства;
- Анальгетики;
- Гормональные препараты;
- Хондропротекторы.
Важно соблюдать режим. Пациент должен беречь пораженный сустав и не перегружать его. В острый период заболевания важен постельный режим.
Для фиксации правильного положения сустава используется гипсовая повязка или специальный бандаж. При нарушении функции тазобедренного сустава применяется скелетное вытяжение.
Физиотерапия, в том числе электрофорез, УВЧ и фонофорез проводятся после снятия фиксирующих повязок. Хорошо сочетать физиотерапию с курсом массажа и лечебной физкультуры.
На заметку!
Облегчить состояние пациента может специальная ортопедическая обувь.
Операцию проводят только в том случае, когда консервативное лечение оказалось неэффективным. Хирургическое вмешательство требуется при разрастаниях хрящевой ткани.
Осложнения и последствия
Если хондропатия не будет своевременно выявлена и устранена с помощью адекватных методов лечения, возможны такие последствия:
- Нарушение нормального положения коленных или тазобедренных суставов;
- Деформирующий артроз;
- Хронический воспалительно-дегенеративный процесс.
Уменьшить негативные последствия можно, если быстро начать лечение. Снизить риск развития патологии можно, проводя профилактику.
Профилактика
Так как хондропатия чаще возникает еще в детском возрасте, на родителях лежит ответственность внедрить в жизнь ребенка следующие занятия:
- Плавание;
- Поддержание нормальной массы тела;
- Подбор удобной обуви;
- Правильное сбалансированное питание;
- Чередование нагрузки и отдыха.
Заметить дегенеративные изменения на ранних стадиях может только врач. Поэтому важно показывать ребенка ортопеду минимум раз в год.
Умеренно активный образ жизни, отказ от вредных продуктов и хорошо составленный режим дня позволит сохранить здоровье суставов. Периодическое посещение профильных специалистов и прохождение профосмотра позволит заметить любые проблемы с опорно-двигательным аппаратом на ранних стадиях и при необходимости провести полноценное лечение.
nogivnorme.ru
Хондропатия: лечение, симптомы, причины, профилактика - Твой суставчик

Остеохондропатия – заболевание детей и подростков, при котором в костях развивается дегенеративно-дистрофический процесс.
При остеохондропатии чаще всего поражаются пяточная, бедренная кости, апофизы позвонковых тел, бугристость большеберцовой кости.
Причины появления
На сегодня причины появления заболевания не изучены до конца, но выделяют несколько решающих факторов:
- врожденная или семейная предрасположенность;
- гормональные факторы – заболевание развивается у пациентов с патологией функции эндокринных желез;
- нарушения метаболизма незаменимых веществ. Остеохондропатию часто вызывает нарушение усваиваемости кальция, витаминов;
- травматические факторы. Остеохондропатия возникает после чрезмерных физических нагрузок, в т.ч. усиленных сокращений мышц, частых травм. Изначально эти виды нагрузок приводят к прогрессирующему сдавливанию, а после к сужению мелких сосудов губчатых костей, особенно в участках наибольшего давления.
Симптомы остеохондропатии
Остеохондропатия пяточной кости (заболевание Хаглунда-Шинца) развивается чаще всего у девочек 12-16л, характеризуется постепенно нарастающими или острыми болями в бугре пяточной кости, возникающими после нагрузки. У места прикрепления ахиллова сухожилия, над пяточным бугром отмечается припухлость. Больные начинают ходить, опираясь на носок, а занятия спортом, прыжки становятся физически невозможными.
Остеохондропатия позвоночника (заболевание Шейермана-Мау) развивается чаще всего у юношей 11-18л. Первая стадия характеризуется увеличенным грудным кифозом (искривление позвоночника в верхнем его отделе), вторая – болью в спине (особенно при продолжительной ходьбе, сидении), быстрой утомляемостью и слабостью спинных мышц, увеличением грудного кифоза. На третьей стадии остеохондропатии позвоночника наблюдается полное слияние апофизов с позвонками. Со временем развивается остеохондроз с нарастающим болевым синдромом.
Остеохондропатия бедренной кости (заболевание Легга-Кальве-Пертеса) развивается в большинстве случаев у мальчиков 4-12л. В начале болезни жалоб нет, после появляются боли в тазобедренном суставе, отдающие в колено. Возникают боли после нагрузки и проходят после отдыха, поэтому дети не всегда на них жалуются. Постепенно ограничиваются движения тазобедренного сустава, развивается атрофия мышц, и бедро с больной стороны худеет.
Остеохондропатия бугристости большеберцовой кости (заболевание Шлаттера) развивается у мальчиков 12-16л, особенно у тех, кто занимается балетом, спортивными танцами, спортом. Пациент жалуется на боли под надколенником, припухлость. При напряжении четырехглавой бедренной мышцы, при приседании, подъеме по лестнице боль усиливается.
Диагностика заболевания
Для определения остеохондропатии пяточной кости основываются на клинических данных и результатах рентгенологического обследования (отмечается фрагментация, уплотнение апофиза, «шероховатости» на бугре пяточной кости). Проводится также дифференциальная диагностика остеохондропатии с пяточной шпорой (у более взрослых пациентов), ахиллобурситом.
Диагностирование остеохондропатии позвоночника происходит на основании данных осмотра (усилен грудной кифоз) и рентгенологического обследования (на снимках видно, что форма позвонков изменена – они приобретают клиновидную форму).
Остеохондропатия бедренной кости также определяется по рентгенологическим снимкам. Выделено пять стадий изменения головки бедренной кости.
Остеохондропатия бугристости большеберцовой кости устанавливается по клинической картине и уточняется после рентгенологического исследования.
Лечение остеохондропатии
Терапия остеохондропатии пяточной кости заключается в назначении нестероидных противовоспалительных средств (если донимают сильные боли), физиотерапевтических процедур, в уменьшении физических нагрузок. Для снятия нагрузки на пяточную кость используют специальные стельки-супинаторы.
Остеохондропатию позвоночника лечат с помощью массажа, плавания, подводного вытягивания, лечебной физкультуры. В отдельных случаях при сильном нарушении осанки назначают операцию.
Лечение остеохондропатии бедренной кости может быть оперативным и консервативным. Различные костно-пластические операции назначаются в зависимости от стадии болезни. Консервативное лечение остеохондропатии заключается в соблюдении постельного режима (пациенту нельзя сидеть), проведении массажа ног, физиотерапевтических процедур. Практикуют скелетное вытягивание за оба бедра.
Для лечения остеохондропатии бугристости большеберцовой кости назначают физиотерапевтические процедуры, тепло. Если боль сильная, накладывают гипсовую повязку. Иногда прибегают к операции – удаляют фрагмент бугристости. Нагрузки на четырехглавую бедренную мышцу исключены.
Профилактика заболевания
Для профилактики остеохондропатии пяточной кости рекомендуют носить свободную обувь.
Профилактика остеохондропатии позвоночника заключается в занятиях лечебной физкультурой для создания мышечного корсета. Усиленные физические нагрузки необходимо ограничить. Ношение корсета при данном заболевании неэффективно.
Хорошей профилактикой остеохондропатии бедренной кости служит массаж, плавание.
Для предупреждения остеохондропатии бугра большеберцовой кости спортсменам во время тренировок рекомендуют вшивать в форму поролоновые подушки 2-4см толщиной.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
А Б В Г Д З И К Л М Н О П Р С Т У Ф Х Ч Э Я
Остеохондропатия представляет собой заболевание подвижных соединений костей скелета, разделенных щелью, покрытых синовиальной оболочкой и суставной сумкой. Симптомы данной болезни весьма схожи с воспалением, увеличением и болью в суставах различной локализации, ввиду чего требуется своевременная тщательная диагностика.
К специалистам обращается примерно 3% пациентов, страдающих остеохондропатией. Чаще всего заболевание встречается в подростковом возрасте с жалобами на поражение верхнего растущего конца бедренной кости, мгновенное мощное сокращение четырехглавой мышцы и продолжающееся окостенение апофизов тел позвонков.
Классификация остеохондропатии
В зависимости от местоположения развития патологии различают следующие виды остеохондропатии:
1. Остеохондропатии конечного отдела трубчатой кости, входящей в состав сустава со смежной костью:
- аваскулярного некроза основания бедренной кости;
- питания костей стопы, связанная с нарушением притока крови;
- разрыва передней грудино-ключичной связки;
- коротких трубчатых костей, образующих скелет пальцев конечностей;
- неравномерного развития коленных суставов.
2. Остеохондропатии костей скелета, сочетающих прочность и компактность с ограниченной подвижностью:
- уплощенной спереди и сзади кости, располагающейся в области внутреннего края стопы;
- полулунной кости запястья;
- массивной части позвоночника, расположенной кпереди;
- головки I плюсневой кости.
3.Остеохондропатии конечных выдающихся частей костей:
- большеберцовой кости коленного сустава;
- пяточного бугра;
- некроза апофизарных колец тел позвонков с последующим их восстановлением;
- отделения эпифиза на уровне ростковой пластинки;
- лобковой кости.
4.Частичные остеохондропатии основных элементов сустава, соединяющих кости, суставные сумки.
Причины развития остеохондропатии
- нарушение деятельности сердечно-сосудистой системы по причине воздействия всевозможных факторов. Проще говоря, повреждаются участки подвижных частей скелета, которые более всего подвержены различным нагрузкам;
- нарушение кровотока в сосудах, питающих кровью головку бедренной кости. Более всего подвергаются поражению быстро растущие участки кости в определенное время жизнедеятельности детей. В раннем возрасте – это основание отдела трубчатой кости, в юности ‒ отросток кости вблизи эпифиза, а в зрелом ‒ пластинка гиалинового хряща между эпифизом и метафизом трубчатых костей;
- разрушение участка кости с отделением части омертвевшей ткани, свободно располагающейся среди живых тканей и перестройка костного состава. При этом наблюдается изменение формы не только пораженной кости, но и разрушение всего сустава с нарушением суставных тканей.
Основные симптомы остеохондропатии
К наиболее частым симптомам относят:
- болевые ощущения, которые возникают при совершении определенных движений либо беспокоят непрестанно;
- возникновение над пораженным суставом избыточного накопления жидкости без видимых признаков воспаления;
- нарушение привычной позы в покое и при движении в результате поражения позвоночника;
- нарушение манеры ходьбы, патологическое изменение походки вследствие нарушения функции одной или обеих нижних конечностей;
- трудности при выполнении повседневной работы, связанные с поражением верхней конечности;
- ограниченность подвижности сустава, обусловленная рубцовым стяжением окружающих его мягких тканей;
- отставание в развитии отдельных мышечных групп;
- хроническое дегенеративно-дистрофическое заболевание суставов.
Возможные осложнения остеохондропатии
- видоизменение кости;
- несоответствие суставных поверхностей, в результате чего нарушается функциональность суставов и наблюдается отставание в развитии отдельных мышечных групп;
- хроническое дегенеративно-дистрофическое поражение суставов;
- разрушение кости с последующим отделением частей. Причем это может быть связано не только с травмами, но и с тяжестью собственной массы тела, непроизвольным сокращением мышц, сопровождающимся резкой болью, физическими нагрузками;
- ограниченность подвижности сустава, обусловленная рубцовым стяжением окружающих его мягких тканей.
Диагностика остеохондропатии
Данную патологию трудно диагностировать, особенно на ранних стадиях развития. Ввиду того, что заболевание серьезное и последствия могут быть самыми печальными, необходимо прибегать к наиболее действенным способам диагностики в данной области:
- рентгенологическое исследование, состоящее в получении негативного изображения пораженного сустава. В качестве сравнения, зачастую, делают снимок симметричного сустава с другой стороны. По изображению можно судить о стадии заболевания. Временные интервалы между рентгенологическими исследованиями зависят от течения болезни и составляют от одного до нескольких месяцев;
- неразрушающее послойное исследование внутренней структуры пораженного сустава;
- метод контрастного рентгенологического исследования кровеносных сосудов.
Лечение остеохондропатии
При данном заболевании стараются придерживаться консервативных форм терапии. В редких случаях прибегают к хирургической терапии.
Общие принципы терапии:
- режим отдыха, в частных случаях – полный покой пораженного участка, создания неподвижности с целью обеспечения покоя пораженному суставу;
- приспособление для поддержания веса тела пациента при стоянии и ходьбе, ортопедическая обувь;
- физиотерапевтические мероприятия, направленные на восстановление пораженных участков, степени активности и трудоспособности;
- метод терапии, состоящий в выполнении физических нагрузок и использовании естественных факторов природы к больному человеку с терапевтическо-профилактическими целями;
- поливитаминные комплексы и общеукрепляющие препараты;
- медицинская помощь, осуществляемая с целью профилактики, лечения и реабилитации на основе применения природных лечебных факторов в условиях нахождения на курорте, в лечебно-оздоровительном учреждении, в санаторных организациях.
Профилактика остеохондропатии
- приобретать свободную форму обуви;
- выполнение физических нагрузок и использование естественных факторов природы с терапевтическо-профилактическими целями для создания корсета мышц;
- ограничение чрезмерных физических нагрузок;
- совокупность приемов ручного и рефлекторного воздействия на поверхность тела и органы человека в виде растирания, надавливания, дренажа, выполняемых непосредственно на участках человеческого тела при помощи рук с целью достижения терапевтического или прочего эффекта;
- спортивная активность, заключающаяся в преодолении вплавь за наименьшее время различных дистанций;
- вшивание в профессиональную спортивную форму специальных подушек из поролона до 4 см толщиной.
Оцените материал
Пожалуйста, оцените статью, помогите сделать сайт лучше
Поделиться статьей
Еще по теме:
Содержание:
- Провоцирующие факторы
- Хондропатия колена и надколенника
- Болезнь Хаглунда-Шинца
- Другие типы заболевания
- Профилактика
Хондропатия, которая так же носит название остеохондропатии, присуща для подростков, а так же детей. Поражается длинная трубчатая кость или участок ее роста, причем это результат развития недостатка питания в данном участке. Подвергаются изменениям чаще нижние конечности, так как распределяется основная нагрузка именно сюда. Течение патологии хроническое, причем по наследству оно передается.
Провоцирующие факторы
Еще не установлено причин, способных спровоцировать развитие этого заболевания. Однако имеются предрасполагающие к хондропатии факторы. Их исключение — это уже неплохая профилактика здоровья хрящей. Итак, его поверхность разрушается из-за:
- Слабости мышц поверхности бедра, которые удерживают его в стабильном положении;
- Перегрузки, иногда от некоторых типов упражнений;
- Возрастных изменений;
- Травм;
- Врожденное аномальное строение ткани;
- Ношение неудобной обуви.
- Плохое питание из-за нарушенного кровообращения. Данная проблема провоцируется рядом причин, выявлять которые следует после полного обследования.
Общие симптомы
Симптоматика зависит от того, какой участок сустава затронут хондропатией. Однако можно выделить и общие признаки:
- Боль, иногда при надавливании или нагрузке;
- Атрофирование мышц, а так же изменение их структуры;
- Поскрипывания и хруст;
- Отечность.
Хондропатия колена и надколенника
Дистрофические изменения характеризуются постепенным размягчением и стиранием поверхности хряща. Хондропатия надколенника — это преимущественно женская патология, ведь именно слабый пол обладает особым строением тазобедренного соединения. Именно постоянные изменения вектора нагрузки и приводит к износу.
Причиной износа надколенного сустава выступает обычно чрезмерная нагрузка. Неудивительно, что такое заболевание присуще тем, чей труд связан с ними — танцорами, спортсменами. Если на хряще уже появилась бугристость, при нагрузках состояние пораженного участка лишь усугубляется. Это объяснено прекращением подачи кровоснабжения, развитие очагов некроза, а после их рубцевание при восстановлении кровотока.
Хондропатия коленного сустава обладает теми же причинами появления и имеет несколько стадий:
- Вначале эластичная гладкая ткань слегка вздувается или утолщается в некоторых местах;
- Далее постепенно образуются щели до 1 см;
- Более серьезная степень поражения, когда эти щели становятся более 1 см, из-за чего достигают кости;
- Последняя стадия характеризуется полным ее оголением.
Обе проблемы диагностируются при помощи рентгенологического метода. Лечение заключается в обеспечении покоя. Широко применяется физиотерапия, теплые компрессы. Если длительное время боль не уходит, проводят фиксацию ноги при помощи гипса. Хирургические методы применяются гораздо реже, чем в других случаях. Во время вмешательства удаляют бугристую часть кости.
Болезнь Хаглунда-Шинца
Хондропатия пяточной кости (или болезнь Хаглунда-Шинца) характеризуется не только хроническим, но и острым течением. Иногда вместе с описанными выше симптомами появляется хромота, задний участок пятки болезненно реагирует на прикосновения.
При рентгенологическом исследовании заметны островки, бугорки и пятнистости, возникшие в результате отложения солей. Постепенно хрящ разрастается из-за негативных изменений, из-за чего между костью и апофизом постепенно увеличивается расстояние.
Лечится заболевание консервативными методами, применяемыми для терапии других видов хондропатии. Все они имеют цель восстановить кровообращение. Способствует выздоровлению подобранная ортопедическая обувь. Оперативное вмешательство показано лишь в случае разрастания кости.
Другие типы заболевания
Хондропатия затрагивает и другие участки кости. Чаще выявляют следующие проблемы:
- Синдром Келлера. Поражаются ткани стопы, причем о развитии патологии сигнализирует отечность, возникающая выше ладьевидного отростка. Часто бывает и хромота, так как при нагрузке боль в конечности становится резче. Так же выделяют второй вид заболевания Келлера, при котором деформируются уже головки плюсневой кости, а пальцы укорачиваются.
- У головки бедренной кости некроз развивается преимущественно в результате травмы. При отсутствии лечения она сплющивается и фрагментируется, а в самом худшем случае появляется остеосклероз.
- Синдром Кинбека затрагивает кисть, точнее ее полулунный участок. Тоже возникает вследствие травм. Из-за ограничения подвижности постепенно происходит атрофирование мышц.
- Хондропатия позвоночника. Вначале появляется грудной кифоз, позднее больной жалуется на болевой синдром в районе лопаток, появляющийся как при ходьбе, так и при сидении. В конце концов, позвонки сливаются с апофизом.
Профилактика
В качестве профилактических мер для предотвращения хондропатии лучше применять разные типы нагрузок. Если не позволяет здоровье, активные упражнения стоит заменить на лечебную физкультуру или плавание.
Серьезно способствует разгрузке сброс избыточного веса, если он имеется. Не забывайте устраивать отдых или ненадолго отвлекаться от рутинной работы. Ограничьте нагрузку, не стоит постоянно работать на износ. И, главное, постарайтесь подбирать максимально удобную обувь. Вопреки расхожим мнениям, от нее действительно зависит здоровье суставов.
Главное, при обнаружении признаков хондропатии не игнорировать неприятные симптомы, а посетить врача, дабы избежать развития ряда осложнений.
Содержание:
- Определение
- Причины
- Симптомы
- Классификация
- Диагностика
- Профилактика
Определение
Термин «остеохондропатия» происходит от греческих слов оs, ossis – кость, chondros – хрящ, pathos – болезнь. Остеохондропатия (ОХП) развивается как следствие локальной гиповаскуляризации, и остеодистрофии ангаоневротического характера. Наиболее часто наблюдается у детей в возрасте от 5 до 16 лет. Как правило, ОХП имеют эпонимное название – болезнь именуют по имени автора или авторов, впервые её описавших; в мировой медицинской практике ОХП принято называть ювенильным остеохондритом. В основе морфологических изменений ОХП лежит асептический инфаркт, некроз костного вещества с его последующей реструктуризацией.
Причины
Вопросы этиологии ОХП продолжают обсуждаться на протяжении последнего столетия, однако однозначный ответ на вопрос об основной причине возникновения ОХП до настоящего времени не найден.
Наследственность и конституциональная предрасположенность. Согласно Barker-Hall вероятность реализации ОХП в одной семье составляет 3,8%. Мальчики болеют в 5 раз чаще девочек. В целом же в основе развития ОХП может быть взаимодействие генетически детерминированных аномалий строения с экспозитивными факторами, т. е. возможны наследственно предрасположенные ОХП.
Диспропорция роста и дисгармония созревания. Известно, что ОХП развиваются в основном у детей и подростков, преимущественно в периоды бурного роста (5-14 лет). В этой связи роль гетерохронии (дисгармонии и диспропорции) роста и созревания всех составляющих опорно-двигательного аппарата, как триггера функциональной дезадаптации и идущей с ней «рука об руку» ишемии, не подлежит сомнению.
Дисплазия. Во многих случаях имеются указания на то, что ОХП развивается на фоне генерализованной дисплазии соединительной ткани, вертебральной дисплазии (spina bifida occulta) или диспластических изменений суставов, что может инициировать функциональную дезадаптацию и ишемию.
Механические факторы. В условиях структурных аномалий и биомеханических особенностей строения возникают нарушения нагружения, избыточные нагрузки (гиперпрессия, гипертракция), которые при нарушении модуля упругости кости ведут к компрессии или дистракции губчатого вещества с последующей ишемией и некрозом.
Травматические факторы. Многие авторы основной причиной заболевания считают травму, которая имеет место в анамнезе у 30% больных.
Метаболические факторы. Нарушение метаболизма костной ткани вызывает структурно-функциональную неполноценность кости, в условиях которой физиологические функциональные нагрузки могут носить характер относительной функциональной перегрузки и вызывать нарушения адаптационно-компенсаторных процессов, проявляющихся патологической перестройкой.
Нейро-сосудистые нарушения. Нарушения функции вегетативных ганглиев и спинальных центров могут вызывать спазм сосудов и инициировать локальную гиповаскуляризацию на почве дезадаптации вегетотрофического обеспечения.
Вероятно, при ОХП целесообразно говорить о мультифакторном характере патологии, о суммировании предрасполагающего фона (диспозитивных факторов) и триггерных механизмов (экспозитивных факторов), различные варианты ассоциаций которых и «запускают» каскад дистрофических изменений.
В типичных случаях ОХП в фокусе нарушения кровообращения вслед за ишемией происходит частичный некроз костного мозга, костного вещества и внутрикостных сосудов, которые и обуславливают последующую реструктуризацию. В очаге поражения происходит структурная дезадаптация дискредитированного костного вещества, которое теряет свои механические свойства, компремируется (импрессионный перелом) и подвергается медленному рассасыванию. В некротические массы врастает богатая остеокластами грануляционная ткань с формирующимися сосудами (реваскуляризация), что приводит к фрагментации некротизированных тканей. Одновременно с реваскуляризацией некротически измененных костных балок происходит образование новой костной ткани преимущественно по типу репаративного замещения и постепенно процессы восстановления начинают превалировать над процессами остеолиза. Постепенно происходит регенерация, структурная адаптация, реконструкция новообразованной костной ткани и ремоделирование пораженного анатомического образования. Конечным итогом этих процессов может быть полное восстановление дискредитированных структур, остаточные деформации, нарушение роста и формирования (приобретенный порок развития), поздние дегенеративные изменения.
Симптомы
Клинические проявления ОХП, равно как и варианты их исходов определяются топикой патологического процесса. Вместе с тем, все ОХП клинически протекают “мягко”, имеют хроническое доброкачественное стадийное течение с благоприятным в большинстве случаев функциональным исходом.
Заболевание начинается исподволь: дети жалуются на утомляемость, локальные умеренные нестойкие боли, усиливающиеся после физических нагрузок и стихающие ночью. При ОХП головки бедренной кости боли могут иррадиировать в область коленного сустава. При локализации патологического процесса в нижних конечностях наблюдается хромота. Постепенно боли усиливаются, появляются контрактуры (для болезни Легга-Кальве-Пертеса, например, типично ограничение отведения и внутренней ротации при нормально сохраненном сгибании и разгибании в тазобедренном суставе; при болезни Шойерманна-Мау, Кальве – ригидность позвоночника в соответствующем отделе), атрофия мышц. При тех локализациях ОХП, где параоссальный мягкотканный массив небольшой (например, болезнь Осгуда-Шляттера, Гаглунда-Севера-Шинца), над зоной асептического некроза определяется локальная припухлость, болезненность при пальпации. В дальнейшем в запущенных случаях при ОХП эпифизов развиваются деформирующие артрозы (при болезни Легга-Кальве-Пертеса – коксартроз и укорочение конечности), при вертебральной ОХП – деформации позвоночника.
Классификация
По международной статистической классификации болезней – МКБ-Х (1998) различают:
М91-М94 – Хондропатии;
М91 – Ювенильный остеохондроз бедра и таза;
М91.0 – Ювенильный остеохондроз таза;
- вертлужной впадины;
- подвздошного гребня (Бюкенена);
- седалищно-лобкового синхондроза (Ван-Нека);
- лобкового симфиза (Пирсона).
М91.1 – Ювенильный остеохондроз головки бедренной кости
(Легга-Кальве-Пертеса);
М91.2 – Деформативная остеопатия безимянной кости таза:
- деформация бедра, вызванная перенесенным ювенильным остеохондрозом.
М91.3- Псевдококсалгия;
М91.8 – Иной ювенильный остеохондроз бедра и таза:
- ювенильный остеохондроз после устранения врожденного вывиха бедра.
М92 – Иной ювенильный остеохондроз;
М92.0 – Ювенильный остеохондроз плечевой кости:
- головки дистального отростка плечевой кости (Паннера);
- головки плечевой кости (Хааса).
М92.1 – Ювенильный остеохондроз лучевой и локтевой костей:
- нижней части локтевой кости (Барнса);
- головки лучевой кости (Брайлсфорда).
М92.2 – Ювенильный остеохондроз кисти:
- полулунной кости запястья (Кинбека);
- головок пястных костей (Моклера).
М92.3 – Иной ювенильный остеохондроз верхней конечности;
М92.4 – Ювенильный остеохондроз надколенника:
- первичный, центра надколенника (Келлера);
- вторичный, центра надколенника (Синдинга-Ларсена).
М92.5 – Ювенильный остеохондроз большой и малоберцовой костей:
- проксимального отдела болынеберцовой кости (Блаунта);
- бугристости болынеберцовой кости (Осгуда-Шляттера);
М92.6 – Ювенильный остеохондроз предплюсны:
- пяточной кости (Севера);
- аномальной кости, расположенной между ладьевидной костью предплюсны и головкой таранной кости (Гаглунда);
- таранной кости (Диаца);
- ладьевидной кости (Келлера).
М92.7 – Ювенильный остеохондроз плюсны:
- пятой плюсневой кости (Изелина);
- второй плюсневой кости (Фрейберга).
При определении стадии течения патологического процесса наиболее часто используется классификация С. А. Рейнберга:
I стадия – асептический некроз;
II стадия – импрессионный перелом;
III стадия – рассасывание (фрагментация);
IV стадия – репарация (восстановление);
V стадия – конечная (исход).
По формам принято различать односторонние и двусторонние ОХП.
Диагностика
Диагностика ОХП в начальной стадии затруднительна и базируется на совокупности клинических и сонографических данных. Основными сонографическими признаками ОХП в I стадии являются уплотнение хрящевой структуры, истончение и разрыхление субхондрального слоя кости, при эпизизарных локализациях – расширение суставной щели.
Рентгенологическое исследование является ведущим в диагностике II-V стадий ОХП, а рентгенологическая картина соответствует стадиям заболевания. В I стадии (ишемия, асептический некроз) рентгенологические изменения костной структуры не выявляются, но при эпифизарной ОХП может появляться расширение суставной щели.
Во II стадии (импрессионный перелом, ложный склероз) определяется уплотнение костной структуры. В III стадии происходит фрагментация, в IV стадии – восстановление костной структуры, V стадия – исход. В течении болезни Легга-Кальве-Пертеса Waldenstrom различает следующие стадии: I – ранняя аваскулярная стадия, II стадия – стадия реваскуляризации, III стадия – стадия коллапса, IV – стадия репарации, V – стадия нарушений роста, VI – стадия ремоделирования (последствий, остаточных деформаций). При болезни Шойерманна-Мау М.В.Волков выделяет три стадии: 1) остеопороз. 2) фрагментация, 3) склероз.
Преимуществом компьютерной томографии является возможность детализировать топику очагов некроза, что имеет существенное значение при объёмно-значимых ОХП. Например, при болезни Легга-Кальве-Пертеса объёмность зоны некроза (поражение менее или более 50% головки бедра), её локализация (передний, задний, медиальный, латеральный сегмент головки) детерминируют прогноз и дифференциацию лечебной тактики.
Что же касается магнитно-резонансной томографии, то её разрешающие диагностические возможности сравнимы с сочетанным использованием сонографии и компьютерной томографии.
Профилактика
Лечение ОХП у детей и подростков длительное, преимущественно консервативное и осуществляется в основном амбулаторно или с повторяющимися этапами в санаторно-курортных условиях.
Как правило, осуществляется комплексное влияние и на патогенез, и на саногенез, поскольку при ОХП параллельно с процессами резорбции протекают регенеративно-репаративные процессы и уже с первых стадий заболевания следует заботиться о восстановительной направленности лечения.
Консервативное лечение проводится с учётом стадии патологического процесса и базируется на сочетанном использовании поливалентных мероприятий:
- диетотерапия;
- медикаментозная терапия;
- антигомотоксическая терапия;
- ортопедические мероприятия;
- физиотерапия.
Медикаментозная и антигомотоксическая терапия имеют патогенетическую направленность, ортопедические и физиотерапевтические мероприятия – и патогенетическую и саногенетическую. Следует отметить, что в I-II стадиях заболевания приоритетной является патогенетическая терапия, в III-V стадиях на первый план выступают реабилитационные мероприятия, которые при вертебральных ОХП и болезни Легга-Кальве-Пертеса продолжаются не только до окончания роста пациента, но могут потребоваться и в отдаленном периоде.
Питание должно быть разнообразным с включением в рацион продуктов, богатых кальцием, фосфором и белком (молоко, творог, йогурт, сыр, яйца, говядина, говяжья печень, почки, рыба, бобовые, крупы, грецкие орехи). Пища должна быть обогащена витаминами Е, С, минеральными веществами, полинасыщенными жирными кислотами (растительные масла).
Медикаментозная терапия проводится комплексно с учетом стадии заболевания и основными её задачами при объемнозначимых ОХП являются регуляция метаболизма реструктуризированных тканей, стимуляция их регенераторных потенций.
В стадии ишемии и импрессионного перелома используют препараты, улучшающие обменные процессы, донаторы энергии окислительно-восстановительных реакций, ингибиторы протеолиза, хондропротекторы и хондромоделирующие препараты, биогенные стимуляторы. При начавшейся репарации, наряду с хондропротекторами и хондромоделирующими препаратами, применяют регуляторы фосфорно-кальциевого обмена, средства, улучшающие метаболизм костной ткани и дифференциацию остеобластов в сочетании с кальцием, фосфорсодержащими препаратами, витаминами и микроэлементами. Как правило, весь арсенал перечисленных медикаментозных средств используется при ОХП позвоночника и головки бедренной кости.
Лечение заболеваний опорно-двигательного аппарата антигомотоксическими препаратами предусматривает определение фазы гомотоксикоза, викариационной направленности патологического процесса и базируется на проведении комплексной этапной дренажной и органотропной терапии.
Ортопедические аспекты восстановительного лечения имеют функциональную направленность и предусматривают:
- ликвидацию условий гиперпрессии;
- ликвидацию условий гипертракции;
- устранение болевого синдрома;
- устранение контрактур;
- устранение порочных установок;
- создание оптимальных условий для восстановления и ремоделирования пораженных структур.
Для разгрузочной терапии применяются традиционное вытяжение (клеевое, манжеточное, за «гипсовый сапожок», ортез – при поражении нижней конечности, на наклонной плоскости – при необходимости разгрузки позвоночника) и тракционные аппараты (в основном для функциональной разгрузки тазобедреннего сустава). При остеохондропатиях дистальных отделов конечностей обеспечиваются покой и иммобилизация пораженного сегмента, а также ходьба на костылях. Режим разгрузочной терапии используется в I-III стадиях патологического процесса, по достижении IV стадии вводятся дозированные статические нагрузки.
Позиционная (постуральная) терапия (лечение положением) основана на законе Gutter-Folkmann (при сжатии рост замедляется, при растягивании – ускоряется) и принципе “containment”. Условия для действия закона Gutter-Volkmann при вертебральных ОХП обеспечиваются корсетами, валиками; воссоздание “containment”, например, при болезни Легга-Кальве-Пертеса, достигается тем, что головке бедра придаётся репозиционное положение (флексия + абдукция под углом 90° + внутренняя ротация) и такое положение потом постоянно поддерживается функциональными ортопедическими устройствами и методами.
Что же касается хирургического лечения, то оно показано при неэффективности консервативных мероприятий в продолжение 6 месяцев преимущественно при III-IV стадиях болезни Легга-Кальве-Пертеса и при неблагоприятных исходах ОХП головки бедренной кости – деформирующем коксартрозе. Цель оперативного лечения – улучшение трофики и устранение дисконгруэнтности суставных поверхностей путем туннелизации шейки бедра, костной пластики, а также корригирующих остеотомии, направленных на достижение “containment”.
Физиотерапевтические мероприятия призваны воздействовать на патогенетические и саногенетические звенья восстановительного лечения ОХП и включают использование возможностей природных лечебных ресурсов (климатотерапия, бальнеотерапия, пелоидотерапия), механических факторов (кинезотерапия, массаж, тракционная терапия) и аппаратной физиотерапии.
С позиций организации полноценного комплексного восстановительного лечения его целесообразно проводить в санаторно-курортных условиях, где наряду с ортопедическими, медикаментозными и аппаратными физиотерапевтическими мероприятиями могут быть задействованы природные лечебные ресурсы, обладающие мощными качественными (стимуляция регенерации и реституции, мобилизация компенсаторных механизмов, иммуномодулирующее влияние) и пространственными (многообразие уровней саногенетических реакций и механизмов) характеристиками.
Остеохондропатия в МКБ классификации:
-
–
M91-M94 Хондропатии
- M93.9 Остеохондропатия неуточненная
Ольга:06.04.2014Здравствуйте.7 лет назад была травма левого голеностопа, перелома не было но были повреждены связки.За последнии годы нога сильно деформировалась с наклоном во внутрь.По заключению комп. томографии: Признаки деформирующего артроза на уровне левого голеностопного сустава(наибольшее изменение отмечается в области латеральной лодыжки в виде остаточных изменений асептического некроза с реакцией окружающих мягких тканей).Подвывих на уровне таранно-пяточного и таранно-ладьевидного суставов с кистовидной перестройкой в таранной кости и в латеральной лодыжке.Синовиит левого голеностопного сустава. В декабре 2013 года была операция в Одессе:Коррекция вальгусной деформации стопы при помощи субталарного винта. За 4 мес. улучшений не стало, положение стопы не изменилось, нарастал отек до коненного сустава, сильная боль и невозможность наступить на ногу.Цвет кожных покровов был изменен до синего цвета.Обратилась к врачу с сильной болью и отеками(в теч. 4 мес.), врач признал что нужно удалить винт. 1 апреля 2014 года удалили винт. Если возможность мне помочь с моим диагнозом?Что можно сделать и можно ли?Сколько это будет стоить?И спустя какое время после моей последней операции можно приехать?
Уважаемая Ольга ! Данную ситуацию нельзя назвать стандартной, поэтому невозможно заочно адекватно оценить состояние стопы и дать обоснованный ответ. Могу только предложить приехать на очную консультацию (с имеющимися рентгенограммами), день и время которой можно согласовать со мной по тел 067 408 21 27 (в рабочее время).
tvoysustavchik.ru
Хондропатия коленного сустава: лечение и симптомы
Хондропатия коленного сустава (или остеохондропатия) – процесс дистрофии хрящевых тканей коленного сустава, сопровождающийся болью и нарушением функции. Возникает в результате снижения трофики (питания) хрящевой ткани. Наиболее частая локализация патологии – нижние конечности.
Этиология
Назвать однозначно определенную причину хондропатии не представляется возможным. Чаще это либо одна из множества причин, либо сочетание факторов. Наиболее часто развитие заболевания обусловлено следующими предполагаемыми причинами:
- Хронические перегрузки хряща коленного сустава, например, при занятиях спортом, определенных видах профессиональной деятельности.
- Врожденные аномалии строения костной ткани.
- Травмы ног с нарушением хряща.
- Неудобная в ношении обувь.
- Наследственные факторы, способствующие развитию болезни.
- Слабость бедренных мышц, удерживающих сустав в стабильном состоянии.
- Физиологические возрастные изменения или нарушения, связанные с артритом у пожилых пациентов.
- Женский пол – широкий таз обуславливает изменение направления нагрузки на колено в сторону усиления;
- Нарушение трофики по ряду причин
Человеческий организм способен выдерживать огромные физические нагрузки благодаря отлаженной работе опорно-двигательной системы. Главный «труженик» и главный «страдалец» этого сложного механизма – коленный сустав. Ведь повреждения области колена и, в частности, хондропатия коленного сустава, – самые распространенные нарушения суставного комплекса.
О том, что такое остеофиты, можно узнать тут.
Важно! Хондропатия надколенника может возникать у пациентов разного возраста. Однако основные категории, угрожаемые по развитию хондропатии – дети и подростки, у которых костно-мышечная система находится в стадии усиленного роста.
Особенности болевого синдрома
Пациенты с хондропатией коленного сустава обычно жалуются на боль в области сустава, ощущение трения при движениях в суставе. Отсутствие боли возможно только на ранних стадиях развития заболевания, при дальнейшем развитии поражения хряща боль приобретает выраженный характер. Болевой синдром может ощущаться как сильное давление «под коленкой». Характерен при разгибании конечности в суставе.
Боль часто возникает после длительного нахождения в положении сидя. Пациенты, которые длительно находятся за рулем автомобиля, могут жаловаться на то, что боль становится сильнее при нажатии на педали. Катание на лыжах, подъем в гору или спуск становятся невозможными вследствие ярко выраженного болевого синдрома. Пациент может жаловаться на ограничение или даже невозможность совершать привычные движения – ходьбу, приседания.
Факт! Если человек постоянно занимается видами спорта, связанными с перманентной нагрузкой на коленные суставы, риск возникновения хондропатии колена резко возрастает. Это может произойти при занятии теннисом, баскетболом, футболом.
Диагностика
При осмотре и проведении диагностических исследований врач выявит следующие признаки патологии:
- Отечность пораженной области.
- Нестабильность надколенника или всего коленного сустава при пальпации.
- Внешнее изменение мышц, обусловленное атрофией.
- Звук при движениях в суставе. Это может быть хруст, скрип.
- Истирание хряща, обнажение костной ткани на рентгенограмме.
- Патологические изменения хрящевой ткани, обнаруживаемые при проведении артроскопии и МРТ.
В запущенных ситуациях при отсутствии лечения происходит тотальная дегенерация хряща. Возможно развитие артроза.
Основные виды хондропатий коленного сустава
Наиболее часто диагностируются два вида хондропатий, для каждого из них характерна своя клиническая картина.
Болезнь Осгуда Шлаттера
Состояние поражает область бугристости большеберцовой кости. Локализация этого образования – под коленной чашечкой. В соответствующей области происходит постепенное отмирание (некроз) тканей.
Чаще болеют дети, занимающиеся спортом профессионально или любительски. Ребенок может пожаловаться на то, что у него «болит под коленкой». Родители замечают возникновение припухлости под коленной чашечкой, болезненной при пальпации и движении.
После физиологической остановки костного роста болезнь может исчезнуть. Однако пренебрегать походом к врачу при этом состоянии не следует. Неконтролируемое течение остеохондропатии колена может привести к снижению подвижности сустава, атрофии мышц и полной неподвижности конечности.
Хондропатия надколенника
Возникают изменения патологического характера хряща на задней поверхности коленной чашечки. Хрящ в этом месте имеет самую большую толщину, и поэтому потребности его в питании увеличены по сравнению с остальными хрящами. При нагрузке на коленную чашечку и, соответственно, давлении, снабжение хряща питательными веществами нарушается. А поскольку его трофика происходит посредством внутрисуставной жидкости, а не с помощью кровеносных сосудов – при нарушении обмена суставной среды ткань хряща подвергается дегенерации.
Бедренные мышцы отвечают на дистрофию внутреннего слоя коленной чашечки перераспределением нагрузки на сустав. Финальным этапом является нарушение функции коленного сустава, меняется координация движений, коленные рефлексы. В передней части колена возникают боли.
Также рекомендуется прочесть другую статью про аппарат Артромот.
Чаще течение этих болезней благоприятное. Однако нельзя исключать отрыв прикрепляемых к костям связок, который необходимо устранять хирургическим путем.
Лечение
Методы лечения традиционно подразделяются на медикаментозные и хирургические. К медикаментозным способам устранения хондропатии относятся следующие:
- Укрепление хрящей с помощью хондропротекторов, к которым относятся гиалуроновая кислота, хондроитинсульфат.
- Инъекции анестетиков местно при сильном болевом синдроме.
Хирургические методы лечения применяются реже. Основным показанием для них будет выраженная деформация коленного сустава с нарушением функции.
Комплекс лечебных мероприятий носит скорее профилактическую направленность. Проводится лечебная гимнастика, физиотерапия, упражнения на развитие мышечной массы бедра. Упражнения на растяжку, использование бандажа помогают «разгрузить» коленные суставы. К вспомогательным методам лечения можно отнести проведение солевых ванн для уменьшения дискомфорта.
Про лигаментит читайте здесь.
Профилактика
Основной принцип профилактических мероприятий при хондропатии коленного сустава определяется фразой «щадить и избегать». Это отказ от жестких нагрузочных видов спорта: футбол, бег, теннис.
После уменьшения болевого синдрома можно начать заниматься плаванием. При водных процедурах нагрузка на все суставы плавно уменьшается, происходит гармоничное развитие мышечного каркаса. Возможны прогулки на велосипеде, скандинавская ходьба (со специальными палками).
Пациент может вести подвижный образ жизни с низкой нагрузкой на колени: исключить прыжки, особенно на одной ноге, подъемы по лестнице, приседания. Ношение бандажа поможет создать коленному суставу дополнительную защиту. Женщинам рекомендуется заменить обувь на высоком каблуке на более комфортную, на плоской подошве.
prokoleni.ru
Что такое хондропатия и виды ее лечения
Хондропатия, или остеохондропатия, – болезнь, поражающая кости и суставы, а именно конечные части длинных трубчатых костей или участки роста костной ткани.
На ногах хондропатия возникает чаще, чем на руках
Заболевание характеризуется нарушением питания костной ткани – дистрофией.
Чаще возникает на нижних конечностях, так как на них нагрузка гораздо значительнее, чем на верхние. Наиболее подвержены этому недугу дети и подростки, у которых кости еще находятся в состоянии роста и развития.
Причины возникновения
Четких причин появления хондропатии суставов пока ученые назвать не могут. Однако есть ряд факторов, которые могут спровоцировать развитие заболевания:
- травмы конечности;
- слабость поверхностных мышц бедра, служащих для стабилизации его в нужном положении;
- врожденное аномальное строение костной ткани;
- перегрузки при занятиях спортом;
- возрастные изменения;
- нарушение кровообращения, влекущее за собой недостаток питания хрящевой, костной тканей;
- ношение неудобной обуви;
- наследственная предрасположенность.
Симптомы заболевания
Общая симптоматика хондропатии выглядит следующим образом:
- боль, возникающая при повышенных нагрузках, внешних воздействиях;
- отечность в месте пораженного участка;
- атрофия мышц, изменение их структуры;
- звук, напоминающий хруст, скрип при движении.
Почему еще могут хрустеть суставы – читайте в этой статье…
Кроме того, хондропатия имеет ряд разновидностей, имеющих специфические симптомы.
Разновидности хондропатии
- Болезнь Легга-Кальве-Пертеса. Иначе этот вид хондропатии именуется юношеским остеохондрозом головки бедренной кости. Наиболее подвержены такой остеохондропатии мальчики 4-12 лет. Толчком к началу заболевания служит травма тазобедренного сустава, влекущая за собой нарушение кровоснабжения головки бедренной кости. Подробнее о болезни Легга-Кальве-Пертеса вы узнаете из видео:
Сначала симптомов не ощущается, но вскоре появляется боль в тазобедренном суставе, переходящая в колено.Болевой синдром усиливается при нагрузке, может исчезать в покое.
Боль может быть ненавязчивой и ребенок не будет жаловаться на нее, однако болезнь даст о себе знать ограничением движения в суставе. Мышцы постепенно атрофируются, и визуально это проявляется заметным похудением бедра с обратной стороны. Однако, для постановки диагноза хондропатии ребенка необходимо сделать рентген.
- Болезнь Келлера. Имеет две формы: болезнь Келлера I, болезнь Келлера II. Болезнь Келлера I чаще встречается у детей 8-12 лет и затрагивает ладьевидную кость стопы. Недуг может поражать одновременно обе стопы. При этом дети испытывают боль (особенно ночью), хромают, при ходьбе опираются на наружный край стопы. Случается, что в области проявления заболевания возникает припухлость. Подробнее о болезни Келлера смотрите в видео:
От болезни Келлера II страдают в основном девочки и девушки 10-20 лет. Первые проявления болезни заключаются в боли у оснований 2-3 пальцев стопы, которая усиливается при ходьбе и внешнем воздействии. Основания пальцев также могут характеризоваться отечностью. Пациенты ходят с опорой на пятки, стремясь разгрузить переднюю часть стопы. Развивается деформирующий артроз. - Болезнь Кинбека, или остеохондропатия полулунной кости кисти. Заболевание характеризуется развитием асептического некроза в данной кости.
Часто страдают этим недугом мужчины 25-40 лет, которые в процессе жизнедеятельности часто нагружают кости кисти.
Также поводом к развитию заболевания могут служить серьезные травмы или регулярные микротравмы рук.
- Болезнь Осгуда Шлаттера поражает бугристый участок большеберцовой кости, в результате чего в этом месте возникает некроз (омертвение) ткани. Наиболее часто этим недугом страдают дети 10-18 лет, активно занимающиеся спортом. Болезнь можно распознать по появившейся болезненной шишке под коленной чашечкой. Подробности о данном заболевании вы узнаете из видео:
В большинстве случаев заболевание проходит без остатка после прекращения роста костной ткани.
Однако за медицинской помощью стоит обратиться, ведь хондропатия коленного сустава может провоцировать осложнения, такие как ограничение подвижности коленного сустава, гипотрофия мышц ноги или полное ее обездвиживание.
- Болезнь Хаглунда, или хондропатия пяточной кости, проявляется в виде шишки (экзостаза) на задней поверхности пятки. Также наблюдается отек в месте повреждения и воспаление слизистой сумки, оболочки сухожилия.
Может возникать боль и при движении, и в покое. Функции стопы при этом сохраняются. Диагностировать данную болезнь можно после проведения рентгенографии, а также МРТ.
О других современных методах аппаратной диагностики заболеваний суставов читайте в этой статье…
Хондропатия пяточной кости чаще возникает у детей, а именно у девочек подросткового возраста.
Болезнь Хаглунда – это нарост на задней поверхности пятки.
- Болезнь Шейермана-Мау поражает 1% детей (как девочек, так и мальчиков) в период их интенсивного роста (10-15 лет). Данный недуг представляет собой прогрессирующий кифоз позвоночника. Появляется в результате того, что мышцы вследствие ускоренного роста не успевают окрепнуть и хорошо поддерживать спину. Грудной отдел позвоночника при этом деформируется, вслед за ним компенсаторно искривляется поясничный.
В результате повышенной нагрузки мышц поясничного отдела со временем возникает спазм, влекущий за собой ухудшение кровотока нижних конечностей.
Неправильное распределение нагрузки на позвоночник влечет смещение всех межпозвонковых суставов. Общее состояние больного также становится хуже, ведь защемляются сосуды и нервы. В наиболее запущенном случае наблюдается «горбатость» со сжатием грудной клетки, уменьшением объема легких. Симптоматика заболевания проявляется в виде чувства усталости, тяжести в спине, незначительных болей, ограничении движении грудного отдела позвоночника, сутулости. Подробности о данном заболевании вы узнаете из видео:
Лечение
Это заболевание можно лечить двумя методами:
- Консервативный метод. Заключается в соблюдении постельного режима, разгрузке пораженных болезнью костей и суставов посредством наложения гипсовой повязки. Если речь идет о пяточной хондропатии, поражении стопы, то следует применять гипсовый сапожок.
Если заболевание поразило тазобедренный сустав, также возникает необходимость в скелетном вытяжении.
Хондропатия коленного сустава тоже предполагает лечение в первую очередь консервативным путем. После снятия гипсовых повязок пациента направляют на физиопроцедуры, ЛФК и прохождение курса массажа;
- Оперативный метод подразумевает лечение хондропатии посредством различного рода костно-пластических операций. Этот метод применяется при неэффективности консервативного.
Профилактика остеохондропатии
Чтобы хондропатия не поразила вас или членов вашей семьи, запомните несколько правил, соблюдая которые возможно предупредить заболевание:
- носите только удобную обувь;
- соблюдайте режим труда и отдыха, не работайте на износ;
- водите детей на регулярные ежегодные осмотры врача-ортопеда;
- занимайтесь спортом умеренно, учитывая особенности своего здоровья. Если имеются какие-то проблемы, замените активные занятия спортом на упражнения ЛФК, плавание.
Если вы столкнулись с вышеописанной болезнью, будь то хондропатия надколенника, стопы или остеохондропатия коленного сустава обратитесь за квалифицированной медицинской помощью.
Здоровье – это самое главное, поэтому непременно доверьте его профессионалам.
zdorovie-sustavov.ru
Хондропатия
Лопух улучшает состояние коленных суставов
Традиционные средства облегчают состояние здоровья при хондропатии. Дополнением становятся народные средства, назначаемые после консультации с врачом.
Эффективными считаются специальные лечебные ванночки с использованием эфирных масел. Традиционно используются масла эвкалипта, календулы, зверобоя.
Эффективными признаны лечебные мази, приготовленные в домашних условиях по народным рецептам. Лечебные мази готовятся по мере необходимости, так как они хранятся не больше трех дней в холодильнике.
Лимонный сок устраняет отечность и болезненные ощущения. Используют только свежий сок лимона. Желательно наносить лимонный сок ежедневно в течение месяца.
Фасолевый отвар считается одним из самых полезных. 20 стручков сушеной фасоли режут на мелкие кубики и варят в литре воды 40 минут. При этом кипячение воды предотвращают, так как в противном случае утрачиваются питательные свойства. Отвар процеживают и используют после охлаждения до комнатной температуры. Отвар выпивают по половине стакана до четырех раз в сутки.
Лопух улучшает состояние коленных суставов. Несколько листьев лопуха складывают стопкой. На них ставится емкость, заполненная горячей водой. Предварительно колено смазывают растительным маслом. Затем лопухи прикладывают к воспаленному колену, которое оборачивают теплым шарфом и пищевой пленкой. Компресс оставляют на ночь.
Вышеописанные народные средства считаются одними из самых полезных.
Этиология и факторы риска
К сожалению, на сегодняшний день, специалисты не до конца изучили данный патологический процесс. Врачи придерживаются такого мнения, что хондропатия коленного сустава — генетическое заболевание. Также, они склонны утверждать, что стойкое замещение синовиальной оболочки суставной сумки развивается при:
- Частом травмировании коленных суставов, особенно если травмирование происходит постоянно. Данная причина встречается у людей, которые профессионально занимаются спортом, которые не представляют свою жизнь без экстрима, и у людей, постоянно подвергающихся тяжелым физическим нагрузкам;
- Нарушенном обменном процессе в суставной ткани;
- Инфекционно-воспалительных патологических процессах;
- Нарушения эмбриогенезе. Такая причина возможна, если речь о врожденном хондроматозе. В подобном случае патологический процесс становится единственным заболеванием или сочетается другими дисфункциями, возникающих по этой же причине;
- заболеваниях опорно-двигательной системы.
После занятий физкультурой пациент испытывает болевой синдром в тазобедренном суставе. Врачам не всегда удается определить верную причину этого процесса. Боль может возникать из-за того, что:
- растягиваются и разрываются мышечные ткани;
- травмируется структура костной ткани в тазобедренном суставе;
- у пациента имеются хронические или системные патологические процессы в костном скелете.
Как только вы заметили любое проявление болевого синдрома, то это повод немедленно посетить травматолога. Зачастую, больные замечают, как боль из тазобедренного сустава переходит в коленную область. Вы должны как можно точнее описать свои ощущения врачу. таким образом о сможет диагностировать костную патологию.
В период терапии пациентам, которые занимаются любым видом спорта, нужно внести коррективы в свой тренировочный график. Также, стоит исключить упражнения в которых задействованы костные сегменты. Если правильно составит щадящий тренировочный график, то можно добиться быстрого выздоровления пациента. Если в период терапии проявляется болевой синдром, то назначаются лекарственные препараты с противовоспалительным и обезболивающим эффектом. Через несколько лечебных мероприятий костные ткани восстанавливаются и пациент возвращается к обычной жизни.
Если у пациента диагностируют более тяжелый вид патологического процесса, а именно хондромаляцию коленного сустава, которая имеет вторую степень развития, то лечение проводится с помощью операции.
После операции пациент проходит реабилитацию, которая позволит быстро вернуть пациента к повседневной жизни.
Гиперпаратиреоидная остеодистрофия болезнь Реклингхаузена по МКБ-10
Гиперпаратиреоидная остеодистрофия (паратиреоидный остеоз, генерализованная фиброзная костная дистрофия, болезнь Реклингхаузена) была впервые подробно описана F. Recklinghausen в 1891 г.
Патогенез ее состоит в усилении секреторной функции паращитовидных желез с выделением паратгормона, что приводит к усилению резорбции кости с нарушением минерального обмена, в частности к активному выделению кальция с усилением выделительной функции почек. При первичном гиперпаратиреозе не только нарушается фосфорно-кальциевый обмен, но и усиливается выделение натрия и хлоридов. Последнее ведет к скоплению большого количества солей в почечных канальцах, что способствует развитию мочекаменной болезни. При этом заболевании нарушается не только белковый и минеральный обмен в костной ткани, но также и углеводный обмен. В основе патогенеза вторичного гиперпаратиреоза лежит тяжелое хроническое поражение почек. В связи с потерей кальция и накоплением фосфора в сыворотке крови больного развиваются азотемия и почечный ацидоз, что резко снижает остеобластическую функцию. Таким образом, декомпенсация остеобластической функции в костной ткани при первичном гиперпаратиреозе ведет к развитию генерализованной остеодистрофии, а при вторичном гиперпаратиреозе — к остеомаляции.
Течение заболевания хроническое. Чаще им страдают женщины в возрасте от 20 до 50 лет. К ранним клиническим симптомам относятся общая слабость и повышенная утомляемость. Больной становится адинамичным. Появляются признаки гипотрофии мышц. К первым признакам нарушения функции почек относятся полиурия с увеличением содержания кальция в крови, жажда, повышение аппетита при нарастающей анемии. Уже в это время возможно появление признаков мочекаменной болезни. Затем развиваются признаки висцерального синдрома: диспепсические расстройства в виде потери аппетита, появление запоров или поносов с тошнотой, рвотой, вплоть до ахилии. В этот период рецидивируют язвенная болезнь желудка, двенадцатиперстной кишки, желчнокаменная болезнь, панкреатит. В связи с перенасыщением организма паратгормоном у больного нарушается функция миокарда, развивается гипертоническая болезнь.
Рис. 1. Рентгенограммы голени при гиперпаратиреоидной остеодистрофии
Первый клинический симптом — появление нарастающих по интенсивности болей в костях в сочетании с общей слабостью, адинамией и снижением общего тонуса мышц. Возникновение патологического перелома длинных трубчатых костей является ведущим клиническим признаком заболевания. Биохимические показатели крови и мочи характерны: гиперкальциемия, гиперкальциурия, гипофосфатемия, гиперфосфатурия; увеличение активности щелочной фосфатазы в сыворотке крови и содержания мукопротеинов.
Рентгенологически определяется системный остеопороз в виде резко выраженного разрежения в связи с замещением костной ткани фиброретикулярной, а также очаговая патологическая перестройка костей с истончением коркового слоя.
Лечение состоит в сочетании общего лечения гиперпаратиреоидоза с местным — радикальным удалением опухоли паращитовидной железы. При грубых деформациях опорно-двигательного аппарата, нарушающих статику, показаны операции типа корригирующей остеотомии в сочетании с алло- или аутопластикой костной тканью.
Разновидности хондропатии
- Болезнь Легга-Кальве-Пертеса. Иначе этот вид хондропатии именуется юношеским остеохондрозом головки бедренной кости. Наиболее подвержены такой остеохондропатии мальчики 4-12 лет. Толчком к началу заболевания служит травма тазобедренного сустава, влекущая за собой нарушение кровоснабжения головки бедренной кости.Подробнее о болезни Легга-Кальве-Пертеса вы узнаете из видео:Сначала симптомов не ощущается, но вскоре появляется боль в тазобедренном суставе, переходящая в колено.
Болевой синдром усиливается при нагрузке, может исчезать в покое.
Боль может быть ненавязчивой и ребенок не будет жаловаться на нее, однако болезнь даст о себе знать ограничением движения в суставе. Мышцы постепенно атрофируются, и визуально это проявляется заметным похудением бедра с обратной стороны. Однако, для постановки диагноза хондропатии ребенка необходимо сделать рентген.
- Болезнь Келлера. Имеет две формы: болезнь Келлера I, болезнь Келлера II.Болезнь Келлера I чаще встречается у детей 8-12 лет и затрагивает ладьевидную кость стопы. Недуг может поражать одновременно обе стопы. При этом дети испытывают боль (особенно ночью), хромают, при ходьбе опираются на наружный край стопы. Случается, что в области проявления заболевания возникает припухлость.Подробнее о болезни Келлера смотрите в видео:От болезни Келлера II страдают в основном девочки и девушки 10-20 лет. Первые проявления болезни заключаются в боли у оснований 2-3 пальцев стопы, которая усиливается при ходьбе и внешнем воздействии. Основания пальцев также могут характеризоваться отечностью. Пациенты ходят с опорой на пятки, стремясь разгрузить переднюю часть стопы. Развивается деформирующий артроз.
- Болезнь Кинбека, или остеохондропатия полулунной кости кисти. Заболевание характеризуется развитием асептического некроза в данной кости.
Часто страдают этим недугом мужчины 25-40 лет, которые в процессе жизнедеятельности часто нагружают кости кисти.
Также поводом к развитию заболевания могут служить серьезные травмы или регулярные микротравмы рук.
- Болезнь Осгуда Шлаттера поражает бугристый участок большеберцовой кости, в результате чего в этом месте возникает некроз (омертвение) ткани. Наиболее часто этим недугом страдают дети 10-18 лет, активно занимающиеся спортом. Болезнь можно распознать по появившейся болезненной шишке под коленной чашечкой.Подробности о данном заболевании вы узнаете из видео:
В большинстве случаев заболевание проходит без остатка после прекращения роста костной ткани.
Однако за медицинской помощью стоит обратиться, ведь хондропатия коленного сустава может провоцировать осложнения, такие как ограничение подвижности коленного сустава, гипотрофия мышц ноги или полное ее обездвиживание.
- Болезнь Хаглунда, или хондропатия пяточной кости, проявляется в виде шишки (экзостаза) на задней поверхности пятки. Также наблюдается отек в месте повреждения и воспаление слизистой сумки, оболочки сухожилия.
Может возникать боль и при движении, и в покое. Функции стопы при этом сохраняются. Диагностировать данную болезнь можно после проведения рентгенографии, а также МРТ.
О других современных методах аппаратной диагностики заболеваний суставов читайте в этой статье…
Хондропатия пяточной кости чаще возникает у детей, а именно у девочек подросткового возраста.
Болезнь Хаглунда — это нарост на задней поверхности пятки.
- Болезнь Шейермана-Мау поражает 1% детей (как девочек, так и мальчиков) в период их интенсивного роста (10-15 лет). Данный недуг представляет собой прогрессирующий кифоз позвоночника. Появляется в результате того, что мышцы вследствие ускоренного роста не успевают окрепнуть и хорошо поддерживать спину. Грудной отдел позвоночника при этом деформируется, вслед за ним компенсаторно искривляется поясничный.
В результате повышенной нагрузки мышц поясничного отдела со временем возникает спазм, влекущий за собой ухудшение кровотока нижних конечностей.
Неправильное распределение нагрузки на позвоночник влечет смещение всех межпозвонковых суставов. Общее состояние больного также становится хуже, ведь защемляются сосуды и нервы. В наиболее запущенном случае наблюдается «горбатость» со сжатием грудной клетки, уменьшением объема легких. Симптоматика заболевания проявляется в виде чувства усталости, тяжести в спине, незначительных болей, ограничении движении грудного отдела позвоночника, сутулости.Подробности о данном заболевании вы узнаете из видео:
Симптомы
Болезнь Легга-Кальве-Пертеса или хондропатия головки бедренной кости называют еще юношеский остеохондроз головки бедренной кости. Заболевают чаще мальчики в возрасте от 4 до 12 лет. Обычно сначала возникает травма области тазобедренного сустава, затем нарушается кровоснабжение головки бедренной кости. Вначале возникает некроз участков костной ткани головки бедра. Это можно увидеть на рентгеновском снимке. Во второй стадии заболевания головка бедренной кости сплющивается, под воздействием большой нагрузки. Следующую стадию называют стадия фрагментации. При этом происходит рассасывание зон некротизированной костной ткани. При отсутствии лечения наступает четвертая стадия – остеосклероз. Головка бедренной кости восстанавливается, но ее нормальная форма изменяется. Конечная стадия, при недостаточном лечении – деформирующий тазобедренного сустава с нарушением его функции. В начале заболевания жалоб практически не возникает. Затем появляются боли в области тазобедренного сустава, которые отдают в колено. Часто боли возникают после нагрузки и исчезают после отдыха и ночью. Ребенок может не обращать внимания на боли и не жаловаться. Постепенно возникает ограничение движений в тазобедренном суставе. В этот период можно заметить похудание бедра с больной стороны, вызванное атрофией мышц. Для установления диагноза проводятся рентгеновские снимки. Рентгенологически выделяют пять стадий заболевания, соответствующих изменениям головки бедренной кости. Болезнь Келлера Это хондропатия костей стопы. Выделяют болезнь Келлера I и болезнь Келлера II. Болезнь Келлера I это хондропатия ладьевидной кости стопы. Заболевание развивается в детском возрасте от 4 до 12 лет. У пациента появляются боли и отек верхней (тыльной) поверхности стопы над ладьевидной костью. Во время ходьбы боли усиливаются. Ребенок хромает. Для уточнения диагноза выполняют рентгеновские снимки костей стопы. Обнаруживают изменение формы ладьевидной кости, ее фрагментацию. Лечение заключается в разгрузке стопы. Накладывается гипсовая повязка на 4-6 недель. После снятия гипса назначается лечебная физкультура, физиотерапевтические процедуры, которые сочетаются со снижением нагрузки на стопу. В течение 1-2 лет ребенок должен носить ортопедическую обувь. Болезнь Келлера II представляет собой хондропатию головок плюсневых костей. Чаще всего заболеванию подвергается вторая плюсневая кость. У пациента возникают боли в области поражения. Боли резко усиливаются при ходьбе, особенно босиком по неровной поверхности и в обуви с мягкой подошвой. Может возникнуть укорочения пальцев. При прощупывании обнаруживается резкая болезненность оснований пальцев. Головки плюсневых костей увеличиваются в размерах.
Болезнь Кинбека. Это хондропатия полулунной кости кисти. Проявляется она развитием асептического некроза в этой кости. Развивается заболевание у мужчин 25-40 лет после больших травм или длительной микротравматизации кисти, при работе с большой физической нагрузкой на кисти рук. У пациента возникают неприятные ощущения в кисти, постоянные боли, которые усиливаются при нагрузке, движениях. У основания кисти возникает отек. Постепенно развивается ограничение подвижности в лучезапястном суставе. Ограничение подвижности сустава в свою очередь вызывает снижение работы мышц предплечья и их атрофию. Диагноз уточняют при помощи рентгенологического исследования.
Виды
Патологические изменения в виде остеохондропатии могут появляться на различных областях:
- ладьевидной кости (болезнь Келлера I), характеризуется отёком стопы, болями при ходьбе, хромотой;
- головках плюсневых костей (болезнь Келлера II), проявляется укорочением пальцев стопы;
- головке бедра (болезнь Легга – Кальве – Пертеса), возникают боли в области тазобедренного сустава;
- тазобедренном и коленном суставах (болезнь Кенига);
- бугристости большеберцовой кости (болезнь Осгуда-Шлаттера), возникает отёк и боли коленного сустава;
- полулунных костях кистей (заболевание Кинбека), сопровождается ограничением движений в лучезапястном суставе;
- телах позвонков (болезнь Кальве);
- позвонках (болезнь Шейерман-Мау), вначале увеличивается грудной кифоз, затем происходит сращение позвонков.
Колено
Хондропатия – перестройка хряща, в результате которой происходит его размягчение, а со временем изнашивание и стирание.
Хондропатия надколенника чаще встречается у женщин, а также у тех людей, профессиональная деятельность которых связана с повышенной нагрузкой на коленные суставы (гимнасты, фигуристы, футболисты, хоккеисты).
Хондропатия
В случае уже появившихся патологических изменений хрящевой ткани дополнительная нагрузка приводит к ещё большему ухудшению состояния пораженного участка. Формируются очаги некроза, которые в дальнейшем рубцуются. Заболевание развивается длительно, в течение нескольких лет.
Стадии развития хондропатии:
- асептический некроз;
- компрессионный перелом участков кости;
- рассасывание, лизис костных отломков;
- регенерация;
- этап вторичных изменений.
Диагностика этих состояний проводится после рентгенографии. Основным компонентом комплексного лечения является снижение нагрузки на больной сустав. Дополнительно проводят сеансы физиотерапии, медикаментозное воздействие, компрессы, массаж, ЛФК. При выраженном болевом синдроме проводят иммобилизацию с помощью ортеза, гипсовой лонгеты.
При неэффективности терапии проводят скелетное вытяжение, удаление фрагмента изменившего хряща хирургическим путём.
Пятка
Хондропатия пяточной кости или заболевание Хаглунд-Шинца может иметь острое или хроническое течение. Помимо перечисленных симптомов присоединяется боль в области пятки, хромота.
Болезнь Хаглунд-Шинца
При рентгенологическом обследовании выявляются участки отложения солей. Происходит разрастание хряща, увеличивается расстояние между апофизом и костью.
Лечение:
- обезболивающие и противовоспалительные средства;
- препараты для улучшения кровообращения;
- ортопедическая обувь.
Хирургическое вмешательство проводят при чрезмерном разрастании хряща.
Методы диагностики
Все разновидности остеохондропатии сопровождаются патологическим изменением костных структур. Для точной диагностики и установления причины заболевания используется ряд инструментальных методов:
- рентгенография – проводится обследование костей, что позволяет обнаружить и идентифицировать пороки развития, аномальные участки;
- компьютерная томография (КТ) – обследование в двух и трехмерной проекциях, под разными углами, позволяющее выявить патологии костной и хрящевой ткани;
- магнитно-резонансная томография (МРТ) – исследование пораженной конечности в электромагнитном поле для получения детальной клинической картины и точной диагностики.
Хондромаляция коленного сустава что это такое
Хондромаляцией называют механические повреждения хряща, происходящие из-за травмы или трения в результате движения.
Причинами здесь могут быть:
- постоянные физические нагрузки;
- анатомические особенности костно-мышечной системы колена;
- врожденные пороки развития.
Травматическая хондромаляция коленного сустава
При повреждении хряща в результате травмы часть его сминается и отслаивается, хрящевая поверхность в отдельных местах вздувается. Питание хряща при этом нарушается, и в нем начинается дистрофия: гиалиновый слой теряет свою гладкость и блеск; хрящ становится ломким, и однажды отслоившийся участок отрывается. Когда происходит отрыв слоя, в капсуле сустава образуется свободное тело или, как называют его ортопеды, суставная мышь. Наличие такого непрошенного гостя проявляется:
- в щелканье и хрусте;
- затрудненных движениях коленного сустава;
- внезапно возникшем ограничении (блокировке).
Чаше всего из-за травмы в колене страдает:
- медиальный мыщелок бедра;
- реже — нижняя область надколенника;
- и совсем редко — латеральный мыщелок бедренной кости.
Стирание хрящевого слоя мыщелков может происходить также из-за разрыва коллатеральных связок, соединяющих бедро и берцовые кости, при попадании тканей связки между суставными поверхностями.
Хондромаляция медиального мыщелка происходит часто по вине медиального мениска, смещенного из-за травмы.
Хондромаляция надколенника
Разрушение хряща, устилающего внутреннюю суставную поверхность коленной чашечки, происходит чаще всего по причинам:
- врожденного, привычного или застарелого ;
- слабости мышечно-связочного аппарата;
- анатомических врожденных дефектов ног: нарушения соосности бедра и голени, переразгибание колена.
Врожденный вывих
Врожденный вывих колена- редкое явление, диагностируемое чаще у девочек. Он сочетается с другими костными деформациями и смещениями, особенно с врожденным вывихом бедра. В большинстве случаев при врожденном вывихе колена происходит переднее смещение голени, которая передней частью вначале упирается в суставное сочленение надколенника бедра. Постепенно смещение увеличивается, пока голень полностью не покидает суставное пространство.
Обычно производится операция по вправлению коленного сустава сразу после рождения ребенка, однако при неудачной операции могут произойти патологические изменения мышечно-связочных структур (например, растяжение четырехглавой мышцы, переднее смещение сгибателей голени), приводящие затем к привычным вывихам и подвывихам, которые могут стать хроническим явлением на протяжении всей жизни. И как последствие, от постоянного трения коленной чашечки о мыщелки бедра, при выходе из углубления и возвращения в него, развивается хондромаляция надколенника.
К привычному вывиху надколенника приводят также:
- слабость связок надколенника;
- резкие сокращения четырехглавой мышцы;
- укороченное сухожилие четырехглавой мышцы;
- мышечная атрофия.
Врожденные деформации
Анатомически правильный наружный угол между бедром и голенью во фронтальной проекции составляет 174˚, в боковой — 5˚-10˚.
- Увеличение этого угла приводит к Х-образной кривизне ног (вальгусной деформации, gene valgum) и к смещению чашечки к наружному латеральному мениску.
- Вырождение угла, переход его во внутренний угол образует О-образную кривизну (варусную деформацию, gene varum).
- Переразгибание (рекурвация) происходит если наружный угол между бедром и голенью в боковой проекции превышает 10.
Степени хондромаляции
Всего различают четыре степени хондромаляции:
- Первая степень: начальная деформация, вздутие гиалинового слоя, видимых очагов разрушения нет.
- Вторая степень: на поверхности хрящей есть небольшие поверхностные разрушения, не более одного см.
- Третья степень: глубокие щели на хряще толщиной свыше одного см, не доходящие до субхондральной кости.
- Четвертая степень: полностью сквозная щель, обнажающая нижнюю кость.
Симптомы хондромаляции коленного сустава
- При первой степени повреждения хряща боль в колене не ощущается, и симптомов может не быть вообще никаких, кроме периодически возникающего и быстро проходящего синовита.
- При хондромаляции надколенника 2 степени может раздаваться хруст в коленной чашечке при сгибании/разгибании. Возможны слабые эпизодические боли и увеличение отечности.
- Хондромаляция надколенника 3 степени проявляется в выраженных ограничениях движений: они сопровождаются болезненным хрустом. Коленная чашечка может ныть в состоянии покоя, при надавливании на нее боль возрастает. Наличие боли при второй -третьей степени — необязательное явление, так как в самом хряще нет нервов. Болезненные симптомы могут объясняться воспалением близлежащих мягких тканей, вызванных синовитом, который часто сопровождают хондромаляцию от первой до последней степени. Синовит может усугубляться гемартрозом — кровотечением при разрыве внутрисуставных связок.
- При хрящевых повреждениях 4 степени наступают явные приступы сильной боли, так как процесс доходит до кости под верхним слоем. В этом периоде возможны симптомы:
- резкое усиление боли в момент сгибания/разгибания и при пальпации;
- ограниченность движений;
- блокировка сустава оторванным волокном хряща;
- впоследствии наступает деформация из-за утолщения субхондральной кости.
Восстановить поврежденный хрящ консервативным способом на этой стадии уже невозможно.
Фактически, налицо соответствие по симптоматике поздней хондромаляции третьей-четвертой стадии деформирующего артроза.
Другие разновидности болезни
Болезнь может возникать и на других участках костей. Чаще других проявляются такие формы заболевания, как поражение стопы, проявляющееся в отечности тканей, находящихся выше ладьевидного отростка (синдром Келлера). Зачастую сопровождается хромотой, поскольку при нагрузке на конечность появляется болевой синдром.
Второй разновидностью болезни Келлера является патологическое изменение головки плюсневой кости. Наблюдается укорочение пальцев.
- вследствие различных травм бедренных костей может развиться их некроз, что влечет за собой сплющивание и фрагментацию. В тяжелых случаях развивается остеосклероз.
- синдром Кинбека проявляется в полулунном участке кисти, опять же, из-за полученных травм. Его последствием является атрофирование мышц на почве ограниченной подвижности кисти.
- хондропатия позвоночника, вызванная слиянием апофиза и позвонков. Первый признак этого заболевания – это кифоз грудной клетки, далее следует боль в области лопаток при ходьбе.
sustav.info
Хондропатия: Причины, Симптомы, Виды, Профилактика
Хондропатия – патология развития костной ткани, появляющаяся при нарушении трофики зоны роста губчатых костей. Чаще симптомы заболевания проявляются в детском или подростковом возрасте, когда продолжается рост и формирование костей.
Вследствие асептического некроза возникают микропереломы участков костей, которые в дальнейшем подвергаются репаративным процессам и формированию участков остеосклероза. Наиболее распространенным заключением является хондропатия коленного сустава и надколенника.
Причины
Предрасполагающими факторами являются:
Симптомы
Симптомы могут различаться в зависимости от участка поражения. Общие признаки, характерные для всех видов ходропатий:
- боль после физической нагрузке;
- атрофия мышечной ткани;
- отёк в области сустава;
- хруст при движениях;
- ограничение движений.
Виды
Патологические изменения в виде остеохондропатии могут появляться на различных областях:
- ладьевидной кости (болезнь Келлера I), характеризуется отёком стопы, болями при ходьбе, хромотой;
- головках плюсневых костей (болезнь Келлера II), проявляется укорочением пальцев стопы;
- головке бедра (болезнь Легга – Кальве – Пертеса), возникают боли в области тазобедренного сустава;
- тазобедренном и коленном суставах (болезнь Кенига);
- бугристости большеберцовой кости (болезнь Осгуда-Шлаттера), возникает отёк и боли коленного сустава;
- полулунных костях кистей (заболевание Кинбека), сопровождается ограничением движений в лучезапястном суставе;
- телах позвонков (болезнь Кальве);
- позвонках (болезнь Шейерман-Мау), вначале увеличивается грудной кифоз, затем происходит сращение позвонков.
Хондропатия – перестройка хряща, в результате которой происходит его размягчение, а со временем изнашивание и стирание.
Хондропатия надколенника чаще встречается у женщин, а также у тех людей, профессиональная деятельность которых связана с повышенной нагрузкой на коленные суставы (гимнасты, фигуристы, футболисты, хоккеисты).
В случае уже появившихся патологических изменений хрящевой ткани дополнительная нагрузка приводит к ещё большему ухудшению состояния пораженного участка. Формируются очаги некроза, которые в дальнейшем рубцуются. Заболевание развивается длительно, в течение нескольких лет.
Стадии развития хондропатии:
- асептический некроз;
- компрессионный перелом участков кости;
- рассасывание, лизис костных отломков;
- регенерация;
- этап вторичных изменений.
Диагностика этих состояний проводится после рентгенографии. Основным компонентом комплексного лечения является снижение нагрузки на больной сустав. Дополнительно проводят сеансы физиотерапии, медикаментозное воздействие, компрессы, массаж, ЛФК. При выраженном болевом синдроме проводят иммобилизацию с помощью ортеза, гипсовой лонгеты.
При неэффективности терапии проводят скелетное вытяжение, удаление фрагмента изменившего хряща хирургическим путём.
Пятка
Хондропатия пяточной кости или заболевание Хаглунд-Шинца может иметь острое или хроническое течение. Помимо перечисленных симптомов присоединяется боль в области пятки, хромота.
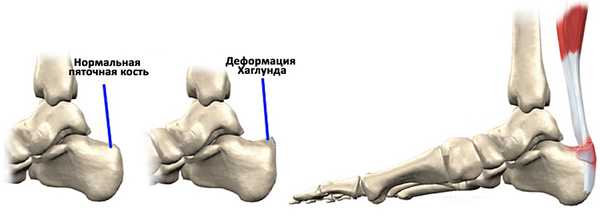
Болезнь Хаглунд-Шинца
При рентгенологическом обследовании выявляются участки отложения солей. Происходит разрастание хряща, увеличивается расстояние между апофизом и костью.
Лечение:
Хирургическое вмешательство проводят при чрезмерном разрастании хряща.
Профилактика
Для предупреждения развития хондропатий необходимо: заниматься ЛФК или плаванием, привести массу тела к нормальным показателям, пользоваться удобной обувью, чередовать физическую нагрузку с отдыхом, исключить чрезмерную нагрузку, консультироваться у ортопеда, правильно питаться.
Видео: Гимнастика для лечения коленей, ч.1 — упражнения для коленных суставов,.
Источники
- Травматология и ортопедия. Учебник для студентов медицинских институтов под редакцией Юмашева Г.С. Издательство «Медицина» Москва. ISBN 5-225-00825-9.
Автор
Маляева Светлана Геннадьевна
Дата обновления: 19.02.2019, дата следующего обновления: 19.02.2022
nogi.guru