Лечение суставов - артроз, артрит, остеохондроз и многое другое
Что такое дерматит
Дерматит: виды, симптомы, причины, лечение, диета
О дерматите Симптомы Виды дерматита Лечение дерматитаДерматиты – это группа воспалительных заболеваний кожи, возникающих в результате повреждающего воздействия на нее факторов внешней среды. Проявляются высыпаниями и зудом в зоне контакта с раздражителями. Могут протекать остро или хронически.
Причины возникновения дерматита
Дерматит вызывают облигатные и факультативные раздражающие факторы физической, химической и биологической природы. Облигатные агенты способны вызывать реакцию у любого человека, факультативные – только у сенсибилизированного к ним. Первая группа факторов провоцирует развитие простого контактного дерматита. Вторая – аллергического дерматита.
Физические раздражители – преимущественно облигатные. К ним относятся:
- механические факторы (трение, давление и др.);
- высокие и низкие температуры;
- ультрафиолетовые лучи;
- электрический ток и др.
Облигатные химические раздражители нечасто встречаются в жизни обычных людей. Преимущественно контакты с ними происходят в рабочих условиях. К ним относятся:
- минеральные кислоты, щелочи и их соли;
- жидкие углеводороды;
- отравляющие вещества;
- компоненты ракетного топлива.
Факультативные химические факторы встречаются чаще. Особенно:
- резина (перчатки, обувь и другие изделия из нее);
- пластмассы;
- каучуки;
- мыло и косметические средства;
- соли хрома (в составе одежды, обуви, стиральных порошков и т. п.);
- антибиотики и другие лекарства;
- формалин;
- скипидар;
- некоторые растения и др.
Биологические факторы связаны непосредственно с организмом пациента. К ним относят:
- отягощенную наследственность по аллергическим заболеваниям;
- хронические болезни;
- сниженный иммунитет;
- регулярные стрессы;
- хроническую усталость и др.
Все они вызывают предрасположенность к развитию разных видов дерматита.
Виды дерматитов
Международная классификация болезней подразделяет все дерматиты на простые контактные и аллергические.
В зависимости от причины, спровоцировавшей заболевание, простой контактный дерматит может быть вызванный:
- моющими средствами;
- косметическими средствами;
- лекарствами при их контакте с кожей;
- растениями;
- пищевыми продуктами при их контакте с кожей;
- растворителями;
- неуточненной этиологии и др.
Аллергический контактный дерматит, в свою очередь, тоже может быть вызванный:
- косметическими средствами;
- средствами бытовой химии;
- красителями;
- лекарствами;
- контактом с металлами;
- неуточненной этиологии и др.
Отдельно в классификации выделяется эксфолиативный дерматит и дерматит, вызванный веществами, принятыми внутрь (токсидермия).
Ранее к этой группе дерматозов относили атопический и себорейный дерматиты, но в связи с уточнением этиологии их теперь рассматривают в другом разделе дерматологии.
По характеру течения дерматиты бывают острые и хронические. Острые варианты характеризуются бурным началом и быстрым развитием болезни. При отсутствии лечения или регулярном воздействии раздражителя они могут перейти в хроническую форму с длительным течением и сезонными обострениями.
Общая симптоматика дерматита
Как уже говорилось выше, все формы дерматита проявляются высыпаниями. Их локализация зависит от места воздействия раздражителя. При простом контактном дерматите сыпь располагается четко в области соприкосновения с провоцирующим фактором. Особенно хорошо это видно на примере ожогов.
При аллергическом дерматите границы высыпаний могут распространяться далеко за пределы зоны контакта с раздражителем.
В зависимости от продолжительности воздействия провоцирующего фактора на кожу и индивидуальной реактивности организма заболевание может протекать в трех формах:
- эритематозной;
- буллезно-везикулезной;
- некротической.
Эритематозная форма дерматита характеризуется возникновением отечных пятен красного цвета различной интенсивности.
При более продолжительном действии раздражителя на кожу на фоне эритематозных пятен появляются пузыри и везикулы различного размера. При их вскрытии обнажается мокнущая поверхность с трещинами. По мере подсыхания в этой зоне формируются корочки, которые постепенно отшелушиваются. Высыпания при буллезно-везикулезной форме заболевания очень похожи на сыпь при экземе. Но при экзематозном процессе наблюдается ложный полиморфизм (подсыпание новые элементов, проходящих все стадии развития сыпи), которого нет при дерматите.
В случае некротической формы в зоне высыпаний формируется струп, который изъязвляется. Это тяжелый вид заболевания, трудно поддающийся лечению и заканчивающийся образованием рубца.
При прекращении контакта раздражителя с кожей дерматит самостоятельно разрешается. Если же воздействие продолжается или возникает часто короткими промежутками, заболевание может стать хроническим.
При переходе дерматита в хроническую форму на месте высыпаний кожа становится измененной или в сторону гипертрофии (образуются гиперкератоз, лихенификации), или в сторону атрофии (истончение кожи).
Особенности отдельных видов дерматита
Клиническая картина довольно сильно варьирует в зависимости от вида дерматита.
Простой контактный дерматит
Этот вид заболевания возникает преимущественно при действии облигатных раздражителей, реже – факультативных. Чаще всего ими выступают высокая или низкая температура (ожоги и обморожения), ультрафиолетовые лучи (солнечные ожоги), химические вещества (бытовая химия, косметика, украшения из металлов), трение (мозоли и потертости), укусы насекомых, некоторые растения (ожоги крапивой).
Симптомы со стороны кожи при этой форме дерматита возникают сразу после контакта с раздражителем. Локализация поражения соответствует зоне воздействия провоцирующего фактора.
Простой контактный дерматит обычно проявляется эритематозными пятнами или буллезно-везикулезной формой. Но при продолжительном действии раздражителя может возникнуть некроз. В этом случае наблюдаются не только кожные симптомы, но и общие нарушения – повышение температуры, слабость, озноб, тошнота, явления интоксикации организма. Данная проблема может быть устранена при устранении источника заражения.
Аллергический дерматит
При этом виде дерматита кожные симптомы проявляются не сразу после воздействия раздражителя, а спустя какое-то время. В зависимости от характера высыпаний этот вид заболевания подразделяют на аллергический контактный дерматит и крапивницу. Раньше сюда же относили атопический дерматит.
Аллергический контактный дерматит
Чаще всего возникает как аллергическая реакция на косметику, бытовую химию, одежду и обувь из искусственных материалов, укусы насекомых. Проявляется эритематозной и буллезно-везикулезной формами в зоне воздействия аллергена или за ее пределами. Высыпания сопровождаются выраженным зудом, что приводит к расчесам и травматизации кожи.
При аллергическом контактном дерматите часто выявляется отягощенная наследственность со стороны родителей больных.
Крапивница
Этот вид заболевания получил своё название из-за сыпи, схожей с клиническими проявлениями от ожогов крапивой. Крапивница – это острая воспалительная реакция кожи аллергической природы. Характеризуется внезапным появлением зудящих волдырей, локализация которых никак не связана с зоной воздействия раздражителя. Такая реакция часто бывает на лекарства, укусы насекомых, одежду из ненатуральных материалов, пыльцу растений и пищевые аллергены.
Самостоятельно проходит после прекращения контакта с провоцирующим фактором.
Атопический дерматит
Ранее дерматологи выделяли атопический дерматит в качестве хронической формы аллергического дерматита. Сейчас его считают самостоятельным заболеванием, так как в его возникновении ведущая роль принадлежит не аллергенам, а эндогенным причинам (наследственная предрасположенность, нейрогуморальные реакции, изменения со стороны иммунного ответа и др.). Именно они формируют патологическую реакцию на раздражители со стороны кожи.
Токсидермия
Токсидермия или токсико-аллергический дерматит представляет собой острое воспалительное поражение кожных покровов вследствие попадания аллергена внутрь организма. Чаще всего этот вид заболевания провоцируют лекарственные препараты, реже – химические вещества и продукты питания.
Высыпания при этой форме болезни носят диффузный характер – распространяются по всему телу. Сыпь состоит из эритематозных пятен, папул, пузырьков и пузырей различного диаметра, сопровождающихся сильным зудом. Заметно страдает общее состояние больных – поднимается температура с ознобом, слабостью, тошнотой, выраженными симптомами интоксикации.
Токсидермия опасна возникновением крупных пузырей, их вскрытием и отслойкой больших участков эпидермиса. В этом случае развивается сильное обезвоживание организма и возрастает риск присоединения инфекции. Без лечения может наступить летальный исход.
Эксфолиативный дерматит
Эксфолиативный дерматит – заболевание кожи инфекционного характера. Вызывает его золотистый стафилококк. Встречается преимущественно у новорожденных детей, но бывает и у взрослых. В группе риска – пожилые люди, особенно мужского пола.
Проявляется эритематозной и буллезно-везикулезной стадиями, следующими друг за другом. Нередко принимает тяжелое течение – с огромными буллами и большими участками отслоения эпидермиса. Зуд при этом заболевании не выраженный, но высыпания очень болезненные.
Исход эксфолиативного дерматита зависит от тяжести болезни и своевременности лечения. Нередко приводит к смерти. Но в случае неосложненного течения заканчивается шелушением и регенерацией кожных покровов без следов и шрамов.
Себорейный дерматит
Себорейный дерматит не связан с аллергическими процессами, поэтому выделен в самостоятельное заболевание. Основной его причиной является повышенная секреция сальных желез, вызванная эндокринными, аутоиммунными, нейрогуморальными и другими эндогенными реакциями организма.
Проявляется не типичными для дерматита высыпаниями, а появлением серо-желтых бляшек и чешуек на эритематозной коже.
Лечению поддается с трудом. Чаще всего принимает хроническое течение.
Лечение дерматита
Подходы к лечению дерматита зависят от его вида и особенностей течения. Но основные принципы терапии сводятся к:
- устранению раздражающего фактора;
- назначению антигистаминных препаратов;
- приему сорбентов;
- соблюдению диеты;
- применению глюкокортикостероидов;
- местному лечению;
- госпитализации в стационар при необходимости.
Лечение дерматита обычно проводят в амбулаторных условиях. Но в случае развития токсидермии, эксфолиативного дерматита или осложнениях других форм заболевания требуется обязательная госпитализация больных в стационар.
Устранение раздражающего фактора
В большинстве случаев одной этой меры достаточно для купирования дерматита. Но при аллергическом характере заболевания не всегда удается выявить конкретный провоцирующий фактор. В таких ситуациях на помощь приходит патогенетическое и симптоматическое лечение. В первом случае осуществляется воздействие на звенья патогенеза с целью не допустить дальнейшее развитие болезни. Во втором – устраняются конкретные симптомы.
Антигистаминные препараты
Эти лекарства влияют на медиаторы аллергических реакций, не допуская развития симптомов аллергии. При дерматите назначают:
- Супрастин;
- Фенкарол;
- Цетрин;
- Кларитин;
- Димедрол и др.
Людям со склонностью к аллергии рекомендуется постоянно иметь в аптечке лекарство из этой группы для купирования обострений аллергического дерматита при появлении первых симптомов.
Глюкокортикостероиды
Эти препараты обладают комплексным эффектом – быстро снимают воспаление, зуд и кожные проявления. Их часто назначают при дерматозах различного характера, но нужно иметь в виду, что глюкокортикостероиды обладают большим количеством противопоказаний, побочных эффектов и вызывают синдром отмены. Поэтому при их приеме нужно четко следовать рекомендациям своего врача.
Для лечения дерматита применяют:
- Метипред;
- Медрол;
- Полькортолон;
- Кенакорт;
- Целестон и другие.
В большинстве случаев достаточно местного применения кортикостероидов. Но при тяжелых заболеваниях (токсидермия, эксфолиативный дерматит и др.) требуется системная гормональная терапия.
Местное лечение
Местное лечение применяется для подсушивания влажного процесса, смягчения кожи на этапе корочек и стимуляции регенерации на завершающей стадии болезни.
При мокнутии применяются средства с дегтем, цинком, салициловой кислотой и другими вяжущими и подсушивающими веществами.
Для смягчения, увлажнения кожи и ее быстрейшего ранозаживления используют:
- Радевит;
- Ф99;
- Цикапласт;
- Лостерин;
- Бепантен и др.
В случае присоединения бактериальной или грибковой инфекции местную терапию дополняют антибиотиками и противогрибковыми наружными средствами.
Диета и сорбенты
Пациентам с дерматитом в анамнезе необходимо соблюдать гипоаллергенную диету. В случае острого эпизода заболевания такая диета становится основой терапии.
Дополнительно рекомендуется принимать сорбенты (Энтеросгель, Полисорб и др.) для более быстрого вывода токсинов и аллергенов из организма.
Профилактика дерматита
Профилактика дерматита направлена на продление ремиссий и сведение количества обострений к минимуму.
При контактном дерматите основной рекомендацией будет предупреждение контактов с раздражающими веществами, а если такой все же произошел, необходимо как можно скорее промыть пораженное место водой или антидотом (в зависимости от триггера).
При аллергическом дерматите нужно исключить аллергенные факторы – придерживаться диеты, пользоваться гипоаллергенной косметикой, носить одежду и обувь из натуральных материалов и т. п.
При всех видах заболевания рекомендуется вести здоровый образ жизни, заниматься спортом, гулять на свежем воздухе. Это приведет к стимуляции защитных свойств организма. Также необходимо санировать возможные очаги хронических инфекций, при возможности ежегодно проходить санаторно-курортное лечение и заниматься закаливанием.
Дерматиты – обширная группа заболеваний со схожими проявлениями и причинами возникновения. Точно отличить одну форму от другой и назначить правильное лечение может только врач. При появлении любых высыпаний на коже рекомендуется сразу записаться на прием к доктору и не заниматься самолечением. Это поможет избежать осложнений и перехода дерматита в хроническую форму.
Видео про дерматит
medoderm.ru
Дерматит - симптомы и лечение: первые признаки, причины и виды
Содержание
Рассказать ВКонтакте Поделиться в Одноклассниках Поделиться в FacebookВоспаление кожных покровов называют дерматитом (экземой). Это заболевание вызвано внутренними или внешними агентами и нередко развивается на фоне стресса или наследственности. Универсальной терапии для всех видов экземы нет. Лечение болезни напрямую зависит от симптомов и патогенеза.
Дерматит – причины
Dermatitis – это реакция кожи на разные раздражители. Все формы болезни являются следствием спровоцированного или приобретенного происхождения. Причины дерматита, обусловленные генетической предрасположенностью:
- Наследственность. У новорожденных воспаления кожи в 50% случаев являются следствием аллергии одного из родителей.
- Приобретенная расположенность. Болезнь развивается на фоне неполноценного иммунитета.
- Физическое нездоровье. При неблагоприятных бытовых условиях или при постоянном душевном беспокойстве развивается экзема.
- После перенесенных инфекций. Инфекционный дерматит провоцируют болезни, находящиеся в хронической форме. Это не заразная патология.
Приобретенные причины, когда организм под влиянием патогенных факторов болеет кожным воспалением:
- стресс;
- контакт крови с аллергенами (пища, шерсть животных, пыльца растений);
- солнечное излучение;
- длительное воздействие на кожные покровы низкой температуры;
- агрессивные жидкости;
- укусы насекомых.
Симптомы
Кожные патологии тесно связаны с аллергическими и воспалительными реакциями, поэтому признаки дерматита характеризуются хроническим течением и сезонными обострениями. Для большинства разновидностей заболевания, независимо от причин, присущи одинаковые проявления. Обязательные симптомы дерматита:
- зуд (пруриго), интенсивность которого зависит от уровня раздражения нервных окончаний (особенно при красном дерматите);
- покраснение, которое при острой форме болезни наблюдается на коже с нечеткими краями и/или с припухлостью;
- высыпания, при которых особенно страдает кожа над суставами, паховая область, лицо, бока туловища, волосистая часть головы;
- экссудация, для которой характерны утолщение участков кожи, ксероз, саморасчесы (экскориации), трещины на коже;
- шелушение кожи (десквамация), обусловленное повышенной сухостью при недостаточности сальных желез и дегидратации;
- покраснение век, жжение в глазах при глазном дерматите.
Атопический дерматит – симптомы
Затяжное, трудноизлечимое, но не заразное заболевание. Его возникновение связывают с наследственностью или с аллергической реакцией организма. Нейродермит иногда развивается на фоне нарушения функций пищеварения, дисбактериоза кишечника, ферментной недостаточности. В 90% случаев первые симптомы атопического дерматита проявляются в детском возрасте (до 5 лет). При любом характере сыпи это очаговый или разлитой кожный зуд. В младенчестве он имеет вид везикул (мокрых пузырьков с корками). Во взрослой жизни – раздражение, растрескивание дермы, очаговую лихенификацию.
Аллергический
Как видно из названия, развитие этого вида кожной патологии происходит после контакта с различными аллергенами. Ими могут служить фототоксичные вещества (лекарства, эфирные мала), косметика, растворители, щелочи, кислотные растворы или сухость в помещении. Основные симптомы аллергического дерматита у взрослых – это покраснение дермы после контакта с аллергеном. Далее этот участок становится пузырчатым и опухшим, пузырьки лопаются, а на этом месте кожа отслаивается. Как выглядит дерматит этого вида, можно посмотреть на фото в интернете.
Контактный
Как и пищевой дерматит, это один из видов аллергической формы болезни. Возникает после контакта с веществами, вызывающими воспалительную реакцию организма. Это могут быть химические реагенты, УФ-лучи (фотоконтактный или фотодерматит), рентгеновское излучение, высокая/низкая температура или механические факторы. Провоцировать кожную реакцию могут стрекательные клетки, пыльца, сок растений, гусеничные личинки. Главное отличие такой экземы – у нее нет инкубационного периода. Симптомы контактного дерматита:
- отечность;
- геморрагии, микрогематомы;
- ярко выраженная гиперемия;
- мелкие папулы, везикулы;
- мокнутие, чешуйки, корочки;
- крупные пузыри;
- зоны некроза.
Себорейный
Воспаление кожных покровов в результате высокого выделения измененного сала или после воздействия микробов называют себорейным или грибковым дерматитом. Это не заразное заболевание, поэтому не может передаваться от человека к человеку. Активность условно-патогенных грибов проявляется при стрессах, эндокринных или иммунных нарушениях, разных формах поражения нервной системы. Они концентрируются на участках кожи, населенной сальными железами: лицо, грудь, спина, уши, голова. Симптомы себорейного дерматита, которые можно увидеть на фото в сети:
- красные бляшки, имеющие четкие границы (при сухом дерматите);
- высокое кровенаполнение дермальных капилляров (эритема);
- мокнутие в паху, за ушами;
- появление трещин, серозных корочек;
- экссудативные воспаления;
- зудящий дерматит;
- на голове неравномерное шелушение, перхоть, алопеция;
- поражение больших участков кожи в тяжелых случаях;
- возникновение других видов экземы (ушной дерматит и прочие).
Пеленочный
Часто на фото младенца можно увидеть кожные воспаления, которые развиваются в условиях повышенной влажности (под пеленками, в подгузнике). Когда доступ воздуха затруднен и происходит трение кожи, то в эти места попадает аммиак, мочевая кислота и ферменты, содержащиеся в моче и фекалиях. Тело ребенка на них реагирует раздражением и другими симптомами пеленочного дерматита:
- покраснение, шелушение;
- пузырьки;
- отечность;
- гнойнички.
Дерматит – лечение
Полностью вылечить дерматит - симптомы и лечение, которого зависят от вида, вполне реально. Для этого надо принять адекватную терапию, изменить систему питания и отказаться от вредных привычек. Лечение дерматита включает в себя устранение раздражителя, уничтожение вредных микроорганизмов, прием сорбентов, исключение сахарозы, применением специальных мазей и другие меры.
У детей
Основная терапия – это устранение связи с аллергеном, использование медикаментов, профилактические меры. Используются лекарственные шампуни, кремы, препараты, созданные на основе декспантенола (Бепантен, Десетин). Ребенку дополнительно нужна витаминотерапия для усиления иммунитета. Лечение дерматита у детей проводится и народными методами.
У взрослых
Традиционные терапевтические методы – это выявление причины болезни, соблюдение правил личной гигиены, прием противовоспалительных и антигистаминных препаратов. Если симптомы выражены ярко, то к основному лечению дерматита у взрослых добавляется гормональная терапия кортикостероидами (Дексаметазон, Преднизолон). При простой контактной форме болезни очаги поражения обрабатывают перекисью водорода, раствором марганцовки (слабым) или спиртом.
Средства лечения дерматита
Местную терапию проводят с помощью дезинфицирующих примочек, присыпок, фотозащитных средств, кортикостероидных аэрозолей, мазей. К общим медикаментозным средствам лечения дерматита относят аскорбиновую кислоту, мочегонные, энтеросорбенты, калия оротат, кальция пангамат, кальция пантотенат, а в тяжелых случаях – неогемодез и кортикостероиды.
Народные средства
Как лечить дерматит с помощью природных компонентов? Можно самостоятельно приготовить мазь для устранения патологии, которая замешивается на основе глицерина и сока зверобоя (1:1) или с вазелином и соком клюквы (4:1). Лечение дерматита народными средствами проводится на ночь. Мазью следует обработать пораженные участки и покрыть марлей. Эффективны примочки с настойкой березовых почек (1 ст. л. на стакан кипятка). Применять средства надо ежедневно до полного устранения проблемы.
Диета при дерматите
Меню при экземе должно быть ограниченным. Основным моментом диеты при дерматите является различие продуктов питания по степени их аллергенности. Важно убрать из рациона соленую, жареную, жирную, пряную пищу, консервы и полуфабрикаты. Лучше употреблять низкоаллергенные продукты: индейку, мясо кролика, кабачки, капусту, зеленые яблоки. Подойдут и среднеаллергенные продукты: груши, рис, морковь, болгарский перец, баклажаны, огурцы, персики. Нельзя употреблять во время диеты продукты, с высокой аллергенной активностью:
- алкоголь;
- кофе;
- копчености;
- жирные сорта мяса;
- кондитерские изделия;
- пакетированные соки.
Видео
Елена Малышева. Симптомы и лечение дерматита
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!sovets.net
Дерматит
Содержание:
Дерматит – это заболевание кожных покровов, вызванное внешними или внутренними (физическими, химическими, биологическими) агентами, часто на фоне наследственной предрасположенности и стресса. Дерматит проявляется местными и общими реакциями. В зависимости от характера и тяжести патогенеза, заболевание сопровождается снижением функций кожи, нарушением гомеостаза организма.
Дерматит – термин, объединяющий в общую нозологическую группу самые разнообразные заболевания кожи. В учебных пособиях по медицинской дерматологии заболевания кожи обозначают, как преимущественно местные (дерматиты), или системные (токсидермии, дерматозы). Однако между местными и общими заболеваниями почти всегда имеется взаимосвязь.
Факторы патогенного воздействия при дерматитах:
Стресс. В стадии истощения адаптивно-приспособительных реакций стресс может быть единственным фактором на фоне неустойчивого здоровья (наследственная предрасположенность, слабый иммунитет) или сочетаться с другими факторами патогенного воздействия;
Контакт. Ожог (термический, химический, солнечный, аллергический), обморожение – все это провоцирует контактные дерматиты;
Проникновение. Патоген поступает в кровь через пищеварительный тракт, дыхательную систему или парентерально (подкожно, внутримышечно, внутривенно) – тогда развиваются атопические дерматиты.
Симптомы дерматита
Дерматиты тесно связаны с воспалительными и аллергическими реакциями, протекают в острой и хронической формах, в некоторых случаях для них характерно сезонное обострение и упорное течение заболевания. При дифференциальной диагностике выделяют обязательные (большие) и дополнительные (малые) симптомы.
Обязательные симптомы, характерные для большинства дерматитов, независимо от причин:
Зуд (пруриго). Интенсивность его зависит от силы раздражения кожных нервных окончаний. Несоответствие силы пруриго и кожных проявлений (сильный зуд при незначительных высыпаниях) является признаком аллергии при атопических дерматитах. При контактных дерматитах зуд в месте приложения патогена адекватен повреждению;
Покраснение (эритема). Эритема – повышенное кровенаполнение дермальных капилляров. При острой форме наблюдают покраснение с нечеткими краями и припухлостью. Для хронического течения дерматита эритема не обязательна. При надавливании участок гиперемированной кожи на некоторое время бледнеет. Эритему не следует путать с геморрагией (кровоизлиянием под кожу). Геморрагия рассматривается, как отдельное проявление при кожных патологиях – геморрагический диатез;
Высыпание (экзема). Морфология сыпи и её локализация типичны для конкретного дерматита. Наиболее частая локализация высыпаний – подвижные части тела (кожа над суставами), лицо, волосистая часть головы, бока туловища, паховая область;
Экссудация. При острых формах дерматита возможны экссудативные воспаления с обильным отделяемым. При хронических формах – лихенификация (утолщение участков кожи с грубым рисунком), трещины на коже и экскориации (саморасчесы);
Шелушение кожи (десквамация). Патологическая десквамация обусловлена повышенной сухостью (ксерозом) кожи при дегидратации и недостаточности сальных желез. Десквамацию и ксероз отмечают при хронических дерматитах с аллергическими и воспалительными процессами.
Дополнительные симптомы имеют значение при дифференциальной диагностике конкретных дерматитов, выявляются при опросе, осмотре, лабораторных исследованиях и функциональных пробах.
Причины дерматита
Основные формы воспалительных и аллергических заболеваний кожи, исключая случайные дерматиты, являются следствием отдаленных (генетических и приобретенных) и близких (спровоцированных) причин.
I. Отдаленные причины, обусловленные генетической и приобретенной индивидуальной предрасположенностью к дерматитам:
Генетическая (наследственная) предрасположенность к дерматитам. Причины и механизм наследования поврежденных генов до конца не изучены. Дерматиты новорожденных в 30-50% случаев обусловлены аллергией одного или обоих родителей. Дерматиты взрослых неявно коррелируют с аллергиями их родителей, что может существенно осложнять поиск причин и постановку диагноза;
Приобретенная предрасположенность к дерматитам. Установлено, что 50-70% лиц, впервые заболевших атопической формой дерматита, чувствительность к дерматитам приобрели без участия генетической передачи. Родители этих людей не имели аллергии. Доказанной является приобретенная в течение жизни предрасположенность к дерматитам на фоне неполноценного иммунитета. Замечено, что регулярный тренинг иммунной системы слабыми антигенами, например, при общении в небольших группах, стимулирует развитие полноценного иммунитета (не путать с инфекциями);
Физическое нездоровье, душевное беспокойство, неблагоприятные социально-бытовые условия проживания;
Переболевание инфекционными, инвазионными, внутренними незаразными болезнями, особенно в хронической форме.
II. Близкие причины (триггерные факторы дерматитов). Когда организм из относительно устойчивого состояния под влиянием патогенных факторов заболевает дерматитом, пусковым механизмом патогенеза может быть:
Стресс. В бытовом понимании стресс ассоциируется с плохим самочувствием. Это распространенное заблуждение. Стресс – сложная защитно-приспособительная реакция с участием гормонов, которая состоит их нескольких стадий. На первой стадии под влиянием гормона адреналина происходит выброс энергии, а на последней стадии, также под действием гормонов (кортикостероидов и других), наступает истощение защитных сил и подавление иммунитета. Стресс является провокатором дисбаланса генетически обусловленной и/или приобретенной предрасположенности к дерматитам и может сочетаться с другими триггерными факторами;
Контакт или иной способ поступления в кровь патогенных веществ (факторов) и дальнейшее их влияние на кожу. Патогенами (аллергенами) могут быть белковые структуры, вещества химической природы, физические факторы (солнечное излучение, тепло, мороз).
Установлено, что дерматиты развиваются не всегда, у части людей отмечается индивидуальная чувствительность или устойчивость. Исходя из этого, факторы (причины) дерматитов разделяют на облигатные и факультативные.
Обязательные (облигатные) факторы, запускающие механизм патогенеза дерматитов абсолютно у всех лиц, подвергшихся воздействию неблагоприятных факторов:
Сильные аллергены (контактного и иного действия);
Излучение (солнце, кварц, радиация);
Высокая температура (свыше 600 С);
Низкая температура или длительное её воздействие на кожу;
Агрессивные жидкости (концентрированные кислоты, щелочи).
Факультативные (избирательные) факторы, запускающие патогенез дерматитов и оказывающие негативное влияние только на людей с индивидуальной гиперчувствительностью:
Пища, лекарства, пыльца растений, чешуя насекомых, шерсть животных;
Некоторые аллергены контактного действия (моющие средства, косметика, укусы насекомых);
Температура от +4 0 С (это пороговая температура, при которой начинается патогенез контактной аллергии на холод).
Определение причин заболевания – очень важный этап для диагностики дерматитов и назначения адекватного, эффективного лечения.
Как отличить псориаз от дерматита?
Псориаз – это незаразное аутоиммунное заболевание.
При наружном обследовании больного с псориазом на коже обнаруживают:
Бляшки красного и розового цвета с белым налетом, обычно расположенные на наружной стороне суставов или на голове;
Зуд, сухость и шелушение кожи.
В отдельных случаях при псориазе также выявляют:
Поражение ногтей и суставов;
Поражение кожи и слизистых оболочек глаз.
Дифференциальный диагноз псориаза проводят с помощью дерматоскопа (оптического прибора для исследования кожи с многократным увеличением). На пораженном участке обнаруживают патогномоничные (ведущие) симптомы псориаза, не встречающиеся при иных дерматитах, а именно – своеобразные папулы и симптом ''кровяной росы''.
Уникальные отличия псориаза от дерматита:
Папулы при псориазе состоят из отмерших клеток эпидермиса (участков кожи, на которых нарушен естественный процесс шелушения и обновления);
Симптом «кровяной росы» – результат повышения проницаемости капилляров и транссудации (выхода за пределы капилляров) жидкой части крови.
Виды дерматита:
Виды дерматита:
Дерматиты имеют сложную классификацию – практически у всех дерматитов есть несколько синонимов. За основу названия принимают:
Локализацию патогенеза (контактный, атопический);
Характер реакций (аллергический, воспалительный, инфекционный, грибковый);
Характер течения болезни (острый, хронический);
Наименование первичных (буллезный, везикулярный, др.) или вторичных (чешуйчатый, др.) сыпей;
Величину сыпи (милиарная, нумулярная, др.);
Ведущие симптомы (сухой, зудящий, экссудативный, др.);
Клиническое проявление дерматита, напоминающее какое-либо образование, не имеющее этиологической основы для этого заболевания (лишайный).
Исчерпывающий список видов дерматитов, можно найти в международном классификаторе болезней (МКБ). Ниже дано описание общих симптомов дерматитов без дифференциации.
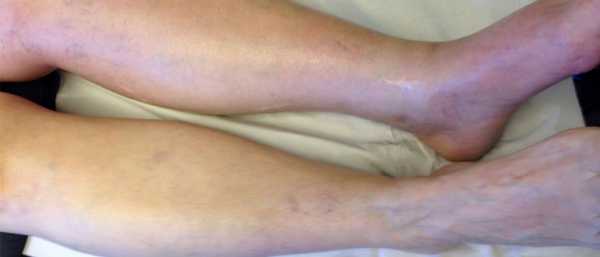
Сухой дерматит
Проявляется в холодный период, обычно у пожилых людей и лиц с сухой кожей, предрасположенных к аллергиям. Заболевание в период обострения значительно снижает качество жизни. В запущенных случаях является провокатором иных форм дерматитов, осложняет имеющиеся в анамнезе пациента заболевания (венозная недостаточность, отекание нижних конечностей и другие).
Причины сухого дерматита:
Холодная и сухая погода, сухой воздух в помещении;
Органические и функциональные заболевания;
Наследственный фактор;
Психосоматический фактор.
Сухой дерматит имеет характерную локализацию на стопах, редко протекает на других участках кожи. Заболевание характеризуется:
Хроническим (вялым) течением и выраженной сезонностью;
Ксерозом – повышенной сухостью кожи (результат недостаточного функционирования сальных и потовых желез), растрескиванием кожи на пораженных участках;
Пруриго (зудом), обусловленным дефицитом аминокислот и микроэлементов в коже и дегидратацией;
Воспалением – визуально проявляется покраснением и образованием экссудата в трещинах.
Зудящий дерматит
Кожный зуд (пруриго) – реакция организма на слабые постоянные раздражения нервных окончаний. Зуд сопровождается расчесами и нервозностью. Выделяют распространенный (по всему телу) и локальный (местный) зуд.
Распространенный зуд является следствием:
Атопических аллергических дерматитов;
Сахарного диабета, заболеваний печени и почек;
Функциональных и органических повреждений головного мозга;
Нарушений функции сальных и потовых желез;
Аллергии на шерсть животных, чешую насекомых и глистные инвазии.
Локальный зуд является следствием:
Укусов насекомых;
Атопических аллергических дерматитов на начальных стадиях патогенеза;
Контактных форм дерматитов.
Местный зуд разной этиологии диагностируют:
На подвижных частях тела;
На участках с нежной кожей;
На открытых участках тела.
Местный зуд на фоне венерических, гинекологических и андрологических заболеваний, а также кандидозов и глистных инвазий, диагностируют в области:
Бедер, ягодиц и промежности;
Заднего прохода;
Половых органов.
Местный зуд на фоне эктопаразитозов и дерматомикозов диагностируют в области волосистой части головы или в лобковой зоне.
Основные клинические формы зудящих дерматитов::
Детская почесуха (строфулюс) развивается на первом году жизни. Сыпь появляется на голове, лице, туловище, руках, ногах и ягодицах в виде папул ярко-розового цвета с отечной инфильтрацией. По мере развития выявляют смешанные формы сыпи – папуловезикулы (пузырьки на верхушке папул). При продолжительном течении наблюдают вторичную сыпь в виде корочек, состоящих из засохшего серозно-геморрагического экссудата;
Почесуха у взрослых. Развивается, как продолжение строфулюса, но возможна и самостоятельная этиология. Во взрослой группе заболевание чаще встречается у женщин пожилого возраста. Дерматиты выявляют на наружных (разгибательных) поверхностях суставов, спине, животе, ягодицах. Нехарактерно поражение лица и внутренней (сгибательной) поверхности суставов. Диагностируется рассеянная первичная сыпь в виде папул, не сливающихся в бляшки. Вторичная сыпь – геморрагические или серозные корочки.
Инфекционный дерматит
Патогенез протекает в наружных и глубоких слоях кожи.
Причины инфекционных дерматитов:
Заболевания (оспа, корь, скарлатина), дерматиты проявляются в виде первичных и вторичных сыпей;
Ранения кожи, послеоперационные (хирургические) осложнения, которые вызываются стафилококком, стрептококком и другими гноеродными микроорганизмами.
На коже человека хирургические осложнения диагностируют в виде:
Поверхностных гнойничков без четких границ (импетиго);
Ограниченных гнойных полостей в подкожной клетчатке и глубже (абсцессов);
Гнойничков вокруг одной волосяной луковицы, сальной железы и окружающей тканей (чирьев или фурункулов);
Гнойников вокруг нескольких волосяных луковиц или сальных желез (карбункулов);
Разлитого, без четких границ, гнойного воспаления подкожной клетчатки (флегмоны).
Грибковый дерматит (дерматомикоз)
Для многих грибковых дерматитов характерны своеобразные высыпания – микиды.
Микиды (находят только при грибковых поражениях) – это аллергические высыпания на коже, которые при наличии сопутствующего воспаления проявляются в виде:
Первичных сыпей (папул, пустул и других);
Вторичных сыпей (корочек);
Сыпей на некотором расстоянии от колонии грибков.
В анамнезе больного грибковым дерматитом обнаруживают:
Нарушения иммунной и эндокринной систем;
Снижение естественной резистентности кожи и всего организма;
Повышенную влажность кожи.
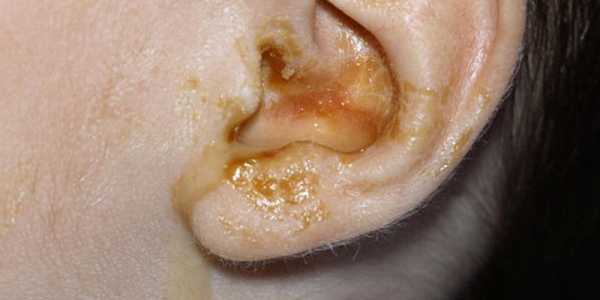
Ушной дерматит
Бывает в острой и хронической формах, сопровождается сильным зудом. Для острой формы характерны участки эритемы (покраснения), отечность, наличие первичных сыпей в виде крапивницы, папул и пузырьков. При затяжном (хроническом) течении наблюдают шелушение, мокнущие корочки, эрозии, ощущение заложенности уха. Мокнущие участки при повреждении легко инфицируются.
Причины ушного дерматита:
Расчесы ушной раковины;
Раздражение кожи вокруг ушей;
Грибковые поражения слухового прохода;
Химические или механические повреждения кожи.
При отсутствии эффективного лечения заболевание может распространиться на ткани среднего и внутреннего уха. Для ушного дерматита характерны рецидивы и упорное течение патогенеза.
Буллезный дерматит
Булла (пузырь) – это вид первичной сыпи величиной от 0,5 см и более. Созревшие буллы лопаются с образованием эрозии. Булла имеет дно, которое лежит на шиповатом слое дермы, а также полость и крышку. Полость заполнена серозным (желтоватого цвета) или геморрагическим (красного цвета) экссудатом.
Буллы образуются в результате дегенерации (акантолиза) шиповатого слоя эпидермиса и локализуются на:
Коже волосистой части головы, спины и груди (у мужчин);
Слизистых оболочках ротовой полости и красной кайме губ.
Созревшие буллы лопаются, на их месте образуются корки и эрозии. Буллезные высыпания сопровождаются зудом, под лопнувшими буллами возможна потеря чувствительности. При массивных поражениях слизистой ротовой полости и дыхательных путей возможен даже летальный исход.
Красный дерматит
Красный дерматит - хроническое кожное заболевание, характеризующееся сильным зудом и мономорфными узелковыми высыпаниями – папулами. Цвет папул розово-красный с фиолетовым оттенком. Важный диагностический признак – вдавливание на верхушке папул. Растущие папулы расширяются по периферии и сливаются в бляшки размером 8-10 см. Бляшки приобретают серо-красный цвет и утолщаются. В стадии выздоровления на месте бляшек остаются участки коричневой гиперпигментации.
Типичная локализация красного дерматита:
Сгибательная (внутренняя) поверхность суставов рук;
Боковая поверхность туловища;
Слизистая оболочка рта и половых органов.
Пищевой дерматит (пищевая аллергия)
Диагностируется, начиная с первых дней жизни. Заболевание характеризуется хроническим течением, в запущенных случаях неизлечимо. Доказано влияние пищевых аллергий на развитие астмы у детей и взрослых.
Пищевой дерматит у детей начинается очень рано. Первые кожные симптомы у новорожденных с гиперчувствительностью к определенной пище проявляются в виде:
Красноты на щеках и ягодицах;
Себорейных чешуек на голове;
Опрелостей.
Правильная диагностика причин непереносимости пищи избавит малыша от многих проблем в будущем. До обращения к аллергологу следует обратить внимание на качество жизни малыша и окружающую среду.
Вероятными факторами, провоцирующими пищевую аллергию у детей, могут быть:
Неблагоприятная экологическая обстановка;
Генетическая предрасположенность;
Частое употребление продуктов, содержащих аллергены.
Пищевой дерматит у взрослых выглядит несколько по-другому. Гиперчувствительность проявляется после приема пищи в виде:
Метеоризма (повышенного газообразования) и чувства тяжести в животе, изжоги, расстройства пищеварения;
Кожного зуда без сыпи;
Насморка, заложенности носа, аллергического конъюнктивита;
Быстрой утомляемости, слабости и отеков конечностей.
Редко – повышения температуры тела.
Дерматиты могут протекать в острой и хронической форме. Некоторые медицинские специалисты указывают на подострое течение. Однако установить границы такой формы заболевания сложно, определение основано на субъективных ощущениях доктора.
Острый дерматит
Начало острой формы характеризуется внезапным зудом, незначительным повышением температуры, возможно ринитом (воспалением слизистой носа) – это характерно для аллергических атопий. Симптомы, присущие основному заболеванию, и высыпания, состоящие из первичной сыпи – это признаки инфекционных дерматитов, вызванных вирусами, грибками или бактериями. Для острых форм дерматита характерны общие симптомы воспаления умеренной интенсивности (ограниченное покраснение, припухлость, болезненность, нарушение функции, повышение местной температуры). Что касается морфологии сыпи, то в острой фазе встречаются папулы, везикулы, реже – буллы.
Хронический дерматит
При хроническом течении заболевания симптомы воспаления стерты. На теле обнаруживают вторичные сыпи.
Исходя из типа вторичной сыпи, в некоторых случаях можно сделать прогноз исхода заболевания:
Неблагоприятный исход – атрофии;
Сомнительный исход – струпья, трещины, чешуйки, ссадины, язвы, эрозии;
Завершение патологии – заживление без следа, гиперпигментация, дисхромия, депигментация, лихенификация, рубец.
Лечение дерматита
В связи с широким распространением дерматитов разного этиопатогенеза, учеными и медиками разработаны схемы и методы лечения кожных заболеваний на основе лекарственных препаратов и физиотерапевтических средств. Универсальных методов лечения дерматита нет. Поэтому все схемы терапии, необходимые медикаменты и длительность курса лечения определяет врач индивидуально для каждого больного.
В основе всех современных методов лечения дерматитов заложены три принципа:
Принцип комплексной постановки диагноза, включающей в себя традиционные и новые методы исследований кожи и организма больного с определением причин заболевания и характера патогенеза;
Принцип многофакторного воздействия на патогенез заболевания, в том числе, нейтрализация патогенетического воздействия агента, воздействие на симптомы заболевания с целью устранения беспокоящих факторов и корректировка защитных сил организма (медикаментозная и психотерапевтическая);
Принцип непрерывности лечения. Терапия дерматитов соотносится со временем, необходимым для полной регенерации (восстановления) тканей кожи. Доказано, что срок полной регенерации (обновления клеток) кожи составляет не менее 28 суток.
Возможно вам будет также интересна статья о лечение дерматита в домашних условиях. Но не забывайте, что консультация у врача обязательна!
Диета при дерматите и правильное питание.
При аллергических дерматитах специальная диета и рациональное питание входят в систему оздоровления пациента. Правильно организованное питание и гипоаллергенные продукты в рационе больного являются залогом непоступления в организм новых доз аллергенов. До визита к врачу необходимо самостоятельно определить минимальный перечень продуктов, которые можно употреблять без риска обострения аллергических реакций.
Низкоаллергенные продукты:
Белковые – некоторые виды рыб (треска и морской окунь), нежирная телятина, субпродукты (печень, язык), нежирный творог, сливочное масло;
Растительные – крупы (рис, перловка), салат зеленый, огурцы, кабачки, брюква, свежая капуста, шпинат, растительное масло, груши, крыжовник, белая черешня и белая смородина;
Напитки – кисломолочные без добавления красителей, компоты из груш и яблок, отвары из ревеня, зеленый чай слабой концентрации, негазированная минеральная вода;
Десерты – сухофрукты из сушеных груш и яблок, чернослив.
При обследовании в клинике с помощью маркеров аллергенов можно ускорить процесс составления безопасного рациона. Без использования маркеров рекомендовано поэтапное включение в меню новых продуктов с интервалом две недели. Для того, чтобы вам было легче сориентироваться в выборе продуктов, предлагаем примерный список со средним и высоким риском провокации пищевых аллергий и дерматитов.
Среднеаллергенные продукты:
Белковые – баранина, конина, кролик;
Растительные – рожь, гречка, кукуруза, зеленые фрукты, картофель;
Напитки – черный чай, соки из зеленых яблок, травяные отвары;
Десерты – йогурты, муссы, творожки.
Продукты, часто вызывающие аллергию:
Белковые – свинина, жирная говядина, молоко, яйцо куриное, рыба, морепродукты, икра, копчености, деликатесы, тушенка;
Растительные – бобовые, квашеная капуста, маринованные овощи, все ягоды красного цвета, все тропические фрукты, грибы, сухофрукты (курага, изюм, финики, инжир);
Напитки – сладкая газированная вода, йогурты с наполнителем, какао, кофе;
Десерты – карамель, мармелад, шоколад, мед;
Приправы, соусы (кетчуп, майонез, соевый соус), консервированные супы, и любые готовые продукты, содержащие красители, эмульгаторы, консерванты и прочие пищевые добавки.
При дерматитах без аллергической нагрузки более важна правильная организация питания. Основной принцип – включение в рацион низкокалорийной легко усваиваемой пищи. Универсальных рекомендаций нет. Более подробно узнать о рекомендуемых лично вам продуктах можно у лечащего врача и диетолога.
www.ayzdorov.ru
Различные виды дерматита — симптомы, правила лечения
Время чтения: 9 мин.По некоторым данным, около 80% людей хотя бы раз в жизни страдали от одной из форм дерматита. Но если это заболевание встречается настолько часто, почему люди до сих пор не знают о последствиях дерматита и продолжают считать эту болезнь только эстетической проблемой? Каждый человек обязан знать проявления кожного дерматита для того, чтоб в случае проявления первых симптомов, незамедлительно обратиться к врачу.
Дерматит: что это?
Дерматит – это синдром, общее понятие, которое объединяет в себе множество видов кожных заболеваний. Возникают они на фоне предрасполагающих факторов и спровоцированы воздействием внутренних и внешних агентов (физических, биологических, химических). По сути, эти заболевания являются ответной реакцией организма на воздействие того или иного фактора.
В зависимости от воздействующего вещества, а также механизма возникновения заболевания, выделяют несколько основных форм дерматита. Каждый из них имеет свои особенности течения, симптомы и методы лечения. В ходе заболевания снижаются защитные функции кожного покрова, а также нарушается постоянство внутренней среды организма.
Причины дерматита
Все воспалительно-аллергические заболевания кожи, включая дерматит, имеют под собой отдаленные (наследственные и приобретенные), а также близкие (спровоцировавшие) причины.
Отдаленные причины обусловлены индивидуальной предрасположенностью к кожным заболеваниям. К ним относят:
- Наследственную предрасположенность. Несмотря на то, что механизмы передачи поврежденных генов еще не до конца изучены, замечена связь между дерматитами новорожденных и аллергией родителей. Именно сбор семейного аллергологического анамнеза зачастую дает врачу возможность заподозрить аллергический генез болезни.
- Приобретенную предрасположенность. Примерно половина пациентов, у которых впервые выявили дерматит аллергического генеза, не имели наследственной предрасположенности. В этом случае идет речь о нарушениях в работе иммунной системы.
- Другие отдаленные факторы. Например, неблагоприятные условия проживания, наличие хронических заболеваний, перенесенные паразитарные и бактериальные инфекции также могут стать благоприятным фоном для развития симптомов дерматита.
К провоцирующим причинам относят ряд факторов, которые могут настолько сильно повлиять на организм, что даже человек, не имеющий предрасположенности к дерматиту, может внезапно заболеть. К близким факторам возникновения заболевания относят:
- контакт с фактором, который запускает в организме реакцию гиперчувствительности (слишком сильный иммунный ответ на незначительный раздражитель). Это может быть как физический фактор (высокая или низкая температура, радиация, электромагнитное излучение), так и химический (кислоты, щелочи, лекарственные препараты, белки пищи). Также негативное воздействие оказывают биологические факторы (пыльца растений, шерсть животных, пылевые клещи, укусы насекомых).
- стресс. Именно нестабильное состояние психики и внезапные потрясения могут стать решающими факторами в механизме развития дерматита. На фоне стресса ослабляется иммунитет, нарушаются его функции – именно с этим связаны частые аллергические и воспалительные заболевания. Чрезвычайно важно правильно оценить причины заболевания, ведь от этого зависит адекватное и своевременное назначение терапии. Исключив причину дерматита, можно полностью ликвидировать проявления болезни у человека.
Основные виды дерматитов, их классификация
Все дерматиты имеют множество разновидностей, с которыми можно ознакомиться, прочитав международную классификацию болезней (МКБ-10). Названия дерматитам даны в зависимости от механизма происхождения, локализации сыпи, ведущих симптомов, характера течения болезни и многого другого.
Классификация по локализации патогенеза:
По реакциям, происходящим в организме:
- аллергический;
- воспалительный;
- инфекционный;
- грибковый.
По виду сыпи:
- буллезный;
- чешуйчатый;
- красный.
По основным симптомам:
- сухой;
- зудящий;
- экссудативный.
Все вышеперечисленные формы имеют свои особенности возникновения, течения и терапии.
Сухой дерматит
Часто возникает у пожилых людей, особенно после 60-65 лет. Локализуется на стопах, иногда на коленях и локтях. Связан сухой дерматит с воздействием физических факторов (в основном, холода). Также играют роль местные повреждения кожи, нарушения водного баланса организма, сопутствующие хронические заболевания, подробнее в этой статье.
Симптомами этой болезни являются:
- очень сухая кожа на стопах;
- шелушение и трещины на коже;
- зуд;
- гиперемия (покраснение).
Это заболевание имеет некоторые особенности: длительное течение с сезонными обострениями (в холодное время года).
Аллергический дерматит
В данном случае причиной возникновения болезни может быть любое вещество, которое есть в окружающей среде: пыльца, пыль, шерсть, пух, пища, лекарство, косметика. При попадании аллергена в кровь, организм воспринимает данный белок как чужеродный и начинает синтез антител. Из-за этого начинается типичный патологический процесс – аллергическая реакция.
Симптомами дерматита этого вида являются:
- нестерпимый зуд;
- отечность и покраснение кожи;
- усиленное слезотечение;
- шелушение ограниченных участков кожи.
В случае аллергического дерматита все силы врача и пациента направлены на то, чтоб правильно определить аллерген, ведь именно от этого зависит, удастся ли вылечить заболевание. Зачастую для того, чтоб пропали все симптомы, достаточно просто избегать контакта с веществом, которое спровоцировало это состояние.
Атопический дерматит
Атопический дерматит зачастую проявляется в раннем возрасте (у грудничков или у детей младшего дошкольного возраста), но в 10% случаев регистрируется у взрослых. Сложностью для врача является то, что не всегда возможно точно определить причину и исключить ее. Именно поэтому, при выявлении этого заболевания у ребенка, необходимо придерживаться большого количества рекомендаций, которые позволят избежать дальнейших осложнений: атопического ринита и бронхиальной астмы.
Наиболее часто атопический дерматит проявляется в виде таких симптомов:
- красные пятна на коже;
- очень сильный зуд, особенно в ночное время;
- участки мокнутия или шелушения;
- появление язв и корочек.
Экзематозный дерматит
По клиническим проявлениям, а также по механизмам развития экзематозный дерматит очень похож на атопический. Но если при атопической форме реакция на аллерген возникает практически сразу, то при экзематозной форме для этого нужно время. Иногда от момента контакта с аллергеном до первых признаков заболевания может пройти более 7 суток. Если речь идет об аллергии на лекарства, то проявления дерматита могут возникнуть через 8-10 часов.
Контактный дерматит
Этот вид заболевания по своему патогенезу очень похож на аллергический дерматит. Отличие простого контактного дерматита состоит в том, что аллерген всегда попадает в организм через кожу или слизистую оболочку и вызывает местные проявления.
Провоцирующими факторами могут стать косметика, средства гигиены, бытовая химия, синтетическая одежда. Для этого вида заболевания характерно появление следующих признаков:
- появление локального покраснения (в том месте, где произошел контакт с аллергеном);
- шелушение кожи;
- зуд.
В большинстве случаев контактный дерматит прост как в диагностике, так и в лечении. Но это не значит, что его можно не лечить. Если длительно игнорировать симптомы этого заболевания, зуд может усилиться, на коже появятся пузырьки, а это может привести к ухудшению общего состояния и присоединению вторичной инфекции.
Себорейный дерматит
Возникает обычно этот вид дерматита у людей в возрасте 25-35 лет. Его появление связано с нарушениями иммунной системы, которая не может сдерживать размножение условно-патогенной флоры, что приводит к повышенной секреции кожного сала или к изменению его состава.
Себорейный дерматит может протекать в виде 2 форм:
- сухой себорейный дерматит. Основным симптомом является сильное шелушение, кожа покрывается небольшими «чешуйками», которые не исчезают при использовании бальзамов и кремов.
- жирный себорейный дерматит. При этом заболевании наблюдается повышенная жирность кожи (она начинает блестеть). Также могут возникать гнойничковые высыпания, которые возникают от закупорки пор секретом сальных желез (чаще всего они появляются на спине и лице).
Себорейный дерматит — это не только косметическая проблема, поэтому пациентам с себорейным дерматитом необходимо комплексное, полноценное лечение, назначенное врачом-дерматологом. Информация о лечении сухого себорейного дерматита представлена в этой статье.
Инфекционный дерматит
Исходя из названия, воспаление кожи в этом случае вызывается инфекционными агентами. Причиной может быть перенесенная корь или скарлатина, инфицирование стафилококком или стрептококком (часто это случается после оперативных вмешательств).
Проявления инфекционного дерматита схожи, независимо от возбудителя, который его вызвал: гнойнички на коже, а также хирургическая инфекция (карбункул, фурункул, абсцесс, флегмона). Опасность этого заболевания состоит в том, что оно может поражать не только поверхностные, но и глубокие слои кожи. А из-за этого может происходить распространение инфекции в другие органы и ткани.
Грибковый дерматит
Вызывается грибками, которые могут поражать кожу и вызывать местные воспалительные реакции: покраснение, отек, зуд, шелушение. Причинами возникновения грибкового дерматита являются:
- понижение местного и общего иммунитета;
- повышенная влажность кожных покровов;
- микротравмы.
Ушной дерматит
Такой вид заболевания часто выявляют у людей после лечения отитов, а также после травм уха. Основными симптомами являются боль и сильный зуд в ухе, ухудшение слуха, шелушение кожи ушной раковины и внешнего слухового прохода. Позже в местах шелушения появляются корочки, которые легко снимаются.
Ушной дерматит может быть вызван грибковой инфекцией (она попадает на кожу через небольшие повреждения, например, когда человек расчесывает ухо в течение длительного времени).
Периоральный дерматит
Чаще всего этот диагноз ставится молодым людям (в возрасте 20-40 лет). Проявляется это заболевание появлением пятен вокруг рта (они могут быть любого оттенка: начиная от розового, заканчивая темно-бордовым). Также может наблюдаться жжение или зуд.
Обусловлено их появление аллергической реакцией на средства гигиены. Чаще всего пероральный дерматит провоцируют зубные пасты, помады, средства для бритья, лосьоны. В этом случае достаточно всего лишь сменить средство, которое вызвало данное состояние, и клинические проявления проходят через несколько дней. Однако если не сделать этого вовремя, то на месте пятен будут образоваться мокнущие элементы, а потом и корочки, избавиться от которых будет уже намного сложнее.
Но даже несмотря на то, что избавиться от этого вида дерматита легко даже в домашних условиях, все равно нужно обратиться к врачу. Иногда толчком для развития этой болезни могут быть нарушения в работе нервной, эндокринной или пищеварительной системы.
Буллезный дерматит
Буллезный дерматит характеризуется образованием пузырей размером от 5 мм, с прозрачным (серозным) или красным (геморрагическим) экссудатом. Они могут располагаться на коже груди, спины, иногда на кайме губ и слизистой оболочке рта. Когда проходит некоторое время, пузыри (буллы) лопаются, под ними виднеются язвы, которые потом покрываются корками. Возможна потеря кожной чувствительности, а если пузыри расположены на слизистой пищевода или трахеи, возможен даже летальный исход.
Красный дерматит
Для этого вида дерматита характерно хроническое течение со склонностью к частым рецидивам. Характерная локализация:
- внутренняя поверхность рук;
- половые органы (слизистая оболочка);
- ротовая полость;
- боковые поверхности туловища.
Для заболевания характерно образование мелких папул (узелков) красно-фиолетового цвета, на вершине которых есть небольшие вдавления. Если заболевание прогрессирует, то папулы начинают сливаться и образовывают бляшки размерами до 10 см, которые потом утолщаются. После заживления элементов сыпи на коже наблюдается коричневая гиперпигментация.
Основные формы дерматита
По течению выделяют дерматиты острые и хронические дерматиты. Некоторые врачи также говорят о том, что есть дерматиты с подострым течением. Однако точно определить форму не всегда возможно, ведь все основывается только на субъективном описании симптомов пациентом.
Острый дерматит
При этой форме начало заболевания внезапное, пациент жалуется на отечность кожи, зуд, боль, покраснение. Также врач может наблюдать нарушение функции, местное повышение температуры. В острой фазе можно наблюдать появление везикул, папул, иногда булл (пузырей). Если речь идет об атопических формах, то к кожным проявлениям могут присоединяться также слезотечение, слизистые выделения из носа, затруднение носового дыхания. При своевременном обращении в лечебное учреждение, можно ликвидировать болезнь в острой фазе и не дать ей перейти в хроническую форму.
Хронический дерматит
Хроническое течение характерно для сухого, атопического, аллергического дерматита. К сожалению, не всегда возможно полностью исключить провоцирующий фактор. Именно поэтому пациенты с хроническими формами дерматита не могут полностью избавиться от заболевания, а лишь переживают его стадии: обострение и ремиссию.
Хроническая форма характеризуется тем, что симптомы воспаления выражены неявно. На коже могут появляться вторичные элементы сыпи: струпья, чешуйки, трещины, депигментация, рубцы, язвы.
Если у пациента обнаруживается хроническая форма дерматита, главной задачей врача становится максимально продлить период ремиссии и избавить пациента от неприятных симптомов.
Общие симптомы дерматита
Дерматит выглядит совершенно по-разному, в зависимости от формы заболевания. Но есть и общие симптомы, которые сходны для всех видов заболевания. К ним относят:
- сыпь. Локализация, размер и вид сыпи отличаются. Однако при любом виде дерматита она будет присутствовать. И зачастую именно по характеру высыпаний можно поставить предварительный диагноз.
- зуд. Интенсивность этого симптома может варьировать и зависит от того, насколько сильно раздражаются нервные окончания кожи. Сильный зуд наблюдается при аллергическом генезе дерматита.
- покраснение. Характерно для острых форм дерматита, может быть очаговым и диффузным. шелушение. Часто возникает при хронических формах дерматита, если наблюдается чрезмерная сухость кожи.
- мокнутие (экссудация). Также возникает при хроническом течении болезни, а также при отсутствии должного лечения. Может сопровождаться появлением корок и бляшек.
Диагностика дерматита
На сегодняшний день есть множество лекарственных средств, которые помогают быстро преодолеть основные симптомы заболевания, но этого недостаточно. Для того чтоб избежать повторного возникновения заболевания, нужно пройти комплексное обследование и найти причину, которая привела к возникновению дерматита.
Для того чтоб заподозрить дерматит, опытному врачу достаточно лишь взглянуть на пораженную кожу. Помимо сбора анамнеза и визуального осмотра, у пациента берут кровь (отмечается повышенное содержание эозинофилов – маркеров аллергии, а также большое количество иммуноглобулинов).
Чтоб определить группу аллергенов, которая вызвала заболевание, ставятся кожно-аллергические пробы. Иногда также требуется консультация гастроэнтеролога, невропатолога, аллерголога и терапевта.
Основные принципы лечения дерматита
В связи с широким распространением дерматита среди населения, врачами разработано большое количество схем лечения. Большинство из них нужно дают хороший эффект и позволяют если не вылечить пациента, то избавить его от симптомов заболевания. Но нужно помнить, что универсального метода лечения нет. Поэтому при лечении нужно учитывать множество факторов: сколько длится болезнь, как она себя проявляет, где локализуется сыпь, какого она характера.
В первую очередь необходимо определить раздражающий фактор и исключить контакт с ним. Диетическое питание также дает хорошие результаты, как при аллергических, так и при других формах дерматитов. Также назначают антигистаминные средства в таблетках: Супрастин, Эдем, Клемастин, Лоратадин, Алерзин.
На пораженные участки тела советуют наносить гормональные мази на основе глюкокортикостероидов. При наличии мокнущих элементов рекомендованы влажно-высыхающие повязки с антисептическими растворами, а также применение настоев ромашки, календулы, коры дуба для ванн. Запрещено использовать йод для обработки элементов сыпи (им можно смазывать только края раны). Если во время течения заболевания образовываются пустулы (гнойнички) либо везикулы (пузырьки), их ни в коем случае нельзя вскрывать в домашних условиях. Они должны быть вскрыты в условиях асептики, после этого их нужно смазать растворами анилиновых красителей.
Помимо местного лечения проводится дезинтоксикационная терапия, иногда применяют препараты, содержащие кальций – они снижают уровень сенсибилизации (чувствительности к аллергенам).
Нередко при дерматитах наблюдаются невротические расстройства, нарушения сна (это происходит из-за сильного зуда при некоторых формах заболевания). Чтоб скорректировать эти расстройства, необходимо принимать настойку валерианы, пустырника, Глицин. Эти препараты нужно принимать достаточно долго (в течение 1-3 месяцев), чтоб нормализовать деятельность нервной системы.
Помимо медикаментозного лечения, используют также современные методы физиотерапии и санитарно-курортное лечение дерматита. Наиболее эффективными физиотерапевтическими методами признаны следующие:
- магнитотерапия;
- талассотерапия;
- облучение кожи УФ-лампами;
- лечение диадинамическими токами;
- рефлексотерапия;
- селективная фототерапия;
- гелиотерапия.
Если идет речь о пищевой аллергии, то нужно исключить все высокоаллергенные продукты:
- цитрусовые;
- шоколад;
- мед;
- все виды орехов;
- ананас;
- клубнику;
- малину;
- редис;
- редька;
- хрен;
- специи;
- алкогольные напитки.
Также аллергический дерматит могут спровоцировать яйца, цельное молоко, какао, кофе, тропические фрукты, промышленные консервы, соусы, морепродукты. Нужно ограничить потребление бананов, персиков, копченой рыбы, помидоров, свинины, сладкого перца и кукурузы. Эти продукты можно заменить гипоаллергенной пищей: кабачками, патиссонами, тыквой, рисом, бараниной, куриным мясом, гречкой, овсянкой. Также можно употреблять огурцы, печеные яблоки, капусту, подсолнечное масло, говядину, индюшку, сухари из белого хлеба.
Для того чтоб достигнуть максимального терапевтического эффекта, необходимо применять комплексное лечение, назначенное специалистом, регулярно проходить обследования. Только если своевременно начать лечение и выполнять все назначения врача, можно добиться хорошего результата и полностью избавиться от симптомов заболевания.
Для того чтоб избежать перехода заболевания в хроническую форму, необходимо не только вовремя лечиться, но и предпринимать меры профилактики. Нужно следить за рационом питания, правильно подбирать косметику для ухода, следить за увлажнением кожи. Также важно избегать стрессов, чаще бывать на свежем воздухе и регулярно заниматься физическими нагрузками.
Прогноз течения дерматита
Невозможно однозначно сказать, как будет развиваться заболевание. Это зависит от множества факторов: возраста и образа жизни пациента, длительности и стадии заболевания, распространения процесса. Чрезвычайно важную роль играет вид дерматита. Есть заболевания, которые практически никогда не рецидивируют (например, простой контактный дерматит), а есть такие, которые часто переходят в хроническую форму (например, аллергический и атопический дерматит).
Прогноз заболевания благоприятный в том случае, если пациент вовремя обратился к квалифицированному специалисту, который поставил правильный диагноз, нашел причину дерматита и назначил лечения. Со стороны пациента необходимо выполнять все предписания и вести здоровый образ жизни. В этом случае дерматит может пройти бесследно.
Последствия и осложнения дерматита
Если не лечить дерматит, это заболевание может перейти в хроническую форму. Далее элементы сыпи заживают и оставляют рубцы и шрамы. Также возможна атрофия – это самый неблагоприятный исход заболевания.
Если говорить об атопическом дерматите у детей, возможно прогрессирование симптомов, а также развитие «атопического марша». Проявляется это состояние в виде гиперчувствительности к веществам, которые находятся во внешней среде. У человека может развиваться атопический ринит, который практически не поддается лечению, а также бронхиальная астма, которая и вовсе может привести к дыхательной недостаточности.
Даже если дерматит появился лишь однажды, не нужно пренебрегать этим заболеванием. В силах человека предупредить дальнейшее прогрессирование заболевания и возвращение симптомов спустя некоторое время. Для этого нужно всего лишь обратиться к специалисту и выполнять его рекомендации. Дерматит – это заболевание, которое вполне возможно вылечить, нужно только приложить к этому некоторые усилия.
kozhaexpert.ru
Дерматит
Дерматитом называется воспаление кожи. Состояние кожи напрямую связано с состоянием иммунной и эндокринной систем организма, и она чутко реагирует на все изменения, происходящие в нем, поэтому дерматит может быть самостоятельным заболеванием, а может быть кожным проявлением общей патологии.
Виды дерматитов
Выделяют следующие виды дерматитов:
- Контактный (простой) дерматит – воспаление кожи, возникшее в ответ на непосредственный контакт с раздражителем. В качестве раздражителя может выступать любое вещество при наличии индивидуальной чувствительности к нему. Есть также ряд веществ, вызывающих дерматит у всех без исключения, такие раздражители называют облигатными. К облигатным раздражителям относятся едкие щелочи, кислоты, некоторые растения (крапива, молочай и др.), воздействие высокой и низкой температур, травмы кожи и пр.;
- Токсидермия – кожное проявление токсико-аллергической реакции организма в ответ на поступление аллергена внутрь. Типичным примером токсидермии является крапивница.;
- Атопический дерматит (нейродермит). Нервно-аллергическая форма дерматита, склонная к хроническому рецидивирующему течению;
- Себорейный дерматит. Наиболее часто проявляется этот дерматит на лице, в области крыльев носа, на лбу на границе роста волос, на задней поверхности ушных раковин, на бровях. Вызван дрожжеподобным грибком, имеет хроническое течение;
- Прочие виды дерматита. К ним относят розовые угри, акне, прыщи, экзему и т.п. Обычно эти формы рассматривают как отдельные заболевания.
По характеру течения дерматит может быть острым и хроническим. Острым дерматитам свойственны внезапное начало, бурное течение с яркими проявлениями, обычно они хорошо поддаются лечению. При неблагоприятном исходе острый дерматит может перейти в хроническую форму. Хронические дерматиты характеризуются длительным течением с рецидивами, часто с выраженной сезонностью. Они с трудом поддаются терапии.
По степени распространенности дерматит может быть локальным (местным), или диффузным (общим). Простой (контактный) дерматит обычно ограничен местными проявлениями, возникающими в зоне непосредственного воздействия раздражителя. Токсико-аллергической и нервно-аллергической формам свойственен разлитой характер.
Симптомы дерматита
Симптомы дерматита значительно варьируются в зависимости от формы заболевания, но для всех форм основным симптомом является появление на коже различных воспалительных элементов: сыпи, папул, пустул, эритем, отшелушивающихся чешуек и т.п. Очень часто появление этих элементов сопровождается кожным зудом, подчас довольно мучительным. Реже возникает болезненность. К характерным симптомам дерматита относится также нарушение чувствительности на поврежденных участках. Чувствительность может быть повышенной, или наоборот, сниженной вплоть до полного отсутствия. Дерматит на лице чаще других имеет склонность к сезонному течению – обострение в холодное время года и ремиссия летом.
Токсические формы дерматита могут сопровождаться общим ухудшением самочувствия: повышением температуры, появлением мышечно-суставной и головной боли, упадком сил. Однако чаще симптомы дерматита ограничиваются местными, кожными проявлениями.
Весьма часты дерматиты у детей, что связано с возрастным несовершенством иммунной системы, и в связи с эти подверженности аллергиям. Одной из наиболее частых форм дерматита у детей является экссудативный диатез, имеющий аллергическую природу. Несмотря на то, что это частая патология, и у детей дерматиты протекают довольно бурно, они редко имеют затяжной характер, и обычно хорошо излечиваются после устранения повреждающего фактора.
Диагностика дерматита
Диагностика дерматита обычно не представляет никаких затруднений, и диагностические мероприятия необходимы для выявления формы заболевания, так как лечение дерматитов различных видов может в корне отличаться своим подходом.
В диагностику входит:
- Соскоб с пораженной поверхности кожи с последующим лабораторным исследованием (гистология, бактериологическое исследование);
- Иммунологическое обследование с целью выявления аллергена и общей оценки состояния иммунной системы организма;
- Биопсия при необходимости;
- Развернутые анализы крови и мочи;
Лечение дерматита
Лечение дерматита зависит от его формы, и подбирается всегда индивидуально.
Начинать лечение дерматита необходимо с определения причины. Необходимо выявить раздражитель (аллерген, токсическое вещество, микробный возбудитель) и устранить его. Если раздражитель не определен, как это часто бывает при аллергических и особенно нервно-аллергических дерматитах, лечение будет лишь симптоматическим, т.е. направленным на устранение симптомов и поддержание стадии ремиссии.
Лечение дерматита консервативное, состоит из местной и общей терапии. Острый дерматит и дерматит у детей, как правило, лечат только с применением местных средств, а хронические формы требуют сочетания общей и местной терапии.
Местное лечение дерматита состоит в обработке пораженных участков кожи. Кожные высыпания обрабатываются противовоспалительными и антибактериальными препаратами в виде болтушек, присыпок, мазей, растворов – в зависимости от формы воспалительного элемента и его стадии. Дерматит на лице (себорейный) лечат противогрибковыми мазями. Хронические дерматиты лечат с применением кортикостероидных противовоспалительных средств, острые обрабатывают анилиновыми красителями. Глубокие язвенные поражения лечат в условиях стационара.
Общее лечение дерматита состоит в приеме иммуномодулирующих, антигистаминных, успокоительных средств в зависимости от причины, вызвавшей заболевание. Необходимо также устранение всех источников хронической инфекции, таких как разрушенные кариозным процессом зубы, хронический гайморит, тонзиллит и пр.
Видео с YouTube по теме статьи:
www.neboleem.net
Дерматит — симптомы, причины появления у взрослых, виды, лечение и диета
Атопический дерматит у детей и взрослых имеет мучительные симптомы и требует комплексного лечения. Экзема обусловлена генетически, поэтому проявляется в младенческом возрасте.
Причины возникновения и механизм развития атопического дерматита
Термин «атопия» означает генетическую склонность к проявлению аллергических реакций. К ним относятся:
- бронхиальная астма;
- ринит;
- пищевые аллергии;
- полипы различной локализации;
- слезотечение и конъюнктивиты;
- дерматит.
Хроническое воспаление кожных покровов, называемое также аллергическим дерматитом, нейродермитом, диатезом или экземой, возникает при наличии внутренних нарушений и воздействии внешних аллергенов. Атопический дерматит развивается при гиперпродукции иммуноглобулина Е и активных медиаторов:
- гистамина;
- серотонина;
- нейропептидов;
- цитокинов.
Одновременно с этим гипофункция надпочечников не обеспечивает организм противовоспалительными гормонами. Снижена продуктивность сальных желез кожи, их способность удерживать влагу и выработка мембранных липидов. Все перечисленное можно объединить одним термином — ослабленный иммунитет.
Внутренние причины атопического дерматита в сочетании с эндогенными, то есть внешними факторами, проявляются покраснениями и зудом на коже.
Это провоцирует расчесывание как естественную реакцию на раздражение. В результате происходит вторичное инфицирование, нарушение целостности кожных покровов и прогрессирование заболевания с переходом в хроническую форму.
В международной классификации болезнь получила код по МКБ-10 L20. Это самая часто встречающаяся форма аллергии у детей и взрослых.
Как проявляется атопический дерматит у взрослых
Атопический дерматит у взрослых на начальных стадиях возникновения характеризуется нестерпимым кожным зудом. Он становится причиной бессонницы, раздражительности. Типична локализация в местах проекции лимфоузлов и тонкой кожи. Это локтевые и коленные сгибы, боковая поверхность шеи, подмышки, паховые области, лицо. Зуд сопровождается покраснением, сухостью кожи, ощущением стянутости, шелушением. Вскоре на пораженных участках возникают пузырьки с серозной жидкостью — папулы или везикулы.
Неизбежное в этих случаях расчесывание приводит к растрескиванию, образованию корост и прогрессирующему гиперкератозу областей поражения. В периоды ремиссии кожа на них становится толстой и бледной. В запущенных случаях веки пигментированы, пятки и ладони трескаются.
Также наблюдаются:
- дисбактериоз;
- депрессия;
- ферментная недостаточность;
- дискинезия;
- вирусные и грибковые инфекции;
- вегето-сосудистая дистония.
Эти заболевания — не симптомы атопического дерматита, а привычные спутники ослабленного иммунитета. Они могут проявляться самостоятельно, но в 90 % случаев составляют «букет» и служат индикаторами друг для друга.
Детская форма атопического дерматита, симптомы
Неизменным симптомом остается сильный, мучительный зуд. Атопический дерматит у детей 2-5 лет приобретает сезонный характер. Обострения случаются весной и осенью. Это периоды активного цветения растений, снижения иммунитета после зимы или летних инсоляций. Характерны менее яркие покраснения, шелушение и уменьшение экссудативности.
Следует отличать атопический дерматит у детей от пищевой аллергии и аллергического дерматита. Этиология этих явлений разная.
Атопический дерматит — это непищевая форма детской аллергии. Он всегда проявляется в младенческом возрасте, так как обусловлен наследственными причинами. При условии комплексной терапии и профилактики можно добиться стойкой ремиссии или полного излечения.
Симптомы атопического дерматита у грудничков
Аллергическим дерматитам подвержены 20 % грудничков в возрасте 2-5 месяцев. Если мать или оба родителя имеют в анамнезе астму, поллинозы, пищевые аллергии, то вероятность проявления их у младенца составляет 60-80 %.
Симптомами являются ярко-красные мокнущие высыпания на локтях и коленках, в области подгузника, на лице ребенка. Неконтролируемое расчесывание приводит к образованию гнойничков, трещин на коже. Наблюдается отечность щек и себорея волосистой части головы, особенно в районе родничка.
Формы и места локализации
Одной общепринятой классификации атопического дерматита не существует. Выделяют клинические формы заболевания в зависимости от:
- возраста;
- тяжести;
- распространенности поражения.
Возрастная классификация различает младенческую (от 2 месяцев до 2 лет), детскую (от 2 до 12 лет), подростковую (12-16 лет) и взрослую формы.
По тяжести дерматиты разделяют на:
- легкие, с частотой обострений 1-2 раза в год и слабовыраженными симптомами;
- средние, при которых болезнь обостряется 3-4 раза в год и имеет умеренные или выраженные симптомы;
- тяжелые, обостряющиеся 5-6 раз в год, с глубокими обширными поражениями и неполной ремиссией.
Показательна классификация на основе локализации процесса. Согласно ей, основные виды дерматитов — это:
- ограниченный — занимает до 10 % поверхности кожи в местах суставных сгибов и шеи, степень покраснения средняя, зуд умеренный и непостоянный;
- распространенный — 10-50 % пораженной кожи, включая грудь, спину, руки и ноги; зуд интенсивный, в основном ночной;
- диффузный — поражение 50-90 % кожных покровов с сильным постоянным зудом.
Носогубный треугольник и ладони рук при диффузном дерматите остаются чистыми, но кожа имеет бледный землистый оттенок и выраженный рисунок.
Диагностика
Для успешного лечения атопического дерматита необходимо правильно поставить диагноз. Критерии для постановки диагноза разделяют на обязательные и дополнительные.
Обязательные или большие критерии, — это:
- зуд;
- покраснения, высыпания и шелушение кожи;
- наличие аллергиков в семье;
- регулярные, иногда беспричинные рецидивы;
- результаты клинических и иммунологических анализов.
Дополнительные или малые критерии:
- начало заболевания в младенческом возрасте;
- характерный усиленный рисунок кожи на ступнях и ладонях;
- повышенное потоотделение;
- сопутствующие заболевания;
- частые инфекции герпеса, молочницы и т. п.
Помимо первичного визуального осмотра и субъективных жалоб важно наличие трех критериев из каждой группы для уверенной постановки диагноза «атопический дерматит».
Какие анализы необходимы?
При диагностике атопического дерматита важно исключить заболевания со сходными симптомами и определить сопутствующие нарушения в работе органов, которые наблюдаются в 90 % случаев.
Первый клинический признак — зуд. Он характерен также для сахарного диабета. Поэтому требуется исследование капиллярной крови и мочи на повышенное содержание глюкозы. Общий анализ крови необходим для выяснения лейкоцитарной формулы. Аллергия сопровождается эозинофилией, иногда базофилией. Присоединенная бактериальная инфекция характеризуется нейтрофилией, что может стать показанием для назначения антибиотиков.
Особую диагностическую ценность имеет гормональный анализ крови. Он показывает уровень гормонов щитовидной железы и надпочечников.
Ультразвуковое исследование тимуса и брюшины назначается в запущенных случаях, когда есть подозрение на патологические изменения внутренних органов.
Копрограмма необходима, чтобы исключить или подтвердить дисбактериоз или обнаружить его возбудителей в толстом кишечнике.
Врач может также назначить общий анализ мочи и биохимическое исследование крови на креатинин, билирубин и мочевину.
Стадии развития атопического дерматита
Стадии развития болезни определяются по глубине и тяжести поражений кожных покровов. В зависимости от их морфологии выделяют:
- дебют заболевания;
- острую стадию выраженных изменений;
- хроническую стадию;
- ремиссию;
- клиническое выздоровление.
Начало заболевания приходится на первые месяцы жизни. Целостность кожных покровов не нарушена. Наблюдается только легкое шелушение, отечность щек и выраженная эритема. При отсутствии адекватного лечения болезнь быстро переходит в острую форму. При ней зуд усиливается, высыпания распространяются по телу. Усиливается гиперемия, папулы лопаются при расчесывании и засыхают в виде корочек. Появляются трещины, эрозии, шелушение. Периодически ранки заживают, и зуд становится менее интенсивным. Это не излечение, а признак того, что болезнь приобретает хронический характер.
Лечение на любой стадии приводит к ремиссии. Все внешние проявления исчезают на продолжительное время. Если рецидивов не наблюдается в течение 3-7 лет, то можно говорить о клиническом выздоровлении.
Что вызывает обострение дерматита
Даже при устойчивой ремиссии пациентам с генетической предрасположенностью к атопическому дерматиту рекомендуется избегать агрессивных экзогенных факторов. В сочетании с другими неблагоприятными обстоятельствами они могут привести к манифестации заболевания.
К опасным триггерам относятся:
- пищевые аллергены;
- бытовая сенсибилизация — пыль, табачный дым;
- пыльца растений;
- вакцинирование;
- психоэмоциональный стресс;
- изменения климата;
- изменения в питании;
- агрессивное воздействие на кожу;
- вирусные инфекции.
Выраженное влияние на ход болезни имеет психосоматика у взрослых пациентов, особенно женщин. Подавленное или стрессовое состояние провоцирует рецидивы в 50 % случаев. Беременность также может спровоцировать рецидив атопического дерматита. Предположительная причина — гормональные изменения, повышение активности щитовидной железы. Во второй половине беременности живот увеличивается, нагрузка на кожные покровы растет, что тоже является фактором риска.
Можно ли делать прививки?
Прямого запрета на прививки при экземе нет, так как вакцины не участвуют в выработке иммуноглобулинов. Но все же необходимо соблюдать ряд предосторожностей при введении вакцин детям и взрослым. Перечень мер включает:
- обязательную базовую терапию;
- состояние стойкой ремиссии в момент вакцинации;
- раздельное введение каждой вакцины;
- при тяжелых формах экземы прививать детей в условиях стационара;
- исключить контакт с носителями ОРВИ после прививки;
- недельный карантин после прививки;
- строгая диета после прививки в течение недели;
- профилактика рецидива антигистаминными препаратами до и после вакцинации.
Этот комплекс профилактических мероприятий позволит снизить риск осложнений после вакцинации. Тяжелобольным детям с неполной ремиссией понадобится индивидуальный календарь прививок и наблюдение педиатра.
Принципы базового лечения
Как и чем лечить дерматит у ребенка и взрослого? Атопический дерматит — комплексное заболевание сложной этиологии. Больной нуждается в наблюдении терапевта и узких специалистов:
- аллерголога;
- эндокринолога;
- гастроэнтеролога;
- отоларинголога;
- гепатолога;
- диетолога.
Главная цель лечения — достижение стойкой ремиссии. В периоды обострений важно купировать симптомы и облегчить зуд, избежать воспаления и повреждений кожи, а при сопутствующих респираторных заболеваниях не допускать их развития.
В острый период опасен сухой воздух, резкие перепады температур, эмоциональный стресс. Следует ежедневно придерживаться индивидуальной диеты и грамотного ухода за кожей.
Ряд специалистов не считают диетотерапию эффективной при лечении атопического дерматита. Но в периоды обострения важно исключить все аллергены для скорейшей ремиссии. Наружный уход за пораженными участками — это увлажнение и заживление трещин и эрозий. Барьерная функция кожи и местный иммунитет имеют первостепенное значение.
Лекарства
Выбор лекарственных средств направлен на уменьшение сенсибилизации, снятие воспаления и предотвращение вторичного инфицирования.
Снятие зуда и связанной с ним нервозности достигается применением антигистаминных препаратов 1-го, 2-го и 3-го поколений. Димедрол, Тавегил, Супрастин относятся к 1 поколению и вызывают привыкание. Но они имеют седативный эффект, который полезен при нарушениях сна. Чаще применяются представители 2 и 3 поколений — Астемизол, Цетиризин, Эбастин, Фексофенадин, Лоратадин, Левоцетиризин (Ксизал), Дезлоратадин (Эриус).
Собственно лечение дерматита состоит в применении противовоспалительных препаратов. При обострениях и в тяжелых случаях диффузного дерматита глюкокортикостероиды назначаются внутрь. Это Триамцинолон, Флутиказон, Клобетазол, Гидрокортизон. Они приносят облегчение больному в острый период. Но принимать эти лекарства можно не более 3-4 дней, так как они небезопасны и вызывают привыкание.
Наружные мази, кремы и аэрозоли с кортикостероидами предназначены для воспаленных участков кожи. Мазь Бепантен на основе пантенола — негормональный препарат с заживляющим и противовоспалительным действием.
При длительной терапии гормонами важно поддержать организм поливитаминными комплексами Центрум, Витрум, Олиговит.
При подозрениях на новообразования, а также от отеков и гиперемии подключают иммуносупрессоры Циклоспорин, Такролимус, Метотрексат, Азатиоприн.
Антибиотики, антисептики и противовирусные препараты нужны для защиты от вторичной инфекции в условиях ослабленного иммунитета. Назначают Делагил, Плаквенил, Интетрикс, Хлорхинальдол.
Диета
Здоровое питание важно для всех без исключения. А при дерматитах необходимо соблюдение гипоаллергенной диеты на всех стадиях заболевания.
Консерванты, красители, усилители вкуса противопоказаны даже здоровым людям. Сюда же относятся копчености, соления, маринады, жареная пища.
Но и среди свежих натуральных продуктов есть содержащие гистамин. Это соя и какао-бобы, земляника, помидоры, фундук. Способствуют освобождению гистамина в кишечнике цитрусовые, морепродукты, кофе, цельное молоко, пшеничные отруби, пчелиный мед. Даже если у больного нет индивидуальной непереносимости этих продуктов, то не стоит кормить ими каждый день.
Для детоксикации и элиминации в рацион включают:
- много чистой воды;
- свежие овощи и фрукты;
- рисовую и гречневую кашу;
- нежирную рыбу;
- мясо птицы;
- овощные супы;
- нерафинированные растительные масла.
Нежелательные продукты выявляются методом проб и ошибок. Для их отслеживания рекомендуется вести пищевой дневник.
Физиотерапия
Аппаратные физиотерапевтические процедуры помогают улучшить состояние кожи и влияют на местный иммунитет. К испытанным методам относятся:
- ультрафиолетовое облучение;
- лазеролечение;
- дарсонвализация;
- магнитотерапия;
- электрофорез (ионотерапия).
Они ускоряют биохимические процессы в коже и повышают болевой порог к внешним раздражениям. Важен также противоотечный и седативный эффект.
Лечебный массаж представляется сомнительным в условиях обширных повреждений на коже. То же относится к акупунктуре, которая не признана официальной медициной.
Без сомнений рекомендованы водные процедуры:
- гидромассаж;
- душ Шарко;
- циркулярный душ;
- лечебные ванны.
Эти методы освежают и увлажняют кожу, ускоряют кровоток. Позитивное и бодрящее действие проточной воды благоприятно при сопутствующих депрессивных состояниях и для снятия стресса. Сочетанное действие мазей и кремов усиливается от более глубокого проникновения в слои кожи.
Курортное лечение
Качество жизни повышает сопротивляемость организма и способствует длительным ремиссиям. Бальнеотерапия, грязелечение, свежий воздух и солнечные ванны — это мероприятия, предупреждающие обострения атопического дерматита.
В России известны бальнеологические курорты в Ессентуках, Евпатории, Липецке, Минеральных Водах, Саках, Кашине. Минеральные источники, спа-процедуры, развитая инфраструктура, экскурсионные программы гарантируют хороший отдых и эффективное лечение.
В число лучших грязевых курортов входят Пятигорск, Кисловодск, Ессентуки, Железноводск, Минеральные Воды.
Итальянский курорт Абано Терме специализируется на лечении дерматитов.
Лечить атопический дерматит у детей и совмещать это с интересным отдыхом всей семьей можно в болгарском Поморие и на Мертвом море в Израиле. А город Смрдаки в Словакии — Мекка для всех страдающих кожными заболеваниями. Тихий маленький городок, уникальные природные грязи и индивидуальный подход излечивают начальные и средние стадии атопического дерматита за 3-4 недели.
Гомеопатические средства
Гомеопатия рассматривает человеческий организм как единое целое, не обособляя болезни в группы. Атопический дерматит в ее контексте — токсины, которые выходят из тела через кожу. Предполагается, что это происходит из-за угнетенной работы печени и почек. В случае с детскими болезнями это внутриутробная интоксикация от матери плюс наследственность. Гомеопатический диагноз атопического бронхита выглядит как сочетание нескольких видов интоксикаций: туберкулиновой, внутриутробной люэтической.
Лечение гомеопатическими средствами фокусируется на нормализации работы выделительных систем организма. Схема включает три этапа:
- устранение интоксикации миазматическими препаратами;
- нормализация работы дыхательной и пищеварительной систем вспомогательными средствами;
- устранение наследственных причин конституциональными препаратами.
Известны случаи полного излечения после 6-месячного курса.
Оптимально применять гомеопатию в периоды ремиссии.
Лечение атопического дерматита народными средствами
Народные средства могут применяться в домашних условиях. Это ванны и мази для снятия зуда асептического и смягчающего действия.
Мягкое успокаивающее действие имеют ванны с отварами:
- березовых почек;
- крапивы;
- тысячелистника;
- коры дуба;
- зверобоя;
- череды.
Мази для увлажнения кожи и восстановления липидного слоя:
- глицерин и крахмал в равных пропорциях;
- растительное масло с прополисом;
- растительное с добавлением масла чайного дерева;
- сливочное масло и сок зверобоя 4:1.
При сильной экссудации для подсушивания можно делать компрессы из винного настоя подорожника, масла герани, сока чистотела, растворов риванола и танина.
Общеукрепляющие настойки женьшеня и эхинацеи рекомендуются для приема внутрь курсами по 7-10 дней с перерывом 1-3 месяца.
Профилактика атопического дерматита у детей
Для профилактики атопического дерматита у детей требуются усилия армии врачей с момента зачатия.
Акушер-гинеколог, наблюдающий течение беременности, заботится о минимальной лекарственной нагрузке и здоровом рационе будущей матери. Токсикозы, инфекции, неправильное пищевое поведение беременной женщины — это факторы риска для малыша.
Участковый педиатр и медсестра следят за состоянием ребенка, за ведением пищевого дневника и календарем прививок.
Рекомендации для детей с атопическим дерматитом:
- не перекармливать;
- не превышать нормы разведения молочной смеси при искусственном вскармливании;
- использовать одежду из мягких тканей;
- поддерживать температуру 22 градуса и влажность 60-70 % в комнате ребенка;
- ежедневно менять нательное белье;
- стирать вещи ребенка специальными средствами или детским мылом;
- использовать средства для ухода за кожей.
При первых симптомах зуда и покраснений ребенка необходимо показать дерматологу, иммунологу и инфекционисту для назначения лечения.
Противопоказания
Главное противопоказание при атопическом дерматите — прием сильнодействующих лекарственных препаратов без назначения врача. Мази и другие наружные средства проникают глубоко в кожу и впитываются в кровь. Поэтому не стоит думать, что они безопасны. Мазь IV поколения Дермовейт обладает сильным действием и противопоказана для самолечения.
Средства для борьбы с угревой болезнью неэффективны и опасны при атопическом дерматите. Это мази:
- Дифферин;
- Метрогил;
- Эффезел;
- Базирон;
- Скинорен.
Противопоказаны:
- прививки в периоды обострений;
- гистаминосодержащие продукты питания;
- раздражающая кожу одежда;
- стрессы;
- контакт с хлорированной водой дольше 15-20 минут;
- агрессивная косметика с сильными отдушками;
- курение и употребление алкоголя.
При соблюдении этих правил удается достичь полного излечения или продолжительной ремиссии.
В арсенале врачей достаточно средств для успешного лечения атопического дерматита. Наилучший результат дают комбинированные методы, когда медикаментозное лечение подкрепляется физиотерапией, диетой и народными рецептами. Такой подход гарантирует длительные ремиссии и полное излечение от недуга.
Это все об атопическом дерматите на лице и руках: что это за болезнь, каковы ее симптомы, как и чем ее лечить в домашних условиях. Будьте здоровы!
simptomy-i-lechenie.net
Кожный дерматит: фото, этиология заболевания и основные причины возникновения
Кожный дерматит — это заболевание кожного покрова, вызванное раздражителями, которые действуют на организм изнутри или снаружи.
Заболевание вызывает воспалительные процессы на кожном покрове.
Дерматит возникает не у всех людей, а лишь у тех, кто имеет определенную предрасположенность к нему.
К таким больным относятся люди разной возрастной категории с отклонениями в работе иммунной системы или люди подверженные влиянию стрессовых ситуаций.
Окружающая среда имеет определённое воздействие на человеческий организм, который может отражаться на коже. Воспаление кожного покрова образуется на любом участке человеческого тела.
Есть много различных факторов, влияющих на возникновение кожного заболевания:
- воздействие на кожный покров раздражителя аллергического характера (еда, косметические или моющие средства, укусы насекомых, попадание на кожный покров пыльцы с растений);
- воздействие высоких или низких температур;
- воздействие раздражителя, имеющего вредный химический состав;
- гормональные нарушения;
- нарушение кишечной флоры;
- инфекция.
Дерматит можно определить, не будучи специалистом, зная о специфике его проявления. Кожный дерматит проявляет себя поражением кожных покровов в виде покраснения, зуда, шелушения. Может возникнуть зуд или жжение в область поражённого участка. Возможны высыпания на коже в виде мелких прыщиков или больших волдырей.
Высыпания могут быть как отдельные друг от друга, так и слитые. Для заболевания характерна сухость кожи, появление трещин, или наоборот мокнущие пузырьки, что грозит заражением вторичной инфекцией. Проявляться болезнь может какими-то отдельными признаками из выше указанных или в их совокупности, в зависимости от вида заболевания, так как имеется несколько его разновидностей. Для каждого вида заболевания имеются отличительные признаки.
При обнаружении данной симптоматики, следует обратиться к специалисту. Дерматолог сможет определить вид заболевания, что даст верное направление в подборе лечения. Определить кожный дерматит не сложно в виду выше указанной симптоматики, но проводятся также дополнительные лабораторные исследования для постановки точного диагноза, выбора верного лечения и определения сопутствующих болезней.
Сюда входят клинические анализы крови и мочи, мазок с поражённого участка кожи, также возможны анализы крови из вены на наличие аллергической реакции. Клинический анализ крови является достаточно информативным, компетентный доктор по нему может определить причину заболевания, поэтому анализ на аллергические реакции из вены вам придётся сдать, если будут показания по результату клинического анализа.
Но вообще, на наличие аллергенов стоит сдать кровь независимо от этого, чтобы быть в курсе, чего следует избегать или исключить из своего окружения или употребления. Это пойдёт на пользу вашему здоровью при дальнейшем лечении.
Дерматит имеет несколько разновидностей:
- контактный — возникает при непосредственном воздействии раздражителя на кожу;
- атопический — воздействие аллергенов;
- себорея — поражение грибком;
- инфекционный — поражение бактериями (экзема, герпес, угри, акне).
В свою очередь эти разновидности дерматита подразделяются на типы:
- сухой дерматит — возникновение шелушения, наличие зуда, появление корки, возможны трещины;
- мокнущий — на покрасневшем кожном покрове могут появиться возвышенности с пузырьками на вершине, которые в последствии лопаются;
- зудящий — появление раздражения на кожном покрове, которое приносит неприятное, доставляющее особый дискомфорт ощущение, человеку беспрерывно хочется чесаться.
Современная медицина позволяет человечеству излечиться от этой болезни и предлагает разные подходы к лечению.
Лечение дерматита не стоит оттягивать, иначе это осложнит ситуацию. Заболевание в обязательном порядке лечат изнутри и снаружи. Таким образом, недопустимо применение только местного воздействие на воспалённые участки, так как это будет оказывать лишь косметический эффект, а от наличия самой проблемы не избавит.
Для лечения кожного дерматита существует несколько способов — медикаментозное лечение и лечение с помощью народных средств. Следует помнить о том, что при выборе нужного подхода к лечению, нужно не забывать о рекомендациях врача. Только врач может назначить эффективное лечение именно для вашего случая.
В сфере фармацевтических услуг может быть предложено великое множество вариантов лечения, но каждое из них имеет свои противопоказания и побочные действия, поэтому самолечение не рекомендуется.
Лекарственные средства от дерматита имеют разные формы, такие как таблетки, возможны даже инъекции, капли, сиропы, крема, мази, шампуни и т.д. Выяснив причину возникновения, стоит удалить этот возбудитель воспаления. При аллергическом дерматите необходимо удалить источник, применяя антигистаминные препараты (капли, таблетки, гели, мази). Еще назначают препараты, выводящие токсины из организма (активированный уголь или другие сорбенты).
Грибковый дерматит лечат препаратами наружного применения, которые содержат цинк, салициловую кислоту. При сухом дерматите используются мази и гели, увлажняющие кожу, если при этом сопутствует зуд, то они также снимают этот симптом. Если поражённый участок мокнет, то применяются местные антисептические препараты.
С осторожностью нужно применять любой из препаратов, и если какой-то из них по каким-либо причинам оказал отрицательное воздействие, то нужно заменить его, обратившись к доктору. Если лечение требуется ребенку, то без помощи специалиста точно не обойтись. Детский организм ещё настолько нежен и восприимчив ко всем внешним воздействиям, что следует опасаться возникновения побочных реакций при применении лекарственных средств.
Дерматит может проявляться уже в раннем возрасте. Так у новорожденных кожный покров может реагировать на внешнюю среду в результате адаптации. У ребенка появляется так называемый атопический дерматит. В столь раннем возрасте, конечно, не хотелось бы прибегать к медикаментозному лечению, но деваться некуда, ведь ребёночку доставляет не малый дискомфорт данное проявление. В педиатрии кожный дерматит у детей лечится щадящими препаратами, которые имеют суженый ряд побочных эффектов.
Только врач может назначить верное лечение в нужной дозировке. Некоторые препараты даже предназначены для лечения детей. Как самый действенный, врачи выделяют препарат Дупиксент.
Лечение может проводиться использованием эмульсии для наружного применения, геля, мази, могут назначить антигистаминные капли или сироп. Если пораженные участки мокнут или трескаются, назначают средства с антисептическим действием. Можно обойтись и приёмом ванны с отваром череды, она оказывает антисептическое противоаллергенное действие. Ванна с отваром ромашки снимает воспаление и успокаивает кожу. Обязательно детскую кожу после принятия ванны следует увлажнить. Для этого понадобится специальный крем или эмульсия, возможно применение растительного масла, если нет мокнущих высыпаний.
Употребление увлажняющих средств зависит от степени тяжести заболевания и характере его проявления. Для взрослых и особенно детей хорошо подходят народные средства лечения заболевания. Но в применении их тоже надо иметь осторожность, так как некоторые из них могут вызвать аллергическую реакцию. Если у детей диагностирован кожный дерматит, здоровое питание является основной составляющей на пути к выздоровлению.
Без прочной основы в организме любые действия будут бесполезны. В качестве этой основы и выступает диета. Из рациона следует убрать аллергеносодержащие продукты. К ним относятся кофе, шоколад, какао, цитрусовые, яйца, копчёности, продукты с повышенным содержанием консервантов, различные специи, соусы, рыба, морепродукты, продукты, содержащие красители, клубника и малина.
Ко всему прочему пища должна быть низкокалорийной для лучшего усвоения. Но при этом стоит помнить о том, что питание должно быть сбалансированным. Рекомендуется добавить в меню больше овощей, лёгкие супы, кисломолочную продукцию без дополнительных компонентов, соки стоит заменить на свежевыжатые или компотами и морсами. Чтобы избежать неприятных проявлений кожного заболевания, можно их предупредить, предприняв профилактические меры.
Лечение кожного дерматита производится с применением различных отваров как внутрь, так и наружно в качестве примочек и ванн: череды, василька, крапивы, Иван-Чая, хмеля, шиповника, ромашки.
Также можно использовать мази на натуральной основе: медовая с добавлением сока каланхоэ, клюквенная с добавлением вазелина, зверобой с добавлением сливочного масла, гераниевое масло, масло чайного дерева, дёготь (дегтярное мыло), облепиховое масло.
Приготовление более сложных натуральных составов также эффективно, например, особо эффективным считается применение настой из чистотела: трава в равных пропорциях смешивается с водкой.
Предварительно чистотел измельчается, собирается сок в отдельную тару, настаивается до процесса брожения в течение недели. После этого жидкость смешивают с водкой и хранят в холодильнике. В лечении полезно использовать белое вино, его смешивают с протёртым подорожником в равных пропорциях и наносят на поражённые участки 2 недели, смесь хранят в холодильнике. Полезно употреблять чайный гриб, который лучше вырастить самостоятельно.
Настой хлорофиллипта оказывает местное и общее антисептическое действие. Для того чтобы любой из подобранных вам подходов лечения был эффективен, необходимо также соблюдать строгую диету. Питание играет важную роль в здоровье человека. Именно употребление некачественной пищи имеет своё отражение на коже, волосах и ногтях человека.
Профилактические меры:
- Необходимо заняться укреплением иммунной системы. Нужно соблюдать правила здорового образа жизни, заниматься закаливанием, возможно применение дополнительных средств (оговаривать с врачом).
- В качестве профилактики в первую очередь применяют правильно подобранное меню.
- Необходимо следить за работой желудочно-кишечного тракта, не допускать сбоя.
- Диагностировать количество и источники аллергенов.
- Контролировать себя в стрессовых ситуациях.
- Кожные покровы необходимо увлажнять и питать. Для этого нужно употребление достаточного количества воды, а также нанесение на кожные покровы увлажняющих средств.
- Применять воздушные, солнечные ванны, ванны с отваром целебных трав.
- При принятии водных процедур, нужно следить за температурой воды, так как отклонения в ту или иную сторону от тёплой температуры может оказать негативное влияние для кожи.
- Работу с применением моющих и чистящих средств, следует выполнять в перчатках.
- Используйте для стирки детский порошок, он менее аллергичный, обязательно проглаживайте бельё после стирки.
- Чаще меняйте постельное бельё (один раз в неделю).
- Используйте гипоаллергенную косметику.
- Носите одежду из натуральных тканей и не ярких расцветок, это же касается и постельного белья.
- Возможно использование специфичных физиопроцедур.
- Не помешает выполнение определённого комплекса упражнений лечебной физкультуры.
- Принимайте минеральную воду.
- Следите за регулярностью стула, так как запоры вызывают процессы гниения в кишечнике, выделяют отравляющие вещества, что даёт отражение на кожном покрове в виде дерматита.
- Избавьте организм от воздействия вредных веществ. Для начала откажитесь от вредных привычек, или, если это не возможно, снизьте потребление алкоголя и никотина. Добавьте в меню еду, имеющую противотоксичные свойства. Сюда включены овощи, травяные чаи.
- Принимайте комплекс витаминов, желательно, чтоб там содержался витамин Е, который так полезен для кожи.
Кожа — это внешнее отражение внутреннего здоровья человеческого организма. Если кожный покров не имеет здоровый гладкий вид, значит, в работе организма имеются какие-то нарушения.
Негативное влияние экологии, некачественная одежда, неправильное питание и некачественные продукты, наличие бактериальных и вирусных микроорганизмов, всё это оказывает отрицательное влияние на организм человека, что может сказываться на его кожном покрове. Кожный дерматит может быть разного происхождения и иметь разный характер.
При появлении каких-либо изменениях на кожных покровах, следует обратиться к врачу. Это, конечно, не значит, что при одном маленьком прыщике стоит устраивать панику.
К специалисту обратиться надо при обильном высыпании, при наличии зуда, жжения в области поражения, при наличии шелушения кожного покрова. Здоровая кожа человека должна быть гладкой и шелковистой, особенно это касается детской кожи. С большей серьёзностью подойдите к этому вопросу и подберите правильное лечение кожного дерматита. Не вылеченная первопричина заболевания будет давать о себе знать вновь и вновь.
med88.ru