Лечение суставов - артроз, артрит, остеохондроз и многое другое
Буллезный эпидермолиз причины возникновения
Буллезный эпидермолиз или болезнь "бабочки": причины развития, клиническая картина, возможные осложнения и прогноз
Буллезный эпидермолиз представляет собой редкое хроническое наследственное заболевание, главным признаком которого является появление пузырей и эрозий на кожном покрове, слизистых оболочках в результате даже несущественного травмирования кожи. Заболевание проявляется сразу при рождении ребенка или в первые же месяцы его жизни. Почему появляется этот недуг, можно ли от него избавиться?
Буллезный эпидермолиз – продолжительность жизни
Буллезный эпидермолиз (пузырчатка наследственная Брока, БЭ) относится к группе наследственных заболеваний, для которых характерно образование пузырей на коже и слизистых. Подобная патология возникает в результате даже незначительного внешнего давления на кожу, что обусловило еще одно название болезни — механобуллезная.
Существует множество разновидностей рассматриваемой патологии, поэтому есть разные ее классификации. Так что это такое — буллезный эпидермолиз, на какие типы он делится? Наиболее современным является подразделение БЭ на четыре типа:
- простой;
- пограничный;
- дистрофический;
- смешанный (синдром Киндлера).
При этом каждый тип отличается большим разнообразием клинических проявлений. Этим объясняются некоторые сложности в диагностике этих заболеваний.
Важно. Причины возникновения буллезного эпидермолиза в полной мере пока не изучены. Заболевание относится к числу наследственных, причем наследуется только данный вид эпидермолиза.
Обычно такое заболевание встречается в нескольких поколениях кряду.
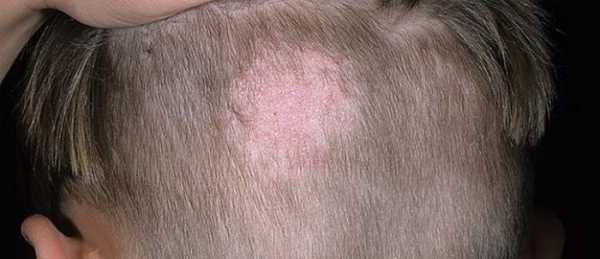
Симптомы простого БЭ
Болезнь проявляется с самого рождения или несколько позже на участках, которые подверглись любому механическому раздражающему воздействию (трению, иным повреждениям). Характеризуется появлением пузырьков с серозным содержимым, размерами с горошину или грецкий орех. Окружающие участки остаются чистыми.
Основные места локализации воспалительных изменений при простом буллезном эпидермолизе:
- коленные и локтевые суставы;
- лодыжки;
- кисти рук;
- волосистая область головы.
Через несколько дней после появления пузырьки лопаются. Образуются эрозии, покрытые корками. Они быстро эпителизируются без образования рубцов на коже или атрофии.
Важно. Поражения сопровождают больного на протяжении всей его жизни, а поскольку с возрастом они располагаются, как правило, на стопах и кистях, то их появление и интенсивность напрямую зависят от подбора обуви либо одежды.
Болезнь не является заразной, но она неизлечима.
Пограничный БЭ
Пузыри при этом виде болезни располагаются на:
- периоральной области;
- волосистой части головы;
- ногах;
- промежности;
- грудной клетке.
При данном типе тяжело поражаются слизистые оболочки. Чаще всего изъязвляются слизистые дыхательных и мочевых путей, ЖКТ. Эрозированные участки кожи заживают медленно, особенно это касается генерализованного варианта, при котором наблюдаются вегетирующие грануляции. Повторные высыпания на коже могут привести к ее атрофии. Тяжелый кариес провоцирует выпадение зубов.
Кроме того, болезнь сопровождается задержкой роста и не поддающейся лечению анемией. Продолжительность жизни при этом виде буллезного эпидермолиза составляет примерно 3 года. Причиной смерти являются:
- инфекция;
- кахексия;
- гемодинамические расстройства.
Нижние и верхние слои кожи не «держатся» друг за друга, из-за этого происходит «сползание» верхнего слоя.
Дистрофический БЭ
Для указанного типа болезни характерно поражение обширных зон кожного покрова. В 60% случаев патология наблюдается уже при рождении. Происходит формирование эрозивно-язвенных очагов, заживающих рубцов. Кроме того:
- образуются милиумы;
- изменяются ногти, волосы, зубы.
Буллезный эпидермолиз у новорожденных детей ведет к образованию долго заживающих эрозивно-язвенных участков, которые препятствуют уходу и вскармливанию.
Пищевод, глотка, слизистая оболочка рта, пораженные рубцовыми изменениями, затрудняют прием пищи, ограничивают функцию языка, что в итоге может вызвать лейкоплакию.
Эрозивно-язвенный кератит ведет к потере зрения, облитерации протоков слезных желез.
Болезнь отличается высокой смертностью. В раннем возрасте причиной смерти становятся:
- сепсис;
- анемия;
- нарушения питания.
Возможно поражение эндокринной и нервной систем. У взрослых к смертельному исходу приводят злокачественные новообразования кожи, органов полости рта, пищевода.
Примечание. Данный тип патологии часто развивается у малышей уже в утробе матери. При прохождении по родовым путям травмированная кожа мгновенно покрывается пузырями, которые вскрываются и обнажают образовавшиеся эрозии. Заболевание носит пожизненную форму.
При данной форме происходит некротизирование тканей и их отторжение, особенно на фалангах пальцев.
Синдром Киндлера, или смешанный БЭ
Болезнь недостаточно изучена и редкая. Ее спецификой является возможность поражения всех слоев кожи:
- эпидермиса;
- светлой пластинки;
- дермы.
Со временем происходит развитие светочувствительности, атрофии. Наблюдается характерная пигментация кожного покрова, называемая пойкилодермией. Довольно часто поражаются ногти, появляются атрофические рубцы. От осложнений может пострадать ЖКТ, мочеполовая система.
Пузыри со временем появляются все меньше, но чувствительность к свету и солнцу остается. В связи с этим кожа обесцвечивается, сморщивается. На ней появляются мелкие поверхностные кровеносные сосуды. Часто отмечаются:
- ладонно-подошвенная кератодермия;
- дистрофия ногтей;
- развитие псевдосиндактилии.
Наблюдается также плоскоклеточный рак кожи.
После заживления ран на их месте появляются рубцы, ограничивающие свободу движений.
«Синдром бабочки»
Детей, больных буллезным эпидермолизом, называют детьми-бабочками. Сам синдром назван так потому, что кожа таких малышей хрупкая, как бабочка.
Это причиняет мучительные страдания больному в течение всей его жизни. «Синдром бабочки» — достаточно редкое заболевание. Однако такие пациенты все-таки имеются, при этом вылечить их не представляется возможным.
Объясняется это тем, что болезнь заложена на генетическом уровне.
Такие дети нуждаются в особом уходе:
- полностью доброжелательном окружении;
- мягкой одежде и обуви;
- особых перевязочных средствах;
- особой диете.
Будущее ребенка-бабочки обусловлено тяжестью заболевания и качеством ухода за ним.
Ответить на вопрос, сколько живут люди с буллезным эпидермолизом, очень сложно, поскольку при тяжелых формах жизнь не бывает продолжительной.
Чем глубже поражена кожа, тем тяжелее протекает болезнь. Хотя имеются примеры, когда люди с диагнозом «буллезный эпидермолиз» вступают в брак и даже рожают детей.
Важно! Самым тяжелым периодом у больных является возраст до 3 лет. У ребенка, за которым правильно ухаживают, кожа постепенно грубеет, и после 3 лет ему становится жить легче.
«Синдром бабочки» проявляется хрупкостью кожи, которая после повреждения причиняет неимоверные страдания ребенку.
Лечение
Буллезный эпидермолиз — наследственное заболевание, и его лечение обусловлено именно этим фактом. В результате изучения болезни выявлено, что в ее основе лежит нарушение в обмене определенного белка, который регулирует восприимчивость органов, тканей и кожи организма к воздействию температур. Расстройства наблюдаются во всех клетках.
Был сделан вывод, что самым эффективным из методов медикаментозного лечения является терапия с применением анаболических стероидов. Используются обычно:
- витамин Е;
- гормоны коры надпочечников;
- аминокислоты;
- биологически активные элементы;
- иные препараты, способные стимулировать обменный процесс.
К числу общеукрепляющих медикаментозных веществ добавляются препараты с содержанием:
- кальция;
- серы;
- цинка;
- железа;
- алоэ;
- взвеси человеческой плаценты.
Лечение следует проводить при помощи перевязок и смазывания пораженных мест назначенными препаратами несколько раз в день
Волдыри на коже следует систематически вскрывать, обрабатывать следы различными дезинфицирующими растворами и антибиотическими мазями. Раны промываются отварами и настойками лекарственных трав.
Внимание! Прогноз буллезного эпидермолиза самый разный. Зависит он от тяжести болезни. При сложном течении возможны летальные исходы. Подавляющая часть больных детей обречена на пожизненную инвалидность.
Лечение народными средствами
Клиническую терапию полезно дополнять средствами народной медицины. Бороться с болезнью можно при помощи ванн:
- С отварами коры дуба, череды, цветков ромашки. Прежде чем принимать такую ванну, необходимо убедиться в отсутствии аллергии на эти компоненты.
- Со слабым раствором перманганата калия или с добавлением оливкового масла. Такая ванна действует успокаивающе, является природным антисептиком.
Каждый день по вечерам следует проводить купание с использованием лечебных трав: ромашки, коры дуба и др.
Важно! Ни в коем случае нельзя по своему усмотрению заменять основные медикаментозные препараты лечебными травами, поскольку течение болезни может от этого только ухудшиться.
Не следует забывать, что народные лекарственные препараты не могут радикально излечить от данной болезни. Их можно рассматривать лишь в качестве вспомогательных средств.
Источник:
Буллезный эпидермолиз – можно ли вылечить болезнь бабочки у человека?
Буллезный эпидермолиз – это группа дерматологических заболеваний, для которых характерно образование пузырьков на коже и слизистых оболочках. При этом патологическом состоянии наблюдается повышенная ранимость покровов: малейшее надавливание провоцирует возникновение проблемы.
Буллезный эпидермолиз – причины возникновения
Из-за повышенной хрупкости кожи эта патология еще известна как болезнь бабочки. Буллезный эпидермолиз причины развития имеет разнообразные. Это связано с тем, что существует несколько вариантов протекания заболевания.
Основная причина данного патологического состояния – мутация 10-ти различных генов. В результате такого сбоя начинается разрушение белка. Данный процесс происходит под влиянием болезнетворного секрета.
От того, какие поражены гены, зависит разновидность патологии:
- Если мутировали KRT5 и KRT14, у пациента диагностируется простая форма недуга.
- Когда сбой произошел в генах LAMB3 и LAMA3, речь идет о пограничном типе заболевания.
- Мутация COL7A1 чревата развитием дистрофического типа заболевания.
Учитывая все это, буллезный эпидермолиз чаще происходит при генном сбое, влекущем за собой активацию вредоносных ферментов. Все это приводит к разрушению белка.
Без него кожа не может должным образом функционировать. Она становится очень ранимой и ломкой. Даже при малейшем воздействии извне на коже появляются язвочки и волдыри.
Они доставляют множество хлопот и с большим трудом поддаются лечению.
Приобретенный буллезный эпидермолиз
Такое патологическое состояние может проявиться в любом возрасте. Были случаи, когда данное заболевание диагностировалось у 3-хмесячного ребенка. Однако чаще буллезный эпидермолиз поражает пожилых. Подвержены развитию такого заболевания в равной степени и мужчины, и женщины. Вот как появляется болезнь бабочки:
- Развивается медленно.
- Приобретает хронический характер.
- Чаще поражает разгибательные участки, например, локти, запястья, хотя пострадать могут и другие области.
Буллезный приобретенный эпидермолиз бывает двух видов:
- классический;
- воспалительный.
Врожденный буллезный эпидермолиз
Основной фактор, влияющий на развитие данного недуга, — наследственная предрасположенность. Другими словами, патология передается от родителей к детям. Наследуется заболевание как по рецессивному, так и по доминантному признаку. Есть и другие факторы, провоцирующие возникновение болезни. От чего появляется буллезный эпидермолиз:
- вредные привычки будущей матери;
- влияние токсических и химических веществ;
- вирусные инфекции (краснуха, корь, скарлатина и другие);
- передозировка определенных медикаментов.
Буллезный эпидермолиз – симптомы
Клиническая картина напрямую зависит от типа поразившего заболевания. Например, болезнь бабочки у человека может сопровождаться стандартным проявлением – пузырьками на коже. Однако в некоторых случаях такое заболевание сопровождается поносом и сильной рвотой. Могут проявляться и другие симптомы:
- ногтевые пластины утолщаются;
- во рту появляются эрозии и язвы;
- кожа на ступнях и ладонях утолщается;
- появляются милиумы;
- редеют волосы.
В зависимости от стадии заболевание может протекать с различной степенью выраженности. Изменяться может и площадь поражения. Разнится и область локализации булл. Различают такие типы заболевания:
- простой;
- дистрофический;
- пограничный;
- смешанный.
Простой буллезный эпидермолиз
Данный тип заболевания проявляется сразу же после рождения малыша. На теле появляются волдыри, наполненные серозной жидкостью. Болезнь бабочки имеет 12 подтипов. Самыми распространенными считаются следующие варианты:
- Локализованный – заболевание поражает стопы и кисти. Его обострение наблюдается в летний период. У детей оно ярче выражено, но по мере взросления симптомы минимизируются.
- Генерализованный – считается самым тяжелым подтипом. При подобном поражении кожа покрывается водянистыми прыщами и волдырями. Одновременно на ладонях и подошвах стоп утолщается эпидермис, появляются атрофические рубцы, наблюдается деформация ногтей.
- Пятнистый – на начальном этапе заболевание протекает как простой эпидермолиз. Вскрытые волдыри оставляют на коже пигментные пятна.
- Негерпетиформный – на различных участках тела появляются одиночные пузыри.
Дистрофический буллезный эпидермолиз
Существует два типа такого заболевания: гиперпластический и полидиспластический. К тому же различают буллезный эпидермолиз рецессивно дистрофической формы и доминантной. Для гиперпластического типа характерны следующие признаки:
- Болезнь начинает проявляться сразу же после появления на свет малыша или в течение первых двух суток.
- После любого механического воздействия на коже образуются водянистые прыщи.
- Вскрытые пузыри оставляют на коже рубцы и шрамы.
- Ногтевые пластины и зубы не деформируются.
- Заболевание не отражается на умственном и физическом развитии ребенка.
- Поражаться высыпаниями могут не только кожные покровы, но и слизистые.
- По мере взросления малыша болезнь ослабевает.
Не трудно распознать, как выглядит буллезный эпидермолиз, фото демонстрируют проявляемые при этом недуге симптомы. Для полидисплатического типа патологии характерна такая клиническая картина:
- Негативные признаки начинают проявляться сразу же после рождения крохи.
- Высыпания поражают слизистые и кожу, при этом появляться они могут спонтанно.
- В волдырях содержится жидкость с примесями крови.
- После вскрытия пузырьков на их месте образуются язвочки.
- Пациенты жалуются на сильный зуд.
- Наблюдается деформация ногтей и зубов.
- Нередко происходит самопроизвольное отторжение отдельных участков тела, например, фаланг пальцев.
- У ребенка отмечается задержка развития, как физического, так и психического .
Этот тип заболевания считается чем-то средним между простой формой и дистрофической. Существует два вида такого недуга: подтипы Херлитца и не-Херлитца. Такой буллезный эпидермолиз (болезнь бабочки) имеет следующие особенности:
- увеличивается чувствительность кожи и слизистых к раздражителям;
- наблюдается грануляция соединительных тканей;
- повреждается зубная эмаль.
Синдром Киндлера
Это отдельный тип заболевания. Он считается малоизученным. К тому же встречается данный недуг очень редко. Механобуллезная болезнь характеризуется проявлением таких симптомов, как:
- образование волдырей;
- нарушение в работе пищеварительной системы;
- развитие пародонтита, кариеса и прочих заболеваний ротовой полости;
- появление нарушений в функционировании мочеполовой системы;
- истончение ногтевых пластин.
Буллезный эпидермолиз – лечение
Перед назначением терапии прописывается исследование, позволяющее подтвердить предположительный диагноз. При сборе информации учитываются жалобы пациента и проводится лабораторное исследование. Только после того как подтвердился диагноз буллезный эпидермолиз, доктор прописывает терапию. Например, для обработки вскрытых волдырей чаще используются такие антисептические средства:
Если в области поражения наблюдаются признаки вторичного инфицирования, буллезный эпидермолиз дистрофический тип лечится при помощи следующих средств:
- антимикробной серебросодержащей повязки;
- мазевым атравматическим средством с восковым покрытием;
- парафинированной марлевой повязкой, пропитанной раствором Хлоргексидина;
- антимикробным силиконовым покрытием.
Назначаться могут и средства, стимулирующие регенерацию тканей:
- Декспантенол;
- Ацетат ретинола;
- Бепантен плюс.
В случае распространения инфекции прописываются следующие антибиотики:
- Ципрофлоксацин;
- Амоксициллин;
- Моксифлоксацин.
Если поражены слизистые ротовой полости, назначаться могут такие препараты:
- Холина салицилат;
- Гидроксид алюминия;
- Ретинола пальмитат.
Лечится или нет буллезный эпидермолиз?
На сегодняшний день не существует терапии, позволяющей полностью избавиться от заболевания.
Пациентам, у которых диагностирована такая патология, назначается лишь симптоматическое лечение, благодаря которому можно немного улучшить их состояние и минимизировать неприятные ощущения.
По этой причине вопрос, лечится ли болезнь бабочки, все еще имеет отрицательный ответ. В данный момент времени это заболевание считается неизлечимым.
Буллезный эпидермолиз – клинические рекомендации
Для пациента очень важно, чтобы правильно была подобрана его одежда:
- Следует отдать предпочтение той, что изготовлена из натуральных тканей.
- При этом одежда не должна сжимать и стягивать.
- Желательно, чтобы она была многослойной: это позволит сохранить тепло и предупредит скопление пота.
- Нижнее белье и первый слой одежды, контактирующий непосредственно с кожей, надевать нужно швами наружу.
- Недопустимо наличие тугих резинок и ремешков.
Буллезный эпидермолиз – болезнь, при которой важно, чтобы обувь у пациента была удобной и свободной:
- Желательно, чтобы она изготавливалась из мягкой кожи, была с минимальным количеством швов.
- Во избежание травмирования следует отдать предпочтение обуви без декоративных элементов.
- Не лучшим вариантом считаются изделия на молнии: рекомендуется отдать предпочтение тем, что на липучках.
Буллезный эпидермолиз – продолжительность жизни
Прогноз при этом заболевании неоднозначный. Если диагностирована болезнь бабочки, сколько живут зависит от формы заболевания, степени поражения кожи и слизистых оболочек, возраста пациента и его общего состояния. По статистике, у новорожденных с синдромом буллезного эпидермолиза тяжелой формы продолжительность жизни небольшая.
К тому же высок риск возникновения летального исхода при неправильном уходе за пациентом. У взрослых болезнь протекает легче: периоды обострения чередуются с ремиссией. Увеличению продолжительности жизни способствует регулярная поддерживающая терапия. В США, например, есть люди-бабочки, которые доживают с подобным диагнозом до 80 лет.
Источник:
Буллезный эпидермолиз
Организм человека — очень сложная система, малейший сбой которой может повлечь за собой изменения в работе многих систем.
Зачастую ребенок только успел появиться на свет, а его уже сопровождают неприятные заболевания. К сожалению, природу не обманешь, и нарушения на генном уровне могут проявляться с первых дней жизни.
Так, диагноз буллезный эпидермолиз относится именно к таким заболеваниям.
Особенности диагноза буллезный эпидермолиз и его симптомы
Буллезный эпидермолиз достаточно редкое заболевание — встречается у одного из десятков или сотен тысяч пациентов. Как правило, оно проявляется с самого рождения и в зависимости от разновидностей его симптомы с возрастом могут угасать, или становиться более явными. Зачастую болезнь может затрагивать и другие жизненно-важные системы организма, а также сопровождаться развитием инфекции.
Особенность состоит в том, что мутации затрагивают гены в различных слоях кожного покрова, которые кодируют белки. При этом изменения могут происходить не в одном гене, а сразу в нескольких — зачастую болезнь нарушает структуру более 10 генов.
Отличительными признаками данного диагноза являются следующие симптомы:
- наличие на коже пузырей, наполненных жидкостью без цвета и запаха, которые заживают без рубцов, или оставляя их;
- появление эрозии кожи;
- повышенная чувствительность кожных покровов и склонность к появлению травм, трещин и микроповреждений при малейшем воздействии;
В зависимости от тяжести и типа буллезного эпидермолиза возможны и другие, более тяжелые симптомы, которые рассматриваются в индивидуальном порядке.
Симптомы зачастую проявляются в первые часы жизни новорожденного, поэтому квалификация и осведомленность медицинского персонала будет немаловажным в дальнейшем лечении пациента.
Причина возникновения эпидермолиза буллезного
Основная причина — генетическая предрасположенность к мутации генов, отвечающих за кодирование белков, которая передается по наследству от родителей к детям.
Как правило, это происходит двумя способами:
- Аутосомно-доминантный — характерен для простого типа буллезного эпидермолиза.
- Аутосомно-рецессивный — для пограничного.
Еще один тип — дистрофический — может наследоваться обоими способами.
Мужчины и женщины имеют одинаковую степень риска проявления данной болезни. Это достаточно редкое явление, но его примеры существуют. Данный опыт используется для научных исследований и разработки методов лечения.
При планировании ребенка важно уточнить информацию о наличии у родителей наследственных заболеваний, возможно, пройти некоторые генетические исследования, которые позволят предупредить развитие серьезных патологий. Также родителям из группы риска при установлении факта беременности желательно проходить все запланированные обследования и скрининги для выявления отклонений в развитии плода.
Различные формы эпидермолиза
Классификация буллезного эпидермолиза основана на возможности появления пузырей на различных уровнях слоев кожи.
Каждая форма разделяется на несколько подвидов в зависимости от следующих факторов:
- генотипа;
- фенотипа;
- принципа наследования.
Выделяют несколько различных форм.
Простой вид
Ему свойственно образование пузырей в верхних слоях кожи. Их локализация — стопы, кисти рук, в тяжелых случаях может быть поражено все тело человека. При легкой степени поражения пузыри проходят без появления рубцов, но из-за чрезмерной чувствительности кожи возможно появление рецидивов.
Среди подтипов простого вида выделяют два основных:
- Локализованный — при котором обострение эпидермолиза происходит в летний период. Пузыри появляются на ладонях, стопах или по всему телу, но с возрастом их количество, как правило, снижается. Болезнь может сопровождать несколько поколений.
- Генерализованный тип Доулинга-Меары — одна из самых тяжелых форм буллезного эпидермолиза. Она характеризуется появлением пузырей уже с самого рождения.
Дополнительными симптомами могут быть:
- гиперпигментация;
- некоторые разновидности гиперкератоза;
- мили (мелкие узелки белого цвета);
- нарушение слизистых оболочек;
- появление рубцов;
- дистрофия ногтевых пластин, сращение пальцев;
- заболевания сердечно-сосудистой системы;
- нарушение развития и задержка роста.
Данная разновидность зачастую имеет неблагоприятный прогноз — высока смертность новорожденных с таким диагнозом.
Дистрофический вид
Характеризуется появлением пузырей на уровне верхних частей сосочкового слоя кожи, но при этом ниже уровня плотной пластины. Локализация пузырей — в основном руки и ноги, иногда все тело.
Симптомы в большинстве случаев стандартны — эрозия, пузыри, рубцевание, дистрофия или утрата ногтевых пластин. Часты рецидивы заболевания.
В большинстве случаев отличается тяжелым поражением кожных покровов.
Различают два основных подтипа в зависимости от вида наследования:
В зависимости от подтипа диагноза возможны следующие осложнения:
- задержка развития;
- появление контрактуры суставов — ограничение их движения;
- проблемы с функционированием желудочно-кишечного тракта;
- анемия;
- заболевания роговицы глаз;
- высокий риск развития онкологических заболеваний.
Пограничный вид
Для этого вида характерно появление пузырей в слоях кожи, которые соответствуют уровню светлой пластины кожи.
Его особенности:
- повышенная чувствительность и ранимость кожи и слизистых оболочек;
- появление пузырей, которые проходят без образования рубцов или с рубцеванием;
- образование грануляционной ткани — соединительной ткани, которая образуется на месте повреждений при их заживлении;
- повреждение зубной эмали.
Выделяют два подтипа данной формы.
Подтип Херлитца, которому свойственно:
- большое количество пузырей;
- наличие эрозий и рубцов;
- заболевание или полное отсутствие ногтевых пластин;
- милии;
- тяжелые заболевания ротовой полости — кариес, воспаление мягких тканей, нарушение эмалевого покрытия зубов.
Дополнительными симптомами запущенной стадии могут быть анемия, пневмония, сепсис, заболевания глаз, нарушения работы желудочно-кишечного тракта, очаги грануляционной ткани на лице и в области подмышек.
Подтип Не Херлитца, его симптомами могут быть:
- очаги пузырей и эрозии на коже;
- образование корок и рубцов;
- заболевания ногтей;
- кариес и нарушение эмали.
Симптомы обоих подтипов похожи, но вид Херлитца отличается более тяжелыми поражениями организма.
Синдром Киндлера
Отдельный вид, — при котором появление пузырей возможно на различных уровнях слоев кожи верхних и нижних конечностей. Их образование происходит уже к моменту рождения малыша. Помимо образования пузырей возможны следующие симптомы:
- развитие кариеса, пародонтита и других заболеваний полости рта;
- нарушение работы желудочно-кишечного тракта;
- развитие заболеваний глаз;
- дистрофия ногтей;
- появление проблем в функционировании мочеполовой системы.
По мере роста пациента количество вновь образующихся пузырей снижается, но при этом кожа становится очень тонкой, чувствительной, возможно появление мелких кровеносных сосудов, располагающихся близко к поверхности кожи.
Своевременная диагностика
Медицинское лечение при данном заболевании начинается с диагностики — она дает возможность установить точный диагноз, включая подтип эпидермолиза, что дает возможность назначения конкретного лечения. Помимо внешнего осмотра проводится ряд специфических исследований:
- иммунофлюоресценция;
- иммуногистология;
Они позволяют оценить уровень нарушения структуры генов и глубину затронутых болезнью слоев кожи.
Также проводятся:
- биопсия;
- генетический анализ;
- микроскопия — для оценки состояния внутренних слоев кожи.
Обязателен сбор анамнеза пациента — получение информации о наличии семейных заболеваний, длительности болезни, ее проявлениях и симптомах, и комплексное обследование всех систем организма, анализы мочи и крови.
Своевременная диагностика и определение точного диагноза — подтипа буллезного эпидермолиза может дать возможность для улучшения качества жизни маленького пациента и создания препятствия для развития рецидивов заболевания.
Методы лечения буллезного эпидермолиза
Как правило, назначается комплексное систематическое лечение, которое может включать в себя следующие составляющие:
- Гигиенические процедуры пузырей, ран, очагов эрозии и язв на коже. Это необходимо для их скорейшего зарастания и уменьшения вероятности их разрастания — в качестве повязок чаще всего используют специальные не прилипающие бинты без вылезающих ниточек, способных травмировать нежную кожу пациента.
- Протеиновая терапия — требующая введения в организм некоторого количества белка.
- Клеточная терапия, при которой в организм пациента вводятся клетки, содержащие здоровые гены, отвечающие за кодирование белка.
- Генная терапия, характеризующаяся в организм генов, заменяющих таковые с нарушенной структурой.
- Некоторые методы комбинированного лечения.
- Применение для лечения стволовых клеток мозга, как донорских, так и собственных.
- Использование специализированных лекарственных препаратов, препятствующих блокировке кодирования белка.
- Лечение сопутствующих заболеваний — в зависимости от их тяжести и степени поражения организма.
Нужно отметить, что в настоящее время ведется активная работа по научным разработкам методов лечения буллезного эпидермолиза, как в Российской Федерации, так и за рубежом. Но единого способа диагностики и лечения данной болезни пока нет, а квалификация специалистов не везде на должном уровне, что не дает гарантии на благополучный исход для пациентов с подобным диагнозом.
Продолжительность жизни с буллезным эпидермолизом
Исход болезни и продолжительность жизни с диагнозом буллезного эпидермолиза напрямую зависит от степени изменения структуры генов и глубины поражения тканей и всего организма в целом. На состояние пациента влияет также подтип эпидермолиза.
Простые формы могут протекать относительно легче более тяжелых, сопровождающихся образованием большого количества пузырей, развитием инфекционного процесса и нарушением функций внутренних органов и систем организма.
Второй вариант течения болезни часто заканчивается летальным исходом еще в младенческом возрасте.
Продолжительность жизни людей с таким диагнозом, как правило, невысока. Помимо медицинских показаний, она зависит от степени ухода за больным — в данном случае родителям нужно приложить максимум усилий и терпения — это даст возможность улучшить качество жизни маленького пациента.
В медицинской истории описаны случаи так называемого обратного мозаицизма — когда при унаследованной мутации, изменяющей структуру определенных генов, происходит их восстановление вследствие работы определенных систем организма и новых изменений на генном уровне. Этот процесс крайне редкий, но, все же, такое чудо имеет место быть.
Каким бы неприятным ни казался диагноз, современная медицина может творить чудеса.
Своевременная диагностика, грамотное лечение и регулярные обследования могут дать возможность для благополучного исхода болезни или некоторого улучшения качества жизни пациента.
Конечно, результат в немалой степени зависит от тяжести болезни и общего состояния здоровья пациента, а в данном случае, к сожалению, генетические предрасположенности изменить невозможно.
Источник:
Буллезный эпидермолиз («дети-бабочки»): продолжительность жизни, прогноз
Каждый из нас когда-нибудь слышал выражение «дети-бабочки».
Почему так называют этих малышей и с какими трудностями им приходиться сталкиваться на протяжении всей жизни? Малейшее прикосновение или поцелуй матери вызывают у них сильную боль, так как кожа у таких детей нежная и хрупкая, как крылышки насекомого. Именно данное сравнение и послужило мотивом для ассоциативного названия буллезного эпидермолиза.
Понятие буллезного эпидермолиза и причины его возникновения
Буллезный эпидермолиз – хроническая патология, которая передается на генном уровне. Главный признак – возникновение на поверхности эпидермиса и слизистых мокнущих язвочек и пузырей. Кожа становится абсолютно незащищенной от механических прикосновений, это вызывает незамедлительную реакцию – образование высыпаний.
Болезнь «бабочки» передается по наследству, на ее развитие не влияет течение беременности и перенесенные инфекционные заболевания матери в данный период.
При этом родители могут быть абсолютно здоровыми, но у одного из них или у обоих есть мутация генов. Это главный фактор появления буллезного эпидермолиза у ребенка.
Во время зачатия происходит особое комбинирование генов, что вызывает недуг.
По типу сочетания генов выделяют два пути наследования патологии – доминантный и рецессивный. Проявляться она может в первые дни жизни малыша или в течение нескольких месяцев с момента рождения.
Формы заболевания и его симптомы
Буллезный эпидермолиз протекает у всех по-разному. Это зависит от типа и тяжести течения болезни, поэтому выделяют несколько основных форм.
При тяжелом ходе патологического процесса совместно возникают инфекционные осложнения. Тогда все заканчивается летальным исходом практически после появления ребенка на свет либо он навсегда остается инвалидом. С легкой формой можно прожить полноценную жизнь, но периодически требуется проводить соответствующую терапию.
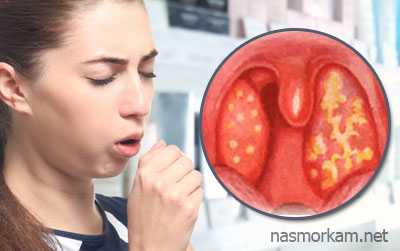
Основной симптом буллезного эпидермолиза – это появление на коже и слизистых пузырчатых высыпаний, которые возникают при незначительном воздействие на нее. Поражение распространяется по всей поверхности эпидермиса, слизистых оболочек, кистей рук, ступней и ногтей.
После лечения образования заживают. Рубцы остаются не всегда, иногда процесс проходит без изменения кожных покровов.
Простой
Простой буллезный эпидермолиз делится на два типа – локализованный (болезнь Вебера Койкена) и генерализованный:
- Первый вид характеризуется образованием пузырей на стопах и кистях. В младенческом возрасте патология практически не проявляет себя, иногда могут возникать эрозии на языке без видимых на то причин. Основные симптомы начинают развиваться в период полового созревания.
- При генерализованном типе простого буллезного эпидермолиза язвочки могут образовываться по всей поверхности тела группами или беспорядочно. Данная разновидность заболевания нередко приводит к раку кожи.
Врожденный
Врожденный буллезный эпидермолиз проявляет себя сразу после рождения малыша. Эрозийные высыпания распространяются по всему телу и поражают даже ногти. После проведения медикаментозной терапии образования успешно проходят, не оставляя следа.
Летом и при чрезмерной активности ребенка врожденный буллезный тип эпидермолиза развивается активнее, поэтому родителям стоит уделить особое внимание таким обстоятельствам. В подростковом возрасте симптомы заболевания часто отступают самостоятельно, также корректное лечение успешно помогает остановить врожденный эпидермолиз.
Приобретенный
Приобретенный буллезный эпидермолиз проявляется у взрослого человека. Заболевание поражает слизистые и кожные покровы, ступни, пищеварительный тракт. Появившиеся пузырьки доставляют дискомфорт, человек испытывает сильные болевые ощущения.
Терапия не всегда эффективна, так как приобретенный эпидермолиз плохо поддается лечению. Таким больным часто прописывают прием синтетических гормонов. Это помогает добиться ремиссии и увеличить ее продолжительность.
Дистрофический
Дистрофическая форма буллезного эпидермолиза проявляется с первых дней жизни малыша. Характеризуется она формированием эрозийных образований, которые охватывают масштабные участки.
С ростом ребенка высыпания распространяются по всей поверхности тела. Дистрофический эпидермолиз поражает кожные и слизистые покровы, внутренние органы. Пузырьки можно найти на ступнях, кистях рук, коленях и т. д.
Со временем стремительное течение и разрастание язвочек приводит к осложнениям:
- укорочению конечностей с закреплением на определенном уровне;
- сжатию пищевода;
- проблемному глотанию;
- уменьшению уздечки и суживанию ротовой щели.
При дистрофическом типе буллезного эпидермолиза сохраняется риск формирования рака кожи, что приводит к увеличению смертности среди больных.
Пограничный
Пограничный тип эпидермолиза находится на границе дистрофической и простой форм. Выделяют два подтипа – Гертлица и Не–Гертлица. Первый из них характеризуется тяжелым течением и высоким уровнем смертности.
Вне зависимости от разновидности пограничной формы, пузырьки образуются на любом участке тела и отличаются своей масштабностью.
Что такое синдром Киндлера?
При синдроме Киндлера малыш появляется на свет уже со сформировавшимися на коже пузырьками. В дальнейшем поражение охватывает еще большие участки эпидермиса. У ребенка развивается чувствительность к свету, пигментация и атрофия верхнего слоя кожного покрова, на ногтях образуются рубцы. Осложнения переходят и на внутренние органы больного (желудочно-кишечный тракт, мочеполовая система).
Диагностические методы
Диагностика буллезного эпидермолиза проводится до и после рождения ребенка. Постнатальное обследование осуществляется двумя методами — иммунофлюоресцентным генетическим картированием и электронной микроскопией.
Чтобы произвести любое из исследований, пациенту делают биопсию. Забор производится на пораженном и здоровом участках эпидермиса. Затем, выявляется присутствие специфических белков кожи и определяется ее компонентный состав для установления причины развития буллезного эпидермолиза.
Если были обнаружены определенные мутации, то дополнительно проводят анализ ДНК, устанавливают генетические изменения и путь наследования. Для постановки диагноза до рождения малыша исследуют околоплодные воды, забор которых осуществляют после 17 недель беременности. С помощью ДНК-анализа определяется поврежденный ген.
Особенности лечения
Лечение буллезного эпидермолиза назначают только после проведения иммунофлюоресцентного анализа. Независимо от формы и течения патологии, терапия таких пациентов всегда включает в себя несколько методов. Они позволяют добиться длительной ремиссии, но для полного выздоровления их недостаточно.
Так как это системная патология, то курированием пациентов занимается команда врачей (хирург, гастроэнтеролог, дерматолог, онколог, психолог и т. д.). Применяют иммуностимулирующие препараты и лекарства, улучшающие процессы метаболизма.
Необходимо следить за питанием. В ежедневном рационе должно присутствовать большое количество белков, в приоритете калорийная пища.
Медикаментозная терапия
Медикаментозное лечение применяют в виде оральных препаратов и лекарства местного действия. Используют такие медикаменты, как:
- анальгетики;
- поливитамины;
- антибиотики;
- препараты, действующие на генном уровне.
Врачи оценивают общее состояние пациента и степень поражения кожных покровов. Обычно лекарства назначают комплексно. Основная цель терапии – добиться ремиссии (для этого назначают гормоны) и устранить все неприятные симптомы. При сохранении опасности формирования сепсиса и иных осложнений врач прописывает антибиотики и противошоковые препараты.
Поддержание состояния кожных покровов
Наружная обработка эрозий является обязательной процедурой при буллезном эпидермолизе
Обязательно нужно производить наружную обработку эрозий несколько раз в день, чтобы не допустить развития сепсиса и рака кожи, устранить образования без рубцевания эпидермиса. Маленьким детям дополнительно бинтуют обработанные участки — это позволяет избежать повышенного травмирования ран.
Образовавшиеся пузыри вскрывают и откачивают содержимое. Затем обрабатывают специальными растворами и мазями, после чего накладывают не прилипающие материалы и бинтуют.
Иные методы лечения
Современные методы терапии применяют и для профилактики повторного поражения эпидермиса. К ним относятся:
- использование стволовых клеток;
- протеиновая терапия (помогает эффективно восстановить коллагеновые волокна);
- клеточная терапия (ввод донорских клеток);
- генная терапия (ввод здорового гена, который поврежден у пациента).
Сколько живут «дети-бабочки»?
Осложненное протекание заболевания приводит к иным печальным последствиям, например, к инвалидности с детства (при дистрофическом типе).
При простом течении буллезного эпидермолиза наблюдается положительный прогноз — больные проживают обычную жизнь. Периодически необходимо проводить соответствующую терапию и не забывать о мерах профилактики, чтобы патология находилась в стадии ремиссии.
В России нет надлежащих условий для таких пациентов, поэтому не все родители в состоянии справиться с болезнью и помочь своему малышу.
Так известна история мальчика по имени Николоз, который страдает буллезным (врожденным) эпидермолизом. Он живет в одном из домов ребенка города Санкт-Петербурга.
Сейчас ему уже шесть лет, и по своему развитию он ничуть не уступает своим сверстникам. Вместе с фондом «Дети БЕЛА» Николоз успешно справляется с буллезным эпидермолизом.
Возможные осложнения болезни
При появлении ран следует тщательно следить за их состоянием и уделять большое внимание их обработке, так как существует опасность инфицирования. Некоторые виды буллезного эпидермолиза могут привести к следующим осложнениям:
- сужение/непроходимость пищевода;
- нарушение работы ЖКТ;
- дистрофия мышц;
- нарушение глотания;
- деформация век;
- сердечно-сосудистые патологии;
- сращение пальцев;
- укорочение конечностей;
- поражение ногтей;
- заболевания ротовой полости.
Профилактические меры по предупреждению осложнений
Чтобы избежать развития осложнений и обострения буллезного эпидермолиза, рекомендуется придерживаться определенных правил. Для профилактики следует:
- носить удобную одежду и обуви;
- соблюдать правила купания и ухаживать за полостью рта;
- соблюдать специальную диету;
- постоянно осуществлять врачебный контроль;
- проходить курсовое лечение.
Источник:
glcgb.ru
Буллезный эпидермолиз
Буллезный эпидермолиз – группа наследственных заболеваний, которые характеризуются легкой ранимостью кожи, отсюда второе название этих патологий - «механобуллезная болезнь». Основным симптомом служит развитие на поверхности кожных покровов пузырей с серозным содержимым, после чего на их месте возникают долго незаживающие эрозии. Диагностика различных типов буллезного эпидермолиза осуществляется при помощи иммуногистологических и генетических методик, а также на основании данных осмотра пациента и изучения его наследственного анамнеза. Специфического лечения не существует, однако правильная и комплексная симптоматическая терапия может в ряде случаев значительно улучшать состояние больного.
Буллезный эпидермолиз – это гетерогенная группа наследственных заболеваний кожи, которые характеризуются образованием пузырей и эрозий в ответ на незначительное механическое воздействие. Впервые данный термин был использован в 1886 году немецким врачом-дерматологом Генрихом Кёбнером, дальнейшие исследования продемонстрировали, что существует множество разновидностей этой патологии. Генетические исследования буллезного эпидермолиза показали, что он может наследоваться как аутосомно-рецессивно, так и аутосомно-доминантно, с ним ассоциированы мутации более чем 10 генов. Существенные различия имеются и в клиническом течении разных типов этого заболевания, встречаемость колеблется в пределах 1:30000-1:1000000.
Патогенез нарушений при буллезном эпидермолизе долгое время оставался малоизученным. Прорыв в этом направлении произошел с внедрением в медицинскую практику электронной микроскопии, которая помогла визуализировать ультраструктуру пораженных тканей кожи. Следующий важный шаг в изучении буллезного эпидермолиза был совершен с открытием иммуногистологических исследований (иммунофлуоресценция). В настоящее время именно эти методики играют важнейшую роль в диагностике данных заболеваний, уступая по точности лишь генетическому анализу. Ввиду того, что методы изучения буллезного эпидермолиза постоянно совершенствовались, претерпевала изменения и классификация форм этой группы заболеваний.
Буллезный эпидермолиз
Этиология буллезного эпидермолиза неодинакова у разных типов заболевания, что в некоторых случаях достаточно сильно осложняет диагностику. Простой буллезный эпидермолиз обусловлен мутациями генов KRT5 и KRT14, однако, по данным врачей-генетиков, нарушением структуры этих генов объясняется только 75% случаев заболевания этого типа. При этом в кожных покровах, предположительно, нарушается равновесие в системе «ферменты-ингибиторы», и некоторые белки становятся объектом атаки. При простом буллезном эпидермолизе это могут быть протеины базальной мембраны (альфа6-бета4-интегрин) и белки десмосом базального слоя эпидермиса – десмоплакин, плакофиллин-1. В результате при механическом воздействии происходит выделение ферментов, которые разрушают указанные белки, тем самым провоцируя цитолиз и разрушение структуры эпидермиса, приводя к образованию пузырей.
Причиной развития другой формы патологии – пограничного буллезного эпидермолиза – являются мутации в генах LAMB3, LAMA3 и некоторых других. Большинство из этих мутации наследуется по аутосомно-рецессивному механизму, объектом атаки разбалансированной ферментной системы становятся такие протеины, как коллаген 17-го типа и ламинин-332. Эти белки участвуют в поддержании нормальной структуры нижних слоев эпидермиса, поэтому их повреждение приводит к характерным клиническим симптомам пограничного буллезного эпидермолиза. Помимо легкого образования пузырей и эрозий он характеризуется также повышенной ломкостью кожных покровов и более тяжелым течением.
Дистрофический тип буллезного эпидермолиза обусловлен мутациями в гене COL7A1, которые могут наследоваться как по аутосомно-доминантному, так и аутосомно-рецессивному механизмам. Белком-мишенью при этом выступает коллаген 7-го типа, который отвечает за стабильность структуры других соединительнотканных волокон кожи. Уменьшение количества этого протеина в тканях кожных покровов приводит к легкому развитию высыпаний, эрозий и пузырей, а также нередко сопровождается нарушениями других органов. В частности, дистрофический буллезный эпидермолиз часто приводит к развитию контрактуры суставов, поражение захватывает слизистые оболочки органов дыхательной и пищеварительной систем. На рубцах, которые остаются после заживления эрозий, нередко возникают злокачественные опухоли.
В целом, общий патогенез буллезного эпидермолиза можно свести к нарушению активности некоторых ферментов в тканях кожи. В результате этого разрушаются определенные ключевые структурные белки эпидермиса, дермы или базальной мембраны, что нарушает связи между клетками и приводит к образованию пузырей при механическом воздействии даже незначительной силы. Типы буллезного эпидермолиза отличаются один от другого локализацией пузырьков, видом мутации, что привела к этому заболеванию, и разновидностью белка, который стал объектом атаки ферментов.
В настоящий момент существуют десятки разновидностей буллезного эпидермолиза, которые достаточно трудно классифицировать в определенные группы. Проблема осложняется еще и тем, что почти за полтора века изучения данной патологии предпринимались неоднократные попытки разделить ее на определенные типы, используя самые современные на тот момент данные. В конечном итоге это привело к некоторой путанице, даже в научной литературе можно найти самые разнообразные варианты разделения буллезного эпидермолиза на разновидности. Наиболее современная классификация этого состояния в дерматологии включает в себя четыре типа заболевания, которые, в свою очередь, делятся на ряд подтипов:
- Простой буллезный эпидермолиз – имеет 12 подтипов, наиболее распространенными из которых являются синдромы Вебера-Коккейна, Кёбнера, Доулинга-Меары. Может наследоваться как аутосомно-доминантно, так и рецессивно, встречаемость составляет 1:100000. Простой буллезный эпидермолиз характеризуется образованием внутриэпидермальных или, реже, субэпидермальных пузырей, так как при этом заболевании поражаются белки эпидермиса.
- Пограничный буллезный эпидермолиз – делится на 2 подтипа, один из которых имеет еще 6 самостоятельных клинических форм. Наиболее тяжелой формой этого заболевания является подтип Херлитца, имеющий крайне высокую смертность. Встречаемость пограничного буллезного эпидермолиза составляет около 1:500000, образование пузырей при нем происходит на уровне светлой пластинки, что и дало ему название «пограничный».
- Дистрофический буллезный эпидермолиз – имеет два подтипа, которые делятся по механизму наследования этой патологии (доминантный и рецессивный подтипы). При этом встречаемость доминантного варианта несколько выше (3:1000000 против 1:500000 у рецессивной формы дистрофического буллезного эпидермолиза). Рецессивная разновидность также имеет несколько клинических форм, наиболее тяжелой из которых является подтип Аллопо-Сименса. При этом варианте заболевания у больных возникают глубокие эрозии, оставляющие после себя шрамы, возможны контрактуры суставов, поражение слизистых оболочек. Образование пузырей при этом происходит в сосочковом слое дермы, что и обуславливает появление шрамов и длительное заживление эрозий.
- Синдром Киндлера, или смешанный буллезный эпидермолиз, является одной из наиболее редких и малоизученных форм данной патологии. Особенностью, которая позволила выделить эту форму в отдельный тип, является образование пузырей во всех слоях кожи – эпидермисе, у светлой пластинке, в дерме. В настоящий момент определен только белок, выступающий в качестве мишени ферментов при смешанном буллезном эпидермолизе – киндлин-1.
Такой тип разделения всех клинических форм буллезного эпидермолиза является в настоящее время общепринятым. Но даже в пределах одного типа наблюдается большое разнообразие клинических симптомов заболевания, что осложняет диагностику и нередко влияет на прогноз патологии. Поэтому на сегодняшний день не прекращаются поиски более структурированной и приемлемой классификации буллезного эпидермолиза.
Проявления буллезного эпидермолиза разных типов объединяет одно – развитие пузырей и эрозий в ответ на механическое воздействие на кожу. Различается лишь степень выраженности этих изменений, локализация, время существования и результаты заживления. При локализованной форме простого буллезного эпидермолиза (подтип Вебера-Коккейна) поражения располагаются только на определенном участке тела (руки, стопы). В младенческом возрасте возможна более широкая площадь появления пузырей, но с возрастом их выраженность уменьшается. Напротив, генерализованный подтип Доулинга-Меары характеризуется развитием мелких везикулярных высыпаний на значительной площади тела. Такой тип буллезного эпидермолиза возникает с самого раннего детства и может стать причиной смерти ребенка, итогом разрешения пузырьков может быть гиперкератоз, нарушения пигментации кожи, иногда возникает поражение слизистых.
Пограничная форма буллезного эпидермолиза протекает намного более тяжело, особенно так называемый летальный подтип Херлитца. При этом наблюдается повышенная ломкость кожных покровов, образование большого количества пузырьков, эрозий, на лице и спине часто возникают симметричные грануляции. Поражаются и слизистые оболочки рта, обнаруживается гипоплазия эмали и обусловленный ею тяжелый кариес. Столь тяжелое течение пограничного буллезного эпидермолиза часто становится причиной летального исхода в первые годы жизни. У выживших больных во взрослом возрасте формируются контрактуры суставов, поражение почек, потеря ногтей. Более легкая атрофическая форма пограничного буллезного эпидермолиза также характеризуется обширными высыпаниями, после разрешения которых формируются атрофические участки и рубцы. Также она часто приводит к дистрофии ногтей и рубцовой алопеции.
Дистрофический буллезный эпидермолиз практически всегда является генерализованным и поражает обширные участки тела. Доминантный вариант заболевания в целом отличается более доброкачественным течением, образование пузырей и их разрешение происходит медленно, однако большинство больных в конце концов теряют ногти на руках. После заживления эрозий на поверхности кожи формируются заметные рубцы. Рецессивный вариант дистрофического буллезного эпидермолиза, особенно его тяжелый генерализованный подтип, протекает намного тяжелее: помимо высыпаний у больных часто регистрируются псевдосиндактилии, обширные шрамы, потеря ногтей. Возникает поражение костей скелета, на месте заживших шрамов с годами может развиваться плоскоклеточный рак. Проблемой является еще и высокая устойчивость подтипа Аллопо-Сименса к терапевтическим мероприятиям.
Осложнения любого типа буллезного эпидермолиза сводятся к риску развития шока (при обширных поражениях), присоединения вторичной инфекции и спровоцированного ею сепсиса, обезвоживания больных. В большинстве случаев терапевтические процедуры производят только с целью недопущения этих состояний. Вероятность развития осложнений тем выше, чем большую область тела занимают патологические очаги и чем деструктивнее их характер (напряженные пузыри, эрозии, язвы).
В настоящее время диагностика буллезного эпидермолиза осуществляется путем осмотра кожных покровов пациента, с помощью проведения иммуногистологических исследований и генетических анализов, в некоторых случаях производят изучение наследственного анамнеза. При осмотре кожных покровов специалист также может произвести диагностические тесты – механически воздействовать на кожу пациента и спустя время оценить результаты. Развитие на этом участке характерных для буллезного эпидермолиза пузырей или эрозий говорит в пользу наличия данного заболевания. На следующих этапах диагностики производят более точное определение формы патологии.
Иммунофлуоресцентный анализ при буллезном эпидермолизе осуществляется при помощи моно- и поликлональных антител, имеющих сродство к основным белкам эпидермиса, светлой пластинки и верхних слоев дермы. Это позволяет оценить количество того или иного белка, что, в свою очередь, говорит о ферментной активности тканей. Уменьшение количества того или иного белка свидетельствует о его низком выделении или же ускоренном разрушении. Снижение концентрации ключевых протеинов на определенных участках позволяет определить уровень развития пузырей на самом раннем этапе, что уже помогает с высокой долей вероятности определить тип буллезного эпидермолиза. Точку в диагностике этого состояния ставит генетический анализ методом прямого секвенирования генов, которые ассоциированы с тем или иным типом заболевания. Такой многостадийный подход к диагностике буллезного эпидермолиза обеспечивает высокую точность.
Значительно упростить диагностику этого заболевания позволяет изучение наследственного анамнеза пациента, по которому можно выявить его кровных родственников с такой же проблемой. Кроме того, если у кого-то из родных имеется буллезный эпидермолиз, имеет смысл производить пренатальную генетическую диагностику, что позволит выявить наличие данной патологии на ранних этапах развития плода. Дифференциальную диагностику осуществляют с истинной пузырчаткой, некоторыми формами буллезного пемфигоида, приобретенным буллезным эпидермолизом (который является не наследственным, а аутоиммунным заболеванием).
Специфического лечения этого заболевания не существует, все терапевтические процедуры сводятся к предупреждению развития осложнений и уменьшению выраженности пузырьков и эрозий. В случае тяжелых форм буллезного эпидермолиза назначают преднизолон. Из наружных терапевтических манипуляций производят асептическое вскрытие пузырьков, обработку их крышки антисептиками, накладывают гелиомициновую мазь. Наложение повязок нужно производить крайне осторожно, так как давление бинтов может спровоцировать появление новых пузырей. При наличии осложнений (шока, сепсиса) проводят симптоматическое лечение противошоковыми препаратами и антибиотиками. С профилактической целью можно производить облучение кожных покровов ультрафиолетовыми лучами.
Современная генетика и ряд других областей медицины продолжают широкие исследования буллезного эпидермолиза с целью поиска более эффективных методик лечения. Среди основных технологий и методов наиболее перспективными считаются способы с использованием стволовых клеток, белковая и генная терапии. Однако пока ни один из методов не вышел за рамки экспериментов на животных, поэтому буллезный эпидермолиз в настоящее время является неизлечимым заболеванием.
Прогноз буллезного эпидермолиза чаще всего неопределенный, так как зависит от множества факторов и обстоятельств – типа заболевания, наличия или отсутствия у больного сопутствующих нарушений, его образа жизни. Например, локальный подтип простого эпидермолиза чаще всего имеет доброкачественное течение и редко создает угрозу жизни пациенту. Тогда как подтип Аллопо-Сименса имеет очень высокую смертность – как и от кожных проявлений, так и по причине отдаленных осложнений, таких как поражения почек и органов ЖКТ, а также развития плоскоклеточного рака кожи. Больные с такой проблемой должны бережно относиться к своей коже, не забывать про антисептическую обработку эрозий и других поражений, избегать занятий травмирующими видами спорта и иной деятельностью такого рода.
www.krasotaimedicina.ru
Буллезный эпидермолиз: причины, классификация, симптомы, основные методы диагностики и лечение.
Иногда в литературе можно встретить диагноз «механобуллезная болезнь». Но в справочниках дерматологии ее нет. На самом деле речь идет о буллезном эпидермолизе – гетерогенной группе генетических патологий, обусловленных мутациями определенных генов, которые ответственны за синтез структурных белков кожи. Их основной признак — появление на коже и слизистых пузырей с серозным содержимым при малейшей механической травме. В последующем на месте буллезной сыпи образуются долго незаживающие эрозии.
Классификация
В зависимости от глубины поражения различают три основные формы заболевания и более 30 подтипов патологии, отличающихся по генотипу, фенотипу и характеру наследования.
- Простая форма (ПБЭ). Затронуты только верхние слои эпидермиса. Имеет 12 подтипов, наиболее часто встречающиеся — синдромы Вебера-Коккейна (локализованный), Кёбнера (генерализованный), Доулинга-Меары (герпетиформный), более редкие – ПБЭ Огна, ПБЭ с мышечной дистрофией, ПБЭ с пятнистой пигментацией.
- Пограничная форма (ПгБЭ). Дно пузыря расположено на уровне светлой пластинки – поверхностном слое базальной мембраны. Имеет 2 подтипа. Один из них представлен 6 клиническими формами. Наиболее тяжелый тип, который отличается высокой смертностью – подтип Херлитца.
- Дистрофическая форма (ДБЭ) – страдает верхняя часть сосочкового слоя дермы, которая расположена глубже светлой пластинки. Также имеет два подтипа, которые различаются по механизму наследования – доминантный и рецессивный. Последняя разновидность представлена несколькими клиническими формами, наиболее тяжелая из них – подтип Аллопо-Сименса.
- Синдром Киндлера (смешанный буллезный эпидермолиз). Пузыри могут одновременно затрагивать разные уровни кожи. Самая редкая и мало изученная форма заболевания.
В настоящее время эта классификация считается условной, поскольку на практике встречается очень много клинических форм, из-за чего часто возникают трудности с диагностикой. Специалисты стараются разработать более структурированную и приемлемую классификацию болезни, но пока безуспешно.
Причина
Заболевание развивается вследствие мутации в более чем десяти генах, в которых закодированы белки, составляющие структуру кожи. В большинстве случаев оно передается по наследству, реже является приобретенным, когда изменения в генах происходят спонтанно.
Ребенок может унаследовать патологию от одного из родителей. И даже если они не страдают буллезным эпидермолизом, взрослые могут быть скрытыми носителями мутировавших генов.
Условно все причины разделяют на две группы – генетические и внутриутробные. Основной патогенез – сбой в ферментной системе, в результате чего некоторые протеины становятся мишенью для атаки ферментов.
Генетические нарушения очень разнообразны:
- мутации в генах PLEC, KRT5 и KRT14 вызывают простую форму заболевания, атаке подвергаются протеины базальной мембраны (альфа6-бета4-интегрин) и белки десмосом базального слоя эпидермиса – десмоплакин, плакофиллин-1;
- мутации в генах LAMB3, LAMA3, LAMC2 провоцируют развитие пограничной формы патологии, мишенью становятся коллаген 17-го типа и ламинин-332;
- мутации в гене COL7A1 – причина дистрофической формы, при них происходит повреждение коллагена 7-го типа, который отвечает за стабильность структуры других соединительнотканных волокон кожи;
- мишенью при синдроме Киндлера выступает белок киндлин-1.
Образование пузырей происходит в результате деструкции ключевых структурных белков и нарушения связи между клетками при малейшем механическом воздействии.
Внутриутробные причины, которые могут привести к мутации генов – самые банальные – курение, употребление алкоголя, прием лекарственных препаратов и воздействие других факторов, обладающих тератогенным эффектом.
Формы заболевания и его симптомы
Кожа пациентов не терпит никакого грубого механического или физического воздействия. Иначе в ответ быстро наступает отторжение эпидермиса и дермы. Сначала образуются пузыри, после вскрытия на их месте появляются эрозии. В некоторых случаях к высыпаниям может присоединяться вторичная инфекция.
Люди с диагнозом буллезный эпидермолиз находятся в группе риска по возникновению злокачественных новообразований.
Врожденный буллезный эпидермолиз может проявляться уже при рождении. В некоторых случаях кожа ребенка травмируется даже в момент прохождения по родовым путям матери.
Малышей, родившихся с такой патологией, называют «дети бабочки».
Однако первые симптомы могут появиться и значительно позже – точных сроков нет. Это может быть период новорожденности, младенчества или раннего детства. Реже всего заболевание начинается в юношестве, но такие случаи также зарегистрированы.
Приобретенный
Приобретенный буллезный эпидермолиз, как уже было сказано выше, возникает в результате спонтанных мутаций. Поэтому чаще всего первые признаки появляются уже у взрослых людей.
Пузыри и эрозии на коже пациентов, страдающих буллезным эпидермолизом, напоминают ожоги 3 степени.
Клиническая картина во многом схожа с симптомами этой болезни у детей и зависит исключительно от того, в каких генах произошли изменения.
Простой буллезный эпидермолиз
- ПБЭ подтипа Доулинга-Меара (герпетиформный). Наиболее тяжелая форма патологии. Первые признаки видны уже при рождении. Высыпания генерализованные, иногда образуют большие эрозии. Чаще всего поражается слизистая ротовой полости. Патология сопровождается герпетиформными высыпаниями на теле и конечностях. При этом подтипе могут страдать ногти. Происходит их отторжение. Впоследствии отрастают деформированные ногтевые пластинки или длинные ногти с гиперкератозом. Его проявления также возникают на ладонях и подошвах, позже они переходят в кератодермию.
Простой герпетиформный БЭ (Доулинг-Меара)
- ПБЭ Кебнера (генерализованный подтип). Обширные высыпания появляются при рождении. Их излюбленная локализация – кисти и стопы. После заживления эрозий остаются участки депигментации. Иногда возникает ладонно-подошвенный гиперкератоз.
ПБЭ тяжелый генерализованный (Кебнера)
- ПБЭ подтипа Вебера-Коккейна (локализованный). Наиболее легкая форма. Впервые заболевание проявляется в младенчестве, реже – в детстве или юношестве. Излюбленная локализация пузырей этого подтипа – ладони и стопы, реже – волосистая часть головы. Незначительные эрозии возникают в ротовой полости. Часто при патологии появляется гипергидроз ладоней и подошв. После заживления эрозий остается пигментация.
ПБЭ локализованный (Вебера-Коккейна)
- ПБЭ Огна. Характеризуется сезонным образованием пузырей. Высыпания появляются летом, преимущественно на конечностях. Они сопровождаются онихогрифозом (искривлением ногтя в виде когтя) на больших пальцах ног.
- ПБЭ с мышечной дистрофией. Появление генерализованных пузырей при рождении. Сопровождается прогрессирующей мышечной дистрофией.
- ПБЭ с пятнистой пигментацией. Обширные участки с гиперпигментацией на туловище, кистях рук и стопах. При этом пузырей образуется немного, но по мере их регресса пигментация может усиливаться. Дополнительным симптомом этого подтипа являются веррукозные папулы – бородавчатые наросты на коже. Слизистая ротовой полости страдает незначительно.
Пограничный буллезный эпидермолиз
- ПгБЭ Гертлица. Самая тяжелая форма буллезного эпидермолиза. Она приводит к летальному исходу в младенчестве или в раннем детском возрасте. Первые проявления – это обширные пузыри, которые возникают при рождении ребенка. Позже появляются участки гипертрофии грануляционной ткани, преимущественно в области рта, глаз, ноздрей, волосистой части головы и ушных раковин. Дополнительный симптом этого подтипа – утрата ногтевых пластинок и образование гипертрофической грануляционной ткани на концевых фалангах. Страдает ротовая полость – ямки в зубной эмали, обширные эрозии на слизистой ротоглотки. Возможно поражение эпителия носовой полости, слизистой конъюнктивы, пищевода, трахеи, гортани, прямой кишки и уретры. В тяжелых случаях развиваются многочисленные системные нарушения. Заболевание протекает на фоне анемии, происходит задержка роста и физического развития. К летальному исходу приводит осложнение патологии — сепсис.
Пограничный генерализованный тяжелый ВБЭ (летальный Херлитца)
- ПгБЭ не-Гертлица. Высыпания в ротовой полости и поражение дыхательных путей не столь тяжелое, как при предыдущем подтипе. Однако встречаются тяжелые аномалии эпителиальной адгезии («склеивания»), что требует проведения трахеотомии с последующей установкой трахеостомы. Наиболее распространенные симптомы – участки сыпи на волосистой части головы и дистрофия ногтевых пластинок, а также периорифициальные (расположенные вокруг естественных отверстий организма, чаще всего – вокруг ануса) эрозии.
ПогрБЭ генерализованный среднетяжелый (не Херлитца)
- Локализованный ПгБЭ (минимальный). Течение заболевания довольно легкое. Высыпания локализуются на кистях, стопах и передней поверхности голени. Реже развивается дистрофия ногтей, и появляются небольшие углубления на зубной эмали. На слизистой ротовой полости и носа образуются мелкие эрозии. Прогноз благоприятный.
- ПгБЭ с атрезией (отсутствием или заращением) привратника. Еще одна тяжелая форма заболевания. Пациенты страдают от неимоверной хрупкости кожных покровов и слизистых. У них часто обнаруживают аномалии развития органов мочевыделения, например, гидронефроз или нефрит. Отличительная особенность – рудиментарные ушные раковины.
Дистрофический буллезный эпидермолиз
- Локализованный доминантный ДБЭ (ДДБЭ, подтип Коккейна-Турена). Пузыри образуются на участках, которые чаще всего подвержены трению – колени, область крестца и акральные поверхности. Впоследствии на месте сыпи кожа подвергается дистрофическим процессам, рубцеванию с образованием милиумов. Страдают ногти, вплоть до полного отторжения и атрофического рубцевания последних фаланг пальцев.
- Генерализованный доминантный ДБЭ (ДДБЭ, подтип Пазини). Течение патологии более тяжелое, чем у локализованной формы. Пузыри сменяются эрозиями. После их заживления образуются рубцовые бляшки и милиумы. Дополнительный симптом – спонтанное появление на теле бесцветных плотных папул. По мере взросления пациента генерализованные очаги регрессируют в локализованные с преимущественным поражением кожи конечностей. Заболевание сопровождается дистрофическим изменением ногтей, часто приводящим к утрате ногтевой пластинки, и образованием небольших эрозий на слизистой ротовой полости.
- Рецессивный ДБЭ (РДБЭ). Локализованная форма отличается средней степенью тяжести и по симптомам схожа с ДДБЭ Коккейна-Турена. Подтип Аллопо-Сименса – РДБЭ с тяжелым течением. При рождении возникают обширные генерализованные высыпания. Иногда у ребенка развивается масштабное отслоение кожи (синдром Барта). Чередование обострений и периодов нестойкой ремиссии приводит к распространенному рубцеванию, в результате чего часто образуются сгибательные контрактуры. Заболевание сопровождается проявлением псевдосиндактилии – пальцы ребенка находятся в своеобразной «варежке», что может привести к их сращению. Периорифицивального поражения нет, очаги высыпаний локализуются на голове и шее. Особенно страдает волосистая часть головы, где быстро прогрессирует алопеция. Одно из самых серьезных проявлений – обширное поражение слизистой ротоглотки. После эрозий образуются рубцы, которые ограничивают движения языка и мешают нормально открывать рот. На зубной эмали появляются точечные уплотнения, часто приводящие к кариесу и даже полной потере зубов. Очаги патологии на слизистой верхних дыхательных путей провоцируют стеноз, из-за чего пациенту часто приходится ставить трахеостому. Эрозии в пищеводе вызывают образование стриктур. Сочетание всех этих проявлений приводит к недоеданию и как следствие – задержке роста. У таких детей часто развивается анемия.
Рецессивный дистрофический тяжелый генерализованный БЭ (Аллопо-Сименса)
Наиболее часто у пациентов с РДБЭ, которые достигли полового созревания, развивается тяжелое осложнение – плоскоклеточная карцинома. Эта патология отличается агрессивным течением, склонностью к инвазии и быстрому метастазированию.
Первые признаки видны уже при рождении. Поскольку высыпания одновременно затрагивают различные ультрастуктурные уровни, клинические проявления могут напоминать как дистрофическую, так и пограничную форму буллезного эпидермолиза. В процессе заживления эрозий на коже происходят атрофические изменения.
По мере взросления буллезные высыпания проходят, но развивается пойкилодермия. Это проявления атрофии, гиперкератоза, сосудистых и пигментных нарушений на коже открытых участков тела, то есть тех, которые подвержены инсоляции. И чаще всего они возникают у пациентов с фоточувствительностью. Помимо этого патология затрагивает ногти и может привести к синдактилии пальцев рук и ног.
Со временем течение заболевания осложняется нарушениями со стороны внутренних органов. Возникают воспалительные процессы на слизистой ротовой полости и стриктуры в пищеводе и уретре.
Диагностика
Анамнез и клиническая картина позволяют установить только предварительный диагноз. Окончательно подтвердить буллезный эпидермолиз могут только методы лабораторной диагностики. Для этого проводят биопсию и образцы кожи подвергают ряду специфических тестов.
- Трансмиссионная электронная микроскопия. Помогает увидеть и оценить определенные элементы кожи, а также обнаружить в ней ультраструктурные изменения.
- Иммунофлюорисцентное антигенное картирование (ИАК). Определяет уровень образования пузыря. Позволяет оценить количество структурных белков и определить, какой из них стал мишенью, а также уточнить ферментную активность ткани. Уменьшение уровня ключевого протеина может свидетельствовать о его низком синтезе или массовом разрушении.
- Генетический анализ (молекулярная или ДНК-диагностика). Завершающий анализ. Прямое секвенирование (определение последовательности соединения нуклеотидов или аминокислот в цепи ДНК или РНК) дает возможность точно определить форму буллезного эпидермолиза и его тип наследования.
Если в семье есть родственники, страдающие буллезным эпидермолизом, целесообразно пройти генетическую консультацию на стадии планирования беременности, а также пренатальную диагностику, которая позволит выявить патологию на раннем этапе развития плода.
Методы лечения
Буллезный эпидермолиз – системная патология, поэтому лечением занимается мультидисциплинарная команда врачей.
Заболевание полностью излечить невозможно, поскольку специфические препараты для борьбы с ним до сих пор не найдены.
Однако современные методы симптоматической терапии, правильный уход за ранами, а также превентивные меры значительно облегчают состояние пациентов и дают им возможность прожить довольно долго.
Цель всех лечебных мероприятий:
- предупреждение разрастания и вскрытия пузырей;
- быстрое заживление эрозий и эпителизация кожи;
- предупреждение развития осложнений.
В качестве симптоматической терапии могут быть назначены следующие группы препаратов:
- анальгетики устранят боль;
- антигистаминные избавят от зуда и жжения;
- антибиотики помогут при вторичном инфицировании эрозий;
- глюкокортикоиды снимут воспаление и неприятные ощущения на коже;
- поливитамины окажут общеукрепляющее действие.
Наружное лечение и уход за кожей заключается в обработке пузырей антисептиками, наложении повязок, в основе которых неприлипающие материалы и несколько слоев бинтов. Кроме того, проводят УФО – профилактическое облучение кожи ультрафиолетовыми лучами для предупреждения инфицирования эрозий.
Продолжительность жизни с буллезным эпидермолизом
Прогноз и продолжительность жизни больного буллезным эпидермолизом зависит от многих факторов — формы патологии и ее подтипа, качества ухода, наличия осложнений и общего состояния пациента.
Раньше летальный исход наступал в младенчестве, реже малыши доживали до трех лет.
Простой буллезный эпидермолиз и некоторые локализованные формы других типов имеют наиболее благоприятный прогноз. Иногда проявления болезни регрессируют, и пациенты проживают обычную жизнь. Добиваясь стойкой ремиссии, они никогда не забывают о мерах профилактики и соблюдают все рекомендации врачей.
Наиболее неблагоприятный прогноз при дистрофической форме заболевания. Множественные осложнения часто приводят к летальному исходу еще в детстве.
В настоящее время, к сожалению, не все родители могут обеспечить ребенку-бабочке надлежащий уход. Однако специальные благотворительные фонды не оставляют малышей и помогают им по мере возможности.
medictime.ru
Буллезный эпидермолиз : классификация, факторы, симптомы, лечение
Человеческий организм представлен довольно сложной системой. Если происходит в ее функционировании хоть малейший сбой, нарушается работа большинства систем. Очень часто болезни проявляются сразу после рождения малыша. Генные нарушения могут проявляться даже с первых дней жизни. Одним из таких поражения считается буллезный эпидермолиз причины, симптомы которого мы опишем дальше. В статье рассмотрим буллезный эпидермолиз у детей, у взрослых, что это за болезнь и методы ее лечения.
Буллезный эпидермолиз: особенности патологии
Буллезная болезнь представлена наследственными поражениями эпидермиса, основным проявлением которых является легкая ранимость дермы. Поэтому эта патология также носит название «механобуллезная болезнь».
Буллезный эпидермолиз болезнь бабочки представляет собой гетерогенную группу наследственных патологий кожных покровов. Данному состоянию свойственно формирование пузырей в качестве ответной реакции организма на малейшее механическое воздействие. Первый раз специалисты применили термин «буллезная болезнь» в 1886 году. Буллезным эпидермолизом ее назвал Генрих Кёбнер (врач-дерматолог).
В дальнейшем были проведены множество исследований, которые показали, что буллезный эпидермолиз болезнь бабочки включает много подтипов. Буллезное поражение передается аутосомно-рецессивно и доминантно. При развитии буллезного недуга наблюдалось мутирование около 10 генов.
Долго неизученным был патогенез буллезного заболевания. Благодаря изобретению электронной микроскопии ученые смогли изучить ультраструктуру тканей из пораженной недугом области дермы.
Важным моментом в исследовании указанной болезни считается изобретение иммуногистологических исследований. Теперь именно указанные методики используют врачи для диагностирования патологического процесса. Более точным можно назвать только генетический анализ.
Особо опасным является сочетание таких патологий, как: «артрогрипоз» и «синдром бабочки». Первая болезнь провоцирует деформацию тела, а вторая препятствует адекватной терапии. Болеющих артрогрипозом называют «хрустальными» людьми. Эта патология также является генетической. «Несовершенный остеогенез» включает 15 разных болезней, проявляющихся частыми переломами, тяжелой деформацией тела. Вылечить полностью эту патологию невозможно. Терапия направлена лишь на улучшение состояния, но частота переломов не снижается.
Классификация заболевания
Буллезная болезнь имеет десятки классификаций, что создает сложности при вычленении отдельных групп этого вида поражения эпидермиса. Опишем популярную классификацию:
- Простой буллезный эпидермолиз. Указанный тип состоит из 12 видов. Врачи чаще фиксировали синдром Кёбнера и другие (Вебера-Коккейна, Доулинга-Меары). Такие болезни могут проявляться у 1 на 100 000 новорожденных. Простому типу патологии свойственно формирование внутриэпидермальных пузырей. В более редких случаях возникали субэпидермальные буллы. Буллезный эпидермолиз заключается в поражении белков эпидермиса.
- Пограничный тип. Его врачи разделили на 2 подтипа. У одного из указанных подвидов есть самостоятельные клинические формы (всего их 6). Самой тяжелой из форм считается подтип Херлитца. Он опасен высокой смертностью. Встречается он не очень часто (буквально 1 случай на 500 000 новорождённых). Оригинальное название «пограничный» буллезный эпидермолиз получил по той причине, что пузырьки формируются в зоне светлой пластины.
- Дистрофический буллезный эпидермолиз. Дистрофическая форма состоит из себя 2-х подтипов. Присутствует их деление с учетом механизма наследования (дистрофический тип доминантный, рецессивный). Доминантная фиксируется врачами чаще рецессивной. Частота проявлений дистрофической формы (рецессивной) равна 1:500 000. У нее есть свои клинические формы. Самой опасной с тяжелым течением считается тип Аллопо-Сименса. Дистрофический буллезный эпидермолиз данного подтипа проявляется глубокими эрозиями. На эпителии остаются глубокие шрамы. Иногда наблюдаются контрактуры суставов, локализация в области слизистых. Буллы зарождаются внутри сосочкового слоя дермы. Именно это и объясняет формирование шрамов после долго незаживающих ран.
- Синдром Киндлера. Эта форма заболевания считается смешанной. Она наиболее редкая, слабоизученная. Ученые выделили ее из-за формирования пузырьков внутри всех слоев дермы.
Указанный выше способ разделения рассматриваемой патологии считается общепринятым.
Один тип может проявляться разнообразными признаками. Это существенно усложняет диагностику буллезного эпидермолиза.
Кроме того, врачи выделяют такие формы буллезного эпидермолиза:
- врожденный буллезный эпидермолиз;
- приобретенный буллезный эпидермолиз.
Основные провоцирующие факторы
При развитии такой патологии, как буллезный эпидермолиз причины заключаются в наследственности. Проявляется патология сразу же после рождения малыша, затем она преследует его всю жизнь. Причины возникновения болезни представлены нарушением на генетическом уровне. Эпидермис больного ребенка неспособен выполнять защитную функцию.
Причины возникновения разных типов болезни немного отличаются. Спровоцировать развитие простого врождённого буллезного эпидермолиза может мутация генов (KRT5, KRT14).
Именно эта причина является основной в 75% случаев болезни. Атаке в этом случае могут подвергаться следующие белки:
- десмоплакин, плакофиллин-1;
- протеины базальной мембраны.
Механическое воздействие становится причиной продуцирования ферментов, разрушающих перечисленные выше белки. Так разрушается структура дермы, образуются пузыри.
Пограничная форма буллезного эпидермолиза считается следствием мутации генов LAMB3, LAMA3. Их наследование осуществляется рецессивно. Ферментной атаке подвергаются следующие белки:
- ламинин-332;
- коллаген 17-го типа.
Эта форма буллезного эпидермолиза протекает тяжелее из-за пузырей, ломкости дермы.
Дистрофическую форму буллезного эпидермолиза провоцирует мутация гена COL7A1.
Наследование фиксируется доминантно, рецессивно. Поражает буллезный эпидермолиз коллаген 7-го типа. При снижении уровня указанного белка происходит формирование сыпи, эрозий, пузырей. Зачастую врачи фиксируют и сбои в других органах. В области рубцов, оставшихся после эрозий, могут формироваться опухоли (они обычно характеризуются злокачественным течением).
Буллезный эпидермолиз болезнь бабочки развивается вследствие нарушения активности определенных ферментов внутри тканей эпидермиса. Разрушению подлежат различные белки дермы, мембраны (базальной). Пузыри возникают после разрыва единений между клетками кожных покровов.
Приобретенный буллезный эпидермолиз
Указанный тип буллезного эпидермолиза описан изначально во 2-й пол. XX века. Приобретенный буллезный эпидермолиз получил свое название благодаря сходству признаков патологии с врожденной болезнью (ее дистрофическим типом).
Диагностировать приобретенный буллезный эпидермолиз врачи могут по внешним признакам патологии. Пузыри (возникающие спонтанно, травмо-индуцированно) покрывают эпидермис у взрослых пациентов, затем формируются рубцы. При этом отсутствует семейная предрасположенность или другие буллезные дерматозы.
Приобретенный буллезный эпидермолиз включает 2 типа патологии:
- классический (механобуллезный). Основное отличие заключается в формировании пузырей в зоне травм. Воспалительный процесс отсутствует. Чаще травмируется дерма в выступающих местах (сгибы локтей, колен). После пузырьков появляются рубцовая атрофия, милиумы. Может сперва развиваться поражение слизистых оболочек рта, нижней губы. Также поражаются слизистые ануса, конъюнктивы, пищевода, влагалища, носа. Опасность заключается в развитии стеноза пищевода;
- воспалительный (пемфигоидо-подобный). Этой форме буллёзного эпидермолиза свойственно формирование пузырей в зоне воспаления на дерме без травматизации. Также появляются везикулы. Они, сливаясь, формируют гирляндоподобные элементы. Появляются высыпания (папулезные, уртикарные), которые затрагивают и полость рта. Фиксируются и поражения слизистой носа, конъюнктивы.
Симптомы поражения эпидермиса
Симптомы рассматриваемого недуга разных типов имеют один общий момент – пузыри, эрозии, возникающие после механического повреждения эпителия. Буллезный эпидермолиз одинаково проявляется у маленьких детей, у взрослых пациентов. Единственным отличием является повышение прочности дермы, но не настолько, чтобы избавить больного от болевого синдрома.
Заболеванию характерно отличие в степени выраженности происходящих изменений, результате заживления, локализации, длительности существования пузырей.
Локализованная форма буллезного эпидермолиза характеризуется проявлением пузырей на определенной части тела. Это могут быть стопы, руки. У младенцев пузыри могут покрывать большие области дермы. С возрастом площадь пораженных буллезным эпидермолизом тканей уменьшается.
Генерализованному подтипу Доулинга-Меары свойственно формирование мелкой сыпи (везикулярной) на обширных площадях эпителия. Проявляется данный тип буллезного эпидермолиза с момента рождения, он опасен летальным исходом. Разрыв пузырей опасен такими состояниями:
- нарушение пигментации эпидермиса;
- гиперкератоз;
- поражение слизистых.
Особенно тяжелое течение у пограничной формы буллезного эпидермолиза (подтип Херлитца). Малыша беспокоит сильная ломкость эпидермиса, много возникших эрозий, пузырей. Они локализуются в зоне лица, спины.
Возможно и поражение слизистой рта, что сопровождается такими патологиями:
Из-за тяжелого течения болезнь может привести к смерти малыша в первые годы жизни. С возрастом наблюдается потеря ногтей, болезни почек, контрактуры суставов. При легком течении пограничного буллезного эпидермолиза появляются высыпания на больших площадях, а затем атрофические зоны, рубцы. Последствием могут быть алопеция (рубцовая), дистрофия ногтевых пластин.
Дистрофическая форма болезни обычно генерализованная, охватывает большие площади эпителия. Течение доброкачественное (особенно у доминантного типа недуга). Пузыри формируются, разрушаются медленно. Чаще всего болеющие этим типом патологии лишаются ногтей рук. Заживление эрозий сопровождается формированием грубых рубцов. Рецессивному подтипу свойственно тяжелое течение. Высыпания дополняются шрамами, псевдосиндактилиями, потерей ногтей. Возможно поражение костей скелета. На области шрамов высокий риск появления плоскоклеточного рака. Этот тип болезни весьма устойчив к лечебным мерам.
Диагностические мероприятия
Для правильного назначения симптоматической терапии требуется постановка точного диагноза. Именно этот этап позволяет врачам установить точный тип, подтип болезни. К специфическим исследованиям относят:
- иммуногистологию;
- иммунофлюоресценцию.
Указанные диагностические мероприятия способствуют оценке нарушения в структуре генов, глубине поражения недугом кожных слоев.
Кроме того, специалист может направить пациента на проведение следующих анализов:
- генетический анализ;
- биопсия;
- микроскопия.
Важным является и сбор анамнеза. Врач изучает семейные болезни, их длительность, провоцирующие факторы, признаки.
Кроме перечисленных диагностических мероприятий берут анализ крови, урины, проводят обследование всех систем организма.
Лечение
Больным буллезным эпидермолизом приходится довольно трудно в этой жизни. Вылечить указанную патологию практически невозможно. Дети, страдающие «синдромом бабочки» нуждаются в специальном уходе на протяжении всей жизни. Им необходимо мягкое окружение (обувь, одежда), ведь патология полностью не лечится.
Существует специализированный фонд, который занимается помощью таким детям. Называется он «БЭЛА». В него ежедневно жертвуют немалые деньги для того, чтобы как-нибудь помочь бедным малышам-бабочкам. С такой болезнью многие врачи не знают, какое лечение назначать, как помочь болеющим.
При рождении у детей-бабочек кожные покровы сползают подобно змеиной коже, что очень шокирует матерей.
Бывают случаи, когда женщины бросают таких малюток в роддоме, но выжить в детском доме у них шансов практически нет. Большая половина детей с таким диагнозом умирает из-за неправильного ухода. Эти дети нуждаются в аккуратном обращении.
Если пережить трехлетний возраст (благодаря правильному уходу), они постепенно начнут самостоятельно себя оберегать. Их жизнь станет немного легче. Если же болезнь протекает в тяжелой форме, пациенты ежедневно испытывают сильнейшую боль, которая еще больше усиливается после обязательных перевязок (их повторяют раз в 3 дня).
Детям с буллезным эпидермолизом нужна диета. Рациональное питание поможет скорее заживлять раны, укреплять иммунитет, налаживать работу ЖКТ. В пище должны быть обязательно следующие вещества:
- углеводы;
- минералы (вода, селен, кальций, железо, цинк);
- белки;
- волокна;
- жиры;
- витамины (В, А, Е, С, Д).
Симптоматическое лечение синдрома бабочки
Врачи подбирают систематическое комплексное лечение больным синдромом бабочки. Такая терапия состоит из:
- Гигиенических процедур. Ускорить заживление эрозий, снизить риск их разрастания поможет обработка ран, наложение бинтов.
- Генная терапия. Введение генов, которые заменят имеющиеся с нарушеннием структуры.
- Протеиновой терапии. Болеющему вводят определенное количество белка.
- Использование стволовых клеток мозга.
- Клеточной терапии. Болеющему в организм вводят клетки, имеющиеся здоровые гены, несущие ответственность за кодирование белков.
- Прием медикаментов, предотвращающих блокировку кодирования белка.
- Излечение имеющихся сопутствующих поражений.
Осложнения
Генетическому поражению свойственно осложнение в виде шока, особенно в том случае, когда присутствуют обширные поражения. Опасными последствиями буллезного эпидермолиза считаются:
- сепсис (он развивается после присоединения вторичной инфекции);
- анемия;
- развитие онкологии;
- нарушение работы ЖКТ;
- контрактуры суставов;
- задержка развития;
- обезвоживание болеющего.
Именно с целью предотвращения таких осложнений врачи назначают симптоматическое лечение буллезного эпидермолиза.
Прогноз
Больные буллезным эпидермолизом имеют довольно неблагоприятный прогноз. Продолжительность жизни таких детей составляет около трех лет. В это время кожные покровы малыша очень нежные, они подобны крыльям бабочки. Поврежденный эпидермис остро реагирует на касания, на нем возникают пузыри, ранки.
Если врач неправильно подойдет к терапии патологии или родители не окажут надлежащего ухода пораженной дерме, возможно инфицирование ранок, которое влечет за собой некроз тканей. Именно этим и объясняется продолжительность жизни младенцев до трех лет при развитии буллезного эпидермолиза. Трехлетний возраст считается критическим рубежом, пережив который ребенка ждет лишь инвалидность. После 3 лет развития недуга наблюдается уплотнение кожных покровов. Они становятся более прочными, но нормального уровня прочности им все-равно достичь не удается.
Дистрофические формы болезни имеют неблагоприятный исход. Злокачественная форма опасна смертью в раннем возрасте от сепсиса. Полидиспластической форма грозит смертью в подростковом возрасте.
boleznikozha.ru
Буллезный эпидермолиз
Организм человека — очень сложная система, малейший сбой которой может повлечь за собой изменения в работе многих систем. Зачастую ребенок только успел появиться на свет, а его уже сопровождают неприятные заболевания. К сожалению, природу не обманешь, и нарушения на генном уровне могут проявляться с первых дней жизни. Так, диагноз буллезный эпидермолиз относится именно к таким заболеваниям.
Особенности диагноза буллезный эпидермолиз и его симптомы
Буллезный эпидермолиз — это термин, объединяющий группу болезней, характеризующихся появлением пузырей и эрозионных участков на коже или слизистых оболочках. При этом кожные покровы очень ранимы, легко поддаются травмированию и обладают повышенной чувствительностью — таких пациентов часто называют дети-бабочки, ведь эпидермолиз проявляется в первые месяцы или сразу после рождения. Нужно отметить, что рассматриваемая болезнь проявляется из-за изменений на генетическом уровне, чаще всего передающихся по наследству.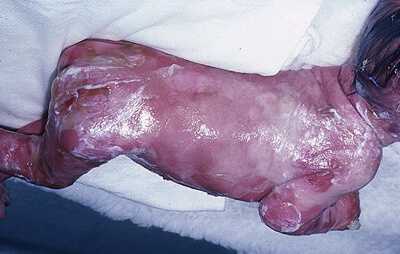
Буллезный эпидермолиз достаточно редкое заболевание — встречается у одного из десятков или сотен тысяч пациентов. Как правило, оно проявляется с самого рождения и в зависимости от разновидностей его симптомы с возрастом могут угасать, или становиться более явными. Зачастую болезнь может затрагивать и другие жизненно-важные системы организма, а также сопровождаться развитием инфекции.
Особенность состоит в том, что мутации затрагивают гены в различных слоях кожного покрова, которые кодируют белки. При этом изменения могут происходить не в одном гене, а сразу в нескольких — зачастую болезнь нарушает структуру более 10 генов.
Отличительными признаками данного диагноза являются следующие симптомы:
- наличие на коже пузырей, наполненных жидкостью без цвета и запаха, которые заживают без рубцов, или оставляя их;
- появление эрозии кожи;
- повышенная чувствительность кожных покровов и склонность к появлению травм, трещин и микроповреждений при малейшем воздействии;
В зависимости от тяжести и типа буллезного эпидермолиза возможны и другие, более тяжелые симптомы, которые рассматриваются в индивидуальном порядке.
Симптомы зачастую проявляются в первые часы жизни новорожденного, поэтому квалификация и осведомленность медицинского персонала будет немаловажным в дальнейшем лечении пациента.
Причина возникновения эпидермолиза буллезного
Основная причина — генетическая предрасположенность к мутации генов, отвечающих за кодирование белков, которая передается по наследству от родителей к детям.
Как правило, это происходит двумя способами:
- Аутосомно-доминантный — характерен для простого типа буллезного эпидермолиза.
- Аутосомно-рецессивный — для пограничного.
Еще один тип — дистрофический — может наследоваться обоими способами.
Мужчины и женщины имеют одинаковую степень риска проявления данной болезни. Это достаточно редкое явление, но его примеры существуют. Данный опыт используется для научных исследований и разработки методов лечения.
При планировании ребенка важно уточнить информацию о наличии у родителей наследственных заболеваний, возможно, пройти некоторые генетические исследования, которые позволят предупредить развитие серьезных патологий. Также родителям из группы риска при установлении факта беременности желательно проходить все запланированные обследования и скрининги для выявления отклонений в развитии плода.
Различные формы эпидермолиза
Классификация буллезного эпидермолиза основана на возможности появления пузырей на различных уровнях слоев кожи.
Каждая форма разделяется на несколько подвидов в зависимости от следующих факторов:
- генотипа;
- фенотипа;
- принципа наследования.
Выделяют несколько различных форм.
Простой вид
Ему свойственно образование пузырей в верхних слоях кожи. Их локализация — стопы, кисти рук, в тяжелых случаях может быть поражено все тело человека. При легкой степени поражения пузыри проходят без появления рубцов, но из-за чрезмерной чувствительности кожи возможно появление рецидивов.
Среди подтипов простого вида выделяют два основных:
- Локализованный — при котором обострение эпидермолиза происходит в летний период. Пузыри появляются на ладонях, стопах или по всему телу, но с возрастом их количество, как правило, снижается. Болезнь может сопровождать несколько поколений.
- Генерализованный тип Доулинга-Меары — одна из самых тяжелых форм буллезного эпидермолиза. Она характеризуется появлением пузырей уже с самого рождения.
Дополнительными симптомами могут быть:
- гиперпигментация;
- некоторые разновидности гиперкератоза;
- мили (мелкие узелки белого цвета);
- нарушение слизистых оболочек;
- появление рубцов;
- дистрофия ногтевых пластин, сращение пальцев;
- заболевания сердечно-сосудистой системы;
- нарушение развития и задержка роста.
Данная разновидность зачастую имеет неблагоприятный прогноз — высока смертность новорожденных с таким диагнозом.
Дистрофический вид
Характеризуется появлением пузырей на уровне верхних частей сосочкового слоя кожи, но при этом ниже уровня плотной пластины. Локализация пузырей — в основном руки и ноги, иногда все тело. Симптомы в большинстве случаев стандартны — эрозия, пузыри, рубцевание, дистрофия или утрата ногтевых пластин. Часты рецидивы заболевания. В большинстве случаев отличается тяжелым поражением кожных покровов.
Различают два основных подтипа в зависимости от вида наследования:
В зависимости от подтипа диагноза возможны следующие осложнения:
- задержка развития;
- появление контрактуры суставов — ограничение их движения;
- проблемы с функционированием желудочно-кишечного тракта;
- анемия;
- заболевания роговицы глаз;
- высокий риск развития онкологических заболеваний.
Пограничный вид
Для этого вида характерно появление пузырей в слоях кожи, которые соответствуют уровню светлой пластины кожи.
Его особенности:
- повышенная чувствительность и ранимость кожи и слизистых оболочек;
- появление пузырей, которые проходят без образования рубцов или с рубцеванием;
- образование грануляционной ткани — соединительной ткани, которая образуется на месте повреждений при их заживлении;
- повреждение зубной эмали.
Выделяют два подтипа данной формы:
- Подтип Херлитца, которому свойственно:
- большое количество пузырей;
- наличие эрозий и рубцов;
- заболевание или полное отсутствие ногтевых пластин;
- милии;
- тяжелые заболевания ротовой полости — кариес, воспаление мягких тканей, нарушение эмалевого покрытия зубов.
Дополнительными симптомами запущенной стадии могут быть анемия, пневмония, сепсис, заболевания глаз, нарушения работы желудочно-кишечного тракта, очаги грануляционной ткани на лице и в области подмышек.
- Подтип Не Херлитца, его симптомами могут быть:
- очаги пузырей и эрозии на коже;
- образование корок и рубцов;
- заболевания ногтей;
- кариес и нарушение эмали.
Симптомы обоих подтипов похожи, но вид Херлитца отличается более тяжелыми поражениями организма.
Синдром Киндлера
Отдельный вид, — при котором появление пузырей возможно на различных уровнях слоев кожи верхних и нижних конечностей. Их образование происходит уже к моменту рождения малыша. Помимо образования пузырей возможны следующие симптомы:
- развитие кариеса, пародонтита и других заболеваний полости рта;
- нарушение работы желудочно-кишечного тракта;
- развитие заболеваний глаз;
- дистрофия ногтей;
- появление проблем в функционировании мочеполовой системы.
По мере роста пациента количество вновь образующихся пузырей снижается, но при этом кожа становится очень тонкой, чувствительной, возможно появление мелких кровеносных сосудов, располагающихся близко к поверхности кожи.
Своевременная диагностика
Медицинское лечение при данном заболевании начинается с диагностики — она дает возможность установить точный диагноз, включая подтип эпидермолиза, что дает возможность назначения конкретного лечения. Помимо внешнего осмотра проводится ряд специфических исследований:
- иммунофлюоресценция;
- иммуногистология;
Они позволяют оценить уровень нарушения структуры генов и глубину затронутых болезнью слоев кожи.
Также проводятся:
- биопсия;
- генетический анализ;
- микроскопия — для оценки состояния внутренних слоев кожи.
Обязателен сбор анамнеза пациента — получение информации о наличии семейных заболеваний, длительности болезни, ее проявлениях и симптомах, и комплексное обследование всех систем организма, анализы мочи и крови.
Своевременная диагностика и определение точного диагноза — подтипа буллезного эпидермолиза может дать возможность для улучшения качества жизни маленького пациента и создания препятствия для развития рецидивов заболевания.
Методы лечения буллезного эпидермолиза
Как правило, назначается комплексное систематическое лечение, которое может включать в себя следующие составляющие:
- Гигиенические процедуры пузырей, ран, очагов эрозии и язв на коже. Это необходимо для их скорейшего зарастания и уменьшения вероятности их разрастания — в качестве повязок чаще всего используют специальные не прилипающие бинты без вылезающих ниточек, способных травмировать нежную кожу пациента.
- Протеиновая терапия — требующая введения в организм некоторого количества белка.
- Клеточная терапия, при которой в организм пациента вводятся клетки, содержащие здоровые гены, отвечающие за кодирование белка.
- Генная терапия, характеризующаяся в организм генов, заменяющих таковые с нарушенной структурой.
- Некоторые методы комбинированного лечения.
- Применение для лечения стволовых клеток мозга, как донорских, так и собственных.
- Использование специализированных лекарственных препаратов, препятствующих блокировке кодирования белка.
- Лечение сопутствующих заболеваний — в зависимости от их тяжести и степени поражения организма.
Нужно отметить, что в настоящее время ведется активная работа по научным разработкам методов лечения буллезного эпидермолиза, как в Российской Федерации, так и за рубежом. Но единого способа диагностики и лечения данной болезни пока нет, а квалификация специалистов не везде на должном уровне, что не дает гарантии на благополучный исход для пациентов с подобным диагнозом.
Продолжительность жизни с буллезным эпидермолизом
Исход болезни и продолжительность жизни с диагнозом буллезного эпидермолиза напрямую зависит от степени изменения структуры генов и глубины поражения тканей и всего организма в целом. На состояние пациента влияет также подтип эпидермолиза. Простые формы могут протекать относительно легче более тяжелых, сопровождающихся образованием большого количества пузырей, развитием инфекционного процесса и нарушением функций внутренних органов и систем организма. Второй вариант течения болезни часто заканчивается летальным исходом еще в младенческом возрасте.
Продолжительность жизни людей с таким диагнозом, как правило, невысока. Помимо медицинских показаний, она зависит от степени ухода за больным — в данном случае родителям нужно приложить максимум усилий и терпения — это даст возможность улучшить качество жизни маленького пациента.
В медицинской истории описаны случаи так называемого обратного мозаицизма — когда при унаследованной мутации, изменяющей структуру определенных генов, происходит их восстановление вследствие работы определенных систем организма и новых изменений на генном уровне. Этот процесс крайне редкий, но, все же, такое чудо имеет место быть.
Каким бы неприятным ни казался диагноз, современная медицина может творить чудеса. Своевременная диагностика, грамотное лечение и регулярные обследования могут дать возможность для благополучного исхода болезни или некоторого улучшения качества жизни пациента. Конечно, результат в немалой степени зависит от тяжести болезни и общего состояния здоровья пациента, а в данном случае, к сожалению, генетические предрасположенности изменить невозможно.
pokozhe.ru
Буллезный эпидермолиз – можно ли вылечить болезнь бабочки у человека?
Буллезный эпидермолиз – это группа дерматологических заболеваний, для которых характерно образование пузырьков на коже и слизистых оболочках. При этом патологическом состоянии наблюдается повышенная ранимость покровов: малейшее надавливание провоцирует возникновение проблемы.
Буллезный эпидермолиз – причины возникновения
Из-за повышенной хрупкости кожи эта патология еще известна как болезнь бабочки. Буллезный эпидермолиз причины развития имеет разнообразные. Это связано с тем, что существует несколько вариантов протекания заболевания. Основная причина данного патологического состояния – мутация 10-ти различных генов. В результате такого сбоя начинается разрушение белка. Данный процесс происходит под влиянием болезнетворного секрета. От того, какие поражены гены, зависит разновидность патологии:
- Если мутировали KRT5 и KRT14, у пациента диагностируется простая форма недуга.
- Когда сбой произошел в генах LAMB3 и LAMA3, речь идет о пограничном типе заболевания.
- Мутация COL7A1 чревата развитием дистрофического типа заболевания.
Учитывая все это, буллезный эпидермолиз чаще происходит при генном сбое, влекущем за собой активацию вредоносных ферментов. Все это приводит к разрушению белка. Без него кожа не может должным образом функционировать. Она становится очень ранимой и ломкой. Даже при малейшем воздействии извне на коже появляются язвочки и волдыри. Они доставляют множество хлопот и с большим трудом поддаются лечению.
Приобретенный буллезный эпидермолиз
Такое патологическое состояние может проявиться в любом возрасте. Были случаи, когда данное заболевание диагностировалось у 3-хмесячного ребенка. Однако чаще буллезный эпидермолиз поражает пожилых. Подвержены развитию такого заболевания в равной степени и мужчины, и женщины. Вот как появляется болезнь бабочки:
- Развивается медленно.
- Приобретает хронический характер.
- Чаще поражает разгибательные участки, например, локти, запястья, хотя пострадать могут и другие области.
Буллезный приобретенный эпидермолиз бывает двух видов:
- классический;
- воспалительный.
Врожденный буллезный эпидермолиз
Основной фактор, влияющий на развитие данного недуга, - наследственная предрасположенность. Другими словами, патология передается от родителей к детям. Наследуется заболевание как по рецессивному, так и по доминантному признаку. Есть и другие факторы, провоцирующие возникновение болезни. От чего появляется буллезный эпидермолиз:
- вредные привычки будущей матери;
- влияние токсических и химических веществ;
- вирусные инфекции (краснуха, корь, скарлатина и другие);
- передозировка определенных медикаментов.
Буллезный эпидермолиз – симптомы
Клиническая картина напрямую зависит от типа поразившего заболевания. Например, болезнь бабочки у человека может сопровождаться стандартным проявлением – пузырьками на коже. Однако в некоторых случаях такое заболевание сопровождается поносом и сильной рвотой. Могут проявляться и другие симптомы:
- ногтевые пластины утолщаются;
- во рту появляются эрозии и язвы;
- кожа на ступнях и ладонях утолщается;
- появляются милиумы;
- редеют волосы.
В зависимости от стадии заболевание может протекать с различной степенью выраженности. Изменяться может и площадь поражения. Разнится и область локализации булл. Различают такие типы заболевания:
- простой;
- дистрофический;
- пограничный;
- смешанный.
Простой буллезный эпидермолиз
Данный тип заболевания проявляется сразу же после рождения малыша. На теле появляются волдыри, наполненные серозной жидкостью. Болезнь бабочки имеет 12 подтипов. Самыми распространенными считаются следующие варианты:
- Локализованный – заболевание поражает стопы и кисти. Его обострение наблюдается в летний период. У детей оно ярче выражено, но по мере взросления симптомы минимизируются.
- Генерализованный – считается самым тяжелым подтипом. При подобном поражении кожа покрывается водянистыми прыщами и волдырями. Одновременно на ладонях и подошвах стоп утолщается эпидермис, появляются атрофические рубцы, наблюдается деформация ногтей.
- Пятнистый – на начальном этапе заболевание протекает как простой эпидермолиз. Вскрытые волдыри оставляют на коже пигментные пятна.
- Негерпетиформный – на различных участках тела появляются одиночные пузыри.
Дистрофический буллезный эпидермолиз
Существует два типа такого заболевания: гиперпластический и полидиспластический. К тому же различают буллезный эпидермолиз рецессивно дистрофической формы и доминантной. Для гиперпластического типа характерны следующие признаки:
- Болезнь начинает проявляться сразу же после появления на свет малыша или в течение первых двух суток.
- После любого механического воздействия на коже образуются водянистые прыщи.
- Вскрытые пузыри оставляют на коже рубцы и шрамы.
- Ногтевые пластины и зубы не деформируются.
- Заболевание не отражается на умственном и физическом развитии ребенка.
- Поражаться высыпаниями могут не только кожные покровы, но и слизистые.
- По мере взросления малыша болезнь ослабевает.
Не трудно распознать, как выглядит буллезный эпидермолиз, фото демонстрируют проявляемые при этом недуге симптомы. Для полидисплатического типа патологии характерна такая клиническая картина:
- Негативные признаки начинают проявляться сразу же после рождения крохи.
- Высыпания поражают слизистые и кожу, при этом появляться они могут спонтанно.
- В волдырях содержится жидкость с примесями крови.
- После вскрытия пузырьков на их месте образуются язвочки.
- Пациенты жалуются на сильный зуд.
- Наблюдается деформация ногтей и зубов.
- Нередко происходит самопроизвольное отторжение отдельных участков тела, например, фаланг пальцев.
- У ребенка отмечается задержка развития, как физического, так и психического .
Этот тип заболевания считается чем-то средним между простой формой и дистрофической. Существует два вида такого недуга: подтипы Херлитца и не-Херлитца. Такой буллезный эпидермолиз (болезнь бабочки) имеет следующие особенности:
- увеличивается чувствительность кожи и слизистых к раздражителям;
- наблюдается грануляция соединительных тканей;
- повреждается зубная эмаль.
Синдром Киндлера
Это отдельный тип заболевания. Он считается малоизученным. К тому же встречается данный недуг очень редко. Механобуллезная болезнь характеризуется проявлением таких симптомов, как:
- образование волдырей;
- нарушение в работе пищеварительной системы;
- развитие пародонтита, кариеса и прочих заболеваний ротовой полости;
- появление нарушений в функционировании мочеполовой системы;
- истончение ногтевых пластин.
Буллезный эпидермолиз – лечение
Перед назначением терапии прописывается исследование, позволяющее подтвердить предположительный диагноз. При сборе информации учитываются жалобы пациента и проводится лабораторное исследование. Только после того как подтвердился диагноз буллезный эпидермолиз, доктор прописывает терапию. Например, для обработки вскрытых волдырей чаще используются такие антисептические средства:
Если в области поражения наблюдаются признаки вторичного инфицирования, буллезный эпидермолиз дистрофический тип лечится при помощи следующих средств:
- антимикробной серебросодержащей повязки;
- мазевым атравматическим средством с восковым покрытием;
- парафинированной марлевой повязкой, пропитанной раствором Хлоргексидина;
- антимикробным силиконовым покрытием.
Назначаться могут и средства, стимулирующие регенерацию тканей:
- Декспантенол;
- Ацетат ретинола;
- Бепантен плюс.
В случае распространения инфекции прописываются следующие антибиотики:
- Ципрофлоксацин;
- Амоксициллин;
- Моксифлоксацин.
Если поражены слизистые ротовой полости, назначаться могут такие препараты:
- Холина салицилат;
- Гидроксид алюминия;
- Ретинола пальмитат.
Лечится или нет буллезный эпидермолиз?
На сегодняшний день не существует терапии, позволяющей полностью избавиться от заболевания. Пациентам, у которых диагностирована такая патология, назначается лишь симптоматическое лечение, благодаря которому можно немного улучшить их состояние и минимизировать неприятные ощущения. По этой причине вопрос, лечится ли болезнь бабочки, все еще имеет отрицательный ответ. В данный момент времени это заболевание считается неизлечимым.
Буллезный эпидермолиз – клинические рекомендации
Для пациента очень важно, чтобы правильно была подобрана его одежда:
- Следует отдать предпочтение той, что изготовлена из натуральных тканей.
- При этом одежда не должна сжимать и стягивать.
- Желательно, чтобы она была многослойной: это позволит сохранить тепло и предупредит скопление пота.
- Нижнее белье и первый слой одежды, контактирующий непосредственно с кожей, надевать нужно швами наружу.
- Недопустимо наличие тугих резинок и ремешков.
Буллезный эпидермолиз – болезнь, при которой важно, чтобы обувь у пациента была удобной и свободной:
- Желательно, чтобы она изготавливалась из мягкой кожи, была с минимальным количеством швов.
- Во избежание травмирования следует отдать предпочтение обуви без декоративных элементов.
- Не лучшим вариантом считаются изделия на молнии: рекомендуется отдать предпочтение тем, что на липучках.
Буллезный эпидермолиз – продолжительность жизни
Прогноз при этом заболевании неоднозначный. Если диагностирована болезнь бабочки, сколько живут зависит от формы заболевания, степени поражения кожи и слизистых оболочек, возраста пациента и его общего состояния. По статистике, у новорожденных с синдромом буллезного эпидермолиза тяжелой формы продолжительность жизни небольшая. К тому же высок риск возникновения летального исхода при неправильном уходе за пациентом. У взрослых болезнь протекает легче: периоды обострения чередуются с ремиссией. Увеличению продолжительности жизни способствует регулярная поддерживающая терапия. В США, например, есть люди-бабочки, которые доживают с подобным диагнозом до 80 лет.
Статьи по теме:| Синдром Прадера-Вилли – генетическая патология, сопровождающаяся гипотонией и увеличением веса. Нередко маскируется под ожирение, поэтому родители не придают значения повышенному аппетиту детей. Отсутствие терапии может привести к гибели пациента. | Болезнь Помпе – генетическая патология, связанная с нарушением расщепления гликогена. Накопление этого вещества в организме вызывает увеличение массы тела. При прогрессировании патологии наблюдается поражение скелетных мышц, что приводит к гипотонии. |
| Синдром Аксенфельда-Ригера – можно ли сохранить зрение ребенку? Синдром Аксенфельда-Ригера – генетическая патология, сопровождающаяся ухудшением остроты зрения. Второе название болезни – врожденная глаукома. Отсутствие терапии приводят к полной слепоте, которая плохо поддается хирургической коррекции. | Синдром Тричера-Коллинза – генетическое нарушение, сопровождающееся повреждением костей скелета черепа. Патология затрагивает преимущественно лицевую часть, что приводит к развитию уродств. Дети с таким заболеванием испытывают трудности с социализацией. |
womanadvice.ru
Буллезный эпидермолиз: дети-бабочки, сколько живут, симптомы, лечение
Обновление: Октябрь 2018
Кожа человека является важной анатомической структурой и играет огромную роль в его жизни. Кожные покровы защищают организм от проникновения инфекции, травм, переохлаждений и перегреваний, участвует в регуляции водного и минерального обмена и многое другое. Но при развитии кожных заболеваний страдает не только кожа, но и организм в целом. Особенно тяжело протекает такая патология, как буллезный эпидермолиз. Данное заболевание протекает очень тяжело при отсутствии должного ухода за больным и трудно поддается лечению.
Что это за болезнь
Врожденный буллезный эпидермолиз включает в себя целую группу заболеваний (более 30 форм), которые объединены одним названием. Общий признак этих болезней – появление на коже пузырей при малейшей механической травме. Данную патологию называют еще болезнью бабочки, но не от того, что вырастают крылья у больных детей, а от характерной для них чрезмерной хрупкости и уязвимости кожных покровов (у бабочки легко повредить крылья). В механизме возникновения пузырей лежит сдвиг между верхними и нижними слоями кожи. Назвать болезнь данным термином предложил немецкий врач – дерматолог Генрих Кёбнер. Группа данных заболеваний генетически детерминирована и может наследоваться по аутосомно-рециссивному и по аутосомно-доминантному типу, доказано, что мутации затрагивают более 10 генов.
Эпидемиология
Болезнь буллезный эпидермолиз распространена на территории 70 (всего 85) субъектов РФ. Частота ее составляет 0 – 19, 73 случаев на 1000000 населения. В России заболеваемость буллезным эпидермолизом достигает 1:50 тыс. – 1:300 тыс. населения.
Исследователи патологии выявили, что во многих странах мира в структуре болезни преобладает простой буллезный эпидермолиз, а в некоторых странах – дистрофический буллезный эпидермолиз. Половые различия для данной патологии не характерны. Отмечено, что среди зарегистрированных пациентов преобладают дети и подростки, что связано с высокой смертностью таких больных.
Причины
В норме слои кожи человека скрепляются между собой различными по составу веществами. В основе развития данной патологии лежит дефект крепления между эпидермисом (поверхностный сой кожи) и дермой (более глубокий слой). Развитие заболевания обусловлено генными мутациями в тех генах, которые отвечают за синтез структурных белков кожи – обеспечивающих механизм крепления между разными ее слоями. На сегодняшний день обнаружено больше 1000 мутаций в 15 генах кожных структурных белков, которые приводят к возникновению различных форм буллезного эпидермолиза. Мутации вызывают нарушение образования белков: полное отсутствие белка, производство неполноценного белка, который не способен «склеивать» слои кожи, синтез белка с нарушенным строением, из-за чего протеазы (ферменты, разрушающие белки) получают легкий доступ к белку. Таким образом становится понятно, что причинами патологии являются генные нарушения и болезнь передается по наследству.
При простой форме заболевания мутации присутствуют в генах: KRT5, KRT14, РКР -1, PLEC, ITGA6, ITGB4. При этом образуются дефектные белки в поверхностном слое кожи (в кератиноцитах): десмоплакин, кератин 5 и 14, плектин и другие, на которые воздействуют протеазы, которые выделяются при механическом воздействии на кожу, что и приводит к образованию пузырей.
Мутации в генах LAMB3, LAMA3, COL7A1 и ряде других вызывают дефект в образовании белков базальной мембраны (нижний слой эпидермиса): ламинин 332, коллаген 17, интегрин и приводят к развитию пограничной формы эпидермиса. Данная форма помимо образования кожных пузырей характеризуется чрезмерной ломкостью кожи и более тяжелым течением.
Дистрофическая форма болезни развивается при мутациях в гене COL7A1, что отвечает за синтез киндлина и коллагена 17 и располагается в соединительнотканных волокнах кожи. Снижение образования данных белков вызывает не только легкое образование пузырей и эрозий, но и приводит к поражению других органов (слизистая дыхательной системы и ЖКТ, контрактуры суставов). Дистрофическая форма болезни протекает тяжело, с образованием грубых рубцов на коже, на которых часто возникают злокачественные образования.
Классификация
На сегодняшний день известно множество разновидностей заболевания и предприняты попытки классифицировать их на определенные типы. Существует множество классификаций, что заставляет путаться в них даже исследователей буллезного эпидермолиза. Самая современная классификация данной патологии, используемая дерматологами, включает 4 основных формы (типа) буллезного эпидермолиза, каждый из которых делится на подтипы:
- Простой буллезный эпидермолиз
К этому типу заболевания относится 12 подтипов. Уровень, на котором образуется пузырь – интраэпидермальный слой. Самыми распространенными подтипами выступают: синдром Вебера-Коккейна, синдром Кёбнера, синдром Доулинг-Меары. Наследование данного типа происходит и аутосомно-доминантно и аутосомно-рецессивно. Пузыри образуются внутриэпидермально и субэпидермально – поражены белки эпидермиса.
- Пограничный буллезный эпидермолиз
Включает 2 подтипа, в одном из которых имеется 6 самостоятельных форм. Уровень образования пузыря – светлая пластинка базальной мембраны эпидермиса. Самой тяжелой формой данного типа выступает подтип Герлитца, смертность при котором очень высока. Из-за образования пузырей на уровне светлой пластинки данная форма получила название «пограничный» эпидермолиз.
- Дистрофический буллезный эпидермолиз
Делится на 2 подтипа, в зависимости от механизма наследования (доминантный или рецессивный). Доминантный встречается чаще. В рецессивный подтип дистрофического эпидермолиза входит несколько форм, одна из которых самая тяжелая – подтип Аллопо-Сименса. Уровень образования пузырей – сосочковый слой дермы, что вызывает образование длительно заживающих эрозий и появление грубых шрамов.
Эту форму называют еще смешанным эпидермолизом, она считается редкой и малоизученной. Особенность данного типа – формирование пузырей и в эпидермисе, и в дерме, и на уровне светлой пластинки.
Клиническая картина
Ведущим клиническим признаком заболевания при любой его форме является возникновение пузырей в ответ на незначительную механическую травму. Подтипы простого эпидермолиза характеризуются образованием полушаровидных, напряженных и заполненных жидкостью пузырей, которые формируются в местах трения/травмирования. Пограничная и дистрофическая формы сопровождаются образованием вялых, со складками покрышкой, которая провисает под весом жидкости. Такие пузыри легко вскрываются и образуются не только в районах травмирования, но и в зонах растяжения (складки паха и подмышечные, в области шеи). При любом типе патологии могут формироваться множественные пузыри и эрозии, которые захватывают большую площадь кожи. Эрозии отличаются длительным заживлением при любой разновидности болезни.
Простая форма болезни
Локализация пузырей на стопах и кистях рук, а при тяжелом течении патологии поражается вся кожа больного. Если болезнь протекает легко, то пузыри заживают, не оставляя рубцов. Простая форма делится на 2 больших подтипа: локализованный и генерализованный.
Локализованный простой БЭ или синдром Вебера-Коккейна характеризуется образованием пузырей на ладонях и стопах, а обострение болезни приходится на летний период, когда повышается риск травматизации кожи и усиливается потливость. Чем старше становится ребенок, тем меньше у него образуется пузырей.
Генерализованный простой БЭ или синдром Доулинг-Меары отличается тяжелым течением и характеризуется формированием пузырей у новорожденных сразу после рождения. Прогрессирование болезни отмечается до года, затем процесс стабилизируется и со временем отмечается улучшение вплоть до прекращения возникновения пузырей либо их редкого образования. Часто такие пузыри заполнены гноем и покрыты слоистыми желтоватыми корочками. После того, как пузыри исчезают в местах их локализации отмечается стойкая пигментация.
К дополнительным признакам простого генерализованного БЭ относятся:
- запоры;
- анальные трещины;
- гиперкератоз;
- повреждение слизистых;
- затрудненность дыхания;
- дистрофия ногтей и сращение пальцев;
- патология сердца;
- пищеводный рефлюкс;
- образование миль (белых узелков);
- признаки анемии (бледность и слабость, головокружения);
- базальноклеточная форма рака кожи (у взрослых).
Дистрофическая форма болезни
Дистрофическая форма может наследоваться рецессивно или доминантно. Это самая тяжелая подгруппа БЭ, так как повреждается глубокий слой дермы, то заживление пузырей происходит с формированием грубых рубцов. Почти всегда при дистрофической форме болезни поражаются слизистые. Характерным и наиболее тяжелым подтипом дистрофической формы является синдром Аллопо-Сименса. Проявления заболевания видны уже с самого рождения, а многие новорожденные рождаются с полным отсутствием эпидермиса на конечностях. Особенно тяжело патология протекает в первые годы. Отмечается медленная эпителизация эрозий, вплоть до нескольких месяцев. Характерно, что чем старше ребенок, тем хуже процесс заживления. Образование грубых рубцов приводит к формированию контрактур и сращению пальцев, что в дальнейшем блокирует рост и развитие кистей/стоп. Подобные рубцовые изменения приводят к трудностям самообслуживания и передвижения. Поражение слизистых с образованием эрозий во тру заканчивается рубцеванием и формированием микростомии (сужение ротового отверстия), короткой уздечки языка, дефектом речи. Рубцевание эрозий в глотке/пищеводе ведет к образованию непроходимости и сужению пищевода, трудностям глотания. Заживление эрозий в прямой кишке нарушает дефекацию. Также больные подвержены кариесу и у них нередко имеются аномалии расположения зубов, вплоть до полной из потери.
Пограничная форма болезни
Наиболее тяжелый подтип – это синдром Герлитца, для которого характерны формирование и быстрое распространение вялых и множественных пузырей, которые почти сразу вскрываются. Избыточное разрастание грануляционной ткани ведет к образованию грануляций вокруг ротовой полости и ногтей, что возникают в первые дни жизни младенца. Также ребенка сопровождает аплазия кожи (отсутствие части кожи на волосистом покрове головы), дефект ногтей и охриплость голоса, проблемы с зубами. Заживление эрозий также сопровождается образованием грубых шрамов. Другие симптомы (некожные): задержка роста и умственного развития ребенка, нарушенность дыхания, анемия, проблемы с легкими (пневмония) и пищеварительным трактом (гастроэнтерит) и развитие сепсиса. Летальность при синдроме Герлитца очень высокая, ребенок погибает от дыхательной недостаточности (образование пузыря на слизистой дыхательных путей), сепсиса или дистрофии.
Синдром Киндлера
Данная форма характеризуется возникновением распространенных пузырных образований уже к рождению, светочувствительностью и истонченной, мятой кожей. Некожные симптомы проявляются в виде острого колита, эзофагита, сужения мочеиспускательного канала, выворотом века. Зубы остаются в порядке.
Продолжительность жизни больных
Сколько живут дети-бабочки? Ответить на данный вопрос однозначно затруднительно. Продолжительность жизни больных с буллезным эпидермолизом прямо пропорциональна форме заболевания, степени повреждения строения генов, глубины повреждения кожи и общего состояния ребенка. К сожалению, до зрелого возраста такие больные доживают редко, и в первую очередь это связано с уходом за ними, что требует множество усилий, терпения и мужества. Дети с тяжелыми генерализованными формами болезни живут всего несколько лет и погибают еще в дошкольном возрасте, например, синдром Герлитца или Аллопо-Сименса. Легкие формы, особенно простого БЭ могут со временем войти в стойкую ремиссию, а образование пузырей связано лишь с травматизацией кожи.
Диагностика
Диагноз данного заболевания ставится на основании сбора данных анамнеза и жалоб, общего осмотра пациента и подтверждается лабораторными исследованиями. Для лабораторного анализа необходимо провести гистологическое исследование участка кожи, взятого из места повреждения, где находится свежий пузырь. Гистологический анализ позволяет выявить субэпидермальную полость, но бессилен в определении типа буллезного эпидермолиза. С этой целью проводится исследование с помощью метода непрямой иммунофлюоресценции (НРИФ) или трансмиссионной электронной микроскопии:
- Биоптат кожи, который исследуют при помощи НРИФ, позволяет установить присутствие, снижение или отсутствие синтеза белков кожи. Кроме того, НРИФ помогает определить уровень повреждения кожи и образование пузыря (внутриэпидермальный уровень, внутри светлой пластинки базальной мембраны или под плотной пластинкой). В диагностике имеет значение определение недостающего белка и уровня формирования пузырного образования. Чтобы провести НРИФ, получают биоптат кожи с пузыря, образовавшегося в течение 24 и менее часов. Участок кожи берется на границе здорового места и свежего пузырного образования.
- Методом электронной микроскопии устанавливают подтип заболевания. Выявляются ультраструктурные изменения в биоптате кожи и оценивается состояние клеточных и внеклеточных образований.
Также для диагностики буллезного эпидермолиза привлекаются смежные специалисты (терапевт, гастроэнтеролог, гематолог, кардиолог, хирург, стоматолог, окулист, ЛОР-врач, онколог).
Дифференциальная диагностика
Буллезный эпидермолиз у новорожденных дифференцируют с такими заболеваниями, как:
- пузырчатка новорожденных;
- эксфолиативный дерматит;
- герпес новорожденных;
- буллезная врожденная эритродермия.
В более старшем возрасте заболевание дифференцируют со следующими патологиями:
- герпетиформный дерматит;
- буллезный пемфигоид;
- экссудативная эритема;
- эпидермальный некролиз.
Лечение
Лечение буллезного эпидермолиза задача непростая и преследует следующие цели:
- обработка пузырей и язв;
- предупреждение новых высыпаний;
- ликвидация или уменьшение интенсивности некожных симптомов;
- улучшение качества жизни пациента.
Специфической терапии при данном заболевании не разработано. Применяются симптоматические методы лечения. Больного следует осматривать дважды в день на предмет новых высыпаний. Пузырьковые образования сначала обрабатывают антисептиком, затем вскрывают, используя стерильные ножницы, скальпель или иглу. Пузырь прокалывается в двух местах параллельно коже. Покрышку пузырька снимать не следует, нужно лишь выпустить его содержимое и наложить асептическую повязку с антисептиком (нитрофурал, хлорид метилтиония и прочие). Для перевязки очага поражения используют первичные повязки из коллагеновых пористых материалов и вторичные фиксирующие. Снимают повязки, обработав их очистителем для кожи (спрей).
Если больного беспокоит зуд, назначают антигистамины и глюкокортикоиды. При значительных болях – ненаркотические анальгетики (ибупрофен, кеторол). Если ребенок глотает с трудом, лекарства перорально выписываются в жидком виде (суспензия) или вводятся парентерально. В случае присоединения вторичной инфекции назначаются антибиотики. Также показана обработка неповрежденной кожи мазями с витамином А и косметическими увлажняющими кремами дважды в день. Это повышает защитные свойства кожи. При развитии осложнений к лечению привлекаются смежные специалисты.
Уход за больным
Режим для больного ребенка должен быть охранительным. То есть запрещаются любые физические нагрузки, которые повышают потоотделение, резкие движения и травмоопасные ситуации.
Больные нуждаются в особой диете. Пища должна быть протертой, не холодной и не горячей, полужидкой и без приправ и специй. Диета должна быть богата белками, углеводами и жирами, а также витаминами и минералами – организму требуется строительные вещества для заживления эрозий. Также больной должен потреблять много жидкости (раневые участки кожи теряют тканевую влагу).
Особые требования предъявляются к одежде и обуви. Одежда больного ребенка должна быть свободной, не натирать и не стягивать кожу. Следует отдавать предпочтение одежде из натуральных материалов. Дома желательно одевать ребенка в мягкую (из байки, фланели) пижаму, а на ноги носки (тапки не желательны). Одежда должна быть многослойной, таким образом она сохраняет тепло и не допускает скопления пота. Нижнее белье и первый слой одежды надевать швами наружу. Не допускаются ремешки и пояса, тугие резинки на плавках и пижаме.
Обувь должна быть изготовлена из натуральной, но мягкой кожи, с минимумом швов и отсутствием декоративных деталей. Желательно приобретать обувь на липучках, избегая обувь с молниями. Обувь для ребенка должна быть свободной и легко надеваться, даже с повязками на ногах.
Вопрос – ответ
Вопрос: Есть ли противопоказания для иммунизации ребенка с буллезным эпидермолизом?
Нет, особых противопоказаний не существует. Не делают прививки лишь при плохом самочувствии больного (осложнение кожных высыпаний). Также не выполняются пробы Манту.
Вопрос: Можно ли вылечиться полностью от буллезного эпидермолиза?
К сожалению, болезнь неизлечима, так как заложена на генном уровне. Но в медицине описаны редчайшие случаи обратного мозаицизма – восстановление работы организма, в частности, белков кожи и возникновение новых изменений в структуре генов. Но утешить родителей больного ребенка может то, что чем старше становится больной, тем легче протекает болезнь.
Вопрос: Можно ли как-то предотвратить болезнь?
Да, в России существует и в настоящее время активно пренатальная диагностика генетических заболеваний, в том числе и буллезного эпидермолиза. С этой целью на сроках 10 – 14 недель выполняется хорионцентез и определяется наличие генетического дефекта у плода. Если он имеется, беременность рекомендуют прервать. Пренатальная диагностика показана семейным парам, у которых уже есть больной малыш или при подтвержденном заболевании одного из родителей.
Вопрос: Показана ли больным буллезным эпидермолизом инвалидность?
Да, инвалидность определяется при любой форме заболевания и назначается пенсия.
Автор: Созинова Анна Владимировна врач акушер-гинеколог
zdravotvet.ru