Лечение суставов - артроз, артрит, остеохондроз и многое другое
Скрининг на каком сроке беременности делают
Зачем нужен и когда проводится первый, второй и третий скрининг при беременности
Скрининг при беременности — это целый комплекс исследований, позволяющий родителям и врачам получить максимально полную информацию о здоровье еще не рожденного малыша. Скрининг позволяет выявить многие врожденные заболевания и физические характеристики. Как и когда проводится скрининг при беременности, зачем он нужен и какие обследования включает?
Что собой представляет скрининг при беременности и зачем он проводится
Скрининг при беременности — это комплекс обследований, в который входят УЗИ и биохимический анализ венозной крови на гормоны. Как правило, скрининг проводят трижды — в первом, втором и третьем триместре.
В нашей стране обязательным является лишь плановое УЗИ-обследование беременных женщин. Полный скрининг считается дополнительным исследованием, которое обычно проводится по желанию будущей мамы. Но иногда врач настойчиво рекомендует пройти именно полное обследование. Если вам дали направление на полный скрининг, не паникуйте — это вовсе не означает, что врач подозревает какую-то патологию. Просто в некоторых ситуациях риск их развития статистически выше, и врачу необходимо знать о возможных опасностях для правильного ведения беременности. Скрининг при беременности обычно назначают:
- беременным старше 35 лет, а также в том случае, если возраст отца превышает 40 лет;
- при наличии генетических патологий у членов семьи;
- при наличии в прошлом замершей беременности, выкидышей или преждевременных родов;
- беременным, которые перенесли в первом триместре какое-либо инфекционное заболевание;
- женщинам, вынужденным принимать лекарства, которые могут быть опасными для плода и влиять на развитие беременности;
- женщинам, работающим на вредных производствах и/или тем, у кого есть вредные привычки.
Раннее обнаружение патологий имеет очень большое значение. Это дает возможность приступить к лечению генетических заболеваний как можно раньше и если не полностью вылечить их, то хотя бы максимально купировать симптомы. Если при обследовании врач замечает какие-либо отклонения, беременность контролируется особенно тщательно, что дает возможность предупредить развитие осложнений или преждевременные роды. Если же обнаруженные патологии окажутся слишком тяжелыми и несовместимыми с жизнью, врач направит пациентку на прерывание беременности по медицинским показаниям.
Скрининг при беременности безвреден как для мамы, так и для малыша. Это довольно точное исследование, хотя следует четко понимать, что оно не дает стопроцентной гарантии. Точность скрининга зависит от многих факторов — профессионализма исследователей, соблюдения женщиной правил подготовки к обследованию и других факторов.
Первый скрининг при беременности
Первый скрининг при беременности проводят между 11-ой и 13-ой неделями. Нет смысла проходить это обследование ранее — до 11-ой недели беременности многие показатели практически не поддаются определению.
Исследование включает в себя два медицинских теста — УЗИ и анализ крови.
УЗИ
При помощи УЗИ врач определяет точный срок беременности, оценивает телосложение ребенка, его размеры (окружность головы, длину конечностей, рост), работу сердечной мышцы, симметричность головного мозга, объем околоплодных вод, структуру и размер плаценты, а также состояние и тонус матки. Для каждого из этих параметров есть показатели нормы, с которыми врач и будет сравнивать полученные результаты. Для 11–13-недельной беременности эти нормы составляют:
- КТР (копчико-теменной размер, то есть длина плода от темени до копчика) — 43–65 мм. Если эта цифра больше нормы, значит, ребенок будет крупным. Отклонение в меньшую сторону говорит о замедленном развитии (причиной такого положения дел часто является гормональный дисбаланс или перенесенные будущей мамой инфекционные болезни), генетических патологиях или гибели плода (в этом случае сердце не будет прослушиваться). Впрочем, это может быть обусловлено и банальной ошибкой в определении сроков беременности.
- БПР (бипариетальный размер, то есть расстояние от виска до виска) — 17–24 мм. Высокий БПР означает большой размер плода, но лишь при условии, что все остальные показатели говорят о том же. В противном случае речь может идти о грыже мозга или гидроцефалии. Низкий БПР говорит о замедленном развитии мозга.
- ТВП (толщина воротникового пространства) — 1,6–1,7 мм. Отклонение от этой нормы (ТВП выше 3 мм) считается признаком некоторых тяжелых хромосомных патологий — синдрома Дауна, синдрома Эдвардса и т.п. Однако не следует паниковать раньше времени — никто не станет ставить столь серьезный диагноз лишь на основании ТВП. Для подтверждения требуется сдать анализ крови на гормоны и сделать биопсию внешней плотной оболочки эмбриона для последующего исследования.
- Длина кости носа — 2–4,2 мм. Слишком маленькая кость носа может говорить о патологии или же просто о том, что нос у малыша будет курносым.
- ЧСС (частота сердечных сокращений) — 140–160 ударов в минуту. Небольшое (до 40 ударов в минуту) отклонение в ту или иную сторону считается вариантом нормы.
- Размер хориона, амниона и желточного мешка . Хорион — это внешняя оболочка плода, которая со временем станет плацентой. Если он расположен на нижней стенке матки, говорят о предлежании хориона. Это потенциально опасная ситуация, чреватая выкидышем, и в этом случае беременной рекомендован постельный режим.
- Амнион — внутренняя оболочка, которая удерживает околоплодные воды. Нормальный объем околоплодных вод на сроке 11–13 недель — 50–100 мл.
- Желточный мешок — это зародышевый орган, который в первые недели жизни плода выполняет роль некоторых внутренних органов, которые будут сформированы позже. К сроку первого скрининга желточный мешок должен практически исчезнуть (тогда в бланке обследования будет указано «не визуализируется»). Если же размер его составляет около 6 мм, то, возможно, у плода присутствуют определенные патологии.
- Шейка матки . В норме ее длина к моменту первого скрининга составляет 35–40 мм. Более короткая шейка матки означает риск преждевременных родов.
УЗИ проводят двумя способами — трансабдоминальным, при котором датчик УЗИ-аппарата располагается на животе, и трансвагинальным, при котором он вводится во влагалище. Трансвагинальное УЗИ дает более полную и точную информацию, но его обычно проводят только в первом триместре. Этот метод, как правило, используют при обследовании женщин с лишним весом, поскольку жировая прослойка в области живота не позволяет в деталях рассмотреть плод и матку.
К УЗИ необходимо соответствующим образом подготовиться. Перед трансабдоминальным УЗИ советуют выпить примерно литр воды, чтобы на момент обследования мочевой пузырь был заполнен — тогда матка немного сместится в сторону живота и картинка будет четче.
При трансвагинальном УЗИ степень наполненности мочевого пузыря не имеет никакого значения, однако перед обследованием лучше зайти в туалет — так будет комфортнее. Перед исследованием нужно принять душ или освежиться при помощи влажных салфеток.
Скопление газов способно исказить результаты УЗИ, каким бы методом оно ни проводилось. Поэтому будущим мамам, страдающим от метеоризма, советуют за день до обследования принимать средства от метеоризма и не есть ничего газообразующего.
На заметку Бытует мнение, что УЗИ «оглушает» нерожденного ребенка. Это, конечно, миф, возникший из-за незнания базовых законов физики. Ультразвук — это колебания высокой частоты, которые не слышны ни взрослым, ни детям. УЗИ — одно из самых точных, недорогих и безопасных исследований.Анализ крови
Биохимический скрининг, который также называют двойным тестом, проводят для определения уровня двух гормонов (отсюда и название) — свободного b-ХГЧ и PAPP-A.
b-ХГЧ (хорионический гонадотропин человека) начинает вырабатываться с первых дней беременности. Его количество постепенно нарастает примерно до 9-ой недели, а затем начинает плавно снижаться. В среднем для срока 11–13 недель нормой считается 50 000–55 000 мМЕ/мл. Повышенный уровень ХГЧ может свидетельствовать о многоплодной беременности, или — в худшем случае — генетических патологиях плода или наличии у матери сахарного диабета. Пониженный ХГЧ типичен для замершей беременности, внематочной беременности, гибели плода или определенных пороках развития (синдрома Патау и синдрома Эдвардса).
PAPP-A — протеин А-плазмы. Норма содержания для срока 11–13 недель — 0,79–6,01 мЕд/л. Низкий PAPP-A — признак таких хромосомных патологий, как синдром Дауна и синдром Эдвардса, гибель плода и выкидыш, гипотрофия плода (дефицит массы тела) и преэклампсия.
Высокий РАРР-А — признак многоплодной беременности, больших размеров плода или низкого расположения плаценты.
Чтобы анализ крови дал максимально точные сведения, его нужно сдавать на голодный желудок, как минимум через 8 часов после последнего приема пищи. За 2–3 дня до анализа следует воздерживаться от жареной, жирной, острой, копченой пищи, шоколада, орехов, морепродуктов. Рекомендуется также не вступать в половые контакты. Все это не столь значительно, однако может тем или иным образом повлиять на результат.
Второй скрининг при беременности
Второй скрининг при беременности проводят на сроке 16–20 недель. Как и первый, он состоит их тех же двух этапов — УЗИ и анализа крови.
УЗИ
На этот раз врач определяет не только размеры, но и положение плода и его костную структуру, состояние внутренних органов и место прикрепления пуповины, а также объем околоплодных вод. Вот приблизительные основные показатели нормы для срока 16–20 недель:
БПР — 26–56 мм.
ДБК (длина бедренной кости) — 13–38 мм.
ДПК (длина плечевой кости) — 13–36 мм.
ОГ (окружность головы) — 112–186 мм.
ИАЖ (индекс амниотической жидкости, то есть объем околоплодных вод) — 73–230 мм. Маловодие может негативно повлиять на состояние костной структуры ребенка и развитие его нервной системы.
Локализация плаценты . Некоторый риск есть лишь при расположении плаценты на передней стенке матки — при такой локализации возможно отслоение плаценты.
Пуповина . Один из важнейших параметров — место прикрепления пуповины. Краевое, расщепленное или оболочечное прикрепление чревато гипоксией плода и трудностями во время родов, нередко оно становится показанием для кесарева сечения. Пуповина подпитывается через 2 артерии и 1 вену, хотя иногда в наличии имеется только одна артерия. Это может вызвать гипоксию плода, порок сердца, нарушения в работе сердечно-сосудистой системы ребенка, стать причиной пониженной массы тела малыша. Впрочем, если все остальные анализы и обследования не показывают отклонений от нормы, волноваться не стоит.
Шейка матки. Длина шейки матки на этом сроке должна составлять 40–45 мм. Короткая шейка матки означает угрозу выкидыша.
Визуализация. Неудовлетворительная визуализация может быть вызвана как особенностями положения плода или лишним весом будущей мамы, так и отеками или гипертонусом матки.
Анализ крови
Как и во время первого скрининга, во время второго берется анализ крови на b-ХГЧ, проверяется также уровень свободного эстриола и АФП. Приводим нормы их содержания на 16–20-ой неделях беременности:
b-ХГЧ — 4,67–5–27 нг/мл.
Свободный эстриол — гормон, по уровню которого можно судить о состоянии плаценты. Норма — 1,17–3,8 нг/мл. Повышенный эстриол характерен для многоплодной беременности или крупного плода. Пониженный — для угрозы выкидыша, плацентарной недостаточности, анэнцефалии и синдроме Дауна.
АФП — белок, который вырабатывается в ЖКТ плода. Норма — 15–27 Ед/мл. Немного пониженный АФП может означать, что срок беременности был определен неверно (слегка занижен). Если АФП очень низкий, причина может быть в синдроме Эдвардса или Дауна, угрозе выкидыша или гибели плода. Высокий АФП характерен для патологий нервной трубки, атрезии пищевода, синдроме Меккеля. Высокий АФП также возможен у женщин, перенесших во время беременности инфекционное заболевание.
Третий скрининг при беременности
Третий скрининг при беременности проводят на 30-ой–43-ей неделе. По результатам этого скрининга врач принимает решение о необходимости кесарева сечения или возможности естественных родов. Основа третьего скрининга — все те же УЗИ. Иногда назначают допплерографию — исследование работы сосудов. Вот приблизительные нормы для данного срока беременности:
УЗИ
БПР — 67–91 мм
ДБК — 47–71 мм
ДПК — 44–63 мм
ОГ — 238–336 мм
ИАЖ — 82— 278 мм
Толщина плаценты — 23,9–43,8. Слишком тонкая плацента — не особенно опасное отклонение от нормы. Причиной может быть миниатюрное телосложение женщины, перенесенные ей инфекционные заболевания, гипертония. Чрезмерно толстая плацента — признак анемии, диабета, резус-конфликта. Учитывается и такой показатель, как степень зрелости плаценты — на сроке 30–35 недель нормальной считается 1-я степень зрелости. При слишком быстром утолщении и старении плаценты возможны преждевременные роды, гипоксия плода и его замедленное развитие.
Пренатальный скрининг очень важен, и пренебрегать им не стоит. Вовремя выявленные патологии и отклонения от нормы могут спасти жизнь и здоровье вашему ребенку. Об этом стоит помнить, особенно тем родителям, которые отказываются от обследования из страха узнать о том, что развитие малыша идет не по плану.
www.kp.ru
Скрининг при беременности. Что это такое, сроки проведения, во сколько недель, нормы, расшифровка результатов
Во время беременности женщине регулярно назначается прохождение ряда определенных медицинских обследований. Их целью является определение состояния здоровья ребенка и соответствия степени его развития установленным нормам. Комплекс этих диагностических процедур называется скринингом.
Что такое скрининг при беременности
В переводе с английского языка слово «скрининг» дословно означает «сортировка», «отбор» или «просеивание», что полностью отражает суть исследований. С их помощью врачи рассчитывают, насколько велика вероятность того, что находящийся в утробе матери ребенок родится с каким-то генетическим отклонением.
Опираясь на полученные результаты, специалисты определяют группу здоровых пациентов. Всем остальным назначают прохождение дополнительных медицинских тестов и анализов, с помощью которых выявляют наличие у малыша конкретного заболевания.
Скрининговое исследование проводится на определенных сроках беременности в каждой женской консультации. Процедура эта является абсолютно бесплатной для всех будущих матерей, которые состоят на учете.
В последние годы, в связи с увеличением возраста рожающих женщин, данное обследование играет особую роль. Доказано, что у рожениц старше 35 лет вероятность появления на свет малыша с врожденными аномалиями гораздо выше.
Даже опираясь на результаты скрининга, невозможно абсолютно точно сказать, что в утробе матери развивается больной ребенок, и утверждать этого никто не может. Все перечисленные исследования лишь указывают на то, насколько велика вероятность рождения у конкретной женщины (учитывая ее возраст и сведения из медицинской карты) малыша с теми или иными генетическими патологиями.
Показания
Согласно рекомендациям ВОЗ, а также соответствующему приказу Министерства здравоохранения РФ, стандартное скрининговое перинатальное исследование рекомендуется проходить всем женщинам, вынашивающим ребенка. Иными словами, состояние беременности уже само по себе является показанием к прохождению этого обследования.
Но обязывать будущую маму делать УЗИ или сдавать кровь никто не имеет права. Прохождение этих простых безопасных процедур – дело добровольное. Тем не менее, случаются ситуации, когда результатов стандартных анализов бывает недостаточно.
Скрининг при беременности настоятельно рекомендуется проходить всем женщинам, которые попадают под такое понятие, как группа риска:
- будущие мамы старше 35 лет или, если отцу ребенка больше 40 (при этом абсолютно не важно, сколько беременностей, родов было у женщины до этого);
- пациентки, у которых имеются дети с какими-то отклонениями;
- женщины, у которых, как минимум, 2 предыдущие беременности оказались неудачными (случились преждевременные роды или самопроизвольные выкидыши);
- будущие мамы, имеющие опыт замершей беременности;
- женщины, которые перенесли во время первого триместра какое-то заболевание инфекционного характера или принимали в промежутке с 1-й по 13-ю акушерскую неделю медикаменты и лекарства, запрещенные для беременных (например, антибиотики, психостимуляторы или гормональные препараты);
- беременные, состоящие в кровном родстве с отцом будущего малыша;
- пациентки, которые подверглись радиоактивному облучению перед наступлением беременности (или, если отец будущего малыша был этому подвержен);
- женщины, в роду которых есть случаи рождения детей с какими-то генетическими нарушениями (или, если такие родственники имеются у будущего отца);
- беременные, трудящиеся на вредном производстве;
- будущие мамы, вынашивающие ребенка с неустановленным отцовством (например, если зачатие произошло вследствие проведения экстракорпорального оплодотворения с использованием спермы неизвестного донора);
- женщины, у которых имеются какие-то вредные привычки.
Во всех перечисленных случаях риск развития у эмбриона каких-то врожденных отклонений и хромосомных патологий возрастает.
Если по результатам проведения стандартного скрининга эта вероятность подтверждается, будущей маме выписывают направление на прохождение инвазивных методов дородовой диагностики.
Проведение полного перинатального обследования принято считать дополнительным и не обязательным. Оно проводится только по желанию самой пациентки. Но в ряде случаев врач может настаивать на полном обследовании, чтобы как можно раньше узнать о таящихся рисках, опасностях и вовремя скорректировать дальнейшее ведение беременности.
За время вынашивания ребенка женщину трижды направляют на прохождение дородового скрининга:
- На 1-м триместре (между 10-й и 14-й акушерскими неделями).
- На 2-м триместре (между 15-й и 20-й акушерскими неделями).
- На 3-м триместре (между 30-й и 34-й акушерскими неделями).
Нормы ХГЧ
Хорионический гонадотропин человека (сокращенно ХГЧ, ХГТ, HCG в английском языке, ХГЛ в украинском языке) – это гормон, который при нормальном состоянии организма вырабатывается исключительно во время беременности.
Гормон ХГЧ вырабатывается после зачатия – он синтезируется оплодотворенной яйцеклеткой, а после того, как формируется трофобласт (это предшественник плаценты), этот гормон продуцируется его тканями. Именно поэтому уровень ХГЧ определяется только после зачатия.
Таблица ХГЧ при беременностию Норма по неделям
Противопоказания
Скрининг при беременности не ограничен какими-то противопоказаниями. Все методы, которые используются во время проведения стандартной диагностики, не несут в себе никакой опасности ни для будущей мамы, ни для ребенка. В определенных ситуациях врач может отменить или перенести обследование, чтобы не исказить его показатели.
К состояниям беременной женщины, которые могут отразиться на результатах дородовой диагностики, относят:
- простудные заболевания (ОРЗ);
- инфекционные заболевания (в том числе ангина, ОРВИ).
Прежде, чем отправляться на дородовое обследование, женщине следует посетить своего акушера-гинеколога. Если врач обнаружит у будущей мамы признаки какого-то заболевания, он направит ее к узкому специалисту (терапевту, инфекционисту или лору) для получения консультации.
Применение инвазивных методов исследования, напротив, могут увеличить риск преждевременного прерывания беременности, так как подразумевают под собой операционное вмешательство в организм женщины. Но их назначают и проводят, только если к тому имеются показания.
Особенности процедуры
С помощью перинатального исследования специалисты определяют, насколько велика вероятность того, что ребенок родится с какой-то из известных генетических патологий:
- синдромом Дауна;
- синдромом Эдвардса;
- анэнцефалией (нарушением формирования нервной трубки плода);
- синдромом Шерешевского-Тернера (синдромом Тернера);
- синдромом Смита-Лемли-Опица;
- синдромом Корнелии де Ланге (амстердамской карликовостью);
- синдромом Патау;
- немолярной триплодией.
Все перечисленные отклонения, в случае их подтверждения после проведения дополнительной диагностики, могут стать достаточно веским медицинским показанием для прерывания беременности на любом сроке.
Но окончательное решение всегда принимает сама женщина, и принуждать ее никто не имеет права.
Скрининг при беременности состоит из целого ряда различных методов обследования, среди которых выделяют:
- Ультразвуковое исследование (УЗИ) плода. С его помощью специалист изучает особенности строения эмбриона. Опираясь на полученные результаты, врачи выявляют маркеры возможных хромосомных патологий. Также в этот вид обследования включены кардиотокография (изучение сердцебиения ребенка) и ультразвуковая допплерография (способ исследования кровотока в пуповине).
- Биохимический анализ крови. Это метод выявления в сыворотке плазмы будущей матери количества некоторых белков, способных указать на возможность наличия у ребенка каких-то отклонений.
- Инвазивные методы. Это дополнительные обследования. Они назначаются не всем, а лишь тем пациенткам, по результатам проведения вышеперечисленных анализов которых обнаружен высокий риск обнаружения у ребенка хромосомных патологий.
В их число входят такие медицинские исследования:
- амниоцентез (забор для дальнейшего изучения амниотической жидкости или околоплодных вод);
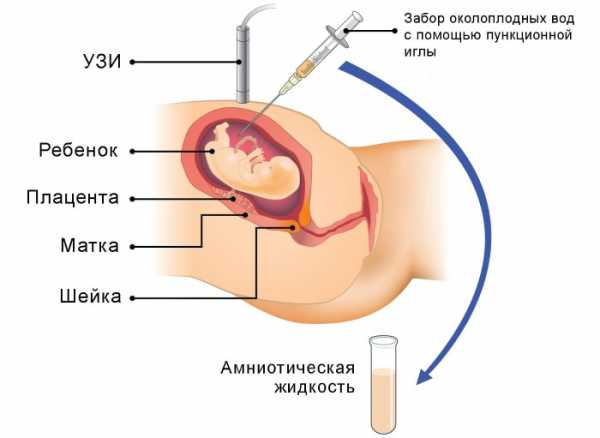
- биопсия хориона (взятие для анализа образца тканей развивающейся плаценты или ворсинок хориона).
Подготовка к исследованию
Скрининг при беременности – важное и серьезное исследование, которое требует определенной подготовки. Перед обследованием женщина обязательно получает консультацию и рекомендации медицинского персонала относительно того, каких подготовительных мер требует предстоящий ей тест.
Но существуют и общие рекомендации:
- Будущей маме не стоит переживать. Нужно настроить себя на положительный исход событий. Лишний стресс и эмоциональное перенапряжение влияют на работу всего организма, в частности, отражаются на функционировании большинства органов и выработке гормонов. В итоге, результаты анализов могут быть ложными.
- Для прохождения трансвагинального УЗИ необходимо принести презерватив. Также лучше посетить туалет перед обследованием, чтобы чувствовать себя комфортнее.
- На трансабдоминальное УЗИ беременной женщине наоборот следует прийти с наполненным мочевым пузырем. Лучше всего выпить 1 или 2 стакана простой воды примерно за полчаса до исследования.
- Если будущая мама страдает от метеоризма, ей рекомендуется за день до прохождения УЗИ пропить препараты, способствующие уменьшению газообразования, а также не употреблять продукты, способные усугубить эту ситуацию.
- Забор крови для проведения биохимического анализа производится натощак, поэтому за 4-6 часов до него нельзя ничего есть. Материал для исследования берут из вены.
- Перед обследованием на 3 дня необходимо отказаться от интимной близости, употребления в пищу жареного, острого и жирного.
- Перед походом в клинику необходимо взвеситься и расспросить отца будущего ребенка о том, не было ли у него в роду случаев каких-то хронических заболеваний, передающихся по наследству. Эти данные потребуются врачу для заполнения соответствующего бланка.
Первый скрининг
Проведение первого дородового обследования назначают на сроке с 10-й по 14-ю акушерскую неделю беременности.
Прежде всего, женщина приходит на прием к врачу акушеру-гинекологу, который выполняет общий осмотр, включающий в себя:
- измерение артериального давления;
- взвешивание;
- измерение роста;
- выявление наличия у пациентки каких-то хронических заболеваний.
В случае необходимости будущей маме выписывают направление на прием к узким специалистам для получения консультации. Одновременно с этим, женщина должна сдать общий анализ мочи. Также у нее берут кровь для выявления наличия таких заболеваний, как гепатит, ВИЧ, сифилис и определения группы с резус-фактором.
Обязательно делают УЗИ, на основании которого специалист:
- визуально оценивает течение беременности;
- определяет расположение плодного яйца (маточное или внематочное);
- вычисляет количество эмбрионов;
- если детей несколько, определяет, какими будут близнецы (однояйцевыми или разнояйцевыми);
- оценивает тонус матки, анализирует состояние яичников будущей мамы;
- изучает хорион;
- смотрит, насколько развиты у плода мозг и спинной хребет, проверяет наличие у эмбриона конечностей.
 Скрининг – это плановый комплекс диагностических процедур, которые выполняются при беременности и помогают следить за внутриутробным развитием ребенка и выявлять возможные генетические отклонения.
Скрининг – это плановый комплекс диагностических процедур, которые выполняются при беременности и помогают следить за внутриутробным развитием ребенка и выявлять возможные генетические отклонения.Первый этап генетического исследования подразумевает оценку возможности обнаружения у ребенка любого из наиболее часто встречающихся генетических пороков.
Среди них выделяют синдромы:
- Дауна;
- Тернера;
- Эдвардса;
- Патау.
Завершает первый этап перинатальной диагностики анализ крови женщины на биохимию. Этот тест проверяет данные величин свободного бета-ХГЧ и РРАР-А в плазме. Поэтому анализ еще часто называют «Двойной тест».
Второй скрининг
Следующее дородовое обследование проводят с 15-й по 20-ю акушерскую неделю беременности.
На втором этапе главная цель врачей состоит в том, чтобы опровергнуть или подтвердить риски, которые были заподозрены после обследования, проведенного в начале беременности. Если отклонения действительно есть, вероятность их диагностирования на втором триместре составляет около 90%.
Хромосомные аномалии не подвергаются лечению, а вот нарушения в становлении нервной трубки плода можно попытаться исправить или хотя бы свести к минимуму еще до родов.
Второй этап перинатальной диагностики состоит из проведения абдоминального УЗИ и анализа крови на биохимию. Последний теперь состоит из изучения 3-х факторов и называется «Тройной тест».
На ультразвуковом исследовании доктор устанавливает вероятность развития дисплазии скелета ребенка, оценивает предлежание плода и специфику его анатомического строения:
- длину костей всех конечностей;
- окружность головы;
- окружность груди;
- окружность брюшной области.
Также изучается строение следующих органов ребенка:
- желудочков мозга;
- мозжечка;
- сердечно-сосудистой системы;
- ЖКТ.
Кроме того, исследуется структура костей:
- спинного хребта;
- черепа;
- грудной клетки.
Анализ крови женщины на биохимию подразумевает под собой проверку концентрации таких веществ, как ХГЧ, АФП и свободный эстриол.
Третий скрининг
Последнее дородовое обследование происходит на сроке с 30-й по 34-ю акушерскую неделю беременности.
Специалисты на этом этапе оценивают риски возникновения возможных осложнений и преждевременного прерывания беременности, определяют способ родоразрешения и выявляют показания к проведению операции кесарева сечения. Кроме того, некоторые пороки образуются на позднем сроке беременности. Обнаружить их можно только на последнем скрининге.
В последний 3-й этап дородовой диагностики включено проведение абдоминального УЗИ, УЗДГ и КТГ.
Во время исследования с помощью аппарата УЗИ специалист повторно оценивает все те же показатели, что и в предыдущий раз. Также проверяет, не появились ли какие-то осложнения беременности и отклонения у малыша.
Врач детально изучает:
- пуповину;
- плаценту;
- околоплодные (амниотические) воды;
- шейку матки будущей мамы;
- придатки беременной женщины.
На допплерометрии исследуется кровоток в:
- сосудах плода;
- пуповине;
- матке женщины;
- плаценте беременной.
Помимо этого, медики оценивают степень зрелости плаценты, проверяют, как она функционирует, выявляют наличие таких осложнений, как обвитие пуповины и порок сердечной мышцы малыша.
Во время кардиотокографии специалист проверяет, не страдает ли плод от кислородного голодания, исследует частоту сердцебиения ребенка, степень его двигательной активности, оценивает тонус матки будущей мамы.
Скрининговое УЗИ
УЗИ – один из самых первых анализов, который проходит беременная женщина.
По результатам процедуры специалистом оценивается:
- состояние эмбриона в целом;
- соответствие уровня развития ребенка установленному сроку беременности;
- факт явных нарушений развития эмбриона;
- любые дополнительные внешние пороки.
Даже если последние на обследовании обнаружены не были, это не может гарантировать того, что с малышом все в полном порядке. Для наиболее точного исследования проводят биохимический анализ крови.
Биохимический анализ крови
Тест на биохимию является самым достоверным из известных методов диагностики генетических заболеваний у ребенка. Забор крови осуществляется из вены. Происходит это обычно в тот же день, что и процедура УЗИ.
Для получения наиболее достоверного ответа анализ лучше сдать ранним утром и натощак. Также большую роль играет соблюдение всех необходимых мер во время доставки полученного материала в лабораторию и хранения его до начала изучения.
Кровь исследуют по таким показателям:
- концентрация в ней специфических исследуемых компонентов;
- наличие уникального вещества, выделяемого плацентой;
- количество особых белков в плазме.
Кроме того, на приеме у врача необходимо будет заполнить стандартную анкету с вопросами, касательно следующих моментов:
- наличие среди родственников отца и матери будущего ребенка людей с хромосомными пороками;
- состояние здоровья уже рожденных в семье детей (если они есть);
- страдает ли беременная женщина от сахарного диабета;
- есть ли у будущей мамы вредные привычки (в особенности, курение);
- возраст, рост и вес женщины.
Нормы показателей
Первый скрининг | |
| Исследуемые данные | Нормы показателей |
| КТР | 43-65 мм |
| БПР | 17-24 мм |
| ТВП | 1,6-1,7 мм |
| Размер носовой кости | 2-4,2 мм |
| ЧСС (частота сердцебиения) | 140-160 (+/- 40) ударов/мин. |
| Объем амниотических вод | 50-100 мл |
| Шейка матки женщины | 35-40 мм |
| Желточный мешок | «не визуализируется» |
| бета-ХГЧ | 50 000-55 000 мМЕ/мл |
| РАРР-А | 0,79-6,01 мЕд/л |
| Второй скрининг | |
| Исследуемые параметры | Нормы показателей |
| БПР | 26-56 мм |
| ДБК (размер кости бедра) | 13-38 мм |
| ДПК (размер кости плеча) | 13-36 мм |
| ОГ | 112-186 мм |
| ИАЖ | 73-230 мм |
| Шейка матки женщины | 40-45 |
| Визуализация | «удовлетворительная» |
| бета-ХГЧ | 4,67-5,27 нг/мл |
| Свободный эстриол | 1,17-3,8 нг/мл |
| АФП | 15-27 Ед/мл |
| Третий скрининг | |
| Исследуемые параметры | Нормы показателей |
| БПР | 67-91 мм |
| ДБК | 47-71 мм |
| ДПК | 44-63 мм |
| ОГ | 238-336 мм |
| ИАЖ | 82-278 мм |
| Толщина плаценты | 23,9-43,8 мм |
| Степень зрелости плаценты | 1-я степень |
Что влияет на результат
Иногда результат дородового скрининга оказывается ложным.
Причинами искажения данных могут стать такие факторы:
- излишний вес будущей мамы;
- применение ЭКО;
- вынашивание многоплодной беременности;
- стресс и депрессивное состояние женщины;
- диагностирование у будущей мамы сахарного диабета;
- осуществление забора крови через неделю после проведения процедуры амниоцентеза.
Расшифровка результатов
Расшифровкой результатов дородовой диагностики занимаются специалисты.
Во время проведения 1-го перинатального исследования, врачи оценивают следующие основные показатели:
- Копчико-теменной размер (КТР). Это величина эмбриона, которая измеряется от определенной точки на темени до такого же обозначенного участка на копчике. Отклонение данной цифры в сторону увеличения указывает на крупность плода. Если параметр меньше нормы, могут заподозрить проблемы, связанные с замедленным развитием ребенка.
- Бипариетальный размер (БПР). Расстояние между обоими висками ребенка. Показатели выше нормы являются свидетельством больших размеров эмбриона, но на это должны указать и остальные параметры. Слишком низкий БПР характерен при проблемах с формированием мозга плода.
- Толщина воротникового пространства (ТВП). Когда данные этого параметра не соответствуют нормальным показателям, подозревают синдром Дауна или Эдвардса у эмбриона.
- Длина носовой кости. Чрезмерно маленькое значение часто указывает на патологию.
- Хорион. Это будущая плацента, внешняя сфера эмбриона. Расположение его внизу поверхности матки (диагноз предлежание хориона) нередко становится причиной выкидыша.
- Шейка матки. При слишком маленьком показателе существует риск потери беременности.
- Желточный мешок. Зачаточный орган, выполняющий в самом начале беременности роль ряда внутренних органов эмбриона, которые еще не образовались. К моменту проведения первого УЗИ он должен почти полностью исчезнуть. Если его величина равна 6 мм или больше, медики подозревают какие-то пороки у ребенка.
- Хорионический гонадотропин человека (Бета-ХГЧ). Увеличенные показатели Бета-ХГЧмогут наблюдаться, если женщина вынашивает сразу нескольких детей, больна сахарным диабетом или у малыша генетическое заболевание. Пониженный ХГЧ, как правило, свидетельствует о замершей либо внематочной беременности. Помимо этого он типичен для синдромов Эдвардса и Патау.
- Протеин А-плазмы (РАРР-А). Выявление слишком высокого параметра является симптомом низкой локализации плаценты, вынашивания сразу нескольких детей или 1-го крупного ребенка. Низкие показатели часто наблюдаются при синдроме Эдвардса или Дауна, недостаточном весе ребенка или его внутриутробной гибели.
На втором дородовом исследовании доктор оценивает дополнительные параметры:
- Индекс амниотической жидкости (ИАЖ). По сути, это вычисление количества вод в плодном пузыре. Если их недостаточно, существует опасность для становления скелета и ЦНС маленького человека.
- Место прикрепления плаценты. Размещение органа на передней поверхности матки нередко становится основной причиной преждевременного отслоения плаценты.
- Пуповину. Если у нее всего 1 артерия вместо 2-х, то существует риск кислородного голодания зарождающегося человека или развития у него порока сердечной мышцы. Кроме того, нехватка кислорода может спровоцировать чрезмерно маленький вес плода, а также отклонения в работе сердечно-сосудистой системы эмбриона.
- Визуализация. Образование сильных отеков или гипертонуса матки могут ухудшить четкость изображения на УЗИ.
- Свободный эстриол. По показателям этого особого гормона врач судит о том, в каком состоянии находится плацента. Повышенные данные могут наблюдаться при вынашивании нескольких детей или одного, но крупного. Слишком маленькие цифры нередко являются симптомом развития плацентарной недостаточности, вынашивания ребенка с анэнцефалией или синдромом Дауна, существования риска потери беременности.
- АФП. Уникальный белок, производимый ЖКТ маленького человека. Пониженный уровень его содержания в плазме матери часто напрямую связан с угрозой выкидыша, внутриутробной гибелью плода, наличием у ребенка синдрома Дауна или Эдвардса. Высокие показатели часто наблюдаются при развитии анэнцефалии, синдроме Меккеля или недоразвитости пищевода (атрезия) у малыша.
Изучая пуповину, медики смотрят на место присоединения пуповины: оболочное, расщепленное либо краевое расположение часто служит причиной возникновения у ребенка гипоксии и вызывает определенные трудности в родах. При наличии любого из этих диагнозов врач может назначить пациентке операцию кесарева сечения.
На третьем этапе дородового скрининга, изучают 2 важных дополнительных показателя:
- Толщина плаценты. Слишком толстая плацента чаще всего наблюдается при резус-конфликте, диабете или анемии.
- Степень зрелости плаценты. Из-за стремительного старения и увеличения толщины временного органа могут возникать некоторые опасные состояния: преждевременные роды, замедленное развитие ребенка, гипоксия у малыша.
Что делать при неблагоприятных результатах
Если по итогу проведенных тестов женщину заносят в группу риска, это еще не значит, что ребенок обязательно родится больным.
Беременной женщине, оказавшейся в этой ситуации, следует:
- Прислушаться к советам врача. Такое медицинское заключение вполне может послужить поводом для прохождения дополнительных анализов, после которых специалисты уже смогут предоставить точный ответ.
- Нужно взвесить «за» и «против». Дополнительные обследования проводятся на таких сроках, которые позволяют хорошенько все обдумать и принять осознанное решение: сохранить беременность или же прервать ее.
При беременности скрининг имеет огромное значение. Многие отклонения, если их своевременно диагностировать, поддаются лечению. Если не пренебрегать таким важным обследованием, можно спасти жизнь и здоровье будущему малышу.
Автор: Ольга Мартынова
Видео о скринингах при беременности
Пренатальные скрининги в 1,2 и 3 триместре беременности:
kidteam.ru
Скрининги при беременности: сроки проведения, результаты. Когда, на какой неделе беременности делают первый, второй и третий скрининги при беременности? Расшифровка 1, 2, 3 скрининга при беременности: норма
Еще 20 лет назад врачи с трудом по УЗИ могли определить пол ребенка. О наличие каких-либо патологий плода вообще не шло речи, так как тогда не проводилось скринингов, которые стали обязательными с 2000 г.
Что показывает скрининг при беременности?
Скрининг — исследование количества гормонов и проведение УЗИ, по которым можно узнать, имеет ли ребенок какие-то генетические отклонения. Проще говоря, врачи выяснят, есть ли дефект нервной трубки у плода или синдром Дауна. Также удается узнать о возможность других серьезных отклонений.
Всего за беременность женщине делают три скрининга. Каждый из них включает биохимический анализ крови, УЗИ и анализ на количество гормонов. По этим результатам даже на ранних сроках удается определить наличие генетических нарушений у ребенка. Женщине предоставляют выбор, рожать больного малыша или нет.
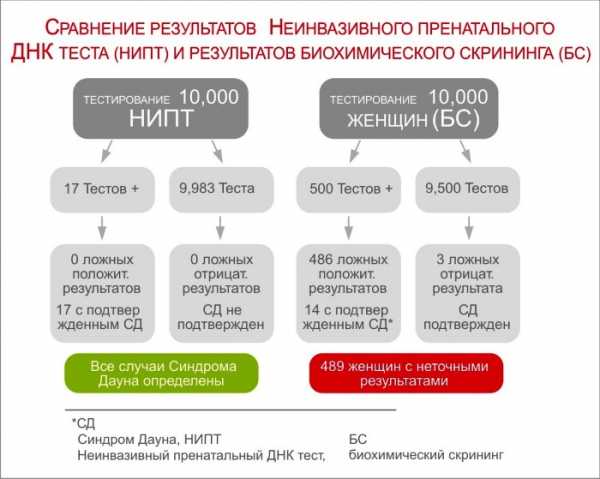
К сожалению, сейчас имеется очень большое количество ложно-положительных результатов, когда скрининг показывает наличие отклонений, которых на самом деле нет. В таком случае беременной предлагают провести инвазивный метод исследования.
Скрининги при беременностиСколько скринингов делают за беременность?
Утвержденными являются три скрининга, но врач по показаниям может назначить дополнительные исследования. Обычно они связаны с нарушением здоровья беременной. Не удивляйтесь, если вас попросят сдать несколько анализов крови, мочи и мазков.
Утвержденными являются всего два УЗИ, на 11-12 недели и на 20-24 неделе. Остальные только по показаниям. Но доктора часто перестраховываются и назначают УЗИ на 32 неделе. Это для того чтобы определить предлежание плода и его размеры. Также определяется количество воды и развитие всех органов малыша.
Скрининги при беременностиВо сколько недель беременности делают первый скрининг?
Первый скрининг делают на 11-12 неделе беременности. В это время проводят такие исследования:
- УЗИ. Это исследование проводится с целью определения точного срока беременности и наличия аномалий развития у плода. В это время меряют толщину воротникового пространства. При показателях больше 2 мм, назначают дополнительные исследования.
- Анализ крови на ХГЧ и РАРР-А. Эти показатели позволят определить нет ли аномалий развития у плода и как хорошо протекает беременность. Этот тест называется двойным.
- Анализ мочи и крови. Для постановки на учет необходимо сдать еще массу анализов. Это исследования на ВИЧ, сифилис и генитальные инфекции. Нередко женщины считают эти исследования первым скринингом, но на самом деле это не так. Обычно постановка на учет совпадает с первым скринингом.
Расшифровка первого скрининга при беременности
В это время на УЗИ определяют размер ребенка, длину костей рук и ног, размер живота. Эти показатели могут варьироваться в широких пределах, и мало о чем говорят.
Расшифровка скрининга:
- Стоит обратить внимание на толщину воротничкового пространства. При показателях выше 2 мм, женщине назначают повторное УЗИ. Большое значение имеет точная дата беременности. В 13 недель ТВП может быть не выше 2,7 мм
- КТР. Это размер ребенка от темени до копчика. В 10 недель он равен 14 мм, а в 13 недель уже 26 мм
- ХГЧ. Это гормон, который выделяется при беременности, по его количеству можно судить о патологиях плода. Например, большое количество ХГЧ говорит о многоплодной беременности, гестозе или патологиях развития плода. Нередко уровень этого гормона повышается при приеме прогестинов (Урожестан, Дюфастон). При низких значениях ХГЧ врач может заподозрить внематочную или замершую беременность. При высоком ХГЧ у малыша могут заподозрить синдром Дауна, а при низких показателях – синдром Эдвардса. Подробнее в таблице
- Содержание РАРР-А. Повышенное содержание этого гормона тоже свидетельствует о патологиях в развитии плода и хромосомных нарушениях
На какой неделе беременности делают второй скрининг?
Нормой считается 16-22 неделя. Врачи рекомендуют сдавать кровь с 16 по 18 неделю. В это время проводят тройной тест. Он отражает количество АФП, ХГЧ и свободного эстриола. По результатам исследований можно судить о наличии хромосомных нарушений плода, а также о возможных болезнях внутренних органов.
УЗИ рекомендуют делать чуть позже, с 20-24 неделю. На таком сроке можно посмотреть размеры внутренних органов плода и их соответствие сроку гестации.
Второй скринингРасшифровка и нормы второго скрининга
С результатами анализов вы получите не только содержание трех гормонов в крови, но и их нормы. Они могут отличаться в разных лабораториях в зависимости от метода исследования.
- Вообще на втором скрининге рассматривают все показатели в комплексе. Повышенное или пониженное содержание конкретного гормона еще ни о чем не говорит. Так, при высоком ХГЧ и низком АФП имеется высокий риск рождения ребенка с синдромом Дауна. При этом высокое значение ХГЧ с нормальной концентрацией АФП может свидетельствовать о приеме гормональных препаратов беременной.
- Во многих лабораториях после тройного теста строят график. Исходя из его значений, вам выдадут риск развития патологий у плода и синдрома Дауна.
- Свободный эстриол – гормон, который вырабатывается надпочечниками плода и плацентой. При понижении значения на 40% можно говорить о патологиях внутренних органов плода или перенашивании ребенка.
- Показатели нормального эстриола смотрите на картинке ниже.
На какой неделе делаю третий скрининг?
Этот скрининг уже не требует сдачи крови на гормоны, если по результатам предыдущих скринингов не выявлено патологий. Проводится такая диагностика с 32-36 неделю. В ходе УЗИ врач тщательно изучает состояние и размеры внутренних органов плода. Кроме того, проводится анализ кровотока ребенка.
Если точнее, то доктор смотрит основные вены и сосуды ребенка и его сердца. Помогает выяснить, хватает ли малышу кислорода. Если у вас все норме после 1 и 2 скрининга, врач не назначает анализ крови на гормоны. Только при сомнительных результатах предыдущих скринингов вы получите направление.
Третий скринингРасшифровка и нормы третьего скрининга беременности
Назначение третьего скрининга – выяснить развитие патологии плода, а также определить состояние плаценты.
Вот нормы основных показателей плода:
- ЛЗР (лобно-затылочный) около от 102 до 107 мм
- БПР (бипариетальный) в среднем от 85 до 89 мм
- ОГ от 309 до 323 мм
- ОЖ от 266 до 285 мм
- размер предплечья от 46 до 55 мм
- размер кости голени от 52 до 57 мм
- длина бедра от 62 до 66 мм
- длина плеча от 55 до 59 мм
- рост ребенка от 43 до 47 см
- вес плода от 1790 до 2390 граммов
Скрининг при многоплодной беременности
На первом скрининге женщине, которая носит несколько малышей, назначат УЗИ. При подтверждении многоплодной беременности анализы на ХГЧ и РАРР-А не назначают.
- При многоплодной беременности эти результаты сомнительные и не являются информативными.
- На первом УЗИ для выявления аномалий в развитии плода оценивают ТВП для обоих плодов и наличие свободной жидкости в шейном пространстве.
- С 16 по 20 неделю анализ крови на гормоны, то есть тройной, тест тоже нет смысла проходить. Эти результаты неточные и не могут указать на здоровье или пороки ребенка.
Единственным достоверным исследованием при многоплодной беременности является УЗИ.
Многоплодная беременностьКогда делать скрининг при беременности: советы
Чтобы не пропустить дату скрининга, необходимо до 12 недели стать на учет к гинекологу. Он вам распишет по дням, что и когда нужно проходить.
- Проходите скрининги в указанных временных рамках. Первый скрининг лучше проходит на 11-12 неделе. Именно в это время результаты двойного теста наиболее точные.
- Второй скрининг стоит проводить с 16-18 неделю (это тройной тест). УЗИ стоит делать позже на 20-24 неделе. К врачу с результатами тройного теста нужно приходить с первым УЗИ. Проводится сверка результатов и выявление возможных рисков.
- Обязательно предупредите врача о приеме лекарств. Перед сдачей крови ничего не кушайте. За несколько дней до скрининга не ешьте шоколад и морепродукты.
Будьте здоровы и не волнуйтесь по пустякам. В 20-40 % случаев результаты скринингов являются ложноположительными.
ВИДЕО: Расшифровка скринингов при беременности
Оцените статью
heaclub.ru
Скрининг при беременности
08.05.2022Анализы при беременности Скрининг- в переводе с английского это слово обозначает сортировку или отбор. Словом, перинатальный скрининг – это особый набор анализов, тестов, исследований, которые могут дать ясное представление о возможных отклонениях в развитии будущего ребенка. Весь скрининг подразделяется на количество триместров, так как во время каждого периода вынашивания будущая мама обязана пройти намеченные исследования. Скрининги подразделяются на двойной, тройной и четвертной тесты, демонстрирующие те или иные гормональные аномалии во все периоды беременности. Главная цель скрининга – это разделение категорий риска в развитии у плода врожденных пороков: синдрома Дауна, синдром Эдвардса, дефекты развитости нервной трубки. По показателям ультразвукового исследования и результатам анализа крови, взятому из вены, высчитывается итог. Естественно, во время обработки информации учитываются персональные сведения женщины (от возраста, веса, вредных привычек до применения гормональных препаратов на протяжении беременности).Содержание
На УЗИ следует изучить – толщину воротникового пространства (ТВП). Ее коэффициент, если он превышает 2-2,5 см указывает на возможное наличие у ребенка синдорома Дауна. ТВП измеряется при строго ограниченных сроках беременности – от 11 до 14 недели, более точно – до 12 недель. Позже плод подрастет и показатели ТВП потеряют свою информативность. В первом триместре кровь сдают на гормоны b-ХГЧ и РАРР-А. Второй скрининг (16-18 недель) не предусматривает УЗИ – показания для него берутся из первого. А кровь надо сдавать на гормон b-ХГЧ, белок Альфа-протеина АФП и эстриол – то есть, так называемый «тройной тест». Результатов необходимо дожидаться около трех недель. Показатели анализов выражаются не цифрами, а в МоМ, что означает кратность в медицине. Медиана – это среднестатистический показатель для приведенного маркера. По норме МоМ должен оказаться в границах 0,5-2,0. Если на основании анализов выявляется отклонение от нормы, значит, присутствует некая патология в развитии плода. Повышенный ХГЧ может свидетельствовать о таких отклонениях: хромосомные дефекты развития, многоплодие, резус-конфликт. Сниженный ХГЧ говорить о внематочной беременности, угрозе выкидыша, неразвивающуюся беременность. Повышение и понижение АФП говорит о вероятных хромосомных отклонениях. Сумма и сочетаний отклонений в пропорциях гормонов тоже может рассказать о наличии патологий. Положим, при синдроме Дауна показатель АФП бывает заниженным, а ХГЧ – наоборот, завышенным. Отличительная черта незакрытой нервной трубки является повышенный уровень белка Альфа-протеина (АФП) и пониженную степень гормона хорионического гонадотропина ХГЧ. При синдроме Эдвардса исследуемые гормоны понижены. При высоком риске женщину направляют на консультацию к специалисту-генетику. Здесь нужно принимать очень важное в жизни решение. Пороки развития, на которые указали результаты ваших измерений, не поддаются лечению. Здесь вам дадут информацию о том, что у вас, скорее всего, будет «не такой» ребенок. Генетик изучит ваши показатели, сведения о вашей родословной, уточнит, было ли для сохранения беременности применено гормональное лечение (Утрожестан, Дюфастон) и обязательно предупредит, что нет никаких возможностей узнать со стопроцентной точностью, есть ли патологии у малыша, кроме инвазивных способов. Они, эти способы, весьма не безобидны: биопсия хориона, амниоцентез (взятие посредством прокола в животе околоплодной жидкости), кордоцентез (пункция из пуповины плода). Определенный риск в проведении инвазивных исследований присутствует. К сожалению, на сегодняшний день скрининги несут мало информации. Довольно высока недостоверность и ошибочность неинвазивных исследований. Некоторые врачи вообще спорят о целесообразности проведения таких процедур. В первые три месяца беременности абсолютно все женщины проходят эту безболезненную процедуру.Первый скрининг при беременности предоставляет возможность распознать патологии в развитии плода. Он состоит из ультразвукового исследования и анализов крови. Для проведения диагностики учитываются все персональные данные женщины (начиная от возраста, веса, наличия хронических заболеваний до вредных привычек). У нее берут из вены кровь и делают УЗИ.
Все эти действия производят на 10-13 неделе вынашивания. Несмотря на такой небольшой срок, они помогают выявить у плода генетические и хромосомные отклонения. Все заключения о развитии будущего ребенка делают по результатам суммы исследований и анализов. Если диагностика определила высокую вероятность аномалий в формировании малыша, женщина направляется на амниоцентоз и БВХ.Группа риска:
- Женщины, которым белее 35 лет.
- Те будущие мамочки, у которых в роду были дети с синдромом Дауна или другими генетическими аномалиями.
- Беременные, у которых уже рождались дети с отклонениями или у которых в прошлом были выкидыши.
- Анализ крови и УЗИ постарайтесь провести в один день и в одной лаборатории.
- Делайте анализ крови натощак, воздержитесь от половых контактов, чтобы исключить возможность искажения результатов.
- Взвесьтесь перед тем, как отправляться в клинику – это необходимо для заполнения бланка.
- Перед процедурой не стоит пить воду, по крайней мере, не более 100 мл.
Второй этап – это УЗИ первых трех месяцев вынашивания. Он определяет развитие внутренних органов и расположение конечностей. Кроме того, делаются замеры тела ребенка и сопоставляются с соответствующими сроку нормами. Этот скрининг исследует расположение и структуру плаценты, носовой кости плода. Обычно на таком сроке она просматривается у 98% детей.
Также первый скрининг определяет многоплодную беременность, если все показатели превышают норму.- Если результаты проведенных анализов выше нормы, то высок риск синдрома Дауна у будущего ребенка. Если они ниже нормы, то возможен синдром Эдвардса.
- Норма РАРР-А – еще один коэффициент первого скрининга при беременности. Это плазматический протеин А, уровень которого в течение всей беременности увеличивается, а если это не происходит, значит у будущего ребенка существует предрасположенность к заболеваниям.
- В случае, когда РАРР-А оказывается ниже нормы, то высок риск развития у ребенка отклонений и патологий. Если он выше нормы, но при этом остальные результаты исследований не отклоняются от нормы, то не стоит тревожиться.
- ультразвуковой (выявление аномалий при помощи УЗИ),
- биохимический (показатели крови),
- комбинированный, где применяются два первых.
Второй скрининг при беременности – это биохимическое исследование крови будущей мамочки по определенным тестам.
Точнее по так называемому «тройному тесту», по которому проводится изучение степени белков и гормонов, таких, как: хорионический гонадотропин человека (ХГЧ) в крови, альфа-фетопротеин (АФП), свободный эстирол. Тест становится «четверным», когда данный вторичный комплекс исследований предусматривает еще и взятие крови на уровень ингибина А. Изучение концентрации в крови указанных гормонов и белков дает возможность судить с большой долей вероятности о возможности формирования у ребенка синдрома Дауна, синдрома Эдвардса, пороки нервной трубки.Выводы повторного комплекса исследований могут быть косвенным показателем дефективного состояния формирования ребенка и обострений протекания беременности. Например, аномальная степень ХГЧ свидетельствует о ненормальностях в хромосомах, опасности формирования гестоза или о наличии сахарного диабета у будущей мамы.
Пониженные же показатели ХГЧ могут свидетельствовать о нарушениях развития плаценты. Повышенные или пониженные в сыворотке крови беременной АФП и ингибин А – признак расстройства естественного формирования малыша и вероятных прирожденных аномалиях – пороках открытой нервной трубки, возможно синдроме Дауна или синдроме Эдвардса. Если резко повышается альфа-фетопротеин, то плод может погибнуть. При изменении уровня женского стероидного гормона - свободного эстриола можно допустить нарушения активности фетоплацентарной системы: дефицит его предполагает вероятные неправильности функционирования ребенка. В случае, когда итоги повторного комплекса исследований оказались неблагоприятными, не следует раньше времени переживать. Они только говорят о предполагаемых рисках отклонений, не есть окончательный диагноз. В случае, когда хотя бы единственная составляющая вторичного скрининга не вписывается в норму, необходимо проделать добавочное исследование. На показатели скринингового исследования, возможно, влияют некоторые причины: экстракорпоральное оплодотворение, вес женщины, наличие сахарного диабета, вредные привычки, например, курение.Видео о скрининг
Чтобы оставить отзыв, вам необходимо авторизоваться на сайте
Разделы статей
Апатия, что делать
В мире современных технологий и в мире, где каждую секунду может поменяться история. Человеку очень
Вакцинация детей - делать или нет
Вероятно, наиболее дискуссионная тема среди мам: прививать ребенка или нет? Эта тема, кажется, обошла по популярности даже споры о грудном вскармливании
Тяжесть в животе при беременности
Ощущение тяжести в животе при беременности довольно частое явление. Фактически каждая девушка, вынашивая ребенка, сталкивается с этим чувством.
empiremam.com
Сколько скринингов делают во время беременности
Для того чтобы вовремя выявлять отклонения и патологии в течении беременности, будущие мамы сдают анализы, проходят обследования у специалистов разных профилей. Наблюдающий беременную акушер-гинеколог отслеживает изменения в ее состоянии также и на основе жалоб. А что же такое скрининг при вынашивании малыша и как часто женщины должны проходить эту процедуру? Узнаем подробно.
Кратко о скринингах
Каждый триместр беременности сопровождается рядом обследований. Они позволяют врачу определять соответствие развития плода существующим нормам. Комплекс подобных тестов, исследований и анализов называют скринингом.
Это слово английского происхождения. В переводе оно означает «отбор», «сортировку». При беременности скрининг позволяет получить информацию и о риске генетических отклонений. Проводятся такие исследования каждый триместр. Иногда врач назначает женщине помимо стандартных еще и дополнительные обследования. Стоит отметить, что их настоятельно рекомендуют проходить будущим мамам из группы риска. Сюда входят такие категории женщин:
- В возрасте 35 лет и старше.
- Имеющие детей, рожденных с хромосомными патологиями.
- Имевшие в прошлом выкидыши.
- Те, которые принимали в первом триместре запрещенные для беременных лекарственные средства.
- Беременность которых стала результатом брака близких родственников
- Получившие облучение незадолго до наступления беременности.
- Имеющие длительную угрозу выкидыша.
Кстати, Всемирная Организация Здравоохранения рекомендует всем женщинам проходить перинатальный скрининг, то есть дородовой. Это необходимо для того, чтобы выявить хронические недуги, скрытые инфекции, подкорректировать состояние здоровья так, чтобы зачатие произошло в здоровом теле.
К сожалению, многие гинекологи не объясняют доступно своим пациенткам, какие задачи и функции подобных исследований, в чем их необходимость. Но право каждой беременной женщины знать, действительно ли нужны такие проверки, не опасны ли они для здоровья.
Итак, в первом триместре, то есть до 12 недель, будущая мама проходит свой первый скрининг. Это ультразвуковое исследование и биохимические маркеры крови. Задача первого УЗИ — подтверждение нормально развивающейся беременности, определение ее срока и сердечного ритма плода, обнаружение многоплодной и внематочной беременности, угрозы выкидыша. Первое ультразвуковое исследование позволяет выявить проблемы матки, плаценты, органов малого таза. Оно определяет размер воротниковой зоны плода. Его увеличение может быть свидетельством пороков развития будущего ребенка. Также задача первого УЗИ — определение предполагаемой даты родов (ПДР).
Второй скрининг будущей маме назначают на сроке 16-21 неделя. В него входит ультразвуковое исследование и биохимические маркеры крови с изучением количества АФП, ХГЧ и свободного эстрадиола в крови матери. Задача второго УЗИ — оценка количества околоплодных вод, определение параметров плода, оценка его состояния, выявление пороков развития, проблем плаценты и матки. Также исследование подтверждает нормальное развитие систем плода. Наблюдающий гинеколог проводит сравнительную характеристику полученных результатов первого и второго УЗИ.
Многие будущие мамы с нетерпением ждут второго планового УЗИ, чтобы узнать пол ребенка. Но иногда специалисту ультразвуковой диагностики не удается этого сделать, потому что плод на момент исследования как бы отворачивается — и его половых органов не видно.
Третий скрининг будущей маме назначают на сроке 32-36 недель. Он включает в себя доплерометрию, кардиотокографию, ультразвуковое исследование. Последнее дает возможность измерять параметры будущего малыша, выявлять пороки его развития, проблемы плаценты и матки. Во время второго скрининга изучается структура лёгких будущего малыша, оценивается кровоток в матке, пуповине, сосудах организма плода.
Результаты плановых исследований всегда изучает и комментирует пациентке наблюдающий ее акушер-гинеколог. Именно он при необходимости и принимает решения относительно назначения лечения или госпитализации беременной.
beremennost.net
Первый скрининг при беременности
1 скрининг при беременности — самое волнующее событие первого триместра. Будущая мама с замиранием сердца ждет новостей о своем ребенке — женщина ведь еще ничего не знает о нем! Как развивается малыш? Все ли с ним в порядке? Ни один из этих вопросов обследование не оставит без ответа.
Понятие «скрининг» в дословном переводе с иностранного языка означает «просеивание» и с точностью отображает специфику процедуры. Будущих мамочек словно «просеивают», когда определяют показатели внутриутробного состояния их деток. Скрининг проводят на 11 — 13 неделе беременности. Это обязательная процедура для всех будущих мамочек. Такой ранний срок не помешает точной аппаратуре и опытным специалистам обнаружить отклонения в развитии плода, вызванные генетикой или хромосомной поломкой.
Особенности первого скринингового обследования
Первостепенное значение имеет комплексное обследование для беременных следующих групп повышенного риска:
- будущая мамочка отпраздновала свой 35-ый день рождения;
- в роду пациентки были случаи появления на свет детей с синдромом Дауна и прочими аномалиями на почве генетики;
- женщины, у которых было самопроизвольное прерывание беременности или рождались больные (с генетическими отклонениями) дети;
- жертвы инфекционных заболеваний, которые настигли женщин спустя некоторое время после зачатия.
В обследование входят две процедуры: ультразвуковое исследование и биохимический скрининг, в ходе которого в крови обнаруживают особенные для «интересного» положения маркеры. Эти методы исследования могут поведать врачу многое: соответствуют ли темпы роста малыша сроку беременности и нет ли патологий в его развитии. Результаты анализов трактуют, учитывая возраст и массу тела будущей мамы, а также наличие у нее хронических болезней и вредных привычек.
При расшифровке данных, полученных в результате обследования, специалист обращает внимание не только на абсолютные показатели, а также на отклонения, соответствующие сроку проведения скрининга при беременности. Все врачи сходятся во мнении, что результаты клинического анализа крови нельзя принимать за истину в последней инстанции и на этом основании выносить окончательный диагноз. Какими бы ни были результаты исследования, всегда есть возможность пройти дополнительное обследование.
Как делают скрининг при беременности
Подготовка к процедуре начинается в стенах женской консультации, где будущая мама может задать гинекологу любые интересующие ее вопросы. Специалист расскажет женщине о значимости первого скрининга и объяснит, как подготовиться к его проведению. УЗИ и биохимический анализ крови лаборатория, как правило, проводит в один день. Обследование совершенно безболезненно, самым неприятным моментом можно считать только процедуру забора крови.
Скрининг проводят рано утром, до завтрака. За 1 — 2 дня до процедуры будущая мама должна взять себя в руки и отказаться от любимых продуктов, среди которых шоколад, дары моря, мясо и вся жирная пища. Вынужденную диету считают залогом точных результатов скрининга.
Врач, скорее всего, посоветует женщине воздержаться от половых контактов, в противном случае общая картина анализов может быть искажена.
Прежде чем отправиться в лабораторию беременная должна взвеситься. Данные о массе тела пациентки лаборант внесет в специальный бланк непосредственно перед процедурой УЗИ и забором крови для анализа.
Перед проведением скрининга лучше не пить воду, но если желание непреодолимое, то не более 100 мл.
Скрининг при беременности: цели УЗИ
На начальном этапе гестации ультразвуковой аппарат используют для определения главных параметров растущего малыша. Лаборант осматривает внутренние органы ребенка, обращает внимание на расположение его ручек и ножек. Кроме того, процедура дает возможность увидеть положение плаценты и оценить ее структуру. По особенностям телосложения малыша в этот период беременности могут судить, правильно ли формируется плод. Если отклонение развития ребенка от общепринятых норм обнаружено вовремя, у врача будет время провести дополнительное обследование, обдумать и выработать тактику дальнейшего ведения беременности.
В ходе процедуры специалист изучает такие специфические черты развивающегося ребенка:
Копчико-теменное расстояние (КТР)
- 11 недель — от 34 до 50 мм;
- 12 недель — от 42 до 59 мм;
- 13 недель — от 51 до 75 мм.
Состояние носовой кости
На сроке беременности в 11 недель она должна быть хорошо различимой, но ее размер при этом определить еще сложно. Скрининг в 12 недель беременности показывает, что носовая кость выросла — теперь ее размеры составляют от 2 до 2,5 мм и более. На 10 — 12 неделе гестации косточка хорошо просматривается у 98% здоровых малышей.
Толщина воротникового пространства (ТВП)
Другими словами, это складки в области шеи.
- 11 недель – от 0,8 до 2,2 мм;
- 12 — 13 недель – от 0,8-2,7 мм.
Частота сердечных сокращений (ЧСС)
- 11 недель – от 155 до 178 ударов в мин;
- 12 недель – от 150 до 174 ударов в мин;
- 13 недель – от 147 до 171 ударов в мин.
Бипариетальный размер
Это расстояние между наружными и внутренними краями обеих теменных костей.
- 11 недель – от 13 до 21 мм;
- 12 недель – от 18 до 24 мм;
- 13 недель – от 20 до 28 мм.
Внешний вид верхнечелюстной кости
Плохо выраженная верхнечелюстная кость на сроке 11 — 13 недель может указывать на высокий риск развития синдрома Дауна у малыша.
Исходя из этих показателей, врач может сделать вывод об особенностях развития ребенка. Так наличие ряда специфических признаков на мониторе аппарата УЗИ может сообщить специалисту о возможных патологиях развития малыша. Отметим, на что обращают внимание в первую очередь:
- если в установленные сроки скрининга при беременности у плода все еще не определена носовая кость или ее размеры существенно отстают от нормы, а лицевые контуры невыразительны и сглажены, у специалиста появятся подозрения на синдром Дауна;
- вовсе незаметная или очень маленькая носовая кость, наличие пуповинной грыжи, одна пуповинная артерия вместо положенных двух и низкая частота сердечных сокращений указывает на синдром Эдвардса;
- визуализированная пуповинная грыжа, нарушение развития многих систем организма и высокая частота сердечных сокращений с большой долей вероятности свидетельствует о развитии синдрома Патау.
Скрининг при беременности: нормы анализа крови
В результате биохимического анализа крови наибольшую ценность для врача представляют показатели свободного бета-ХГЧ и протеина-А (РАРР-А).
У беременной женщины количество хорионического гонадотропина человека в крови повышено. Увеличение концентрации специфического вещества быстрыми темпами происходит в первые недели после оплодотворения яйцеклетки. Именно по этому признаку можно судить, состоялась беременность или нет уже через 6 — 7 дней после полового акта.
Начиная с 12 недели вынашивания ребенка показатели ХГЧ в организме начинают постепенно снижаться, и весь второй триместр его уровень остается практически неизменным.
Нормы свободного ХГЧ при беременности составляют:
- от 17,4 до 130,4 нг/мл в 11 недель гестации;
- от 13,4 до 128,5 нг/мл в 12 недель гестации;
- от 14,2 до 114,7 нг/мл в 13 недель гестации.
Уровень свободного ХГЧ, превышающий норму, может указывать на следующие состояния:
- многоплодная беременность;
- синдром Дауна;
- тяжелый токсикоз.
Существенно заниженные показатели этого вещества свидетельствуют о таких вероятных патологиях:
- неразвивающаяся беременность;
- запаздывающее развитие плода;
- вероятность самопроизвольного выкидыша;
- синдром Эдвардса.
Нормы для вещества РАРР-А составляют:
- от 0,46 до 3,73 мЕд/мл в 11 недель;
- от 0,79 до 4,76 мЕд/мл в 12 недель;
- от 1,03 до 6,01 мЕд/мл в 13 недель.
Высокое содержание РАРР-А в крови не представляет для врача особого диагностического значения, зато пониженный уровень этого вещества заставляет насторожиться, поскольку может быть следствием таких нарушений:
- патология развития нервной трубки плода;
- замершая беременность;
- вероятность спонтанного прерывания беременности;
- риск преждевременных родов;
- резус-конфликт матери и ребенка;
- синдром Эдвардса;
- синдром Дауна;
- синдром Смита-Опица;
- синдром Корнелии де Ланге.
Биохимический анализ первого скрининга при беременности позволяет обнаружить патологии плода в виде синдромов Дауна, Патау и Эдвардса в 68% случаев. Учитывая данные ультразвукового исследования, достоверность результатов анализа крови подтверждается в 90% случаев. Однако специалисты всегда помнят о том, что в силу некоторых причин полученные данные могут быть искажены.
Например, результаты биохимического анализа крови зависят от многих факторов, среди которых наибольшее влияние на состав крови имеют:
- многоплодная беременность;
- беременность, которую получили с помощью процедуры ЭКО;
- большая масса тела пациентки (чем она больше, тем выше показатели специфических веществ в крови);
- курс лечения препаратами, активным веществом которых является прогестерон;
- сахарный диабет у беременной женщины;
- высокий риск спонтанного прерывания беременности;
- неправильно установленный срок гестации;
- подавленное состояние будущей матери из-за психологической травмы.
Если полученные в результате первого скрининга при беременности данные не слишком отличаются от нормы, врачи попытаются развеять свои опасения на втором скрининге. Это обязательная процедура для второго триместра беременности.
Медицинской практике известны случаи, когда вопреки неблагоприятным результатам биохимического исследования крови первого и второго скринингов у женщин рождались абсолютно здоровые дети. Отметим, что это «чудо» имеет отношению только к анализу крови, так как в достоверности результатов, полученных на процедуре УЗИ, врачи почти никогда не сомневаются.
Запомните, что неблагоприятные результаты первого скрининга — еще не повод впадать в панику, так как показатели анализа могут меняться в зависимости от вашего состояния здоровья. Вы имеете право на дополнительное обследование по собственному желанию. Начать нужно с консультации у генетика, который обсудит с вами возможность проведения дополнительных методов исследования. Это амниоцентнез, кордоцентнез либо биопсия ворсинок хориона. Эти процедуры ответят на ваш сокровенный вопрос с поразительной точностью. Своеобразным бонусом, который принесут вам данные мероприятия, станет абсолютно правдивое известие о том, кого же вы носите под сердцем — будущего защитника или принцессу. Это выяснится при подсчете хромосом. В любом случае нужно не опускать руки и надеяться на лучшее!
Надежды и опасения первого скрининга при беременности. Видео
beremennuyu.ru
Что такое скрининг при беременности. Сколько раз и на каком сроке делают скрининг беременной женщине
Содержание
Рассказать ВКонтакте Поделиться в Одноклассниках Поделиться в FacebookДля всех беременных женщин начали вводить скрининговое обследование, как обязательную процедуру еще 20 лет назад. Главная задача проведения таких анализов заключается в выявлении генетического отклонения в развитии будущего ребенка. К самым распространенным относят синдром Дауна, Эдвардса, нарушение формирования нервной трубки.
Скрининг - что это
Все молодые мамы должны знать, что скрининг – это слово с английского переводится как «просеивание». По результатам исследования определяется группа здоровых людей. Всем остальным назначаются тесты, которые помогают определить заболевание. Комплексное обследование состоит из разных методов, к примеру:
- МРТ;
- УЗИ;
- маммография;
- генетический скрининг;
- компьютерная томография и т.д.
Все описанные выше технологии помогают в определении болезней у людей, которые еще не подозревают о наличии патологии. В некоторых случаях такие исследования влияют на эмоциональное состояние человека, не все хотят знать заранее о развитии серьезного недуга. Это обесценивает обследование, особенно, если пациент не собирается проходить лечение. В современной медицине массовые обследования проводят только, если существует реальная опасность для здоровья большого количества людей.
Скрининг при беременности
Что такое скрининг для будущих мам? В этом случае комплексное обследование необходимо для контроля развития плода, оценки соответствия норме основных показателей. Когда говорят про пренатальный скрининг, то речь идет об УЗИ и биохимическом обследовании, для которого проводится забор венозной крови. Сдавать ее нужно натощак рано утром, чтобы вещества, которые поступили вместе с пищей, не изменили состав. Скрининг-тест покажет уровень фетального А-глобулина, гормона беременности, эстриола.
Скрининг беременных включает ультразвуковое исследование, которое позволяет определить визуально отклонения развитии ребенка. На УЗИ видны главные показатели нормы роста – носовая кость, воротниковая зона. Чтобы получить максимально достоверные результаты исследования, будущей маме необходимо строго и четко соблюдать все правила перинатального обследования.
Как делают скрининг при беременности
Родители, переживающие о генетике и риске развития заболеваний у ребенка, интересуются тем, как делают скрининг. На первом этапе врач должен точно определить срок. Это влияет на показатели нормы, биохимические показатели крови, толщина воротникового пространства будут сильно отличаться в зависимости от триместра. К примеру, ТВП на 11 неделе должна быть до 2 мм, а на 14 неделе – от 2,6 мм. Если срок будет установлен не верно, узи-скрининг покажет недостоверный результат. Сдавать кровь следует в тот же день, когда проводит ультразвуковое исследование, чтобы данные совпадали.
Биохимический скрининг
Самый точный способ получения ответа на наличие хромосомных болезней – биохимический скрининг. Кровь берется в тот же день, что и проводится УЗИ, рано утром на пустой желудок. Соблюдать эти требования очень важно, чтобы получить достоверный результат исследования. Забор проводится из вены, исследуется материал на предмет присутствия специфического вещества, которое выделяет плацента. Оценивается еще концентрация, соотношение в плазме маркерных веществ, особых белков.
Важно избежать нарушений во время доставки в лабораторию, хранения для исследования. На приеме девушке будет выдана анкета, в которой присутствуют вопросы:
- о наличии в роду отца ребенка или ее людей с генетическими отклонениями;
- есть ли уже дети, здоровы ли они;
- диагностирован или нет у будущей мамы сахарный диабет;
- курит или нет женщина;
- данные о росте, весе, возрасте.
Скрининговое УЗИ
Это первый этап осмотра будущей мамы. Скрининговое УЗИ не отличается от любого другого ультразвукового исследования. Во время процедуры специалист оценивает общее состояние эмбриона, норму развития ребенка в соответствии со сроком беременности, наличие выраженные порок в развитии и любые другие внешние отклонения. Отсутствие последних не говорит о полном здоровье плода, поэтому проводится биохимический анализ крови для более точного изучения.
Скрининг 1 триместра
Это самый первый скрининг при беременности, который должен проводиться на 11-13 неделе вынашивания ребенка. Очень важно заранее правильно выяснить срок беременности. Первый прием обязательно включает ультразвуковое исследование. Лаборатория иногда запрашивает результаты УЗИ, чтобы провести точные расчеты. Анализ крови тоже проводится на белок и гормон: РАРР-А и свободный b-ХГЧ. Такой тест называется «двойной». Если обнаружен низкий уровень первого, то это может указывать на:
- Вероятность развития Синдрома Дауна, Эдвардса.
- Возможность развития аномалий на хромосомном уровне.
- Беременность перестала развиваться.
- Есть вероятность рождения малыша с синдромом Корнелии де Ланге.
- Существует угроза выкидыша.
УЗИ поможет врачу оценить визуально течение беременности, не произошло ли внематочное зачатие, количество плодов (если их больше 1, то сможет сказать разнояйцовые или однояйцовые близнецы будут). Если поза малыша будет удачной, то врач сможет оценить полноценность сердцебиение, осмотреть само сердце, подвижность плода. Ребенок на этом сроке полностью окружен околоплодными водами, может передвигаться как маленькая рыбка.
Скрининг 2 триместра
Второй скрининг при беременности проводится в промежутке на 20-24 неделе. Вновь назначается ультразвуковое исследование, биохимический анализ, но в этот раз тест проводится на 3 гормона. К проверке b-ХГЧ добавляется проверка на норму АПФ и эстриола. Увеличенный показатель первого говорит о неправильном определении срока или многоплодной беременности, либо может подтвердить риск развития генетических нарушений, патологии плода.
Скрининг 3 триместра
Третий скрининг при беременности по программе проводится между 30-34 неделями. Когда врачи делают УЗИ, они оценивают положение плода, наличие или отсутствие нарушений в формировании внутренних органов младенца, есть ли обвитие пуповиной, присутствуют ли задержки в развитии малыша. В этот период хорошо просматриваются органы, что помогает точно определить и дать возможность исправить отклонения. Специалистами оценивается зрелость плаценты, объем околоплодных вод, могут сказать пол ребенка.
Расшифровка скрининга
Каждый этап беременности имеет определенные показатели нормы развития ребенка, состава крови. Каждый раз тест будет показывать соответствие или отклонения от стандартных показателей. Расшифровка скрининга проводится специалистами, которые оценивают основные показатели. Родители самостоятельно не обязаны разбираться в значениях ТВП или уровней гормонов в крови. Врач, который наблюдает за беременностью, объяснит все показатели в результатах исследования.
Видео: скрининг первого триместра
Ведение беременности. Первый скрининг
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!sovets.net