Лечение суставов - артроз, артрит, остеохондроз и многое другое
Синдром шляттера у детей
Болезнь Шляттера у детей
Болезнь Шляттера (или Осгуда-Шляттера) относится к поражениям опорно-двигательного аппарата, при которых страдает определенный участок длинных трубчатых костей – бугристость большеберцовой кости. Существует целая группа подобных заболеваний, которые наблюдаются преимущественно у детей и подростков, их называют остеохондропатии.
Истинные причины развития остеохондропатий на сегодняшний день точно не известны, но большинство специалистов сходятся во мнении, что патология возникает из-за дисбаланса процессов роста костей и кровеносных сосудов, которые их питают, на фоне физических перегрузок у ребенка.
Причины и предрасполагающие факторы
Болезнь Шляттера у подростков развивается, как правило, в период интенсивного роста (10-18 лет). Пик заболеваемости приходится на возраст 13-14 лет у мальчиков и 11-12 лет у девочек. Патология считается достаточно распространенной и наблюдается, согласно статистике, у 11% всех подростков, занимающихся активными видами спорта. Дебют заболевания чаще всего наблюдается после перенесенной спортивной травмы, в некоторых случаях и вовсе незначительной.
Выделяют три основных фактора риска развития болезни Осгуда-Шляттера:
- Возраст. Недуг встречается преимущественно у детей и подростков, в более взрослом возрасте она выявляется очень редко и только в качестве остаточных явлений в виде шишки под коленом.
- Пол. Чаще остеохондропатия бугристости большеберцовой кости наблюдается у мальчиков, но в последнее время в связи с активным вовлечением и девочек в спорт эти показатели начинают выравниваться.
- Занятия спортом. Болезнь Шляттера в пять раз чаще поражает детей, которые активно занимаются различными видами спорта, нежели тех, кто ведет малоподвижный образ жизни. Самыми «опасными» в этом плане видами спорта считаются футбол, баскетбол, волейбол, хоккей, спортивная гимнастика и спортивные танцы, фигурное катание, балет.
Механизм развития
Болезнь Шляттера у детей подразумевает поражение бугристости большеберцовой кости. Данная часть кости находится сразу под коленом. Основная роль этого анатомического образования – прикрепление связки надколенника.
Расположение бугристости большеберцовой кости совпадает с апофизом (зона, за счет которой происходит рост кости в длину). Именно с этим и связано развитие заболевания.
Дело в том, что апофиз имеет отдельные кровеносные сосуды, которые обеспечивают ростковую зону кислородом и прочими необходимыми веществами. В период активного роста ребенка эти сосуды «не успевают» за увеличением костной массы, что приводит к дефициту питательных компонентов, гипоксии. В результате данный участок кости становится очень хрупким и склонным к повреждениям.
Если в этот момент наблюдается воздействие неблагоприятных факторов в виде постоянной перегрузки нижних конечностей и микротравмирования связки надколенника, то риск развития болезни Шляттера очень высокий.
Под действием таких повреждающих факторов начинает развиваться воспалительный процесс, из-за чего возникает оссификация еще не до конца сформированной бугристости большеберцовой кости. Вследствие можно наблюдать гиперактивное разрастание кости в этой зоне, которое проявляется своеобразным бугром под коленом – основным проявлением болезни Шляттера.
Важно знать и то, что эта сформированная костная ткань является очень хрупкой и в случае, когда физические нагрузки продолжаются, может наступить секвестрация (отделение кусочка) кости и отрыв связки надколенника. Данное осложнение встречается довольно часто и требует оперативного вмешательства.
Симптомы болезни Шляттера коленного сустава
Особенностью данного вида остеохондропатии является доброкачественное и часто полностью бессимптомное течение болезни. Спустя некоторое время патология начинает самостоятельно регрессировать, а пациент так и не узнает о своем состоянии. В других случаях болезнь Шляттера является случайной находкой при рентгенографии коленных суставов по другому поводу.
Но определенная часть детей и подростков все же страдает от различных симптомов остеохондропатии. Одним из самых частых и патогномонических симптомов недуга выступает «шишка» сразу под коленным суставом на передней поверхности ноги. Такое образование полностью неподвижно, очень твердое при ощупывании (костная плотность), цвет кожи над бугорком обычный, она на ощупь не горячая. То есть все эти признаки указывают на неинфекционную природу новообразования. Иногда в области шишки может наблюдаться небольшой отек и возникать болезненность при пальпации, но, как правило, такие симптомы отсутствуют.
На фото хорошо заметно шишку, которая образуется при болезни ШляттераСреди других признаков болезни можно отметить боль. Болевой синдром варьирует от незначительного дискомфорта при физических нагрузках до выраженной боли при обычной повседневной двигательной активности. Болезненность может наблюдаться на протяжении всего периода болезни, а может возникать при обострениях, спровоцированных физическими перегрузками. Если у ребенка присутствует болевой синдром при болезни Осгуда-Шляттера – это основное показание к назначению активного лечения, во всех остальных случаях выбирается наблюдение и выжидательная тактика.
Какими могут быть последствия
Негативные последствия патологии встречаются крайне редко. В подавляющем большинстве случаев недуг отличается доброкачественным течением и самостоятельным регрессом после остановки роста человека (23-25 лет). Именно тогда закрываются ростковые зоны трубчатых костей и, соответственно, исчезает сам субстрат развития болезни Осгуда-Шляттера. В некоторых случаях у взрослого человека может остаться внешний дефект в виде бугорка под коленом, который никак не сказывается на функции коленного сочленения и нижней конечности в целом.
Последствие болезни Шляттера в виде шишки под коленом у взрослого человекаНо иногда может наблюдаться такое осложнение, как фрагментация бугристости, то есть отсоединение секвестра кости и отрыв связки надколенника от большеберцовой кости. В таких случаях вернуть нормальную функцию ноги можно только с помощью хирургической операции, в ходе которой восстанавливают целостность связки.
Диагностика
На рентгеновском снимке представленная болезнь Осгуда-Шляттера и ее осложнение – фрагментация бугристости большеберцовой костиПри типичном течении недуга и наличии описанных факторов риска диагностика вовсе не вызывает затруднений, а правильный диагноз специалист может поставить сразу после осмотра ребенка без применения каких-либо дополнительных методов обследования.
Для подтверждения болезни специалисты рекомендует провести рентгенологическое обследование коленного сустава в боковой позиции. На таких снимках можно четко увидеть остеохондропатию, а также фрагментацию кости, если последняя имеет место.
В более сложных для диагностики случаях пациенту может быть назначено МРТ, КТ, УЗИ. Каких-либо специфических лабораторных признаков патологии нет. Все показатели крови и мочи находятся в пределах возрастной нормы.
Лечение болезни
В большинстве случаев болезни Шляттера лечиться вовсе не нужно. Патология сама регрессирует на протяжении некоторого времени, если соблюдать охранный режим и не перенапрягать нижние конечности. Но если заболевание сопровождается болью, нарушением функции ноги, снижением качества жизни ребенка или подростка, то терапия назначается обязательно. Лечение может быть консервативным и хирургическим.
Методы консервативного лечения
Такая терапия направленна на купирование болевого синдрома, уменьшение признаков воспаления в области бугристости большеберцовой кости, нормализацию процесса оссификации апофиза и предупреждение дальнейшего разрастания костной ткани.
Также почитать:Особенности анатомии коленаИз медикаментозных средств чаще всего применяют:
- анальгетики и нестероидные противовоспалительные средства короткими курсами;
- препараты кальция и витаминов D, E, В.
Каждому пациенту назначается диетическое питание, обогащенное микроэлементами и витаминами, щадящий режим. Для детей, которые активно занимаются спортом, на период консервативного лечения (4-6 месяцев) обязательно прекратить абсолютно все физические тренировки. Также целесообразно ношение специального бандажа и различных фиксирующих связку надколенника ортопедических приспособлений, которые уменьшают нагрузку и обладают защитным действием.
Обязательно лечебную программу дополняют физиотерапией. Хороший результат дают такие процедуры:
- УВЧ;
- магнитотерапия;
- электрофорез с прокаином, кальция хлоридом, никотиновой кислотой, аминофиллином, калия йодидом, гиалуронидазы;
- ударно-волновая терапия;
- ультразвук с гидрокортизоном;
- лазерная терапия.
Всем пациентам показана также специальная лечебная гимнастика и курс массажа. Как правило, лечение длится 4-6 месяцев. За это время патология начинает регрессировать, исчезают все симптомы. Если консервативная терапия не приносит результата на протяжении 9 месяцев, а болезнь прогрессирует, развиваются осложнения – в таких случаях прибегают к помощи хирургии.
Пателлярный бандаж обеспечивает хорошую фиксацию и защиту связки надколенника у пациентов с болезнью ШляттераХирургическое лечение
Показания к оперативному лечению болезни Шляттера:
- продолжительность течения заболевания более 2-х лет;
- неэффективность консервативной терапии на протяжении 9 месяцев;
- наличие осложнений – фрагментации кости или отрыва связки надколенника;
- возраст пациента более 18 лет на момент диагностирования болезни.
Техника операции считается несложной, но впереди пациента ждет длительный период реабилитации, от которого и зависит дальнейшая функция ноги и полнота восстановления.
Болезнь Шляттера и армия
Остеохондропатия бугристости большеберцовой кости не является основанием для освобождения юноши от призывной военной службы. Как правило, к 17-18 годам, когда и осуществляется призыв, болезнь уже регрессирует. Если все же наблюдаются симптомы патологии, то молодой мужчина получает временную отсрочку на время, которое необходимо для завершения лечения и полного заживления тканей (6-12 месяцев).
Таким образом, болезнь Шляттера является достаточно распространенной патологией опорно-двигательного аппарата, которая поражает детей и подростков. Заболевание отличается доброкачественным течением и практически 100% выздоровлением. Главное – вовремя выявить проблему и начать ее лечение в случае необходимости.
dialogpress.ru
Болезнь Шляттера у детей: симптомы, причины, лечение, профилактика, осложнения
Причины
Возникновение болезни Шляттера не зависит от пола, но так как мальчики подвержены большим физическим нагрузкам, чем девочки, то чаще всего она встречается именно у них. Она наблюдается в период роста костей. Самой главной причиной появления заболевания являются различные травмы разной степени сложности, которые получают дети при занятиях спортом, значительных физических нагрузках. Существуют такие основные факторы риска развития этого недуга, как:
- баскетбол,
- акробатика,
- футбол,
- легкая атлетика,
- гимнастика,
- регби,
- балет,
- большой теннис,
- многие другие спортивные игры.
Болезнь Шляттера встречается у двадцати процентов мальчиков, которые активно участвуют в состязаниях. По сравнению с этим показателем, всего пять процентов наблюдается у представителей мужского пола, которые не задействованы в области спорта. Чаще всего заболевание появляется в тех ситуациях, когда детям нужно делать большое количество прыжков, преодолевать длинные дистанции, бегать с частым изменением траектории.
Симптомы
Существует несколько основных признаков, которые помогут понять родителям, что у их ребенка развивается заболевание. К главным проявлениям относится:
- боль в области колена, которая проявляется при физических нагрузках;
- отечность и припухлость мягких тканей;
- напряжение мышц бедра.
Конкретное заболевание отличается наличием неприятных ощущений в нижней части колена. Боль увеличиваются при ходьбе, при сгибании ног, после спортивных тренировок. Других симптомов у детей может и не наблюдаться.
Диагностика болезни Шляттера у ребенка
Заболевание имеет незаметное, постепенное течение. Нередко дети не обращают внимания на появление болей. Диагностическое обследование включает ряд основных мероприятий. К наиболее эффективным методам относят:
- рентгенографическое исследование суставов коленей в боковых проекциях (на снимке будет видно полную картину);
- радиоизотопное сканирование;
- УЗИ коленного сустава.
Рентгеновское исследование проводится для того, чтобы выявить существующие изменения в области подколенной чашечки. При помощи радиоизотопного сканирования можно исследовать костную структуру. Такая процедура абсолютно безболезненна, но требует подготовки. Ребенку в вену вводится специальный раствор, попадающий в кости. Через четыре часа доктор проводит сканирование на аппарате. УЗИ в большинстве случаев назначается в качестве дополнительной меры.
Осложнения
В большинстве случаев лечение заболевания эффективно и не приводит к осложнениям. Последствия могут появиться, если терапия не была пройдена, если физические нагрузки после курса остались прежними. К ним относится длительное существование перелома, который обеспечивает регулярные боли и дискомфорт в области сустава колена. Он может привести к нарушению подвижности верхней или нижней конечности.
Если консервативная терапия не обеспечила пациенту полное выздоровление, то могут появиться костные разрастания, имеющие округлую форму. Они сохраняются на протяжении всей жизни. Такие образования не влияют на функциональные возможности сустава, являются безболезненными. Они практически не доставляют дискомфорта.
Лечение
Вылечить заболевания можно достаточно быстро и эффективно. Нередко оно проходит самостоятельно после того, как кости перестают расти. Если же симптоматика имеет выраженный характер, то в данном случае используются консервативные методы. Среди них выделяют:
- безопасные лекарственные препараты,
- физиотерапию,
- лечебную физкультуру, гимнастику.
В основном, курс занимает небольшое количество времени. Однако он обеспечит максимальный результат только в том случае, если родители и их ребенок будут соблюдать все предписания и рекомендации.
Что можете сделать вы
Родители должны всегда прислушиваться к своему ребенку и следить за состоянием его здоровья. Обнаружив у него симптомы болезни Шляттера, им необходимо обратиться за консультацией к доктору. Родители могут:
- следить за тем, чтобы ребенок ограничил деятельность, которая усиливает симптомы, получал меньшие физические нагрузки на больную конечность;
- создать покой для конечности, обездвижив ее повязкой из бинта;
- отправить ребенка в санаторий или курорт для оздоровления.
Категорически запрещено использовать какие-либо лекарственные препараты до консультации с доктором. В случае необходимости, ребенок должен быть отстранен от уроков физкультуры в школе. На пораженное место можно прикладывать холод. Однако, в данном случае нужно следить, чтобы ребенок не получил обморожение. Также родителям следует тщательно подходить к выбору спортивной экипировки. Для защиты суставов лучше приобретать специальные наколенники, надежную одежду, удобную обувь.
Что делает врач
Лечением болезни Шляттера занимается врач-ортопед. В случае необходимости специалист назначает медикаментозный курс, который направлен на полное устранение боли, воспалительных процессов. Используются неагрессивные средства, которые обеспечивают обезболивающий эффект. Дозы лекарств доктор назначает с учетом пола, возраста ребенка. Выбор конкретного метода определяется и степенью заболевания.
Ортопед назначает также курс физиотерапии. Его вид и количество необходимых процедур определяется врачом с учетом индивидуальных особенностей пациента, клинической карты. Может использоваться парафин, грязевые составы.
Лечебная физкультура направлена на разработку подколенных сухожилий. Доктором подбираются определенные упражнения, которые помогают стабилизировать коленный сустав. Заниматься ЛФК самостоятельно нельзя, так как только специалист может рассчитать допустимую нагрузку, следить за динамикой заболевания.
Длительное лечение может осуществляться в случае подострого отрывного перелома. Коленный сустав ребенка фиксируется гипсовой шиной в течение двух месяцев. Если терапия не оказала должного эффекта и болезнь не излечилась, то осуществляется хирургическое вмешательство. Врач в процессе операции удалит омертвевшие участки кости. Она проводится быстро и без рисков. Послеоперационный период занимает небольшое количество времени. Он также включает лечебную физкультуру и физиотерапию.
Профилактика
Профилактические меры, которые помогли бы исключить появление заболевания у ребенка, должны проводиться с раннего возраста. В процессе занятий должна проявляться осторожность. Лучше, если ребенок будет использовать специальную защитную экипировку, которая оградит его от серьезных травм и увечий. Если появляются сильные болевые ощущения, то нужно сменить вид спорта на щадящий вариант или же полностью прекратить тренировки.
Статьи на тему

Здоровье
Ребёнок жалуется на боль в ногах – что делать
Показать всёВооружайтесь знаниями и читайте полезную информативную статью о заболевании болезнь шляттера у детей. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг , как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как болезнь шляттера у детей. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга болезнь шляттера у детей, и почему так важно избежать последствий. Всё о том, как предупредить болезнь шляттера у детей и не допустить осложнений.
А заботливые родители найдут на страницах сервиса полную информацию о симптомах заболевания болезнь шляттера у детей. Чем отличаются признаки болезни у детей в 1,2 и 3 года от проявлений недуга у деток в 4, 5, 6 и 7 лет? Как лучше лечить заболевание болезнь шляттера у детей?
Берегите здоровье близких и будьте в тонусе!
detstrana.ru
Болезнь шляттера коленного сустава
Большая берцовая кость является трубчатой и имеет с обоих своих концов хрящевые образования, обеспечивающие сращивание костной и мышечной тканей между собой.
У взрослого человека, у которого процесс роста уже полностью завершен, эта кость и ее составляющие являются весьма прочными, а значит, устойчивыми к внешнему воздействию.
В растущем организме подвижного ребенка коленный сустав, напротив, еще очень хрупок и наиболее подвержен различного рода травмам. Именно поэтому юные спортсмены в возрасте от 10 до 17 лет более уязвимы перед травмами колен.
Основным фактором развития заболевания всегда выступает травматизация тканей скелета по причине высоких физических нагрузок во время интенсивного развития костно – связочного аппарата у детей и подростков.
Болезнь Шляттера коленного сустава чаще всего выявляется у мальчиков подросткового возраста, занимающихся футболом, лыжами, тяжёлой и лёгкой атлетикой, единоборствами, баскетболом.
За период роста костной ткани, во время спортивных тренировок часто травмируется коленная область. Неокрепший организм с несформировавшимся костно-связочным участком коленей, не справляется с высокими физическими нагрузками.
Результат — постоянные травмы коленной области, приводящие к серьёзному заболеванию.
Признаки заболевания
На первых стадиях болезнь Шляттера, практически не имеет симптомов, и развивается достаточно медленно. Болезненные ощущения дают о себе знать во время приседаний, подъёмов и спусков по лестнице, при сгибании и разгибании коленей. Если нагрузок нет, то и боль не приходит.
При прогрессирующем состоянии болезнь даёт о себе знать непрекращающимися, ноющими болевыми ощущениями даже в спокойном состоянии без нагрузок.
Ознакомьтесь с признаками, по которым можно говорить о наличии заболевания:
- во время тренировок постоянно ощущается боль в коленной области;
- суставы сильно болят после больших нагрузок;
- боль ощущается при надавливании на колено, при незначительных нагрузках и даже во время обычной ходьбы;
- в районе колена появляется отёчность;
- боль может затихать недели на две, но затем снова возвращается;
- температуры нет, но кожа имеет нездоровый оттенок (краснеет, воспаляется).
К довершению, ко всем перечисленным признакам появляется нарост (шишка) под суставом колена.
Симптоматика
На начальном этапе болезнь Шляттера практически не диагностируется, выражаясь путём небольших болевых ощущений в области коленного сустава во время приседаний, либо при подъёме по лестнице.
При повышенных нагрузках на коленный сустав происходят более выраженные болезненные ощущения, проходящие через определённый период времени.
Со временем появляются более ярко выраженные болевые периоды, сопровождающиеся заметной припухлостью коленного сустава. Данное заболевание имеет хроническую форму течения, с ярко выраженными периодами обострения. К основным симптомам болезни можно отнести:
- Болевые ощущения в нижней части коленного сустава
- Возрастающая боль во время ходьбы
- Периодически увеличивающаяся отёчность в районе коленного сустава
- Болевые ощущения во время сгибания и разгибания ноги
- Периодические приступы острой боли
Зачастую полное выздоровление наступает после окончания роста костей в организме подростка, то есть в районе 17-19 лет.
Поначалу болезнь практически всегда бессимптомна – возможны проявления неинтенсивного болевого синдрома во время нагрузки на ногу то есть при сгибании, при использовании лестниц, при приседаниях, тренировках.
По прекращении нагрузок в спокойном состоянии боль обычно проходит, если же боль начинает проявляться и в ненагруженном состоянии – это сигнал прогресса болезни.
Перечислим основные симптомы:
- Беспокоящие боли в коленях при спортивных занятиях;
- После сильных нагрузок также ощущается боль в коленном суставе;
- Болевой синдром при движении по лестничным пролетам, надавливании пальцем, забегах и даже прогулках;
- При осмотре наблюдается отек колена;
- Может происходить исчезновение боли на две – три недели, после боль возвращается с новой силой;
- Общие проявления (покраснение кожи, воспаление), температура – отсутствуют;
- Появления нароста (шишки)под коленным суставом.
Диагностика
Диагностика болезни Осгуда-Шляттера осуществляется на основании:
- сбора анамнеза;
- осмотра и пальпации;
- инструментальных методов;
- лабораторных исследований.
Во время сбора анамнеза доктор выясняет, что беспокоит пациента, когда появились первые симптомы, были ли травмы конечностей и так далее. При осмотре колена обнаруживается его припухлость, а при пальпации области бугристости – болезненность и плотноэластичная отечность, сквозь которую прощупывается выступ.
Основной инструментальный метод – рентгенография. Она осуществляется в прямой и боковой проекциях. Целесообразно отслеживать рентгенологическую картину в динамике.
Боковая рентгенограмма коленного сустава подростка с болезнью ШляттераРентген при болезни Шляттера у детей показывает:
- на начальной стадии – уплощение покрова бугристости большеберцовой кости и поднятие нижней границы жировой ткани, при этом изменения в ядрах отсутствуют;
- на этапе прогрессирования – смещение ядер окостенения вверх и вперед, нечеткость их структуры и контуров, костный агломерат – шиповидный выступ из патологически разросшейся ткани.
Другим методом диагностики болезни Шляттера является радиоизотопное сканирование. Его суть состоит в введении в организм пациента радиоактивного препарата – безопасных для здоровья изотопов, испускающих слабые лучи.
После распределения вещества в тканях проводится оценка уровня излучения, и выявляются патологические участки.
Дополнительно могут применяться такие способы инструментальной диагностики, как УЗИ, МРТ или КТ коленного сустава, а также денситометрия – рентгенологический метод определения плотности костей.
Лабораторные анализы при болезни Шляттера проводятся с целью исключения инфекционного характера воспалительного процесса. Они включают:
- общий анализ крови;
- пробы на ревматоидный фактор.
Заболевание дифференцируют от артрита, перелома, сифилиса, остеомиелита, рака, туберкулеза.
Обычно решающим фактором в постановке диагноза данного заболевания является рентгенологическое обследование, по итогам которого и выносится решение о постановки диагноза.
Для полноты картины рентгенология проводится в двух проекциях: прямой и боковой, что позволяет получить более полные данные о ходе заболевания. В более сложных случаях возможно применение МРТ, УЗИ и денситометрия коленного сустава.
Для установления точного диагноза травматологом или ортопедом проводится первичный опрос и осмотр больного. В качестве исследований чаще всего используется рентгенография коленного сустава (в нескольких проекциях) и клинический анализ крови (для выявления воспалений).
Реже, при наличии затруднений в постановке диагноза, применяются следующие диагностические методы: ультразвуковое исследование (УЗИ), компьютерная томография (КТ) и магниторезонансная томография (МРТ).
Самое главное на этапе диагностики – это сопоставить болезненность, общий вид поврежденной части голени и результаты исследований с занятиями спортом, а также выяснить, какие были перенесены ребенком травмы ранее.
В связи со сложностью диагностики необходимо ответственно подходить к выбору лечащего врача.
Чтобы диагностировать болезнь Осгуд-Шлаттера, необходимо обязательно сделать рентгеновский снимок проблемной зоны. Рентгенография колена позволит исключить добро- и злокачественные опухоли другого происхождения, растяжения, ушибы и прочие проблемы суставов со сходными симптомами.
Дополнительными способами диагностики является пальпация опухоли, жалобы больного на сильные боли при резком сгибании колена.
Ранее было принято считать, что у детей заболевание Осгуда-Шляттера проходит само собой и только у взрослых его нужно лечить, но это не совсем верно.
Не получив надлежащего лечения, болезнь Шляттера оставляет тяжелые последствия в виде костяных шишечек и наростов под коленом.Во избежание последствий и при очень ярко выраженных симптомах используют следующие средства лечения болезни Осгуда-Шляттера:
- ЛФК. Курс лечебной физкультуры для страдающих болезнью Осгуда-Шляттера включает в себя упражнения, направленные на укрепление коленного сустава и развитие мышц бедра. Сбалансированный цикл упражнений на растяжение подколенных сухожилий и четырёхглавой мышцы позволит снизить нагрузку на проблемный участок и будет способствовать улучшению состояния.
- Массаж поражённых участков с согревающими и противовоспалительными мазями. Так, идеально подходит троксевазиновая мазь.
- Физиотерапия. Тубусное ультрафиолетовое облучение назначается пациентам с последней стадией заболевания. Если изменения неглубокие, назначается электрофорез с кальцием и новокаином, а также прогревания.
- Применение согревающих компрессов.
- Приём противовоспалительных и болеутоляющих средств. Обычно назначаются ибупрофен и ацетаминофен.
Но если заболевание прогрессирует, а консервативные методы оказываются бессильны, приходится применить хирургическое вмешательство, а именно механическое изъятие опухоли. Если необходимо, изымается весь участок сустава, поражённого дистрофическим процессом.
«Мёртвый» сустав заменяют пластиковым имплантом. Разумеется, подобное вмешательство — достаточно серьёзный шаг, а потому в первую очередь применяются нехирургические меры.
При подозрении на болезнь Шляттера больному следует обратиться к врачу ортопеду, чаще всего первым назначается рентгенологическое исследование, которое возможно будет проводиться в динамике.
Рентген делается в двух проекциях, что обеспечивает максимальную информативность, так как будет отчетливо видно место крепления сухожилия коленной чашечки к большой берцовой кости.
В особых случаях врачом возможно назначение более точных диагностических средств, таких как компьютерная томография, магниторезонансная томография, ультразвуковое исследование.
При диагностике врач будет исключать такие болезни как: сифилис, травма большой берцовой кости, остеомиелит, различные опухоли.
Лечение
Как лечить болезнь Шляттера, определяет врач-ортопед. Выбор тактики зависит от состояния пациента и динамики патологического процесса. Обязательно терапевтической мерой является ограничение физических нагрузок. Иногда требуется полное освобождение от занятий физической культурой в острый период.
При тяжелом течении конечность рекомендуется обездвижить путем наложения гипсовой манжеты. Если боли слабые, необходимо зафиксировать сустав бандажом или эластичной повязкой.
Бандаж для фиксации коленного сустава человека с болезнью ШляттераТрадиционный курс лечения болезни Осгуда-Шляттера включает:
- медикаменты;
- физиотерапевтические процедуры;
- ЛФК и массаж.
Фармакологическая терапия основана на использовании нестероидных противовоспалительных средств, которые обладают анальгезирующим эффектом. Среди них – ибупрофен, нимесулид и прочие. Детям их выписывают короткими курсами. Кроме того, для уменьшения боли к колену можно прикладывать холод.
Физиотерапия направлена на улучшение кровообращения и питания тканей пораженного сустава, восстановление кости, уменьшение воспаления и неприятных ощущений. Болезнь Шляттера у подростков предполагает применение таких методик, как:
- электрофорез с кальцием, прокаином, лидокаином, аминофиллином;
- ударно-волновая терапия;
- грязевые ванны;
- парафиновые аппликации;
- УВЧ;
- озокерит.
Лечебная физкультура включает упражнения на растяжение мышц бедра и разработку подколенных сухожилий. Благодаря этому снижается нагрузка на зону сочленения бугристости и сухожилия мышцы бедра.
Лечение болезни Шляттера, симптомы которой отличаются значительной выраженностью, может быть хирургическим. Суть операции состоит в удалении очагов бугристости, подвергшихся некрозу, и ее последующем сращивании с большеберцовой костью с помощью трансплантата.
Оперативное лечение болезни Шляттера проводится детям старше 14 лет при неэффективности консервативной терапии. После операции назначается курс физиопроцедур для ускорения восстановления нормальной работы конечности.
Лечение болезни Шляттера у подростков в домашних условиях народными средствами, например, масляными компрессами, неэффективно. Но их можно использовать в качестве вспомогательной терапии после согласования с доктором.
Одним из главных условий при лечении болезни Шляттера является обеспечение максимально возможного спокойного состояния для больного коленного сустава. В идеале необходимо практически полностью исключить на некоторое время нагрузки на больную ногу.
Для достижения необходимого эффекта применяют искусственное ограничение движения коленного сустава. Это возможно при применении специальной гипсовой шины, ортопедической повязки, фиксирующей движение либо съёмного тутора. В определённых случаях данных мер достаточно для полного выздоровления.
В данном состоянии костная ткань постепенно восстанавливается, параллельно восстанавливаются и функции коленного сустава. Проходят болевые ощущения, спадает отёчность сустава. К основным методам лечебной терапии можно отнести:
- Различные варианты физиотерапии (в том числе – электрофорез, грязелечение, термотерапия, кварцевание и др.)
- Специальный медицинский массаж
- Комплекс лечебной физической культуры
- Ледяные компрессы для купирования болевых ощущений
- Лечение медицинскими препаратами (обезболивающие, противовоспалительные, противоотёчные средства)
- Специальная диета
При полном излечении у многих перенесших болезнь Шляттера сохраняются небольшие шишковидные выпячивания, не влияющие на функциональную составляющую коленного сустава и не причиняющие болевых ощущений.
В редких случаях наблюдаются достаточно серьёзные осложнения, такие как остеоартроз коленного сустава, либо его деформация.
Так же как и при медикаментозном лечении при лечении народными способами одним из главных условий удачного процесса является обеспечение полного покоя больной конечности.
Следующим шагом будет применение различного рода согревающих компрессов. Это достаточно долгая процедура, продолжительность которой варьируется в зависимости от степени тяжести заболевания, и составляет от одного до трёх месяцев.
Лечение болезни Шляттера производится достаточно быстро и успешно. Но, чтобы повысить его эффективность, пациенту обязательно нужно обеспечить покой.
Поэтому полностью исключаются любые физические нагрузки на ноги, занятия спортом должны оставаться в прошлом. Если после лечения пациент захочет возобновить спортивную деятельность, это уже не будут такие активные виды спорта.
Что касается самого лечения, то оно заключается в нескольких этапах. Первоначально производится медикаментозное лечение – оно направлено на устранение болевых ощущений, снятие воспаления.
Если говорить о препаратах, то для этих целей используются медикаменты из серии НПВП. Это ибупрофен, тайленол, любые другие аналоги.
Первым и важнейшим этапом лечения болезни Шляттера коленного сустава у подростка является обеспечение покоя травмированному колену. Для минимизации подвижности используется специальная фиксирующая повязка, занятия спортом на время реабилитации полностью исключаются.
Болеутоляющие и противовоспалительные средства при необходимости могут быть показаны в качестве медикаментозной терапии. Благоприятно на процесс выздоровления влияет прием витамина Е и группы В, а также кальция.
Когда болевой синдром проходит полностью, назначается курс лечебной физической культуры (ЛФК). Для больных подбирается специальный курс физических упражнений, обеспечивающий прокачивание и растяжение именно тех групп мышц, которые впоследствии обеспечат стабильность коленного сустава и предотвратят дальнейшее развитие болезни или ее рецидив.
Когда воспаление сустава полностью купировано, можно приступить к физиотерапевтическим методам лечения, таким как:
- ультравысокочастотная терапия (УВЧ);
- ударно-волновая терапия (УВТ);
- ультразвуковая терапия;
- лечение грязями;
- электрофорез с применением препаратов кальция;
- парафинотерапия;
- магнитотерапия;
- электростимуляция.
Мнения специалистов по поводу эффективности перечисленных методов физиотерапии до сих пор расходятся, однако отзывы пациентов, как правило, положительны. Если данные процедуры и не дают положительного результата, то во всяком случае не вызывают негативного.
В случае когда консервативное лечение не имеет ожидаемого положительного результата (сохраняется выпячивание шишки, сопряженное с болезненностью), проводится оперативное лечение.
Однако эти случаи на практике встречаются крайне редко. Если же операция неизбежна, в ее ходе устраняются некротические поражения тканей, фиксируется бугристость кости.
После хирургического вмешательства также показан покой и ношение фиксирующей повязки, а далее курс ЛФК. Возвращение к физическим нагрузкам возможно не ранее, чем через 6 месяцев после операции.
Главное в процессе излечения болезни Шляттера – уменьшить давление на сустав, лечение проводиться обычно под контролем специалиста по травматологии или ортопедии, бывает что для минимизации нагрузки необходима гипсовая повязка.
Также назначаются препараты против боли и воспаления, практикуется назначение ЛФК на растягивание сухожилий, рекомендуется общая неагрессивная тренировка мышц бедра.
Консервативное лечение занимает обычно от 6 до 24 месяцев.
Вдобавок широко практикуется назначение больному физиопроцедур: ударно-волновая терапия, массажные процедуры, грязелечение, электрофорез. После прохождения всей терапии очень важно избегать увеличенного давления на сустав (приседания, прыжки, нагрузки при забегах, стояние на коленях).
Занятия видом спорта вызвавшем заболевание лучше хотя бы на время заменить менее травматичным (к примеру плавание). При серьезных проблемах костной ткани в верхней части головки большеберцовой кости практикуется проведение хирургической операции, заключающееся в иссечении пораженной ткани и фиксации трансплантанта.
Болезнь Шляттера можно вылечить самостоятельно, в домашних условиях, но предварительно проконсультировавшись с врачом. Для этого готовят компрессы, делают ванночки, различные примочки.
Попробуйте приготовить на ночь компресс на основе растительного масла:
- прогладить кусочек натуральной ткани (хлопок, марля, сложенная в несколько слоёв) утюгом;
- пропитать всю ткань нерафинированным, растительным маслом;
- прикладывать на больной участок, накрыв сверху полиэтиленом и замотав полотенцем;
- зафиксируйте компресс.
Для полного излечения болезни Шляттера, такой компресс необходимо накладывать на поражённый участок каждую ночь в течение 1-3 месяцев (в зависимости от стадии заболевания).
Возможные осложнения
При тяжёлом протекании заболевания после окончания курса лечения остаётся костный нарост в виде шишки под коленной чашечкой.
При неполном лечении остаются болевые ощущения, ноющие боли, которые могут регулярно появляться после сильных физических нагрузок.
Болезнь Осгуда-Шляттера означает не только необходимость лечения, но и кардинальные изменения в образе жизни.На период лечения и реабилитации следует исключить занятия спортом, придерживаться определённой диеты, не забывать о лечебных упражнениях, не допускать перегрузок сустава.
Болезнь Осгуда-Шлаттера вполне излечима, но к лечению её необходимо подходить ответственно.
Если не обращать внимания на очевидные признаки, предшествующие заболеванию, то возможно наступление следующих последствий:
- нарушится подвижность суставной части;
- опухоль начнёт разрастаться, принимая шарообразную форму.
Не стоит откладывать либо игнорировать врачебную консультацию. Даже после хирургического вмешательства можно вернуться к активным тренировкам уже на второй месяц.
Профилактика
Профилактика болезни Осгуда-Шлятера состоит в контроле интенсивности занятий спортом в период активного роста ребенка, избегании травм и своевременном обращении за медицинской помощью при появлении болей в коленном суставе.
Основным способом предотвратить данное заболевание служит соблюдение осторожности при занятиях спортом и физической культурой. Особенно это касается тех видов спорта, где основная нагрузка выпадает на ноги.
Учитывая особенности неокрепшего подросткового организма, следует учитывать нагрузку, которую получает подросток. Также стоит уделять внимание и весу.
Излишняя полнота вызывает лишнюю нагрузку на коленные суставы, что ведёт к риску получения заболевания Шляттера. При составлении рациона питания следует уделить внимание продуктам, содержащим в своём составе кальций, который благотворно влияет на крепость костной ткани.
На этом я прощаюсь с Вами, мои читатели. Надеюсь, что в моей статье мне удалось объяснить Вам что такое болезнь Шляттера коленного сустава, лечение которой во многом зависит от самого больного.
Оставайтесь с нами, подписывайтесь на обновления. Также жду ваших комментариев касательно этой и других статей моего блога.
До скорых встреч.
Рейтинг: 5 из 5 (2 голоса)
С уважением, Владимир Манеров
Как и при любом заболевании, болезнь Шляттера лучше предупредить, чем тратить время и средства на её лечение. Для этого следует обратить внимание на следующие профилактические правила:
- если вы отдали ребёнка в профессиональный спорт, то обязаны следить за его питанием;
- любые спортивные тренировки должны чередоваться перерывами на отдых;
- при травме любой тяжести обязательно её полное излечение, чтобы избежать непредвиденных последствий;
- при болевых ощущениях любого вида сразу же обращаться к врачам4
- стараться избегать повышенных нагрузок на коленную область.
Профилактические меры помогут избежать заболевания. Но, если болезнь Шляттера уже случилась, то для полного излечения следует соблюдать все врачебные назначения.
В процессе лечения желательно исключить нагрузки в районе колена, вплоть до полного прекращения спортивными занятиями. Ведь нет ничего важнее здорового организма.
sustav.space
Болезнь Осгуда Шляттера
Содержание
Рассказать ВКонтакте Поделиться в Одноклассниках Поделиться в FacebookЕще неокрепшие детские кости более подвержены различным повреждениям. Одно из таких заболеваний возникает в нижнем полюсе коленной чашечки и чаще появляется у юных спортсменов. Название этого недуга звучит как синдром Шляттера. Что вы слышали об этой патологии? Если ничего, то инструкции ниже помогут вам узнать о причинах, последствиях и методах лечения заболевания.
Что такое болезнь Осгуда Шляттера
Болезнь суставов Шляттера представляет собой поражение асептического характера ядра большеберцовой кости. Причиной тому являются постоянные физические нагрузки во время усиленного роста детских костей. Клиническая картина заболевания – это разрушение костной и хрящевой ткани большой берцовой кости. Без веских причин в нижней части коленной чашечки образуется твердая на ощупь опухоль. В Международной классификации болезней синдром относится к классу МКБ-10.
Симптомы болезни коленного сустава
Американский и швейцарский хирурги в начале ХХ века подробно описали недуг, поэтому у него появилось другое название – синдром Осгуд Шляттера или Шлаттера. Чаще он появляется у детей в возрасте от 10 до 18 лет, ведь это время характеризуется интенсивным ростом костной ткани. Среди мальчиков спортсменов насчитывается больше, поэтому у них болезнь диагностируется чаще, чем у девочек. У детей, никак не связанных с областью спорта, недуг проявляется реже.
Синдром проявляет себя следующими симптомами:
- Когда болезнь только начинает развиваться, признаки проявляются слабо в виде редких болезненных ощущений в колене при физическом нагружении.
- После усиленных занятий спортом боль в колене сбоку с внутренней стороны и в области голени ощущается больше.
- Боль в колене возникает непосредственно при приседаниях, сгибании/разгибании ног, подъеме/спуске по лестнице. Болезненность ощущается при хождении и даже в спокойном состоянии.
- На нижней части колена ткани начинают отекать, появляется шишка, как на фото.
- Болезнь не характеризуется общими признаками воспаления, такими как высокая температура, озноб или покраснения.
- Признаки синдрома характеризуются периодами обострения и ремиссии.
Причины
Главнейший фактор болезни, вызывающий образование нароста под коленом – это интенсивные физические нагрузки во время роста костей у ребенка. Детскому организму сложно справиться с усиленными тренировками, поэтому он отвечает на них таким воспалением. Синдром развивается прежде всего при профессиональных спортивных тренировках, где человека заставляют максимально выкладываться. Группа риска включает следующие виды спорта:
- атлетика легкая и тяжелая;
- спортивная гимнастика;
- каратэ
- хоккей;
- бокс;
- фехтование;
- футбол;
- баскетбол;
- спортивные танцы;
- волейбол;
- фигурное катание.
Точная причина болезни заключается в активной работе четырехглавой мышцы при выполнении упражнений вследствие тяжелых нагрузок. Квадрицепс растягивает сухожилие, которое призвано соединять большеберцовую кость и коленную чашечку. Натяжение принимает чрезмерный характер – это приводит к возникновению мелких травм, надрывов. Кроме того, ухудшается кровоснабжение в области колена. Ответ на такие воспаления – усиленный рост костной ткани, которая затем становится бугристостью.
Последствия болезни Шляттера у детей
Большинство случаев течения болезни характеризуется шишкой, которая не приносит болевых ощущений. Сустав при этом тоже не нарушается, но могут отмечаться некоторые осложнения синдрома:
- смещение вверх надколенника;
- остеоартроз коленного сустава, ведущий к постоянной боли в колене;
- ломота, ноющие боли в колене, зависящие от перемены погодных условий.
Берут ли в армию с синдромом Осгуда Шляттера? Если такой диагноз поставлен, то при прохождении молодыми людьми комиссии ее члены обращают внимание на состояние коленных суставов. Незначительные нарушения могут быть причиной только полугодовой отсрочки для лечения, сама же болезнь коленного сустава Шляттера не является поводом присвоения негодности к армии. Лишь серьезные патологии двигательной функции колена дают право комиссии не допустить призывника к службе. Суть в том, что решение принимается конкретно на основе диагностики для каждого случая синдрома Шляттера.
Лечение синдрома Шляттера в домашних условиях
Как лечить болезнь Шляттера? Полное излечение осуществляется с помощью операции. До этого применяют другое лечение:
- максимальное уменьшение количества физических нагрузок;
- покой конечности за счет обездвиживания гипсовыми манжетами, бандажами;
- ношение на тренировках наколенников, ортезов;
- физиотерапия;
- электрофорез с биостимуляцией прокаином и кальцием;
- массажи и лечебная физкультура;
- ванны грязевые или парафиновые;
- использование мазей, таких как «Хондроксид», «Траумель».
Профилактика
Чтобы вылечить болезнь, а лучше не допустить ее развития, нужно проводить и профилактические мероприятия. Среди них эффективными являются:
- Осторожность на спортивных тренировках.
- Для тяжелых форм заболевания спортсмену придется полностью ограничить себя от физических нагрузок.
- Применение холодных компрессов, лечебных гидромассажных ванн после занятий.
- Соблюдение правильного питания, чтобы вес находился в норме.
Видео о болезни Шляттера у подростков
Человеческое тело подвержено множеству заболеваний, касающихся и суставов. Особенно подвержены воспалительным процессам детские кости, которые еще не окрепли до конца и находятся в стадии интенсивного роста. Как и любая патология, болезнь Шляттера у взрослых или подростков нуждается в постоянном мониторинге и лечении, если это необходимо. Чтобы узнать о синдроме подробнее, посмотрите полезный видеоролик ниже с полной информацией о заболевании.
Боль в колене у ребенка. Болезнь Шляттера #малиновский
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!sovets.net
Болезнь Шляттера
Большеберцовая кость – кость голени, верхний край которой соединяется с бедренной костью, формируя коленный сустав, а нижний – с таранной, переходя в медиальную лодыжку. В верхней части большеберцовой кости расположена бугристость – зона, к которой крепится сухожилие четырехглавой мышца бедра.
У детей все трубчатые кости имеют точки роста – места соединения костей с хрящами. Благодаря этим зонам кости могут расти в длину. Бугристость большеберцовой кости – одна из точек окостенения. У детей с остальной частью кости она сращена рыхло и легко травмируется, что приводит к остеохондропатии – нарушению доставки питательных веществ к костной ткани и асептическому некрозу (отмиранию) бугристости.
Данное состояние было описано в 1906 году врачом Осгудом-Шляттером. Оно развивается у подростков в возрасте 10-18 лет. Может затрагивать одну или обе ноги. По мере роста место соединения бугристости и основной части большеберцовой кости становится крепким, поэтому болезнь Шляттера у взрослых не возникает.
Причина болезни Осгуда-Шляттера – травмирование бугристости и ядра большеберцовой кости в период активного роста скелета. Патологию могут вызвать прямые повреждения коленного сустава – растяжения и разрывы связок, переломы, вывихи. Но чаще она возникает из-за хронической микротравматизации при интенсивных занятиях спортом.
К видам спорта, которые чаще всего провоцируют болезнь Шляттера у подростков, относятся хоккей, футбол, фехтование, велоспорт, волейбол, баскетбол, тяжелая атлетика, спортивная гимнастика, борьба, акробатика, горные лыжи, фигурное катание и так далее.
Болезнь Шляттера диагностируют у 15-20% детей, занимающихся спортом. Уровень заболеваемости среди подростков, не испытывающих значительных физических нагрузок, – 3-5 %. Вероятность развития недуга не зависит от половой принадлежности. Но мальчики сталкиваются с ним чаще из-за того, что активно участвуют в спортивных секциях.
Болезнь Шляттера у детей развивается следующим образом. Стрессовые нагрузки на сухожилие трехглавой мышцы, возникающие при прыжках, сдавливаниях или травмах, передаются на незрелую бугристость большеберцовой кости. В результате ее кровоснабжение и питание нарушаются, из-за чего возникают участки некроза, приводящие к разрыву.
Из-за натяжения сухожилия обломки бугристости не могут совместиться с основной частью кости. Как следствие, в этой зоне возникают патологические костные разрастания, отек и воспаление – основные проявления болезни Шляттера.
Симптомы болезни Осгуда-Шляттера проявляются постепенно. Сначала возникают слабые боли в колене при его сгибании, приседаниях, ходьбе по лестнице. По мере развития патологии или после интенсивных нагрузок неприятные ощущения усиливаются, к ним добавляются другие признаки.
Симптомы болезни Шляттера на этапе манифестации:
- боли режущего характера в передней части колена, увеличивающиеся во время движения и ослабевающие в состоянии покоя;
- припухлость (отечность) коленного сустава без покраснения и гипертермии кожи;
- напряжения мышц бедра;
- ограничение подвижности сустава;
- формирование шишки из костной ткани на передней части голени под коленной чашечкой, которая не нарушает работу колена.
 Мужчина с болезнью Осгуда — Шляттера
Мужчина с болезнью Осгуда — Шляттера Сила болевых ощущений может варьироваться от незначительных до очень сильных. Болезнь Осгуда-Шляттера характеризуется хроническим течением: на протяжении 2 лет обострения длительностью от 2 недель до 2-3 месяцев сменяются периодами ремиссии.
Диагностика болезни Осгуда-Шляттера осуществляется на основании:
- сбора анамнеза;
- осмотра и пальпации;
- инструментальных методов;
- лабораторных исследований.
Во время сбора анамнеза доктор выясняет, что беспокоит пациента, когда появились первые симптомы, были ли травмы конечностей и так далее. При осмотре колена обнаруживается его припухлость, а при пальпации области бугристости – болезненность и плотноэластичная отечность, сквозь которую прощупывается выступ.
Основной инструментальный метод – рентгенография. Она осуществляется в прямой и боковой проекциях. Целесообразно отслеживать рентгенологическую картину в динамике.
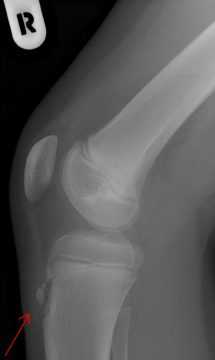 Боковая рентгенограмма коленного сустава подростка с болезнью Шляттера
Боковая рентгенограмма коленного сустава подростка с болезнью Шляттера Рентген при болезни Шляттера у детей показывает:
- на начальной стадии – уплощение покрова бугристости большеберцовой кости и поднятие нижней границы жировой ткани, при этом изменения в ядрах отсутствуют;
- на этапе прогрессирования – смещение ядер окостенения вверх и вперед, нечеткость их структуры и контуров, костный агломерат – шиповидный выступ из патологически разросшейся ткани.
Другим методом диагностики болезни Шляттера является радиоизотопное сканирование. Его суть состоит в введении в организм пациента радиоактивного препарата – безопасных для здоровья изотопов, испускающих слабые лучи. После распределения вещества в тканях проводится оценка уровня излучения, и выявляются патологические участки.
Дополнительно могут применяться такие способы инструментальной диагностики, как УЗИ, МРТ или КТ коленного сустава, а также денситометрия – рентгенологический метод определения плотности костей.
Лабораторные анализы при болезни Шляттера проводятся с целью исключения инфекционного характера воспалительного процесса. Они включают:
- общий анализ крови;
- пробы на ревматоидный фактор.
Заболевание дифференцируют от артрита, перелома, сифилиса, остеомиелита, рака, туберкулеза.
Как лечить болезнь Шляттера, определяет врач-ортопед. Выбор тактики зависит от состояния пациента и динамики патологического процесса. Обязательно терапевтической мерой является ограничение физических нагрузок. Иногда требуется полное освобождение от занятий физической культурой в острый период.
При тяжелом течении конечность рекомендуется обездвижить путем наложения гипсовой манжеты. Если боли слабые, необходимо зафиксировать сустав бандажом или эластичной повязкой.
 Бандаж для фиксации коленного сустава человека с болезнью Шляттера
Бандаж для фиксации коленного сустава человека с болезнью Шляттера Традиционный курс лечения болезни Осгуда-Шляттера включает:
- медикаменты;
- физиотерапевтические процедуры;
- ЛФК и массаж.
Фармакологическая терапия основана на использовании нестероидных противовоспалительных средств, которые обладают анальгезирующим эффектом. Среди них – ибупрофен, нимесулид и прочие. Детям их выписывают короткими курсами. Кроме того, для уменьшения боли к колену можно прикладывать холод.
Физиотерапия направлена на улучшение кровообращения и питания тканей пораженного сустава, восстановление кости, уменьшение воспаления и неприятных ощущений. Болезнь Шляттера у подростков предполагает применение таких методик, как:
- электрофорез с кальцием, прокаином, лидокаином, аминофиллином;
- ударно-волновая терапия;
- грязевые ванны;
- парафиновые аппликации;
- УВЧ;
- озокерит.
Лечебная физкультура включает упражнения на растяжение мышц бедра и разработку подколенных сухожилий. Благодаря этому снижается нагрузка на зону сочленения бугристости и сухожилия мышцы бедра.
Лечение болезни Шляттера, симптомы которой отличаются значительной выраженностью, может быть хирургическим. Суть операции состоит в удалении очагов бугристости, подвергшихся некрозу, и ее последующем сращивании с большеберцовой костью с помощью трансплантата.
Оперативное лечение болезни Шляттера проводится детям старше 14 лет при неэффективности консервативной терапии. После операции назначается курс физиопроцедур для ускорения восстановления нормальной работы конечности.
Лечение болезни Шляттера у подростков в домашних условиях народными средствами, например, масляными компрессами, неэффективно. Но их можно использовать в качестве вспомогательной терапии после согласования с доктором.
Болезнь Шляттера у детей имеет благоприятный прогноз. При условии соблюдения рекомендаций врача в большинстве случаев она проходит к моменту окончания развития скелета – 17-19 годам.
Возможные последствия болезни Осгуда-Шляттера:
- безболезненная шишка на передней поверхности ноги ниже колена;
- дискомфорт в коленном суставе при перемене погоды.
В редких случаях при тяжелом течении патологии происходит деформация коленного сустава, и возникаете его остеоартроз – заболевание, которое сопровождается поражением хрящевой ткани. Человек испытывает болевой синдром при опоре на конечность.
Чтобы снизить вероятность негативных последствий при болезни Шляттера, во время и после курса лечения пациенту следует избегать занятий, предполагающих прыжки, приседания, бег и любую нагрузку на колени. Оптимальный вид спорта – плаванье.
Берут ли в армию при болезни Осгуда-Шляттера? Согласно нормативным документам эта патология не является основанием для признания призывника негодным к военной службе. Исключение могут составлять случаи тяжелых нарушений в работе коленного сустава, вызванные остеохондропатией бугристости большеберцовой кости.
Профилактика болезни Осгуда-Шлятера состоит в контроле интенсивности занятий спортом в период активного роста ребенка, избегании травм и своевременном обращении за медицинской помощью при появлении болей в коленном суставе.
liqmed.ru
Как лечить болезнь Шляттера у подростков народными методами?
Неокрепшие детские кости подвержены повреждениям. Болезнь Шляттера бывает довольно часто у детей и подростков.
Данный недуг возникает из-за воздействия определенных факторов, сопровождается неприятными симптомами. Лечить ребенка надо сразу, не допуская развития заболевания.
О профилактике и лечении авитаминоза у детей читайте здесь.
Понятие и характеристика
Болезнь суставов Шляттера — это поражение асептического характера ядра большеберцовой кости. Основная причина возникновения заболевания — усиленные занятия спортом в период роста ребенка.
Кости бывают неокрепшими, поэтому интенсивные тренировки могут стать причиной возникновения недуга. Характеризуется сильной болью. В нижней части колен могут появиться отеки и шишки.
Если заболевание не лечить, сильная отечность может перерасти в твердую на ощупь опухоль.
к содержанию ↑Причины возникновения
Основными причинами возникновения заболевания являются:
- Интенсивные занятия спортом. Организму ребенка сложно справиться с большой физической нагрузкой, поэтому он реагирует воспалением. Недуг возникает при серьезном занятии спортом, где ребенка заставляют максимально выкладываться, заниматься каждый день по несколько часов.
- Перенесенные ребенком травмы. Речь идет о переломах голени, повреждении связок коленного сустава, вывихах.
- Болезни суставов у ребенка. Могут приводить к болезням коленных суставов, чашечек.
- Нехватка кальция, витамина D. В процессе роста ребенку необходимы эти компоненты. Их недостаток может приводить к данному заболеванию.
К группе риска относят детей 10-15 лет, занимающихся спортом. В этот период происходит сильный рост костей, поэтому интенсивные нагрузки могут навредить. Больше подвержены возникновению болезни мальчики, так как они являются от природы более активными, чем девочки.
Можно ли вылечить баланопостит у мальчика в домашних условиях? Узнайте об этом из нашей статьи.
к содержанию ↑Симптомы и клиническая картина
К симптомам заболевания относятся:
- Боль в нижней части колена. Может быть характеру как ноющей, так и режущей.
- Отечность вокруг колена. Со временем перерастает в шишку.
- Боль при ходьбе, при сгибании ноги. Человеку становится больно передвигаться. Возникает боль при различных движениях.
- Покраснение кожи в области колена. Сначала кожа в этом участке приобретает розоватый оттенок, а затем ярко-красный.
Диагностика
Осуществляется в больнице врачом-травматологом, хирургом. Для этого применяются:
- Рентгенография. На снимках нарушение отчетливо прослеживается.
- Компьютерная томография. Позволяет рассмотреть патологию очень внимательно.
- УЗИ. Помогает специалистам изучить размер патологии, неоднородную структуру.
Лабораторные анализы делают для того, чтобы исключить вероятность инфекционных поражений сустава: специфического и неспецифического артрита.
к содержанию ↑Лечение
Как лечить болезнь Шляттера? Специалистами разработано немало способов лечения, существуют эффективные средства для борьбы с болезнью.
Как отличить инфекционный бронхит от аллергического? Ответ узнайте прямо сейчас.
Медикаменты
Для снятия болевых ощущений специалисты назначают препараты:
Они снимают отечность, воспаление, облегчают состояние пациента. Принимать медикаменты надо по одной таблетке 2-3 раза в день.
Нельзя принимать их более пяти дней во избежание осложнений.
Эффективными в борьбе с болезнью являются мази, гели:
- Фастум-гель;
- Алором;
- Финалгон;
- Кетопром;
- Кетум-гель.
Наносятся средства на болезненные участки 2-3 раза в день тонким слоем. Они снимают воспаление, отек, способствуют устранению заболевания. Человек быстро выздоравливает. Длительность применения мазей и гелей назначается врачом.
Для укрепления организма, костей рекомендуется принимать витаминно-минеральные комплексы, имеющие в своем составе кальций, витамины Е, В. Они помогут организму быстрее восстановиться, не допустят осложнений.
к содержанию ↑Массаж
Назначается специалистами для ускорения процесса оттока лимфы. Процедура улучшает кровообращение в болезненном участке. Это укрепляет мышцы и сухожилия.
Это приведет к быстрому выздоровлению. Боль и отечность будут устранены за несколько дней.
Выполняется массаж медленно, круговыми движениями. Нужно слегка растирать колено, но при этом нельзя на него сильно надавливать. Длится массаж десять минут. В день разрешается выполнять массаж до пяти раз. Во время процедуры не должно быть сильной боли. Все движениями должны быть медленными, осторожными.
к содержанию ↑Лечебная физкультура
Включает комплекс упражнений, которые направлены на растягивание подколенных сухожилий и четырехглавой мышцы бедра.
Это снимает отечность, воспаление. Состояние пациента значительно улучшается.
Отличным методом лечения является плавание в бассейне. Пациенту разрешается не только плавать, но и выполнять простые, но не резкие движения коленом в воде.
Первое время плавать лучше медленно и осторожно. Нагрузка не должна превышать тридцати минут. Оптимальное количество занятий — 2-3 раза в неделю.
Пациентам разрешается делать по утрам лечебную зарядку. Выполняются все привычные упражнения, но действия должны выполняться медленно и аккуратно. Нельзя быстро вертеть коленом, запрещаются приседания. Вставать на больное колено не разрешается.
Специалисты запрещают во время лечения бегать, прыгать, выполнять упражнения, нагружающие колени.
Разрешается вместо бега ходить. Это должна быть прямая поверхность, подниматься в гору пациентам нельзя.
к содержанию ↑Физиотерапевтические методы
Данные методы используются для повышения эластичности мышц бедра, уменьшения отечности и воспаления. Среди наиболее эффективных методов:
- электрофорез с обезболивающими веществами. Является одним из самых эффективных, позволяет выздороветь довольно быстро. Уже через 3-4 процедуры пациент ощущает значительное улучшение;
- терапия волнами ультравысокой частоты. Направлена на снятие отечности и боли. Достаточно 2-3 процедуры, чтобы пациент ощутил улучшение;
- магнитная терапия. Помогает на ранних стадиях болезни. Если у пациента тяжелое течение заболевания, этот метод будет малоэффективен;
- инфракрасные лучи. Превосходно прогревают колено, способствуют выздоровлению. Метод эффективен как на начальных стадиях болезни, так и на поздних.
Рекомендации педиатров по лечению брадикардии у детей вы найдете на нашем сайте.
к содержанию ↑Народные средства
Отличным средством для борьбы с болезнью является лопух. Листья промывают, измельчают, заворачивают в марлю и прикладывают к болезненному месту.
Держать средство надо не менее двух часов, затем лекарство убирают. Проводить процедуру надо один раз в день до полного выздоровления. Схожим образом используются листья подорожника.
Поможет выздороветь капуста. Свежий лист этого продукта промывается, измельчается. Его заворачивают в марлю и прикладывают к поврежденному месту на час, затем убирают компресс.
Разрешается проводить процедуру до четырех раз в день. Она снимает отечность, воспаление и боль, способствует выздоровлению.
Эффективным является компресс из лука. Для этого два луковицы очищают, измельчают на мелкой терке, добавляют маленькую ложку сахара. Компоненты смешиваются.
Готовое лекарство наносится на болезненную область перед сном. Утром колено слегка промывают. Проводится процедура каждый день. Если течение болезни легкое, используется компресс через день.
Врачи советуют использовать для компрессов настой из полыни.
Для этого смешивается 200 мл горячей воды и большая ложка травы. Смесь настаивается не менее часа, затем процеживается.
В готовом лекарстве смачивается льняная ткань. Она прикладывается к поврежденному месту, надо сверху наложить целлофан и теплую ткань. Компресс оставляют на тридцать минут, затем убирают. Выполняется процедура четыре раза в день.
к содержанию ↑Хирургическое вмешательство
Применяется в крайнем случае, если вышеназванные методики не приносят результата, пациент не выздоравливает, а воспаление продолжает расти.
Пациент в этом случае практически не передвигается, так как любое движение коленом приносит боль.
Операция назначается только врачом. Длится операция недолго, но после нее бывает курс восстановления, который требует не менее двух недель.
Пациент проводит время в стационаре, за его выздоровлением следят врачи. Такому пациенту рекомендуют в будущем отказаться от интенсивных физических нагрузок, ограничиться лечебной физкультурой.
к содержанию ↑Осложнения, последствия и прогнозы
К осложнениям и последствиям заболевания относятся:
- проблемы с функционированием коленного сустава;
- хромота;
- костный нарост. Возникает боль при ходьбе, выполнении физических нагрузок;
- остеоартроз коленного сустава.
Если пациент вовремя начнет лечение и устранит заболевание, прогноз положительный.
Проблем с коленом не возникнет. Пациенту нужно лишь умеренно заниматься физкультурой, так как интенсивные нагрузки могут привести к повторному возникновению заболевания.
Однако если заболевание не было устранено полностью, возникнут серьезные осложнения, от которых полностью избавиться не получится. Тогда занятия физкультурой будут приносить сильную боль.
Данное заболевание является серьезным, может привести к осложнениям, если его не лечить. Чтобы ребенок выздоровел, нужно задуматься о лечении как можно раньше. Тогда неприятных последствий удастся избежать.
О проявлениях болезни Шляттера у детей вы можете узнать из видео:
Убедительно просим не заниматься самолечением. Запишитесь ко врачу!pediatrio.ru
Болезнь Шляттера в коленном суставе: лечение и реабилитация
Болезнью Шляттера коленного сустава называют остеохондропатию бугристости большеберцовой кости, связанной с ее асептическим разрушением.
Возникает болезнь как последствие хронического травмирования бугристости большеберцовой кости во время скачков роста у подростков.
Поэтому чаще всего этим недугом страдают дети (подростки), начиная с возраста 10 лет.
Симптомы и диагностика
Болезнь Шляттера характеризуется следующими симптомами:
- Симптомы болезни проявляется в болях разной интенсивности, локализующихся под коленом — в нижней части сустава.
- При сгибании колена, во время ходьбы, при поднятии по лестнице, беге также возникают боли.
- Одновременно с этим в области бугристости большеберцовой кости может обнаруживаться припухлость (шишка под коленом).
Диагностика и лечение болезни Шляттера
Диагностировать болезнь возможно по результатам осмотра и на основании рентгенологического исследования коленей. При необходимости может понадобиться сделать ультразвуковое исследование колена, либо МРТ.
Как такового лечения этой болезни не существует. Необходимо длительное время и покой коленям для того, чтобы недуг прошел бесследно.
Боль в колене в течение некоторого времени проходит, если соблюдать одно из самых важных условий выздоровления – это обеспечение покоя коленного сустава в течение длительного времени, пока не пройдут все симптомы и колени не перестанут болеть.
Болезнь Шляттера коленного сустава у подростков: лечение и выздоровление
Зачастую эту болезнь диагностируют у подростков, которые интенсивно занимаются спортом, предполагающей сильную нагрузку на колени. Наиболее подвержены дети, занимающиеся:
- хоккеем;
- футболом;
- волейболом;
- баскетболом;
- акробатикой;
- гимнастикой;
- фигурным катанием;
- лыжным спортом;
- теннисом;
- балетом;
- легкой атлетикой и многими другими видами спорта.
Это обусловлено тем, что юноши более подвижны (чаще занимаются травмоопасными видами спорта) и интенсивность роста у них намного сильнее.
 Болезнь Осгуда-Шлаттера
Болезнь Осгуда-Шлаттера Но и девушки, которые занимаются спортом, находятся в зоне риска.
Лишь 5% подростков, у которых диагностируется эта болезнь, не занимаются никаким спортом и их диагноз связан, чаще всего, с интенсивностью роста костей.
Методы лечения болезни Шляттера
Лечение этой болезни у подростков подразумевает:
- снижение двигательной активности,
- обязательное уменьшение нагрузок на колени (даже на бытовом уровне – исключение подъемов по лестнице и любых сгибаний, по возможности),
- физиотерапию,
- массаж,
- ЛФК.
При очень сильных болях назначается ибупрофен внутрь и, снижающие боль в колене, мази.
Самая эффективная мазь, снижающая боль в колене — Вольтарен эмуль гель.
Если боль в колене совсем нестерпимая, то ребенку одевают ортез, с помощью которого можно зафиксировать ногу и снять все нагрузки на колено.
Также врачами часто назначается курс электрофореза с хлористым кальцием и применением прокаина.
Кальций – как компонент костной ткани помогает более быстрому восстановлению колена, а прокаин может избавить от болезненных ощущений.Очень хорошо для ускорения выздоровления применять лечебный массаж, лечение грязями, солевые ванны (с морской солью), отдых на море и в санатории.
При болезни Шляттера рекомендуется особое питание, состоящее из красной рыбы, творога, зелени, холодца. Следует принимать витамины.
У большинства подростков, которые перенесли болезнь Осгуда-Шляттера, сохраняются шишковидные выпячивания бугристости большеберцовой кости (шишка под коленом), которые не болят и не беспокоят в течение дальнейшей жизни.
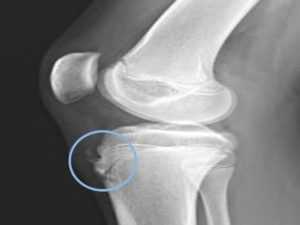 Остеохондропатия бугристости большеберцовой кости
Остеохондропатия бугристости большеберцовой кости Но, в том случае, если болезнь была запущена, двигательная активность не уменьшалась и не было проведено нужное лечение, могут быть очень серьезные осложнения.
Надколенник может сместиться вверх, коленный сустав от сильных нагрузок может деформироваться и привести к остеоартрозу. Эти осложнения могут привести к постоянно боли при опоре на согнутое колено. В самых запущенных случаях возможны операции.
Реальная история болезни из жизни девочки-теннисистки
Моей дочери сейчас почти 13 лет и мы прошли через болезнь Шляттера коленного сустава больше года назад.
Дочка с детства растет подвижным и энергичным ребенком, любит бегать, прыгать, совсем не сидит на месте, и серьезно занимается большим теннисом. Нами, родителями, было принято решение отдать ее в теннис, т.к. мы считали, что он самый наименее травматичный вид спорта для девочки.
Так и было поначалу – всестороннее развитие спортом, радость от тренировок, много друзей, поездки на турниры, выигранные кубки.
Видео — Болезнь Осгуда-Шляттера (Шлаттера)
Начало болезни Шляттера
Колени начали понемногу побаливать у ребенка в возрасте 11 лет (это совпало с подростковым возрастом, бурным ростом за три месяца на 12 см и увеличением нагрузок на тренировках), но поначалу мы не придавали этому значения и продолжали тренировки, перевязывая колени эластичным бинтом, а на ночь наносили различные мази.
Постепенно боли в колене усиливались , и однажды дочка просто не смогла выйти на корт из-за нестерпимых болей.
Мы пошли к врачу-ортопеду на осмотр, который отправил ее на рентген коленей и, посмотрев рентген, сказал, что у нее болезнь Осгуда-Шляттера.
Лечение болезни Шляттера
Дочке повезло, что болезнь Шляттера у нее была замечена на очень ранней стадии, когда шишек под коленями еще не видно. Но перед нами встал серьезный вопрос – что делать с тренировками, со спортом, с этой частью жизни, без которой она не может жить.
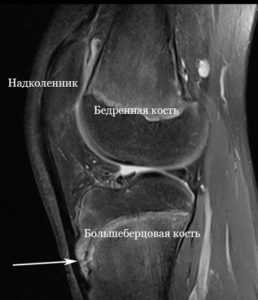 Результаты МРТ — болезнь Шляттера
Результаты МРТ — болезнь Шляттера И этот прекрасный врач-ортопед сказал (спасибо ему большое), что если мы его послушаем и совсем прекратим тренировки, то ровно через 4 месяца все пройдет.
Но если девочка будет продолжать заниматься теннисом, делая лишь небольшие перерывы в самые острые дни болезни (а очень многие родители детей-спортсменов и тренер советовали мне именно такой режим тренировок), то это приведет к постоянному травмированию коленей ребенка и сильному обострению болезни Шляттера, а в дальнейшем к операции и инвалидности.
Поэтому было принято нелегкое решение бросить тренировки совсем до тех пор, пока боли в коленях не пройдут.
Несмотря на то, что дочка не тренировалась, боли в коленях у нее были постоянные.
Она очень медленно ходила в школу, не сгибала колени совсем, старалась ходить на прямых ногах, не поднималась по лестнице.
Любое сгибание колена приносило ей невероятную боль.
Все это время мы мазали ей колени мазями, которые прописал доктор, постоянно делали солевые ванны, пробовали лечение грязями, ультразвуком. Делали ежедневный массаж мышц бедра и голени. Мы перепробовали все.
ЗАГОЛОВОК БЛОКА (НЕ ОБЯЗАТЕЛЬНО)Только ударно-волновую терапию нельзя было применять, так как был период интенсивного роста у ребенка, а это является противопоказанием такому лечению.Очень часто я варила дома холодец, готовила красную рыбу и всевозможные блюда из творога. Также очень часто я варила суп хаш. Но, как сказал врач, это все дополнительные методы.
Самое важное – это обеспечение покоя коленям, которые должны были сами восстановиться после болезни Шляттера.
Выздоровление
Время болезни тянулось очень медленно и казалось, что уже ничего не сможет помочь и эти боли в коленях никогда не прекратятся.
Но прошло ровно 4 месяца с того момента, как были брошены тренировки и вдруг все прошло внезапно, практически в один день.
В тот период мы гостили у нашей бабушки (в частном доме) и дети очень много там бегали, а дочка с грустью смотрела на них — она сидела и играла все время на одном месте, чтобы поменьше ходить.
В один из дней она начала просто ходить с ними понемногу, совсем чуть-чуть. А потом еще и бегать со всех ног. Она невероятно повзрослела за этот период и сказала, что поняла, как же это здорово — бегать и ходить, когда ничего не болит.
Но, несмотря на то, что колени прошли, мы не спешили возвращаться к тренировкам. Здоровье было во сто крат важнее.
Еще месяц девочка провела у бабушки, купаясь в реке и беззаботно бегая с ребятами. После возвращения, еще месяц она ходила только на индивидуальную тренировку по 1 часу в неделю по субботам для того, чтобы восстановить технику. Без беготни по корту, без ОФП.
Дома она выполняла растяжку, качала пресс, подтягивалась и отжималась. Болезнь Шляттера отпустила ее.
Возвращение в спорт
К ежедневным занятиям по теннису дочка вернулась только спустя 6 месяцев с начала болезни Шляттера и через 2 месяца, как прошли боли в коленях. Поначалу ее беспокоили ноющие несильные боли в колене во время тренировок, но с тренером была договоренность, чтоб сразу же тренировка прекращалась, как только почувствуется дискомфорт в коленях.
Первые 2-3 месяца дочка занималась в специальных подколенниках, которые своим давлением под коленом переносят часть нагрузки с колен. Но уже вскоре она сама отказалась от них и продолжила тренировки без подколенников.
ОФП добавляли к тренировкам понемногу – 1-2 раза в неделю по полчаса. В основном, тренер по ОФП давал дочери упражнения на усиление спины, рук, ускорения, мелкие шаги на лесенке.
Прошло уже больше года с того момента, но на ОФП до сих пор под запретом приседания, кенгуру, лягушки – все упражнения, которые связаны со сгибанием коленей, потому что в любой момент болезнь Шляттера может вернуться.
Это предписания врача и я им следую неукоснительно. Если тренер всем говорит сделать приседания, то мой ребенок выполняет или отжимания или пресс.
Пройдя весь этот путь, хотелось бы посоветовать родителям подростков, у которых обнаружилась болезнь Осгуда-Шляттера – никакие тренировки и победы не стоят здоровья наших детей. Лучше переждать этот период бурного скачка роста, чем потом мучиться всю жизнь с более серьезными болезнями суставов, к которым может привести не долеченная болезнь Шляттера.
Очень легко можно наверстать упущенное, после того, как ребенок выздоровеет. Сейчас у дочки нет никаких проблем в игре, на турнирах она также занимает призовые места, как будто и не было полугодового перерыва в тренировках.
Профилактика болезни Шляттера коленного сустава
При бурном росте подросткового организма сложно предугадать момент скачка роста, поэтому профилактические меры болезни Шляттера основаны в основном на ограничении тренировочного процесса в этот период.
- Самым основным профилактическим методом болезни Шляттера у подростков является снижение интенсивности тренировок во время бурного роста детского организма.
- Также очень хорошим профилактическим действием от болезни Шляттера будет обязательная разминка перед тренировкой и растяжка мышц после каждой тренировки.
- Лечебная физкультура также способна оказать профилактические меры при болезни Шляттера.
artroz-artrit.ru