Лечение суставов - артроз, артрит, остеохондроз и многое другое
Антибиотики при цервиците
Какие антибактериальные средства назначаются при воспалении шейки матки
Широкое применение в гинекологии имеют антибактериальные препараты, обладающие противовоспалительным эффектом. При правильном подборе такие средства помогают в среднем за 7-10 дней побороть инфекционные патологии у женщин разных возрастов.
Ниже описаны основные группы назначаемых антибиотиков при воспалении матки. Это ознакомительный материал, поскольку прописывать прием антибактериальных средств должен исключительно специалист, принимая во внимание вид возбудителя воспалительного процесса, общее состояние пациентки и степень тяжести патологии.
Показания к приему антибиотиков
Любые антибиотики нельзя принимать на свое усмотрение, должны быть веские основания, поскольку в тех случаях, когда воспаление вызвано вирусами или грибками, медпрепараты не будут эффективными и, наоборот, могут лишь нанести вред организму.
В гинекологии назначают антибиотики при воспалении в таких органах:
- яичники;
- фаллопиевы трубы;
- тело матки;
- цервикальный канал;
- половые губы;
- влагалище.
Антибиотики эффективно борются с кокковыми инфекциями, хламидиями и бледной трепонемой, которая вызывает развитие сифилиса. Только врач может подобрать правильный медпрепарат и его дозировку в каждом конкретном случае. Перед разработкой схемы лечения сдается бакпосев микрофлоры на восприимчивость к антибиотикам, исходя из его результатов, подбирается оптимальный препарат.
Показанием к назначению антибиотиков может быть наличие у пациентки следующей симптоматики:
- повышенный температурный показатель тела;
- обильные бели из вагины;
- сильные боли;
- признаки интоксикации.
Воспаление матки может лечиться с помощью одного медпрепарата, а также включать в себя комбинацию нескольких лекарственных средств, которые усиливают действие друг друга.
Преимущества и недостатки антибиотикотерапии
Лечение воспаления матки антибиотиками имеет как свои сильные, так и слабые стороны. Сначала перечислим преимущества такой терапии:
- воспалительный процесс шейки матки купируется на начальной стадии, еще до момента появления осложнений;
- исключаются дальнейшие проблемы с детородными органами;
- появляется шанс на нормальное зачатие, вынашивание и рождение здорового потомства.
Чтобы добиться таких результатов, важно начинать антибактериальную терапию как можно быстрее, поскольку промедление может стать причиной перехода острой стадии недуга в хроническую, которая характеризуется периодами покоя и обострениями и плохо поддается лечению.
Отрицательные моменты в противобактериальной терапии также есть:
- прием антибиотиков может спровоцировать проблемы с пищеварением;
- может развиться Кандидоз;
- ослабляется иммунитет.
Все эти «минусы» объясняются тем, что антибиотик «убивает» не только патогенную, но и полезную микрофлору, на восстановление которой необходимо время, а также дополнительный прием пробиотиков.
Группы антибиотиков и их представители
При воспалительных процессах в органах репродуктивной системы принято назначать антибактериальные лекарственные средства, оказывающие бактерицидный или бактериостатический характер. После приема первого вида лекарств наблюдается массовая гибель болезнетворной флоры, что провоцирует возникновение или усиление признаков интоксикации, в процессе выведения погибших бактерий из организма состояние пациентки улучшается. После приема бактериостатических препаратов вредоносные бактерии прекращают расти и множиться, что со временем приводит к их полному вымиранию.
Рассмотрим основные группы препаратов и их представителей, которые эффективно применяются при воспалении шейки матки, ее тела и придатков.
Фторхинолоны
Эти лекарства проявляют высокую активность к грам (+) и грам (-) микрофлоре, включая гонококковую инфекцию, также они показывают хорошие результаты в устранении туберкулезных микобактерий и внутриклеточной микрофлоры.
К препаратам 2-го поколения относят Ципрофлоксацин (Ципробай, Цитерал, Арфлокс, Цифобак), Офлоксацин (Табрин, Таривид, Заноцин), Нофлоксацин (Нолицин, Спектрамма, Нормакс), Пефлоксацин (Перти, Абактал). Представителями III-го поколения являются Спарфлоксацин, Левофлоксацин и их аналоги Спарфло и Левофлокс. Второе поколение не оказывает воздействия на хламидии, микоплазму, спирохеты и стрептококковую инфекцию, в этом случае III-е поколение более эффективно. Антибиотики при длительном приеме могут вызывать дисбактериоз, развитие суперинфекций, а также есть вероятность травмирования сухожилий.
Цефалоспорины
Мощные антибиотики против грам (+) и грам (-) микрофлоры, в особенности эффективны при гонококковых воспалительных процессах. Медпрепараты выпускаются в 4-х поколениях, перечислим представителей каждого из них:
- 1-е. Цефазолин, Кефзол;
- 2-е. Цефуроксим, Зинацеф, Цефурил, Цефумакс;
- 3-е. Цефотаксим, Клафоран, Цефтазидим (Фортум) Цефоперазон, Цефобид, Сульперазон, Цефтриаксон, Рофецим, Цефаксон, Форцеф, Сульбактомакс;
- 4-е. Цефепим, Максипим.
У препаратов в отличие от остальных антибиотиков достаточно мало побочных эффектов, к которым относятся крапивница, вероятность развития анафилаксия, лейкопения, флебиты, аллергии на пенициллин, эозинофилия, гипопротромбинемия и диспепсия.
Против стафилококковой инфекции эффективнее использовать Цефотаксим и Цефипим, а воспалительные процессы в матке лучше лечить комбинированными медпрепаратами.
Пенициллины
Достаточно широкая группа медпрепаратов, которая делится еще на 3 подгруппы:
- Антибиотики с широким спектром действия. Основным представителем является Ампициллин и его заменители (Пентрексил, Ампилин, Ультрабион, Домициллин, Ампен, Ультрабион, Зимолен), а также Амоксициллин (Флемоксин, Грунамокс, Амин, Тайсил).
- Защищенные пенициллины, такие как Амоксициллин/клавуланат, Аугментин, Амоксиклав, Ампициллин/сульбактам, Уназин, Сулациллин.
- Антистафилококковые пенициллины. Оксациллин.
Эти медпрепараты эффективно борются с грамотрицательной микрофлорой и обладают низкой токсичностью, в то же время они не способны побороть грам (+) микрофлору и неэффективны против спирохет. Недостатком пенициллинов является их высокая аллергичность, падение уровня гемоглобина, а также нейтропения. Допускается принимать женщинам в период гестации.
Тетрациклины
Эта группа эффективно борется с болезнетворной флорой и простейшими. К ней относятся следующие полусинтетические препараты:
- Доксициклина (Абадокс, Вибрадоксил, Доксацин);
- Метациклин.
Макролиды
Их деятельность направлена на подавление роста и размножения стрептококков, стафилококков и внутриклеточных возбудителей на подобии микоплазм и хламидий. Лекарства не вызывают перекрестной аллергии, низкотоксичны и могут назначаться беременным, но их нельзя принимать одновременно с аминогликозидами. В зависимости от происхождения различают:
- природные макролиды, к которым относится антибиотик в таблетках Эритромицин, а также его аналоги Эрик, Эритромен, Тортроцин. В эту же группу можно отнести Спирамицин (Ровамицин) и Джозамицин (Вильпрафен);
- полусинтетические макролиды – Азитромицин, Сумамед, Хемомицин, Зитролид, Рокситромицин, Рулид, Кларитромицин.
Аминогликозиды
Эта группа эффективно борется с кокковыми инфекциями и туберкулезными микобактериями. Ее представителями являются Амикацин и Гентамицин. Несмотря на низкую аллергичность, препараты имеют ряд серьезных побочных действий, таких как токсическое влияние на выделительную систему и внутреннее ухо.
Чтобы снизить негативные последствия от приема аминогликозидов, нельзя в одночасье принимать несколько медпрепаратов этого ряда.
Линкозамиды
Эта группа эффективна при хламидийных артритах, но имеет ограниченную сферу влияния, в частности она может активно бороться лишь с грам (+) бактериями. Представителем линкозамидов является Клиндамицин.
Производные нитроимидазола
Основная группа антибиотиков в форме таблеток, которые назначают при воспалительных процессах, вызванных трихомонадами. Основные представители группы:
- Метронидазол;
- Клион-Д;
- Трихопол.
Побочные действия от приема препаратов: нейротоксичность, диспепсия, развитие нейро и лейкотропении. Показывают хороший результат в комбинации с другими антибиотиками.
Антибактериальные свечи
Когда необходимо доставить действующее вещество антибактериального препарата непосредственно к месту поражения, минуя пищеварительную систему, применяются свечи для вагинального введения. От антибиотиков в форме суппозиториев эффект наступает значительно быстрее, они оказывают бактерицидное и противовоспалительное действие.
Можно выделить Гексикон, Полижинакс и Тержинан. Дополнительно для снятия воспаления и купирования боли могут назначаться свечи Диклофенак, Мовалис и Индометацин. При гормональных нарушениях прописываются свечи Овестин.
Восстанавливающая терапия
При лечении гинекологических патологий с помощью антибиотиков в обязательном порядке необходимо продумать схему восстановительной терапии.
С целью нормализации состояния микрофлоры влагалища могут назначаться свечи с лактобактериями – Экофеми, Вагилак или Гинофлор.
Для улучшения защитных функций организма может быть назначен Ацилакт, в качестве противовоспалительного препарата и как контрацепция прописывается Генекотекс или Генферон при лечении урогенитальных патологий.
Чтобы восстановить микрофлору кишечника после приема антибиотиков, нужно принимать Смекту в качестве сорбента, Хилак-форте для создания оптимальных условий для размножения полезной микрофлоры и Бифидумбактерин, содержащий эту полезную флору и улучшающий пищеварение в общем.
Также нужно дополнить рацион кисломолочными продуктами, свежими фруктами, овощами, фрешами и минеральной водой. Рекомендуется заниматься спортом, гулять на свежем воздухе, пить витамины и не нервничать.
Противопоказания
Практически каждый препарат обладает рядом специфических противопоказаний, но есть общий список состояний, в которых прием антибиотиков недопустим, к какой бы группе лекарств они не относились:
- повышенная восприимчивость к компонентам препарата;
- период беременности;
- грудное выкармливание;
- детский возраст.
Поскольку в каждом конкретном случае могут быть исключения из правил, а также кроме воспалительных процессов в матке могут иметь место и сопутствующие патологии, только врач может принимать решение о приеме того или иного антибиотика.
matkamed.ru
Цервицит: причины, симптомы и лечение
Лечение и профилактика цервицита. Эффективные препараты от воспаления шейки матки. Эксклюзивно для сайта svetulka.ru
Цервицитом называют воспалительный процесс в шейке матки, нижнем ее отделе, находящимся во влагалище. Шейка матки является естественным препятствием для проникновения патогенных бактерий в матку и ее придатки.
Барьерная функция обеспечивается за счет узкого отверстия цервикального канала, соединяющего полость матки с полостью влагалища, и наличия шеечной слизи, вязкость которой зависит от фазы менструального цикла.
При неблагоприятных факторах защита ослабевает, что делает половые органы женщины уязвимыми для атаки бактерий и вирусов и провоцирует воспаление. Поскольку вульва, влагалище и шейка матки представляют собой единое целое, цервицит редко протекает как самостоятельное заболевание.
Чаще всего он сопровождается инфекционно-воспалительным процессом в других отделах женских половых органов: влагалище, матке, яичниках, трубах. Сам по себе он может не вызывать у женщины никакого дискомфорта и обнаружиться случайно при сдаче мазка на флору.
Возбудители цервицита
Цервицит распространен среди девушек и женщин в возрасте от 16 до 35 лет, ведущих активную половую жизнь. Возбудителями заболевания являются неспецифическая флора - условно-патогенные бактерии (стафилококки, стрептококки, кишечная палочка, энтерококки и др.) и половые инфекции (хламидия трахоматис, уреаплазма уреалитикум, микоплазма хоминис, гениталиум, трихомонада, гонококк), иногда вирусы и анаэробная микрофлора (гарднерелла, фузобактерии, бактероиды и пр.).
Условные патогены проникают во влагалище и на шейку матки из кишечника или по току крови и лимфы, специфической заражаются по время полового акта. Инфекции, особенно скрытые, иногда годами находятся в цервикальном канале женщины, не вызывая воспалительных процессов, но при ослаблении иммунитета в любой момент могут дать о себе знать в виде кольпита, цервицита, аднексита, эндометрита и др. заболеваний органов малого таза.
Симптомы цервицита
Симптомы цервицита зачастую могут отсутствовать, а их наличие зависит от стадии заболевания и его возбудителя. Общими признаками воспаления цервикального канала могут быть боли внизу живота, обильные выделения из влагалища, иногда с неприятным запахом, зудом, жжением. Гонококковый цервицит обычно протекает с острой клинической картиной (обильные гнойные выделения, боли, нарушение мочеиспускания).
Цервицит, вызванный герпесом, также трудно не заметить. Шейка матки при нем сильно гипермированная, рыхлая, с изъязвлениями. При поражении шейки матки трихомонадой отмечаются множественные кровоизлияния в цервикальном канале, обильные водянистые выделения, сопровождающиеся жжением. Цервицит вирусной природы (вызванный ВПЧ) может характеризоваться образованием кондилом. Хламидийная, уреаплазменная, микоплазменная инфекции могут протекать бессимптомно или иметь слабые проявления.
Вовремя невылеченный или вылеченный неправильно цервицит переходит в хроническую стадию. При хроническом цервиците симптомы обычно носят стертый характер. Женщина предъявляет жалобы на слизистые или гнойно-слизистые выделения, боли при половом акте. При осмотре врач диагностирует отечность, покраснение и утолщение (гипертрофия) слизистой шейки матки, появлении эрозии.
Нередко хронический воспалительный процесс в малом тазу приводит к нарушению менструального цикла, появлению межменструальных кровянистых выделений, выделению небольшого количества крови после полового акта, образованию кист на шейке матки и распространению воспаления на близлежащие ткани.
Виды цервицита
Классификация цервицита зависит от разных факторов.
Выделяют следующие виды цервицита:
1. По локализации
- экзоцервицит (воспалительный процесс во влагалищной части шейки матки, т.е. снаружи);
- эндоцервицит (воспалительный процесс во внутренней оболочке цервикального канала, т.е. внутри).
2. По клинической картине
- острый цервицит (имеет острое проявление)
- хронический цервицит (обычно носит стертый характер)
3. По способу поражения
- очаговый (очаговое поражение)
- диффузный (смешанный)
4. В зависимости от возбудителя
- специфический цервицит (вызван половыми инфекциями)
- неспецифический цервицит (вызван размножением условно-патогенной микрофлоры)
- смешанный цервицит (вызван наличием половых инфекций и условно-патогенной микрофлоры)
Причины цервицита
От чего возникает цервицит? Причин для развития воспалительного процесса в шейке матки довольно много. В первую очередь это заражение половыми инфекциями, нарушение микрофлоры влагалища, бесконтрольный прием антибиотиков, использование внутриматочной спирали, частые спринцевания, неправильная гигиена половых органов, дисфункция яичников, гормональные нарушения.
Также к цервициту приводят разрывы шейки матки во время родов, аборта, диагностического выскабливания, приводящие к необратимым рубцовым изменениям, эктропион (выворот шейки матки), опущение матки, доброкачественные образования, сильные стрессы, снижение иммунитета. Не исключается и аллергическая природа возникновения цервицита, например, реакция на лактекс (презерватив), компоненты вагинальных свечей, спермициды и др.
Диагностика цервицита
Очень часто цервицит протекает бессимптомно, что затрудняет его диагностику и соответственно лечение, ведь далеко не все женщины посещают гинеколога для профилактики, хотя чаще всего заболевание обнаруживается именно во время профилактического осмотра и анализов. Ставится диагноз цервицит на основании следующих анализов и исследований:
Врач осматривает половые органы женщины с помощью специальных гинекологических зеркал на предмет подозрительных образований на шейке (полипов, кондилом, эрозии), отечности, патологических выделений.
- мазок на микрофлору (микроскопическое исследование)
Показывает наличие воспалительного процесса в цервикальном канале (повышение лейкоцитов в мазке), определяет некоторых возможных возбудителей заболевания (трихомонаду, кандиду, гарднереллу, гонококк), показывает нарушение микрофлоры (смешанная, кокковая флора).
- мазок на цитологию (пап-тест)
Мазок на онкоцитологию позволяет на самой ранней стадии диагностировать наличие у женщины атипичных клеток (предрака или рака шейки матки).

- бакпосев на микрофлору и чувствительность к антибиотикам
Бакпосев на флору позволяет определить условно-патогенных возбудителей цервицита (кишечную палочку, стафилолокки, стрептококки, энтерококкии и др.)
- пцр-диагностика на ЗППП (половые инфекции)
Взятие соскоба из церикального канала на предмет наличия у пациентки скрытых инфекции (заболеваний, передающихся половым путем), которые могут быть причиной цервицита. Обследоваться необходимо на такие половые инфекции, как хламидия трахоматис, уреаплазма уреалитикум, микоплазма хоминис, микоплазма гениталиум, вирус папилломы человека, трихомонада, гарднерелла, вирус герпеса.
Осмотр шейки матки и влагалища с помощью специального оптического прибора – кольпоскопа – под увеличением. При необходимости во время кольпоскопии врач также может взять материал на исследование (биопсию).
Лечение цервицита
Лечение цервицита зависит от причины его появления, возбудителя заболевания и степени тяжести протекания воспалительного процесса. Обычно терапия заключается в назначении системных или местных антибактериальных и противомикробных, иногда противовирусных препаратов для подавления активности патогенных микроорганизмов и препаратов для восстановления кишечной флоры и микробиоценоза влагалища.
При хроническом рецидивирующем цервиците рекомендуется также применение иммуномодуляторов и физиотерапевтического лечения. Гормональная причина появления цервицита требует коррекции гормонального статуса у грамотного специалиста гинеколога-эндокринолога.
Необходимо помнить, что курс лечения гинекологических заболеваний всегда требуется проходить до конца, особенно это касается антибиотиков. Многие пациентки, почувствовав улучшение, бросают лечение, что является большой ошибкой. Инфекция не убивается, а приобретает резистентность (устойчивость) к группе антибиотиков, которыми проводилось лечение, что в дальнейшем исключает возможность их использования.
Также во время лечения инфекционно-воспалительного процесса необходимо воздерживаться от половых контактов даже с использованием презерватива не только во избежание риска перезаражения, но и поскольку многие вагинальные свечи оказывают разрушительное воздействие на латекс.
Методы лечения цервицита в гинекологии
1. Антибиотики и противомикробные препараты для лечения цервицита.
При небольшом воспалительном процессе в шейке матке, вызванном неспецифической флорой, обычно достаточно санации влагалища противовоспалительными антибактериальными свечами и вагинальными таблетками широкого спектра действия (Тержинан, Полижинакс, Гексикон, Эльжина, Бетадин и др.)
Если у пациентки диагностирован острый цервицит, либо цервицит, сопровождающийся более тяжелым заболеванием (эндометритом, аднекситом и др.), после выявления возбудителя назначается системная антибиотикотерапия. При выявлении условно-патогенной флоры прописывают антибиотик согласно посеву на чувствительность (чаще всего это Амоксиклав, Цефтриаксон, Левофлоксацин, Ципролет и пр.).
Из вагинальных суппозиториев применяются Гексикон, Макмирор комплекс, Эльжина, Флуомизин, Полижинакс и пр. Можно также обрабатывать шейку матки разведенным раствором Хлорофиллипта спиртового, Мирамистином, Нормофлоринами. Если цервицит вызван половыми инфекциями, пациентке рекомендуется пролечиться вместе с половым партнером.
Чаще всего рекомендуется Вильпрафеном Солютаб, Юнидокс Салютаб, Левофлоксацин и др. в зависимости от возбудителя. Трихомонадный цервицит лечится таблетками Трихопол, Клион-Д и свечами Тержинан, Флуомизин, Гиналгин. При цервиците, имеющем грибковую природу, назначают Флюкостат, Микосист и аналоги, а также эффективные вагинальные свечи от молочницы – Пимафуцин, Нео-пенотран, Ливарол, Гинезол и пр.
Герпетическое воспаление купируется противовирусными свечами Виферон, Генферон, прием Ацикловира, витаминов, иммуностимуляторов. Рекомендуется также орошение влагалища спреями Мирамистин, Панавир или Эпиген-интим. При обнаружении ВПЧ после удаления кондилом проводится комплексное иммуностимулирующее лечение (уколы, свечи). В качестве профилактики рекомендуется применение Эпиген-спрея.

Для лечения аллергического цервицита обычно достаточно устранения аллергена. При отеке можно принять любое антигистаминное (Зиртек, Супрастин и пр.). Атрофический цервицит, обусловленный нехваткой эстрогенов, предполагает местное применение гормональных мазей (например, Овестин), восстанавливающих эпителий слизистой оболочки влагалища.
2. Препараты для восстановления микрофлоры кишечника и влагалища.
Восстановить флору влагалища после лечения антибиотиками и противомикробными свечами помогут капсулы Вагилак, Проваг или свечи Фемилекс с молочной кислотой, Латожиналь, Лактонорм и др. Также стоит позаботиться о кишечнике, для этого прописывают Нормофлорины, Бифиформ, Хилак форте и другие препараты с полезными бактериями.

3. Иммуномодуляторы для лечения цервицита.
При хроническом течении цервицита для поддержания иммунитета в борьбе с инфекциями гинекологи назначают пациенткам иммуномодулирующие препараты. Наиболее популярные среди них Галавит, Генферон, Полиоксидоний, спрей Эпиген интим для поддержания иммунитета слизистых оболочек половых органов.
4. Физиотерапия при хроническом цервиците.
Пациенткам, у которых часто диагностируется цервицит, либо заболевание сопровождается осложнениями, рекомендуется также прохождение 7-10 сеансов физиотерапевтического лечения: магнитотерапия, лазер, иглоукалывание, дарсонвализация, грязелечение и др.
5. Хирургическое лечение цервицита.
Запущенный цервицит иногда требует хирургического вмешательства – лазерного прижигания, криодеструкции, диатермокоагуляции и др. Эти методы лечения цервицита применяются после купирования воспалительного процесса и уничтожения инфекции. Вместе с этим проводится лечение сопутствующих гинекологических заболеваний.
Лечение цервицита у беременных
Как лечить цервицит при беременности? Лечение цервицита у женщин, находящихся в положении или кормящих грудью, осложняется тем, что необходимо подбирать препараты и свечи, которые не оказывают негативного воздействия на ребенка. Но в наше время в принципе существует большое количество разрешенных для беременных и кормящих матерей антибиотиков и вагинальных суппозиториев, главное правильно определить возбудителя заболевания и чувствительность к препаратам.
Чаще всего для лечения воспаления по гинекологии во время беременности и кормления грудью назначают вагинальные таблетки Тержинан, Флуомизин, свечи Полижинакс (с осторожностью), Гексикон, Пимафуцин, Клотримазол. Из антибиотиков разрешены пенициллины, некоторые цефалоспорины, макролиды по назначению и под контролем врача. После окончания терапии необходимо также восстановить флору кишечника и влагалища перечисленными ранее препаратами.
Осложнения цервицита
При правильном определении возбудителя цервицит обычно неплохо поддается лечению. Осложнениями цервицита могут стать: появление эрозии шейки матки, полипов, эндометрита, аднексита, осложнения течения беременности, внутриутробное заражение плода, преждевременные роды. Данные осложнения в дальнейшем могут спровоцировать бесплодие, поэтому любые гинекологические заболевания требуют тщательной диагностики и правильного лечения.
Профилактика цервицита
Меры для предотвращения развития цервицита включают в себя соблюдение правил интимной гигиены, ведение половой жизни с предохранением, исключение случайных незащищенных сексуальных контактов, абортов, правильный подбор и применение противозачаточных средств, регулярное посещение гинеколога, своевременное и грамотное лечение гинекологических заболеваний, правильное родоразрешение и восстановление после родов.
Бакпосев на флоруКак правильно сдать бакпосев мочи, отделяемого половых путей. Расшифровка результатов бакпосева.
Мазок на флору у женщин: нормаЧто показывает мазок на флору. Расшифровка результатов мазка на флору.
Лечение эрозии шейки маткиЛечение эрозии шейки матки. Какой способ прижигания эрозии лучше.
Комментарии
Главная : Советы : Гинеколог : Цервицит: причины, симптомы и лечение
Автор статьи: Светлана СаркисянСимптомы, лечение и профилактика различных заболеваний, психология и другие женские темы - это то, что мне интересно изучать и делиться с Вами! Читайте мои статьи, смотрите видео и задавайте любые вопросы в комментариях, всегда открыта к обсуждениям. Мой контактный e-mail: [email protected]
Профилактика рака шейки матки
www.svetulka.ru
Прием антибиотиков при воспалении шейки матки
Антибиотики при цервиците назначают в зависимости от возбудителя инфекции. Курс лечения определяется исходя из формы заболевания. Он может варьироваться от 7 до 14 дней. Метод лечения зависит от тяжести симптоматики и дополнительных патологий.
Показания к применению антибактериальных средств
Показания к применению антибактериальных препаратов:
- эндоцервицит — воспаление шейки матки и цервикального канала;
- изменения микрофлоры влагалища — присутствие патогенов: хламидий, трихомонад, гонококков и т. д.;
- экзоцервицит — воспаление влагалищной части шейки матки;
- гнойные выделения из половых путей;
- распространение воспалительного процесса на яичники;
- хроническая форма цервицита.
Антибиотикотерапия заболевания
Эффективные препараты, которые применяют для лечения разных форм заболевания:
- Цефтриаксон — антибиотик цефалоспоринового ряда. Применяют для устранения гонококковой инфекции. Медикамент воздействует на грамотрицательные микроорганизмы.
- Цефиксим — из группы цефалоспоринов. Чаще всего назначается при гонорее, спровоцировавшей цервицит. Тормозит рост и размножение бактерий.
- Спектиномицин — применяется при отсутствии эффекта от лечения антибиотиками цефалоспоринового ряда. Медикамент эффективен против гонококков.
- Азитромицин — применяется для лечения воспаления шейки матки, вызванного хламидиями. Относится к препаратам макролидного ряда.
- Доксициклин — назначают для лечения хламидийного цервицита. Воздействует на синтез белка микробной клетки, приводя к ее гибели.
- Эритромицин — применяют для устранения хламидийной инфекции. Препарат активен против широкого спектра микроорганизмов.
- Офлоксацин — активен против грамотрицательных и грамположительных микроорганизмов.
- Амоксициллин — применяют все реже, т. к. бактерии часто теряют чувствительность к подобных антибактериальным препаратам.
Помимо лекарств для перорального приема, назначают свечи для интервагинального введения. Для лечения цервицита применяют суппозитории Тержинан. Препарат оказывает противовоспалительное и антибактериальное действие. Активен против гарднерелл, трихомонад, стрептококков, кандид и других микроорганизмов и грибков.
Эффективным местным средством в борьбе с воспалением шейки матки являются таблетки для вагинального введения Эльжина. Медикамент эффективен против широкого спектра бактерий, снимает воспаление и избавляет от зуда.
Для лечения хронической и острой формы заболевания применяют Гексикон. Свечи позволяют избавиться от трихомонад, бледной трепонемы, уреаплазмы, гарднереллы и других возбудителей инфекции.
Местный антибиотик — Синтомицин в виде свечей. Применяют для лечения цервицита, вызванного грамположительными микроорганизмами. Препарат обладает активностью против штаммов бактерий, устойчивых к пенициллину.
Нередко применяют для лечения Полижинакс. Оказывает антибактериальное и противогрибковое действие. Способствует регенерации тканей влагалища, что ускоряет процесс выздоровления. Применение Полижинакса эффективно при остром цервиците. Активное вещество практически не всасывается через слизистую оболочку влагалища.
При хронической и острой формах заболевания назначают Клион-Д, который оказывает воздействие на ДНК микробной клетки, приводя к ее гибели. Препарат активен против широкого спектра микроорганизмов.
Какой антибиотик лучше в каждом случае, определяет врач, ведь нередко встречаются смешанные инфекции и требуется применение сразу нескольких медикаментов.
Наилучший результат дает сочетание противомикробных препаратов для интервагинального введения и перорального приема.
Противопоказания
Можно ли применять тот или иной антибиотик, зависит от индивидуальных особенностей организма и состояния слизистой оболочки влагалища. Противопоказания:
- язва желудка и 12-перстной кишки;
- гастрит с повышенной секреторной активностью;
- индивидуальная непереносимость некоторых групп лекарств;
- тяжелые заболевания печени;
- дискинезия желчевыводящих путей;
- желтуха;
- острый панкреатит;
- заболевания кишечника, сопровождающиеся образованием язв и эрозий;
- повреждения слизистой оболочки влагалища;
- желудочно-кишечные кровотечения;
- беременность и период грудного вскармливания.
Антибактериальные препараты могут нанести вред при наличии аллергической реакции на пенициллины, третрациклины или макролиды.
Заключение
Антибиотики при наличии острого цервицита позволяют уничтожить патогенную микрофлору и снизить риск распространения инфекции восходящим путем. Применение препаратов при хронической форме заболевания предотвратит возникновение таких осложнений, как воспаление мочевого пузыря и уретры, а также появление спаек в малом тазу.
venerologia03.ru
Основные варианты, как лечить цервицит любого патогенеза
Цервицит – воспаление шейки матки. Это заболевание, которое часто себя никак не проявляет, но может привести к очень серьезным последствиям и даже раку. Выделяют наружный (экзоцервит) и внутренний (эндоцервицит). Но это разделение очень условное, так как при наличии патологического процесса вовлекаются все части шейки матки – и поверхностный плоский эпителий влагалищной части, и цилиндрический в цервикальном канале. Как лечить цервицит наиболее эффективно?
Принципы терапии
Даже при обычном гинекологическом осмотре врач может заподозрить цервицит. Это могут быть патологические выделения, наличие эрозии, особый цвет эпителия шейки матки и т.д. В любом случае гинеколог проводит цитологическое исследование, забор материала происходит как с наружной части, так и из цервикального канала. Этих действий достаточно лишь для того, чтобы подтвердить/опровергнуть воспаление, а также выявить признаки злокачественного роста.
Для наиболее эффективного лечения необходимо более детальное обследование. Ведь спектр патогенов, которые могут вызывать подобные воспалительные изменения, огромный. А тактика и используемые препараты совершенно различные.
Итак, перед врачом и пациентом всегда стоит вопрос, как лечить цервицит в данной ситуации. Варианты решения проблемы следующие:
- Назначить терапию без углубленного обследования, используя только результаты цитологии с признаками цервицита. Но спектр возможных патогенов такой, что даже если выбрать наиболее часто встречающихся, то на препараты уйдет не меньше денежных средств, нежели на детальное исследование. Также следует учитывать, что часть микробов может оказаться устойчивой ко многим лекарствам.
- Назначить лечение с учетом детального обследования. Это дает наибольшие шансы на то, что терапия поможет с первого раза. Ведь будет известно, кто вызвал воспалительный процесс, насколько глубоки изменения, к каким препаратам патоген наиболее чувствителен. Так можно сэкономить больше и времени, и денег, и сил, а главное – здоровья.
Рекомендуем прочитать статью о цервикальной эктопии шейки матки. Из нее вы узнаете о признаках цервицита и его влиянии на шейку матки, причинах патологии и последствиях заболевания.
В любом случае только врач может предложить наиболее действенные в данной ситуации схемы. Преступая к лечению, лучше придерживаться следующих рекомендаций:
- Лучше начинать терапию после детального обследования.
- В большинстве случаев необходимо лечить обоих половых партнеров.
- Как правило, цервицит – хроническое состояние, поэтому одной упаковкой свечей здесь явно не обойтись. Наиболее эффективно комплексное лечение с использованием этиотропной терапии, иммуномодулирующей, по восстановлению микрофлоры и т.д.
- Обязательно необходим контроль, желательно 2 или даже 3 раза с интервалом в несколько месяцев.
- При упорном течении цервицита не следует забывать, что за этим может скрываться рак шейки матки.
Медикаментозное лечение цервита
Выбор препаратов зависит от нескольких составляющих. А именно:
- вирусная или бактериальная флора стала причиной заболевания, условно или однозначно патогенная она;
- чувствительность микроба к лекарственным средствам;
- как долго протекает хронический цервицит;
- какие есть сопутствующие заболевания у женщины.
Неспецифический бактериальный цервицит
Влагалище ни в коем случае не должно быть стерильным. Только при наличии полезной флоры, кисломолочных палочек, женщина чувствует себя здоровой, ей не грозят в большинстве гинекологические заболевания.
В последнем случае постоянным провокатором недуга может быть основное заболевание, например, сахарный диабет и т.п. При неспецифическом цервиците схема лечения будет следующей:
- Антибиотики внутрь, чаще всего это макролиды (Азитромицин, Джозамицин, Кларитромицин и т.п.), аминогликозиды (Амикацин и другие), защищенные пенициллины (Амоксиклав), тетрациклины (Доксициклин), цефалоспорины (Цефотаксим), Метронидазол и другие с учетом чувствительности к ним микроорганизмов. Режим приема и дозу устанавливает врач в каждом конкретном случае. Классическим вариантом можно считать таблетки Доксициклина (любые его дженерики) в дозе 0,1 г по 1 2 раза в сутки на протяжении 10 дней. Также популярно назначение Азитромицина по 1 г дважды с интервалом в 7 — 10 дней.
- Местно свечи или вагинальные капсулы/таблетки. Чае всего предпочтение отдается комплексным, например, Тержинан при цервиците хорошо помогает бороться, а также Полижинакс, Гинокапс и другие. Они воздействуют локально, при этом защищают от развития молочницы при приеме антибиотиков, содержат антибактериальный компонент в дополнение, а также иногда гормоны, которые помогают снять острые признаки воспаления. В редких случаях, но все-таки можно ограничиться только местным лечением, не используя антибиотики внутрь.
- Препараты для укрепления иммунитета. Обычно это лекарственные средства интерферонового ряда, например, Руферон, Виферон, Генферон и другие. Классическая схема назначения – по одной свече ректально или вагинально в течение 10 — 14 дней. Но часто могут использоваться индивидуальные режимы, в том числе продленные.
- Препараты для восстановления флоры. Используются для того, чтобы заполнить «пустующие ниши» после приема антибиотиков. Если этого не сделать, высок риск рецидива патологии или развития бактериального вагиноза, кандидоза и т.д. Можно использовать такие препараты, как Лактожиналь, Биофлор и другие подобные. Иногда, помимо полезных кисломолочных палочек, в состав входят витамины, например, С, что усиливает лечебный эффект.
Смотрите на видео о заболеваниях шейки матки:
Специфический бактериальный цервицит
Если это гнойный цервицит, или присутствуют какие-то особенные выделения (пенистые, творожистые и другие), скорее всего речь идет о какой-то специфической инфекции.
Лечение в подобных ситуациях будет более конкретное, с учетом выявленных возбудителей. Так, чаще всего приходится констатировать следующее:
- Трихомониаз – достаточно распространенная патология. Опасность ее заключается в том, что трихомонады могут переходить в особые внутриклеточные формы, не определяясь в этом состоянии обычными методами исследования. Поэтому лечить инфекцию необходимо со строгим соблюдением всех назначений врача. Наиболее чувствительны трихомонады к метронидазолу. Минимальная схема – 0,5 г в сутки в один или два приема в течение 10 дней.
- Гонорея – венерическое заболевание, которое также диагностируется при цервиците, особенно гнойном. Лечение ее проводится с использованием внутримышечного введения антибиотиков, а также местно — комплексные свечи. Как правило, терапия ведется в условиях либо стационара, либо амбулаторно у венеролога.
- При выявлении хламидиоза, мико- и уреаплазмоза схемы лечения приблизительно одинаковые. В первую очередь это специфические антибиотики (чаще макролиды или тетрациклины), а также свечи или вагинальные таблетки комплексного действия. Для повышения эффективности лечения назначается иммуномодулирующая терапия (интерфероны), а также препараты по восстановлению микрофлоры влагалища уже после основного курса лечения.
- Также специфический кольпит могут давать кандидозные грибы. Но перед лечением молочницы обязательно необходимо убедиться, что нет какой-то специфической инфекции. В случае только кандидозного воспаления лечение проводится по классической схеме. Это противогрибковые свечи или таблетки курсами в течение нескольких недель на фоне иммунокоррекции и препаратов лактобактерий.
Вирусные цервициты
Вирусные цервициты не так эффективно поддаются лечению. Чаще всего это однократная этиотропная терапия с последующим постоянным поддержанием иммунитета на должном уровне. Говоря о вирусных цервицитах, в большинстве случаев имеются ввиду следующие:
- с выявлением ВПЧ (папилломы человека),
- ВПГ (герпетическая),
- ЦМВ (цитомегаловирусная) и других.
Спектр противовирусных препаратов относительно небольшой, поэтому и схемы лечения во всех случаях приблизительно одинаковые. Основные группы используемых средств:
- Специфические противовирусные лекарства – Ацикловир, Валацикловир, Валганцикловир (при ЦМВ) и другие. Продолжительность и доза устанавливается в зависимости от клинической картины, иногда это две и более недели.
- Иммунокоррекция с помощью интреферонов курсами (Руферон, Виферон и другие).
- Препараты, укрепляющие собственный противовирусный иммунитет, например, Гроприносин.
- Также эффективно, но уже не в остром периоде, а после основного курса лечения вакцинация. Она поможет сохранить иммунитет против данных патогенов намного дольше.
- В борьбе с вирусами могут использовать и различные физиопроцедуры, такие как, например, ВЛОК – внутривенное лазерное облучение крови и подобные.
Атрофические цервициты
Данные цервициты могут возникать не только в менопаузе, но и на фоне длительного использования гормональных контрацептивов, при лечении эндометриоза агонистами гонадотропинов, при природной эстрогенной недостаточности и т.п.
Лечение атрофического цервицита у женщин включает препараты с эстрогенным компонентом в обязательном порядке. Например, Гинокапс, Овестин и другие. Также следует включать в схему длительные курсы пробиотиков (Лактожиналь, Биофлор и т.д.). В остальном лечение не отличается от терапии бактериальных, вирусных цервицитов.
Хирургические методы
В некоторых ситуациях консервативное лечение оказывается неэффективным. Как правило, такое можно наблюдать в следующих случаях:
- при наличии эрозии, эктопии, рубцовой деформации шейки матки;
- при скрытом течении злокачественного процесса.
Как лечить хронический цервицит в этом случае? Единственное радикальное лечение – хирургическое. В зависимости от степени изменения шейки матки и сложности патологического процесса могут применяться следующие методики:
Народные методы
Вместо того, чтобы использовать антибиотики при лечении неспецифического цервицита или любого другого варианта воспаления, некоторые отдают предпочтение народным методам. Но все же эффективнее использовать эти средства в комплексе с медикаментозным лечением. Чаще всего применяют рецепты и препараты на основе следующих растений:
- Облепиха. Это могут быть как свечи (Олазоль и др.), так и собственно приготовленные тампоны на основе масла.
- Ромашка. Обладает антисептическим и заживляющим действием. Чаще используются настои, отвары и настойки для спринцеваний.
- Мумие. Используются уже готовые свечи, а также можно готовить состав для тампонов самостоятельно. Но здесь главное – не попасть на некачественный продукт.
- Алоэ. Для лечения применяются как аптечный раствор в ампулах, так и листья домашнего растения.
- Красная щетка, боровая матка и многие другие травы.
Профилактика
Профилактика цервицита любой этиологии заключается в следующем:
- необходимо регулярно обследоваться у гинеколога и выявлять патологию вовремя;
- для предохранения в случае неуверенности в партнере или частой их смене лучше использовать презервативы, так как это единственное средство для защиты от инфекций;
- рекомендуется вести здоровый образ жизни и поддерживать таким образом иммунитет, тогда сам организм сможет справляться с большей частью патологий;
- не следует переусердствовать личной гигиеной – во влагалище не должно быть стерильно;
- все спринцевания и другие подобные процедуры выполнять только по назначению врача.
Рекомендуем прочитать статью о наботовых кистах шейки матки. Из нее вы узнаете о причинах и симптомах заболевания, опасности новообразования и методах лечения.
Цервицит – на первый взгляд простое заболевание, но хроническое воспаление в шейке матки – прямой путь к развитию онкологической патологии, а также множества доброкачественных недугов (полипы, эндометриты, бесплодие и т.д.). Поэтому необходимо регулярно проходить осмотры у гинеколога и строго соблюдать назначение лечение.
promesyachnye.ru
Цервицит, эндоцервицит, экзоцервицит — невеселая семейка
Цервицит – это группа заболеваний, связанных с воспалением разных отделов слизистой оболочки шейки матки. Сюда относятся непосредственно цервицит, эндоцервицит и экзоцервицит. Заболевание распространено: согласно статистике, более 50% женщин болели или болеют цервицитами. Патология требует обязательного лечения, поскольку легко переходит в хроническую форму и дает страшные осложнения.
НАЖМИТЕ, ЧТОБЫ ЗАПИСАТЬСЯ НА ПРИЕМ, или анализы УЗИЧем отличаются цервицит, эндоцервицит и экзоцервицит
Эти заболевания очень похожи и различаются только локализацией:
- Цервицит. Цервицитом называют воспаление слизистой шейки матки.
- Экзоцервицит. Это воспаление влагалищной части шейки матки.
- Эндоцервицит. При эндоцервиците воспаление затрагивает слизистую оболочку, выстилающую шейку, которая называется эндоцервиксом. Воспаляется цервикальный канал.
Почему начинается цервицит
Слизистая шейки матки — нежная и слабо защищена, поэтому вызвать воспаление на этом участке можно легко. Инфекция попадает в орган через половые пути, кровь и даже через прямую кишку.
Причины цервицита:
- ЗППП. У 40% женщин, страдающих этой болезнью, обнаруживается трихомониаз, хламидиоз или гонорея. Эти возбудители вызывают гнойное воспаление — гнойный цервицит.
- ВПЧ. Цервицит, связанный с вирусом папилломы человека, особенно опасен, так как его сложно вылечить.
- Воспалительные процессы в матке, яичниках и маточных трубах, которые мигрируют в ткани шейки.
- Кандидоз (молочница). Часто возникает на фоне бесконтрольного приема антибиотиков. Грибок быстро развивается, уничтожая полезную флору и освобождая место для патогенов.
- Травмы шейки матки при абортах, родах, операциях. Вызывают атрофический цервицит — отмирание тканей.
- Вагинальные свечи, спринцевания крепкими растворами, использование секс-игрушек и др. Такой цервицит встречается реже, поэтому его относят к неспецифическим.
Повышенный риск развития эндоцервицита наблюдается у женщин, переживших ранее оперативные вмешательства в области шейки, тяжелые роды, аборты и диагностические выскабливания. Снижение иммунитета, нарушения гормонального баланса (климакс) и нерациональные методы контрацепции с применением химических спермицидов также повышают вероятность воспалительных процессов органов малого таза.
Что будет, если не лечиться
Если цервицит не лечить, то результатом станут эрозия и полипы, изменения структуры шейки матки — ее кожица истончается или утолщается, что осложняет зачатие. Запущенная инфекции может распространяться на другие органы (яичники, маточные трубы, мочевой пузырь). Именно цервицит становится причиной женского бесплодия, выкидышей и преждевременных родов.
Есть риск возникновения таких опасных осложнений, как бартолинит, перигепатит и рак шейки матки. Также продолжительное игнорирование симптомов может спровоцировать переход заболевания в хроническую форму.
Признаки цервицитов — эндоцервицит и экзоцервицит похожи
Процесс бывает острым и хроническим. Тяжесть течения зависит от степени патологии, ее вида и сопутствующих заболеваний. Острота симптомов зависит от состояния иммунитета.
По площади распространения цервицит делят на очаговый — затрагивающий участки цервикального канала и диффузный — распространившийся по всему органу. Заболевание редко протекает изолированно: чаще цервицит сочетается с кольпитом, уретритом или циститом. Основной симптом цервицита – выделения желтого, белого или серого цвета с неприятным запахом. Перемещаясь по слизистой, они раздражают влагалище и вульву. Из-за расчесов на поверхности половых органов появляются болезненные трещинки.
- Иногда наблюдается боль и кровотечение из воспаленных сосудов шейки матки при половом акте. Кровь после полового акта может быть и при других заболеваниях.
- При вовлечении в процесс мочевого пузыря добавляется учащенное мочеиспускание, сопровождающееся болью и резью.
- При распространении инфекции на фаллопиевы трубы возникает аднексит (воспаление придатков матки) с повышенной температурой и тяжестью и .
В большинстве случаев симптомы обостряются после менструации.
Доктор на осмотре с кольпоскопом видит покрасневшую, отечную шейку матки с цервикальным каналом, из которого вытекают мутные, иногда обильные выделения.
Также помогают уточнить диагноз дополнительные симптомы:
- Гонорейный цервицит протекает остро, с яркими признаками.
- Хламидийная инфекция дает стертые симптомы.
- Симптом герпетического цервицита — ярко красная, рыхлая шейка матки с участками изъязвлений —«сплошная эрозия».
- Трихомонадный цервицит выдают небольшие кровоизлияния в слизистой — «земляничный цервикс» — и обнаруженные атипичные клетки.
- При поражении актиномицетами гинеколог видит «желтое зернистое пятно».
- ВПЧ приводит к кондиломам и язвам шейки матки.
Острый цервицит дает небольшую температуру, ощущение жара в области расположения матки. Хроническая форма характеризуется слабыми выделениями, не создающими дискомфорта. Со временем происходит замещение цилиндрического эпителия плоским. Воспаление распространяется, вызывая образование инфильтратов, кист, уплотнение шейки матки.
Диагностика
После постановки диагноза “цервицит” пациентке следует пройти ряд тестов, по результатам которых гинеколог назначит лечение. Чтобы подтвердить диагноз цервицит, гинеколог сначала проводит осмотр при помощи зеркал, затем берет мазки. После этого проводят исследования, направленные на выявление и идентификацию вирусов и инфекций.
Пациентке назначаются:
Обычно этих анализов хватает, чтобы поставить точный диагноз при остром цервиците. При хроническом экзоцервиците дополнительно проводится биопсия шейки матки в первую фазу менструального цикла.
При остром цервиците в мазках обнаруживается много лейкоцитов, лимфоцитов, гистиоциты, цилиндрический эпителий с гипертрофированными ядрами, дистрофически измененный плоский эпителий. При хроническом цервиците есть клетки цилиндрического эпителия, часть клеток разрушена.
Бактериологическое исследование выявляет вид микроорганизмов и их чувствительность к антибиотикам. Цитоморфология мазка — обязательное обследование при цервиците — показывает структурные нарушения в клетках и результативность лечения.
ПЦР — диагностики и иммуноферментный анализ (ИФА) необходимы для выявления гонореи, хламидиоза, микоплазмоза, папилломавируса и герпеса.
Как лечат цервицит
Лечение цервицита определяется характером возбудителя и степенью поражения тканей шейки матки. В зависимости от возбудителя применяются антибиотики, противовирусные, противогрибковые и противопротозойные препараты. Если причиной стало одно из ЗППП, лечить нужно и полового партнера.
В комплексе применяется фитотерапия – спринцевание настоями ромашки, календулы и др. Но важно знать, что не все формы цервицита допускают спринцевания, поэтому это делается только по назначению гинеколога.
Почему не помогают антибиотики при самолечении?
Выбор препарата возможен только после сдачи и расшифровки результатов анализов. Антибиотики широкого спектра действия могут быть бесполезны, если цервицит вызван вирусом или грибком. Нет ни одного лекарства, одновременно уничтожающего все виды инфекции.
Важна и индивидуальная чувствительность возбудителя к антибиотикам. Если женщина уже принимала лекарства, лечась, например, от простуды, и не долечила цервицит (о котором не знала), возбудитель приобретает устойчивость к препаратам этой группы — они уже не помогут. В лаборатории делают пробы, подбирая лекарство, которое уничтожит бактерию или вирус.
Лечение вирусного цервицита
Наиболее сложным с точки зрения терапии считается цервицит, вызванный вирусом папилломы человека (ВПЧ). Проблема лечения заключается в том, что сам генитальный вирус устранить не удастся — медицина этого еще не умеет. Но можно снять симптомы болезни и вызвать ремиссию. Лечиться придется комплексом препаратов, включающим противогерпетические вещества, иммуностимуляторы, цитостатики и витамины.
Как лечится атрофический цервицит?
Если гинеколог диагностировал атрофический цервицит, сопровождающийся отмиранием тканей, назначаются препараты, содержащие эстрогены. Цель такого лечения — восстановление слизистой оболочки влагалища и шейки матки и нормализация микрофлоры женских половых органов.
Лечение хронического цервицита
Лечение хронической формы заболевания отличается от лечения острой формы, так как хронические цервициты сложно поддаются лечению. Избавиться от них можно только с помощью комплексной терапии, лечения сопутствующих болезней и инфекций.
Помимо основной причины, нужно уделить внимание и сопутствующим факторам, которые способствуют прогрессированию заболевания. Так, нарушения иммунитета корректируются приемом иммуностимуляторов. Могут также назначаться гормональные препараты и активаторы обменных процессов, ускоряющие восстановление тканей шейки матки.
Антибиотики назначаются в форме таблеток для перорального применения, а также в виде местных кремов, гелей и свечей. После того как стихнет острая фаза патологии, можно назначить дезинфицирующие растворы для спринцевания влагалища и шейки матки. Их подберет врач.
Часто хронический цервицит требует хирургического вмешательства. Современная медицина предлагает пациентам инновационные методики аппаратного лечения, наиболее эффективными и безопасными среди которых выступают лазер и радиоволновое лечение. Также иногда в качестве метода лечении хронического цервицита применяют обработку пораженного участка специальными лекарственными средствами, этот метод актуален в случае, если женщина планирует рожать детей в будущем. После этой процедуры пациентке назначают курс противовоспалительных и иммуномодулирующих препаратов.
Восстановительный период
Чтобы лечение прошло успешно, и болезнь не повториласьь, рекомендуется соблюдать следующие правила:
- воздерживаться от половых актов на протяжении лечения;
- не пренебрегать интимной гигиеной;
- носить нижнее белье исключительно из натуральных тканей.
В период восстановления могут наблюдаться выделения, содержащие кровь, этого не стоит пугаться.
Профилактика цервицита
Профилактика заключается в использовании презервативов для безопасного секса, своевременном лечении заболеваний половой сферы, удалении полипов и кондилом, правильном выборе врачебной тактики при родах и абортах. Если аборт — необходимость, то нужно выбирать нетравматичное медикаментозное прерывание беременности или мини аборт.
Где лечат цервицит в Санкт-Петербурге
Обнаружить цервицит, определить его форму и причину, а также разработать оптимальный для пациентки комплекс лечения в любой момент готовы специалисты высочайшего уровня квалификации, ведущие прием в гинекологическом отделении клиники Диана.
Современная аппаратная и лабораторная база, высокая квалификация и опыт врачей, индивидуальный подход к каждому пациенту позволяет медицинскому центру Диана лечить пациенток от воспалений половых органов, полностью восстанавливая женское здоровье.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
medcentr-diana-spb.ru
Хронический цервицит — что это такое и как лечить заболевание
Цервицит – это гинекологическое заболевание, воспаление цервикального канала, расположенного в шейке матки. Патология чаще встречается у женщин репродуктивного возраста, сопровождается тянущими болями, болезненностью полового акта, специфическими выделениями. Нередко переходит в хроническую форму, поскольку в острой фазе может протекать практически бессимптомно. Отсутствие лечения чревато распространением патологического процесса на остальные репродуктивные органы, эрозией шейки, проблемами с зачатием и вынашиванием.
В статье выясним, что это такое хронический цервицит, и как лечить заболевание эффективно. Следует также знать о специфических симптомах патологии, чтобы своевременно обратиться в медучреждение для диагностики и лечения. Отдельный пункт посвящен взаимосвязи воспаления цервикального канала с проблемами беременности. Особое значение имеют профилактические рекомендации, соблюдение которых позволит сохранить здоровье и репродуктивную функцию.
Что такое цервицит шейки матки
Термином «цервицит» обозначается инфекционно-воспалительный процесс, локализованный в шеечном (цервикальном) канале. Этот отдел матки выполняет барьерную функцию, защищая внутренние половые органы от проникновения инфекций. Защита обеспечивается совокупностью таких факторов, как узость канала, наличие слизистой пробки, выработка специального секрета. Если по каким-либо причинам защитная функция нарушается, патогены проникают в цервикальный канал и вызывают воспалительный процесс.
Классификация
Цервициту присвоен код МКБ-10 N72, объединяющий все разновидности заболевания. Для обозначения инфекционного агента используется дополнительная кодировка B95-B98. Воспалительный процесс может затрагивать разные отделы шеечного канала. При поражении влагалищного сегмента ставится диагноз «экзоцервицит», а если воспаляется внутренняя оболочка цервикально канала, речь идет об эндоцервиците.
Как и любое заболевание воспалительного характера, по течению цервицит подразделяется на острый и хронический. В первом случае процесс чаще всего сопровождается болезненностью при половом акте, тянущими ощущениями в низу живота, обильными выделениями из влагалища (слизистыми либо гнойными). При переходе в хроническую форму нередко развивается эрозия шейки или эктропион (выворот наружу слизистой канала). Кроме того, инфекция распространяется на другие тазовые женские органы и способствует воспалению самой матки, фаллопиевых труб, яичников.
Диагноз цервицит обычно дополняется указанием степени поражения тканей: различают воспаление очагового и диффузного характера. Кроме того, в ходе диагностики выявляется конкретный возбудитель, за счет чего выделяют еще несколько разновидностей патологии. Более подробно названия, причины и способствующие развитию заболевания факторы рассматриваются в следующем разделе.
Причины возникновения цервицита
Как уже было сказано, воспалительный процесс развивается вследствие поражения слизистой оболочки цервикального канала инфекционными агентами. В зависимости от типа возбудителя выделяют две разновидности патологии и ее причин:
- Неспецифический цервицит – патоген попадает в шейку матки с током лимфы и крови, из влагалища или контактным путем из прямой кишки. То есть такой тип воспаления возникает при активизации и размножении условно-патогенной микрофлоры, которая в норме всегда присутствует в организме в определенных количествах. К этой категории относятся кандидозный цервицит, стафило- и стрептококковый, а также спровоцированный кишечной палочкой.
- Специфический является следствием инфицирования извне вирусами, простейшими, бактериальной флорой. В этом случае заражение происходит при половом акте. В соответствии с разновидностью инфекционного агента выделяют уреаплазменный цервицит, трихомонадный, герпетический и другие.
Способствуют возникновению воспаления такие факторы, как ослабление иммунитета, нарушение гормонального баланса, химические ожоги и механические травмы цервикального канала в процессе родов, прерываний беременности, диагностических выскабливаний, использования внутриматочных контрацептивов. Влияют на восприимчивость к инфекции также доброкачественные новообразования, рубцовые деформации шейки матки.
Читайте далее: Обзор 5 групп антибиотиков для лечения мочеполовой системы у мужчин и женщин
Симптомы цервицита шейки матки
Острая форма воспалительного процесса может протекать по-разному, в том числе и бессимптомно. К общей симптоматике относятся, прежде всего, обильные выделения. Они могут быть гнойными или слизистыми. Иногда пациентка жалуется на боли тупого характера в нижней части живота. При осмотре в зеркалах выявляются отек и покраснение вокруг наружного отверстия канала, небольшие изъязвления и кровоизлияния, выпячивание слизистой.
В зависимости от типа инфекционного агента, вызвавшего острое воспаление, могут наблюдаться характерные симптомы:
- Гонококковый (наиболее распространенный) протекает остро, все типичные признаки этого цервицита у женщин явно выражены.
- Трихомонадный сопровождается множественными кровоизлияниями на слизистой – так называемый «земляничный цервикс».
- Герпетический цервицит определяется по выраженной гиперемии и рыхлости шейки матки. Наблюдается также симптом «сплошной эрозии» – многочисленные изъязвления.
- Если причиной патологического процесса являются актиномицеты, обнаруживаются характерные образования – симптом «зернистого желтого пятна».
- Хламидийный цервицит имеет наименее явные признаки, нередко игнорируется по этой причине и становится хроническим.
- Вирусный цервицит, вызванный ВПЧ, часто сопровождается образованием кондилом.
Нередко воспаление цервикального канала развивается параллельно с эрозией, и тогда специфические симптомы цервицита шейки матки возникают наряду с контактными кровотечениями из влагалища. Если инфекция распространяется на мочевыводящие пути, появляются боли при мочеиспускании, ощущения жжения. Поражение стенок влагалища приводит к кольпиту.
Переход заболевания в хроническую стадию при отсутствии надлежащего лечения происходит через 2-3 недели. Ее также называют умеренный цервицит, поскольку создается иллюзия выздоровления. Дело в том, что воспалительный процесс распространяется вглубь тканей шейки матки, а поверхностный слой восстанавливается. Выделения при хроническом цервиците становятся менее обильными, более вязкими и имеют белый или желтоватый цвет. Лабораторные анализы крови признаков воспалительного процесса часто не обнаруживают. При осмотре выявляются:
- уплотнение шейки и ее увеличение за счет отека;
- слизистая вокруг зева цервикального канала эрозирована;
- обширная язва, возникающая в случае замещения плоского эпителия цилиндрическим.
Поскольку регенерация эпителиальной ткани осуществляется некорректно, протоки желез, вырабатывающих цервикальную слизь, перекрываются. В них формируются наботовы кисты и развивается кистозный цервицит. Хронический цервицит шейки матки в период менопаузы сопровождается атрофией слизистых.
Читайте далее: Расшифровка посева на флору с определением чувствительности к антибиотикам
Диагностика
Установить точный диагноз на основании клинических симптомов затруднительно, поскольку выделения и болезненные ощущения сопутствуют многим воспалительным заболеваниям женских тазовых органов. Первичный осмотр, который проводит врач-гинеколог, позволяет обнаружить отек, гиперемию, изъязвления и кровоизлияния. После него пациентке назначается обязательная кольпоскопия.
Этот инструментальный метод исследования позволяет обнаружить характерные структурные изменения ткани. Кроме того, с целью выявления конкретной причины воспаления проводится лабораторная диагностика:
- мазок на флору;
- цитологическое исследование;
- бакпосев;
- ПЦР-диагностика.
Исследуется также кровь на RW и наличие ВИЧ.
Читайте далее:
Чем лечить цервицит?
В острый период заболевания проводится консервативная терапия. Она осуществляется в несколько последовательных этапов:
- Устранение непосредственной причины воспаления. Согласно результатам анализов на выявление возбудителя назначаются соответствующие препараты для лечения цервицита у женщин – противомикробные или противовирусные. При этом нужно учитывать, что лекарственные средства местного действия на данном этапе не актуальны, поскольку борются с инфекцией поверхностно. Обычно сначала назначаются системные противовирусные ЛС (ацикловир, валацикловир, интерфероны) и антибиотики при цервиците. В число последних входят тетрациклины, макролиды, фторхинолоны, флуконазол.
- По мере уменьшения клинических проявлений заболевания назначается и местная терапия. Шейка матки и влагалище регулярно обрабатываются растворами диметилсульфоксида, хлорофиллипта, нитрата серебра. Используются также комбинированные интравагинальные кремы и свечи от цервицита. После завершения противомикробной терапии для восстановления влагалищного биоценоза показаны препараты с молочной кислотой.
- Назначаются иммунностимуляторы и комплексы витаминов для активизации защитных сил организма. Соответствующей терапии требуют гормональные нарушения, на фоне которых развивается воспаление цервикального канала. Женщинам в постменопаузе, у которых диагностируется атрофическая разновидность заболевания, нужно использовать свечи от цервицита с эстрогеном.
Когда причиной воспалительного процесса становятся инфекции, передаваемые половым путем (уреаплазмоз, трихомониаз, гонорея), пройти курс антибиотикотерапии нужно обоим партнерам. Эффективность контролируется лабораторными исследованиями и при помощи кольпоскопии.
Если обращение к врачу по каким-либо причинам было несвоевременным, или проводилась неадекватная терапия (самолечение), процесс обычно переходит в хроническую форму. Лечение хронического цервицита шейки матки проводится преимущественно хирургическими методами, поскольку консервативные малоэффективны. Применяются крио- и лазеротерапия, диатермокоагуляция. Предварительно лечится инфекция системными лекарственными средствами, а после хирургического вмешательства назначается восстановительная терапия.
Читайте далее: Названия вагинальных и ректальных свечей с антибиотиками с обзором основных средств
Лечение цервицита народными средствами
Использование рецептов нетрадиционной медицины возможно только в качестве дополнения к основной терапии с разрешения врача. В основном применяются настои лекарственных трав с противовоспалительным эффектом (эвкалипт, календула) в виде спринцеваний. Можно также вводить во влагалище смоченные в них тампоны. Самостоятельное лечение воспаления цервикального канала народными средствами недопустимо.
Можно ли забеременеть при цервиците
Если проходимость цервикального канала сохранилась, то сперматозоиды вполне могут проникнуть в матку. Однако этот процесс затрудняется изменением кислотно-щелочного баланса влагалища, наличием выделений. Когда эпителий разрастается и деформируется, шеечный канал перекрывается и оплодотворение яйцеклетки становится невозможным. Чтобы зачатие осуществилось без проблем, необходимо еще до беременности, на этапе планирования, пройти полное обследование и вылечить все заболевания.
Цервицит при беременности
Чем чревато воспаление цервикального канала в случае наступившей беременности? Прежде всего, из-за отсутствия защитного барьера, инфекция свободно распространяется по восходящему пути. Инфицирование плода на ранних сроках чаще всего приводит к его гибели и самопроизвольному аборту. Во втором и третьем триместрах существует высокий возникновения внутриутробных инфекций. К тому же хронический цервицит при беременности чреват преждевременными родами по причине цервикальной недостаточности.
Профилактика
Предотвратить заболевание можно, если своевременно выявлять и лечить любые инфекции половых органов и эндокринные нарушения. Необходимо также избегать случайных половых связей, использовать контрацепцию для профилактики абортов.
Читайте далее: Рассказываем все об антибиотиках при беременности в 1, 2 и 3 триместре
lifetab.ru
Цервицит какие нужны антибиотики - Женские болезни
Лечение цервицита – воспалительного процесса во влагалищной части шейки матки, практически во всех случаях требует назначения антибиотиков. Лишь при вирусной этиологии заболевания для лечения используют противовирусные средства. Антибиотики при цервиците назначают выборочно, в зависимости от обнаруженного возбудителя инфекции.
Лечение цервицита антибиотиками
На начальной стадии развития цервицита очень важно провести адекватное медикаментозное лечение, чтобы обезвредить бактерии, спровоцировавшие болезнь. Всегда препараты назначаются, исходя из результатов микробиологического анализа.
Если у пациентки обнаруживается специфический возбудитель, то лечение проводят строго направленными по действию препаратами, которые влияют на определенный тип бактерий – причем лечение должны пройти оба половых партнера. Если заболевание вызвано трихомонадами или бактериальной флорой, то прием антибиотиков является обязательным.
После проведения курса антибиотикотерапии рекомендуется пройти схему восстановления качества влагалищной микрофлоры. Для этой цели подойдут вагинальные суппозитории – например, Бификол, Ацилакт, Вагилак, Лактобактерин и пр.
Код по АТХ
Показания к применению антибиотиков при цервиците
Цервицит далеко не во всех случаях следует лечить антибиотиками. Лечение всегда подбирается индивидуально – это зависит, в первую очередь, от первопричины заболевания. Так, применение антибиотиков при цервиците считается уместным только тогда, когда воспалительный процесс вызывается патогенными микроорганизмами. В этом случае выбор конкретного антибиотика зависит от видовой принадлежности микробов. Например, цервицит хламидийной природы подлежит лечению такими антибиотиками, как макролиды или тетрациклины.
Однако далеко не всегда цервицит имеет бактериальную этиологию. Причиной воспалительного процесса могут стать грибки – в этом случае врач будет применять лечение противогрибковыми средствами (к примеру, Флюкостатом или Дифлюканом).
Кроме этого, нередко развитие цервицита провоцирует попадание вирусной инфекции – таким пациенткам приходится проводить лечение противовирусными и иммуномодулирующими медикаментами. Такая терапия более длительная и сложная.
И ещё одна возможная причина цервицита – это гормональное расстройство. Такой тип заболевания также не подлежит антибиотикотерапии. Его лечат с применением гормональных препаратов, для предупреждения атрофических изменений в тканях половых путей.
Если во время диагностики у пациентки обнаруживается специфический инфекционный возбудитель, то терапию следует проводить не только женщине, но и её половому партнеру, чтобы избежать последующего повторного рецидива.
Антибиотики при хроническом цервиците
Для излечения от хронической формы цервицита зачастую применяют хирургическое лечение. Однако приступать к хирургическим методам воздействия нельзя, предварительно не устранив очаги инфекции в организме. Поэтому прием антибиотиков обязателен, как перед проведением криотерапии, так и перед процедурами лазерного лечения.
Антибиотики в такой ситуации назначают после постановки окончательного диагноза и обнаружения инфекционного возбудителя по результатам диагностики. На фоне антибиотикотерапии часто используют физиотерапевтическое воздействие и медикаменты, стабилизирующие иммунную функцию организма.
Применение антибиотиков при цервиците и частое перетекание заболевания из острого в хронический процесс зачастую связано с попаданием бактерий внутрь желез шеечного канала. В таком месте микробы становятся труднодоступными для медикаментозного воздействия, поэтому имеется высокий риск повторного инфицирования. А в случае наличия других инфекционных заболеваний и ослабления иммунитета рецидив цервицита практически неминуем. По этим причинам прием антибиотиков при цервиците особенно рекомендован при хронической форме заболевания
Форма выпуска
Антибиотики при цервиците могут применяться в нескольких вариантах. Наиболее распространены таблетированные антибиотики, либо препараты в капсулах. Их удобно принимать, они хорошо действуют. Однако на начальном этапе заболевания часто требуется более быстрая и концентрированная доставка препарата в кровь – в таких случаях предпочтительнее использовать раствор антибиотика, который вводится инъекционным способом, внутримышечно или внутривенно.
Еще один вариант формы выпуска антибиотика – это суспензия. Такой препарат применяется в основном для лечения детей.
Названия антибиотиков, которые применяют при цервиците
Для лечения цервицита подходит несколько групп антибиотиков.
- Антибиотики пенициллиновой группы (полусинтетические, защищенные, сочетанного действия) выпускаются в виде таблеток или инъекционного раствора. К наиболее распространенным пенициллиновым препаратам, назначаемым при цервиците, относятся:
- Ампициллин – в порошке или в таблетках, принимают в среднем 4 раза в сутки от 250 мг на прием;
- Амоксициллин – в капсулах, принимают в течение 5-7 суток;
- Карбенициллин – часто назначают в виде капельного вливания при тяжелом течении заболевания;
- Аугментин, Флемоклав – относятся к препаратам сочетанного действия и часто используются для лечения хронической формы цервицита;
- Трифамокс, Амписид – это антибиотики с усиленным действием, которые особенно уместны при остром течении полиинфекционного цервицита (когда обнаруживается сразу несколько инфекционных возбудителей);
- Сантаза, Тазацин – это растворы, которые применяют для капельного внутривенного введения антибиотиков.
- Антибиотики цефалоспориновой группы являются сильнодействующими препаратами с широким спектром антибактериальной активности. Такие антибиотики часто назначают в виде Цефтриаксона, Супракса, Цефуроксима.
- Антибиотики фторхинолоновой группы зачастую избегают назначать из-за их повышенного токсического действия на почки. Кроме того, фторхинолоны не подходят для назначения детям, беременным пациенткам, а также тем женщинам, которые кормят грудью. Среди подобных препаратов наиболее известны Левофлоксацин и Ципрофлоксацин.
- Антибиотики группы аминогликозидов в большинстве случаев используют только для парентерального введения – при тяжелых формах заболевания, спровоцированного условно-патогенными анаэробными бактериями. Могут быть назначены такие аминогликозиды, как Гентамицин, Сизомицин, Амикацин, Тобрамицин, Нетилмицин.
- Антибиотики тетрациклиновой группы зачастую незаменимы при цервицитах, спровоцированных внутриклеточными болезнетворными бактериями – например, при хламидиозе, микоплазмозе, уреаплазмозе. Типичным представителем тетрациклиновых антибиотиков считается Доксициклин.
Фармакодинамика
Лекарственное действие антибиотиков при цервиците мы рассмотрим на примере такого распространенного цефалоспоринового препарата, как Цефотаксим. Цефотаксим часто используют для лечения заболеваний мочеполовой сферы, и в том числе – при бактериальном цервиците.
Цефатоксим подходит для парентерального введения, обладает обширным спектром антибактериальной активности. Его можно применять для воздействия на грамположительную и грамотрицательную флору, а также на микробы, устойчивые к влиянию пенициллинов, аминогликозидов, сульфаниламидных препаратов.
Антибактериальные свойства Цефотаксима состоят в угнетении активности энзима транспептидазы торможением пептидогликана, а также расстройством формирования стенок клеток бактерий.
Цефатоксим способен губительно воздействовать на мультирезистентные штаммы, проявляющие устойчивость к пенициллиназе, цефалоспориновым антибиотикам первого и второго поколений, аминогликозидным препаратам.
Цефатоксим демонстрирует более слабую активность относительно грамотрицательной кокковой флоры, в отличие от цефалоспориновых антибиотиков первого поколения.
Фармакокинетика
После инъекционного внутримышечного введения Цефатоксима в организм предельное содержание в крови фиксируется через полчаса. В крови антибиотик на 30-40% вступает в связь с плазменными протеинами. Бактерицидное действие препарата может продолжаться до 12 часов.
Цефатоксим прекрасно распределяется в тканях и средах организма, преодолевает плацентарный слой, обнаруживается в грудном молоке.
До 90% препарата покидает организм с мочевой жидкостью, остальное выводится с калом и грудным молоком. Продолжительность полувыведения при внутримышечной инъекции составляет 1-1 ½ часа.
Использование антибиотиков при цервиците во время беременности
Цервицит при беременности считается очень опасным заболеванием, так как его осложнениями могут стать самопроизвольное прерывание беременности, замирание или нарушение развития плода. Поэтому приступать к лечению цервицита необходимо как можно скорее.
Прежде чем назначить антибиотики при цервиците у беременной женщины, врач должен определить тип инфекционного возбудителя. Для этого проводится диагностика:
- бакпосев цервикальных выделений;
- полимеразная реакция (при подозрении на хламидиоз);
- иммуноферментный анализ.
Если все же возникает необходимость в применении антибиотиков, то препараты в этом случае подбирают наиболее щадящие и безопасные, например, Доксициклин. Предпочтительнее применять антибиотикотерапию при цервиците во второй половине беременности.
Противопоказания
Антибиотики при цервиците не применяют в случае повышенной чувствительности к конкретной группе препаратов.
Относительными противопоказаниями служат период беременности, грудное кормление и детский возраст.
О наличии других возможных противопоказаний можно посмотреть в инструкции к конкретному антибиотику.
С осторожностью применяют антибиотики:
- при нарушенной кроветворной функции;
- при недостаточной работоспособности почек;
- при нарушениях функции печени;
- при тяжелых эндокринных расстройствах.
Кроме этого, прием антибиотиков при цервиците нужно согласовывать с лечением другими лекарственными средствами, так как не все медикаменты сочетаются между собой.
Побочные действия антибиотиков при цервиците
Прием антибиотиков при цервиците часто сопровождается появлением нежелательных побочных симптомов. Основным недостатком большинства антибиотиков считается их токсичность. Поэтому никогда не следует принимать подобные препараты самостоятельно, чтобы не навредить своему здоровью.
Побочные симптомы могут быть такими:
- ухудшение слуха, шум в ушах (особенно при продолжительном лечении или неправильной дозировке антибиотиков);
- сухость во рту, жажда, изменение объема выводимой мочи;
- угнетение дыхания, одышка;
- расстройства координации, головокружение;
- парестезии, нарушение зрения.
Тем не менее, наиболее частым побочным проявлением считается аллергическая реакция, которая выражается в виде кожной сыпи, отечности, зуда. В тяжелых случаях возможно развитие анафилактического шока.
Способ применения и дозы
Антибиотики при цервиците назначаются по индивидуальным схемам. Обязательно учитывается чувствительность выявленных бактерий к действию антибиотиков, иначе лечение может стать напрасным.
Перед началом приема антибиотиков при цервиците нужно запомнить несколько простых рекомендаций, которые помогут сделать лечение более эффективным:
- нельзя самостоятельно изменять дозировку препарата, прописанного доктором;
- таблетки нужно запивать водой (не молоком и не горячим чаем);
- во время курса антибиотикотерапии нельзя пить спиртные напитки – даже в малых количествах.
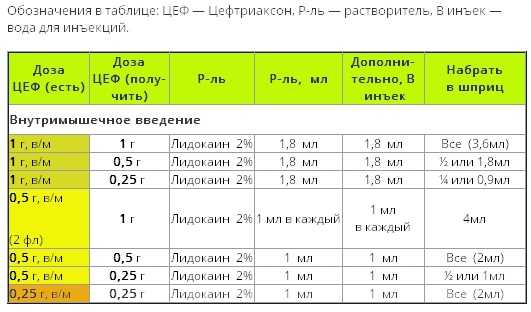
Если рассматривать приведенный нами для примера цефалоспориновый антибиотик Цефотаксим, то его чаще назначают внутримышечно, по 1 г через каждые 8-12 часов. Один грамм антибиотика разводят в 4 мл растворителя. Для этого можно использовать воду для инъекций, либо 1% лидокаин.
Следует посоветоваться с доктором относительно приема пробиотических и антигрибковых препаратов, для предупреждения дисбактериоза после антибиотикотерапии.
Передозировка
Прием неоправданно завышенного количества антибиотика может привести к усилению выраженности побочных эффектов, а также к появлению судорог, энцефалопатии, дрожи в конечностях, к повышению нервно-мышечной возбудимости.
При передозировке практически всегда применяют только лишь симптоматическую терапию. Действие симптоматических медикаментов направляют на устранение токсического влияния антибиотика на организм, а также на поддержание органов дыхания, сердечно-сосудистой системы.
Взаимодействия с другими препаратами
Не рекомендуется смешивать разные препараты в одном инъекционном шприце или в одной капельнице.
Антибиотик Цефатаксим может спровоцировать кровотечения, если его сочетать с нестероидными противовоспалительными препаратами или антиагрегантами.
Опасность нарушения работы почек повышается при сочетании петлевых диуретиков и полимиксина B с аминогликозидными антибиотиками.
Тетрациклины не следует сочетать с медикаментами, в состав которых входят ионы металлов. К таким медикаментам можно отнести антацидные средства, а также препараты железа, кальция, магния.
Не следует комбинировать тетрациклины с пенициллиновыми и цефалоспориновыми антибиотиками, из-за принципиально разного механизма действия препаратов.
Противокислотные средства, этиловый спирт ухудшают всасываемость антибиотиков из пищеварительного тракта. Кроме этого, этанол усиливает токсическое действие препаратов.
Условия хранения
Антибиотики, используемые для лечения цервицита, сохраняют в местах, защищенных от прямых солнечных лучей и от попадания влаги. Оптимально хранить медикаменты при температурных условиях от +15 до +25°C.
Необходимо обращать внимание на то, чтобы у детей отсутствовал доступ к местам хранения медикаментов.
Срок годности
Средний период годности антибиотиков – 2-3 года, в зависимости от конкретного препарата. Ни при каких обстоятельствах не применяйте антибиотики при цервиците после истечения их срока хранения.
Использованные источники: m.ilive.com.ua
Какие применяют антибиотики при цервиците
Лечение цервицита комплексное, включает, как правило, несколько лекарств – для приема внутрь и для местной санации. Показания к назначению антибиотиков:
- если обнаружены абсолютные патогены – хламидии, мико- и уреаплазмы, трихомонады, гонококки;
- если причиной стала активация собственной условно-патогенной микрофлоры;
- накануне и после хирургического лечения – для профилактики осложнений.
Если воспаление не выраженное, то антибактериальные препараты или лекарства с противомикробным действием применяются только местно. Если же идентифицирована причина воспаления, например, вирусы, то лечение цервицита не требует антибиотиков.
Наиболее правильно и рационально назначать антибиотики при цервиците с учетом чувствительности высеянной из влагалища микрофлоры. Для этого необходимо:
- пройти обследование на ИППП не только методом ПЦР, но и посева;
- сдать мазок на посев всей влагалищной микрофлоры.
Макролиды –это одна из популярных групп препаратов по нескольким причинам:
- курсы их приема часто короткие, некоторые применяют однократно;
- широкий спектр действия;
- хорошо переносятся;
- многие разрешены во время беременности — Азитромицин, Джозамицин, Ровамицин.
Курс лечения (схемы, дозы, продолжительност) устанавливает врач. Стандартные назначения:
Джозамицин (Вильпрафен)
Кларитромицин (Клацид)
Тетрациклины не менее часто назначаются. Типичным и наиболее популярным представителем группы является Доксициклин (Юнидокс и другие аналоги). В последнее время этот антибиотик используется часто, так как к нему регистрируется высокая чувствительность патогенов и в редких случаях наблюдается устойчивость, осложнения. Схемы приема обычно включают прием по 100 мг два раза в сутки на протяжении 10-14 дней.
Еще одним представителем тетрациклинов является одноименный препарат – Тетрациклин. Однако высокая частота аллергических реакций на него, а также неудобный режим дозирования (до 4-х раз в день) привели к редкому использованию лекарства.
Из пенициллинов чаще других используются Амоксициллин, Ампициллин, Азлоциллин. Однако спектр их чувствительности не распространяется на специфических патогенов, например, на хламидий, микоплазм. Используются при неспецифическом воспалении, связанном с активацией условно-патогенной собственной флоры.
Обычно данная группа лекарств хорошо переносится. Выпускаются формы с «защитой» от приобретения бактериями устойчивости – в препараты добавляется клавулановая кислота. Режим дозирования обычно следующий:
- Ампициллин – по 250 мг четыре раза в день в течение 7-14 дней;
- Амоксициллин+клавулановая кислота — 0,5 г три раза в сутки в течение 10-14 дней.
Цефалоспорины имеют пять поколений препаратов. Используются для лечения неспецифических цервицитов. Активны по отношению к кишечной палочке, практически всем видам стафилококков и стрептококков, энтеробактера, гонококка. Большинство препаратов применяются внутримышечно. Лишь некоторые существуют для приема внутрь. Представители — Цефазолин, Цефексим, Цефепим, Цефуроксим и другие. Чаще используются в стационарах.
Фторхинолоны – препараты резерва, используются при устойчивости к другим основным препаратам, а также при микст-инфекциях, рецидивах. Антибиотики этой группы активны по отношению к неспецифическим патогенам, а также к хламидиям. Примеры препаратов:
- Ципрофлоксацин – по 500-750 мг дважды в сутки в течение 14 дней;
- Норфлоксацин – 400 мг дважды в сутки в течение 10-14 дней;
- Офлоксацин – по 200 мг два раза в сутки или по 400 мг один раз в сутки в течение 9 дней.
Противопоказания к приему антибиотиков:
- нарушение работы печени и почек;
- заболевания крови;
- индивидуальная непереносимость компонентов лекарства.
Среди частых побочных реакций можно отметить следующие:
- диспепсические расстройства — тошнота, рвота, боли в желудке и т.п.;
- кандидозные поражение кишечника и слизистой влагалища — с этой целью необходимо еще во время приема антибиотиков начинать прием противогрибковых средств.
Читайте подробнее в нашей статье об антибиотиках при цервиците.
Читайте в этой статье
Основные принципы терапии цервицита
Воспаление в шейке матки может развиваться по разным причинам. Чаще всего виновниками являются половые инфекции, поэтому широкое применение находят антибактериальные препараты. Лечение комплексное, включает, как правило, несколько лекарств — для приема внутрь и для местной санации. Основные принципы терапии включают следующее:
- Этиотропное лечение — с учетом выявленного возбудителя. Это могут быть антибактериальные, противомикробные препараты, противовирусные. Цервицит — это общее понятия наличия воспаления на шейке матке и в цервикальном канале. Обычно такой диагноз устанавливается, исходя из мазков на онкоцитологию.
Для уточнения природы воспалительного процесса необходимо выявить точных возбудителей, а для этого следует пройти комплексное обследование на ИППП — хламидии, микоплазмы, уреаплазмы, трихмонады, гонококков, вирусы (папилломы человека и простого герпеса). Если патогенов не обнаруживается, значит воспаление носит неспецифический характер, что несколько упрощает лечение.
- Местное лечение. Считается, что лечение будет более эффективным, если наряду с приемом лекарств внутрь (например, антибиотиков), будут использоваться свечи, спринцевания, лекарственные тампоны. Так препарат может поступать непосредственно в очаг воспаления.
- Гормональные препараты. Как правило, используются для лечения неспецифических цервицитов у женщин в менопаузе. Причиной воспаления у них служит активация собственной условно-патогенной микрофлоры на фоне дефицита лактобактерий и недостаточности эстрогенов, из-за чего слизистая очень ранимая и подвержена инфицированию. Используются свечи с небольшим содержанием эстриола.
- Хирургическое лечение. Необходимо, если воспаление сочетается с другой патологией, например, с эрозией, эктропионом, рубцовыми изменениями на шейке, дисплазией. Варианты хирургического лечения зависят от клинической ситуации, часто используется радиоволновое удаление пораженных тканей.
Радиоволновая конизация шейки матки
- Восстановление биоценоза влагалища. После основного курса терапии необходимо пройти курс для стабилизации уровня лактобактерий на слизистой влагалища. С этой целью используются различные препараты с ними — Бифидумбактерин и подобные. Иначе высока вероятность рецидива за счет активации собственной условно-патогенной флоры.
- Санация полового партнера. Если обнаружены абсолютные патогены (хламидии, трихомонады, гонококки и т.п.) в обязательном порядке необходимо лечение мужчины. Идеально, если он также при этом пройдет комплексное обследование.
Показания к назначению антибиотиков
Антибактериальные препараты при цервицитах назначаются практически всегда. Основные показания для использования следующие:
- если обнаружены абсолютные патогены — хламидии, мико- и уреаплазмы, трихомонады, гонококки;
- если причиной стала активация собственной условно-патогенной микрофлоры — например, выявлена кишечная палочка и другие микробы;
- накануне и после хирургического лечения — для профилактики осложнений.
Мазок на онкоцитологию
Если воспаление не выраженное, то антибактериальные препараты или лекарства с противомикробным действием применяются только местно. Если же идентифицирована причина воспаления, например, вирусы, то лечение цервицита не требует антибиотиков.
Какие антибиотики выписывают для лечения в гинекологии
Наиболее правильно и рационально назначать антибиотики при цервиците с учетом чувствительности высеянной из влагалища микрофлоры. Для этого необходимо:
- пройти обследование на ИППП не только методом ПЦР, но и посева — для уреаплазмы, микоплазмы;
- сдать мазок на посев всей влагалищной микрофлоры — определяет весь микробный пейзаж, особенно актуален в случае отсутствия абсолютного патогена.
В результатах указано, количество каких микробов во влагалищной флоре превышает допустимые уровни и к каким антибиотикам они чувствительны. Это поможет избежать лечения неэффективными препаратами, сократить стоимость и длительность терапии.
Макролиды
Это одна из популярных групп препаратов по нескольким причинам:
- курсы их приема часто короткие — например, для Азитромицина необходимо выпить всего таблетки однократно;
- широкий спектр действия — они действуют как собственную условно-патогенную флору, так и на абсолютных патогенов — хламидий, мико- и уреаплазм;
- хорошо переносятся — обычно выраженность побочных эффектов минимальная;
- многие разрешены во время беременности — Азитромицин, Джозамицин, Ровамицин.
Курс лечения (схемы, дозы, продолжительност) устанавливает врач в индивидуальном порядке. Стандартные назначения включают в себя следующее:
Использованные источники: ginekologiya.online
Прием антибиотиков при воспалении шейки матки
Антибиотики при цервиците назначают в зависимости от возбудителя инфекции. Курс лечения определяется исходя из формы заболевания. Он может варьироваться от 7 до 14 дней. Метод лечения зависит от тяжести симптоматики и дополнительных патологий.
Показания к применению антибактериальных средств
Показания к применению антибактериальных препаратов:
- эндоцервицит — воспаление шейки матки и цервикального канала;
- изменения микрофлоры влагалища — присутствие патогенов: хламидий, трихомонад, гонококков и т. д.;
- экзоцервицит — воспаление влагалищной части шейки матки;
- гнойные выделения из половых путей;
- распространение воспалительного процесса на яичники;
- хроническая форма цервицита.
Антибиотикотерапия заболевания
Эффективные препараты, которые применяют для лечения разных форм заболевания:
- Цефтриаксон — антибиотик цефалоспоринового ряда. Применяют для устранения гонококковой инфекции. Медикамент воздействует на грамотрицательные микроорганизмы.
- Цефиксим — из группы цефалоспоринов. Чаще всего назначается при гонорее, спровоцировавшей цервицит. Тормозит рост и размножение бактерий.
- Спектиномицин — применяется при отсутствии эффекта от лечения антибиотиками цефалоспоринового ряда. Медикамент эффективен против гонококков.
- Азитромицин — применяется для лечения воспаления шейки матки, вызванного хламидиями. Относится к препаратам макролидного ряда.
- Доксициклин — назначают для лечения хламидийного цервицита. Воздействует на синтез белка микробной клетки, приводя к ее гибели.
- Эритромицин — применяют для устранения хламидийной инфекции. Препарат активен против широкого спектра микроорганизмов.
- Офлоксацин — активен против грамотрицательных и грамположительных микроорганизмов.
- Амоксициллин — применяют все реже, т. к. бактерии часто теряют чувствительность к подобных антибактериальным препаратам.
Помимо лекарств для перорального приема, назначают свечи для интервагинального введения. Для лечения цервицита применяют суппозитории Тержинан. Препарат оказывает противовоспалительное и антибактериальное действие. Активен против гарднерелл, трихомонад, стрептококков, кандид и других микроорганизмов и грибков.
Эффективным местным средством в борьбе с воспалением шейки матки являются таблетки для вагинального введения Эльжина. Медикамент эффективен против широкого спектра бактерий, снимает воспаление и избавляет от зуда.
Для лечения хронической и острой формы заболевания применяют Гексикон. Свечи позволяют избавиться от трихомонад, бледной трепонемы, уреаплазмы, гарднереллы и других возбудителей инфекции.
Местный антибиотик — Синтомицин в виде свечей. Применяют для лечения цервицита, вызванного грамположительными микроорганизмами. Препарат обладает активностью против штаммов бактерий, устойчивых к пенициллину.
Нередко применяют для лечения Полижинакс. Оказывает антибактериальное и противогрибковое действие. Способствует регенерации тканей влагалища, что ускоряет процесс выздоровления. Применение Полижинакса эффективно при остром цервиците. Активное вещество практически не всасывается через слизистую оболочку влагалища.
При хронической и острой формах заболевания назначают Клион-Д, который оказывает воздействие на ДНК микробной клетки, приводя к ее гибели. Препарат активен против широкого спектра микроорганизмов.
Какой антибиотик лучше в каждом случае, определяет врач, ведь нередко встречаются смешанные инфекции и требуется применение сразу нескольких медикаментов.
Наилучший результат дает сочетание противомикробных препаратов для интервагинального введения и перорального приема.
Противопоказания
Можно ли применять тот или иной антибиотик, зависит от индивидуальных особенностей организма и состояния слизистой оболочки влагалища. Противопоказания:
- язва желудка и 12-перстной кишки;
- гастрит с повышенной секреторной активностью;
- индивидуальная непереносимость некоторых групп лекарств;
- тяжелые заболевания печени;
- дискинезия желчевыводящих путей;
- желтуха;
- острый панкреатит;
- заболевания кишечника, сопровождающиеся образованием язв и эрозий;
- повреждения слизистой оболочки влагалища;
- желудочно-кишечные кровотечения;
- беременность и период грудного вскармливания.
Антибактериальные препараты могут нанести вред при наличии аллергической реакции на пенициллины, третрациклины или макролиды.
Заключение
Антибиотики при наличии острого цервицита позволяют уничтожить патогенную микрофлору и снизить риск распространения инфекции восходящим путем. Применение препаратов при хронической форме заболевания предотвратит возникновение таких осложнений, как воспаление мочевого пузыря и уретры, а также появление спаек в малом тазу.
Использованные источники: venerologia03.ru
Цервицит — лечение. Способы лечения хронического цервицита
Заболевания женской репродуктивной системы вряд ли можно считать редкостью. И довольно часто в современной гинекологии встречается цервицит. Лечение данного заболевания, конечно же, возможно. Чем раньше будет начата терапия, тем быстрее произойдет выздоровление, а риск развития осложнений сведется к минимуму.
Именно поэтому сегодня многие женщины интересуются вопросами о том, что же представляет собой данная болезнь. Какими симптомами сопровождается цервицит? Как его диагностируют? Какими осложнениями чревато заболевание? Существуют ли эффективные методы лечения? Ответы на эти вопросы будут интересны многим представительницам прекрасного пола.
Что такое цервицит?
Заболевания шейки матки — проблема довольно распространенная. Ежегодно с подобными недугами сталкиваются тысячи и даже десятки тысяч женщин. И довольно часто у пациенток, пришедших на плановый гинекологический осмотр, диагностируют цервицит.
Это воспалительное заболевание, которое поражает слизистую оболочку шейки матки (цервикальный канал). Ни для кого не секрет, что шейка матки представляет собой своего рода барьер, который защищает внутренние половые органы (матку, яичники) от проникновения инфекции. Именно поэтому ее воспаление несет угрозу для всей репродуктивной системы.
Согласно статистике, чаще всего цервицит диагностируют у женщин детородного возраста (примерно в 70% случаев). Гораздо реже воспаление развивается у девочек-подростков или женщин в период менопаузы.
Основные причины возникновения
Сегодня многие женщины интересуются вопросами о том, почему развивается цервицит. Лечение ведь напрямую зависит от источника заболевания. Воспаление в данном случае развивается под воздействием инфекции, которая может быть как специфической, так и неспецифической.
Довольно часто цервицит развивается при попадании на слизистую оболочку бактерий, передающихся половым путем. В роли возбудителя могут выступать трихомонады, хламидии, гонококки, микоплазмы.
С другой стороны, не менее часто диагностируется неспецифическое воспаление, вызванное повышенной активностью стафилококков, стрептококков, кишечной палочки и прочих привычных «обитателей» человеческого организма. Подобное явление, как правило, считается результатом резкого локального или общего снижения иммунной защиты.
Существуют ли группы риска?
Стоит отметить, что у некоторых женщин гинекологические заболевания, в частности, цервициты, диагностируются намного чаще, что связано с воздействием некоторых факторов внутренней или внешней среды.
Например, восприимчивость к различного рода инфекциям повышается при тех или иных травмах шейки матки. В первую очередь подобное заболевание возникает как осложнение после родов, абортов, диагностических выскабливаний и т.д. К факторам риска можно отнести использование некоторых методов контрацепции. В частности, повредить слизистую оболочку можно при установке или удалении внутриматочной спирали, а также при частом применении химических контрацептивов или спринцевании кислотами.
С другой стороны, цервицит в большинстве случаев развивается на фоне других заболеваний. Например, воспаление слизистой оболочки шейки матки нередко диагностируют у женщин с экропионом, опущением органов малого таза, а также с вульвитами, бартолинитами и вагинитами.
К факторам риска можно отнести гормональный дисбаланс, который нередко приводит к постепенному истончению слизистой оболочки, делая ее более восприимчивой к воздействию патогенных микроорганизмов. И, конечно же, не стоит забывать о состоянии иммунной системы, так как ослабление защиты организма способствует активации условно патогенной микрофлоры.
Негативно на состоянии репродуктивной системы также сказывается неправильное использовании тампонов, несоблюдение правил личной гигиены и т.д.
Какими симптомами сопровождается заболевание?
Довольно часто первые этапы болезни протекают незаметно для женщины. В редких случаях заболевание проявляется нехарактерными выделениями, особенно если у пациентки гнойный цервицит. Выделения имеют разный характер в зависимости от возбудителя, например, они могут быть зелеными, серыми, желтыми или белесыми. Самостоятельно очень трудно определить, являются они влагалищными или же образуются в области шейки матки — это может сделать только врач во время осмотра.
Некоторые формы заболевания (преимущественно острый гнойный цервицит) сопровождаются довольно ощутимыми болями в низу живота. Иногда пациентки жалуются на жжение во влагалище, а также на наличие зуда в области наружных половых органов. Есть и другие признаки цервицита. У некоторых женщин боли появляются непосредственно во время полового акта или после его окончания и сопровождаются кровянистыми выделениями.
Стоит учитывать тот факт, что воспалительный процесс в цервикальном канале нередко сопряжен с другими заболеваниями мочеполовой системы. Например, при цервиците, осложненном циститом, наблюдается также учащенное болезненное мочеиспускание. Обширный воспалительный процесс может сопровождаться повышением температуры и симптомами общей интоксикации — слабостью, головокружениями, сонливостью и ознобом.
Хронический цервицит: симптомы
Поскольку начальные стадии развития заболевания нередко проходят незамеченными, хроническую форму воспаления вряд ли можно считать редкостью. Клиническая картина в данном случае смазана — симптомы остаются теми же, что и при остром цервиците, но менее интенсивными.
Например, у пациенток и дальше наблюдаются мутные выделения, но они не слишком обильны, поэтому редко вызывают беспокойство. Время от времени наблюдаются зуд и жжение в области наружных половых органов. В низу живота нередко возникают тупые боли.
Лечение хронического цервицита — процесс длительный. Тем не менее, терапия необходима, так как постоянно прогрессирующее воспаление ослабляет организм и приводит к массе осложнений, включая бесплодие.
Основные методы диагностики
Поскольку симптоматика болезни чаще всего выражена не слишком ярко, цервицит обнаруживают случайно во время планового гинекологического осмотра или же консультации по поводу других заболеваний. Первым этапом диагностики является стандартная процедура осмотра с помощью зеркал. После этого, как правило, проводится кольпоскопия — с помощью специального механизма, оснащенного бинокулярной оптикой, врач тщательно осматривает шейку матки. Во время процедуры гинеколог может заметить значительные изменения. Например, подобный осмотр позволяет заметить покраснение и гиперемию тканей, отечность слизистой оболочки шейки матки, скопление гнойный масс, образование характерных сосудистых петель. Кроме того, врач определит характер воспалительного процесса — он может быть диффузным или очаговым.
Естественно, в дальнейшем назначают дополнительные лабораторные тестирования. Например, полезную информацию может предоставить микроскопическое исследование мазка. При острой форме заболевания в образцах обнаруживается повышенное количество лейкоцитов, а также измененные клетки плоского эпителия, цилиндрический эпителий с заметно гипертрофированными ядрами. Хронический цервицит сопровождается другими признаками — во время микроскопического изучения можно заметить наличие клеток цилиндрического эпителия разной величины, иногда со следами разрушения.
Необходимым является бактериологический посев образцов. Подобная процедура дает возможность точно определить разновидность инфекции, а также чувствительность бактерий к тому или иному антибиотику.
В дальнейшем могут быть проведены ПЦР-исследования, которые незаменимы для определения некоторых видов инфекции. В частности, возбудители микоплазмоза, гонореи, хламидиоза, а также некоторые вирусы (герпес, паппиломатоз) могут быть выявлены только таким путем.
Дополнительно назначаются анализы крови и мочи, а также ультразвуковое исследование органов малого таза, особенно если есть подозрение на воспаление придатков матки, спаечный процесс и прочие осложнения.
Возможны ли осложнения?
Безусловно, подобное заболевание при отсутствии своевременного лечения может повлечь за собой массу осложнений. Например, нередко острая форма болезни перерастает в хронический цервицит шейки матки, который гораздо труднее поддается терапии.
Согласно статистике, примерно в 10% случаев инфекция распространяется выше, поражая другие органы репродуктивной системы и малого таза, включая матку, яичники, мочевой пузырь, брюшину и т.д.
В некоторых случаях цервицит приводит к развитию спаечного процесса в брюшной полости и малом тазу, что, в свою очередь, может стать причиной бесплодия. Исследования также продемонстрировали, что воспаление тканей цервикального канала повышает риск злокачественного перерождения тканей у пациенток, зараженных вирусом папилломы онкогенного типа.
Цервицит: лечение консервативными способами
Сразу же стоит отметить, что терапия в данном случае подбирается индивидуально, так как зависит от причин развития заболевания, а также от типа возбудителя и состояния здоровья пациентки. Например, лечение цервицита антибиотиками уместно лишь в том случае, если в роли возбудителя выступают патогенные бактерии. При этом выбор препарата зависит от разновидности бактерий. Хламидийный цервицит лечат с помощью макролидов и антибиотиков тетрациклинового ряда. Если причиной воспаления являются грибковые микроорганизмы, то терапия включает противогрибковые средства, например, «Флюкостат», «Дифлюкан».
На острых стадиях использование местных препаратов (мазей, растворов для спринцеваний и т.д.) не рекомендуется, так как это может спровоцировать распространение инфекции на внутренние половые органы. Но по мере исчезновения основных симптомов врачи назначает различные антибактериальные и антисептические лекарства. Например, пациенткам проводят обработку влагалища и шейки матки раствором нитрата серебра или средством «Димексид». Не стоит забывать о том, что антибиотики поражают не только патогенную, но и полезную микрофлору. Для ее восстановления нужно принимать препараты, содержащие живые штаммы полезных бактерий.
Совсем иной терапии требуют вирусные цервициты. Чем лечить данную форму болезни? Пациенткам назначают прием противовирусных и иммуномодулирующих препаратов. Но терапия в данном случае длится намного дольше.
Если же причиной инфекции является гормональный дисбаланс, женщинам назначают прием гормональных лекарств, которые могут остановить процесс дальнейшей атрофии слизистых оболочек.
В тех случаях, когда причиной воспалительного процесса является специфическая инфекция, лечение обязаны проходить оба половых партнера, так как высока вероятность повторного заражения. Гинекологические заболевания могут быть крайне опасными. Поэтому в данном случае не стоит игнорировать рекомендации врача или заниматься самолечением.
Цервицит: лечение хирургическим путем
Далеко не всегда медикаментозная терапия может решить проблему. Например, консервативное лечение хронического цервицита довольно часто оказывается попросту неэффективным. Показанием к хирургическому вмешательству является наличие эрозий на тканях шейки матки.
Подходящая процедура подбирается индивидуально. Так какой терапии требуют хронические цервициты? Чем лечить подобное заболевание? В большинстве случаев пациенткам проводят вымораживание пораженных участков с помощью жидкого азота. Довольно эффективными считаются методы лазерной хирургии. Иногда для устранения участков эрозий и хронического воспаления используется электрохирургическое лечение с помощью специального прибора «Сургитрон».
Именно так на сегодняшний день лечат цервицит. Отзывы пациенток свидетельствуют о том, что реабилитационный период проходит быстро и сопровождается не таким уж большим дискомфортом. Кстати, после операции женщинам назначают прием противовоспалительных и иммуномодулирующих лекарств, которые помогают предупредить развитие осложнений.
Основные профилактические меры
К сожалению, цервициты у женщин — явление довольно распространенное. И поскольку нередко заболевание переходит в хроническую форму и влечет за собой массу осложнений, врачи-гинекологи рекомендуют каждой представительнице прекрасного пола соблюдать некоторые меры профилактики.
Естественно, в первую очередь стоит постараться предотвратить попадание и развитие инфекции в тканях половых органов. Именно поэтому не стоит вести беспорядочную половую жизнь и обязательно предохранятся с помощью презервативов при контакте с непроверенным человеком. Поскольку инфекция может быть неспецифической, обязательно нужно укреплять иммунную систему. Женщинам в период менопаузы при необходимости назначают гормональную терапию, которая также предотвращает ряд осложнений.
Не стоит забывать о своевременном лечении различных инфекционных заболеваний мочеполовой системы. Нужно регулярно проходить плановые гинекологические проверки (дважды в год), ведь чем раньше будет обнаружено заболевание, тем легче пройдет лечение. Положительно на состоянии здоровья скажутся упражнения Кегеля, которые предупреждают опущение органов малого таза.
Использованные источники: www.syl.ru
Вопросы
Вопрос: Как лечить цервицит антибиотиками?
Каково лечение цервицита антибиотиками?
При лечении цервицита чаще всего назначаются такие антибиотики, как Эритромицин, Доксициклин, Таривид, Сумамед, Азитромицин и др. Выбор препарата осуществляется только врачом.
Назначая антибиотик, врач учитывает данные лабораторных анализов, определяющих тип возбудителя и его чувствительность к тому или иному препарату. Длительность лечения, дозировка и способ применения антибиотика (внутрь или наружно) также определяются врачом. В некоторых случаях требуется параллельное лечение полового партнера.
Лечение прекращается только на основании отсутствия возбудителя в анализах выделений из канала шейки матки. Дополнительно проводятся контрольные анализы через неделю и через 3 недели после отмены препарата.
Использованные источники: www.tiensmed.ru
Цервицит: эндоцервицит, экзоцервицит
Цервицит — это воспаление слизистой оболочки шейки матки.Экзоцервицит — воспаление влагалищной части шейки матки.Эндоцервицит — воспаление слизистой оболочки канала шейки матки.
Цервициты относят к воспалительным заболеваниям половой системы.
Причины цервицита, эндцервицита, экзоцервицита
Возникновению цервицитов способствуют :
— сопутствующие воспалительные заболевания мочеполовой системы. Довольно часто цервицит возникает на фоне эрозии шейки матки, кольпита (воспаление влагалища), эндометрита, цистита и воспаления придатков;— заболевания, передающиеся половым путем — в канал шейки матки могут проникать хламидии, гонококки, трихомонады, микоплазмы, грибы и вирусы. Следует отметить, что наиболее часто из перечисленных инфекций, цервицит провоцируют трихомонады и гонококки – в 25 % случаев из 100 у больных с трихомониазом и гонореей развиваются цервициты;— неспецифические инфекции, вызванные стафилококками, стрептококками, кишечной флорой и так далее;— травматические воздействия на шейку матки способствуют проникновению микробов: аборты и диагностические выскабливания, разрывы шейки матки во время родов;— опущение шейки матки и влагалища;— снижение иммунитета;— частая смена половых партнеров. В подавляющем большинстве случаев цервицитом заболевают сексуально — активные женщины молодого возраста;— нерациональное применение противозачаточных средств, применение химических спермицидов, спринцевание кислотами с целью предохранения;
— гормональные изменения, в частности в климактерическом периоде – из-за снижения уровня эстрогенов развивается атрофический цервицит- слизистая шейки матки истончается и становится легко ранимой и уязвимой для различных микробов.
attestaciya-rm.ru