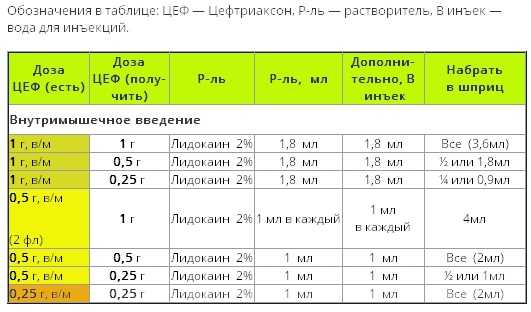
Лечение суставов - артроз, артрит, остеохондроз и многое другое
Вальгус коленных суставов у детей лечение
Вальгусная деформация коленей
Вальгусная деформация коленных суставов – это смещение коленей внутрь, искажающее форму ног и придающее им вид буквы Х. Заболевание характеризуется также разворотом и внутренним вращением бедра, а также отклонением голени наружу.
Вальгусные колени - распространенная патология, которой страдают преимущественно дети и пожилые люди. Вальгусная деформация коленных суставов у детей полностью излечивается консервативными методами.
Особенности заболевания
Боковое искривление нижних конечностей характеризуется формированием открытого наружного угла между бедром и голенью, так как внутренние мыщелки бедер развиваются быстрее внешних. В результате внутренняя щель сустава расширяется, а наружная - сужается. Процесс затрагивает связочный аппарат, который поддерживает сустав. Связки растягиваются изнутри, и при ходьбе человек вынужден широко расставлять ноги.
Патологическим искривление ног считается в случае, когда промежуток между внутренними поверхностями лодыжек выпрямленных и плотно прижатых друг к другу коленей составляет более 5 см. Стоит отметить, что для некоторых новорожденных детей вальгусное искривление является нормой до достижения определенного возраста. Временный дефект объясняется латеропозицией (отклонением кнаружи) четырехглавой мышцы и опасности не представляет.
В крайне редких случаях ребенок рождается с деформированными коленями. Если это происходит, наблюдается также искривление шейки бедра, вальгусная установка голени и плоскостопие.
Детский вальгус коленей бывает односторонним и двусторонним. В первом случае деформируется одна конечность, а во втором - обе. Незначительное искривление у новорожденных является чаще физиологической нормой, и по мере взросления ребенка ноги выпрямляются. Однако контролировать процесс необходимо, чтобы не пропустить прогрессирования патологии.
Если деформация не проходит, нужно сразу принимать меры, пока связочный аппарат и мышцы ребенка находятся в стадии формирования. Заболевание развивается особенно быстро с того момента, как малыш начинает ходить. Нижние конечности подвергаются серьезной нагрузке, и мышечно-связочные структуры могут с ней не справиться.
Вальгусный дефект обязательно нужно лечить, поскольку в противном случае будет страдать весь опорно-двигательный аппарат.
Причины
Деформирование коленных суставов могут вызывать следующие состояния:
- высокая нагрузка на ноги в период быстрого роста, когда мышцы и связки еще плохо развиты;
- рахит, недостаток витамина D и кальция;
- болезнь Эрлахера-Блаунта (деформирующий остеохондроз большеберцовой кости);
- паралич конечностей;
- повреждения костей таза;
- избыточный вес;
- ношение неудобной обуви – слишком узкой или, наоборот, широкой;
- травмы и воспаления суставов;
- экологический фактор.
Основной и наиболее распространенной причиной деформации ног являются перегрузки конечностей, когда ребенок начинает делать первые шаги. В процессе роста форма и взаимное расположение костей, формирующих коленный сустав, меняется. Совсем маленьким детям свойственно только сгибать ноги в коленях, а при ходьбе суставы полностью разгибаются. Инстинктивно малыш ставит ноги широко, так как мышцы слабы. Из-за этого варусная (О-образная) установка ног постепенно, в течение нескольких лет, меняется на вальгусную. В возрасте 5, 6 или 7 лет все приходит в норму, а в случае оставшейся деформации говорят о патологии.
Симптомы
Определить вальгусную деформацию коленей как у детей, так и у взрослых можно по следующим признакам:
- колени и стопы развернуты наружу, при этом может развиваться плоскостопие;
- во время ходьбы или стояния возникают усталость и дискомфорт, а также болевые ощущения;
- при поражении одного колена возможно развитие сколиоза;
- из-за деформации ног меняется походка – она становится шаркающей;
- для врожденной формы вальгуса характерно искривление шейки бедра.
Различают 3 степени вальгусной деформации:
- начальная: отклонение голени кнаружи составляет не более 15°;
- вторая: голень отклонена более чем на 15°;
- третья: для этой стадии характерно отклонение голени в сторону больше чем на 20°.
Лечение
Лечение вальгусной деформации коленных суставов у детей комплексное и назначается после проведения диагностических мероприятий. Для уточнения степени тяжести заболевания делают рентгенограмму. Для исключения суставных патологий оценивают показатели биохимического анализа крови: наличие С-реактивного белка, ревматоидного фактора и мочевой кислоты. С помощью тестов на микроэлементы определяют уровень кальция и фосфора в организме.
Современные методы терапии позволяют полностью исправить форму ног и остановить дальнейшее прогрессирование деформации. Применяется несколько эффективных способов:
- ношение ортопедических приспособлений;
- физиотерапия;
- массаж;
- ЛФК.
Ортопедические устройства и физиотерапия
При вальгусной деформации применяются корригирующие укладки и шины, фиксирующие коленный сустав. Такие изделия назначает врач-ортопед, который в ходе лечебного процесса регулирует необходимый уровень фиксации. Следует иметь в виду, что носить такие приспособления нельзя при нарушении кровообращения нижних конечностей.
Для укрепления и улучшения сократительной способности мышц нижней части ног назначают такую физиотерапевтическую процедуру, как электростимуляция.
Похожая статья:Лечение вальгусного плоскостопия у детейПосредством воздействия на организм импульсами электрического тока достигаются такие результаты:
- увеличивается объем и сила мышц при сохранении длины мышечных волокон;
- повышаются адаптационные возможности и предел утомляемости мышечной ткани;
- снижается болевой синдром;
- обеспечивается хороший лимфодренаж и ускоренное выведение метаболитов,
- восстанавливается нервная регуляция сокращения мышц;
- благодаря чередованию сокращения и расслабления предупреждается атрофия мышц.
После проведения курса из нескольких процедур электростимуляции мышцы становятся крепче и им легче поддерживать правильное положение ног при ходьбе или стоянии. Перед тем как назначать электрическую стимуляцию, врач учитывает следующие противопоказания:
- склонность к кровотечениям;
- тромбофлебит;
- острые воспалительные и инфекционные процессы в организме.
Массаж
Стабильность сустава обеспечивает мышечный корсет, поэтому массируются несколько групп мышц – спины, ягодиц, бедер и голеней. Лечебный курс состоит из 10-20 сеансов, между курсами делаются двухнедельные либо месячные перерывы. Интенсивность воздействия увеличивают после нескольких процедур, резкие и грубые движения недопустимы.
Цель массажа – укрепить и привести в тонус ослабленные мышцы, и расслабить излишне напряженныеМассаж проводится так:
- Пациент ложится на живот, под голени подкладывается валик.
- Поглаживающими движениями массируют область поясницы, в направлении вниз и в стороны от позвоночника. Затем следует растирание, разминание и надавливание.
- Ягодично-крестцовый отдел массируется поглаживающими движениями по кругу или в Х-образном направлении, затем интенсивно растирается внешней поверхностью согнутых пальцев. Далее одной или двумя руками производят разминание. Завершающий этап – ударные приемы: рубящие и пилящие движения, а также поколачивание и похлопывание.
- Массаж задней поверхности бедра начинается с поглаживания в направлении от колена вверх и кнаружи, затем растирание, разминание и поколачивание рубящими движениями пальцев.
- Голень массируется поглаживанием в направлении от пятки вверх до коленного сустава. Особое внимание уделяется внешней и внутренней сторонам голени: внешнюю часть массируют мягко, с минимальным нажимом, с помощью вибрационных и растягивающих техник. В конце сеанса - поглаживание. Массаж внутренней поверхности делается интенсивный, с применением легких ударных приемов.
- Коленный сустав корректируется посредством поглаживания и растирания боковых поверхностей, надавливания на внутреннюю сторону сустава в области бедренного мыщелка. В момент надавливания свободной рукой удерживают голень в нижней части, стараясь привести ее как можно ближе к средней линии.
- Ахиллово сухожилие поглаживают и массируют щипковыми движениями.
- Пациент переворачивается на спину, валик подкладывается под колени.
- Массаж передней части ноги начинают со стоп: поглаживающими движениями в направлении от пальцев к голеностопу массируют тыльную поверхность. Затем следует интенсивное растирание и разминание внутренней части лодыжки и стопы. В завершении – поглаживание.
- Круговыми движениями поглаживают колено и растирают его боковые поверхности. Затем производят надавливание на внутреннюю часть сустава с одновременным приведением голени к средней линии.
- Переднюю поверхность голеней массируют легкими растирающими и поглаживающими движениями в направлении снизу вверх.
- Переходя к бедрам, делают поглаживание и средней интенсивности растирание и разминание. В конце – поглаживание ноги от колена вверх и по направлению к внешней стороне ног.
Лечебная физкультура
Чтобы исправить деформацию, необходима долгая и упорная работа. Выполнять физические упражнения нужно регулярно, как минимум 2 раза в день, один подход должен быть после сеанса массажа.
Упражнение 1. Сгибание и разгибание голеностопных суставов.
Упражнение 2. Вращение ступней поочередно в одну и другую сторону. Выполнять движения нужно мягко и следить, чтобы не было болезненных ощущений.
Упражнение 3. Захват и удержание предметов стопами.
Упражнение 4. Исходное положение – поза по-турецки. Из этого положения нужно встать, опираясь только на внешние части стоп. Если не получается, можно попросить кого-нибудь и выполнять упражнение с поддержкой. Затем сесть в позу по-турецки и поменять ноги так, чтобы сверху была другая нога. Повторить упражнение.
Упражнение 5. Приседать на корточки, широко разводя колени в стороны. Важным условием является правильное положение стоп: они должны полностью стоять на полу и быть параллельными друг другу.
Упражнение 6. Подниматься на носки и тянуться всем телом вверх. Затем опуститься полностью на стопы.
Упражнение 7. Ходьба на внешней части стоп.
Упражнение 8. Ходьба по узкой доске шириной 10-15 см. Вместо доски можно ориентироваться по нарисованной полоске или цветной дорожке на ковре. Стопы нужно ставить как можно ближе друг к другу.
Ходьба по узкой дорожке или доске очень полезна при вальгусеХирургическое лечение
В запущенных стадиях или при имеющихся осложнениях вальгусную деформацию исправляют оперативным путем. Как правило, операция назначается пожилым пациентам, поскольку у них заболевание нередко протекает в тяжелой форме. Показанием к хирургическому вмешательству служит также сопутствующая деформация мениска коленного сустава, вылечить которую консервативными методами невозможно.
Вальгусное искривление ног у взрослых людей способствует возникновению воспалительных и инфекционных процессов в коленных суставахПеред операцией проводится ряд диагностических мероприятий с применением магнитно-резонансной и компьютерной томографии.
Суть операции – создание искусственного перелома с последующим выпрямлением ног посредством аппарата Илизарова.
В реабилитационный период прооперированная конечность обезболивается, а для ходьбы используются специальные приспособления. В дальнейшем пациенты передвигаются при помощи костылей. Аппарат Илизарова позволяет выполнять коррекцию конечностей и после хирургического вмешательства – на 8-е или 9-е сутки.
Оперативное лечение применяется также в случае неэффективности консервативных методов. Тогда клиновидный участок берцовой кости удаляют хирургически, а затем кость сращивается. У детей до 16 лет деформированные конечности сразу приводят в анатомически правильное положение.
Чтобы восстановить функцию ног, назначают комплексы лечебной гимнастики. Выполнение упражнений необходимо для создания крепких мышц, способных удерживать колени в физиологичном положении.
После хирургического вмешательства пациент проходит курс реабилитации, который, помимо лечебной гимнастики, включает физиотерапевтические процедуры и массаж.
Стоит отметить, что вовремя начатое лечение дает возможность сделать оптимистичный прогноз даже при запущенных формах вальгуса и независимо от возраста ребенка. Выполняя врачебные рекомендации, можно избежать таких осложнений, как гонартроз, повреждение мениска и передней крестообразной связки. В дальнейшем также исключаются повышенная утомляемость и травмирование нижних конечностей, боль в ногах, а также проблемы с позвоночником. Закрепить успешный результат лечения поможет ношение ортопедической обуви, фиксирующей голеностопный сустав.
dialogpress.ru
Вальгусная деформация коленных суставов у детей лечение
При вальгусной деформации коленных суставов у детей лечение данного заболевания находится в компетенции врача-ортопеда. Болезнь можно обнаружить не только у маленьких детей, но и у пожилых людей. Вальгусная деформация коленных суставов может возникать в любом возрасте. Если не принять мер по лечению, заболевание может закончиться сильной деформацией коленного сустава.
СОДЕРЖАНИЕ
- Понятие о норме и патологии
- Как можно помочь малышу?
Как лечится вальгусная деформация коленных суставов? Ведь если не лечить данную болезнь, то ноги станут некрасивыми, Х-образной формы.
Понятие о норме и патологии
Специалисты считают, что несильно выраженная вальгусная деформация коленных суставов у малышей в раннем детстве является нормальной.
Если внимательно присмотреться к младенцу, то можно заметить, что его коленки сведены, а голени отведены в стороны. Проходит некоторое время, и коленные суставы становятся совершенно нормальными.
Подобное явление не представляет никакой опасности и не вызывает негативных последствий у маленького ребенка, когда ткани суставов развиваются правильно.
Различают 2 типа патологии: одностороннюю и двустороннюю. Если форма коленей у малыша не исправляется со временем, то родители ребенка испытывают сильное волнение. И они не зря беспокоятся. Если не начать лечение патологии коленных суставов в детстве, то впоследствии можно столкнуться со множеством неприятностей по мере того, как подрастает ребенок.
Искривление коленей наиболее ярко проявляется в тот момент, когда малыш пытается сделать первые шаги. В этот период возрастающая нагрузка на ноги малыша оказывает определенное влияние на изменение формы коленей.
В это время мышцы и связки маленького ребенка еще не сформированы. Верхняя часть тела оказывает давление на колено. Нужно обязательно помнить о том, что если малыш страдает вальгусной деформацией, то искривление может находиться не только в коленных суставах. Вальгусная деформация часто переходит с коленей на суставы стоп.
Данная болезнь может привести к заметному искривлению ног в области стоп. Пятки при этом отклоняются наружу и ноги приобретают Х-образную форму. Эти симптомы являются наиболее распространенными при рассматриваемом заболевании.
Искривление способно дать начало проблемам, связанным с позвоночником.
Деформация не всегда присутствует сразу на обеих ногах, она может поразить только один сустав. В данной ситуации состояние позвоночника будет изменяться в худшую сторону по мере прогрессирования заболевания. Вальгусная деформация и сколиоз в большинстве случаев непосредственно связаны между собой. Вальгус является чуть ли не основной причиной развития сколиоза.
Деформация ног и вальгус коленных суставов крайне отрицательно воздействуют на растущий организм. Первыми ощущают на себе негативное влияние стопы. По мере взросления человека развивается плоскостопие.
Как можно помочь малышу?
Что можно посоветовать родителям ребенка, у которого наблюдается вальгусное изменение коленных суставов? Что нужно предпринять, чтобы вылечить своего ребенка?
- В первую очередь малышу, страдающему искривлением, необходимо запретить длительное стояние с широко расставленными ногами. Далее нужно ограничить игры в положении стоя.
- Если вовремя не начать соответствующее лечение, ситуация не изменится. Когда у родителей появится подозрение, что у их чада вальгусная деформация, им нужно как можно быстрее записаться на прием к специалисту, чтобы получить необходимую помощь. Родители также должны будут принять участие в лечении своего ребенка, чтобы оно успешно завершилось.
- Если ребенок страдает вальгусом, ему нужно прекратить все пешие прогулки. Если он только учится делать первые шаги, нужно регулировать длительность прогулок пешком до полного излечения вальгуса.
- При искривлении коленных суставов положительное влияние на лечение оказывает массаж. Его должен выполнять профессионал. Минимальный курс массажа должен составлять 2 недели. Через 2 месяца процедуры нужно повторить.
- Некоторые врачи считают, что вальгус появляется из-за ношения неудобной обуви. Неправильная обувь плохого качества вполне может стать причиной развития вальгуса коленных суставов. Когда вальгус находится на начальной стадии, можно попробовать бороться с ним с помощью ортопедических стелек.
- Переохлаждать или перегревать коленные суставы ни в коем случае нельзя. Подобное может ускорить процесс деформации соседних тканей. В некоторых случаях доктора настоятельно рекомендуют носить вальгусные шины, чтобы остановить изменение формы коленных суставов. Эти приспособления нужно надевать перед сном, чтобы ночью колени были зафиксированы.
Можно ли помочь ногам вновь обрести эстетичность? Хирургическую операцию делают только в крайнем случае. Для исправления деформации в основном применяют лечебные процедуры. Деформация быстрее проходит, если ребенок в летний сезон гуляет по траве. Также хорошо помогает ношение специальной обуви.
1. Русский медицинский журнал – http://www.rmj.ru/; 2. Журнал «Консилиум Медикум» – http://con-med.ru/; 3. Журнал «Лечащий врач» – http://www.lvrach.ru/; 4. Журнал неврологии и психиатрии им. С. С. Корсакова; 5. Журнал «Научно-практическая ревматология»; 6. Электронный журнал «Ангиология»- http://www.angiologia.ru/; 7. ЖУРНАЛ «АНГИОЛОГИЯ И СОСУДИСТАЯ ХИРУРГИЯ»; 8. Журнал «Флебология»; 9. Справочник лекарственных препаратов Видаль – http://www.vidal.ru/;
10. Справочник лекарственных препаратов РЛС – http://www.rlsnet.ru/;
Источник: http://legsgo.ru/ortopediya/valgusnaya-deformaciya-kolennyx-sustavov-u-detej-lechenie.html
Вальгусная деформация коленных суставов: фото, причины, лечение
Болезни костей и суставов широко распространены в мире. Они могут развиться в любом возрасте, чаще им подвержены пожилые люди. Однако существует группа заболеваний, которые являются врожденными или приобретенными в раннем детстве.
Примером служит вальгусная деформация коленных суставов. Выраженное искривление ног видно невооруженным глазом, оно затрудняет передвижение и приводит к инвалидности. Деформация коленей в детском возрасте поддается лечению. Поэтому заболевание стоит диагностировать на ранних стадиях.
Лечением данной болезни занимается хирург-ортопед.
Что такое вальгусная и варусная деформация коленных суставов
Искривление коленей – это одно из самых распространенных патологических явлений среди ортопедических заболеваний. Оно может быть 2 видов: Х- и О-образной. В большинстве случаев деформация происходит во время роста костной ткани, то есть в детском возрасте.
Иногда колени искривляются у пожилых людей. Это связано с повышенной нагрузкой на костно-суставную систему и развитием остеопороза. Своевременное лечение искривления дает положительный результат. Однако если не принять мер, болезнь может привести к инвалидности.
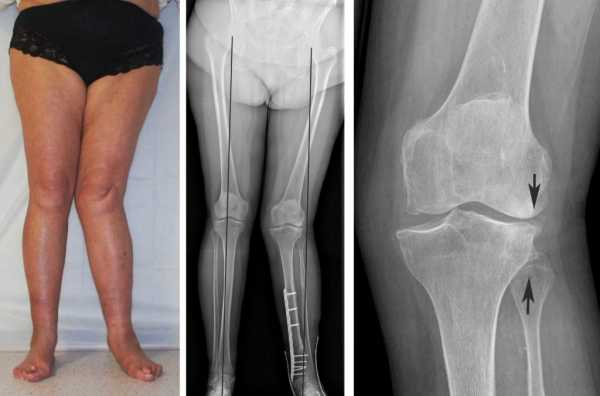
Искривление ног в виде буквы «Х» называется вальгусной деформацией. Она может быть как двух-, так и односторонней. Диагноз выставляется на основании осмотра и измерения расстояния между ногами. При вальгусном искривлении оно составляет не менее 5 см.
Пациент должен максимально свести ноги и стоять ровно во время измерения расстояния.
Варусная деформация – это О-образное искривление коленей. Причина его развития в слабости костной системы. Как и вальгусное искривление, варусная деформация может произойти в любом возрасте. При обеих патологиях требуется лечение у ортопеда.
Причины возникновения вальгусной деформации у детей
Вальгусная деформация коленных суставов – это не самостоятельное заболевание, а следствие какого-то патологического состояния. Искривление всегда возникает на фоне патологии костей. К причинам развития деформации колен относятся:
- Врожденные аномалии сустава.
- Нехватка витамина Д.
- Повышенные физические нагрузки в период роста костей.
- Травмы колена.
- Дефицит кальция в организме.
- Хронические болезни суставов.
- Лишний вес.
Вальгусная деформация коленных суставов у детей часто возникает на фоне рахита. Эта болезнь характеризуется недостаточным поступлением в организм холекальциферола – витамина Д.
Из-за дефицита этого вещества костная ткань становится не до конца окрепшей. В результате любые физические нагрузки в детском возрасте приводят к искривлению крупных суставов, особенно – коленного сочленения.
Чаще всего деформация становится заметной к 2-3 годам, когда походка малыша уже сформирована.
К врожденным аномалиям относят укорочение бедренных мышц, искривление костей голени и недоразвитие коленного сустава. При выявлении этих пороков развития необходимо своевременно начать лечение у ортопеда и контролировать физические нагрузки, чтобы деформация не прогрессировала.
Из-за большого давления на коленные суставы искривление может возникнуть и у детей, не страдающих рахитом и аномалиями развития. Дело в том, что хрящевая и мышечная ткань растет медленнее, чем кости. Поэтому скелетная мускулатура и связочный аппарат оказываются слабее. Постоянные нагрузки приводят к постепенной деформации костей голени и бедра.
Искривление коленей у взрослых
В некоторых случаях может возникнуть вальгусная деформация коленных суставов у взрослых. Чаще это происходит у людей, страдающих гипотрофией мышц бедра. Слабость мускулатуры ног может возникнуть после перенесенных неврологических патологий, таких как инсульт.
У женщин деформация коленей чаще возникает в период постменопаузы. В пожилом возрасте из-за недостатка половых гормонов развивается остеопороз. Эта патология связана с «вымыванием» кальция.
Вследствие его дефицита костная ткань становится разряженной и ломкой. Поэтому привычные физические нагрузки могут привести к искривлению опорных суставов.
В большинстве случаев деформация возникает у людей, имеющих повышенную массу тела.
Факторами риска развития вальгусного искривления коленей являются патологии суставов и костей. Среди них – хронические воспаления коленного сочленения (артриты). Чаще всего они возникают на фоне травм или инфекционных поражений.
Еще одна распространенная патология, приводящая к деформации, это гонартроз. Она характеризуется изменением структуры хрящевой ткани.
К специфическим патологиям, вызывающим деформацию коленей, относят подагру, болезни Бехтерева, ревматоидный артрит и другие системные поражения соединительной ткани.
Стадии вальгусного искривления
Вальгусная деформация коленных суставов подразделяется на несколько стадий. Это зависит от расположения механической оси относительно латерального мыщелка. Установить степень искривления можно по рентгенологической картине. Кроме того, врач замеряет: на сколько градусов голень отклонена кнаружи. Выделяют следующие стадии деформации:
- Легкая степень. Характеризуется тем, что механическая ось, проведенная вдоль всей ноги, расположена вдоль центра латерального мыщелка бедренной кости. Голень при этом отклонена кнаружи на 10-15 градусов. Кроме того, механическая ось проходит через середину наружной половины мыщелка большой берцовой кости.
- Средняя степень. Механическая ось ноги затрагивает наружную часть латерального мыщелка бедра. Угол отклонения голени составляет 15-20 градусов. Кроме того, ось касается наружного мыщелка большеберцовой кости только с краю.
- Тяжелая степень. Характеризуется тем, что коленный сустав остается за пределами прохождения механической оси ноги. Голень отклонена кнаружи более чем на 20 градусов.
Установление стадии вальгусной деформации колена необходимо. От степени выраженности искривления зависит лечебная тактика.
Симптомы деформации коленей у детей
Родители часто задают вопрос о том, когда начинает проявляться вальгусная деформация коленных суставов у детей? Возраст ребенка важно учитывать при постановке диагноза. Ведь у детей до 2 лет небольшая деформация коленей считается вариантом нормы. Это объясняется возрастными особенностями мышечной системы. К симптомам вальгусной деформации коленей относят:
- Искривление ног по типу «Х». Для уточнения диагноза стоит измерить расстояние между щиколотками. При патологии оно превышает 5 см.
- Быстрая утомляемость при ходьбе. Дети, страдающие искривлением коленных суставов, постоянно просятся на руки.
- Дискомфорт в ногах при ходьбе. Дети могут жаловаться на боль в области колена.
Важно вовремя заметить, что у ребенка имеется вальгусная деформация коленных суставов. Фото подобного искривления можно увидеть на медицинских сайтах или в литературе по детской хирургии и ортопедии. Если изменение формы ног напоминают наблюдаемую на изображениях патологию, стоит обратиться к врачу.
Кроме перечисленных признаков, отмечаются симптомы основного заболевания. При рахите у детей раннего возраста наблюдается облысение затылочной области, уплощение живота и грудной клетки.
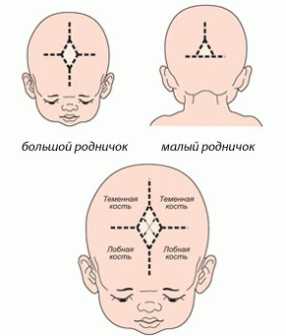
Большой родничок на голове долгое время не зарастает. Рахит часто сочетается с анемией, проявляющейся побледнением кожного покрова, слабостью.
Вальгусной деформации больше подвержены дети, имеющие повышенную массу тела.
Диагностика вальгусного искривления коленей
Каким образом выявляется вальгусная деформация коленных суставов? Рентген считается основным методом диагностики искривления ног. После получения снимков врач проводит механическую ось ноги и определяет ее положение.
Если линия отклонена от середины коленного сустава, значит, имеется искривление. Чтобы заподозрить патологию, достаточно посмотреть на форму ног ребенка и измерить расстояние между щиколотками при сомкнутых голенях и стопах.
По рентгенологической картине измеряется еще один показатель – угол отклонения костей. Если он составляет более 10 градусов, то искривление имеется.
Помимо выявления деформации следует установить ее причину. Для этого проводят лабораторную диагностику. Важно определить уровень кальция и фосфора. Для исключения суставных патологий выполняют биохимический анализ крови. Оценивают такие показатели, как наличие С-реактивного белка, ревматоидного фактора, уровень мочевой кислоты.
Вальгусная деформация коленного сустава: лечение патологии
Своевременная помощь врача при вальгусной деформации может привести к полному исправлению формы ног и остановить дальнейшее искривление. При выраженном отклонении коленей выполняют хирургическое вмешательство. К консервативным методам лечения относят:
Кроме того, важна этиотропная терапия. Дети до 3 лет должны получать витамин Д и проводить время на солнце. Взрослым, у которых отмечается дефицит кальция, назначают этот минерал в виде таблеток.
Массаж при искривлении коленей у детей
Одним из главных методов лечения является массаж. Вальгусная деформация коленных суставов на ранних стадиях у детей способна полностью исчезнуть благодаря механическому воздействию на мышцы и ЛФК. Курс массажа должен составлять 2-3 недели. Затем делают перерыв на 1-2 месяца. После чего курс процедур снова повторяют.
Массаж заключается в поглаживании и растирании поясницы, крестцового отдела, задней поверхности голени и бедра. Затем выполняются различные пассивные движения в ноге, направленные на изменения положения сустава. Во время массажа необходимо особое внимание уделять внутреннему мыщелку.
Следует стараться постепенно привести его в нормальное положение.
Лечебная физкультура при искривлении коленей
Физические упражнения играют важную роль при такой патологии, как вальгусная деформация коленных суставов у детей. Лечение дает положительный эффект.
В комплекс упражнений входят: активные сгибательные и разгибательные движения в суставах, вращение ног. Рекомендуется ходить на носочках, приседать с разведенными коленями, сидеть по-турецки.
Регулярные упражнения и массаж приводят к исправлению формы ног к 4-5 годам.
Хирургическое лечение деформации
Оперативное лечение показано при тяжелой степени деформации. Подобный метод выполняют, если другие способы не дали результата. Хирургическое лечение заключается в искусственном переломе кости и фиксации сустава в нужном положении. Однако подобные операции нельзя выполнять в период интенсивного роста.
Профилактика искривления коленных суставов
Чтобы вальгусная деформация коленных суставов не развилась, стоит соблюдать профилактические меры. К ним относятся:
- Употребление продуктов питания и витаминных комплексов, богатых кальцием.
- Введение профилактической дозы витамина Д с 1 месяца до 3 лет.
- Ежедневные прогулки с ребенком.
- Рациональные физические нагрузки.
Взрослым рекомендуется контролировать массу тела, при появлении болей в суставах обратиться к врачу.
Источник: http://fb.ru/article/313621/valgusnaya-deformatsiya-kolennyih-sustavov-foto-prichinyi-lechenie
Вальгусная деформация коленей
Вальгусная деформация коленных суставов – это смещение коленей внутрь, искажающее форму ног и придающее им вид буквы Х. Заболевание характеризуется также разворотом и внутренним вращением бедра, а также отклонением голени наружу.
Вальгусные колени – распространенная патология, которой страдают преимущественно дети и пожилые люди. Вальгусная деформация коленных суставов у детей полностью излечивается консервативными методами.
Особенности заболевания
Боковое искривление нижних конечностей характеризуется формированием открытого наружного угла между бедром и голенью, так как внутренние мыщелки бедер развиваются быстрее внешних.
В результате внутренняя щель сустава расширяется, а наружная – сужается. Процесс затрагивает связочный аппарат, который поддерживает сустав.
Связки растягиваются изнутри, и при ходьбе человек вынужден широко расставлять ноги.
Патологическим искривление ног считается в случае, когда промежуток между внутренними поверхностями лодыжек выпрямленных и плотно прижатых друг к другу коленей составляет более 5 см.
Стоит отметить, что для некоторых новорожденных детей вальгусное искривление является нормой до достижения определенного возраста.
Временный дефект объясняется латеропозицией (отклонением кнаружи) четырехглавой мышцы и опасности не представляет.
В крайне редких случаях ребенок рождается с деформированными коленями. Если это происходит, наблюдается также искривление шейки бедра, вальгусная установка голени и плоскостопие.
Детский вальгус коленей бывает односторонним и двусторонним. В первом случае деформируется одна конечность, а во втором – обе. Незначительное искривление у новорожденных является чаще физиологической нормой, и по мере взросления ребенка ноги выпрямляются. Однако контролировать процесс необходимо, чтобы не пропустить прогрессирования патологии.
Если деформация не проходит, нужно сразу принимать меры, пока связочный аппарат и мышцы ребенка находятся в стадии формирования. Заболевание развивается особенно быстро с того момента, как малыш начинает ходить. Нижние конечности подвергаются серьезной нагрузке, и мышечно-связочные структуры могут с ней не справиться.
Вальгусный дефект обязательно нужно лечить, поскольку в противном случае будет страдать весь опорно-двигательный аппарат.
Причины
Деформирование коленных суставов могут вызывать следующие состояния:
- высокая нагрузка на ноги в период быстрого роста, когда мышцы и связки еще плохо развиты;
- рахит, недостаток витамина D и кальция;
- болезнь Эрлахера-Блаунта (деформирующий остеохондроз большеберцовой кости);
- паралич конечностей;
- повреждения костей таза;
- избыточный вес;
- ношение неудобной обуви – слишком узкой или, наоборот, широкой;
- травмы и воспаления суставов;
- экологический фактор.
Испытание ходьбой: нагрузка на ноги при первых шагах ребенка многократно возрастает, в этот период родители должны быть особенно внимательны
Основной и наиболее распространенной причиной деформации ног являются перегрузки конечностей, когда ребенок начинает делать первые шаги. В процессе роста форма и взаимное расположение костей, формирующих коленный сустав, меняется.
Совсем маленьким детям свойственно только сгибать ноги в коленях, а при ходьбе суставы полностью разгибаются. Инстинктивно малыш ставит ноги широко, так как мышцы слабы. Из-за этого варусная (О-образная) установка ног постепенно, в течение нескольких лет, меняется на вальгусную.
В возрасте 5, 6 или 7 лет все приходит в норму, а в случае оставшейся деформации говорят о патологии.
Симптомы
Определить вальгусную деформацию коленей как у детей, так и у взрослых можно по следующим признакам:
- колени и стопы развернуты наружу, при этом может развиваться плоскостопие;
- во время ходьбы или стояния возникают усталость и дискомфорт, а также болевые ощущения;
- при поражении одного колена возможно развитие сколиоза;
- из-за деформации ног меняется походка – она становится шаркающей;
- для врожденной формы вальгуса характерно искривление шейки бедра.
Различают 3 степени вальгусной деформации:
- начальная: отклонение голени кнаружи составляет не более 15°;
- вторая: голень отклонена более чем на 15°;
- третья: для этой стадии характерно отклонение голени в сторону больше чем на 20°.
Лечение
Лечение вальгусной деформации коленных суставов у детей комплексное и назначается после проведения диагностических мероприятий. Для уточнения степени тяжести заболевания делают рентгенограмму.
Для исключения суставных патологий оценивают показатели биохимического анализа крови: наличие С-реактивного белка, ревматоидного фактора и мочевой кислоты.
С помощью тестов на микроэлементы определяют уровень кальция и фосфора в организме.
Современные методы терапии позволяют полностью исправить форму ног и остановить дальнейшее прогрессирование деформации. Применяется несколько эффективных способов:
- ношение ортопедических приспособлений;
- физиотерапия;
- массаж;
- ЛФК.
Важную роль в комплексной терапии вальгуса исполняет удобная обувь, фиксирующая ногу
Ортопедические устройства и физиотерапия
При вальгусной деформации применяются корригирующие укладки и шины, фиксирующие коленный сустав. Такие изделия назначает врач-ортопед, который в ходе лечебного процесса регулирует необходимый уровень фиксации. Следует иметь в виду, что носить такие приспособления нельзя при нарушении кровообращения нижних конечностей.
Для укрепления и улучшения сократительной способности мышц нижней части ног назначают такую физиотерапевтическую процедуру, как электростимуляция.
Похожая статья:Лечение вальгусного плоскостопия у детей
Посредством воздействия на организм импульсами электрического тока достигаются такие результаты:
- увеличивается объем и сила мышц при сохранении длины мышечных волокон;
- повышаются адаптационные возможности и предел утомляемости мышечной ткани;
- снижается болевой синдром;
- обеспечивается хороший лимфодренаж и ускоренное выведение метаболитов,
- восстанавливается нервная регуляция сокращения мышц;
- благодаря чередованию сокращения и расслабления предупреждается атрофия мышц.
После проведения курса из нескольких процедур электростимуляции мышцы становятся крепче и им легче поддерживать правильное положение ног при ходьбе или стоянии. Перед тем как назначать электрическую стимуляцию, врач учитывает следующие противопоказания:
- склонность к кровотечениям;
- тромбофлебит;
- острые воспалительные и инфекционные процессы в организме.
Массаж
Стабильность сустава обеспечивает мышечный корсет, поэтому массируются несколько групп мышц – спины, ягодиц, бедер и голеней. Лечебный курс состоит из 10-20 сеансов, между курсами делаются двухнедельные либо месячные перерывы. Интенсивность воздействия увеличивают после нескольких процедур, резкие и грубые движения недопустимы.
Цель массажа – укрепить и привести в тонус ослабленные мышцы, и расслабить излишне напряженные
Массаж проводится так:
- Пациент ложится на живот, под голени подкладывается валик.
- Поглаживающими движениями массируют область поясницы, в направлении вниз и в стороны от позвоночника. Затем следует растирание, разминание и надавливание.
- Ягодично-крестцовый отдел массируется поглаживающими движениями по кругу или в Х-образном направлении, затем интенсивно растирается внешней поверхностью согнутых пальцев. Далее одной или двумя руками производят разминание. Завершающий этап – ударные приемы: рубящие и пилящие движения, а также поколачивание и похлопывание.
- Массаж задней поверхности бедра начинается с поглаживания в направлении от колена вверх и кнаружи, затем растирание, разминание и поколачивание рубящими движениями пальцев.
- Голень массируется поглаживанием в направлении от пятки вверх до коленного сустава. Особое внимание уделяется внешней и внутренней сторонам голени: внешнюю часть массируют мягко, с минимальным нажимом, с помощью вибрационных и растягивающих техник. В конце сеанса – поглаживание. Массаж внутренней поверхности делается интенсивный, с применением легких ударных приемов.
- Коленный сустав корректируется посредством поглаживания и растирания боковых поверхностей, надавливания на внутреннюю сторону сустава в области бедренного мыщелка. В момент надавливания свободной рукой удерживают голень в нижней части, стараясь привести ее как можно ближе к средней линии.
- Ахиллово сухожилие поглаживают и массируют щипковыми движениями.
- Пациент переворачивается на спину, валик подкладывается под колени.
- Массаж передней части ноги начинают со стоп: поглаживающими движениями в направлении от пальцев к голеностопу массируют тыльную поверхность. Затем следует интенсивное растирание и разминание внутренней части лодыжки и стопы. В завершении – поглаживание.
- Круговыми движениями поглаживают колено и растирают его боковые поверхности. Затем производят надавливание на внутреннюю часть сустава с одновременным приведением голени к средней линии.
- Переднюю поверхность голеней массируют легкими растирающими и поглаживающими движениями в направлении снизу вверх.
- Переходя к бедрам, делают поглаживание и средней интенсивности растирание и разминание. В конце – поглаживание ноги от колена вверх и по направлению к внешней стороне ног.
Лечебная физкультура
Чтобы исправить деформацию, необходима долгая и упорная работа. Выполнять физические упражнения нужно регулярно, как минимум 2 раза в день, один подход должен быть после сеанса массажа.
Упражнение 1. Сгибание и разгибание голеностопных суставов.
Упражнение 2. Вращение ступней поочередно в одну и другую сторону. Выполнять движения нужно мягко и следить, чтобы не было болезненных ощущений.
Упражнение 3. Захват и удержание предметов стопами.
Упражнение 4. Исходное положение – поза по-турецки. Из этого положения нужно встать, опираясь только на внешние части стоп. Если не получается, можно попросить кого-нибудь и выполнять упражнение с поддержкой. Затем сесть в позу по-турецки и поменять ноги так, чтобы сверху была другая нога. Повторить упражнение.
Упражнение 5. Приседать на корточки, широко разводя колени в стороны. Важным условием является правильное положение стоп: они должны полностью стоять на полу и быть параллельными друг другу.
Упражнение 6. Подниматься на носки и тянуться всем телом вверх. Затем опуститься полностью на стопы.
Упражнение 7. Ходьба на внешней части стоп.
Упражнение 8. Ходьба по узкой доске шириной 10-15 см. Вместо доски можно ориентироваться по нарисованной полоске или цветной дорожке на ковре. Стопы нужно ставить как можно ближе друг к другу.
Ходьба по узкой дорожке или доске очень полезна при вальгусе
Хирургическое лечение
В запущенных стадиях или при имеющихся осложнениях вальгусную деформацию исправляют оперативным путем. Как правило, операция назначается пожилым пациентам, поскольку у них заболевание нередко протекает в тяжелой форме. Показанием к хирургическому вмешательству служит также сопутствующая деформация мениска коленного сустава, вылечить которую консервативными методами невозможно.
Вальгусное искривление ног у взрослых людей способствует возникновению воспалительных и инфекционных процессов в коленных суставах
Перед операцией проводится ряд диагностических мероприятий с применением магнитно-резонансной и компьютерной томографии.
Суть операции – создание искусственного перелома с последующим выпрямлением ног посредством аппарата Илизарова.
В реабилитационный период прооперированная конечность обезболивается, а для ходьбы используются специальные приспособления. В дальнейшем пациенты передвигаются при помощи костылей. Аппарат Илизарова позволяет выполнять коррекцию конечностей и после хирургического вмешательства – на 8-е или 9-е сутки.
Оперативное лечение применяется также в случае неэффективности консервативных методов. Тогда клиновидный участок берцовой кости удаляют хирургически, а затем кость сращивается. У детей до 16 лет деформированные конечности сразу приводят в анатомически правильное положение.
Чтобы восстановить функцию ног, назначают комплексы лечебной гимнастики. Выполнение упражнений необходимо для создания крепких мышц, способных удерживать колени в физиологичном положении.
После хирургического вмешательства пациент проходит курс реабилитации, который, помимо лечебной гимнастики, включает физиотерапевтические процедуры и массаж.
Стоит отметить, что вовремя начатое лечение дает возможность сделать оптимистичный прогноз даже при запущенных формах вальгуса и независимо от возраста ребенка.
Выполняя врачебные рекомендации, можно избежать таких осложнений, как гонартроз, повреждение мениска и передней крестообразной связки. В дальнейшем также исключаются повышенная утомляемость и травмирование нижних конечностей, боль в ногах, а также проблемы с позвоночником.
Закрепить успешный результат лечения поможет ношение ортопедической обуви, фиксирующей голеностопный сустав.
Источник: http://MoyaSpina.ru/bolezni/valgusnaya-deformaciya-koleney
Вальгусная деформация коленных суставов
Методы лечения вальгусной деформации коленей Вальгусная и варусная деформация коленных суставов у взрослых и детей ЛФК при вальгусе для взрослых Симптомы деформации коленного сустава Доктор диагностирует вальгус у ребенка
Деформация коленного сустава хорошо поддается корректировки на ранней стадии развития и в детском возрасте. Поэтому немаловажным является своевременное обнаружение и лечение недуга. Как понять, что начинается вальгусная деформация коленных суставов, что делать в такой ситуации, поможет разобраться статья.
О патологии
Неуклюжая походка ребенка нередко кажется смешной родителям. Но под детской косолапостью могут скрываться серьезные проблемы с ногами.
Внимание!
Если родители или взрослые отмечают странное искривление ног, когда колени, внутренняя часть стопы изогнуты вовнутрь, нижние конечности имеют Х-образную форму, необходимо срочно обратиться к ортопеду. Это могут быть признаки вальгусных колен.
Обнаружить болезнь можно в домашних условиях. Нужно поставить ноги параллельно друг другу, совместить колени и посмотреть на область лодыжек. Если в ней имеется промежуток от 3 см – это признак вальгусной деформации. Чем шире промежуток, тем тяжелее степень развития недуга.
Вальгусная и варусная деформация коленных суставов у взрослых и детей
Врачи выделяют два типа вальгусных колен. Патология бывает односторонней и двусторонней, когда касается обеих ног.
Поэтому не всегда у пациента с вальгусом нижние конечности имеют форму Х. Такое искривление характерно только для двустороннего типа.
На начальной стадии могут быть деформированы только коленные суставы, в дальнейшем искривление распространяется на область стопы.
Вальгусная деформация коленных суставов у детей и взрослых имеет 3 стадии развития:
- Начальная характеризуется незначительным искривлением колен, когда угол отклонения не превышает 15 градусов;
- Если голень отклонена более 15 градусов, можно говорить о наличие второй стадии недуга;
- Третья степень – самая опасная, сопровождается сильным искривлением (более 20 градусов).
Как проявляется недуг?
Вальгусная деформация коленных суставов у взрослых и детей характеризуется аналогичными симптомами. Родители должны понимать, что самостоятельно диагностировать заболевание тяжело, поэтому необходима помощь ортопеда.
Знать симптомы взрослому необходимо, чтобы своевременно обратиться за квалифицированной помощью и устранить недуг полностью. Обратить внимание стоит на проявления болезни, которые отчетливо видны на фото вальгусной деформации коленных суставов:
- Если у ребенка имеется врожденная форма, она нередко сопровождается искривлением шейки бедра;
- В 40% случаев патология сопровождается наличием плоскостопия;
- Нижние конечности (крайний правый рисунок на фото) деформированы, смотрят вовнутрь, подключаются стопы, пятки и носки так же повернуты внутрь;
- Нередко на подошве обуви отмечается неравномерная стертость (больше обувь снашивается с внутренней стороны);
- Ходьба доставляет неудобство, бег иногда причиняет боль;
- Возникает шаркающая походка.
Вальгусные колени – серьезная проблема, сопровождающаяся различными осложнениями, вплоть до инвалидности. Из-за неправильного развития коленного сустава страдает поясница, стопы, начинают развиваться такие заболевания, как артроз, сколиоз, плоскостопие, межпозвоночная грыжа.
Симптомы деформации коленного сустава
Причины недуга
К распространенным причинам, приводящим к деформации коленного сустава, относят:
- Раннюю постановку ребенка на ножки;
Интересный факт!
Поставить ребенку диагноз вальгусная деформация коленного сустава можно только после 5-6 лет. До этого возраста имеются физиологически неправильная постановка ног при ходьбе. Со временем стопа и коленки приобретают правильное анатомическое положение при движении. Исключением является врожденная аномалия развития и явно выраженный вальгус.
- Ношение неправильной обуви. Пункт относится к детям и взрослым. Ребенку не следует покупать обувь с твердой подошвой, без супинатора и мягким, низким задником. Размер каблука не должен превышать 0,5 см. У более старшего поколения необходимо следить за наличием в обуви супинатора, размеров каблука (не более 4-5см). Негативно влияют на ноги жесткая обувь, с высоким подъемом, узким носом, большой платформой;
- Паралич конечностей;
- У детей нередко проявляется вальгусная деформация коленных суставов из-за рахита, даже если он протекает в легкой форме. Важно давать ребенку с рождения витамин D. Стандартный курс предполагает прием витамина до 3 лет, начиная с 3 капель в день, постепенно снижая дозировку до 1-2 капли в сутки;
- Избыточный вес и ожирение приводит к деформации коленного сустава и стопы. Необходимо с детства следить за правильным питанием ребенка. Полезно раз в день съедать продукт, богатый витамином D (молоко, творог, сыр, сметана);
- Частые воспалительные процессы, травмы конечностей могут повлиять на развитие у ребенка вальгусной деформации;
- Взрослым необходимо обратить внимание на образ жизни. Следует сочетать пассивный отдых с физической активностью.
Диагностика
Основным методом определения патологии суставов является рентгенография. Исследование помогает определить угол искривления, если он превышает 10 градусов можно говорить о деформации ног.
Не менее важна лабораторная диагностика, она включает исследования:
- ОАК (общий анализ крови);
- ОАМ (общий анализ мочи);
- Биохимическое исследование крови;
- Исследование содержания в организме кальция, фосфора;
- У детей следует провести диагностику содержания в организме витамина D.
Лабораторные исследования необходимы, чтобы определить причину искривления колен у ребенка или взрослого.
Доктор диагностирует вальгус у ребенка
Лечение
Лечение вальгуса коленных суставов включает несколько методик, направленных в первую очередь на исключение причины появления недуга. Всю терапию можно разделить на несколько видов: консервативная, хирургическая, использование ортопедических изделий.
В консервативное лечение входят следующие методы решения проблемы ног (они могут применяться у детей и взрослых):
- Массаж – основная процедура, помогающая тонизировать мышцы, возвращать их в анатомически правильное положение. Больше внимания стоит уделять области голени, колен, бедер, стопы. В процедуре должны быть задействованы все части тела, руки, спина, нижние конечности. Средний курс массажа составляет 2-4 недели, в зависимости от тяжести патологии;
- Упражнения, входящие в комплекс ЛФК. Они включают работу палец ног, всей стопы, голени. Для ребенка идеальными будут следующие варианты упражнений:
- Сидя на стуле, собирать при помощи пальцев ног карандаши с пола, перемещать их, строить фигуры;
- Приседания на набивном мяче или на рейке гимнастической стенки;
- Приседания «Пружинка», когда колени при опускании вниз, разводятся в стороны;
- Приседания с перекрещенными ногами.
Взрослым ортопеды рекомендуют заниматься йогой. В комплекс методики входят разнообразные упражнения на восстановления эластичности мышц, приведения их в тонус, исправления неправильной анатомической формы.
- Физическая активность – одна из главных методик восстановления стоп. Отдать предпочтение стоит следующим видам спорта – плавание, йога, пилатес, велосипедная езда. Обратите внимание, что не стоит заниматься простым бегом или ходьбой. Это может усугубить течение болезни;
- Прием витаминов, минералов. Упор делается на восполнение фосфора, кальция, витамина В, группы В;
- Если причиной недуга становится воспалительный процесс, применяются противовоспалительные препараты. Медикаментозную терапию могут так же составлять анальгетики для устранения боли.
Методы лечения вальгусной деформации коленей
В тяжелых случаях врачи используют специальные ортопедические изделия. Их очень тяжело применять для ребенка в силу возрастных особенностей.
Ортопедические изделия позволяют фиксировать коленный сустав в правильном анатомическом положении. Они производятся в виде шин, корригирующих укладок, ортезов.
Последние помогают устранять причины патологии: растяжение связок, артрит, артроз и др. Конструкция позволяет уменьшить нагрузки на ноги, закрепить их в правильном положении.
Хирургическое вмешательство редко показано ребенку младшего возраста, операцию делают в большинстве случаев пожилым людям. У них более ярко протекает воспалительный процесс и деформация коленного сустава.
Для выравнивания оси ног, хирурги выполняют ее искусственный перелом с последующей фиксацией и использования аппарата Елизарова. В среднем пациент проводит после операции в стационаре не более 5 суток.
При благоприятном исходе и отсутствии осложнений, на третьи сутки человек выписывается на амбулаторное восстановительное лечение.
Отзывы
Пациенты, которым удалось справиться с патологией, оставляют отзывы о лечении. Кто–то остался доволен результатом, кто–то нет, а кто–то еще продолжает лечение.
У моей малышки диагностировали вальгусную деформацию коленей в шестилетнем возрасте. Мы усиленно занимались гимнастикой, прошли курс массажа и пропили витамины. Но патология была врожденной и избежать операции нам не удалось. Зато теперь, по окончании реабилитации, моя доченька – просто красавица, а ножки – загляденье!
Зинаида, 42 года, Пермь.
У меня развился вальгус коленей после 60 лет. Ужасная болезнь. Врач прописал ношение ортезов и массаж. К счастью, развитие патологии удалось остановить. Главное, найти грамотного ортодонта.
Екатерина Сергеевна, 67 лет, Кострома.
Заниматься самолечением при вальгусной деформации коленного сустава крайне опасно. Поэтому при первых признаках искривления у ребенка или взрослого следует обратиться к ортопеду. Своевременная терапия поможет избавиться от патологии полностью и исключить ее появление в дальнейшем.
Источник: https://NogivNorme.ru/bolezni/deformatsii/valgusnaya-deformatsiya/valgusnaya-deformaciya-kolennyh-sustavov.html
Поделиться:
Нет комментариев
kosti.info
Вальгусная деформация коленных суставов у детей и взрослых, как лечить вальгус коленных суставов
Вальгусная деформация коленных суставов – состояние, при котором колени сводятся внутрь, а голень и бедро формируют наружный угол. Встречается преимущественно в детском возрасте, реже у взрослых. Если заболевание диагностировано не вовремя, ноги становятся Х-образной формы, развивается плоскостопие и сколиоз.
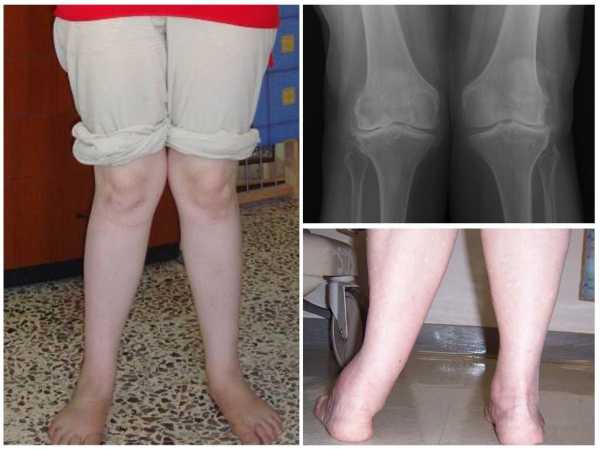
Причины возникновения вальгусной деформации
Единого фактора, провоцирующего вальгус коленных суставов, нет. У детей и взрослых они отличаются.
У детей
Способствующие факторы, по которым может развиться вальгусная деформация коленных суставов у детей, делятся на внутриутробные и постнатальные.
К первой группе относятся:
- неправильное питание беременной;
- инфекционные заболевания, перенесенные будущей матерью;
- травма, полученная в область живота;
- генетическая предрасположенность;
- недоразвитость костного аппарата;
- плохая экологическая ситуация;
- радиологическое излучение;
- наличие хронических эндокринных заболеваний у беременной;
- курение и употребление алкоголя при беременности.
В младенческом периоде спровоцировать вальгус колен могут:
- недостаточное поступление в организм кальция, фосфора, витамина D;
- системные заболевания у ребенка;
- нарушение метаболических процессов;
- мышечная гипотония;
- рахит;
- неврологические нарушения.
У детей существует такое понятие, как физиологическое искривление по вальгусному типу, в норме оно уходит к трем годам. При этом ребенок должен строго наблюдаться у врача.
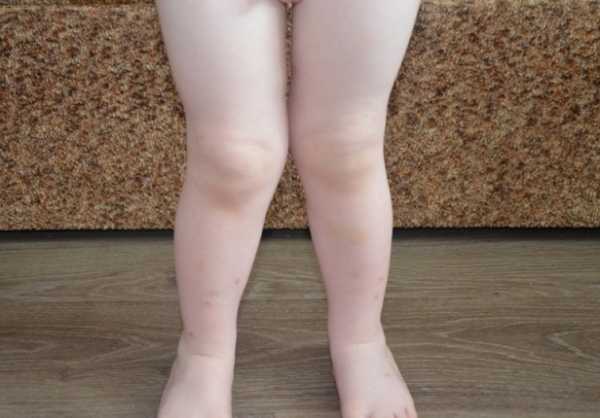
У взрослых
Вальгусная деформация коленных суставов у взрослых развивается не как самостоятельное заболевание, а является осложнением ряда патологий. Способствовать искривлению ног по типу Х у взрослого поколения могут:
- травмы (переломы, вывихи, подвывихи, разрыв связок);
- артриты, артрозы, бурситы;
- ревматизм;
- красная волчанка;
- тяжелые физические нагрузки;
- недостаточное поступление в организм минеральных веществ;
- нарушение усвоения кальция и фосфора;
- остеопороз;
- возрастные деструктивные изменения в скелетном аппарате.
Основными, все же, считаются аутоиммунные системные заболевания, которые дают осложнения на кости, мышцы и суставы.
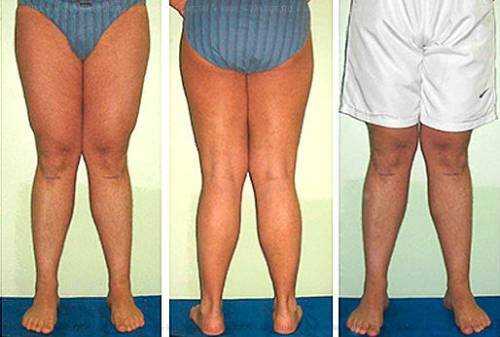
Симптомы и признаки
Так как вальгусная деформация коленей чаще встречается у детей, эти клинические случаи и возьмем за пример.
Первый и основной симптом вальгуса, на который обычно обращают внимание родители, — изменение формы ног. Нижние конечности принимают форму Х. Коленки стоят вместе, на их внутренней части появляется выпуклость. Стопы отведены в сторону, при запущенных случаях заваливаются вовнутрь, формируется плоскостопие. Может быть одностороннее либо сразу двустороннее искривление.
Если вовремя не начать лечение, у ребенка к 3-4 годам формируется сколиоз.
Дети с вальгусом жалуются на боль в ногах, особенно при длительном хождении. Активность их значительно снижается, повышается утомляемость. Изменяется походка, дети начинают шаркать ногами, нарушается устойчивость и координация.
Если вальгусная деформация врожденная, с началом хождения пойдут изменения в шейке бедренной кости, что чревато опасными осложнениями.

Диагностика
Если есть подозрение на вальгусную деформацию коленных суставов, необходимо обращаться к врачу ортопеду в медицинское учреждение. Игнорировать патологию нельзя, так как она очень быстро прогрессирует, особенно в детском возрасте.
Для постановки диагноза доктор проводит осмотр пациента. После визуальной оценки состояния и сбора анамнеза, проводится тест «бедро – колени – палец». Заключается этот тест в следующем:
В норме, если соединить три точки (головка бедра, середины коленной чашечки, первый палец стопы), должна получиться прямая линия. Если линия имеет залом, это свидетельствует о деформации.
После проведения теста необходимо выполнить рентгенологическое исследование, включая тазобедренные и коленные суставы, стопы. По необходимости проводят рентген позвоночника, если есть подозрение на сколиоз.
Кроме этого, в обязательном порядке проводится лабораторная диагностика, включающая:
- общий анализ мочи;
- клинический анализ крови;
- биохимическое исследование крови (мочевина, кальций, фосфор, С-реактивный белок, ревмокомплекс).
Только полностью обследовав пациента выбирают тактику лечения.
Методы лечения вальгусного искривления
Искривление коленных суставов по вальгусному типу лечится комплексно. Терапия включает прием медикаментов, действие которых будет направлено на устранение первопричины заболевания, массажей, ЛФК, физиопроцедур.
Ортопедия
Лечение вальгусных деформаций будет малоэффективно без применения специальных ортопедических приспособлений, к которым относятся:
- Тутор. Представляет собой ортопедическую жесткую накладку, которая одевается для фиксации бедра, голени и стопы. Применяют тутор на ночь, при лечении вальгуса его эффективность наиболее высока.
- Ортез. Ортопедическое приспособление, которое одевают непосредственно на коленный сустав. Ортез удерживает колени в правильном положении, не допускает дальнейшей деформации.
- Ортопедическая обувь. Специальная ортопедическая обувь и стельки обязательное и незаменимое составляющее терапии вальгусных деформаций. Изготавливаются индивидуально под каждого ребенка. Задача обуви – снизить нагрузку на стопы, зафиксировать стопы в правильном положении.
Что именно необходимо ребенку для лечения, подскажет лечащий врач.
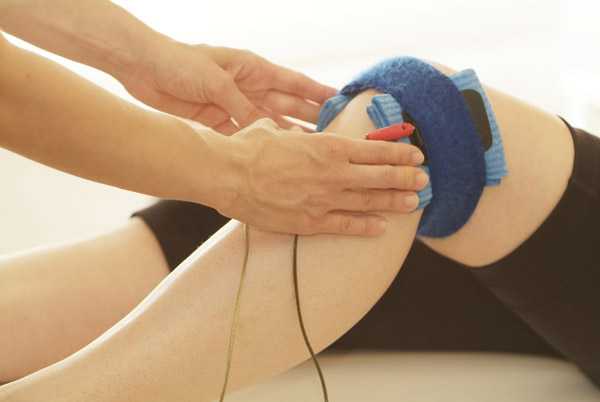
Методы физиотерапии
Среди методов физиотерапии наиболее эффективной при вальгусных деформациях коленных суставов является электростимуляция. Процедура активизирует работу мышц, улучшает их двигательную активность. После первого курса уже виден положительный результат.
Кроме этого, могут быть назначены парафиновые аппликации и электрофорез.
Массаж
Пройти курс массажа при вальгусе коленных суставов также необходимо. Благодаря процедуре гипотонические мышцы укрепятся, а напряженные, наоборот, расслабятся. При массаже внимание уделяется не только области колен, а и спине, стопам, бедрам и голени.
Проводить процедуру должен только опытный массажист, в противном случае можно навредить.
Лечебная гимнастика
Занятия лечебной физкультурой дают положительные результаты при условии, что упражнения будут выполняться регулярно.
При вальгусной деформации эффективно:
- лазить по гимнастической лесенке;
- прыгать на большом надувном мяче;
- перекатывать стопой палку;
- пытаться удержать пальцами ноги мелкие предметы;
- ходить босиком по специальным коврикам;
- ходить с вывернутыми наружу стопами.
Комплекс упражнений подбирают индивидуально, учитывая особенности организма пациента.

Возможные осложнения
На фоне деформации коленных суставов может развиться:
- нарушение походки;
- изменения в тазобедренных суставах;
- сколиоз.
Пациенты с вальгусом жалуются на боль в ногах при длительной ходьбе, быструю утомляемость. Трудоспособность снижается, возможна инвалидизация.
Когда нужна операция
В тех случаях, когда консервативная терапия не справляется и болезнь активно прогрессирует, назначается оперативное вмешательство. Суть операции заключается в том, что деформированные кости ломаются и сопоставляются в правильном положении при помощи аппарата Илизарова.
Восстановительный период длительный. Пациенту понадобятся каждодневные перевязки, прием антибиотиков и обезболивающих препаратов. После снятия аппарата проходят курс реабилитации, включающий массаж, ЛФК, физиотерапию.
Рекомендации для родителей
Если у ребенка вальгусное искривление коленных суставов, помимо основной терапии рекомендуется:
- избегать длительных прогулок и игр в положении стоя;
- долго не стоять с широко расставленными ногами;
- ежедневно делать массаж ножек, помимо основного курса;
- обязательно применять специальную обувь и стельки;
- тщательно выполнять все рекомендации врача.
При выполнении этих правил болезнь будет менее прогрессировать.
Профилактические меры
Предотвратить развития вальгуса коленей помогут:
- полноценное питание, богатое витаминами и микроэлементами;
- умеренные физические нагрузки;
- прием витамина D и кальция;
- правильная профилактическая обувь.
При первых симптомах вальгусной деформации коленных суставов необходимо в срочном порядке обращаться за помощью к врачу для постановки диагноза и выбора тактики лечения. Игнорирование симптомов приводит к инвалидизации.
(2 оценок, среднее: 5,00 из 5)bolivspinenet.ru
Вальгус коленных суставов у детей лечение
Факторы, влияющие на развитие вальгуса коленей у детей и взрослых, разнообразны. Если врожденное нарушение обычно исчезает к 5-7 годам, и ноги выравниваются, то приобретенное в более старшем возрасте, оно не проходит самостоятельно и требует коррекции.
В детском возрасте
Врожденным вальгусное искривление коленей бывает нечасто. Оно может быть левым, правым или двусторонним. При этом у ребенка наблюдается деформация шейки бедра, плоскостопие и вальгусная постановка голеней. Основные врожденные причины – короткие бедренные мышцы, недоразвиость коленных суставов и искривление голенных костей.
Частая причина вальгуса коленных суставов у детей – высокие нагрузки на нижние конечности при быстром росте скелета и одновременной слабости мышечно-связочного аппарата. Когда малыш начинает ходить, его мышцы еще недостаточно развиты. Из-за этого ребенок непроизвольно ставит ноги широко, в результате варусная постановка коленей (то есть О-образная) сменяется вальгусной (X-образной).
Максимума это достигает к 3 годам. К возрасту 5-7 лет все приходит в норму. В противном случае речь уже идет о патологии, и искривление нуждается в помощи ортопеда.
Внимание! Непроходящую к 5 годам вальгусную деформацию нужно лечить как можно скорее, пока связки и мышцы не сформировались окончательно.
Развитие деформации ног
Под действием различных причин происходят изменения в области колена и голеностопного сустава. При этом наружная часть костно-суставной структуры развивается быстрее, чем внутренняя.
В итоге меняется и форма самого сустава, а именно форма суставной щели. Внутренняя ее область расширяется, а наружная, наоборот, сужается.
Это, в свою очередь, приводит к перерастяжению внутренних коленных связок. В результате подобных изменений весь коленный сустав становится неустойчивым и смещается внутрь, что изменяет внешний вид ног.
Подобное нарушение может выявляться как на обеих, так и на одной ноге. В последнем случае у ребенка искривляется позвоночный столб, то есть развивается сколиоз.
Вальгусная деформация стопы у ребенка
Вальгусная деформация стопы у детей – состояние, при котором изменяется угол суставов стоп, а ослабленный связочный аппарат неспособен стабилизировать суставы.
В результате развивается нарушение оси ног, которое проявляется «заваленностью» внутренней части стопы внутрь и влечет за собой множество нежелательных последствий.
Содержание статьи:Причины и симптомыОсложненияМедикаментозное лечениеОртопедическое лечениеХирургическое лечение
Причины
Причина развития вальгусного искривления одна: ослабление связочного аппарата стопы, вследствие чего нарушается ее правильное положение. Это состояние крайне редко бывает врожденным, когда вальгусная деформация диагностируется в первые дни после рождения ребенка.
В подавляющем большинстве случаев деформация стоп – приобретенное состояние, причиной которого могут стать следующие факторы:
- генетическая предрасположенность к патологиям связочного аппарата (семейные случаи вальгусной деформации);
- избыточная масса тела;
- заболевания, сопровождающиеся нарушением обмена веществ (сахарный диабет, дисфункция щитовидной железы и пр.);
- рахит;
- гиперавитаминозы;
- минеральная недостаточность (достаточно распространенное состояние у детей, страдающих от нарушений водно-солевого обмена или хронических заболеваний ЖКТ, сопровождающихся диареей);
- плоскостопие;
- травмы ступней, при которых вальгусное положение стопы носит характер анталгического (позиции, в которой боль менее ощутима) – продолжительный «анталгический период» может сформировать вальгусную установку.
Симптомы
Чаще всего родители обращаются к врачу, только обратив внимание на обувь ребенка: каблук стерт изнутри, а часть обуви, обращенная друг к другу (например, участок с молнией на сапожках) существенно изношен в нижней части.
Как только ваш ребенок начинает ходить, нужно обратить внимание на то, как он это делает. Особое внимание следует уделить установке коленных суставов ног, голеней и стоп малыша (нет ли каких-либо искривлений, аномалий походки, пр.).
Дело в том, что такие проблемы в ближайшем будущем могут привести к серьезным последствиям и различным заболеваниям опорно-двигательного аппарата. Поэтому выявить их нужно как можно раньше.
Если у новорожденного диагностика искривлений ног затруднена из-за того, что ребенок еще не ходит, то у годовалого малыша увидеть проблему совсем несложно, если пристально следить за детскими шагами.
Одним из самых частых видов искривлений нижних конечностей является вальгусная деформация стопы у детей. Именно об этой проблеме пойдет речь в этой статье.
Что это такое и как распознать вальгусную постановку стоп
Вальгусная деформация – это такое искривление стоп, при котором при тугом сжатии выпрямленных ног в коленях расстояние между внутренними краями лодыжек будет равняться 4-5 см и более. Также при вальгусе пятка и пальцы отклоняются в наружную сторону, а своды стопы «заваливаются» внутрь.
Такие ноги принято называть Х-образными, в отличие от О-образных, которые формируются при варусном типе деформации. Если одновременно имеется снижение нормальной высоты сводов ступни, то речь идет о плоско-вальгусной деформации.
Именно последняя форма патологии чаще всего встречается у детей.
На начальных этапах формирования вальгусных стоп особо выраженных искривлений не заметно, но со временем патология опорно-двигательного аппарата быстро прогрессирует и тогда диагноз можно поставить, исходя из простого осмотра ребенка.
Вальгусная деформация стопы у детей – дефект стопы, характеризующийся снижением высоты ее сводов и Х-образным искривлением оси. При вальгусной деформации стопы у детей отмечается разворот пальцев и пятки наружу, опущение среднего отдела стопы, неуклюжесть походки, повышенная утомляемость и боль в ногах.
Диагностика вальгусной деформации стопы у детей проводится детским ортопедом на основании внешнего осмотра, рентгенографии стоп в 3-х проекциях, плантографии, подометрии. Лечение вальгусной деформации стопы у детей проводится с помощью ЛФК, массажа, ношения ортопедической обуви, наложения ортопедических шин; при неэффективности – выполняется хирургическое вмешательство.
Под вальгусной деформацией понимают такую деформацию стопы у детей, при котором при тугом сжатии и выпрямлении коленей, расстояние между внутренними краями лодыжек составляет более 4-5 см. При этом пальцы и пятка отклоняются к внешней стороне, а внутренние своды стоп «заваливаются» внутрь.
Такая кривизна ног называется Х-образной, в отличие от варусной (О-образной) деформации стоп. Если вальгусная деформация сопровождается снижением высоты сводов стопы, говорят о плоско-вальгусной деформации стопы у детей.
Именно эта форма патологии чаще всего встречается в детской травматологии и ортопедии.
Причины вальгусной деформации стопы у детей
Вальгусная деформация стопы у ребенка может быть врожденной или приобретенной. В первом случае определяющими являются внутриутробные нарушения формы и расположения костей стопы, а деформация стоп диагностируется уже в первые месяцы жизни ребенка. К наиболее тяжелым истинно врожденным деформациям стопы относится «стопа-качалка» или «вертикальный таран».
Приобретенная вальгусная деформация стопы у детей связана с несовершенством сухожильно-связочного аппарата и отклонениями в развитии опорно-двигательной системы ребенка. Такие отклонения обычно выявляются к 10-12 месяцам, при попытках ребенка сделать первые самостоятельные шаги.
Вальгусная деформация стопы чаще формируется у ослабленных детей с мышечной гипотонией. Причины последней могут крыться в недоношенности ребенка, внутриутробной гипотрофии, врожденной слабости соединительной ткани, частых заболеваниях детей раннего возраста ОРВИ, бронхитами, пневмониями.
Особая роль в ослаблении связочно-мышечного и костного аппарата стопы принадлежит рахиту. Нарушение статико-динамических взаимоотношений в нижних конечностях вторично развивается у детей на фоне нейромышечных заболеваний: полинейропатии, ДЦП, миодистрофии, полиомиелита.
Вальгусная деформация стопы у детей может быть следствием ожирения и чрезмерных нагрузок на стопу из-за избыточной массы тела.
Деформация коленного сустава у детей
Деформация коленного сустава у детей может быть как вальгусная, так и варусная. Оба вида деформаций коленного сустава имеют разные первопричины, но практически одинаковые методы лечения.
Как выглядит варусная деформация коленного сустава?
Чаще всего наблюдается:
- О-образное искривление ног, которое невозможно перепутать с другим заболеванием;
- пятки вогнуты вовнутрь (косолапость);
- невозможность разогнуть коленный сустав.
РЫБА ТВОЕЙ МЕЧТЫ
Симптоматические проявления
Существует два основных признака вальгуса коленей, которые отмечаются и у детей, и у взрослых:
- Деформация нижних конечностей, внешне похожая на букву «Х» – колени сомкнуты, а голени, наоборот, находятся друг от друга на удалении.
- При ходьбе и беге ноги быстро устают, человек ощущает дискомфорт, боль в коленях. Дети капризничают, постоянно просятся на ручки, отказываясь от самостоятельного передвижения.
Кроме этих симптомов могут иметь место проявления основной болезни, вызвавшей деформацию. При рахите на затылке образуется залысина, грудная клетка и живот уплощаются, кожа бледная, выявляется малокровие.
Главным методом диагностики вальгуса является рентгенография. На полученном снимке доктор проводит осевую линию и определяет расположение ноги относительно нее. При искривлении коленный сустав отклонен от срединной оси конечности вовнутрь. Учитывается и угол отклонения, который составляет не менее 10%.
Рентген также позволяет распознать сопутствующие болезни – трещины в костях, артроз, артрит. Кроме рентгенографии, назначают анализы на уровень C-реактивного белка, фосфора, мочевой кислоты, кальция, ревматоидного фактора.
Симптомы патологии выражаются явно — как заметная невооруженным глазом Х-образная кривизна ноги. При длительной ходьбе наблюдается быстрая усталость, а порой ощущается и болевой синдром.
В результате развития вальгус коленных суставов приводит к выворачиванию в суставе и голеностопе, что нередко ведет к появлению признаков плоскостопия. В запущенной стадии значительно изменяется походка человека — проявляется такой элемент, как шаркание ногами.
В случае неравномерной деформации развивается сколиоз. При проведении рентгенографии можно обнаружить изменение размеров суставной щели, скошенность бедренного мыщелка, признаки аномального окостенения.
С учетом величины искривления проводится следующая классификация патологии:
- Легкая степень (первая стадия): механическая ось ноги проходит по центру латерального бедренного мыщелка и середине внешней части большеберцовой мыщелки, т.е. отклонение голени в наружном направлении составляет порядка 11 — 14º.
- Средняя степень (вторая стадия): указанная ось пересекает внешний участок бедренного мыщелка и слегка затрагивает латеральный край внешнего большеберцового мыщелка. Такая кривизна оценивается в 16 — 19º.
- Тяжелая степень (третья стадия): механическая ось ноги выходит за пределы коленного сустава и располагается латерально к нему. Отклонение направления голени в наружном направлении превышает 20º.
Симптомы и диагностика
Диагностировать плоско вальгусную деформацию стоп может только врач, поэтому при первых симптомах болезни нужно обращаться к ортопеду. Специалист проведет внешний осмотр, выслушает жалобы и назначит пройти несколько исследований.
Это может быть рентгенография, УЗИ, компьютерная томография. Но в большинстве случаев достаточно внешних признаков заболевания. Измерив угол отклонения ноги от нормы, врач может сразу поставить диагноз, выявив степень заболевания.
Для первой степени характерен угол 10-15 градусов, такое состояние является самым благоприятным и легко лечится. При отклонении от нормы на 15-20 градусов устанавливается вторая степень, в этом случае вылечить заболевание сложнее. При отклонении от нормы на 20-30 градусов требует долгое лечение, а более 30 градусов может потребовать операция.
Терапевтическое лечение
Если лечебные меры принять вовремя, то искривление ног можно полностью устранить. К основным терапевтическим методам относятся гимнастика, массаж и ношение ортопедических средств. Рассмотрим их подробнее.
Ортопедия
Ортезирование – основной метод исправления деформирования коленей. Для коррекции применяют ортопедические укладки и шины, с помощью которых необходимо фиксировать суставы на ночь. Использовать такие ортезы следует только после диагностики искривления и по назначению врача.
Внимание! Ортопедические бандажи для голени, колена и бедра противопоказаны при нарушении оттока лимфы и венозной крови в нижних конечностях (варикоз, тромбофлебит).
Кроме ортезов ночного применения ортопед назначает специальную обувь или стельки. Это предотвращает развитие плоскостопия и других типов искривления стопы.
Методы физиотерапии
В лечении вальгусного искривления коленей в качестве дополнения к основным методам применяют физиотерапевтические процедуры. Наиболее эффективна электростимуляция мышц импульсным током. Проходя через мышечные волокна, он переводит клетки в возбужденное состояние, стимулируя активность миофибрилл.
Благодаря этому ослабленные мышцы становятся сильнее, кровообращение в них улучшается, и становится возможным поддержание суставов в нормальном анатомическом положении без отклонений.
Важно! Миоэлектростимуляция запрещена при тромбофлебите, плохой свертываемости крови, воспалениям в стадии обострения, высокой температуре и злокачественных опухолях.
Для вспомогательной терапии вальгуса коленей также используют грязевые, парафиновые аппликации, лечебные ванны и другие процедуры в зависимости от основной патологии.
Массаж
Задачей массажа является усиление кровоснабжения и разогрев мышц, окружающих не только коленные суставы, но и другие сочленения – тазобедренные, голеностопные. Массировать нужно полностью все ноги и нижнюю часть спины. Основное внимание уделяется пояснице, внутреннему мыщелку бедра, ягодицам.
Польза массажа в том, что чрезмерно напряженные мышцы расслабляются, а ослабленные, наоборот, повышают свой тонус. Один курс состоит из 14-20 процедур. Их проводят каждый день или один раз в два дня. После этого нужен перерыв на 1-2 месяца, затем по назначению доктора курс можно повторить.
Внимание! Даже если деформация поразила только левый или правый сустав, массировать нужно обе ноги, включая здоровую.
Вот в каком порядке осуществляется массаж при вальгусном искривлении коленных суставов:
- Массируют поясницу, начиная с поглаживания, переходя к интенсивному растиранию и разминанию.
- Продолжают на крестцовом отделе и ягодицах, использую те же приемы и дополнительно похлопывание ладонью и поколачивание тыльной стороной кисти.
- Переходят на заднюю поверхность бедра, поглаживая снизу вверх от подколенной ямки к тазовым костям. После этого растирают, разминают, похлопывают пальцами и снова поглаживают.
- Массируют икроножную часть и голеностоп аналогичными приемами. После кругового разминания мышц с внутренней стороной работают легкими ударами, а с внешней используют вибрации и растягивание.
Это первая часть массажа, направленная на общий разогрев. После нее переходят к работе с суставами и сухожилиями:
- Поглаживают область коленного сустава по бокам, а затем проводят растирание с внутренней стороны и надавливание на мыщелок бедра с внутренней стороны, удерживая при этом голень ближе к средней оси.
- Путем поглаживания и щипания массируют голень и ахиллово сухожилие (оно расположено над пяткой).
- Далее работают со стопой – энергично гладят от пальцев к голеностопному суставу, растирают лодыжки и верхнюю часть в продольном и поперечном направлениях.
- Возвращаются к коленному суставу, повторяя приемы.
- Повторяют массаж голени и ахилловой зоны.
- Заканчивают сеанс в области бедра, проводя поглаживание, растирание и разминание от колена к ягодицам.
Дополнить массаж полезно пассивными движениями, при которых пациент полностью расслаблен, а специалист сгибает и разгибает его ноги в коленях.
В запущенной стадии болезни и при наличии осложняющих процессов исправление вальгусной деформации осуществляется хирургическим способом. Операции обычно назначаются людям пожилого возраста, т.к. патология у них может развиваться достаточно тяжело.
Перед проведением оперативного лечения обязательно назначается уточняющее диагностирование с использованием компьютерной томографии и МРТ.
В процессе хирургической операции производится выравнивание оси конечности путем искусственного перелома кости с последующей фиксацией. Часто используется для фиксации аппарат Елизарова.
После вмешательства (в течение 4 — 5 суток) обеспечиваются реабилитационные мероприятия с использованием специальных ходунков. Впоследствии передвижение обеспечивается с опорой на костыли.
Аппарат позволяет проводить коррекцию ног и после операции (на 8 — 9 сутки).
Вальгусная деформация коленных суставов может принести много проблем больному человеку. При появлении признаков патологического искривления ног следует принять эффективные меры по лечению болезни. В запущенной стадии придется делать хирургическую операцию.
Если заподозрили у ребенка вальгусную деформацию коленей, то посещение врача-ортопеда является обязательным. Врач произведет осмотр и на основании симптоматических проявлений поставит первоначальный диагноз.
Для его подтверждения и определения тяжести течения патологического процесса необходимо провести рентгенологическое обследование. Только после этого будет решаться вопрос о методах терапии.
Для восстановления физиологической формы нижних конечностей в данном случае весь образ жизни ребенка необходимо изменить.
Ребенка учат правильно стоять и ходить. При этом ноги должны быть сведены вместе, что приводит к смещению тяжести тела как можно ближе к физиологической оси, тогда основное давление должно приходиться на центр коленного сустава и латеральной области стопы.
Необходимо отказаться от длительной ходьбы и подвижных игр. Однако специальная гимнастика должна быть обязательной ежедневной процедурой. Ее разрабатывает для больного ребенка врач, который специализируется на терапии больных при помощи лечебной физкультуры.
Электростимуляция плантарных мышц. Слабые растянутые мышечные волокна сокращаются под действием тока, происходит улучшение кровообращения, наращивание массы и увеличение силы.
В результате комплекса таких процедур мышцы укрепляются и приобретают способность поддерживать нормальное физиологическое положение ног при ходьбе. При электростимуляции мышц применяются импульсы тока различной продолжительности: от 0,5 мс до 300 мс при его силе до 50 мА.
Они проходят через волокна, возбуждая клетки и стимулируя в мышцах двигательную активность. Импульсы чередуются с паузами, во время которых мышцы расслабляются и отдыхают. Кожа под электродами при этом не повреждается, что делает процедуру достаточно комфортной.
Хирургическое лечение деформации голеней заключается в проведении остеотомии. Остеотомия – это рассечение кости. При вальгусной деформации проводится варизирующая остеотомия.
При этом из кости выпиливается фрагмент клиновидной формы, далее кость соединяется и укрепляется с помощью нескольких винтов или зажимов. При Х-образной или вальгусной деформации голени производится остеотомия (рассечение) бедренной кости и клин, соответственно, выпиливается из нее.
После остеотомии выполняется остеосинтез с помощью различных систем. Чаще всего это компрессионнно — дистракционной остеосинтез по методу Илизарова, с использованием аппаратов внешней фиксации — спицевых, стержневых, спице – стержневых.
Вид конструкции аппарата внешней фиксации решается индивидуально в беседе пациента и врача.
При необходимости удлинения нижних конечностей принцип операции практически тот же, но при этом основное значение уже придается использованию аппарата Илизарова. Оперативные вмешательства на голенях могут проводиться как под местной анестезией, так и под общей.
При выполнении остеотомии вначале осуществляется доступ к кости. Для этого проводится продольный разрез кожи и подлежащих мягких тканей. После этого рассекается надкостница, и с помощью долота на кости делается насечка. Затем кость рассекается с помощью остеотома.
Следующим этапом является накладывание аппарата Илизарова. Через кость проводятся спицы. Их количество зависит от конкретного случая. Далее спицы фиксируются с помощью скоб и специальных стержней гайками.
В месте образующегося промежутка формируется костная мозоль. В конце периода растяжения отломков для окончательного окостенения вновь образованной костной ткани необходимо еще какое-то время.
Когда нужна операция
Хирургическое вмешательство при вальгусном искривлении коленей чаще всего показано пожилым людям. Это связано с тем, что в этом возрасте деформация обычно вызвана или осложнена дегенеративно-дистрофическими изменениями в суставах и зачастую уже необратима.
Чтобы выровнять положение нижних конечностей, в ходе операции выполняют искусственный перелом, а затем отломки фиксируют, используя аппарат Елизарова. После этого человек сначала передвигается с помощью ходунков, затем переходит на костыли. С 10-12 дня реабилитации начинают коррекцию путем подкручивания специальных гаек в аппарате через определенные интервалы времени, высчитанные программой.
Проводится процедура под общим обезболиванием, реже делают эпидуральную анестезию, «отключая» только ноги. Перед операцией обязательно обследование, включающее физикальный осмотр, анализы крови и мочи, рентгенографию, компьютерную томографию, фотографирование нижних конечностей.
Осложнения после хирургической коррекции встречаются нечасто. Это может быть воспаление или ограничение подвижности в суставе.
Профилактические меры
Предупредить развитие вальгусной деформации в области коленных суставов помогают регулярные прогулки, сбалансированное питание, богатое кальцием, витаминами, белком. Важно выбирать удобную и качественную обувь, ввести в свою жизнь умеренные физические нагрузки. Детям от 1 месяца до трех лет необходим прием витамина D в профилактических дозировках (определяется врачом).
Специалисты отмечают: среди людей, занимающихся конным спортом, увлекающихся велосипедными или лыжными прогулками, вальгус коленей практически не встречается.
При первом подозрении на деформацию и любых симптомах (боль, дискомфорт, утомляемость ног) поспешите пройти обследование, чтобы выявить причину нарушений и вовремя начать лечение.
В качестве профилактики варусной деформации коленей важно регулярно посещать ортопеда, чтобы своевременно диагностировать заболевание.
Также профилактические меры заключаются в следующем:
- Нужно покупать правильную обувь для повседневного ношения;
- Важно сбалансировано питаться;
- Каждый день нужно выполнять посильные физические упражнения.
Первый блок упражнений выполняется сидя на жестком невысоком стульчике.
- Катать маленький упругий мячик вперед-назад и вправо-влево поочередно одной и другой ножками. Затем нажимать на мячик, катать его по кругу. Для этого упражнения можно использовать жесткий и мягкий массажные шипованные мячики, что вызывает бурю положительных эмоций у ребенка.
- Разложить на полу ткань и собирать ее пальчиками ног. Можно собирать бумажные платочки.
- Поднимать с пола ножкой мелкие предметы и складывать их в какую-нибудь емкость. Можно использовать, например, крошечные резиновые фигурки домашних животных.
- Катать вперед-назад скалку или палочку подходящего размера.
Следующий блок упражнений выполняется стоя. Необходимо выполнять следующие упражнения:
- Ходить по гимнастической палке (подойдет, к примеру, палка от швабры) боком, так чтобы пальчики и пяточки касались пола.
- Приседать, также стоя на гимнастической палке.
- Ходить вдоль гимнастической палки на внешних сторонах стоп, как бы обхватывая ее стопами.
- Приседать, взявшись за руки, при этом пятки соединены вместе, а носки разведены. Колени разводим в стороны.
- Перекат с пятки-на носок.
- Ходьба на носочках.
- Ходьба «ёлочкой» — можно прилепить на ковер листочки, чтобы ребенок на них наступал.
- Присесть на корточки и пройти гусиным шагом — это упражнение у сынули пока совсем не получается.
- «Крокодильчики» — держим ребенка за ноги, а он идет на руках.
- Подниматься на ступеньку (одна ножка стоит на ступеньке, вторую поднимаем и опускаем обратно).
Последний блок упражнений выполняется лежа или сидя на диване / кровати.
- Ребенок сидит на диване с прямыми ногами. Подносим палец к стопе под его пальчики, а он пытается наш пальчик схватить.
- Сгибание стоп к себе — от себя с преодолением небольшого сопротивления.
- Разведение стоп в стороны (задержать ненадолго и вернуть в исходное положение)
- Полукруговое вращение стоп в стороны.
- Одной ножкой погладить другую снизу вверх.
- Ребенок лежит на спинке — делаем велосипед (ребенок давит ножками на нас, то есть не пассивное движение).
- Лежа на спине, ножки согнуты в коленях, пятки вместе, носки врозь. Одной рукой придерживаем стопы в этом положении, другой рукой катим машинку: «Бип-бип! Дайте дорогу!». Ребенок должен приподнять таз и ненадолго задержаться в этом положении, чтобы под ним могла проехать машинка.
- Ножки выпрямлены, держим ребенка за руки, слегка помогая ему поднимать корпус и ложиться обратно.
- Переворачиваемся на живот и снова, придерживая за руки за спиной, помогаем приподнимать и опускать корпус.
- Ребенок лежит на животе, разворачиваем его стопы пальчиками наружу, задерживаем в этом положении, возвращаем в исходное положение.
- Ребенок лежит на животе. Одной рукой придерживаем ребенка за ягодицы, одну ножку сгибаем в колене и отводим в сторону и вверх («лягушечкой»), слегка нажимаем на таз, опускаем. Повторяем с другой стороны.
sustaw.top
Вальгусная деформация коленей: причины, симптомы, лечение
Вальгусная деформация коленных суставов может иметь врожденный и приобретенный характер. Развивается она чаще у детей, но и у взрослых людей эта патология способна появиться под влиянием ряда факторов. Болезнь может существенно прогрессировать, что в итоге приводит к ограничению двигательной способности. Она требует серьезного к себе отношения и принятия мер по устранению дефекта. На фото видно, как выглядит сустав, пораженный вальгусной деформацией. (Фото 1. Вальгус коленных суставов.)
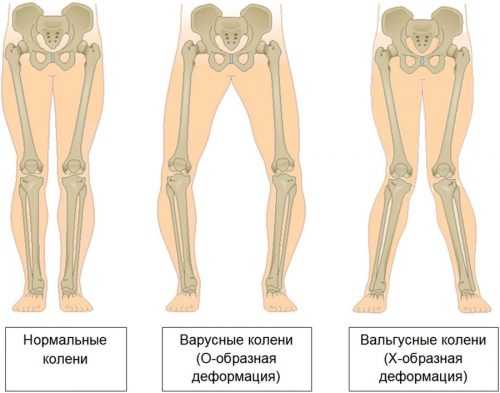
Фото 1. Вальгус коленных суставов
Сущность патологии
В общем случае под понятие «вальгус» попадает любая деформация верхней или нижней конечности, которая вызывает ее искривление внутрь. Вальгусное искривление может развиваться в разных суставах, в частности, возникает вальгусная деформация голени, стопы, пальцев. Данный вид патологии имеет международный код М 21 по МКБ 10.
Вульгусная деформация коленных суставов является достаточно распространенным вариантом вальгуса нижних конечностей. Она представляет собой боковое суставное искривление с формированием открытого в наружном направлении угла, образованного голенью и бедром. При двухстороннем искривлении ноги приобретают выраженную Х — образную форму при сведении вместе коленей в положении стоя.
Физиологически этот процесс протекает таким образом: внутренние мыщелки бедренной кости лучше развиваются, чем наружные, вызывая расширение суставной щели во внутренней части и одновременное ее сужение на наружном участке, что вызывает растяжение связок, поддерживающих коленный сустав с внутренней стороны.
Небольшой вульгус коленных суставов у новорожденных детей считается неопасным физиологическим явлением, которое в большинстве случаев проходит само с возрастом. Эта непатогенная деформация обусловлена латеропозицией четырехглавой мышцы и вызывает отклонение порядка 5º, которое постепенно может увеличиться до 7º, но не более. Такой тип искривления не требует специального лечения, но контроль возможных изменений необходимо вести периодически.
Клиническим признаком чрезмерной деформации считается появление зазора более 50 мм между внутренними сторонами ступни при сведении коленей вместе.
Этиология явления
Вальгусная деформация ног крайне редко имеет врожденную природу. Однако в некоторых случаях она может вызываться такими дефектами развития плода в утробе матери, как:
- искривление шейки бедра;
- плоская стопа;
- аномальное направление голени.
Врожденные дефекты коленей могут быть односторонними или двухсторонними.
Чаще всего вальгусные искривления ноги зарождаются у маленьких детей во время первых попыток самостоятельного хождения. При этом чрезмерно раннее вставание ребенка на ножки повышает риск патологии, т.к. возникают значительные нагрузки на колени, а мышечно -связочный аппарат еще не завершил своего формирования. Одна из распространенных причин появления искривления — инстинктивное раздвижение ног в попытках сохранить устойчивость. Физиологические небольшие деформации обычно исправляются к 7 — 8 годам. Если этого не произошло, то можно заподозрить патологию.
Рассматриваемый дефект может рождаться в разном возрасте, и этому способствуют такие причины:
- некоторые заболевания: рахит в детском возрасте, болезнь Эрлахера — Блаунта, паралич нижних конечностей, патологии эндокринного и сердечно — срсудистого характера, болезни сустава;
- нарушение режима эпифизарного костного роста;
- появление приводящей контрактуры в тазобедренном суставе;
- ношение тесной обуви и обуви на высоком каблуке;
- чрезмерная масса тела и ожирение;
- травмы в области колена;
- чрезмерные физические нагрузки, особенно при аномальном расположении ступни и голени;
- возрастной фактор.
Симптоматические проявления
Симптомы патологии выражаются явно — как заметная невооруженным глазом Х-образная кривизна ноги. При длительной ходьбе наблюдается быстрая усталость, а порой ощущается и болевой синдром. В результате развития вальгус коленных суставов приводит к выворачиванию в суставе и голеностопе, что нередко ведет к появлению признаков плоскостопия. В запущенной стадии значительно изменяется походка человека — проявляется такой элемент, как шаркание ногами. В случае неравномерной деформации развивается сколиоз. При проведении рентгенографии можно обнаружить изменение размеров суставной щели, скошенность бедренного мыщелка, признаки аномального окостенения.
С учетом величины искривления проводится следующая классификация патологии:
- Легкая степень (первая стадия): механическая ось ноги проходит по центру латерального бедренного мыщелка и середине внешней части большеберцовой мыщелки, т.е. отклонение голени в наружном направлении составляет порядка 11 — 14º.
- Средняя степень (вторая стадия): указанная ось пересекает внешний участок бедренного мыщелка и слегка затрагивает латеральный край внешнего большеберцового мыщелка. Такая кривизна оценивается в 16 — 19º.
- Тяжелая степень (третья стадия): механическая ось ноги выходит за пределы коленного сустава и располагается латерально к нему. Отклонение направления голени в наружном направлении превышает 20º.
Принципы лечения патологии
Исправить дефект нижних конечностей можно консервативными или оперативными способами в зависимости от степени тяжести болезни. В раннем детском возрасте лечение проводить проще, и оно обычно проводится терапевтическим путем. Наиболее действенными способами консервативного воздействия считаются следующие методики:
- Применение ортопедических приспособлений. Для этой цели предназначены корригирующие укладки и специальные фиксирующие шины для коленного сустава. Их устанавливают на ночь, а днем снимают. Использование данных приспособлений проводится только по назначению врача. При наличии нарушений в системе кровообращения и варикозной болезни эти ортопедические методы противопоказаны.
- Физиотерапия. Наиболее распространенной терапевтической процедурой является мышечная электростимуляция. При подаче электрических импульсов с силой тока до 50 мА с регулируемой продолжительностью (1-350 мс) происходит сокращение растянутых связок и мышечных тканей, нормализуется кровоснабжение, повышается мышечная активность. Укрепленные мышцы получают способность фиксировать правильное расположение конечностей при перемещении. Электростимуляцию нельзя проводить при наличии воспалительных процессов в острой фазе, тромбофлебите, высокой температуре тела, развитии опухолей.
- Активизация образа жизни. Занятия спортом и активный отдых способствуют исправлению рассматриваемого суставного дефекта. Рекомендуются такие профилактические мероприятия: частое посещение плавательного бассейна, увлечение велосипедом и лыжами; постоянный контроль положения своего тела, исключая длительное стояние с широко расставленными ногами; ношение ортопедических ботинок и специальных стелек; частое хождение босиком по песку и траве летом; регулярная утренняя зарядка, прогулки по свежему воздуху, туристические походы.
- Лечебный массаж. Правильное функционирование сустава зависит не только от него самого, но и от состояния окружающих тканей. С учетом этого для коррекции коленного сустава необходимо воздействие на мышцы спины, поясницы, ягодиц, бедра и ног. Лечебный массаж позволяет повысить тонус растянутых мышц и, наоборот, расслабить чрезмерно напряженные. Полный массажный комплекс включает такие процедуры: поглаживание, растирание и разминание поясничной зоны; массаж ягодиц и крестцового отдела позвоночника; интенсивное воздействие на заднюю поверхность бедра; разминание, растягивание и вибрация мышц голени; корректирующий массаж коленного сустава; поглаживание и растирание ахиллова сухожилия; воздействие на ступню; повторный массаж колена, голени и бедра.
- Лечебная физкультура. Упражнения ЛФК при вальгусной деформации коленного сустава должны разрабатываться специалистом. Важно, чтобы занятия носили систематический характер с оптимальными нагрузками и продолжительностью. Особая роль в физических занятиях отводится йоге, которая считается очень полезной при рассматриваемом заболевании (особенно позы «Воин» 1 и 2). В основе многих упражнений лежит приседание.
Оперативное лечение
В запущенной стадии болезни и при наличии осложняющих процессов исправление вальгусной деформации осуществляется хирургическим способом. Операции обычно назначаются людям пожилого возраста, т.к. патология у них может развиваться достаточно тяжело.
Перед проведением оперативного лечения обязательно назначается уточняющее диагностирование с использованием компьютерной томографии и МРТ.
В процессе хирургической операции производится выравнивание оси конечности путем искусственного перелома кости с последующей фиксацией. Часто используется для фиксации аппарат Елизарова. После вмешательства (в течение 4 — 5 суток) обеспечиваются реабилитационные мероприятия с использованием специальных ходунков. Впоследствии передвижение обеспечивается с опорой на костыли. Аппарат позволяет проводить коррекцию ног и после операции (на 8 — 9 сутки).
Вальгусная деформация коленных суставов может принести много проблем больному человеку. При появлении признаков патологического искривления ног следует принять эффективные меры по лечению болезни. В запущенной стадии придется делать хирургическую операцию.
ortocure.ru
Вальгусная деформация коленных суставов
Деформирование коленных суставов могут вызывать следующие состояния:
- высокая нагрузка на ноги в период быстрого роста, когда мышцы и связки еще плохо развиты;
- рахит, недостаток витамина D и кальция;
- болезнь Эрлахера-Блаунта (деформирующий остеохондроз большеберцовой кости);
- паралич конечностей;
- повреждения костей таза;
- избыточный вес;
- ношение неудобной обуви – слишком узкой или, наоборот, широкой;
- травмы и воспаления суставов;
- экологический фактор.
Испытание ходьбой: нагрузка на ноги при первых шагах ребенка многократно возрастает, в этот период родители должны быть особенно внимательны
Основной и наиболее распространенной причиной деформации ног являются перегрузки конечностей, когда ребенок начинает делать первые шаги. В процессе роста форма и взаимное расположение костей, формирующих коленный сустав, меняется.
Совсем маленьким детям свойственно только сгибать ноги в коленях, а при ходьбе суставы полностью разгибаются. Инстинктивно малыш ставит ноги широко, так как мышцы слабы.
Из-за этого варусная (О-образная) установка ног постепенно, в течение нескольких лет, меняется на вальгусную. В возрасте 5, 6 или 7 лет все приходит в норму, а в случае оставшейся деформации говорят о патологии.
Основными причинами развития Х-образной деформации коленных суставов являются:
- чрезмерная нагрузка на ноги в моменты быстрого роста ребенка, сопровождающаяся недоразвитостью мышц;
- рахит;
- нарушение в эпифизарном росте костей;
- приводящая контрактура тазобедренного сустава;
- ношение некачественной обуви, которая, не только сильно сдавливает стопу, но и приводит неправильной установке стопы;
- избыточный вес. В данном случае, если мышцы ног не были развиты достаточно хорошо, они попросту не могут справиться с такой нагрузкой, в результате чего перестают поддерживать нормальную форму ноги;
- воспалительные процессы и травмы коленных суставов.
Отдельно следует отметить, что довольно часто вальгусная деформация является врожденным заболеванием. В таком случае она сопровождается еще и искривлением шейки бедра, а также плоскостопием. Врожденное заболевание может быть как симметричным, так и односторонним.
Как родители могут понять, есть ли признаки заболевания?
Конечно, поставить окончательный диагноз может только врач. Но родители могут заметить некие признаки, которые помогут выявить болезнь на ранней стадии и станут поводом обращения к доктору.
Для начала необходимо обратить на походку ребенка. При нормальном положении ног, стопы находятся параллельно, и при ходьбе такое положение не изменяется, а нагрузка идет на пятку и подушечку под пальцами.
Если деформация присутствует, то можно увидеть, что ребенок ходит, наступая на внутреннюю часть стопы, при этом мизинец ноги будто приподнят. Именно в этот период болезнь начинает прогрессировать.
Симптомы
Определить вальгусную деформацию коленей как у детей, так и у взрослых можно по следующим признакам:
Основными симптомами вальгусной деформации коленных суставов являются:
- боль в конечностях, появляющаяся во время ходьбы, быстрое появление усталости;
- если деформация суставов происходит неравномерно, возможно развитие сколиоза;
- изменение походки – шарканьем ногами;
- искривление шейки бедра (в случае врожденной деформации).
В зависимости от степени вальгусной деформация коленных суставов, сделав рентгенографию, можно увидеть такие ее признаки:
- При легкой стадии заболевания наблюдается отклонение голени на внешнюю сторону приблизительно на 10-15 градусов;
- При средней стадии отклонение голени происходит уже на 15-20 градусов;
- При тяжелой стадии можно увидеть, что голень отклонилась более чем на 20 градусов.
Лечение
Лечение вальгусной деформации коленного сустава у детей должно включать комплекс следующих мероприятий:
- применение ортопедических материалов;
- физиотерапия;
- изменения режима дня, образа жизни, в сочетании с профилактическими мероприятиями;
- сеансы массажа;
- специальные физические упражнения.
Оперативная методика для устранения вальгуса в детском возрасте обычно не применяется. Операции показаны пожилым людям, когда деформация сопровождается воспалениями различного характера.
Рассмотрим подробнее каждый пункт лечения вальгуса коленных суставов у детей.
Ортопедия
Чтобы помочь суставам при вальгусе, применяют специальные шины, изготовленные в ортопедическом салоне, фиксирующие суставную часть конечности в колене. Такие шины фиксируются, и оставляются на ночь. Применение ортопедических изделий возможно исключительно после врачебной консультации.
Врач должен следить за ношением шин, и проверять степень фиксации. При использовании шин имеются противопоказания в виде нарушения кровяного оттока конечностей.
Физиотерапия
Физиотерапия помогают справиться с вальгусом коленных суставов у детей. При назначении комплексных процедур, удается улучшить приток крови к поврежденным конечностям, укрепить мышцы.
В результате комплексных мероприятий появляется возможность исправить вальгусную деформацию конечностей, и поддерживать суставы при ходьбе во время лечения.
Профилактические мероприятия, связанные с образом жизни
Если поставлен диагноз вальгус коленного сустава, рекомендуется придерживаться следующих моментов (в сочетании с другими процедурами), помогающих предотвратить дальнейшее развитие искривления конечностей:
- родителям необходимо следить за тем, чтобы ребенок не находился продолжительное время на ногах. На время лечения следует ограничить игры, где ребенку приходится стоять;
- одним из самых действенных методов при лечении вальгуса, считается массаж, о котором поговорим дальше;
- при необходимости, врач прописывает ребенку специальную, ортопедическую обувь;
- родители должны следить за температурой помещения, где находится малыш. При вальгусном искривлении опасен перегрев и переохлаждение конечностей. При несоблюдении температурного режима, заболевание может прогрессировать;
- ношение ортопедических шин, о которых говорилось выше;
- хирургическое вмешательство может применяться при исключительных ситуациях, когда перепробованы другие методики;
- в теплое время года ребенку рекомендуется ходить босиком (по траве, песку);
- специальные гимнастические упражнения, о которых также расскажем дальше.
Заметить, что с ножками ребенка не все в порядке, не так сложно. Родители должны обращать внимание на то, как ходит их малыш.
Если с ногами все хорошо, то во время ходьбы стопы расположены параллельно, и вся нагрузка идет на пятку и подушечку под пальчиками. При деформированных суставах, во время движения, малыш наступает на внутреннюю часть стопы, а мизинец обычно находится в приподнятом состоянии.
Такая походка говорит о явном развитии вальгуса.
Массаж
Курс массажа проводится с упором на поясничные и спинные мышцы, а также затрагивает ягодицы и внутреннюю поверхность конечностей.
При вальгусном искривлении обычно прописывается курс массажа, состоящий из 12 или 20 сеансов, с соблюдением интервалов от 2 до 4 недель. В зависимости от количества сеансов, процедуры выполняются каждый день, или же через день.
На ранних стадиях деформацию суставов лечить намного легче, чем в запущенном состоянии. Для начала стоит определить причину патологии.
Если у взрослого человека есть лишний вес, в первую очередь необходимо бороться с ним. Также необходимо подбирать правильную обувь, отказаться от туфель на высоком каблуке и с узким носком.
Терапия для детей и взрослых при вальгусной деформации коленных суставов складывается из нескольких основных мер:
- Ортопедические изделия для поддержания сустава. Они фиксируют сустав во время сна, чтобы он «привыкал» к нормальному состоянию.
- Физиотерапия. Направлена на стимуляцию тонуса мышц, чтобы они были способны выдерживать вес, равномерно распределяли нагрузку на сустав.
- Активный образ жизни. Занятия спортом необходимы организму для гармоничного развития мышц и суставов. Если деформация сильная, активность поддерживается лечебной физкультурой. Затем можно добавлять другие нагрузки: катание на коньках, роликах, походы, лыжный спорт, бассейн.
- Оперативные методы. Применяются только в крайнем случае, если самостоятельно сустав восстановиться не может, а также есть сильное воспаление. При этом хирурги искусственно ломают сустав и восстанавливают его ось. Реабилитация длительная и тяжелая.
- Массаж. Делается с акцентом на мышцы спины, а также ягодицы, поясницу, внутреннюю поверхность бедра. Он необходим для стимуляции мышц, которые окружают сустав.
Специальный корсет для сустава поддерживает его в прямом состоянии, но применять его можно только после консультации с врачом
Суставы даются человеку однажды и на всю жизнь. Поэтому с раннего детства необходимо следить за их состоянием.
Если вовремя распознать болезнь, ее вылечить гораздо легче. Однако еще проще — предупредить заболевание, придерживаясь здорового образа жизни и регулярно посещая врачей для планового осмотра.
Лечение вальгусной деформации коленных суставов у детей комплексное и назначается после проведения диагностических мероприятий. Для уточнения степени тяжести заболевания делают рентгенограмму.
Для исключения суставных патологий оценивают показатели биохимического анализа крови: наличие С-реактивного белка, ревматоидного фактора и мочевой кислоты.
С помощью тестов на микроэлементы определяют уровень кальция и фосфора в организме.
Современные методы терапии позволяют полностью исправить форму ног и остановить дальнейшее прогрессирование деформации. Применяется несколько эффективных способов:
- ношение ортопедических приспособлений;
- физиотерапия;
- массаж;
- ЛФК.
Важную роль в комплексной терапии вальгуса исполняет удобная обувь, фиксирующая ногу
Лечение вальгусной аномалии продолжительное, родители должны приложить максимум усилий и терпения, так как нужно следить за пройденным расстоянием, нагрузкой, самочувствием ребенка.
Этапы лечения деформации суставов у детей.
- Сразу после диагностики необходимо приобрести ребенку ортопедическую обувь, проконсультировавшись предварительно с лечащим врачом.
- В обувь нужно обязательно вставлять специальные стельки, которые изготавливаются индивидуально.
- Подбираются ночные шины, удобный матрас.
- При запущенной патологии потребуется проведение хирургической операции.
- Назначается курс массажа, мануальная терапия, физиотерапевтические мероприятия.
- Полезно для детей с деформацией суставов делать парафиновые обертывания сразу после массажа.
- Выполняется специальный гимнастический комплекс для ребенка, первые сеансы проводит врач, обучая родителей.
- Курс массажа при вальгусной деформации длится не менее 20 процедур с перерывами на месяц. Массаж противопоказан в случае выраженной болезненности и при сопутствующих инфекционных патологиях.
При обращении за помощью к врачу и постановке именно этого диагноза пациенту будет назначено комплексное лечение. А именно:
1.Ношение специальных ортопедических изделий.
В данном случае врач может наложить специальные ортопедические шины, которые помогут зафиксировать коленный сустав. Чаще всего пациентам приходится надевать их и во время сна.
Но не стоит забывать и о противопоказаниях, к которым относятся нарушение венозного оттока и кровообращения в нижних конечностях.
2.Физиотерапия.
Чаще всего назначается электростимуляция плантарных мышц. При данной процедуре мышцы, которые были достаточно сильно растянуты, сокращаются вследствие воздействия на них электричества. В окончательном итоге происходит наращивание мышечной массы и улучшение кровообращения.
Противопоказаниями данной процедуры являются:
- тромбофлебит;
- склонность к кровотечениям и различным новообразованиям;
- повышенная температура тела;
- воспалительные процессы.
3.Изменение образа жизни.
Существует несколько немедицинских методов, способствующих лечению вальгусной деформации коленных суставов. А именно:
Сам процесс лечения патологии длительный. Все время необходимо следить за малышом, чтобы он не расставлял ножки слишком широко и не ходил на дальние расстояния.
Методы лечения
Для ребенка следует приобрести специальную обувь с каблуками, скошенными кнаружи, и носить ее во время прогулок. Также врачи рекомендуют вставлять специальные корригирующие вставки. Но, в любом случае, рекомендуем изначально посетить врача-ортопеда.
Профилактика и развития болезни
Есть определенные рекомендации, помогающие предотвратить прогрессирование деформации.
- Самое главное, при первых подозрениях на вальгусную деформацию, как можно скорее обратиться к специалисту. На основании рекомендаций врача необходимо проводить все необходимые действия вместе с ребенком. От ответственного отношения родителей зависит дальнейшее состояние здоровья ребенка.
- Ребенку противопоказано длительное стояние на ногах, особенно на широко расставленных. Игры, требующие долгого нахождения в стоячем положении, тоже необходимо ограничить.
- Пешие прогулки дают сильную нагрузку на неокрепшие детские суставы, поэтому их также следует строго лимитировать. Лучше сделать это до полного выздоровления.
- Массаж оказывает неизменно положительное влияние на состояние суставов и на мышечный корсет. Естественно, доверить такую важную часть лечения можно только специалисту. Процедуры проводятся курсами: 2 недели делают массаж, 2 недели отдыхают.
- Возможно, придется приобрести ребенку специальную обувь, с ортопедическим эффектом. Кстати, неудобная некачественная обувь может только усугубить ситуацию.
- Необходимо строго следить за температурным режимом окружающего пространства. Для ребенка с вальгусной деформацией одинаково вредны и перегрев и переохлаждение. При неблагоприятных условиях процесс искривления может только ускориться.
- Ношение вальгусных шин помогает зафиксировать сустав в правильном положении. Особенно это актуально в ночное время, когда ребенок спит.
- Хирургические методы для лечения подобной патологии у детей применяются только в особых случаях. Врачи предпочитают более щадящие способы, прибегая к операции, только если нет другого выхода.
- В летний период ребенку желательно позволять гулять босиком по траве или песку. Конечно, выбирать место нужно тщательно.
- Лечебная физкультура с правильно подобранными упражнениями позволяет добиться стабильного терапевтического эффекта, укрепляет нужные мышцы. К тому же комплекс тренировок составляется так, чтобы избавить от дополнительной нагрузки травмированные участки.
sustav.space
Что предлагает современная медицина для лечения вальгусной деформации коленных суставов у ребенка
Вальгус коленных суставов – это такая деформация, при которой ножки вывернуты наружу, напоминая букву «Х». В одних случаях это результат физиологических процессов, отражающих нормальное формирование нижних конечностей ребенка, а в других – признак патологии. Как родителям разобраться в ситуации? И каким должно быть лечение вальгусной деформации коленных суставов у детей?
Как проходит формирование оси нижних конечностей?
После рождении у ребенка ножки находятся в варусном состоянии, т.е. имеют О-образную форму, при этом угол между большеберцовой и бедренной костью составляет 10-15°. Считается, что такой варус коленей связан с особенностями расположения плода в утробе матери.
Когда ребенок начинает ползать, а тем более, ходить, ножки начинают постепенно выравниваться. В 18-22 месяца из-за гиперкоррекции варус сменяется вальгусом (Х-образная форма нижних конечностей). Но в последующие несколько лет ножки выравниваются.
Однако не всегда эти процессы проходят гладко (физиологично). В любой момент могут возникнуть нарушения, которые самостоятельно не будут коррегироваться. Такие патологические деформации всегда проявляются на фоне основного заболевания (рахит, соединительно-тканная дисплазия и т.д.).
Вовремя нелеченная (неустраненная) деформация коленных суставов угрожает развитием остеоартрита – воспалением костей, участвующих в образовании сочленения, и окружающих тканей.
Симптомы
Определить наличие вальгусной деформации у ребенка просто – достаточно посмотреть на его ножки. При такой форме они напоминают букву «Х». При этом коленные суставы максимально сведены, а лодыжки значительно отстоят друг от друга. Чем больше межлодыжечное расстояние, тем тяжелее имеющаяся аномалия строения.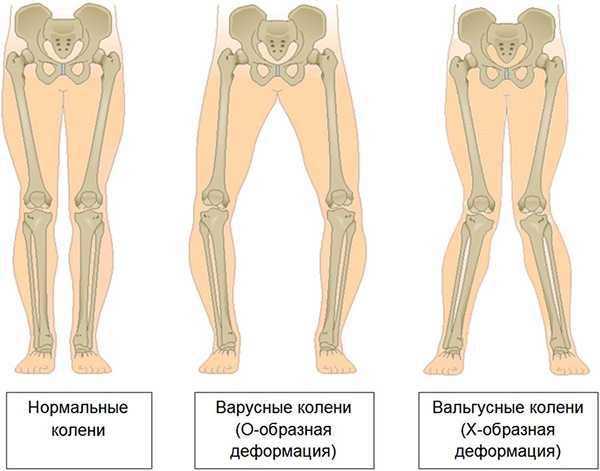
Если ребенок сгибает ножки в колене, то Х-образная форма становится менее заметной. Малыша с вальгусом отличает неуклюжая походка, он перебрасывает туловище из стороны в сторону, пытаясь сохранить центр тяжести. Чтобы лучше сохранять равновесие, ребенок сводит стопы вместе. В некоторых случаях это может приводить к формированию плоскостопия – уплощается и поперечный, и продольный свод стопы.
Вальгусная деформация коленных суставов у детей может быть одно- или двусторонней. Это зависит от фонового заболевания, которое привело к повреждению опорно-двигательного аппарата.
Причины
Основные предрасполагающие факторы выглядят следующим образом:
- дисплазия соединительно-тканных структур;
- чрезмерная нагрузка на нижние конечности в процессе формирования ходьбы (такая ситуация чаще всего связана с коротким периодом ползания, когда ребенок через непродолжительное время начинает ходить);
- нарушение строения костей, например, при рахите;
- плохая обувь, нарушающая нормальную установку стоп;
- избыточный вес, когда неокрепшие структуры опорно-двигательного аппарата подвергаются сильному сдавлению.
Диагностика
Окончательный диагноз устанавливает врач после проведения рентгенологического исследования нижних конечностей. Специалист измеряет различные индексы и углы наклона, чтобы определить степень деформации и подобрать наиболее оптимальный способ лечения.
Несмотря на определенную лучевую нагрузку во время рентгендиагностики, нет лучшего метода объективно оценить имеющееся нарушение. Многие родители полагают, что это можно сделать с помощью УЗИ. Однако этот метод оказывается совершенно неинформативным, т.к. кости очень плохо пропускают ультразвук.
Методы лечения
Современная детская ортопедия располагает различными методами коррекции имеющейся аномалии. Это и консервативные, и хирургические техники. Первые направлены на постепенное (поэтапное) исправление вальгуса, а вторые – на одномоментное. Операции в большинстве случаев предполагают остеотомию – рассечение кости с последующей ее фиксацией в правильном положении при помощи различных металлоконструкций (спицы, пластины и т.д.). Также могут применяться компрессионно-дистракционные аппараты.
Хирургические методы эффективны. Но по мере роста ребенка они не исключают возможности развития рецидива. В этом случае потребуется проводить повторную операцию. К тому же, остеотомия – это достаточно объемное вмешательство, которое не лишено операционных рисков. После хирургической коррекции обязательно наложение гипсовой повязки, которая на некоторое время выключает другие структуры опорно-двигательного аппарата из развития. Поэтому детские ортопеды все чаще склоняются в сторону малоинвазивных методик, среди которых особой популярностью пользуется управляемый рост костей.
Однако если возраст ребенка не превышает 3-4 лет, то возможно применение массажа, лечебной физкультуры и ношение ортопедического аппарата. Обычно этих усилий достаточно для устранения имеющейся аномалии.
Что такое управляемый рост костей?
Это методика предполагает использование естественного потенциала роста костей ребенка, чтобы корректировать имеющиеся нарушения. Для этого временно выключают ростковые зоны. Чаще всего с этой целью используются пластины с 2 винтами (методика Stevens). Над поверхностным слоем кости устанавливается восьмиобразная пластина в одной плоскости с имеющейся деформацией. По мере роста кости происходит устранение вальгуса.
Методика Stevens имеет ряд преимуществ перед другими аналогичными способами, основанными на управляемом росте (установка скоб, трансфизарных винтов и т.д.), потому что она:
- малоинвазивна;
- быстро выполняется;
- отличается высокой точностью;
- удобна в применении;
- надежна и эффективна;
- безопасна (очень низкий процент осложнений).
Читайте также: Причины возникновения рахита у детей и его лечение
Таким образом, методика Stevens признана международным сообществом детских ортопедов оптимальным способом коррекции вальгусной деформации у детей, не достигших окончания костного роста. Однако мнения ученых разделились относительно того, в каком возрасте эту миниоперацию надо проводить. Одни считают ее целесообразной у ребенка 20 месяцев – 17 лет, а другие — от 2 до 14 лет.
Чтобы не упустить драгоценное время, проконсультируйтесь со специалистом как можно раньше.
Общие мероприятия
Они направлены на создание условий для оптимального роста и развития костей, если диагностирована вальгусная форма нижних конечностей. Приводим список тех советов, которые дают детские ортопеды:
- Избегать длительного нахождения в вертикальном положении, чтобы минимизировать нагрузку на нижние конечности.
- Регулярно проведите курсы лечебного массажа (выбирайте только опытного массажа, специализирующегося на работе с детьми, имеющими осевые деформации нижних конечностей). Особенности такого массажа в том, что первоочередное значение уделяется мышцам спины, ягодиц и внутренней поверхности бедер.
- Одевайте ребенку ортопедическую обувь, чтобы предупредить развитие плоскостопия.
- Поддерживайте оптимальную температуру в помещении, в котором находится малыш. Опасны и низкие, и высокие температуры, т.к. нарушается нормальное развитие костно-суставных структур.
- Давайте возможность ребенку летом ходить босиком для стимулирования костного развития. Однако следите, чтобы поверхность, по которой он ходит, была безопасной – не было острых предметов, камней и т.д.
- Регулярно выполняйте с ребенком гимнастические упражнения, лучше всего это делать с инструктором по лечебной физкультуре.
- Следите, чтобы ребенок не сжимал колени во время сидения.
- Избегайте упражнений, требующих преодоления различных сопротивлений.
Заключение
Чтобы у ребенка были ровные и красивые ножки, проявляйте бдительность. Поэтому в возрасте 6 и 12 месяцев покажите малыша детскому ортопеду. Специалист сможет оценить, насколько правильно развиты нижние конечности, и не требуется ли корректирующая терапия. Максимально стимулируйте ползание, чтобы опорно-двигательная система ребенка окрепла перед тем, как он встанет на ножки.
Если же уже установлен диагноз вальгусной деформации, то обязательно следуйте рекомендациям квалифицированного врача. Помните, что сейчас все чаще и чаще применяются малоинвазивные способы лечения вальгуса. Поэтому если вам советуют операцию, проконсультируйтесь еще с одним специалистом. Second look (второе мнение) помогает выработать действительно верную тактику.
Что предлагает современная медицина для лечения вальгусной деформации коленных суставов у ребенка обновлено: Март 28, 2018 автором: cRb05BnScDvyd
zdorovyedetei.ru