Лечение суставов - артроз, артрит, остеохондроз и многое другое
Сердечные отеки симптомы
Сердечные отеки. Причины, симптомы, признаки, диагностика и лечение патологии :: Polismed.com
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Сердечные отеки являются достаточно распространенной проблемой. Связано это с тем, что согласно данным ВОЗ (Всемирной Организации Здравоохранения) болезни сердечно-сосудистой системы являются едва ли не самой распространенной проблемой в мире. Они уже много лет уверенно занимают первое место среди основных причин смерти. Многие исследователи считают, что это вызвано изменениями в образе жизни и питания, которые характерны для населения развитых стран. Распространенность сердечно-сосудистых заболеваний на этом фоне остается очень высокой. Соответственно, и сердечные отеки в медицинской практике встречаются очень часто. Точные цифры в данном случае получить невозможно, так как сам по себе отечный синдром не является отдельной нозологической единицей (самостоятельным заболеванием), и по нему не собирают статистические данные.
Сердечные отеки могут появляться как у женщин, так и у мужчин. Они встречаются в любом возрасте, но более характерны для пожилых людей. Дело в том, что именно в преклонном возрасте проблемы с сердцем носят в основном хронический характер. Ну а сердечные отеки появляются именно при хроническом течении болезни (при остром они попросту не успевают сформироваться).
Отеки при заболеваниях сердечно-сосудистой системы имеют ряд отличий от таковых при других нарушениях (заболевания почек, нарушения на уровне печени). Они появляются периодически и могут исчезать самостоятельно (при нормализации работы сердца). Сами по себе сердечные отеки не могут стать причиной смерти пациента. Однако их появление говорит о неблагоприятном течении заболевания и о необходимости обратиться за медицинской помощью. Кроме того, длительное игнорирование отечного синдрома может привести к ряду нарушений локального характера. Эти осложнения в перспективе потребуют отдельного лечения.
Анатомически сердечно-сосудистая система состоит из следующих отделов:
- сердце;
- малый круг кровообращения;
- большой круг кровообращения;
- кровь.
С точки зрения анатомии в сердце выделяют следующие составные части:
- Оболочки сердца. Внутренняя оболочка называется эндокардом. Она выстилает камеры сердца, обеспечивает нормальный ток крови (без завихрений и тромбов) и формирует сердечные клапаны. Второй, наиболее толстый слой стенки сердца, сформирован миокардом. Это сердечная мышца, которая сокращается под действием биоэлектрических импульсов. В его работе можно выделить две основные фазы - систолу (собственно сокращение) и диастолу (расслабление). В систолу кровь изгоняется из камеры сердца, а в диастолу – наоборот, поступает внутрь. Наиболее поверхностной оболочкой является перикард или сердечная сумка. Он сформирован двумя листками, между которыми имеется небольшая щель – полость перикарда. Листки сердечной сумки отгораживают сердце от других органов грудной клетки и способствуют скольжению стенок во время сокращений. Для этого в норме в перикарде содержится небольшое количество специальной жидкости.
- Камеры сердца. Сердце человека состоит из 4 полостей – двух предсердий и двух желудочков. Левые отделы в норме не сообщаются с правыми. Кровь попадает в сердце из крупных вен – верхней и малой полой вены. Она поступает в правое предсердие (расположенное в верхней правой части органа). Отсюда при сокращении мышцы кровь изгоняется в правый желудочек (правая нижняя четверть органа). При его сокращении кровь выбрасывается в малый круг кровообращения, проходящий через легкие. Из легких по легочным венам артериальная кровь поступает в левое предсердие (в левой верхней части сердца). Отсюда она направляется в левый желудочек (нижняя левая четверть), который выбрасывает ее под давлением в большой круг, обеспечивая питание всех органов и тканей кислородом.
- Проводящая система сердца. Данная система представляет собой несколько пучков особых волокон, которые очень хорошо проводят биоэлектрические импульсы. Эти пучки проходят в толще миокарда и отвечают за правильное распространение импульсов. Благодаря этому все камеры сердца сокращаются в правильной последовательности (сначала идет систола предсердий, а несколько позже – систола желудочков). Так обеспечивается последовательный ток крови и ее нормальное перекачивание. Нарушения в проводящей системе ведут к хаотичному сокращению миокарда и нарушениям кровообращения.
- Клапанный аппарат. Данная система представлена четырьмя клапанами, которые предотвращают ток крови в обратную сторону (например, из желудочка в предсердие). На выходе из правого предсердия располагается трехстворчатый клапан, на выходе из правого желудочка – клапан легочной артерии. В левых отделах располагаются митральный (на выходе из левого предсердия) и аортальный (на выходе из левого желудочка) клапаны. При сужении клапана снижается его пропускная способность, и кровь хуже поступает в следующую камеру сердца. При расширении клапана его створки не могут плотно закрыть отверстие, и часть крови возвращается назад.
- Коронарные сосуды. Коронарными называются собственные сосуды миокарда, которые несут кровь к сердечной мышце. Они начинаются у основания аорты (сразу после ее выхода из сердца) и опутывают сердце густой сетью. Стенки левого желудочка снабжаются кровью лучше всего, так как здесь мышца наиболее толстая, и она совершает наибольший объем работы.
Венозная сеть, идущая к сердцу, формируется следующими венами (расположены в порядке уменьшения калибра):
- нижняя полая вена;
- воротная вена (собирает кровь из желудка, селезенки, кишечника, поджелудочной железы);
- подвздошные вены;
- бедренные вены;
- вены нижних конечностей.
В развитии сердечных отеков наибольшую роль играют следующие компоненты крови:
- Белки крови. Альбумины и в меньшей степени глобулины являются весьма крупными молекулами, которые не способны в норме пройти сквозь стенку сосудов или фильтрационный барьер в почках. Они удерживают значительную часть жидкой части крови внутри сосудов. Это явление называется онкотическим давлением.
- Глюкоза. Данное вещество обладает повышенной осмотической активностью. Жидкость как бы вытягивается в ту среду, где концентрация глюкозы больше.
- Натрий. Также является осмотически активным веществом, способным удерживать жидкость.
- Гормоны. Некоторые гормоны (альдостерон, ренин, ангиотензин и др.) способны напрямую влиять на сосуды. Под их действием увеличивается или уменьшается проницаемость сосудистых стенок, происходит расширение или сужение самого просвета сосудов.
С точки зрения физиологии сердечно-сосудистой системы сердечные отеки формируются следующим образом:
- Установление сердечной недостаточности. Как только насосная функция крови нарушается (по различным причинам), сердце (либо один из его отделов) становится неспособно перекачивать весь поступающий к нему объем крови. Из-за этого кровь постепенно начинает скапливаться в крупных сосудах, идущих к сердцу. При недостаточности левых отделов переполняются сосуды малого круга кровообращения (что поначалу не угрожает появлением периферических отеков). При недостаточности правых отделов последовательно повышается давление в нижней и верхней полых венах. Длительный застой постепенно распространяется на все вены большого круга. Под действием силы тяжести кровь скапливается в нижних конечностях. Стенки вен растягиваются, и жидкости становится легче проникнуть в межклеточное пространство.
- Понижение сердечного выброса. При сердечной недостаточности происходит не только застой венозной крови. Также понижается количество артериальной крови, которое сердце дает тканям. Организм, чувствуя нехватку кислорода, активирует ряд защитных систем. Наибольшее значение играет выделение вазопрессина и активация симпатико-адреналовой системы.
- Сужение сосудов. Данная реакция возникает для поддержания артериального давления на нормальном уровне. Проблема заключается в том, что сужение сосудов понижает скорость фильтрации в почках. Из-за этого образуется меньше мочи и больше жидкости задерживается в организме.
- Повышение проницаемости сосудов. Возникает под действием биологически активных веществ, которые выделяются на фоне гипоксии (нехватки кислорода). Эти вещества воздействуют на клетки в стенках сосудов. В результате возрастает проницаемость сосудов, и жидкость легче выходит в межклеточное пространство.
- Повышенная реабсорбция воды. Под действием вазопрессина в канальцах почек значительный объем первичной мочи подвергается обратному всасыванию. Это также способствует задержке воды и переполнению вен кровью.
- Пониженное онкотическое давление. Данный механизм развития включается на поздних стадиях хронической сердечной недостаточности, когда поражается печень из-за длительного венозного застоя. В ней перестают нормально синтезироваться белки крови, что и ведет к понижению онкотического давления. Из-за этого жидкость легче покидает сосуды.
Причинами развития хронической сердечной недостаточности могут быть следующие патологии:
Кардиосклерозом называется замещение волокон миокарда клетками соединительной ткани. Он может развиваться при некоторых системных заболеваниях либо являться осложнением острых воспалительных процессов. Очаговый кардиосклероз, например, может сформироваться после перенесенного инфаркта или инфекционного миокардита. Соединительная ткань является не такой эластичной как мышечная. Из-за этого сердце сокращается не так сильно в систолу и не успевает наполниться кровью во время диастолы. Чем больше площадь разрастания соединительной ткани при кардиосклерозе, тем тяжелее сердечная недостаточность. У таких пациентов сердечные отеки могут появляться часто и сильно снижать качество жизни. Понятие кардиомиопатии объединяет ряд патологических изменений в сердечной мышце. При этом точно установить причину этих изменений удается далеко не всегда (тогда говорят о первичных кардиомиопатиях). Также изменения могут быть остаточным эффектом после различных перенесенных заболеваний сердца или осложнением хронических патологий. Характерной для всех кардиомиопатий особенностью является нарушение сократимости миокарда и изменение объема камер сердца.Все первичные кардиомиопатии разделяют на три основных типа:
- дилатационная, при которой имеет место перерастяжение и истончение стенки сердца, а также увеличение объема камеры (желудочка или предсердия);
- гипертрофическая, при которой стенка сердца, наоборот, утолщается, а объем камер сердца уменьшается;
- рестриктивная, при которой нарушается эластичность стенки, и ослабляются сокращения.
Обычно ревмокардит (ревматическое воспаление сердца) проходит следующие стадии:
На последней стадии болезнь переходит к хроническому течению. Дело в том, что изменяется само строение клапанов и миокарда. Даже после полного излечения инфекции и подавления аутоиммунного процесса дефект остается. Он и ведет к нарушениям кровообращения, которые часто сопровождаются отечным синдромом. Данное понятие объединяет целый ряд структурных нарушений, которые присутствуют у пациента с рождения. Их появление объясняется нарушениями внутриутробного развития. На нормальное деление клеток сердца может повлиять целый ряд различных факторов. Они воздействуют на генетический материал и нарушают процесс развития тканей. Из-за этого после рождения у детей наблюдаются проблемы в работе сердца.Факторами, способствующими появлению врожденных пороков сердца у детей, являются:
- генетические и хромосомные заболевания (в том числе синдром Дауна, Патау, Эдвардса и др.);
- ионизирующие излучения (контакт с радиоактивными веществами во время беременности, прохождение противопоказанных медицинских процедур);
- воздействие химических мутагенов (алкоголь, никотин, нитраты, органические краски и др.);
- прием ряда лекарственных средств (талидомид, некоторые антибиотики);
- некоторые инфекции, перенесенные матерью во время беременности (корь, краснуха, гепатит В в третьем триместре, тяжелое обострение герпетической инфекции).
Основными видами нарушений сердечного ритма являются:
- Тахикардия. При тахикардии происходит слишком частое сокращение сердечной мышцы. Из-за этого в диастолу сердце не успевает наполниться кровью, а в систолу выбрасывается меньший объем. Возникает застой крови в сосудах, подносящих кровь к сердцу.
- Брадикардия. При брадикардии ритм сердечных сокращений, наоборот, урежается. Камеры сердца успевают полностью наполниться кровью и выбрасывают ее в полном объеме. Но общее количество крови, перекачиваемое за минуту, падает.
- Аритмия. При аритмии может сохраняться нормальная частота сердечных сокращений, но нет регулярной последовательности (ритма). Интервалы между сокращениями разной длины, из-за чего часть крови при систоле может забрасываться обратно (из желудочков в предсердия, из предсердий в крупные вены).
Однако на более поздних стадиях появляется целый ряд проблем. Во-первых, гипертрофированный миокард потребляет больше кислорода. Во-вторых, из-за утолщения стенок уменьшается объем желудочка. В-третьих, появляются проблемы с ритмом (утолщенная мышца сокращается дольше, чем нормальная). В сумме это дает застой венозной крови в правом предсердии и крупных венах. Сердечные отеки появляются позднее, когда наступает период декомпенсации кровообращения. В данном случае они будут одним из наиболее характерных проявлений патологии.
Перикардитом называется воспаление листков сердечной сумки. В норме она обеспечивает нормальное скольжение стенок сердца во время его сокращений. При воспалении же скольжение ухудшается, смазывающая жидкость хуже выделяется в полость перикарда, и сами серозные листки утолщаются.Одним из возможных исходов перикардита является его констриктивная форма. При этом между листками перикарда образуются спайки из плотного вещества фибрина. Это сильно ограничивает подвижность сердечных стенок. То есть, во время систолы миокард не только борется с внутренним давлением, изгоняя кровь из желудочков, но и растягивает плотные тяжи фибрина. Это может вызвать гипертрофию сердечной мышцы, нарушения ритма, привести к хронической сердечной недостаточности. Еще серьезнее проблема, если появляется так называемое «панцирное» сердце. В этом случае между фибриновыми тяжами откладываются соли кальция. Это формирует толстую крепкую скорлупу, сдавливающую сердце со всех сторон.
У пациентов с констриктивным перикардитом отеки начинают появляться по мере образования спаек и отложения солей кальция. Чем сильнее сдавливается сердце, тем тяжелее будут нарушения кровообращения. Отечный синдром обычно сильно выражен и плохо поддается медикаментозному лечению. Амилоидная кардиопатия (или амилоидоз сердца) является достаточно редким заболеванием, что объясняет проблемы с правильной постановкой диагноза. При этой патологии в толще сердечной мышцы начинает откладываться патологический белок, которого в норме не должно быть в организме. Считается, что амилоид появляется на фоне наследственной предрасположенности, из-за особенностей иммунной системы. Нередко толчком к его развитию становятся тяжелые инфекционные заболевания. У пациентов с амилоидозом сердца может не быть каких-либо симптомов или проявлений болезни на ранних стадиях. Однако по мере оседания белка в толще миокарда нарушается его работа. Появляются признаки хронической сердечной недостаточности, которая начинает медленно прогрессировать. Соответственно все чаще дают о себе знать и сердечные отеки. Прогноз в данном случае будет неблагоприятный, так как специфического лечения, направленного на устранение патологического белка, нет. Назначаются средства для улучшения работы сердца, которые лишь на некоторое время улучшают его работу и уменьшают отеки.При любом из вышеперечисленных заболеваний в той или иной степени нарушается насосная функция сердца. Возникает застой в большом круге кровообращения (а позднее и в малом) и собственно сердечная недостаточность. Если данный процесс носит острый характер, отечный синдром может не успеть развиться. Дело в том, что на повышение давления в сосудах и его распространение на периферические отделы требуется довольно много времени. Именно поэтому сердечные отеки не развиваются за 1 – 2 дня, как это обычно бывает при почечной недостаточности. Если острая сердечная недостаточность не будет ликвидирована, смерть пациента наступит раньше, чем проявится отечный синдром. Именно поэтому считается, что базовой причиной сердечных отеков является именно хроническая сердечная недостаточность, при которой нет быстрых и выраженных нарушений в работе сердца.
Отличительными чертами сердечного отека являются:
- Локализация. Сердечные отеки всегда развиваются симметрично. Обычно они появляются вначале в области лодыжек и по мере нарастания сердечной недостаточности распространяются вверх по ногам. Несимметричные отеки ног могут объясняться наличием варикозного расширения вен. Однако и в этом случае отек будет присутствовать на обеих ногах, просто его размеры будут различными. Если пациент соблюдает постельный режим, либо его состояние не позволяет вставать с кровати, сердечный отек локализуется в области бедер и поясницы. Здесь он менее заметен, поэтому требуется отдельное исследование данной области в процессе диагностики. Симметричность также может быть нарушена, если пациент лежит на боку.
- Условия увеличения отека. Отеки ног обычно усиливаются к вечеру. Это объясняется тем, что в течение дня пациент большую часть времени находится в сидячем или стоячем положении. Под действием силы тяжести основная часть крови скапливается в венах нижних конечностей, усиливая отек. Сердечная недостаточность в данном случае не позволяет полноценно перекачивать оттуда кровь вверх. Ночью из-за горизонтального положения тела отек ног уменьшается (но чаще всего не проходит полностью). Заметить ранние сердечные отеки на ногах можно, просто осматривая ступни по вечерам. При снятии обуви, которая раньше была впору, на коже еще некоторое время остаются вдавления от шнурков, пряжек или полоски от босоножек.
- Температура кожи. Поскольку отек развивается в основном из-за скопления венозной крови, происходит гипоксия тканей. Клетки страдают от кислородного голодания, и процесс окисления веществ в них замедляются. Энергия не вырабатывается, и температура кожи понижается. Холодные на ощупь кожные покровы являются одним из наиболее важных отличий отечного синдрома при болезнях сердца. При отеках почечного происхождения, например, температура кожи в области отека не сильно отличается от температуры тела, а при воспалительном отеке (например, рожистое воспаление) кожа, наоборот, горячая на ощупь.
- Цвет кожи. Из-за застоя венозной крови отек приобретает синюшный оттенок, а иногда и фиолетовый. Его интенсивность зависит и от индивидуальных особенностей организма (у людей с более темной кожей заметить изменение цвета сложнее).
- Консистенция (плотность). На ощупь сердечные отеки являются довольно плотными. Жидкость, просочившаяся из сосудов, как бы распирает ткань. Кожа в области отека натянута. Если на отечную область надавить пальцем и подержать несколько секунд, то образуется вдавление, которое исчезает не сразу. Это также является отличительной чертой сердечных отеков от почечных.
- Ощущения больного. При надавливании на отечную область пациент не жалуется на боль. Он чувствует лишь само давление, ощущает, что ткани распирает жидкость. Это является основным отличием от воспалительного отека, при котором надавливание вызывает резкую боль. В целом локальная (местная) чувствительность кожи при сердечном отеке может быть снижена. Это объясняется гипоксией клеток и пережатием нервных путей.
- Скорость развития. В отличие от почечных отеков, которые могут развиться буквально за ночь, сердечные отеки обычно нарастают постепенно. Сердце не перестает резко качать кровь. Отек формируется как бы из маленьких порций венозной крови, которое сердце не успело перекачать. К тому же, необходимо некоторое время, чтобы этот остаточный объем крови переместился под действием силы тяжести в венозную сеть ног, и чтобы жидкость покинула сосудистое русло.
- Условия исчезновения. Сердечные отеки плохо поддаются локальному воздействию (компрессы, примочки, массаж). Они довольно быстро исчезают при лечении основного заболевания сердца. Насосная функция восстанавливается и сердечная недостаточность переходит в компенсированную фазу, когда кровь перекачивается по сосудам в нормальном темпе. Только при этом условии спадает отек.
- Сочетание с другими симптомами. Как правило, сердечные отеки не являются единственным проявлением основного заболевания. Еще до их появления (и по мере нарастания проблемы) можно заметить и другие симптомы сердечной недостаточности, о которых будет сказано далее.
Сопутствующими симптомами сердечной недостаточности могут быть:
- одышка;
- слабость;
- головокружение;
- цианоз кожи;
- боли в области сердца;
- боли в правом подреберье;
- нарушения сердцебиения;
- пальцы Гиппократа.
Собственно одышка представляет собой сбой ритма дыхания, при котором нарушаются глубина и частота вдоха. Пациент жалуется на субъективное ощущение нехватки воздуха. Одышка является объективным критерием для оценки тяжести сердечной недостаточности. При легких формах, когда отеков может и не быть, она возникает лишь во время значительных физических нагрузок. Когда отек уже сформировался, и речь идет о декомпенсированной сердечной недостаточности, одышку может спровоцировать даже незначительное усилие (резкий подъем с постели, подъем по лестнице в нормальном темпе).
Мышечная слабость и общее ощущения «вялости» объясняется недостаточностью кровообращения. Мышцы не получают достаточного количества кислорода, из-за чего человек быстро устает при выполнении физической работы, не справляется с привычными повседневными нагрузками на работе. Как правило, эти симптомы можно заметить еще до появления сердечных отеков. Головокружение является следствием общей гипоксии тканей. В данном случае речь идет, в частности, о нехватке кислорода в нервной ткани мозга. У людей с хронической сердечной недостаточностью помимо головокружения могут наблюдаться снижение внимания, ослабление когнитивной (познавательной) функции, периодические головные боли, а в тяжелых случаях даже обмороки. Эти симптомы встречаются и при других заболеваниях, поэтому по ним нельзя однозначно говорить о проблемах именно с сердечно-сосудистой системой. Тем не менее, на стадии декомпенсации, когда начинают появляться отеки, вышеперечисленные признаки гипоксии нервной ткани уже присутствуют. При недостаточности кровообращения от гипоксии страдает и кожа. Со щек исчезает нормальный румянец, появляется посинение кончиков пальцев, губ, кончика носа и кожи на ушах (акроцианоз). Такое состояние может длиться довольно долго. Кожа меняет цвет из-за недостатка кислорода в артериальной крови. Дело в том, что нормальный цвет телу придает артериальная кровь, в которой содержится красное вещество оксигемоглобин. При плохом кровообращении кислорода поступает мало и артериальная кровь по цвету приближается к венозной. Данный симптом характерен не для всех пациентов с хронической сердечной недостаточностью. Он говорит о том, что сама сердечная мышца (миокард) начинает страдать от нехватки кислорода. Такие боли называются стенокардией. Это заболевание вписывается в общую картину ишемической болезни сердца. Боль вызвана постепенной гибелью мышечных клеток (кардиомиоцитов). Обычно стенокардия характеризуется периодическими болями, которые, как и одышка, возникают приступообразно. Боли локализуются за грудиной и могут иррадиировать (распространяться) в левое плечо или вниз, к подреберью. Обычно этот симптом предшествует появлению сердечных отеков или наблюдается параллельно с ними. В правом подреберье располагается печень, которая сама по себе лишена нервных окончаний. Боли в данном случае возникают из-за растяжения ее капсулы. Как уже отмечалось выше, одним из крупнейших сосудов, несущих кровь в сердце, является воротная вена. В нее идет кровь, которая фильтруется в печени. Если правый желудочек сердца не может принять весь поступающий объем крови, возникает застой. Довольно быстро замедляется и кровоток в печени. Из-за обилия мелких сосудов в этом органе может скопиться значительное количество венозной крови. Тогда печень увеличивается в размерах, происходит растяжение ее капсулы, и возникают болевые ощущения в правом подреберье. Обычно на ранних стадиях сердечной недостаточности (до появления отечного синдрома) пациент жалуется лишь на чувство дискомфорта. При более серьезной декомпенсации возникает боль. Этот симптом нередко сопутствует сердечным отекам и может сохраняться еще некоторое время после их исчезновения. Нарушения сердцебиения (аритмии) могут возникать лишь при некоторых заболеваниях сердца. При этом пациент чувствует усиленное и учащенное сердцебиение (тахикардия). Несколько реже встречается урежение сердечного ритма (брадикардия). Эти симптомы могут встречаться как до появления отеков, так и после их исчезновения. Механизм появления аритмии редко связан именно с нарушениями кровообращения. Чаще речь идет о влиянии определенных веществ на нервные окончания либо об органическом повреждении проводящих волокон сердца (воспалительный процесс, очаги некроза или склероза миокарда). Длительные сбои сердечного ритма сами по себе могут стать причиной появления сердечного отека. Пальцы Гиппократа или барабанные пальцы являются поздним проявлением хронической сердечной или дыхательной недостаточности. Этот симптом проявляется расширением и утолщением ногтевой фаланги пальцев. Наиболее заметен он на руках. Параллельно с терминальной (дистальной) фалангой меняет свою форму и ноготь. Его поверхность становится более тусклой, а сам он приобретает форму «часовых стекол» (купола). Процесс развивается симметрично на обеих руках и затрагивает в различной степени все пальцы. Как правило, у пациентов с этим симптомом сердечные отеки развиваются периодически (в период декомпенсации). При обнаружении у пациента с отеками одного из вышеперечисленных симптомов можно подозревать их сердечное происхождение. Однако в данном случае требуются дальнейшие диагностические мероприятия. В редких случаях наблюдаются ситуации, когда у пациентов с компенсированной сердечной недостаточностью развиваются почечные или печеночные отеки. Тогда присутствие сердечных симптомов может ввести врача в заблуждение, и лечение болезни сердца не приведет к исчезновению отечного синдрома.В диагностике сердечных отеков могут применяться следующие методы:
- физикальное обследование пациента;
- антропометрические данные;
- эксперимент Кауфмана;
- измерение центрального венозного давления (ЦВД);
- электрокардиография (ЭКГ);
- эхокардиография (ЭхоКГ);
- рентгенография;
- ультразвуковое исследование (УЗИ);
- анализ крови;
- анализ мочи.
Физикальное обследование пациента включает следующие методы:
- Сбор анамнеза. В сбор анамнеза входит подробный опрос пациента. Важным моментом является выяснение, когда именно появились проблемы с сердцем. Если в прошлом имеются перенесенные заболевания сердечно-сосудистой системы или когда-либо была диагностирована хроническая сердечная недостаточность, можно с уверенностью говорить о сердечном происхождении отеков. Также важно выяснить, когда именно появились отеки, как быстро они формировались, при каких условиях увеличиваются или уменьшаются.
- Визуальный осмотр. Во время визуального осмотра уделяют особое внимание самой отечной области, определяют ее границы. Это важно, чтобы при повторном осмотре пациента заметить увеличение или уменьшение объема жидкости. Также обращают внимание на цианоз кожи, набухание шейных вен, форму пальцев и другие возможные симптомы хронической сердечной недостаточности.
- Пальпация. Данный метод представляет собой исследование тканей и органов прощупыванием. Пальпация отека проводится для определения его консистенции. Также важно определить расположение сердечного толчка на грудной клетке. Это точка, в которую удар сердца отдается сильнее всего. При кардиомегалии и некоторых других заболеваниях сердца эта точка может быть смещена или даже не прощупываться вовсе. Пальпация брюшной полости может помочь в обнаружении асцита или увеличения печени вследствие застоя крови. К пальпации можно также отнести определение пульса. Как правило, при сердечных отеках он не прощупывается на нижних конечностях. На запястье пульс обычно ослаблен, может быть учащен.
- Перкуссия. Данный метод представляет собой простукивание передней брюшной стенки и грудной клетки при помощи пальцев. Звук, который получается при перкуссии, дает представление о плотности тканей. Исходя из этого, опытный врач может без помощи специальной аппаратуры приблизительно установить границы сердца, печени, других внутренних органов. В месте самого отека перкуссия не проводится.
- Аускультация. Данный метод представляет собой прослушивание с помощью стетофонендоскопа. Он очень важен для оценки работы сердца. При хронической сердечной недостаточности может появляться патологический третий тон. В случае гидроперикарда тоны сердца будут приглушенными (из-за наличия жидкости). Также аускультация помогает заподозрить такие осложнения как отек легких, гидроторакс.
- Измерение давления. Артериальное давление обычно измеряют с помощью обыкновенного тонометра. При хронической сердечной недостаточности в фазе декомпенсации оно может быть как пониженным, так и повышенным (в зависимости от заболевания, которое стало причиной болезни).
Важным показателем для обнаружения отека является вес пациента. При латентных отеках (особенно в области поясницы) скопление жидкости не всегда можно заметить. Однако ежедневное определение точного веса пациента помогает выявить проблему. С каждым днем из-за задержки жидкости пациент будет прибавлять в весе по 0,25 – 1 кг (в зависимости от выраженности сердечной недостаточности). Если такая динамика наблюдается в течение 3 – 4 дней, следует более активно искать место формирования латентного отека.
Тем не менее, антропометрические данные не являются однозначным показателем. Увеличение конечности или прибавка в весе может быть вызвана и другими проблемами, не связанными с формированием отека. Данный эксперимент представляет собой достаточно простую и логичную функциональную пробу, которая с высокой степенью вероятности указывает на сердечное происхождение отеков. В настоящее время она редко применяется в диагностических целях из-за довольно длительного проведения. С другой стороны, эксперимент Кауфмана не требует дорогостоящего оборудования или реактивов, поэтому повторить его может практически каждый врач.Пациенту с отечным синдромом предлагается выпить большое количество жидкости с небольшим интервалом во времени (например, по 400 мл каждый час в течение 3 часов). Далее проводится три последовательных маневра. Первые 2 часа пациент находится в лежачем положении, затем он два часа лежит с приподнятыми ногами (под стопы ставится подушка или валик, чтобы они были выше уровня груди). Затем в течение двух часов пациент в основном ходит или стоит. В перерывах при смене позы (то есть каждые 2 часа) у него берут пробу мочи.
Если имеет место отек на фоне сердечной недостаточности, результаты эксперимента будут следующими. После первого периода определяется количество и плотность пробы мочи. Они являются ориентиром для последующих проб. Вторая порция (после того как пациент лежал с приподнятыми ногами) характеризуется значительно большим объемом мочи, но ее плотность более низкая. Это объясняется тем, что под действием силы тяжести жидкость перемещается ближе к почкам. Сердцу не приходится ее перекачивать, так как сила тяжести помогает его работе. В почках значительная часть жидкости фильтруется и выделяется с мочой. Как следствие получается ее большое количество и сильное разведение. После третьего периода (ходьбы и стоячего положения) отеки заметно увеличиваются. Жидкость скапливается в венах нижних конечностей, а сердцу становится тяжело поднять ее до уровня почек. Из-за этого третья проба мочи будет наименьшего объема, но наибольшей плотности.
Этот эксперимент наглядно показывает динамику кровообращения при сердечной недостаточности. Его можно проводить лишь в случае, когда отек не так сильно выражен (латентный сердечный отек), и у врача есть определенные сомнения. При декомпенсированной сердечной недостаточности и сильном отеке потребление жидкости и смена положения тела может усугубить состояние пациента, поэтому эксперимент проводить нельзя.
Центральное венозное давление (ЦВД) является важным показателем, который желательно определять при отечном синдроме любого происхождения. Оно отражает, имеет ли место застой крови в венах большого круга кровообращения. Если вены переполнены кровью, давление в них будет увеличиваться. Это указывает на сердечное происхождение отеков. Если же ЦВД в рамках нормы, то следует продолжать диагностические мероприятия, так как отечный синдром мог быть вызван и другими нарушениями.Существует 2 основных способа измерения ЦВД:
- Введение катетера. Через крупную вену в полость правого желудочка вводится специальный катетер с датчиком. Он измеряет давление непосредственно в месте впадения вен большого круга кровообращения. При развивающейся сердечной недостаточности здесь оно увеличивается раньше всего, это позволяет быстро поставить диагноз и предпринять необходимые меры. Если же у пациента на момент проведения процедуры уже есть отеки, давление в правом предсердии будет сильно повышенным. Данный метод измерения ЦВД является наиболее точным, но проводится достаточно редко. Дело в том, что он сопряжен с некоторым риском (занесение инфекции, провоцирование тяжелого приступа аритмии), так как введение катетера в сердце является небольшой операцией с рассечением крупного сосуда.
- Измерение флеботонометром Вальдмана. Данный метод является менее точным, но более безопасным. Для него необходимо наличие центрального катетера (обычно в подключичной вене), который есть почти у всех тяжелых больных в стационаре. К катетеру подключается флеботонометр – особая трубка с жидкостью. Давление в вене уравнивается с давлением жидкости в трубке по закону сообщающихся сосудов. При этом трубка флеботонометра должна располагаться на уровне большой грудной мышцы пациента (тогда показания будут наиболее точными).
С помощью электрокардиографии можно оценить следующие показатели:
- частоту сердечных сокращений;
- последовательность сокращения различных отделов сердца;
- участие в сокращении различных участков миокарда;
- ориентировочное положение сердца в грудной полости;
- направление распространения импульса;
- признаки ишемической болезни сердца.
ЭхоКГ позволяет получить следующую информацию:
- толщина стенок камер сердца (важно для диагностики гипертрофии желудочков);
- определение размеров камер сердца;
- определение скорости кровотока в сердце и крупных сосудах;
- оценка работы сердечных клапанов.
Даже при отсутствии этих патологий рентгенография при отечном синдроме может показать застой крови в малом круге кровообращения либо увеличение некоторых органов. При ряде кардиологических заболеваний (гипертрофия желудочков, дилатационная кардиомиопатия) на рентгенограмме грудной клетки будет увеличена сердечная тень. Также контуры сердца могут быть изменены (в виде капли). Специфический симптом – кардиомегалия – регистрируется, если поперечный размер сердца превышает норму (более 15,5 см у мужчин и более 14,5 см у женщин).
УЗИ широко применяется в диагностических целях из-за своей безопасности для пациента, простоты и скорости процедуры. Данные, полученные с помощью этого метода, могут с высокой точностью сказать о наличии каких-либо осложнений хронической сердечной недостаточности. Как правило, назначается УЗИ органов брюшной полости. Иногда это помогает заподозрить другую причину отека (не сердечную). УЗИ самой отечной области назначается редко, так как никаких видимых изменений оно не покажет.С помощью ультразвукового исследования можно получить следующую информацию, важную для лечения сердечных отеков:
- расположение и размеры внутренних органов;
- размеры сосудов (при застое крови в большом круге расширяется воротная вена);
- плотность органов (на поздних стадиях может наблюдаться уплотнение печени);
- исследование почек (камни в почках или другие признаки болезней выделительной системы могут исключить сердечное происхождение отеков и помочь поставить правильный диагноз);
- измерение скорости кровотока в сосудах (делается в режиме допплер и напрямую указывает на недостаточность кровообращения).
В анализе крови у больного с сердечными отеками могут быть следующие изменения:
- Анемия (пониженный уровень гемоглобина и эритроцитов). Появление анемии связано с застоем крови в сосудах пищеварительного тракта. Плохое питание клеток ведет к ухудшению всасывания таких веществ как витамин В12, фолиевая кислота, железо.
- Повышение гематокрита. Гематокрит – это соотношение общего объема клеток крови к жидкой части крови. Оно выражается в процентах. Поскольку при отеках значительная часть жидкости скапливается в межклеточном пространстве и полостях тела, гематокрит будет повышенным. Клетки крови слишком велики по размерам, чтобы так легко просочиться сквозь стенки капилляров.
- Повышение печеночных ферментов (аланинаминотрансфераза – АЛТ, аспартатаминотрансфераза – АСТ). Рост концентрации этих ферментов связан с разрушением клеток печени. Оно происходит на фоне длительного застоя крови в нижней полой и воротной вене.
- Пониженное содержание белка (альбумина). Может наблюдаться при нарушении работы печени. Именно она синтезирует это белок и поддерживает его нормальное содержание в крови. Снижение общего белка крови понижает онкотическое давление. Из-за этого жидкость легче покидает кровеносные сосуды и отек усиливается.
- Повышенное содержание креатинина и мочевины. Данные вещества в норме выводятся из организма с мочой. Их накопление говорит о том, что из-за нарушений кровообращения страдает и почечная фильтрация. Это также способствует дальнейшему развитию отека.
- Изменения ионограммы. В норме в крови содержится определенное количество свободных ионов. Некоторые из них (в основном натрий) являются осмотически активными веществами. Понижение их концентрации ведет к выходу жидкости из сосудистого русла.
Критерии диагностики хронической сердечной недостаточности
| Большие критерии | Малые критерии |
| Периодические эпизоды одышки по ночам. | Наличие сердечных отеков. |
| Набухание вен на шее. | Кашель, возникающий в основном в ночное время. |
| Выслушивание в легких хрипов (по результатам аускультации). | Учащение сердцебиения более 120 ударов в минуту (тахикардия). |
| Появление третьего тона сердца (в норме он отсутствует). | Одышка при физической нагрузке. |
| Увеличение сердца – кардиомегалия (по результатам рентгенографии или ЭхоКГ). | Расширение границ печени – гепатомегалия (по данным пальпации, перкуссии, УЗИ). |
| Рост центрального венозного давления выше 160 мм водного столба. | Скопление жидкости в грудной полости (гидроторакс). |
| Время кровотока более 25 с (определяется специальным исследованием). | Снижение жизненной емкости легких более чем на 30% (по данным спирометрии). |
| Видимое набухание вен шеи при надавливании на область печени (гепатоюгулярный рефлюкс). | |
| Отек легких. |
Причинами дальнейшего увеличения отеков и появления осложнений могут быть:
- отсутствие адекватного лечения;
- употребление алкоголя;
- несоблюдение предписанной диеты;
- сопутствующие нарушения работы почек;
- прием лекарств без консультации с лечащим врачом;
- сопутствующие эндокринологические заболевания.
Основными методами борьбы с сердечными отеками являются:
- медикаментозное лечение;
- хирургическое лечение;
- режим питания и диета;
- лечение народными средствами.
В целом медикаментозное лечение является основным способом борьбы с отеками. Оно показано всем пациентам с данной проблемой. Ключевыми считаются три группы препаратов - ингибиторы ангиотензинпревращающего фермента (АПФ), диуретики и сердечные гликозиды. Каждая из этих групп включает ряд препаратов со схожим механизмом действия.
Ингибиторы АПФ угнетают фермент, который превращает ангиотензин I в активный гормон ангиотензин II. За счет этого снижается артериальное давление, нормализуется функция почек и состав крови. В комплексе это улучшает работу сердца и восстанавливает кровообращение. Препараты данной группы активно используются при любых формах хронической сердечной недостаточности.Ингибиторы АПФ при хронической сердечной недостаточности
| Препарат | Рекомендуемая доза |
| Каптоприл | 6,25 – 25 мг 3 раза в сутки. |
| Эналаприл | 2,5 – 5 мг/сут в 1 – 2 приема. Постепенно дозу увеличивают до 10 – 20 мг/сут. |
| Рамиприл | 2,5 – 5 мг/сут, принимается за один раз. |
| Фозиноприл | 20 – 40 мг 1 раз в сутки. Особенно эффективен при сопутствующей хронической почечной недостаточности. |
| Лизиноприл | 10 – 40 мг 1 раз в сутки. |
Антагонисты ангиотензина II при хронической сердечной недостаточности
| Препарат | Рекомендуемая доза |
| Кандесартан | 8 – 16 мг 1 раз в сутки, независимо от приема пищи. Лечение рекомендуется начинать с 4 мг в сутки (минимальная доза) и удваивать дозу раз в неделю при отсутствии эффекта. Максимальная суточная доза – 32 мг. |
| Лозартан | 12,5 мг в сутки с постепенным повышением (по 12,5 мг) до оптимальной дозы – 50 мг. В отдельных случаях допускается максимальная суточная доза – 100 мг. |
| Валсартан | 80 мг 1 раз в сутки с постепенным повышением до 320 мг. |
Начинают курс лечения с наиболее слабого из эффективных препаратов. Это позволяет оставить на будущее своеобразный резерв (если у больного вновь начнут появляться отеки). Также рекомендуется поначалу давать минимальные дозы, чтобы избежать своеобразной зависимости от диуретиков (не путать с наркотической зависимостью, так как здесь речь идет только о возможном нарушении фильтрационной функции почек). Диуретики можно успешно комбинировать с ингибиторами АПФ, что позволяет понизить дозу препарата. Лечение проводится при постоянном контроле диуреза (измеряют объем выделяемой мочи и потребляемой жидкости) и массы тела (взвешивание 1 – 2 раза в день).
Диуретики при хронической сердечной недостаточности
| Группа препаратов | Название препарата | Рекомендуемая доза |
| Тиазидные диуретики | Гидрохлортиазид | 25 – 50 мг в сутки, максимальная доза – 200 мг. Принимают за 2 раза, первый – утром натощак, второй – в обеденное время. |
| Буметанид | 1 мг 1 раз в сутки, утром до еды. Максимальная суточная доза – 10 мг (тоже в один прием). | |
| Петлевые диуретики | Фуросемид | 20 – 500 мг в сутки, утром натощак. Точная доза подбирается индивидуально. |
| Этакриновая кислота (урегит) | 50 – 100 мг в сутки, утром натощак. Максимальная доза – 200 мг. Назначается при отсутствии эффекта от фуросемида. | |
| Калийсберегающие диуретики | Спиронолактон | 25 – 200 мг в сутки в 1 – 2 приема. При декомпенсированной сердечной недостаточности – 100 – 300 мг в сутки (1 – 4 таблетки). Принимается однократно утром или дважды (утром и в обед). Срок лечения 1 – 3 недели (до достижения компенсации). |
Такая трехкомпонентная схема медикаментозного лечения позволяет быстро и эффективно снять даже сильные сердечные отеки. Дальнейшее лечение требует борьбы с основным заболеванием (которое вызвало хроническую сердечную недостаточность) и профилактических мер, которые будут описаны ниже.
Иногда при развитии сердечных отеков назначаются также препараты для укрепления сосудистой стенки (ангиопротекторы). Они не влияют на хроническую сердечную недостаточность и не могут улучшить работу сердца. Смысл их назначения – укрепление сосудистых стенок и нормализация клеточного состава крови (в меньшей степени). В результате меньшее количество жидкости сможет просочиться в межклеточное пространство, и образование отека замедлится. В этих целях могут быть назначены аскорутин, этамзилат, троксевазин, добезилат кальция. Выбор препарата и дозы в данном случае остается за лечащим врачом. Основным критерием является общее состояние пациента и результаты анализов крови. Некоторые препараты (особенно их высокие дозы) могут быть противопоказаны из-за опасности образования тромбов.
Хирургическое лечение в случае сердечных отеков применяется очень редко. Оно может быть показано при некоторых заболеваниях сердца с целью поддержать его работу. Конкретный вид вмешательства зависит от окончательного диагноза. Например, при проблемах с кровообращением в коронарных сосудах делается шунтирование. Это улучшает приток крови к сердечной мышце и способствует ее более сильным сокращениям. При врожденных пороках клапанов возможна их замена. У пациентов с частыми аритмиями или нарушениями проведения импульса есть возможность поставить специальный кардиостимулятор, который будет регулировать деятельность сердца. Все эти операции восстанавливают нарушенную насосную функцию сердца. Кровь снова начинает перекачиваться в нормальных количествах, и отеки постепенно спадают.Следует понимать, что хирургическое лечение всегда сопряжено с определенными рисками. В данном случае оно направлено именно на устранение сердечной недостаточности. При наличии только отечного синдрома (без сильной одышки или других серьезных симптомов) к этим методам не прибегают. Показанием к проведению хирургического вмешательства могут стать некоторые осложнения. Например, при асците проводится пункция для удаления жидкости из брюшной полости, а при трофических язвах может потребоваться хирургическая обработка раны.
Диета является одним из важнейших компонентов в комплексном лечении сердечных отеков. Она позволяет контролировать поступление жидкости и определенных питательных веществ в организм. Без соблюдения общих принципов питания эффекта может не быть даже от самых хороших препаратов. В каждом отдельном случае особенности рациона оговариваются с лечащим врачом. Однако существует несколько базовых правил, которые актуальны для всех пациентов с сердечной недостаточностью и отечным синдромом.Режим питания при сердечных отеках должен состоять из следующих компонентов:
- Оптимальная энергетическая ценность и сбалансированность рациона. В среднем суточная энергетическая ценность рациона должна составлять от 2200 до 2500 ккал. Количество белков и углеводов рекомендуется сохранить в пределах физиологических норм – 90 г и 350 - 400 г соответственно. На долю животных белков должно приходиться около половины от общего количества протеинов суточного рациона. Количество жиров (липидов) необходимо сократить до 70 - 80 г в сутки (для профилактики атеросклероза и улучшения свойств крови). Также в рацион должны быть обязательно включены продукты, богатые витаминами и минеральными веществами.
- Дробный режим питания. Весь суточный рацион необходимо разбить на 5 - 6 равных небольших частей (последняя порция должна быть запланирована за 3 - 4 часа до сна). Такое разделение создает оптимальные условия для переваривания пищи в желудочно-кишечном тракте и для быстрого всасывания питательных веществ.
- Ограничение потребления жидкости. Лишнее количество жидкости, поступающее в организм, может создать дополнительную нагрузку на сердце и увеличить отеки. Приемлемым суточным объемом можно считать 1 - 1,2 литра воды (включая борщи, супы, молочные каши и другие жидкости). В тяжелых случаях врач может порекомендовать и более жесткое ограничение.
- Ограничение употребления соли. Соль также рекомендуется сократить до минимума (5 - 7 граммов в сутки) потребления или вообще, по возможности, убрать ее из рациона. Она напрямую способствует задержке жидкости в тканях организма. Создается дополнительная нагрузка на сердце, и в тканях скапливается больше жидкости (отеки растут). В тяжелых случаях потребление соли сокращают до 1 – 1,5 г, включая объем, который добавляется при приготовлении пищи.
- Хорошая механическая и термическая обработка продуктов питания. Все продукты, употребляемые в пищу (особенно мясные) необходимо мелко нарезать, а затем готовить на пару, варить или запекать при оптимальной температуре (в зависимости от конкретного блюда). Следует избегать жарки, копчения, приготовления пищи на костре.
Ориентировочный список продуктов в рационе больных с сердечными отеками
| Разрешенные продукты | Запрещенные продукты |
| Несвежий (сухой) ржаной или пшеничный хлеб, хлебные сухарики, тосты, несдобное печенье. | Изделия из сдобного и слоеного теста, блинчики, свежий хлеб. |
| Нежирное куриное, кроличье, говяжье, телячье мясо. | Колбасы, сосиски, сало, мясные консервы, жирное свиное или гусиное мясо. |
| Нежирные виды рыбы и морепродуктов, содержащие минимум соли. | Рыбные консервы, засоленная, копченая и жирная рыба, икра. |
| Омлеты либо яйца, приготовленные всмятку. | Жаренные или сырые яйца. |
| Молоко, кефир, йогурт, сыр, обезжиренный творог. | Брынза, сливки, сметана, соленные и жирные сорта сыра. |
| Макароны или крупы любого происхождения (кроме бобовых). | Крупы из семейства бобовых. |
| Супы из молока и овощей. | Наваристые бульоны из мяса, рыбы или грибов. |
| Растительное и сливочное масло. Последнее разрешено к употреблению в небольших количествах. | Маргарин, кулинарный жир и другие жиры животного происхождения. |
| Ванилин, овощные и молочные соусы, корица. | Острые приправы и специи, хрен, горчица, аджика. Мясные и грибные соусы. |
| Свежие фрукты и овощи в умеренном количестве. Рекомендуется употреблять в запеченном или отварном виде и избегать продуктов, богатых грубой клетчаткой. | Грибы, редис, шпинат, редька, горох, бобы, орехи. Маринованные, квашенные и соленые овощи. |
| Мед, джем, варенье, желе, конфеты (не содержащие шоколада), зефир, молочные кремы, муссы. | Шоколад, пирожные с жирным сливочным кремом. |
| Различные фруктовые и овощные соки, некрепкий чай, отвары и компоты из фруктов. | Алкоголь, крепкий чай, кофе, какао, газированные напитки. |
При появлении сердечных отеков могут быть использованы следующие народные методы:
- Настой корня бузины. Для приготовления настоя 150 г мелко нарезанного корня бузины заливают двумя стаканами водки (всего 300 – 350 мл). Настаивание длится не менее недели (желательно 10 дней). После этого настой процеживают и принимают капельно перед едой. В зависимости от интенсивности отечного синдрома доза варьирует от 10 до 20 капель за один прием. Средство принимают трижды в день в течение нескольких недель.
- Отвар петрушки. Средство готовится на молоке из расчета 700 – 800 г зелени на литр. Постепенное нагревание кастрюли ведет к выпариванию молока. Когда в кастрюле остается приблизительно половина начального объема (0,5 л), ее снимают с огня. После этого отвар процеживают и принимают по 1 – 2 столовых ложки не менее 10 раз в день (каждый час). Средство имеет хороший мочегонный эффект и быстро выводит излишек жидкости из организма.
- Настойка календулы. Приобретается в аптеках в готовом виде. Доза 20 – 30 капель трижды в день улучшает сердечную деятельность и способствует постепенному снятию отека. Эффект становится заметен на 2 – 3 неделю лечения, но сохраняется длительное время.
- Семя льна. Для приготовления отвара необходимо 4 столовых ложки семян на 1 л воды. Кастрюлю ставят на маленький огонь и закрывают крышкой. После того как вода закипит, нужно подождать еще 5 минут. После этого кастрюлю снимают с огня и укутывают полотенцем или одеялом. Постепенное ее охлаждение и настаивание длится 3 – 4 часа. После этого отвар процеживают и пьют по 0,5 стакана 3 – 6 раз в день. Эффект заметен только через неделю после начала лечения.
Возможными проблемами при запускании сердечных отеков могут быть:
- анасарка;
- трофические язвы;
- лимфедема;
- асцит;
- отек легких;
- гидроторакс;
- гидроперикард.
При анасарке отеки располагаются не только в области стоп или на пояснице. Они охватывают также бедра, половые органы, руки, лицо и шею. Непосредственной угрозы для жизни при этом нет. Серьезные нарушения в работе органов наблюдаются только при дальнейшем развитии патологического процесса. Своевременная госпитализация пациента позволяет устранить анасарку. Однако само по себе ее появление говорит о неблагоприятном прогнозе для пациента (имеются серьезные нарушения кровообращения).
Трофические язвы могут появляться на поздних стадиях декомпенсированной сердечной недостаточности. Обычно они располагаются на нижних конечностях в месте наиболее плотного отека либо ниже. Язвы представляют собой области, где постепенно погибают живые клетки. Мертвые ткани становятся удобным местом для развития патогенных (болезнетворных) бактерий. Это усугубляет течение болезни.Появление трофических язв при сердечных отеках вызвано следующими причинами:
- длительная гипоксия тканей;
- застой венозной крови;
- пережатие артерий скоплением жидкости;
- нарушение иннервации.
При длительной декомпенсированной сердечной недостаточности в брюшной полости скапливается столько жидкости, что это становится заметно невооруженным глазом. Как правило, на этой стадии болезнь уже усугубляется нарушениями в работе печени и почек. При пальпации брюшной полости можно отчетливо почувствовать флюктуацию (колебания) жидкости.
Асцит опасен сдавливанием внутренних органов, повышенным риском развития перитонита, образованием спаек между петлями кишечника. Временной мерой для удаления жидкости из брюшной полости является пункция. Полноценное же лечение должно включать нормализацию кровообращения, восстановление работы печени, поддержание нормального состава крови.
Отек легких является одним из тяжелейших осложнений сердечной недостаточности. Он может развиться при отсутствии квалифицированного лечения уже через несколько дней после появления периферических отеков на ногах. Жидкость попадает в полость дыхательных альвеол из расширенных капилляров. Здесь она скапливается и нарушает газообмен. Если человеку в таком состоянии не оказать срочную медицинскую помощь, велика вероятность смертельного исхода. Данное осложнение может наблюдаться при анасарке. Из расширенных и переполненных кровью сосудов жидкость начинает просачиваться в естественные полости организма. При гидротораксе местом ее скопления становится плевральная полость, расположенная между легкими и грудной стенкой. В отличие от экссудативного плеврита при этом отсутствует воспаление. Сама жидкость является лишь следствием высокого давления в сосудах.При гидротораксе могут наблюдаться серьезные проблемы с дыханием. Тяжесть состояния зависит от объема скопившейся жидкости. Чем он больше, тем сильнее сдавливаются легкие. Они не могут полноценно расправиться на вдохе, и организм перестает получать достаточное количество кислорода. На фоне нарушений кровообращения (которые собственно привели к гидротораксу) создается прямая опасность для жизни. Эффективным методом лечения является пункция плевральной полости и удаление из нее жидкости.
Механизм развития этого осложнения схож с таковым при гидротораксе. Отличие заключается лишь в том, что жидкая фракция крови начинает скапливаться между листками сердечной сумки, перикарда. При большом объеме жидкости в перикардиальной полости сдавливается сердце. Это не позволяет ему наполняться кровью в диастолу (при расслаблении сердечной мышцы). В результате насосная функция нарушается еще сильнее.Гидроперикард можно распознать по приглушению сердечных тонов во время аускультации и увеличению сердца (по результатам перкуссии или рентгенографии). Эхокардиография помогает точно выяснить объем скопившейся жидкости. Если создается угроза для жизни пациента и медикаментозное лечение (диуретиками) не помогает, то делается пункция перикарда. Скопившаяся жидкость удаляется с помощью специального шприца.
www.polismed.com
Сердечные отеки
Сердечные отеки – это один из признаков хронической сердечной недостаточности. Патология может развиваться как осложнение артериальной гипертензии, пороков сердца, ишемической болезни сердца, кардиомиопатии и других заболеваний.
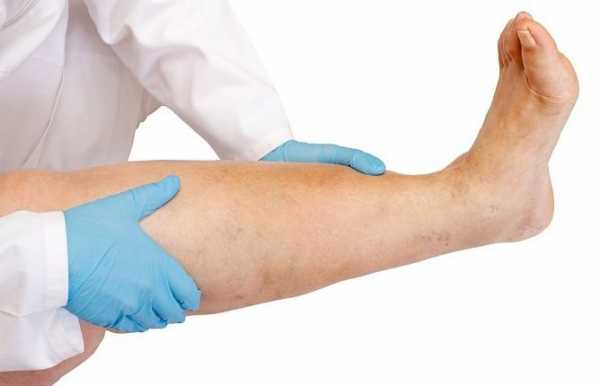 Появление отеков на ногах при патологиях сердца говорит о развитии сердечной недостаточности
Появление отеков на ногах при патологиях сердца говорит о развитии сердечной недостаточности Механизм развития
Сердечная недостаточность – это заболевание, при котором сердце не способно перекачивать необходимое количество крови. Кровь в организме начинает застаиваться, и вены, периферические ткани и легкие наполняются жидкостью. Скопление жидкости приводит к повышению гидростатического давления в сосудах.
Из-за повышения гидростатического давления появляются симптомы сердечной недостаточности:
- периферические отеки;
- одышка;
- увеличение печени и селезенки.
При левожелудочковой недостаточности возникает застой в малом круге кровообращения, что проявляется одышкой, кашлем и кровохарканьем.
При правожелудочковой недостаточности – застой в большом круге кровообращения, это проявляется отеками периферических тканей, увеличением размера печени и селезенки. При сердечной недостаточности первыми возникают периферические отеки, которые имеют следующую локализацию:
- стопы;
- голени;
- в области поясницы;
- на руках.
Наиболее часто отекают ноги; лицо и верхние конечности при сердечной недостаточности отекают значительно реже. Нередко отечность локализуется только в нижних конечностях, что связано с градиентом давления.
Отечность может образовываться не только в периферических тканях, но и в брюшной, грудной и перикардиальной полостях. Развитие асцита, гидроторакса или гидроперикарда свидетельствует о тяжелом течении сердечной недостаточности.Сердечные отеки: симптомы, отличающие их от других
Отечность – это симптом, который может возникать не только при сердечной недостаточности, но и при других заболеваниях. Поэтому важно проводить дифференциальную диагностику между отеками разного происхождения.
Периферические отеки – основной, но не единственный симптом сердечной недостаточности. К характерным признакам нарушения функции сердца относятся:
- Одышка или затруднение дыхания. Одышка является признаком повышения давления в малом круге кровообращения. Вначале возникает при физической нагрузке, а затем беспокоит даже в покое.
- Сердечный кашель. Также указывает на застойные явления в легких. Кашель возникает преимущественно в ночное время, усиливается при физической нагрузке, проходит или уменьшается в покое.
- Усталость и слабость. Возникают из-за того, что миокард (сердечная мышца) не докачивает достаточного количества крови и кислорода к органам. Обычная физическая работа дается с трудом, требуется больше времени для передышки.
- Увеличение живота. Возникает из-за скопления жидкости в брюшной полости.
5 признаков возможных проблем с сердцем
6 правил приготовления домашних лекарств из растений
5 мифов о поваренной соли
Методы диагностики
При появлении периферических отеков нужно обратиться к врачу. Врач проведет обследование, в том числе сердечно-сосудистой системы:
- измерение артериального давления;
- аускультацию сердца – может наблюдаться приглушенность тонов, ритм галопа;
- перкуссию сердца – определяется расширение границ сердечной тупости;
- аускультацию легких – выслушивается крепитация или влажные хрипы при повышении давления в малом круге кровообращения.
Для определения первичного заболевания назначается дополнительное обследование, которое направлено на оценку функции сердца, почек и печени.
Лечение
Лечение должно быть направлено на устранение причины, то есть того заболевания, которое привело к сердечной недостаточности. Для этого используются медикаментозные препараты, при необходимости – хирургическое вмешательство. Чтобы избавить от собственно отеков используют мочегонные препараты и специальную диету.
Основное лечение
Основное лечение застойной сердечной недостаточности заключается в использовании медикаментозных препаратов. Используются следующие группы лекарств:
Симптоматическое лечение
Чтобы быстро уменьшить отечность, применяются диуретики (мочегонные). Это препараты, которые стимулируют выведения воды и натрия из организма. Таким образом, уменьшается застой в тканях и, соответственно, отеки.
Для быстрого уменьшения отеков используют петлевые диуретики, которые способны увеличить диурез в несколько раз. К петлевым диуретикам относятся Фуросемид, Торасемид.
При длительном лечении сердечной недостаточности также применяются диуретики. Они выводят лишнюю жидкость, что препятствует появлению отечности.
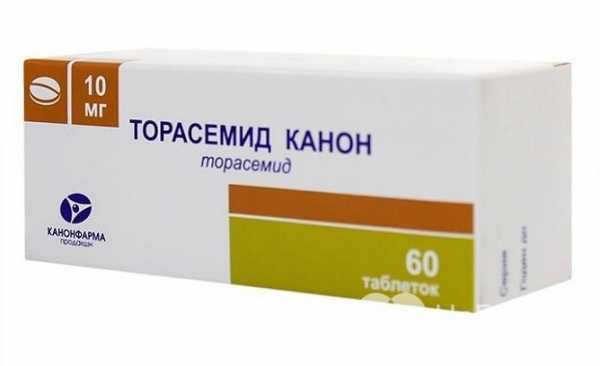 Торасемид - один из петлевых диуретиков, применяющихся для устранения отеков сердечного происхождения
Торасемид - один из петлевых диуретиков, применяющихся для устранения отеков сердечного происхождения Народные средства
В некоторых случаях можно использовать лекарственные растения, которые обладают мочегонным действием:
- листья толокнянки;
- полевой хвощ;
- почки березы.
Из них готовят отвары или настои, которые принимают внутрь. Эти лекарственные растения стимулируют выведение мочи, что приводит к меньшему скоплению жидкости в периферических тканях.
Избавиться от отеков сердечного происхождения только при помощи народных рецептов невозможно, они могут применяться только в качестве дополнения к основному лечению.Диета и общие принципы
При сердечной недостаточности необходимо соблюдать специальную диету, которая направлена на уменьшение скопления жидкости в организме.
Как нужно питаться при патологии сердца:
- Исключить или уменьшить потребление соли до 1,5 г в сутки.
- Солить уже готовую пищу, а не блюда во время готовки.
- Увеличить потребление свежих овощей и фруктов.
- Ограничить потребление жирных молочных продуктов.
- Следить, чтобы количество жидкости, которая потребляется за день, равнялась количеству жидкости, которая выводится.
Кроме того, при патологии сердца нужно исключить потребление алкоголя, отказаться от курения и сделать регулярной умеренную физическую нагрузку. Тяжелая физическая нагрузка противопоказана при сердечной недостаточности, так как может привести к декомпенсации. Поэтому не следует резко начинать бегать или заниматься в тренажерном зале. При заболеваниях сердца показана умеренная физическая нагрузка – ходьба, плавание, йога.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
www.neboleem.net
Сердечные отеки - признаки и проявление болезни, методы медикаментозной и народной терапии, прогнозы
Вода крайне необходима для нормальной работы организма, но только до тех пор, пока ее не начинает поступать с избытком. Скопление лишней жидкости приводит к появлению отечности лица, рук, ног и может доставить массу неприятностей. Врачи считают, что если отеки появляются очень редко, повода для беспокойства нет. Тем же, у кого такой симптом возникает регулярно, нужно срочно пройти обследование.
Причин одутловатости лица, ног, рук может быть масса. Среди них выделяют злоупотребление алкоголем, употребление соленой пищи, недосып. Вызвать такой симптом могут и сбои в работе различных органов и систем организма. При наличии проблем с сердцем отеки – это результат повреждения мышечной ткани и ухудшения сократительных способностей миокарда.
Все это приводит к замедлению кровообращения и недостаточной фильтрации жидкости, которая оседает в тканях. На ранних стадиях отеки при болезни сердца появляются исключительно на ногах, через некоторое время на руках и после – на лице под глазами. О наличии отечности сердечной этиологии можно говорить по результатам простого теста: если нажать на переднюю поверхность лодыжки и останется ямка, которая не исчезает некоторое время, есть проблемы с сердцем.
Отечный синдром может возникать по разным причинам, в развитии которых принимает участие не только сердечно-сосудистая система, в процесс вовлекаются и другие органы: печень, почки, легкие. Если рассматривать исключительно физиологию сердца, то отеки формируются по следующим причинам:
- Сердечная недостаточность. Как только мышцы миокарда ослабевают, нарушается функция перекачивания крови. Правый желудочек сердца становится неспособным перегонять весь поступающий объем жидкости, из-за чего кровь начинает понемногу скапливаться в периферических сосудах. Длительный застой постепенно распространяется на все полые вены большого круга кровообращения, стенки сосудов растягиваются, а жидкости становится легче проникать в межклеточное пространство.
- Понижение сердечного выброса. Отеки при сердечной недостаточности вызваны не только застоем, но и из-за снижения выброса артериальной крови. Другие органы постепенно начинают испытывать кислородное голодание, снижается их работоспособность.
- Сужение сосудов. Чтобы поддерживать артериальное давление в норме мозг дает команду сосудам сужаться. Проблема заключается в том, что уменьшение просвета приводит к тому, что в почках понижается уровень фильтрации жидкости, как результат вырабатывается меньше мочи, а лишняя жидкость скапливается в организме.
- Пониженное онкотическое давление (ОД) плазмы крови. ОД препятствует чрезмерному выходу воды из крови в ткани и способствует обратному всасыванию жидкости из тканевых пространств, при снижении функции этого показателя ослабевают.
- Увеличение количества жидкости в организме. Из-за недостаточного кровообращения, гипоталамус начинает с избытком вырабатывать гормон – вазопрессин. Он скапливается в кальциевых каналах, и значительный объем выработанной мочи подвергается обратному всасыванию, что способствует задержке жидкости в организме.
- Повышение проницаемости сосудов. На фоне гипоксии (нехватки кислорода) организм начинает вырабатывать биологически активные вещества, которые воздействуют на стенки сосудов, повышают их проницаемость и способствует легкому проникновению жидкости из крови в межклеточное пространство.

Все эти функции могут активироваться по разным причинам, но чаще запускаются из-за хронической сердечной недостаточности, которая протекает на фоне других патологий. Первопричин, способных вызвать нарушение функции миокарда, много. К часто встречаемым относятся следующие:
- аритмия – нарушение ритма сердцебиения;
- амилоидоз – отложение в тканях белково-полисахаридного комплекса (амилоида);
- кардиосклероз – замещение мышечной ткани миокарда соединительной;
- кардиомиопатия – первичное поражение мышцы сердца;
- ревматическое поражение сердца (потеря эластичности, сращивание створок и клапанов сердца);
- врожденные пороки (анатомические дефекты) сердца;
- повышение давления в малом круге кровообращения (синдром легочного сердца);
- констриктивный перикардит – воспаление оболочек, покрывающих сердце.
На начальных этапах развития сердечной недостаточности отеки появляются симметрично на ногах. Причем одутловатость лодыжек нарастает к вечеру. Объясняется это тем, что человек долгое время находится в сидячем или стоячем положении, из-за чего кровь скапливается в нижних венах. По мере прогрессирования болезни одутловатость появляется на пояснице, животе, бедрах. На поздних этапах могут возникнуть отеки на лице.
Из-за застоя венозной крови, появляется цианоз кожи (синюшный оттенок), а ее температура снижается. При ощупывании конечностей болевых ощущений не возникает, но на месте надавливания остается четкий отпечаток от пальца. Повышенная чувствительность и болезненность в области поражения присутствуют только, если одутловатость ног вызвана тромбозом глубоких вен. В отличие от почечных отеков, которые могут развиться за несколько дней, сердечные нарастают постепенно, по мере ослабления миокарда.
Стоит знать, что сильная отечность конечностей не является единственным симптомом сердечной недостаточности. Еще до его появления пациент может заметить иные признаки заболевания, к которым относятся:
- одышка;
- головокружение;
- тяжесть в ногах;
- нарушение сердцебиения (тахикардия);
- боли в области сердца и правом подреберье;
- увеличение размеров печени (можно почувствовать при пальпации);
- слабость в теле;
- бледность кожных покровов;
- отеки вокруг глаз при чрезмерном употреблении жидкостей;
- расширение и утолщение ногтевой фаланги (пальцы Гиппократа).
При наличии характерных признаков сердечной недостаточности врач назначит дополнительные анализы, которые помогут с высокой точностью определить причину отечности. В диагностике первопричины могут использоваться следующие методы:
- Физикальное обследование – комплекс манипуляций, которые кардиологи или терапевт может провести без дополнительного оборудования. Это сбор анамнеза, визуальный осмотр пациента, пальпация пораженных участков тела, прослушивание сердечных ритмов с помощью фонендоскопа (аускультация), измерение давления.
- Эксперимент Кауфмана – функциональная проба и исследование плотности мочи. В настоящее время этот метод используется редко из-за длительного проведения. Суть его состоит в том, чтобы пациент каждые 3 часа выпивал по 400 мл воды: сначала лежа в постели с приподнятыми ногами, затем сидя и после стоя. В перерывах между сменой позы берут на анализ мочу. По ее плотности и количеству устанавливают наличие патологии.
- Электрокардиография (ЭКГ) – метод диагностики, который помогает установить предварительную причину появления отеков. С помощью специального оборудования врач прослеживает частоту сокращений сердца, последовательность в работе разных отделов органа и прочие данные.
- Эхокардиография (ЭхоКГ) или ультразвуковое исследование сердца (УЗИ). Данное обследование помогает увидеть структурные изменения в сердце, оценить работу клапанов, камер, определить скорость кровотока.
- Анализы мочи назначается при необходимости различия почечных отеков от сердечных или наоборот. При нарушениях работы почек анализ покажет наличие белка и натрия в моче, при сердечной недостаточности сократится общий объем урины.
- Общий и биохимический анализ крови показывают разные изменения в составе. У пациентов с проблемами сердца часто выявляют пониженный уровень эритроцитов и гемоглобина (анемию), повышение почечных ферментов, сниженное содержание альбумина (белка), креатинина и мочевины.
- Рентгенография. Анализ назначается только пациентам с выраженной сердечной недостаточностью. При помощи рентгена врач может определить наличие серьезных осложнений: отека легких (скопление жидкости в альвеолах), асцита (наличие жидкости в брюшной полости).
Лечение отеков при сердечной недостаточности
Чтобы один раз и навсегда избавиться от одутловатости лица, отечности пальцев, лодыжек необходимо устранить основную причину, спровоцировавшую данный симптом. Врачи прибегают к комплексному подходу, который включает:
- прием медицинских препаратов;
- физиотерапевтическое лечение;
- коррекция питания, образа жизни;
- хирургическое лечение (в особых случаях – при аневризмах, легочном отеке, тромбообразовании, асците).
Сердечная отечность – очень распространенная и серьезная проблема, требующая от пациента четкого соблюдения инструкций. Регулярно принимайте выписанные препараты в обозначенных дозировках, желательно в одно время. Если ваша работа связана с длительным пребыванием на одном месте, обязательно разминайте ноги. При ухудшении самочувствия и обострения симптомов не медлите с визитом к врачу.
Медикаментозное лечение проводят с целью введения пациента в состояние компенсированной недостаточности, когда основная причина появления одутловатости остается (недостаточность чаще носит хроническую форму), но сердце начинает работать лучше, нормализуется кровообращение и отеки постепенно исчезают. Для достижения этих целей используют три ключевые группы препаратов:
- ингибиторы АПФ (ангиотензинпревращающего фермента) – Рамиприл, Периндоприл, Каптоприл;
- диуретики – Фуросемид, Торасемид, Буметанид, Спиронолактон, Эплеренон;
- альфа и бета-адреноблокаторы – Карведилол, Небиволол, Бисопролол;
- блокаторы ангиотензиновых рецепторов – Кандесартан, Лозартан;
- сердечные гликозиды – Дигоксин, Целанид.
Препарат Рамиприл является пролекарством и относится к категории ингибиторов АПФ. Он угнетает фермент, который способствует превращению ангиотензина-1 в активный гормон ангиотензин-2, за счет этого снижается артериальное давление, нормализуется работа сердца, восстанавливается кровообращение. Рамиприл активно используется при лечении пациентов с хронической сердечной недостаточностью, практически не имеет противопоказаний. Побочные реакции при приеме таблеток возникают редко, возможны:
- артериальная гипотензия (чрезмерное снижение давления);
- сухой кашель;
- боли в животе;
- диарея;
- запор;
- головная боль;
- слабость.
Сходным терапевтическим эффектом обладает Кандесартан – блокатор ангиотензиновых рецепторов. За счет гипотензивного и диуретического действия, препарат убирает отеки, нормализует кровообращение и артериальное давление. Кандесартан не назначают при беременности и во время лактации. Во время приема таблеток возможны побочные действия:
- тошнота;
- крапивница;
- зуд кожи;
- кашель;
- боль в спине;
- головокружение.

Препаратом первой линии выбора при отеках является калийсберегающий диуретик Спиронолактон. Его назначают совместно с любым из ингибиторов АПФ, что позволяет снизить дозировку мочегонного средства. Он оказывает воздействие на фильтрационную способность почек, увеличивая выведение жидкости. Спиронолактон не вымывает калий из организма и, в отличие от других диуретиков, подходит для длительного использования, беременным в третьем триместре, кормящим женщинам. Во время лечения Спиронолактоном возможны такие побочные эффекты:
- тошнота;
- рвота;
- боли в животе;
- головокружение;
- дисменорея (боли при менструации);
- крапивница.
Сердечные гликозиды обладают антиаритмическим действием (нормализуют ритм), повышают работоспособность миокарда, за счет снижения его потребности в кислороде. Такими свойствами обладает Дигоксин. Он назначается при хронической недостаточности и помогает быстро избавиться от отеков. Побочные эффекты возникают редко и слабо выражены. Дигоксин способен проникать сквозь гематоплацентарный барьер и в грудное молоко, поэтому противопоказан при беременности и лактации. Категорически запрещено использовать лекарство при наличии:
- брадикардии, тахикардии (нарушениях сердечного ритма);
- тампонады сердца;
- нестабильной стенокардии (период обострения ишемической болезни сердца);
- остром инфаркте миокарда.
Режим питания и диета
Коррекция образа жизни и правильное питание – важные составляющие комплексного лечения сердечных патологий. Следует отказаться от употребления алкоголя, вредных привычек, больше проводить времени на свежем воздухе. С целью профилактики атеросклероза (отложение холестерина на стенках сосудов) рекомендуется сократить потребление жиров, количество белков и углеводов можно оставить в пределах физиологической нормы – 90 и 400 граммов.
Лишняя жидкость способна усилить отеки сердечного происхождения и создать дополнительную нагрузку на сердце. Оптимальным суточным объемом считается 1–1,2 литра воды (включая чай, первый блюда и другие жидкости). Соль стоит полностью исключить из рациона или сократить до 5–7 грамм. Не рекомендуется употреблять свежий хлеб, выпечку и такие продукты:
- яйца;
- мясные изделия (колбасы, сосиски, консервы);
- жирное мясо – свинину, баранину, утку;
- бобовые крупы;
- макаронные изделия;
- шоколад;
- маргарин, сливочное масло, кулинарный жир;
- соусы – майонез, кетчуп.
В рацион стоит включить продукты, богатые антиоксидантами, омега-3 жирными кислотами, калием, магнием и витаминами групп В, С, А, Е, РР. Предпочтение нужно отдать:
- жирной рыбе – лосось, сельдь, форель, семга;
- цитрусовым фруктам, апельсинам, киви, яблокам, винограду;
- свежим овощам – томаты, спаржа, брокколи, чеснок, тыква;
- сухофруктам, особенно кураге;
- свежим овощным и фруктовым сокам;
- молочной и кисломолочной продукции;
- нежирному мясу – кролик, курица, телятина.
Лечение народными средствами
Если отечность ног при сердечной недостаточности появляется нерегулярно, определенных успехов в решении этой проблемы можно добиться с помощью рецептов народной медицины. Стоит помнить, что перед началом лечения нужно проконсультироваться с врачом, чтобы не создать перекрестную реакцию с используемыми медикаментами и не ухудшить собственное самочувствие.
Чтобы убрать отеки народная медицина рекомендует следующие методы:
- Настойка бузины. Возьмите 150 грамм мелко нарезанного корня бузины. Залейте 400 мл крепкой водки или спиртом. Настаивайте в темном месте две недели. Готовый настой профильтруйте и пейте по 10-20 капель перед каждым приемом пищи. Средство разрешено использовать не дольше двух недель.
- Настой каштана. Возьмите полстакана сухих листьев каштана. Залейте двумя стаканами крепкого алкоголя. Уберите в темное место на две недели. Принимайте по половине чайной ложке трижды в день (желательно перед едой). Курс лечения – 2 недели.
- Отвар из петрушки. Залейте 100 граммов измельченной свежей петрушки стаканом молока. Постепенно нагревайте смесь на медленном огне до тех пор, пока ее объем не уменьшиться вдвое. Принимайте лекарство при отеках по 1 ст. л. каждый час. Курс лечение – 2–3 дня.
- Отвар из семян льна. Смешайте 4 ст. л. семян с 1 литром воды. Доведите смесь до кипения и проварите 5 минут. Горячую кастрюлю с напитком оберните теплым одеялом и оставьте на 4 часа. Готовый отвар процедите, принимайте по ½ ст. 3–6 раз в день на протяжении недели.
Последствия
Отеки сами по себе не вызывают осложнений, но их наличие свидетельствует о серьезных проблемах с сердцем. Если наличие симптома игнорировать длительное время могут развиться:
- Анасарка – крайняя степень выраженности отечного синдрома. Патология развивается в случае, если сердечная недостаточность привела к серьезным сбоям в работе других систем (например, при нарушениях работы печени и почек). При анасарке одутловатость наблюдается не только вблизи стоп, но и на бедрах, ягодицах, пояснице, половых органах.
- Трофические язвы – длительно незаживающие ранки на теле. Они появляются на поздних стадиях декомпенсации сердечной мышцы и, как правило, располагаются на нижних конечностях. Трофические язвы появляются на теле при длительной гипоксии мягких тканей, нарушении иннервации (трофической функции и проводимости нервных волокон), пережатии артерий. Ранки склонны к некрозу, являются удобным местом для проживания и развития патогенной флоры.
- Лимфедема – отек, вызванный локальным скоплением лимфы (жидкости, образовавшейся в клетках в результате их жизнедеятельности) в одной зоне. Это приводит к сдавливанию крупных вен, лимфатических узлов и часто становится причиной нарастания соединительной ткани на внешней оболочке сосудов и под кожей.
- Асцит – скопление жидкости в брюшной полости. Обнаружить патологию невооруженным глазом на начальных этапах развития сложно, необходимо проведение УЗИ брюшной полости. При длительном существовании асцит опасен сдавливанием внутренних органов, образованием спаек или рубцов между петлями кишечника. Нередко данное осложнение повышает риск развития перитонита (воспаления брюшины).
- Отек легких – заполнение жидкостью дыхательных альвеол. Возникает из-за неспособности левого желудочка переработать весь объем поступившей крови с легких, в результате чего повышается давление в левом предсердии и сосудах малого круга кровообращения. Осложнение возникает при отсутствии адекватного лечения сердечной недостаточности, быстро прогрессирует и может привести к летальному исходу.
- Гидроторакс – чрезмерное скопление жидкости в плевральной полости, расположенной между грудной стенкой и легкими. Осложнение ведет к появлению проблем с дыханием, создавая прямую угрозу для жизни.
- Гидроперикард – скопление жидкой фракции крови между сердечной сумкой и перикардом. Осложнение приводит к сдавливанию миокарда, в результате чего насосная функция органа нарушается еще больше.
Прогноз
Успешность лечения отечности во многом зависит от того, по каким причинам возник симптом. Если поводом для отеков стала сердечная недостаточность, полностью избавиться от болезни не удастся, но правильно подобранное лечение улучшит качество жизни пациента и восстановит насосную функцию сердца. В целом отеки редко становятся причиной серьезных осложнений.
Для облегчения симптомов сердечной недостаточности и избавления от отеков, врачи рекомендуют придерживаться следующих правил:
- Регулярно и без перерывов принимать все лекарства, назначенные кардиологом. Даже если вы почувствовали улучшение, это не повод отказываться от дальнейшего лечения.
- Правильно питаться, максимально сбалансировать свой рацион. Ежедневное меню должно включать большое количество фруктов, молоко, овощи, нежирное мясо. Стоит ограничить потребление маринадов, копчений, соли и сахара.
- Регулярно заниматься гимнастикой. Подберите для себя такой уровень физических упражнений, для выполнения которых не требуется много энергии. Хорошим подспорьем при лечении сердца становятся: плавание, йога, водная аэробика, пешие прогулки, игры с мячом, катание на коньках.
- Ограничьте или полностью откажитесь от спиртных напитков, бросьте курить.
- Если присутствует избыточный вес, нормализуйте его.
- Избегайте длительного стояния на ногах или сидения на одном месте. При отдыхе положите под ноги небольшой мягкий валик.
Фото отеков ног при сердечной недостаточности
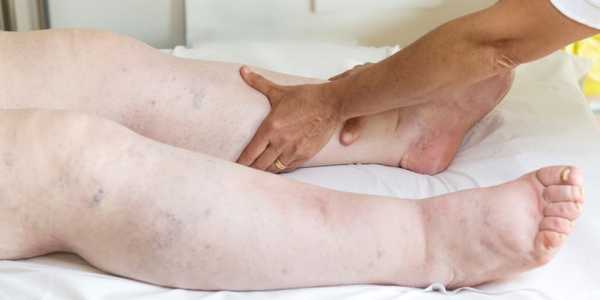
Видео
vrachmedik.ru
Как избавиться от сердечных отеков
Всемирная организация здравоохранения определила, что наиболее частой причиной летального исхода среди взрослого населения являются болезни сердца. Заболевание может протекать незаметно. Очевидный признак недуга – появление одутловатости лица и конечностей. Отек сердца – что это такое? Сердечные отеки являются сопутствующим синдромом, сопровождающим многие болезни. Чаще они появляются в пожилом и старческом возрасте у людей, имеющих хронические недуги.
Симптомы сердечных отеков
Одутловатость конечностей – сопутствующий признак сердечной недостаточности. Сердце теряет способность качать кровь в прежнем режиме. Отеки при сердечной недостаточности проходят сами через какое-то время. Халатное отношение к здоровью может стать причиной появления заболеваний локального типа. Сами по себе отеки не могут стать причиной смерти.
Физиологические признаки появления сердечных отеков:
- конечности становятся заметно больше по причине собирающейся в них жидкости;
- одутловатость ног отличается симметричностью;
- кожа натягивается, становится плотной;
- в местах надавливания видны светлые следы;
- после физических нагрузок отечность более заметна;
- кожа холодная, бледная, иногда синюшная, может покрываться трещинами, появляется характерный блеск;
- могут появляться признаки одышки, тахикардии (в случае, когда имеет место серьезная патология сердечно-сосудистой системы);
- частый признак при сердечных отеках – отекшие глаза.
Симптомы сердечных отеков свидетельствуют о степени запущенности и тяжести заболевания. Прием препаратов помогает облегчить состояние, но не избавляют от недуга в целом. Когда появляются выраженные сердечные отеки, место поражения может напоминать опухоль.
Причины сердечных отеков
Одутловатость указывает на наличие серьезных патологий, не всегда связанных болезнями сердечно-сосудистой системы. Основными причинами появления сердечного отека и синдрома припухлости являются:
- установление сердечной недостаточности;
- понижение сердечного выброса;
- сужение сосудов;
- снижение проницаемости стенок сосудов;
- реабсорбция воды;
- низкое онкотическое давление.
Механизм развития сердечных отеков включает в себя несколько стадий. Для первой стадии характерно общее нарушение работы выделительной системы. Состав крови меняется.
Отеки сердечного происхождения формируются в течение некоторого времени. Для второй стадии характерно нарушение кровоснабжения в венах большого круга по причине того, что сердце уже не может перекачивать то количество крови, которое к нему поступает. В результате стенки крупных сосудов теряют эластичность, нарушается их проницаемость. Затем оставшаяся кровь выбрасывается в межклеточное пространство. Количество выбрасываемой артериальной крови снижается. Организм начинает страдать от недостатка кислорода. Происходит сужение сосудов, нарушается работа выделительной системы. Часть крови скапливается не только во внутренних органах, но и в конечностях. Проницаемость стенок крупных и мелких сосудов продолжает понижаться, поскольку организмом вырабатываются специфические вещества. Этот процесс происходит на фоне общей гипоксии. В венах застаивается большой объем крови, нарушается работа почек, печени.
Сердечные отеки появляются, если человек страдает кардиомиопатией, ишемической болезнью сердца, пороками, артериальной гипертонией, стенокардией. Для сердечных патологий характерно ухудшение работы миокарда. Нарушается сократительная функция.
При сердечной недостаточности страдает работа выделительной системы. Избыток жидкости и вредные соли не выводятся в нужном объеме. В результате отек усиливается. Человек жалуется на усталость, слабость, одышку, скачки давления, боли в сердце.
Другими причинами отека сердца, не связанными с сердечной патологий, являются следующие заболевания: варикоз, болезни почек, печени, аллергия, болезни эндокринной системы, лимфостаз. Диагностика и лечение патологии предполагает комплексное исследование с целью выявления причины заболевания, установления точного диагноза и выбора адекватной терапии.
Возможные осложнения
Где и когда появляются отеки сердечного происхождения, определить сложно. Отек сердца «приносит» сбой в работе других органов. Больше всего страдают почки, печень, легкие. Жидкость попадает во внутреннюю полость, остается в подкожных слоях, оседает в конечностях.
Отечность при сердечной недостаточности провоцирует появление ряда других нарушений:
- появляется одышка;
- кожа приобретает синюшный оттенок;
- в груди ощущение сдавливания;
- появляются приступы удушья;
- дыхание становится «клокочущим».
При неблагоприятном течении болезни появляются серьезные проблемы с кровообращением, отеки «перемещаются» в брюшину. Это наиболее яркий признак наличия сердечной недостаточности. Отеки при хронической сердечной недостаточности (хсн) у пожилых локализуются в стопах. Болезненные ощущения отдают в бедро. В этом случае необходимо посетить кардиолога.
Лечение сердечных отеков
Процесс протекает стремительно, поэтому важно своевременно начать терапию, учитывая особенности и характеристику сердечных отеков. Если лечение было проведено своевременно, сердечный отек исчезает. Лечение отеков при сердечной недостаточности направлено на выведение лишней жидкости. Как и чем в этом случае лечить сердечные отеки? Для этого пациенту назначаются диуретики.
Медикаментозное лечение
После обследования и установления «сердечной природы» отеков, специалист назначает препараты, помогающие избавиться от лишней жидкости. Отеки сердечного происхождения лечатся комплексно. Наиболее популярными и эффективными при сердечных отеках являются препараты в форме таблеток: Фуросемид, Этакриновая кислота, Буметанид, Пиретанид, Торасемид. Дополнительно назначаются бета-адреноблокаторы и препараты, разжижающие кровь. Параллельно врач назначает курс для лечения основного заболевания.
О диуретиках и гликозидах
Препараты мочегонного действия не столь безобидны: из организма вымываются полезные для сердца элементы: магний, кальций. Поэтому человек должен пить специальные биодобавки. В начале курса приема медикаментов при сердечной отечности пациент принимает минимальную дозу препарата, которая постепенно увеличивается. Длительность курса индивидуальна. На протяжении терапии пациент должен регулярно сдавать мочу, следить за питанием.
Цель терапии гликозидами – усиление сократительной функции сердца, профилактика застойных явлений, улучшение работы проводящей системы сердца. Природными источниками являются наперстянка пурпуровая, крупноцветная, шерстистая, желтушник раскидистый, горицвет весенний, ландыш майский, строфант Комбе, морской лук.
Народные средства лечения сердечных отеков
Избавиться полностью от сердечной отечности, пользуясь только народными методами, маловероятно. Большой популярностью пользуются настои из калины, мяты, боярышника, петрушки, василька. Из овощей следует отдать предпочтение тыкве, черной редьке.
В ягодах калины содержатся вещества, помогающие увеличивать мочеотделение и повышать мощность сердечного точка. Для приготовления отвара необходимо стакан ягод залить теплой водой и прокипятить в течение 10 минут, затем процедить. Рекомендуется положить в отвар калины 3 ложки меда.
Мята обладает успокаивающим действием. Листья растения (1 ч.л.) следует залить стаканом крутого кипятка и оставить на 20 минут. Эффект будет максимальным, если пить мятный отвар по утрам на голодный желудок.
Почечный чай как дополнительное средство очень полезен. Его компоненты помогают выведению мочевой кислоты, солей и мочевины. Лечение рассчитано на полгода с недельными перерывами.
Сердечные отеки эффективно лечатся с помощью настойки из цветков василька. Он обладает диуретическим эффектом. Рецепт приготовления прост: 1 ч.л. цветков растения заливают стаканом кипятка и настаивают в течение часа. Настой следует пить по полстакана трижды в день.
Петрушку принято считать самым эффективным средством при отеках. Настой из растения помогает даже в безнадежных случаях. Для приготовления следует положить в кастрюлю заранее нарезанную петрушку, залить ее молоком (1, 5 л). Полученную смесь следует варить, пока не выкипит половина объема молока, затем процедить, остудить. Рекомендуется пить по 2 ст.л. каждый час.
Народная медицина рекомендует делать отвары на основе тыквы, овсяной соломы, пырея, редьки. Следует помнить, что народные методы лечения являются вспомогательными. К тому же многие растения в больших дозах могут быть ядовитыми, поэтому необходимо соблюдать дозировку.
Особенности питания
Эффективным методом лечения отеков при сердечной недостаточности является дробное питание, сбалансированный рацион. Ее необходимо строго соблюдать в период в последующей жизни.
Пациент должен следить за суточной калорийностью продуктов. Особенно полезна пища при сердечных отеках с высоким содержанием белка. Еда должна быть богата витаминами и микроэлементами.
Последний прием пищи должен быть не позднее, чем за 4 часа до сна. Организм должен успеть усвоить полезные вещества.
Диета при отеках: основные правила
Человек должен сократить объем потребляемой жидкости. Если в норме он выпивает до 2л. воды, то при отеках 1-1,2 л жидкости. Сюда включаются супы, жидкие каши, бульоны. Если отеки усиливаются, количество жидкости необходимо сократить до минимума.
Пища, содержащая большое количество соли, вредна, поскольку провоцирует скопление жидкости в организме. Количество потребляемой соли должно составлять 5-7г. В тяжелых случаях 1,5-2 г.
В рационе не должно быть места жареной, копченой, приготовленной на мангале пище. Наиболее полезными являются продукты, содержащие клетчатку, а также кроличье, куриное мясо, молоко с низкой жирностью. Пациент должен отдавать предпочтение овощным и молочным супам, бобовым, овощам и фруктам, вареным яйцам.
Способствуют усилению отеков следующие продукты: грибы, жареная жирная рыба, сосиски, сливочное масло, консервированные овощи, молочные продукты с высоким процентом жирности. Следует избегать острых специй, напитков, кофе, чая.
Профилактика и общие рекомендации
Эффективными средствами, направленными на уменьшение отечности, являются различные ванночки из целебных трав, массаж конечностей. Рекомендуется делать компрессы из натертой картошки. Поскольку сердечные отеки сопровождают человека в течение длительного времени, следует большое внимание уделять профилактическим мерам.
Как избавиться от отеков сердечного характера? Рекомендуется регулярно проходить медицинские обследования, придерживаться специального режима питания, избавиться от вредных привычек, стараться свести к минимуму попадание в стрессовые ситуации. При чрезвычайных ситуациях в организм выбрасывается гормон адреналин. В ответ на это сердце начинает работать удвоенной силой, происходит спазм сосудов. Нагрузка на органы в такой ситуации существенно увеличивается. Курение и алкоголь приводят к развитию атеросклероза сосудов, провоцируют к образованию почечных и сердечных отеков.
Важным условием профилактики является лечение соматических заболеваний: анемии, лихорадки, сахарного диабета, заболеваний органов дыхания. Тонзиллит зубов – опасное заболевание. Инфекция попадает в кровь, в результате развивается эндокардит – воспаление сердечной мышцы. Не долеченный тонзиллит может стать причиной появления сердечной недостаточности в молодом возрасте.
otekoff.ru
Отеки при сердечной недостаточности: как снять сердечные отеки
Обновление: Октябрь 2018
Ситуация, когда отекают ноги, вовсе не должна считаться нормальной. Даже если это происходит к вечеру, а вы целый день провели на ногах. Может статься, что таким симптомом проявляется у вас вовсе не заболевание вен, а патология сердца, о которой вы не догадывались.
Что такое «сердечные отеки» и когда они возникают
Заболеваний сердца существует много. Это и ишемическая болезнь сердца, при которой участок сердечной мышцы недостаточно кровоснабжается, и пороки сердца, когда одно из отверстий – между предсердием и желудочком, или между желудочком и идущими от него сосудами – становится или чересчур узким, или, наоборот, расширяется. К болезням сердца относятся также кардиомиопатия, при которой по неизвестным причинам нарушается нормальная структура миокарда, миокардиодистрофия, гипертоническая болезнь и другие.
Все их объединяет то, что при отсутствии адекватного лечения они приводят к перегрузке сердечной мышцы, миокарда. Называется это сердечной недостаточностью. Когда она развивается постепенно, и затрагивает правый желудочек, формируются отеки. Они так и называются – отеки при правожелудочковой сердечной недостаточности.
«Просто», при неосложненных болезнях сердца жидкость в коже скапливаться не будет. Это произойдет только в том случае, когда правый желудочек, работающий с большим кругом кровообращения, не сможет прокачивать стандартный объем крови и станет «оставлять» ее в сосудах.
Причины сердечных отеков
Отеки, как и сердечная (кардиальная) недостаточность, возникают не за один день. Вначале, в результате заболевания, происходит перегрузка правого желудочка. Повышенное давление в нем постепенно сообщается правому предсердию, в которое впадает 2 полые вены, собравшие венозную кровь от всего организма. В венах не развит мышечный слой, и они не могут протолкнуть нужный объем крови в правое предсердие, поэтому в них возникает застой. Это повышенное давление передается на более мелкие вены, и жидкость из них начинает постепенно выходить через стенку в ткани – возникают отеки. Поскольку больше всех страдают именно вены нижних конечностей – на них действует сила тяжести – первыми возникают сердечные отеки ног.
Когда жидкость застаивается в венозных сосудах, это значит, что к сердцу возвращается меньшее количество крови. Оно выбрасывает в аорту недостаточное количество этой важной жидкости, и тканям, получающим питание через артерии, отходящие от аорты, не хватает кислорода и питательных веществ. В ответ на это организм активирует защитный механизм:
- увеличивает активность симпатической нервной системы, из-за чего в кровь выбрасывается адреналин, суживающий сосуды и учащающий сердцебиение;
- активирует выделение гипоталамусом вазопрессина, который также уменьшает диаметр артерий и снижает количество выделяемой мочи;
- при суженных сосудах и меньшем количестве поступающей к почкам крови в организме задерживается еще больше жидкости;
- вследствие недостаточного поступления кислорода к тканям, к сосудам поступает команда увеличить промежутки между клетками;
- в результате в ткани выходит еще больше жидкости;
- если на предыдущей стадии ситуация не исправляется, то от гипоксии страдает и печень. Она вырабатывает меньше белков, которые, кроме прочего, удерживали в сосудах жидкость. И к гидростатическим отекам, которые были раньше, присоединяются еще и безбелковые отеки.
Описанный механизм начинается именно с правого желудочка только при:
- хронических заболеваниях дыхательных путей, приведших к дыхательной недостаточности: эмфиземе легких, хроническом бронхите, пневмосклерозе;
- недостаточности (то есть плохом смыкании) трехстворчатого клапана между правым предсердием и желудочком;
- недостаточности клапанов легочной артерии, куда выталкивает кровь правый желудочек;
- перикардите с появлением жидкости между сердцем и сердечной сумкой (страдает больше правый желудочек, так как левый желудочек является более сильным, и его сложнее сдавить).
Другие причины сердечных отеков – те, которые вызывают сначала левожелудочковую недостаточность, а потом, в результате повышения давления в малом круге кровообращения, и правожелудочковую недостаточность. Это:
- кардиосклероз – появление в сердце вместо сокращающихся мышечных клеток рубцовой ткани. Это обычно происходит после инфаркта миокарда;
- гипертоническая болезнь: преодолеть повышенное давление в артериях сердце может, только сильнее выталкивая в них кровь, в результате левый желудочек вначале увеличивает свою мышечную массу, а затем, наоборот, становится дряблым;
- кардиомиопатии – изменение структуры миокарда, происходящее по неизвестным причинам;
- миокардиодистрофии – группа заболеваний, при которых в мышце сердца нарушаются обменные процессы, и его функция ухудшается;
- митральный стеноз и недостаточность, пролапс митрального клапана – пороки сердца, при которых страдает клапан между левым предсердием и левым желудочком;
- многие врожденные пороки сердца;
- длительно существующие аритмии;
- воспалительные болезни сердца: эндокардит, миокардит;
- амилоидоз сердца.
Большинство этих заболеваний приводят к кардиальной недостаточности у людей старшего возраста, поэтому сердечные отеки (эдема) чаще наблюдаются у пожилых. Чем более выражена несостоятельность сердечной мышцы, тем более распространена эдема.
Как определить сердечные отеки
Определить, есть отеки или нет, несложно. Нужно только придавить мягкие ткани к подлежащей кости и пронаблюдать за образовавшейся ямкой: при эдеме она не исчезает в течение 30 секунд или дольше.
Симптомы сердечных отеков определяют вначале на ногах. Для этого нужно, чтобы человек лежал, а его нижние конечности не были приподняты над уровнем туловища. Далее пальцем надавливают на нижнюю треть голени с внутренней ее стороны, там, где кость не покрыта толстым слоем клетчатки. Оценивают время расправления именно этой ямки, легонько проводя над этой областью, начиная от не вдавленной кожи. Если в месте нажатия чувствуется (даже если не видно) «провал», сохраняющийся дольше 1 минуты, это означает, что имеется явный отек (бывают еще отечность скрытая, но она выявляются по-другому, в условиях медицинского учреждения).
Явная эдема может быть лимфатического происхождения (лимфедема), возникать при варикозной болезни вен, почечной недостаточности и в результате недостаточной выработки/поступления в организм белков.
Отеки сердечного происхождения отличаются:
- преимущественным расположением на голенях и (чуть меньше) стопах. При декомпенсированной кардиальной недостаточности они «поднимаются» снизу вверх, достигая живота, поражая руки, но до лица они доходят в крайних случаях;
- симметричностью;
- постепенным развитием;
- плотностью;
- безболезненностью;
- неподвижностью;
- синеватым оттенком холодной кожи в области отека;
- нарастанием к вечеру и уменьшением степени к утру.
Кроме этого, о сердечном происхождении отеков говорят такие симптомы:
- учащение дыхания сначала при физической нагрузке, а потом, при сердечной недостаточности 2A или выше – в покое;
- аритмия – постоянная или периодическая;
- ощущение давления, сжатия, жжения за грудиной;
- повышенная утомляемость;
- посинение губ, носогубного треугольника, пальцев на руках и ногах;
- тяжесть в правом подреберье;
- головные боли, головокружения при неизмененных сосудах головы и шеи и исключением неврологом заболеваний нервной системы.
Венозные и лимфатические отеки имеют одно характерное отличие: они не симметрично расположены на обеих конечностях. Поэтому наиболее часто возникает вопрос отличия сердечных и почечных отеков. Опишем их в таблице:
| Признак | Сердечные | Почечные |
| Первое появление | На голенях | На лице |
| Когда максимально заметны | Вечером | По утрам, лицо отечное |
| Цвет кожи | С синеватым оттенком | Бледный |
| Температура кожи отека | Холоднее неотечной кожи | Такой же температуры, как и кожа без отеков |
| Плотность | Плотные на ощупь | Мягкие |
| Скорость развития | Нарастают постепенно | Появились за считанные дни |
Диагностика
Чтобы врач мог сказать, как снять сердечные отеки, ему нужно определить:
- что лишняя жидкость в тканях точно скапливается вследствие кардиальной недостаточности;
- каким именно заболеванием сердца вызвана недостаточность.
Начинается диагностика с осмотра, выслушивания сердечных тонов и застойных, характерных только для кардиальной патологии, хрипов в нижних отделах легких. Далее врачу нужно будет увидеть ЭКГ и данные УЗИ сердца больного. Может понадобиться также сцинтиграфия, МРТ сердца, коронарография (контрастное исследование сосудов, питающих сердце), а также холтеровское (круглосуточное) мониторирование давления и/или ЭКГ.
Также для лечения сердечных отеков врачу нужно узнать, насколько они выражены: это только отечность конечностей, или имеет место выпотевание жидкости в плевральную, брюшную полость, перикард. Для диагностики выполняется УЗИ брюшной полости, рентгенография грудной клетки.
Лечение
Что делать при сердечных отеках? Первое – это записаться к кардиологу или терапевту. Второе – это до посещения этого специалиста начать соблюдать диету. Самостоятельно медикаменты принимать нельзя. Так можно значительно ухудшить свое состояние. Медикаментозное лечение назначает только врач. По поводу народных рецептов тоже нужно советоваться со специалистом.
Диета
Она заключается в следующем:
- суточная калорийность – высокая: 2200-2500 ккал;
- белков: 90 г/сутки;
- углеводов 350-400 г/сутки;
- жиров 70-80 г/сутки;
- жидкости – до 1200 мл/сутки (это и чаи, и напитки, и супы);
- соли – 5 г/сутки максимум. Именно увеличение ее количества в организме будет вызывать отеки;
- алкоголь – исключить;
- жирные и жареные блюда, соленья и копчености – исключить;
- блюда – только из вареных, запеченных в духовом шкафу или приготовленных на пару продуктов;
- богатую клетчаткой пищу – ограничить;
- консервы, жирные сорта птицы, рыбы и мяса – исключить;
- употреблять блюда из тыквы, ягоды брусники и калины, яблоки – для мочегонного эффекта;
- при приеме мочегонных включить в рацион запеченный картофель, изюм, орехи и курагу: в них содержится калий.
Медикаментозная терапия
Лечение сердечных отеков ног назначается врачом, исходя из состояния сердца. Обычно применяются:
- Ингибиторы ангиотензин-превращающего фермента (ингибиторы АПФ): «Каптоприл», «Эналаприл», «Лизиноприл». Они нужны при сердечной недостаточности, так как снижают артериальное давление и препятствуют прогрессированию изменений в сердечной мышце.
- Альтернативой первой группе препаратов являются средства-антагонисты ангиотензиновых рецепторов. Если ингибиторы не дают ангиотензину превратиться в свою активную форму, то эта группа блокирует ангиотензиновые рецепторы, в результате чего активный гормон не может оказать свое действие – сузить сосуды, уменьшить почечный кровоток и повысить давление. Антагонисты ангиотензиновых рецепторов применяют для людей, отмечающих появление сухого приступообразного кашля при приеме ингибиторов АПФ и тем, кому не удалось снизить артериальное давление в должной мере.
- Бета-блокаторы: «Корвитол», «Метопролол», «Небилет». Их задача – уменьшить потребность миокарда в кислороде. Они снижают артериальное давление и уменьшают частоту сердцебиений.
- Сердечные гликозиды: «Дигоксин», «Строфантин». В основе их действия – улучшение питания желудочков сердца, улучшение проведения импульса по проводящей системе сердца, снижение частоты сердцебиения, увеличение объема выбрасываемой в сосуды крови.
- Препараты, улучшающие питание сердца: кокарбоксилаза, «Кардонат», «Вазонат». Их назначают при начальных стадиях сердечных заболеваний.
- Антиаритмические препараты. Их применяют при аритмии. Это разные группы препаратов; выбор их делается на основании вида аритмии.
В большинстве случаев при сердечных отеках назначаются мочегонные препараты. Их существует несколько групп: антагонисты гормона альдостерона («Верошпирон»), калийсберегающие диуретики («Триамтерен»), осмодиуретики (он не применяются для лечения сердечной недостаточности). Самые мощные препараты – это четвертая группа, петлевые диуретики: производные тиазидов («Гидрохлортиазид») и производные сульфамоилантралиновой кислоты («Фуросемид», «Торасемид»). Последние препараты обязательно принимаются с препаратами калия («Аспаркамом», «Панангином»).
Мочегонные могут назначать как в качестве отдельных препаратов, так и в комбинации с ингибиторами АПФ или блокаторами кальциевых каналов. При высоких степенях сердечной недостаточности может назначаться комбинация из нескольких мочегонных средств: «Верошпирона» и «Трифаса», «Фуросемида» и «Триамтерена». Важно только правильно подобрать дозировки этих препаратов, чтобы не оказать токсического эффекта на почки, не вызвать дополнительно и почечной недостаточности.
Лечение диуретиками проводится под контролем выпитой и выделенной жидкости, а также ежедневного изменения веса (он не должен увеличиваться).
Оперативное лечение
Нет, отеки не вскрывают хирургическим путем. Операции могут применяться для улучшения состояния сердца, что повлечет за собой и уменьшение сердечной недостаточности и, соответственно, уменьшение отеков.
К оперативному лечению относятся:
- аорто-коронарное шунтирование;
- эндопротезирование клапанов;
- паллиативные операции (они не вылечат, но поддержат состояние). Это: пункция плевральной или брюшной полости – для выведения оттуда лишней жидкости, введение электрокардиостимулятора – при нарушении ритма.
Народное лечение
Народные средства могут применяться только как дополнение к основному лечению. Рецепты, рекомендуемые для приготовления отваров и настоев для внутреннего применения, обладают мочегонным эффектом. Средства же местного назначения должны «вытягивать» из тканей лишнюю жидкость.
Итак, для приема внутрь целители рекомендуют:
- Смешайте по 100 мл свежевыжатых соков огурца, моркови и лимона, разбавьте теплой водой до приемлемого вкуса. Весь объем нужно разделить на 3 приема и выпить за день.
- Сорвите листьев мяты 30 г, промойте, залейте 1000 мл кипятка. Час настаивайте и пейте по 50 мл*3-4 р/дн.
- Возьмите 700 г петрушки, помойте, порежьте, залейте литром молока. Варите смесь на медленном огне, пока молока не останется 500 мл. Далее отвар остудите, процедите и пейте 10-12 р/дн по столовой ложке.
- Соберите 1 кг ягод рябины, выдавите из них сок. Принимайте до еды по 50 мл*3р/дн.
В качестве местного лечения рекомендуют такие рецепты:
- Натереть сырой картофель, наложить кашицу на ноги. Сверху покрыть целлофаном, зафиксировать теплым шарфом. Накладывать компресс на всю ночь.
- Взять 50 г хвойных иголок, залить 500 мл кипятка, держать на водяной бане 15 минут, после чего отвар снять и остудить. Добавлять отвар в пластмассовый таз (или ведро – если отеки на голенях) с теплой водой, где нужно держать ноги в течение 20 минут.
- Взять 50 г листьев винограда, залить 3 л кипятка, подождать, пока остынет до температуры 40°, процедить и использовать для ванночек.
- Можно готовить ванночки с морской солью: 10 г соли на 10 л теплой воды 35°. После такой ванночки полезно смочить марлю или полотенца в том же растворе и обернуть ими ноги, подержать еще 1 час.
Почему возникают отеки
Основная причина этого состояния – декомпенсация сердечной недостаточности, но также причинами могут стать:
- самолечение;
- злоупотребление солью;
- прием алкоголя;
- нарушение диеты;
- неадекватно подобранное лечение;
- присоединение почечного или эндокринного заболевания.
Автор: Кривега Мария Салаватовна врач-реаниматолог
zdravotvet.ru
Как избавиться от сердечных отеков. Отеки при сердечной недостаточности: как снять сердечные отеки
Одутловатость конечностей – сопутствующий признак сердечной недостаточности. Сердце теряет способность качать кровь в прежнем режиме. Отеки при сердечной недостаточности проходят сами через какое-то время. Халатное отношение к здоровью может стать причиной появления заболеваний локального типа. Сами по себе отеки не могут стать причиной смерти.
Физиологические признаки появления сердечных отеков:
- конечности становятся заметно больше по причине собирающейся в них жидкости;
- одутловатость ног отличается симметричностью;
- кожа натягивается, становится плотной;
- в местах надавливания видны светлые следы;
- после физических нагрузок отечность более заметна;
- кожа холодная, бледная, иногда синюшная, может покрываться трещинами, появляется характерный блеск;
- могут появляться признаки одышки, тахикардии (в случае, когда имеет место серьезная патология сердечно-сосудистой системы);
- частый признак при сердечных отеках – отекшие глаза.
Симптомы сердечных отеков свидетельствуют о степени запущенности и тяжести заболевания. Прием препаратов помогает облегчить состояние, но не избавляют от недуга в целом. Когда появляются выраженные сердечные отеки, место поражения может напоминать опухоль.
Причины сердечных отеков
Одутловатость указывает на наличие серьезных патологий, не всегда связанных болезнями сердечно-сосудистой системы. Основными причинами появления сердечного отека и синдрома припухлости являются:
- установление сердечной недостаточности;
- понижение сердечного выброса;
- сужение сосудов;
- снижение проницаемости стенок сосудов;
- реабсорбция воды;
- низкое онкотическое давление.
Механизм развития сердечных отеков включает в себя несколько стадий. Для первой стадии характерно общее нарушение работы выделительной системы. Состав крови меняется.
Отеки сердечного происхождения формируются в течение некоторого времени. Для второй стадии характерно нарушение кровоснабжения в венах большого круга по причине того, что сердце уже не может перекачивать то количество крови, которое к нему поступает. В результате стенки крупных сосудов теряют эластичность, нарушается их проницаемость. Затем оставшаяся кровь выбрасывается в межклеточное пространство. Количество выбрасываемой артериальной крови снижается. Организм начинает страдать от недостатка кислорода. Происходит сужение сосудов, нарушается работа выделительной системы. Часть крови скапливается не только во внутренних органах, но и в конечностях. Проницаемость стенок крупных и мелких сосудов продолжает понижаться, поскольку организмом вырабатываются специфические вещества. Этот процесс происходит на фоне общей гипоксии. В венах застаивается большой объем крови, нарушается работа почек, печени.
Рекомендуем дополнительно прочитать Причины возникновения водянки яичек у мужчин и безоперационные способы лечения
Сердечные отеки появляются, если человек страдает кардиомиопатией, ишемической болезнью сердца, пороками, артериальной гипертонией, стенокардией. Для сердечных патологий характерно ухудшение работы миокарда. Нарушается сократительная функция.
При сердечной недостаточности страдает работа выделительной системы. Избыток жидкости и вредные соли не выводятся в нужном объеме. В результате отек усиливается. Человек жалуется на усталость, слабость, одышку, скачки давления, боли в сердце.
Другими причинами отека сердца, не связанными с сердечной патологий, являются следующие заболевания: варикоз, болезни почек, печени, аллергия, болезни эндокринной системы, лимфостаз. Диагностика и лечение патологии предполагает комплексное исследование с целью выявления причины заболевания, установления точного диагноза и выбора адекватной терапии.
Лечение сердечных отеков
Процесс протекает стремительно, поэтому важно своевременно начать терапию, учитывая особенности и характеристику сердечных отеков. Если лечение было проведено своевременно, сердечный отек исчезает. Лечение отеков при сердечной недостаточности направлено на выведение лишней жидкости. Как и чем в этом случае лечить сердечные отеки? Для этого пациенту назначаются диуретики.
Медикаментозное лечение
После обследования и установления «сердечной природы» отеков, специалист назначает препараты, помогающие избавиться от лишней жидкости. Отеки сердечного происхождения лечатся комплексно. Наиболее популярными и эффективными при сердечных отеках являются препараты в форме таблеток: Фуросемид, Этакриновая кислота, Буметанид, Пиретанид, Торасемид. Дополнительно назначаются бета-адреноблокаторы и препараты, разжижающие кровь. Параллельно врач назначает курс для лечения основного заболевания.
Рекомендуем дополнительно прочитать Что же это такое гидроперикардит и как его лечить
О диуретиках и гликозидах
Препараты мочегонного действия не столь безобидны: из организма вымываются полезные для сердца элементы: магний, кальций. Поэтому человек должен пить специальные биодобавки. В начале курса приема медикаментов при сердечной отечности пациент принимает минимальную дозу препарата, которая постепенно увеличивается. Длительность курса индивидуальна. На протяжении терапии пациент должен регулярно сдавать мочу, следить за питанием.
Цель терапии гликозидами – усиление сократительной функции сердца, профилактика застойных явлений, улучшение работы проводящей системы сердца. Природными источниками являются наперстянка пурпуровая, крупноцветная, шерстистая, желтушник раскидистый, горицвет весенний, ландыш майский, строфант Комбе, морской лук.
Народные средства лечения сердечных отеков
Избавиться полностью от сердечной отечности, пользуясь только народными методами, маловероятно. Большой популярностью пользуются настои из калины, мяты, боярышника, петрушки, василька. Из овощей следует отдать предпочтение тыкве, черной редьке.
В ягодах калины содержатся вещества, помогающие увеличивать мочеотделение и повышать мощность сердечного точка. Для приготовления отвара необходимо стакан ягод залить теплой водой и прокипятить в течение 10 минут, затем процедить. Рекомендуется положить в отвар калины 3 ложки меда.
Мята обладает успокаивающим действием. Листья растения (1 ч.л.) следует залить стаканом крутого кипятка и оставить на 20 минут. Эффект будет максимальным, если пить мятный отвар по утрам на голодный желудок.
Почечный чай как дополнительное средство очень полезен. Его компоненты помогают выведению мочевой кислоты, солей и мочевины. Лечение рассчитано на полгода с недельными перерывами.
Сердечные отеки эффективно лечатся с помощью настойки из цветков василька. Он обладает диуретическим эффектом. Рецепт приготовления прост: 1 ч.л. цветков растения заливают стаканом кипятка и настаивают в течение часа. Настой следует пить по полстакана трижды в день.
Петрушку принято считать самым эффективным средством при отеках. Настой из растения помогает даже в безнадежных случаях. Для приготовления следует положить в кастрюлю заранее нарезанную петрушку, залить ее молоком (1, 5 л). Полученную смесь следует варить, пока не выкипит половина объема молока, затем процедить, остудить. Рекомендуется пить по 2 ст.л. каждый час.
Народная медицина рекомендует делать отвары на основе тыквы, овсяной соломы, пырея, редьки. Следует помнить, что народные методы лечения являются вспомогательными. К тому же многие растения в больших дозах могут быть ядовитыми, поэтому необходимо соблюдать дозировку.
Рекомендуем дополнительно прочитать Причины и методы лечение гидроцеле и опухания яичка у мужчин
Особенности питания
Эффективным методом лечения отеков при сердечной недостаточности является дробное питание, сбалансированный рацион. Ее необходимо строго соблюдать в период в последующей жизни.
Пациент должен следить за суточной калорийностью продуктов. Особенно полезна пища при сердечных отеках с высоким содержанием белка. Еда должна быть богата витаминами и микроэлементами.
Последний прием пищи должен быть не позднее, чем за 4 часа до сна. Организм должен успеть усвоить полезные вещества.
Диета при отеках: основные правила
Человек должен сократить объем потребляемой жидкости. Если в норме он выпивает до 2л. воды, то при отеках 1-1,2 л жидкости. Сюда включаются супы, жидкие каши, бульоны. Если отеки усиливаются, количество жидкости необходимо сократить до минимума.
Пища, содержащая большое количество соли, вредна, поскольку провоцирует скопление жидкости в организме. Количество потребляемой соли должно составлять 5-7г. В тяжелых случаях 1,5-2 г.
В рационе не должно быть места жареной, копченой, приготовленной на мангале пище. Наиболее полезными являются продукты, содержащие клетчатку, а также кроличье, куриное мясо, молоко с низкой жирностью. Пациент должен отдавать предпочтение овощным и молочным супам, бобовым, овощам и фруктам, вареным яйцам.
Способствуют усилению отеков следующие продукты: грибы, жареная жирная рыба, сосиски, сливочное масло, консервированные овощи, молочные продукты с высоким процентом жирности. Следует избегать острых специй, напитков, кофе, чая.
Механизм появления сердечных отеков
Патогенез отеков таков, что в его появлении и развитии принимает участие не только сердечно-сосудистая система. На первом этапе отеки появляются по причине нарушения кровообращения. Венозная кровь застаивается. Появляются проблемы с почками, печенью. Состав крови меняется. Отечный синдром – следствие целого ряда изменений.
Формирование сердечных отеков происходит в несколько стадий. Описанные механизмы проявляются по разным причинам, но всегда говорят о наличии сердечной патологии.
- Сердце — это насос, который перекачивает кровь. Когда функция перекачки дает сбой, кровь застаивается в сосудах, которые идут к сердцу. Наибольшее скопление происходит в нижних конечностях. Стенки сосудов теряют тонус, растягиваются. Жидкость попадает в межклеточное пространство.
- Артериальная кровь питает ткани. При сердечной недостаточности ее количество резко сокращается. Начинается кислородное голодание.
- В организме застаивается жидкость, моча образуется в меньшем количестве. Наряду с этим отмечается сужение просвета сосудов, повышается их проницаемость. Вены переполняются кровью, отмечается обратное всасывание первичной мочи.
- На поздних стадиях отмечается длительный застой крови в венах, вследствие чего поражается печень. При этом нарушается синтез белков, жидкость покидает сосуды беспрепятственно.
Цепочка формирования отечного синдрома выглядит следующим образом: сердечная патология провоцирует появление сердечной недостаточности, появляются условия для застоя крови. Развитие синдрома происходит одновременно с нарушением работы других органов. У пациента отмечаются патологические состояния, усугубляющие синдром.
Оказание незамедлительной помощи дома
Как лечить отеки ног при сердечной недостаточности в домашних условиях – вопрос, который волнует абсолютно всех людей, столкнувшихся с этой патологией. На первых этапах вам поможет обычный отдых с подъёмом ног и лёгкая растяжка. Хороший эффект оказывают ванночки с солью. Если убрать отеки на ногах при сердечной недостаточности с помощью этих способов не удалось, то следует выпить мочегонное, которое вам прописал доктор. Если же вы ещё не посещали терапевта и кардиолога, то это нужно сделать. Самостоятельно таблетки назначать себе нельзя.
Бывает так, что отек начинает сопровождаться резким ухудшением состояния больного. В такой ситуации рисковать не стоит, необходимо сразу вызвать врача. Вашим первым действием будет звонок в скорую, а затем вы должны облегчить состояние больного. Необходимо придать ему полусидячее положение. Желательно расположить ноги на подушке, но если есть подозрение на опухоль живота, то лучше так не делать. Откройте окно, чтобы обеспечить приток свежего воздуха в помещение.
Диагностика
Чтобы врач мог сказать, как снять сердечные отеки, ему нужно определить:
- что лишняя жидкость в тканях точно скапливается вследствие кардиальной недостаточности;
- каким именно заболеванием сердца вызвана недостаточность.
Начинается диагностика с осмотра, выслушивания сердечных тонов и застойных, характерных только для кардиальной патологии, хрипов в нижних отделах легких. Далее врачу нужно будет увидеть ЭКГ и данные УЗИ сердца больного. Может понадобиться также сцинтиграфия, МРТ сердца, коронарография (контрастное исследование сосудов, питающих сердце), а также холтеровское (круглосуточное) мониторирование давления и/или ЭКГ.
Также для лечения сердечных отеков врачу нужно узнать, насколько они выражены: это только отечность конечностей, или имеет место выпотевание жидкости в плевральную, брюшную полость, перикард. Для диагностики выполняется УЗИ брюшной полости, рентгенография грудной клетки.
Признаки отека почек
Почечный отек, симптомы и лечение которого зависят от вызвавших его причин, может развиться за один день. Главной особенностью данного состояния является «подвижность», при которой в зависимости от изменения положения тела отечность постепенно опускается вниз: сначала отекает лицо, затем — туловище и руки, далее происходит увеличение в размерах бедер, икр, ступней.
Еще одной отличительной чертой отека почек является стремительное увеличение его размеров. Почечная природа отека подтверждается его симметричностью.
Следует уметь отличать почечные отеки от сердечных. Последние появляются сначала на ногах, а отеки почек начинают свое движение с лицевой зоны.
Почечные отеки ног наблюдаются при тяжелой почечной недостаточности и нефритическом синдроме, характеризуются одинаковой выраженностью в обеих конечностях.
Почечный отек, симптомы и лечение которого зависят от вызвавших его причин, может развиться за один день. Главной особенностью данного состояния является «подвижность», при которой в зависимости от изменения положения тела отечность постепенно опускается вниз: сначала затем — туловище и руки, далее происходит увеличение в размерах бедер, икр, ступней.
Еще одной отличительной чертой отека почек является стремительное увеличение его размеров. Почечная природа отека подтверждается его симметричностью.
Диета на страже здоровья
Лечение отеков ног при проблемах, осложнённых сердечными заболеваниями, пройдёт быстро и эффективно, если изменить питательные пристрастия. Для этого убирают из употребления блюда с острыми или чрезмерно посоленными продуктами. Необходимо убрать из рациона приправленную продукцию, в том числе соус.
Вместе с лечением стоит сократить потребление копчёных, сладких, жирных изделий. Ограничить необходимо количество жареной мясной и рыбной продукции.
Помимо этого, осторожно стоит относиться к употреблению всех молочных продуктов, а также кондитерских выпекаемых изделий с большим содержанием кремообразных веществ.
Больным стоит готовить блюда на пару. Устранить патологию можно с помощью отварной и свежей овощной продукции. Ежедневно стоит употреблять пищу, в которой присутствует калий. Это вещество можно восполнить с помощью кураги, изюма, орешков, семечек. «Уберите соль из рациона!» — такой совет дают многие врачи и диетологи.
Больше следует пить морковных и тыквенных соков. Снимать проявления опухолевидного характера можно с помощью чайных напитков, при их приготовлении используют брусничник и свежую калину, а также можно разнообразить рацион с помощью свежих огурцов, капустных салатов и яблочных соков.
Сердечные отеки: симптомы, отличающие их от других
Отечность – это симптом, который может возникать не только при сердечной недостаточности, но и при других заболеваниях. Поэтому важно проводить дифференциальную диагностику между отеками разного происхождения.
Периферические отеки – основной, но не единственный симптом сердечной недостаточности. К характерным признакам нарушения функции сердца относятся:
- Одышка или затруднение дыхания. Одышка является признаком повышения давления в малом круге кровообращения. Вначале возникает при физической нагрузке, а затем беспокоит даже в покое.
- Сердечный кашель. Также указывает на застойные явления в легких. Кашель возникает преимущественно в ночное время, усиливается при физической нагрузке, проходит или уменьшается в покое.
- Усталость и слабость. Возникают из-за того, что миокард (сердечная мышца) не докачивает достаточного количества крови и кислорода к органам. Обычная физическая работа дается с трудом, требуется больше времени для передышки.
- Увеличение живота. Возникает из-за скопления жидкости в брюшной полости.
5 признаков возможных проблем с сердцем
6 правил приготовления домашних лекарств из растений
5 мифов о поваренной соли
Народная медицина
Сложность фильтрации в выделительной системе делает невозможным излечение народными средствами почечных заболеваний. Но снять отеки возможно, используя некоторые способы. Это больше косметическая процедура, поскольку уходит отечность с глаз, лица, но лечить главное заболевание такими способами не получится.
Следующие народные способы помогут справиться с отеками:
- Из сырого картофеля делают компрессы. Для этого натирают его на мелкую терку и накладываю на необходимые участки, кроме глаз, на 20−30 минут, раз в 3 дня.
- Для глаз используют настойку черного чая.
- Чай из листьев одуванчика налаживает мочеиспускание, так как обладает отличным мочегонным действием. Принимают по 200 мл 3 раза в день.
- Настой из кукурузных рылец принимают по 1 ст. л. до еды. 25 -30 гр на 220 мл кипятка, настаивают 2−3 часа и принимают 2−3 раза в день. Курс лечения 5 дней.
Механизм действия вышеописанных рецептов создает благоприятное условия для использования более сильных лекарственных препаратов и помогает избежать неприятных последствий (например, отека легких), но не может убрать главную причину. Лечить отеки, особенно у детей, народными методами можно только с разрешения врача, с учетом всех противопоказаний и степени сложности развития основного заболевания.
Отличия отеков ног при патологиях сердца
Специалисты определяют следующие отличительные признаки отеков при сердечной патологии:
- возникновение болезненности и тяжести в зоне сердца;
- гипертония;
- бледность кожных покровов;
- одышка, которая усиливается при лежачем положении или физическом перенапряжении;
- тахикардия или брадикардия;
- акроцианоз.
Важно! При тяжелых формах патологического состояния могут развиваться отеки по телу, возникать гидроторакс или асцит — скопление в брюшной полости межклеточной жидкости.
Чаще всего отечность ног возникает у пожилых людей, поскольку в преклонном возрасте изменяется ритм сердца и сокращается выброс органа.
Сердечная недостаточность: все симптомы и дополнительное лечение народными средствами
Виды заболевания
Различают следующие виды сердечной недостаточности:
- левожелудочковую;
- правожелудочковую;
- бивентрикулярную (при патологии сразу двух желудочков).
Основная симптоматика
Для всех видов этого заболевания характерны:
загрузка…
- слабость;
- вялость;
- учащенное сердцебиение (тахикардия);
- отсутствие интереса к жизни;
- иногда развивается глубокая депрессия.
Признаки левожелудочковой формы
- одышка;
- головокружения;
- спутанность сознания;
- ночной изнурительный кашель, который может закончиться приступом астмы;
- усталость при самых незначительных физических нагрузках.
Как лечить в домашних условиях
Лечение сердечной недостаточности — длительный процесс, требующий методичной заботы о своем организме.
Давайте вместе разберемся — какие же народные средства от сердечной недостаточности могут способствовать улучшению состояния здоровья.
Наперстянка
Это растение содержит дигиталис, стимулирующий сокращение сердечной мышцы и активизирующий кровоток. Для лечения левожелудочковой недостаточности рекомендуется пурпурная, крупноцветная и ржавая наперстянка.
загрузка…
А для правожелудочковой — шерстистая, так как она обладает еще и мочегонным действием, снимающим отеки.
Способ применения: сухие листья растения растереть в порошок и принимать по 0,05 г четыре раза в день. В отдельных случаях врач может посоветовать увеличить дозу до 0,1 г. Главное условие при лечении этим народным средством — не превышать суточную дозу 0,5г.
Лечение наперстянкой противопоказано при:
- ревматизме сердца;
- коронарной недостаточности;
- стенозе аорты;
- инфаркте миокарда;
- индивидуальной непереносимости.
Очень осторожно нужно проводить лечение этим растением при пароксизмальной тахикарди желудочков.
Наперстянка обладает кумулятивным действием, то есть начинает действовать со временем, по мере накопления в организме. Иногда при этом могут наблюдаться побочные эффекты в виде тошноты, головокружений, задержке жидкости в организме из-за несовместимости препарата с почками.
В таком случае следует немедленно прекратить прием средства. Врач может назначить внутривенное вливание хлорида калия.
Здесь вы найдете очень полезный рецепт лечения сердца калиной:
Мочегонные при отеках ног
При правожелудочковой сердечной недостаточности рекомендуется чай из трав и других средств с мочегонным действием. Это могут быть:
- толокнянка;
- шиповник;
- листья смородины;
- листья вишни;
- кислые сорта яблок;
- морковный сок.
Способ применения: 10 г сухого сырья заварить в термосе 400 мл горячей воды, настоять в течение трех часов, процедить и выпить в течение дня.
Яблочный чай готовят так:
- яблоко чистят;
- режут на тонкие ломтики;
- заваривают в термосе 300 мл воды с температурой 80 градусов;
- оставляют на 5 часов.
Такой чай можно пить в течение дня в неограниченном количестве как в горячем, так и в холодном виде. Для диуретического эффекта нужно добавить немного сахара — примерно половину чайной ложки на 200 мл напитка.
Морковный сок желательно пить свежевыжатым, перед едой. Помимо мочегонного действия, он еще при систематическом употреблении укрепляет сосуды и сердечную мышцу.
Успокаивающие
При сердечной недостаточности необходимо избегать стрессов, неврозов. Нужно спать не менее восьми часов и стараться держать в течение дня ровное настроение. В этом могут помочь следующие травы:
- валериана;
- мята;
- пустырник;
- мелисса.
Чай из этих трав за два часа перед сном поможет расслабиться и нормализовать состояние нервной системы. Валериана является приоритетной при лечении.
Она начинает действовать не сразу, а через неделю, по мере увеличения концентрации в организме и дает превосходный устойчивый эффект.
Пустырник действует сразу и кратковременно. Минусом является его неприятный вкус.
Гипертония отступит сама! Просто капайте утром в чай…
Чтобы давление было 120/80, достаточно съедать утром горсть…
При заваривании мяты и мелиссы получают очень вкусный душистый чай, но действие этих трав намного слабее.
Способ применения: заварить в заварочном чайнике 5 г любой травы 100 мл кипятка, укутать на 30 мин., процедить и выпить маленькими глотками. Можно с медом.
Укрепляющие
Сердечную мышцу укрепляют продукты, содержащие микроэлемент калий и витамин C.
К ним относятся, например:
- синий изюм;
- мед;
- курага;
- бананы;
- грецкие орехи;
- цитрусовые и др.
Для пополнения в организме запасов калия можно систематически с утра съедать столовую ложку смеси синего изюма, кураги и меда в равных количества.
При лечении сердечной недостаточности необходимо также соблюдать диету с пониженным содержанием поваренной соли и жира, а также заниматься лечебной физкультурой под наблюдением врача.
И в завершение хотим напомнить вам о продуктах, которые очень важны для работы сердца:
Правильная диета — залог быстрого выздоровления
Лечение хронической сердечной недостаточности и отечности обязательно включает в себя и специальную диету. Рацион больного человека должен включать в себя продукты, богатые витаминами и минералами. Суточная энергическая ценность должна составлять 2200-2500 ккал. Важно снизить количество употребляемых жиров животного происхождения.
Пациентам рекомендуют дробное питание — суточное количество пищи должно быть разделено на 5-6 приемов (так пищеварительный тракт гораздо лучше переваривает еду и усваивает питательные вещества). Продукты должны быть измельчены. Пищу лучше варить, запекать или готовить на пару — жареных блюд нужно избегать.
Отечность связана со скоплением жидкости в организме, поэтому врачи рекомендуют ограничить количество питья до 1-1,2 л (в данном случае речь идет не только о напитках, но также о супах, молочных кашах и т. д.). Поваренная соль задерживает воду в тканях, поэтому ее количество в дневном рационе нужно строго ограничить.
Терапия патологии
Цель проведения лечебных мероприятий — купирование основного заболевания. Наиболее эффективным методом пресечения патологии является комплексная терапия, включающая прием медикаментов и использование народных средств.
Запрещается заниматься самолечением сердечных отеков. Подобрать пациенту оптимальную схему оздоровления может только лечащий врач.
Медикаментозное лечение
Восстановить функциональность миокарда и устранить застой крови помогает задействование 6 групп препаратов:
- Бета-блокаторы, выравнивающие работу сердца, понижающие потребность мышцы в кислороде (Небилет, Корвитол).
- Ингибиторы АПФ (ангиотензинпревращающего фермента), способствующие снижению высокого артериального давления, купирующие прогрессирование изменений в миокарде — Эналаприл, Рамиприл. При появлении у больного, принимающего перечисленные препараты, приступообразного кашля, схема терапии корректируется: в лечении используются средства, блокирующие ангиотензиновые рецепторы — Лозартан, Валсартан.
- Сердечные гликозиды, улучшающие питание тканей, увеличивающие объем кровотока (Строфантин, Дигоксин).
- Антиаритмические медицинские товары. В их перечне — различные группы лекарств. Выбор осуществляется после определения типа аритмии.
- Медикаменты, улучшающие трофику миокарда (Вазонит, Кардонат).
- Мочегонные препараты — диуретики.
Рассмотрим последнюю категорию более подробно.
Диуретики
Группа объединяет несколько видов лекарств, уменьшающих количество жидкости путем комплексного влияния на организм. В перечне механизмов их работы:
- снижение реабсорбции солей и воды;
- увеличение объема выводимых с уриной веществ;
- повышение скорости образования мочи.
Для лечения отека ног при сердечной недостаточности применяется Верошпирон, Фуросемид, Торамесид, Пиретанид.
Побочным эффектом терапии диуретиками является понижение уровня ионов калия в крови (гипокалиемия). Прием перечисленных таблеток следует сочетать с препаратами, восполняющими утраченные витамины, минералы. Для восстановления баланса обычно назначается Панангин.
Диета
Соблюдение особого режима питания позволяет контролировать объемы поступающей в организм жидкости и питательных веществ.
Сильные отеки ног помогает убрать стол №10, характерная особенность которого — сокращение ежедневно употребляемых углеводов, жиров. Основные правила лечебной диеты:
- ограничение количества используемой для приготовления блюд соли;
- исключение из меню крепкого чая, шоколада, кофе, бобов, грибов и капусты;
- насыщение рациона фруктами, морепродуктами, овощами;
- отказ от алкоголя, а также острого и жареного.
Количество приемов пищи в день увеличивается до 6 раз. Пациентам советуют употреблять вегетарианские супы, отварное нежирное мясо, молоко, каши, салаты, компоты. Общая энергетическая ценность продуктов не может превышать 2600 ккал.
Свободная жидкость должна присутствовать в объеме не более 1200 мл.
Ужинать рекомендуется не позже, чем за 3 часа до отхода ко сну.
Десятый стол способствует снижению нагрузки на ЖКТ, сердце и сосуды;
стабилизирует обмен веществ, улучшает кровообращение.
Режим дня и образ жизни
Бороться с отеками сердечного происхождения помогает соблюдение здорового образа жизни, физический и психический покой.
Больной должен избегать:
- повышенных нагрузок;
- стрессов;
- длительной непрерывной деятельности.
Утром рекомендуется принимать контрастный душ, в течение дня — совершать короткие пешеходные прогулки, вечером — задействовать ножные ванночки с различными отварами сырья лекарственных трав, делать массаж.
При сидячей работе необходимо менять позу не реже 1 раза в 30 минут, выполнять упражнения для восстановления циркуляции крови.
Какие мочегонные препараты рекомендованы при отеках ног?
На ночной сон следует отводить не менее 9 часов.
Народные средства
Закрепить результаты медикаментозной терапии и уменьшить отеки в домашних условиях помогут рецепты нетрадиционной медицины.
Ванночки и компрессы
Проведение процедур помогает избавиться от синдрома на ранних стадиях недуга.
Для приготовления ванночек используют морскую соль, мяту, ромашку, корни лопуха, листья березы, шалфей, еловую хвою, ягоды можжевельника.
Растительное сырье в количестве 4-5 столовых ложек заливается литром кипятка и настаивается полчаса. Полученная жидкость процеживается и остужается (оптимальная температура — 38-40ºC).
Лечебные манипуляции проводятся в высокой удобной емкости (рекомендуется погружать ноги в целебный раствор до колен). Длительность процедуры — не более 20 минут.
Массой, используемой для компрессов, может выступать сырой картофель (измельченный на терке), лопух.
Первый из перечисленных ингредиентов обильно наносится на пораженную область, накрывается пленкой, укутывается шарфом (полотенцем). Свежие листья второго аккуратно надрезают для выделения сока, после чего повторяют вышеуказанные действия. Время использования средств — 9-12 часов.
Компрессы рекомендуется накладывать перед отходом ко сну.
Отвары и настои для употребления внутрь
Для приготовления настоев и отваров эксперты советуют задействовать небольшой термос. Сухое сырье (не более 2 ст. л.) помещается в емкость и заливается 0,5 л кипящей воды. Спустя 12 часов состав процеживается. Сделанные таким образом растворы употребляются по ¼ стакана в течение дня, за 30 минут до приема пищи.
Хорошо снимают кардиальные отеки сборы, компонентами которых являются:
- Хвоя ели, листья березы в соотношении 1:1.
- Корни любистока, стальника, солодки и плоды можжевельника (в равных количествах).
- Петрушка.
- Косточки, ягоды, плодоножки вишни.
- Мята.
- Льняное семя, корни стальника, березовые листья (4:3:3).
Дополнительно для лечения сердечных отеков используется настойка календулы, реализуемая аптечными сетями. По 20 капель средства принимают каждые 8 часов. Эффект от употребления препарата наблюдается через 14-20 дней.
Стационарное лечение
Отсутствие результатов проводимой терапии, увеличение зоны отекающих поверхностей, ухудшение самочувствия пациента являются показаниями к назначению стационарного лечения.
При нахождении больного в клинике за его здоровьем будут круглосуточно следить специалисты медучреждения. Для стабилизации состояния врач назначит пероральные медикаменты, внутримышечные инъекции, оздоровительные процедуры.
Оперативное лечение
Хирургическое вмешательство — метод, применяемый для восстановления функционирования сердечно-сосудистой системы. При купировании основного заболевания ранее опухавшие ткани возвращаются к естественному состоянию.
В перечне манипуляций:
- коронарное шунтирование;
- установка электрокардиостимулятора;
- эндопротезирование клапанов.
Выбор способа оперативного лечения обуславливается спектром существующих проблем.
Основные механизмы образования отеков при болезнях почек
В отличие от патологий сердца, когда отеки говорят только о сердечной недостаточности, при болезнях почек отеки возникают и на более ранних стадиях. Это возможно по трем механизмам: нефротическому, нефритическому и ретенционному. Каждый из них характерен для определенной группы почечных заболеваний.
Нефротические отеки
Это – осложнение таких болезней, как:
- болезнь минимальных изменений;
- мембранозная нефропатия;
- фокальный сегментарный гломерулосклероз;
- амилоидоз почек;
- тромбоз почечных вен;
- поражение почек при сахарном диабете,
когда поражается именно клубочек почки.
В этом случае отеки возникают вследствие попадания в первичную мочу белков, которые потом сквозь стенку почечных канальцев уже реабсорбироваться в кровь не могут, и теряются для организма. Потеря большого количества белков приводит к тому, что жидкую часть крови уже нечему удерживать в сосудах, и она попадает в ткани. Так и возникают отеки.
В ответ на уменьшение количества жидкости в сосудах организм «включает» стрессовые механизмы, что выражается в активации симпатической нервной системы, выделении гормонов ренина, альдостерона, ангиотензина. Они вызывают спазм сосудов, повышая артериальное давление. Это, в свою очередь, еще больше усиливает отеки, так как жидкости теперь легче проникать сквозь сосудистую стенку в ткани.
реклама
Нефротические отеки:
- мягкие;
- обширные;
- их можно смещать пальцами;
- начинаются с век, «спускаются» вниз: на лицо, поясницу, гениталии. Почечные отеки ног, вызванные нефротическим синдромом, обычно появляются уже на такой стадии, когда жидкость скопилась в животе (человек выглядит «потолстевшим») и в плевральной полости, что провоцирует одышку, учащение сердцебиения.
Кроме отеков, нефротический синдром характеризуется:
- бледностью и сухостью кожи;
- появлением на коже трещин; из них может вытекать жидкость;
- вялостью;
- ломкостью и тусклостью волос;
- отсутствием аппетита;
- рвотой;
- красные пятна, которые не находятся на одном месте, а мигрируют по телу.
Диагноз нефротического синдрома устанавливается по триаде симптомов:
- большое количество белка в моче (более 3,5 г/сутки);
- снижение уровня белка в крови ниже 60 г/л;
- повышение концентрации холестерина в крови выше 6,5 ммоль/л.
Если в дополнение к этим изменениям в моче определяется большое количество лейкоцитов, это означает, что к одному из аутоиммунно-аллергических заболеваний присоединилась бактериальная инфекция – пиелонефрит.
Диагноз самого заболевания, осложнившегося нефротическим синдромом, устанавливается, в основном, по биопсии почки. На УЗИ не все эти заболевания практически не видны.
Особенности патологий, приводящих к нефротическому синдрому
Распознать заболевания, приведшие к нефротическому синдрому, очень сложно распознать, так как, помимо отеков и выпота жидкости в полость плевры и живота, они имеют минимум проявлений.
80-90% нефротического синдрома у детей 4-8 лет и 10-20% этого синдрома у взрослых приходится на болезнь минимальных изменений. Ее причины неизвестны, но спровоцировать ее можно приемом обезболивающих-противовоспалительных препаратов. Развивается эта болезнь также после лимфомы Ходжкина и других болезней, при которых увеличивается количество лимфоцитов в крови. Начинается болезнь резко, на фоне полного здоровья. Кроме симптомов непосредственно нефротического синдрома у взрослых может наблюдаться только появление крови в моче. Диагноз ставится только по биопсии почек.
Мембранозная нефропатия – это один из вариантов гломерулонефрита. Она проявляется, в основном, у взрослых. Вызывается приемом различных препаратов, инфекционными, аутоиммунными заболеваниями, злокачественными опухолями различной локализации. Кроме симптомов нефротического синдрома, другими проявлениями может быть наличие в моче крови (минимальных количеств, видимых только под микроскопом) и повышение артериального давления. Диагноз ставится по биопсии почек.
Фокальный сегментарный гломерулосклероз – это тоже вариант гломерулонефрита, один из наиболее неблагоприятных. Он развивается у каждого 10-20 взрослого человека, страдающего хроническим пиелонефритом, о котором человек не всегда знает (не все обращают внимание на повышенное замерзание поясницы, незначительный запах мочи). Его симптомы – это симптомы нефротического синдрома плюс кровь в моче (которая не всегда видна на глаз) или плюс повышение артериального давления. Отеки быстро прогрессируют. Диагноз ставится по биопсии.
Амилоидоз почек. Так называется болезнь, при которой почечную ткань замещает особое белково-углеводное соединение, не выполняющее работы нефронов. Это заболевание встречается в 1-2,8% случаев. Его причина неизвестна. Он может развиваться при хронических инфекциях, опухолях, заболеваниях щитовидной железы. Заболевание долго себя не проявляет, потом появляются отеки, слабость, головокружение, одышка – все признаки нефротического синдрома. Болезнь часто заканчивается хронической почечной недостаточностью, при которой без гемодиализа или пересадки почек наступает гибель.
Хронический тромбоз почечных вен развивается обычно после острого тромбоза, проявляющегося болью в одной стороне поясницы, появления крови в моче. Далее боль становится более тупой, ноющей, может быть почти незаметной. С мочой начинает теряться белок, в результате чего появляются и нарастают отеки; может повышаться артериальное давление. Почечная вена тромбируется в результате разных причин: тромбоза нижней полой вены, застойной сердечной недостаточности, мембранозной нефропатии, сгущению крови при болезнях крови, антифосфолипидного синдрома. Диагноз ставится по УЗИ почек с допплерографией, КТ или МРТ.
Поражение почек при сахарном диабете долго не проявляется на фоне симптомов сахарного диабета. Далее развиваются отеки и другие симптомы нефротического синдрома. Также при диабете, чаще 1 типа, может развиваться синдром Киммельстил-Уилсона – гломерулосклероз, то есть зарастание сосудов клубочков. Это заболевание становится заметным не сразу: пока белок теряется с мочой в малых количествах, это никак не отражается на состоянии здоровья. Когда уже много клубочков выключается из работы, появляются отеки, повышается давление, начинает зудеть кожа, появляется слабость, тошнота.
реклама
Нефритические отеки
Эти отеки появляются при таких заболеваниях, как:
- болезнь Берже;
- мезангиокапиллярный гломерулонефрит;
- синдром Гудпасчера;
- васкулит (воспаление сосудов);
- реакция на введение вакцин;
- поражение почек при энтеровирусной инфекции, гепатите B, ветряной оспе, свинке, сепсисе, в том числе вызванном пневмококковой или менингококковой инфекцией.
Механизм выпотевания жидкости в кожу отличается от такового при нефротических отеках:
- воспаляется ткань клубочка нефрона;
- отечной воспалительной тканью сдавливаются почечные сосуды;
- организм «чувствует», что почкам не хватает крови, и командует выделить ренин и альдостерон;
- в организме начинает задерживаться натрий – это усиливает выработку гипоталамуса вазопрессина;
- из-за вазопрессина возрастает обратное всасывание воды из почек, и она скапливается в тканях, больше всего – в подкожной клетчатке;
- отеки увеличиваются из-за того, что иммунитет начинает атаковать не только клетку микроба, вызвавшего заболевание, но и клетки самих почечных клубочков.
Нефритические почечные отеки на лице впервые появляются, при тяжелой форме болезни спускаются на тело и ноги. Они наиболее выражены с утра, а к вечеру уменьшаются или исчезают. Кроме этого, возникают и другие симптомы:
- повышение артериального давления;
- кровь в моче;
- головная боль;
- снижение количества мочи;
- боли в области поясницы или живота;
- слабость;
- тошнота и рвота.
Особенности патологий, приводящих к нефритическому синдрому
Болезнь Берже – это одна из форм острого гломерулонефрита. Имеет все симптомы нефритического синдрома, чередующихся с периодами отсутствия любых проявлений, кроме повышенного давления и «плохих» анализов мочи. Обострение обычно вызывается употреблением алкоголя, переохлаждением, инфекционными заболеваниями. Через 10-25 лет заболевание вызывает хроническую почечную недостаточность.
Мезангиокапиллярный гломерулонефрит возникает вследствие вирусной или бактериальной инфекции (особенно при гепатите C). Такое же заболевание возникает при множестве патологий: системных (волчанка, синдром Шегрена), инфекционных (стрептококковой инфекции, туберкулезе, шистосомозе, малярии), опухолях – особенно лимфомах. Для заболевания характерно острое начало со всеми симптомами нефритического синдрома: появлением крови в моче, повышением давления, отеками.
Синдром Гудпасчера развивается чаще всего у молодых мужчин 16-30 лет. Провоцирующими факторами являются обычно переохлаждение, вирусная и бактериальная инфекция, прием некоторых антибиотиков. Через месяц после этого развивается пневмония с кровохарканьем, высокой температурой, одышкой. На фоне пневмонии развивается гломерулонефрит, который быстро прогрессирует и приводит к почечной недостаточности. Прогноз неблагоприятный. От начала заболевания до смерти проходит от недели до года.
Васкулит – это воспалительный процесс, развивающийся по разным причинам в стенке сосудов разного диаметра. В почках тоже есть сосуды, они также могут воспаляться в ответ на вирусы (гепатита B и C), бактерии (возбудителя сифилиса), некоторые медикаменты. Он может развиваться на фоне ревматоидного артрита, саркоидоза, опухолевых заболеваний.
Васкулит редко бывает изолированно, только в почках. Обычно он характеризуется рядом симптомов, говорящих о поражении множества органов:
- поражение легких характеризуется кашлем, одышкой, но не у всех больных, и не при каждой форме васкулита;
- поражение кожи выглядит как красная сыпь, которая не уменьшается при надавливании на нее стеклом (прозрачным стаканом) и локализуется, в основном, на конечностях;
- поражение глаз выглядит как их выпучивание и прогрессирующее снижение остроты зрения;
- имеется также поражение нервной системы, когда на фоне указанных выше симптомов теряется двигательная способность и чувствительность в одной или нескольких конечностях, может появляться асимметрия лица или жгучие боли в верхней или нижней челюсти, слезотечение;
- поражение ЖКТ характеризуется болями в животе, поносом, иногда – желудочно-кишечными кровотечениями разной степени выраженности
Ретенционные отеки
Так называются отеки при почечной недостаточности:
- Острой: когда на фоне заболевания почек или любой другой патологии резко снижается количество мочи;
- Хронической, когда имеется какое-то заболевание почек (из вышеперечисленных, при отравлении тяжелыми металлами, опухолях почек), оно протекает с периодическими обострениями и ремиссиями. За это время азотистые шлаки в крови нарастают, водно-электролитный баланс все больше нарушается. У человека появляется тошнота и рвота, снижается аппетит, появляются головные боли, бессонница, суставные боли, кожный зуд. На третьей стадии из четырех появляются осложнения: гингивиты, плевриты, перикардиты, отек легких, а также отеки. Они вначале возникают на лице, затем на конечностях. К четвертой стадии, если ее не предупредить постоянным гемодиализом и пересадкой почки, все тело становится отечным.
Таким образом, отеки ног при почечной недостаточности – это неблагоприятный признак. Сами отеки не отличаются от таковых при других почечных заболеваниях, но, когда при этом уменьшается количество мочи, это означает, что срочно нужен гемодиализ.
реклама
- https://OtekOff.ru/otek/otek-organov/serdechnye-oteki
- https://vealprof.ru/oteki-serdechnogo-proishozhdeniya-poyavlyayutsya-utrom-ili-vecherom-serdechnye/
- https://gcchili.ru/oteki-serdechnogo-proishozhdeniya-poyavlyayutsya-utrom-ili-vecherom/
- http://zdravotvet.ru/oteki-pri-serdechnoj-nedostatochnosti-kak-snyat-serdechnye-oteki/
- https://pocki.top/narodnye/oteki-serdechnye-i-pochechnye/
- https://KardioBit.ru/bolezni-serdtsa/serdechnaya-nedostatochnost/oteki-nog-pri-serdechnoj-nedostatochnosti
- https://www.neboleem.net/stati-o-zdorove/19327-serdechnye-oteki.php
- https://pochki.top/oteki-serdechnye-i-pochechnye/
- https://netdavleniya.ru/drugie/oteki-na-nogah-pri-serdechnoj-nedostatochnosti/
- http://lechenie-gipertoniya.ru/serdechnaya-nedostatochnost/serdechnaya-nedostatochnost-oteki-nog-lechenie-narodnymi-sredstvami/
- https://www.syl.ru/article/329126/serdechnyie-oteki-prichinyi-i-posledstviya
- https://NogiNashi.ru/o-nogax/oteki-na-nogax-pri-serdechnoj-nedostatochnosti.html
- http://zdravotvet.ru/pochechnye-oteki-kak-snyat-oteki-pri-pochechnoj-nedostatochnosti-otlichie-ot-serdechnyx-otekov/
golovaneboli.ru
Отек при сердечной недостаточности
Особенности и месторасположение отеков
Сердечная недостаточность – это сложное прогрессирующее заболевание, характеризующееся снижением способности сердца нормально перекачивать заданный объем крови. Оно сопровождается различными проявлениями – ухудшением дыхания, отеками. Качество жизни человека существенно снижается. Отеки при сердечной недостаточности имеют свои особенности, позволяющие отличить их от повреждения печени или почек.
Вследствие ухудшения сократительной функции миокарда, сердце теряет возможность перекачивать кровь в необходимом объеме. Ткани не получают нужное им количество кислорода. Такая ситуация приводит к появлению застойных процессов в венозном русле сосудов.
Сначала отложения жидкости формируются в малом круге кровообращения. Он питает органы дыхания, поэтому может развиваться дыхательная недостаточность. Учитывая, что со временем функция сердца ухудшается еще больше, застои появляются и в большом круге циркуляции крови.
Постепенно стенки сосудов становятся тоньше и делаются проницаемыми. Если давление внутри вен повышается, то лимфа просачивается в ткани, увеличивая их объем. Отеки при сердечной недостаточности проявляются и у мужчин, и у женщин.
Что касается механизма их образования, то он имеет несколько этапов:
- Ухудшение насосной функции сердца. Данное состояние приводит к накоплению крови в больших сосудах. Если развивается недостаточность левых отделов, то застой происходит в малом круге кровообращения. Образуются периферические отеки. При поражении правых отделов страдает нижняя и правая полая вена. Скопление крови происходит в ногах, поэтому на них отеки появляются в первую очередь.
- Понижение сердечного выброса. Количество артериальной крови, которая питает ткани, уменьшается. Организм, ощущая кислородное голодание, включает защитные силы, которые приводят к образованию отеков.
- Сужение кровеносных сосудов. Этот процесс является компенсаторным и служит для поддержания артериального давления в нормальных пределах. При этом скорость фильтрации крови в почках снижается. В результате значительное количество жидкости остается в тканях, а объем выводимой мочи уменьшается. Интенсивность выраженности отеков продолжает нарастать.
- Увеличение степени проницаемости сосудов. Этот процесс тоже развивается вследствие реакции организма на кислородное голодание, спровоцированное сердечной недостаточностью.
- Повышение реабсорбции воды. Оно происходит из-за обратного поглощения первичной мочи, что опять-таки провоцирует формирование отеков.
- Снижение онкотического давления. Представленный процесс характерен для поздней стадии развития сердечной недостаточности. Тут уже поражается печень, которая не может нормально производить белки крови. Вследствие этого жидкости становится легче покинуть сосуды.
- Процесс развития сердечной недостаточности, характеризующейся отеками, является постепенным и прогрессирующим. То есть, полностью избавиться от патологии не получится. Однако лечение способно улучшить качество жизни пациента и увеличить ее продолжительность.
Отечность определенных частей тела свидетельствует о наличии лишней жидкости в организме. При сердечной недостаточности она имеет свои особенности:
- Появляется преимущественно в вечернее время после длительной физической нагрузки, а утром уходит.
- Пораженные части тела (чаще – ноги) становятся плотными, гладкими и холодными на ощупь (вследствие плохого кровообращения).
- Кожа приобретает синюшный оттенок.
- На начальных стадиях развития патологии отеки образуются в нижней части ног, а при декомпенсации сердечной деятельности они поднимаются наверх.
- Их образование происходит медленно (в течение нескольких часов и даже дней).
- Отеки являются симметричными, а при надавливании на кожу на ней образуется ямка.
- Происходит увеличение веса.
При компенсации функциональности сердца отечность исчезает. Тяжелая степень развития недостаточности характеризуется поражением внутренних органов. Больше других отекает печень. Жидкость также может скапливаться внутри брюшины и в грудной полости.
Что касается месторасположения отеков, то сначала они появляются в нижней части ног. Со временем их выраженность становится интенсивнее.
Чем хуже работает сердце – тем выше поднимаются отеки.
Сначала они возникают периодически, а потом становятся постоянными. Реже всех встречается анасарка — отек всего тела.
Сопутствующие симптомы
Патология является опасной для здоровья человека. Она сопровождается характерными симптомами. Можно выделить такие проявления:
- Болевые ощущения в области сердца. Этот симптом наблюдается не у всех больных. При сердечной недостаточности главная мышца сама страдает от кислородного голодания. Клетки тканей гибнут. Боль также может отдавать в плечо или к подреберью. Представленный симптом появляется еще до образования отеков, или сопровождает их.
- Повышение артериального давления. Это состояние развивается вследствие застоя и накопления большого количества крови в сосудах.
- Увеличение размеров печени и боль в правом подреберье. Сам орган не может болеть. Неприятные ощущения появляются вследствие растяжения его капсулы. На печени также появляется отек.
- Слабость в мышцах. Так как кровообращение при сердечной недостаточности ухудшается, мышечные волокна подвергаются кислородному голоданию. Со временем недостаток питания вызывает постепенное ослабевание тканей. При отсутствии лечения мышцы атрофируются.
- Одышка. Сердечная недостаточность способствует переполнению сосудов, расположенных в органах дыхания. Происходит ухудшение газообмена в легких. Появляется сбой ритма дыхания, следствием чего является одышка. У больного дополнительно наблюдается субъективное ощущение, что ему не хватает воздуха. Появляется отек легких.
- Аритмия или тахикардия.
- Бледность кожи с акроцианозом. У больного появляется характерная синюшность ушей, крыльев носа, кончиков пальцев, губ. Изменение цвета остается на длительное время.
- Снижение способности выдерживать физическую нагрузку.
- Пальцы Гиппократа (подобие барабанных палочек). Этот симптом свидетельствует о наступлении поздней стадии хронической сердечной недостаточности.
- Головокружение. Вследствие кислородного голодания страдают и нервные клетки. У пациента снижается внимание, происходят ухудшения в когнитивной сфере (мышление, память, восприятие).
Проявление даже одного дополнительного симптома должно заставить человека обратиться к врачу.
Отличие сердечных отеков от почечных
Относительно внутренних органов, одним только отеком печени при серьезной сердечной недостаточности больной не обойдется. Страдают и почки, и легкие. Поражение этих органов тоже сопровождается отеками, но они имеют некоторые отличительные особенности.
При сердечной недостаточности они имеют восходящий характер. Изначально отеки развиваются на стопах и в области голеней. Если основная патология прогрессирует, то и площадь поражения увеличивается: она отмечается на пояснице, копчике, руках, лице (особенно под глазами).
Правильно определить, сердечной ли недостаточностью вызваны отеки, поможет диагностика. Она предусматривает такие процедуры:
- Физикальный осмотр (сбор анамнеза пациента, пальпация, простукивание передней стенки брюшной полости пальцами, измерение давления).
- Определенные измерения параметров тела для диагностики выраженности отеков.
- Функциональная проба Кауфмана.
- Электрокардиография.
- Измерение центрального давления в венах при помощи катетера или с использованием флеботонометра Вальдмана.
- Эхокардиография (простое, безболезненное и быстрое исследование сердца).
- Рентгенография грудной клетки.
- Лабораторные анализы мочи и крови.
- УЗИ сердца и других органов (помогает определить осложнения сердечной недостаточности).
Постановка диагноза не представляет собой ничего сложного, так как отеки видны визуально, но она должна быть произведена своевременно. Это даст возможность еще на ранней стадии развития сердечной недостаточности притормозить ее прогрессирование.
Общие терапевтические рекомендации
При сердечных отеках необходимо обязательно откорректировать свой образ жизни и рацион питания. В организме не должна задерживаться жидкость. Важно соблюдать рекомендации врачей:
- По максимуму ограничить потребление поваренной соли, дневная доза которой составляет 1-1,5 грамма.
- Включить в рацион питания продукты с высоким содержанием калия: рис, курагу, шиповник, изюм, овсяную крупу.
- Сбалансировать объем потребляемой в сутки жидкости (пить следует не более 0,8-1 л воды в день, включая первые блюда).
- Производить легкий самомассаж ног.
- Носить эластичные чулки или применять специальный бинт, способствующий уменьшению отеков.
- Делать ванночки для ног на основе травяных отваров, холодные компрессы.
Важно правильно отрегулировать режим труда и отдыха (если человек лежит в постели, то ноги надо класть на подушку, чтобы они были в немного приподнятом состоянии).
Главным правилом, способствующим эффективному лечению, является неукоснительное соблюдение схемы терапии сердечной недостаточности, прописанной врачом.
Как избавиться от отеков надолго?
Самостоятельно начинать прием каких-то препаратов, изменять дозировку, назначенную врачом, или отказываться от лекарства нельзя. Терапия предусматривает не только борьбу с симптомами сердечной недостаточности, но и поддержку деятельности главного органа. Если не будет производиться лечение, то продолжительность жизни пациента сильно сократится.
Кроме медикаментозной терапии, которую больной будет соблюдать до конца жизни, ему нужно будет периодически проходить лечение в специализированных санаториях. Пациентам обычно назначают такие препараты:
- Мочегонные: «Гипотиазид», «Фуросемид». Они позволяют быстрее вывести избыточную жидкость из организма и снизить выраженность отеков.
- Сердечные гликозиды: «Дигоксин». Данные средства оказывают положительное влияние на миокард, а также работу сердца в общем: частота сокращений снижается, а период отдыха становится длиннее.
- Сартаны: «Вальсакор», «Микардис». Они применяются для снижения кровяного давления. Это помогает уменьшить выброс жидкости в ткани и предупредить появление отека.
- Препараты калия: «Панангин», «Аспартам». Благодаря им обеспечивается сердечная регуляция поступления крови. Этот элемент способствует нормальной передаче сигналов возбуждения от нервной системы к мышечной ткани.
- Бета-аденоблокаторы: «Небилет», «Корвитол». Они необходимы для улучшения кровоснабжения жизненно важных органов.
- Ангиопротекторы: «Диосмин», «Эскузан». Эти препараты применяются для укрепления сосудистых стенок. Как-то повлиять на развитие сердечной недостаточности. Они нужны для стабилизации клеточного состава крови. Данные препараты тоже помогают уменьшить выраженность отека.
Медикаментозная терапия назначается строго врачом. Лекарства прописываются с учетом степени развития патологии, наличия сопутствующих заболеваний, общего состояния больного. Также обращается внимание на возможность сочетания нескольких препаратов.
При неэффективности консервативной терапии, в крайне сложных случаях развития патологии, пациенту могут назначить хирургическое вмешательство. Полностью устранить сердечную недостаточность оно может не всегда, и применяется, скорее, для поддержания функциональности сердечно-сосудистой системы.
Существует несколько видов применяемых операций: замена клапанов, установка кардиологических стимуляторов, шунтирование коронарных сосудов.
Любое вмешательство на сердце чревато серьезными осложнениями, поэтому оно редко производится без наличия серьезных показаний.
Иногда для поддержания общего состояния сердца врачи разрешают применение народных средств. Самыми популярными считаются такие рецепты:
- Отвар любистка. Нужно 40 г. измельченного сухого сырья залить литром вскипевшей воды, поставить на водяную баню и томить около 10 минут. После 25-минутного настаивания лекарство процеживается и принимается 4 раза в день по 50 г. Отвар уменьшает количество жидкости в тканях и снижает интенсивность отека.
- Аптечный настой календулы. Одноразовая доза составляет 20-30 капель, в зависимости от степени сложности патологии. Принимать средство требуется трижды в день. Оно способствует быстрому устранению отеков и улучшению деятельности сердца.
- Отвар хвоща полевого. Потребуется 2 столовые ложки сырья, которое запаривается стаканом кипятка. Для настаивания понадобится 20 минут. Далее отвар процеживается, употребляется по 65 мл 4 раза в сутки. Он поддерживает функциональность миокарда при сердечной недостаточности.
- Настой корня бузины. Нужно 150 г сырья мелко нарезать и залить его 350 мл водки. Средство нужно настоять в течение 10 дней. Настой следует процедить и пить по 10-20 капель до приема пищи.
Народные средства не являются панацеей, способной избавить человека от сердечной недостаточности. Однако разрешенные врачом рецепты могут улучшить функциональность органа.
Правильная терапия и своевременная диагностика патологии позволяет улучшить качество жизни пациента, увеличить ее продолжительность.
cardiograf.com