Лечение суставов - артроз, артрит, остеохондроз и многое другое
Ребенок кашляет мокрым кашлем
Влажный или продуктивный кашель у ребенка — чем его лечить
Любой ребенок, даже у самых заботливых родителей может начать кашлять. При этом не всегда медицина помогает в лечении влажного кашля, поэтому родителям следует учиться самостоятельно ставить диагноз, разбираться в лечении. Влажный кашель у ребенка развивается по многим причинам, каждая из которых требует определенной тактики. Чтобы не допустить формирование осложнений и необоснованное назначение антибиотиков, нужно знать причины продукции избыточной мокроты в дыхательных путях.
Причины мокрого кашля у детей
Мокрота – это слизь, которая продуцируется железами трахеи и бронхов. Мокрота имеет патологический характер, то есть появляется при развитии какого-либо заболевания. Хотя в норме слизь также продуцируется, но в количестве не вызывающем кашлевой рефлекс.
Мокрота часто имеет примеси секрета носовых пазух. Это происходит у детей, страдающих насморком, при котором слизь с носа стекает по задней стенке глотки в трахею, там смешивается с мокротой и откашливается.
Причины появления мокрого кашля у ребенка делятся на три группы:
- Неинфекционные (гиперпродукция слизи, аллергия, бронхиальная астма).
- Вирусные инфекции (ОРВИ, вирусный ринит).
- Бактериальные инфекции (синуситы, трахеит, бронхит, пневмония, коклюш).
По цвету откашливаемой мокроты можно заподозрить причину влажного кашля:
- Прозрачная, жидкая, слизистая появляется при аллергии, вирусной инфекции.
- Прозрачная, густая, стекловидная откашливается при бронхиальной астме.
- С примесями гноя, желтоватая или зеленая мокрота при бактериальной инфекции.
Влажный кашель можно вылечить только исходя из причины его появления. Так как зачастую назначается стандартное лечение, кашель у детей перерастает в затяжной, когда становится непонятно, есть ли какое-либо заболевание или это просто гиперпродукция слизи.
Важно! Малышам младше 2 лет строго запрещено давать муколитики ̶ препараты, разжижающие мокроту. Детям постарше также не всегда целесообразно назначать эти средства, так как соблюдение простых гигиенических правил успешно заменяет прием муколитиков.
Как и чем лечить мокрый (влажный) кашель у ребенка?
Лечение влажного кашля у детей должно включать следующие принципы:
- Аллергический кашель проходит при ограничении контакта ребенка с аллергеном. До этого момента прием антигистаминных средств только снимает симптомы. Поэтому чтобы избавиться от продолжительного аллергического кашля следует бросить все силы на поиск аллергена, уборку и очищение воздуха жилплощади.
- Вирусная инфекция самостоятельно проходит через 5-7 дней при соблюдении гигиенического режима. Большинство противовирусных никак не влияют на продолжительность простуды. Но следует помнить, что при вирусной инфекции нет смысла и показаний принимать антибиотики.
- Бактериальная инфекция лечится только антибиотиками. Но тут тоже не все однозначно, потому что есть препараты выбора и если в ближайшее время они уже назначались ребенку, то эффективность их при последующем лечении резко падает. В таком случае выручают препараты резерва. Есть же случаи, когда врачи начинают терапию препаратами резерва, и при их неэффективности тяжело подобрать безопасное и надежное лекарство.
Помимо влажного кашля, заболевания проявляются другими симптомами. В первую очередь нужно обратить внимание на показатели температуры тела.
С температурой или без нее
Повышение температуры тела вызывают специфические соединения – пирогены. Они могут быть инфекционными и неинфекционными. К инфекционным относятся фрагменты оболочки бактерий, вирусов, простейших. Этим объясняется повышение температуры тела в начале инфекции. Далее, к механизму развития лихорадки присоединяются иммунные механизмы, они же обеспечивают подъем температуры при обострении аллергии.
Влажный кашель у ребенка без температуры может быть последствием неосложненного ринита, вялотекущего аллергического процесса или гиперпродукции слизи на фоне приема отхаркивающих средств.
При любой инфекции или обострении аллергии будет повышаться температуры. Если показатель поднимается до 38 °C, то жаропонижающие препараты принимать не нужно.
Следует лечить ребенка, используя следующие рекомендации:
- Уложить ребенка в кровать, не кормить большим количеством калорийной пищи, чтобы снизить теплопродукцию.
- Вдыхаемый воздух должен быть прохладным, ниже 20 °C, чтобы увеличить теплоотдачу.
- Малыша следует тепло одеть или положить под одеяло, так как ребенок должен только дышать влажным, прохладным воздухом, а не замерзать.
- Обильное питье – это главный принцип снижения температуры и борьбы с влажным кашлем. При этом происходит разжижение крови, мокроты, обильное потение и понижение температуры тела.
При жаре выше 38 °C можно использовать ректальные свечи, сироп, таблетки, чаще всего для детей применяется Парацетамол. Лихорадку выше 39.5 — 40 °C нужно лечить инъекционным способом, что осуществимо при обращении к специалистам.
Важно! Если ребенок вялый, плохо себя чувствует, неадекватно ведет, задыхается, не хочет пить при температуре ниже 38 °C, то нужно сразу давать жаропонижающий препарат.
При простуде, ОРЗ и ОРВИ
При вирусной инфекции верхних дыхательных путей отхаркивание мокроты – это последствие ринита. То есть сначала происходить развитие воспаления слизистой носовых пазух. Слизь стекает по задней стенке глотки, распространяет инфекцию и раздражает кашлевые рецепторы.
Лечить такой кашель следует следующим образом:
- Промывание носа солевыми растворами. Нужно купить 0.9% раствор натрия хлорида, который продается в каждой аптеке. Раствор переливается в вымытый распылитель из-под сосудосуживающих капель и применяется до 5-6 раз в сутки. Можно заливать в нос раствор прямо из шприца без иголки и давать ребенку высморкаться или воспользоваться грушкой. Аптечные солевые капли – Аквамарис, Салин.
- Если уже появился кашель, то можно полоскать горло раствором соли, соды. В стакан воды добавляется по чайной ложке соли и соды. Способ применяется, только если ребенок сможет полоскать горло и выплюнуть раствор.
- Давать ребенку пить теплые компоты, чай, воду. Это мероприятие заменяет прием отхаркивающих средств.
- Частые прогулки на свежем воздухе в любую пору года. Зимой хотя бы выносить малыша подышать на балкон.
- Проветривание квартиры, повышение влажности воздуха. Оптимальный показатель термометра в помещении 20 °C.
Если помощь была оказана неправильно, то вирусная инфекция может осложниться бактериальной, что повлечет развитие бронхита и даже пневмонии.
При бронхите и пневмонии
Кашель с мокротой у ребенка, который сопровождается хрипами в легких, говорит о бронхите. Если температура тела повышена до 38 °C, нет одышки, и ребенок не задыхается, то это говорит о легком течении бронхита. Воспаление бронхов может быть как вирусным, так и бактериальным. При легком течении принимать антибиотики не рекомендуется, так как не всегда понятно, какой возбудитель вызвал процесс.
Лечение при легком бронхите:
- Понижение значка термометра в квартире до 19-18 °C.
- Проведение уборки в квартире без использования бытовой химии, простой чистой водой. Из помещения, где находится ребенок убрать все ковры.
- Давать обильное питье. Даже если малыш не сильно хочет, стараться его напоить.
- При повышении температуры руководствоваться правилами, описанными выше.
- Муколитики: Мукалтин, сиропы Алтея и Доктора Мом, Амброкол, Бромгексин. Средства будут действовать, только если ребенок будет напоен.
При обструктивном бронхите следует:
- Соблюдать все вышеперечисленное.
- Спазмолитики, такие как Но-шпа для снятия спазма бронхов и устранения бронхообструкции.
- В некоторых случаях назначается Эуфиллин для расширения просвета бронхов.
Бактериальный бронхит с откашливанием гнойной мокроты, высокой температурой лечиться только с использованием антибиотиков. Если ко всем симптомам присоединяется одышка, то речь идет о пневмонии – воспалении легких.
Диагноз устанавливается на основании рентгенологического исследования легких. Заболевание лечится только под руководством специалистов и зачастую в условиях стационара.
Лекарственные препараты
Лечение влажного кашля у ребенка в случаях тяжелого бронхита и пневмонии включает использование препаратов:
- Отхаркивающие средства представлены растительными препаратами ̶ Алтейка, Муколтин, Гербион. Синтетические медикаменты с муколитическим эффектом – Амброксол (Лазолван), Бромгексин. Лекарства продаются в виде сиропов, настоек, таблеток и инъекций. (Полезная статья — подбираем отхаркивающий сироп для ребенка при кашле)
- Спазмолитики – Но-шпа (Дротаверин). Хороший эффект оказывает Эуфиллин.
- Жаропонижающие препараты на основе Парацетамола. Действующее вещество содержится в форме ректальных свечей, сиропа, порошка, таблеток. Разовая дозировка составляет 10 мг на 1 кг веса малыша.
- Витамин С, группы В.
- Антибиотики группы защищенных пенициллинов, аминогликозидов, сульфаниламидные препараты. Принимать средства следует как минимум 5 дней, даже если симптомы инфекции утихли. Таблетки нужно выпивать строго через определенные интервалы времени. Длительность лечения определяется строго врачом.
При лечении аллергической болезни у детей следует принимать антигистаминные средства. Также если не найден аллерген, а ребенок страдает от частых обострений, то для профилактики тоже используются противоаллергические препараты.
Народные методы
Для разжижения мокроты применяются настои Грудного сбора. При заболеваниях дыхательной системы эффективны сборы № 1, 2, 3, 4. Травы можно использовать у детей начиная с 3 годиков. Лечиться народными методами можно с начала заболевания в течение нескольких недель.
Важно! Если от народного лечения не будет эффекта или состояние малыша будет ухудшаться, нужно обратиться к врачу.Ингаляции
Дыхание парами трав можно проводить с годовалого возраста. Для этого используются ромашка, сосновые шишки, липа, мята. Сухое сырье в количестве 3-4 ложек заваривается в стакане. Потом настой выливается в ванночку и ребенок там купается. Слизь после таких процедур лучше откашливается, поэтому их лучше проводить утром, чтобы кашель не мешал ночью.
Детям постарше можно устраивать ингаляции над тазиком с настоем трав, эфирными маслами.
Список наиболее эффективных масел:
- Эвкалиптовое.
- Чайного дерева.
- Хвойное.
- Кипарисовое.
- Мятное.
Если есть прибор – небулайзер, то с его помощью вылечиться от влажного кашля можно намного быстрее. При тяжелых случаях обструктивного бронхита и частых приступах удушья используются препараты, расширяющие бронхи – Беродуал, Будесонит (Пульмикорт). Препараты назначаются только врачом. Их строго запрещено принимать самостоятельно.
Уход за больным и подходящий микроклимат
При мокром кашле у ребенка без высокой температуры и с ее повышением не нужно ограничивать жизнедеятельность малыша. Ребенок должен активно двигаться, чтобы не было застоя мокроты, гулять на улице и дышать свежим, прохладным воздухом. В квартире не реже двух раз в сутки необходимо проводить влажную уборку, хорошо убирать пыль. Важно свернуть ковры, заменить пуховые подушки и одеяла на синтетические.
Показатель термометра в помещении должен быть ниже 20 °C. Воздух нельзя пересушивать обогревателями. Можно поставить рядом с кроватью тазик с кипятком, чтобы водяной пар увлажнял воздух. Лучше использовать специальные приборы-увлажнители. Если же у малыша аллергия или бронхиальная астма, то лечебный эффект оказывают очистители воздуха.
Маленьким детям тяжело откашливать большое количество мокроты, поэтому нужно им помогать. Техника дренажного массажа способствует отхаркиванию слизи. При этом нужно придать ребенку положение лежа, с немного опущенным головным концом или сидя, наклонив туловище вперед. Массаж заключается в постукивании по спине снизу вверх. Технику можно применять с грудничкового возраста.
Последствия и осложнения
Самым грозным осложнением является пневмония. Заболеть высокая вероятность у детей с сопутствующей патологией, ослабленных, но часто воспаление легких у здорового ребенка – это вина родителей. Значит, малыш содержится в неправильных условиях.
Чего нельзя делать, чтобы обычная простуда с влажным кашлем не переросла в тяжелую пневмонию:
- Нельзя заставлять ребенка дышать горячим, сухим, застойным воздухом. Это происходит если не проветривать помещение и нагревать воздух калорифером.
- Не поить ребенка. Даже если он не хочет, нужно сварить компот, добавить туда сахара или меда, но напоить малыша.
- Нельзя окружать детей пыльными коврами, пуховыми перинами и тяжелыми подушками. В такой обстановке есть высокая вероятность развития аллергии, частых бронхитов с обструкцией.
- Нельзя во время простуды держать малыша дома, нужно обязательно гулять на улице или балконе.
- Нельзя при влажном кашле давать противокашлевые препараты. Это строго запрещено!
- Нельзя при рините, ларингите давать муколитики, даже если есть кашель. Нужно полоскать нос и горло, а отхаркивающие средства только усилят распространение болезни.
Заключение
В лечении влажного кашля у малышей нужно полагаться на объективную оценку состояния. Если ребенок активный, с нормальным аппетитом и его беспокоит влажный кашель, то вполне можно обойтись без медикаментов. Но при высокой температуре, гнойной мокроте, ухудшении состояния нужно обращаться к педиатру и лечиться с использованием антибиотиков, чтобы не развилось осложнение.
Влажный или продуктивный кашель у ребенка — чем его лечитьСсылка на основную публикациюmykashel.ru
Причины мокрого кашля у детей и способы его лечения
Мокрый кашель в отличие от сухого сопровождается отхождением мокроты — вязкой субстанции, скапливающейся в бронхиальном дереве. Потому и называется влажным. Для него характерны хрипы, напоминающие глухой звук лопающихся пузырей. По утрам проявляется осиплость из-за скопленной ночью слизи. После её выведения голос приходит в норму. Как же вылечить влажный кашель у детей, и насколько он опасен?

Отличительной чертой влажного кашля является выделение специфической слизи – мокроты.
Сопутствующие симптомы
В норме здоровые дети кашляют до 10-15 раз в день, освобождая дыхательные пути от пыли и других сорных частиц. Такой вид мокрого кашля не должен вас настораживать. Лечение нужно только в случаях, если наблюдаются дополнительные симптомы:
- кашлевой приступ возник внезапно и долго не прекращается;
- поднялась температура тела;
- температура не опускается ниже 38 градусов в течение трёх суток (у детей с ОРВИ и ОРЗ);
- кашель продолжается 3 недели и больше;
- с мокротой выделяется кровь;
- вместе с ней выходит зелёная слизь;
- продолжительный отказ от еды;
- жалобы на боль или неприятные ощущения в груди;
- на расстоянии прослушиваются хрипы;
- одышка (затрудненное и учащенное дыхание).

Влажный кашель и температура у ребёнка могут быть признаками воспалительного процесса в бронхах.
Внимание! Новорожденные дети дышат очень часто. Это нормально. У них говорить об одышке можно только в случае, если в минуту совершается более 60 вдохов. С возрастом дыхание замедляется. Поэтому у малышей от 2 месяцев до года при одышке отмечается более 50 вдохов в минуту. У годовалых ребят и старше нормой считается не более 40 вдохов в минуту.
Возможные причины
Если мокрый кашель у ребёнка частый, обратитесь к врачу для выяснения его причины, которой могут быть:
- ОРВИ (трахеит, ларингит и бронхит);
- лёгочная пневмония;
- бронхиальная астма;
- сердечная недостаточность;
- насморк;
- туберкулёз;
- врождённая аномалия (синдром Картагенера или муковисцидоз);
- последствия гастроэзофагеального рефлюкса — болезни, при которой желудочный сок забрасывается в пищевод.
Внимание! У здоровых детей до 1 года приступы кашля часто объясняются недостаточной развитостью мускулатуры пищевода и желудка.
Во время прорезывания зубов малыши кашляют в несколько раз чаще. Это нормальное явление, не требующее лечения.

Мамы часто слышат кашель, когда режутся зубки.
Что происходит в организме
Дыхательные пути человека изнутри покрыты слизистой оболочкой. Она выделяет вязкий секрет, к которому прилипают микроскопические инородные тела, попадающие с воздухом при вдохе. Это может быть пыльца растений, пыль, живые микроорганизмы. Чем больше частиц — тем больше выделяется слизи, которой нужен выход наружу.
Кашель — это защитная мера организма. Мышцы дыхательных путей сокращаются в приступе, проталкивая мокроту к выходу. Вместе с ней выводятся микрочастицы, вызвавшие обильное её выделение. При инфекционных заболеваниях это способствует скорейшему выздоровлению за счёт отхаркивания болезнетворных микроорганизмов.
Зависимость типа мокроты от болезни
По характеру мокроты судят о болезни, вызвавшей кашлевой рефлекс:
- Обильная и прозрачная указывает на трахеит или бронхит.
- Цвета ржавчины — на пневмонию.
- Водянистая — на воспаление верхних дыхательных путей.
- Стекловидная повышенной вязкости — на бронхиальную астму.
- С примесью крови — на туберкулёз, сердечную недостаточность.
- С гноем неприятного запаха — на абсцесс лёгкого.
Важно! Выявленный в домашних условиях характер мокроты — не показание к самолечению. Покажите ребёнка педиатру для установления точного диагноза.
Это позволит врачу назначить наиболее эффективные для данной болезни лекарственные средства.
Только врач может поставить правильный диагноз.
Действия родителей
В постановке диагноза помогают дополнительные симптомы. От них будут зависеть действия мамы и способ лечения малыша:
- Кашель без температуры. Если ребёнок кашляет чаще 15 раз в день, но температура тела остается в норме, исключите из возможных причин вирусы и бактерии. Посетите врача, поскольку это один из признаков бронхиальной астмы и аллергии. Проверьте качество воздуха в квартире: низкая влажность и повышенное содержание пыли провоцируют кашлевой рефлекс с выделением мокроты.
- Кашель с температурой является симптомом простудных заболеваний и гриппа, связанным с заражением вирусами или бактериями. Температуру ниже 38 градусов не сбивайте. Это защитная реакция иммунной системы, помогающая бороться с болезнетворными микроорганизмами. Пригласите педиатра на дом, чтобы не нарушать постельный режим. Обеспечьте больному ребёнку надлежащий уход и строго соблюдайте рекомендации врача.
- Кашель и насморк. Если температуры нет, то можно подозревать приступ аллергии или бронхиальной астмы. При температуре, скорее всего, мы имеем дело с инфекционным заболеванием. При этом воспаление не обязательно затрагивает нижние дыхательные пути. Оно может локализоваться только в носовых ходах и пазухах. Но выделяемая слизь будет стекать по стенке горла, вызывая раздражение и желание прокашляться.

— Ох, как насморк с кашлем надоели!
Инна пишет в отзыве:
«Я думала, что у дочери низкий иммунитет с рождения, потому что у неё постоянный насморк и кашель. Отсутствие температуры объясняла тем, что организм уже привык к постоянным простудам и не пытается сопротивляться. Здоровье улучшалось только на море. Но однажды мне пришлось надолго уехать, и я отвезла дочь к родителям. Вернувшись, я удивилась: она не кашляла. Но стоило нам войти в свою квартиру, всё началось снова. Тогда я подумала, что эти симптомы вызваны аллергией на кошку, контакта с которой не было ни на море, ни в квартире у родителей. Я обратилась к аллергологу и оказалась права. Наша Маруся теперь живет у соседки, и дочь перестала кашлять».
Способы лечения
Для быстрого выздоровления принимайте сразу несколько мер:
- Надлежащий уход и обеспечение благоприятных условий для ребёнка.
- Медикаментозное лечение, включающее приём сиропов или микстур, а также ингаляции с использованием лекарств.
- Применение народных средств (пропаривание ног, компрессы, отхаркивающие сборы и ингаляции с лекарственными травами и эфирными маслами).
Уход за больным и подходящий микроклимат
Комаровский говорит: «Мамы понимают под словом „лечение“ только пичканье таблетками, в то время как это понятие охватывает гораздо больше. Создавать благоприятные условия в детской комнате эффективнее, чем лечить влажный кашель лекарствами. Но родители этим часто пренебрегают, недооценивая важность правильного ухода».
Рекомендации доктора Комаровского:
- При кашле обеспечьте ребёнку обильное питьё. Отходящая мокрота — это жидкость. При недостатке влаги она становится вязкой. Такую трудно откашливать. Чем больше поступает в организм воды, тем мокрота становится жиже и быстрее выходит. Лучше пить нехолодную газированную минеральную воду, морс, чай, компот, тёплое молоко.

Тщательно следить за питьевым режимом.
- В детской комнате должно быть прохладно — 17-18 градусов. Это способствует сохранению оптимальной влажности воздуха и разжижению мокроты.
- Не прекращайте ежедневные прогулки, если нет температуры. На улице дыхательные пути вентилируются, освобождаются от инфекции. Если на свежем воздухе у ребёнка начался сильный влажный кашель — гуляние пошло на пользу.
- Несколько раз в день проветривайте детскую комнату.
- Влажность воздуха должна быть высокой: 60-70%. В противном случае слизистые оболочки пересыхают, и откашливание затрудняется.
Совет: Чтобы увлажнить воздух в комнате, повесьте в ней мокрые простыни и смачивайте их по мере высыхания. Можно вешать мокрые полотенца на батарею или ставить под неё ёмкости с водой.
Для лечения мокрого кашля у детей назначают средства:
- с муколитическим действием для снижения вязкости мокроты;
- с отхаркивающим эффектом для ускорения продвижения слизи по дыхательным путям к выходу.

Лечение включает применение муколитических средств и отхаркивающих препаратов.
Популярные препараты (в скобках буквами обозначено действие: М — муколитическое, О — отхаркивающее):
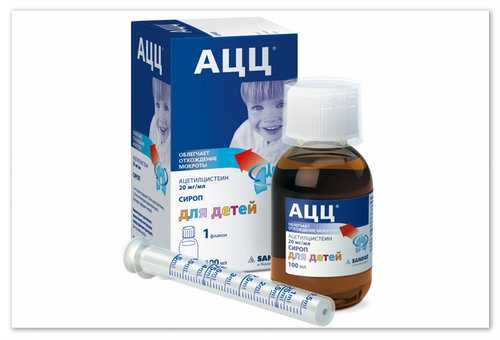
АЦЦ — облегчает отхождение мокроты.
- Сироп Джосет (М и О). Для новорожденных (дозировку определит врач) и старше. До 200 рублей. Аналог — Бромгексин.
- Сироп Доктор Мом (О). От 3 лет. Около 180 рублей.
Внимание! Не давайте ребёнку вместе с муколитическими и отхаркивающими препаратами противокашлевые средства. Они предназначены только для сухого типа кашля, когда нужно полностью его подавить.
При влажном же типе главная задача — вывести мокроту. И если не кашлять, то инфекция будет распространяться глубже.
Народные методы
Народная медицина рекомендует:
- Пить молоко, наполовину разбавленное минеральной водой. Успокаивает раздраженное горло, разжижает мокроту.
- Пить тёплое молоко с мёдом и растопленным сливочным маслом (по 1 ч.л. на стакан). Действие аналогично молочно-газированному напитку.

Самый популярный народный рецепт — молоко с мёдом и маслом.
- Каждые три часа давать ребёнку 1 ч.л. сока редьки. Для приготовления разрежьте чищеный корнеплод пополам и полейте срез мёдом или посыпьте сахаром. Положите половинки на тарелку. Через час всё, что стекло на дно — лекарство.
- Парить ноги в горячей воде, если нет температуры. Можно добавлять в воду горчицу или соль. Способ помогает при влажном кашле с отёкшей гортанью, затрудняющей дыхание. При расширении кровеносных сосудов в ногах от нагревания жидкость в организме устремляется вниз. Отёк спадает, дышать становится легче. Дополнительно активизируется выработка лейкоцитов и лимфоцитов, борющихся с инфекцией.
- Пить отвары отхаркивающих трав из алтея, мать-и-мачехи, чабреца, анютиных глазок, иван-да-марьи, подорожника (обязательно согласование с врачом). Для приготовления возьмите 2 ст.л. сухой травы и залейте 200 мл кипятка. Поставьте на водяную баню и держите 10-15 минут. Процедите и долейте кипяченой воды до 200 мл.

Травяной чай можно с легкостью приготовить в домашних условиях, используя разные травы и удобрив их мёдом.
- Делать компрессы из растительного масла или мёда, разогретых до 50 градусов. Льняную ткань смачивают и окутывают ею ребёнка. Поверх — вощёная бумага, а потом тёплая повязка. Держать не менее двух часов. Можно оставить на ночь. Другой вариант — лепешки из двух картофелин в мундире, размятых со столовой ложкой растительного масла и спирта. Их заворачивают в марлю, кладут на грудь и спинку малыша, фиксируют повязку шарфом. Держат, пока не остынет. От тепла мокрота становится жиже, проходит отёк.
Внимание! Не пользуйтесь народными методами, если это не одобряет лечащий врач.
Если он разрешил, то перед использованием «горячих способов» убедитесь, что вы не сожжёте нежную детскую кожу. Не делайте горчичные компрессы маленьким детям.
Елена пишет:
«Мой старый проверенный способ при кашле у детей — горячее молоко с мёдом и топлёным маслом. Так лечила меня еще бабушка. Нужно выпить целый стакан перед сном (дневным и ночным). Раздражение сразу снимается. Потом нужно укрыться одеялом и лечь спать. После сна разжиженная мокрота легко выходит с кашлем».
Ингаляции
Лекарства можно принимать разными способами. Один из них — метод ингаляций, заключающийся во вдыхании паров, содержащих лечебное вещество. Такая форма лечения эффективнее сиропов, микстур и таблеток. Но она требует соблюдения следующих правил:
- Процедура проводится спустя час после еды. На пустой желудок делать нельзя, сразу после приёма пищи тоже.
- Ингаляции проводят трижды в день по 10 минут.
- После глубоких вдохов нужно на несколько секунд задерживать дыхание, и только потом выдыхать.
Вместо лекарств можно использовать лечебные минеральные воды.
Эффективные препараты для ингаляций (готовить раствор по инструкции):

Лазолван — стимулирует процесс выделения мокроты.
- АЦЦ Инъект;
- Пертусин;
- Мукалтин.
Наши бабушки заставляли дышать над кастрюлей — это устаревшая форма ингаляции, при которой легко получить ожог дыхательных путей.
Сегодня для этой процедуры есть специальный прибор — небулайзер. Теперь лечебная мера безопасна и удобна для детей всех возрастов.
Татьяна пишет:
«Лечила пятилетнего ребёнка от кашля. Бабушка посоветовала подышать над только что сваренной картошкой. Несмотря на нытьё, заставила сына сидеть под одеялом — это же ему на пользу. А потом он постоянно жаловался на боль в носу. Врач сказал, что слизистая сожжена. С тех пор мой выбор только в пользу небулайзера».
Побороть недуг помогут ингаляции с использованием физраствора или лекарственных трав.
Последствия и осложнения
Вирусы и бактерии, попав в организм, заселяют верхние дыхательные пути. Появляется насморк, провоцирующий влажный кашель. По задней стенке горла постоянно стекают сопли, несущие с собой массу вредных микроорганизмов. При отсутствии лечения они попадают в горло, вызывая его заболевания.
Если не лечить болезнь и дальше, то инфекция попадает в нижние дыхательные пути, затрагивая трахею и бронхи. Начинается обильное образование мокроты. Но из-за высокой вязкости детский организм не в состоянии избавиться от неё полностью. Поэтому слизь скапливается внутри, закрывая собой просветы в ветках бронхиального дерева. При отсутствии лечения кашель становится затяжным (длится более двух недель и трудно лечится).
От нарушения вентиляции лёгких образуются благоприятные условия для размножения болезнетворных микроорганизмов. Начинается воспаление, которое может перерасти в лёгочный абсцесс.
Мокрый кашель при выявлении его причины легко лечится в течение двух недель. Для скорейшего выздоровления нужно не только принимать назначенные врачом лекарства, но и обеспечить благоприятный микроклимат в детской комнате. Болезнь — не повод отказываться от привычного режима, если нет температуры. Можно продолжать гулять и купаться.
Алиса Никитина
2016-08-18baby
o-my-baby.ru
Чем лечить влажный кашель у взрослых и детей
Для прочтения нужно: 3 мин.
Как вылечить влажный кашель? Как быстро избавиться от его надоедливых приступов, сопровождающихся хрипами и клокотанием в грудной клетке, а также периодическим отхождением сгустков склизкой неприятной мокроты? Ответ на эти вопросы наверняка искал практически каждый житель планеты. И если взрослые могут сами с учетом жизненного опыта оценивать свое состояние, прибегая к тому или иному варианту лечения, то влажный кашель у ребенка — повод для серьезного беспокойства. О том, чем может быть опасно это состояние, чем отличаются разные виды кашля и почему лечение влажного кашля необходимо, — в этом обзоре.
Признаки и механизм зарождения влажного кашля
О том, что кашель может быть сухим и влажным, слышали все. Но как правильно их различать, знают немногие. Большинство считает, что сухой кашель (непродуктивный) — это кашель без мокроты, а влажный (продуктивный), или, как его часто называют в быту, мокрый кашель, — это кашель с мокротой. На самом деле разница между ними не столько в продуктивности, сколько в причинах и механизмах возникновения.
Сухой кашель зарождается преимущественно в верхних отделах дыхательных путей и ощущается как кашель «из горла». Он громкий, навязчивый, «разрывающий», иногда свистящий, изматывающий, кашлевые точки часто идут сериями. Влажный кашель идет в основном «изнутри грудной клетки», обычно он локализован в районе легких или бронхов. Такой кашель клокочущий, булькающий. Он может быть малопродуктивным с редким и незначительным отхождением мокроты, если слизь в дыхательных путях слишком вязкая. Однако в большинстве случаев по мере развития болезни он становится продуктивным, сопровождающимся отхаркиванием мокроты при кашле. Влажный кашель не носит изнурительного и мучительного характера. Сам факт отхождения мокроты приносит облегчение состояния.
Кашлевый механизм относится к защитным — он направлен на удаление из дыхательных путей случайно попавших туда инородных частиц. При воспалении верхних дыхательных путей слизистая оболочка становится чрезмерно чувствительной и ее раздражает даже поток воздуха в процессе дыхания. Так возникает сухой кашель.
Если воспаление из верхних отделов дыхательных путей спускается ниже — в трахею и бронхи, то кашель меняет характер с сухого на влажный. В ответ на воспаление клетки слизистой бронхов начинают активней вырабатывать слизь, чтобы удалить источник раздражения. Обычно слизь с заключенными в ней инородными частичками подхватывается ворсинками реснитчатого эпителия, которые продвигают слизь вверх, к глотке. Но из-за воспаления часть клеток реснитчатого эпителия гибнет, оставшиеся работают менее активно, и вместо того, чтобы покидать дыхательные пути, отделяемый секрет застаивается в бронхах. К нему присоединяются погибшие клетки эпителия, клетки иммунной системы (макрофаги) и микробы. Как следствие, секрет сгущается. Так образуется густая, вязкая мокрота, которая при смене положения тела раздражает дыхательные пути и вызывает влажный кашель.
У детей ситуация усугубляется тем, что дыхательные пути узкие, а мышцы грудной клетки слабые. А потому откашляться им намного труднее, чем взрослым. Да и сама мокрота куда более вязкая, чем у взрослых, что еще больше затрудняет ее отхождение.
Причины влажного кашля
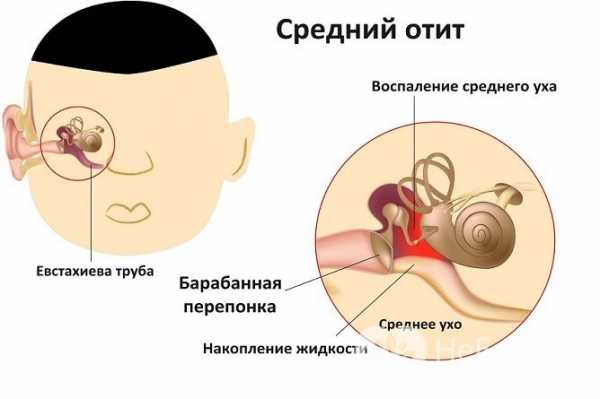
Сильный мокрый кашель у ребенка — всегда признак острого воспаления как следствия простуды (см. рис. 1). Он говорит о том, что воспаление спустилось в бронхи, а, возможно, и дальше — в бронхиолы и альвеолы. В худшем случае влажный кашель становится признаком пневмонии. При этом болезнь чаще всего начинается с сухого кашля, который через несколько дней — по мере распространения инфекции — превращается во влажный.
У взрослых влажный кашель тоже чаще всего вызван простудой и острым воспалением как ее результатом. Но может появиться и у «относительно здорового» курящего человека, он так и называется — «кашель курильщика». Влажный кашель у взрослых может быть и признаком хронического заболевания, такого как хроническая обструктивная болезнь легких. При этом длительный вялотекущий воспалительный процесс формирует необратимые изменения в бронхах.
Возможны и «внелегочные» причины кашля, например, болезни сердечно-сосудистой системы. Но это тема для отдельного разговора и повод лишний раз напомнить о том, что ставить диагноз и подбирать лечение должен врач.
Рис. 1. Виды кашля и заболевания, которые могут их вызывать
Чем опасен влажный кашель: возможные осложнения
При влажном кашле, как уже говорилось выше, в бронхах образуется мокрота. В случае затрудненного ее отхождения, мокрота служит прекрасной средой для роста и размножения микробов. Как следствие, к воспалительному процессу, исходно вызванному респираторными вирусами, может присоединиться и бактериальная флора. В большинстве случаев развитие вторичной бактериальной инфекции уже рассматривается как осложнение текущего эпизода болезни. Среди основных бактериальных осложнений простудных заболеваний, сопровождающихся кашлем, следует особо отметить гнойный бронхит и пневмонию (воспаление легких). Обе болезни рассматриваются как серьезный медицинский диагноз. Даже в наше время при текущем уровне развития медицины пневмония может быть причиной смерти человека. Косвенными симптомами, указывающими на развитие вторичных осложнений, являются повторная волна повышения температуры и ухудшения самочувствия, увеличение объема откашливаемой мокроты, гнойный характер мокроты, обретающей зеленовато-желтый оттенок. Точный диагноз может поставить врач на основании общей оценки состояния, анализа крови, аускультации легких и данных рентгенографии органов грудной клетки.
Подходы к лечению влажного кашля и выбору средств
Лечение влажного кашля у детей, равно как и у взрослых, должно идти параллельно в нескольких направлениях: борьба с воспалительным процессом, разжижение вязкой мокроты, стимуляция выведения мокроты из бронхов, а также устранение спазма в бронхах, если он имеет место. Выбор лекарственных средств зависит от конкретной ситуации и вида кашля (см. рис. 2).
- Уменьшение воспаления. Во-первых, именно изменения слизистой бронхов при воспалении являются первопричиной образования мокроты и, следовательно, причиной влажного кашля. Во-вторых, любой воспалительный процесс сопровождается отеком тканей, в том числе и слизистой бронхов. Сужение внутреннего просвета бронхов затрудняет отхождение мокроты. Когда воспалительный процесс стихает, уменьшается и отек. Восстановление просвета дыхательных путей до нормальных размеров создает условия для лучшего отхождения мокроты. Широко распространенным средством, направленным на уменьшение воспаления в органах респираторного тракта, является фенспирид. Он включен в состав таких сиропов и таблеток, как «Эреспал», «Сиресп», «Эладон», «Эпистат», «Эриспирус» и ряда других. Фенспирид борется с воспалением в бронхах и способствует снятию их спазма. Противовоспалительными свойствами обладают также и некоторые лекарственные растения, среди них особо следует отметить чабрец (он же тимьян), солодку (за счет свойств глицирризиновой кислоты), мать-и-мачеху и первоцвет (примула). Помимо прочего противовоспалительным потенциалом обладают также и некоторые хорошо известные жаропонижающие препараты, например, «Ибупрофен». Для взрослых — почти забытый «Анальгин» или не теряющая актуальности ацетилсалициловая кислота.
- Муколитики, или средства, разжижающие мокроту:
- бромгексин («Бромгексин Берлин-Хеми» и др.);
- амброксол («Лазолван», «Амбробене», «Амброгексал» и др.);
- ацетилцистеин («АЦЦ», «Флуимуцил» и др.);
- карбоцистеин («Флюдитек», «Бронхобос», «Флуифорт», «Либексин Муко» и др.)
- прочие.
- Мукокинетики — лекарственные препараты, которые усиливают активность реснитчатого эпителия бронхов и стимулируют активное выведение мокроты из дыхательных путей. К этой же группе относятся и отхаркивающие препараты, которые можно коротко охарактеризовать как «средства для кашля». Они усиливают кашлевой рефлекс, помогая отхождению мокроты. Из синтетических молекул ярким примером отхаркивающих средств является гвайфенезин (например, сироп «Гексо Бронхо»), но в детской практике он используется только после 12 лет. У взрослых основные ограничения в его использовании связаны с противопоказанием для лиц, страдающих язвенной болезнью. Выраженными отхаркивающими свойствами обладают также уже рассмотренные выше муколитики — бромгексин, амброксол и карбоцистеин. Многие растительные средства тоже наделены отхаркивающим действием. Среди них — алтей, термопсис, солодка, подорожник, первоцвет и ряд других. К слову сказать, среди «домашних» средств способность стимулировать отхаркивание мокроты присуща пищевой соде (натрия гидрокарбонат).
- Бронходилататоры (бронхолитики или спазмолитики) — средства, увеличивающие просвет бронхов за счет устранения их спазма. Применяются и назначаются в тех случаях, когда вызванный воспалением бронхоспазм существенно затрудняет отхождение мокроты и явно ухудшает состояние пациента. В большинстве случаев к их использованию прибегают при хронических заболеваниях органов респираторного тракта — бронхиальной астме или хронической обструктивной болезни легких (ХОБЛ). Эти препараты отпускаются из аптек исключительно по рецепту врача, поэтому их подробное перечисление не имеет смысла. Бронхолитики выпускаются в виде ингаляторов, таблеток, сиропов и растворов для инъекций.
Рис. 2. Общий алгоритм выбора лекарственных средств при кашле
Поскольку при лечении влажного кашля зачастую требуется одновременное назначение нескольких препаратов, очень удобными становятся комбинированные лекарственные средства, которые сочетают в себе несколько активных ингредиентов и обладают комплексным лечебным действием. В этом случае можно не принимать «горсть таблеток», а выпить одно лекарство. Несомненно, это более удобно, так как нет необходимости беспокоиться о последовательности и кратности их приема, а также думать о сочетании и взаимодействии лекарственных препаратов между собой. Об этом уже подумал производитель комплексного лекарственного средства.
Отмеченные нюансы особенно актуальны, если приходится лечить ребенка: уговорить малыша выпить лекарство всегда сложно, а заболевшие дети становятся вдвойне упрямее. Немалую роль играют и органолептические характеристики лекарственного средства: в детской практике крайне важно, чтобы препарат был приятен на вкус. Именно поэтому детские лекарства так часто выпускаются в форме сиропа или эликсира. При этом многим производителям удается сохранить сладковатый вкус и приятный аромат сиропов без использования сахара, красителей или ароматизаторов.
Если при лечении сухого кашля главное — уменьшить его интенсивность и снизить чрезмерную чувствительность дыхательных путей, то помощь при влажном кашле — процесс многоплановый и многозадачный. Лекарство от мокрого кашля должно:
- обладать противовоспалительными и заживляющими свойствами (для восстановления пораженной вирусами и воспалением слизистой);
- уменьшать вязкость мокроты (разжижать ее);
- стимулировать активное выведение мокроты (способствовать откашливанию).
Отдельным плюсом является наличие противомикробной и противовирусной активности препарата, поскольку симптомы влажного кашля обычно появляются на фоне простуды, а точнее — ОРВИ, после которых поврежденную слизистую часто «обживают» и болезнетворные бактерии.
Влажный кашель нередко является спутником таких серьезных заболеваний, как бронхит и пневмония, поэтому выбирать лекарство от влажного кашля следует особенно тщательно, предварительно получив консультацию специалиста.
www.kp.ru
Влажный кашель у ребенка: лечение
В отличие от сухого при влажном кашле происходит выделение мокроты. Кроме того, он сопровождается хрипами, напоминающими глухой звук лопающихся пузырей. За ночь в бронхах накапливается много слизи, из-за чего с утра голос становится осиплым, хотя после откашливания он приходит в норму. Влажный кашель в отличие от сухого даже необходим, поскольку он помогает вывести наружу частички пыли, токсины, патогенные микроорганизмы. Даже при такой своеобразной пользе данный симптом требует лечения, поскольку слишком сильное выделение мокроты затрудняет ее откашливание.
Так называют кашель, при котором в дыхательных путях накапливается специфическая слизь – мокрота. У здорового человека ее образуется совсем немного. Мокрота при этом выводится посредством редких покашливаний. В случае заболеваний дыхательных путей объем слизи значительно возрастает – это организм активирует защитные силы. Мокрота постоянно раздражает бронхи, в результате чего человек начинает часто кашлять.
В целом влажный кашель – это резкий спазматический выдох, который происходит из-за рефлекторного сокращения дыхательных мышц. В результате приступа выделяется мокрота. Сухой же кашель является непродуктивным, еще его называют «лающим». Лечение такого симптома осуществляется противокашлевыми препаратами. Слизь при сухом кашле не образуется. Влажный от него отличается также следующим:
- во время дыхания различаются хрипы;
- приступ не вызывает боль в горле, длится недолго;
- кашель сопровождается одышкой.
Влажный кашель – это не отдельное заболевание. Он выступает симптомом других патологий дыхательных путей. У некоторых пациентов он появляется при вирусных заболеваниях, например, гриппе, ОРЗ или ОРВИ. Этот симптом может сопровождать болезни органов дыхания, спровоцированные и бактериями. В список причин скопления избытка слизи в бронхах относят следующие патологии и внешние факторы:
- легочная пневмония;
- обычный насморк;
- абсцесс легкого;
- острый бронхит;
- неправильный питьевой режим и питание;
- аллергия на раздражители окружающей среды;
- туберкулез;
- гастроэзофагеальный рефлюкс (раздражение пищевода из-за заброса в него содержимого желудка);
- врожденные заболевания, включая муковисцидоз и синдром Картагенера.
При таких заболеваниях у большинства детей отмечается повышенная температура. У грудничков скопление мокроты в бронхах бывает спровоцировано попаданием в респираторный тракт молока, слизи из носа или слез. Причиной часто выступает и прорезывание зубов, когда у малышей происходит избыточное вырабатывание слюны. Влажный кашель у ребенка без температуры возникает в результате развития других заболеваний. Часть из них связаны не только с органами дыхания. Так, перечень причин мокрого кашля без подъема температуры включает:
- хронический насморк (кашель появляется в утреннее время);
- бронхиальная астма (мокрота вязкая и прозрачная, из-за чего ее называют стекловидной);
- сердечная недостаточность;
- аллергия (как и при астме, мокрота имеет вязкую прозрачную структуру).

По основной классификации кашель разделяют на виды в зависимости от его тяжести и давности возникновения. Острый продолжается на протяжении 2 недель, рецидивирующий – в течение 4–5 недель, а хронический – более месяца. Характер мокроты косвенно указывает на причину ее возникновения. Чтобы выявить природу влажного кашля, необходимо обратить внимание на следующие виды слизи:
- гнойная – указывает на бронхоэктазы или абсцессы в легком;
- вязкая – наблюдается при бронхиальной астме;
- ржавого оттенка – пневмококковая инфекция;
- желтая – говорит о начальной стадии бронхита или пневмонии;
- кровянистая – бывает вызвана сердечно-сосудистой недостаточностью, туберкулезом;
- водянистая – наблюдается при вирусных инфекциях, ринитах.
Симптоматика
В здоровом состоянии дети могут кашлять до 10–15 раз в сутки. Это помогает удалить пыль и другие частицы их дыхательных путей. Симптомами влажного кашля, на которые родителям стоит обратить внимание, являются следующие:
- резкое длительное откашливание;
- повышение температуры, которая держится на уровне выше 38 градусов в течение 3 дней при ОРВИ или ОРЗ;
- появление хрипов;
- воспаление, покраснение горла;
- зеленоватый оттенок выделяемой мокроты;
- длительный кашель на протяжении месяца;
- примесь крови в мокроте;
- боль в груди;
- отсутствие аппетита;
- обострение кашлевых приступов ночью, что приводит к бессоннице;
- одышка, учащенное или затрудненное дыхание.
Для новорожденных детей частое дыхание является нормой. Одышкой у них считается состояние, при котором совершается боле 60 вдохов в минуту. По мере взросления дыхание замедляется. В возрасте от 2 до 12 месяцев одышкой считается увеличение числа вдохов до 50 и выше. При увеличении этого показателя и других перечисленных симптомах на фоне влажного кашля требуется начинать лечение.
Определенное лечение кашля назначают с учетом его причины. Если состояние не сопровождается повышением температуры, то можно исключить вирусы и бактерии. В таком случае причиной может выступать аллергия или бронхиальная астма. Для подтверждения диагноза необходимо посетить врача. В домашних условиях при подозрении на астму или аллергию родители должны проверить качество воздуха в квартире. Кашлевой рефлекс провоцирует низкая влажность воздуха или повышенное содержанием в нем пыли.
На приступ бронхиальной астмы или аллергии может указывать и насморк. Наличие же высокой температуры – характерный признак простудных заболеваний. Сбивать ее нужно только при превышении отметки в 38 градусов. Чтобы не нарушать постельный режим малыша, врача лучше пригласить на дом. Вне зависимости от причины лечение осуществляется по следующим направлениям:
- обеспечение должного ухода и благоприятных условий для больного;
- медикаментозная этиотропная терапия;
- симптоматическое лечение муколитиками и отхаркивающими средствами;
- народное лечение при помощи компрессов, пропаривания ног, ингаляций и питья отхаркивающих сборов.
Первым делом необходимо обеспечить больному обильное питье. За счет этого уменьшается вязкость мокроты, которая при недостатке жидкости становится более густой. После этого процесс откашливания значительно облегчится. Полезно пить теплое молоко, негазированную минеральную воду, компот, чай, морс. К помещению, где находится больной, предъявляются следующие требования:
- влажность воздуха должна составлять 60–70%, иначе слизистые оболочки пересыхают;
- несколько раз за сутки должно осуществляться проветривание;
- внутри комнаты должно быть прохладно – около 17–18 градусов.
Сильный мокрый кашель у ребенка необходимо лечить при помощи основных групп препаратов – муколитиков и отхаркивающих средств. Их действия несколько отличаются. Муколитики помогают уменьшить вязкость слизи, за счет чего облегчается ее выведение наружу из бронхов. Основой таких препаратов являются следующие компоненты:
- ацетилцистеин (АЦЦ);
- карбоцистеин (Флюдитек, Мукосол);
- амброксол (Лазолван, Амбробене, Флавамед).
Препарат АЦЦ разрешен с 2-летнего возраста. Основное действие этого средства – муколитическое. АЦЦ воздействует на реологические свойства слизи – разрывает ее дисульфидные связи, что приводит к уменьшению вязкости. Преимущество АЦЦ – сохраняет свои свойства даже при гнойной мокроте. Продолжительность приема этого лекарства составляет 5–7 дней. Противопоказания и побочные эффекты АЦЦ стоит изучить в его подробной инструкции, поскольку они многочисленны. Дозировку назначают с учетом возраста:
- 100 мг порошка 2–3 раза ежесуточно – детям 2–5 лет;
- 100 мг 3 раза или 200 мг 2 раза на протяжении дня – для возраста 6–14 лет;
- 200 мг 2–3 раза в день – для подростков от 14 лет.
Отхаркивающие препараты от влажного кашля для детей действуют иначе – они обеспечивают более быстрое продвижение слизи вверх по дыхательным путям. К таким лекарствам относятся следующие:
- Мукалтин;
- Доктор Мом;
- Проспан;
- Гербион;
- Пертуссин;
- Доктор Тайсс;
- Сироп Алтея.
Микстура от влажного кашля для детей Доктор Мом хороша тем, что выпускается в удобной для применения форме. Основное действие лекарства – отхаркивающее. Дополнительно сироп оказывает следующие эффекты:
- антисептический;
- противовоспалительный;
- отвлекающий.
Дозировка для возраста 3–5 лет составляет 0,5 ч. л. сиропа, детям до 14 лет – 1 ч. л. Препарат принимают внутрь до 3 раз в день. Разовая доза для подростков от 15 лет равна 1–2 ч. л. Пить сироп необходимо до еды, причем как разбавленным, так и в чистом виде. Курс лечения продолжают около 2–3 недель. К противопоказаниям сиропа относится только детский возраст до 3 лет. После его приема может отечь и покраснеть кожа. Это признаки аллергической реакции. Кроме нее, среди побочных эффектов отмечаются такие:
- тошнота;
- диарея;
- изжога;
- диарея.

Главное условие при лечении муколитиками и отхаркивающими средствами – ни в коем случае нельзя на их фоне принимать противокашлевые средства. Они показаны только при сухом кашле, когда требуется полностью подавить кашлевой рефлекс. При влажном же очень важно кашлять, чтобы выводить мокроты. Иначе инфекция начинает распространяться глубже по дыхательным путям.
Для откашливания можно использовать и комбинированные препараты. Такие лекарства сочетают свойства муколитиков и отхаркивающих средств. Примерами подобных медикаментозных средств являются:
- Коделак Бронхо;
- Джосет;
- Линкас.
Физиотерапия
Некоторые процедуры физиотерапии можно проводить и самостоятельно. Примером выступают аппликации, которые накладывают на область грудной клетки. При нормальной температуре допускается использовать обычный размятый теплый картофель. К нему добавляют по 1 ст. л. медицинского спирта, растительного масла и скипидара. Затем плоские лепешки из этой массы оборачивают марлей, после чего накладывают на спину и грудь больного. В стационарных же условиях детям назначают такие процедуры:
- Лекарственный электрофорез. Заключается в подкожном введение лекарств за счет воздействия на организм электрического тока. Лечебное вещество наносится на прокладки электродов, которые затем прикладывают к коже. Процедура способствует расширению бронхов и активному выведению мокроты.
- СМТ на грудную клетку (амплипульстерапия). Аббревиатура СМТ расшифровывается как синусоидальные модулированные токи. Стимуляция ими организма обеспечивает улучшение кровоснабжения и питания тканей обрабатываемого участка, повышение тонуса мышц, активизация регенеративных процессов.
- УВЧ-терапия. Воздействие высокочастотным током глубоко стимулирует дыхательную активность. Благодаря этому устраняется отечность, расширяются сосуды, улучшается микроциркуляция. Кроме того, УВЧ оказывает антиспатический и бактериостатический эффекты.
Массаж
Обеспечить отхождение мокроты помогают некоторые виды массажа – перкуссионный и вибрационный. Даже простые постукивания и растирания обеспечивают такой эффект. Для этого ребенка кладут на колени в направлении поперек. Голова при этом должна располагаться ниже таза. Далее в направлении от поясницы к голове выполняют легкие постукивания ребром ладони или подушечками пальцев. Процедура должна длиться 1-2 минуты. Далее ребенок должен откашляться. Во время массажа стоит придерживаться следующих правил и принципов:
- лучше проводить процедуру перед сном и после приема муколитиков, поскольку после нее отхаркивается большое количество мокроты;
- начинать массаж стоит с легких растирающих движений с использованием детского масла или крема;
- кроме постукиваний, допускается выполнять спиралевидные и волнообразные движения, но только вдоль позвоночника и по направлению к голове;
- после массажа нужно оставить ребенка полежать на 40 минут, периодически переворачивая его на правый и левый бок.
Ингаляция
Лучшим способом лечения влажного кашля у детей являются ингаляции. Их проводят при помощи небулайзера или паровой ванны. При эксплуатации первого устройства лекарства разводят физраствором. Если нет возможности купить его в аптеке, то можно просто смешать 250 мл воды и 2 г обычной соли. Для ингаляций посредством небулайзера рекомендованы такие лекарства:
- настойка прополиса;
- щелочные минеральные воды;
- Мукалтин;
- Флуимуцил.
При отсутствии небулайзера допускается применять ингаляции над паром. Важно, чтобы он не был слишком горячий, иначе существует риск обжечь слизистую носоглотки. Для процедуры необходимо вскипятить воду в кастрюле. Дышать над паром нужно около 3-5 минут. Чтобы увеличить лечебный эффект такой ингаляции, в воду рекомендуется добавлять по паре капель одного из следующих эфирных масел:
- ромашки;
- лаванды;
- эвкалипта;
- календулы;
- сосны;
- бергамота;
- чайного дерева;
- мелиссы.
Чем лечить мокрый кашель у грудничка
Трудности может вызвать лечение мокрого кашля у детей грудного возраста. Давать им лекарства можно только после согласования с врачом. Основным методом терапии кашля у грудничков является прием сиропов на основе растительных компонентов. Используя их, стоит помнить о возможной аллергии. Не менее важно учитывать возрастные ограничения. Каждый препарат разрешен с определенного периода жизни ребенка. Для грудничков допускается применять такие лекарства:
- Сироп корня солодки. Оказывает отхаркивающее действие. Дозировка для детей до 2 лет составляет столько капель, сколько на данный момент месяцев малышу. На протяжении суток сироп грудничку дают до 3 раз.
- Проспан. Обладает отхаркивающим свойством. До 1 года применяется в дозе 2,5 мл 2 раза за сутки, от 1 года до 6 лет – 2,5 мл 3 раза на протяжении дня.
- Геделикс. Проявляет муколитическое и отхаркивающее действия. Грудничкам до 1 года дают по 2,5 мл (0,5 мерной ложки) сиропа 1 раз за сутки, детям 1-4 лет – 2,5 мл 3 раза ежедневно. Предварительно микстуру разбавляют теплой водой.
- Лазолван. Препарат относится к категории отхаркивающих средств. В возрасте до 2 лет принимают по 2,5 мл сиропа 2 раза за сутки, детям 2-6 лет показана та же доза, но до 2-3 раз на протяжении дня.
- Линкас. Это лекарство с муколитическим действием. Для грудничков от 6 месяцев до 3 лет дозировка составляет 2,5 мл трижды в сутки.
- Амбробене. Обладает муколитическим и отхаркивающим действиями. Грудничкам до 1 года дают по 2,5 мл сиропа 2 раза ежесуточно, детям 1-6 лет – 2,5 мл 3 раза в день.
- Бронхипрет. Основное действие препарата – отхаркивающее. Разрешен с 3-месячного возраста. Грудничкам до 1 года дают по 1,1 мл сиропа до 3 раз на протяжении суток. Дозировка для возраста 1-2 лет – 2,2 мл, 3-6 лет – 3,2 мл. Частота применения та же – трижды за сутки.
- Гербион. Обладает отхаркивающим свойством. Препарат разрешен только с 2 лет. Доза составляет 0,5 мерной ложки до 3 раз на протяжении суток.
Народные средства
Полагаться исключительно на народные методы лечения влажного кашля не стоит. Лучше по их поводу проконсультироваться с врачом. На практике, поскольку детям разрешены не многие лекарства, им назначают как раз нетрадиционные способы лечения в виде отваров трав, компрессов, ингаляций, ванночек. Эффективными среди всех рецептов можно считать следующие:
- На стакан теплого молока взять 1 ч. л. меда и сливочного масла, немного соды. Размешать, после чего дать ребенку выпить. За сутки процедуру проводят 2 раза.
- Смешать равные пропорции чабреца, фенхеля, шалфея, аниса. Столовую ложку сбора залить стаканом крутого кипятка. Настаивать около 1,5 часа, после чего отфильтровать. Суточная дозировка составляет 0,5 ст. отвара.
- Чайную ложку листьев подорожника, предварительно измельченных, залить стаканом кипятка. Дать средству настояться, оставив на 4 часа. Спустя это время процедить. Давать больному пить по 1 ст. л. до 3 раз на протяжении суток. Оптимальное время – после еды.
- Срезать верхушку у крупной черной редьки. Сердцевину вытащить ложкой, не повредив стенки плода. На 2/3 заполнить редьку медом, оставить на 3 часа. Давать больному по 1 ст. л. через каждые 2 часа.

Главным условием профилактики влажного кашля является обеспечение благоприятных условий микроклимата помещения. С этой целью температуру внутри детской комнаты поддерживают на уровне 18-20 градусов. В отопительный период нужно тщательно следить за влажностью воздуха. Для профилактики необходимо:
- чаще гулять на свежем воздухе;
- закалять ребенка;
- следить за питанием малыша, чтобы оно включало все необходимые витамины;
- регулярно проводить влажную уборку жилья.
- во время эпидемий избегать мест, где находится много людей.
Видео
vrachmedik.ru
Принципы лечения мокрого кашля у ребенка: комплексная терапия медикаментами
Сильный мокрый кашель у детей возникает при бактериальном воспалении дыхательных путей. Чаще всего этот симптом сопровождает бронхит, обязательно требующий медикаментозной терапии.
При отсутствии своевременного лечения инфекция распространяется глубже, вызывая осложнения, прежде всего пневмонию.
Чем лечить?
Патогенные микроорганизмы попадая в дыхательные пути вызывают воспаление. Организм реагирует на инфекцию образованием слизи. Нервные рецепторы реагируют на мокроту и возникает кашель.
Продуктивный мокрый кашель у детей подлежит обязательному лечению.
Для терапии используют следующие средства:
- продуцирующие отхождение мокроты с патогенными микроорганизмами;
- разжижающие слизь;
- антибиотики для борьбы с инфекцией.
Отхаркивающие средства
Обязательная составляющая комплекса лечения мокрого продуктивного кашля у детей — средства для разжижения и ускорения выведения мокроты. Данная группа средств делится на синтетические и растительные.
Отхаркивающие препараты обладают следующими свойствами:
- разжижают мокроту, улучшая ее отхождение;
- регулируют соотношение фракций мокроты с различной плотностью.
Данная группа медикаментов является вспомогательной при лечении мокрого кашля у детей, улучшает состояние, но не избавляя от причины заболевания. Отхаркивающие препараты сочетают с антибактериальной или противовирусной терапией.
Средства для лечения мокрого кашля у детей:
Антисептики
Средства данной категории используют в качестве вспомогательных при лечении мокрого кашля у детей. Антисептики облегчают боль в горле, снимают воспаление, убивая микроорганизмы. Данные лекарственные средства не оказывают системного воздействия, как правило, не всасываются слизистой либо делают это в микроскопическом объеме.
Антисептики, которые назначают детям при кашле:
Антибактериальные препараты и антибиотики
Так как влажный кашель является следствием бактериального воспаления, обязательным элементом терапии детей (при повышенной температуре тела) является применение антибактериальных средств или антибиотиков:
- для приема вовнутрь;
- в виде инъекций;
- растворы для ингаляций.
Медикаменты для перорального приема при влажном кашле у детей:
- азитромицин (Сумамед, Азитрокс, Зи-Фактор, Азитрал);
- амоксициллин (Флемоксин, Флемоклав, Амосин, Амоксиклав, Аугментин);
- Цефалексин;
- кларитромицин (Клацид, Клабакс, Кларицин, Фромилид);
- мидекамицин (Макропен);
- ципрофлоксацин (Ципролет, Квинтор, Ципринол, Цифран).
Для инъекций назначают:
- Цефтриаксон;
- Цефепим;
- Цефотаксим.
При серьезных осложнениях сильного мокрого у детей в виде гнойных выделений из дыхательных путей врач назначит ингаляции с растворами антибиотиков:
- Ципрофлоксацин;
- Флуимуцил-антибиотик.
Как проводить лечение?
Ранее обращение к врачу предотвратит развитие осложнений, курс терапии будет короче. Средства от мокрого кашля для детей в виде отхаркивающих сиропов обязательно давать, следуя инструкции, полным курсом.
Комплекс терапии для эффективного и быстрого лечения:
- отхаркивающие средства вовнутрь;
- ингаляции для смягчения и увлажнения дыхательных путей, разжижения мокроты;
- антибактериальные средства;
- препараты для усиления иммунитета;
- поливитамины;
- обильное теплое питье;
- физиопроцедуры (по назначению).
При появлении мокрого кашля у ребенка необходимо обратиться к врачу для проведения диагностических исследований, в том числе на чувствительность микрофлоры верхних дыхательных путей к антибактериальным средствам. Лекарственные средства подбирает лечащий врач, исходя из возраста ребенка и сопутствующих заболеваний.
Для младенцев и детей младшего садиковского возраста противопоказан прием таблеток. Сиропы и растворы дают в соответствии с таблицей, учитывая возраст и вес. Все медикаменты назначает только лечащий врач после осмотра и анализов.
При возникновении аллергических реакций на растительные и синтетические средства, прием прекратить и обратиться к педиатру для нового назначения.
Для улучшения отхождения слизи при мокром кашле детям рекомендуют делать легкий массаж спины и грудной клетки с применением масел и мазей.
При соблюдении всех рекомендаций педиатра мокрый кашель у детей лечится быстро и без осложнений.Что делать, если сильные кашлевые приступы беспокоят ночью?
Мокрый кашель, активизирующийся у ребенка по ночам, является ординарным проявлением бронхита, сопровождающегося обильным выделением слизи или обструкцией дыхательных путей. Тактика лечения может отличаться и зависит от течения болезни и выраженности симптома. Если ночной кашель очень сильный и мешает спать ребенку, могут назначаться:
- противокашлевые препараты;
- бронходилататоры.
Как вылечить у грудничка?
Мокрый кашель у младенца свидетельствует не только о наличии инфекционно-воспалительных заболеваний, но и возникает при вдыхании пыли, дыма или при прорезывании зубов.
Прежде чем лечить мокрый кашель у грудничка, необходимо проконсультироваться с педиатром. Если инфекционно-воспалительное заболевание отсутствуют, никакие средства применять не надо.
Для грудных детей разрешены отхаркивающие средства:
- Проспан;
- Амбробене (раствор или сироп);
- Амброгексал;
- Бронхипрет сироп;
- Лазолван.
Эффективно и безопасно разжижают и выводят мокроту процедуры ингаляций с щелочной минеральной водой.
Применение народных средств при затяжной болезни
Если мокрый кашель у детей возникает на фоне инфекционно-воспалительных респираторных заболеваний, лечение можно проводить народными средствами:
- фитонапитки (с ромашкой, шиповником, чабрецом);
- морсы и компоты;
- растирания барсучьим жиром;
- молоко с медом.
Полезное видео
Как избежать ошибок в лечении кашля у детей, можно узнать из следующего видео:
Выводы
Прежде чем лечить мокрый кашель у ребенка, необходимо проконсультироваться с врачом. Правильно подобранные медикаменты и соблюдение рекомендаций педиатра ускорят выздоровление и помогут исключить серьезные осложнения.
Чтобы исключить или облегчить появление мокрого кашля у детей, необходимо:
- исключить аллергены и раздражители (пыль, шерсть, химикаты, пыльца);
- проветривать чаще помещение;
- не допускать излишне сухого воздуха, при необходимости использовать увлажнители;
- вовремя обращаться к врачу и лечить заболевания.
Народную медицину используют при отсутствии аллергии и только в качестве вспомогательной.
Часто у ребенка возникает мокрый кашель по утрам, организм выделяет слизь как защиту при попадании пыли, шерсти животных, ночью она скапливается, при пробуждении начинает отходить. Такой симптом не является патологией и не требует лечения.
pulmonologiya.com
Мокрый кашель у ребенка: чем лечить и как быстрее избавиться?
 Кашель у ребенка фото
Кашель у ребенка фото Мокрый кашель называют также продуктивным, то есть с хорошим отделением патологической мокроты, скопившейся в бронхах. Мокрый кашель у ребенка — чем лечить? Ответ на этот вопрос мы постараемся полностью раскрыть в данной статье.
Почему возникает влажный кашель у детей?
Причин возникновения мокрого кашля у маленьких детей великое множество и во всех случаях кардинально отличается лечение. В таблице ниже описаны заболевания, провоцирующие отхождение мокроты (см. Как и чем лечить кашель с мокротой у ребенка), по цвету и характеру которой вы можете предположить, чем именно вызван кашель.
Таблица 1: Заболевания, провоцирующие кашель:
| Заболевание дыхательных путей | Вид и характер мокроты при кашле |
| Бронхит (см. Как и чем лечить бронхит и кашель у детей) | На начальном этапе развития заболевания мокрота почти не отделяется, но через 2-3 дня при кашле отхаркивается слизь прозрачного или желтоватого цвета |
| Воспаление легких (пневмония) | Мокрота при кашле отхаркивается в небольшом количестве, ее цвет напоминает ржавчину |
| Туберкулез | Мокрота отхаркивается в большом количестве, в ней отчетливо видны прожилки крови |
| Бронхиальная астма | Во время приступа больной начинает кашлять с большим выделением вязкой стекловидной мокроты прозрачного цвета |
| Бронхоэктатическая болезнь, абсцесс легкого | Выделяется большое количество желтой или зеленоватой мокроты с неприятным запахом |
Важно! Отхаркивание большого количества мокроты у ребенка всегда происходит сложнее, чем у взрослого, что обусловлено недостаточным развитием дыхательной мускулатуры, выталкивающей слизь из бронхов. Кашляющего малыша обязательно должен осмотреть врач и дать свои рекомендации относительно эвакуации мокроты, в противном случае возможно развитие осложнений.
Лечение мокрого кашля: выбираем правильное лекарство
 Лечение кашля
Лечение кашля Прежде чем лечить мокрый кашель у ребенка, важно понимать, что главной задачей является определение основной причины заболевания, от этого и будет зависеть специфика терапии. Помните о том, что недопустимо создавать такие условия, при которых мокрота в дыхательных путях будет засыхать и застаиваться.
Для этого важно:
- обеспечить прохладный увлажненный воздух в помещении – можно приобрести специальный увлажнитель, цена его зависит от размера и производителя;
- пить больше жидкости – подходит минеральная вода Ессентуки, Боржоми, компоты из сухофруктов, чай с лимоном, малиной и медом, морс;
- обеспечить дренаж мокроты у детей до 1 года.
Лечение мокрого кашля у детей заключается в облегчении процесса отхождения мокроты, для этого в зависимости от возраста малыша ему назначают препараты растительного или синтетического происхождения.
Препараты от кашля на основе растительных компонентов
 Растительный препарат от кашля
Растительный препарат от кашля Сиропы и микстуры из этой группы можно назначать детям первого года жизни, конечно, после консультации и осмотра у врача.
Самыми распространенными и безопасными из них являются:
- Пектусин;
- Пертусин;
- доктор Мом;
- грудной сбор;
- сухая микстура от кашля.
 Пертуссин от кашля
Пертуссин от кашля Препараты, в состав которых входят растительные компоненты, нередко вызывают аллергические реакции, поэтому детям, предрасположенным к аллергии, следует назначать эти средства с особенной осторожностью.
Препараты от кашля синтетического происхождения
К синтетическим препаратам, обладающим муколитическим действием, относятся:
- Лазолван;
- АЦЦ;
- Амброксол;
- Бромгексин.
 Препараты для лечения кашля у детей
Препараты для лечения кашля у детей Важно! Недопустимо одновременно давать ребенку препараты, разжижающие мокроту и лекарства, угнетающие кашлевой центр (Синекод, Кодеин, Либексин), так как это приводит к застойным процессам и развитию пневмонии.
Ребенок долго кашляет: что делать в этом случае?
Часто родителям маленьких детей приходится сталкиваться с такой проблемой, что курс лечения муколитиками пройден, а кашель все еще продолжается и не становится меньше. В такой ситуации не ни в коем случае нельзя заниматься самолечением и самостоятельно продлевать малышу курс приема препарата, разжижающего мокроту, таким образом, вы сами продлеваете продолжительность болезни.
Ребенок, который пропил курс муколитиков, способен самостоятельно и без лекарств справиться с отхождением мокроты. Для этого нужно делать дренажный массаж, больше гулять на свежем воздухе, предлагать малышу попить, а грудничкам чаще давать грудь и держать столбиком.
Мокрый кашель у ребенка лечение которого было назначено правильно, проходит окончательно к 10-14 дню от начала терапии.
Мокрый кашель у детей: создаем благоприятные условия для выздоровления
 Как лечить кашель
Как лечить кашель Лечение мокрого кашля у ребенка грудного и младшего дошкольного возраста имеет свои нюансы:
- Во-первых, нельзя запускать болезнь, надеясь, что кашель пройдет самостоятельно, так как клиническая картина у малышей развивается стремительно и уже к вечеру начавшийся с утра небольшой кашель может перерасти в пневмонию.
- Во-вторых, муколитические препараты лучше всего давать малышу натощак, так как после приема лекарства кашель может усилиться, что спровоцирует рвоту, если желудок будет переполнен едой.
Как быстро вылечить мокрый кашель у ребенка?
Помимо лекарственных средств, назначенных специалистом, нужно обеспечить правильные условия для малыша:
- не отказываться от прогулок на улице (конечно, если нет высокой температуры);
- дважды в день проводить влажную уборку;
- не использовать при уборке синтетические моющие средства, так как их пары провоцируют усиление кашля;
- не заставлять ребенка соблюдать постельный режим, если он чувствует себя нормально – активные игры, наоборот, помогают лучшему отхождению мокроты.
Народная медицина при мокром кашле у детей
 Народное лечение кашля у ребенка
Народное лечение кашля у ребенка Как вылечить мокрый кашель у ребенка, используя рецепты народной медицины? Прежде всего, родители должны понимать, что в любом случае необходимо показать ребенка врачу. Народное лечение не заменяет назначенных врачом препаратов, а может лишь дополнять терапию.
Наиболее эффективными средствами для улучшения отхождения мокроты при продуктивном кашле являются:
- калина – ягоды отварить, перетереть и добавить мед в соотношении 1:1, принимать полученную кашицу по 1 чайной ложке 3 раза в сутки до еды;
- шалфей – 1 столовую ложку травы залить ½ л кипятка, настоять, процедить и принимать по 1/3 стакана 3 раза в день;
- молоко с содой и медом;
- мед, лимон и глицерин – на стакан меда добавить сок 1 целого лимона и 1 столовую ложку аптечного глицерина, принимать полученный сироп по 1 чайной ложке 3 раза в сутки.
Важно! Перед тем как лечить мокрый кашель у ребенка младшего возраста при помощи народных рецептов, необходимо убедиться, что у малыша нет аллергии на мед и лекарственные травы, в противном случае вместо положительного эффекта может развиться отек дыхательных путей или бронхоспазм.
Из эффективных и безопасных рецептов народной медицины является барсучий жир. Его необходимо растопить на водяной бане и втирать в грудь кашляющего ребенка ежедневно на ночь. После легкого массажа укутать грудь и спину ребенка пуховым платком или теплым одеялом.
Мокрый кашель у грудничка: как лечить?
Мокрый кашель у ребенка грудного возраста не всегда обусловлен вирусной инфекцией, требующей назначения лекарственных препаратов. Примерно к 3 месяцам жизни у малыша активизируется работа слюнных желез, в результате чего слюна начинает вырабатываться в большом количестве и малыш не успевает ее проглатывать.
Из-за постоянного лежачего положения слюна стекает по задней стенке глотки и попадает в дыхательные пути, вследствие чего у грудничка возникает мокрый кашель, который педиатры еще называют физиологическим.
 Кашель у грудничка
Кашель у грудничка Важно! Категорически запрещается давать грудничку сиропы из группы муколитиков при физиологическом кашле – это приведет к стимуляции секреции бронхов и появлению сильного кашля, часто с рвотой. Инструкция к муколитикам указывает, что лекарство можно давать только после консультации с врачом, который установит причину кашля у малыша.
На видео в этой статье специалист подробно рассказывает о методах лечения мокрого кашля у детей и о том, как родители могут помочь своему малышу быстрее избавиться от болезни. Помните о том, что все лекарства имеют ряд своих ограничений и противопоказаний, а самолечение чревато усугублением заболевания и развитием у ребенка серьезных осложнений.
kashel.su
Чем лечить длительный влажный кашель у ребенка
Болезнь капризна и коварна. Она умеет хитро маскироваться и долгие годы ничем себя не выдавать. Но, даже и при своевременном лечении упрямый недуг еще долго напоминает о себе мучительными симптомами. Речь идет о кашле. Затяжной влажный кашель у детей – головная боль мамочек.
Что это – начало развития новой болезни или продолжительный период восстановления? Опасен ли мокрый кашель, не проходящий длительное время? Что делать и как помочь малышу?
Этот коварный кашель
Природа одарила человека мощным комплексом защитных механизмов. Одним из стражников здоровья является кашель. Кашель – врожденная рефлекторная способность организма очищать дыхательные пути от ненужной жидкости и загрязнений (бактерий, токсинов, пыли, инородных веществ, дыма).
Слизистая легких и бронхов человека регулярно продуцирует специфическую слизь. Слизистые выделения производят железистые клетки, которыми выстлана легочная ткань. Иммунные тельца, содержащиеся в слизи, объединяют вредные вещества и помогают их выводить. Такой кашель врачи называют продуктивным (влажным).
Здоровый малыш кашляет до 10 раз в сутки (чаще утром), освобождая систему дыхания от вредных микрочастиц.
У грудничков естественный кашлевой рефлекс чаще вызывается попаданием в дыхательные пути молочка, слизи из носика или слез. Здоровый кашель возникает у крошек при прорезывании зубов (причиной становится обильное слюноотделение). «Зубной» кашель длится на протяжении всего периода прорезывания.
Когда в организме начинаются воспалительные процессы, количество отхаркиваний увеличивается в 2-5 раз. Слизь в этом случае действует раздражающе, провоцируя ответную защитную реакцию организма – кашель. Тревожными сигналами становятся следующие ситуации у детей:
- Происходит потеря аппетита.
- При кашле начинаются боли в грудине.
- Кашель с мокротой сопровождается одышкой.
- Поднимается высокая температура до +38-39⁰ С.
- Влажный кашель долго не проходит (от 2 недель).
- Цвет отделяемой слизи становится зеленым, бурым.
- Кашель сопровождается хрипами, тяжелым дыханием.
- Кашлевой рефлекс мешает спокойному ночному отдыху.
- Ребеночек становится вялым, сонным и раздражительным.
- Ребенок продолжительно кашляет, не в силах остановиться.
Виды кашля у детей
Разновидностей затяжного кашлевого синдрома множество. Все они лечатся по-разному (в зависимости от причины). Сколько типов кашля существует и как определить возможного виновника? Воспользуйтесь таблицей-помощницей:
| Тип. | Особенности. | Возможная причина. |
| Астматический | Мучительный кашель, сухой, частый. Сопровождается свистом, затруднением дыхания | Бронхиальная астма |
| Аллергический | При кашле першит в горле, температуры нет. Отмечается насморк, хрипы. Затяжной кашель бывает сухим и влажным | Аллергические реакции |
| Крупозный (ларингеальный) | Лающий, грубый, сильный, сопровождается свистящим дыханием и хрипотой. Наблюдается осипший голос, могут происходить спазмы гортани. Кашель чаще появляется по ночам, внезапными приступами, кашлю предшествует слабость и температура | Воспалительные инфекции горла, легких и дыхательных путей |
| Периодический | Начинается как сухой кашель без насморка, спустя 2-3 суток переходит во влажный. Спустя 10-12 дней исчезает | Простудные болезни |
| Остаточный | Затяжной кашель продолжается после излечивания от ОРВИ, ОРЗ на протяжении от 1,5-2 недель. Имеет вид коротких влажных болезненных покашливаний | Послепростудные осложнения (бронхит, плеврит, пневмония) |
| Судорожный (коклюшеподобный) | Шумный приступообразный. У малыша краснеет лицо во время приступа, откашливаясь, он высовывает язык и натуживается. Очень вязкая, трудновыводимая слизь. Приступы способны закончиться рвотой | Коклюш |
| Психогенный | Проявляется в виде сухих, громких кашлевых толчков | Эмоциональные стрессы, неврозы |
| Кровохарканье | Влажный кашель с отделением кровянистой мокроты. Кровь имеет вид тонких прожилок либо отдельных вкраплений | Крупозная пневмония, туберкулез, сердечные и почечные пороки развития |
Влажный затяжной детский кашель – следствие перенесенного недуга. Обычно с выходом всей скопившейся слизи в легочных путях, он проходит. Но, если продуктивный кашель затягивается – это тревожный сигнал, говорящий о развитии дополнительной болезни.
Внимание! Не занимайтесь самолечением при продолжительном кашле у ребенка! Понять, чем малыш болен, как его лечить, способен только врач. Неграмотное лечение болезни усугубляет ситуацию!
В чем причина влажного кашля
Маленькие дети из-за неокрепшей и незрелой иммунной системы подвержены простудам. Наиболее распространенными причинами развития детского влажного кашля становятся разнообразные инфекции дыхательных путей. В этом случае влажный кашель является первичным симптомом (он слабый утром и усиливается в вечернее, ночное время).
Влажный кашель у малышей опасен – дети склонны проглатывать отхаркивание, а не выплевывать ее. Слизь, переполненная вредными веществами и отходами, вызывает расстройства кишечника, добавляя новые проблемы в виде диареи и рвоты.
Главными виновниками развития затяжного влажного кашля у детей становятся следующие недуги:
ОРВИ, ОРЗ
Самыми частыми виновниками влажного кашля становятся острые респираторные и вирусные инфекции дыхательных путей. Эти болезни передаются воздушно-капельным или контактно-бытовым способом (от человека вирусоносителя либо через предметы).
Виновниками инфекций становятся вирусы патогенной природы (аденовирусы, риновирусы, вирусы парагриппа и гриппа). Попадая в клетку, после своего размножения, вирус погибает, провоцируя развития воспалительного процесса.
Малыши до 1 года жизни (особенно крохи на грудном вскармливании) заболевают редко, они защищены врожденным материнским иммунитетом.
Инкубационный период болезни (время, проходящее от заражения до проявления первых симптомов) составляет от 2-3 часов до 3-4 суток. Общая симптоматика недуга:
- Насморк.
- Головная боль.
- Мышечная боль.
- Першение горла.
- Чихание, кашель.
- Болезненность горла.
- Общая слабость, лихорадка.
- Повышение температуры по утрам.
- Изменение голоса (осиплость, гнусавость).
Каждое из видов заболеваний вирусных простудных инфекций проходит с индивидуальными симптомами:
При гриппе. Имеет острое начало. Резко повышается температура до +39-40⁰ С. Жар держится до 3-5 суток, не падая. Температура сопровождается общей интоксикацией и сильным насморком (появляются зеленые сопли). Наблюдается увеличение лимфатических узлов. Грипп – инфекция опасная, чреватая развитием серьезных для здоровья осложнений.
Парагрипп. Так же, как и грипп проявляется резко, но без высокой температуры. Болезнь начинается с обильного насморка. Наблюдается охриплость и грубый лающий кашель. Кашель мучительный и сухой (приступы начинаются чаще после сна). Спустя 5-6 суток сухой кашель переходит во влажный. Парагрипп опасен осложнением – на фоне болезни развивается круп (сужение гортани).
РС-инфекция. Начало стремительное, острое. Быстро развивается высокая температура (до +39⁰ С), которая не проходит до недели. Недуг сопровождается затруднением дыхания и сухим кашлем, постепенно перерастающим во влажный. РС-инфекция дает начало развитию серьезных осложнений: бронхита с закупориванием бронхов, бронхопневмонии и бронхиальной астмы.
Аденовирусная инфекция. Начинается со стремительной температуры (до +38⁰ С). Жар держится до 10-12 дней, то уменьшаясь, то возрастая. Инфекция проходит с развитием влажного кашля с обильным отхаркиванием, сильного насморка. Увеличиваются лимофузлы. Болезнь дает начало развитию пневмонии, фарингита, гнойной ангины.
Обструктивный бронхит (ОБ)
Частые бронхолегочные заболевания детей 1-6 лет (особенно посещающих детсады). Виновниками являются аллергические проявления, вирусная, бактериальная инфекция и влияние внешних негативных факторов. При обструктивном бронхите нарушается проходимость бронхов, которая провоцирует дыхательную недостаточность и долгий влажный кашель.
Врачи подразделяют обструктивный бронхит на две формы:
- Острый. К развитию острого обструктивного бронхита причастны адено- и риновирусы, микоплазма, хламидии и аллергические реакции.
- Рецидивный. Рецидивный бронхит чаще проявляется у малышей раннего возраста на фоне инфекций вирусной этимологии либо попадании в дыхательные пути кусочков пищи.
Частым виновником ОБ становится плесневый грибок, размножающийся в помещениях с повышенной влажностью. Обструктивный бронхит развивается как осложнение после атопического дерматита, аллергического конъюнктивита и ринита. К рецидивам ОБ приводит:
- Глистная инвазия.
- Хронические инфекции дыхательных путей.
- Пассивное курение (нахождение рядом с курящими взрослыми).
- Проживание в районах с неблагоприятной экологической обстановкой.
Часто педиатры диагностируют первый эпизод ОБ у детишек 2-3 года жизни. Симптомы болезни похожи на ОРВИ (насморк, слабость, сухой кашель, переходящий во влажный и затяжной, температура и першение горла).
Спустя 2-3 суток присоединяется бронхиальная обструкция. Малыш свистяще дышит, развивается одышка, увеличивается частота дыхания. Появляется кашель, он малопродуктивный, с трудновыводимой, вязкой, очень густой слизью. Больной ребенок не может откашляться, у него бледнеют кожные покровы и увеличиваются шейные лимфоузлы.
Такие симптомы держатся 4-8 суток и постепенно исчезают, остается лишь влажный кашель, который беспокоит малыша продолжительное время. У годовалых детей ОБ способен перерасти в крайне опасную форму – острый бронхиолит с признаками дыхательной недостаточности. Острый ОБ и бронхиолит требуют немедленной госпитализации ребенка, так как могут привести к летальному исходу.
Пневмония на стадии ремиссии (хроническая)
Пневмонией называются воспалительные процессы легочных тканей, в основе которых лежат инфекционные процессы. Малыши чаще взрослых болеют воспалением легких – виновником становятся анатомические особенности маленького организма и частые простуды, которыми славятся посещения детсада.
Несмотря на вирусно-бактериальную природу инфекции, пневмония не переходит от ребенка к ребенку. Чтобы болезнь развилась, необходимо одновременное сочетание следующих факторов:
- Диатез.
- Недостаток веса.
- Пассивное курение.
- Интоксикация организма.
- Длительное переохлаждение.
- Имеющиеся хронические заболевания.
- Значительные нервные/физические перегрузки.
Эти факторы негативно влияют на иммунитет, понижая его и приводя к развитию инфекции. Хроническая пневмония – воспалительный процесс, развивающийся и постоянно повторяющийся в определенном месте легкого.
Болезнь начинается с резкого повышения температуры (до +39-40 ⁰ С) и падением общего самочувствия. Ребенок теряет аппетит, слабеет. Отмечается головная и грудинная боль. Высокая температура держится до 10-12 суток.
Быстро развивается кашель, вначале сухой и раздражающий. Спустя 3-4 суток кашель переходит во влажный, слизь очень вязкая, гнойная, трудноотделяемая. При кашле и дыхании больные дети жалуются на боль в боку. При осмотре наблюдается воспаленное красное горло.
Пневмония перерастает в хроническую на фоне гайморита или бронхита. Затяжное воспаление легких проходит с периодами улучшения (но не выздоровления) и резкого ухудшения состояния. При пневмонии хронического характера наблюдается постоянный влажный кашель.
Количество обострений зависит от индивидуальных особенностей детского организма и условий проживания ребенка. Затяжная пневмония опасна развитием расширения бронхов и омертвения тканей легкого.
Бронхиальная астма
Болезнь хронического типа, виновником которого становится аллергия дыхательных путей ребеночка. При астме развивается спазм в бронхах, сопровождаемый обильным отделением слизи. Скопление мокроты приводит к появлению непроходимости бронхов (их обструкции).
Опасное заболевание способно развиться даже у новорожденных малышей до 6 месяцев.
Чаще астму диагностируют у ребятишек с отягощенной наследственностью к аллергическим заболеваниям (атопическому дерматиту, поллинозу и пищевой аллергии). Способствуют развитию недуга инфекции бактериальной и вирусной этимологии, длительный прием лекарственных препаратов. Провоцирующими факторами в развитии становятся:
- Плесневые грибки.
- Книжная, домашняя пыль.
- Пыльца цветущих растений.
- Сухой корм для птиц, рыб, животных.
- Шерсть и выделения домашних животных.
- Продукты жизнедеятельности клещей, обитающих в доме.
У грудничков, предрасположенных к аллергии, провоцирующим фактором в появлении астмы становится ранний и неправильный перевод на искусственное вскармливание. У детей постарше пищевая аллергия (частый виновник астмы) появляется на фоне патологий ЖКТ (панкреатит, дисбактериоз, гастрит или энтероколит).
Свою лепту в развитии инфекции вносят патогенная микрофлора (вирусы, вызывающие ОРВИ, грипп, парагрипп), инфекции бактериальной природы, метеочувствительность, переохлаждения, табачный дым, эмоциональные стрессы и сильные физические нагрузки.
Бронхиальная астма развивается у детей циклично:
- Период предвестников. В эту фазу наблюдается беспокойное поведение, головная боль, плохой сон, зуд в области глаз, кожи. Развивается сухой кашель, насморк.
- Приступы удушья. Ребенок ощущает сдавленность грудины, нехватку воздуха и одышку. Развивается свистящее, хриплое дыхание. Ребеночек не может вдохнуть и сильно пугается, ловит воздух ртом. Кожные покровы бледнеют и покрываются холодным потом, а район носогубного треугольника синеет. Сухой кашель переходит во влажный с вязким, трудноотделяемым отхаркиванием.
- Послеприступный период. Приступ астмы заканчивается обильным откашливанием густой слизи, это приводит к облегчению дыхания. Ребеночек становится сонливым и слабым.
- Межприступный. Проявляется лишь продолжительным влажным кашлем с незначительным отхаркиванием.
Приступы бронхиальной астмы при легкой степени быстро купируются и развиваются раз в 1-2 месяца. При средней степени болезни удушающие приступы развиваются чаще: 2-3 раза ежемесячно. Когда болезнь переходит в тяжелую степень, с астматическими приступами ребеночек борется уже от 4 раз каждый месяц.
Аллергии
Аллергические реакции – распространенная проблема, с которой обращаются родители к педиатру и частая причина затяжного влажного кашля. Виновницей аллергии становится реакция иммунитета ребенка, ее неадекватная реакция на появившийся в теле чужеродный белок. Иммунная система отвечает специфическими симптомами, которые и являются аллергическими проявлениями.
Детская аллергия может быстро проходить при удалении аллергена, но может и растягиваться на долгие годы.
Лечение длительной аллергии долгое, требующее поддержание специально разработанной диеты и создания определенных условий жизни.
Чаще детская аллергия имеет наследственную предрасположенность. Риск заболевания аллергией увеличивается, если ребенок проживает в экологически неблагоприятных зонах и страдает заболеваниями ЖКТ. Провокаторами появления аллергических реакций становятся:
- Бытовая пыль.
- Пыльца растений.
- Продукты питания.
- Средства бытовой химии.
- Использование детской косметики.
- Слюна и шерсть домашних животных.
- Прием лекарственных средств (особенно антибиотиков).
Самой частой у детей является развитие пищевой аллергии. Аллергенами выступают морепродукты, сладости, рыба, молоко, экзотические фрукты, орехи и куриные яйца. В период цветения частыми виновниками болезни становятся береза, тополь, лебеда, крапива, подорожник и полынь.
Помимо затяжного кашля аллергией поражаются пищеварительный тракт, слизистые глаз и носа, кожные покровы. В зависимости от аллергена симптоматика может охватывать одну либо несколько систем организма. Аллергические проявления индивидуальны и зависят от особенностей организма, вида и продолжительности действия аллергена.
Абсцесс легкого
Абсцесс легочного органа – это скопление гноя в определенной замкнутой области. Размеры образований колеблются в пределах 1-7 см, чаще они имеют округлую форму. К развитию опасных легочных образований приводят бактериальные (стафилококковые) пневмонии и острые вирусные инфекции. Патогенная микрофлора попадает в легочные органы с кровотоком, идущим через очаги инфекций, присутствующие в организме.
Абсцесс легкого чаще развивается в правом органе. К его появлению причастны и иные факторы:
- Осложнения после сильных простудных заболеваний, пневмонии.
- Попаданию в легкие инородных тел (они закупоривают выход и приводят к застою слизи с последующим нагноением).
- Скоплению в легочных органах содержимого желудка (такое может происходить при обильной рвоте у маленьких детей).
- Ситуации, повлекшие трамвирование или ранение стенки легкого.
- Сильное ослабление иммунной системы после затяжных простуд.
При развитии легочного нагноения у ребеночка отмечается посинение кожных покровов, озноб, лихорадочное состояние, мучительный затяжной кашель и боли тупого характера в пораженной области. Когда образовавшийся абсцесс вскрывается, при кашле отходит обильная гнойно-слизистая мокрота темного цвета с неприятным запахом.
Туберкулез
Смертельно опасная инфекция, передающаяся капельно-воздушным путем, поражает все органы и системы жизнедеятельности организма. В большей степени страдают легкие. В древности туберкулез называли «чахоткой» (производное от слова «чахнуть»). Туберкулез в буквальном смысле слова «вытягивает» силы – человек слабеет и сильно истощается. Постоянным спутником недуга является затяжной влажный кашель.
Виновником заболевания является палочка Коха – устойчивый, жизнеспособный микроорганизм. Палочка Коха прекрасно сохраняет свои агрессивные качества и вне тела человека:
- В воде: 5-6 месяцев.
- В пыли и грязи: 1-2 месяца.
- В хлорном растворе: 6-8 часов.
- В высохшей мокроте: 10-12 месяцев.
Для палочки Коха губительными становятся прямые солнечные лучи, они убивают микроорганизм за 5-8 минут. Поразительная жизнеспособность делает туберкулез особо опасным в плане заразности заболеванием. Туберкулез – коварная болезнь, проникнув в тело ребенка, микроорганизм может проявить себя не сразу, а по истечению нескольких лет.
Дети заражаются следующими способами:
- Вдыхая зараженную уличную пыль или воздух.
- Контактируя с больным животным либо человеком.
- При поедании продуктов питания от зараженного животного (молоко, мясо).
Кашляя, больной туберкулез человек выделяет в окружающее пространство туберкулезные микробактерии. Организмы в ветреную погоду поднимаются в воздух и проникают в легкие ребенка, заражая его. При кашле больного туберкулезные палочки распространяются на расстояние в 2-3 метра, а при чихании – до 10 метров.
Первые признаки смертельного недуга легко спутать с простудой. Такая «смазанность» первых симптомов опасна тем, что дает болезни спокойно внедриться и обосноваться в человеческом организме.
Туберкулез быстрее выявляется в младенчестве, чем у детей старшего возраста. Но малыш не способен рассказать о своем самочувствии, поэтому ответственность ложиться на плечи родителей.
Туберкулезная инфекция у детей проявляет себя следующими симптомами:
- Исчезновение аппетита.
- Затяжной влажный кашель.
- Обильная потливость во время сна.
- Появляется нервозность, плаксивость.
- Малыш беспокоен без причины, раздражителен.
- Увеличение лимфатических узлов на шее и над ключицами.
- Температурные колебания (поднятие температуры до +37-37,5⁰ С по вечерам).
Цвет мокроты
При затяжном влажном кашле для детского врача большое значение имеет отходящая слизь. Медики по цвету, консистенции отхаркивания выявляют природу болезни, что облегчает постановку диагноза.
Типы слизи при затяжном продуктивном (влажном) кашле:
| Цвет мокроты. | Особенности. | Возможная причина. |
| Прозрачная либо светлого цвета, непенистая | Отхождение усиливается в лежачем положении, ночью | Острый бронхит, после ОРВИ, ОРЗ |
| Ржавого или красноватого окраса | Количество отхаркиваний нарастает по мере развития болезни | Пневмония |
| Водянистая, полупрозрачная, пенистая | Отходит с трудом, ребенок задыхается при кашле | Отек легких |
| Зеленая, желтоватая или желто-зеленая | Слизь трудновыводимая, густая с желтыми вкраплениями. Кашель редкий | Гнойные процессы в легочных органах (пневмония, абсцессы, ЛОР-патологии) |
| Янтарного окраса | Отхаркивание негустое, легко выводится | Аллергические проявления |
| Ржавая или красно-коричневая | Мокрота жидкая и тягучая, с запахом гнили | Крупозная пневмония, рак, туберкулез |
Чем лечить влажный кашель
У детей слизь практические всегда отходит с затруднениями (в этом особенности детского организма). Слизистые отделяемые при кашле у детей концентрированнее, а мышцы дыхательной системы не полностью развиты и еще слабенькие.
Нельзя допускать застаивания мокроты в дыхательных органах ребенка. Слизь накапливает в себе вредоносные бактерии и провоцирует развитие осложнений и перерастание болезни в хроническую. При затяжном влажном кашле у педиатров первой задачей становится облегчение вывода отхаркиваний.
Чем поможет медик
При посещении детского врача родителям следует заранее подготовить ответы на определенные вопросы, необходимые для постановки диагноза и последующих анализов. Доктора заинтересуют следующие нюансы:
- Страдает ли малыш от аллергических высыпаний.
- Когда именно были замечены первые покашливания.
- Когда и при каких обстоятельствах отмечалось усиление кашля.
- Наблюдалась ли температура у ребеночка (какая, когда, как долго держалась).
Что давать и какие таблетки назначать, принимать ли антибиотики, врач порекомендует только после сдачи анализов и тщательного обследования заболевшего малыша. Лечение медикаментами включает в себя применение следующих средств:
Муколитики. Лекарства, помогающие разжижать и выводить отхаркивание. Они назначаются при наличии слишком густой, трудноотделяемой вязкой слизи при кашле. Муколитические препараты эффективны в лечении затяжного кашля при бронхитах, трахеитах, ларинготрахеитах и пневмонии:
- АЦЦ 100.
- Аскорил.
- Эреспал.
- Лазолван.
- Флюдитек.
- Амбробене.
- Флуимуцил.
- Бромгексин.
- Ринофлуимуцил.
Отхаркивающие препараты. Средства, призванные облегчить и помочь с выводом мокроты из верхних дыхательных путей. Отхаркивающие средства разжижают слизь и усиливают работу мерцательного эпителия (клеточки, выстилающие слизистую дыхательных путей). Такое лекарство назначаются в случае невязкого отхаркивания:
- Солутан.
- Геделикс.
- Мукалтин.
- Пертуссин.
- Доктор МОМ.
- Грудные сборы.
- Корень солодки.
- Гербион с первоцветом.
- Сухая детская микстура.
Отхаркивающие средства бывают растительного и синтетического происхождения. К лекарствам на основе трав относитесь с осторожностью – они провоцируют появление аллергических реакций.
Внимание! Противокашлевые препараты противопоказаны при лечении влажного кашля! Принцип действия таких лекарств основан на подавление вывода слизи (она оседает в тканях легких и бронхов). Кашель с мокротой подавлять нельзя, это лишь усугубит течение болезни.
Ингаляции – скорая помощь при кашле
Ингаляция – способ доставки лекарственных препаратов сразу на слизистые оболочки легочных органов. При ингалировании ребенок вдыхает пары лекарств, которые быстро распространяются, охватывая все бронхолегочное древо. Лекарственные вещества начинают немедленно действовать, обеспечивая быстрый и надежный эффект при затяжном кашле:
- Выводят отхаркивание.
- Ускоряют процесс выздоровления.
- Повышают образование отделяемой слизи.
- Быстро переводят сухой кашель во влажный.
- Увлажняют слизистые покрытия легких и бронхов.
- Не дают болезни перерасти в затяжную хроническую форму.
- Эффективно ускоряют терапевтическое воздействие лекарств.
У детей ингаляции от кашля можно проводить с младенческого возраста – этот метод уже давно зарекомендовал себя, как безопасный и эффективный способ борьбы с затяжным кашлем. Но у ингаляций есть и противопоказания. Запрещено проводиться такую терапию при следующих ситуациях:
- Температура тела от +37,5⁰ С.
- Носовые частые кровотечения.
- Заболевания сердечнососудистой системы.
- В отхаркивании наблюдаются гнойные вкрапления.
Детям проводить ингаляции лучше и удобнее при помощи небулайзера. Этот прибор в процессе процедуры разбивает лекарственные препараты на микрочастички и выдувает лекарственные препараты в виде концентрированного тумана.
Чтобы целительный туман не рассеялся в помещении, в небулайзерах используют специальные мундштуки либо маски. Ребенок просто вдыхает целебный пар, надев на лицо маску либо с помощью мундштука. Внимательно изучите инструкцию перед использованием!
С чем делать ингаляции. Для небулайзерной ингаляции врачами назначаются различные лекарственные средства, помогающие выводить слизь и очищать дыхательные пути:
- Бронхолитики (сальгим, вентолин небулы, бероудал, атровент, старинеб саламон, беротек).
- Муколитики (пульмикорт, лазолван, амброгексал, флуимуцил, пульмозим).
- Противовоспалительные препараты (кромгексал).
- Антисептики (хлорофиллипт, фурацилин, диоксидин).
- Антибиотики (гентамицин, флуимуцил-антибиотик, тобрамицин-гобби).
Вначале используют бронхолитики и муколитические препараты, как только отхаркивание начинает обильно отходить – ребенка ингалируют с помощью противовоспалительных средств с сочетанием антисептиков либо антибиотиков.
Компрессы при затяжном влажном кашле
Домашние детские компрессы – недорогой и эффективный способ избавить малыша от длительного кашля. Секрет терапии заключен в интенсивном тепловом воздействии на кожу. Благодаря теплу, сосуды расширяются, что активизирует кровообращение и высвобождает противобактериальные антитела. Принцип действия компресса:
- Ускоряет вывод вредных токсинов.
- Улучшает общее состояние ребенка при болезни.
- Губительно воздействует на патогенную микрофлору.
- Усиливает приток кислорода к инфицированным тканям.
- Рассасывает местную отечность и купирует очаги воспаления.
Компрессотерапия особенно эффективна при затяжном кашле со свистом, хрипами. Компрессы помогают разжижать вязкое отделяемое (когда ребеночек не откашливается) и купируют приступообразный кашлевой рефлекс. Компресс просто и легко готовится. Накладывается он в три этапа:
- Внутренний слой. Марля либо бинт смачивается выбранным препаратом (мазь, крем, жир, лекарственная жидкость, водка) и в теплом виде укладывается на голую кожу.
- Средний слой. Поверх марлечки накладывается защитный слой из полиэтилена, целлофана, клеенки или пленки. Этот слой изолирует первый и не позволяет жидкости испаряться раньше времени или вытекать.
- Наружный слой. Третий слой утепляющий и закрепляющий предыдущие. Для этого слоя отлично подходит длинный теплый шарф, шерстяной платок или махровое полотенце.
Внимание! При накладывании компресса на грудь ребенка, не затрагивайте область сердца – эта часть тела всегда должна оставаться открытой. Компрессы не рекомендуется применять в следующих случаях:
- В возрасте ребеночка до года.
- При наличии онкозаболеваний.
- При повышенном артериальном давлении.
- При наличии сердечнососудистых заболеваний.
- Лихорадочное состояние и высокая температура.
- Кожные болезни, открытые раны в области компресса, крупные родинки в местах наложениях слоев.
В случае затяжного влажного кашля лучше и эффективнее использовать натуральные жиры: гусиный, барсучий, медвежий, нутряной, смалец. Жир разогревают на пару либо водяной бане, добавляют водку (1 ст.л.) и мед (10-12 г). Компресс рассчитан на 40-60 минут. Желательно, чтобы ребенок в это время лежал. Смывать жировой компресс нет необходимости.
Эффективные горчичники
Для борьбы с затяжным влажным кашлем при бронхитах, трахеитах и воспалениях легких (при трудновыводимом, вязком отхаркивании) можно применять горчичники. Проверенное средство в домашних условиях хорошо прогревает детское тельце и разжижает мокроту.
Внимание! Горчичники нельзя ставить детям при:
- Бронхиальной астме.
- Температуре тела от +37,5⁰ С.
- Наличие раздражений на коже.
- Опухолевых образованиях любой этимологии.
- Кожных заболеваниях (псориаз, нейродермит).
Горчичники разрешается ставить даже маленьким детишкам от года (после консультации и разрешения детского педиатра).
Принцип действия горчичника следующий: при смачивании горчичной бумаги теплой водой, происходит выделение эфирных масел. Эфироли оказывают раздражающее воздействие на кожный покров, усиливая кровообращение тканей. Одновременно происходит стимуляция нервной системы, что приводит к повышению защитных сил организма.
Горчичник накладывается на зону пораженного органа (легких, бронхов) на грудь или спину (область позвоночника не затрагивается). Маленьким детям горчичники лучше класть на кусок марлевой ткани для недопущения ожога кожи. После окончания процедуры покрасневшее место смазывают лосьоном или детским кремом.
Время держания горчичника зависит от возраста ребеночка:
- 1-2 года: до 2 минут.
- 3-7 лет: 3 минуты.
- 8-12 лет: 5 минут.
Время процедуры сокращается, если место наложения горчичника ярко краснеет. В этом случае горчичник сразу снимают, а кожу смазывают смягчающим кремом. Лучшее время для проведения процедуры – вечер. После терапии малыша переодевают в пижамку и укладывают в постель. Это позволяет сохранить тепло в организме и целебный эффект горчичника подольше.
Массаж против кашля
При лечении влажного затяжного кашля массажные поглаживания и постукивания эффективно дополняют назначенную медикаментозную терапию. Массаж – прекрасный способ помочь ребенку быстро откашлять застоявшуюся слизь. Специальные массажные движения помогают убрать остаточный кашель, но у массажа есть и противопоказания.
Массаж не рекомендован в следующих случаях:
- В острой фазе заболеваний.
- Высокой температуре тела (от +38⁰ С).
- Младенческом возрасте (до 2 месяцев).
- Наличие инфекционных заболеваний кожи.
- Сильной слабости, сонливости и недомогании.
Массажные движения – лучший способ помочь при приступообразном влажном кашле, проходящем с хрипами, хлюпаньем и бульканьем при дыхании. Начинать проводить массаж лучше во время спада болезни (на 4-5 сутки). Чем младше ребеночек, тем легче и деликатнее должны быть массажные движения.
У массажа, направленного против затяжного влажного кашля, существуют пять способов проведения процедур:
Перкуссионный (или вибрационный). Самый несложный и доступный всем вид массажа. Выполняется он легкими постукиваниями. Такая терапия улучшает вывод мокроты и очень приятная для малыша. Техника выполнения:
- Ребенка укладывают на живот.
- Подушечками пальцев ритмично постукивают по направлению от лопаток к пояснице (область позвоночника не трогают).
- После постукиваний переходят к поглаживающим движениям от области пояса к лопаточной части.
При проведении вибрационного массажа грудничку, постукивающие движения совершают через ладонь. Время процедуры 1-2 минуты. Проводить массаж следует 5-6 раз ежесуточно. Благодаря таким движениям мокрота успешно отходит от бронхиальных стенок и откашливается.
Дренажный. Такой массаж хорошо прогревает бронхи, улучшая отхаркивание и вывод слизи. Техника проведения:
- Ребенка укладывают на живот и подкладывают валик, чтобы таз оказался выше головы. Руки вытягивают и кладут вдоль туловища.
- Поглаживающими движениями разогревают тело. Движения осуществляют снизу вверх по спине (вначале по правой стороне рядом с позвоночником, затем по левой).
- После поглаживаний проводят активное растирание подушечками пальцев. Движения идут по спирали от района поясницы вверх к плечевому поясу.
- Затем выполняются растирающие движения. Работают костяшками пальцев, делая движения как граблями.
- После того, как кожа порозовеет и потеплеет, переходят к постукиваниям. Ладонь складывается лодочкой. Ею похлопывают с одной и второй стороны от позвоночного столба. Область почек не трогают.
- Завершают массаж мягкими, интенсивными поглаживаниями.
После процедуры малыша усаживают, сжимают диафрагму ладонями с двух сторон в районе межреберных мышц и сразу отпускают. Затем ребеночку нужно хорошо откашляться.
Массаж грудины. Массажируют грудь вместе с дренажным массажем по 2-3 раза ежесуточно. Техника исполнения:
- Ребенка укладывают на спину.
- Поглаживающими движениями массируют руки, от плеч к кистям.
- Растирается область грудины над сосками, начиная от центральной области к подмышечным впадинам.
- Подушечками больших пальцев массируется грудь по направление снизу вверх. Потом подушечками пальцев массажируется верхняя область грудины.
- Проводятся упражнение для рук (сгибание-разгибание и опускание).
- Заканчивают массаж легкими поглаживаниями.
Медовый массаж. Если болезнь затянулась, а кашель превратился в затяжной, ароматный и сладкий массаж поможет в лечении. Проводить такую процедуру лучше вечером перед сном. Медовый массаж улучшает кровоснабжение, работает на повышение иммунитета и ускоряет выздоровление. Техника процедуры:
- Натуральный мед разогревается на водяной бане.
- Ребеночка укладывают на живот (массажировать нужно верхнюю часть спины).
- Руки взрослого обильно намазывают теплым медом.
- Проводят поглаживающие движения ладонями снизу вверх, ладонь отрывают от тела в конце движения.
- Когда спина разогреется и порозовеет, кожу вытирают теплым полотенцем.
- Малыша укладывают в постель и укрывают одеялом.
Все виды противокашлевого массажа проводят через 30-40 минут после приема пищи, желательно перед сном.
Точечный массаж. Эту терапию нужно доверить профессионалам. Точечный массаж проводят путем нажатия определенных биоактивных точек организма. Они расположены на шее, затылке, спине, лопатках, за ушами и на кистях рук.
Народные средства от влажного кашля
Антикашлевое лечение в первую очередь направлено на облегчение симптоматики кашля. Доктора стремятся сухой кашлевой синдром скорее превратить во влажный (продуктивный), с отхаркиванием. Сделать это можно не только при помощи лекарств. Существуют народные эффективные средства, превосходно справляющиеся с такой задачей.
Как перевести сухой кашель во влажный. Лучшие рецепты:
- Мед и редька. В черной крупной редьке проделать углубление, куда уложить натуральный мед. Оставить редьку, чтобы она пустила сок и спустя 3-4 суток принимать лекарство. Ребенку дают сок редьки, перемешанный с медом по чайной ложке 2-3 раза в сутки.
- Травные настои. Помогут сделать сухой кашель продуктивным следующие лекарственные растения: чабрец, алтей, подорожник, девясил, фенхель, тмин, фиалка и сосновые почки. Можно заваривать смесь из трав или использовать любую траву отдельно. На стакан кипятка берут 1-2 столовые ложки сухой травы. Пить настой нужно по 20 мл каждый день по 2-3 раза.
- Горячее молоко. Ребеночку при лечении кашля лучше давать молоко козы. В стакане вскипятить молоко и добавить туда сливочного масла, меда (по 5 г каждого) и грамм соды (на кончике ножа). Целительный напиток пьется маленькими глотками перед сном.
Как вылечить влажный кашель. Народные средства, используемые при лечении продуктивного затяжного кашля, направлены на помощь при отхождении мокроты. Эффективные рецепты:
- Имбирь. Мелко измельченный имбирь (25-30 г) запарить крутым кипятком (½ л). Спустя 2-3 часа настаивания отвар процедить.
- Овес. В литре молока закипятить стакан овса и настаивать на пару 3-4 часа.
- Луковый сироп. Нарезать среднюю луковицу и засыпать ее сахаром (50 г) на ночь. Давать ребенку сок, который лук пустит за ночь.
- Кедровые орешки. В литре молока закипятить стакан сырых орешков кедра. Массу варить на медленном огне полчаса.
- Инжир. Инжир перемолоть и смешать с салом нутрии (по 100 г каждого). В смесь добавить какао-порошок (70 г).
- Лимон. Сварить плод лимона (варить в течение 10-15 минут) и выжать из него сок. Вмешать к нему очищенный глицерин (30 г) и растопленный мед (мед добавляется до полного наполнения стакана).
- Банан. Сквозь сито протереть два спелых банана и проварить их в воде (½ л). В банановую массу добавить сахар (50 г).
- Мед. В растопленный натуральный мед (300 г) добавить измельченные грецкие орешки (½ кг), сок, выжатый из 4 лимонов и сок алоэ (100 мл).
Эти средства следует давать по 3-4 раза в сутки в следующем количестве (в зависимости от возраста ребеночка):
- До 3-4 лет: чайная ложка.
- 4-10 лет: десертная ложка.
- От 10 лет: столовая ложка.
При затяжном влажном кашле хорошо помогают и грелки-компрессы на ночь:
Картофельные. Отварить картофель и размять его. В картофельное пюре добавить йод (2 капельки), масло оливы (25 мл). Из массы слепить лепешку и наложить на грудь и спину ребеночка. Между кожей и лепешкой положить тонкий слой пергаментной бумаги. Сверху компресс прикрыть целлофаном и укутать малыша теплым шарфом.
Медовые. Смешать по чайной ложке натуральный мед, медвежий жир и водку. Массу слегка подогреть до комфортной температуры. Массой натирать спинку и грудь ребенка, сверху утеплить теплым шарфом.
Соляные. В кипяченой теплой (+40-45⁰ С) растворить соль в количестве одной десертной ложки с верхом. В соленой воде хорошо намочить мягкую (махровую либо фланелевую) ткань и наложить на грудь. Компресс дополнительно прикрыть пленкой и теплой тканью.
Капустные. Капустный лист смазать обильно медом и наложить на грудь ребенка. Закрепить компресс марлей или бинтом и дополнительно зафиксировать теплым шарфом.
Чесночные. Такой компресс делается на ножки. Головку чеснока тщательно размять и смешать с медвежьим жиром (100 г). Натереть стопы ног, сверху надеть теплые носки. С таким компрессом можно бегать по дому и днем.
Внимание! Прежде чем применить народные средства на практике, обязательно предварительно проконсультируйтесь с педиатром. Помните, что некоторые из народных средств вызывают аллергию (мед, травы, эфирные масла).
Меры профилактики
Одновременно с лечением влажного затяжного кашля родителям нужно обратить внимание и на помещение, где содержится больной малыш. Мокрота лучше отходит в чистой от пыли комнате при температуре в +18-20⁰ С. Доктор Комаровский советует:
Дважды, а то и трижды в день устраивайте в детской влажную уборку (пыль, попадающая в больные бронхи или легкие, губительно сказывается на их нормальной вентиляции). Чтобы избавиться от пыли, на время болезни уберите мягкие игрушки, лишние пледы, ковры.
Следует избавиться и от сухости воздуха – создайте в детской условия повышенной влажности с помощью увлажнителя воздуха или регулярной влажной уборки.
Чем выше влажность в помещении, где живет больной малыш, тем быстрее его кашель станет продуктивным и исчезнет совсем.
Знайте, что самое лучшее для развития бактерий – это повышенная вязкость мокроты. Уменьшению вязкости способствует регулярное обильное питье морсов, домашних киселей и компотов.
Обязательно ежедневно выводите на прогулку ребенка! Прогулки на свежем воздухе жизненно необходимы при кашле без температуры. На улице малышу с кашлем лучше не прыгать и не бегать – активные движения способствуют потоотделению и потере жидкости из организма.
Из-за этого вязкость отхаркивания увеличивается, ухудшается работа слизистых и кашель усугубляется. Вместо активных игр лучше спокойно погуляйте с малышом по аллеям парка.
И помните, какое бы средство вам не посоветовали вездесущие бабушки, никогда не занимайтесь самолечением, если на кону стоит здоровье ребенка. Лечением кашля обязан заниматься только квалифицированный педиатр! А все дополнительные меры, массажи, ингаляции, средства народной медицины можно использовать только с разрешения медика.
Здоровья вашему ребенку!
kasheld.ru