Лечение суставов - артроз, артрит, остеохондроз и многое другое
Профилактика у детей коклюша
Профилактика коклюша
Что такое коклюш?
Коклюш-это опасное инфекционное заболевание дыхательных путей, которое вызывается бактериями Bordatella pertussis (традиционно «коклюшевая палочка»)
Несмотря на широкое использование вакцинации, уровень заболеваемости коклюшем очень высок и в мире, и в России.
Были проведены исследования, в результате которых было установлено, что 40% детей и подростков кашляют именно из-за коклюша. Также, коклюш является причиной хронического кашля у взрослых. Взрослые, являясь резервуаром инфекции, передают ее младенцам не привитым или не достигшим возраста, когда проводится вакцинация против этого заболевания, либо детям, не привитым по тем или иным причинам.
Заболеваемость у взрослых в настоящее время составляет около 25% случаев.
Первое описание этой болезни было дано французским врачом Гийеном де Байоном во время парижской эпидемии коклюша в 1538г.
Коклюш крайне заразен.
Источником заражения может быть только человек (больной типичными или атипичными формами коклюша или здоровые бактерионосители).
Путь передачи инфекции – воздушно-капельный. Обильное выделение возбудителя происходит при чихании и кашле.
Инкубационный период при коклюше длится от двух дней до двух, максимум трех недель. Особенно опасны больные с 1 по 25 день заболевания.
Люди обладают очень высокой восприимчивостью к коклюшу.
Как проявляется коклюш.
После того как прошел инкубационный период у больного появляется насморк, чихание, общее недомогание, отсутствие аппетита, легкий кашель, который не уменьшается от противокашлевых средств. Этот период называется катаральный и длится он как обычная простуда 1-2 недели. Постепенно к 3 неделе кашель усиливается, особенно в ночное время. Так начинается новый период лающего кашля. После глубокого свистящего вдоха следует серия коротких кашлевых толчков, напоминающих лай собаки.
Во время приступа кашля лицо больного краснеет или синеет, возможны носовые кровотечения или кровоизлияния в глаза. Кашель заканчивается выделением вязкой мокроты, иногда рвотой. В сутки таких приступов может быть 10-15. Этот период длится от недели до месяца, иногда дольше.
Процесс выздоровления затягивается на несколько месяцев. Постепенно улучшаются сон и аппетит.
Осложнения коклюша.
Осложнения коклюша наиболее часто наблюдаются у детей младше 1 года, с повышенным риском тяжелого течения у недоношенных младенцев.
Очень часто детям требуется госпитализация.
Чаще всего коклюш вызывает осложнения, связанные с развитием вторичной бактериальной инфекции.
• Бактериальная пневмония - наиболее частое осложнение коклюша (является наиболее распространенной причиной смерти от коклюша)
• Бронхит, плеврит, эмфизема, коллапс легкого
• Гипоксия
• У детей раннего возраста коклюш может способствовать развитию бронхоэктатической болезни
• Синусит, отит, разрыв барабанных перепонок
• Обезвоживание
• Кровотечение из носа
• Ушибы
• Грыжи, разрыв мышц брюшной стенки
• Отслойка сетчатки
• Судороги
• Заболевания головного мозга
• Отставание в развитии
Коклюш у взрослых проходит довольно тяжело и может стать причиной серьезных осложнений, таких как судороги и энецфалопатия. У пациентов в возрасте старше 30 лет в 5-9 % случаев возникает пневмония. У женщин старше 50 лет в 34% случаев выявляется недержание мочи, связанное с коклюшем. Кроме того регистрируются такие осложнения, как переломы ребер, паховая грыжа, удушье, грыжа поясничного диска, обмороки.
Симптомы коклюша у взрослых:
• Общее недомогание и снижение аппетита
• Незначительное увеличение температуры тела, которое сопровождается насморком и небольшим кашлем, симптомы начинают быстро усиливаться
• Симптомы у взрослых напоминают симптомы бронхита, поэтому заболевание сразу выявить не очень просто.
• У некоторых болезнь проходит незаметно, что ведет к массовому инфицированию контактных лиц.
Коклюш и беременность
Любое инфекционное заболевание во время беременности может негативно влиять на развитие плода и вызывать у него различные врожденные пороки, например, глухоту, катаракту, поражение сердца, скелета. Так же коклюш может провоцировать выкидыш и рождение мертвого ребенка.
Лечение
Дети младшего возраста наиболее подвержены развитию осложнений коклюша и поэтому их зачастую госпитализируют.
При лечении коклюша назначают антибиотики, так же антигистаминные препараты.
• Обильное питье для предотвращения обезвоживания
• Частые приемы пищи малыми порциями для того чтобы во время рвоты уменьшить потерю жидкости
• В комнате больного должен быть прохладный воздух
• Не допускать наличие в воздухе раздражителей, которые могут спровоцировать приступы кашля (пыль, дым, вещества с резким запахом)
• Частые проветривания
Так как обычно приступы происходят в теплом и душном помещении вечером, больным рекомендуется спать с открытым окном.
Изоляция больного на 25 дней от начала заболевания. Карантин на контактных детей (возраст до 7 лет) на 14 дней.
Профилактика коклюша.
Для детей следует придерживаться графика прививок для АКДС (дифтерия, столбняк, коклюш).
Вакцинация проводится в плановом порядке, в соответствии с Национальным календарем профилактических прививок, утвержденным Приказом Министерства здравоохранения РФ от 2 марта 2014г № 125н.
Согласно Национальному календарю профилактических прививок вакцинация проводится с 3 месяцев жизни трехкратно с интервалом в 1.5 месяца. Ревакцинация через 1.5 года.
Для детей и взрослых, чье состояние не требует госпитализации есть несколько советов, которые позволяют облегчить течение болезни, снизят риск заражения окружающих и ускорят выздоровление:
• Изоляция больного, пока не пройден курс антибиотиков в течение 5 дней.
• Те, кто вступает в контакт с больными, должен носить хирургические маски.
• Хорошая профилактика – мытье рук.
• В очаге инфекции производится тщательная дезинфекция
• Детям до года и непривиым лицам, контактировавшим с больным, проводят экстренную профилактику.
cgon.rospotrebnadzor.ru
Коклюш у детей
Коклюш - острая инфекционная болезнь, вызываемая коклюшной палочкой. Передается воздушно-капельным путем, характеризуется преимущественным поражением нервной системы, дыхательных путей и своеобразными приступами кашля.Коклюш впервые упоминается в литературе XV века, но тогда под этим названием описывались лихорадочные катаральные болезни, с которыми его, по-видимому, смешивали. В XVI веке коклюш упоминается в связи с эпидемией в Париже, в XVII веке его описал Sidenham. в XVIII веке - Н. М. Максимович-Амбодик. Подробное описание коклюша и выделение его в самостоятельную нозологическую единицу относятся уже к XIX веку (Труссо). В России клиническая картина этого заболевания описана С. Ф. Хотовицким в книге «Педиатрика» (1847). затем Н. Ф. Филатовым. Подробно изучен коклюш с раскрытием патогенеза в XX столетии, главным образом в 30 -40-х годах (А. И. Доброхотова. М. Г. Данилевич. В. Д. Соболева и др.).
Этиология коклюша выяснена Bordet и Gengou в 1906-1908 гг. Возбудителем его является грамотрицательная гемоглобинофильная палочка Bordetella pertussis. Это неподвижная, мелкая, короткая палочка с закругленными концами, длиной 0,5 - 2 мкм. Классической средой для ее роста является картофельно-глицериновый агар с 20-25% крови человека или животных (среда Борде - Жангу). В настоящее время используют казеиново-угольный агар. Палочка на средах растет медленно (3 - 4 сут), в них обычно добавляют 20-60 ЕД пенициллина для угнетения другой флоры, которая легко заглушает рост коклюшной палочки; к пенициллину она нечувствительна. На средах образуются мелкие блестящие колонии, напоминающие капельки ртути.Коклюшная палочка во внешней среде быстро погибает, очень чувствительна к воздействию повышенной температуры, солнечного света, высушивания, дезинфицирующих средств.Из коклюшных палочек выделены отдельные фракции, обладающие иммуногенными свойствами:
- агглютиноген, вызывающий образование агглютининов и положительную кожную пробу у переболевших и привитых детей;
- токсин;
- гемагглютинин;
- защитный антиген, обусловливающий невосприимчивость к инфекции.
[Рис.1][Рис.2][Рис.3]
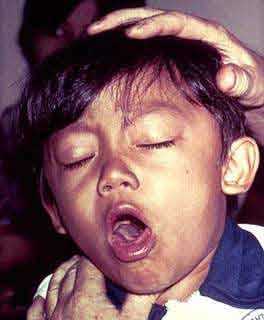
[Рис. 1] Ребенок больной коклюшем
При всех формах коклюша больные представляют большую опасность как источники инфекции. При типичных формах эта опасность велика, потому что диагноз, за немногими исключениями, ставится только в судорожном периоде и в предшествующем катаральном периоде при высокой заразительности больные остаются в детских коллективах. У больных со стертыми формами коклюш часто совсем не удается диагностировать, и они распространяют инфекцию на всем протяжении болезни. Частота стертых форм значительна - от 10 до 50% из числа заболевших. В последние годы заметно участились случаи заражения коклюшем от взрослых - от матерей, отцов; известны случаи заражения от медицинских сестер.Носительство коклюшных палочек в распространении инфекции не имеет существенного значения. Оно наблюдается редко, кратковременно. При отсутствии кашля выделение микроба во внешнюю среду ограничено.Передача инфекции происходит воздушно-капельным путем. У больного заразны выделения из верхних дыхательных путей, мокрота, слизь; коклюшная палочка, содержащаяся в них, во время кашля рассеивается в окружении, радиус рассеивания не более 3 м. Передача инфекции через третье лицо, через вещи маловероятна из-за быстрой гибели возбудителя во внешней среде.Восприимчивость к коклюшу почти абсолютная и притом с рождения. Она утрачивается после перенесения коклюша вследствие приобретения стойкого пожизненного иммунитета (повторные заболевания крайне редки). Иммунитет вырабатывается и после вакцинации, но он менее стоек, для его поддержания производят ревакцинацию. Кроме того, поствакцинальный иммунитет в ряде случаев не предохраняет детей от заболевания, но коклюш у привитых детей протекает обычно в легкой или стертой форме.
Заболеваемость коклюшем в прошлом была почти всеобщей и уступала первое место лишь кори. Дети грудного возраста болели относительно редко и составляли около 10% всех заболевших, что зависело от особенностей их режима (ограниченное общение с широким кругом детей и тем самым меньшая возможность инфицирования). Наибольшее число заболеваний приходилось на возраст от 1 года до 5 лет, затем оно падало и после 10 лет, а тем более у взрослых становилось редким. Отмечались частая пораженность коллективов яслей, детских садов, возникновение в них крупных очагов.
Положение изменилось после введения в СССР с 1959 г. обязательной вакцинации, которая привела к сокращению заболеваемости более чем в 7 раз. При этом в наиболее неблагоприятном положении оказались дети в возрасте до 1 года. Они по-прежнему восприимчивы к коклюшу, так как иммунизацию начинают проводить преимущественно со второго полугодия жизни, а источниками инфекции являются привитые дети старших возрастов, заболевающие стертыми формами коклюша. Поэтому заболеваемость коклюшем грудных детей снижена меньше, чем более старших, и удельный вес детей грудного возраста среди всех заболевших даже увеличился. Чаще, чем в прошлом, стали болеть взрослые.Сезонность для коклюша нехарактерна, он может возникать в любое время года. Периодичность заболеваемости выражается в ее повышении на несколько месяцев или на год и затем в наступлении затишья на 3-4 года. После введения активной иммунизации эта периодичность сгладилась.Летальность при коклюше в прошлом была высокой. Еще в 1940 г. по Ленинграду она составляла 3,2%, а больничная летальность достигала значительно более высоких цифр, так как госпитализировались наиболее тяжелые больные. До введения химиотерапии она исчислялась в 8-10%, а в первую половину XX века - даже в 60% (Иохман). Среди детей, страдающих рахитом II - III степени, гипотрофией, летальность повышалась в 3-4 раза.
В настоящее время летальность при коклюше снижена до сотых долей процента.В структуре смертности населения коклюш практически потерял значение.
В создании современного представления о патогенезе коклюша большую роль сыграли многолетние исследования коллектива сотрудников, работающих под руководством А. И. Доброхотовой, при участии И. А. Аршавского и др.Действующим началом изменений является коклюшная палочка. Она находится на слизистой оболочке дыхательных путей - гортани, трахеи, в бронхах, бронхиолах и даже в альвеолах.
Эндотоксин коклюшной палочки обусловливает раздражение слизистой оболочки, в результате чего возникает кашель. Морфологически при этом выявляются катаральные изменения слизистых оболочек. Распространенный катаральный процесс в дыхательных путях, длительное раздражение токсином приводят к усилению кашля; он принимает спазматический характер и за ним возникает цель взаимосвязанных изменений. При спазматическом кашле нарушается ритм дыхания, возникают инспираторные паузы, что приводит к застойным явлениям в головном мозге, к нарушению газообмена, к неполной вентиляции легких и тем самым к гипоксемии и гипоксии, способствует развитию эмфиземы. Нарушение ритма дыхания, задержка инспирации способствует расстройству гемодинамики; возникают одутловатость лица, расширение правого желудочка сердца; может развиться артериальная гипертония. Расстройство кровообращения может возникать и в головном мозге, что вместе с гипоксемией, гипоксией может привести к очаговым изменениям, судорогам.Длительное раздражение рецепторных окончаний блуждающего нерва обусловливает непрерывный поток импульсов в продолговатый мозг, что приводит к формированию в нем стойкого очага возбуждения с чертами доминанты по А. А. Ухтомскому. При этом неспецифическое раздражение с других рецептивных полей как бы притягивается к застойному очагу, что способствует учащению и усилению приступов кашля (это наблюдается у больных при наслоении каких-либо дополнительных заболеваний, при неприятных ребенку процедурах и т. п.). Сильные раздражители с других рецептивных полей могут подавлять доминанту, что проявляется ослаблением или даже прекращением кашля при перемене обстановки, при интересных играх и т. д. Повышенная возбудимость очага может способствовать распространению этого возбуждения и на находящиеся в продолговатом мозге вазомоторные центры, центры тонической мускулатуры, рвоты, что в свою очередь способствует возникновению или усилению таких изменений, как нарушение гемодинамики, рвота, судороги и др. Доминантный очаг возбуждения отличается стойкостью, инерцией, поэтому кашель может сохраняться неделями и даже месяцами уже после того, как коклюшная палочка исчезла из организма. Этим же объясняются как бы возвраты кашля, рецидивы при каких-либо заболеваниях у реконвалесцента.
Имеются указания, что коклюшный токсин, всасываясь в кровь, может оказывать непосредственное действие на нервную, сердечно-сосудистую системы, способствовать спазму бронхов и пр. Однако убедительных данных в пользу этого нет. Своеобразной особенностью коклюша является отсутствие интоксикации (нейротоксикоза).
[Рис.1][Рис.2][Рис.3]
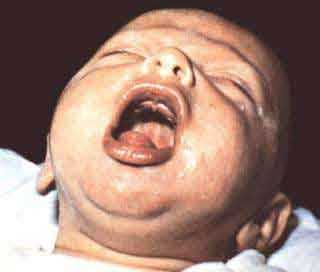
[Рис. 2] Ребенок больной коклюшем
Специфические морфологические изменения при коклюше не выявлены. В легких обычно обнаруживают эмфизему, гемо- и лимфостаз, переполнение кровью легочных -капилляров, отек периброихнальной. периваскулярной и интерстициальной ткани, иногда спастическое состояние бронхиального дерева, ателектазы: нарушение кровообращения с дегенеративными изменениями определяется и в миокарде. В ткани мозга обнаружено резкое расширение сосудов, особенно капилляров: возникают и дегенеративные структурные изменения как следствие особой чувствительности к гипоксемии (Б. Н. Клосовский). В эксперименте подобная картина возникает при длительной возрастающей асфиксии.На фоне изменений, вызванных коклюшем, чрезвычайно часто возникают воспалительные процессы, особенно пневмония, обусловленные пневмококком, стрептококком, а в последние годы преимущественно стафилококком: протекают они тяжело, длительно и служат основной причиной смерти. Коклюш часто сочетается с другими инфекциями, особенно с кишечными, с ОВРИ, которые резко ухудшают тяжесть болезни. Присоединение ОВРИ, инфекционных процессов, как правило, приводит к учащению, усилению приступов кашля. Они же обычно являются причиной так называемых рецидивов коклюша.Основы патогенеза коклюша можно представить следующим образом.Функциональные и морфологические изменения в дыхательной системе:
- Изменения эпителия гортани, трахеи, бронхов (дегенерация, метаплазия без выраженной экссудации вследствие вязкости густой мокроты).
- Спастическое состояние бронхов.
- Ателектазы.
- Инспираторное сокращение дыхательной мускулатуры вследствие тонических судорог.
- Эмфизема легочной ткани.
- Изменения интерстициальной ткани: а) повышение проницаемости сосудистых стенок, б) гемостаз, кровоизлияния, в) лимфостаз, г) лимфоцитарная, гистиоцитарная, эозинофильная перибронхиальная инфильтрация.
- Гипертрофия прикорневых лимфатических узлов.
- Изменения терминальных нервных волокон: а) состояние повышенной возбудимости; б) морфологические изменения в рецепторах, находящихся в эпителии слизистых оболочек.
- При осложненном коклюше изменения дополняются соответственно часто присоединяющейся вирусной микробной инфекцией.
- Нарушение дыхательного ритма, инспираторная судорога.
- Повышение проницаемости стенок сосудов.
- Венозный застой, усиливающийся во время кашля.
- Изменения в легких.
- Повышение артериального давления вследствие спазма сосудов.
Инкубационный период колеблется в пределах от 3 до 15 дней (в среднем 5-8 дней). В течении болезни различают три периода: катаральный, спазматического кашля и разрешения.
Катаральный период характеризуется появлением сухого кашля, в ряде случаев наблюдается насморк. Самочувствие больного, аппетит обычно не нарушены, температура может быть субфебрильной, но чаще она нормальная. Особенностью этого периода является упорство кашля; несмотря на лечение, он постепенно усиливается и приобретает характер ограниченных приступов, что означает переход в следующий период. Продолжительность катарального периода - от 3 до 14 дней, наиболее короткий этот период при тяжелых формах и у грудных детей.
Спазматический (судорожный) период характеризуется наличием кашля в виде приступов, часто им предшествуют предвестники (аура) в виде общего беспокойства, першения в горле и пр. Приступ состоит из коротких кашлевых толчков (каждый из них представляет собой выдох), следующих один за другим, которые время от времени прерываются репризами. Реприз - это вдох, он сопровождается свистящим звуком вследствие спастического сужения голосовой щели. Приступ заканчивается выделением густой слизи, может быть и рвота. Нередко после короткого перерыва возникает второй приступ, за ним может следовать третий и более.; Концентрация приступов, возникновение их на небольшом отрезке времени носит название пароксизма. Во время приступа кашля вид больного очень характерен. Ввиду резкого преобладания выдохов (при каждом кашлевом толчке) и затрудненного вдоха во время реприза из-за спазма и сужения голосовой щели возникают застойные явления в венах. Лицо ребенка краснеет, затем синеет, вены на шее набухают, лицо становится одутловатым, глаза наливаются кровью; при тяжелом приступе может быть непроизвольное отделение мочи и кала. Язык у больного обычно высунут до предела, он тоже становится цианотичным, из глаз текут слезы. В результате часто повторяющихся приступов одутловатость лица, припухлость век приобретают стойкий характер, на коже и конъюнктиве глаз могут появиться кровоизлияния, что придает больному коклюшем характерный вид и вне приступа. Трение высунутого языка во время кашлевых толчков о зубы приводит к образованию на уздечке языка язвочки, покрытой плотным белым налетом. При коротких, более легких приступах имеются те же изменения, но выраженные менее резко. Вне приступа общее состояние больных при легких и среДнетяжелых формах коклюша, протекающих без осложнений, почти не нарушается. При тяжелых формах дети становятся раздражительными, вялыми, адинамичными. Они боятся приступов. Температура нормализуется. В легких выслушиваются сухие хрипы, при тяжелых формах определяется эмфизема. Рентгенологически при выраженных формах коклюша, чаще у детей старшего возраста, определяется базальный треугольник (затемнение с основанием на диафрагме и вершиной в области hilus). При исследовании сердечно-сосудистой системы обнаруживается учащение пульса во время приступа; может быть повышение артериального давления; понижение резистентности капилляров. При тяжелых формах может наблюдаться расширение границ правого желудочка сердца. В спазматическом периоде в первые I - III: нед количество приступов и их тяжесть нарастают, затем они стабилизируются примерно на 2 нед, после чего постепенно Становятся более редкими, более короткими и легкими и, наконец, теряют свой приступообразный характер. Продолжительность спазматического периода от 2 до 8 нед, но он может значительно удлиняться. Для периода разрешения характерен кашель без приступов, он может продолжаться еще 2-4 нед и более. Общая продолжительность болезни около 6 нед, но может быть и больше. В периоде разрешения или даже уже после полного исчезновения кашля иногда возникают «возвраты приступов» (вследствие наличия очага возбуждения в продолговатом мозге). Они представляют ответную реакцию на какой-либо неспецифический раздражитель, чаще всего в виде ОВРИ,- больной при этом незаразен. В периферической крови при коклюше определяются лимфоцитоз и лейкоцитоз (число лейкоцитов может достигать 15-109/л - 40-109/л и более). При тяжелых формах они приобретают особенно выраженный характер. СОЭ понижена или в норме. Лейкоцитоз, лимфоцитоз появляются еще в катаральном периоде и держатся до ликвидации инфекции. Различают типичные, стертые, атипичные и бессимптомные формы. К типичным относятся формы с наличием спазматического кашля. Они могут быть разными по тяжести: легкие, среднетяжелые и тяжелые. Тяжесть коклюша определяется на высоте судорожного периода, преимущественно по числу приступов. Это закономерно, так как по мере увеличения частоты приступов они становятся более продолжительными, увеличива ется количество репризов, формируются пароксизмы. Количество пароксизмов тоже возрастает, изменения в организме становятся более выраженными. Такая закономерность иногда может нарушаться. При легкой форме частота приступов от 8 до 10 в сутки, они короткие, общее самочувствие больного не нарушено. При среднетяжелой форме количество приступов возрастает до 10-15, они более продолжительные, с большим количеством репризов, что влечет за собой венозный застой, иногда рвоту и другие изменения: самочувствие больных нарушается, но весьма умеренно. При тяжелой форме бывает до 20- 25 приступов в сутки, они продолжаются по несколько минут, сопровождаются многими репризами, возникают пароксизмы, рвота; венозный застой очень выражен и вне приступов, самочувствие резко нарушается, больные становятся вялыми, раздражительными, худеют, плохо едят. К стертым относятся формы со слабой выраженностью спазматического кашля: приступы кашля очень легкие, редкие, они могут держаться всего несколько дней. Атипичные формы протекают совсем без судорожного кашля. Их важной диагностической особенностью является тоже склонность к разделению на периоды: постепенное усиление кашля, его концентрация как бы в приступы, но настоящие приступы с репризами не развиваются; после стабилизации подобных изменений на 6-10, иногда на 14 дней наступает период разрешения, кашель постепенно затихает. Стертые и атипичные формы протекают очень легко, самочувствие детей не нарушается, в соответствии с этим менее резко меняются и гематологические данные. Лейкоцитоз, лимфоцитоз могут быть незначительными, кратковременными, может быть изменен только один из этих показателей. Описана и бессимптомная форма; она диагностируется только на основании иммунологических сдвигов; могут быть и слабо выраженные гематологические изменения.У детей грудного возраста коклюш протекает особенно тяжело. У них сокращается продолжительность инкубационного и катарального периодов, что свойственно тяжелым формам. Очень резко выражена гипоксемия, гипоксия. Вместо реприза у ребенка могут быть крик, плач, чиханье, задержка и даже остановка дыхания. Наблюдаются судорожные сокращения отдельных групп мимической мускулатуры, могут возникать общие судороги. Повторные остановки дыхания с цианозом, потерей сознания, судорогами свидетельствуют о тяжелых нарушениях мозгового кровообращения и симулируют картину энцефалита. Рано присоединяются, тяжело протекают осложнения воспалительного характера. Специальные обследования выявляют исключительно частое наличие сгафмлокок ковой инфекции, которая нижет развиваться как в виде локальных восяаяигельних очапш (пневмония. отиты, кишечные формы), так и в виде генерализованной инфекции (О. Н. Алексеева).
Осложнения коклюша у детей
При тяжелых формах коклюша возникают осложнения. характер» тующис его наиболее выраженные проявления. Как следствие тяжелых застойных явлений в сочетании с понижением резистентности капилляров могут, наблюдаться носовые кровотечения, кровоизлияния в конъюнктиву. иногда даже в сетчатку и как исключительная редкость-в мозг с соответствующими центральными параличами. Как следствие понижения внутригрудного давления из-за нарушения дыхания в легких развиваются эмфизема, ателектазы. Расстройство газообмена, нарушение мозгового кровообращения, отек мозга приводят к возникновению судорог, потере сознания, к картине, напоминающей энцефалит.[Рис.1][Рис.2][Рис.3]
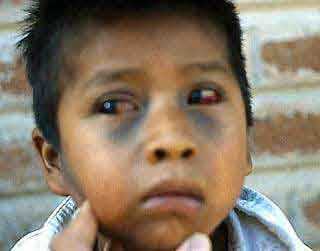
[Рис. 3] Осложнения при коклюше
При коклюше осложнения могут быть обусловлены вторичной, преимущественно кокковой, флорой (пневмококк. стрептококк, стафилококк). Гемостаз, лимфостаз в легочной ткани, ателектазы, нарушение газообмена, катаральные изменения в дыхательных путях создают исключительно благоприятные условия для развития вторичной инфекции (бронхит, бронхиолит, пневмония, плеврит). Пневмония бывает преимущественно мелкоочаговой, плохо поддается лечению, нередко протекает с субфебрильной температурой и со скудными физикальными данными. Наряду с этим возникает и бурно протекающая пневмония с высокой температурой, дыхательной недостаточностью, с обилием физикальных данных. Эти осложенения как неспецифический раздражитель могут приводить к резкому усилению проявлений коклюшного процесса (учащение. удлинение приступов судорожного кашля, усиление цианоза, мозговые расстройства и т. д.).Диагноз, дифференциальный диагноз коклюша у детей
Своевременное распознавание коклюша позволяет:- провести необходимые профилактические мероприятия и тем самым предотвратить заражение окружающих;
- облегчить тяжесть болезни путем раннего воздействия на коклюшную палочку.
Дифференциальная диагностика проводится преимущественно с ОВРИ, бронхитом, трахеобронхитом, паракоклюшем. Главное отличие коклюша - стойкость кашля, отсутствие или малая выраженность катаральных изменений, скудные физикальные данные.
Из лабораторных методов наибольшую ценность представляет гематологическое исследование. При отсутствии изменений исследование повторяют. Наряду с комплексными гематологическими сдвигами (лейкоцитоз и лимфоцитоз) у больного может быть только лейкоцитоз или только лимфоцитоз. Изменения бывают и нерезко выраженными.Бактериологический метод. Исследование проводят путем посева мокроты на чашку Петри с соответствующей средой. Мокроту лучше брать ватным тампоном из заднеглоточного пространства; посев на среды делают немедленно. Предлагается метод «кашлевых пластинок»: открытую чашку Петри с питательной средой держат на расстоянии 5-8 см перед ртом больного во время кашля; вылетающая изо рта слизь оседает на среде. Бактериологическое обследование имеет относительно небольшое диагностическое значение, так как положительные результаты можно получить главным образом в ранние сроки болезни; этиотропное лечение снижает процент выжеваемости. Основой диагностики являются клинические изменения. В последние годы изучается возможность ускоренной диагностики путем выявления коклюшных палочек непосредственно в мазках из слизи носоглотки в реакции иммунофлюоресценции.
Иммунологический (серологический) метод. Используют реакции агглютинации (РА) и реакции связывания комплемента (РСК). Реакции выявляются начиная со 2-й недели судорожного периода; наиболее доказательно нарастание титра разведений в иммунологических реакциях в динамике болезни. РСК дает положительные результаты несколько раньше и чаще. Ценность иммунологических реакций снижается из-за позднего появления. Кроме того, они могут быть отрицательными, особенно у детей грудного возраста и при раннем использовании ряда антибиотиков.
Предложена внутрикожная аллергическая проба с коклюшным агглютиногеном или аллергеном. При положительной реакции после введения 0,1 мл препарата на месте инъекции образуется инфильтрат диаметром не менее 1 см. Реакцию учитывают через сутки; позднее она слабеет. Ее недостаток в поздних сроках появления (в судорожном периоде).
Летальность при коклюше в настоящее время при хорошо поставленной работе практически не наблюдается. Иногда бывают смертельные исходы среди детей грудного возраста. Причиной смерти, как правило, являются тяжелые проявления коклюша с нарушением мозгового кровообращения, осложненные пневмонией. Крайне неблагоприятно наслоение ОВРИ, стафилококковой инфекции. Они усиливают коклюшные изменения, что в свою очередь приводит к более тяжелому течению воспалительных процессов,- создается порочный круг.Тяжелые формы коклюша, протекающие с нарушением мозгового кровообращения, с выраженной гипоксемией, остановками дыхания, судорогами, неблагоприятны в отношении отдаленного прогноза, особенно у детей грудного возраста. После них часто наблюдаются различные расстройства нервной системы: неврозы, рассеянность, отставание в психическом развитии вплоть до олигофрении; иногда с коклюшем связывают развитие эпилепсии. В качестве последствий коклюша могут быть бронхоэктазы, хроническая пневмония.
Наминая с 1959 г.. после введения активной иммунизации против коклюша, произошли изменения в эпидемии ологических показателях. В клинике отмечено нарастание частоты легких и стертых форм коклюша, вызывающих затруднения в диагностике за счет заболеваний привитых детей.Клинические проявления коклюша у непривитых детей (это касается главным образом детей грудного возраста) полностью сохранили свои классические черты. Коклюш у них протекает тяжело, с большим количеством осложнений, однако летальность при правильном лечении может быть практически устранена путем использования комплекса патогенетических и этиотропных средств, воздействующих как на коклюшную палочку, так и на вторичную микробную инфекцию. Возможность отдаленных последствий в этих случаях сохраняет свое значение. У привитых детей коклюш обычно возникает в виде легких форм, среднетяжелые формы редки, осложнения первой группы практически не встречаются, а осложнения второй группы наблюдаются редко, протекают легко.
Лечение больных коклюшем основывается на точном учете его патогенеза. Первостепенной задачей является как можно более раннее устранение коклюшной палочки, что может предотвратить формирование изменений в центральной нервной системе. Эта задача решается этиотропным лечением - использованием антибиотиков.Применение левомицетина в катаральном периоде или в начале спазматического периода оказывает благоприятное воздействие на проявления коклюша, уменьшаются число и тяжесть приступов, укорачивается продолжительность болезни. Со 2-й недели спазматического кашля и позднее, когда основой болезни становятся изменения центральной нервной системы, антибиотики не оказывают купирующего действия.Левомицетин дают внутрь по 0,05 мг/кг 4 раза в день в течение 8-10 дней. При тяжелых формах детям старше I года назначают левомицетина сукцинат натрия. При сформировавшемся процессе со 2-3-й недели спазматического периода применяют ампициллин, эритромицин. Ампициллин назначают перорально или внутримышечно из расчета 25 - 50 мг/кг в сутки в 4 приема в течение 10 дней, доза эритромицина 5-10 мг/кг на прием по 3 - 4 паза в день. При тяжелых формах показано комбинирование двух, а иногда и трех антибиотиков.Специфический противококлюшный у-глобулин дополняет успешное лечение в ранней стадии болезни. Его вводят внутримышечно по 3 мл 3 дня подряд, затем несколько раз через день.
При клинически выраженных симптомах гипоксемии и гипоксии показана генотеpaпия - содержание в кислородной палатке по 30-60 мин несколько раз в сутки. При отсутствии палатки больному дают дышать увлажненным кислородом. Хорошее действие оказывает длительное. пребывание на свежем воздухе (при температуре не ниже 10° С). Оно нормализует ритм сердечных сокращений, углубляет дыхание, обогащает кровь кислородом. Показано внутривенное введение 15-20 мл 25% раствора глюкозы, лучше вместе с глюконатом кальция (3-4 мл 10% раствора).Нейроплегические средства (аминазин, пропазин) благодаря непосредственному воздействию на центральную нервную систему оказывают положительное влияние как в раннем, так и в позднем периоде болезни. Они способствуют успокоению больных, уменьшению частоты и тяжести спазматического кашля, предотвращают или сокращают число возникающих во время кашля задержек, остановок дыхания, рвот. Делают инъекции 2,5% раствора аминазина из расчета 1-3 мг/кг препарата в сутки с добавлением 3-5 мл 0,25-0,5% раствора новокаина; пропазин дают внутрь по 2-4 мг/кг.
Суточную дозу вводят за 3 приема, курс лечения 7-10 дней.Для ослабления приступов применяют антиспастические средства (атропин, белладонна, папаверин), но они малоэффективны. Наркотические средства (люминал, лидол, хлоралгидрат, кодеин и др.) противопоказаны. Они угнетают дыхательный центр, уменьшают глубину дыхания и усиливают гипоксемию.При остановках дыхания прибегают к искусственному дыханию. Средства, возбуждающие дыхательный центр, вредны, так как в этих случаях он и без того находится в состоянии резкого перевозбуждения.В тяжелых случаях в последние годы рекомендуют кортикостероиды (преднизолон и др.) в небольших дозах (до 1 мг/кг в сутки) в течение 8-10 дней в убывающей дозировке.Необходима витаминотерапия: витамины А, С. К и др.В больничных условиях широко используют физиотерапию: ультрафиолетовое облучение, электрофорез кальция, новокаин и др.Осложнения воспалительного характера, особенно пневмонии, требуют как можно более раннего и достаточного применения антибиотиков. Эффект может давать и пенициллин, но при условии достаточной дозировки (не менее 100 000 ЕД/кг в сутки). Так как осложнения часто вызываются стафилококками, назначают полусинтетические препараты пенициллина (оксациллин, ампициллин, метициллина натриевая соль и др.), антибиотики широкого спектра действия (олететрин, сигмамицин и др.).В тяжелых случаях необходима комбинация антибиотиков. Аналогичной тактики следует придерживаться и при учащении, усилении приступов кашля, при рецидивах, причиной которых, как правило, является присоединение какого-либо воспалительного процесса. В этих случаях важны и стимулирующая терапия (гемотрансфузия, плазмотрансфузия. инъекции у-глобулина и пр.). физиотерапевтические процедуры.Режим больного коклюшем необходимо строить на широком использовании свежего воздуха (прогулки, проветривание помещения), сокращении внешних раздражителей, вызывающих отрицательные эмоции. Детям старшего возраста помогает отвлечение от болезни чтением, спокойными играми. Этим объясняется урежение кашля при подъемах на самолетах, при вывозе детей в другие места (торможение доминанты новыми, более сильными раздражителями).
В условиях стационара очень важна индивидуальная изоляция детей с наиболее тяжелыми формами коклюша, детей раннего возраста как мера профилактики перекрестной инфекции.Пища больного коклюшем должна быть полноценной, калорийной. В организации питания ребенка необходим строго индивидуальный подход. При частых приступах кашля, рвоте еду нужно давать ребенку с меньшими интервалами, в небольших количествах, в концентрированном виде. Можно докармливать ребенка вскоре после рвоты.
Обезвреживание источника инфекции включает как можно более раннюю изоляцию при первом же подозрении на коклюш и тем более при установлении этого диагноза. Изолируют ребенка дома (в отдельной комнате, за ширмой) или в больнице в течение 30 дней от начала заболевания. После удаления больного помещение проветривают.Карантину (разобщение) подлежат дети в возрасте до 7 лет, бывшие в контакте с больным, но не болевшие коклюшем. Срок карантина 14 дней при изоляции больного.Всем детям в возрасте до I года, а также детям раннего возраста, по какой-либо причине не иммунизированным против коклюша, в случае контакта с больным вводят 7-глобулин (3-6 мл двукратно через 48 ч), лучше использовать специфический противококлюшный 7-глобулин.Госпитализации подлежат больные с тяжелыми, осложненными формами коклюша, особенно в возрасте до 2 лет и тем более грудные дети, больные, проживающие в неблагоприятных условиях. По эпидемиологическим показаниям (для изоляции) госпитализируют больных из семей, в которых есть грудные дети, из общежитий, где есть дети, не болевшие коклюшем.Активная иммунизация является главным звеном в профилактике коклюша. В настоящее время применяют вакцину АКДС. Коклюшная вакцина в ней представлена суспензией первой фазы коклюшных палочек, адсорбированных фосфатом или гидроокисью алюминия. Иммунизацию начинают с 3 мес, проводят троекратно с интервалом в 1.5 мес, ревакцинацию проводят через 1 1/2-2 года после законченной вакцинации.
Полный охват вакцинацией и ревакцинацией детей приводит к значительному снижению заболеваемости.vse-zabolevaniya.ru
Коклюш у детей, осложнения. Симптомы, признаки, причины и лечение коклюша у детей. Профилактика коклюша
Коклюш — одно из самых опасных детских инфекционных заболеваний, требующее безотлагательного лечения. Течение болезни и состояние ребенка во многом зависят от правильных своевременных действий родителей.
Коклюшем называется заболевание, поражающее дыхательные пути и характеризующееся кашлем со спазмами. Возбудителем является коклюшная палочка, открытая в 1906 году бельгийцем Борде и французом Жангу.
Коклюш у детей вызывает сильный кашель со спазмамиПричины коклюша
Источником заболевания является инфицированный человек. Коклюшные бактерии передаются воздушно-капельным путем, но при этом отличаются малой устойчивостью, так что заразиться можно только при длительном тесном контакте.
ВАЖНО: Родители, по возможности, должны ограничивать контакты свои не привитых от коклюша детей с кашляющими людьми.
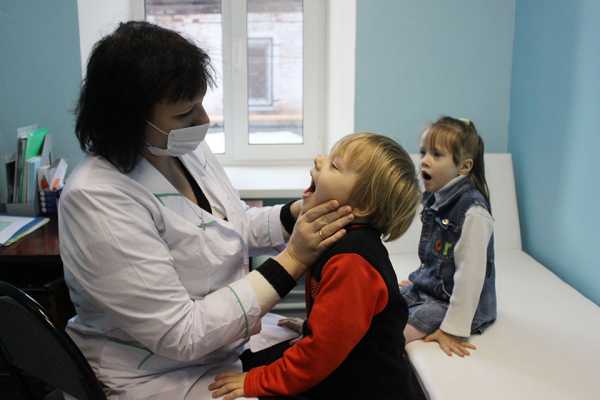
Как проявляется коклюш у детей? Признаки
Самое главное – вовремя отличить коклюш от обычной простуды.
Инкубационный период заболевания может длиться до трех недель, но чаще ограничивается 5 – 7 днями.
ВАЖНО: Особых клинических проявлений болезни в это время не наблюдается, но ребенок уже болен и является источником распространения инфекции.
Далее наступает катаральный период, в ходе которого происходит размножение бактерий на стенках дыхательных путей. Клиника незначительна: ребенок кашляет, чихает, начинается насморк, наблюдается повышение температуры до 39°С.
Симптомы коклюша начальной стадии у детей схожи с симптомами ОРВИПостепенно частота кашля увеличивается, превращаясь в спазматические приступы. При этом выделений мокроты по-прежнему не происходит.
Во время приступа ребенок начинает буквально задыхаться, так как кашлевые толчки не дают ему набрать в легкие воздуха.
ВАЖНО: При таких спазмах кровяное давление увеличивается и, следовательно, возможны небольшие кровоизлияния в капилляры глаз.Судорожные приступы, особенно упорные и частые ночью, нередко сопровождаются рвотой и даже непроизвольным выделением мочи и кала.
При коклюшных спазмах возможны кровоизлияния в капилляры глазТакая клиника является пиком спазматического периода. После этого частота приступов снижается, кашель из «коклюшного» переходит в обыкновенный, что является нормой для последнего, разрешающего периода заболевания.
Ребенок выздоравливает, хотя кашель может продержаться еще 10-15 дней. Общая продолжительность заболевания – 6-8 недель.
Коклюш: симптомы у детей до года
У грудничков первые два периода коклюша практически отсутствуют, что свойственно тяжелым формам протекания болезни.
Хотя приступы кашля короче, «кислородное голодание» наблюдается во всех тканях и органах малыша. Поэтому часто кашель сопровождается потерей сознания, судорогами, остановкой дыхания.
Коклюш у детей до года может сопровождаться потерей сознания и остановкой дыханияВАЖНО: Если произошло последнее, необходимо у ребенка искусственно вызвать рвоту, надавив на корень языка. Это поможет восстановить дыхательный процесс.
Как передается коклюш у детей?
Коклюшные бактерии – весьма прихотливые микробы. Они быстро гибнут, поэтому вероятность заражения ребенка через предметы обихода (игрушки, посуду, белье) минимальна. Чего не скажешь о непосредственном контакте детей друг с другом.
Малыши общаются, обнимаются, целуются – это отличная возможность подхватить возбудитель, передающийся воздушно-капельным путем от инфицированного ребенка.
Коклюш у детей передается при непосредственном контактеВАЖНО: Если, ребенок заболел коклюшем, лучше совершать прогулки с ним подальше от детских площадок и аттракционов. Так вы обезопасите других детей от заражения, и своего ребенка — от присоединения новой инфекции.
Коклюш: диагностика у детей
Диагностировать заболевание на ранней стадии – в катаральный период – очень сложно, особенно у детей в возрасте до полугода, так как коклюш у них протекает атипично.
Диагностика коклюша у детей на ранних стадиях затруднена- Если у ребенка необычно сильный кашель и общее недомогание, нужно сделать бактериологический анализ
- Материал для посева забирают изогнутым тампоном с задней стенки глотки и помещают в среду Борде – Жангу (глицериново-картофельный кровяной агар)
- Коклюшные палочки дают рост через 72 – 96 часов в виде мелких колоний маслянистой консистенции с металлическим блеском (как капли ртути)
- Также диагностировать заболевание можно реакцией иммунофлюоресценции или методом полимеразной цепной реакции, позволяющими обнаружить микроб в мазках носоглоточной слизи
ВАЖНО: Бактериологическое подтверждение диагноза коклюша позволяет своевременно изолировать заболевшего ребенка из детского коллектива и тем предупредить дальнейшее распространение болезни.
Когда сдают анализ на коклюш у детей?
Если ребенок заболел, и, по данным анамнеза, контактировал с кашляющими детьми, самое время сдать анализы на коклюш:
- Для начала нужно сдать общий (клинический) анализ крови. Он нужен для того, чтобы определить наличие в организме какой-либо инфекции. Так как коклюш имеет бактериальную природу, уровень лейкоцитов в крови будет увеличен, а в лейкоцитарной формуле буду преобладать лимфоциты, остальные же показатели существенно не изменятся
- Если болезнь переходит в тяжелую форму, то нужно сдать общий анализ мочи и биохимический анализ крови, чтобы определить возможные осложнения
- Так же обязательно нужно сдать общий анализ выделений из дыхательных путей – мокроты. Метод заключается в том, что ко рту ребенка в момент приступа подносят раскрытую чашку с питательной средой, на которую при кашле оседают капельки слизи, содержащие возбудителя инфекции.Посевы помещают в термостат при температуре 37ºС на 2 – 3 суток
- Не менее важны иммунологические анализы крови и носовых выделений. Данный анализ определяет в крови содержание иммуноглобулина М, а в носовой слизи – иммуноглобулина А – антител к палочке, провоцирующей коклюш.
- Помимо этого до начала лечения проводится бактериальный посев, обнаруживающий коклюшную палочку через 3 – 4 дня после проведения анализа
Как вылечить коклюш у ребенка?
Так как коклюш имеет бактериальную природу, избавиться от него можно только с помощью антибиотиков, предназначенных для лечения различных инфекционных заболеваний дыхательных путей:
- эритромицин
- ровамицин
- тетрациклин
- азитромицин
- ампициллин
ВАЖНО: Лечение антибактериальными препаратами должно длиться не менее 10 дней.
Параллельно с основным лечением нужно использовать другие средства от кашля. Но необходимо помнить, что ни один из сиропов кашель не вылечит, а всего лишь поможет не подхватить вторичную инфекцию, которая может развиться на фоне коклюша: бронхит, пневмонию или плеврит.
Сироп от кашля при коклюше облегчит состояние ребенкаОсложнение после коклюша у детей
Тяжелое протекание болезни у ребенка может привести к негативным последствиям для организма:
- Снижение устойчивости капилляров часто провоцирует носовые кровотечения, кровоизлияния в сетчатку глаза и, крайне редко, в мозг с последующими параличами центральной нервной системы
- Из-за нарушения дыхательного процесса возможно развитие патологии в легких ребенка
- Наличие кокковой флоры в организме может привести к развитию стрептококка, стафилококка, пневмококка
- Не редки случаи развития бронхита, плеврита, пневмонии
Что делать, если есть подозрения на коклюш у ребенка?
Самое главное – не паниковать, а своевременно обратиться к врачу и сдать анализ крови с лейкоцитарной формулой. Получив результат, врач увидит наличие болезни.
Также нужно сдать материал на бактериологический посев, результаты которого с максимальной точностью покажут наличие или отсутствие коклюшной палочки в организме ребенка.
Лечение коклюша у детей препаратами и народными средствами
В большинстве случаев лечение коклюша у детей происходит дома. Однако, если болеют груднички до полугода, или наступает сильное осложнение течения болезни у ребенка старшего возраста, то безопаснее проходить лечение в стационаре.
ВАЖНО: Одно из важных условий лечения является режим и диета. Такие составляющие терапии без труда можно организовать у себя дома.
Пища, потребляемая ребенком, должна быть полноценной и витаминизированной. Кушать нужно часто, но дозировано, так как специфика протекания болезни может вызвать рвоту.
Одно из условий успешного лечения коклюша у детей — соблюдение диетыОбязательны ежедневные продолжительные прогулки, но подальше от мест массового скопления людей, и тем более детей. Положительное действие оказывает длительное пребывание больного у водоемов.
ВАЖНО: Симптоматическое лечение включает в себя прием жаропонижающих средств (если температура у ребенка выше 38°С), антибиотиков, предписанных лечащим врачом, противокашлевых средств, успокоительных препаратов, сиропов для улучшения отхождения мокроты и ингаляций с эуфиллином.
Многие мамочки не оставляют без внимания и средства народной медицины, нашедшие свое отражение в советах бабушек, свекровей, соседок и подруг.
Вариантов и рецептов очень много. Но все же есть основные компоненты приготовления коктейлей-убийц коклюшной палочки: лук, чеснок, мед и молоко в принимаемых ребенком комбинациях, — и болезнь будет протекать легче и вероятность вторичной инфекции будет сведена к минимуму.
Мед и лук — основные компоненты народных рецептов лечения коклюшаРецепт №1. Измельченный чеснок (50г) и чабрец (30г) поместить в эмалированную емкость, залить водой (0,5л) и поставить на слабый огонь. Дать отвару хорошо прокипеть, затем снять его с огня, остудить и процедить. К жидкой части добавить мед (250г) и хорошо перемешать. Сироп давать ребенку 3 — 4 раза в день по 1 ч.л. после каждого приема пищи.
Рецепт №2. Крупную луковицу отварить, мелко порезать и перемешать с медом в соотношении 1:1. Каждый час предлагать ребенку это лекарство минимальными порциями (по 1/4 — 1/6 ч.л.).
Рецепт №3. Мед (150г) перемешать с домашним сливочным маслом (100г). Средство давать ребенку трижды в день, по 1 ч.л. после еды.
Рецепт №4. Корень хрена (100 г) натереть на мелкой терке и перемешать с медом (100г). Принимать дважды в день по 1 ч.л.
Рецепт №5. В кипящее молоко (1 ст.) добавить 5 зубчиков чеснока и прокипятить 5 -7 минут. Предлагать ребенку этот отвар несколько раз в день. Пусть пьет, сколько сможет.
Рецепт №6. Смешать в равных пропорциях сливочное масло и свиной жир. Добавить натертый на терке чеснок (3 зубчика на 100г средства) и тщательно перемешать. Растирать грудь и спину ребенку при отсутствии повышенной температуры.
Приготовление народного средства для лечения коклюшаРецепт №7. Корень солодки (300г) измельчить, проварить в молоке (1л) 7-10 мин. Остудить, процедить, добавить мед (2 ст.л.). Принимать теплым, 3 раза в день по 1 ч.л.
Рецепт №8. Лук (2 шт.) мелко порезать, перемешать с сахаром (2 ст.л.). Оставить настаиваться на ночь в закрытой посуде. Утром смесь потолочь и процедить. Луково-сахарный сироп принимать по 1 ст.л. во время приступов кашля.
Видео: Лечение коклюша народными средствами
Коклюшем болеют преимущественно дети. Передается инфекция от больных воздушно-капельным путем.
ВАЖНО: Ввиду малой стойкости бактерий коклюша роль различных предметов, окружающих больного, весьма незначительна, поэтому проводить обеззараживающие мероприятия нет смысла.
- Нужно как можно раньше изолировать инфицированного ребенка, а на контактировавших с ним детей наложить карантин на 14 дней с момента последнего общения с заболевшим
- С конца 50-х годов 20-го века в развитых странах проводится вакцинация против коклюша убитыми коклюшными палочками, ассоциированными с дифтерийным и столбнячным анатоксином (АКДС)
- Малышей вакцинируют трижды с трехмесячного возраста каждые 45 дней. Затем в 18 месяцев проводится ревакцинация
Так как убитые бактерии являются очень сильными аллергенами, сейчас используются искусственные вакцины, состоящие из отдельных компонентов убитых микроорганизмов, которых вполне достаточно, чтобы у ребенка выработался активный иммунитет к коклюшу.
Видео: Коклюш — Школа доктора Коморовского
heaclub.ru
Коклюш у детей: симптомы, лечение, профилактика
Коклюш — тяжелое инфекционное заболевание, чаще всего встречающееся у детей. Инфекция в первую очередь поражает дыхательные органы. «Комсомолка» рассказывает подробности этой болезни
Карина ГЯМДЖЯН
Кандидат медицинских наук, врач-кардиолог
Коклюш – тяжелое инфекционное заболевание, чаще всего встречающееся у детей. Инфекция в первую очередь поражает дыхательные органы. Звук кашля при коклюше похож на кукареканье петуха. Ведь «коклюш» с французского так и переводится –«кукареку».В средние века коклюш часто приводил к смерти у маленьких детей. Однако, и в настоящее время заболевание достаточно опасно, в особенности если вовремя не обратиться к врачу.
Коклюш - тяжелая инфекция, которая чаще всего встречается у детей. Заболевание вызвано определенным микробом – Bordetella Pertussis (лат. Бордетелла Пертусис). Возбудитель переносится воздушно-капельным путем, т.е. при кашле, чихании, поцелуе и тд. Коклюш протекает в несколько стадий, которые различаются по симптомам и методам лечения. Сразу после заражения начинается инкубационный период, когда клинические симптомы еще не дают о себе знать. В активной стадии заболевания разделяют 3 периода: 1. Катаральный период. По своим проявлениям этот период очень напоминает острую респираторную вирусную инфекцию; 2. Судорожный или спастический период. Для этого периода характерен приступообразный кашель; 3. Период выздоровления; При попадании в организм бактерии сразу же мигрируют в клетки слизистой оболочки трахеи, поражают ее и начинают выделять токсины. Токсины вызывают раздражение, могут поражать нервные волокна, вызывают кровоизлияния в слизистой оболочке трахеи. Для первой катаральной стадии характерны все симптомы ОРВИ:- Повышение температуры до 38 °С, озноб;
- Слабость, головная боль;
- Выделения и заложенность носа, кашель;
Кашель при коклюше специфический. Его сложно спутать с другим заболеванием. Спазматический приступ состоит из серии коротких судорожных кашлевых толчков. Приступы могут сопровождаться рвотой. Лицо ребенка при этом одутловатое с покраснением или посинением. В зависимости от тяжести заболевания таких приступов за день может быть до 20. По окончании приступа отходит мокрота.
Прививка от коклюша не гарантирует 100% защиты от развития коклюша у ребенка. Однако, если малыш привит заболевание у него будет протекать в более легкой форме.
В острый период коклюша назначают антибиотикотерапию. Наиболее эффективными при этом являются ампициллин, амоксициллин. При непереносимости антибиотиков пенициллинового ряда назначают азитромицин. Курс антибиотикотерапии составляет 5-7 дней.Если малыш нормально принимает таблетки антибиотиков и у него не развивается рвота, изжога, то пероральный прием продолжают. При непереносимости таблеток переходят на внутримышечные инъекции.
Для более точной диагностики заболевания доктор может направить на анализы. Посев отделяемого из носоглотки эффективен на первой стадии заболевания. Но наиболее точный метод диагностики - определение специфических иммуноглобулинов в крови. Эти иммуноглобулины организм выделяет, защищаясь от бактерий коклюша.
Моновакцины (только от коклюша) не существует. Рекомендуется делать комбинированные вакцины, которые защищают одновременно от коклюша, столбняка, дифтерии и др. Иммунитет после вакцинации сохраняется в течение 3-х лет. Важно знать, что прививка не может гарантировать 100% защиты от коклюша. Но если ребенок заразиться инфекцией, то с большей вероятностью он перенесет это заболевание в легкой форме. В настоящее время существуют следующие вакцины:- АКДС (адсорбированная коклюшно-дифтерийно-столбнячная вакцина);
- Инфанрикс - вакцина от коклюша, дифтерии и столбняка;
- Инфанрикс Гекса защищает также от гемофильной инфекции, полиомиелита и гепатита В;
- Тетракок с дополнительным компонентом от полиомиелита;
- Бубо-Кок содержит также компонент против гепатита В;
- Пентаксим – от коклюшной инфекции, дифтерии, столбняка, а также от гемофильной инфекции и полиомиелита.
При отсутствии тяжелых осложнений, таких как, например, пневмония, плеврит и др, возможно лечение в домашних условиях.
Наиболее эффективной мерой профилактики коклюша является вакцинация. Для формирования стойкого иммунитета необходимо вакцинироваться 3 раза: в 3 месяца, затем в 4,5 и 6 месяцев.
Комментарии для сайта Cacklewww.kp.ru
Коклюш у детей: симптомы, лечение, как заражаются, формы, возможные осложнения, профилактика
Коклюшем могут заболеть и взрослые, и дети. Иммунитет от этой респираторной инфекции вырабатывается лишь после того, как человек однажды переболел. У детей проявления более тяжелые, а осложнения могут быть очень серьезными, вплоть до летального исхода. Прививку делают еще в первые месяцы жизни. Она не гарантирует полной защиты от инфицирования, но у привитых детей болезнь протекает в гораздо более легкой форме. Врачи рекомендуют родителям при уходе за детьми, больными коклюшем, максимально оградить их от любых факторов, которые провоцируют появление удушающего кашля.
Содержание:
Особенности коклюша
Возбудителем этого заболевания является коклюшная палочка (бактерия под названием Бордетелла). Инфекция поражает трахею и бронхи.
Дыхательные пути покрыты так называемым реснитчатым эпителием, клетки которого имеют «реснички», обеспечивающие движение мокроты и ее выведение наружу. При раздражении их токсическими веществами, выделяемыми возбудителями коклюша, нервные окончания передают сигнал от эпителия в головной мозг (в участок, отвечающий за возникновение кашля). Ответная реакция – рефлекторный кашель, который должен вытолкнуть наружу источник раздражения. Бактерии прочно удерживаются на эпителии благодаря тому, что у них имеются специальные ворсинки.
Характерно то, что кашлевой рефлекс настолько закрепляется в мозгу, что даже после гибели всех бактерий сильные позывы к кашлю продолжают сохраняться в течение еще нескольких недель. Продукты жизнедеятельности коклюшевых бактерий вызывают общую интоксикацию организма.
Предупреждение: Врожденного иммунитета к этой болезни у человека нет. Заболеть может даже грудной малыш. Поэтому так важно оградить его от контакта со взрослыми, у которых имеется сильный непроходящий кашель. Он вполне может быть признаком коклюша, который у взрослого, как правило, не имеет других характерных проявлений.
Восприимчивость человека настолько велика, что если заболел малыш, то остальные члены семьи обязательно от него заразятся. Коклюш длится 3 месяца, пока существует кашлевой рефлекс. При этом примерно в течение 2 недель болезнь практически не имеет симптомов. Если каким-то образом удастся установить в первые же дни, что в организме присутствует коклюшная бактерия, то можно быстро подавить болезнь, так как опасный кашлевой рефлекс еще не успел закрепиться. Обычно же симптомы коклюша у детей обнаруживаются уже на тяжелой стадии. Тогда заболевание продолжается до тех пор, пока кашель постепенно не пройдет самостоятельно.
Видео: Как предотвратить приступы кашля
Как происходит заражение
Чаще всего коклюшем заражаются дети в возрасте до 6-7 лет. Причем у малышей моложе 2 лет вероятность заражения в 2 раза выше, чем у детей постарше.
Инкубационный период при коклюше составляет 1-2 недели. В течение 30 дней ребенок не должен посещать детское учреждение, контактировать с другими детьми, так как коклюш очень заразен. Заражение возможно только воздушно-капельным путем при тесном общении с больным человеком или бактерионосителем, когда он чихает или кашляет.
Вспышки заболевания происходят чаще в осенне-зимний период. Это объясняется тем, что бактерии коклюша быстро погибают под лучами солнца, а продолжительность светового дня зимой и осенью минимальна.
Формы коклюша
При заражении коклюшем возможно протекание заболевания в одной из следующих форм:
- Типичной – болезнь последовательно развивается со всеми присущими ей признаками.
- Атипичной (стертой) – больной лишь слегка покашливает, но сильных приступов не бывает. На какое-то время кашель вообще может исчезнуть.
- В форме бактерионосительства, когда признаки заболевания отсутствуют, но ребенок является носителем бактерий.
Эта форма опасна тем, что может произойти заражение других людей, в то время как родители уверены, что малыш здоров. Чаще всего такая форма коклюша бывает у детей постарше (после 7 лет), если им была сделана прививка. Малыш остается бактерионосителем также после выздоровления от типичного коклюша до 30 дня с момента попадания в его организм инфекции. Нередко в такой скрытой форме проявляется коклюш у взрослых людей (например, работников детских учреждений).
Первые признаки заболевания коклюшем
На начальном этапе заболевание не вызывает особой тревоги у родителей, так как по первым признакам коклюш напоминает обычную простуду. У малыша возникает сильный озноб из-за повышающейся температуры, головная боль, слабость. Появляются сопли, а затем усиливающийся сухой кашель. Причем обычные средства от кашля не помогают. И только через несколько дней могут появиться симптомы типичного коклюша, которые постепенно усиливаются.
Видео: Заражение коклюшем, симптомы, значение вакцинации
Периоды болезни и характерные симптомы коклюша
Существуют следующие периоды развития у ребенка симптомов коклюша:
- Инкубационный. Заражение уже произошло, но первых признаков заболевания нет. Они появляются только на 6-14 день с момента попадания бактерий в организм.
- Продромальный. Это период, связанный с появлением предвестников коклюша: сухого, постепенно усиливающегося (особенно ночью) кашля, незначительного повышения температуры. При этом ребенок чувствует себя неплохо. Но такое состояние длится 1-2 недели без изменения.
- Спазматический. Возникают приступы судорожного кашля, связанного с попыткой вытолкнуть то, что раздражает дыхательные пути, трудно вдохнуть воздух. После нескольких кашлевых выдохов следует глубокий вдох с характерным свистящим звуком (реприз), возникающим из-за спазма гортани в области голосовых связок. После этого малыш судорожно вздрагивает несколько раз. Приступ заканчивается выделением слизи или рвотой. Приступы кашля при коклюше могут повторяться от 5 до 40 раз в сутки. Частота их появления является характеристикой тяжести заболевания. Во время приступа у ребенка язык высунут, лицо имеет красно-синий цвет. Глаза краснеют, так как из-за напряжения лопаются сосудики. Возможна остановка дыхания на 30-60 секунд. Такой период заболевания длится примерно 2 недели.
- Обратное развитие (разрешение). Кашель постепенно ослабевает, приступы появляются еще дней 10, паузы между ними увеличиваются. Затем тяжелые симптомы исчезают. Ребенок еще 2-3 недели немного кашляет, но кашель обычный.
Примечание: У грудных детей мучительные приступы длятся не так долго, но после нескольких кашлевых движений может возникнуть остановка дыхания. Кислородное голодание мозга становится причиной заболеваний нервной системы, отставания в развитии. Возможна даже гибель.
Видео: Как распознать коклюш
Возможные осложнения
Осложнениями коклюша могут быть воспаление органов дыхательной системы: легких (пневмония), бронхов (бронхит), гортани (ларингит), трахеи (трахеит). В результате сужения просвета дыхательных ходов, а также спазмов и отеков тканей может наступить летальный исход. Особенно быстро бронхопневмония развивается у детей в возрасте до 1 года.
Возможны такие осложнения, как эмфизема легких (вздутие), пневмоторакс (повреждение стенки легкого и выход воздуха в окружающую полость). Сильное напряжение во время приступа может стать причиной появления пупочной и паховой грыжи, носовых кровотечений.
После коклюша из-за гипоксии головного мозга иногда возникает поражение тканей отдельных центров, в результате чего у ребенка нарушается слух или возникают эпилептические припадки. Очень опасны судороги, которые также возникают из-за нарушения работы мозга и могут привести к смерти.
Вследствие напряжения при кашле возникает повреждение барабанных перепонок, кровоизлияние в мозг.
Диагностика коклюша у детей
Если коклюш у ребенка протекает в легкой и нетипичной форме, диагностика очень затруднена. Врач может предположить, что недомогание вызвано именно этой болезнью, в следующих случаях:
- у ребенка долгое время не проходит кашель, симптом только усиливается, при этом насморк и температура прекратились уже через 3 дня;
- отхаркивающие средства не оказывают никакого действия, наоборот, самочувствие ухудшается после их приема;
- между приступами кашля малыш кажется здоровым, у него нормальный аппетит.
В этом случае, чтобы убедиться, что пациент болен коклюшем, делается бактериологический посев мазка из горла. Трудность состоит в том, что бактерия достаточно прочно удерживается реснитчатым эпителием, не выводится наружу. Вероятность того, что даже при наличии возбудителей коклюша их удастся обнаружить этим способом, сводится к нулю, если ребенок поел или почистил зубы перед процедурой. Они будут полностью отсутствовать в пробе, если малышу давали даже ничтожную дозу антибиотика.
Делается также общий анализ крови, который позволяет обнаружить характерное повышение содержания лейкоцитов и лимфоцитов.
Используются методы диагностирования коклюшной палочки по анализу крови на антитела (ИФА, ПЦР, РА).
Существует метод экспресс-диагностики. Мазок обрабатывается специальным составом и изучается под микроскопом, в котором используется эффект свечения антител при освещении.
Предупреждение: При наличии характерных симптомов коклюша ребенка необходимо изолировать, чтобы избежать заражения других людей. К тому же его положение может ухудшиться после общения с больными простудой или гриппом. Даже после выздоровления организм ослаблен, малейшее переохлаждение или инфекция вызывают появление тяжелых осложнений коклюша.
Признаки возникновения пневмонии
Воспаление легких – это одно из наиболее типичных осложнений. Поскольку родителям известно, что коклюш быстро не проходит, то они не всегда обращаются к врачу при изменениях в состоянии малыша. Однако в некоторых случаях промедление опасно, поэтому необходимо обязательно показать ребенка специалисту. К тревожным признакам, требующим неотложного лечения, относятся:
Повышение температуры. Если это происходит через 2-3 недели после возникновения приступов коклюша, насморк у малыша при этом не появился.
Учащение кашля после того, как состояние ребенка уже начинало улучшаться. Внезапное увеличение продолжительности и частоты приступов.
Учащенное дыхание между приступами. Общая слабость.
Лечение коклюша у детей
Коклюш лечится в основном в домашних условиях за исключением тех случаев, когда им заболевают малыши в возрасте до 1 года. У них осложнения развиваются стремительно, малыша можно просто не успеть спасти. Ребенок любого возраста госпитализируется, если возникают осложнения или во время приступов наблюдается остановка дыхания.
Первая помощь дома при возникновении коклюшного кашля
Во время приступа кашля малыш не должен лежать. Его необходимо немедленно посадить. Температура в помещении должна быть не больше 16 градусов. Следует отключить полностью отопление и с помощью разбрызгивателя увлажнить воздух.
Малыша важно успокоить и отвлечь с помощью игрушек, мультиков. Поскольку причиной кашля является возбуждение нервного центра головного мозга, то испуг и волнение провоцируют усиление кашля и спазм в области дыхательных путей. При малейшем ухудшении состояния необходимо срочно вызвать «скорую».
Примечание: Как подчеркивают врачи, для остановки и предотвращения приступа хороши любые средства, лишь бы они вызывали у малыша положительные эмоции. Просмотр детских телепередач, покупка собачки или новых игрушек, поход в зоопарк заставляют мозг переключаться на восприятие новых впечатлений, снижают чувствительность к раздражению кашлевого центра.
Как облегчить состояние и ускорить выздоровление
Больному малышу необходимо каждый день гулять для профилактики гипоксии мозга и улучшения дыхания. При этом надо помнить о том, что он может заразить других детей. Особенно полезны прогулки по берегу реки или озера, где воздух более прохладный и влажный. При этом не рекомендуется много ходить, лучше посидеть на скамейке.
Больному нельзя нервничать.
Приступ может спровоцировать неправильно организованное питание. Кормить малыша надо часто и понемножку, преимущественно жидкой пищей, так как жевательное движение также вызывает кашель и рвоту. Как поясняет доктор Е. Комаровский, у малыша, напуганного предыдущим приступом во время еды, даже приглашение к столу нередко рефлекторно вызывает коклюшный кашель.
Предупреждение: Ни в коем случае не рекомендуется заниматься самолечением, применять «бабушкины средства» для избавления от кашля. Природа кашля в данном случае такова, что прогревания и настои не избавляют от него, а аллергическая реакция на растения может довести до шокового состояния.
В некоторых случаях, посоветовавшись предварительно с врачом, можно воспользоваться народными советами по облегчению состояния при кашле. Например, народные целители рекомендуют для детей старше 13 лет приготовить компресс из смеси одинаковых количеств камфорного и эвкалиптового масла, а также уксуса. Его советуют укладывать на грудь больного на всю ночь. Это помогает облегчить дыхание.
Лечение антибиотиками
Коклюш обычно обнаруживается на такой стадии, когда кашлевой рефлекс, представляющий главную опасность, уже развился. При этом антибиотики не помогают.
На стадии появления предвестников заболевания малышу дают лишь жаропонижающее лекарство, если возникает небольшой подъем температуры. Давать ему отхаркивающие средства при появлении сухого приступообразного кашля самостоятельно нельзя, так как передвижение мокроты вызовет усиление раздражения дыхательных путей.
Антибиотики (а именно эритромицин, не оказывающий вредного действия на печень, кишечник и почки) применяются для лечения детей от коклюша на самой ранней стадии, пока сильные приступы кашля еще не появились.
Их принимают чаще в профилактических целях. Если коклюшем заболел кто-то из членов семьи, то прием антибиотика защитит детей от действия бактерии. Он убивает микроб до того, как разовьется кашель. Антибиотик поможет также не заболеть взрослым членам семьи, ухаживающим за больным малышом.
Лечение в больнице
При состояниях повышенной тяжести больного коклюшем госпитализируют. В больнице применяются средства для устранения дыхательной недостаточности и кислородного голодания мозга.
Если ребенок попадает в больницу на первом этапе заболевания, то задачей является уничтожение микробов, купирование приступов апноэ (остановки дыхания), снятие судорог, устранение спазм в бронхах и легких.
Для усиления сопротивляемости организма коклюшной инфекции на ранней стадии вводится гамма-глобулин. Назначаются витамины С, А, группы В. Применяются средства успокаивающего действия (настои валерианы, пустырника). Для снятия спазм и судорог применяется лечение спазмолитиками: глюконатом кальция, экстрактом белладонны.
Противокашлевые препараты не оказывают при коклюше достаточного действия, однако при мучительных приступах под наблюдением врача их дают детям для облегчения отхождения мокроты. Среди используемых препаратов - амброксол, амбробене, лазолван (для разжижения мокроты), бромгексин (стимулятор выведения слизи), эуфиллин (снимает спазмы в дыхательных органах).
При лечении детей от коклюша используются также противоаллергические средства, а в тяжелых случаях – транквилизаторы (седуксен, реланиум).
Для снижения частоты приступов и уменьшения вероятности апноэ применяются психотропные препараты (аминазин), оказывающие также противорвотное действие. Остановка дыхания предотвращается путем введения гормональных препаратов. В конце спазматического периода назначается массаж и дыхательная гимнастика.
С целью профилактики осложнений применяется кислородная терапия, а иногда – искусственная вентиляция легких.
Видео: Применение эритромицина при коклюше, значение вакцинации, профилактика кашля
Профилактика
Поскольку коклюш очень заразен, то при обнаружении случаев заболевания в детском учреждении проводится обследование и профилактическое лечение всех детей и взрослых, находившихся в контакте с больным. Применяются эритромицин, убивающий бактерий коклюша, а также инъекции гамма-глобулина, стимулирующего выработку антител.
Особенно опасно заражение коклюшем грудных малышей. Поэтому необходимо ограничить пребывание ребенка в местах скопления людей и общение с незнакомыми детьми и взрослыми. Если ребенка приносят из роддома, при этом кто-то из членов семьи болен, необходимо полностью исключить его контакт с малышом.
Главной мерой профилактики является вакцинация. Она позволяет снизить риск заражения. В случае заболевания коклюш протекает значительно легче.
28 марта 2017
prosto-mariya.ru
Коклюш у детей: причины, лечение, рекомендации, профилактика, видео
Коклюш у детей, несмотря на современный уровень медицины, самая опасная детская инфекционная болезнь, которая вызывается бактерией Bordаtella pertussis и проявляется надсадным приступообразным кашлем.
Доктор Комаровский, который в прошлом работал врачом-инфекционистом, считает, что коклюш – это управляемая болезнь, которая управляется вакцинацией. Но прививка АКДС переносится малышами тяжело, поэтому многие родители, сделав ее один раз, отказываются от дальнейшей вакцинации.
Просто они не понимают, что после одноразовой иммунизации вырабатывается иммунитет против коклюша, только у половины привитых детей. Поэтому в последнее время, несмотря на высокий уровень медицины, заболеваемость коклюшем существенно выросла.
Для 100% иммунизации ребенка нужно прививать от коклюша 4 раза.
Причины коклюша у детей
Заболевание вызывается Bordаtella pertussis или, как ее называют – палочка коклюша. Впервые возбудителя удалось идентифицировать в 1906 году Жангу и Бор де.
Также был выделен вид бактерии коклюша – палочка паракоклюша (Bordеtella parapertussis), которая вызывает паракоклюш – заболевание, схожее по клиническому течению с коклюшем, протекающее в легкой форме.
Bordetella pertussis имеет вид мелкой овальной палочки, которая не может двигаться. Палочка коклюша не окрашивается по Грамму.
Bordetella pertussis выделяют термостабильные токсины, гиалуронидазу, лецитиназу и плазмокоагулазу. Бактерии имеют сердцевидный О-антиген и капсульные антигены.
Палочка коклюша неустойчива во внешней среде, так как инактивируется под действием ультрафиолетовых лучей в течение 60 минут. Также пагубно на возбудителя коклюша воздействуют высокая температура (при нагревании до 56°С палочки погибают через 15 мин, а при кипячении – мгновенно) и дезрастворы (фенол, лизол, этиловый спирт).
К коклюшу не существует врожденного иммунитета, поэтому симптомы коклюша могут наблюдаться даже у новорожденных.
Эпидемиология коклюша
Единственный источник заболевания – больной любой формой коклюша человек.
Больного ребенка считают заразным с первого дня катарального периода и до 30 дня от начала болезни. Самые опасные для окружающих – больные в катаральном периоде и с бессимптомным течением, подчеркивает Комаровский, потому что таких лиц не изолируют, и они успевают заразить коклюшем других детей или взрослых.
Вакцинация против коклюша не является 100% мерой профилактики заболевания, но у иммунизированных детей болезнь протекает в легкой форме и без серьезных осложнений.
Восприимчивость к палочке коклюша у непривитых детей выше, чем у привитых и составляет 80-100%. У ребенка переболевшего коклюшем вырабатывается стойкий пожизненный иммунитет. Повторное заражение палочкой коклюша встречается редко.
Коклюшем болеют чаще дети раннего возраста. У взрослых болезнь не всегда удается распознать, так как его течение в основном бессимптомное.
Механизм распространения палочки коклюша – аэрогенный, который осуществляется воздушно-капельным путем. Но, так как возбудитель неустойчив во внешней среде и не может передвигаться, заражение происходит только при непосредственном общении с больным.
Пик заболеваемости коклюшем припадает на осенне-зимний период. Также для коклюша характерна цикличность с подъемом заболеваемости каждые 4 года.
Механизм развития коклюша
Инвазия Bordetella pertussis в организм происходит через эпителий верхних дыхательных путей. Возбудитель не проникает в клетки цилиндрического реснитчатого эпителия дыхательных путей, а прикрепляется к ним. Ферменты, выделяемые палочкой коклюша, поражают непосредственно эпителиальный слой гортани, трахеи и бронхов.
Токсины Bordetella pertussis проникают к нервным окончаниям блуждающего нерва и раздражают их, формируя этим очаг возбуждения в части продолговатого мозга, которая регулирует дыхательную функцию.
Поэтому у больного ребенка возникает сильный кашель на различные раздражители (боль, звук, свет и т. д.). Доктор Комаровский называет коклюш уникальным заболеванием и считает его скорее болезнью нервной системы, чем верхних дыхательных путей.
В продолговатом мозгу располагаются рвотный центр, сосудорегулирующий центр и центр, отвечающий за скелетную мускулатуру, которые также могут раздражаться токсинами Бордетеллы, вследствие чего у ребенка возникает рвота, артериальная гипертензия, судороги.
Токсины Bordetella pertussis обладают иммуносупрессивным действием, за счет чего к коклюшу часто присоединяется вторичная бактериальная и вирусная флора.
Классификация коклюша
Коклюш может протекать типично и атипично.
Для типичных форм болезни, характерно циклическое течение, в котором можно выделить последовательные периоды:
- инкубационный;
- катаральный;
- спазматический или судорожный;
- разрешения;
- выздоровления или реконвалисценции.
Интересно! По тяжести симптомов коклюш можно разделить на легкий, среднетяжелый и тяжелый.
Среди атипичных форм коклюша наблюдаются стертые, абортивные и бессимптомные формы.
Клиническое течение коклюша у детей
Инкубационный период начинается с момента инвазии возбудителя в эпителий верхних дыхательных путей и продолжается до времени, когда появляются первые признаки катарального периода коклюша. Средняя длительность периода инкубации Бордетеллы в организме – 5-7 дней.
В катаральном периоде коклюша наблюдаются симптомы интоксикации в виде субфебрильной лихорадки (37–37.9°С), редко температура тела повышается до фебрильных цифр (38–38.9°С), общей слабости, раздражительности, капризности, плохого аппетита.
Также ребенка беспокоят катаральные явления со стороны верхних дыхательных путей (заложенность носа, ринорея, кашель). Кашель сухой, нарастает ночью, не снимается противокашлевыми средствами, что должно натолкнуть на мысль о коклюше.
Период катаральных явлений длится в среднем 2 недели, но в тяжелых случаях болезни может сокращаться.
Период спазматического кашля. В этом периоде кашель становится приступообразным и надсадным, а в конце приступа наступает длительный свистящий вдох, который называется репризом.
После приступа коклюшного кашля ребенок себя чувствует удовлетворительно, может играть, спать, кушать.
Перед приступом у ребенка могут наблюдаться предвестники, такие как першение в горле, беспокойство, страх и т. д.
Как выглядит и сколько продолжается приступ коклюшного кашля? Во время приступа у ребенка краснеет лицо, глаза широко открыты, набухают шейные вены, язык высунут трубочкой, может быть цианоз носогубного треугольника.
После приступа слышно реприз, может отходить густая мокрота или возникать рвота, а также могут произойти непроизвольное мочеиспускание или дефекация, потеря сознания, судороги. Длительные приступы кашля приводят к тому, что лицо ребенка становится одутловатым, с точечными кровоизлияниями в конъюнктиву глаз. Приступ кашля может длиться до 4 минут.
Важно! К факторам, провоцирующим приступы кашля, перечисляют яркий свет, внезапный звуковой сигнал, волнение, испуг и сильные эмоции малыша. У больных коклюшем запрещается осматривать горло шпателем или ложкой, так как это может вызвать приступ кашля.
Тяжесть состояния больного определяется по количеству приступов кашля:
- Легкая степень – до 10 приступов в сутки без рвоты. Общее состояние больного не нарушается.
- Среднетяжелая степень – 11-15 приступов в сутки, которые заканчиваются рвотой. Состояние больного в межприступный период нормальное.
- Тяжелая степень – 20 приступов и больше. У детей присутствует гипоксия, беспокойство, бледность кожных покровов, акроцианоз, надрывы и язвочки уздечка языка, потеря сознания, судороги, диспноэ.
Спазматический период продолжается до 2 месяцев, после чего количество приступов уменьшается и наступает период разрешения.
Период разрешения заболевания длится до 30 дней. Симптомы коклюша постепенно затихают. Состояние ребенка улучшается.
Период выздоровления может занять до 6 месяцев. Ребенок еще ослаблен и восприимчив к другим инфекциям.
Важно! Стертая форма коклюша характеризуется длительным кашлем (1-3 месяца), который не утоляется противокашлевыми средствами, без приступов надсадного кашля и репризов.
Абортивная форма коклюша. Для этой формы болезни характерный пароксизмальный надсадный кашель на протяжении 2-3 дней, который проходит самостоятельно.
При бессимптомном течении коклюша симптомы отсутствуют, и заболевание можно распознать только после того, как будут проведены бактериологический анализ или серологическое обследовании.
Коклюш у детей до года
Коклюш наиболее опасный для новорожденных и грудных детей, так как врожденный иммунитет отсутствует.
Можно выделить следующие особенности течения коклюша у грудничков:
- период спазматического кашля у грудных детей растягивается на 2-3 месяца;
- течение заболевания волнообразное;
- температура тела не повышена;
- на высоте приступа часто возникает остановка дыхания;
- приступ коклюша может проявляться чиханием, которое завершается носовым кровотечением;
- существует риск нарушения мозгового кровообращения и гипоксической энцефалопатии;
- часто развиваются осложнения коклюша, особенно воспаление легких, которое может привести к смерти малыша.
Лечение коклюша у детей до года должно проводиться исключительно в условиях инфекционного стационара. Обязательно назначаются антибиотики, чтобы предупредить бактериальные последствия.
Паракоклюш: признаки и течение
Паракоклюш встречается чаще у детей дошкольного возраста и даже у привитых от коклюша лиц. Дети менее восприимчивы к паракоклюшу, чем к коклюшу.
Паракоклюш имеет механизм развития аналогичный коклюшу.
Признаки паракоклюша:
- слабовыраженные катаральные явления со стороны верхних дыхательных путей;
- состояние ребенка не нарушено;
- температура тела в пределах нормы;
- сухой надсадный приступообразный кашель с репризами;
- редкие приступы коклюшного кашля;
- сухие хрипы в легких;
- на рентгенограмме органов грудной полости определяются признаки расширения корней легких, усиления сосудистого компонента и редко перибронхиального воспаления легочной ткани;
- анализ крови в пределах нормы. Может быть умеренное повышение количества белых кровяных телец и нарастание лимфоцитов;
- очень редко наблюдаются последствия заболевания в виде воспаления легких.
Осложнения коклюша у детей
Коклюш у детей может осложняться воспалением бронхов и/или легких, отитом, медиастенитом, плевритом, ателектазом легкого, гипоксической энцефалопатией, геморроем, пупочной грыжей
Воспаление легких, плеврит и медиастенит возникают из-за наслоения на коклюшную инфекцию другой патогенной флоры.
Интересно! Симптомы этих осложнений не всегда удается определить во время спазматического периода коклюша, так как на первый план выступает приступообразный кашель.
Коклюшная гипоксическая энцефалопатия присоединяется на 2-3 недели болезни. У ребенка наблюдаются такие симптомы, как потери сознания, судороги, обмороки, снижение слуха и зрения. Если вовремя не обратиться за медицинской помощью, энцефалопатия может стать причиной смерти малыша.
От коклюша умирает 0,04% больных.
Диагностика коклюша у детей
Типичные признаки коклюша – приступообразный кашель и репризы позволят безошибочно выставить диагноз.
Подтверждается диагноз при типичном и атипичном течениях методами лабораторной диагностики:
- общий анализ крови: лейкоцитоз, лимфоцитоз, повышенное СОЭ;
- бактериологический анализ слизи из задней стенки глотки, который проводится в первые 14 дней заболевания и позволяет получить результат через 5-7 дней;
- серологические методы, такие как реакции агглютинации, связывания комплемента, пассивной гемагглютинации. Положительным считается анализ, в котором титр антител к Bordetella pertussis у вакцинированных детей вырос в 4 раза, а у невакцинированных равен 1:80.
Как лечить коклюш у детей?
Лечение коклюша у детей с легким течением проводится на дому под контролем участкового врача-педиатра и врача-инфекциониста.
Среднетяжелые и тяжелые формы коклюша требуют стационарного лечения.
Ребенку необходимо обеспечить покой, устранить факторы, которые могут вызвать кашель, а также выделить хорошо проветриваемую отдельную комнату.
Обеспечьте достаточную влажность воздуха – увлажнитель воздуха, миска с водой, влажные полотенца. Гулять на улице можно, только подальше от других детей, если температура тела больного в пределах нормы.
Чтобы облегчить кашель доктор Комаровский рекомендует в летнюю пору гулять ранним утром возле озера, а также несколько часов перед сном.
Если вы проживаете в городе, где нет водоемов, то лучше уехать к родственникам в деревню или на дачу.
Питание при коклюше
Кормить ребенка нужно 5-6 раз небольшими порциями. У грудничков следует увеличить количество кормлений на 2 в сутки.
Увеличьте питьевой режим малыша за счет компотов, чая, морсов, сока, минеральной воды без газа, Регидрона, Хуманы Электролит.
Меню больного коклюшем должно состоять из протертых супов, жидких каш, бульонов, овощных и фруктовых пюре, кисломолочных продуктов.
Этиотропное лечение
При коклюше назначают антибиотики широкого спектра действия на 5-7 дней, такие как защищенные полусинтетические пенициллины, аминогликозиды и макролиды в дозах соответствующих возрасту больного.
Важно! Антибиотики применяются с целью убить Bordеtella pertussis и предупредить бактериальные последствия коклюша. Но вылечить коклюш антибактериальной терапией нельзя, так как очаг возбуждения кашля уже сформирован и находится в головном мозге.
Также у больных коклюшем применяют специфический противококлюшный гаммаглобулин.
Патогенетическая терапия
Патогенетические средства используются для ослабления кашлевого рефлекса, улучшения оксигенации тканей головного мозга и устранения гемодинамических нарушений. Больным назначают следующие патогенетические средства:
- нейролептики и седативные препараты (Аминазин (только в условиях стационара), Седуксен, Сибазон);
- антигистаминные средства (Тавегил, Супрастин, Цетрин, Пипольфен);
- инфузионную регидратацию (растворы Натрия Хлорида, Рингер Локка, Трисоль, Дисоль);
- кислородную терапию;
- витаминотерапию (витамины групп В, С, А, Е).
Симптоматическая терапия
Противокашлевые средства неэффективные при коклюше. Категорически запрещается использовать горчичники, банки и другие отвлекающие средства.
Средства, разжижающие мокроту, такие как Амброксол, Ацетилцистеин, сиропы на основе трав, целесообразно назначать, так как закупорка бронхов густой мокротой – основной фактор развития воспаления легких при коклюше.
При температуре тела выше 38.5°С применяются жаропонижающие средства – Нурофен, Эффералган и др.
Также для облегчения кашля у детей можно попробовать народные средства, такие как кипяченое молоко с измельченными зубчиками чеснока, отвар инжира, смесь масла с медом, чай с листьев подорожника, отвар лука с медом, отвар корня солодки и др.
Профилактика коклюша
Вакцинация против коклюша проводится вакциной АКДС согласно национальному календарю прививок в 3, 4-5, 6 и 18 месяцев.
Невакцинированным детям до года при контакте с больным коклюшем вводят человеческий иммуноглобулин по 3 мл на протяжении 48 часов.
На вакцинированных контактных детей дошкольного возраста накладывается карантин на 14 дней с момента контакта с больным ребенком.
www.medware.ru
Профилактика коклюша (специфическая и неспецифическая)
Профилактика коклюша в основном базируется на проведении обязательной вакцинации согласно календарю прививок. Важным данный вопрос считается, потому что заболевание относится к тяжелым детским инфекциям, которые передаются воздушно-капельным путем. Проявляется коклюш появлением приступов спазматического кашля, который у детей раннего возраста может приводить к нарушению дыхания и даже смерти.
Характеризующие особенности возбудителя
Коклюш вызывается грамотрицательной аэробной бактерией, которую называют коклюшной палочкой. Особенностью данного возбудителя считается то, что он не обладает способностью противостоять в течение длительного времени факторам окружающей среды. Воздействие прямых солнечных лучей приводит к его гибели уже через 1 час, а дезинфицирующие средства убивают бактерии почти мгновенно.
Источником заражения считается больной коклюшем человек, особенно опасным является период окончания инкубации и несколько дней после появления первых проявлений болезни. Чрезвычайную опасность в эпидемиологическом плане становят лица, которые болеют стертыми или мало выраженными формами инфекции.
Передача возбудителя происходит воздушно-капельным путем при разговоре, кашле или чиханье. Так как он не устойчив в окружающей среде и распространяется на небольшое расстояние (до 2 метров), для заражения необходим тесный контакт с больным человеком.
Особенностью заболевания считается высокий уровень восприимчивости человеческого организма. Чаще всего случаи заболеваний фиксируются в детском возрасте. Заболевание может проявляться даже у младенцев до достижения годовалого возраста, ведь коклюш не имеет трансплацентарного иммунитета. После перенесенной болезни происходит формирование довольно стойкого иммунитета. В редких случаях наблюдается повторное заражение коклюшем в пожилом возрасте.
Клиническая картина коклюша
Период инкубации может составлять промежуток времени от 3 дней до двух недель. Коклюш имеет несколько периодов, которые приходят один на смену другому, а именно:
- Катаральный. Начало данного периода постепенное, сопровождается появлением незначительного кашля и насморка. В большей части случаев температура остается в пределах нормы или поднимается до субфебрильных показателей. Патологические симптомы не приводят к изменению общего состояния больного человека. С течением времени кашель начинает прогрессировать и становится более интенсивным и частым. Продолжительность данного периода может колебаться от двух суток до двух недель.
- Спазматический. Данный период характеризуется приступами кашля, которые становятся более длительными и изнурительными. Необходимо заметить, что кашель приобретает судорожно-спастический характер.
Перед началом приступа у больного могут появляться предвестники: ощущение першения в горле, неприятные ощущения в грудной клетке, тревожность. Характеризующей особенностью данного периода является появление репризов — свистящих звуков, которые возникают в результате сужения голосовой щели. Приступы кашля чередуются с репризами. Наибольшее количество приступов приходится на вечернее и ночное время.
В результате постоянного напряжения измененяется и внешний вид больного, его лицо становится гиперемированным и одутловатым, набухают вены шеи, могут появляться кровоизлияния на склерах. Температурные показатели обычно в норме, если же наблюдается их подъем, то это свидетельствует о присоединении вторичной инфекции. Продолжительность данного периода составляет промежуток времени от нескольких суток до нескольких месяцев.
- Разрешения. Данный период характеризуется снижением частоты и интенсивности приступов. Кашель становится более легким, однако он может присутствовать еще долго.
Заболевание также может протекать:
- В стертой форме. Ее ход чаще всего наблюдается у лиц, которые были привиты. Данная форма сопровождается присутствием приступов кашля незначительного уровня интенсивности и продолжительности. Репризы, рвота и сосудистые спазмы отсутствуют.
- В субклинической форме. Встречается в большинстве случаев в очаге коклюшной инфекции при обследовании контактных лиц. У таких больных не выявляют никаких патологических симптомов кроме незначительного периодического кашля.
- В абортивной форме. Ее особенностями считается то, что заболевание стихает в период признаков катарального характера, а общее состояние человека быстро улучшается.
Осложнения при коклюше
Как уже отмечалось коклюш достаточно опасное заболевание, ведь оно имеет тяжелое течение и может приводить к формированию осложнений. Наиболее распространенными считают:
- воспаление легких — оно может формироваться в результате негативного воздействия возбудителя коклюша или вследствие присоединения вторичной инфекции бактериального генеза;
- воспалительный процесс гортани (ларингит);
- ложный круп;
- бронхиолиты;
- кровотечения из полости носа;
- апноэ (прекращение дыхательных движений);
- грыжи.
Если же заболевание протекало осложненным и тяжелым путем, то в таком случае может формироваться:
- энцефалопатия;
- глухота;
- эпилепсия.
Согласно статистическим данным наибольшее количество осложнений возникает у детей до четырех месяцев и у пожилых людей (после 60 лет).
Мероприятия по устранению риска формирования коклюша
В наше время основным средством борьбы с заболеванием считается вакцинация (специфическая профилактика коклюша). Ее суть заключается в введении адсорбированного коклюшно-дифтерийно-столбнячного анатоксина (АКДС). С этой же целью могут использоваться вакцины зарубежного производства, такие как:
- Тетракок — защищает не только от дифтерии, коклюша и столбняка, но и от полиомиелита;
- ДТКок;
- Тританикс-НВ — защищает от дифтерии, коклюша, столбняка и гепатита В.
Первая прививка по календарю должна проводиться детям трехмесячного возраста, после этого еще два раза с интервалом в полтора месяца. Через двенадцать месяцев с момента проведения последней прививки проводят ревакцинацию.
Но, несмотря на проводимую вакцинацию, необходимо понимать, что это созданный искусственно иммунитет, и он не предоставляет стопроцентной гарантии того, что заражения не произойдет. Но все же при проведении такой профилактики в виде вакцинации, заболевший человек перенесет коклюш в более легкой или стертой форме.
К сожалению, вакцины также имеют свои негативные стороны, особенно большое их количество, имеет АКДС. Она характеризуется чрезвычайно высоким уровнем реактогенности. Именно поэтому детям с наличием в анамнезе аллергических реакций не рекомендуют проводить вакцинацию подобной вакциной. Необходимо внимательно следить за тем, чтобы ребенок на момент проведения прививки не имел признаков респираторных заболеваний, аллергических реакций, диатеза и снижения иммунитета.
Нужно быть готовым к тому, что в ответ на введение вакцины у ребенка может возникать реакция. Она считается физиологическим явлением, может проявляться в виде повышения температуры тела, рвоты, поноса и снижения аппетита. Легкие симптомы обычно проходят самостоятельно без постороннего вмешательства, в некоторых случаях нужно будет дать ребенку жаропонижающие препараты. Если же самочувствие ребенка резко ухудшается необходимо немедленно обратиться за врачебной помощью.
Наиболее распространенным и популярным методом профилактики коклюша в наше время считается коклюшная вакцина, синтезированная в Японии. Она проводится на основе коклюшного токсина и современных факторов защиты.
Нужно ли делать прививку
Всем известно, что вакцинация от коклюша осуществляется с целью формирования устойчивого иммунитета. Необходимость проведения прививок обусловлена тем, что:
- Возбудитель коклюша, локализовавшись в дыхательных путях, приводит к отравлению всего организма токсинами, а это влечет за собой появление приступов кашля. Наибольшую опасность такие приступы представляют для детей, не достигших двухлетнего возраста. Объясняется это тем, что они могут приводить к остановке дыхания и кислородному голоданию.
- Заболевание обладает высоким уровнем вирулентности.
- Коклюш с легкостью передается от больного человека к здоровому воздушно-капельным путем.
- Привитое население существенно уменьшает риск формирования вспышек эпидемии коклюша.
- Вакцинация защищает не только привитых от заболевания, но и других детей, особенно грудных, которым не передается материнский иммунитет.
- Реакции от прививки проходят быстрее и легче, чем страдания ребенка во время болезни.
Необходимо заметить, что созданный вакцинацией иммунитет может бороться с влиянием инфекции, но если палочки коклюша атакуют в течение длительного времени, то им удается проникнуть в организм. Но такие дети переносят болезнь гораздо легче.
Мероприятия экстренной профилактики
Экстренная профилактика коклюша проводится детям, которые не были привиты или имеют незаконченный курс вакцинации. Для этого им вводят человеческий иммуноглобулин (гамма-глобулин). Его доза должна составлять 6 мл., ее разделяют на два введения с интервалом в один день.
С профилактической целью гамма-глобулин рекомендуется вводить:
- детям, не достигшим годовалого возраста;
- детям старше года, не получившим прививок или имеющим в анамнезе хронические или инфекционные заболевания;
- детям, заболевшим коклюшем, обнаруженным на поздних сроках (введение гамма-глобулина позволит облегчить течение болезни).
Детей до семи лет, контактировавших с больным человеком, отделяют на две недели с момента изоляции больного. Если больного не изолировать, то продолжительность карантина удлинится и будет составлять 25 суток с момента появления первых приступов кашля у больного ребенка. В очаге инфекции проводят двукратное бактериологическое обследование всех контактных лиц.
Взрослых и детей старше 7 лет не разъединяют, единственное, что необходимо, это установить за ними наблюдение около 14 дней. Если же контакт с больным был длительный, то продолжительность надзора увеличивается до 25 суток.
Гавель Анна Григорьевна,
Украина, г.Хмельницкий, фельдшер
myterapevt.com