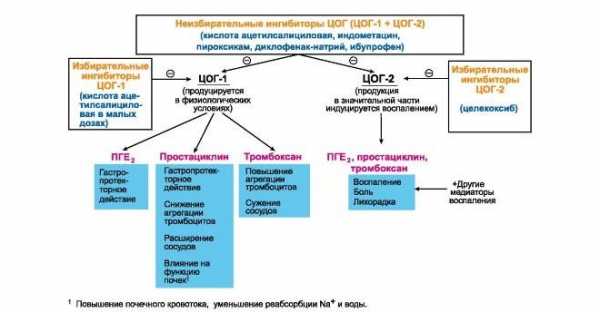
Лечение суставов - артроз, артрит, остеохондроз и многое другое
При беременности во втором триместре болит живот
При беременности во втором триместре болит живот: что это означает и что делать?
Боли в животе всегда вызывают серьезные опасения у беременных. Неприятные ощущения, сравнимые с теми, что женщина испытывает во время месячных, могут возникать на протяжении всего срока вынашивания плода. Подобный симптом чаще появляется в первом триместре беременности и перед родами.
Боли могут быть острыми, хроническими или схваткообразными. Обычно неприятные ощущения не опасны для здоровья будущей матери и малыша. Как правило, симптом исчезает, стоит только женщине сменить положение тела и расслабиться. Если же возникают острые, постепенно усиливающиеся боли, это может свидетельствовать о развитии патологии и требовать немедленной госпитализации.
Особенности второго триместра беременности
Когда первые три месяца гестационного периода позади, организм будущей матери продолжает перестраиваться под растущие потребности плода. Малыш растет, а постоянно увеличивающаяся в размерах матка давит на близлежащие органы. Многие изменения остаются незаметными для женщины, но некоторые перемены доставляют дискомфорт.
Беременная чувствует, что ее грудь значительно увеличилась в размере. На молочных железах проступает венозная сетка, а из сосков при легком надавливании может выделяться молозиво. Диаметр ареол увеличился, их цвет стал темнее. Начиная с этого момента женщина должна приступить к подготовке груди к предстоящему грудному вскармливанию. Для этого специалисты рекомендуют ежедневно растирать соски полотенцем и проводить воздушные ванны. Грудь становится объемнее, поэтому женщина должна подобрать удобный бюстгальтер соответствующего размера.
Во втором триместре беременности округляется животик, бедра увеличиваются в объеме. Подвижность женщины снижается; растущий живот не позволяет совершать привычные действия. Чтобы облегчить состояние будущей матери, специалисты рекомендуют использовать специальный бандаж.
На груди, животе и бедрах могут появиться растяжки. Они возникают из-за активного роста тканей. Стрии имеют ярко-розовый оттенок, но со временем обесцвечиваются или вовсе исчезают. Иногда их появление сопровождается зудом кожи. Избежать подобных дефектов можно при помощи косметических средств. Необходимо регулярно смазывать проблемные участки кремом, растительными маслами или использовать народные средства.
Из-за повышенной выработки меланина во время беременности многие женщины обнаруживают у себя на коже пигментные пятна. Часто на животе появляется темная полоска, идущая от пупка к лобку, может измениться цвет кожи в промежности (рекомендуем прочитать: причины появления темной полоски на животе во время беременности).
Многие женщины во втором периоде гестации нередко испытывают внизу живота тянущие боли. Это своего рода тренировочные схватки. Так женский организм готовится к предстоящим родам. Ложные схватки абсолютно безопасны для здоровья женщины и ребенка. Боли не интенсивные и длятся недолго.
Прогестерон снижает тонус кровеносных сосудов, а с увеличением общего объема циркулирующей крови у беременной может повыситься артериальное давление. В связи с этим врачи не рекомендуют будущим мамам резко вставать, иначе может возникнуть головокружение вплоть до обморока.
ИНТЕРЕСНО: можно ли беременным поднимать тяжести?Развивающийся плод нуждается в большом количестве питательных веществ и кислороде, из-за чего учащается количество вдохов-выдохов, появляется одышка. Кроме того, матка давит на органы, воздействуя на диафрагму и заставляя дыхательную систему смещаться вверх. Чтобы беременность протекала без осложнений, женщина во втором триместре беременности должна больше отдыхать, употреблять достаточное количество жидкости, чаще бывать на свежем воздухе и соблюдать все рекомендации гинеколога.
ЧИТАЕМ ТАКЖЕ: одышка во втором триместре беременностиПочему могут возникать боли в животе во 2 триместре?
При беременности во втором триместре большинство будущих матерей чувствуют себя вполне сносно, однако нередко женщин начинают беспокоить ноющие боли внизу живота и в пояснице, как при месячных (рекомендуем прочитать: почему при беременности часто ноет поясница?). Как правило, такое состояние не вызывает опасений у специалистов. Неприятные ощущения возникают из-за увеличения размеров маточного тела. Другое дело, когда пациентка испытывает резкие колющие боли, сопровождающиеся выделениями из влагалища. В таких ситуациях нельзя медлить, т. к. высок риск невынашивания беременности.
Иногда дискомфорт в животе может быть связан со сбоями в работе ЖКТ. Увеличивающаяся матка давит на желудок и кишечник, что становится причиной изжоги. Частыми спутниками беременной женщины являются запоры. Каловые застои способствуют проникновению в кровь токсинов, возникает интоксикация организма. Запоры сопровождаются болью в животе и часто провоцируют развитие геморроя. Иногда дискомфорт в кишечнике возникает у будущих матерей, которые раньше никогда не сталкивались с подобной проблемой.
Физиологические боли у беременной
Специалисты утверждают, что почти все женщины во время беременности испытывают периодические боли внизу живота. Физиологические боли объясняются ростом и развитием плода. Помимо неприятных ощущений внизу живота и в пояснице, беременной приходится мириться с болями в груди, повышенной чувствительностью сосков и частой сменой настроения.
ЧИТАЕМ ТАКЖЕ: почему возникают покалывания внизу живота при беременности?К началу второго триместра беременности изменяется центр тяжести. Развивающийся плод воздействует на близлежащие органы, что нередко становится причиной дискомфорта при ходьбе.
Тренировочные схватки также могут стать причиной появления физиологической боли. Женщина должна учитывать ее характер. Если схватки ярко выражены, а дискомфорт со временем только усиливается – это серьезный повод для обращения к врачу.
Не нужно беспокоиться, если:
- боли носят временный характер и исчезают после изменения положения тела;
- отсутствуют кровянистые выделения;
- низ живота слегка тянет, боль слабая, как при месячных;
- боль, возникающая в животе, умеренная и легко переносится.
Патологические боли
Иногда неприятные ощущения в животе во 2 триместре беременности могут являться симптомом развития патологии внутренних органов. Неприятные ощущения в подвздошной или паховой области нередко возникают у женщин с заболеваниями пищеварительной, мочеполовой, сердечно-сосудистой и опорно-двигательной систем. Также резкие колющие боли внизу живота могут являться симптомом преждевременных родов.
Если у женщины, вдобавок к боли в животе, отекают конечности, врач может заподозрить почечную патологию, вот почему будущая мать на протяжении всей беременности должна регулярно сдавать кровь и мочу на анализ. Нередко живот тянет, он болит и будто становится каменным у женщин на 4–6 месяцах беременности при повышенном тонусе матки. Это состояние требует контроля со стороны специалиста, возможно, пациентке придется пройти курс стационарного лечения.
Если у будущей матери возникла острая боль внизу живота, а затем появились кровянистые выделения, нужно незамедлительно вызвать скорую помощь. Такое состояние не только опасно для здоровья плода, но и ставит под угрозу жизнь матери.
Что следует делать?
Если боли в животе возникают регулярно, не нужно заниматься самолечением. О своей проблеме необходимо сообщить лечащему врачу на очередном приеме. Отсутствие адекватного лечения может навредить здоровью будущей матери и малыша.
Чтобы выносить и родить здорового ребенка, женщина должна соблюдать основные правила:
- сохранять спокойствие;
- избегать стрессов;
- внимательно относиться к состоянию своего здоровья;
- четко выполнять все рекомендации гинеколога.
vseprorebenka.ru
Почему во 2 триместре может потягивать живот
Обычно 2 триместр гестации для большинства мамочек характеризуется, как самый спокойный и приятный период, когда токсикоз остается лишь в воспоминаниях, а чуть округлившийся животик еще совсем не мешает обычно жизни, не вызывает неуклюжести и прочих затруднений. Начинается этот «золотой» период в 13 недель. Но иногда сие благодатное время омрачается неприятным дискомфортом – тянет низ живота во втором триместре беременности. Почему возникает такое состояние, когда оно выступает опасным признаком, а когда является физиологической особенностью.
 При появлении любых странных ощущений нельзя откладывать визит к специалисту
При появлении любых странных ощущений нельзя откладывать визит к специалисту Особенности второго триместра
На этом этапе при беременности мамочка может полноценно отдохнуть от токсикоза и подготовиться к предстоящему родоразрешению.
- Сейчас можно записаться на занятия йогой или ходить в бассейн, вдоволь гулять на свежем воздухе, много читать и ходить в кино, не страдая при этом от мигреней и тошнотных реакций на разного рода раздражители вроде резкого запаха.
- Тошнота обычно уже не беспокоит, а порой она заменяется усиленным аппетитом. Но организм каждой пациентки уникален, поэтому иногда преподносит неожиданные сюрпризы. Поэтому даже на этом сроке у некоторых мамочек могут возникать тошнотные реакции и недомогания по утрам.
- Для устранения неприятного приступа тошноты следует использовать традиционный чай с мятой или лимоном, а также необходима коррекция рациона с исключением жирных блюд.
- Постепенно животик становится более заметным, грудь увеличивается, а фигура заметно округляется.
- Специалисты рекомендуют во время беременности примерно с середины второго триместра начинать носить бандаж, чтобы избежать появления растяжек и предупредить возникновение угрозы прерывания. А чтобы избежать появления стрий на груди, рекомендуется растирать ее махровым полотенцем.
На этот гестационный период приходится и еще одно очень значимое событие. Примерно к 16-недельному сроку происходит завершение закладки внутриорганических структур крохи, а также полностью заканчивается плацентарное формирование. С данного момента при беременности кислородными поставками и питанием малыша будет заниматься исключительно плацента, которая также будет защищать плод от проникновения к нему инфекционных факторов, патогенных микроорганизмов и разнообразных токсических веществ.
Общие ощущения пациентки
Важно помнить о правильном и полезном рационе питанияМамочка в целом чувствует себя вполне сносно, но иногда может во втором триместре при беременности тянуть низ живота и поясничную зону. Подобные ощущения врачи относят к вполне обычным явлениям, объясняя такие боли в животе при беременности постепенным ростом маточного тела и увеличивающимся животом. А вот резкие боли – это уже ненормально, поэтому при таких ощущениях надо срочно обратиться к акушер-гинекологу. Еще одним неприятным проявлением данного срока считается изжога. Просто желудок сдавливается постоянно увеличивающейся маткой, поэтому нормальное течение пищеварительных процессов нарушается.
По той же причине, т. е. на фоне постепенно растущего маточного тела возникают и запоры, которые также может сопровождать боль внизу живота при беременности. Для их предупреждения необходимо грамотно подойти к рациону и повысить ежедневное потребление клетчатки, а также печеных яблок и кураги, чернослива и пр. беременным особенно важно избегать состояний вроде запоров, потому как при каловых застоях из конкрементов выделяются токсические компоненты и проникают сквозь слизистую кишечника. Мало того, постоянные запоры способны привести к развитию геморроя.
Говоря о том, что может болеть на втором триместре вынашивания, нельзя не сказать о высокой вероятности развития судорожных сокращений в нижних конечностях. Судороги возникают внезапно, могут разбудить среди ночи, особенно часто судорожные спазмы поражают мышечные ткани стопы и икр. Подобное проявление обычно указывает на то, что беременную беспокоят нарушения минеральных обменных процессов и застойные явления в конечностях. Чтобы не столкнуться с такими болями, необходимо позаботиться о профилактических мерах. Для этого мамочкам рекомендуется заниматься плаванием, жить активной жизнью и выполнять гимнастические упражнения для беременных, направленные на укрепление мышечных и суставных тканей. Также рекомендуется массажировать конечности и пересмотреть питание, чтобы в рационе присутствовало достаточное количество токоферола и магния, а также кальция.
Вероятные осложнения этого срока
Из-за снижения иммунного статуса в начале гестации у мамочек на втором этапе вынашивания нередко снижается резистентность к болезнетворным микроорганизмам, поэтому девушке необходимо уделять себе больше внимания.
- Женщина должна более внимательно относиться к гигиене, а после планового осмотра в женской консультации надо обязательно помыть с мылом руки.
- По статистике, мамочки чаще всего поражаются инфекционными заболеваниями вроде кандидоза, лишая, грибковых инфекций и пр. Если на кожном покрове обнаружились необычные высыпания, то надо пройти обследование.
- Особенно частым спутником вынашивания выступает молочница, по статистике, она поражает примерно 8 мамочек из 10. Данную грибковую инфекцию крайне важно вылечить именно до родоразрешения, чтобы в процессе рождения малыш не заразился грибком от матери.
- Для предупреждения кандидоза необходимо привести в норму кишечную микрофлору, кушать больше продуктов с бифидобактериями и живыми кисломолочными бактериальными микроорганизмами.
- После сексуальной близости надо обязательно проспринцеваться раствором вроде Мирамистина или Хлоргексидина.
- Также необходимо ежедневно подмываться детским мылом. Для терапии вагинального дисбактериоза пациенткам обычно назначаются медикаментозные средства вроде Флуконазола или Микосиста.
- При наличии повреждений на слизистой открывается вход для опасных инфекций вроде стрептококков или стафилококков.
Кроме того, нередко на этом сроке возникает тянущая боль в области эпигастрия, обусловленная изжогой. Она возникает из-за нарушений в секреции желудочного сока и повышении кислотности из-за давления на желудок увеличившимся маточным телом. Порой сильная изжога беспокоит даже тех мамочек, которые до зачатия никогда не жаловались на подобное состояние.
Тянущая болезненность внизу живота
 По результатам узи определяется рост и развитие плода
По результатам узи определяется рост и развитие плода Достаточно частой жалобой мамочек выступают тянущие боли внизу живота при беременности. Хоть обычно данный этап гестации протекает для беременяшек вполне спокойно, матка все равно продолжает расти и растягивать мышечные ткани, что и объясняет болезненность снизу брюшины. С развитием и ростом плодного организма происходит смещение органов, локализующихся в полости брюшины. Одновременно с этим происходит и растяжение мышечно-связочного аппарата, что необходимо для удержания матки в нормальном, с анатомической точки зрения, положении.
Огромные нагрузки возлагаются и на кишечные структуры, которые также сдавливаются увеличившимся маточным телом. В результате возникают естественные трудности с продвижением пищевых масс по кишечному тракту, что приводит к нарушению пищеварительных процессов, возникновению метеоризма и вздутия, запоров и прочих неприятных состояний, вызывающих боль в животе. Тянущая болезненность на 2 триместре гестации может возникнуть на фоне нервных либо физических перегрузок и усталости, при внутренних раздражениях матки из-за двигательной активности крохи, а также на фоне усиления мышечного тонуса.
Обнаружить тонус маточных мышц доктор сможет при визуальном гинекологическом осмотре и пальпации матки. Также назначается ультразвуковая диагностика. Но даже если УЗИ покажет наличие маточных сокращений, совсем необязательна госпитализация пациентки, поскольку маточные сокращения могут возникать лишь периодически. Если живот при беременности болит постоянно, необходимо обязательное обследование, направленное на исключение гипертонуса, который достаточно часто возникает на фоне прогестеронной переизбыточности. Подобный гормон в излишне высоких концентрациях может нанести непоправимый вред малышу и матери. Поэтому данное состояние и требует обязательного лабораторного и аппаратного обследования.
Особенно опасны клинические ситуации, при которых не просто болит живот, а возникают еще и выделения красно-коричневого цвета. Подобная симптоматика требует обязательного вмешательства специалистов, причем неотложного, с целью уточнения диагноза пациентки и назначения необходимого лечения.
Патологические факторы
Патологических факторов, провоцирующих возникновение боли внизу живота во 2 триместре гестации, достаточно много. Достаточно часто возникает болезненность при хождении. В процессе вынашивания происходит смягчение суставных тканей между тазовых костных структур, что необходимо для предродовой подготовки, чтобы плод легче прошел. Кроме того, на 2 триместре из-за увеличения маточного тела происходит смещение центра равновесия, что меняет походку. При попытке хождения, как до зачатия, у мамочки и возникает боль в пояснице и животе.
Случается, что болит внизу брюшины по причине некоторых патологических состояний:
- Маточный гипертонус, при котором болевые ощущения напоминают традиционные менструальные боли, возникающие при непроизвольном сокращении мышечных волокон маточного тела.
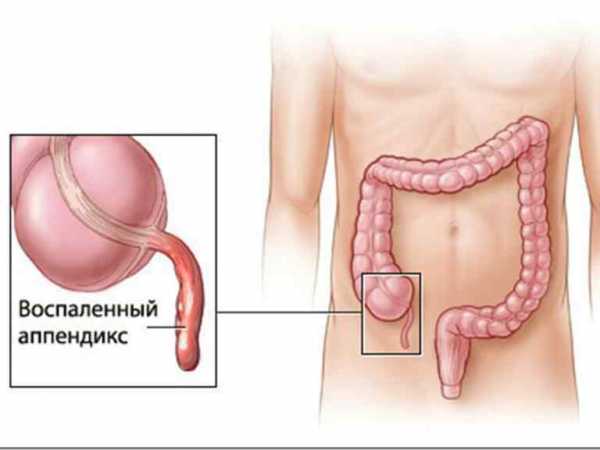
- Пищеварительные нарушения на фоне погрешностей в рационе, к примеру, злоупотребление копченостями и сладостями, жирными продуктами и пр. Кишечная непроходимость или панкреатические обострения, аппендицит. При воспалении аппендикса пациентки отмечают острую или постоянную ноющую боль внизу живота справа, гипертермические и тошнотно-рвотные реакции.
- Холангиты и холецистит, характеризующиеся воспалительными поражениями желчных протоков и пузыря, могут иррадиировать в бок, затрудняя диагностику.
- Ослабление соединительнотканных структур вследствие ранее проведенных оперативных манипуляций на внутрибрюшных органах и мышечных тканях.
- Желчнокаменная болезнь. При вынашивании матка давит на желчный, нарушая желчеотток, вызывая приступ патологии, сопровождающийся тошнотой и горечью в полости рта, кишечными расстройствами и болями спастического характера.
- Мочевыделительные патологии вроде цистита тоже сопровождаются болезненным дискомфортом внизу брюшины и учащенными мочеиспускательными позывами часто ложного характера.
- Разрыв яичниковой кисты. Обычно болевая симптоматика при подобной патологии локализуется с той стороны, где произошел разрыв.
Боль внизу живота слева иногда может возникать на фоне плацентарного отслоения. Обычно подобное состояние возникает вследствие травматизации живота (удары, падения на живот, ушибы), перенапряжения либо выраженной гипертонии. Обычно плацентарное отслоение сопровождается обильными кровотечениями и головными болями, выраженной слабостью и побледнением. Также болеть слева при беременности может по причине истмико-цервикальной недостаточности, для которой типично патологическое раскрытие шеечного зева задолго до разрешения.
При появлении болезненного дискомфорта внизу живота справа при беременности женщине также необходимо пройти обследование с целью выявления точной причины. В области справа внизу живота локализуются органы вроде тонкого и толстого кишечника, аппендикса и мочеточника, часть маточного тела и мочевого пузыря, фаллопиева труба и яичник. Поэтому и причиной болевой симптоматики могут выступать разнообразные воспалительные патологии этих органических структур.
Замершая на 2 триместре
Никогда не стоит очаиваться, все обязательно будет хорошоОдной из наиболее тяжелых для любой пациентки трагедий является замершая беременность. Обычно замирание и дальнейшая плодная гибель происходит в ранние периоды гестации, однако, достаточно высокий риск подобного осложнения сохраняется и в середине вынашивания. Особенно опасным сроком в данной ситуации выступает 16-18 неделя. К основным признакам данного состояния относят внезапные прекращения или длительное отсутствие плодных шевелений. Обычно первые толчки ребенка мамочка ощущает уже на 18-20-недельном сроке гестации.
Одним из частых, но не обязательных признаков замершей выступает появление болезненного дискомфорта в маточной области. Если кроха вдруг перестал проявлять признаки активности, исчезли признаки вроде налитости молочных желез, появились болезненные покалывания внизу живота при беременности, а при ультразвуковой диагностике не определяется сердцебиение крохи, то есть все основания полагать, что произошло внутриутробное замирание плода. Также одним их признаков замершей может выступать густая коричневая мазня.
Тянущие боли как признак угрозы прерывания
Одним из распространенных факторов, объясняющих, почему возникает болезненное покалывание внизу живота при беременности или выраженные маточные боли, является угроза выкидыша. На втором триместре опасными сроками является 12-22 неделя гестации, когда может произойти позднее самопроизвольное прерывание. Спровоцировать подобные состояния могут генетические плодные отклонения и гормональные сбои в материнском организме, инфекционные поражения или резус-конфликт, наличие в анамнезе многочисленных абортов или частые эмоциональные перенапряжения и стрессы.
О надвигающейся угрозе прерывания пациентку могут предупреждать разнообразные проявления.
- Ощущение тяжести и болей в поясничной зоне и области низа живота.
- Матка заметно напрягается и возникают схваткоподобные ощущения.
- Появляются вагинальные выделения разнообразного оттенка – от алого до бордово-коричневого. При этом количество выделяемой массы не имеет особенного значения, обильное кровотечение или незначительная мазня одинаково часто указывают на надвигающуюся трагедию;
- Иногда угрозу прерывания удается своевременно обнаружить при плановом ультразвуковом обследовании, когда обнаруживается нарушение сердечного ритма плода, повышение маточного тонуса и несоответствие размеров маточного тела реальному сроку гестации.
- Болевая симптоматика в животе имеет разнообразный и неоднозначный характер. Обычно боли концентрируются над лоном и в крестцово-поясничной зоне. Они бывают постоянными либо прерывающимися, ноющими или нарастающими, схваткоподобными и пр.
У некоторых пациенток на фоне нарастания угрозы прерывания может подняться температура, но не очень сильно, порядка 37,5 градусов.
Особенно критическим этапом на втором триместре в плане высокого риска прерывания беременности считаются 18-22 неделя, когда маточное тело начинает интенсивно увеличиваться. Кроме того, риски прерывания повышаются в дни, когда у пациентки должна была начаться менструация. Поэтому в эти периоды вынашивания мамочка должна быть предельно осторожной.
Что делать?
При появлении внезапной и резкой боли в области живота при вынашивании допускается применение спазмолитических препаратов, которые способствуют расслаблению маточных мышечных тканей. К таким средствам относят Но-шпу и суппозитории с папаверином. Одновременно с применением препаратов мамочке рекомендуется прилечь и максимально расслабиться. Если спустя час болевая симптоматика не отпустила, то надо повторить прием медикаментов. В случае нарастающего болевого синдрома и отсутствия реакции на спазмолитические препараты необходимо срочно вызвать скорую или самостоятельно отправиться к доктору.
Самолечение при возникновении подобных проявлений для девушек в положении недопустимо. Противопоказан прием обезболивающих и противовоспалительных медикаментов, поскольку они могут навредить плоду, а также маскируют заболевание, затрудняя его диагностику. Также противопоказаны и антибиотики, вызывающие опасные последствия для развития плода. Поэтому при появлении выраженных подозрительных болезненных ощущений надо обращаться к специалисту.
jdembaby.com
Боли в животе во втором триместре беременности: причины, диагностика и лечение
Болезненные ощущения в животе при беременности на 13 и последующих неделях – один из самых опасных и неприятных симптомов. В ряде ситуаций дискомфорт относится к нормальным физиологическим болям, за которыми не стоят никакие отклонения и болезни. В других случаях, когда боль во втором триместре становится постоянной, резкой, сильной, можно заподозрить наличие серьезных проблем.
Физиологические боли и их признаки
Тянущие боли и ощущение тяжести в животе во втором триместре беременности часто указывают на естественные физиологические причины:
- На 12-13 неделях матка начинает активно увеличиваться. Усиливается кровообращение, размягчается мышечная структура. Это приводит к неприятным симптомам в области живота, и с течением времени они могут усиливаться. Однократные и скудные кровянистые выделения в этом случае – не всегда признак заболевания, их можно спутать с менструацией, однако подтвержденная беременность уже не позволяет проходить таким процессам.
- В конце 2 триместра усиливается темп расхождения тазовых костей и лонного сочленения. Из-за этого боль внизу живота обостряется, может отдавать в область поясницы, промежности. Однако это не острые симптомы, а легкие потягивающие ощущения.
- Нарушения в процессе пищеварения происходят и на ранних, и на поздних сроках беременности. На шестом месяце кишечник, печень и другие органы ЖКТ принимают неестественное положение, отчего появляется понос, другие расстройства. В этот же период может усилиться метеоризм, запор.
- К шестому месяцу ребенок начинает активно расти и двигаться. Его действия иногда оказываются болезненными для женщин – удары в почку, печень кишечник вызывают сильный дискомфорт, однако быстро отступают. Боль появляется еще из-за того, что матка реагирует на движения плода усиленными сокращениями.
Функциональные боли не требуют экстренного медицинского вмешательства. Однако некоторым женщинам назначают определенные препараты для облегчения симптомов.
Естественные физиологические боли, вызванные изменениями женского организма, почти всегда терпимы. В редких случаях возможны острые неприятные ощущения, которые устраняются приемом простых и безопасных препаратов. Но всё это – при условии отсутствия других тяжелых симптомов, указывающих на проблемы со здоровьем.
Причины акушерских болей
Акушерские боли – это состояния, вызванные патологическими изменениями в репродуктивной системе. Чаще всего они связаны с беременностью и носят негативный характер.
Угроза выкидыша
Если во втором триместре появляется тянущая боль внизу живота, как при месячных, а также возникают кровянистые выделения, это может быть признаком выкидыша. При отсутствии медицинской помощи симптомы усиливаются, боль становится схваткообразной. Возможен самопроизвольный аборт или роды (на 7 месяце, как правило, ребенка можно спасти). Возникает угроза выкидыша при сильных нарушениях рекомендаций доктора: активные физические нагрузки, стрессы и переживания, инфекции.
Замершая беременность
В начале второго триместра сохраняется риск остановки развития плода, однако он уже минимален в сравнении с начальными сроками. Симптомы могут быть смазанными, либо вовсе отсутствующими. Среди специфических признаков девушка отмечает: отсутствие шевеления, уменьшение аппетита. Наиболее опасный срок – 16-18 недели, после которых риск замирания беременности сводится почти к нулю.
Причин патологии очень много: гормональные нарушения, неправильный образ жизни и генетические особенности. Для их выявления требуется серьезное и полноценное обследование организма.
Преждевременная отслойка плаценты
Опасное состояние, при котором может болеть живот. Оно возникает и на ранних, и на поздних этапах вынашивания ребенка, сопровождается сильными спазмами, внутриутробной гипоксией и кровотечениями. Вагинальные выделения возникают не во всех случаях. При осмотре врач устанавливает напряженность матки, развитие плацентарной гематомы. При отсутствии медицинской помощи плод может погибнуть.
Среди наиболее распространенных причин отслойки плаценты выделяют: короткую пуповину, травму, гипертонию, тяжелые формы гестоза.
Гинекологические причины болей в животе у беременных женщин по частоте практически не уступают другим видам неприятных ощущений. И требуют экстренной медицинской помощи, так как опасны для жизни ребенка и матери.
Патологические не акушерские боли
К этой группе нарушений относят симптомы, которые напрямую не связаны с репродуктивной системой:
- воспаление мочеполовой системы – пиелонефрит или цистит, дополнительно возникают проблемы с мочеиспусканием и боли в пояснице;
- половые инфекции – сопровождаются воспалением половых органов, неприятными выделениями с резким запахом;
- воспаление внутренних органов – почек, печени, желудка, кишечника, часто сопровождается повышением температуры и усилением болей;
- острые хирургические состояния – непроходимость кишечника, аппендицит.
Чаще всего у женщин обостряются хронические болезни, либо развивается инфекция мочевыделительной системы.
Отличить симптомы болезней, не связанных с беременностью или репродуктивной системой, очень сложно. Причин у них может быть огромное количество, поэтому без обращения к доктору при нарастающих признаках заболевания не обойтись.
Отличие патологических симптомов от физиологических
Умение прислушиваться к характеру боли для беременной женщины может стать решающим в вопросе обращения к доктору. Медицинская помощь обычно не требуется (хотя не исключаются обследования при длительном сохранении признаков) в таких случаях:
- монотонная, умеренная боль, которая проходит в течение 1-2 часов;
- отсутствие острых спазмов, схваткообразных, режущих приступов;
- после отдыха симптомы проходят;
- болезненность не нарастает и легко переносится женщиной;
- отсутствуют коричневые, розовые и красные выделения из влагалища;
- нет признаков проблем с пищеварением: рвота, тошнота, понос, задержка или учащенное мочеиспускание;
- если боль не хочется терпеть, однократный прием спазмолитика при отсутствии противопоказаний надолго снимает симптомы.
В целом, женщина при неопасных болях в животе во втором триместре не испытывает ухудшения самочувствия, слабости. Нет холодного пота, дрожи, потери сознания, давление остается в пределах нормы. В допустимых границах сохраняется и сердечный ритм.
Методы диагностики
При появлении колющих, режущих и ноющих болей девушка должна обратиться к гинекологу для получения направления на последующие анализы и диагностику. Но это актуально только при отсутствии острых симптомов, которые требуют вызова скорой помощи.
Для определения причин симптомов врач собирает анамнез, назначает лабораторные анализы: мазок, сдачу крови и мочи, при подозрении на болезни ЖКТ – кал. В большинстве случаев рекомендуют прохождение УЗИ. Дальнейшее обследование может быть специфичным, требующим особых методик. Например, измерение ритма пульса плода, состояние околоплодных вод.
Методы лечения болей
После диагностики врач принимает решение о назначении лекарственных препаратов только в том случае, если ситуация не требует экстренного хирургического вмешательства. Прописывают спазмолитические препараты, способные снять тонус матки и боль: «Но-Шпу», «Папаверин», другие средства в виде свечей и таблеток.
Если обнаружена хроническая патология или острая инфекция, используют другие группы медикаментов: безопасные антибиотики, противовирусные и антибактериальные препараты. Предпочтение отдают лекарствам, у которых нет противопоказаний для беременных женщин. Исключение составляют случаи, когда отсутствие лечение может привести к смерти женщины.
Многим беременным пациенткам для устранения болей непатологического характера помогают следующие методы терапии и профилактики:
- пересмотр питания и практика принципов здорового потребления пищи, исключение вредных продуктов и нежелательных сочетаний блюд;
- полный отказ от курения и алкоголя, если этого не произошло до зачатия;
- изменение образа жизни, ежедневные прогулки и умеренные физические нагрузки с использованием комплексов, рекомендованных доктором;
- использование профилактических бандажей для поддержания живота — особенно эффективно при плохом состоянии мышц, расхождении лонного сочленения.
Главное условие для здоровой беременности без осложнений – положительное эмоциональное состояние женщины. В этот период важно оградить себя от стрессов, чрезмерных эмоциональных, физических и психических нагрузок. В последние недели любые движения и даже дела по дому могут спровоцировать отхождение вод.
Боли и тяжесть в животе могут быть следствием естественных физиологических процессов. Если они становятся интенсивным, схваткообразными, сопровождаются дополнительными симптомами, это указывает на развитие острой патологии. При возникновении таких признаков важно обращаться в скорую помощь, чтобы избежать смерти ребенка и тяжелых последствий для женщины.
nogostop.ru
Боли в низу живота во втором триместре беременности: норма или патология?
Во втором триместре беременности боли в низу живота – явление нередкое. Практически 65 % женщин сталкиваются с этими ощущениями. Тем не менее статистика утешительная по сравнению с первым и третьим триместром, когда практически 80–85 % женщин страдают от болей, локализованных в животе.
С 13-ой по 28-ю неделю уровень прогестерона в организме держится в пределах 71,5–303,1 единиц. Это в разы превышает его концентрацию до зачатия, хотя на фоне первых недель он уже не так высок. Прогестерон – это гормон беременности. На этом сроке он все так же активно способствует благополучному вынашиванию плода: под его воздействием матка увеличивается и растягивается, а ее мышечный тонус снижается. Такие регуляторные функции органа способны спровоцировать слегка тянущую боль в низу живота.
К концу 2-го триместра вес ребенка достигает 650 г. Вместе с этим показателем увеличиваются и другие: в длину малыш достигает 9 см. Совместно с плацентой и объемом околоплодных вод они растягивают стенки матки, заставляют ее смещаться вглубь и слегка приподниматься. При этом мышцы и связки растягиваются – это еще одна причина дискомфорта. Растяжение круглой связки, поддерживающей орган, характеризуется короткими острыми приступами, а мышечных волокон – более продолжительными тянущими ощущениями.
Дисфункция кишечника – частая причина боли при беременности во втором триместре. Запоры и метеоризм, с которыми сталкиваются практически все будущие мамы, могут быть спровоцированы разными факторами.
- Неправильное питание. Чрезмерное употребление бобовых, яиц, молока, капусты, кваса и газированных напитков. Недостаток каш. Злоупотребление сладостями.
- Обостряется боль на фоне хронического колита (воспаление слизистой оболочки кишечника) и дисбактериоза (дисбаланс кишечной микрофлоры).
- Еще одна причина дискомфорта – растущая матка, которая оказывает давление на региональные органы, в том числе и на кишечник. Мало того, что его моторика снижается под воздействием прогестерона, матка сдавливает его стенки, мешая естественному продвижению каловых масс.
Большинство женщин связывают болезненные ощущения с физическими нагрузками: быстрая ходьба, вынужденные наклоны, повороты тела – все, что связано с профессиональной деятельностью и ежедневной активностью.
Неправильное положение тела во время отдыха, сна, при сидячей работе.
Довольно часто с болью в животе при беременности во втором триместре сталкиваются женщины, ранее перенесшие операции. Оптимально это для уже состоявшихся мам, рожавших с помощью кесарева сечения.
Описанные выше случаи не нуждаются в медикаментозном лечении. Обычно достаточно отдохнуть, сделать себе легкий массаж круговыми поглаживающими движениями, выпить теплого чая.
Немного иначе обстоят дела с метеоризмом и запорами. Клизма, свечи и касторка, слабительные средства на основе ревеня, крушины и сенны при беременности категорически запрещены. Для облегчения состояния и профилактики необходимо пересмотреть свой рацион: заменить обычный хлеб на цельнозерновой, утром натощак съедать ложку льняного семени, употреблять больше жидкости. А также по возможности выполнять гимнастику.
Когда обратится к врачу?
Боли при беременности во втором триместре могут быть симптомами гинекологических заболеваний. Возможно обострение хронических форм на фоне ослабленного иммунитета или появление новых по тем же причинам.
Еще один повод немедленно обратится к врачу – обильные выделения. Желтые или зеленоватые бели с неприятным гнилостным или кислым запахом могут свидетельствовать о присоединении половых инфекций. Если выделения коричневого или алого цвета, есть подозрение на угрозу прерывания беременности.
medbooking.com
При беременности во втором триместре болит живот — что это означает и что делать?
В период беременности практически каждая женщина сталкивается с болями в животе. Они возникают по разным и причинам и могут доставлять существенный дискомфорт. Некоторые из них связаны с естественными изменениями в организме, а некоторые могут привести к неблагоприятным последствиям.
Почему болит живот во время беременности
В этот период время от времени женщина чувствует боль или неприятные ощущения в различных частях тела. Как правило, они свидетельствуют об изменении гормонального фона или связаны с ростом живота. Но иногда боли в животе говорят об обострении спящих до этого заболеваний или о появлении других проблем.
Живот не относится в единичному органу, боли в этой области могут быть связаны с патологиями в различных системах организма. При появлении неприятных болезненных ощущений лучше всего проконсультироваться с врачом.
Тянущая болезненность внизу живота
По результатам узи определяется рост и развитие плода
Достаточно частой жалобой мамочек выступают тянущие боли внизу живота при беременности. Хоть обычно данный этап гестации протекает для беременяшек вполне спокойно, матка все равно продолжает расти и растягивать мышечные ткани, что и объясняет болезненность снизу брюшины. С развитием и ростом плодного организма происходит смещение органов, локализующихся в полости брюшины. Одновременно с этим происходит и растяжение мышечно-связочного аппарата, что необходимо для удержания матки в нормальном, с анатомической точки зрения, положении.
Огромные нагрузки возлагаются и на кишечные структуры, которые также сдавливаются увеличившимся маточным телом. В результате возникают естественные трудности с продвижением пищевых масс по кишечному тракту, что приводит к нарушению пищеварительных процессов, возникновению метеоризма и вздутия, запоров и прочих неприятных состояний, вызывающих боль в животе. Тянущая болезненность на 2 триместре гестации может возникнуть на фоне нервных либо физических перегрузок и усталости, при внутренних раздражениях матки из-за двигательной активности крохи, а также на фоне усиления мышечного тонуса.
Обнаружить тонус маточных мышц доктор сможет при визуальном гинекологическом осмотре и пальпации матки. Также назначается ультразвуковая диагностика. Но даже если УЗИ покажет наличие маточных сокращений, совсем необязательна госпитализация пациентки, поскольку маточные сокращения могут возникать лишь периодически. Если живот при беременности болит постоянно, необходимо обязательное обследование, направленное на исключение гипертонуса, который достаточно часто возникает на фоне прогестеронной переизбыточности. Подобный гормон в излишне высоких концентрациях может нанести непоправимый вред малышу и матери. Поэтому данное состояние и требует обязательного лабораторного и аппаратного обследования.
Особенно опасны клинические ситуации, при которых не просто болит живот, а возникают еще и выделения красно-коричневого цвета. Подобная симптоматика требует обязательного вмешательства специалистов, причем неотложного, с целью уточнения диагноза пациентки и назначения необходимого лечения.
Патологические не акушерские боли
К этой группе нарушений относят симптомы, которые напрямую не связаны с репродуктивной системой:
- воспаление мочеполовой системы – пиелонефрит или цистит, дополнительно возникают проблемы с мочеиспусканием и боли в пояснице;
- половые инфекции – сопровождаются воспалением половых органов, неприятными выделениями с резким запахом;
- воспаление внутренних органов – почек, печени, желудка, кишечника, часто сопровождается повышением температуры и усилением болей;
- острые хирургические состояния – непроходимость кишечника, аппендицит.
Чаще всего у женщин обостряются хронические болезни, либо развивается инфекция мочевыделительной системы.
Отличить симптомы болезней, не связанных с беременностью или репродуктивной системой, очень сложно. Причин у них может быть огромное количество, поэтому без обращения к доктору при нарастающих признаках заболевания не обойтись.
Какие предпринимать меры при болях в животе во время беременности
Как видно, боли в животе при беременности могут возникать по разным причинам. Некоторые из них способны угрожать здоровью как будущей мамы, так и ребенка. При нормальном течении беременности могут быть незначительные болевые ощущения в животе без динамики. При этом организм просто адаптируется к новому физическому состоянию.
Самолечением болей в животе при беременности заниматься не стоит, так как можно навредить себе и ребенку. Лучше всего предварительно проконсультироваться с врачом.
Физиологическую боль при беременности можно облегчить нахождением в коленно-локтевой позе на протяжении 10 минут несколько раз в течение дня. Поможет и принятие теплого душа, ромашковый чай или ароматические расслабляющие масла (розы, мяты, жасмина, лаванды). После разрешения врача на ночь можно выпивать стакан мятного настоя или отвара мелиссы. Средство поможет расслабиться, устранить болевые ощущения и быстро уснуть.
При болях, вызванных проблемами с пищеварением, поможет нормализация питания, включение в рацион большого количества свежих овощей, фруктов и кисломолочных продуктов. Нужно постараться придерживаться режима и принимать пищу ежедневно в одно и то же время. Важно отказаться от жирной, жареной и острой еды.
При воспалительных процессах в организме, вызывающих боль в животе, женщине назначают совместимые с беременностью антибиотики, а также допустимые спазмолитические препараты. При угрозе выкидыша, гипертонусе матки и начальной отслойке плаценты показан постельный режим, успокоительные средства. Снять болевые ощущения в животе помогают спазмолитические средства, уменьшающие также тонус матки.
При необходимости хирургического вмешательства, его пытаются отложить до окончания беременности, купируя симптомы патологии. В экстренных случаях стараются прибегнуть к лапароскопии, а не полосной операции.
Замершая на 2 триместре
Никогда не стоит очаиваться, все обязательно будет хорошо
Одной из наиболее тяжелых для любой пациентки трагедий является замершая беременность. Обычно замирание и дальнейшая плодная гибель происходит в ранние периоды гестации, однако, достаточно высокий риск подобного осложнения сохраняется и в середине вынашивания. Особенно опасным сроком в данной ситуации выступает 16-18 неделя. К основным признакам данного состояния относят внезапные прекращения или длительное отсутствие плодных шевелений. Обычно первые толчки ребенка мамочка ощущает уже на 18-20-недельном сроке гестации.
Одним из частых, но не обязательных признаков замершей выступает появление болезненного дискомфорта в маточной области. Если кроха вдруг перестал проявлять признаки активности, исчезли признаки вроде налитости молочных желез, появились болезненные покалывания внизу живота при беременности, а при ультразвуковой диагностике не определяется сердцебиение крохи, то есть все основания полагать, что произошло внутриутробное замирание плода. Также одним их признаков замершей может выступать густая коричневая мазня.
Отличие патологических симптомов от физиологических
Умение прислушиваться к характеру боли для беременной женщины может стать решающим в вопросе обращения к доктору. Медицинская помощь обычно не требуется (хотя не исключаются обследования при длительном сохранении признаков) в таких случаях:
- монотонная, умеренная боль, которая проходит в течение 1-2 часов;
- отсутствие острых спазмов, схваткообразных, режущих приступов;
- после отдыха симптомы проходят;
- болезненность не нарастает и легко переносится женщиной;
- отсутствуют коричневые, розовые и красные выделения из влагалища;
- нет признаков проблем с пищеварением: рвота, тошнота, понос, задержка или учащенное мочеиспускание;
- если боль не хочется терпеть, однократный прием спазмолитика при отсутствии противопоказаний надолго снимает симптомы.
В целом, женщина при неопасных болях в животе во втором триместре не испытывает ухудшения самочувствия, слабости. Нет холодного пота, дрожи, потери сознания, давление остается в пределах нормы. В допустимых границах сохраняется и сердечный ритм.
Боли во втором триместре беременности
Все неприятные ощущения во время беременности можно разделить на физиологические и патологические. Ели к первым вам просто нужно будет привыкнуть, то последние сигнализируют об определенных отклонениях. Пора вам научиться понимать ваш организм.
Физиологические боли
К допустимым болям можно отнести неприятные ощущения внизу живота или спины после прогулок или долгого нахождения в одной позе.
- Во время беременности у вас меняется не только настроение и размер живота, но и даже походка. В этот период постепенно расширяются кости таза, которые становятся мягче, а суставы? соответственно? слабее, отсюда и боли при усталости;
- Дислокация боли во втором триместре беременности – это низ живота, а именно место поддержки матки. Кратковременные ощущения, которые проходят сами собою – это норма;
- Причиной болезненных ощущений может быть и банальное вздутие или метеоризм, которые не чужды беременным (читайте статью по теме Вздутие живота при беременности>>>);
- Вы можете ощущать боли и в области крестцовой зоны или поясницы: в данный период нагрузка на позвоночник увеличена, идет смещение центра тяжести, кроме этого увеличивающаяся в размерах матка и ее содержимое сдавливает все внутренние органы.
Патологические боли
Все болезненные ощущения, которые не проходят, а только усиливаются со временем, носят патологический характер.
- Боли внизу живота, которые длятся более 2 минут и систематически повторяются до 10 раз в сутки – это сигнал о повышенном тонусе матки, что чревато угрозой выкидыша. Спазмы, которые сопровождают сокращения матки, могут привести к кислородному голоданию плода, развитию внутриутробных аномалий и даже к прерыванию беременности;
- Изжога, с которой вы можете познакомиться уже во 2 триместре беременности — явление и физиологическое, и патологическое. Появляется она вследствие ослабления тонуса мускулатуры желудочно-кишечного тракта под действием гормона прогестерона и выбросом желудочного сока в пищевод, но от того, что вы кушаете и как, может зависеть интенсивность неприятных ощущений (подробнее об изжоге при беременности>>>);
При правильном питании небольшими порциями изжогу можно свети к минимуму, кроме того можно принять допустимые медикаментозные препараты, по типу Ренни или Галстены, главное — изучить инструкцию с противопоказаниями (читайте статью Ренни при беременности>>>). Кроме того, обязательно обратите внимание на нашу книгу о правильном питании: Секреты правильного питания для будущей мамы>>>
- Головные боли и головокружения могут сигнализировать вам о развитии анемии и понижении давления. Контролируйте эти показатели, чтобы вовремя принять нужные меры;
- А вот болезненные ощущения и тяжесть в ногах могут быть вызваны отёчностью и венозной недостаточностью. Пейте чистую негазированную воду, ешьте меньше соли и консервантов, и больше отдыхайте в течение дня. Обратите внимание, что чрезмерная отечность может быть вызвана почечной болезнью, так что от дополнительных анализов отказываться не стоит;
- Судороги, которые могут вас беспокоить во 2 триместре, напрямую указывают о витаминном голодании. Кальций, Магний и Калий в любом виде помогут вам забыть о неприятных онемениях конечностей. Также изучите статью по теме: Немеют руки и ноги при беременности>>>;
- Локальные боли в боку с выделениями могут сигнализировать вам о воспалительных процессах. Не забудьте рассказать об этом явлении лечащему врачу (актуальная Болит правый бок при беременности>>>).
Не оставляйте без внимания никакие неприятные ощущения. Не бойтесь задавать вопросы, ведь в большинстве случаев боли можно унять и довольно несложным способом.
Тянущие боли как признак угрозы прерывания
Одним из распространенных факторов, объясняющих, почему возникает болезненное покалывание внизу живота при беременности или выраженные маточные боли, является угроза выкидыша. На втором триместре опасными сроками является 12-22 неделя гестации, когда может произойти позднее самопроизвольное прерывание. Спровоцировать подобные состояния могут генетические плодные отклонения и гормональные сбои в материнском организме, инфекционные поражения или резус-конфликт, наличие в анамнезе многочисленных абортов или частые эмоциональные перенапряжения и стрессы.
О надвигающейся угрозе прерывания пациентку могут предупреждать разнообразные проявления.
- Ощущение тяжести и болей в поясничной зоне и области низа живота.
- Матка заметно напрягается и возникают схваткоподобные ощущения.
- Появляются вагинальные выделения разнообразного оттенка – от алого до бордово-коричневого. При этом количество выделяемой массы не имеет особенного значения, обильное кровотечение или незначительная мазня одинаково часто указывают на надвигающуюся трагедию;
- Иногда угрозу прерывания удается своевременно обнаружить при плановом ультразвуковом обследовании, когда обнаруживается нарушение сердечного ритма плода, повышение маточного тонуса и несоответствие размеров маточного тела реальному сроку гестации.
- Болевая симптоматика в животе имеет разнообразный и неоднозначный характер. Обычно боли концентрируются над лоном и в крестцово-поясничной зоне. Они бывают постоянными либо прерывающимися, ноющими или нарастающими, схваткоподобными и пр.
У некоторых пациенток на фоне нарастания угрозы прерывания может подняться температура, но не очень сильно, порядка 37,5 градусов.
Особенно критическим этапом на втором триместре в плане высокого риска прерывания беременности считаются 18-22 неделя, когда маточное тело начинает интенсивно увеличиваться. Кроме того, риски прерывания повышаются в дни, когда у пациентки должна была начаться менструация. Поэтому в эти периоды вынашивания мамочка должна быть предельно осторожной.
Методы диагностики
При появлении колющих, режущих и ноющих болей девушка должна обратиться к гинекологу для получения направления на последующие анализы и диагностику. Но это актуально только при отсутствии острых симптомов, которые требуют вызова скорой помощи.
Для определения причин симптомов врач собирает анамнез, назначает лабораторные анализы: мазок, сдачу крови и мочи, при подозрении на болезни ЖКТ – кал. В большинстве случаев рекомендуют прохождение УЗИ. Дальнейшее обследование может быть специфичным, требующим особых методик. Например, измерение ритма пульса плода, состояние околоплодных вод.
Что делать?
При появлении внезапной и резкой боли в области живота при вынашивании допускается применение спазмолитических препаратов, которые способствуют расслаблению маточных мышечных тканей. К таким средствам относят Но-шпу и суппозитории с папаверином. Одновременно с применением препаратов мамочке рекомендуется прилечь и максимально расслабиться. Если спустя час болевая симптоматика не отпустила, то надо повторить прием медикаментов. В случае нарастающего болевого синдрома и отсутствия реакции на спазмолитические препараты необходимо срочно вызвать скорую или самостоятельно отправиться к доктору.
Самолечение при возникновении подобных проявлений для девушек в положении недопустимо. Противопоказан прием обезболивающих и противовоспалительных медикаментов, поскольку они могут навредить плоду, а также маскируют заболевание, затрудняя его диагностику. Также противопоказаны и антибиотики, вызывающие опасные последствия для развития плода. Поэтому при появлении выраженных подозрительных болезненных ощущений надо обращаться к специалисту.
Методы лечения болей
После диагностики врач принимает решение о назначении лекарственных препаратов только в том случае, если ситуация не требует экстренного хирургического вмешательства. Прописывают спазмолитические препараты, способные снять тонус матки и боль: «Но-Шпу», «Папаверин», другие средства в виде свечей и таблеток.
Если обнаружена хроническая патология или острая инфекция, используют другие группы медикаментов: безопасные антибиотики, противовирусные и антибактериальные препараты. Предпочтение отдают лекарствам, у которых нет противопоказаний для беременных женщин. Исключение составляют случаи, когда отсутствие лечение может привести к смерти женщины.
Многим беременным пациенткам для устранения болей непатологического характера помогают следующие методы терапии и профилактики:
- пересмотр питания и практика принципов здорового потребления пищи, исключение вредных продуктов и нежелательных сочетаний блюд;
- полный отказ от курения и алкоголя, если этого не произошло до зачатия;
- изменение образа жизни, ежедневные прогулки и умеренные физические нагрузки с использованием комплексов, рекомендованных доктором;
- использование профилактических бандажей для поддержания живота — особенно эффективно при плохом состоянии мышц, расхождении лонного сочленения.
Главное условие для здоровой беременности без осложнений – положительное эмоциональное состояние женщины. В этот период важно оградить себя от стрессов, чрезмерных эмоциональных, физических и психических нагрузок. В последние недели любые движения и даже дела по дому могут спровоцировать отхождение вод.
Боли и тяжесть в животе могут быть следствием естественных физиологических процессов. Если они становятся интенсивным, схваткообразными, сопровождаются дополнительными симптомами, это указывает на развитие острой патологии. При возникновении таких признаков важно обращаться в скорую помощь, чтобы избежать смерти ребенка и тяжелых последствий для женщины.
Профилактика боли в животе при беременности
Уменьшить физиологические боли при беременности помогут следующие рекомендации:
- чаще прогуливаться на свежем воздухе;
- избегать переутомления;
- на больших сроках носить поддерживающий бандаж;
- заниматься гимнастикой для беременных;
- обеспечить комфортный ночной сон.
Бандаж следует надевать только в положении лежа и при этом не сильно его затягивать.
Спровоцировать риск различных патологий могут инфекционные заболевания, стрессовые ситуации, травмы и резкие движения, поэтому их лучше избегать. Своевременная консультация у врача, а также соблюдение всех его рекомендаций поможет снизить риск появления нетипичных болей в животе при беременности.
Болит живот при беременности — Видео:
Причины акушерских болей
Акушерские боли – это состояния, вызванные патологическими изменениями в репродуктивной системе. Чаще всего они связаны с беременностью и носят негативный характер.
Угроза выкидыша
Если во втором триместре появляется тянущая боль внизу живота, как при месячных, а также возникают кровянистые выделения, это может быть признаком выкидыша. При отсутствии медицинской помощи симптомы усиливаются, боль становится схваткообразной. Возможен самопроизвольный аборт или роды (на 7 месяце, как правило, ребенка можно спасти). Возникает угроза выкидыша при сильных нарушениях рекомендаций доктора: активные физические нагрузки, стрессы и переживания, инфекции.
Замершая беременность
В начале второго триместра сохраняется риск остановки развития плода, однако он уже минимален в сравнении с начальными сроками. Симптомы могут быть смазанными, либо вовсе отсутствующими. Среди специфических признаков девушка отмечает: отсутствие шевеления, уменьшение аппетита. Наиболее опасный срок – 16-18 недели, после которых риск замирания беременности сводится почти к нулю.
Причин патологии очень много: гормональные нарушения, неправильный образ жизни и генетические особенности. Для их выявления требуется серьезное и полноценное обследование организма.
Преждевременная отслойка плаценты
Опасное состояние, при котором может болеть живот. Оно возникает и на ранних, и на поздних этапах вынашивания ребенка, сопровождается сильными спазмами, внутриутробной гипоксией и кровотечениями. Вагинальные выделения возникают не во всех случаях. При осмотре врач устанавливает напряженность матки, развитие плацентарной гематомы. При отсутствии медицинской помощи плод может погибнуть.
Среди наиболее распространенных причин отслойки плаценты выделяют: короткую пуповину, травму, гипертонию, тяжелые формы гестоза.
Гинекологические причины болей в животе у беременных женщин по частоте практически не уступают другим видам неприятных ощущений. И требуют экстренной медицинской помощи, так как опасны для жизни ребенка и матери.
Развитие плода во второй триместр
Просто удивительно, что происходит во второй триместр беременности с вашим малышом: он начинает активно двигаться, слышать, улыбаться и развиваться как личность.
- За 4 месяц внутриутробного развития у малыша формируется мышечная система, закладываются молочные зубки, на голове пробивается первая шевелюра. Что интересно, в это время кожа еще очень тонкая и через нее явно просвечиваются кровеносные сосуды. Ваш малыш уже умеет опорожнять мочевик и делает он это каждые 45 минут. К концу 16 недели малыш весит около 130 грамм, а его рост достигает 15 см.;
- 5 месяц существенно изменяет внешний облик малыша. Уже есть бровки и реснички, но пока они бесцветны, есть даже отпечатки пальчиков. Всю кожу малыша покрывает белая смазка, которая защищает от воды. Уже работает поджелудочная железа и кишечник. Малыш в конце 5 месяца весит выше 300 грамм, а его рост – около 20 см.;
- 6 месяц – это период активного общения мамы и малыша. Ребенок двигается, толкается, затихает, если руку прикладывает папа, слышит голоса и музыку. Малыш активно набирает вес и к концу 2 триместра весит около 900 грамм при росте 30 см. у него работают все органы, кроме легких.
Подробнее о том, как развивается малыш на протяжении беременности читайте в статье Развитие ребенка в утробе матери>>>
Анализируя второй триместр беременности: что можно и что нельзя, вам нужно правильно расставить приоритеты. Можно все, что полезно и приятно малышу, а отказаться стоит от вредных привычек, переутомлений и избегать стрессовых ситуаций.
- 18 неделя беременности
- Молозиво при беременности
- Чешется живот во время беременности
Патологии у беременной и боль в пояснице
Патологические болевые проявления могут свидетельствовать о наличии таких болезней:
- Внематочная беременность — односторонняя боль в поясничном поясе, отдающая в прямую кишку и лопаточно-ключичную область, часто с выделениями крови из половых органов.
- Угроза прерывания — если болит живот и поясница при беременности, а также наблюдаются кровянистые выделения разной интенсивности, возможно со сгустками размером больше 5-копеечной монетки, сопровождающиеся тошнотой и рвотой.
- Заболевания почек, которые крайне редко случаются на столь ранних сроках и больше характерны для второго триместра, достигая пика к 33 неделе. Проявляется болями в пояснице, ухудшением качества мочи и повышенной температурой. Если боль чувствуется в ноге и паху, то это отходит камень по мочеточнику.
- Панкреатит. Диагностируется, когда болит поясница во время беременности и сильно нарушается общее состояние. Наблюдается, например, тошнота, рвота и диарея с кашицеобразным стулом.
- Замершая беременность — боль не очень интенсивная, но при нагрузках и длительном стоянии усиливающаяся, проявляется на 20 неделе.
- Неврологические болезни — остеохондроз, межпозвоночная грыжа, спондилез и других – возможны, если болит спина, поясница при беременности.
- Мочекаменная болезнь, при которой ощущаются сильные поясничные боли, похожие на родовые схватки, могут возникнуть трудности в мочеиспускании и появиться кровь в моче.
Это все вероятные для первого триместра проявления патологических проблем организма. Но, как правило, пик их приходится на вторую половину беременности. Далее расскажем, болит ли поясница при беременности в период прохождения второго ее триместра?
Причины болей во втором триместре. Мнение девушек и специалистов
Когда болит живот и поясница при беременности (во втором триместре) девушки и врачи говорят, что тому есть несколько причин:
- растяжение мускулов вокруг матки при болях внизу живота, но следует помнить, что это может быть и при внематочной или смещенной беременности, поэтому во избежание серьезных проблем нужно показаться врачу;
- боль в животе и паху говорит о растягивании круглой связки, поддерживающей матку, дискомфорт проходит за несколько минут;
- растяжение старых операционных швов, спровоцированное отяжелевшей маткой;
- неправильное питание, в результате которого пищеварительные органы подвергаются спазмам, отдающим в нижнюю часть живота;
- растяжение связок из-за увеличившейся матки.
Советы мам
Некоторые мамочки советуют соблюдать следующие правила:
- хорошо помогают занятия йогой;
- устраивайте ежедневные пешие прогулки по свежему воздуху, можно применить плавание или аквааэробику;
- разделить часть обязанностей с мужем и другими членами семьи, чтобы снизить нагрузку;
- не поднимать тяжелых предметов;
- при кормлении грудью соблюдать ровную осанку, сидя на стуле;
- устройте себе удобное место для сидения с помощью подушек, которые будут поддерживать вашу спину в комфортном положении;
- забудьте на время восстановления высокие каблуки;
- позаботьтесь о комфортном сне на удобном матрасе.
Все это позволит снять острые симптомы послеродовых болей в пояснице. И напоследок хочется привести несколько полезных советов специалистов, которые могут пригодиться при появлении болевых ощущений в период второго триместра беременности.
Можно ли определить тонус матки самостоятельно?
Да, почувствовать тонус матки Вы сможете самостоятельно на любом из этапов беременности.
На ранних сроках беременности при тонусе матки Вы будете ощущать тянущие боли внизу живота, боль в пояснице или крестце. В целом, эти ощущения будут очень схожи с симптомами месячных. Вспомните, как Вы себя чувствовали перед или во время месячных. Если аналогичные или еще более интенсивные болезненные ощущения Вы испытываете на ранних сроках беременности, – обратитесь к врачу.
Во втором и третьем триместре ощущения дополнятся еще и «окаменением» живота. Живот становится твердым, каменным – это говорит о том, что матка сокращается. После 36 недели беременности окаменение живота и тонус матки могут также свидетельствовать о начале так называемых ложных (тренировочных) схваток. Угрозу беременности на этом сроке они уже, как правило, не несут.
Если же на любом из сроков Вы заметили, помимо тонуса матки, кровянистые мажущие выделения, рекомендуем сразу же обратиться к врачу.
Подведем небольшой итог. Когда тонус матки можно считать нормальным физиологическим состоянием?
- Когда отсутствуют другие симптомы, доставляющие дискомфорт;
- Когда тонус матки носит кратковременный и нерегулярный характер;
- Когда нет кровянистых мажущих выделений.
К слову, тонус матки возникает во время чихания, смеха, оргазма или физических нагрузок.
Даже если Вы чувствуете себя прекрасно, не лишним будет знать о методах профилактики тонуса матки.
Главным методом профилактики гипертонуса матки является ведение здорового образа жизни! Помните, что отдых, спокойствие и режим дня – лучшая профилактика большинства возможных проблем при беременности.
- Избегать лишних физических нагрузок (прогулки на свежем воздухе – ДА!, тренировки в спортзале – только с позволения врача). Рекомендуем посещать занятия по плаванию.
- Сказать НЕТ стрессам и волнениям! Только спокойствие и внутренняя умиротворенность. Малышу такое состояние мамы будет на пользу.
- Отказаться от вредных привычек (курение и алкоголь), поскольку они тоже способствуют развитию тонуса матки, особенно на ранней стадии беременности.
- Регулярное посещение гинеколога во время беременности, а еще лучше – на стадии планирования беременности. Изучите особенности организма до беременности и будьте готовы к возможным сюрпризам!
101allergia.net
Тянет низ живота при беременности во втором триместре: что делать

Часто женщины жалуются, что у них тянет низ живота при беременности, особенно во втором триместре. Боль может быть очень разной: острой, колющей или вялой.
Довольно часто это происходит при вставании из положения лежа или сидя, при кашле и чихание и т.п. Причины и характер болевых ощущений могут быть разными в зависимости от срока беременности.
Тянущие боли в начале беременности
Некоторым беременным женщинам будет достаточно для остановки боли дать отдохнуть ногам. Тазовая боль во время беременности может быть распределена в нижнюю и верхнюю часть таза и может проявляться в виде утренней скованности.
Хорошо, когда болевые ощущения отступают с отдыха и релаксации, но иногда надо вкладывать гораздо больше усилий, чтобы снизить неприятное ощущение.
Тянущие боли характерны в самом начале беременности, примерно на 2 неделе. Это связано с прохождением плодного яйца (оплодотворенной яйцеклетки) по фаллопиевым трубам и его последующей имплантацией в матке женщины.
Адаптируясь к новым условиям, мышцы и связки матки растягиваются, вызывая дискомфорт у женщины. Это является одним из первых симптомов беременности. Тянет живот внезапно – поздравляем, вы беременны!
Если дискомфорт внизу живота начиная со 2 недели сопровождается
- обильными кровяными выделениями из влагалища
- рвотой
- обмороками
то это внематочная беременность.
Следует немедленно вызывать скорою, так как внематочная беременность представляет угрозу жизни женщины.
3. У женщин в положении под действием гормонов резко меняется вкус. Их переполняет непреодолимое желание съесть несовместимые продукты питания (например, селедка с молоком), в результате чего возникают проблемы с пищеварением. Боли в низу живота могут быть вызваны именно этим. Сопровождаться они могут- вздутием кишечника
- метеоризмом
- запором
- и дисбактериозом.
4. Если тянет живот, когда вы беременны, сроком более 4 недель и наблюдаются кровянистые выделения из половых путей, то существует угроза самопроизвольного выкидыша, или замершей беременности. В этом случаи также необходимо немедленно вызывать скорую помощь.
Почему болит живот во втором и третьем триместре
1. С развитием беременности и ростом ребенка матка продолжает растягиваться, что увеличивает боль. Приступы могут длится до недели. Она увеличивается еще больше с приближением родов, особенно от 36 до 38 недель, когда ребенок начинает спускаться в таз. 2. С приближением окончания беременности тянущий низ живота вместе с кровянистыми выделениями из половых путей могут свидетельствовать о преждевременном отслоении плаценты. Через плаценту ребенок получает питательные вещества и дышит.
Отслоение ее до родов означает, что это смертельно опасно для ребенка.
Необходимо немедленно обратится за медицинской помощью. 3. Боль внизу живота также может быть следствием синдрома лобной дисфункции. Что это такое? Четыре тазовые кости крепятся между собой суставом, называемым симфиза. Он несет ответственность за стабилизацию таза во время ходьбы и сидения.Во время, когда вы беременны, секретируется гормон релаксин, смягчающий суставы, тем самым позволяя расшириться родовым каналам. При чрезмерном выделении релаксина суставы смягчаются и растягиваются слишком сильно, что и вызывает болевые ощущения внизу живота. В тяжелых случаях боль значительно осложняет течение беременности. Предполагается, что синдром лобной дисфункции встречается у одной из 35 беременных женщин. Ощущается боль в области
- малого таза
- паха
- нижней части спины
- внутренней части бедра.
Становится трудно женщине
- стоять на одной ноге
- ходить по лестнице
- переходить в положении лежа на спине
- выйти из автомобиля и войти в него.
Симптомы более выражены во втором триместре, с 12 недели. У некоторых беременных женщин синдром будет вызывать меньше, а некоторые из них будут иметь серьезные трудности
- сидя
- лежа
- во время сна
- движения.
Профилактика в данном случае не существует, и трудно предсказать, будет ли болеть в последующих беременностях, но по крайней мере вы будете знать и сможете лучше подготовиться. 4. Ну и главная причина тянущих болей живота после 38 недели. Роды начались! Но перед тем хватать вещи и мчаться в больницу проверьте, настоящие или ложные схватки у вас.
Диагностика и облегчение боли
Для начала нужно диагностировать и помочь беременной женщине в облегчении боли. Диагноз при беременности можно поставить при помощи аппарата УЗИ, просмотрев и измерив расстояния между костями, и рентгеновскими лучами (или МРТ) после рождения ребенка.
Рекомендуется посетить физиотерапевта, который проведет сеансы, позволяющие упростить перемещение при тянущих болезненных ощущениях внизу живота беременной женщины. С его помощью вы узнаете упражнения для укрепления мышц тазового дна, соответствующие приемы подъема и тому подобное.
Самостоятельно вы себе можете помочь следующим образом:
- во время отдыха или сна зажмите подушку между коленями, когда вы спите на боку и под животом, когда вы спите на нем;
- во время движения старайтесь симметрично двигать телом без резких движений;
- сидите во время одевания, а при обувании пользуйтесь длинной ложкой для обуви;
- на область живота (то есть место, где болит) применяйте холодные компрессы, если это облегчает муки(некоторым больше подходят теплые компрессы)
- двигаться медленно и будьте умеренны в деятельности;
- выходите из автомобиля так, что бы делать шаг вперед обеими ногами, а не один за другим;
- лекарства от боли должны приниматься только после консультации с врачом.
Рекомендации врача: боли в животе у беременных женщин.
Поделиться с подругой:
1 Комментарий
life-child.com
Второй триместр беременности
В этом периоде в организме беременной женщины происходят значительные перемены - растет масса тела, появилось больше энергии по сравнению с предстоящим периодом, ощущаются активные шевеления будущего ребенка. Считается, что второй триместр переносится легче других периодов беременности, так как женщина уже не ощущает симптомов токсикоза, имеет возможность вести активный образ жизни.
Содержание:
Что ощущает будущая мама во втором триместре?
После трех месяцев гестационного периода в организме беременной женщины многие органы и системы перестроились под растущие потребности плода. Часть этих перемен происходит незамеченной для женщины, некоторые изменения были ожидаемы, и переносятся достаточно хорошо, что-то доставляет проблемы.
Ощущения во втором триместре:
Увеличение молочных желез. Гормональные преобразования оказали свое влияние на грудь, начиная с первого триместра. Теперь молочные железы значительно увеличились в размере, на них появилась венозная сетка, из сосков иногда выделяется молозиво, ареолы сосков потемнели, их диаметр увеличился. Чтобы подготовить грудь к предстоящему грудному вскармливанию, нужно осторожно растирать соски махровым полотенцем, оставлять молочные железы на какое-то время на открытом воздухе. Бюстгальтер должен надежно поддерживать грудь, его подбирают по размеру, отдавая предпочтение натуральным тканям.
Увеличение живота. В начале второго триместра объем бедер и талии увеличивается незначительно, но к окончанию этого периода подвижность беременной женщины из-за растущего живота значительно уменьшится. Для облегчения состояния следует носить дородовой бандаж.
Тренировочные схватки. В низу живота время от времени появляются тянущие безболезненные ощущения, ил ложные схватки. Они не сопровождаются болью, во время этих схваток матка как бы «каменеет», становится плотной. Таким образом она готовится к предстоящим родам. Ложные схватки не наносят никакого вреда плоду.
Пигментные пятна и потемнение кожи. На коже лица и шеи во время беременности появляется пигментация, которая после родов исчезает. Во втором триместре становится темнее полоска кожи от лобка к пупку, а так же кожа промежности. Это связано с повышенной секрецией меланина.
Стрии (растяжки) на груди и на животе. Розовато-красные дефекты кожи, появление которых иногда сопровождается зудом, возникают во время интенсивного роста тканей. С течением времени они становятся бледнее, или исчезают совсем. Для профилактики появления растяжек можно смазывать кожу оливковым или миндальным маслом, увлажняющим кремом из серии аптечной косметики.
Головокружение. Такой симптом во 2 триместре связан с артериальной гипертензией, когда общий объем циркулирующей крови в организме будущей матери значительно увеличивается, а в связи с действием прогестерона тонус кровеносных сосудов снижается. Чтобы предотвратить подобные сосудистые патологии, нельзя резко вставать из положения лежа, желательно больше отдыхать, соблюдать питьевой режим.
Храп и кровоточивость десен. Набухание и рыхлость слизистых оболочек из-за увеличенного объема кровообращения приводит к тому, что слизистая оболочка неба и гортани увеличивается в размерах, что приводит к храпу. По тем же причинам опухает и разрыхляется слизистая полости рта, десны размягчаются и становятся легкоранимыми, кровоточат.
Одышка. Необходимость переносить при помощи крови повышенное количество кислорода к плаценте, учащает интенсивность выдохов и вдохов. К тому же, увеличившаяся матка воздействует на диафрагму, поднимая ее и дыхательную систему вверх от обычного положения. Чтобы такие изменения реже приводили к одышке, следует часто гулять, проветривать помещение, где находится женщина.
Судороги в икроножных мышцах. Повышенный расход минеральных веществ для образования органов и тканей будущего ребенка может привести к их нехватке в организме женщины. Этот дефицит проявляется ночными судорогами в мышцах ног. Для их профилактики следует принимать по совету врача витаминно-минеральные комплексы.
Чтобы перенести второй триместр беременности без осложнений, следует чаще отдыхать, относиться к возможным проблемам с оптимизмом, избегать стрессов, помня о том, что состояние матери обязательно передается ребенку.
Развитие плода во втором триместре беременности
Отсчет второго триместра начинается с 13 акушерской недели, а его окончание приходится на последние дни 28 недели беременности. К 13-16 неделе внутриутробного развития у плода уже сформированы все внутренние органы, а плацента полностью взяла на себя функции органа жизнеобеспечения будущего ребенка. С этого времени происходит совершенствование функционирования ЦНС, дыхательной, пищеварительной, мочевыделительной системы плода.
У него уже устанавливается режим сна и активного бодрствования. С развитием нервной системы и головного мозга будущий ребенок совершенствует восприятие доступного ему мира. Он может реагировать на яркий свет поднесенной к животу матери лампы, вздрагивает от резких звуков, чувствует прикосновения к животу извне.
Развивается мимика лица плода, он может морщиться и улыбаться, глотать околоплодные воды, трогать пуповину, свое лицо и сосать палец руки. Главное достижение второго триместра – мать отчетливо ощущает шевеления младенца. Он для нее уже не абстрактное существо, а живой ребенок, который двигается, икает, толкает изнутри стенки матки своими окрепшими ручками и ножками. Плод настолько интенсивно шевелится, что меняет свое положение несколько раз в сутки. Иногда живот беременной женщины становится асимметричным, потому что ребенок находится преимущественно в одной части матки.
Параметры плода:
Четвертый месяц – вес 140 г, рост 15 см;
Пятый месяц – вес 350 г, рост 21 см;
Шетой месяц – вес 900 г, рост 34 см.
К окончанию пятого месяца плод уже начинает открывать глаза, до того момента скрытые под веками. На коже тела и головы растут тонкие и нежные волоски (лануго), очерчивая брови, ресницы. Весь плод покрыт первородной смазкой, предохраняющей эпидермис от действия амниотической жидкости. Его мочевыделительная система четко работает, пропуская через себя продукты переработки околоплодных вод, заглатываемых малышом.
В кишечнике образовался меконий – первородный кал, который выйдет уже после родов. К окончанию второго триместра не до конца сформирована дыхательная система малыша, хотя ее основные отделы уже имеются, и будущий ребенок не раз имитировал дыхательные движения.
Сформировавшаяся нервная система делает плод очень восприимчивым к состоянию матери. Если она переносит отрицательные эмоции, он затихает, или, наоборот, совершает серию резких движений. Поэтому следует ограждать себя от стресса и конфликтов с окружающими. Большинство женщин ощущают во втором триместре прилив сил, они деятельны и полны энергии по причине стабильного гормонального фона.
Возможна ли тошнота во втором триместре?
Хотя у большинства женщин ранний токсикоз уже не дает о себе знать, иногда его симптомы затягиваются и переходят во второй триместр. Чаще других тошнота ощущается у женщин с многоплодной беременностью – почти до 20 недели. Чтобы как можно реже встречаться с таким неприятным симптомом, нужно завтракать, не вставая с постели. Для этого отлично подходит чай с лимоном и крекерами или печеньем.
Желательно ограничить употребление жирной пищи, исключить из обихода интенсивно парфюмированные косметические средства. Если тошнота продолжается слишком долго, сопровождается изнурительной рвотой, это состояние требует незамедлительной врачебной помощи. Возможно, это признак гестоза – опасной патологии беременности.
Причины боли во втором триместре
Повышенный риск прерывания беременности остался в первом триместре, и боли, связанные с опасностью выкидыша, не должны ощущаться. Тем не менее, имеется достаточно много поводов для беспокойства.
Причины появления болей:
Боль из-за растяжения круглой связки. Если болевые ощущения концентрируются внизу живота, и они проявляются эпизодически, - это проявление давления матки на поддерживающую ее снизу круглую связку. Такие неприятные ощущения быстро проходят, не сопровождаются спазмами.
Боль в пояснице из-за смещения центра тяжести. Такие боли ощущают практически все беременные женщины, они связаны с тем, что растущая матка смещает равновесие, и позвоночник с трудом регулирует повышение нагрузки на поясницу и позвоночный столб. Добавляет нагрузки на позвоночные диски растущая матка, раздвигающая в стороны все органы.
Боль из-за заболеваний мочевыделительной системы. Нарушение иммунитета нередко приводит к тому, что у беременных развивается специфический тип цистита. Если его не лечить, инфекционный процесс понимается по восходящему пути и затрагивает почки, вызывая пиелонефрит. Нарушение функции почек опасно для здоровья женщины и ребенка, оно негативно влияет на течение родов, поэтому такую патологию следует сразу же лечить.
Боль из-за размягчения суставов. После длительной пешей ходьбы или вынужденного сидячего положения беременная может ощутить боль в суставах. Это связано с тем, что готовясь к родам, гормональная регуляция несколько размягчает тазовые кости и суставные связки. Если женщина не носит поддерживающий бандаж, после каждой пешей прогулки она ощущает боль в тазобедренных суставах.
Боль из-за интенсивных шевелений плода. Возросшая активность плода заставляет женщину ощущать внезапно возникающие боли в правом и левом подреберье. Он меняет свое положение в матке и его движения вызывают легкие болезненные ощущения.
Стоит насторожиться, если боль сильная, схваткообразная, сопровождается кровянистыми выделениями. С такими симптомами следует немедленно обратиться за медицинской помощью.
Вагинальные выделения
Гормоны оказывают влияние на характер влагалищных выделений во втором триместре. Бели увеличивают свой объем, приобретают молочно-белый цвет. Они не сопровождаются ни зудом, ни жжением.
Если влагалищные выделения, приобрели нетипичный вид, у женщины возникла патология репродуктивной системы:
Зеленый или желтый оттенок, пенистая структура – заражение половой инфекцией (трихомониазом, хламидиями, гонореей);
Скудный кровянистые выделения – признак эрозии шейки матки, замирания беременности;
Творожистые выделения, сопровождаемые зудом, жжением – признак влагалищного кандидоза.
Обильные прозрачные выделения – подтекание околоплодных вод, состояние требует госпитализации;
Прозрачные выделения с неприятным запахом – признак бактериального вагиноза.
Любые влагалищные выделения, отличающиеся от нормы, следует диагностировать, сдав мазок на урогенитальные инфекции. При обнаружении патологии, ее немедленно лечат, преграждая распространение патогенных микроорганизмов, часть которых может проникать через плацентарный барьер.
Чтобы избежать появления молочницы, или влагалищного кандидоза, следует носить хлопчатобумажное белье, отказаться от углеводной пищи, практиковать защищенные презервативами сексуальные контакты. Лечение молочницы проходит под руководством гинеколога.
Гипертонус матки
Чаще всего матка во втором триместре находится в расслабленном состоянии. Если она часто сокращается, и это не связано с тренировочными схватками, считается, что у беременной гипертонус матки.
Его возможные причины:
Проведение интравагинального УЗИ;
Физическая нагрузка;
Состояние хронического стресса;
Нехватка прогестерона – главного «гормона беременности»;
Миома матки, эндометриоз в анамнезе.
Постоянное давление на плод может привести к его гипоксии и следующим из этого осложнениям, поэтому лечение гипертонуса матки проводят в условиях постельного режима. Врач назначает спазмолитики, препараты, расслабляющие тонус, витамины.
Скрининг второго триместра
Чтобы своевременно диагностировать патологии развития плода и оказать лечебно-профилактическую помощь матери и ребенку, каждый триместр проводятся скрининговые исследования. Во втором триместре это:
Тройной тест, или биохимический скрининг на исследование специальных маркеров (ХГЧ, эстриола и ?-фетопротеина) ;
Ультразвуковое исследование для выявления генетических и хромосомных патологий развития ребенка.
Биохимический анализ крови позволяет определить вероятность наличия или отсутствия синдрома Дауна и синдрома Эдвардса – необратимых генетических нарушений. Высокая степень риска, выявленная по результатам анализов, не может служить основанием для постановки диагноза. Для его уточнения проводится полное обследование женщины и ее ребенка.
УЗИ, проведенное на сроке 20-24 недели, позволяет оценить следующие показатели течения беременности:
Точный срок гестационного периода;
Соответствие размеров плода сроку беременности;
Возможные пороки развития (порок сердца);
Объем околоплодных вод;
Оценка состояния плаценты, миометрия матки, риск возможного предлежания;
Пол будущего ребенка.
При благоприятных результатах скрининга женщина может быть уверена в благополучном течении беременности.
Врач акушер-гинеколог ответит на вопросы: каких стоит ждать изменений во втором триместре беременности? Видео о пренатальном скрининге и других анализах:
Простудные заболевания во втором триместре
В этот период вирусные инфекции уже не представляют большой опасности для развития ребенка, как в первые месяцы беременности. Сниженный иммунитет делает беременную женщину частой мишенью респираторных инфекций. Их нужно грамотно лечить под руководством врача во избежание развития фетоплацентарной недостаточности.
Особенно опасны последствия простуды для формирующейся нервной системы ребенка. На 14 неделе может пострадать эндокринная система плода, на 16-18 неделях вирусная инфекция негативно влияет на костно-мышечную систему, которая активно укрепляется в эти сроки. На 19-20 неделях ОРВИ и ОРЗ может стать причиной патологии развития репродуктивной системы у плода женского пола, так как в этом периоде формируются женские яйцеклетки плода.
Во 2 триместре расширяется список лекарств, которые можно принимать при беременности.
Тем не менее, лучше отдать предпочтение нейтральным средствам лечения простуды:
Обильное питье для выведения продуктов интоксикации вирусов;
Полоскание носа и горла морской водой или соловым раствором;
Прием травяных чаев по рекомендации врача.
Лечение простуды проходит в условиях постельного режима.
Гипертермия во 2 триместре уже не оказывает выраженного негативного влияния на плод, не стимулирует угрозу выкидыша, как в начале беременности. Ребенок надежно защищен плацентой, не пропускающей к нему вирусы и микробы. Повышенная температура чаще всего – признак неблагополучия организма беременной женщины. Редко, но все же встречаются случаи, когда субфебрильная температура около +37+37,5?C – это признак повышенного обмена веществ и гормонального влияния, как это было в первом триместре.
Чаще всего гипертермией сопровождаются следующие патологии:
ОРВИ и ОРЗ;
Герпес;
Туберкулез;
Пиелонефрит.
Если врач не назначил еще лечение, а температуру понизить нужно, не следует принимать привычные средства типа Аспирина, Нурофена, Анальгина. При беременности допустимо применять в качестве жаропонижающего средства Парацетамол, если температура устойчиво держится на отметке +38,5?C и выше этих значений. Невысокую температуру снижают чаем с малиной и медом, холодными компрессами.
Замершая беременность
Замирание плода – это прекращение его развития и гибель, чаще всего происходит на 16-18 неделе беременности.
Признаки замершей беременности:
Невозможность прослушать сердцебиение плода;
Прекращение шевелений;
Смягчение молочных желез, прекращение болезненных ощущений в груди;
Появление коричневых или сукровичных выделений;
При гинекологическом осмотре заметно открытие шейки матки, окрашивание влагалища в красно-розовый цвет.
Женщину освобождают от погибшего плодного яйца, проводят курс антисептического лечения. Причинами замирания беременности могут быть генетически обусловленные аномалии развития плода, резус-фактор, аборты в анамнезе, последствия инфицирования матки.
Организация правильного питания
У плода во втором триместре начинает активно развиваться подкожная клетчатка, а сам он переживает период бурного роста, поэтому полноценному питанию женщины уделяется особое внимание. Основной принцип формирования меню – сбалансированный рацион по питательным веществам, витаминам и микроэлементам.
Важный источник белка – нежирное отварное или запеченное мясо, морская и речная рыба, яйца. Источником кальция, необходимого для формирования костей, зубов ребенка – молочные продукты (кефир, ряженка, сыр, творог). Для насыщения крови железом и профилактики анемии надо есть печень и гречневую кашу, гранаты и яблоки, пить томатный и гранатовый соки. Чтобы избежать запоров, рекомендуется включать в рацион повышенные порции растительной клетчатки, овощей и фруктов в любом виде.
Чтобы не допустить развитие диабета беременных, сохранять оптимальный вес, желательно ограничивать употребление сладостей, изделий из пшеничной муки. Их заменяют хлебом из отрубей и цельнозерновыми хлебобулочными изделиями. Не стоит покупать продукты с красителями и консервантами, включать в меню маринады, готовые соусы, копчености. Такие продукты часто очень соленые, и их употребление ведет к появлению отеков. Категорически запрещается употреблять алкогольные напитки любой крепости, так как алкоголь сразу же проникает в кровь плода.
Принимаем витамины правильно
Необходимость формирования организма ребенка, обеспечение его роста, требует повышенного количества витаминов. В современной гинекологии отказываются от прежней практики назначения всем беременным поливитаминных препаратов. По данным медицинских исследований такие методы приводят в повышенному количеству крупноплодных беременностей, которые возможно разрешить лишь при помощи кесарева сечения.
Разнообразное питание без дополнительных включений способно обеспечить женщину и ребенка нужными питательными веществами, макро- и микроэлементами, полиненасыщенными жирными кислотами. Тем не менее, для формирования нервной системы плода, профилактики гипертонии и преэклампсии рекомендован дополнительный прием витамина E и фолиевой кислоты.
Возможная потребность в витаминах во 2 триместре:
A – развитие зрительных рецепторов, кожи, костей;
C – повышение иммунитета, профилактика преждевременных родов;
D - формирование костно-мышечной системы, зачатков зубов;
B – развитие ЦНС, усвоение белка.
Целесообразность приема витаминных препаратов может оценить только врач, ведущий беременность.
Интимные отношения
Сексуальные отношения между супругами во 2 триместре получают «второе дыхание», так как гормональные перемены в организме женщины, повышенное кровоснабжение органов малого таза повышает ее половое влечение. Интимные отношения не могут повредить ребенку, защищенному маткой и околоплодными водами, поэтому секс в этом периоде безопасен. Противопоказания к интимным отношениям – низкое предлежание плаценты, беременность двойней, угроза выкидыша.
www.ayzdorov.ru