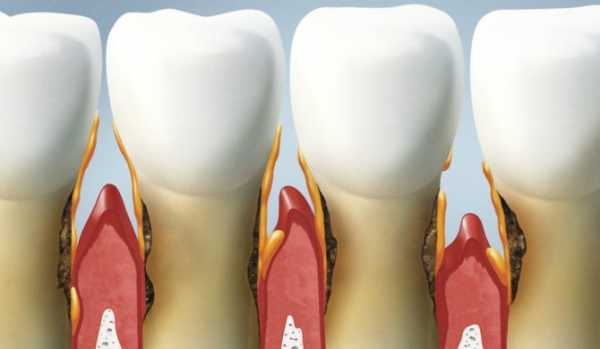
Лечение суставов - артроз, артрит, остеохондроз и многое другое
Непереносимость молочных продуктов у детей
Непереносимость молока, почему развивается у детей и как проявляется: чем кормить малыша при обнаружении подобной проблемы
16.06.2019
Непереносимость молочного белка отражается на пищеварительной системе, но она также может вызывать кожные реакции и раздражительность. По данным специалистов непереносимостью белка, то есть лактозной недостаточностью, страдают около 2-3% детей.
Определение симптомов позволяет назначить диету, которая поможет сгладить неприятные побочные эффекты непереносимости молока у вашего ребенка.
Общие признаки непереносимости молока у ребенка
Казеин и сыворотка – два молочных протеина, которые вызывают определенные симптомы, если у вашего малыша непереносимость молока. Ваш ребенок может реагировать на один или сразу на оба белка.
Реакция может происходить не только на коровье, но и на козье, овечье и иногда на соевое молоко. Аллергия на молоко отличается от непереносимости лактозы, которая случается, когда организм не в состоянии переваривать молочный сахар — лактозу.
Непереносимость лактозы редко встречается у детей.
Реакция на молочный белок у ребенка проявляется по-разному. Пищеварительные симптомы включают рвоту или тошноту, частый жидкий стул, иногда с примесью крови. Могут возникнуть кожные высыпания в виде крапивницы, экземы и прыщей. Также стоит обратить внимание на изменения в поведении ребенка: раздражительность, частый плач, отказ от еды.
Реакции на смеси
Соевое или коровье молоко составляют основу большинства детских смесей. Если ваш ребенок на искусственном вскармливании и имеет непереносимость молочного белка, то признаки начнут проявляться сразу после кормления из бутылочки. Сильно гидролизованные смеси – оптимальный вариант для таких малышей.
Белки в этом типе препарата разбиты для более легкого пищеварения без каких-либо реакций. По данным специалистов, дети с непереносимостью молока хорошо воспринимают сильно гидролизованные смеси. Если симптомы не исчезают после 2-4 недель на этом типе вскармливания, то, возможно, необходимы аминокислотные смеси.
Посоветуйтесь с педиатром о том, какую лучше подобрать смесь для вашего ребенка.
Реакции на грудное молоко
При грудном вскармливании молочные белки, потребляемые матерью, после кормления грудью могут вызвать у ребенка реакцию.
Кормящая мать должна отказаться от всех молочных продуктов, в том числе от продуктов, содержащих молоко коров, овец и коз. Только так она сможет сделать безопасным свое грудное молоко.
Но это будет крайне сложно сделать, поскольку многие готовые к употреблению продукты содержат, по меньшей мере, следы сои или молочных продуктов.
Чтобы устранить симптомы непереносимости молока у ребенка, может понадобиться 2-4 недели, хотя улучшения могут проявиться уже через несколько дней.
Через какое время возникают симптомы непереносимости молока?
Некоторые симптомы появляются вскоре после употребления молочного белка, обычно в течение 2 часов. Часто в виде крапивницы или сыпи. Другие симптомы занимают больше времени — где-то от 48 часов до 1 недели.
Но в итоге многие дети перерастают чувствительность к молочным белкам.
По данным специалистов непереносимость белков в первый год жизни перерастают около половины малышей, к 3 годам она проходит у 75%, а к 6 годам у 60% детей, из числа тех, у кого аллергия на молоко проявилась в грудном возрасте.
Источник:
Непереносимость лактозы (лактазная недостаточность) у взрослых
Лактоза – один из сложных сахаров, содержащихся в молоке и во всех молочных продуктах. Во время пищеварительного процесса лактоза расщепляется с помощью лактазы (фермента, выделяемого в тонкой кишке) на простые сахара (моносахариды глюкозу и галактозу), которые всасываются в кровоток.
Непереносимость лактозы у взрослых распространена чрезвычайно широко, и далеко не всегда ее следует рассматривать как заболевание, подлежащее лечению. По причине широкого продвижения молочки и распространением воспалительных заболеваний кишечника, многие сталкиваются с временной непереносимостью.
Лактазная недостаточность у взрослых может быть частичной и это затрудняет выявление данной проблемы.
 |
| Непереносимость лактозы у взрослых |
Продолжение, начало здесь: лактазная недостаточность.
Молочный цикл:
Молоко, мутации и лактазная недостаточность.
Казоморфин: от страха к пониманию
Инсулиновый индекс и молоко
Белки и быстрые углеводы: друзья или враги?
Когда молоко опасно: инсулиноподобный фактор роста
Очень многие не переносят лактозу, но не испытывают в связи с этим каких-либо неудобств, т.к. не употребляют ее в пищу и, чаще всего, не догадываются о своей ферментативной особенности.
Наибольшую значимость проблема непереносимость лактозы имеет для детей раннего возраста, так как для них молоко — это основной продукт питания.
Часто это значимо и для взрослых, у которых может периодически развиватся вторичная непереносимость лактозы.
Для всех млекопитающих, в том числе и для человека, типично снижение активности лактазы при переходе на взрослый тип питания с одновременным нарастанием активности сахаразы и мальтазы.
У человека активность лактазы начинает снижаться в конце первого года жизни (до 24 месяцев она обратно пропорциональна возрасту), причем наибольшей интенсивности этот процесс достигает в течение первых 3-5 лет жизни. Снижение активности лактазы может продолжаться и в дальнейшем, хотя, как правило, проходит медленнее.
Представленные закономерности лежат в основе непереносимости лактозы взрослого типа, причем темпы снижения активности фермента генетически предопределены и в большой степени определяются этнической принадлежностью индивидуума.
Так, в Швеции и Дании непереносимости лактозы у взрослых встречается примерно у 3% взрослых лиц, в Финляндии и Швейцарии – 16%, в Англии – 20-30%, Франции – 42%, а в странах Юго-Восточной Азии и у афро-американцев в США — почти в 100%.
Высокая частота непереносимости лактазы среди коренного населения Африки, Америки и ряда стран Азии в определенной степени связана с отсутствием в этих регионах традиционного молочного животноводства.
Так, только в племенах масаев, фулани и тасси в Африке с древних времен выращивают молочный скот, а у взрослых представителей этих племен непереносимость лактазы встречается относительно редко. Частота непереносимости лактазы в России составляет 16-30%, в Беларуси – 10-20%.
О чем это говорит? Что у каждого третьего может развиваться полная или частичная непереносимость лактозы. Часто человек мучается проблемами с кишечником, но никто так и не поставит ему правильный диагноз.
- Есть специальный исследования, но есть и генетический тест на предрасположенность к непереносимости лактозы у взрослых.
Генетическое исследование на лактазную недостаточность у взрослых:
- MCM6 (C(-13910)T)
- С/С – генотип, связанный с непереносимостью лактозы у взрослых.
- С/Т – генотип, связанный с вариабельным уровнем активности лактазы. Риск развития вторичной лактазной недостаточности.
- Т/Т – генотип, связанный с хорошей переносимостью лактозы у взрослых.
«Непереносимость» означает неспособность переваривать лактозу, часто связанную с недостаточностью фермента лактазы.
Примерно через 30 минут после употребления молока или молочных продуктов, таких как мороженое или творог и домашний сыр, у людей с непереносимостью лактозы может быть понос (диарея) или схваткообразные боли (спазмы в животе) и вздутие живота (повышенное образование газов в кишечнике), степень тяжести которых зависит от уровня нехватки ферментов. Однако человек с небольшим дефицитом ферментов может не испытывать вовсе никаких симптомов.
Любое заболевание, которое влияет на клетки тонкой кишки, производящие лактазу, может вызывать «вторичную непереносимость лактазы».
Это временная проблема, которая исчезает, как только заболевание проходит, поврежденные клетки восстанавливаются и начинают снова вырабатывать ферменты.
Вторичная непереносимость лактозы у взрослых встречается значительно чаще врожденной и поэтому ее значение весьма велико.
В случаях, если заболевание является вторичным, то есть вызванным воспалительными процессами в кишечнике, первоочередной задачей становится лечение заболевания, вследствие которого и возникла недостаточность. После выздоравливания выработка фермента восстанавливается самостоятельно.
 |
| лактазная недостаточность у взрослых |
Причины вторичной непереносимости лактозы у взрослых:
- Инфекции (и не только кишечника): грипп, ротавирусная инфекция.
- Хирургические операции на желудке и кишечнике, которые могут полностью уничтожить способность организма производить лактазу.
- Применение антибиотиков (неомицина и канамицина) и некоторых других лекарств (колхицина) вызывает изменения слизистой и понижение лактазной активности.
- Воспалительные процессы в слизистой и стенке тонкого кишечника (болезнь Крона, Уиппла, хронический язвенногеморрагический неспецифический колит). Существует тесная связь между тяжестью клеточной инфильтрации и степенью энзиматического дефицита.
Субтотальная атрофия ворсинок тонкого кишечника (целиакия, лямблиоз, тропическое спру, острый гастроэнтерит).
Что происходит с лактазой, если нет фермента ее расщепляющего?
В тех случаях, когда активность лактазы оказывается недостаточной для переваривания всей поступившей в тонкую кишку лактозы, нерасщепленный дисахарид в большем или меньшем количестве поступает в толстую кишку, где становится питательным субстратом для различных микроорганизмов. Эти бактерии расщепляют лактозу до короткоцепочечных жирных кислот, молочной кислоты, углекислого газа,
метана, водорода и воды, что приводит к развитию осмотической диареи.
Как выявить?
Есть много тестов. Самый простой — это определение полоской галактозы в моче после нагрузки лактозой (молоком).
Определение содержания галактозы в моче. Данные методы основаны на принципе изучения не глюкозы, а галактозы, образующейся при гидролизе лактозы.
Количество галактозы в крови и моче определяют с помощью биохимических реакций с использованием галактозодегидрогеназы или галактозооксидазы.
Возможно и качественное определение галактозы в моче с использованием индикаторных полосок, что также является высоко чувствительным методом. Существуют таблетки «клинитест», созданные для обнаружения сахара в моче.
Исследование проводят следующим образом.
Обследуемый выпивает 400 мл воды, в которой растворено 50 г лактозы; чтобы предупредить быструю метаболизацию галактозы в печени в выпиваемую жидкость добавляют этанол в дозе 0,25 г на 1 кг массы тела.
Кровь или мочу для исследования берут через 40 мин после приема растворенной в воде лактозы. При гиполактазии содержание галактозы в крови повышается не больше чем на 0,3 ммоль/л, в моче ее концентрация остается ниже 2 ммоль/л.
Как проявляется вторичная непереносимость лактозы у возрослых?
У взрослых она проявляется множеством неприятных симптомов, при которых человек может даже не догадываться о том, что у него ферментативная недостаточность, списывая свое недомогание на другие заболевания, такие как аллергия, гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, нервные расстройства (на что у нас только не списывают =).
При тяжелом течении можно употреблять не более одного грамма молочного сахара в сутки, а при среднетяжелом – до десяти. Выбирая продукты, нужно учитывать два показателя: содержание лактозы в них и общий объем, который хочется употребить.
Блюда, которые содержат лактозу, лучше усваиваются в сочетании с другими продуктами, так как большее количество пищи медленнее проходит через кишечную трубку, следовательно, молекулы лактазы имеют больше времени для расщепления лактозы.
Симптомы лактазной недостаточности у взрослых (часто неспецифические, увы). Главные симптомы – это понос, вздутие живота и боли в области живота. Могут
быть выражены слабо (при частичной непереносимости).
- Понос может начаться через 30 мин или несколько часов после приема пищи, содержащей лактозу. Стул при этом водянистый и пенистый. Если было мало пищи, но много жиров и сахаров, то начало отсрочено.
- Вздутие живота (метеоризм). Возникает ощущение избыточного веса, а также постоянное ощущение тяжести в области живота.
- Тошнота после приема пищи.
- Урчание в животе и повышение газообразования в кишечнике.
- Рвота после приема пищи, содержащей большое количество молочного сахара (симптом более характерен для детей).
- Боли в области живота. После принятия пищи могут появиться спазмы в кишечнике, при регулярном принятии пищи, содержащей лактозу, появляются хронические боли принадавливании на область желудка, снизу. Коликообразные резкие боли в животе
- Отрыжка.
- Хроническая усталость.
- Депрессия.
- Боли в конечностях.
- Беспокойство, головокружение, головные боли.
- Дефицит веса.
- Раздражительность, подавленность, напряженность, нарушения сна.
- Проблемы с кожей.
- Трудности при сосредоточении внимания, чувство разбитости.
Единственным эффективным лечебным средством является питание без лактозы или с ее ограничением.
Что из молочки хорошо переносится?
1. Качественные сыры. Сыры подразделяются по степени созревания: чем дольше созревает сыр, тем меньше молочного сахара в нем остается. Таким образом, твердые и полутвердые сорта утрачивают большую часть лактозы.
2. Сливочное масло, в т.ч. масло ги Жирные и полужирные сливки содержат лактозы меньше, чем молоко, поэтому в исключительных случаях и небольших количествах их употребление допускается.
Сливочное масло содержит очень мало лактозы, а также употребляется в небольших количествах, потому и сомнений в его усвояемости не может быть.
Чем выше в продукте содержание жиров, тем меньше в нем лактозы.
3. Почти вся сладкая молочка (это не значит, что ее нужно обязательно употреблять в пищу). Дело в том, что люди с непереносимостью лактозы, как правило, безо всяких осложнений употребляют мороженое и сгущённое сладкое молоко.
Лактоза, как и любой ди- или олигосахарид (в данном случае, состоящий из остатков галактозы и глюкозы) может расщепляться не только лактазой (β-галактозидазой), атакующей галактозную группу, но и α-глюкозидазой, атакующей остаток глюкозы.
Проблема состоит в том, что для выделения α-глюкозидазы продукт должен ощущаться организмом как сладкий, в то время, как сладость лактозы в 4−5 раз уступает глюкозе и в 6−7 раз — сахарозе (у детей, с их повышенной остротой ощущений, данная проблема не стоит так остро, чем, в основном, и объясняется относительно меньшее число страдающих данным расстройством).
Клинические эксперименты показали, что добавка сахарозы в молочный продукт в количестве 1,0−5,0 % от массы продукта повышает переносимость лактозы до 48−96 % от численности экспериментальной группы в зависимости от её среднего возраста и весовой доли сахарозы.
Продукты, практически всегда содержащие молочный сахар:
- 1. Молоко и молочные продукты. 2. Колбасные изделия в упаковке, включая вареный окорок. 3. Супы в пакетах. 4. Готовые соусы. 5. Хлебобулочные изделия. 6. Ореховая паста. 7. Мороженое. 8. Панировочные сухари. 9. Торты и пироги. 10. Клецки. 11. Крокеты с сыром. 12. Гамбургеры. 13. Чизбургеры. 14. Ветчина. 15. Кетчуп. 16. Горчица. 17. Майонез. 18. Усилители вкуса. 19. Вяжущий компонент для приготовления соусов. 20. Подсластители в готовых упакованных продуктах. 21. Сгущенное молоко. 22. Сыпучие специи, бульоны. 23. Шоколдные батончики, сладости типа леденцов, шоколад (исключение составляютнекоторые сорта горького шоколада). 24. Какао-порошок. 25. Пищевые добавки. 26. Светлые соусы. 27. Пудинги, супы-пюре. 28. Пончики и омлеты.
29. Картофельное пюре.
- 30. Сахарин в таблетках
- 1. Десертный крем — 2,8—6,3. 2. Забеливатель кофе — 10,0. 3. Йогурт из сухого молока — 4,7. 4. Йогурт из цельного молока (3,5%-ный) — 4,0. 5. Йогурт молочный (1,5%-ный) — 4,1. 6. Йогурт молочный (3,5%-ный) — 4,0. 7. Йогурт натуральный — 3,2. 8. Йогурт сливочный — 3,7. 9. Йогурт фруктовый нежирный — 3,1. 10. Йогурт фруктовый обезжиренный — 3,0. 11. Йогурт фруктовый сливочный — 3,2. 12. Йогуртовое мороженое — 6,9. 13. Какао — 4,6. 14. Картофельное пюре — 4,0. 15. Каша манная — 6,3. 16. Каша рисовая на молоке — 18,0. 17. Кефир — 6,0.18. Кефир нежирный — 4,1. 19. Колбасные изделия — 1,0—4,0. 20. Маргарин — 0,1. 21. Масло сливочное — 0,6. 22. Молоко кислое — 5,3. 23. Молоко нежирное — 4,9. 24. Молоко пастеризованное (3,5%-ное) — 4,8. 25. Молоко сгущенное (7,5%-ное) — 9,2. 26. Молоко сгущенное (10%-ное) — 12,5. 27. Молоко сгущенное с сахаром — 10,2. 28. Молоко сухое — 51,5. 29. Молоко сухое обезжиренное — 52,0. 30. Молоко цельное (3,5%-ное) — 4,8. 31. Молоко цельное сухое — 38,0. 32. Молочные коктейли — 5,4. 33. Молочный шоколад — 9,5. 34. Мороженое — 6,7. 35. Мороженое молочное — 1,9—7,0. 36. Мороженое пломбир — 1,9. 37. Мороженое сливочное — 5,1—6,9. 38. Мороженое фруктовое — 5,1—6,9. 39. Нуга — 25,0. 40. Пахта — 3,5. 41. Пахта сухая — 44,2. 42. Пончики — 4,5. 43. Пудинг — 2,8—6,3. 44. Сливки взбитые (10%-ные) — 4,8. 45. Сливки взбитые (30%-ные) — 3,3. 46. Сливки для кофе — 3,8. 47. Сливки для кофе (10%-ные) — 3,8. 48. Сливки пастеризованные — 3,3. 49. Сливки пастеризованные цельные — 3,1. 50. Сметана (10%-ная) — 2,5. 51. Сыворотка сухая — 70,0. 52. Сыр гауда (45%-ный) — 2,0. 53. Сыр камамбер (45%-ный) — 0,1—1,8. 54. Сыр маццарелла — 0,1—3,1. 55. Сыр пармезан — 0,05—3,2. 56. Сыр рокфор — 2,0. 57. Сыр степной — 0,1. 58. Творог (20%-ный) — 2,7.
59. Творог (40%-ный) — 2,6.
Источник:
Непереносимость молока: советы и лечение
В этой статье рассказано, как восстановить способность принимать молочные продукты, важные советы, рекомендации и способы лечения.
Не способность нормально пить молоко и употреблять другие молочные продукты, это проблема для тех, кто хочет набрать чистую мышечную массу. Ведь только подумайте в 100гр. молока содержится 2,5гр.
белка, в обезжиренном твороге в 100гр. 15гр.
белка при этом в случаи отсутствия казеинового протеина, творог сам содержит казеин и принимая его на ночь, мышцы получают защиту от разрушения во время сна, большинство домашних протеиновых коктейлей изготовлено на основании молока.
Можно много говорить, но невозможность нормально включить в пищу молочные продукты, это пусть не глобальная, но проблема.
В детском возрасте молочное продукты воспринимают все, но у некоторых постепенно это способность утрачивается, а вместе с ней прекрасная возможность получать высококачественный белок, кальций и другие витамины и микроэлементы.
Причины исчезновения усвояемости лактозы:
• после болезней • длительного периода времени отсутствия любых молочных продуктов • генетической непереносимости (этот случай наблюдается крайне редко)
Главная проблема не восприятия организмом молока, это снижение лактобактерий до критического уровня, а так как их почти нет, эти бактерии не справляются с задачей переваривать лактозу, имеющуюся в составе молочных продуктов.
Это часто проявляется в результате дисбактериоза, исчезновение микрофлоры в желудочно-кишечном тракте проявляется в 2-ух случаях:
1) Продолжительное отсутствие лактозы 2) Длительной токсическое воздействие на микрофлору
Как же определить, утратили вы способность переносить лактозу или нет?! Для этого есть простые симптомы:
вздутие живота, каждый раз после приёма молочных продуктов в течении 30-40 минут учащённое газообразование, я бы сказал это настоящий пердёж , оно обычно без запаха, но пучит так, что мама не горюй. диарея, это вообще большущая проблема, если застанет в большом городе. спазмы и колика живота
рвота, редко явление, но имеет место.
ВНИМАНИЕ! ЕСЛИ У ВАС АЛЛЕРГИЯ НА БЕЛОК МОЛОКА, КУРС ЛЕЧЕНИЯ ПРИВЕДЁННЫЙ НИЖЕ НЕ ПОДХОДИТ, В ЭТОМ СЛУЧАЕ ОБРАТИТЕСЬ К ВРАЧУ.
Потому что при аллергии, употребления молока вообще запрещено, в том числе сухом виде и молочной сыворотки.
Симптомы аллергия на белок молока следующие:
- тяжело дышать
- резкое опухание глаз и век
- слизистые выделения из носа
- сыпь и зуд на коже
- ощущение спёртости в горле
Непереносимость лактозы лечение
Для того чтобы нормально воспринимать лактозу, нужно соответственно снова возродить количество лактобактерий, для этого есть особые препараты-пробиотики.
Они содержат большое количество бифидобактерий, которые попадая во внутрь начинают активно размножаться и помогают процессу пищеварения.
В нашем случаи остановимся на 2 самых популярных: линекс и бифидумбактерин.
Они считаются самыми эффективными и содержат разнообразные полезные бактерии, линекс лучше покупать в капсулах, а бифидумбактерин в пакетах, принимать их можно вместе.
В самом начале лечения, запивайте эти препараты кипячёным, а через 3-4 дня сырым или пастеризованным молоком, постоянно увеличивая дозу от 100гр. до 300гр.
По окончанию 30-ти дневного курса лечения, молоко будет усваиваться нормально, но пить его придётся постоянно, не делая перерывов более 2-х дней. Это делается для поддержания нормального количества лактобактерий и другой микрофлоры, иначе придётся вернуться назад и выполнить курс снова.
Источник:
Как определить непереносимость лактозы, молока у взрослых и детей? Симптомы, признаки, причины и лечение непереносимости лактозы
Лактоза — это углевод, который содержится во многих продуктах питания. Попадая в организм, он с помощью ферментов, расщепляется на более простые вещества: глюкозу и галактозу. Главным ферментом, отвечающим за расщепления этого дисахарида, является лактаза. Если она синтезируется в малом количестве, то может привести к большим проблемам.
У людей с таким недугом примерно через полчаса после употребления в пищу продуктов, в которых содержится молочный сахар, могут появиться резкие боли, повышенное образование в кишечнике газов или диарея.
Тяжесть симптомов зависит от количества выработки лактазы. Чем этого фермента вырабатывается слизистой тонкого кишечника меньше, тем тяжелее проявление «непереносимости» этого углевода.
ВАЖНО: При небольшом дефиците ферментов, участвующих в процесс расщепления молочного сахара, вышеописанные симптомы «непереносимости» этого углевода могут и не проявиться.
Непереносимость молока, лактозы: симптомы, причины
Симптомы этой проблемы могут выражаться у каждого человека индивидуально
Больше того, у одного и того же человека они также могут проявится по-разному. Это зависит от количества молочного сахара, попавшего в организм, от особенности употребляемых продуктов и других факторов.
Первые симптомы данного недуга проявляются тогда, когда молочный сахар достигает кишечника. При недостатке ферментов, которые его расщепляют, появляется:
- Метеоризм
- Резкие боли в области живота
- Понос (реже запоры)
- Характерное «урчание» в животе
- Вздутие
Иногда к вышеперечисленным симптомам добавляется рвота. Но, этот симптом встречается довольно редко. Он может проявится при употреблении в пищу большого количества молочных продуктов.
У ребенка, который страдает таким недугом, вышеописанные симптомы могут проявится практически сразу после употребления в пищу молочных продуктов. Это связано с особенностью желудочно-кишечного тракта детей.
Если непереносимостью лактозы страдает грудной ребенок, то у него к вышеназванным симптомам могут добавиться: беспокойство, капризность и частые срыгивания. Также малыш может начать часто тужиться.
ВАЖНО: Лактоза необходима кишечнику для размножения в нем бактерий, отвечающих за иммунную систему. У детей, и реже у взрослых, которые исключают этот молочный сахар из своего питания, может наблюдаться упадок сил, слабость, сонливость и частое проявление простудных заболеваний.
На сегодняшний день основными причинами непереносимости лактозы являются:
- Генетика. Один из генов в цепочке ДНК отвечает за выработку лактазы. Он может «снизить» скорость выработки этого фермента. Что приведет к его недостатку и проявлению вышеописанной проблемы
- Острые кишечные инфекции. Лактаза вырабатывается в оболочках кишечника. При инфекциях, а также при приеме различных медикаментов, оболочка кишечника может начать разрушаться. Что приведет к недостатку выработки ферментов, участвующих в расщеплении лактозы
- Целиакия. Патология, которая приводит к непереносимости к некоторым пищевым белкам. Например, глютену. Он, попадая в кишечник в неизмененном (не переработанном) виде, может повредить ворсинки кишечника. Сто также является причиной недостаточной выработки лактазы
Как показывают современные исследования, аллергия на молочные белки, хоть и не связана напрямую с непереносимости лактозы, может стать одной из причин негативных процессов в организме, которые также могут привести к недостатку выработки ферментов, участвующих в переработки молочного сахара.
ВАЖНО: Лактоза — это важное для организма вещество. Именно оно придает вязкость слюне и усиливает процесс усвоения кальция. Больше того, последние исследования связывают лактозу и процесс наработки витаминов группы B.
Как определить непереносимость лактозы у новорожденных и грудных детей?
В материнском молоке собраны полезные и легкоусвояемые для детского организма белки, жиры, витамины, минералы, незаменимые кислоты и другие полезные соединения
Не один производитель смесей для искусственного вскармливания не может и близко подобраться к уникальному составу грудного молока. Но, для детей, страдающих непереносимостью лактозы, употреблять такое молоко в пищу нельзя.
ВАЖНО: Так как молоко матери является основой питания грудного ребенка, лактазная недостаточность может стать серьезной проблемой. И проблемы с кишечником только верхушка айсберга. Если детский организм не может переработать молочный сахар, то ребенок может отстать в развитии.
Существует два вида непереносимости ребенком лактозы:
Первичная. Недостаток синтеза лактазы или отсутствие выработки этого фермента детским организмом. Причинами первичной непереносимости лактозы являются:
- Не окончательно сформировавшийся желудочно-кишечный тракт
- Нарушения генетического характера
- Чрезмерная выработка ферментов, расщепляющих молочный сахар
Вторичные причины непереносимости лактозы у ребенка:
- Воспаление слизистой кишечника
- Кишечные инфекции
- Аллергия на глютен и молочные белки
ВАЖНО: Лактоза — это необходимое для развития центральной нервной системы ребенка вещество. В организме взрослых молочный сахар также положительно влияет на нервную систему. Не так давно ученые выяснили, что лактоза помогает организму проводить профилактику сердечно-сосудистых заболеваний.
Определить непереносимость лактозы можно у детей можно с помощью таких анализов:
- Забор слизистой оболочки кишечника (биопсия). С помощью такой процедуры можно с вероятностью 99,99% определить наличие описываемого недуга. Но из-за травматичности практически не применяется при лечении детей
- Пероральный ввод лактозы. После чего с помощью анализов крови определяется патология. Также, как и биопсия, эта процедура в детском лечении используется очень редко
- Анализ каловых масс. В детском лечении лактозной непереносимости используется наиболее часто. Но, такой анализ обладает наименьшей правдивостью
- Анализ кала на количество и уровень жирных кислот (копрограммы). При превышении этими показателями нормы можно определить описываемый недуг с большой вероятностью
В нашей стране лечение непереносимости лактозы у детей проводится только в том случае если анализ на углеводы, копрограммы и клинические признаки указывают на этот недуг.
Генетическая непереносимость лактозы
Так установлено, что у представителей европеоидной расы реже встречается недостаток ферментов, перерабатывающих лактозу. А вот у представителей азиаткой расы эта проблема встречается довольно часто.
ВАЖНО: Установлено, что с годами выработка лактазы снижается. Около 90% китайских детей уже к 3 – 4 годам страдают непереносимостью лактозы. У белых европейцев она вырабатывается в таком же виде только к 25 годам. А у северных народов: шведов, голландцев и др. высокий уровень выработки лактазы сохраняется практически всю жизнь.
Анализ на непереносимость лактозы
- Очень часто определить непереносимость лактозы можно в домашних условиях, не прибегая к каким-либо анализам. Для этого достаточно просто отказаться от молока и молочных продуктов на несколько дней. Обычно достаточно 2-3 дней и, если после этого работа ЖКХ восстановится, значит проблема именно в непереносимости молочного сахара.
- Но, для того, чтобы точно удостовериться в этом, врач к которому вы обратитесь с такой проблемой может попросить вас сделать следующие анализы:
- Анализ на переносимость. Для этого вводят в организм небольшую дозу лактозы и делают анализ крови. Если сахар в крови не увеличился – констатируется непереносимость этого дисахарида. Дело в том, что в нормальном состоянии лактоза, как и любой другой углевод, должен повышать уровень сахара в крови
- Для проведения такого анализа строится лактозная кривая. Для этого у пациента берут анализ крови утром натощак. Затем ему вводят лактозу и в течении часа после ее введения берут кровь несколько раз. С помощью этих данных строится график, с помощью которого и определяют патологию.
- Анализ на вдыхание водорода. Водород в легкие может попасть из-за непереваренных углеводов. В том числе и лактозы. Высокий уровень водорода в легких верный признак непереносимости молочного сахара
- Пациент принимает небольшое количество молочного сахара. После чего выдыхает воздух в специальный прибор. С его помощью фиксируется количество водорода. И уже на основе его концентрации в выдыхаемом воздухе и определяется описываемая проблема.
- Еще несколько лет тому назад для выявления непереносимости лактозы использовали анализ на слизистую пищеварительного тракта. Ее забор довольно неприятен и сегодня практически не используется.
Аллергия непереносимости лактозы
Ранее эту проблему связывали с аллергией на молочный белок
- Но, современный исследования опровергли это ошибочное мнение. Если у людей диагностирована непереносимость лактозы, то им просто нужно уменьшить потребление молочных продуктов, а не полностью отказаться от них
- Что касается аллергии на молоко, то людям, страдающим от этого недуга, необходимо отказаться от таких продуктов практически полностью
- Кроме того, аллергия на молоко проявляется несколько иными симптомами: стеснениями в горле, затруднением дыхания, появлением сыпи на коже, рвотой и опуханием век
В каких продуктах содержится лактоза?
- Лактоза может попасть в продукты питания двумя способами: естественным и искусственным. В молоке и других продуктах питания этот полисахарид находится изначально
- То есть попадает туда естественным путем. Но, современная пищевая промышленность использует лактозу для производства некоторых продуктов питания
- Например, при производстве колбасы молочный сахар используется как консервант (продлевает срок хранения) и уменьшает горький привкус мясного фарша
Можно ли их заменить безлактозным молоком и сыром?
Сегодня в любом супермаркете можно приобрести продукты питания, которые не содержат лактозы. Даже такие, в которых этот полисахарид находится естественным способом: молоко и сыр. Обычно на упаковках с такими продуктами написано «без лактозы».
Это значит, что в таких продуктах используется молочный сахар, который уже подвергся ферментации на глюкозу и галактозу. Во всем остальном такое молоко и сыр не отличаются от обычных продуктов.
Молочные продукты без лактозы производятся такими известными концернами как Valio, President, Parmalat и т.д.
ВАЖНО: Безлактозное молоко содержит все те же витамины, белки, питательные вещества, что и обычное молоко. В состав этого продукта входят полезные для организма минералы: кальций и фосфор; витамины (D, B12, A, B2 и B3), а также незаменимые аминокислоты.
Еще одним популярным продуктом, в котором изначально присутствует лактоза является сыр
К сожалению, бытует мнение, что любой сыр является безлактозным. Это не так. Правда, при производстве сыра из молока количество лактозы снижается. Но, она остается в достаточном количестве для того, чтобы нанести вред людям с лактазной недостаточностью.
Также, стоит развеять миф о том, что безлактозный сыр — это ненатуральный продукт. Это не так, его производят из молока, в котором лактоза уже ферментирована. Все остальные технологические процессы не отличаются от изготовления обычного сыра.
Непереносимость лактозы лечение
- Лечение этого недуга состоит из диеты по снижению молочного сахара в рационе и прием препаратов, восполняющих недостаток ферментов, расщепляющих лактозу. Кроме того, для лечения этой проблемы нужно увеличить прием пробиотиков, которые не содержат в своем составе лактозы
- Например, таких как «Бактисубтил», «Бифиформ», «Бифистим», «Линекс», «Энтерол» и др. При болях, вызванных непереносимостью лактозы, можно воспользоваться миотропными спазмолитиками
- К сожалению, современная медицина не позволяет полностью избавиться от лактазной недостаточности. Поэтому самым действенным способом уменьшения неприятностей от этого недуга является уменьшение количества продуктов, содержащих лактозу в своем рационе
- Для устранения большинства синдромов этой проблемы достаточно уменьшить в своем рационе количество таких продуктов как: молоко, творог, йогурт и мороженое. Сегодня можно приобрести продукты, в которых молочный сахар уже ферментирована или заменить их. Например, обычное цельное молоко можно заменить не менее полезное соевое или рисовое молоко
ВАЖНО: Приобретая продукты в магазине важно просмотреть их состав. Лактоза может «скрываться» за такими ингредиентами как: сухое молоко, творог, сыворотка, молочные субпродукты и т.п.
Главный недостаток необходимых ферментов не в том, что при употреблении молочных продуктов может нарушиться работа ЖКТ, а в том, что человек страдающий этим недугом, намерено сокращая количество молочных продуктов в своем рационе лишает себя многими питательными веществами. Некоторые из которых являются очень важными.
При непереносимости этого углевода важно восполнить потерю таких веществ, за счет включения употребления продуктов, которыми можно восполнить потери. Например, увеличить в потребление кальция можно за счет употребления капусты брокколи, тунца, репы, сардины и хлебных злаков.
ВАЖНО: Проблему непереваривания молочного сахара можно решить за счет замены продуктов в который он входит — орехами. Они содержат в себе множество аминокислот, растительных жиров и других питательных веществ. Особенно полезен людям с такой проблемой – миндаль.
Препараты непереносимости лактозы
При описываемой проблеме назначают прием медикаментов, которые повышают уровень этого фермента
Детям назначают «Лактаза Беби» и «Лактазар» (для детей), а взрослым «Лактаза Фермент» и «Лактазар» (для взрослых).
- «Лактаза Беби» это капсулы, которые содержат ферменты для расщепления лактозы. Они предназначены для применения детям, у которых наблюдаются признаки описываемого заболевания. Прием этого препарата восполняет недостаточное количество ферментов для расщепления молочного сахара. Прием такого препарата ребенком показан перед каждым кормлением. Для того, чтобы фермент из «Лактаза Беби» не спровоцировал запоры ребенку желательно давать не больше 0,5 капсулы за один прием
- Также при таком недуге важно помочь поджелудочной железе такими ферментами как: «Панкреатин», «Мезим Форте», «Фестал»
- Если непереносимость лактозы вызывает нарушение работы кишечника, то ему можно помочь такими проби- и пребиотиками как: «Бифидумбактерин», «Линекс», «Хилак форте»
Источник:
Непереносимость лактозы
Лактоза один из сложных сахаров, содержащихся в молоке и во всех молочных продуктах.
Во время пищеварительного процесса лактоза расщепляется с помощью лактазы (фермента, выделяемого в тонкой кишке) на простые сахара (моносахариды глюкозу и галактозу), которые всасываются в кровоток. «Непереносимость» означает неспособность переваривать лактозу, часто связанную с недостаточностью фермента лактазы.
Примерно через 30 минут после употребления молока или молочных продуктов, таких как мороженое или творог и домашний сыр, у людей с непереносимостью лактозы может быть понос (диарея) или схваткообразные боли (спазмы в животе) и вздутие живота (повышенное образование газов в кишечнике), степень тяжести которых зависит от уровня нехватки ферментов.
Однако человек с небольшим дефицитом ферментов может не испытывать вовсе никаких симптомов.
Распространено мнение о том, что непереносимость лактозы это аллергия на молоко. На самом деле это не так, и разница между этими двумя понятиями очень велика.
Люди с непереносимостью лактозы не обязательно должны удалять молоко и молочные продукты из своего рациона, но им необходимо контролировать количество молочных продуктов. А вот людям, страдающим от аллергии на молоко, не следует употреблять даже минимального количества молока.
К симптомам аллергии на молоко относятся затрудненное дыхание, стеснение в горле, выделения из носа, опухшие глаза и веки, сыпь на коже и рвоту. Непереносимость лактозы проявляется по-другому.
Врожденный дефицит фермента лактазы, распространенный преимущественно среди лиц, принадлежащих к азиатской расе.
Естественное снижение уровня лактазы, которое начинается еще в детском возрасте (после 3 лет). Насколько значительным будет это снижение, зависит от особенностей организма конкретного человека. Тем не менее, можно с уверенностью сказать, что чем старше человек, тем вероятнее, что он страдает от непереносимости лактозы.
Любое заболевание, которое влияет на клетки тонкой кишки, производящие лактазу, например, воспалительные заболевания и даже грипп. Такое состояние вызывает «вторичную недостаточность лактазы». Это временная проблема, которая исчезает, как только заболевание проходит, поврежденные клетки восстанавливаются и начинают снова вырабатывать ферменты.
Хирургические операции на желудке и кишечнике, которые могут полностью уничтожить способность организма производить лактазу.
- понос, жидкий стул; — повышенное газообразование;
- cпазмы в животе.
Выясните степень вашей непереносимости лактозы. Кроме наблюдения за реакцией своего организма на молоко и молочные продукты, есть два точных способа проверить непереносимость лактозы:
- оральный тест на переносимость; — тест на водород по дыханию (включает в себя измерение уровня водорода в выдыхаемом воздухе, который зависит от количества непереваренной лактозы).
Попробуйте употреблять продукты с уменьшенным количеством лактозы или вовсе не содержащие лактозы. Не следует полностью лишать себя молочных продуктов, содержащих лактозу, т.к. это не только резко сокращает количество кальция в рационе, но и снижает способность вашего организма усваивать кальций из немолочных продуктов (т.к. лактоза помогает кишечнику усваивать и удерживать кальций).
Имейте в виду, что обезжиренное молоко не является более безопасным из-за того, что оно менее жирное. Проблема непереносимости связана не с жирностью, а с лактозой. Пахта и ацидофильное молоко также содержат лактозу, поэтому с ними также следует быть осторожным. Попробуйте йогурт.
Многие люди, страдающие от непереносимости лактозы, могут нормально переварить лактозу, содержащуюся в йогурте. При этом йогурт является отличным источником кальция. Используйте метод проб и ошибок, чтобы определить, какой вид йогурта вы переносите лучше всего. Избегайте пастеризованных йогуртов, т.к.
пользы от них значительно меньше, а вред от лактозы сохраняется.
Пейте шоколадное молоко. Кальций из такого молока прекрасно усваивается, а шоколадный вкус делает его более приятным. Более того, какао может даже стимулировать активность лактазы.
Некоторые сыры, особенно чеддер, пармезан, швейцарский сыр и моцарелла, являются отличным источником кальция. При этом они неопасны с точки зрения лактозы, т.к.
сыворотка, в которой лактозы содержится больше всего, отделяется в процессе приготовления сыра. А вот творог, домашний сыр и рикотта богаты лактозой, поэтому ими не стоит злоупотреблять. Пейте молоко вместе с едой или со злаковыми продуктами.
Прием лактозы одновременно с пищей делает ее переваривание легче и вызывает меньше последствий.
Пейте молоко небольшими порциями (полчашки) несколько раз в день вместе с едой. Это восполнит необходимую дозу кальция и не вызовет особых проблем.
Будьте внимательны и следите за тем, что вы едите. Лактоза может содержаться в хлебе, мороженых овощах, консервированных супах, заправках и соусах для салата, спагетти и т.д., в злаковых завтраках, пирожных, конфетах и даже фармацевтической продукции.
Внимательно следите за признаками непереносимости лактозы. Если у вас есть такая проблема, очень велика вероятность, что она возникнет и у ваших детей. У грудных детей врожденная непереносимость лактозы может угрожать жизни.
Как только ребенка, страдающего от непереносимости лактозы, кормят материнским молоком или искусственным питанием, содержащим молоко, у него появляются колики, газообразование, диарея, и он перестает набирать вес. Сегодня доступно специальное искусственное питание, не содержащее лактозу.
Обратитесь к педиатру, который подберет для вашего ребенка искусственное питание и сбалансированную диету, которая позволит восполнить необходимую норму кальция в его рационе.
Выписать ферменты в виде таблеток или капель. Для лечения других заболеваний выписывать препараты, не содержащие лактозу.
Назначить лечение тяжелой вторичной недостаточности лактазы.
Диетолог может разработать для вас сбалансированную диету.
Врач-педиатр поможет подобрать для вашего ребенка правильное питание и дать вам необходимые рекомендации по кормлению ребенка.
Будьте осторожны и старайтесь не заболеть заболеваниями пищеварительной системы. Кроме этого, почти не существует способов предотвратить такое генетически запрограммированное нарушение, как непереносимость лактозы.
Однако некоторые простые правила предосторожности помогут людям с легкой степенью непереносимости лактазы избежать проявления неприятных симптомов, при этом не лишая себя полностью молока и молочных продуктов.
Если у вас непереносимость лактозы, не лишайте себя совсем молочных продуктов. Попробуйте употреблять в пищу богатые кальцием продукты, например, молоко, но в небольших дозах (меньше чашки) и пейте его во время еды. Обычно сыр и йогурт в небольших количествах достаточно легко переносятся людьми с непереносимостью лактозы.
Также можно попробовать молоко, сыр и творог, не содержащие лактозы или другие источники кальция, например, соевое молоко, миндаль, брокколи и другие зеленые овощи, рыбу и т.д.
Источник:
Непереносимость лактозы, молока у взрослых и детей: симптомы, причины, лечение. Как определить непереносимость лактозы у новорожденного?
Причины, симптомы и способы лечения лактазной недостаточности.
Молочные продукты – незаменимые ингредиенты ежедневного меню. Они богаты кальцием и белком, который способствует росту костей, а также бережет здоровье зубов, ногтей и волос. Но существуют люди, которые не переносят молоко.
Непереносимость молока, лактозы: симптомы, причины
В молоке содержится сложное соединение – лактоза, оно распадается в ЖКТ на глюкозу и галактозу, которые потом всасываются в кишечнике. Чтобы организм смог расщепить лактозу, необходим специальный фермент – лактаза, который образуется в тонком кишечнике. При недостатке выработки этого фермента наблюдается непереносимость молока.
Симптомы непереносимости молока:
- Понос, газообразование
- Вздутие живота
- Боль в животе
- Спазмы
Если после приема молочных продуктов у вас наблюдаются подобные симптомы, стоит проверить концентрацию лактазы. Это можно сделать в лаборатории.
Лактазная недостаточность может быть врожденной, но встречается крайне редко. Чаще всего врачи диагностируют приобретенную непереносимость молока. Она возникает из-за таких недугов:
- Язвенный колит
- Гастроэнтерит
- Бактериальные инфекции кишечника
- Аллергия
- Болезнь Крона
- Целикалия
- Вирусные недуги кишечника
Даже обычное пищевое отравление может привести к непереносимости молока.
Как определить непереносимость лактозы у новорожденных и грудных детей?
У малышей грудного возраста лактазная недостаточность проявляется ярко. Это связано с тем, что малыш рождается с практически стерильным желудком. В нем нет необходимой микрофлоры для переваривания лактозы. Но это легко исправляется, для начала необходимо убедиться в лактазной недостаточности.
Симптомы непереносимости молока у грудничков:
- Срыгивания фонтаном
- Беспокойство у груди или у бутылочки со смесью
- Жидкий стул с белыми комочками
- Кислый запах стула
Анализ на непереносимость лактозы
Оценки симптомов недостаточно для постановки диагноза, обычно врачи назначают дополнительные исследования.
Анализы на непереносимость лактозы:
- Анализ на сахар. Это обычный анализ, который часто сдают больные диабетом. В ходе испытания человек рано утром натощак сдает кровь. После этого он выпивает стакан молока и снова отправляется в лабораторию для сдачи анализа. При нормальном расщеплении лактозы уровень сахара существенно возрастает. Если имеется лактазная недостаточность, то показатели практически не поменяются
- Анализ на водород. Это исследования выдыхаемого воздуха. При огромном количестве водорода после приема молока, можно судить о лактазной недостаточности
- Исследования слизистой. Проще говоря — это исследование, в процессе которого берется кусочек слизистой и изучается ее строение. Сейчас этот вид исследований не применяется
Генетическая непереносимость лактозы
Генетическая непереносимость свойственна всем новорожденным. Ведь малыш рождается на свет, без каких либо жителей в кишечнике. После первого прикладывания к груди, кишечник заселяют микроорганизмы. К годовалому возрасту все симптомы, связанные с лактазной недостаточностью, исчезают.
Существует категория людей, у которых лактаза вообще не вырабатывается. Соответственно им приходится жить без использования молочных продуктов. Такая особенность связана с мутацией гена, из-за которого кишечник работает неправильно.
Генетическая непереносимость лактозы
Аллергия непереносимости лактозы
Существуют разные понятия, которые люди путают. Аллергия на молоко и непереносимость – разные недуги. При аллергии в организме образуется много гистамина. При недостаточности лактазы организм просто не может переварить молоко.
Для уточнения диагноза стоит обратиться к гастроэнтерологу или аллергологу. Достаточно сдать анализ крови на аллергены и кал.
В каких продуктах содержится лактоза?
Несмотря на уверенность многих, что лактоза имеется только в молоке и кисломолочных продуктах, это не так. Как ни странно, но этот белок содержится даже в сахарине и таблетках.
Список продуктов, содержащих лактозу:
- Мороженое
- Молочные продукты
- Шоколад
- Пюре в пакетиках
- Хлебобулочные изделия
- Кондитерские изделия и выпечка
- Быстрая еда
- Кетчуп, горчица, майонез
- Супы в пакетиках
- Колбасные изделия
Продукты, содержащие лактозу
Можно ли их заменить безлактозным сыром и молоком?
- Все зависит от диагноза, если у вас аллергия на лактозу, то в безлактозном молоке или сыре молочный белок остается в неизменном виде
- У вас все равно будет наблюдаться жидкий стул, слезотечение и кожные высыпания. Если у вас лактазная недостаточность, то можно смело кушать продукты без лактозы
- В таких продуктах лактоза уже расщеплена на галактозу и глюкозу, соответственно в вашем организме продукту не нужно будет расщепляться
- В целом состав продуктов такой, как и у обычных молочных. В сыре и молоке содержатся протеины, кальций и полезные микроэлементы
Препараты непереносимости лактозы
Все зависит от вида недуга. Детям до года часто назначают препараты с лактобактериями, именно они оздоровят микрофлору и позволят кишечнику работать нормально.
Препараты от непереносимости лактозы:
- Лактаза
- Лактраза
- Lactozym
- Максилак
- Lact-Aid
Все эти лекарства восполняют дефицит лактазы и эффективны при генетической лактазной недостаточности у детей.
Препараты от непереносимости лактозы
Непереносимость лактозы лечение
Если речь идет о приобретенной лактазной недостаточности, то необходимо вылечить основной недуг. То есть нужно пить антибактериальные и противовирусные препараты при колитах и гастроэнтеритах.
После устранения основной проблемы, выработка лактазы наладится. После антибиотикотерапии нередко назначают препараты, содержащие лактобактерии:
- Линекс
- Лактовит
- БиоГая
- Лактиале
Если подтверждается генетическая непереносимость, связанная с нарушением выработки лактазы, то больному назначается диета. Весь рацион не должен содержать лактозы. При этом больному назначат препараты кальция и витамины.
Самостоятельно ограничивать потребление молока и молочных продуктов нельзя. Стоит выяснить причину непереносимости молока и устранить ее.
Лактазная недостаточность – сложное и распространенное заболевание, от которого страдает 16% земного населения. Только 1% больных имеют генетическую лактазную недостаточность, которая лечится отказом от молочных продуктов. Отказываться от молока при вторичной недостаточности нельзя.
Источник:
Непереносимость молока, почему развивается у детей и как проявляется? Ссылка на основную публикациюglcgb.ru
Непереносимость молока: симптомы и причины у детей и взрослых
У некоторых людей стойкая нелюбовь к молоку связана не с вкусовыми пристрастиями и капризами, а с состоянием их организма. Употребление даже нескольких глотков молока влечет за собой появление разных симптомов: от незначительного вздутия живота до временных нарушений психики. Наиболее распространенной причиной такой непереносимости считается лактазная недостаточность.
Основным сахаром молока человека и млекопитающих является лактоза. Для ее расщепления на молекулы галактозы и глюкозы (именно они всасываются из кишечника в кровь) природа создала особый фермент – лактазу (ее полное название – лактаза-флоризин-гидролаза). При ее нехватке или отсутствии недостаточно переваренная лактоза попадает дальше в толстую кишку и становится там питанием для бактерий. Эти микробы перерабатывают лактозу с образованием избыточных газов и воды.
Причины
 Лактазная недостаточность может быть врожденной (как следствие генных мутаций), и приобретенной (возникать на фоне ряда заболеваний).
Лактазная недостаточность может быть врожденной (как следствие генных мутаций), и приобретенной (возникать на фоне ряда заболеваний).У детенышей многих животных после завершения их грудного вскармливания и перехода на другой тип питания прекращается выработка данного фермента в кишечнике, как ненужного для дальнейшей жизнедеятельности. Поэтому некоторые ученые даже считают, что сохранение толерантности (нормальной переносимости) к молоку у людей старше 2 лет – это не совсем норма, а результат мутаций генов, произошедших много тысячелетий назад. Возникновение этих генетических поломок научные мужи объясняют развитием молочного животноводства. Данную гипотезу они связывают и с существующими этническими различиями в частоте лактазной недостаточности. Так, она практически отсутствует у коренных жителей Северной Европы, Монголии и Индии. Зато ее частота превышает 70 % у латиноамериканцев, азиатов, израильтян и американских индейцев. В России дефицит лактазы выявляется примерно у 16 % населения.
Лактазная недостаточность подразделяется на:
- врожденную (первичную, алактазию новорожденных);
- приобретенную (вторичную).
Врожденная нехватка лактазы, как правило, ассоциирована с генетическими нарушениями. Причинами вторичного дефицита данного фермента могут быть:
Такая лактазная недостаточность может исчезать в случае выздоровления или ремиссии перечисленных недугов. Она, как правило, бывает частичной (т. е. пациент может вполне удовлетворительно переносить какое-то количество молока и кисломолочные продукты).
Симптоматика
Выраженность клинических признаков недостаточности лактазы чрезвычайно вариабельна. Она обусловлена степенью дефицита фермента (его полное или частичное отсутствие) и количеством лактозы в употребляемой пациентами пище.
Наиболее тяжело проявляется врожденная лактазная недостаточность, которая зачастую характеризуется полным отсутствием лактозы в организме (алактазией). Уже через 1–2 часа после первого же приема молока (грудного, коровьего и др.) или молочных смесей у младенца возникают:
- понос (водянистые, пенистые, обильные испражнения с кислым запахом);
- выраженное вздутие живота;
- урчание;
- колики;
- рвота.
Дальнейшие кормления усугубляют симптоматику, появляются признаки обезвоживания, потливость, тахикардия, нарастает потеря веса.
У взрослых чаще все же наблюдается гиполактазия (частичный дефицит), поэтому эти явления менее красочны и возникают только после употребления 1–1,5 стаканов молока. Кроме того, возможны и внекишечные симптомы:
- слабость;
- озноб;
- головокружение;
- боли и ощущение перебоев в работе сердца.
Если же прекратить употребление лактозосодержащих продуктов, то все клинические симптомы пропадают через 3–4 часа.
Диагностика
Во многих случаях никаких особых диагностических процедур для верификации дефицита лактазы не требуется. Ведь появление жалоб четко связано с приемом молока или разных молочных продуктов, а изъятие их из рациона ведет к нормализации самочувствия. Но в спорных случаях доктора могут посоветовать следующее обследование:
- оценку активности лактазы в образцах слизистой (биоптатах) тонкой кишки (биоптаты получают во время эндоскопического исследования: фиброгастродуоденоскопии или фиброэнтероскопии);
- генетическое исследование крови;
- дыхательный тест (водородный);
- нагрузочный лактозный тест;
- определение галактозы в моче и в крови.
Лечение
Базисным лечением для пациентов с нехваткой или отсутствием лактозы является элиминационная диетотерапия (устранение из рациона источников лактозы или их ограничение). Фармакологические препараты имеют второстепенную значимость.
Лечебное питание
При подтверждении алактазии единственным лечением служит полный и пожизненный отказ от молока в любом виде и молочных продуктов. Младенцев переводят на искусственное вскармливание особыми смесями. Такие безлактозные варианты можно отыскать среди смесей Nan, «Бабушкино лукошко», «Нутрилон» и др. Обычно на их упаковках можно увидеть сокращения «БЛ» или «FL». При гиполактазии назначаются низколактозные смеси.
В последующем таким пациентам следует остерегаться источников скрытой лактозы (они могут содержать цельное, сухое или сгущенное молоко). Ими могут оказаться:
- маргарин;
- картофельное пюре из порошка;
- кондитерские изделия;
- выпечка;
- омлеты;
- крем-супы;
- консервированные супы;
- полуфабрикаты;
- белые соусы;
- ирис;
- леденцы;
- смеси для приготовления бисквитов, кексов, блинов;
- готовые приправы.
Людям с серьезным дефицитом лактазы нужно тщательно анализировать состав продуктов и даже лекарств (например, лактоза включена в некоторые пробиотики) перед их приемом.
Кроме того, из-за исключения или значительного ограничения молока у таких пациентов повышен риск нехватки кальция, а следовательно, и возникновения остеопороза, разрежения костной ткани и патологических переломов. Для предотвращения этого больным нужно регулярно есть пищу с высоким содержанием кальция и/или витамина D, способствующего усвоению кальция:
- листовую зелень (салат, шпинат и др.);
- брокколи;
- соевые продукты;
- репу;
- белокочанную капусту;
- консервированную рыбу с мягкими костями (лосось и др.);
- яйца;
- рисовое молоко;
- печень.
Кроме того, на полках супермаркетов сегодня можно отыскать особое безлактозное молоко, оно создано специально для таких пациентов.
В случае гиполактазии пациентам рекомендуют определить свою индивидуальную дозу молока. Некоторые больные могут выпивать по 200 мл (не натощак, в несколько приемов, медленно, по 1–2 раза в неделю). При этом замечено, что по мере постепенного увеличения количества выпиваемого цельного молока улучшается и его переносимость. Если же толерантность к молоку невелика, но возможно употребление кисломолочных продуктов, то нужно включать в питание сыры (особенно брынзу) и йогурты. Они отличаются малым содержанием лактозы и высокой пищевой ценностью.
Фармакотерапия
 Сегодня существуют препараты, содержащие лактазу. Их прием позволяет больным а- или гиполактазией не отказываться от продуктов, в составе которых есть лактоза.
Сегодня существуют препараты, содержащие лактазу. Их прием позволяет больным а- или гиполактазией не отказываться от продуктов, в составе которых есть лактоза.Некоторые пациенты предпочитают не ограничивать себя, а использовать достижения современной фармакологической промышленности. Существует 2 типа лекарств:
- препараты с лактазой, которые следует принимать одновременно с молоком или молочными продуктами (Лактраза и др.);
- лекарства с лактазой, которые добавляются в молоко перед его употреблением (Лактэйд и др.).
Прогноз заболевания (при своевременной диагностике и диетотерапии) благоприятный.
К какому врачу обратиться
При непереносимости молока у детей необходимо обратиться к педиатру, у взрослых — к гастроэнтерологу. Основную роль в лечении играет диетолог, так как очень важно подобрать правильное питание. Для исключения других причин заболевания необходимо проконсультироваться у инфекциониста и аллерголога.
Рейтинг: (голосов - 3, среднее: 5,00 из 5) Загрузка...myfamilydoctor.ru
Аллергия на молоко у ребенка: симптомы и причины / Mama66.ru
Одним из видов негативных реакций иммунитета считается аллергия на молоко у ребёнка. Подвержены болезни чаще дети младшего возраста. Это тяжёлое заболевание, способное вызвать у детей старше 1 года аллергию на потребление коровьего и козьего молока.
Обращение к медикам по этому поводу участились. У 5% детей диагностируется это заболевание, так как молочный белок достаточно распространённый пищевой аллерген.
Симптомы
Нужно различать аллергию на коровий белок и его непереносимость. В первом случае организм видит его как чужеродный элемент и начинает защищаться, а во втором проблема в плохой перевариваемости молочных продуктов. Реакция у детей на белок коровьего молока проявляется в кожных высыпаниях на лице, расстройствах пищеварительной и дыхательной систем.
Симптомы на коже:
- шелушением кожных покровов;
- появлением молочного струпа, экземы;
- ощущением кожного зуда;
- сыпью (крапивница);
- большими красными пятнами на поверхностях кожи лица, груди — атопический дерматит;
- стремительно нарастающей отёчностью в районе шеи и головы — отёк Квинке.
В отношении пищеварительных расстройств аллергия на коровье молоко у детей проявляется:
- кишечными расстройствами — колики, запоры, диарея, метеоризм;
- болями в животе;
- тошнотой, рвотой.
Дыхательные пути реагируют на воздействие коровьего белка:
- заложенностью носа;
- кашлем;
- затруднённым, свистящим дыханием;
- насморком;
- хрипами.
Все эти реакции возникают сразу при попадании белка в организм ребёнка и проявляются как по отдельности, так и в комплексе. Отсроченной реакцией могут быть диарея или зуд кожи, которые появятся спустя несколько дней.
Внимание нужно обращать на такие тревожные симптомы, как отёк Квинке и сыпь, распространение которой происходит стремительно. Такие состояния опасны для жизни детей и требуют срочного обращения к врачам.
Другим фактором, вызывающим у родителей опасение за здоровье и жизнь малыша, является наличие у него лающего кашля, сухого хрипа, дыхания со свистом. Необходима медицинская помощь.
Аллергия на молоко у ребенка проявляется в раннем возрасте, часто еще до года. При правильном лечении она исчезает примерно к 5 годам, и лишь изредка сохраняется на всю жизнь.
Если к этому возрасту недуг не пройдёт, не исключены проблемы с переходом аллергии в другие формы болезни, особенно в опасную бронхиальную астму.
Аллергия на козье молоко у детей отмечается намного реже. К её признакам относят:
- сыпь, кожную экзему;
- воспаление глаз, слизистой оболочки носа;
- зуд в ротовой полости (редкое явление);
- тяжёлое дыхание.
Специфический вкус и запах, который имеет козье молоко, у многих детей вызывает неприятие, кормить пищей на его основе затруднительно. Специалисты считают, что организм чувствует — этот продукт может стать потенциальным аллергеном, поэтому не стоит кормить ребёнка едой с содержанием такого молока, если он отказывается. Причиной аллергии на козье молоко считают наследственный фактор, слабый иммунитет ребёнка.
Диагностика
Правильное диагностирование аллергии на коровье или козье молоко может быть проведено только комплексным методом. Клиническая картина болезни составляется педиатром после визуального осмотра ребёнка. Обращается внимание на присутствие в анамнезе родителей подобной аллергии.
После полного изучения, в оценки внешних проявлений аллергии, наличия сопутствующих болезней (хронические проблемы с кишечником, атопический дерматит, анемия и т. п.), врач назначает пациенту ряд анализов — мочи, кала, крови, кожные пробы прик-тест, которые помогут исключить похожие болезни. Особо значимым считается анализ крови на аллергопробы, позволяющий выявить иммуноглобулин Е к белку коровьего молока.
Зачастую аллергия на молоко диагностируется методом исключения, когда молочные продукты из меню ребёнка временно удаляются. Если после начала их употребления снова появляются симптомы этой болезни, то тест считают положительным, свидетельствующим о присутствии аллергии на белок молока.
Лечение
Состоит лечение, прежде всего, в применении сорбентов, выводящих аллергены. Они циркулируют по всему организму, вызывая аллергическую реакцию любого из органов. Лечение зависит от того, где проявляется негативная реакция.
Желудочно-кишечная система
Дети после года часто жалуются на непродолжительную, но регулярно возникающую боль в районе пупка, если их продолжают кормить молочными продуктами. Беспокоят проблемы с кишечником. Недостаток бифидобактерий ведёт к дисбактериозу. Лечение всех проблем ЖКТ проводится с помощью пробиотиков. Врачи рекомендуют временно заменить молоко в детском рационе на кисломолочные продукты.
Кожные поражения
- Молочный струп (гнейс). Появление повреждений в виде корочки на голове говорит о начале неполадок в организме ребёнка. Лечится с помощью растительного или вазелинового масла, смазыванием головы с последующим вычёсыванием гребешком.
- Атопический дерматит. Представляет собой бляшки, покрытые чешуйками. Образуются с внутренней стороны локтей, под коленями. Ребёнок испытывает сильный зуд, сыпь намокает периодически. Лечение увлажняющими мазями, кремами с цинком. При обострении назначаются антигистаминные средства, ферменты.
- Крапивница. Выступает как аллергическая реакция. Появляются волдыри, вызывающие зуд и желание чесаться. Выглядят как ожог от крапивы. Лечится приёмом антигистаминных препаратов.
- Отёк Квинке. Острое реагирование на приём молока. Отекают слизистые рта, глаза, губы, зуда нет. Высока вероятность асфиксии при отёке гортани. Необходима неотложная помощь медиков, использование гормональных средств.
Дыхательная система
При молочной аллергии органы дыхания поражаются реже. Может появиться аллергический насморк. Опасно развитие ларингоспазма, на который указывают хрипы, затруднённое дыхание. Ребёнок может задохнуться, если не оказать срочную медицинскую помощь. Иногда аллергия доводит до бронхиальной астмы, лечение которой назначит специалист.
В любом случае реакция на белок коровьего молока должна устраниться профессиональными врачами, самолечение недопустимо.
Особенности питания
Хотя у большей части детей аллергия на молочные продукты проходит к 3-5 годам с развитием иммунной и ферментативной систем, некоторым приходится соблюдать диету до того, как исчезнут все проявления болезни. Рекомендации о том, чем кормить больного ребёнка и что следует исключить из его рациона, дает специалист.
Только врач может определить аллерген, учитывая его скрытое присутствие в составе других продуктов и наличие перекрёстной аллергии. Согласно медицинской статистике, дети с аллергией на коровий белок и молочные продукты в 90% случаев имеют такую же реакцию на козье молоко.
Существуют растительные виды молока — соевое, рисовое, овсяное, которыми можно заменить молоко от животных. Такая диета сделает детское меню более разнообразным и полезным. Если нет аллергии на козье молоко, то можно им заменить привычное коровье, поить ребёнка или кормить кашами, приготовленными на его основе.
Добавляется козье молоко также в чай для лучшего усваивания. Придерживаться диеты рекомендуется около 1-2 лет, в течение которых происходит формирование иммунной системы, и ребёнок просто «перерастает» этот вид аллергии.
Хорошей заменой любому молоку могут стать кисломолочные продукты, не вызывающие аллергию. В процессе сквашивания белок распадётся на простые аминокислоты, усваиваемые гораздо лучше, практически не оставляя аллергенов.
Ребёнку можно давать кефир, йогурт, в основе которых может быть коровье или козье молоко. Они обычно не вызывают расстройств ЖКТ. Подбор правильной диеты гарантированно улучшит состояние больного и исход болезни.
Уход за кожей во время обострения
Основное беспокойство с молочной аллергией вызывают повреждения кожи, особенно атопический дерматит, при котором в ней теряется влага, кожа становится сухой с микротрещинами, зудом, теряются её защитные свойства. Вот почему важно обеспечить правильный уход за кожей.
Есть ошибочное мнение, что в период обострения аллергии нельзя купать детей. Напротив, им требуется ежедневное купание для очищения и увлажнения кожных покровов. Купать лучше в ванне, не менее 20 минут, для того, чтобы роговой слой кожи успел насытиться водой.
Она должна быть отстоявшейся, тёплой, около 35° C. Нельзя использовать мочалки, а после купания не вытирать сильно тело, только слегка промокать. Для таких больных следует приобрести специальные моющие средства с противовоспалительным действием.
Важным моментом ухода за кожей считается её увлажнение для восстановления нарушенных защитных свойств. Использование современных средств по уходу за атопической кожей помогает немного восполнить дефекты эпидермиса.
Под руководством детского врача можно подобрать самые эффективные средства, которые позволят подавить аллергические воспаления. Лечение кожи потребует длительных сроков, внимания родителей, активной помощи врачей.
Причины аллергии на молоко
Главная проблема аллергии в незрелости ЖКТ, слабости иммунной системы ребёнка. В большей части случаев реакцию вызывает коровье молоко, изредка — козье, овечье. Основной причиной аллергии на молоко считается наличие в нём казеина — белка, оседающего в виде творожного образования при свёртывании молока. Иммунная система воспринимает казеин как инородное тело, начиная производить антитела, что приводит к появлению аллергии на белок.
Установлена и прямая связь детской аллергии на молоко с родительской негативной реакцией на белок в анамнезе. Если один из родителей имел такого рода аллергию в детстве, то вероятность проблемы у ребёнка будет составлять 30%. Оба родителя с этой болезнью увеличивают возможность получения избыточной реакции на молоко у ребёнка до 80%.
Но аллергия может быть и у ребёнка со здоровыми родителями. Недуг вызывается неправильным питанием при слабом иммунитете. Негативное влияние на детский организм может оказать плохая экология в месте проживания ребёнка. Появление аллергии иногда провоцируется наличием в молоке домашнего животного антибиотиков.
Кисломолочные продукты — различные творожки, кефир, сыр вызывают аллергию редко. Причиной её бывает индивидуальная непереносимость, ослабленный иммунитет. Чаще всего она проявляется из-за добавок в этих продуктах. Внимательней относитесь к их приобретению для детского питания, добавки могут быть агрессивными.
С какими заболеваниями можно спутать аллергию на молоко
Чаще всего аллергию на коровье молоко путают с лактазной недостаточностью, которая является врождённым дефектом ферментной пищеварительной системы. Для него характерна недостаточная выработка в кишечнике фермента, отвечающего за расщепление молочного сахара.
У ребёнка с такой проблемой создаётся непереносимость любого молока. Обе болезни имеют сходные симптомы, проявляющиеся в диарее, коликах, метеоризме.
Отличить их можно проведением теста на лактазную недостаточность, который для ребёнка возраста от года состоит в исключении из меню молочных продуктов. Если нет симптомов в ближайшие дни, то это означает, что у них аллергия не на белок. Подробнее о питании малышей с лактазной недостаточностью →
Желудочно-кишечные аллергии на молоко нередко напоминают реакцию на другие продукты или кишечные инфекции. При выраженных симптомах болезней верхних дыхательных систем (насморк, бронхит) аллергия на молоко у ребёнка может также восприниматься как следствие этих заболеваний, поэтому важно отличать их.
Аллергия на любой вид молока при условии соблюдения диеты чаще всего заканчивается в раннем возрасте — к 5 годам, что объясняется становлением к этому возрасту работы пищеварительной системы ребёнка. Лишь у 15% детей, зачастую имеющих и другие аллергические реакции, болезнь сохраняется.
Учёные проводили опыт, связанный с аллергией на молоко. Давая ребёнку с каждым днём всё большую порцию молока, они заметили уменьшение кожных проявлений. И сделали вывод, что такая тренировка иммунной системы позволит постепенно избавиться от болезни.
Автор: Тамашевская Инна
Разница между аллергией на молоко и непереносимостью лактозы
Советуем почитать: Причины и симптомы пневмонии у новорожденных
mama66.ru
Непереносимость молочных продуктов у ребенка. 8 видов растительного молока и как их приготовить в домашних условиях
Лактазная недостаточность или аллергия на молочный белок у ребенка заставляет исключить из рациона молочные продукты, другими словами “посадить” ребенка на безмолочную диету и пересмотреть детское меню. Если у взрослого человека это не вызывает особых проблем, то у ребенка молочные продукты составляют львиную долю рациона питания. Из статьи вы сможете узнать о молочной непереносимости, видах растительного молока, их пользе и способах приготовления в домашних условиях.
Что же такое молочная непереносимость? Под ней подразумевают неспособность организма переваривать и усваивать лактозу. Лактоза (молочный сахар) – это большая молекула сахара, которая состоит из глюкозы и галактозы. Для того, чтобы лактоза успешно всасывалась в кишечнике, она прежде должна быть расщеплена на глюкозу и галактозу. Фермент, который расщепляет лактозу, называется лактаза, и он в норме находится на поверхности клеток, выстилающих тонкий кишечник. Непереносимость лактозы – это снижение или отсутствие активности лактазы (лактазная недостаточность). Лактазная недостаточность может быть врожденной, вторичной или развиться вследствие сопутствующих факторов. Некоторые люди с непереносимостью лактозы абсолютно не могут переваривать молочные продукты, в то время как другие могут употреблять их в небольших количествах.
Проявление симптомов обычно начинается через 30 минут-2 часа после употребления молочных продуктов. К основным симптомам непереносимости лактозы относятся:
- метеоризм
- боль и судороги
- урчание в животе
- тошнота
- диарея
- рвота
- для грудных детей характерно проявление беспокойства уже через несколько минут после кормления, срыгивание
Другой причиной, при которой ребенок не может употреблять молочные продукты, есть аллергия на молочный белок. В коровьем молоке главным белком, вызывающим аллергию, является казеин. У этого белка довольно крупные молекулы, которые с трудом поддаются расщеплению под воздействием ферментов, вырабатываемых кишечником младенца. Так что многие молекулы казеина в полурасщепленном виде могут всасываться в кровь, где распознаются иммунными клетками как чужеродные, от которых необходимо защищаться, с последующим образованием антител.
Симптомы аллергии на молочный белок:
- частые обильные срыгивания после кормления
- рвота
- кишечные колики у младенца, сопровождающиеся длительным болезненным криком
- метеоризм
- диарея
- обезвоживание
- недостаточные прибавки в весе по сравнению с возрастной нормой
- молочный струп
- атопический дерматит (красные пятна на лице, груди, в кожных складках)
- крапивница (мелкоточечная сыпь)
- отек Квинке (мгновенно нарастающая отечность, особенно в области головы и шеи)
- аллергический насморк
- кашель
- свистящее дыхание и хрипы
- кровотечения (редко)
Считается, что у подавляющего большинства детей, аллергия на белок молока проходит в возрасте от 3-х лет. Но у некоторых детей непереносимость молочного белка сохраняется на всю жизнь. Им приходится строить свою диету так, чтобы исключить из рациона все молочные продукты.
Если для взрослого человека непереносимость лактозы не приносит существенных неудобств, так как ему проще отказаться от молокосодержащих продуктов, а некоторые взрослые и вовсе не догадываются о существовании у себя такой проблемы, то у ребенка молочные продукты в большой доле присутствуют в рационе питания, как правило в виде молока, йогурта, кефира и сыров.
Основной недостаток в отсутствии молокосодержащих продуктов для детей это дефицит кальция.
Из каких других (немолочных) продуктов можно получить кальций:
- семена кунжута
- миндаль
- листовая капуста
- брокколи
- ежевика
- черная смородина
- курага
- инжир
- фасоль
- морковь
- амарант
- финики
- артишок
- апельсин
Здесь перечислен список с бОльшим содержанием кальция, в меньшей степени кальций присутствует во многих продуктах растительного происхождения. Поэтому, если рацион питания ребенка сбалансирован и разнообразен, то дефицита кальция, из-за отсутствия в рационе молочных продуктов, быть не должно. Для эффективного усвоения кальция, дополнительно нужно присутствие витамина D, который вырабатывается организмом под действием солнечного света, либо необходимо пополнять его запасы в продолжительный пасмурный период времени с помощью добавок.
Для того, чтобы разнообразить детское меню, предлагаем вам 8 видов растительного молока с рецептами для самостоятельно приготовления в домашних условиях.
Наиболее лучшим вариантом растительного молока для детей есть кокосовое молоко - молочно-белая сладковатая жидкость, вырабатываемая из мякоти созревшего кокосового ореха. Содержание жиров в нем в среднем составляет 27 %, углеводов - 6 %, белка - 4 %. А еще молоко содержит витамины В1, В2, В3, С. Оно имеет легкий сладковатый привкус и приятный кокосовый аромат. Стоит кокосовое молоко недешево, постоянно покупать его не всем по карману, поэтому расскажем, как его можно приготовить дома. Для этого понадобится кокос, вода (количество зависит от размера кокоса, приблизительно 1 л) и блендер. Кокос очистить, мякоть натереть на терке и переложить в блендер. Добавить немного воды, чтобы покрылась вся мякоть кокоса, и измельчить в блендере (около минуты), затем процедить через мелкое сито или марлю. Жмых повторно бросаем в блендер, добавляем воду, измельчаем, цедим. Повторить процедуру еще один раз. Затем повторяем процесс, но уже заливаем в блендер молоко без жмыха, прокручиваем, затем процеживаем. Жирность молока будет зависеть от количества воды, можете регулировать по своим вкусовым предпочтениям. Жмых можно использовать для добавления в каши, смузи, мороженое или приготовить с ним конфеты либо десерт. Молоко можно пить, добавлять в каши, готовить с ним десерты, а также добавлять в супы и вторые блюда. В холодильнике масло кокоса быстро переходит в твердый вид, но в тепле снова тает и смешиватся с водой.
Также растительное молоко можно приготовить из риса - рисовое молоко. Оно получается густоватое. В рисовом молоке содержится витамин B6, железо, ниацин, магний и медь. 2 чашки (1 чашка — 240 мл.) вареного коричневого или нешлифованного риса, 3-4 чашки воды. Измельчаем в блендере (первоначально наливаем воды столько, чтобы покрыть рис, не больше и не меньше), процеживаем полученную жидкую массу через марлю или мелкое сито. Жмых снова возвращаем в блендер, добавляем воду, измельчаем и процеживаем. Затем повторяем процесс, но уже заливаем в блендер молоко без жмыха, прокручиваем, затем процеживаем. При желании можно добавить специи - корицу или имбирь. Подсластить можно медом или финиками. Если хочется шоколадного молока, добавьте какао. Рисовое молоко немного гуще по своей консистенции, чем другие.
Если у ребенка нет аллергии на орехи, а именно миндаль, то можно приготовить вкусное миндальное молоко. Вкус у миндального молока кремовый и мягкий. Энергетическая ценность молока будет зависеть от его плотности (количества воды и орехов), оно богато белками и жирами. В нем также содержатся витамин E, А и витамины группы В, кальций, железо, магний, фосфор, калий, натрий, медь и цинк. Как приготовить: 1 чашку миндаля (1 чашка — 240 мл.) замочить на ночь в воде. Миндаль промыть и отправить в блендер, добавить воду (первоначально наливаем воды столько, чтобы покрыть миндаль) и измельчить. Жидкую массу процедить через мелкое сито или марлю. Жмых снова возвращаем в блендер, добавляем воду, измельчаем и процеживаем. Затем повторяем процесс, но уже заливаем в блендер молоко без жмыха, прокручиваем, затем процеживаем. Должно уйти около 2-3 чашек воды. При желании можно подсластить медом или финиками.
Еще один вариант растительного молока - овсяное молоко. В нем присутствуют белки, жиры, углеводы и пищевые волокна. А также витамины группы А, В, Е и микроэлементы: кальций, калий, кремний, железо, медь, цинк и магний. 2 чашки овсяных хлопьев (чашка — 240 мл.) залить водой на 15 минут. После чего воду слить, а овсяные хлопья поместить в блендер, добавить воды (первоначально наливаем воды столько, чтобы покрыть овсяные хлопья) и измельчить. Жидкую массу процедить через мелкое сито или марлю. Жмых снова возвращаем в блендер, добавляем воду, измельчаем и процеживаем. Затем повторяем процесс, но уже заливаем в блендер молоко без жмыха, прокручиваем, затем процеживаем. Должно уйти около 3-4 чашек воды. При желании можно подсластить медом или финиками, добавить специи - корицу или имбирь, либо добавить какао, сделав молоко шоколадным.
- Молоко из семечек подсолнечника
Для приготовления используются сырые (не жареные) семечки подсолнечника. Вкус у такого молока имеет легкую горчинку и выраженный вкус семечек. В нем содержатся белки, жирные кислоты, витамины А, Е, РР и витамины группы В, фосфор, селен, медь, цинк калий, магний и железо. Для приготовления молока необходимо заранее замочить 1 чашку семечек подсолнечника, затем промыть и отправить в блендер, добавить воду (первоначально наливаем воды столько, чтобы покрыть семечки) и измельчить. Жидкую массу процедить через мелкое сито или марлю. Жмых снова возвращаем в блендер, добавляем воду, измельчаем и процеживаем. Затем повторяем процесс, но уже заливаем в блендер молоко без жмыха, прокручиваем, затем процеживаем. Должно уйти около 3-4 чашек воды. При желании можно добавить ваниль. Или подсластить медом, финиками.
Богато кальцием кунжутное молоко, поэтому очень полезное для детей и беременных, но имеет горчинку и явный выраженный вкус кунжута. Если ребенку не придется по вкусу молоко с горьковатым вкусом, его можно использовать для заправки сладких каш, десертов, добавлять в смузи, мороженое, парфе или выпечку. Кроме кальция, молоко также содержит фосфор, натрий, калий, цинк, медь, магний, железо, марганец и витамины группы В, А, Е, РР. Для приготовления молока понадобиться 1 чашка семян кунжута (сырых) и 3-4 чашки воды. Кунжут замачиваем на 1-2 часа в холодной воде. После чего воду слить, а семена кунжута поместить в блендер, добавить воды (первоначально наливаем воды столько, чтобы покрыть семена) и измельчить. Жидкую массу процедить через мелкое сито или марлю. Жмых снова возвращаем в блендер, добавляем воду, измельчаем и процеживаем. Затем повторяем процесс, но уже заливаем в блендер молоко без жмыха, прокручиваем, затем процеживаем. При желании можно подсластить медом или финиками.
Еще существует конопляное молоко. Его не стоит боятся, оно не имеет наркотического эффекта. Конопляное молоко получают из семян конопли, которые богаты кальцием и белком. Молоко содержит незаменимые жирные кислоты (включая омега-3), необходимые для строительства здоровых клеток организма и здоровья сердечно-сосудистой системы, кальций, витамин D, B12, Е, фосфор, магний, цинк, рибофлавин. Вкус у такого молока мягкий, густой и кремовый. Для приготовления молока необходимо: 1 чашка семян конопли, 3 – 4 чашки воды. Семена замачиваем на 1-2 часа в холодной воде. После чего воду слить, а семена поместить в блендер, добавить воды (первоначально наливаем воды столько, чтобы покрыть семена) и измельчить. Жидкую массу процедить через мелкое сито или марлю. Жмых снова возвращаем в блендер, добавляем воду, измельчаем и процеживаем. Затем повторяем процесс, но уже заливаем в блендер молоко без жмыха, прокручиваем, затем процеживаем. При желании можно подсластить медом или финиками.
И соевое молоко. Его можно употреблять в сыром или вареном виде (больше похоже на магазинное). Оно богато белком, макро- и микроэлементами, изофлавоном, витамином В1, В12 и Е. Также в нем содержится много растительной клетчатки. А вот кальция в нем мало, поэтому магазинное молоко часто дополнительно обогащено кальцием. Соевое молоко стоит употреблять умеренно и чередовать с другими видами молока. Для приготовления домашнего молока понадобиться 100 г сушеной сои и 3-3,5 чашки воды. Замочить сою в воде на ночь. После замачивания стоит удалить кожуру (потереть сою руками, чтобы отделить прозрачные шкурки) и промыть сою в холодной воде. Переместить сою в блендер, добавить воды, чтобы покрылась вся соя, измельчить на высокой скорости в течение минуты. Жидкую массу процедить через мелкое сито или марлю. Жмых снова возвращаем в блендер, добавляем воду, измельчаем и процеживаем. Затем повторяем процесс, но уже заливаем в блендер молоко без жмыха, прокручиваем, затем процеживаем. Перелить молоко в кастрюлю и довести до кипения, после чего охладить до комнатной температуры. При желании можно подсластить медом или финиками.
Растительное молоко, как и животного происхождения, желательно употреблять в умеренных количествах, а чередование разных видов молока будет идти только на пользу, обогащая организм разными витаминами, минералами, жирными кислотами, и способствуя нормализации метаболических процессов и пищеварения.
Растительное молоко может хранится в холодильнике до 5-ти дней. Побочный продукт от приготовления растительного молока можно не выбрасывать, а использовать добавляя в салаты, каши, блюда из овощей, выпечку, десерты, конфеты и мороженое.
Шоколадные монетки с сухофруктами и клюквой - ищите здесь
mybabe.info
Непереносимость молочных продуктов у детей симптомы и лечение
У некоторых людей стойкая нелюбовь к молоку связана не с вкусовыми пристрастиями и капризами, а с состоянием их организма. Употребление даже нескольких глотков молока влечет за собой появление разных симптомов: от незначительного вздутия живота до временных нарушений психики. Наиболее распространенной причиной такой непереносимости считается лактазная недостаточность.
Основным сахаром молока человека и млекопитающих является лактоза. Для ее расщепления на молекулы галактозы и глюкозы (именно они всасываются из кишечника в кровь) природа создала особый фермент – лактазу (ее полное название – лактаза-флоризин-гидролаза). При ее нехватке или отсутствии недостаточно переваренная лактоза попадает дальше в толстую кишку и становится там питанием для бактерий. Эти микробы перерабатывают лактозу с образованием избыточных газов и воды.
Причины
Лактазная недостаточность может быть врожденной (как следствие генных мутаций), и приобретенной (возникать на фоне ряда заболеваний).
У детенышей многих животных после завершения их грудного вскармливания и перехода на другой тип питания прекращается выработка данного фермента в кишечнике, как ненужного для дальнейшей жизнедеятельности. Поэтому некоторые ученые даже считают, что сохранение толерантности (нормальной переносимости) к молоку у людей старше 2 лет – это не совсем норма, а результат мутаций генов, произошедших много тысячелетий назад. Возникновение этих генетических поломок научные мужи объясняют развитием молочного животноводства. Данную гипотезу они связывают и с существующими этническими различиями в частоте лактазной недостаточности. Так, она практически отсутствует у коренных жителей Северной Европы, Монголии и Индии. Зато ее частота превышает 70 % у латиноамериканцев, азиатов, израильтян и американских индейцев. В России дефицит лактазы выявляется примерно у 16 % населения.
Лактазная недостаточность подразделяется на:
- врожденную (первичную, алактазию новорожденных);
- приобретенную (вторичную).
Врожденная нехватка лактазы, как правило, ассоциирована с генетическими нарушениями. Причинами вторичного дефицита данного фермента могут быть:
- вирусные гастроэнтериты;
- бактериальные кишечные инфекции;
- лямблиоз;
- пищевая аллергия;
- болезнь Крона;
- амилоидоз;
- болезнь Уиппла;
- целиакия;
- язвенный колит.
Такая лактазная недостаточность может исчезать в случае выздоровления или ремиссии перечисленных недугов. Она, как правило, бывает частичной (т. е. пациент может вполне удовлетворительно переносить какое-то количество молока и кисломолочные продукты).
Симптоматика
Выраженность клинических признаков недостаточности лактазы чрезвычайно вариабельна. Она обусловлена степенью дефицита фермента (его полное или частичное отсутствие) и количеством лактозы в употребляемой пациентами пище.
Наиболее тяжело проявляется врожденная лактазная недостаточность, которая зачастую характеризуется полным отсутствием лактозы в организме (алактазией). Уже через 1–2 часа после первого же приема молока (грудного, коровьего и др.) или молочных смесей у младенца возникают:
- понос (водянистые, пенистые, обильные испражнения с кислым запахом);
- выраженное вздутие живота;
- урчание;
- колики;
- рвота.
Дальнейшие кормления усугубляют симптоматику, появляются признаки обезвоживания, потливость, тахикардия, нарастает потеря веса.
У взрослых чаще все же наблюдается гиполактазия (частичный дефицит), поэтому эти явления менее красочны и возникают только после употребления 1–1,5 стаканов молока. Кроме того, возможны и внекишечные симптомы:
- слабость;
- озноб;
- головокружение;
- боли и ощущение перебоев в работе сердца.
Если же прекратить употребление лактозосодержащих продуктов, то все клинические симптомы пропадают через 3–4 часа.
Во многих случаях никаких особых диагностических процедур для верификации дефицита лактазы не требуется. Ведь появление жалоб четко связано с приемом молока или разных молочных продуктов, а изъятие их из рациона ведет к нормализации самочувствия. Но в спорных случаях доктора могут посоветовать следующее обследование:
- оценку активности лактазы в образцах слизистой (биоптатах) тонкой кишки (биоптаты получают во время эндоскопического исследования: фиброгастродуоденоскопии или фиброэнтероскопии);
- генетическое исследование крови;
- дыхательный тест (водородный);
- нагрузочный лактозный тест;
- определение галактозы в моче и в крови.
Лечение
Базисным лечением для пациентов с нехваткой или отсутствием лактозы является элиминационная диетотерапия (устранение из рациона источников лактозы или их ограничение). Фармакологические препараты имеют второстепенную значимость.
Лечебное питание
При подтверждении алактазии единственным лечением служит полный и пожизненный отказ от молока в любом виде и молочных продуктов. Младенцев переводят на искусственное вскармливание особыми смесями. Такие безлактозные варианты можно отыскать среди смесей Nan, «Бабушкино лукошко», «Нутрилон» и др. Обычно на их упаковках можно увидеть сокращения «БЛ» или «FL». При гиполактазии назначаются низколактозные смеси.
В последующем таким пациентам следует остерегаться источников скрытой лактозы (они могут содержать цельное, сухое или сгущенное молоко). Ими могут оказаться:
- маргарин;
- картофельное пюре из порошка;
- кондитерские изделия;
- выпечка;
- омлеты;
- крем-супы;
- консервированные супы;
- полуфабрикаты;
- белые соусы;
- ирис;
- леденцы;
- смеси для приготовления бисквитов, кексов, блинов;
- готовые приправы.
Людям с серьезным дефицитом лактазы нужно тщательно анализировать состав продуктов и даже лекарств (например, лактоза включена в некоторые пробиотики) перед их приемом.
Кроме того, из-за исключения или значительного ограничения молока у таких пациентов повышен риск нехватки кальция, а следовательно, и возникновения остеопороза, разрежения костной ткани и патологических переломов. Для предотвращения этого больным нужно регулярно есть пищу с высоким содержанием кальция и/или витамина D, способствующего усвоению кальция:
- листовую зелень (салат, шпинат и др.);
- брокколи;
- соевые продукты;
- репу;
- белокочанную капусту;
- консервированную рыбу с мягкими костями (лосось и др.);
- яйца;
- рисовое молоко;
- печень.
Кроме того, на полках супермаркетов сегодня можно отыскать особое безлактозное молоко, оно создано специально для таких пациентов.
В случае гиполактазии пациентам рекомендуют определить свою индивидуальную дозу молока. Некоторые больные могут выпивать по 200 мл (не натощак, в несколько приемов, медленно, по 1–2 раза в неделю). При этом замечено, что по мере постепенного увеличения количества выпиваемого цельного молока улучшается и его переносимость. Если же толерантность к молоку невелика, но возможно употребление кисломолочных продуктов, то нужно включать в питание сыры (особенно брынзу) и йогурты. Они отличаются малым содержанием лактозы и высокой пищевой ценностью.
Фармакотерапия
Сегодня существуют препараты, содержащие лактазу. Их прием позволяет больным а- или гиполактазией не отказываться от продуктов, в составе которых есть лактоза.
Некоторые пациенты предпочитают не ограничивать себя, а использовать достижения современной фармакологической промышленности. Существует 2 типа лекарств:
- препараты с лактазой, которые следует принимать одновременно с молоком или молочными продуктами (Лактраза и др.);
- лекарства с лактазой, которые добавляются в молоко перед его употреблением (Лактэйд и др.).
Прогноз заболевания (при своевременной диагностике и диетотерапии) благоприятный.
К какому врачу обратиться
При непереносимости молока у детей необходимо обратиться к педиатру, у взрослых — к гастроэнтерологу. Основную роль в лечении играет диетолог, так как очень важно подобрать правильное питание. Для исключения других причин заболевания необходимо проконсультироваться у инфекциониста и аллерголога.
Посмотрите популярные статьи
Симптомы аллергии схожи между собой, поэтому не всегда получается распознать аллерген. При несвоевременном выявлении он постоянно находится в крови, затрагивая все органы и системы, поэтому важно устранить его как можно скорее. Аллергические реакции на молоко наиболее распространены из-за неразвитости пищеварительной системы ребенка до двух лет. При правильном подходе к питанию и лечению такая реакция проходит к пяти годам. Главное при этом не перепутать истинную аллергию с лактазной недостаточностью и другими заболеваниями.
Содержание:
- Причины аллергии на молоко
- Симптомы аллергии на молоко
- Расстройство пищеварения
- Кожные проявления аллергии на молоко
Диагностика Как отличить аллергию на молоко от лактазной недостаточности Лечение аллергии на молоко
- Особенности питания
- Выбор адаптированной смеси для детей на искусственном вскармливании
- Медикаментозное лечение
Причины аллергии на молоко
Под аллергией понимают чувствительность организма к определенным веществам, которые воспринимаются как чужеродные. Неправильный иммунный ответ провоцирует развитие реакций со стороны дыхательной или пищеварительной систем, в виде кожных высыпаний.
Аллергия на молоко – один из видов пищевой аллергии. Существуют аллергические реакции двух видов. Это так называемая истинная аллергия, когда реакция возникает при употреблении даже небольшого количества молока или содержащих его продуктов. Псевдоаллергия появляется на фоне употребления избыточного количества продукта, когда необходимое количество ферментов для его переваривания не успевает выработаться. Аллергия появляется не из-за самого молока, а из-за его количества.
Белки по своей химической структуре – это набор аминокислот. Попадая в пищеварительный тракт, они подвергаются действию ферментов и распадаются на отдельные элементы. Только так они способны усвоиться полностью. Молоко содержит почти 30 антигенов, наиболее активные среди которых — казеин, сывороточные белки α-лактоальбумин, β-лактоглобулин. Последний белок наиболее агрессивен, и именно на него возникают чаще всего аллергические реакции.
Пищеварительная система ребенка не до конца сформирована, не все нужные ферменты присутствуют, поэтому цепочка белка разрушается частично, остаются звенья, которые объединяют в себе несколько аминокислот. Такие сложные элементы вызывают реакцию иммунитета, потому что воспринимаются им как нечто «нераспознанное», чужеродное.
Симптомы аллергии на молоко
Как правило, родители сразу замечают изменения в поведении и состоянии своего ребенка, потому что проявляются они в течение нескольких дней после употребления продукта. Стоит помнить при этом, что аллергия на молоко может быть вторичной, то есть возникнуть на фоне каких-то других болезней, например, энтеровируса, ротавируса, присутствия паразитов, длительного течения других аллергических реакций. Напротив, длительная аллергия на молоко может спровоцировать реакции на пищевые продукты, которые раньше переносились нормально.
Расстройство пищеварения
Молоко матери – идеальная еда для младенца. Оно уже содержит ферменты, которые при попадании в желудок помогают усвоить пищу. Именно поэтому важно не просто с рождения кормить малыша грудным молоком, но и продолжать делать это при введении прикорма и даже при переходе ребенка на уже взрослую пищу. Так риск развития аллергии будет сведен к минимуму.
Слизистая желудочно-кишечного тракта грудничка еще рыхлая, аллергены легко проникают сквозь нее. Полное развитие происходит лишь к 2 годам, тогда у кишечника появляется способность задерживать чужеродные вещества, не пускать их в кровь.
У детей до года аллергия на молоко выражается чаще всего расстройством со стороны пищеварительной системы, которая еще не способна справиться со своими обязанностями. Основными симптомами становится диарея, метеоризмы, колики. У новорожденных наблюдаются частые и обильные срыгивания, у детей постарше – рвота. В кале присутствует створоженное молоко или непереваренная пища (если уже введен прикорм).
Некоторые родители наблюдают прожилки крови. Это опасный симптом, свидетельствующий о повреждении слизистой кишечника. При этом кожных высыпаний может и не быть. В этом случае необходимо сразу же обращаться к врачу и проходить обследование.
Следствием всего перечисленного является уменьшение количества бифидобактерий, происходит размножение патогенной микрофлоры. Все это оказывает негативное влияние на общее самочувствие ребенка.
Понять, что у малыша болит животик, можно по тому, что он поджимает ножки, плачет. Ребенок становится беспокойным, плохо спит и плохо набирает вес.
Дети постарше редко страдают от аллергии на молоко, их пищеварительная система уже вырабатывает достаточное количество ферментов. Если же ребенок не «перерос» такое состояние, то родители наверняка к этому возрасту сумели выявить аллерген и исключить его. Если все же аллергия на молоко появляется, то симптомы ее будут отличны от детей младшего возраста.
Так, первой реакцией чаще всего бывает рвота, так как организм сразу же старается избавиться от аллергена. Диарея встречается не у всех, в основном расстройство пищеварения проявляется вздутием и, как следствие, болью, которая локализуется вокруг пупка. Приступы длятся до получаса.
Кожные проявления аллергии на молоко
Кожные реакции бывают как внезапные (сразу или в течение нескольких часов после употребления продукта), так и отсроченные (спустя несколько дней, так называемый накопительный эффект). Проявляются они следующим образом:
- Молочный струп (гнейс). Это корочки, которые образуются на голове (волосистой части, на шее, ушах, бровках). Беспокоят чаще детей до года на искусственном вскармливании.
- Экзема. Мелкие пузырьки, могут появляться на любых участках тела. Пузырьки лопаются, на их месте возникают эрозии и язвочки. Затягиваясь, они образуют корочки.
- Атопический дерматит. Чаще всего располагается на лице, в локтевых впадинах и в подмышках, паховых складках.
- Крапивница. Волдыри на коже, которые выступают над поверхностью, имеют розовый или красный оттенок, сильно зудят.
- Отек Квинке. Это реакции немедленного типа. Появляется отечность в местах с выраженной подкожной клетчаткой (слизистые, лицо, половые органы). Зуда при этом не бывает. Опасен отек гортани, так как это ведет к затруднению дыхания, ребенок может задохнуться.
Важно: Аллергия на молоко иногда возникает со стороны дыхательной системы: кашель, чихание, обильные выделения из носа, отек слизистой и нарушение носового дыхания. Опасным последствием может стать ларингоспазм, когда происходит отек связок. Это грозит асфиксией.
Диагностика
Ребенка следует показать педиатру или аллергологу. Дополнительные анализы помогут отличить аллергию на молоко от реакций на другие продукты и от лактазной недостаточности:
- Копрограмма. В кале обнаруживаются непереваренные частички пищи, эритроциты при повреждении стенок кишечника.
- Общий анализ крови для обнаружения иммуноглобулинов E.
- Скарификационные пробы. Проводятся у детей с 5 лет. На спине или плече наносят кожные насечки, нумеруя их. Каждый номер соответствует определенному аллергену, который наносят на микроранку. Через время оценивают результат. Если кожа вокруг насечки воспалилась, это говорит о положительной реакции на аллерген.
После анализа проведенных исследований врач определит вид реакции, выяснит, есть ли нарушения со стороны пищеварительной системы, хорошо ли ребенок набирает вес. На основании собранного анамнеза назначается лечение и даются рекомендации по питанию ребенка.
Как отличить аллергию на молоко от лактазной недостаточности
Аллергические реакции при употреблении ребенком молока могут быть спровоцированы лактозой и молочным белком. Тем не менее, непереносимость молочного сахара (лактозы) и аллергия на молочный белок не одно и то же, лечение и диета будут совершенно разные. Непереносимость молока – это трудность или невозможность его переваривания, при котором иммунная система не участвует. Аллергия – это ответ иммунитета на чужеродный белок.
Основная причина непереносимости лактозы – недостаточная выработка определенного фермента кишечника, лактазы, который расщепляет молочный сахар на простые углеводы, после чего они способны полностью всасываться. При недостатке этого фермента лактоза пребывает в кишечнике в неизменном виде.
При непереносимости лактозы у ребенка появляются колики и вздутие живота, рвота, диарея, изменяется консистенция испражнений. Кал становится водянистым, пенистым, имеет зеленый оттенок.
Тест на лактазную недостаточность мама может провести в домашних условиях, о результатах сообщить врачу. Из рациона ребенка убираются все молокосодержащие продукты. Грудничка переводят на смесь без лактозы. Если ребенок находится на грудном вскармливании, сама мама придерживается безлактозной диеты. При недостаточности фермента лактазы пищеварение приходит в норму, как только продукты, содержащие ее, будут выведены из организма, то есть уже на следующий день.
Аллергены же еще несколько дней будут присутствовать в крови, поэтому симптомы так быстро не пройдут. Кроме того, аллергию отличает и то, что ее проявления помогают снять антигистаминные препараты, тогда как при лактазной недостаточности даже после их приема и дальнейшем употреблении молочных продуктов симптомы не пройдут.
Аллергия на белок молока, как и лактазная недостаточность, исчезает, как правило, к 2-3 годам, когда происходит доразвитие пищеварительной системы, вырабатываются все необходимые ферменты.
Видео: Как распознать лактазную недостаточность
Лечение аллергии на молоко
Главное правило лечения аллергии – устранение аллергена, без этого любые лекарства будут иметь лишь временное действие, а при постоянном их приеме и вовсе развивается привыкание.
Особенности питания
Если у грудничка обнаружилась аллергия на молоко, кормящей маме следует придерживаться гипоаллергенной диеты, исключив из рациона цельное молоко. При этом в большинстве случаев употреблять кисломолочные продукты не запрещается. То же касается и детей постарше. Как только у них подтвердилась аллергия на молоко, его убирают из рациона.
На кисломолочные продукты аллергия, как правило, не распространяется. При сквашивании молочный белок расщепляется на простые аминокислоты, и переварить детской пищеварительной системе его намного проще. С 7-8 месяцев разрешается осторожно вводить в детский рацион йогурты, творог, ряженку.
Следует помнить: Употребление любых молочных продуктов допускается только с маркировкой «для детей», так как производители часто учитывают высокий процент аллергии на молоко и подвергают свою продукцию дополнительной обработке для облегчения переваривания. Но и в этом случае развитие аллергии не исключено.
Часто мамы заменяют коровье козьим молоком в надежде, что на него у ребенка не будет реакции. Действительно, оно имеет другой состав и другой набор белков, менее агрессивный для ребенка, однако и на козье молоко возможна аллергия. В питании детей до года лучше не использовать молоко вовсе, при смешанном или искусственном вскармливании предпочтение отдают детским адаптированным смесям.
Выбор адаптированной смеси для детей на искусственном вскармливании
Большинство детских адаптированных смесей производят на основе коровьего молока. Если у ребенка подтверждена на него аллергия, такую смесь придется заменить. Чаще всего рекомендуют смеси на основе козьего молока или специальные гидролизаты, где белки уже расщеплены до аминокислот (смеси «ФрисоПеп АС», «Nutricia Pepticate», «Nutrilon Пепти ТСЦ»). Такие смеси гипоаллергенны еще и потому, что не содержат лактозы и глютена.
Существуют смеси с неполным расщеплением белка. Они рекомендованы детям, у которых существует генетическая предрасположенность к непереносимости молока для предотвращения развития аллергии. Это «Nutrilon Гипоаллергенный», «NAN Гипоаллергенный», гипоаллергенные смеси «ХиПП», «Хумана».
После полугода ребенку можно попробовать дать несколько миллилитров обычной смеси, постепенно наращивая объем. Если реакции вернутся, отодвинуть введение продукта следует еще на 2-3 месяца.
Видео: Доктор Комаровский о выборе смеси при аллергии на молочный белок
Медикаментозное лечение
Если симптомы аллергии беспокоят ребенка, следует дать ему антигистаминный препарат, который снимет зуд и отечность (супрастин, лоратадин, фенистил, зодак, эриус, зиртек и другие). Дозировки лекарств отличаются от взрослых, перед их применением желательно проконсультироваться с педиатром.
Снять отек со слизистой носа и восстановить носовое дыхание помогут противоаллергенные капли (аллергодил, гистимет), сосудосуживающие (нафтизин, тизин, назол, називин) или комбинированного действия (виброцил).
Для налаживания пищеварения и скорейшего выведения аллергенов и токсинов используют энтеросорбенты (полисорб, полифепан, смекта, энтеросгель, активированный уголь), препараты для восстановления кишечной микрофлоры (линекс, бифидумбактерин, бифиформ, нормобакт и другие).
Восстановить кожный покров (при образовании язвочек, экзем, трещин, при сухости и шелушении кожи) помогут мази и кремы на основе декспантенола (пантенол, бепантен), увлажняющие кремы или косметические масла (персиковое, миндальное).
Видео: Что делать при обнаружении аллергии на молоко у ребенка
Непереносимость молока, лактозы в последнее время считается довольно распространенным явлением и поводом для обращения к педиатрам. Чаще всего родители сталкиваются с непереносимостью коровьего молока у малыша. Можно ли бороться с этим явлением? Как кормить ребенка, если нельзя давать молоко?
Почему ребенок плохо переносит молоко? Причины лактазной недостаточности
По статистическим данным более 15% населения России страдает от невозможности пить молоко и есть из него блюда. Статистика год от года растет, вызывая тревогу у врачей.
Такое явление, как непереносимость молока или лактозы, не только затрудняет организацию питания, как известно молоко, каши на молоке и прочие продукты – крайне полезны для организма, оно вредит пищеварительной системе и может «выстрелить» аллергической реакцией.
Молоко – очень сложный по составу продукт. В его состав входит углевод группы дисахаридов – лактоза. Молочный сахар, как его еще называют, у некоторых людей не усваивается. Происходит это вследствие отсутствия или недостаточной выработки известного фермента лактазы, который должен расщеплять лактозу на составляющие: глюкозу и галактозу.
Лактоза, попадая в кишечник и не расщепляясь, превращается в отличное питание для бактерий. Вследствие чего в животе происходит брожение, образуются газы и вздутие. Лактоза связывает воду и вызывает диарею.
Лактазная недостаточность бывает двух видов:
- Врожденная или первичная недостаточность бывает лишь у 5-6% жителей. Она выражена ферментным дефицитом при неповрежденной, невоспаленной структуре слизистой кишечника. Связано это с врожденной генетической мутацией.
- Вторичная или приобретенная недостаточность – довольно частое явление у детей и взрослых. Причиной данного недуга являются патологии кишечника различного вида. При вторичной недостаточности слизистая кишечника повреждена, что не позволяет ему функционировать в полном объеме.
Концентрация лактазы снижена, нарушено усвоение лактозы.
Что становится причиной нехватки фермента при вторичной недостаточности:
- Аллергия.
- Болезнь Крона (хроническое воспалительное заболевание кишечника).
- Бактериальные инфекции в кишечнике.
- Гастроэнтериты, спровоцированные действием вирусов.
- Язва.
- Колит.
- Целиакия.
- Панкреатит.
- Перегрузка лактозой.
Это интересно! Оказывается, каждое молоко, будь то козье, овечье или коровье содержит свой уникальный набор аминокислот. Для ребенка, который плохо переносит молоко, это хорошо: если появилась реакция на один вид молока, можно попытаться заменить его другим. Непереносимость козьего молока встречается гораздо реже. Однако, небольшой процент маленьких детей все-таки не способны употреблять его в пищу.
Признаки и симптомы непереносимости молока, лактозы у детей
Признаки непереносимости во многом схожи с аллергической реакцией, хотя есть и свои отличия.
| Отдел организма | Симптомы | Общие признаки |
| Желудочно-кишечный тракт |
| У вашего малыша непереносимость молока, то обратите внимание: если у крохи понос с прожилками крови, большим количеством слизи, появились признаки обезвоживания – нужно немедленно исключить из рациона любое молоко или смеси и обратиться к врачу! |
| Кожа |
| Опасность этих симптомов обусловлена риском возникновения отека Квинке, который может стать жизнеопасным. Также тревогу должны вызвать любые высыпания, если они распространяются с пугающей скоростью |
| Дыхательные пути |
| Кашель, напоминающий лай, хрипы, дыхание со свистом – все эти признаки могут стать сигналами начала легочной обструкции или ложного крупа |
Важно знать! Если перестать давать молоко в пищу, вторичная непереносимость молока может исчезнуть и малыш после курса лечения вполне может употреблять в пищу молочные продукты и блюда из молока без ущерба для своего здоровья.
Как точно диагностировать непереносимость молока у ребенка?
Чаще всего особой диагностики для выявления этой патологии не требуется. Достаточно исключить из рациона этот продукт и проследить за реакцией ребенка.
Перестали давать молоко и дискомфорт исчез? Значит, стоит проконсультироваться с врачом.
В некоторых случаях доктора назначают такие обследования:
- Проведут эндоскопическое исследование и оценят активность лактазы, возьмут материал на биопсию из тонкого кишечника.
- Определят наличие лактозы в крови.
- Проведут водородный (дыхательный тест), чтобы выяснить: нет ли патогенных бактерий в кишечнике.
- Сделают копрологический анализ и анализ кала на углеводы.
- Проведут генетические тесты.
Одним из видов негативных реакций иммунитета считается аллергия на молоко у ребёнка. Подвержены болезни чаще дети младшего возраста. Это тяжёлое заболевание, способное вызвать у детей старше 1 года аллергию на потребление коровьего и козьего молока.
Обращение к медикам по этому поводу участились. У 5% детей диагностируется это заболевание, так как молочный белок достаточно распространённый пищевой аллерген.
Симптомы
Нужно различать аллергию на коровий белок и его непереносимость. В первом случае организм видит его как чужеродный элемент и начинает защищаться, а во втором проблема в плохой перевариваемости молочных продуктов. Реакция у детей на белок коровьего молока проявляется в кожных высыпаниях на лице, расстройствах пищеварительной и дыхательной систем.
Симптомы на коже:
- шелушением кожных покровов;
- появлением молочного струпа, экземы;
- ощущением кожного зуда;
- сыпью (крапивница);
- большими красными пятнами на поверхностях кожи лица, груди — атопический дерматит;
- стремительно нарастающей отёчностью в районе шеи и головы — отёк Квинке.
В отношении пищеварительных расстройств аллергия на коровье молоко у детей проявляется:
- кишечными расстройствами — колики, запоры, диарея, метеоризм;
- болями в животе;
- тошнотой, рвотой.
Дыхательные пути реагируют на воздействие коровьего белка:
- заложенностью носа;
- кашлем;
- затруднённым, свистящим дыханием;
- насморком;
- хрипами.
Все эти реакции возникают сразу при попадании белка в организм ребёнка и проявляются как по отдельности, так и в комплексе. Отсроченной реакцией могут быть диарея или зуд кожи, которые появятся спустя несколько дней.
Внимание нужно обращать на такие тревожные симптомы, как отёк Квинке и сыпь, распространение которой происходит стремительно. Такие состояния опасны для жизни детей и требуют срочного обращения к врачам.
Другим фактором, вызывающим у родителей опасение за здоровье и жизнь малыша, является наличие у него лающего кашля, сухого хрипа, дыхания со свистом. Необходима медицинская помощь.
Аллергия на молоко у ребенка проявляется в раннем возрасте, часто еще до года. При правильном лечении она исчезает примерно к 5 годам, и лишь изредка сохраняется на всю жизнь.
Если к этому возрасту недуг не пройдёт, не исключены проблемы с переходом аллергии в другие формы болезни, особенно в опасную бронхиальную астму.
Аллергия на козье молоко у детей отмечается намного реже. К её признакам относят:
- сыпь, кожную экзему;
- воспаление глаз, слизистой оболочки носа;
- зуд в ротовой полости (редкое явление);
- тяжёлое дыхание.
Специфический вкус и запах, который имеет козье молоко, у многих детей вызывает неприятие, кормить пищей на его основе затруднительно. Специалисты считают, что организм чувствует — этот продукт может стать потенциальным аллергеном, поэтому не стоит кормить ребёнка едой с содержанием такого молока, если он отказывается. Причиной аллергии на козье молоко считают наследственный фактор, слабый иммунитет ребёнка.
Диагностика
Правильное диагностирование аллергии на коровье или козье молоко может быть проведено только комплексным методом. Клиническая картина болезни составляется педиатром после визуального осмотра ребёнка. Обращается внимание на присутствие в анамнезе родителей подобной аллергии.
После полного изучения, в оценки внешних проявлений аллергии, наличия сопутствующих болезней (хронические проблемы с кишечником, атопический дерматит, анемия и т. п.), врач назначает пациенту ряд анализов — мочи, кала, крови, кожные пробы прик-тест, которые помогут исключить похожие болезни. Особо значимым считается анализ крови на аллергопробы, позволяющий выявить иммуноглобулин Е к белку коровьего молока.
Зачастую аллергия на молоко диагностируется методом исключения, когда молочные продукты из меню ребёнка временно удаляются. Если после начала их употребления снова появляются симптомы этой болезни, то тест считают положительным, свидетельствующим о присутствии аллергии на белок молока.
Лечение
Состоит лечение, прежде всего, в применении сорбентов, выводящих аллергены. Они циркулируют по всему организму, вызывая аллергическую реакцию любого из органов. Лечение зависит от того, где проявляется негативная реакция.
Желудочно-кишечная система
Дети после года часто жалуются на непродолжительную, но регулярно возникающую боль в районе пупка, если их продолжают кормить молочными продуктами. Беспокоят проблемы с кишечником. Недостаток бифидобактерий ведёт к дисбактериозу. Лечение всех проблем ЖКТ проводится с помощью пробиотиков. Врачи рекомендуют временно заменить молоко в детском рационе на кисломолочные продукты.
Кожные поражения
- Молочный струп (гнейс). Появление повреждений в виде корочки на голове говорит о начале неполадок в организме ребёнка. Лечится с помощью растительного или вазелинового масла, смазыванием головы с последующим вычёсыванием гребешком.
- Атопический дерматит. Представляет собой бляшки, покрытые чешуйками. Образуются с внутренней стороны локтей, под коленями. Ребёнок испытывает сильный зуд, сыпь намокает периодически. Лечение увлажняющими мазями, кремами с цинком. При обострении назначаются антигистаминные средства, ферменты.
- Крапивница. Выступает как аллергическая реакция. Появляются волдыри, вызывающие зуд и желание чесаться. Выглядят как ожог от крапивы. Лечится приёмом антигистаминных препаратов.
- Отёк Квинке. Острое реагирование на приём молока. Отекают слизистые рта, глаза, губы, зуда нет. Высока вероятность асфиксии при отёке гортани. Необходима неотложная помощь медиков, использование гормональных средств.
Дыхательная система
При молочной аллергии органы дыхания поражаются реже. Может появиться аллергический насморк. Опасно развитие ларингоспазма, на который указывают хрипы, затруднённое дыхание. Ребёнок может задохнуться, если не оказать срочную медицинскую помощь. Иногда аллергия доводит до бронхиальной астмы, лечение которой назначит специалист.
В любом случае реакция на белок коровьего молока должна устраниться профессиональными врачами, самолечение недопустимо.
Особенности питания
Хотя у большей части детей аллергия на молочные продукты проходит к 3-5 годам с развитием иммунной и ферментативной систем, некоторым приходится соблюдать диету до того, как исчезнут все проявления болезни. Рекомендации о том, чем кормить больного ребёнка и что следует исключить из его рациона, дает специалист.
Только врач может определить аллерген, учитывая его скрытое присутствие в составе других продуктов и наличие перекрёстной аллергии. Согласно медицинской статистике, дети с аллергией на коровий белок и молочные продукты в 90% случаев имеют такую же реакцию на козье молоко.
Существуют растительные виды молока — соевое, рисовое, овсяное, которыми можно заменить молоко от животных. Такая диета сделает детское меню более разнообразным и полезным. Если нет аллергии на козье молоко, то можно им заменить привычное коровье, поить ребёнка или кормить кашами, приготовленными на его основе.
Добавляется козье молоко также в чай для лучшего усваивания. Придерживаться диеты рекомендуется около 1-2 лет, в течение которых происходит формирование иммунной системы, и ребёнок просто «перерастает» этот вид аллергии.
Хорошей заменой любому молоку могут стать кисломолочные продукты, не вызывающие аллергию. В процессе сквашивания белок распадётся на простые аминокислоты, усваиваемые гораздо лучше, практически не оставляя аллергенов.
Ребёнку можно давать кефир, йогурт, в основе которых может быть коровье или козье молоко. Они обычно не вызывают расстройств ЖКТ. Подбор правильной диеты гарантированно улучшит состояние больного и исход болезни.
Уход за кожей во время обострения
Основное беспокойство с молочной аллергией вызывают повреждения кожи, особенно атопический дерматит, при котором в ней теряется влага, кожа становится сухой с микротрещинами, зудом, теряются её защитные свойства. Вот почему важно обеспечить правильный уход за кожей.
Есть ошибочное мнение, что в период обострения аллергии нельзя купать детей. Напротив, им требуется ежедневное купание для очищения и увлажнения кожных покровов. Купать лучше в ванне, не менее 20 минут, для того, чтобы роговой слой кожи успел насытиться водой.
Она должна быть отстоявшейся, тёплой, около 35° C. Нельзя использовать мочалки, а после купания не вытирать сильно тело, только слегка промокать. Для таких больных следует приобрести специальные моющие средства с противовоспалительным действием.
Важным моментом ухода за кожей считается её увлажнение для восстановления нарушенных защитных свойств. Использование современных средств по уходу за атопической кожей помогает немного восполнить дефекты эпидермиса.
Под руководством детского врача можно подобрать самые эффективные средства, которые позволят подавить аллергические воспаления. Лечение кожи потребует длительных сроков, внимания родителей, активной помощи врачей.
Причины аллергии на молоко
Главная проблема аллергии в незрелости ЖКТ, слабости иммунной системы ребёнка. В большей части случаев реакцию вызывает коровье молоко, изредка — козье, овечье. Основной причиной аллергии на молоко считается наличие в нём казеина — белка, оседающего в виде творожного образования при свёртывании молока. Иммунная система воспринимает казеин как инородное тело, начиная производить антитела, что приводит к появлению аллергии на белок.
Установлена и прямая связь детской аллергии на молоко с родительской негативной реакцией на белок в анамнезе. Если один из родителей имел такого рода аллергию в детстве, то вероятность проблемы у ребёнка будет составлять 30%. Оба родителя с этой болезнью увеличивают возможность получения избыточной реакции на молоко у ребёнка до 80%.
Но аллергия может быть и у ребёнка со здоровыми родителями. Недуг вызывается неправильным питанием при слабом иммунитете. Негативное влияние на детский организм может оказать плохая экология в месте проживания ребёнка. Появление аллергии иногда провоцируется наличием в молоке домашнего животного антибиотиков.
Кисломолочные продукты — различные творожки, кефир, сыр вызывают аллергию редко. Причиной её бывает индивидуальная непереносимость, ослабленный иммунитет. Чаще всего она проявляется из-за добавок в этих продуктах. Внимательней относитесь к их приобретению для детского питания, добавки могут быть агрессивными.
С какими заболеваниями можно спутать аллергию на молоко
Чаще всего аллергию на коровье молоко путают с лактазной недостаточностью, которая является врождённым дефектом ферментной пищеварительной системы. Для него характерна недостаточная выработка в кишечнике фермента, отвечающего за расщепление молочного сахара.
У ребёнка с такой проблемой создаётся непереносимость любого молока. Обе болезни имеют сходные симптомы, проявляющиеся в диарее, коликах, метеоризме.
Отличить их можно проведением теста на лактазную недостаточность, который для ребёнка возраста от года состоит в исключении из меню молочных продуктов. Если нет симптомов в ближайшие дни, то это означает, что у них аллергия не на белок. Подробнее о питании малышей с лактазной недостаточностью →
Желудочно-кишечные аллергии на молоко нередко напоминают реакцию на другие продукты или кишечные инфекции. При выраженных симптомах болезней верхних дыхательных систем (насморк, бронхит) аллергия на молоко у ребёнка может также восприниматься как следствие этих заболеваний, поэтому важно отличать их.
Аллергия на любой вид молока при условии соблюдения диеты чаще всего заканчивается в раннем возрасте — к 5 годам, что объясняется становлением к этому возрасту работы пищеварительной системы ребёнка. Лишь у 15% детей, зачастую имеющих и другие аллергические реакции, болезнь сохраняется.
Учёные проводили опыт, связанный с аллергией на молоко. Давая ребёнку с каждым днём всё большую порцию молока, они заметили уменьшение кожных проявлений. И сделали вывод, что такая тренировка иммунной системы позволит постепенно избавиться от болезни.
Автор: Тамашевская Инна
Разница между аллергией на молоко и непереносимостью лактозы
Советуем почитать: Причины и симптомы пневмонии у новорожденных
Новости партнеров
yaroju.ru
Непереносимость молока у детей
Аллергия на молоко у ребенка 2 года дебютирует в этом возрасте только у тех детей, которые до этого были полностью на грудном вскармливании и не получали молочных продуктов в качестве прикорма. Нередко к 1-1.5 годам, у ребенка, организм которого в первые месяцы жизни не переносил коровье молоко, исчезают симптомы аллергии на лактозу. Это происходит потому, что его пищеварительная система уже умеет производить необходимые ферменты для переработки молока. Но бывает и так, что иммунная система малыша продолжает расценивать этот ценный питательный продукт как нечто опасное. В этом случае аллергия на лактозу может остаться с маленьким человечком на всю жизнь.
Как проявляется непереносимость коровьего молока у ребенка после года
Аллергия на молоко у ребенка 2 года может проявляться весьма разнообразно.
Могут появиться симптомы аллергии со стороны кожи и слизистых:
- отек (до отека Квинке);
- покраснение;
- сыпь;
- опрелости;
- зуд;
- корочки на голове и т.д.
Часто наблюдается именно кишечная непереносимость продуктов, выражающаяся диспепсией:
- запор или диарея;
- метеоризм;
- отрыжка и рвота;
- колики.
Могут присоединяться дыхательные нарушения:
Некоторые родители далеко не сразу понимают, что у их ребенка пищевая непереносимость молочных продуктов. Кожные аллергические реакции часто расцениваются как местное раздражение. Например, сыпь на теле принимают за потницу или аллергию на ткани. Аллергические реакции со стороны кишечника рассматривают как отравление или несварение.
Сбивают с толка дыхательные нарушения, которые часто связывают с ОРВИ и прочими простудными заболеваниями.
К тому же клиническая картина аллергии на молоко очень часто состоит из различных симптомов: ЖКТ, кожи и со стороны органов дыхания – одновременно.
Что делать при непереносимости лактозы у детей
Аллергия на молоко у ребенка что делать? – этот вопрос все чаще волнует родителей, так как все больше детей рождаются с непереносимостью лактозы.
Первое, что вы должны сделать – обратиться за помощью к врачу и убрать продукт-аллерген. Даже если вы не знаете точно причину высыпаний на коже вашего ребенка или насморка без температуры и других признаков простуды, переведите его на рацион, в котором не будет потенциальных аллергенов:
- цитрусовых,
- экзотических фруктов,
- шоколада,
- продуктов пчеловодства,
- рыбы и морепродуктов,
- сладостей,
- орехов,
- молочных продуктов,
- а также любых готовых продуктов и полуфабрикатов, детского питания, содержащих молоко, в том числе и в скрытом виде.
Можно рекомендовать на тот период, пока ребенок проходит обследование нежирное мясо, овощи, яблоки и другие местные фрукты, каши на воде. Однако вы можете столкнуться с непереносимостью глютена. Поэтому подойдут не все крупы, а только некоторые:
- гречка,
- кукурузная,
- пшенная;
- рисовая.
medaboutme.ru
Почему ребенок плохо переносит молоко? Причины лактазной недостаточности
По статистическим данным более 15% населения России страдает от невозможности пить молоко и есть из него блюда. Статистика год от года растет, вызывая тревогу у врачей.
Молоко – очень сложный по составу продукт. В его состав входит углевод группы дисахаридов – лактоза. Молочный сахар, как его еще называют, у некоторых людей не усваивается. Происходит это вследствие отсутствия или недостаточной выработки известного фермента лактазы, который должен расщеплять лактозу на составляющие: глюкозу и галактозу.
Лактоза, попадая в кишечник и не расщепляясь, превращается в отличное питание для бактерий. Вследствие чего в животе происходит брожение, образуются газы и вздутие. Лактоза связывает воду и вызывает диарею.
Концентрация лактазы снижена, нарушено усвоение лактозы.
Что становится причиной нехватки фермента при вторичной недостаточности:
- Аллергия.
- Болезнь Крона (хроническое воспалительное заболевание кишечника).
- Бактериальные инфекции в кишечнике.
- Гастроэнтериты, спровоцированные действием вирусов.
- Язва.
- Колит.
- Целиакия.
- Панкреатит.
- Перегрузка лактозой.
Признаки и симптомы непереносимости молока, лактозы у детей
Признаки непереносимости во многом схожи с аллергической реакцией, хотя есть и свои отличия.
| Отдел организма | Симптомы | Общие признаки |
| Желудочно-кишечный тракт |
| У вашего малыша непереносимость молока, то обратите внимание: если у крохи понос с прожилками крови, большим количеством слизи, появились признаки обезвоживания – нужно немедленно исключить из рациона любое молоко или смеси и обратиться к врачу! |
| Кожа |
| Опасность этих симптомов обусловлена риском возникновения отека Квинке, который может стать жизнеопасным. Также тревогу должны вызвать любые высыпания, если они распространяются с пугающей скоростью |
| Дыхательные пути |
| Кашель, напоминающий лай, хрипы, дыхание со свистом – все эти признаки могут стать сигналами начала легочной обструкции или ложного крупа |
Как точно диагностировать непереносимость молока у ребенка?
Чаще всего особой диагностики для выявления этой патологии не требуется. Достаточно исключить из рациона этот продукт и проследить за реакцией ребенка.
Перестали давать молоко и дискомфорт исчез? Значит, стоит проконсультироваться с врачом.
- Проведут эндоскопическое исследование и оценят активность лактазы, возьмут материал на биопсию из тонкого кишечника.
- Определят наличие лактозы в крови.
- Проведут водородный (дыхательный тест), чтобы выяснить: нет ли патогенных бактерий в кишечнике.
- Сделают копрологический анализ и анализ кала на углеводы.
- Проведут генетические тесты.
baragozik.ru
Тяжесть заболевания определяется выраженностью нарушений нутритивного статуса (гипотрофии), дегидратации, диспепсических симптомов (диареи, болей в животе) и продолжительностью заболевания.
Важно отметить, что ни у взрослых, ни у детей не обнаруживается корреляция между уровнем активности лактазы и выраженностью клинических симптомов. При одной и той же степени недостаточности фермента отмечается большая вариабельность симптоматики (в том числе диареи, метеоризма и болей в животе). Однако у каждого конкретного больного наблюдается дозозависимый эффект от количества лактозы в диете: увеличение нагрузки лактозой ведет к более ярким клиническим проявлениям.
Диагноз непереносимости лактозы обычно ставится на основании характерной клинической картины и при необходимости подтверждается дополнительными методами обследования. К сожалению, многие из существующих методов диагностики ЛН имеют провокационный характер, что ограничивает возможности их применения на фоне яркой клинической картины. Впрочем, в большинстве случаев сама картина заболевания достаточно показательна для постановки диагноза.
В качестве вспомогательной меры обычно используется так называемая диетодиагностика, суть которой состоит в уменьшении диспепсических симптомов при переводе на безлактозную диету, а также определение рН кала (в норме 5,5 и выше), который снижается при ЛН.
Определение общего содержания углеводов в кале отражает способность организма усваивать углеводы. Без дополнительного хроматографического исследования метод не позволяет дифференцировать различные виды дисахаридазной недостаточности, однако совместно с клиническими данными может быть признан вполне адекватным для скрининга и контроля правильности подбора диеты. Достоинством метода является его дешевизна и доступность. Ограничением метода можно признать тот факт, что при проведении исследования пациент должен получать адекватное количество лактозы с пищей, иначе результат теста может оказаться ложноотрицательным.
В грудном возрасте содержание углеводов в кале не должно превышать 0,25 г%, а у детей старше года они в норме отсутствуют. Содержание лактозы в кале в норме — 0,07 г% у детей до 1 года, а у детей старше 1 года и взрослых она отсутствует.
Определение содержания водорода, метана или меченного 14С СО2 в выдыхаемом воздухе дает возможность выявить активность микрофлоры по ферментации лактозы. Определять концентрацию газов целесообразно после дозированной нагрузки обычной или меченной лактозой.
Диагностическим критерием считается повышение водорода в выдыхаемом воздухе после нагрузки лактозой (1 г/кг массы тела, но не более 50 г) на 20 ppm (частиц на миллион). Метод широко используется для диагностики ЛН у взрослых и детей старшего возраста. У детей до 3 мес без клинических признаков лактазной недостаточности содержание водорода в выдыхаемом воздухе соответствует таковому у взрослых при ЛН. Следовательно, в этом возрасте критерии диагноза должны быть иными, и в настоящее время они еще не разработаны. Метод имеет свои ограничения: высокую стоимость аппаратуры, необходимость назначения лактозы.
Гликемический нагрузочный тест с лактозой широко используется на протяжении многих лет. Уровень гликемии, регистрируемый до и после нагрузки лактозой, отражает суммарный результат расщепления и всасывания лактозы в тонкой кишке. На характер гликемической кривой влияют уровень инсулина и степень его повышения при подъеме концентрации глюкозы в крови. Это обстоятельство следует учитывать у детей с нарушенной толерантностью к глюкозе. Кроме того, нагрузка лактозой может спровоцировать развитие или усилить уже имеющиеся клинические симптомы непереносимости лактозы.
В норме в течение 60 мин после приема лактозы (1 г/кг массы тела, но не более 50 г) уровень глюкозы в крови должен повыситься не менее чем на 20% от исходного (примерно, на 1 ммоль/л). Обычно уровень глюкозы в крови определяют натощак и через 15, 30 и 60 мин после нагрузки. Данный тест рекомендуется предварять стандартным глюкозотолерантным тестом. Рационально нагрузку с лактозой сочетать с определением содержания углеводов в кале.
Определение активности лактазы в биоптатах слизистой оболочки тонкой кишки является «золотым стандартом» для диагностики ЛН, однако инвазивность, сложность и высокая стоимость метода ограничивают его применение в повседневной практике. На полученные результаты влияет также место взятия биоптата (из двенадцатиперстной или тощей кишки). При вторичной лактазной недостаточности снижение активности фермента имеет разную степень выраженности на поверхности слизистой оболочки, вследствие чего необходимо брать несколько образцов.
Наконец, возможно проведение дорогостоящего генетического исследования. Для первичной лактазной недостаточности взрослого типа характерно наличие генов С/Т-13910 и С/Т-22018, расположенных на хромосоме 2q21.
Важно, что эндоскопическое и морфологическое исследование слизистой оболочки тонкой кишки не дает информации относительно ЛН, так как она не имеет специфических эндоскопических и морфологических маркеров.
В основе лечения ЛН лежит снижение количества лактозы в пище, вплоть до полного ее исключения или применения препаратов лактазы.
При первичной ЛН количество лактозы в питании снижается, вплоть до полного ее исключения. Параллельно с этим проводится терапия, направленная на коррекцию дисбактериоза кишечника, и другое симптоматическое лечение.
При вторичной ЛН основное внимание должно уделяться лечению основного заболевания, а снижение количества лактозы в диете должно рассматриваться как временное мероприятие, которое проводится до восстановления слизистой оболочки тонкой кишки.
Снизить количество лактозы в диете можно, уменьшив или полностью исключив употребление содержащих лактозу продуктов, в первую очередь цельного молока (табл. 1). Этот способ вполне приемлем для взрослых и детей старшего возраста с ЛН взрослого типа. Его можно использовать и при вторичной лактазной недостаточности. Допускается использование кисломолочных продуктов, масла, твердых сыров. При этом следует учитывать возможное снижение потребление кальция при безмолочной диете.
| Содержание лактозы в различных молочных продуктах |
В грудном возрасте проблема коррекции диеты при ЛН становится более сложной. Если ребенок находится на естественном вскармливании, то уменьшение количества грудного молока в диете нежелательно. В этом случае оптимальным вариантом является использование препаратов лактазы (Natures Way, Schwarz Pharma Kremers Urban, Экомаркет), которые смешиваются со сцеженным грудным молоком и расщепляют лактозу, не влияя на остальные свойства грудного молока. При невозможности использования препаратов лактазы, решается вопрос о применении низколактозных смесей (табл. 2).
Детям, находящимся на искусственном вскармливании, следует подобрать смесь с максимальным количеством лактозы, не вызывающим появления клинической симптоматики и повышения углеводов в кале. Если состояние ребенка не нарушено, отсутствует токсикоз с эксикозом и повышение углеводов в кале составляет 0,3–0,6%, то начинать можно с диеты, содержащей до 2/3 углеводов в виде лактозы. Такого соотношения можно достичь, комбинируя обычную адаптированную смесь с низколактозной или безлактозной (Мамекс безлактозный, Нан безлактозный, Фрисосой, Соя Сэмп) или назначив кисломолочную смесь. В случае использования двух смесей, распределять их в течение суток необходимо равномерно (например, в каждое кормление 40 мл низколактозной смеси и 80 мл стандартной). После изменения диеты следует проверить содержание углеводов в кале через 1 нед и решить вопрос о необходимости дальнейшего снижения количества лактозы.
При выраженном дефиците лактазы, отсутствии эффекта в случае снижения количества лактозы наполовину, при первичной ЛН рекомендуется использовать низколактозные смеси (Нутрилон низколактозный, Нутрилак низколактозный, Хумана-ЛП) в качестве основного продукта питания.
Химический состав и энергетическая ценность низколактозных и безлактозных молочных смесей (на 100 мл смеси). Таблица 2.
В запущенных случаях, а также при вторичной ЛН на фоне поливалентной пищевой аллергии, у недоношенных с невыясненной причиной лактазной недостаточности и нарушением толерантности к пище, у детей с выраженным синдромом мальабсорбции коррекцию диеты следует начинать со смесей на основе частичного или полного гидролизата белка (Нутрилон Пепти ТСЦ, Алфаре, Нутрамиген, Алиментум и др.) до устранения основной причины заболевания. Затем диету можно расширять, постепенно увеличивая нагрузку лактозой до 1/3, затем до половины и так далее, еженедельно контролируя уровень экскреции углеводов.
В любом случае у ребенка с лактазной недостаточностью следует контролировать содержание углеводов в кале и при возобновлении симптомов снизить количество лактозы, а при появлении склонности к запорам (что бывает достаточно часто, ибо при правильной лечебной тактике толерантность к лактозе со временем повышается) следует увеличить количество лактозы. Так, для большинства недоношенных с транзиторной лактазной недостаточностью к 3–4 мес возможно возращение к молочной диете.
У детей, находящихся на естественном вскармливании, при отсутствии препаратов лактазы применяют аналогичную тактику. В этом случае часть грудного молока можно заменить низколактозной смесью. Сохраняется максимальное количество грудного молока, не вызывающее симптомов непереносимости.
Блюда прикорма (каши, овощные пюре) детям первого года жизни с лактазной недостаточностью готовят не на молоке, а на низко- или безлактозном продукте, который получает ребенок. Фруктовые соки вводят в питание таких детей позднее, как правило, во втором полугодии жизни. Фруктовые пюре, каши и соки промышленного производства («Нутриция», Голландия; «Сэмпер», Швеция; «Гербер», США; «Хумана», Германия) назначаются с 3–4-месячного возраста.
У детей старше 1 года и взрослых с лактазной недостаточностью целесообразна замена молока и молочных продуктов специализированными низколактозными молочными продуктами: низколактозным молоком, сливками, сметаной и т. п. в количествах, определяемых возрастными потребностями. Кисломолочные продукты (кефир, йогурт) эти больные обычно переносят хорошо. Из рациона больного исключают сгущенное и концентрированное молоко, кондитерские изделия с молочными наполнителями (сливочный крем, карамель, молочные конфеты), а также лекарственные формы (в том числе биопрепараты), в состав которых входит лактоза. При отсутствии низколактозного молока для детей старше года и взрослых рекомендуется использование препаратов лактазы при употреблении в пищу молока и молочных продуктов.
При вторичной гиполактазии симптомы ЛН являются транзиторными. Пациентам наряду с лечением основного заболевания назначается низколактозная диета в соответствии с изложенными выше принципами. При восстановлении нормальной структуры и функции слизистой оболочки тонкой кишки активность лактазы восстанавливается. Поэтому при разрешении (достижении ремиссии) основного заболевания через 1–3 мес диету следует постепенно расширять, вводя лактозосодержащие молочные продукты, под контролем клинических симптомов (диарея, метеоризм) и экскреции углеводов с калом. При сохранении явлений непереносимости лактозы следует думать о наличии у больного первичной (конституциональной) ЛН.
При первичной (конституциональной) ЛН низколактозная диета назначается пожизненно. Впрочем, как уже указывалось выше, большинство лиц с этим вариантов непереносимости лактозы не обращаются к врачу, так как не употребляют молочных продуктов (говорят, что «не любят их»).
Различные варианты непереносимости лактозы широко распространены среди населения земного шара, однако лишь относительно небольшой части лиц с ЛН требуется серьезное вмешательство со стороны врача. Клиническая картина ЛН достаточно характерна и позволяет легко поставить диагноз, а широкий выбор низколактозных продуктов дает возможность эффективно корригировать состояния, в первую очередь у детей первого года жизни.
С. В. Бельмер, доктор медицинских наук, профессор Ю. Г. Мухина, доктор медицинских наук, профессор А. И. Чубарова, кандидат медицинских наук, доцент В. П. Гераськина, кандидат медицинских наук, доцент Т. В. Гасилина, кандидат медицинских наук РГМУ, МоскваИсточник: ЛЕЧАЩИЙ ВРАЧ
lib.komarovskiy.net
Симптомы
Нужно различать аллергию на коровий белок и его непереносимость. В первом случае организм видит его как чужеродный элемент и начинает защищаться, а во втором проблема в плохой перевариваемости молочных продуктов. Реакция у детей на белок коровьего молока проявляется в кожных высыпаниях на лице, расстройствах пищеварительной и дыхательной систем.
Симптомы на коже:
- шелушением кожных покровов;
- появлением молочного струпа, экземы;
- ощущением кожного зуда;
- сыпью (крапивница);
- большими красными пятнами на поверхностях кожи лица, груди — атопический дерматит;
- стремительно нарастающей отёчностью в районе шеи и головы — отёк Квинке.
В отношении пищеварительных расстройств аллергия на коровье молоко у детей проявляется:
- кишечными расстройствами — колики, запоры, диарея, метеоризм;
- болями в животе;
- тошнотой, рвотой.
Дыхательные пути реагируют на воздействие коровьего белка:
- заложенностью носа;
- кашлем;
- затруднённым, свистящим дыханием;
- насморком;
- хрипами.
Все эти реакции возникают сразу при попадании белка в организм ребёнка и проявляются как по отдельности, так и в комплексе. Отсроченной реакцией могут быть диарея или зуд кожи, которые появятся спустя несколько дней.
Внимание нужно обращать на такие тревожные симптомы, как отёк Квинке и сыпь, распространение которой происходит стремительно. Такие состояния опасны для жизни детей и требуют срочного обращения к врачам.
Другим фактором, вызывающим у родителей опасение за здоровье и жизнь малыша, является наличие у него лающего кашля, сухого хрипа, дыхания со свистом. Необходима медицинская помощь.
Аллергия на молоко у ребенка проявляется в раннем возрасте, часто еще до года. При правильном лечении она исчезает примерно к 5 годам, и лишь изредка сохраняется на всю жизнь.
Если к этому возрасту недуг не пройдёт, не исключены проблемы с переходом аллергии в другие формы болезни, особенно в опасную бронхиальную астму.
Аллергия на козье молоко у детей отмечается намного реже. К её признакам относят:
- сыпь, кожную экзему;
- воспаление глаз, слизистой оболочки носа;
- зуд в ротовой полости (редкое явление);
- тяжёлое дыхание.
Специфический вкус и запах, который имеет козье молоко, у многих детей вызывает неприятие, кормить пищей на его основе затруднительно. Специалисты считают, что организм чувствует — этот продукт может стать потенциальным аллергеном, поэтому не стоит кормить ребёнка едой с содержанием такого молока, если он отказывается. Причиной аллергии на козье молоко считают наследственный фактор, слабый иммунитет ребёнка.
Диагностика
Правильное диагностирование аллергии на коровье или козье молоко может быть проведено только комплексным методом. Клиническая картина болезни составляется педиатром после визуального осмотра ребёнка. Обращается внимание на присутствие в анамнезе родителей подобной аллергии.
После полного изучения, в оценки внешних проявлений аллергии, наличия сопутствующих болезней (хронические проблемы с кишечником, атопический дерматит, анемия и т. п.), врач назначает пациенту ряд анализов — мочи, кала, крови, кожные пробы прик-тест, которые помогут исключить похожие болезни. Особо значимым считается анализ крови на аллергопробы, позволяющий выявить иммуноглобулин Е к белку коровьего молока.
Зачастую аллергия на молоко диагностируется методом исключения, когда молочные продукты из меню ребёнка временно удаляются. Если после начала их употребления снова появляются симптомы этой болезни, то тест считают положительным, свидетельствующим о присутствии аллергии на белок молока.
Лечение
Состоит лечение, прежде всего, в применении сорбентов, выводящих аллергены. Они циркулируют по всему организму, вызывая аллергическую реакцию любого из органов. Лечение зависит от того, где проявляется негативная реакция.
Желудочно-кишечная система
Дети после года часто жалуются на непродолжительную, но регулярно возникающую боль в районе пупка, если их продолжают кормить молочными продуктами. Беспокоят проблемы с кишечником. Недостаток бифидобактерий ведёт к дисбактериозу. Лечение всех проблем ЖКТ проводится с помощью пробиотиков. Врачи рекомендуют временно заменить молоко в детском рационе на кисломолочные продукты.
Кожные поражения
- Молочный струп (гнейс). Появление повреждений в виде корочки на голове говорит о начале неполадок в организме ребёнка. Лечится с помощью растительного или вазелинового масла, смазыванием головы с последующим вычёсыванием гребешком.
- Атопический дерматит. Представляет собой бляшки, покрытые чешуйками. Образуются с внутренней стороны локтей, под коленями. Ребёнок испытывает сильный зуд, сыпь намокает периодически. Лечение увлажняющими мазями, кремами с цинком. При обострении назначаются антигистаминные средства, ферменты.
- Крапивница. Выступает как аллергическая реакция. Появляются волдыри, вызывающие зуд и желание чесаться. Выглядят как ожог от крапивы. Лечится приёмом антигистаминных препаратов.
- Отёк Квинке. Острое реагирование на приём молока. Отекают слизистые рта, глаза, губы, зуда нет. Высока вероятность асфиксии при отёке гортани. Необходима неотложная помощь медиков, использование гормональных средств.
Дыхательная система
При молочной аллергии органы дыхания поражаются реже. Может появиться аллергический насморк. Опасно развитие ларингоспазма, на который указывают хрипы, затруднённое дыхание. Ребёнок может задохнуться, если не оказать срочную медицинскую помощь. Иногда аллергия доводит до бронхиальной астмы, лечение которой назначит специалист.
В любом случае реакция на белок коровьего молока должна устраниться профессиональными врачами, самолечение недопустимо.
Особенности питания
Хотя у большей части детей аллергия на молочные продукты проходит к 3-5 годам с развитием иммунной и ферментативной систем, некоторым приходится соблюдать диету до того, как исчезнут все проявления болезни. Рекомендации о том, чем кормить больного ребёнка и что следует исключить из его рациона, дает специалист.
Только врач может определить аллерген, учитывая его скрытое присутствие в составе других продуктов и наличие перекрёстной аллергии. Согласно медицинской статистике, дети с аллергией на коровий белок и молочные продукты в 90% случаев имеют такую же реакцию на козье молоко.
Существуют растительные виды молока — соевое, рисовое, овсяное, которыми можно заменить молоко от животных. Такая диета сделает детское меню более разнообразным и полезным. Если нет аллергии на козье молоко, то можно им заменить привычное коровье, поить ребёнка или кормить кашами, приготовленными на его основе.
Добавляется козье молоко также в чай для лучшего усваивания. Придерживаться диеты рекомендуется около 1-2 лет, в течение которых происходит формирование иммунной системы, и ребёнок просто «перерастает» этот вид аллергии.
Хорошей заменой любому молоку могут стать кисломолочные продукты, не вызывающие аллергию. В процессе сквашивания белок распадётся на простые аминокислоты, усваиваемые гораздо лучше, практически не оставляя аллергенов.
Ребёнку можно давать кефир, йогурт, в основе которых может быть коровье или козье молоко. Они обычно не вызывают расстройств ЖКТ. Подбор правильной диеты гарантированно улучшит состояние больного и исход болезни.
Уход за кожей во время обострения
Основное беспокойство с молочной аллергией вызывают повреждения кожи, особенно атопический дерматит, при котором в ней теряется влага, кожа становится сухой с микротрещинами, зудом, теряются её защитные свойства. Вот почему важно обеспечить правильный уход за кожей.
Есть ошибочное мнение, что в период обострения аллергии нельзя купать детей. Напротив, им требуется ежедневное купание для очищения и увлажнения кожных покровов. Купать лучше в ванне, не менее 20 минут, для того, чтобы роговой слой кожи успел насытиться водой.
Она должна быть отстоявшейся, тёплой, около 35° C. Нельзя использовать мочалки, а после купания не вытирать сильно тело, только слегка промокать. Для таких больных следует приобрести специальные моющие средства с противовоспалительным действием.
Важным моментом ухода за кожей считается её увлажнение для восстановления нарушенных защитных свойств. Использование современных средств по уходу за атопической кожей помогает немного восполнить дефекты эпидермиса.
Под руководством детского врача можно подобрать самые эффективные средства, которые позволят подавить аллергические воспаления. Лечение кожи потребует длительных сроков, внимания родителей, активной помощи врачей.
Причины аллергии на молоко
Главная проблема аллергии в незрелости ЖКТ, слабости иммунной системы ребёнка. В большей части случаев реакцию вызывает коровье молоко, изредка — козье, овечье. Основной причиной аллергии на молоко считается наличие в нём казеина — белка, оседающего в виде творожного образования при свёртывании молока. Иммунная система воспринимает казеин как инородное тело, начиная производить антитела, что приводит к появлению аллергии на белок.
Установлена и прямая связь детской аллергии на молоко с родительской негативной реакцией на белок в анамнезе. Если один из родителей имел такого рода аллергию в детстве, то вероятность проблемы у ребёнка будет составлять 30%. Оба родителя с этой болезнью увеличивают возможность получения избыточной реакции на молоко у ребёнка до 80%.
Но аллергия может быть и у ребёнка со здоровыми родителями. Недуг вызывается неправильным питанием при слабом иммунитете. Негативное влияние на детский организм может оказать плохая экология в месте проживания ребёнка. Появление аллергии иногда провоцируется наличием в молоке домашнего животного антибиотиков.
Кисломолочные продукты — различные творожки, кефир, сыр вызывают аллергию редко. Причиной её бывает индивидуальная непереносимость, ослабленный иммунитет. Чаще всего она проявляется из-за добавок в этих продуктах. Внимательней относитесь к их приобретению для детского питания, добавки могут быть агрессивными.
С какими заболеваниями можно спутать аллергию на молоко
Чаще всего аллергию на коровье молоко путают с лактазной недостаточностью, которая является врождённым дефектом ферментной пищеварительной системы. Для него характерна недостаточная выработка в кишечнике фермента, отвечающего за расщепление молочного сахара.
У ребёнка с такой проблемой создаётся непереносимость любого молока. Обе болезни имеют сходные симптомы, проявляющиеся в диарее, коликах, метеоризме.
Отличить их можно проведением теста на лактазную недостаточность, который для ребёнка возраста от года состоит в исключении из меню молочных продуктов. Если нет симптомов в ближайшие дни, то это означает, что у них аллергия не на белок. Подробнее о питании малышей с лактазной недостаточностью →
Желудочно-кишечные аллергии на молоко нередко напоминают реакцию на другие продукты или кишечные инфекции. При выраженных симптомах болезней верхних дыхательных систем (насморк, бронхит) аллергия на молоко у ребёнка может также восприниматься как следствие этих заболеваний, поэтому важно отличать их.
Аллергия на любой вид молока при условии соблюдения диеты чаще всего заканчивается в раннем возрасте — к 5 годам, что объясняется становлением к этому возрасту работы пищеварительной системы ребёнка. Лишь у 15% детей, зачастую имеющих и другие аллергические реакции, болезнь сохраняется.
Учёные проводили опыт, связанный с аллергией на молоко. Давая ребёнку с каждым днём всё большую порцию молока, они заметили уменьшение кожных проявлений. И сделали вывод, что такая тренировка иммунной системы позволит постепенно избавиться от болезни.
Автор: Тамашевская Инна
mama66.ru
Причины
У детенышей многих животных после завершения их грудного вскармливания и перехода на другой тип питания прекращается выработка данного фермента в кишечнике, как ненужного для дальнейшей жизнедеятельности. Поэтому некоторые ученые даже считают, что сохранение толерантности (нормальной переносимости) к молоку у людей старше 2 лет – это не совсем норма, а результат мутаций генов, произошедших много тысячелетий назад. Возникновение этих генетических поломок научные мужи объясняют развитием молочного животноводства. Данную гипотезу они связывают и с существующими этническими различиями в частоте лактазной недостаточности. Так, она практически отсутствует у коренных жителей Северной Европы, Монголии и Индии. Зато ее частота превышает 70 % у латиноамериканцев, азиатов, израильтян и американских индейцев. В России дефицит лактазы выявляется примерно у 16 % населения.
Лактазная недостаточность подразделяется на:
- врожденную (первичную, алактазию новорожденных);
- приобретенную (вторичную).
Врожденная нехватка лактазы, как правило, ассоциирована с генетическими нарушениями. Причинами вторичного дефицита данного фермента могут быть:
- вирусные гастроэнтериты;
- бактериальные кишечные инфекции;
- лямблиоз;
- пищевая аллергия;
- болезнь Крона;
- амилоидоз;
- болезнь Уиппла;
- целиакия;
- язвенный колит.
Такая лактазная недостаточность может исчезать в случае выздоровления или ремиссии перечисленных недугов. Она, как правило, бывает частичной (т. е. пациент может вполне удовлетворительно переносить какое-то количество молока и кисломолочные продукты).
Симптоматика
Выраженность клинических признаков недостаточности лактазы чрезвычайно вариабельна. Она обусловлена степенью дефицита фермента (его полное или частичное отсутствие) и количеством лактозы в употребляемой пациентами пище.
Наиболее тяжело проявляется врожденная лактазная недостаточность, которая зачастую характеризуется полным отсутствием лактозы в организме (алактазией). Уже через 1–2 часа после первого же приема молока (грудного, коровьего и др.) или молочных смесей у младенца возникают:
- понос (водянистые, пенистые, обильные испражнения с кислым запахом);
- выраженное вздутие живота;
- урчание;
- колики;
- рвота.
Дальнейшие кормления усугубляют симптоматику, появляются признаки обезвоживания, потливость, тахикардия, нарастает потеря веса.
У взрослых чаще все же наблюдается гиполактазия (частичный дефицит), поэтому эти явления менее красочны и возникают только после употребления 1–1,5 стаканов молока. Кроме того, возможны и внекишечные симптомы:
- слабость;
- озноб;
- головокружение;
- боли и ощущение перебоев в работе сердца.
Если же прекратить употребление лактозосодержащих продуктов, то все клинические симптомы пропадают через 3–4 часа.
Диагностика
Во многих случаях никаких особых диагностических процедур для верификации дефицита лактазы не требуется. Ведь появление жалоб четко связано с приемом молока или разных молочных продуктов, а изъятие их из рациона ведет к нормализации самочувствия. Но в спорных случаях доктора могут посоветовать следующее обследование:
- оценку активности лактазы в образцах слизистой (биоптатах) тонкой кишки (биоптаты получают во время эндоскопического исследования: фиброгастродуоденоскопии или фиброэнтероскопии);
- генетическое исследование крови;
- дыхательный тест (водородный);
- нагрузочный лактозный тест;
- определение галактозы в моче и в крови.
Лечение
Базисным лечением для пациентов с нехваткой или отсутствием лактозы является элиминационная диетотерапия (устранение из рациона источников лактозы или их ограничение). Фармакологические препараты имеют второстепенную значимость.
Лечебное питание
При подтверждении алактазии единственным лечением служит полный и пожизненный отказ от молока в любом виде и молочных продуктов. Младенцев переводят на искусственное вскармливание особыми смесями. Такие безлактозные варианты можно отыскать среди смесей Nan, «Бабушкино лукошко», «Нутрилон» и др. Обычно на их упаковках можно увидеть сокращения «БЛ» или «FL». При гиполактазии назначаются низколактозные смеси.
В последующем таким пациентам следует остерегаться источников скрытой лактозы (они могут содержать цельное, сухое или сгущенное молоко). Ими могут оказаться:
- маргарин;
- картофельное пюре из порошка;
- кондитерские изделия;
- выпечка;
- омлеты;
- крем-супы;
- консервированные супы;
- полуфабрикаты;
- белые соусы;
- ирис;
- леденцы;
- смеси для приготовления бисквитов, кексов, блинов;
- готовые приправы.
Людям с серьезным дефицитом лактазы нужно тщательно анализировать состав продуктов и даже лекарств (например, лактоза включена в некоторые пробиотики) перед их приемом.
Кроме того, из-за исключения или значительного ограничения молока у таких пациентов повышен риск нехватки кальция, а следовательно, и возникновения остеопороза, разрежения костной ткани и патологических переломов. Для предотвращения этого больным нужно регулярно есть пищу с высоким содержанием кальция и/или витамина D, способствующего усвоению кальция:
- листовую зелень (салат, шпинат и др.);
- брокколи;
- соевые продукты;
- репу;
- белокочанную капусту;
- консервированную рыбу с мягкими костями (лосось и др.);
- яйца;
- рисовое молоко;
- печень.
Кроме того, на полках супермаркетов сегодня можно отыскать особое безлактозное молоко, оно создано специально для таких пациентов.
В случае гиполактазии пациентам рекомендуют определить свою индивидуальную дозу молока. Некоторые больные могут выпивать по 200 мл (не натощак, в несколько приемов, медленно, по 1–2 раза в неделю). При этом замечено, что по мере постепенного увеличения количества выпиваемого цельного молока улучшается и его переносимость. Если же толерантность к молоку невелика, но возможно употребление кисломолочных продуктов, то нужно включать в питание сыры (особенно брынзу) и йогурты. Они отличаются малым содержанием лактозы и высокой пищевой ценностью.
Фармакотерапия
Некоторые пациенты предпочитают не ограничивать себя, а использовать достижения современной фармакологической промышленности. Существует 2 типа лекарств:
- препараты с лактазой, которые следует принимать одновременно с молоком или молочными продуктами (Лактраза и др.);
- лекарства с лактазой, которые добавляются в молоко перед его употреблением (Лактэйд и др.).
Прогноз заболевания (при своевременной диагностике и диетотерапии) благоприятный.
myfamilydoctor.ru
allergiya5.ru
Аллергия на молоко и непереносимость лактозы
Когда речь заходит о реакции организма на употребление молока коровы и молочных продуктов, обычно происходит смешение понятий «непереносимость коровьего молока вследствие лактазной недостаточности» и «аллергия на белок коровьего молока». Разница состоит в том, что истинная аллергия на пищу проявляется специфической чувствительностью человека к аллергенам, основанная на механизмах ответа иммунитета на раздражитель. Непереносимость пищи чаще вызвана недостатком пищеварительных ферментов в тонком кишечнике и не связана с иммунной реакцией организма.
Как в первом, так и во втором случае организм реагирует после еды, поэтому различить непереносимость пищи и аллергию бывает сложно. Реакцию может вызвать любой продукт, а внешние симптомы патологий одинаковы. Однако необходимо правильно установить диагноз, потому что подходы к лечению, профилактические мероприятия, а также прогнозы этих заболеваний разные.
Аллергия на белок коровьего молока
Аллергия к белкам коровьего молока — это болезненная реакция, которую вызывают продукты, содержащие белок коровьего молока. В ее основе заложен ответ иммунитета организма. Белок молока коровы ─ ведущий аллерген при развитии реакции в раннем детском возрасте. Максимум заболеваний происходит на первом году жизни – 2 ─ 3% у грудных детей. У детей 1 – 2 лет аллергия на молочный белок проявляется у 4,2%, от 2 до 5 лет ─ у 3,75%.
Большую роль в формировании этого вида аллергии имеет искусственное кормление содержащими большое число аллергенов смесями. Раннее избыточное поступление чужеродного белка, незрелый кишечник формирует иммунный ответ организма. Если ребенок питается смесью, то аллергия на молоко возникает значительно чаще, чем при кормлении грудью.
Причины
Цельное коровье молоко содержит около 25 различных протеинов, которые выступают как раздражители и формируют иммунный ответ организма человека. Но сильные аллергические признаки есть только у некоторых из них: казеин (80% от общей массы белка) и сывороточные белки (20%). Характеристика высокоаллергенных белков молока коровы представлена в Таблице 1. Таблица 1
| Название белка | Характеристика | Показатель чувствительности к белкам коровьего молока, % | Примечания |
| α-лактальбумин | Содержится только в молоке коровы. Разрушается при температуре выше 70° C. | 50% | Имеет перекрестное реагирование с белком куриного яйца (овальбумином). |
| β -лактоглобулин | Присутствует только в коровьем молоке. Высокая температура разрушает его частично (термоустойчив). | 60 – 70% пациентов | Имеет высокую аллергенную активность. |
| Бычий сывороточный альбумин | Изменяется при нагревании (термолабилен). | 43 – 50% пациентов | Присутствует в коровьем молоке в остаточном количестве, но имеет выраженную аллергизирующую способность. |
| α- казеин | Присутствует в молоке других животных. Устойчив к высокой температуре. | 60% пациентов | Регулярно применяется как наполнитель в мясной, хлебобулочной и кондитерской продукции, улучшает их питательные характеристики, качество белка, придает запах; используется для приготовления мороженого, соусов, кремов. |
| β- казеин | Присутствует в молоке других животных. Изменяется при нагревании. | 60% пациентов |
Также аллергическим потенциалом обладают трансферрин, α2- микроглобулин, лактоферрин, иммуноглобулины, содержащиеся в коровьем молоке. Аллергия на термоустойчивые белки молока коровы проявляется ответом и на свежее, и на стерилизованное молоко. У 9% детей, страдающих сенсибилизацией к белкам коровьего молока, организм откликается и на говядину. Но половина детей не реагирует на отварное мясо. Возможность употреблять говядину обеспечивается разрушением термически нестойкого бычьего сывороточного альбумина, который содержится и в молоке, и в говядине.
Организм может проявлять чувствительность к одному или нескольким белкам коровьего молока по разным принципам иммунного ответа.
Общие симптомы аллергии
Аллергия на молоко и его продукты – причина ранних и частых заболеваний, вовлекающих в болезненный процесс косвенно или прямо фактически все органы и системы организма. Клиническая картина разнообразна. На признаки патологии влияют характеристики аллергена, свойства организма и общее состояния органов, в которых происходит аллергическая реакция. Реакции от легкой степени до тяжелой чаще всего наблюдаются со стороны:
- пищеварительной трубки ─ 50 – 60%;
- кожных покровов ─ 50 – 60%;
- органов дыхания ─ 20 – 30%.
Нет ни одного признака, который был бы специфическим, характерным. Это создает определенные трудности для распознавания патологии, так как диагностические возможности ограничены, а симптомы аллергии схожи с болезнями пищеварительного тракта. Внешние симптомы сенсибилизации к белкам коровьего молока описаны в Таблице 2.
Таблица 2
| Локализация | Внешние симптомы | |
| Тяжелые | Легкой и средней степени тяжести | |
| Пищеварительный тракт |
|
|
| Кожные покровы | тяжелая форма атопического дерматита |
|
| Органы дыхания | отек гортани |
|
| Генерализованные | анафилактический шок | |
| Органы зрения | конъюнктивит | |
| Общие | раздражительность |
Повреждение трех и более систем органов повышает возможность медицинского заключения «аллергия на белок коровьего молока». Иммунный ответ организма на молоко и молочные продукты проходит по двум типам: немедленная и отсроченная. Немедленная реакция возникает чаще при аллергии этого вида и следует через 5 – 10 минут после употребления продукта. Это рвота, отек Квинке, обострение атопического дерматита, крапивница. Количество коровьего молока, достаточного для развития немедленной реакции, может быть разным – от одной капли до 140 мл и более, так как некоторые больные переносят некоторое количество молока до реагирования.
Другие реакции кожи и пищеварительного тракта (проктоколит, энтеропатия), как правило, отсрочены. Они проявляются через 3 – 4 часа после употребления продукта. Внешние признаки иммунного ответа при «маскированных» формах болезни возникают и позже – через сутки, а то и 10 – 12 дней. Сама аллергическая реакция продолжается от 2 – 3 часов до 7 – 10 дней. Прием аллергенного продукта от случая к случаю формирует выразительный внешние признаки болезни, которые проходят через 1 – 2 дня. Употребление продукта каждый день вызывает стертый тип болезни.
Симптомы аллергии на коровье молоко у детей
У младенцев аллергический процесс затрагивает пищеварительную систему, кожу, слизистые поверхности половых органов: отказ от приема пищи или беспокойное состояние после еды, кишечная колика, расстройство перистальтики кишечника, слизь и кровь в кале, постоянные опрелости, узелковая сыпь, покраснения кожи, атопический дерматит, крапивница. Единственным признаком аллергии у грудничка может быть железодефицитная анемия. Вовлечение дыхательной системы наблюдается изредка. У младенцев невозможно различить аллергию на белок коровьего молока и заброс в пищевод желудочного содержимого (рефлюксную болезнь). При затрудненном и болезненном процессе пищеварения, болях в животе непросто разграничить с патологиями пищеводной трубки или лактазной недостаточностью.
Для дошкольно-школьного периода характерны следующие симптомы:
- синдром циклической рвоты
- зуд, высыпания на слизистой рта;
- боли в брюшной полости;
- диарейный синдром;
- аллергия органов дыхания;
- крапивница;
- атопический дерматит;
- анафилаксия.
В подростковом возрасте при аллергии распространены зуд, высыпания во рту, афтозный стоматит, энтероколит, синдром раздраженного кишечника, риноконъюнктивит, атопический дерматит.
Признаки аллергии на белок коровьего молока у взрослых
Аллергия на молоко у взрослых также в основном проявляется через желудочно-кишечный тракт, на коже, реже ─ через дыхательную систему. Если при аллергии страдает пищеварительный канал, то характерной реакцией называют синдром оральной аллергии ─ реагирование слизистой рта непосредственно после употребления молока или молочных продуктов. Основные варианты патологий, встречающиеся при аллергии на белок молока, представлены в Таблице 3.
Таблица 3
| № п/п | Название болезни | Определение | Симптомы |
| 1. | Анафилаксия (анафилактический шок) | Системная (генерализованная) реакция гиперчувствительности. | Развивается, как правило, сразу после вторичного поступления аллергена. Беспокойство, распространяющиеся сыпь и зуд, отек гортани, возможна рвота. Покраснение быстро сменяется нарастающей бледностью кожи. Состояние прогрессивно ухудшается. Резко снижается артериальное давление, спазм бронхов приводит к кислородному голоданию мозга. |
| 2. | Ангионевротический отек (отек Квинке) | Отек глубоких слоев эпидермиса, слизистых покровов организма. | Уплотненные незудящие отеки локализуются на разных участках тела: в полости рта, на лице, нижних и верхних конечностях, в подслизистом слое пищеварительной трубки и верхних дыхательных путей, на гениталиях. Признаки нарастают медленно. В половине случаев сопровождается крапивницей. |
| 3. | Атопический дерматит | Хроническое воспалительное заболевание кожи с высыпаниями разного характера в зависимости от возраста, зудом и постоянным инфицированием. | Клинические признаки болезни зависят от возраста. У младенцев протекает в экссудативной форме. Дебют патологии – с двухмесячного возраста. Обычно чаще признаки появляются на лице: покраснения, отек, пузырьки на щеках и лбу, затем на их месте мокнутие и корочки. Кожа сильно зудит. Воспаление начинается и в местах сгиба рук и ног, на волосистой части головы. |
| 4. | Железодефицитная анемия | Синдром, характеризующийся нарушением синтеза гемоглобина из-за дефицита железа. | Бледность кожи, общая вялость, плаксивость, снижение аппетита, поверхностный сон, утомляемость. |
| 5. | Конъюнктивит | Аллергическое воспаление конъюнктивы глаз. | Покраснение, отек глазной оболочки, зуд, слезотечение. |
| 6. | Крапивница | Системное заболевание, одна из многочисленных форм аллергии на коже. | Образуются волдыри ─ ограниченные участки отека кожи, которые жгут и зудят. |
| 7. | Оральный аллергический синдром | Реакция на слизистой поверхности рта. | Язык немеет, губы и полость рта зудят, отекают. |
| 8. | Ринит | Воспалительное заболевание слизистой носа. | Насморк, зуд, отек слизистой оболочки носа, заложенность, чихание. |
| 9. | Проктоколит, вызванный белками пищи | Воспаление прямой и ободочной кишки. | Прожилки крови в кале, мякотные шнуры слизи. Болезнь начинается чаще в двухмесячном возрасте, иногда с рождения. В основном страдают младенцы на грудном вскармливании. Связана с аллергией на белок коровьего молока и сои. |
| 10. | Синдром Гейнера | Разновидность избыточного отложения гемосидерина (пигмента) в легких, вызванная аллергией на коровье молоко. | Прогрессирует у детей до года, провоцирует кровотечения желудочно-кишечного тракта, снижение уровня гемоглобина в крови. |
| 11. | Энтероколит | Воспаление кишечника. | Метеоризм, рвота усиливающаяся диарея с кровью в кале, отставание в весе. Аллергический энтероколит у младенцев провоцируется белками коровьего молока. |
| 12. | Энтеропатия, вызванная белками пищи | Заболевание тонкого кишечника. | Слабость, понос, рвота, отставание в росте. Рвота, диарея, вялость. В основном болеют младенцы на искусственном вскармливании. Провоцируется белками коровьего молока или сои. В основном с возрастом проходит. |
Диагностирование аллергии
Достоверно признать наличие или отсутствие аллергической реакции на белок молока ни один из тестов, имеющихся в арсенале штатных клиник, не способен. Основные факты для установления диагноза ─ сведения, полученные при опросе пациента, включая наследственную предрасположенность к аллергии, плюс результаты медицинского обследования. На сенсибилизацию указывают прик-тесты (аллергены вводятся уколом), а также аппликационные накожные тесты (патч-тесты).
Если концентрация специфических иммуноглобулинов Е, ответственных за реакцию, в прик-тестах или сыворотке крови отрицательная, терпимость к аллергену формируется в раннем возрасте, а риск возникновения острой аллергии невысок. Высокая насыщенность реагинами повышает опасность возникновения других патологий, связанных с аллергией: атопического дерматита, астмы, риноконъюнктивита.
Единственным объективным диагностированием аллергии на молоко остается двойной слепой плацебоконтролируемый провокационный тест. Это научное исследование во многих странах является стандартной процедурой. Но тест этот дорогостоящий, для его проведения необходимо много времени и серьезная подготовка. В ходе проведения провокационного теста могут возникнуть тяжелые симптомы аллергической реакции.
Приемлемым методом диагностирования в медицинской практике служит пробная элиминационная диета ─ удаление предполагаемого раздражителя из рациона. Алгоритм пробной исключающей диеты следующий:
- При лактации из рациона матери исключаются молоко и молочные продукты.
- При вскармливании молочной адаптированной смесью она заменяется на специализированную лечебную смесь.
- Пациент с возможной аллергией на молочный белок на протяжении 14 – 28 суток не ест молоко и продукты из него.
По мере взросления аллергия к белкам молока проходит у 30 – 79% деток.
Аллергия на молоко у ребенка
Козье и овечье молоко по строению белков схоже с белками молока коровы. Поэтому продукты этих животных врачи также называют аллергенными. При этом молоко козы в основном действует как перекрестный аллерген, провоцируя перекрестно-аллергические реакции у людей с аллергией на коровье молоко. Белок козьего молока бывает и изолированным аллергеном, вызывая тяжелые симптомы болезни у пациентов, которые хорошо переносят коровье молоко.
Если у годовалого ребенка есть аллергия на коровье молоко, то с вероятностью 90% будет иметь место перекрестная аллергия на козье и овечье молоко. Соответственно замена коровьего молока козьим, овечьим или кобыльим молоком врачами не рекомендуется. Безопасность употребления молока этих млекопитающих при аллергии на коровье молоко у детей не гарантирована.
Аллергия исключительно к белкам козьего молока при хорошей переносимости белка коровьего молока в России малоизвестна. Это объясняется тем, что козье молоко в стране употребляется редко. Однако в исследованиях других стран говорится о том, что на продукты из козьего молока бывают тяжелые аллергические реакции. Научные исследования зарубежных клиницистов определили характерные симптомы иммунного ответа на белок козьего молока:
- позднее начало болезни, отсутствие перекрестной реакции на коровье молоко;
- чувствительность сформировалась при абсолютно нормальном принятии молока козы в раннем детстве;
- превалируют тяжелый характер ответного реагирования, более чем в половине случаев случается анафилактический шок;
- провокационные тесты обуславливают реакцию даже на несколько миллилитров молока, поэтому при тестировании следует быть готовыми к возникновению тяжелых симптомов.
Молоко козы плохо изучено аллергологами, так как аллергию на этот продукт сложно диагностировать, делать пробы с ним опасно для здоровья пациента. Широко использовать козье молоко нерационально.
Изготовление адаптированных смесей, произведенных из белка козьего молока, необоснованно. Они не являются гипоаллергенными. Кормить малыша смесью на основе козьего молока при аллергии на коровий белок опасно.
Аллергия на грудное молоко у грудничка
Ответная иммунная реакция на белки коровьего молока формируется не только при питании адаптированными молочными смесями, но и у грудничка. Малышу при лактации аллергены достаются за счет попадания молочных белков в грудное молоко.
Белок коровьего молока не разрушается при нагревании, устойчив к ферментации. Соответственно он попадает в молоко матери в малоизмененном виде. Это формирует иммунный ответ у грудничка и возникают признаки аллергии даже тогда, когда ребенок не употребляет молоко коровы. Факта, что мама употребляет молоко или молочные продукты, достаточно, чтобы малыш получал аллерген при лактации.
В ряде исследований одним из основных аллергенов среди продуктов из молока определен сыр. Около 13% больных с пищевой аллергией отреагировали на этот продукт. Сыр содержит гистамин. При лактации и появлении аллергической реакции у грудничка первоначально маме стоит вывести из питания молоко, а также понаблюдать за реагированием ребенка при употреблении сыров и другой молочной продукции.
Лечение аллергии на молоко
Для младенцев с аллергией на коровье молоко при вскармливании адаптированными молочными смесями предусмотрены такие этапы лечения:
- Первая ступень предполагает пробную исключающую диету. Обычную смесь заменяют на лечебную, гипоаллергенную. Последняя производится на основе расщепленных сывороточных белков, казеина или других белков. Высокогидролизные смеси проходят клинические испытания и с вероятностью 90% не вызовут аллергическую реакцию у ребенка. Например, Nutrilon Пепти Гастро (Нутриция) или Nutrilon Пепти Аллергия соответствуют международным требованиям лечебной смеси первого выбора.
- При диагностическом рационе помимо молока исключаются также другие высокоаллергенные продукты: куриные яйца, продукты из пшеницы и рыбы, соевый белок, орехи.
- Если на протяжении месяца нет улучшений, назначаются аминокислотные смеси. Эти смеси также используются и тогда, когда ребенок не принимает высокогидролизные смеси из-за их горьковатого вкуса. При обширной аллергии на пищу, тяжелых типах реагирования со стороны пищеварительной трубки аминокислотную смесь (Nutrilon Аминокислоты или Неокейт) назначают сразу. Если нет улучшения, ведется дальнейшее диагностическое исследование.
- Продолжительность исключающей диеты с применением лечебной смеси у младенцев с установленным иммунным ответом на белок коровьего молока определяется врачом. Желательно применение смеси на протяжении полугода или до 9 – 12-тимесячного возраста малыша.
Прикармливать ребенка важно начинать по индивидуальной схеме, учитывая особенности реагирования организма на вводимую пищу. При терапии применяют разные виды лекарственных средств с определенными принципами действия:
- улучшают способность сыворотки крови связывать гистамин;
- стабилизируют мембраны тучных клеток, замедляют высвобождение гистамина;
- блокируют H₁-гистаминовые рецепторы.
Также назначаются глюкокортикостероиды системного или местного действия, симптоматические средства ─ прессорные амины (адреналин), бронхорасширяющие лекарственные средства, инфузионная терапия, локальная терапия и другое. Развитие атопического дерматита можно не допустить, вовремя начав элиминационную диету, не дожидаясь обследования и результатов тестов.
Аллергия на лактозу
В медицинской практике нет определения «аллергия на лактозу». Имеется в виду непереносимость молока из-за недостатка пищеварительных ферментов – лактазная недостаточность. Основу патологии составляет нарушение процесса расщепления лактозы, молочного углевода группы дисахаридов, в тонком кишечнике ферментом лактазой, который расщепляет лактозу (углевод). Большое значение проблема приобретает в младенчестве, так как 80 – 85% компонентов грудного молока состоят из лактозы.
Причины
У плода работа фермента лактаза проявляется с 11 недели беременности. С 24 недели наступает его активный рост и доходит до максимума к моменту родов. Непереносимость лактозы классифицируется по 3 типам:
- врожденная лактазная недостаточность взрослого типа;
- вторичная лактазная недостаточность;
- транзиторная лактазная недостаточность.
При врожденной непереносимости молока активность фермента происходит на протяжении шести месяцев жизни младенца, пока он получает основной объем углеводов в виде молока. Но затем действие лактазы медленно снижается и у взрослых составляет только около 8% от начального уровня. Возникает сбой механизма активации фермента. Это врожденная лактазная недостаточность. Болезнь передается по наследству и встречается редко.
При вторичной лактазной недостаточности на активность фермента влияет воспаление слизистой поверхности кишечника. Провоцирующим фактором может стать инфекционное заболевание, аллергия, в том числе и на коровье молоко, а также атрофия слизистой кишечника. Транзиторная непереносимость лактозы вызывается незрелостью кишечника у грудничка, родившегося недоношенным (до 34 недель).
Симптомы
Степень внешних проявлений при лактазной недостаточности различная и зависит от уровня активности фермента, объема поступающего молока, индивидуальной восприимчивости кишечника, особенностями его функционирования.
Симптомы обычно возникают на 3 – 6-й неделе жизни, так как объем еды увеличивается в этот период. Это диарея, кишечные колики, вздутие живота, срыгивание. Через 3 – 5 минут после начала кормления ребенок начинает вести себя беспокойно, плачет, отказывается от еды. Испражнения у ребенка при непереносимости лактозы частые, стул пенистый, жидкий, с кислым запахом. У 10% детей бывают запоры из-за спазма кишки. Водянистый стул может привести к обезвоживанию и токсикозу.
Диагноз «лактазная недостаточность» устанавливается по характерным симптомам патологии, в том числе улучшение самочувствия при снижении объема лактозы при кормлении ребенка, по результатам анализов и инструментального исследования.
Лечение лактазной недостаточности
Лечение основывается на сокращении в употреблении лактозных продуктов или применении препаратов лактазы при употреблении лактозосодержащих продуктов. При алактазии взрослого типа у подростков и у взрослых ограничивается/исключается питье молока. При непереносимости лактозы по причине воспаления или инфицирования кишечника лечится основное заболевание. Больные не едят пищу с присутствием большого количества лактозы, употребляют кисломолочные продукты, твердосычужные сыры, масло.
Младенцам назначают низколактозные смеси, индивидуально корректируется диета, назначаются ферментные препараты, которые добавляются в сцеженное грудное молоко. При врожденной непереносимости важно соблюдать низколактозную диету постоянно. При вторичной гиполактазии после излечения основного заболевания через два месяца диету начинают расширять, наблюдая за реакцией организма – наличием либо отсутствием метеоризма, поноса.
Наиболее часто аллергия на молоко и непереносимость лактозы отмечается у пациентов с атопическими болезнями, а также с патологией пищеварительного канала.
- аллергия
- молоко и молочные продукты
- питание
Нашли опечатку? Выделите фрагмент текста и нажмите Ctrl+Enter.
med.vesti.ru