Лечение суставов - артроз, артрит, остеохондроз и многое другое
Признаки желудочного кровотечения симптомы
Желудочное кровотечение. Причины, симптомы, диагностика и лечение патологии :: Polismed.com
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Желудочные кровотечения – это кровотечения, при которых кровь изливается в просвет желудка. Вообще, в медицине обычно используется термин «желудочно-кишечные кровотечения». Он более общий и обозначает все кровотечения, которые возникают в пищеварительном тракте (пищевод, желудок, тонкий и толстый кишечник, прямая кишка).Факты о желудочных кровотечениях:
- Это состояние – дна из самых частых причин госпитализации пациентов в хирургические стационары.
- Сегодня известно более 100 заболеваний, которые могут сопровождаться кровотечениями из желудка и кишечника.
- Примерно три четвертых (75%) всех кровотечений из желудка или двенадцатиперстной кишки возникают из-за язвы.
- Кровотечение развивается примерно у каждого пятого пациента, который страдал язвой желудка или двенадцатиперстной кишки, и не получал лечения.
- входной отдел (кардия) – переход пищевода в желудок и участок желудка, непосредственно прилегающий к этому месту;
- дно желудка – верхняя часть органа, имеющая вид свода;
- тело желудка – основная часть органа;
- выходная часть (привратник желудка) – переход желудка в двенадцатиперстную кишку и участок желудка, непосредственно прилегающий к этому месту.
Стенка желудка состоит из трех слоев:
- Слизистая оболочка. Является очень тонкой, так как состоит всего из одного слоя клеток. Они вырабатывают желудочные ферменты и соляную кислоту.
- Мышцы. За счет мышечной ткани желудок может сокращаться, перемешивать и проталкивать пищу в кишечник. В месте перехода пищевода в желудок и желудка в двенадцатиперстную кишку находятся два мышечных жома. Верхний не дает попадать содержимому желудка в пищевод, а нижний – содержимому двенадцатиперстной кишки в желудок.
- Наружная оболочка представляет собой тонкую пленку из соединительной ткани.
- соляная кислота – разрушает белки, активирует некоторые пищеварительные ферменты, способствует обеззараживанию пищи;
- пепсин – фермент, расщепляющий длинные белковые молекулы на более короткие;
- желатиназа – фермент, расщепляющий желатин и коллаген.
- язвенные – обусловлены язвенной болезнью, наиболее распространены;
- неязвенные – обусловленные другими причинами.
- острые – развиваются быстро, требуют экстренной медицинской помощи;
- хронические – менее интенсивные, продолжаются в течение длительного времени.
- явные – проявляются ярко, имеются все симптомы;
- скрытые – симптомы отсутствуют, обычно это характерно для хронических желудочных кровотечений – отмечается лишь бледность пациента.
| Причина желудочного кровотечения | Механизм развития | Особенности проявлений |
| Заболевания самого желудка | ||
| Язвенная болезнь желудка | Примерно у 15%-20% больных язва желудка осложняется кровотечением. Причины развития кровотечения при язвенной болезни желудка:
| Основные симптомы язвы желудка: |
| Злокачественные опухоли желудка | Рак желудка может возникать самостоятельно или быть осложнением язвенной болезни. Когда опухоль начинает распадаться, возникает кровотечение. | Основные симптомы рака желудка:
|
| Дивертикул желудка | Дивертикул – это выпячивание в стенке желудка. Для того чтобы понять, как он выглядит, можно представить себе резиновые хирургические перчатки: каждый «палец» - это «дивертикул». Данное заболевание встречается редко. Кровотечение возникает в результате повреждения сосуда при воспалении стенки дивертикула. | Основные симптомы дивертикула желудка:
|
| Диафрагмальная грыжа | Диафрагмальная грыжа – это заболевание, при котором часть желудка поднимается через отверстие в диафрагме в грудную полость. Причины кровотечений при диафрагмальной грыже:
| Кровотечение при диафрагмальной грыже развивается примерно у 15%-20% больных. В большинстве случаев оно является скрытым, то есть не сопровождается никакими симптомами. Но может быть и достаточно сильным. |
| Полипы желудка | Полипы желудка – это достаточно распространенные доброкачественные опухоли. Кровотечение возникает в результате:
| До начала кровотечения полипы обычно никак себя не проявляют. Если они имеют достаточно большие размеры, то нарушается прохождение пищи по желудку. |
| Синдром Мэллори-Вейса | Синдром Мэллори-Вейса – кровотечение, которое возникает при разрыве слизистой оболочки в месте перехода пищевода в желудок. Причины:
| Кровотечение может быть очень интенсивным, настолько, что больной может погибнуть, если не будет оказана экстренная медицинская помощь. |
| Геморрагический гастрит | Разновидность гастрита, при которой на слизистой оболочке желудка появляются эрозии (поверхностные дефекты), возникает риск кровотечения. | Основные симптомы:
|
| Стрессовая язва | Стресс оказывает негативное влияние на многие внутренние органы. Человек, который часто нервничает, имеет более высокую вероятность заболеть различными патологиями. Во время сильного стресса в экстремальной ситуации кора надпочечников начинает вырабатывать гормоны (глюкокортикоиды), которые усиливают секрецию желудочного сока, вызывают нарушение кровообращения в органе. Это может привести к возникновению поверхностных язв и кровотечению. | Часто выявить стрессовую язву очень сложно, так как она не сопровождается болями и другими выраженными симптомами. Но риск развития кровотечения при этом высок. Оно может быть настолько интенсивным, что способно привести к гибели больного, если не будет оказана экстренная помощь. |
| Заболевания сосудов | ||
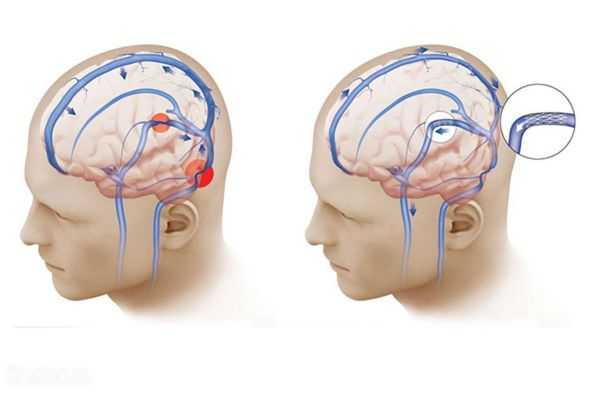
| Варикозное расширение вен пищевода и верхней части желудка. | В месте перехода пищевода в желудок находится венозное сплетение. Это место соединения ветвей воротной вены (собирающей кровь от кишечника) и верхней полой вены (собирающей кровь от верхней половины тела). При повышении давления в этих венах они расширяются, легко травмируются, возникает кровотечение. Причины варикозного расширения вен пищевода:
| На ранних стадиях симптомы отсутствуют. Больной не подозревает, что у него имеются варикозно расширенные вены пищевода. Кровотечение развивается неожиданно, на фоне состояния полного здоровья. Оно может быть настолько сильным, что быстро приводит к гибели. |
Системные васкулиты:
| Системные васкулиты – это группа аутоиммунных заболеваний, при которых происходит поражение сосудов. Поражаются их стенки, в результате чего повышается кровоточивость. Некоторые из системных васкулитов проявляются в виде желудочных кровотечений. | При системных васкулитах симптомы желудочного кровотечения сочетаются с симптомами основного заболевания. |
| Атеросклероз, повышенное артериальное давление. | При поражении сосудов и повышении кровяного давления есть риск того, что стенка одного из сосудов во время травмы или очередного скачка давления лопнет, и разовьется кровотечение. | Желудочному кровотечению предшествуют симптомы, характерные для артериальной гипертензии:
|
| Нарушение свертываемости крови | ||
| Гемофилия | Наследственное заболевание, проявляющееся нарушением свертываемости крови и тяжелыми осложнениями в виде кровоизлияний. Страдают только мужчины. | |
| Острые и хронические лейкозы | Лейкозы – опухоли крови, при которых нарушается кроветворение в красном костном мозге. Нарушается образование тромбоцитов – кровяных пластинок, которые необходимы для нормальной свертываемости. | |
| Геморрагические диатезы | Это большая группа заболеваний, одни из которых передаются по наследству, а другие возникают в течение жизни. Все они характеризуются нарушениями свертываемости крови, повышенной кровоточивостью. | |
| Авитаминоз К | Витамин K играет важную роль в процессе свертывания крови. При его недостатке отмечается повышенная кровоточивость, кровоизлияния в разные органы, внутренние кровотечения. | |
| Гипопротромбинемия | В процессе свертывания крови принимает участие большое количество разных веществ. Одно из них – протромбин. Его недостаточное содержание в крови может быть врожденным или быть связанным с различными приобретенными патологическими состояниями. |
| Симптом/группа симптомов | Описание |
| Общие симптомы внутреннего кровотечения – развиваются при кровотечении в любом органе. |
При хроническом желудочном кровотечении больного могут в течение длительного времени беспокоить небольшая бледность, слабость и другие симптомы. |
| Рвота с кровью | Внешний вид рвотных масс и примесей крови зависят от источника и интенсивности кровотечения:
|
| Примесь крови в кале |
|
- Легкая степень. Состояние больного удовлетворительное. Он находится в сознании. Беспокоит легкое головокружение. Пульс не чаще 80 ударов в минуту. Артериальное давление не ниже 110 мм. рт. ст.
- Средняя степень тяжести. Больной бледен, кожа покрыта холодным потом. Беспокоит головокружение. Пульс учащен до 100 ударов в минуту. Артериальное давление – 100-110 мм. рт. ст.
- Тяжелое желудочное кровотечение. Больной бледен, сильно заторможен, с запозданием отвечает на вопросы, не реагирует на окружающую обстановку. Пульс чаще 100 ударов в минуту. Артериальное давление ниже 100 мм. рт. ст.
- при болях и дискомфорте в верхней части живота, тошноте, нарушении пищеварения – к терапевту, гастроэнтерологу;
- при повышенной кровоточивости, появлении на теле большого количества синяков – к терапевту, гематологу.
- Резкая слабость, бледность, заторможенность, быстрое ухудшение состояния.
- Потеря сознания.
- Рвота «кофейной гущей».
Вопросы, которые вам могут задать на приеме:
- Какие жалобы беспокоят на данный момент? Когда они возникли? Как изменялось ваше состояние с того момента?
- Бывали ли у вас желудочно-кишечные кровотечения в прошлом? Обращались ли вы к врачам с похожими проблемами?
- Есть ли у вас язва желудка или двенадцатиперстной кишки? Если есть – как долго? Какое лечение получали?
- Есть ли у вас следующие симптомы: боли в верхней части живота, тошнота, рвота, отрыжка, изжога, нарушения пищеварения, вздутие живота?
- Были ли у вас операции по поводу заболеваний желудка и вен живота? Если были – по какому поводу, когда?
- Страдаете ли вы каким-либо заболеванием печени, нарушением свертываемости крови?
- Как часто и в каком количестве вы употребляете алкоголь?
- Бывают ли у вас кровотечения из носа?
| Название исследования | Описание | Как проводится? |
| Фиброгастродуоденоскопия | Эндоскопическое исследование, во время которого врач осматривает слизистую оболочку пищевода, желудка, двенадцатиперстной кишки. Чаще всего при этом можно установить место и источник кровотечения. | Исследование проводят натощак.
|
| Рентгенография желудка | Для выявления причины желудочного кровотечения проводится рентгенография с контрастом. Врач может оценить состояние стенок органа, выявить язвы, опухоли, диафрагмальную грыжу и другие патологические состояния. | Исследование проводится натощак. Желудок должен быть пустым, иначе контраст не сможет его равномерно заполнить.
|
| Ангиография | Рентгенконтрастное исследование сосудов. Выполняется, когда есть подозрение, что желудочное кровотечение является следствием атеросклероза или других сосудистых нарушений. | Через специальный катетер в нужный сосуд вводят контрастный раствор. Затем делают рентгеновские снимки. Прокрашенный сосуд на них хорошо виден. |
| Радиоизотопное сканирование | Проводится по показаниям, когда не удается обнаружить другими способами место кровотечения. В кровь пациента вводятся эритроциты, меченые специальным веществом. Они скапливаются в месте кровотечения, после чего их можно выявить, сделав снимки при помощи специального аппарата. | В вену пациента вводят раствор с мечеными эритроцитами, после чего делают снимки. |
| Магнитно-резонансная томография | Проводится по показаниям, когда для постановки правильного диагноза врачу нужна дополнительная информация. При помощи МРТ можно получить снимки с послойными срезами или трехмерным изображением определенной области тела. | Исследование выполняется в специализированном отделении при помощи специальной установки. |
| Общий анализ крови | Отклонения, которые можно выявить в общем анализе крови при желудочном кровотечении:
| Кровь берут обычным способом из пальца или из вены. |
| Исследование свертываемости крови – коагулограмма | Исследование применяется в случаях, когда имеется подозрение, что желудочное кровотечение связано с нарушением свертываемости крови. | Кровь исследуют при помощи специального аппарата. Оценивают ряд показателей, на основании чего делают выводы о состоянии свертывающей системы. |
Существует две тактики лечения желудочных кровотечений:
- без хирургического вмешательства (консервативный);
- операция.
| Мероприятие | Описание | Как проводится? |
| Строгий постельный режим | Покой способствует стиханию кровотечения, а во время движений оно может усилиться. | |
| Холод в подложечную область | Под действием холода происходит сужение сосудов, это способствует остановке кровотечения. | Чаще всего используется пузырь со льдом, обернутый тканью. |
| Промывание желудка ледяной водой | Под действием холода происходит сужение сосудов, это способствует остановке кровотечения. | Промывание желудка осуществляется при помощи зонда – трубки, которая вводится в желудок через рот или через нос. |
| Введение в желудок через зонд адреналина или норадреналина | Адреналин и норадреналин – «гормоны стресса». Они вызывают спазм сосудов и остановку кровотечения. | В желудок пациента вводят зонд, через который можно ввести лекарства. |
| Внутривенное введение кровоостанавливающих растворов | Специальные кровоостанавливающие растворы содержат вещества, повышающие свертываемость крови. | Лекарства вводятся внутривенно при помощи капельницы. |
| Переливание крови и кровезаменителей проводится в тех случаях, когда больной потерял в результате желудочного кровотечения много крови. | |
| Другие препараты, предназначенные для борьбы с имеющимися нарушениями в организме |
Способы эндоскопического лечения:
- Обкалывание кровоточащей язвы желудка растворами адреналина и норадреналина, которые вызывают спазм сосудов и останавливают кровотечение.
- Электрокоагуляция – прижигание мелких кровоточащих участков слизистой оболочки.
- Лазерная коагуляция – прижигание при помощи лазера.
- Прошивание нитями или металлическими клипсами.
- Аппликация специального медицинского клея.
- попытки остановить кровотечение без операции не дают результата;
- сильное кровотечение и значительное снижение артериального давления;
- тяжелые нарушения в организме больного, которые могут привести к ухудшению состояния: ишемическая болезнь сердца, нарушение кровотока в головном мозге;
- повторные кровотечения после того, как они уже были остановлены.
- Ушивание кровоточащего участка.
- Удаление части желудка (или всего органа полностью, в зависимости от причины кровотечения).
- Пластика места перехода желудка в двенадцатиперстную кишку.
- Операция на блуждающем нерве, который стимулирует выделение желудочного сока. В итоге улучшается состояние пациента с язвенной болезнью, снижается риск рецидива.
- Эндоваскулярные операции. Врач делает прокол в паховой области, заводит через бедренную артерию зонд, достигает кровоточащего ссуда и перекрывает его просвет.
В большинстве случаев реабилитационные мероприятия проводятся по схеме:
- в первый день пациенту разрешают совершать движения руками и ногами;
- со второго дня обычно начинается дыхательная гимнастика;
- на третий день пациент может попробовать встать на ноги;
- на восьмой день, при благоприятном течении, снимают швы;
- на 14-й день выписывают из стационара;
- впоследствии пациент занимается лечебной физкультурой, физические нагрузки запрещены в течение месяца.
- 1-й день: запрещено есть и пить воду. Можно лишь смочить губы водой.
- 2-й день: можно только пить воду, по полстакана в день, чайными ложечками.
- 3-й день: можно принять 500 мл воды, бульона или крепкого чая.
- 4-й день: можно принимать по 4 стакана жидкости в сутки, разделив это количество на 8 или 12 приемов, разрешается кисель, простокваша, слизистые супы.
- С 5-го дня можно употреблять любые количества жидких супов, творог, манную кашу;
- С 7го дня в рацион добавляется вареное мясо;
- С 9-го дня пациент переходит на обычное щадящее питание, исключая раздражающую пищу (острое и пр.), продукты, приготовленные на основе цельного молока.
- В последующем рекомендуется частое питание небольшими порциями – до 7 раз в день.
Специальность: Педиатр, детский хирург
www.polismed.com
Желудочно-кишечное кровотечение: первая помощь, причины, симптомы, признаки, лечение, последствия
Обновление: Февраль 2019
Желудочно-кишечное кровотечение – это истечение крови в полость желудка и кишечника с последующим ее выделением только с калом или с калом и с рвотой. Оно не является самостоятельным заболеванием, а осложнением множества – более ста – различных патологий.
Желудочно-кишечное кровотечение (ЖКК) – это опасный симптом, говорящий о том, что нужно срочно найти причину кровотечения и устранить ее. Даже если выделяется совсем небольшое количество крови (а бывают даже ситуации, когда кровь не видна без специальных исследований), это может быть в результате совсем маленькой, но быстро растущей и крайне злокачественной опухоли.
Обратите внимание! ЖКК и внутреннее кровотечение – не одно и то же. В обоих случаях источником кровотечения может служить желудок или различные отделы кишечника, но при ЖКК кровь выделяется в полость кишечной трубки, а при внутреннем кровотечении – в брюшную полость. ЖКК можно в некоторых случаях лечить консервативно, тогда как внутреннее кровотечение (после ранения, тупой травмы и так далее) лечится только оперативно.
Что происходит при потере более 300 мл крови
Массивные кровотечения из желудочно-кишечного тракта вызывают в организме следующие изменения:
- уменьшается объем крови, при этом диаметр сосудов остается тем же;
- на стенки сосудов кровь уже не давит, как раньше, поэтому артерии уже не могут так хорошо обеспечивать движение крови – скорость кровообращения снижается;
- снижение скорости кровотока в центре тела означает слишком медленное движение крови в области капилляров и более мелких сосудов (микроциркуляторного русла), задача которых – обеспечение тканей кислородом и нужными веществами, забор из них отработанных продуктов;
- замедление кровотока в области микроциркуляторного русла приводит к развитию здесь застоя (здесь и так сосуды мелкие и скорость движения крови низкая всегда);
- при застое в микроциркуляторном русле происходит склеивание в них эритроцитов. Если начинать лечение на этой стадии, то кроме переливания крови и кровезаменителей, нужно вводить солевые растворы и кроворазжижающие препараты (гепарин). Иначе сгустки, образованные в капиллярах, будут массово идти в общее русло и могут, собравшись, закупорить какую-то более крупную артерию;
- обмен между закупоренными склеенными клетками кровь капиллярами и тканями становится очень трудным и может прекратиться вовсе. Такая ситуация наблюдается почти во всех тканях. Первой страдает микроциркуляция в коже, подкожной клетчатке, потом постепенно «отключаются» и внутренние органы. Сердце и головной мозг долго работают в «экономном режиме», но если кровь теряется быстро, или общий объем кровопотери превышает 2,5 литра, то «отключаются» и они;
- нарушение микроциркуляции в печени приводит к тому, что она перестает обезвреживать токсины из крови, плохо вырабатывает факторы свертывания крови. В результате кровь становится жидкой и не сворачивается. Это очень опасное состояние. На этой стадии одного переливания крови мало – нужно уже вводить факторы свертывания крови. Они содержатся в плазме крови (ее заказывают на станции переливания) и в отдельных препаратах.
Причины желудочно-кишечного состояния
Причин, вызывающих острое желудочно-кишечное кровотечение, настолько много, что их делят сразу по двум классификациям. Одна из классификаций обозначает род причин, вторая – причины в зависимости от локализации в желудочно-кишечной «трубке».
Итак, в зависимости от рода причин, ЖКК может быть вызвано:
- Воспалительными, эрозивными и язвенными образованиями ЖКТ, в результате которых «разъедаются» сосуды, питающие ту или иную структуру. Не все эти патологии возникают из-за нарушения диеты или заражения Хеликобактер пилори. Эрозивно-язвенные поражения возникают при любой тяжелой болезни (это называется стресс-язвами). Их вызывают ожоги крепкими спиртными напитками, кислотами и щелочами, выпитыми по ошибке или умышленно. Также часто эрозии и язвы возникают вследствие приема обезболивающих препаратов и гормонов-глюкокортикоидов.
- Опухолями ЖКТ любой степени злокачественности.
- Ранениями и травмами ЖКТ.
- Болезнями свертывания крови.
- Повышением давления в сосудах ЖКТ. Это, в основном, бывает только при синдроме портальной гипертензии, вызванной циррозом, тромбами в воротной вене или сдавлении ее извне.
В зависимости от локализации, выделяют кровотечения из верхних отделов (до окончания 12-перстной кишки) и кровотечения из нижних отделов (начиная с тонкого кишечника) ЖКТ. Верхние отделы страдают чаще: на них приходится около 90% ЖКК, на нижние, соответственно, приходится чуть больше 10% случаев.
Если рассматривать частоту поражения отдельных органов, то кровотечения из желудка – это каждое второе ЖКК, кровотечение из 12-перстной кишки встречается в каждом третьем случае. Толстая и прямая кишка – это каждое 10 кровотечение, пищевод – каждое двадцатое. Тонкий кишечник у взрослых кровоточит редко – в 1% случаев.
Причины ЖКК из верхних отделов желудочно-кишечного тракта – это:
- эрозивный эзофагит, чья основная причина – прием через рот кислот или щелочей;
- эрозивный и геморрагический гастриты, в том числе, возникшие при приеме обезболивающих препаратов;
- язвенная болезнь желудочной или 12-перстной локализации;
- повышенное давление в венах пищевода (синдром портальной гипертензии). Он развивается при циррозе печени, тромбах в печеночных или других венах, сообщающихся с воротной веной, сдавление воротной вены на уровне сердца – при констриктивном перикардите или на любом другом уровне – при опухолях и рубцах близлежащих тканей;
- проникающие ранения грудной клетки или верхних отделов живота;
- синдром Мэллори-Вэйса;
- полипы желудка;
- травмы пищевода или желудка инородными телами или жесткой (металлической) медицинской аппаратурой при проведении обследования;
- кровотечения из дивертикулов («карманов») и опухолей пищевода, желудка или 12-перстной кишки;
- грыжа пищеводного отверстия диафрагмы;
- аорто-кишечные свищи;
- ранения желчных путей (в основном, при операциях и манипуляциях), при которых кровь вместе с желчью попадает в 12-перстную кишку.
Причины желудочно-кишечного кровотечения из нижних отделов – это:
- тупые травмы живота;
- ранения живота;
- опухоли;
- тромбоз мезентериальных сосудов;
- заражение глистами;
- повышение давления в венах прямой кишки, что вызывается портальной гипертензией, имеющей те же причины, что и в случае с пищеводом;
- неспецифический язвенный колит;
- болезнь Крона;
- анальные трещины;
- геморрой;
- дивертикулы;
- инфекционные колиты;
- туберкулез кишечника.
Причины желудочно кишечного кровотечения, могущие вызвать истечение крови из любого отдела желудочно-кишечного тракта – это поражение сосудов при:
- системной красной волчанке;
- авитаминозе C;
- узелковом периартериите;
- атеросклерозе;
- болезнь Рандю-Ослера;
- ревматизме;
- врожденных мальформациях, телеангиэктазиях и других пороках развития сосудов,
а также:
- нарушения свертывающей системы (например, гемофилия);
- снижение уровня тромбоцитов или нарушение их строения (тромбоцитопатии)
Кроме острых кровотечений, бывают ЖКК хронического характера. Это означает, что в определенной локализации имеются поврежденные сосуды небольшого калибра, откуда периодически «подтекают» небольшие, не угрожающие жизни, объемы крови. Основные причины хронических кровотечений – это язвы желудка и 12-перстной кишки, полипы и опухоли.
Как распознать желудочно-кишечное кровотечение
Первые признаки кровотечения – это слабость, которая нарастает с разной скоростью (зависит от скорости кровопотери), головокружение, потливость, ощущение учащенного сердцебиения. При выраженной кровопотере человек становится неадекватным, а потом постепенно засыпает, бледнея. Если кровь теряется быстро, человек испытывает сильное чувство, страха, бледнеет, теряет сознание.
Эти симптомы характерны для любого острого кровотечения с потерей более 300 мл крови, а также для любых состояний, которые могут закончиться шоком (интоксикация, прием антибиотиков на фоне значительной бактериальной инфекции, прием продукта или лекарства-аллергена).
Именно о ЖКК стоит думать по имеющимся симптомам:
- цирроза или тромбоза печеночных вен. Это желтый цвет сухой кожи, похудание рук и ног при увеличении живота, в которой скапливается жидкость, покраснение ладоней и стоп, кровоточивость;
- болезней свертывания. Это кровоточивость при чистке зубов, кровоточивость из места инъекций и так далее;
- гастритов, дуоденитов и язвенной болезни. Это боли в верхних отделах живота сразу после еды (характерно для поражения желудка) или через 2-4 часа после нее (характерно для поражений 12-перстной кишки), тошнота, отрыжка;
- инфекционного заболевания кишечника. Это повышение температуры, тошнота, рвота, озноб, слабость. При этом человек может вспомнить, что ел что-то «опасное»: сырую воду, беляш на автовокзале, трехдневный салат с майонезом, торт или пирожное с кремом. Нужно сказать, что инфекционные гастроэнтероколиты не вызовут обильного ЖКК, разве что, это будет дизентерия, при которой (но не в самом начале болезни) в нижних отделах кишечника образуются язвы.
Никаких проявлений не имеет большинство опухолей, дивертикулов или полипов ЖКТ. Поэтому если желудочно-кишечное кровотечение развилось остро, на фоне полного здоровья (или можно вспомнить только чередование запоров и поносов, необъяснимую потерю веса), нужно думать именно об этом.
Почему мы сразу не описываем появление крови, ведь ЖКК обязательно ею сопровождаются? Да, действительно, кровь обладает слабительным эффектом, она не останется в просвете ЖКТ и не всосется обратно. Она не станет застаиваться, разве что ЖКК совпало с острой кишечной непроходимостью (например, перекрытием кишечника опухолью), что может совпасть крайне редко
Но для того, чтобы кровь «показалась» наружу, должно пройти время, пока она преодолеет расстояние от поврежденного сосуда до прямой кишки или до рта. Сразу описывать появление крови можно только при кровотечении из сигмовидной или прямой кишки. Тогда первыми симптомами будут не слабость и головокружение, а дефекация, когда в каловых массах обнаружилась алая кровь (чаще всего это геморрой или анальная трещина, поэтому дефекация будет болезненной)
Дальнейшие симптомы желудочно-кишечного кровотечения различаются в зависимости от того, сосуды какого отдела оказались повреждены.
Так, если источник кровотечения находится в верхних отделах желудка, и объем теряемой крови превышает 500 мл, то будет рвота с кровью:
- алой кровью – если источником является артерия в пищеводе;
- похожей на кофейную гущу (бурой) – когда источник находится в желудке или 12-перстной кишки, и кровь смогла смешаться с желудочным соком и окислиться;
- темной (венозной) кровью – если источник – расширенная вена пищевода.
Кроме этого, при любом объеме кровопотери из верхнего отдела кал тоже будет окрашен кровью: он приобретет более темный цвет. Чем больше будет потеряно крови, тем стул будет более черным и более жидким. Чем больше объем кровотечения, тем раньше появится этот стул.
ЖКК из верхних отделов ЖКТ приходится отличать от состояний, когда кровь попала из дыхательных путей. Нужно запомнить: кровь из дыхательных путей будет выделяться с кашлем, она содержит очень много пены. Стул при этом практически не темнеет.
Бывают также состояния, источник кровотечения находился во рту, в носу или в верхних дыхательных путях, кровь была проглочена, после чего наблюдалась рвота. Тогда пострадавшему нужно вспоминать, был ли факт травмы носа, губ или зубов, было ли проглочено инородное тело, был ли частый кашель.
Для кровотечений из тонкого и толстого кишечника рвота с кровью не характерна. Они характеризуются только потемнением и разжижением стула. Если кровотечение:
- из прямой кишки или анального сфинктера – на поверхности кала появится алая кровь;
- из слепой кишки или восходящей ободочной – кал может быть как темным, так и выглядеть как коричневый кал, перемешанный с темно-красной кровью;
- из нисходящей ободочной, сигмовидной или прямой кишки – кал обычного цвета, в нем видны прожилки или сгустки крови.
Степени тяжести ЖКК
Чтобы знать, как оказывать помощь при желудочно-кишечном кровотечении в конкретном случае, разработана классификация, в которой учитывается несколько показателей, их изменения разделены на 4 степени. Для определения нужно знать пульс, артериальное давление, а с помощью анализов крови определить гемоглобин и гематокрит (процентное соотношение жидкой части крови и ее клеток), по данным которых рассчитывается дефицит циркулирующей крови (ДЦК):
- Количество сердцебиений – в пределах 100 в минуту, артериальное давление в норме, гемоглобин более 100 г/л, ДЦК 5% от нормы. Человек в сознании, испуган, но адекватен;
- Количество сердцебиений 100-120 в минуту, «верхнее» давление 90 мм рт.ст., гемоглобин 100-80 г/л, ДЦК 15%. Человек в сознании, но вял, бледен, отмечается головокружение. Кожа бледная.
- Пульс чаще 120 в минуту, плохо прощупывается. «Верхнее» давление 60 мм рт.ст. Сознание спутанное, больной все время просит пить. Кожа бледная, покрыта холодным потом.
- Пульс не прощупывается, давление не определяется или однократно прощупывается в пределах 20-30 мм рт.ст. ДЦК 30% или больше.
Кровотечение у детей
Кровотечение у детей – это очень серьезная причина для обращения в лечебное учреждение. «Само» оно не пройдет, даже если ребенок вырвал с кровью, а после этого ведет себя обычно, играет и просит есть. Перед обращением вспомните, не мог ли он есть шоколад, гематоген или красящие в красный цвет продукты (свеклу, пирожные с красным красителем). Исключите также травмы в полости рта и носа (их видно невооруженным глазом).
Причин ЖКК у детей довольно много. В поисках диагноза врачи в первую очередь обращают внимание на возраст ребенка: есть заболевания, наиболее характерные для того или иного возрастного периода:
| Возраст | Заболевания |
| 2-5 сутки жизни | Геморрагическая болезнь новорожденных – дефицит витамина K. Характеризуется темным обильным стулом 3-4 р/дн |
| До 28 суток жизни | Язвы желудка (чаще), 12-перстной кишки (реже), язвенно-некротический колит новорожденных |
| С 14 суток до 1 года жизни | Язвы 12-перстной кишки (чаще), язвы желудка (реже) |
| 1,5-4 месяца | Инвагинация кишечника |
| 1-3 года | Ювенильные полипы кишечника, дивертикул Меккеля, болезнь Дьелафуа, семейный полипоз толстой кишки (у 5% нелеченных детей он к 5 годам трансформируется в рак) |
| Старше 3 лет | Варикозно расширенные вены пищевода |
| 5-10 лет | Синдром портальной гипертензии, неспецифический язвенный колит |
| 10-15 лет | Синдром Пейтца-Егерса, когда в кишечнике обнаруживается множество мелких полипов. При этом кожа, губы, веки имеют характерный признак – множественные коричневые пятна |
В любом возрасте ребенка, начиная с периода новорожденности, может возникнуть:
- гастрит: причиной может стать тяжелое заболевание, гипоксия (например, у новорожденных);
- эзофагит. Наиболее часто он возникает у детей с укорочением пищевода, ахалазией кардии, грыжей пищеводного отверстия диафрагмы;
- удвоение желудка;
- удвоение тонкой кишки;
- синдром Меллори-Вэйса;
- грыжи пищеводного отверстия диафрагмы;
- эозинофильная гастроэнтеропатия;
- пороки развития сосудов ЖКТ: гемангиомы и сосудистые мальформации.
Диагностика и неотложная помощь детям оказывается по тому же принципу, что и взрослым.
Первая помощь
Алгоритм при желудочно-кишечном кровотечении следующий:
- Вызвать «Скорую помощь».
- Уложить больного, поднять ноги, вернув максимально возможное количество крови из депо в венах в кровеносное русло.
- Обеспечить приток свежего воздуха.
- Положить холод на живот. Обязательно на одежду, чтобы не вызвать обморожения. Держать 15-20 минут, снять на 10 минут, потом положить снова.
- Из лекарств внутрь можно дать только 50 мл раствора аминокапроновой кислоты и/или 1-2 ч.л. хлористого кальция.
- Пить и есть не давать: это может еще больше усиливать кровотечение.
- В туалет ходить – на судно, памперс или какую-то емкость, чтобы вставать ему не пришлось. При этом тужиться позволять нельзя.
Что делают в больнице
С момента поступления больногоему оказывают помощь: вливают коллоидные растворы кровезаменителей (растворы желатины или крахмалов), определив группу крови – переливают кровь и плазму (при необходимости). Это объясняется тем, что в случае необходимости операции в операционную, даже в экстренном случае, нужно взять только подготовленного больного. У такого больного больше шансов выжить.
Обязательно вводятся кровоостанавливающие препараты («Транексам», «Тугина», «Викасол», «Этамзилат») в вену, дается «Аминокапроновая кислота» в рот. При обнаружении эрозивно-язвенных поражений в вену вводятся также препараты, снижающие кислотность («Контралок», «Квамател» или «Ранитидин»).
Все это время его обследуют в приемном отделении или отделении реанимации (второй вариант – если больного привезли в очень тяжелом состоянии, с 3-4 степенью кровотечения):
- берут из пальца общий анализ крови или смотрят только «красную кровь» (эритроциты и гемоглобин);
- берут из вены кровь на гематокрит, определяя процентное соотношение жидкой части крови и ее форменных элементов, и кровь на коагулограмму (состояние свертывающей системы;
по этим показателям судят о степени ЖКК и вырабатывают тактику дальнейших действий;
- выполняют ФЭГДС – осмотр желудка и 12-перстной кишки с помощью оптоволоконной техники с целью определения источника кровотечения. Если такой источник будет обнаружен в пищеводе, желудке или 12-перстной кишке, его стараются прижечь прямо во время процедуры. Если это удается, оперативного вмешательства не предпринимают;
- при необходимости, и если состояние больного позволяет, при неинформативном ФЭГДС могут выполнить ангиографию.
Далее смотрят по результатам обследования, максимально готовят больного к операции и выполняют ее одним из методов: или открытой операцией, или введением закупоривающего сосуд фрагмента при помощи внутрисосудистого метода, или клипированием (наложением клипс) под контролем эндоскопа или лапароскопа.
При синдроме портальной гипертензии стараются остановить кровотечение консервативным методом: постановкой специального зонда Блэкмора и интенсивной медикаментозной кровоостанавливающей терапии. Если это не помогает, выполняют шунтирующие операции – направляют кровь из вен с высоким давлением в вены с более низким.
Автор: Созинова Анна Владимировна врач акушер-гинеколог
zdravotvet.ru
Желудочное кровотечение - симптомы, лечение, причины болезни, первые признаки
В некоторых случаях врач для диагностики патологий пищеварительной системы может принять решение использовать современный метод капсульной эндоскопии. Он заключается в том, что больной должен проглотить специальную эндокапсулу.
Данный прибор в режиме реального времени передает изображение слизистых оболочек пищеварительной системы. Капсульная эндоскопия позволяет выявить патологии желудка, пищевода, тонкого и толстого кишечника, двенадцатиперстной кишки, которые могли быть незамеченными в процессе других исследований.
Длительность процедуры составляет 8-9 часов. При этом преимуществом диагностики является то, что пациенту не нужно в это время лежать. Человек может заниматься привычными делами. Также нет необходимости специально извлекать эндокапсулу. Когда прибор пройдет по всему пищеварительному тракту, он самостоятельно выходит естественным путем.
Фото: healthy-joint.ru
Желудочное кровотечение представляет серьезную опасность для здоровья человека в связи с высокой вероятностью развития тяжелых осложнений, вплоть до летального исхода. Именно поэтому своевременное оказание медицинской помощи и остановка желудочного кровотечения являются важнейшими задачами при данном заболевании.
Лечение желудочного кровотечения требует незамедлительного начала лечебных мероприятий, включающих в себя два направления воздействия на организм больного:
Медикаментозная терапия
Лечение больного начинается с немедикаментозного воздействия. Больному рекомендуется строгий постельный режим и ограничение любой физической нагрузки, что необходимо для снижения риска развития повторного кровотечения. Кроме этого, используется специальная диета, которая продолжается и после остановки желудочного кровотечения.
Консервативное лечение при легких степенях желудочного кровотечения чаще всего рассматривается как запасной вариант. Но для него, имеется ряд определенных показаний:
- Кровотечение 1-ой и 2-ой степени, не представляющее угрозу здоровью человека.
- Наличие тяжелых сопутствующих заболеваний (гематологическая патология – острые и хронические лейкозы, злокачественные новообразования различной локализации, хроническая сердечная недостаточность в фазу декомпенсации и т.д.);
- Патология системы гемостаза, угрожающая усилением или развитием нового кровотечения при попытке проведения оперативного вмешательства.
Данные показания к консервативному лечению по своему существу являются противопоказаниями к проведению хирургической операции, так как значительно ухудшают прогноз в послеоперационном периоде у конкретного больного.
Медикаментозную терапию, по воздействию на определенные причины развития желудочного кровотечения, можно разделить на три варианта:
- Направленную на систему гемостаза больного;
- Направленную непосредственно на источник кровотечения;
- Инфузионная терапия, направленная на восстановление объема циркулирующей крови.
Препараты, воздействующие на систему гемостаза, оказывают комплексное воздействие на отдельные ее компоненты. К данным лекарственным средствам относятся Этамзилат, Викасол, Аминокапроновая кислота и др. Хороший терапевтический эффект показывает Октреотид, повышающий склеивание тромбоцитов и снижающий выделение соляной кислоты в желудке. Чаще всего, данные препараты вводят внутримышечно или внутривенно, так как их прием через рот не будет эффективным. Если же последний вариант возможен, то используется Омез, Гастроцепин и Вазопрессин. Омепразол используют в высоких дозировках, что позволяет добиться быстрой остановки кровотечения.
Важным этапом в профилактике повторных кровотечений из сосудов желудка, является назначение ингибиторов протонный помпы (Омепразол и др.) в стандартных дозировках.
Важнейшим этапом лечения (особенно в случае массивной кровопотери) является восстановление адекватного объема циркулирующей крови. С этой целью применяют кристаллические и коллоидные растворы. При легкой кровопотере чаще всего используют Реополиглюкин или 5% раствор глюкозы в смеси с физиологическим раствором. При кровопотере большей степени используют плазмозамещающие растворы и кровь с ее компонентами.
Некоторые авторы предлагают использовать в лечении народные средства, однако, данная терапия не подтвердила своей эффективности и чаще всего представляет риск здоровью человека при использовании не в сочетании с лекарственными средствами.
В современной медицине активно применяются методы эндоскопического лечения желудочных кровотечений. С этой целью применяют или прижигание кровоточащего сосуда электрическим током, или повышенной температурой через введенный в просвет желудка эндоскоп, или же применяют местно склеивающие вещества через тот же самый путь введения. Данные методики терапии зарекомендовали себя как наиболее эффективные с минимальным риском развития побочных эффектов. Помимо этого, с помощью эндоскопических приборов возможно ушивание кровоточащих сосудов, как в просвете пищевода, так и в желудке, что, несомненно, является хорошими методами остановки желудочного кровотечения.
Кроме применения медикаментозных средств желудок периодически промывают охлажденной водой, что позволяет очистить его от кровяных сгустков и вызвать рефлекторный спазм сосудов, уменьшающий кровотечение.
Все больные с язвенными кровотечениями должны быть обследованы на инфицирование бактерий Helicobacter pylori, вызывающей повреждения слизистой оболочки. Если результат анализа будет положительным, то необходимо назначение комбинированной антибактериальной терапии для ее полного уничтожения.
Хирургическое лечение
Хирургическое лечение показано при третьей степени тяжести желудочного кровотечения, или же, если кровопотеря является массивной и рецидивирующей. Кроме этого, оперативное вмешательство является методом выбора в случае прободения язвы желудка с развитием внутрибрюшного кровотечения. Подобные методы лечения могут производиться двумя путями: лапароскопически (через небольшие разрезы на передней стенке живота и использованием специальных приборов эндоскопов); или, лапаротомически (с использованием широкого разреза на животе для лучшего доступа к желудку). Выбором метода лечения занимается врач-хирург.
Если кровотечение происходит из нижнего отдела пищевода и кардиальной части желудка, то используют специальный зонд Блэкмора, позволяющий передавить расширенные и поврежденные венозные сосуды. Данный зонд вводится в пищевод и раздувается воздухом, оказывая кровоостанавливающий эффект.
Помощь при желудочном кровотечении заключается в хирургическом пересечении конечных ветвей блуждающих нервов, иннервирующих слизистую оболочку желудка и ее сосуды. Это позволяет вызвать спазм артериального русла и снизить или полностью остановить желудочное кровотечение. Помимо этого, возможно хирургическое удаление части желудка с кровоточащей язвой, что приводит к полному гемостазу. Следующей операцией выбора может служить перевязка кровоточащего сосуда с помощью хирургической нити или наложения специальной металлической заклепки.
Все чаще начинают применяться методы эндоваскулярной хирургии. В этом случае хирург заходит в артериальное русло больного через бедренную артерию и с помощью специального зонда может перекрыть просвет кровоточащих в желудке артерий. Данные операции проводятся очень быстро и достаточно эффективны в долгосрочной перспективе.
Важно помнить, что появление любых признаков желудочного кровотечения может привести к развитию опасных для жизни осложнений, в том числе – закончиться летальным исходом. Именно поэтому своевременное обращение в медицинское учреждение для качественного проведения диагностического процесса и назначения адекватной терапии являются важнейшими приоритетами для больного с симптомами желудочного кровотечения.
Лекарства
Фото: poddavleniem.ru
Желудочное кровотечение чаще всего останавливается самостоятельно. Лишь в 20% случаев требуется активное врачебное вмешательство с помощью эндоскопии или хирургии.
При невозможности их проведения или наличии противопоказаний к оперативному гемостазу применяют консервативную терапию, назначая для этого специальные лекарства.
При желудочном кровотечении для восстановления объема циркулирующей крови назначают её производные или сбалансированные солевые растворы в зависимости от степени тяжести кровопотери. В качестве гемостатиков назначают препараты из групп:
- Ингибиторы протонной помпы,
- Н2-гистаминолитики (при отсутствии ингибиторов);
- Транексановая кислота,
- Аминокапроновая кислота,
- Апротинин,
- Терлипрессин.
Следует обратить внимание, что часто назначаемый препарат при желудочном кровотечении под названием Этамзилат или Дицинон лечит патологию сосудов только на уровне микроциркуляторного русла. Для остановки более серьёзных кровопотерь он неэффективен.
Чем лечить желудочное кровотечение, решает лечащий врач. Этой патологией занимаются, в основном, хирурги общего профиля. Самолечение может привести к печальным последствиям.
Кровезамещающая терапия
Показана при тяжелой степени кровопотери (более 50% от всего объёма, а также при коагулопатиях с нарушением функции свертывания) и наличии признаков геморрагического шока. Для переливания используются:
- эритроцитарная масса,
- свежезамороженная плазма,
- тромбоцитарная масса,
- криопреципитат.
Перед данной процедурой проводится беседа лечащего врача с больным и/или его родными для предупреждения о противопоказаниях, возможных осложнениях гемотрансфузии и последствиях отказа от неё. Обязательно берётся информированное согласие пациента.
При массивной потере крови противопоказаний для гемотрансфузии нет. Переливание не рекомендовано на фоне инфаркта миокарда, отека легких, инсульта, эндокардитов, тромбоэмболий, при пороках клапанов, туберкулезе, ревматизме и тяжелых болезнях почек и печени.
Наиболее частыми осложнениями данной процедуры могут быть острый гемолиз эритроцитов при реакции несовместимости, а также повышение температуры и озноб.
При наличии признаков гиповолемического шока также применяют растворы для внутривенной инфузии:
- физиологический раствор 0,9%,
- гидроксиэтилкрахмал,
- полиглюкин,
- реополиглюкин.
Введение данных средств не рекомендуется, если кровотечение уже окончательно остановилось, так как возможно его возобновление (даже при потере трети всей крови).
Антисекреторная терапия
Представлена двумя группами блокаторов – протонных насосов и Н2-рецепторов гистамина.
Выбор той или иной группы зависит от индивидуальных показаний. Одновременно препараты не применяются.
Механизм воздействия данных средств обусловлен блокадой продукции соляной кислоты желудочного сока и напрямую зависит от дозы и способа введения. Поэтому в течение первых двух-трёх суток от начала кровотечения рекомендовано их внутривенное введение болюсом (нагрузочными дозами), в том числе перед операцией или эндоскопией.
Таблетки при желудочном кровотечении назначаются только после его остановки: в том числе в послеоперационный период (минимум на месяц ежедневного приема).
Более эффективными являются ингибиторы протонной помпы, но при их отсутствии или наличии противопоказаний применяются Н2 – гистаминолитики.
Ингибиторы протонной помпы
К ним относят омепразол (Лосек), рабепразол, пантопразол (Контролок), эзомепразол (Нексиум).
Показаны при язвенной болезни желудка как причине кровотечения, а также при синдроме Меллори-Вейсса.
Противопоказаны при непереносимости и аллергических реакциях.
Побочные эффекты возможны в виде нарушений со стороны работы органов желудочно-кишечного тракта, а также головных болей, слабости, боли в груди, нефрита (реакции по типу воспаления почечной ткани).
Блокаторы Н2-рецепторов гистамина
Представлены ранитидином, фамотидином (Квамател).
Показания те же, что и у ингибиторов протонного насоса.
Противопоказанием к их приему являются (кроме индивидуальной непереносимости и аллергии) детский возраст, цирроз печени. Не рекомендуются к приему у беременных и кормящих.
Побочные реакции могут быть в виде снижения АД, головных болей, половых дисфункций и аллергических появлений.
Терлипрессин
Показан при кровотечении из варикозно-расширенных пищеводных вен, эрозий и при разрыве слизистых пищевода и желудка (синдроме Меллори – Вейсса). Применяется при неэффективности других препаратов.
Является синтетическим производным вазопрессина, имеющего много побочных реакций.
Противопоказан при ишемической болезни сердца и патологии сосудов.
Побочные эффекты: ишемические реакции миокарда, кишечника, кожи (вплоть до их некрозов – инфарктов), остановка или нарушения ритма сердца по типу желудочковых аритмий. Требуется контроль показателей со стороны сердечно-сосудистой системы и профилактическое введение нитроглицерина при наличии систолического АД более 100 мм рт ст.
Сандостатин
Применяется при локализации источника кровотечения из вен пищевода или желудка, а также при подтекании крови из эрозий и язв.
Синтетическое производное гормона соматостатина (Октреотид). Эффект связан с уменьшением кровотока внутренних органов.
Противопоказан при индивидуальной непереносимости.
Побочные действия проявляются в виде нарушений со стороны желудочно-кишечного тракта и углеводного обмена (снижением или повышением глюкозы крови), а также выпадения волос.
Ингибиторы фибринолиза
К ним относятся транексамовая, аминокапроновая кислоты и апротинин. Оказывают кровоостанавливающий эффект путем ингибирования (прекращения) фибринолиза, тормозя работу ферментов или образование факторов свертывания (плазмина).
Транексамовая кислота
Применяется при длительной и тяжелой степени кровопотери с признаками активации фибринолиза (растворения фибрина, участвующего в остановке кровотечения).
Однако клинические исследования не подтвердили её эффективность.
Противопоказана при индивидуальной непереносимости, субарахноидальном кровоизлиянии, почечной недостаточности, тромбофилиях (тромбозах вен, инфаркте миокарда), у дальтоников.
Применение у беременных и кормящих не изучено.
Возможны побочные явления в виде диспепсии, слабости, сонливости, сердцебиения, аллергий.
Аминокапроновая кислота
Назначается при продолжающемся кровотечении.
Противопоказана при индивидуальной непереносимости, тромбозах и эмболиях, почечной и печеночной недостаточности, инсультах, беременности, гематурии, гипотонии, сердечных пороках.
Побочные реакции проявляются в виде рабдомиолиза (реакции «переваривания» мышечной ткани), почечной недостаточности, судорог, снижения АД и аллергии.
При приеме антикоагулянтов и антиагрегантов менее эффективна.
Апротинин
Контрикал, Гордокс, Трасилол - аналоги. Оказывает менее токсичное воздействие на почки, вероятность венозных тромбозов ниже.
Очень аллергенный, поэтому применяется довольно редко.
Рекомбинантный человеческий фактор VIIа
В случае сильного профузного кровотечения возможно назначение рекомбинантного активированного человеческого VIIа фактора (rFVIIa) свертывания крови.
Противопоказан при серьезных нарушениях в системе свертывания крови, так как может привести к тромбозам и тромбоэмболиям. Для предотвращения этого осложнения пациенту проводится предварительное введение плазмы, содержащей нормальные свертывающие факторы.
Применяется редко из-за высокой цены.
Профилактика рецидива
После надежной остановки кровотечения проводится профилактика его рецидива.
По назначению врача продолжается приём антисекреторных препаратов.
По возможности следует устранить факторы, послужившие причиной кровопотери. Например, провести курс эрадикации Helicobacter pylori, являющегося частым провокатором язвы желудка и 12-перстной кишки.
Для предотвращения кровотечения из варикозно-расширенных вен пищевода назначаются бета2-адреноблокаторы (пропранолол).
Народные средства
Фото: oprostatite.info
Желудочное кровотечение может быть вызвано рядом заболеваний: опухолями, язвами, полипами и др. Первыми признаками излияния крови в желудке становятся стул тёмно-коричневого цвета и рвота с кровью. При сильном и обильном кровотечении нужно незамедлительно обратиться к врачу или вызвать неотложную помощь. Лечение должно проходить под наблюдением специалистов.
Остановить кровотечение в некоторых случаях помогают средства народной медицины. Полезные растения и травы способствуют усилению вязкости крови, тем самым останавливая истечение.
Как остановить желудочное кровотечение в домашних условиях
Если у больного появились первые признаки кровопотери, нужно уложить его в постель и создать покой. Принимать пищу не рекомендуется. На живот больному положить холодный компресс или лёд. Приготовить кровоостанавливающее средство по одному из рецептов и давать больному, согласно рекомендациям.
- 1 ст. л. хвоща запаривают в течение часа в 250мл кипятка. После отвар цедят и дают употреблять больному ½ стакана каждый раз после еды.
- Столовую ложку цветков розового бессмертника настаивают в 250мл кипятка. Затем настой цедят и дают пациенту по 1 ст. л. через каждые 2 часа.
- Отвар черники обыкновенной заваривают и подают больному в виде чая трижды в день.
Помощь в профилактике желудочного кровотечения оказывает петрушка. Употребление её в пищу предотвращает появление различного рода кровоизлияний. Народная медицина советует употреблять отвары из ромашки, толокнянки, тысячелистника. Все эти травы обладают кровоостанавливающими свойствами.
Лечение народными средствами желудочного кровотечения – эффективный метод борьбы с патологией. Однако не стоит забывать, что самолечением без наблюдения врача и его рекомендаций заниматься очень опасно.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
yellmed.ru
Желудочное кровотечение
Желудочное кровотечение – это истечение крови из поврежденных сосудов желудка в просвет органа. В зависимости от интенсивности может проявляться слабостью, головокружением, анемией, рвотой «кофейной гущей», черным стулом. Заподозрить желудочное кровотечение можно на основании анамнеза и клинических анализов, но точно поставить диагноз возможно только после проведения эзофагогастродуоденоскопии. Лечение при незначительных геморрагиях консервативное (гемостатики, переливание свежезамороженной плазмы и т. д.), при профузных – только хирургическое (эндоскопическая коагуляция, клипирование, расширенная операция).
Желудочное кровотечение – опасное осложнение многих заболеваний не только желудочно-кишечного тракта, но и свертывающей системы крови, других систем организма. Частота патологии в мире составляет примерно 170 случаев на 100 тысяч человек взрослого населения. Раньше считалось, что основная причина развития желудочной геморрагии – язвенная болезнь.
Однако, несмотря на разработку новых успешных методов лечения этого заболевания, частота кровотечений из данного отдела ЖКТ за последние двадцать лет остается неизменной. Это связывают с большим выбором различных лекарственных препаратов, их бесконтрольным приемом, из-за чего на первое место среди причин желудочно-кишечных кровотечений вышли лекарственные эрозии и изъязвления слизистой желудка. Летальность колеблется от 4% до 26%, это осложнение является лидером среди причин экстренной госпитализации в стационар.
Желудочное кровотечение
Долгие годы язвенная болезнь желудка и двенадцатиперстной кишки оставалась основным причинным фактором развития желудочных кровотечений. В последние годы заболеваемость язвенной болезнью значительно снизилась, однако сохраняющаяся высокая стрессовая напряженность в обществе, низкая медицинская грамотность населения, бесконтрольный прием нестероидных противовоспалительных средств привели к неожиданному росту частоты желудочных кровотечений практически в три раза.
Сегодня основными причинами патологии являются неязвенные поражения слизистой желудка: лекарственные эрозии, стрессовые поражения, синдром Меллори-Вейса. К образованию кровоточащих язв может приводить хроническая почечная недостаточность. К другим причинам относят ишемию слизистой желудка на фоне сердечно-сосудистых заболеваний, цирроз печени, злокачественные новообразования (а также сопутствующую им химиотерапию), химические и физические ожоги слизистой желудка. Провоцировать развитие кровотечений из ЖКТ могут черепно-мозговые травмы, шок, значительное общее переохлаждение, сепсис, тяжелый психоэмоциональный стресс, инфаркт миокарда, гиперпаратиреоз, терминальная онкопатология.
Факторами риска летальности являются возраст пациента старше 60 лет; низкое артериальное давление, выраженная брадикардия либо тахикардия (особенно опасно сочетание гипотензии с тахикардией); хроническая недостаточность функции сердца, печени, почек, легких; нарушения сознания; длительное предшествующее лечение антикоагулянтами и антиагрегантами. Доказано, что у пациентов, не прошедших курс антихеликобактерной терапии, риск повторного кровотечения в течение последующих 2-х лет составляет практически 100%.
Желудочное кровотечение может быть острым и хроническим. Острая геморрагия обычно обильная, быстро приводит к ухудшению состояния больного, требует немедленного начала интенсивной терапии. Хроническое кровотечение необильное, вызывает постепенную анемизацию, может никак не проявляться, кроме умеренной слабости и утомляемости.
Патология может быть скрытой и явной. Скрытое кровотечение не имеет выраженной клиники, пациент может долгое время о нем не подозревать. Подтвердить наличие данного состояния может анализ кала на скрытую кровь. Явное кровотечение обычно проявляется кровавой рвотой, меленой, симптомами выраженной анемии. По тяжести кровопотери различают геморрагию легкой, средней и тяжелой степени.
Клиника во многом зависит от интенсивности и длительности геморрагии. Кратковременные неинтенсивные кровотечения могут проявляться только головокружениями при смене положения тела, мельканием мушек перед глазами, слабостью. При кровопотере средней интенсивности кровь скапливается в полости желудка, частично попадает в двенадцатиперстную кишку. Под воздействием желудочного сока гемоглобин окисляется, превращаясь в гематин.
Когда скопившаяся кровь достигает определенного объема, возникает рвота кровянистым содержимым, цвет которого из-за примеси гематина напоминает «кофейную гущу». Если же кровотечение интенсивное, полость желудка заполняется очень быстро и гемоглобин не успевает окислиться. В этом случае в рвотных массах будет содержаться большое количество алой крови. Попавшая в двенадцатиперстную кишку кровь, проходя через весь пищеварительный тракт, также подвергается изменениям, окрашивая стул в черный цвет.
Кроме рвоты «кофейной гущей» и мелены, хроническое кровотечение проявляется слабостью, повышенной утомляемостью, снижением работоспособности, бледностью кожи и слизистых. Острое кровотечение предполагает быстрое появление перечисленных симптомов, пациент предъявляет жалобы на мелькание мушек перед глазами, холодный липкий пот. При значительной кровопотере могут отмечаться нарушения сознания (вплоть до комы), развивается геморрагический шок. При профузном кровотечении либо несвоевременном обращении пациента за медицинской помощью возможен летальный исход.
Если у пациента имеется одно из предрасполагающих заболеваний, врач-гастроэнтеролог может заподозрить желудочное кровотечение при наличии жалоб на слабость, утомляемость, бледность. В первую очередь назначаются клинические анализы: развернутое исследование крови с определением уровня Hb и тромбоцитов, анализ кала на скрытую кровь, коагулограмма. Данные анализы могут выявить значительное снижение уровня гемоглобина, нарушения свертывающей системы крови.
Однако основным методом диагностики является гастроскопия – эндоскопическое исследование слизистой желудка. Консультация врача-эндоскописта с проведением ЭГДС позволит обнаружить варикозно расширенные вены пищевода и верхних отделов желудка, которые могли послужить источником кровотечения. Кроме того, имеется возможность обнаружить эрозии и язвы желудка, разрывы слизистой оболочки (при синдроме Меллори-Вейса). Для выявления заболеваний, которые могут привести к возникновению желудочного кровотечения, используют УЗИ органов брюшной полости и другие вспомогательные методики диагностики.
Лечение умеренной геморрагии, не вызывающей значительного ухудшения состояния пациента, может проводиться амбулаторно или в отделении гастроэнтерологии. Для консервативной остановки кровотечения назначают гемостатические лекарственные средства, для коррекции постгеморрагической анемии применяются препараты железа. При возникновении острой обильной геморрагии требуется обязательная госпитализация в стационар с использованием хирургического гемостаза.
При поступлении в отделение пациенту обеспечивают полный покой, надежный венозный доступ, начинают интенсивное восполнение объема циркулирующей крови кристаллоидными, коллоидными растворами и препаратами крови (свежезамороженная плазма, криопреципитат, эритроцитарная масса). На область желудка помещают пузырь со льдом. После относительной стабилизации состояния проводится экстренная остановка гастродуоденального кровотечения путем клипирования или лигирования кровоточащих сосудов при гастродуоденоскопии, прошивание кровоточащей язвы желудка. Если причиной кровотечения является язва желудка, проводится ее иссечение, а в некоторых случаях – резекция желудка (удаляется 2/3 органа и создается анастомоз между культей желудка и кишечником).
После осуществления инструментального гемостаза назначается антисекреторная и симптоматическая терапия, направленная на профилактику возникновения повторных желудочных кровотечений. Пациента следует уведомить о том, что несвоевременно распознанное желудочное кровотечение может привести к развитию выраженной анемии, геморрагического шока, острой почечной недостаточности, а в последующем - к полиорганной недостаточности и смерти. Именно поэтому так важно выполнять все рекомендации гастроэнтеролога, провести полный курс антисекреторной терапии.
Отмечено, что в группе пациентов молодого и среднего возраста использование эндоскопического гемостаза в сочетании с антисекреторной терапией приводит к наилучшим результатам, частота рецидивов в этих возрастных группах минимальная. Однако у пожилых пациентов эффективность данной методики не столь высока, а достаточно частые случаи повторных кровотечений у больных в возрасте приводят к увеличению летальности от данного осложнения до 50%.
Исход зависит от степени тяжести геморрагии, своевременности диагностики и лечения. При хронических низкоинтенсивных кровотечениях прогноз относительно благоприятный, своевременно проведенное лечение основного заболевания значительно улучшает качество жизни пациента, снижает риск смертельных осложнений. Профузные кровотечения имеют очень плохой прогноз. Связано это с затруднениями диагностики, поздним началом адекватной терапии. Острые обильные геморрагии часто заканчиваются летальным исходом.
Профилактика заключается в предупреждении заболеваний, которые могут служить причиной развития данного осложнения. Необходимо ежегодно посещать терапевта для раннего выявления язвенной болезни, других заболеваний ЖКТ, системы крови. Пациентам с язвенной болезнью желудка рекомендуется проходить своевременные курсы антихеликобактерной и антисекреторной терапии.
www.krasotaimedicina.ru
Желудочное и кишечное кровотечение — симптомы и первая помощь
Когда возникает желудочное кровотечение, признаки его распознать довольно легко. Главное в этой ситуации – адекватно принимать решения и грамотно оказать первую помощь, поскольку при обильной кровопотере дорога каждая минута.
В этом случае не стоит сложа руки дожидаться приезда медиков: необходимо попытаться остановить или хотя бы уменьшить интенсивность кровопотери. Даже если кровотечение в желудке не сильное, нужно также предоставить человеку минимальную помощь и обратиться к врачу.
Это состояние возникает довольно часто, особенно у пациентов с хроническими заболеваниями желудка и кишечника. Согласно медицинской статистике, 8-9% пациентов хирургических отделений, которые поступают по «скорой», имеют такой диагноз.
Более половины случаев приходится на внутреннее кровотечение желудка, на втором месте – 12-перстная кишка. Примерно 10% приходится на кровотечения из прямой кишки. В среднем отделе кишечника потеря крови возникает редко.
Как и почему возникает желудочно-кишечное кровотечение?
Существует три основных механизма развития такого состояния:
- Повреждение кровеносного сосуда в слизистой желудка или кишечника. Основные причины – механическое или химическое повреждение, воспалительный процесс, язвенная болезнь, чрезмерное растяжение стенок желудка.
- Снижение свертываемости крови.
- Просачивание крови сквозь стенки сосудов.
Всего причин, которые могут вызвать желудочное кровотечение, более двух сотен. И хоть большинство случаев связаны и наличие патологий верхних отделов пищеварительного тракта, привести к такому состоянию могут и другие заболевания.
| Группа заболеваний | Заболевания и состояния, которые могут спровоцировать желудочные и кишечные кровотечение |
| Язвенные поражения ЖКТ – на них приходится наибольший процент кровотечений пищеварительного тракта |
|
| Неязвенные заболевания пищеварительной системы |
|
| Заболевания крови и системы кроветворения | К этой группе относятся тромбоцитопеническая пурпура, гемофилия, лейкоз, апластическая анемия и ряд других заболеваний. |
| Проблемы с сосудами и сердцем | Закупорка вен при образовании рубцов. Атеросклероз. Системная красная волчанка. Сердечная недостаточность. Гипертоническая болезнь – острое состояние криза. |
Также привести к развитию такой патологии могут туберкулезное или сифилитическое поражение желудка, ожоги, ишемия слизистой желудка – но эти случаи единичны.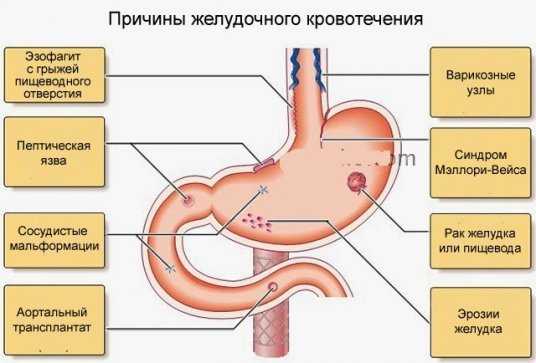 Повышенная склонность и большой риск существует у лиц, которые злоупотребляют алкоголем: за счет изменения в сосудах органов пищеварения.
Повышенная склонность и большой риск существует у лиц, которые злоупотребляют алкоголем: за счет изменения в сосудах органов пищеварения.
Также к факторам риска относятся:
- Авитаминозы, особенно нехватка витамина К может вызвать слабое кровотечение.
- Шоковое состояние.
- Заражение крови.
- Пожилой возраст и наличие большого количества хронических заболеваний.
- Грыжа пищевода.
- Черепно-мозговая травма.
- Пониженное артериальное давление в сочетании с тахикардией.
Обычно желудочные и кишечные кровотечения возникают при наличии нескольких факторов из приведенного в таблице списка.
к содержанию ↑Виды внутреннего кровотечение пищеварительной системы
Внутрижелудочное кровотечение может возникнуть однократно и более не тревожить человека, или же время от времени повторяться. Во втором случае можно говорить о рецидивирующем состоянии. В этом случае пациенту нужно тщательное обследование, которое поможет выявить весь комплекс причин, которые каждый раз приводят к потере крови.
Острое развивается внезапно и стремительно, приводит к потере больших объемов крови и резкому ухудшению общего состояния. Человеку требуется неотложная медицинская помощь, поскольку есть риск потери большого объема крови. Признаком является рвота алой кровью, спутанность, снижение артериального давления (верхний показатель ниже 100) и потеря сознания.
Хроническое может длиться несколько дней и даже недель. Для пациента часто проходит незаметно, но со временем развивается железодефицитная анемия. Не стоит надеяться, что через время это состояние пройдет само по себе: обследование и медпомощь необходимы, чтобы стабилизировать состояние.
В зависимости от объема кровопотери оно бывает:
- Легкое – практически не проявляется. Человек может заметить незначительное количество крови в кале или рвотных массах. Обычно поражаются мелкие сосуды и потеря крови незначительна.
- Среднее легких головокружением и незначительным снижением артериального давления.
- Тяжелое, при котором человек может потерять сознание, не реагировать на окружение.
Больному кишечным кровотечением необходимо обеспечить покой и консультацию врача. Чем тяжелее состояние, тем быстрее нужна помощь медиков. Если самочувствие удовлетворительное, обратиться к терапевту или гастроэнтерологу все равно необходимо.
к содержанию ↑Симптомы кровотечения желудка и кишечника
Пациент может не заметить никаких признаков, если поражение не масштабное.
На более поздних стадиях и при серьезных заболеваниях могут возникать:
- Головокружение.
- Бледность.
- Озноб, липкий пот.
- Слабость, усталость.
- Темный цвет кала – практически черный. Кровь в кишечнике успевает частично перевариться, поэтому принимает черный цвет. Если повреждены сосуды прямой кишки, кал с кровью не смешивается.
- Тошнота.
- Рвота – алой кровью при большой и быстрой кровопотере или при поражении пищевода. При медленном, но объемном рвота напоминает кофейную гущу – кровь сворачивается под воздействием желудочного сока.
- Уменьшение частоты пульса.
- Шум в ушах, потемнение в глазах.
Боль не обязательно сопровождает это состояние. Прободение язвы обычно сопровождается острыми ощущениями. Если кровотечение возникает при повреждении язвой сосуда или она кровоточит периодически, при этом не прорывается стенка желудка, боль наоборот стихает.
| Язвенная болезнь – примерно половина всех желудочных кровоизлияний | При язве желудка в рвотных массах есть примеси неизмененной крови. При поражении 12-перстной кишки рвотные массы имеют вид кофейной гущи. В момент открытия кровотечения боль утихает. Черный стул – из-за частично переваренной крови. |
| Раковые опухоли желудка, пищевода, двенадцатиперстной кишки – 10% случаев | Сам онкопроцесс в верхних отделах пищеварительного тракта часто протекает бессимптомно едва ли не до терминальной стадии. Наличие крови (преимущественно алой) в рвотных массах в сочетании со снижением аппетита и массы тела – один из наиболее ярких признаков этой патологии. |
| Синдром Мэллори Вэйса | Продольный разрыв слизистой оболочки и подслизистого слоя, который возникает при употреблении большого количества алкоголя и чрезмерных физических усилиях. Может появляться при сильном кашле или икоте. Характерный признак – большой количество алой крови в рвоте. |
| Расширение вен пищевода (5%) | Возникает на фоне заболеваний печени, особенно цирроза, из-за повышения давления в печеночной вене. Развивается острое состояние, обычно ему предшествует физнагрузка. Из-за больших объемов кровопотери требуется срочная медпомощь. |
| Язвенный колит | Большое количество крови и слизи в кале, быстро развивается анемия и характерные для нее симптомы. |
| Рак кишечника | Кровотечения хронические и частые, иногда в кале можно заметить примесь темной крови и слизи. На фоне этого состояния быстро развивается анемия. |
| Геморрой, трещина прямой кишки | Кровь алая, не смешана с калом – находится на поверхности или выделяется каплями после дефекации. Возникают зуд и жжение, ложные позывы к опорожнению кишечника. При геморрое кровь имеет темный цвет. |
| Болезнь Крона | Количество крови среднее, часто есть примеси гноя в стуле. |
Первая помощь при желудочном кровотечении
Если есть подозрение на кровоизлияние в желудок у взрослых, в первую очередь нужно обеспечить покой. Оптимальное положение – лежа на спине, на твердой поверхности. Если человек теряет сознание, нужно следить за тем, чтобы во время рвоты массы не попали в органы дыхания.
При рвоте алой кровью нужно немедленно звонить в скорую. Рвота гущей указывает на более медленной потере крови. Но попытаться остановить кровотечение необходимо в обоих случаях. Для этого на область живота положить холод. Контакт со льдом – не дольше 20 минут, затем нужно сделать перерыв, чтобы не вызвать обморожение.
Ни в коем случае нельзя давать пищу и воду. Если пациент в сознании и очень просит пить, стоит дать ему пососать лед: холод вызовет спазм сосудов и уменьшит кровопотерю, при этом не будет большого количества воды в желудке.
Как остановить кровотечение в домашних условиях? При остром состоянии можно только замедлить скорость кровопотери и помочь человеку продержаться до приезда медиков. Следует помнить, что доврачебная помощь может как спасти человека, так и навредить.
Нельзя заставлять человека двигаться. Транспортировать можно только на носилках, опустив голову ниже ног. В таком положении можно уложить пациента до приезда скорой, подложив под ноги подушку или свернутое полотенце. приток крови к голове поможет избежать потери сознания.
Медицинские препараты принимать не желательно. Только в остром состоянии можно дать 30-50 мл аминокапроновой кислоты, 2-3 измельченный таблетки Дицинона или пару ложек хлористого кальция. Применять желательно что-то одно, поскольку все три препарата повышают свертываемость крови, и передозировка приведет к образованию тромбов. Нужно записать название, дозировку и примерное время приема, чтобы передать эти данные медикам.
к содержанию ↑Диагностика
При легкой и иногда при средней степени кровотечения пациент проходит лечение амбулаторно. В остром состоянии показана госпитализация. Только в условиях стационара медики смогут оказать быструю и квалифицированную помощь, которая поможет спасти человеку жизнь.
Амбулаторным лечением занимается гатсроэнтеролог. Острое состояние купирует хирург. Если кровотечение и боль локализованы в области прямой кишки, нужна консультация проктолога. В зависимости от результатов предварительного обследования может потребоваться консультация гематолога или онколога.
Выяснить, почему идет кровь из слизистой желудка и кишечника, а также оценить состояние пациента помогут:
- ФГДС. Этот метод позволяет врачу увидеть степень поражения. Также во время процедуры можно ввести адреналин для быстрого предотвращения кровопотери.
- Анализ кала на скрытую кровь применяется при внутреннем кишечном кровотечении. Он позволяет определить наличие примесей крови даже в том случае, если объем суточной потери составляет 15 мл.
- Общий анализ крови. Его расшифровка поможет выявить наличие воспаления, оценить свертываемость и выявить анемию.
- При необходимости проводится анализ рвотных масс.
- Рентген и КТ желудка или кишечника.
Лечение желудочного и кишечного кровотечения
Чем лечить пациента – выбирает врач после тщательного обследования.
В условиях стационара обычно назначают:
- Средства для повышения свертываемости.
- Препараты для восполнения объема крови.
- Ингибиторы протонной помпы.
- Эндоскопические операции (прижигание, сшивание, лигирование сосуда).
- Хирургическая перевязка сосудов, резекция поврежденной части желудка или кишечника.
Последствия и осложнения
Чем больше объем кровопотери, тем опаснее последствия. Острое кровотечение может привести к геморрагическому шоку и быстрой смерти. Потеря небольших объемов приводит к развитию стойкой анемии. Если вовремя не выявить причину, по которой возникло внутрикишечное кровоизлияние, можно запустить болезнь до той стадии, когда врачи будут бессильны.
Поэтому первое, что нужно делать при кровотечениях ЖКТ – обращаться к врачу. Внутренние кровотечения опасны тем, что сложно оценить масштаб потери крови и вероятность определенных осложнений.
к содержанию ↑Видео — Аптечка. Внутреннее кровотечение
Другая статья на эту тему: Лечение поноса и диареи народными средствамиnetgastritu.com
Как лечить внутреннее неязвенное кровотечение желудочно-кишечного тракта (ЖКТ) у взрослых и какие симптомы крови в кишечнике
Кровотечение из желудочно-кишечного тракта — это опасное явление, которое развивается при язвенных, сосудистых, механических и других поражениях ЖКТ. Обильное истечение крови в просвет органов пищеварения может привести к тяжелым осложнениям и летальному исходу.
Остановка и терапия желудочно-кишечного кровотечения (ЖКК) проводится оперативно или с помощью методов консервативной медицины после получения результатов лабораторной, аппаратной и инструментальной диагностики.
Почему идет кровь из желудка
Кровотечение в кишечнике, желудке или других органах пищеварения может развиться по следующим причинам:
- механическое повреждение желудка при попадании инородного тела;
- травмы живота;
- ожог слизистой ЖКТ;
- воспаление слизистой оболочки и рефлюксная болезнь пищевода;
- эрозивный гастрит;
- язвенная болезнь желудка и 12-перстной кишки;
- неспецифическое язвенное и бактериальное воспаление толстого кишечника;
- болезнь Крона;
- эндокринные и ферментативные нарушения (дисфункция паращитовидных желез, гастринома);
- длительный прием НПВС (особенно соединений салициловой кислоты), глюкокортикоидов, Бутадиона и других лекарств, нарушения правил употребления медикаментов;
- осложнения операций на желудочно-кишечном тракте;
- повреждение слизистой в месте стыка пищевода и желудка при частой и интенсивной рвоте (синдром Маллори-Вейса);
- доброкачественные и злокачественные неоплазии пищеварительного тракта;
- выпячивание стенок органов ЖКТ (дивертикулез);
- туберкулез и другие хронические воспалительные заболевания кишечника;
- кишечные инфекции бактериального и паразитарного генеза (дизентерия, гельминтоз и др.);
- заворот кишок;
- повреждение геморроидальных узлов и полипов кишечника при прохождении кала;
- анальная трещина;
- аортокишечный свищ;
- болезнь Гиршпрунга и другие патологии, приводящие к острой непроходимости каловых масс;
- тромбоз воротной и печеночных вен;
- сдавливание воротной вены или связанных с ней крупных сосудов новообразованиями или крупными рубцами;
- тяжелые патологии печени (цирротическое поражение, хронический гепатит);
- варикоз пищеводных и желудочных вен;
- атеросклероз сосудов ЖКТ;
- болезни аутоиммунного и воспалительного генеза, поражающие кровеносные сосуды (системная красная волчанка, склеродермия, геморрагический васкулит, узелковый периартериит и др.);
- врожденные сосудистые аномалии (болезнь Рандю-Ослера-Вебера);
- атеросклероз и аневризмы артерий пищеварительного тракта;
- закупорка сосудов кишечной брыжейки;
- врожденные (гемофилия) и приобретенные нарушения свертывающей системы крови (острый дефицит витаминов С и К, гипопротромбинемия и др.);
- геморрагические диатезы (тромбоцитопеническая пурпура, лучевая тромбоцитопения, хронические и острые лейкозы);
- ДВС-синдром;
- апластическая анемия и другие патологии кроветворной системы;
- сердечно-сосудистые заболевания (воспаление клапанной системы сердца и сердечной сумки, недостаточность функции сердца, артериальная гипертензия и др.).
Наиболее распространенными причинами желудочно-кишечного кровотечения являются дуоденальные и желудочные язвы. Они обуславливают до 35% всех кровотечений из ЖКТ. Факторами риска развития язвенных болезней являются частые стрессы, употребление спиртных напитков и курение.
У детей наиболее частыми причинами развития кровотечения являются заворот кишок (для грудничков) и полипоз кишечника (у дошкольников).
Некоторые причины кишечного кровотечения (например, геморрой, анальные трещины или полипы) провоцируют лишь скудные кровянистые выделения или небольшие примеси крови в кале. При язвах, сосудистых патологиях, опухолях и разрывах стенок ЖКТ кровь идет обильно, смешиваясь с выделениями (рвотой, калом) в измененном или неизмененном виде.
Классификация
Кровотечения из тракта пищеварения подразделяются на группы в зависимости от этиологии, источника кровоизлияния и степени тяжести. По этиологии кровотечения делятся:
- на вызванные заболеваниями ЖКТ (язвенного и неязвенного генеза);
- на спровоцированные нарушениями кровообращение в воротной вене (портальной гипертензией);
- на кровотечения при сосудистых болезнях;
- на вызванные патологиями системы кроветворения, в т.ч. геморрагическими диатезами.
В соответствии с классификацией кровотечений по локализации выделяют следующие типы этого нарушения:
- кровотечения из верхних отделов пищеварительного тракта (желудка, пищевода, 12-перстной кишки);
- кровотечения из нижних органов пищеварения (тонкого и толстого кишечника, прямой кишки, геморроидальных узлов).
Наиболее часто развивается выделение крови из верхних отделов ЖКТ. Пищеводные, дуоденальные и желудочные кровотечения диагностируются у 8-9 из 10 пациентов с кровоизлияниями в пищеварительном тракте.
Классификация кровотечений по степени тяжести
| Степень тяжести патологии | Снижение объема циркулирующей крови | Внешние проявления | Систолическое артериальное давление и частота пульса | Показатели крови |
| Легкая | Менее 20% | Состояние пациента удовлетворительное: у больного отмечается нормальное выделение мочи (диурез), возможна легкая слабость и головокружение. Пациент находится в сознании. | АД — 110 мм рт.ст. ЧСС — не более 80 уд./мин | Концентрация эритроцитов — выше 3,5*1012, уровень гемоглобина — более 100 г/л, гематокрит — не менее 30%. |
| Средняя | 20-30% | Кожный покров пациента бледнеет, наблюдается сильная потливость (холодный пот), выделение мочи умеренно понижено. Больной находится в сознании. | АД — 100-110 мм рт.ст. ЧСС — 80-100 уд./мин | Концентрация эритроцитов — выше 2,5*1012, уровень гемоглобина -80-100 г/л, гематокрит — 25-30%. |
| Тяжелая | Более 30% | Состояние пациента тяжелое: у него наблюдается упадок сил, головокружение, сильная мышечная слабость, выраженная бледность кожных покровов, потливость, снижение объема выделяемой мочи (до полной анурии). Реакции больного заторможены, может отмечаться потеря сознания. | АД — ниже 100 мм рт.ст. ЧСС — более 100 уд./мин | Концентрация эритроцитов — ниже 2,5*1012, уровень гемоглобина -менее 80 г/л, гематокрит — меньше 25%. |
Некоторые специалисты выделяют еще и четвертую, наиболее тяжелую стадию кровотечения. Она характеризуется полной потерей сознания у пациента и развитием комы.
Массивное внутреннее кровотечение, сопровождающееся сильной потерей крови, называется профузным.
Дополнительно кровотечения в ЖКТ могут классифицироваться по следующим критериям:
- длительности выделения крови (острые или хронические кровотечения);
- наличию внешних проявлений патологии (скрытые или явные);
- частоте и количеству случаев кровопотери (однократные или повторные, рецидивирующие).
Какие признаки и симптомы
К ранним симптомам кровотечения в ЖКТ относятся:
- общая слабость, адинамия;
- головокружение, обморочное состояние, спутанность и потеря сознания;
- шум в ушах, мелькание мушек в глазах;
- тошнота, рвота;
- изменение цвета желудочных и кишечных выделений (рвоты и кала);
- потливость;
- сильная жажда;
- учащение пульса;
- бледность кожных покровов, цианоз губ, посинение и снижение температуры кончиков пальцев.
Выраженность симптомов патологии зависит от интенсивности кровотечения, ОЦК и количества потерянной крови. Вследствие большего начального объема циркулирующей крови признаки кровотечения у взрослых могут манифестировать позже и менее ярко, чем у детей. Даже незначительная потеря крови у маленького ребенка может повлечь за собой необходимость немедленной реанимации.
Симптомы внутреннего кровотечения в желудке часто проявляются одновременно с признаками массивной кровопотери и снижения объема циркулирующей крови. На фоне проявлений потери крови может наблюдаться болевой синдром в пораженном отделе ЖКТ, увеличение объема живота за счет скопления жидкости (асцита), лихорадка, вызванная интоксикацией, снижение массы тела, резкое изменение или потеря вкусовых ощущений и другие патологические явления, указывающие на причину ЖКК.
Основным симптомом желудочного кровотечения является кровавая рвота, характер которой может указать на причину патологии и длительность кровотечения.
Рвота при различных патологиях верхних отделов ЖКТ, которые приводят к кровопотере:
| Причина кровотечения в желудке, пищеводе или 12-перстной кишке | Цвет и консистенция рвоты |
| Варикозное расширение вен и эрозии пищевода, профузное кровотечение при разрыве слизистой | Алая примесь крови в рвоте |
| Язвы 12-перстной кишки и желудка, заворот кишок, раковые неоплазии верхних отделов тракта, разрыв слизистой желудка | «Кофейная гуща» (темная рвота с зернистой структурой) |
«Кофейная гуща» является продуктом обработки крови из желудка соляной кислотой.
При язвенных поражениях во время рвоты уменьшаются желудочные боли. Кровотечение не сопровождается раздражением брюшины и напряжением мускулов передней стенки живота. При массивной кровопотере и раке желудка изменяется также цвет стула.
Повторная рвота с кровью через 1-2 часа после первого эпизода свидетельствует о продолжении кровотечения, а рвота через 4-6 часов — о его рецидиве.
При желудочном кровотечении симптомы кровопотери в большинстве случаев проявляются более ярко, чем при кровотечениях в кишечнике. Это обусловлено тем, что частыми причинами повреждения стенок тонкой, толстой и прямой кишок являются травмы геморроидальных узлов, полипоз и небольшие трещины в слизистой. Они могут спровоцировать длительную, но незначительную кровопотерю, которая сопровождается небольшим снижением концентрации гемоглобина и развитием компенсаторной тахикардии с сохранением нормального АД и самочувствия пациента.
Симптомами кишечного кровотечения, сопровождающегося массивной кровопотерей, могут являться:
- черный кал;
- выделение мелены (неоформленного дегтеобразного стула с сильным неприятным запахом);
- слабость, потеря сознания, бледность кожи и другие проявления острой кровопотери.
Визуальные изменения цвета и структуры кала видны только при кровопотере более 100 мл/сутки и повреждениях прямой и ободочной кишок (трещинах, полипах, кровоточащем геморрое). При разовом истечении крови (при язве желудка и патологиях нижних отделов пищеварительного тракта) кровь выделяется со стулом в неизмененном виде. При длительном массивном кровотечении через несколько часов после его начала выделяется дегтеобразный стул (темный кал с мелкими сгустками).
Характер изменений стула при различных патологиях кишечника:
| Заболевание | Вид и консистенция выделений | Характер кровотечения |
| Анальные трещины, геморрой | Кал с алыми прожилками крови | Хронические потери крови, возникающие во время и после дефекации, при физической нагрузке. |
| Неспецифичный язвенный колит, болезнь Крона | Водянистые слизистые выделения с гнойными и кровянистыми примесями | Наиболее часто наблюдаются слабые кровотечения на протяжении длительного времени, но случаются и массивные кровопотери. |
| Онкологические заболевания кишечника | Темный кал с примесью слизи | Выделения длительные, малоинтенсивные. Кровь примешивается к калу, окрашивая его в темный оттенок. |
При хроническом течении патологии возможно возникновение симптомов анемии:
- слабость, быстрая утомляемость;
- снижение работоспособности;
- частые головокружения;
- воспаление ротовой полости и языка;
- бледность слизистых оболочек и кожного покрова.
Диагностика
Выяснение причины синдрома желудочно-кишечного кровотечения требует тщательного клинического обследования, проведения лабораторных анализов, а также применения аппаратных и инструментальных методов диагностики.
Клиническое обследование
При первичном диагнозе внутреннее кровотечение в желудке или кишечнике проводится клиническое обследование больного, в ходе которого анализируются следующие данные:
- анамнез пациента;
- перечень принимаемых лекарств;
- цвет и консистенция выделений;
- окраска кожи (бледность, желтушность);
- наличие сосудистых «звездочек», геморрагических проявлений и других сосудистых патологий на коже.
Если есть подозрение на кишечное или желудочное кровотечение, пальпация болезненного отдела живота и ректальное исследование проводится с осторожностью. Неаккуратное проведение процедуры может существенно увеличить потерю крови.
Лабораторные исследования
К лабораторным анализам, которые проводятся при кровотечении в желудке, пищеводе и нижних отделах ЖКТ, относятся:
- общий анализ крови;
- биохимия крови (печеночные и почечные пробы, маркеры воспалительных процессов и др.);
- коагулограмма;
- копрограмма;
- анализ антител к двухцепочечной ДНК и др.
Инструментальные методы
Наиболее информативными аппаратными методами диагностики, которые применяются при подозрении на внутрижелудочное и внутрикишечное кровоизлияние, являются:
- рентгенографическое исследование пищевода и желудка;
- целиакография;
- МР-ангиография сосудов ЖКТ;
- статическая и динамическая сцинтиграфия пищеварительного тракта;
- КТ органов брюшной полости;
- рентгенография носоглотки, бронхов и легких.
Наиболее быстро кровотечение в желудке можно диагностировать с помощью эндоскопии верхних отделов ЖКТ. При патологиях нижних отделов тракта применяется ирригоскопия, ректороманоскопия и колоноскопия.
При невозможности установить источник кровоизлияния с помощью эндоскопии и аппаратных методов проводится диагностическая лапаротомия.
Как остановить кровотечение
Остановка кровотечения должна проводиться врачами медицинского учреждения или бригады скорой медицинской помощи. Еще до оказания неотложной помощи необходимо вызвать «скорую», обрисовав состояние больного и характер выделений.
Алгоритм оказания экстренной доврачебной помощи при подозрении на кровотечения включает следующие действия:
- уложить пациента на спину, приподняв ноги с помощью свернутой одежды или подушки;
- не давать пострадавшему пить и есть;
- положить на болезненную область компресс из завернутого в ткань льда;
- во время оказания первой помощи следить за характером дыхания и частотой сердцебиения;
- при потере сознания привести больного в чувство с помощью ватки, смоченной в нашатыре;
- при длительном ожидании «скорой» нести больного на носилках навстречу медицинской бригаде.
Во время оказания неотложной помощи при желудочном кровотечении запрещено промывать желудок. При подозрении на кишечную патологию нельзя делать больному клизму.
Попытка остановить кровь без помощи врачей может привести к смерти больного.
Как лечить
При желудочно-кишечном кровотечении лечение направлено на его остановку, устранение первопричины патологии, восстановление гемостаза организма и нормального объема крови.
Опасность для пациента представляет не только потеря эритроцитов, которые переносят кислород, но и резкое снижение ОЦК, которое приводит к массовому тромбозу мелких сосудов и развитию ДВС-синдрома.
Консервативное лечение
Консервативное лечение желудочного кровотечения и кишечной кровопотери проводится в качестве дополнения к хирургическому вмешательству. В качестве основного метода терапии она применяется при следующих показаниях:
- геморрагические синдромы;
- сердечно-сосудистые заболевания;
- неоперабельные злокачественные опухоли;
- врожденные патологии системы кроветворения.
В терапии могут применяться кровоостанавливающие средства, цитостатики, противовоспалительные и другие препараты.
При потере большого объема крови больному назначаются капельницы с солевыми растворами и переливания компонентов крови.
Хирургия
При подозрении на кровотечение в ЖКТ пациента доставляют в хирургическое отделение клиник, где происходит диагностика и определение тактики терапии.
В зависимости от диагноза больному могут быть проведены следующие операции:
- эндоскопическое склерозирование, электрокоагуляция и лигирование расширенных сосудов кишечника, пищевода и др.;
- ушивание язвенного дефекта и частичная резекция желудка;
- прошивание язвы 12-перстной кишки;
- субтотальная резекция толстого кишечника с наложением стомы.
Диета
Тактика лечения с помощью диетотерапии зависит от основного заболевания. При патологиях желудка больному назначается стол №1, №1а (сразу после купирования кровотечения), №1б или №2. При заболеваниях кишечника рекомендуется диета №3 или №4.
Если выделение крови является осложнением печеночной патологии, пациенту назначаются стол №5 и его вариации.
Последствия и осложнения
К осложнениям истечения крови из ЖКТ относятся:
- ДВС-синдром;
- анемия средней и тяжелой степени;
- острая органная недостаточность;
- кома.
Риск развития тяжелых последствий и летального исхода повышается при несвоевременном обращении к врачу.
Как предотвратить явление
Для профилактики развития этой опасной патологии необходимо регулярно проходить медицинские осмотры, соблюдать правила приема лекарственных средств и вести здоровый образ жизни.
Обращение к гастроэнтерологу при первых проявлениях язвенных и сосудистых заболеваний (недомогании, тошноте, болях в желудке и др.) повышает вероятность благоприятного прогноза эффективности терапии.
Чтобы отследить кишечное кровотечение на ранних стадиях, рекомендуется регулярно сдавать анализ кала на скрытую кровь.
medicalok.ru
Желудочно - кишечное кровотечение. Причины, симптомы и признаки (рвота, кал с кровью,) диагностика, первая помощь при кровотечении. :: Polismed.com
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Желудочно-кишечные кровотечения представляют собой осложнения различных заболеваний, общей чертой для которых является кровотечение в полость пищеварительного тракта с последующим дефицитом объема циркулирующей крови. Кровотечения из желудочно-кишечного тракта (ЖКТ) грозный симптом, который требует экстренной диагностики и лечебных мероприятий.
-
Мужчины в возрасте 45-60 лет наиболее часто страдают данным видом кровотечения.
- 9% больных поступивших по неотложным состояниям в хирургическое отделение являются пациентами с желудочно-кишечным кровотечением.
- В США более 300 тысяч больных с подобным кровотечением, ежегодно поступают в лечебные заведения.
- В Европе в среднем 100 лиц на 100 тысяч населения обращаются к врачу по поводу желудочно-кишечного кровотечения.
- Существует около 200 возможных причин желудочно-кишечного кровотечения. Однако больше половины всех кровотечений вызваны язвенной болезнью.
- Желудок более 50% всех кровотечений из ЖКТ
- 12-перстная кишка до 30% кровотечений
- Ободочная и прямая кишка около 10%
- Пищевод до 5%
- Тонкий кишечник до 1%
- Нарушение целостности сосуда в стенке пищеварительного канала;
- Проникновение крови через стенку сосудов при повышении их проницаемости;
- Нарушение свертывающей способности крови.
- Острые и хронические
- Острые кровотечения, могут быть профузными (объемными) и малыми. Острые профузные быстро проявляются характерной картиной симптомов и в течении нескольких часов или десятков минут вызывают тяжелое состояние. Малые кровотечения, постепенно проявляются симптомами нарастающей железодефицитной анемии.
- Хронические кровотечения чаще проявляются симптомами анемии, которая имеет повторяющийся характер и продлевается на значительное время.
- Кровотечения из верхнего отдела желудочно-кишечного тракта и кровотечения из нижнего отдела
- Кровотечения из верхнего отдела (пищевод, желудок, 12-перстная кишка)
- Кровотечения из нижнего отдела (тонкая, толстая, прямая кишка).
А. Язвенные поражения пищеварительного тракта (55-87%)
1. Болезни пищевода:- Гастроэзофагеальная рефлюксная болезнь
- Медикаментозные (после длительного приема медикаментов: глюкокортикоидные гормоны, салицилаты, нестероидные противовоспалительные средства, резерпин и др.)
- Стрессовые (вызваны различными тяжелыми повреждениями как: механическая травма, ожоговый шок, инфаркт миокарда, сепсис и др. или же эмоциональным перенапряжением, после черепно-мозговой травмы, нейрохирургической операции и др.).
- Эндокринные (синдром Золлингера – Эллисона, снижение функции паращитовидных желез)
- На фоне заболеваний внутренних органов (печени, поджелудочной железы)
- Неспецифический язвенный колит
- Болезнь Крона
- Доброкачественные (липомы, полипы, лейомиомы, невриномы и др.);
- Злокачественные (рак, карциноид, саркома);
- Заболевания крови:
- Гемофилия
- Идеопатическая тромбоцитопеническая пурпура
- Болезнь фон Виллебранда и др.
- Сосудистые заболевания:
- Болезнь Рондю - Ослера
- Болезнь Шенлейна – Геноха
- Узелковый периартериит
- Сердечнососудистые заболевания:
- Заболевания сердца с развитием сердечной недостаточности
- Гипертоническая болезнь
- Общий атеросклероз
- Желчекаменная болезнь, травмы, опухоли печени, желчного пузыря.
- Беспричинная слабость, недомогание
- Головокружение
- Возможны обмороки
- Изменение сознания(спутанность, заторможенность, возбужденность и др.)
- Холодный пот
- Беспричинная жажда
- Бледность кожи и слизистых
- Посинение губ, кончиков пальцев
- Учащенный, слабый пульс
- Снижение артериального давления
Кроме того отсутствие общих симптомов кровопотери не исключает возможности желудочно-кишечного кровотечения.
Внешние проявления желудочно-кишечного кровотечения, основные симптомы:
-
Рвотные массы с примесью измененной или неизмененной крови, «кофейная гуща». Цвет кофейной гущи это результат реакции крови с желудочным соком. Рвота «кофейной гущей» свидетельствует о средней интенсивности кровотечения, но при этом в желудке скопилось не менее 150 мл крови. Если рвотные массы содержат неизмененную кровь, это может указывать на профузное кровотечение в желудке или кровотечение из пищевода. Если рвота с кровью повторяется через 1-2 часа, считается что, кровотечение всё еще продолжается. А если повторяется через 4-5 часов и более это больше говорит о повторном кровотечении.
- Изменение окраски кала, от коричневого плотной консистенции до черного, дегтеобразного жидко образного, так называемая - мелена. Однако если в течении суток в ЖКТ поступает до 100 мл крови, видимых на глаз изменений кала не наблюдается. Для этого используют специфическую лабораторную диагностику (проба Грегдерсена на скрытую кровь). Она положительна в том случае, если кровопотеря превышает 15мл/сутки.
1. Язвенная болезнь желудка и 12-перстной кишки – самая частая причина желудочно-кишечных кровотечений. В первую очередь это связано с тем, что эти заболевания наиболее распространены среди населения (до 5% среди взрослых).
Симптомы заболевания см. язва желудка, язва двенадцатиперстной кишки.- Кровотечение главным образом характеризуется наличием рвоты по типу «кофейной гущи» (более характерно для поражения 12-перстной кишки) или рвота в сочетании с неизмененной кровью (более специфично для поражения желудка).
- В момент кровотечение характерно снижение интенсивности или исчезновение язвенных болей (симптом Бергмана).
- При неинтенсивном кровотечении характерен темный или черный стул (мелена). При интенсивных кровотечениях усиливается двигательная активность кишечника, стул становится жидким дегтеобразного цвета.
- Кровотечения чаще неинтенсивные, незначительные, длительные, повторяющиеся;
- Могут проявляться рвотой с примесью «кофейной гущи»;
- Чаше всего кровотечения проявляются изменением окраски кала (цвет темный до дегтеобразного).
- Обильная рвота с примесью алой не измененной крови.
Особенности кровотечения:
- Кровотечение развивается остро, обычно после перенапряжения, нарушения пищевого режима и пр.;
- Кратковременно нарушается общее самочувствие (недомогание, слабость, головокружение и пр.);
- На фоне плохого самочувствия возникает рвота с малоизмененной темной кровью, затем появляется дегтеобразный кал (мелена).
- Кровотечение, как правило, имеет интенсивный характер и сопровождается общими проявлениями кровопотери (выраженная слабость, бледность кожных покровов, слабый учащенный пульс, снижение артериального давления, возможна потеря сознания).
- Выделение алой крови (капельно или струйно) в момент акта дефекации или же сразу после него, иногда возникают и после физического перенапряжения.
- Кровь не смешана с калом. Кровь покрывает кал.
- Так же кровотечение сопровождают анальный зуд, чувство жжения, боль если присоединилось воспаление.
- При варикозном расширении вен прямой кишки на фоне повышенного давления в портальной системе характерно обильное выделение темной крови.
- Кровотечения не скудные, по характеру напоминают геморроидальные (не смешаны с калом, «лежат на поверхности»);
- Кровотечения сопровождаются выраженной болью в заднем проходе при акте дефекации и после него, а так же присутствует спазм анального сфинктера.
- Кровотечения обычно не интенсивные, длительные, приводят к развитию хронической анемии.
- Нередко при раке левых отделов ободочной кишки появляется слизь и темная кровь, смешанная с калом.
- Часто хронические кровотечения становятся первыми признаками рака толстой кишки.
- Основной признак заболевания водянистый стул с примесью крови, слизи и гноя в сочетании с ложными позывами на дефекацию.
- Кровотечения не интенсивные, имеют длительное повторяющееся течение. Вызывают хроническую анемию.
- Для толстокишечной формы характерно наличие примеси крови и гноевидной слизи в кале.
- Кровотечения редко бывают интенсивными, чаще приводят лишь к хронической анемии.
- Однако риск возникновения обильного кровотечения остается весьма высоким.
- Чаще внешние признаки кровотечения очень демонстративны и прямым образом указывают на наличие кровотечения. Однако необходимо учитывать тот факт, что в начале кровотечения внешние признаки могут отсутствовать.
- Следует помнить о возможности окраски каловых масс медикаментами (препараты железа: сорбифер, ферумлек и др., препараты висмута: де-нол и др., активированный уголь) и некоторыми пищевыми продуктами (кровяная колбаса, черная смородина, чернослив, ягоды черники, гранат, черноплодная рябина).
- Наличие крови в желудочно-кишечном тракте может быть связано с заглатыванием крови при легочном кровотечении, инфаркте миокарда, кровотечении из носа, полости рта. Однако кровь может при рвоте попадать и в дыхательные пути, в последующем проявляясь кровохарканием.
| Кровавая рвота | Кровохарканье |
| Кровь выкашливается |
| Кровь имеет кислую реакции, часто темно-красного или коричневого цвета |
| Часть выделенной крови пенистая | |
| Обычно кровохарканье продолжается в течении нескольких часов, иногда дней. |
| Мелена, появляется очень редко |
| Шаги помощи, что делать? | Как это сделать? | Зачем? |
| Что можно сделать в домашних условиях? | ||
| Даже при подозрении на желудочно-кишечное кровотечение пациент является носилочным. Пациента следует уложить и приподнять ноги. Недопустимо любое физическое напряжение (ходьба, стояние, собирание вещей и т.п.). Исключить прием пищи и воды. Необходимо соблюдать полный покой. Передвигать больного следует только на носилках. | Любая физическая активность повышает давление в сосудах, это усиливает кровотечение. Приподнимая ноги, увеличивается приток крови к мозгу, что предотвращает потерю сознания и повреждения центральной нервной системы. Прием пищи или воды стимулирует двигательную активность пищеварительного тракта, которая может только усилить кровотечение. |
| | На область предполагаемого кровотечения следует положить мешочек со льдом. Лёд с поверхности тела следует периодически снимать, чтобы не допустить отморожения кожных покровов. Держать 15-20 минут затем 2-3 минуты перерыв, затем снова холод. | Холод прекрасно суживает сосуды, тем самым замедляет кровотечение, а порой приводит к его остановке. |
| - При выраженном кровотечении внутрь принять ледяной аминокапроновой кислоты (30-50 мл). -Кальций хлор 10% 1-2 ч.л. - Дицинон 2-3 таблетки (лучше раскрошить) - Глотание кусочков льда. Принимать лекарства внутрь только в случае экстренной необходимости! | Аминокапроноая кислота – препарат снижает процессы разрушения тромба, тем самым оказывает кровеостанавливающий эффект. В некоторых источниках упоминается о возможности глотания кусочков льда при желудочном кровотечении. Данный метод сомнителен, так как только сам акт глотания может усилить кровотечение, а тут глотаются твердые кусочки льда. Да, несомненно, холод окажет сосудосуживающий эффект и может уменьшить кровотечение, но риск усугубить ситуацию высок. |
| Остановка кровотечения в больнице | ||
| - Аминокапроновая кислота, внутривенно 1-5% раствор, 100мг/кг массы тела, каждые 4 часа. Не более 15,0 г в сутки; - Дицинон (этамзилат), в/м, в/в 2,0 3 раза в сутки; - Хлористый кальций, в/в 10-15 мл; - Витамин К (викасол), в/м 1,0 мл, 2 раза в сутки; - Свежезамороженная плазма, в/в капельно 200-1200 мл; -Криопреципитат, в/в 3-4 дозы на физ. растоворе, 1 доза=15мл; Дополнительные средства способствующие тромб образованию: - Ингибиторы протонной помпы (омепрозол, контролак, омез и др.), в/в болюсно, затем по 8 мг/час в течении 3-х суток; - Сандостатин, в/в болюсно 100 мкг, после чего 25-30 мкг/час в физ. растворе в течении 3 часов. | Аминокапроновая кислота – уменьшает процессы рассасывания тромба, тем самым усиливает свертывающую активность крови. Дицинон – активирует образование одного из основных компонентов свертывающей системы (тромбопластина), повышает активность и количество тромбоцитов. Обладает быстрым кровеостанавливающим действием. Хлористый кальций – участвует в процессах образования кровяного сгустка (превращение протромбина в тромбин) снижает проницаемость сосудистой стенки, улучшает её сократимость. Витамин К – стимулирует образование компонентов свертывающей системы (протромбин, проконвертин). В связи с чем, имеет отсроченное действие. Начало действия через 18-24 часа после введения. Свежезамороженная плазма – комплексный сбалансированный препарат, содержащий полный комплекс факторов свертывающей и противосвертывающей системы. Криопреципитат - комплексный сбалансированный препарат, который представляет собой концентрат полного набора всех компонентов свертывающей системы. Ингибиторы протонной помпы - снижают кислотность желудка (фактор способствующий кровотечению), снижают процессы рассасывания тромба, усиливают функцию тромбоцитов. Сандостатин – уменьшает выделение соляной кислоты и пепсина, снижает портальное кровообращение, улучшает функцию тромбоцитов. |
| Препараты для восстановления объема циркулирующей крови (декстран, полиглюкин, реополиглюкин, гемодез, рефортан, сорбилакт и др.); Восстановление объема межклеточной жидкости: NaCl 0,9% раствор, NaCl 10%, дисоль, трисоль и др. Средства, улучшающие кислородную емкость крови: пефторан 10%; Чем тяжелее кровопотеря, тем должна быть более объемная скорость введения кровезаменителей. | При вливании соответствующих препаратов получают следующие эффекты: устранение дефицита объема циркулирующей крови, улучшение кровообращения, устранение дефицита межклеточной жидкости, повышается уровень переносчиков кислорода в крови. Без проведения необходимых вливаний трудно получить положительные результаты в лечении желудочно-кишечных кровотечений. |
| 1. Эндоскопические: - термические - инъекционные - механические (лигирование, клипирование) - аппликационные 2. Эндоваскулярные (эмболизация артерий) 3. Хирургическая операция с перевязкой сосудов. | Энодскопические методы: выполняются с помощью эндоскопа (оптический прибор, используемый для диагностики и лечения). Термический метод – с помощью высушивания тканей электрическим током происходит тромбирование кровоточащих сосудов. Инъекционный метод – вокруг язвенной зоны в подслизистую вводятся сосудосуживающие и кровеостанавливающие препараты (адреналин, новокаин, тромбин, аминокапроновая ксилота и др.). Механические методы: Лигирование – прошивание язвы вместе с кровоточащим сосудом под контролем лапароскопа и эндоскопа. Клепирование: выполняется с помощью специального устройства – клипатора (EZ-clip). На кровоточащий сосуд накладываются специальные клипсы. Широко применяется при кровотечении из расширенных вен пищевода и желудка. Метод позволяет быстро остановить кровотечение, одновременно накладывая от 8 до 16 клипс. Ангиографическая эмболизация – методика остановки кровотечения основанная на закупорке кровоточащего сосуда. Для этого используют специальные микроспирали, фрагменты желатиновой губки, шарики из поливинилового спирта. Хирургическая операция – Основная операция при кровоточащих язвах желудка – это резекция желудка. Операция заключается в иссечении язвы в пределах здоровых тканей и выполнение одного из видов пластики пилорического отдела желудка. |
Специальность: Врач офтальмолог
www.polismed.com