Лечение суставов - артроз, артрит, остеохондроз и многое другое
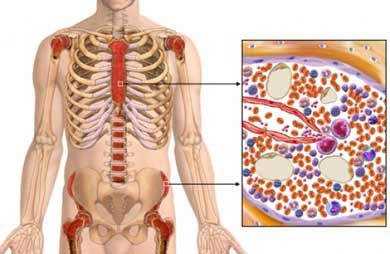
Миелома крови что это такое
Миелома: что это за болезнь, признаки миеломы крови, стадии миеломы, сколько живут
Миелома — злокачественная опухоль, подавляющая нормальное кроветворение, разрушающая кости и вырабатывающая патологические белки, повреждающие внутренние органы. Когда говорят о миеломе крови или костей, или позвоночника, или костного мозга, то имеют ввиду одно заболевание с разнообразными проявлениями.
Относящееся к гемобластозам или онкогематологическим процессам, то есть злокачественным болезням крови и лимфатической ткани заболевание имеет много названий: множественная миелома, миеломная болезнь и генерализованная плазмоцитома, плазмоцитарная миелома.
Причина миеломы
Миелома состоит из изменённых плазматических клеток. В нормальном костном мозге плазматические клетки рождаются из В-лимфоцитов, но число их ограничено всего 5%, большее количество — уже патология.
Определённой ясности с первопричиной развития плазматической опухоли нет, в инициации процесса подозревают плохую наследственность и склонность к аллергии против собственных тканей, радиацию и работу с токсичными веществами, под подозрение попал и вирус герпеса 8 типа.
Правда, достоверных доказательств участия всего перечисленного в злокачественном перерождении не представлено. Ясно одно, что-то помешало нормальному созреванию В-лимфоцитов или вмешалось в многоэтапный путь от их «детства» до лимфатической зрелости, из-за чего-то лимфоцит превратился в дефектный плазмоцит, давший начало миеломе.
Миеломная болезнь поражает трёх из 100 тысяч россиян, как правило, пожилых — преимущественно на седьмом десятке жизни, у молодых до 40 лет заболевание встречается очень редко.
Среди страдающих заболеваниями крови и лимфатической ткани плазмоцитому имеет 10-13%, но из всех существующих в природе злокачественных процессов на больных плазмоклеточной опухолью приходится не более одного процента.
Что происходит при миеломе?
По какой-то причине в костном мозге появляются ненормальные клетки, размножаясь, они нарушают нормальное кроветворение, что проявляется анемией. Недостаток эритроцитов сказывается на работе всех органов, но особенно сильно на легочной ткани и головном мозге, что проявляется недостаточностью их функций.
Функция нормальных плазматических клеток — выработка антител-иммуноглобулинов для защиты от болезнетворных агентов. Миеломные плазмоциты тоже вырабатывают иммуноглобулины, но дефектные парапротеины, не способные к иммунной защите.
Вырабатываемые злокачественными плазмоцитами парапротеины откладываются в тканях органов, излюбленное «место складирования» — почки, в которых развивается «болезнь лёгких цепей» с исходом в почечную недостаточность. В поражённой печени снижается выработка разжижающих кровь веществ — повышается вязкость крови, нарушающая обменные процессы в тканях, образуются тромбы. Отложения иммуноглобулинов наносят урон и другим органам, но не столь фатальный.
В костях миеломные клетки стимулируют остеокласты, вызывая остеолизис — разъедание кости. Из разрушенной кости кальций выходит в плазму, накапливаясь, приводит к гиперкальциемии — тяжёлому состоянию, требующему принятия срочных мер.
Запись на консультацию круглосуточно
Диагностика миеломной болезни
Диагноз устанавливается по анализам крови, где находят парапротеины и определяют их суммарную и видовую концентрацию. Парапротеины обозначают как иммуноглобулины — IgA, IgG и IgМ. Плазмоциты вырабатывают иммуноглобулины по собственному усмотрению и в разном количестве, по их изменению продукции патологических белков впоследствии оценивают эффективность лечения и активность заболевания.
Степень агрессивности плазматических клеток выясняют при микроскопии костного мозга, его получают из грудины при стернальной пункции или при биопсии тазовой кости. Особенно актуально исследование при невысокой продукции парапротеинов или при изменении характера течения болезни.
Давний маркёр заболевания — белок Бенс-Джонса в моче, выявляемый у 70% пациентов. Белок формируется из цепочек иммуноглобулинов А и G небольшого молекулярного веса — «лёгких», которые просачиваются из почечных канальцев. По содержания Бенс-Джонса тоже контролируют течение болезни.
Часто заболевание случайно обнаруживается во время обычной рентгенографии органов грудной клетки по литическим дефектам ребер. На первом этапе необходимо выявить все деструктивные изменения в костях, чтобы в дальнейшем следить за процессом и результатами терапии, что позволяет высокочувствительная низкодозная КТ всего скелета.
При МРТ изучается состояние плоских костей — черепа и таза, что обязательно при тлеющей и солитарном варианте опухоли. МРТ помогает оценить не только дефекты кости, но и наличие опухолевой инфильтрации мягких тканей, вовлечение в процесс спинного мозга.
Обязательно проводится анализ на кариотип для выявления генетических аномалий, влияющих на прогноз в отношении жизни больного и эффективность лечения.
Когда диагноз миеломы не вызывает сомнений
Характерные особенности клеток определяют течение процесса от медленной и практически доброкачественной гаммапатии или тлеющей миеломы до стремительного плазмоклеточного лейкоза.
Не всегда изначально удаётся классифицировать заболевание, что усложняет выбор оптимальной терапии. В 2014 году международный консенсус определил критерии, облегчающие постановку точного диагноза и отделяющие один вариант опухолевого процесса от других.
В первую очередь, в костном мозге определяют процент плазматических клеток, так при симптоматической миеломной болезни их должно быть более 10%, а 60% говорит о высокой агрессивности опухоли.
Для каждого варианта заболевания предусмотрены определенные количественные характеристики и сочетания критериев, так для полной убеждённости в наличии у пациента миеломы необходимо обнаружить специфические «продукты»:
- М-протеин в крови, то есть IgA или IgG;
- легкие цепи иммуноглобулинов;
- в моче белок Бенс-Джонса;
- очаги в костях скелета.
При недостаточности специфических критериев диагностике помогают неспецифические, но часто встречающиеся последствия деятельности плазмоцитов и парапротеинов на органы-мишени:
- повышение уровня кальция крови в результате массивного разрушения костей;
- снижение гемоглобина при опухолевом замещении костного мозга;
- повышение креатинина крови — маркёра почечной недостаточности.
Симптомы миеломы
Замечено, что каждый пул плазматических клеток производит иммуноглобулины с персональными особенностями и по своему графику, отчего клинические проявления очень своеобразны и глубоко индивидуальны. Нет двух одинаковых больных, тем более невозможно найти двух похожих пациентов по диагностическим критериям. Тем не менее, выделяют несколько типов заболевания. По количеству поражений опухоль может быть генерализованной или множественной и солитарной — с единственным очагом.
По течению различают вялотекущую или тлеющую, она же индолетная, и симптоматическую плазмоцитому, протекающую с явными клиническими проявлениями.
Основное проявление симптоматической миеломы — боли в костях вследствие их разрушения, которые появляются не сразу и часто даже не в первый год заболевания. Болевой синдром возникает при вовлечении в опухолевый процесс надкостницы, пронизанной нервными окончаниями. При медленно текущем процессе до выявления опухоли может пройти несколько лет, поскольку ничего кроме эпизодов слабости у пациента не возникает.
В развёрнутой стадии с множественными поражениями на первый план выходят в разных комбинациях и с индивидуальной интенсивностью переломы в местах деструкции костей и проявления почечной недостаточности, или амилоидоз органов.
Лечение миеломной болезни у молодых
Вялотекущий вариант миеломной болезни не всегда требует лечения, поскольку не угрожает жизни, а терапия совсем не безвредна. В данном случае наблюдение за течением процесса более выгодно пациенту, нежели токсичная химиотерапия. Регулярные обследования позволяют вовремя диагностировать активизацию процесса.
Симптоматическая миелома разделяется по стадиям от I до III по уровню в крови специфического микроглобулина и альбумина, стратегия при стадии I и II-III различается только используемыми препаратами и их комбинациями.
При любой стадии основное и определяющее тактику — состояние пациента и его возраст. Так сохранным больным до 65-летнего возраста и без тяжёлых хронических болезней предлагается агрессивная химиотерапия высокими дозами с пересадкой собственных стволовых клеток крови, по-научному, аутологичной трансплантацией.
Физически сохранные пациенты от 65 до 70-летия тоже могут претендовать на высокодозную химиотерапию, но уже не комбинацией лекарств, а единственным препаратом — мелфаланом.
До начала высокодозной химиотерапии проводится несколько курсов полихимиотерапии обычными дозами, затем специальным препаратом стимулируется выработка костным мозгом собственных стволовых клеток, которые собираются и консервируются. Затем пациент получает очень высокие дозы цитостатиков, в результате чего гибнут все клетки крови — опухолевые и нормальные. Нормальные, заблаговременно законсервированные кровяные элементы и вводят пациенту.
Лечение миеломы у пожилых
Пациенты старше 65 лет и помоложе, но с сопутствующими болезнями, влияющими на общее состояние и активность, тоже на первом этапе проходят цикловую химиотерапию, в том числе с использованием таргетных препаратов. Результат лечения оценивается по анализам крови и костного мозга, где определяют концентрацию специфических для заболевания белков и процент опухолевых клеток. На результате лечения отражается не только возраст, но и наличие нескольких хронических болезней, астенизация, подразумевающая физическое ослабление с похуданием или без оного.
Астенизированного человека наши предки называли «квёлым». Такие пациенты рискуют не перенести агрессивного лечения, но достаточно неплохо отвечают на более легкие варианты противоопухолевой химиотерапии.
В последние годы спектр химиопрепаратов существенно расширился за счёт таргетных средств, продемонстрировавших хороший непосредственный результат и увеличение продолжительности жизни участников исследований.
Поражения скелета подлежат длительной терапии бисфосфонатами, уменьшающими болевой синдром, предотвращающими переломы и гиперкальциемию. На отдельные опухолевые очаги воздействуют ионизирующим излучением, обязательна лучевая терапия при угрозе сдавления спинного мозга и поражении шейного отдела позвоночника.
Прогноз при миеломной болезни
Кроме возраста пациента и его физического состояния на прогнозе миеломы и продолжительности жизни отражается чувствительность опухоли к лекарственному лечению и биологические характеристики плазматических клеток, в частности генетические аномалии с делецией участков хромосом и амплификацией — удвоением генов.
Играет роль концентрация парапротеинов и их фракций, объем поражения на момент выявления болезни и степень вовлечения в патологический процесс других органов, так уже развившаяся почечная недостаточность «перевесит» все прочие благоприятные признаки заболевания.
Очень важно для жизни пациента правильно выбрать лечащего доктора и клинику, где могут провести точнейшее обследование и пациентом занимается целая команда врачей разных специальностей, знающих клинические проблемы немолодого миеломного больного и умеющих их решать.
Запись на консультацию круглосуточно
Список литературы:
- Давыдов М.И., Аксель Е.М./ Статистика злокачественных новообразований России и странах СНГ 2007 г.//Вестник РОНЦ им. Н.Н. Блохина РАМН, 2009; 20 (3)
- Kyle RA, Rajkumar SV./ Criteria for diagnosis, staging, risk stratification and response assessment of multiple myeloma// Leukemia. 2009; 23(1)
- Durie BGM, Salmon SE. / A clinical staging system for multiple myeloma: Correlation of measure Myeloma cell mass with presenting clinical features, response to treatment, and survival// Cancer, 1975;36.
- Facon T, Mary JY, Hulin C et al./ Melphalan and prednisone plus thalidomide versus melphalan and prednisone or reduced intensity autologous stem cell transplantation in elderly patients with multiple myeloma (IFM 99-06): a randomised trial// Lancet 2007; 370
- Weber DM, Chen C, Nievisky R et al./ Lenalidomide plus dexamethasone for relapsed multiple myeloma in North America.// N Engl J Med 2007; 357.
www.euroonco.ru
Симптомы и лечение миеломы крови
Миелома крови или миеломная болезнь (плазмоцитома) — это опухоль костного мозга злокачественного характера. Болезнь берет свое начало в костном мозге, распространяясь в дальнейшем по всему организму. Проявляется болезнь болями в костях, хрупкостью костной ткани, в плоских костях появляется опухоль. Причина заболевания не установлена окончательно, в большинстве своем миеломой крови болеют люди, перенесшие радиацию, контактирующие долгое время с нефтеперерабатывающими продуктами, живущие в загрязненной окружающей среде. Но эти факторы могут быть только сопутствующими признаками. Основной причиной можно назвать возрастные изменения организма, так как люди моложе 40 лет практически не подвержены миеломной болезни.
{reklama1}
Кто подвержен миеломной болезни
От начала созревания миеломных клеток в костном мозге может пройти 20-30 лет без каких-либо симптомов. Но как только появились первые признаки заболевания, нужно незамедлительно начинать лечение, так как часты признаки летального исхода уже через 2 года.
Люди, которые подвержены риску заболевания миелома крови:
- Мужчины. Заболевание может появиться в тот момент, когда мужские половые гормоны начинают ослабевать. У женщин заболевание встречается реже.
- Возраст от 50 до 70 лет и выше. В это время организм человека работает слабее, иммунитет снижается и становится труднее бороться с раковыми клетками, по этой причине лишь 1% больных составляют молодые люди.
- Болезнь может передаваться генетически. Это зависит от мутации в крови гена, который в ответе за созревание В-лимфоцитов.
- Ожирение. У человека, страдающего ожирением, нарушен обмен веществ, а это обстоятельство может послужить толчком для созревания злокачественных клеток.
- Радиоактивное облучение или длительное воздействие на организм различных токсинов. В то время, когда формируется плазмоцит, под воздействием этих факторов может развиться мутация клеток. И плазмоцит превращается в миеломную клетку, которая начинает расти дальше.
Вернуться к оглавлению
При плазмоцитоме подвержены риску почки, кости, иммунитет. Симптомы зависят от стадии болезни. У 10% больных заболевание вовсе может протекать бессимптомно. По мере роста раковых клеток меняются и симптомы заболевания, клетки выделяют в кровь парапротеины, которые негативно влияют на состояние всего организма.
Симптомы заболевания следующие:
- Боли в костях. Раковые клетки образуют полости в костной ткани. При их раздражении появляется ноющая боль в костях.
- Патологические белки, выделяемые из крови, провоцируют боли в сердце, суставах, мышцах.
- Хрупкость костей. Из-за того, что полости костей образуют пустоту, костная ткань истончается и становится хрупкой, по этой причине происходят частые переломы. Появляется остеопороз, человек не может переносить нагрузки, так как при любом неправильном движении происходят переломы ребер, бедренных костей, позвонков.
- Понижение иммунной защиты организма. Костный мозг начинает меньше вырабатывать лейкоциты, которые отвечают за иммунитет. К ослабленному организму могут присоединиться бактериальные заболевания: бронхит, ангины, отит, лечение которых весьма затруднительно в связи с ослаблением организма.
- Гиперкальциемия. Костная ткань при миеломе постепенно разрушается и много кальция начинает поступать в кровь. Как следствие этого у больного наблюдаются запоры, тошнота, боли в животе, частое мочеиспускание, слабость, заторможенность.
- Миеломная нефропатия появляется, когда почки начинают плохо работать. Переизбыток кальция в организме оседает в почках и образует камни. Раковые клетки начинают активно вырабатывать белки, они проходят фильтрацию в почках и оседают там. Эти причины приводят к нарушению мочеиспускания. Но при этом заболевании нет отека и повышения давления.
- Появляется анемия и все ее признаки: одышка, головокружение, бледность, сердцебиение, повышенная утомляемость.
- Нарушение свертываемости крови. При повышенной вязкости плазмы кровь начинает плохо циркулировать, в артериях появляются тромбы. Снижается уровень тромбоцитов, что может провоцировать носовые кровотечения. При повреждении мелких капилляров появляются синяки кровоподтеки на коже.
Вернуться к оглавлению
Первоначально врач проводит беседу с больным, выясняет, когда появились те или иные признаки заболевания, каким образом проходят нарушения в организме, какие хронические заболевания есть у пациента, вредные привычки, аллергические реакции на какие-то лекарства и т. д.
При осмотре больного врач может сразу заподозрить миеломную болезнь, вот ее характерные признаки:
- Опухоли на костях и мышцах.
- Из-за низкой свертываемости крови наблюдаются кровоизлияния.
- Анемичный вид лица.
- Из-за того, что сердце работает с большей силой, наблюдается учащенный пульс.
По этим симптомам врач выписывает направление на проведение общего и биохимического анализов крови, миелограммы, общего анализа мочи, рентгена или компьютерной томографии костей.
Общий анализ крови проводится утром натощак, кровь берется из пальца или из вены. Если у человека миеломная болезнь, то :
- повышается СОЭ;
- снижается количество эритроцитов;
- снижаются тромбоциты;
- снижено количество лейкоцитов, ретикулоцитов, нейтрофилов;
- уровень моноцитов повышается;
- уровень гемоглобина снижается, в крови появляются плазматические клетки.
Биохимический анализ крови направлен на определение поражения того или иного органа. Кровь берут из вены утром натощак. Если увеличился общий белок, снизился альбумин, повысился кальций, мочевая кислота, креатинин и мочевина, все это свидетельствует о наличии плазмоцитомы.
Миелограмма (трепанобиопсия). Этот анализ направлен на изучение особенностей костного мозга. С помощью специальной иглы делается прокол в области грудной клетки и извлекается образец костного мозга. Клетка костного мозга изучается в дальнейшем под микроскопом.
Маркеры миеломной болезни . Если в крови обнаружены парапротеины, которых не наблюдается у здоровых людей, то заболевание имеется.
Общий анализ мочи. Анализ делается утром после принятия душа или обмывания половых органов. Признаки, свидетельствующие о наличии миеломы крови:
- повышение относительной плотности;
- наличие эритроцитов;
- нахождение в моче повышенной концентрации белка;
- в моче присутствуют цилиндры;
- наличие парапротеинов.
Рентген костей для выявления на них поврежденных участков. Компьютерная томография по методу спирали (СКТ) — объемный рентген, сделанный с разных сторон, что позволяет детально изучить поражение костей.
Вернуться к оглавлению
После проведения диагностики назначается лечение. Оно состоит из нескольких этапов и методов:
- Химиотерапия предусматривает введение в организм специальных токсинов, которые убивают раковые клетки.
- Лучевая терапия: плазмоциты в крови погибают при использовании ионизирующих лучей.
- Хирургическое вмешательство проводится при единичных плазмоцитах, поразивших костную ткань, в этом случае оперируется поврежденная кость.
- Терапия, направленная на устранение других проявлений болезни. Для этого прописываются обезболивающие препараты в зависимости от болевых ощущений пациента. Проводится терапия, направленная на нормализацию кальция в крови, устранение почечной недостаточности. Больному рекомендуется пить больше жидкости. Диета должна быть с низким содержанием белка. Если наблюдается высокий уровень мочевины в крови, назначается гемодиализ.
Вернуться к оглавлению
Полное выздоровление при таком диагнозе почти не встречается. Если болезнь была диагностирована на ранних сроках и наблюдается единичная опухоль, то можно предпринять следующие меры:
- Если есть возможность, сделать пересадку костного мозга.
- Удалить кость, которая повреждена.
- Трансплантация стволовых клеток и одновременное проведение химиотерапии с мелфаланом. Такой метод не каждый сможет выдержать, так как он считается очень токсичным.
{reklama2}
Полное излечение не может гарантировать никакой врач, но длительная ремиссия возможна при нескольких условиях:
- ранняя диагностика заболевания;
- у пациента не было каких-либо хронических заболеваний;
- хорошая переносимость цитостатических препаратов;
- хорошая переносимость лечения без каких-либо побочных проявлений.
Лечение должно быть подобрано индивидуально и носить комплексный характер.
Грамотно проведенная химиотерапия и лечение стероидными гормонами позволят добиться ремиссии на 2-4 года, что немало при таком заболевании.
При выполнении всех врачебных рекомендаций есть вероятность прожить еще 10 лет. Но все же стоит признать, что смертность при таком заболевании превышает 70%, особенно у людей пожилого возраста.
onkoved.ru
Миеломная болезнь – симптомы и прогнозы всех стадий недуга
Болезнь Рустицкого-Калера или миеломная болезнь – это онкозаболевание кровеносной системы. Характерная особенность недуга в том, что из-за злокачественной опухоли в крови возрастает число плазмоцитов (клеток, производящих иммуноглобулины), которые начинают в большом количестве вырабатывать патологический иммуноглобулин (парапротеин).
Множественная миелома – что это простыми словами?
Заболевание множественная миелома – это одна из форм миеломной болезни. Поражающая плазмоциты опухоль при этом недуге возникает в костном мозге. Статистически чаще встречается миелома костей позвоночника, черепа, таза, ребер, грудной клетки, реже – трубчатых костях организма. Злокачественные образования (плазмоцитомы) при множественной миеломе захватывают несколько костей и достигают размера 10-12 см в диаметре.
Плазмоциты – это составляющая часть иммунной системы организма. Они производят специфические антитела, защищающие от конкретного заболевания (какой иммуноглобулин нужно производить «подсказывают» специальные клетки памяти). Пораженные опухолью плазмоциты (плазмомиеломые клетки) бесконтрольно производят неправильные (поврежденные) иммуноглобулины, не способные защитить организм, но накапливающиеся в некоторых органах и нарушающие их работу. Кроме того, плазмоцитома вызывает:
- снижение количества эритроцитов, тромбоцитов и лейкоцитов;
- усиление иммунодефицита и возрастание уязвимости к различным инфекциям;
- нарушение кроветворения и увеличение вязкости крови;
- нарушение минерального и белкового обмена;
- появление инфильтратов в других органах, особенно часто – в почках;
- паталогические изменения костной ткани в районе опухоли – кость истончается и разрушается, а когда опухоль прорастает через нее, она внедряется в мягкие ткани.
Причины миеломной болезни
Болезнь Рустицкого-Калера изучена врачами, однако по поводу причин ее возникновения в медицинских кругах нет единого мнения. Было обнаружено, что в организме больного человека часто присутствуют лимфатические вирусы Т или В типа, а поскольку из В-лимфоцитов образуются плазмоциты, любое нарушение этого процесса приводит к сбою и началу образования патоплазмацитов.
Помимо вирусной версии, имеются доказательства того, что миеломная болезнь может быть спровоцирована и в результате радиоактивного облучения. Врачи изучали людей, пострадавших в Хиросиме и Нагасаки, в зоне взрыва на Чернобыльской АЭС. Было обнаружено, что среди получивших большую дозу облучения высок процент заболевших миеломой и другими заболеваниями, поражающими кровеносную и лимфатическую системы.
Среди негативных факторов, которые повышают риск заболеть миеломной болезнью, врачи называют:
- курение – чем дольше стаж курильщика и больше количество выкуриваемых сигарет, тем выше риск;
- иммунодефицит;
- воздействие на организм токсичных веществ;
- генетическую предрасположенность.
Миеломная болезнь – симптомы
Миеломная болезнь преимущественно возникает в пожилом возрасте, поражая как женщин, так и мужчин. Болезнь Рустицкого-Калера – симптомы и клиническая картина, наблюдаемая у заболевших:
- поражение кроветворной и костной систем;
- нарушение обменных процессов;
- патологические изменения в мочевыделительной системе.
Множественная миелома симптомы:
- самые первые признаки миеломной болезни – боль в костях (в позвоночнике, грудной клетке, костях черепа), спонтанные переломы, деформация костей и наличие опухолевых образований;
- частые пневмонии и другие заболевания, спровоцированные падением иммунитета и ограничением дыхательных движений, вызванным изменениями в костях грудной клетки;
- дистрофические изменения в мышцах сердца, сердечная недостаточность;
- увеличение селезенки и печени;
- миеломная нефропатия – нарушение в почках с характерным повышением белков в моче, переходящее в почечную недостаточность;
- нормохромная анемия – снижение количества эритроцитов и уровня гемоглобина;
- гиперкальциемия – повышенное количество кальция в плазме и в моче, это состояние очень опасно, его симптомы – рвота, тошнота, сонливость, нарушения работы вестибулярного аппарата, психические патологии;
- снижение уровня нормального иммуноглобулина;
- нарушения кроветворения – кровоточивость слизистых, появление синяков, спазмы артерий фаланг, геморрагический диатез;
- парестезии («мурашки»), головные боли, сонливость, переходящая в ступор, судороги, головокружения, глухота, одышка;
- на последних стадиях – снижение веса, повышение температуры тела, серьезная анемия.
Формы миеломной болезни
По клинико-анатомической классификации миеломная болезнь бывает следующих форм:
- солитарная миелома – с одним опухолевым очагом в кости или лимфоузле;
- множественная (генерализованная) миелома – с формированием нескольких опухолевых очагов.
Кроме того, множественная миелома может быть:
- диффузной – в данном случае патологически образования не имеют границ, а пронизывают всю структуру костного мозга;
- множественно-очаговой – плазмоцитома кости развивается на ограниченных участках, а кроме этого, опухоли могут возникать в лимфатических узлах, селезенке.
- диффузно-очаговой – сочетающей признаки диффузной и множественной.
Миеломная болезнь – стадии
Врачи подразделяют три стадии множественной миеломы, вторая стадия является переходной, когда показатели выше, чем в первой, но ниже, чем в третьей (самой тяжелой):
- Первая стадия характеризуется – пониженным до 100 г/л гемоглобином, нормальным уровнем кальция, низкой концентрацией парапротеинов и белка Бенс-Джонса, одним опухолевым очагом размером 0,6 кг/м², отсутствием остеопороза, деформации костей.
- Третья стадия характеризуется – пониженным до 85 г/л и ниже гемоглобином, концентрацией кальция в крови выше 12 мг на 100 мл, множественными опухолями, высокой концентрацией парапротеинов и белка Бенс-Джонса, общим размером опухоли 1,2 кг/м² и более, явными признаками остеопороза.
Осложнения миеломной болезни
Для множественной миеломы характерны осложнения, связанные с разрушающей деятельностью опухоли:
- сильные боли и разрушение костей (переломы);
- почечная недостаточность с необходимостью прохождения гемодиализа;
- постоянные инфекционные заболевания;
- анемия в серьезной стадии, требующая переливаний.
При диагнозе миеломная болезнь дифференциальная диагностика бывает затруднена, особенно в тех случаях, когда отсутствуют явные опухолевые очаги. Обследованием пациента при подозрении на диагноз миеломная болезнь занимается гематолог, который сначала проводит опрос и выясняет наличие или отсутствие таких признаков как боль в костях, кровотечения, частые инфекционные заболевания. Далее назначаются дополнительные исследования, позволяющие уточнить диагноз, его форму и степень:
- общий анализ крови и мочи;
- рентген грудной клетки и скелета;
- компьютерная томография;
- биохимический анализ крови;
- коагулограмма;
- исследование количества парапротеинов в крови и моче;
- биопсия костного мозга;
- исследование по методу Манчини на определение иммуноглобулинов.
Миеломная болезнь – анализ крови
При подозрении на диагноз миеломная болезнь врач назначает общий и биохимический анализы крови. Характерны для заболевания следующие показатели:
- гемоглобин – менее 100 г/л;
- эритроциты – менее 3,7 т/л (женщины), менее 4,0 т/л (мужчины);
- тромбоциты – менее 180 г/л;
- лейкоциты – менее 4,0 г/л;
- СОЭ – более 60 мм в час;
- белок – 90 г/л и выше;
- альбумин – 35г/л и ниже;
- мочевина – 6,4 ммоль/л и выше;
- кальций – 2,65 ммоль/л и выше.
Миеломная болезнь – рентген
Важнейших этап исследования при миеломной болезни – рентген. Диагноз множественная миелома диагностика с помощью рентгенографии может полностью подтвердить или оставить под вопросом. Опухолевые очаги при рентгене видны отчетливо, а кроме того – врач получает возможность оценить степень поражения и деформации костных тканей. Диффузные поражения на рентгене выявить сложнее, поэтому врачу могут потребоваться дополнительные методы.
Миеломная болезнь – лечение
В настоящее время для лечения миеломной болезни используется комплексный подход, с преимущественным применением лекарственных препаратов в различных комбинациях. Хирургическое лечение требуется для фиксации позвонков из-за их разрушения. Множественная миелома – лечение препаратами включает:
- таргетную терапию, стимулирующую синтез белков, ведущих борьбу с парапротеинами;
- химиотерапию, тормозящую рост раковых клеток и убивающую их;
- иммунную терапию, направленную на стимуляцию собственного иммунитета;
- кортикостероидную терапию, усиливающую основное лечение;
- лечение бисфосфонатами, укрепляющими костную ткань;
- обезболивающую терапию, направленную на снижение болевого синдрома.
Миеломная болезнь – клинические рекомендации
К сожалению, полностью излечиться от миеломной болезни невозможно, терапия направлена на продление жизни. Для этого следует соблюдать некоторые правила. Диагноз миеломная болезнь – рекомендации врачей:
- Тщательно соблюдать лечение, назначенное врачом.
- Укреплять иммунитет не только лекарствами, но и прогулками, водными процедурами, солнечными ваннами (с использованием солнцезащитных средств и во время минимальной солнечной активности – утром и вечером).
- Для защиты от инфекции – соблюдать правила личной гигиены, избегать мест скопления народа, мыть руки перед приемом лекарств, перед едой.
- Не ходить босиком, так как из-за поражения периферических нервов легко пораниться и не заметить этого.
- Следить за уровнем сахара в продуктах, поскольку некоторые лекарства способствуют развитию диабета.
- Сохранять позитивный настрой, поскольку положительные эмоции оказывают важнейшее значение на ход заболевания.
Химиотерапия при множественной миеломе
Химиотерапия при миеломной болезни может проводиться одним или несколькими препаратами. Этот способ лечения позволяет достичь полной ремиссии примерно в 40% случаев, частичной – в 50%, однако рецидивы болезни случаются очень часто, поскольку заболевание затрагивает многие органы и ткани. Плазмоцитома – лечение химиопрепаратами:
- На первой стадии лечения назначенные врачом химиопрепараты в виде таблеток или инъекций принимаются по схеме.
- На второй стадии, если химиотерапия оказалась эффективной, проводится трансплантация собственных стволовых клеток костного мозга – берут пункцию, выделяют стволовые клетки и подсаживают их обратно.
- Между курсами химиотерапии проводят курсы лечения препаратами альфа-интерферона – для максимального продления ремиссии.
Множественная миелома – прогноз
К сожалению, при диагнозе миеломная болезнь прогноз неутешительный – врачи способны лишь продлить периоды ремиссии. Часто больные миеломой умирают от пневмонии, смертельных кровотечений, вызванных нарушениями свертываемости крови, переломов, почечной недостаточности, тромбоэмболии. Хороший прогностический фактор – молодой возраст и первая стадия заболевания, самый плохой прогноз – у людей, старше 65 лет с сопутствующими заболеваниями почек и других органов, множественными опухолями.
Множественная миелома – продолжительность жизни:
- 1-2 года – без лечения;
- до 5 лет – средняя продолжительность жизни при миеломной болезни для людей, проходящих терапию;
- до 10 лет – продолжительность жизни при хорошей реакции на химиотерапию и болезни в легкой стадии;
- более 10 лет могут прожить только больные с одним опухолевым очагом, успешно удаленном врачами.
| Среди разных видов онкопатологий папиллярная карцинома щитовидки встречается нередко, при этом во многих случаях прогноз болезни благоприятный. Важные условия для исцеления – раннее выявление, правильная терапия, соблюдение всех врачебных рекомендаций. | Рак щитовидной железы – это злокачественное образование. Важно разобраться в том, что провоцирует развитие этого заболевания и изучить симптомы, которыми оно сопровождается. Это позволит вовремя обратиться за медицинской помощью. |
| Рак горла – симптомы и прогноз на всех стадиях болезни Рак горла, симптомы которого трудно обнаружить сразу, является коварным заболеванием. Патология быстро прогрессирует и вовлекает в патологический процесс соседние органы и ткани. Заподозрить болезнь можно по внезапной боли при глотании. | Гистология – что это такое, для чего и как проводят анализ? Гистология – что это такое и зачем назначается – не всегда известно пациентам. Данный метод диагностики часто используется в гинекологической практике. С помощью этого метода врачам удается подробно изучить строение ткани, исключить возможную онкологию. |
womanadvice.ru
Особенности развития миеломы крови
Миелома крови, второе название болезни плазмоцитома. Данное заболевание имеет вид опухоли, который располагается в костном мозге. Отметим, что очаги опухолевого роста плазмоцитов имеют злокачественное течение.
Общие сведения
Итак, миелома крови берет свое начало в костном мозге, после чего патологический процесс распространяется дальше по всему организму. Первые признаки болезни – болевой синдром в костях, так как в этой зоне образуется злокачественная опухоль. У больного также возникает нарушение функционирования опорно-двигательного аппарата, особенно при тяжелом течении болезни.
Каждый больной должен понимать, что в настоящее время ученые не могут установить точные причины возникновения заболевания. Но выявили статистику, что склонны к такому недугу те люди, которые перенесли радиацию или длительное время находились с нефтеперерабатывающими продуктами. Как правило, болезнь возникает после 40 лет, в молодом возрасте встречается редко.
При миеломе, назначают анализ крови и инструментальные методы диагностики. Только так можно быстро определить течение болезни. Теперь вы понимаете, что это такое. Рассмотрим основные провоцирующие факторы, которые приводят к данному недугу.
Причины
Плазмоциты в тканях костного мозга чаще возникают у мужчин, чем у женщин. Это связано с тем, что в организме мужчины половые гормоны начинают ослабевать. Как правило, рак крови возникает в возрасте от 40 и до 70 лет.
Дополнительные факторы:
- Генетическая предрасположенность. Основная причина скрывается в мутации гена, а он в свою очередь отвечает за созревание В-лимфоцитов.
- Часто патология возникает на фоне ожирения. В этом случае причина заключается в нарушенном обмене веществ, тем самым повышается риск быстрого созревания злокачественных клеток.
Как мы говорили выше, что чаще всего патология возникает на фоне радиоактивного облучения.
При миеломной болезни в крови больного наблюдается повышенная концентрация уровня моноцитов. Поэтому чтобы точно поставить диагноз, необходимо пройти комплексную диагностику и знать все симптомы недуга.
Клиническая картина
Рак крови сопровождается рядом симптомов. В первую очередь у больного возникает боль в костях. Как только происходит раздражение злокачественных клеток, у больного возникает сильная ноющая боль. Отметим, что в связи с тем, что у больного проявляется патологический белок, он выделяется из крови, то болевой синдром может возникать и в области сердца, мышцах или суставах.
Дополнительные симптомы:
- Признаки множественных миелом сопровождаются хрупкостью костей. Так как в полости кости начинает появляться пустота, поэтому костная ткань у больного истончается и становится очень хрупкой.
- Снижается иммунитет. Злокачественные клетки приводят к тому, что костный мозг начинает меньше вырабатывать лейкоцитов, а они в свою очередь как раз и отвечают за иммунные силы.
- Наблюдаются признаки гиперкальцемии.
- Анемия. Например: отдышка, бледность и головокружение.
- Повышается утомляемость.
- Учащается сердцебиение.
- Нарушается свертываемость крови.
Как вы видите, что симптом много, поэтому чтобы выявить недуг на начальной стадии развития, необходимо вовремя распознать эти признаки и пройти диагностическое исследование на миелому.
Диагностические мероприятия
В первую очередь доктор собирает анамнез, поэтому проводит тщательный осмотр и опрос больного. Что отмечает доктор при миеломной болезни?
- Боль в костях.
- Кровоизлияние.
- Анемический вид лица.
Все эти признаки говорят о наличии злокачественной опухоли, для подтверждения диагноза, направляют больного на лабораторные методы исследования.
- Анализ крови. Отмечается повышение СОЭ, снижение уровня эритроцитов, тромбоцитов, нейтрофилов, лейкоцитов.
- Анализ мочи: эритроциты и отсутствие цилиндров.
- Наблюдается повышенная концентрация парапротеинов, обнаруживается при помощи маркеров.
- Анализ крови на гемоглобин.
При необходимости назначают биохимический анализ крови. В нем можно заметить: повышение уровня мочевой кислоты, кальция и креатинина.
Инструментальные методы диагностики:
- Проводится выявление болезни методом иммуноэлектрофореза.
- Рентгенография.
Помимо этого, могут назначить больному компьютерную томографию. Проводится процедура по методу спирали. Рентген выполняется с разной стороны, только так можно внимательно рассмотреть поражение костей.
Лечение
Как правило, при таком течение болезни проводится химиотерапия. Основная цель лечения заключается во введении в организм больного специальных токсинов, именно они помогает убить раковые клетки.
Часто назначается лучевая терапия. В этом случае врачи используют ионизирующие лучи, которые помогают уничтожить в крови больного плазмоциты.
Необходимо понимать, что лечение направлено на устранения других проявлений болезни. Поэтому в обязательном порядке прописывают: обезболивающие лекарственные препараты, лекарства для устранения почечной недостаточности, а также препараты для нормализации кальция в крови больного. При тяжелом течении болезни проводится хирургическое лечение.
Многие спрашивают можно ли проводить лечение народными средствами. Как правило, при таком заболевании отвары и настойки назначают редко. Но их можно использовать в комплексном лечении.
Диета
Назначается диетическое питание. Основные моменты по питанию:
- Сбалансированный рацион.
- Употреблять достаточное количество белка.
- Обильное питье.
- Из рациона исключить: жареное, острое, соленое, приправы, консервы, копчёности.
Диета разная, все зависит от показателей анализа. Например: при сниженном уровне нейтрофилов назначается одно питание, а при нормальном содержании лейкоцитов иная. Поэтому перед тем как приступить к диете, проконсультируйтесь с доктором.
Прогноз
Продолжительность жизни зависит от формы болезни. Всего насчитывается три классификации.
- Наиболее восприимчивая опухоль при вялотекущей форме. Она хорошо поддается лечению, поэтому прогноз благоприятный.
- Активная форма имеет также благоприятный прогноз, но только при условии своевременного лечения.
- Агрессивная форма: неблагоприятный прогноз, так как злокачественные клетки в этом периоде быстро размножаются и распространяются.
Теперь вы знаете, какой прогноз, и можно ли вылечиться от такого заболевания. Самое главное — вовремя обратиться к доктору.
opake.ru
Миеломная болезнь
Миеломная болезнь – злокачественная пролиферация зрелых дифференцированных плазматических клеток, сопровождающаяся усиленной выработкой моноклональных иммуноглобулинов, инфильтрацией костного мозга, остеолизом и иммунодефицитом. Миеломная болезнь протекает с болями в костях, спонтанными переломами, развитием амилоидоза, полинейропатии, нефропатии и ХПН, геморрагического диатеза. Диагноз миеломной болезни подтверждается данными рентгенографии скелета, комплексного лабораторного исследования, биопсии костного мозга и трепанобиопсии. При миеломной болезни проводится моно- или полихимиотерапия, лучевая терапия, аутотрансплантация костного мозга, удаление плазмоцитомы, симптоматическое и паллиативное лечение.
Миеломная болезнь (болезнь Рустицкого-Калера, плазмоцитома, множественная миелома) – заболевание из группы хронических миелобластных лейкозов с поражением лимфоплазмоцитарного ряда гемопоэза, приводящее к накоплению в крови аномальных однотипных иммуноглобулинов, нарушению гуморального иммунитета и разрушению костной ткани. Миеломная болезнь характеризуется низким пролиферативным потенциалом опухолевых клеток, поражающих преимущественно костный мозг и кости, реже - лимфоузлы и лимфоидную ткань кишечника, селезенку, почки и другие органы.
На миеломную болезнь приходится до 10 % случаев гемобластозов. Заболеваемость миеломной болезнью составляет в среднем 2-4 случая на 100 тыс. населения и увеличивается с возрастом. Болеют, как правило, пациенты старше 40 лет, дети – в крайне редких случаях. Миеломной болезни более подвержены представители негроидной расы и лица мужского пола.
Миеломная болезнь
По типу и распространенности опухолевого инфильтрата выделяют локальную узловую форму (солитарную плазмоцитому) и генерализованную (множественную миелому). Плазмоцитома чаще имеет костную, реже - внекостную (экстрамедуллярную) локализацию. Костная плазмоцитома проявляется одиночным очагом остеолиза без плазмоклеточной инфильтрации костного мозга; мягкотканная – опухолевым поражением лимфоидной ткани.
Множественная миелома встречается чаще, поражает красный костный мозг плоских костей, позвоночника и проксимальных отделов длинных трубчатых костей. Подразделяется на множественно-узловатую, диффузно-узловатую и диффузную формы. С учетом характеристик миеломных клеток выделяют плазмоцитарную, плазмобластную, и низкодифференцированные (полиморфно-клеточную и мелкоклеточную) миелому. Миеломные клетки избыточно секретируют иммуноглобулины одного класса, их легкие и тяжелые цепи (парапротеины). В связи с этим различают иммунохимические варианты миеломной болезни: G-, A-, M-, D-, E- миеломы, миелому Бенс-Джонса, несекретирующую миелому.
В зависимости от клинических и лабораторных признаков определяют 3 стадии миеломной болезни: I – с малой массой опухоли, II – со средней массой опухоли, III – с большой массой опухоли.
Причины миеломной болезни не выяснены. Довольно часто определяются разнотипные хромосомные аберрации. Имеет место наследственная предрасположенность к развитию миеломной болезни. Подъем заболеваемости связан с влиянием радиоактивного облучения, химических и физических канцерогенов. Миеломная болезнь часто выявляется у людей, имеющих контакт с нефтепродуктами, а также у кожевенников, столяров, фермеров.
Перерождение клеток лимфоидного ростка в миелому начинается в процессе дифференцировки зрелых B-лимфоцитов на уровне проплазмоцитов и сопровождается стимуляцией определенного их клона. Ростовым фактором миеломных клеток служит интерлейкин-6. При миеломной болезни обнаруживаются плазмоциты различной степени зрелости с чертами атипизма, отличающиеся от нормальных большим размером (>40 мкм), бледной окраской, многоядерностью (нередко 3-5 ядер) и наличием нуклеол, бесконтрольным делением и длительным сроком жизни.
Разрастание миеломной ткани в костном мозге приводит к деструкции кроветворной ткани, угнетению нормальных ростков лимфо- и миелопоэза. В крови снижается количество эритроцитов, лейкоцитов и тромбоцитов. Миеломные клетки не способны полноценно выполнять иммунную функцию из-за резкого снижения синтеза и быстрого разрушения нормальных антител. Факторы опухоли дезактивируют нейтрофилы, снижают уровень лизоцима, нарушают функции комплемента.
Локальная деструкция костей связана с замещением нормальной костной ткани пролиферирующими миеломными клетками и стимуляцией остеокластов цитокинами. Вокруг опухоли формируются очаги растворения костной ткани (остеолиза) без зон остеогенеза. Кости размягчаются, становятся ломкими, значительное количество кальция выходит в кровь. Парапротеины, поступая в кровяное русло, частично депонируются в различных органах (сердце, легких, ЖКТ, дерме, вокруг суставов) в виде амилоида.
Миеломная болезнь в доклиническом периоде протекает без жалоб на плохое самочувствие и может обнаружиться лишь при лабораторном исследовании крови. Симптомы миеломной болезни обусловлены плазмоцитозом костей, остеопорозом и остеолизом, иммунопатией, нарушением функции почек, изменением качественных и реологических характеристик крови.
Обычно множественная миелома начинает проявляться болями в ребрах, грудине, позвоночнике, ключицах, плечевых, тазовых и бедренных костях, самопроизвольно возникающими при движениях и пальпации. Возможны спонтанные переломы, компрессионные переломы грудного и поясничного отделов позвоночника, приводящие к укорочению роста, сдавлению спинного мозга, что сопровождается радикулярной болью, нарушением чувствительности и моторики кишечника, мочевого пузыря, параплегией.
Миеломный амилоидоз проявляется поражением различных органов (сердца, почек, языка, ЖКТ), роговицы глаза, суставов, дермы и сопровождается тахикардией, сердечной и почечной недостаточностью, макроглоссией, диспепсией, дистрофией роговицы, деформацией суставов, кожными инфильтратами, полинейропатией. Гиперкальциемия развивается при тяжелом течении или терминальной стадии миеломной болезни и сопровождается полиурией, тошнотой и рвотой, дегидратацией, мышечной слабостью, вялостью, сонливостью, психотическими расстройствами, иногда - комой.
Частым проявлением заболевания является миеломная нефропатия с устойчивой протеинурией, цилиндрурией. Почечная недостаточность может быть связана с развитием нефрокальциноза, а также с AL-амилоидозом, гиперурикемией, частыми инфекциями мочевых путей, гиперпродукцией белка Бенс-Джонса, приводящего к повреждению почечных канальцев. При миеломной болезни может развиться синдром Фанкони - почечный ацидоз с нарушением концентрирования и подкисления мочи, потерей глюкозы и аминокислот.
Миеломная болезнь сопровождается анемией, снижением продукции эритропоэтина. За счет выраженной парапротеинемии происходит значительный рост СОЭ (до 60-80 мм/ч), увеличение вязкости крови, нарушение микроциркуляции. При миеломной болезни развивается иммунодефицитное состояние, повышается восприимчивость к бактериальным инфекциям. Уже в начальном периоде это приводит к развитию пневмонии, пиелонефрита, имеющих в 75% случаев тяжелое течение. Инфекционные осложнения являются одними из ведущих прямых причин летальности при миеломной болезни.
Синдром гипокогуляции при миеломной болезни характеризуется геморрагическим диатезом в виде капиллярных кровоизлияний (пурпуры) и синяков, кровотечений из слизистых десен, носа, пищеварительного тракта и матки. Солитарная плазмоцитома возникает в более раннем возрасте, имеет медленное развитие, редко сопровождается поражением костного мозга, скелета, почек, парапротеинемией, анемией и гиперкальциемией.
При подозрении на миеломную болезнь проводится тщательный физикальный осмотр, пальпацией болезненных участков костей и мягких тканей, рентгенография грудной клетки и скелета, лабораторные исследования, аспирационная биопсия костного мозга с миелограммой, трепанобиопсию. Дополнительно в крови определяют уровни креатинина, электролитов, C-реактивного белка, b2-микроглобулина, ЛДГ, ИЛ-6, индекса пролиферации плазмоцитов. Проводится цитогенетическое исследование плазматических клеток, иммунофенотипирование мононуклеарных клеток крови.
При множественной миеломе отмечается гиперкальциемия, увеличение креатинина, снижение Hb 1%.. При плазмоцитозе >30% в отсутствии симптомов и костной деструкции (или ее ограниченном характере) говорят о вялотекущей форме заболевания.
Главными диагностическими критериями миеломной болезни служат атипическая плазматизация костного мозга >10-30%; гистологические признаки плазмоцитомы в трепанате; присутствие плазматических клеток в крови, парапротеина в моче и сыворотке; признаки остеолиза либо генерализованного остеопороза. Рентгенография грудной клетки, черепа и таза подтверждает наличие локальных участков разрежения костной ткани в плоских костях.
Важным этапом является дифференциация миеломной болезни с доброкачественной моноклональной гаммапатией неопределенного генеза, макроглобулинемией Вальденстрема, хронической лимфолейкемией, неходжкинской лимфомой, первичным амилоидозом, костными метастазами рака толстой кишки, легких, остеодистрофией и др.
Лечение миеломной болезни начинают сразу после верификации диагноза, что позволяет продлить жизнь больного и повысить ее качество. При вялотекущей форме возможна выжидательная тактика с динамическим наблюдением до нарастания клинических проявлений. Специфическая терапия миеломной болезни проводится при поражении органов-мишеней (т. н. CRAB - гиперкальциемии, почечная недостаточности, анемии, костной деструкции).
Основной метод лечения множественной миеломы – длительная моно- или полихимиотерапия с назначением алкилирующих препаратов в сочетании с глюкокортикоидами. Полихимиотерапия чаще показана при II, III стадиях заболевания, I стадии протеинемии Бенс-Джонса, прогрессировании клинической симптоматики.
После лечения миеломной болезни рецидивы проявляются в течение года, каждая последующая ремиссия менее достижима и короче предыдущей. Для удлинения ремиссии обычно назначаются поддерживающие курсы препаратов a-интерферона. Полная ремиссия достигается не более чем в 10% случаев.
У молодых пациентов в первый год выявления миеломной болезни после курса высокодозированной химиотерапии проводится аутотрансплантации костного мозга или стволовых клеток крови. При солитарной плазмоцитоме применяется лучевая терапия, обеспечивающая многолетнюю ремиссию, при неэффективности назначается химиотерапия, хирургическое удаление опухоли.
Симптоматическое лечение миеломной болезни сводится к коррекции электролитных нарушений, качественных и реологических показателей крови, проведению гемостатического и ортопедического лечения. Паллиативное лечение может включать болеутоляющие средства, пульс-терапию глюкокортикоидами, лучевую терапию, профилактику инфекционных осложнений.
Прогноз миеломной болезни определяется стадией заболевания, возрастом больного, лабораторными показателями, степенью почечной недостаточности и костных поражений, сроками начала лечения. Солитарная плазмоцитома часто рецидивирует с трансформацией во множественную миелому. Самый неблагоприятный прогноз при III Б стадии миеломной болезни - со средней продолжительностью жизни 15 месяцев. При III А стадии она составляет 30 месяцев, при II и I А, Б стадии - 4,5-5 лет. При первичной резистентности к химиотерапии выживаемость составляет менее 1 года.
www.krasotaimedicina.ru
Множественная миелома. Питание при миеломе и продолжительность жизни
Что это такое: миелома (от греч. «миелос» – костный мозг, «ома» – общее название любых опухолей) – онкологическое заболевание крови, злокачественная опухоль, растущая в костном мозге. Иногда эту болезнь ошибочно называют «раком». Опухоль состоит преимущественно из плазмоцитов – клеток, отвечающих за иммунитет, борьбу с инфекционными заболеваниями, выработку иммуноглобулинов. Эти клетки произрастают из В-лимфоцитов, но при различных нарушениях процесса их созревания появляются опухолевые клоны, которые и ведут начало миеломы. Злокачественные образования миеломы инфильтруют костный мозг трубчатых костей, поражая их.
Размножение плазмобластов и плазмоцитов в костном мозге способствует синтезу парапротеинов – аномальных белков, иммуноглобулинов, которые в данном случае не выполняют свои защитные функции, но их повышенное количество сгущает кровь, повреждает различные внутренние органы.
Заболевание дифференцируют по иммунохимическим признакам принадлежности белков (иммуноглобулинов) к одному из классов. Например, появление белков класса IgE определяет наличие Е-миеломы.
Виды миеломы
Различают несколько вариантов миеломной болезни.
Солитарная форма – это единичный очаг инфильтрации, чаще всего сосредоточенный в плоских костях.
Генерализованная форма подразделяется на:
- Диффузную миелому (поражение костного мозга);
- Диффузно-очаговую миелому (поражение и других органов, например, почек);
- Множественную миелому (образование опухолевых инфильтраций по всему организму).
Также миеломы отличаются между собой составом клеток опухоли:
- Плазмоцитарная;
- Плазмобластная;
- Полиморфно-клеточная;
- Мелкоклеточная.
Существуют различные иммунохимические признаки секретируемых парапротеинов:
- Миелома Бенс-Джонса (так называемая болезнь легких цепей);
- Миеломы A, G и M;
- Несекретирующая миелома;
- Диклоновая миелома;
- Миелома М.
В 70% случаев встречается миелома G, в 20% случаев – миелома A, чуть реже (15%) миелома Бенс-Джонса.
Стадии болезни
Течение болезни можно разделить на три стадии:
- I — стадия начальных проявлений;
- II — стадия развернутой клинической картины;
- III — терминальная стадия;
Стадия I – бессимптомный период, в течение которого не наблюдается клинических признаков и изменений в состоянии пациентов.
Стадия II – при которой наиболее четко выражены все клинические симптомы, характерные для миеломы.
Стадия III – терминальная. Происходит распространение миеломы в различные внутренние органы.
Существуют подстадии А и В характеризующиеся наличием или отсутствием у пациента почечной недостаточности.
Проявления и симптомы
Зачастую миелома развивается, не привлекая особого внимания, проявляясь болью в костях. В результате развития болезнь распространяется на внутренние части плоских костей (лопаток, грудины, позвонков, черепа) или эпифизы трубчатых костей. Нередки случаи обнаружения миелосаркомы – злокачественных элементов, в основном состоящих из клеток белого кровяного ростка. В дальнейшем на костях появляются образования в виде округлой мягкой субстанции, – это характерно для диффузно-узловатой миеломы (миелобластома), при этом разрушается костная ткань.
Бывают случаи, когда болезнь незаметна до определенного периода и внезапно появляется спонтанный перелом – последствия остеодиструкции.
Выявляются нарушения работы желудочно-кишечного тракта, ухудшение зрения, непостоянная температура тела, общая слабость, анемия, частные инфекционные заболевания: от обычного гриппа до лейкоплакии вульвы или шейки матки. В результате поражения внутренних органов, появляются неприятные ощущения и боли, сердцебиение, чувство тяжести в подреберье. Бывает, что миеломные узлы сдавливают головной мозг, возникают головные боли. Кроме того, возможны патологические изменения позвоночных дисков, приводящие к миелорадикулоишемии, нарушению кровоснабжения спинного мозга.
Причины заболевания. Факторы риска
Причины развития миеломы достоверно неизвестны. Можно выделить лишь общие факторы, способствующие проявлению онкологических заболеваний в целом. Довольно часто миелома обнаруживается у людей пожилого возраста (старше 65 лет), людей, подвергающихся воздействию какого-либо ионизирующего излучения, имеющих длительный контакт с продуктами нефтепереработки, асбестом и другими токсическими веществами. Некоторую роль в появлении миеломы играют расовая принадлежность, вирусные инфекции, стресс и генетическая предрасположенность.
По статистике среди темнокожего населения миелома встречается почти вдвое чаще, чем среди белокожих наций, однако причину такого распределения до сих пор не смогли выявить.
Большую роль в изучении причин возникновения миеломы играет генетическое исследование, имеющее возможность обнаружить гены, способные своими мутациями вызвать опухоль.
Диагностика
Для диагностики миеломы применяются лабораторные методы исследования. Наиболее характерные изменения можно выявить на основе общего анализа крови и мочи, обратив внимание на следующие показатели: повышенное сверх нормы содержание кальция в моче или в сыворотке крови, вместе с тем высокий уровень белка в моче и низкое количество эритроцитов, тромбоцитов и гемоглобина, увеличенная до 80 мм/ч. и выше СОЭ. Высокое содержание общего количества белка в крови на фоне низкого уровня альбумина.
Более точный диагноз дает определение моноклональных парапротеинов, исследование мочи на белок Бенс-Джонса. Положительный анализ дает наличие легких цепей парапротеинов, проходящих сквозь канальцы почек. Кроме этого проводят ряд других исследований: рентгенографию, томографию костей, трепанобиопсию костного мозга, цитогенетические исследования, определяют количественные показатели иммуноглобулина в крови.
Проведение единичного анализа недостаточно для верной диагностики, поэтому для окончательного результата исследований необходимо сопоставить все данные с клиническими проявлениями признаков заболевания.
Лечение
Лечение миеломы проводит в стационаре врач-гематолог. Миелома относится к неизлечимым поражениям кроветворных тканей, полное исцеление от которой возможно только при трансплантации костного мозга, но правильное и своевременно назначенное лечение позволяет держать опухоль под контролем.
Этапы курса лечения миеломы:
Основную часть комплекса по лечению миеломы занимает химиотерпия. Кроме того, применяют и другие новые виды лечения, основываясь на правильном прогнозе заболевания. При бессимптомном течении болезни стадии IА или IIА лечение откладывают, но за пациентом постоянно наблюдают, контролируют состав крови. Если стадия заболевания перешла в развернутую, назначают цитостатики и химиотерапию.
Получите смету на лечение* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Показания для химиотерапии:
- Анемия;
- Гиперкальциемия (повышение уровня содержания кальция в сыворотке крови);
- Амилоидоз;
- Гипервискозный и геморрагический синдром;
- Поражение костей;
- Поражение почек.
Различают два вида химиотерапии: стандартную и высокодозную. Применяются как давно известные препараты «Мелферан», «Сарколизин», «Циклофосфан», так и новые, более современные, «Карфилзомиб», «Леналидомид», «Бортезомиб».
Для лечения пациентов, возраст которых превышает 65 лет, применяют «Преднизолон», «Винкристин», «Алкеран», «Циклофосфан». Они же используются при наиболее агрессивной форме заболевания. При костной миеломе применяют также бифосфонаты («Бонефос», «Аредия», «Бондронат»), тормозящие разрастание самой миеломы, подавляющие активность остеокластов и способные останавливать разрушение костной ткани. Пациентам младше 65 лет после курса стандартной химиотерпии возможно назначение высокодозной химиотерапии, вплоть до трансплантации стволовых клеток (своих или донора).
Лучевая терапия применяется в основном при поражении костей с сильным болевым синдромом и крупными очагами разрушения ткани, при солитарной миеломе, а также у слабых пациентов как паллиативный метод лечения. Как дополнение к лечению назначают «Дексаметазон».
В качестве поддерживающей терапии пациентам в состоянии ремиссии назначают в высоких дозах альфа2-интерферон в течение нескольких лет.
Профилактика и лечение осложнений основана на коррекции функции почек при почечной недостаточности, применении мочегонных средств, диеты, празмафереза (очищение крови от парапротеинов) или гемодиализа в более тяжелых случаях, переливания компонентов крови при анемии. Кроме того, подавления инфекционных заболеваний применением антибиотиков (как правило широкого спектра действия), дезионтоксикационную терапию.
Большое внимание уделяется нормализации содержания кальция применением мочегонных средств, кальцитрина. Различные степени гиперкальциемии лечат гидратацией, употреблением минеральной воды, инфузиями. При переломах применяют остеосинтез, вытяжение, оперативное лечение.
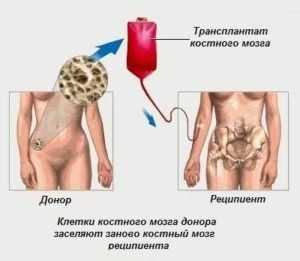 Трансплантация костного мозга
Трансплантация костного мозгаТрансплантация костного мозга из-за высокого риска осложнений (в особенности у пациентов старшего возраста) на данный момент не находит широкого применения при лечении миеломы. Наиболее приемлемый вариант – трансплантация стволовых клеток от донора или же самого пациента, способная привести к излечению приблизительно у 20% пациентов.
Оперативное хирургическое лечение миеломы применяют при поражениях позвоночника, сдавлениях корешков нервов, сосудов, других жизненно важных органов или проводят укрепление и фиксацию костей при переломах.
Диета и питание
Питание при миеломе исключает пирожные, конфеты, борщи и другие жирные, острые, соленые и копченые продукты. Также нежелательны сдобные мучные продукты, пшено, перловка, ржаной хлеб, бобовые, молоко цельное и кисломолочные продукты, соки, газированные напитки и квас.
Питаться нужно небольшими порциями. При нормальном уровне лейкоцитов, в рацион можно вводить яйца, рыбу, нежирную говядину, мясо кролика, курицы, печень. Каши из круп, подсушенный хлеб. Допускаются фрукты и овощи в свежем или отварном виде.
При пониженном количестве сегментоядерных лейкоцитов в крови (нейтрофилов) и диспептических проявлениях в рацион питания можно включать каши из риса на воде или рисовый суп.
Желательно употреблять пищу, содержащую кальций, витамины В и С, с количеством белков до двух грамм на килограмм веса в сутки. При химиотерапии и нормальной работе почек количество употребления жидкости составляет до трех литров. Можно пить компоты, кисель, чай, отвар шиповника.
Например, при химиотерапии на завтрак можно съесть хлеб с маслом, омлет на пару или запеканку из манной крупы, чай зеленый, кофе. В обед – говяжьи котлеты, приготовленные в пароварке, нежирный суп на мясном бульоне, подсушенный хлеб, компот. В перерыве между обедом и ужином можно выпить ягодный кисель, съесть печенье (сухое). На ужин отварное нежирное мясо, рисовый гарнир, отвар шиповника.
Продолжительность жизни при миеломе
В зависимости от формы заболевания и его течения, от стадии, на которой началось лечение, прогнозы по продолжительности жизни пациента различаются от считанных месяцев до десятка лет. Обусловлено это также ответом болезни на лечение, наличием других патологий, возрастом пациентов. Кроме того, при миеломе развиваются, приводящие к летальному исходу, тяжелые осложнения: почечная недостаточность, сепсис, кровотечения, поражение внутренних органов применением цитостатиков.
Продолжительность жизни в среднем, при условии проведения стандартной химиотерпии – 3 года. При высоких дозах химических препаратов – 5 лет. У людей с повышенной чувствительностью к химиотерапии продолжительность жизни не превышает 4 лет. При длительном лечении химическими препаратами не исключено развитие вторичной устойчивости миеломы, которая трансформируется в острый лейкоз. Миелома имеет высокий уровень злокачественности, полное излечение наблюдается очень редко.
При стадии IА продолжительность жизни в среднем составляет около пяти лет, при стадии IIIВ – менее 15 месяцев.
Видео: Миелома
pro-rak.com
Множественная миелома: причины, симптомы, лечение, профилактика
Миеломная болезнь – это опасный недуг, который характеризуется развитием опухолей из клеток плазмы крови, негативно воздействующих прежде всего на костный мозг и кости в организме человека. Заболевание очень опасное, но встречается не очень часто. В большей степени болезни подвержены болезни люди пожилого возраста (как, правило 50-60 лет) и в преимущественном большинстве поражает она представителей сильной половины человечества. Для избавления от миеломы применяются классические методы избавления от рака: лучевая терапия, химиотерапия и др. При своевременном и правильном лечении в 95% случаев наблюдается полная ремиссия и восстановление больного.
Что такое множественная миелома?
Множественная миелома (миеломная болезнь) – это злокачественное заболевание, образование опухолей, которые развиваются из В-клеток крови и поражают костный скелет, разрушающе воздействуя на кости. Важно понимать природу развития болезни, причины, которые ее спровоцировали и знать симптомы проявления. Так, при нормальном функционировании организма, вырабатываются защитные плазматические клетки, которые поддерживают иммунитет человека. Для борьбы с заболеваниями задействуются, как правило, лимфоциты, которые делятся на Т-клетки (защищают от вирусов) и В-клетки (обеспечивающие защиту от инфекции). При инфекционном заболевании клетки второго типа трансформируются в плазму и вырабатывают антитела, которые направлены на борьбу с возбудителем заболевания.
Иногда случаются сбои в работе организма и плазматические клетки начинают активное деление, что приводит к значительному их увеличению и образованию миеломных разрастаний (опухолей), которых весьма много, из-за чего болезнь и получила название «множественная миелома». В первую очередь злокачественные образования поражают костный мозг, постепенно замещая нормальные клетки, что нарушает процесс выработки тромбоцитов. Это приводит к развитию ряда других заболеваний: анемии, ухудшению иммунитета. Кроме того, опухоли поражают костную ткань, разрушая ее изнутри. 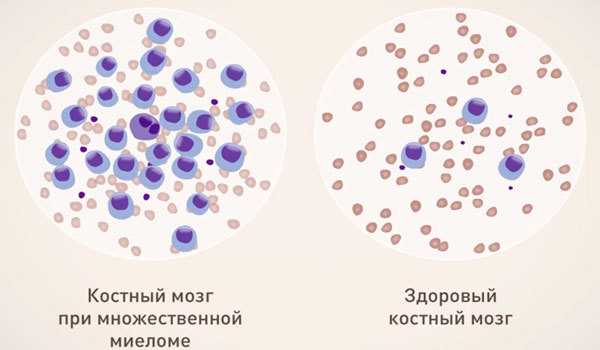
Причины развития заболевания
Достоверно установить истинную причину развития множественной миеломы научным и медицинским работникам не удалось, но выявлены факторы, которые могут способствовать ее образованию:
- Наличие патологических изменений в структуре ДНК.
- Радиационное воздействие на организм (в частности, у многих ликвидаторов аварии на ЧАЭС или жителей загрязненных территорий с возрастом стало проявляться данное заболевание). Кроме того, способствовать развитию миеломы может частый контакт с ядами, химическими веществами.
- Наличие наследственной предрасположенности к миеломе или другим злокачественным образованиям.
- Ожирение, в следствие которого нарушаются обменные процессы, что увеличивает шансы развития заболевания.
- Мужской пол и возраст старше 40 лет (у представителей более молодого поколения заболевание встречается крайне редки – это скорее исключение).
- Занятость в нефтяной или горнолыжной промышленности.
Симптомы множественной миеломы
Множественная миелома на начальных этапах развития проявляется бессимптомно, что затрудняет диагностику болезни на ранних стадиях. С ростом количества миелом появляются тревожные признаки, которые свидетельствуют о патологических изменениях в организме и требуют тщательного обследования пациента и постановки диагноза. К основным симптомам недуга относится:
- Слабость организма.
- Быстрая утомляемость, снижение работоспособности.
- Отсутствие аппетита, что приводит к потере веса.
- Появление тошноты, рвоты.
- Изменение походки, появление шаткости во время ходьбы.
- Значительное снижение физической активности.
- Боль в костях, которая постоянно возрастает и плохо поддается воздействиям анальгетических средств. В большинстве случаев болезненные ощущения локализуются в области поясницы. Появляется боль из-за того, что миеломные клетки воздействуют на костную ткань, разрушают ее, образовывая полости.
- Разрушение костей изнутри, в частности, позвонков, что приводит к оседанию позвоночника, а следовательно, к снижению роста человека на пару сантиметров.
- Значительное повышение уровня кальция из-за разрушения костей.
- Увеличение количество выделяемой мочи (вызвано гиперкальциемией), что приводит к обезвоживанию организма.
- Болезненные ощущения в мышцах, сухожилиях и даже сердце – вызвано это отложением белка, которые нарушают функционирование органов.
- Частые патологические переломы, которые возникают из-за образования полостей в костях, ослабевания их структуры, повышения хрупкости. В результате таких изменений развивается остеопороз, когда кости ломаются даже при малейшем воздействии на них.
- Нарушение выработки кровяных телец, что приводит к анемии.
- Значительное снижение защитной функции организма, в результате чего пациент подвержен вирусным и инфекционным заболеваниям.
- В особо запущенных случаях наблюдается паралич, потеря чувствительности конечностей.
- Развитие миеломной нефропатии – нарушение функционирования почек из-за отложений кальция в почечных протоках, образования камней. Кроме того, увеличение белка также оказывает негативное воздействие на органы.
- Развитие анемии из-за снижения способности костного мозга синтезировать эритроциты.
- Повышение вязкости крови, что нарушает свертываемость крови, приводит к образованию тромбов.
- Значительное снижение тромбоцитов в крови может спровоцировать спонтанное кровотечение, увеличение кровяных выделений у женщин в период менструации.
Диагностика болезни
Установить точный диагноз может только врач после тщательного обследования пациента, проведения ряда анализов и изучения всех результатов. При проявлении первых признаков следует обратиться к терапевту, а также получить консультацию гематолога. Для того чтобы увидеть полную картину состояния здоровья больного необходимо провести следующие диагностические процедуры:
- Прежде всего собрать полный анамнез о здоровье пациента: когда появились признаки, наличие аналогичной болезни у представителей старшего поколения, какие имеются хронические заболевания.
- Тщательный осмотр пациента, который поможет выявить: анемию (чрезмерная бледность кожных покровов); нарушение сердечного ритма; опухоли на разных частях тела.
- Сдать анализ крови (лабораторный и биохимический), это поможет определить уровень лимфоцитов, тромбоцитов, эритроцитов и оценить общее состояние. Повышенный уровень СОЭ может свидетельствовать о развитии патологических изменений, даже если нет никаких симптомов.

- Миелограмма – изучение клеток костного мозга, которые были получены в результате пункции. Данное исследование помогает установить количество и качество клеток, их структуру.
- Проведение рентгенологического исследования, которое позволит установить наличие изменений в костях, их разрушение, изменение структуры.
- Биопсия костного мозга, благодаря которой определяется произошла ли замена нормальных клеток патологически измененными, позволяет установить наличие плазмоцитоза.
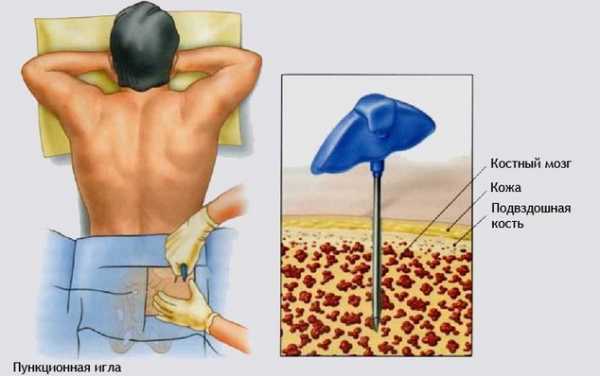
- Иммунологические анализы.
- Компьютерная томография или МРТ – диагностическое исследование, которое позволяет определить наличие опухолей в тканях.
Лечение заболевания
После проведения диагностики и изучения всех результатов исследования врач выбирает методику лечения, которая зависит от этапа развития болезни, общего состояния пациента, агрессивности злокачественного процесса. К основным методикам избавления от недуга относится:
- Полихимиотерапия – проведение химиотерапии с использованием нескольких медикаментозных препаратов.
- Усилить действие основного лечения (химиотерапии) поможет гормональная терапия.
- Укрепление иммунитета при помощи иммунотерапии – это поможет улучшить общее состояние здоровья и продлить время ремиссии.
- Лучевая терапия, направленная на облучение опухолей, что помогает уменьшить их размеры и предотвратить разрастание.
- Плазмаферез – активное воздействие на патологически измененные клетки плазмы.
- Проведение хирургического вмешательства для удаления злокачественных образований больших размеров, которые давят на кровеносные сосуды, нарушая нормальное кровообращение, или негативно влияют на нервные окончания. Кроме того, эффективна операция и в том случае, если наблюдается небольшое количество злокачественных образований (на ранних стадиях), которые можно удалить и обеспечить длительный период ремиссии.
- Наиболее эффективным методом избавления от болезни является пересадка костного мозга, но крайне сложно найти подходящего донора и процедура очень дорогостоящая. Данная методика позволит стопроцентно вылечить пациента и избежать рецидива в будущем.
Дополнительно используются препараты для устранения симптомов:
- Обезболивающие (Ибупрофен, Спазмалгон, а в особо запущенной форме Морфин, Омнопон).
- Нормализующие кальциевый обмен (Кальцитонин, Преднизолон, Ибандронат натрия).
- Устраняющие почечную недостаточность (Хофитол, Празозин, Ретаболил).
Профилактика множественной миеломы
Поскольку не известны точные причины, которые провоцируют множественную миелому, то и конкретных советов по предупреждению данного заболевания нет. К общим рекомендациям относится:
- Сохранение оптимальной массы тела.
- Уменьшение контакта с сильнодействующими вредными химическими соединениями, особенно, если есть плохая наследственность.
- Отказ от вредных пристрастий.
- Улучшение общего состояния здоровья, укрепление иммунитета (правильное питание, прием витаминных комплексов, регулярные занятия спортом, ведение здорового образа жизни).
Вконтакте
Google+
24doctor.info