Лечение суставов - артроз, артрит, остеохондроз и многое другое
Лейкоплакия что это такое в гинекологии
Лейкоплакия - что это такое в гинекологии? Признаки, симптомы и лечение лейкоплакии шейки матки
Сегодня многие женщины сталкиваются с таким диагнозом, как лейкоплакия. Что это такое в гинекологии? Почему возникает подобное заболевание? Насколько опасным оно может быть? Какие средства лечения предлагает современная медицина? Ответы на эти вопросы ищут многие читатели.
Лейкоплакия — что это такое в гинекологии?
Для начала стоит сказать, что подобное нарушение относят к группе так называемых предраковых патологий. И сегодня многие пациентки женской консультации слышат диагноз «лейкоплакия». Что это такое в гинекологии? Как проявляется? Какие именно ткани поражает?
Данное заболевание сопровождается утолщением и последующим ороговением слизистой оболочки репродуктивных органов. Чаще всего врачами в современной медицинской практике регистрируется лекоплакия шейки матки, при которой поражается и цервикальный канал. Кроме того, изменение покровов нередко наблюдается во влагалищной части матки. Реже диагностируется лейкоплакия влагалища и вульвы.
Данная проблема не считается слишком распространенной — по результатам статистических исследований, около 5-6% женщин сталкиваются с подобным заболеванием. Тем не менее игнорировать его ни в кое случае нельзя. Дело в том, что это заболевание значительно повышает вероятность злокачественного перерождения тканей и развития рака в будущем.
Основные причины развития болезни
Есть некоторые факторы, под воздействием которых может развиваться столь неприятная и опасная болезнь, как лейкоплакия. Что это такое в гинекологии? Для начала стоит сказать, что причиной изменения тканей может быть воздействие как внешней, так и внутренней среды.
К внутренним причинам относятся сбои в работе эндокринной системы. Нарушение гормонального фона может приводить к ановуляции, гиперэстрогении, резкому снижению уровня прогестерона, в результате чего наблюдаются гиперпластические процессы в тканях.
Довольно часто лейкоплакия матки является результатом инфекционно-воспалительного процесса. В частности, факторами риска являются ранее перенесенные аднекситы, эндометриты, нарушения нормального менструального цикла. Кроме того, изменение тканей может развиваться на фоне инфекций, включая герпес, уреаплазмоз, цитомегаловирусную и папилломавирусную инфекцию, микоплазмоз, хламидиоз и т. д. Неспецифические инфекционные заболевания (например, цервицит, кольпит) также могут быть опасными.
Химические и травматические повреждения тканей матки, полученные в результате прерывания беременности, диагностических или лечебных процедур (выскабливание, прижигание эрозий) также способствуют развитию болезни. К факторам риска относят снижение активности иммунной системы, беспорядочную половую жизнь.
Разновидности лейкоплакии
Есть несколько форм заболевания под названием лейкоплакия. Гинекология выделяет три основные, хотя на самом деле есть несколько схем классификации. Тем не менее, в зависимости от особенностей течения болезни, у женщины могут обнаружиться следующие виды патологии::
- Простая форма лейкоплакии. Считается одним из фоновых изменений. Подобный процесс характеризуется утолщением и постепенным ороговением поверхностных слоев эпителия — при этом базальные и парабазальные слои данному расстройству не подвержены.
- Пролиферативные формы заболевания. Сопровождаются нарушением нормальной дифференцировки тканей, в результате чего наблюдается изменение всех слоев клеток и постепенное формирование атипичных структур. Подобная форма болезни расценивается как предраковое состояние.
В зависимости от течения заболевания выделяют плоскую (на поверхности эпителия образуются белесые пленки), чешуйчатую (можно заметить ороговевшие участки), эрозивную (изменение клеток сопровождается образование эрозий), бородавчатую и некоторые другие формы лекоплакии.
Какими симптомами сопровождается болезнь?
Многие женщины интересуются вопросами о том, какими признаками сопровождается лейкоплакия. Отзывы врачей и пациенток, а также данные статистических опросов доказывают, что чаще всего это заболевание протекает без каких-либо симптомов. Чаще всего патологическое изменение и ороговение клеток обнаруживает врач на плановом гинекологическом осмотре.
Лишь изредка лейкоплакия вызывает некоторые видимые нарушения — чаще всего лишь в том случае, если протекает на фоне воспаления. Женщины с подобными проблемами жалуются на появление небольшого количества белей с нехарактерным цветом и запахом. Иногда наблюдается зуд наружных половых органов. Некоторые пациентки жалуются на болезненные менструации и боль во время полового акта.
Как выглядит процесс диагностики?
Довольно многие пациентки сегодня интересуются вопросами о том, что представляет собой лейкоплакия. Симптомы и лечение данного заболевания, осложнения, которые с ним сопряжены, также интересуют женщин. Но не менее важной информацией является и процесс диагностики.
Как уже упоминалось, заподозрить наличие лейкоплакии врач может во время обычного осмотра шейки с помощью зеркал. При наличии белесых участков и ороговевших тканей проводится соскоб тканей (кстати, эти участки могут быть как одиночными, так и множественными).
Во время лабораторного исследования специалист может заметить присутствие клеток с паракератозом и гиперкератозом. В некоторых случаях дополнительно проводится ножевая биопсия и гистологическое исследование тканей экзоцервикса — это дает возможность определить наличие глубинной пролиферации и атипии клеток.
В дальнейшем проводится расширенная кольпоскопия, в процессе которой врачу удается хорошо рассмотреть образованные на тканях бляшки. Кроме того, крайне важно определить причину развития заболевания, поэтому нередко пациенткам назначают гормональные, бактериологические, иммунологические исследования и некоторые другие тесты. Иногда дополнительно требуется консультация эндокринолога и онколога.
Медикаментозное лечение лейкоплакии
Только врач может поставить женщине диагноз «лейкоплакия матки». Лечение в данном случае подбирается индивидуально, так как здесь все зависит от формы и степени тяжести заболевания, причин его возникновения, а также возраста пациентки и особенностей ее организма.
Медикаментозное лечение целесообразно в том случае, если лейкоплакия шейки сопряжена с инфекцией или воспалением. В таких случаях пациенткам назначают противовоспалительные, антибактериальные или противовирусные средства. При наличии проблем с иммунной системой необходим прием иммуномодуляторов, витаминных комплексов и т. д. Если заболевание возникло на фоне сбоя в эндокринной системе, то может понадобиться лечение с помощью гормональных препаратов.
Терапия, как правило, длится около двух месяцев. В этот период женщина должна тщательно соблюдать все рекомендации врача. Кстати, на время лечения нужно прекратить все половые контакты — это ускорит процесс восстановления нормального эпителия.
Другие методы лечения лейкоплакии
На сегодняшний день существует множество методов удаления очагов ороговения и утолщения тканей. Но еще раз стоит сказать, что сначала крайне важно выяснить и устранить причину заболевания, и лишь потом приступать к удалению участков поражения. На сегодняшний день существует несколько популярных методик:
- Хирургическая коагуляция предусматривает прижигание участков поражения с помощью агрессивных медикаментозных лекарства, например, «Солковагина». Процедура практически безболезненна, редко сопровождается осложнениями. Кроме того, примерно у 75-96% после прижигания наблюдается полное выздоровление.
- Электрокоагуляция — процедура, при которой участки лейкоплакии прижигают с помощью электрического тока. Эта методика связана с некоторыми серьезными осложнениями, в частности, кровотечениями и инфицированием тканей, поэтому в гинекологии ее используют редко.
- Еще одним довольно эффективным методом является криодеструкция, которая также дает 96% результат. Во время процедуры на измененные участки воздействуют жидким азотом, что вызывает отмирание и отторжение тканей.
- Наиболее эффективным и безопасным на сегодняшний день считается лазерное удаление лейкоплакии. Эта методика позволяет быстро удалить измененные участки и при этом избежать контакта с кровью и тканями, то сводит вероятность инфицирования к минимуму. Кстати, при наличии больших очагов поражения процедуру проводят несколько раз, до полного их исчезновения.
- В наиболее тяжелых случаях проводят ампутацию шейки матки с дальнейшей ее пластической реконструкцией.
Лейкоплакия и беременность
У некоторых женщин лейкоплакию обнаруживают уже во время беременности. Сразу же стоит сказать, что заболевание не является прямой угрозой ребенку. Конечно же, существует риск преждевременных родов, поэтому пациентка должна находиться под постоянным наблюдением врача.
Тем не менее лейкоплакия во время беременности — это риск для женщины. Дело в том, что колебания гормонального фона и изменения в работу иммунной системы могут вызывать злокачественное перерождение. Именно поэтому так важно диагностировать и устранить болезнь еще во время планирования беременности.
Профилактические мероприятия
К сожалению, не существует лекарства, способного навсегда обезопасить от подобного заболевания. Поэтому профилактика лейкоплакии сводится к регулярным профилактическим осмотрам у гинеколога. Рекомендуется использовать средства защиты во время половых контактов, своевременно делать анализы и мазки на различные инфекции и воспалительные заболевания, а при их обнаружении вовремя проходить курс лечения. Естественно, приветствует укрепление иммунной системы, а также правильное питание, умеренно активный образ жизни и прочие оздоровительные мероприятия.
Прогнозы для пациенток
При отсутствии злокачественного перерождения тканей лечение возможно — здесь крайне важно определить и устранить причину лейкоплакии и только после этого проводить удаление измененных участков. Подобная терапия, как правило, заканчивается полным выздоровлением. Первые два года после проведения лечения пациентка обязана каждые шесть месяцев проходить кольпоскопию — это дает возможность обнаружить рецидив на ранней стадии. К сожалению, если первопричина заболевания не была устранена, то высока вероятность того, что болезнь перейдет в цервикальный рак.
Лейкоплакия (лечение): отзывы врачей и пациенток
Сегодня многие женщины проходят через процесс лечения этого заболевания. Как быстро проходит восстановление организма после того, как была выявлена лейкоплакия шейки матки? Отзывы свидетельствуют о том, что удаление ороговевших участков — это самая быстрая и легкая часть терапии. Гораздо больше времени и сил забирает процесс выявления и устранения причин заболевания (гормональная терапия, коррекция иммунитета, лечение воспалительных заболеваний и инфекций). Согласности статистике, большинству женщин удается полностью справиться с заболеванием, особенно если процесс изменения тканей был выявлен на ранних этапах. После излечения пациентки чаще всего могут рассчитывать на оплодотворение, нормальную беременность и полноценную половую жизнь.
fb.ru
Лейкоплакия наружных половых органов (вульвы) у женщин
Женщины в периоде климакса все чаще встречаются с диагнозом лейкоплакии вульвы. Заболевание наружных половых органов характеризуется огрублением поверхностных слоев области гениталий, образованием несмываемых белых пятнышек. Среди молодых девушек лейкоплакию также можно встретить, но это намного реже. Гинекологи отмечают омоложение болезни, т. е. с каждым годом все чаще с такой проблемой обращаются более молодые женщины. Лейкоплакия наружных половых органов у женщин считается предраковым заболеванием. Но некоторые специалисты отмечают частое сочетание лейкоплакии с несколько похожей патологией — крауроз вульвы (сморщивание). Почему появляется болезнь и как вылечить лейкоплакию вульвы?
Причины и симптомы лейкоплакии вульвы
Достоверной причины возникновения лейкоплакии нет. Предполагается, что это следствие хронических воспалительных процессов половой системы, нарушения метаболизма и иммунитета. Выделен ряд предрасполагающих факторов:
- Недоразвитие шейки матки;
- Генитальный герпес;
- Короткий репродуктивный период;
- Травматизация слизистой;
- Недостаток витамина, А;
- Сахарный диабет;
- Возраст >40 лет;
- Вредные привычки.
Психиатры настаивают на психосоматической этиологии заболевания. Специалисты выделяют следующие психические нарушения, которые способствуют появлению лейкоплакии:
- Глубокое недоверие к родственникам;
- Внутреннее угнетение или депрессия;
- Повышенная требовательность к близким и себе;
- Неудовлетворенность в действиях окружающих женщину людей.
Также одной из главных причин крауроза, как еще называется патология, является пониженная выработка женского полового гормона. Дефицит эстрогена провоцирует гипертрофию эпителия, что может перейти в лейкоплакию половых губ.
Существует форма, при которой женщина не испытывает никаких неприятных ощущений (скрытая форма лейкоплакии). Тем не менее, пятна на половых губах и клиторе есть. Они немного возвышаются над уровнем слизистой или кожи и имеют белый или серовато-белый цвет (в зависимости от времени с момента образования).
Если женщина не обращается к специалисту или назначает самолечение, которое не приносит результатов, все образовавшиеся бляшки начинают сливаться.
Если мелкие очаги с трудом, но можно удалить тампоном, то сливные пятна не исчезают при обработке наружных половых органов.
Среди жалоб при посещении гинеколога могут быть:
- Жжение и зуд. Они присутствуют постоянно, усиливаются во время полового акта, после мочеиспускания и ночью;
- Ощущения онемения и покалывания;
- Мацерация кожи и слизистых (расчесы);
- При запущенных процессах — эрозии и трещины;
- Присоединение вторичной инфекции (воспаления).
Важно. Женщинам не стоит, исходя только из симптомов, придумывать лечение лейкоплакии, похожие признаки могут быть и у других заболевание, которые лечатся другими препаратами.
Способы диагностики
Диагностика проводится в 2 способа:
- Осмотр акушера-гинеколога при помощи зеркал.
- Кольпоскопия.
Дополнительным подтверждающим диагностическим критерием является проба Шиллера (окрашивание специальным средством наружных половых органов для визуализации очагов поражения). Для исключения рака используется биопсия.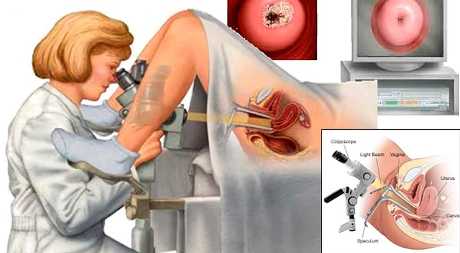
Как лечить лейкоплакию наружных половых органов: мази, физиопроцедуры, хирургическое вмешательство
Прежде чем начинать лечение лейкоплакии или крауроза наружных половых органов женщине придется несколько поменять образ жизни и придерживаться следующих рекомендаций:
- Отказ от горячего душа и ванны;
- Использовать нижнее белье только из натуральных тканей;
- Не подмываться мылом, которое сушит кожу и слизистые;
- На время лечения обеспечить максимальный доступ кислорода к проблемным местам;
- Включить в распорядок дня прогулки на свежем воздухе;
- Убрать алкоголь и курение, вредную еду;
- Заниматься лечебной физкультурой.
Далее, после тщательного обследования, при легкой степени болезни назначаются мази с гормонами (преднизолоном). В борьбе с лейкоплакией используются следующие препараты:
- Преднизолон;
- Не конъюгированные эстрогены;
- Андроген.
Дополнительно назначаются, при необходимости, комплексы витаминов, антигистаминные препараты. У женщин с выраженным симптомом зуда — проводят новокаиновые блокады.
Следующий метод, физиотерапевтический, направлен не только на купирование острой фазы, но и поддержание состояния в период ремиссии. Физиотерапия позволяет:
- Снять воспаление в зоне поражения;
- Нормализовать обменные процессы;
- Укрепить иммунную систему;
- Восстановить гормональный и психоэмоциональный фон.
При отсутствии эффекта от вышеуказанных методов пользуется хирургическое лечение. Консервативно — это иссечение патологических участков скальпелем. Но медицина идет вперед и на данный момент используются такие методы оперативного лечения (малоинвазивного):
- Лазерная коагуляция;
- Диатермокоагуляция;
- Криотерапия;
- Химическая коагуляция и др.
На последних стадиях заболевания, когда даже оперативные методы не могут помочь или противопоказаны, проводится экстирпация (удаление) вульвы.
Лечение лейкоплакии вульвы народными средствами
Как и в традиционной медицине, народные средства славятся своим многообразием. Как лечить лейкоплакию в домашних условиях:
- Травяной отвар. Зарекомендовали себя зверобой и трава календулы. Заваривать их нужно вместе и в одинаковом процентном соотношении. Затем использовать этот отвар при подмывании вместо мыла.
- Свечи. Потребуется масло какао как основа. Затем в него добавляются эфирные масла чайного дерева и можжевельника. В полученную смесь добавляется настойки прополиса и календулы, витамин А.
- Растительные масла. Можно брать любое масло, единственное условие — нерафинированное. Растительное масло увлажняет и питает пораженные участки.
Исходя из отзывов лечение лейкоплакии вульвы народными средствами не универсально, для каждой отдельной женщины необходимо подбирать свои методы.
На самом деле средств бесконечное множество, но какой из них самый лучший определяет только женщина исходя из индивидуальных особенностей организма. Но как быть, если бабушкиным советам представительница прекрасного пола не доверяет, да и гормональная терапия не прельщает?
Как лечить мастит у кормащей матери, и возможно ли его избежать?
О полипах матки и шейки матки читать далее.
О причинах и последствия повышенного дигидротестостерона у женщин и мужчин: http://venerolog-ginekolog.ru/gynecology/diseases/povyishennyiy-digidrotestosteron.html.
Крем Иранский шафран при лейкоплакии
Можно сказать, что в Пекинском научно-исследовательском институте произошел прорыв медицины — получено не гормональное средство, которое в 98% случаев дает 100% устранение лейкоплакии. Набор крема Иранский шафран предусматривает не 1, а 2 средства:
- Лосьон для вымывания (оказывает очищающее и антисептическое действие).
- Биоактивный крем (питает и восстанавливает пораженные зоны).
У средства нет противопоказаний или побочных эффектов. Единственным последствием может быть индивидуальная непереносимость. Для проверки, перед началом регулярного применения, нанести небольшое количество средства на тыльную поверхность кисти и подержать 10 минут. Если в течение суток нет аллергической реакции — крем можно смело использовать.
После острой фазы крем Иранский шафран при лейкоплакии вульвы рекомендуется продолжать использовать в целях профилактики.
Таким образом, лейкоплакия в настоящее время успешно лечится и диагностируется. Выбор метода устранения недуга зависит от степени поражения. Самолечение может быть опасным и привести к не желаемым последствиям, поэтому обязательно нужна консультация специалиста.
На видео о лечении лейкоплакии вульвы у женщин и крауроза методом ФДТ:
venerolog-ginekolog.ru
Лейкоплакия — предвестник рака
Лейкоплакия представляет собой заболевание, при котором слизистые оболочки претерпевают изменения в виде ороговения покровного многослойного эпителия (явления дискератоза). В гинекологии чаще встречается лейкоплакия влагалища, половых губ и вульвы, шейки матки, клитора, при этом на поверхности указанных органов появляются белые или сероватые пятна. Лечение лейкоплакии следует начинать как можно раньше, ведь патология считается предраковой: в 5-15% случаев она перерождается в раковую опухоль. Но некоторые типы болезни (простая форма) не имеют атипичных клеток, поэтому считаются относительно безопасными. Обычно болезнь диагностируется в возрасте 40 лет и старше, причем ее причины не всегда ясны. Среди всех патологий шейки матки лейкоплакия составляет до 3-7%.
Виды лейкоплакии
Классификация включает деление патологии на 3 формы:
- простая лейкоплакия;
- чешуйчатая лейкоплакия;
- эрозивная лейкоплакия.
Простая лейкоплакия шейки матки не видна при гинекологическом осмотре, обнаруживаясь только после проведения кольпоскопии с окрашиванием. Она представляет собой тонкую пленку сероватого цвета, сухую на ощупь, несколько шероховатую, но не выступающую над поверхностью слизистой оболочки. Простая лейкоплакия — заболевание, часто поражающее стенки влагалища, область половых губ.
При чешуйчатой лейкоплакии пораженный эпителий утолщается, его структура становится бугристой. Цвет пятен серый, белый, они выступают над поверхностью слизистой влагалища, шейки матки на 1-3 мм. Часто пятна наслаиваются одно на другое, при этом значительные площади слизистой половых органов становятся бугристыми. Заболевание легко обнаружить при обычном осмотре в гинекологии. Лечение обязательно: после возникновения чешуйчатой лейкоплакии чаще всего развивается рак.
Эрозивный тип патологии вызывает появление белых пятен, углубляющихся в верхний слой эпителия слизистой в виде эрозий. Они могут иметь разную степень выраженности и неодинаковые размеры, нередко на эрозиях формируются трещины. Этот тип болезни почти всегда дает яркую клиническую картину.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Наиболее эффективным средством для лечения и провилактики паразитов по мнению наших читателей, является Монастырский чай. Монастырский чай – это революция в лечении и профилактики женских заболеваний.Мнение врачей...Последние две формы болезни считаются пролиферативными. После пролиферативной трансформации происходит нарушение дифференцирования слизистой оболочки на слои, появляются элементы атипического строения, то есть возникает начальная очаговая стадия предракового процесса. Постепенно пролиферативные формы лейкоплакии перетекают в дисплазию, или интраэпителиальную неоплазию.
Согласно еще одной классификации лейкоплакия делится на:
- первичную (собственно, один из указанных выше видов болезни);
- вторичную (лейкоплакия становится симптомом другой болезни, например, сифилиса половых органов).
Причины лейкоплакии
В настоящее время точные причины возникновения болезни — дискуссионный вопрос. Большинство специалистов сходятся во мнении, что основа закладки патологического процесса — гормональные сбои, при которых развивается нехватка эстрогенов — женских половых гормонов. При исследовании гормонального статуса больных выявляется также неправильное соотношение эстрадиола и других эстрогенов в крови. Как ни странно, но дефицит прогестерона с гиперэстрагенией также может стать предпосылкой для развития лейкоплакии. У женщин с диагностированным заболеванием часто присутствуют отклонения от нормы в менструальном цикле (например, аменорея).
Причины лейкоплакии часто связывают и с травмированием слизистой оболочки влагалища, половых губ или шейки матки. Так, у значительной части женщин симптомы лейкоплакии шейки матки возникли после прижигания эрозий путем электрокоагуляции. Иногда заболевание возникает после абортов, выскабливаний и прочих манипуляций, затрагивающих станки влагалища и шейки матки.
Отмечено, что причины лейкоплакии половых органов у женщин нередко связаны с дистрофическими изменениями слизистой оболочки при хроническом вагините, эндометрите, аднексите, с инволюционными процессами в организме, возникают при рецидивирующих эктопиях.
Факторами риска для развития лейкоплакии могут стать:
- работа в условиях профессиональных вредностей;
- курение;
- отягощенная наследственность (дискератозы в семейном анамнезе);
- авитаминозы (особенно дефицит витамина А);
- ИППП (уреаплазмоз, хламидиоз, половой герпес, ВПЧ);
- снижение местного, общего иммунитета;
- несоблюдение гигиены половой жизни.
Симптомы лейкоплакии
При осмотре шейки матки или стенок влагалища обнаруживаются очаги поражения в виде отдельных пятен серовато-белого цвета, либо наблюдается групповое или обширное поражение слизистой оболочки. Нередко распространенная, запущенная патология сочетается с гипертрофией шейки матки или с рубцами и спайками. На начальной стадии очаги лейкоплакии представляют собой зоны воспаления ярко-красного цвета, и только позже они покрываются серым налетом, не снимающимся гинекологическим шпателем.
Клинические симптомы простой лейкоплакии проявляются редко. Но при охватывании патологическими процессами значительных участков могут наблюдаться:
- зуд в области промежности (чаще ночной);
- боль, дискомфорт при половом акте;
- ощущение сухости во влагалище;
- чувство стянутости, раздражения в зоне вульвы, промежности;
- появление микротрещин на половых губах;
- образование на внешних половых органах участков, похожих на бородавки, эрозии, шелушащихся и трескающихся, с четкими контурами.
Если не лечить заболевание, постепенно на фоне простой лейкоплакии может развиваться чешуйчатая или эрозивная со склонностью к пролиферации. Рост очагов поражения происходит не только по ширине, но и вверх, в результате чего формируется бляшка 2-3 мм. высотой. Бляшки бугрятся, на них появляются трещины, микроэрозии.
Заболевание существует десятилетиями, но иногда может внезапно начать свое злокачественное перерождение. Период малигнизации у женщин неодинаков и занимает от года до нескольких лет. Обычно малигнизирующиеся очаги внешне неравномерно уплотнены, а бугристость и эрозии на них занимают лишь некоторую часть. Но даже внешне доброкачественная форма лейкоплакии может быть склонной к трансформации в рак, поэтому при ее выявлении всегда проводится гистологический анализ.
Диагностика лейкоплакии
В программу диагностики болезни входит обычный гинекологический осмотр, кольпоскопия и взятие материала для цитологического исследования. При необходимости врач может рекомендовать баканализ мазка, исследование мазка или крови на антитела к возбудителям ИППП (при подозрении на инфекции) и прочие обследования.
Лучше всего заметны патологические изменения эпителия слизистой оболочки половых органов при осмотре с помощью кольпоскопа. Он многократно увеличивает изображение, позволяя оценить структуру и тип тканей. Дополнительно проводится проба Шиллера (окрашивание клеток раствором Люголя). Зоны с атипическим перерождением в этом случае не окрашиваются в коричневый цвет, а остаются прежними по оттенку.
Для выполнения цитологии проводят забор мазка с шейки матки и влагалища, а также с цервикального канала. Если имеет место лейкоплакия, в мазках выявляется большое количество дискерацитов, кератин. По показаниям берут биопсию, после чего проводят гистологическое исследование тканей биоптата. Если в анализе четко прослеживается дисплазия эпителия, процесс является предраковым.
Еще один метод диагностики заболевания — микрокольпогистероскопия. Во время такого исследования специалист изучает состояние эпителия половых органов, а также может взять биопсию из аномальных участков. Дифференцировать лейкоплакию следует с дисплазией шейки матки, эрозиями, цервикальным раком.
Медикаментозное и хирургическое лечение лейкоплакии
Тактика лечения лейкоплакии определяется тем, простая или пролиферативная ее форма была обнаружена. Для полного выздоровления необходимо удаление всех патологических очагов. Лечение лейкоплакии шейки матки при помощи медикаментов не проводится, но терапия сопутствующих патологий является обязательной. Она может включать противовирусные средства, антибиотики, противовоспалительные, иммуномодулирующие средства, гормональные препараты. Нельзя назначать препараты для ускорения регенерации тканей, которые могут стимулировать развитие дисплазии.
Если присутствуют явления интраэпителиальной неоплазии, нередко выполняют конизацию матки, либо иссечение шейки матки. Без наличия предраковых изменений проводят малоинвазивное удаление очагов лейкоплакии при помощи современных методик. После процедуры, которая проводится под местным (реже — под общим) обезболиванием, период восстановления длится 2-8 недель. В это время нельзя жить половой жизнью, применять любые методы контрацепции.
Химическая коагуляция
Таким методом чаще всего проводят лечение лейкоплакии вульвы. Химическая коагуляция, или прижигание очагов лейкоплакии при помощи специальных препаратов, выполняется солковагином. Лечение включает обработку этим веществом пораженных участков, исключая здоровые области слизистой оболочки. Такой метод терапии практически безболезненный и очень эффективный: выздоровление после него наблюдается у 75-96% женщин.
Электрокоагуляция
Лечение методом электрокоагуляции — это прижигание лейкоплакии при помощи электрического тока. Несмотря на полное удаление бляшек и эрозий после такой методики нередко развиваются серьезные побочные эффекты. Среди них имплантационный эндометриоз, сильные кровотечения, обострения болезней яичников, нарушения менструального цикла, инфицирование тканей. Поэтому электрокоагуляция лейкоплакии применяется не часто.
Криодеструкция
Лечение холодом, или обработка участков лейкоплакии жидким азотом, способствует отмиранию тканей и их отторжению. Длительность процедуры составляет не более 5 минут, она безболезненна, выполняется однократно. Результативность методики достигает 96%. Оставшиеся 4% приходятся на рецидивы, и в большинстве случаев они случаются у женщин с гормональными нарушениями в организме.
Лазерное прижигание
Удаление лейкоплакии лазером — современное и, наряду с криодеструкцией, наиболее предпочтительное лечение заболевания. Методика исключает непосредственный контакт с тканями, полностью асептическая, не причиняет боли. Кровотечения после процедуры тоже отсутствуют, ведь луч лазера запаивает поврежденные ткани, не позволяя микробам проникнуть в них. Если болезнь охватывает значительные зоны половых органов, лечение проводят в несколько этапов. Полное заживление тканей происходит за 4-5 недель.
Радиоволновое прижигание
Радиоволновое лечение лейкоплакии не менее эффективно, чем лазерное, но стоит несколько дороже. Его советуют нерожавшим женщинам, которые в ближайшем будущем планируют беременность. Процедура выполняется с использованием радионожа, испаряющего пораженные участки при помощи высокой температуры. Такой метод лечения не требует анестезии, не вызывает кровотечений и септических осложнений.
Народные средства от лейкоплакии
Врачи не рекомендуют практиковать лечение лейкоплакии народными средствами, если оно связано с использованием тампонов, спринцеваний, ведь сама процедура может усилить процессы разрастания бляшек и ороговелостей, вызвать кровотечения из эрозий и трещин. Также, пользуясь исключительно народными методами, можно упустить время и вовремя не обнаружить раковое заболевание. Но после диагностики и проведенного лечения параллельно можно использовать такие рецепты:
- Неглубокие подмывания наружных половых органов настоями ромашки, календулы, эвкалипта, зверобоя дважды в день в течение 14 дней. Настои готовятся исходя из нормы: 4 ложки сырья на литр кипятка, выдержать 1 час.
- При лейкоплакии вульвы можно аккуратно втирать в болезненные участки такую мазь. Растапливают 100 гр. пальмового масла на водяной бане, добавляют 3 гр. настойки календулы, 10 мл. глицерина, 1 мл. витамина А, по 2 мл. настойки прополиса и настойки эвкалипта. После охлаждения мази в холодильнике ее наносят дважды в день, не смывая, в течение 10 дней.
- Внутрь можно принимать настой боровой матки, улучшающий работу половой системы у женщин. Готовят его путем заваривания 2 ложек травы стаканом кипятка. Принимают по 50 мл. четырежды в день курсом в 21 день, исключая период месячных.
Лейкоплакия при беременности
Сочетание лейкоплакия и беременность, как правило, сильно пугает женщину при обнаружении патологии во время стандартного осмотра. Сама болезнь не оказывает вредного влияния на ребенка или течение беременности. Но существует риск для самой будущей мамы, поскольку гормональная и иммунная перестройка, растягивание матки нередко провоцируют прогрессирование лейкоплакии. В тяжелых случаях болезнь при беременности может переродиться в рак. Если лейкоплакию выявили на этапе планирования, ее удаляют малотравматичными методами. Нередко крупные очаги патологии приходится прижигать и во время вынашивания плода, особенно, если после цитологического анализа обнаруживаются атипические клетки.
Профилактика лейкоплакии
Для недопущения возникновения лейкоплакии нужно соблюдать такие правила:
- вовремя лечить эрозии, ИППП, воспаления в половой сфере;
- не допускать перехода любых гинекологических болезней в хронические;
- исключать аборты;
- выбирать только надежные клиники для проведения гинекологических манипуляций;
- соблюдать гигиену интимной сферы;
- иметь постоянного, проверенного партнера;
- лечить нарушения менструального цикла по мере их возникновения;
- регулярно наблюдаться у гинеколога;
- отказаться от курения.
Если в течение 2 лет после лечения лейкоплакии рецидива не возникло, женщина считается выздоровевшей, после чего она снимается с учета.
Причиной проявления большинства ЗППП являются вирусные инфекции, которые проявляются из-за ослабленного иммунитета! Самой распространенной причиной подавления иммунитета являются ПАРАЗИТЫ! Научно доказано, что паразиты есть в каждом человеке и проявляется это следующими симптомами:
- постоянная общая усталость;
- сонливость;
- недомогание;
- периодические безпричинные боли в внутренних органах;
- депресивное состояние
Если у вас есть хотя бы 2 симптома из перечисленных - возможно у вас в организме паразиты! Рекомендуем вам пропить курс антипаразитного чая, как минимум в профилактических целях
Именно поэтому мы решили опубликовать эксклюзивное интервью Елены Малышевой, в котором она раскрыла секрет избавления от паразитов. Читать статью >>
intimatehealth.ru
Лейкоплакия шейки матки: лечение и отзывы, фото, это рак или нет?
Лейкоплакия шейки матки — полиэтиологическое заболевание слизистой оболочки шейки матки и цервикального канала.
Представляет собой ороговение клеток многослойного плоского неороговевающего эпителия, пролиферацию эпителиоцитов (локальное увеличение количества клеток), а также погружение эпителиального пласта клеток в подэпителиальную соединительную ткань.
Характеристика заболевания
Виды лейкоплакии:
- Простая форма — характеризуется наличием небольших белых «пятен» и «полос», которые не выступают над поверхностью эпителиального слоя. В данном случае заболевание протекает бессимптомно и обнаруживается случайно на профилактических осмотрах, или при диагностике другой патологии;
- Чешуйчатая форма – может преобразовываться из простой формы и существовать как отдельный тип заболевания. Представляет собой плотные ороговевшие участки эпителиальных клеток различного размера. В случае отсутствия ранней диагностики очаги сливаются между собой и образуют более обширные участки поражения, которые не трудно заметить при осмотре. При постановке диагноза «чешуйчатая форма лейкоплакии» обязательно проводится гистологическое исследование (биопсия) на наличие атипичных клеток, так как данная форма наиболее часто малигнизируется (перерождается в злокачественную опухоль);
- Эрозийная форма – характеризуется типичными для лейкоплакии белыми пятнами и участками эрозий (поверхностными дефектами эпителия).
Наиболее современный синоним лейкоплакии. В международной классификации болезней (мкб) №10 «кератоз», «гиперкератоз», «лейкокератоз» и «лейкоплакия» — одно заболевание.
Лейкоплакия при беременности
В случае, если данный диагноз был поставлен до наступления беременности, рекомендуется провести курс лечения – максимально купировать симптомы (химическая коагуляция, криодеструкция, радиохирургическая терапия, лазерная вапоризация, и назначить этиологическую (в случае бактериальной или вирусной инфекции) и патогенетическую терапию (противовоспалительные препараты).
Во время беременности гормональный статус женщины меняется несколько раз.
Как известно, лейкоплакия – гормонзависимое заболевание, следовательно, в период гестации и послеродовый период повышаются шансы на прогрессирование болезни.
При обнаружении признаков заболевания в период беременности, лечащий врач оценивает степень тяжести:
- При простой форме лечение откладывается на постродовый период, так как никакой опасности для здоровья матери и ребенка заболевание не несет;
- В случае диагностики чешуйчатой или эрозивной формы, доктор проводит скрининг гормонов и биопсию очага поражения. Лечение может заключатся в гормондепрессивной терапии, а в случае злокачественной опухоли — решается вопрос о возможности женщины родить ребенка.
Диагностика
Диагностика лейкоплакии шейки матки состоит из нескольких основных этапов:
- Опрос и сбор анамнеза: по статистике более 60% случаев заболевания регистрируется во время профилактических осмотров. Если женщина обратилась к гинекологу самостоятельно, основными клиническими критериями, которые позволяют заподозрить лейкоплакию, являются:
- дискомфорт в области влагалища, нижней части живота;
- зуд;
- выделение белей или крови из половых путей;
- неприятный запах;
- жжение.
- Гинекологический осмотр в зеркалах. Во время осмотра акушер – гинеколог обнаруживает морфологические признаки заболевания:
- пятна неправильной формы;
- бугристость слизистой;
- эрозии.
- Лабораторные методы:
- Полимеразная цепная реакция (ПЦР) – генетический метод оценки ДНК. При помощи определенных био – химических реакций в необходимом материале значительно повышают концентрацию нуклеиновых кислот (основы генов) бактерий, вирусов, собственных клеток. Эта реакция позволяет уточнить этиологию заболевания (инфекционную, наследственную, травматическую, гормональную и т.д.);
- ПАП – тест (мазок по Папаниколау) — цитологическое исследование мазка из влагалища на наличие атипичных клеток. Помогает определить степень риска развития злокачественной опухоли;
- Бак. посев — материал из влагалищного мазка помещается в питательную среду для бактерий. Метод используется для выявления наличия патогенной флоры;
- Гистологическое исследование (биопсия) — назначается в случае сомнительного цитологического анализа. Образец ткани из пораженного участка шейки матки исследуется под микроскопом на наличие дисплазии, метаплазии, раковых клеток.
- При необходимости, гинеколог может назначить также следующие анализы:
- общий и биохимический анализы крови.
- скрининг гормонов надпочечников, щитовидной железы, яичников.
- общий анализ мочи
- Инструментальная диагностика:
- Ультразвуковое сканирование органов малого таза – позволяет выявить макроскопические анатомические изменения в матке, придатках, яичниках, влагалище, прямой кишке, мочевом пузыре;
- Кольпоскопия – осмотр влагалищной части матки с помощью специального инструмента — кольпоскопа;
- Рентгенография, компьютерная томография, магнитно – резонансная томография огранов малого таза (применяется при сомнительной диагностике УЗИ).
- Дифференциальный диагноз. Особый метод диагностики, применяемый в медицинской практике, целью которого является исключение заболеваний со схожей симптоматикой, клинической картиной, лабораторными показателями. Для этого используются данные всех вышеперечисленных методов постановки диагноза. Дифференциальный диагноз лейкоплакии проводят со следующими патологиями:
- рак шейки матки;
- эктопия;
- метаплазия;
- грибковые и бактериальные инфекции;
- травматические рубцы.
Симптомы
На начальной стадии:
- бессимптомное течение, диагностика возможна только при очередном гинекологическом осмотре.
 Стадия развернутых клинических проявлений:
Стадия развернутых клинических проявлений:
- дискомфорт во влагалище
- зуд
- жжение
- появление мутных или кровянистых выделений с неприятным запахом
- резкий дискомфорт и небольшого объема кровотечения из половых путей сразу после полового акта.
Появление следующих симптомов указывает на прогрессирование патологии:
- хронические кровянистые выделения из влагалища;
- появление болей внизу живота;
- боли при половом акте, мочеиспускании, дефекации;
- болезненные менструации;
- сбои в менструальном цикле;
- ухудшение общего состояния (повышение температуры тела, слабость, низкая работоспособность, похудение, потливость и т.д).
Причины развития
Лейкоплакия шейки матки – полиэтиологическое заболевание. Это значит, что не существует единого фактора риска развития данной патологии. Наиболее часто эти причины суммируются в единое целое и приводят к развитию болезни.
Гормональная теория
В развитии пролиферативных заболеваний (в том числе рака молочной железы, аденоматоза, эндометриоза и др.) женских половых органов наибольшую роль играют гормоны – эстрогены.
Гиперэстрогения (концентрация эстрогенов в крови выше нормы) в течение длительного периода жизни – наиболее весомый из факторов риска.
Эстроген – гормон «питания» клеток эндометрия, молочных желез, метаболического обмена соединительной ткани, витаминов.
Наиболее активны женские половые гормоны в период полового созревания девушки, менструаций, беременности.
Если повышенное количество эстрогена циркулирует в крови без надобности, клетками мишенями становятся различные органы и ткани, в том числе и клетки шейки матки. Пролиферация эпителиоцитов, с дальнейшим возможным появлением атипичных клеток, связана с гиперфункцией эстрогенов.
Пролиферация макроскопически выглядит как уплотнение слоя клеток; розовая слизистая приобретает белесоватый цвет и непрозрачную консистенцию. Скрининг половых гормонов и терапия по коррекции концентрационных нарушений – залог успешной профилактики лейкоплакии шейки матки.
Заболевания матки и придатков
Этиологическим фактором развития лейкоплакии могут быть:
Генетическая теория
К группе риска развития лейкоплакии относят женщин в роду у которых имелись следующие патологии:
Согласно генетической теории существуют мутации в различных локусах генома человека, которые являются предрасполагающим фактором для развития пролиферативных и онкологических заболеваний, в том числе – лейкоплакии. Эти мутантные гены с большой степенью вероятности передаются по наследству.
Наличие данных мутаций не всегда приводит к возникновению заболевания, но в сочетании с другими факторами значительно повышает риск развития этой патологии.Другие причины
К другим причинам можно отнести:
- Перенесенные травмы влагалища и матки — более 30 % случаев так или иначе связан с термическими, механическими или химическими травмами;
- Иммунодефицит – врожденный, приобретенный, хронический или остро возникший. Снижение иммунной функции – это риск развития инфекционных и онкологических заболеваний;
- Гормонопродуцирующие опухоли центральной нервной системы – например, аденома гипофиза приводит к увеличению выработки гонадотропных гормонов, которые в свою очередь усиливают синтез эстрагенов;
- Неадекватное лечение в анамнезе.
Лечение
Лечение лейкоплакии шейки матки должно быть комплексным.
Устранение факторов риска
Первым этапом является устранение факторов риска —этиологическая и патогенетическая терапия(всегда подбирается врачом индивидуально):
- Коррекция гормонального фона;
- Антибиотикотерапия и противовоспалительная терапия;
- Иммуномодуляторы;
- Симптоматическая терапия.
Неинвазивные оперативные методы лечения:
Химическая деструкция
Фармакологический препарат наносят на участки пораженной ткани и он вызывает локальную гибель измененных клеток. Перед процедурой гинеколог проводит очищение шейки матки от слизи и других выделений, обрабатывает раствором уксусной кислоты, затем ватным тампоном с нанесенным препаратом производит обработку шейки матки.
Данный тип лекарственных средств не всасывается в кровь и не вызывает системных реакций. Этот метод лечения применяется при простых формах лейкоплакии шейки матки. При обширных поражениях рекомендуется проводить 3 – 5 курсов лечения.Примеры препаратов:
- Солковагин;
- Абьюфен;
- Вагилак;
- Гинекофит.
Осложнения: практически не возникают, иногда могут наблюдаться локальные воспалительные реакции. При неправильном применении возможны химические ожоги.
Диатермокоагуляция
Способ лечения с помощью специального прибора – диатермокоагулятора. Суть метода заключается в воздействии электрическим током на участки лейкоплакии.
Ток вызывает местное повреждение измененных клеток и их гибель, в результате возникает воспалительная реакция и активизируются регенераторные процессы. В конечном итоге пораженная эпителиальная ткань замещается соединительнотканными рубцами.
Данный тип лечения не рекомендован для не рожавших женщин, так как рубцы на шейке матки могут осложнять течение беременности и роды.Период реабилитации не более 6 недель.
Последствия:
- Кровотечения (часто требуют хирургического вмешательства);
- Стеноз и стриктуры канала шейки матки (также требуют длительной терапии);
- Экстравазаты, телеангиоэктазии и субэпителиальные гематомы (точечные и звездчатые кровоизлияния в стенку матки;
- Нарушение трофики ткани (длительная ишемия может усугублять течение заболевания и провоцировать метаболические нарушения);
- Грубые рубцы на шейке матки (могут привести к стенозированию цервикального канала, при последующей беременности осложнять вынашивание и роды);
- Бесплодие (гормональные нарушения как ответная реакция на операцию);
- Обострение хронических заболеваний мочеполовой системы (гломерулонефрита, пиелонефрита, мочекаменной болезни, цистита и др);
- Нарушения менструального цикла;
- Болевой синдром.
Криодеструкция
Вообще, один из наиболее безопасных методов удаления лейкоплакии шейки матки в гинекологии, так как вызывает минимальное повреждение здоровых тканей.
Для подготовки рекомендуется отказаться от половых контактов за 2 – 3 дня до проведения процедуры.
Суть заключается в использовании специального прибора с жидким азотом. Предварительно, необходимую для криодеструкции область помечают и обрабатывают раствором йода с глицерином.
К участку лейкоплакии подводят наконечник аппарата и локально воздействуют на неё. Ткань, обработанная жидким азотом приобретает белый цвет, полностью замерший участок измененного эпителия отслаивается от здоровой живой ткани, и с помощью криоаппликатора удаляется наружу. Вся процедура занимает не более 30 минут.
Реабилитация и полное восстановление эпителия занимает от 2 до 6 месяцев.
Возможные осложнения:
- Гидрорея – обильные жидкие выделения из половых путей;
- Инфекции – развиваются только в случае технически неверно выполненной процедуры;
- Деформация влагалищного отдела шейки матки только при обширных поражениях.
Лазерное выпаривание
Наиболее современный метод лечения различных заболеваний шейки матки, в том числе лейкоплакии. Специальный аппарат с лазерной трубкой погружается во влагалище.
На наконечнике трубки имеется камера и светодиод, т.е изображение процедуры выводится на экран. Лазерное излучение позволяет с высокой точностью удалять пораженные участки эпителия.
Деструкция клеток активирует процессы регенерации, при этом не образуется рубец, так как лазер не поражает глубокие слои эпителия, и он полностью восстанавливается за короткое время.
Преимущества метода:
- высокая точность лазера;
- отсутствие кровотечений из-за прижигания капилляров;
- крайне маловероятно инфицирование обработанного участка;
- короткий восстановительный период (до 4 – 6 недель).
Возможные осложнения:
- Осложнения после лазерного выпаривания могут возникнуть только если женщина не принимает антибиотики (инфицирование раны),
- Доктор не имеет должной квалификации или опыта проведения процедуры (образование рубца из-за превышение допустимой зоны воздействия лазера).
Лечение народными средствами
Средства народной медицины:
- Диетотерапия. Повысить рацион питания молочными продуктами, растительной клетчаткой, железом (печень, говядина), фруктами (высокие концентрации витаминов А, Е, С);
- Спринцевание противоспалительными растворами (отвары ромашки, календулы, эфирное масло лаванды, эвкалипта)
- Вагинальные свечи. Для их изготовления можно использовать следующие ингредиенты:
- ретинол в каплях (витамин «А»);
- эфирные масла;
- масло какао.
- Пропитка гинекологических тампонов:
- облепиховым маслом
- эвкалиптовым маслом
- оливковым маслом
Послеперационное лечение
Ведение гинекологических больных после оперативного вмешательства всегда комплексное.
Наблюдение
Состоит из следующих мер:
- Измерение артериального давления, частоты пульса, частоты дыхательных движений. Фармакологическая коррекция возникающих нарушений;
- Наблюдение за неврологическим статусом (так как различные препараты и процедуры могут вызывать нервные нарушения). Назначение витаминов группы В, миорелаксантов, успокоительных средств;
- Контроль стула и мочеиспускания. Задержки дефекации и снижение диуреза — довольно частое осложнение при операциях на органах малого таза. Применяются слабительные средства, дополнительно проводится УЗИ почек, общий анализ мочи.
Антибиотикотерапия
Показана во всех случаях в постоперационный период.
Если причиной лейкоплакии стала хроническая инфекция, антибиотики могут меняться несколько раз для достижения должного эффекта. Необходимую комбинацию препаратов, длительность лечения а также назначение противогрибковых лекарственных средств (для профилактики кандидоза) выбирает квалифицированных акушер – гинеколог.
Наиболее эффективные антибиотики:
- Цефтриаксон, Кефотекс, Цефотаксим (группа цефалоспоринов); Цефотаксим Цефтриаксон
- Меропенем, Мезонекс, Мепенам (группа карбапенемов); Мепенам Меропенем Мезонекс
- Амикацин, Фарциклин, Ликацин (группа аминогликозидов); Амикацин
- Амоксиклав, Аугментин, Флемоклав (антибиотики, защищенные клавулоновой кислотой. Используются при устойчивой флоре). Амоксиклав Аугментин Флемоклав
Наблюдение за состоянием операционного поля
Обработка места воздействия:
- В случае инвазивного метода лечения обязательно проводится обработка раны и швов, ежедневная смена повязок. Раны обрабатываются антисептическими растворами и мазями;
- Применяются жидкие и полужидки лекарственные средства из группы «повышающие регенераторные функции тканей» (Солкосерил);
- В случае криодеструкции, лазерного лечения и т.п. проводится наблюдение за участком пораженного эпителия через 3-4 недели. Экстренный осмотр в клинике проводится только при серьезных жалобах пациентки, подозрении на осложнения.
Контроль уровня гормонов и метаболитов
Заключается в следующем:
- Назначение антиэстрогенных препаратов (Ароместон, Билем) – важный аспект в профилактике рецидивов заболевания (могут быть назначены только после скрининга половых гормонов);
- Проверка уровня сахара крови (рутинная процедура, позволяющая оценить адекватность реакции организма на оперативное вмешательство);
- Биохимический анализ крови (оценка состояния печени, желчного пузыря, почек, сердца).
Диета
При современных методах неинвазивного лечения, диетотерапия в большинстве случаев не назначается.
Базовые рекомендации по поводу питания в период реабилитации:
- не переедать;
- не употреблять в пищу потенциальных аллергенов;
- пить достаточное количество воды (1,5 – 2л/сут.);
- отказаться от алкоголя.
Физиотерапия
В период реабилитации врач может назначить:
- Магнитотерапию — физиотерапевтическая процедура, основой которой является локальное или общее воздействие на организм магнитных волн. Курсовое применение вызывает противовоспалительный, противоотечный, регенераторный эффекты. Улучшает метаболизм тканей и органов, повышает общую резистентность организма.
- Электрофорез — пропускание через определенную область слабых токов. Между прибором и телом всегда находится ткань с раствором лекарственного средства. Электрический ток создает в коже необходимую дисперсную среду для беспрепятственного прохождения препаратов к патологическому очагу.
Профилактика
Профилактические меры:
- Своевремення диагностика и лечение острых и хронических заболеваний половых органов (инфекционных, пролиферативных);
- Ежегодный гинекологический проф.осмотр;
- Коррекция гормональных нарушений;
- Консультирование пациенток, входящих в группу риска;
- Наблюдение за меструальным циклом, мероприятия по устранению нарушений;
- Использование барьерных методов контрацепции или постоянного партнёра;
- Рациональное питание, здоровый образ жизни, адекватный режим сна и бодрствования.
Отзывы
Отзывы женщин:
Прогноз
Прогноз при лейкоплакии шейки матки – благоприятный. Современные методы диагностики и своевременное обращение за медицинской помощью позволяют полностью избавиться от заболевания.
Критерии неблагоприятного прогноза:
- Первичное выявление бородавчатой или язвенной формы лейкоплакии
- Запущенный инфекционный процесс
- Деформация тела и шейки матки.
- Наличие атипичных клеток в мазке
- Самостоятельное лечение с ухудшением состояния и прогрессированием болезни.
Врач акушер-гинеколог высшей категории и автор статей woman-centre.com. Более 20 лет успешно помогает женщинам лечиться от гинекологических заболеваний.
Вся информация на сайте предоставлена в ознакомительных целях. Перед применением любых рекомендаций обязательно проконсультируйтесь с врачом.
woman-centre.com
Лейкоплакия шейки матки
Лейкоплакия шейки матки – ограниченное патологическое изменение экзоцервикса, характеризующееся процессами пролиферации и ороговения многослойного эпителия. Лейкоплакия шейки матки в целом протекает бессимптомно; может сопровождаться значительными белями и контактными выделениями. Диагностируется с помощью осмотра шейки матки в зеркалах, расширенной кольпоскопии, исследования соскобов шейки матки, биопсии с гистологическим изучением материала. В лечении лейкоплакии шейки матки используются методы криодеструкци, радиоволновой коагуляции, СО2-лазерной вапоризации, аргоноплазменной коагуляции; в некоторых случаях показаны конизация или ампутация шейки матки.
Лейкоплакия (греч. - leucos; plax – белая бляшка) представляет собой зоны ороговения и утолщения покровного эпителия шейки матки различной выраженности (по типу гиперкератоза, паракератоза, акантоза). Макроскопически картина лейкоплакии выглядит как белесоватые бляшки, возвышающиеся над слизистой влагалищного отдела шейки матки, иногда эти образования локализуются в цервикальном канале.
Распространенность лейкоплакии составляет 5,2% среди всей патологии шейки матки. Заболеванию чаще подвержены женщины репродуктивного возраста. Коварность лейкоплакии заключается в высокой степени риска злокачественной трансформации эпителия шейки матки, которая развивается у 31,6% пациенток. Поэтому вопросы своевременности диагностики и лечения лейкоплакии шейки матки находятся в тесной связи с проблемой профилактики рака шейки матки.
Лейкоплакия шейки матки
В этиологии лейкоплакии шейки матки выделяют влияние эндогенных факторов (нарушения гормональной и иммунной регуляции), а также экзогенных причин (инфекционных, химических, травматических). В изменении гормонального гомеостаза имеет значение нарушение функциональной взаимосвязи в цепи гипоталамус – гипофиз – яичники – матка, приводящее к ановуляции, относительной или абсолютной гиперэстрогении, дефициту прогестерона и, как следствие, - гиперпластическим процессам в органах-мишенях.
Возникновению лейкоплакии шейки матки нередко предшествуют инфекционно-воспалительные процессы (эндометриты, аднекситы), нарушения менструального цикла (аменорея, олигоменорея). К числу фоновых факторов относятся папилломавирусная инфекция, уреаплазмоз, хламидиоз, микоплазмоз, герпес, цитомегаловирусная инфекция, неспецифические кольпиты и цервициты, рецидивирующие эктопии; сниженная общая и местная реактивность; беспорядочная половая жизнь. Развитию лейкоплакии способствуют травматические и химические повреждения шейки матки при хирургическом прерывании беременности, диагностических выскабливаниях, медикаментозном прижигании или диатермокоагуляции эрозии шейки матки, других агрессивных вмешательствах.
На фоне этиологических факторов запускаются механизмы, вызывающие кератинизацию клеток многослойного эпителия экзоцервикса (в норме не ороговевающих). Вследствие постепенной перестройки клеток эпителия (дезинтеграции ядер и внутриклеточных органоидов) образуются роговые чешуйки, не содержащие гликоген. Очаги лейкоплакии шейки матки могут быть единичными или множественными.
По морфологическим критериям гинекология выделяет простую и пролиферативную лейкоплакию шейки матки. Простую лейкоплакию шейки матки относят к фоновым изменениям (гипер- или паракератозу). Ее характеризует утолщение и ороговение поверхностных слоев эпителия; при этом клетки базального и парабазального слоев изменений не претерпевают.
При пролиферативной трансформации нарушается дифференцировка, пролиферация клеток всех слоев, появляются атипичные структурные элементы. Данная форма лейкоплакии шейки матки расценивается как предраковый процесс - цервикальная интраэпителиальная неоплазия (CIN, дисплазия шейки матки).
Заболевание не сопровождается специфической клинической картиной и субъективными жалобами. Чаще лейкоплакия шейки матки выявляется при очередном осмотре гинеколога. В некоторых случаях могут присутствовать косвенные признаки лейкоплакии шейки матки – значительные бели с неприятным запахом, контактные выделения небольшого объема крови после полового акта.
При гинекологическом осмотре с помощью зеркал на шейке матки определяются белесые участки в виде пятен или бляшек, чаще овальной формы, с четкими границами, вариабельных размеров. Очаги лейкоплакии, как правило, незначительно возвышаются над поверхностью неизмененного эпителиального покрова шейки матки. Поверхность бляшек может быть покрыта ороговевшими чешуйками эпителия.
Цитологическое исследование соскоба шейки матки выявляет скопления поверхностных эпителиальных клеток с признаками гиперкератоза или паракератоза. В случае гиперкератоза в большом количестве выявляются безъядерные ороговевшие чешуйки. При паракератозе усиливается плотность и окраска цитоплазмы мелких клеток с пикнотическими ядрами.
Процессы гипер- и паракератоза препятствуют попаданию в соскоб клеток глубоких слоев эпителия, в которых возможны пролиферация, нарушения дифференцировки и атипия. Поэтому в диагностике лейкоплакии ведущим методом служит прицельная ножевая биопсия шейки матки и гистологическое исследование тканей экзоцервикса, позволяющие исключить либо подтвердить опухолевые процессы, а также цервикальную интраэпителиальную неоплазию (CIN). С целью исключения рака шейки матки проводится выскабливание цервикального канала.
С помощью расширенной кольпоскопии (видеокольпоскопии) уточняются характер и размеры поражения. При кольпоскопической визуализации видны белые бляшки с мелкозернистой поверхностью, четкими и ровными краями, отсутствием кровеносных сосудов. Величина и распространенность лейкоплакии шейки матки может варьировать от единичной точечной бляшки до множественных и обширных зон, покрывающих весь экзоцервикс и переходящих на влагалищные своды. Проведение пробы Шиллера выявляет йодонегативные участки.
Клинико-лабораторные тесты включают микроскопическое, бактериологическое исследование мазков, ПЦР-выявление и типирование ВПЧ, гормональные и иммунологические исследования (по показаниям). В процессе диагностики лейкоплакию шейки матки дифференцируют с цервикальным раком, эрозией шейки матки. Пациенткам с лейкоплакией шейки матки может потребоваться консультация онкогинеколога, гинеколога-эндокринолога.
Стратегия лечения определяется формой выявленной лейкоплакии шейки матки (простой или пролиферативной). Целями лечения служат устранение фоновых заболеваний и полное удаление патологических очагов.
По показаниям проводится антибактериальная, противовирусная, противовоспалительная терапия. Для удаления очагов лейкоплакии шейки матки в гинекологии используются методы криогенного воздействия, радиоволновой деструкции, аргоноплазменной коагуляции, СО2-лазерной вапоризации, диатермокоагуляции, химической коагуляции. Малоинвазивная деструкция очагов лейкоплакии шейки матки выполняется амбулаторно; заживление тканей может потребовать срока от 2 недель до 2 месяцев с учетом обширности поражения, сопутствующих заболеваний, метода деструкции.
На период лечения лейкоплакии шейки матки исключается половая жизнь и использование любой контрацепции. В случае наличия цервикальной интраэпителиальной неоплазии, сочетания лейкоплакии с гипертрофией, краурозом, рубцовыми деформациями шейки объем вмешательства может включать конизацию шейки матки или ампутацию шейки матки.
В целях предупреждения развития лейкоплакии шейки матки необходимо раннее лечение эрозий, воспалительных и инфекционных процессов в репродуктивных органах; исключение абортов, травм шейки матки во время родов и гинекологических манипуляций; профилактика ИППП, использование барьерной контрацепции.
Женщины, страдающие нарушением менструального цикла, должны наблюдаться у гинеколога-эндокринолога с целью коррекции гормональных нарушений. В вопросе профилактики лейкоплакии шейки матки важны скрининговая и разъяснительная работа, регулярные гинекологические осмотры. Существенным профилактическим моментом является вакцинация против ВПЧ.
После деструкции очагов лейкоплакии без атипии пациентке каждые полгода выполняют кольпоскопию, исследование мазка на онкоцитологию, анализы на ВПЧ. По истечении 2-х лет и при отсутствии рецидивов женщина переводится на обычный режим наблюдения.
При отсутствии атипии, папилломавирусной инфекции, устранении неблагоприятных фоновых факторов прогноз после излечения лейкоплакии шейки матки благоприятен. При сохранении первопричины заболевания возможно манифестное течение и переход лейкоплакии в цервикальный рак.
При простой лейкоплакии у женщин, планирующих деторождение, во избежание рубцовой деформации шейки матки предпочтительно использование щадящих методов деструкции - криодеструкции, лазерной вапоризации, радиохирургического лечения, химической коагуляции. Ведение беременности у данной группы пациенток требует повышенного контроля за состоянием шейки матки.
www.krasotaimedicina.ru
Лейкоплакия шейки матки: симптомы, диагностика и лечение
За последнее время, в силу ухудшения экологического положения, все больше женщин страдают от интраэпителиальной неоплазии. Этот недуг относится к проблемам по женской части (гинекологии). Чаще всего, во врачебной практике заболевание называют лейкоплакия эпителия шейки матки. Заболевание характеризуется патологическим утолщением верхней части эпителиальной ткани шейки матки. Что такое простая форма лейкоплакии шейки матки, как проявляются более поздние стадии, и как лечить лейкоплакию шейки матки?
Чем опасна лейкоплакия шейки матки?
Лейкоплакия, если это не лейкоплакия вульвы, не проявляется внешне, тем самым считается опасным заболеванием. Так как, того не подозревая, болезнь может развиваться, тем самым усугубляя положение больного. Зачастую недуг находят врачи-специалисты, на плановых или вынужденных осмотрах случайно.
Обычно, болезнь располагается на слизистой оболочке половых органов или ротовой полости, и представляет собой прозрачную беловатую пленку, которую при попытке невозможно содрать или смыть. Также иногда она проявляется в виде частых бело-прозрачных бляшек на эпителиальных покровах.
Стадии лейкоплакии
Заболевание делится на три формы:
- Плоская форма лейкоплакии. Проявляется в виде белых бляшек, которые находятся полностью в ровне с эпителиальной тканью, поэтому и называется плоской. Редко когда врач может обнаружить болезнь на такой стадии, потому что это именно тот случай, когда недуг не выделяется патологически;
- Бородавчатая форма. Данная форма являет собой выступы в виде горбиков на эпителиальной ткани. При усложнениях, горбы воспаления могут наслаиваться друг на друга, заполняя внутреннюю поверхность шейки матки красными очагами воспаления. В итоге на матке появляются чешуйки.
- Разрушительная форма. В области очагов появляются трещины, сопровождающиеся появлением новых белых пятен.
Признаки и причины возникновения лейкоплакии шейки матки
Во врачебной практике, причины возникновения делят на два типа: эндогенные и экзогенные. В свою очередь, к экзогенным относят такие признаки:
- Вирусы и инфекции (например, очень часто болезнь проявляется в виде папилломы половых органов);
- Сбой менструального функционирования женского организма, который сопровождается воспалительными очагами на самой шейке матки;
- Возникновение из-за травм или химических раздражителей. Замечено специалистами, что больные этой болезнью преждевременно проходили лечение с помощью метода прожигания ткани высокочастотными электродами, который называется диатермокоагуляцией;
- Избыток вещества, образующего эстрогены;
- Беспорядочная половая жизнь;
Следовательно, к причинам из числа эндогенных факторов относятся:
- Сбои на фоне проявления гормонального гомеостаза;
- Ослабление иммунной системы женского организма и ее недостаточность;
- Гиперпластические процессы;
Все факторы, которые перечислены выше, только лишь играют роль главных раздражителей. Они провоцируют ороговение эпителиального покрова. В ходе этого процесса появляются чешуйки.
Несмотря на то, что болезнь практически не имеет внешних признаков проявления, все равно существует определенная симптоматика, с помощью которой идентифицируется ее наличие. Каждая форма лейкоплакии имеет свои симптомы и проявления:
- Белые выделения из влагалища после полового акта;
- Боли и неприятные ощущения во время полового сношения;
- Кровавые выделения после окончания полового акта из женских половых органов;
Среди общих недомоганий появляется усталость и боли в области гениталий. Также существуют второстепенные симптомы, которые можно увидеть в редких случаях. К примеру, к таким признакам могут относиться: мелкие ссадины в области слизистой оболочки, при лейкоплакии возможен зуд во влагалище или несвойственный, неприятный запах при менструальных выделениях и в другие дни цикла.
Без специального оборудования, увидеть такую патологию практически невозможно. Опять-таки, поэтому ее увидеть и определить ее местонахождение может только квалифицированный специалист.
От чего появляется нелактационный мастит, и чем он опасен?
Симптомы и методы лечения двустороннего сальпингоофорит описаны тут.
Немного о геле и спрее Эпиген-интим: http://venerolog-ginekolog.ru/gynecology/medicament/epigen-intim.html.
Диагностика
Диагностика лейкоплакии шейки матки проводится несколькими способами:
- Исследование тканей человека (гистология);
- Глубокий диагностический осмотр влагалища и его прилегающих частей (кольпоскопия);
- Проверка на функциональность морфологической структуризации частей в цитологическом препарате для выявления опухолей;
Кроме этого, требуется наличие нескольких анализов:
- Гормональный анализ крови;
- Инфекционный анализ крови;
- Общие анализы крови и мочи;
- Результаты осмотра УЗИ;
- Биохимическое обследование.
Цитологический осмотр должен показывать, сколько клеток шейки матки было поражено и дает возможность посмотреть полную оценку места поражения. Колькоскопия, благодаря своему тридцатикратному увеличению линзой, может полностью показать характеристику пораженного участка.
Также для получения дополнительной информации о размерах, границах и рельефе пораженного места, используют анализы эпителиальных и сосудистых проб.
Каждый из анализов дает определенную часть общей картины болезни.
Основной задачей всего процесса диагностики является определение степени болезни и ее возможности перерастания в раковую патологию. Поэтому каждый анализ и этап всего процесса важен для получения общих сведений и показателей.
Современные способы лечения
Надеяться, чтобы лейкоплакия шейки матки прошла сама ни в коем случае нельзя. Необходимо немедленно начинать борьбу с болезнью, пока она не перешла в более сложную стадию.
Каждый курс лечения составляется в зависимости особых индивидуальных показателей болезни. К таким показателям относятся: степень развития болезни, вид: простая или эрозивная лейкоплаия, форма, размеры и другие особенности.
Если же были обнаружены воспалительные очаги болезни, то в обязательном порядке больному назначается противоинфекционный курс лечения, который будет служить против разрушительных реакций болезни.
В случае, когда была обнаружена лейкоплакия и дисплазия шейки матки 3 степени, в лечебный процесс обязательно должен вмешаться онколог. Если болезнь проходит в содействии гипертрофии и других патологических внешних изменений, то здесь не обойдется без хирургического вмешательства. Хирургия включает в себя не только ножевое вмешательство и прижигание лейкоплакии шейки матки. К нему также относится лазерное иссечение лейкоплакии, ультразвуковое или радиоволновое вмешательство.
Лечение болезни обычно проходит на протяжении 2−2,5 месяцев, и в это время женщина полностью должна отказаться от секса и других сексуальных воздействий, которые могут навредить восстановлению эпителиального покрова шейки матки. После окончательного выздоровления и после удаления лейкоплакии шейки матки, женщина обязана 3 раза в год, проходить обязательное повторное обследование.
Подробнее о лейкоплакии шейки матки на видео:
venerolog-ginekolog.ru
Лейкоплакия вульвы: современные способы лечения
Периоды менопаузы и климакса всегда сопряжены с гормональной перестройкой организма женщины и нередко осложняются появлением различных неприятных симптомов и заболеваний. Одним из таких гинекологических недугов, относящихся к предраковым состояниям, является лейкоплакия вульвы. Вначале это заболевание может протекать абсолютно бессимптомно, а при отсутствии своевременного лечения может приводить к развитию онкологического процесса.
Лейкоплакия вульвы (или склеротический лишай) является дистрофическим заболеванием вульвы с проявлениями плоскоклеточной гиперплазии выстилающего вульву многослойного плоского эпителия. При этом заболевании наблюдается появление в тканях вульвы в норме отсутствующих роговых и зернистых слоев, которые приводят к развитию акантоза, пара- и гиперкератоза. Это заболевание может сочетаться с краурозом вульвы, и такие клинические случаи в последние годы все чаще наблюдаются в практике гинекологов. При лейкоплакии вульвы озлокачествление клеток и развитие рака вульвы наблюдается у 13-30% пациенток, а при сочетании с краурозом риск появления раковой опухоли повышается. К сожалению, врачи отмечают и тот факт, что это гинекологическое заболевание становится «моложе» и все чаще выявляется и у женщин молодого возраста.
В этой статье мы ознакомим вас с причинами, симптомами, способами диагностики, лечения и профилактики лейкоплакии вульвы. Эта информация позволит вам вовремя начать лечение и предупредить развитие тяжелых осложнений.
Причины
Пока современная медицина не может дать точного ответа о причине развития лейкоплакии вульвы в каждом конкретном клиническом случае, но врачам хорошо известны те факторы, которые могут привести к изменениям в клеточном составе эпителия вульвы. К ним относят:
Все эти факторы приобретают особую опасность возрасте после 40 лет или в период менопаузы.
Психиатры рассматривают лейкоплакию как психосоматическое заболевание, которое провоцируется целым комплексом психоэмоциональных нарушений и может корректироваться изменением образа мыслей. Как правил, женщины с таким диагнозом испытывают постоянное недовольство собой и действиями окружающих их людей, предъявляют повышенные требования к себе и глубокое недоверие к своим близким и родственникам.
Намного реже лейкоплакия вульвы развивается в детском возрасте. Однако все вышеперечисленные факторы могут стать причиной изменений в слизистой вульвы и у девочек. Именно поэтому регулярные профилактические осмотры в таком возрасте приобретают важную роль, и при появлении первых же признаков заболевания необходимо сразу же обращаться к врачу.
Симптомы
Иногда лейкоплакия вульвы длительное время протекает бессимптомно и женщины узнают о ее развитии во время планового или профилактического осмотра у гинеколога. Патология может обнаруживаться случайно при осмотре клитора и малых половых губ. На их слизистой оболочке появляются небольшие, обычно множественные, пятна белесого цвета. Со временем они утолщаются, ороговевают, слегка возвышаются над поверхностью слизистой и приобретают серо-белый цвет с перламутровым оттенком. Очаги изменившейся слизистой могут увеличиваться в размерах, сливаться и распространяться на значительную поверхность вульвы. Нередко у больных наблюдаются парестезии в виде онемения или покалывания в зоне кератоза.
При инфицировании или склерозировании зон лейкоплакии женщина может обращать внимание на внезапное появление отечности и предъявлять жалобы на сухость, напряжение и стягивание слизистой и кожи в области половых органов, интенсивный зуд, который усиливается по ночам или при движении, половом акте и мочеиспускании. Длительный зуд вульвы приводит к появлению психоэмоциональных расстройств, истощению нервной системы и утрате трудоспособности.
На участках лейкоплакии могут появляться множественные субэпителиальные кровоизлияния. На поздних стадиях болезни гиперкератоз и склерозирование достигают своего максимума. Кожнослизистые покровы становятся ригидными, складчатыми, по цвету глянцево-перламутровыми. На их поверхности появляются телеангиоэктазии и субэпителиальные кровоизлияния. Большие половые губы становятся похожими на утолщенные валики, малые половые губы почти не определяются, а вход во влагалище становится резко суженным.
Классификация форм лейкоплакии
По степени выраженности гиперкератоза лейкоплакия может быть:
- Плоская. На вульве появляются плоские белесые пятна без признаков воспалительного процесса. После удаления тампоном они появляются вновь. Пятна могут присутствовать на ограниченных участках вульвы, а при генерализованном течении захватывают обширную поверхность слизистой.
- Гипертрофическая. Очаги изменения слизистой выглядят как серо-белые пятна с четко очерченными контурами, они возвышаются над поверхностью и иногда сливаются между собой, не снимаются тампоном.
- Бородавчатая. Очаги поражений значительны и имеют вид бородавчатых наростов. Могут осложняться изъязвлениями, воспалением, отечностью и появлением покраснений, язв, трещин и эрозий. Такая форма лейкоплакия считается предраковым состоянием.
Лейкоплакия вульвы и беременность
В отдельных случаях лейкоплакия вульвы может развиваться и во время беременности. При помощи своевременной и грамотно назначенной медикаментозной терапии обычно удается достичь стабильного состояния без прогрессирования симптомов во время вынашивания плода и в раннем послеродовом периоде. В таких случаях женщинам показано родоразрешение естественным путем. При наличии выраженной сухости, истонченности, наличии долго заживающих изъязвлений, трещин и обширных очагов лейкоплакии для родоразрешения рекомендуется операция кесарева сечения.
Диагностика
Для установления диагноза пациенткам назначаются такие виды обследования:
- сбор анамнеза и гинекологический осмотр;
- общий анализ крови;
- мазок на флору из уретры, влагалища и шейки матки;
- анализ методом ПЦР на наличие вируса папилломы человека с установлением типа вируса;
- биопсия и гистологическое исследование;
- цитологическое исследование соскобов с шейки матки и цервикального канала на атипичные клетки;
- вульвоскопия (простая и расширенная с использованием красителей);
- кольпоскопия;
- аспирация содержимого полости матки и/или цервикального канала с последующим гистологическим исследованием материала;
- иммунограмма.
На ранних стадиях лейкоплакии вульвы проводится дифференциальная диагностика этого заболевания с такими болезнями как:
- нейродермит – зуд при этом проявляется и на других участках тела, эпителий уплотнен, сухой и утолщенный, кожа покрасневшая, с воспаленными папулами розово-коричневоого цвета и имеет усиленный рисунок;
- витилиго – при этом заболевании отсутствуют участки пигментаций, зуд легкий, на измененных участках кожи нет атрофических изменений;
- сахарный диабет – ткани вульвы воспаленные, отечные, тестообразной консистенции, зуд сильный;
- красный плоский лишай – при этом заболевании высыпания папулезные, множественные и склонны к группировке, после вскрытия папул на коже образуются участки атрофии или склероза с образованием келоиднообразных рубцовых изменений.
При подозрении на кожное заболевание женщине рекомендуется консультация дерматолога.
При развитии у женщины психоневрологических нарушений назначается консультация психотерапевта.
Лечение
Все пациентки с лейкоплакией вульвы подлежат диспансерному динамическому наблюдению у гинеколога или онколога (при наличии злокачественного поражения). Для наблюдения за состоянием участков лейкоплакии обязательно проводятся такие методики обследования как цитологический анализ и кольпоскопическое исследование.
Тактика лечения лейкоплакии вульвы зависит от степени и характера изменений слизистой вульвы и направлена на устранение симптомов заболевания и предупреждение перерождения бляшек в злокачественную опухоль. На начальных этапах заболевания больной назначается длительная комплексная консервативная терапия, которая требует постоянного врачебного контроля и проведения мониторинга ее эффективности (по результатам анализов).
Консервативная терапия
Для консервативного лечения лейкоплакии вульвы больной рекомендуется:
- прием лекарственных препаратов;
- правильное проведение гигиенических мероприятий;
- соблюдение диеты;
- физиотерапевтические процедуры.
Медикаментозная терапия
Для устранения неприятных симптомов заболевания назначаются:
- местные препараты для устранения воспаления: Банеоцин, Элидел крем, Белодерм мазь, Дермовейт мазь, Клобетазол пропионат и др.;
- местные препараты для устранения зуда: Акридерм, Синафлан мазь, Белодерм, Тридерм, Целестодерм, Прогестерон крем и др.;
- антигистаминные препараты: Тавигил, Лоратадин, Кларисенс, Фенкарол и др.;
- местные гормональные препараты: Эстриол крем, Прогестерон крем, Тестостерона пропионата мазь и др.;
- антибактериальные средства для местного применения (при вторичных инфекциях): Левомиколь, масляный раствор Хлорофиллипта, 5% линимент Синтомицина, свечи Синтомицин, эмульсия Хлоргексидина и др.
Для общего укрепления организма и улучшения состояния слизистой оболочки рекомендуется прием витаминно-минеральных комплексов.
При невозможности устранения зуда вульвы медикаментозными средствами для наружного применения назначаются новокаиновые вульварные блокады и радиоволновая пункция кожного покрова вульвы.
При выраженном воспалении и вторичном инфицировании могут назначаться противовоспалительные и антибактериальные препараты в виде таблеток или инъекций. При необходимости назначаются препараты для иммунной коррекции.
Пациенткам с психоневрологическими нарушениями назначаются занятия по психокоррекции и прием седативных средств, антидепрессантов и транквилизаторов.
Гигиенические мероприятия
При лечении лейкоплакии вульвы рекомендуется:
- Не допускать перегревания тела.
- Не носить синтетическое и плотно облегающее тело белье.
- Избегать пребывания на солнце.
- Отказаться от приема горячих ванн, посещений сауны и бани.
- Для подмывания не использовать пересушивающих кожу антисептических растворов и мыла, а пользоваться кипяченой водой с добавлением соды (для смягчения) и отварами трав (ромашка, календула, крапива, шалфей).
- Не спринцеваться.
- Отказаться от применения синтетических прокладок и тампонов.
Диета
Во время лечения лейкоплакии вульвы рекомендуется исключить:
- употребление спиртных напитков и курение;
- прием жирных копченых, острых блюд, черного чая и кофе.
В ежедневный рацион должны включаться богатые витаминами (особенно витамином А) и минералами овощи, фрукты, нежирные сорта мяса, крупы и молочные продукты.
Физиотерапия
Для противовоспалительного и десенсибилизирующего эффекта назначаются:
- фонофорез с лекарственными препаратами;
- модуляция ритмов головного мозга;
- радиоволновое лечение;
- магнитофорез;
- сонофорез;
- лазерофорез;
- дарсоваль;
- бальнеотерапия;
- чрескожное лазерное облучение крови;
- лечебная физкультура.
Хирургическое лечение
Необходимость хирургического лечения определяется показателями анализов и эффективностью консервативной терапии. Для устранения очагов лейкоплакии могут применяться:
- иссечение участков лейкокератоза вульвы скальпелем или радионожом;
- удаление очагов лейкокератоза при помощи криодеструкции;
- удаление очагов лейкокератоза при помощи лазерной абляции;
- экстирпация вульвы (проводится при признаках перерождения в рак).
При признаках перерождения опухоли в раковую больной после операции назначаются курсы радиолучевой терапии.
Профилактика
Профилактика лейкоплакии заключается в регулярном проведении профилактических осмотров и своевременном лечении воспалительных заболеваний, гормональных сбоев и метаболических нарушений.
К какому врачу обратиться?
При появлении первых признаков лейкоплакии вульвы следует обратиться к гинекологу. При необходимости врач может рекомендовать консультации дерматолога, эндокринолога, психотерапевта и онколога.
Рейтинг: (голосов - 1, среднее: 5,00 из 5) Загрузка...myfamilydoctor.ru