Лечение суставов - артроз, артрит, остеохондроз и многое другое
Инфаркт мозга вызванный тромбозом мозговых артерий
Отек мозга инфаркт мозга вызванный тромбозом мозговых артерий
От чего бывает инфаркт головного мозга? Непосредственная причина – острая ишемия, то есть недостаточность кровоснабжения головного мозга. Она может быть вызвана закупоркой, спазмом, сдавлением артерий, снабжающих кровью головной мозг. Закупоривать сосуды могут эмболы, тромбы, реже – пузырьки воздуха или капли жира.
Независимо от того, что стало пусковым механизмом ишемии, патологический процесс развивается одинаково: нарушение кровотока приводит к нарушению синтеза белка и расщепления глюкозы в нервных клетках. Нарушается трофика мозга, возникает кислородное голодание. В участке мозга, куда перестал поступать кислород, начинается процесс гибели клеток, т. е.
Из-за энергетического голода нервные клетки не могут поддерживать постоянство своего обмена веществ и подвергаются некрозу. Развивается отек мозга. Вследствие отека мозг внутри черепной коробки сдавливается, его структуры смещаются, возможно вдавление мозжечка, вклинивание продолговатого мозга в затылочное отверстие. Это часто заканчивается смертельным исходом.
Кроме перечисленных заболеваний, существуют факторы риска, связанные с образом жизни, индивидуальными особенностями и вредными привычками:
- злоупотребление алкогольными напитками;
- длительное курение;
- лишний вес;
- малоподвижный образ жизни;
- наследственная предрасположенность;
- пожилой возраст;
- нарушения обмена веществ;
- острые или хронические инфекции.
Атеросклероз. Он развивается у мужчин раньше, чем у женщин, так как в молодом возрасте женские сосуды от атеросклеротических поражений оберегаются половыми гормонами. Раньше всего поражаются коронарные артерии, затем каротидные, а впоследствии и система кровоснабжения головного мозга;
Гипертония. Усиливает атеросклероз и нарушает адаптационные реакции артерий мягкая гипертония (давление до 150/100 мм рт. ст.), которая является наиболее опасной;
Болезни сердца. Так, люди, перенесшие инфаркт миокарда имеют высокие риски развития инфаркта мозга. У 8% пациентов после инфаркта миокарда ишемический инсульт разовьется в течение первого месяца, а у 25% пациентов – в течение полугода. Опасность также представляет ишемическая болезнь сердца, сердечная недостаточность;
Высокая вязкость крови;
Предсердные мерцательные аритмии. Они являются причиной того, что в ушке левого предсердия формируются тромбы, которые впоследствии переносятся в головной мозг;
Нарушения в работе эндокринной системы, в первую очередь, это сахарный диабет;
Заболевания сосудов (патологии их развития, болезнь Такаясу, анемии, лейкозы, злокачественные опухоли).
Возраст (каждые десять лет жизни повышает риск развития инфаркта мозга в 5-8 раз);
Курение (если эта вредная привычка дополняется приемом пероральных контрацептивов, то курение становится ведущим фактором риска развития инфаркта головного мозга);
Острый стресс, либо продолжительное психоэмоциональное напряжение.
Нашли ошибку в тексте? Выделите ее и еще несколько слов, нажмите Ctrl Enter
Что происходит при этом?
Артериальный тромбоз (тромбоэмболия) — часто встречающееся нарушение мозгового кровообращения, в результате которого резко уменьшается поступление крови к тканям мозга. Артериальная тромбоэмболия является причиной инфаркта (ишемического инсульта) головного мозга в 22-25% случаев.
Причиной возникновения этого состояния является закупорка просвета артерии оторвавшимся тромбом (эмболом).
Венозный тромбоз встречается реже, чем нарушения в мозговых артериях. Возникновение патологической симптоматики при этом является следствием нарушения венозного оттока. Факторами, которые обусловливают возникновение патологического тромбообразования в венах головного мозга, являются:
- нарушение в системе свёртывания/ противосвёртывания крови;
- повреждение клеток внутренней поверхности венозных сосудов;
- замедление скорости движения венозной крови в венах и синусах головного мозга.
Церебральный тромбоз вен и синусов обычно развивается постепенно, в отличие от тромбоэмболии мозговых артерий, которая возникает внезапно.
Острые его случаи по симптоматике очень похожи на ишемический инсульт (инфаркт) головного мозга. Основными сходными клиническими симптомами ишемического инсульта и венозного тромбоза можно назвать:
- головные боли давящего, распирающего характера, устойчивы к приёму анальгетиков. При венозном тромбозе боли носят периодический характер, позже становятся более интенсивными, постоянными, часто – пульсирующими;
общемозговые симптомы, которые связаны с повышением внутричерепного давления:
- тошнота;
- рвота. Характерной особенностью рвоты является то, что она не связана с тошнотой, и не облегчает состояния пациента;
- нарушения сознания, психики;
- судороги, приступы эпилепсии.
Инфаркты головного мозга, вызванные патологическими процессами в мозговых артериях, чаще всего возникают на фоне хронических заболеваний сердечно-сосудистой системы – артериальной гипертензии и атеросклероза.
Церебральные венозные и синус-тромбозы обычно связывают с предшествующим инфекционным заболеванием ЛОР-органов, кожи головы и лица, костей черепа, травмами этих частей тела. Возможно возникновение венозных тромбов при онкологических заболеваниях, хронических генерализованных инфекциях (туберкулёз), истощении.
Классификация
В зависимости от патогенетических особенностей различают следующие виды мозгового инфаркта:
- тромбоэмболический – инфаркт, вызванный тромбозом мозговых артерий, т. е. связан с окклюзией внутричерепного сосуда тромботической массой или атеросклеротическим образованием;
- реологический – вызван изменениями в системе свертывания крови. Закупорка сосудов сгустками крови в этом случае обусловлена увеличением вязкости и повышением свертываемости крови по причине полицитемии или эритроцитоза;
- лакунарный – формируется при закупорке мелких внутричерепных артерий, возникает обычно в результате артериальной гипертензии. Характерно развитие мелких очагов инфаркта.
Тромбоэмболический инфаркт включает атеротромботический и кардиоэмболический. При атеротромботическом инфаркте тромбоз или эмболия артериального сосуда возникают из очагов атеросклероза внутримозговых артерий. Кардиоэмболический инфаркт мозга развивается вследствие кардиоцеребральной эмболии при заболеваниях сердца. В этом случае в артериальную систему головного мозга с током крови заносятся эмболы, образованные в полостях сердца.
К тромбоэмболическому типу также относят гемодинамический мозговой инфаркт, который возникает при резком падении артериального давления на фоне грубого стеноза сосудов головного мозга или шеи.
Разновидности и лечение нарушений кровообращения головного мозга
Тактика лечения острого церебрального венозного тромбирования аналогична лечению инфаркта мозга, вызванного тромбоэмболией мозговых артерий, и включает назначение:
- Антикоагулянтов и антиагрегантов (Гепарина, низкомолекулярных гепаринов, Варфарина, Аспирина).
- Препаратов фибринолитического ряда (Урокиназы, рекомбинантного тканевого активатора плазминогена).
- Лечения внутричерепной гипертензии и отёка мозга диуретиками (мочегонными препаратами): Фуросемида, Диакарба, Триамтерена, Маннитола.
- Симптоматической терапии (снижение температуры, подавление эпилептической активности).
В лечении инфаркта головного мозга, вызванного тромбоэмболией, помимо вышеперечисленных лекарственных средств, назначаются препараты, понижающие артериальное давление (гипотензивные средства).
При церебральных венозных патологиях дополнительно назначают препараты, повышающие артериальное давление, венотоники (нормализуют тонус венозных сосудов) и антибактериальные препараты (по показаниям).
В случае неэффективности консервативного лечения или при тотальных тромбозах выполняют оперативные вмешательства.
Хирургическая операция при инфарктах выполняется на сонных артериях, если есть достоверные сведения о перекрытии их просвета. При этом выполняют экстренную каротидную эндартерэктомию (иссечение внутренней стенки сонных артерий). Оперативное лечение венозного тромбоза заключается в удалении тромба (тромбэктомии).
Тромбоз сосудов головного мозга характеризуется высокой летальностью: при церебральных тромбозах он составляет до 30% случаев, при инфаркте — до 65%.
Наиболее частыми нелетальными исходами перенесенных церебральных венозных тромбозов являются:
- головные боли, которые по разным данным составляют от 25 до 60% случаев последствий перенесенных венозных тромбозов головного мозга;
- повторное тромбирование (30-40% случаев);
- эпилептические приступы (до 15% случаев);
- остаточные очаговые неврологические дефициты (парезы, нарушения зрения, афазия), частота которых составляет до 20% случаев);
- депрессии, когнитивные (аналитические) расстройства (до 35%).
К наиболее частым последствиям инфаркта мозга относят: отёк головного мозга, парезы, параличи, судороги, пневмонии, инфекции мочевыводящих путей, тромбоз глубоких вен, тромбоэмболию легочной артерии.
Недавно я прочитала статью, в которой рассказывается о натуральном сиропе Холедол для профилактики ТРОМБОВ, путем снижения холестерина и нормализации сердечно-сосудистой системы. При помощи данного сиропа можно БЫСТРО снизить ХОЛЕСТЕРИН, восстановить сосуды, убрать холестериновый бляшки, устранить атеросклероз, улучшить работу сердечно-сосудистой системы, очистить кровь и лимфу в домашних условиях.
Я не привыкла доверять всякой информации, но решила проверить и заказала одну упаковку. Изменения я заметила уже через неделю: пропала тяжесть в ногах, ноги перестали отекать, начала лучше себя чувствовать, появились силы и энергия. Анализы показали снижение ХОЛЕСТЕРИНА до НОРМЫ. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
Изучив методы Рената Ачкурина профилактики ТРОМБОВ и восстановления сосудов и их очистки от ХОЛЕСТЕРИНА — мы решили предложить их и вашему вниманию .
Для профилактики ТОМБОВ, снижения уровня ХОЛЕСТЕРИНА в организме Елена Малышева рекомендует новый метод на основании современного препарата Холедол.
В его состав входят семена и сок амаранта, и другие натуральные компоненты, которые эффективно борется с тромбами, снижают уровень холестерина, нормализуют тонуса вен, очищают кровь и лимфу, препятствуют отложению холестериновых бляшек, улучшают общее состояние организма. При этом используются только натуральные компоненты, никакой химии и гормонов!
Судя по тому, что Вы сейчас читаете эти строки — борьба с патологией не на вашей стороне. А теперь ответьте на вопрос: вас это устраивает? Разве все эти симптомы можно терпеть? А сколько денег и времени вы уже «слили» на неэффективное лечение СИМПТОМОВ, а не самого заболевания? Ведь правильней лечить не симптомы заболевания, а само заболевания! Согласны?
Именно поэтому мы рекомендуем ознакомиться с новой методикой Е. Малышевой, которая нашла эффективное средство в профилактике ТРОМБОВ, путем ЛЕЧЕНИЯ повышенного холестерина. Читать интервью.
Почитайте лучше, что говорит Елена Малышева, по этому поводу. Несколько лет мучилась от тромбов и повышенного холестерина – тяжесть и отечность ног, головные боли, мигрени, усталость, проблемы с сосудами и сердцем. Бесконечные анализы, походы к врачам, диеты и таблетки не решали мои проблемы. НО благодаря простому рецепту, перестали отекать ноги, беспокоить сердце, головные боли прошли, улучшилась память, появились силы и энергия. Анализы показали, что холестерин у меня в НОРМЕ! Теперь мой лечащий врач удивляется как это так. Вот ссылка на статью.
Лечение инфаркта головного мозга в первую очередь базируется на тромболитической терапии. Важно, чтобы пациент поступил в неврологическое отделение в первые три часа от начала приступа. Транспортировать больного необходимо в приподнятом положении. Голова должна быть выше тела на 30 градусов. Если пациенту в указанное время ввести тромболитик, то препарат начнет очень быстро растворять имеющийся тромб, который чаще всего является причиной нарушения кровоснабжения мозга. Эффект зачастую можно увидеть практически мгновенно, на первых секундах введения препарата.
Если тромболитическая терапия не осуществляется в первые три часа от начала инфаркта головного мозга, то далее проводить ее уже не имеет смысла. В мозге произойдут изменения, характер которых является необратимым.
Стоит учитывать, что тромболизис выполняют лишь в том случае, когда врач удостоверился, что у больного инфаркт головного мозга, а не геморрагический инсульт. В последнем случае такая терапия приведет к летальному исходу.
Снижение уровня артериального давления;
Прием антиагрегантов (Аспирин), либо антикоагулянтов (Клексан, Фраксипарин, Гепарин);
Назначение лекарственных средств, направленных на улучшение мозгового кровоснабжения (Трентал, Пирацетам, Кавинтон).
Также больным назначают витамины группы В, проводят восстановительное лечение, занимаются профилактикой пролежней. Самолечение недопустимо, при первых признаках инфаркта головного мозга необходимо вызывать бригаду скорой помощи. Стоит помнить, что в домашних условиях отличить инфаркт головного мозга от геморрагического инсульта невозможно.
Хирургическим методом лечения инфаркта головного мозга является оперативная декомпрессия, направленная на снижение внутричерепного давления. Этот метод позволяет уменьшить процент летальности при инфаркте головного мозга с 80 до 30%.
Немаловажной составляющей общей схемы лечения инфаркта головного мозга является грамотная восстановительная терапия, которая носит название «нейрореабилитация».
Двигательные нарушения корректируются с помощью лечебной физкультуры, массажа и методов физиотерапии. На данный момент существуют специальные тренажеры, помогающие восстанавливаться людям после инфаркта головного мозга;
Речевые нарушения исправляются в ходе индивидуальных занятий с логопедом;
Нарушения функции глотания нивелируются специальными аппаратами, которые стимулируют работу гортанных и глоточных мышц;
Занятия на стабилоплатформе помогают справиться с проблемами координации;
Не менее важна психологическая помощь больным. Справиться с эмоциональными проблемами помогает врач-психотерапевт;
На пожизненный срок человеку назначают прием статинов и препаратов Аспирина;
Для улучшения работы головного мозга может быть рекомендован прием таких лекарственных средств, как Кавинтон, Танакан, Билобил и пр.
Самому больному важно постоянно контролировать уровень артериального давления, уровень сахара и холестерина в крови, а также отказаться от вредных привычек и вести здоровый образ жизни с обязательным присутствием в ней умеренных физических нагрузок.
Нарушение мозгового кровообращения относится к сосудистым заболеваниям, начальными проявлениями которых являются нарушение памяти, головная боль, шум в ушах и головокружение. Часто повторяющиеся симптомы говорят о развитии патологии. Первопричиной нарушений кровообращения головного мозга может стать ряд заболеваний.
Заболевание подразделяется на:
- острое (инсульты, гипертоническая энцефалопатия);
- хроническое (дисциркуляторная энцефалопатия);
- транзиторные ишемические атаки.
Преходящее нарушение мозгового кровообращения возникает в результате ишемической атаки. Характерным признаком патологии является острое развитие неврологических симптомов и их стихание в течение суток. Патология вызвана временной закупоркой сосудов головного мозга оторвавшимся тромбом, который сформировался в сердце или в крупном сосуде мозга.
- паралич половины тела;
- нарушение чувствительности половины тела;
- нарушение речи и зрения.
Эта симптоматика обусловлена патологией в вертебробазилярном бассейне.
Продолжительность симптомов при транзиторных атаках редко превышает несколько десятков минут. При гипертоническом кризе у больного резко возникает головная боль, оглушение, шум в ушах и боль в глазах. В редких случаях могут быть эпилептические припадки или психомоторное возбуждение. При ишемических атаках на фоне гипертонического криза у больного краснеет лицо, наблюдается повышенная потливость.
Симптомы инфаркта головного мозга
Симптоматика мозгового инфаркта зависит от локализации очага поражения. Заболевание может иметь острое или подострое течение, как правило, прогрессирующего (реже волнообразного) характера. В большинстве случаев все происходит в течение нескольких минут, реже – часов или суток.
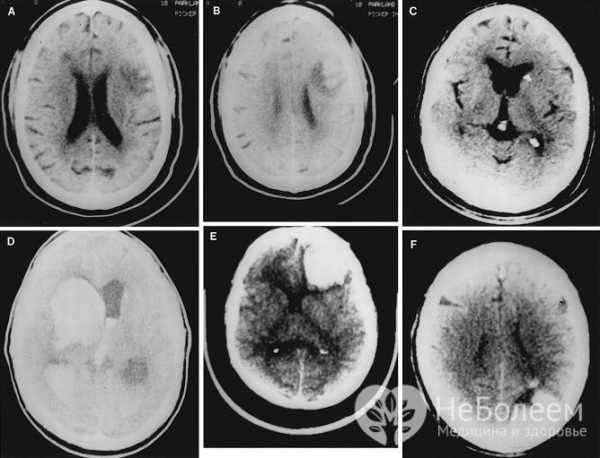 Диагностика мозгового инфаркта заключается в проведении инструментального и лабораторного обследования
Диагностика мозгового инфаркта заключается в проведении инструментального и лабораторного обследования Первые признаки, которые наблюдаются при остром нарушении мозгового кровообращения любой локализации:
- головная боль;
- спутанность сознания;
- головокружение, которое нарастает при запрокидывании головы назад;
- двоение в глазах, ухудшение зрения;
- боль в глазных яблоках;
- сухость во рту;
- нарушение координации, шаткая походка;
- невнятность речи.
Следующие симптомы возникают на одной стороне тела, противоположной стороне пораженного полушария, т. е. если очаг поражения располагается в правом полушарии, то симптомы проявятся на левой половине тела:
- полный паралич, парез (гемипарез) или значительное снижение силы (гемиплегия) конечностей с одной стороны;
- резкое снижение чувствительности в одной половине тела и лица;
- асимметрия лица: один угол рта опускается вниз, носогубная складка сглаживается.
Иногда по проявлениям инфаркта можно определить, какая именно церебральная артерия был поражена. При поражении передней мозговой артерии наблюдаются непроизвольные хватательные рефлексы, парез ноги, нарушения движений глаз, моторная афазия. При нарушении кровотока в средней мозговой артерии – парез и расстройство чувствительности верхних конечностей и нижней половины лица, сенсорная и моторная афазия, запрокидывание головы.
При нарушении кровообращения в задней мозговой артерии возникают зрительные нарушения, проблемы с пониманием речи и памятью. При нарушениях в вертебро-базилярном бассейне у больного ухудшается зрение, возникают проблемы с глотанием пищи, произношением отдельным букв. Речь становится тихой и хриплой, наблюдаются парез или паралич, нарушение чувствительности конечностей.
Симптомы атеросклероза характеризуются разнообразностью, их специфика зависит от локализации сосудов, пораженных атеросклеротическими бляшками. Во время развития болезни выделяют бессимптомный и клинически выраженный периоды. Для периода бессимптомного течения присущий значительный уровень липопротеидов и/или холестерина при невыраженных (отсутствующих) симптомах болезни. Обычно клинические проявления отмечаются при сужении просвета сосуда больше чем наполовину.
Основное внимание следует уделить специфическим для каждой локализации признакам болезни, потому что причины возникновения атеросклероза у них одинаковы.
Симптомы атеросклероза сердца проявляются по типу ишемической болезни сердца и стенокардии согласно степени повреждения сосудов сердца, которые обеспечивают миокард кислородом и необходимыми полезными веществами.
Кровоснабжение сердечной мышцы происходит с помощью коронарных артерий. Поражение их атеросклеротическим процессом с образованием бляшек приводит к ИБС. В стадии ишемии болезнь протекает в виде стенокардии. В случае дальнейшего прогрессирования заболевания наступает тромбонекротическая стадия: на участке поврежденного эндотелия происходит наслоение тромба, нарушение проходимости сосудов и возникает инфаркт. Следующая стадия – фибринозная, характеризуется образованием соединительной ткани в зоне недостаточного кровоснабжения – кардиосклероз.
Симптомы атеросклероза сосудов сердца идентичны проявлениям ИБС. На этапе возникновения стенокардии пациент ощущает жгучую или давящую боль за грудиной, которая может распространяться на левую лопатку, отдавать в руку или нижнюю челюсть. Нередко болевой приступ сопровождается страхом смерти, отмечается частое сердцебиение повышенная потливость, высокое давление и бледность.
Для уменьшения боли пациент замирает, дышит поверхностно и ограничивает движения грудной клетки рукой. У ряда пациентов наблюдается кашель, нехватка воздуха (удушье), слабость, не исключены тошнота и рвота. Приступ снимается приемом таблетки нитроглицерина. При развитии инфаркта миокарда, интенсивность грудной боли и длительность приступа увеличивается, нитроглицерин теряет способность помочь пациенту и его применение становится неэффективным – требуется немедленная госпитализация. В стадии формирования кардиосклероза характерными проявлениями служат отдышка и отеки, ограничение физической активности.
Следует отметить, что симптомы и лечение атеросклероз находятся в прямой зависимости. Детальное изучение и расспрос пациента способствует постановке точного диагноза и назначению корректной терапии.
Симптомы инфаркта головного мозга зависят от того, где локализован очаг поражения.
Потеря сознания, иногда может развиваться кома;
Нарушения функционирования тазовых органов;
Боль в глазных яблоках;
Тошнота и рвота на фоне выраженной головной боли;
Судороги (присутствуют не всегда).
Полная обездвиженность (гемипарез) или значительное снижение силы (гемиплегия) левых конечностей;
Пропадает либо резко снижается чувствительность в левой половине тела и лица;
В зависимости от того, какая половина мозга повреждена, симптомы мозгового инфаркта будут наблюдаться с противоположной стороны. То есть, если очаг поражения располагается в левом полушарии, то будет страдать правая половина туловища.
Головокружение, которое нарастает при запрокидывании головы назад;
Страдает координация, наблюдаются расстройства статики;
Имеются нарушения со стороны движения глазных яблок, ухудшается зрение;
Отдельные буквы человек произносит с трудом;
Появляются проблемы с проглатыванием пищи;
Речь становится тихой, в голосе появляется хрипота;
Паралич, парез, нарушение чувствительности конечностей будут наблюдаться со стороны, противоположной очагу поражения.
Передняя мозговая артерия – неполный паралич ног, возникновение хватательных рефлексов, нарушения движений глаз, моторная афазия;
Средняя мозговая артерия – неполный паралич и расстройство чувствительности рук, а также нижней половины лица, сенсорная и моторная афазия, латерофиксация головы;
Задняя мозговая артерия – зрительные нарушения, больной понимает речь другого человека, сам может говорить, но большинство слов он забывает.
В тяжелых случаях происходит угнетение сознания и человек впадает в кому, которая может возникнуть при поражении любого отдела головного мозга.
Диагностика
Диагноз должен быть поставлен в максимально сжатые сроки. Используется инструментальная диагностика. Точным и эффективным методом является компьютерная томография, поскольку она дает возможность отличить кровоизлияние от инфаркта в большинстве случаев. Также применяется магнитно-резонансная томография, однако разница методов заключается в том, что МРТ не используется для экстренной диагностики. Для изучения состояния сосудов применяют дуплексное сканирование и допплерографию.
Из лабораторных методов диагностики важная роль отводится исследованию ликвора, взятого с помощью люмбальной пункции. У большинства пациентов с внутримозговым кровоизлиянием в ликворе обнаруживается кровь.
Последствия инфаркта головного мозга
Отек головного мозга. Именно это осложнение развивается чаще остальных и является самой распространенной причиной гибели пациента в первую неделю после ишемического инсульта;
Застойная пневмония является результатом того, что больной длительное время находится в горизонтальном положении. Развивается она чаще всего на 3-4 неделю после перенесенного инфаркта головного мозга;
Тромбоэмболия легочной артерии;
Пролежни из-за долгого неподвижного лежания больного в постели.
Нарушение двигательной функции конечностей;
Снижение чувствительности в руках, ногах и лице;
Проблемы с речью;
Ухудшение умственных способностей;
Затрудненное глотание пищи;
Нарушения координации при ходьбе, во время поворотов;
Эпилептические припадки (им подвержены до 10% людей, перенесших инфаркт головного мозга);
Сбои в работе тазовых органов (страдают мочевой пузырь, почки, кишечник, репродуктивные органы).
Чем отличается инфаркт мозга от инсульта?
При инфаркте головного мозга происходит нарушение его кровоснабжения, в результате чего ткани пораженного участка начинают отмирать. Недостаточное поступление крови к головному мозгу происходит из-за атеросклеротических бляшек, препятствующих ее нормальному току, из-за нарушений ритма сердца или из-за проблем со свертывающей системой крови.
При геморрагическом инсульте головного мозга, напротив, усиливается приток крови к нему, из-за чего происходит разрыв артерии. Причиной становятся сосудистые патологии или гипертонический криз.
Есть отличия и в течении заболевания. Так, инфаркт головного мозга развивается постепенно, за несколько часов или даже суток, а геморрагический инсульт происходит практически мгновенно.
Тромбоз и тромбофлебит мозговых вен
in ИнфарктViews
Инфаркт головного мозга является одним из самых сложных, как в плане лечения, так и в дальнейшей жизни человека, заболеванием. Нарушение участков головного мозга может привести к необратимым последствиям. Провокаторами такого инфаркта являются множество факторов и главный из них – это тромбоз сосудов.
Симптомы
Симптомы инфаркта головного мозга, следующие:
- слабость или онемение половины тела;
- потеря чувствительности в конечностях;
- интенсивная головная боль;
- затруднённая речь;
- нарушение ориентации во времени и пространстве;
- лёгкая оглушённость;
- сонливость;
- шаткость;
- головокружение с рвотой и тошнотой.
При инфаркте в правом полушарии головного мозга, если они уже происходили у больного ранее, может пострадать его психическое здоровье, что поначалу характеризуется лёгкой спутанностью сознания, а затем перерастает в слабоумие. Даже после восстановления сознания наблюдаются симптомы астении, психоза, депрессии, бреда и галлюцинаций разной выраженности.
Изредка (в случае закупорки сонной артерии) больной впадает в кому. Эти симптомы позволяют самостоятельно определить инфаркт мозга и принять необходимые меры.
Если больному будет оказана своевременная медицинская помощь, перенесённый удар может не повлечь за собой инвалидность. Катастрофические последствия развиваются на протяжении первых полутора часов, так что наибольшего эффекта лечение достигает в первые два часа.
Симптомы, сопровождающие инфаркт головного мозга, делятся на три типа.
- Острый тип – начинается с неврологических проявлений, что характерно для ишемической болезни сердца, сопровождаемой аритмией.
- Ундулирующий (волнообразный) тип – это симптомы начальной стадии, интенсивность которых нарастает в течение нескольких часов.
- Опухолеподобный тип – нарастающие в течение долгого времени неврологические симптомы, свидетельствующие об отёке головного мозга и высоком внутричерепном давлении.
Отек головного мозга у детей тут
Причины
Основная причина гибели участка мозговой ткани это закупорка артерии, возникающая в результате тромбоэмболии. К тромбозу приводят изменения структуры сосудистой стенки и снижение реологических свойств крови, вызывающее повышение ее свертываемости, и как следствие, замедление кровотока. Причиной закупорки, мозговых артерий чаще всего бывают:
- разрушенные атеросклеротические бляшки сосудов, как самого мозга, так и других анатомических областей;
- тромбы, образовавшиеся в предсердиях при нарушениях ритма;
- жировая эмболия, возникающая при переломах крупных костей;
- фрагменты, образовавшиеся при распаде опухолей;
- отрыв тромба при тромбофлебите нижних конечностей;
- воздушная эмболия при травмах грудной клетки и шеи.
Ишемический инфаркт также может развиваться при продолжительном спазме мозговых артерий. Вследствие гемодинамических нарушений возникает несоответствие поступления питательных веществ с потребностью в них головного мозга, что приводит к развитию необратимых ишемических изменений. Как правило, такое состояние развивается при стойком спазме сосудов головного мозга на фоне гипертонической болезни.
- распространенный атеросклероз сосудов, с поражением артерий мозга, сердца и почек;
- гипертоническая болезнь II и III стадии;
- заболевания сердечно-сосудистой системы (ишемическая болезнь, тяжелые нарушения ритма, патология клапанов сердца);
- длительное курение и злоупотребление алкоголем;
- болезни эндокринной системы (сахарный диабет, гипертиреоз, заболевания надпочечников);
- системные заболевания соединительной ткани (ревматизм, волчанка, ревматоидные артриты).
Лечение
Инфаркт мозга является неотложным состоянием, требующим срочной госпитализации больного.
В стационаре основными задачами лечения будут восстановление мозгового кровообращения и защита нервных волокон от дальнейшего повреждения. С этой целью с первых часов развития состояния назначаются тромболитики ‒ средства, растворяющие тромбы. Они также очень эффективно применяются в терапии инфаркта миокарда. Растворяя тромб, эти препараты предотвращают новые повреждения нервных клеток, значительно уменьшая размеры поражения.
Однако препараты показаны лишь строго определенной группе пациентов и применяются в ранние сроки развития ишемического инсульта.
Затормозить процесс роста существующих уже тромбов и предотвратить возникновение новых помогают препараты группы антикоагулянтов. Кроме того, они уменьшают свертываемость крови.
Другая группа препаратов, изменяющих свойства крови, называется антиагрегантами. Они тормозят агрегацию (склеивание) тромбоцитов. Антиагреганты включены в число стандартных препаратов для лечения инсульта, вызванного церебральным атеросклерозом либо различными заболеваниями крови со склонностью к тромбообразованию из-за склеивания тромбоцитов. Данные препараты используются также для профилактики развития повторного инсульта.
Необходимо понимать, что, не получая кислорода и элементов питания, клетки мозга начинают отмирать. При этом запускается целый ряд биохимических реакций, остановить которые помогают препараты защиты ‒ нейропротекторы, или цитопротекторы. Вместе с тем, нейропротекторы помогают клеткам, которые окружают уже погибшие, пережить такой «стресс», увеличивая их активность. И заставляют «непричастные» клетки брать на себя обязанности отмерших.
Существуют и хирургические методы лечения мозгового инфаркта, такие как каротидная эндартеректомия ‒ операция, направленная на устранение внутренней стенки у сонной артерии, которая поражена атеросклеротической бляшкой при разрушении артерии или ее сужении. Такое вмешательство является методом выбора, когда причина инсульта ‒ стеноз либо закупорка сонной артерии посредством атеросклеротической бляшки.
Перенесшие инфаркт мозга люди имеют неплохие шансы на выздоровление, включая и полное восстановление. Главное ‒ иметь четкую нацеленность на положительный результат, мужество и терпение в достижении цели!
Последствия
Последствия обширного инсульта бывают обратимыми и необратимыми. Это зависит от области поражения и величины участка, а также от того, как быстро началось лечение. Они делятся на несколько категорий: двигательные, психические, вестибулярные, нарушения слуха, речи, зрения, глотания. Среди наиболее распространенных осложнений:
- паралич правой или левой стороны тела;
- паралич конечностей;
- нарушения речи, слуха и зрения;
- нарушение координации движений и потеря ориентации в пространстве;
- полная или частичная потеря обоняния, болевых и тактильных ощущений;
- нарушение памяти и внимания;
- трудности с восприятием информации;
- кома, которая может наступить при значительном поражении тканей головного мозга.
При инсульте чаще всего возникают двигательные нарушения. Как правило, это односторонние параличи (полное отсутствие произвольных движений) или парезы (ослабление мышечных движений). По статистике, параличи наблюдаются при нарушении мозгового кровообращения в 80% случаев.
При двигательных нарушениях после инсульта головного мозга наблюдаются патологические рефлексы, в некоторых мышцах нередко развивается повышенный тонус.
При инсульте нередки патологии психики. К ним относится лобный синдром и психопатологический. Лобный синдром связан с нарушениями кровообращения в районе передней мозговой артерии. При этом отмечается раздражительность, частичная утрата самоконтроля, эгоцентричность, заторможенность, снижение интеллекта и памяти.
Кроме этого, у людей, перенесших инсульт головного мозга, могут развиться психозы и депрессии. К отдаленным последствиям относится посттравматическая эпилепсия, которая может появиться после выздоровления и привести к патологиям сознания спустя несколько лет.
Они связаны с изменениями в области задней артерии мозга. Чаще всего наблюдается двоение в глазах, косоглазие, половинная слепота. При инсульте правого полушария мозга поле зрения выпадает с левой стороны. Если был поражен ствол головного мозга, то наблюдаются двигательные глазные нарушения.
Такие последствия случаются при поражении левого полушария и обусловлены патологией кровообращения в области средней артерии головного мозга. При этом возможна моторная или сенсорная афазия. При моторной афазии больной не может ни писать, ни говорить, но понимает чужую речь. При сенсорной пациент не понимает окружающих, при этом сам говорит, хотя его речь бессмысленна. При первом инсульте функция речи чаще всего восстанавливается, но при повторном этого может не произойти.
Последствия такого рода связаны с поражением в области ствола, пирамиды мозга или мозжечка. Характеризуются вестибулярные нарушения головокружениями, потерей равновесия, быстрыми движениями глазными яблоками. При мозжечковом инсульте появляется тошнота, рвота, снижение мышечного тонуса, проблемы с координацией произвольных движений. Кроме этого, возможна потливость, приливы крови к лицу, изменения уровня кровяного давления, частоты дыхания (ЧД) и сердечных сокращений (ЧСС).
Профилактика
Профилактические мероприятия включают исключение или снижение воздействия факторов, которые негативно влияют на состояние сосудистой системы мозга.
- Лечение артериальной гипертензии – позволяет в два раза уменьшить угрозу развития инфаркта головного мозга. Для этого каждый день нужно принимать препараты, которые препятствуют повышению артериального давления. Нередко врач назначает комбинацию медикаментозных средств. Цель данной терапии – поддержание артериального давления на уровне не выше 140/90 мм рт. ст.
- Отказ от курения. Данная привычка значительно ускоряет прогрессирование атеросклероза и провоцирует образование тромбов в сосудах мозга и сердца. Именно поэтому у курящих людей риск развития инфаркта больше в два раза. Отказ от курения уменьшает угрозу появления данного заболевания.
- Лечение сердечной недостаточности, ишемической болезни сердца, пороков сердца. Наличие данных заболеваний существенно увеличивает угрозу инфаркта головного мозга. Выявление и лечение этих болезней, в частности употребление противотромботических средств, поможет предотвратить развитие мозговых катастроф.
- Лечение сахарного диабета. У людей, которые страдают этим заболеванием, нередко наблюдается развитие атеросклероза. Соблюдение диеты, которая предполагает ограничение употребление легкоусвояемых углеводов, употребление сахароснижающих препаратов и контроль уровня глюкозы в крови уменьшает угрозу развития сосудистых осложнений.
- Контроль уровня холестерина. Высокий уровень холестерина увеличивает вероятность развития атеросклероза коронарных и сонных артерий. Продолжительное употребление специальных лекарственных препаратов не только помогает уменьшить концентрацию холестерина, но и предотвратить развитие инфаркта головного мозга. Применение данных препаратов в целях профилактики этого заболевания показано пациентам с сахарным диабетом, артериальной гипертензией, нарушением работы почек.
- Отказ от алкогольных напитков. Злоупотребление алкоголем приводит к увеличению артериального давления, утяжеляет протекание артериальной гипертензии, способствует развитию кардиомиопатии и нарушений сердечного ритма. Это все повышает угрозу развития инфаркта мозга.
- Отказ от приема оральных контрацептивов. Риск развития данного заболевания повышается на фоне употребления оральных контрацептивов курящими женщинами при наличии в анамнезе мигрени, артериальной гипертензии. Потому применение данных средств без консультации врача недопустимо.
madambijou.ru
Инфаркт мозга, вызванный тромбозом мозговых артерий - что это такое, последствия, отек
С понятием «инфаркт» знакомы многие, но мало кто понимает, что такое инфаркт мозга, вызванный тромбозом мозговых артерий.
Это серьезное заболевание, не всегда полностью поддающееся лечению, может существенно нарушить функции головного мозга, в негативную сторону изменить качество жизни человека и даже стать причиной летального исхода.
Инфаркт – это некроз тканей, то есть их необратимое отмирание. Наиболее частой причиной инфаркта головного мозга считается полная закупорка артерий, обеспечивающих постоянный приток крови и кислорода в клетки органа. Ткани, переставшие получать питание, начинают испытывать голодание, после чего умирают.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Подвержены болезни в основном люди пожилого возраста. Чем старше человек, тем больший риск развития у него инфаркта головного мозга.
Этиология
Причиной заболевания является острая сосудистая недостаточность, вызванная закупоркой просветов мозговых экстракраниальных и интракраниальных сосудов тромбом. Наиболее часто заболевание случается у людей, которые страдают хроническим атеросклерозом.
Патогенез
Кровь не может пройти по артерии, поэтому, просачиваясь через стенки сосудов, а чаще, разрывая их, попадает в ткани мозга. При этом повышается внутричерепное давление, смещаются или ущемляются участки мозга, разрушаются его оболочки и происходит отек органа.
На развитие болезни влияют следующие факторы:
- паралич внутримозговых артерий, вызванный спазмом и нарушением нервной регуляции сосудов;
- эмболия — перекрытие сосудистого просвета частицами, сформированными из тромботических наложений;
- недостаточность кровообращения в коллатеральном (боковом или обходном) кровотоке;
- общее расстройство движения крови по сосудам (гемодинамика), вызванное неравномерным давлением в разных участках кровеносной системы;
- изменение физических, биологических и химических свойств крови.
В зоне риска также находятся пожилые люди, страдающие хроническими сердечными заболеваниями, артериальной гипертензией, с наличием в анамнезе сахарного диабета, злоупотребляющие курением, спиртным и женщины, долгое время принимающие гормональные контрацептивы.
Клиническая картина
За несколько дней до закупорки пациенты могут ощущать головную боль, онемение конечностей, головокружение. Состояние продолжает ухудшаться, наблюдается афазия – нарушение или отсутствие речи, возникает паралич конечностей.
Снижаются рефлексы сухожилий, могут проявляться патологические, несвойственные здоровому человеку рефлексы, ослабевают мышцы, возникает отечность, происходит дистрофия тканей суставов (артропатия), сопровождающаяся выраженной болью, нередко затруднено сгибание или разгибание конечностей (контрактура).
Диагностика инфаркта мозга, вызванного тромбозом мозговых артерий
Важно заметить начало болезни, чтобы как можно скорее предотвратить необратимые последствия в мозге.
Существуют первые признаки, свидетельствующие об образовании тромба в сосудах головного мозга и нарушении кровотока:
- паралич конечностей;
- непроизвольные движения;
- неконтролируемая мимика;
- нарушение или отсутствие речи;
- увеличение одного зрачка на пораженной стороне;
- приглушение или отсутствие болевых ощущений.
Экстренная диагностика наиболее эффективна при использовании компьютерной томографии, которая позволяет выявить инфаркт, отличить его от кровоизлияния.
Также применяется магнитно-резонансная терапия, которая дает возможность исследовать сосуды.

Успешное устранение тромбоза более, чем на 70% снижает вероятность повторных инфарктов
В случае отсутствия современных диагностических аппаратов проводится пункция спинного мозга и берется на анализ спинномозговая жидкость (ликвор). Наличие примесей в ней крови означает, что произошло кровоизлияние в мозг.
Доплерография или дуплексное сканирование применяется для исследования сонных артерий. Наиболее эффективным методом является ангиография церебральных артерий — обследование сосудов путем введения в них рентгеноконтрастного вещества, которое позволяет обнаружить локализацию тромбоза, оценить степень закупорки просвета.
Последний метод диагностики используется строго по показаниям. Всегда есть риск повреждения катетером, через который вводят вещество, сосудов, что может привести к инсульту.
Лечение
Инфаркт мозга, вызванный тромбозом мозговых артерий, требует экстренной госпитализации больного. Терапию необходимо начинать в течение первых часов после приступа – это значительно повышает шансы сохранить пациенту жизнь.
Снижение способности крови к свертыванию в первые два часа, применение медикаментов, разжижающих кровь, позволяет существенно снизить риск паралича, а также других серьезных осложнений. Однако, при кровоизлияниях в мозг, введение этих препаратов противопоказано.
Лечение заключается в систематической терапии:
- стабилизация кислотно-щелочного баланса крови;
- восстановление кровообращения мозга;
- насыщение кислородом крови, путем применения антигипоксических препаратов;
- устранение дыхательной недостаточности;
- понижение кровяного давления.
По показаниям может понадобиться применение хирургических методов лечения. Закупорка сонной артерии – показание к операции.
В некоторых случаях хирургическое вмешательство необходимо для того, чтобы понизить внутричерепное давление, привести в норму церебральный кровоток, увеличить перфузионное давление и снабжение клеток мозга кислородом.
Назначаются дегидратационные препараты, мочегонные средства для устранения из организма избыточного количества воды. Обязательно проводится терапия антикоагулянтами – препаратами, снижающими свертываемость крови, применяют фибринолитические лекарства, способствующие рассасыванию тромбов, препятствующие их образованию.
Пациент продолжает принимать лекарства, уменьшающие отек, на протяжении нескольких дней.
Важнейшим этапом после оказания неотложной помощи и нормализации кровотока является период восстановления.
Реабилитация заключается в следующих действиях:
- контроль стабильного функционирования желудочно-кишечного тракта, мочевыводящей системы, сердечного ритма;
- поддержание стабильности артериального давления, частоты сердечных сокращений, дыхания;
- восстановление речи;
- возвращение мышечного тонуса;
- постепенное возвращение двигательной активности больного.
Также необходима моральная поддержка членов семьи, которая не даст человеку впасть в депрессию, потерять смысл жизни.

При необходимости лучше воспользоваться помощью специалиста – психолога, который профессиональными методами поможет вернуть пациенту позитивный настрой и веру в успешное выздоровление
Профилактика
Профилактику инфаркта головного мозга и тромбоза сосудов необходимо начинать еще в зрелом возрасте, стараясь вести здоровый образ жизни, а также снизить действие всех негативных факторов, влияющих на эффективную работу сердечно-сосудистой системы.
Меры профилактики следующие:
| Поддерживать артериальное давление в норме (140/90 мм ртутного столба) | При наличии артериальной гипертензии необходимо ежедневно принимать, назначенные доктором препараты, снижающие давление и препятствующие росту его показателей. |
| Важно полностью отказаться от курения | Сигареты являются главным фактором, способствующим образованию тромбоза, прогрессирующего атеросклероза. Курящие люди на 50% чаще страдают от инфаркта сердца и головного мозга. |
| Не злоупотреблять алкогольными напитками | В пожилом возрасте лучше совсем отказаться от приема спиртного. Токсические продукты распада, остающиеся в крови после употребления алкоголя, приводят к повышению артериального давления, усложняют течение гипертензии, а также негативно воздействуют на работу почек, нарушают сердечный ритм и часто провоцируют инфаркт головного мозга. |
| Лечение пороков сердца, ишемии, сердечной недостаточности | Данные патологии увеличивают вероятность инфаркта мозга. |
| Если в анамнезе у женщины присутствует артериальная гипертензия, частые мигрени | То лучше отказаться от оральных гормональных противозачаточных средств. Риск инфаркта повышается при совмещении этого фактора с курением. |
| Контроль уровня сахара в крови | Лечение сахарного диабета путем соблюдения специальной диеты без углеводов, приема препаратов, снижающих количество сахара, существенно уменьшает риск инфарктов на фоне закупорки сосудов. |
| Поддержка в норме холестерина | Он способствует образованию в коронарных сосудах и в сонных артериях атеросклеротических бляшек. |
Головной мозг – важнейший орган, отвечающий за все процессы в организме. Необратимые последствия инфаркта могут полностью лишить человека полноценной жизни, способности двигаться, ходить, разговаривать, чем вызвать серьезные нервные расстройства и депрессию, лишить тяги к жизни.
Инфаркт головного мозга, вызванный тромбозом мозговых артерий – заболевание, требующее немедленного лечения. Эффективность последующей терапии и реабилитационных мероприятий напрямую зависит от оказания первой помощи в течение двух часов после начала инфаркта.
Экстренная терапия повысит шансы не только вернуть человеку все радости жизни, но и возможность прожить еще долгие годы.
serdce.hvatit-bolet.ru
Инфаркт мозга вызванный тромбозом мозговых артерий
Этим термином обозначается острая сосудистая катастрофа, развивающаяся вследствие хронических патологий или аномалий мозговых сосудов. В зависимости от механизма развития, выделяют два основных вида: геморрагический и ишемический.
В первом случае сосудистая недостаточность вызвана разрывом сосуда, а во втором нарушением проходимости церебральных артерий. Ишемический инфаркт головного мозга составляет около 80% всех случаев патологии, наблюдается, как правило, у пациентов старше 50 лет. Геморрагическая форма нарушения характерна для людей в возрасте 30-40 лет.
Обширный инфаркт головного мозга вызывает некротические изменения крупных участков тканей вследствие нарушения трофического и кислородного снабжения. Как правило, патология возникает из-за прекращения кровотока в одной из внутренних сонных артерий. В зависимости от локализации поражения инфаркт может иметь разные последствия. При этом типе нарушения мозгового кровообращения прогноз неблагоприятный.
Причины
Итак, спровоцировать инфаркт мозга может все что угодно. Особенно часто он диагностируется у лиц, достигших 50 лет, хотя и молодые люди не застрахованы от него. Можно назвать такие основные причины развития патологии:
- Атеросклероз. Закупорка сосудов в сочетании с повышенным давлением способна привести к инсульту.
- Поражение сонной или позвоночной артерии. Эта причина диагностируется в половине всех случаев заболевания головного мозга.
- Оперативное вмешательство на сердце или сосудах.
- Слишком сильное психологическое или физическое напряжение.
- Мерцательная аритмия.
- Облитерирующий тромбангиит.
- Стеноз мозговых артерий.
- Нарушение свертываемости крови.
- Инфекционный артериит.
- Вредные привычки: курение, злоупотребление спиртным.
- Нарушения работы эндокринной системы.
- Чрезмерная масса тела.
- Заболевания почек.
- Малая подвижность.
- Системные поражения соединительной ткани.
- Онкологические патологии крови.
- Хроническая прогрессирующая субкортикальная энцефалопатия.
Слушаем внимательно советы врача-невролога Михаила Моисеевича Шперлинга о проблеме:
- Цервико-церебральное артериальное расслоение.
- Системное понижение давления.
- Прием контрацептивов, которые способны нарушить работу гормональной системы.
Все эти причины можно предупредить, поэтому следует внимательно следить за своим здоровьем. Инфаркт мозга часто приводит к смерти больного или тяжелым последствиям, сильно снижающим качество его жизни.
Основными причинами развития церебрального инфаркта являются атеросклеротическое поражение сосудов и повышенное артериальное давление. Спровоцировать апоплексический удар могут стрессы, нервные перенапряжения, повышенный холестерин и др. Ишемический или геморрагический инфаркт головного мозга, как правило, не возникает внезапно, а развивается в течение нескольких месяцев или лет.
Поражение церебральных сосудов – нередко следствие нарушения функционирования сразу нескольких органов и систем. Среди основных причин развития выделяют следующие:
- атеросклеротические изменения;
- тромбоз вен;
- систематическая гипотензия;
- субкортикальная энцефалопатия хронического характера;
- ожирение;
- сахарный диабет;
- вредные привычки (курение, злоупотребление алкоголем);
- длительный прием гормональных контрацептивов;
- наследственная предрасположенность;
- врожденные и приобретенные патологии клапанов сердца;
- ишемическая болезнь;
- повреждение тканей легкого;
- ревматизм;
- системная красная волчанка;
- ревматоидный артрит;
- гипертиреоз;
- нарушения свертываемости крови;
- заболевания надпочечников;
- болезнь Мойа-Мойа.
Выделяют следующие причины инфаркта головного мозга:
-
Атеросклероз. Он развивается у мужчин раньше, чем у женщин, так как в молодом возрасте женские сосуды от атеросклеротических поражений оберегаются половыми гормонами. Раньше всего поражаются коронарные артерии, затем каротидные, а впоследствии и система кровоснабжения головного мозга;
-
Гипертония. Усиливает атеросклероз и нарушает адаптационные реакции артерий мягкая гипертония (давление до 150/100 мм рт. ст.), которая является наиболее опасной;
-
Болезни сердца. Так, люди, перенесшие инфаркт миокарда имеют высокие риски развития инфаркта мозга. У 8% пациентов после инфаркта миокарда ишемический инсульт разовьется в течение первого месяца, а у 25% пациентов – в течение полугода. Опасность также представляет ишемическая болезнь сердца, сердечная недостаточность;
-
Высокая вязкость крови;
-
Предсердные мерцательные аритмии. Они являются причиной того, что в ушке левого предсердия формируются тромбы, которые впоследствии переносятся в головной мозг;
-
Нарушения в работе эндокринной системы, в первую очередь, это сахарный диабет;
-
Заболевания сосудов (патологии их развития, болезнь Такаясу, анемии, лейкозы, злокачественные опухоли).
Кроме того, не стоит забывать о факторах риска, которые повышают вероятность возникновения инфаркта головного мозга, среди них:
-
Возраст (каждые десять лет жизни повышает риск развития инфаркта мозга в 5-8 раз);
-
Наследственная предрасположенность;
-
Гиподинамия;
-
Лишний вес;
-
Курение (если эта вредная привычка дополняется приемом пероральных контрацептивов, то курение становится ведущим фактором риска развития инфаркта головного мозга);
-
Злоупотребление алкоголем;
-
Острый стресс, либо продолжительное психоэмоциональное напряжение.
От чего бывает инфаркт головного мозга? Непосредственная причина – острая ишемия, то есть недостаточность кровоснабжения головного мозга. Она может быть вызвана закупоркой, спазмом, сдавлением артерий, снабжающих кровью головной мозг. Закупоривать сосуды могут эмболы, тромбы, реже – пузырьки воздуха или капли жира.
Независимо от того, что стало пусковым механизмом ишемии, патологический процесс развивается одинаково: нарушение кровотока приводит к нарушению синтеза белка и расщепления глюкозы в нервных клетках. Нарушается трофика мозга, возникает кислородное голодание. В участке мозга, куда перестал поступать кислород, начинается процесс гибели клеток, т. е.
ПОДРОБНОСТИ: Диабет приводит к инфарктуИз-за энергетического голода нервные клетки не могут поддерживать постоянство своего обмена веществ и подвергаются некрозу. Развивается отек мозга. Вследствие отека мозг внутри черепной коробки сдавливается, его структуры смещаются, возможно вдавление мозжечка, вклинивание продолговатого мозга в затылочное отверстие. Это часто заканчивается смертельным исходом.
Кроме перечисленных заболеваний, существуют факторы риска, связанные с образом жизни, индивидуальными особенностями и вредными привычками:
- злоупотребление алкогольными напитками;
- длительное курение;
- лишний вес;
- малоподвижный образ жизни;
- наследственная предрасположенность;
- пожилой возраст;
- нарушения обмена веществ;
- острые или хронические инфекции.
Основными причинами инфаркта мозга являются такие факторы:
- атеросклероз;
- тромбоз;
- кардиоэмболия, в том числе парадоксальная;
- васкулит;
- разрыв артерии;
- полицитемия, тромбоцитемия;
- системная красная волчанка;
- серповидноклеточная анемия;
- спазмы кровеносных сосудов;
- менингит;
- грибковый васкулит;
- гиперкоагуляция (мутации, синдром антифосфолипидных антител);
- наследственные нарушения обмена веществ (болезнь Фабри, гомоцистинурия, митохондриальные расстройства);
- фибромускулярная дисплазия;
- различные ангиопатии.
Тяжелый атеросклероз и тромбозы взаимосвязаны. Большая часть инфарктов мозга вызвана именно атеросклерозом крупных артерий, в одиночку или с наложением тромбоза. Атеросклероз может распространяться практически на все сосуды мозга. При этом атероматозные бляшки сначала просто откладываются на стенках сосудов, утолщая их, а затем разрушают стенки сосудов, образуя кристаллы холестерина и отложения кальция.
Процесс накопления липидов сопровождается воспалительной реакцией с участием лимфоцитов и макрофагов. Атеросклеротические бляшки приводят к сужению или закупорке просвета сосуда сами по себе или после разрыва и тромбоза. Кристаллы холестерина из разорванных бляшек способствуют эмболизации дистальных сосудов.
Атеросклероз мелких артерий — это распространенное сосудистое поражение, которое встречается в первую очередь у гипертоников и людей с сахарным диабетом. Эта патология затрагивает небольшие проникающие артерии и артериолы, которые берут начало от основания головного мозга и находятся в базальных ганглиях, таламусе, глубоких слоях белого вещества и стволе мозга.
Пораженные сосуды становятся утолщенными, а нормальные составляющие их стенок заменяются однородной стекловидной (гиалиновой) субстанцией, состоящей из коллагена и других белков. В результате просвет сосуда, по которому должна пройти кровь, сужается. Таким образом, удлиняется путь, который крови нужно пройти, чтобы снабдить мозг кислородом.
Ишемия, возникающая в результате этих процессов, приводит к небольшим инфарктам (лакунарные инфаркты) и диффузной потере аксонов и миелина в белом веществе. Кроме того, потеря упругости вследствие разрушения гладких мышц приводит к развитию небольших аневризм и делает сосуды хрупкими. Эти процессы влекут за собой появление микротрещин в сосудах или крупной геморрагии, возникающей спонтанно или после несерьезной травмы.
По мнению некоторых специалистов, эмболия является наиболее частой причиной инфаркта мозга. Большинство эмболий представляют собой фрагменты тромбов, которые находятся в сердце или крупных сосудах.
Условия, вызывающие сердечные эмболии, это: инфаркты миокарда, фибрилляция предсердий, другие аритмии, ревматические болезни сердца, бактериальный и небактериальный эндокардит, протезирование клапанов, пролапс митрального клапана, мерцательная миксома, кальцинирование колец митрального клапана и кардиомиопатия.
Реже причинами эмболии являются жир, воздух и опухолевые эмболы. В отличие от атеротромботических инфарктов, которые могут развиваться в течение нескольких часов или дней, эмболические инфаркты имеют резкое начало.
Классификация
По этиопатогенетическим подтипам:
- Атеротромботический инфаркт головного мозга. Причиной инсульта становится образовавшийся тромб, который закупоривает сосуд. Такой тип поражения отмечается чаще всего после сна в утреннее время. Патологическое состояние проявляется внезапно, а поражение мозга может быть обширным.
- Кардиоэмболический. Симптомы патологии выражены еще в самом начале ее развития. Спровоцировать болезнь может искусственный клапан на сердце, мерцательная аритмия, эмоциональное или физическое перенапряжение.
- Лакунарный инсульт. Патологическому изменению в этом случае поддаются мелкие кровеносные сосуды, идущие в глубокие структуры головного мозга. Со временем на месте очагов образуются кисты. Характерным признаком патологии является повышение давления. Высшая нервная деятельность практически не нарушается, общемозговых симптомов нет. Эта форма болезни протекает не более 21 дня. Ее диагностика очень трудна, так как она не всегда обнаруживается даже при КТ. Провоцирует этот тип патологии сахарный диабет, хроническая болезнь легких, изменение сосудов глазного дна.
- Гемодинамический. Такой инфаркт мозга характерен для пожилых людей, у которых диагностируется атеросклероз и снижение артериального давления. Начало приступа бывает постепенным или внезапным.
- Геморрагический. Причиной развития патологии является нарушение кровотока. Нарушение функциональности головного мозга может сопровождаться полной потерей подвижности, проблемами с дыханием и глотанием. Риск наступления смерти пациента в этом случае очень высок. Инфаркт может случиться в любое время и в любом месте. Реабилитационный период тут начинается через 2-4 недели.
По сосудистому бассейну, который поражен:
- Внутренняя сонная артерия. Самым распространенным заболеванием, которое ее поражает, является атеросклероз. Однако полная закупорка может и не вызвать инфаркт головного мозга, так как будет осуществляться заместительное кровообращение.
- Передняя мозговая артерия. Это патологическое состояние характеризуется парезом рук и ног. Для него характерно недержание мочи, самопроизвольные сгибательные или разгибательные рефлексы, нарушение психики.
- Средняя мозговая артерия. Этот тип болезни возникает чаще других. Если наблюдается закупорка основного ствола представленного сосуда, то происходит обширный инфаркт.
В зависимости от зоны поражения:
- Инфаркт водораздельных зон. Очаг поражения находится на стыке территорий кровоснабжения.
- Лакунарный. Кровообращение нарушается в области основания моста мозга. Он обычно множественный, а диаметр очагов составляет 1,5 см.
- Территориальный. В этом случае поражены основные артерии мозга.
https://www.youtube.com/watch?v=Sa_GYpjFTfY
В зависимости от этиологии и локализации выделяют следующие формы:
- Атеротромботическая. Основной причиной такого поражения является атеросклероз. Атеротромботический инфаркт головного мозга встречается чаще других (около 70% от всех случаев патологии), поражает преимущественно пожилых женщин.
- Кардиоэмболическая. Инфаркт мозга, вызванный тромбозом мозговых артерий. Эта форма нарушения церебрального кровообращения развивается на фоне сердечных поражений, сопровождающихся пристеночными тромбами.
- Гемодинамическая. Развивается вследствие резкого снижения артериального давления. Приступ гемодинамического инфаркта может развиваться резко, на фоне хорошего самочувствия человека.
- Лакунарная. Составляет приблизительно 20% от всех случаев патологии. Характеризуется развитием небольшого (до 2 см) некротического очага в глубоких тканях полушарий головного мозга или в стволовом отделе. Причиной такого поражения является закупорка мелких церебральных артерий. Нередко на месте некроза образуется киста с жидкостью, которая не оказывает негативного влияния на состояние функционирование мозга.
- Гемореологическая. Такая форма инфаркта является следствием нарушения работы свертывающей системы крови. Часто поражает сразу несколько артерий, вызывая обширный очаг некроза. Требует немедленной комплексной терапии тромболитиками и антикоагулянтами.
В зависимости от патогенетических особенностей различают следующие виды мозгового инфаркта:
- тромбоэмболический – инфаркт, вызванный тромбозом мозговых артерий, т. е. связан с окклюзией внутричерепного сосуда тромботической массой или атеросклеротическим образованием;
- реологический – вызван изменениями в системе свертывания крови. Закупорка сосудов сгустками крови в этом случае обусловлена увеличением вязкости и повышением свертываемости крови по причине полицитемии или эритроцитоза;
- лакунарный – формируется при закупорке мелких внутричерепных артерий, возникает обычно в результате артериальной гипертензии. Характерно развитие мелких очагов инфаркта.
Тромбоэмболический инфаркт включает атеротромботический и кардиоэмболический. При атеротромботическом инфаркте тромбоз или эмболия артериального сосуда возникают из очагов атеросклероза внутримозговых артерий. Кардиоэмболический инфаркт мозга развивается вследствие кардиоцеребральной эмболии при заболеваниях сердца. В этом случае в артериальную систему головного мозга с током крови заносятся эмболы, образованные в полостях сердца.
К тромбоэмболическому типу также относят гемодинамический мозговой инфаркт, который возникает при резком падении артериального давления на фоне грубого стеноза сосудов головного мозга или шеи.
ПОДРОБНОСТИ: Лечение лакунарного инфаркта мозгаИнфаркт головного мозга разделяют на несколько типов:
- Атеротромботический инсульт. Данная патология развивается вследствие сопутствующего течения гипертонии, ишемической болезни сердца и т. д. Данная разновидность инфаркта мозга вызывается тромбозом мозговых артерий и, чаще всего, случается в утреннее время или во время сна. В данном случае поражение тканей происходит в разных масштабах. Состояние человека может стремительно ухудшаться (либо наблюдаются кратковременные эпизоды улучшения).
- Кардиоэмболический инсульт. Возникает при закупорке артерий эмболами сердечного происхождения. При развитии данного типа инфаркта мозга наблюдается острое начало. Причинами данной патологии являются различные заболевания сердца. Также отягощающим фактором, приводящим к этой проблеме, считается эмоциональное или физическое перенапряжение.
- Лакунарный инсульт. Это патология, вызываемая поражением мелких сосудов, которые кровоснабжают глубокие структуры мозга. В таком случае наблюдается повышение показателей артериального давления, но отсутствуют признаки нарушения высшей нервной деятельности. Данное заболевание редко протекает дольше 3 недель, и может даже не обнаруживаться при проведении томографии головного мозга.
- Гемодинамический инсульт. В данном случае недостаточное кровоснабжение мозговых тканей объясняется резким снижением показателей давления. Этот тип церебрального инфаркта чаще всего встречается у пожилых людей с выраженным атеросклерозом сосудов. Особенностью такой патологии считается то, что она может развиваться постепенно или внезапно.
- Гемореологический инсульт. В этом случае инфаркт мозга возникает из-за явного нарушения текучести крови. Это может произойти на фоне сердечных заболеваний, при употреблении гормональных контрацептивов, мочегонных средств, употребления чрезмерного количества кофе, алкоголя и по другим причинам.
Существуют следующие виды инфаркта мозга:
- Инфаркт мозга, вызванный тромбозом прецеребральных артерий.
- Инфаркт мозга, вызванный эмболией прецеребральных артерий.
- Инфаркт мозга, вызванный тромбозом мозговых артерий.
- Инфаркт мозга, вызванный эмболией мозговых артерий.
- Инфаркт мозга, вызванный тромбозом вен мозга.
- Непиогенный инфаркт мозга (без нагноения).
Симптоматика различных видов инфаркта мозга в целом схожа, поэтому в данном обзоре будут рассмотрены общие симптомы и методы лечения заболевания. Оптимальную схему лечения, которую можно применить для конкретного подвида инфаркта мозга, определяет, как правило, лечащий врач. Лечение назначается после комплексного обследования у таких специалистов: невролог, хирург, эпидемиолог и терапевт.
Ишемический инфаркт бывает нескольких типов. В зависимости от основного фактора выделяют следующие формы инфаркта мозга:
- атеротромботическую;
- лакунарную;
- кардиоэмболическую;
- гемодинамическую;
- гемореологическую;
- неуточненной этиологии.
Инфаркт мозга протекает в несколько периодов. Различают острейший, острый, восстановительный и период остаточных явлений. Острейший протекает 3 суток. В том случае, если симптомы наблюдаются на протяжении до 4 недель, имеет место острый инфаркт головного мозга.
Прогрессирующий инфаркт головного мозга необходимо уметь отличать от транзиторной ишемической атаки. Если состояние больного улучшается в течение первых суток, то ставится диагноз ишемическая атака. Отличительный признак прогрессирующего ишемического инсульта — нарастание неврологических симптомов и ухудшение состояния пострадавшего.
Стадии
Тяжесть поражения и клинические проявления зависят от диаметра закупоренного или разорвавшегося сосуда, его локализации. Условно патологический процесс разделяют на несколько стадий:
- Полное перекрытие просвета сосуда тромбом, атеросклеротической бляшкой или разрыв артерии.
- Нарушение трофики церебральных тканей.
- Разрушение и размягчение структуры нейронов (функциональных нервных клеток), их гибель.
- Образование зоны некроза, т.е. необратимые изменения в структуре церебральной ткани, что влечет за собой нарушение моторных, когнитивных функций.
Симптомы нарушения мозгового кровообращения начинают проявляться сразу после первой стадии патологического процесса. При своевременной медицинской помощи (госпитализация, прием антикоагулянтов и т.д.), которая восстановит кровоснабжение тканей и клеток, дальнейшего развития патологии не произойдет, осложнения, последствия апоплексического удара будут минимальными.
1 Развитие патологии
Инфаркт головного мозга — это острое нарушение мозгового кровообращения, при котором наблюдается гибель нервных клеток и неврологическая симптоматика. Сердце и головной мозг очень чувствительны к недостатку кислорода. При прекращении кровотока на 6-7 минут в мозге возникают необратимые изменения. Инфаркт мозга не является самостоятельной патологией. Это осложнение после других сосудистых болезней (атеросклероза, ИБС, тромбоза).
1serdce.ru
Инфаркт мозга вызванный тромбозом мозговых артерий
Этим термином обозначается острая сосудистая катастрофа, развивающаяся вследствие хронических патологий или аномалий мозговых сосудов. В зависимости от механизма развития, выделяют два основных вида: геморрагический и ишемический.
В первом случае сосудистая недостаточность вызвана разрывом сосуда, а во втором нарушением проходимости церебральных артерий. Ишемический инфаркт головного мозга составляет около 80% всех случаев патологии, наблюдается, как правило, у пациентов старше 50 лет. Геморрагическая форма нарушения характерна для людей в возрасте 30-40 лет.
Обширный инфаркт головного мозга вызывает некротические изменения крупных участков тканей вследствие нарушения трофического и кислородного снабжения. Как правило, патология возникает из-за прекращения кровотока в одной из внутренних сонных артерий. В зависимости от локализации поражения инфаркт может иметь разные последствия. При этом типе нарушения мозгового кровообращения прогноз неблагоприятный.
Церебральный инфаркт или инфаркт мозга — это заболевание, представляющее собой тип ишемического инсульта. Оно возникает вследствие закупорки кровеносных сосудов, снабжающих кровью мозг.
Существует два основных вида инфаркта мозга: атеротромботический или тромбоэмболический. Инсульт, вызванный инфарктом мозга, следует отличать от двух основных видов инсульта: кровоизлияния в мозг и субарахноидального кровоизлияния.
Мозг человека состоит из высокоспецифичной ткани, имеющей постоянную потребность в большом количестве кислорода, недостаток которого вызывает негативные изменения.
Инфарктом головного мозга (или ишемическим инсультом) называют ишемические поражения участков мозгового вещества, которые возникают впоследствии нарушений кровообращения. Также существует геморрагический инфаркт головного мозга, однако о нем мы поговорим в другой статье.
С понятием «инфаркт» знакомы многие, но мало кто понимает, что такое инфаркт мозга, вызванный тромбозом мозговых артерий.
Это серьезное заболевание, не всегда полностью поддающееся лечению, может существенно нарушить функции головного мозга, в негативную сторону изменить качество жизни человека и даже стать причиной летального исхода.
Инфаркт – это некроз тканей, то есть их необратимое отмирание. Наиболее частой причиной инфаркта головного мозга считается полная закупорка артерий, обеспечивающих постоянный приток крови и кислорода в клетки органа. Ткани, переставшие получать питание, начинают испытывать голодание, после чего умирают.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Подвержены болезни в основном люди пожилого возраста. Чем старше человек, тем больший риск развития у него инфаркта головного мозга.
Патогенез
Кровь не может пройти по артерии, поэтому, просачиваясь через стенки сосудов, а чаще, разрывая их, попадает в ткани мозга. При этом повышается внутричерепное давление, смещаются или ущемляются участки мозга, разрушаются его оболочки и происходит отек органа.
На развитие болезни влияют следующие факторы:
- паралич внутримозговых артерий, вызванный спазмом и нарушением нервной регуляции сосудов;
- эмболия — перекрытие сосудистого просвета частицами, сформированными из тромботических наложений;
- недостаточность кровообращения в коллатеральном (боковом или обходном) кровотоке;
- общее расстройство движения крови по сосудам (гемодинамика), вызванное неравномерным давлением в разных участках кровеносной системы;
- изменение физических, биологических и химических свойств крови.
В зоне риска также находятся пожилые люди, страдающие хроническими сердечными заболеваниями, артериальной гипертензией, с наличием в анамнезе сахарного диабета, злоупотребляющие курением, спиртным и женщины, долгое время принимающие гормональные контрацептивы.
Причины
Основными причинами развития церебрального инфаркта являются атеросклеротическое поражение сосудов и повышенное артериальное давление. Спровоцировать апоплексический удар могут стрессы, нервные перенапряжения, повышенный холестерин и др. Ишемический или геморрагический инфаркт головного мозга, как правило, не возникает внезапно, а развивается в течение нескольких месяцев или лет.
Поражение церебральных сосудов – нередко следствие нарушения функционирования сразу нескольких органов и систем. Среди основных причин развития выделяют следующие:
- атеросклеротические изменения;
- тромбоз вен;
- систематическая гипотензия;
- субкортикальная энцефалопатия хронического характера;
- ожирение;
- сахарный диабет;
- вредные привычки (курение, злоупотребление алкоголем);
- длительный прием гормональных контрацептивов;
- наследственная предрасположенность;
- врожденные и приобретенные патологии клапанов сердца;
- ишемическая болезнь;
- повреждение тканей легкого;
- ревматизм;
- системная красная волчанка;
- ревматоидный артрит;
- гипертиреоз;
- нарушения свертываемости крови;
- заболевания надпочечников;
- болезнь Мойа-Мойа.
- атеросклероз;
- тромбоз;
- кардиоэмболия, в том числе парадоксальная;
- васкулит;
- разрыв артерии;
- полицитемия, тромбоцитемия;
- системная красная волчанка;
- серповидноклеточная анемия;
- спазмы кровеносных сосудов;
- менингит;
- грибковый васкулит;
- гиперкоагуляция (мутации, синдром антифосфолипидных антител);
- наследственные нарушения обмена веществ (болезнь Фабри, гомоцистинурия, митохондриальные расстройства);
- фибромускулярная дисплазия;
- различные ангиопатии.
Тяжелый атеросклероз и тромбозы взаимосвязаны. Большая часть инфарктов мозга вызвана именно атеросклерозом крупных артерий, в одиночку или с наложением тромбоза. Атеросклероз может распространяться практически на все сосуды мозга. При этом атероматозные бляшки сначала просто откладываются на стенках сосудов, утолщая их, а затем разрушают стенки сосудов, образуя кристаллы холестерина и отложения кальция.
Процесс накопления липидов сопровождается воспалительной реакцией с участием лимфоцитов и макрофагов. Атеросклеротические бляшки приводят к сужению или закупорке просвета сосуда сами по себе или после разрыва и тромбоза. Кристаллы холестерина из разорванных бляшек способствуют эмболизации дистальных сосудов.
Атеросклероз мелких артерий — это распространенное сосудистое поражение, которое встречается в первую очередь у гипертоников и людей с сахарным диабетом. Эта патология затрагивает небольшие проникающие артерии и артериолы, которые берут начало от основания головного мозга и находятся в базальных ганглиях, таламусе, глубоких слоях белого вещества и стволе мозга.
Пораженные сосуды становятся утолщенными, а нормальные составляющие их стенок заменяются однородной стекловидной (гиалиновой) субстанцией, состоящей из коллагена и других белков. В результате просвет сосуда, по которому должна пройти кровь, сужается. Таким образом, удлиняется путь, который крови нужно пройти, чтобы снабдить мозг кислородом.
Ишемия, возникающая в результате этих процессов, приводит к небольшим инфарктам (лакунарные инфаркты) и диффузной потере аксонов и миелина в белом веществе. Кроме того, потеря упругости вследствие разрушения гладких мышц приводит к развитию небольших аневризм и делает сосуды хрупкими. Эти процессы влекут за собой появление микротрещин в сосудах или крупной геморрагии, возникающей спонтанно или после несерьезной травмы.
По мнению некоторых специалистов, эмболия является наиболее частой причиной инфаркта мозга. Большинство эмболий представляют собой фрагменты тромбов, которые находятся в сердце или крупных сосудах.
Условия, вызывающие сердечные эмболии, это: инфаркты миокарда, фибрилляция предсердий, другие аритмии, ревматические болезни сердца, бактериальный и небактериальный эндокардит, протезирование клапанов, пролапс митрального клапана, мерцательная миксома, кальцинирование колец митрального клапана и кардиомиопатия.
Реже причинами эмболии являются жир, воздух и опухолевые эмболы. В отличие от атеротромботических инфарктов, которые могут развиваться в течение нескольких часов или дней, эмболические инфаркты имеют резкое начало.
На самом деле причины, по которым развивается та или иная форма мозгового инфаркта, являются в большей степени последствиями различных патологических состояний организма человека.
Но среди основных причин инсульта выделяются:
- атеросклеротические изменения;
- наличие тромбоза в венах;
- систематическая гипотензия;
- заболевание височным артериитом;
- поражение крупных интракраниальных артерий (заболевание Мойа-Мойа);
- субкортикальная энцефалопатия хронического характера.
Курение провоцирует тромбоз, поэтому вредная привычка обязательно должна быть забыта при подозрении проблем со здоровьем.
Прием гормональных контрацептивов тоже несколько увеличивает риск инфаркта мозга.
Энурез представляет собой неконтролируемое мочеиспускание, которое происходит, как правило, в ночное время во время сна. Среди детей это заболевание встречается очень часто, что объясняется особенностями психологии, развития организма детей по сравнению со взрослым организмом. Однако, как бы там ни было, заболевание нужно лечить.
Классификация и отличия
В зависимости от причин, повлекших за собой мозговой инфаркт, специалистами принято различать несколько его форм:
- Атеротромботическая;
- Кардиоэмболическая;
- Гемодинамическая ;
- Лакунарная;
- Гемореологическая.
Рассмотрим каждую из разновидностей.
Атеротромботический
Атеротромботическая форма ишемического инсульта развивается при атеросклерозе крупных или же средних церебральных артерий.
Для данной формы инфаркта мозга характерно поэтапное развитие. Симптоматика заболевания медленно, но верно нарастает. С момента начала развития заболевания до начала проявления ярко выраженных симптомов может пройти достаточно много дней.
Кардиоэмболитический
В отличии от предыдущей формы, инфаркт мозга, вызванный тромбозом мозговых артерий, происходит неожиданно, при бодрствовании больного.
Наиболее типичной зоной поражения этого типа заболевания считается область кровоснабжения средней артерии мозга.
Гемодинамический
Случается на фоне резкого понижения давления или же как следствие внезапного уменьшения минутного объема сердечных полостей. Приступ гемодинамического инсульта может начаться как резко, так и по нарастающей.
Лакунарный
Возникает при условии поражений средних перфорирующих артерий. Считается, что лакунарный инсульт часто происходит при высоком артериальном давлении больного.
Очаги поражения локализуются преимущественно в подкорковых структурах головного мозга.
Гемореологический
Данная форма инсульта развивается на фоне изменений нормальных показателей кровесвертываемости.
Также инфаркты разделяются и на классификацию по области локализации пораженного участка. Больной может иметь повреждения:
- в зоне внутренней стороны сонной артерии;
- в главной артерии, а также в различных позвоночных и их отходящих ветвях;
- в области артерий мозга: передняя, средняя или задняя.
Клиническая картина и симптомы
В головном мозгу тромбоз может быть двух видов:
- Венозный тромбоз.
- Артериальный тромбоз.
Первый вид – тромб в венах в синусах твердой мозговой оболочки – редкий вариант инсульта, в основе которого лежит нарушение оттока венозной крови из венозных коллекторов. Симптомы развивается в течение 1-2 дня. Клиническая картина
- Повышение внутричерепного давления из-за избыточного скопления венозной крови. Гипертензионный синдром проявляется головными болями распирающего характера, тошнотой и рвотой, реже наблюдается снижение остроты зрения.
- Судорожный синдром. Они появляются из-за недостатка кислорода и скопления продуктов обмена веществ. Обычно это локализированные судороги в конечностях.
- Гемипарез – снижение мышечной силы на одной стороне тела, например, в левой руке и ноге.
Клиническая картина тромбоза кавернозного синуса:
- Повышается температура тела.
- Головные боли.
- Судорожные припадки.
- Расстройство сознания, вплоть до коматозного состояния.
- Выпячивание глаз из-за повышения внутричерепного давления.
Второй вариант – образование тромба в артериях. Это приводит к ишемическому инсульту – недостатку артериальной крови в тканях головного мозга. Как правило, тромботический инсульт возникает на из-за поражения сосудов атеросклеротическими бляшками, которые повреждают артерии среднего и крупного калибра.
ПОДРОБНОСТИ: Состояние после инфаркта — СердцеКлиническая картина атеротромботического инсульта развивается постепенно в течение нескольких дней. Часто первые симптомы появляются во сне, а самому инсульту предшествуют транзиторные ишемические атаки – кратковременное обратимое нарушение кровообращения. Перед дебютом острой патологии у 70-80% пациентов повышается артериальное давление.
Клиническая картина инсульта состоит из общемозговых симптомов и дефицитарной неврологической симптоматики, которая определяется локализацией нарушения кровообращения.
Первая группа симптомов – общемозговые признаки:
- острая головная боль;
- нарушение сознания: пациент оглушенный, отвечает на вопросы с задержкой; возможна потеря сознания;
- тошнота, рвота;
- головокружение;
- болевые ощущения в глазах;
- редко наблюдаются судороги;
- вегетативная симптоматика: быстрый прилив тепла, потливость, дрожь в пальцах, сухость во рту, ощущение сильного сердцебиения.
Вторая группа симптомов – специфические неврологические. Они зависят от того, в каком месте закупорилась артерия:
- Сонная артерия. Развивается слепота, полностью утрачивается мышечная сила либо на одной стороне тела, либо в одной конечности (геми- и моноплегия).
- Передняя ворсинчатая артерия. Расстраивается речь, появляется гемипарез (частичная утрата мышечной силы на одной стороне тела), слепота.
- Передняя мозговая артерия. Возникает апатия, снижается воля и мотивация, нарушается ходьба. Появляется психиатрическое расстройство – персеверация – больной непрестанно повторяет фразу или слово.
- Средняя мозговая артерия. Гемиплегия, снижение чувствительности, нарушение речи, нарушение тактильного распознавания предметов.
- Задняя мозговая артерия. Нарушение памяти, нарушение речи, снижение чувствительности на одной стороне тела и гемипарез.
За несколько дней до закупорки пациенты могут ощущать головную боль, онемение конечностей, головокружение. Состояние продолжает ухудшаться, наблюдается афазия – нарушение или отсутствие речи, возникает паралич конечностей.
Снижаются рефлексы сухожилий, могут проявляться патологические, несвойственные здоровому человеку рефлексы, ослабевают мышцы, возникает отечность, происходит дистрофия тканей суставов (артропатия), сопровождающаяся выраженной болью, нередко затруднено сгибание или разгибание конечностей (контрактура).
Виды инфаркта мозга
В зависимости от этиологии и локализации выделяют следующие формы:
- Атеротромботическая. Основной причиной такого поражения является атеросклероз. Атеротромботический инфаркт головного мозга встречается чаще других (около 70% от всех случаев патологии), поражает преимущественно пожилых женщин.
- Кардиоэмболическая. Инфаркт мозга, вызванный тромбозом мозговых артерий. Эта форма нарушения церебрального кровообращения развивается на фоне сердечных поражений, сопровождающихся пристеночными тромбами.
- Гемодинамическая. Развивается вследствие резкого снижения артериального давления. Приступ гемодинамического инфаркта может развиваться резко, на фоне хорошего самочувствия человека.
- Лакунарная. Составляет приблизительно 20% от всех случаев патологии. Характеризуется развитием небольшого (до 2 см) некротического очага в глубоких тканях полушарий головного мозга или в стволовом отделе. Причиной такого поражения является закупорка мелких церебральных артерий. Нередко на месте некроза образуется киста с жидкостью, которая не оказывает негативного влияния на состояние функционирование мозга.
- Гемореологическая. Такая форма инфаркта является следствием нарушения работы свертывающей системы крови. Часто поражает сразу несколько артерий, вызывая обширный очаг некроза. Требует немедленной комплексной терапии тромболитиками и антикоагулянтами.
Существуют следующие виды инфаркта мозга:
- Инфаркт мозга, вызванный тромбозом прецеребральных артерий.
- Инфаркт мозга, вызванный эмболией прецеребральных артерий.
- Инфаркт мозга, вызванный тромбозом мозговых артерий.
- Инфаркт мозга, вызванный эмболией мозговых артерий.
- Инфаркт мозга, вызванный тромбозом вен мозга.
- Непиогенный инфаркт мозга (без нагноения).
Симптоматика различных видов инфаркта мозга в целом схожа, поэтому в данном обзоре будут рассмотрены общие симптомы и методы лечения заболевания. Оптимальную схему лечения, которую можно применить для конкретного подвида инфаркта мозга, определяет, как правило, лечащий врач. Лечение назначается после комплексного обследования у таких специалистов: невролог, хирург, эпидемиолог и терапевт.
Гемореологический
Нарушение мозгового кровообращения относится к сосудистым заболеваниям, начальными проявлениями которых являются нарушение памяти, головная боль, шум в ушах и головокружение. Часто повторяющиеся симптомы говорят о развитии патологии. Первопричиной нарушений кровообращения головного мозга может стать ряд заболеваний.
Заболевание подразделяется на:
- острое (инсульты, гипертоническая энцефалопатия);
- хроническое (дисциркуляторная энцефалопатия);
- транзиторные ишемические атаки.
Преходящее нарушение мозгового кровообращения возникает в результате ишемической атаки. Характерным признаком патологии является острое развитие неврологических симптомов и их стихание в течение суток. Патология вызвана временной закупоркой сосудов головного мозга оторвавшимся тромбом, который сформировался в сердце или в крупном сосуде мозга.
Основные симптомы при нарушении кровотока в бассейне сонной артерии:
- паралич половины тела;
- нарушение чувствительности половины тела;
- нарушение речи и зрения.
Эта симптоматика обусловлена патологией в вертебробазилярном бассейне.
Продолжительность симптомов при транзиторных атаках редко превышает несколько десятков минут. При гипертоническом кризе у больного резко возникает головная боль, оглушение, шум в ушах и боль в глазах. В редких случаях могут быть эпилептические припадки или психомоторное возбуждение. При ишемических атаках на фоне гипертонического криза у больного краснеет лицо, наблюдается повышенная потливость.
Причины ишемической атаки могут иметь отношение к дегенеративным заболеваниям позвоночника. Основной фактор — нарушение кровотока в позвоночных артериях. При такой патологии, как остеохондроз, любое длительное неудобное положение или резкий поворот головы может вызвать кратковременное нарушение мозгового кровообращения.
Позже функции организма восстанавливаются, но остаются небольшие очажки выпадения нервных клеток или участки некроза. Однако такое состояние говорит о том, что у больного вскорости может произойти инфаркт миокарда или инсульт. При несвоевременном обращении к врачу и отсутствии проведения диагностики последующая ишемическая атака может закончиться опасной мозговой катастрофой (инсультом).
Мозговой инсульт
Инсульт, или острое нарушение мозгового кровообращения, возникает внезапно с развитием стойких неврологических симптомов. По течению патологии выделяют прогрессирующие и завершившиеся инсульты. Для прогрессирующего течения характерно нарастание симптомов. Завершившиеся инсульты головного мозга характеризуются стабилизацией симптомов после пика их развития.
Стадии
Тяжесть поражения и клинические проявления зависят от диаметра закупоренного или разорвавшегося сосуда, его локализации. Условно патологический процесс разделяют на несколько стадий:
- Полное перекрытие просвета сосуда тромбом, атеросклеротической бляшкой или разрыв артерии.
- Нарушение трофики церебральных тканей.
- Разрушение и размягчение структуры нейронов (функциональных нервных клеток), их гибель.
- Образование зоны некроза, т.е. необратимые изменения в структуре церебральной ткани, что влечет за собой нарушение моторных, когнитивных функций.
Симптомы нарушения мозгового кровообращения начинают проявляться сразу после первой стадии патологического процесса. При своевременной медицинской помощи (госпитализация, прием антикоагулянтов и т.д.), которая восстановит кровоснабжение тканей и клеток, дальнейшего развития патологии не произойдет, осложнения, последствия апоплексического удара будут минимальными.
Официальная медицина различает 4 стадии течения болезни.
Первая стадия — острое течение заболевания. Острая фаза инсульта длится три недели с момента удара. Свежие некрозные изменения в головном мозге формируются первые пять суток после приступа.
Первая стадия является наиболее острой из всех существующих. В этот период цитоплазма и кариоплазма сморщиваются, отмечаются симптомы перифокальной отечности.
Вторая стадия — период раннего восстановления. Длительность данной фазы — до полугода, на протяжении которого происходят паннекрозные изменения в клетках.
Нередко случается возвратный процесс неврологодефицита. Близ места локализации пораженного очага начинает налаживаться кровообращение.
Третья стадия — период позднего восстановления. Длится с полугода до года после инфаркта головного мозга. За это время в мозгу больного развиваются глиальные рубцы или различного рода кистозные дефекты.
Четвертая стадия — период остаточных проявления инфаркта. Начинается через 12 месяцев после удара и может продолжаться до конца жизни больного.
Симптомы и признаки
Инсульт в подавляющем большинстве случаев сразу дает о себе знать: у человека резко начинаются невыносимые головные боли, которые чаще всего затрагивают только одну сторону, кожные покровы лица во время приступа приобретают ярко выраженный красный оттенок, начинаются судороги и рвотные позывы, дыхание становится с хрипотой.
Примечательно, что судороги затрагивают ту же сторону тела, какую сторону мозга поразил инсульт. То есть если место локализации поражения находится с правой стороны, то судороги будут более выражены на правой стороне тела и наоборот.
Однако бывают случаи, когда приступ как таковой вообще отсутствует, и лишь спустя какое то время после инсульта, о котором больной мог и не подозревать, ощущается онемевание щек или рук (какой то одной), меняется качество речи, падает острота зрения.
Потом человек начинает жаловаться на слабость в мышцах, тошноту, мигрени. В таком случае заподозрить инсульт можно при наличии ригидности затылочных мышц, а также по чрезмерном мышечном напряжению ног.
Симптомы ишемии головного мозга
Клиническая картина патологии зависит от этиологии, локализации и объема некротического изменения церебральной ткани. К общим симптомам относят:
- слабость;
- потерю сознания;
- онемение пораженной половины тела;
- тошноту;
- рвоту;
- потерю чувствительности в конечностях;
- нарушение речи, слуха;
- головную боль;
- нарушение ориентации во времени и пространстве;
- сонливость;
- головокружение.
- В каких сосудах головы может произойти тромбоз
- Артериальный тромбоз
- Симптомы ОНМК при тромбозе артерий головы
- Лечение тромбоза артерий головы
- Тромбоз вен головы
- Тромбоз венозных синусов
Любые нарушения кровотока в головном мозге или рядом находящихся тканях представляют серьезную угрозу здоровью. Одной из основных причин нарушения кровообращения, следовательно, питания различных мозговых структур, является тромбоз сосудов головного мозга. В зависимости от локализации участка тромбообразования и типа сосудов, где происходят патологические изменения, проявления тромбоза могут сильно отличаться.
Тромбоз сосудов головного мозга
Тромбообразование может произойти в таких кровеносных структурах:
- артерии;
- венозные синусы;
- вены.
Механизм тромбообразования, степень выраженности симптомов нарушенного кровообращения, общие признаки при полной или частичной закупорке данных сосудов отличаются. В одних случаях превалируют септические признаки, в других – неврологические. Что является причиной тромбоза и как выглядит клиническая картина в каждом из перечисленных случаев, рассмотрим далее.
Тромбообразование в кровеносных структурах головы
Артериальный тромбоз
Причиной нарушения проходимости артерий, питающих головной мозг, могут быть следующие явления:
- атеросклеротические изменения;
- воспалительные процессы;
- тромбоэмболии кардиального происхождения.
Что бы ни было причиной нарушения проходимости, проявления этого состояния характеризуются симптомами нарушенного мозгового кровообращения, которые можно наблюдать при ишемических инсультах.
По сути, артериальный тромбоз и есть причина ишемии (недостаточности кровообращения). По этой причине ишемический инсульт и тромбоз мозговых артерий разделяют условно, так как часто истинную причину нарушения кровотока установить не удается. Только по косвенным клиническим проявлениям можно предположить, вследствие чего наступила недостаточная проходимость сосуда.
Артериальный тромбоз
При внечерепном (экстракраниальном) образовании артериальной непроходимости состояние может протекать бессимптомно или с незначительными преходящими неврологическими признаками нарушения мозгового кровотока. В данной ситуации срабатывает механизм коллатерального (обходного) кровообращения, когда функцию непроходимого сосуда берут на себя другие артерии. По этой причине ишемия выражена слабо и быстро компенсируется.
ПОДРОБНОСТИ: Дополнительные анализы крови при инфаркте миокарда (ИМ)Когда же тромбоз сосудов головного мозга происходит итракраниально, то есть в артериях, которые проходят внутри черепа, клиническая картина в большинстве случаев соответствует симптоматике инсульта, наступившего следствие ишемии.
Образование артериальной непроходимости
Зачастую выраженным проявлениям инсульта предшествуют симптомы, являющиеся предвестниками. Могут проявляться такие признаки начинающегося недостатка кровоснабжения участка мозга:
- головная боль;
- сонливость;
- головокружение;
- преходящие нарушения зрения;
- временные нарушения двигательных и чувствительных функций, локализация которых зависит от нахождения очага начинающейся ишемии.
Если подобные нарушения возникают при компенсированных артериальных сосудах, может все закончиться незначительными нарушениями. Кровообращение восстанавливается за счет коллатералей, и симптомы, предшествующие инсульту, проходят.
В большинстве же случаев, особенно когда сосуды не способны адекватно реагировать на изменение ситуации вследствие атеросклеротических изменений, развивается клиника острого нарушения мозгового кровотока (ОНМК) по ишемическому типу.
Головная боль — симптом нарушения мозгового кровотока
При подобных состояниях различают два комплекса симптоматики:
- неврологический;
- общемозговой.
Первый выражен неврологическими чувствительными и двигательными нарушениями. Второй же характеризуется нарушением сознания, способности мыслить.
Общемозговые симптомы при тромбозе артерий, питающих мозг, выражены незначительно или отсутствуют. То есть, какой бы ни была тяжесть неврологических проявлений, больной остается в сознании, психика при этом не нарушена. В некоторых случаях могут проявиться такие нарушения:
- дезориентация разной степени выраженности;
- чувство оглушенности;
- сильно выраженная сонливость;
- медленное, спутанное мышление.
Общемозговые симптомы при тромбозе артерий
Лишь при обширных очагах ишемии могут наблюдаться более тяжелые нарушения сознания.
Неврологические симптомы выражены отчетливо. Их набор и тяжесть напрямую зависят от локализации зоны ишемии, степени недостаточности кровообращения, обширности патологического процесса.
На основе анализа неврологических нарушений происходит определение очага ишемического поражения того или иного участка мозга и постановка диагноза ОНМК. Выяснить истинную причину недостаточности кровообращения можно только с помощью дополнительных инструментальных методов обследования.
При достоверном установлении факта тромбоза артерии, что стал причиной ОНМК, назначается антикоагулянтное, а также тромболитическое лечение. В остальном лечение не отличается от такового при острых нарушениях кровотока в головном мозге. Назначаются препараты, расширяющие мозговые сосуды (эуфиллин), ноотропные средства (лекарственные формы, содержащие пирацетам, аминалон).
Тромбоз вен головы
Рост тромбов в поверхностных венах головы чаще всего связан с воспалением ее стенок, то есть тромбофлебитом. При венозном тромбозе обычно неврологические симптомы сочетаются с признаками воспаления. Для этой патологии характерна перманентность неврологической симптоматики в остром периоде, когда одни признаки появляются, другие исчезают.
Выражены общемозговые симптомы. В острой фазе заболевания возникают такие нарушения:
- психомоторное возбуждение;
- сильные головные боли, сопровождающиеся рвотой;
- судороги;
- спутанность сознания.
Однако нарушенный отток в большинстве случаев быстро восстанавливается за счет большого количества венозных анастомозов (соустий). Если заболевание не осложнено обширным воспалением, неврологическая и общемозговая симптоматики могут пройти самостоятельно.
Нарушение мозгового кровотока
Лечение ситуативное и зависит от количества сопутствующих тромбозу головных вен патологических факторов. В большинстве случаев лечение направлено на купирование проявлений тромбофлебита или микробного воспаления, если таковое является причиной закупорки вен.
Это состояние характеризуется тяжелым течением и, зачастую, неблагоприятным прогнозом. Тромбы во внутричерепных венозных синусах возникают вследствие попадания в них инфицированных сгустков (эмболов) посредством эммисарных вен. Источником септических эмболов являются гнойные воспалительные очаги. Таковыми могут быть:
- гаймориты и этмоидиты (воспаления пазух носа);
- фурункулы на коже лица и головы;
- гнойные воспаления среднего уха (отиты).
Гайморит — причина образования тромба во внутричерепных венозных синусах
Симптомы заболевания тяжелые и ярко выраженные. Преобладают признаки септического процесса, такие как:
- высокая температура непостоянного характера (гектического типа);
- обильное потоотделение;
- землистый цвет кожи;
- желтушность склер;
- сильнейшие головные боли;
- спутанность сознания, бред на высоте подъема температуры.
Местная симптоматика отражает нарушенный венозный отток, локализация которой зависит от того, какой синус закупорен тромбом. При тромбозе кавернозного синуса это верхняя часть лица. Если тромбом облитерирован сигмовидный синус, отечность, боль и другие признаки венозного застоя наблюдаются выше и сзади от уха.
Высокая температура — симптом септического процесса
Лечение тромбоза венозных синусов проходит в условиях палаты интенсивной терапии или реанимации. Первоочередной задачей является купирование септического процесса, для чего назначается интенсивная антибиотикотерапия. Часто для санации первичных очагов инфекции и закупоренных гнойным содержимым синусов проводятся оперативные вмешательства.
Симптомы инфаркта мозга определяются тем, насколько сильно была повреждена определенная часть головного мозга.
Если инфаркт происходит в первичной моторной коре, развивается контралатеральный гемипарез.
Для локализации инфаркта в стволе мозга характерны такие симптомы:
- синдром Валленберга;
- синдром Вебера;
- синдром Миллард-Габлера;
- синдром Бенедикта.
Инфаркты мозга приводят к слабости и потере чувствительности одной или обеих сторон тела.
Физический осмотр области головы показывает такие симптомы:
- аномальное расширение зрачков;
- интенсивная реакция на свет;
- отсутствие движения глаз в ответ на раздражитель.
- невнятная речь;
- афазия;
- обморок;
- одышка;
- паника;
- бледность;
- усиление рефлексов;
- повышение чувствительности.
Основными факторами риска развития инфаркта головного мозга являются:
- высокое кровяное давление;
- сахарный диабет;
- курение;
- ожирение;
- дислипидемия.
Американская ассоциация сердца (ASA) рекомендует контролировать эти факторы риска в целях предотвращения инфаркта головного мозга.
Является ли инфаркт мозга тромботическим или тромбоэмболическим, может сказать эксперт после изучения патофизиологических показателей и наблюдения основных симптомов заболевания.
При тромботическом ишемическом инфаркте тромбы блокируют кровоток. Тромб формируется, когда эндотелий активируется различными сигналами, что приводит к агрегации тромбоцитов в артериях. Этот сгусток тромбоцитов взаимодействует с фибрином, получается тромб. Этот тромб увеличивается, приводя к стенозу артерии.
Диагностика инфаркта мозга, вызванного тромбозом мозговых артерий
Для назначения результативного лечения, врачу необходимо оценить степень поражения головного мозга, его характер и расположение некротического очага. При подозрении на инфаркт церебральных тканей назначают следующие инструментальные и лабораторные исследования:
- Магнитно-резонансную (МРТ), компьютерную томографию (КТ). Исследование помогает точно определить наличие поражения, его локализацию, размеры.
- Допплерографию сонных артерий. Благодаря этому исследованию оценивают проходимость сонных артерий, выявляют наличие тромбов.
- Анализ на биохимический состав крови. Показывает общее состояние организма (печени, почек и др.).
- Анализ ликвора (спинномозговой жидкости). Помогает определить стадию инфаркта, характер и вероятную причину.
- Коагулограмму. Проводится для выявления нарушений в свертывающей системе крови.
- Церебральную ангиографию. Выявляет наличие спазмов, тромбов мозговых артерий, их расположение, характер.
Тромбообразование и склонность к нему организма можно проверить с помощью таких методов:
- Тромбоэластография. Исследование в графическом способе регистрирует процесс свертывание крови и фибринолиза.
- Тест генерации тромбоцитов. Метод оценивает состояние системы свертываемости крови, а именно, его факторы свертывания.
- Тест тромбодинамики. Эта проверка сосудов на тромбы выявляет склонность организма к гипер- и гипокоагуляциии. То есть вероятность образования тромбов.
- Нейровизуализация. Тромб можно увидеть на магнитно-резонансной томографии в режиме контрастирования.
В лечении тромбов применяются такие группы препаратов:
- Антикоагулянты. Это медикаментозные средства, которые подавляют свертывающую систему крови, уменьшают вероятность образования тромбов и препятствуют формированию эмбола. Препараты: варфарин, гепарин, дикумарин, гирудин. Антикоагулянтное действие также оказывают препараты, которые не относятся к этой группе лекарственных средств. Наиболее популярный – аспирин (ацетилсалициловая кислота).
- Тромболитики. Это препараты, действие которых прямо направлено на рассасывание тромба. Эти средства активируют фибринолиз. Применяются в случае, когда тромб уже образовался. Препараты: стрептокиназа, тенектеплаза.
- Антиагреганты. Средства действуют на промежуточные процессы коагуляции, подавляя слипание тромбоцитов между собой. Таким образом антиагреганты не дают мелким тромбам образоваться в один большой. Препараты: клопидогрель, индобуфен, дитазол, тиклопидин.
В области хирургии применяется эндоваскулярные операции, которые проводятся на сосудах с целью удаления тромба и восстановления нормального кровотока. Также применяются методики шунтирования, когда создается дополнительный сосуд, по которому кровь пойдет в обход закупоренной артерии.
Источники: http://varikoza-med.ru/lechenie/tromboz-srednej-mozgovoj-arterii/, http://www.medicinform.net/nevro/nevro_pop39.htm, http://sortmozg.com/zabolevaniya/tromboz-sosudov-golovnogo-mozga
Для установления точного диагноза и назначения эффективного лечения, используются несколько исследований: МРТ, КТ, ЭЭК, КТГ, допплерография сонной артерии.
Помимо этого, больному назначается сдача анализа на биохимический состав крови, а также анализ крови на ее свертываемость (коагулограмма).
Важно заметить начало болезни, чтобы как можно скорее предотвратить необратимые последствия в мозге.
Существуют первые признаки, свидетельствующие об образовании тромба в сосудах головного мозга и нарушении кровотока:
- паралич конечностей;
- непроизвольные движения;
- неконтролируемая мимика;
- нарушение или отсутствие речи;
- увеличение одного зрачка на пораженной стороне;
- приглушение или отсутствие болевых ощущений.
Экстренная диагностика наиболее эффективна при использовании компьютерной томографии, которая позволяет выявить инфаркт, отличить его от кровоизлияния.
Также применяется магнитно-резонансная терапия, которая дает возможность исследовать сосуды.
Успешное устранение тромбоза более, чем на 70% снижает вероятность повторных инфарктов
В случае отсутствия современных диагностических аппаратов проводится пункция спинного мозга и берется на анализ спинномозговая жидкость (ликвор). Наличие примесей в ней крови означает, что произошло кровоизлияние в мозг.
Доплерография или дуплексное сканирование применяется для исследования сонных артерий. Наиболее эффективным методом является ангиография церебральных артерий — обследование сосудов путем введения в них рентгеноконтрастного вещества, которое позволяет обнаружить локализацию тромбоза, оценить степень закупорки просвета.
Последний метод диагностики используется строго по показаниям. Всегда есть риск повреждения катетером, через который вводят вещество, сосудов, что может привести к инсульту.
Инфаркт головного мозга — что это такое и насколько опасно, как выявить и вылечить в короткие сроки
В последнее десятилетие, подобно средствам для лечения инфаркта миокарда, средства для лечения инфаркта головного мозга входят в часть профилактической терапии.
Если инфаркт мозга вызывается тромбом, лечение должно быть направлено на устранение засора, расщепление тромба (тромболизис) или механическое удаление, то есть, тромбоэмболию. Чем быстрее будет восстановлен кровоток мозга, тем меньше мозговых клеток погибнет.
Фармакологический тромболизис с тканевым активатором препарата плазминогена (ТАП) применяется для растворения тромба и разблокирования артерии. Еще один способ лечения — удаление тромба. Такая процедура проводится во время введения катетера в бедренную артерию, Катетер направляется в мозг, развертывая штопорообразные устройства, удерживающие тромб, который затем извлекается из организма.
Ангиопластика и стентирование рассматриваются как возможные варианты лечения острой церебральной ишемии. В систематическом обзоре шести исследований с участием в общей сложности 300 пациентов, черепное стентирование при симптоматическом внутричерепном стенозе артерии было успешным в 90-98% случаев.
Если во время диагностики был зафиксирован стеноз сонной артерии, и пациент имеет остаточную функцию в пораженной стороне мозга, каротидная эндартерэктомия (хирургическое удаление стенозной области) может снизить риск рецидива. Однако процедура является эффективной только в том случае, когда выполняется в течение 8 первых часов после инфаркта головного мозга.
ПОДРОБНОСТИ: Питание после инфаркта миокарда ⋆ Лечение СердцаКаротидная эндартерэктомия также проводится, чтобы уменьшить риск развития инфаркта головного мозга при симптоматическом стенозе сонных артерий.
При частичной потере тканей головного мозга и сохранении дееспособности пациентам рекомендуют такие методы лечения:
- физиотерапию;
- логопедию;
- тренировку когнитивных навыков;
- йогу;
- физические упражнения;
- поддержание здорового веса;
- соблюдение диеты и режима сна.
Мозг человека является по-настоящему уникальным органом. Все жизненные процессы контролируются именно им.
Но, к сожалению, мозг очень уязвим ко всякого рода повреждениям и даже кажущиеся незначительными изменения в его работе могут привести к серьезным и необратим последствиям.
Поговорим об инфаркте головного мозга — что это такое и как проявляется ишемический инсульт.
Инфаркт мозга — это неотложное состояние, которое требует немедленной госпитализации.
В условиях стационара главной целью лечения является восстановление кровообращения в головном мозге, а также предупреждение возможных повреждений клеток. В первые часы после начала развития патологии, пациенту назначают особые препараты, действие которых направлено на растворение тромбов.
С целью торможения процесса роста уже имеющихся тромбов и предотвращения появления новых, применяются антикоагулянты, которые снижает степень свертываемости крови.
Еще одна группа препаратов, которые эффективны при лечении инсульта — антиагреганты. Их действие направлено на склеивание тромбоцитов. Эти же медикаменты применяются и для предотвращения повторных приступов.
Промывание носовой пазухи под общей анестезией обычно проводится только тогда, когда другие терапевтические меры, которые обычно успешно освобождают пазуху от потенциально инфекционной слизи, в чем и состоит проблема, терпят неудачу. Инфекция также способна распространиться из пазухи на окружающую ткань, что может привести через прогрессивную контанацию к образованию абсцесса в мозге.
Инфаркт мозга, вызванный тромбозом мозговых артерий, требует экстренной госпитализации больного. Терапию необходимо начинать в течение первых часов после приступа – это значительно повышает шансы сохранить пациенту жизнь.
Снижение способности крови к свертыванию в первые два часа, применение медикаментов, разжижающих кровь, позволяет существенно снизить риск паралича, а также других серьезных осложнений. Однако, при кровоизлияниях в мозг, введение этих препаратов противопоказано.
Лечение заключается в систематической терапии:
- стабилизация кислотно-щелочного баланса крови;
- восстановление кровообращения мозга;
- насыщение кислородом крови, путем применения антигипоксических препаратов;
- устранение дыхательной недостаточности;
- понижение кровяного давления.
Последствия инфаркта миокарда у женщин разного возраста перечислены в этой вот статье.
По показаниям может понадобиться применение хирургических методов лечения. Закупорка сонной артерии – показание к операции.
В некоторых случаях хирургическое вмешательство необходимо для того, чтобы понизить внутричерепное давление, привести в норму церебральный кровоток, увеличить перфузионное давление и снабжение клеток мозга кислородом.
Назначаются дегидратационные препараты, мочегонные средства для устранения из организма избыточного количества воды. Обязательно проводится терапия антикоагулянтами – препаратами, снижающими свертываемость крови, применяют фибринолитические лекарства, способствующие рассасыванию тромбов, препятствующие их образованию.
Пациент продолжает принимать лекарства, уменьшающие отек, на протяжении нескольких дней.
Важнейшим этапом после оказания неотложной помощи и нормализации кровотока является период восстановления.
Реабилитация заключается в следующих действиях:
- контроль стабильного функционирования желудочно-кишечного тракта, мочевыводящей системы, сердечного ритма;
- поддержание стабильности артериального давления, частоты сердечных сокращений, дыхания;
- восстановление речи;
- возвращение мышечного тонуса;
- постепенное возвращение двигательной активности больного.
Также необходима моральная поддержка членов семьи, которая не даст человеку впасть в депрессию, потерять смысл жизни.
При необходимости лучше воспользоваться помощью специалиста – психолога, который профессиональными методами поможет вернуть пациенту позитивный настрой и веру в успешное выздоровление
Описание
Мозг человека состоит из высокоспецифичной ткани, имеющей постоянную потребность в большом количестве кислорода, недостаток которого вызывает негативные изменения.
Распространенность
Ишемический инфаркт головного мозга является одним из самых распространенных заболеваний в мире. В возрасте до 40 лет он встречается редко, в среднем на 100 человек он бывает 4 раза. После 40 эта цифра существенно увеличивается и составляет уже 15 процентов населения.
Люди, перешагнувшие пятый десяток, еще чаще страдают от последствий этого заболевания — 30%. После 60 лет инфаркт головного мозга случается уже у 50 % человек.
Первая помощь
Важное значение при инфаркте мозга имеет первая помощь пострадавшему. При правильных и своевременных мерах можно значительно уменьшить риск летального исхода и опасных осложнений. Существуют следующие рекомендации по оказанию первой медицинской помощи при инфаркте:
- Уложите пострадавшего на спину, подложите что-нибудь под плечи и голову. Освободите от сдавливающей тело одежды, расстегните пуговицы и ремни.
- При отсутствии сознания, пульса, дыхания немедленно начните реанимационные мероприятия.
- Обеспечьте приток свежего воздуха.
- Сделайте холодный компресс на голову.
- Поверните голову пострадавшего на бок, чтобы предотвратить аспирацию рвотными массами или слюной.
- Немедленно вызовете скорую помощь, указав на наличие симптомов, характерных для инфаркта мозга. В некоторых случаях (при наличии личного автомобиля, близости лечебного учреждения) госпитализацию пациента в больницу рекомендуется осуществить самостоятельно.
- Самостоятельно не давайте пациенту лекарственные средства, т.к. это может ухудшить его состояние.
Первые меры по предупреждению необратимых последствий и летального исхода должны начинаться в первые же минуты после приступа.
Можно ли делать массаж ног при варикозе? Противопоказания при варикозном расширении вен на ногах
Варикоз считается распространенной проблемой.
Заболевание беспокоит людей, которые ведут сидячий образ жизни, подолгу пребывают в стоячем положении, подвергают организм физическим нагрузкам.
О том, можно ли делать массаж ног при варикозе ног и существуют ли какие-то противопоказания для этого, поговорим в этой статье.
- Массаж ног при варикозе
- Виды процедуры
- Правильная техника
- Лимфодренаж при варикозе
- Побочные эффекты
- Противопоказания
- Полезное видео
Последствия
Любой тип инфаркта мозга может вызвать ряд неблагоприятных последствий, который снижают уровень жизни пациента или приводят к инвалидности. К ним относят:
- частичный или полный паралич;
- слабоумие, когнитивные расстройства;
- затруднение глотания;
- нарушение остроты зрения или полная слепота;
- развитие приступов эпилепсии, судорог;
- нарушение функции тазовых органов;
- недержание мочи.
Заболевание крайне опасно. В 40% случаев заканчивается летальным исходом в первые часы после приступа. Однако при своевременно оказанной первой неотложной помощи больной способен не только выжить, но и впоследствии вести нормальную жизнедеятельность.
Последствия мозгового инфаркта могут быть самыми различными, начиная от онемения конечностей, заканчивая полным параличом и даже смертью.
Здесь мы расскажем обо всех этапах реабилитации больных, перенесших инфаркт миокарда.
Дают или нет группу инвалидности при инфаркте миокарда, вы узнаете отдельно.
Симптомы инфаркта мозга, факторы риска
Эмболы являются тромбами, но могут состоять и из других веществ, в том числе жира, например, из костного мозга или сломанной кости, воздуха, раковых клеток или сгустков бактерий. Эмболия также может иметь сердечное происхождение вследствие фибрилляции или атеросклеротической бляшки большой артерии. Газовая эмболия церебральной артерии (например, во время подъема с глубины моря при дайвинге) так же является возможной причиной мозгового инфаркта.
Профилактика
Для того, чтобы избежать инфаркта мозга, необходимо вести здоровый образ жизни, регулярно проходить врачебные осмотры и своевременно лечить хронические заболевания. Для предотвращения развития такой опасной патологии существует ряд рекомендаций:
- Если ваши кровные родственники страдают инфарктами, пройдите комплексное обследование и начните профилактическое лечение препаратами.
- Откажитесь от вредных привычек (курения, алкоголя).
- Избегайте стрессов.
- Соблюдайте режим двигательной активности.
- Ограничьте употребление соли, жирных блюд, копченостей, колбасных изделий.
- Сократите употребление кофе.
- При наличии предрасположенности к гипертензии контролируйте артериальное давление.
Профилактику инфаркта головного мозга и тромбоза сосудов необходимо начинать еще в зрелом возрасте, стараясь вести здоровый образ жизни, а также снизить действие всех негативных факторов, влияющих на эффективную работу сердечно-сосудистой системы.
Головной мозг – важнейший орган, отвечающий за все процессы в организме. Необратимые последствия инфаркта могут полностью лишить человека полноценной жизни, способности двигаться, ходить, разговаривать, чем вызвать серьезные нервные расстройства и депрессию, лишить тяги к жизни.
Инфаркт головного мозга, вызванный тромбозом мозговых артерий – заболевание, требующее немедленного лечения. Эффективность последующей терапии и реабилитационных мероприятий напрямую зависит от оказания первой помощи в течение двух часов после начала инфаркта.
Признаки смерти от инфаркта миокарда и ее симптомы описаны по ссылке.
Описание очагового инфаркта миокарда и его последствий вы найдете вот здесь.
Экстренная терапия повысит шансы не только вернуть человеку все радости жизни, но и возможность прожить еще долгие годы.
Каков прогноз?
Вследствие быстрой гибели функциональных клеток мозга развиваются неврологические нарушения. В зависимости от типа инфаркта, объема некротического очага, поражение может иметь следующие варианты исхода:
- Благоприятный. В этом случае сознание пострадавшего восстанавливается через небольшой промежуток времени (1-2 ч), моторные, когнитивные функции не нарушены.
- Перемежающийся. При своевременной диагностике, доставке в стационар и начатом лечении и реабилитации восстановлению подлежат почти все нарушенные функции. В этом случае часто происходят рецидивы инсульта, присоединяются вторичные патологии дыхательной, сердечно-сосудистой систем. Для поддержания здоровья пациента необходимо врачебное наблюдение, регулярный прием антиагрегантов, жаропонижающих средств, мочегонных препаратов, нормализация и контроль артериального давления.
- Прогрессирующий. Измененные функциональные ткани и клетки мозга не поддаются восстановлению, все лечебные мероприятия направлены на предотвращение ухудшения состояния пациента.
Вероятность смертельного исхода в течение первых недель после поражения, согласно статистике, составляет около 20% при ишемическом типе патологии и приблизительно 55% при геморрагическом. Основными причинами летального исхода при этом являются осложнения (сердечная недостаточность, тромбоэмболия, инфаркт миокарда). Важное значение при этом имеет возраст больного и наличие хронических заболеваний.
Люди, которые перенесли инфаркт мозга, имеют хороший шанс на то, чтобы выздороветь и даже полностью восстановиться. Если в течении 60-ти дней после приступа состояние больного остается стабильным, то это говорит о том, что он сможет вернуться к нормальной жизни уже через год.
Для того чтобы это заболевание не коснулось вас, необходимо придерживаться правильного образа жизни, питания, заниматься физическими упражнениями, избегать стрессовых ситуаций, следить за массой тела, отказать от вредных привычек.
1serdce.ru
Инфаркт головного мозга
Инфаркт головного мозга – это клинический синдром, который выражается в остром нарушении локальных мозговых функций. Длится он более 24 часов, либо приводит к гибели человека за это время. Острое нарушение кровообращения при инфаркте мозга происходит из-за закупорки его артерий, что провоцирует гибель нейронов в том участке, который питается этими артериями.
Инфаркт головного мозга также называют ишемическим инсультом. Эта проблема является весьма актуальной в современном мире, так как по причине инфаркта мозга ежегодно повсеместно умирает огромное количество людей. Летальность при ишемическом инсульте составляет 25%, в течение года погибает еще 20% больных, а 25% из выживших людей остаются инвалидами.
Содержание:
Симптомы инфаркта головного мозга
Симптомы инфаркта головного мозга зависят от того, где локализован очаг поражения.
Тем не менее, можно выделить общие симптомы этого патологического процесса, среди которых:
Головная боль;
Потеря сознания, иногда может развиваться кома;
Головокружение;
Нарушения функционирования тазовых органов;
Боль в глазных яблоках;
Чувство жара;
Сухость во рту;
Тошнота и рвота на фоне выраженной головной боли;
Судороги (присутствуют не всегда).
Если очаг инфаркта головного мозга локализуется в правом полушарии, то характерна следующая клиническая картина:
Полная обездвиженность (гемипарез) или значительное снижение силы (гемиплегия) левых конечностей;
Пропадает либо резко снижается чувствительность в левой половине тела и лица;
Нарушения речи будут наблюдаться у левшей. У правшей нарушения речи развиваются исключительно при поражении левого полушария. Больной не может воспроизводить слова, но осознанные жесты и мимика сохраняются;
Лицо становится ассиметричным: левый уголок рта опускается вниз, носогубная складка сглаживается.
В зависимости от того, какая половина мозга повреждена, симптомы мозгового инфаркта будут наблюдаться с противоположной стороны. То есть, если очаг поражения располагается в левом полушарии, то будет страдать правая половина туловища.
Если инфаркт мозга развивается в вертебробазилярном сосудистом бассейне, то симптомы у больного наблюдаются следующие:
Головокружение, которое нарастает при запрокидывании головы назад;
Страдает координация, наблюдаются расстройства статики;
Имеются нарушения со стороны движения глазных яблок, ухудшается зрение;
Отдельные буквы человек произносит с трудом;
Появляются проблемы с проглатыванием пищи;
Речь становится тихой, в голосе появляется хрипота;
Паралич, парез, нарушение чувствительности конечностей будут наблюдаться со стороны, противоположной очагу поражения.
Стоит отдельно рассмотреть симптомы инфаркта мозга в зависимости от того, какая именно мозговая артерия оказывается повреждена:
Передняя мозговая артерия – неполный паралич ног, возникновение хватательных рефлексов, нарушения движений глаз, моторная афазия;
Средняя мозговая артерия – неполный паралич и расстройство чувствительности рук, а также нижней половины лица, сенсорная и моторная афазия, латерофиксация головы;
Задняя мозговая артерия – зрительные нарушения, больной понимает речь другого человека, сам может говорить, но большинство слов он забывает.
В тяжелых случаях происходит угнетение сознания и человек впадает в кому, которая может возникнуть при поражении любого отдела головного мозга.
Причины инфаркта головного мозга
Выделяют следующие причины инфаркта головного мозга:
Атеросклероз. Он развивается у мужчин раньше, чем у женщин, так как в молодом возрасте женские сосуды от атеросклеротических поражений оберегаются половыми гормонами. Раньше всего поражаются коронарные артерии, затем каротидные, а впоследствии и система кровоснабжения головного мозга;
Гипертония. Усиливает атеросклероз и нарушает адаптационные реакции артерий мягкая гипертония (давление до 150/100 мм рт. ст.), которая является наиболее опасной;
Болезни сердца. Так, люди, перенесшие инфаркт миокарда имеют высокие риски развития инфаркта мозга. У 8% пациентов после инфаркта миокарда ишемический инсульт разовьется в течение первого месяца, а у 25% пациентов – в течение полугода. Опасность также представляет ишемическая болезнь сердца, сердечная недостаточность;
Высокая вязкость крови;
Предсердные мерцательные аритмии. Они являются причиной того, что в ушке левого предсердия формируются тромбы, которые впоследствии переносятся в головной мозг;
Нарушения в работе эндокринной системы, в первую очередь, это сахарный диабет;
Заболевания сосудов (патологии их развития, болезнь Такаясу, анемии, лейкозы, злокачественные опухоли).
Кроме того, не стоит забывать о факторах риска, которые повышают вероятность возникновения инфаркта головного мозга, среди них:
Возраст (каждые десять лет жизни повышает риск развития инфаркта мозга в 5-8 раз);
Наследственная предрасположенность;
Гиподинамия;
Лишний вес;
Курение (если эта вредная привычка дополняется приемом пероральных контрацептивов, то курение становится ведущим фактором риска развития инфаркта головного мозга);
Злоупотребление алкоголем;
Острый стресс, либо продолжительное психоэмоциональное напряжение.
Последствия инфаркта головного могут быть очень серьезными и зачастую несут прямую угрозу жизни человека, среди них выделяют:
Отек головного мозга. Именно это осложнение развивается чаще остальных и является самой распространенной причиной гибели пациента в первую неделю после ишемического инсульта;
Застойная пневмония является результатом того, что больной длительное время находится в горизонтальном положении. Развивается она чаще всего на 3-4 неделю после перенесенного инфаркта головного мозга;
Тромбоэмболия легочной артерии;
Острая сердечная недостаточность;
Пролежни из-за долгого неподвижного лежания больного в постели.
Кроме перечисленных последствий инфаркта головного мозга, которые развиваются в ранние сроки, можно выделить и отдаленные осложнения, среди которых:
Нарушение двигательной функции конечностей;
Снижение чувствительности в руках, ногах и лице;
Проблемы с речью;
Ухудшение умственных способностей;
Психические расстройства;
Затрудненное глотание пищи;
Нарушения координации при ходьбе, во время поворотов;
Эпилептические припадки (им подвержены до 10% людей, перенесших инфаркт головного мозга);
Сбои в работе тазовых органов (страдают мочевой пузырь, почки, кишечник, репродуктивные органы).
Чем отличается инфаркт мозга от инсульта?
При инфаркте головного мозга происходит нарушение его кровоснабжения, в результате чего ткани пораженного участка начинают отмирать. Недостаточное поступление крови к головному мозгу происходит из-за атеросклеротических бляшек, препятствующих ее нормальному току, из-за нарушений ритма сердца или из-за проблем со свертывающей системой крови.
При геморрагическом инсульте головного мозга, напротив, усиливается приток крови к нему, из-за чего происходит разрыв артерии. Причиной становятся сосудистые патологии или гипертонический криз.
Есть отличия и в течении заболевания. Так, инфаркт головного мозга развивается постепенно, за несколько часов или даже суток, а геморрагический инсульт происходит практически мгновенно.
Лечение инфаркта головного мозга
Лечение инфаркта головного мозга в первую очередь базируется на тромболитической терапии. Важно, чтобы пациент поступил в неврологическое отделение в первые три часа от начала приступа. Транспортировать больного необходимо в приподнятом положении. Голова должна быть выше тела на 30 °C. Если пациенту в указанное время ввести тромболитик, то препарат начнет очень быстро растворять имеющийся тромб, который чаще всего является причиной нарушения кровоснабжения мозга. Эффект зачастую можно увидеть практически мгновенно, на первых секундах введения препарата.
Если тромболитическая терапия не осуществляется в первые три часа от начала инфаркта головного мозга, то далее проводить ее уже не имеет смысла. В мозге произойдут изменения, характер которых является необратимым.
Стоит учитывать, что тромболизис выполняют лишь в том случае, когда врач удостоверился, что у больного инфаркт головного мозга, а не геморрагический инсульт. В последнем случае такая терапия приведет к летальному исходу.
Если нет возможности введения тромболитика, то показаны следующие мероприятия:
Снижение уровня артериального давления;
Прием антиагрегантов (Аспирин), либо антикоагулянтов (Клексан, Фраксипарин, Гепарин);
Назначение лекарственных средств, направленных на улучшение мозгового кровоснабжения (Трентал, Пирацетам, Кавинтон).
Также больным назначают витамины группы В, проводят восстановительное лечение, занимаются профилактикой пролежней. Самолечение недопустимо, при первых признаках инфаркта головного мозга необходимо вызывать бригаду скорой помощи. Стоит помнить, что в домашних условиях отличить инфаркт головного мозга от геморрагического инсульта невозможно.
Хирургическим методом лечения инфаркта головного мозга является оперативная декомпрессия, направленная на снижение внутричерепного давления. Этот метод позволяет уменьшить процент летальности при инфаркте головного мозга с 80 до 30%.
Немаловажной составляющей общей схемы лечения инфаркта головного мозга является грамотная восстановительная терапия, которая носит название «нейрореабилитация».
Начинать ее нужно с первых дней болезни:
Двигательные нарушения корректируются с помощью лечебной физкультуры, массажа и методов физиотерапии. На данный момент существуют специальные тренажеры, помогающие восстанавливаться людям после инфаркта головного мозга;
Речевые нарушения исправляются в ходе индивидуальных занятий с логопедом;
Нарушения функции глотания нивелируются специальными аппаратами, которые стимулируют работу гортанных и глоточных мышц;
Занятия на стабилоплатформе помогают справиться с проблемами координации;
Не менее важна психологическая помощь больным. Справиться с эмоциональными проблемами помогает врач-психотерапевт;
На пожизненный срок человеку назначают прием статинов и препаратов Аспирина;
Для улучшения работы головного мозга может быть рекомендован прием таких лекарственных средств, как Кавинтон, Танакан, Билобил и пр.
Самому больному важно постоянно контролировать уровень артериального давления, уровень сахара и холестерина в крови, а также отказаться от вредных привычек и вести здоровый образ жизни с обязательным присутствием в ней умеренных физических нагрузок.
‹
20 продуктов, понижающие давление
10 продуктов, которые заменяют мясо
›
www.ayzdorov.ru
Что такое инфаркт головного мозга
Инфаркт головного мозга имеет еще одно название – ишемический инсульт (по мбк-10 код 163). Эта болезнь возникает из-за ухудшения или нарушения кровяного оттока в головной мозг. Отклонения от нормы происходят в том случае, когда к одному из отделов мозга кровь начинает поступать в недостаточных количествах.
Состояние человека в такой момент весьма критично, ведь множество пораженных областей мозга провоцируют резкое ухудшение работы различных функций в организме. Их уже нельзя вернуть в обычное состояние, поскольку мозговые соединения навсегда отмирают за очень короткий промежуток времени.
При плохих условиях для кровообращения, которые длятся более семи минут, участки коры головного мозга могут быть полностью отключены от функционирования, что в свою очередь приведет к самым серьезным последствиям.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Основные причины по видам
Как правило, инфаркт головного мозга случается у людей, возраст которых близок к пятидесяти, тем не менее, есть случаи, когда он обнаруживается и у молодого поколения.
Основными причинами, приводящими к этой болезни, являются:
| Атеросклероз | Эта болезнь наиболее опасна, если она сочетается с такими заболеваниями:
Порой случается так, что главной причиной может послужить любое из вышеприведенных заболеваний. |
| Различные отклонения в работе артерий | Половина зафиксированных случаев инфаркта головного мозга связана именно с этим фактором. |
| Последствия оперативного вмешательства | Операции, которые специалисты выполняют на сердце, также могут приводить к подобному состоянию тогда, когда сосуд блокируется тромбом и попадает в общий кровоток. Тем не менее, подобные случаи происходят довольно редко. |
| Физические перегрузки | Постоянная тяжелая работа и ношение тяжестей. |
| Стрессы | Нервные потрясения на работе и дома. |
Этиопатогенетические подтипы
Ишемический инфаркт имеет пять этиопатогенетических подтипов:
| Атеротромботический инфаркт | Это состояние, при котором наблюдается острая недостаточность оттока крови в мозг. Причиной является возникновение тромба, который перекрывает прохождение крови по сосуду. В той зоне, где располагается аторосклеротическая бляшка, сосуд полностью забивается. Подобное состояние также бывает при гипертензии. Чаще всего этот тип инсульта случается во сне или под утро. При этом мозг может подвергаться поражениям в различных степенях. Существует два варианта развития событий:
|
| Кардиоэмболический инфаркт | Он бывает тогда, когда артерии, проводящие кровь в мозг, закупориваются тромбами. Иными словами – это инфаркт мозга, вызванный тромбозом мозговых артерий. Такой инфаркт выделяется большой симптоматикой при первичном обострении болезни. Возникать он может в том случае, если человек пребывает в одном со следующих состояний:
|
| Лакунарный инфаркт | Он происходит при поражении мелких артерий, которые пропускают кровь в глубокие мозговые ткани. Обычно этот тип инсульта сопровождается повышенным давлением. При таком заболевании человек не имеет общих симптомов инфаркта и нарушений нервных функций. Причинами его возникновения могут быть:
Эта болезнь длиться не больше месяца и может быть не видной даже при исследовании электрических полей работы сердца путем составления электрокардиограммы. |
| Гемодинамический инфаркт | Он случается при слишком быстром понижении артериального давления, что приводит к острой недостаточности кровяного обращения в организме. Обычно такая болезнь случается у пожилых людей, страдающих от болезни под названием атеросклероз сосудистой системы. В них давление может резко понижаться из-за быстрой смены положения тела (к примеру, если человек резко встанет или садится). Приступы могут быть как быстрыми, так и медленными. Основными причинами этого заболевания являются:
|
| Геморрагический инфаркт головного мозга, или гемореологический инсульт |
|
По пораженному сосудистому бассейну
Ишемический инсульт может образовываться в каротидном бассейне.
Существуют три разных зоны его образований:
| Внутренняя сонная артерия |
|
| Передняя артерия | При таком инсульте возникает спастический гемипарез конечностей человека, при котором сам парез будет наблюдаться в основном на участке одной ноги или руки. В таком состоянии у человека могут проявляться следующие симптомы:
|
| Средняя артерия |
|
Этот вид инсульта также может происходить и в вертебробазиляроном бассейне.
В нем разделяют пять зон:
| Позвоночная артерия | Если закупориванию подвергаются позвоночные сосуды, которые проводят кровь в мозг, то в таком случае может возникнуть один из синдромов:
|
| Базилярная артерия |
|
| Инфаркт мозжечка | Он случается в том случае, если закупориваются позвоночные артерии или сам мозжечок. Наиболее часто от этой болезни страдают люди среднего возраста, в особенности мужчины. Основными симптомами инсульта мозжечка являются:
|
| Закупорка тромбом задней части мозговой артерии | Возникновение инфаркта в этой зоне головы бывает из-за окклюзии артерии. Также причиной может послужить попадание тромба в главные артерии. Показательные симптомы таковы:
|
| Зона расположения Таламуса | Он представляет собой некое образование небольшого размера, имеющее несколько групп ядер серого цвета. |
Классификация по пораженным зонам кровоснабжения
В зависимости от областей кровеносного снабжения, инфаркт мозга разделяется на такие отдельные виды:
| Территориальный инфаркт | При нем поражению подвергаются главные артерии в мозге, которые расположены в зонах кровоснабжения. |
| Инфаркт водораздельных областей | Эти зоны находятся на стыках территорий, отвечающих за кровообращение. |
| Лакунарный инфаркт | При нем кровоснабжение нарушается в тех зонах, где расположены подкорковые ядра. При такой болезни человек может испытывать недомогание, сонливость и нарушение двигательной системы. |
Симптомы болезни
Важно сказать, что для инфаркта головного мозга присуще медленное прибавление симптомов, особенно неврологических. Случается, что сначала симптомы стремительно проявляются, а потом постепенно уходят, и наоборот.
Это своеобразная волновая симптоматика болезни. При остром протекании заболевания человек не чувствует болей, поскольку такие рецепторы просто отсутствуют в мозге человека.
О большинстве симптомов уже было указано в описаниях к видам болезни.
Тем не менее, нужно упомянуть о классических признаках, по которых и определяется такое заболевание:
- Усложнение двигательной активности. При этом человеку сложно делать движения своими конечностями и телом в целом.
- Ухудшение или полная потеря речи. При этом у женщин она не теряется из-за того, что в них оба полушария имеют свой речевой отдел.
- Расширение зрачка в той стороне, которая была поражена.
- Ухудшение слуха.
- Сонливость.
- Бледность.
- Резкие скачки давления.
- Учащение пульса.
Диагностика
Мероприятия по диагностике предусматривают проведение следующих процедур:
| Анамнез | Отслеживание возникновения и длительности симптомов, болезней сосудов и других заболеваний. |
| Клинические обследования | Включают в себя пальпацию, аускультацию, проверку речи и мышечных рефлексов, пальцевую периметрию и одностороннюю симптоматику. |
| Компьютерная томография (без ввода контраста) | На сегодняшний день является стандартной процедурой для диагностирования инфаркта и инсульта. |
| Дуплекс-УЗИ | Проведение полной диагностики состояния стеноза и кровотока. |
| Транскраниальный допплер | Диагностика внутричерепного кровообращения. |
| Терапевтические обследования | Включают в себя ЭКГ, 24-часовое ЭКГ, ежечасное измерение давления, лабораторное диагностирование (проверка крови на свертываемость). |
| Ангиорафия | Измерение стеноза, диагностика изменений дуги аорты и ее сосудов. |
| SPECT | Определение перфузии мозга и сравнение между собой двух полушарий. |
| PET (Positronen-Emissions-Tomographie) | Исследование обмена веществ в мозге, потребления кислорода, кровообращения в мозге, обмена глюкозы и других веществ, состояния рецепторов. |
| Если предстоит операция | Нужна консультация у невропатолога, терапевта, ЭЭГ и эхокардиография. |
| Процедуры перед хирургическим вмешательством | Гемодилюция, аппликация гепарина, налаживание нормального показателя артериального давления. |
Лечение инфаркта головного мозга
Основная задача лечения заключается в восстановлении кровяного оттока по мозговым артериям.
Этого можно добиться такими методами:
| Прием антикоагулянтов, к примеру, гепарина | Тем не менее, использование препаратов не всегда возможно, поскольку они имеют противопоказания, которые выражаются в виде развития следующих заболеваний:
|
| Прием антиагрегантов | Они используются для профилактики образования тромбов. |
| Проведение тромболитической терапии | При этом в сосуд вводится лекарство, которое растворяет тромбы. Однако и у этого метода есть противопоказания: кровотечения или кровоизлияния в мозг. |
| Проведение хирургического лечения |
|
Кроме того, важно своевременно обращаться к доктору при возникновении первых симптомов болезни и не заниматься самолечением, поскольку это может только усугубить состояние человека. Своевременная медицинская помощь – это уже половина успеха на пути излечения больного.
Реабилитация
Главной задачей в реабилитации людей, которые перенесли ишемический инсульт головного мозга на больничном этапе и уже после выписки, является восстановление всех нарушенных функций, а также профилактика и лечение возникших осложнений, к которым можно отнести:
- потерю речи;
- частичную утрату слуха;
- ухудшение рефлексов;
- образование пролежней;
- ухудшение функционирования опорно-двигательной системы (появление сложностей в процессе ходьбы);
- пневмонию;
- тромбоэмболии вен;
- потерю навыков самообслуживания.
К обязательным действиям, которые входят в реабилитационный лист, относятся:
- Диета после инфаркта головного мозга. Она включает в себя полный отказ от жирной, жареной и соленой пищи. Минимизирует потребление мучного и сладкого. Основу рациона должны составлять злаковые и белковые продукты (яйца, творог, кефир), а также овощи, зелень и фрукты.
- Психологическая приспособленность.
- Профилактика возникновения повторных инфарктов мозга, которая выражается в соблюдении здорового образа жизни, минимизации стрессов и физических нагрузок, а также приеме прописанных препаратов.
Периоды
Общий процесс реабилитации после инсультов головного мозга производиться сугубо индивидуально, по расписанным для каждого пациента программам. Каждая из них зависит от возраста пациента, наличия у него осложнений, характера болезни и периода ее протекания, а также наличия сопутствующих заболеваний.
Все периоды, которые входят в реабилитацию после этой болезни, можно условно разделить на четыре отдельных этапа:
| Первый восстановительный период | Он возникает впервые недели после критического состояния человека после перенесения инфаркта. |
| Ранний восстановительный реабилитационный период | Он длится первые полгода после перенесения инфаркта человеком. |
| Поздний этап реабилитации | Наступает спустя шесть месяцев после перенесенной болезни, и длится до одного года. За это время человек должен максимально восстановиться. |
| Последний, резидуальный этап в реабилитации | Он наступает спустя год после ишемического инсульта. |
Особенности
Реабилитация пациентов после перенесения инфаркта головного мозга, как правило, длиться от полугода до двух или трех лет. Это достаточно длительный период, но он нужен для максимального восстановления пораженных функций организма.
Начальный восстановительный этап желательно проводить в специализированном неврологическом госпитале или лечебном санатории, где будут восстанавливаться все нарушенные функции (двигательные, вестибулярные, чувствительные) с помощью таких процедур:
- физкультуры;
- массажа;
- гимнастики;
- физиотерапии.
Кроме того, в этих учреждениях будет проводиться грязелечение, рефлексотерапия и другие полезные процедуры.
У больных с нарушениями опорного аппарата
Главными нарушениями опорно-двигательного аппарата после инфаркта мозга являются параличи и парезы, которые понижают силу и ограничивают движения в руках и ногах. Кроме того, они нарушают общую чувствительность конечностей и скорость их функционирования.
В реабилитации людей с нарушением двигательных функций важную роль играет своевременное и правильное лечение возникших неврологических дефектов, а также раннее использование физических реабилитационных методик – физиотерапии, массажа и мануальной терапии.
Одну из самых важных ролей в эффективном восстановлении нарушений двигательных функций играет лечебная физкультура, уроки ходьбы и самообслуживания, а также лечение нейропротеторами. Кроме того, весьма эффективными методиками являются электростимулирование нейромышечного аппарата и профессиональный лечебный массаж.
Итоги восстановления
Итоги восстановления нарушенных функций вычисляются в последний восстановительный этап.
Основные последствия после восстановительного периода людей классифицируются по таким классам:
| Первый класс | При нем человек максимально восстанавливает все нарушенные функции, устраняет возникшие дефекты и возвращает себе способность к труду. У пациентов наступает полное обновление регресса неврологического недостатка. |
| Второй класс | Имеет значительный, но, все же, неполный регресс нарушенных функций. Такой пациент может возвращаться на свое прежнее место работы, но уже выполнять менее сложные задания. Он полностью независим от повседневной жизни и может самостоятельно себя обслуживать. |
| Третий класс | Теряет свою трудоспособность и заключается в неспособности самостоятельной шнуровки обуви, использования ванной и ходьбы на длительные дистанции. Люди, относящиеся к этому классу, частично зависит от помощи окружающих. |
| Четвертый класс | Во многом зависит от близких людей в повседневной жизни, поскольку такие люди теряют основные виды адаптации и без посторонней помощи не могут передвигаться по помещению, одеваться, посещать туалет и т.п. |
| Пятый класс | Предусматривает полную потерю навыков самообслуживания. Такие люди во всем зависят от окружающих и их помощи. |
Чтобы избежать необратимых последствий, нужно ответственно относиться к своему здоровью. При появлении первых симптомов заболевания лучше перестраховаться, и сразу же обратиться к доктору, лишняя осторожность никогда еще не вредила.
serdce.hvatit-bolet.ru
Что такое инфаркт головного мозга?
Одним из самых серьезных и опасных состояний человека считается инфаркт головного мозга или ишемический инсульт. Если в течение 5-7 минут не оказать больному помощь, то последствия будут тяжелыми. Клинический протокол ишемического инсульта в МКБ-10 описан под кодом I63.0.
Причины инфаркта головного мозга
Причины инфаркта головного мозга связаны с психическим и физическим перенапряжением. Болезнь чаще диагностируется у лиц пожилого возраста. Развивается она из-за тромба или эмбола, которые перекрывают путь кровотоку. Провоцирует развитие болезни атеросклеротический процесс.
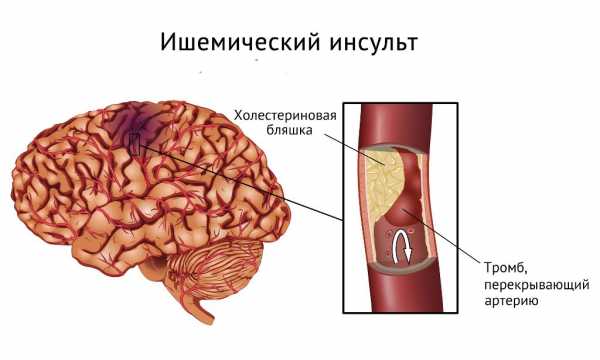
Заболевание ишемический инсульт
В группе риска находятся пациенты, которые ранее перенесли транзиторные ишемические атаки и лица, имеющие диагноз артериальная гипертензия. Инфаркт мозга — это не самостоятельное заболевание, а последствие другой патологии. Развитие инфаркта мозга вызывают следующие факторы:
- врожденный порок сердца;
- замедленное кровообращение;
- повышенная вязкость крови;
- острая форма ишемической болезни сердца (ИБС);
- сердечная недостаточность;
- мерцательная аритмия;
- гиподинамия;
- гематологические патологии.
При нарушении кровотока пораженная зона размягчается. Ишемический инсульт становится причиной летального исхода у больных. После инфаркта выжившие пациенты зачастую становятся инвалидами. В медицинской практике очень часто данная болезнь сочетается с острой формой ИБ сердца. Эти состояния имеют большой риск преждевременной смерти.
К провоцирующим факторам относятся вредные привычки (никотиновая зависимость, пристрастие к спиртным напиткам или наркомания). Спровоцировать приступ могут сахарный диабет, генетическая предрасположенность, ожирение или малоподвижный образ жизни. К патологиям, которые способствуют нарушению кровообращения, также относятся тромбоз, артериальная эмболия и атеросклероз. В некоторых случаях причиной болезни становится сосудистый спазм или венозный тромбоз мозговых артерий.

Вредные привычки провоцируют развитие болезни
Виды инфаркта головного мозга
Ишемический инсульт классифицируют на пять подтипов:
- атеротромботический;
- кардиоэмболический;
- лакунарный;
- гемодинамический;
- геморрагический.
Атеротромботический инфаркт мозга представляет собой острую форму недостаточности кровообращения. Причиной данного состояния является тромб, в котором образовалась атеросклеротическая бляшка. На фоне этого сосуд закупоривается. Атеротромботический тип болезни развивается из-за гипертензии или острой формы ИБС. Чем опасен атеротромботический инфаркт головного мозга? Последствия для пациента плачевные. В 20% случаев в течение месяца после приступа у больного снижаются умственные способности, память, нарушается координация или наступает летальный исход.
Кардиоэмболический инфаркт мозга развивается из-за закупорки артерий эмболами. Спровоцировать данный тип могут сердечная недостаточность, заболевания повреждающие клапанный аппарат, мерцательная аритмия, физическая нагрузка или эмоциональное перенапряжение. Кардиоэмболическому типу характерны ярко выраженные симптомы в начале развития заболевания.
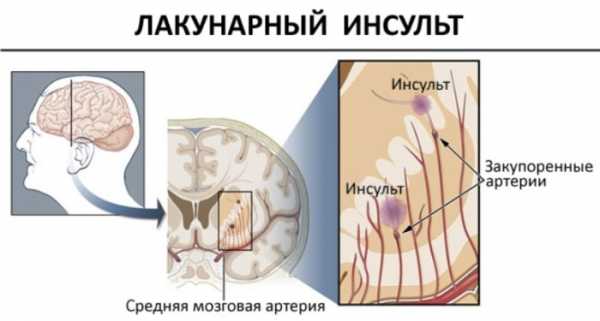
Схема лакунарного инсульта
При развитии лакунарного типа болезни поражаются мелкие сосуды, которые питают глубокие структуры ствола мозга. Сахарный диабет, гипертензия, васкулит также провоцируют развитие данного типа болезни. Диагностировать лакунарный тип сложно. Он не вызывает общемозговые симптомы и не проявляется на компьютерной томографии.
Гемодинамический тип развивается по причине резкого снижения давления. Причинами приступа выступает сосудистый коллапс, заболевания сердца или резкое уменьшение количества циркулирующей крови. В 60% случаев гемодинамический тип развивается у людей преимущественно старше 60 лет. Геморрагический инфаркт головного мозга — это разрыв сосуда, из-за чего происходит кровоизлияние в ткань. Геморрагический тип очень опасен для пациента. Исход один — смерть.
Инфаркт головного мозга в левом каротидном бассейне локализуется во внутренней сонной, передней или задней артерии. Инфаркт в бассейне вертебробазилярной области поражает позвоночную, базилярную, заднюю артерию, мозжечок или зону таламуса. Инфаркт головного мозга в левом каротидном бассейне диагностируется в 2 раза чаще, чем инфаркт в бассейне вертебрально-базилярной области. Это явление объясняется тромбированием внутренней сонной артерии и гемодинамическим стенозом.
Клиническая картина
Как распознать приступ? Клинические симптомы заболевания напрямую зависят от того, какое из полушарий поражено. Правое полушарие отвечает за работу левой стороны тела, а левое – за правую. Правое полушарие отвечает за творческие навыки и позволяет человеку ориентироваться в пространстве. Благодаря работе левого полушария человек учится писать, читать и разговаривать. Левосторонний инсульт в медицинской практике диагностируется чаще. При поражении в бассейне левой средней мозговой артерии очаговые признаки преобладают над общемозговыми. При тромбозе в бассейне левой средней мозговой артерии развивается гемипарез, оптикопирамидный синдром, а также нарушается чувствительность правой стороны.

Сильное головокружение при инфаркте головного мозга
Предвестниками приступа являются такие ощущения:
- сильное головокружение;
- потемнение в глазах;
- онемение в конечностях;
- кратковременное нарушение речи.
Атеротромботический тип поражения вызывает приступы эпилепсии, проблемы с мочеиспусканием, астенией и нарушением памяти. При тяжелой стадии возможна кома. Стремительное развитие характерно для геморрагического типа. Геморрагический инфаркт головного мозга проявляется в виде хриплого дыхания, мигрени, покраснения лица, понижения температуры тела, расширения зрачков, частичного паралича конечностей, онемения мимических мышц. При тяжелой форме у больного наблюдается глухота, слепота и потеря памяти.
Распознать венозный тромбоз мозговых артерий можно по общемозговым симптомам:
- потерей сознания;
- судорогам;
- головной боли,
- дезориентации в пространстве;
- тошноте и рвоте.

При тромбозе мозговых артерий можно быть тошнота и рвота
Инфаркт мозжечка головного мозга приводит к нарушению ходьбы и другим опасным последствиям. Диагностировать такой тип также можно по бледности кожи лица, тошноте, учащенном пульсе, высоком сердечном давлении. Без лечения больной впадает в кому.
Негативные последствия
Чем опасен приступ и последствия болезни? Церебральный инсульт не проходит бесследно. Несвоевременная медицинская помощь или самолечение могут стать причиной тяжелых осложнений или смерти пациента. После инфаркта больной может столкнуться с такими осложнениями, как:
- паралич конечностей;
- потеря болевой чувствительности;
- нарушение координации;
- слепота;
- приступы эпилепсии;
- когнитивные расстройства.
Чаще всего лица, перенесшие церебральный приступ, сталкиваются с проблемами речевой функции. Проявляется это в бессвязном и затрудненном произношении. Самым опасным осложнением является отек мозга. При перенесенном приступе больному назначается постельный режим. Последствием горизонтального положения является застойная пневмония. Развивается она в результате плохой вентиляции легких. Проявляется это осложнение в течение месяца. Длительное горизонтальное положение приводит к образованию пролежней. Если не принять меры, то пролежни превращаются в огромную рану. Не менее опасным осложнением является тромбоэмболия легочной артерии и острая форма сердечной недостаточности.
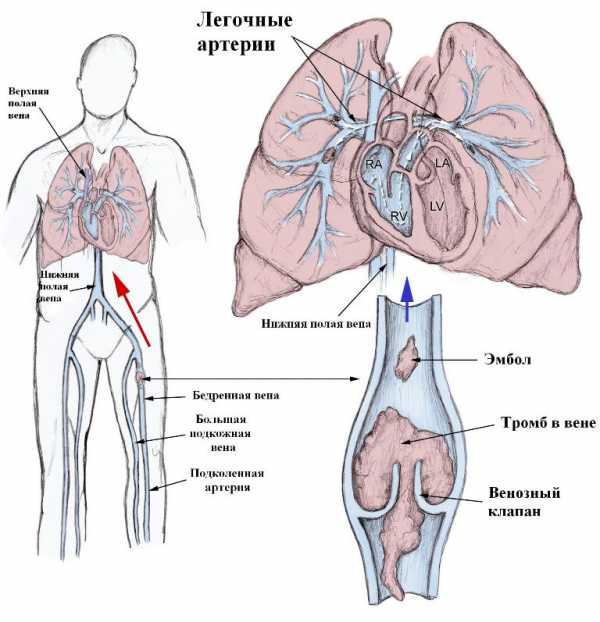
Схема тромбоэмболии легочной артерии
При тяжелых формах в 15-20% случаев наступает смерть больного. Перспектива для здоровья напрямую зависит от масштаба поражения, места расположения окклюзии, возраста пациента, своевременности оказания первой медицинской помощи и периода восстановления. При повторном инсульте последствия и перспективы полноценного выздоровления более критичны. Прогноз на благоприятный исход с каждым приступом снижается.
Лечение инфаркта головного мозга
Особенности течения болезни и исходы приступа напрямую зависят от оказания первой помощи и дальнейшего проведения интенсивной терапии. При церебральном инсульте показана обязательная госпитализация в отделение реанимации. Своевременное лечение и реабилитация пациента увеличивают шансы на благоприятный исход. Диагностика заболевания проводится при помощи томографии, которая позволяет определить степень поражения.
Лечить болезнь нужно поэтапно. Различают 4 этапа:
- Догоспитальный.
- Госпитальный.
- Восстановительный.
- Реабилитационный.
При появлении симптомов приступа следует вызвать скорую. До приезда врача больному нужно оказать экстренную терапию. Обеспечьте пострадавшему приток свежего воздуха и снимите с него тесную одежду. Приподнимите голову и верхнюю часть туловища, это поможет избежать отек головного мозга. Если у больного остановилось сердце, то проведите реанимационные мероприятия (непрямой массаж сердца и искусственное дыхание).
Искусственное дыхание и непрямой массаж сердца
Ишемический инсульт лечат в клинике. Больному назначается базисное и специфическое лечение. Базисный тип терапии направлен на восстановление процесса дыхания, водно-электролитного равновесия, ускорения кровотока и уменьшения отека. Он включает контроль температуры тела, меры по предотвращению появления осложнений и пролежней.
Специфическое лечение зависит от типа инсульта и провоцирующего фактора. Больному назначаются тромболитические препараты:
- антикоагулятны;
- ингибиторы агрекации тромбоцитов;
- дефибринизирующие энзимы;
- нейропротекторы.
Тромболитическая терапия растворяет тромбы, восстанавливает сосудистое русло и нормализует кровоток головного мозга. Антикоагулянты («Гепарин», «Дальтопарин») направлены на предотвращение образования тромба. Прием антикоагулянтов противопоказан лицам с язвенной болезнью желудка, почечной или печеночной недостаточностью. Нейропротекторы («Глицин», «Церебролизин») тормозят патологические реакции. Они также помогают восстановить нарушенные двигательные функции. Для усиления результата прием нейропротекторов сочетают с лечебной гимнастикой или электростимуляцией мышц.
Препарат Глицин
Восстановительный период
Реабилитация после церебрального инсульта занимает длительный период. На раннем этапе восстановление проходит в санатории или клинике, где восстанавливаются двигательные, вестибулярные и нейропсихопатические нарушения. Для этого применяют физиотерапевтические процедуры, массажи, лечебную гимнастику, грязетерапию и вазоактивные медикаментозные средства.
Если поражение локализовано в области мозжечка, то реабилитация проводится путем проведения индивидуального комплекса кинезитерапии, баланс-тренинга и лечебного массажа. Воостановительный период пациентов с астено-депрессивными нарушениями включает проведение лечебной гимнастики и индивидуальных занятий с психотерапевтом. Реабилитация пожилых пациентов включает лечебную гимнастику, назначают курс нейротрофических препаратов и витаминов. Для восстановления функций лицевых мышц и языка можно обратиться за помощью к логопеду. Пациентов с нарушенным глотанием первое время кормят через зонд. Для облегчения жевания и глотания пищи врачи назначают специальную диету.

Во время реабилитации стоит отказаться от курения и спиртных напитков
В период восстановления после ишемического инсульта необходимо исключить раздражающие факторы, которые негативно влияют на сосудистую систему и могут спровоцировать рецидив. Поэтому в период реабилитации нужно:
- отказаться от курения и спиртных напитков;
- контролировать уровень холестерина в крови;
- контролировать артериальное давление.
Никотиновая и алкогольная зависимость провоцируют образование тромбов в сосудах, что увеличивает риск развития атеросклероза и некроза. У курящих и лиц, которые регулярно употребляют горячительные напитки, риск рецидива увеличивается. Спиртное повышает сердечное давление, усугубляет течение артериальной гипертензии и нарушает сердечный цикл.
Высокое содержание холестерина в крови становится причиной закупорки коронарной или сонной артерии. Для поддержания нормального уровня холестерина больному назначается специально разработанная диета и лекарственные препараты. Лицам, страдающих артериальной гипертензией в период реабилитации назначаются медикаментозные средства, которые поддерживают сердечное давление на уровне не выше 140/90 мм рт ст.
Originally posted 2014-09-27 08:37:08.
allvarik.ru