Лечение суставов - артроз, артрит, остеохондроз и многое другое
Брюшная аорта пульсирует
Брюшная аорта и ее патологии
Аорта – это самая крупная артерия человеческого организма. Она представляет собой составляющую часть большого круга кровообращения. Значение аорты для организма переоценить трудно. Именно с ее помощью все органы нашего организма питаются кровью.
Существует несколько патологий брюшной части аорты. Наиболее распространённая из них – аневризма. Самым ярким симптомом являются болевые ощущения, сопровождающиеся множеством других явлений. Это может быть и кашель, и отек, и одышка. При появлении таких симптомов первое, что нужно сделать – обратиться к врачу и установить точный диагноз.
Патологии аорты
В первую очередь, патологиям аорты подвержены люди преклонного возраста, причём женщины в меньшей мере, нежели мужчины. Развитие патологии – это довольно длительный процесс. Порой патология развивается настолько медленно, что на протяжении многих лет совершенно не тревожит человека, он ведёт привычный образ жизни. Нередко в преклонном возрасте может наблюдаться и обызвествление аорты.
Существует классификация аневризмы аорты. Классифицируют по следующим признакам:
- Этиология;
- Форма;
- Сегменты;
- Структура стенок.
Рассмотрим подробнее классификацию патологии аорты по этим признакам.
Виды аневризмы по сегментам:
- Синусы Вальсальвы;
- Дуги аорты;
- Аневризма восходящего отдела;
- Аневризма нисходящего отдела.
Стоит отметить, что аневризма может быть комбинированной, то есть сочетать в себе несколько типов патологий. В данном случае врач должен обязательно назначить поэтапное лечение. В первую очередь, внимание обращается на более пораженный участок, и, во вторую очередь, залечивается менее болезненный участок брюшной аорты.
Анатомия аневризмы брюшной аортыПо этиологическому признаку различают:
- Истинную. В этом случае оболочка истончается и на ней появляется выпячивание. Такие случаи нередки при сифилисе, атеросклерозе аорты брюшной полости и болезнях подобного типа.
- Ложную. Ложная аневризма может появиться, если брюшная аорта была травмирована, или же стать следствием хирургического вмешательства. Это не является показателем неверно проведённой операции, это – одно из возможных осложнений.
Классификация по форме:
- Мешотчатая. Наблюдается выпирание стенок наружу в нескольких местах.
- Веретенообразная. Происходит то же самое, но по всей аорте, а не на отдельных участках.
Классификация в зависимости от течения болезни:
- Неосложненная.
- Расслаивающаяся.
- С осложнениями.
Наиболее серьезная из приведённых патологий – усложнённая. Нередко результатом такого заболевания может стать разрыв мешка аорты. Признаки осложненной аневризмы:
- Гематомы.
- Тромбоэмболия.
- Внутреннее кровотечение, результатом которого может стать и летальный исход вследствие кровопотери.
К сожалению, статистика приводит неутешительные результаты – в большинстве случаев пациент умирает, если поблизости нет медицинских работников.
Брюшная часть аорты и ее патологии
Болезни брюшной аорты неизменно связаны с помехами здоровому кровотоку. Диагностировать причины, по которым это происходит, помогает ультразвуковая допплерография. Брюшная часть аорты хорошо видна. С помощью исследования специалист получает данные состояния кровотока, который питает все органы брюшной полости.
Ультразвуковая допплерография позволяет получить максимально полные данные о состоянии аорты брюшной полостиПатологии, которые выявляются с помощью УЗИ:
- Атеросклероз, вызванный поражениями артерии. Появление этого недуга неизменно связано с неправильными обменными процессами сосудистых тканей и, как следствие, холестериновые отложения.
- Аневризмы брюшного отдела аорты. Аневризма – это увеличение просвета сосуда, когда его диаметр превышает 2 сантиметра.
- Стеноз чревного ствола. В отличие от аневризмы данные заболевания характеризуются слишком узким диаметром сосудистых ветвей брюшной аорты. В этом случае прослеживаются нарушения кровотока и, как следствие, недостаточное снабжение кровью органов пищеварения.
- Оккллюзия – это сужение сосудов и, как правило, их абсолютная непроходимость. Это критическая стадия прогрессирующего стеноза или атеросклеротические изменения. Дуплексное сканирование брюшной аорты позволяет получить данные, которые указывают на причины развития этой патологии.
- Тромбоз, который могут вызвать симптомы атеросклероза брюшной аорты, травмы либо инфекции. Вялотекущий процесс сужения сосудов аорты порождает окклюзию. Такие заболевания обеспечивают благоприятную среду для возникновения тромбоза.
- Извилистость аорты. Это наследственный фактор. Нарушение кровотока в аорте обусловлено изменениями в основных характеристиках: удлинение; склонность к петлеобразованию; многочисленные изгибы.
- Отслаивающаяся аневризма. Такой тип аневризмы может возникнуть вследствие поражения внутренних оболочек ветвей аорты.
- Двойная дуга. Это врожденный порок. На протяжении всей жизни он провоцирует давление в районе пищевода и трахеи.
Причины появления аневризмы
Советуем вам почитать:Расслоение аневризмы аорты- Атеросклероз, характеризуемый появлением жировых бляшек на сосудистых стенках аорты и ее ветвей. До конца не изучено влияние атеросклероза на течение аневризмы, но доказана взаимосвязь атеросклероза и нарушения кровообращения и, как следствие, прекращения доставки питательных веществ к органам брюшной полости.
- Сахарный диабет, поражающий кровеносные артерии. Нередки случаи, когда ему сопутствуют нефропатия, ретинопатия.
- Генетика. Есть несколько врождённых синдромов, например, синдром Элерса-Данло, синдром Марфана и пр. При них поражается брюшная аорта. В большинстве случаев существует взаимосвязь между аневризмой и наследственными заболеваниями.
- Инфекционные заболевания. Это недуги, поражающие сердце, сифилис, сальмонеллез и другие.
- Травмы брюшной полости. Так, при сильном ударе в грудь или в живот, участок аорты может быть поражен.
- Воспалительные процессы, которые могут вызвать истончение стенок аорты.
Аневризма брюшного отдела и ее симптомы
Аневризма – это очень коварное заболевание, которое может в течение длительного времени развиваться в организме и не давать о себе знать. Чаще всего она диагностируется случайно в ходе полного обследования организма. Провести УЗИ брюшной полости правильно и максимально внимательно крайне важно.
При пальпации специалист обнаружит пульсацию в области брюшной полости пациентаСимптомы аневризмы немногочисленны, но есть пара главных составляющих при аневризме:
- Часто возникающая тяжесть, неприятные ощущения в брюшной полости, учащенный пульс в области живота.
- Тупая боль в животе. Она наблюдается в области пупка или чуть левее.
Есть и несколько косвенных признаков, по которым можно диагностировать аневризму. Но опять же, без проведения полноценного УЗИ сделать это будет практически невозможно.
- Ишиорадикулярный признак. Аневризма может вызвать боли в пояснице и привести к нарушению чувствительности в нижних конечностях и, как следствие, выступить причиной расстройства движений.
- Абдоминальный признак. Это рвота, расстройство кишечника, отрыжка, потеря аппетита. Ведет к потере веса.
- Ишемия ног. Аневризма может вызвать нарушения кровообращения, а также ноющую боль во время ходьбы и даже состоянии покоя.
- Урологический признак, сопровождающийся нарушениями мочеиспускания, а порой даже появлением эритроцитов в моче.
При разрыве аневризмы брюшного отдела аорты может появиться рвота, при пальпации в левой области живота можно нащупать образование, которое увеличивается и сильно пульсирует. Яркие симптомы разрыва аневризмы можно спутать с другими опасными заболеваниями. В любом случае необходимо вызвать скорую помощь.
Осложнения аневризмы
Аневризма – сложная болезнь, опасная не только для здоровья, но и для жизни.
Патология отдела аорты может вызвать закупорку артерии кровеносных сосудов, всевозможные инфекции и даже привести к сердечной недостаточностиНевероятно опасно расслоение аневризмы, при которой разрываются слои тела сосудов. Если сосуд разрушен полностью – это неминуемо интенсивная кровопотеря. Но самое страшное проявление аневризмы – ее разрыв. Летальный исход практически неизбежен, разрыв характеризуется профузным кровотечение, которое и приводит к смерти.
Диагностика заболевания
Начальные этапы диагностики – это осмотр врача. Специалист, проводя пальпацию, обнаружит пульсацию в области брюшины и наверняка заподозрит аневризму. Следующий этап – исследования, чтобы подтвердить или опровергнуть свои предположения. Это можно сделать лишь с помощью визуализации процессов брюшной полости пациента. Используются методы:
- УЗИ.
- Компьютерная томография (МРТ).
- Мультиспиральная компьютерная томография аорты (МСКТ).
УЗИ практически со стопроцентной уверенностью позволяет диагностировать или опровергнуть аневризму. Если заболевание подтвердилось, на УЗИ будет видна точная локализация недуга, состояние стенок сосудов, места разрыва (если таковые имеются).
Если перечисленных выше исследований, недостаточно назначается аортография. Данный метод дает возможность проверить аорту и все ответвления посредством введения в систему специальной жидкости. Назначается такое исследование, если есть подозрение на поражение висцеральных и почечных артерий, а также чтобы оценить дистальное кровеносное русло.
Пульсация брюшной аорты, тяжесть и вздутие, боли, другие дискомфортные ощущения – это симптомы, при которых обычно назначается ультразвуковая допплерография (УЗДГ). Методика ультразвуковой допплерографии позволяет установить характер заболевания и степень поражения аорты и ее ответвлений. Методика основана на разночастотных звуковых волнах, которые отражаются кровяными тельцами. Для каждого пациента индивидуально подбирается диапазон излучений, именно этим обусловлена высокая эффективность и результативность исследования. Поступающие на приборную панель аппарата данные выглядят как высокочеткие изображения, которые и заносятся в протокол.
Комбинированная методика исследования патологий брюшной аорты. Если постановка диагноза стандартными методами затруднена по каким-то причинам, в таком случае назначается дуплексное сканирование сосудов. Этот способ вместил в себя два метода – УЗИ и допплерографию. Дуплексная диагностика – это ультразвуковое исследование. Она позволяет оценить эхоструктуры стенок, состояние сосудов, длину пораженного участка, установить стадию заболевания, а также сведения о скорости и интенсивности кровотока.
Клиника аневризмы станет предельно ясна. С помощью дуплексной диагностики определяется аортальная недостаточность, которую невозможно выделить ни при каком другом исследовании. Данное заболевание характеризуется неполным смыканием створок клапанов, вследствие чего нарушается обратный кровоток.
Лечение аневризмы брюшной аорты
При обнаружении аневризмы лечение может быть хирургическое (резекция аневризмы, стенирование и пр.) и консервативное. Операция при аневризме брюшной аорты не назначается, если просвет аорты не превышает 4,5 сантиметра. Такой тип аневризмы обычно наблюдается у пожилых мужчин, которые подвержены никотиновой зависимости. В таких случаях предпочтительнее просто подождать и наблюдаться у врача, периодически делая ультразвуковое исследование, чтобы отслеживать размеры просвета аорты. Если расширение не прекращается, то это станет показанием к операции, потому как вероятен разрыв.
Обычно лечение проводится эндоваскулярным, малоинвазивным методом. В аорту пациента вводится катетер, через который входит стент. Достигнув пораженного участка, трансплантат раскрывается и прижимается к артерии, таким образом, замещая разрыв. Стентирование имеет огромное количество плюсов – оно гораздо легче переносится больными, имеет короткий реабилитационный период (всего несколько дней). Проводить подобные операции можно далеко не всем – это основной недостаток. К сожалению, в 10 случаях из 100 наблюдается миграция установленного трансплантата.
Стентирование пораженного участка брюшного отдела артерии позволяет обойтись без лапаротомииПроводятся и открытые операции, например, эндопротезирование, в ходе которых больной участок аорты удаляется, а на его место ставится протез, изготовленный из синтетической ткани – дакрона. Протезирование длится около двух-трех часов, на месте вмешательства остается шрам. Пациент восстанавливается довольно долго, требуется продолжительный реабилитационный период. Тяжелые физические нагрузки пациенту категорически запрещены, показан покой и прогулки на свежем воздухе.
Проведение открытых операций может быть запрещено в следующих состояниях:
- Перенесённый меньше месяца назад инфаркт.
- Сердечная, легочная или почечная недостаточность.
- Поражённые бедренные артерии.
Консервативные методы
Если пораженный участок аневризмы изолирован, вполне оправдан консервативный метод лечения. Назначаются лекарственные средства: статины, адреноблокаторы, гипотензивные препараты. При лечении лекарственными средствами важно постоянное наблюдение специалиста. Преследуемая цель – облегчение симптомов, снижение скорости развития аневризмы. Но следует помнить, что лекарственные средства при аневризме никогда не смогут полностью излечить ее, они лишь отодвигают развитие патологии.
Профилактика аневризмы и прочих патологий брюшной аорты
Ни для кого не секрет, что ведение здорового образа жизни – лучшая профилактика ото всех болезней. Есть три простых действия, с помощью которых можно предотвратить возникновение аневризмы и других заболеваний брюшной полости:
- Отказ от алкоголя и курения.
- Правильное питание.
- Регулярное обследование у специалиста.
Также следует избегать стрессовых ситуаций и изнуряющих физических нагрузок Будьте здоровы!
icvtormet.ru
Пульсация брюшной аорты причины — Сердце
По данным исследований, основным этиологическим фактором аневризм аорты (аневризмы дуги аорты, аневризмы грудной аорты, аневризмы брюшной аорты) является атеросклероз. В структуре причин приобретенных аневризм аорты на его долю приходится 80-90% случаев заболевания.
Более редкое приобретенное происхождение аневризм брюшной аорты связно с воспалительными процессами: неспецифическим аортоартериитом, специфическими поражениями сосудов при сифилисе, туберкулезе, сальмонеллезе, микоплазмозе, ревматизме.
Предпосылкой последующего формирования аневризмы брюшной аорты может являться фиброзно-мышечная дисплазия — врожденная неполноценность аортальной стенки.
1. Роль атеросклероза
Результаты многочисленных исследований показали, что основным этиологическим фактором аневризмы брюшной аорты, как, впрочем, и других локализаций данного патологического процесса (грудная аорта, дуга аорты), является атеросклероз.
В 80-90% случаев развитие заболевания обусловлено именно им. Значительно реже развитие приобретенных аневризм брюшной аорты связано с воспалительными процессами (ревматизм, микоплазмоз, сальмонеллез, туберкулез, сифилис, неспецифический аортоартериит).
Нередко аневризма брюшной аорты формируется у пациентов, имеющих врожденную неполноценность строения сосудистой стенки (фиброзно-мышечная дисплазия).
Предпосылкой последующего формирования аневризмы брюшной аорты может являться фиброзно-мышечная дисплазия — врожденная неполноценность аортальной стенки.
Типы аортальных аневризм
Наибольшую клиническую ценность представляет анатомическая классификация аневризм брюшной аорты, согласно которой выделяют инфраренальные аневризмы, расположенные ниже отхождения почечных артерий (95%) и супраренальные с локализацией выше почечных артерий.
По форме выпячивания стенки сосуда различают мешотчатые, диффузные веретенообразные и расслаивающиеся аневризмы брюшной аорты; по строению стенки – истинные и ложные аневризмы.
С учетом этиологических факторов аневризмы брюшной аорты подразделяются на врожденные и приобретенные. Последние могут иметь невоспалительную этиологию (атеросклеротическую, травматическую) и воспалительную (инфекционную, сифилитическую, инфекционно-аллергическую).
По варианту клинического течения аневризма брюшной аорты бывает неосложненной и осложненной (расслаивающейся, разорвавшейся, тромбированной). Диаметр аневризмы брюшной аорты позволяет говорить о малой (3-5 см), средней (5-7 см), большой (свыше 7 см) и гигантской аневризме (с диаметром в 8-10 раз выше диаметра инфраренального отдела аорты).
По признаку распространенности А.А. Покровский и соавт. различают 4 типа аневризмы брюшной аорты:
- I – инфраренальная аневризма с достаточным по протяженности дистальным и проксимальным перешейком;
- II — инфраренальная аневризма с достаточным по протяженности проксимальным перешейком; распространяется до бифуркации аорты;
- III — инфраренальная аневризма с вовлечением бифуркации аорты и подвздошных артерий;
- IV – инфра- и супраренальная (тотальная) аневризма брюшной аорты.
Малые аневризмы
Специалисты выделяют группу малых аневризм аорты – любые расширения диаметром до 5 см. Целесообразность в этом связана с тем, что чаще их рекомендуют наблюдать, а не оперировать.
Если происходит стремительное увеличение размеров более 0,5 см за 6 месяцев, это говорит об угрозе разрыва. Такие аневризмы требуют оперативного лечения, несмотря на небольшие размеры.
По статистике они разрываются одинаково часто по сравнению большими аневризмами, но количество послеоперационных осложнений и неудач значительно ниже.
- I – инфраренальная аневризма с достаточным по протяженности дистальным и проксимальным перешейком;
- II — инфраренальная аневризма с достаточным по протяженности проксимальным перешейком; распространяется до бифуркации аорты;
- III — инфраренальная аневризма с вовлечением бифуркации аорты и подвздошных артерий;
- IV – инфра- и супраренальная (тотальная) аневризма брюшной аорты.
Характерные симптомы
При неосложненном течении аневризмы брюшной аорты субъективные симптомы заболевания отсутствуют. В этих случаях аневризма может быть диагностирована случайно при пальпации живота, проведении УЗИ, рентгенографии брюшной полости, диагностической лапароскопии по поводу другой абдоминальной патологии.
Наиболее типичными клиническими проявлениями аневризмы брюшной аорты служат постоянные или периодические ноющие, тупые боли в мезогастрии или левой половине живота, что связано с давлением растущей аневризмы на нервные корешки и сплетения в ретроперитонеальном пространстве.
Боли нередко иррадиируют в поясничную, крестцовую или паховую область. Иногда боли имеют настолько интенсивный характер, что для их купирования требуется назначение анальгетиков.
Болевой синдром может быть расценен как приступ почечной колики, острого панкреатита или радикулита.
В большинстве случаев аневризма брюшной аорты протекает без каких-либо клинических признаков и диагностируется случайно при проведении обзорной рентгенографии брюшной полости, ультразвукового исследования, диагностической лапароскопии или обычной пальпации живота, выполняемых в связи с другой абдоминальной патологией.
В иных случаях клиническими симптомами аневризмы брюшной аорты могут быть:
- боли в области живота;
- чувство распирания или тяжести в животе;
- ощущение пульсации в животе.
Боль ощущается в левой половине живота. Ее интенсивность может быть от слабо выраженной до нестерпимой, требующей назначения инъекций обезболивающих препаратов. Часто боль отдает в паховую, крестцовую или поясничную область, в связи с чем ошибочно ставится диагноз радикулита, острого панкреатита или почечной колики.
Когда растущая аневризма брюшной аорты начинает оказывать механическое давление на желудок и двенадцатиперстную кишку, это приводит к развитию диспепсического синдрома, для которого характерны:
- тошнота;
- рвота;
- отрыжка воздухом;
- метеоризм;
- склонность к хроническим запорам.
В некоторых случаях болезнь протекает практически бессимптомно, из-за чего ее обнаруживают при диагностике других заболеваний, но чаще аневризма брюшной аорты может проявляться наличием пульсирующего образования. В брюшной полости ощущается пульсация в ритме сердечных сокращений.
Методы диагностики
В ряде случаев заподозрить наличие аневризмы брюшной аорты позволяет общий осмотр, пальпация и аускультация живота. Для выявления семейных форм аневризмы брюшной аорты необходимо собрать тщательный анамнез.
При обследовании худощавых пациентов в положении лежа может определяться усиленная пульсация аневризмы через переднюю брюшную стенку. При пальпации в верхней части живота слева выявляется безболезненное пульсирующее плотноэластическое образование. При аускультации над аневризмой брюшной аорты выслушивается систолический шум.
Наиболее доступным методом диагностики аневризмы брюшной аорты служит обзорная рентгенография брюшной полости, позволяющая визуализировать тень аневризмы и кальциноз ее стенок. В настоящее время в ангиологии широко используется УЗДГ, дуплексное сканирование брюшной аорты и ее ветвей.
Точность ультразвукового выявления аневризмы брюшной аорты приближается к 100%. С помощью УЗИ определяется состояние стенки аорты, распространенность и локализация аневризмы, место разрыва.
КТ или МСКТ брюшного отдела аорты позволяет получить изображение просвета аневризмы, кальциноза, расслоения, внутримешкового тромбоза; выявить угрозу разрыва или свершившийся разрыв.
Кроме указанных методов, в диагностике аневризмы брюшной аорты применяются аортография, внутривенная урография, диагностическая лапароскопия.
Процесс диагностирования заболевания аневризмы аорты брюшной полости заключается не только в выявлении образования, но и получении общей и подробной информации, которая требуется для проведения последующей операции.
К традиционному методу диагностирования относится опрос и осмотр специалиста, однако этих данных недостаточно, поэтому врач назначает дополнительное обследование, включающее в себя:
- физикальное обследование – данная процедура включает в себя пальпацию (прощупывание области живота с целью обнаружения пульсирующего образования), перкуссия (определение границ внутренних органов), аускультация (прослушивание пульсации и шумов в сосудах при помощи специального приспособления), измерение показателей артериального давления (могут незначительно превышать норму), определение частоты пульса (процесс осуществляется не только в области запястий, но и на нижних конечностях);
- узи – считается наиболее востребованным и эффективным методом, не способным причинить вреда организму человека, при этом помогает выявить основные параметры образования и область расслабления стенки сосуда;
- ультразвуковое сканирование – измерение размеров внутренних органов;
- антиография – осуществляется посредством введения в область аорты специального контрастного вещества на основе йода, отличается повышенной стоимостью, но в тоже время точностью полученных результатов, следует отметить, что данная процедура имеет ряд противопоказаний, например, индивидуальная непереносимость йода и его соединений, психические расстройства, печеночная недостаточность;
- рентген – данный способ считается достаточно проблематичным, так как полученные результаты не дают возможности четко иметь представление об имеющемся заболевании;
- компьютерная томография (в том числе и спиральная) – помогает рассмотреть каждый слой тела, при этом показатели качества у данного метода гораздо выше, нежели у остальных;
- ЭКГ – используется для получения представления о работоспособности сердца, возможно обнаружение признаков брюшной аневризмы;
- анализ крови и мочи.
Следует отметить, что все вышеперечисленные методы необходимы не только для выявления имеющейся патологии, но и для наличия точных результатов, необходимых для последующего оперативного лечения.
В 40% случаев аневризмы брюшной аорты представляют собой случайную диагностическую находку при проведении клинического или рентгенологического исследования по другому поводу.
Предположить наличие заболевания можно на основании данных, полученных при сборе анамнеза (указание на семейные случаи заболевания), общего осмотра пациента, аускультации и пальпации живота. У худощавых пациентов иногда удается пропальпировать в брюшной полости пульсирующее безболезненное образование, обладающее плотноэластичной консистенцией.
В ходе аускультации над областью этого образования можно прослушать систолический шум.
Самым доступным и дешевым методом диагностики аневризмы брюшной аорты является обзорная рентгенография брюшной полости. На рентгенограмме визуализируется тень аневризмы, причем в 60% случаев отмечается кальцификация ее стенок.
Ультразвуковое исследование и компьютерная томография позволяют с большой точностью определить размеры и локализацию патологического расширения. Помимо этого, по данным компьютерной томографии врач может оценить взаимное расположение аневризмы брюшной аорты и других висцеральных кровеносных сосудов, выявить возможные аномалии сосудистого русла.
Ангиография показана пациентам с артериальной гипертензией при выраженной или нестабильной стенокардии, значительным стенозом почечных артерий, больным с подозрением на ишемию брыжейки, а также пациентам с симптомами окклюзии (закупорки) дистальных артерий.
При наличии показаний могут применяться и другие методы инструментальной диагностики, например, лапароскопия, внутривенная урография.
КТ или МСКТ брюшного отдела аорты позволяет получить изображение просвета аневризмы, кальциноза, расслоения, внутримешкового тромбоза; выявить угрозу разрыва или свершившийся разрыв.
Лечение аневризмы брюшной аорты
Выявление аневризмы брюшной аорты служит абсолютным показанием к хирургическому лечению. Радикальным типом операции является резекция аневризмы брюшной аорты с последующим замещением резецированного участка гомотрансплантатом.
Операция выполняется через лапаротомический разрез. При вовлечении в аневризму подвздошных артерий показано бифуркационное аорто-подвздошное протезирование.
Средняя летальность при открытой операции составляет 3,8-8,2%.
Противопоказания к плановой операции служат недавний (менее 1 месяца) инфаркт миокарда, ОНМК (до 6 недель), тяжелая сердечно-легочная недостаточность, почечная недостаточность, распространенное окклюзирующее поражение подвздошных и бедренных артерий. При надрыве или разрыве аневризмы брюшной аорты резекция выполняется по жизненным показаниям.
К современным малотравматичным методам хирургии аневризмы брюшной аорты относится эндоваскулярное протезирование аневризмы с помощью имплантируемого стент-графта. Хирургическая процедура выполняется в рентген-операционной через небольшой разрез в бедренной артерии; ход операции контролируется рентгенотелевидением.
Установка стент-графта позволяет изолировать аневризматический мешок, предотвратив тем самым возможность его разрыва, и одновременно создает новый канал для кровотока. Преимуществами эндоваскулярного вмешательства являются минимальная травматичность, меньший риск развития послеоперационных осложнений, быстрое восстановление.
Однако, по данным литературы, в 10 % случаев отмечается дистальная миграция эндоваскулярных стентов.
www.krasotaimedicina.ru
Лекарственных препаратов, способных устранить аневризму, не существует. Но пациент все равно должен принимать препараты, назначенные врачом, для профилактики повышения артериального давления, могущего спровоцировать разрыв аневризмы, и для предупреждения дальнейшего повреждения сосудистой стенки. Назначаются такие группы лекарственных средств:
- кардиотропные препараты — престариум, рекардиум, верапамил, нолипрел и пр.
- антикоагулянты и антиагреганты (средства, препятствующие образованию тромбов в кровяном русле) – кардиомагнил, тромбоАсс, аспикор, варфарин, клопидогрель. Должны быть назначены с осторожностью, так как при разрыве аневризмы способствуют дальнейшему кровотечению.
- липидснижающие средства (аторвастатин, розувастатин и др., см. статины — вред или польза) нормализуют уровень холестерина в крови, препятствуя отложению его на стенках сосудов (
- антибиотики и противогрибковые средства при воспалительных процессах в аорте.
- противовоспалительные препараты (НПВС-диклофенак, кортикостероиды -преднизолон) при ревматическом поражении сердца и аорты.
- лекарства, направленные на коррекцию уровня глюкозы при сахарном диабете и др.
Эффективное лечение заболевания осуществляется только хирургическим путем. Операция может быть проведена в плановом или экстренном порядке.
Показанием для планового хирургического вмешательства является неосложненная аневризма размером более 5 см. Экстренная операция выполняется при расслаивании или разрыве аорты.
В обоих случаях операция проводится под общим наркозом с подключением аппарата искусственного кровообращения. Осуществляется разрез передней брюшной стенки с доступом к брюшной аорте. После этого хирург накладывает зажимы сверху и снизу выпячивания, иссекает стенки аневризмы и подшивает искусственный протез к неповрежденным участкам аорты выше и ниже аневризмы.
Протез представляет собой синтетическую трубку, которая хорошо приживается в организме и не требует замены на протяжении всей жизни человека. Иногда применяется протез, раздвоенный на конце, для протезирования аорты ниже места ее раздвоения при поражении подвздошных артерий. Операция длится около 2 – 4 часов.
Лечение аневризмы брюшной аорты не подразумевает применение лекарственных средств, так как в данном случае их не существует, однако средства следует применять по назначению врача в том случае, если этого требуют определенные отклонения в организме человека. К основным из них относятся:
- кардиотропные – предотвращают образование тромбов (Престариум, Верапамил);
- липидоснижающие – приводящие в норму уровень холестерина, что заметно снизить количество их отложения (Аторвастатин, Розувастатин).
Эффективность лечения заболевания аневризма брюшной аорты достигается исключительно оперативным лечением в случае, если аневризма уже разорвала ткани и превышает размеры 5 см. В данном случае операция может быть плановой или экстренной.
Первый тип осуществляется при своевременном диагностировании и лечении аневризмы брюшной аорты. В подготовительный период проводится тщательное обследование аневризмы брюшной аорты и лечение, предотвращающее обострение или осложнение заболевания.
Экстренная операция необходима в случае, когда расслаивающиеся аневризмы начинают разрываться, а жизнь пациента находится под угрозой. Процесс оперирования проводится без предварительной подготовки разорванной внутренней области сосуда, что повышает риск смертельного исхода.
Операция проводится под общим наркозом с использованием аппарата искусственного кровообращения.
Такой способ лечения заболевания имеет ряд противопоказаний, например:
- в случае выявления острой формы инфаркта миокарда;
- сердечная недостаточность хронического характера;
- нарушение функциональности печени и почек;
- хирургические патологии;
- повышенный уровень сахара в крови и бронхиальная астма.
Главное в лечении – выбрать правильную тактику и не навредить своими действиями. Общие советы по этому поводу такие:
- Малые аневризмы (до 5 см), которые по данным УЗИ или других методов исследования не увеличиваются, или увеличение не превышает 0,3 см за 6 месяцев можно не оперировать. Проводится постоянное наблюдение.
- Большие (6–10 см и более) и аневризмы брюшной аорты, увеличивающиеся со скоростью 0,5 см за 6 месяцев желательно оперировать как можно быстрее. Высокий риск разрыва.
- Аневризматические расширения, расположенные выше почечных артерий лучше не оперировать без существенных показаний (быстрое увеличение аневризмы у молодых и людей до 55–65 лет без сопутствующей патологии).
- Людей в возрасте старше 70–75 лет, особенно при наличии тяжелых сопутствующих заболеваний оперировать очень опасно при любых аневризмах. Более целесообразна консервативно-наблюдательная тактика.
Суть операции
Общие лечебные рекомендации
Наличие у пациента аневризмы брюшной аорты является показанием к проведению хирургического лечения, особенно если размеры выпячивания увеличиваются более чем на 0,4 см в год.
Основной операцией при аневризме брюшной аорты является аневризмэктомия (иссечение аневризматического мешка) с последующей пластикой удаленного участка кровеносного сосуда протезом из дакрона или другого синтетического материала.
Хирургическое вмешательство выполняется через лапаротомический доступ (разрез брюшной стенки). Если в патологический процесс оказываются втянутыми и подвздошные артерии, то выполняют бифуркационное аорто-подвздошное протезирование.
До, во время и в первые сутки после операции проводят наблюдение за давлением в сердечных полостях и величиной сердечного выброса с помощью катетера Суона – Ганца.
Противопоказаниями к выполнению плановой операции при аневризме брюшной аорты являются:
- острые нарушения мозгового кровообращения;
- свежий инфаркт миокарда;
- терминальная стадия хронической почечной недостаточности;
- тяжелая степень сердечной и дыхательной недостаточности;
- распространенная окклюзия подвздошных и бедренных артерий (частичная или полная блокировка по ним кровотока).
При разрыве аневризмы брюшной аорты операция выполняется по жизненным показаниям в экстренном порядке.
В настоящее время сосудистые хирурги отдают предпочтение малоинвазивным методам лечения аневризмы брюшной аорты. Одним из них является эндоваскулярное протезирование участка патологического расширения при помощи имплантируемого стент-графта (специальной металлической конструкции).
Стент устанавливают так, чтобы он полностью покрыл всю протяженность аневризматического мешка. Это приводит к тому, что кровь перестает оказывать давление на стенки аневризмы, тем самым предотвращается риск ее дальнейшего увеличения, а также разрыва.
Данная операция при аневризме брюшной аорты отличается минимальной траматичностью, низким риском развития осложнений в послеоперационном периоде, коротким реабилитационным периодом.
Нормальный диаметр аорты в брюшной полости составляет около двух сантиметров в диаметре, аневризматические расширения могут значительно превышать допустимые нормы, доходя до критических размеров.
Расширения менее 5 см редко чреваты разрывом, поэтому операция не обязательна. Но следует заметить, что это заболевание не проходит само по себе, в большинстве случаев со временем требуется хирургическое вмешательство.
Для того чтобы заболевание ни прогрессировало, а аневризматическое расширение не росло в размерах пациент должен находится под наблюдением врача именно профилактика развития аневризмы брюшной аорты.
Каждые шесть месяцев проводится УЗИ и КТ для контроля над состоянием и размерами аневризмы. Обязательно проводится коррекция артериального давления, для этого назначаются антигипертензивные препараты.
Только выполнение всех предписаний врача и своевременные исследования могут дать возможность контролировать состояние больного и вовремя провести хирургическое вмешательство.
Лечение аневризмы брюшной аорты размерами от 5 см проводят только оперативно. Такие расширения часто осложняются разрывом, что требует немедленного хирургического вмешательства, в противном случае разрыв заканчивается летально.
Но даже при немедленном вмешательстве смертность составляет 50%. Поэтому как только выявлены симптомы аневризмы брюшной аорты и поставлен соответствующий диагноз, так важно находиться под наблюдением, и в случае дальнейшего расширения сосуда провести операцию своевременно.
На сегодняшний день существуют два вида хирургического лечения, но только врач может решить, какой из них больше подходит пациенту, учитывая его состояние, образ жизни и другие факторы. В обоих видах оперативного лечения в основе лежит имплантация искусственного сосуда для восстановления нормального кровообращения по поврежденному участку аорты.
Традиционное хирургическое лечение аневризмы брюшной аорты предусматривает имплантацию искусственного сосуда из пластичного материала, внутрь расширенной аорты. Аорта как бы обволакивает имплантат своими тканями.
Вся операция проводится через разрез в брюшной полости и длится около 6 часов. При радикальном методе лечения у 90% оперируемых пациентов наблюдается благополучный прогноз.
Второй вид лечения это эндоваскулярное введение стент-графа, специального устройства, с помощью которого аневризматический мешок изолируется из общего кровотока. Таким образом, предотвращается возможный разрыв истонченной стенки и создается новый путь для тока крови.
При таком хирургическом вмешательстве имплантат внедряется через прокол в паховой области. В точке соединения бедренных сосудов вводится специальный катетер, по которому и вводится устройство непосредственно внутрь аневризмы, где стент-граф открывается и формирует канал для нормального тока крови.
Такая операция занимает от 2 до 5 часов и является хорошей альтернативой традиционному методу, особенно для пациентов с высоким риском осложнения во время операции. Но такое лечение противопоказано пациентам с патологией артерий почек и других органов.
Эндопротезирование не имеет противопоказаний по возрасту, и намного легче переносится пожилыми пациентами, чем открытая операция.
К современным малотравматичным методам хирургии аневризмы брюшной аорты относится эндопротезирование аорты с помощью имплантируемого стент-графта. Хирургическая процедура выполняется в рентген-операционной через небольшой разрез в бедренной артерии; ход операции контролируется рентгенотелевидением.
Установка стент-графта позволяет изолировать аневризматический мешок, предотвратив тем самым возможность его разрыва, и одновременно создает новый канал для кровотока. Преимуществами эндоваскулярного вмешательства являются минимальная травматичность, меньший риск развития послеоперационных осложнений, быстрое восстановление.
Однако, по данным литературы, в 10 % случаев отмечается дистальная миграция эндоваскулярных стентов.
В чем опасность аневризмы брюшной аорты без операции?
- Смертность после операции в плановом порядке 0 – 0, 34% в год в отдаленном периоде.
- Летальность после прооперированного разрыва аневризмы в первые два месяца — 90%.
- Операционная летальность сильно различается:
- при плановых операциях составляет 7 – 10%;
- при операциях по поводу разрыва аневризмы – 40 – 50%;
- при эндопротезировании – 1%.
Приведенная статистика и опыт хирургов показывают, что операция в плановом порядке намного предпочтительнее для пациента, так как промедление при наличии показаний к операции чревато угрозой для жизни. Но и при тщательной подготовке пациента и оценке операционных рисков, не исключается развитие осложнений после операции. Они развиваются редко, и составляют менее 4%.
Данное заболевание чревато развитием жизнеугрожающих осложнений, таких, как расслоение, разрыв или тромбоз аорты.
Прогноз и профилактика заболевания
Расслаивающаяся аневризма в современной медицине считается достаточно непредсказуемым заболеванием, способным привести к летальному исходу. Благодаря современным технологиям в настоящее время существует немало способов не только диагностирования аневризмы аорты брюшной полости, но и лечении.
Для того, чтобы предотвратить расслоение аневризмы, следует постоянно проводить необходимое обследование.
В первую очередь рекомендуется отказаться от вредных привычек, а также пересмотреть дальнейший режим трудовой деятельности и отдыха. Профилактические мероприятия подразумевают соблюдение определенных правил и рекомендаций:
- воздержание от чрезмерных физических нагрузок, так как это способно предотвратить возможный разрыв аневризмы брюшной аорты;
- соблюдение правильного питания и диеты, особенно это касается продуктов, способных вызвать газообразование;
- тщательный контроль над уровнем артериального давления, в случае необходимости применять препараты, способные привести в норму показатели.
Соблюдение вышеперечисленных правил способно помочь подготовить организм пациента к предстоящему оперативному лечению, что в свою очередь повысит шансы полного выздоровления даже в случае, когда аневризма уже расслаивается и неизбежен разрыв аневризмы брюшной аорты.
Для своевременного выявления аневризмы брюшной аорты пациентам, страдающим атеросклерозом или имеющим отягощенный анамнез по данной сосудистой патологии, рекомендуется систематическое врачебное наблюдение с периодическим инструментальным обследованием (рентгенография брюшной полости, УЗИ).
Немаловажное значение в профилактике формирования аневризмы имеет отказ от курения, активное лечение инфекционных и системных воспалительных заболеваний.
www.neboleem.net
Аневризма брюшной аорты – коварная и непредсказуемая сосудистая патология. Вероятность летального исхода от разрыва аневризмы больших размеров составляет более 75%. При этом от 30 до 50% пациентов погибает еще на догоспитальном этапе.
В последние годы в кардиохирургии наблюдается заметный прогресс в диагностике и лечении аневризмы брюшной аорты: уменьшилось число диагностических ошибок, расширился контингент больных, подлежащих хирургическому лечению. Прежде всего, это связано с применением современных визуализирующих исследований и внедрением в практику эндопротезирования аневризмы аорты.
Для предотвращения потенциальной угрозы аневризмы брюшной аорты, лица, страдающие атеросклерозом или имеющие семейный анамнез по данному заболеванию, должны проходить регулярные обследования.
Важную роль играет отказ от нездоровых привычек (курения). Пациенты, перенесшие оперативное вмешательство по поводу аневризмы брюшной аорты, нуждаются в наблюдении сосудистого хирурга, регулярном прохождении УЗИ и КТ.
Прогноз
Прогноз без лечения неблагоприятный, так как естественное течение заболевания приводит к осложнениям и летальному исходу.
- Смертность с малыми размерами аневризмы (до 4 – 5 см) менее 5% в год, а с размерами 5 – 9 см и более – 75% в год.
- Смертность после обнаружения аневризмы средних и больших размеров в первые два года высока и составляет 50 – 60%.
- Прогноз после разрыва аорты крайне неблагоприятный, так как 100% пациентов без лечения погибают сразу, и 90% — в первые два месяца после операции.
- Прогноз после планового лечения благоприятный, 5-летняя выживаемость после операции высока 65-70%.
zdravotvet.ru
Разрыв любой аневризмы (как малой, так и большой), несмотря на проведенную операцию, обрекает больного на смерть (до 3-х месяцев доживает не более 3%). После плановых операций по поводу небольших неразорвавшихся расширений (до 5 см) выживает около 75%, а при объемных и аневризмах, расположенных выше почечных артерий не более 45%.
Около 30% малых аневризм не увеличиваются в размерах и не требуют оперативного лечения при соблюдении лечебных рекомендаций.
okardio.com
При отсутствии своевременного хирургического лечения аневризмы брюшной аорты около 90% больных погибает в течение первого года от момента установления диагноза. Операционная летальность при выполнении плановой операции составляет 6–10%. Экстренные хирургические вмешательства, выполняемые на фоне разрыва стенки аневризмы, заканчиваются летальным исходом в 50-60% случаев.
serdse.top
Пульсирует брюшная аорта
Обновление: Декабрь 2018
В настоящее время ускоренный ритм жизни, нехватка времени, постоянная занятость лиц молодого и среднего возраста все чаще приводят к тому, что человек не уделяет должного внимания своему здоровью, даже если его что – то беспокоит. Однако, следует помнить, что многие опасные заболевания, вызывая в начале лишь небольшой дискомфорт, при развитии осложнений могут привести к плачевному исходу. Особенно это касается аневризмы брюшного отдела аорты.
Аорта является самым крупным и важным сосудом в организме человека. Эта артерия разносит кровь от сердца по другим органам и располагается вдоль позвоночника в грудной и брюшной полостях. Диаметр ее в брюшной полости составляет от 15 до 32 мм, и именно в этом отделе чаще всего (в 80% случаев) развивается аневризма. Аневризма – это выпячивание, выбухание стенки сосуда, вызванное ее атеросклеротическим, воспалительным или травматическим повреждением.
Выделяют следующие виды аневризм брюшной аорты:
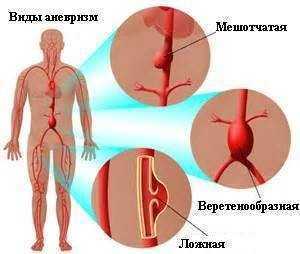
Аневризма брюшной аорты встречается у 5% мужчин старше 60 лет. Опасность аневризмы в том, что истонченная в месте выпячивания стенка может не выдержать давления крови и разорваться, что приведет к летальному исходу. Смертность при этом осложнении высока и составляет 75%.
Что может привести к аневризме брюшной аорты?
Причины формирования аневризмы:
- является самой частой причиной аневризмы. В 73 – 90% выпячивание стенки брюшной аорты вызвано отложением атеросклеротических бляшек с повреждением внутренней выстилки сосуда.
- Воспалительные поражения аорты при туберкулезе, сифилисе, микоплазмозе, неспецифическом аортоартериите, бактериальном эндокардите, ревматизме.
- Генетические нарушения , обуславливающие слабость сосудистой стенки (соединительнотканная дисплазия, синдром Марфана).
- Травматические повреждения сосудистой стенки могут возникнуть после закрытых травм живота, груди или позвоночника.
- Постоперационные ложные аневризмы из анастомозов крайне редко могут сформироваться после операций на аорте.
- Грибковые (микотические) поражения аорты у лиц с иммунодефицитом (ВИЧ — инфекция, наркомания) или вследствие попадания грибка — возбудителя в кровь (сепсис).
Факторы риска атеросклероза аорты и формирования аневризмы:
- мужской пол — мужчина страдают чаще женщин, хотя и у женщин аневризмы тоже встречаются.
- возраст более 50 – 60 лет — по мере старения организма нарушается эластичность сосудов, что обуславливает подверженность стенки аорты к действию повреждающих факторов.
- отягощенная наследственность – наличие у близких родственников аневризмы, дисплазия соединительной ткани, имеющая генетическую предрасположенность.
- курение негативно влияет на сердечно — сосудистую систему в целом, так как вещества, содержащиеся в сигаретах, повреждают внутреннюю оболочку сосудов, влияют на , повышая риск развития гипертонии.
- злоупотребление алкоголем также оказывает токсическое действие на сосуды.
- сахарный диабет — глюкоза, которая не может усваиваться клетками из крови, повреждает внутреннюю оболочку сосудов и аорты, способствуя отложению
- избыточный вес
- артериальная гипертензия (см. ).
Состояния, провоцирующие разрыв аневризмы
Как проявляется аневризма аорты в брюшной полости?
Не осложненная аневризма малых размеров может никак себя не проявлять клинически в течение нескольких лет, и выявляется случайно при прохождении обследования по поводу других заболеваний. Образование более значимых размеров проявляется следующими признаками:
- самый частый симптом аневризмы – тупые боли в животе тянущего, распирающего характера
- дискомфорт и чувство тяжести в левой околопупочной области
- ощущение пульсации в животе
- нарушения пищеварения – тошнота, отрыжка, неустойчивый стул, отсутствие аппетита
- боли в пояснице, онемение и похолодание нижних конечностей
Если пациент замечает у себя эти признаки, следует обратиться к врачу для прохождения обследования, так как они могут оказаться симптомами аневризмы брюшной аорты.
Обследование при подозрении на аневризму
При отсутствии симптомов, диагноз может быть установлен случайно, например, при проведении УЗИ по поводу заболеваний желудка, кишечника, почек.
При наличии клинических признаков аневризмы, врач, заподозривший данное заболевание, проводит осмотр пациента и назначает дополнительные методы исследования. При осмотре определяется пульсация передней брюшной стенки в положении лежа на спине, при аускультации брюшной полости выслушивается систолический шум в проекции аневризмы, при пальпации живота прощупывается объемное пульсирующее образование, похожее на опухоль.
Из инструментальных методов назначаются:
- УЗИ и дуплексное сканирование брюшного отдела аорты – позволяет визуализировать выпячивание в стенке аорты, определить локализацию и протяженность аневризмы, оценить скорость и характер кровотока в данном участке, выявить атеросклеротическое поражение стенки и наличие пристеночных тромбов.
- КТ ил МРТ брюшной полости могут быть назначены для уточнения локализации образования и оценки распространения аневризмы на отходящие артерии.
- ангиография назначается в случае неясного диагноза по результатам предыдущего обследования. Заключается во введении рентгеноконтрастного вещества в периферическую артерию и проведении рентген снимка после попадания вещества в аорту.
- рентгенография брюшной полости может быть информативна, если в стенках аневризмы отложены соли кальция и произошло их обезыствление. Тогда на рентгенограмме можно проследить контуры и протяженность выпячивания, так как брюшной отдел нормальной аорты в норме не виден.
Кроме этого, проводятся обязательные исследования – и , ревматологические пробы и др.
Лечение аневризмы брюшной аорты
Лекарственных препаратов, способных устранить аневризму, не существует. Но пациент все равно должен принимать препараты, назначенные врачом, для профилактики повышения артериального давления, могущего спровоцировать разрыв аневризмы, и для предупреждения дальнейшего повреждения сосудистой стенки. Назначаются такие группы лекарственных средств: 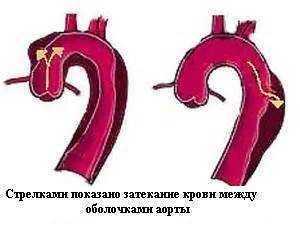
- кардиотропные препараты — престариум, рекардиум, верапамил, нолипрел и пр.
- (средства, препятствующие образованию тромбов в кровяном русле) – кардиомагнил, тромбоАсс, аспикор, варфарин, клопидогрель. Должны быть назначены с осторожностью, так как при разрыве аневризмы способствуют дальнейшему кровотечению.
- липидснижающие средства (аторвастатин, розувастатин и др., см. ) нормализуют уровень холестерина в крови, препятствуя отложению его на стенках сосудов (
- антибиотики и противогрибковые средства при воспалительных процессах в аорте.
- противовоспалительные препараты ( , кортикостероиды -преднизолон) при ревматическом поражении сердца и аорты.
- лекарства, направленные на коррекцию уровня глюкозы при сахарном диабете и др.
Эффективное лечение заболевания осуществляется только хирургическим путем. Операция может быть проведена в плановом или экстренном порядке.
Показанием для планового хирургического вмешательства является неосложненная аневризма размером более 5 см. Экстренная операция выполняется при расслаивании или разрыве аорты.
В обоих случаях операция проводится под общим наркозом с подключением аппарата искусственного кровообращения. Осуществляется разрез передней брюшной стенки с доступом к брюшной аорте. После этого хирург накладывает зажимы сверху и снизу выпячивания, иссекает стенки аневризмы и подшивает искусственный протез к неповрежденным участкам аорты выше и ниже аневризмы.
Протез представляет собой синтетическую трубку, которая хорошо приживается в организме и не требует замены на протяжении всей жизни человека. Иногда применяется протез, раздвоенный на конце, для протезирования аорты ниже места ее раздвоения при поражении подвздошных артерий. Операция длится около 2 – 4 часов.
После ушивания операционной раны пациент переводится в реанимационное отделение, где находится под наблюдением до 5 – 7 суток. После этого еще две – три недели или дольше, в зависимости от течения постоперационного периода, пребывает в профильном отделении, и выписывается домой под наблюдение кардиолога и кардиохирурга в поликлинике по месту жительства.
Противопоказания для плановой операции
В связи с тем, что при подготовке к плановому вмешательству пациент и врач располагают временем, в отличие от осложненной аневризмы, пациент может быть тщательно обследован с учетом возможных противопоказаний и оценки компенсаторных возможностей организма.
Противопоказаний для экстренной операции нет, так как операционный риск в разы меньше, чем смертность от осложнений аневризмы, поэтому любой пациент с подозрением на разрыв аневризмы должен быть взят на операционный стол.
В 90 – х годах прошлого века аргентинским ученым было опробовано устройство для протезирования аорты, названное графт – стентом. Это протез аорты, представляющий собой ствол и две ножки, подводимый катетером под контролем рентгенотелевидения через бедренную артерию к аневризме и самоукрепляющийся в стенках аорты специальными крючками.
- Операция является эндоваскулярной, проводится без разреза передней брюшной стенки под местным или общим наркозом. Длительность 1 – 3 часа.
- Достоинства эндопротезирования аорты – малая травматичность, в сравнении с открытой операцией, и более быстрое восстановление организма.
- Недостатки – в связи с тем, что сама аневризма не иссекается, а протез вставляется как бы внутрь выпячивания, аневризма продолжает существовать. Постепенно выпячивание стенки аорты распространяется выше места прикрепления стента, что приводит к развитию новых путей кровотока, формированию тромбов, расслаиванию стенки сосуда, и, как следствие, повышает риск развития осложнений. Часто эти процессы требуют проведения обычной операции, поэтому, несмотря на хорошие результаты в раннем периоде после эндопротезирования, оно проводится реже, чем открытая операция.
Массовое распространение эндопротезирования ограничено немалыми затратами клиники на закупку графт – стентов (стоимость одного протеза за рубежом составляет порядка 500 тысяч рублей, стоимость самой операции 20 – 40 тысяч рублей), тем более что стент должен быть изготовлен индивидуально для конкретного пациента. В России данная операция относится к высокотехнологичным видам помощи, и в некоторых клиниках проводится по квотам Минздрава РФ. Открытые операции, тем более в экстренном порядке, проводятся бесплатно.
Осложнения после операции
- Смертность после операции в плановом порядке 0 – 0, 34% в год в отдаленном периоде.
- Летальность после прооперированного разрыва аневризмы в первые два месяца — 90%.
- Операционная летальность сильно различается:
- при плановых операциях составляет 7 – 10%;
- при операциях по поводу разрыва аневризмы – 40 – 50%;
- при эндопротезировании – 1%.
Приведенная статистика и опыт хирургов показывают, что операция в плановом порядке намного предпочтительнее для пациента, так как промедление при наличии показаний к операции чревато угрозой для жизни. Но и при тщательной подготовке пациента и оценке операционных рисков, не исключается развитие осложнений после операции. Они развиваются редко, и составляют менее 4%.
Осложнения в раннем послеоперационном периоде
- отек легких
- отек мозга
- почечная недостаточность
- расхождение и воспаление операционной раны
- нарушения свертываемости крови и кровотечения во внутренних органах
- при эндопротезировании – эндолики, или негерметичность установленного протеза
- тромбоэмболические осложнения – отрыв и попадание тромбов в артерии кишечника, нижних конечностей, головного мозга, в легочную артерию.
Профилактикой осложнений служит тщательный подбор протеза, усиленное наблюдение за пациентом в постоперационном периоде, прием антибиотиков, назначение гепарина по стандартной хирургической схеме.
В отдаленном периоде встречаются
- инфекция протеза (0.3 – 6%)
- протезно – кишечная фистула (менее 1%)
- тромбоз протеза (3% в течение 10 лет после операции)
- сексуальная дисфункция (менее 10% в первый год после операции)
- послеоперационная грыжа.
Профилактика отдаленных осложнений – назначение антибиотков при любых инвазивных исследованиях, стоматологических, гинекологических и урологических процедурах, если они сопровождаются проникновением в ткани организма; пожизненный прием статинов, антиагрегантов, бетаблокаторов и ингибиторов АПФ. Профилактикой импотенции служит аккуратное выделение подвздошных артерий и аорты в момент операции, чтобы не повредить близлежащие нервы.
В чем опасность аневризмы брюшной аорты без операции?
Данное заболевание чревато развитием жизнеугрожающих осложнений, таких, как расслоение, разрыв или тромбоз аорты.
Расслаивающая аневризма брюшной аорты
Обусловлена постепенным истончением стенок аорты и проникновением крови в стенку сосуда, расслаивающей ее оболочки. Такая гематома распространяется все дальше, пока стенка не лопнет под воздействием кровяного давления и не произойдет разрыв аорты.
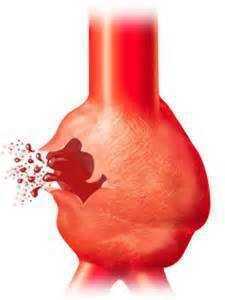
Разрыв аорты
Происходит прорыв крови из аорты в брюшную полость или забрюшинное пространство. Симптомы, диагностика и лечение аналогичны таковым при расслаивающей аневризме аорты. Шоковое состояние и летальный исход обусловлены массивной кровопотерей и нарушениями работы сердца.
Тромбоз аневризмы
Редко развивается полная закупорка тромботическими массами всего просвета, в основном происходит формирование пристеночных тромбов, которые с током крови могут перенестись в менее крупные артерии и вызвать перекрытие их просвета (почечные, подвздошные артерии, артерии нижних конечностей).
- признаки: при тромбозе почечной артерии – внезапная сильная боль в пояснице, отсутствие мочеиспускания, общее плохое самочувствие, тошнота, рвота; при тромбозе подвздошных и бедренных артерий – внезапное похолодание нижних конечностей (одной или обеих), интенсивная боль, быстрое посинение кожи ног, нарушение двигательной функции.
- диагностика: УЗИ и дуплексное сканирование
- лечение: антикоагулянтная терапия, хирургическое извлечение тромба.
Какой образ жизни вести пациенту с аневризмой брюшной аорты?
До операции. Если аневризма малых размеров (до 5 см), и не планируется плановая операция, врачи занимают выжидательную тактику и наблюдают за пациентом. Пациент должен раз в полгода посещать врача для обследования, если рост аневризмы быстрый (более чем на 0.5 см в полгода), ему будет назначена операция.
После операции пациент посещает врача ежемесячно на первом году, затем раз в полгода на втором году и далее раз в год.
И до, и после операции, пациент должен принимать назначенные врачом лекарства. Рекомендуется соблюдать следующие несложные мероприятия по ведению здорового образа жизни для профилактики роста аневризмы и осложнений:
- Правильное питание и снижение избыточного веса . Исключается жирная, жареная, острая, соленая пища. Ограничиваются животные жиры, кондитерские изделия. Рекомендуются свежие овощи и фрукты, злаковые, кисломолочные изделия, нежирные сорта птицы, мяса и рыбы, соки, компоты, морсы. Прием пищи 4 – 6 раз в день, небольшими порциями. Продукты лучше готовить в паровом, отварном, протертом виде.
- Снижение уровня холестерина – прием статинов по назначению врача, .
- Контроль за уровнем артериального давления – исключение психоэмоциональных стрессов, тяжелого физического труда, регулярный прием лекарств, нормализующих давление, ограничение поваренной соли в пище.
- Полный отказ от курения и алкоголя . Доказано, что курение провоцирует рост аневризмы, а алкоголь повышает давление, что может спровоцировать сосудистую катастрофу.
- Исключение значительных физических нагрузок (в раннем послеоперационном периоде полный постельный режим с постепенным восстановлением двигательной активности). Занятия спортом противопоказаны. Допустима ходьба пешком на незначительные расстояния.
- Коррекция сопутствующих заболеваний - сахарный диабет, заболевания сердца, печени, почек и др.
Прогноз заболевания
Прогноз без лечения неблагоприятный, так как естественное течение заболевания приводит к осложнениям и летальному исходу.
- Смертность с малыми размерами аневризмы (до 4 – 5 см) менее 5% в год, а с размерами 5 – 9 см и более – 75% в год.
- Смертность после обнаружения аневризмы средних и больших размеров в первые два года высока и составляет 50 – 60%.
- Прогноз после разрыва аорты крайне неблагоприятный, так как 100% пациентов без лечения погибают сразу, и 90% - в первые два месяца после операции.
- Прогноз после планового лечения благоприятный, 5-летняя выживаемость после операции высока 65-70%.
Если присутствуют какие-либо из первичных признаков аневризмы брюшной аорты, необходимо срочно обратиться к специалисту.
Людям старшей возрастной категории (от 60 лет) необходимо регулярно посещать врача и проходить профилактическое обследование. Курящим мужчинам в возрасте от 65 до 75 лет необходимо проходить УЗИ органов брюшной полости каждый год. Такое обследование проводится и мужчинам с аневризмой брюшной полости в семейном анамнезе.
Чтобы провериться, необходимо обратиться к терапевту, который направит на обследования и при необходимости - к узкому специалисту.
Диагностика аневризм брюшного отдела аорты
Как диагностировать аневризму аорты брюшной полости и можно ли определить ее возможность по жалобам? Алгоритм обследования выглядит так:
- Жалобы . Приступообразные или постоянные боли в околопупочной области, пояснице. Эпизоды гипертензии, видимая пульсация передней брюшной стенки. Общее состояние не нарушено. Большинство аневризм брюшной аорты протекают бессимптомно и выявляются случайно.
- Осмотр . Вынужденное положение с согнутыми коленями. Бледность, отеки ног.
- Физикальные данные . Болезненная пальпация в проекции образования. Частый мягкий пульс, артериальная гипертензия. Аускультативно – в проекции аневризмы сосудистый шум.
- Лабораторное обследование . При вовлечении почечных артерий – повышение уровня креатинина, низкая плотность мочи.
- . Выявляются тахикардия, сопутствующие сердечные заболевания.
- Рентгенография в косой проекции помогает определить ограниченное выпячивание, связанное в аортой, а также кальцинаты, но не позволяет проводить дифференциальную диагностику.
- УЗИ брюшной аорты — «золотой стандарт» диагностики аневризм. Обнаруживают жидкостное округлое образование или диффузное расширение просвета аорты более 3 см, истончение сосудистой стенки, пристеночный тромб.
- Компьютерная томоангиография (КТА), МРТ . Расширение просвета и истончение стенки брюшной аорты, двойной канал кровотока, деформация контура почечных артерий, пристеночная гематома, тромбы, локальный отек, сдавление нервных стволов. Методы рекомендованы для экстренной диагностики.
- Транскатетерная аортография . Метод позволяет определить расширение просвета аорты при отсутствии тромбообразования. При наличии тромбов результаты становятся ложноотрицательными.
Дифференциальная диагностика
Заболевание дифференцируют с:
- Панкреатитом;
- Кистой поджелудочной железы;
- Перфорацией язвы желудка и двенадцатиперстной кишки;
- Дивертикулитом;
- Почечной коликой;
- Кишечным кровотечением;
- Раком толстой кишки.
Комплексная дифференциальная диагностика выполняется с помощью визуализирующих методов — УЗИ, КТ, аортографии. Методы объективного и лабораторного исследования не эффективны.
Лечение: выбор тактики
Терапию начинают с момента постановки диагноза, тактика зависит от размеров образования. В основном проводится оперативное вмешательство, однако если аневризма небольших размеров (до 50 мм), течение бессимптомное (или симптомы не мешают полноценной жизни), то пациенту может быть предложен метод «активного выжидания», который заключается в регулярном поведении УЗИ и контроле над состоянием больного.
Показания к лечению без операции:
- Диаметр менее 50 мм;
- Отсутствие клиники;
- Наличие противопоказаний к операции;
- Период обострения хронических заболеваний (бронхиальной астмы, ХОБЛ).
Средства лекарственной терапии:
- Бета-блокаторы;
- Статиты;
- Фибраты;
- Нитраты;
- Аспирин;
- По показаниям – мочегонные средства, ингибиторы АПФ.
Показания к операции и хирургическая тактика
Показания к операции:
- Диаметр более 55 мм;
- Наличие симптомов;
- Прогрессирующий рост более 10 мм в год или более 6 мм за полгода;
- Разрыв;
- Появление дочерних аневризм;
- Тромбообразование;
- Мешковидная форма;
- Ишемия кишечника;
- Вовлечение почечных артерий.
Относительные противопоказания к операции:
- Нарушения мозгового кровообращения.
Угроза разрыва является абсолютным показанием к открытой операции у всех больных. У остальных пациентов при наличии противопоказаний проводится лекарственная и симптоматическая терапия, направленная на контроль динамики процесса, уровня давления, холестерина в крови.
Операция чаще всего выполняется одним из двух методов:
- Традиционная операция . При такой операции пациент находится под общим наркозом. Хирург делает надрез от мочевидного отростка грудины до пупка. Поврежденный участок сосуда иссекается, а на его место имплантируется искусственный протез. Процедура длится 3-5 часов. Срок послеоперационного пребывания в условиях стационара составляет около недели.
- Эндоваскулярный способ . Процедура обычно проводится с применением эпидуриальной анестезии. Хирург делает небольшой прокол в области паха, через который при помощи специального катетера к аневризме подводится стент-графт. Доведя устройство до назначенного места, хирург раскрывает его и помещает в аневризматическом участке. После раскрытия стент-графта образуется канал, по которому происходит нормальное движение крови. Длительность процедуры составляет 3-5 часов, а послеоперационная госпитализация не превышает 5 дней.
Возможные осложнения
Операционная летальность у плановых больных достигает 12%, экстренных – 78%.
Возможные осложнения после операции в случае резекции аневризмы брюшной аорты:
- Ранение почечных артерий;
- Разрыв мочеточников;
- Вторичное инфицирование;
- Инфаркт;
Осложнения при эндоваскулярном вмешательстве возникают у 1,2-5% больных:
- Тромбоз стента;
- Разрыв анастомоза;
- Смещение частей стента внутри сосуда;
- Вторичное инфицирование.
Прогноз неблагоприятный . При маленьких аневризмах брюшной аорты выживаемость в первый год составляет 75%, в течение 5 лет — 50%. Если аневризма больше 6 см, то показатели снижаются до 50% и 6% соответственно.
Первичная и вторичная профилактика
Первичная профилактика направлена на предотвращение развития патологии . Она включает:
- Контроль АД.
- Отказ от курения.
- Лечение сопутствующих заболеваний.
- Исключение стрессов, травматизма.
- Поддержание индекса массы тела в пределах 18,5-24,9.
Вторичная профилактика направлена на замедление прогрессирования и профилактику осложнений . Она включает:
- Наблюдение у хирурга, УЗИ — 2 раза в год.
- Дуплексное сканирование — не менее 1 раза в год.
- Диспансерный учет.
- Контроль уровня липидов и глюкозы в крови — 4 раза в год.
- Прием статинов, аспирина, бета-блокаторов и ингибиторов АПФ.
- Больным, перенесшим эндоваскулярное вмешательство, рекомендована аортография 1 раз в год для контроля состояния стента.
Аневризма брюшной аорты — коварное и непредсказуемое заболевание. Рост спрогнозировать невозможно, поэтому важно обратиться к специалисту при первых симптомах и проходить регулярное медицинское обследование в случае постановки диагноза.
Полезное видео
Больше подробностей о заболевании смотрите на видео:
Если присутствуют какие-либо из первичных признаков аневризмы брюшной аорты, необходимо срочно обратиться к специалисту.
Людям старшей возрастной категории (от 60 лет) необходимо регулярно посещать врача и проходить профилактическое обследование. Курящим мужчинам в возрасте от 65 до 75 лет необходимо проходить УЗИ органов брюшной полости каждый год. Такое обследование проводится и мужчинам с аневризмой брюшной полости в семейном анамнезе.
Чтобы провериться, необходимо обратиться к терапевту, который направит на обследования и при необходимости - к узкому специалисту.
Диагностика аневризм брюшного отдела аорты
Как диагностировать аневризму аорты брюшной полости и можно ли определить ее возможность по жалобам? Алгоритм обследования выглядит так:
- Жалобы . Приступообразные или постоянные боли в околопупочной области, пояснице. Эпизоды гипертензии, видимая пульсация передней брюшной стенки. Общее состояние не нарушено. Большинство аневризм брюшной аорты протекают бессимптомно и выявляются случайно.
- Осмотр . Вынужденное положение с согнутыми коленями. Бледность, отеки ног.
- Физикальные данные . Болезненная пальпация в проекции образования. Частый мягкий пульс, артериальная гипертензия. Аускультативно – в проекции аневризмы сосудистый шум.
- Лабораторное обследование . При вовлечении почечных артерий – повышение уровня креатинина, низкая плотность мочи.
- . Выявляются тахикардия, сопутствующие сердечные заболевания.
- Рентгенография в косой проекции помогает определить ограниченное выпячивание, связанное в аортой, а также кальцинаты, но не позволяет проводить дифференциальную диагностику.
- УЗИ брюшной аорты — «золотой стандарт» диагностики аневризм. Обнаруживают жидкостное округлое образование или диффузное расширение просвета аорты более 3 см, истончение сосудистой стенки, пристеночный тромб.
- Компьютерная томоангиография (КТА), МРТ . Расширение просвета и истончение стенки брюшной аорты, двойной канал кровотока, деформация контура почечных артерий, пристеночная гематома, тромбы, локальный отек, сдавление нервных стволов. Методы рекомендованы для экстренной диагностики.
- Транскатетерная аортография . Метод позволяет определить расширение просвета аорты при отсутствии тромбообразования. При наличии тромбов результаты становятся ложноотрицательными.
Дифференциальная диагностика
Заболевание дифференцируют с:
- Панкреатитом;
- Кистой поджелудочной железы;
- Перфорацией язвы желудка и двенадцатиперстной кишки;
- Дивертикулитом;
- Почечной коликой;
- Кишечным кровотечением;
- Раком толстой кишки.
Комплексная дифференциальная диагностика выполняется с помощью визуализирующих методов — УЗИ, КТ, аортографии. Методы объективного и лабораторного исследования не эффективны.
Лечение: выбор тактики
Терапию начинают с момента постановки диагноза, тактика зависит от размеров образования. В основном проводится оперативное вмешательство, однако если аневризма небольших размеров (до 50 мм), течение бессимптомное (или симптомы не мешают полноценной жизни), то пациенту может быть предложен метод «активного выжидания», который заключается в регулярном поведении УЗИ и контроле над состоянием больного.
Показания к лечению без операции:
- Диаметр менее 50 мм;
- Отсутствие клиники;
- Наличие противопоказаний к операции;
- Период обострения хронических заболеваний (бронхиальной астмы, ХОБЛ).
Средства лекарственной терапии:
- Бета-блокаторы;
- Статиты;
- Фибраты;
- Нитраты;
- Аспирин;
- По показаниям – мочегонные средства, ингибиторы АПФ.
Показания к операции и хирургическая тактика
Показания к операции:
- Диаметр более 55 мм;
- Наличие симптомов;
- Прогрессирующий рост более 10 мм в год или более 6 мм за полгода;
- Разрыв;
- Появление дочерних аневризм;
- Тромбообразование;
- Мешковидная форма;
- Ишемия кишечника;
- Вовлечение почечных артерий.
Относительные противопоказания к операции:
- Нарушения мозгового кровообращения.
Угроза разрыва является абсолютным показанием к открытой операции у всех больных. У остальных пациентов при наличии противопоказаний проводится лекарственная и симптоматическая терапия, направленная на контроль динамики процесса, уровня давления, холестерина в крови.
Операция чаще всего выполняется одним из двух методов:
- Традиционная операция . При такой операции пациент находится под общим наркозом. Хирург делает надрез от мочевидного отростка грудины до пупка. Поврежденный участок сосуда иссекается, а на его место имплантируется искусственный протез. Процедура длится 3-5 часов. Срок послеоперационного пребывания в условиях стационара составляет около недели.
- Эндоваскулярный способ . Процедура обычно проводится с применением эпидуриальной анестезии. Хирург делает небольшой прокол в области паха, через который при помощи специального катетера к аневризме подводится стент-графт. Доведя устройство до назначенного места, хирург раскрывает его и помещает в аневризматическом участке. После раскрытия стент-графта образуется канал, по которому происходит нормальное движение крови. Длительность процедуры составляет 3-5 часов, а послеоперационная госпитализация не превышает 5 дней.
Возможные осложнения
Операционная летальность у плановых больных достигает 12%, экстренных – 78%.
Возможные осложнения после операции в случае резекции аневризмы брюшной аорты:
- Ранение почечных артерий;
- Разрыв мочеточников;
- Вторичное инфицирование;
- Инфаркт;
Осложнения при эндоваскулярном вмешательстве возникают у 1,2-5% больных:
- Тромбоз стента;
- Разрыв анастомоза;
- Смещение частей стента внутри сосуда;
- Вторичное инфицирование.
Прогноз неблагоприятный . При маленьких аневризмах брюшной аорты выживаемость в первый год составляет 75%, в течение 5 лет — 50%. Если аневризма больше 6 см, то показатели снижаются до 50% и 6% соответственно.
Первичная и вторичная профилактика
Первичная профилактика направлена на предотвращение развития патологии . Она включает:
- Контроль АД.
- Отказ от курения.
- Лечение сопутствующих заболеваний.
- Исключение стрессов, травматизма.
- Поддержание индекса массы тела в пределах 18,5-24,9.
Вторичная профилактика направлена на замедление прогрессирования и профилактику осложнений . Она включает:
- Наблюдение у хирурга, УЗИ — 2 раза в год.
- Дуплексное сканирование — не менее 1 раза в год.
- Диспансерный учет.
- Контроль уровня липидов и глюкозы в крови — 4 раза в год.
- Прием статинов, аспирина, бета-блокаторов и ингибиторов АПФ.
- Больным, перенесшим эндоваскулярное вмешательство, рекомендована аортография 1 раз в год для контроля состояния стента.
Аневризма брюшной аорты — коварное и непредсказуемое заболевание. Рост спрогнозировать невозможно, поэтому важно обратиться к специалисту при первых симптомах и проходить регулярное медицинское обследование в случае постановки диагноза.
Полезное видео
Больше подробностей о заболевании смотрите на видео:
Сердечно-сосудистые заболевания занимают лидирующие позиции среди причин смертности в современном цивилизованном обществе. Даже люди, далёкие от медицины, знают, что такое атеросклероз, ишемическая болезнь сердца, инфаркт миокарда, инсульт. Однако не всем известно такое заболевание, как аневризма аорты. Наиболее часто встречаются аневризмы отдела аорты, расположенного в брюшной полости.
Что такое аневризма брюшного отдела аорты?
Аорта - магистральный сосуд организма, имеющий наибольший диаметр и питающий кровью весь организм. В строении аорты выделяют следующие отделы:
восходящая аорта - осуществляет кровоснабжение сердечной мышцы;
дуга аорты - несёт кровь к органам головы, шеи и верхним конечностям;
грудной отдел аорты - питает органы грудной полости (лёгкие, пищевод, трахея, диафрагма), межрёберные мышцы;
брюшной отдел аорты - снабжает кровью органы брюшной полости, малого таза и нижние конечности.
В зависимости от местоположения участка аорты относительно почечных артерий выделяют супраренальный (расположенный выше почечных артерий), интраренальный (в месте отхождения почечных артерий) и инфраренальный (ниже отхождения почечных артерий) отделы.
Термин «аневризма аорты» подразумевает под собой значительное расширение её диаметра. Оно может затрагивать как отдельный участок сосуда, так и несколько отделов сразу вплоть до развития патологического процесса на всём его протяжении. Аневризма может формироваться в любом отделе аорты, но чаще всего она обнаруживается в брюшной полости.
Стенки аорты прочны и эластичны и выдерживают скачкообразные изменения давления в огромных пределах. Однако при развитии аневризмы ткань сосуда может частично утратить свои свойства. Тогда ослабленная часть стенки аорты начинает выпячиваться, не в силах противостоять высокому внутреннему давлению. Если такое расширение превышает половину диаметра неизмененной аорты, его называют аневризмой. Чаще всего заболевание встречается у мужчин старше 60 лет.
Недуг может никак не проявлять себя, однако есть риск внезапного разрыва аневризмы, при котором чаще всего спасти больного не удаётся. Аневризма брюшной аорты занимает 15-е место среди причин смерти.
Причины развития заболевания
К причинам формирования аневризм относятся:
К дополнительным факторам развития аневризмы аорты относятся принадлежность к белой расе, возраст, наличие вредных привычек (курение), артериальная гипертензия, атеросклеротическое поражение других артериальных бассейнов.
Риски возникновения аневризмы брюшной аорты - видео
Классификация
- Истинные аневризмы - непосредственное расширение сосуда в поперечнике относительно нормальных размеров. По форме такие аневризмы могут быть мешотчатыми и веретенообразными.
- Ложные аневризмы - полость аневризмы заполняется кровью вследствие дефекта стенки аорты (например, при травмах).
- Расслаивающие аневризмы представляют собой внезапное возникновение дефекта стенки аорты и проникновением крови между оболочками сосуда, вследствие чего в его просвете формируется лоскут ткани.
Симптомы аневризмы брюшного отдела аорты
Клиническая картина аневризмы брюшной аорты может быть различной:
- Возможен вариант, при котором отсутствуют признаки заболевания, аневризма не определяется при объективном исследовании (бессимптомная форма).
- Второй вариант - болевые ощущения отсутствуют, однако аневризму можно определить при прощупывании передней брюшной стенки как опухолевидное пульсирующее образование.
- Третий вариант характеризуется болями различной интенсивности в животе, отдающими в спину, поясницу, крестец. Кроме того, к этому виду можно отнести ряд дополнительных симптомов: нарушения кровообращения в кишечнике (рвота, запор и другие расстройства), почечного кровотока (расстройства мочеиспускания), кровоснабжения нижних конечностей (перемежающаяся хромота).
В стадии развития осложнений появляются симптомы угрожающего разрыва (интенсивные болевые ощущения), разрыва (клиника внутреннего кровотечения - частый пульс, низкое артериальное давление) и расслоения.
Методы диагностики аневризмы брюшной полости
Для того чтобы поставить верный диагноз, необходим тщательный сбора анамнеза (жалобы пациента, наличие предрасполагающих факторов, сопутствующих заболеваний и вредных привычек). Кроме того, врач может назначить дополнительные методы исследования:
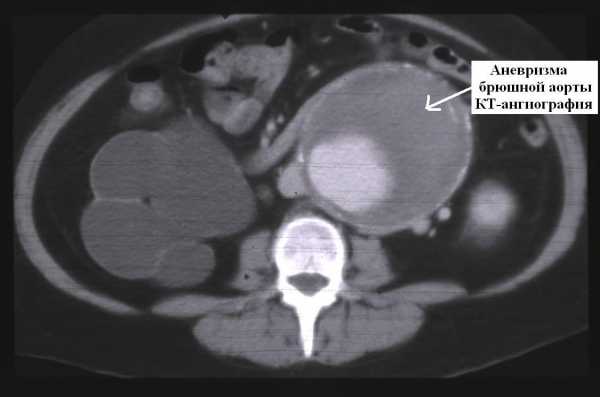
Лечение
Не стоит медлить с походом к врачу для установления точного диагноза. Основной метод лечения аневризм - оперативный. Промедление опасно для жизни.
Народные средства в лечении аневризмы
Эффективных народных средств для лечения аневризмы брюшной аорты не существует, поскольку в её основе лежит нарушение целостности сосуда.
Лекарственные средства в лечении заболевания
Необходимо медикаментозное лечение аневризмы, направленное на коррекцию артериального давления в аорте и терапию сопутствующих заболеваний (ишемической болезни сердца, инфаркта миокарда, инсульта). Врачом могут быть назначены следующие препараты:
- бета-блокаторы - нормализуют артериальное давление и частоту пульса (Конкор, Коронал);
- ингибиторы АПФ (ангиотензинпревращающего фермента) - нормализуют артериальное давление (Периндоприл, Фозиноприл);
- препараты ацетилсалициловой кислоты - улучшают текучесть крови, уменьшают вероятность образования тромбов (Аспирин, Тромбо-Асс, Аспирин-Кардио);
- статины - снижают уровень холестерина в крови, препятствуют образованию атеросклеротических бляшек (Липримар, Аторвастатин, Торвакард).
Хирургические операции при аневризме
Чаще всего лучшей тактикой при аневризме брюшной полости является хирургическое вмешательство. Однако выбор методики зависит от состояния организма и наличия осложнений. Если аневризма имеет небольшие размеры, то врач может предложить выжидательную тактику. Также учитывается наличие возможных противопоказаний к оперативному лечению. К ним относятся:
инфаркт миокарда давностью менее 3 месяцев;
инсульт давностью менее 6 недель;
выраженные изменения со стороны лёгких;
распространённый атеросклероз артерий нижних конечностей
В экстренной ситуации, т. е. при разрыве аневризмы, противопоказания отсутствуют.
Методика оперативного вмешательства при резекции аневризмы
Резекция аневризмы брюшной аорты представляет собой хирургическое иссечение аневризмы аорты и последующее вшивание протеза. Доступ к аневризме осуществляется под общей анестезией путём разреза живота по средней линии. При расположении аневризмы ниже отхождения почечных сосудов основным методом операции является внутримешотчатое протезирование - рассечение поражённого участка, вшивание протеза, подшивание сверху участка брюшной аорты. Также возможно удаление поражённого участка аорты с последующим восстановлением целостности.
При расположении аневризмы выше отхождения почечных сосудов к основному этапу операции добавляется протезирование почечных артерий.
Новый метод оперативного лечения - эндоваскулярная имплантация стент-графта
Развитие медицины и результаты технологического прогресса привели к разработке принципиально нового метода лечения аневризм аорты, называемого эндопротезированием. Стент-графт - металлическая конструкция, имплантируемая в просвет аорты для укрепления её стенки. Установка стент-графта проводится через прокол бедренной артерии при помощи баллона и системы доставки под контролем рентгеновского изображения. К достоинствам метода следует отнести отсутствие наркоза и операционной травмы.
Возможные осложнения
Хирургическое вмешательство несёт определённые риски. По статистике, чаще всего возникают такие осложнения, как:
затруднение дыхания;
нарушение кровообращения в кишечнике;
почечная недостаточность;
ухудшение кровоснабжения нижних конечностей;
инфицирование протеза.
значительная кровопотеря;
инфаркт миокарда;
Диета: какие продукты нельзя употреблять больному
- овощи (брокколи, бобы, фасоль, тыква);
- фрукты (авокадо, грейпфрут, гранат);
- нежирное мясо (кролик, индейка);
- макаронные изделия из твёрдых сортов пшеницы;
- хлеб из муки грубого помола;
- рыба (сёмга, форель, тунец, сардина).
Продукты, употребление которых следует ограничить:
- хлеб и макаронные изделия из муки высшего сорта;
- шоколад (кроме чёрного);
- жирное мясо (баранина, свинина);
- сало;
- сладкие газированные напитки;
- кремовые кондитерские изделия;
- майонез;
- сливочное масло;
- колбасные изделия;
- острые специи.
Реабилитация после хирургического вмешательства
В послеоперационном периоде пациент некоторое время находится в отделении интенсивной терапии. В дальнейшем необходимо ограничение физической нагрузки, ношение бандажа, приём прописанных врачом препаратов, контроль уровня холестерина и артериального давления. В рамках диспансерного наблюдения проводится компьютерная или магнитно-резонансная томография.
Аневризмы инфраренального отдела аорты (то есть аневризма аорты, расположенной ниже почечных артерий) является одним из самых известных и распространенных сосудистых заболеваний. С возрастом риск ее возникновения становится все больше и больше. Точкой отсчета считается возраст пациента старше 65 лет, когда аневризма может быть выявлена уже более чем у 5% пациентов. Именно поэтому всем пациентам этого возраста для раннего выявления аневризм необходимо пройти профилактическое обследование. Как показали статистические исследования, такой подход благодаря раннему лечению позволил существенно сократить частоту неблагоприятных, в том числе летальных, исходов, связанных с ее осложненным течением.
Опасность такого заболевания состоит в том, что даже при внушительных размерах, аневризма никак не проявляет себя клинически. Появление любой локализации обычно говорит об ее возможном осложненном течении. Увеличение размеров аневризмы может сопровождаться такими симптомами как , различными дизурическими расстройствами (нарушениями мочеиспускания) и т.д., и при наличии различных «маскирующих» сопутствующих заболеваний диагноз аневризмы брюшной аорты может быть установлен несвоевременно. Обычно это достаточно распространенные хронические заболевания, такие например, как , остеохондроз поясничного отдела позвоночника, гастрит и , спастический колит, и т.п. И пациенты, к сожалению, нередко пытаются самостоятельно справиться с этими проблемами.
Раннее выявление аневризмы размерами более 3,5-4см в диаметре является показанием к хирургическому лечению и выполнению или , поэтому диагностика аневризмы брюшной аорты необходима не только для раннего обнаружения самого аневризматического образования, но и для сбора диагностической информации при планировании операции.
Какие способы и методы исследования обычно используются для диагностики аневризм аорты?
Первым пунктом диагностики аневризмы брюшной аорты является обращение за консультацией к сосудистому хирургу и проведение первичного медицинского осмотра. При этом сосудистый хирург внимательно оценит возможные жалобы пациента, выяснит косвенные симптомы, которые могут указывать на наличие аневризмы, проведет пальпацию области живота и послушает живот с помощью фонендоскопа. Пальпация редко позволяет выявить наличие увеличения диаметра аорты, но в большинстве случаев подтвердить сам факт наличия аневризмы при ее увеличении более 4,5 - 5см в диаметре. При этом аневризма имеет вид объемного пульсирующего плотной консистенции образования и часто определяется в левой половине живота. Из-за того, что в просвете аневризмы возникает турбулетный (с завихрениями) кровоток, в проекции аневризмы с помощью фонендоскопа можно выявить сосудистые шумы. Определение пульсации и аускультация на сосудах нижних конечностей, по ослаблению пульсации или систолическим шумам позволяет диагностировать ранние признаки атеросклероза артерий нижних конечностей, являющегося частым спутником аневризм брюшной аорты.
Рис.1 Контуры большой аневризмы видимые через переднюю брюшную стенку
Самым простым, быстрым и эффективным инструментальным методом диагностики аневризмы брюшной аорты является ультразвуковое исследование (УЗИ) брюшной полости, самой аорты и отходящих от нее крупных артерий. Кроме того, это самый доступный в практической медицине метод исследования сосудистой системы. Даже в руках не специализирующегося на и аорты врача-диагноста всегда можно увидеть увеличение аорты в размерах и предположить наличие ее аневризматического расширения, после чего направить пациента на консультацию к сосудистому хирургу или более опытному врачу лучевой диагностики.
Еще одним распространенным методом диагностики аневризмы брюшной аорты является компьютерная томография. Это сейчас самый современный и эффективный метод выявления не только аневризм, но практически любой патологии органов брюшной полости. Для того, чтобы отличить сосудистые образования (аорту и другие крупные сосуды) от окружающих тканей исследование проводится в условиях контрастного усиления. Это исследование носит название компьютерной томографии с контрастированием ().
Сходным по диагностическому принципу методом исследования аневризм является (МРТ). В отличии от КТ при МРТ компьютерная система томографа позволяет отличить сосудистое образование с циркулирующей в ней кровью от других тканей без контрастного усиления. Тем не менее, в плане диагностики аневризм брюшной аорты, особенно в экстренных ситуациях, МРТ менее предпочительна из-за того, что требует намного больше времени для проведения исследования и анализа результатов. Единственным и неоспоримым преимуществом МРТ, используемым при диагностике патологии сосудистой системы является отсутствие необходимости в использовании йод-содержащих контрастных препаратов для эффекта усиления, что предпочтительно при обследовании пациентов с почечной недостаточностью или аллергией на йод.
По-прежнему альтернативным и рутинным методом диагностики аневризмы аорты брюшной полости является ангиография. Тем не менее, она, как метод исследования, постепенно уступает место томографическим способам диагностики. В настоящее время ангиография при аневризмах аорты используется при необходимости обследования при патологии других сосудистых бассейнов. Подробнее узнать о других методах диагностики аневризмы брюшной аорты и принципах их использования можно в следующих разделах статьи.
ostit.ru
Пульсация брюшной аорты норма
Аорта
Аорта условно делится на 3 отдела — восходящий, дуга, нисходящий отдел.
Восходящий отдел аорты
Восходящий отдел аорты начинается от артериального конуса левого желудочка сзади левой половины фудины на уровне III межреберья. Из этого аорта направляется вверх, мало направо и вперед, доходит до отметки хряща II ребра справа — места отхождения плечеголовного ствола. Данный отдел аорты еще именуют кардиоаортой. Его протяженность 4—8 см, диаметр 1,5—3 см. Дуга аорты начинается от плечеголовного ствола и обращена выпуклостью вверх. Она направляется спереди назад от хряща II ребра справа к левой поверхности тела на уровне III либо IV грудного позвонка. Ее протяженность 4,5—7,5 см, диаметр 2—3,5 см. В конечном отрезке дуга аорты имеет маленькое сужение до 2—2,5 см (перешеек аорты) — место перехода в нисходящюю аорту. Проецируется дуга аорты на рукоятку грудины.
Нисходящая аорта
Нисходящая аорта делится на 2 отрезка — грудная и брюшная аорта. Грудная аорта находится в заднем средостении, начинается от IV грудного позвонка, длится вниз по левой поверхности грудных позвонков и выходит на их переднюю поверхность к XII грудному позвонку, где проходит через аортальное отверстие диафрагмы. Протяженность ее зависит от длины грудной клетки, диаметр от 2 до 3 см.
Брюшная аорта
Брюшная аорта — начинается от уровня грудной аорты, от аортального отверстия диафрагмы и длится до IV (III—V) поясничного позвонка, где она делится на две неспециализированные подвздошные артерии. Уровень бифуркации зависит от длины аорты. С возрастом аорта удлиняется, и уровень бифуркации опускается.
Изучение восходящей части и дуги аорты изложено в разделе изучения сердца. Грудной отдел аорты физическому изучению практически недоступен. При осмотре обращается внимание на соразмерность физического развития верхней и нижней половины туловища, отсутствие либо наличие выраженной пульсации сосудов шеи, верхних конечностей, и пульсации в межреберьях и около лопатки. У здорового человека развитие скелета и мышц верхней и нижней половины туловища пропорционально. Пульсация сонных, подключичных, плечевых артерий cooтветствует норме, пульсация межреберных артерий не заметна При коарктации грудного отдела аорты (врожденном сужении) отмечается отставание физического развития нижней половины тела, выраженная пульсация сосудов среднего калибра верхней части тела и ослабленная пульсация сосудов нижних конечностей. Визуально отмечается пульсация межреберных сосудов, особенно на боковых поверхностях грудной клетки и со стороны спины, начиная от III грудного позвонка и ниже
Изучение грудного отдела аорты
Пальпация
Пальпация при изучении грудного отдела аорты ставит перед собой задачу распознать либо исключить систолическое дрожание и оценить темперамент пульсации. У здорового человека при пальпации прекардиальной области на уровне II—III межреберья никакого дрожания нет, пульсация артерий среднего калибра (сонная, подключичная, плечевая) не выходит за пределы допустимого, а пульсация межреберных арте рий на всем их протяжении от позвоночника до грудины не опрс деляется. При сужении просвета грудного отдела аорты пальпаторно возможно выяснить систолическое дрожание во II—III межреберьях спере ди, и усиленную пульсацию сосудов среднего калибра, а также и межреберных. Особенно это выражено при коарктации аорты.
Перкуссия
Перкуторно ширину грудного отдела аорты выяснить нереально. Перкуссию используют лиьиь при предположении аневризмы этого отдела. Перкуссия проводится по задней поверхности грудной клетки с III межреберья от задней аксиллярной линии к позвоночнику. Руки наряду с этим должны быть сведены вперед. При большой аневризме грудного отдела аорты возможно распознать территорию притупления у позвоночника в соответствии с ее локализацией, чаще слева.
Аускультация
Аускультация грудного отдела аорты в целях диагностики ее поражения весьма информативна. Она проводится кроме простой аускулыации сердца и сосудов в следующих местах:
— спереди, отступя 2 см от грудины, во II—IV межреберьях справа и слева (это места проекции внутренних грудных артерий);
— на пересечении парастернальных линий с реберными дугами (места наилучшего выслушивания внутренних грудных арте- рий);
— по паравертсбральным линиям от III до XII ребер и по межреберьям от позвоночника до грудины (места проекции межреберных артерий),
— межлопаточные пространства от II до V позвонка, особенно слева (область проекции грудной аорты);
— по белой линии живота под мечевидным отростком (место выслушивания грудной аорты).
У здорового человека в перечисленных местах шумов не выслушивается.
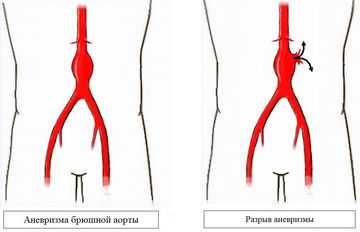
При болезнях грудного отдела аорты над сердцем и сосудами (сонные, подключичные, плечевые, внутренние грудные, межреберные), и у позвоночника слева и в эпигастрии под мечевидным отростком возможно выслушать систолический шум различной интенсивности, имеющий чаще стенотический генез — коарктация аорты, аортит, сдавление аорты, усиленной кровоток по расширенным коллатералям, и атероматоз и аневризма аорты.
Изучение брюшного отдела аорты
Брюшной отдел аорты (рис. 362). Брюшная аорта самый доступный для физического изучения отдел. Осмотр больного нужно затевать с оценки окраски кожи нижних конечностей, состояния трофики их кожи и мышц. У здоровых людей цвет кожи нижних конечностей не отличается от цвета кожи других участков тела. Трофика кожи (кожный рисунок, волосяной покров), трофика ногтей, мышц нижних конечностей не имеет отклонений.
Рис. 362. Брюшной отдел аорты и ее ветви.
1 — брюшная аорга, 2 — печеночная артерия, 3 правая почечная артерия; 4 нижняя брыжеечная артерия, 5 правая неспециализированная подвздошная артерия; 6 — правая внуфенняя подвздошная артерия, 7 правая наружная подвздошная артерия; 8 — желудочная артерия, 9 селезеночная арюрия, 10 — левая почечная артерия, 11 — верхняя брыжеечная артерия, 12 левая неспециализированная подвщошная артерия; 13 средняя крестцовая артерия, 14 левая внуфенняя подвздошная артерия,
15 — левая наружная подвздошная артерия
При патологии брюшной аорты с нарушением ее проходимости появляются бледность, истончение кожи, выпадение волос на ногах, нарушение трофики ногтей (истончение, ломкость), происхождение трофических язв на стопах, атрофия мышц ног. Ноги становятся холодными на ощупь.
Видимая пульсация брюшной аорты отмечается довольно часто у совсем здоровых лиц, особенно в молодом возрасте у астеников больных с пониженным питанием, при не сильный брюшной стенке по окончании волнения и физической нагрузки, у возбудимых субъектов при пустом желудке и кишечнике. Пульсация в большинстве случаев видна в вертикальном положении больного, но лучше в горизонтальном. Она исчезает при напряжении мышц живота. Выраженность таковой пульсации не бывает большой. 
Выраженная видимая пульсация отмечается у больных с гиперкинетическим типом гемодинамики, с увеличенным ударным объемом сердца — НЦД, артериальная гипертензия, тиреотоксикоз, и при недостаточности клапанов аорты. В этих обстоятельствах пульсация различной интенсивности в большинстве случаев видна от мечевидного отростка и до пупка.
Ограниченное пульсирующее выбухание в проекции аорты характерно для большой аневризмы аорты. Вероятна только выбухающая, но не пульсирующая опухоль над аортой — это не редкость при тромбировании аневризмы.
Пальпация брюшной аорты
Пальпация брюшной аорты имеет большое диагностическое значение. Она проводится в горизонтальном положении больного с большим расслаблением мышц живота (рис. 363).
Рис. 363. Пальпация брюшного отдела аорты.Положение больного лежа на спине, пальцы доктора находятся на белой линии быстро га поперек оси аорты.По достижении задней сгенки брюшной полости на выдохе больного делается скользящее движение с перекатом через аорту.Брюшная аорта исследуется от мечевидною отростка до пупка и чуть ниже.
Изучение начинается от мечевидного отростка и завершается у пупка. Нужно иметь в виду, что у гиперстеника верхняя треть эпигастральной области заполнена левой долей печени, исходя из этого пальпацию нужно затевать ниже, чем у астеников и нормостеников.
Пальпация аорты проводится равно как и глубокая пальпация живота. Ладонь доктора укладывается на брюшную стенку ниже мечевидного отростка перпендикулярно оси аорты так, дабы конечные фаланги II, III, IV пальцев находились на белой линии живота. Потом, с каждым выдохом больного, они погружаются в туловище вплоть до задней стены, другими словами до момента, в то время, когда под пальцами появится пульсация. Достигнув ее, пальцы на следующем выдохе нормально делают скользящее движение поперек аорты. Манипуляция повторяется 2—3 раза. После этого пальцы устанавливаются подобным образом чуть ниже и выполняют пальпацию.
Так исследуется вся брюшная аорта от меча до пупка либо чуть ниже. У здорового человека, в случае если аорта пальпируется, то она воспринимается в виде эластичной, умеренно пульсирующей, ровной, гладкой трубки диаметром 2—3 см. В случае если брюшная стена не сильный, желудок и кишечник не переполнены и не вздуты, пальпация удается легко кроме того с первого погружения руки.
При развитых мышцах, толстом жировом слое, наполненном желудке и кишечнике пальпация удается с большим трудом. Аорта в обязательном порядке ощупывается на всем ее протяжении. Брюшная аорта лучше всею пальпируется у астеников, у большое количество рожавших дам, при расхождении мышц живота.
Усиление пульсации брюшной аорты отмечается при волнении, по окончании физической нагрузки, что связано с повышением ударного объема сердца.
В патологии вероятны следующие пальпаторные отклонения при изучении брюшной аоргы:
— усиление либо ослабление пульсации; — обнаружение офаниченною выбухания аорты — аневризмы; — обнаружение ограниченного непульсирующею уплотнения (тромбированная аневризма),
— уплотнение и искривление aoрты.
Резко выраженная пульсация брюшной аорты на всем ее протяжении отмечается у больных с гиперкинетическим типом гемодинамики (НЦД, артериальная гипертензия), с недосчаточностью клапанов аорты, при тиреотоксикозе
Ослабленная пульсация аорты на всем ее протяжении определяется при острой сердечной и сосудистой недостаточности (обморок, коллапс, шок, миокардит, острый инфаркт миокарда), при аортальном стенозе, коарктации аорты, аортоартериите, сдавлении аорты извне выше уровня пальпации.
Ограниченное пульсирующее выбухание аорты — аневризма, возможно различной величины — от нескольких сантиментов до размера головы. Аневризма может иметь округлую, овальную, мешковидную форму. Поверхность аневризмы гладкая, плотноэластичной консистенции. При ее тромбировании она делается более плотной, пульсация ее малый либо отсутствует. При обнаружении аневризмы ее пальпация проводится с опаской. без излишнего давления и скользящих движений по ее поверхности. Это опасно, поскольку вероятен отрыв тромба с тяжелыми последствиями. Уплотненная на всем протяжении либо на отдельных местах брюшная аорта не редкость при атеросклеротическом поражении. Ограниченное уплотнение время от времени принимается за опухоль.
Тромбоз ствола аорты либо ее разветвлений сопровождается ишемией нижних конечностей (бледные, холодные ноги, отсутствие пульсации на сосудах, гангрена). Медленное развитие тромбоза проявляется понижением пульсации сосудов, развитием коллатералей и атрофией мышц. Пульсация таковой аорты снижена, территория локализации тромба уплотнена.
Аскультация брюшной аорты
Аскультация брюшной аорты проводится по белой линии живота от мечевидного отростка до пупка (рис. 364).
Фонендоскоп неспешно погружается в туловище с учетом дыхания больного: на выдохе прибор опускается вниз, на вдохе он удерживается на уровне погружения, сопротивляясь выталкиванию брюшными мышцами.
В зависимости от развитости мышц достигнуть аорты возможно за 1 либо 3 погружения Выслушивание проводится на выдохе с задержкой дыхания. Так фонендоскоп перемещается от меча до пупка. Обращаем внимание на недопустимость сильного давления и пережатия аорты, что может привести к появлению стенотического шума.
У взрослых, лиц молодого и среднего возраста шумов при аускультации брюшной аорты не выслушивается. Только у детей и подростков возможно распознать негромкий, маленький систолический шум на средине расстояния между пупком и мечевидным отростком.
Систолический шум над брюшной аортой различной интенсивности выслушивается при атероматозе аорты, аортите, аневризме и сдавлении аорты. Оценивая результаты аускультации брюшной аорты, нужно иметь ввиду то, что у мечевидного отростка выслушиваемый шум возможно обусловлен стенозом грудной аорты, и стенозом либо сдавлением чревного ствола. Шум в области пупка не редкость при усиленном кровотоке в умбиликальных и параумбиликальных венах, в расширенных подкожных венах брюшной стены при незаращении пупочной вены и циррозе печени.
В целях диагностики болезней брюшной аорты, так же как и грудной, нужно измерение и сопоставление артериального давления на руках и ногах. В норме Преисподняя на ногах на 20 мм рт.ст. выше, чем на руках. При нарушении проходимости грудной и брюшной аорты (коарктация, аортит, тромбоз, сдавление извне) на ногах давление будет снижено.
Жив ли Христос? Воскрес ли Христос из мертвых? Исследователи изучают факты
Вам это понравится:
modwear.ru
Пульсирует брюшная аорта - Боль в Сердце
Аорта – это самая крупная артерия человеческого организма. Она представляет собой составляющую часть большого круга кровообращения. Значение аорты для организма переоценить трудно. Именно с ее помощью все органы нашего организма питаются кровью.
Существует несколько патологий брюшной части аорты. Наиболее распространённая из них – аневризма. Самым ярким симптомом являются болевые ощущения, сопровождающиеся множеством других явлений. Это может быть и кашель, и отек, и одышка. При появлении таких симптомов первое, что нужно сделать – обратиться к врачу и установить точный диагноз.
Патологии аорты
В первую очередь, патологиям аорты подвержены люди преклонного возраста, причём женщины в меньшей мере, нежели мужчины. Развитие патологии – это довольно длительный процесс. Порой патология развивается настолько медленно, что на протяжении многих лет совершенно не тревожит человека, он ведёт привычный образ жизни. Нередко в преклонном возрасте может наблюдаться и обызвествление аорты.
Существует классификация аневризмы аорты. Классифицируют по следующим признакам:
- Этиология;
- Форма;
- Сегменты;
- Структура стенок.
Рассмотрим подробнее классификацию патологии аорты по этим признакам.
Виды аневризмы по сегментам:
- Синусы Вальсальвы;
- Дуги аорты;
- Аневризма восходящего отдела;
- Аневризма нисходящего отдела.
Стоит отметить, что аневризма может быть комбинированной, то есть сочетать в себе несколько типов патологий. В данном случае врач должен обязательно назначить поэтапное лечение. В первую очередь, внимание обращается на более пораженный участок, и, во вторую очередь, залечивается менее болезненный участок брюшной аорты.
Анатомия аневризмы брюшной аорты
По этиологическому признаку различают:
- Истинную. В этом случае оболочка истончается и на ней появляется выпячивание. Такие случаи нередки при сифилисе, атеросклерозе аорты брюшной полости и болезнях подобного типа.
- Ложную. Ложная аневризма может появиться, если брюшная аорта была травмирована, или же стать следствием хирургического вмешательства. Это не является показателем неверно проведённой операции, это – одно из возможных осложнений.
Классификация по форме:
- Мешотчатая. Наблюдается выпирание стенок наружу в нескольких местах.
- Веретенообразная. Происходит то же самое, но по всей аорте, а не на отдельных участках.
Классификация в зависимости от течения болезни:
- Неосложненная.
- Расслаивающаяся.
- С осложнениями.
Наиболее серьезная из приведённых патологий – усложнённая. Нередко результатом такого заболевания может стать разрыв мешка аорты. Признаки осложненной аневризмы:
- Гематомы.
- Тромбоэмболия.
- Внутреннее кровотечение, результатом которого может стать и летальный исход вследствие кровопотери.
К сожалению, статистика приводит неутешительные результаты – в большинстве случаев пациент умирает, если поблизости нет медицинских работников.
Брюшная часть аорты и ее патологии
Болезни брюшной аорты неизменно связаны с помехами здоровому кровотоку. Диагностировать причины, по которым это происходит, помогает ультразвуковая допплерография. Брюшная часть аорты хорошо видна. С помощью исследования специалист получает данные состояния кровотока, который питает все органы брюшной полости.
Ультразвуковая допплерография позволяет получить максимально полные данные о состоянии аорты брюшной полости
Патологии, которые выявляются с помощью УЗИ:
- Атеросклероз, вызванный поражениями артерии. Появление этого недуга неизменно связано с неправильными обменными процессами сосудистых тканей и, как следствие, холестериновые отложения.
- Аневризмы брюшного отдела аорты. Аневризма – это увеличение просвета сосуда, когда его диаметр превышает 2 сантиметра.
- Стеноз чревного ствола. В отличие от аневризмы данные заболевания характеризуются слишком узким диаметром сосудистых ветвей брюшной аорты. В этом случае прослеживаются нарушения кровотока и, как следствие, недостаточное снабжение кровью органов пищеварения.
- Оккллюзия – это сужение сосудов и, как правило, их абсолютная непроходимость. Это критическая стадия прогрессирующего стеноза или атеросклеротические изменения. Дуплексное сканирование брюшной аорты позволяет получить данные, которые указывают на причины развития этой патологии.
- Тромбоз, который могут вызвать симптомы атеросклероза брюшной аорты, травмы либо инфекции. Вялотекущий процесс сужения сосудов аорты порождает окклюзию. Такие заболевания обеспечивают благоприятную среду для возникновения тромбоза.
- Извилистость аорты. Это наследственный фактор. Нарушение кровотока в аорте обусловлено изменениями в основных характеристиках: удлинение; склонность к петлеобразованию; многочисленные изгибы.
- Отслаивающаяся аневризма. Такой тип аневризмы может возникнуть вследствие поражения внутренних оболочек ветвей аорты.
- Двойная дуга. Это врожденный порок. На протяжении всей жизни он провоцирует давление в районе пищевода и трахеи.
УЗИ позволяет практически со 100%-й уверенностью диагностировать аневризму
Причины появления аневризмы
Советуем вам почитать:Расслоение аневризмы аорты
- Атеросклероз, характеризуемый появлением жировых бляшек на сосудистых стенках аорты и ее ветвей. До конца не изучено влияние атеросклероза на течение аневризмы, но доказана взаимосвязь атеросклероза и нарушения кровообращения и, как следствие, прекращения доставки питательных веществ к органам брюшной полости.
- Сахарный диабет, поражающий кровеносные артерии. Нередки случаи, когда ему сопутствуют нефропатия, ретинопатия.
- Генетика. Есть несколько врождённых синдромов, например, синдром Элерса-Данло, синдром Марфана и пр. При них поражается брюшная аорта. В большинстве случаев существует взаимосвязь между аневризмой и наследственными заболеваниями.
- Инфекционные заболевания. Это недуги, поражающие сердце, сифилис, сальмонеллез и другие.
- Травмы брюшной полости. Так, при сильном ударе в грудь или в живот, участок аорты может быть поражен.
- Воспалительные процессы, которые могут вызвать истончение стенок аорты.
Аневризма брюшного отдела и ее симптомы
Аневризма – это очень коварное заболевание, которое может в течение длительного времени развиваться в организме и не давать о себе знать. Чаще всего она диагностируется случайно в ходе полного обследования организма. Провести УЗИ брюшной полости правильно и максимально внимательно крайне важно.
При пальпации специалист обнаружит пульсацию в области брюшной полости пациента
Симптомы аневризмы немногочисленны, но есть пара главных составляющих при аневризме:
- Часто возникающая тяжесть, неприятные ощущения в брюшной полости, учащенный пульс в области живота.
- Тупая боль в животе. Она наблюдается в области пупка или чуть левее.
Есть и несколько косвенных признаков, по которым можно диагностировать аневризму. Но опять же, без проведения полноценного УЗИ сделать это будет практически невозможно.
- Ишиорадикулярный признак. Аневризма может вызвать боли в пояснице и привести к нарушению чувствительности в нижних конечностях и, как следствие, выступить причиной расстройства движений.
- Абдоминальный признак. Это рвота, расстройство кишечника, отрыжка, потеря аппетита. Ведет к потере веса.
- Ишемия ног. Аневризма может вызвать нарушения кровообращения, а также ноющую боль во время ходьбы и даже состоянии покоя.
- Урологический признак, сопровождающийся нарушениями мочеиспускания, а порой даже появлением эритроцитов в моче.
Вовремя не диагностированная аневризма может привести к разрыву. В этом случае появится сильная боль в области живота, слабость и головокружение. Боль может перейти в поясницу или пах. Требуется незамедлительная медицинская помощь, так как разрыв аневризмы чреват летальным исходом.
При разрыве аневризмы брюшного отдела аорты может появиться рвота, при пальпации в левой области живота можно нащупать образование, которое увеличивается и сильно пульсирует. Яркие симптомы разрыва аневризмы можно спутать с другими опасными заболеваниями. В любом случае необходимо вызвать скорую помощь.
Осложнения аневризмы
Аневризма – сложная болезнь, опасная не только для здоровья, но и для жизни.
Патология отдела аорты может вызвать закупорку артерии кровеносных сосудов, всевозможные инфекции и даже привести к сердечной недостаточности
Невероятно опасно расслоение аневризмы, при которой разрываются слои тела сосудов. Если сосуд разрушен полностью – это неминуемо интенсивная кровопотеря. Но самое страшное проявление аневризмы – ее разрыв. Летальный исход практически неизбежен, разрыв характеризуется профузным кровотечение, которое и приводит к смерти.
Диагностика заболевания
Начальные этапы диагностики – это осмотр врача. Специалист, проводя пальпацию, обнаружит пульсацию в области брюшины и наверняка заподозрит аневризму. Следующий этап – исследования, чтобы подтвердить или опровергнуть свои предположения. Это можно сделать лишь с помощью визуализации процессов брюшной полости пациента. Используются методы:
- УЗИ.
- Компьютерная томография (МРТ).
- Мультиспиральная компьютерная томография аорты (МСКТ).
УЗИ практически со стопроцентной уверенностью позволяет диагностировать или опровергнуть аневризму. Если заболевание подтвердилось, на УЗИ будет видна точная локализация недуга, состояние стенок сосудов, места разрыва (если таковые имеются).
Если перечисленных выше исследований, недостаточно назначается аортография. Данный метод дает возможность проверить аорту и все ответвления посредством введения в систему специальной жидкости. Назначается такое исследование, если есть подозрение на поражение висцеральных и почечных артерий, а также чтобы оценить дистальное кровеносное русло.
Пульсация брюшной аорты, тяжесть и вздутие, боли, другие дискомфортные ощущения – это симптомы, при которых обычно назначается ультразвуковая допплерография (УЗДГ). Методика ультразвуковой допплерографии позволяет установить характер заболевания и степень поражения аорты и ее ответвлений.
Методика основана на разночастотных звуковых волнах, которые отражаются кровяными тельцами. Для каждого пациента индивидуально подбирается диапазон излучений, именно этим обусловлена высокая эффективность и результативность исследования.
Поступающие на приборную панель аппарата данные выглядят как высокочеткие изображения, которые и заносятся в протокол.
Комбинированная методика исследования патологий брюшной аорты. Если постановка диагноза стандартными методами затруднена по каким-то причинам, в таком случае назначается дуплексное сканирование сосудов.
Этот способ вместил в себя два метода – УЗИ и допплерографию. Дуплексная диагностика – это ультразвуковое исследование.
Она позволяет оценить эхоструктуры стенок, состояние сосудов, длину пораженного участка, установить стадию заболевания, а также сведения о скорости и интенсивности кровотока.
Клиника аневризмы станет предельно ясна. С помощью дуплексной диагностики определяется аортальная недостаточность, которую невозможно выделить ни при каком другом исследовании. Данное заболевание характеризуется неполным смыканием створок клапанов, вследствие чего нарушается обратный кровоток.
Лечение аневризмы брюшной аорты
При обнаружении аневризмы лечение может быть хирургическое (резекция аневризмы, стенирование и пр.) и консервативное. Операция при аневризме брюшной аорты не назначается, если просвет аорты не превышает 4,5 сантиметра.
Такой тип аневризмы обычно наблюдается у пожилых мужчин, которые подвержены никотиновой зависимости. В таких случаях предпочтительнее просто подождать и наблюдаться у врача, периодически делая ультразвуковое исследование, чтобы отслеживать размеры просвета аорты.
Если расширение не прекращается, то это станет показанием к операции, потому как вероятен разрыв.
Обычно лечение проводится эндоваскулярным, малоинвазивным методом. В аорту пациента вводится катетер, через который входит стент. Достигнув пораженного участка, трансплантат раскрывается и прижимается к артерии, таким образом, замещая разрыв.
Стентирование имеет огромное количество плюсов – оно гораздо легче переносится больными, имеет короткий реабилитационный период (всего несколько дней). Проводить подобные операции можно далеко не всем – это основной недостаток.
К сожалению, в 10 случаях из 100 наблюдается миграция установленного трансплантата.
Стентирование пораженного участка брюшного отдела артерии позволяет обойтись без лапаротомии
Проводятся и открытые операции, например, эндопротезирование, в ходе которых больной участок аорты удаляется, а на его место ставится протез, изготовленный из синтетической ткани – дакрона.
Протезирование длится около двух-трех часов, на месте вмешательства остается шрам. Пациент восстанавливается довольно долго, требуется продолжительный реабилитационный период.
Тяжелые физические нагрузки пациенту категорически запрещены, показан покой и прогулки на свежем воздухе.
Проведение открытых операций может быть запрещено в следующих состояниях:
- Перенесённый меньше месяца назад инфаркт.
- Сердечная, легочная или почечная недостаточность.
- Поражённые бедренные артерии.
Консервативные методы
Если пораженный участок аневризмы изолирован, вполне оправдан консервативный метод лечения. Назначаются лекарственные средства: статины, адреноблокаторы, гипотензивные препараты.
При лечении лекарственными средствами важно постоянное наблюдение специалиста. Преследуемая цель – облегчение симптомов, снижение скорости развития аневризмы.
Но следует помнить, что лекарственные средства при аневризме никогда не смогут полностью излечить ее, они лишь отодвигают развитие патологии.
Профилактика аневризмы и прочих патологий брюшной аорты
Ни для кого не секрет, что ведение здорового образа жизни – лучшая профилактика ото всех болезней. Есть три простых действия, с помощью которых можно предотвратить возникновение аневризмы и других заболеваний брюшной полости:
- Отказ от алкоголя и курения.
- Правильное питание.
- Регулярное обследование у специалиста.
Также следует избегать стрессовых ситуаций и изнуряющих физических нагрузок
Источник: http://serdec.ru/spravochnaya-informaciya/bryushnaya-aorta-patologii
Пульсация брюшной аорты норма
Аорта условно делится на 3 отдела — восходящий, дуга, нисходящий отдел.
Восходящий отдел аорты
Восходящий отдел аорты начинается от артериального конуса левого желудочка сзади левой половины фудины на уровне III межреберья. Из этого аорта направляется вверх, мало направо и вперед, доходит до отметки хряща II ребра справа — места отхождения плечеголовного ствола. Данный отдел аорты еще именуют кардиоаортой. Его протяженность 4—8 см, диаметр 1,5—3 см.
Дуга аорты начинается от плечеголовного ствола и обращена выпуклостью вверх. Она направляется спереди назад от хряща II ребра справа к левой поверхности тела на уровне III либо IV грудного позвонка. Ее протяженность 4,5—7,5 см, диаметр 2—3,5 см. В конечном отрезке дуга аорты имеет маленькое сужение до 2—2,5 см (перешеек аорты) — место перехода в нисходящюю аорту.
Проецируется дуга аорты на рукоятку грудины.
Нисходящая аорта
Нисходящая аорта делится на 2 отрезка — грудная и брюшная аорта. Грудная аорта находится в заднем средостении, начинается от IV грудного позвонка, длится вниз по левой поверхности грудных позвонков и выходит на их переднюю поверхность к XII грудному позвонку, где проходит через аортальное отверстие диафрагмы. Протяженность ее зависит от длины грудной клетки, диаметр от 2 до 3 см.
Брюшная аорта
Брюшная аорта — начинается от уровня грудной аорты, от аортального отверстия диафрагмы и длится до IV (III—V) поясничного позвонка, где она делится на две неспециализированные подвздошные артерии. Уровень бифуркации зависит от длины аорты. С возрастом аорта удлиняется, и уровень бифуркации опускается.
Изучение восходящей части и дуги аорты изложено в разделе изучения сердца. Грудной отдел аорты физическому изучению практически недоступен.
При осмотре обращается внимание на соразмерность физического развития верхней и нижней половины туловища, отсутствие либо наличие выраженной пульсации сосудов шеи, верхних конечностей, и пульсации в межреберьях и около лопатки. У здорового человека развитие скелета и мышц верхней и нижней половины туловища пропорционально.
Пульсация сонных, подключичных, плечевых артерий cooтветствует норме, пульсация межреберных артерий не заметна При коарктации грудного отдела аорты (врожденном сужении) отмечается отставание физического развития нижней половины тела, выраженная пульсация сосудов среднего калибра верхней части тела и ослабленная пульсация сосудов нижних конечностей. Визуально отмечается пульсация межреберных сосудов, особенно на боковых поверхностях грудной клетки и со стороны спины, начиная от III грудного позвонка и ниже
Пальпация
Пальпация при изучении грудного отдела аорты ставит перед собой задачу распознать либо исключить систолическое дрожание и оценить темперамент пульсации.
У здорового человека при пальпации прекардиальной области на уровне II—III межреберья никакого дрожания нет, пульсация артерий среднего калибра (сонная, подключичная, плечевая) не выходит за пределы допустимого, а пульсация межреберных арте рий на всем их протяжении от позвоночника до грудины не опрс деляется.
При сужении просвета грудного отдела аорты пальпаторно возможно выяснить систолическое дрожание во II—III межреберьях спере ди, и усиленную пульсацию сосудов среднего калибра, а также и межреберных. Особенно это выражено при коарктации аорты.
Перкуссия
Перкуторно ширину грудного отдела аорты выяснить нереально. Перкуссию используют лиьиь при предположении аневризмы этого отдела.
Перкуссия проводится по задней поверхности грудной клетки с III межреберья от задней аксиллярной линии к позвоночнику. Руки наряду с этим должны быть сведены вперед.
При большой аневризме грудного отдела аорты возможно распознать территорию притупления у позвоночника в соответствии с ее локализацией, чаще слева.
Аускультация
Аускультация грудного отдела аорты в целях диагностики ее поражения весьма информативна. Она проводится кроме простой аускулыации сердца и сосудов в следующих местах:
— спереди, отступя 2 см от грудины, во II—IV межреберьях справа и слева (это места проекции внутренних грудных артерий);
— на пересечении парастернальных линий с реберными дугами (места наилучшего выслушивания внутренних грудных арте- рий);
— по паравертсбральным линиям от III до XII ребер и по межреберьям от позвоночника до грудины (места проекции межреберных артерий),
— межлопаточные пространства от II до V позвонка, особенно слева (область проекции грудной аорты);
— по белой линии живота под мечевидным отростком (место выслушивания грудной аорты).
У здорового человека в перечисленных местах шумов не выслушивается.
При болезнях грудного отдела аорты над сердцем и сосудами (сонные, подключичные, плечевые, внутренние грудные, межреберные), и у позвоночника слева и в эпигастрии под мечевидным отростком возможно выслушать систолический шум различной интенсивности, имеющий чаще стенотический генез — коарктация аорты, аортит, сдавление аорты, усиленной кровоток по расширенным коллатералям, и атероматоз и аневризма аорты.
Изучение брюшного отдела аорты
Брюшной отдел аорты (рис. 362). Брюшная аорта самый доступный для физического изучения отдел. Осмотр больного нужно затевать с оценки окраски кожи нижних конечностей, состояния трофики их кожи и мышц.
У здоровых людей цвет кожи нижних конечностей не отличается от цвета кожи других участков тела. Трофика кожи (кожный рисунок, волосяной покров), трофика ногтей, мышц нижних конечностей не имеет отклонений.
Рис. 362. Брюшной отдел аорты и ее ветви.
1 — брюшная аорга, 2 — печеночная артерия, 3 правая почечная артерия; 4 нижняя брыжеечная артерия, 5 правая неспециализированная подвздошная артерия; 6 — правая внуфенняя подвздошная артерия, 7 правая наружная подвздошная артерия; 8 — желудочная артерия, 9 селезеночная арюрия, 10 — левая почечная артерия, 11 — верхняя брыжеечная артерия, 12 левая неспециализированная подвщошная артерия; 13 средняя крестцовая артерия, 14 левая внуфенняя подвздошная артерия,
15 — левая наружная подвздошная артерия
При патологии брюшной аорты с нарушением ее проходимости появляются бледность, истончение кожи, выпадение волос на ногах, нарушение трофики ногтей (истончение, ломкость), происхождение трофических язв на стопах, атрофия мышц ног. Ноги становятся холодными на ощупь.
Видимая пульсация брюшной аорты отмечается довольно часто у совсем здоровых лиц, особенно в молодом возрасте у астеников больных с пониженным питанием, при не сильный брюшной стенке по окончании волнения и физической нагрузки, у возбудимых субъектов при пустом желудке и кишечнике. Пульсация в большинстве случаев видна в вертикальном положении больного, но лучше в горизонтальном. Она исчезает при напряжении мышц живота. Выраженность таковой пульсации не бывает большой.
Выраженная видимая пульсация отмечается у больных с гиперкинетическим типом гемодинамики, с увеличенным ударным объемом сердца — НЦД, артериальная гипертензия, тиреотоксикоз, и при недостаточности клапанов аорты. В этих обстоятельствах пульсация различной интенсивности в большинстве случаев видна от мечевидного отростка и до пупка.
Ограниченное пульсирующее выбухание в проекции аорты характерно для большой аневризмы аорты. Вероятна только выбухающая, но не пульсирующая опухоль над аортой — это не редкость при тромбировании аневризмы.
Пальпация брюшной аорты
Пальпация брюшной аорты имеет большое диагностическое значение. Она проводится в горизонтальном положении больного с большим расслаблением мышц живота (рис. 363).
Рис. 363. Пальпация брюшного отдела аорты.Положение больного лежа на спине, пальцы доктора находятся на белой линии быстро га поперек оси аорты.По достижении задней сгенки брюшной полости на выдохе больного делается скользящее движение с перекатом через аорту.
Брюшная аорта исследуется от мечевидною отростка до пупка и чуть ниже.
Изучение начинается от мечевидного отростка и завершается у пупка. Нужно иметь в виду, что у гиперстеника верхняя треть эпигастральной области заполнена левой долей печени, исходя из этого пальпацию нужно затевать ниже, чем у астеников и нормостеников.
Пальпация аорты проводится равно как и глубокая пальпация живота. Ладонь доктора укладывается на брюшную стенку ниже мечевидного отростка перпендикулярно оси аорты так, дабы конечные фаланги II, III, IV пальцев находились на белой линии живота.
Потом, с каждым выдохом больного, они погружаются в туловище вплоть до задней стены, другими словами до момента, в то время, когда под пальцами появится пульсация. Достигнув ее, пальцы на следующем выдохе нормально делают скользящее движение поперек аорты. Манипуляция повторяется 2—3 раза.
После этого пальцы устанавливаются подобным образом чуть ниже и выполняют пальпацию.
Так исследуется вся брюшная аорта от меча до пупка либо чуть ниже. У здорового человека, в случае если аорта пальпируется, то она воспринимается в виде эластичной, умеренно пульсирующей, ровной, гладкой трубки диаметром 2—3 см. В случае если брюшная стена не сильный, желудок и кишечник не переполнены и не вздуты, пальпация удается легко кроме того с первого погружения руки.
При развитых мышцах, толстом жировом слое, наполненном желудке и кишечнике пальпация удается с большим трудом. Аорта в обязательном порядке ощупывается на всем ее протяжении. Брюшная аорта лучше всею пальпируется у астеников, у большое количество рожавших дам, при расхождении мышц живота.
Усиление пульсации брюшной аорты отмечается при волнении, по окончании физической нагрузки, что связано с повышением ударного объема сердца.
В патологии вероятны следующие пальпаторные отклонения при изучении брюшной аоргы:
— усиление либо ослабление пульсации; — обнаружение офаниченною выбухания аорты — аневризмы; — обнаружение ограниченного непульсирующею уплотнения (тромбированная аневризма),
— уплотнение и искривление aoрты.
Резко выраженная пульсация брюшной аорты на всем ее протяжении отмечается у больных с гиперкинетическим типом гемодинамики (НЦД, артериальная гипертензия), с недосчаточностью клапанов аорты, при тиреотоксикозе
Ослабленная пульсация аорты на всем ее протяжении определяется при острой сердечной и сосудистой недостаточности (обморок, коллапс, шок, миокардит, острый инфаркт миокарда), при аортальном стенозе, коарктации аорты, аортоартериите, сдавлении аорты извне выше уровня пальпации.
Ограниченное пульсирующее выбухание аорты — аневризма, возможно различной величины — от нескольких сантиментов до размера головы. Аневризма может иметь округлую, овальную, мешковидную форму. Поверхность аневризмы гладкая, плотноэластичной консистенции. При ее тромбировании она делается более плотной, пульсация ее малый либо отсутствует.
При обнаружении аневризмы ее пальпация проводится с опаской. без излишнего давления и скользящих движений по ее поверхности. Это опасно, поскольку вероятен отрыв тромба с тяжелыми последствиями. Уплотненная на всем протяжении либо на отдельных местах брюшная аорта не редкость при атеросклеротическом поражении.
Ограниченное уплотнение время от времени принимается за опухоль.
Тромбоз ствола аорты либо ее разветвлений сопровождается ишемией нижних конечностей (бледные, холодные ноги, отсутствие пульсации на сосудах, гангрена). Медленное развитие тромбоза проявляется понижением пульсации сосудов, развитием коллатералей и атрофией мышц. Пульсация таковой аорты снижена, территория локализации тромба уплотнена.
Аскультация брюшной аорты
Аскультация брюшной аорты проводится по белой линии живота от мечевидного отростка до пупка (рис. 364).
Фонендоскоп неспешно погружается в туловище с учетом дыхания больного: на выдохе прибор опускается вниз, на вдохе он удерживается на уровне погружения, сопротивляясь выталкиванию брюшными мышцами.
В зависимости от развитости мышц достигнуть аорты возможно за 1 либо 3 погружения Выслушивание проводится на выдохе с задержкой дыхания. Так фонендоскоп перемещается от меча до пупка. Обращаем внимание на недопустимость сильного давления и пережатия аорты, что может привести к появлению стенотического шума.
У взрослых, лиц молодого и среднего возраста шумов при аускультации брюшной аорты не выслушивается. Только у детей и подростков возможно распознать негромкий, маленький систолический шум на средине расстояния между пупком и мечевидным отростком.
Систолический шум над брюшной аортой различной интенсивности выслушивается при атероматозе аорты, аортите, аневризме и сдавлении аорты.
Оценивая результаты аускультации брюшной аорты, нужно иметь ввиду то, что у мечевидного отростка выслушиваемый шум возможно обусловлен стенозом грудной аорты, и стенозом либо сдавлением чревного ствола.
Шум в области пупка не редкость при усиленном кровотоке в умбиликальных и параумбиликальных венах, в расширенных подкожных венах брюшной стены при незаращении пупочной вены и циррозе печени.
В целях диагностики болезней брюшной аорты, так же как и грудной, нужно измерение и сопоставление артериального давления на руках и ногах. В норме Преисподняя на ногах на 20 мм рт.ст. выше, чем на руках. При нарушении проходимости грудной и брюшной аорты (коарктация, аортит, тромбоз, сдавление извне) на ногах давление будет снижено.
Жив ли Христос? Воскрес ли Христос из мертвых? Исследователи изучают факты
Вам это понравится:
Источник: http://modwear.ru/medicine/pulsacija-brjushnoj-aorty-norma.html
Особенности брюшной аорты и её заболевания
Сначала нужно понять, чем является брюшная аорта и где она расположена. Это продолжение грудной аорты. Вместе они создают крупнейший узел на большом круге кровеносной системы. Она служит для того, чтобы обеспечивать питательными веществами и необходимым количеством кислорода все органы брюшной полости и сеть сосудов, которая с ней соединена.
Заболевания аорты могут привести к летальному исходу.
Особенности и нормы
Анатомия человека считается сложной, но весьма интересной наукой. Зная, за что отвечает каждый отдел и орган, как устроено наше тело, становится легче следить за состоянием здоровья и своевременно реагировать на любые изменения.
Нас могут затронуть многие болезни, справиться с которыми помогут только квалифицированные специалисты. Нередко мы сталкиваемся с заболеванием органов и сосудов, непосредственно связанных с ними. Одним из них является брюшная аорта (БА).
В норме сечение этой артерии составляет 2 – 3 сантиметра в диаметре. Длина не превышает 13 см. Находится БА в районе 7 позвоночника грудного отдела. Оттуда она берёт своё начало и питает располагающиеся рядом органы брюшной полости.
Заканчивается в зоне 4-го поясничного позвонка, после чего идёт разветвление на 2 направления.
У каждого человека могут быть свои особенности и строение, из-за чего заканчивается БА иногда в области 3-го или 5-го поясничного позвонка.
Строение позволяет аорте быть защищённой от всевозможных повреждений, поскольку она располагается на внутренней стороне человеческого позвоночника. Найти её можно немного левее от медиальной линии.
Сверху покрывается клетчаткой и сосудами лимфатического типа, что гарантирует защиту от повреждений. Располагающиеся по прямой линии аорты в раннем возрасте постепенно меняются, приобретая искривлённую форму.
Рядом с БА человек имеет:
- вену левой почки;
- нижнюю полую вену;
- поджелудочную;
- вену селезёнки;
- межбрыжеечное сплетение;
- поясничные отделы левых симпатических стволов;
- верхние корни брыжейки кишечника (тонкого).
Эта аорта принимает непосредственное участие в пищеварительном процессе, поскольку обеспечивает питательными веществами большинство органов, которые отвечают за пищеварение. В нормальном состоянии она характеризуется правильной цилиндрической формой, а при разрезах диаметр составляет 2 – 3 сантиметра.
Любое расширение, изменение и отклонение от нормы является толчком к обследованию и комплексной диагностике. Нарушение правильной формы ведёт к развитию патологий. Обнаружение изменённой брюшной аорты указывает на развитие потенциально опасных заболеваний внутренних органов и систем.
Нужно рассмотреть самые часто встречающиеся болезни, спровоцированные нарушениями структуры брюшной аорты.
Распространённые заболевания
Изменённый диаметр брюшной аорты, увеличенные или уменьшенные её размеры могут спровоцировать развитие ряда патологических процессов. Каждый располагающийся поблизости орган находится под потенциальной угрозой.
Важно вовремя обратиться за помощью при заболевании, пройти ультразвуковое обследование, то есть УЗИ брюшной полости, и чётко следовать рекомендациям лечащего врача. Болезни встречаются разные, потому симптомы у каждой из них свои.
Для людей важно следить за состоянием своего здоровья и оперативно реагировать на нехарактерное и неприятное самочувствие. Не всегда приступ абдоминальной боли (болит живот) является признаком банального несварения или пищевого отравления.
К наиболее распространённым патологиям брюшной аорты относят:
- аневризмы;
- атеросклероз или процессы тромбообразования;
- аортит неспецифического типа.
При проведении УЗИ брюшной аорты нужно обращать внимание на её состояние. Могут наблюдаться некоторые нетипичные изменения, свидетельствующие о развитии потенциально опасных заболеваний.
- Смещение. Смещение по сравнению с нормальным состоянием БА возможно при сколиозах, образовании забрюшинной опухоли или при заболевании лимфоузлов парааортального типа. Иногда такое состояние напоминает проявление аневризмы, что вводит в заблуждение больных и лечащих врачей. Потребуется провести тщательное сканирование. Для этого исследуется пульсация брюшной аорты. Лимфоузлы или другие образования визуально будут показываться вокруг или сзади БА. Если в ходе УЗИ брюшной аорты было обнаружено, что поперечный срез увеличился до 5 сантиметров или больше, потребуется срочное вмешательство. Есть высокая вероятность образования разрыва.
- Сужение. Любые локальные сужения требуют повышенного внимания. Их нужно визуализировать с помощью УЗИ брюшной полости в 2 разных плоскостях. Это помогает определить уровень распространённости патологического процесса. Сужение может наблюдаться по всей длине БА. Это потенциально ведёт к тромбозам.
Прежде чем ставить пациенту окончательный диагноз, проводят всестороннее обследование и выявляют степень и характер изменений БА по всей её длине. Только после этого можно начать лечение. Теперь пройдёмся по заболеваниям, характерным при изменениях брюшной аорты.
Аневризма
У людей часто встречается аневризма БА. Это расширение аорты на участке, который располагается между нижними разветвлениями и аортой грудного типа.
Расширенная область характеризуется более тонкими стенками, если сравнивать с другими участками, потому становится самым уязвимым местом. Изначально аневризма никак себя не проявляет, что не вынуждает людей обратиться за помощью.
Но если ситуация усугубляется внешними и внутренними факторами, начинают проявляться негативные последствия. Они выражаются в виде симптомов. При аневризме человек сталкивается с:
- приступами тошноты без объективных причин;
- рвотными позывами:
- изменением привычного цвета мочи;
- дефицитом кровоснабжения в руки и ноги;
- проявлением новообразования в области брюшной полости, которое интенсивно пульсирует;
- болевыми ощущениями в зоне поясницы.
Каждый признак проявляется в разной степени интенсивности. Это зачастую говорит о развитии аневризмы БА. Потому требуется оперативно подготовиться к визиту в клинику и проведению УЗИ брюшной аорты. Подготовка и само исследование ультразвуком предусматривают несколько нюансов.
- Подготовиться к исследованию нужно заранее. Делается процедура на голодный пустой желудок, потому между последним приёмом пищи и УЗИ должно пройти минимум 6 – 7 часов.
- За пару дней до процедуры прекратите употреблять в пищу продукты и напитки, которые могут вызвать повышенное образование газов в кишечнике. Также исключите всё жирное, вредное и долго перевариваемое.
- За 24 – 48 часов до УЗИ брюшной аорты примите по назначению врача лекарственные средства, которые стимулируют уменьшение процессов образования газов. Это особенно актуально для людей, у которых есть метеоризм.
- Предпроцедурная подготовка. Перед процедурой лучше ничего не пить и не есть, не жевать жвачку и не курить. Это позволит максимально эффективно провести обследование и поставить точный диагноз.
Брюшная полость должна быть грамотно подготовлена к процедурам обследования. Если не соблюдать рекомендации, тогда врач не сможет получить чёткую картинку. Это негативно отразится на возможной постановке диагноза и назначении адекватного лечения.
Увеличившийся участок БА может не выдержать избыточное давление крови, потеряв свою упругость и лопнув. Риск разрыва повышается при физических, даже незначительных, физических нагрузках. Когда происходит разрыв, в брюшную полость попадает большое количество крови.
Не всегда человека удаётся спасти даже в случае оперативного хирургического вмешательства. Также потенциальным осложнением аневризмы является образование тромбов в зоне вздутия аорты.
Если тромб оторвётся и начнёт перемещаться по кровеносной системе, это может закончиться для человека инфарктом и летальным исходом.
Не каждый человек обладает предрасположенностью к аневризмам. Группу риска представляют:
- страдающие гипертензией;
- люди с патологией соединительных тканей;
- алкоголики и курильщики;
- перенёсшие инфекционные заболевания, которые повлекли за собой воспаление стенок аорты.
Ещё одним фактором риска возникновения аневризмы БА выступает возраст. Чем старше человек, тем выше вероятность такой патологии. Но с этим мы уже не можем ничего поделать. Нужно стараться вести здоровый образ жизни, отказываться от пагубных привычек и заниматься профилактикой заболеваний.
Атеросклероз
Это процесс, обусловленным образованием липидных бляшек на поверхностях внутренних стенок БА. Происходит внутреннее сужение просвета, нарушается ток крови через этот участок. Не стоит забывать, насколько важную роль эта аорта играет в обеспечении кровью:
- печени;
- желчного;
- поджелудочной;
- желудка.
Развивающийся тромбоз брюшной аорты, то есть её постепенно закупоривание, проявляется в виде нарушенного процесса пищеварения. К основным симптомам относят:
- запор (даже при правильном и сбалансированном питании его не избежать);
- сильное вздутие живота с последующим проявлением метеоризма;
- приступные боли в области живота;
- понос;
- регулярная отрыжка;
- попадание в кал не до конца переваренной пищи;
- приступы абдоминальной боли.
Если болезнь перешла в тяжёлые стадии, тогда болевые ощущения в районе живота будут продолжаться в течение нескольких часов. Это явный повод незамедлительно обратиться к специалистам.
Затягивая проведение обследования в клинике, сдерживая боль и пытаясь её купировать обезболивающими лекарственными препаратами, вы можете спровоцировать начало необратимых процессов.
Заканчивается игнорирование симптомов атеросклероза БА хроническими патологиями кишечника, от которых избавиться почти нет шансов. Атеросклероз, затрагивающий брюшную аорту, поддаётся эффективному и успешному лечению.
Многое зависит от того, насколько быстро вы примите решение пойти к врачу, провести обследование и начать комплексное лечение проблемы. Чем дольше вы пытаетесь заниматься самолечением или просто игнорируете явные симптомы, тем выше вероятность усугубить своё состояние и спровоцировать фатальные процессы в организме.
Аортит
Неспецифическая форма аортита является нарушением функций БА в виде расширения зоны между нижними разветвлениями и грудной аортой.
На любых участках БА потенциально могут развиваться расширения тубулярного типа, несимметричные расширения и стеноз. Результатом стеноза становятся расширение и трансформация в аневризмы БА.
Чтобы вовремя диагностировать нарушение, необходимо провести два вида обследования:
- Ультразвук. С помощью ультразвука или УЗИ можно следить за вероятными отклонениями от нормы показателей аорты. Для людей со склонностью к таким заболеваниям рекомендуется посещать кабинет УЗИ дважды в течение года. Это позволяет наблюдать динамику изменений и оперативно на них реагировать.
- Аортография. Это альтернатива эхографии при отсутствии чёткой картины происходящего в организме пациента.
Исследования и актуальная статистика говорят о высокой склонности женщин возрастом до 35 лет к развитию неспецифического аортита. Намного реже болезнь затрагивает пациентов детского возраста. А вот у мужчин не было выявлено пока ни одного факта заболевания аортитом.
Если у вас возникают любые симптомы, потенциально указывающие на любое из рассмотренных заболеваний БА, обязательно обратитесь за консультацией к специалистам. Оптимальным инструментом для подтверждения или опровержения диагноза станет ультразвуковое исследование.
УЗИ даёт ответы на вопросы о конкретном поражённом сосуде, характере изменений и уровне отклонений от нормы.
Дополнительно к ультразвуку обычно назначают исследования для изучения особенностей сосудистых бляшек. Процедура не самая приятная и может провоцировать болезненные ощущения, но она обладает высокой степенью эффективности.
На неё уходит примерно 30 минут, но вы после обследования получите точный диагноз и сумеете совместно с лечащим врачом подобрать оптимальную тактику лечения. Поражение брюшной аорты вызывает опасные патологии, которые нельзя оставлять без внимания.
Любые проявления дискомфорта, не имеющие логичных объяснений в виде отравления или несварения, являются весомым поводом обратиться к врачу и пройти обследование. Чем раньше удастся обнаружить изменения, тем к меньшим негативным последствиям они приведут.
Будьте здоровыми! Подписывайтесь на наш сайт, рассказывайте о нём своим друзьям, оставляйте комментарии и задавайте вопросы!
Источник: https://kardiodocs.ru/vessels/aorta/bryushnaya-aorta-i-eyo-bolezni.html
Что такое аневризма аорты желудка?
Если организм подает внезапные сигналы, это свидетельствует о развитии патологических процессов. Нарушения работы органов ЖКТ могут проявить себя ощущениями пульсации в зоне желудка. Симптом не является частой жалобой и появляется реже изжоги, боли, тошноты.
Описание
Когда появляется ощущение пульсирующего трепетания в желудке, опытный специалист примет во внимание клинический симптом. Пульсация в области проекции желудка сигнализирует о начале патологического процесса при частом проявлении.
Ощущение повышенного пульса в брюшной мышце распространяется на переднюю брюшную стенку и приносит дискомфорт человеку.
Повышенный пульс появляется при серьезных патологических состояниях органов брюшной стенки, и у полностью здоровых людей всех возрастных категорий.
Пульсирующая боль бывает разной интенсивности — от легкого дискомфорта до резких болей. В норме ощущения непроизвольного сокращения возникают, если долгое время находиться в одной позе, особенно, неудобной. Интенсивные физические нагрузки, занятия спортом являются провокаторами развития дискомфорта.
Нервное перенапряжение часто сопровождается спазмированием мышц желудочных стенок и брюшины.
Смена позы позволят снять напряжение с мышц и снизить давление с брюшной стенки.
Для решения проблемы достаточно сменить неудобную позу и лечь на бок, отдохнуть. Эти действия позволят снять напряжение с мышц и снизить давление с брюшной стенки.
Если меры принесли положительный результат, пульсирование прошло бесследно, состояние не является отклонением или симптомом опасного заболевания.
Если пульсирует верх живота постоянно, ощущения постепенно усиливаются и сопровождаются болью, тошнотой, следует в обязательном порядке обратиться к врачу за консультацией.
Пульсация после занятий споротом длится дольше, ощущения локализованы в одном месте. Но состояние относится к норме. Удостовериться, что это не является следствием патологии, можно с помощью легкого массажа брюшных мышц. Если после этих действий ощущения прошли, консультация специалиста не потребуется.
Живот пульсирует в разных местах. Поэтому по локации определяется патология конкретного органа. Если нарушена работа главного пищеварительного органа, пульс брюшной мышцы ощущается слева, чуть выше от пупка.
Нарушения со стороны этого органа и кишечника проявляются пульсациями в средней части живота. Эта локация соответствует патологическому расширению сосудов, что характерно для аневризм аорты.
Патологическое состояние поджелудочной и ее протоков определяется при вибрациях в околопупковой зоне справа.
Причины пульсации в желудке
Пульсация желудка возникает при развитии многих заболеваний ЖКТ. Но возможно появление симптома при сторонних патологиях, которые дают иррадиацию в область проекции желудка. Пульсирование появляется чаще после еды и сопровождается болями. Боли бывают резкие, стреляющие, периодические, постоянные, ноющие. Нередко причины носят физиологический характер. Провоцирующие факторы:
- Гастриты в остром или хроническом обостренном состоянии.
- Опухолевые процессы. Часто наличие повышенного пульса вверху передней брюшной стенки позволяет заподозрить рак.
- Сосудистые изменения. При сужении аорты, которое часто сопровождается атеросклерозом, внутри сосуда повышается давление, ток крови носит турбулентный характер с повышением пульса. При этом стенки сосуда постепенно теряют эластичность, что мешаем им поддерживать нормальное давление кровотока. В результате человек начинает ощущать сильный пульс.
- Сформированная аневризма главного сосуда — аорты. Она размещена в забрюшинном пространстве. Аневризма характеризуется стойким расширением с растягиванием стенок аорты на одном участке. Происходит это из-за морфологических и функциональных изменений в стенках. Аневризма бывает разных форм и размеров, чаще мешковидной или веретенообразной. В этом случае возрастная группа пациентов от 60 лет и старше. Аневризма проявляет себя пульсированием в средней части живота. Дополнительно при аневризме появляются боль, отрыжка, вздутие. Больной начинает терять вес.
- Уменьшение диаметра брюшной аорты без образования аневризмы. Причиной является затвердевание стенок аорты, при котором появляются бляшки, повышается давление внутри кровеносных сосудов. Когда кровь протекает по суженному участку под давлением, происходит сопротивление ее току. Поэтому возникает пульсирование брюшины.
- Панкреатит. Обычно увеличенный пульс в верхней части брюшной стенки сопровождает сильная опоясывающая боль, тяжесть, изменение состояния изъявлений при дефекации.
- Патологии печени. Орган может пульсировать при видимом увеличении, при развитии цирроза, гепатитов, холестазом.
- Дисфункции сердечной мышцы. Верх живота пульсирует при стойком диффузном расширении или утолщении стенки правого желудочка сердца, который находится над мечевидным отростком. Усиление трепетаний ощущается в эпигастральной области.
- Психические нарушения, дисфункции ЦНС. Постоянное воздействие стрессов, психоэмоциональных перенапряжений негативно отражаются на организме, вызывая многие патологические процессы.
При переедании желудок работает в интенсивном режиме, что вызывает пульсирование.
В остальных случаях причины носят физиологический характер:
- Худощавость и высокий рост. Люди астенического типа чаще ощущают сильный пульс в верхней части живота из-за близости расположения аорты. Такое явления считается нормальным.
- Длительное нахождение в неудобной позе, физические нагрузки с перенапряжением мышц. Симптом снимается отдыхом, легким массажем.
- Переедание. Избыток еды в полости желудка заставляет орган работать в интенсивном режиме, что вызывает пульсирование.
- Икота. Во время содроганий, резких сокращений диафрагмы ощущения могут передаваться в эпигастральный район.
- Беременность на ранних сроках. В этот период происходят сильные изменения во всех органах и системах организма, особенно в сосудах. Поэтому пульсирование может сопровождать беременную вплоть до родоразрешения. Но в большинстве случае причина кроется в икоте и легких шевелениях конечностей плода.
Иногда пульсирует в верхней части брюшины по утрам на голодный желудок. Это может быть вызвано спазмированием диафрагмы, которое похоже по механизму на икоту. Этиология состояния объясняется забросом желудочной кислоты в пищевод, проходящий через диафрагму.
Процесс усугублен горизонтальным положением. Когда человека просыпается и начинает двигаться, происходит сокращение раздраженных кислотой тканей. Длительность ощущений зависит от времени воздействия раздражителя.
Часто процесс сопровождается изжогой или срыгиванием.
Ощущения пульсирования возникают из-за сердечной аритмии при изменении положения тела во время сна. Если при этом будет оказываться давление на область сердца, пульсация может длиться несколько минут и отдавать в эпигастральную зону.
Меры по улучшению состояния
- При пульсирующих движениях в верхней части живота не нужно поддаваться панике.
- Нужно определить, где болит, локализировать ощущения.
- Устанавливается характер пульсирования: постоянный, периодический.
- Определяется сила пульсирования.
- Следует проверить переменчивость пульсирования при смене положения тела, во время еды, при изменении количества потребляемой пищи или жидкости.
- Нужно определить, болит брюшина при пульсировании или нет? Если ответ положительный, оценивается сила, характер, ритмичность болевого синдрома.
- Если боль резкая и продолжительная или уже имеются патологии со стороны желудка и других внутренних органов, нужно обратиться к специалисту.
- При утренних пульсациях вверху живота рекомендуется принимать на ночь микстуру, затрудняющую заброс желудочной кислоты в пищевод, например, «Гавискон».
- Пульсирование при аневризме аорты устраняются симптоматическим лечением. Консервативная терапия в этом случае возможна до разрыва стенок сосуда. Разрыв аорты при аневризме устраняется хирургическим путем. Прогноз аневризмы аорты малоутешительный.
Для установления этиологических факторов появления постоянного пульсирования с разными по силе и ощущениям болями рекомендуется пройти диагностическое обследование. Сегодня широко применяются:
- ультразвуковая диагностика;
- компьютерная томография;
- рентгенологическое исследование.
Эти методы позволяют получить исчерпывающие данные по состоянию здоровья пациента и поставить точный диагноз.
Инструментальное исследование брюшной полости дает возможность выбрать правильный курс лечения основной патологии.
При первичном проявлении трепетаний эпигастральной области, то есть в единичном случае у человека без известных ему патологий ЖКТ и других органов, симптом не несет угрозы.
Возможно применение легких седативных средств для успокоения, так как пульсации часто возникают на фоне нервного перенапряжения или перевозбуждения. При этом живот не болит, имеется лишь дискомфорт после еды или физических нагрузок. При повторном проявлении или постоянстве пульсирования в районе желудка требуется консультация терапевта и гастроэнтеролога.
Профилактика
Перечень профилактических мер зависит от этиологических факторов:
- При физиологических провоцирующих параметрах достаточно регулярного отдыха, контроля питания, ослаблении физических нагрузок. Следует избегать стрессовых ситуаций и сильных нервных перенапряжений.
- При повышенной кислотности рекомендуется принимать препараты, снижающие секрецию желудочной кислоты, такие как «Гастал». В комплексе назначается «Эспумизан» для уменьшения вздутия.
- При нарушениях пищеварительной функции назначается «Креон».
В качестве эффективной профилактической меры выступает умеренная диета с временным исключением жареного, острого, жирного. Неправильное питание может вызвать дискомфорт, при котором болит верхняя часть живота.
Источник: http://TvoyZheludok.ru/bolezni/pulsiruet-zheludok.html
Поделиться:
Нет комментариев
bolserdce.ru
Пульсирует аорта в животе
Пульсация в области желудка является редким, но очень показательным для специалиста любой специальности клиническим симптомом, благодаря которому доктор может заподозрить один или ряд имеющихся патологических процессов.
Оглавление:
Явление пульсации в области передней брюшной стенки само по себе не очень приятно для любого пациента. Но не стоит сразу подозревать наличие серьезного заболевания органов брюшной полости, в частности, желудка. Живот может пульсировать и при нормальном состоянии вашего организма.
Почему пульсирует область желудка?
Есть несколько причин:
- Перенапряжение мышц передней брюшной стенки из-за нахождения человека в неудобной и некомфортной позе или после интенсивных физических нагрузок. При выявлении этой причины устранение пульсации живота снимается отдыхом, расслаблением косых мышц живота и брюшного пресса, их легким массажем.
- Сформировавшаяся аневризма брюшной аорты — самого крупного сосуда брюшной полости, расположенного в забрюшинном пространстве. Аневризма — стойкое расширение и растягивание стенки сосуда в определенном его участке из-за нарушения нормальной морфологии и функционирования сосудистой стенки. Это расширение может развиваться в виде мешочка (мешковидное) или веретена (веретенообразное). При подозрении на пульсацию в области желудка из-за аневризмы брюшной аорты обратите внимание на свой возраст: обычно это заболевание встречается у людей старшелет.
- Сужение брюшной аорты в диаметре без формирования аневризмы. В этом случае зачастую причиной является атеросклеротическое поражение аорты с формированием бляшки и повышением давления внутри сосуда. Кровь, проходя через суженный участок под давлением, ощущает сопротивление, компенсаторно вы чувствуете пульсирующие ощущения в животе.
- Беременность, особенно если этот симптом подтверждается отсутствием наступления менструаций и положительными результатами тестов на беременность. Из-за сближения органов брюшной полости друг с другом под влиянием растущей матки и плода внутри нее происходит также смещение сосудов, что обуславливает пульсацию в животе.
- Икота. При ней основное звено в формировании типичных движений и ощущений — это диафрагма, которая сокращается и может давать чувство пульсации в желудке.
- Икота у плода в утробе матери. Обычно мать начинает чувствовать это необычное явление на последнем триместре беременности, ближе к родам, и может спутать с пульсированием своих органов или мышц.
- Панкреатит. Если, помимо пульсации, вы чувствуете опоясывающие боли, тяжесть, изменение каловых масс при дефекации, это, возможно, является клинической картиной панкреатита.
- Физиологически нормальная пульсация преимущественно в области желудка у людей астенического типа телосложения, когда пульсирует их неизмененная брюшная аорта.
- Пульсация увеличенной печени при ее заболеваниях (цирроз, гепатиты, синдром холестаза).
- Избыток пищи в желудке при значительном переедании.
- Видимая пульсация в эпигастральной области из-за работы правого желудочка сердца, находящегося как раз сверху, за мечевидным отростком, при его дилатации или увеличении толщины стенки.
- Воздействие стрессовых ситуаций, психоэмоционального напряжения на организм.
Часто ощущение обычной безболезненной пульсации в желудке сменяется болевым синдромом, иногда пульсирующая боль наблюдается изначально как первый симптом возможной патологии. Чаще такие боли носят резкий, стреляющий, периодический характер, но могут быть и постоянными, ноющими.
Что делать, если пульсирует живот?
- Не паникуйте и попытайтесь определить конкретную область, в которой вы ощущаете пульсирующие движения.
- Определите по своим ощущениям характер пульсации: периодическая, постоянная.
- Определите силу пульсации.
- Отметьте, зависит ли появление или исчезновение, а также усиление и ослабление пульсирующих движений от смены положения тела, приема пищи, количества съеденного или выпитого.
- Понаблюдайте, есть ли болезненность при пульсации, при наличии определите характер болевых ощущений, их интенсивность, ритмичность.
- При любых подозрениях на серьезное заболевание или при сильных болях обязательно обратитесь к специалисту.
Только квалифицированные доктора смогут дать вам точное объяснение пульсирующим ощущениям, поэтому не пренебрегайте их консультацией и помощью.
Современные методы (ультразвуковая диагностика, компьютерная томография, рентгенологическое исследование) позволяют врачам более быстро определить причины пульсации, какими бы разнообразными они ни были.
Пульсация в животе может быть симптомом не только заболеваний или состояний, связанных с желудком и другими близлежащими органами брюшной полости. Поэтому своевременное обращение внимания на этот признак только улучшит процесс диагностики и при необходимости лечения этиологического фактора.
Стоит ли беспокоится при пульсации в животе?
Пульсация в животе доставляет немалый дискомфорт. Она знакома многим людям разных возрастов.
Обычно биение желудка, ощущаемое около пупка, не является поводом для паники, но иногда оно свидетельствует о серьезном заболевании.
Естественные неопасные причины пульсации в животе
В животе может чувствоваться некое трепетание из-за долгого нахождения тела в непривычной позе. Порой это всего лишь последствие физического труда или занятия спортом.
Но чаще всего пульсация в желудке ощущается после стрессовых ситуаций. Ведь все-таки стенки этого пищеварительного органа оплетаются десятой парой черепных нервов.
Поэтому много жалоб на биение в животе поступает от пациентов, страдающих вегетососудистой дистонией. Это дискомфортное ощущение только ухудшает состояние больного.
В некоторых случаях сильная пульсация в желудке возникает в силу простой причины – переедания. Из-за излишнего количества пищи в желудке его стенки растягиваются.
В результате нервы, находящиеся внутри оболочки пищеварительного органа, производят обратные импульсы от блуждающего нерва. Это явление усиливает моторику, отчего в зоне пупка может появиться некоторая пульсация.
Если живот пульсирует в первый раз, то нет необходимости прибегать к каким-либо мерам. Скорее всего, через некоторое время пульсация перестанет беспокоить.
На этом симптоме нервного перенапряжения не следует акцентировать внимание, со страхом думая о возможных недугах, ведь большинство болезней возникают на нервной почве. Чтобы успокоиться, не мешает принять седативный препарат.
Также можно на полчаса прилечь на один бок и расслабиться. Такое положение тела позволит избавиться от напряжения в животе.
Биение в животе выше пупка нередко наблюдается у людей с высоким ростом, которые при этом отличаются худобой. Это связано с близким расположением аорты и органов пищеварения.
Еще с сильной пульсацией живота могут сталкиваться больные острым или хроническим гастритом – у них это ощущение возникает в период обострения болезни.
Но в случае повторения или постоянства приступов пульсации в животе надо непременно идти на прием к терапевту и гастроэнтерологу. Самолечение вряд ли исправит ситуацию.
Перед консультацией специалиста желательно понять, что привело к трепетанию в желудке. Вполне возможно, что орган пищеварения начал пульсировать из-за злоупотребления алкогольными напитками или переедания.
Когда пульсация – повод для тревоги?
К сожалению, в некоторых случаях биение в животе около пупка свидетельствует об аневризме аорты.
Таким термином называют заболевание оболочек сосудов, идущих в направлении к жизнеобеспечивающему органу – сердцу.
То, что причиной пульсации живота является именно аневризма аорты, подтвердят следующие симптомы болезни:
- непрекращающиеся боли в области желудка (в особенности рядом с пупком или в левой зоне живота);
- чувство, что органы пищеварения распирает от тяжести, хотя пища была употреблена в умеренном количестве;
- бледность кожных покровов на ногах;
- ощущение покалывания;
- нарушение чувствительности (не всегда).
Аневризму аорты можно вылечить несколькими способами: консервативной терапией или хирургическим вмешательством.
На выбор метода лечения болезни влияет масштаб поражения сосудов. Если выпячивание стенки артерии достигает более 5 сантиметров, то врачи прибегают только к операции.
Консервативный метод лечения пораженных сосудов по большей части представляет собой профилактику, основной задачей которой считается прерывание развития болезни.
Для этого нужно перейти на здоровый образ жизни, то есть отказаться от сигарет, спиртного и наркотических веществ.
Вместе с этим необходимо избавиться от артериальной гипертензии, понизив уровень органического липофильного спирта (холестерина) в крови.
Но в большинстве случаев больному, у которого пульсация в желудке выше пупка появилась из-за аневризмы аорты, назначают операцию.
Хирург устанавливает в организм пациента специальный синтетический протез – стент. Сделанный из такого сырья, протез хорошо приживается и сохраняет главные функции артериального сосуда.
Аппарат для поддержания работы аорты могут пришивать к стенке сосуда, сделав разрез по средней линии живота или в его боку. В этом случае реабилитация проходит без проблем.
Но еще хирург может разместить стент в зоне аневризмы через маленький надрез в паховой области. Операция такого рода исключает заражение внутренних органов в животе, но не подходит людям с нездоровыми почками.
Отчего появляется пульсация в зоне пупка у беременных?
Нередко пульсация внизу живота вместе с задержкой менструации служит доказательством беременности женщины.
Дело в том, что матка увеличивается в размере, и органы брюшной полости, покрытые мелкие сосудами, испытывают некоторое давление.
Ощущение сердцебиения в желудке обычно сопровождает будущую маму только в самом начале беременности.
Однако у женщин в положении трепетание в животе может встречаться и на сроке с 28 недели, если оно связано с икотой у плода.
Судорожные сокращения диафрагмы у вынашиваемого ребенка возникают из-за заглатывания им околоплодной жидкости, что способствует укреплению мышц органов пищеварения.
В итоге будущая мама ощущает ритмические подергивания живота. Чтобы плод прекратил усиленно икать, его маме можно выпить немного сока или съесть дольку шоколада.
Появление биения внутри живота на ранних стадиях беременности игнорировать не стоит. Женщина обязана рассказать об этом своему гинекологу, чтобы он определил причину этого явления и осмотрел плод.
Однако обычно в этой ситуации врачи не находят ничего страшного, так как трепетание в животе моментально проходит после соблюдения женщиной определенных указаний.
Пульсация в области живота должна беспокоить женщин на поздних сроках вынашивания ребенка. В этот период дискомфортное ощущение может говорить о сдавливании полой вены, которая протягивается вдоль позвоночника с правой стороны.
Но иногда трепетание в животе появляется из-за такой банальной причины, как совершение ребенком активных движений.
Большинство женщин сравнивают с пульсацией как раз самые первые шевеления плода. Будущей маме станет легче буквально через 5 минут, если она сменит положение тела.
Также остановить сердцебиение в животе поможет отдых, но обязательно лежа на одном боку. На спине беременной лежать не рекомендуется.
Итак, дискомфортное сердцебиение и пульсация в животе могут говорить как о заболевании, так и естественном состоянии человека, вызванном стрессом или другой обыденной причиной.Чтобы исключить аневризму аорты и другие болезни, необходимо все-таки обратиться к специалисту. Он подскажет, как успокоить пульсирующий желудок или назначит лечебную терапию.
Пульсация брюшной аорты
Пульсация в области брюшной аорты может означать только одно – это аневризма брюшной аорты. Процесс патологический, характеризуется стойким мешотчатым расширением самой крупной артерии организма – аорты из-за истончения её стенок. Аневризма брюшной аорты является самой часто встречающейся патологией этого сосуда. Она может быть диагностирована в любом из отделов аорты, но в 90% всех случаев обнаруживают её именно в брюшной части.
Сама по себе аневризма представляет серьёзную опасность. Может произойти её разрыв или расслоение, результат которого – массивное кровотечение. Также аневризма является располагающим фактором к развитию тромбоэмболии.
При пульсации брюшной аорты возможно два варианта развития событий. Патологический процесс может течь совершенно безболезненно, а заболевание будет выявлено случайно при УЗИ по другой проблеме. Или же аневризма будет иметь ярко выраженные клинические признаки, доставляя большое количество проблем.К наиболее частым клиническим признакам пульсации или аневризмы брюшной аорты относятся:
- постоянные боли в животе (преимущественно в околопупочной области и левой половине живота). Иногда боль отдаёт в паховую область или поясничный отдел позвоночника;
- ощущение «биения пульса» в животе. Чувство пульсации похоже на сердцебиение;
- ощущение тяжести, переполнения желудка;
- появление бледности в нижних конечностях, иногда нарушается их чувствительность, появляются ощущения покалывания и «ползающих мурашек»;
- в некоторых случаях проявляется абдоминальный синдром (отрыжка, рвота, отсутствие аппетита). Возможны запор или диарея, резкое похудание.
Основной метод лечения аневризмы аорты – оперативное вмешательство. Если же диаметр аневризмы не превышает 5 см, то хирургическое лечение может быть не показано. В данном случае врачи рекомендуют начать интенсивную консервативную терапию, являющуюся по своей сути профилактическим мероприятием. Они направлены на предотвращение осложнений заболевания.
Консервативное лечение в данном случае предполагает ведение здорового образа жизни, отказ от курения и употребления алкогольных напитков, лечение артериальной гипертензии, снижение уровня холестерина в крови. Требуется также регулярное обследование и постоянный контроль за состоянием аневризмы
Чаще всего производится открытое оперативное вмешательство. В таком случае хирургический доступ обнажается по срединной линии живота или через грудь (выполнение бокового разреза). После проникновения внутрь брюшной полости и обнажения аневризмы хирурги приступают к пережатию и пришиванию подготовленного специального синтетического материала к аорте в месте разреза её стенки. Протезы из того материала не имеют тенденций к отторжению, они способствуют сохранению основных функций аорты на протяжении жизни больного. Прогноз при лечении пульсации брюшной аорты с помощью данной методики благоприятен в 90% случаев.
Эндоваскулярное оперативное лечение проводится реже. Основное преимущество данного метода – при нём не требуется вскрывать брюшную полость. Суть эндоваскулярной методики в размещении специального синтетического протеза в области аневризмы через небольшой разрез в паху. Стент через бедренную артерию доставляется к аневризме под обязательным постоянным рентгенологическим контролем. Большой плюс этой операции – малая степень инвазивности. Послеоперационный период реабилитации редко превышает три дня, но стоит помнить, что в ближайшем послеоперационном периоде нужно будет проходить регулярное рентгенологическое обследование по поводу функционирования вживлённого стента. Эта операция противопоказана лицам с патологиями почек.
Почему пульсирует в животе? кроме аневризмы есть что нибудь ещё?
Ощущается пульсация, сделала специальное УЗИ брюшного отдела аорты, результат без видимой патологии. А я все равно ощущаю эту пульсацию.
У меня тоже подобное было, к тому же на 4 день началась сильная пульсация в области пупка. Ходила к врачу, делали УЗИ но, ничего не выявили. Врач меня направила к неврологу, и она сказала, что такое часто бывает из нервов и у худеньких. Но я в принципе не худая, но нервы в последнее время действительно зашкаливали. Такое часто бывает. Вспомните, может вы были чем то взволнованы,переживали. Скорее всего это нервы,как и в моем случае. Так что не накручивайте себя. Главное что аорта не обнаружена. Здоровья вам крепкого!
Пульсацию человек ощущает в животе в следующих ситуациях: есть беременность, тогда кишечник смещается, перестальтика ощущается как пульсация. Есть нарушение иннервации, в следствие травмы, полостной операции, набором или снижением резким веса. Присутствует временное расстройство передачи нервных импульсов, именуемое невралгией — пройдет. Человек может переесть и будет чувствовать повышенное кровоснабжение органов пищеварения. Возможна ситуация с повышенной чувствительностью к пульсации при развивающейся грыже. Кроме того возможно банальное защемление переполненной кишкой артерий и вен, ощущение этого вы и чувствуете. Больше двигайтесь, это пройдет.Вероятно у вас нервный тик,и поверьте такое бывает в разных частях тела,у кого то глаз может дергаться,а у кого то ощущения такие в животе,будто бы пульс бьется.
Нервный тик на самом деле,это когда непроизвольно повторяются такие ощущения,из за того,что резко сокращается какая то мышца, либо вообще группа мышц.
И как вариант,это может быть хроническая невралгия,и когда идет ее обострение,то она может проявляться в различных местах тела.
И вам нужно сделать вывод,если у вас это периодически проявляется время от времени,то это хроническое заболевание нервной системы, а если только недавно проявилось,то как вариант могут быть лямблии.И усиливается это ощущение,когда человек есть сладкое.
И еще такая пульсация может быть связана с сосудами, если есть какая то общая патология.
Попробуйте принять какое то средство для успокоения нервной системы и посмотрите,пройдет эта пульсация или нет.
Если у вас прямо вчера или позавчера это случилось,то может быть связано с лунными ритмами,когда луна растет,то и энергетика человека растет, и может давить изнутри и распирать и пульсировать,полнолуние через два дня.
Исключаем конечно беременность,потому что во время нее тоже бывает пульсация.
И кстати это могут быть кишечные газы так себя вести,собравшись в просвете кишки.
Ощущение пульсации в животе в любом случае связано с сосудистой системой. И Не обязательно, чтобы была аневризма брюшной части аорты. У худощавых людей, простая пульсация ощущается намного сильнее из — за плохо развитой подкожно-жировой клетчатки, брюшного пресса.
В любом случае нужно повторить исследование, только с контрастирование, если есть возможность и ранее проведенное исследование было без контраста. Если все таки будет аналогичный результат, значит вам беспокоиться не о чем.
Аневризма вообще не при чём. УЗИ исключило патологию, можно успокоиться. Пульсация без каких-либо других настораживающих или беспокоящих симптомов бывает чаще всего субъективным ощущением — по типу тика, невроза, сенестопатии. Больше можно было бы сказать, проанализировав, когда именно появляется эта пульсация.
Патогенез аневризм брюшной аорты
Механизм развития аневризм брюшной аорты до настоящего времени не совсем ясен. Большинство авторов предполагают первичное поражение стенки аорты атеросклеротическим или воспалительным процессом. Склонность именно к инфраренальной локализации объясняется следующими причинами:
внезапное уменьшение кровотока в брюшной аорте дистальнее почечных артерий, так как большая часть сердечного выброса направлена в покое в органы желудочно-кишечного тракта (23% от минимального объема — МО) и в почки (22% от МО);
нарушение кровотока по vasa vasorum, вызывающее дегенеративные и некротические изменения в стенке аорты с замещением ее рубцовой тканью;
постоянная травматизация бифуркации аорты о жесткие близлежащие образования (promontorium);
близкое расположение бифуркации — практически первого непосредственного препятствия на пути кровотока. Здесь впервые возникает отраженная волна. Этот гемодинамический удар в развилку аорты, а также повышенное периферическое сопротивление в артериях нижних конечностей и приводят к увеличению бокового давления в терминальной аорте. Клинически хорошо известны факты дистального смещения бифуркации брюшной аорты, возникающей в связи с этим девиации подвздошных артерий и развития аневризм «типа лягушки». Аневризма является случайной находкой при неинвазивной диагностике (эхосканирование, компьютерная и магнитно-резонансная томография).
Причины пульсации в животе — о чем сигнализирует симптом?
ВАЖНО ЗНАТЬ! Изменился цвета кала, диарея или понос? Запишите простой рецепт. Читать далее>>
Пульсация может доставлять определенный дискомфорт отвлекая, и даже вызывая беспокойство за состояние здоровья внутренних органов. В связи с этим, ощутив этот симптом, следует обратиться за консультацией специалиста — терапевта или гастроэнтеролога. Цель такой консультации — определить, является ли пульсация следствием естественных причин или свидетельствует о нарушении работы внутренних органов.
Специалист поможет разобраться, откуда взялись посторонние ощущения и, в случае необходимости, подберет адекватное лечение.
Ощущение пульсации в брюшной полости не обязательно является признаком патологии внутренних органов.
Такой симптом встречается и у здоровых людей.
Ощущение пульсации в животе не вызывает тревоги у специалистов в следующих случаях:
- Индивидуальные особенности конституции. Л юди, имеющие высокий рост и отличающиеся худощавостью, нередко ощущают пульсирующие толчки в области брюшной полости. Это связано с близким расположением внутренних органов и брюшного отдела аорты. Этим же может быть объяснена пульсация в животе у худенького ребенка.
- Стрессовая ситуация. Увеличение силы сердечных сокращений, вызванное выбросом адреналина, может создавать впечатление пульсации в области верхних отделов живота. Похожее явление наблюдается и при неврозе; в этом случае эпизоды пульсации пациент отмечает чаще.
- Переедание. Развитие симптома обусловлено давлением перерастянутой стенки желудка на нервные окончание. Нервы посылают ответные импульсы, сигнализирующие о наполнении желудка. Данное явление стимулирует моторику желудочно-кишечного тракта, в результате чего в зоне пупка или над ним ощущается пульсация.
- Беременность. Ощущение пульсации в области пупка у беременной женщины объясняется тем, что увеличиваясь в размерах, матка несколько стесняет органы брюшной полости и брюшной отдел аорты. Данное явление — не редкость на ранних сроках беременности. Зачастую беременные женщины ощущают в ритмичное трепетание в области пупка и на поздних сроках — начиная с 28 недели. Чаще всего это объясняется икотой у плода, обусловленной заглатыванием им околоплодной жидкости. Специалисты утверждают, что ритмичные судорожные сокращения диафрагмы у плода не вредны для него и способствует укреплению мышц пищеварительного тракта. Беременные женщины нередко описывают свои ощущения следующим образом: “Внутри как будто что-то дергается”. Впервые возникшее трепетание, подрагивание или биение в области живота во время беременности игнорировать не следует; о нем необходимо рассказать наблюдающему специалисту чтобы он в ходе осмотра и обследования установил точную причину появления симптома. Подрагивания могут ощущаться как справа, так и слева от пупка — в зависимости от положения плода.
Если точно установлено, что ощущение пульсации в животе вызвано указанными причинами, то оно не должно являться поводом для беспокойства. Человек, ощущающий время от времени данные признаки, должен просто осуществлять плановые профилактические визиты визита к врачу, согласно рекомендациям.
В ряде случаев пульсирующие ощущения в области брюшной полости являются признаками патологии со стороны внутренних органов.
В этих случаях, кроме ощущения пульсации, пациента беспокоят и другие симптомы, нередко помогающие специалисту определиться с диагнозом. Поэтому для наиболее быстрой и точной диагностики важен подробный анамнез заболевания.
При вегетососудистой дистонии посторонние ощущения со стороны брюшной полости еще больше ухудшают состояние пациента и способствуют развитию ипохондрического синдрома.
Кроме пульсации в абдоминальной области, пациенты указывают на:
- нестабильность артериального давления;
- метеочувствительность;
- головные боли;
- головокружения;
- эпизоды повышенной потливости; ощущение усиленного сердцебиения;
- учащенный ритм сердцебиения.
Анамнестически в этом случае выявляются:
- боли в эпигастральной области;
- изжога;
- диспепсические явления.
При начале обострения следует обратиться к врачу для получения соответствующих рекомендаций.
В этом случае пульсация в абдоминальной зоне локализуется около пупка, иногда справа от него и сопровождается следующими признаками:
- Почти постоянные или непрекращающиеся боли в области пупка или в области желудка, иногда со смещением влево.
- Ощущение распирания со стороны органов пищеварения независимо от приема пищи и даже натощак.
- Бледность кожных кожных покровов, особенно на нижних конечностях.
- Ощущение покалывания.
- Нарушения чувствительности в нижних конечностях (встречается не всегда, признак непостоянный).
Пациенты с данной патологией подлежат лечению — консервативному или хирургическому — на усмотрение специалистов, а в последующем — систематическому наблюдению врача.
Такое возможно на поздних сроках беременности, когда масс плода уже достаточно велика. Данное состояние проявляется пульсацией в брюшной полости.
В большинстве случаев избежать пульсации помогает отдых в положении лежа на боку. Принимать положение лежа на спине беременным женщинам, особенно на поздних сроках, не рекомендуется.
Поскольку сдавление нижней полой вены чревато рядом нежелательных последствий, ситуация требует консультации врача.
При появлении ощущения пульсации в брюшной полости впервые необходимо обратиться к врачу и пройти рекомендованное им обследование.
Эта мера предосторожности поможет выявить на ранней стадии серьезные заболевания.
И немного о секретах.
Если вы когда-нибудь пытались вылечить ПАНКРЕАТИТ, если да, то наверняка столкнулись со следующими трудностями:
- медикаментозное лечение, назначаемое врачами, просто не работает;
- препараты заместительной терапии, попадающие в организм извне помогают только на время приема;
- ПОБОЧНЫЕ ДЕЙСТВИЯ ПРИ ПРИЕМЕ ТАБЛЕТОК;
А теперь ответьте на вопрос: Вас это устраивает? Правильно — пора с этим кончать! Согласны? Не сливайте деньги на бесполезное лечение и не тратьте время? Имено поэтому мы решили опубликовать ЭТУ ССЫЛКУ на блог одной нашей читательницы, где она подробно описывает как она вылечила панкреатит без таблеток, потому что научно доказано, что таблетками его не вылечить. Вот проверенный способ.
Пульсация в животе
Пульсация в животе – частое явление, которое доставляет ощущение дискомфорта у людей разных возрастных категорий независимо от половой принадлежности. Иногда такой признак может быть обычным явлением, а может указывать на серьёзные патологии. Довольно часто симптом диагностируется у людей в центральной части живота, слева или снизу.
Этиология
Причин появления пульсации в животе может быть много. Наиболее распространённые из них связаны с:
- нарушением работы ЖКТ;
- недугами брюшной аорты;
- воздействием менструального цикла;
- может быть во время беременности.
У мужчин и женщин такой симптом часто диагностируется в результате неправильной функциональности кишечника. Пульсация может формироваться на основе дисбактериоза, отравления или переедания.
При развитии патологии такой признак указывает на прогрессирование аневризмы аорты. Однако если пульсация проявилась всего несколько раз, то, скорее всего, причиной послужили внешние факторы.
Патологическими причинами пульсирующих ощущений может послужить не только аневризма аорты, но и иные недуги:
- опухоли;
- сужение брюшной аорты;
- панкреатит;
- болезни печени;
- нарушение функциональности сердечной мышцы.
Определённая боль в животе и дискомфорт могут провоцироваться физическими нагрузками, занятием спортом или длительным пребыванием в неудобной позе. Довольно часто доктора отмечают такие причины появления симптома:
Большинство заболеваний развиваются на нервной почве. Частые перепады настроения, провоцируют усиленную моторику и пульсацию в области пупка.
Пульсировать справа внизу живота также может у женщин и у молодых девушек в период менструации. Доктора считают это нормальным естественным процессом, при котором представительница слабого пола ощущает боли и дискомфорт.
Неприятные чувства одолевают женщину при месячных из-за сокращения матки. В начале менструального цикла в женском организме отторгается эндометрий, чтобы окончательно избавиться от содержимого, матке приходится сжиматься. Поэтому женщины так часто испытывают боли.
Однако стоит понимать, что болевые приступы должны быть несильными и не нарушать общее состояние и здоровье женщины. Если же пульсации и болевой синдром проявляются интенсивно, то это может указывать на гипертонус матки, что является опасным состоянием. В связи с этим, если ощущается сильная симптоматика, то женщине рекомендуется сразу обратиться к гинекологу.
Пульсация при беременности
Пульсация внизу живота при беременности — довольно частое явление, которое может возникать на разных сроках вынашивания ребёнка. Появление симптома связано с увеличением матки, которая начинает сдавливать сосуды. Такой признак особенно характерный для будущих мам, которые вынашивают двойню или тройню. При подобных ощущениях доктора рекомендуют женщине успокоиться, прилечь, немного расслабиться и думать о чем-либо приятном.
На третьем триместре беременная женщина может чувствовать пульсацию из-за икоты ребёнка. В период последних месяцев плод может заглатывать околоплодную жидкость, но в этом процессе нет ничего страшного. Доктора рекомендуют выпить сладкий сок, съесть шоколадку или немного похудеть. Если же пульсация и икота малыша продолжается дальше, то нужна консультация гинеколога.
Пульсация в животе при беременности также может быть спровоцирована частичным или полным пережатием полой вены. Так как на последнем триместре, когда матка максимально увеличена, эта вена располагается вдоль позвоночника, то могут возникать болевые приступы и неприятные ощущения.
Симптоматика
Клиническая картина при пульсации в животе не имеет чётких показателей, так как этот симптом проявляется при разных заболеваниях, которые имеют характерную симптоматику.
Наиболее распространённой патологической причиной появления недуга является аневризма аорты. Чтобы вовремя распознать недуг, доктора обращают внимание на такие жалобы:
- постоянные приступы боли;
- тяжесть в животе;
- бледный оттенок кожного покрова;
- значительные покалывания;
- нарушенная чувствительность.
Если пульсирующая боль внизу живота слева, справа или по центру проявляется у человека непродолжительно и без дополнительной симптоматики, то ничего страшного в этом нет. В случае ухудшения состояния, присоединения других проявлений недугов и продолжительной пульсации в животе следует обратиться за медицинской помощью.
Лечение
Когда у человека пульсирует живот с левой или с правой стороны, то это является поводом для консультации в медицинском учреждении. Если симптом проявился один раз, то причин для волнения нет. При частых пульсирующих болях, которые сопровождаются иными признаками, нужна срочно диагностика медика.
В терапии такого показателя больному нужно предоставить первую неотложную помощь:
- успокоить;
- выявить характер и силу проявлений;
- определить зависят ли симптомы от смены положения тела;
- узнать наличие прочих патологий;
- определив причину, можно купировать боль, если она беспокоит.
Если у пациента диагностировано появление неприятного дискомфорта по причине аневризмы аорты, то лечение проводится хирургическим методом.
В случае появления пульсирующего ощущения в животе из-за нарушения рациона, режима питания или формирования патологий со стороны органов ЖКТ, главную роль будет играть диетотерапия. Назначение медицинских препаратов будет зависеть от поражённого органа.
Немаловажную роль в купировании данного симптома имеет нормализация вегетососудистой системы, для чего применяются седативные препараты, витаминные и минеральные комплексы, проводятся сеансы психотерапии.
Если у женщины часто пульсирует живот при беременности, то обязательно нужно посетить лечащего доктора, чтобы убедиться в нормальном состоянии здоровья. Чаще всего, доктора советуют будущим мамам просто успокоиться, а также:
- поменять позу во время пребывания в горизонтальном положении на сидячее или стоячее. После определённой активности у мамы улучшается кровообращение и дискомфорт в животе пройдёт;
- если причиной стала икота ребёнка, то нужно просто переждать. Если симптом проявляется часто и интенсивно, следует пройти более детальное обследование;
- при выявлении кровотечения и пульсирующих болей в районе матки нужна срочная госпитализация больной.
Профилактика
В зависимости от возможных этиологических факторов, человеку нужно придерживаться определённой профилактики. Дабы не допустить формирование симптома по физиологическим причинам, доктора рекомендуют больше отдыхать, сбалансировать рацион, умерить занятия спортом, отстраниться от стрессов и переживаний.
Нужно регулярно обследовать своё здоровье, а также употреблять правильные продукты, которые не будут вызывать прогрессирование дискомфортного ощущения.
«Пульсация в животе» наблюдается при заболеваниях:
Аневризма аорты представляет собой характерное расширение мешковидного типа, возникающее в кровеносном сосуде (в основном – артерии, в более редких случаях – в вене). Аневризма аорты, симптомы которой, как правило, имеют скудную симптоматику или вовсе ни в чем не проявляются, возникает по причине истончения и перерастяжения стенок сосуда. Помимо этого образоваться она может в результате воздействия ряда определенных факторов в виде атеросклероза, гипертонии, поздних стадий сифилиса, в том числе и травм сосудов, инфекционного воздействия и наличия врожденных дефектов, сосредоточенных в области сосудистой стенки и прочих.
При помощи физических упражнений и воздержанности большая часть людей может обойтись без медицины.
Что такое аневризма аорты желудка?
Если организм подает внезапные сигналы, это свидетельствует о развитии патологических процессов. Нарушения работы органов ЖКТ могут проявить себя ощущениями пульсации в зоне желудка. Симптом не является частой жалобой и появляется реже изжоги, боли, тошноты.
Описание
Когда появляется ощущение пульсирующего трепетания в желудке, опытный специалист примет во внимание клинический симптом. Пульсация в области проекции желудка сигнализирует о начале патологического процесса при частом проявлении. Ощущение повышенного пульса в брюшной мышце распространяется на переднюю брюшную стенку и приносит дискомфорт человеку. Повышенный пульс появляется при серьезных патологических состояниях органов брюшной стенки, и у полностью здоровых людей всех возрастных категорий.
Пульсирующая боль бывает разной интенсивности — от легкого дискомфорта до резких болей. В норме ощущения непроизвольного сокращения возникают, если долгое время находиться в одной позе, особенно, неудобной. Интенсивные физические нагрузки, занятия спортом являются провокаторами развития дискомфорта.
Нервное перенапряжение часто сопровождается спазмированием мышц желудочных стенок и брюшины.
Смена позы позволят снять напряжение с мышц и снизить давление с брюшной стенки.
Для решения проблемы достаточно сменить неудобную позу и лечь на бок, отдохнуть. Эти действия позволят снять напряжение с мышц и снизить давление с брюшной стенки. Если меры принесли положительный результат, пульсирование прошло бесследно, состояние не является отклонением или симптомом опасного заболевания. Если пульсирует верх живота постоянно, ощущения постепенно усиливаются и сопровождаются болью, тошнотой, следует в обязательном порядке обратиться к врачу за консультацией.
ЗАПАХ ИЗО РТА? Банальный «неприятный запах» изо рта перерастает в серьезную болезнь. Около 92% человеческих смертей вызваны заражением паразитами, которых можно вывести! читать далее.
Пульсация после занятий споротом длится дольше, ощущения локализованы в одном месте. Но состояние относится к норме. Удостовериться, что это не является следствием патологии, можно с помощью легкого массажа брюшных мышц. Если после этих действий ощущения прошли, консультация специалиста не потребуется.
Живот пульсирует в разных местах. Поэтому по локации определяется патология конкретного органа. Если нарушена работа главного пищеварительного органа, пульс брюшной мышцы ощущается слева, чуть выше от пупка. Нарушения со стороны этого органа и кишечника проявляются пульсациями в средней части живота. Эта локация соответствует патологическому расширению сосудов, что характерно для аневризм аорты. Патологическое состояние поджелудочной и ее протоков определяется при вибрациях в околопупковой зоне справа.
Причины пульсации в желудке
Пульсация желудка возникает при развитии многих заболеваний ЖКТ. Но возможно появление симптома при сторонних патологиях, которые дают иррадиацию в область проекции желудка. Пульсирование появляется чаще после еды и сопровождается болями. Боли бывают резкие, стреляющие, периодические, постоянные, ноющие. Нередко причины носят физиологический характер. Провоцирующие факторы:
- Гастриты в остром или хроническом обостренном состоянии.
- Опухолевые процессы. Часто наличие повышенного пульса вверху передней брюшной стенки позволяет заподозрить рак.
- Сосудистые изменения. При сужении аорты, которое часто сопровождается атеросклерозом, внутри сосуда повышается давление, ток крови носит турбулентный характер с повышением пульса. При этом стенки сосуда постепенно теряют эластичность, что мешаем им поддерживать нормальное давление кровотока. В результате человек начинает ощущать сильный пульс.
- Сформированная аневризма главного сосуда — аорты. Она размещена в забрюшинном пространстве. Аневризма характеризуется стойким расширением с растягиванием стенок аорты на одном участке. Происходит это из-за морфологических и функциональных изменений в стенках. Аневризма бывает разных форм и размеров, чаще мешковидной или веретенообразной. В этом случае возрастная группа пациентов от 60 лет и старше. Аневризма проявляет себя пульсированием в средней части живота. Дополнительно при аневризме появляются боль, отрыжка, вздутие. Больной начинает терять вес.
- Уменьшение диаметра брюшной аорты без образования аневризмы. Причиной является затвердевание стенок аорты, при котором появляются бляшки, повышается давление внутри кровеносных сосудов. Когда кровь протекает по суженному участку под давлением, происходит сопротивление ее току. Поэтому возникает пульсирование брюшины.
- Панкреатит. Обычно увеличенный пульс в верхней части брюшной стенки сопровождает сильная опоясывающая боль, тяжесть, изменение состояния изъявлений при дефекации.
- Патологии печени. Орган может пульсировать при видимом увеличении, при развитии цирроза, гепатитов, холестазом.
- Дисфункции сердечной мышцы. Верх живота пульсирует при стойком диффузном расширении или утолщении стенки правого желудочка сердца, который находится над мечевидным отростком. Усиление трепетаний ощущается в эпигастральной области.
- Психические нарушения, дисфункции ЦНС. Постоянное воздействие стрессов, психоэмоциональных перенапряжений негативно отражаются на организме, вызывая многие патологические процессы.
В остальных случаях причины носят физиологический характер:
- Худощавость и высокий рост. Люди астенического типа чаще ощущают сильный пульс в верхней части живота из-за близости расположения аорты. Такое явления считается нормальным.
- Длительное нахождение в неудобной позе, физические нагрузки с перенапряжением мышц. Симптом снимается отдыхом, легким массажем.
- Переедание. Избыток еды в полости желудка заставляет орган работать в интенсивном режиме, что вызывает пульсирование.
- Икота. Во время содроганий, резких сокращений диафрагмы ощущения могут передаваться в эпигастральный район.
- Беременность на ранних сроках. В этот период происходят сильные изменения во всех органах и системах организма, особенно в сосудах. Поэтому пульсирование может сопровождать беременную вплоть до родоразрешения. Но в большинстве случае причина кроется в икоте и легких шевелениях конечностей плода.
Иногда пульсирует в верхней части брюшины по утрам на голодный желудок. Это может быть вызвано спазмированием диафрагмы, которое похоже по механизму на икоту. Этиология состояния объясняется забросом желудочной кислоты в пищевод, проходящий через диафрагму. Процесс усугублен горизонтальным положением. Когда человека просыпается и начинает двигаться, происходит сокращение раздраженных кислотой тканей. Длительность ощущений зависит от времени воздействия раздражителя. Часто процесс сопровождается изжогой или срыгиванием.
Ощущения пульсирования возникают из-за сердечной аритмии при изменении положения тела во время сна. Если при этом будет оказываться давление на область сердца, пульсация может длиться несколько минут и отдавать в эпигастральную зону.
Меры по улучшению состояния
- При пульсирующих движениях в верхней части живота не нужно поддаваться панике.
- Нужно определить, где болит, локализировать ощущения.
- Устанавливается характер пульсирования: постоянный, периодический.
- Определяется сила пульсирования.
- Следует проверить переменчивость пульсирования при смене положения тела, во время еды, при изменении количества потребляемой пищи или жидкости.
- Нужно определить, болит брюшина при пульсировании или нет? Если ответ положительный, оценивается сила, характер, ритмичность болевого синдрома.
- Если боль резкая и продолжительная или уже имеются патологии со стороны желудка и других внутренних органов, нужно обратиться к специалисту.
- При утренних пульсациях вверху живота рекомендуется принимать на ночь микстуру, затрудняющую заброс желудочной кислоты в пищевод, например, «Гавискон».
- Пульсирование при аневризме аорты устраняются симптоматическим лечением. Консервативная терапия в этом случае возможна до разрыва стенок сосуда. Разрыв аорты при аневризме устраняется хирургическим путем. Прогноз аневризмы аорты малоутешительный.
Для установления этиологических факторов появления постоянного пульсирования с разными по силе и ощущениям болями рекомендуется пройти диагностическое обследование. Сегодня широко применяются:
- ультразвуковая диагностика;
- компьютерная томография;
- рентгенологическое исследование.
Эти методы позволяют получить исчерпывающие данные по состоянию здоровья пациента и поставить точный диагноз. Инструментальное исследование брюшной полости дает возможность выбрать правильный курс лечения основной патологии.
При первичном проявлении трепетаний эпигастральной области, то есть в единичном случае у человека без известных ему патологий ЖКТ и других органов, симптом не несет угрозы.
Возможно применение легких седативных средств для успокоения, так как пульсации часто возникают на фоне нервного перенапряжения или перевозбуждения. При этом живот не болит, имеется лишь дискомфорт после еды или физических нагрузок. При повторном проявлении или постоянстве пульсирования в районе желудка требуется консультация терапевта и гастроэнтеролога.
Профилактика
Перечень профилактических мер зависит от этиологических факторов:
- При физиологических провоцирующих параметрах достаточно регулярного отдыха, контроля питания, ослаблении физических нагрузок. Следует избегать стрессовых ситуаций и сильных нервных перенапряжений.
- При повышенной кислотности рекомендуется принимать препараты, снижающие секрецию желудочной кислоты, такие как «Гастал». В комплексе назначается «Эспумизан» для уменьшения вздутия.
- При нарушениях пищеварительной функции назначается «Креон».
В качестве эффективной профилактической меры выступает умеренная диета с временным исключением жареного, острого, жирного. Неправильное питание может вызвать дискомфорт, при котором болит верхняя часть живота.
Причины возникновения пульсирующих ощущений в области живота
Пульсация в животе – это распространённый симптом, не вызывающий особой тревоги. С ним сталкиваются все возрастные категории. Чаще всего, биение в желудке, отдающее в район пупка, не связано с серьезными заболеваниями, но частое проявление симптома должно насторожить.
Неопасные причины, вызывающие пульсацию
Услышать, как пульсирует живот можно после длительного нахождения в одной позе или интенсивного занятия спортом. Это естественный физиологический процесс, который не должен вызывать опасений.
Часто биение вызывают стрессовые ситуации, что связано с десятой парой черепных нервов, которые оплетают желудок. Чаще других такому симптому подвержены больные ВСД, что еще больше ухудшает их состояние.
Ощутить, как пульсирует живот можно после переедания. Избыток пищи попросту растягивает стенки желудка. Нервы, находящиеся внутри оболочки начинают обратные импульсы от блуждающего нерва. Моторика усиливается и в районе пупка можно наблюдать некоторую пульсацию.
Если пульсация желудка проявилась первый или второй раз, не стоит беспокоиться. Симптом был вызван эмоциональным перенапряжением. Если это так, то приёма успокоительного будет достаточно. Можно лечь на бок и расслабиться – это снимет напряжение в животе.
Частое биение в животе отмечается у высоких людей из-за близкого расположения органов пищеварения к аорте. Сильная пульсация может беспокоить больных гастритом в период обострения.
Если же симптом повторяется неоднократно и вызывает сильный дискомфорт, необходимо посетить гастроэнтеролога или терапевта для установления причины трепетания в желудке.
Пульсация в зоне пупка во время беременности
Пульсация внизу живота, которая сопровождается задержкой менструального цикла, чаще всего является признаком беременности.
Постепенно увеличивающаяся матка начинает давить на органы брюшной полости, которые покрыты мелкими сосудами.
Данный симптом встречается в начале беременности, если только он несвязан с иканием плода, которое возможно после 28 недель. Судорожные сокращения диафрагмы у плода наступают в результате заглатывания им околоплодной жидкости. Женщина при этом сталкивается с пульсирующим ощущением в животе. Для его устранения достаточно съесть дольку шоколада или выпить сока.
Чаще всего, пульсация у беременных не представляет опасности. Но игнорировать симптом не стоит. При неоднократном повторении биения в животе, необходимо поставить в известность лечащего врача, который проведёт тщательный осмотр.
А вот пульсация в животе на поздних сроках должна насторожить. Это может быть результат сдавливания полой вены, которая тянется с правой стороны вдоль позвоночника. Но стоит убедиться, не является ли трепетание активными действиями малыша. Ведь многие женщины описывают первые шевеления ребёнка, как биение в животе. При смене положения будущей маме сразу станет легче.
Когда бить тревогу
Не всегда биение в области пупка является безобидным симптомом. В некоторых случаях оно сигнализирует об аневризме аорты. Это заболевание сосудов, ведущих к сердцу.
Пульсация будет дополняться такими симптомами:
- постоянные боли в эпигастральной области;
- бледность кожи ног;
- чувство распирания в органах пищеварения, даже при минимальном количестве потребляемой пищи;
- покалывание;
- клиническая картина дополняется нарушением чувствительности.
Аневризма аорты – не единственная патология, сопровождающаяся биением в животе. Вызвать данный симптом могут и другие патологические процессы:
- нарушения работы сердца;
- опухоли;
- сужение брюшной аорты;
- заболевания печени;
- панкреатит.
Лечение патологического проявления
При часто повторяющихся ощущениях пульсации, особенно если они дополняются болевыми ощущениями, необходима медицинская помощь и тщательная диагностика.
Лечение аневризмы аорты до разрыва стенок сосуда проводится симптоматическими препаратами. В случае разрыва лечение только хирургическое. Прогноз в таком случае малоутешительный.
Если симптом вызван перееданием или заболеваниями органов пищеварения, лечение будет основываться на диетотерапии. Медикаментозные препараты назначаются в зависимости от пораженного органа.
Важное значение имеет нормализация вегетососудистой системы. Для этого назначаются витаминные комплексы, седативные препараты. Рекомендуется посещение психотерапевта.
Что касаемо пульсации в животе во время беременности, то будущей маме стоит показаться врачу. С большой вероятностью все хорошо, но лишние меры предосторожности оградят женщину от беспокойства. Чтобы избавиться от пульсирующих ощущений, врачи рекомендуют будущим мамам выполнить несколько указаний.
Успокоиться и не переживать по пустякам.
При пульсации в животе сменить позу с горизонтальной на вертикальную или наоборот. После активности улучшается кровообращение и дискомфорт должен уйти.
Если причиной является икота ребёнка, то нужно просто подождать пока дискомфорт пройдёт. Если ребёнок икает слишком часто, необходимо тщательное обследование.
Профилактические мероприятия
Профилактические меры зависят от этиологии развития.
Если пульсация в животе вызвана естественным физиологическим процессом, необходимо упорядочить питание и образ жизни. Избегать стрессовых ситуаций и уменьшить физические нагрузки.
В случае когда пульсация в животе вызвана повышенной кислотностью, необходимо принимать лекарственные средства, которые снижают выработку желудочной кислоты – Гастал в комплексе с Эспумизаном.
При пульсации по причине нарушения пищеварения, специалисты рекомендуют принимать препарат «Креон».
В основе профилактики лежит умеренная диета, которая временно исключает жирную, острую и жареную пищу. Правильное питание, отказ от вредных привычек, здоровый образ жизни – это основополагающий фактор не только устранения пульсации в животе, но и улучшения состояния всего организма.
ifc-rt.ru
Пульсация брюшной аорты - Медицина и здоровье
Аорта условно делится на 3 отдела — восходящий, дуга, нисходящий отдел.
Восходящий отдел аорты
Восходящий отдел аорты начинается от артериального конуса левого желудочка сзади левой половины фудины на уровне III межреберья. Из этого аорта направляется вверх, мало направо и вперед, доходит до отметки хряща II ребра справа — места отхождения плечеголовного ствола. Данный отдел аорты еще именуют кардиоаортой. Его протяженность 4—8 см, диаметр 1,5—3 см.
Дуга аорты начинается от плечеголовного ствола и обращена выпуклостью вверх. Она направляется спереди назад от хряща II ребра справа к левой поверхности тела на уровне III либо IV грудного позвонка. Ее протяженность 4,5—7,5 см, диаметр 2—3,5 см. В конечном отрезке дуга аорты имеет маленькое сужение до 2—2,5 см (перешеек аорты) — место перехода в нисходящюю аорту.
Проецируется дуга аорты на рукоятку грудины.
Нисходящая аорта
Нисходящая аорта делится на 2 отрезка — грудная и брюшная аорта. Грудная аорта находится в заднем средостении, начинается от IV грудного позвонка, длится вниз по левой поверхности грудных позвонков и выходит на их переднюю поверхность к XII грудному позвонку, где проходит через аортальное отверстие диафрагмы. Протяженность ее зависит от длины грудной клетки, диаметр от 2 до 3 см.
Брюшная аорта
Брюшная аорта — начинается от уровня грудной аорты, от аортального отверстия диафрагмы и длится до IV (III—V) поясничного позвонка, где она делится на две неспециализированные подвздошные артерии. Уровень бифуркации зависит от длины аорты. С возрастом аорта удлиняется, и уровень бифуркации опускается.
Изучение восходящей части и дуги аорты изложено в разделе изучения сердца. Грудной отдел аорты физическому изучению практически недоступен.
При осмотре обращается внимание на соразмерность физического развития верхней и нижней половины туловища, отсутствие либо наличие выраженной пульсации сосудов шеи, верхних конечностей, и пульсации в межреберьях и около лопатки. У здорового человека развитие скелета и мышц верхней и нижней половины туловища пропорционально.
Пульсация сонных, подключичных, плечевых артерий cooтветствует норме, пульсация межреберных артерий не заметна При коарктации грудного отдела аорты (врожденном сужении) отмечается отставание физического развития нижней половины тела, выраженная пульсация сосудов среднего калибра верхней части тела и ослабленная пульсация сосудов нижних конечностей. Визуально отмечается пульсация межреберных сосудов, особенно на боковых поверхностях грудной клетки и со стороны спины, начиная от III грудного позвонка и ниже
Пальпация
Пальпация при изучении грудного отдела аорты ставит перед собой задачу распознать либо исключить систолическое дрожание и оценить темперамент пульсации.
У здорового человека при пальпации прекардиальной области на уровне II—III межреберья никакого дрожания нет, пульсация артерий среднего калибра (сонная, подключичная, плечевая) не выходит за пределы допустимого, а пульсация межреберных арте рий на всем их протяжении от позвоночника до грудины не опрс деляется.
При сужении просвета грудного отдела аорты пальпаторно возможно выяснить систолическое дрожание во II—III межреберьях спере ди, и усиленную пульсацию сосудов среднего калибра, а также и межреберных. Особенно это выражено при коарктации аорты.
Перкуссия
Перкуторно ширину грудного отдела аорты выяснить нереально. Перкуссию используют лиьиь при предположении аневризмы этого отдела.
Перкуссия проводится по задней поверхности грудной клетки с III межреберья от задней аксиллярной линии к позвоночнику. Руки наряду с этим должны быть сведены вперед.
При большой аневризме грудного отдела аорты возможно распознать территорию притупления у позвоночника в соответствии с ее локализацией, чаще слева.
Аускультация
Аускультация грудного отдела аорты в целях диагностики ее поражения весьма информативна. Она проводится кроме простой аускулыации сердца и сосудов в следующих местах:
— спереди, отступя 2 см от грудины, во II—IV межреберьях справа и слева (это места проекции внутренних грудных артерий);
— на пересечении парастернальных линий с реберными дугами (места наилучшего выслушивания внутренних грудных арте- рий);
— по паравертсбральным линиям от III до XII ребер и по межреберьям от позвоночника до грудины (места проекции межреберных артерий),
— межлопаточные пространства от II до V позвонка, особенно слева (область проекции грудной аорты);
— по белой линии живота под мечевидным отростком (место выслушивания грудной аорты).
У здорового человека в перечисленных местах шумов не выслушивается.
При болезнях грудного отдела аорты над сердцем и сосудами (сонные, подключичные, плечевые, внутренние грудные, межреберные), и у позвоночника слева и в эпигастрии под мечевидным отростком возможно выслушать систолический шум различной интенсивности, имеющий чаще стенотический генез — коарктация аорты, аортит, сдавление аорты, усиленной кровоток по расширенным коллатералям, и атероматоз и аневризма аорты.
Изучение брюшного отдела аорты
Брюшной отдел аорты (рис. 362). Брюшная аорта самый доступный для физического изучения отдел. Осмотр больного нужно затевать с оценки окраски кожи нижних конечностей, состояния трофики их кожи и мышц.
У здоровых людей цвет кожи нижних конечностей не отличается от цвета кожи других участков тела. Трофика кожи (кожный рисунок, волосяной покров), трофика ногтей, мышц нижних конечностей не имеет отклонений.
Рис. 362. Брюшной отдел аорты и ее ветви.
1 — брюшная аорга, 2 — печеночная артерия, 3 правая почечная артерия; 4 нижняя брыжеечная артерия, 5 правая неспециализированная подвздошная артерия; 6 — правая внуфенняя подвздошная артерия, 7 правая наружная подвздошная артерия; 8 — желудочная артерия, 9 селезеночная арюрия, 10 — левая почечная артерия, 11 — верхняя брыжеечная артерия, 12 левая неспециализированная подвщошная артерия; 13 средняя крестцовая артерия, 14 левая внуфенняя подвздошная артерия,
15 — левая наружная подвздошная артерия
При патологии брюшной аорты с нарушением ее проходимости появляются бледность, истончение кожи, выпадение волос на ногах, нарушение трофики ногтей (истончение, ломкость), происхождение трофических язв на стопах, атрофия мышц ног. Ноги становятся холодными на ощупь.
Видимая пульсация брюшной аорты отмечается довольно часто у совсем здоровых лиц, особенно в молодом возрасте у астеников больных с пониженным питанием, при не сильный брюшной стенке по окончании волнения и физической нагрузки, у возбудимых субъектов при пустом желудке и кишечнике. Пульсация в большинстве случаев видна в вертикальном положении больного, но лучше в горизонтальном. Она исчезает при напряжении мышц живота. Выраженность таковой пульсации не бывает большой.
Выраженная видимая пульсация отмечается у больных с гиперкинетическим типом гемодинамики, с увеличенным ударным объемом сердца — НЦД, артериальная гипертензия, тиреотоксикоз, и при недостаточности клапанов аорты. В этих обстоятельствах пульсация различной интенсивности в большинстве случаев видна от мечевидного отростка и до пупка.
Ограниченное пульсирующее выбухание в проекции аорты характерно для большой аневризмы аорты. Вероятна только выбухающая, но не пульсирующая опухоль над аортой — это не редкость при тромбировании аневризмы.
Пальпация брюшной аорты
Пальпация брюшной аорты имеет большое диагностическое значение. Она проводится в горизонтальном положении больного с большим расслаблением мышц живота (рис. 363).
Рис. 363. Пальпация брюшного отдела аорты.Положение больного лежа на спине, пальцы доктора находятся на белой линии быстро га поперек оси аорты.По достижении задней сгенки брюшной полости на выдохе больного делается скользящее движение с перекатом через аорту.
Брюшная аорта исследуется от мечевидною отростка до пупка и чуть ниже.
Изучение начинается от мечевидного отростка и завершается у пупка. Нужно иметь в виду, что у гиперстеника верхняя треть эпигастральной области заполнена левой долей печени, исходя из этого пальпацию нужно затевать ниже, чем у астеников и нормостеников.
Пальпация аорты проводится равно как и глубокая пальпация живота. Ладонь доктора укладывается на брюшную стенку ниже мечевидного отростка перпендикулярно оси аорты так, дабы конечные фаланги II, III, IV пальцев находились на белой линии живота.
Потом, с каждым выдохом больного, они погружаются в туловище вплоть до задней стены, другими словами до момента, в то время, когда под пальцами появится пульсация. Достигнув ее, пальцы на следующем выдохе нормально делают скользящее движение поперек аорты. Манипуляция повторяется 2—3 раза.
После этого пальцы устанавливаются подобным образом чуть ниже и выполняют пальпацию.
Так исследуется вся брюшная аорта от меча до пупка либо чуть ниже. У здорового человека, в случае если аорта пальпируется, то она воспринимается в виде эластичной, умеренно пульсирующей, ровной, гладкой трубки диаметром 2—3 см. В случае если брюшная стена не сильный, желудок и кишечник не переполнены и не вздуты, пальпация удается легко кроме того с первого погружения руки.
При развитых мышцах, толстом жировом слое, наполненном желудке и кишечнике пальпация удается с большим трудом. Аорта в обязательном порядке ощупывается на всем ее протяжении. Брюшная аорта лучше всею пальпируется у астеников, у большое количество рожавших дам, при расхождении мышц живота.
Усиление пульсации брюшной аорты отмечается при волнении, по окончании физической нагрузки, что связано с повышением ударного объема сердца.
В патологии вероятны следующие пальпаторные отклонения при изучении брюшной аоргы:
— усиление либо ослабление пульсации; — обнаружение офаниченною выбухания аорты — аневризмы; — обнаружение ограниченного непульсирующею уплотнения (тромбированная аневризма),
— уплотнение и искривление aoрты.
Резко выраженная пульсация брюшной аорты на всем ее протяжении отмечается у больных с гиперкинетическим типом гемодинамики (НЦД, артериальная гипертензия), с недосчаточностью клапанов аорты, при тиреотоксикозе
Ослабленная пульсация аорты на всем ее протяжении определяется при острой сердечной и сосудистой недостаточности (обморок, коллапс, шок, миокардит, острый инфаркт миокарда), при аортальном стенозе, коарктации аорты, аортоартериите, сдавлении аорты извне выше уровня пальпации.
Ограниченное пульсирующее выбухание аорты — аневризма, возможно различной величины — от нескольких сантиментов до размера головы. Аневризма может иметь округлую, овальную, мешковидную форму. Поверхность аневризмы гладкая, плотноэластичной консистенции. При ее тромбировании она делается более плотной, пульсация ее малый либо отсутствует.
При обнаружении аневризмы ее пальпация проводится с опаской. без излишнего давления и скользящих движений по ее поверхности. Это опасно, поскольку вероятен отрыв тромба с тяжелыми последствиями. Уплотненная на всем протяжении либо на отдельных местах брюшная аорта не редкость при атеросклеротическом поражении.
Ограниченное уплотнение время от времени принимается за опухоль.
Тромбоз ствола аорты либо ее разветвлений сопровождается ишемией нижних конечностей (бледные, холодные ноги, отсутствие пульсации на сосудах, гангрена). Медленное развитие тромбоза проявляется понижением пульсации сосудов, развитием коллатералей и атрофией мышц. Пульсация таковой аорты снижена, территория локализации тромба уплотнена.
Аскультация брюшной аорты
Аскультация брюшной аорты проводится по белой линии живота от мечевидного отростка до пупка (рис. 364).
Фонендоскоп неспешно погружается в туловище с учетом дыхания больного: на выдохе прибор опускается вниз, на вдохе он удерживается на уровне погружения, сопротивляясь выталкиванию брюшными мышцами.
В зависимости от развитости мышц достигнуть аорты возможно за 1 либо 3 погружения Выслушивание проводится на выдохе с задержкой дыхания. Так фонендоскоп перемещается от меча до пупка. Обращаем внимание на недопустимость сильного давления и пережатия аорты, что может привести к появлению стенотического шума.
У взрослых, лиц молодого и среднего возраста шумов при аускультации брюшной аорты не выслушивается. Только у детей и подростков возможно распознать негромкий, маленький систолический шум на средине расстояния между пупком и мечевидным отростком.
Систолический шум над брюшной аортой различной интенсивности выслушивается при атероматозе аорты, аортите, аневризме и сдавлении аорты.
Оценивая результаты аускультации брюшной аорты, нужно иметь ввиду то, что у мечевидного отростка выслушиваемый шум возможно обусловлен стенозом грудной аорты, и стенозом либо сдавлением чревного ствола.
Шум в области пупка не редкость при усиленном кровотоке в умбиликальных и параумбиликальных венах, в расширенных подкожных венах брюшной стены при незаращении пупочной вены и циррозе печени.
В целях диагностики болезней брюшной аорты, так же как и грудной, нужно измерение и сопоставление артериального давления на руках и ногах. В норме Преисподняя на ногах на 20 мм рт.ст. выше, чем на руках. При нарушении проходимости грудной и брюшной аорты (коарктация, аортит, тромбоз, сдавление извне) на ногах давление будет снижено.
Жив ли Христос? Воскрес ли Христос из мертвых? Исследователи изучают факты
Источник: http://modwear.ru/medicine/pulsacija-brjushnoj-aorty-norma.html
Брюшная аорта и ее патологии
Аорта – это самая крупная артерия человеческого организма. Она представляет собой составляющую часть большого круга кровообращения. Значение аорты для организма переоценить трудно. Именно с ее помощью все органы нашего организма питаются кровью.
Существует несколько патологий брюшной части аорты. Наиболее распространённая из них – аневризма. Самым ярким симптомом являются болевые ощущения, сопровождающиеся множеством других явлений. Это может быть и кашель, и отек, и одышка. При появлении таких симптомов первое, что нужно сделать – обратиться к врачу и установить точный диагноз.
Патологии аорты
В первую очередь, патологиям аорты подвержены люди преклонного возраста, причём женщины в меньшей мере, нежели мужчины. Развитие патологии – это довольно длительный процесс. Порой патология развивается настолько медленно, что на протяжении многих лет совершенно не тревожит человека, он ведёт привычный образ жизни. Нередко в преклонном возрасте может наблюдаться и обызвествление аорты.
Существует классификация аневризмы аорты. Классифицируют по следующим признакам:
- Этиология;
- Форма;
- Сегменты;
- Структура стенок.
Рассмотрим подробнее классификацию патологии аорты по этим признакам.
Виды аневризмы по сегментам:
- Синусы Вальсальвы;
- Дуги аорты;
- Аневризма восходящего отдела;
- Аневризма нисходящего отдела.
Стоит отметить, что аневризма может быть комбинированной, то есть сочетать в себе несколько типов патологий. В данном случае врач должен обязательно назначить поэтапное лечение. В первую очередь, внимание обращается на более пораженный участок, и, во вторую очередь, залечивается менее болезненный участок брюшной аорты.
Анатомия аневризмы брюшной аорты
По этиологическому признаку различают:
- Истинную. В этом случае оболочка истончается и на ней появляется выпячивание. Такие случаи нередки при сифилисе, атеросклерозе аорты брюшной полости и болезнях подобного типа.
- Ложную. Ложная аневризма может появиться, если брюшная аорта была травмирована, или же стать следствием хирургического вмешательства. Это не является показателем неверно проведённой операции, это – одно из возможных осложнений.
Классификация по форме:
- Мешотчатая. Наблюдается выпирание стенок наружу в нескольких местах.
- Веретенообразная. Происходит то же самое, но по всей аорте, а не на отдельных участках.
Классификация в зависимости от течения болезни:
- Неосложненная.
- Расслаивающаяся.
- С осложнениями.
Наиболее серьезная из приведённых патологий – усложнённая. Нередко результатом такого заболевания может стать разрыв мешка аорты. Признаки осложненной аневризмы:
- Гематомы.
- Тромбоэмболия.
- Внутреннее кровотечение, результатом которого может стать и летальный исход вследствие кровопотери.
К сожалению, статистика приводит неутешительные результаты – в большинстве случаев пациент умирает, если поблизости нет медицинских работников.
Брюшная часть аорты и ее патологии
Болезни брюшной аорты неизменно связаны с помехами здоровому кровотоку. Диагностировать причины, по которым это происходит, помогает ультразвуковая допплерография. Брюшная часть аорты хорошо видна. С помощью исследования специалист получает данные состояния кровотока, который питает все органы брюшной полости.
Ультразвуковая допплерография позволяет получить максимально полные данные о состоянии аорты брюшной полости
Патологии, которые выявляются с помощью УЗИ:
- Атеросклероз, вызванный поражениями артерии. Появление этого недуга неизменно связано с неправильными обменными процессами сосудистых тканей и, как следствие, холестериновые отложения.
- Аневризмы брюшного отдела аорты. Аневризма – это увеличение просвета сосуда, когда его диаметр превышает 2 сантиметра.
- Стеноз чревного ствола. В отличие от аневризмы данные заболевания характеризуются слишком узким диаметром сосудистых ветвей брюшной аорты. В этом случае прослеживаются нарушения кровотока и, как следствие, недостаточное снабжение кровью органов пищеварения.
- Оккллюзия – это сужение сосудов и, как правило, их абсолютная непроходимость. Это критическая стадия прогрессирующего стеноза или атеросклеротические изменения. Дуплексное сканирование брюшной аорты позволяет получить данные, которые указывают на причины развития этой патологии.
- Тромбоз, который могут вызвать симптомы атеросклероза брюшной аорты, травмы либо инфекции. Вялотекущий процесс сужения сосудов аорты порождает окклюзию. Такие заболевания обеспечивают благоприятную среду для возникновения тромбоза.
- Извилистость аорты. Это наследственный фактор. Нарушение кровотока в аорте обусловлено изменениями в основных характеристиках: удлинение; склонность к петлеобразованию; многочисленные изгибы.
- Отслаивающаяся аневризма. Такой тип аневризмы может возникнуть вследствие поражения внутренних оболочек ветвей аорты.
- Двойная дуга. Это врожденный порок. На протяжении всей жизни он провоцирует давление в районе пищевода и трахеи.
УЗИ позволяет практически со 100%-й уверенностью диагностировать аневризму
Причины появления аневризмы
Советуем вам почитать:Расслоение аневризмы аорты
- Атеросклероз, характеризуемый появлением жировых бляшек на сосудистых стенках аорты и ее ветвей. До конца не изучено влияние атеросклероза на течение аневризмы, но доказана взаимосвязь атеросклероза и нарушения кровообращения и, как следствие, прекращения доставки питательных веществ к органам брюшной полости.
- Сахарный диабет, поражающий кровеносные артерии. Нередки случаи, когда ему сопутствуют нефропатия, ретинопатия.
- Генетика. Есть несколько врождённых синдромов, например, синдром Элерса-Данло, синдром Марфана и пр. При них поражается брюшная аорта. В большинстве случаев существует взаимосвязь между аневризмой и наследственными заболеваниями.
- Инфекционные заболевания. Это недуги, поражающие сердце, сифилис, сальмонеллез и другие.
- Травмы брюшной полости. Так, при сильном ударе в грудь или в живот, участок аорты может быть поражен.
- Воспалительные процессы, которые могут вызвать истончение стенок аорты.
Аневризма брюшного отдела и ее симптомы
Аневризма – это очень коварное заболевание, которое может в течение длительного времени развиваться в организме и не давать о себе знать. Чаще всего она диагностируется случайно в ходе полного обследования организма. Провести УЗИ брюшной полости правильно и максимально внимательно крайне важно.
При пальпации специалист обнаружит пульсацию в области брюшной полости пациента
Симптомы аневризмы немногочисленны, но есть пара главных составляющих при аневризме:
- Часто возникающая тяжесть, неприятные ощущения в брюшной полости, учащенный пульс в области живота.
- Тупая боль в животе. Она наблюдается в области пупка или чуть левее.
Есть и несколько косвенных признаков, по которым можно диагностировать аневризму. Но опять же, без проведения полноценного УЗИ сделать это будет практически невозможно.
- Ишиорадикулярный признак. Аневризма может вызвать боли в пояснице и привести к нарушению чувствительности в нижних конечностях и, как следствие, выступить причиной расстройства движений.
- Абдоминальный признак. Это рвота, расстройство кишечника, отрыжка, потеря аппетита. Ведет к потере веса.
- Ишемия ног. Аневризма может вызвать нарушения кровообращения, а также ноющую боль во время ходьбы и даже состоянии покоя.
- Урологический признак, сопровождающийся нарушениями мочеиспускания, а порой даже появлением эритроцитов в моче.
Вовремя не диагностированная аневризма может привести к разрыву. В этом случае появится сильная боль в области живота, слабость и головокружение. Боль может перейти в поясницу или пах. Требуется незамедлительная медицинская помощь, так как разрыв аневризмы чреват летальным исходом.
При разрыве аневризмы брюшного отдела аорты может появиться рвота, при пальпации в левой области живота можно нащупать образование, которое увеличивается и сильно пульсирует. Яркие симптомы разрыва аневризмы можно спутать с другими опасными заболеваниями. В любом случае необходимо вызвать скорую помощь.
Осложнения аневризмы
Аневризма – сложная болезнь, опасная не только для здоровья, но и для жизни.
Патология отдела аорты может вызвать закупорку артерии кровеносных сосудов, всевозможные инфекции и даже привести к сердечной недостаточности
Невероятно опасно расслоение аневризмы, при которой разрываются слои тела сосудов. Если сосуд разрушен полностью – это неминуемо интенсивная кровопотеря. Но самое страшное проявление аневризмы – ее разрыв. Летальный исход практически неизбежен, разрыв характеризуется профузным кровотечение, которое и приводит к смерти.
Диагностика заболевания
Начальные этапы диагностики – это осмотр врача. Специалист, проводя пальпацию, обнаружит пульсацию в области брюшины и наверняка заподозрит аневризму. Следующий этап – исследования, чтобы подтвердить или опровергнуть свои предположения. Это можно сделать лишь с помощью визуализации процессов брюшной полости пациента. Используются методы:
- УЗИ.
- Компьютерная томография (МРТ).
- Мультиспиральная компьютерная томография аорты (МСКТ).
УЗИ практически со стопроцентной уверенностью позволяет диагностировать или опровергнуть аневризму. Если заболевание подтвердилось, на УЗИ будет видна точная локализация недуга, состояние стенок сосудов, места разрыва (если таковые имеются).
Если перечисленных выше исследований, недостаточно назначается аортография. Данный метод дает возможность проверить аорту и все ответвления посредством введения в систему специальной жидкости. Назначается такое исследование, если есть подозрение на поражение висцеральных и почечных артерий, а также чтобы оценить дистальное кровеносное русло.
Пульсация брюшной аорты, тяжесть и вздутие, боли, другие дискомфортные ощущения – это симптомы, при которых обычно назначается ультразвуковая допплерография (УЗДГ). Методика ультразвуковой допплерографии позволяет установить характер заболевания и степень поражения аорты и ее ответвлений.
Методика основана на разночастотных звуковых волнах, которые отражаются кровяными тельцами. Для каждого пациента индивидуально подбирается диапазон излучений, именно этим обусловлена высокая эффективность и результативность исследования.
Поступающие на приборную панель аппарата данные выглядят как высокочеткие изображения, которые и заносятся в протокол.
Комбинированная методика исследования патологий брюшной аорты. Если постановка диагноза стандартными методами затруднена по каким-то причинам, в таком случае назначается дуплексное сканирование сосудов.
Этот способ вместил в себя два метода – УЗИ и допплерографию. Дуплексная диагностика – это ультразвуковое исследование.
Она позволяет оценить эхоструктуры стенок, состояние сосудов, длину пораженного участка, установить стадию заболевания, а также сведения о скорости и интенсивности кровотока.
Клиника аневризмы станет предельно ясна. С помощью дуплексной диагностики определяется аортальная недостаточность, которую невозможно выделить ни при каком другом исследовании. Данное заболевание характеризуется неполным смыканием створок клапанов, вследствие чего нарушается обратный кровоток.
Лечение аневризмы брюшной аорты
При обнаружении аневризмы лечение может быть хирургическое (резекция аневризмы, стенирование и пр.) и консервативное. Операция при аневризме брюшной аорты не назначается, если просвет аорты не превышает 4,5 сантиметра.
Такой тип аневризмы обычно наблюдается у пожилых мужчин, которые подвержены никотиновой зависимости. В таких случаях предпочтительнее просто подождать и наблюдаться у врача, периодически делая ультразвуковое исследование, чтобы отслеживать размеры просвета аорты.
Если расширение не прекращается, то это станет показанием к операции, потому как вероятен разрыв.
Обычно лечение проводится эндоваскулярным, малоинвазивным методом. В аорту пациента вводится катетер, через который входит стент. Достигнув пораженного участка, трансплантат раскрывается и прижимается к артерии, таким образом, замещая разрыв.
Стентирование имеет огромное количество плюсов – оно гораздо легче переносится больными, имеет короткий реабилитационный период (всего несколько дней). Проводить подобные операции можно далеко не всем – это основной недостаток.
К сожалению, в 10 случаях из 100 наблюдается миграция установленного трансплантата.
Стентирование пораженного участка брюшного отдела артерии позволяет обойтись без лапаротомии
Проводятся и открытые операции, например, эндопротезирование, в ходе которых больной участок аорты удаляется, а на его место ставится протез, изготовленный из синтетической ткани – дакрона.
Протезирование длится около двух-трех часов, на месте вмешательства остается шрам. Пациент восстанавливается довольно долго, требуется продолжительный реабилитационный период.
Тяжелые физические нагрузки пациенту категорически запрещены, показан покой и прогулки на свежем воздухе.
Проведение открытых операций может быть запрещено в следующих состояниях:
- Перенесённый меньше месяца назад инфаркт.
- Сердечная, легочная или почечная недостаточность.
- Поражённые бедренные артерии.
Консервативные методы
Если пораженный участок аневризмы изолирован, вполне оправдан консервативный метод лечения. Назначаются лекарственные средства: статины, адреноблокаторы, гипотензивные препараты.
При лечении лекарственными средствами важно постоянное наблюдение специалиста. Преследуемая цель – облегчение симптомов, снижение скорости развития аневризмы.
Но следует помнить, что лекарственные средства при аневризме никогда не смогут полностью излечить ее, они лишь отодвигают развитие патологии.
Профилактика аневризмы и прочих патологий брюшной аорты
Ни для кого не секрет, что ведение здорового образа жизни – лучшая профилактика ото всех болезней. Есть три простых действия, с помощью которых можно предотвратить возникновение аневризмы и других заболеваний брюшной полости:
- Отказ от алкоголя и курения.
- Правильное питание.
- Регулярное обследование у специалиста.
Также следует избегать стрессовых ситуаций и изнуряющих физических нагрузок
Источник: http://serdec.ru/spravochnaya-informaciya/bryushnaya-aorta-patologii
Аорта условно делится на 3 отдела — восходящий, дуга, нисходящий отдел.
Восходящий отдел аорты
Восходящий отдел аорты начинается от артериального конуса левого желудочка позади левой половины фудины на уровне III межреберья. Отсюда аорта направляется вверх, немного направо и вперед, доходит до уровня хряща II ребра справа — места отхождения плечеголовного ствола. Этот отдел аорты еще называют «кардиоаортой». Его длина 4—8 см, диаметр 1,5—3 см.
Дуга аорты начинается от плечеголовного ствола и обращена выпуклостью вверх. Она направляется спереди назад от хряща II ребра справа к левой поверхности тела на уровне III или IV грудного позвонка. Ее длина 4,5—7,5 см, диаметр 2—3,5 см. В конечном отрезке дуга аорты имеет небольшое сужение до 2—2,5 см (перешеек аорты) — место перехода в нисходящюю аорту.
Проецируется дуга аорты на рукоятку грудины.
Нисходящая аорта
Нисходящая аорта делится на 2 отрезка — грудная и брюшная аорта. Грудная аорта расположена в заднем средостении, начинается от IV грудного позвонка, продолжается вниз по левой поверхности грудных позвонков и выходит на их переднюю поверхность к XII грудному позвонку, где проходит через аортальное отверстие диафрагмы. Длина ее зависит от длины грудной клетки, диаметр от 2 до 3 см.
Брюшная аорта
Брюшная аорта — начинается от уровня грудной аорты, от аортального отверстия диафрагмы и продолжается до IV (III—V) поясничного позвонка, где она делится на две общие подвздошные артерии. Уровень бифуркации зависит от длины аорты. С возрастом аорта удлиняется, и уровень бифуркации опускается.
Исследование восходящей части и дуги аорты изложено в разделе исследования сердца. Грудной отдел аорты физическому исследованию почти недоступен.
При осмотре обращается внимание на соразмерность физического развития верхней и нижней половины туловища, отсутствие или наличие выраженной пульсации сосудов шеи, верхних конечностей, а также пульсации в межреберьях и вокруг лопатки. У здорового человека развитие скелета и мышц верхней и нижней половины туловища пропорционально.
Пульсация сонных, подключичных, плечевых артерий cooтветствует норме, пульсация межреберных артерий не заметна При коарктации грудного отдела аорты (врожденном сужении) отмечается отставание физического развития нижней половины тела, выраженная пульсация сосудов среднего калибра верхней части тела и ослабленная пульсация сосудов нижних конечностей. Визуально отмечается пульсация межреберных сосудов, особенно на боковых поверхностях грудной клетки и со стороны спины, начиная от III грудного позвонка и ниже
Пальпация при исследовании грудного отдела аорты ставит перед собой задачу выявить или исключить систолическое дрожание и оценить характер пульсации.
У здорового человека при пальпации прекардиальной области на уровне II—III межреберья никакого дрожания нет, пульсация артерий среднего калибра (сонная, подключичная, плечевая) не выходит за пределы допустимого, а пульсация межреберных арте рий на всем их протяжении от позвоночника до грудины не опрс деляется.
При сужении просвета грудного отдела аорты пальпаторно можно определить систолическое дрожание во II—III межреберьях спере ди, а также усиленную пульсацию сосудов среднего калибра, в том числе и межреберных. Особенно это выражено при коарктации аорты.
Перкуссия
Перкуторно ширину грудного отдела аорты определить невозможно. Перкуссию применяют лиьиь при предположении аневризмы этого отдела.
Перкуссия проводится по задней поверхности грудной клетки с III межреберья от задней аксиллярной линии к позвоночнику. Руки при этом должны быть сведены вперед.
При значительной аневризме грудного отдела аорты можно выявить зону притупления у позвоночника в соответствии с ее локализацией, чаще слева.
Аускультация
Аускультация грудного отдела аорты в целях диагностики ее поражения очень информативна. Она проводится помимо обычной аускулыации сердца и сосудов в следующих местах:
— спереди, отступя 2 см от грудины, во II—IV межреберьях справа и слева (это места проекции внутренних грудных артерий);
— на пересечении парастернальных линий с реберными дугами (места наилучшего выслушивания внутренних грудных арте- рий);
— по паравертсбральным линиям от III до XII ребер и по межреберьям от позвоночника до грудины (места проекции межреберных артерий),
— межлопаточные пространства от II до V позвонка, особенно слева (область проекции грудной аорты);
— по белой линии живота под мечевидным отростком (место выслушивания грудной аорты).
У здорового человека в перечисленных местах шумов не выслушивается.
При заболеваниях грудного отдела аорты над сердцем и сосудами (сонные, подключичные, плечевые, внутренние грудные, межреберные), а также у позвоночника слева и в эпигастрии под мечевидным отростком можно выслушать систолический шум разной интенсивности, имеющий чаще стенотический генез — коарктация аорты, аортит, сдавление аорты, усиленной кровоток по расширенным коллатералям, а также атероматоз и аневризма аорты.
Брюшной отдел аорты (рис. 362). Брюшная аорта — самый доступный для физического исследования отдел. Осмотр пациента надо начинать с оценки окраски кожи нижних конечностей, состояния трофики их кожи и мышц.
У здоровых людей цвет кожи нижних конечностей не отличается от цвета кожи других участков тела. Трофика кожи (кожный рисунок, волосяной покров), трофика ногтей, мышц нижних конечностей не имеет отклонений.
Рис. 362. Брюшной отдел аорты и ее ветви.
Рис. 362. Брюшной отдел аорты и ее ветви.
1 — брюшная аорга,2 — печеночная артерия,3 — правая почечная артерия;4 — нижняя брыжеечная артерия,5 — правая общая подвздошная артерия;6 — правая внуфенняя подвздошная артерия,7 — правая наружная подвздошная артерия;8 — желудочная артерия,9 — селезеночная арюрия,10 — левая почечная артерия,11 — верхняя брыжеечная артерия,12 — левая общая подвщошная артерия;13 — средняя крестцовая артерия,14 — левая внуфенняя подвздошная артерия,
15 — левая наружная подвздошная артерия
При патологии брюшной аорты с нарушением ее проходимости появляются бледность, истончение кожи, выпадение волос на ногах, нарушение трофики ногтей (истончение, ломкость), возникновение трофических язв на стопах, атрофия мышц ног. Ноги становятся холодными на ощупь.
Видимая пульсация брюшной аорты отмечается часто у совершенно здоровых лиц, особенно в молодом возрасте у астеников пациентов с пониженным питанием, при слабой брюшной стенке после волнения и физической нагрузки, у возбудимых субъектов при пустом желудке и кишечнике. Пульсация обычно видна в вертикальном положении пациента, но лучше в горизонтальном. Она исчезает при напряжении мышц живота. Выраженность такой пульсации не бывает значительной.
Выраженная видимая пульсация отмечается у пациентов с гиперкинетическим типом гемодинамики, с увеличенным ударным объемом сердца — НЦД, артериальная гипертензия, тиреотоксикоз, а также при недостаточности клапанов аорты. В указанных случаях пульсация разной интенсивности обычно видна от мечевидного отростка и до пупка.
Ограниченное пульсирующее выбухание в проекции аорты характерно для крупной аневризмы аорты. Возможна лишь выбухающая, но не пульсирующая опухоль над аортой — это бывает при тромбировании аневризмы.
Пальпация брюшной аорты
Пальпация брюшной аорты имеет очень большое диагностическое значение. Она проводится в горизонтальном положении пациента с максимальным расслаблением мышц живота (рис. 363).
Рис. 363. Пальпация брюшного отдела аорты.
Рис. 363. Пальпация брюшного отдела аорты. Положение пациента лежа на спине, пальцы врача располагаются на белой линии живо га поперек оси аорты. По достижении задней сгенки брюшной полости на выдохе пациента делается скользящее движение с перекатом через аорту.
Брюшная аорта исследуется от мечевидною отростка до пупка и чуть ниже.
Исследование начинается от мечевидного отростка и завершается у пупка. Надо иметь в виду, что у гиперстеника верхняя треть эпигастральной области заполнена левой долей печени, поэтому пальпацию надо начинать ниже, чем у астеников и нормостеников.
Пальпация аорты проводится так же, как и глубокая пальпация живота. Ладонь врача укладывается на брюшную стенку ниже мечевидного отростка перпендикулярно оси аорты так, чтобы конечные фаланги II, III, IV пальцев находились на белой линии живота.
Далее, с каждым выдохом пациента, они погружаются в брюшную полость вплоть до задней стенки, то есть до момента, когда под пальцами появится пульсация. Достигнув ее, пальцы на очередном выдохе спокойно делают скользящее движение поперек аорты. Манипуляция повторяется 2—3 раза.
Затем пальцы устанавливаются подобным образом чуть ниже и проводят пальпацию.
Так исследуется вся брюшная аорта от меча до пупка или чуть ниже. У здорового человека, если аорта пальпируется, то она воспринимается в виде эластичной, умеренно пульсирующей, ровной, гладкой трубки диаметром 2—3 см. Если брюшная стенка слабая, желудок и кишечник не переполнены и не вздуты, пальпация удается легко даже с первого погружения руки.
При развитых мышцах, толстом жировом слое, наполненном желудке и кишечнике пальпация удается с трудом. Аорта обязательно ощупывается на всем ее протяжении. Брюшная аорта лучше всею пальпируется у астеников, у много рожавших женщин, при расхождении мышц живота.
Усиление пульсации брюшной аорты отмечается при волнении, после физической нагрузки, что связано с увеличением ударного объема сердца.
В патологии возможны следующие пальпаторные отклонения при исследовании брюшной аоргы:
— усиление или ослабление пульсации;— обнаружение офаниченною выбухания аорты— аневризмы;— обнаружение ограниченного непульсирующею уплотнения (тромбированная аневризма),
— уплотнение и искривление aoрты.
Резко выраженная пульсация брюшной аорты на всем ее протяжении наблюдается у пациентов с гиперкинетическим типом гемодинамики (НЦД, артериальная гипертензия), с недосчаточностью клапанов аорты, при тиреотоксикозе
Ослабленная пульсация аорты на всем ее протяжении определяется при острой сердечной и сосудистой недостаточности (обморок, коллапс, шок, миокардит, острый инфаркт миокарда), при аортальном стенозе, коарктации аорты, аортоартериите, сдавлении аорты извне выше уровня пальпации.
Ограниченное пульсирующее выбухание аорты — аневризма, может быть разной величины — от нескольких сантиментов до размера головы. Аневризма может иметь округлую, овальную, мешковидную форму. Поверхность аневризмы гладкая, плотноэластичной консистенции. При ее тромбировании она становится более плотной, пульсация ее незначительная или отсутствует.
При обнаружении аневризмы ее пальпация проводится осторожно, без излишнего давления и скользящих движений по ее поверхности. Это опасно, так как возможен отрыв тромба с тяжелыми последствиями. Уплотненная на всем протяжении или на отдельных местах брюшная аорта бывает при атеросклеротическом поражении.
Ограниченное уплотнение иногда принимается за опухоль.
Тромбоз ствола аорты или ее разветвлений сопровождается ишемией нижних конечностей (бледные, холодные ноги, отсутствие пульсации на сосудах, гангрена). Медленное развитие тромбоза проявляется снижением пульсации сосудов, развитием коллатералей и атрофией мышц. Пульсация такой аорты снижена, зона локализации тромба уплотнена.
Аскультация брюшной аорты
Аскультация брюшной аорты проводится по белой линии живота от мечевидного отростка до пупка (рис. 364).
Рис. 364. Mеста выслушиваниябрюшной аорты
Фонендоскоп постепенно погружается в брюшную полость с учетом дыхания пациента: на выдохе прибор опускается вниз, на вдохе он удерживается на уровне погружения, сопротивляясь выталкиванию брюшными мышцами.
В зависимости от развитости мышц достичь аорты можно за 1 или 3 погружения Выслушивание проводится на выдохе с задержкой дыхания. Так фонендоскоп перемещается от меча до пупка. Обращаем внимание на недопустимость сильного давления и пережатия аорты, что может вызвать появление стенотического шума.
У взрослых, лиц молодого и среднего возраста шумов при аускультации брюшной аорты не выслушивается. Лишь у детей и подростков можно выявить тихий, короткий систолический шум на средине расстояния между пупком и мечевидным отростком.
Систолический шум над брюшной аортой разной интенсивности выслушивается при атероматозе аорты, аортите, аневризме и сдавлении аорты.
Оценивая результаты аускультации брюшной аорты, надо иметь ввиду то, что у мечевидного отростка выслушиваемый шум может быть обусловлен стенозом грудной аорты, а также стенозом или сдавлением чревного ствола.
Шум в области пупка бывает при усиленном кровотоке в умбиликальных и параумбиликальных венах, в расширенных подкожных венах брюшной стенки при незаращении пупочной вены и циррозе печени.
В целях диагностики заболеваний брюшной аорты, так же как и грудной, необходимо измерение и сопоставление артериального давления на руках и ногах. В норме АД на ногах на 20 мм рт.ст. выше, чем на руках. При нарушении проходимости грудной и брюшной аорты (коарктация, аортит, тромбоз, сдавление извне) на ногах давление будет снижено.
Жив ли Христос? Воскрес ли Христос из мертвых? Исследователи изучают факты
Источник: http://dyagnoz.ru/issledovanie-aorty
Поделиться:
Нет комментариев
medimedo.ru