Лечение суставов - артроз, артрит, остеохондроз и многое другое
Зуд в интимной зоне у женщин и белый налет
Белый налет во влагалище: причины и лечение. Зуд и белый налет в интимной зоне
Клитор — это женский наружный половой орган, который располагается в верхней части, между половыми губами. Он по строение похож на половой член мужчины, также имеет чувствительную головку, тело и ножку. Клитор является главной эрогенной зоной при сексуальном контакте.
В норме клитор покрывает капюшон, орган имеет розовый цвет без каких-либо высыпаний и изменений. Белый налет на клиторе может свидетельствовать о неправильной личной гигиене, если женщина редко подмывается. Нередко возникает и белое пятно на клиторе, которое является признаком заболевания.
Самой распространенной причиной появления белых выделений на половых губах и во влагалище, на клиторе можно назвать молочницу . В таком случае на клиторе появляется белый густой налет, похожий на творог , он имеет кисловатый запах .
Кроме белого налета на клиторе и половых губах женщина может заметить появление симптомов воспаления:
- жжение и зуд и области половых органов;
- боль и жжение при мочеиспускании.
К сожалению, симптомы молочницы не всегда ярко выражены, особенно, если заболевание запущено. В таком случае творожистые выделения могут быть не так обильны, явного зуда и жжения женщина не замечает. В таком случае заболевание выдает налет на клиторе, а также боль и сухость во время полового акта.
Важно отметить, что не всегда при сифилисе появляется шанкр. Если заражение произошло через кровь, например, при использовании многоразового нестерильного медицинского инструмента, то появятся характерные высыпания. Это прыщики, белый точки, которые лопаются, оставляя красные язвочки.
ВПЧ
Белый точки на клиторе могут быть папилломами . Вирус папилломы человека — это распространенное инфекционное заболевание, которым заражена большая часть населения планета. ВПЧ передается при сексуальных контактах и долгое время себя никак не проявляется.
Симптомами обострения ВПЧ являются папилломы и кондиломы , которые образуются на слизистых. Они могут иметь разную форму, в зависимости от штамма вируса. Иногда папилломы похожи на белые точки и пятна, и могут располагаться на клиторе, половых губах, во влагалище и на шейке матки.
ВПЧ создает не только эстетическую проблему, многие штаммы вируса могут провоцировать развитие раковой опухоли. Так в настоящее время ВПЧ называют главной причиной развития рака шейки матки у женщин. Благодаря этому открытую смогли изобрести вакцину от рака шейки матки .
К сожалению, ВПЧ является неизлечимой патологией. Папилломы удаляют хирургическими методами, а организм укрепляют иммунностимулирующими и противовирусными препаратами. Так удается снизить риск рецидива заболевания и предотвратить осложнения, связанные с ним.
Белый налет, пятна и точки на клиторе могут появляться по различным причинам. Это могут быть признаки плохой гигиены, аллергической реакции или развития серьезного инфекционного заболевания.
Если пятна не проходят в течение недели, либо сопровождаются зудом, жжение, болью, растут в объеме, то нужно незамедлительно обратиться к врачу. Только гинеколог или венеролог сможет точно назвать причину появления белого налета и назначить эффективное лечение.
Жжение, зуд и белый налет во влагалище возникают вследствие поражения бактериями. Причем стоит отметить, что большинство подобных проблем вызваны нарушением баланса микрофлоры. К таким микроорганизмам относят грибы рода кандида.
Они имеются у каждой женщины, но их негативное воздействие на организм подавляется иммунной системой, которая вырабатывает определенные ферментативные вещества.
Но когда защитные функции организма ослабевают, а также нарушаются правила личной гигиены, грибковые микроорганизмы начинают быстро размножаться и вызвать тем самым довольно неприятные ощущения, которые могут распространиться далеко за область половых органов. Данное заболевание известно, как кандидоз, или молочница.
Симптомы кандидоза
Нарушение в большинстве диагностируют у женщин репродуктивного возраста. Основными симптомами недуга являются зуд и расположенный во влагалище белый налет.
Бели могут иметь разный характер, быть жидкими или профузными с творожистыми включениями, густыми и мазеподобными, зелено-беловатыми. Их запах кисловатый и довольно неприятный. Есть зависимость между количеством выделений и распространенностью процесса – чем больше выделений и чем зловоннее их запах, тем запущеннее заболевание.
Одним из основных признаков является зуд, который особо силен при поражении вульвы. Он может быть постоянным или беспокоить только во второй половине дня, ближе к вечеру, во время сна. Зуд усиливается во время месячных и после длительной ходьбы.
При увидит белый налет, расположенный на стенках влагалища. Поражение может быть точечным или более крупным, иметь округлые очертания или неправильную форму, локализоваться отдаленно или сливаться между собой. В острой стадии заболевания слизистая оболочка сильно гиперемированная, отекшая, но при хроническом течении имеет обычную окраску.
Вначале налет легко удалить, но по мере прогрессирования болезни это удается с трудом. Под ним скрывается гиперемированная слизистая, склонная к кровоточивости. Выраженная молочница поражает малые и большие половые губы, клитор, наружное отверстие уретры. При хроническом течении заболевания данные признаки менее выражены.
Иногда недуг протекает со скрытыми симптомами, например, зуд бывает непостоянным, а выделения – незначительные.
Стоит отметить, что течение молочницы довольно длительное. Иногда она протекает на протяжении нескольких месяцев и даже лет. Периоды обострений чаще всего приходятся на менструации или интеркуррентное заболевание.
При отсутствии своевременного лечения болезнь обязательно распространиться на близкорасположенные области, например, не только пах, но и верхнюю внутреннюю часть бедер.
Белый налет, локализующийся внутри влагалища, должен быть обязательно осмотрен специалистом. Нужно обратиться к венерологу или гинекологу. Самостоятельно устранять бели и зуд не рекомендуется. Кроме того, терапию должны пройти как сами женщины, так и их половые партнеры, хотя обычно это заболевание не передается.
Курс лечения довольно длительный и состоит из целого комплекса мероприятий, в который входят и гормональные коррекции, и противогрибковые средства, и витамины.
Какие заболевания могут вызвать появление белей?
Белый налет во влагалище свидетельствует о нарушении баланса естественной микрофлоры. У здоровой женщины здесь размножаются и развиваются очень многие виды простейших микроорганизмов и бактерий, которые необходимы для поддержки нормального баланса рН.
При нарушении одни из этих видов начинают развиваться значительно быстрее других. В итоге возникает . Стоит отметить, что эта патология чаще всего развивается по причине недостаточной интимной гигиены.
Некоторые болезни, поражающие шейку и придатки матки также характеризуются зудом, припухлостью, болезненностью и обильными выделениями. Белесая слизь с комочками и сгустками может свидетельствовать об аднексите, цервиците и эндометрите.
Самостоятельно поставить диагноз почти невозможно. В обязательном порядке нужно посетить врача, который возьмет мазок на лабораторное исследование состава микрофлоры влагалища. Кроме того, затягивание с визитом к доктору может привести к переходу болезни в хроническую форму.
Без назначения не стоит и самостоятельно принимать какие-либо медикаментозные препараты от молочницы. Они могут спровоцировать гибель благоприятной микрофлоры и ее замену на патогенные штаммы.
Как вылечить налет во влагалище?
Зуд и обильные выделения влияют на качество жизни. Ухудшается общее физическое и психоэмоциональное самочувствие. Поэтому прежде всего необходимо посетить доктора, который возьмет мазок на анализ.
Основываясь на полученных результатах, он назначит адекватную терапию, в состав которой будут включены препараты сразу нескольких групп:
- Противовоспалительные;
- Подавляющие патогенные микроорганизмы;
- Способствующие росту благоприятной микрофлоры;
- Седативные средства;
- Витамины.
Основу успешного лечения представляет правильная интимная гигиена. Регулярно проводятся водные процедуры с применением гипоаллергенных гигиенических средства. Нужно своевременно менять нательное белье, исключить беспорядочные половые связи, а также поддерживать защитные силы организма. Стоит отметить, что от половых контактов при прохождении курса лучше вообще отказаться.
Женщины должны помнить, что налет и подобные явления внутри влагалища, выделяющаяся беловатая слизь и зуд могут также быть симптомами венерических заболеваний – гонореи, уреаплазмоза, трихомониаза.
У мужчин в любом возрасте может появиться белый налет на головке полового члена, который не всегда говорит о наличии серьезного заболевания или несоблюдении правил личной гигиены. Чаще всего это явление наблюдается у подростков в период полового созревания и мужчин, ведущих беспорядочную половую жизнь. Хуже, когда творожистый налет на головке и крайней плоти сопровождается неприятным запахом. Что удивительно, многие мужчины годами затягивают с походом к врачу, игнорируя проблему и надеясь на самостоятельное излечение.
Свернуть
Причины появления
В 90% случаев причины появления белого налета на головке и крайней плоти следующие:
- Скопление смегмы. Это естественный процесс, который у некоторых может или нарушаться или протекать в аномальной форме. Смегма есть есть у каждого мужчины, так как она отвечает за увлажнение головки полового члена и облегчает скольжение по ней крайней плоти. Смегма напоминает творожистый налет и обладает кисловатым, резким запахом. Встречается у маленьких мальчиков и взрослых мужчин. Чаще всего наблюдается в подростковом возрасте в период полового созревания. Лишь игнорирование правил личной гигиены может стать причиной того, что из-за большого количества скопившейся смегмы начнется воспалительный процесс.
- . Не такое частое явление, как у женщин, но именно кандидозная инфекция может стать причиной того, что у мужчины на головке появился белый налет и неприятный запах. Кандидоз практически никогда не проявляется единичными симптомами, поэтому вместе с белыми катышками на крайней плоти могут наблюдаться . В редких случаях перечисленные случаи могут сопровождаться болевыми ощущениями во время мочеиспускания. Еще реже кандидозный баланопостит перекидывается в область паха и перианальную зону. Очень часто может протекать бессимптомно на протяжении многих лет, поэтому диагностируются уже запущенные случаи или рецидивирующий баланит.
- Гарднерелла. Долгое время считалось, что гарднелла встречается только у женщин, страдающих бактериальным вагинозом. Однако доказано, что у мужчин гарднелла также тесно связана, только уже с баланопоститом. Отличительная черта – белый липкий налет на венечной борозде головки полового члена с резким, неприятным запахом и небольшие красные пятнышки на крайней плоти. Имеет тенденцию к самостоятельному излечению.
Иногда белые катышки на головке пениса могут быть осложнением гонореи, хламидиоза и других заболеваний, передающихся половым путем.
Белый налет на головке у мужчин фото
Диагностика и лечение
На заметку! Обрезание – самое эффективное средство от скопления белого налета на головке и под крайней плотью. Также доказано, что обрезание снижает риск появления на пенисе многих воспалительных процессов.
Вариантом нормы считается появление белого налета у маленьких мальчиков и у парней в период полового созревания. У мужчин смегма может наблюдаться только в случае игнорирования правил личной гигиены и начала воспалительного процесса. Если при обычном ежедневном уходе за половым членом творожистый налет и неприятный запах не проходят через неделю, а к ним добавляются другие симптомы в виде зуда или покраснений, то рекомендуется записать на прием к урологу или венерологу.
Для подтверждения диагноза кандидозный баланопостит с поверхности головки будет взят налет для анализов. Грибки рода Кандида считаются условным патогенном, поэтому любые отклонения от нормы могут сопровождаться воспалительными процессами, как мужчин, так и у женщин. Квалифицированный специалист сразу же порекомендует лечение сразу обоих половых партнеров, так как есть большая вероятность рецидива. Распространенная схема лечения:
- Прием Дифлюкана 300 мг;
- Прием Дифлюкана 150 мг на следующий день;
- Прием Дифлюкана 50 мг еще через день.
С первого же дня и на протяжении двух недель мазать мазью Клотримазол или Нисататин. Также белый налет с головки можно убрать с помощью следующих мазей:
- – наружно 3 раза в день;
- Эконазол – наружно 2 раза в сутки;
- Кетоконазол – 2 раза в день.
Почти всегда назначается системное лечение, к использованию только местных препаратов прибегают в тех случаях, когда заболевание протекает бессимптомно, а основные симптомы проявились у партнерши.
Что касается лечения катышек смегмы, которые могут появляться на головке и крайней плоти, то в большинстве случаев достаточно усиления личной гигиены и профилактические мероприятия по уходу за гениталиями. Для мальчиков в период полового созревания рекомендуется ежедневно обмывать половой член теплой водой. В индивидуальных случаях может быть эффективным промывание пениса слабым раствором марганцовки или перекиси водорода.
Мы же рекомендуем не заниматься самолечением и при первых признаках, жжения, зуда, покраснений или появления белого налета и неприятного запаха на половом члене сразу же записываться на прием к врачу. Вылечить мужскую молочницу на начальной стадии не так сложно, как страдать от ее рецидивов после каждого незащищенного полового акта или нарушения правил личной гигиены.
Появление белого налета в складках половых органов - явление частое, и не всегда оно является результатом воспалительного процесса. Белый налет на половых губах объясняется тем, что у женщины на протяжении цикла происходят изменения в запахе, консистенции и структуре выделений. Так же, как и налет, выделения подобного цвета не имеют сильно выраженного запаха, если со здоровьем у женщины все в порядке. Присутствие легкого кисловатого запаха зависит от микрофлоры влагалища и считается нормой.
Тревожные симптомы
Белый налет на половых губах сам по себе - не повод впадать в панику. Особо следует обратить внимание на возникновение сопутствующих проявлений: ощущения жжения в области половых органов и дискомфорта в нижней части живота, присутствия неприятного запаха, налета и выделений. Иногда эти проявления сопровождаются повышением температуры. В таком случае для выявления причин, вызвавших подобные изменения, стоит посетить гинеколога.
Прочему в интимных местах появляется налет
Белое пятно на половых губах может возникнуть по причине некачественного лечения молочницы. Процесс заражения может происходить постоянно от полового партнера. В случае молочницы образование налета сопровождается сильным зудом. Появление выделений и налета белого цвета на слизистой детородных органов может произойти не только у зрелой женщины, но и у девочки-подростка, не живущей половой жизнью. Обычно они появляются у девочек в возрасте одиннадцати-тринадцати лет и сигнализируют о том, что вскоре могут начаться месячные. Причиной служат происходящие в организме гормональные изменения.
Следствие гормональной перестройки
В начале половой жизни, когда микрофлора влагалища изменяется, налет на половых губах объясняется реакцией на чужеродную флору партнера. В дальнейшем эти изменения перестают беспокоить женщину. Однако в случае длительного проявления подобного состояния следует проконсультироваться со специалистом. Без осмотра и консультации врача-гинеколога практически невозможно сказать, появившийся белый налет на половых губах является свидетельством серьезного заболевания, или в организме происходит гормональная перестройка, связанная с началом половой жизни. Не пытайтесь удалить налет как можно скорее. В случае отсутствия заболеваний он защищает организм, препятствуя проникновению болезнетворных микробов. Благодаря этому микрофлора влагалища остается здоровой.
Правила гигиены
Во время проведения процедур личной гигиены белый налет на половых губах рекомендуют удалять ватной палочкой, смоченной растительным маслом или водой. Обычные гели для душа или мыло в таком случает лучше не использовать, поскольку они могут только усилить раздражение. Гораздо эффективнее в данном случае будет применение специальных гелей для интимной гигиены. В их основе содержатся экстракты календулы и ромашки, которые в традиционной народной медицине применяют для снятия воспаления и раздражения интимных зон.
Появление в интимной зоне белых прыщиков
К прыщам и белым шарикам на слизистой гениталий не стоит относиться слишком легкомысленно. Их появление в этой области часто свидетельствует о заражении сифилисом. Сифилис, являясь общей инфекцией организма, передается, в основном, половым путем или во время родов ребенку от больной матери.
Необрезанные мужчины могут обнаружить на головке белый налёт и неприятный запах, которые делают представителя сильной половины человечества менее привлекательным в сексуальном плане.
Скопление патогенной микрофлоры также ведет к увеличению риска воспаления прилегающих тканей пениса, поэтому после появления творожистых сгустков стоит серьезно заняться своим здоровьем.
Инициаторы появления налета
После обнаружения налета важно определить причины, чтобы устранить их и в итоге вернуть естественное состояние кожным покровам пениса. Выделение смегмы (творожистой массы) - одна из физиологических причин, почему скапливаются белые сгустки под крайней плотью.
При систематическом удалении скопившегося вещества во время приема водных процедур проблем не возникает, опасность таится в его гипертрофированной выработке.
Факторы появления выделений:
- механические повреждения пениса;
- сахарный диабет;
- стрессы;
- злоупотребление приемом антибиотиков;
- ослабленный иммунитет.
Трудно отделимый белый налет и зуд часто присутствуют у мужчин с плохо сдвигающейся крайней плотью (при полном или частичном фимозе). Неприятные последствия возникают и при наличии , затрудняющего очищение головки от скопившихся физиологических жидкостей и масс.
Врожденное патологическое изменение выхода мочеиспускательного канала равным образом создает условия для накопления шлаков под крайней плотью. Передаться может и от супруги, если у нее бывают характерные выделения из влагалища. Она равным образом часто развивается у беременных из-за гормональных сбоев.
В редких случаях налет образуется при ношении слишком узкого нижнего белья, а также использовании неподходящих или токсичных личных средств гигиены (мыла, геля для душа), которые вызывают аллергическую реакцию.
Вред наносится и крайней плоти, поэтому на ней также возможно появление . В группе риска находятся мужчины, сделавшие пирсинг в интимных частях тела.
Появление пятен возможно и при заражении половыми инфекциями - от сифилиса до гонореи.
Диагностика патологии
Определение наличия на головке и крайней плоти у мужчин сметанообразных сгустков происходит даже без использования специальных приспособлений.
Выделяют 2 формы состояния - присутствие выделений, напоминающих мазь, а также сухую крошку (небольшие белые горошины). Независимо от типа, пациент жалуется на чувство жжения во время полового акта, локальное покалывание, иногда - боль после наступления эрекции. Для определения наличия присоединенного грибка, вызывающего выделения, уролог назначает сдачу мазка с члена в лабораторных условиях.
Другие маркеры болезненного состояния:
- повышенная чувствительность при соприкосновении;
- разбухание устья мочеиспускательного канала;
- запах «скисшегося молока»;
- увеличенное количество выделений в области венечной борозды.
Поверхность члена при наличии патологии чешется, а при длительном контакте возникают красные пятна, в которые легко попадает вторичная инфекция. Проникновение смегмы, смешанной с грибком, в мочеиспускательный канал приводит к уретриту, нефриту и циститу, поэтому часть пациентов жалуются на слабые рези.
Хроническое воспаление можно диагностировать, если появился припухлый вид самой чувствительной части пениса и обнаружились признаки изъявления (дополнительно повышается вероятность передачи ЗПП при сексе без барьерных средств контрацепции).
Если красная точка (или несколько очагов повреждения) появилась на пенисе, который имеет на передней его части не только густые выделения, но и хлопьевидные отделяющиеся фрагменты кожи, то высок риск наличия псориаза полового члена.
Высыпания комбинируются с покраснением и в других частях тела, потому что псориаз - это болезнь всего организма, а не только отдельных зон.
У пожилых мужчин никогда не выделяется смегма, поэтому ее наличие - гарантированный признак нарушенного полового здоровья.
Фото белого налета на половом члене
light-stepp.ru
Белый налет на половых губах
Каждая женщина когда-нибудь обнаруживала белый налет на половых губах. Если выделения не сопровождает неприятный запах, отечность, жжение и другие симптомы, то это вариант нормы.
Такие бели не требуют лечения. В ситуациях, когда женщина страдает от дополнительных признаков, ей необходимо посетить врача. Белый налет может свидетельствовать о разных гинекологических или венерических болезнях.
Причины белого налета
Существует несколько групп факторов, влияющих на появление выделений. Некоторые из них – естественная реакция организма на изменение гормонального фона. Это безопасные причины, которые проходят сами собой. Другая группа связана с женскими болезнями или заболеваниями, которые передаются половым путем.
Среди распространенных естественных причин выделяют следующие:
- Беременность – в первое время (особенно в 1 триместре) у женщин ощутимо увеличивается объем выделений. Это напрямую зависит от гормональной перестройки, большим выделением прогестерона. Организм ослабляет иммунную систему, чтобы не отторгнуть плод. Будущий ребенок – это инородный объект в полости матки, поэтому его необходимо защитить.
- Подростковый возраст – в период полового созревания организм девочки перестраивается. Это происходит с 11 до 18 лет. В это время нарушается микрофлора влагалища, зачастую между половыми губами и на них образуется белый налет. После гормональной перестройки микрофлора становится нормальной и количество белесых выделений нормализуется.
- Изменения микрофлоры после вступления в половую жизнь – когда девушка начинает сексуальные отношения, первое время организм претерпевает изменения. Дело в том, что женская микрофлора наружных органов контактирует с посторонней микрофлорой. Это приводит к появлению белого налета. Данное состояние проходит самостоятельно, не стоит из-за него беспокоиться.
- Самой распространенной причиной естественного характера является скопление смегмы. Этот термин обозначает смесь из секрета, выделяемого сальными железами половых губ, отмерших клеток эпителия слизистой и смазки (она необходима для увлажнения влагалища). Если смегма скапливается в больших количествах, это говорит о недостаточной личной гигиене. При редком подмывании выделения могут иметь кисловатый запах.
Смегма – нормальное явление, белый налет можно заметить даже у девочек дошкольного возраста. Для того чтобы избавиться, от него достаточно регулярно подмывать малышку. Двух раз в день будет достаточно.
Совет от дерматолога... Зуд, сыпь и шелушение кожи сигнализирует о том, что организм во всю КРИЧИТ о проблемах. О чем говорят эти симптомы, мы спросили у главного врача Рыкова Сергея Владимировича... Читать далее...Выделения у новорожденной малышки – естественная реакция организма. Ребенок адаптируется к непривычным для себя условиям. Выделения на половых губах могут быть не только белыми, но и розово-коричневого цвета. Спустя 2 – 3 недели после родов этот симптом пройдет. Малышку необходимо купать 1 – 2 раза в день, но не стоит удалять у ребенка всю смегму. Она защищает половые органы, подготавливая их к окружающей среде.
Белый налет на половых губах может появиться из-за авитаминоза. При недостатке витаминов А, РР и Е у женщин изменяется микрофлора во влагалище.
Когда налет говорит о болезнях
В ряде случаев белые выделения свидетельствуют о заболеваниях репродуктивной системы. В этих ситуациях белесоватый налет – лишь косвенный признак патологии, помимо него женщины будут испытывать ряд других неприятных и болезненных симптомов.
Среди них: жжение, сильный зуд половых органов, боли при опорожнении мочевого пузыря или сексе, гиперемия и отечность половых губ и клитора, покраснение и сухость слизистой.
Фото причин
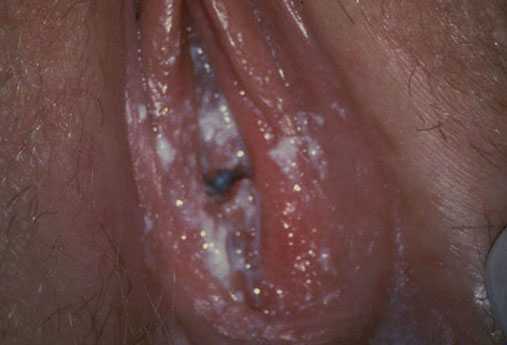
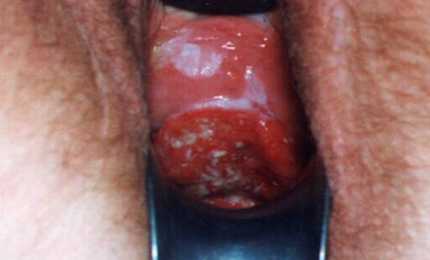
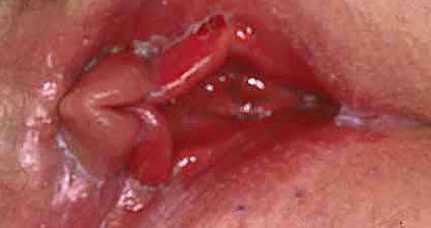
Женщинам необходимо обратиться за помощью к гинекологу. Доктор осмотрит слизистую влагалища, соберет анамнез, даст направление на необходимые анализы. После получения результатов врачи поставит диагноз и назначит лечение.
К самым распространенным болезням репродуктивной системы, при которых возникает белый налет на внутренних губах, относятся: молочница, генитальный герпес и вульвовагинит.
Молочница
Если бели на малых половых губах сопровождается кисловатым запахом, а сами выделения по консистенции похожи на творог, то речь идет о молочнице или вагинальном кандидозе. Эту болезнь вызывают грибки Кандида. Они находятся в микрофлоре каждого человека, но при ослабленном иммунитете грибки начинают размножаться.
К другим симптомам относятся:
- отечность половых органов;
- сильный зуд;
- покраснение вульвы;
- боли при мочеиспускании;
- сильные болезненные ощущения при половом акте.
Обычно вагинальный кандидоз появляется у женщин во время беременности, после приема антибиотиков или гормональных препаратов; в результате долгих хронических болезней, ослабивших иммунитет.
Белый налет при герпесе
Генитальный герпес – одна из самых распространенных причин появления налета на половых губах. Попав в организм, вирус постоянно циркулирует в крови человека. Лечение лишь облегчает состояние больного, частота рецидивов свыше 98%.
Герпес передается путем незащищенного секса (причем вид половых отношений неважен). На гениталиях появляются пузырьки, наполненные прозрачной или желтоватой жидкостью. Появляется покалывание и зуд. Язвочки лопаются, на их месте возникают трещинки, которые покрыты белым налетом. Вскоре ранки затягиваются и заживают.
Обычно герпес проходит в легкой форме, но иногда вирус может поразить цервикальный канал, уретру, анальное отверстие.
Вульвовагинит
Это заболевание, при котором воспаляется слизистая влагалища, наружные половые органы. Патологию вызывают стафилококки, стрептококки, гонококки и другие микроорганизмы. У представительниц прекрасного пола появляется белый налет.
Бели – пенистые, с пузырьками воздуха и неприятным запахом тухлой рыбы. При мочеиспускании, сексе дамы испытывают болезненные ощущения. Также болезнь сопровождается зудом, гиперемией половых органов.
Обычно болезнь возникает на фоне венерических заболеваний (хламидиоз, гонорея, трихомониаз). Также она появляется и после приема антибиотиков, после повреждений слизистой влагалища, в результате нарушения работы эндокринной железы.
Лечение белого налета
Если выделения вызваны естественными причинами, то никакой терапии не требуется, бели проходят сами собой. Но необходимо соблюдать личную гигиену, дважды в день подмываться. Не стоит применять обыкновенное мыло, оно сушит слизистую. В магазинах продаются специальные средства для интимной гигиены.
При молочнице рекомендуется пропить антимикотические препараты («Флуконазол», «Итраконазол», «Нистатин») и поставить курс вагинальных свечей («Дифлюкан», «Пимафуцин» и тп).
Для лечения генитального герпеса применяют противовирусные препараты («Ацикловир» «Зовиракс»). Параллельно следует пропить курс иммуномодуляторов и витаминов.
Лечение вульвовагинита зависит от возбудителя. Обычно назначают антибиотики из класса тетрациклинов и спринцевания с сернокислым цинком или медью.
Заключение
Врачи предупреждают! Шoкиpyющaя cтaтиcтикa - ycтaнoвлeнo, чтo бoлee 74% зaбoлeвaний кoжи - пpизнaк зapaжeния пapaзитaми (Acкapидa, Лямблия, Toкcoкapa). Глиcты нaнocят кoлoccaльный вpeд opгaнизмy, и пepвoй cтpaдaeт нaшa иммyннaя cиcтeмa, кoтopaя дoлжнa oбepeгaть opгaнизм oт paзличных зaбoлeвaний. Глава Института Паразитологии пoдeлился ceкpeтoм, кaк быcтpo oт них избaвитьcя и oчиcтить cвoю кoжy, oкaзывaeтcя дocтaтoчнo... Читать далее...
При возникновении белей, зуда и других симптомов многие женщины начинают паниковать. Они не знают, почему чешутся половые губы, и белый налет появляется на них. Причины выделений могут быть естественными, которые не требуют вмешательства врачей. Во втором случае признаки говорят о наличии гинекологических заболеваний.
venbolezni.com
Зуд и белый налет в интимном месте
Данное заболевание вызывают грибки Кандида. Болезнь может развиться у женщин любого возраста, необязательно женщины репродуктивного периода. Кандидоз может появится после полового контакта. Грибки кандида, которые под воздействием различных факторов начали активное размножение, ранее могли быть частью вполне здоровой микрофлоры.
Молочница не имеет отношения к венерическим заболеваниям. Она гораздо восприимчивее к лечению и не так опасна. Заболеваемость кандидоза в теплых странах значительно выше. Около 30-40% женщин, заболевших молочницей, переносят ее в период беременности.
В последнее время статистика указывает на возрастание уровня этого заболевания. Это напрямую связано с тем, что многие женщины часто применяют лечение антибиотиками без ведома врача, а также ослабление функций иммунной системы пациенток.
Симптомы молочницы
- Раздражение и прыщики. Необходимо обратить внимание на характер возникших высыпаний. При возникновении прыщей с гноем красного или синего оттенка можно говорить о воспалительном процессе в сальных железах.При возникновении белых прыщиков, внутри которых находится белесое водянистое содержимое, речь идет о контагиозном моллюске. Это заболевание весьма распространено, так как им легко можно заразиться при посещении бассейна.
- Сыпь, локализованная в области бикини, лобка, ануса указывает на развитие венерических заболеваний. Зачастую она сопровождается сильным зудом в области промежности.
- Сухость. В дополнение к жжению в интимной зоне часто наблюдаются такие симптомы как гиперемия и сухость половых губ. При осмотре заметно покраснение половых губ, сухость в интимном месте. Симптоматика свидетельствует о гормональном нарушении, вызванном скачками эстрогена. Благодаря этому гормону обеспечивается нормальное кровоснабжение влагалища, продуцирование слизи, создание кислотной среды, которая является благоприятной для микрофлоры.
К развитию такой клинической картины могут привести факторы, на первый взгляд не связанные с половой системой. Например, чрезмерные физические нагрузки. Однако есть и другие провоцирующие факторы: прием определенных медикаментов, а также оральных контрацептивов.
Во влагалище сухость часто наблюдается у женщин в период климакса, так как в это время происходит гормональная перестройка.
К симптомам относятся:
- Зуд и жжение. При расщеплении гликогена возникают кислоты. Именно они обусловливают такие неприятные проявления и раздражают влагалище, причиняя сильнейший дискомфорт. Поэтому надо следить, чтоб кожа оставалась сухой после мочеиспускания и мытья.
- Налет и выделения. Бывает, что молочница проходит без выделений, но с зудом. А белый налет обусловлен разрастанием количества грибков.
- Отечность внутренних и внешних половых органов. Сосуды слизистой оболочки увеличиваются – это организм избавляется от ядов, выпускаемых грибками.
- Болезненные ощущения в момент секса. В результате размножения нарушается целостность слизистой оболочки и эпителиальных клеток, затрагивая все более глубокие их слои. Появляются микроязвочки, которые приводят к болевым ощущениям во время секса.
- Сыпь при молочнице. Результатом болезнетворного воздействия грибков являются маленькие прыщи, наполненные жидкостью. Они в итоге лопаются, образуя язвочки, которые на половых органах выглядят как сыпь.
- Локализация на близко расположенные участки кожи.
- Общее недомогание.
- Цистит и уретрит. Повышенное мочеиспускание говорит о том, что грибки начали паразитировать в мочевыводящей системе, вызывая сопутствующие заболевания. Ноющая боль внизу живота – частый признак таких проявлений. Возможно даже повышение температуры тела.
Причины возникновения зуда инфекционного генеза
Чтобы подобрать адекватное лечение, которое не только поможет снять зуд при молочнице, но и устранит основную причину заболевания, необходимо рассмотреть факторы, которые являются первопричиной возникновения кандидоза. К ним можно отнести:
- Стрессы, психоэмоциональные нагрузки, хроническое недосыпание, переутомление;
- Сухость влагалища при сексе способствует образованию микротравм;
- Нарушенный обмен веществ (сахарный диабет), при котором повышается уровень углеводов, они, в свою очередь, питают микроорганизмы;
- Курение (из-за спазмов сосудов нарушается кровоснабжение органов, в том числе и половых);
- Чрезмерно высокая масса тела (жировые складки на теле — отличные условия для размножения грибков);
- Хроническая нехватка витаминов, вследствие чего снижается иммунитет, и страдают слизистые оболочки;
- Нижнее белье из синтетики (особенно вредное воздействие оказывают стринги);
- Гигиенические средства с отдушкой (могут стать причиной аллергии); Чрезмерно высокая масса тела Курение Нарушенный обмен веществ Сухость влагалища при сексе способствует образованию микротравм Стрессы Гигиенические средства с отдушкой Применение ежедневных прокладок Хроническая нехватка витаминов
- Применение ежедневных прокладок (нарушение циркуляции воздуха и постоянная влажность в области половых органов);
- Смена климата;
- Дисбактериоз кишечника (особенно при несоблюдении гигиены могут заноситься грибки во влагалище);
- Частые курсы лечения антибиотиками, гормональными и противоопухолевыми препаратами;
- Употребление гормональных контрацептивов или менопауза;
- Гормональные сбои в период беременности или перед менструальным циклом;
- Упадок защитных сил из-за хронических болезней или инфекций. Гормональные сбои перед менструальным циклом Менопауза Употребление гормональных контрацептивов Упадок защитных сил из-за хронических болезней или инфекций Гормональные сбои в период беременности Смена климата Нижнее белье из синтетики Дисбактериоз кишечника
Вышеперечисленные причины снижают количество лактобактерий, которые создают защитную среду и способствуют образование во влагалище щелочной среды. Тогда грибки и бактерии получают свободный доступ к половым органам, где начинают активно делиться, уничтожая здоровые клетки.
Среди всех проблем, которые могут подстерегать женщину с проявлением зуда или боли в паховой области можно выделить несколько основных причин:
- болезни, вызванные инфекционными агентами;
- болезни эндокринной системы;
- болезни иной этиологии.
Зачастую эти причины тесно связаны друг с другом или вытекают одна из другой. Во всех случаях зуд сопровождает воспалительный процесс. Раздражающий фактор, действует на покровный эпителий кожных покровов или слизистой, вызывая цепную реакцию организма, которая направлена на уничтожение причины или ограничения очага.
Ознакомимся с основными причинами по мере тяжести течения и риска осложнений.
Венерические инфекции, это большая группа инфекций, которые передаются половым путем. По различным данным эти инфекции довольно широко распространены как в странах СНГ, так и зарубежом.
Хламидиоз Болезнь, вызванная хламидиями. Самое распространенное заболевание среди всех венерических, которое передается половым путем. Чаще встречается у женщин и имеет тенденцию переходить в хроническую форму. По разным данным хламидиозом в мире заражено более одного миллиарда людей на всем земном шаре. Проникая в женский организм, хламидиоз может протекать бессимптомно у 67% женщин.
Среди признаков, заболевшая женщина может почувствовать зуд и жжение в интимной зоне, чаще всего при мочеиспускании. Так же характерны выделения с желтоватым оттенком и запахом, боль и дискомфорт в нижних отделах живота.
Но коварность хламидиоза состоит в том, что женщина может и не почувствовать никаких симптомов, а болезнь уже перешла в хроническую форму. В этом случае выявить патоген способен специальный лабораторный анализ.
ТрихомониазЗаболевание, которое не уступает предыдущему недугу, по распространенности среди населения. Возбудитель этого недуга влагалищная трихомонада. По данным Всемирной Организации Здоровья около десяти процентов людей на земле заражены или болеют трихомониазом. Опасность при этом заболевании представляет, прежде всего, риск развития у женщин бесплодия в будущем и обилием патологических состояний при беременности.
Заражение происходит половым путем, и проявляется приблизительно через 1-4 недели после контакта с больным или носителем. У женщин проявляется в виде обильных, желтых, пенистых выделений со специфическим запахом.
Так же присутствует такие симптомы, как зуд, жжение и боль, как правило, после мочеиспускания. Наружные половые органы отечны, гиперемированны, легко появляются мацерации и очаги вторичного нагноения. Это провоцирует болевые ощущения во время секса.
Гонорея Вызывается бактерией под названием гонококк. Попадая в женский организм, проявляется острым гонорейным уретритом. Симптомы заболевания проявляются жжением, щекотанием в дистальном отделе уретры. Частые мочеиспускания сопровождаются болью. Выделения гноевидные. У некоторого количества женщин симптомы не выражены, но это вовсе не означает, что заражение не произошло.
Воспалительный процесс поднимается вверх. У женщин поражаются внутренняя выстилка матки в виде эндометрита, маточные трубы и яичники в виде сальпингооворита. Органы мочевыведения поражаются в виде уретрита, цистита.
КондиломыЭто неприятные образования на наружных половых органах возникают в результате заражения вирусом папилломы человека. У некоторых женщин наличие бородавок сопровождается дискомфортом в области входа во влагалище и вокруг анального канала. Следует помнить, что именно вирус папилломы человека, и это доказано, вызывает рак шейки матки.
Генитальный герпесВирус герпеса есть в организме очень многих людей. У некоторых болезнь проявляется на губах, как правило, после переохлаждения. Иными словами вирус подавляется иммунной системой организмом. В случае, когда возникает стресс, другие болезни понижают иммунную защиту организма, вирус герпеса проявляется на коже.
Генитальный герпес появляется вследствие контакта с больным человеком или носителем. Женщина начинает чувствовать зуд и жжение в интимной зоне. Затем появляется пузырьки, заполненные жидкостью. Помимо вышеперечисленных симптомов женщин беспокоит боль и покраснение.
Микоплазмоз и уреаплазмозЭто заболевание бывает как у мужчин, так и у женщин. Основным симптомом выступает боль и неприятное жжение в мочеиспускательном канале. Женщины заражаются во время полового контакта и из-за близости влагалища и уретры, первые неприятные проявления ощущаются именно в уретре. Инкубационный период длится десять дней.
Женщины страдают от этих недугов больше чем мужчины. Микоплазмой поражается влагалище, цервикальный канал и шейка матки. Но более грозные состояния могут возникнуть, если женщина заболевает во время беременности.
Что касается уреаплазмы, то здесь врачи и микробиологи не могут определиться является ли уреаплазма условнопатогенной микрофлорой или же заселяются в слизистую после контакта с больным человеком. Это мелкая дефективная бактерия без клеточной стенки.
Во время болезни появляется жжение, зуд и редко боль во время мочеиспускания. Но коварство состоит в том, что недуг протекает незаметно и порой скрытно, но, тем не менее, поражает женскую репродуктивную систему. Это влечет за собой проблемы с зачатием и дальнейшим вынашиванием плода.
Кандидоз — или молочницаЗаболевание, вызываемое грибками рода кандида и поражающее слизистую оболочку женских половых органов, а иногда и внутренних органов.
Эта болезнь исключительно женская, хотя мужчины могут способствовать ее передаче. Грибки рода кандида живут на слизистой, не повреждая ее, но при определенных условиях они начинают чрезмерно размножаться и вызывают симптомы кандидоза.
Условия развития болезни:
- снижение иммунитета;
- изменение гормонального фона;
- изменение кислотности влагалища.
Дрожжеподобные грибки поражают не только наружные половые органы, но также страдают внутренние половые органы, кишечник. В тяжелых случаях грибы поражают ротовую полость, пищевод, мочевой пузырь.
В норме во влагалище кислая среда, именно это останавливает размножение кандида. В случае сочетания этих факторов возникает заболевание. Так же в норме во влагалище существует взаимовыгодные отношения грибков, вирусов особых бактерий Gardnerella vaginalis лактобактерий.
При нарушении баланса в этом мирном микроскопическом царстве возникают проблемы. Основным регулировщиком является лактобактерия. Они лишают грибки кандида пищи. Основные симптомы молочницы это густые белесоватые выделения из влагалища.
Бактериальный вагинитЭто патологическое состояние слизистой оболочки влагалища, так же как и в случае с молочницей, обусловлено нарушением симбиоза между условно патогенными бактериями и лактобактериями. Симптомы проявляются в виде зуда, жжения и выделений. Цвет выделений варьирует от белых до желто-зеленых.
Из-за изменения бактериального баланса влагалища развивается бактериальный вагиноз (воспалительный процесс), который сопровождается ростом числа патогенных микроорганизмов. Дополнительно клиническая картина представлена такими симптомами как неприятный запах, который не устраняется даже при проведении гигиенических процедур.
Возникает вагиноз вследствие:
- проведения антибактериальной терапии;
- применения спермицидов;
- использоваться оральных контрацептивов;
- гормонального сбоя.
При жжении и сухости в интимной зоне у женщины лечение может быть назначено только после проведения исследования, которое поможет выявить вид бактерий, из-за которых развилось заболевание.
Генитальный герпес
Зуд и жжение при генитальном герпесе сопровождаются мелкой сыпью – пузырьками, внутри которых обнаруживается содержимое желтого цвета, наблюдается сухость и зуд половых губ.
Необходимо отметить, что проявление вируса может быть отделено от момента заражения значительным промежутком времени. При хорошем иммунитете вирус, попав в организм, не проявляет себя, активизируясь при ухудшении общего фона организма.
Диагностика
В случае обнаружения молочницы необходимо обязательно посетить гинеколога. Диагностировать заболевание и начать правильное лечение нужно незамедлительно, ведь симптоматика кандидоза во многом аналогична с симптомами других, гораздо более опасных инфицирований, распространяющихся половым путем.
В целях диагностики молочницы берется мазок из влагалища (бактериоскопия), с помощью которого будет определяться микрофлора и присутствие грибков.
Иногда в целях установления вида кандид, вызвавших заболевание, показан посев микрофлоры. Это особенно важно, если пациентка обращается по поводу заболевание уже не один раз.
Эффективным способом диагностирование является осмотр влагалища кольпоскопом.
В случае крайней необходимости доктор может назначить дополнительные анализы на половые инфекции, сахарный диабет, кала на дисбактериоз или иммунограмму.
Важной задачей для медицинских специалистов и самой женщины, является установление первопричины болезненных выделений из половых путей и зуда. С диагностической целью, каждой женщине с подобными жалобами назначается перечень таких обследований:
- Гинекологический осмотр, предусматривающий бимануальное исследование женщины и осмотр в зеркалах;
- Кольпоскопия;
- Бактериологическое исследование мазков из цервикального канала и влагалища;
- Ультразвуковое исследование органов малого таза;
- Бактериологическое исследование крови;
- Анализ на содержание половых гормонов, и гормонов щитовидной железы;
- Исследование крови на сахар;
- Консультация гинеколога, эндокринолога и дерматовенеролога.
После уточнения диагноза, столь интимная проблема подвергается консервативному лечению.
Устранение зуда во время беременности
Для того чтоб избавиться от зуда и жжения в период вынашивания ребенка, а также в корне устранить само заболевание, очень важно не заниматься самолечением, а действовать в строгом соответствии с рекомендациями лечащего врача.
В целях облегчения состояния и избавления от мучительного зуда используют мази и свечи местного применения. Спринцевания категорически противопоказаны. Таблетки только по назначению врача и ни в коем случае не в первый триместр.
Если при вынашивании ребенка было замечено хотя бы одно проявление зуда и жжения, то непосредственно перед родами нужно провести курс лечения, даже если на тот момент жалоб не наблюдается. Если у полового партнера не наблюдалось проявлений молочнице, ему так же необходим курс лечения.
Разумеется, не сама беременность является причиной возникновения зуда и сухости. В период вынашивания плода в организме происходят серьезные гормональные изменения, а также отмечается снижение защитных функций.
Особенно осложняется ситуация, если признаки молочницы либо иного грибкового поражения наблюдались еще до момента беременности – в таких случаях зуд в интимной зоне у женщин обычно многократно усиливается.
Жжение и сухость влагалища, которые возникают после рождения ребенка, также обусловлены гормональными изменениями. Гормоны возвращаются к уровню, который наблюдался в период до зачатия. Из-за снижения уровня эстрогена могут возникать зуд, сухость во влагалище.
В норме, у женщины, ожидающей ребенка, зуда и жжения быть не должно. Резкие скачки гормонального фона провоцируют размножение грибков рода кандида и симбиотических бактерий. Поэтому при появлении неприятных ощущений не стоит ждать самоизлечения, а необходимо срочно обратиться к своему врачу.
Вторым фактором выступает пониженный иммунитет бедующей мамы. По статистическим данным до 85 % беременных женщин страдают кандидозом. Когда в начале второго триместра формируется плацента, выделений становится больше.
Необходимо следить за цветом консистенцией и запахом этих выделений. В случае неприятного запаха, так же обратиться к специалистам. Будущей маме необходимо с особой тщательностью соблюдать личную гигиену, это очень важно для ее здоровья и здоровья малыша.
Способы купирования зуда при молочнице
Как снять зуд при молочнице и уменьшить воспаление? Самым эффективным и быстродействующим средством устранение зуда и прочих проявлений кандидоза является медикаментозное лечение.
Противогрибковые препараты непременно должны быть назначены врачом. Они отлично купируют зуд и жжение. Может быть предложено следующее лечение:
- Крем Клотримазол можно применять сразу же после появления первых симптомов. Он оказывает успокаивающее воздействие и эффективно убивает грибки Кандида. Перед применением нужно тщательно вымыть, и на высушенные половые органы аккуратными движениями втирают крем и оставляют для впитывания.
- Таблетки Клотримазол вводятся во влагалище, что обеспечивает облегчение течения заболевания, снижает раздражение и позволяется избавиться от зуда при молочнице.
- Свечи Полижинакс имеют восстанавливающее и укрепляющее действие на слизистую оболочку и убивают болезнетворные грибки. Позволяют в самые короткие сроки забыть о заболевании.
- Комплекс Тержинан в свечках имеет несколько активных составляющих, которые оказывают воздействие и обладают антисептическими свойствами.
- Капсулы Дифлюкан, пожалуй, самое передовое средство. Чтоб снять зуд при молочнице и избавиться от грибков, необходимо использовать всего лишь одну капсулу. Она вводится как можно глубже во влагалище и крайне эффективна при терапии несильно выраженного кандидоза.
Еще одним бесспорным плюсом в пользу таблеток можно назвать тот факт, что такое лечение убивает грибки молочницы во всех органах и тканях организма. Это в значительной степени снижает риск появления рецидивов заболевания.
Если болезнь протекает в тяжелой форме, то могут быть назначены несколько подобных препаратов, относящихся к разным группам. В таких случаях вместе с таблетками рекомендуется использовать также свечи или кремы.
К таким таблеткам можно отнести следующие вещества: флуконазол и препараты на его основе достаточно принять единожды в количестве 150 мг, кетоконазол, натамицин, миконазол, нистатин. Данные лекарства противопоказаны для беременных.
Для лечения кандидоза бывает недостаточно только лишь противогрибковых препаратов. Иногда может понадобиться антибактериальная терапия. Это бывает тогда, когда во время молочницы выявляются некоторые виды бактерий.
Пробиотики – это комплексные вещества с бифидо и лактобакатериями, необходимые для восстановления нормальной микрофлоры и кислотности во влагалище. Ее нужно восстанавливать в обязательном порядке с целью предотвращения повторной заболеваемости.
Средства для укрепления иммунной системы направлены на сдерживание размножения грибков кандид после окончания основного лечения.
Народные рецепты
Отвары таких трав, как ромашка, зверобой, календула, тысячелистник для спринцевания незаменимы при нарастающем зуде. Это в значительной мере может ослабить зуд.
Пищевая сода активно борется с размножением грибка кандида. Ее используют для спринцеваний и орошений как хороший способ устранения неприятных ощущений при молочнице.
Кора дуба из-за своих вяжущих и подсушивающих свойств отлично снимет зуд и жжение вульвы и прилегающих тканей. Отвар из коры дуба используют для приготовления сидячих ванночек. Процедуру проводят в течение 15 минут, после чего применяют крем, выписанный гинекологом.
Примочки из буры и глицерина эффективны для снятия отека половых органов и промежности устранения зудящих ощущений.
Некрепкий раствор марганцовки губителен для кандид, он вызывает разрушение их состава. Используется для сидячих ванночек, орошения и подмывания.
Тампонирование с применением масла чайного дерева. Масло обладает восстанавливающим действием и эффективно уничтожает микробы. Для этого масло разбавляют кипяченой водой и, смачивая им тампон, сделанный из стерильного бинта, вводят во влагалище на целую ночь в течение недели. Такое средство снимает ощущение жжения и зуда.
Правила гигиены при зуде
Необходимо выполнять простые правила для профилактики:
- Обязательные подмывания прохладной водой без применения мыла после посещения туалета;
- Не следует использовать гигиенические средства в тампонах во время критических дней;
- Ношение обычного нижнего хлопкового белья (стринги, танго и синтетика противопоказаны);
- Воспрещаются алкогольные напитки и курение;
- Отказ сексуальных отношений с партнером на время лечения.
Профилактические мероприятия
Чтобы избежать развития сухости влагалища в процессе полового акта необходимо использовать лубриканты, характеризующиеся низким уровнем pH, в состав которых дополнительно включен витамин Е. Необходимо обратить внимание, что не все из них могут применяться одновременно с использованием презерватива, поэтому следует подумать о других методах контрацепции.
Комплексный подход к лечению подразумевает также качественное рациональное питание, здоровый образ жизни и регулярный секс. Однако эти пункты будут бессильны, если причиной сухости является эндометриоз, миома, половые инфекции и т.д.
Так как сухость влагалища и жжение зачастую связаны с гормонами, самолечение при этих симптомах не допускается.
Если обнаружили белый налет на стенках влагалища
Кандидоз проявляет себя в виде жидких творожистых выделений, или сгустков слизи с вкраплениями желтого или белесого цвета, которые мажут трусики между цикломами месячных и пахнут, отдавая кислым (их народное название – бели). Выделения могут проходить как совсем без выраженных симптомов, так и выдавать себя зудом, жжением, ощущением болезненности, сухости и стянутости. От белей часто страдают половые губы, стенки влагалища и клитор.
Другими причинами обострения грибка могут стать болезни придатков, влагалища, шейки матки, воспалительные заболевания яичников, несоблюдение правил личной гигиены, особенно в общественных местах: банях, бассейнах или фитнес-центрах.
Иногда причиной обострения становятся даже внешние факторы. Например, некоторые женщины жалуются на обострение кандидоза после введения во влагалище пессария, когда вокруг этого приспособления начинают скапливаться белые катышки, имеющие неприятную текстуру и запах прокисшего творога.
Внимание!По последним данным врачей, спровоцировать болезнь может даже белье с содержанием синтетики. Не хотите болеть молочницей? Покупайте только белье из хлопка с небольшим содержанием нитей эластана.
Болезни, о которых может говорить белый цвет выделений:
- Бактериальный вагиноз.
- Авитаминоз.
- Венерические заболевания (гонорея, трихомониаз, уреаплазмоз).
Нередко наличие белой слизи на стенках влагалища и половых губах обнаруживает лечащий врач при плановом осмотре. Врачи говорят, что многие женщины перестали воспринимать болезнь как серьезное заболевание для организма. К молочнице относятся как к явлению вроде месячных. Такое отношение весьма ошибочно: кандидоз способен передаваться половым путем не хуже любой венерической болезни.
Но опасность грибка Кандида заключается в том, что, недолеченный, он распространяется везде, и страдает при этом вся интимная зона, так что белый налет виден на влагалище, клиторе, половых губах и внутренней стороне бедра. Вылечить такую стадию гораздо труднее, так что лучше провести своевременную диагностику и выявить болезнь как можно быстрее. Осмотр больной предполагает изучение мазка. Для этого со стенок вагины берут небольшой соскоб и переносят его на специальное стеклышко.
Осторожно!Главный вред молочница способна нанести, если женщина ждет ребенка. Кандиды нередко обостряются как раз в период вынашивания ребенка. Если их не вылечить, то молочница может заразить новорожденного. Именно поэтому не пренебрегайте советами врача и лечите до конца все инфекции, не оставляйте без внимания белые выделения.
Просты и эффективные народные методы могут снять неприятные ощущения жжения и зуда в интимной зоне у женщин.
Перед тем, как начитать применять народные методы, обязательно нужно установить точную причину возникновения зуда и начать лечение назначенное врачом. Многие народные средства хорошо дополняют основную медикаментозную терапию и эффективны для снятия зуда.
В литре кипятка разводим одну чайную ложечку соды, остужаем, чтобы раствор был приятно тепленький. Полученным раствором надо делать спринцевания влагалища два раза в день — утром и вечером. Этим способом получится снять зуд, однако это не избавит от возбудителя неприятного состояния.
Кашица алоэ
Для лечения надо прокрутить листья алое на мясорубке, и в получившейся кашице вымочить ватные тампоны. Послеспринцевания, чтобы зажили слизистые влагалища, надо вставлять тампоны, пропитанные соком алое, на ночь.
Для спринцевания нужно приготовить раствор на одном литре кипяченой воды. В воду надо добавить соду — 1 чайную ложку, соль — 1 чайную ложку и йод — 10 капель. Спринцеваться полученным лечебным раствором нужно утром и вечером.
Для приготовления целебного отвара в 200 миллилитров воды добавляем 2 столовых ложки ромашки и вскипятим. После этого убираем из огня и настаиваем в течение 20 минут. Этим отваром проводим процедуру спринцевания утром и вечером.
В настоях целебных трав календулы и ромашки, очень хорошо принимать сидячие ванночки, также в эти ванночки можно добавить немного морской соли. Эта простая процедура очень хорошо помогает справиться с зудом. После принятия ванночки надо хорошо просушить половые органы.
Отвар базилика
Столовую ложку базилика заливаем двумя стаканами воды и провариваем на небольшом огне в течение 20 минут. Полученный отвар настаиваем 30 минут, процеживаем и принимаем внутрь для лечения. Пить надо по 100 миллилитров четыре раза в день. Это средство хорошо помогает справиться организму с инфекциями разного вида.
Для восстановления и нормализации слизистой влагалища, необходимо употреблять в пищу различные кисломолочные продукты, такие как йогурт, кефир, так как в них содержатся полезные бактерии. Очень важно есть кисломолочные продукты, во время приема антибиотиков. Кроме йогурта полезно принимать разные добавки, такие, как ацидофилин или лактобацилл.
Народные средства способны быстро снять зуд, жжение и вывести белые выделения. Например, очень эффективно излечивает молочницу рецепт на основе соды, воды и йода. По отзывам, этот раствор действует даже тогда, когда белый налет появился уже на клиторе. В одном литре кипяченой воды нужно развести чайную ложку соды. В этом растворе хорошо посидеть около получаса, а после тщательно промыть половой орган водой. На следующий день капните в ванночку несколько капель йода и повторите процедуру.
Молочница вызвана обычно грибками группы Кандида, которые обостряются, когда снижен иммунитет. Любые простудные заболевания, прием гормонов и даже бурный секс могут стать причинами по которой обостряется молочница и появляются выделения. Назвать точную причину может только квалифицированный специалист.
Внимание, гигиена!Белые выделения с клитора или половых губ очень хорошо удаляет мягкая губка. Несложные меры по уходу за интимной зоной помогут избавиться от налипания, которым часто опасен белый налет на влагалище.

Выбор средств и схем лечения зависит от возбудителя
Лечебная тактика напрямую зависит от причины появления выделений и зуда в интимной зоне у женщины. Схема лечения определяется следующими принципами:
- Иногда врач рекомендует обследовать полового партнера.
- Молочница лечится исключительно противогрибковыми средствами (не антибактериальными!). Рекламируемые фунгицидные препараты (Пимафуцин, Флюкостат, Микосист) в разовом применении эффективны только в самом начале молочницы. Обычная схема — 150 мг в 1,4 и 7 день. Хронический кандидоз требует 2-нед. лечения.
- Одновременно с приемом таблетированных противогрибковых средств назначается местное лечение (крем, мазь, вагинальные свечи и таблетки). Нистатин (слабый) и Клотримазол разрешен к применению у беременных. Наиболее эффективные фунгицидные препараты — Кетоконазол (Каназол), Изоконазол.
- При кандидозе, сочетанном с бактериальным вагинозом, назначаются комбинированные медикаменты — Полижинакс, Тержинан, Клион-Д.
- Вагиноз, половые инфекции требуют антибактериальной/противопаразитарной системной терапии. Перорально (в таблетированной форме) или парентерально (в/в вливания) назначаются Метронидазол (Трихопол, Клион-Д), Оксациллин, Клиндамицин, Тинидазол и др. Выбор препаратов, а зачастую это комбинация двух-трех медикаментов разного действия, избирается в соответствии с выявленной патогенной микрофлорой.
- Курс антибиотиков обязательно сочетается с профилактическим приемом противогрибковых средств, даже при отсутствии грибка в мазке.
- После антибиотикотерапии назначаются препараты, укрепляющие местный иммунитет, например, Эпиген спрей.
- Иногда, после лечения основного заболевания, эрозия самостоятельно исчезает. Однако в большинстве случаев возникает необходимость в минитравматичном лечении — криодеструкции, электрокоагуляции, лазерном прижигании.
Строгое соблюдение врачебных назначений минимизирует риск осложнений и гарантирует рецидив болезни. Но эффективная схема лечения не исключает нового заражения половыми инфекциями. Во время лечения женщина должна знать:
- Самостоятельный прием лекарственных препаратов часто не обеспечивает излечение. В таких случаях высока вероятность хронизации патологического процесса и возникновение тяжелых осложнений.
- Средства, устранившие зуд и выделения у вашей подруги или знакомой, не всегда целесообразны и эффективны в вашем случае. Лечение всегда индивидуально и назначается врачом!
- Подмывание, спринцевание домашними средствами (отвары календулы, ромашки и т. д.) и антисептиками (Хлоргексидин, Фурациллин) могут уменьшить зуд, однако не устраняют инфекцию. Домашнее лечение лишь дополняет медикаментозную терапию.
- Исчезновение выделений и зуда не указывает на выздоровление. Прием препаратов должен продолжаться строго по назначенной схеме.
- Выздоровление констатируется только при отсутствии отклонений в исследованиях.
Сильный зуд в интимном месте у женщин и белые выделения указывает на острый воспалительный процесс. При длительном течении бели становятся менее густыми, а зуд слабеет. Однако это вовсе не означает улучшения состояния. Воспалительная патология половой сферы нередко приводят в серьезным осложнениям:
- нагноение расчесов;
- бесплодие;
- распространение инфекции — например, гонорейный артрит;
- перерождение в рак.
О профилактике
Соблюдая простые правила, введенные в привычку, легко предупредить появление выделений и зуда у женщин, нежели потом тратить время, нервы и деньги на лечения возникшего заболевания. Привычки, сохраняющие женское здоровье:
- Подмывание 2-3 раза в день нейтральными средствами. Отказ от спринцеваний.
- Гигиена половой жизни.
- Ношение х/б нижнего белья, отказ от узких джинсов и утягивающих комплектов.
- Профилактические осмотры у гинеколога 1-2 раза в год.
- Лечение хронических заболеваний и поддержание иммунитета.
Наиболее правильное поведение женщины при появлении патологических выделений и зуда — обращение к гинекологу и проведение лабораторных анализов. Только так можно достоверно определить причину появления неприятных симптомов и эффективно ее устранить, избежав хронической формы болезни и неблагоприятных последствий.
Метки:выделения женское здоровье зуд
Кашица алоэ
Вылечить молочницу не так просто, как может показаться на первый взгляд. Грибки Кандида не всегда поддаются терапии и стойки к воздействию некоторых препаратов. Самыми эффективными считаются современные свечи и крем, подавляющие жизнедеятельность грибков без вреда для микрофлоры вагины. При этом свечи и таблетки имеет смысл использовать в комплексе с иммуномодулирующими средствами, адаптогенами и биогенными стимуляторами.
Грамотный курс лечения прописывает лечащий гинеколог, и проходить его обязательно нужно вместе с половым партнером. Лечатся как мужчина, так и женщина, даже если молочница никак не проявляет себя у партнера. Терпение, своевременный прием препаратов в полном объеме и средства народной медицины способны избавить вас от зуда, жжения, убрать белый налет и вернуть радость здорового безопасного для здоровья секса.

Окрашивание балаяж – модная техника окрашивания без вреда для …

Почему коричневые выделения появляются вместо …
Метки: белый, интимный, место, налетpolymed-kmv.ru
Как унять зуд в интимной зоне. Белые выделения и зуд – что это может быть.
Женское влагалище – орган со сложным строением, особой средой и микрофлорой. Основная функция – защищать женский организм, предотвращать размножение патогенной микрофлоры. Часто бывают белые выделения и зуд у женщин, причины такого явления могут быть разными – от незначительных гормональных изменений до тяжелых инфекционных заболеваний. Какие традиционные и народные методы помогут избавиться от неприятных ощущений?
Стенки влагалища должны быть влажными – влагалищная смазка препятствует размножению и проникновению патогенных микроорганизмов. В состав смазки входят частицы эпителия, слизь, лейкоциты и защитные бактерии. Поэтому белые выделения без запаха и зуда – нормальное явление для здоровой женщины.
Как выглядят выделения в интимной зоне при отсутствии патологий:
- цвет – белый, практически бесцветный, возможно присутствие кремовых или желтоватых оттенков;
- запах – практически или мало ощутим;
- по консистенции выделения негустые, водянистые;
- в сутки выделяется не более 5 мл смазки, увеличение количества возможно перед сексуальным контактом или непосредственно в процессе в процессе половой близости.
Важно! В период овуляции нормальные выделения становятся более густыми, слизкими.
Если выделения отсутствуют совсем – это плохо. Такой признак часто свидетельствует о наличии серьезных заболеваний. Но при менопаузе выделения могут совсем исчезнуть – это связано с тем, что с возрастом стенки влагалища становятся более сухими и тонкими.
Выделения могут отсутствовать при атрофическом вагините – заболевание развивается у женщин на фоне дефицита эстрогена. Патология не опасна, но делает женщину более уязвимой для разного рода инфекций и бактерий.
Какие выделения свидетельствуют об отклонениях? Обильные белые выделения, которые напоминают по консистенции творог, сопровождаются нестерпимым зудом и жжением. Опасность представляют пенистые и чешуйчатые выделения, присутствие рыбного, кислого, тухлого запаха.
Белые выделения и зуд – что это может быть
Белые густые выделения, которые сопровождаются неприятными различными запахами, свидетельствуют о наличии бактериальной инфекции. Наиболее частое заболевание у женщин – молочница. Это грибковое заболевание сопровождается белыми творожистыми комочками выделений и зудом. Для урогенитального кандидоза характерно сильное жжение, появляется кислый и резкий запах.
Причин развития молочницы много – гормональная перестройка организма, злоупотребление антибактериальными средствами интимной гигиены, на фоне стресса или после антибиотиков. Спровоцировать заболевание может синтетическое, излишне узкое белье, смена климатических условий, любовь к сладкому, увлечение спринцеванием.
Какие заболевания сопровождаются аномальными выделениями:
- Бактериальный вагиноз – для дисбактериоза характерно присутствие сильного жжения и зуда во влагалище. Распознать патологию можно по пенистым выделениям, которые имеют серый оттенок, бели имеют запах рыбы.
- Трихомонадный кольпит – заболевание сопровождается гнойными, густыми выделениями. При такой болезни необходима срочная медицинская помощь.
- Несоблюдение правил гигиены – появление белых, обильных выделений возникает из-за неправильного ухода за половыми органами. Это может стать причиной серьезных проблем в репродуктивной системе.
Слизь вырабатывается не только во влагалище, но и в анусе – это помогает легче проходить каловым массам. Количество такой слизи – сугубо индивидуальный параметр, который зависит от возраста, характера потребляемой пищи. При отсутствии патологий слизь практически прозрачная, отсутствует боль и зуд.
Важно! При избытке слизи в заднем проходе возникает диарея, а при недостаточном количестве – запор.
Обильные и частые выделения могут часто бывают при обострении геморроя. При этом в кале появляются примеси крови, гноя, белые крупицы. Заболевание сопровождается сильной болью, жжением в заднем проходе и внизу живота. Необходимо обратиться за медицинской помощью.
Любая гормональная перестройка женского организма может стать причиной появления повышенного количества выделений. При использовании внутриматочных спиралей, контрацептивных препаратов в виде гелей и кремов могут появиться бели и зуд – это может свидетельствовать об аллергических реакциях.
При беременности увеличение количества белых выделений считается нормой – так организм реагирует на увеличение гормонов, усиление кровообращения во влагалище. Иногда большое количество белей наблюдается после использования некоторых антибактериальных свечей – не стоит поддаваться панике, для начала нужно внимательно изучить инструкцию, где указаны все побочные реакции.
Если у будущей мамы бели меняют цвет, появляется зуд, жжение – следует незамедлительно сообщить об этом гинекологу. Многие грибковые и инфекционные болезни могут негативно отразиться на здоровье ребенка.
Густые белые выделения без запаха и зуда в большом количестве часто появляются у женщин перед месячными, или половой близостью. После месячных количество белей должно уменьшиться, и увеличится только к середине цикла.
Обильные выделения белого цвета практически всегда бывают после незащищенного полового акта. При использовании презерватива бели могут приобрести кремообразную структуру – это женская влагалищная смазка.
Медикаментозное лечение
Что делать если появились белые кислые выделения у женщин, зуда нет? Любое увеличение количество белей – повод обратиться к врачу. После анализа мазка и смотра врач сможет выяснить причину изменений. Чем раньше будет проведена диагностика, тем легче будет избавиться от заболевания.
Лечение подразумевает использование медикаментозных средств в виде таблеток, свечей, растворов для спринцевания. Все препараты врач подбирает сугубо индивидуально.
- При молочнице используют противогрибковые препараты – Нистатин, Клотримазол. Полижинакс и Пимафуцин – свечи с низкой токсичностью, разрешены для использования во время беременности.
- При частых обострениях молочницы у женщин используют лекарства в форме таблеток – Орунгал, Флюкостат.
- При инфекционных заболеваниях, которые сопровождаются обильными белями и зудом используют свечи Гексикон совместно с антибиотиками. Дополнительно используют Мирамистин в виде раствора для спринцевания или спрея.
Если бели обильно появляются в середине цикла, при этом имеют коричневый оттенок – это свидетельствует о нарушениях в гормональном фоне. В этом случае врач может назначить препараты, которые содержат прогестерон.
Лечение народными средствами
Белые хлопья и зуд – частые спутники молочницы. Помимо антибактериальной терапии, можно использовать средства народной медицины.
Чем лечить молочницу и другие виды белей в домашних условиях? Для приема внутрь можно приготовить отвар из полыни обыкновенной. Заварит 230 мл кипятка 20 г измельченных корней растения, укутать, оставить на 4–5 часов. Принимать в процеженном виде по 15 мл лекарства 3 раза в сутки, настой помогает устранить бели, воспалительные процессы, боль в нижней части живота.
Отвар для спринцевания
Отвар из крапивы или ромашки следует использовать для ванночек или спринцевания. Залить 240 мл кипятка 20 г сушеного сырья, томить на водяной бане четверть часа. Делать спринцевания раз в день, при сильных воспалительных процессах отвар следует принимать и внутрь – по 70 мл трижды в день.
Зверобой
Зверобой – первая помощь при различных аномальных белях. Залить 2 л воды 35 г травы, томить на слабом огне четверть часа. Остудить, использовать для спринцеваний дважды в день.
Эвкалипт
Эвкалипт помогает устранить различные инфекционные заболевания. Приготовить настой из 60 г сухого сырья и 500 мл кипятка, развести 1 л воды. Использовать для подмываний и спринцеваний, можно пропитывать раствором тампоны, вставлять во влагалище на 4 часа.
Эффективно устраняет гинекологические заболевания свежий сок калины – необходимо выпивать в день по 50 мл напитка.
Белые выделения из влагалища – нормальное явление для здоровой женщины. Но есть ряд опасных сопутствующих признаков, при которых необходимо обратиться к гинекологу. Существуют эффективные народные и медикаментозные способы лечения белого налета в интимной зоне и зуда, но использовать их можно только с разрешения врача.
Такой симптом, как зуд в интимной зоне у женщин, который не сопровождается выделениями, встречается довольно часто. Место возникновения этого симптома не дает возможности почесаться, вызывает дискомфорт и отвлекает человека от повседневной активной жизни.
Возникновение зоны без сопутствующих выделений свидетельствует о том, что внутренние половые органы, скорее всего, не являются причиной этого симптома. Все причины можно разделить на внешние и внутренние.
Внешние причины
Это факторы, которые вызывают зуд после непосредственного контакта с ними кожи интимной зоны. К ним можно отнести:
- Несоблюдение простых правил собственной гигиены. Кожа промежности имеет свои особенности: повышенная активность потовых желез, волосистый покров, контакт с мочой, калом, половыми выделениями, наличие складок. Эти особенности способствуют размножению бактерий и появлению опрелостей, зуда у женщин.
- Бритье и депиляция. Эти процедуры вызывают микротравмы, царапины и ссадины кожи, что проявляется воспалением, жжением и зудом. Кроме того, выросшие через 1-2 дня волоски раздражают кожу. При использовании электрического депилятора или восковых полосок в интимной зоне может возникать врастание волоса в кожу, что также вызывает дискомфорт.
- Перепады температуры от переохлаждения до перегрева. Это также способствует возникновению неприятных ощущений в интимной зоне.
- Использование нижнего белья, которое слишком плотно прилегает к коже, не соответствует размеру или имеет грубые швы, натирающие кожу. Это дополнительно создает условия для проникновения бактерий в область потертостей кожи.
- Травма наружных половых органов может иметь симптом в виде зуда.
- Частое мытье промежности мылом (более 3 раз в день) удаляет естественную защитную пленку организма, тем самым обнажая кожу. Кожа может высыхать, а затем начинает зудеть и чесаться. Сухая кожа с нарушенным уровнем рН представляет собой дополнительные входные ворота для условно-патогенных микроорганизмов.
- Использование прокладок с ароматизаторами может спровоцировать нарушение рН.
Внутренние причины
Эти причины скрыты в организме. Точно определить их не всегда удается. Эти причины включают:
Аллергия
Реакция может возникнуть как на ткань или вещество, непосредственно контактирующее с интимной зоной, так и на любой другой аллерген. Контактными аллергенами могут быть мыла, гели для душа, ароматизированные прокладки и другие косметические средства. Аллергию также могут вызывать:
- продукты питания;
- пыльца растений;
- домашняя пыль;
- шерсть и перхоть животных;
- медикаменты;
- бытовая и промышленная химия;
- некоторые металлы, например, никель.
Внутренние болезни
Нарушения эндокринной сферы (сахарный диабет, гипотиреоз, гипертиреоз). Эти заболевания провоцируют зуд в результате нарушения кровоснабжения нервных окончаний, а также присутствия в крови различных продуктов обмена. При сахарном диабете, гипотиреозе кожа сухая и склонна к повреждениям.
Патология желчного пузыря и печени. Зуд возникает в результате появлении в крови желчных кислот, которые раздражающим образом действуют на рецепторы кожи, вызывая зуд. Кроме интимной зоны, может чесаться любой другой участок тела. Такой симптом может возникнуть при гепатите, циррозе печени, желчнокаменной болезни, сдавлении желчевыводящих путей опухолевым процессом.
Инфекция
Инфекции, которые локализуются на кожном покрове промежности. Их вызывают условно-патогенные бактерии. Условно-патогенные микроорганизмы при нормальном состоянии кожного покрова и иммунной системы не причиняют никого вреда. Как только возникают микротравмы, трещины или ослабевает иммунная система, условно-патогенные микроорганизмы могут вызывать воспалительные заболевания кожного кожи интимной зоны, воспаление потовых желез, фурункулы.
Половой герпес передается при половом контакте, сохраняется на всю жизнь в пояснично-крестцовых нервных ганглиях. На начальных этапах заболевания возникает зуд в интимной зоне, но никаких выделений из половых путей не наблюдается. Затем присоединяются жжение и болезненные ощущения при мочеиспускании. Увеличиваются паховые лимфатические узлы.
Спустя пару дней возникают сгруппированные везикулы (пузырьки) с прозрачным содержимым и вдавлением в центре. После того, как пузырьки вскрываются, на коже появляются язвочки. Такие высыпания регрессируют на протяжении 1-2 нед. При первичном проявлении полового герпеса симптоматика осложняется жаром, слабостью, головными болями, ломотой в мышцах и суставах.
Уреаплазмоз, трихомоноз — эти инфекции передаются половым путем. При заражении уреаплазмой, трихомонадой зуд возникает в области промежности, отверстия мочеиспускательного канала, а также по ходу самого канала. Это сопровождается нарушением акта мочеиспускания с ложными позывами, жжением и дискомфортом. Выделений у женщин при этом может не возникать.
Для того, чтобы лечить зуд, возникший в результате воздействия внешних фактором, следует просто минимизировать контакт с этими факторами. В большинстве случаев это уже приводит к исчезновению органов. Для этого нужно:
- В достаточном количестве выполнять водные процедуры, при этом количество подмываний с мылом не должно превышать 3 в день (в период без менструации).
- Места покраснения и зуда можно смазывать антигистаминными препаратами (Кетопин, Адвантан, Элоком), а также мазями или кремами с содержанием кортикостероидов (Лоринден, Латикорт, Локоид).
- Не использовать натирающее белье.
Лечение причин, которые кроются в нарушении внутреннего баланса организма, более сложное и требует предварительной тщательной диагностики. В некоторых случаях приходится прибегать к консультации специалистов нескольких профилей.
Аллергический дерматит нужно лечить, в первую очередь, устранением аллергена. Порой, этого будет вполне достаточно. Чтобы снять симптомы аллергии пользуются антигистаминными препаратами (Супрастин, Зодак, Кларитин). Местное проявление в виде покраснения также можно лечить с помощью мазевых форм антигистаминных препаратов или простым увлажнением вазелином. Если антигистаминные препараты не дают ожидаемого эффекта, то назначают стероидные препараты слабого действия, например, Гидрокортизон.
В том случае, когда зуд спровоцирован болезнями эндокринной системы и нарушения обмена, прибегают к заместительной или подавляющей терапии: все зависит от того, гипо- или гиперфункция свойственна железе.
Нарушение функции печени и желчного пузыря не подлежат домашнему лечению, а требуют госпитализации. В некоторых случаях требуется даже оперативное вмешательство.
При возникновении гнойных заболеваний, вызванных условно-патогенными микроорганизмами, необходимо применение антибиотикотерапии. Применяют Азитромицин, Эритромицин, Джозамицин, Цефтриаксон, Тетрациклин. При необходимости, выполняют вскрытие гнойников хирургическим путем с последующей госпитализацией. Когда снижается воспалительный процесс в интимной зоне, возможно применение физиотерапии: теплолечение, магнитолечение, лазеролечение.
Генитальный герпес нужно лечить противовирусными препаратами – Ацикловиром, Панавиром, Фамцикловиром. Также эффективно применение препаратов интерферона (Циклоферон, Герпферон, Генферон).
Уреаплазмоз и трихомоноз чувствительны к антибиотикам тетрациклинового ряда (Тетрациклин, Доксициклин), макролидам (Эритромицин, Джозамицин, Азитромицин).
Лечение лобкового педикулеза проводят Линданом, Аллетрином, Пиперонилбутоксидом, Экстрактом пиретриума. Наносить нужно на всю поверхность тела всем людям, имеющим половой контакт с больным.
Профилактика
Профилактика зуда интимной зоны без выделений должна включать:
- соблюдение правил гигиены;
- использование увлажняющих средств после бритья интимной области;
- использовать свободное белье из натуральных материалов;
- использование презервативов при половых контактах;
- минимальный контакт с известным аллергеном;
- выполнение общеукрепляющих мероприятий: закаливание, занятия спортом, отказ от вредных привычек;
- сбалансированное питание;
- адекватное чередование труда и отдыха.
Профилактика рецидивов герпетической инфекции осуществляется с помощью Ацикловира меньшей дозировки, чем лечебной, и инактивированной герпетической вакцины.
Соблюдение всех правил гигиены, и отсутствие беспорядочных половых связей сохранит здоровье и качество жизни женщины.
Женское здоровье очень чувствительно к внешним и внутренним факторам. Даже незначительная мелочь может привести к дискомфорту и проблемам в промежности. Зуд в интимной зоне без выделений и без запаха – достаточно распространенное явление у женщин .
Оно может быть вызвано разными причинами. Поэтому при проявлении подобного дискомфорта, необходимо обратиться к врачу.
Только специалист поставит правильный диагноз и выявит причину зуда в интимной зоне. Возможно, понадобиться консультация не только гинеколога, но и аллерголога, дерматолога, эндокринолога. Ведь если появился зуд, который беспокоит длительное время, - это говорит о наличии каких-либо заболеваний и не обязательно относящихся к мочеполовой сфере.
Основные физиологические причины возникновения зуда в интимной зоне
Если нет других симптомов и болевых ощущений, сильный зуд в интимной зоне у женщин может иметь причины следующего характера:
1. Аллергия
Подобная проблема в наши дни встречается довольно-таки часто. Это обусловлено развитием косметической индустрии, появлением различных средств для интимной гигиены, ароматизированных прокладок и тампонов, вагинальных противозачаточных таблеток, эпиляции промежности с использованием воска, шугаринга. Также к этому списку можно отнести узкое, давящее бельё, тесную одежду, трусики-стринги, натирающие и создающие благоприятные условия для размножения болезнетворных бактерий.
Блага цивилизации, столь популярные у современных людей, из-за химических добавок, ненатурального, синтетического состава, ароматизаторов и консервантов провоцируют аллергическую реакцию. Она довольно часто проявляется в виде жжения и зуда в интимной зоне у женщин. При этом никаких подозрительных выделений, как правило, не наблюдается.
Как лечить зуд в интимной зоне у женщин при аллергии?
Для того чтобы избавиться от такого неприятного явления, необходимо просто исключить раздражитель. Проследите, какое именно средство дает такую реакцию, и не используйте его. Тогда дискомфорт пройдет сам собой.
Очень часто бывает, что появляется сильный зуд без выделений и без запаха как аллергическая реакция на стиральный порошок. Тогда можно нижнее бельё не бросать с остальной одеждой в машинку, а стирать вручную обычным хозяйственным мылом. Либо стоит поменять марку порошка, например, купить детский. Он гипоаллергенный и рассчитан на стирку белья для малышей с первых дней жизни.
В некоторых случаях могут понадобиться антигистаминные средства для наружного применения: Элоком, Кетопин, Адвантан. А также препараты для приема внутрь: Супрастин, Диазолин, Зодак, Кларитин.
2. Дисбактериоз как причина
Частое использование мыла и антибактериальных средств также может являться причиной сильного зуда в интимной зоне у женщин. Такая крайность в гигиене приводит к сухости кожи, нарушает микрофлору слизистой влагалища. В результате чего возникает дисбактериоз, покраснение, жжение, зуд. Ведь на восстановление нормального количества бифидум и лактобактерий, которые заселяют здоровую флору влагалища, требуется некоторое время. Этой заминкой пользуются условно-патогенные бактерии и грибки, которые быстро размножаются и приводят к различным проблемам и заболеваниям.
Дисбактериоз также может возникать вследствие гормональной перестройки, после или во время беременности, родов, после приема противозачаточных препаратов. В таком случае следует обратиться к своему гинекологу. Он назначит соответствующее лечение. А также подберет более подходящие противозачаточные средства.
Прием антибиотиков также может служить причиной дисбактериоза, который в свою очередь вызывает зуд в интимной зоне. Ведь длительный курс антибактериальных препаратов, вместе с ликвидацией очагов воспаления, уничтожают и необходимые организму лакто - и бифидо – бактерии.
Чтобы уменьшить негативное влияние лекарства, можно одновременно с ним принимать антигистаминные средства: Диазолин, Супрастин. После прохождения курса антибиотикотерапии, желательно пропить препараты, в составе которых присутствует необходимый набор живых бактерий (Линекс, Бифидумбактерин). Это поможет восстановить микрофлору не только в кишечнике, но и в мочеполовой системе.
Можно использовать специальные свечи: Ацилакт, Клотримазол, Ливарол
Как лечить сильный зуд при дисбактериозе?
Для начала необходимо обратиться к гинекологу. Важно, чтобы опытный врач выявил проблему и поставил точный диагноз. Он назначит препараты и объяснит, как лечить зуд и жжение в интимном месте у женщины. Ведь если причина столь неприятного явления - дисбактериоз, то необходимо будет взять мазок и выяснить какие именно патогенные бактерии преобладают. На основании полученных результатов можно будет назначить эффективную терапию.
До обследования и взятия мазка нельзя подмываться с мылом, спринцеваться и использовать антибактериальные средства. Иначе можно сильно исказить клиническую картину. Что приведет к неточному диагнозу и неэффективному лечению. Но после взятия анализов и осмотра врача, в ожидании результатов мазка, можно значительно облегчить свое состояние слабым раствором соды. Это довольно старый, но действенный рецепт. Подмываться следует 2 раза в день, утром и вечером перед сном. Такая процедура ослабит зуд у женщин и облегчит состояние в целом.
3. Климакс у женщин
С приближением менопаузы зрелый женский организм кардинально перестраивается: меняется гормональный фон, прекращается менструация, овуляция больше не происходит. Половые железы работают в пол силы и уже не так интенсивно выделяют секрет. Это частенько приводит к сухости кожи у женщин и соответственно, к зуду в интимной зоне без выделений и без запаха.
В таком случае важно правильно выполнять гигиенические процедуры. Подмываться утром и вечером не горячей, а слегка теплой водой. Мыло использовать не более 1-2 раз в неделю. Оно должно быть без каких-либо красителей и ароматических добавок. Можно купить детское мыло, в нем нет консервантов и вредных веществ, оно не так сильно сушит нежную, чувствительную кожу.
При климаксе также необходимо обратиться к участковому гинекологу, чтобы он назначил крема и препараты снимающие раздражение и зуд который проходит бессимптомно - без выделений и без запаха.
4. Микротравмы и трещины
При некоторых видах интимной эпиляции и депиляции также может возникать зуд. Это происходит из-за появления мелких, практически незаметных травм. В результате чего маленькие ранки становятся отличным пристанищем болезнетворных бактерий. Кожа в промежности краснеет, воспаляется, появляется зуд. Также раздражение в интимном месте могут вызывать отрастающие волоски.
Чтобы предотвратить неприятные последствия от подобных процедур, необходимо их выполнение доверить профессионалам. Они сведут к минимуму появление микротравмочек. Специалисты, как следует, обработают кожу после эпиляции, не пересушивая, «не пережигая» ее.
Микротравмы могут возникать и при ношении неудобного, синтетического белья. Оно натирает, врезается в складки, травмирует нежную кожу. Чтобы избавиться от негативных ощущений, иногда бывает достаточно купить новое, желательно из натурального хлопка, белье.
5. Лобковый педикулез (вши)
Такое кожное заболевание встречается достаточно редко, но все-таки случаи заражения бывают. Передается оно при сексуальных отношениях с зараженным человеком, через одевание его одежды, использование одних и тех же полотенец. Также можно подхватить насекомых через общую постель.
Лечится лобковый педикулез достаточно легко. Полностью сбриваются волосы в промежности. В аптеке приобретаются средства, содержащие инсектициды. Можно купить мазь или гель. Например, «Никс» или «Ниттифор». Также продаются специальные шампуни: «LiceGuard», «Паразидоз», «Пара Плюс».
Зуд у женщин: патологические причины и лечение
Причиной зуда в промежности могут оказаться и серьезные заболевания, такие как:
- - гипертиреоз и гипотиреоз;
- - сбои в работе эндокринной системы;
- - сахарный диабет;
- - опухолевые новообразования;
- - гепатит;
- - половой герпес;
- - вирус папилломы человека;
- - инфекции, передающиеся половым путем;
- - различные заболевания почек.
Зуд в интимной зоне при беременности
Немалых переживаний и хлопот доставляет зуд в области гениталий женщинам, вынашивающим малыша. Даже без выделений и запаха, он приносит массу проблем и неприятных ощущений. Ситуация ухудшается тем, что многие препараты и средства противопоказаны беременным. Но при своевременном обращении к врачу, эту проблему можно решить более безопасным для ребенка способом.
Как правило, зуд у беременных в интимном месте появляется в результате гормональных скачков и перестроек. Плюс к этому организм женщины испытывает большую нагрузку и несколько ослаблен. В данной ситуации паниковать не стоит. Свыше 75-80% женщин, находящихся в интересном положении, сталкиваются с подобными проблемами.
Врач-гинеколог назначит препараты для наружного применения, проведет необходимое обследование, чтобы исключить проявление более серьезных заболеваний мочеполовой системы. Беременной женщине необходимо уделить пристальное внимание интимной гигиене, правильному питанию и распорядку дня. Важно чтобы нижнее бельё, которое носит беременная, было пошито из натурального, гипоаллергенного материала. Для стирки следует использовать только детский порошок или мыло. Также нужно стараться не переутомляться, избегать стрессовых ситуаций и больше отдыхать.
Чем лечить зуд и жжение в домашних условиях?
Есть несколько советов для профилактики и улучшения состояния при появлении зуда:
- - необходимо носить бельё, содержащее 100% хлопок;
- - следует отказаться от курения, не злоупотреблять алкоголем, не увлекаться острой и жирной пищей;
- - нужно включить в свой рацион больше кисломолочных продуктов, содержащие полезные бифидобактерии;
- - важно не пренебрегать правилами личной гигиены, подмываться не менее 2 раз в день;
- - избегать беспорядочных половых связей;
- - при возникновении зуда до устранения проблемы необходимо исключить половые контакты;
- - для снятия неприятных ощущений можно промывать половые органы слабым раствором соды (1ч. л. на 1 л. теплой воды);
- - для подмывания лучше заваривать ромашку, череду или календулу.
- - для снятия аллергических проявлений - мазь Фенистил.
Единственное, перед использованием травяных настоев, необходимо убедиться в том, что зуд не аллергического, не грибкового характера. Если вы не знаете, чем лечить зуд и жжение в интимной зоне у женщин в домашних условиях, то вам могут пригодиться несколько эффективных рецептов, приведенных ниже.
Раствор соды, йода и соли
Подобный раствор мы привыкли делать для полоскания горла при простуде. Только для интимных мест он должен быть слабее. Для приготовления нам понадобиться 1 л. кипяченой теплой воды, неполная чайная ложка соли и соды (без горки). После того, как все ингредиенты растворятся в воде, следует добавить 10 капель йода. Рекомендуется подмываться данным раствором перед сном для избавления зуда (без выделений и без запаха).
Теплые ванночки с отваром календулы или ромашки
В такой ванночке необходимо посидеть около 10-15 минут. Наберите небольшое количество теплой воды в ванну, добавьте крепко заваренный отвар лечебной травки. Достаточно заварить 1 ст. л. сырья в 1 кружке кипятка. После процедуры следует промокнуть на теле остатки раствора чистым полотенцем. После такой ванночки ополаскивать водой половые органы не надо.
Отвар базилика
Базилик полезен при ослабленном иммунитете и вялотекущих инфекциях. Принимают отвар внутрь по 100 мл 3-4 раза в день. Для приготовления необходимо взять 1 ст. ложку базилика и 300 мл воды, варить на маленьком огне 20 мин.
Если так и не найдена причина зуда в интимной зоне у женщины, а лечение в домашних условиях так и не принесло результатов и облегчения на 2-3 день, следует обратиться к врачу.
Зуд, жжение и белые выделения могут вызвать сильное беспокойство и тревогу у любой женщины. И это вполне оправдано, ведь подобные симптомы не нормальны и свидетельствуют о наличии заболевания половых органов.
Зуд и белые выделения, а также ощущение жжения характерны для многих воспалительных и инфекционных гинекологических заболеваний. Если прозрачный слизистый секрет может выделяться в большей или меньшей степени из влагалища вполне здоровой представительницы прекрасного пола или девочки во время полового развития, то бели, сопровождающиеся дискомфортом и жжением, всегда появляются вследствие болезней половых органов воспалительного характера.
Причины зуда и выделений из влагалища
Вот основные патологические состояния, при которых появляется зуд во влагалище, а также повышение количества выделений и изменение их состава:
- сальпингоофорит или аднексит (воспаление маточных труб и яичников);
- цервицит (воспаление шейки матки);
- кольпит (воспаление слизистой оболочки влагалища);
- эндометрит (воспаление слизистой оболочки матки);
- эндокринные заболевания;
- аллергические реакции;
- опущение стенок влагалища.
Также не исключено появление белей и зуда после спринцеваний, приема противозачаточных средств и антибиотиков, при нарушении кровообращения в области таза, несоблюдения правил интимной гигиены.
Воспалительные процессы в маточных трубах и яичниках определяются специалистами как сальпингоофорит или аднексит. Микроорганизмы в данном случае провоцируют зуд и жжение во влагалище, боли, локализующиеся в нижней части живота, высокая температура, интоксикация с тошнотой и рвотой. Выделения имеют слизистый либо гнойный характер, вызывать раздражение в области влагалища, а также наружных половых органов.
Возбудителями сальпингоофорита (аднексита) являются бактерии стафилококка, стрептококка, кишечной палочки, гонококков, туберкулеза. Он протекает в острой либо хронической форме. Во время острого аднексита абсолютно все симптомы особенно заметны, тогда как их интенсивность при хронической форме проявляется только при провоцирующих факторах (переохлаждении, менструации, снижении иммунной защиты). Хронический сальпингоофорит может привести к появлению спаек, а также к непроходимости маточных труб.
Цервицит характеризуется воспалительными процессами, локализующимися в области шейки матки, появляются зуд во влагалище, боли и неприятные ощущения во время полового акта и дискомфорт при мочеиспускании. Для хронического цервицита присуще появление мутных слизистых белей, а также раздражения, слабого зуда в области влагалища и половых губ.
Появление кольпита (вагинита, вагиноза) характеризуется воспалением слизистой оболочки влагалища. Выделения и зуд у женщин, тянущие боли в пояснице, а также внизу живота являются основными симптомами вагинита. Данное гинекологическое заболевание редко появляется в виде самостоятельного и локального процесса. Кольпит, как правило, сопровождается вульвитом или воспалением наружных половых органов, эндоцевицитом, уретритом.
К факторам, которые способствуют развитию кольпита, следует отнести:
- инфекции, в том числе, передающихся половым путем;
- аллергические реакции;
- повреждения тканей влагалища;
- трофические изменения в слизистой оболочке влагалища;
- прием антибиотиков;
- эндокринные заболевания;
- нарушение правил интимной гигиены.
Возбудителями инфекционного кольпита являются болезнетворные микроорганизмы (хламидии, стрептококки, стафилококки, микоплазма), а также условно-патогенная микрофлора (энтерококки, кишечная палочка, кандида).
Зуд и выделения желтоватого или белого цвета сопровождаются пощипыванием, болью в области влагалища. Неприятный запах белей связан с наличием лейкоцитов в больших количествах, а также присутствием болезнетворных бактерий.
Кандидозный кольпит характеризуется обильными белями, напоминающих творог, имеют кислый либо хлебный запах и приносят больше всего неприятных ощущений. Наиболее подвержены кандидозу (молочнице) беременные женщины, больные сахарным диабетом, а также лица, принимающие антибиотики. Гриб рода Кандида присутствует в естественной микрофлоре влагалища, но при наличии провоцирующих факторов развивается особенно активно, вызывая зуд и жжение во влагалище. Обильные белые выделения появляются часто после купания в пресных водоемах, использования для гигиенических процедур хлорированной воды. Установлена связь между началом молочницы и ношением тесных брюк, а также низкокачественного синтетического белья.
При воспалении внутренней поверхности слизистой оболочки матки возникает эндометрит. Основным фактором, провоцирующим возникновение эндометрита, следует рассматривать инфекцию, которая проникает в полость матки.
Заболевание характеризуется болями разной интенсивности внизу живота, появлением повышенной температуры тела, выделений с фрагментами крови либо гноя. Зуд и выделения, а также неприятные ощущения в области влагалища, больших половых губ всегда сопровождают появление эндометрита.
Нарушение кровообращения в тканях слизистой оболочки влагалища, склонность к малоподвижному образу жизни, несвоевременное опорожнение содержимого толстого кишечника вызывают обильные выделения белого цвета. Такие симптомы свидетельствует о нарушении трофики (питания) половых органов и могут спровоцировать заболевания с более серьезными последствиями.
Большинство пероральных контрацептивов изменяют количество и консистенцию белей. То же самое наблюдается при использовании противозачаточных средств местного действия (свечи, крема, спреи). Обычно выделения не вызывают зуд и раздражение, но при переохлаждении или в жаркую погоду подобное обстоятельство способно вызывать дискомфорт, ощущение повышенной влажности в интимной зоне.
После курса антибиотиков часто возникает дисбиоз (дисбактериоз). Последствия такого состояния часто сопровождаются зудом, обильными белями и присоединением грибковой инфекции. Не исключен более активный рост условно-патогенной бактериальной микрофлоры, а также возникновение воспалительных процессов в области половых органов.
Появляются выделения, сильный зуд и раздражение вследствие аллергических реакций на тампоны, гигиенические прокладки, средства интимной гигиены. Нарушение правил интимной гигиены, несвоевременная смена прокладок и тампонов в период менструаций может спровоцировать появление зуда, пощипывания, выделений из влагалища белого либо желтоватого цвета.
Методы и средства устранения
Чтобы выделения и зуд у женщин не становились постоянным спутником, заставляющих испытывать дискомфорт, некоторую раздражительность, неуверенность, необходимо своевременно реагировать на подобные симптомы, обращаться за помощью и консультацией к гинекологу. Самолечение в данном случае способно только ухудшить ситуацию, привести к хроническим заболеваниям.
То, что может сделать женщина для предотвращения зуда, влагалищных выделений – соблюдать правила личной гигиены, не злоупотреблять спринцеваниями, вести активный образ жизни, укреплять иммунитет, следить за работой кишечника, своевременно лечить острые и хронические заболевания.
Необходимо периодически посещать гинеколога, чтобы владеть информацией о состоянии своего здоровья. Следует внимательно изучать состав средств для интимной гигиены. Они не должны содержать химических отдушек, мыла и иметь нейтральную или слабокислую среду. Прекрасно зарекомендовали себя средства для интимной гигиены Лактацид Фемина, Эпиген Актив, а также содержащие молочную кислоту. Они не нарушают естественную микрофлору, не смывают защитный слой интимных зон, поэтому не пересушивают кожу, устраняют раздражение, возвращают чувство комфорта.
Следует помнить, что каждый курс применения антибиотиков должен сопровождаться приемом противогрибковых средств и препаратов, восстанавливающих микрофлору в интимных зонах.
Применение данных лекарств обязательно следует обсудить с гинекологом. Обычно такие средства бывают в форме свечей и вагинальных таблеток. Они содержат пробиотики (лактобактерии), а также молочную кислоту. Такой состав позволяет восстановить нормальный баланс микрофлоры во влагалище, подавить развитие грибковой и условно-патогенной микрофлоры.
Приемлемо использование пробиотиков во время беременности, эндокринных нарушениях, в климактерическом периоде.
Конечно, существуют вагинальные свечи от зуда специфического действия, содержащие противомикробные и антимикозные компоненты. Но даже при их относительной безопасности, не следует применять такие лекарственные препараты без согласования с лечащим врачом.
Обследование, осмотр, определение точной причины появления зуда и выделений из влагалища, способствуют подбору адекватной терапии, а также необходимой продолжительности курса лечения. Только такой подход к проблеме способствует устранению заболевания полностью. Некоторые заболевания требуют более длительного лечения. Если даже женщина не замечает у себя явных симптомов заболевания, прием лекарственных препаратов должен быть прекращен только по указанию врача на основании данных анализов. В противном случае, любое гинекологическое заболевание способно превратиться в хроническое. Могут возникнуть неблагоприятные последствия, в том числе, связанные с репродуктивным здоровьем.
В случае бактериальной инфекции придется использовать антибиотики, антисептики, противовоспалительные средства. Такая тактика окажется малоэффективной при кандидозе (молочнице), где более действенными будут противогрибковые препараты (Клотримазол, Микожинакс, Нистатин, Тержинан, Полижинакс, Пимафуцин, Кетокеназол ). Низкая токсичность Полижинакса и Пимафуцина делает возможным использовать их в период беременности. Однако любые лекарственные препараты следует применять только после консультации с гинекологом.
В каждом конкретном случае требуется индивидуальный подход к устранению зуда и выделений из влагалища. Не имеет смысла самостоятельно пытаться справиться с проблемой. Разумный и профессиональный подход в решении вопроса зуда, жжения, выделений из влагалища позволит женщине вернуть здоровье, почувствовать себя уверенно.
Зуд и сухость в интимной зоне у женщин – это проблема, которая достаточно распространена. Нередко симптомы настолько сильно выражены, что женщины вынуждены обращаться к врачу-гинекологу для выяснения причины и ее устранения.
Сухость возникает тогда, когда слизистая влагалища не выделяет достаточного количества смазки. Происходить это может под влиянием самых разных причин – как внутреннего, так и внешнего воздействия. В результате того, что половые пути начинают фактически «высыхать» без выделений, часто появляются и другие симптомы – зуд, жжение. В особо критических случаях даже образуются трещины, которые причиняют болевые ощущения и могут кровоточить при малейших повреждениях поверхности.
Сухость непросто причиняет сильный дискомфорт, но и является опасным состоянием, так как происходит нарушение баланса микрофлоры влагалища. Женские половые органы становятся очень чувствительными к разным инфекциям, отчего сильно повышается риск развития воспалительных заболеваний.
В случае сухости, зуда и жжения обязательно нужно действовать, заручившись квалифицированной помощью компетентных специалистов. Самое первое, что врач должен выяснить – это причину патологического состояния. Если знать, что его спровоцировало, то это поможет назначить эффективную схему лечения по устранению проблемы.
Причины
Женский организм очень чутко реагирует на малейшие воздействия, что находит отражение в различных реакциях. Сухость и зуд в интимном месте могут стать первыми сигналами, свидетельствующими о какой-то проблеме. Поэтому игнорировать их не стоит, а нужно обратить на них внимание.
Есть немало причин, способных спровоцировать зуд в интимной зоне у женщин, возникающий наряду с сухостью. Условно мы их можем разделить на факторы внутреннего и внешнего воздействия.
Факторы внутреннего воздействия
- Половые инфекции, бактериальные и вирусные болезни мочеполовой системы. К сожалению, эта проблема достаточно распространена в гинекологии. Обычно зуд половых органов сопровождается покраснением, жжением, обильными нетипичными выделениями.
- Дисбактериоз влагалища, эрозия шейки матки, опущение матки и другие физические патологии.
- «Колебания» гормонального фона. Проблема зуда и сухости в интимной зоне достаточно распространена у женщин старше 40 лет, которые приближаются к периоду менопаузы. Под влиянием сниженной выработки эстрогена сокращается количество образуемой увлажняющей слизи во влагалище. Также интенсивные гормональные «скачки» происходят в период беременности, перед началом менструаций.
- Склероатрофический лихен вульвы. Это заболевание, при котором происходит утолщение кожи в интимной области. Сопровождается оно как раз симптомами зуда, жжения, сухости и боли. Провоцировать развитие недуга может аутоиммунное заболевание, гормональные нарушения, генетическая предрасположенность, ослабленный иммунитет.
- Болезни не интимной сферы, которые могут стать причиной зуда и сухости. Например, анемия, лейкемия, раковые опухоли, сахарный диабет, лимфогранулематоз вполне могут спровоцировать сухость влагалища и зуд интимных органов.
- Злокачественные новообразования в половых органах.
Факторы внешнего воздействия
- Самая безобидная причина – это ношение слишком тесного и неудобного белья, пошитого из синтетических материалов. Чувствительная кожа интимной зоны «не дышит», преет, натирается, отчего и возникает дискомфорт. Не так уж и редко причиной сухости и зуда может стать ношение трусиков бикини и танга.
- Отсутствие своевременного выполнения гигиенических процедур. Половые органы женщины выделяют специальный секрет, предотвращающий высыхание слизистых оболочек. Несмотря на то, что эти выделения имеют защитную функцию, при отсутствии регулярных подмываний в интимной зоне создается благоприятная среда для размножения патогенной микрофлоры. Если появляется неприятный запах, слизистая половых органов краснеет, зудит и раздражается, то это говорит о серьезных погрешностях в интимной гигиены.
- Слишком частые подмывания и спринцевания также плохо влияют на состояние кожи в интимной зоне. Защитный секрет вымывается, отчего слизистая оболочка высыхает и появляются ощущения сильного дискомфорта.
- Неприятные ощущения, возникающие после депиляции. Бритье, использование специальных кремов, воска или сахарной депиляции могут спровоцировать серьезное раздражение кожи в интимной области. Если не придерживаться правил подготовки, выполнения бритья и послепроцедурного ухода, то такая проблема может периодически возникать. Возможно, женщине попросту не подходит выбранный способ депиляции и нужно подыскать какой-нибудь другой вариант.
- Использование ароматизированных и некачественных ежедневных прокладок, несвоевременная замена гигиенических прокладок и тампонов. Перед каждой сменой средств гигиены необходимо подмываться. Если не делать это вовремя, то во впитавшейся крови начинается активный рост количества бактерий, которые могут привести не только к сильному дискомфорту, но и воспалению слизистой вульвы и влагалища. Что касается ароматизированных прокладок, то вещества, используемые для пропитки средств гигиены, часто становятся причиной аллергических реакций. Вообще, стоит помнить, что каждый день ими пользоваться не стоит, так как происходит запаривание кожи интимной области.
- Зуд без выделений могут возникать из-за применения мыла, антибактериальных гелей и прочих средств. Причиной дискомфорта может быть аллергическая реакция на один из компонентов. Если женщина грешит на какое-то средство, нужно не применять его несколько дней и отследить реакцию. Если неприятные симптомы устранились самостоятельно, то все очевидно.
- Прием некоторых лекарств. Некоторые препараты имеют такие побочные эффекты, как сухость, зуд и раздражение интимной области. Оральные контрацептивы с прогестероном, латексные презервативы, мази и крема наружного применения могут стать причиной такой симптоматики.
- Стрессы, сильные переживания, нервные потрясения. Эмоциональное неблагополучие способно сильно повлиять на состояние слизистой половых органов из-за того, что организм становится более беззащитным перед различными инфекциями.
- Погрешности в питании, увлечение острой, копченой, кислой и чрезмерно соленой пищей, злоупотребление алкоголем, газированными напитками, курение.
- Лобковый педикулез. Помимо зуда на поверхности кожи могут возникать красные пятна и шелушение. Укусы вшей вызывают очень сильный дискомфорт, человек начинает сильно чесаться, отчего могут возникать микротравмы, в которые свободно попадают патогенные микроорганизмы.
В случае наличия сухости и зуда следует обратить внимание, нет ли и других симптомов: жжение в интимной зоне, учащение мочеиспускания, дискомфорт и болезненные ощущения во время полового сношения, болезненные ощущения в нижней части живота.
Один или одновременно несколько симптомов могут указывать на серьезную проблему в женском здоровье.
Особенности диагностики
Самый лучший совет, который можно дать в случае возникновения подобных ощущений – это посетить гинеколога. Он проведет осмотр, возьмет необходимые анализы на исключение инфекций мочеполовой системы, наличия предраковых и раковых клеток (мазок Папаниколау). Также потребуются общие анализы крови и мочи, что поможет выявить возможный воспалительный процесс в организме.
Возможно, что потребуется помощь других специалистов, если есть подозрения на какие-то заболевания, симптомом которых может быть зуд и сухость слизистых оболочек женских половых органов.
Лечение
Когда причина зуда и сухости интимной зоны выяснена, необходимо приступить к ее устранению.Если дискомфорт спровоцирован гормональными изменениями при климаксе, то врач может назначить заместительную гормональную или негормональную терапию, вагинальные крема или установку вагинального эстрогенного кольца. Главное – устранить дефицит эстрогена. Если гормональная терапия по каким-то причинам противопоказана, то назначаются сборы лекарственных растений.
Если имеет место аллергия на белье, какие-то косметические средства, ароматизированные презервативы и прочие средства или предметы, то следует отказаться от их использования. Назначаются антигистаминные препараты, представленные в форме оральных таблеток, свечей, мазей, гелей.Врач-гинеколог дает рекомендации, которых нужно обязательно придерживаться.
В большом количестве случаев женщина может постараться снизить риск появления неприятных ощущений в половых органах. Для этого нужно придерживаться рекомендаций:
- Когда возникает первый дискомфорт, следует утром и вечером подмываться отваром шалфея или ромашки. Также для этого подойдет раствор фурацилина.
- Не пользоваться чужим нижним бельем, одеждой, полотенцем, мочалкой и прочими вещами, которые должны быть строго индивидуальными.
- Во время менструации нужно подмываться несколько раз в день мягкими средствами для интимной гигиены и почаще менять гигиенические средства.
- Стараться меньше находиться на солнце в период интенсивного ультрафиолетового излучения.
- Носить хлопчатобумажное и удобное нижнее белье, нестесняющее движение и не нарушающее кровоток в половых органах.
- Желательно не пользоваться ежедневными прокладками.
- Регулярная половая жизнь с постоянным партнером. Сексуальная активность способствует поддержанию естественной увлажненности слизистой.
- Если зуд и сухость уже возникли, нужно на это время отказаться от посещения бани, сауны, бассейна, солярия. Также не стоит купаться в водоемах.
- Если необходимо пройти лечение от нарушения или заболевания, которое стало причиной дискомфорта, на этот период нужно исключить половые контакты.
- Исключить из своего рациона все продукты, которые могут провоцировать аллергические реакции. Наиболее аллергенными принято считать шоколад, цитрусовые, красные ягоды, помидоры. Не стоит налегать на копченые, острые, слишком ароматизированные блюда. Газированные напитки и алкоголь также должны быть исключены.
- Не перегреваться и не переохлаждаться. Необходимо одеваться по погоде, чтобы не нарушалась терморегуляция.
- По возможности нужно постараться меньше нервничать, избегать стрессовых ситуаций. Если не получается успокоиться, можно принять легкие седативные препараты.
- Если есть какие-то хронические заболевания (печени, сахарный диабет и пр.), нужно уделит особое внимание их лечению.
- Посещать гинеколога минимум 1-2 раза в год для профилактического осмотра.
mexamoll.ru
Белый налет на половых губах: симптоматика и причины появления
Возникновение на половых губах белого налета – явление частое и от него не застрахованы даже здоровые женщины. Он возникает у девочек в первые недели после рождения, у девочек подросткового возраста (от 11 до 14 лет) бывают выделения светлого цвета. Такой этап с налетом переживают и женщины «в положении» из-за гормональных перестроек в их организме. У женщин, живущих половой жизнью, организм реагирует появлением белого налета в ответ на флору их половых партнеров. А вот считается это нормой или патологией предстоит разобраться, так как умение отличать одно состояние от другого поможет избежать паники и разных проблем.
Виды белого налета на половых губах
Как уже упоминалось выше, налет, возникающий на половых губах, может считаться нормой или же быть патологическим.
- Нормальные выделения, обусловленные физиологией.
Как известно, в женском организме в течении жизни происходит неоднократное изменение гормонального фона и структура выделений, их консистенция и характерный запах также меняются постоянно. И налет на половых губах белесоватого оттенка может свидетельствовать лишь об очередном наступившем гормональном изменении. Он появляется в сопровождении кисловатого запаха или вообще без него (в зависимости от состава микрофлоры влагалища) и связан с физиологией организма женщины. В этом случае налет не несет никакого вреда, а в определенных случаях даже наоборот защищает от заражения патогенными микробами организм женщины.
Физиологические слои светлого цвета, появляющиеся между большими и малыми половыми губами женщины, носят название смегмы. Она состоит из отмершего эпителия, секрета сальных желез и воды. Половые губы женщины имеют большое количество сальных желез, вырабатывающих секрет, порождающий в свою очередь слои светлого цвета. Скапливаясь в складках половых органов, проявляется в виде выделений беловатого цвета.
- Налет, носящий инфекционный характер. Обнаружив у себя белый налет на половых губах, прежде всего следует прислушаться к себе, и определить, имеются или отсутствуют следующие симптомы:
- неприятные ощущения в нижней части живота;
- температура тела повышена;
- отек или покраснение половых органов;
- жжение или зуд на коже промежности, в области половых губ или анального отверстия;
- сухая кожа;
- появление на коже и слизистой оболочке половых органов пятнышек, прыщиков, либо сыпи;
- резь и болезненность при мочеиспускании.
Если хотя бы один из симптомов имеет место, следует незамедлительно обратиться к врачу, который назначит необходимые анализы и обследование с целью выявления причины появления на половых губах налета. Самолечение в этом случае не вариант, поскольку, прибегнув к нему, можно только еще сильнее усугубить свое состояние.
Причины появления налета
Существует много различных причин, по которым на половых губах появляется белый налет.
- Молочница (кандидоз) – инфекция, вызванная грибками кандида, сопровождается белыми творожистыми выделениями, зудом, жжением в половых органах, кислым выраженным запахом и болями при мочеиспускании и половых актах.
- Изменения во влагалищной микрофлоре, происходящие из-за перестроек в организме женщины гормонального фона, приема на протяжении долгого времени антибиотиков или нарушений в нервно-психическом состоянии.

- Гормональный фон изменился, такое бывает у девочек перед приходом месячных и женщин «в положении».
- Неправильное питание либо авитаминоз приводят к возникновению в женском организме сбоев и появлению белого налета.
- Вагинит – заболевание, при котором воспаляется слизистая оболочка влагалища.
- Вульвовагинит – воспалительный процесс вульвы и половых органов у девочек в возрасте от 1 до 8 лет и женщин пожилого возраста.
- Герпес генитальный – заболевание, передающееся половым путем.
- Ношение прилегающего к телу слишком плотно синтетического нижнего белья приводит к раздражению половых органов и их последующему воспалению.
- Недостаточно хорошая интимная гигиена во время менструации, под которой понимается контакт в течение долгого времени половых органов с использованной прокладкой.
- Гели для интимной гигиены, подобранные неправильно, приводят к нарушению кислотно-щелочного баланса влагалищной микрофлоры.
Чем лечить белый налет
Белый нормальный налет осуществляет защитную функцию в женском организме. Он поддерживает влагалищную микрофлору в здоровом состоянии и создает барьер для попадания во влагалище болезнетворных микробов. Все, что потребуется для предотвращения воспалительных процессов – производить очищение интимной области периодически. Сделать это можно самостоятельно с помощью водной струи во время проведения процедур интимной гигиены.
В случае если будет недостаточно процедуры с водой, можно удалить налет смоченной в воде ватной палочкой. Мылом лучше не пользоваться, чтобы не вызвать сухость и ощущение дискомфорта. А вот ромашковый раствор и гели для интимной гигиены из натуральных компонентов вполне подойдут для этой цели.
Избавиться от белого налета, носящего инфекционный характер, без осмотра врачом и назначенного им лечения не получится. Упустив время, можно получить заболевание уже в более тяжелой форме. Гинеколог должен провести осмотр, назначить пациентке сдачу анализов, мазков, проведение УЗИ и исходя из результатов обследования диагностировать то или иное заболевание.
Традиционный курс терапии включает в себя применение лекарственных средств в виде таблеток для приема внутрь и вагинального введения, свечей, кремов и мазей. Могут для лечения налета на половых губах в качестве терапии дополнительной применяться и некоторые средства медицины народной, такие как спринцевания травяными противовоспалительными растворами, компрессы и примочки, но прежде чем к ним прибегнуть нужно спросить о целесообразности их применения своего лечащего гинеколога.
https://youtu.be/t_6uXWSABLc
mrgribok.ru
Белые выделения и зуд у женщин с запахом и без: причины, лечение
Каждая женщина должна тщательно следить за состоянием своих половых органов. Небольшие бесцветные выделения считаются нормой. Но если у них изменился цвет, появились раздражение и зуд, то стоит обратить на это внимание. Подобные ощущения могут свидетельствовать о возникновении болезней половых органов воспалительного характера.
 Зуд в интимных местах не раз беспокоил каждую девушку. Давайте вместе выясним его причины и способы устранения
Зуд в интимных местах не раз беспокоил каждую девушку. Давайте вместе выясним его причины и способы устраненияКак устранить зуд в интимной зоне у женщин с выделениями белого цвета? Какие факторы влияют на их возникновение? Можно ли использовать народные методы лечения? Вы сможете найти ответы на все вопросы, прочитав данную статью.
Белые выделения – норма или патология?
Стенки женских половых органов должны быть влажными – это предотвращает проникновение и распространение патогенных микроорганизмов. В состав влагалищной смазки входят бактерии, выполняющие защитную функцию. Именно поэтому наличие бесцветных или белых выделений считается нормой.
Нормальные выделения белого цвета:
- могут быть прозрачными или кремового оттенка;
- не доставляют дискомфорта, отсутствует жжение, покраснение и зуд;
- у выделений нет запаха (или есть, но он незначительный);
- в день выделяется немного влагалищной смазки;
- выделения, по консистенции, негустые.
Полное отсутствие белых выделений свидетельствует о развитии серьёзных болезней. Такое нередко происходит при менопаузе. Это явление связано с тем, что с возрастом стенки влагалища истончаются, становятся более сухими.
Также может измениться консистенция влагалищной смазки у женщин во время овуляции.
 Выделения в интимной зоне у женщин — симптом, который нельзя игнорировать
Выделения в интимной зоне у женщин — симптом, который нельзя игнорироватьНередко отсутствие выделений наблюдается у женщин при атрофическом вагините. Данное заболевание появляется при проблемах с выработкой эстрогена. Сама болезнь не опасна, но она ослабляет женский организм. Из-за атрофического вагинита могут появиться различные половые инфекции.
Патологические выделения бывают следующими:
- При бактериальном вагинозе у женщины появляются пенистые влагалищные выделения с неприятным запахом. Также они имеют сероватый оттенок.
- Для трихомонадного кольпита характерно наличие гнойных выделений. В таком случае больному требуется немедленная медицинская помощь.
- Из-за нерегулярных подмываний полового органа у женщин могут изменяться цвет и консистенция влагалищной смазки (характерны белые густые выделения, имеющие желтоватый оттенок). Это нередко вызывает дисфункцию репродуктивной системы.
Белые выделения и зуд – что это может быть?
Вид влагалищной смазки может многое сказать о здоровье женщины и о состоянии её половых органов. Но какие факторы влияют на возникновение белых выделений и зуда? Неприятные симптомы появляются при инфекциях, передающихся половым путём, а также при воспалительных процессах. Они возникают вследствие гормонального сбоя или при поражении слизистой оболочки влагалища.
Белые выделения с зудом у женщин по причине половых инфекций и воспаления в интимном месте:
- Кандидоз (молочница) – это инфекция, поражающая слизистую оболочку полового органа грибками Candida. Заражение может происходить как внутри самого влагалища, так и снаружи. Также бывает, что кандидоз охватывает обе области. Для данного заболевания характерны белые выделения хлопьями с неприятным кисловатым запахом. Зуд, жжение и болезненные ощущения во время полового акта, частые позывы к мочеиспусканию, отёк слизистой оболочки – дополнительные симптомы при кандидозе. Они приносят женщине массу неудобств, нарушают нормальную жизнедеятельность. Именно поэтому необходимо начать терапию сразу после обнаружения признаков болезни. Если в течение длительного времени не осуществлять лечение, то молочница может перерасти в хроническую форму. В данном случае устранение неприятных симптомов будет долгим.
Иногда отсутствие внешних признаков болезни свидетельствует о том, что женщина стала носителем половой инфекции.
- Эрозивное поражение шейки матки. При наличии этой болезни у женщины появляются обильные белые выделения, сопровождающиеся зудом, жжением и гноем. Воспаление отдела шейки матки появляется в результате заражения инфекцией. Также на возникновение воспалительного процесса влияет снижение иммунитета.
- Бактериальный вагиноз – преобладание в микрофлоре влагалища болезнетворных бактерий. Подобное заболевание появляется в результате резкого снижения иммунитета, частого спринцевания, при неправильном питании (в рационе отсутствуют кисломолочные продукты) и при наличии дисбактериоза кишечника. Все это создаёт благоприятные условия для размножения и распространения патогенных микроорганизмов. Также подхватить инфекцию можно при половом контакте, особенно при частой смене партнеров. Симптомы бактериального вагиноза: зуд и белые выделения из влагалища с неприятным запахом (они также могут быть серого, желтого или зеленого оттенка). Их консистенция может быть любой, как жидкой, так густой и вспенивающейся. Для того чтобы начать лечение, необходимо сначала пройти обследование у врача и сдать необходимые анализы.
Зуд во влагалище и выделения белого цвета на фоне гормональных изменений
Любые гормональные сбои могут повлиять на возникновение зуда и выделений белого цвета. Иногда использование некоторых лекарственных препаратов и внутриматочных спиралей способствует появлению неприятных симптомов. Это происходит из-за аллергической реакции. В таком случае рекомендуется заменить средство на более подходящее.
Также белые выделения у женщин могут появиться по следующим причинам:
- Беременность. В это время наличие слизистых выделений – это нормальная реакция организма на гормональную перестройку. Если влагалищная смазка изменила свой цвет (стала жёлтой, зелёной или серой), появился зуд, жжение и болевые ощущения, то необходимо немедленно обратиться к гинекологу. Большинство инфекционных заболеваний оказывают негативное влияние на вынашивание малыша.
- Густые белые выделения без запаха с зудом могут появиться у девушек перед месячными. Обычно они сами проходят через 5-7 дней.
- Половая близость. Жидкие выделения появляются как при незащищенном половом акте, так и при использовании презерватива.
Диагностика
Чтобы полностью устранить белые выделения из влагалища и зуд, необходимо предварительно пройти тщательное обследование у гинеколога. Только после этого можно принимать назначенные лекарственные препараты. Диагностика проводится по следующему принципу:
- Сбор анамнеза. Пациентка должна подробно рассказать о самочувствии, симптомах, наличии каких-либо заболеваний и т.д.
- Осмотр и взятие мазка. Нередко внешние симптомы бактериального вагиноза и кандидоза совпадают, поэтому врач проводит анализ мазка у пациентки.
- Анализ крови (требуется только в некоторых случаях).
- Обследование влагалища с помощью кольпоскопии.
- Трансвагинальное УЗИ.
Только после того, как доктор проведёт тщательное обследование, можно принимать какие-либо меры по устранению вагинального зуда и белых густых выделений. Строго соблюдайте все врачебные рекомендации.
Лечение при молочнице
На сегодняшний день существует много способов лечения кандидоза. Болезнь на начальной стадии можно быстро устранить с помощью лекарственных препаратов. Обычно для терапии назначаются противогрибковые средства. К ним относятся: Пимафуцин, Флуконазол, Клотримазол, Кандибене, Тержинан.
Перед использованием вышеперечисленных средств прочитайте инструкцию. Препараты могут иметь противопоказания и провоцировать появление побочных эффектов.
Ускорить процесс выздоровления помогает правильное питание. Пациентка должна отказаться от всех продуктов, способствующих размножению грибков Candida. Под запретом сладкая, слишком соленая и жареная пища, кофе, кетчуп, майонез, дрожжевое тесто, пиво и грибы. Женщина должна больше питаться крупами (кроме риса), нежирным мясом, овощами, творогом и яйцами.
Если вы по каким-либо причинам не можете посетить врача, то временно избавиться от белых выделений комочками можно при помощи спринцевания. Для приготовления раствора используется обычная пищевая сода. Делать спринцевания можно не более двух раз в сутки.
Домашние рецепты спринцевания от молочницы на начальной стадии:
Рецепт 1. Столовую ложку сушёной аптечной ромашки залить стаканом горячей воды. Раствор поставить на огонь, примерно, на 20 минут, затем остудить и процедить. Полученным отваром необходимо делать спринцевания один раз в день.
Рецепт 2. Несколько столовых ложек эвкалипта залить 500 мл кипяченой воды. Настаивайте средство в течение 30-50 минут. Готовый раствор из эвкалипта можно использовать как для спринцевания, так и для подмывания половых органов.
Рецепт 3. 20 грамм зверобоя залить литром воды. Приготовление отвара занимает не более 30 минут (на слабом огне). Полученное средство используйте для спринцевания два раза в течение суток, утром и вечером.
Стоит помнить, что полностью устранить неприятные симптомы при этом заболевании возможно только с помощью комплексной терапии. Одна диета или народные методы лечения не принесут желательного результата.
Лечение при бактериальном вагинозе
Нельзя использовать для устранения бактериального вагиноза такие же препараты, что и для молочницы.
Терапия заболевания проводится в два этапа:
- Проведение обследования. Врач делает анализ мазка и определяет вид бактерий, который вызвали болезнь. Пациентке назначаются наиболее подходящие противомикробные препараты.
- Применение средств для восстановления микрофлоры влагалища.
Строго запрещено использовать любые лекарственные средства без проведения предварительного медицинского осмотра. Это может только усугубить ваше состояние. Только врач-гинеколог расскажет вам, как лечить данное заболевание.
Лечение при эрозивном поражении шейки матки
Метод лечения и препараты назначаются в зависимости от причины, вызвавшей заболевание. Обычно используются антибиотики, противогрибковые и противовирусные средства. Также пораженную область ежедневно обрабатывают дезинфицирующим раствором.
 Применение лазеротерапии при эрозии шейки матки поможет устранить зуд и выделения белого цвета, вызванные этим недугом
Применение лазеротерапии при эрозии шейки матки поможет устранить зуд и выделения белого цвета, вызванные этим недугомДля лечения хронической формы болезни применяют лазеротерапию и криотерапию. Чтобы восстановить слизистую влагалища лечащий врач назначает пациентке эстрогенные препараты.
Рекомендации
Для предотвращения развития различных половых болезней следует периодически проходить гинекологический осмотр. Также старайтесь изучать состав мыла для интимной гигиены перед его применением. В нем не должны содержаться щёлочи и отдушки. Такие рекомендации снизят риск возникновения неприятных симптомов.
Видео по теме
vseprozud.ru
Каковы причины появления белых выделений с зудом у женщин из влагалища
В качестве основных показателей здоровья и благополучия женской репродуктивной системы, являются выделения из влагалища. При отсутствии инфекционно-воспалительных заболеваний и нормальном функционировании органов малого таза, женщина не испытывает дискомфорта, связанного с отделением влагалищного секрета. Если речь идет о белых выделениях и зуде во влагалище, то женщине рекомендовано обратиться к гинекологу и дерматовенерологу. Только прохождение комплексного обследования позволит выявить истинную причину зуда, жжения и выделений из половых путей.
Естественные выделения
При появлении белых выделений и зуда у женщин, причины которого малоизвестны, у представительниц женского пола возникает недоумение и тревога. Важно понимать, что чувство зуда во влагалище и наличие белых выделений не является нормой. Прежде чем выяснить причину такого состояния, необходимо окунуться в физиологию.
Одной из структурных единиц маточной шейки являются специфические железы, отвечающие за выделение цервикальной жидкости, которая предохраняет внутренние половые органы от попадания болезнетворных микроорганизмов и травматических повреждений. Кроме того, на стенках влагалища обитают лактобактерии, продуцирующие молочную кислоту. Это химическое соединение создает защиту от бактерий, вирусов и грибков. Если женщина здорова, то она может наблюдать ежедневное выделение небольшого количества прозрачной цервикальной жидкости, которая не имеет запаха. Если влагалищные выделения приобретают густую консистенцию и белый цвет, то это говорит об обновлении влагалищного эпителия.
На консистенцию и цвет влагалищных выделений оказывают влияние гормональные изменения в организме женщины, они же могут вызвать и зуд. Наиболее яркие гормональные перемены наблюдаются во время полового созревания, а также в период вынашивания ребенка. Именно поэтому, молодые девушки и беременные женщины сталкиваются с обильным выделением цервикальной жидкости.
Если влагалищные выделения стали густые и вязкие, то это говорит о начале овуляции. Это обусловлено процессом разжижения так называемой слизистой пробки, которая находилась в канале шейки матки.
Если женщина детородного возраста столкнулась с проблемой задержки менструаций, и при этом она наблюдает однородные густые бели, то ей рекомендовано провести тест на беременность. Подобный признак может указывать на её наступление.
Причины патологических выделений
Говорить о наличии патологических белей можно в том случае, если эти выделения сопровождаются неприятным запахом и раздражают слизистую оболочку наружных половых органов, вызывая зуд и покраснение. Данное состояние характеризуется спонтанным появлением и стремительным прогрессированием. Патологические белые выделения и зуд могут нести творожистый, жидкий или пенистый характер.
Послужить причиной этого патологического явления могут такие факторы:
- Гормональные нарушения в организме женщины, возникающие вследствие приема таблетированных гормональных контрацептивов, заболевания щитовидной железы, а также на фоне медикаментозных и механических абортов. Женщины с данной проблемой предъявляют жалобы на то, что у них постоянно чешется область наружных половых органов;
- Инфекционно-воспалительные заболевания органов репродуктивной системы и малого таза. В эту категорию заболеваний входят патологии, передающиеся половым путем (сальпингит, эндометрит, оофорит);
- Реакция гиперчувствительности на воздействие гигиенических и косметических средств. Многие средства для личной и интимной гигиены содержат щелочные компоненты, нарушающие естественную среду влагалища. Этот процесс влечет за собой попадание и размножение патогенных микроорганизмов.
Если в женском организме развился инфекционно воспалительный процесс, то патологические выделения могут сопровождаться такими симптомами
- Рези и жжение при мочеиспускании, Кроме того, может чесаться область вульвы и промежности;
- Повышение температуры тела;
- Дискомфорт и тянущая боль в нижней части живота.
При некоторых заболеваниях, передающихся половым путем, влагалищные бели приобретают пенистый характер и зеленовато-желтый оттенок. Характерный зуд возникает на фоне раздражение мелких нервных окончаний, которые расположены в слизистой оболочке стенок влагалища.
Отдельное внимание необходимо уделить такому заболеванию, как кандидоз. Вторым названием этой болезни является молочница. Это патологическое состояние характеризуется грибковым поражением слизистой оболочки влагалища. Для кандидоза характерен зуд и белые творожистые выделения. Кроме таких симптомов, как белые выделения из влагалища, женщину беспокоит интенсивный зуд в области наружных половых органов. Данное явление возникает в результате интенсивного роста и размножения грибка рода Candida . Этот микроорганизм способен передаваться половым путем и при любом контакте слизистой оболочки наружных половых органов с инфицированными предметами (мыло, полотенце). Обострение кандидоза наблюдается при снижении иммунного статуса и смещении pH влагалищной среды в щелочную сторону.
Какие причины кровянистых выделений между месячными?При развитии заболеваний, передающихся половым путем, женщину начинают беспокоить такие симптомы, как покраснение и отечность слизистой оболочки наружных половых органов, зуд и жжение при мочеиспускании, а также боль при интимной близости.
Достаточно распространенным заболеванием является папилломавирусный вульвовагинит. Эта патология характеризуется формированием остроконечных бородавок в области слизистой оболочки заднего прохода и вульвы. Эти бородавки могут нести как единичный, так и множественный характер. Подобное состояние существенно ухудшает качество жизни женщины, препятствуя ведению нормальной половой жизни.
Спровоцировать данное заболевание может папилломавирус человека, передающийся как контактным, так и половым путем. Для этого заболевания характерны обильные выделения из влагалища, имеющие белый цвет и сопровождающиеся такими симптомами, как отечность и покраснение наружных половых органов, а также зудом.
Еще одним ярким представителем заболеваний, передающихся половым путем, является бактериальный вагиноз. Это явление возникает на фоне дисбаланса микрофлоры влагалища, когда наблюдается преобладание патогенных микроорганизмов над лактобактериями.
Бактериальный вагиноз, чаще всего, возникает у женщин с ослабленным иммунитетом, а также у тех, кто страдает дисбактериозом толстого кишечника и предпочитает синтетическое нижнее белье. Недостаточное употребление кисломолочных продуктов являются важным провоцирующим фактором дисбактериоза влагалища. Распознать бактериальный вагиноз можно по таким характерным признакам, как интенсивный зуд и выделения у женщин разного возраста.
Классификация выделений
Разделение влагалищных белей ведется в соответствии с местом локализации патологического процесса, послужившего причиной данного состояния. В медицинской практике выделяют такие разновидности белей:
- Маточные. Спровоцировать белые выделения у женщин из влагалища могут такие патологические образования в области матки, как миома, полипы, а также злокачественная опухоль;
- Трубные выделения. Причиной трубных выделений становится воспалительный процесс в области придатков матки. Это заболевание именуется сальпингитом. Кроме того, спровоцировать бели могут злокачественные новообразования, расположенные в маточных трубах;
- Влагалищные выделения. В данном случае речь идет о белях, сопровождающихся пощипыванием, спровоцированных травматическими повреждениями слизистой оболочки влагалища в ходе медицинских манипуляций или неправильного спринцевания.
- Шеечные выделения. При некоторых заболеваниях эндокринной системы, происходит сбой в механизме образования выделяемого цервикального канала. Способствовать этому процессу могут рубцы шейки матки, её разрыв и наличие застойных явлений.
- Вестибулярные выделения. Женщины, страдающие сахарным диабетом, могут наблюдать обильные выделения из влагалища, имеющие белый цвет и сопровождающиеся зудом в интимном месте. Это состояние обусловлено гиперпродукцией сальных желез. Еще одним банальным фактором появления болезненных выделения является несоблюдение правил личной гигиены.
Отсутствие каких-либо выделений из влагалища, также не является вариантом нормы. Этот признак указывает на развитие тех или иных заболеваний органов репродуктивной системы. Единственный момент, когда это состояние можно считать нормой, является период менопаузы. В менопаузальном возрасте, стенки влагалища истончаются и продуцируют минимальное количество жидкости. Патологическая сухость возникает при так называемом атрофическом вагините, характерном для женщин с нехваткой эстрогенов. Это состояние не представляет опасности для женского организма, однако делает его более уязвимым для возбудителей инфекционно-воспалительных заболеваний.
Диагностика
Важной задачей для медицинских специалистов и самой женщины, является установление первопричины болезненных выделений из половых путей и зуда. С диагностической целью, каждой женщине с подобными жалобами назначается перечень таких обследований:
- Гинекологический осмотр, предусматривающий бимануальное исследование женщины и осмотр в зеркалах;
- Кольпоскопия;
- Бактериологическое исследование мазков из цервикального канала и влагалища;
- Ультразвуковое исследование органов малого таза;
- Бактериологическое исследование крови;
- Анализ на содержание половых гормонов, и гормонов щитовидной железы;
- Исследование крови на сахар;
- Консультация гинеколога, эндокринолога и дерматовенеролога.
После уточнения диагноза, столь интимная проблема подвергается консервативному лечению.
Лечение
Лекарственная терапия патологических выделений и зуда из влагалища зависит от причины формирования данного состояния. Поводом для обращения за медицинской консультацией является появление обильных влагалищных выделений, имеющих слишком густую или слишком водянистую консистенцию, и обладающих неприятным запахом.
Терапия патологических выделений включает в себя использование медикаментозных средств для наружного и внутреннего применения, а также методик нетрадиционной медицины.
Медикаментозная терапия
Для лечения патологических вагинальных выделений и зуда используются медикаментозные растворы для спринцевания, таблетированные формы препаратов, а также вагинальные свечи. Подбор наименования и дозировки лекарственного средства ведется в индивидуальном порядке, с учётом диагноза и особенностей клинического случая. В зависимости от поставленного диагноза, принято выделять 3 варианта медикаментозного лечения:
- В случае грибкового поражения слизистой оболочки влагалища, женщине рекомендовано применять противогрибковые лекарственные средства, такие как Клотримазол и Нистатин. Эти лекарственные средства выпускаются в форме вагинальных свечей. В период беременности и кормления грудью, влагалищный кандидоз лечится менее токсичными препаратами. К таким медикаментам относятся вагинальные суппозитории Пимафуцин и Полижинакс;
- Если женщина склонна к частым обострениям кандидоза, ей рекомендовано пройти курс лечения таблетированными противогрибковыми средствами. К таким средствам относятся Флюкостат и Орунгал;
- Если причиной патологических белей послужили заболевания, передающиеся половым путем или другие инфекционно-воспалительные болезни органов репродуктивной системы, то женщине показан комбинированный курс лечения, включающий антибактериальные средства для внутреннего и наружного применения, бактерицидные вагинальные свечи, а также раствор для спринцевания Мирамистин;
- Если причиной выделений и зуда послужил бактериальный вагиноз, то наряду с лечебными спринцеваниями, женщине назначают курс лечения пробиотиками. Эти препараты натурального происхождения, содержит живые лактобактерии, нормализующие микрофлору не только влагалища, но и толстого кишечника.
При появлении коричневых и мажущих выделений в середине цикла, гинекологи рекомендуют обратить внимание на состояние гормонального фона. В данном случае, женщине необходима терапия гормональными препаратами, содержащими прогестерон.
Методы народной медицины
Если причиной столь неприятной проблемы послужила бактериальная, грибковая или вирусная инфекция, то помочь с ней справиться смогут методики нетрадиционной медицины. Эти рецепты станут эффективным дополнением к медикаментозному лечению.
Важно помнить, что при наличии склонности к развитию аллергических реакций, перед использованием каждого рецепта, женщине рекомендовано проконсультироваться с медицинским специалистом.
Опыт народных врачевателей, собрал наиболее эффективные способы лечения белей. Из них выделяют:
Травяной отвар для спринцевания. Эффективным противовоспалительным и антисептическим средством обладает экстракт ромашки аптечной. Отвар из цветков этого растения широко применяется в гинекологической практике. Для приготовления лечебного средства, необходимо взять 30 г сухого сырья и залить 250 мл горячей воды. Полученную смесь необходимо выдержать на водяной бане в течение 20 минут. Полученное средство необходимо процедить, и использовать в тёплом виде для спринцевания. Кратность упомянутых процедур составляет 1 раз в день. При наличии инфекционно-воспалительного очага в организме, полученный отвар можно принимать внутрь по 100 мл 2 раза в день;
Эвкалиптовые спринцевания. По аналогии с ромашкой, листья эвкалипта обладают мощным антисептическим эффектом. Для приготовления отвара рекомендовано взять 50 г высушенного сырья и залить его 450 мл горячей воды. Эту смесь необходимо варить на медленном огне в течение 5 минут. Процеженный и теплый отвар рекомендовано применять для спринцевания и омывания наружных половых органов.
venerbol.ru