Лечение суставов - артроз, артрит, остеохондроз и многое другое
Кардиомиопатия неуточненная что это
Кардиомиопатия неуточненная что это
Чтобы понять, что такое кардиомиопатия, потребуется изучить ее виды. Их немало, но мы постараемся рассмотреть все. Кардиомиопатия сердца делится на первичную и вторичную. Первая категория классифицируется по механизму развития таким образом:
- Дилатационная. Выражена в расширении самих полостей сердца. Главный признак – снижение способности сердца к сокращениям.
- Гипертрофическая. Заключается в утолщении мышечных стенок сердца. Влияет на правильность расслабления мышцы.
- Рестрикционная. Такой тип выражается повышением жесткости мышцы. Это приводит к неполному расслаблению сердца при его сокращениях.
- Аритмогенного характера. Это самое редкое явление. Вызвано крупными жировыми отложениями в мышечной ткани, что приводит в скором времени к аритмии. Такое заболевание называют болезнью Фонтана.
Для вторичной формы недуга классификация несколько иная:
- Тиреотоксическая кардиомиопатия – возникает вследствие осложнения тиреотоксикоза.
- На фоне стресса – считается скорее симптомом острой сердечной недостаточности, чем отдельным заболеванием.
- Алкогольная – выражается в виде диффузного поражения сердца из-за длительного употребления спиртных напитков.
- Диабетическая кардиомиопатия – патологические изменения вследствие нарушений обмена веществ на фоне сахарного диабета.
Вторичная кардиомиопатия у детей встречается реже, чем у взрослых.
Еще выделяются такие типы болезни:
- Врожденная кардиомиопатия. Она возникает в результате неполноценного развития миокарда, когда малыш находится в утробе матери.
- Застойная кардиомиопатия. Она называется еще расширенной формой. При этом нарушается сократительная функция сердца и патологически увеличиваются его полости.
- Гипертрофическая. Это генетически обусловленный недуг. При болезни такой природы повышается диастолическое давление, усиливается обструкция, уменьшается податливость левого желудочка.
- Неопределенная. Кардиомиопатия неуточненной природы. Если больному поставили такой диагноз, то факторы, вызвавшие заболевание, не определены.
Другие кардиомиопатии, на которые стоит обратить внимание
Различаются и другие разновидности недуга, которые стоит рассмотреть. К таким относятся следующие:
- Перипартальная кардиомиопатия. Это послеродовая форма недуга. Она относится к числу наименее распространенных болезней. При этой патологии отмечается высокая смертность среди беременных. Нередко перипартальная кардиомиопатия дает о себе знать в последнем триместре беременности.
- Идиопатическая кардиомиопатия. Представляет собой диффузную разновидность болезни миокарда. Сейчас ее природа неизвестнау, а потому она – неуточнённая. При этом уже ясно, что она имеет 4 типа наследования. Бытует мнение и о вирусной этиологии болезни.
- Эндокринная кардиомиопатия. Развивается на фоне гормональной дисфункции. При этом у человека страдает не только сердце, но и прочие внутренние органы. Различные нарушения чаще всего касаются мест большого скопления сосудов. Развивается у людей после изнурительной работы, в результате недостатка макро- и микроэлементов, витаминов, гормонального сбоя.
- Метаболическая кардиомиопатия. Возникает на фоне нарушений метаболизма. Может быть вызвана злоупотреблением спиртными напитками, авитаминозом, анемией, инфекциями. Кроме того, метаболическая кардиомиопатия проявляется из-за радиационного излучения, приема медпрепаратов.
- Кардиомиопатия смешанного генеза. Может быть дилатационной или рестриктивной. Главный симптом – отеки нижних конечностей.
Отдельного внимания заслуживает токсическая форма кардиомиопатии. Проявляется не в результате заболеваний или врожденных патологий, и из-за злоупотребления наркотическими средствами, алкоголем, тяжелыми медицинскими средствами. Может возникнуть на фоне волчанки, заболеваний гипофиза и щитовидки.
Обратите внимание! Токсическая приобретенная кардиомиопатия наблюдается в 40% случаев у пациентов, страдающих от дефектов миокарда.
Причины возникновения и симптомы заболевания
Первичные и вторичные кардиомиопатии имеют разную природу. Факторы, вызывающие заболевание, следующие:
- осложнения вирусных заболеваний;
- аномалии и мутации неизвестной природы на генном уровне;
- вредные привычки – от наркомании до курения табака;
- нейроэндокринные дисфункции;
- осложнения миокардита, фиброзов, синдрома Леффера;
- воздействие неблагоприятных факторов окружающей среды, вплоть до токсинов и радиации;
- болезни аутоиммунной этиологии.
Достаточно часто симптоматику можно и не заметить. Потому важно обратиться к врачу за консультацией. Кардиомиопатия имеет такие симптомы:
- одышка во время тренировки и физического труда;
- чувство нехватки воздуха;
- периодически появляющаяся ноющая боль в области грудной клетки;
- слабость и головокружение;
- диабетическая кардиомиопатия проявляется функциональным расстройством сна;
- токсическая сердечная кардиомиопатия приводит к отеку нижних конечностей.
Симптомы кардиомиопатии говорят не просто о самом недуге, но и о нарушениях систолической или диастолической функции.
Диагностика кардиомиопатии
Кардиомиопатии мало отличаются по симптомам от любого другого заболевания миокарда. Хотя на ЭКГ заметны нарушения, этого обследования недостаточно, чтобы поставить точный диагноз.
Для дифференциальной диагностики лечащим врачом назначаются и проводятся следующие виды обследования:
- физикальное – методы пальпации, перкуссии, аускультации;
- ЭКГ – дает главную информацию о функционировании сердца;
- ЭхоКГ – наиболее информативный метод, дающий представление об анатомических особенностях сердца и гемодинамике;
- рентгенография – помогает оценить структурные изменения.
Сердечная мышца – одна из главных в организме, поэтому точный диагноз так важен – своевременное лечение поможет избежать серьёзных осложнений и затормозить развитие функциональных изменений.
ЭлектрокардиограммаНередко кардиомиопатия становится осложнением системного заболевания, в этом случает требуется углубленное обследование и последующее устранение причины развития патологии. Понятно, что тиреотоксическая кардиомиопатия требует терапии заболеваний щитовидной железы, а диабетическая кардиомиопатия – коррекции уровня глюкозы в крови. Кардиолог и эндокринолог координируют свои диагностические и терапевтические мероприятия.
В любом случае, промедление с посещением врача может привести к тому, что у больного разовьется сердечная недостаточность и возрастет риск внезапной остановки сердца.
У ребёнка диагностика заболевания представляет особую сложность, так как сами дети часто не могут описать симптомы, а родители могут не замечать одышки или других признаков.
Настоятельно рекомендуется проводить обследование ЭКГ хотя бы раз в год. Это поможет заметить нарушения на ранней стадии и принять соответствующие меры. Строгое соблюдение рекомендаций врача поможет избежать нарастания сердечной недостаточности и других серьезных осложнений.
Кардиомиопатия: лечение медикаментами и народными методами
Терапия предполагает использование бетаадреноблокаторов. Чаще всего используется:
- анаприлин;
- обзидан;
- индерал.
При этой патологии врачи запрещают физические нагрузки, рекомендуют снизить объемы выпиваемой жидкости и употребляемой соли.
Обратите внимание! Отмечается низкая эффективность сердечных гликозидов в борьбе с данным заболеванием, потому специалисты не рекомендуют их использовать.
СимптоматикаМногих больных интересует вопрос можно ли вылечить кардиомиопатию без помощи врачей. Лечение кардиомиопатии распространенными народными средствами допускается, но только в роли дополнительного и на ранних стадиях. Лечить недуг можно следующими средствами:
- Семена льна. Они богаты органическими кислотами, благоприятно влияющими на ткани сердца. Для терапии берут 1 ложку семян и заливают 1 л кипятка. Настаивают примерно час.
- Заячья капуста. Чтобы приготовить целебную смесь, требуется 1 столовая ложка свежих листьев. Ее заливают 1 л кипятка и дают настояться 4 часа, затем процеживают.
- Сок цикория. В период развития цветков срезают бутоны, тщательно промывают, измельчают в мясорубке или блендером, предварительно обработав кипятком. После этого отжимают бутоны через марлю или ткань. Далее полученный сок кипятят в течении 2 минут. Принимают охлажденным.
Возможные осложнения и прогноз
В зависимости от типа кардиомиопатии, осложнения могут быть различного характера: от сбоев в ритме до изменений размеров сердца. Наиболее неблагоприятный прогноз при кардиомиопатии у детей, так как растущий организм сильно нагружает сердечную мышцу, тем самым приводя к многочисленным нарушениям.
Современная кардиология позволяет не только выявить и точно установить тип заболевания, но и скорректировать течение болезни. Без своевременного лечения любая, в том числе и метаболическая кардиомиопатия, может привести к следующим осложнениям:
- сердечная недостаточность;
- аритмия;
- нарушение работы клапанов сердца;
- тромбоэмболия;
- внезапная остановка сердца.
При строгом соблюдении рекомендаций можно снизить скорость развития осложнений и сохранить уровень комфорта на длительный срок. Важно помнить, что большинство больных с данным заболеванием живет не более 5 лет. В редчайших случаях при без лечения срок жизни достигает 10 лет.
В зависимости от того, какая именно обнаружена кардимиопатия, итоговый прогноз может сильно отличаться. При обследовании ребенка стоит учитывать наследственность: зафиксированы не такие уж и редкие случаи, когда кардиомиопатия проявлялась только к 30 годам.
Важно понимать, что операция – не панацея. Какого бы вида не была кардиомиопатия, после вмешательства смерть настигает одного из десяти прооперированных.
Последствия игнорирования терапииГораздо благоприятнее прогноз, если обнаружена вторичная кардиомиопатия – в этом случае причина смерти заключается в несвоевременной терапии. Так как для данного типа удается найти первопричину возникновения, то на неё можно воздействовать. Это затормозит развитие поражения сердечной мышцы, исключит дальнейшие осложнения. При назначении медикаментов в обязательном порядке должен быть задействован профильный врач.
lechiserdce.ru
Краткое описание
Кардиомиопатии — первичные невоспалительные поражения миокарда невыясненной этиологии (идиопатические), не связанные с клапанными пороками или внутрисердечными шунтами, артериальной или легочной гипертензией, ишемической болезнью сердца или системными заболеваниями (коллагенозы, амилоидоз, гемохроматоз и др. ).
Код по международной классификации болезней МКБ-10:
- I42.9 Кардиомиопатия неуточненная
Причины
Патогенез кардиомиопатии неясен. Предполагается участие генетических факторов, ферментных и эндокринных нарушений (в частности в симпатико — адреналовой системе), не исключается роль вирусной инфекции и иммунологических сдвигов. Основные формы кардиомиопатии: гипертрофическая (обструктивная и необструктивная), застойная (дилатационная) и рестриктивная (встречается редко). Гипертрофическая кардиомиопатия. Необструктивная форма характеризуется увеличением размеров сердца вследствие диффузной гипертрофии стенок левого желудочка, реже только верхушки сердца. У верхушки сердца или у мечевидного отростка выслушивается систолический шум, нередко пресистолический ритм галопа. При асимметричной гипертрофии межжелудочковой перегородки с сужением путей оттока левого желудочка (обструктивная форма) возникают симптомы мышечного субаортального стеноза: боли за грудиной, приступы головокружения со склонностью к обморочным состояниям, приступообразная ночная одышка, громкий систолический шум в третьем — четвертом межреберье у левого края грудины, не проводящийся на сонные артерии, с максимумом в середине систолы, иногда сочетающийся с систолическим шумом регургитации, обусловленным «сосочковой» митральной недостаточностью. Нередки аритмия и нарушения внутрисердечной проводимости (блокады). Прогрессирование гипертрофии может приводить к развитию сердечной недостаточности сначала левожепудочковой, затем тотальной (в этой стадии часто появляется протодиастолический ритм галопа). На ЭКГ — признаки гипертрофии левого желудочка и межжелудочковой перегородки: глубокие неуширенные зубцы Q во II, III, aVF, /4 — 6 отведениях в сочетании с высоким зубцом R. Эхокардиография наиболее надежный метод выявления гипертрофии стенок желудочков и межжелудочковой перегородки. Помогает диагностике зондирование полостей сердца и радионуклидная вентрикулография. Застойная (дилатационная) кардиомиопатия проявляется резким расширением всех камер сердца в сочетании с незначительной их гипертрофией и неуклонно прогрессирующей, рефракторной к терапии сердечной недостаточностью, развитием тромбозов и тромбоэмболии. Дифференциальная диагностика проводится в первую очередь с миокардитом и миокардиодистрофиями, т. е. с теми состояниями, которые без должных оснований иногда именуют вторичными кардиомиопатиями.
Лечение
Лечение. При гипертрофической кардиомиопатии применяют бета — адреноблокаторы (анаприлин, индерал), производят хирургическую коррекцию субаортального стеноза. При развитии сердечной недостаточности ограничивают физические нагрузки, назначают диету с уменьшенным содержанием соли и жидкости, сердечные гликозиды (недостаточно эффективны), вазодилататоры, мочегонные средства, антагонисты кальция (изоптин и др. ).
Прогноз в случае развития прогрессирующей сердечной недостаточности неблагоприятный. При выраженных формах наблюдаются случаи внезапной смерти. До развития недостаточности кровообращения трудоспособность страдает мало.
Код диагноза по МКБ-10 • I42.9
gipocrat.ru
Симптомы алкогольной кардиомиопатии
Симптоматика при данном заболевании разнообразная. Большинство алкоголиков не обращают внимание на первые проявления алкогольной кардиомиопатии. Это нарушенный сердечный ритм, головная боль и нарушение сна. Эти симптомы очень схожи с абстинентным синдромом. Далее с нарастанием интенсивности заболевания проявляются отеки и одышка при физических нагрузках. Такие признаки тяжело дифференцировать от признаков хронического алкоголизма.
При усугублении токсической кардиомиопатии проявляются такие симптомы, как:
- болевые ощущения в области сердца;
- приступы удушья, особенно по ночам;
- частое сердцебиение;
- холодные конечности;
- повышенная потливость и частое ощущение жара;
- тремор конечностей;
- красная кожа лица, при этом нос приобретает синий цвет, а сосуды расширены;
- резкое изменение массы тела;
- краснота глаз, иногда и проявляется желтизна белков;
- психоэмоциональное возбуждение (человек становится разговорчивым, возбужденным и суетливым).
Из сердечных симптомов человек может ощущать замирание сердца, переворачивание сердца, человек может чувствовать остановку сердца, а после этого — учащенное сердцебиение. Это симптоматика мерцательной аритмии и желудочковой тахикардии, что является очень тяжелыми поражениями. При этом аритмия может иметь временный характер, то есть возникает внезапно, доставляя неприятные ощущения. Данные поражения приобретают постоянные формы и сопровождают пациента всегда.
Гипертрофия и дилатация сердца сопровождается застоем крови в полостях органа, а значит и во всех внутренних органах. Развивается сердечная недостаточность. Именно поэтому проявляются отеки лица, стоп и голеней. Также на этом этапе увеличивается живот, так как происходит застой крови и паренхима печени тоже отекает.
Алкогольная кардиомиопатия провоцирует проявление психоэмоциональных симптомов, они возникают по причине энцефалопатии и застоя в венозном кругу головного мозга. Поэтому возникает бессонница, озлобленность, агрессивность, раздражительность, нарушенная координация.
При первичной диагностике будут выявлены гипертония, аритмия, тахикардия. Также на этом этапе у человека уже будут проблемы с печенью и почками. Именно из-за этого у алкоголиков так часто бывают отечности.
Следует отметить, что сердечная дисфункция приводит к нарушениям и изменениям во всем организме. Недостаточное кровообращение даже в мелких сосудах приводит к кислородному голоданию клеток всего организма, а дополнительно к этому еще происходит их отравление этанолом. Из-за этого происходит гибель клеток, в первую очередь в головном мозгу, поджелудочной железе, почках, печени. Такие нарушения приводят к смерти от алкогольной кардиомиопатии.
Формы
Выделяют 3 формы алкогольной кардиомиопатии:
- Классическая патология – это форма, при которой развивается сердечная недостаточность. Такой диагноз могут ставить, если человек несколько дней не употребляет алкоголь, а симптоматика в виде частого сердцебиения и пульса продолжает проявляться.
- Псевдоишемическая кардиопатия – это форма заболевания, при которой у больного есть боли в области сердца. Они сопровождают человека постоянно и локализуются в верхней части органа. Для данной формы характерно, что боли уходят после прекращения употребления спиртных напитков и опять начинают беспокоить при повторном употреблении алкоголя.
- Аритмическая форма. Данная кардиомиопатия проявляется ярко выраженной аритмией различных видов. Из-за развивающейся острой сердечной недостаточности понижается давление. Полное прекращение употребления алкоголя избавляет от неприятных симптомов.
Диагностика
Диагностика алкогольной кардиомиопатии должна быть комплексной. Пациента должны осмотреть наркологи-психиатры, кардиологи, терапевты. Часто врачу важно опросить родственников алкоголика, так как он сам скрывает или не замечает многих симптомов.
Что касается инструментальных исследований, то проводится:
- Эхокардиография – это УЗИ сердца. Его применяют для определения размеров миокарда и его камер, толщины стенок. Также благодаря этому можно диагностировать снижение фракции сердечного выброса.
- Электрокардиограмма (ЭКГ) проводится для диагностики конкретного типа аритмии. ЭКГ могут проводить с нагрузкой, иногда требуется исследование по Холтеру (на протяжении суток).
- Рентгенография. При этом видно, что сердце увеличено, а также просматривается венозный застой легких.
- Из лабораторных анализов проводится общее и биохимическое исследование крови. А также требуются дополнительные исследования дифференцированной диагностики. Это УЗИ печени, щитовидной железы, надпочечников.
Лечение алкогольной кардиомиопатии
Главным условием для начала лечения является отказ от алкоголя. Поэтому роль врача-нарколога очень важна. Данный специалист должен помочь алкоголику уменьшить тягу к алкоголю. Лечение длится достаточно долго, этот процесс может затянуться на несколько месяцев и даже лет. Так как восстановление миокарда происходит медленно.
Кардиологи при этом назначают прием: адреноблокаторов, сердечных гликозидов, диуретиков, витаминов, антигипертензивных препаратоа, а также антиаритмиков.
В первую очередь при проявлении данной патологии требуется нормализовать артериальное давление. Для этого назначают антигипертензивные препараты – Эналаприл, Нолипрел, Престариум. А антиаритмики позволяют нормализовать сердечный ритм – Кордон, Пропранолол, Энаприлин.
Сердечные гликозиды назначаются если есть постоянная тахиаритмия. В стационарах такие препараты вводят внутривенно для того, чтобы купировать пароксизмы аритмии. Эти препараты очень важно принимать именно в назначенных врачом дозах, так как может произойти гликозидная интоксикация, что опасно для здоровья.
Бета-адреноблокаторы применяют при ярко выраженных симптомах нарушения сердечной деятельности. Часто они в комплексе воздействуют на гипертензию.
Немаловажными средствами при алкогольной кардиомиопатии являются общеукрепляющие и витаминные препараты. Так как злоупотребление алкоголем приводит к снижению иммунитета, а данные препараты повышают защитные силы организма. А также для работы сердца нужны такие микроэлементы как магний и калий. К таким препаратам относятся: Панангин, Магнерот, Аспаркам, Мексидол. Диуретики — Лазикс, Верошпирон, Индаламид.
Еще есть группа препаратов, которые назначаются при ишемической болезни сердца с сопутствующим ожирением и нарушенным обменом холестерина. К ним относятся:
- нитраты: Пектрол, Нитроглицерин, Нитросорбит;
- статины (нормализуют уровень холестерина в крови): Розувастатин, Аторвастатин;
- антиагреганты – предотвращают тромбообразование: Аспирин, Ацекардол, Аспикор, Варфарин.
Также при любых проблемах с сердцем требуется специальная диета, которую назначает врач.
Осложнения
Алкогольная кардиомиопатия может провоцировать различные осложнения опасные для жизни пациента. К ним относятся:
- Тромбоэмболия. Тромбы образовываются в сердце из-за медленного процесса кровообращения. Далее эти тромбы отрываются и с током крови начинают циркулировать, пока не достигнут определенных размеров и не закупориваются в какой-либо из артерий. Такое состояние может спровоцировать различные заболевания (инсульт, инфаркт, острая печеночная недостаточность, некроз кишечника, тромбоз нижних конечностей), которые приводят к летальному исходу или же к инвалидизации. Именно для того, чтобы это не произошло, при комплексной терапии назначаются антиагреганты.
- Еще одним основным осложнением является тяжелая форма аритмии – это фибрилляция желудочков, которая при неоказании экстренной помощи приводит к смерти пациента. А именно при этом происходит остановка сердца.
- Хроническая сердечная недостаточность.
Прогноз
Алкогольная кардиомиопатия имеет благоприятный прогноз в случае, когда больной полностью прекращает употреблять алкоголь и обращается к врачам. Это может быть на I и II стадиях, иногда и на III. Неблагоприятный прогноз врачи дают, если человек продолжает употреблять алкоголь. Тогда наступит смерть, и при этом будет постановлено, что кардиомиопатия неуточненная.
alkogolu.net
КАРДИОМИОПАТИИмед. Кардиомиопатии (КМП) — нарушение структуры и функций миокарда желудочков (реже эндокарда и перикарда), за исключением врождённых аномалий развития, клапанных пороков сердца, поражений, обусловленных системными заболеваниями сосудов большого или малого круга кровообращения, изолированных поражений перикарда, проводящей системы и поражения коронарных артерий при отсутствии хронического снижения функций миокарда. Частота — 1 на 1000 населения.
Генетические аспекты
• Семейная агрегация первичных, идиопатических, семейных форм заболевания варьирует от 2 до 50% • Конкретные наследственные формы (см. Кардиомиопатия дилатацион-ная, Кардиомиопатия гипертрофическая, Кардиомиопатия рестриктивная, Кардиомиопатии наследственные разные).
Этиология
Формы КМП: • Первичные (наследуемые КМП при установленном генетическом дефекте) • Вторичные (например, при системных заболеваниях, инфекциях, метаболических расстройствах) • Идиопатические (как правило, наследуемые при неустановленном генетическом дефекте) • Семейные (предположительно наследуемые, генетический дефект не установлен). Патофизиологическая классификация • Дилатационная КМП может протекать как острая и хроническая, диффузная (поражены все камеры) и недиффузная (поражена одна камера или более). Специфические формы связаны с рядом этиологических факторов: • ИБС • Инфекции (острые и хронические): бактерии, спирохеты, риккет-сии, вирусы (в т.ч. ВИЧ), патогенные грибы, простейшие, гельминты • Гранулематозные заболевания: саркоидоз, гранулематозный или гигантоклеточный миокардиты, гранулематоз Вегенера • Метаболические нарушения: алиментарные (бери-бери; недостаточность селена, карнитина), болезни накопления, уремия, гипокалиемия, гипомагниемия, эндокринопатии (сахарный диабет, феохромоцитома и др.) • Медикаментозные и токсические воздействия: этанол, кокаин, циклические углеводороды, кобальт, психоактивные средства, катехоламины • Новообразования • Диффузные болезни соединительной ткани • Наследственные нервно-мышечные и неврологические заболевания • Беременность. • Гипертрофическая КМП — в этиологии на первом месте стоят наследственные формы, феохромоцитома, нейрофиб-роматоз. • Рестриктивная КМП — диффузная (необлитерирующая -инфильтрация всего миокарда аномальным продуктом, об-литерирующая — фиброзирование эндокарда и субэндокарда) и недиффузная. Наблюдают при амилоидозе, диффузном системном склерозе, гемохроматозе, эндокардиальном фиброзе, фиброэластозе, болезни Лёффлера, новообразованиях, болезни Гоше. Диета. Ограничение потребления поваренной соли и жиров, уменьшение количества жидкости; в зависимости от заболевания рекомендуют диеты № 10, 10а, 10с.
См. также Кардиомиопатия дилатационная, Кардиомиопатия гипертрофическая, Кардиомиопатия рестриктшная, Кардиомиопатии наследственные разные Сокращение. КМП — Кардиомиопатия
МКБ
• 142 Кардиомиопатия • 142.0 Дилатационная Кардиомиопатия • 142.1 Обструктивная гипертрофическая Кардиомиопатия • 142.2 Другая гипертрофическая Кардиомиопатия • 142.3 Эндомиокардиальная (эозинофильная) болезнь • 142.4 Эндокардиальный фиброэластоз • 142.5 Другая рестриктивная Кардиомиопатия • 142.6 Алкогольная Кардиомиопатия • 142.7 Кардиомиопатия, обусловленная воздействием лекарственных средств и других внешних факторов • 142.8 Другие кардиомиопатии • 142.9 Кардиомиопатия неуточнённая • 143 • Кардиомиопатия при болезнях, классифицированных в других рубриках • 143.0 • Кардиомиопатия при инфекционных и паразитарных болезнях, классифицированных в других рубриках • 143.1 • Кардиомиопатия при метаболических нарушениях • 143.2 • Кардиомиопатия при расстройствах питания • 143.8
• Кардиомиопатия при других болезнях, классифицированных в других рубриках
diseases.academic.ru
Основные осложнения
При кардиомиопатии в сердце происходят необратимые процессы, изменяющие его структуру. В первую очередь страдают кардиомиоциты — сердечные клетки. Они подвергаются дистрофическим и склеротическим изменениям, характеризующимся утолщением стенок миокарда, растягиванием желудочков и образованием межжелудочковых спаек.
Все процессы, происходящие при кардиомиопатии, нарушают приток и отток крови, что влечёт за собой множество осложнений. Это заболевание всегда затрагивает функцию желудочков и поражает миокард.
По причинам появления кардиомиопатию разделяют на первичную и вторичную. Отталкиваясь от функциональных изменений миокарда, недуг делят на такие четыре типа:
- дилатационная кардиомиопатия;
- гипертрофическая;
- рестриктивная;
- аритмогенная.
Каждый из этих видов заболевания имеет свои особенности в поражении сердечной мышцы и симптоматике. Но все они заканчиваются серьёзными осложнениями, которые часто оборачиваются инвалидностью больного или летальным исходом.
Основные причины смерти при кардиомиопатии относятся к таким осложнениям:
- сердечная недостаточность;
- инфаркт миокарда;
- тромбоэмболия;
- различные типы аритмий;
- отёчность лёгких;
- остановка сердца.
Сердечная недостаточность
Синдром проявляется нарушением насосной функции сердечной мышцы, что приводит к плохому кровоснабжению всего организма. Клиническая картина зависит от того какой из желудочков пострадал.
В случае левосторонней сердечной недостаточности происходит застойный процесс жидкости в малом круге кровообращения. Основным осложнением в этом случае является отёк лёгких.
| Признаками того, что кардиомиопатия привела к дисфункции левого желудочка, указывают такие симптомы: |
|
| При правожелудочковой сердечной недостаточности наблюдается скопление избыточной жидкости в сосудах большого круга кровообращения. Такая патология сопровождается следующей симптоматикой: |
|
Каждый тип сердечной недостаточности сопровождается хронической усталостью и быстрой утомляемостью. Лечение патологии проводится препаратами, устраняющими отёки, стабилизирующими сердечные сокращения и предотвращающими появление тромбов. Этими же лекарствами осуществляется и лечение кардиомиопатии.
Чтобы определить застойную кардиомиопатию, проявляющуюся сердечной недостаточностью, пациенту назначают такие методы диагностики:
- ЭКГ;
- рентгенограмму;
- эхокардиограмму;
- УЗИ сердца;
- МРТ;
- тестирование физическими нагрузками.
Инфаркт миокарда
Чаще всего инфаркт сердечной мышцы наблюдается при гипертрофической кардиомиопатии. Состояние представляет собой отмирание участка миокарда, образовавшееся из-за плохого кровоснабжения.
Недостаток крови при инфаркте вызывается образованием тромба (сгусток крови), который закупоривает сосуд и не даёт крови проникнуть в полость сердца и его тканей. Насколько обширным будет поражение миокарда, зависит от того сколько кровь не будет поступать в орган.
Симптоматика инфаркта имеет нарастающий характер и проявляется такими признаками:
- боли за грудиной продолжительной и интенсивной этиологии;
- сдавливание в груди;
- тошнота;
- рвота;
- трудности с дыханием;
- паническая атака;
- беспричинная тревожность;
- головокружение;
- сильное потоотделение;
- потеря сознания.
По мере прогрессирования инфаркта боль из грудины распространяется на нижнюю и верхнюю часть тела. Человек ощущает болезненность в предплечье, спине, челюсти, желудке. Кожа приобретает бледный оттенок и становится липкой. Пульс при инфаркте миокарда становится слабым и нерегулярным.
После инфаркта на тканях сердечной мышцы образуются спайки, ведущие к постинфарктному кардиосклерозу. Запущенная форма такого процесса неизбежно приведёт к смерти больного.
Тромбоэмболия
Кардиомиопатия может осложниться развитием тромбоэмболии — застойный процесс в сосудах, возникший из-за образовавшегося сгустка крови. Появление таких сгустков нарушает кровоснабжение, провоцирует отмирание тканей миокарда и способно закончится смертью больного.
Тромбоэмболия может вызвать ишемический инсульт, часто заканчивающийся летальным исходом, из-за попадания оторвавшегося тромба в область мозга. Также недуг способен спровоцировать отмирание ткани кишечника, лёгкого, почки и некроз конечностей.
Симптоматика тромбоэмболии зависит от локализации закупорки сосуда. Если тромб находится в нижних конечностях, то патология сопровождается болями и образованием гангрены. Закупорка сосудов брюшной полости проявляется острыми болями в животе, рвотой, тошнотой.
Тромб, образовавшийся в правом желудочке или предсердии, способен вызвать сердечную недостаточность и застойный процесс в большом круге кровообращения. Если такая закупорка оторвётся, то процесс эмболии лёгочной артерии будет неизбежным, что 70% случаев заканчивается смертью.
Тромбозные закупорки, образовавшиеся в левых отделах сердца, практически всегда приводят к инфаркту миокарда или головного мозга.
Аритмии
Кардиомиопатия часто осложняется аритмиями, которые диагностируются практически у 90% всех больных. Аритмией называют патологическое состояние сердечной мышцы, при котором происходят нарушения в сократительной работе органа.
Аритмия делится на два вида:
| Брадикардия | замедленное сердцебиение |
| Тахикардия | ускоренное биение |
При брадикардии сократительная система снижается до 40–60 ударов в минуту. Такая патология сопровождается кислородным голоданием организма и опасна развитием тромбоэмболии.
Тахикардия характеризуется усиленным биением сердца, которое может достигать от 90 до 240 ударов в минуту. Основным осложнением тахикардии является кровоизлияние в мозг — инсульт.
Кардиомиопатия, сопровождающаяся аритмиями, имеет следующие признаки:
- частые головокружения;
- потемнения в глазах;
- обмороки;
- частое дыхание или одышка;
- замирание сердца;
- постоянная слабость;
- хроническая усталость;
- онемение рук и ног (брадикардия);
- бледность кожи;
- боли в груди;
- бессонница;
- учащённое сердцебиение (тахикардия);
- перепады настроения;
- снижение работоспособности.
Лечение аритмий происходит с помощью антиаритмических препаратов, которые следует обязательно принимать при кардиомиопатии.
Отёк лёгких
Подобный синдром появляется вследствие застоя крови в малом круге кровообращения. Обычно скопление жидкости в лёгких наблюдается при кардиомиопатии, локализующейся в левой половине сердца.
Отёк лёгких при кардиомиопатии возникает незадолго после развития сердечной недостаточности. Если последнюю своевременно не обнаружить и не начать лечение, то недуг переходит в застойную форму, что и провоцирует отёчность лёгких.
Клинические проявления жидкости в лёгких меняют свою интенсивность по мере прогрессирования патологии. На начальных этапах развития симптомы не приносят сильного дискомфорта, чего нельзя сказать о более поздней стадии отёчности.
Признаки отёка лёгких по мере прогрессирования:
- кашель с наличием мокроты (пены или слизи);
- хрипы при дыхании;
- одышка;
- учащённое дыхание;
- трудности при вдохе и выдохе (на поздних стадиях);
- синюшность кожных покровов;
- холодный пот;
- набухание венозных артерий.
При чрезмерном скоплении жидкости больной практически не может дышать, учащаются приступы удушья, пульс становится нитевидным, наблюдается спутанность сознания. При такой запущенности недуга выживаемость пациентов значительно сокращается.
Смерть от алкогольной формы
Причиной алкогольного типа кардиомиопатии является отравление организма ацетальдегидом — ядовитое вещество, выделяющееся при переработке этанола ферментами. Этанол, имеется в любом алкогольном напитке и после каждой выпитой рюмки за считанные секунды попадает в кровь.
Развивается алкогольная форма кардиомиопатии при регулярном употреблении спиртных напитков. Первые признаки заболевания проявляются примерно по истечению 10 лет систематического употребления алкоголя.
Алкогольная кардиомиопатия проявляется такими симптомами:
- нервозность;
- возбуждение и суетливость;
- частая потливость;
- одышка;
- тахикардия;
- покраснение лицевых кожных покровов;
- повышенное артериальное давление;
- боли в области сердца;
- тремор рук (дрожание);
- инъецирование сосудов склер;
Лечение этого вида кардиомиопатии начинается в первую очередь с отказа от алкоголя. Лучше всего если перестать употреблять спиртные напитки в начале развития заболевания, так шансы на выживаемость значительно увеличиваются.
Прогноз при алкогольной кардиомиопатии весьма неутешительный. Именно этот фактор развития болезней сердца является основной проблемой смертности мужчин в возрасте до 50 лет.
Статистические данные показывают, что среди всех болезней кровообращения, на алкогольную кардиомиопатию приходится большая доля летальных исходов.
Прогноз при кардиомиопатии
Так как кардинально вылечить сердечные недуги невозможно, то прогнозы при их появлении весьма неблагоприятные, то же относится и к кардиомиопатии. Медикаментозная терапия будет лишь замедлять развитие патологических изменений, и продлевать жизнь пациенту.
Сердечная недостаточность при кардиомиопатии будет постепенно прогрессировать, появление аритмий также неизбежно.
Каким бы ни было эффективным лечение, прогнозы при кардиомиопатии неутешительны, средняя выживаемость пациентов составляет 5 –7 лет. Спасти жизнь пациенту можно лишь с помощью трансплантации сердца. Но такую процедуру проводят не всегда и не всем, так как пересадка имеет множество противопоказаний.
О том, что такое послеродовая перипартальная кардиомиопатия и какие способы лечения существуют, читайте далее.
Причины возникновения кардиомиопатии новорожденных перечислены вот в этой статье.
serdce.hvatit-bolet.ru
Что такое кардиомиопатия
Частота встречаемости сердечной кардиомиопатии — примерно 3 случая на 1000 человек, чаще она обнаруживается у взрослых, у детей и подростков — редкое явление. Согласно определению, кардиомиопатия — патология миокарда, которая сопровождается структурными и функциональными нарушениями в отсутствие изменений со стороны коронарных артерий, клапанного аппарата и не связанная с артериальной гипертензией. Все кардиомиопатии делятся на две больших группы:
- идиопатическая (первичная), причины которой остаются не ясными;
- вторичная (специфическая), этиология которой четко прослеживается.
Среди вторичных кардиомиопатий выделяют такие ее формы:
- алкогольная — спровоцирована злоупотреблением алкоголем;
- инфекционная — вирусная и бактериальная — ее причиной является воспалительная реакция в миокарде, впоследствии приводящая к нарушению его структуры (в эту группу можно отнести и тонзилогенную кардиомиопатию, которая возникает из-за существования хронического очага инфекции в миндалинах);
- антрациклиновая (лекарственная) — обусловлена лечением антибиотиками антрациклинового ряда, обладающих кардиотоксичными свойствами, либо прочими лекарственными препаратами;
- токсическая — вызваны отравлениями ядами, химическими веществами и прочими отравляющими агентами, поражающими миокард;
- аритмогенная — развивается после химического или вирусного поражения миокарда и сочетается с различными видами аритмии, в том числе с тяжелыми нарушениями ритма;
- тиреотоксическая — происходит из отравления организма избыточным содержанием гормонов щитовидной железы;
- дисгормональная — связана с гормональными сбоями в организме (к данной форме причисляется климактерическая кардиомиопатия — заболевание, возникающее во время патологического климакса);
- дисметаболическая — появляется, если имеет место серьезная метаболическая дисфункция в организме (метаболические нарушения могут сопровождать как эндокринные заболевания, так и сбой в балансе электролитов и нехватку нужных элементов в миокарде);
- постлучевая — возникает после проведения лучевой терапии на область грудной клетки и средостения, либо после воздействия ионизирующей радиации;
- нейроэндокринная — расстройства деятельности сердца, обусловленные нейроэндокринными нарушениями;
- стероидная — формируется после длительного употребления стероидов (анаболиков);
- спортивная — не является собственно кардиомиопатией, представляет собой увеличение размеров сердца у спортсменов, что входит в понятие «спортивное сердце»;
- стресс-индуцированная — кардиомиопатия Такоцубо, или синдром разбитого сердца, вызвана сильным нервным потрясением, чаще всего являющаяся обратимой;
- перипартальная — развивается у женщин последнего месяца беременности или в течение 5 месяцев после родов, характеризуется высокой смертностью;
- кардиомиопатия сложного генеза — заболевание сочетает несколько причин и предпосылок для своего развития.
Первичные кардиомиопатии — заболевания, природа которых неуточненная, патогенез неясен. Выделяют три основных типа первичных кардиомиопатий — дилатационная (застойная), гипертрофическая (субаортальный стеноз, бывает симметричной и асимметричной, обструктивной и необструктивной), рестриктивная (эндомиокардиальный стеноз, бывает облитерирующим и диффузным). Изменения мышцы сердца при данных болезнях происходит по разному типу, но все-таки общих черт в них много: дистрофическая и склеротическая картина в кардиомиоцитах (клетках миокарда), которая рано или поздно приводит к развитию симптоматики сердечной недостаточности и к прочим осложнениям. Особенно страдают при кардиомиопатии функции желудочков, но болезнь отражается на работе всего сердца.
Дилатационная кардиомиопатия сопровождается признаками расширения полостей сердца, гипертрофией миокарда, снижением его сократительной способности. Симптомы могут появиться в молодом возрасте — до 35 лет. Гемодинамика при данном заболевании обусловлена падением насосной функции сердечной мышцы, в результате чего повышается давление в левых и правых полостях сердца. Патологическая анатомия при дилатационной кардиомиопатии отражает гипертрофию левого желудочка, резкое растяжение полостей сердца.
Гипертрофическая кардиомиопатия — это локальное или диффузное утолщение миокарда, уменьшение камер желудочков. Является наследственным заболеванием, проявляется, по большей части, у мужчин. Изредка симптоматика появляется у новорожденных, но по большей части прогрессирование болезни начинается в подростковом или более позднем возрасте. При асимметричной кардиомиопатии утолщается межжелудочковая перегородка, при симметричной равномерно гипертрофируются стенки желудочка. Обструктивная кардиомиопатия нарушает отток крови из левого желудочка, при необструктивной стеноза путей оттока нет.
Рестриктивная кардиомиопатия является наиболее неблагоприятным типом заболевания, встречается редко и включает фиброзирование миокарда, неправильно организованную диастолическую функцию, нарушение сердечной гемодинамики вкупе с сохранением сократительной способности сердечной мышцы и отсутствием слишком сильной гипертрофии.
Инфильтрация, некроз и фиброз при рестриктивной кардиомиопатии происходит в три стадии:
- Первая (некротическая). Наблюдается инфильтрация миокарда эозинофилами, возникает коронарит и миокардит.
- Вторая (тромботическая). Происходит гипертрофия эндокарда, у стенок сердечных полостей формируются фибринозные наслоения, появляются тромбы.
- Третья (фибротическая). Фиброз миокарда прогрессирует, развивается неспецифический облитерирующий эндартериит венечных артерий.
Классификация любой формы кардиомиопатии по типу течения следующая:
- доброкачественное;
- прогрессирующее;
- доброкачественное с присоединением мерцательной аритмии;
- внезапная смерть.
По клинике болезнь может быть малосимптомной, инфарктоподобной, вегетососудистой, псевдоклапанной, молниеносной, декомпенсированной, аритмической и т.д.
Причины заболевания
Как уже было отмечено, вторичные кардиомиопатии являются следствием или осложнением других патологий, которые и приводят к поражению сердечной мышцы. Причин таких заболеваний множество, и перечислить каждое из них довольно сложно. Среди специфических кардиомиопатий поиск причины, как правило, не представляет трудностей. Напротив, первичные кардиомиопатии часто имеют невыясненную этиологию, смешанный генез или вообще развиваются без видимых причин у совершенно здорового человека. Предположительно, провоцировать такой тип болезни могут следующие факторы:
- отягощенная наследственность (врожденные генетические дефекты белков, кодирующих кардиомиоциты, а также мутации генов при закладке нового организма);
- перенесенные ранее вирусные инфекции (вирус гепатита С, В, вирус Коксаки, цитомегаловирус и т.д.), которые производят запуск аутоиммунной реакции в организме и приводят к поражению миокарда;
- имеющиеся иммунные болезни, провоцирующие гибель клеток-миоцитов сердечной мышцы.
Что касается вторичных кардиомиопатий, их могут вызывать разные болезни и внешние воздействия:
- гипертония, ИБС и некоторые неишемические патологии сердца и коронарных сосудов;
- прямое поражение миокарда вирусами или бактериями;
- гормональные сбои и эндокринные патологии, сахарный диабет, акромегалия;
- дисбаланс электролитов — калия, кальция, натрия, хлора, магния, фосфора;
- системные болезни соединительной ткани — волчанка, васкулиты, дерматомиозит, ревматоидный артрит и т.д.;
- амилоидоз;
- отравления и интоксикации алкоголем, тяжелыми металлами, ядами, лекарственными препаратами;
- нейромышечные патологии — миодистрофии, миотонические дистрофии, атаксии;
- болезни накопления — гемохроматоз, накоплении гликогена, болезнь Фабри, синдром Рефсума;
- склеродермия;
- опухоли сердца;
- радиационное поражение сердца.
Намного увеличивают риск развития вторичной кардиомиопатии такие факторы, как курение и алкоголизм, повышенный холестерин в крови, ожирение тяжелой степени, диабет, высокое давление крови, пожилой возраст, стрессы, патологии почек.
Симптомы проявления
Специфических признаков данных патологий не существует, практически все они напоминают симптомы других сердечных заболеваний. Почти все составляющие клинической картины обусловлены сердечной (желудочковой) недостаточностью, которая охватывает одну или обе части сердца. Случается и так, что молодой человек, не подозревая о существующей у него патологии и считающий себя полностью здоровым, вдруг внезапно умирает, что чаще случается среди спортсменов.
Некоторые симптомы должны в обязательном порядке навести пациента на мысль о необходимости посещения кардиолога. У детей болезнь проявляет себя аналогично, но все признаки могут нарастать с более высокой скоростью, чем у взрослых. К ним относятся:
- Нарушения дыхания, в особенности одышка, которая может доходить до приступов удушья. Одышка чаще всего появляется после физической нагрузки, при стрессе, а при прогрессировании болезни на фоне застойных процессов в малом кругу кровообращения одышка обнаруживается даже в покое.
- Кашель, который тоже обусловлен поражением левой части сердца. Чем сильнее снизилась фракция выброса левого желудочка, тем более частыми становятся приступы влажного кашля и хрипов в груди. При отеке легких из дыхательных путей у больного во время кашля появляется пенистая мокрота.
- Нарушения ритмов сердца и усиление сердцебиения. Часто данный симптом сопутствует гипертрофической кардиомиопатии. Больной может испытывать чувство сильного и громкого биения сердца в груди, а также пульсирования крови в шее или вверху живота.
- Бледность кожи. Этот признак тоже связан с падением фракции выброса, так как к тканям поступает меньше крови. Бледность нередко сопровождается посинением ногтевых пластин, кончиков пальцев, а также излишней холодностью конечностей.
- Отечность. Как правило, она заметна на нижних конечностях и более присуща поражению правых отделов сердца. Отеки можно обнаружить по вечерам, а после ночного отдыха они проходят. На запущенной стадии застойной сердечной недостаточности отеки могут быть практически постоянными.
- Боль в груди, в области сердца. Поскольку при кардиомиопатии запущенной стадии развивается кислородное голодание тканей миокарда, возникают явления ишемии, которая и проявляет себя болями в груди. Как правило, боли идентичны таковым при стенокардическом приступе.
- Головокружение и прочие церебральные симптомы. Они обусловлены гипоксией тканей головного мозга, связанной со снижением выброса крови. По той же причине у человека может падать артериальное давление, он способен внезапно терять сознание, постоянно испытывает слабость, у него нарушена работоспособность.
- Увеличение органов брюшины — печени и селезенки. К данному явлению также приводит застойная сердечная недостаточность. У больного появляются неприятные ощущения в области печени, так как кровь скапливается в полых венах, что приводит к отеку и застою в брюшине.
Практически у всех больных с дилатационной кардиомиопатией развивается сердечная недостаточность, которая усугубляется мерцательной аритмией. Летальный исход может наступить уже в течение 5 лет, что практически неотвратимо у 70% пациентов без проведения регулярных курсов лечения. Гипертрофическая кардиомиопатия имеет более благоприятный прогноз и может нередко успешно корректироваться при помощи операции. Наиболее серьезный прогноз и тяжелые осложнения наблюдаются при рестриктивной кардиомиопатии — артериальные и легочные тромбоэмболии, смертельные аритмии, велик риск раннего возникновения синдрома внезапной смерти.
Проведение диагностики
Постановка диагноза может представлять собой затруднения, если больной обращается за помощью в районную поликлинику, проходит дистанционное обследование и не имеет возможности посетить специализированный кардиоцентр. Чтобы диагностика была верной, а также для дифференцирования видов кардиомиопатии необходим целый комплекс обследований под руководством опытного кардиолога. Методы диагностики и их возможные результаты таковы:
- Физикальное обследование — пальпация, перкуссия, аускультация сердца, внешний осмотр тела. Обнаруживаются патологическая пульсация в животе и на шее, отеки ног, побледнение и посинение кожи, влажные хрипы в легких, ослабление сердечных тонов, смещение границ сердца и т.д.
- ЭКГ. Имеются признаки гипертрофии миокарда, различные нарушения ритмов сердца, проводимости, изменения желудочковых комплексов. Из аритмий чаще всего выявляются желудочковая тахикардия, фибрилляция предсердий. Если ЭКГ не дает нужной информации, проводится холтеровское мониторирование, во время которого у 85% людей с кардиомиопатиями выявляются те или иные виды аритмии.
- УЗИ сердца с допплерографией. Отмечаются утолщение межжелудочковой перегородки, изменение движения клапанов, снижение полости левого желудочка. Кроме точных размеров сердца и его камер данная методика позволяет выявить нарушения гемодинамики, систолическую и диастолическую дисфункцию. Вместо УЗИ-исследования целесообразно проводить МРТ или КТ сердца, которые дают более полную картину заболевания.
- Рентгенография грудной клетки. Обнаруживается дилатация, гипертрофия сердечной мышцы, увеличение общих размеров сердца, обретение им формы шара, застой в легких.
- Общий, биохимический анализы крови, общий анализ мочи, анализы крови на гормоны. Эти методики необходимы для дифференцирования причин вторичной кардиомиопатии, например, для обнаружения дисбаланса электролитов.
- Вентрикулография, коронарография. Методики являются инвазивными, но с их помощью можно уточнить диагноз и лучше рассмотреть строение сердца. Если выполняется зондирование полостей сердца, это позволяет произвести забор биоптата для морфометрии.
Методы лечения
Медикаментозное лечение
Все мероприятия при первичных кардиомиопатиях направлены на недопущение прогрессирования сердечной недостаточности, а также на профилактику прочих несовместимых с жизнью осложнений. Необходима плановая госпитализация больного с периодичностью, обозначенной врачом, для проведения необходимого лечения в стационаре. Согласно национальным рекомендациям, при стабильном течении показано амбулаторное лечение и регулярное наблюдение с обследованиями 1-2 раза в год. Экстренно госпитализируют человека в отделение кардиологии при некупируемом приступе тахикардии, экстрасистолии, мерцании и трепетании предсердий, при прочих тяжелых осложнениях.
Препараты, которыми нужно лечить кардиомиопатию, следующие:
- диуретики для снижения венозного и легочного застоя;
- сердечные гликозиды и бета-блокаторы при падении насосной функции сердца и сократимости миокарда;
- противоаритмические препараты, блокаторы кальциевых каналов для коррекции ритмов сердца;
- антикоагулянты, антиагреганты для недопущения тромбоза и тромбоэмболии;
- ингибиторы АПФ для снижения давления;
- антиоксиданты (бета-альфа-блокаторы и другие препараты) и витамины для улучшения метаболизма в миокарде.
При вторичных кардиомиопатиях следует исключать влияние факторов риска — нормализовать гормональный фон, учитывать противопоказания к лекарствам, не допускать злоупотребления алкоголем и т.д. В некоторых случаях потребуется прием глюкокортикостероидов, цитостатиков, антибиотиков, противовирусных средств.
Народная терапия
Народные средства при кардиомиопатии несут симптоматическое действие, поэтому могут послужить больному для нормализации его состояния. При одобрении лечащим врачом можно применять такие рецепты:
- Смешать по столовой ложке ягод калины, ягод боярышника и цветков календулы. Заварить 400 мл кипятка данную смесь, поместить в термос. Оставить на ночь. На следующий день принимать по 150 мл настоя трижды в день курсом в месяц.
- Залить 30 г пустырника 500 мл кипятка, настоять час, затем отфильтровать. Пить по 50 мл четырежды в день не менее 21 дня.
- Смешать рубленый чеснок и мед 1:1. Оставить на неделю в холодильнике, периодически перемешивая. Потом начать лечение путем приема средства по столовой ложке раз в день по утрам до завтрака. Курс 1 месяц.
- Ложку семени льна залить литром кипятка, оставить на час на водяной бане. Пить средство по стакану, пока оно не закончится за день. Повторять терапию месяц.
Прочие рекомендации
Так как при кардиомиопатии имеется связь с серьезными аритмиями, больному в отдельных случаях может быть рекомендована имплантация кардиостимулятора, который станет поддерживать нужный ритм сердца. При наличии приступов фибрилляции предсердий, либо остановок сердца в семейном анамнезе следует вшивать дефибриллятор. В тяжелых случаях кардиомиопатии применяются такие оперативные вмешательства, как септальная миотомия, протезирование митрального клапана, трансплантация сердца. К сожалению, даже после пересадки сердца есть риск повторного развития заболевания, если оно является первичным. Известны также довольно успешные случаи лечения кардиомиопатии стволовыми клетками, но пока терапия не получила широкого распространения.
Рекомендации по питанию для больного следующие: диета должна включать как можно больше растительной пищи, ограничивать количество жира и соли. Многим больных следует питаться согласно советам диетолога, чтобы привести в норму свой вес. Также нужно исключать вредные привычки, патогенное влияние внешних факторов, практиковать умеренные или минимальные физические нагрузки.
Чего нельзя делать
Выраженные физические нагрузки, курение, злоупотребление алкоголем при любом типе кардиомиопатии строго воспрещены. Женщинам при кардиомиопатии следует воздерживаться от беременности, так как это состояние грозит высоким риском смерти матери.
Профилактика патологии
Мер профилактики первичных видов кардиомиопатии не разработано. Вторичные формы можно предотвратить при помощи эффективной профилактики сердечных патологий, нарушений обмена веществ, при отказе от алкоголя и курения, при недопущении перегрузок и стрессов, а также при исключении влияния на организм прочих факторов риска.
atlasven.ru
net-alko.site
Кардиомиопатия неуточненная что это
Алкогольная кардиомиопатия – это патология миокарда, которую вызывает токсическое воздействие этанола при злоупотреблении алкогольными напитками. Статистика весьма негативна, так как у 12—22% алкоголиков причиной смерти является именно это заболевание. Что такое алкогольное поражение сердца? Для этой патологии характерно увеличение всех камер миокарда, и при этом они истончаются и тонус мышцы утрачивается. Конечно, данное состояние приводит к дисфункции всего органа.
Отмечается, что больше алкогольная кардиомиопатия поражает мужчин, злоупотребляющих алкоголем от 10 и больше лет. Такими людьми являются те, которые принимают ежедневно около 100 мл чистого этанола. Смерть от кардиомиопатии наступает очень часто, так как она провоцирует массовое поражение организма. к уже было сказано выше, алкогольная кардиопатия развивается от регулярного токсического поражения сердечной мышцы. Для развития данного заболевания должны присутствовать провоцирующие факторы, к которым относятся нарушение в работе сердечно-сосудистой системы в анамнезе, некачественный алкоголь, недостаточно витаминов и микроэлементов в организме, а именно кальция и калия. Еще к таким факторам относится гипертония и/или сахарный диабет в анамнезе, также если есть ишемическая болезнь сердца и генетическая предрасположенность к сердечным заболеваниям.
Ишемическая кардиомиопатия (ИКМП) возникает при хронически недостаточном кровообращении в организме.
Симптомы алкогольной кардиомиопатии
Симптоматика при данном заболевании разнообразная. Большинство алкоголиков не обращают внимание на первые проявления алкогольной кардиомиопатии. Это нарушенный сердечный ритм, головная боль и нарушение сна. Эти симптомы очень схожи с абстинентным синдромом. Далее с нарастанием интенсивности заболевания проявляются отеки и одышка при физических нагрузках. Такие признаки тяжело дифференцировать от признаков хронического алкоголизма.
При усугублении токсической кардиомиопатии проявляются такие симптомы, как:
- болевые ощущения в области сердца;
- приступы удушья, особенно по ночам;
- частое сердцебиение;
- холодные конечности;
- повышенная потливость и частое ощущение жара;
- тремор конечностей;
- красная кожа лица, при этом нос приобретает синий цвет, а сосуды расширены;
- резкое изменение массы тела;
- краснота глаз, иногда и проявляется желтизна белков;
- психоэмоциональное возбуждение (человек становится разговорчивым, возбужденным и суетливым).
Из сердечных симптомов человек может ощущать замирание сердца, переворачивание сердца, человек может чувствовать остановку сердца, а после этого — учащенное сердцебиение. Это симптоматика мерцательной аритмии и желудочковой тахикардии, что является очень тяжелыми поражениями. При этом аритмия может иметь временный характер, то есть возникает внезапно, доставляя неприятные ощущения. Данные поражения приобретают постоянные формы и сопровождают пациента всегда.
Гипертрофия и дилатация сердца сопровождается застоем крови в полостях органа, а значит и во всех внутренних органах. Развивается сердечная недостаточность. Именно поэтому проявляются отеки лица, стоп и голеней. Также на этом этапе увеличивается живот, так как происходит застой крови и паренхима печени тоже отекает.
Алкогольная кардиомиопатия провоцирует проявление психоэмоциональных симптомов, они возникают по причине энцефалопатии и застоя в венозном кругу головного мозга. Поэтому возникает бессонница, озлобленность, агрессивность, раздражительность, нарушенная координация.
При первичной диагностике будут выявлены гипертония, аритмия, тахикардия. Также на этом этапе у человека уже будут проблемы с печенью и почками. Именно из-за этого у алкоголиков так часто бывают отечности.
Следует отметить, что сердечная дисфункция приводит к нарушениям и изменениям во всем организме. Недостаточное кровообращение даже в мелких сосудах приводит к кислородному голоданию клеток всего организма, а дополнительно к этому еще происходит их отравление этанолом. Из-за этого происходит гибель клеток, в первую очередь в головном мозгу, поджелудочной железе, почках, печени. Такие нарушения приводят к смерти от алкогольной кардиомиопатии.
Формы
Выделяют 3 формы алкогольной кардиомиопатии:
- Классическая патология – это форма, при которой развивается сердечная недостаточность. Такой диагноз могут ставить, если человек несколько дней не употребляет алкоголь, а симптоматика в виде частого сердцебиения и пульса продолжает проявляться.
- Псевдоишемическая кардиопатия – это форма заболевания, при которой у больного есть боли в области сердца. Они сопровождают человека постоянно и локализуются в верхней части органа. Для данной формы характерно, что боли уходят после прекращения употребления спиртных напитков и опять начинают беспокоить при повторном употреблении алкоголя.
- Аритмическая форма. Данная кардиомиопатия проявляется ярко выраженной аритмией различных видов. Из-за развивающейся острой сердечной недостаточности понижается давление. Полное прекращение употребления алкоголя избавляет от неприятных симптомов.
Диагностика
Диагностика алкогольной кардиомиопатии должна быть комплексной. Пациента должны осмотреть наркологи-психиатры, кардиологи, терапевты. Часто врачу важно опросить родственников алкоголика, так как он сам скрывает или не замечает многих симптомов.
Что касается инструментальных исследований, то проводится:
- Эхокардиография – это УЗИ сердца. Его применяют для определения размеров миокарда и его камер, толщины стенок. Также благодаря этому можно диагностировать снижение фракции сердечного выброса.
- Электрокардиограмма (ЭКГ) проводится для диагностики конкретного типа аритмии. ЭКГ могут проводить с нагрузкой, иногда требуется исследование по Холтеру (на протяжении суток).
- Рентгенография. При этом видно, что сердце увеличено, а также просматривается венозный застой легких.
- Из лабораторных анализов проводится общее и биохимическое исследование крови. А также требуются дополнительные исследования дифференцированной диагностики. Это УЗИ печени, щитовидной железы, надпочечников.
Лечение алкогольной кардиомиопатии
Главным условием для начала лечения является отказ от алкоголя. Поэтому роль врача-нарколога очень важна. Данный специалист должен помочь алкоголику уменьшить тягу к алкоголю. Лечение длится достаточно долго, этот процесс может затянуться на несколько месяцев и даже лет. Так как восстановление миокарда происходит медленно.
Кардиологи при этом назначают прием: адреноблокаторов, сердечных гликозидов, диуретиков, витаминов, антигипертензивных препаратоа, а также антиаритмиков.
В первую очередь при проявлении данной патологии требуется нормализовать артериальное давление. Для этого назначают антигипертензивные препараты – Эналаприл, Нолипрел, Престариум. А антиаритмики позволяют нормализовать сердечный ритм – Кордон, Пропранолол, Энаприлин.
Сердечные гликозиды назначаются если есть постоянная тахиаритмия. В стационарах такие препараты вводят внутривенно для того, чтобы купировать пароксизмы аритмии. Эти препараты очень важно принимать именно в назначенных врачом дозах, так как может произойти гликозидная интоксикация, что опасно для здоровья.
Бета-адреноблокаторы применяют при ярко выраженных симптомах нарушения сердечной деятельности. Часто они в комплексе воздействуют на гипертензию.
Немаловажными средствами при алкогольной кардиомиопатии являются общеукрепляющие и витаминные препараты. Так как злоупотребление алкоголем приводит к снижению иммунитета, а данные препараты повышают защитные силы организма. А также для работы сердца нужны такие микроэлементы как магний и калий. К таким препаратам относятся: Панангин, Магнерот, Аспаркам, Мексидол. Диуретики — Лазикс, Верошпирон, Индаламид.
Еще есть группа препаратов, которые назначаются при ишемической болезни сердца с сопутствующим ожирением и нарушенным обменом холестерина. К ним относятся:
- нитраты: Пектрол, Нитроглицерин, Нитросорбит;
- статины (нормализуют уровень холестерина в крови): Розувастатин, Аторвастатин;
- антиагреганты – предотвращают тромбообразование: Аспирин, Ацекардол, Аспикор, Варфарин.
Также при любых проблемах с сердцем требуется специальная диета, которую назначает врач.
Осложнения
Алкогольная кардиомиопатия может провоцировать различные осложнения опасные для жизни пациента. К ним относятся:
- Тромбоэмболия. Тромбы образовываются в сердце из-за медленного процесса кровообращения. Далее эти тромбы отрываются и с током крови начинают циркулировать, пока не достигнут определенных размеров и не закупориваются в какой-либо из артерий. Такое состояние может спровоцировать различные заболевания (инсульт, инфаркт, острая печеночная недостаточность, некроз кишечника, тромбоз нижних конечностей), которые приводят к летальному исходу или же к инвалидизации. Именно для того, чтобы это не произошло, при комплексной терапии назначаются антиагреганты.
- Еще одним основным осложнением является тяжелая форма аритмии – это фибрилляция желудочков, которая при неоказании экстренной помощи приводит к смерти пациента. А именно при этом происходит остановка сердца.
- Хроническая сердечная недостаточность.
Прогноз
Алкогольная кардиомиопатия имеет благоприятный прогноз в случае, когда больной полностью прекращает употреблять алкоголь и обращается к врачам. Это может быть на I и II стадиях, иногда и на III. Неблагоприятный прогноз врачи дают, если человек продолжает употреблять алкоголь. Тогда наступит смерть, и при этом будет постановлено, что кардиомиопатия неуточненная.
alkogolu.net
Кардиомиопатия — что это такое и ее классификация
Следует отметить, что диагноз Кардиомиопатия (код по МКБ 10 — I42) выставляется в большинстве случаев методом исключения. Если в процессе обследования не выявлены врожденные аномалии сердца, клапанные пороки, заболевания, возникшие как следствие поражений сосудов сердца, ишемической болезни, пери- или миокардита, а изменения сердечной мышцы определенного характера все же присутствуют, то выставляется этот диагноз.
В настоящий момент для удобства врачей и в связи с наличием множества причин, приводящих к возникновению данной патологии, в практике используется не одна классификация Кардиомиопатии.
Повсеместно пользуются следующей. Она основана на характере изменений сердечной мышцы, то есть миокарда. Кардиомиопатия может быть:
- гипертрофической;
- дилатационной;
- рестриктивной;
- специфической;
- не классифицируемой.
Каждая из перечисленных форм имеет свои клинико-морфологические признаки, а, главное, специфические изменения, выявляющиеся с помощью различных инструментальных методов диагностики: ЭКГ, УЗИ сердца и т. д.
Также по природе своего развития это заболевание может быть:
Причины развития
Наверное, перечислить все причины, способствующие возникновению этой патологии невозможно, или придется делать это очень долго, в связи с тем, что вторичная кардиопатия является достаточно частым осложнением многих заболеваний эндокринной, иммунной и даже нервной систем.
Если же говорить о причинах первичной, то наиболее частыми будут следующие:
- генетическая предрасположенность. Клетки сердца — Кардиомиоциты, — состоят, в том числе, и из белков. Генетически обусловленный дефект любого из них будет приводить к нарушению нормальной работы сердца. Подозрения на эту причину развития заболевания будут возникать, если все другие не подтверждены в процессе диагностики;
- вирусные агенты. Сейчас считают, что развитию могут способствовать вирусы гепатита С, Коксаки, цитомегаловирус и прочие. Все они воздействуют на ДНК клеток миокарда, тем самым нарушая их работу. Возможно, после попадания в организм этих вирусов развивается аутоиммунный процесс, и приводящий к возникновению Кардиомиопатии. При этом совсем необязательно наличие у самого человека развернутой клинической картины вирусного заболевания;
- аутоиммунные реакции. Выставить такую причину достаточно сложно. Чаще всего ее предполагают методом исключения;
- Кардиомиопатия в виде идиопатического фиброза миокарда. В тех случаях, когда замещению мышечных волокон соединительной тканью не предшествовали различные заболевания сердечно-сосудистой системы, и будут говорить, что имеет место идиопатическая Кардиомиопатия или фиброз.
Вторичная Кардиомиопатия также будет являться следствием различных патологий. Наиболее часто встречаются следующие причины:
- инфекционные;
- ишемическая болезнь и прочие заболевания сердечно-сосудистой системы, например, артериальная гипертензия;
- электролитные нарушения;
- болезни эндокринной системы и нарушения обмена веществ;
- болезни накопления;
- отравления;
- амилоидоз внутренних органов;
- ревматологическая патология;
- послеродовая Кардиомиопатия или возникшая во время беременности.
Каждая из перечисленных причин заслуживает более детального рассмотрения.
Кардиомиопатия как следствие миокардита
В ходе многочисленных статистических исследований и наблюдений была выявлена причинно-следственная связь между развитием этой патологии и перенесенной в недавнем прошлом инфекцией. Точнее, сначала в большинстве случаев возникал миокардит, а после или параллельно с ним Кардиомиопатия. Эти два заболевания могли осложнить течение вирусных, грибковых, бактериальных или даже паразитарных инфекций. Многие возбудители имеют так называемую тропность, то есть избирательную активность, к клеткам сердечной мышцы, поэтому при заболевании такими инфекциями риск развития сердечной патологии возрастает.
Если говорить о механизме развития патологии в этом случае, то происходит следующее: микробные агенты, попадая в миокард, вызывают воспалительную реакцию с возможной гибелью Кардиомиоцита. Однако погибшая клетка в миокарде находиться не может, поэтому она замещается соединительной тканью. Когда количество таких очагов будет велико и возникнет кардиосклероз, приводящий к дилатационной Кардиомиопатии.
Заболевания сердца и его сосудов, приводящие к Кардиомиопатии
Механизм развития чем-то похож на первый. Однако здесь замещение соединительной тканью здорового миокарда происходит по причине нарушения его кровоснабжения. Чаще всего это является следствием атеросклероза и сужения сосудов, происходящее после закупорки их просвета жировыми холестериновыми бляшками.
Чем обширнее площадь поражения, как, например, при крупноочаговых инфарктах, тем больше риск развития осложнений, так как на месте отмерших (некротизированных) клеток возникнет огромный соединительнотканный рубец.
ИБС (ишемическая болезнь сердца) и сердечная недостаточность, как причина дилятационной Кардиомиопатии, является предметом споров кардиологов. Многие считают, что не следует объединять эти диагнозы, однако, в ряде стран это все равно делается и считается правомочным.
Также нередкой причиной будет и артериальная гипертензия или гипертоническая болезнь (хотя согласно современным требованиям этот термин использовать не рекомендуется), совместно с развившейся сердечной недостаточностью или прочими осложнениями, а также без них. Как следствие этой патологии чаще развивается гипертрофическая Кардиомиопатия. Различные нарушения ритма приводят к изменению нормальной структуры сердечной мышцы, и тогда возникает аритмогенная Кардиомиопатия.
При субаортальном стенозе, когда утолщенная (гипертрофированная) мышца межжелудочковой перегородки и левого желудочка будет препятствовать кровотоку, возникнет обструктивная Кардиомиопатия.
Болезни накопления
Название в этом случае говорит само за себя. Если накопление будет происходит в том числе и в сердечной мышце, то со временем это приведет к нарушению ее функции и возникновению Кардиомиопатии. Наиболее частыми болезнями накопления, вызывающие подобные проявления, будут:
- болезнь Фабри;
- болезни с накоплением гликогена;
- гемохроматоз, характеризующийся отложением в тканях железа;
- синдром Рефсуса с накоплением фитановой кислоты.
В ряде случаев проявления вышеописанных заболеваний начинаются в раннем возрасте, поэтому и будут являться причиной развития Кардиомиопатии у детей.
Эндокринные патологии
Сложно представить более обширную группу заболеваний, чем эндокринные. Наверное, это обусловлено тем, что в регулировке деятельности практически всех органов и систем задействованы гормоны. Поэтому и эндокринные Кардиомиопатии будут нередки.
Конечно, незначительное изменение гормонального фона не приведет к серьезным нарушениям, но длительно существующая гормональная патология, естественно, будет влиять на сердечную мышцу. Достаточно часто встречается климактерическая Кардиомиопатия, возникающая у женщин в период менопаузы.
Также развитие этой патологии будут вызывать сбои в работе щитовидной железы, надпочечников. При сахарном диабете она будет носить название автономная или диабетическая Кардиомиопатия, и развиваться вследствие поражения мелких сосудов при плохо откорректированных цифрах сахара крови.
Также сахарный диабет, лечение которого вполне доступно и проводится повсеместно, может привести к тому, что у детей, рожденных от мам с этим заболеванием, разовьется диабетическая Кардиомиопатия у новорожденных.
Нарушение водно-электролитного баланса
Для работы сердечной мышцы очень важны практически все электролиты, так сердечное сокращение представляет собой очень сложный биофизический процесс. Однако наиболее часто дисбаланс следующих элементов будет способствовать нарушению нормальной сократимости: калия, магния, фосфатов, натрия, кальция и пр.
Следует сказать, что на современном уровне развития медицины подобные нарушения причиной возникновения Кардиомиопатии будут являться редко, так как первые признаки дисбаланса электролитов всегда купируются в экстренном порядке. Однако раньше, когда многие инфекционные заболевания протекали в виде хронических изнуряющих инфекций, с неоднократно повторявшимися рвотой и поносом, поражения сердца не были столь редки.
Ревматологическая патология или болезни соединительной ткани
Симптомы Кардиомиопатии наиболее часто наблюдаются при ревматоидном артрите, склеродермии, СКВ (системной красной волчанке), дерматомиозите.
Механизм возникновения патологии будет связан с развитием ряда сложных аутоиммунных процессов, приводящих к поражению миокарда и развитию в нем соединительной ткани. Чем интенсивнее протекает основное заболевание и выше степень его активности, тем быстрее проявят себя признаки поражения миокардиоцитов.
Заболевания нервной системы
Влияние нервной системы на сердце сложно недооценивать. В данном случае механизм развития Кардиомиопатии может быть двояким. Первый заключается в возникновении этой патологии на фоне заболеваний нервной системы: миодистрофии Дюшенна, Беккера, атаки Фридрейха.
Второй механизм приведет к возникновению такой патологии, как нейроэндокринная Кардиомиопатия. Дело будет заключаться во влиянии гормонов стресса (адреналин) на сердечную мышцу. Они заставляют ее работать в ускоренном режиме, следовательно, убыстряя метаболизм. Если напряжение затянется, то организм истощит все свои резервы и возникнет стрессовая кардиомиопатия, более частым названием которой является Кардиомиопатия Такацубо.
Отравления
Кратковременное или длительное воздействие определенных веществ может приводить к тому, что возникнет токсическая Кардиомиопатия. Наиболее часто ее диагностируют у алкоголиков, наркоманов, людей, получивших отравление солями тяжелых металлов или мышьяком. Как причина смерти такая Кардиомиопатия встречается у алкоголиков, так как на определенном этапе изменения в сердечной мышцы, произошедшие на фоне воздействия этанола, становятся необратимыми.
Прочие причины
Существует множество причин и факторов, вызывающих изменения в сердечной мышце. В ряде случаев их воздействие приведет к тому, что человеку будут выставлены следующие диагнозы:
- метаболическая Кардиомиопатия. Естественно, что она развивается на фоне нарушения нормального метаболизма определенных веществ. Как пример, ее вызывает врожденное нарушение обмена жирных кислот, выявляемое еще в раннем возрасте у детей. Понятно, что многие патологии метаболизма будут относиться к эндокринологическим заболеваниям, однако, полностью отнести их в эту группу невозможно, поэтому все метаболические Кардиомиопатии выделены отдельной группой;
- антрациклиновая Кардиомиопатия. Возникает у онкобольных в процессе лечения их препаратом доксорубицином, а также его производными. Проявления побочного эффекта лечения дозозависимы;
- функциональная Кардиомиопатия. Достаточно часто выставляется детям или подросткам и протекает очень благоприятно. Указывает на то, что сердце временно не справляется со своими функциями, например, в связи с быстрым ростом организма, изменением его потребностей, происходящими за короткий срок;
- диспластическая Кардиомиопатия. Устанавливается также чаще в детском возрасте, при обнаружении на УЗИ множественных или сочетанных пороков: пролапса митрального клапана, наличие дополнительных хорд в желудочках;
- перипортальная Кардиомиопатия. Развивается после родов. Патология является достаточно опасной и часто приводит к гибели женщины. Механизм ее проявления до конца не ясен;
- Кардиомиопатия смешанного генеза. Этот диагноз устанавливают, если одновременно присутствует несколько факторов, воздействие которых потенциально может вызвать развитие этой патологии, и врачи не могут установить первопричину;
- неуточненная Кардиомиопатия. Этот диагноз правомочен, если есть проявления заболевания клинические или выявленные инструментальными методами исследования (ЭКГ, УЗИ сердца и т. д.), но первопричину установить не удается.
Клинические проявления
Наиболее частыми жалобами пациентов с этой патологией будут:
- одышка. На начальном этапе только при физической нагрузке, а после и в покое;
- повышенная утомляемость;
- признаки недостаточности кровообращения: отеки, нарушение циркуляции крови, проявляющееся побледнением или посинением пальцев на руках и ногах;
- боли в грудной клетке и пр.
Диагнос тика Кардиомиопатии
Существует определенный стандарт диагностики различных форм Кардиомиопатии. Прежде всего, врача будут интересовать субъективные жалобы и объективные симптомы, сопровождающие эту патологию.
После этого врач назначит комплексное обследование, включающее ЭКГ (электрокардиограмму), УЗИ сердца, рентгенодиагностику, проведение функциональных проб (велоэргометрии со снятием ЭКГ), биохимического анализа, МРТ или КТ.
Только после полноценного обследования и подтверждения диагноза Кардиомиопатии назначается лечение.
Лечение Кардиомиопатии
Лечение Кардиомиопатии будет непосредственно зависеть от причины, вызвавшей ее. В ряде ситуаций возможно лечение народными средствами, однако, в большинстве случаев обращение к врачу необходимый шаг.
После того как будет проведена диагностика формы Кардиомиопатии, врач-кардиолог обязательно назначит необходимое лечение, а также направит на консультацию к узким специалистам, ведь возникновение и тяжесть некоторых форм будет напрямую зависеть от гормонального фона, нормального функционирования нервной или пищеварительной систем.
При некоторых формах Кардиомиопатии лечение можно проводить и методами нетрадиционной медицины. Помогает йога, иглоукалывание и прочие способы. Например, дыхательная гимнастика при гормональной Кардиомиопатии или стрессовой помогает улучшить настроение, общее самочувствие, тем самым способствовать процессу выздоровления.
Широко распространено народное лечение, советы по которому присутствуют на медицинских форумах. Не стоит относиться к ним с сарказмом. Например, употребление в пищу некоторых продуктов: сельдерея, свежей зелени, тыквы при Кардиомиопатии не только положительно скажется на работе сердца, но и окажет благотворное воздействие на пищеварение. Некоторые формы Кардиомиопатий лечению обычными терапевтическими мероприятиями не поддаются, поэтому может потребоваться сложная хирургическая операция и даже трансплантация сердца.
К какому бы в случае Кардиомиопатии способу лечения вы ни прибегли, главное, соблюдать умеренность и обсудить его предварительно с лечащим врачом.
Прогноз заболевания
Плохим или благоприятный он будет, непосредственно зависит от формы патологии, степени ее активности, причины возникновение, а главное от того, как своевременно при Кардиомиопатии было назначено лечение.
kakiebolezni.ru
Что такое кардиомиопатия?
Это название объединяет в себе несколько типов патологий, приводящих к структурным и функциональным изменениям сердца. Этиологические причины некоторых кардиомиопатий не ясны вовсе, а ряд других возникает по понятным обстоятельствам.
Кардиомиопатия, диагностика которой представляет достаточно сложный процесс, предполагает предварительное исключение следующих состояний:
- врожденных пороков сердечной мышцы, клапанов или сосудов;
- артериальной гипертензии (повышения давления);
- перикардита;
- миокардита и др.
Классификация по типу изменений, происходящих с сердцем
Ранее кардиомиопатия сердца именовалась миокардиодистрофией. Однако в 1957 году был утвержден современный термин. В течение последующих лет медики изучали особенности болезни. Благодаря их работе были выявлены и собраны в классификацию различные виды кардиомиопатий, однако изучены все они были лишь к 2006 году.
Кардиомиопатия, классификация которой включает множество типов заболевания, проявляется в виде различных изменений в сердечной мышце. Исходя из этого выделяются:
- дилатационная;
- гипертрофическая;
- рестриктивная;
- обструктивная кардиомиопатия;
- кардиомиопатия такоцубо.
Дилатационная
Подобная кардиомиопатия встречается весьма часто и занимает 3-е место среди причин возникновения сердечной недостаточности. Представляет собой поражение миокарда, выраженное в появлении растяжения (дилатации) сердечных полостей. Это сопровождается нарушениями систолической функции левого желудочка, но без гипертрофии (увеличения) стенок. Характерными особенностями при диагностике являются:
- фракция выброса левого желудочка сокращается до 45–50 процентов и ниже;
- растяжение полости левого желудочка достигает 6–7 сантиметров.
Диагноз наиболее часто обнаруживается у молодых людей. Ему более подвержены мужчины, чем женщины (соотношение примерно 1:5).
Гипертрофическая
Патология проявляется в утолщении стенок сердечной мышцы (гипертрофии). Возникает вследствие мутации генов, ответственных за производство белковых соединений, необходимых для формирования миокарда. Для заболевания характерны:
- утолщение миокарда более чем на 1,5–1,7 сантиметра;
- имеет ассиметричный характер;
- изменения затрагивают перегородку между желудочками, приводя к увеличению ее размера до 3,5–4 сантиметров;
- преимущественное поражение левого желудочка (не всегда);
- хаотичное расположение мышечных волокон в сердечной ткани;
- мутационный процесс начинается в основном в детском возрасте, а обнаруживается в пубертатный период или в зрелости.
Рестриктивная
Особая форма кардиомиопатии, выражающаяся в потере эластичности эндокарда (внутренней оболочки сердечной мышцы). Преимущественно затвердение становится последствием фиброза тканей или инфильтративных болезней. Является причиной нарушения поступления крови в камеры сердца. В дальнейшем это приводит к растяжению стенок желудочков, и вследствие этого — к развитию сердечной недостаточности.
Зачастую рестриктивную форму путают с перикардитом из-за схожести симптоматической картины. Заболевание встречается крайне редко и имеет высокую долю летальности. Как лечить кардиомиопатию такого типа, на данный момент неизвестно.
Обструктивная (субаортальный подклапанный стеноз)
Первое упоминание датируется 1907 годом, затем в научных публикациях диагноз описывается только в 1952 году. Достаточно хорошо изучена современной медициной. Данное заболевание относится к наследственным и является нераспространенной формой гипертрофической кардиомиопатии.
Выделяют некоторые особенности диагноза, среди них:
- Изменения затрагивают межжелудочковую перегородку, которая в совокупности со створкой митрального клапана становится препятствием (обструкцией) для оттока крови. Обнаруживаются на расстоянии 2–4 сантиметра от аортального клапана.
- Регистрируется резкая гипертрофия паппилярных мышц левого желудочка, приводящая к сокращению объема полости.
- Обнаруживается растяжение камер сердца и повышение давления в левом желудочке.
- Возникают гемодинамические нарушения, приводящие к увеличению нагрузки на орган.
- Степень обструкции варьируется у каждого конкретного больного.
- В некоторых случаях приводит ко вторичной гипертрофии органа.
Кардиомиопатия такоцубо
Впервые была описана в Японии. Именно там кардиомиопатия такоцубо и получила свое название, в переводе с японского языка обозначающее ловушку для осьминогов. Действительно, пораженный орган схож с этим рыбацким приспособлением. В частности:
- верхняя часть левого желудочка приобретает выступ;
- основание левого желудочка подвержено непроизвольным сокращениям.
Считается, что основной причиной патологии становятся сильные эмоциональные потрясения, затяжные депрессии или стресс. Наиболее часто возникает в осенне-зимний период. Приводит к сердечной недостаточности, болевым ощущениям в грудине. На ЭКГ проявляется схоже с острым инфарктом миокарда переднего типа. Такая кардиомиопатия, симптомы которой носят пугающий характер, имеет небольшую долю смертельных исходов.
Дифференциация заболевания по причинам, вызвавшим дистрофию сердца
Следует учитывать при диагнозе «кардиомиопатия», что такое заболевание может быть спровоцировано некоторыми патологическими факторами. Для облегчения состояния больного важно не только обнаружить негативные причины, но и устранить их.
Идиопатическая
Также известна, как первичная — кардиомиопатия, причины появления которой не известны полностью. Такие заболевания возникают самостоятельно, без воздействия внешних или внутренних факторов.
На данный момент на каждые 100 тысяч мирового населения встречаются 15–35 человек, страдающих данной патологией. Одной из предполагаемых причин, влекущих за собой идиопатическую форму, считается генетическое нарушение и наследственная предрасположенность пациента. Также изучается вирусная, воспалительная, травматическая этиология.
Вторичная
Кардиомиопатия, к развитию которой приводят различные неблагоприятные факторы. Это заболевание имеет системный характер, его очаг находится за пределами сердца. К нему приводят:
- некоторые заболевания;
- злоупотребление алкоголем;
- воздействие ядов и токсинов;
- нарушение обмена веществ в тканях;
- нарушения работы желудочно-кишечного тракта;
- бактериологические и вирусные инфекции;
- возрастные изменение и прочее.
Вторичная форма встречается достаточно редко, но не имеет ограничений по возрасту. Кадиомиопатией страдают дети, молодые и пожилые люди. Кроме того, патология опасна внушительным количеством вероятных осложнений.
Токсическая
Известно, что воздействие некоторых веществ оказывает негативное влияние на организм, в том числе и на сердечную мышцу. В некоторых случаях они приводят к дистрофии миокарда. Наиболее опасны:
- регулярный прием наркотиков;
- употребление алкогольных напитков;
- некоторые лекарственные средства;
- воздействие ядов или токсинов.
При таком типе имеют место быть:
- сокращение массы органа;
- атеросклеротические изменение коронарных артерий, что существенно увеличивает риск развития ишемической болезни;
- расширение желудочков;
- атеросклеротические образования в стенках желудочков.
Алкогольная
Возникновение патологии связано с регулярным употреблением спиртных напитков, имеющих кардиотоксическое воздействие. В среднем подобные изменения сердечной мышцы обнаруживаются через 8–10 лет ежедневного приема 50 мл и более чистого этанола. Патология приводит к следующим изменениям:
- Нарушениям систолической функции полостей органа.
- Расширение желудочков на фоне утолщения тканей.
- Накопление жировых клеток во внутренней оболочке сердца.
Метаболическая
Заболевание наиболее распространено среди мужчин среднего возраста, зачастую обнаруживается случайно при плановом осмотре. Возникает вследствие нарушений биохимических процессов в организме, спровоцированных:
- наследственной предрасположенностью;
- перенесенных ранее заболеваний сердца;
- поражение клеток сердца ядовитыми или токсичными веществами;
- некорректной работы иммунной и/или эндокринной системы;
- неправильным питанием или отсутствием режима.
Дисметаболическая
Кардиомиопатия данного вида зачастую на начальных этапах протекает незаметно. Ее возникновение связано с метаболическими нарушениями, которые приводят к дистрофии миокарда, гипертрофии стенок органа и растяжению сердечных полостей. Состояние может быть вызвано:
- Возрастными изменениями.
- Нарушение функций желез внутренней секреции (например, кардиомиопатия диабетическая или тиреотоксическая кардиомиопатия).
- Назначением гормональной терапии.
Дисгормональная
Возникает вследствие нарушения гормонального баланса в организме, вызванного различными факторами. В частности наиболее распространена климактерическая кардиомиопатия, которая характерна для женщин, достигших климакса.
Лишь в 10–20 процентах случаев встречается у представителей мужского пола. Относится к функционально-обменным заболеваниям. В большинстве случаев приводит к обратимым последствиям. Однако иногда становится причиной выраженных структурных изменений тканей.
Ишемическая
Это наиболее часто встречаемая форма дилатационной кардиомиопатии. Свыше 50 процентов пациентов, страдающих ишемической болезнью, имеют этот диагноз. Наиболее подвержены патологии лица мужского пола старше 40 лет. Усугубляют вероятность развития болезни такие факторы, как:
- курение;
- употребление гормональных препаратов (в т. ч. в спортивных целях);
- неправильный образ жизни;
- артериальная гипертензия;
- наследственная предрасположенность.
Гипертоническая
Крайне редкое заболевание, которое обнаруживается примерно у 0,2 процентов пациентов. Гипертоническая кардиомиопатия выражается в гипертрофии стенок левого желудочка, но не сопровождается расширением полости сердца. Приводит к снижению эластичности миокарда, систолической дисфункции и кислородному голоданию.
Заболевание может иметь наследственную природу или возникнуть в процессе жизнедеятельности. Чаще всего возникает вследствие мутации гена, ответственного за синтез белков, необходимых для построения миокарда. Современные ученые выделяют более 70 возможных мутаций. Также фактором риска является артериальная гипертензия (повышение давления).
Аритмогенная
Нераспространённая форма заболевания, приводящая к постепенному замещению тканей правого желудочка жировой и соединительной тканью. Вследствие этого полость растягивается, а ее стенки становятся тоньше. Влечет за собой нарушение сердечного ритма, и зачастую приводит к внезапному летальному исходу.
Аритмогенная кардимиопатия не имеет выясненных этиологических причин. Некоторые специалисты считают ее наследственным заболеванием. Однако это подтверждается лишь в 20–30 процентах случаев.
Перипартальная
Подобный тип регистрируется у женщин, переживших роды в течение последних 5 месяцев. Перипартальная кардиомиопатия достаточна распространена. Примерно 10 процентов пациентов, имеющих дисфункцию миокарда, страдают именно данной патологией. В зоне риска находятся представительницы прекрасного пола с предшествующей анемией или хроническими заболеваниями. Приводит к растяжению стенок желудочков, нарушения систолической функции и сердечной недостаточности.
Стрессовая
Возникает после сильного потрясения, депрессии, расстройства. Стрессовая кардиомиопатия также известна как синдром «разбитого сердца» или кардиомиопатия такоцубо. Предполагается, что к развитию патологии приводит повышенный уровень гормонов катехоламинов. Вследствие этого изменяется форма левого желудочка, возникает систолическая дисфункция. Стрессовый тип имеет выраженную симптоматическую картину.
Кардиомиопатия смешанного генеза
Данное заболевание возникает не из-за одной, а под воздействием целого ряда причин. Они носят как врожденный, так и приобретенный характер. Это совокупное воздействие приводит к структурным изменениям миокарда и становится причиной сердечной недостаточности. Кардиомиопатия смешанного генеза обнаруживается достаточно редко и требует комплексного лечения.
Симптомы
Проявление болезни преимущественно зависят от причин, повлекших ее развитие.
| Дилатационная | Нарушение ритма, ощущение «замирания» сердца, иррадирущие болевые ощущения в грудине, одышка, кашель, нехватка воздуха, рецидивирующая пневмония, асцит, слабость, темные пятна в глазах, головокружение, быстрая утомляемость. |
| Гипертрофическая | В некоторых случаях протекает незаметно. Боль в грудине/загрудинная, нехватка воздуха, нарушение ритма, головокружение, потеря сознания, острый инфаркт миокарда. |
| Рестриктивная | Одышка, слабость, быстрая утомляемость, набухание вен, периферические отеки, асцит, увеличение печени, нарушение ритма, гипотония, слабовыраженная пульсация. |
| Стеноз субаортальный гипертрофический | Болевые ощущения в груди даже в спокойном состоянии, одышка, эпизоды потери сознания, периферические отеки, асцит, нарушение ритма. Артериальное давление в норме. |
| Такоцубо/стрессовая | Болевые ощущения в груди, изменения на ЭКГ по типу переднего инфаркта миокарда, тахикардия, потеря сознания, пережитый недавно стресс. |
| Токсическая | Боль в грудине, одышка, нарушение ритма, головокружение, артериальная гипертензия, периферические отеки, повышение температуры. |
| Алкогольная | Боль и тяжесть за грудиной, сдавливание, недостаток воздуха, боль в верхушке сердца, одышка, аритмия, признаки алкоголизма. |
| Метаболическая | Боль за грудиной, приливы крови к голове, периферическое похолодание, повышенное потоотделение, слабость, быстрая утомляемость, аритмия, кашель, асцит, периферические отеки, увеличение печени. |
| Дисметаболическая | Зачастую протекает незаметно. Одышка, слабость, нехватка воздуха, нарушение сна, периферические отеки, потеря сознания. |
| Дисгормональная | Повышенное потоотделение, аритмия, периферические отеки, слабость, головокружение, частое мочеиспускание, приливы. |
| Ишемическая | Аритмия, одышка, слабость, нехватка воздуха, нарушение сна, периферические отеки, потеря сознания, головные боли, кашель. |
| Гипертоническая | Боль в грудине, аритмия, одышка, потеря сознания, головокружение, дезориентация, снижение работоспособности. |
| Аритмогенная | Боль в грудине, аритмия, одышка, потеря сознания, головокружение, дезориентация, снижение работоспособности. |
| Перипартальная | Тромбоэмболия, боль в грудине, аритмия, одышка, потеря сознания, головокружение, дезориентация, снижение работоспособности. |
Вторичная кардиомиопатия (симптомы, лечение которой зависят от основного заболевания) проявляется вместе с признаками основного диагноза.
Возможности лечения
Дать единый ответ касательно каждой формы заболевания невозможно. Лечение кардиомиопатии напрямую зависит от типа патологии. Современная медицина достигла значительных успехов в терапии. Однако полное избавление доступно только при вторичных формах.
Кроме того, важную роль играет стадия заболевания. Раннее обращение существенно повышает эффективность лечения. При кардиомиопатии клинические рекомендации расписываются специалистом индивидуально.
Вероятность смерти, прогноз жизни
Причина смерти — кардиомиопатия. К сожалению, подобный вердикт можно встретить достаточно часто. В случае если после летального исхода не удается установить конкретный тип болезни, фиксируется кардиомиопатия неуточненная.
Однако некоторые формы позволяют прожить долгую жизнь за счет применения поддерживающей терапии. Другие же хорошо поддаются лечению. По возможности данную болезнь лучше предотвратить.
Кардиомиопатия в детском возрасте
Патология встречается даже у самых маленьких. Кардиомиопатия у детей носит преимущественно врожденный наследственный характер. Наиболее часто встречается у малышей до одного года. Выделяют несколько типов:
- застойная;
- гипертрофическая;
- ограничительная;
- неопределенная.
Проявляется остро всего в 25 процентах случаев. Зачастую симптоматика болезни отсутствует до достижения пубертатного периода или зрелости. Повышают риски возникновения:
- стрессы матери во время вынашивания плода;
- генетические отклонения;
- аутоиммунные заболевания;
- инфекционные болезни.
Полезное видео
Дополнительную информацию о кардиомиопатии смотрите в следующем видео:
Заключение
- Кардиомиопатия представляет собой целый спектр патологий, вызванных различными причинами.
- В зависимости от этиологии меняется симптоматическая картина и терапевтический курс.
- Сократить риск развития заболевания можно, если вести здоровый образ жизни.
- Кроме того, рекомендуется проходить ежегодные профилактические осмотры с целью раннего выявления.
cardiolog.online
schket.ru
Кардиомиопатия: смерть, в каких случаях возможны последствия
Дополнительное образование:
«Кардиология», «Курс по магнитно-резонансной томографии сердечно-сосудистой системы»
НИИ кардиологии им. А.Л. Мясникова
«Курс по функциональной диагностике»
НЦССХ им. А. Н. Бакулева
«Курс по клинической фармакологии»
Российская медицинская академия последипломного образования
«Экстренная кардиология»
Кантональный госпиталь Женевы, Женева (Швейцария)
«Курс по терапии»
Российского государственного медицинского института Росздрава
Контакты: [email protected]
Кардиологические проблемы зачастую приводят к разнообразным нарушениям в работе сердца и всей сердечно сосудистой системе, а при отсутствии необходимого внимания к ним высока вероятность возникновения опасности уже и для жизни больного. Это связано с негативным воздействием на мышцу миокарда, а поскольку именно она получает большую нагрузку на протяжении жизни, нарушения в ее функционировании провоцируют изменения в тканях и повышают вероятность смерти. И кардиомиопатия смерть от которой может произойти практически у любого человека вне зависимости от возраста и пола, требует особо к себе отношения ввиду возможности проявления ее характерных признаков в любой период жизни для предупреждения возникновения серьезных осложнений для миокарда.
Многие больные задаются вопросом: действительно ли поставленный диагноз «кардиомиопатия» является смертельным и не поддается лечению? Ответ на него должен дать только лечащий врач-кардиолог, который с учетом особенностей организма больного, используемой методики лечебного воздействия и наличия положительной либо отрицательной динамики сможет в максимально полной степени проанализировать ход болезни и дать предварительный прогноз.
Воздействие кардиомипатии на здоровье
Спецификой такого заболевания, как кардиомиопатия, следует считать исключительно отрицательное действие на мышцу сердца, без нейтрализации которого отмечается высокий риск появления осложнений, которые провоцируют развитие сердечной недостаточности, которая без лечения или при его недостаточности может стать смертельно опасной. Для понимания важности своевременного диагностирования данного заболевания следует ознакомиться с вероятными осложнениями после него, а также вероятными последствиями для здоровья больного.
Сегодня выделяется несколько разновидностей данной патологии, которые различаются в некоторой степени симптоматикой и воздействием на здоровье. Однако все виды данной болезни несут серьезную опасность для больного вплоть до летального исхода. И хотя у врачей не имеется единого мнения относительно степени воздействия последствий кардиомиопатии на сердечную систему, мнение о том, что данное заболевание — смертельно для большей части пострадавших от него имеет вполне научное и практическое обоснование.
Наиболее опасные последствия
Медицинская статистика также говорит о том, что при запущенной стадии рассматриваемого сердечного поражения велика вероятность возникновения таких состояний, которые впоследствии становятся несовместимы с жизнью больного. Такие заболевания имеют тенденцию к быстрому усугублению, появлению опасных последствий при обострениях.
Однако не следует считать, что при постановке диагноза «кардиомиопатия» единственный результат — это отсутствие возможности к улучшению состояния и сохранению жизни. При наличии необходимого и своевременного лечебного воздействия, постоянном контроле собственного состояния и посещении врача с проведением необходимой диагностики болезнь может перейти в стадии ремиссии с постепенным снижением интенсивности симптоматики, улучшением основных показателей здоровья.
Все разновидности данной сердечной патологии приводят к серьезным нарушениям в работе сердечной мышцы, что влечет за собой без необходимого лечебного воздействия определенные осложнения в здоровье больного с возможностью получения инвалидности и даже смертельным исходом. Потому внимание к состоянию миокарда и работе сердечно сосудистой системы позволит вовремя обнаружить негативные изменения и предупредить вероятность развития осложнений.
Причины смерти при кардимиопатии
Сегодня выделяется ряд наиболее распространенных причин летального исхода при развитии кариомиопатии, которые особенно часто влекут за собой негативные изменения в тканях миокарда, несовместимые с жизнью. Перечисленные ниже опасные для здоровья и жизни пострадавшего состояния могут поддаваться лечебной коррекции, которая будет тем успешнее, чем на более ранней стадии была диагностирована болезнь.
К таким причинам следует отнести следующие патологические состояния:
- сердечная недостаточность, которая вызывает застой жидкости в тканях и артериях при кровообращении за счет существенного замедления движения крови. При этом происходит развитие отека легких, который проявляется образованием пены у больного при дыхании, прерывистость дыхательных движений. Причина смерти в этом случае — быстрое образование выраженной отечности тканей и нехватка дыхания, что приводит к удушью;
- инфаркт миокарда — данная причина определяется постепенным омертвением тканей сердца при нарушениях кровообращения, и внезапная смерть больного вызывается образованием тромба и его отрывом за счет недостаточности поступающей крови. Обширность инфаркта определяется длительностью периода отсутствия необходимого количества крови в сердце. После перенесенного инфаркта миокарда возникают спайки в тканях сердца, что при длительном течении процесса неизбежно приводит к смертельному исходу;
- тромбоэмболия, при которой происходит отрыв кровяного сгустка (тромба) от стенок кровеносного сосуда с высокой вероятностью закупорки и последующим летальным исходом. При образовании тромба в левом желудочке сердца отмечается проявление застойных явлений в процессах кровообращения, вследствие чего возникает сердечная недостаточность. При нахождении тромба в левом желудочке диагностируется инфаркт головного мозга. В некоторых случаях тромбоэмболия сопровождается отмиранием части тканей кишечника, почек, где происходит некроз тканей;
- наличие аритмий можно считать практически обязательным сопутствующим проявлением кардиомиопатии, при этом может отмечаться как приостановление сократительной способности сердца, так и ее увеличение, что в обоих случаях приводит к усугублению патологии. Аритмии, возникающие при кардиомиопатии, сопровождаются такими внешними проявлениями, как появление одышки, нервозность и спутанность сознания, ухудшение восприятия реальности. Методика лечения аритмий состоит в регулярном приема антиаритмических препаратов, которые также назначаются врачом-кардиологом при кардиомиопатии;
- отек легких — одно из наиболее частых явлений, которые в сочетании с кардиомиопатией приводит к летальному исходу у больного. Значительное накопление жидкости в легких приводит к приступам удушья с последующей смертью при отсутствии лечения заболевания. Основными проявлениями отека легких следует считать появление холодного пота, выраженное затруднение дыхания, набухание и увеличение размеров вен. Запущенность состояния сопровождается появлением нитевидного пульса, спутанностью сознания. На этой стадии выживаемость больного снижается в значительной степени.
Однако наиболее частой, по статистическим данным, причиной смертельного исхода при кардиомиопатии является отравление организма алкоголем: в данном случае при длительном и значительном употреблении спиртных напитков происходит перерождение тканей, значительные негативные изменения в функционировании органов и их систем.
Алкогольная форма кардиомиопатии
Смертельный исход зачастую наступает при алкогольной форме кардиомиопатии, когда отмечается отравление организма продуктами распада этанола, которое происходит под воздействием пищеварительных ферментов. Длительное употребление алкогольных напитков (более 10 лет подряд) практически в каждом случае приводит к возникновению алкогольной кардиомиопатии, которая при отсутствии лечения (в первую очередь полного отказа от приема алкоголя) всегда заканчивается смертью больного.
Такие симптомы, как дрожание рук (тремор), появление синюшного оттенка кожи, нестабильность походки и частые головокружения следует считать наиболее характерными для данного вида кардиомиопатии. При дальнейшем прогрессировании данного состояния отмечаются такие симптомы, как повышенная нервозность, лабильность настроения и частые его перепады, приступы тахикардии, одышка даже при незначительных нагрузках.
Кардиомиопатия неуточненная, являющаяся одной из разновидностей рассматриваемого заболевания, в значительной степени представляет реальную угрозу для здоровья пострадавшего, поскольку наряду с характерными для этой болезни дистрофическими явлениями в стенках кровеносных сосудов отмечается их склеротирование по причинам, которые не устанавливаются в ходе обследования больного. Методика лечения данной разновидности заболевания нев значительной степени отличается от способа лечебного воздействия при иных установленных разновидностях болезни.
Перечисленные выше состояния, которые могут стать причиной летального исхода при усугублении кардиомиопатии, в значительной степени поддаются коррекции при помощи медикаментозного лечения. Составление схему такого воздействия должно составляться только лечащим врачом-кардиологом, который сумеет учесть все особенности течения болезни и организма больного, отслеживать ход и динамику лечебного процесса. Контроль состояния и своевременность диагностики в данном случае следует назвать двумя наиболее важными составляющими в определении степени результативности проводимого лечения.
Прогноз при кардиомиопатии
Такое патологическое состояние, как нарушение состояния и работы миокарда с проявлением изменений его тканей, является серьезным поражением сердечно сосудистой системы, при котором отмечается возникновение ряда необратимых последствий, часто ведущих е смерти больного. Процент выживаемости при любой разновидности данного заболевания составляет порядка 25-30%. При отсутствии же необходимого лечебного и медикаментозного воздействия процент выживаемости существенно сокращается.
Средняя длительность жизни при наличии любого вида кардиомиопатии составляет 5-8 лет. Отказ от вредных привычек, активизация повседневной жизни, введение здоровых норм жизни и питания позволят предупредить усугубление текущего заболевания продлить жизнь больному. Однако при диагностировании данного поражения следует постоянно находиться под контролем лечащего врача-кардиолога, выполнять все его рекомендации и придерживаться выбранной методики лечебного воздействия.
Рекомендации по стабилизации состояния
Следует помнить, что практически все сердечные патологии не поддаются полному излечению; с помощью усиленной медикаментозной терапии возможно лишь отсрочивание появления ухудшений. Однако при диагностировании данного заболевания не следует пренебрегать возможность лекарственной коррекции состояния. Правильно подобранная методика лечения обеспечивает скорейшую стабилизацию и устранение наиболее явных проявлений. Полное излечение от сердечной патологии в виде кардиомиопатии возможно лишь с помощью пересадки (трансплантации) сердечной мышцы, однако данная операция может проводиться не всем больным, для нее имеется множество противопоказаний.
Отвечая на вопрос, является ли смерть при выявлении кардиомиопатии реальностью либо вымыслом, следует понимать, что данное заболевание сердечной системы очень опасно и серьезно, и частота летальных исходов при нем высока. Наличие лечебного воздействия, отказ от вредных привычек и изменение привычного образа жизни позволит в значительной степени снизить риск смерти больного.
cardioplanet.ru
Кардиомиопатия неуточненная
КАРДИОМИОПАТИИ
мед. Кардиомиопатии (КМП) — нарушение структуры и функций миокарда желудочков (реже эндокарда и перикарда), за исключением врождённых аномалий развития, клапанных пороков сердца, поражений, обусловленных системными заболеваниями сосудов большого или малого круга кровообращения, изолированных поражений перикарда, проводящей системы и поражения коронарных артерий при отсутствии хронического снижения функций миокарда. Частота — 1 на 1000 населения.
Генетические аспекты
• Семейная агрегация первичных, идиопатических, семейных форм заболевания варьирует от 2 до 50% • Конкретные наследственные формы (см. Кардиомиопатия дилатацион-ная, Кардиомиопатия гипертрофическая, Кардиомиопатия рестриктивная, Кардиомиопатии наследственные разные).
Этиология
Формы КМП: • Первичные (наследуемые КМП при установленном генетическом дефекте) • Вторичные (например, при системных заболеваниях, инфекциях, метаболических расстройствах) • Идиопатические (как правило, наследуемые при неустановленном генетическом дефекте) • Семейные (предположительно наследуемые, генетический дефект не установлен). Патофизиологическая классификация • Дилатационная КМП может протекать как острая и хроническая, диффузная (поражены все камеры) и недиффузная (поражена одна камера или более). Специфические формы связаны с рядом этиологических факторов: • ИБС • Инфекции (острые и хронические): бактерии, спирохеты, риккет-сии, вирусы (в т.ч. ВИЧ), патогенные грибы, простейшие, гельминты • Гранулематозные заболевания: саркоидоз, гранулематозный или гигантоклеточный миокардиты, гранулематоз Вегенера • Метаболические нарушения: алиментарные (бери-бери; недостаточность селена, карнитина), болезни накопления, уремия, гипокалиемия, гипомагниемия, эндокринопатии (сахарный диабет, феохромоцитома и др.) • Медикаментозные и токсические воздействия: этанол, кокаин, циклические углеводороды, кобальт, психоактивные средства, катехоламины • Новообразования • Диффузные болезни соединительной ткани • Наследственные нервно-мышечные и неврологические заболевания • Беременность. • Гипертрофическая КМП — в этиологии на первом месте стоят наследственные формы, феохромоцитома, нейрофиб-роматоз.
• Рестриктивная КМП — диффузная (необлитерирующая -инфильтрация всего миокарда аномальным продуктом, об-литерирующая — фиброзирование эндокарда и субэндокарда) и недиффузная.
блюдают при амилоидозе, диффузном системном склерозе, гемохроматозе, эндокардиальном фиброзе, фиброэластозе, болезни Лёффлера, новообразованиях, болезни Гоше. Диета. Ограничение потребления поваренной соли и жиров, уменьшение количества жидкости; в зависимости от заболевания рекомендуют диеты № 10, 10а, 10с.См. также Кардиомиопатия дилатационная, Кардиомиопатия гипертрофическая, Кардиомиопатия рестриктшная, Кардиомиопатии наследственные разные Сокращение. КМП — Кардиомиопатия
МКБ
• 142 Кардиомиопатия • 142.0 Дилатационная Кардиомиопатия • 142.1 Обструктивная гипертрофическая Кардиомиопатия • 142.2 Другая гипертрофическая Кардиомиопатия • 142.3 Эндомиокардиальная (эозинофильная) болезнь • 142.4 Эндокардиальный фиброэластоз • 142.5 Другая рестриктивная Кардиомиопатия • 142.6 Алкогольная Кардиомиопатия • 142.7 Кардиомиопатия, обусловленная воздействием лекарственных средств и других внешних факторов • 142.8 Другие кардиомиопатии • 142.9 Кардиомиопатия неуточнённая • 143 • Кардиомиопатия при болезнях, классифицированных в других рубриках • 143.0 • Кардиомиопатия при инфекционных и паразитарных болезнях, классифицированных в других рубриках • 143.1 • Кардиомиопатия при метаболических нарушениях • 143.2 • Кардиомиопатия при расстройствах питания • 143.8
• Кардиомиопатия при других болезнях, классифицированных в других рубриках
diseases.academic.ru
Краткое описание
Кардиомиопатии — первичные невоспалительные поражения миокарда невыясненной этиологии (идиопатические), не связанные с клапанными пороками или внутрисердечными шунтами, артериальной или легочной гипертензией, ишемической болезнью сердца или системными заболеваниями (коллагенозы, амилоидоз, гемохроматоз и др. ).
Код по международной классификации болезней МКБ-10:
- I42.9 Кардиомиопатия неуточненная
Причины
Патогенез кардиомиопатии неясен. Предполагается участие генетических факторов, ферментных и эндокринных нарушений (в частности в симпатико — адреналовой системе), не исключается роль вирусной инфекции и иммунологических сдвигов. Основные формы кардиомиопатии: гипертрофическая (обструктивная и необструктивная), застойная (дилатационная) и рестриктивная (встречается редко). Гипертрофическая кардиомиопатия. Необструктивная форма характеризуется увеличением размеров сердца вследствие диффузной гипертрофии стенок левого желудочка, реже только верхушки сердца. верхушки сердца или у мечевидного отростка выслушивается систолический шум, нередко пресистолический ритм галопа. При асимметричной гипертрофии межжелудочковой перегородки с сужением путей оттока левого желудочка (обструктивная форма) возникают симптомы мышечного субаортального стеноза: боли за грудиной, приступы головокружения со склонностью к обморочным состояниям, приступообразная ночная одышка, громкий систолический шум в третьем — четвертом межреберье у левого края грудины, не проводящийся на сонные артерии, с максимумом в середине систолы, иногда сочетающийся с систолическим шумом регургитации, обусловленным «сосочковой» митральной недостаточностью. Нередки аритмия и нарушения внутрисердечной проводимости (блокады). Прогрессирование гипертрофии может приводить к развитию сердечной недостаточности сначала левожепудочковой, затем тотальной (в этой стадии часто появляется протодиастолический ритм галопа). На ЭКГ — признаки гипертрофии левого желудочка и межжелудочковой перегородки: глубокие неуширенные зубцы Q во II, III, aVF, /4 — 6 отведениях в сочетании с высоким зубцом R. Эхокардиография наиболее надежный метод выявления гипертрофии стенок желудочков и межжелудочковой перегородки. Помогает диагностике зондирование полостей сердца и радионуклидная вентрикулография. Застойная (дилатационная) кардиомиопатия проявляется резким расширением всех камер сердца в сочетании с незначительной их гипертрофией и неуклонно прогрессирующей, рефракторной к терапии сердечной недостаточностью, развитием тромбозов и тромбоэмболии. Дифференциальная диагностика проводится в первую очередь с миокардитом и миокардиодистрофиями, т. е. с теми состояниями, которые без должных оснований иногда именуют вторичными кардиомиопатиями.
Лечение
Лечение. При гипертрофической кардиомиопатии применяют бета — адреноблокаторы (анаприлин, индерал), производят хирургическую коррекцию субаортального стеноза. При развитии сердечной недостаточности ограничивают физические нагрузки, назначают диету с уменьшенным содержанием соли и жидкости, сердечные гликозиды (недостаточно эффективны), вазодилататоры, мочегонные средства, антагонисты кальция (изоптин и др. ).
Прогноз в случае развития прогрессирующей сердечной недостаточности неблагоприятный. При выраженных формах наблюдаются случаи внезапной смерти. До развития недостаточности кровообращения трудоспособность страдает мало.
Код диагноза по МКБ-10 • I42.9
gipocrat.ru
142.1 Обструктивная гипертрофическая кардиомиопатия
142.2 Другая гипертрофическая кардиомиопатия
МШ. Кардиомиопатия семейная гипертрофическая (115195,115196,
115197, 115198, 160781, 191044,192600, 600858)
КАРДИОМИОПАТИЯ ДИЛАТАЦИОННАЯ
Дилатационная кардиомиопатия (ДКМП) — диффузное поражение миокарда с дилатацией (расширением) полостей сердца и резким снижением его сократительной функции — гетерогенная группа приобретённых и наследственных заболеваний (60% всех КМП).
Частота. Идиопатические ДКМП — 35 на 100000 населения (до 25% — семейные формы, обычно 91, выраженные клинические проявления чаще возникают в возрасте от 10 до 30 лет). Преобладающий пол — мужской (2:1).
Генетические аспекты — см. Приложение 2. Наследственные болезни: /сортированные фенотипы.
Патогенез. Выраженное нарушение функций левого желудочка (ЛЖ) с уменьшением фракции выброса. Предполагают, что морфологическая основа ДКМП — первичная дегенерация, гибель кардиомиоцитов и ответная реакция в виде интерстициального фиброза и неравномерной гипертрофии мышечных волокон.
Особые формы Дисплазия правожелудочковая аритмогенная -одна из наиболее частых причин синдрома внезапной смерти младенцев, детей, подростков и спортсменов. аговые некрозы постепенно распространяются на всю толщину стенки желудочков, что ведёт к уменьшению её толщины; характерна инверсия зубца Т в V1-V4. Клинически: желудочковая тахикардия, правожелудочковая ДКМП; возможны желудочковые экстрасистолии, синоатриальная блокада, эмболии. Лабораторно: замещение миокарда жировой и фиброзной тканью Кардиомиопатия Х-сцепленная дилатационная (300069, Xq28, дефекты генов EFE2, BTHS, CMD3A, 302060 [синдром Барта}, 8). Клинически: ДКМП, множественные миопатии, фиброэластоз эндокарда, сердечная недостаточность, нейтропения (остановка дифференцировки на стадии миелоцитов), задержка роста, пиодермии, дефектные митохондрии. Лабораторно: у ряда пациентов обнаруживают экскрецию с мочой 3-метилглутарата.
Клиническая картина обусловлена развитием сердечной недостаточности и формированием лёгочной гипертёнзии Жалобы Одышка и утомляемость при физической нагрузке Кашель, кровохарканье Перебои и боли в области сердца Осмотр Бледность кожных покровов, акроцианоз Набухание шейных вен Увеличение печени, асцит, гипотрофия скелетных мышц Снижение АД Периферические отёки Увеличение размеров сердца Аускультация акцент II тона над лёгочной артерией (признак лёгочной гипертёнзии) глухость сердечных тонов, III и IV тоны систолический шум относительной недостаточности митрального, иногда трикуспидального клапанов хрипы над лёгкими.
Диагностика ЭКГ — синусовая тахикардия, мерцательная аритмия, внутрижелудочковые блокады, экстрасистолия, гипертрофия левого и правого желудочков, ишемические изменения Мониторинг по Хдлтеру позволяет выявить угрожающие для жизни аритмии и оценить суточную динамику процессов реполяризации Рентгенологическое исследование органов грудной клетки — кардиомегалия, сердце шарообразной формы, усиление лёгочного рисунка, возможен плевральный выпот Катетеризация сердца — значительное увеличение полостей сердца, снижение фракции выброса, конечное диастоли-ческое давление в ЛЖ повышается на поздних стадиях Эхокардир-графия — дилатация левых и правых отделов сердца, диффузная гипоплазия ЛЖ, снижение фракции выброса, митральная (реже трикуспидальная) регургитация, у 1 /3 больных — признаки выраженной лёгочной гипертёнзии Радионуклидные методы исследования — диффузное снижение сократительной способности миокарда, накопление радионуклида в лёгких МРТ позволяет выявить дилатацию всех отделов сердца, снижение сократительной способности миокарда ЛЖ, венозный застой в лёгких, структурные изменения миокарда.
Дифференциальный диагноз ИБС Миокардит Пороки сердца Ревматизм Гипертоническая болезнь Хронический выпотной перикардит.
ЛЕЧЕНИЕ
Тактика ведения. Госпитализация; постельный режим с регулярным проведением ЛФК. По мере улучшения состояния — амбулаторное наблюдение под контролем ЭКГ, эхокар-диографии с ограничением физической нагрузки и потребления соли. Лекарственная терапия
Этиотропная терапия (при выявлении этиологического фактора).
Дигоксин по 0,125-0,25 мг/сут; в тяжёлых случаях (тахисистолическая форма фибрилляции предсердий, приступы сердечной астмы) — строфантин 0,25 мл 0,05% р-ра в 100-150 мл 0,9% р-ра NaCl в/в капельно (8-10 вливаний; показания к отмене — нарастание числа экстрасистол, дефицит пульса, кардиалгии), затем — дигоксин в поддерживающей дозе. Дигоксин противопоказан при АВ блокаде I и II степеней. Альтернативные препараты — добутамин, амринон.
Диуретики, например фуросемид по 40-120 мг/сут в 2-3 приёма в сочетании с калия хлоридом 30 мЭкв на 40 мг фуросемида, — по показаниям.
Периферические вазодилататоры: нитросорбид по 10-30 мг 2-3 р/сут с интервалом 8-10 ч (до 6 нед), изосорбид мононитрат по 20-40 мг 2-3 р/сут, гидралазин (апрессин) до 300 мг/сут.
Ингибиторы АПФ: каптоприл (по 6,25-50 мг 3 р/сут), эна-лаприл (2,5-25 мг/сут).
Антиагреганты: пентоксифиллин, дипиридамол, ацетилсали-циловая кислота.
Глюкокортикоиды в сочетании с азатиоприном и лошадиным антитимоцитарным глобулином или без них (при ГКМП воспалительной этиологии).
Карнитина хлорид, рибофлавин-мононуклеотид, пиридок-сальфосфат.
Антиаритмические препараты (препарат выбора — кордарон [амиодарон], см. Аритмии сердца). Меры предосторожности При нарушении функции почек, одновременном приёме хинидина следует снизить дозу дигоксина до 0,125 мг/сут Необходимо контролировать содержание калия в крови Следует с особой осторожностью назначать фуросемид в терминальной стадии сердечной недостаточности Избыточный диурез может привести к дегидратации тканей и тяжёлой гипонатриемии При исходно низком АД наиболее безопасно назначение каптоприла в минимальной дозе.
Лекарственные взаимодействия Амиодарон, верапамил, хини-дин повышают концентрацию дигоксина в плазме крови Препараты кальция, симпатомиметические средства, другие сердечные гликози-ды при одновременном приёме с дигоксином повышают риск развития сердечных аритмий Холестирамин уменьшает всасывание дигоксина Диуретики, увеличивающие выведение калия (например, петлевые диуретики), повышают токсичность дигоксина Одновременное применение фуросемида в высоких дозах и антибиотиков-аминоглико-зидов может привести к развитию нефро- и ототоксического действия.
Хирургическое лечение. При рефрактерности к консервативной терапии проводят кардиомиопластику (с использованием лоскута из мышц спины) или трансплантацию сердца, а в случае выраженной лёгочной гипертёнзии — сердечно-лёгочную трансплантацию.
Осложнения Лёгочная гипертёнзия Прогрессирование застойной сердечной недостаточности Аритмии сердца Внезапная смертьТромбоэмболии.
Течение и прогноз. Возможно медленное прогрессирование заболевания с невыраженными клиническими проявлениями в течение 2-5 лет, а также развитие терминальной сердечной недостаточности в течение нескольких месяцев с момента установки диагноза. Прогноз улучшается при возможности этиопатогенетического лечения. 70% больных погибают в течение 5 лет.
Особенности у детей. В первые 3 года жизни наиболее часто манифестируют наследственные и идиопатические формы ДКМП. Беременность. При ДКМП, развившейся в период беременности или раннем послеродовом периоде, повторная беременность противопоказана.
Синонимы Застойная кардиомиопатия Конгестивная кардиомиопатия
См. также Кардиомиопатии, Болезнь сердца ишемическая, Гипертёнзия артериальная. Синдром внезапной смерти младенца Сокращения ДКМП — дилатационная кардиомиопатия ЛЖ -левый желудочек
МКБ 142.0 Дилатационная кардиомиопатия
medoboz.ru
Воздействие кардиомипатии на здоровье
Спецификой такого заболевания, как кардиомиопатия, следует считать исключительно отрицательное действие на мышцу сердца, без нейтрализации которого отмечается высокий риск появления осложнений, которые провоцируют развитие сердечной недостаточности, которая без лечения или при его недостаточности может стать смертельно опасной. Для понимания важности своевременного диагностирования данного заболевания следует ознакомиться с вероятными осложнениями после него, а также вероятными последствиями для здоровья больного.
Сегодня выделяется несколько разновидностей данной патологии, которые различаются в некоторой степени симптоматикой и воздействием на здоровье. Однако все виды данной болезни несут серьезную опасность для больного вплоть до летального исхода. И хотя у врачей не имеется единого мнения относительно степени воздействия последствий кардиомиопатии на сердечную систему, мнение о том, что данное заболевание — смертельно для большей части пострадавших от него имеет вполне научное и практическое обоснование.
Наиболее опасные последствия
Медицинская статистика также говорит о том, что при запущенной стадии рассматриваемого сердечного поражения велика вероятность возникновения таких состояний, которые впоследствии становятся несовместимы с жизнью больного. Такие заболевания имеют тенденцию к быстрому усугублению, появлению опасных последствий при обострениях.
Однако не следует считать, что при постановке диагноза «кардиомиопатия» единственный результат — это отсутствие возможности к улучшению состояния и сохранению жизни. При наличии необходимого и своевременного лечебного воздействия, постоянном контроле собственного состояния и посещении врача с проведением необходимой диагностики болезнь может перейти в стадии ремиссии с постепенным снижением интенсивности симптоматики, улучшением основных показателей здоровья.
Все разновидности данной сердечной патологии приводят к серьезным нарушениям в работе сердечной мышцы, что влечет за собой без необходимого лечебного воздействия определенные осложнения в здоровье больного с возможностью получения инвалидности и даже смертельным исходом. Потому внимание к состоянию миокарда и работе сердечно сосудистой системы позволит вовремя обнаружить негативные изменения и предупредить вероятность развития осложнений.
Причины смерти при кардимиопатии
Сегодня выделяется ряд наиболее распространенных причин летального исхода при развитии кариомиопатии, которые особенно часто влекут за собой негативные изменения в тканях миокарда, несовместимые с жизнью. Перечисленные ниже опасные для здоровья и жизни пострадавшего состояния могут поддаваться лечебной коррекции, которая будет тем успешнее, чем на более ранней стадии была диагностирована болезнь.
К таким причинам следует отнести следующие патологические состояния:
- сердечная недостаточность, которая вызывает застой жидкости в тканях и артериях при кровообращении за счет существенного замедления движения крови. При этом происходит развитие отека легких, который проявляется образованием пены у больного при дыхании, прерывистость дыхательных движений. Причина смерти в этом случае — быстрое образование выраженной отечности тканей и нехватка дыхания, что приводит к удушью;
- инфаркт миокарда — данная причина определяется постепенным омертвением тканей сердца при нарушениях кровообращения, и внезапная смерть больного вызывается образованием тромба и его отрывом за счет недостаточности поступающей крови. Обширность инфаркта определяется длительностью периода отсутствия необходимого количества крови в сердце. После перенесенного инфаркта миокарда возникают спайки в тканях сердца, что при длительном течении процесса неизбежно приводит к смертельному исходу;
- тромбоэмболия, при которой происходит отрыв кровяного сгустка (тромба) от стенок кровеносного сосуда с высокой вероятностью закупорки и последующим летальным исходом. При образовании тромба в левом желудочке сердца отмечается проявление застойных явлений в процессах кровообращения, вследствие чего возникает сердечная недостаточность. При нахождении тромба в левом желудочке диагностируется инфаркт головного мозга. В некоторых случаях тромбоэмболия сопровождается отмиранием части тканей кишечника, почек, где происходит некроз тканей;
- наличие аритмий можно считать практически обязательным сопутствующим проявлением кардиомиопатии, при этом может отмечаться как приостановление сократительной способности сердца, так и ее увеличение, что в обоих случаях приводит к усугублению патологии. Аритмии, возникающие при кардиомиопатии, сопровождаются такими внешними проявлениями, как появление одышки, нервозность и спутанность сознания, ухудшение восприятия реальности. Методика лечения аритмий состоит в регулярном приема антиаритмических препаратов, которые также назначаются врачом-кардиологом при кардиомиопатии;
- отек легких — одно из наиболее частых явлений, которые в сочетании с кардиомиопатией приводит к летальному исходу у больного. Значительное накопление жидкости в легких приводит к приступам удушья с последующей смертью при отсутствии лечения заболевания. Основными проявлениями отека легких следует считать появление холодного пота, выраженное затруднение дыхания, набухание и увеличение размеров вен. Запущенность состояния сопровождается появлением нитевидного пульса, спутанностью сознания. На этой стадии выживаемость больного снижается в значительной степени.
Однако наиболее частой, по статистическим данным, причиной смертельного исхода при кардиомиопатии является отравление организма алкоголем: в данном случае при длительном и значительном употреблении спиртных напитков происходит перерождение тканей, значительные негативные изменения в функционировании органов и их систем.
Алкогольная форма кардиомиопатии
Смертельный исход зачастую наступает при алкогольной форме кардиомиопатии, когда отмечается отравление организма продуктами распада этанола, которое происходит под воздействием пищеварительных ферментов. Длительное употребление алкогольных напитков (более 10 лет подряд) практически в каждом случае приводит к возникновению алкогольной кардиомиопатии, которая при отсутствии лечения (в первую очередь полного отказа от приема алкоголя) всегда заканчивается смертью больного.
Такие симптомы, как дрожание рук (тремор), появление синюшного оттенка кожи, нестабильность походки и частые головокружения следует считать наиболее характерными для данного вида кардиомиопатии. При дальнейшем прогрессировании данного состояния отмечаются такие симптомы, как повышенная нервозность, лабильность настроения и частые его перепады, приступы тахикардии, одышка даже при незначительных нагрузках.
Кардиомиопатия неуточненная, являющаяся одной из разновидностей рассматриваемого заболевания, в значительной степени представляет реальную угрозу для здоровья пострадавшего, поскольку наряду с характерными для этой болезни дистрофическими явлениями в стенках кровеносных сосудов отмечается их склеротирование по причинам, которые не устанавливаются в ходе обследования больного. Методика лечения данной разновидности заболевания нев значительной степени отличается от способа лечебного воздействия при иных установленных разновидностях болезни.
Перечисленные выше состояния, которые могут стать причиной летального исхода при усугублении кардиомиопатии, в значительной степени поддаются коррекции при помощи медикаментозного лечения. Составление схему такого воздействия должно составляться только лечащим врачом-кардиологом, который сумеет учесть все особенности течения болезни и организма больного, отслеживать ход и динамику лечебного процесса. Контроль состояния и своевременность диагностики в данном случае следует назвать двумя наиболее важными составляющими в определении степени результативности проводимого лечения.
Прогноз при кардиомиопатии
Такое патологическое состояние, как нарушение состояния и работы миокарда с проявлением изменений его тканей, является серьезным поражением сердечно сосудистой системы, при котором отмечается возникновение ряда необратимых последствий, часто ведущих е смерти больного. Процент выживаемости при любой разновидности данного заболевания составляет порядка 25-30%. При отсутствии же необходимого лечебного и медикаментозного воздействия процент выживаемости существенно сокращается.
Средняя длительность жизни при наличии любого вида кардиомиопатии составляет 5-8 лет. Отказ от вредных привычек, активизация повседневной жизни, введение здоровых норм жизни и питания позволят предупредить усугубление текущего заболевания продлить жизнь больному. Однако при диагностировании данного поражения следует постоянно находиться под контролем лечащего врача-кардиолога, выполнять все его рекомендации и придерживаться выбранной методики лечебного воздействия.
Рекомендации по стабилизации состояния
Следует помнить, что практически все сердечные патологии не поддаются полному излечению; с помощью усиленной медикаментозной терапии возможно лишь отсрочивание появления ухудшений. Однако при диагностировании данного заболевания не следует пренебрегать возможность лекарственной коррекции состояния. Правильно подобранная методика лечения обеспечивает скорейшую стабилизацию и устранение наиболее явных проявлений. Полное излечение от сердечной патологии в виде кардиомиопатии возможно лишь с помощью пересадки (трансплантации) сердечной мышцы, однако данная операция может проводиться не всем больным, для нее имеется множество противопоказаний.
Отвечая на вопрос, является ли смерть при выявлении кардиомиопатии реальностью либо вымыслом, следует понимать, что данное заболевание сердечной системы очень опасно и серьезно, и частота летальных исходов при нем высока. Наличие лечебного воздействия, отказ от вредных привычек и изменение привычного образа жизни позволит в значительной степени снизить риск смерти больного.
cardioplanet.ru
Что такое кардиомиопатия?
Это название объединяет в себе несколько типов патологий, приводящих к структурным и функциональным изменениям сердца. Этиологические причины некоторых кардиомиопатий не ясны вовсе, а ряд других возникает по понятным обстоятельствам.
Кардиомиопатия, диагностика которой представляет достаточно сложный процесс, предполагает предварительное исключение следующих состояний:
- врожденных пороков сердечной мышцы, клапанов или сосудов;
- артериальной гипертензии (повышения давления);
- перикардита;
- миокардита и др.
Классификация по типу изменений, происходящих с сердцем
Ранее кардиомиопатия сердца именовалась миокардиодистрофией. Однако в 1957 году был утвержден современный термин. В течение последующих лет медики изучали особенности болезни. Благодаря их работе были выявлены и собраны в классификацию различные виды кардиомиопатий, однако изучены все они были лишь к 2006 году.
Кардиомиопатия, классификация которой включает множество типов заболевания, проявляется в виде различных изменений в сердечной мышце. Исходя из этого выделяются:
- дилатационная;
- гипертрофическая;
- рестриктивная;
- обструктивная кардиомиопатия;
- кардиомиопатия такоцубо.
Дилатационная
Подобная кардиомиопатия встречается весьма часто и занимает 3-е место среди причин возникновения сердечной недостаточности. Представляет собой поражение миокарда, выраженное в появлении растяжения (дилатации) сердечных полостей. Это сопровождается нарушениями систолической функции левого желудочка, но без гипертрофии (увеличения) стенок. Характерными особенностями при диагностике являются:
- фракция выброса левого желудочка сокращается до 45–50 процентов и ниже;
- растяжение полости левого желудочка достигает 6–7 сантиметров.
Диагноз наиболее часто обнаруживается у молодых людей. Ему более подвержены мужчины, чем женщины (соотношение примерно 1:5).
Гипертрофическая
Патология проявляется в утолщении стенок сердечной мышцы (гипертрофии). Возникает вследствие мутации генов, ответственных за производство белковых соединений, необходимых для формирования миокарда. Для заболевания характерны:
- утолщение миокарда более чем на 1,5–1,7 сантиметра;
- имеет ассиметричный характер;
- изменения затрагивают перегородку между желудочками, приводя к увеличению ее размера до 3,5–4 сантиметров;
- преимущественное поражение левого желудочка (не всегда);
- хаотичное расположение мышечных волокон в сердечной ткани;
- мутационный процесс начинается в основном в детском возрасте, а обнаруживается в пубертатный период или в зрелости.
Рестриктивная
Особая форма кардиомиопатии, выражающаяся в потере эластичности эндокарда (внутренней оболочки сердечной мышцы). Преимущественно затвердение становится последствием фиброза тканей или инфильтративных болезней. Является причиной нарушения поступления крови в камеры сердца. В дальнейшем это приводит к растяжению стенок желудочков, и вследствие этого — к развитию сердечной недостаточности.
Зачастую рестриктивную форму путают с перикардитом из-за схожести симптоматической картины. Заболевание встречается крайне редко и имеет высокую долю летальности. Как лечить кардиомиопатию такого типа, на данный момент неизвестно.
Обструктивная (субаортальный подклапанный стеноз)
Первое упоминание датируется 1907 годом, затем в научных публикациях диагноз описывается только в 1952 году. Достаточно хорошо изучена современной медициной. Данное заболевание относится к наследственным и является нераспространенной формой гипертрофической кардиомиопатии.
Выделяют некоторые особенности диагноза, среди них:
- Изменения затрагивают межжелудочковую перегородку, которая в совокупности со створкой митрального клапана становится препятствием (обструкцией) для оттока крови. Обнаруживаются на расстоянии 2–4 сантиметра от аортального клапана.
- Регистрируется резкая гипертрофия паппилярных мышц левого желудочка, приводящая к сокращению объема полости.
- Обнаруживается растяжение камер сердца и повышение давления в левом желудочке.
- Возникают гемодинамические нарушения, приводящие к увеличению нагрузки на орган.
- Степень обструкции варьируется у каждого конкретного больного.
- В некоторых случаях приводит ко вторичной гипертрофии органа.
Кардиомиопатия такоцубо
Впервые была описана в Японии. Именно там кардиомиопатия такоцубо и получила свое название, в переводе с японского языка обозначающее ловушку для осьминогов. Действительно, пораженный орган схож с этим рыбацким приспособлением. В частности:
- верхняя часть левого желудочка приобретает выступ;
- основание левого желудочка подвержено непроизвольным сокращениям.
Считается, что основной причиной патологии становятся сильные эмоциональные потрясения, затяжные депрессии или стресс. Наиболее часто возникает в осенне-зимний период. Приводит к сердечной недостаточности, болевым ощущениям в грудине. На ЭКГ проявляется схоже с острым инфарктом миокарда переднего типа. Такая кардиомиопатия, симптомы которой носят пугающий характер, имеет небольшую долю смертельных исходов.
Дифференциация заболевания по причинам, вызвавшим дистрофию сердца
Следует учитывать при диагнозе «кардиомиопатия», что такое заболевание может быть спровоцировано некоторыми патологическими факторами. Для облегчения состояния больного важно не только обнаружить негативные причины, но и устранить их.
Идиопатическая
Также известна, как первичная — кардиомиопатия, причины появления которой не известны полностью. Такие заболевания возникают самостоятельно, без воздействия внешних или внутренних факторов.
На данный момент на каждые 100 тысяч мирового населения встречаются 15–35 человек, страдающих данной патологией. Одной из предполагаемых причин, влекущих за собой идиопатическую форму, считается генетическое нарушение и наследственная предрасположенность пациента. Также изучается вирусная, воспалительная, травматическая этиология.
Вторичная
Кардиомиопатия, к развитию которой приводят различные неблагоприятные факторы. Это заболевание имеет системный характер, его очаг находится за пределами сердца. К нему приводят:
- некоторые заболевания;
- злоупотребление алкоголем;
- воздействие ядов и токсинов;
- нарушение обмена веществ в тканях;
- нарушения работы желудочно-кишечного тракта;
- бактериологические и вирусные инфекции;
- возрастные изменение и прочее.
Вторичная форма встречается достаточно редко, но не имеет ограничений по возрасту. Кадиомиопатией страдают дети, молодые и пожилые люди. Кроме того, патология опасна внушительным количеством вероятных осложнений.
Токсическая
Известно, что воздействие некоторых веществ оказывает негативное влияние на организм, в том числе и на сердечную мышцу. В некоторых случаях они приводят к дистрофии миокарда. Наиболее опасны:
- регулярный прием наркотиков;
- употребление алкогольных напитков;
- некоторые лекарственные средства;
- воздействие ядов или токсинов.
При таком типе имеют место быть:
- сокращение массы органа;
- атеросклеротические изменение коронарных артерий, что существенно увеличивает риск развития ишемической болезни;
- расширение желудочков;
- атеросклеротические образования в стенках желудочков.
Алкогольная
Возникновение патологии связано с регулярным употреблением спиртных напитков, имеющих кардиотоксическое воздействие. В среднем подобные изменения сердечной мышцы обнаруживаются через 8–10 лет ежедневного приема 50 мл и более чистого этанола. Патология приводит к следующим изменениям:
- Нарушениям систолической функции полостей органа.
- Расширение желудочков на фоне утолщения тканей.
- Накопление жировых клеток во внутренней оболочке сердца.
Метаболическая
Заболевание наиболее распространено среди мужчин среднего возраста, зачастую обнаруживается случайно при плановом осмотре. Возникает вследствие нарушений биохимических процессов в организме, спровоцированных:
- наследственной предрасположенностью;
- перенесенных ранее заболеваний сердца;
- поражение клеток сердца ядовитыми или токсичными веществами;
- некорректной работы иммунной и/или эндокринной системы;
- неправильным питанием или отсутствием режима.
Дисметаболическая
Кардиомиопатия данного вида зачастую на начальных этапах протекает незаметно. Ее возникновение связано с метаболическими нарушениями, которые приводят к дистрофии миокарда, гипертрофии стенок органа и растяжению сердечных полостей. Состояние может быть вызвано:
- Возрастными изменениями.
- Нарушение функций желез внутренней секреции (например, кардиомиопатия диабетическая или тиреотоксическая кардиомиопатия).
- Назначением гормональной терапии.
Дисгормональная
Возникает вследствие нарушения гормонального баланса в организме, вызванного различными факторами. В частности наиболее распространена климактерическая кардиомиопатия, которая характерна для женщин, достигших климакса.
Лишь в 10–20 процентах случаев встречается у представителей мужского пола. Относится к функционально-обменным заболеваниям. В большинстве случаев приводит к обратимым последствиям. Однако иногда становится причиной выраженных структурных изменений тканей.
Ишемическая
Это наиболее часто встречаемая форма дилатационной кардиомиопатии. Свыше 50 процентов пациентов, страдающих ишемической болезнью, имеют этот диагноз. Наиболее подвержены патологии лица мужского пола старше 40 лет. Усугубляют вероятность развития болезни такие факторы, как:
- курение;
- употребление гормональных препаратов (в т. ч. в спортивных целях);
- неправильный образ жизни;
- артериальная гипертензия;
- наследственная предрасположенность.
Гипертоническая
Крайне редкое заболевание, которое обнаруживается примерно у 0,2 процентов пациентов. Гипертоническая кардиомиопатия выражается в гипертрофии стенок левого желудочка, но не сопровождается расширением полости сердца. Приводит к снижению эластичности миокарда, систолической дисфункции и кислородному голоданию.
Заболевание может иметь наследственную природу или возникнуть в процессе жизнедеятельности. Чаще всего возникает вследствие мутации гена, ответственного за синтез белков, необходимых для построения миокарда. Современные ученые выделяют более 70 возможных мутаций. Также фактором риска является артериальная гипертензия (повышение давления).
Аритмогенная
Нераспространённая форма заболевания, приводящая к постепенному замещению тканей правого желудочка жировой и соединительной тканью. Вследствие этого полость растягивается, а ее стенки становятся тоньше. Влечет за собой нарушение сердечного ритма, и зачастую приводит к внезапному летальному исходу.
Аритмогенная кардимиопатия не имеет выясненных этиологических причин. Некоторые специалисты считают ее наследственным заболеванием. Однако это подтверждается лишь в 20–30 процентах случаев.
Перипартальная
Подобный тип регистрируется у женщин, переживших роды в течение последних 5 месяцев. Перипартальная кардиомиопатия достаточна распространена. Примерно 10 процентов пациентов, имеющих дисфункцию миокарда, страдают именно данной патологией. В зоне риска находятся представительницы прекрасного пола с предшествующей анемией или хроническими заболеваниями. Приводит к растяжению стенок желудочков, нарушения систолической функции и сердечной недостаточности.
Стрессовая
Возникает после сильного потрясения, депрессии, расстройства. Стрессовая кардиомиопатия также известна как синдром «разбитого сердца» или кардиомиопатия такоцубо. Предполагается, что к развитию патологии приводит повышенный уровень гормонов катехоламинов. Вследствие этого изменяется форма левого желудочка, возникает систолическая дисфункция. Стрессовый тип имеет выраженную симптоматическую картину.
Кардиомиопатия смешанного генеза
Данное заболевание возникает не из-за одной, а под воздействием целого ряда причин. Они носят как врожденный, так и приобретенный характер. Это совокупное воздействие приводит к структурным изменениям миокарда и становится причиной сердечной недостаточности. Кардиомиопатия смешанного генеза обнаруживается достаточно редко и требует комплексного лечения.
Симптомы
Проявление болезни преимущественно зависят от причин, повлекших ее развитие.
| Дилатационная | Нарушение ритма, ощущение «замирания» сердца, иррадирущие болевые ощущения в грудине, одышка, кашель, нехватка воздуха, рецидивирующая пневмония, асцит, слабость, темные пятна в глазах, головокружение, быстрая утомляемость. |
| Гипертрофическая | В некоторых случаях протекает незаметно. Боль в грудине/загрудинная, нехватка воздуха, нарушение ритма, головокружение, потеря сознания, острый инфаркт миокарда. |
| Рестриктивная | Одышка, слабость, быстрая утомляемость, набухание вен, периферические отеки, асцит, увеличение печени, нарушение ритма, гипотония, слабовыраженная пульсация. |
| Стеноз субаортальный гипертрофический | Болевые ощущения в груди даже в спокойном состоянии, одышка, эпизоды потери сознания, периферические отеки, асцит, нарушение ритма. Артериальное давление в норме. |
| Такоцубо/стрессовая | Болевые ощущения в груди, изменения на ЭКГ по типу переднего инфаркта миокарда, тахикардия, потеря сознания, пережитый недавно стресс. |
| Токсическая | Боль в грудине, одышка, нарушение ритма, головокружение, артериальная гипертензия, периферические отеки, повышение температуры. |
| Алкогольная | Боль и тяжесть за грудиной, сдавливание, недостаток воздуха, боль в верхушке сердца, одышка, аритмия, признаки алкоголизма. |
| Метаболическая | Боль за грудиной, приливы крови к голове, периферическое похолодание, повышенное потоотделение, слабость, быстрая утомляемость, аритмия, кашель, асцит, периферические отеки, увеличение печени. |
| Дисметаболическая | Зачастую протекает незаметно. Одышка, слабость, нехватка воздуха, нарушение сна, периферические отеки, потеря сознания. |
| Дисгормональная | Повышенное потоотделение, аритмия, периферические отеки, слабость, головокружение, частое мочеиспускание, приливы. |
| Ишемическая | Аритмия, одышка, слабость, нехватка воздуха, нарушение сна, периферические отеки, потеря сознания, головные боли, кашель. |
| Гипертоническая | Боль в грудине, аритмия, одышка, потеря сознания, головокружение, дезориентация, снижение работоспособности. |
| Аритмогенная | Боль в грудине, аритмия, одышка, потеря сознания, головокружение, дезориентация, снижение работоспособности. |
| Перипартальная | Тромбоэмболия, боль в грудине, аритмия, одышка, потеря сознания, головокружение, дезориентация, снижение работоспособности. |
Вторичная кардиомиопатия (симптомы, лечение которой зависят от основного заболевания) проявляется вместе с признаками основного диагноза.
Возможности лечения
Дать единый ответ касательно каждой формы заболевания невозможно. Лечение кардиомиопатии напрямую зависит от типа патологии. Современная медицина достигла значительных успехов в терапии. Однако полное избавление доступно только при вторичных формах.
Кроме того, важную роль играет стадия заболевания. Раннее обращение существенно повышает эффективность лечения. При кардиомиопатии клинические рекомендации расписываются специалистом индивидуально.
Вероятность смерти, прогноз жизни
Причина смерти — кардиомиопатия. К сожалению, подобный вердикт можно встретить достаточно часто. В случае если после летального исхода не удается установить конкретный тип болезни, фиксируется кардиомиопатия неуточненная.
Однако некоторые формы позволяют прожить долгую жизнь за счет применения поддерживающей терапии. Другие же хорошо поддаются лечению. По возможности данную болезнь лучше предотвратить.
Кардиомиопатия в детском возрасте
Патология встречается даже у самых маленьких. Кардиомиопатия у детей носит преимущественно врожденный наследственный характер. Наиболее часто встречается у малышей до одного года. Выделяют несколько типов:
- застойная;
- гипертрофическая;
- ограничительная;
- неопределенная.
Проявляется остро всего в 25 процентах случаев. Зачастую симптоматика болезни отсутствует до достижения пубертатного периода или зрелости. Повышают риски возникновения:
- стрессы матери во время вынашивания плода;
- генетические отклонения;
- аутоиммунные заболевания;
- инфекционные болезни.
Полезное видео
Дополнительную информацию о кардиомиопатии смотрите в следующем видео:
Заключение
- Кардиомиопатия представляет собой целый спектр патологий, вызванных различными причинами.
- В зависимости от этиологии меняется симптоматическая картина и терапевтический курс.
- Сократить риск развития заболевания можно, если вести здоровый образ жизни.
- Кроме того, рекомендуется проходить ежегодные профилактические осмотры с целью раннего выявления.
cardiolog.online
- Безалкогольное пиво сколько градусов
- Прерывание запоя
schket.ru
Кардиомиопатия неуточненная что это
Кардиомиопатия представляет собой не одно, а целый ряд заболеваний. Терапия в каждом конкретном случае зависит от факторов, повлекших развитие патологии. Как правило, прогноз при данном диагнозе неблагоприятный. Болезнь приводит к стремительному развитию сердечной недостаточности, аритмии, тромбозу сосудов.
Количество летальных случаев также крайне велико. В течение 5 лет после возникновения патологии умирает примерно 20–30 процентов пациентов. Именно поэтому важно не только изучить термин кардиомиопатия, что это такое, но и понимать, как предупредить или замедлить развитие заболевания.
Что такое кардиомиопатия?
Это название объединяет в себе несколько типов патологий, приводящих к структурным и функциональным изменениям сердца. Этиологические причины некоторых кардиомиопатий не ясны вовсе, а ряд других возникает по понятным обстоятельствам.
Кардиомиопатия, диагностика которой представляет достаточно сложный процесс, предполагает предварительное исключение следующих состояний:
- врожденных пороков сердечной мышцы, клапанов или сосудов;
- артериальной гипертензии (повышения давления);
- перикардита;
- миокардита и др.
Классификация по типу изменений, происходящих с сердцем
Ранее кардиомиопатия сердца именовалась миокардиодистрофией. Однако в 1957 году был утвержден современный термин. В течение последующих лет медики изучали особенности болезни. Благодаря их работе были выявлены и собраны в классификацию различные виды кардиомиопатий, однако изучены все они были лишь к 2006 году.
Кардиомиопатия, классификация которой включает множество типов заболевания, проявляется в виде различных изменений в сердечной мышце. Исходя из этого выделяются:
- дилатационная;
- гипертрофическая;
- рестриктивная;
- обструктивная кардиомиопатия;
- кардиомиопатия такоцубо.
Дилатационная
Подобная кардиомиопатия встречается весьма часто и занимает 3-е место среди причин возникновения сердечной недостаточности. Представляет собой поражение миокарда, выраженное в появлении растяжения (дилатации) сердечных полостей. Это сопровождается нарушениями систолической функции левого желудочка, но без гипертрофии (увеличения) стенок. Характерными особенностями при диагностике являются:
- фракция выброса левого желудочка сокращается до 45–50 процентов и ниже;
- растяжение полости левого желудочка достигает 6–7 сантиметров.
Диагноз наиболее часто обнаруживается у молодых людей. Ему более подвержены мужчины, чем женщины (соотношение примерно 1:5).
Гипертрофическая
Патология проявляется в утолщении стенок сердечной мышцы (гипертрофии). Возникает вследствие мутации генов, ответственных за производство белковых соединений, необходимых для формирования миокарда. Для заболевания характерны:
- утолщение миокарда более чем на 1,5–1,7 сантиметра;
- имеет ассиметричный характер;
- изменения затрагивают перегородку между желудочками, приводя к увеличению ее размера до 3,5–4 сантиметров;
- преимущественное поражение левого желудочка (не всегда);
- хаотичное расположение мышечных волокон в сердечной ткани;
- мутационный процесс начинается в основном в детском возрасте, а обнаруживается в пубертатный период или в зрелости.
Рестриктивная
Особая форма кардиомиопатии, выражающаяся в потере эластичности эндокарда (внутренней оболочки сердечной мышцы). Преимущественно затвердение становится последствием фиброза тканей или инфильтративных болезней. Является причиной нарушения поступления крови в камеры сердца. В дальнейшем это приводит к растяжению стенок желудочков, и вследствие этого — к развитию сердечной недостаточности.
Зачастую рестриктивную форму путают с перикардитом из-за схожести симптоматической картины. Заболевание встречается крайне редко и имеет высокую долю летальности. Как лечить кардиомиопатию такого типа, на данный момент неизвестно.
Обструктивная (субаортальный подклапанный стеноз)
Первое упоминание датируется 1907 годом, затем в научных публикациях диагноз описывается только в 1952 году. Достаточно хорошо изучена современной медициной. Данное заболевание относится к наследственным и является нераспространенной формой гипертрофической кардиомиопатии.
Выделяют некоторые особенности диагноза, среди них:
- Изменения затрагивают межжелудочковую перегородку, которая в совокупности со створкой митрального клапана становится препятствием (обструкцией) для оттока крови. Обнаруживаются на расстоянии 2–4 сантиметра от аортального клапана.
- Регистрируется резкая гипертрофия паппилярных мышц левого желудочка, приводящая к сокращению объема полости.
- Обнаруживается растяжение камер сердца и повышение давления в левом желудочке.
- Возникают гемодинамические нарушения, приводящие к увеличению нагрузки на орган.
- Степень обструкции варьируется у каждого конкретного больного.
- В некоторых случаях приводит ко вторичной гипертрофии органа.
Кардиомиопатия такоцубо
Впервые была описана в Японии. Именно там кардиомиопатия такоцубо и получила свое название, в переводе с японского языка обозначающее ловушку для осьминогов. Действительно, пораженный орган схож с этим рыбацким приспособлением. В частности:
- верхняя часть левого желудочка приобретает выступ;
- основание левого желудочка подвержено непроизвольным сокращениям.
Считается, что основной причиной патологии становятся сильные эмоциональные потрясения, затяжные депрессии или стресс. Наиболее часто возникает в осенне-зимний период. Приводит к сердечной недостаточности, болевым ощущениям в грудине. На ЭКГ проявляется схоже с острым инфарктом миокарда переднего типа. Такая кардиомиопатия, симптомы которой носят пугающий характер, имеет небольшую долю смертельных исходов.
Дифференциация заболевания по причинам, вызвавшим дистрофию сердца
Следует учитывать при диагнозе «кардиомиопатия», что такое заболевание может быть спровоцировано некоторыми патологическими факторами. Для облегчения состояния больного важно не только обнаружить негативные причины, но и устранить их.
Идиопатическая
Также известна, как первичная — кардиомиопатия, причины появления которой не известны полностью. Такие заболевания возникают самостоятельно, без воздействия внешних или внутренних факторов.
На данный момент на каждые 100 тысяч мирового населения встречаются 15–35 человек, страдающих данной патологией. Одной из предполагаемых причин, влекущих за собой идиопатическую форму, считается генетическое нарушение и наследственная предрасположенность пациента. Также изучается вирусная, воспалительная, травматическая этиология.
Вторичная
Кардиомиопатия, к развитию которой приводят различные неблагоприятные факторы. Это заболевание имеет системный характер, его очаг находится за пределами сердца. К нему приводят:
- некоторые заболевания;
- злоупотребление алкоголем;
- воздействие ядов и токсинов;
- нарушение обмена веществ в тканях;
- нарушения работы желудочно-кишечного тракта;
- бактериологические и вирусные инфекции;
- возрастные изменение и прочее.
Вторичная форма встречается достаточно редко, но не имеет ограничений по возрасту. Кадиомиопатией страдают дети, молодые и пожилые люди. Кроме того, патология опасна внушительным количеством вероятных осложнений.
Токсическая
Известно, что воздействие некоторых веществ оказывает негативное влияние на организм, в том числе и на сердечную мышцу. В некоторых случаях они приводят к дистрофии миокарда. Наиболее опасны:
- регулярный прием наркотиков;
- употребление алкогольных напитков;
- некоторые лекарственные средства;
- воздействие ядов или токсинов.
При таком типе имеют место быть:
- сокращение массы органа;
- атеросклеротические изменение коронарных артерий, что существенно увеличивает риск развития ишемической болезни;
- расширение желудочков;
- атеросклеротические образования в стенках желудочков.
Алкогольная
Возникновение патологии связано с регулярным употреблением спиртных напитков, имеющих кардиотоксическое воздействие. В среднем подобные изменения сердечной мышцы обнаруживаются через 8–10 лет ежедневного приема 50 мл и более чистого этанола. Патология приводит к следующим изменениям:
- Нарушениям систолической функции полостей органа.
- Расширение желудочков на фоне утолщения тканей.
- Накопление жировых клеток во внутренней оболочке сердца.
Метаболическая
Заболевание наиболее распространено среди мужчин среднего возраста, зачастую обнаруживается случайно при плановом осмотре. Возникает вследствие нарушений биохимических процессов в организме, спровоцированных:
- наследственной предрасположенностью;
- перенесенных ранее заболеваний сердца;
- поражение клеток сердца ядовитыми или токсичными веществами;
- некорректной работы иммунной и/или эндокринной системы;
- неправильным питанием или отсутствием режима.
Дисметаболическая
Кардиомиопатия данного вида зачастую на начальных этапах протекает незаметно. Ее возникновение связано с метаболическими нарушениями, которые приводят к дистрофии миокарда, гипертрофии стенок органа и растяжению сердечных полостей. Состояние может быть вызвано:
- Возрастными изменениями.
- Нарушение функций желез внутренней секреции (например, кардиомиопатия диабетическая или тиреотоксическая кардиомиопатия).
- Назначением гормональной терапии.
Дисгормональная
Возникает вследствие нарушения гормонального баланса в организме, вызванного различными факторами. В частности наиболее распространена климактерическая кардиомиопатия, которая характерна для женщин, достигших климакса.
Лишь в 10–20 процентах случаев встречается у представителей мужского пола. Относится к функционально-обменным заболеваниям. В большинстве случаев приводит к обратимым последствиям. Однако иногда становится причиной выраженных структурных изменений тканей.
Ишемическая
Это наиболее часто встречаемая форма дилатационной кардиомиопатии. Свыше 50 процентов пациентов, страдающих ишемической болезнью, имеют этот диагноз. Наиболее подвержены патологии лица мужского пола старше 40 лет. Усугубляют вероятность развития болезни такие факторы, как:
- курение;
- употребление гормональных препаратов (в т. ч. в спортивных целях);
- неправильный образ жизни;
- артериальная гипертензия;
- наследственная предрасположенность.
Гипертоническая
Крайне редкое заболевание, которое обнаруживается примерно у 0,2 процентов пациентов. Гипертоническая кардиомиопатия выражается в гипертрофии стенок левого желудочка, но не сопровождается расширением полости сердца. Приводит к снижению эластичности миокарда, систолической дисфункции и кислородному голоданию.
Заболевание может иметь наследственную природу или возникнуть в процессе жизнедеятельности. Чаще всего возникает вследствие мутации гена, ответственного за синтез белков, необходимых для построения миокарда. Современные ученые выделяют более 70 возможных мутаций. Также фактором риска является артериальная гипертензия (повышение давления).
Аритмогенная
Нераспространённая форма заболевания, приводящая к постепенному замещению тканей правого желудочка жировой и соединительной тканью. Вследствие этого полость растягивается, а ее стенки становятся тоньше. Влечет за собой нарушение сердечного ритма, и зачастую приводит к внезапному летальному исходу.
Аритмогенная кардимиопатия не имеет выясненных этиологических причин. Некоторые специалисты считают ее наследственным заболеванием. Однако это подтверждается лишь в 20–30 процентах случаев.
Перипартальная
Подобный тип регистрируется у женщин, переживших роды в течение последних 5 месяцев. Перипартальная кардиомиопатия достаточна распространена. Примерно 10 процентов пациентов, имеющих дисфункцию миокарда, страдают именно данной патологией. В зоне риска находятся представительницы прекрасного пола с предшествующей анемией или хроническими заболеваниями. Приводит к растяжению стенок желудочков, нарушения систолической функции и сердечной недостаточности.
Стрессовая
Возникает после сильного потрясения, депрессии, расстройства. Стрессовая кардиомиопатия также известна как синдром «разбитого сердца» или кардиомиопатия такоцубо. Предполагается, что к развитию патологии приводит повышенный уровень гормонов катехоламинов. Вследствие этого изменяется форма левого желудочка, возникает систолическая дисфункция. Стрессовый тип имеет выраженную симптоматическую картину.
Кардиомиопатия смешанного генеза
Данное заболевание возникает не из-за одной, а под воздействием целого ряда причин. Они носят как врожденный, так и приобретенный характер. Это совокупное воздействие приводит к структурным изменениям миокарда и становится причиной сердечной недостаточности. Кардиомиопатия смешанного генеза обнаруживается достаточно редко и требует комплексного лечения.
Симптомы
Проявление болезни преимущественно зависят от причин, повлекших ее развитие.
| Дилатационная | Нарушение ритма, ощущение «замирания» сердца, иррадирущие болевые ощущения в грудине, одышка, кашель, нехватка воздуха, рецидивирующая пневмония, асцит, слабость, темные пятна в глазах, головокружение, быстрая утомляемость. |
| Гипертрофическая | В некоторых случаях протекает незаметно. Боль в грудине/загрудинная, нехватка воздуха, нарушение ритма, головокружение, потеря сознания, острый инфаркт миокарда. |
| Рестриктивная | Одышка, слабость, быстрая утомляемость, набухание вен, периферические отеки, асцит, увеличение печени, нарушение ритма, гипотония, слабовыраженная пульсация. |
| Стеноз субаортальный гипертрофический | Болевые ощущения в груди даже в спокойном состоянии, одышка, эпизоды потери сознания, периферические отеки, асцит, нарушение ритма. Артериальное давление в норме. |
| Такоцубо/стрессовая | Болевые ощущения в груди, изменения на ЭКГ по типу переднего инфаркта миокарда, тахикардия, потеря сознания, пережитый недавно стресс. |
| Токсическая | Боль в грудине, одышка, нарушение ритма, головокружение, артериальная гипертензия, периферические отеки, повышение температуры. |
| Алкогольная | Боль и тяжесть за грудиной, сдавливание, недостаток воздуха, боль в верхушке сердца, одышка, аритмия, признаки алкоголизма. |
| Метаболическая | Боль за грудиной, приливы крови к голове, периферическое похолодание, повышенное потоотделение, слабость, быстрая утомляемость, аритмия, кашель, асцит, периферические отеки, увеличение печени. |
| Дисметаболическая | Зачастую протекает незаметно. Одышка, слабость, нехватка воздуха, нарушение сна, периферические отеки, потеря сознания. |
| Дисгормональная | Повышенное потоотделение, аритмия, периферические отеки, слабость, головокружение, частое мочеиспускание, приливы. |
| Ишемическая | Аритмия, одышка, слабость, нехватка воздуха, нарушение сна, периферические отеки, потеря сознания, головные боли, кашель. |
| Гипертоническая | Боль в грудине, аритмия, одышка, потеря сознания, головокружение, дезориентация, снижение работоспособности. |
| Аритмогенная | Боль в грудине, аритмия, одышка, потеря сознания, головокружение, дезориентация, снижение работоспособности. |
| Перипартальная | Тромбоэмболия, боль в грудине, аритмия, одышка, потеря сознания, головокружение, дезориентация, снижение работоспособности. |
Вторичная кардиомиопатия (симптомы, лечение которой зависят от основного заболевания) проявляется вместе с признаками основного диагноза.
Возможности лечения
Дать единый ответ касательно каждой формы заболевания невозможно. Лечение кардиомиопатии напрямую зависит от типа патологии. Современная медицина достигла значительных успехов в терапии. Однако полное избавление доступно только при вторичных формах.
Кроме того, важную роль играет стадия заболевания. Раннее обращение существенно повышает эффективность лечения. При кардиомиопатии клинические рекомендации расписываются специалистом индивидуально.
Вероятность смерти, прогноз жизни
Причина смерти — кардиомиопатия. К сожалению, подобный вердикт можно встретить достаточно часто. В случае если после летального исхода не удается установить конкретный тип болезни, фиксируется кардиомиопатия неуточненная.
Однако некоторые формы позволяют прожить долгую жизнь за счет применения поддерживающей терапии. Другие же хорошо поддаются лечению. По возможности данную болезнь лучше предотвратить.
Кардиомиопатия в детском возрасте
Патология встречается даже у самых маленьких. Кардиомиопатия у детей носит преимущественно врожденный наследственный характер. Наиболее часто встречается у малышей до одного года. Выделяют несколько типов:
- застойная;
- гипертрофическая;
- ограничительная;
- неопределенная.
Проявляется остро всего в 25 процентах случаев. Зачастую симптоматика болезни отсутствует до достижения пубертатного периода или зрелости. Повышают риски возникновения:
- стрессы матери во время вынашивания плода;
- генетические отклонения;
- аутоиммунные заболевания;
- инфекционные болезни.
Полезное видео
Дополнительную информацию о кардиомиопатии смотрите в следующем видео:
Заключение
- Кардиомиопатия представляет собой целый спектр патологий, вызванных различными причинами.
- В зависимости от этиологии меняется симптоматическая картина и терапевтический курс.
- Сократить риск развития заболевания можно, если вести здоровый образ жизни.
- Кроме того, рекомендуется проходить ежегодные профилактические осмотры с целью раннего выявления.
cardiolog.online
Что такое кардиомиопатия
Частота встречаемости сердечной кардиомиопатии — примерно 3 случая на 1000 человек, чаще она обнаруживается у взрослых, у детей и подростков — редкое явление. Согласно определению, кардиомиопатия — патология миокарда, которая сопровождается структурными и функциональными нарушениями в отсутствие изменений со стороны коронарных артерий, клапанного аппарата и не связанная с артериальной гипертензией. Все кардиомиопатии делятся на две больших группы:
- идиопатическая (первичная), причины которой остаются не ясными;
- вторичная (специфическая), этиология которой четко прослеживается.
Среди вторичных кардиомиопатий выделяют такие ее формы:
- алкогольная — спровоцирована злоупотреблением алкоголем;
- инфекционная — вирусная и бактериальная — ее причиной является воспалительная реакция в миокарде, впоследствии приводящая к нарушению его структуры (в эту группу можно отнести и тонзилогенную кардиомиопатию, которая возникает из-за существования хронического очага инфекции в миндалинах);
- антрациклиновая (лекарственная) — обусловлена лечением антибиотиками антрациклинового ряда, обладающих кардиотоксичными свойствами, либо прочими лекарственными препаратами;
- токсическая — вызваны отравлениями ядами, химическими веществами и прочими отравляющими агентами, поражающими миокард;
- аритмогенная — развивается после химического или вирусного поражения миокарда и сочетается с различными видами аритмии, в том числе с тяжелыми нарушениями ритма;
- тиреотоксическая — происходит из отравления организма избыточным содержанием гормонов щитовидной железы;
- дисгормональная — связана с гормональными сбоями в организме (к данной форме причисляется климактерическая кардиомиопатия — заболевание, возникающее во время патологического климакса);
- дисметаболическая — появляется, если имеет место серьезная метаболическая дисфункция в организме (метаболические нарушения могут сопровождать как эндокринные заболевания, так и сбой в балансе электролитов и нехватку нужных элементов в миокарде);
- постлучевая — возникает после проведения лучевой терапии на область грудной клетки и средостения, либо после воздействия ионизирующей радиации;
- нейроэндокринная — расстройства деятельности сердца, обусловленные нейроэндокринными нарушениями;
- стероидная — формируется после длительного употребления стероидов (анаболиков);
- спортивная — не является собственно кардиомиопатией, представляет собой увеличение размеров сердца у спортсменов, что входит в понятие «спортивное сердце»;
- стресс-индуцированная — кардиомиопатия Такоцубо, или синдром разбитого сердца, вызвана сильным нервным потрясением, чаще всего являющаяся обратимой;
- перипартальная — развивается у женщин последнего месяца беременности или в течение 5 месяцев после родов, характеризуется высокой смертностью;
- кардиомиопатия сложного генеза — заболевание сочетает несколько причин и предпосылок для своего развития.
Первичные кардиомиопатии — заболевания, природа которых неуточненная, патогенез неясен. Выделяют три основных типа первичных кардиомиопатий — дилатационная (застойная), гипертрофическая (субаортальный стеноз, бывает симметричной и асимметричной, обструктивной и необструктивной), рестриктивная (эндомиокардиальный стеноз, бывает облитерирующим и диффузным). Изменения мышцы сердца при данных болезнях происходит по разному типу, но все-таки общих черт в них много: дистрофическая и склеротическая картина в кардиомиоцитах (клетках миокарда), которая рано или поздно приводит к развитию симптоматики сердечной недостаточности и к прочим осложнениям. Особенно страдают при кардиомиопатии функции желудочков, но болезнь отражается на работе всего сердца.
Дилатационная кардиомиопатия сопровождается признаками расширения полостей сердца, гипертрофией миокарда, снижением его сократительной способности. Симптомы могут появиться в молодом возрасте — до 35 лет. Гемодинамика при данном заболевании обусловлена падением насосной функции сердечной мышцы, в результате чего повышается давление в левых и правых полостях сердца. Патологическая анатомия при дилатационной кардиомиопатии отражает гипертрофию левого желудочка, резкое растяжение полостей сердца.
Гипертрофическая кардиомиопатия — это локальное или диффузное утолщение миокарда, уменьшение камер желудочков. Является наследственным заболеванием, проявляется, по большей части, у мужчин. Изредка симптоматика появляется у новорожденных, но по большей части прогрессирование болезни начинается в подростковом или более позднем возрасте. При асимметричной кардиомиопатии утолщается межжелудочковая перегородка, при симметричной равномерно гипертрофируются стенки желудочка. Обструктивная кардиомиопатия нарушает отток крови из левого желудочка, при необструктивной стеноза путей оттока нет.
Рестриктивная кардиомиопатия является наиболее неблагоприятным типом заболевания, встречается редко и включает фиброзирование миокарда, неправильно организованную диастолическую функцию, нарушение сердечной гемодинамики вкупе с сохранением сократительной способности сердечной мышцы и отсутствием слишком сильной гипертрофии.
Инфильтрация, некроз и фиброз при рестриктивной кардиомиопатии происходит в три стадии:
- Первая (некротическая). Наблюдается инфильтрация миокарда эозинофилами, возникает коронарит и миокардит.
- Вторая (тромботическая). Происходит гипертрофия эндокарда, у стенок сердечных полостей формируются фибринозные наслоения, появляются тромбы.
- Третья (фибротическая). Фиброз миокарда прогрессирует, развивается неспецифический облитерирующий эндартериит венечных артерий.
Классификация любой формы кардиомиопатии по типу течения следующая:
- доброкачественное;
- прогрессирующее;
- доброкачественное с присоединением мерцательной аритмии;
- внезапная смерть.
По клинике болезнь может быть малосимптомной, инфарктоподобной, вегетососудистой, псевдоклапанной, молниеносной, декомпенсированной, аритмической и т.д.
Причины заболевания
Как уже было отмечено, вторичные кардиомиопатии являются следствием или осложнением других патологий, которые и приводят к поражению сердечной мышцы. Причин таких заболеваний множество, и перечислить каждое из них довольно сложно. Среди специфических кардиомиопатий поиск причины, как правило, не представляет трудностей. Напротив, первичные кардиомиопатии часто имеют невыясненную этиологию, смешанный генез или вообще развиваются без видимых причин у совершенно здорового человека. Предположительно, провоцировать такой тип болезни могут следующие факторы:
- отягощенная наследственность (врожденные генетические дефекты белков, кодирующих кардиомиоциты, а также мутации генов при закладке нового организма);
- перенесенные ранее вирусные инфекции (вирус гепатита С, В, вирус Коксаки, цитомегаловирус и т.д.), которые производят запуск аутоиммунной реакции в организме и приводят к поражению миокарда;
- имеющиеся иммунные болезни, провоцирующие гибель клеток-миоцитов сердечной мышцы.
Что касается вторичных кардиомиопатий, их могут вызывать разные болезни и внешние воздействия:
- гипертония, ИБС и некоторые неишемические патологии сердца и коронарных сосудов;
- прямое поражение миокарда вирусами или бактериями;
- гормональные сбои и эндокринные патологии, сахарный диабет, акромегалия;
- дисбаланс электролитов — калия, кальция, натрия, хлора, магния, фосфора;
- системные болезни соединительной ткани — волчанка, васкулиты, дерматомиозит, ревматоидный артрит и т.д.;
- амилоидоз;
- отравления и интоксикации алкоголем, тяжелыми металлами, ядами, лекарственными препаратами;
- нейромышечные патологии — миодистрофии, миотонические дистрофии, атаксии;
- болезни накопления — гемохроматоз, накоплении гликогена, болезнь Фабри, синдром Рефсума;
- склеродермия;
- опухоли сердца;
- радиационное поражение сердца.
Намного увеличивают риск развития вторичной кардиомиопатии такие факторы, как курение и алкоголизм, повышенный холестерин в крови, ожирение тяжелой степени, диабет, высокое давление крови, пожилой возраст, стрессы, патологии почек.
Симптомы проявления
Специфических признаков данных патологий не существует, практически все они напоминают симптомы других сердечных заболеваний. Почти все составляющие клинической картины обусловлены сердечной (желудочковой) недостаточностью, которая охватывает одну или обе части сердца. Случается и так, что молодой человек, не подозревая о существующей у него патологии и считающий себя полностью здоровым, вдруг внезапно умирает, что чаще случается среди спортсменов.
Некоторые симптомы должны в обязательном порядке навести пациента на мысль о необходимости посещения кардиолога. У детей болезнь проявляет себя аналогично, но все признаки могут нарастать с более высокой скоростью, чем у взрослых. К ним относятся:
- Нарушения дыхания, в особенности одышка, которая может доходить до приступов удушья. Одышка чаще всего появляется после физической нагрузки, при стрессе, а при прогрессировании болезни на фоне застойных процессов в малом кругу кровообращения одышка обнаруживается даже в покое.
- Кашель, который тоже обусловлен поражением левой части сердца. Чем сильнее снизилась фракция выброса левого желудочка, тем более частыми становятся приступы влажного кашля и хрипов в груди. При отеке легких из дыхательных путей у больного во время кашля появляется пенистая мокрота.
- Нарушения ритмов сердца и усиление сердцебиения. Часто данный симптом сопутствует гипертрофической кардиомиопатии. Больной может испытывать чувство сильного и громкого биения сердца в груди, а также пульсирования крови в шее или вверху живота.
- Бледность кожи. Этот признак тоже связан с падением фракции выброса, так как к тканям поступает меньше крови. Бледность нередко сопровождается посинением ногтевых пластин, кончиков пальцев, а также излишней холодностью конечностей.
- Отечность. Как правило, она заметна на нижних конечностях и более присуща поражению правых отделов сердца. Отеки можно обнаружить по вечерам, а после ночного отдыха они проходят. На запущенной стадии застойной сердечной недостаточности отеки могут быть практически постоянными.
- Боль в груди, в области сердца. Поскольку при кардиомиопатии запущенной стадии развивается кислородное голодание тканей миокарда, возникают явления ишемии, которая и проявляет себя болями в груди. Как правило, боли идентичны таковым при стенокардическом приступе.
- Головокружение и прочие церебральные симптомы. Они обусловлены гипоксией тканей головного мозга, связанной со снижением выброса крови. По той же причине у человека может падать артериальное давление, он способен внезапно терять сознание, постоянно испытывает слабость, у него нарушена работоспособность.
- Увеличение органов брюшины — печени и селезенки. К данному явлению также приводит застойная сердечная недостаточность. У больного появляются неприятные ощущения в области печени, так как кровь скапливается в полых венах, что приводит к отеку и застою в брюшине.
Практически у всех больных с дилатационной кардиомиопатией развивается сердечная недостаточность, которая усугубляется мерцательной аритмией. Летальный исход может наступить уже в течение 5 лет, что практически неотвратимо у 70% пациентов без проведения регулярных курсов лечения. Гипертрофическая кардиомиопатия имеет более благоприятный прогноз и может нередко успешно корректироваться при помощи операции. Наиболее серьезный прогноз и тяжелые осложнения наблюдаются при рестриктивной кардиомиопатии — артериальные и легочные тромбоэмболии, смертельные аритмии, велик риск раннего возникновения синдрома внезапной смерти.
Проведение диагностики
Постановка диагноза может представлять собой затруднения, если больной обращается за помощью в районную поликлинику, проходит дистанционное обследование и не имеет возможности посетить специализированный кардиоцентр. Чтобы диагностика была верной, а также для дифференцирования видов кардиомиопатии необходим целый комплекс обследований под руководством опытного кардиолога. Методы диагностики и их возможные результаты таковы:
- Физикальное обследование — пальпация, перкуссия, аускультация сердца, внешний осмотр тела. Обнаруживаются патологическая пульсация в животе и на шее, отеки ног, побледнение и посинение кожи, влажные хрипы в легких, ослабление сердечных тонов, смещение границ сердца и т.д.
- ЭКГ. Имеются признаки гипертрофии миокарда, различные нарушения ритмов сердца, проводимости, изменения желудочковых комплексов. Из аритмий чаще всего выявляются желудочковая тахикардия, фибрилляция предсердий. Если ЭКГ не дает нужной информации, проводится холтеровское мониторирование, во время которого у 85% людей с кардиомиопатиями выявляются те или иные виды аритмии.
- УЗИ сердца с допплерографией. Отмечаются утолщение межжелудочковой перегородки, изменение движения клапанов, снижение полости левого желудочка. Кроме точных размеров сердца и его камер данная методика позволяет выявить нарушения гемодинамики, систолическую и диастолическую дисфункцию. Вместо УЗИ-исследования целесообразно проводить МРТ или КТ сердца, которые дают более полную картину заболевания.
- Рентгенография грудной клетки. Обнаруживается дилатация, гипертрофия сердечной мышцы, увеличение общих размеров сердца, обретение им формы шара, застой в легких.
- Общий, биохимический анализы крови, общий анализ мочи, анализы крови на гормоны. Эти методики необходимы для дифференцирования причин вторичной кардиомиопатии, например, для обнаружения дисбаланса электролитов.
- Вентрикулография, коронарография. Методики являются инвазивными, но с их помощью можно уточнить диагноз и лучше рассмотреть строение сердца. Если выполняется зондирование полостей сердца, это позволяет произвести забор биоптата для морфометрии.
Методы лечения
Медикаментозное лечение
Все мероприятия при первичных кардиомиопатиях направлены на недопущение прогрессирования сердечной недостаточности, а также на профилактику прочих несовместимых с жизнью осложнений. Необходима плановая госпитализация больного с периодичностью, обозначенной врачом, для проведения необходимого лечения в стационаре. Согласно национальным рекомендациям, при стабильном течении показано амбулаторное лечение и регулярное наблюдение с обследованиями 1-2 раза в год. Экстренно госпитализируют человека в отделение кардиологии при некупируемом приступе тахикардии, экстрасистолии, мерцании и трепетании предсердий, при прочих тяжелых осложнениях.
Препараты, которыми нужно лечить кардиомиопатию, следующие:
- диуретики для снижения венозного и легочного застоя;
- сердечные гликозиды и бета-блокаторы при падении насосной функции сердца и сократимости миокарда;
- противоаритмические препараты, блокаторы кальциевых каналов для коррекции ритмов сердца;
- антикоагулянты, антиагреганты для недопущения тромбоза и тромбоэмболии;
- ингибиторы АПФ для снижения давления;
- антиоксиданты (бета-альфа-блокаторы и другие препараты) и витамины для улучшения метаболизма в миокарде.
При вторичных кардиомиопатиях следует исключать влияние факторов риска — нормализовать гормональный фон, учитывать противопоказания к лекарствам, не допускать злоупотребления алкоголем и т.д. В некоторых случаях потребуется прием глюкокортикостероидов, цитостатиков, антибиотиков, противовирусных средств.
Народная терапия
Народные средства при кардиомиопатии несут симптоматическое действие, поэтому могут послужить больному для нормализации его состояния. При одобрении лечащим врачом можно применять такие рецепты:
- Смешать по столовой ложке ягод калины, ягод боярышника и цветков календулы. Заварить 400 мл кипятка данную смесь, поместить в термос. Оставить на ночь. На следующий день принимать по 150 мл настоя трижды в день курсом в месяц.
- Залить 30 г пустырника 500 мл кипятка, настоять час, затем отфильтровать. Пить по 50 мл четырежды в день не менее 21 дня.
- Смешать рубленый чеснок и мед 1:1. Оставить на неделю в холодильнике, периодически перемешивая. Потом начать лечение путем приема средства по столовой ложке раз в день по утрам до завтрака. Курс 1 месяц.
- Ложку семени льна залить литром кипятка, оставить на час на водяной бане. Пить средство по стакану, пока оно не закончится за день. Повторять терапию месяц.
Прочие рекомендации
Так как при кардиомиопатии имеется связь с серьезными аритмиями, больному в отдельных случаях может быть рекомендована имплантация кардиостимулятора, который станет поддерживать нужный ритм сердца. При наличии приступов фибрилляции предсердий, либо остановок сердца в семейном анамнезе следует вшивать дефибриллятор. В тяжелых случаях кардиомиопатии применяются такие оперативные вмешательства, как септальная миотомия, протезирование митрального клапана, трансплантация сердца. К сожалению, даже после пересадки сердца есть риск повторного развития заболевания, если оно является первичным. Известны также довольно успешные случаи лечения кардиомиопатии стволовыми клетками, но пока терапия не получила широкого распространения.
Рекомендации по питанию для больного следующие: диета должна включать как можно больше растительной пищи, ограничивать количество жира и соли. Многим больных следует питаться согласно советам диетолога, чтобы привести в норму свой вес. Также нужно исключать вредные привычки, патогенное влияние внешних факторов, практиковать умеренные или минимальные физические нагрузки.
Чего нельзя делать
Выраженные физические нагрузки, курение, злоупотребление алкоголем при любом типе кардиомиопатии строго воспрещены. Женщинам при кардиомиопатии следует воздерживаться от беременности, так как это состояние грозит высоким риском смерти матери.
Профилактика патологии
Мер профилактики первичных видов кардиомиопатии не разработано. Вторичные формы можно предотвратить при помощи эффективной профилактики сердечных патологий, нарушений обмена веществ, при отказе от алкоголя и курения, при недопущении перегрузок и стрессов, а также при исключении влияния на организм прочих факторов риска.
atlasven.ru
Воздействие кардиомипатии на здоровье
Спецификой такого заболевания, как кардиомиопатия, следует считать исключительно отрицательное действие на мышцу сердца, без нейтрализации которого отмечается высокий риск появления осложнений, которые провоцируют развитие сердечной недостаточности, которая без лечения или при его недостаточности может стать смертельно опасной. Для понимания важности своевременного диагностирования данного заболевания следует ознакомиться с вероятными осложнениями после него, а также вероятными последствиями для здоровья больного.
Сегодня выделяется несколько разновидностей данной патологии, которые различаются в некоторой степени симптоматикой и воздействием на здоровье. Однако все виды данной болезни несут серьезную опасность для больного вплоть до летального исхода. И хотя у врачей не имеется единого мнения относительно степени воздействия последствий кардиомиопатии на сердечную систему, мнение о том, что данное заболевание — смертельно для большей части пострадавших от него имеет вполне научное и практическое обоснование.
Наиболее опасные последствия
Медицинская статистика также говорит о том, что при запущенной стадии рассматриваемого сердечного поражения велика вероятность возникновения таких состояний, которые впоследствии становятся несовместимы с жизнью больного. Такие заболевания имеют тенденцию к быстрому усугублению, появлению опасных последствий при обострениях.
Однако не следует считать, что при постановке диагноза «кардиомиопатия» единственный результат — это отсутствие возможности к улучшению состояния и сохранению жизни. При наличии необходимого и своевременного лечебного воздействия, постоянном контроле собственного состояния и посещении врача с проведением необходимой диагностики болезнь может перейти в стадии ремиссии с постепенным снижением интенсивности симптоматики, улучшением основных показателей здоровья.
Все разновидности данной сердечной патологии приводят к серьезным нарушениям в работе сердечной мышцы, что влечет за собой без необходимого лечебного воздействия определенные осложнения в здоровье больного с возможностью получения инвалидности и даже смертельным исходом. Потому внимание к состоянию миокарда и работе сердечно сосудистой системы позволит вовремя обнаружить негативные изменения и предупредить вероятность развития осложнений.
Причины смерти при кардимиопатии
Сегодня выделяется ряд наиболее распространенных причин летального исхода при развитии кариомиопатии, которые особенно часто влекут за собой негативные изменения в тканях миокарда, несовместимые с жизнью. Перечисленные ниже опасные для здоровья и жизни пострадавшего состояния могут поддаваться лечебной коррекции, которая будет тем успешнее, чем на более ранней стадии была диагностирована болезнь.
К таким причинам следует отнести следующие патологические состояния:
- сердечная недостаточность, которая вызывает застой жидкости в тканях и артериях при кровообращении за счет существенного замедления движения крови. При этом происходит развитие отека легких, который проявляется образованием пены у больного при дыхании, прерывистость дыхательных движений. Причина смерти в этом случае — быстрое образование выраженной отечности тканей и нехватка дыхания, что приводит к удушью;
- инфаркт миокарда — данная причина определяется постепенным омертвением тканей сердца при нарушениях кровообращения, и внезапная смерть больного вызывается образованием тромба и его отрывом за счет недостаточности поступающей крови. Обширность инфаркта определяется длительностью периода отсутствия необходимого количества крови в сердце. После перенесенного инфаркта миокарда возникают спайки в тканях сердца, что при длительном течении процесса неизбежно приводит к смертельному исходу;
- тромбоэмболия, при которой происходит отрыв кровяного сгустка (тромба) от стенок кровеносного сосуда с высокой вероятностью закупорки и последующим летальным исходом. При образовании тромба в левом желудочке сердца отмечается проявление застойных явлений в процессах кровообращения, вследствие чего возникает сердечная недостаточность. При нахождении тромба в левом желудочке диагностируется инфаркт головного мозга. В некоторых случаях тромбоэмболия сопровождается отмиранием части тканей кишечника, почек, где происходит некроз тканей;
- наличие аритмий можно считать практически обязательным сопутствующим проявлением кардиомиопатии, при этом может отмечаться как приостановление сократительной способности сердца, так и ее увеличение, что в обоих случаях приводит к усугублению патологии. Аритмии, возникающие при кардиомиопатии, сопровождаются такими внешними проявлениями, как появление одышки, нервозность и спутанность сознания, ухудшение восприятия реальности. Методика лечения аритмий состоит в регулярном приема антиаритмических препаратов, которые также назначаются врачом-кардиологом при кардиомиопатии;
- отек легких — одно из наиболее частых явлений, которые в сочетании с кардиомиопатией приводит к летальному исходу у больного. Значительное накопление жидкости в легких приводит к приступам удушья с последующей смертью при отсутствии лечения заболевания. Основными проявлениями отека легких следует считать появление холодного пота, выраженное затруднение дыхания, набухание и увеличение размеров вен. Запущенность состояния сопровождается появлением нитевидного пульса, спутанностью сознания. На этой стадии выживаемость больного снижается в значительной степени.
Однако наиболее частой, по статистическим данным, причиной смертельного исхода при кардиомиопатии является отравление организма алкоголем: в данном случае при длительном и значительном употреблении спиртных напитков происходит перерождение тканей, значительные негативные изменения в функционировании органов и их систем.
Алкогольная форма кардиомиопатии
Смертельный исход зачастую наступает при алкогольной форме кардиомиопатии, когда отмечается отравление организма продуктами распада этанола, которое происходит под воздействием пищеварительных ферментов. Длительное употребление алкогольных напитков (более 10 лет подряд) практически в каждом случае приводит к возникновению алкогольной кардиомиопатии, которая при отсутствии лечения (в первую очередь полного отказа от приема алкоголя) всегда заканчивается смертью больного.
Такие симптомы, как дрожание рук (тремор), появление синюшного оттенка кожи, нестабильность походки и частые головокружения следует считать наиболее характерными для данного вида кардиомиопатии. При дальнейшем прогрессировании данного состояния отмечаются такие симптомы, как повышенная нервозность, лабильность настроения и частые его перепады, приступы тахикардии, одышка даже при незначительных нагрузках.
Кардиомиопатия неуточненная, являющаяся одной из разновидностей рассматриваемого заболевания, в значительной степени представляет реальную угрозу для здоровья пострадавшего, поскольку наряду с характерными для этой болезни дистрофическими явлениями в стенках кровеносных сосудов отмечается их склеротирование по причинам, которые не устанавливаются в ходе обследования больного. Методика лечения данной разновидности заболевания нев значительной степени отличается от способа лечебного воздействия при иных установленных разновидностях болезни.
Перечисленные выше состояния, которые могут стать причиной летального исхода при усугублении кардиомиопатии, в значительной степени поддаются коррекции при помощи медикаментозного лечения. Составление схему такого воздействия должно составляться только лечащим врачом-кардиологом, который сумеет учесть все особенности течения болезни и организма больного, отслеживать ход и динамику лечебного процесса. Контроль состояния и своевременность диагностики в данном случае следует назвать двумя наиболее важными составляющими в определении степени результативности проводимого лечения.
Прогноз при кардиомиопатии
Такое патологическое состояние, как нарушение состояния и работы миокарда с проявлением изменений его тканей, является серьезным поражением сердечно сосудистой системы, при котором отмечается возникновение ряда необратимых последствий, часто ведущих е смерти больного. Процент выживаемости при любой разновидности данного заболевания составляет порядка 25-30%. При отсутствии же необходимого лечебного и медикаментозного воздействия процент выживаемости существенно сокращается.
Средняя длительность жизни при наличии любого вида кардиомиопатии составляет 5-8 лет. Отказ от вредных привычек, активизация повседневной жизни, введение здоровых норм жизни и питания позволят предупредить усугубление текущего заболевания продлить жизнь больному. Однако при диагностировании данного поражения следует постоянно находиться под контролем лечащего врача-кардиолога, выполнять все его рекомендации и придерживаться выбранной методики лечебного воздействия.
Рекомендации по стабилизации состояния
Следует помнить, что практически все сердечные патологии не поддаются полному излечению; с помощью усиленной медикаментозной терапии возможно лишь отсрочивание появления ухудшений. Однако при диагностировании данного заболевания не следует пренебрегать возможность лекарственной коррекции состояния. Правильно подобранная методика лечения обеспечивает скорейшую стабилизацию и устранение наиболее явных проявлений. Полное излечение от сердечной патологии в виде кардиомиопатии возможно лишь с помощью пересадки (трансплантации) сердечной мышцы, однако данная операция может проводиться не всем больным, для нее имеется множество противопоказаний.
Отвечая на вопрос, является ли смерть при выявлении кардиомиопатии реальностью либо вымыслом, следует понимать, что данное заболевание сердечной системы очень опасно и серьезно, и частота летальных исходов при нем высока. Наличие лечебного воздействия, отказ от вредных привычек и изменение привычного образа жизни позволит в значительной степени снизить риск смерти больного.
cardioplanet.ru
Причины кардиомиопатии неуточненной
Патогенез кардиомиопатии неясен. Предполагается участие генетических факторов, ферментных и эндокринных нарушений (в частности в симпатико — адреналовой системе), не исключается роль вирусной инфекции и иммунологических сдвигов. Основные формы кардиомиопатии: гипертрофическая (обструктивная и необструктивная), застойная (дилатационная) и рестриктивная (встречается редко).Гипертрофическая кардиомиопатия. Необструктивная форма характеризуется увеличением размеров сердца вследствие диффузной гипертрофии стенок левого желудочка, реже только верхушки сердца. У верхушки сердца или у мечевидного отростка выслушивается систолический шум, нередко пресистолический ритм галопа. При асимметричной гипертрофии межжелудочковой перегородки с сужением путей оттока левого желудочка (обструктивная форма) возникают симптомы мышечного субаортального стеноза: боли за грудиной, приступы головокружения со склонностью к обморочным состояниям, приступообразная ночная одышка, громкий систолический шум в третьем — четвертом межреберье у левого края грудины, не проводящийся на сонные артерии, с максимумом в середине систолы, иногда сочетающийся с систолическим шумом регургитации, обусловленным «сосочковой» митральной недостаточностью. Нередки аритмия и нарушения внутрисердечной проводимости (блокады). Прогрессирование гипертрофии может приводить к развитию сердечной недостаточности сначала левожепудочковой, затем тотальной (в этой стадии часто появляется протодиастолический ритм галопа). На ЭКГ — признаки гипертрофии левого желудочка и межжелудочковой перегородки: глубокие неуширенные зубцы Q во II, III, aVF, /4 — 6 отведениях в сочетании с высоким зубцом R. Эхокардиография наиболее надежный метод выявления гипертрофии стенок желудочков и межжелудочковой перегородки. Помогает диагностике зондирование полостей сердца и радионуклидная вентрикулография.Застойная (дилатационная) кардиомиопатия проявляется резким расширением всех камер сердца в сочетании с незначительной их гипертрофией и неуклонно прогрессирующей, рефракторной к терапии сердечной недостаточностью, развитием тромбозов и тромбоэмболии. Дифференциальная диагностика проводится в первую очередь с миокардитом и миокардиодистрофиями, т. е. с теми состояниями, которые без должных оснований иногда именуют вторичными кардиомиопатиями.
www.doctis.ru
Кардиомиопатия — описание, причины, лечение.
Краткое описание
Кардиомиопатии — первичные невоспалительные поражения миокарда невыясненной этиологии (идиопатические), не связанные с клапанными пороками или внутрисердечными шунтами, артериальной или легочной гипертензией, ишемической болезнью сердца или системными заболеваниями (коллагенозы, амилоидоз, гемохроматоз и др. ).
Код по международной классификации болезней МКБ-10:
- I42.9 Кардиомиопатия неуточненная
Причины
Патогенез кардиомиопатии неясен. Предполагается участие генетических факторов, ферментных и эндокринных нарушений (в частности в симпатико — адреналовой системе), не исключается роль вирусной инфекции и иммунологических сдвигов. Основные формы кардиомиопатии: гипертрофическая (обструктивная и необструктивная), застойная (дилатационная) и рестриктивная (встречается редко). Гипертрофическая кардиомиопатия. Необструктивная форма характеризуется увеличением размеров сердца вследствие диффузной гипертрофии стенок левого желудочка, реже только верхушки сердца. У верхушки сердца или у мечевидного отростка выслушивается систолический шум, нередко пресистолический ритм галопа. При асимметричной гипертрофии межжелудочковой перегородки с сужением путей оттока левого желудочка (обструктивная форма) возникают симптомы мышечного субаортального стеноза: боли за грудиной, приступы головокружения со склонностью к обморочным состояниям, приступообразная ночная одышка, громкий систолический шум в третьем — четвертом межреберье у левого края грудины, не проводящийся на сонные артерии, с максимумом в середине систолы, иногда сочетающийся с систолическим шумом регургитации, обусловленным «сосочковой» митральной недостаточностью. Нередки аритмия и нарушения внутрисердечной проводимости (блокады). Прогрессирование гипертрофии может приводить к развитию сердечной недостаточности сначала левожепудочковой, затем тотальной (в этой стадии часто появляется протодиастолический ритм галопа). На ЭКГ — признаки гипертрофии левого желудочка и межжелудочковой перегородки: глубокие неуширенные зубцы Q во II, III, aVF, /4 — 6 отведениях в сочетании с высоким зубцом R. Эхокардиография наиболее надежный метод выявления гипертрофии стенок желудочков и межжелудочковой перегородки. Помогает диагностике зондирование полостей сердца и радионуклидная вентрикулография. Застойная (дилатационная) кардиомиопатия проявляется резким расширением всех камер сердца в сочетании с незначительной их гипертрофией и неуклонно прогрессирующей, рефракторной к терапии сердечной недостаточностью, развитием тромбозов и тромбоэмболии. Дифференциальная диагностика проводится в первую очередь с миокардитом и миокардиодистрофиями, т. е. с теми состояниями, которые без должных оснований иногда именуют вторичными кардиомиопатиями.
Лечение
Лечение. При гипертрофической кардиомиопатии применяют бета — адреноблокаторы (анаприлин, индерал), производят хирургическую коррекцию субаортального стеноза. При развитии сердечной недостаточности ограничивают физические нагрузки, назначают диету с уменьшенным содержанием соли и жидкости, сердечные гликозиды (недостаточно эффективны), вазодилататоры, мочегонные средства, антагонисты кальция (изоптин и др. ).
Прогноз в случае развития прогрессирующей сердечной недостаточности неблагоприятный. При выраженных формах наблюдаются случаи внезапной смерти. До развития недостаточности кровообращения трудоспособность страдает мало.
Код диагноза по МКБ-10 • I42.9
Правила консультационного раздела
‘ />
В этом разделе вы можете получить консультацию судебно-медицинских экспертов по освидетельствованию живых лиц, исследованиям тел умерших, определению тяжести вреда здоровью, порядку назначения и проведения судебно-медицинских экспертиз и пр.
Прежде чем задать вопрос, просмотрите имеющиеся темы, вполне возможно, что подобный вопрос уже неоднократно задавался и был подробно разобран. Вопросы составляйте от первого лица, при этом сразу и полностью описывайте суть проблемы и четко формулируйте вопрос. Вопросы, заданные с целью удовлетворения праздного любопытства, а также вопросы общетеоретического характера без конкретики, как правило, игнорируются.
ВНИМАНИЕ! Все сообщения проходят предварительную проверку модератором и только после этого появляются на форуме.
Консультантами в консультационном разделе могут выступать только участники форума из группы «СМЭ» и выше. Поясняющие сообщения других участников (в том числе экспертов, не входящих в группу «СМЭ») будут удалены. Порядок работы раздела изложен в правилах форума.
Адвокатов, следователей и др. юристов в этом разделе форума не консультируем — для юристов существует специальный закрытый раздел (доступ дается по запросу в форму обратной связи форума).
Кардиомиопатии
Кардиомиопатии — это группа заболеваний неясного генеза, не связанных с коронарной болезнью и характеризующихся поражением сердечной мышцы.
ЭТИОЛОГИЯ, ПАТОГЕНЕЗ И ПАТАНАТОМИЯ
Различают дилатационную кардиомиопатию, гипертрофическую кардиомиопатию и рестриктивную кардиомиопатию.
При дилатационной кардиомиопатии масса сердца увеличена (часто вдвое), камеры расширены, миокард бледный и дряблый. Стенки желудочков, несмотря на гипертрофию, часто бывают нормальной толщины. Более чем в 50% случаев наблюдается тромбообразование. В миокарде нередко можно обнаружить очаги замещения соединительной тканью. Коронарные артерии, как правило, не изменены. Исследование ткани не выявляет никаких специфических изменений. В неспецифически утолщенном эндокарде часто обнаруживают увеличение количества волокон соединительной ткани, однако в еще большей степени увеличено количество гладкомышечного компонента.
При гипертрофической кардиомиопатии выявляется отчетливо видимая асимметричная гипертрофия межжелудочковой перегородки, непропорциональная остальным отделам увеличенного левого желудочка. Часто на первый план выступает смещение передней сосочковой мышцы. Также отмечается утолщение эндокарда под аортальным клапаном. В большинстве случаев утолщение межжелудочковой перегородки приводит к исчезновению полости желудочка, но последнее встречается не всегда.
При рестриктивной кардиомиопатии наблюдается легкая или умеренная степень увеличения сердца с выраженной ретракцией правого желудочка. Часто оказываются пораженными пути притока, верхушка и часть пути оттока из левого желудочка. Аппарат митрального клапана пронизан соединительной тканью, которая обычно захватывает заднюю створку. Предсердия вовлекаются в процесс не очень часто. В случае вовлечения правого желудочка характерно поражение верхушки. При прогрессировании болезни верхушка постепенно подтягивается в направлении клапанов, обусловливая заращение полостей. Коронарные артерии обычно не поражены. В обоих желудочках, а также в предсердиях иногда появляются тромбы. При исследовании ткани обнаруживаются характерные утолщения эндокарда. У поверхности под тромбом и/или отложением фибрина находится слой коллагеновой ткани, разделенный на две пластины. Под этим слоем расположена зона новой растущей ткани, состоящая из рыхлой соединительной ткани с многочисленными расширенными кровеносными сосудами и воспалительными клетками, среди которых встречаются эозинофилы. Часто выявляют обызвествление и окостенение эндокарда.
КЛИНИЧЕСКАЯ КАРТИНА
Для клинической картины дилатационной кардиомиопатии характерны нарушения кровообращения. Сердечный выброс и ударный объем снижены, реакция на физическую нагрузку слабее, чем в норме. Наблюдается митральная и трикуспидальная регургитация. Степень регургитации пропорциональна степени сердечной недостаточности. Нередки случаи эмболии в большом и малом кругах кровообращения.
При гипертрофической кардиомиопатии важнейшие нарушения кровообращения касаются диастолы, а фракция выброса из левого желудочка повышена. Часто наблюдаются повышение конечного диастолического давления и запаздывание открытия митрального клапана, что указывает на регургитацию. Наполнение желудочка изменено в результате как нарушенной релаксации, так и вследствие (возможно) неправильной формы полости желудочка.
При эндомиокардиалъном фиброзе отмечается сочетание нарушений диастолической функции, которые осложняются атриовентрикулярной регургитацией различной степени выраженности, с перикардиальным выпотом на поздних стадиях и снижением нагнетательной функции сердца.
При гипертрофической кардиомиопатии может не быть симптомов нарушений. Однако у больных с препятствиями на пути оттока наблюдаются три характерных симптома: неравномерный толчкообразный пульс, прощупываемые сокращения левого предсердия и шум, который поздно возникает и прослушивается у левого края грудины и у верхушки.
Клинические симптомы при рестриктивной кардиомиопатии (одышка и слабость) аналогичны таковым при диастолическом заболевании сердца, стенокардия встречается редко. Заболевание часто поражает детей. При любой форме эндомиокардиального фиброза может обнаруживаться воспалительная жидкость в перикарде, что в некоторых случаях является ведущим симптомом. Из лабораторных данных следует отметить увеличение количества лейкоцитов.
Высокую достоверность диагностики кардиомиопатии дает современный комплексный подход (электрокардиография, рентгенография, радиоизотопная вентрикулография и биопсия миокарда).
ЛЕЧЕНИЕ И ПРОФИЛАКТИКА
Дилатационноя кардиомиопатия лечится так же, как любая форма застойной сердечной недостаточности, обусловленная нарушением нагнетательной функции сердца. Назначаются диуретические средства, в том числе спиронолактон. Препараты наперстянки показаны в случае мерцания предсердий. Терапию сосудорасширяющими препаратами следует проводить лишь при условии, что давление в большом круге не ниже 95 мм рт. ст. (каптоприл). Для профилактики тромбоза назначают антикоагулянты. Больным, у которых не наступает улучшения, а эндомио-кардиальная биопсия выявляет признаки миокардита, может помочь курс стероидных гормонов и иммунодепрессантов.
Больные с гипертрофической кардиомиопатией, у которых наследственность не отягощена этим заболеванием, а имеются лишь признаки легкой формы без ярких симптомов и аритмий, часто вообще не нуждаются в лечении. Они должны лишь находиться под наблюдением. В случае наличия симптомов стенокардии используют бета-блокаторы типа пропранолола (300-400 мг в сутки). При множественной желудочковой экстрасистолии и желудочковой тахикардии назначают амиодарон. В некоторых случаях при данном заболевании прибегают к хирургическому лечению в виде удаления перегородки, протезирования митрального клапана и удаления сосочковых мышц.
Больные рестриктивной кардиомиопатией получают симптоматическое консервативное лечение. На ранней стадии заболевания острые приступы сердечной недостаточности иногда поддаются лечению покоем, диуретическими средствами, преднизолоном по схеме. При необходимости назначаются антикоагулянты. Когда заболевание достигает стадии замещения соединительной тканью, хирургическое лечение дает хорошие результаты. Положительный эффект дает иссечение плотной соединительной ткани, что при наличии показаний следует сочетать с протезированием клапана.
Профилактика кардиомиопатии возможна лишь в том случае, когда речь идет о рестриктивной форме заболевания. Ранний диагноз заболевания и своевременное лечение позволяют повлиять на дальнейшее его течение.
heal-cardio.ru
vredkureniya.site
Кардиомиопатия неуточненная причина смерти
Алкогольная кардиомиопатия – это патология миокарда, которую вызывает токсическое воздействие этанола при злоупотреблении алкогольными напитками. Статистика весьма негативна, так как у 12—22% алкоголиков причиной смерти является именно это заболевание. Что такое алкогольное поражение сердца? Для этой патологии характерно увеличение всех камер миокарда, и при этом они истончаются и тонус мышцы утрачивается. Конечно, данное состояние приводит к дисфункции всего органа.
Отмечается, что больше алкогольная кардиомиопатия поражает мужчин, злоупотребляющих алкоголем от 10 и больше лет. Такими людьми являются те, которые принимают ежедневно около 100 мл чистого этанола. Смерть от кардиомиопатии наступает очень часто, так как она провоцирует массовое поражение организма. Как уже было сказано выше, алкогольная кардиопатия развивается от регулярного токсического поражения сердечной мышцы. я развития данного заболевания должны присутствовать провоцирующие факторы, к которым относятся нарушение в работе сердечно-сосудистой системы в анамнезе, некачественный алкоголь, недостаточно витаминов и микроэлементов в организме, а именно кальция и калия. Еще к таким факторам относится гипертония и/или сахарный диабет в анамнезе, также если есть ишемическая болезнь сердца и генетическая предрасположенность к сердечным заболеваниям.
Ишемическая кардиомиопатия (ИКМП) возникает при хронически недостаточном кровообращении в организме.
Симптомы алкогольной кардиомиопатии
Симптоматика при данном заболевании разнообразная. Большинство алкоголиков не обращают внимание на первые проявления алкогольной кардиомиопатии. Это нарушенный сердечный ритм, головная боль и нарушение сна. Эти симптомы очень схожи с абстинентным синдромом. Далее с нарастанием интенсивности заболевания проявляются отеки и одышка при физических нагрузках. Такие признаки тяжело дифференцировать от признаков хронического алкоголизма.
При усугублении токсической кардиомиопатии проявляются такие симптомы, как:
- болевые ощущения в области сердца;
- приступы удушья, особенно по ночам;
- частое сердцебиение;
- холодные конечности;
- повышенная потливость и частое ощущение жара;
- тремор конечностей;
- красная кожа лица, при этом нос приобретает синий цвет, а сосуды расширены;
- резкое изменение массы тела;
- краснота глаз, иногда и проявляется желтизна белков;
- психоэмоциональное возбуждение (человек становится разговорчивым, возбужденным и суетливым).
Из сердечных симптомов человек может ощущать замирание сердца, переворачивание сердца, человек может чувствовать остановку сердца, а после этого — учащенное сердцебиение. Это симптоматика мерцательной аритмии и желудочковой тахикардии, что является очень тяжелыми поражениями. При этом аритмия может иметь временный характер, то есть возникает внезапно, доставляя неприятные ощущения. Данные поражения приобретают постоянные формы и сопровождают пациента всегда.
Гипертрофия и дилатация сердца сопровождается застоем крови в полостях органа, а значит и во всех внутренних органах. Развивается сердечная недостаточность. Именно поэтому проявляются отеки лица, стоп и голеней. Также на этом этапе увеличивается живот, так как происходит застой крови и паренхима печени тоже отекает.
Алкогольная кардиомиопатия провоцирует проявление психоэмоциональных симптомов, они возникают по причине энцефалопатии и застоя в венозном кругу головного мозга. Поэтому возникает бессонница, озлобленность, агрессивность, раздражительность, нарушенная координация.
При первичной диагностике будут выявлены гипертония, аритмия, тахикардия. Также на этом этапе у человека уже будут проблемы с печенью и почками. Именно из-за этого у алкоголиков так часто бывают отечности.
Следует отметить, что сердечная дисфункция приводит к нарушениям и изменениям во всем организме. Недостаточное кровообращение даже в мелких сосудах приводит к кислородному голоданию клеток всего организма, а дополнительно к этому еще происходит их отравление этанолом. Из-за этого происходит гибель клеток, в первую очередь в головном мозгу, поджелудочной железе, почках, печени. Такие нарушения приводят к смерти от алкогольной кардиомиопатии.
Формы
Выделяют 3 формы алкогольной кардиомиопатии:
- Классическая патология – это форма, при которой развивается сердечная недостаточность. Такой диагноз могут ставить, если человек несколько дней не употребляет алкоголь, а симптоматика в виде частого сердцебиения и пульса продолжает проявляться.
- Псевдоишемическая кардиопатия – это форма заболевания, при которой у больного есть боли в области сердца. Они сопровождают человека постоянно и локализуются в верхней части органа. Для данной формы характерно, что боли уходят после прекращения употребления спиртных напитков и опять начинают беспокоить при повторном употреблении алкоголя.
- Аритмическая форма. Данная кардиомиопатия проявляется ярко выраженной аритмией различных видов. Из-за развивающейся острой сердечной недостаточности понижается давление. Полное прекращение употребления алкоголя избавляет от неприятных симптомов.
Диагностика
Диагностика алкогольной кардиомиопатии должна быть комплексной. Пациента должны осмотреть наркологи-психиатры, кардиологи, терапевты. Часто врачу важно опросить родственников алкоголика, так как он сам скрывает или не замечает многих симптомов.
Что касается инструментальных исследований, то проводится:
- Эхокардиография – это УЗИ сердца. Его применяют для определения размеров миокарда и его камер, толщины стенок. Также благодаря этому можно диагностировать снижение фракции сердечного выброса.
- Электрокардиограмма (ЭКГ) проводится для диагностики конкретного типа аритмии. ЭКГ могут проводить с нагрузкой, иногда требуется исследование по Холтеру (на протяжении суток).
- Рентгенография. При этом видно, что сердце увеличено, а также просматривается венозный застой легких.
- Из лабораторных анализов проводится общее и биохимическое исследование крови. А также требуются дополнительные исследования дифференцированной диагностики. Это УЗИ печени, щитовидной железы, надпочечников.
Лечение алкогольной кардиомиопатии
Главным условием для начала лечения является отказ от алкоголя. Поэтому роль врача-нарколога очень важна. Данный специалист должен помочь алкоголику уменьшить тягу к алкоголю. Лечение длится достаточно долго, этот процесс может затянуться на несколько месяцев и даже лет. Так как восстановление миокарда происходит медленно.
Кардиологи при этом назначают прием: адреноблокаторов, сердечных гликозидов, диуретиков, витаминов, антигипертензивных препаратоа, а также антиаритмиков.
В первую очередь при проявлении данной патологии требуется нормализовать артериальное давление. Для этого назначают антигипертензивные препараты – Эналаприл, Нолипрел, Престариум. А антиаритмики позволяют нормализовать сердечный ритм – Кордон, Пропранолол, Энаприлин.
Сердечные гликозиды назначаются если есть постоянная тахиаритмия. В стационарах такие препараты вводят внутривенно для того, чтобы купировать пароксизмы аритмии. Эти препараты очень важно принимать именно в назначенных врачом дозах, так как может произойти гликозидная интоксикация, что опасно для здоровья.
Бета-адреноблокаторы применяют при ярко выраженных симптомах нарушения сердечной деятельности. Часто они в комплексе воздействуют на гипертензию.
Немаловажными средствами при алкогольной кардиомиопатии являются общеукрепляющие и витаминные препараты. Так как злоупотребление алкоголем приводит к снижению иммунитета, а данные препараты повышают защитные силы организма. А также для работы сердца нужны такие микроэлементы как магний и калий. К таким препаратам относятся: Панангин, Магнерот, Аспаркам, Мексидол. Диуретики — Лазикс, Верошпирон, Индаламид.
Еще есть группа препаратов, которые назначаются при ишемической болезни сердца с сопутствующим ожирением и нарушенным обменом холестерина. К ним относятся:
- нитраты: Пектрол, Нитроглицерин, Нитросорбит;
- статины (нормализуют уровень холестерина в крови): Розувастатин, Аторвастатин;
- антиагреганты – предотвращают тромбообразование: Аспирин, Ацекардол, Аспикор, Варфарин.
Также при любых проблемах с сердцем требуется специальная диета, которую назначает врач.
Осложнения
Алкогольная кардиомиопатия может провоцировать различные осложнения опасные для жизни пациента. К ним относятся:
- Тромбоэмболия. Тромбы образовываются в сердце из-за медленного процесса кровообращения. Далее эти тромбы отрываются и с током крови начинают циркулировать, пока не достигнут определенных размеров и не закупориваются в какой-либо из артерий. Такое состояние может спровоцировать различные заболевания (инсульт, инфаркт, острая печеночная недостаточность, некроз кишечника, тромбоз нижних конечностей), которые приводят к летальному исходу или же к инвалидизации. Именно для того, чтобы это не произошло, при комплексной терапии назначаются антиагреганты.
- Еще одним основным осложнением является тяжелая форма аритмии – это фибрилляция желудочков, которая при неоказании экстренной помощи приводит к смерти пациента. А именно при этом происходит остановка сердца.
- Хроническая сердечная недостаточность.
Прогноз
Алкогольная кардиомиопатия имеет благоприятный прогноз в случае, когда больной полностью прекращает употреблять алкоголь и обращается к врачам. Это может быть на I и II стадиях, иногда и на III. Неблагоприятный прогноз врачи дают, если человек продолжает употреблять алкоголь. Тогда наступит смерть, и при этом будет постановлено, что кардиомиопатия неуточненная.
alkogolu.net
|
| ||||||
| Навигация: Главная Терапия различных заболеваний Кардиомиопатия |
my-health-info.ru
Как проявляется заболевание
В медицине существует специальная группа болезней миокарда, имеющая название кардиомиопатия. При подобных заболеваниях сердечная мышца претерпевает структурные и функциональные изменения.
Чаще всего встречается в пожилом возрасте, но в современных реалиях поражает всё больше молодых людей. В первую очередь важно понимать, что кардиомиопатия не имеет отношения к воспалительным и опухолевым заболеваниям. Её основные проявления включают в себя сердечную недостаточность и симптомы аритмии.
Дилатационная кардиомиопатия, известная под более простым названием «застойная», входит в группу первичных кардиомиопатий. Это означает, что природа болезни и её первоначальная причина неясна.
В медицине под этим термином понимается клиническая форма кардиомиопатии. Это понятие включает в себя растяжение полостей сердца. Вторым явным признаком для профессионала будет систолическая дисфункция левого желудочка. Иногда фиксируется и проблемы с правым желудочком, но подобные случаи встречаются не слишком часто. Не более десяти процентов от общего числа.
Группы риска
Дилатационная кардиомиопатия не входит в список хорошо изученных заболеваний. Особенно тяжело обстоят дела с выяснениями причин появления заболевания. Существуют некоторые предположения, подкреплённые научными трудами, но сама этиология до сих пор изучается.
Врачи могут только рекомендовать и предполагать группы риска, согласно статистике. При этом сами причины появления симптомов до сих пор остаются невыясненными. Тем не менее, исходя из количества заболевших и процесса лечения, можно сделать некоторые выводы, которые помогут снизить вероятность возникновения этого недуга. В западной медицине принято выделять пять причин дилатационной кардиомиопатии:
- наследственная;
- токсическая;
- метаболическая;
- аутоиммунная;
- вирусная.
К сожалению, в тридцати процентах случаев заболевание передаётся по наследству. Вообще, каждый третий пациент с подобным заболеванием имеет одного из ближайших родственников с таким же диагнозом.
Токсическая причина гораздо более прозаична — алкоголь. Повышенные дозы этанола провоцируют повреждение сократительных белков, и нарушает необходимый уровень метаболизма. При этом не только алкоголь относят в эту группу. К токсическим поражениям также относят профессиональные болезни. Люди, контактирующие с промышленной пылью, металлами и вредными веществами, также находятся во второй группе риска.
Элементарное нарушение питания, дефицит белка, нехватка базовых витаминов также провоцируют риск заболевания. Впрочем, подобные проявления возможны лишь при очень долгом неправильном образе жизни. Такое в медицинских случаях встречается очень редко.
Например, человек около десяти лет имел проблемы с правильным питанием, режимом сна, в результате чего у него произошёл сбой, повлёкший за собой возникновение дилатационной кардиомиопатии, но такие случаи составляют менее 5 процентов от всех заболевших. При этом обычно они поступают на лечение дилатационной кардиомиопатии, имея ещё сопутствующий букет разнообразных, не только сердечных заболеваний.
Яркие и второстепенные симптомы заболевания сердца
Коварство этого вида сердечного заболевания в том, что у более половины пациентов жалобы на ухудшение состояние здоровья полностью отсутствуют. В таком случае может помочь только ежегодный медицинский осмотр. Впрочем, без болей в области сердца мало кто отправляется добровольно на глубокие исследования сердечной мышцы.
Прежде всего, насторожить должны следующие симптомы:
- быстрая утомляемость;
- сухой кашель без признаков ОРВИ;
- приступы удушья;
- характерны боли за грудиной.
Менее десяти процентов больных отмечают особенную боль в области правого подреберья. Отчасти она напоминает признаки аппендицита или острого отравления. Возможны сильные отёки ног. При любом из вышеуказанных симптомов нужно срочно обратиться к врачу. Далеко не факт, что в диагнозе будет указана дилатационная кардиомиопатия, но в любом случае подобные проблемы со здоровьем не будут преследовать полностью здорового человека, а это значит, что нужно начинать следить за организмом.
Особенное внимание уделите своему состоянию в ночное время. При кардиомиопатии организм страдает в основном во время сна. Вполне возможны приступы сердечной астмы. Кроме того, сухой кашель будет преследовать в положении лёжа. То же самое касается и ярко выраженного удушья.
Отёки ног проявляются только в ночное время, а по утрам имеют свойство спадать. Боли в правом подреберье возникают из-за растяжения капсулы печени.
Симптомы со стороны сердца
В отдельную группу симптомов принято выделять неполадки со стороны сердечной мышцы. По статистике, у 90% больных есть различные проблемы с сердцем. Со временем они будут проявляться сильнее, провоцируя риск внезапной смерти.
В большинстве случаев фиксируется мерцательная аритмия. Есть риск развития и других аритмий. Например, желудочковой, так как заболевание напрямую затрагивает левый желудочек.
Симптомы заболевания в запущенных случаях
Если на первой стадии заболевания трудно его диагностировать, то в запущенных случаях, к сожалению, только очень безответственные люди игнорируют ярко выраженные симптомы. Здесь уже часто речь идёт о срочной помощи, без которой человек может умереть в любой момент. Прогноз будет очень неблагоприятным. Конечно, дилатационная кардиомиопатия необязательно должна закончиться летальным исходом, но риск очень велик.
Пациент с запущенным заболеванием уже не может жить нормальной жизнью. Его постоянно беспокоят различные боли. В частности, он не может спать, так как задыхается и часто пытается заснуть в сидячем положении. Из-за застоя крови в лёгких дыхание у пациента шумное и с выраженными хрипами. Отёк не только поражает конечности, но и постепенно переходит на всё тело.
Часто у таких больных постоянная одышка и дискомфорт от любых резких движений. Необходимо срочно обратиться к врачу, так как, помимо внезапной смерти, возможна инвалидность и очень тяжёлый период реабилитации. В некоторых случаях полностью теряется возможность обслуживать себя и больной становится зависимым от окружающих, не покидая кровать.
Осложнения болезни
Самым страшным риском является внезапная смерть от сердечной недостаточности. Другие осложнения включают в себя:
- нарушения ритма и проводимости сердца;
- тромбы в области сердца;
- желудочковая тахикардия;
- ишемический инсульт.
Отсутствие лечения — верный путь к смерти. При игнорировании симптомов заболевания у больного постепенно образуются тромбы в области сердца. Со временем тромбоциты закупориваются крупные артерии и провоцируют ишемический инсульт.
В случае с желудочковой тахикардией возможна внезапная фибрилляция желудочков. Без отсутствия необходимой медицинской помощи человек рискует внезапной остановкой сердца.
Без лечения сердце очень быстро в сравнении со здоровым человеком исчерпает свой ресурс. В течение короткого промежутка времени возникает дистрофия всех жизненно важных органов.
Лечение кардиологического заболевания
Очень важно обратиться к врачу на ранней стадии заболевания, когда диагностика возможна по первичным симптомам. В таком случае прогноз моментально не станет благоприятным, но риск для здоровья значительно снизится. Фактически пациент повысит свои шансы в борьбе с болезнью, сложно поддающейся стандартному лечению.
Базовые ограничения в преддверии лечения для больных дилатационной кардиомиопатией включают в себя:
- исключение физических нагрузок;
- полный запрет на потребление поваренной соли;
- желателен постельный режим в зависимости от течения заболевания.
Медикаментозная терапия считается эффективной. По статистике для 80% больных можно получить препараты, оказывающие положительное влияние на течение болезни.
Список самых часто используемых лекарств:
- Кантоприл;
- Периндоприл;
- Эналаприл.
Три вышеуказанных препарата входят в группу ингибиторов. При ярко выраженных нарушениях с ритмом сердца используются специальные препараты адреноблокаторы. Самым популярным средством является Бисопролол. Вполне возможно, что врач также назначит лекарства, направленные на снижение притока крови в область правого отдела сердечной мышцы.
Каждое заболевание индивидуально, поэтому очень важно в столь сложной ситуации не заниматься самолечением. Чаще всего врачи назначают определённое лечение дкмп (дилатационной кардиомиопатии), основанное на индивидуальных особенностях организма. В большинстве случаев дополнительно назначаются препараты, направленные на разжижение крови. В частности, простой аспирин или Ацекардол.
Для избавления от симптомов отдышки при неосложнённом течении болезни врачи рекомендуют специальные нитраты в форме спрея. Часто таких больных выручает препарат Нитромин, продающийся в аптеке в виде аэрозоля.
Операционное вмешательство
Если стандартными методами не удаётся добиться прогресса заболевания, возникает вторичная дилатационная кардиомиопатия и угроза жизни продолжает существовать, то назначается оперативное хирургическое вмешательство. Решение об операции на сердце обычно принимает не единственный врач, а специальный консилиум, состоящих из лучших специалистов, которые берут ответственность на себя за жизнь пациента. Всего существует три вида хирургического вмешательства при данной болезни:
- вживление дефибриллятора в сердце;
- удаление избыточной ткани в левом желудочке;
- трансплантация сердца.
Врачи до последнего будут стараться избежать операционного вмешательства, но решение в любом случае будет приниматься в зависимости от соотношения рисков операции и внезапной смерти. То есть в случаях, когда болезнь угрожает летальным исходом в короткий срок — операция остаётся единственной надеждой продлить жизнь, хотя и может стать последней для больного.
Имплантация дефибриллятора необходима, когда возникают опасные для жизни симптомы аритмии. При удачном раскладе после хирургического вмешательства у больного сердце будет работать в нормальном режиме. Если операция проведена грамотно и никаких осложнений не произошло, то у неосложнённых больных значительно повышается процент выживаемости в десятилетнем периоде.
Имплантация электрокардиостимулятора назначается в случаях нарушения внутрижелудочковой проводимости. Кроме того, возможна реализация этого метода лечения при разобщении синхронных сокращений у предсердий и желудочков. Операция помогает избавиться от подобных симптомов, но риски достаточно велики.
Удаление избыточной ткани в левом желудочке во врачебной терминологии имеет название миотомия. Суть в том, что часть ткани мешает оттоку крови. После хирургического вмешательства эта проблема исчезает, понижая риск от остановки сердца.
Трансплантация сердца
Статистика утверждает, что десятилетняя выживаемость при пересадке сердца составляет в среднем свыше семидесяти процентов. Это самый крайний путь решения проблемы. Не многие люди даже в критической ситуации решаются на подобную операцию, да и финансово она обходится очень дорого.
Врачи рекомендуют такие радикальные меры только в самых запущенных случаях, когда другие операции уже провести невозможно, а жизнь пациента фактически может прерваться в любой момент.
Собственное сердце пациента при таком вмешательстве может быть полностью удалено. Заменяется сердце на донорское. Важно понимать, что для современных врачей пересадка сердца является рутинной работой. Средняя выживаемость больных без осложнений составляет чуть больше десяти лет. Есть даже своеобразный мировой рекорд. В США пациент прожил больше тридцати лет с пересаженным сердцем и умер не от сердечной недостаточности, а стал жертвой рака кожи.
Дилатационная кардиомиопатия удерживает лидерство по заболеваниям, при которых применяется экстренная пересадка сердца. В более 50% случаях трансплантация жизненно важного органа производится именно при этом заболевании.
Существует ряд противопоказаний для этой операции. В индивидуальных случаях возможны исключения, но обычно врачи не рискуют прибегать к хирургическому вмешательству, когда речь идёт о пациентах:
- старше 65 лет;
- с активной инфекцией;
- имеющих злокачественное образование;
- злоупотребляющих алкоголем и курением;
- имеющих прогноз выживаемости менее трёх лет.
В вышеуказанных случаях трансплантация сердца противопоказана в большинстве медицинских учреждений. Впрочем, многие случаи решаются индивидуально. Некоторые доктора готовы взять на себя риск за жизнь пациента, в случае если тот возьмёт на себя полную ответственность за своё состояние здоровья во время и после хирургического вмешательства.
Образ жизни для больных с кардиомиопатией
Когда врач ставит официальный диагноз, то, в первую очередь, от пациента потребуется полностью изменить привычный образ жизни. Конечно, иногда случается так, что человек и так ему полностью соответствует, но зачастую привычки необходимо будет менять кардинальным образом. Нужно предпринять следующие меры для успешной борьбы с заболеванием:
- полностью отказаться от вредных привычек (курение, алкоголь, наркотики);
- снизить лишний вес;
- наладить правильное питание;
- ограничить сладкое и продукты, не рекомендованные к употреблению в диете;
- ограничить соль;
- режим работы не должен изматывать организм;
- противопоказана излишняя физическая активность;
- необходим психологический настрой на победу в борьбе с заболеванием.
Правильное питание в большинстве случаев подразумевает небольшие порции, но часто. Обычно врачи рекомендуют с подобным диагнозом есть шесть раз в день. Для каждого случая полагается индивидуальная диета, но общие рекомендации всё же присутствуют.
В частности, больным показано иметь в рационе как можно больше пищи, обогащённой омега-3 ненасыщенными жирными кислотами. В основном содержатся в рыбе:
Кроме того, будут полезна пища с богатым содержание селена и цинка. Здесь врачи, скорее всего, посоветуют добавить в рацион хлопья, гречку, яйца, сало и белые грибы.
Ограничение употребления соли направлено, в первую очередь, на борьбу с отёками. То же самое касается употребления жидкости. Стандартное ограничение для человека с подобным заболеванием — не больше полутора литров воды в сутки даже в жаркую погоду.
Обратите внимание и на режим работы. Вообще, рекомендуется осуществлять трудовую деятельность в рамках сокращённого рабочего дня. Если такой возможности нет, то не допускается нарушать режим сна и отдыха. При кардиомиопатии любого вида спать важно именно ночью, иначе все усилия по борьбе с заболеванием пойдут насмарку.
Особенно важным является психологический настрой для борьбы с дилатационной кардиомиопатией. Важно понимать, что любая самая успешная тактика лечения заболевания не принесёт желаемого результата, если человек не будет верить в положительный исход. Статистика выживаемости, конечно, не самая благоприятная, но при этом есть очень много людей с подобным диагнозом во всём мире, ведущих достойный образ жизни в любом возрасте.
Профилактические меры
Нельзя сказать, что существует специальный метод, позволяющий до нуля снизить вероятность развития дилатационной кардиомиопатии. Если в семье есть генетическая предрасположенность, то, безусловно, необходимо проходить ежегодный кардиологический осмотр.
Часто тем, у кого среди родственников были случаи заболевания рекомендуют отказаться от профессиональных занятий спортом и не советуют выбирать профессию, где придётся сталкиваться с повышенной физической нагрузкой на организм.
Самые базовые меры профилактики, как и любой другой болезни, в случае с кардиомиопатиями всех видов не отличаются. Необходимо полностью отказаться от вредных привычек, соблюдать режим сна и отдыха, получать здоровое и сбалансированное питание.
Дилатационная кардиомиопатия при достижениях современной медицины не является приговором. Безусловно, это очень неприятный диагноз, но своевременное лечение болезни позволяет значительно снизить риск внезапной смерти. Главное, при первых неприятных симптомах со стороны сердца обращаться за медицинской помощью. В противном случае, когда болезнь уже начнёт развиваться и перейдёт в запущенную стадию, велик риск оказаться на операционном столе.
Впрочем, даже при самых страшных раскладах, возможно продлить жизнь за счёт грамотного хирургического вмешательства. Пятилетняя выживаемость больных с диагнозом дилатационная кардиомиопатия в среднем составляет 80 процентов. Если следовать всем указаниям квалифицированного лечащего врача, вести правильный образ жизни и иметь необходимый психологический настрой, то вполне возможно поддерживать достойное качество жизни.
serdechka.ru
Кардиомиопатия — описание, причины, лечение.
Краткое описание
Кардиомиопатии — первичные невоспалительные поражения миокарда невыясненной этиологии (идиопатические), не связанные с клапанными пороками или внутрисердечными шунтами, артериальной или легочной гипертензией, ишемической болезнью сердца или системными заболеваниями (коллагенозы, амилоидоз, гемохроматоз и др. ).
Код по международной классификации болезней МКБ-10:
- I42.9 Кардиомиопатия неуточненная
Причины
Патогенез кардиомиопатии неясен. Предполагается участие генетических факторов, ферментных и эндокринных нарушений (в частности в симпатико — адреналовой системе), не исключается роль вирусной инфекции и иммунологических сдвигов. Основные формы кардиомиопатии: гипертрофическая (обструктивная и необструктивная), застойная (дилатационная) и рестриктивная (встречается редко). Гипертрофическая кардиомиопатия. Необструктивная форма характеризуется увеличением размеров сердца вследствие диффузной гипертрофии стенок левого желудочка, реже только верхушки сердца. У верхушки сердца или у мечевидного отростка выслушивается систолический шум, нередко пресистолический ритм галопа. При асимметричной гипертрофии межжелудочковой перегородки с сужением путей оттока левого желудочка (обструктивная форма) возникают симптомы мышечного субаортального стеноза: боли за грудиной, приступы головокружения со склонностью к обморочным состояниям, приступообразная ночная одышка, громкий систолический шум в третьем — четвертом межреберье у левого края грудины, не проводящийся на сонные артерии, с максимумом в середине систолы, иногда сочетающийся с систолическим шумом регургитации, обусловленным «сосочковой» митральной недостаточностью. Нередки аритмия и нарушения внутрисердечной проводимости (блокады). Прогрессирование гипертрофии может приводить к развитию сердечной недостаточности сначала левожепудочковой, затем тотальной (в этой стадии часто появляется протодиастолический ритм галопа). На ЭКГ — признаки гипертрофии левого желудочка и межжелудочковой перегородки: глубокие неуширенные зубцы Q во II, III, aVF, /4 — 6 отведениях в сочетании с высоким зубцом R. Эхокардиография наиболее надежный метод выявления гипертрофии стенок желудочков и межжелудочковой перегородки. Помогает диагностике зондирование полостей сердца и радионуклидная вентрикулография. Застойная (дилатационная) кардиомиопатия проявляется резким расширением всех камер сердца в сочетании с незначительной их гипертрофией и неуклонно прогрессирующей, рефракторной к терапии сердечной недостаточностью, развитием тромбозов и тромбоэмболии. Дифференциальная диагностика проводится в первую очередь с миокардитом и миокардиодистрофиями, т. е. с теми состояниями, которые без должных оснований иногда именуют вторичными кардиомиопатиями.
Лечение
Лечение. При гипертрофической кардиомиопатии применяют бета — адреноблокаторы (анаприлин, индерал), производят хирургическую коррекцию субаортального стеноза. При развитии сердечной недостаточности ограничивают физические нагрузки, назначают диету с уменьшенным содержанием соли и жидкости, сердечные гликозиды (недостаточно эффективны), вазодилататоры, мочегонные средства, антагонисты кальция (изоптин и др. ).
Прогноз в случае развития прогрессирующей сердечной недостаточности неблагоприятный. При выраженных формах наблюдаются случаи внезапной смерти. До развития недостаточности кровообращения трудоспособность страдает мало.
Код диагноза по МКБ-10 • I42.9
Правила консультационного раздела
‘ />
В этом разделе вы можете получить консультацию судебно-медицинских экспертов по освидетельствованию живых лиц, исследованиям тел умерших, определению тяжести вреда здоровью, порядку назначения и проведения судебно-медицинских экспертиз и пр.
Прежде чем задать вопрос, просмотрите имеющиеся темы, вполне возможно, что подобный вопрос уже неоднократно задавался и был подробно разобран. Вопросы составляйте от первого лица, при этом сразу и полностью описывайте суть проблемы и четко формулируйте вопрос. Вопросы, заданные с целью удовлетворения праздного любопытства, а также вопросы общетеоретического характера без конкретики, как правило, игнорируются.
ВНИМАНИЕ! Все сообщения проходят предварительную проверку модератором и только после этого появляются на форуме.
Консультантами в консультационном разделе могут выступать только участники форума из группы «СМЭ» и выше. Поясняющие сообщения других участников (в том числе экспертов, не входящих в группу «СМЭ») будут удалены. Порядок работы раздела изложен в правилах форума.
Адвокатов, следователей и др. юристов в этом разделе форума не консультируем — для юристов существует специальный закрытый раздел (доступ дается по запросу в форму обратной связи форума).
Кардиомиопатии
Кардиомиопатии — это группа заболеваний неясного генеза, не связанных с коронарной болезнью и характеризующихся поражением сердечной мышцы.
ЭТИОЛОГИЯ, ПАТОГЕНЕЗ И ПАТАНАТОМИЯ
Различают дилатационную кардиомиопатию, гипертрофическую кардиомиопатию и рестриктивную кардиомиопатию.
При дилатационной кардиомиопатии масса сердца увеличена (часто вдвое), камеры расширены, миокард бледный и дряблый. Стенки желудочков, несмотря на гипертрофию, часто бывают нормальной толщины. Более чем в 50% случаев наблюдается тромбообразование. В миокарде нередко можно обнаружить очаги замещения соединительной тканью. Коронарные артерии, как правило, не изменены. Исследование ткани не выявляет никаких специфических изменений. В неспецифически утолщенном эндокарде часто обнаруживают увеличение количества волокон соединительной ткани, однако в еще большей степени увеличено количество гладкомышечного компонента.
При гипертрофической кардиомиопатии выявляется отчетливо видимая асимметричная гипертрофия межжелудочковой перегородки, непропорциональная остальным отделам увеличенного левого желудочка. Часто на первый план выступает смещение передней сосочковой мышцы. Также отмечается утолщение эндокарда под аортальным клапаном. В большинстве случаев утолщение межжелудочковой перегородки приводит к исчезновению полости желудочка, но последнее встречается не всегда.
При рестриктивной кардиомиопатии наблюдается легкая или умеренная степень увеличения сердца с выраженной ретракцией правого желудочка. Часто оказываются пораженными пути притока, верхушка и часть пути оттока из левого желудочка. Аппарат митрального клапана пронизан соединительной тканью, которая обычно захватывает заднюю створку. Предсердия вовлекаются в процесс не очень часто. В случае вовлечения правого желудочка характерно поражение верхушки. При прогрессировании болезни верхушка постепенно подтягивается в направлении клапанов, обусловливая заращение полостей. Коронарные артерии обычно не поражены. В обоих желудочках, а также в предсердиях иногда появляются тромбы. При исследовании ткани обнаруживаются характерные утолщения эндокарда. У поверхности под тромбом и/или отложением фибрина находится слой коллагеновой ткани, разделенный на две пластины. Под этим слоем расположена зона новой растущей ткани, состоящая из рыхлой соединительной ткани с многочисленными расширенными кровеносными сосудами и воспалительными клетками, среди которых встречаются эозинофилы. Часто выявляют обызвествление и окостенение эндокарда.
КЛИНИЧЕСКАЯ КАРТИНА
Для клинической картины дилатационной кардиомиопатии характерны нарушения кровообращения. Сердечный выброс и ударный объем снижены, реакция на физическую нагрузку слабее, чем в норме. Наблюдается митральная и трикуспидальная регургитация. Степень регургитации пропорциональна степени сердечной недостаточности. Нередки случаи эмболии в большом и малом кругах кровообращения.
При гипертрофической кардиомиопатии важнейшие нарушения кровообращения касаются диастолы, а фракция выброса из левого желудочка повышена. Часто наблюдаются повышение конечного диастолического давления и запаздывание открытия митрального клапана, что указывает на регургитацию. Наполнение желудочка изменено в результате как нарушенной релаксации, так и вследствие (возможно) неправильной формы полости желудочка.
При эндомиокардиалъном фиброзе отмечается сочетание нарушений диастолической функции, которые осложняются атриовентрикулярной регургитацией различной степени выраженности, с перикардиальным выпотом на поздних стадиях и снижением нагнетательной функции сердца.
При гипертрофической кардиомиопатии может не быть симптомов нарушений. Однако у больных с препятствиями на пути оттока наблюдаются три характерных симптома: неравномерный толчкообразный пульс, прощупываемые сокращения левого предсердия и шум, который поздно возникает и прослушивается у левого края грудины и у верхушки.
Клинические симптомы при рестриктивной кардиомиопатии (одышка и слабость) аналогичны таковым при диастолическом заболевании сердца, стенокардия встречается редко. Заболевание часто поражает детей. При любой форме эндомиокардиального фиброза может обнаруживаться воспалительная жидкость в перикарде, что в некоторых случаях является ведущим симптомом. Из лабораторных данных следует отметить увеличение количества лейкоцитов.
Высокую достоверность диагностики кардиомиопатии дает современный комплексный подход (электрокардиография, рентгенография, радиоизотопная вентрикулография и биопсия миокарда).
ЛЕЧЕНИЕ И ПРОФИЛАКТИКА
Дилатационноя кардиомиопатия лечится так же, как любая форма застойной сердечной недостаточности, обусловленная нарушением нагнетательной функции сердца. Назначаются диуретические средства, в том числе спиронолактон. Препараты наперстянки показаны в случае мерцания предсердий. Терапию сосудорасширяющими препаратами следует проводить лишь при условии, что давление в большом круге не ниже 95 мм рт. ст. (каптоприл). Для профилактики тромбоза назначают антикоагулянты. Больным, у которых не наступает улучшения, а эндомио-кардиальная биопсия выявляет признаки миокардита, может помочь курс стероидных гормонов и иммунодепрессантов.
Больные с гипертрофической кардиомиопатией, у которых наследственность не отягощена этим заболеванием, а имеются лишь признаки легкой формы без ярких симптомов и аритмий, часто вообще не нуждаются в лечении. Они должны лишь находиться под наблюдением. В случае наличия симптомов стенокардии используют бета-блокаторы типа пропранолола (300-400 мг в сутки). При множественной желудочковой экстрасистолии и желудочковой тахикардии назначают амиодарон. В некоторых случаях при данном заболевании прибегают к хирургическому лечению в виде удаления перегородки, протезирования митрального клапана и удаления сосочковых мышц.
Больные рестриктивной кардиомиопатией получают симптоматическое консервативное лечение. На ранней стадии заболевания острые приступы сердечной недостаточности иногда поддаются лечению покоем, диуретическими средствами, преднизолоном по схеме. При необходимости назначаются антикоагулянты. Когда заболевание достигает стадии замещения соединительной тканью, хирургическое лечение дает хорошие результаты. Положительный эффект дает иссечение плотной соединительной ткани, что при наличии показаний следует сочетать с протезированием клапана.
Профилактика кардиомиопатии возможна лишь в том случае, когда речь идет о рестриктивной форме заболевания. Ранний диагноз заболевания и своевременное лечение позволяют повлиять на дальнейшее его течение.
heal-cardio.ru
net-alko.site
Общие сведения о кардиомиопатии
Кардиомиопатия – первичное поражение сердечной мышцы. Болезнь не связана с воспалительными процессами, злокачественными новообразованиями и ишемией. Диагностика патологии заключается в проведении целого ряда исследований. Лечение отклонения включает прием медикаментов, изменение режима дня и при необходимости хирургическое вмешательство. Первопричину проявления болезни обычно определить трудно. Кардиомиопатия может быть первичной и вторичной. Лечение осуществляется под наблюдением врача.
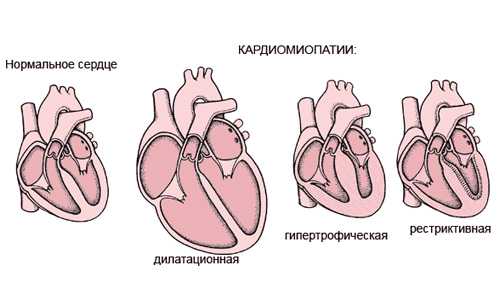
Кардиомиопатия – это поражение сердца, которое бывает нескольких типов
Общая информация о патологии
Каждый кардиолог способен без труда ответить, что такое кардиомиопатия. Заболевание характеризуется структурными и функциональными изменениями сердечной мышцы, несмотря на отсутствие патологии клапанного аппарата. При постановке диагноза доктор должен удостовериться в отсутствии полученных внутриутробно пороков сердца и сосудистой системы. Современное оборудование позволяет установить отклонение уже на начальной стадии течения.
Под понятием кардиомиопатия подразумевают комплекс заболеваний, которые постепенно провоцируют нарушение в работе мышцы сердца. Формирование патологии происходит при взаимодействии с определенными внешними и внутренними факторами.
Ранее кардиомиопатия не включала болезни, которые негативно воздействуют на клапаны. Сегодня под термином рекомендуется подразумевать все патологии, которые нарушают работу миокарда.
Все нарушения в работе миокарда называют миопатией
Кардиомиопатия не включает самостоятельные болезни, такие как:
- гипертония;
- пороки клапана;
- ишемическую болезнь сердца.
Врачи до сих пор спорят, какие именно заболевания включать в комплекс отклонений. Патология сильно распространена. Вторичная кардиомиопатия, как причина смерти устанавливается часто. Отклонение способно также спровоцировать сердечную недостаточность.
Летальный исход при кардиомиопатии наступает внезапно. Отклонение нуждается в своевременной терапии.
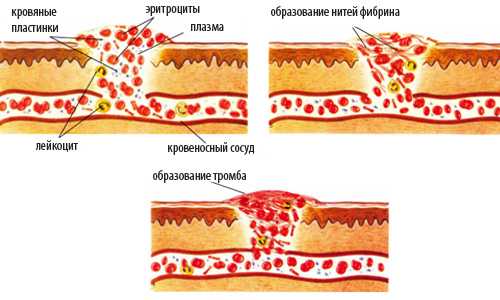
При кардиомиопатиях растет риск образования тромбов
Все болезни, входящие в комплекс имеют общие признаки:
- отсутствуют воспалительные процессы в организме;
- сердце увеличивается в размерах;
- присутствует риск формирования тромбов;
- проявляется сердечная недостаточность, от которой довольно трудно избавиться.
Нередко врачи не могут установить первопричину формирования кардиомиопатий. Самолечение при патологии категорически запрещено. Терапия должна быть начата как можно раньше.

Очень важно своевременно обратиться к врачу
Первопричины формирования кардиомиопатии
Кардиомиопатию относят к патологиям неизвестной этиологии. Установить точные причины формирования отклонения невозможно. Основные провоцирующие факторы отражены в таблице.
| Наследственная предрасположенность | Кардиомиопатии часто обусловлены генетическими отклонениями. Кардиомиоциты включают в себя большое количество белков, которые участвуют в сократительном процессе. Любой дефект, полученный внутриутробно, может спровоцировать отклонения в работе всей мышцы. Патология формируется самостоятельно. Именно поэтому ее относят к первичному поражению. |
| Инфекционные поражения | Многие врачи склоняются к мнению, что кардиомиопатии формируются под влиянием некоторых инфекционных болезней. Это подтверждается наличием у заболевших конкретных антител. К основным первопричинам относят гепатит С и герпесную ангину. Возникают изменения в ДНК. |
| Нарушения аутоиммунного типа | Нарушение аутоиммунного типа может быть обусловлено различными патологиями. Кардиомиопатия развивается стремительно. Прогноз часто неблагоприятный. |
| Фиброз идиопатический | Клетки миокарда замещаются соединительной тканью. Стенки становятся менее эластичными и плотными. |
Токсическая кардиомиопатия возникает на фоне употребления спиртосодержащих напитков и курения. Скопление вредных веществ существенно увеличивает риск развития патологии. Болезнь может быть следствием интоксикации организма.

Курение и алкоголь вызывают токсическую кардиомиопатию
Огромное влияние оказывает на организм окружающая среда. Кардиомиопатию могут спровоцировать внешние факторы, которые способны воздействовать на ДНК. К ним можно отнести химические выбросы, радиационные излучения и т.д. У женщин патология обычно обусловлена периодом вынашивания ребенка и беременности. Иногда в качестве провоцирующего фактора может выступать климакс.
В группе риска появления кардиомиопатий находятся люди, имеющие различные вредные привычки.
Разновидности отклонения
Существует 2 основных типа кардиомиопатии:
Первичная – патология, причины, возникновения которой восстановить почти невозможно. Вторичная кардиомиопатия также называется специфической. Возможно четко установить первопричину отклонения.
В некоторых случаях спровоцировать развитие патологии может прием антибиотиков
Вторичная кардиомиопатия имеет несколько форм:
- Алкогольная. Возникает при чрезмерном употреблении алкогольных напитков.
- Инфекционная. Спровоцирована вирусами и бактериями. Приводит к нарушению структуры.
- Лекарственная. Связана с употреблением лекарственных средств. Чаще возникает после приема антибиотиков.
- Токсичная. Обусловлена интоксикацией организма различными химическими веществами.
- Дисгормональная. Обусловлена гормональными сбоями в организме.
- Постлучевая. Проявляется после лучевой терапии.
- Стрессовая. Обусловлена сильными потрясениями.
- Перипартальная кардиомиопатия. Формируется после беременности у девушек.
Кардиомиопатия смешанного генеза – патология, сочетающая в себе несколько причин проявления. Лечение подбирается в зависимости от формы отклонения.

Переживания и стресс также могут вызвать нарушение в работе сердца
Первичный комплекс патологий бывает:
- застойным;
- гипертрофическим;
- рестрактивным;
- аритмогенной дисплазией правого желудочка.
Застойная патология отличается увеличением всех полостей сердца. Снижается сократительная функция миокарда. Отклонение способно проявиться у людей старше 30 лет. Врачи утверждают, что первопричина патологии – инфекции, токсические отравления, гормональные сбои и нарушения аутоиммунного типа. Чаще всего обусловлена наследственной предрасположенностью. Повышается давление в легких и полостях сердца. Границы органа расширены. Возникает деформация грудной клетки. Гипертрофируется левый желудочек.
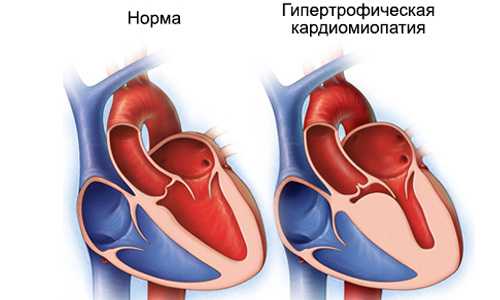
При гипертрофической кардиомиопатия стенки миокарда утолщаются
Гипертрофическая кардиомиопатия характеризуется утолщением стенок миокарда. Считается наследственной патологией. Чаще проявляется у мужчин. Гипертрофируется мышечный слой желудочка, то есть сердце увеличивается преимущественно слева. Смещается толчок. Размеры полостей уменьшаются. Миокард хуже сокращается.
Рестриктивная кардиомиопатия – нечасто диагностируемая патология. Желудочки расслабляются неадекватно. Отсутствует выраженная гипертрофия. Возникает застойная недостаточность кровотока. Присутствует выраженная одышка. У пациента наблюдается слабость даже при самых несущественных силовых нагрузках.
Аритмогенная кардиомиопатия характеризуется замещением в правом желудочке клеток на жировую ткань. Патология редко встречается и плохо изучена. Способна развиваться в подростковом возрасте. Стенки миокарда истончаются.
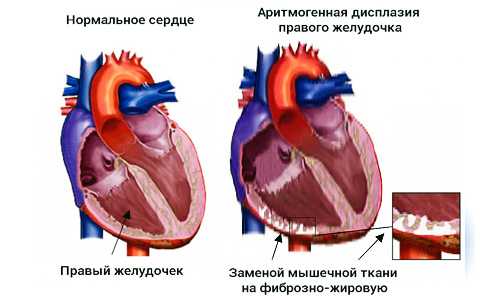
При замене мышечной ткани на жировую диагностируется аритмогенная кардиомиопатия
Симптоматика отклонения
Симптомы кардиомиопатии на начальных стадиях не выражены. Признаки разнятся в зависимости от типа и формы недуга. Чаще всего пациенты жалуются на:
- острые болезненные ощущения в сердце;
- быструю утомляемость, пациент не переносит даже незначительные физические нагрузки;
- тяжесть в правом подреберье;
- затруднение при дыхании, отдышка беспокоит как после физических нагрузок, так и беспричинно;
- отечность в нижних конечностях;
- приступы удушья;
- ускоренное сердцебиение;
- чувство остановки сердца.
У пациента наблюдается бессонница. На протяжении суток заболевший ощущает слабость и разбитость. Присутствует упадок сил даже после незначительного напряжения. Периодически кружится голова. Наблюдается предобморочное состояние.

Часто пациенты жалуются на проблемы со сном
Заболевший жалуется на нехватку воздуха. Болевой синдром в сердце может быть приступообразным или ноющим. Патология не имеет специфических симптомов. Отклонение можно спутать с иными болезнями. Может проявляться кашель. Он возникает при поражении левой части. Постепенно выраженность покашливания может усиливаться.
Симптомы и лечение кардиомиопатии индивидуальны. Нередко пациенты жалуются на усиленное сердцебиение. Заболевшие ощущают его даже в состоянии покоя. Присутствует пульсация на шее. Кожный покров бледнеет. Ногтевые пластины приобретают синеватый оттенок. Это обусловлено тем, что к тканям поступает меньшее количество крови.
При поражении правого отдела немеют конечности. Ноги значительно холоднее, чем все тело. Они также отекают. Пациента беспокоит выраженное головокружение. Признак обусловлен гипоксией головного мозга. Снижается артериальное давление, нарушается работоспособность. Неприятные ощущения в области печени обусловлены скоплением крови в полых венах. Возникает застойный процесс. Присутствует отечность в брюшине.
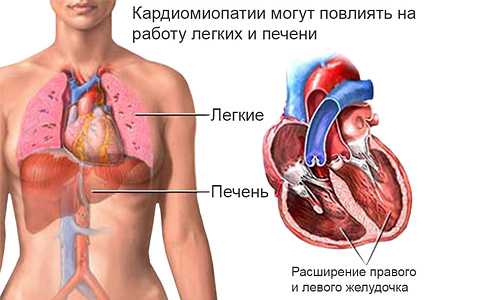
Кардиомиопатия оказывает влияние на работу печени
Диагностические меры
Кардиомиопатия сердца нуждается в тщательной диагностике. Пациенту дают направление на:
- электрокардиографию;
- эхокардиографию;
- рентген органов грудной полости;
- МРТ;
- биопсию.
При дилатационной кардимиопатиии:
- На ЭКГ можно отметить признаки гипертрофии одного из желудочков.
- Увеличиваются интервалы Q-T.
- На эхокардиограмме наблюдается дилатация левого желудочка, несмотря на то, что толщина стенок остается неизменной.
- Благодаря рентгену возможно диагностировать увеличение миокарда в размерах.
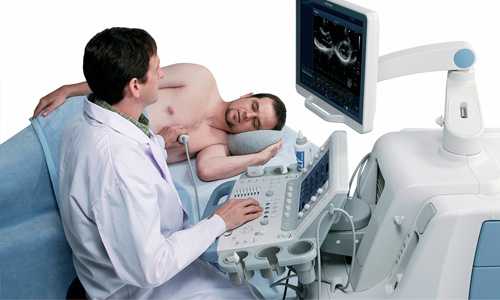
Одним из применяемых методов диагностики является ЭХО сердца
При кардиомиопатии гипертрофического типа:
- ЭКГ показывает признаки гипертрофии левого желудочка.
- Эхокардиограмма демонстрирует утолщение перегородки между желудочками и уменьшенную полость.
- Рентген показывает набухание миокарда с левой стороны. Аорта уменьшена.
- При биопсии может быть обнаружена соединительная ткань в миокарде.
При рестриктивных кардиомиопатиях на ЭКГ наблюдается нарушение сердечного ритма. Эхокардиография показывает уменьшение полостей желудка. Рентген позволяет выявить застойные процессы.
При необходимости пациенту назначают суточный мониторинг. Благодаря этому врач сможет проследить состояние заболевшего за 24 часа.
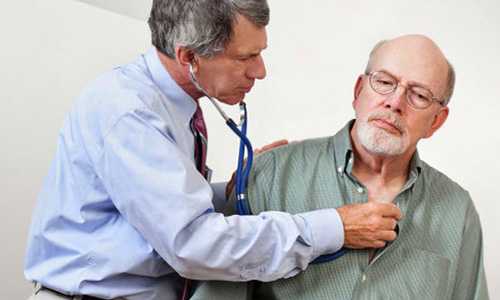
Очень важно пройти полное врачебное обследование
Клиническая картина не дает возможности установить точный диагноз. Признаки неспецифичны. Без диагностики и посещения доктора не обойтись. В первую очередь пациенту проводят физикальное обследование. Оно включает пальпацию, прослушивание сердечных ритмов, визуальный осмотр и перкуссию. Все перечисленные методы являются абсолютно безболезненными. Доктор обращает внимание на кожный покров пациента. Измеряется уровень артериального давления и частоты сердечных сокращений. Исходя из результатов первичного исследования, предоставляются направления на дополнительные анализы.
Лечение патологии
Все чаще устанавливается причина смерти – кардиомиопатия неуточненная. Патология на протяжении длительного периода времени протекает бессимптомно. Летальный исход возникает внезапно. Желательно периодически проходить диагностику для профилактики.
Существенно улучшить состояние возможно с помощью введения стволовых клеток. Долгое время единственным и радикальным методом устранения патологии являлась пересадка сердца. Такой метод нераспространен. Это обусловлено малым количеством клиник и врачей, которые специализируются на трансплантации. За 25 лет было пересажено около 300 сердец.
В некоторых случаях необходимы радикальные методы лечения, например, пересадка сердца
Пациент может не дождаться подходящего донора. Хорошей альтернативой считается лечение стволовыми клетками. Они не обладают специфическими признаками и являются универсальными. Терапия способна улучшить эластичность и работоспособность сердечной мышцы.
Пациент для улучшения состояния должен отказаться от вредных привычек. Следует пересмотреть питание. Исключают:
- соль;
- жирное;
- жареное;
- чрезмерно сладкое.
Пища должна быть сбалансированной и полезной. Включают в рацион как можно больше фруктов и овощей. Необходимо соблюдать режим питания.

Следует строго придерживаться диеты, не есть жирное и жареное
Специфическое лечение кардиомиопатии отсутствует. Терапия направлена на устранение риска развития осложнений. Следует снизить физическую активность. Пациенту назначают мочегонные. Благодаря им предотвращаются венозные застои. Рекомендован прием противоаритмических лекарств. На запущенных этапах показано хирургическое вмешательство.
Пациент должен полноценно отдыхать. Нельзя перетруждать себя физически и морально. Диету и основные рекомендации требуется соблюдать до конца жизни. В ином случае начнут формироваться осложнения.
Прогноз и осложнения
Смерть от кардиомиопатии – не редкость. Болезнь постоянно прогрессирует. Остановить патогенный процесс невозможно. При соблюдении рекомендаций врача поддерживать удовлетворительное состояние возможно. Спустя 5-ть лет после постановки диагноза в живых остается только третья часть пациентов. Именно поэтому требуется строго выполнять все предписания доктора.
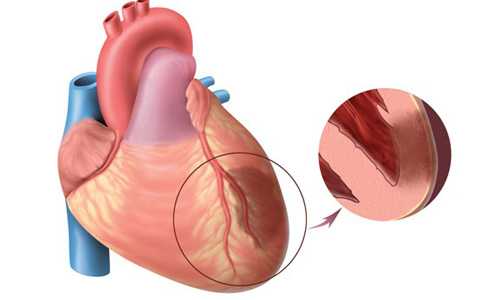
Кардиомиопатия часто провоцирует инфаркт миокарда
Кардиомиопатия часто провоцирует формирование осложнений:
- сердечной недостаточности;
- инфаркта миокарда;
- аритмии;
- отечности в легких.
Часто патология приводит к формированию затяжной сердечной недостаточности. Возникает кислородное голодание во внутренних органах. При неоказании срочной помощи возможен летальный исход. Инфаркт миокарда – острый некроз, возникающий на фоне недостатка кислорода. Чаще осложнение проявляется при гипертрофической кардиомиопатии. В организме присутствует нехватка витаминов и микроэлементов.
При инфаркте кожный покров становится бледным. Дыхание затрудняется. Присутствует чрезмерное потоотделение. Аритмии наблюдаются почти у всех заболевших с кардиомиопатиями. Осложнение обусловлено структурным изменением ткани. Процесс проводимости нарушается.
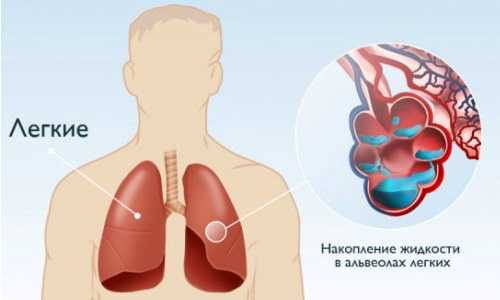
Также эта патология часто вызывает застой жидкости в легких
Отечность в легких формируется из-за застоя биологической жидкости – крови. Кровоток нарушается. Количество перекачиваемого вещества уменьшается. Излишек накапливается в сосудах органов дыхания. Постепенно они увеличиваются.
Осложнение проявляется в виде покашливания, хрипов и отделения мокроты. Без незамедлительной помощи летальный исход наступает почти моментально. При возникновении симптомов кардиомиопатии следует незамедлительно обратиться к врачу.
Это видео расскажет подробнее о симптомах и причинах миопатии:
serdcedoc.com