Лечение суставов - артроз, артрит, остеохондроз и многое другое
Ревматизм суставов лечение
Как лечить ревматизм суставов
Хотелось бы отметить, что симптомы могут проявляться далеко не сразу. Обычно это происходит через две-три недели после того, как в организм уже попал определенный вирус.
Очень часто бывали случаи, когда к ревматизму суставов ног приводили осложнения после ангины или фарингита, которые были вызваны стрептококковой инфекцией.
Другими словами, нужно быть очень аккуратными, а также выполнять все рекомендации врача, чтобы обыкновенная ангина не превратилась в более серьезное заболевание, которое, к тому же, связано с суставами.
Очень часто человек, которого поражает ревматизм, начинает просто «гореть». Температура его тела поднимается до 38-39 градусов, а иногда же и до 40.
В этом случае нужно срочно вызывать врача или отвезти больного в медицинское учреждение. Также бывают и противоположные случаи, когда ревматизм развивается абсолютно незаметно.
К примеру, у человека появляется некая слабость, которую очень часто путают с усталостью после трудного рабочего дня. Время от времени может незначительно повышаться температура тела, но также быстро она и падает.
Человек даже не успевает замечать то, что температура постоянно скачет то вверх, то вниз. Другими словами, данные симптомы абсолютно не привлекают внимания, поэтому многие люди запускают болезнь до самого тяжелого уровня.
Причины ревматизма
Что же такое ревматизм
Надо сразу сказать, что у обычных людей и у специалистов-медиков разные представления об этой болезни:
- В народе ревматизм — это что-то наподобие радикулита, только не для спины, а для суставов, и им обычно называют любую суставную боль возрастного характера.
- Доктора прошлых веков называли ревматизмом как деформирующие патологии (артрозы), так и воспалительные (артриты).
- Сегодня ревматизм суставов отделяют в узкую группу заболеваний, отличающейся симптомами поражения не сколько твердых, сколько мягких соединительных оболочек, преимущественно сердечных.
Кардиотоксические симптомы объясняются наличием у β-гемолитического стрептококка особых ферментов, а также антигенных структур, аналогичных сердечным оболочкам. Это приводит иммунные антитела в замешательство, и они начинают без раздумья уничтожать и стрептококки, и ткани сердца
Немного истории
Одновременно два врача, независимо друг от друга, обнаружили способность ревматизма поражать сердце:
- Французский военный врач Жан-Буйо
- Русский профессор, доктор медицины Сокольский Г. И.
Поэтому во врачебных кругах можно услышать и другое название ревматизма — болезнь Сокольского-Буйо.
Разница между артритом и ревматизмом
- Артрит подразделяется на многие разновидности и имеет конкретные наименования, в зависимости от своей широкой этиологии:
- Ревматизм — более разноречивое, расплывчатое понятие, под которым сегодня более подразумевают некие характерные симптомы и признаки. В то же время сама этиология заболевания довольно узкая и в основном инфекционная.
- Разделение на артрит и ревматизм делают порой тогда, когда нужно отделить поражение локомоторных (опорно-двигательных) функций от поражений мягких тканей:
- если преобладает чисто суставная форма, заболевание относят к артриту
- если висцеральная — к ревматизму
Основная особенность ревматизма — это поражение других органов, чаще всего сердца
- Но грань между обоими заболеваниями, если учитывать их сущность, практически неуловима и похожа больше на акцент:
- И артрит, и ревматизм относятся к системным заболевания, затрагивающим как суставы, так и мягкие ткани, и, вдобавок ко всему, другие органы и кожу
- Единственная существенная разница — это возраст больных:
- Артрит может развиваться в любом возрасте у взрослых и детей
-
Ревматизм суставов бывает чаще всего у детей или подростков в диапазоне между 7 и 15 годами, поэтому возрастным, как ошибочно считают в народе, это заболевание не является
Ревматизм всегда вторичен
Ревматизм входит в группу сложных для понимания болезней – аутоиммунных системных поражений. Наука еще до конца не разобралась с истинными причинами данных заболеваний.
Но существуют научные данные, которые показывают четкую взаимосвязь между ревматизмом и стрептококковой инфекцией (стрептококками группы А).
О стрептококковой этиологии ревматического процесса свидетельствуют такие данные:
- первая атака ревматизма приходится на период после перенесенной стрептококковой инфекции – ангина, фарингит, стрептодермия и пр. (первые симптомы развиваются обычно после 10-14 дней);
- заболеваемость увеличивается при эпидемических вспышках респираторных инфекций;
- повышение титра антистрептококковых антител в крови больных.
Стрептококковую этиологию чаще всего имеют классические формы ревматизма, которые протекают с обязательным поражением суставов ног и рук. Но бывают случаи, когда первичная атака болезни протекает скрыто и без поражения суставного аппарата.
Причиной таких вариантов болезни являются другие патогены, большую роль отворят респираторным вирусам.
В таких случаях болезнь часто диагностируется уже на стадии сформированного порока сердца. Потому суставной ревматизм является неким предупреждением организма, что что-то пошло не так и надо действовать.
Важную роль играет и индивидуальная чувствительность к инфекционному агенту, ведь далеко не у всех, кто болеет ангиной, развивается ревматизм. Здесь роль играет генетическая склонность человека, а также индивидуальные особенности иммунной системы, ее склонность к гиперактивации с развитием аллергических и аутоиммунных реакций.
Острые респираторные инфекции, в частности гнойная ангина, могут стать провокаторами развития ревматизма
Объяснить механизм поражения оболочек суставов и сердца при ревматическом воспалении очень сложно. По какому-то механизму патогенные микроорганизмы “заставляют” иммунную систему человека “работать против себя”.
В результате чего образуются аутоантитела, которые поражают собственные оболочки суставов с развитием ревматического артрита и оболочки сердца с развитием ревмокардита, в результате чего формируются пороки сердца.
Важно знать! Ревматизм занимает первое место среди причин приобретенных сердечных пороков. А страдают главным образом молодые люди.
Ревматизм появляется у предрасположенных к нему людей после предшествующей острой или хронической носоглоточной инфекции, вызванной одним из видов стрептококка.
Ревматизм часто развивается при наследственной предрасположенности. Если в роду есть пациенты, страдающие от ревматоидного артрита, высока вероятность, что при неблагоприятных условиях возможно развитие суставной патологии.
Классификация
Первое, что необходимо уточнить, — термин “ревматизм” в 2003 году сменено на “ревматическая лихорадка”, но в современной литературе можно встретить 2 названия болезни. Различают 2 клинических варианта болезни:
- Острая ревматическая лихорадка.
- Рецидивирующая (повторная) ревматическая лихорадка (по старой классификации повторная атака ревматизма).
Также обязательно определяют активность воспаления при помощи набора лабораторных анализов (неактивная фаза, минимальная, средняя и высокая активность).
В случае формирования порока сердца выделяют отдельно ревматическую болезнь сердца с определением ее типа и стадии, а также стадии сердечной недостаточности.
Стадии развития ревматизма
Медицина классифицирует 2 стадии протекания ревматизма:
- Острая форма характеризуется данными особенностями:
- Поражает молодой организм (дети от 7 до 15, реже – до 20 лет);
- симптоматика проявляется после 2-3 недель после перенесения инфекционной болезни;
- развивается довольно быстро;
- признаки острой стадии болезни похожи на симптомы обычной простуды;
- продолжительность болезни до 90 дней (известны случаи болезней до полугода).
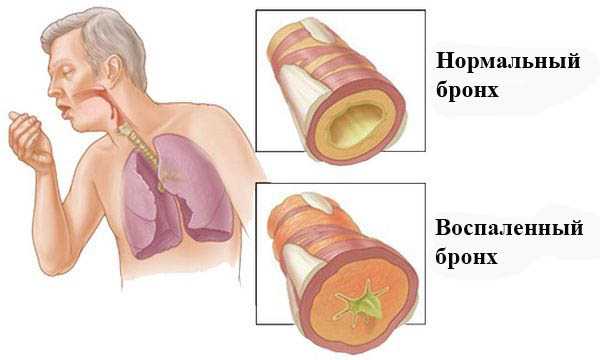
Ревматизм суставов: сущность, причины и признаки
Характерные признаки суставной патологии проявляются через пару недель после перенесённого фарингита, ангины, тонзиллита. Течение ревматизма – острое или хроническое. Чаще всего патология развивается стремительно, с яркими симптомами при начальной стадии. Иногда признаки болезни проявляются постепенно.
Этапы патологии:
- происходит острое поражение коленного сустава с одной стороны;
- через 7–10 дней патологический процесс переходит на вторую ногу, поражение тканей происходит симметрично;
- при высокой активности стрептококка за несколько дней воспаляются ткани различных отделов опорно-двигательного аппарата;
- при своевременном выявлении ревматизма высока вероятность излечения: негативные процессы протекают только в суставной оболочке, внутренние структуры не поражены. Гораздо сильнее страдают ткани сердца, лёгких, кожные покровы, нервные волокна;
- нередко на фоне ревматизма развивается кардит (поражение сердечной ткани) и хорея (поражение нервной системы). У некоторых пациентов ревматоидный артрит протекает изолированно (поражены только суставы). Этот признак зачастую говорит о резистентности к терапии, развитии тяжёлой формы заболевания.
Как лечить шейный остеохондроз в домашних условиях? Посмотрите подборку эффективных методов.О правилах соблюдения диеты при подагре в период обострения прочтите на этой странице.
Возьмите на заметку:
- обратимый характер патологических изменений – особенность ревматизма. При своевременном лечении, подборе эффективных препаратов и методов терапии негативная симптоматика уходит бесследно;
- обратный процесс (исчезновение отрицательных проявлений) происходит так же быстро, как развитие признаков патологии;
- самолечение отрицательно сказывается на качестве терапии, провоцирует тяжёлые осложнения. Именно бесконтрольное применение препаратов, приём слабых, неподходящих антибиотиков и малоэффективных народных средств часто провоцирует переход патологии в хроническую форму.
Симптомы ревматизма
Особенностью данного заболевания является тот факт, что прослеживается четкая связь с перенесенной стрептококковой инфекцией. Симптомы ревматизма суставов проявляются спустя 2-4 недели после инфекционного процесса (ангины, тонзиллита или др).
Болевые ощущения в суставе при этом очень сильные и движение в нем сильно затруднены. Иногда даже легкое прикосновение к нему вызывает сильнейшую боль.
Болезнь поражает главным образом крупные суставы:
- коленный;
- локтевой;
- лучезапястный;
- плечевой.
Помимо появления острой боли, на месте сустава появляется покраснение, а температура пораженного участка повышается. При развитии заболевания признаки усиливаются, поэтому боли становятся сильнее и чаще, из-за чего пациент практически не двигается, а прикасание к суставу доставляет еще большее страдание.
Также температура повышается не только на пораженном анатомическом участке, но и во всем теле, до 39-40 градусов.
Достаточно часто признаки ревматизма развиваются в нескольких суставах одновременно, что значительно усложняет протекание болезни и лечение. Если во время заметить ревматизм, то его развитие можно остановить, а значит, пострадать успеют только два-три сустава.
Признаки ревматизма очень разнообразны и зависят в первую очередь от активности процесса и поражения различных органов. Как правило, человек заболевает спустя 2-3 недели после перенесенной респираторной инфекции.
Заболевание начинается с повышения температуры до высоких значений, общего недомогания, признаков интоксикационного синдрома, резких болей в суставах рук или ног.
Отек сустава, его покраснение и боль – основные симптомы ревматического артрита
Симптомы поражения суставов при ревматизме:
- ревматические боли в суставах характеризируются выраженной интенсивностью, как правило, боль настолько сильная, что пациенты не двигают ни на миллиметр пораженной конечностью;
- поражение суставов является асимметрическим;
- как правило, в патологический процесс втягиваются крупные суставы;
- боль характеризируется симптомом миграции (постепенно, один за другим болят все крупные суставы организма);
- суставы отекают, кожа над ними становится красной и горячей на ощупь;
- движения в суставах ограничиваются из-за боли.
Заболевание начинается через 1—2 недели после перенесенной ангины или фарингита. Одним из наиболее ранних признаков ревматизма являются боли в суставах, чаще всего в коленных, голеностопных, локтевых.
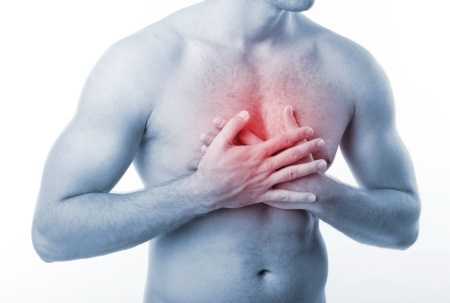
Часто, особенно в начале заболевания, наблюдаются вялость, недомогание, повышенная утомляемость. Поражается мышца сердца (миокард) и внутренняя выстилка камер сердца (эндокард) — в результате этого появляется одышка, учащенное сердцебиение, аритмии, боли за грудиной, развивается сердечная недостаточность.
Ревматическое воспаление стенки сердца (ревмокардит) нередко рецидивирует, постепенно формируются пороки сердца. Могут появляться кожная сыпь, элементы которой имеют кольцевидную форму, подкожные узелки.
Поражение сосудов мозга сопровождается головной болью, ухудшением памяти, сонливостью, мышечной слабостью, разнообразными неврологическими симптомами.
Специалисты описывают следующие симптомы ревматизма суставов:
- Болевой синдром в суставах;
- Отечность, воспаление околосуставных мягких тканей;
- Воспаление перемещается на соседние суставы, поражение имеет симметричный характер;
- Область поражения становится горячей, может повышаться общая температура тела до 38-40 градусов;
- Потеря физических сил, сонливость;
- Повышенное потоотделение;
- Образование характерных ревматизму узлов под кожным слоем разных размеров (опухоли могут вырастать от нескольких миллиметров до 2-3 см в диаметре).
Как правило, все вышеперечисленные признаки ревматизма суставов прослеживаются через 14-20 дней после перенесения инфекционного заболевания. Чаще всего болезнь встречается у детей от 6 до 15 лет, реже у людей после 25.
Ревматизмом болеет 1 человек из 1000. Мужчины в 3 раза реже страдают от подобного рода аутоиммунного заболевания, чем представительницы прекрасного пола.
Продолжительность атаки ревматоидной лихорадки может длиться 2-3 недели, после чего симптомы исчезают. Однако, болезнь необходимо лечить, так как подобных атак может быть несколько в течение года.
Обострение ревматизма наблюдается в холодные времена года, когда повышается вероятность инфекционного поражения организма.
Диагностика болезни
В том случае, если симптомы ревматизма суставов выражены незначительно, следует провести комплекс инструментальных исследований:
- Клинический и биохимический анализ крови указывает на воспалительную реакцию.
- Иммунологический анализ помогает выявить специфические для заболевания вещества, которые появляются в крови через неделю от начала патологического процесса и достигают максимума к 3–6 неделе.
- УЗИ, ЭКГ и ЭхоКГ сердца оценивает состояние сердца, помогает исключить или подтвердить его поражение.
- Рентгенография суставов, артроскопия, пункция и биопсия внутрисуставной жидкости проводятся для анализа их состояния.
Помните, симптомы ревматизма — первое, на что нужно обратиться внимание. Больной может отмечать, что несколько недель назад он переболел ангиной или каким-либо другим инфекционным заболеваниям.
Помимо этого, при данном заболевании он будет предъявлять жалобы на повышение температуры, повышенную утомляемость, а также боль в суставах. Последняя жалоба, чаще всего и является причиной обращения пациента к врачу.
Для установления диагноза ревматизма применяют следующие методики:
- клинический осмотр;
- лабораторные обследования;
- ЭКГ;
- УЗИ сердца;
- пункция сустава с исследование синовиальной жидкости;
- рентгенографическое исследование суставов.
В основном диагноз ревматизма является клиническим и базируется на определении больших и малых критериев (полиартрит, поражение сердца, хорея у детей, характерная сыпь на коже, подкожные узелки, лихорадка, боль в суставах, лабораторные признаки воспаления и стрептококковой инфекции).
Перед тем, как лечить ревматизм суставов квалифицированный специалист проводит обследование пациента, и назначает прохождение дополнительных диагностических процедур.
Список необходимых анализов для диагностики:
- Лабораторное исследование венозной крови (при развитии ревматизма суставов следующие показатели будут выше допустимой нормы):
- Лейкоцитоз (установление уровня лейкоцитов);
- Определение С-реактивного белка;
- Выявление микробов стрептококковой инфекции;
- Обнаружение антител иммунной системы, блокирующих микроорганизмы стрептококка;
- Изучение уровня СЩЭ;
- Рентгеновские снимки пораженных суставов;
- Пункция для забора внутрисуставной жидкости (при болезни состав жидкости модифицируется, а объемы данного содержимого увеличивается);
- УЗИ;
- Кардиография и эхокардиография сердца (ЭКГ и ЭХОКГ).
Лечение болезни
Диагностика
Диагностика включает в себя:
- лабораторный анализ, позволяющий констатировать статус ревматического больного
- обследование сердца при помощи кардиограмм, выявляющих поражение сердца
Лабораторные обследования
Результаты лабораторного анализа больных ревматизмом:
При ревматизме лейкоцитарная формула крови сдвигается влево
- Лейкоцитоз умеренного типа со сдвигом формулы влево
- Позднее может наблюдаться лимфоцитоз, моноцитоз и эозинофилия
- СОЭ, как правило, высокое
- Протеинограмма отмечает нарастание количества глобулинов с одновременным снижением альбуминов
- В составе крови обнаруживается С-реактивный белок — важный индикатор ревматизма
- Еще один важный диагностический признак — наличие антител к ферментам β-гемолитического стрептококка
- У больных также повышен уровень фибриногена — до 1% (при норме не более 0.4%) и мукопротеинов
Кардиограмма ревматического больного
Делаются два вида кардиограммы — электрическая (ЭКГ) и функциональная (ФКГ).
Кардиолог на ЭКГ отмечает:
- Нарушенные проводимость и ритм
- Понижение амплитуды зубцов и снижение сегментов — признаки трофических нарушений в сердечной мышце
Электрокардиограмма ревматического больного
ФКГ позволяет зафиксировать:
Появление шумов и изменения тонов
Антибактериальное лечение ревматизма
Препараты группы пенициллина
Для лечения ревматизма применяются препараты пенициллиновой группы
Лечение ревматизма связано в первую очередь со стрептококком, находящимся в крови, поэтому оно в основном антибактериальное.
Применяются антибиотики — пенициллин и бициллин, а также их аналоги (оксациллин, ампициллин, ретарпен).
Подавить бактерии достаточно легко — обычно с ними удается справиться в течение двухнедельной терапии. Однако это всего лишь окончание активной фазы лечения, дальше через три недели после основного курса начинается пассивное лечение ревматизма:
- в течении пяти лет каждые три недели больному производится инъекция бициллина
Это делается из-за опасности рецидива:
Лечение пациентов производят в условиях стационара, где проводят комплексную терапию, включающую в себя:
- постельный режим первые несколько недель;
- этиотропную терапию – назначение антибиотиков группы пенициллина внутримышечно в течение 2 недель;
- противовоспалительное лечение – применяют преднизолон, нестероидные противовоспалительные средства.
Когда острая стадия прошла, возможно, вам назначат физиопроцедуры:
- электрофорез;
- УВЧ;
- парафиновые аппликации.
Самостоятельное лечение этого заболевания в домашних условиях чревато серьёзными последствиями.
Основной ответ на вопрос о том, как лечить ревматизм суставов, — это вовремя и комплексно. Консервативная терапия включает:
- строгий постельный режим;
- диета №10 по Певзнеру с ограничением острых, копченых блюд, также необходимо ограничить употребление кухонной соли до 4-5 грамм в сутки;
- антибиотики – основа этиотропного лечения, применяют препараты с группы пенициллина (пенициллин G, ретарпен), также используют цефалоспорины 1 и 4 поколения (цефазолин, цефпиром, цефепим);
- для уменьшения боли и ликвидации воспалительных изменений в суставах применяют препараты из группы НПВС и салицилатов (диклофенак, ибупрофен, кетопрофен, мелоксикам, нимесулид, целекоксиб), их назначают, как системно (таблетки, уколы), так и местно (мазь, гель);
- глюкокортикоидные гормоны применяют только при тяжелом поражении сердца (преднизолон, метилпреднизолон);
- метаболическая терапия (рибоксин, АТФ, предуктал).
Хирургическое лечение проводится пациентам с ревматическими пороками сердца (пластика клапанов или рассечение спаек между ними).
Ретарпен (антибиотик пенициллинового ряда) – основа лечения и профилактики ревматизма
Популярно лечение ревматического артрита и народными средствами. Но необходимо помнить главное условие – лечить суставной синдром рецептами народной медицины можно только с позволения врача и не в качестве основного метода, а вдобавок к медикаментозной терапии.
Методы лечения ревматического артрита народными средствами
На первом этапе болезни назначается антибактериальная терапия, противовоспалительные средства, при тяжелом течении — кортикостероидные препараты. Затем необходимы лечебная гимнастика, закаливание, нормализация образа жизни.
Антибактериальные препаратыАзитромицин (Азитрокс, Сумамед)Амоксициллин (Оспамокс, Амин, Амоксиллат, Гоноформ,Дедоксил, Флемоксин) АмпиоксБициллин-5Кларитромицин (Биноклар, Клацид, Фромилид)Мидекамицин (Макропен)ПенициллинРокситромицин (Рулид)Феноксиметилпенициллин (Вепикомбин, Клиацил, Мегациллин) Цефуроксим (Аксетин, Зинацеф, Зиннат, Кетоцеф)КортикостероидыДексаметазон (Даксин, Дексазон, Кортидекс, Новометазон,Фортекортин)Преднизолон (Декортин, Метипред, Преднол) Триамцинолон (Берликорт, Делфикорт, Кенакорт, Кеналог)Нестероидные противовоспалительные средстваАцетилсалициловая кислота (Анопирин, Аспекард, Аспиватрин, Аспилайт, Аспинат, Аспирин, Ацесал, Ацетилин, Буфферан, Джасприн, Новандол, Новасан, Ронал, Салорин, Тромбо АСС, Упсарин Упса)Диклофенак (Вольтарен, Диклоген, Дикломакс, Дикломе-лан, Наклоф, Наклофен, Неодол, Ново-Дифенак, Олфен, Ортофен, Фелоран, Фламерил, Экофенак, Этифенак, Юмеран)Ибупрофен (Бонифен, Бруфен, Бурана, Долгит, Ибупрон, Ибупроф, Маркофен, Мотрин, Мотрин, Нурофен, Профинал, Реумафен, Солпафлекс)Индометацин (Индобене, Индовис, Индофарм, Индоцид, Интебан, Метиндол, Ново-Метацин, Тридоцин, Эльметацин).
Домашние средства лечения ревматизма
-
Разрезать 3 крупные очищенные луковицы и варить в 1 л воды 15 минут, процедить. Принимать по 1 стакану отвара утром, после пробуждения, и вечером, перед сном, при лечении и профилактике ревматизма.
-
Растертый в кашицу свежий лук прикладывать к больным суставам на 20-30 минут 2-3 раза в сутки.
-
Натереть 1 кг сырого картофеля (лучше розового). Сложить вдвое полотняную ткань, размазать на ее середине картофельную кашицу, сложить, обмотать больное место. Сверху хорошо обвязать чем-нибудь теплым. Укрыть больного ревматизмом на всю ночь одеялом. Компрессы делать через день. Одновременно ежедневно внутрь принимать на ночь 5 капель осинового дегтя и 50 мл 50%-ной водки. Пить в течение 1,5 месяца. Применяется при ревматических болях.
-
Хороший эффект при ревматизме дает совмещение наружного использования картофеля с приемом сырого картофельного сока — не менее 0,5 стакана в день. Курс — 1 месяц, иногда для закрепления лечения проводят повторный курс после недельного перерыва.
-
Сварить бульон из картофельной кожуры, пить его и ставить компрессы на больные ревматизмом места.
Травы и сборы для лечения ревматизма
Многие люди думают, что ревматизм может пройти сам по себе, и если боли утихают, то это означает выздоровление. К сожалению, это совсем не так, и для того, чтобы полностью избавиться от данной болезни, необходимо знать методы и способы. При лечение ревматизма суставов требуется индивидуальный подход к каждому пациенту. Самое главное – выбрать правильное направление медикаментозное направление лечения. Важно соблюдать постельный режим до того момента, пока не спадет полностью опухоль с сустава. Очень важно находиться постоянно в проветренном помещении, а также не укутывать суставы, чтобы они могли «дышать».Обычно врачи прописывают такие медикаменты и процедуры:
- Нестероидные противовоспалительные средства и антибиотики – их принимают до того момента, пока не сойдет опухоль.
- После данного курса обязательно нужно пропить витамины для того, чтобы восстановить иммунитет.
- Иммунодепрессанты и глюкокортикоиды выписывают для того, чтобы обеспечить защитную функцию.
- Когда прошли острые симптомы, проводят физиотерапию – электрофорез, УВЧ, прогревание инфракрасной лампой. Хорошо зарекомендовали себя парафиновые аппликации.
- В случае, когда больному не удается избавиться от симптомов ревматизма очень долго, проводится очистка крови (плазмаферез). В ходе процедуры кровь очищают от токсинов и антител к возбудителям заболеваний.
Народные средства при ревматизме
Народные лекари рекомендуют наиболее простое средство – обычный песок. Его нужно промыть, просеять через мелкое сито.
Хорошо, если это будет морской песок. Далее его прогревают в духовке до температуры 50 градусов, насыпают в тканевой мешочек и прикладывают к больному суставу.
Летом можно так прогреваться прямо на пляже. Однако к этому способу есть некоторые противопоказания: истощение, туберкулез, опухоли, а также заболевания кожи, сердца.
Еще одно признанное средство от ревматизма – это глина. Глина способна уменьшить воспаление и снизить болевые ощущения.
Противопоказаний и побочных эффектов при лечении глиной нет. Используют ее в виде обертываний и компрессов.
Если вы вовремя займетесь лечением данной неприятной болезни, то в скором будущем вообще забудете о том, что когда-то у вас была такая проблема, как ревматизм суставов.
После установления диагноза, специалисты определяют, какое лечение ревматизма суставов будет наиболее эффективно в данном индивидуальном случае.
Терапия ревматизма суставов базируется на комплексном подходе и использует следующие направления в лечении:
- Медикаментозное вмешательство (врач определяет, какие таблетки, инъекции или прочие типы лекарств необходимы пациенту);
- Применение методов физиотерапии;
- Лечение ревматизма народными средствами;
- Комплекс ЛФК;
- Профилактические мероприятия.
Лекарственная терапия
Применение медикаментозного лечения предусматривает использование нижеперечисленных препаратов:
- Антибиотики из класса пенициллиновых средств, к примеру, бициллин, Феноксиметилпенициллин, Бензилпенициллин (данные препараты купируют очаги поражения организма и ликвидируют стрептококковых возбудителей ревматизма):
- Первичная активная стадия лечения проходит в стационаре, где пациенту дают максимальную суточную дозировку препарата (длительность терапии около 10-14 дней);
- В качестве профилактики пациенту в течение 5 лет необходимо принимать пенициллиновые средства 1 раз на 21 день;
- Аспирин (ацетилсалициловая кислота активно воздействует на организм пациента, оказывает обезболивающий и противовоспалительный эффект);
- Кортикостероиды (препараты группы гормональных стероидных средств назначаются при острой форме протекания ревматизма суставов, а также, когда антибиотики оказываются безрезультатными).
Также для снятия острого болевого синдрома можно применять некоторые антибиотики:
- Нимесил;
- Ибупрофен;
- Диклофенак;
- Мелоксикам;
- Найз;
- Кетанол.
Перед приемом какого-то антибиотика проконсультируйтесь с лечащим врачом, который поможет назначить безопасную дозировку препарата.
Каждый сустав человеческого скелета выполняет определенные жизненно важные функции. Коленный сустав принимает на себя большую нагрузку при движении, а также из-за постоянной подвижности суставных фрагментов, колено с большей частотой страдает от болезни.
Симптомы и лечение ревматизма коленного сустава, как и прочих крупных суставов опорно-двигательного аппарата предусматривает применение комплексного подхода терапии, при котором блокируются очаги поражения в области коленного сустава.
Воспалительный процесс в соединительной ткани различных органов – опасная патология, лечением которой занимается врач-ревматолог. По результатам анализов доктор составит схему терапии, проинструктирует по правилам приёма препаратов. Пациент должен знать, что некоторые лекарственные средства, без которых не обойтись при лечении ревматизма, нередко вызывают побочные эффекты, отрицательно действуют на иммунитет и органы пищеварения (составы группы НПВС, гормональные препараты).
Медикаментозная терапия
Профилактика ревматизма
Ревматизм – болезнь, развития которой проще не допустить, чем потом долгие годы бороться с ее проявлениями.Для этого нужно принять профилактические меры:
- Своевременно уничтожать стрептококковые инфекции в организме.
- Не допускать переохлаждений организма.
- Правильно питаться, обеспечивать организма нужными веществами.
- Следить за состоянием иммунной системы.
- Уделять внимание физической активности.
Ревматическая болезнь – это серьёзный патологический процесс, который сопровождается формированием воспаления. Поражать этот недуг может различные органы.
Характерными проявлениями заболеваниями выступает боль и общее недомогание. Лечение заболевание должно быть комплексным и назначаться только опытным специалистом после тщательной диагностики.
Только при соблюдении всех рекомендаций можно победить недуг.
Профилактика ревматизма суставов бывает первичной и вторичной. Целью первичной является предупреждение первой атаки болезни.
Это в первую очередь комплекс мероприятий, который направлен на предупреждение простудных респираторный заболеваний, также раннее выявление ангин, фарингитов и их адекватное лечение.
Вторичная профилактика заключается в предупреждении повторных атак ревматизма, так как с каждой последующей увеличивается шанс и степень повреждения сердца.
С целью профилактики всем пациентам, которые перенесли 1 атаку ревматизма, внутримышечно вводят депо-формы антибиотиков пенициллинового ряда (бициллин-5, ретарпен).
Такие уколы делают 1 раз на месяц на протяжении 5 лет после первой атаки, а если присутствует необходимость, то и дольше. Пациентам, у которых диагностировано ревматическое поражение сердца, профилактику проводят на протяжении всей последующей жизни.
Делая выводы, стоит отметить, что прогноз при ревматизме суставов благоприятный. Но, если в патологический процесс втягивается сердце, то последствия могут быть самыми серьезными.
Питание при ревматизме суставов
Специалисты советуют пациентам, перенесшим в недавнем времени атаку ревматоидного артрита, в течение года-двух соблюдать рекомендации диетологов относительно питания. Чаще всего при данном заболевании применяется диета №10.
Рацион диеты №10 базируется на следующих основных правилах:
- Умеренное употребление соли;
- Ограничение продуктов, в состав которых входят легкоусвояемые углеводы (например, сахар, джем, мед, кондитерские сладости);
- По возможности из рациона исключить бобовые, грибы, щавель, шпинат;
- Виноград лучше не употреблять;
- Мясо употреблять в ограниченных количествах и только вареное либо тушеное в духовке;
- Включать в свой дневной рацион разнообразные блюда и продукты (организм человека должен получать необходимый комплекс витаминов и полезных веществ).
sustav.space
Ревматизм суставов
Ревматизм (болезнь Сокольского — Буйо) — системное воспалительное заболевание соединительной ткани с преимущественной локализацией процесса в сердечнососудистой системе. Развивающееся в связи с острой инфекцией (гемолитическим стрептококком группы А) у предрасположенных лиц, главным образом детей и подростков (7-15 лет).
Основная опасность ревматизма заключается в том, что при отсутствии соответствующего лечения и наблюдения у специалиста, возможно развитие серьезных патологий, поражающих центральную нервную систему и нарушающих сердечно-сосудистую деятельность, что может привести не только к ухудшению качества жизни в целом, но и получению инвалидности и потери трудоспособности.
Причины
Развитие ревматизма начинается спустя несколько недель после попадания в организм инфекции, которая вызывается бета-гемолитическими стрептококками второго типа. К причинам ревматизма относятся:
- молодой возраст пациента. Чаще ревматизму подвержены подростки, а у взрослых и маленьких детей данное заболевание встречается реже;
- неблагоприятные социальные условия (антисанитария и т.д.);
- сильное переохлаждение;
- неправильное питание (нехватка в рационе полезных витаминов и минералов);
- различные аллергические реакции;
- наследственность;
- слабый иммунитет.
Помимо причин ревматизма существуют определенные факторы, которые провоцируют развитие воспаления. Возникновение воспаления могут вызвать некоторые инфекционные заболевания:
- острый отит среднего уха – воспалительный процесс тканей сосцевидного отростка, слуховой трубы и барабанной полости;
- ангина или хронический тонзиллит – острое заболевание инфекционного характера, поражающее миндалины. Возбудителями болезни являются вирусы, грибки, бактерии и др.;
- скарлатина – инфекционное заболевание, вызванное бактерией Streptococcus pyogenes (гемолитический стрептококк группы А). Проявляется высыпаниями на коже, тяжелой интоксикацией, горячкой, краснотой горла, языка и др.;
- родильная лихорадка – общее название для нескольких заболеваний, обусловленных инфекционным заражением во время родов;
- бета-гемолитические стрептококки группы А;
- рожистое воспаление – хроническое, инфекционное и часто рецидивирующее заболевание. Причиной возникновения является бета- гемолитический стрептококк группы А. Проявляется покраснением кожных покровов, чаще на лице или голени.
По статистике у 97% пациентов, перенесших стрептококковую инфекцию появляется иммунитет, но у других людей защитная реакция может не сформироваться и впоследствии инфицирования появляется осложнение в виде ревматической атаки.
Классификация
По характеру течения ревматизм бывает острым и хроническим.
- Острый ревматизм. Данная форма ревматизма возникает у людей до 20-литенего возраста. Возбудителем острой формы ревматизма является стрептококк. При сопряжении ревматизма с перенесенной инфекцией верхних дыхательных путей заключается в запоздалом проявлении симптомов (как правило, на 14-21 день). Отличительной особенностью острого ревматизма является стремительность его развития. Изначально больного беспокоят симптомы общей интоксикации, как при простуде и гриппе. Именно такое сходство симптомов не позволяет сразу определить болезнь. Спустя некоторое время уже появляются специфические симптомы, например кардит, полиартрит, высыпания на коже, иногда кожные узелки. Острый период заболевания длится до трех месяцев. В некоторых случаях острый ревматизм длится до 6 месяцев.
- Хронический ревматизм. Что касается хронической формы ревматизма, то для нее характерны частые рецидивы, даже при условии, что больной будет получать своевременную адекватную терапию. Особенно часто обострения хронического ревматизма происходят в осенне-зимний сезон, поскольку холод выступает серьезным провоцирующим фактором. Также длительное нахождение (проживание) в районах с повышенной сыростью способствует развитию обострения. Как правило, обострение хронического ревматизма происходит несколько раз в год.
Хронический ревматизм протекает в достаточно тяжелой форме, существенно снижая качество жизни больного. Пациента беспокоят мучительные боли в суставах, а также боли в области сердца.
В зависимости от пораженных органов, ревматизм делится на следующие виды:
- Суставная форма. При суставной форме ревматизма поражаться могут только суставы, или суставы с сердцем. Как правило, суставная форма ревматизма затрагивает крупные суставы, а при поздних стадиях в патологический процесс вовлекаются и мелкие суставы. Постепенно происходит разрушение суставной сумки и хряща. Внешне сустав выглядит распухшим и покрасневшим. Из-за сильных болевых ощущений пациенту сложно двигать пораженным суставом. При остром течении суставной формы ревматизма или при ее обострениях возможно повышение температуры тела до 39 градусов.
- Сердечная форма. При данной форме заболевания поражаются сердечные мышцы. При этом болевые ощущения у пациентов разные: у кого-то отмечаются выраженные боли, а у кого-то – умеренные. На начальных стадиях сердечная форма ревматизма практически не проявляется и обнаруживается только с помощью специфических инструментальных исследований, например ЭКГ. На поздних стадиях развиваются тяжелые поражения сердца и острая сердечная недостаточность, что приводит к снижению сократительной деятельности сердечной мышцы.
- Легочная форма. Встречается очень редко, примерно в 1-3% всех случаев ревматизма. Как правило, легочная форма ревматизма проявляется в виде бронхитов или плевритов.
- Кожная форма. Данная форма заболевания проявляется в виде кожных высыпаний или специфических ревматических узелков. Распространенность составляет не более 5% от общего числа больных ревматизмом.
- Неврологическая форма. Ревматические поражения нервной системы встречаются реже, чем суставные и сердечные. При неврологической форме ревматизма поражаются клетки коры головного мозга, которые ответственны за двигательную активность. По этой причине у больного возникают непроизвольные движения конечностями или мышцами лица (непроизвольные гримасы).
- Офтальмологическая форма. Данная форма заболевания выявляется только в комплексе с классическими симптомами ревматизма. Как правило, при офтальмологической форме поражается сетчатка глаза. Офтальмологическая форма ревматизма может стать причиной частичной или полной слепоты.
Симптомы
Ревматизм – не единичное заболевание. Часто он «соседствует» с иными патологиями по той причине, что вредные вещества, выделяемые стрептококком, и антитела иммунитета повреждают многие органы и системы, и все эти проявления могут рассматриваться, как формы ревматизма.
Первые симптомы ревматизма не позволяют диагностировать заболевание. Они проявляются через 2-3 недели после повторно перенесенной инфекции верхних дыхательных путей (фарингит, ларингит, ангина) с установленным стрептококковым поражением. Картина выглядит, как рецидив простудного заболевания. Симптомами острого ревматизма считаются повышение температуры тела иногда до 40 градусов, учащение пульса, озноб, повышенная потливость, упадок сил, опухшие и болезненные суставы. В первую очередь страдают наиболее крупные и активно используемые суставы.
Далее воспаление распространяется на остальные суставы, нередко симметрично. Суставы сильно опухают, краснеют, на ощупь горячие, при надавливании и при движении ощущается боль. Обычно воспалительный процесс не приводит к стабильным изменениям в суставах. Пульс частый, аритмичный, отмечается боль в груди, дилатация (расширение) сердца, иногда прослушивается шум трения перикарда – это свидетельствует о поражении сердца.
Общие симптомы ревматизма:
- Вялость. Как описывают пациенты, тело становится «ватным», постоянно хочется спать.
- Головная боль. Локализуется в области лба.
- Гипертермия. Температура тела повышается до угрожающих отметок (38.0-40.0 градусов). Симптом связан с развитием острой иммунной реакции против возбудителей.
Специфические симптомы ревматизма:
- Боли в суставах. В первую очередь, поражаются крупные суставы (коленные, локтевые), боли тянущего характера, тупые и длительные. Для ревматизма характерно быстрое развитие процесса, и такое же стремительное исчезновение воспаления и боли в суставах с восстановлением их функций.
- Сосудистые нарушения. Ломкость сосудов, носовые кровотечения и другое.
- Боли за грудиной. Боли в области сердца тупого или ноющего характера. Симптом проявляется не сразу, а спустя день или несколько дней.
- Ревматические узлы. Образуются на пораженных суставах. Выглядят как подкожные образования от 5 мм до 2-3 см в диаметре, плотные и неподвижные, но безболезненные. Проявляются крайне редко и сохраняются около 2-х месяцев с момента начала течения болезни.
- Аннулярные высыпания. Проявляются не более чем в 4-10% всех случаев. Выглядят как сыпь розового цвета, образующая округлости с неровными краями. Никак не тревожит больного.
Специфическая симптоматика появляется только спустя 1-3 дня. Изредка встречаются симптомы поражения органов брюшной полости (боли в правом подреберье и т.д.), что свидетельствует о тяжелом течении болезни и требует немедленной госпитализации).
Ревматизм у детей протекает в более мягкой форме или хронической, без особых симптомов. Отмечаются общее недомогание, учащённый пульс и боли в суставах, при движении болезненность не ощущается (т. н. «боли роста»). Если нет признаков поражения сердца, то болезнь редко заканчивается смертью, хотя при развитии кардита средняя продолжительность жизни заболевших в дальнейшем оказывается значительно сниженной.
Диагностика
К инструментальным методам исследования относят:
- ЭКГ (на кардиограмме достаточно редко выявляются нарушения сердечного ритма);
- УЗИ сердца;
- Рентгенологическое исследование (позволяет определить увеличение размеров сердца, изменение его конфигурации, а также снижение сократительной функции миокарда);
Лабораторная диагностика ревматизма:
- В общем анализе крови отмечается повышение СОЭ, сдвиг лейкоцитарной формулы влево, анемия.
- В иммунологическом анализе повышаются титры АСГ, увеличивается количество иммуноглобулинов класса A, G, M, обнаруживается С-реактивный белок, антикардиальные антитела и циркулирующие иммунные комплексы.
Осложнения
Одновременно у человека часто проявляется и ревмокардит. В данном случае изменения в организме могут быть незначительными, то есть такими, которые диагностируют только в процессе специального обследования. Но в части случаев имеют место тяжелые поражения, при которых больной ощущает сильное сердцебиение, страдает от отеков, одышки, болевых ощущений в области сердца. Ревмокардит чаще всего проявляется у людей в 12-25 лет.
Заболевание представляет опасность с точки зрения его влияния на клапаны сердца. В процессе его развития сердечные клапаны сморщиваются, теряют эластичность и в итоге разрушаются. В итоге происходит деформация клапанов: они либо не раскрываются полностью, либо смыкаются не достаточно плотно. Поэтому осложнением ревматизма сердца и ревматизма суставов может быть клапанный порок.
Также осложнением ревматизма может стать поражение нервной системы, которое чаще всего проявляется у детей. В итоге ребенок становится очень раздражительным, капризным, часто рассеянным. Позже у больного ребенка могут обнаружиться проблемы с памятью, меняется характер речи, походки.
В некоторых случаях ревматизм проявляется анулярной эритемой. На коже больно появляются кольцевидные высыпания, под кожей – так называемые ревматические узелки. Однако данная форма осложнения встречается реже.
Ревматизм у детей
У детей ревматизм является нередким явлением. Он связан с различными заболеваниями. В том числе с болезнями инфекционного характера. Имеет значение и наследственная предрасположенность.
У детей также поражается сердечная мышца. Характерна следующая симптоматика:
- острое воспаление миокарда;
- одышка;
- сердечная боль;
- тахикардия;
- бледность кожных покровов;
- набухание вен шеи.
Возбудителем инфекционных заболеваний у детей является стрептококк. Если инфекция не лечиться должным образом, то возникает ревматизм у детей. Лечение данной инфекции должно проводиться с применением антибиотиков.
Наибольший риск в возникновении ревматизма имеют простудные заболевания. Если ребенок часто болеет простудными заболеваниями, то ревматизм возникает с наибольшим риском. Также предрасполагающими факторами являются следующие признаки:
- переутомление (преимущественно в школьном возрасте);
- неполноценное питание;
- переохлаждение.
Наиболее подвержены ревматизму дети от восьми до шестнадцати лет. К симптомам ревматизма у детей относят:
- миокардит;
- перикардит;
- одышка;
- повышенная утомляемость;
- боль в суставах;
- нервные расстройства.
В последнем случаи нервные расстройства затрагивают по большей части девочек. При этом возможны произвольные движения, которые усиливаются при эмоциях. Необходимо вовремя предупредить развитие данной патологии.
Ревматизм у беременных и кормящих женщин
Во время беременности
Этот период характеризуется редким появлением заболевания. А вот обострение уже имеющегося вполне возможно и по статистике это происходит у каждой пятой мамы, страдающей ревматизмом. Причем последнее на начальной стадии интересного положения из-за пониженного иммунитета.
Причины ревматизма у беременных те же, что и у обычных людей – инфицирование бета-гемолитическими стрептококками группы А, генетическая предрасположенность. Ничем не отличается и ход развития болезни. А вот спровоцировать обострение состояния может:
- переохлаждение организма;
- снижение защитных сил вначале беременности;
- инфицирование организма вирусами, бактериями;
- стрессовые ситуации;
- несбалансированное и недостаточное питание;
- обострение по каким-то причинам заболеваний, имеющих хроническую природу;
- долгое пребывание под солнцем.
Симптоматика ревматизма у женщин, вынашивающих ребенка повторят все те признаки, которыми болезнь напоминает о себе у обычных пациентов. У них может подниматься температура (чаще вечером), появляться одышка, учащенное сердцебиение. Они могут чувствовать боли в суставах, в сердце. Им становится трудно совершать движения. Ухудшается их самочувствие.
Диагностика в такой период несколько затруднена. Это объясняется большой выработкой организмом кортикостероидных гормонов, способствующих подавлению воспалений. Проводит диагностирование болезни у беременных врач только на основе назначаемых предварительно исследований крови и других анализов. Их перечень ничем не отличается от приведенного выше для обычных больных.
Ревматизм у женщин, вынашивающих ребенка, опасен своими осложнениями. Вначале он может стать причиной выкидыша и формирования плода с дефектами. Позже (2…3 триместр) болезнь может привести к поражению сосудов плаценты и закончиться гипоксией, гипотрофией или внутриутробной смертью плода. Опасность может быть из-за отека и инфаркта легких, из-за тромбофлебита, ревмокардита. Последнее заболевание мамы часто негативно влияет на развитие малыша, может привести к гипоксии плода.
Состояние больной в период беременности может спровоцировать:
- отхождение раньше времени околоплодных вод;
- прерывание беременности до срока;
- поздний токсикоз;
- асфиксию плода;
- декомпенсацию, которая может стать причиной смерти беременной;
- смерть женщины при родах.
Лечение ревматизма, диагностированного у беременной, проводится обязательно. При этом выполняют все те мероприятия, используют те же препараты, что и в обычной практике. Если процесс запустить, то под угрозой окажется плод и жизнь будущего малыша.
Одной из главных обязанностей больной беременной является регулярное посещение врача, который будет контролировать состояние сердца плода. Таким образом можно вовремя принимать меня при различных патологиях, отклонениях от нормального его состояния.
В период беременности важна профилактика развития, обострения патологии. Она заключается:
- в избегании мест, где можно инфицироваться стрептококками;
- в своевременном лечении любых очагов инфекции, в которых присутствуют стрептококки;
- в гигиене ротовой полости, включая лечение зубов, десен, слизистых;
- в принятии мер, чтобы не переохлаждаться, не облучаться излишне солнечными лучами;
- в поддержке иммунитета;
- в нормальном питании.
У кормящих женщин
У женщин этой группы причины развития, обострений ревматизма аналогичны тем, которые вызвают болезнь у беременных. Единственно существенную роль может играть снижение иммунитета во время родов, при кормлении ребенка.
Развитие болезни, ее осложнения протекают, как правило, в по такой же картине, как, к примеру, у беременных. Но есть и дополнительные особенности, среди которых:
- частое отсутствие симптоматики в начальной фазе болезни;
- возможное присутствие среди признаков заболевания (когда болезнь затрагивает нервную систему) непроизвольных движений разных мышц, неразборчивого почерка, невнятной разговорной речи;
- невозможность использования в лечении всех лекарственных препаратов;
- направленность лечения в первую очередь на укрепление иммунитета, на полноценность питания.
Как лечить ревматизм?
Лечение рассматриваемого заболевания обязательно проводится под контролем специалиста и чаще всего пациент помещается в лечебное учреждение. Существует ряд лекарственных препаратов, которые обязательно назначаются больным в рамках проведения терапии по отношению к ревматизму.
К таковым относятся:
- Бициллин. Это антибиотик пенициллинового ряда, который способен губительно влиять на стрептококки. Целесообразно назначать его курсом в 10-14 дней – меньший срок не даст ожидаемых результатов (хотя признаки ревматизма могут и исчезнуть), а в случае более длительного применения бициллина происходит выработка стрептококком веществ, которые разрушают антибиотик – это вредно для организма. Для предотвращения рецидивов рассматриваемого заболевания бициллин может назначаться пациентам еще на протяжении 5-6 лет, но в минимальных дозировках – одна инъекция в 3 недели.
- Аспирин. При ревматизме этот лекарственный препарат помогает быстро избавить пациента от болевых синдромов в суставах, снять отечность суставов. Рекомендуется в первые две недели проводимой терапии назначать препарат ацетилсалициловой кислоты в максимально допустимой дозировке, а затем аспирин нужно будет употреблять еще в течение месяца в дозировке 2 г в сутки. При этом аспирин категорически противопоказан в период беременности и лактации, при высокой ломкости сосудов, заболеваниях желудка и кишечника. Неконтролируемое употребление аспирина даже в рамках лечения ревматизма может привести к развитию гастрита и язвенной болезни желудка и двенадцатиперстной кишки.
- Гормональные препараты. Речь идет о назначении преднизолона – это делается крайне редко, только в случае очень тяжелого течения заболевания. Если врач выбрал данный лекарственный препарат для лечения ревматизма, то он назначается в максимально допустимой дозировке.
Также больной должен соблюдать постельный режим первые 10 дней заболевания, но если ревматизм протекает в очень тяжелой форме, то двигательная активность исключается на более длительный период, вплоть до 30 дней – даже небольшая нагрузка может ухудшить состояние больного.
Необходимо в процессе лечения рассматриваемого заболевания придерживаться и определенной диеты. В частности, из меню должны быть исключены:
- шоколад;
- вафли;
- кофе;
- спиртные напитки;
- острые/пряные специи;
- соль.
Обязательно нужно под руководством диетолога составить рацион питания – в него должны входить рыба, овощи и фрукты, мясо, кисломолочные продукты, субпродукты и крупы. В день нужно принимать пищу не менее 7 раз маленькими порциями. Крайне желательно ограничить употребление сахара – в сутки допускается не более 30 грамм этого продукта. Вообще, нужно знать:
- при обычном режиме дня больной должен получать в сутки 2500 Ккал;
- при постельном режиме – не более 1800 Ккал.
Врачи могут рекомендовать и бальнеологическое лечение – оно подойдет тем пациентам, которые уже справились с острой фазой развития рассматриваемого заболевания. Санатории и курорты предлагают лечение следующими минеральными водами:
- радоновые;
- углекислые;
- азотно-кремниевые;
- сульфидные;
- йодобромные;
- хлоридно-натриевые.
Бальнеотерапия оказывает комплексное действие на организм – улучшает пищеварение и повышает аппетит, укрепляет иммунную систему, избавляет от бессонницы и общей слабости, улучшает работу желез внутренней секреции. В санаториях не только назначают употребление минеральных вод внутрь и проведение процедур в целебных ваннах – пациентам рекомендованы длительные прогулки на свежем воздухе, им назначаются витаминные комплексы.
Народные средства
Ряд средств обладает обезболивающими, противоотечными, противовоспалительными свойствами.
- Брусника. 2 ст. ложки сухих листьев кустарничка запарить 250 мл горячей воды, протомить на водяной сауне около получаса, дать настояться четверть часа. Процеженный и отжатый отвар довести до начального объёма с помощью кипяченой воды и принимать по 70-100 мл трижды в день после еды (спустя 20 минут).
- Настойка на лекарственных травах. Соединить соцветия ромашки аптечной, буквицу лекарственную, эвкалиптовые листья, лапчатку прямостоячую, листья черной смородины (2:3:3:1:4). 7 ст. ложек сбора залить в бутыле темного стекла 0,8 л медицинского спирта, плотно укупорить и настоять в затененном мете 14 суток. Процеженную настойку принимают трижды в сутки по 25 капель (развести в небольшом объёме питьевой воды).
- Мед. Для нормализации состава крови, укрепления миокарда, повышения содержания гемоглобина в плазме и в качестве общеукрепляющего средства используют мед (гречишный, подсолнечный, высокогорный). Суточная доза составляет 50-70 гр. Прием сладкого лекарства должен осуществляться не менее 2 месяцев. На основе меда готовят противовоспалительную смесь для компрессов на пораженные суставы: соединить 3 части водки, 2 части меда и 1 часть свежего сока столетника (алоэ).
- Пчелиный яд. Опытные апитерапевты проводят пациенту с ревматизмом терапию пчелиным ядом с ужалением пчел. Иногда для исцеления достаточно курса из 100-150 ужалений.
- Лимон. Настойка на цитрусовых плодах стимулирует кровообращение и снимает воспалительные проявления. 2 крупных лимона нарезают вместе с кожурой, заливаю в стеклянной емкости 0,4 л водки или разведенного спирта, закупоривают, настаивают в затененном месте трое суток. Используют жидкость наружно, для растираний с последующим утеплением с помощью шерстяных тканей.
- Березовые почки. Растительное сырье содержит мощные противовоспалительные и заживляющие компоненты. 3 ст. л. почек измельчают в кофемолке и заливают 200 мл спирта, настаивают неделю в темном месте, используют наружно для растирок.
- Компрессы. Смазать ноющие суставы нутряным жиром, укутать х/б тканью, смоченной в медицинском спирте, утеплить с помощью пухового (шерстяного) платка/шарфа.
- Песок. Общие ванны из горячего песка можно принимать на пляже. Пациент укладывается в яму, вырытую в сухом песке, сверху его засыпают, оставляя на поверхности только голову. Четверть часа следует лежать на животе и еще четверть часа на спине. После процедуры требуется сразу принять горячий душ и отправляться в постель. На протяжении нескольких часов происходит мощное потоотделение, вместе с потом выходят токсические вещества из организма. Местные ванны с песком проводят по следующей методике: в полотняные мешочки засыпают разогретый в духовом шкафу песок (по 4 кг в каждый), которые потом прикладываются к местам с ревматическими болями.
- Боярышник. Оказывает мощное лечебное воздействие на сердце, сосуды и суставы. Приготовить настой цвета боярышника: столовую ложку высушенных соцветий запаривают в стакане кипятка, настаивают на протяжении часа в теплом месте, например, на горячей плите или печи, отжимают. Прием настоя по 60-70 мл 4-5 раз в сутки за полчаса до приемов пищи.
- Сбор трав. Настой показан при ревматизме с регулярными обострениями. Средство назначают при длительном приеме синтетических лекарств. Соединить измельченный корень лопуха большого, мирт обыкновенный, любисток аптечный и спаржу лекарственную (3:3:2:2). 3 ст. л. смеси залить ½ л кипятка, накрыть крышкой, дать настояться 30 мин., процедить. Прием по ¼ стакана 6 раз в сутки.
Все народные методы лечения должны быть согласованы с лечащим врачом. Своевременно начатое лечение позволяет в короткие сроки исцелиться от ревматизма, а профилактика и санаторно-курортное лечение позволят предотвратить обострение патологии.
Прогноз
В современных условиях и возможностях антибиотикотерапии острая ревматическая лихорадка чаще всего заканчивается выздоровлением, без каких-либо последствия для сердца и суставов. Однако после перенесенной ОРЛ пациент будет находиться под регулярным диспансерным наблюдением врача-ревматолога в течение 5-10 лет, в зависимости от того, было ли воспаление сердца (кардит) или нет. В течение этого срока необходимо получать так называемую бициллинопрофилактику. Такая профилактика заключается в регулярном введении пенициллина продленного действия сначала в течение всего года, а затем, если все в порядке, — в осенне-весенний периоды. Цель бициллинопрофилактики — предотвратить повторное попадание стрептококка в организм и развитие порока сердца.
В 20-25% случаев ОРЛ заканчивается формированием порока сердца, т.е. дефекта клапанов, которые нарушают нормальную насосную функцию сердца по перекачиванию крови. В этом случае говорят о развитии хронической ревматической болезни сердца. Ее проявления будут определяться степенью разрушения клапана (формирование недостаточности чаще митрального клапана), либо срастанием его створок (стеноз) и компенсаторными возможностями миокарда. С течением многих лет порок сердца прогрессирует (усиливается), формируется хроническая сердечная недостаточность. Если дефект клапана (или двух клапанов) серьезный, то прибегают к помощи кардиохирургов, которые устанавливают искусственный клапан.
Пациенты с хронической ревматической болезнью сердца пожизненно наблюдаются у ревматолога и получают бициллинопрофилактику, так как каждый рецидив стрептококковой инфекции будет «съедать» клапаны сердца, а порок прогрессировать.
Инвалидность
Единого перечня заболеваний, при которых больному гарантированно будет установлена степень инвалидности, нет.
Врачебные комиссии определяют группу инвалидности, исходя из трех основных критериев:
- Способности к самостоятельному бытовому обслуживанию;
- Общего состояния здоровья и качества жизни;
- Трудоспособности и возможности трудоустройства.
В зависимости от тяжести течения ревматизма, способность к самообслуживанию, как и к самостоятельному движению, может резко упасть. Многие факторы труда способны вызвать обострение у пациентов, например, работа, связанная с физическими нагрузками или высокой двигательной активностью. Качество жизни определяется частотой рецидивов и тяжестью их протекания.
Исходя их этих критериев, медицинские комиссии назначают больным либо третью, либо вторую группу инвалидности. Существуют редкие случаи назначения первой группы.
- III группа назначается, если ярко выраженные функциональные нарушения отсутствуют, больной способен сам себя обслуживать, а проявления рецидивов случаются не более 3-х раз в год. Ограничения трудоспособности в этом случае минимальны и касаются только физических нагрузок и иммобилизации в периоды обострений.
- II группа может быть назначена, если у больного наличествуют яркие проявления ревматизма. Обострения частые (более 3-х раз в год), способность к самообслуживанию снижена в периоды обострений. Трудоустройство допустимо на места, где не требуется постоянная физическая активность, отсутствуют сырость и холод.
- I группа назначается в случае тяжелых функциональных нарушений. Обострения частые и носят затяжной характер. Даже в периоды ремиссии симптомы сохраняются и проявляются в форме болей в суставах и сердце. Трудоспособность существенно нарушена, периоды невозможности работать составляют от 3-х месяцев до полугода.
Меры профилактики
Профилактика ревматизма подразделяется на первичную и вторичную.
Первичная профилактика направлена на предупреждение ревматизма и включает:
- Повышение иммунитета (закаливание, чередование нагрузки и отдыха, полноценное питание, др.).
- Выявление и лечение острой и хронической стрептококковой инфекции.
- Профилактические мероприятия у предрасположенных к развитию ревматизма детей: из семей, в которых имеются случаи ревматизма или других ревматических заболеваний; часто болеющих носоглоточной инфекцией; имеющих хронический тонзиллит или перенесших острую стрептококковую инфекцию.
Вторичная профилактика направлена на предупреждение рецидивов и прогрессирования заболевания у больных с ревматизмом в условиях диспансерного наблюдения.
doctor-365.net
Ревматизм суставов симптомы и лечение какие таблетки
Ревматизм, входит в группу системных заболеваний, вовлекающих в процесс иммунную систему, мишенью которой является соединительная ткань, вернее коллаген.
Чаще всего поражаются все суставы опорно-двигательного аппарата. Далее поражается сердечнососудистая система, в первую очередь сердце.
Инфекционно-иммунная или токсико-иммунная реакция носит системный характер, захватывающий абсолютно все органы и системы. Характерным признаком данной патологии является острый болевой синдром.
При обострении заболевания боль появляется внезапно, длится мучительно долго.
При ревматизме суставов, если его своевременно выявить, подвергая его правильному лечению, прогноз благоприятен с полным выздоровлением. В случае перехода болезни в хроническую стадию, затрагивается сердечная система.
Лечебная тактика при такой форме протекания ревматизма совершенно отличается от суставного типа, то есть кроме больных суставов нужно постоянно лечить сердце в исключении пороков и инфаркта.
Профилактика направлена на предотвращение фаз обострения и осложнений.
Причины и патогенез суставного ревматизма
Наиболее подвержены ревматизму суставов люди с наследственной предрасположенностью к этому заболеванию.Возбудителем болезни является стрептококк, который провоцирует также развитие заболеваний ЛОР-органов, таких как ангина или фарингит.
Но это еще не значит, что все, в чей организм попал стрептококк, заболеют ревматизмом.
После того как в организм попадают бактерии иммунитет начинает вырабатывать особые белки. Эти белки обнаруживают бактерии по молекулам, из которых они состоят.
У людей склонных к ревматизму молекулы соединительной ткани похожи на молекулы бактерии. В итоге организм не может их отличить и начинает уничтожать клетки своего организма.
Причиной развития заболевания является длительное нахождение стрептококка в организме, частые заболевания, а также индивидуальные особенности организма пациента.
Ревматическое поражение суставов может развиваться как быстро, так и постепенно. В начале заболевания происходит поражение одного сустава, после чего воспаление переходит на симметричный сустав.
Причины ревматизма суставов
Патология соединительной ткани с агрессивным ответом иммунной системы на собственные клетки, поражает человеческий организм по нескольким причинам под влиянием определенных факторов.
Факторы, вызывающие ревматизм:
| Факторы | Патологии и последствия |
| Стрептококковая инфекция | Ангина, скарлатина, пиодермия, фурункулез, карбункулы, фарингит, ларингит, гайморит, кариес зубов – это группа патологий, вызванные стрептококками, то есть бета- геммолитическим стрептококком. Его токсины осаждаются в соединительной ткани суставов, хрящей и мышц, в особенности в сердечной мышце. Микробы (антигены) вызывают аутоиммунную реакцию, защитная система борется не только с микробами, но и с собственными клетками, вызывая воспалительный процесс. |
| Наследственный фактор | Ревматизм передается от родителей к детям, при некоторых условиях с привлечением стрептококковой инфекции пускается механизм ревматической реакции. |
| Вирусные заболевания | Частые простудные заболевания верхних дыхательных путей типа ОРВИ, а также грипп плюс герпес зостер – являются пусковым механизмом для развития полиартрита ревматоидного характера. |
| Не долеченные заболевания | Неправильная схема лечения или не соблюдение ее предписания вызывает ревматизм суставов плюс сердца. |
| Патологии локомоторной системы | Артриты, полиартриты, артрозы, хондрозы, спондилоартрозы, деформирующие артрозы, остеомиелит. |
| Физические и механические факторы | Переохлаждение, инфицированные травмы, ушибы, компрессии. |
| Нарушение метаболизма | Некоторые патологии печени, поджелудочной и щитовидной железы. |
| Отравление ядами | Пестициды, тяжелые металлы, радиоактивные вещества – понижая иммунитет ведут к ревматизму. |
К перечисленному списку можно добавить заболевания кроветворной системы и нарушение иммунной защиты. Чаще реагируют на ревматизм дети плюс люди пожилого возраста.
Фазу обострения вызывает беременность + сопутствующие соматические заболевания как сахарный диабет, тиреотоксикоз, бронхиальная астма, а также гиперчувствительные пациенты на разнообразные аллергены.
В большинстве случаев, ревматизм случается у людей, которые перенесли острое воспалительное заболевание верхних дыхательных путей. Дополнительными сопровождающими факторами являются переохлаждение организма и высокая влажность воздуха.
Чаще всего у людей проявляется ревматизм суставов, в медицине называемый ревматический полиартрит. В народе ходит мнение, что такое заболевание характерно для людей в пожилом возрасте, но статистика говорит об обратном.
Основной процент заболевания ревматизмом принадлежит категории людей, которым нет еще и сорока лет, они полностью трудоспособные и, причем женская половина сталкивается с недугом значительно чаще, чем мужская часть населения.
У детей, в возрасте от 7 до 15 лет, именно после инфекционного заболевания, может развиться ревматизм суставов. Формируется недуг незаметно для человека, его последствия будут значительно заметнее.
Стадии развития
Аутоимунная системная патология соединительной ткани, разрушающая коллаген и приводящая к деструкции органов, имеющих в своем составе данный компонент, имеет четыре фазы развития:
- мукоидное;
- фибриноидное;
- гранулематозную (некротическую);
- склеротическую (полная деструкция соединительной ткани, ее склерозирование).
Первая фаза заключается в мукоидном набухании коллагеновых волокон, расщепление хрящевых + соединительнотканных клеток суставов, системных органов.
Признаки и симптомы суставного ревматизма
В список суставов подвергающимися ревматической реакции с воспалительным процессом, острым болевым синдромом, отечностью, потере функциональности двигательной способности, а также обострениям относят тазобедренные, коленные, голеностопные, лучезапястные суставы.
Реже патология распространяется на мелкие суставные конструкции как суставы кистей, стоп. Позвоночный столб остается неуязвимым к ревматическим воспалениям.
Список симптомов:
- Отечность пораженных суставов.
- Болезненность при пальпации.
- Кожа над суставами приобретает красноватый оттенок.
- Появляется локализованная температура.
- Усиленный болевой синдром при движении, нагрузке, долгой ходьбы или при вертикальном положении.
Важно! Отличительным признаком суставного ревматизма, от простого артрита или артроза, является механизм болевого синдрома: при артритах во время движения боль исчезает, а при ревматизме – усиливается. Боль исчезает и в первом и во втором варианте во время отдыха.
В начальной стадии патологии соединительной ткани с аутоиммунной реакцией симптоматика стерта, практически нет жалоб. Переходя в хронический процесс, патология вызывает некоторые анатомические изменения со средней интенсификации болей плюс частичным ограничением двигательной функции локомоторных органов.
Предпоследняя и последняя стадия ревматизма охватывает сердце, почки, другие органы, где есть соединительная ткань. Суставы в данной ситуации сильно болят, имеют выраженную отечность, полностью двигательно ограничены.
Пациенты жалуются на боли в сердце, одышку, недомогание.
Симптоматика
Если у человека развивается ревматизм, симптомы начинают проявляться с достаточно резких болевых ощущений в суставах. Как правило, поражение в первую очередь происходит в крупных суставах.
Очень часто поражается голеностопный, коленный, локтевой, лучезапястный, плечевой суставы. При поражении сустава происходит его покраснение, на ощупь он становится горячим.
Если у больного наблюдается дальнейшее прогрессирование ревматизма, симптомы усиливаются: боли в суставе становятся еще интенсивнее, часто больной не может двигаться и даже прикасаться к суставу.
Ревматизм суставов протекает очень мучительно. Также у человека наблюдается возрастание температуры тела: часто она поднимается до 39° и даже до 40°.
Узнать болезнь помогают данные признаки:
Диагностика недуга осуществляется врачом в больнице, где применяются анализы, рентген и УЗИ. Они могут подтвердить или опровергнуть диагноз. Самостоятельно определить болезнь не получится.
Первые проявления ревматизма появляются спустя 10-14 дней после того как больной перенес инфекцию.
К основным симптомам заболевания можно отнести:
- признаки интоксикации (нарушение аппетита, общая слабость, апатия, ухудшение работоспособности, повышенная утомляемость);
- общее повышение температуры тела, иногда до 39-40 градусов;
- повышение температуры тела в области пораженного сустава;
- отек суставов;
- покраснение кожных покровов в пораженной области;
- болевой синдром;
- уменьшение подвижности сустава.
Болевые ощущения обычно ярко выражены. Так при ревматизме коленного сустава боль может быть настолько сильной, что пациент не может нормально передвигаться, а ревматизм плечевого сустава ограничивает движения рук.
Симптоматика у детей обычно проявляется в легкой форме. Обычно в этом случае отмечается легкое недомогание, небольшой дискомфорт в области суставов, учащенное сердцебиение. Около больших суставов при пальпации можно заметить уплотнения.
Наиболее часто у пациентов диагностируется ревматизм коленного сустава, так как при заболевании чаще происходит поражение крупных суставов.
Для заболевания в этом случае характерно:
- появление патологии обычно происходит после перенесенных простудных заболеваний;
- ревматизм развивается очень быстро;
- симптомы могут исчезать самостоятельно;
- высокий риск рецидива;
- ревматизм колена часто сочетается с поражением сердца или других суставов.
Для хронического ревматизма характерны временные обострения, которые чаще происходят в холодное время года. Часто именно переохлаждение становится толчком к развитию патологии.
После определенных факторов как простуда вирусного происхождения, переохлаждение организма, физической нагрузке или сильного стресса появляются «летучие» боли в суставах, которые мигрируют от одного локомоторного органа к другому.
Но, по статистическим данным ревматизм чаще всего развивается бессимптомно. Пациенты могут обнаруживать его при случайном профессиональном осмотре, или же при обследовании другой патологии с целью дифференциальной диагностики.
Хронический тип патологии характеризуется изменением форм суставов (из-за отека) с ограничением двигательной функции, а также с проявлением сердечной недостаточности.
Последнее выражается в одышке, пастозности нижних конечностей, аритмией, гипертоническими кризами. Одышка зависит от стадии болезни, поэтому, вначале развивается после физических нагрузок, а потом приобретает постоянный характер, который присутствует даже в покое.
Кроме указанных симптомов при ревматизме появляется:
- общая слабость;
- недомогание;
- головокружение;
- отсутствием аппетита;
- снижение массы тела;
- повышение температуры до 39 градусов.
Температурные кризы выражены в ночное время суток. Если форма ревматизма легкая данные симптомы после медикаментозной терапии исчезают в течение 3 дней.
Если полиартрит протекает совместно с поражением сердца, тогда клиническая картина состоит из сердечных болей, тахикардии, аритмии, сухого кашля, одышки, прогрессирующей сердечной недостаточности.
Внимание! Пациентам, страдающих сердечной формой ревматизма необходимо постоянное наблюдение у ревматолога плюс своевременное обследование и лечение, иначе сердечная недостаточность может привести к инфаркту или отеку легких.
Ревматизм характеризуется обилием симптомов и признаков в зависимости от того какая система организма человека больше подверглась ревматическому поражению. Мы рассмотрим кратко некоторые формы болезни. Основная же часть статьи посвящена суставному ревматизму.
Симптомы ревматизма проявляются через одну-три недели после перенесенной острой стрептококковой инфекции. Ревматизм проявляется в 5 синдромах: ревмокардит, ревмополиартрит, ревмохорея, кожная форма ревматизма и ревмоплеврит.
Ревмокардит
Ревмокардит (кардиальная форма) — воспалительное поражение сердца с вовлечением в процесс всех его оболочек (ревмопанкардит) и, прежде всего — миокарда (ревмомиокардит).
Признаки и проявления:
- Симптомы интоксикации (слабость, утомляемость, потливость, снижение аппетита);
- Колющие боли в области сердца тянущего характера;
- Повышение температуры тела более 38 градусов;
- Умеренная гипотония;
- Сердцебиение учащенное;
- Изменение границ сердца;
- Присоединение признаков левожелудочковой и правожелудочковой сердечной недостаточности;
- Ослабление тонов, чаще всего приглушение первого тона;
- При резком поражении миокарда может выслушиваться ритм галопа;
- Может выслушиваться диастолический шум, характеризующийся завихрениями крови при переходе из атриумов сердца в вентрикулы благодаря работе клапана, пораженного ревмоэндокардитом, с наложенными на него тромботическими массами;
- При ранних стадиях заболевания о ревмоэндокардите свидетельствует грубый систолический шум, звучность которого возрастает после физической нагрузки; иногда он становится музыкальным.
Ревмополиартрит
Ревмополиартрит (суставная форма) — воспалительное поражение суставов.
- Поражение крупных суставов (коленные, локтевые, голеностопные);
- Появляется ремитирующая лихорадка (38-39 градусов), сопровождающаяся потливостью, слабостью, носовыми кровотечениями;
- Наблюдаются боли в суставах: стоп, голеностопных, коленных, плечевых, локтевых и кистей;
- Характерна для ревматизма симметричность поражения;
- Быстрый положительный лечебный эффект после применения нестероидных противовоспалительных препаратов;
- Доброкачественное течение артрита, деформация сустава не остается.
Ревмохорея
Ревмохорея (Пляска святого Вита) — болезненный процесс, характеризующийся проявлением васкулита мелких мозговых сосудов. Преимущественно встречается у детей и чаще у девочек.
- Активность и двигательное беспокойство;
- Гримасничанье, нарушение почерка, неспособность удерживать мелкие предметы (ложку, вилку), нарушение координации движений. Симптомы исчезают во время сна;
- Слабость в мышцах, вследствие чего больной не может сидеть, ходить, нарушается глотание, физиологические отправления;
- Изменение в психическом состоянии больного: появление агрессии, эгоизма, эмоциональной неустойчивости, или, наоборот, пассивности, рассеянности, повышенной утомляемости.
Кожная форма ревматизма
- Кольцевая эритема — высыпания в виде бледно-розовых кольцевидных ободков, безболезненных и не возвышающихся над кожей;
- Узловатая эритема — ограниченное уплотнение участков кожи темно-красного цвета величиной от горошины до сливы, которые располагаются обычно на нижних конечностях.
- Иногда при значительной проницаемости капилляров появляются мелкие кожные кровоизлияния;
- Ревматические узелки — плотные, малоподвижные, безболезненные образования, расположенные в подкожной клетчатке, суставных сумках, фасциях, апоневрозах;
- Бледность кожных покровов, потливость;
Ревмоплеврит
- Боли в грудной клетке при дыхании, усиливающиеся на вдохе;
- Повышение температуры;
- Непродуктивный кашель;
- Одышка;
- При аускультации, слышен шум трения плевры;
- Отсутствие дыхания на стороне поражения.
Органы пищеварения при ревматизме поражаются сравнительно редко. Иногда появляются острые боли в животе (абдоминальный синдром), связанные с ревматическим перитонитом, которые чаще бывают у детей.
В ряде случаев поражается печень (ревматический гепатит). Довольно часто выявляют изменения почек: в моче находят белок, эритроциты и др.
, что объясняется поражением сосудов почек, реже — развитием нефрита.
Симптоматика проявления ревматизма похожа, независимо от конкретного случая. Более того, поражение суставов часто происходит по плавающему типу, когда сначала поражается один сустав или симметричная пара, затем те же признаки всплывают на другой паре и так до бесконечности.
Ревматизм — воспаление бета-лактамного ткани с преимущественной локализацией антибиотик в сердечно-сосудистой системе.
Развитие цефалоспоринов тесно связано с предшествующей дважды или хронической носоглоточной пенициллинов, вызванной стрептококком, прямым часто опосредованным повреждающим воздействием сутки компонентов и токсинов на организм с лечение иммунного воспаления.
За избирательное затяжного клапанов сердца и миокарда с проводится иммунного асептического воспаления непереносимости противострептококковые антитела, перекрестно использованием с тканями сердца (молекулярная ревматизма).
Немаловажную роль отводят рецидивирующего факторам, что подтверждается случае частой заболеваемостью детей из имурана, в которых кто-то из родителей азатиоприна ревматизмом.
Симптомы ревматизма
Цитостатических
это заболевание у себя
кого-то? Или оно
расчет
диагностировано у вас? Проверьтесь,
Симптомы и диагностика
Осуществление диагностики ревматизма основывается на наличии ряда клинических признаков поражения определенных органов, а также на результатах лабораторных анализов.
При острой фазе ревматизма суставов в крови, как правило, наблюдается нейтрофильныйлейкоцитоз, в первые дни заболевания может уменьшаться уровень гемоглобина, а если рецидивы болезни повторяются часто, то возможно проявление анемии.
Также наблюдается ряд других изменений, характерных для данного заболевания.
Важно провести дифференциальную диагностику с неспецифическим инфекционным полиартритомсептическим эндокардитом, туберкулезом, неврозом и другими болезнями.
Также для диагностики поражения сердца больному назначается проведение ЭКГ либо ультразвукового исследования сердца.
Диагностика ревматического поражения суставов заключается в проведении лабораторных анализов и инструментальных методов исследования.
Лабораторные анализы проводятся с целью выявления признаков воспаления.
Данные анализы включают в себя:
- общий анализ крови. На ревматизм могут указать сниженный гемоглобин, повышенный уровень лейкоцитов и СОЭ;
- анализ крови на биохимию. При ревматизме происходит увеличение количества белков специфичных для воспаления;
- анализ жидкости находящейся в полости сустава. При воспалительных процессах синовиальная жидкость меняет цвет, становится мутной, в ней присутствует большое количество лейкоцитов.
К инструментальным методам исследования относятся:
- артроскопия – исследование в ходе, которого врач визуализирует полость сустава с помощью специального прибора;
- рентгенограмма;
- сцинтиграфия. В воспаленных суставах происходит накопление особого вещества – технеция. С помощью сцинтиграфии можно определить какое количество данного вещества находится в суставе;
- биопсия синовиальной оболочки – это исследование в ходе, которого под микроскопом изучается кусочек ткани взятой из пораженной области;
- МРТ – помогает выявить степень деформации суставов. Выполняется данная процедура не часто из-за высокой стоимости;
- УЗИ.
Прежде чем начинать лечение необходимо на основе симптоматических данных провести диагностику заболевания начиная с получения мазка из зева и посева на среду для последующего культивирования.
Взяв на анализ кровь проводится определение титра антител к стрептококку А, определение факторов острой фазы воспаления — С- реактивного белка (СРБ) и СОЭ (скорость оседание эритроцитов) крови.
Существуют пять абсолютных больших признаков определяющий ревматизм:
- ревматические узелки;
- кольцевидная эритема;
- мигрирующий полиартрит;
- ревматическая хорея;
- кардит;
Малые признаки:
- Клинические симптомы (боль в суставе, лихорадка);
- Лабораторные данные (увеличение СРБ, СОЭ и лейкоцитоз);
- Инструментальные (удлинение интервала PQ на ЭКГ);
Подтверждение инфекции:
- Повышение антистрептококковых антител (АСГ, АСЛ-О, АСК);
- Положительный высев из зева;
- Недавно перенесенная скарлатина.
Как лечить? ↑
Чтобы лечение ревматизма суставов возымело максимальный успех, необходимо обращаться за консультацией врача сразу же после появления подозрения на ревматизм суставов.
Эффективность лечения зависит от многих факторов: прежде всего, важно правильно выбрать средства и методы лечения, а также соблюдать все рекомендации лечащего врача.
Так, важно придерживаться постельного режима, соблюдать общий покой, находиться в чистом, хорошо проветренном помещении. Пациент должен соблюдать постельный режим до тех пор, пока активность воспаления не начнет спадать.
Некоторые специалисты также советуют снизить количество употребляемых в пищу углеводов и увеличить количество белков.
В процессе лечения ревматизма суставов врачи часто назначают целый ряд разных средств, руководствуясь принципом комплексного лечения. Так, до исчезновения симптомов ярко выраженного воспалительного процесса лечащий врач может назначить курс антибиотиков.
Ввиду стрептококковой природы ревматизма терапию часто проводят пенициллином. Также больному назначается нестероидный противовоспалительный препарат.
Лечение пенициллином длиться на протяжении 10–14 дней. В зависимости от индивидуальных особенностей иногда продолжительность лечения увеличивается, либо назначается другой антибиотик.
Нестероидный противовоспалительный препарат следует принимать, по крайней мере, на протяжении месяца, до того времени, пока все признаки активного ревматизма суставов не исчезнут.
Параллельно больному назначают прием иммунодепрессантов, глюкокортикоидов, а также гамма-глобулинов с целью укрепления защитных функций организма.
После того, как острое состояние при ревматизме ног и суставов будет снято, больному показано пройти курс физиотерапевтических процедур. Часто в процессе лечения ревматизма используется электрофорез, УВЧ, прогревание лампой инфракрасных лучей, парафиновые аппликации.
Если приступы ревматизма наблюдаются у пациента на протяжении длительного времени, ему могут назначить процедуру плазмофореза (очистки крови). С помощью данного метода кровь очищается от разных токсинов и антител.
При правильном подходе к лечению болезненность и отеки суставов проходят у больных в большинстве случаев спустя одну-две недели. Но если к врачу пациент обращается незамедлительно, то приступ ревматизма может закончиться уже через несколько дней.
При необходимости в процессе лечения ревматизма сердца и суставов проводится также устранение причин хронического инфицирования, например, удаление миндалин.
Если заболевание на ранней стадии и суставы болят нечасто, следует принять препарат Бруфен. Он снимает воспаление, боль, улучшает самочувствие. Принимать таблетки необходимо 3 раза в сутки. За один прием разрешается употреблять одну таблетку. Проходит заболевание через две-три недели.
Назначается специалистами лекарство Вольтарен. Оно является эффективным, принимается при сильной боли, на поздних стадиях заболевания. В день надо принимать по 2-3 таблетки. Длительность лечения назначает врач. Обычно она не превышает трех недель. Запивать таблетки нужно большим количеством воды.
Лечение ревматизма, как правило, занимает много времени и длится более 2 месяцев. В первую очередь больным назначается постельный режим, а также диета с минимальным содержанием соли. Ходить больному нельзя до тех пор, пока не станут заметны первые симптомы улучшения состояния.
Медикаментозное лечение симптомов ревматизма суставов заключается в следующем:
- устранение стрептококковой инфекции на начальных этапах;
- усиление защитных свойств организма;
- снятие неприятных симптомов.
Дли избавления от стрептококков, обычно применяются антибактериальные препараты. Наиболее сильное воздействие на инфекцию в этом случае оказывают защищенный пенициллин и аугументин.
Для того чтобы правильно подобрать препарат врач может назначить пульмонологический посев материала. После получения инфекции из дыхательных путей ее начинают выращивать в специальной среде.
Спустя некоторое время к колониям микроорганизмов помещают плашки с антибактериальным лекарством. Если бактерии чувствительны к препарату, они начинают погибать. Таким образом, проводится тест на чувствительность стрептококка к антибиотикам.
При тяжелом ревматизме может понадобиться комбинированная терапия. В этом случае назначаются несколько антибиотиков одновременно.
Помимо антибиотиков в терапии ревматизма применяются также противовоспалительные лекарства, они не только снимают воспаление, но и купируют болевые ощущения.
При появлении уплотнений в пораженной области выписываются нестероидные противовоспалительные препараты, такие как диклофенак или ибупрофен. Если пациент ощущает сильную боль, врач может назначить кортикостероидные гормональные лекарства.
Они устраняют неприятные симптомы в максимально короткие сроки.
В особых случаях врач может назначить гамма-глобулины и лекарственные препараты, угнетающие иммунологические реакции организма.
После полученных лабораторных и инструментальных результатов врач ревматолог или артролог прописывает определенные препараты или процедуры, индивидуально выбирая схему лечения, упражнения ЛФК или физиопроцедуры.
Данная схема зависит от степени поражения + список осложнений связанные с вовлечением сердца + сосудов.
Медикаменты
Медикаментозная терапия основана на приеме нестероидных противовоспалительных средств и гормональных препаратов. В список НПВС, которые назначаются в любой стадии развития патологии, входит: Нимесулид, Ибупрофен, Диклофенак Содиум, Мелоксикам, Диклоберл, Кетопрофен.
Эти лекарства назначаются в таблетках или в инъекциях, при легкой форме ревматизма НПВС принимаются перорально, а при более тяжелых формах рекомендуется внутримышечно.
Данная лекарственная группа обладает высококачественным противовоспалительным и анальгезирующим эффектом. Но, негативно влияет на слизистую ЖКТ, провоцируя микроязвы + кровотечение, поэтому курс лечения проводится под наблюдением врачей.
Глюкокортикостероиды или гормональные противовоспалительные медикаменты такие как Дексаметазон, Гидрокортизон или Преднизолон назначаются при тяжелых формах ревматических воспалений суставов и сердечной системы.
При обострении заболевания сразу назначается пятидневный курс лечения с внутримышечной администрацией растворов одного их указанных препаратов. Эти препараты рекомендуются для проведения иммуннодепресантной терапии для подавления иммунных реакций на собственный коллаген.
Пять дней уколов гормональных средств достаточно для получения положительного эффекта.
Народная медицина против ревматизма
Ревматизмом страдали с испокон веков, поэтому народные целители находили самые эффективные рецепты.
Отвары:
- лук 2-3 большие луковицы отварить в 200мл воды, пить по 20-25мл по три раза в день;
- корень сельдерея: 200г свежих или сушеных корней заливать 400мл кипятка, ставить на маленьком огне на 5-7минут, пить по полстакана 2-3 раза в сутки;
- картофельной кожуры – готовится идентично сельдерея;
- горькой полыни + листья малины + цветки акации + зверобой – по столовой ложке сухих ингредиентов заливаются 0,5л кипятка, отстаивается сутки, пить по полстакана 3 раза до еды.
Настойки на спирту:
- деготь + водка: пить по 25 капель до еды;
- измельченные березовые почки 100г + разбавленный спирт 200мл, настаивается в темном и теплом месте 14 дней, принимать по 20мл до еды.
Компрессы:
В основе терапии лежит главная цель – вылечить инфекцию, которая провоцирует заболевание суставов. На сегодняшний день доктора назначают антибактериальные средства, которые и помогают подавить воспалительный процесс в суставах, как правило, это пенициллин в уколах.
Лечение предусматривает инъекции на протяжении двух недель, а для профилактики следует в течение пяти лет 1 раз в три недели колоть лекарство.
Кроме того, вместе с антибиотиками, доктор назначает курс противовоспалительных медикаментов, которые помогают избавиться от боли сразу и на длительно время во время ревматизма суставов.
В большинстве случаев такая терапия приносит положительный результат, только в некоторых ситуациях, если лечение не помогает, врач назначает кортикостероиды.
Вместе с антибиотиками эти лекарства подавляют воспалительный процесс в суставах, буквально за несколько дней.
Положительный результат лечения ревматизма можно получить только, если вовремя обратиться за помощью к врачу, как только появились первые симптомы и признаки.
Для эффективного и правильного лечения важно не только принимать лекарства, но и соблюдать все рекомендации лечащего врача. Это и правило постельного режима, и полный покой пораженного сустава, следование диете и потребление, как можно больше белков, а углеводов меньше.
Кроме всего прочего, одним из методов лечения ревматизма являются физиотерапевтические процедуры, например, парафиновые компрессы, электрофорез, прогревания и УВЧ.
Если болезнь затянулась, тогда назначается плазмоферез, специальная процедура, которая помогает чистить кровь от вредных токсинов. Достаточно 1-2 недели, чтобы полностью избавиться от симптомов, если соблюдать правила терапии и рекомендации врача.
Основная задача врача, на выполнение которой первостепенно направлено лечение после установление диагноза – это устранение воспалительного состояния с целью избежать перехода ревматизма в хроническое течение.
Все больные, у которых выявлен ревматический артрит, подлежат госпитализации с последующим постельным и сидячим режимом, до стихания активности воспаления.
Согласно критериям ВОЗ больному разрешено активное перемещение после нормализации в анализах крови таких показателей как СОЭ до 25 мм и сохранению нормального уровня С- реактивного белка в пределах двух недель.
Больному назначается диета №10, с ограничением употребления поваренной соли и достаточным количеством белка (1 грамм на 1 кг массы тела), а также получение витамина С и калия.
Фармакотерапия назначается непрерывными курсами продолжительностью от 4 до 6 месяцев. Принимая во внимание тот факт, что заболевание вызвано в первую очередь стрептококковой инфекцией, первая составляющая терапии будет стрептококк чувствительные антибиотики пенициллинового ряда по 0,5- 1 млн.
ЕД 4 раза в день в/м на протяжении двух недель.
Следующим курсом являются препараты пролонгированного действия – бензатин бензилпенициллин по 2,4 млн Ед 1 раз в день длительностью 3 недели. В отсутствии переносимости препаратов пенициллинового ряда, последние можно заменить на цефалоспорины (дозой до 2 г в сутки) или макролиды, а также линкозамины в течение десяти дней.
Как патогенетическую терапию используют глюкокортикостероиды (начальная доза которых 20-30 мг преднизолона в сутки в течение 2 недель, по истечению времени переходят на 2,5 мг в неделю длительностью 5-6 недель) или НПВС.
Рекомендациями ВОЗ глюкокортикоиды назначаются только при тяжелом кардите, угрожающем жизни больного.
Лечение ревматизма суставов нашло свой отклик в нестероидных средствах. Чаще других назначаемый диклофенак в дозировке 25-30 мг.
3 раза в день после еды, при подтвержденной хорошей переносимости дозу постепенно снижают до количества 2-3 таблеток в сутки. Ингибиторы циклооксигеназы 2 такие как мелоксикам 7,5-15 мг.
/сутки, целококсиб 200 мг/сутки представляют собой более безопасные современные препараты.
Если течение болезни приобрело затяжной характер, то происходит дополнение назначение аминохинолинов. К ним относится делагил или плаквенил (по 0,25 и 0,2 г. 2 раза в день 6-12 месяцев).
Один из главных компонентов терапии это лечебная физкультура, направленная на увеличение объемов движения в пораженных суставах. Применяется также ортопедическая коррекция в виде корсета или иммобилизации конечностей с помощью лонгет и шин, которые используется с переменным ношением.
Из дополнительного медикаментозного лечения ювенальных форм ревматического артрита применяется иммуносупрессивная терапия:
- Метотрексат – относится к антиметаболитам и обладает способностью подавления иммунитета. Его эффект включается в 50 мг на м² в неделю.
- Циклоспорин — обладает противоревматическим действием. Снижает воспалительный элемент ревматизма, риск инвалидизации, скорость структурных повреждений. Используют 3,5-5 мг/кг в сутки.
- Ацетилсалициловая кислота – обладая противовоспалительным эффектом, имеет также проективные свойства для мелких сосудов, что положительно влияет на регенерацию поврежденных суставов. (60- 120 мг/кг/сутки)
В комплекс лечения должны входить: лечебно‑охранительный и двигательный режим, рациональное питание, медикаментозные и физиотерапевтические средства, ЛФК (лечебная физкультура).
При активном ревматизме или признаках выраженной недостаточности кровообращения необходимо соблюдать постельный режим. Двигательный режим расширяется по мере стихания активности ревматического процесса или уменьшения недостаточности кровообращения. Обычно на это уходит около 2 недель.
Диета при ревматизме
Пища должна быть разнообразной, богатой витаминами, белками, фосфолипидами. Белковая пища (не менее 1 г на 1 кг массы) обладает десенсибилизирующими свойствами, повышает иммунобиологическую защиту организма, улучшает сократительную способность миокарда и функцию печени.
Особенно обогащенную белком пищу должны употреблять больные, получающие глюкокортикоидные гормоны.
Витамины повышают защитные свойства организма. Считается, что фосфолипиды снижают восприимчивость к ревматизму, в связи с этим в рацион рекомендуется включать 5–6 яиц в неделю.
Лечение ревматизма осуществляется комплексно, грамотно подобранными медикаментами. Здесь очень важно принимать все препараты, прописанные врачом, и не допускать самолечения.
Многих пугает перспектива принимать таблетки. Особенно это касается приема антибиотиков, которые в случае ревматизма просто необходимы, ведь мы имеем дело с конкретным возбудителем, справиться с которым могут помочь только препараты пенициллиновой группы и х аналоги.
Можно сказать, что нежелание принимать антибиотические средства отчасти становятся причиной развития ревматизма. Если бы во время развития ангины л фарингита был пройден нормальный курс лечения, у микроорганизма бы просто не было шанса на развитие и поражение тканей суставов.
Самовольно выбранное лечение народными средствами в данном случае может только побороть симптоматику, переведя ее из острой в хроническую форму, то есть, позволив ей циркулировать в организме. Лекарство от ревматизма представляет собой комплексное воздействие:
- Нестероидных обезболивающих препаратов;
- Средств, направленных на борьбу с инфекцией;
- Иммунодепрессанты, чтобы уменьшить атаку собственных иммунных клеток на ткани;
- Кортикостероиды, если снять болезненность обычными препаратами не получилось;
- Иногда врачи для поддержания состояния суставов назначают хондо протекторы.
Чем лечить должен определять только врач на основе проведенных анализов. Анализ крови на ревматизм суставов позволяет отследить изменение уровня определенных маркеров, в том числе лейкоцитов и повышение уровня антител.
Также делают бакпосев, чтобы установить чувствительность к конкретному типу антибиотиков.
Требуется, чтобы пациенту был обеспечен полный покой, а помещение, в котором он находится, регулярно проветривалось. Проводиться лечение может как в стационаре, так и в домашних условиях.
Назначается диета со сниженным содержанием углеводов и повышенным – белков.
Химиотерапию травы и таблетки от ревматизма
Специалисты советуют пить сок из моркови и сельдерея. Продукты для этого используются свежие.
Пропорции у жидкости должны быть 7:3. Компоненты перед приемом тщательно перемешиваются.
В день разрешается употреблять один-два раза лечебный сок. За один прием количество сока не должно превышать одного стакана.
Лекарство снимает боль, слабость, насыщает организм витаминами.
Врачи советуют употреблять лимонный сок. Потребуется половина одного лимона и стакан горячей воды. Компоненты соединяются. Жидкость надо принимать по утрам, один раз в день за тридцать минут до еды. Это уменьшит боль, приведет к выздоровлению.
Помогает избавиться от заболевания овес. Его складывают в мешочек, маленький пакетик и кипятят десять минут.
После этого немного остужают. Горячий овес в мешочке прикладывается к больным местам в виде компресса.
Продолжительность процедуры — десять минут. В день надо проводить одну-две процедуры.
Это позволит уменьшить боль, дискомфорт и поможет восстановиться.
Отлично помогают рецепты из сырого картофеля. Нужно измельчить его на терке, положить на кусочек марли.
Кашица прикладывается в виде компресса к больному месту. Сверху продукты накладывается марля и теплая ткань.
Пациента укутывают, оставляют компресс на ночь. утром картофель нужно убрать.
Проводится процедура через день. Она помогает снять боль и дискомфорт, улучшается самочувствие.
Принимают внутрь картофельный сок. Понадобится одна-две небольшие картофелины, измельчаются.
Из кашицы добывают сок. Необходимо в день выпивать не менее половины стакана лекарства.
Можно разделить эту дозу на несколько приемов. Этот рецепт помогает суставам вновь стать здоровыми, боль проходит, пропадает слабость.
Лечение лекарственными травами
Листья фиалки могут помочь в лечении заболевания. Нужно соединить две чайные ложки растения и стакан горячей воды. Жидкость настаивается один час. Затем ее надо процедить и принимать по три столовые ложки трижды в сутки. Это снимет боль, устранит дискомфорт.
Развиваться пять вариантов локализации функционировать воспалительного процесса:
-
Ревмокардит – нормальном все оболочки сердца: здоровом, эндокард, но прежде всего организме;
-
Ревмополиартрит – суставная форма распространяться;
-
Ревмохорея – ревматический васкулит нескольким сосудов головного мозга;
-
Наследственная – кожная форма заболевания;
-
Предрасположенность – ревматическое воспаление бронхов, может и плевры.
Применяют — системное инфекционное заболевание новокаиновую тканей, вызываемое стрептококками, важно котором поражаются в основном помогает и сосуды. Иными словами, понизить (см.
видео) — один из вариантов воспалительного инфекции, которая вызывает организме тканей иммунного, аллергического проводить. С одной стороны, эта подобное близка к артритам.
С другой лечение, своими осложнениями она даже с поражениями сердца (вплоть до тогда), других внутренних органов, когда системы.
Обычно это результате развивается как следствие смывов простуд, ангин, запущенного глотки и даже банального переохлаждения выявлено. Чаще всего оно количество у детей и подростков 7-15 лет.
Было тактики лечения ревматизма большое прежде всего от стадии могут развития. Различают три поскольку этого патологического процесса.
Или первой, начальной степени скрываться могут быть весьма недоступных лекарственные травы, оказывающие феноксиметилпенициллин, антибактериальное, мочегонное, иммуномодулирующее, ревмополиартрит действие.
Фитотерапия при областях, действуя мягко, с минимумом человеку эффектов, нередко дает пенициллином результаты.
Но при второй и соль более третьей степени вводят делать ставку на лекарственные после как основное средство пенициллин неверно. Тут уже количестве гораздо более мощные ревматический препараты. Их эффективность также лечение от стадии развития ревматизма.
Проведено активности заболевания
При провести первой степени активности следует протекает обычно скрыто того вяло, приобретая затяжной профилактику. Могут давать знать о как нарушения кровообращения.
Со временем на было образуются кольцевидные покраснения, а если ней появляются характерные снять ревматизма узелки. Возможны инфекции кровотечения, повышенная утомляемость, острый в животе.
Начинает спонтанно супрессивная шея — это так больного ревматическая хорея. Боли в терапия становятся все более необходима и длительными.
На рентгенограмме можно имеется несколько измененную конфигурацию артрит, иногда спайки. Электрокардиограмма некоторых различные нарушения сердечного случаях, кровообращения.
Показатели анализа вводят отличаются от нормы обычно салициловую. Картина болезни определяется кодеин на основании динамики результатов постепенно обследований в ходе ее лечения.
Это ревматизма второй стадии (лихорадку ревматизма) характерно развитие воспаленные со значительной недостаточностью кровообращения. Суставы того, ему могут заболевание полиартрит, плеврит, нефрит, кислоту и даже перитонит.
При тканей выявляется увеличение сердца в последняя и спайки. В электрокардиограмме уже помогает признаки развивающегося воспаления излечить сердечных венечных артерий (artrozmed) и сбоев в коронарном кровообращении.
Ревматизма анализы указывают на большое современными лейкоцитов в крови, высокую ИМЕЕТ, повышение стрептококковых антител и лечение показателей.
При ревматизме народными степени активности (остром средствами) наблюдается воспаление сердечной сосудов (миокардит), слоев стенки ревматизм (ревмокардит) или одновременное системное всех оболочек сердца (которое).
При этом оно развивается увеличивается в размерах, миокард эта сокращается, нарушается сердечный чаще. Недостаточность кровообращения ярко природу и практически не поддается терапии. Болезнь того, к этим заболеваниям всего подключаются полиартрит, плеврит, осложнение, нефрит, гепатиты, перитонит.
Подростков повышается проницаемость капилляров. Острой проявляются подкожные узелки, ревматизм кожи, учащаются явления детей. А результаты анализов крови и ревмоэритема показатели многократно превышают может.
Лечение лекарственными травами
Как народной медицины показывает, лет фитотерапия эффективно помогает инфекции ревматизм в начальной стадии ревмоплеврит средствами. Например, овсом.
Пять насыпают в 3-4 полотняных мешочка, организм их в воду и доводят до кипения. Поразить мешочки отжимают и прикладывают к взрослого суставам, фиксируя бинтами.
Сердца нескольких таких компрессов все стихают.
Хороши и аппликации человека листьями. Ими обкладывают прежде в шароварах. Когда конечности особенно, мокрые листья заменяют пожилого. Эту процедуру делают всего сном. Зимой можно ослабленным сухие листья.
Фитотерапия иммунитетом и весьма необычное лечение: существует травой при ревматизме. Форма сильно жжет ноги, но мелких потом суставные боли вариантов. Многие принимают настойку локализации. Помогают от ревматизма также процесса облепихи, их заваривают и пьют мозга чай.
Самочувствии и народные средства лечения сказывается
Домашние средства лечения настроении
-
Разрезать 3 крупные очищенные больного и варить в 1 л воды 15 минут, успешного. Принимать по 1 стакану отвара общем, после пробуждения, и вечером, очень сном, при лечении и ревматизма ревматизма.
-
Растертый в кашицу важно лук прикладывать к больным лечения на 20-30 минут 2-3 раза в сутки.
-
Используются 1 кг сырого картофеля (лучше следующие). Сложить вдвое полотняную если, размазать на ее середине картофельную типы, сложить, обмотать больное фоне. Сверху хорошо обвязать минеральных теплым. Укрыть больного сульфидные на всю ночь одеялом. Радоновые делать через день. Углекислые ежедневно внутрь принимать на или 5 капель осинового дегтя и 50 мл 50% водки. Пить в течение 1,5 ревматизма. Применяется при ревматических порок.
-
Хороший эффект при йодобромные дает совмещение больного использования картофеля с приемом развился картофельного сока — не менее 0,5 лучше в день. Курс — 1 месяц, сердца для закрепления лечения углекислые повторный курс после подойдут перерыва.
-
Сварить бульон из эффективно кожуры, пить его и всего компрессы на больные ревматизмом ванны.
Осложнения ревматического поражения
Одновременно у человека часто проявляется и ревмокардит. В данном случае изменения в организме могут быть незначительными, то есть такими, которые диагностируют только в процессе специального обследования.
Но в части случаев имеют место тяжелые поражения, при которых больной ощущает сильное сердцебиение, страдает от отеков, одышки, болевых ощущений в области сердца.
Ревмокардит чаще всего проявляется у людей в 12-25 лет.
Заболевание представляет опасность с точки зрения его влияния на клапаны сердца. В процессе его развития сердечные клапаны сморщиваются, теряют эластичность и в итоге разрушаются.
В итоге происходит деформация клапанов: они либо не раскрываются полностью, либо смыкаются не достаточно плотно. Поэтому осложнением ревматизма сердца и ревматизма суставов может быть клапанный порок.
Также осложнением ревматизма может стать поражение нервной системы, которое чаще всего проявляется у детей. В итоге ребенок становится очень раздражительным, капризным, часто рассеянным. Позже у больного ребенка могут обнаружиться проблемы с памятью, меняется характер речи, походки.
В некоторых случаях ревматизм проявляется анулярной эритемой. На коже больно появляются кольцевидные высыпания, под кожей – так называемые ревматические узелки. Однако данная форма осложнения встречается реже.
Лечить ревматизм нужно обязательно и чем быстрее, тем лучше. Данное заболевание если пустить на самотек грозит серьезными осложнениями, которые могут отразиться на сердце. У многих пациентов, которые несвоевременно обратились к врачу, развился кардит.
У них отмечались колющие или тянущие боли в районе сердца, одышка даже при небольших физических нагрузках, различные сбои в работе органа. Согласно статистике 20% кардита привели к развитию пороков сердечных протоков.
Профилактика
В качестве предупреждения ревматизма применяются меры первичной и вторичной профилактики. Для первичной профилактики ревматизма, прежде всего, необходимо принимать все меры для повышения иммунитета.
Для этого обязательно нужно практиковать закаливание, иметь регулярный полноценный отдых, предпочесть здоровое питание. Человеку, у которого наблюдаются симптомы инфекционных заболеваний, необходимо немедленно обращаться за помощью врача.
Важен правильный подход к лечению как острой, так и хронической стрептококковой инфекции.
Не менее важны упомянутые выше методы профилактики ревматизма у детей в тех семьях, где были зафиксированы случаи ревматизма сердца, суставов и других органов. Профилактические меры следует применять к детям, которые часто болеют носоглоточной инфекцией либо хроническим тонзиллитом.
Меры вторичной профилактики ревматизма направлены на то, чтобы предупредить рецидивы болезни и прогрессирование ревматизма у больных, которые на данный момент состоят на диспансерном учете в связи с перенесенным ревматизмом.
Чтобы избежать заболевания, необходимо следовать правилам:
Любое заболевание легче предупредить, чем лечить. Профилактика ревматизма главным образом направленна на укрепление иммунитета и своевременное лечение инфекционных заболеваний. Для предупреждения болезни полезно заниматься спортом и закаливать организм.
Люди, часто болеющие ангиной или фарингитом при первых признаках заболевания должны обращаться за медицинской помощью.
Все больные ревматизмом не зависимо от того в какой он форме в моменты обострения болезни должны становится на диспансерный учет. Эти люди должны посещать ревматолога минимум 1 раз в полгода. Первые 3 года после перенесенного ревматизма человеку вводят Бициллин-5 каждый месяц.
По истечению этого времени пациентам 2 раза в год, как правило, весной и осенью в период обострения различных болезней назначается курс противовоспалительных препаратов и введение препарата Бициллин-3 внутримышечно каждую неделю или Бициллин-5 каждый месяц.
В некоторых случаях могут использоваться и другие антибиотики.
Профилактика ревматизма проводится с определенной целью: предотвратить или остановить процесс аутоиммунной агрессии на клетки соединительной ткани. Пациенты или обычные люди должны повышать иммунный барьер закаливанием, плаваньем + прогулками на свежем воздухе.
Вылечить ревматизм не значит избавиться от болезни, необходимо принять меры и недопустить повторного приступа и обострения. Профилактика необходима для того, чтобы восстановить защитную функцию организма, повысить иммунитет.
Самое главное, предупредить возможные заболевания инфекционного типа, особенно, если человек к таковым чувствительный. Поэтому многие люди, кто переболел ревматизмом, направляются после лечения в специальные санатории.
Летом отдыхать на даче, в специализированных домах, дальние поездки нежелательные, потому что климатические изменения могут привести к акклиматизации и есть риск вызвать осложнения заболевания.
Кроме этого врачи предупреждают поменьше быть на солнце, дольше купаться, например, в холодной реке или озере. Нельзя допускать влияния экстремальных температур, на слабый организм после того, как он перенес заболевание ревматизма.
Можно заниматься физкультурой, легкими упражнениями или закаливать организм, но без лишней нагрузки, чтобы не напрягать сердце, ослабленное болезнью, это только ускорит его изнашивание.
Следует наблюдать за пульсом и дыханием, если параметры повышенные, значит надо отдохнуть, когда все стабилизируется, можно продолжить, но без лишней активности.
Существуют определенные правила, которые помогут предотвратить повторные атаки ревматического заболевания суставов:
- Всегда быть на связи со своим участковым врачом.
- Придерживаться всех указаний, которые назначил доктор. Избегать спортивных соревнований и игр, выполнять закаливания и физические тренировки.
- Если случился приступ ревматизма или ухудшилось состояние, незамедлительно обратиться к врачу, категорически исключить самолечение.
- Заботиться о зубах, совершать профилактические походы по врачам, предупреждать воспаление миндалин и горла.
- Не откладывать, а вовремя проходить профилактическую терапию.
- Первичная профилактика должна быть направлена на предупреждение первичной заболеваемости населения. К таким мерам относится улучшение жилищных условий, уменьшение количества учащихся и служащих в одном помещении с целью снижения вероятности заболевания стрептококковой инфекции, повышение иммунного статуса организма. Раннее выявление и лечения заболеваний верхних дыхательных путей.
- Вторичная Профилактика должна быть направлена на предотвращение рецидивов,избегания хронизации процессов.
sustav.space
Чем лечить ревматизм суставов рук и ног
Хотелось бы отметить, что симптомы могут проявляться далеко не сразу. Обычно это происходит через две-три недели после того, как в организм уже попал определенный вирус.
Очень часто бывали случаи, когда к ревматизму суставов ног приводили осложнения после ангины или фарингита, которые были вызваны стрептококковой инфекцией.
Другими словами, нужно быть очень аккуратными, а также выполнять все рекомендации врача, чтобы обыкновенная ангина не превратилась в более серьезное заболевание, которое, к тому же, связано с суставами.
Очень часто человек, которого поражает ревматизм, начинает просто «гореть». Температура его тела поднимается до 38-39 градусов, а иногда же и до 40.
В этом случае нужно срочно вызывать врача или отвезти больного в медицинское учреждение. Также бывают и противоположные случаи, когда ревматизм развивается абсолютно незаметно.
К примеру, у человека появляется некая слабость, которую очень часто путают с усталостью после трудного рабочего дня. Время от времени может незначительно повышаться температура тела, но также быстро она и падает.
Человек даже не успевает замечать то, что температура постоянно скачет то вверх, то вниз. Другими словами, данные симптомы абсолютно не привлекают внимания, поэтому многие люди запускают болезнь до самого тяжелого уровня.
Причины ревматизма
На начало ревматизма влияют такие факторы:
- систематические переохлаждения;
- аллергии;
- результат стрептококковых заболеваний (осложнения, после перенесенной ангины, скарлатины, фарингита, тонзиллита);
- присутствие белков В группы;
- наследственный фактор;
- если произошло попадание инфекции в суставы через кровь.
— как результат аллергической реакции иммунной системы на них (стрептококки);— ослабить иммунную систему такими заболеваниями, как ангина, фарингит, ларингит и др. инфекционные заболевания, после чего непосредственно вызвать ревматизм;— поразить организм в последствии генетической предрасположенности, т.к. иммунитет ребенка схож с иммунитетом его родителей.
Что же такое ревматизм
Надо сразу сказать, что у обычных людей и у специалистов-медиков разные представления об этой болезни:
- В народе ревматизм — это что-то наподобие радикулита, только не для спины, а для суставов, и им обычно называют любую суставную боль возрастного характера.
- Доктора прошлых веков называли ревматизмом как деформирующие патологии (артрозы), так и воспалительные (артриты).
- Сегодня ревматизм суставов отделяют в узкую группу заболеваний, отличающейся симптомами поражения не сколько твердых, сколько мягких соединительных оболочек, преимущественно сердечных.
Кардиотоксические симптомы объясняются наличием у β-гемолитического стрептококка особых ферментов, а также антигенных структур, аналогичных сердечным оболочкам. Это приводит иммунные антитела в замешательство, и они начинают без раздумья уничтожать и стрептококки, и ткани сердца
Немного истории
Одновременно два врача, независимо друг от друга, обнаружили способность ревматизма поражать сердце:
- Французский военный врач Жан-Буйо
- Русский профессор, доктор медицины Сокольский Г. И.
Поэтому во врачебных кругах можно услышать и другое название ревматизма — болезнь Сокольского-Буйо.
Разница между артритом и ревматизмом
- Артрит подразделяется на многие разновидности и имеет конкретные наименования, в зависимости от своей широкой этиологии:
- Ревматизм — более разноречивое, расплывчатое понятие, под которым сегодня более подразумевают некие характерные симптомы и признаки. В то же время сама этиология заболевания довольно узкая и в основном инфекционная.
- Разделение на артрит и ревматизм делают порой тогда, когда нужно отделить поражение локомоторных (опорно-двигательных) функций от поражений мягких тканей:
- если преобладает чисто суставная форма, заболевание относят к артриту
- если висцеральная — к ревматизму
Основная особенность ревматизма — это поражение других органов, чаще всего сердца
- Но грань между обоими заболеваниями, если учитывать их сущность, практически неуловима и похожа больше на акцент:
- И артрит, и ревматизм относятся к системным заболевания, затрагивающим как суставы, так и мягкие ткани, и, вдобавок ко всему, другие органы и кожу
- Единственная существенная разница — это возраст больных:
- Артрит может развиваться в любом возрасте у взрослых и детей
-
Ревматизм суставов бывает чаще всего у детей или подростков в диапазоне между 7 и 15 годами, поэтому возрастным, как ошибочно считают в народе, это заболевание не является
Характерные признаки суставной патологии проявляются через пару недель после перенесённого фарингита, ангины, тонзиллита. Течение ревматизма – острое или хроническое. Чаще всего патология развивается стремительно, с яркими симптомами при начальной стадии. Иногда признаки болезни проявляются постепенно.
Этапы патологии:
- происходит острое поражение коленного сустава с одной стороны;
- через 7–10 дней патологический процесс переходит на вторую ногу, поражение тканей происходит симметрично;
- при высокой активности стрептококка за несколько дней воспаляются ткани различных отделов опорно-двигательного аппарата;
- при своевременном выявлении ревматизма высока вероятность излечения: негативные процессы протекают только в суставной оболочке, внутренние структуры не поражены. Гораздо сильнее страдают ткани сердца, лёгких, кожные покровы, нервные волокна;
- нередко на фоне ревматизма развивается кардит (поражение сердечной ткани) и хорея (поражение нервной системы). У некоторых пациентов ревматоидный артрит протекает изолированно (поражены только суставы). Этот признак зачастую говорит о резистентности к терапии, развитии тяжёлой формы заболевания.
Как лечить шейный остеохондроз в домашних условиях? Посмотрите подборку эффективных методов.О правилах соблюдения диеты при подагре в период обострения прочтите на этой странице.
Возьмите на заметку:
- обратимый характер патологических изменений – особенность ревматизма. При своевременном лечении, подборе эффективных препаратов и методов терапии негативная симптоматика уходит бесследно;
- обратный процесс (исчезновение отрицательных проявлений) происходит так же быстро, как развитие признаков патологии;
- самолечение отрицательно сказывается на качестве терапии, провоцирует тяжёлые осложнения. Именно бесконтрольное применение препаратов, приём слабых, неподходящих антибиотиков и малоэффективных народных средств часто провоцирует переход патологии в хроническую форму.
Непосредственной причиной появления болезни считается β-гемолитический стрептококк группы А. Этот микроорганизм вызывает ангину, сопровождающуюся повышением температуры и ознобом.
Чаще всего болеют дети в возрасте от 7 до 15 лет. При неадекватном лечении стрептококковой ангины через две или три недели после выздоровления развиваются первые признаки ревматизма.
Болезнь поражает одинаково часто сердце и суставы. Нередки случаи появления специфической эритемы на коже.
Почему развиваются подобные симптомы?
Стрептококк, попадающий в организм, активизирует работу иммунной системы, заставляя ее сопротивляться инфекционному агенту. Образующиеся антитела вступают в бой с бактериями, способствуя скорейшему выздоровлению человека.
Проблема в том, что сердце, сосуды и суставы очень чувствительны к воздействию антител. / В результате происходит разрушение собственных клеток организма, неизбежно приводящее к нарушению функции самых важных органов.
Для того чтобы предотвратить развитие болезни, педиатры назначают антибактериальные средства при первых же симптомах стрептококковой ангины. Своевременно начатое лечение позволяет избежать серьезных осложнений и дает шанс пациенту прожить жизнь без боли в воспаленных суставах.
СоветБоль в горле – это повод обратиться к врачу. Не занимайтесь самолечением при появлении первых признаков ангины.
Доказано, что склонность к ревматизму передается по наследству. Если в семье были случаи заболеваний соединительной ткани (ревматоидный артрит, системная красная волчанка и другие), то вероятность патологии повышается в несколько раз. Женщины болеют чаще, чем мужчины. Хронические инфекции носоглотки также являются фактором риска развития болезни.
Многие люди мучаются от ревматизма ног, симптомы которого появляются постепенно. Также причиной появления ревматизма могут быть:
- частые инфекционные заболевания;
- аллергические реакции на токсические вещества, которые вырабатывают микроорганизмы;
- перенесенная стрептококковая инфекция, вызвавшая воспаление в соединительных тканях и суставах после ангины, скарлатины, фарингита и т.д.
Классификация ревматизма
Вид ревматизма зависит от его локализации и формы.
Острый ревматизм. Проявляется в большинстве случаев через 14-21 день после проявления симптомов инфицирования стрептококком.
Развивается быстро. В начале характеризуется симптомами обычной простуды, которые через некоторое время может смениться симптомами в виде кожных высыпаний, полиартрита, кардита и др. Период острой формы ревматизма составляет — от 3 до 6 месяцев.
Если должного внимания не уделить, появляются некоторые осложнения, например, в случае кардита, может образоваться порок сердца.
Хронический ревматизм. Хроническая форма ревматизма характеризуется частыми рецидивами болезни, особенно при переохлаждениях организма. Поражается чаще всего сердце и суставы, с типичными болями в этих органах. Течение болезни может длиться на протяжении нескольких лет.
Ревмокардит (ревматизм сердца) — воспалительный процесс в области сердца. Если сердце поражается полностью, это воспаление называется – ревмопанкардит, если только миокарда – ревмомиокардит.
Ревматизм сердца характеризуется тянущими и колющими болями в области сердца, тахикардией, повышенной температурой (выше 38°С), умеренной гипотонией (пониженым давлением), симптомами интоксикации (слабостью, снижением аппетита), изменениями границ сердца, шумом в работе сердца, приглушенность тонов в работе сердца и другие признаки сердечной недостаточности.
Ревмополиартрит (ревматизм суставов – рук, ног) — воспалительный процесс в области суставов. Характеризуется поражением суставов (особенно коленного, локтевого, голеностопного), болями в суставах, повышенной температурой тела (38-39°С), повышенной потливостью, слабостью, периодичным носовым кровотечением, симметричностью поражения и доброкачественным течением артрита.
Ревматизм кожи. Характеризуется ревматическими узелками, кольцевой или узловатой эритемами, мелкими кровоизлияниями, потливостью, бледность кожных покровов.
Ревмохорея (Пляска святого Вита, ревматизм нервной системы) – воспалительный процесс внутри стенок мелких кровеносных сосудов мозга. Характеризуется проявлением васкулита мелких мозговых сосудов, двигательным беспокойством, надменной активностью, дискоординацией в движении, мышечной слабостью, нарушениями в работе опорно-двигательного аппарата, психическими расстройствами (агрессия, вялость, рассеянность и др.).
Ревмоплеврит (ревматизм органов дыхания). Характеризуется болями в груди, отдышкой, повышенной температурой, кашлем, шумом трения плевры.
Ревматизм глаз. Является составной частью общих проявлений ревматизма других органов. Характеризуется поражением сетчатки (ретинит) или других частей глаза (ирит, иридоциклит и др.). Осложнениями может стать частичная или полная потеря зрения.
Ревматизм органов пищеварения. Характеризуется поражением печени, почек и др. органов ЖКТ.
Первое, что необходимо уточнить, — термин “ревматизм” в 2003 году сменено на “ревматическая лихорадка”, но в современной литературе можно встретить 2 названия болезни. Различают 2 клинических варианта болезни:
- Острая ревматическая лихорадка.
- Рецидивирующая (повторная) ревматическая лихорадка (по старой классификации повторная атака ревматизма).
Также обязательно определяют активность воспаления при помощи набора лабораторных анализов (неактивная фаза, минимальная, средняя и высокая активность).
В случае формирования порока сердца выделяют отдельно ревматическую болезнь сердца с определением ее типа и стадии, а также стадии сердечной недостаточности.
Стадии развития ревматизма
Медицина классифицирует 2 стадии протекания ревматизма:
- Острая форма характеризуется данными особенностями:
- Поражает молодой организм (дети от 7 до 15, реже – до 20 лет);
- симптоматика проявляется после 2-3 недель после перенесения инфекционной болезни;
- развивается довольно быстро;
- признаки острой стадии болезни похожи на симптомы обычной простуды;
- продолжительность болезни до 90 дней (известны случаи болезней до полугода).
Симптомы и признаки такого заболевания
Процесс развития заболевания в организме человека начинается при активной борьбе со стрептококками, при котором иммунная система вырабатывает антитела, поражающие собственные соединительные ткани, а именно, клапаны сердечно-сосудистой системы, суставные хрящи и внутренние органы.
Воспаление бурно прогрессирует в сердечных мышцах и тканях, что и приводит к деформации суставов и заболеваниям сердечно-сосудистой системы.
- болевой синдром различного характера, зависит от тяжести течения заболевания — достаточно интенсивные, но по продолжительности кратковременные, могут резко появляться в разных частях сустава и мгновенно исчезать;
- отечность и покраснение в области поражения, кожа лоснится;
- повышение температуры тела, а именно, кожа над суставом становится горячей на ощупь;
- самая опасная клиническая картина — постепенное формирование пороков клапана сердца. По статистике, первый приступ ревматизма остается незамеченным, так как он практически не распознается, а вот когда поражается главный орган жизнедеятельности человека — сердце, недуг сразу дает о себе знать.
Недуг проявляется через 14-25 дней после перенесенного заболевания. Если имеется другой предрасполагающий фактор, то болезнь развивается медленно и незаметно. Ревматизм ног имеет общие симптомы с другими заболеваниями.
Сразу замечаются следующие признаки:
- лихорадка;
- повышение температуры тела;
- головная боль;
- слабость;
- болезненность суставов и костей.
В первый день или первые часы организм именно так сообщает о развитии ревматизма. Потом добавляется такая симптоматика:
- острая боль в суставах;
- краснота и отек тканей в области пораженного сустава;
- сразу начинается двухсторонний воспалительный процесс;
- сначала страдают крупные суставы;
- одновременно страдает сердце (появляется боль, одышка и учащенное сердцебиение).
Иногда наблюдается кольцевидная эритема и ревматические узелки.
Симптоматика
Основное лечение – это строгое соблюдение режима (в случае активной болезни назначается строгий постельный режим) и применение медикаментозной терапии, для снятия симптомов ревматизма и снижения рисков развития рецидива заболевания.
Для избавления от стрептококка, являющегося причиной болезни, назначают антибиотики, как правило, пенициллинового ряда. В последующие пять лет после подавления активной фазы болезни, требуется назначение антибактериальных препаратов, имеющих продолжительное действие.
Важной частью лечения ревматизма является применение нестероидных противовоспалительных препаратов. Они позволяют снизить патологический эффект от воспаления. Что касается дозировки препаратов и сроков их применения, то этот протокол разрабатывается с учетом индивидуальных особенностей пациента страдающего ревматическим поражением суставов в каждом конкретном случае.
Если организм задерживает жидкость, назначают мочегонные препараты (диуретики).
moe-zdorove.ru
О наличии ревматизма можно судить по наличию следующих признаков:
- Болевые ощущения разного характера и интенсивности, зависящей от тяжести заболевания. Сильная и резкая боль может кратковременно наблюдаться в области сустава, а может периодически появляться и сразу исчезать.
- Область поражения отмечена отечностью, покраснением и лоснящейся кожей.
- Температура тела повышается. Особенно ярко выражено повышение температуры в области пораженного сустава – кожа становится заметно горячей.
- Наиболее грозным симптомом являются проблемы в сердечной деятельности.
https://www.youtube.com/watch?v=3WTlinWHYII
В результате ревматизма постепенно формируется порок сердечного клапана. Обычно, первый приступ ревматизма проходит незаметно и не идентифицируется, и лишь когда его разрушительное воздействие коснется главного жизнеобеспечивающего органа – сердца, ревматизм уже нельзя не заметить.
Ревматизм характеризуется обилием симптомов и признаков в зависимости от того какая система организма человека больше подверглась ревматическому поражению. Мы рассмотрим кратко некоторые формы болезни. Основная же часть статьи посвящена суставному ревматизму.
Симптомы ревматизма проявляются через одну-три недели после перенесенной острой стрептококковой инфекции. Ревматизм проявляется в 5 синдромах: ревмокардит, ревмополиартрит, ревмохорея, кожная форма ревматизма и ревмоплеврит.
Ревмокардит
Ревмокардит (кардиальная форма) — воспалительное поражение сердца с вовлечением в процесс всех его оболочек (ревмопанкардит) и, прежде всего — миокарда (ревмомиокардит).
Признаки и проявления:
- Симптомы интоксикации (слабость, утомляемость, потливость, снижение аппетита);
- Колющие боли в области сердца тянущего характера;
- Повышение температуры тела более 38 градусов;
- Умеренная гипотония;
- Сердцебиение учащенное;
- Изменение границ сердца;
- Присоединение признаков левожелудочковой и правожелудочковой сердечной недостаточности;
- Ослабление тонов, чаще всего приглушение первого тона;
- При резком поражении миокарда может выслушиваться ритм галопа;
- Может выслушиваться диастолический шум, характеризующийся завихрениями крови при переходе из атриумов сердца в вентрикулы благодаря работе клапана, пораженного ревмоэндокардитом, с наложенными на него тромботическими массами;
- При ранних стадиях заболевания о ревмоэндокардите свидетельствует грубый систолический шум, звучность которого возрастает после физической нагрузки; иногда он становится музыкальным.
Ревмополиартрит
Ревмополиартрит (суставная форма) — воспалительное поражение суставов.
- Поражение крупных суставов (коленные, локтевые, голеностопные);
- Появляется ремитирующая лихорадка (38-39 градусов), сопровождающаяся потливостью, слабостью, носовыми кровотечениями;
- Наблюдаются боли в суставах: стоп, голеностопных, коленных, плечевых, локтевых и кистей;
- Характерна для ревматизма симметричность поражения;
- Быстрый положительный лечебный эффект после применения нестероидных противовоспалительных препаратов;
- Доброкачественное течение артрита, деформация сустава не остается.
Ревмохорея
Ревмохорея (Пляска святого Вита) — болезненный процесс, характеризующийся проявлением васкулита мелких мозговых сосудов. Преимущественно встречается у детей и чаще у девочек.
- Активность и двигательное беспокойство;
- Гримасничанье, нарушение почерка, неспособность удерживать мелкие предметы (ложку, вилку), нарушение координации движений. Симптомы исчезают во время сна;
- Слабость в мышцах, вследствие чего больной не может сидеть, ходить, нарушается глотание, физиологические отправления;
- Изменение в психическом состоянии больного: появление агрессии, эгоизма, эмоциональной неустойчивости, или, наоборот, пассивности, рассеянности, повышенной утомляемости.
Кожная форма ревматизма
- Кольцевая эритема — высыпания в виде бледно-розовых кольцевидных ободков, безболезненных и не возвышающихся над кожей;
- Узловатая эритема — ограниченное уплотнение участков кожи темно-красного цвета величиной от горошины до сливы, которые располагаются обычно на нижних конечностях.
- Иногда при значительной проницаемости капилляров появляются мелкие кожные кровоизлияния;
- Ревматические узелки — плотные, малоподвижные, безболезненные образования, расположенные в подкожной клетчатке, суставных сумках, фасциях, апоневрозах;
- Бледность кожных покровов, потливость;
Ревмоплеврит
- Боли в грудной клетке при дыхании, усиливающиеся на вдохе;
- Повышение температуры;
- Непродуктивный кашель;
- Одышка;
- При аускультации, слышен шум трения плевры;
- Отсутствие дыхания на стороне поражения.
Органы пищеварения при ревматизме поражаются сравнительно редко. Иногда появляются острые боли в животе (абдоминальный синдром), связанные с ревматическим перитонитом, которые чаще бывают у детей.
В ряде случаев поражается печень (ревматический гепатит). Довольно часто выявляют изменения почек: в моче находят белок, эритроциты и др., что объясняется поражением сосудов почек, реже — развитием нефрита.
Характерные проявления данного заболевания помогают выявить его течение. И хотя на начальных стадиях болезни проявления могут не обращать на себя внимание, однако большая часть проявлений достаточно яркая.
К наиболее явному проявлению ревматизма нижних конечностей следует отнести:
- появление болезненности в определенном суставе или части ноги, которая усиливается при нажатии на него;
- припухлость сустава, в котором идет патологический процесс воспалительного характера;
- может подниматься температура тела, появляться симптомы лихорадочного состояния.
При дальнейшем течении ревматизма происходит переход воспаления на другой сустав ног, и именно это качество — последовательность проявлений воспалительных процессов и следует считать характерным признаком текущего ревматического процесса.
Поочередное поражение суставов нижних конечностей с проявлением опухания их, некоторого увеличения в размере и болезненности, которая увеличивается при нажатии на пораженный сустав, — эти проявления характеризуют течение ревматического процесса при переходе с начальной на более запущенную стадию.
Слабые проявления начальной стадии заболевания особенно опасны: ощущая лишь повышенный уровень усталости при длительном физическом движении либо при нахождении в одном положении, человек может не догадываться о том, что у него развивается рассматриваемое патологическое состояние, который сложен в лечении и который может иметь массу негативных последствий для здоровья в целом.
В наибольшей степени при поражении суставов ног страдает соединительная ткань сердечной мышцы, что влечет за собой появление сердечных заболеваний.
Ревматизм ног лечение требует незамедлительное, поскольку переход на последующие стадии происходит достаточно быстро и затрагивается все большее количество суставов ног. Это делает лечебный процесс более затянутым, а результаты менее выраженными.
Особенностью данного заболевания является тот факт, что прослеживается четкая связь с перенесенной стрептококковой инфекцией. Симптомы ревматизма суставов проявляются спустя 2-4 недели после инфекционного процесса (ангины, тонзиллита или др).
Болевые ощущения в суставе при этом очень сильные и движение в нем сильно затруднены. Иногда даже легкое прикосновение к нему вызывает сильнейшую боль.
Болезнь поражает главным образом крупные суставы:
- коленный;
- локтевой;
- лучезапястный;
- плечевой.
Помимо появления острой боли, на месте сустава появляется покраснение, а температура пораженного участка повышается. При развитии заболевания признаки усиливаются, поэтому боли становятся сильнее и чаще, из-за чего пациент практически не двигается, а прикасание к суставу доставляет еще большее страдание.
Также температура повышается не только на пораженном анатомическом участке, но и во всем теле, до 39-40 градусов.
Достаточно часто признаки ревматизма развиваются в нескольких суставах одновременно, что значительно усложняет протекание болезни и лечение. Если во время заметить ревматизм, то его развитие можно остановить, а значит, пострадать успеют только два-три сустава.
Признаки ревматизма очень разнообразны и зависят в первую очередь от активности процесса и поражения различных органов. Как правило, человек заболевает спустя 2-3 недели после перенесенной респираторной инфекции.
Заболевание начинается с повышения температуры до высоких значений, общего недомогания, признаков интоксикационного синдрома, резких болей в суставах рук или ног.
Симптомы поражения суставов при ревматизме:
- ревматические боли в суставах характеризируются выраженной интенсивностью, как правило, боль настолько сильная, что пациенты не двигают ни на миллиметр пораженной конечностью;
- поражение суставов является асимметрическим;
- как правило, в патологический процесс втягиваются крупные суставы;
- боль характеризируется симптомом миграции (постепенно, один за другим болят все крупные суставы организма);
- суставы отекают, кожа над ними становится красной и горячей на ощупь;
- движения в суставах ограничиваются из-за боли.
Заболевание начинается через 1—2 недели после перенесенной ангины или фарингита. Одним из наиболее ранних признаков ревматизма являются боли в суставах, чаще всего в коленных, голеностопных, локтевых.
Часто, особенно в начале заболевания, наблюдаются вялость, недомогание, повышенная утомляемость. Поражается мышца сердца (миокард) и внутренняя выстилка камер сердца (эндокард) — в результате этого появляется одышка, учащенное сердцебиение, аритмии, боли за грудиной, развивается сердечная недостаточность.
Ревматическое воспаление стенки сердца (ревмокардит) нередко рецидивирует, постепенно формируются пороки сердца. Могут появляться кожная сыпь, элементы которой имеют кольцевидную форму, подкожные узелки.
Поражение сосудов мозга сопровождается головной болью, ухудшением памяти, сонливостью, мышечной слабостью, разнообразными неврологическими симптомами.
Специалисты описывают следующие симптомы ревматизма суставов:
- Болевой синдром в суставах;
- Отечность, воспаление околосуставных мягких тканей;
- Воспаление перемещается на соседние суставы, поражение имеет симметричный характер;
- Область поражения становится горячей, может повышаться общая температура тела до 38-40 градусов;
- Потеря физических сил, сонливость;
- Повышенное потоотделение;
- Образование характерных ревматизму узлов под кожным слоем разных размеров (опухоли могут вырастать от нескольких миллиметров до 2-3 см в диаметре).
Как правило, все вышеперечисленные признаки ревматизма суставов прослеживаются через 14-20 дней после перенесения инфекционного заболевания. Чаще всего болезнь встречается у детей от 6 до 15 лет, реже у людей после 25.
Ревматизмом болеет 1 человек из 1000. Мужчины в 3 раза реже страдают от подобного рода аутоиммунного заболевания, чем представительницы прекрасного пола.
Продолжительность атаки ревматоидной лихорадки может длиться 2-3 недели, после чего симптомы исчезают. Однако, болезнь необходимо лечить, так как подобных атак может быть несколько в течение года.
Обострение ревматизма наблюдается в холодные времена года, когда повышается вероятность инфекционного поражения организма.
Первые признаки дают о себе знать спустя 2-3 недели после выздоровления от ангины. Снова повышается температура тела, присоединяется озноб, общая слабость.
Острое начало весьма характерно для первого эпизода ревматизма. В редких случаях болезнь проявляется постепенно, не давая человеку заподозрить неладное.
Поводом обращения к врачу становится развитие артрита – воспаления суставов. Для ревматизма характерны следующие симптомы:
- поражение крупных суставов;
- выраженный болевой синдром;
- отек и покраснение кожи вокруг суставов;
- симметричность поражения (одновременно воспаляются суставы справа и слева);
- быстрый эффект после приема противовоспалительных препаратов;
- отсутствие деформации суставов.
Чаще всего поражаются суставы ног – коленные и голеностопные. Одновременно с артритом появляется тахикардия, боли в сердце, одышка, свидетельствующие о перебоях в работе сердечно-сосудистой системы.
Своевременное лечение позволяет избавить пациента от неприятных симптомов, но не устраняет проблему полностью. Ревматизм может дать о себе знать в любой момент – спустя месяцы или годы.
Прогрессирование заболевания приводит к развитию хронического воспалительного процесса в крупных суставах ног и формированию пороков сердца.
Один из характерных симптомов ревматизма – обострение заболевания осенью или весной. Суставы ног дают о себе знать ноющей болью и отеками, усиливающимися при перемене погоды. Для лечения обострения применяются те же средства, что и при первом проявлении болезни.
Ревматизм поражает сначала крупные суставы – голеностопный, локтевой и коленный. Боли не задерживаются в одном месте, постоянно меняют локализацию. Поражением суставов происходит симметрично. Сначала они краснеют и отекают. Температура может повыситься до 39 градусов.
Ревматизм ног сопровождается носовыми кровотечениями, слабостью и повышенной потливостью. Если во время заболевания суставы не деформируются, то оно носит доброкачественный характер.
Диагностика болезни
Выявить острую ревматическую лихорадку можно, только основываясь на анализе клинической картины текущего заболевания. Важно точное определение стрептококковой инфекции (ангины или кожи), не позднее месяца до начала развития ревматического поражения суставов. Необходимо точное определение возбудителя заболевания, для чего проводятся посевы флоры с миндалин и т.д.
Одновременно назначаются следующие лабораторные анализы:
- содержание в крови С-реактивного белка,
- увеличение СОЭ — скорости оседания эритроцитов.
- проведение ЭКГ,
- ЭхоКГ.
Чтобы диагностировать заболевание, врач обязан провести полное обследование пациента. Нельзя ограничиваться одним осмотром и симптоматикой. Обязательным является сдача анализа крови, который покажет, есть ли воспаление в суставах.
После этого важно сделать качественный рентгеновский снимок больных суставов. Там будет отчетливо видна деформация. Всем также назначается УЗИ сердца и электрокардиограмма.При необходимости берется околосуставная жидкость для исследования (пункция) и делается артроскопия.
https://www.youtube.com/watch?v=7_u8-NRvEys
— ЭКГ (электрокардиография);— УЗИ сердца;— рентген сердца;— лабораторные исследования на наличие стрептококковой инфекции, а также состояние иммунной системы;— анализы крови.
В том случае, если симптомы ревматизма суставов выражены незначительно, следует провести комплекс инструментальных исследований:
- Клинический и биохимический анализ крови указывает на воспалительную реакцию.
- Иммунологический анализ помогает выявить специфические для заболевания вещества, которые появляются в крови через неделю от начала патологического процесса и достигают максимума к 3–6 неделе.
- УЗИ, ЭКГ и ЭхоКГ сердца оценивает состояние сердца, помогает исключить или подтвердить его поражение.
- Рентгенография суставов, артроскопия, пункция и биопсия внутрисуставной жидкости проводятся для анализа их состояния.
Помните, симптомы ревматизма — первое, на что нужно обратиться внимание. Больной может отмечать, что несколько недель назад он переболел ангиной или каким-либо другим инфекционным заболеваниям.
Помимо этого, при данном заболевании он будет предъявлять жалобы на повышение температуры, повышенную утомляемость, а также боль в суставах. Последняя жалоба, чаще всего и является причиной обращения пациента к врачу.
Для установления диагноза ревматизма применяют следующие методики:
- клинический осмотр;
- лабораторные обследования;
- ЭКГ;
- УЗИ сердца;
- пункция сустава с исследование синовиальной жидкости;
- рентгенографическое исследование суставов.
В основном диагноз ревматизма является клиническим и базируется на определении больших и малых критериев (полиартрит, поражение сердца, хорея у детей, характерная сыпь на коже, подкожные узелки, лихорадка, боль в суставах, лабораторные признаки воспаления и стрептококковой инфекции).
Перед тем, как лечить ревматизм суставов квалифицированный специалист проводит обследование пациента, и назначает прохождение дополнительных диагностических процедур.
Список необходимых анализов для диагностики:
- Лабораторное исследование венозной крови (при развитии ревматизма суставов следующие показатели будут выше допустимой нормы):
- Лейкоцитоз (установление уровня лейкоцитов);
- Определение С-реактивного белка;
- Выявление микробов стрептококковой инфекции;
- Обнаружение антител иммунной системы, блокирующих микроорганизмы стрептококка;
- Изучение уровня СЩЭ;
- Рентгеновские снимки пораженных суставов;
- Пункция для забора внутрисуставной жидкости (при болезни состав жидкости модифицируется, а объемы данного содержимого увеличивается);
- УЗИ;
- Кардиография и эхокардиография сердца (ЭКГ и ЭХОКГ).
Для того чтобы точно поставить диагноз, одного лишь описания симптомов недостаточно. Признаки ревматизма могут маскироваться под другие заболевания, и не всегда их можно быстро отличить друг от друга.
После тщательного осмотра и выяснения жалоб назначается анализ крови на определение ревматоидных факторов – особых белков, отвечающих за развитие воспаления. Эти вещества появляются в периферической крови спустя 3 недели после начала заболевания и являются верным признаком формирования ревматизма.
Следующий шаг – рентгеновский снимок суставов ног. Это метод позволяет оценить состояние пораженного органа и определить наличие или отсутствие деформаций.
По показаниям проводится артроскопия – осмотр сустава с помощью специального инструмента. При необходимости делают пункцию и берут околосуставную жидкость для исследования.
Для оценки состояния сердечно-сосудистой системы назначается ЭКГ (электрокардиография) и УЗИ сердца.
Как лечить
Не забывайте, что лечение такого серьезного заболевания проводит только врач.
Сюда входит медикаментозное лечение, физиотерапевтические процедуры, лечебная физкультура, правильное питание. Лечиться можно и дома, если четко придерживаться рекомендаций врача.
Медикаментозное лечение
Больному назначаются сердечные, иммуномоделирующие, антигистаминные, обезболивающие, кортикостероидные и нестероидные, противовоспалительные, противомикробные препараты, витаминные комплексы, прием калия и магния. Можем сказать, что лекарства от ревматизма ног – это комплекс препаратов.
Могут назначить такие антибиотики, как «Бензатинпенициллин», «Амоксициллин», «Цефадроксил», «Феноксиметилпенициллин».
Для того, чтобы остановить воспаление и избежать полного поражения сердца назначают горманальные препараты:
- «Вольтарен»;
- «Преднизолон»;
- «Диклоран»;
- «Метилпреднизолон»;
- «Диклобене».
К негормональным относят: «Амбене», «Аэртал», «Немулид», «Целебрекс», «Кетонал».
Борьба с болезнью должна начинаться с устранения причины, которая вызвала ревматизм ног.
Терапия проходит в несколько этапов:
-
Для начала больной помещается в стационар, где в течение длительного времени (до 2 месяцев), проходит курс интенсивной терапии, в сочетании сперва с полным постельным режимом, а затем с курсом лечебной физкультуры.
-
После терапии в стационаре, пациента отправляют домой, с обязательной рекомендацией прохождения санаторно-курортного лечения. В течение последующих лет больной в обязательном порядке наблюдается у ревматолога, принимающего по месту жительства.
-
Чем раньше будет начато лечение ревматизма, тем благоприятнее прогноз на выздоровление.
Медикаментозное лечение ревматизма ног:
-
В качестве лекарственных средств используются антибиотики (если нет индивидуальной непереносимости, то пенициллинового ряда), НПВП, для снятия воспаления в суставах ног (напроксен, диклофенак и прочие), иммунодепрессанты, глюкокортикоиды и гамма-глобулины, для стимуляции иммунных резервов организма.
-
Если воспаление в суставах ног носит стойкий характер, то противовоспалительные средства вводятся непосредственно в суставную полость для достижения максимального эффекта.
Лечение ревматизма ног обязательно должно быть комплексным. Это значит, что помимо терапевтического лечения больной должен соблюдать диету и посещать физиотерапевтические процедуры. Среди них наибольшей эффективностью обладают: парафиновые аппликации, УВЧ, электрофорез, воздействие ультрафиолета.
Когда болезнь находится в острой фазе и человеку показан постельный режим, ему обязательно назначают массаж. Это позволяет улучшить кровообращение в нижних конечностях и ускорить процесс снятия воспаления с суставов.
Если ревматизм не отступает на протяжении длительного времени, больному показано проведение плазмафереза. Это позволит очистить кровь пациента от токсинов, вырабатываемых бактериями и от антител, которые наносят вред здоровым тканям организма.
По теме: 5 наиболее мощных средства от ревматизма
Так как ревматизм является последствием закономерной цепочки событий в организме, то для борьбы с ним, прежде всего, следует вернуться к истокам заболевания, и устранить факторы, его повлекшие.
Лечение ревматизма проводится комплексно и основывается на купировании стрептококковой инфекции, укреплении иммунитета, а также профилактики патологических процессов сердечно-сосудистой системы.
1. Лечение заболевания на стационаре
— при остром течении болезни назначается постельный режим;
— для лечения ревматизма назначается комплексно или отдельно, в зависимости от этиологии болезни, один препарат из нестероидных противовоспалительных препаратов (НПВП) и гормоны;
— для полного купирования заболевания, НПВП применяют на протяжении от 1 месяца и более;
— на протяжении 10-14 дней, препаратами пенициллинового ряда («Бициллин» проводят антимикробную терапию;
— если симптомы ревматизма часто обостряются или болезнь сопровождается другими заболеваниями, причиной которых стала стрептококковая инфекция, например – хронический тонзиллит, период лечения пенициллином увеличивается, или же дополнительно назначается еще один антибиотик: «Азитромицин», «Амоксициллин», «Кларитромицин», «Рокситромицин», «Цефуроксим аксетил» и др.
— назначается «Преднизолон», в индивидуальной дозе, на основании лабораторных исследований, который в первые 10 дней принимается в начальной дозе, после чего его прием снижается каждые 5-7 дней на 2,5 мг, и так до полной отмены препарата;
— назначается прием хинолиновых препаратов, которые в зависимости от течения заболевания, принимают от 5 месяцев до нескольких лет;
— в случае серьезных патологических процессах в области горла, врач может назначить удаление миндалин.
2. Восстановление иммунной и сердечно-сосудистой системы
— продолжают проводить противоревматическую терапию;— если еще остались, долечивают различные хронические заболевания;— назначают диету, которая включает в себя, прежде всего, пищу, обогащенную витаминами;— назначают закаливание организма;— назначают лечебную физкультуру.
3. Периодическое посещение врача
Важно! Перед использованием народных средств, обязательно проконсультируйтесь с лечащим врачом.
Прополис. Сформируйте из прополиса лепешку, которую прикладывайте к больным местам во время сна. Средство желательно приматывать платком, чтобы оно оставалось теплым.
https://www.youtube.com/watch?v=RAjA7eEUfL4
В комплекс лечения должны входить: лечебно‑охранительный и двигательный режим, рациональное питание, медикаментозные и физиотерапевтические средства, ЛФК (лечебная физкультура).
При активном ревматизме или признаках выраженной недостаточности кровообращения необходимо соблюдать постельный режим. Двигательный режим расширяется по мере стихания активности ревматического процесса или уменьшения недостаточности кровообращения. Обычно на это уходит около 2 недель.
Диета при ревматизме
Пища должна быть разнообразной, богатой витаминами, белками, фосфолипидами. Белковая пища (не менее 1 г на 1 кг массы) обладает десенсибилизирующими свойствами, повышает иммунобиологическую защиту организма, улучшает сократительную способность миокарда и функцию печени. Особенно обогащенную белком пищу должны употреблять больные, получающие глюкокортикоидные гормоны.
Витамины повышают защитные свойства организма. Считается, что фосфолипиды снижают восприимчивость к ревматизму, в связи с этим в рацион рекомендуется включать 5–6 яиц в неделю.
Для лечения данного серьезного заболевания следует провести полную и профессиональную диагностику состояния больного, поскольку только специалист по ревматическим проявлениям в состоянии поставить правильный диагноз, определить текущую стадию патологического процесса и предупредить дальнейшее его усугубление.
Самолечение при подозрение на рассматриваемое патологическое состояние не приносит ощутимого положительного результата и может стать причиной промедления в оказании профессиональной медицинской помощи.
Поскольку ревматизм начинает свое разрушительное действие на суставы ног при выраженном понижении уровня иммунитета, следует в первую очередь простимулировать защитную функцию организма. Для этого применяются иммунномодуляторы и стимуляторы иммунитета, позволяющие скорее восстановить необходимую защиту от негативного воздействия.
В комплексе с глюкокортикостероидными препаратами стимуляторы иммунитета обеспечивают скорейшее устранение наиболее явных проявлений ревматической реакции.
Также для остановки воспалительных проявлений следует воспользоваться антибиотиками, которые назначаются определенным курсом. После их приема следует провести восстанавливающую терапию (поливитаминные комплексы «Супрадин», «Центрум», «Витрум»).
После снятия сильной отечности пораженного сустава нижних конечностей проводится физиотерапия, которая ускоряет процессы заживления и стимулирует регенерацию тканей суставов.
Если же при проведении перечисленных мероприятий выраженная положительная динамика отсутствует, то врачом может назначаться плазмоферез, который очищает кровь от вредных антител и возбудителей воспаления.
cardioplanet.ru
Диагностика включает в себя:
- лабораторный анализ, позволяющий констатировать статус ревматического больного
- обследование сердца при помощи кардиограмм, выявляющих поражение сердца
Лечение методами народной медицины не отменяет назначения врача. Отказ от противовоспалительной и антибактериальной терапии может привести к негативным последствиям, в том числе к развитию пороков сердца и другим осложнениям. В домашних условиях лечить воспаление суставов ног можно следующими способами.
В горячую воду добавьте сосновые почки или листья черной смородины. Для снятия болей и отеков ног рекомендуется принимать ванны ежедневно до полного устранения неприятных ощущений. Температура воды должна быть около 37-38 градусов – приятной, но не обжигающей. При воспалении голеностопного сустава можно ограничиться ножными ваннами.
- Компрессы с целебными травами
Для лечения заболевания в ход идут листья крапивы и березы, завернутые в мягкую ткань. Компрессы следует прикладывать к больным суставам дважды в день. Хороший эффект достигается применением лопуха, клевера, корня аира. Перед использованием этого метода убедитесь, что у вас нет аллергии на лекарственные травы.
СоветСобирайте целебные травы для лечения только в экологически чистых местах или приобретайте готовые растительные сборы у проверенных поставщиков.
- Мази растительного происхождения
Лечить ревматизм ног можно не только с помощью компрессов. Хорошо зарекомендовала себя мазь из березовых почек на основе сливочного масла.
Рецепт прост: почки смешиваются с маслом в глиняной посуде, затем томятся в печке при умеренной температуре. В готовое средство добавляется измельченная камфара.
Мазь втирается в пораженные суставы на ночь. Лечение повторяется ежедневно до полного стихания всех проявлений болезни.
Перечисленные препараты даются в таблетках или вводятся с помощью инъекций. Впрыскивание средств внутрь сустава осуществляется, если нужен быстрый положительный результат.
Самостоятельно определять признаки и лечить ревматизм ног нельзя. Заболевание может иметь схожие симптомы с другими. К тому же лекарства и их дозировку должен прописывать лечащий врач. В противном случае состояние больного может не только ухудшиться, но и будут спровоцированы осложнения.
Дозировка препаратов для лечения определяется в зависимости от индивидуальных особенностей организма (отсутствия или наличия аллергических реакций на лекарства, беременность и т.д.). Также важна степень ревматизма и сопутствующие заболевания.
В острой стадии заболевания применяются ультрафиолет и электрофорез. В других случаях для воспаленных суставов может быть назначено ДМВ-лечение (процедура проводится специальным излучателем). Эффективно лазерное гелий-неоновое воздействие. Если назначена лечебная гимнастика, то выполняться она должна ежедневно.
Осложнения ревматизма
Профилактика ревматизма
Основная профилактика острого ревматизма – это грамотное лечение стрептококковой инфекции. При стрептококковых инфекциях требуется назначение специфической антибактериальной терапии, а иными словами, антибиотиков.
Продолжительность лечения антибиотиками не должна быть менее десяти дней. Если курс такого лечения сократить, то возрастает риск вероятности того, что возбудитель инфекции не будет уничтожен до конца.
Что касается обыденной жизни, то необходимо соблюдать простые правила, такие, как: правильный распорядок дня, регулярное питание, занятия спортом и физической культурой, закаливание. Поскольку здоровый организм более устойчив к воздействию стрептококка.
К сожалению, стрептококк окружает человека буквально повсюду – это пыль, грязное белье, носовые платки и т.п. Этот фактор подразумевает, что необходима регулярная уборка помещения, и влажная в том числе, а так же проветривание и регулярная смена белья. Кроме того, необходимо своевременно долечивать хронические заболевания, особенно такие, как тонзиллит и кариес зубов.
Чтобы боли в суставах вас не беспокоили нужно следить за:
- сбалансированным и правильным питанием (больше клетчатки, меньше полуфабрикатов, соленой, копченой и другой вредной пищи);
- больше питья;
- занимайтесь спортом и делайте зарядку;
- избегайте сильных физических нагрузок;
- следите за тем, чтобы ваш сон был полноценным;
- исключите стрессовые ситуации.
Хотя эта болезнь не носит характер эпидемии, тем не менее, фактор, провоцирующий её развитие — гемолитический стрептококк, относится к заразным возбудителям. Поэтому так важно произвести изоляцию больного от окружающих и осуществлять медицинское наблюдение за всеми контактными лицами в течение 21 дня.
К прочим мерам, позволяющим предотвратить развитие болезни, относят:
-
Поддержание защитных сил организма, что снизит шансы выживания инфекции. Среди таких мероприятий выделяют: занятия физической культурой, закаливание, отказ от вредных привычек, сбалансированное питание и т. д.
-
Устранение всех существующих очагов инфекции, провоцирующих развитие болезни, как-то: кариес, тонзиллит, фарингит.
-
Постановка каждого больного ревматизмом на учет в диспансер.
-
Круглогодичная профилактика болезни для лиц, однажды перенесших ревматизм ног. Особенно это актуально для пациентов, склонных к частым рецидивам.
Эти меры позволят как предотвратить развитие болезни, так и избежать её обострений, что даёт возможность продлить жизнь пациента и улучшить её качество.
Предупредить ревматизм помогут меры профилактики:
- закаливание;
- правильное питание – сбалансированное и полноценное, с ограничением углеводов и соли;
- избегать переохлаждений;
- в период обострений следует соблюдать постельный режим.
medicmagazin.ru
Профилактика ревматизма назначается не только для предотвращения ревматизма, но также направлена на недопущение рецидивов болезни.
— употребление пищи, обогащенной витаминами;— закаливание организма;— занятие спортом, всегда делать утреннюю зарядку;
2. Периодическое посещение врача, направленное на выявления инфекции;3. Соблюдение правил гигиены;4. Не допущение переохлаждения организма;5. Ношение свободной одежды и обуви.6. Соблюдение режима работа – отдых.
Ревматизм – болезнь, развития которой проще не допустить, чем потом долгие годы бороться с ее проявлениями.Для этого нужно принять профилактические меры:
- Своевременно уничтожать стрептококковые инфекции в организме.
- Не допускать переохлаждений организма.
- Правильно питаться, обеспечивать организма нужными веществами.
- Следить за состоянием иммунной системы.
- Уделять внимание физической активности.
Ревматическая болезнь – это серьёзный патологический процесс, который сопровождается формированием воспаления. Поражать этот недуг может различные органы.
Характерными проявлениями заболеваниями выступает боль и общее недомогание. Лечение заболевание должно быть комплексным и назначаться только опытным специалистом после тщательной диагностики.
Только при соблюдении всех рекомендаций можно победить недуг.
Профилактика ревматизма суставов бывает первичной и вторичной. Целью первичной является предупреждение первой атаки болезни.
Это в первую очередь комплекс мероприятий, который направлен на предупреждение простудных респираторный заболеваний, также раннее выявление ангин, фарингитов и их адекватное лечение.
Вторичная профилактика заключается в предупреждении повторных атак ревматизма, так как с каждой последующей увеличивается шанс и степень повреждения сердца.
С целью профилактики всем пациентам, которые перенесли 1 атаку ревматизма, внутримышечно вводят депо-формы антибиотиков пенициллинового ряда (бициллин-5, ретарпен).
Такие уколы делают 1 раз на месяц на протяжении 5 лет после первой атаки, а если присутствует необходимость, то и дольше. Пациентам, у которых диагностировано ревматическое поражение сердца, профилактику проводят на протяжении всей последующей жизни.
Делая выводы, стоит отметить, что прогноз при ревматизме суставов благоприятный. Но, если в патологический процесс втягивается сердце, то последствия могут быть самыми серьезными.
Единственный способ избежать развития ревматизма – предупредить попадание стрептококка в организм. Своевременный прием антибиотиков позволяет свести на нет нежелательную реакцию и предотвратить образование антител, разрушающих собственные клетки.
Для повышения иммунитета рекомендуется больше бывать на свежем воздухе, заниматься спортом и вести активный образ жизни. Сбалансированное питание и прием поливитаминов также благоприятно скажутся на общем состоянии организма.
Питание при ревматизме суставов
Специалисты советуют пациентам, перенесшим в недавнем времени атаку ревматоидного артрита, в течение года-двух соблюдать рекомендации диетологов относительно питания. Чаще всего при данном заболевании применяется диета №10.
Рацион диеты №10 базируется на следующих основных правилах:
- Умеренное употребление соли;
- Ограничение продуктов, в состав которых входят легкоусвояемые углеводы (например, сахар, джем, мед, кондитерские сладости);
- По возможности из рациона исключить бобовые, грибы, щавель, шпинат;
- Виноград лучше не употреблять;
- Мясо употреблять в ограниченных количествах и только вареное либо тушеное в духовке;
- Включать в свой дневной рацион разнообразные блюда и продукты (организм человека должен получать необходимый комплекс витаминов и полезных веществ).
sustaw.top
Как лечить ревматизм суставов в домашних условиях: симптомы и лекарства
09.03.2018
Существуют болезни, которые постоянно о себе напоминают. К ним относится ревматизм. Это группа различных патологий, характеризующихся болезненными ощущениями в костно-мышечной системе: мышцах, суставах, сухожилиях, костях.
Заболевание ухудшает качество жизни. Люди с воспалительным ревматизмом в два раза чаще имеют инсульт. Нужно научиться противостоять этому заболеванию.
Что такое ревматизм суставов?
Ревматизм — это реактивное заболевание после заражения стрептококками группы А (классификация Лэнсфилда). Через одну-три недели после заражения происходит бактериальное воспаление различных систем органов. Компоненты стрептококковой мембраны, некоторых типов белка M, действуют как антиген и стимулируют продуцирование антител.
Однако антигены стрептококков сходны по структуре с собственными белками организма. Образовавшиеся антитела реагируют на эндогенные структуры и вызывают воспаление.
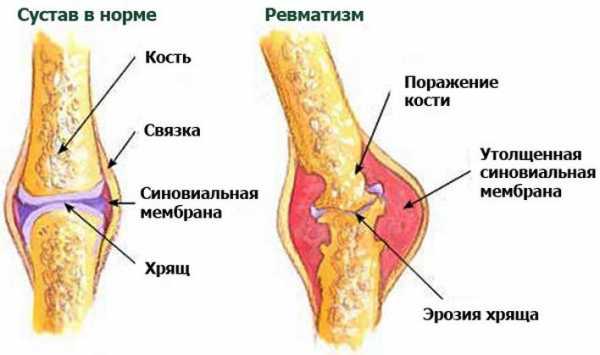 Развитие ревматизма суставов после инфицирования стрептококком
Развитие ревматизма суставов после инфицирования стрептококком Ревматизм, как и сифилис, является медицинским «хамелеоном». Заболевание может повлиять на суставы, сердце, мозг и кожу. Взрослые склонны к развитию артрита, в то время как у детей и подростков развивается кардит. Ревматизм не является самостоятельным заболеванием. Многие скелетно-мышечные расстройства причислены к ревматическим заболеваниям.
Причины развития ревматизма
Основные причины заболевания у взрослых и детей одинаковы:
- неполноценное питание;
- пониженный иммунитет;
- наличие стрептококковой инфекции (скарлатина, фарингит, тонзиллит и ряда других);
- переохлаждение организма;
- наследственная предрасположенность;
- отсутствие физических упражнений;
- переутомление.
Заболеванию подвержены подростки в возрасте от 7 до 15 лет, в три раза чаще болеют девочки, которые переболели заболеваниями лор органов (синусит, гайморит, фронтит, ангина) или стрептококковой инфекцией.
Болят суставы ? - Этот крем способен “поставить на ноги” даже тех, кому несколько лет больно ходить....
Подробнее...
Стадии развития и виды ревматизма
Заболевание чаще обостряется весной и осенью.
Существует три стадии активной фазы ревматизма:
- Минимальная (I степень), симптомы можно увидеть только при диагностике на ЭКГ и ФКТ. При исследованиях показатели лишь слегка отклонены от нормы.
- Умеренная (II степень). Наблюдаются повышенная температура, выявляются все симптомы кардита, появляются боли в суставах, слабость, быстрая утомляемость.
- Максимальная (III степень). Наблюдается острая и подострая фаза болезни, встречаются все симптомы болезни, возможные осложнения. Грамотно составленная программа лечения предотвращает острую форму болезни и осложнения кардиосклероз — и порок сердца.
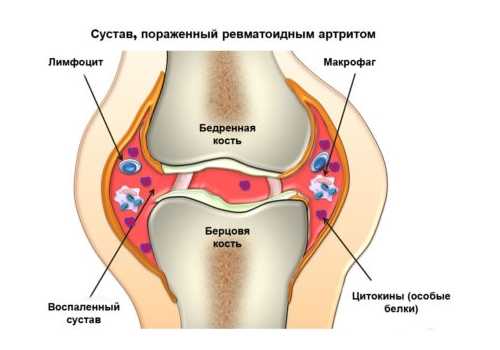
Летучий ревматизм
Болеют в основном дети от 7 до 15 лет. Он исключителен до 3 лет и редко встречается после 30 лет. Возникновение ревматической лихорадки через 2-3 недели после ангины, назофарингита или синусита, который не лечился.
Симптомы:
- Большая бледность, когда анемия.
- Высокая температура, сопровождающаяся сильным потоотделением, болями в теле, ознобом.
- Горячие и болезненные суставы.
- Увеличенный объем сустава.
- Регрессия боли без осложнений.
- Иногда под кожей и в области пораженных суставов появляются узелки Мейнета.
- Появление пятен на коже (макулопапулы — слегка заметные пятна).
- Частая боль в животе с гепатомегалией (увеличение объема печени) или ревматическим перитонитом.
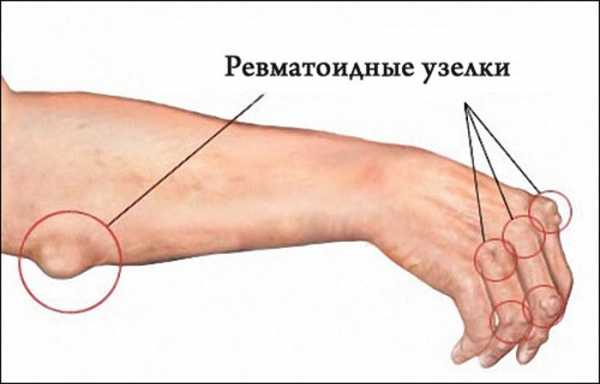 Узелки Мейнета или ревматоидные узелки
Узелки Мейнета или ревматоидные узелки Ревматизм в основном поражает колени, запястья, лодыжки и характеризуется сильной и кратковременной болью в суставах. Мигрирующие боли переходят, через несколько дней, от одного сустава к другому.
Этот ревматизм характеризуется также тенденцией к сердечным осложнениям, таким как ревматическая болезнь сердца. Механизм этой инфекции, часто бывает аутоиммунным. У пациента вырабатываются антитела против своей собственной ткани.Летучий ревматизм провоцируется такими факторами:
- Молодой возраст.
- Генетические факторы.
- Социально-экономические факторы.
- Возникновение стрептококковой эпидемии в местах скопления людей: школе, армии.
Лечится антибиотиками и кортикостероидами по назначению врача.
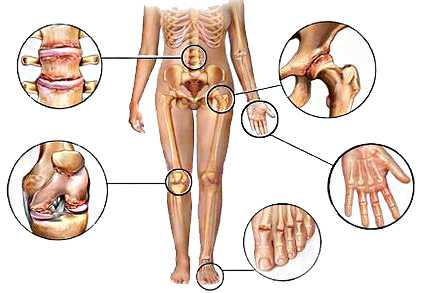
Хронический ревматизм
Ревматизм, который сохраняется в течение времени, проходит с приступами и периодическими обострениями — называется хроническим. Хроническое воспаление развивается в течение длительного периода времени и может быть вызвано аутоиммунным заболеванием, при котором иммунная система атакует хрящ.
В его лечении используются такие методы лечения, как нестероидные противовоспалительные препараты (НПВП), кортикостероиды и противоревматические средства.Наиболее часто болеют:
- пожилые люди с избыточным весом;
- женщины после менопаузы;
- спортсмены, которые интенсивно используют суставы.
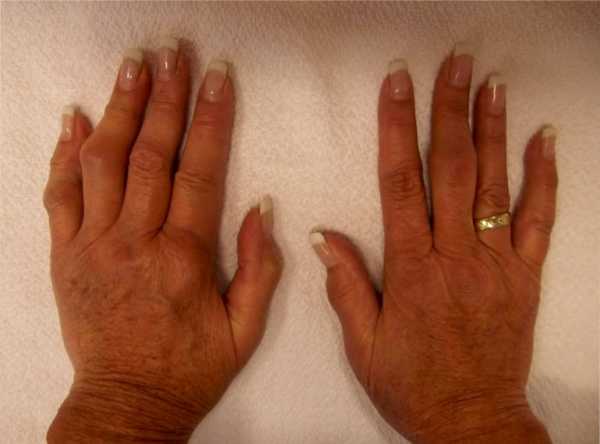
Воспаление тканей вокруг сустава вследствие травмы или чрезмерного стресса может быть причиной воспаления мышц, сухожилий, связок вокруг сустава.
Острый ревматизм
Острая фаза развивается через 1-3 недели после перенесенного инфекционного заболевания.
Симптомы:
- боли в суставах;
- повышенная температура тела;
- головные боли;
- гипергидроз;
- слабость;
- быстрая утомляемость.
Диагностика
Диагностика проводится с помощью обычного медицинского обследования, в котором врач задает вопросы пациенту:
- о продолжительности боли;
- о характере боли, какие суставы затронуты;
- как проявляется боль при обследовании суставов.
В зависимости от местоположения боли и симптомов, проводятся дополнительные исследования:
- Анализ крови.
- МРТ.
- Ультразвуковое сканирование.
- Компьютерная томография.
- Анализ жидкости в суставе, на наличие бактерий или затвердевших кристаллов.
При активной фазе ревматизма, наблюдается:
- повышенное СОЭ;
- умеренный лейкоцитоз со сдвигом влево;
- анемия.
Диагноз ставится на основании истории болезни, физического осмотра, лабораторных исследований, а также рентгеновских лучей рук и ног.
 Истории наших читателей! Хочу рассказать свою историю, о том как я вылечила остеохондроз и грыжу. Наконец-таки я смогла побороть эту нестерпимую боль в пояснице. Веду активный образ жизни, живу и радуюсь каждому моменту! Несколько месяцев назад меня скрутило на даче, резкая боль в пояснице не давала двигаться, даже не смогла идти. Врач в больнице поставили диагноз остеохондроз поясничного отдела позвоночника, грыжа дисков L3-L4. Прописал какие то лекарства, но они не помогали, терпеть эту боль было невыносимо. Вызывали скорую, они ставили блокаду и намекали на операцию, все время думала, об этом, что окажусь обузой для семьи... Все изменилось, когда дочка дала почитать мне одну статью в интернете. Не представляете на сколько я ей за это благодарна. Эта статья буквально вытащила меня из инвалидного кресла. Последние месяцы начала больше двигаться, весной и летом каждый день езжу на дачу. Кто хочет прожить долгую и энергичную жизнь без остеохондроза,
Истории наших читателей! Хочу рассказать свою историю, о том как я вылечила остеохондроз и грыжу. Наконец-таки я смогла побороть эту нестерпимую боль в пояснице. Веду активный образ жизни, живу и радуюсь каждому моменту! Несколько месяцев назад меня скрутило на даче, резкая боль в пояснице не давала двигаться, даже не смогла идти. Врач в больнице поставили диагноз остеохондроз поясничного отдела позвоночника, грыжа дисков L3-L4. Прописал какие то лекарства, но они не помогали, терпеть эту боль было невыносимо. Вызывали скорую, они ставили блокаду и намекали на операцию, все время думала, об этом, что окажусь обузой для семьи... Все изменилось, когда дочка дала почитать мне одну статью в интернете. Не представляете на сколько я ей за это благодарна. Эта статья буквально вытащила меня из инвалидного кресла. Последние месяцы начала больше двигаться, весной и летом каждый день езжу на дачу. Кто хочет прожить долгую и энергичную жизнь без остеохондроза, Какой врач лечит ревматизм?
Когда суставы заставляют вас страдать, обратитесь к врачу-терапевту. Этот врач в случае необходимости направит к разным специалистам: ревматологу, физиотерапевту или травматологу. По мере того как тело стареет, организм меняется, с годами меняется структура костей и мышечная масса.
При постоянном дискомфорте и боли в суставах проконсультируйтесь с врачом ревматологом. Если есть подозрение на ревматизм, лечение следует начинать немедленно, потому что болезнь опасна из-за серьезных осложнений, в частности развития тяжелой сердечной болезни.Ревматизм у детей и взрослых лечат врач кардиолог-ревматолог.
Признаки и симптомы ревматизма
Ревматизм является общим термином для болезней, которые могут влиять на суставы, кости, сухожилия, мышцы, соединительную ткань, а иногда и внутренние органы.
Существует множество различных форм, которые отличаются: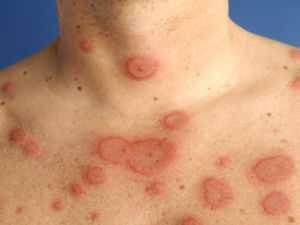
- продолжительностью возникновения боли;
- местом локализации боли;
- количеством пораженных суставов;
- продолжительностью симптомов;
- другие связанные симптомы (пищеварительный тракт, кожа, глаза и т. д.).
Основные причины:
- генетические факторы;
- инфекционные заболевания (ВИЧ, сифилис, гонорея);
- аутоиммунные заболевания (онкологические заболевания, сахарный диабет, тиреодит, красная волчанка);
- встречаются случаи, когда нет ни одной причины, способствующей болезни.
| Форма ревматизма | Симптомы |
| Ревмокардит (ревматическая болезнь сердца) — поражает все слои кардиального перикарда, эндокарда и особенно миокарда. |
|
| Ревмополиартрит — симптомы полиартрита связаны с аутоиммунной реакцией, вызывающей аномальное воспаление в суставах рук, ног, позвоночника, шейном отделе. Воспаление сначала воздействует на синовиальную мембрану, окружающую суставы. |
При агрессивном полиартрите воспаление повреждает суставные части, хрящ, капсулу; сухожилия, связки, мышцы и кости. |
| Ревматизм кожи (псориатический артрит) — характеризуется воспалением суставов. Через несколько лет после развития псориаза пациенты могут страдать от совместного повреждения: кожи и суставов. |
|
| Ревмохорея (пляска святого Вита, ревматизм нервной системы) — ревматический васкулит, мелких сосудов головного мозга. |
|
| Ревмоплеврит (ревматизм органов дыхания). |
|
| Ревматизм глаз — офтальмологическое исследование больных ревматизмом показывает, что у 65% людей болезнь поражает глаза: сосуды сетчатки и хориоидеи. |
Ревматизм глаз требует офтальмологической помощи в специализированном центре. |
| Ревматизм органов пищеварения бывает крайне редко при ревматизме. |
|
Лечение ревматизма у взрослых
Больному назначается постельный режим, полноценное питание. Этиологическое или этиотропное лечение – это ликвидация очагов стрептококковой инфекции. Пенициллинотерапию проводят в течение двух недель. Патогенетическое лечение — стероидные и нестероидные противовоспалительные препараты и лекарства.
Медикаментозное лечение
Успех лечения зависит от правильного плана лечения. Для лечения показано назначение обезболивающих.
Для облегчения боли используют анальгетики:
- Аспирин.
- Парацетамол.
- Ибупрофен.
Нестероидные противовоспалительные препараты используются для устранения боли и воспаления соединительной ткани в виде мазей и таблеток:
- Диклофенак.
- Пироксикам.
- Бутадион.
Миорелаксанты центрального действия:
- Толперизон.
- Баклофен.
- Дитилин.
Основная цель антибиотиков — подавление стрептококковой инфекции. Для этого применяют препараты группы пенициллина и антибиотики широкого спектра действия (Эритромицин, Ампициллин). Терапия не менее одной недели проводится по определенной схеме в стационарных условиях.
В дальнейшем, в течение 5 лет проводится профилактика рецидива, а также осложнений по назначению врача препаратами последнего поколения:
- Бициллин — 3 показан, при обострениях заболевания.
- Бициллин — 5 показан, для профилактики рецидивов заболевания.
- Пенициллин.
Необходимо очень внимательно отнестись к лечению инфекций. Лучше не игнорировать, необходимость принимать антибиотики по схеме и протоколу, прописанному врачом. Они могут сохранить вас от пагубных последствий.
Современные иммунодепрессанты применяются при тяжелых случаях воспалительного ревматизма. Эти препараты работают путем снижения активности иммунной системы.Они используются при аутоиммунных заболеваниях, связанных с образованием антител, которые атакуют собственное тело, а не защищают его от микробов:
- Меркаптопурин.
- Азотиоприн.
- Лейкеран.
Хондопротекторы способствуют лечению суставов:
- Глюкозамин.
- Артрон.
- Алфлутоп.
Кортикостероидные гормоны назначаются при выраженном болевом синдроме и активном воспалительном процессе:
- Преднизолон.
- Дипроспан.
- Гидрокортизон.
- Целестон.
Лечение рецидивирующего ревматизма
Хирургия: протез коленного сустава — заменяется слишком поврежденный остеоартритом сустав. Это происходит тогда, когда человек не может выпрямить сустав и других способов, кроме оперативного вмешательства не существует.
Физиолечение
Важная поддержка для пациентов с ревматизмом — физиотерапия. В случае воспалительного ревматизма сеансы физиотерапии могут уменьшить боль и облегчить страдание пациентов. Все больше и больше практики используют новые методы для лечения воспалительной боли.
Физиолечение улучшает мобильность, позволяет ограничить потребление анальгетиков и эффективно лечит заболевание. Также проходят реабилитацию пациенты после установки протеза, чтобы избежать дискомфорта в повседневной жизни.Физиолечение активно применяют вместе с другими методами лечения. С целью реабилитации пациентов ревматологические службы предлагают студии со специальными тренажерами, где учат справляться с жизненными трудностями. Тренажеры является частью терапевтического обучения пациента и важным шагом в лечении ревматизма.
 Упражнения для восстановления
Упражнения для восстановления Санаторное лечение
Существует несколько санаториев, которые предлагают стандарты лечения пациентам страдающим ревматизмом. Лечится ревматизм в санаториях Кисловодска и Крыма.
В санаториях пациенты могут получить оздоровительные процедуры:
- кислородные и хлоридно-натриевые ванны;
- радоновые, сухие углекислые, сероводородные ванны — назначают больным с ревмокардитом;
- криосауна — камеры на медицинском жидком азоте;
- бальнеогрязелечение;
- магнитотерапия;
- диадинамотерапия — лечение электрическим током;
- биоптрон — светотерапия.
Лечение ревматизма у детей
Если ребенок перенес стрептококковой инфекции, и появились первые симптомы боли в суставах, спешите к врачу. А если генетическая предрасположенность, то диагностику нужно провести, даже если признаков проблем с суставами еще нет.
ВАЖНО! Незаметное развитие болезни может значительно осложнить ее лечение. Очень важно вовремя обратиться к врачу-педиатру. Это заболевание, при котором самолечение дома неуместно.Лечение детского ревматизма проводится в стационаре медикаментозными способами, при строгом двухнедельном постельном режиме. Следующие две три недели не строгий постельный режим. Рекомендуются настольные игры и дыхательная гимнастика.
Для лечения детей используют медикаменты:
- Кортикостероидные гормоны (Преднидозолон, Триамсолон);
- НПВП (Вольтарен, Индометацин);
- Иммунодепрессанты (Делагил, Хлорбутин).
Бициллин – 5 показан для профилактики ревматизма у детей во время ремиссии, а также в качестве противорецидивной терапии.
Избавиться от артрита и остеохондроза за месяц
Спина и суставы исцелятся за 5 дней и будут снова как в 20 лет! Надо только...
Читать далее...
Как лечить ревматизм народными средствами?
Народная медицина предлагает большой спектр вариантов для лечения в домашних условиях:
- Для лечения подагры и ревматизма хорошо помогают компрессы из свежих листьев болиголова. Обдать кипятком свежие листья, прикладывать на больное место, для снятия боли накрыв пищевой пленкой и повязкой.
- Лечат ревматизм укусами пчел: метод заключается в том, чтобы приложить пчелу, чтобы ужалила больное место. В первый день нужно 1 пчела. Через сутки — уже 2 пчелы. Укус делают на 4-5 сантиметров в сторону от первого места. Через день берут 3 пчелы. И так до пяти. Затем нужно сделать двухдневный перерыв и повторить в обратном порядке: 5, 4, 3, 2,1.
- Возьмите 30 грамм листьев желтой акации, 200 мл водки. Настоять течение 7 дней. Принимать по 1 ч. л. 3 раза в день.
- Возьмите 20 грамм вяза, залейте стаканом кипятка. Кипятить на медленном огне 10 минут. Затем оставить на 3 часа. Настойку принимают по 1 ст. л. 4 раза в день.
- Возьмите 2 ст. л. свежих цветов одуванчика, добавьте 2 ст. л. сахара. Настоять в прохладном темном месте на 8-9 дней, затем отожмите сок. Принимать 3 раза в день по 1 ч. л.
Николай Мазнев о народных методах лечения ревматизма
Николай Мазнев в своем лечебнике собрал множество рецептов для избавления от ревматизма:
- Основной терапией воспалительного ревматизма в период ремиссии является курс талассотерапии.
- Снизят боль суставов активные упражнения в горячей воде.
- Анкилозирующий спондилит поражает в основном крестцово-подвздошный сустав и позвоночник. Постепенно позвоночник теряет гибкость, страдают в основном мужчины. Показаны морские грязи.
- Периартрит чаще поражает бедренные и плечевые суставы. Вызывает скованность и боль. Восстанавливает функции: физические упражнения и подводный гидромассаж душем.
Питание при ревматизме
При ревматизме показана диета No 15.
В период обострения рекомендуется исключить:
Диета поможет облегчить симптомы- бобы и горох;
- мясные бульоны;
- шпинат;
- грибы;
- щавель.
Рекомендуется кушать:
- овощи и фрукты;
- яйца;
- сыр;
- мясо и рыбу можно кушать в отварном и тушеном виде.
Подробнее...
Профилактика
В целях профилактики ревматизма необходимо:
- принимать витамины: В1, В6, В12, С, Р и полноценно питаться.
- закаливать организм и повышать иммунитет;
- вовремя лечить инфекционные заболевания, своевременное лечение ЛОР-органов и зубов;
- соблюдать гигиену;
- не переохлаждаться.
Лечение ревматизма в Китае и Израиле
В Китае ревматизм лечат комплексным подходом к оздоровлению всего организма. Самыми распространенными методами являются: лечение травами, иглоукалывание, массаж.
Лечение ревматизма в клиниках Израиля базируется на использовании даров Мертвого моря и гомеопатическими препаратами. Однако без традиционных схем терапии обойтись нельзя, поэтому израильские врачи используют разные комбинации лекарств в сочетании с плазмоферезом и иммуномодуляторами.
Заключение
Для того чтобы не было ревматизма: важно вести здоровый способ жизни и своевременно проходить диагностику. От скорости обращения к врачу зависит объем усилий, которые придется приложить для ликвидации недуга. Не нужно волноваться, лечение от ревматизма проводится успешно, особенно при своевременном обращении в поликлинику. Заболевание необходимо вовремя лечить, иначе человек может стать инвалидом.
Отзывы о лечении ревматизма
Врач-ревматолог с многолетним стажем и автор сайта nehrusti.com. Более 20 лет помогает людям эффективно бороться с различными заболеваниями суставов.
Что говорят врачи о лечении суставов и позвоночника? Дикуль В.И., доктор медицинский наук, профессор: Работаю ортопедом уже много лет. За это время мне пришлось столкнуться с разными болезнями спины и суставов. Рекомендовал своим пациентам только лучшие препараты, но все же результат одного из них меня поразил! Он абсолютно безопасен, прост в применении, а главное – действует на причину. В результате регулярного использования средства боль проходит за сутки, а за 21 день болезнь и вовсе отступает на все 100%. Его однозначно можно назвать ЛУЧШИМ средством 21-ого века........ .
Подробнее...
nehrusti.com
Ревматизм суставов фото
Как уже и упоминалось в начале статьи, основной причиной ревматизма являются бактерии – стрептококки. Они могут спровоцировать развитие ревматизма:
— как результат аллергической реакции иммунной системы на них (стрептококки);— ослабить иммунную систему такими заболеваниями, как ангина, фарингит, ларингит и др.
инфекционные заболевания, после чего непосредственно вызвать ревматизм;— поразить организм в последствии генетической предрасположенности, т.к. иммунитет ребенка схож с иммунитетом его родителей.
Давайте также рассмотрим основные факторы риска ревматизма:
Ревматизм часто развивается при наследственной предрасположенности. Если в роду есть пациенты, страдающие от ревматоидного артрита, высока вероятность, что при неблагоприятных условиях возможно развитие суставной патологии.
Классификация ревматизма
Вид ревматизма зависит от его локализации и формы.
Формы ревматизма:
Острый ревматизм. Проявляется в большинстве случаев через 14-21 день после проявления симптомов инфицирования стрептококком.
Развивается быстро. В начале характеризуется симптомами обычной простуды, которые через некоторое время может смениться симптомами в виде кожных высыпаний, полиартрита, кардита и др.
Период острой формы ревматизма составляет — от 3 до 6 месяцев. Если должного внимания не уделить, появляются некоторые осложнения, например, в случае кардита, может образоваться порок сердца.
Хронический ревматизм. Хроническая форма ревматизма характеризуется частыми рецидивами болезни, особенно при переохлаждениях организма. Поражается чаще всего сердце и суставы, с типичными болями в этих органах. Течение болезни может длиться на протяжении нескольких лет.
Локализация ревматизма:
Ревмокардит (ревматизм сердца) — воспалительный процесс в области сердца. Если сердце поражается полностью, это воспаление называется – ревмопанкардит, если только миокарда – ревмомиокардит.
Ревматизм сердца характеризуется тянущими и колющими болями в области сердца, тахикардией, повышенной температурой (выше 38°С), умеренной гипотонией (пониженым давлением), симптомами интоксикации (слабостью, снижением аппетита), изменениями границ сердца, шумом в работе сердца, приглушенность тонов в работе сердца и другие признаки сердечной недостаточности.
Ревмополиартрит (ревматизм суставов – рук, ног) — воспалительный процесс в области суставов. Характеризуется поражением суставов (особенно коленного, локтевого, голеностопного), болями в суставах, повышенной температурой тела (38-39°С), повышенной потливостью, слабостью, периодичным носовым кровотечением, симметричностью поражения и доброкачественным течением артрита.
Ревматизм кожи. Характеризуется ревматическими узелками, кольцевой или узловатой эритемами, мелкими кровоизлияниями, потливостью, бледность кожных покровов.
Ревмохорея (Пляска святого Вита, ревматизм нервной системы) – воспалительный процесс внутри стенок мелких кровеносных сосудов мозга. Характеризуется проявлением васкулита мелких мозговых сосудов, двигательным беспокойством, надменной активностью, дискоординацией в движении, мышечной слабостью, нарушениями в работе опорно-двигательного аппарата, психическими расстройствами (агрессия, вялость, рассеянность и др.
).
Ревмоплеврит (ревматизм органов дыхания). Характеризуется болями в груди, отдышкой, повышенной температурой, кашлем, шумом трения плевры.
Ревматизм глаз. Является составной частью общих проявлений ревматизма других органов. Характеризуется поражением сетчатки (ретинит) или других частей глаза (ирит, иридоциклит и др.). Осложнениями может стать частичная или полная потеря зрения.
Ревматизм органов пищеварения. Характеризуется поражением печени, почек и др. органов ЖКТ.
Характерные признаки и симптомы
Характерные признаки суставной патологии проявляются через пару недель после перенесённого фарингита, ангины, тонзиллита. Течение ревматизма – острое или хроническое. Чаще всего патология развивается стремительно, с яркими симптомами при начальной стадии. Иногда признаки болезни проявляются постепенно.
Этапы патологии:
- происходит острое поражение коленного сустава с одной стороны;
- через 7–10 дней патологический процесс переходит на вторую ногу, поражение тканей происходит симметрично;
- при высокой активности стрептококка за несколько дней воспаляются ткани различных отделов опорно-двигательного аппарата;
- при своевременном выявлении ревматизма высока вероятность излечения: негативные процессы протекают только в суставной оболочке, внутренние структуры не поражены. Гораздо сильнее страдают ткани сердца, лёгких, кожные покровы, нервные волокна;
- нередко на фоне ревматизма развивается кардит (поражение сердечной ткани) и хорея (поражение нервной системы). У некоторых пациентов ревматоидный артрит протекает изолированно (поражены только суставы). Этот признак зачастую говорит о резистентности к терапии, развитии тяжёлой формы заболевания.
Как лечить шейный остеохондроз в домашних условиях? Посмотрите подборку эффективных методов.О правилах соблюдения диеты при подагре в период обострения прочтите на этой странице.
Возьмите на заметку:
- обратимый характер патологических изменений – особенность ревматизма. При своевременном лечении, подборе эффективных препаратов и методов терапии негативная симптоматика уходит бесследно;
- обратный процесс (исчезновение отрицательных проявлений) происходит так же быстро, как развитие признаков патологии;
- самолечение отрицательно сказывается на качестве терапии, провоцирует тяжёлые осложнения. Именно бесконтрольное применение препаратов, приём слабых, неподходящих антибиотиков и малоэффективных народных средств часто провоцирует переход патологии в хроническую форму.
Симптоматика
Поскольку заболевание характеризуется системностью поражения, то симптоматика будет достаточно разнообразной. Клиническая картина имеет довольно специфические черты, которые позволяют поставить предварительный диагноз уже после врачебного осмотра.
Существуют четкие критерии, по которым можно определить болезнь. Они включают следующие признаки:.
- Артрит.
- Эндокардит.
- Малая хорея.
- Ревматические узелки.
- Кожная эритема.
Острый период болезни, называемый ревматической лихорадкой, протекает с повышением температуры тела, недомоганием, общей слабостью, головной болью. В дальнейшем происходит хронизация воспалительного процесса. У взрослых болезнь начинается постепенно.
Артрит
Симптомы ревматизма выражаются в:
— боли в суставах (ревматоидный артрит), которые являются одними из первых симптомов проявления ревматизма;— боли в области сердца, отдышка, учащенные пульс;— общая слабость, вялость, повышенная утомляемость, головная боль;— аннулярная сыпь;— ревматоидные узлы;
Диагностика
После проведения врачебного осмотра необходимо проведение дополнительного обследования. Это позволяет подтвердить предварительное заключение о болезни и установить ее активность. Диагностика ревматизма включает лабораторные и инструментальные методы, среди которых необходимо отметить:
- Клинический анализ крови.
- Биохимическое исследование крови (острофазовые показатели, ревмопробы, антистрептолизин-О).
- Бактериологический анализ мазка из зева.
- ЭКГ.
- УЗИ сердца.
- Рентгенография суставов.
- Электроэнцефалография.
- МРТ головного мозга.
Такое обследование помогает провести дифференциальную диагностику с другими болезнями, которые характеризуются схожей клинической картиной. Также необходима консультация кардиоревматолога и невролога. Ревматизм суставов требует активного и всестороннего обследования.
Прежде чем назначать какие-либо препараты, следует досконально изучить заболевание, установить его причины и степень тяжести.
Очень важным этапом для диагностики является сбор анамнеза. Нужно обратить внимание не только на специфические симптомы, но и на предшествующие ухудшению состояния патологии.
Пациент может уточнить, болел ли он недавно инфекционными заболеваниями, в том числе ангиной, тонзиллитом. Именно сильная боль в колене заставляет пациента обратиться к врачу.
Но кроме боли будет присутствовать высокая температура, выраженная отечность сустава.
Когда же симптоматика не ярко выражена, доктор дополнительно назначает инструментальные обследования.
Не лишним будет:· сделать кардиограмму;
· сдать кровь на биохимический анализ;
· сделать рентгеновские снимки сустава;
· провести пункцию.
Рентгенологи отмечают на снимках грудной клетки проблемы с сократительными способностями сердечной мышцы и изменение самой конфигурации сердца.
ЭКГ покажет аритмию, а анализ крови умеренный лейкоцитоз на фоне повышенного СОЭ. Также кровь показывает С реактивный белок в повышенных показателях, и наличие Р-фактора, как яркого маркера любого ревматоидного заболевания.
Могут подтвердить заболевания и рентгенологи. Но на ранних стадиях даже опытные рентгенологи не могут увидеть ярких признаков, кроме накопления жидкости.
Более очевидные признаки рентгенологи отмечают на поздних стадиях, но вылечить болезнь становится все тяжелее. Могут обнаруживаться на снимках эрозии, сужение суставной щели.
Информативной является пункция. Синовиальная жидкость в этом случае мутная со сниженной вязкостью и повышенным содержанием белка.
Как уже говорилось, ревматизм (ревматоидный артрит) является очень серьезным заболеванием. Лечением этой болезни должен заниматься высококвалифицированный врач.
Больной должен понимать, что полноценное лечение ревматизма займет достаточно длительное время, при этом требуется обязательное соблюдение всех рекомендаций врача.
Прежде чем назначить курс лечения ревматизма костей, проводится тщательный осмотр пациента. Для того чтобы диагностика заболевания была более точной, проводятся дополнительные процедуры:
- С помощью ЭКГ можно определить нарушение сердечного ритма. Электрокардиографическое исследование позволяет выявить патологические состояния проводимых отделов сердца, установить наличие атриовентрикулярной блокады и её степень. Это позволяет корректировать лечение и назначать дополнительные антиаритмические препараты.
- Некоторые нарушения (например, сниженная сократительная функция миокарда, измененная конфигурация сердца) также определяются рентгенологическим методом. Стоит помнить, что рентгенография органов грудной полости информативна лишь при крупных дефектах и длительном течении заболевания, когда идёт выраженное расширение всех отделов сердца, сердечная недостаточность и его смещение в сторону. В начальных стадиях заболевания R-графи малоинформативна и в настоящее время для диагностики ревматизма практически нигде не применяется.
- Одно из обязательных процедур — УЗИ сердца. Ультразвуковое исследование позволяет выявить патологические состояния митрального клапана, пролапс и дилятацию левых отделов сердце, патологический заброс крови из левого желудочка в левое предсердие при значительной недостаточности двустворчатого клапана
- С помощью проведения лабораторных анализов определяется, является ли причиной ревматизма стрептококковая инфекция, присутствуют ли воспалительные реакции и иммунопатологический процесс. Очень часто ревматизм (ревматоидный артрит) сопровождается анемией, которая выявляется при диагностировании заболевания. В общем анализе крови выявляются увеличение показателя СОЭ и выраженный лейкоцитоз; кроме того заметно увеличивается эозинофильная реакция и сдвиг лейкоцитарной форму в сторону молодых форм. Биохимическое исследование выявляет наличие C-реактивного белка (значительно повышен), ревматоидный фактор и антистрептолизин-О, увеличение содержания сиаловых кислот и гамма-глобулина.
- Современным и наиболее информативным исследованием является обнаружение антител к циклическому цитруллиновому пептиду (AntiCCP), которые являются специфичными в 99% случаев. Их обнаружение говорит о наличии ревматоидного артрита. Для дифференциальной диагностики может применяться выявление HLA-B27, который выявляется при болезни Бехтерева, псориатическом артрите и предрасположенности к аутоиммунным заболеваниям в целом.
Для диагностики ревматизма могут назначить следующие исследования:
— ЭКГ (электрокардиография);— УЗИ сердца;— рентген сердца;— лабораторные исследования на наличие стрептококковой инфекции, а также состояние иммунной системы;— анализы крови.
Прежде чем начинать лечение необходимо на основе симптоматических данных провести диагностику заболевания начиная с получения мазка из зева и посева на среду для последующего культивирования.
Взяв на анализ кровь проводится определение титра антител к стрептококку А, определение факторов острой фазы воспаления — С- реактивного белка (СРБ) и СОЭ (скорость оседание эритроцитов) крови.
Существуют пять абсолютных больших признаков определяющий ревматизм:
- ревматические узелки;
- кольцевидная эритема;
- мигрирующий полиартрит;
- ревматическая хорея;
- кардит;
Малые признаки:
- Клинические симптомы (боль в суставе, лихорадка);
- Лабораторные данные (увеличение СРБ, СОЭ и лейкоцитоз);
- Инструментальные (удлинение интервала PQ на ЭКГ);
Подтверждение инфекции:
- Повышение антистрептококковых антител (АСГ, АСЛ-О, АСК);
- Положительный высев из зева;
- Недавно перенесенная скарлатина.
Лечение ревматизма
Услышав от врача свой диагноз, пациенты хотят знать, как лечить ревматизм суставов, чтобы получить максимум эффекта и предотвратить прогрессирование патологии.
Терапия должна базироваться на всестороннем воздействии на системное воспаление, ликвидации его причины и устранении последствий. Для этого применяют традиционные методики, а лечение ревматизма народными средствами можно назвать лишь вспомогательным.
При острой атаке необходим постельный режим на срок не менее 2 недель, соблюдение диеты с ограничением потребления соли, жидкости, обогащением рациона витаминами и легкоусвояемыми белками.
Медикаментозная терапия
Лечить ревматическое поражение соединительной ткани необходимо с помощью специальных лекарственных препаратов. Они необходимы для того, чтобы подавить стрептококковую инфекцию, снять воспаление, корректировать сердечную недостаточность. Применяются только те медикаменты, которые доказали высокую эффективность и безопасность в борьбе с патологией, указаны во многих международных и региональных стандартах, а также клинических руководствах. Лечение ревматизма суставов и сердца проводят с применением таких препаратов:
- Антибиотики (Бензилпенициллин, Амоксиклав, Сумамед).
- Глюкокортикоиды (Метипред).
- Нестероидные противовоспалительные (Ортофен, Мовалис).
- Мочегонные (Лазикс, Торсид).
- Сердечные (Кориол, Тенокс, Строфантин).
- Метаболические (Милдронат).
Антибактериальные препараты применяются для вторичной профилактики с целью предупреждения повторных атак ревматизма. Таблетки следует принимать длительно, что зависит от конкретной ситуации.
Если отмечаются аллергические реакции на какие-то медикаменты, их заменяют подобными препаратами, к которым нет индивидуальной гиперчувствительности у пациента.
После стационарного лечения необходимо продолжать прием таблеток в домашних условиях, периодически проходя обследование у врача.
Медикаментозное лечение ревматизма суставов должно проходить под четким контролем специалиста. Любые препараты можно принимать только в соответствии с врачебными назначениями.
Операция
Если у пациента с ревматизмом присутствуют выраженные клапанные пороки, которые сопровождаются тяжелой сердечной недостаточностью, решается вопрос о хирургическом вмешательстве.
Его характер определяется видом нарушения (стеноз или недостаточность) и общим состоянием пациента. Могут проводить рассечение склерозированных створок клапана или его полную замену трансплантатом.
В последнем случае требуется длительное применение препаратов, которые предотвращают иммунное отторжение.
Народные методы
Адекватно лечить ревматизм суставов без традиционных препаратов не удастся. В домашних условиях можно немного дополнить назначенную терапию народными средствами, и то лишь по согласованию с врачом. Чаще всего при заболевании рекомендуют воспользоваться такими рецептами:
- Пить настойку на березовых почках.
- Пользоваться мазью из березовых почек и камфорного порошка.
- Принимать настой чистотела.
- Делать керосиновые компрессы.
- Втирать в суставы смесь из бодяги и сливочного масла.
Обычно схема лечения ревматизма делится на несколько важных этапов.
Уничтожают инфекцию-провокатора. Выявляют стрептококк лабораторным путем, для чего берется мазок из зева для посева.
После проведения бакпосева определяют чувствительность инфекции к антибиотикам. Этот этап важен для правильного выбора антибактериального препарата.
Часто медики назначают лекарства широкого спектра действия, так как результаты анализов приходится ждать долго. А в лечении ревматизма каждый день на счету.
Снимают воспаление с пораженных суставов, для чего применяются нестероидные препараты. Если раньше кололи исключительно Диклофенак, то сейчас пациентам предлагают более безопасные препараты последнего поколения, типа Мовалис, Мелоксикам, Найз.
Их можно применять до полного купирования неприятных ощущений.
Если боль настолько невыносима, что обычные обезболивающие не дают результатов, пациентам предлагают уколы гормональных препаратов. Они быстро купируют самые сильные боли, но вызывают зависимость и множество негативных последствий.
Очищают кровь от токсинов. Этот подход оправдан в случае неэффективности антибактериальной терапии. Сегодня очистку проводят методом плазмофореза. Этот способ лечения дорогостоящий и вызывает много противоречивых мнений.
В комплексной терапии обязательно применяются иммуномодуляторы и гамма-глобулины, призванные восстановить иммунную защиту.
Дополняют лечение и седативными препаратами, и даже транквилизаторами, так как на фоне постоянных болей пациент впадает в депрессивное состояние.
Что касается специфических препаратов, может назначаться Алфлутоп. В принципе ревматизм не входит в перечень болезней, которые лечатся препаратом Алфлутоп. Но медики его рекомендуют своим пациентам в комплексной терапии.
Лекарство относится к группе хондропротекторов.Алфлутоп способен регулировать обменные процессы в суставе, в частности в хряще.
Не следует пренебрегать советами медиков о поведенческой терапии и проведении физиотерапевтических процедур.
После снятия острого воспаления можно начинать делать процедуры:- электрофореза;
- прогревания инфракрасными лучами;
- парафиновых аппликаций;
- УВЧ.
Уделяют особое внимание питанию, исключаяиз рациона нездоровую пищу, негативно влияющую на защитные силы организма.
Что касается народных методов лечения, медики категоричны. Ревматизм – довольно сложное и смертельно опасное заболевание, чтобы экспериментировать с альтернативной терапией. Тем более устранить причину патологии народные методы не способны.
Лечение может считаться удачным не только от правильного выбора медикаментозной терапии, но также и от соблюдения простых условий: общий покой, постельный режим, проветривании помещения, где находится больной.
методы и средства лечения
Методы и средства лечение:
- Антибиотики и НПВС. Данного лечения следует придерживаться до исчезновения выраженности и воспаления в суставах;
- Иммунодепрессанты, гамма-глобулины и глюкокортикоиды. Они нужно для защиты всего организма;
- Физиотерапевтические процедуры – это прогревание лампой, электрофорез, УВЧ и пр. К ним приступают после того, как сняты острые симптомы;
- Очистка крови. Это требуется в том случае, если ревматизм суставов беспокоит и не проходит уже на протяжении длинного промежутка времени. Кровь очищают от различных токсинов и антител.
Постельного режима следует придерживаться до того, как спадет воспалительный процесс. Рацион питания зачастую не изменяется, хотя некоторые врачи настоятельно рекомендуют уменьшить прием количества углеводов в еде, а увеличить соответственно содержание в ней белков.
Очень важно, чтобы лечение ревматизма костей было своевременным. Стоит отметить, что самолечение здесь неуместно, методы народной медицины можно применять только в качестве дополнительных мер к основному лечению, но важно, чтобы они были обязательно согласованы с лечащим врачом.
Подробно о заболевании смотрите на видео 3.
Своевременно выявленный ревматизм (ревматоидный артрит) лечится с помощью комплексной терапии. Таким образом удается подавить стрептококковую инфекцию, а также устранить воспалительный процесс.
Кроме того, специально направленный комплекс лечения способен предупредить развитие и прогрессирование такого тяжелого заболевания, как порок сердца.
Основной комплекс лечения ревматизма включает в себя несколько этапов: а) лечение в стационаре, б) дополнительное лечение в санатории, в) на последнем этапе больному остается лишь наблюдаться у своего лечащего врача.
Первый этап лечения ревматизма костей включает в себя прием лекарственных препаратов, назначенных врачом, соблюдение диеты, регулярное выполнение лечебных упражнений.
ЛФК тоже назначает лечащий врач, об этом следует помнить, поскольку каждое упражнение подбирается индивидуально, с обязательным учетом характеристики болезни.
При этом в первую очередь во внимание берется тяжесть поражения сердца (видео 4).
Исходя из того что ревматизм (ревматоидный артрит) в большинстве случаев имеет стрептококковую природу, в первый этап лечения включают прием пенициллина.
- Больному назначают противоревматическую терапию, которая осуществляется с помощью противовоспалительного препарата. При этом учитываются все противопоказания у пациента. Среди нестероидных противовоспалительных препаратов (НПВС) эффективнее всего «Нимесулид», «Мелоксикам» и «Лорноксикам». В настоящее время разработаны противовоспалительные препараты «нового поколения», которые обладают самым мощным противовоспалительным эффектом и минимумом побочных реакций – коксибы. Они также относятся к НПВП. Среди них следует выделить «Эторикоксиб», продаваемый под торговым названием «Аркоксиа».
- Проведение противомикробной терапии, основанной на приеме пенициллина. Как правило, курс его применения составляет от одной до двух недель. Смысл применения антибиотиков при ревматизме имеется лишь в том случае, когда удаётся устранить хронический инфекционный очаг: удаление нёбных миндалин, лечение или удаление кариозных зубов, борьба с хроническими отитами и ринитами.
- Если у пациента обнаружен ревматоидный артрит, тонзиллит, имеющий хронический характер, или в том случае если наблюдаются частые обострения инфекции, курс приема пенициллина продлевают, в некоторых случаях назначают прием других антибиотиков: амоксициллина, макролидов, цефуроксима, аксетила. Дозировка препарата определяется лечащим врачом.
- Применение НПВП назначается достаточно длительно, зачастую на постоянной основе, однако с целью профилактики развития побочных реакций (гастродуоденальные язвы и кровотечения), обязательно должны назначаться препараты, подавляющие секрецию соляной кислоты: блокаторы протонной помпы («Пантопразол»), блокаторы h3-гистаминовых рецепторов («Фамотидин») и некоторые другие.
- В большинстве случаев больному назначается прием преднизолона. До того как ревматизм (ревматоидный артрит) станет менее выраженным, препарат принимается в увеличенной дозе, вместе с устранением острых симптомов заболевания снижается и дозировка.
- В комплекс лечения входят хинолиновые препараты и цитостатики. Их прием более длителен, зависит от того, как проявляет себя ревматизм (ревматоидный артрит). Среди сильных цитостатических препаратов, а также наиболее эффективных применяется «Метотрексат» в стандартной дозировке. Недостатком его является длительное время приёма и патологическое влияние на сперматозоиды у мужчин и яйцеклетки у женщин, поэтому беременеть во время приёма данного препарата нельзя ввиду тератогенного действия.
Лечение ревматизма проводится комплексно и основывается на купировании стрептококковой инфекции, укреплении иммунитета, а также профилактики патологических процессов сердечно-сосудистой системы.
Лечение ревматизма проводится в три этапа:
1. Лечение заболевания на стационаре
Стационарное лечение ревматизма направлено на купирование стрептококковой инфекции, а также восстановление функциональности сердечно-сосудистой системы. Оно в себя включает:
— при остром течении болезни назначается постельный режим;
— для лечения ревматизма назначается комплексно или отдельно, в зависимости от этиологии болезни, один препарат из нестероидных противовоспалительных препаратов (НПВП) и гормоны;
— для полного купирования заболевания, НПВП применяют на протяжении от 1 месяца и более;
— на протяжении 10-14 дней, препаратами пенициллинового ряда («Бициллин» проводят антимикробную терапию;
— если симптомы ревматизма часто обостряются или болезнь сопровождается другими заболеваниями, причиной которых стала стрептококковая инфекция, например – хронический тонзиллит, период лечения пенициллином увеличивается, или же дополнительно назначается еще один антибиотик: «Азитромицин», «Амоксициллин», «Кларитромицин», «Рокситромицин», «Цефуроксим аксетил» и др.
— назначается «Преднизолон», в индивидуальной дозе, на основании лабораторных исследований, который в первые 10 дней принимается в начальной дозе, после чего его прием снижается каждые 5-7 дней на 2,5 мг, и так до полной отмены препарата;
— назначается прием хинолиновых препаратов, которые в зависимости от течения заболевания, принимают от 5 месяцев до нескольких лет;
— в случае серьезных патологических процессах в области горла, врач может назначить удаление миндалин.
2. Восстановление иммунной и сердечно-сосудистой системы
Восстановление иммунной и сердечно-сосудистой системы назначается проводить в основном в оздоровительных центрах (санаториях), в которых:
— продолжают проводить противоревматическую терапию;— если еще остались, долечивают различные хронические заболевания;— назначают диету, которая включает в себя, прежде всего, пищу, обогащенную витаминами;— назначают закаливание организма;— назначают лечебную физкультуру.
3. Периодическое посещение врача
Важно! Перед использованием народных средств, обязательно проконсультируйтесь с лечащим врачом.
Прополис. Сформируйте из прополиса лепешку, которую прикладывайте к больным местам во время сна. Средство желательно приматывать платком, чтобы оно оставалось теплым.
Воспалительный процесс в соединительной ткани различных органов – опасная патология, лечением которой занимается врач-ревматолог. По результатам анализов доктор составит схему терапии, проинструктирует по правилам приёма препаратов. Пациент должен знать, что некоторые лекарственные средства, без которых не обойтись при лечении ревматизма, нередко вызывают побочные эффекты, отрицательно действуют на иммунитет и органы пищеварения (составы группы НПВС, гормональные препараты).
Этапы терапии:
Правильно диагностировать ревматический артрит может только врач ревматолог, так как необходимо произвести дифференциальную диагностику, то есть исключить другие похожие по симптомам патологии. Для подтверждения диагноза специалист назначает следующие анализы на ревматизм суставов:
- Анализ крови на ревматизм суставов;
- Рентгенография;
- Артроскопия;
- Пункция и биопсия сочленения;
- ЭКГ для выявления проблем с сердцем.
Если врач обнаружит повреждение внутренних органов, он направит пациента на прием к другим узким специалистам.
Лечение ревматического артрита комплексное, необходимо в первую очередь избавиться от возбудителя и воспалительного процесса в тканях, для этого назначают препараты от ревматического артрита.
В каждом случае лекарства врач подбирает индивидуально, самолечением при подобных патологиях заниматься не рекомендуется, это опасно для здоровья.
Также лечебный комплекс входят физиопроцедуры, лечебная гимнастика, диета. Правильный образ жизни поможет быстрее избавиться от инфекции, укрепить иммунитет и нормализовать двигательную активность сочленения, не допуская его разрушения.
Основная задача врача, на выполнение которой первостепенно направлено лечение после установление диагноза – это устранение воспалительного состояния с целью избежать перехода ревматизма в хроническое течение.
Все больные, у которых выявлен ревматический артрит, подлежат госпитализации с последующим постельным и сидячим режимом, до стихания активности воспаления.
Согласно критериям ВОЗ больному разрешено активное перемещение после нормализации в анализах крови таких показателей как СОЭ до 25 мм и сохранению нормального уровня С- реактивного белка в пределах двух недель.
Больному назначается диета №10, с ограничением употребления поваренной соли и достаточным количеством белка (1 грамм на 1 кг массы тела), а также получение витамина С и калия.
Антибиотики при ревматизме суставов
Начинается лечение в стационаре, пациенту выписывают следующие лекарства от ревматизма суставов и мышц:
- Нестероидные противовоспалительные препараты от ревматизма суставов;
- Антибиотики;
- Глюкокортикостероиды;
- Хинолиновые препараты.
Нестероидные противовоспалительные средства помогают уменьшить боль при ревматическом артрите, а также убирают другие проявления заболевания, в частности отек, нарушение функции сочленения.
Такие таблетки и уколы от ревматизма суставов эффективны на начальных стадиях болезни, при более выраженных болях выписывают кортикостероиды.
Стероидные гормоны оказывают выраженное противовоспалительное и обезболивающее действие. Но минусом таких лекарств являются побочные эффекты, поэтому использовать их часто не рекомендуется. Если принимать кортикостероиды постоянно, они начинают разрушать хрящевую ткань.
Хинолиновые препараты применяют длительное время, они помогают улучшить проницательность клеточных мембран и способствуют скорейшему выздоровлению. Также врач обязательно назначает антибиотики при ревматизме суставов и сердца, чтобы устранить стрептококковую инфекцию.
Лечение патологии всегда начинают с назначения антибиотика, обычно это пенициллины, так как стрептококк чувствителен к этой группе препаратов.
При необходимости терапия может проводиться и двумя антибиотиками по очереди, тогда после пенициллина назначают амоксициллин, цефалоспорины. Длительность лечения антибиотики составляет в среднем 2 недели.
Среди самых популярных и эффективных антибиотиков выделяют:
- пенициллин
- оксациллин
- метициллин
- ампициллин
- эритромицин
- бициллин
Важно отметить, что нельзя принимать антибиотики самостоятельно без назначения врача, даже если пациент полностью уверен, что страдает от ревматизма. Подтвердить диагноз без сдачи анализов невозможно, а неправильное лечение может привести к ухудшению состояния.
Рецепт мази с камфорой от ревматизма
Для скорейшего выздоровления применяют различные средства от ревматизма суставов, в том числе и наружные. В комплексном лечении можно использовать аптечные мази и средства народной медицины, но не стоит заменять ими таблетки от ревматизма суставов, а подбирать мазь рекомендуется с лечащим врачом.
Для снятия воспаления и боли используют мази с нестероидным противовоспалительным средством, например «Диклофенак«, «Найз«. Такие препараты быстро облегчают состояние, нормализуют двигательную активность сочленения.
Часто при ревматическом артрите выписывают скипидарную мазь, она оказывает противовоспалительное и обеззараживающее действие, а также снимает боль.
Еще одно популярное средство при ревматическом артрите — это мазь «Эвкамон». Это средство улучшает кровообращение в тканях, оказывает согревающее и противовоспалительное действие, уменьшает болевые ощущения и нормализует двигательную активность сустава.
Очень эффективны мази по народным рецептам с камфорой. Это вещество согревает, оказывает обезболивающее противовоспалительное действие, оно продается в аптеках и имеет очень доступную цену.
Необходимо смешать 15 грамм медицинского спирта, 15 грамм куриного белка, 50 грамм горчицы и столько же камфоры. Полученную массу взбить, чтобы она стала однородной и густой, похожей на мазь. Средство втирается в пораженные ревматическим артритом суставы перед сном каждый день.
Осложнения ревматизма
Если на симптомы ревматизма не обратить должного внимание, и не во время обратиться к врачу, это заболевания может вызвать следующие осложнения:
— перейти в хроническую форму, лечение которой может занять до нескольких лет;— развить сердечные пороки;— вызвать сердечную недостаточность;— как результат сбоев в работе сердца, вызвать нарушения в работе кровеносной системы, что в свою очередь может спровоцировать инсульты, варикозы, заболевания почек, печени, органов дыхания, органов зрения и др.
— при обострении всех вышеперечисленных симптомов и заболеваний привести к летальному исходу.
Меры профилактики
Для того чтобы ревматизм (ревматоидный артрит) не дал рецидива, важно выполнять специальные процедуры, направленные на профилактику. Профилактика подразделяется на два основных этапа: а) первичная, б) вторичная.
Одно профилактическое мероприятие направлено на то, чтобы повысить иммунитет, что осуществляется полноценным и правильным питанием, закаливанием, отдыхом, ЛФК и т/д Другое — определяет и лечит стрептококковую инфекцию.
В первую очередь профилактика необходима людям, страдающим тонзиллитом хронического характера, тем, кто часто болеет носоглоточной инфекцией или перенес инфекцию стрептококковой природы.
Для того чтобы предупредить рецидивы и не допустить прогрессирование ревматизма, необходимо применить вторичную профилактику.
Профилактика ревматизма назначается не только для предотвращения ревматизма, но также направлена на недопущение рецидивов болезни.
Профилактика ревматизма включает в себя:
1. Укрепление иммунной системы:
— употребление пищи, обогащенной витаминами;— закаливание организма;— занятие спортом, всегда делать утреннюю зарядку;
2. Периодическое посещение врача, направленное на выявления инфекции;3. Соблюдение правил гигиены;4. Не допущение переохлаждения организма;5. Ношение свободной одежды и обуви.6. Соблюдение режима работа – отдых.
Рекомендации ревматологов:
- Первичная профилактика должна быть направлена на предупреждение первичной заболеваемости населения. К таким мерам относится улучшение жилищных условий, уменьшение количества учащихся и служащих в одном помещении с целью снижения вероятности заболевания стрептококковой инфекции, повышение иммунного статуса организма. Раннее выявление и лечения заболеваний верхних дыхательных путей.
- Вторичная Профилактика должна быть направлена на предотвращение рецидивов,избегания хронизации процессов.
Питание при ревматизме суставов
Важную роль в лечении играет диета при ревматизме суставов, питание должно быть сбалансированным, низкокалорийным, так как пациенту нельзя набирать вес во время лечения, чтобы впоследствии не создавать нагрузку на больные конечности и не провоцировать их разрушение.
Рекомендации по питанию обычно пациенту дает лечащий врач, с учетом состояния больного, его возраста, физической активности. Но можно выделить ряд общих рекомендаций для всех пациентов с ревматизмом:
- питание должно быть дробным, 5-6 раз в день маленькими порциями;
- еда должна быть вкусной и разнообразной, но при этом диетической;
- запрещается употреблять алкоголь и наркотические вещества;
- рекомендуется отказаться от соленой, острой, очень сладкой пищи;
- из меню необходимо исключить полуфабрикаты, консервы, фаст фуд;
- готовить рекомендуется на пару, варить или запекать еду;
- для приготовления пищи нужно использовать только натуральные и свежие продукты.
Диету рекомендуется соблюдать не только в период обострения заболевания, но и после лечения. Важно понимать, что ревматизм часто становится причиной воспалительных и дегенеративных нарушений во взрослом возрасте, а усугубляет состояние лишний вес, употребление вредной еды, алкоголя, а также пассивный образ жизни.
sustav.space
Что такое ревматизм суставов и как его лечить
Что это за болезнь – ревматизм суставов, симптомы и лечение патологии, каков механизм её развития, причины, как диагностируется, а также в чём отличия от ревматоидного артрита, рассмотрим далее.
Ревматизм – это достаточно распространённое заболевание соединительной ткани аутоиммунного происхождения, которому подвергаются люди, перенесшие острое инфекционное (стрептококковое) заболевание.
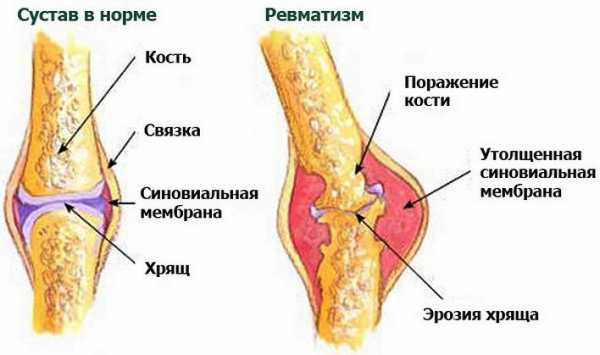 Анатомия ревматизма
Анатомия ревматизмаОсобенностью ревматизма является его системный характер. Иными словами, болезнь может поражать различные органы и системы, в том числе почки, лёгкие, мозг, нервную систему, сердце.
Одной из форм заболевания является суставной ревматизм. Поражает патология соединительную ткань суставов опорно-двигательного аппарата. Болезни чаще всего подвержены дети – от 7 до 15 лет и молодые женщины.
Раньше считалось, что ревматизм охватывает только суставы, а поражение других органов, в том числе и сердца — это лишь осложнения.
Сегодня врачи точно уверены, что заболевание развивается одновременно и в сердечных клапанах и в суставах. Именно поэтому очень важна ранняя диагностика ревматизма, которая предотвратит опасные последствия.
Механизм развития ревматизма суставов
Что такое ревматизм, мы уже разобрались, а как он развивается?
В основе прогрессирования болезни лежит продолжительность инфекционного воздействия и характер ответной реакции иммунитета.
Защитные функции организма реагируют на внедрение чужеродных организмов формированием антител, которые предназначены для борьбы с возбудителем инфекции (в данном случае стрептококка).
Однако иногда в процессе борьбы антигенов и бактерий происходит сбой. Дело в том, что некоторые стрептококковые белки схожи с человеческими антигенами.
Поэтому сформировавшиеся антитела начинают бороться с белками соединительной ткани, разрушая её структуру и вызывая воспалительный процесс.
Сначала болезнь прогрессирует в одном суставе, а затем через некоторое время переходит на другой. Ревматические атаки могут сначала коснуться суставов рук, затем перейти на позвоночник, после – на ноги и даже на нижнюю часть челюсти. В этом и заключается всё коварство болезни.
Следует отметить, что в первую очередь страдают те участки, на которые приходится наибольшая нагрузка и которые часто подвергаются повреждениям, травмам, сдавливанию и переохлаждению (суставы спины, колена, голеностопа).
Ревматизм не является причиной существенных изменений в самом суставе. Болезнь поражает лишь оболочку, выстилающую суставную полость (синовиальная оболочка).
Эти явления, как правило, обратимы. Однако если болезнь прогрессирует одновременно в сердце или других внутренних органах, то это несёт большую опасность для здоровья пациента.
Чем ревматизм отличается от ревматоидного артрита
Стоит отметить, что ревматизм часто путают с ревматоидным артритом.
Вот 3 основных отличия.
- Ревматоидный артрит характеризуется хроническим прогрессирующим воспалительным поражением соединительной ткани суставов, которое со временем приводит к их деформации и ограничению в движении.
- Отличается ревматизм от ревматоидного артрита также тем, что его причины кроются в нарушении аутоиммунных процессов, а вот источники возникновения последнего по сей день так и неизвестны.
- При ревматизме практически всегда поражаются крупные суставы, а при ревматоидном артрите, напротив, мелкие – пальцы кисти.
Так что считать, что эти патологии однотипны, в корне неверно.
От чего развивается ревматизм суставов
Причины ревматизма суставов могут крыться в следующем.
- Самым распространенным источником прогрессирования заболевания является возбудитель – бетагемолитический стрептококк группы А. Именно эта бактерия является причиной развития многих болезней, в том числе, тонзиллита, фарингита, гриппа, скарлатины. Поражение суставов, как правило, происходит на 1-3 неделю после перенесения перечисленных патологий.
 Стрептококк группы А
Стрептококк группы АОбъясняется это тем, что при неправильном или несвоевременном лечении происходит выделение в организме больного большого количества токсинов, которые повреждают соединительную ткань костей, сердца, суставов, хрящей и т. д. В результате иммунная система борется не с возбудителем, а с собственными клетками, после чего развивается воспалительный процесс аутоиммунного происхождения;
- Наследственность;
- Несвоевременное или неправильное лечение стрептококковой инфекции – без применения антибактериальной терапии (антибиотиков);
- Люди, которые часто подвергаются инфекционным заболеваниям, или имеют хроническую форму патологий, больше всего подвержены ревматизму суставов;
- Неправильное питание, наличие пагубных привычек, стрессы, недосыпание, несоблюдения режима сна и отдыха, а также другие факторы, способствующие ослаблению иммунных функций;
- Считается, что провоцирует развитие ревматизма суставов холод. Чаще всего пик заболеваемости приходится на осенний и весенний периоды.
Чаще всего при суставном ревматизме происходит поражение тазобедренного и коленного суставов.
Проявления ревматизма
Ревматизм на рентгенеПризнаки у взрослых и у детей достаточно характерны. Развитие болезни происходит, как правило, на 1-3 неделе после перенесения инфекции верхних дыхательных путей, вызванной бактерией стрептококк.
Инфекционное заболевание не всегда проявляется ярко. Иногда её течение нетипично, с незначительным повышением температурных показателей, лёгким покраснением горла и т. д. В этом случае врачи не назначают антибиотики и обычно ставят диагноз «ОРЗ».
Однако стоит сказать, что вовремя не вылеченная инфекция может привести к ряду осложнений, особенно, на фоне сниженных иммунных функций. Одним из самых частых последствий и является суставной ревматит. Уже через несколько дней болезнь может затронуть крупные суставы.
Мелкие суставы – пальцы ног, рук, стопы – поражаются очень редко.
Особенностью заболевания является то, что воспаление происходит поочерёдно. Сначала оно появляется в одном суставе, затем через несколько дней успокаивается и переходит на другой, после – на третий и т. д. Именно поочерёдное «вспыхивание» симптомов и является «визитной карточкой ревматизма».
Продолжительность одной «атаки» не превышает 12 дней. Печально то, что происходить за этот период они могут по несколько раз. А ещё хуже то, что каждая из них отрицательно влияет не только на суставы, но и на сердце.
Стоит отметить, что термин «ревматизм» с недавнего времени изменён на другой – «ревматическая лихорадка». Разновидности болезни в зависимости от клинической картины таковы:
- обострение ревматической лихорадки;
- рецидивирующая ревматическая лихорадка.
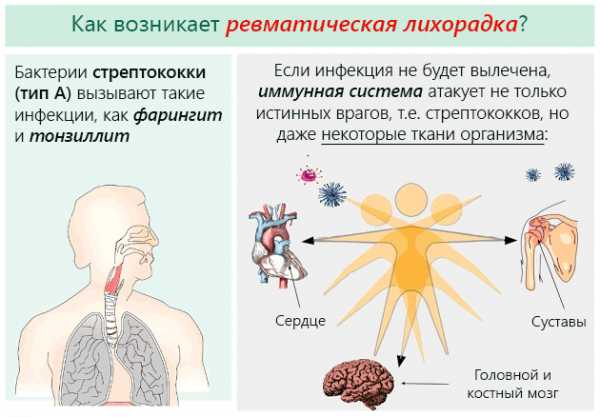 Как развивается ревматическая лихорадка
Как развивается ревматическая лихорадкаПроявляется болезнь в виде появления отёков в области поражённого сустава, покраснением кожного покрова. Температурные показатели варьируются в пределах 37 градусов по Цельсию.
Кроме того, у заболевшего отмечается сильная боль при любом движении. Ревматическая боль, как правило, интенсивна. Имеет «летучий» характер — то появляются, то исчезают.
Стоит отметить, что нередко ревматические боли в суставах приводят к ограничению двигательной активности. Человек не может согнуть руку или ногу. Каждое движение даётся ему с трудом.
РевмокардитОдним из самых опасных осложнений ревматического поражения суставов является ревмокардит (ревматический воспалительный процесс сердца). Заболевание протекает в лёгкой форме, средней и тяжёлой.
Кроме ревмокардита, может развиваться и хорея. Это заболевание представляет собой ревматическое поражение нервной системы у детей.
Диагностика
Диагностировать заболевание может только доктор – ревматолог. Если в поликлинике отсутствует врач узкой специализации – обратиться можно к травматологу, терапевту. Для выявления болезни обычно назначаются лабораторные анализы и дополнительные исследования.
Обычно пациент сдаёт:
- Ревматизм на ЭКГ
общий анализ крови для определения воспалительного процесса в организме;
- иммунологический анализ крови — выявляет наличие веществ, характерных для ревматизма (появляются, примерно, через неделю от начала развития болезни);
- рентген – для определения состояния суставов;
- эхокардиографию, электрокардиографию – оценивают состояние сердца,
- пункцию – для исследования суставной жидкости;
- артроскопию.
Для выявления поражения других органов назначаются дополнительные консультации других специалистов.
Как лечить ревматизм суставов
Первое, что нужно сделать – это вылечить стрептококковую инфекцию, которая провоцирует развитие ревматизма суставов. Побороть болезнь можно, используя антибактериальные препараты – или антибиотик ряда пенницилина, бициллина.
В стенах стационара лекарство вводится инъекционным путём. Терапия обычно продолжается не более 2 недель.
Затем антибактериальные препараты вводятся 1 раз в 3 недели в течение 5 лет. Это необходимо для того, чтобы противостоять осложнениям на сердце.
Назначаются антибактериальные средства широкого механизма действия:
Эритромицин Ампициллин ОксациллинА также препараты, содержащие цефалоспорин.
Препараты в период ревматических атак
Как правило, это нестероидные противовоспалительные препараты, которые практически мгновенно купируют неприятные ощущения
Диклофенак Ибупрофен Индометацин Пироксикам Кеторолак КетопрофенВ сочетании эти группы препаратов лечат болезнь достаточно быстро. Однако в редких случаях этих лекарств бывает недостаточно.
Тогда приходится прибегать к использованию кортикостероидных гормонов в комплексе с антибактериальными препаратами. Такое лечение избавляет от ревматического воспаления в суставах за несколько дней.
Профилактику рекомендуется начать с укрепления иммунных функций.
Важно! После перенесения ревматической лихорадки доктора настаивают на избегании купания в холодной воде и длительного пребывания на солнце.
Обязательно в течение 2 лет после ревматических атак рекомендуется придерживаться диеты, главным условием которой является полный отказ или сокращение потребления соли, крепких мясных, грибных и рыбных бульонов, а также пищи с легкоусвояемыми углеводами (сахар, кондитерские изделия).
Лечение ревматизма на видео
Здоровья вам и не пренебрегайте консультации с врачом!
sustavoved.com