Лечение суставов - артроз, артрит, остеохондроз и многое другое
Постоянно мокрота откашливается
Причины и лечение кашля с мокротой
Отделение мокроты при кашле может быть связано с разными патологическими процессами в организме. Слизь вырабатывается в бронхиальном древе. Её прямой задачей является противостояние болезнетворным микроорганизмам, токсинам или аллергенам. Чем больше выделяется мокроты, тем сильнее поражена слизистая. Важно обратить внимание на цвет отделяемого. Он многое рассказывает о природе болезни. Чаще всего кашель с мокротой указывает либо на начало острого воспалительного процесса в дыхательных путях, либо на предшествующее воспаление.
Понятие мокрого кашля
То, что кашель может быть влажным и сухим, знаю все. Однако не каждый их отличает между собой. Мокрый кашель на слух клокочущий, булькающий и доносится изнутри грудной клетки, а сухой – горловой, приступообразный, свистящий. Чаще всего влажный кашель приносит облегчение. Но иногда он, как и сухой, непродуктивный и мучительный. Многое зависит от вязкости мокроты. Если она густая и липкая, то отхаркивать ее сложно.
Мокрый кашель – тот, при котором происходит избыточное выделение мокроты. Мокрота же представляет собой слизь, которую вырабатывают клетки слизистой оболочки бронхов. В норме она всегда присутствует в дыхательных путях в небольшом количестве. Это нужно для того, чтобы воспрепятствовать проникновению чужеродных веществ или микроорганизмов дальше в дыхательные пути. Человек откашливает мокроту с патогенами, и его бронхи очищаются.
Механизм появления
Влажный кашель почти всегда развивается из сухого. Иногда переход происходит очень быстро и занимает примерно 2–3 часа. Но в среднем, мокрота начинает появляться на 2–4 день сухого кашля. Механизм появления мокрого кашля имеет несколько последовательных этапов.
1. Воспаление верхних дыхательных путей. Слизистая оболочка раздражается вирусами, бактериями, аллергенами и становится сверхчувствительной. Раздражение, и как следствие, приступ сухого кашля вызывает любой негативный фактор (пыль, табачный дым), и даже поток воздуха при дыхании.
2. Распространение воспаления на трахею и бронхи. Клетки слизистой бронхов начинают активно вырабатывать слизь, чтобы удалить раздражающий источник.
3. Удаление мокроты. Дальше слизь вместе с заключенными в нее инородными частичками подхватывается ворсинками реснитчатого эпителия и передвигается вверх к глотке. Но часто ворсинки из-за воспаления гибнут, и очищение бронхиального древа происходит не так эффективно. А трудноотделяемый секрет густеет и вызывает приступообразный кашель.
Спровоцировать приступ влажного кашля может смена положения тела, физические нагрузки, поездка в транспорте, частое неравномерное дыхание при разговоре. Как правило, он усиливается при холодной погоде, сухом загрязненном воздухе, курении.
Важно. Ребенок переносит мокрый кашель тяжелее, чем взрослый. В детском возрасте мышцы грудной клетки развиты недостаточно, а дыхательные пути узкие. Поэтому откашляться сложно. Да и сама мокрота у детей более вязкая, что только усугубляет и без того плохое отхождение.
Какой бывает мокрота?
Мокрота – это слизь, секрет, вырабатываемый эпителием бронхов. С помощью ворсинок слизистой оболочки дыхательных путей она продвигается к глотке, где смешивается со слюной и отделяемым из носа. В норме мокрота прозрачная, жидкой консистенции и выделяется в небольшом количестве, совершенно неощутимом для человека. Она состоит из солей, воды и клеток иммунной системы.
При попадании инородных частиц в нижние отделы дыхательных путей объем, вязкость и цвет слизи меняется. Разберём, что означает ее внешний вид.
1. Прозрачный обильный секрет указывает на борьбу иммунитета с вирусами, аллергенами или токсинами. Обычно он при этом жидкий и имеет солёный привкус. Нередко наблюдаются сопутствующие симптомы: слезотечение, насморк, сыпь на теле, чихание.
2. Белый цвет мокроты является признаком воспаления слизистой органов дыхания. Такой оттенок слизь приобретает в результате отека, который препятствует ее прохождению через дыхательные пути. Часто она имеет вязкую консистенцию и плохо откашливается.
3. Желтый цвет мокроты – симптом инфекции (чаще бактериальной) в дыхательных путях. Желтизну дают лейкоциты и клетки иммунной системы, которые прибывают на место воспаления и гибнут в попытках его нейтрализовать.
4. Зеленая слизь указывает на все ту же инфекцию, но с более обширным и сильным иммунным ответом. Такой цвет мокрота приобретает благодаря высокому содержанию бактерий, лейкоцитов и иммунных клеток нейтрофилов, содержащий зеленый белок.
5. Коричневый цвет дает запекшаяся кровь. Причина кровотечения может скрываться в разрыве малых сосудов. Иногда такой симптом указывает на тяжелое воспаление бронхов или легких. Кроме того, коричневую мокроту может отхаркивать курильщик. Смолы и твердые частицы из сигарет не только провоцируют откашливание слизи, но и окрашивают ее в табачный цвет. Коричневой будет слизь, если человек перед кашлем употреблял красное вино, кофе и шоколад.
6. Красная мокрота при кашле – симптом кровотечения. Кровохарканье характерно для туберкулеза, пневмонии, рака, легочной эмболии.
7. Розовая мокрота с нарушением дыхания, болью в груди и повышенным потоотделением может означать отек легких или острую сердечную недостаточность. Больному требуется срочная медицинская помощь.
8. Серый цвет и пенистая структура слизи являются признаками хронической обструктивной болезни легких. Пузырьки воздуха означают, что в кровь поступает недостаточно кислорода, и в любой момент может развиться острая дыхательная недостаточность.
9. Кровяная прожилка в мокроте указывает на повреждение сосуда в дыхательных путях. Такое часто случается, если человек уже длительно болеет, имеет заболевания сердечно-сосудистой системы, или его слизистая пересыхает (сухой воздух в помещении).
Изменения цвета и консистенции мокроты могут спровоцировать не только инфекционные заболевания. Вязкой слизь становится при обезвоживании, под утро во время сна, если человек испытывает сильный стресс. Специфическую окраску могут давать некоторые напитки и еда, загрязненный воздух. Правильную оценку секрета может сделать только лаборант в лаборатории. Для этого нужно сдать общий анализ мокроты.
Какая мокрота опасная?
Влажный кашель, как правило, продуктивный, и переносится легче. Считается, что он менее опасный, чем сухой. Но это касается только тех случаев, когда основа мокроты слизистая, а сама она бесцветная или белого цвета. Другие виды говорят об опасности для здоровья. Необходимо обратиться к врачу, есть отхаркиваемый секрет:
- гнойный (имеет желто-зеленый цвет);
- слизисто-гнойный;
- серозный (липкий, желтого или бурого цвета);
- кровянистый.
Такая мокрота образуется при острых заболеваниях дыхательных путей и некоторых болезнях сердечно-сосудистой системы. Точный диагноз можно поставить на основе комплексного исследования: рентгенографии легких, общего анализа крови, мочи, мокроты, опроса, аускультации (выслушивания стетоскопом).
Возможные причины кашля с мокротой
Влажный кашель могут вызывать самые разные болезни. Самая распространенная причина – ОРЗ, при котором продуктивное откашливание является хорошим признаком и говорит о скорейшем выздоровлении. Однако не стоит отметать другие возможные варианты.
1. Инфекционное заболевание. Кашлем с мокротой сопровождаются практически любые инфекции дыхательных путей, и легкие, и тяжелые. Он может означать ОРЗ, острый бронхит, пневмонию, туберкулез, а также их осложнения.
2. Хронический бронхит. Постоянный кашель с отделением мокроты на протяжении 3 месяцев и дольше говорит о том, что бронхит перешел в хроническую форму. Обычно симптом мучает сразу после пробуждения, при выполнении физических упражнений, интенсивном дыхании.
3. Аллергический бронхит. Кашель при аллергии приступообразный, часто сопровождается одышкой. Температура тела при этом остается нормальной.
4. Синусит, ринит, тонзиллит и другие заболевания носа и горла. Часто при кашле начинает отхаркиваться вовсе не мокрота из бронхов и легких, а сопли, которыми поражено горло. Слизь стекает по задней стенке глотки, что вызывает першение и кашель. В горизонтальном положении тела симптоматика усиливается.
5. Кашель курильщика. Курящий человек вместе с табачным дымом поглощает свыше 200 ядов. Попадая в дыхательные пути, они раздражают слизистую, чем вызывают повышенную выработку мокроты. Вредные вещества оседают в легких, и спустя 2 года стажа 90% курильщиков начинает мучить утренний кашель и отхождение вязкой мокроты в течение дня. Температура тела остается нормальной, если только на фоне курения не развился бронхит. Тогда кашель становится затяжной, и к нему присоединяется боль в области груди.
6. Влажный кашель, как остаточное явление. После уничтожения микробов, вирусов или других патогенов организму необходимо еще какое-то время на восстановление. Поначалу из легких выводится мокрота, которая скопилась за время болезни. Эпителиальные клетки и ворсинки обновляются, постепенно налаживается продукция слизи, и уменьшается ее объем. Восстановительный период в среднем длится неделю. Но иногда, после обширного поражения дыхательных путей, влажный кашель может мучить очень долго, несколько недель или даже месяц.
Общие принципы лечения
Влажный кашель может проходить сам по себе, если он остаточный. Однако даже в этом случае важно исключить застой мокроты и сгущение. Затрудненное отхождение приводит к скоплению слизи, которая, в свою очередь, служит прекрасной питательной средой для микробов. С густой мокротой помогают справиться прогулки на свежем воздухе и обильное питье.
В острый период болезни лечение проводится медикаментозными препаратами. При кашле с мокротой могут быть назначены следующие виды лекарств.
1. Муколитические таблетки и сиропы. Они разжижают мокроту, помогают ей быстрее выходить из легких. При этом слизь практически не увеличивается в объеме. Назначаются при бронхитах (острый, хронический), пневмонии, трахеите, муковисцидозе. Представители группы: Амброксол, Лазолван, Бромгексин, Мукалтин.
2. Отхаркивающие средства. Оказывают раздражающее действие на слизистую. Приняв такой препарат, человек начинает рефлекторно кашлять, и его дыхательные пути освобождаются от мокроты. В качестве побочного эффекта отхаркивающие таблетки усиливают секрецию слизи. Примеры: сироп Солодки корня, таблетки Термопсис, Эвкалиптовое и Терпеновое эфирные масла.
3. Мукорегуляторы. Обладают особенностью увеличивать число сурфактанта – поверхностно-активных веществ, выстилающих внутренность альвеол легких и препятствующих слипанию стенок при дыхании. Лекарство с мукорегулиирующим эффектом непросто разжижает мокроту, но и выравнивает содержание жидкой и слизистой части. Названия: Аскорил, Амброксол, Бромгексин.
Внимание! Отхаркивающие препараты нельзя принимать под вечер. Они провоцируют кашель на ближайшие 5–6 часов. Ребенок или взрослый рискует не спать всю ночь. Правильно принимать их по инструкции до 17–18 часов. Тогда мокрота будет отходить эффективно и без нарушения сна.
Лечить влажный кашель нужно в комплексе. В зависимости от причины, которой он вызван, назначаются также другие препараты:
- антибиотики для лечения бактериальной инфекции;
- антигистаминные таблетки против аллергического кашля;
- противовирусные препараты при бронхите вирусного происхождения;
- жаропонижающие таблетки и сиропы, если есть температура (они же дают противовоспалительный эффект).
Электрофорез с хлористым кальцием, ингаляции физиологическим раствором тоже обладают свойством улучшать отхождение мокроты. Однако применять их можно только при отсутствии температуры. Если жара нет, подросток и взрослый могут делать согревающие компрессы и наносить мази на грудную клетку. Маленьких детей лучше растирать жиром (барсучьим, утиным).
Совет. Людям, которые постоянно мучаются влажным кашлем или имеют хронические заболевания дыхательных путей рекомендуется приобрести домашний небулайзер. Аппарат помогает доставлять лекарства непосредственно к источнику инфекции, минуя желудочно-кишечный тракт.
Мокрый кашель у грудничков и беременных
Лечение кашля с мокротой у грудных детей имеет свои особенности. Отхаркивающие лекарства до полугода не назначаются, а муколитики используются с большой осторожностью. Чтобы грудничок лучше откашливался, рекомендуется часто менять положение его тела, носить на ручках столбиком. Особое внимание следует уделить влажности воздуха в комнате и обеспечить малышу достаточное питье. Все препараты детям до года дают в форме капель или суспензии.
Беременность не является преградой для медикаментозного лечения кашля. Мокрый продуктивный кашель считается не таким опасным, как сухой. Однако пускать болезнь на самотек тоже не следует. Существует множество препаратов, которые не оказывают влияние на плод. Для разжижения мокроты разрешается принимать Мукалтин, сироп Подорожника, Стодаль. Если женщине поставлен бронхит, и ей показаны антибиотики, то можно пить таблетки пенициллинового и цефалоспоринового ряда, а также макролиды (Амоксициллин, Цефазолин, Эритромицин). Проведенные исследования не выявили, что они могут негативно влиять на беременный организм или плод.
Народные средства
Если лечение начато вовремя, то в качестве терапии подойдут препараты на растительной основе, поддерживающие здоровые функции кашля (способствующие выведению инфицированной мокроты). Сюда также можно отнести отвары и настои, приготовленные собственноручно из трав, кореньев, лечебных продуктов. Эффективные рецепты от кашля с мокротой:
1. Мелко нарезать 1–2 плода инжира, залить 250 мл воды. Варить на медленном огне 20 минут после закипания. Процедить жидкость. Принимать по 50 мл трижды в день, растворяя в стакане горячего молока.
2. Хорошо вымыть крупную репу, верхушку срезать, но не выкидывать. Вырезать сердцевину, внутрь поместить 1 столовую ложку меда и накрыть верхушкой. Через 2 часа репа даст сок. Его принимают по 2 чайные ложки 3 раза в день. Этот народный рецепт помогает и при мокром, и при сухом кашле.
Какая трава помогает вылечить влажный кашель:
- листья плюща;
- корень солодки;
- подорожник;
- алтей;
- чабрец;
- примула.
Собранную или купленную в аптеке траву заваривают в количестве 1 столовой ложки на 250 мл. Пьют средство вместо чая 3 раза в день между приемами пищи. Для подслащивания хорошо использовать мед.
Совет. Лекарства на натуральной основе необязательно делать собственноручно. Существует масса аптечных сиропов с растительными компонентами. Например, при влажном кашле помогает недорогой сироп Пектусин, Солодки корень. Хороший эффект дают сиропы Гербион и Алтейка.
Гомеопатические средства
Длительный кашель, который не поддается лечению традиционными методами, иногда помогают вылечить гомеопатические средства. Их действие направлено на активизацию собственных сил организма. Однако гомеопатия оказывается действенной только тогда, когда подбирается индивидуально. Специалист учитывает не только жалобы пациента, но также его характер, пол, возраст, вес, темперамент, ритм жизни. При кашле с мокротой назначаются:
- Арсеникум Альбум;
- Калий бихромикум;
- Антимониум тартарикум;
- Гепар сульфур;
- Бронхалис-Хель.
В заключение, кашель и мокрота сами по себе явления естественные и безобидные. Кашлевой механизм – защитный, и направлен на удаление инородных частиц из органов дыхания. Слизь же помогает вымывать разные патогены из органов дыхания. Организм может отреагировать кашлем с мокротой на длительное нахождение в загрязненном помещении, на вдыхание аллергенов (пыльцы, пыли). Но чаще влажный кашель указывает на воспаление в дыхательных путях. Особенно следует насторожиться, если отхаркиваемый секрет желтого, зеленого, коричневого, красного цвета. В таком случае следует обратиться к врачу. Самостоятельно проводить лечение лекарствами и травами допустимо, если мокрота прозрачная или белая и, кроме как на кашель, больной ни на что не жалуется.
orvistop.ru
Лечение сильного кашля с мокротой без температуры
Во многих случаях кашель является симптомом, указывающим на поражение дыхательных путей различными болезнями. Он представляет собой метод самозащиты человеческого организма. Вызывается кашель нахождением в дыхательных путях всевозможным посторонних и нежелательных частиц, и при его появлении люди, как правило, обращаются за врачебной помощью.
Почти каждый человек в современном мире переносил бронхит, простуду или другие респираторные инфекции, сопровождающиеся кашлем, а, следовательно, и прочувствовал на себе стадию заболевания, при которой появляется мокрота.
Мокротой называется вязкая густая жидкость, вырабатываемая слизистой оболочкой. Она обладает водной основой и включает в себя гликопротеины, липиды и иммуноглобулины. Цвет мокроты может варьироваться от зелёного до бледно-желтого. При влажном кашле из организма вместе с мокротой выходят микробы и их яды.
Для многих болезней характерна трансформация сухого кашля в кашель влажный и изменение основы мокроты, что обуславливается естественным развитием болезни. Одной из главных причин, провоцирующих кашель с мокротой, является курение. У курящего человека в дыхательных путях образуется больше слизи, в результате чего количество мокроты, от которой нужно избавляться увеличивается. Помимо этого, курение оказывает парализующее воздействие на тончайшие волоски в дыхательных путях, помогающие выводу мокроты.
Содержание:
Причины и виды кашля с мокротой
Приводят к возникновению кашля с мокротой некоторые заболевания. Одним из них является астма. На начальных стадиях заболевания часто отмечается легкая хрипота и сухой кашель, но со временем начинаются сильные хрипы и кашель с мокротой. Возможно образование густых слизистых выделений. Ещё одной причиной может послужить хронический бронхит. Это заболевание вследствие хронически заблокированных путей дыхания приводит к сухому кашлю, со временем переходящему в кашель с мокротой. В мокроте в таком случае вероятно содержание гноя.
Кашель с мокротой может возникнуть и при обычной простуде. Во время данного недуга отмечается выделение мокроты, заключающей в себе слизь с гноем. Вдыхание частиц краски, пыли или иных веществ способствует усилению образования слизи в дыхательных путях. Эта слизь раздражает дыхательные пути и вызывает кашель с мокротой. Нередко такое явление отмечается у людей с аллергией или хроническим синуситом. Рак легкого тоже является вероятной причиной кашля с мокротой.
Подробнее: Признаки, симптомы, стадии и лечение рака легких
Кашель хронического характера с выделением небольшого количества мокроты с кровяными прожилками служит предвестником данного заболевания. В мокроте может содержаться слизь или смесь слизи с гноем. Сухой кашель, перетекающий в кашель с мокротой, также может появиться при пневмонии. Цвет мокроты будет меняться в зависимости от присутствующих в ней бактерий.
Кашель с желтой мокротой
Если выделяемая при кашле мокрота имеет желтый цвет, то это может указывает на наличие бронхита, пневмонии или синусита. Если у редко кашляющего человека резко начинается кашель с выделением мокроты обладающей желтым цветом, то нужно в срочном порядке обратиться за врачебной помощью. Особенно необходимо это сделать, если в мокроте присутствует гной или кровь. Оттенок желтого цвета, как правило, образуется в случае примеси гноя в мокроте.
Для выявления заболевания необходимо произвести анализ мокроты. Мокроту собирают в специальную баночку. Процедура проводится утром натощак. Перед отхаркиванием человеку нужно прополоскать рот слабым антисептическим раствором.
Кашель с желтой мокротой может наблюдаться и у курильщиков со стажем. Характер и цвет мокроты могут указать на причину возникновения бронхита. Желтая мокрота свидетельствует о наличии в бронхах бактериальной инфекции. Лечение пациентов с желтой мокротой при кашле должно осуществляться квалифицированным врачом.
Кашель с белой мокротой
Выделяющаяся во время кашля белая мокрота, обладающая творожистой консистенцией, может говорить об имеющейся в дыхательных путях грибковой инфекции или заболевании туберкулезом. Грибковые поражения бронхов могут быть вызваны длительной терапией антибиотиками на фоне сниженного иммунитета, что влечет за собой появление на слизистых оболочках патогенной микрофлоры. При туберкулезе объем выделяемой бронхиальной слизи обычно небольшой.
Обнаружение в мокроте крови является признаком осложнений – легочных осложнений, появляющихся вследствие повреждения при кашле сосудов гортани. Мокрота, обладающая белым цветом и имеющая водянистую консистенцию, может появиться в ответ на воздействие внешних раздражителей, из-за инфекции вирусного характера или заболеваний органов дыхания. Прозрачная мокрота при кашле свидетельствует об отсутствии воспаления. Густая и прозрачная мокрота служит сигналом о начинающемся воспалении легких, бронхите, аллергии, астме или простудных заболеваниях. Если объем такой мокроты будет постоянно увеличиваться, то это может привести к отравлению. Вследствие этого нельзя допускать её застоя в бронхах.
Кашель с мокротой и кровью
Кровавая мокрота во время кашля может быть свидетельством болезни органов дыхания. При обнаружении крови в мокроте следует немедленно обратиться к врачу, который определит причину этого симптома и назначит соответствующее лечение. К главным причинам начала кашля с кровью можно отнести рак легких. В данном случае у больного кровь в мокроте содержится в виде прожилок. Также содержащая кровь мокрота может отмечаться при остром бронхите.
Подробнее: Причины, симптомы и лечение острого бронхита
Объем содержания крови в мокроте при хроническом бронхите обычно небольшой (это смешанные с густой гнойной мокротой алые прожилки). Ещё одной причиной появления подобной симптоматики может служить пневмония. В таком случае характерным будет кашель с мокротой, содержащей, следы свежей крови. Лечение кашля с кровью производится с учетом причины, спровоцировавшей развитие этого симптома.
Длительный кашель с мокротой больше месяца
Длительным называют кашель, продолжающейся более 4-8 недель без признаков положительной динамики. Кашель с мокротой на протяжении длительного времени является тревожным симптомом, который может указывать на наличие серьезных заболеваний.
Данный кашель может быть спровоцирован не только воспалительным процессом или бронхиальной астмой, в связи, с чем следует незамедлительно сделать рентгенографию легких. Это исследование поможет исключить рак.
В подобном случае не исключается и туберкулез (даже является одним из самых вероятных вариантов). Нередко длительному кашлю с мокротой подвержены курильщики с затянувшимся бронхитом. Данное заболевание часто имеет хронический характер и вылечивается достаточно тяжело.
Такой вид кашля может быть присущ и людям определенных профессий. Обычно он сопровождает заболевание асбестоз, возникающее в результате длительного контакта с асбестом. Терапия этого профессионального заболевания заключается в прекращении контактов с этим веществом.
Кашель с мокротой по утрам
Многие люди кашляют по утрам. Зачастую в этом явлении нет ничего необычного, и оно не должно вызывать панику или какие-либо опасения. Просто организму нужно удалить скопившуюся за ночь в легких мокроту. Вопрос кроется в том, что у здорового человека мокроты скапливается не очень много, и утренний кашель практически отсутствует. Если же легкие вырабатывают большой объем мокроты, значит, для этого есть причины.
К самым распространенным причинам утреннего кашля относится курение. Утренний хронический кашель является известным признаком табачного отравления. С возрастом последствия курения становятся все более интенсивными. Причиной утреннего кашля также может послужить туберкулез, хроническая обструктивная болезнь легких, затекание слизи в горло из носовых пазух.
Лечение кашля с мокротой
Если человек страдает от ОРВИ или бронхита, если у него наблюдается кашель с мокротой, которая при этом плохо отделяется, то необходимо применение препаратов, которые обладают свойством её разжижать (муколитические средства), либо тех, которые способствуют её лучшему отделении (отхаркивающие препараты). Они могут иметь как растительное, так и синтетическое происхождение.
Большинство людей, стремясь сохранить свое здоровье, отказываются от приема лекарственных средств ненатурального происхождения. Однако, отдавая предпочтение препарата на основе лекарственных растений, следует помнить, что они также обладают множественными побочными эффектами и имеют определенные противопоказания.
Ошибочно думать, что состав растений – это исключительно полезные и лечебные компоненты. В них также входят токсичные и вредные вещества, способные нанести ущерб здоровью. Кроме того, аллергия является частым спутником современных людей. Поэтому даже дорогостоящий и, казалось бы, эффективный препарат, может спровоцировать неожиданную для больного человека реакцию.
Итак, далее мы расскажем обо всех лекарствах, которые могут вам помочь в лечении кашля с мокротой.
Нельзя самостоятельно назначать и применять противокашлевые средства. Их способен рекомендовать только доктор. Ещё одно важное правило касается запрета на совместный приём препаратов из муколитической и противокашлевой групп. Исключение – назначение врачом комбинированных средств. Такие препараты сочетают в себе невыраженный противокашлевый и отхаркивающий эффект.
Классификация средств, облегчающих кашель и способствующих быстрому выздоровлению
Существует три вида лекарственных препаратов, направленных на избавление от кашля:
Группа отхаркивающих препаратов, их назначают, когда мокрота в органах дыхания не густая, а кашель продуктивный.
Группа противокашлевых средств и препараты комбинированного действия. Их назначают в том случае, когда больной страдает от непродуктивного и сухого кашля, который нарушает его отдых и снижает аппетит.
Группа муколитических средств. Эти препараты назначают в том случае, если кашель продуктивный, но мокрота при этом густая и вязкая, её отделение затруднено.
В свою очередь, препараты из группы отхаркивающих средств делятся на:
Лекарственные средства резорбтивного действия. За счет раздражения слизистой бронхов происходит увеличение образования мокроты и человек легче её отхаркивает. Эффект наступает после того, как средство усвоится в ЖКТ.
Лекарственные препараты рефлекторного действия. Облегчение удаления мокроты и слизи из бронхов происходит за счет раздражения слизистой, выстилающей желудок. В итоге, у больного возбуждается рвотный центр, но его не рвет, а количество слизи в дыхательных путях увеличивает. Повышается перистальтика мускулатуры, выстилающей бронхи, эпителий, покрывающий более мелкие их ответвления, продвигают скопившуюся слизь к более крупным ветвям.
Муколитические средства, действие которых направлено на разжижение мокроты, в свою очередь, подразделяются на:
Средства, способные оказать влияние на вязкость бронхиального секрета и на эластичность этой слизи. К таким средствам можно отнести, например, АЦЦ.
Препараты, способные ускорить выход слизи из бронхов. К таковым относят, например, Амброксол и Бромгексин.
Средства, способствующие тому, что слизь образовывается в меньшем количестве, например, такие лекарства, как М-холиноблокаторы, Либексин Муко и глюкокортикоиды.
Отхаркивающие средства от кашля рефлекторного действия
Термопсис после приготовления настоя, способен вызвать у ребенка рвоту, даже при незначительном превышении дозы. Кроме того, цитизин, входящий в состав настоя может спровоцировать непродолжительную стимуляцию дыхания у ребенка с последующим угнетением дыхательной функции.
Препараты Алтея
Показания. Назначают при патологиях дыхательной системы острого и хронического характера. Диагнозы – эмфизема легких, трахеобронхит, бронхит и обструктивный бронхит. Клинический признак для назначения препарата – вязкая мокрота с трудным её отделением.
Фармакологическое действие. Разжижение бронхиального отделяемого, снятие воспаления, стимуляция волнообразных сокращений стенок бронхов, что способствует продвижению слизи к трахее и дальнейшему её выводу из дыхательных путей.
Противопоказания. Наличие индивидуальной чувствительности, язва 12-перстной кишки и желудка. Людям, имеющим непереносимость фруктозы или сахарный диабет в анамнезе, следует с осторожностью принимать данный препарат, выпускающийся в сиропе. Возможность использования при беременности или в возрасте до 3 лет должна быть обсуждена с врачом.
Мукалтин. Цена на таблетки в среднем, составляет 20 рублей. Детям необходимо предварительное растворение таблетки в 1/3 стакана воды. Для взрослых максимальная разовая доза составляет 100 мг. Принимать средство нужно до еды, до 3 раз в день. Максимальная продолжительность лечения – 2 недели.
Алтейка сироп (Сироп Алтея). Цена средство 90-130 рублей. Принимают препарат внутрь, предварительно разведя 1 ложку (чайную) средства в 1/4 стакана воды (возраст – до 12 лет), или, разведя 1 ложку (уже столовую) в 1/2 стакана воды (для взрослых). Принимать до 4 раз вдень. Терапевтический курс составляет полмесяца, но по показаниям врача может быть увеличен.
Корни алтея. Цена на препарат составляет 60 рублей. Для приготовления лекарственного средства, необходимо подогреть стакан воды и всыпать туда столовую ложку корня, предварительно измельченного. После закипания, средство выдерживают на водяные бане ещё четверть часа, затем полученный настой остужают, отжимают и процеживают. Полученный объем нужно будет довести до 0,2 л. Подготовка настоя осуществляется не на прямом огне, а на водяной бане.
Средство перед употреблением нужно взболтать, приём – не более 4 раз в день, после каждого приема пищи. Возрастные ограничения на однократный прием:
3-5 лет – десертная ложка;
6-14 лет – 1 или 2 ложки столовых;
старше 14 лет и взрослые – половина стакана.
Терапия без перерыва не должна превышать 21 дня.
Препараты термопсиса
Таблетки от кашля Термопсол. Ценовая категория – от 30 до 50 рублей.
Это препарат базируется на траве термопсиса. Растение обладает способностью раздражать центр дыхания и рвоты, способствуя отхаркиванию мокроты.
В составе трав содержится большое количество алкалоидов, это:
Цитизин;
Метилцитизин;
Термопсин;
Анагирин;
Термопсидин;
Пахикарпин.
В таблетированной форме препарата дополнительно содержиться гидрокарбонат натрия, который делает мокроту менее вязкой и оказывает стимулирующее воздействие на работу бронхов.
Показания. Вязкая мокрота, сопровождающая бронхит или трахеит + бронхит.
Противопоказания. Таблетки запрещены к приему, если есть, язвенная болезнь, индивидуалная (высокая) чувствительность организма к компонентам препарата.
Применение. Терапия без перерыва – до 5 дней. Дозировка – 1 таблетка. Кратность - 3 раза в день.
Коделак бронхо с чабрецом без содержания кодеина. Этот эликсир можно приобрести по цене 150 рублей. В его состав входит амброксол, натрия глицирризинат и экстракт тимьяна.
Эти средства способны оказывать отхаркивающее, противовоспалительное и муколитическое действие, так как в их составе имеется несколько активных компонентов.
Показания | Противопоказания | Способ применения | Побочные эффекты |
| Возраст до 12 лет, период вынашивания ребенка и кормления грудью, индивидуальная непереносимость. Относительные противопоказания: бронхиальная астма, язвенная болезнь, печеночная и почечная недостаточность. | По 1 таблетке 3 раза в день вместе с едой |
|
5 дней – это тот максимальный срок, во время которого препарат может приниматься без дополнительного врачебного контроля.
Коделак бронхо без содержания кодеина. Ценовой диапазон препарата составляет границу между 120 и 170 рублями. В составе этого лекарственного средства натрия гидрокарбонат, экстракт термопсиса, глицирризинат и амброксол.
Грудные сборы № 1, 2, 3, 4
Первый номер | Второй номер | Третий номер | Четвертый номер |
Душица + мать и мачеха | Мать и мачеха + подорожник + солодка (отпускается под названием Фитопектол, максимальная цена – 50 рублей) | Шалфей + анис + алтей + почки сосны | Ромашка + фиалка + багульник + солодка + календула |
Эликсир Бронхофит от украинского производителя. В состав средства входит подорожник + багульник + солодка + анис + фиалка + шалфей + тимьян.
Отхаркивающий сбор на основе подорожника, мать и мачехи, ромашки, багульника, календулы, солодки и перечной мяты.
Применение. Подогреть 0,2 л воды и добавить туда ложку сбор. Кипятить получившуюся смесь на протяжении четверти часа и после охлаждения и процеживания довести до исходного объема. Все манипуляции выполняются на водяной бане. Лечение курсовое, максимальный срок терапии составляет полмесяца. Принимать на голодный желудок, до приема пищи. Разовая доза составляет 1/4 стакана, количество приемов в сутки – 4.
Нежелательные реакции организма, которые могут возникнуть в ответ на приём препарата: аллергия, расстройства стула, тошнота и изжога.
Багульник, подорожник, мать и мачеха и иные лекарственные растения.
Трава багульника болотного. Цена лекарственного средства не превышает 35 рублей. Это растение является компонентом многих отхаркивающих сборов, среди которых сбор под номером четыре и Бронхофит. Местное раздражение на бронхи оказывают эфирные масла, входящие в состав растения. Кроме того, трава способствует снятию воспаления, имеет противомикробный эффект и способствует возбуждению миометрия и ЦНС.
Побочные эффекты. Возможно головокружение, повышенная раздражительность и возбудимость, а также развитие бронхоспазма.
Способ применения. Две столовых ложки заливают 0,2 л кипятка и настаивают. Пить нужно по половине стакана до 3 раз в день.
Лист подорожника, максимальная цена лекарственного средства составляет 30 рублей.
Действие растения:
противовоспалительное;
антибактериальное;
слабительное;
муколитическое;
отхаркивающее;
улучшающее функциональность реснитчатого эпителия.
Столь обширный список лечебного воздействия достигается благодаря составу листа растения.
Состав подорожника | Показания к применению | Способ применения | Противопоказания | Побочные эффекты |
Эфирное масло, витамины, слизь, биологически активные, дубильные и горькие вещества, алкалоиды, сапонины и смолы, флавоноиды и фитонциды, манит, хлорофилл, стеролы, олеиновая кислота, микроэлементы, макроэлементы | Атеросклероз, воспалительные процессы верхних дыхательных путей, болезни ЖКТ и почечной системы, бронхит, коклюш, пневмония и атопический дерматит. | Настаивается и принимается по 2 столовых ложки до 3 раз в день за 30 минут до приема пищи | Язвенная болезнь, гиперацидный гастрит, аллергия на растения. | Аллергия, изжога |
Терапевтический курс составляет полмесяца максимум.
Мать и мачеха. Цена это лекарственного средства составляет 40 рублей.
Когда принимать? | Как принимать? |
Когда нужно, чтобы было достигнуто отхаркивающее, антибактериальное, пото- и желчегонное, спазмолитическое и ранозаживляющее действие. | На водяной бане (0,2 л воды довести до кипения и добавить 2 столовые ложки травы, кипятить 15 минут), затем настой отжать, довести до исходного объема и употреблять через каждые 3 часа по 0,15 л. Либо выпивать по 3 столовых ложки за полчаса до приема пищи 3 |
Сироп подорожника и мать и мачехи. Цена составляет 200 рублей.
Как принимать | Противопоказания | Побочные эффекты |
До 15 лет 2 чайные ложки, после 15 лет по 2 ложки, но уже столовых до 4 раз в день | Язва желудка, детский возраст (до шести лет), период вынашивания ребенка. | Аллергия |
Максимальная терапия, без контроля со стороны доктора – 3 недели.
Гербион с подорожником. Максимальная на препарат составляет 230 рублей.
Фитосироп Стоптуссин. Цена на препарат составляет 130 рублей. В состав препарата входит чабрец, тимьян и подорожник.
Показания | Противопоказания | Как принимать |
Чтобы снять воспаление и улучшить отхождение слизи | Возраст до года, беременность, лактация, эпилепсия, травмы головы, заболевания почек и печени. | До 5 лет детям назначают по чайной ложке до 3 раз в день. С 5 и до 10 лет + ещё чайная ложка. После 10 и до 15 лет + ещё чайная ложка. Взрослым по столовой ложке до 5 раз в день. |
Бесконтрольная терапия не должна превышать семи дней.
Колдрекс бронхо в сиропе. Максимальная цена лекарственного средства – 250 рублей.
Состав | Показания | Противопоказания | Как принимать | Побочные эффекты |
Гвайфенезин, бензоат, макрогол, натрия цикламат, декстроза, настойка красного перца, камфора рацемическая, масло из семени звездчатого аниса и левоментол | Болезни дыхательных путей и трудность в отхождении мокроты | Язвенная болезнь, возраст до 3 лет, индивидуальная непереносимость. | От 3 до 12 лет можно дать ребенку препарат однократно в объеме, не более, чем 5 мл. Принимают средство каждые 3 часа. Взрослым разовую дозу можно увеличить ещё на 5 мл. | Понос и рвота, боль в животе, сыпь и крапивница. |
Чабрец (экстракт тимьяна)
Трава чабреца и Масло эфирное чабреца. Цена 40 и 90 рублей, соответственно.
Показания | Противопоказания | Как принимать | Побочные эффекты |
Когда нужно оказать противомикробный, отхаркивающий и обезболивающий эффект. | Запрещен к использованию, при тех же патологиях, что и подорожник. | Кипятят 1 пакетик или 1 столовую ложку травы в 1 стакане воды. Время – 15 минут. Затем настой процеживают, доводят до первоначального объема и потребляют 3 раза в день по 1 столовой ложке. Все манипуляции осуществляются на водяной бане. | Аллергия |
Время лечения не должно превышать трех недель.
Комбинированным (отхаркивающим и муколитическим) эффектом обладают жидкие экстракты тимьяна. Их используют при диагнозах – бронхит, пневмония, состояния при которых мокрота вязкая и трудноотделимая.
Среди таких препаратов:
Пастилки от кашля Бронхикум цена на которые составляет 150 рублей, а на это же средство в сиропе – 250 рублей. Принимают после еды 2 раза в день до шести лет (с полугода до года – половина чайной ложки, с двух до 6 лет по целой чайной ложки). После шести лет и старше кратность приема составляет 3 раза в день (с шести до 12 лет по 1 чайной ложке, затем по 2 чайных ложки). Что касается пастилок, то их с 6 до 12 лет в день можно принять 3 пастилки, взрослым до 6 пастилок.
Бронхикум ТП. В состав входит не только тимьян, но и первоцвет. Принимать на протяжении дня от года до 4 лет по половине чайной ложке (3 раза в день), с пяти до 12 лет по целой чайной ложке (4 раза), взрослым также по целой чайной ложке, но уже до 6 раз.
Сироп Пертуссина по цене в 30 рублей. Помимо тимьяна в состав сиропа входит калия бромид. Препарат принимают после еды, от 3 до 6 лет по половине чайной ложки, от 6 до 12 лет по целой чайной ложке, после 12 лет по десертной ложке, взрослым по столовой ложке. Кратность для каждого возраста – 3 раза в день. Максимальный терапевтический курс составляет 3 недели.
Сироп или капли Туссамаг, максимальная цена которых составляет 170 рублей. Детям от года до 5 лет показано принимать не более 25 капель, при необходимости их можно развести с водой. После пяти лет – до 50 капель, взрослым – до 60 капель. Кратность приема – до 4 раз в день. Сироп принимают по 1 чайной ложке после еды (от года до пяти), по 2 чайных ложке после 5 лет, по 3 чайных ложки во взрослом возрасте. Кратность приема также составляет 4 раза в день.
Геломиртол
Показания | Способ применения | Побочные эффекты |
Хронический и острый бронхит | 5 раз в день по 120 мг – детям до 5 лет (если процесс в острой фазе), 3 раза в день, если процесс в хронической фазе. Взрослым за 30 минут до еды в дозировке по 300 мг до 4 раз в день в острой фазе болезни и в такой же дозировке, но 2 раза в день при хроническом течении болезни. Если заболевание перешло в хроническую стадию, то можно использовать по 300 мг перед ночным отдыхом. Эта мера позволит облегчить отхождение мокроты в утренние часы. | Нарушения диспепсического характера, боли в животе, аллергия, усиление подвижности камней в желчном пузыре. |
Йодид натрия и калия, гидрокарбонат натрия, хлорид аммония повышают выработку мокроты. Аналогичным действием обладает багульник, душица и иные травы, а также эфирное масло плодов аниса.
Амтерсол. В состав лекарственного средства входит аммония хлорид, экстракты термопсиса корня солодки, калия бромид, натрия бензоат.
Противопоказания. Кормление грудью, беременность, возраст до 3 лет, повышенная чувствительность и язва желудка.
Применение. Принимают после еды в возрасте до 3 лет по половине чайной ложки, с 6 лет по целой чайной ложке, с 12 лет по десертной ложке, с 18 лет по столовой ложке. Кратность приема составляет 3 раза в день. Терапевтический курс не должен превышать двух недель.
Муколитические средства от кашля при бронхите
Группа этих препаратов способствует тому, что мокрота становится более жидкой, процесс её выведения улучшается, в итоге, нарушаются благоприятные условия для жизнедеятельности патогенных организмов.
Ацетилцистеин
Викс актив по цене 280 рублей. Форма выпуска – растворимые таблетки.
Флуимуцил по цене в 240 рублей. Формы выпуска варьируется. Это могут быть гранулы, ампулы и таблетки.
Ацц в пакетированном виде или в форме таблеток. Цена до 400 рублей.
Эти препараты способствуют частоту обострений при хроническом течении бронхита. Возможен приём ларингите, пневмонии, среднем отите и всех формах бронхита.
Противопоказания. Возраст до 2 лет, беременность, легочные кровотечения, бронхиальная астма, патологии надпочечников, недостаточность печеночная и почечная.
Применение. Максимальный терапевтический курс не должен превышать недели. Чем больше будет выпито больным жидкости, тем выше будет отхаркивающий эффект. От 2 до 5 лет по 100 мг не более 3 раз в день, с 6 и до 14 лет по 100 мг 3 раза в день, по 200 мг в такой же кратности для взрослых, либо 600 мг однократно.
Побочный эффект. Изжога и рвота, усиление сердцебиения, легочные кровотечения, кожные реакции - сыпь и крапивница, головные боли, падение давления, бронхоспазм и стоматит.
Бромгексин
Непосредственно Бромгексин в таблетированной форме по 80 рублей, в форме капель за 100 рублей и в форме микстуры за 140 рублей.
Бронхосан за 190 рублей. Кроме основного действующего вещества в его состав входит масла: фенхеля, душицы, мяты, эвкалипта, аниса и левоментол.
Солвин в сиропе и таблетках по цене в 120 рублей.
Эффект от приема этих препаратов будет заметен спустя, минимум 2 дня и максимум 5 дней.
Применение. Если средство применяется для ингаляций, то его необходимо в одинаковой пропорции развести с физраствором. По 2 мг для детей до 10 лет, по 4 мг после 10 лет и по 8 мг во взрослом возрасте. Если выбрана микстура, то 2 мг детям от 2 до 2 лет, 8 мг после 6 лет (кратность для обоих возрастов – 3 раза в день). Во взрослом возрасте до 16 мг до 4 раз в день.
Противопоказания. В таблетках средство нельзя принимать до 6 лет, во время 1 триместра беременности, во время кормления грудью, при наличии индивидуальной непереносимости.
Препараты комбинированного действия – Аскорил, Джосет, Кашнол
Возможно использование только по врачебной рекомендации:
В сиропе Джосет по цене в 180 рублей.
В сиропе Кашнол по цене в 130 рублей.
В таблетках Аскорил по 300 рублей, в сиропе по 250 рублей.
В состав лекарственных средств входит Сальбутамол, Бромгексин и Гвайфенезин.
Показания. Бронхиальная астма, пневмония, туберкулез, эмфизема легких, ХОБЛ, бронхит хронический, трахеобронхит.
Дозировка. От 3 до 6 лет по 5 мл, до 12 лет по 5 или 10 мл, по 12 лет по 10 мл. Кратность приема – 3 раза вдень.
Противопоказания. Возраст до 3 лет, вынашивание ребенка, кормление грудью, тиротоксикоз, тахиаритмия, миокардит, язвенная болезнь, сахарный диабет, недостаточность печеночная и почечная, стеноз аорты. Имеется противопоказания при одновременном приеме с противокашлевыми препаратами, с ингибиторами МАО и неселективными блокаторами адренорецепторов.
Побочные действия. Головные боли и сонливость, судороги, нервная возбудимость, дрожание конечностей, нарушения сна. Рвота или тошнота, понос, обострение язвенной болезни, падение давления, усиление сердцебиения, крапивница и сыпь, бронхоспазм и приобретение мочой розового цвета.
Ни в коем случае нельзя запивать щелочными напитками.
Амброксол/Лазолван
Отхаркивающее средство, среди которых Лазолван признан наиболее эффективным.
Показания | Противопоказания | Способ применения | Побочные эффекты |
Пневмония, бронхит, бронхиальная астма и иные патологии дыхательных путей, сопровождающиеся наличием вязкой мокроты. | Беременность (первый триместр под абсолютным запретом), хронические болезни почек и печени. | Таблетки до 3 раз в день после приема пищи, только для взрослых. В сиропе для детей до 2 лет по половине чайной ложки (2 раза в день), до 6 лет по половине чайной ложки 3 раза в день, до 12 лет по чайной ложке 3 раза, взрослым по 2 чайных ложки 3 раза. Терапевтический курс не должен превышать 5 дней. Важно выпивать большое количество жидкости во время лечения. | Понос и рвота, аллергия, сыпь, изжога. |
Препараты на основе лекарственного вещества – это Лазолван стоимостью до 360 рублей, Амброгексал, стоимостью до 100 рублей, Амброксол, стоимостью до 40 рублей, Флавамед, стоимостью до 200 рублей, Амбробене, стоимостью до 200 рублей, Амбросан, стоимостью до 100 рублей и Халиксол, стоимостью до 100 рублей.
Карбоцистеин
Показания. Повышение вязкости мокроты, муколитический эффект, отхаркивающий эффект.
Противопоказания. Возраст до 2 лет (для таблетированных форм), период вынашивания ребенка, до 15 лет – для Либексин Муно, капсул Бронхобос и таблеток Флуифорт, цистит и гломерулонефрит, язвенная болезнь.
Побочный эффект. Кровотечения ЖКТ, тошнота и рвота, зуд, головокружение, крапивница.
Дозировка. 15 мл 3 раза в день, не во время еды. Терапевтический курс не должен превышать 8 дней.
Из препаратов на основе карбоцистеина:
сироп Флюдитек, стоимостью до 250 рублей;
сироп и таблетки Флуифорт, стоимостью до 280 рублей;
сироп и капсулы Бронхобос, стоимостью до 220 рублей;
Либексин Муно для взрослых и детей отдельно по цене в 270 рублей.
www.ayzdorov.ru
Постоянно отхаркивается слизь из горла: как с этим бороться - Part 188020
Причины скопления вязкой слизи в горле в большинстве случаев связаны с острыми или хроническими патологиями носоглотки и пульмонологическими заболеваниями
Часто пациенты при обращении к врачу предъявляют жалобы на то, что у них постоянно отхаркивается слизь из горла. Определение причин возникновения этого неприятного симптома, сопутствующих признаков, своевременная диагностика и лечение патологического процесса помогут избавиться от этого явления.
Важно как можно быстрее разобраться в предрасполагающих и провоцирующих факторах появления слизи в носоглотке и уточнение генеза заболеваний, вызывающих скопление мокроты.
Как появляется слизь в горле
Неприятное ощущение комка в носоглотке, когда в горле постоянно слизь, першение и желание откашляться в большинстве случаев связаны с возникновением воспалительных заболеваний верхних и нижних дыхательных путей, полости носа и околоносовых пазух. Слизь продуцируют бокаловидные клетки верхних слоев слизистой.
Она представляет собой прозрачное, вязкое вещество, обладающее следующими полезными функциями:
- обволакивает и предохраняет от пересыхания носоглотку, трахею, гортань, бронхи и альвеолы;
- задерживает от проникновения внутрь различных агрессивных агентов (бактерии, вирусы, грибки, простейшие) и других инородных частиц;
- является средой обитания полезных микроорганизмов;
- поддерживает местную иммунологическую реактивность слизистых бронхолегочной системы и полости носа.
При попадании в носоглотку и нижние дыхательные пути чужеродных агентов и развития воспаления слизистых оболочек — в головном мозге активируются процессы слизеобразования и выработка большого количества вязкого секрета.
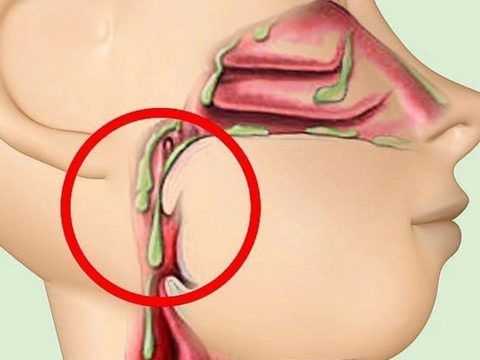 Вязкая слизь обволакивает носоглотку и скапливается в горле (на фото) и вызывает стойкий дискомфорт, ощущение неприятного комка, мешает нормально дышать и жить
Вязкая слизь обволакивает носоглотку и скапливается в горле (на фото) и вызывает стойкий дискомфорт, ощущение неприятного комка, мешает нормально дышать и жить Причины скопления слизи в горле
Если в горле постоянная слизь – необходимо как можно раньше определить причину ее появления, ведь это может быть симптомом серьезного заболевания, требующего незамедлительного лечения.
Постоянная слизь в горле – причины:
- Вирусные респираторные инфекции и простудные заболевания (ОРВИ и ОРЗ).
- Болезни носоглотки, вызванные патогенной и условнопатогенной бактериальной и грибковой микрофлорой (стафилококки (см. Как лечить стафилококк в горле своими силами), стрептококки, дифтероиды, клебсиела, пневмококки, грибки рода Кандида).
- Хронический гипертрофический фарингит.
- Заболевания бронхолегочной системы с забросом вязкой мокроты в горло:
- бронхиты, трахеиты;
- бронхоэктазы;
- бронхиальная астма;
- абсцессы легкого;
- туберкулез легких.
- Постназальный синдром, при котором слизь стекает в горло из носоглотки:
 Патология полости носа и околоносовых пазух считается одной из частых причин постоянного нахождения слизи в горле
Патология полости носа и околоносовых пазух считается одной из частых причин постоянного нахождения слизи в горле - Аллергические реакции (на пыльцу злаков, цветущих растений, пух, перо, пыль, молочные продукты):
- вазомоторный ринит;
- ларингит или фарингит.
- на начальных сроках беременности слизь скапливается в связи с вялотекущими воспалительными процессами в связи со снижением иммунитета или постоянной тошноты и рвоты в результате раздражения задней стенки глотки кислым содержимым желудка;
- на поздних сроках — слизь скапливается из-за постоянной изжоги или отрыжки, или является проявлением позднего токсикоза в виде активации продукции слюны и повышения слизеобразования.
- Прием определенных лекарственных препаратов.
- Особенности питания с частым приемом в пищу маринадов, острых, холодных или горячих блюд.
- Употребление крепких алкогольных напитков, курение.
- Заболевания пищеварительного тракта:
- рефлюксная болезнь;
- дивертикул Ценкера, во время которого в особом «кармане» пищевода скапливается пища.
- Уменьшение количества продукции слюны (синдром Шегрена).
Видео в этой статье рассказывает об основных причинах постоянного скопления слизи в горле.
Симптомы скопления слизи в горле
 Во время сна вязкая слизь раздражает заднюю стенку глотки и вызывает першение, саднение, закашливания и позывы к рвоте
Во время сна вязкая слизь раздражает заднюю стенку глотки и вызывает першение, саднение, закашливания и позывы к рвоте Проявления скопления слизи в носоглотке крайне неприятны и часто мешает пациентам жить.
Признаками скопления слизи в носоглотке являются:
- постоянный дискомфорт, першение, саднение в горле;
- наличие вязкой слизи в носоглотке, чувство стекания по задней стенке;
- желание откашлять слизь или мокроту из носоглотки;
- ощущение «комка» в горле;
- осиплость или легкое изменение тембра голоса;
- неприятный привкус или запах изо рта;
- тошнота и позывы к рвоте, связанные с глотание слизи у малышей или пожилых пациентов;
- сопутствующие симптомы, указывающие на основную патологию (заложенность носа, повышение температуры, боль в горле, отрыжка (см. Отрыжка воздухом и ком в горле: причины симптомов), изжога).
Методы устранения скопления слизи в горле
 Перед приобретением различных лекарственных средств необходимо проконсультироваться у специалиста и уточнить причину появления слизи в горле
Перед приобретением различных лекарственных средств необходимо проконсультироваться у специалиста и уточнить причину появления слизи в горле Наиболее важными моментами достижения эффекта от медикаментозного лечения этого неприятного симптома является:
- соблюдение режима дня и питания;
- устранение провоцирующих и предрасполагающих факторов (очаги хронической инфекции, курение, прием алкоголя, профессиональные и экологические вредности);
- отмена самостоятельного приема лекарственных средств (гормональных средств, антибиотиков, сосудосуживающих назальных капель, длительное применение муколитиков);
- использование различных методик народной медицины, средств приготовленных своими руками, которые могут усугубить аллергические реакции, воспаление и отек слизистой;
- диагностика и лечение заболеваний других систем (пищеварительного тракта, эндокринной системы, сердца и сосудов).
Правильное лечение патологического скопления слизи в носоглотке назначается только лечащим врачом после обследования пациента и диагностики заболевания патологического состояния, вызвавшего повышенное слизеобразование в носоглотке или бронхолегочной системе:
- необходимо полностью соблюдать схему терапии – дозы препаратов, кратность приема, длительность лечения (инструкция лекарств изучается до начала терапии);
- перечень лекарственных средств должен полностью соблюдаться: замена препарата проводиться только после консультации с лечащим врачом (цена имеет кардинальное значение – дешевые аналоги лекарств часто неэффективны);
- самолечение может вызвать усугубление или осложненное течение патологии.
Постоянное скопление слизи в горле приносят пациенту крайне неприятные ощущения и могут быть вызванные серьезной патологией, требующей незамедлительного лечения. Поэтому крайне важно при возникновении этого симптома своевременно обратиться к специалисту для диагностики патологии и назначения правильного лечения.
У нас в команде 15 дипломированных специалистов. Мы готовы помогать вам словом и делом. +2 Загрузка...
Рассылка,
которая поможет вам вести здоровый образ жизни
ВКонтакте
Одноклассники
Google+
gorlor.com
Кашель с мокротой: виды и причины возникновения мокроты, диагностика и лечение
Продуктивный кашель может быть последствием острых заболеваний дыхательной системы, таких как острый бронхит, пневмония, и длительно текущих – бронхиальная астма, хроническая обструктивная болезнь легких, бронхоэктазы, рак легких, туберкулез, сердечная патология. Клинически пациенты испытывают один симптом – кашель с мокротой, но на самом деле внешний вид и химический состав мокроты будет разнообразным, и именно ее исследование зачастую помогает установить правильный диагноз.
Что такое мокрота?
Мокрота состоит из секрета желез крупных бронхов и трахеи, слизи из носовых пазух и слюны ротовой полости. Она считается патологическим секретом, и ее тщательное обследование может много рассказать про заболевание, вызвавшее ее выделение.
Слизь из желез крупных бронхов и трахеи вырабатывается в количестве 100 мл. Эта жидкость проглатывается и испаряется во время дыхания. Трахеобронхиальный секрет не только смачивает слизистую дыхательных путей, но и оказывает очищающее действие. Он способен уничтожать болезнетворные микробы, удалять из дыхательных путей инородные частицы.
Если изучить состав нормальной слизи, то там будет обнаружено небольшое количество макрофагов и лимфоцитов, то есть тех клеток, которые ответственны за иммунную защиту организма. Внешне слизь должна быть прозрачной, жидкой, без запаха и не распадаться на слои при отстаивании. Кислотно-щелочное равновесие либо нейтральное, либо щелочное.
Любой процесс в легких, бронхах, трахее вызывает изменение мокроты. Она может становиться густой и тягучей, и тогда появляется сухой кашель. Если начать лечение отхаркивающими средствами или просто пить много жидкости, то слизь станет жидкой и кашель перейдет в продуктивный.
Главный признак, благодаря которому человек без медицинского образования может заподозрить у себя какое-либо заболевание – это цвет откашливаемой слизи.
Мокрота при кашле бывает следующих цветов:
- Желтой.
- Белой.
- Зеленой мокротой.
- Коричневой.
- Гнойной.
- Розовой или с прожилками крови.
Важно! Некоторые изменения в мокроте являются следствием неопасных заболеваний легочной системы, но такие, как гной или отделяемый секрет с кровью говорят о неотложном состоянии, при котором нужно срочно обращаться к врачу.
Кашель с желтой мокротой
Кашель с желтой мокротой часто беспокоит курильщиков со стажем, у которых есть симптомы хронического бронхита. Главный признак – выделение мокроты и кашель на протяжении больше 3 месяцев в течение двух лет.
Хронический бронхит развивается вследствие влияния смол на слизистую бронхов и трахеи. Смолы поступают во время курения. Часто отхождение мокроты наблюдается утром. После першения, с несколькими сильными кашлевыми толчками откашливается комок желтой мокроты. Вентиляция легких снижается за счет большого количества секрета в дыхательных путях, так формируется хроническая обструктивная болезнь легких. Слизь теряет свои бактерицидные и защитные свойства и становится местом размножения микроорганизмов. При обострении инфекционного воспаления секрет может менять цвет на желто-зеленый, то есть появляется гнойный компонент.
Важно! Если кашель с мокротой не проходит несколько месяцев, нужно задуматься об обращении к специалисту и дополнительном обследовании, особенно если есть факт курения или работы на вредном для дыхательной системы производстве. Это необходимо, так как на фоне хронического воспаления легочной ткани и бронхов может развиться злокачественный процесс.Зеленая мокрота при кашле
Слизь зеленого цвета, как было сказано выше, появляется при остром инфекционном процессе. Зеленую окраску она принимает за счет гнойного компонента, то есть лейкоцитов – клеток иммунной системы.
Чаще всего отделяемое не имеет однородного зеленого цвета, оно может быть слизистым с зелеными прожилками или желто-зеленым.
Слизистая мокрота с гноем при наличии повышения температуры, продуктивного кашля, интоксикации говорит об остром бронхите. Отхождение мокроты при этом заболевании затруднено в начале процесса, так как слизь трудноотделяемая. С развитием болезни мокрота лучше откашливается. Количество ее небольшое.
Желтая с зеленым слизь больше характерна для обострения хронического бронхита. Пациента беспокоит подъем температуры до субфебрильных цифр, влажный кашель. В анамнезе может быть курение или работа в пыльных условиях.
Про пневмонию следует думать, когда у больного присутствуют следующие симптомы:
- Кашель с отделением мокроты зеленого, ржавого цвета или с прожилками крови.
- Одышка в покое.
- Боль в грудной клетке.
- Повышение температуры тела выше 39 °C.
- В легких мелкопузырчатые хрипы и крепитация (хруст).
Также зеленый секрет откашливается, когда при гайморите гнойная слизь с пазух носа стекает в трахею.
Гнойная мокрота при кашле
Интенсивно зеленая слизь с гнилостным запахом называется гнойной. Такой симптом говорит о тяжелом хроническом заболевании дыхательной системы.
Патология, при которой появляется кашель с гнойной мокротой:
- Абсцесс легкого.
- Гангрена легкого.
- Бронхоэктатическая болезнь.
Абсцесс и гангрена легкого – это два инфекционных процесса, которые сопровождаются разрушением легочной ткани. Только абсцесс – это ограниченный процесс, а гангрена – распространенный на легочную долю или целый орган.
При абсцессе легкого гной начинает выделяться после вскрытия гнойника и начала его дренирования бронхом. Этот процесс сопровождается улучшением состояния больного, падением температуры тела и уменьшением симптомов интоксикации. Мокрота при вскрытии абсцесса отходит «полным ртом». Гной имеет густую консистенцию, и ослабленный больной может им давиться. При отстаивании мокроты появляются три слоя:
- Верхний – пенистый, то есть слизистый со взвесью гноя.
- Средний – мутный, состоящий из слюны со слизью.
- Нижний – этот части легочной ткани, сгустки гноя, он имеет серый или коричневый цвет.
Отделяемое издает резкий гнилостный запах, такой же исходит из ротовой полости пациента.
Гангрена легкого может быть следствием абсцесса, встречается очень редко. К гнойной мокроте, как при абсцессе может присоединяться легочное кровотечение или кровохарканье.
Бронхоэктатическая болезнь характеризуется расширением просвета бронха с формированием полости – бронхоэктаза. Там скапливается слизь, которая впоследствии инфицируется, превращаясь в гной. Мокрота отходит преимущественно с утра и в положении, оптимальном для дренирования бронхоэктаза. Если собрать мокроту в емкость, то она при отстаивании делится на два слоя:
- Верхний – слизистый и жидкий, большую часть которого составляет слюна.
- Нижний – гной с участками эпителия.
Кроме кашля с мокротой, пациенты жалуются на высокую температуру, усталость, повышенную утомляемость. Бронхоэктатическая болезнь считается генетическим заболеванием, и избавиться от него можно только хирургическим путем.
Кашель с белой мокротой
Белая слизь – это признак вирусной инфекции. Помимо кашля, больного беспокоит утомляемость, повышенная температура тела, не более 38 °C, насморк, головная боль. Симптомы обычно проходят в течение недели.
Еще белая мокрота является признаком бронхиальной астмы. Слизь при этой патологии густая, стекловидная. Симптоматика характеризуется приступами удушья, когда в бронхах развивается отек, просвет перекрывается густой слизью. После окончания приступа развивается кашель с густой белой мокротой. Часто больные страдают от приступов с 1 ночи до 5 утра.
Бронхиальной астмой болеют как взрослые, так и дети. Вследствие хронического течения пациенты требуют постоянного лечения.
Коричневая (ржавая) мокрота при кашле
Наиболее часто ржавое отделяемое встречается при крупозной пневмонии, когда поражается вся доля легкого. Ржавая слизь начинает откашливаться на 2-3 сутки после острого начала заболевания. Свой цвет она приобретает за счет просачивания в альвеолы эритроцитов. Гемоглобин начинает распадаться, и мокрота приобретает коричневый или ржавый цвет.
Еще ржавый секрет появляется при острой сердечной недостаточности по левожелудочковому типу. В результате этого формируется отек легких, при котором больной отхаркивает ржавую или розовую пенистую мокроту.
Важно! Отек легких – это состояние, угрожающее жизни, которое требует неотложной помощи специалистов.Мокрота с кровью
Кровь в мокроте при кровохарканье выглядит как нити красного цвета на фоне белой слизи.
Состояние сопровождает следующие патологии:
- Бронхогенный рак легкого, тот, что растет в просвет бронха.
- Туберкулез.
Рак легкого протекает длительно без явной клиники. Когда появляется симптоматика, процесс бывает довольно запущенным.
Клиника рака легкого, растущего в просвет бронха следующая:
- Кашель сначала сухой, далее появляется скудная слизь желтого или белого цвета. При распаде опухоли в откашливаемом содержимом будут определяться прожилки крови.
- Субфебрильная температура тела.
- Резкое снижение веса, не связанное с изменением интенсивности питания.
- Беспричинная усталость, снижение работоспособности и повышенная утомляемость.
- Боль в грудной клетке.
- Увеличенные лимфатические узлы.
Важно! При наличии перечисленных симптомов нужно обратиться к онкологу и пройти обследование. Чем раньше будет выставлен онкологический диагноз, тем эффективнее будет лечение и лучше прогнозы.
Туберкулез характеризуется следующими симптомами:
- Длительным повышением температуры тела до 37-37.5 °C, особенно к вечеру.
- Ночная потливость, вплоть до мокрых постельных принадлежностей.
- Покашливание с мокротой и прожилками крови. Человек, страдающий туберкулезом, может кашлять длительное время до того, как появятся следы крови в мокроте.
- Потеря аппетита.
- Снижение массы тела.
- Утомляемость и сонливость.
Чтобы дифференцировать рак легкого и туберкулез нужно провести рентгеновское исследование грудной клетки.
Кашель с мокротой без температуры
Отсутствие повышенной температуры тела говорит о том, что в организме нет инфекционного процесса.
Кашель с мокротой без температуры у взрослого провоцируют следующие заболевания:
- Бронхиальная астма.
- Отек легких.
- Хронический бронхит в стадии ремиссии.
- Длительно существующее инородное тело в бронхах.
При попадании постороннего предмета в дыхательные пути не всегда человека начинает беспокоить сильный кашель. Возможна такая ситуация, когда тело имеет небольшой размер и пропускает воздух, при этом легкое нормально функционирует, но все равно происходит раздражение кашлевых рецепторов. Постепенно вокруг инородного тела развивается воспаление и появляется мокрота. Клинически состояние проявляется кашлем с мокротой без температуры.
Диагностика: к какому врачу идти, и какие анализы сдавать?
Самым первым специалистом, к которому следует обратиться с влажным кашлем, является семейный врач или участковый терапевт. Он проводит начальную диагностику и лечит острые инфекции дыхательных путей, обострение хронической патологии, он же направляет к узкому специалисту. С бронхиальной астмой, бронхоэктазами, хронической обструктивной болезнью легких – к пульмонологу. С подозрением на рак – к онкологу. При признаках туберкулеза – к фтизиатру. С сердечной патологией – к кардиологу. Если есть подозрение на инородное тело, то пациентом занимаются общие хирурги.
Обследования, с помощью которых устанавливается причина появления мокроты:
- Клинический анализ крови, мочи.
- Биохимический анализ крови.
- Рентгенологическое исследование органов грудной полости в двух проекциях. Если есть подозрение на онкологию, то проводится бронхография, компьютерная томография.
- Исследование микроскопическое мокроты и посев ее на среды. Если подозревается пневмония, то нужен анализ на чувствительность к антибиотикам. Если онкологический процесс, то анализ на атипические клетки. Если же есть подозрение на туберкулез, то в мокроте ищут микобактерии.
- Бронхоскопия при инородном теле. При бронхогенном раке легкого еще берется биопсия опухоли.
- Спирография для дифференциальной диагностики бронхиальной астмы и хронической обструктивной болезни легких.
- ЭКГ в 12 стандартных отведениях пациентам с сердечной патологией и возрастной категории больных.
- УЗИ сердца если был в анамнезе сердечный отек легких. УЗИ плевральных полостей, если есть признаки гидроторакса на рентгене.
Как и чем лечить кашель с мокротой у взрослого
В зависимости от причины, будет назначаться разное лечение:
- Хронический бронхит в стадии обострения лечится с помощью антибиотиков пенициллинового ряда или цефалоспоринов, назначаются глюкокортикостероиды для снятия воспаления. Поддерживающая терапия заключается в использовании Сальбутамола во время приступов кашля с удушьем. Лекарство принимается по требованию.
- Острый бронхит нужно лечить с помощью разжижающих мокроту средств (Бромгексин), обильного питья, если он вирусной этиологии. Если же заболевание вызвано бактериями, то дополнительно назначаются антибиотики.
- Пневмония лечится с помощью антибактериальных средств, инфузионной терапии, отхаркивающих лекарств, витамин, жаропонижающих препаратов.
- Гангрену легкого, бронхоэктазы можно вылечить хирургическим вмешательством.
- Бронхиальная астма требует постоянного лечения бронхорасширяющими препаратами.
- Против микобактерий используются антибиотики и противомикробные средства, которые следует принимать длительно.
- Терапия рака легкого включает комбинацию методов: хирургического, химиотерапевтического и лучевого.
- Неотложная помощь при отеке легкого требует назначения мочегонных препаратов, дыхания кислородом.
- При инородном теле в бронхах, кашель с мокротой без температуры у взрослого требует лечения в хирургическом стационаре. Там во время бронхоскопии извлекается посторонний предмет.
Кашель с выделением мокроты при беременности – лечить сложно, но необходимо
Лучше всего лечиться в период беременности с помощью народной медицины. Можно использовать травы, входящие в сбор от кашля № 4. Высушенное средство продается в аптеке и хорошо разжижает мокроту.
Также будущим мамам рекомендовано выпивать на ночь теплое молоко с медом. Если есть аллергия на мед, его можно заменить сливочным маслом.
Эффективны ингаляции с эфирными маслами эвкалипта, чайного дерева. Также можно сделать настой ромашки, липы и мяты, над которыми следует дышать в течение 10-15 минут.
Список препаратов, разрешенных при беременности:
- Мукалтин, Алтейка и все лекарства на основе корня алтея. Средства можно приобрести в аптеке в виде таблеток или сиропа.
- Доктор Тайсс и сиропы с подорожником.
- Сиропы с листьями плюща, например, Проспан.
Важно! Некоторые травы и средства противопоказаны при беременности, поэтому перед началом лечения нужно внимательно ознакомиться с инструкцией и посоветоваться с врачом.
Профилактика
Главная причина всех проблем с легочной системой – это курение. Вследствие этого, чтобы профилактировать патологию дыхательной системы нужно бросить курить.
Также желательно выполнять следующие рекомендации:
- Пить достаточно воды, это около 1.5-2 л в сутки.
- Не забывать про прогулки на свежем воздухе и проветривание комнаты.
- Проводить влажную уборку, избавиться от большого количества ковров, пуховых подушек и одеял.
- В период простуд промывать нос 0.9% раствором натрия хлорида.
- Ежегодно проходить флюорографию.
- При резком изменении самочувствия, необоснованном снижении массы тела, длительном кашле обращаться к врачу.
- Необходимо вовремя лечить кариозные зубы, так как это постоянный источник инфекции в организме.
Заключение
Многие задаются вопросом, почему одни люди страдают от хронического бронхита, с постоянным кашлем, а другие вообще не знают что это за болезнь. По мнению врачей, суть проблемы кроется в несоблюдении гигиенических норм в жилом и рабочем помещениях, вредных привычках и самолечении. Соблюдая рекомендации по профилактике и вовремя обращаясь к врачам, можно избежать многих проблем с дыхательной системой.
mykashel.ru
Откуда берется мокрота в горле и каким болезням она свойственна: бронхит, пневмония, туберкулез?
Мокрота служит естественным фильтром для органов дыхания. Она задерживает в себе, а затем выводит вредные вещества, попадающие в тело человека через дыхательные пути. Обильные выделения мокроты доставляют большие неудобства. Скапливаясь, они способны вызывать неприятные ощущения во время приема пищи или жидкости.
Крупные слизистые образования становятся причиной затруднений при дыхании. Нередки случаи тошноты и даже рвоты. Избавиться от дискомфорта поможет врачебная диагностика, которая выявит причину появления мокроты в горле.
Откуда берется кашель и мокрота в горле?
Под мокротой понимают патологическое увеличение бронхиальной секреции, поэтому вопрос «откуда берется» не совсем корректен. Ежесекундно и постоянно, на протяжении всей жизни, специальные железы продуцируют слизь, на которую возложены важнейшие функции.
Внутренняя полость дыхательных путей представлена реснитчатым эпителием. Основная его задача – непрерывная транспортировка секрета, продуцируемого бронхами в верхние дыхательные пути, в горло, для последующего выведения наружу.
Основная цель – не допустить оседания в дыхательной системе пыли, бактерий, вирусов, аллергенов и других раздражителей. Вязкое прозрачное вещество несет в себе ряд полезных функций:
- увлажняет слизистую оболочку;
- создает защитный слой;
- препятствует попаданию вирусов в органы дыхания, при помощи входящих в состав слизи иммунных клеток.
В обычных условиях бронхи вырабатывают слизь в малых количествах, необходимых для очистки дыхательных путей. Она не причиняет человеку никаких неудобств и проглатывается вместе со слюной.
Причина, почему появляется мокрота, проста. При наличии воспалительного процесса слизистые выделения становятся обильными, так как иммунные клетки активируют систему дополнительной защиты. В горле начинает образовываться комок, который представляет собой скопление мокроты. Она состоит из следующих компонентов:
- вода (95%);
- протеины;
- углеводы;
- минеральные соли.
Организм, желая облегчить процесс дыхания, провоцирует кашель. Это происходит из-за раздражения слизистой оболочки, которое вызывает легкое першение. Мокрота из носа и глотки выводится через ротовую полость.
Если слизистые выделения становятся слишком вязкими и не отхаркиваются, то они начинают наносить вред всему организму. Создается благоприятная среда для размножения бактерий и вирусов. Наличие носителей инфекции затрудняет работу легких.Заболевание бронхов и легких как основная причина
Причина присутствия мокроты в горле чаще всего кроется в наличии острых или хронических заболеваний органов дыхания. Иногда, кроме густых слизистых выделений, ничто не указывает на наличие скрытых патологий.
Однако необходимо принимать во внимание, что в нормальных условиях бронхи выделяют негустую прозрачную жидкость. Она увлажняет и обволакивает внутреннюю поверхность горла, не причиняя неудобств.
Бронхит
Бронхит – это воспалительный процесс, в результате которого происходит раздражение и набухание слизистой оболочки бронхов. Это связано с повышенной выработкой иммуноглобулинов, которые борются с инфекцией. Заболеванию сопутствуют тяжелые приступы кашля. Когда отек сильно прогрессирует, происходит закупорка бронхов. В таких случаях, имеет место обструктивное течение болезни. Есть две основные группы причин, способствующие развитию этого заболевания:
- инфекционные (бактерии, вирусы и грибки, попадающие в нижние дыхательные пути);
- физико-химические (воздействие окружающей среды).
Бронхит может приобретать различные формы, каждая из которых имеет свои симптомы и проявления.
- Острая. Характерна для холодного периода в году. Первичные симптомы напоминают обычную простуду. На фоне воспалительного процесса происходит сильное повышение температуры. Сначала кашель сухой, вызванный легким першением в горле. Мокрота в горле появляется позже.
- Хроническая. Если симптомы бронхита сохраняются более двух месяцев, то ему придается статус хронического заболевания. Оно может проявляться в одно и то же время года, но каждый раз острая фаза хронической болезни будет удлиняться. Постоянное воздействие раздражителей провоцирует развитие воспаления в дыхательной системе, которые затрудняют поступление кислорода в организм. Хронический бронхит в запущенной форме может стать первой ступенью на пути к эмфиземе легких.
Анализ мокроты при бронхите помогает определить стадию развития болезни и ее форму. Цвет отхаркиваемых слизистых выделений раскрывает некоторую информацию о процессах, идущих внутри организма.
- Белая или прозрачная. Имеет место при хроническом течении болезни;
- Желтая. Наличие выделений такого цвета характерно для всех форм бронхита. Так дыхательная система борется с воспалением.
- Зеленая. Такая мокрота свидетельствует о застойных процессах в органах дыхания. Они появляются на фоне застарелой инфекции. В острой форме заболевания возможно образование гнойных масс.
Пневмония
Заболевание представляет собой воспалительный процесс, локализованный в легочных тканях. Возбудителями пневмонии считаются инфекционные агенты:
- грибки;
- бактерии;
- вирусы.
Наиболее частый способ заражения – воздушно-капельный, реже – распространение инфекции происходит по кровеносной системе. Микроорганизмы, под действием которых воспаляется легочная ткань, в определенном количестве всегда есть в организме человека. В нормальных условиях иммунитет ведет успешную борьбу против них, но при ослаблении защитных функций, организм не справляется с нагрузкой – начинают развиваться воспалительные реакции.
Чаще всего пневмония появляется на фоне переохлаждения и имеет следующие симптомы:
- резкий подъем температуры;
- слабость;
- головные боли;
- сухой кашель, появившийся в первые дни, становится влажным;
- в горле скапливается мокрота;
- боль в грудине во время кашля и дыхания;
- хрипы;
- одышка, начинается дыхательная недостаточность.
Отделение мокроты при пневмонии представляется абсолютно нормальным явлением. Ее цвет указывает на тяжесть инфекции и ее возбудителей. Зеленая окраска говорит о прогрессирующем бактериальном воспалении.
Острая форма пневмонии сопровождается слизистыми выделениями белого, желтого или зеленого цвета. Желто-зеленая окраска свидетельствует о бактериальной причиной воспаления легочных тканей.Туберкулез
Причина возникновения болезни — поражение легких определенным видом бактерий (палочкой Коха). Вредоносные микроорганизмы попадают в тело человека на протяжении всей его жизни. Воспаление развивается в тех случаях, когда имеются благоприятные условия для его прогрессирования. Слабый иммунитет не сможет противодействовать палочке Коха.
Легочный туберкулез относится к относится к длительно персистирующей инфекции, которая большую часть времени находится в латентном состоянии. Его внешние симптомы могут не проявляться долгое время. Признаками общей интоксикации организма служат:
- гипертермия;
- слабость;
- потливость;
- потеря аппетита.
На начальных стадиях туберкулеза отделение мокроты минимальное. По мере развития болезни ее количество увеличивается, а цвет слизистых выделений может изменяться.
- Белая. Характерна для первых стадий туберкулеза. Такой оттенок обусловлен повышенным содержанием белка.
- Зеленоватая. Свидетельствует об образовании гноя и наличии застоявшейся слизи.
- Кровянистая.
Цвет отхаркиваемого
Мокрота, выделяемая в процессе отхаркивания, бывает различной по цвету. Это обусловлено тем, что компоненты, входящие в ее состав, могут отличаться, при наличии тех или иных заболеваний и причин скопления слизи в горле.
Прозрачная или белая
Прозрачная мокрота считается естественной и, как правило, сопровождает заболевания, не несущие опасности для жизни пациента. Исключение составляют случаи, когда она имеет стекловидную структуру. Выделение такой слизи сопровождают стеноз бронхов, вызывая сильные приступы удушья.
Пенистая белая мокрота может появляться у пожилых пациентов из-за возрастных изменений в дыхательной системе. Врачи оценивают это явление как норму.
Желтая
Такой цвет мокроты обусловлен повышенной выработкой нейтрофилов. Увеличение их количества связано с усиленным сопротивлением иммунной системы микроорганизмам, атакующим организм. Выделение такой слизи во время кашля свидетельствует о наличие инфекции в нижних отделах дыхательной системы. Желтая мокрота наиболее характерна для следующих заболеваний:
- бронхит;
- воспаление легких;
- астма.
Зеленая (с гноем)
Слизистые выделения такого типа говорят о наличии обширного очага бактериального и вирусного поражения в области бронхов или легких. Причины мокроты с гноем – бактериальное инфекционное воспаление.
Зеленый цвет мокроты свидетельствует о завершении острой фазы заболевания и его перетекании в хроническую стадию. Такая окраска слизи обусловлена наличием в ее составе следующих компонентов:
- нейтрофилы;
- эпителий, отделившийся от стенок бронхов;
- мертвые микроорганизмы, возбудители инфекции (стрептококк, стафилококк).
Мокрота обладает вязкой структурой. Она тяжело отхаркивается и застаивается в разных отделах дыхательной системы, усугубляя воспалительный процесс.
С кровью
Мокрота с кровью указывает на присутствие повреждений легочной ткани, а также на патологические изменения в бронхах. Таким способом организм подает сигнал, сообщая о крупном инфекционном заражении нижних дыхательных путей. Постоянные кровяные выделения, во время отхаркивания, могут быть следствием развития смертельных болезней. Пациенты с такими симптомами подлежат немедленной госпитализации.
При натужном кашле иногда происходят разрывы мелких сосудов на внутренней поверхности дыхательных путей. В этом случае в мокроте можно обнаружить кратковременные кровяные включения. В них нет опасности для жизни человека.Коричневая
Отделение мокроты с коричневым оттенком часто свидетельствует о наличии тяжелых заболеваний нижних дыхательных путей. Появление такой слизи связано с застойными процессами, в ходе которых происходят кратковременные кровяные выделения. Основными причинами образования коричневой мокроты служат:
- бактериальная инфекция;
- вирус;
- внутреннее кровотечение;
- разрывы капилляров;
- избыточное оседание пыли в бронхах и легких;
- курение.
Отдельные виды симптома
Бывает, что появление избыточной слизи в горле не сопровождается типичными признаками инфекционных заболеваний и имеет абсолютно другое происхождение. Недуги такого вида могут сопровождаться обильным образованием слизи только в ночные и утренние часы и не доставлять человеку неудобств на протяжении остального дня. Почему выходит мокрота в таких случаях?
По утрам
Приступы кашля по утрам связаны с желанием организма избавиться от накопившейся за ночь слизи. Ее локализация в области горла связана с положением тела человека во время сна и отсутствием глотательного процесса. Причины образования мокроты в горле по утрам, в этом случае, следующие:
- простуда;
- туберкулез;
- курение;
- наличие в спальне аллергенов и других раздражителей.
От курения
Попадая в организм, табачный дым приносит с собой различные смолы и копоть, которые оседают на поверхности легких. Воздействие этих веществ способствует раздражению и набуханию внутренней поверхности дыхательных путей, что приводит к сужению бронхиального просвета.
Нагрузка на реснитчатые клетки эпителия увеличивается, и со временем они перестают справляться со своими функциями. Мокрота, образовавшаяся от курения, начинает скапливаться и застаивается в бронхах и легких. Обильные слизистые выделения собираются в горле во время сна и вызывают сильные приступы кашля после пробуждения.
Без температуры
Отсутствие повышения температуры при отделении мокроты может понизить бдительность заболевшего. Основные причины:
- Аллергия.
- Попадание в воздухопроводящие каналы частиц инородного происхождения, например, древесной или металлической стружки.
- Химическое отравление.
- Хронические заболевания дыхательной системы.
Можно ли глотать то, что откашливается?
Ввиду ряда причин отхаркивание скопившейся в горле слизи не всегда эстетично. Что делать в таких случаях? Можно ли глотать мокроту, и каковы последствия этого?
Попадая в желудок, слизь из носа и горла подвергается воздействию пищеварительных ферментов, а также соляной кислоты. Микроорганизмы под воздействием такой смеси исчезают без следа. Единственное исключение – это кислотоустойчивые бактерии, но щелочь и энзимы, выделяемые двенадцатиперстной кишкой, не оставляют им никаких шансов.Таким образом, сглатывать или отхаркивать мокроту из горла – личное дело каждого. Она не наносит никакого вреда организму человека в обоих случаях.
Как избавиться?
Появление обильной мокроты в горле всегда имеет причину. Это следствие патологических изменений в организме. Цель лечения состоит в устранении факторов, вследствие наличия которых организм усилил свою защиту.
Нужны ли отхаркивающие средства?
Отхаркивающие препараты применяются для разжижения мокроты. Лекарства такого типа позволяют избежать образования застойных явлений в бронхах и легких. В результате локализация воспалительного процесса уменьшается, а численность инфекционных агентов сокращается. Направленное действие отхаркивающих средств бывает двух видов:
- увеличивающее выработку мокроты в бронхах;
- разжижение уже имеющейся слизи.
Препараты для лечения
Выбор лекарственных препаратов зависит от клинической картины заболевания. Самолечение в случае с мокротой неэффективно, так как она — лишь симптом основного заболевания. После полного обследования врач определит причину выделения избыточной слизи и назначит правильное лечение.
Препараты, основанные на натуральных компонентах и вытяжках растений (например, солодки, подорожника), имеют наибольшую популярность. Это обусловлено тем, что они имеют меньшее количество побочных эффектов, чем синтетические лекарства. Самыми распространенными среди растительных препаратов считаются:
- Геделикс;
- настойка корня солодки;
- Гербион.
Отхаркивание способствует выведению мокроты из организма. Среди представленных на фармацевтическом рынке средств, специалисты отмечают эффективность следующих:
Муколитические лекарства способствуют повышенной выработке бронхиальной слизи, за счет которой происходит разжижение мокроты, что приводит к ее быстрому отделению:
Если болезнь бактериального происхождения или в ходе обследования возбудитель инфекции не определен, медицинские работники назначают антибиотики.
- Сумамед.
- Амоксилав
- Амоксицилин.
Если в течение трех суток эффект с начала приема антибиотиков не наблюдается, то необходимо обратиться в поликлинику. Использование таких лекарств осуществляется согласно графику назначенному врачом с четким соблюдением временных интервалов приема.
Массаж для маленьких детей
Массаж, облегчающий отхождение мокроты у детей, делается регулярно на протяжении пяти дней. Он особенно эффективен при бронхитах и трахеитах. Однако не стоит сильно усердствовать, если у ребенка высокая температура, лучше дождаться прекращения лихорадки.
Перед процедурой больному необходимо употребить отхаркивающее средство. Это увеличит эффективность массажа. Сначала производится обработка спины, а потом и грудной клетки. Давление должно быть средней силы. Такие манипуляции не навредят ребенку, а будут иметь исключительно положительный эффект.
Как вывести у ребенка?
Первое, что стоит делать при плохом отделении мокроты у ребенка – это давать ему больше теплой жидкости. Хороший эффект оказывает применение сиропов на травяной основе. В составе таких лекарств актуально присутствие следующих компонентов:
- солодка;
- мать–и–мачеха;
- душица;
- календула;
- шалфей;
- алтея.
При медикаментозном лечении мокроты у детей допускается применение муколитических препаратов:
- флуимуцил;
- амброксола гидрохлорид;
- ацетилцистеин.
Для увеличения показателей эффективности можно комбинировать различные методы лечения. Частые проветривания, а также недолгие прогулки на свежем воздухе помогут избежать кислородного голодания. Использование витаминных коктейлей также очень полезно при лечении мокроты в горле. Они могут содержать в себе ряд полезных компонентов, способствующих поддержанию иммунитета.
- Паста из меда и орехов.
- Водный раствор йода (2 – 4 капли на стакан теплой воды).
- Горячее молоко с инжиром.
- Мед в сочетании с соком антисептических растений (малина, клюква, калина или лук).
Массаж грудной клетки способствует облегчению выведения мокроты из нижних дыхательных путей. Применение барсучьего жира или эфирных масел увеличивают действенность процедуры. Использование ингаляций тоже не будет лишним.
Анализ мокроты
Исследование мокроты дает возможность получить информацию о патологических изменениях, происходящих в дыхательной системе. Особое внимание при оценке качеств слизистых выделений уделяется следующим показателям:
- цвет;
- запах;
- структура;
- консистенция;
- вид инфекционной, бактериальной и вирусной нагрузки.
Анализ мокроты – один из основных факторов, влияющих на постановку диагноза. Данные, полученные в результате лабораторных манипуляций, помогают спрогнозировать дальнейшее развитие патологии и подобрать правильное лечение.
Полезное видео
Посмотрите наглядный рассказ ЛОР врача о причинах слизи и мокроты в горле:
Выводы
- Мокрота может рассматриваться как элемент защитной реакции организма, способствующей деактивации микроорганизмов и выводу их за пределы дыхательных путей.
- Ее ключевые характеристики: средний суточный объем, цвет и структура. Эти параметры помогают определить наличие в организме человека патологий дыхательных путей, стадию их развития и скорость течения болезни.
- Учитывая характер и результаты общего и бактериологического анализа мокроты, назначается более эффективное лечение. Оно может сочетать в себе прием мокроторазжижающих средств, антибактериальных и антивирусных препаратов, бронходилататоров.
pulmonologiya.com
Мокрота без кашля у взрослого: причины и лечение выделений частое отхаркивание
Выделение мокроты в горле без каких-либо симптомов кашля — это результат активной работы желез бронхиального дерева, которые синтезируют собственную слизь для увлажнения верхних и нижних дыхательных путей. В процессе оттока данного вида мокроты она перемешивается с естественной средой носоглотки.
Причины мокроты без кашля
В медицине данную биологическую субстанцию именуют, как трахебронхиальный секрет. При нормальном функционировании дыхательной системы здоровый человек не ощущает никакого дискомфорта и повышенного ее отделения.
Повышенная концентрация и выделение мокроты без признаков кашля возможна у определенной категории людей, которые проживают в особых условиях окружающей среды, либо трудятся на производстве с повышенным содержанием в воздухе вредных веществ.
Кроме причин техногенного характера и неудовлетворительной экологической обстановки окружающей среды, существует еще ряд факторов и заболеваний, которые могут провоцировать выделение мокроты без проявления симптомов кашля. В связи с этим выделяют следующие причины образование слизи без бронхиального спазма в легких, а именно:
- Работа в пыльных цехах. При контакте слизистой оболочки дыхательных путей с частичками силикатов, угольной и мучной пыли организм запускает защитную реакцию дополнительной выработки собственной слизи, чтобы не было пересыхания ротовой полости, носоглотки, трахеи и бронхиального дерева. При системном контакте с пылью большая концентрация мокроты без признаков кашля становится нормой и человеку приходиться или жить с обостренной функцией дыхательной системы, либо же изменить рабочую среду на менее агрессивную.
- Курение. Нужно понимать, что каждая затяжка дымом сигарет это незначительный ожог слизистой оболочки всех органов дыхания. Поверхность трахеи, гортани и стенок бронхов пересыхают, теряют свою эластичность и периодически воспаляются. Головной мозг получает информацию от дыхательных рецепторов о том, что на легкие оказывается патогенное влияние и ответным сигналом является повышенный синтез мокроты.
- Ларингеальный рефлюкс. Это достаточно редкая причина появления мокроты в верхних дыхательных путях. Обусловлено оно тем, что в результате внезапного спазма желудка в носоглотку забрасывается слизистое содержимое главного органа пищеварения без примеси желудочного сока. В результате этого человек ощущает комок в горле, а при отхаркивании из ротовой полости выходит большое количество мокроты прозрачного цвета. В таких ситуациях во рту может ощущаться немного кисловатый привкус.
- Употребление крепких спиртных напитков, острой и слишком холодной пищи. Алкоголь крепостью 40 и выше градусов, а также слишком острые и холодные продукты раздражают бронхиальные железы и могут спровоцировать их повышенную секреторную активность. Как правило, такое поведение организма носит временных характер и состояние здоровья дыхательной системы сразу же стабилизируется после устранения факторов раздражителей.
- Хронический тонзиллит. Болезненное состояние миндалин с постоянным присутствием в их тканях очагов инфекции приводит к тому, что для локализации воспалительного процесса в гортани все время образуется густая мокрота прозрачного цвета. Она всегда имеет неприятный гнилостный запах, а при ее оттоке за пределы гортани визуально можно наблюдать белые частицы (кальцинированные бляшки), которые по сути являются продуктом жизнедеятельности инфекционных организмов, паразитирующих в гландах. В данном случае наиболее частой причиной скопления слизи без признаков кашля является инфицирование миндалин штаммом золотистого стафилококка.
- Острый гайморит. При воспалительных процесса в носоглотке отек слизистой оболочки гортани может распространяться вплоть до сегментов верхних дыхательных путей. Тогда в трахеи начинает скапливаться густая мокрота, не провоцирующая приступов кашля. Единственное, что может ощущать человек это неприятное першение в горле и чувство комка, который все время хочется вывести наружу.
- Синдром Шенгрена. Достаточно редкое заболевание, которое характеризуется постоянной повышенной секреторной активностью не только бронхиальных желез, но и обильным орошением всей слизистой поверхности дыхательных путей. В результате чего прозрачная слизь скапливается в горле человека и требует системного оттока. Эту дисфункцию связывают с нарушением работы участков мозга и окончаний центральной нервной системы, отвечающих за регулирование процесса увлажнения эпителиальной поверхности органов дыхания.
Это основные причины, когда на первый взгляд полностью здоровый пациент сталкивается с обильным выделением мокроты без каких-либо проявлений кашля. При этом температура тела также сохраняется в пределах нормы.
Для окончательной постановки диагноза всегда требуется комплексное обследование дыхательных путей, центральной нервной системы, органов пищеварения и коры головного мозга. Также возможен забор отделяемой мокроты для проведения бактериального посева на предмет идентификации вида микрофлоры, проживающей в бронхиальном дереве больного.
Что означает, если отхаркивается белая густая слизь, но кашля нет?
Выделение густой белой слизи с гортани без позывов к кашлю указывает на то, что в организме человека присутствует хронический раздражитель бронхиальных желез.
Само по себе данное состояние не несет опасности, так как в большинстве случаев спровоцировано внешними факторами окружающей среды, либо же они возникли в результате употребления определенных продуктов питания (острых, холодных блюд или спиртного).
Если кроме выделения мокроты еще и присутствуют симптомы простуды в виде ринита, першения в горле и головной боли, то вполне возможно, что в гортани происходит вялотекущий воспалительный процесс, локализация которого это носоглотка без продвижения в дыхательные пути. Именно поэтому больной не ощущает желание кашлять.
После первичного осмотра специалист выпишет направление на сдачу анализов и прохождения обследования с помощью специального оборудования.
Если не будет выявлено никакой более сложной патологии, то доктор назначит курс лечения соответственно установленному заболеванию.
В случае определения дисфункций центральной нервной системы, коры головного мозга, либо не типичной работы бронхиальных желез, то тогда терапевт выпишет направление к профильному врачу, который уже будет заниматься лечением установленной патологии.
Почему мокрота стоит в горле и можно ли ее глотать?
При избыточном скапливании мокроты в горле человек начинает ощущать, что у него в гортани находится ком, который нужно или отхаркивать наружу, либо проглотить. Если происходит последнее физиологическое явление, то в этом нет ничего плохого.
Слизь попадет в желудок и будет сепарирована на фракции. В дальнейшем проглоченная биологическая жидкость под воздействием ферментов и желудочного сока превращается в воду, которая снова попадает в организм в виде живительной влаги.
Чувство постоянного присутствия мокроты в горле при избыточной активности бронхиальных желез — это нормальное состояние организма, так как нервные окончания постоянно подают нейронный импульс о том, что в настоящее время в гортани скопилось слишком много слизи и она присутствует в больших объемах, чем это требуется в данный момент. Главное, чтобы одновременно с этим чувством не присоединилось ощущение удушья. Это уже серьезный симптом, указывающий на отек гортани, который может нести в себе даже угрозу жизни.
Может ли выделяться мокрота без кашля при гельминтозе?
В медицинской практике неоднократно были случаи, когда у больных, которые жаловались на обильное выделение слизи из гортани без признаков кашля, в процессе обследования обнаруживали глистную инвазию с превышающей концентрацией паразитарных форм жизни.
Большое количество плоских и круглых червей, проживающих в условиях толстого кишечника, имеют способность расширять свой ареал существования. В связи с этим личинки глистов мигрируют по организму вместе с кровью и проникают в другие жизненно важные органы.
Наиболее легко гельминтам проникнуть в легкие через воротниковую вену, которая находится в непосредственной близости к стенке кишечника.
В процессе газообмена личинки гельминтов с венозной крови попадают в артериальную и уже по легочному магистральному сосуду оседают в тканях органов дыхательной системы.
До того момента, пока не пройдет полная фаза развития паразита, присутствие глистных яиц в легочной ткани постоянно раздражает дыхательные рецепторы.
Данный биологический агент настолько микроскопичен, что головной мозг не рассматривает эту угрозу настолько значительной, чтобы подавать сигнал о приступе кашля, либо давать старт воспалительному процессу для отторжения посторонней формы жизни.
Единственная реакция организма, которая наблюдается на этом этапе легочного гельминтоза — это усиленная работа бронхиальных желез и постоянное выделение мокроты без позывов к кашлю.
Одновременно с этим процессом у больных еще всегда отмечается повышенное слюноотделение и желание есть сладкие кондитерские изделия.
Данный фактор выделения мокроты без кашля также нельзя сбрасывать со счетов, так как действительно в медицинской практике случались такого рода прецеденты.
Бронхиальный спазм все равно возникал, но уже гораздо позже, когда завершался цикл развития личинки, а из яиц появлялись гельминты, способные более интенсивно раздражать дыхательные рецепторы.
загрузка…
Источник: http://YaDishu.com/drugie-zabolevaniya/tussis/mokrota-v-gorle-bez-kashlya.html
Мокрота без кашля у взрослых и детей: причины и лечение
Мокрота без кашля в горле образуется по многим причинам, инфекционные заболевания дыхательной системы в большинстве случаев повинны в скоплении густой слизи.
Реже мокрота без характерного сопутствующего симптома появляется в результате патологий желудочно-кишечного тракта.
Независимо от причины в организме происходит патологический процесс, который не может полностью выйти наружу, без своевременного лечения он провоцирует развитие осложнений.
Причины
Причины мокроты без кашля делятся на несколько категорий, которые зависят от локализации скопления слизи.
Мокрота может скапливаться не только в горле, но и в носовой полости, так как слизистые оболочки носовых пазух покрыты вязким секретом.
Этот секрет необходим для защиты организма от проникновения внутрь вирусов, бактериальных инфекций и грибков, он постоянно стекает вниз по задней стенке глотки в маленьком количестве.
В результате стекания секрета по утрам в горле может ощущаться мокрота, она не вызывает дискомфорт и считается абсолютной нормой. Уже через 15-30 минут «комок» в горле проходит самостоятельно.
Если стекание слизи не заканчивается, это означает, что в организме существует постназальный синдром. При постназальном синдроме в глотку попадает избыток секрета из носовой полости.
Причины длительного стекания мокроты из носовых пазух:
- аллергический ринит;
- вазомоторный ринит;
- гайморит;
- воспалительный процесс аденоидов;
- воспаление слизистой оболочки носа;
- кисты в носовых пазухах;
- фронтит.
В некоторых случаях мокрота в горле образуется в результате индивидуальной непереносимости некоторых продуктов, в особенности молока. После употребления такой пищи в течение нескольких дней может присутствовать «комок» в горле.
Болит горло, и образуется мокрота
Если кашля нет, но есть мокрота, и болит горло, причиной патологического состояния могут выступать следующие болезни:
- затяжной инфекционный ринит, к примеру, после лечения ОРВИ;
- хронический и вялотекущий ларингит;
- хронический гипертрофический фарингит;
- простуда после переохлаждения организма;
- острый или хронический тонзиллит;
- начальные стадии трахеита;
- наличие стрептококковой или стафилококковой инфекции в горле.
Спровоцировать скопление мокроты в горле без кашля могут патологии, которые не относятся к поражению дыхательной системы. Иногда образующуюся слизь невозможно отхаркивать при ларингофарингеальном рефлюксе.
Ларингофарингеальный рефлюкс — это патология, при которой содержимое желудка попадает в пищевод.
В зависимости от степени кислотности пищи, также возникают и другие симптомы — изжога, болевой синдром, першение в горле.
Желудочное содержимое агрессивно воздействует на слизистые оболочки пищевода, в результате возникает спазм мышц, отвечающих за расширение и сужение горла. Мышечный спазм приводит к ощущению «комка» в горле и скоплению густой мокроты.
Образование мокроты при бронхите
Мокрота без кашля у ребенка и у взрослого нередко образуется при бронхите. Для каких ситуаций характерен этот симптом:
- Начальная стадия острой формы бронхита у взрослых или начальная стадия обострения рецидива у детей, в том числе и у грудничков. Состояние длится 3-6 дней, помимо мокроты могут присутствовать и другие симптомы – повышенная температура, боли головы, заложенность носа и насморк. После этого периода бронхит вступает в полную фазу, и тогда уже возникает сухой кашель, через несколько дней он сменяется на влажный.
- Хронический бронхит у взрослых и рецидивы у детей. Подобные формы бронхита отличаются полным отсутствием кашля, иногда легкое покашливание появляется утром после пробуждения, при физической нагрузке или моральном перенапряжении. Вместе с мокротой у пациентов наблюдается жесткое дыхание, одышка, утомляемость.
- Ранняя стадия бронхиолита. Бронхиолит – разновидность бронхита, заболевание поражает самые маленькие отделы бронхиального дерева. В течение некоторого времени болезнь протекает скрытно с образованием слизи.
Постоянная мокрота в горле без кашля
Если в течение длительного времени из горла отходит мокрота без кашля, пациенту следует провериться на предмет следующих болезней:
- патологии, которые провоцируют понижение интенсивности работы слюнных желез, наиболее распространенное заболевание этой группы – синдром Шегрена;
- заболевания, касающиеся особенностей строения пищевода, к примеру, дивертикула Ценкера;
- вялотекущие грибковые заболевания, образование густой слизи могут провоцировать микроорганизмы рода Кандида.
Диагностика
Если в течение 5-6 дней мокрота не проходит самостоятельно, пациенту следует обязательно обратиться к врачу.
Лечащий врач назначит диагностическое обследование, по результатам которого сможет точно определить причину и природу патологического процесса.
Точный диагноз – это залог успешного и целенаправленного лечения.
В том случае, когда с первых дней появления мокрота имеет неприятный запах, не естественный цвет — желтоватый, зеленый, серый, белый с комками, ждать, что она пройдет самостоятельно не стоит, следует сразу же обратиться за медицинской помощью.
Для постановки точного диагноза применяют бронхоскопию, гастроэнтерологическое исследование, рентгенографию, проводят лабораторные анализы мочи и крови. Наиболее важное значение имеет гистологический анализ самой мокроты, только с его помощью можно определить причину и выявить возбудителя болезни.
Лечение
Лечение мокроты без кашля выбирают после результатов анализов и выяснения причины болезни. В некоторых случаях хватает принятия мер по коррекции питания, отказа от вредных привычек и потребления достаточного количества жидкости ежедневно.
В тех случаях, когда причины мокроты в горле кроются в жизнедеятельности патогенных бактерий, пациентам назначают антибиотики и противовирусные препараты. В зависимости от других причин лечение может носить антигистаминный или иммуномодулирующий характер.
Источник: http://xn----9sbnaaodvpfex3a4b9a.xn--p1ai/simptom/mokrota-bez-kashlya-u-vzroslyx-i-detej-prichiny-i-lechenie/
Мокрота в горле без кашля
- Причины появления мокроты
- Лечение
- по теме
У каждого человека в норме выделяется небольшое количество слизи в бронхах и носоглотке, которая выполняет определенные функции и помогает органам очиститься от попадающей туда пыли, патогенных микроорганизмов и инородных частиц. В некоторых ситуациях железы начинают вырабатывать обильное количество секрета, большинство из этих случаев относятся к началу воспалительного процесса гортани, носа и бронхов.
Инфекционные заболевания легких проявляются не только большим количеством отхаркиваемой мокроты, но и продуктивным кашлем, который освобождает легкие от слизи.
Но бывают случаи, когда пациент замечает, что у него скапливается мокрота без кашля.
Такой сигнал может служить сигналом о патологии в каком-либо органе либо системе организма.
Причины появления мокроты
Образование мокроты в горле без кашля – явление довольно неприятное, доставляющее немалый дискомфорт. Когда невозможно откашлять густую вязкую слизь из горла, это мешает полноценно спать, есть и общаться с людьми.
Чтобы выявить причину этого синдрома, обязательно понадобится консультация врача, тянуть при стойком выделении мокроты, особенно если она желтая, зеленая и имеет структуру комочков.
Такая симптоматика может указывать на опасные заболевания.
Условно можно разделить причины возможного обильного выделения мокроты без кашля на несколько категорий:
- Заболевания гортани и зева.
- Дисфункция пищеварительной системы.
- Инфекционные заболевания носа и околоносовых пазух.
- Аллергические реакции.
- Бронхит в начальной стадии, без кашля.
- Повышенное слюноотделение, при этом вязкую слюну принимают за мокроту.
Структура и цвет мокроты могут быть различными, в зависимости от патологии
Нужно рассмотреть каждую из причин подробнее, о каких заболеваниях может сигнализировать организм, начиная чрезмерное выделение мокроты, не сопровождаемое откашливанием.
Респираторные заболевания
Слизистые оболочки носовых ходов покрыты ресничками и бокаловидными клетками, которые продуцируют выделение слизистого секрета. Этот секрет необходим для защиты поверхности слизистой от проникновения в клетки вирусов, грибков и патогенных микроорганизмов.
Реснички двигаются в одном и том же направлении, обеспечивая вывод наружу слизи вместе с частицами пыли и грязи. От скопления вирусов и бактерий человека спасает чихательный рефлекс. Образование слизи в носу – абсолютно нормальное явление.
Но бывает так, что секрет, образующийся в полости носа, выделяется активнее, чем обычно.
Во время сна слизь стекает по задней стенке гортани, а по утрам в горле ощущается дискомфорт, как будто комок.
Обычно это неприятное ощущение проходит в течение получаса после пробуждения и подъема с кровати.
Если подобное явление наблюдается часто, или длится в течение продолжительного времени, это может говорить о развивающемся заболевании:
- воспаление слизистой оболочки носовых ходов;
- вазомоторный ринит;
- кисты в околоносовых пазухах;
- гайморит;
- аденоидит.
Во время насморка слизь выделяется в большом количестве, при этом активно стекает по задней стенке гортани и попадает в горло, а также в желудок при проглатывании.
При гайморите гнойная слизь говорит об активном размножении в полости пазух бактериальной инфекции.
При вазомоторном рините секрет обычно имеет прозрачный цвет, а мокрота, попадающая в горло, не такая вязкая и густая.
Во время аденоидита у детей появляется не только мокрота в горле без кашля, но и осиплость голоса, гнусавость и невозможность полноценного дыхания через нос.
Если кашель не беспокоит, а слизь в горле собирается, то причины мокроты могут быть в инфекционном заболевании горла:
- тонзиллит;
- фарингит;
- ангина;
- ларинготрахеит.
Острые воспалительные процессы сопровождаются скоплением мокроты в горле
Воспаление гортани приводит к усиленному отхождению мокроты, раздражению поверхности слизистой оболочки горла и усилению клинических проявлений заболевания. Пациента при этом беспокоят першение и болезненность в области миндалин, осиплость голоса, недомогание и повышение температуры тела.
Выделение мокроты при бронхите
Обильная секреция мокроты без кашлевого рефлекса может возникать в следующих ситуациях:
- Начальная стадия бронхита в острой форме либо в стадии обострения рецидивирующего бронхита. Состояние, сопровождаемое образованием слизи, когда ее много не только в бронхах, но и в горле, а кашель отсутствует, может наблюдаться в первые 3–5 дней развивающейся болезни. На этой стадии пациента беспокоят также повышение температуры тела, заложенность носа и головная боль. Спустя несколько дней, бронхит начинает активно проявляться кашлем, вначале сухим, затем продуктивным, при этом мокрота образуется и отхаркивается.
- Хронический бронхит – как у взрослых, так и у детей вызывает регулярные рецидивы, для которых характерно образование мокроты без кашля. Небольшое покашливание может наблюдаться после двигательной и физической активности, по утрам, сразу после пробуждения и при стрессовых ситуациях. Помимо отсутствия кашля, такой вид бронхита проявляется одышкой, слабостью и жестким дыханием.
- Бронхиолит в начальной стадии. Бронхиолит характеризуется вовлечением в воспалительный процесс самых тонких отделов бронхиального древа, при этом заболевание часто долго протекает в скрытой форме и практически бессимптомно. Распознать начальную стадию бронхиолита можно по образованию слизи, которая выходит в горло, но откашливания не происходит.
Образование слизи во время бронхита
Если образование мокроты беспокоит на протяжении длительного времени, продуктивного кашля нет, а слизь приобретает неестественный цвет или неправильную консистенцию (если она белая, желтоватая, густая либо вылетает в виде комков), тем более, если она неприятно пахнет – обязательно нужно обратиться к врачу. Не стоит ждать, пока все пройдет само собой или заниматься лечением на дому.
Дисфункция пищеварительной системы
Среди патологических состояний пищеварительного тракта, которые проявляются чрезмерным отхождением мокроты и скоплением ее в горле, можно выделить гастроэзофагеальный рефлюкс и дивертикулы пищевода.
При этих заболеваниях происходит заброс содержимого желудка в гортань, и человек ощущает изжогу, комок в горле и дискомфорт.
Если дивертикул не дает пище свободно проходить по пищеводу, это приводит к раздражению слизистой оболочки и усиленному выделению слизистого секрета.
Для подтверждения диагноза необходимо обратиться к врачу-гастроэнтерологу и пройти соответствующее обследование.
Важной причиной образования слизи считается аллергическая реакция организма на внешние раздражители.
При попадании аллергена на поверхность слизистой оболочки носоглотки происходит ее раздражение, что сопровождается обильным выделением секрета, чиханием и ринитом.
Устранение симптомов возможно после проведения соответствующего антигистаминного лечения.
В некоторых случаях пациенты жалуются на то, что у них скапливается мокрота в горле, не подозревая о том, что это вязкая густая слюна, образующаяся в большом количестве. Избыточная секреция слюны вызывает дискомфорт и массу неприятных ощущений.
Появление вязкой слизи в горле
Причины, провоцирующие этот синдром, могут быть различными:
- Раздражение слизистой при воспалительных процессах в полости рта и носоглотки. При стоматологических заболеваниях, таких как стоматит или гингивит, при ангине, фарингите токсины, выделяющиеся в процессе активности микробов, раздражают слюнные железы, провоцируя обильное выделение вязкой слюны.
- Болезни ЖКТ – гастрит, гастропатия. При повышенной кислотности желудочного сока образование слюны происходит гораздо активнее, она приобретает густую консистенцию и напоминает мокроту.
- Неправильно подобранные или установленные брекеты и протезы. Это явление не только неприятно и доставляет дискомфорт, но и сопровождается гиперсаливацией (усиленным отделением слюны).
- Неврологические расстройства и патологии нервной системы, при которых мозг утрачивает контроль над продукцией слюны железами.
- Эндокринные нарушения и поражение поджелудочной железы.
- Прием некоторых групп препаратов, побочным действием которых является гиперсаливация – в основном это препараты для лечения патологий сердечно-сосудистой системы.
- Курение.
Интенсивное отделение вязкой слюны служит не только сигналом о наличии заболевания в организме, но и поводом для комплексов и невозможностью нормально общаться с людьми
Борьбу с гиперсаливацией следует начинать после проведенного обследования и выявления причин синдрома.
Борьба с повышенным образованием мокроты в горле должна начинаться с установления причины. Препараты, которые могут использоваться во время лечения, различны и также подбираются с учетом фактора, спровоцировавшего чрезмерное образование мокроты:
- антигистаминные средства – способствуют устранению аллергической реакции организма на раздражитель, обладают противоотечными свойствами, снимают воспаление и избавляют от чрезмерного образования слизи в полости носоглотки;
- антибактериальные препараты – подбираются исключительно врачом. Группа препаратов, выбранных для лечения, зависит от вида возбудителя (его определяют лабораторным исследованием мокроты);
- противовирусные средства – эффективны на начальной стадии распространения ОРВИ и гриппа, облегчают симптомы простуды, усиливают защитные силы организма и останавливают излишнюю продукцию слизи в носоглотке;
- спреи местного действия – наносятся непосредственно в область гортани, снимают воспаление, очищают миндалины от слизи и бактериального налета;
- пастилки и таблетки от кашля – помогают выводить и отхаркивать мокроту, снимают боль в горле и устраняют воспаление.
Препараты от воспаления должен назначать только врач
Хороший эффект для избавления от мокроты в горле дает полоскание. Его можно проводить с помощью отвара целебных трав, соли, пищевой соды, фурацилина и других антисептических препаратов.
Хорошо себя зарекомендовали рецепты для проведения полоскания на основе меда и чеснока.
Эффективно снимает воспаление рассасывание прополиса во рту – это не только обеззараживает, но и выводит мокроту, а также устраняет болевой синдром.
Для выведения мокроты не только из горла, но и из бронхов, применяются ингаляции с небулайзером.
Для проведения применяют физраствор, минеральную воду, средства от кашля в виде капель для небулайзера.
Паровые ингаляции противопоказаны детям и беременным женщинам, но они также полезны для выведения мокроты и снятия воспаления носоглотки.
Любой сигнал организма, говорящий о наличии патологии, не должен оставаться без внимания.
Чтобы выяснить истинную причину чрезмерного образования мокроты (тем более, если проблема постоянная и ярко выраженная), нужно обратиться к терапевту, который на основании предварительного осмотра сможет отправить пациента к узким специалистам.
Лечение, рекомендованное врачом после обследования, нужно проводить четко, соблюдая все предписания, тогда можно будет не только забыть о проблеме, но и предотвратить ее появление в будущем.
Источник: http://SuperLOR.ru/diagnostika/mokrota-gorle-bez-kashlya
Мокрота в горле, но без кашля: причины заболевания
Мокрота представляет собой секрет, который продуцируется в бронхах на клеточном уровне. Продвигаясь через дыхательные пути, она смешивается со слюной и слизью из носа.
В норме мокрота человека должна быть прозрачной и выделяться в небольших количествах. Исключение составляют курильщики и люди, работающие в условиях повышенной запылённости.
Если пациента беспокоит мокрота в горле без кашля, то причины стоит поискать среди заболеваний лор-органов, поскольку недуги бронхолёгочной системы обыкновенно сопровождаются кашлем.
Причины возникновения мокроты в горле
Скапливание мокроты в абсолютном большинстве случаев является сопутствующим симптомом какого-либо заболевания. Если кашлевой рефлекс отсутствует, то мокрота становится вязкой, густой, отхаркивать её становится занятием весьма проблематичным.
Если же проблема усугубляется наличием сильного насморка, то слизь становится гуще и спускается в горло.
Несмотря на тот факт, что подобный признак не относится к категории однозначно опасных, вирусы и бактерии, содержащиеся в носовой слизи, могут спровоцировать воспалительный процесс в горле.
Мокрота, которая образуется в горле без выраженного кашля, чаще всего связана со следующими проблемами и заболеваниями:
- Бронхит. Слизистая оболочка бронхов во время воспаления усиленно вырабатывает мокроту зеленоватого цвета. При этом её отхождение является нестабильным: то исчезает, то вновь появляется.
- Аллергические реакции зачастую являются фактором, провоцирующим повышенную бронхиальную секрецию. В подобных ситуациях мокрота выделяется довольно обильно, но при этом скапливается в горле.
- Нарушения обмена веществ, гормональные сбои и хронические заболевания (такие, как туберкулёз) нередко сопровождаются усиленной секреций бронхов, ночной потливостью и небольшим кашлем, который ненадолго возникает, после чего пропадает на неопределённый период.
- Фарингит представляет собой воспаление слизистой оболочки горла, сопровождаемое болезненным глотанием и сильным болевым синдромом. Кашель при фарингите весьма болезненный, а мокрота, скопившаяся в горле, лишь усиливает интенсивность воспалительного процесса.
- Ринит провоцирует обильное выделение слизи, которую довольно проблематично высморкать. По этой причине она нередко попадает в гортань, где и оседает.
Причиной образования мокроты в горле могут выступать различные инфекции, часть из которых напрямую связана с заражением бактериями или респираторными недугами.
При трахеите воспалительный процесс начинается непосредственно с такого симптома, как слизь и мокрота в горле, однако кашлевой рефлекс на протяжении длительного периода отсутствует.
Бронхиальная астма, плеврит сопровождаются обильным скоплением мокроты в сочетании с повышенной температурой.
Курение, употребление алкоголя, определённых продуктов питания, слишком острой или солёной пищи, фастфуда и ряда фармацевтических препаратов способствуют излишнему накоплению слизи, которая не откашливается, причиняя пациенту массу ощутимых неудобств.
Гайморит в острой и хронической форме аналогичным образом вызывает усиленную выработку мокроты, которая оседает в горле и нижних отделах бронхов.
Загрязнение окружающей среды и длительное пребывание в помещении со слишком сухим воздухом тоже относятся к приоритетным факторам риска.
Симптомы и диагностика
Большинство пациентов отмечают такие эффекты, как першение и щекотание в горле с периодическим спусканием слизи по носоглотке.
Обыкновенно все негативные симптомы значительно усиливаются вечером и ночью, когда человек принимает горизонтальное положение. К утру слизь накапливается в избыточном количестве, однако кашель при этом отсутствует.
По этой причине пациент вынужден сплёвывать мокроту, которая частично остаётся в задней части горла.
Зачастую избыток мокроты влечёт за собой неприятный запах из ротовой полости, рвотные позывы, снижение аппетита и тошноту.
Из-за застоя слизи патогенная микрофлора начинает активно размножаться, переводя любое заболевание в хроническую форму.
В случае бронхиальной астмы чаще всего присутствуют такие симптомы, как:
- тяжесть в груди;
- хрипы, сосредоточенные в области грудной клетки;
- одышка и удушье, которые наиболее выражены в ночное время суток.
Если подобные симптомы проявляются на протяжении довольно длительного периода времени, то стоит записаться на приём к квалифицированному лор-врачу.
Доктор должен выслушать жалобы пациента, направить его на сдачу необходимых анализов и подобрать оптимальный курс лечения, исходя из индивидуальных особенностей больного и результатов обследования.
Лечение
Прежде чем переходить к терапевтическим мерам по ликвидации проблемы мокроты в горле без кашля, необходимо установить точный диагноз. Мокрота зелёного цвета, образующаяся по утрам, с высокой долей вероятности говорит о бактериальной инфекции.
Если подобный симптом сопровождается повышением температуры тела, то стоит безотлагательно обратиться за медицинской помощью.
Лекарственные препараты должны назначаться исключительно врачом в зависимости от причин, которые привели к возникновению того или иного заболевания.
Кроме того, на данный момент при избавлении от мокроты в горле используют различные гомеопатические и фитотерапевтические средства, в состав которых входят натуральные масла, экстракты целебных растений и трав, а также вещества, обладающие выраженным муколитическим воздействием (способствуют разжижению мокроты и облегчают её выведение). Если проблема с излишним скапливанием мокроты в глотке связана с носовой полостью, то в её решении могут помочь процедуры орошения и промывания носа при помощи солевого раствора либо специальных средств.
Народная медицина предлагает массу весьма эффективных вариантов по выведению мокроты и снижению интенсивности различных воспалительных процессов.
Хорошую поддержку собственному организму можно оказать, регулярно прополаскивая горло отваром коры дуба, шалфея, ромашки или раствором соды и воды.
Высокой эффективностью в подобном вопросе обладают пчелиный мёд, прополис, редька, алоэ, эвкалипт и малина.
Одним из наиболее важных шагов по избавлению от мокроты в горле без кашля является установление точного диагноза и своевременно начатое лечение.
После полоскания растительными отварами и ингаляций не рекомендуется принимать пищу на протяжении полутора часов, выходить на холодный воздух из тёплого помещения и курить.
На ночь лучше всего пить заваренный грудной сбор либо липовый чай с мёдом и малиной.
Источник: https://legkopolezno.ru/zozh/profilaktika-i-lechenie/mokrota-v-gorle-bez-kashlya/
Мокрота в горле без кашля: причины и методы лечения
Причин выделения мокроты может быть довольно много, иногда это не вызывает никаких серьезных заболеваний. Но некоторые случаи действительно заставляют задуматься о здоровье.
Зачастую мокрота в горле может быть вызвана какими-то патологиями, в таком случае просто необходимо правильное лечение у квалифицированного врача.
Не стоит это игнорировать, даже если симптомы поначалу безобидные, ведь все дело времени.
Причины мокроты в горле могут быть самими разнообразными. Например, некоторые из них связаны с острыми респираторными или бактериальными инфекциями.
Также, такие хронические заболевания как гайморит, фарингит и т. п. могут послужить причиной появления мокроты.
Когда развивается трахеит или бронхит, кашель поначалу отсутствует, но воспаление начинается именно с мокроты в горле.
Некоторые аллергические реакции также способствуют воспалительным процессам, даже в результате желудочных заболеваний может появиться мокрота в горле без кашля. Причины этого проявления — естественные возбудители пневмонии и прочих болезней, связанных с дыхательным путем.
Конечно, многие заболевания могут послужить причиной мокроты в горла, но кроме этого есть и продукты питания, способные пробудить воспалительные процессы. В целом, алкоголь, курение, работа в пыли и с токсичными веществами может отрицательно влиять на ваше здоровье.
Если употреблять пищу чересчур горячей или холодной, это тоже негативно влияет на ваше горло. Даже из-за соленого или острого могут возникнуть проблемы.
Очень важно достаточно употреблять воды в день, так как обезвоживание может вызвать дискомфорт в самочувствии вашего горла.
Когда вы чувствуете, что в горле есть какое-то щекотание или оно першит, значит, начался этап заболевания. Еще может присутствовать чувство, что словно слизь сползает со стенки носоглотки.
Данные симптомы активно проявляются в ночной период, когда вы находитесь в горизонтальном положении.
После ночного сна может накапливаться определенное количество слизи, но при этом никакого кашля.
Появляется особое неприятное состояние, когда накапливается комок слизи. На приеме у врача вам подскажут, что воспалились ткани глотки из-за отделяемой слизистой.
Из-за слизи в горле может появляться тошнота, рвота и неприятные запахи из ротовой полости. При застое слизи заболевание может перерастать в хроническое.
Если у вас только возникла данная проблема с горлом, важно немедленно идти к врачу.
Если появилась мокрота в горле без кашля, причины могут таиться в аллергической реакции.
Как упоминалось выше, аллергия служит причиной воспаления мокроты в горле. Например, алкоголь, табак, кислота способствует репрессированию мокроты в горле.
Но если отвергнуть данные раздражители, можно предотвратить процесс заболевания в течение нескольких дней. Вы можете лечить один вирус слишком концентрированными растворами, и этим запросто возбудить второй.
То есть, при полоскании горла некоторыми лечебными растворами можно конкретно раздражать носоглотку.
Остаются оттеки, а сама область носоглотки становится красной и на вид болезненной. Чтобы избежать таких результатов после первостепенного лечения, нужно полоскать горло более нежными средствами.
Для этого отлично подходит ромашка, настойка коры дуба и семя льна. Если эти средства не помогли, значит стоит попробовать что-то серьезнее. Для этого рекомендуется обратиться к врачу, который припишет подходящий для вашего состояния рецепт препаратов.
Вам могут порекомендовать Тавегил, Авамис, Эриус и т. д.
Также, очень эффективными могут быть назальные капли. Суть в том, что кроме носового хода препарат попадает в носоглотку, благодаря этому есть возможность избавиться от слизи в тех местах, куда не доходит лечебное средство при полоскании.
Мокрота в горле может появляться из-за самых различных инфекций. Если вы столкнулись с стафилококковой инфекцией, важно немедленно прополоскать горло травами-антисептиками и антибактериальными лекарствами.
Кроме этого можно использовать такие таблетки, как Септефрил, Лизак, Фалиминт и т. п. Фактически, подходят все препараты, в составе которых есть антисептик.
Благодаря ему, можно снять воспаление горла.
В целом, если присутствует мокрота без кашля, и она не связана с аллергией, в этом случае поможет только антибактериальная и противовоспалительная терапия.
Когда понижается уровень иммунитета у беременной, появляется мокрота в горле без кашля.
Причины этого состояния могут проявляться из-за содержимого желудка, которые на стадии беременности также могут плохо сказываться на области глотки и гортани.
При появлении изжоги появляется и мокрота. Беременные могут лечиться как природным методом, так и более серьезными лекарствами.
Например, если у беременной мамы возник фарингит или ларингит, ей стоит принимать следующие препараты:
- природные и синтетически вещества, которые способны повышать и укреплять иммунитет;
- полоскательные средства с антисептиком;
- спреи и пастилки устраняющие вирус;
- гомеопатическое и растительное средство;
- морская соль вперемешку с растительными компонентами, которые увлажняют и ускоряют процесс регенерации ткани.
Вас мучает постоянная мокрота в горле без кашля? Причины этого явления кроются в проявлении других болезней, и не только у взрослых, но и у детей.
Зачастую дети очень быстро подхватывают какой-то вирус, из-за которого и появляется мокрота в горле.
Но не всегда можно обнаружить, что ребенок заболел, ибо кашель отсутствует.
Так происходит, потому что вирус не затронул область дыхательных путей. Но если появилась слизь, она может раздражать ткани горла и соответственно появляется кашель.
Чтобы вылечить ребенка от мокроты в горле без кашля, причины которой уже выяснены, стоит воспользоваться сначала природными методами лечения. Например, первым делом прополоскать горло ромашкой, шалфеем, корой дуба, морской солью.
Если это не помогает, значит стоит перейти ко второму этапу лечения.
Прием лекарств, которые подавляют действие свободного гистамина будут весьма эффективны в лечении.
Сюда относится Диазолин, Тавегил, Кларитин, Лоратадин. Также можно использовать спреи, а именно Ававис, Назонекс и Фликсоназе.
Вы можете повышать деятельность своей иммунной системы при помощи Интерферона, Имудона, Рибомунила.
Еще очень важно, чтобы воздух в помещение не был слишком влажным.
Если все вышеперечисленные методы не помогают, тогда определенно стоит обратиться за помощью к лору, которые предоставит хирургическое лечение патологии.
Когда накопившаяся слизь проникает в нос, а затем горло, эффективным методом лечения будут травяные и антисептические растворы.
Ими нужно полоскать горло или вливать через нос.
Отлично подходит шалфей, ромашка, эвкалипт, фурацилин и другие.
Вливание и полоскание должно проходить как минимум три раза в день, тогда вы быстро забудете, что такое постоянная мокрота в горле без кашля.
Причины прочистить носовую часть тоже будут вескими, ведь эта процедура поможет избавиться от лишней мокроты. Нужно взять пипетку, набрать через нее средство прочистки, и аккуратно вливать в ноздри носа.
Чтобы терапия прошла более смягчительным методом, будет кстати перекись водорода (но не более 3%). Когда у больного хорошая переносимость, можно не разбавлять раствор, если нет — лучше разбавлять с водой.
Самый приятный метод лечения — это чаепитие по вечерам. Чай из липы или малины дает хороший оздоровительный эффект.
Кроме него можно пить различный грудной сбор, главное только заваривать его по инструкции.
Хотя эти методы довольно простые, но их эффективность порой не уступает даже серьезным лекарствам.
Если все же мокрота прогрессирует, важно, чтобы заранее был поставлен верный диагноз.
Порой мокрота может служить появлением в организме опасных инфекций, которые и не сразу заметишь, ибо нет ни температуры, ни кашля.
Например, одной из таких инфекций может быть туберкулез. Очень часто он прячется под другими заболеваниями, но вот мокрота его как раз выдает.
Нашествие туберкулеза по прежнему угрожает людям по всему миру. Чтобы ему противостоять, важно заблаговременно обратиться к хорошему врачу.
Только не вздумайте лечить себя какими-то якобы «универсальными» методами, которые вы увидел на телеэкранах. Если стандартные процедуры не помогают, уже есть риск серьезно заболеть.
Но чтобы этого не случилось, важно крайне быстро идти в поликлинику к своему лечащему врачу.
Источник: http://gajmorit.com/kashel/mokrota-v-gorle-bez-kashlja-prichiny/
Поделиться:
Нет комментариев
qlor.ru
Постоянная мокрота в горле без кашля: причины и лечение
Мокротой называют особый секрет, продуцируемый клетками бронхов. По мере ее продвижения по дыхательным путям в нее примешиваются слизь из носа и слюна.
У здорового человека она прозрачная, слизистая и выделяется исключительно в незначительных количествах при покашливании и то, только если он курит или трудится в условиях повышенного пылеобразования.
Поэтому, когда больного мучает постоянная мокрота в горле без кашля, то причину ее возникновения следует искать среди недугов ЛОР-органов, так как заболевания легких или бронхов практически всегда сопровождаются более или менее выраженным кашлем.
Причины появления мокроты в горле
Дыхательные органы человека устроены так, что они способны самоочищаться от мельчайших частиц пыли, микроорганизмов и прочих веществ, проникающих в организм вместе с вдыхаемым воздухом. За это отвечают специальные реснички, совершающие колебательные движения снизу вверх, и бокаловидные клетки, продуцирующие слизь.
Ими выстланы слизистые оболочки бронхов. Поэтому даже у полностью здоровых людей ежедневно скапливается и отделяется мокрота, но ее объем настолько мал, что человек даже не замечает, как регулярно проглатывает слизь, выведенную в глотку из органов дыхания.
Но иногда возникают ситуации, когда мокрота постоянно ощущается в горле. Откуда берется она в таких случаях? Основной причиной этого становится либо усиленная выработка трахеобронхиального секрета, либо нарушение его выведения. Подобное свойственно для:
1
Рефлюкс-эзофагита. Для этой патологии характерен заброс содержимого желудка через пищевод в гортань и глотку. В таких ситуациях люди жалуются на охриплость и на то, что у них першит горло. Кроме того, периодически возникает непреодолимое желание откашляться, так как без этого чувство наличия кома в глотке их не покидает. Другими признаками патологии становятся изжога, кислая отрыжка или воздухом.
2
Дивертикула пищевода. Суть этой болезни состоит в образовании выпячивания в пищеводе, в котором собираются кусочки пищи. Протекание процессов гниения провоцирует выделение веществ, раздражающих слизистые и способствующих продукции отделяемого.
3
Фарингита. Различные формы этого заболевания также могут вызывать скопление прозрачной или зеленоватой слизи, но, помимо этого, больные страдают от першения и боли в горле. Хотя в большинстве случаев фарингиты сопровождаются сухим кашлем.
4
Острого гайморита. При развитии этого заболевания наличие отделяемого во рту является вторичным симптомом, поскольку на первый план выходит ощущение общего недомогания, дискомфорт в области гайморовых пазух, мучительные головные боли, насморк и заложенность носа.
5
Хронического гайморита. В отличие от острой формы недуга, при хроническом гайморите именно дискомфорт и скопление густой слизи в горле при отсутствии кашля является одним из основных симптомов, так как она все время стекает по носоглотке. Кроме этого, люди страдают от затруднения носового дыхания, потери остроты обоняния и повышенной утомляемости.
6
Хронического тонзиллита. От этой хвори сегодня, по меньшей мере, мучится треть населения. Для нее типично неуклонное присутствие неприятного запаха изо рта, убрать который надолго невозможно. При обострении болезни на увеличенных в размерах миндалинах образовывается беловатый налет с резким отталкивающим запахом, но в небольших количествах он может быть и во время ремиссии. Именно накопление этих зловонных масс и приводит к возникновению чувства присутствия инородного тела. Кстати, некоторые даже научились, совершая определенные движения мышцами, выталкивать частички налета наружу. Достаточно часто развитие тонзиллита провоцирует грибковая инфекция. В таких случаях больному будет досаждать слизисто-белое отделяемое.
Именно накопление этих зловонных масс и приводит к возникновению чувства присутствия инородного тела. Кстати, некоторые даже научились, совершая определенные движения мышцами, выталкивать частички налета наружу. Достаточно часто развитие тонзиллита провоцирует грибковая инфекция. В таких случаях больному будет досаждать слизисто-белое отделяемое. 7
Хронического катарального ринита. При этом недуге мокрота это следствие того, что густая обильная слизь стекает по носоглотке. Главное его проявление заключается в закладывании половины носа на холоде при относительном отсутствии ринореи.
8
Хронического гипертрофического ринита. Как и при катаральном рините, дискомфорт во рту это следствие стекания соплей из носа. Но для гипертрофической формы ринита типичны головные боли, причем только со стороны пораженной половины носа. Также нарушаются вкус, обоняние, а голос приобретает легкую гнусавость.
Еще информация по теме:
Как вывести мокроту в горле? Этот вопрос может беспокоить пациента длительное время или возникнуть внезапно. Если этот симптом не сопровождается высокой температурой или болью…
9
Вазомоторного ринита. Характерным признаком заболевания является возникновение приступов чихания и щекотания в носу при переутомлении, переживании стресса, смене температуры воздуха, например, после захода с улицы в помещение и т.д.
10
Синдрома Шегрена. Эта тяжелая аутоиммунная патология, суть которой состоит в разрушении клеток желез внутренней секреции, в основном слюнных и слезных, проявляется сухостью слизистых оболочек. Поэтому ротовая полость пересыхает, и у больного возникает ложное ощущение, что в горле застряла мокрота.
11
Проблем с сердцем. Нередко разным кардиологическим патологиям сопутствует застой в легких. Поэтому вырабатываемый трахеобронхиальный секрет плохо выводится наружу, что сопровождается формированием чувства присутствия слизи в горле и желания откашляться.
12
Аденоидит. Воспаление глоточной миндалины встречается как у детей, так и у взрослых. Больные чувствуют себя нормально, если не принимать во внимание заложенности носа и гнусавости.
13
Аллергия. Контакт с пищевыми или ингаляционными аллергенами вызывает раздражение слизистых оболочек верхних дыхательных путей, результатом чего становится активная продукция отделяемого. При этом нередко наблюдаются другие признаки аллергической реакции, как то слезотечение, ринорея, высыпания на коже, чихание и т.п.
Внимание! Для гайморитов и ринитов характерно выделение желтоватой мокроты.
Тем не менее скопление трахеобронхиального секрета в горле может отмечаться и на фоне полного здоровья, например, при употреблении алкогольных напитков, острой, холодной или, наоборот, горячей пищи, то есть продуктов, раздражающих слизистые.
Диагностическая подсказка: мокрота по утрам
Если человек сталкивается с ощущением комка слизи в горле исключительно по утрам, в первую очередь он должен заподозрить наличие:
- рефлюкс-эзофагита;
- хронического гайморита;
- кардиопатологий;
- аденоидита.
Также подобное способно быть результатом банальной сухости воздуха в помещении, в котором человек проводит много времени, например в офисе или спальне.
Важно! Кондиционеры сильно сушат воздух, поэтому рекомендуется их использовать только одновременно с бытовыми увлажнителями.
к содержанию ?Мокрота в горле у ребенка
Самой распространенной причиной появления мокроты в горле у детей при отсутствии других симптомов является аденоидит. Этот коварный недуг не сопровождается повышением температуры тела, кашлем и другими признаками ОРЗ. Но для него свойственно:
- затруднение носового дыхания;
- гнусавость голоса;
- шумное дыхание.
Хотя даже эти признаки могут долго отсутствовать. Поэтому поставить правильный диагноз и определить причину того, от чего появляется слизь, в состоянии только ЛОР.
к содержанию ?Мокрота в горле при беременности
Практически все беременные мучаются изжогой. Это ни для кого не секрет. Чаще всего она вызвана рефлюкс-эзофагитом. Поэтому то, что собирается отделяемое в глотке, может служить вторичным признаком развития дефекта одного из сфинктеров желудка. Как правило, после родов проблема уходит сама, так как основанием для ее возникновения выступает сдавление органов брюшной полости беременной маткой.[ads-pc-1][ads-mob-1] к содержанию ?
Как вывести мокроту. Что нужно делать?
Первое, что нужно сделать при появлении неприятного чувства в глотке, это записаться к отоларингологу, ведь только доктор способен установить истинную причину его возникновения и назначить адекватное обстоятельствам лечение. Тем не менее до посещения ЛОРа можно предпринять несколько мер, чтобы улучшить свое состояние и вывести скопившуюся слизь.
- Проводить ингаляции с отварами или настоями трав, минералкой или физиологическим раствором. Это средство поможет смягчить слизистые и облегчить выведение отделяемого.

- Принимать гомеопатические препараты. Если больной подозревает наличие гайморита или ринита любого происхождения можно начать прием Синупрета или другого аналогичного медикамента. Они помогут убрать отек и улучшить носовое дыхание, благодаря чему слизь будет выводиться больше через нос и в меньших количествах стекать по носоглотке.
- Пить не менее 2 л очищенной воды в день, поскольку скопление отделяемого часто является результатом недостатка воды в организме.
- Отказаться от курения.
Лекарства против мокроты
Медикаментозное лечение назначается только врачом после осмотра пациента и проведения ряда дополнительных исследований! В зависимости от обнаруженной причины накопления мокроты, ЛОР рекомендует пациенту принимать то или иное лекарство, в частности:
-
- антигистаминные средства (Эдем, Лоратадин, Супрастин, Диазолин, Эриус и пр.), если появление дискомфорта является результатом аллергической реакции;
- антибиотики и противовоспалительные препараты, если у больного присутствует зеленая мокрота и доказано наличие бактериальной инфекции в носовых пазухах или ротовой полости;
- антисептические спреи и пастилки (Эфизол, Стрепсилс, Орасепт, Тантум Верде, Йокс и т.д.) применяются при наличии тонзиллита или фарингита;
- антациды (Альмагель, Ренни, Маалокс), прокинетики (Мотилиум, Мотилак) и антисекреторные (Омез, Ланза) препараты, необходимые при болезнях ЖКТ.
В то же время отхаркивающие средства и муколитики, например, АЦЦ, Лазолван, Аскорил, Амброксол, Либексин, Бромгексин и прочие, обычно не используются для ликвидации неприятных ощущений в глотке, поскольку их действие главным образом направлено на устранение отделяемого из бронхов и легких.
к содержанию ?Народные методы избавления от мокроты
Достаточно часто сами врачи рекомендуют больным пользоваться народными средствами для ликвидации дискомфорта в глотке. Но если в одних ситуациях они могут применяться самостоятельно, то в других только в качестве вспомогательной терапии. Поэтому до начала использования любых народных средств все же нужно получить консультацию отоларинголога.
Наиболее эффективными из них являются:
1
Смесь меда и кашицы из листа алоэ. Для ее приготовления смешивают 1 ч. л. меда с массой, полученной путем пропускания 1 листа алоэ через мясорубку. Половину готового средства принимают утром, а вторую – на ночь.
2
Настойка прополиса. Ее можно приготовить дома или купить в аптеке. Настойку употребляют по 1 ч. л. трижды в день.
3
Полоскание горла раствором, полученным путем добавления в 1 стакан теплой воды 1 ч. л. смеси из сухих измельченных цветков календулы и меда, взятых в равных количествах.
Таким образом, мокрота в горле может быть как признаком развития того или иного заболевания, так и следствием пагубных привычек или работы на вредных производствах. Тем не менее избавиться от дискомфорта не сложно, главное, вовремя обратиться к специалисту, чтобы выяснить истинную причину его появления и получить грамотные рекомендации по ее устранению.
к содержанию ?Как вывести мокроту в горле: видео
Поделитесь с друзьями
Оцените статью: (19 оценок, среднее: 4,21 из 5) Загрузка…nasmorkam.net