Лечение суставов - артроз, артрит, остеохондроз и многое другое
Почему спина внизу болит
Боль внизу спины
Многим людям знаком такой симптом, как «болит низ спины». Обычно дискомфорт связывают с различными заболеваниями позвоночника, но на практике часто выясняется, что причина в другом. Нередко боль в нижней части спины возникает у женщин к концу беременности, так как позвоночный столб испытывает большую нагрузку, чем обычно.
Причиной также могут быть различные заболевания во внутренних органах, дегенеративно-дистрофические изменения в костно-хрящевом аппарате нижней части спины и т. д. Малоактивный образ жизни, интенсивные условия труда, профессиональный спорт, ожирение – все это может спровоцировать боль в нижней части позвоночника.
Боли внизу спины врачи называют термином «люмбалгия». Это распространенное явление, которое характеризуется внезапным появлением и исчезновением болевого синдрома. Некоторые пациенты проходят непродолжительный курс лечения и больше не испытывают дискомфорта, другим приходится лечиться месяцы и даже годы. Чтобы установить точную причину болей в нижней части спины, нужно пройти обследование сначала у терапевта, а далее по его направлению – у узких специалистов.
Причины
Чаще всего боль внизу спины является симптомом различных заболеваний опорно-двигательного аппарата. Часто неприятные ощущения беспокоят людей, которые много времени проводят за компьютером, в авто, занимаются тяжелым физическим трудом, перенагружают себя в спортзале. В группу риска входят беременные или недавно рожавшие женщины.
Заболевания, сопровождающиеся болями в нижней части спины
Боль в спине внизу может указывать на такие болезни, как остеохондроз или спондилоартроз. Это т. н. первичные причины болей, связанные с функциональными и морфологическими изменениями позвоночника.
Среди вторичных причин боли в пояснице выделяют:
- опухолевые процессы в позвонках, спинном мозге;
- травмы позвонков;
- инфекционный процесс в межпозвонковых дисках и позвонках;
- обменные нарушения в костях (остеопороз, остеомаляция);
- воспалительные заболевания неинфекционной этиологии (ревматоидный артрит, спондилит);
- острые нарушения гемодинамики (например, при инсультах);
- заболевания, связанные с нарушением роста;
- желудочно-кишечные болезни (атипичное течение острого аппендицита, кишечная непроходимость);
- болезни почек (при мочекаменной болезни боль сзади односторонняя, чаще с правой стороны);
- заболевания органов малого таза.
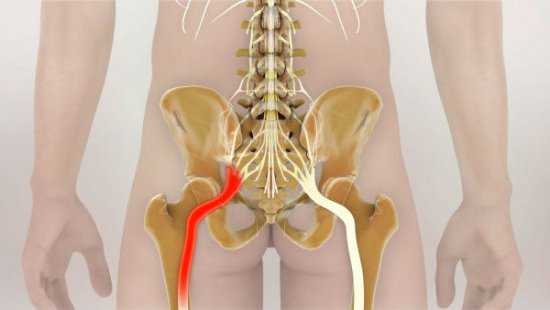 Чаще всего боли в спине появляются при проблемах с позвоночником
Чаще всего боли в спине появляются при проблемах с позвоночником Таким образом, причина болезненности не всегда кроется в поражениях опорно-двигательного аппарата. Если боль вызвана нарушением функции внутренних органов, то она имеет иррадиирущий характер. Кроме того, у мужчин болит спина внизу позвоночника при хроническом простатите, раке предстательной железы, хотя этот симптом не всегда обязателен.
Боли могут появляться после длительной ходьбы, что наводит на мысль о стенозе позвоночного канала. Болезнь проявляет себя в виде синдрома перемежающейся хромоты. Человек, помимо этого, жалуется на судороги и боли в мышцах при ходьбе. У лиц пожилого возраста развивается такое состояние, как ревматическая полимиалгия. Сначала возникают умеренные боли, затем чувство скованности в руках или ногах.
Наиболее частая причина болей ниже поясницы, в правом боку, с левой стороны или по центру, является остеохондроз. Инструментальные методы исследования позволяют при этом выявить различные дегенеративно-дистрофические изменения в позвоночном столбе. При них промежуток между позвонковыми дисками постепенно уменьшается, в результате чего развивается дисбаланс в структуре всего позвоночника.
Это приводит к ноющим болям снизу спины, которые локализуются слева или справа или идут по ходу хребта.
Еще один источник болей в пояснице – наличие межпозвонковых грыж. При их ущемлении, сдавливании нервных корешков возникает довольно сильная, резкая боль, справиться с которой на начальных стадиях помогают стероидные и нестероидные противовоспалительные препараты.
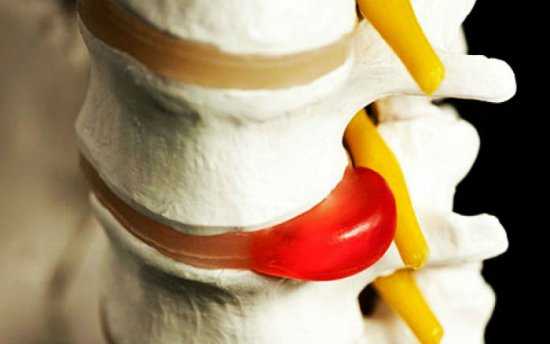 Грыжа позвоночника – частая причина боли
Грыжа позвоночника – частая причина боли Признаком неблагоприятного исхода является люмбалгия, которая проявляется спектром разнообразных симптомов. Боли по ходу нервного корешка могут отдавать в ягодицы и ступни. Дискомфорт появляется при наклонах (даже при наклоне головы вниз), смехе, кашле и т. д. Болевой синдром усиливается при поднятии лежа на спине прямой ноги.
Как проявляются боли в пояснице
Симптоматика болей в спине носит разносторонний характер и зависит от имеющейся патологии. При растяжении боль проявляется в виде спазмов, движения при этом ограничены. Болевой синдром иррадиирует в ягодицы, заднюю часть бедер. Пациенту трудно наклоняться, совершать повороты корпуса. При повреждении корешков боли отдают в нижнюю часть тела, может быть нарушение чувствительности, онемение.
При остеохондрозе симптомы усиливаются постепенно. Сначала боль беспокоит с одной стороны, характер ее не выражен. По мере развития патологического процесса боли становятся все сильнее, сложнее купируются обезболивающими, затрагивают большую площадь. После долго пребывания в одной позе боль имеет ноющий или простреливающий характер.
При поражении почек боль появляется не внизу спины, а примерно на уровне 12-й пары ребер. Однако при почечной колике болевой синдром иррадиирует вниз, по ходу мочеточника, отдает в паховую область. Боль при этом нестерпимая, очень сильная, анальгетики не помогают. Характерный признак – односторонняя локализация.
Диагностика
Почему болит низ спины, может установить только врач. Ни в коем случае не следует заниматься самодиагностикой и самолечением. Диагноз ставится на основании жалоб больного, клинических проявлений, анамнестических данных, результатов инструментальных методов исследования. Пациенту назначают рентгенографию, миелографию, МРТ, КТ и другие виды обследований.
Компьютерная томография является эффективным и высокоинформативным способом выявления различных структурных изменений в позвоночнике, вызванных травматизацией, инфекционным процессом, опухолевыми образованиями, остеопорозом и другими заболеваниями. В основе миелографии лежит применение контрастирующего вещества. Метод применяют при подозрении на стеноз позвоночного канала, грыжевых образованиях, опухолях и других патологических процессах в позвоночнике.
 Неотъемлемая составляющая диагностики болей в спине – инструментальные исследования
Неотъемлемая составляющая диагностики болей в спине – инструментальные исследования Лечение
Что делать, если болит спина, может сказать только квалифицированный специалист. Тактика лечения зависит от первопричины боли. Не следует самостоятельно принимать анальгетики, так как они дают только временный эффект (а при некоторых заболеваниях совсем не помогают), «смазывают» клиническую картину и усугубляют патологический процесс тем, что человек, постоянно купируя боль, откладывает визит к врачу.
Основный принцип терапии – лечение не боли как таковой, а ее причины. Так, при остеохондрозе требуется целый комплекс мер. Нестероидные противовоспалительные препараты при этом заболевании применяют в качестве симптоматической терапии в период разгара. К таким препаратам относятся Диклофенак, Нимесулид и др., однако они имеют ряд противопоказаний (например, язвенная болезнь желудка).
Также можно наносить нестероидные противовоспалительные мази (Финалгон, Фастум гель). В некоторых случаях требуются стероидные противовоспалительные средства (Кеналог, Дипроспан). Основные мероприятия проводятся в период вне обострения и заключаются в занятиях лечебной гимнастикой, прохождении курса лечебного массажа, организации правильного режима дня и питания.
Дополнительно назначаются физиотерапевтические процедуры, иглоукалывание, мануальная терапия и т. д. Вне обострения врачи рекомендуют заниматься лечебной гимнастикой. Это наилучший способ укрепить спину, снять напряжение и мышечный спазм. Лечебно-физкультурный комплекс упражнений (ЛФК) обязательно входит в программу профилактики болей в спине.
Занятия лучше проводить под контролем инструктора, но некоторые простые упражнения вполне можно выполнять дома:
- Лечь на спину, руки вытянуть вдоль тела, ноги слегка согнуть в коленных суставах. Ноги отклонить в правую сторону, в корпус и голову повернуть немного влево (главное – не переусердствовать). Через пять секунд вернуться в исходное положение, повторить то же самое с противоположной стороной. Всего десять повторов.
- Встать на коленки, руками опереться на стул. Выгибать спину вверх, затем максимально прогнуться. Сделать десять повторов.
- Лечь на спину, ноги выпрямить. Поднять правую ногу на 20 см от пола, удерживать до появления усталости. То же самое проделать с левой ногой. Сделать по пять повторов для каждой ноги.
 При появлении болей или дискомфорта нужно прекратить занятия и обратиться к врачу
При появлении болей или дискомфорта нужно прекратить занятия и обратиться к врачу Хороший эффект дают массаж и мануальная терапия. Эти процедуры проводятся только квалифицированным специалистом. Неправильное выполнение, нарушение техник проведения может нанести существенный вред. Во время сеанса мануальной терапии руки специалиста проходят через всю области спины, затрагивая различные уровни (фасции, костную структуру и т. д.).
Отдельное внимание уделяется невральному уровню. Специалист оказывает прямое воздействие на нейроны посредством пальпаторных манипуляций. Мануальный терапевт умеет тормозить или ускорять нейронные цепочки. В последнее время нарастает популярность иглотерапии. Курс состоит из нескольких процедур и направлен на уменьшение болевого синдрома и миорелаксацию.
При наличии избыточного веса следует наладить режим питания. Предпочтение следует отдавать растительной, низкокалорийной пище. Белки составляет треть дневного рациона. Можно есть нежирную рыбу, птицу, мясо, яйца. Также белок содержится в бобовых, гречке, грибах, орехах (с ними важно не переусердствовать). Жиры следует потреблять ненасыщенные (баранина, белая рыба, орехи, растительные масла).
При заболеваниях костно-суставной системы важную роль играют витамины А и Д. Витамин А содержится в зелени, луке, овощах оранжевого и желтого цвета, рыбьем жире, печени, желтках. Витамин Д синтезируется под влиянием солнечных лучшей. Также его можно получить в небольших количествах из молока, масла, желтков, печени трески, икры. Для здоровья костей следует потреблять в достаточном количестве фосфор (отруби, салат, капуста, сыры, рыба) и кальций (печень, сыры, яйца, орехи, капуста).
При наличии боли в спине лучше сначала обратиться к терапевту, который на основании собранных данных определится с дальнейшей тактикой. При наличии заболеваний внутренних органов пациент проходит ряд дополнительных исследований и направляется к узким специалистам. Главное правило, которое должны усвоить все пациенты – не заниматься самолечением и при любых болезненных проявлениях своевременно обращаться к специалисту.
spina.guru
Болит спина внизу позвоночника: возможные причины и методы диагностики
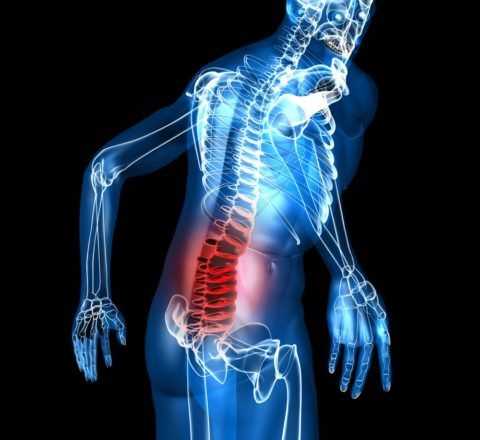 Ограничение трудоспособности часто происходит по причине боли внизу спины
Ограничение трудоспособности часто происходит по причине боли внизу спины В статье рассматриваются возможные причины возникновения болей в нижнем отделе позвоночника. Описываются проявления заболеваний, методы диагностики и лечения.
Проблема болезненных проявлений в области позвоночника наиболее актуальна для пожилых. Но также врачи нередко выслушивают жалобы на то, что болит спина внизу позвоночника, от людей младшего возраста.
Боль — это сигнал о каких либо неполадках в организме. Она не является отдельным заболеванием, чаще всего, это проявление той или иной патологии. Различные поражения осевого скелета являются наиболее частыми причинами боли в пояснично-крестцовой области.
Причины боли в позвоночнике и симптомы болезней, ее вызывающих
Боль в спине внизу позвоночника может быть причиной различных заболеваний спины. Поражены могут быть любые структуры позвоночного столба — суставы, позвоночные диски, мышцы, связки, сухожилия.
Провоцирующими факторами развития патологий являются:
- травмы;
- возрастные изменения;
- малоподвижный образ жизни;
- системные заболевания;
- чрезмерные нагрузки на позвоночник;
- избыточный вес;
- некоторые инфекции.
Существует ряд заболеваний, при которых боль внизу спины выражена наиболее интенсивно, что нарушает привычный образ жизни человека.
Таблица №1. Заболевания позвоночника и их проявления:
| Заболевания | Симптомы |
| Болезнь Бехтерева — хроническое воспалительное заболевание позвоночника. Чаще всего развивается в суставах пояснично-крестцового отдела позвоночника. | Заболевание развивается постепенно. Симптомы проявляются в зависимости от стадии. На раннем этапе заболевание протекает практически бессимптомно. По утрам болит внизу позвоночника, чувствуется небольшое ограничение подвижности. Эти симптомы проходят после физических нагрузок. По мере развития болезни, симптоматика усиливается. На поздней стадии развиваются типичные для этого заболевания деформации позвоночника — поза просителя (фото). |
| Грыжа поясничного отдела позвоночника — выпячивание пульпозного ядра диска за пределы промежутка между двумя позвонками. | Основным симптомом является сильная боль внизу позвоночника. Она появляется из-за ущемления нервных корешков. Боль может отдавать в ягодицу и ногу. Наблюдается уменьшение амплитуды движений, становится трудно приседать, подниматься по лестнице. Присутствует нарушение чувствительности кожи в области поражения — ухудшается ощущение холодного или горячего. |
| Пояснично-крестцовый остеохондроз — дегенеративно-дистрофическое заболевание позвоночника и межпозвонковых дисков. | Патология проявляется болью в области ягодиц и снижением тонуса икроножных мышц. Это становится причиной ограничения двигательной активности. Пациенты жалуются на быструю утомляемость, упадок сил. Боль позвоночника внизу не позволяет выбрать удобное положение для сна, поэтому организм не может полноценно отдохнуть. Повышается чувствительность ног, в них возникают спазмы. Кожа конечностей сухая, шелушится. |
Кроме вышеназванных заболеваний, боль в нижнем отделе позвоночника могут спровоцировать болезни внутренних органов. Поэтому при появлении болевых симптомов необходимо обратиться в медицинское учреждение для диагностики и последующего лечения.
 «Поза просителя» — характерный симптом болезни Бехтерева на поздней стадии
«Поза просителя» — характерный симптом болезни Бехтерева на поздней стадии Методы диагностики
Перед тем, как назначить лечение, врач обязан выяснить причины, вызвавшие боли. Учитывая сложность установления диагноза, используются все возможные методы исследования.
Предварительный диагноз ставится еще на этапе опроса и осмотра пациента. Чтобы его подтвердить, необходимо провести лабораторные и инструментальные исследования.
- Анализ крови, мочи, пункции костных тканей. Данные анализов могут показать наличие воспалительного процесса, ревматоидного фактора, различных инфекций, повышение уровня мочевой кислоты.
- Рентген. Рентгенография показывает состояние костей позвоночника, наличие остеофитов, высоту суставной щели. Так же на рентгенограммах можно увидеть наличие межпозвонковых грыж.
- Компьютерная томография и магнитно-резонансная томография. Процедуры позволяют детально изучить позвоночник и тазовые кости, послойно обследовать близлежащие мягкие ткани, определить наличие опухолевых новообразований.
Своевременная диагностика позволяет предотвратить развитие осложнений и повысить результативность лечения.
Каким должно быть лечение
Лечение боли в пояснично-крестцовом отделе позвоночника зависит от ее причины, направлено на ее устранение. Терапия подбирается индивидуально.
Но в любом случае она должна быть комплексной:
- медикаментозная терапия;
- физиотерапия;
- лечебная физкультура;
- народная медицина.
Когда болит позвоночник внизу, необходимо снизить нагрузку на него. Для этого пациенту назначается постельный режим и ношение ортопедических приспособлений — корсетов, бандажей, поясничных ортезов и поясов.
Людям с избыточным весом предлагается соблюдение низкокалорийной диеты. Необходимо исключить из рациона жирные, жареные блюда, копчености, консервированные продукты, выпечку и кондитерские изделия.
Заболевания на начальных стадиях поддаются консервативной терапии. При запущенных патологиях понадобится хирургическое вмешательство. Все чаще проводят малоинвазивные операции, которые наименее травматичны, что сокращает реабилитационный период.
Медикаментозная терапия
Лечение лекарственными препаратами занимает важное место в коррекции патологий осевого скелета, и приводит к улучшению состояния пациента при правильном подборе лекарств. Медикаментозная терапия направлена на устранение причин и симптомов заболевания, восстановление функций позвоночника.
Цена на лекарственные препараты может быть достаточно высокой, но без них невозможно добиться положительных результатов.
Таблица №2:
| Медикаментозное средство | Лечебный эффект | Как принимать |
| НПВС — Диклофенак, Мовалис. | Препараты устраняют не только боль, но и воспаление в позвоночнике. Применяются при любых заболеваниях, сопровождающихся болевым синдромом. | Благодаря разнообразию лекарственных форм препараты можно принимать внутрь или местно, а также в виде внутримышечных инъекций. |
| Анальгетики — Новокаин. | Вызывает анестезирующий эффект в течение нескольких часов. Используется для проведения блокад при остеохондрозе. | Назначают курсом из 5-10 процедур. |
| Поливитамины — Комбилипен (Мильгама). | Витамины группы В улучшают микроциркуляцию и проведение нервного импульса. Это улучшает питание тканей и способствует облегчению болей. | Принимают в виде таблеток или внутримышечных инъекций. |
| Миорелаксанты — Толперизон. | Способствует устранению мышечного спазма. | Принимают в виде таблеток. |
Физиотерапия
Практически все медицинские учреждения, занимающиеся лечением опорно-двигательного аппарата, предлагают пациентам облегчить состояние с помощью разнообразных физиопроцедур. Физиолечение считается действенным методом, так как после его применения уменьшаются боли и воспалительные процессы, улучшаются кровообращение и питание суставных тканей, ускоряется восстановление всего организма в целом.
- Электрофорез. С помощью гальванического тока в ткани позвоночника вводятся лекарственные препараты. При этом доза лекарства снижена, но это не уменьшает его эффективности.
- Лазеротерапия. Усиленный световой пучок воздействует на нервные корешки и устраняет неврологические симптомы. Стимулирует восстановление поврежденных тканей.
- Магнитотерапия. Это наиболее эффективный метод лечения остеохондроза поясницы. Электромагнитное поле низкой частоты улучшает кровоток и восстанавливает подвижность в области поясницы.
- Ультразвук. Ультразвуковые волны эффективно устраняют боль и воспаление. Оказывают укрепляющее действие на пораженную область.
Лечение может быть продолжено в санаториях, где пациентам предлагаются всевозможные лечебные ванны, души, грязелечение.
 Когда болит спина внизу позвоночника — современные физиопроцедуры помогают избавиться от этой проблемы
Когда болит спина внизу позвоночника — современные физиопроцедуры помогают избавиться от этой проблемы Лечебная физкультура
ЛФК при заболеваниях пояснично-крестцового отдела позвоночника назначается после всестороннего обследования пациента для исключения сопутствующих патологий и осложненных форм болезни, которые могут спровоцировать ухудшение состояния пациента (см. Жизнь без боли: оздоровление позвоночника и суставов – гимнастика по Бубновскому, видео).
Пациенту дается подробная инструкция выполнения упражнений:
- тренировки должны быть регулярными;
- темп выполнения упражнений — медленный, с постоянным контролем самочувствия;
- упражнения выполняются плавно, без резких движений;
- нельзя самостоятельно менять интенсивность и очередность упражнений;
- занятия прекращаются при усилении боли в области поясницы;
- во время пауз полезно висеть на турнике в течении одной минуты.
С примерным комплексом упражнений можно ознакомиться, посмотрев видео в этой статье.
Народные средства
Человек ощущает огромный дискомфорт, когда болит внизу позвоночник. Поэтому в ход идут любые способы устранения этой боли. Наряду с традиционным лечением, применяют и народную медицину.
Существует множество, проверенных веками средств, помогающими бороться с неприятными проявлениями болезней позвоночника:
- Компресс из черной редьки. Натереть корнеплод, отжать и смешать со сметаной. На пояснице положить эту массу, накрыть пленкой и обвязать шерстяной тканью. Держать полчаса, не допуская сильного жжения.
- Медовые растирания. Поясницу интенсивно растирают медом для нормализации кровообращения. Процедура проводится перед сном.
- Прогревание сухим теплом. Сшить из плотной ткани мешочек и наполнить его гречневой крупой, солью или вишневыми косточками. Прогреть в духовке или микроволновой печи и приложить к пояснице.
- Настой сабельника. Сухой корень сабельника среднего размера измельчить и залить половиной литра водки. Настаивать месяц. Принимать по чайной ложке 3 раза в день.
Эффективность народных рецептов давно признана официальной медициной. Но перед их применением необходимо проконсультироваться с лечащим врачом.
 Народные средства для лечения болей в спине готовятся из натуральных компонентов
Народные средства для лечения болей в спине готовятся из натуральных компонентов Состояние, когда у человека сильно болит спина, внизу позвоночника чувствуется дискомфорт, требует незамедлительного обращения к врачу. Своевременно оказанная медицинская помощь снижает риск развития осложнений.
vash-ortoped.com
Почему болит спина слева внизу ниже поясницы или в крестце и отдает в ягодицы

Боль ниже поясницы сзади слева или справа в нижней части спины являются одними из самых распространённых второстепенных симптомов поражений, известных в медицинской практике.
Они могут возникать чуть выше по бокам в правой или в левой стороне, из-за раздражения нервных волокон, из-за чрезмерного напряжения мышц, либо служить симптомами поражения внутренних органов.
Но объединяет всё это тот факт, что эта боль доставляет максимальные неудобства своим обладателям. Почему она возникает в пояснице и отдает в ягодицу и по бокам?
Виды
Боли, возникающие внизу поясницы, классифицируются по двум группам: как острые и как хронические.
Хронические боли внизу поясницы – это тип болезненных ощущений, не оставляющих пациента в покое в течение длительного времени, иногда на протяжении многих лет.
Заболевания спины с такими болевыми признаками относят к группе хронических, если боль у пациента не отступает больше одного месяца.
Разделяется на виды, в зависимости от её характера, она бывает:
- ноющей,
- тянущей,
- постоянной,
- тупой.
Какое повреждение, такими будут и неприятные последствия.
Острая боль
Это гораздо менее затянутый и более скоротечный тип боли. Эта боль бывает резкой, либо острой.
Ноющая
Обычно говорит о хроническом течении болезни, наравне с тупой и тянущей болью.
Тянущая
Вместе с ноющей и тупой болью, является обычным признаком заболеваний позвоночного столба, либо внутренних органов.
Тупая
Такая боль часто возникает ночью, когда пациент поспал, либо после нахождения в одной позе, как и ноющая и тянущая боль.
Постоянная
Постоянная боль – это вид боли, который нельзя заглушить, к примеру, сменив положение тела. Относится к хроническому типу.
Резкая
Резкая, очень сильная, жгущая, как бы стреляющая боль в поясничном сегменте. Также известна, как люмбаго, или прострел. Часто проявляется после резких температурных изменений, сильно сковывает тело.
Важно! У многих пациентов подобные боли проявляются после посещений душа или сауны, после возвращения домой с мороза, или даже после серьёзного массажа. Усиление болевого синдрома проявляется при кашле, чихании, резких движениях и т.д.
Острая
По интенсивности такая же, как и резкая боль.
Причины возникновения справа и слева
- Болевые состояния в спине, слева, в нижней части поясницы, в большей части случаев обусловлены патологиями внутренних органов: почечных заболеваний, болезней мочевого пузыря. У пациентов женского пола ноющая боль в нижней правой части поясницы может быть связана с заболеваниями из гинекологической области. Если боли становятся регулярными и приобретают хронический характер, то обязательно нужно своевременно провести УЗИ и обратить внимание на повреждённые органы.
- Болезненные ощущения с правой части поясницы – это признак серьёзных болезней, переходящих в хронические, если на них вовремя не обратить внимание. При этом объяснение болей может быть самым тривиальным: начиная с простуды и застуженных почек, что лечится самыми простейшими фармакологическими препаратами. Однако в худшем случае проблема может быть связана с заболеваниями внутренних органов, например, хронические сердечные заболевания часто отдают в правую сторону нижней части поясницы.
Заболевания позвоночника
Все болезненные ощущения, локализующиеся в области позвоночника, можно разделить на две группы. К первой группе относят заболевания непосредственно самого позвоночного столба, вторая – это болезни внутренних органов, кода боль отдаёт в спину.
Помимо проблем с почками, распространёнными причинами таковых являются:
- опухоли брюшины и малого таза;
- болезни ЖКТ;
- панкреатит – заболевание поджелудочной;
- холецистит – воспаление стенки желчного пузыря;
- камни в желчном пузыре и т.д.
В абсолютном большинстве случаев именно проблемы с позвоночником являются причинами возникновения болей ниже поясницы, а большая часть оставшихся случаев связана с почечными заболеваниями.
Смещение позвоночных дисков
Смещение дисков – это серьёзная травма, сопровождающаяся острой болью и прекращением любых движений тела. При физ. нагрузке деформированный межпозвоночный диск смещается в одну из сторон, и это вызывает воспаление нервных спинномозговых корешков в той области, а соответственно и резкую боль, локализованную в той части спины.
Постепенная деформация и разрушение позвоночника начинается, когда человек ведёт пассивный сидячий образ жизни, при давлении на позвоночник, а также при стрессах. На развитие данной патологии также влияют изменения в организме, связанные с возрастом пациента, инфекционные поражения, а также гормональный дисбаланс.
Остеохондроз
При остеохондрозе пояснично-крестцового отдела позвоночника, боль, из-за дегенеративно-деструктивных разрушений в области позвоночника может проявляться из-за пребывания пациентов в одних и тех же позах, из-за сильных физ. нагрузок, резких вращений и наклонов тела.
Из симптомов отмечается ухудшение чувствительности рук и ног, в особенности онемение пальцев конечностей и ощущение покалывания, ухудшение работоспособности. В самых серьёзных ситуациях может наблюдаться нарушение нормального функционирования мочевой и половой системы.
В большинстве случаев болевые ощущения внизу поясницы появляются в результате защемления спинномозговых нервов, что приводит к острой, или резкой боли. При этом боли сопровождаются не проходящими спазмами спинных мышц. Любые последующие попытки нормально двигаться вызывают лишь усиление боли.
Внимание! Приступ может длиться несколько часов. При нахождении туловища в горизонтальном состоянии, на твёрдой поверхности, в состоянии полного покоя, боль медленно будет отступать.
Переломы и ушибы
В результате переломов позвонков и других серьёзных травм позвоночного столба, спина внизу поясницы начинает усиленно болеть из-за того, что скелет ослаблен после травмы.
При переломе позвонков может наблюдаться сильнейшая боль в спине в целом, при локализации в левую или в правую части спины, или в конечности конечности. Если даже слабо надавить на позвоночник, то болевые ощущения серьёзно усилятся.
Типичные симптомы перелома позвонков:
- ограничение подвижности тела;
- снижение чувствительности, онемение рук и ног;
- мгновенное усиление болей при малейшем воздействии на позвонки;
- появление сильной утомляемости;
- появление одышки.
После обращения к травматологу потребуются лабораторные и аппаратные исследования, включающие в себя: анализ мочи и крови, рентгенографию, МРТ, электрокардиограмму . При лечении применяются как классические методы (фиксация и восстановление повреждённого позвонка), так и хирургические.
В качестве последствий травмы необходимо отметить запрет на тяжёлые физические нагрузки, обязательные профилактические осмотры у травматолога, проведение рентгенов. Запрет на физические нагрузки особенно важен, так как в ходе развития проблемы могут возникнуть осложнения, и боль из спинно-поясничной области может передаться в конечности.
Сколиоз
Сколиоз – это искривление позвоночника в одну из сторон относительно своей оси.
Сколиоз опасен из-за того, что при искривлении позвонки начинают защемлять и сдавливать нервы и внутренние органы по-соседству.
Болезнь разделяется на два типа: врождённый и приобретенный.
Первый проявляется в том числе в результате генетических аномалий, второй – после травм, неправильной осанки, сидячего образа жизни.
Боль ниже позвоночника, возникающая при сколиозе, это сравнительно не частый симптом этой болезни, но он, тем не менее, встречается.
Анкилозирующий спондилоартроз
Спондилоартроз является разновидностью дегенеративной болезни – остеоартроза, при которой начинается дистрофический процесс в суставных хрящах, вызывая сильную локализующуюся боль.
Постоянная ноющая боль ниже позвоночника, иногда, уходящая, но потом снова возвращающаяся. При движениях или наклонах спины – резко усиливается. Симптомы проявляются в результате пассивного нахождения спины в одном и том же положении. Болезнь характеризуется следующими симптомами:
- мышечные спазмы;
- неправильная осанка и походка;
- онемение суставов;
Специализируется на лечении данного заболевания врач-вертебролог, но в обыкновенных клиниках его функции также может выполнять врач-невролог. Также на начальных стадиях анкилозирующего спондилоартроза курс лечения может назначить хирург-травматолог.
Копчиковая грыжа
Копчиковая грыжа – это редкий диагноз, что связано во многом с тем, что крестцовый отдел позвонка имеет твёрдые межпозвоночные диски, и достаточно крепок. Данная зона не принимает на себя серьёзной компрессионной нагрузки, и болезнь не имеет таких дополнительных симптомов.
Справка. Наиболее типовые симптомы копчиковой грыжи – это обширные болезненные ощущения, сильно ограниченная подвижность тела, судороги в ногах.
При этом пациент не может точно сказать, в какой области у него наблюдается болевой синдром, так как боли ощущаются одновременно в паху, в спине, в анальной области и в других местах. Но просто проведя рентгенографию, и проанализировав снимок, будет понятно, что проблема в грыже межпозвоночного диска в области крестца и копчика. Эта проблема приводит к мощнейшим болевым всплескам, которые нигде конкретно не локализуются, а распределяются от конечностей до нижней части поясницы.
Другая проблема заключается в том, что изнурительные боли при грыже копчика постоянны — от их нельзя избавиться, просто перевернувшись на другой бок, или использовав лечебную мазь.
Симптомы при проявлении данного заболевания могут различаться. Встречаются следующие симптомы:
- резкая и острейшая боль внизу поясницы, которая не проходит длительное время и ухудшается при движении;
- прострелы и жгущее ощущение в паховой области, области прямой кишки;
- в результате невропатии седалищного нерва немеют нижние конечности;
- мышечные судороги задней поверхности бедра и задней поверхности голени (икроножной мышцы);
- неприятные ощущения в ногах, заставляющие пациента совершать движения ног по ночам (синдром беспокойных ног);
- нарушения стула;
- застой крови в малом тазу.
Для того, чтобы выявить грыжу, делается рентгенологический снимок, на котором будут видны размеры грыжи в какой области организма она локализуется. В более сложной ситуации, если причины болевого синдрома установить по рентгену невозможно, будет выдано направление на КТ либо МРТ.
Заболевания внутренних органов
Когда боль возникает в самой нижней части спины, ниже поясницы, слева – причиной этому может быть сильное мышечное напряжение, либо проявление поражения какого-либо внутреннего органа. В большинстве случаев данную боль вызывают патологии позвоночника, опорно-двигательной системы.
На левую часть поясничной области проецируются внутренние органы брюшной полости, которые включаются в себя:
- левую почку,
- поджелудочную железу,
- желудок,
- кишечник,
- селезенку,
- левый яичник у женщин.
В большинстве случаев, при серьёзных патологиях внутренних органов, с появлением болезненного синдрома в области спины проявляется также высокая температура, озноб, проблемы со стулом и мочеиспусканием, появляется тянущая боль в паховой области, сбой менструального цикла и другие нарушения.
В таком случае пациентам женского пола, страдающим от болей в поясничной области необходимо обратиться к специалисту-гинекологу, а пациентам мужского пола – к урологу. Помимо этого следует сделать УЗИ всех органов, передать кровь и мочу на анализ в лабораторию. Пациентам старше 45 лет лучше также дополнительно пройти ЭКГ.
Если серьёзных патологий внутренних органов данные исследования не показали, то скорее всего причина болевого синдрома заключается именно в патологии позвоночного столба.
Мочеиспускательная система
- Многочисленные болезни органов таза, проявляющиеся в виде нарушений мочевыделительной системы, также отдают болью в поясничную область.
- Воспалительные процессы в результате инфекций мочевого пузыря отражают боль в область спины.
- При мочекаменной болезни – образовании конкрементов (камней) в мочевом пузыре, один из симптомов – это боли внизу поясницы, заставляющие человека постоянно искать выгодное положение.
Важно! Опухоли органов мочеиспускательной системы часто имеют такой общий симптом, как боль в пояснице.
Помимо этого, заболевания мочевыделительной системы характеризуются следующими симптомами:
- боль в мочевом пузыре;
- мочеиспускание учащается и становится болезненным;
- появление крови в моче.
Болезни почек
Почечные патологии имеют характерное отличие постоянно напоминать о себе протяжной ноющей болью, в некоторых случаях переходящей в другие области тела.
Если боли проявляются в пояснице в левой или правой части, либо это даже средние опоясывающие боли в пояснице – может быть большая вероятность заболевания почек, самая распространённая из которых – это пиелонефрит.
Если подобное инфекционное заболевание обострится до критического момента, то произойдёт воспаление почек (либо почки) . Правосторонняя боль ниже поясницы – это далеко не единичное проявление этой болезни.
Симптомы данной патологии:
- Повышение температуры;
- Повышенная потливость;
- Сильные головные боли;
- Нарушение функционирования мочевыделительной системы;
- Ухудшение аппетита;
В некоторых случаях боль в нижней части спины связана с заболеваниями с печени, что может быть следствием различных патологий: печёночного абсцесса, воспаления (гепатит), рубцевания (цирроз), увеличения печени, либо её полного отказа.
В случае даже с таким тяжелейшим заболеванием, как цирроз, где основным симптомом является именно боль в печени – клиническая картина включает в себя серьёзные боли в животе, в нижней части спины, снижение аппетита, тошноту, желтуху, общую слабость тела.
Если правосторонняя поясничная боль сочетается с проблемами с печенью, то это однозначно есть факт тяжелейшего заболевания, который необходимо проверить и скорее всего зафиксировать у специалиста.
Патологии кишечника
В большинстве медицинских случаев, установленной причиной болей в поясничной области из-за патологий кишечника является поджелудочная. Сразу после неё по распространённости идёт желчекаменная болезнь. В поясницу отдают язвенные болезни ЖКТ.
В случае с панкреатитом же болевые ощущения обычно иррадиируют влево, в подлопаточную область, хотя иногда отдают и под поясницу. При заболеваниях желчного пузыря вся боль иррадиирует в правую часть спины, обычно в верхнюю, но у многих пациентов боль также спонтанно возникает в области ниже поясницы.
Симптомы панкреатита:
- сильнейшая опоясывающая боль;
- тошнота;
- ослабление организма;
- Нарушение сердечного ритма.
Симптомы желчекаменной болезни:
- тошнота;
- повышение температуры тела;
- сильные боли внизу поясницы, в правой части;
- боли в желчном пузыре, желтуха;
- ослабление организма.
Внимание! В случае с язвенными патологиями особенно сильно боли проявляют себя при голодании, отличаются сильным выделением рвоты и тошнотой.
Симптомы язвы желудка:
- изжога после приёма пищи;
- тошнота;
- нарушения процесса дефекации;
- отрыжка;
- дискомфорт в желудке.
При диагностике заболевания специалист-гастроэнтеролог проведёт обследование, отправит анализы на лабораторное исследование, запросит эндоскопию и лично проверит работу желудка. Актуальные методы лечения болезней ЖКТ включают в себя:
- Пробиотики (восстанавливающие кишечную и желудочную микрофлору).
- Составление специальной диеты.
- Хирургическая операция.
Особенности болей у женщин
У пациентов-женщин ноющая боль в правой части внизу поясницы может быть связана с заболеваниями гинекологического характера. Если боли имеют регулярный характер, то значит необходимо как минимум пройти УЗИ и проверить состояние внутренних органов.
При женских болезнях
Маточные образования – доброкачественные и злокачественные, во многих случаях имеют симптом в виде болевых ощущений в спинно-поясничной области.
Эндометриоз – это процесс воспаления, запущенный внутри матки, который провоцирует мощный болевой синдром, усиливающийся в период месячных.
Менструальные боли, вызванные маточными сокращениями, передаются в часть спины.
Сама боль при этом может иметь разный характер, что зависит от заболевания.
Обычно болевые синдромы от патологий органов тазовой области передаются именно в зону ниже поясницы.
Симптомы следующие:
- белые гнойно-слизистые выделения;
- не менструальные кровотечения;
- жгучая боль в промежности;
- половые акты становятся болезненными;
- мочеиспускание становится болезненными.
При беременности
У большинства женщин, после того, как они забеременели, возникают проблемы, связанные с определёнными неприятными ощущениями в нижней части спины, ниже поясницы. Данный феномен совершенно естественен и связан с природными физиологическими изменениями строения тазового пояса.
Поэтому ноющие болезненные ощущения в поясничной части являются следствием очень быстрого увеличения массы тела и оставления плода в районе поясничного отдела. На финальных месяцах беременности помимо спины может болеть и живот, что также нормально и не является поводом для обращения к врачу.
После родов
Когда роды окончены, родившим пациенткам рекомендуется пройти курс коррекции позвоночника, что позволит избежать хронических неприятностей со спиной.
Диагностика
Если пациент испытывает постоянные боли, локализирующиеся в области ниже поясницы, то нужно с самого начала выявить все факторы, которые их вызывают. Самое главное – это пройти полное обследование, в некоторых случаях для этого приходится обращаться к нескольким специалистам одновременно.
В первую очередь нужно показаться терапевту и обрисовать ситуацию, рассказать о типе боли, когда и как она проявилась, какие есть симптомы. После этого терапевт даст назначение к одному, либо к нескольким специалистам: невропатолог, гинеколог, уролог, травматолог-ортопед, хирург, гастроэнтеролог и т.д.
Для справки. Пациент будет отправлен на диагностику: необходимо будет сдать общий анализ крови и мочи, рентгенографию, УЗИ и ЭКГ, либо ещё более сложные виды исследований внутренних органов – КТ и МРТ.
Если болевой синдром возник из-за травмы или патологии позвоночного столба, то врач может назначить антивоспалительные нестероидные препараты, которые купируют болевой синдром и воспалительный процесс, и вероятно физиотерапию. Во многих случаях отлично действует массажная терапия, нормализующая кровообращение и релаксирующая мышцы ниже поясницы.
Но если проблема не в позвоночнике, а в чём-то другом, например, в болезнях внутренних органов, то необходимо обращаться к соответствующим специалистам, которые назначат чёткий спланированный курс лечения.
Заключение
Если проявляются постоянные боли в пояснице, то ни в коем случае нельзя пытаться заглушать их анальгетиками, не пытаясь проходить обследования и искать корни проблемы. Большинство патологий, симптомом которых является боль внизу спины, со временем прогрессируют и осложняются, поэтому бездействие с течением времени только ухудшит ситуацию.
Полезное видео
Как быстро размять спину прямо в офисе. Комплекс разработан специально для людей, которые в рабочее время постоянно сидят за столом в офисе.
Поделиться:
spine.guru
Болит спина внизу позвоночника: возможные причины и что делать
Боль внизу позвоночника, то есть в пояснице, - это одна из наиболее частых жалоб при обращении к врачу. Наибольшая нагрузка приходится на поясничный отдел по сравнению с остальными частями позвоночника, в связи с чем поясница подвергается травмам. Если болит внизу позвоночника, это часто является симптомом радикулита, остеохондроза и других заболеваний. Оставлять их без внимания ни в коем случае нельзя. В статье рассмотрим подробнее, что означает, когда болит позвоночник внизу спины.
Причины болей в пояснице
Появление боли в нижней части позвоночника отмечается после долгого пребывания в определенной позе, неловкого движения или усиленной тренировки. К факторам риска возникновения поясничной боли относятся:
- работа за компьютером или постоянное вождение;
- работа, которая связана со стрессами и сильной физической нагрузкой;
- усиленные тренировки человека в тренажерном зале;
- лишний вес;
- недавние роды и беременность;
- работа в положении стоя или сидя.
Почему болит позвоночник, подробнее изложено ниже.
Боль часто проходит сама по себе. Если поясница постоянно или периодически болит, это может быть симптомом болезни. Без правильной терапии боль в нижней части спины способна вызвать серьезные последствия, для устранения которых могут понадобиться даже операции на позвоночнике. Итак, почему болит позвоночник внизу спины?
Заболевания, вызывающие боль в пояснице
Поясничная боль классифицируется на первичную и вторичную. Причиной первичного болевого синдрома становятся непосредственно патологии позвоночника:
- межпозвонковая грыжа и протрузия межпозвонкового диска;
- остеохондроз позвоночного поясничного отдела (в трети случаев);
- спондилолистез, спондилез, спондилоартроз.
Почему болит спина внизу позвоночника, должен выяснять врач.
Вторичный синдром боли появляется из-за прочих нарушений в организме. Вызывают его разнообразные причины:
- опухоль в просвете канала позвоночника;
- перелом из-за остеопороза;
- продолжительное мышечное напряжение;
- перелом после травмы;
- анатомически узкий канал в позвоночнике;
- болезнь Шейермана-Мау, кифосколиоз, кифоз, сколиоз;
- остеоартрит, псориатический артрит, ревматический артрит;
- туберкулез позвоночника, дисцит, остеомиелит;
- мочекаменная болезнь, пиелонефрит;
- осложненный характер беременности;
- рак и киста яичника, эндометриоз.
Как обычно болит позвоночник внизу спины?
Рассмотрим, каким может быть характер болей.
Сильные боли
Пояснично-крестцовый радикулит. При этом у человека наблюдаются боли в области поясницы. Тупая или острая, ноющая, чаще всего односторонняя, она отдает в голень, бедро или ягодицу. Усиливается при перемене положения тела, кашле, ходьбе.
Остеохондроз позвоночного поясничного отдела. Человек ощущает боль в пояснице при чихании, кашле, поднятии тяжестей, сидении, ходьбе. Поясничные боли иногда отдают в ногу. Бывает, что болит позвоночник справа внизу или слева.
Острые
Мышечное растяжение, долгая работа в неудобной позе, ношение или подъем тяжестей, удар или падение, сквозняк, переохлаждение и резкие движения.
Прострелы или люмбаго. Им страдают люди, которые занимаются серьезным физическим трудом. Поясничные боли, обычно, проходят через несколько дней, но могут затянуться на пару недель.
Поясничное смещение межпозвоночных дисков, вызванное остеохондрозом, переломом позвоночника, тяжелым физическим трудом и поднятием тяжестей, оперативным вмешательством. При этом у человека в области поясницы сильно болит спина.
Хронические
Спондилез деформирующего типа. При заболевании сильно болит спина в поясничной области. Ноющие боли в пояснице способны сопровождаться слабостью в ногах и онемением.
Болезнь Бехтерева, нарушение вещественного обмена, онкологические болезни.
Ноющие боли
Воспаление мышц поясницы, или миозит. Заболевание появляется после резкого мышечного напряжения или переохлаждения. Пациент ощущает скованность отдела поясницы и резкую боль при движении.
Перемещенные
Пациенту кажется, что у него болит спина в области позвоночника внизу, однако на самом деле имеется нарушение в других органах. Боли перемещенного типа появляются из-за заболеваний органов таза, поджелудочной железы, толстой кишки, почек или опухолей.
Когда требуется обращение к врачу?
Посещение врача нельзя откладывать, если:
- пациент чувствует сильные поясничные боли более трех дней;
- одновременно ощущаются боли в стопе, голени и пояснице;
- болевые ощущения появляются после травмы;
- сочетание болей в нижней части спины с онемением в паховой области, стопе, ноге, бедре, ягодице.
Специфика диагностики
Для того чтобы определить порядок дальнейших действий при боли в пояснице, нужно пройти тщательное обследование, включающее в себя такие процедуры:
- Анализ в лаборатории крови и мочи. Кроме того, потребуется биохимический анализ крови.
- Рентгенография отдела поясницы.
- УЗИ внутренних органов полости брюшины и сердца (если есть вероятность того, что тупую боль вызвали патологии желудочно-кишечного тракта или почек).
- КТ и МРТ. Данные исследования становятся наиболее информативными и дают возможность определения причины появления болевого синдрома, а также состояние мягких тканей и непосредственно позвоночника.
- Допплерография – исследование кровеносных сосудов.
Благодаря такому обследованию можно установить, чем вызвано заболевание, когда начало развиваться и как можно избавиться от него.
Если болит позвоночник внизу спины, этот симптом не должен остаться без внимания.
Что можно и что нельзя делать при появлении боли?
Тупая или пульсирующая поясничная боль – это достаточно неприятное явление, которое не только мешает нормально передвигаться и работать, но и не дает человеку отдохнуть. При внезапном появлении болевого синдрома следует применить следующие меры:
- Желательно принять горизонтальное положение, матрас при этом должен быть полужестким для сохранения правильного положения позвоночника. Теперь нужно постараться успокоиться и расслабить мышцы. Психосоматика также может определять состояние организма. Таким образом, нужно исключить любые ситуации стресса.
- Можно выпить обезболивающие таблетки, но желательно попробовать обойтись до приезда врача без них, чтобы клиническая картина состояния пациента не была сглажена.
- В случае необходимости следует зафиксировать поясничную область, чтобы ограничить ее движение. Помимо этого, очень важно делать измерения базальной температура. При ее повышении может идти речь о начале процесса воспаления. Нужно также попробовать зафиксировать сопутствующие признаки, о которых необходимо рассказать врачу.
Также важно запомнить, что делать запрещено:
- Для устранения поясничных болей нельзя пользоваться теплом. Грелка может лишь усугубить процесс патологии и вызвать его обострение.
- Не рекомендуется пить таблетки при неясной причине синдрома боли или затяжном ее характере.
Мануальная терапия под запретом
Категорически запрещено лечить поясницу посредством мануальной терапии или вправлять позвонки. Все дело в том, что боль может возникать не только из-за нарушений опорно-двигательного аппарата.
Нужно своевременно обращаться к врачу. Пациенту может потребоваться консультация следующих специалистов: ортопеда, терапевта, инфекциониста, вертебролога, хирурга, пульмонолога, мануального терапевта, травматолога и даже кардиолога.
Что делать, если болит спина в области позвоночника внизу?
Лечение боли в спине медикаментами
Если человек чувствует ноющие поясничные боли при движении или сидении, причем совсем неважно, локализуются они слева или справа, он стремится избавиться от них поскорее. Вначале следует определить, почему возник болевой синдром. Помимо этого, не всегда удается справиться с ним домашними средствами. Часто необходима врачебная помощь.
Когда болит спина внизу позвоночника, чем лечить?
Для ликвидации колющих и прочих видов поясничных болей используются следующие медикаментозные средства:
- Противовоспалительные нестероидные препараты: «Мелоксикам», «Мовалис», «Ибупрофен», «Напроксен», «Диклофенак».
- Миорелаксанты: «Тизанидин», «Баклофен». Однако пользоваться ими нужно только тогда, когда НПВС должного эффекта не дали.
- Наркотические анальгетики: «Кодеин», «Викодин», «Тайленол». Они могут назначаться только специалистом. Лечить боли самостоятельно таким способом нежелательно, поскольку эти средства могут стать причиной привыкания. Также представленные препараты отпускаются только по рецепту врача.
- Кортикостероиды: «Дексаметазон», «Преднизон», «Метилпреднизолон».
- Хондропротектор «Терафлекс». Данное средство способствует восстановлению ткани хряща, замедляя ее разрушение.
- Кремы, гели или мази. Такими препаратами устраняется дискомфорт, если наносить их непосредственно на место локализации боли:
- Мази, основным действующим компонентом которых является диклофенак - «Вольтарен», «Дикловит».
- НПВС: «Финалгель», «Фастум гель», «Кетонал».
- Комбинированные препараты: «Долобене», «ДИП релиф».
- Местно-раздражающие мази: «Финалгон», «Апизартрон». Это незаменимые средства при лечении болей в мышцах, поскольку они могут воздействовать на кровеносные сосуды и расширять их. В итоге обменные процессы и питание тканей совершенствуется.
- Хондропротектор «Хондроксид».
- Уколы используются лишь тогда, когда предыдущие группы средств не смогли оказать нужную помощь. Делают блокаду непосредственно в поясничную область. Для этого применяются следующие препараты: «Хондрогард», «Пиридоксин», «Мильгамма».
- Лечебные пластыри. Такое средство стало очень популярным в последнее время. Дело в том, что этот пластырь пропитан лекарственным препаратом, необходимым в определенной ситуации. Пользоваться им можно в домашних условиях. Помимо прочего, пластырь очень удобен в применении. Делать это можно и зимой, и летом. Пластырь вообще не видно под одеждой. Он не занимает много места в сумке. С помощью пластыря можно быстро устранить боль. Риск передозировки медикаментозного средства или появления раздражения при этом очень низкий.
Есть такие лечебные пластыри: «Вольтарен», «Кетонал термо», «Нанопласт Форте». Однако есть и прочие виды изделий. К примеру, в Китае производятся растительные аналоги целебных пластырей: «ZB PAIN RELIEF», «Черный нефрит», «Мяочжен».
Если болит спина внизу позвоночника, что делать, лучше выяснять на консультации у доктора. Лечить поясничные боли можно разными медикаментозными средствами, однако они – только часть комплексной терапии, которую обязан назначить врач.
Физиотерапевтические процедуры
Если у человека болит позвоночник, отдает в ногу или низ живота, его жизнь лишается комфорта. Естественно, с такой проблемой необходимо бороться. Используются при этом не только медикаменты.
Эффективность физиотерапии невозможно переоценить. Она усиливает влияние медикаментозных препаратов. Итак, полезными будут следующие физиотерапевтические методы:
Парафиновые аппликации, благодаря которым можно хорошо прогреть пораженную область спины. Такая процедура не является сложной. Слоями на кожу наносят теплый воск. В целом, толщина аппликации должна быть один сантиметр. Затем ее нужно накрыть полиэтиленом и шерстяной тканью. Такую аппликацию следует держать как минимум час, продолжительность курса – от десяти до тридцати дней, что зависит от степени и типа тяжести заболевания.
Лечебная физкультура. Способствует укреплению мышечных тканей и быстрому выздоровлению. Также физические упражнения неоценимо помогают в профилактике повторного возникновения приступов. Эффективными будут следующие действия: выгибание вверх-вниз поясницы, стоя на четвереньках; выгибания в стороны; скручивания.
Массаж при поясничных болях может быть чудесным, но его нужно делать очень аккуратно. Массаж не используется на этапе обострения заболевания. Обрабатывается область, которая находится слева или справа от источника боли. Должны быть мягкие движения. Лучше выбрать опытного массажиста, из-за которого дискомфорт не будет усилен. При массаже используются такие приемы: растирание подушечками пальцев, разминание мышц.
Лечение грязями. Оно производит явный противовоспалительный эффект и может устранять синдром боли.
Помимо прочего, лечить патологию можно посредством нетрадиционных способов. К примеру, иглоукалывание, мануальная терапия могут устранить напряжение и спазм в мышцах, а также укрепить скелет.
Мы рассмотрели, почему болит внизу позвоночника.
fb.ru
Причины и лечение боли в нижней части спины
Боль в нижней части спины может возникать как у людей пожилого возраста, так и у молодых. Дискомфорт может проявляться из-за патологий позвоночника, почек, ЖКТ, гинекологических проблем со здоровьем и многих других причин, которых существует около сотни. Это наиболее частая жалоба пациентов при обращении в медицинские учреждения.
Почему болит низ спины?
Врачи часто называют болевые ощущения внизу спины люмбалгией, а при точной локализации и отдавании в ногу — люмбоишиалгия. Если поражены поясничные корешки, такой синдром называется радикулопатией.
Дискомфорт внизу позвоночника не является отдельным заболеванием, но считается серьезным симптомом большого количества патологий.
Причинами боли внизу спины могут служить следующие факторы:
- Патологии почек (травмы, воспаления, камни). При данных патологиях возникает боль слева или справа от позвоночника.
- Остеохондроз, межпозвонковые грыжи и спондилоартроз. Чаще всего эти болезни проявляются после 40 лет и характерны больше для мужчин, чем для женщин. При этих заболеваниях возникает ноющая боль внизу позвоночника, проявляющаяся даже при наклоне головы, могут неметь нижние конечности и появляться частая усталость.
- Острая форма атипичного аппендицита.
- Болезни ЖКТ (язва двенадцатиперстной кишки или желудка, воспаление поджелудочной железы).
- Гинекологические заболевания (хламидии, гонорея, кандидоз, патологии матки, поликистоз яичников, эндометриоз). Чаще в таких случаях пациентки приходят к врачу с «ноющей» поясницей. Болит низ спины у женщины также и при менструациях.
- Последствия перенесенного инсульта, инфаркта позвоночника, вследствие чего нарушается спинальное кровообращение.
О причинах боли расскажет кандидат медицинских наук Борис Ефремов:
- Кожные заболевания (дерматиты, лишай, гранулемы). Боль при этом жгучая и исходит как бы изнутри кожи.
- Микротравмы мышц спины. В данном случае спазм может отдавать в копчик и появляться спустя некоторое время после повреждения.
- Гормональный дисбаланс.
- Лишний вес. Нижняя часть спины при избыточном весе болит от чрезмерной нагрузки на позвоночный столб.
- Аллергии. В таких случаях возникает тянущая боль внизу спины, которая устраняется медикаментозным методом.
- Туберкулез. Эта патология разрушает отдельные позвонки и вызывает локальный дискомфорт.
- Нарушение баланса регенерации/разрушения костной ткани. Ноющая боль становится интенсивней при смене погоды или нагрузке на позвоночник.
- Болезни суставов в пожилом возрасте.
Это может быть полезно: почему у женщин болит поясница?
 Частое пребывание в сидячем положении
Частое пребывание в сидячем положении - Злокачественные новообразования в позвоночнике. Причины боли в данном случае — метастазы внизу спины.
- Обострения инфекционных болезней (флебит, проктит, дисцит, остеомиелит, заболевания ЛОР-органов).
- Часто боли внизу спины возникают из-за травм позвоночника. При переломах позвонков, ощущается сильная и резкая боль внизу или по бокам от него.
- Болезни роста у детей.
- При беременности. Боль в нижней части спины в этом случае вызвана физиологическими изменениями.
- Неблагоприятная наследственность.
- Вредные привычки (курение, алкоголь, наркотики).
- Повышенные физические нагрузки или частое пребывание в сидячем положении.
Боль справа может свидетельствовать о болезнях почек, предстательной или поджелудочной железы, аневризме аорты, язве желудка и воспалении двенадцатиперстной кишки.
При патологиях яичников, мочевыделительной и пищеварительной системы, болезнях позвоночника болит низ спины слева.
Дискомфорт внизу спины у мужчин чаще возникают по причинам избыточного веса, сидячей работы, длительного пребывания за рулем, частых физических нагрузок, травм или переохлаждения, у женщин вследствие гинекологических заболеваний, частого ношения ребенка на руках или из-за малоподвижного образа жизни.
Какая может быть боль?
Болевой синдром внизу спины привыкли подразделять на два основных вида: первичная и вторичная. Первичная подразумевает спазм, возникший вследствие воспаления смежных структур (корешков и нервов). Вторичная проявляется при следующих проблемах:
- Врожденные патологии.
- Травмы позвоночника.
- Артриты.
- Опухоли.
- Инфекции.
- Метаболические нарушения.
- Заболевания желудка, поджелудочной железы, кишечника, брюшной аорты и мочеполовой системы.
По длительности, боли подразделяют на хроническую (более 12 недель) и острую (до 12 недель).
Врач-реабилитолог Сергей Николаевич Агапкин расскажет подробнее об артрите:
По специфике болевого синдрома на специфичный (угрожающий дальнейшему здоровью и жизни пациента) и неспецифичный (при котором невозможно установить точный диагноз).
По характеру проявления, боль подразделяется на следующие:
- Локальная. Вызвана повреждением тканей и носит постоянный характер.
- Проецируемая. Может быть локализована в одном месте и при этом распространяться по всему пояснично-крестцовому отделу. Возникают при повреждении нервных структур. Разновидности такой боли — корешковая и радикулярная. Имеют простреливающий характер, обычно тупые или ноющие. При движениях, которые затрагивают и раздражают корешки, боль усиливается и становится острой и режущей.
- Отраженная. Возникает при патологиях внутренних органов и локализуется в брюшной полости или области малого таза.
Как сузить круг заболеваний?
Различные причины вызывают разную по характеру боль в нижней части спины. И для того чтобы врач смог поставить диагноз, необходимо уметь описать болевой синдром.
- Ярко выраженный болевой синдром. Возникает внезапно и локализуется в определенной точке. Например, болит спина слева внизу.
- Тянущая боль после неудобного положения или монотонных процессов. Если низ спины болит именно таким образом, то специалист может сузить круг предполагаемых причин возникновения симптома в разы.
- Иррадиирующая боль, которая отдает в ноги и пах. Скорее всего, такой симптом возникает вследствие межпозвонковой грыжи.
- Острая ноющая боль, локализованная внизу спины также требует внимания врача, но, как правило, не опасна.
- Дискомфорт справа или слева внизу спины, которая не прекращается даже после принятия удобного положения, может свидетельствовать о злокачественном новообразовании.
Диагностика
При возникновении спазмов сзади справа, в середине или слева, нужно безотлагательно посетить терапевта.
Врач осматривает пациента и при наличии «знаков угрозы» (злокачественная опухоль, потеря массы тела, иммуносупрессия, наркомания, инфекции мочевыводящих путей, неутихающая боль, лихорадка, повторная боль у пожилого пациента, метаболические костные нарушения, прием антикоагулянтов, существенные травмы позвоночника) может назначить следующие исследования:
- общий анализ крови;
- биопсию костного мозга;
- консультацию других специалистов;
- биохимический анализ крови;
- анализы мочи по Нечипоренко, Зимницкому;
- анализ кала, и выделений половых органов;
- рентген позвоночника;
- КТ и МРТ;
- УЗИ внутренних органов;
- эндоскопию кишечника.
Список методов диагностики может расширяться, по мере выявления точного источника появления дискомфорта.
При отсутствии «знаков угрозы» врач назначает больному обезболивающую терапию.
Выявление следующих факторов у пациента свидетельствует о возможном наличии опухолевого заболевания:
- Резкая и необъяснимая потеря веса.
- Консервативное лечение на протяжении месяца не дает положительных результатов.
- Выраженный болевой синдром длится на протяжении более одного месяца.
У молодых людей (до 50 лет) при резкой потере веса, но с улучшениями вследствие консервативного лечения, онкологию можно исключить со 100% вероятностью.
Лечение боли в нижней части спины
Врач назначает лечение пациента исходя из особенностей организма и характера заболевания. Если нижняя часть спины болит из-за позвоночника, то лечением занимается вертебролог, невропатолог или ортопед-травматолог. Врач должен опросить пациента: переносил ли он анестезию бедренной кости; имеется ли лихорадка; насколько подвижен поясничный отдел; какую боль он испытывает.
Лечение дискомфорта в спине всегда проходит комплексно:
- Препараты. Пациенту могут быть назначены нестероидные противовоспалительные препараты (НПВП) — артрозан, нимесил, диклофенак, ибупрофен, миорелаксанты — Мидокалм, Толперил, витамины — витаксон, мильгамма, хондропротекторы — терафлекс, алфлутоп. При наличии инфекции, применяются антибиотики. Цитостатики — метотрексат и гормональные средства — метипред при системных заболеваниях. Для устранения острой боли используют глюкокортикоиды — дипроспан, кеналог, а после избавления от нее применяются различные мази — фастум-гель, диклак). Важно помнить, что все вышеупомянутые препараты и дозы их приема назначаются специалистами.
- Физиотерапия. Благодаря процедурам улучшается кровообращение в тканях спины, и расслабляются мышцы. При спазмах в нижней части позвоночного столба, вызванной проблемами с позвоночником, могут назначаться: электро и фонофорез; лечение лазером; магнитотерапия; волновая терапия; криотерапия; грязевые ванны; занятия в бассейне; рефлексотерапия. Количество сеансов подходящего курса физиотерапии, как и в ситуации с медикаментами, назначает только врач.
 На фото ударно-волновая терапия
На фото ударно-волновая терапия - ЛФК, гимнастика. Без регулярных упражнений любая болезнь, вызывающая спазмы внизу спины, будет только прогрессировать. При острой разновидности синдрома, врач первое время рекомендует носить специальный ортопедический корсет и соблюдать постельный режим, но, как только боль немного утихает, разрешаются некоторые упражнения. Первое упражнение выполняется в положении лежа на спине, ноги поочередно сгибаются и разгибаются — 20 раз. Далее, перевернувшись на живот, больной должен поднимать противоположные руку и ногу — 15 раз. Затем следует аккуратно приподняться на четвереньки и выгибать спину поочередно вниз и вверх, задерживаясь в каждом положении на 5 секунд — 10 раз. Медленно поднявшись с округленной спиной, нужно встать в положение ноги на ширине плеч и осуществлять махи ногами — 10 раз на каждую ногу. Далее, при наличии турника или шведской стенки, выполняется вис на руках (30 секунд). Количество повторений приведено приблизительно для новичков. Если они даются с трудом, то нормативы можно уменьшить или, наоборот, увеличить, в случае малой нагрузки. Важно сильно не перегружать позвоночный столб, ведь главная цель таких упражнений — поддержание тонуса мышц.
- Массаж и мануальная терапия. Данный метод терапии проводится только после консультации с лечащим врачом. Массаж и мануальная терапия позволяют улучшить кровоток в тканях, снять напряжение с мышц, устранить скованность в движениях и убрать подвывихи суставов.
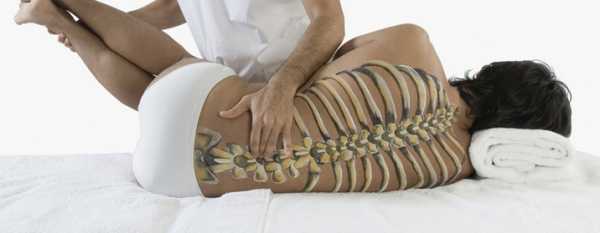 Лечение болезни с помощью мануальной терапии
Лечение болезни с помощью мануальной терапии - Операционный метод. Если ни один из перечисленных методов не подошел, то врачи прибегают к хирургическому вмешательству. После операции пациент должен какое-то время ходить в фиксирующем корсете и проходить курс реабилитации.
- Народная медицина. В зависимости от локализации заболевания, сзади слева или справа, существует множество рецептов компрессов, мазей и настоек, которые можно изготовить в домашних условиях. Чаще всего используют настои корня сельдерея и сухих листьев малины.
Профилактика
Чтобы не заработать патологии опорно-двигательного аппарата с болью внизу спины, нужно:
- Соблюдать умеренность в физических нагрузках. Пациенту важно укрепить мышцы брюшного пресса и спины, а не перегружать их.
- При занятиях в тренажерном зале, следует избегать упражнений на беговой дорожке.
- Пройти курс лечебного массажа.
- При малейших симптомах боли в спине, обращаться за консультацией к терапевту.
- В случаях, когда боль возникает при ходьбе или отдает в ногу, следует обращаться к ортопеду.
Боль внизу спины может быть, как временным явлением в результате усталости или перенапряжения мышц и проходит после некоторого пребывания в горизонтальном положении, так и симптомом серьезных заболеваний. Своевременное обращение к врачу может помочь пациенту вовремя начать лечение, и избавиться от мучащего его дискомфорта. А профилактика болевого синдрома избавит от возникновения в будущем столь неприятного симптома.
Причины и лечение боли в нижней части спины Ссылка на основную публикациюspinahealth.ru
Болит низ спины: лечение
Когда у близкого человека болит низ спины, все стремятся что-то посоветовать: бабушки — нагретый кирпич и растирания, тети — срочно сдать анализ мочи. А что на самом деле может вызвать боли в этой области тела, с чем связаны их причины?
Характеристика болевого синдрома
Когда пациенты говорят о «низе спины», нужно уточнить, какую зону они имеют в виду. Обычно это все, что лежит ниже края реберной дуги (поясница и крестец) вдоль позвоночника, а также справа и слева от него.
Боли внизу спины имеют разную интенсивность, длительность, иррадиацию и неодинаковое расположение. Часто пациенты связывают максимальное проявление болей с:
- резкими движениями;
- поворотом тела;
- наклоном позвоночника вперед;
- подъемом ног.
Тупые боли могут беспокоить постоянно, усиливаться ночью. Внезапная резкая боль буквально «скрючивает» человека, сопровождается побледнением, учащением сердцебиений, у гипертоников – подъемом давления.
Возможна иррадиация в ногу, лопатку, в пах, живот или локальная болезненность поясницы при пальпации, постукивании.
Патогенез боли
Почему возникает боль? Ответ прост: «Так человек чувствует перераздражение болевых рецепторов (окончаний нервных волокон) в тканях или по ходу движения импульса».
Нервные окончания расположены в капсулах всех органов (почки, поджелудочная железа, стенка кишечника). Значит, любой патологический процесс в них может вызывать болезненную реакцию. Чаще всего имеет место растяжение капсулы из-за воспаления и отечности внутренних органов.
Что способно пережать проходящий мимо нервный ствол?
Корешки отходят от спинного мозга в соответствии с сегментами. Они могут сдавливаться и травмироваться при неблагополучии позвонков (нарастание костных шипов при остеохондрозе, выпадение диска при грыже, искривление при сколиозе, разрушение суставных поверхностей).
Еще советуем почитать:Что делать, если болит внизу спины?
Травмы поясничного отдела и крестца сопровождаются:
- ушибами;
- переломами нижних ребер и тазовых костей;
- отечностью мягких тканей;
- образованием гематом (осумкованным кровоизлиянием).
Они также негативно действуют на проходящие рядом нервные стволы.
Доброкачественные или злокачественные опухоли внутренних органов или позвоночника могут вызвать деструкцию костей, механическое давление на нервные окончания. Такой же процесс происходит при специфическом туберкулезном поражении позвонков.
Если причина в позвоночнике
Любая повышенная нагрузка на позвоночник способна быть причиной боли. К ним относятся:
- подъем тяжести (особенно рывком) снизу-вверх;
- нарушение осанки во время работы за письменным столом;
- длительная неподвижная поза в автомобиле.
Неправильная высота стола и стула на рабочем месте может вызывать мышечные боли
Неудобное положение тела постепенно приводит к постоянным ноющим болям в спине из-за напряжения мышц. Здесь важно принять меры по нормализации рабочего места, контролю за своей позой, организации активных перерывов с упражнениями на вытяжение. От таких болей можно избавиться самостоятельно.
Острая боль в пояснице слева или справа возникает при подъеме тяжести одной рукой. Происходит резкий компенсаторный изгиб позвоночного столба в противоположную сторону.
Остеохондроз приводит к деструкции тела позвонков и разрастанию отростков. В результате возникают сильные радикулитные (корешковые) боли. По их иррадиации неврологи судят о локализации поражения внизу позвоночника. Такие же симптомы сдавления дает выпадение грыжи диска.
В таблице представлено основное направление иррадиации болей
| Место сдавления корешка (номер позвонка) | Распространение болей |
| поясничные 3–4 | по задней поверхности ягодицы и бедра вниз к пятке, спереди в надколенную зону |
| поясничные 4–5 | по заднебоковой стороне ягодицы и бедра вниз до голени |
| поясничный 5–1 крестцовый | вниз от ягодицы сзади по бедру, голени, стопе, переходит на боковую часть стопы и голени |
Кроме того, неврологи обнаруживают характерное онемение кожи при остеохондрозе поясничного отдела на бедре внизу сзади справа или слева в зависимости от стороны поражения. При затрагивании верхних поясничных позвонков нарушение чувствительности располагается в области икроножной мышцы и по боковой поверхности стопы.
При длительном течении заболевания появляется слабость в бедренных мышцах и стопе. Замер объема на уровне бедра показывает уменьшение с больной стороны. Это связано с атрофией мышц.
Аутоаллергическое воспаление позвонков при болезни Бехтерева, псориазе вызывает скованность и нарушения движений.
Тяжести рекомендуется носить в обеих руках, распределяя вес поровну
Какие болезни вызывают боли внизу спины
Заболевания почек протекают с болевым синдромом. Для него характерны:
- боли в области поясницы при пальпации почек и постукивании;
- повышение температуры тела;
- нарушенное мочеиспускание (рези, учащенные позывы);
- иррадиация в паховую область;
- изменения анализа мочи (появление эритроцитов, белка, лейкоцитоза).
Воспалительные заболевания почек сопровождаются сильными постоянными болями. Для мочекаменной болезни типичны приступообразные острые боли внизу спины с иррадиацией в копчик и пах. При этом приступ проявляется каждый раз, когда камень двигается.
Поджелудочная железа хвостовым отделом прилегает к позвоночнику. Поэтому ее воспаление (панкреатит) вызывает сильные опоясывающие приступы длительных болей. Обычно они связаны с нарушением диеты (переедание жирной пищи, прием алкоголя). Сопровождаются рвотой, холодным потом.
Болезни толстого кишечника (язвенный колит, опухоли, геморрой, парапроктит) являются причиной болей внизу живота и в спине. Сопровождаются нарушениями стула, кишечными кровотечениями, снижением веса.
Чаще боли в пояснице у беременных возникают в результате изменений в крестце, давления матки
Боли при функциональных нарушениях
Известны болевые ощущения, возникающие у девушек и женщин перед и во время менструации. При этом по характеру они могут быть ноющими или очень сильными схваткообразными.
Локализация обычно со стороны спины сзади внизу слева и справа, в нижних отделах живота. Гинекологи считают, что они вызваны гормональным сбоем, нарушением соотношения эстрогенов и андрогенов.
При этом женщины чувствуют тошноту, слюнотечение, слабость.
Особое значение придается болям в спине при беременности. Они могут сигнализировать о повышенном тонусе матки и провоцировать прерывание беременности. Поэтому терпеть и самостоятельно справляться с подобными болями нельзя. Следует вызвать «Скорую помощь».
Боли при доброкачественной фибромиоме матки сопровождаются кровотечениями.
Опытный врач назначит лечение болевого синдрома только после обследования и выяснения причин. Категорически запрещается самостоятельно прогревать спину, натираться мазями, принимать физиотерапевтические процедуры. Только специалист может определить правильную терапию в конкретном случае.
Источник: http://MoyaSpina.ru/diagnostika/prichiny-boli-vnizu-spiny
Причины боли в пояснице у женщин
Различные боли ниже поясницы у женщин могут быть признаком многих заболеваний: от незначительных до смертельно опасных. Иногда женщины ощущают тянущую боль в пояснице при резких движениях. Распространенное явление – боли в пояснице при месячных.
Но такие симптомы обычно носят кратковременный характер. А вот хроническая боль в поясничном отделе позвоночника говорит уже о каком-то явном недуге.
Важно определять характерные симптомы опасных болезней или безобидных и в любой непонятной ситуации посещать участкового терапевта.
Причины
Какие же могут быть причины боли в пояснице у женщин? Существует множество различных недугов. Постоянная боль в области поясницы у женщин – плохой признак. Ведь поясничные боли такого типа обычно не предвещают ничего хорошего.
Повышенная нагрузка
Виною некоторых тянущих болей в пояснице у женщин являются непривычные физические нагрузки.
Если девушка почти не была знакома со спортивными дисциплинами и совершила резкую повышенную нагрузку на спину – велик шанс растяжения мышц.
Если ноющие боли в пояснице не прекращаются уже 3-4 дня, необходимо посетить врача. Ведь при нагрузке могут повредиться не только мышцы, но и межпозвоночные диски, а это уже серьезная причина.
- Советуем почитать: что делать, если сорвал спину
Остеохондроз и межпозвонковые грыжи
Причиной болей внизу спины у женщин может быть остеохондроз. При такой патологии происходит изменение структуры межпозвонковых дисков, разрушение хрящевой ткани. Ранее эластичный диск становится жестким, теряет амортизационные свойства.
- Обязательно почитайте: болит поясница после поднятия тяжестей
Следующая стадия патологических изменений – сдавливание межпозвоночных дисков, при котором происходит их выпячивание. Из – за чего сдавливаются спинномозговые нервы, нарушается кровообращение и координация движений, боль усиливается.
Финальная стадия остеохондроза – появление межпозвонковых грыж. Такая патология – еще одна причина, почему болит поясница у женщин.
Как правило, боли в области поясницы – очень ярко выраженные , иррадиирующие в конечности и другие участки спины.
В таком состоянии хребет может ныть почти в любом положении тела (кроме лежачего).
Болезни гинекологии
Гинекологические заболевания очень часто вызывает боль ниже поясницы у женщин. Может заболеть как низ спины, так и боковые участки.
Существуют такие болезни:
- Опухолевые образования (кисты) в яичниках;
- Патологии матки;
- Варикоз органов, окружающих тазовое дно;
- Доброкачественное образование во внутренней стенке матки;
- Разрыв ткани яичников.
Именно по таким причинам часто тянет поясницу у женщин. Возникают неприятные ощущения, упадок сил, раздражительность и другие симптомы. Однако, может быть и много действительно опасных последствий: проблемы с рождением детей, нарушение циклов менструации.
Болезни почек
Если возникает боль в пояснице справа или слева, или даже опоясывающая боль в пояснице – велика вероятность почечных патологий, одной из которых является пиелонефрит.
При обострении такого инфекционного заболевания происходит воспаление почки (одной или двух). Боль в пояснице справа – не единственный симптом при такой патологии.
Человек чувствует еще ряд негативных проявлений:
- Повышение температуры тела;
- Увеличенное потоотделение;
- Мигрени;
- Нарушение функций мочеполовой системы;
- Потеря аппетита;
- Экссудативные выделения.
У многих женщин, которые решили завести детей и забеременели, часто возникают боли в нижней части спины. Связанные с физиологическими изменениями строения тазобедренного пояса боли в пояснице являются абсолютно нормальными и не требуют лечения.
Ноющая боль в пояснице возникает по причине резкого повышения веса тела и локализация плода в области поясничного отдела. На последних месяцах беременности может болеть как поясница, так и нижняя часть живота.
Такие симптомы – не редкость, но при желании можно обговорить проблему с лечащим врачом.
Эндометриоз
Еще одна причина болей в низу спины у женщин – излишнее покрытие эпителия. При таком заболевании верхний кожный слой матки покрывает лишнюю площадь органов таза.
Эндометриоз не только провоцирует боли внизу поясницы, патология может привести к тяжелым последствиям. При несвоевременном лечении, игнорировании заболевания нарушается репродуктивная функция.
И боль в спине ниже поясницы может обернуться бесплодием.
Месячные
Если болит низ спины у женщины, возможно, начались критические дни. Такое явление регулярно повторяется, так что девушки знают, чего ожидать.
Боль в пояснице справа, боль в пояснице слева и внизу живота возникают в результате сокращений матки и резкого повышения массы тела от застоя воды в организме.
Размер груди
У некоторых девушек, имеющих 4-5 размеры груди, могут возникать боли внизу поясницы.
Мало того, что нагрузка на грудной отдел повышается и может появиться остеохондроз грудного отдела, так еще и нагрузка на поясницу идет от неестественного изгиба в позвоночнике.
В такой ситуации болит спина, в основном, из – за неправильной осанки, сутулости. Делая упражнения на укрепления мышц – разгибателей вдоль позвоночника и ведя подвижный образ жизни, такой боли в спине можно избежать.
Обувь
Еще одна причина, чего болит поясница у женщин, — продолжительное ношение обуви на слишком высоком каблуке. При ходьбе таз немного уходит вверх и в пояснице появляется непривычный изгиб. Нагрузка повышается и возникает ноющая боль в пояснице.
Климакс
Некоторые боли в пояснице справа сзади связаны с определенным периодом в жизни каждой женщины.
Во время климакса происходит гормональный сбой и кровообращение в районе таза нарушается. В результате позвоночник не получает нужного количества питательных веществ.
А, непосредственно, причины болей – осложнения от дефицита витаминов (остеопороз и др.).
Лишний вес
Женский организм содержит большее количество жировой ткани, чем мужской. В преклонном возрасте дамы, предрасположенные к полноте, могут набрать много лишнего веса. В такой ситуации позвоночник испытывает сильную постоянную нагрузку.
Болезни онкологии
Опухоли любого рода, достигая определенных размеров, начинают создавать давление на нервные окончания.
В результате может возникать боль ниже поясницы слева или справа, зависимо от места локализации опухоли.
Доброкачественное или злокачественное патологическое образование, все равно, необходимо немедленно начать лечение. Любые опухоли могут рано или поздно стать смертельно опасными.
Переохлаждение
Почему еще возникает боль внизу спины или живота? Если одеваться не по погоде, сидеть на холодных поверхностях – может возникнуть переохлаждение.
Боль ниже поясницы справа возникает в случае, если девушка застудила органы, окружающие тазовое дно. Однако, можно переохладить и пояснично – крестцовый отдел позвоночника.
Острая боль в пояснице справа у женщин может быть причиной именно такого переохлаждения.
Какая бывает боль
Различные причины у женщин могут вызывать болевой синдром. Характер боли может быть разный. Для того, чтобы помочь врачу в постановке правильного диагноза, необходимо уметь определить свойства боли.
Вот основные типы:
- Очень ярко выраженная боль, возникающая внезапно, локализируется в определенной точке. Например, боль в пояснице слева.
- Тянущая боль в пояснице, возникающая при монотонных процессах в неудобном положении тела. Появление такого симптома отвечает на вопрос, почему тянет поясницу.
- Иррадиирующая боль. Характеризуется не локальными проявлениями. Такая боль снизу спины, отдающая в ноги и пах, говорит о межпозвонковой грыже пояснично – крестцового отдела.
Локализированная острая, ноющая боль внизу спины слева или справа – обычно не несут серьезной опасности, но обратиться к врачу все равно необходимо. Есть некоторые заболевания с размытыми симптомами, на такой случай и выполняется диагностика.
Один из самых опасных случаев – боль в пояснице слева сзади или справа, которая не прекращается даже в удобном положении тела (лежачем). Очень часто так выдают себя раковые опухоли.
Диагностика
При болях в низу спины справа, слева или любых других самым правильным решением будет обращение к участковому врачу – терапевту.
Проведя индивидуальный осмотр, назначив сдачу анализов и некоторые процедуры, врач определяет необходимость подключения других специалистов.
Если заболевание серьезное, терапевт назначает консультацию и невролога, гинеколога, нефролога, онколога. Проведя нужные обследования, врачи делают заключение и определяют заболевание.
Лечение
Любая боль в пояснице у женщин имеет причины и лечение. Важно правильно поставить диагноз и определить причину. Некоторые заболевания трудно поддаются лечению, некоторые можно вылечить за несколько недель.
Разумеется, каждое заболевание имеет свои методы лечения, зачастую используется комплексная терапия.
Но при легких заболеваниях или даже простых осложнениях (при месячных или беременности) можно применять народные средства.
После полной постановки диагноза, когда врач дает разрешение, можно пользоваться некоторыми обезболивающими средствами народной медицины. Такие лекарства применяют при болях в правой стороне поясницы, в левой стороне. Одним словом, локализация не важна.
Некоторые рецепты для борьбы с болевым синдромом, чтобы спокойно смотреть на окружающий мир:
- Настойка на корне девясила эффективна против боли в пояснице у женщин. Необходимо взять около 5 г корня и положить в стакан с кипятком. Можно использовать по несколько раз в сутки по столовой ложке.
- Настойка на основе полевого хвоща обладает анальгетическими средствами. Необходимо положить около 20 г корней в объем кипящей воды, равный двум стаканам. Принимать можно по 50 мл раз в час.
- Настойка на основе корня сельдерея тоже обладает обезболивающим эффектом. Берем корень сельдерея (35г) и кладем в стакан обычной воды. Настойка готовится несколько часов. Затем можно принимать несколько раз в сутки по небольшому стакану (70г).
- Настойка на основе сухих листьев малины. Необходимо взять 2 стакана кипяченной воды и залить ими 70г высушенных листьев малины. Принимать можно дважды в час несколько дней подряд.
Источник: https://pozvonochnik.guru/boli-v-poyasnitse/bolit-poyasnitsa-u-zhenshhin.html
Пожалуй, нет ни одного человека, который хотя бы однажды не столкнулся с болью в спине. Эта проблема является наиболее актуальной для людей после 60 лет, но и у молодых случаются подобные ситуации.
Известно, что ограничение физической активности в трудоспособном возрасте наиболее часто происходит именно по причине боли внизу спины. Почему так происходит и что нужно делать при ее появлении, подскажет врач.
А пациенту необходимо лишь прийти на консультацию специалиста.
Причины
Любая боль – это сигнал об определенных неполадках в организме. А ее локализация, как правило, указывает на источник проблемы.
Если беспокоит спина, то большинство людей справедливо подумает о патологии позвоночника.
Верно, повреждения осевого скелета представляют наиболее частую причину болевых ощущений в пояснично-крестцовой области. К подобным состояниям следует отнести:
- Остеохондроз.
- Спондилоартроз.
- Межпозвонковые грыжи.
- Травмы.
- Спондилез.
- Болезнь Бехтерева.
- Спондилолистез.
- Остеопороз.
- Стеноз позвоночного канала.
- Опухоли.
При этом могут поражаться любые структуры осевого скелета: позвонки, диски, суставы, связки, сухожилия и мышцы. А патологический процесс чаще всего имеет дегенеративно-дистрофический, воспалительный или травматический характер.
Этому способствуют малоподвижность, сидячая работа, ношение тяжестей и другие виды нагрузки на позвоночник.
Немаловажную роль играют и внутренние факторы, связанные с обменно-метаболическими, иммунными и возрастными изменениями в организме.
Но боль внизу спины является признаком не только заболеваний позвоночника. И об этом знают все врачи. Под таким симптомом могут маскироваться достаточно распространенные заболевания внутренних органов у женщин и мужчин. Поэтому причины болевых ощущений следует искать среди таких состояний:
- Гинекологические проблемы.
- Заболевания почек и мочевого пузыря.
- Урологическая патология.
- Болезни кишечника.
Кроме того, спина может болеть при беременности, когда повышается нагрузка на поясницу из-за смещения центра тяжести тела и растягиваются внутренние связки малого таза.
Почему появились боли снизу спины, можно узнать после врачебного осмотра и дополнительной диагностики.
Симптомы
Когда пациент обращается к врачу, он хочет получить исчерпывающую информацию о происхождении неприятных ощущений и дальнейшей тактике.
А для этого нужно пройти обследование.
И первичным этапом становится клинический осмотр, во время которого выясняются субъективные и объективные признаки патологии.
Если говорить о жалобах, то наибольшее беспокойство у пациентов вызывают именно боли. Они могут иметь различную окраску, но чаще всего характеризуются следующими особенностями:
- Острые или хронические.
- Стреляющие, ноющие, пульсирующие, тянущие, колющие.
- Различной интенсивности: от слабых до сильных.
- Локализуются в пояснично-крестцовой области.
- Отдают в нижние конечности, паховую зону, живот.
- Усиливаются при движениях туловищем, сидении, ходьбе.
Однако, боль внизу спины не является единственным признаком патологии – клиническая картина включает и другие симптомы, по которым можно предположить вероятный источник проблемы.
Заболевания позвоночника
Когда пациентов беспокоит спина в пояснично-крестцовой области, нужно искать подтверждение вертеброгенной природы подобных ощущений. Боли зачастую связаны с мышечным напряжением или сжатием нервных корешков. Поэтому они могут иметь следующий характер:
- Люмбаго – острый прострел в пояснице.
- Люмбалгия – тупые и глубокие боли.
- Люмбоишиалгия – боли, отдающие в нижнюю конечность по ходу седалищного нерва.
Иногда первыми появляются неприятные ощущения в ноге, а спина начинает беспокоить несколько позже. Кроме боли, в состав корешкового синдрома (радикулопатии) входят характерные неврологические расстройства, связанные с повреждением сенсорных, двигательных и вегетативных волокон. К ним относят:
- Угнетение сухожильных рефлексов.
- Снижение силы в нижних конечностях.
- Ослабление чувствительности.
- Онемение, покалывание, «ползание мурашек», жжение.
- Изменение окраски кожных покровов.
Такие нарушения появляются в соответствующих дерматомах – сегментах тела, иннервируемых пораженным корешком.
А локальные признаки патологии позвоночного столба включают мышечное напряжение и болезненность паравертебральных точек в пояснично-крестцовом отделе, сглаженность физиологического лордоза и ограничение активных движений.
Вертеброгенные заболевания одинаково часто встречаются у мужчин и женщин, с возрастом они только прогрессируют и зачастую приводят к снижению функциональных возможностей человека.
Гинекологические проблемы
Если появились боли внизу спины у женщин, то нужно обратить внимание на возможность патологии в гинекологической сфере. Чаще всего речь идет о воспалительных заболеваниях или дисфункциональных состояниях. В таких случаях могут появиться следующие признаки:
- Нерегулярность менструального цикла.
- Влагалищные выделения.
- Повышение температуры.
Острые процессы в матке и придатках могут перейти в хроническую форму или окончиться осложнением в виде перитонита. Кроме того, причиной боли может стать внематочная беременность или самопроизвольный аборт. Тогда велик риск внутреннего кровотечения и шока.
Заболевания почек и мочевого пузыря
Болевые ощущения в пояснице рассматриваются как один из признаков почечной патологии – нефрита.
Как правило, они имеют постоянный характер, а в случае мочекаменной болезни могут усиливаться при тряской езде или беге.
При цистите такие ощущения локализуются в надлобковой области и могут иррадиировать в крестец. Воспалительный процесс сопровождается и другими симптомами:
- Дизурические расстройства: рези, жжение при мочеиспускании.
- Изменение цвета мочи.
- Лихорадка, общее недомогание.
Хроническая патология сопровождается постепенным снижением функциональной способности органа, которая перерастает в почечную недостаточность.
Урологическая патология
Если у мужчин болит спина в пояснице снизу, то дифференциальный диагноз следует проводить и с урологическим и заболеваниями.
Прежде всего исключают заболевания предстательной железы – простатит и аденому. Такие боли ощущаются в лобковой области и промежности, отдают в прямую кишку и крестец.
Зачастую наблюдаются дополнительные признаки:
- Выделения из уретры.
- Затруднения при мочеиспускании.
- Снижение потенции.
При остром простатите возможны общие проявления в виде лихорадки, слабости, недомогания. А хронические воспалительные процессы имеют вялотекущий характер и скудную симптоматику.
Болезни кишечника
Рассматривая вопрос о происхождении боли в пояснично-крестцовой зоне, следует упомянуть и о патологии различных отделов кишечника.
Аппендицит, неспецифический язвенный колит, проктит – состояния, которые требуют различных подходов в диагностике и лечении, но могут сопровождаться сходными симптомами. К ним следует отнести:
- Боли в животе или боках.
- Изменение стула – запор или понос.
- Лихорадка.
При колитах зачастую обнаруживаются патологические примеси в кале: кровь, слизь или гной. А объективный осмотр с пальпацией живота и ректальным исследованием дает дополнительную информацию о заболевании.
Невертеброгенная патология достаточно разнообразна, поэтому от врача требуется четкая дифференциальная диагностика боли в спине.
Диагностика
Чтобы понять, почему у пациента болит низ спины, нужно пройти дополнительное обследование. Врач назначит комплекс лабораторных и инструментальных методов, результаты которых помогут сделать правильное заключение. К ним относят такие исследования:
- Общие анализы крови и мочи.
- Биохимия крови (маркеры воспаления, ревмопробы, мочевина, креатинин и др.).
- Анализ мочи по Нечипоренко, Зимницкому.
- Анализ выделений из половых органов, кала.
- Рентгенография позвоночника.
- Магнитно-резонансная и компьютерная томография.
- УЗИ внутренних органов.
- Эндоскопия кишечника.
При необходимости список диагностических процедур расширяется. Используются все возможности для установления источника боли.
Лечение
Лечить вертеброгенные заболевания необходимо исходя из характера патологического процесса и индивидуальных особенностей организма пациента.
Учитывается и возможность сопутствующих состояний, которые также требуют адекватной коррекции.
Если причины боли, не связанные с позвоночником, исключены, то лечением занимается вертебролог, невропатологи или ортопед-травматолог.
Медикаментозная терапия
Как и при других заболеваниях, важное место в коррекции нарушений осевого скелета занимает лекарственная терапия. Чтобы добиться стойкого эффекта, используют медикаменты, воздействующие на различные звенья патологии. Как правило, назначают следующие препараты:
- Нестероидные противовоспалительные (Ортофен, Артрозан, Нимесил).
- Миорелаксанты (Толперил, Мидокалм).
- Витамины (Витаксон, Мильгамма).
- Хондропротекторы (Мукосат, Терафлекс, Алфлутоп).
При поражении инфекционного характера необходимы антибиотики, а системные заболевания требуют гормональной терапии (Метипред) и назначения цитостатиков (Метотрексат).
Кроме того, применяют местные блокады с Новокаином и глюкокортикоидами (Дипрооспан, Кеналог).
После устранения острых симптомов используют противовоспалительные мази (Долобене, Фастум, Диклак).
Лекарственные препараты должны назначаться только специалистом. Врач не несет ответственности за последствия от самостоятельного приема медикаментов.
Физиотерапия
Комплексное лечение включает немедикаментозное воздействие, к которому относят физические методы.
С помощью процедур достигается расслабление мышц, улучшается кровоток в тканях, стимулируются биохимические процессы, что способствует уменьшению боли и воспаления.
При поражении осевого скелета рекомендуют использовать такие средства физиотерапии:
- Электро- и фонофорез.
- Лазерное лечение.
- Магнитотерапия.
- Волновая терапия.
- Криотерапия.
- Водо- и грязелечение.
- Рефлексотерапия.
Какие процедуры необходимы конкретному пациенту и сколько сеансов следует пройти для получения эффекта, определит врач.
Лечебная гимнастика
Обязательным компонентом лечения заболеваний опорно-двигательной системы является гимнастика. Упражнения нужно делать каждому человеку, у которого появилась боль внизу спины, связанная с позвоночником.
Только лечебные движения помогут восстановить прежнюю активность, предупредить дальнейшие обострения и прогрессирование патологии.
И если вначале необходимо снизить нагрузку на позвоночник, носить специальные корсеты и больше находиться в горизонтальном положении, то по мере стихания боли режим расширяется:
- Лежа на спине, выполняют движения нижними конечностями: сгибание и разгибание в суставах, отведение.
- Лежа на животе, одновременно поднимают разноименные руку и ногу.
- Находясь на четвереньках, прогибают спину вверх и вниз.
- Из положения стоя делают махи ногами, наклоны туловищем.
- Вис на шведской стенке или турнике.
Лечебная гимнастика проводится только после устранения острой боли. Занятия должны быть постепенными и регулярными.
Массаж и мануальная терапия
Широкой популярностью пользуются методы ручного воздействия на позвоночник. Во время массажа расслабляются мышцы спины и улучшается кровоток в мягких тканях.
А мануальная терапия позволяет провести мягкую декомпрессию нервных волокон, устранить подвывихи суставов и функциональные блоки.
Такое лечение, как и физкультура, применяется после ликвидации острых явлений.
Операция
При неэффективности консервативных мероприятий рассматривают вопрос о хирургической коррекции.
Оперативным путем устраняют патологические образования в позвоночнике, которые являются источником боли: остеофиты, грыжи дисков, костные отломки.
Нежизнеспособные ткани удаляют, а также проводят фиксацию нестабильных сегментов. После этого необходимо ношение корсета и прохождение курса реабилитации.
Чтобы узнать, почему появились боли внизу спины, необходимо пройти детальное обследование, которое должно включать дифференциальную диагностику вертеброгенной патологии от поражения внутренних органов. Исходя из полученных результатов, врач назначает комплексное лечение. А его эффективность во многом зависит от самого пациента и выполнения полученных рекомендаций.
Источники: http://moyskelet.ru/bolezni/drugie/pochemu-bolit-spina-v-nizhnem-otdele-pozvonochnika.html
Источник: http://1lustiness.ru/zhenskie-bolezni/kategoriya/73970-bolit-niz-spiny-lechenie
Почему появляется боль внизу спины?
Практически каждый человек может страдать от болей спины в нижней части. Чтобы избавиться от такой боли необходимо определить причину ее появления. В этом сможет помочь специалист. Из-за чего же болит низ спины, и как такую патологию правильно лечить?
Причины патологического явления
Любой вид боли – это сигнал о каких-либо нарушениях организма человека. Если же болит низ спины, то причины могут быть самыми разнообразными. Их можно классифицировать в такие группы:
- Бытовые переутомления.
- Проблемы, связанные с нарушением функций позвоночника.
- Гинекологические недуги.
- Период беременности.
- Мочекаменная болезнь и заболевания почек.
- Урологические патологии.
- Сбои в работе кишечника.
Боль может быть разного характера, а именно: хронической или острой, приходящей или внезапной, постоянной или ноющей. Возникать такая боль может и у женщин, и у мужчин, и даже у детей.
Чаще всего, подвержены болям в спине такие категории людей:
- Перенесшие травмы.
- Возраст которых старше 50 лет.
- Имеют проблемы с опорно-двигательным аппаратом.
- В анамнезе которых есть другие хронические недуги.
- Злоупотребляют вредными привычками.
- Беременные женщины.
Лечение таких болевых ощущений зависит от причины, которая спровоцировала их появление. Осуществляется оно, как правило, лечащим врачом после полного обследования.
Проблемы с позвоночником
Самой частой причиной болевых ощущений в области поясницы и крестца, как правило, считаются патологические процессы в области позвоночника. Недуги, которые провоцируют такую боль следующие:
Врачи рекомендуют!
Боли и хруст в спине и суставах со временем могут привести к страшным последствиям – локальное или полное ограничение движений в суставе и позвоночнике вплоть до инвалидности. Люди, наученные горьким опытом, чтобы вылечить суставы пользуются натуральным средством, которое рекомендует ортопед Бубновский…Читать подробнее»
Кроме всего перечисленного, есть факторы, которые также влияют на функционирование позвоночника, вследствие чего может появиться внизу спины боль. Они следующие:
- резкий подъем тяжести сверху вниз;
- неправильная осанка при работе за письменным столом;
- переутомление, связанное с частыми наклонами при работе, например, на даче;
- длительная неудобная неподвижная поза в авто;
- перегруз тренировками, особенно для новичков.
Низ спины слева и справа может также болеть из-за поднятия тяжести одной рукой, вследствие чего происходит резкий изгиб позвоночника в противоположную сторону. Еще боль слева в нижней части спины свидетельствует о запущенной стадии недуга. К таким относится:
Когда болит низ с правой стороны, причиной могут быть кишечные недуги, гормональные сбои или ожирение.
Самым правильным решением при проявлении таких болевых ощущений с левой и правой стороны есть обращение к специалисту за консультацией.
Гинекологические патологии
Боль в нижней части спины у женщин может быть связана не только с заболеваниями позвоночника, а и с гинекологическими проблемами.
Среди таких выделяют:
- угроза отслоения плодного яйца в первом триместре беременности;
- инфекционные заболевания органов малого таза;
- рак шейки матки;
- воспаление слизистой оболочки матки (эндометрит);
- опущение или выпадение матки;
- внематочная беременность;
- разрыв яичника или кисты, ее перекручивание;
- миома яичников.
Выше перечисленные недуги требуют срочного обращения в медицинское учреждение.
Также распространённой причиной поясничной боли после родов есть разрыв мышц тазового дна. Болевые проявления ощущаются тогда не только внизу спины, а в области живота, поясницы и крестца.
Немного о секретах
Вы когда-нибудь испытывали постоянные боли в спине и суставах? Судя по тому, что вы читаете эту статью – с остеохондрозом, артрозом и артритом вы уже знакомы лично.
Наверняка Вы перепробовали кучу лекарств, кремов, мазей, уколов, врачей и, судя по всему – ничего из вышеперечисленного вам так и не помогло…
И этому есть объяснение: фармацевтам просто не выгодно продавать работающее средство, так как они лишатся клиентов! Тем не менее китайская медицина тысячелетиями знает рецепт избавления от данных заболеваний, и он прост и понятен. Читать подробнее»
Чаще всего еще болит спина и низ живота у женской половины из-за менструального цикла. В данный период увеличивается выработка так называемых медиаторов боли под названием простагландины. В определенный период менструации данная боль самостоятельно исчезает.
Во время беременности проявления поясничных болей тоже может быть.
Это связано с тем, что внутриутробный плод растет, становится больше в размерах, а способности переносить нагрузки у женщины, как правило, уменьшаются.
Кроме того, прогестерон, который активно вырабатывается во время беременности, делает суставы и связки слабыми.
Почечные недуги и урологические проблемы
Поясничные боли могут рассматриваться врачами как один из признаков почечного заболевания – нефрита.
В таком случае боли носят постоянный характер, а если есть мочекаменная болезнь, то они усиливаются при тряске и ходьбе.
При развитии цистита болевые проявления ощущаются больше в надлобковой части, но могут отдавать и в поясницу. Дополнительными симптомами таких недугов, для более правильной диагностики, есть:
- рези и жжение при мочеиспускании;
- лихорадочное состояние;
- изменение окраски мочи;
- общее недомогание.
Если у мужчин появляются внизу спины боли, то прежде всего стоит исключить такие патологические процессы, как простатит и аденому. В этом помогут и дополнительные симптомы при таких недугах предстательной железы:
- снижение потенции;
- затруднительное мочеиспускание:
- выделения из уретры.
Источник: http://TvoyPozvonok.ru/pochemu-poyavlyaetsya-bol-vnizu-spiny.html
Как избавиться от боли в спине?
Боли в области позвоночника, за последние годы, стали одним из очень распространённых симптомов, на которые жалуются пациенты, посещая медицинские учреждения.
Подобные боли есть не отдельно стоящей нозологической единицей, а клиническим проявлением ряда недугов.
Особую важность данному симптому придаёт то, что часто при остром болевом синдроме значительно ограничивается возможность двигаться и падает трудоспособность людей.
В большом количестве случаев выяснение причины не составляет большого труда. Достаточно обратиться к врачу, он тщательно вас обследует, может направить на анализы или, к примеру, на рентген.
Купирование боли напрямую взаимосвязано с определением её причины, то есть заболевания или процесса, который поразил ваш организм. Лечение нужно подбирать индивидуально для каждой ситуации.
Медицинская статистика свидетельствует о том, что данный симптом встречается очень редко у детей, но если встречается, то свидетельствует о возникновении у малыша заболевания внутренних органов.
По мере того как человек взрослеет, растёт вероятность возникновения болевого синдрома в области позвоночного столба.
Пожилые люди сталкиваются с ним чуть ли не каждый день и лишь 25%, у которых есть эта аномалия идут в больницу.
Нарушение осанки
Предпосылкой для появления болевого синдрома в спине бывают нарушения осанки. Важно, что часто её нарушение провоцирует сколиоз. Признаки, которые подтверждают наличие сколиоза:
- видимые деформации остистых отростков позвонков;
- асимметрии лопаток, плеч и складок в области талии, которые не пропадают, когда садишься;
- асимметрии параспинальных мышц;
- сильный грудной кифоз и видоизменения в сагиттальной плоскости.
Бывает, возникает лордоз, он также характерен нарушениями осанки. Он почти всегда обладает вторичным характером и обусловливается или наклонами тазом вперёд, или патологическими процессами в тазобедренных суставах.
Деформация позвоночника может быть как функциональной, так и анатомической. Функциональные искривления встречаются при спазмах мышц или коротких ножках у ребёнка.
Анатомические искривления могут быть симптомами приобретённых или врождённых патологий.
Ещё поражение позвоночника встречается при заболевании Шейерманна-Мау (ювенильный кифоз), синдроме Прадера-Вилли, травмах позвоночного столба.
Также при рахите (нефиксированный кифоз, который обусловлен слабым связочно-мышечным аппаратом), спондилите туберкулёзном.
Все эти заболевания сопровождаются болевыми синдромами разного характера и силы.
Остеохондроз
Остеохондроз есть комплексом нарушений дистрофического типа поражающим суставные хрящи. Он может начаться в абсолютно разных суставах, но часто поражает именно межпозвоночные диски.
Остеохондроз бывает, проявляет себя в самый неожиданный момент.
Человек, не испытывающий дискомфорт до этого времени, может резко ощутить острый приступ боли, частичное ослабление двигательной функции.
Пациент испытывает болевой приступ в тот момент, когда начали разрушаться межпозвоночные диски. Острая болезненность ощущается во время сжатия сосудов и окончаний нервов.
Радикулит
Недуг доставляет пациентам мощные боли и качество жизни значительно ухудшает. Хотя несмотря на серьёзную симптоматику, радикулит позвоночника успешно лечится оперативным путём. Конечно, операция требуется очень редко.
Болевой синдром довольно резко появляется в позвоночнике, он часто локализуется в нижней, в средней, в верхней его части. Боли локализуются лишь с одной стороны нашего тела, то есть слева или справа.
Обычно причинами радикулита есть деформации костей и грыжи межпозвонковых дисков. У молодых людей очень редко проявляется радикулит. Риск обычно возрастает в среднем возрасте, но более всего рискуют те, кому где-то пятьдесят лет.
А в процессе перехода за эту планку вероятность заболевания начинает падать.
Проявления клинические:
- Начинается всё с ощущения озноба, роста температуры (часто до 40.0) и учащения сердцебиения.
- Через пару дней появляется боль, характеризующаяся локализацией над местом повреждения.
- Появляется отёк в месте поражения и покраснение (гиперемия) кожи, ограничивается двигательная активность.
- Если у вас хронический остеомиелит, то на коже возникают следы от свищевых ходов (раны, округлой формы с гноем). При подозрении на появление остеомиелита нужно срочно сходить к доктору. Лечением данного патологического процесса занимается хирург.
Грыжа межпозвоночного диска
При воздействии нагрузки внутренние вещества диска могут набухать. Тем самым они пробивают жёсткую внешнюю мембрану, весь диск деформируется.
Если последующая активность или травма спровоцирует разрыв или прорехе в оболочке, то вещество может влиять давлением на нервы, расходящиеся от него или спинной мозг. Данный процесс вызывает сильнейшую боль, которая ослабляет.
Такой чёткий сигнал срочно прекратит всевозможные движения, а следующее повреждение диска может стать необратимым.
Грыжи межпозвоночных дисков очень часто встречаются у особей мужского пола, а для женщин они характерны в возрасте 30-50 лет, но бывает, они появляются у гиперактивных деток и подростков. Люди пожилого возраста, уже редко имеют жидкостные центры, из-за этого они менее подвержены этой патологии.
Опухоли
Опухоли позвоночного столба встречаются довольно редко – примерно 15% случаев среди иных костных новообразований. Но большое количество опухолей позвоночника, учитывая доброкачественные новообразования, протекают очень тяжело.
Они сопровождаются расстройствами чувствительности и двигательных функций, могут даже привести к инвалидности. Определённые причины появления опухолей в большинстве ситуаций не установили.
Однако, например, травмы и наследственность повышают риск их возникновения.
Типичным элементом симптоматики опухолей позвоночника, всевозможных происхождений и всевозможных локализаций, есть боль. Болевые спазмы в спине сначала неопределённые, слабые. По мере того, как опухоль растёт сила боли увеличивается. Она достигает невыносимых ощущений, становится мучительной.
Методы лечения
Начать терапию можно будет только узнав причину боли. Обычно для её определения требуется пройти обследование (рентгенографию, компьютерную томографию, лабораторные исследования крови/мочи и тому подобное). После этих процедур специалист ставит диагност и намечает курс лечения.
Грамотное лечение болевого синдрома осуществляется лишь в стационаре.
Независимо от причин пациенту назначаются лекарственные препараты, которые быстро и с длительным эффектом купируют болезненность.
После чего, учитывая ваше состояние, назначают нестероидные препараты против воспаления, доктор подбирает терапию, которая укрепляет здоровье. Больной, проходит курс ЛФК и массажей.
Заметьте, что требуется правильно отдыхать после сильных физических нагрузок. Лежать следует на спине с ногами, которые невысоко подняты. Если спина болит после сна, то нужен ортопедический матрас, а если болевой синдром становятся регулярным и сильным, то специалист может сделать блокаду.
Массаж
Если массаж выполнен правильно, то воздействие на связки, суставы, мышцы позволит подкорректировать большинство местных патологий.
К примеру, корректируют такие нарушения, как подвывих сустава или напряжение мышц.
Процедура мануальной терапии помогает эффективно и оперативно устранить болевой синдром.
Обращайтесь только к специалистам своего дела! То есть врачам специализирующийся на массаже.
Неправильно выполненная процедура может вызвать тяжёлые осложнения.
Абсолютно не допустимо обращаться к средним медработникам и людям без медицинского образования. Помните, у массажа есть противопоказания.
Физиотерапия
Лечение проводят путём воздействия на поражённый участок:
- высокой и низкой температуры;
- магнитного поля;
- ультразвука;
- электротока;
- лазерных лучей;
- ультрафиолетовых лучей;
- лечебной грязи;
- водных процедур.
Физиотерапевтическая терапия признана самой предпочтительной, так как она обладает высокой безопасностью, эффективностью и доступностью.
Гидротерапия
Этот способ лечения болевого синдрома в спине есть очень древним. Он основан на использовании воды для выздоровления пациента.
Заключается он в воздействии: струй воды, контрастного душа, погружений в воду и обтираний смоченным в воде полотенцем.
Клинические испытания подтверждают, что гидротерапия при регулярном применении, способна уменьшить боли в позвоночном столбе и суставах.
Загрузка …
«Избавление от болей в спине»
Из этого видео Вы узнаете как избавиться от спинной боли в домашних условиях.
Источник: https://prospinu.com/anatomija/boli-v-spine/bolit-niz-spiny.html
Поделиться:
Нет комментариев
vashortoped.com
Болит низ спины: причины, лечение, профилактика
Большинство людей связывает боль внизу спины с патологиями позвоночника, хотя его причиной могут быть и другие заболевания и травмы. В любом случае нужно обратиться к специалисту для выяснения спровоцировавшего боль фактора, чтобы принять необходимые меры для его устранения. Считаете ли вы что болезни суставов можно вылечить без визита к врачу?
Возможные причины боли внизу спины
При боли внизу спины следует обратить внимание на ее характер и сопутствующие симптомы. Это очень важно на начальном этапе диагностики и позволяет сузить круг возможных диагнозов.
Физические нагрузки
Низ спины может болеть из-за физического перенапряжения – слишком высокая нагрузка на работе, в спорте, поднятие тяжестей. В таком случае симптомы часто бывают временными и проходят в течение нескольких дней.
Постоянные высокие физические нагрузки могут привести к различным патологиям. Всегда существует риск травмы.
Остеохондроз
Эта патология является целым комплексом дистрофических нарушений и затрагивает суставные хрящи. Чаще заболевание поражает именно межпозвонковые диски. Боль внизу спины обычно означает патологию поясничного отдела.
При остеохондрозе боль беспокоит пациента постоянно, имеет ноющий характер. Она усиливается при нагрузке, резких движениях, поднятии тяжестей, во время чихания или кашля. Боль может отдаваться в крестце, нижних конечностях, реже в органах малого таза.
Патология сопровождается также другими симптомами:
- онемение и ломота конечностей;
- уменьшенный объем движений;
- мышечные спазмы;
- поражение нервных корешков;
- гипотония.
Спондилоартроз
Это заболевание называют также фасеточной артропатией, так как оно поражает фасеточные суставы позвоночника. Патология является дегенеративной и считается разновидностью остеохондроза или его осложнением.
При спондилоартрозе боль обычно бывает локализованной и не иррадиирует в другие части тела. Она усиливается во время поворотов и наклонов назад. В состоянии покоя она уменьшается либо проходит полностью.
Спондилоартроз может привести к подвывихам фасеточных суставов, тогда боль бывает локальной и тупой. Она усиливается, если долго находиться в одной позе.
При поражении поясничного отдела боль бывает хронической и рецидивирующей. При длительном нахождении в статической позе наблюдается также скованность.
Протрузия межпозвоночного диска
Этот патологический процесс затрагивает позвоночник и подразумевает выбухание межпозвонкового диска в позвоночный канал, но фиброзное кольцо при этом остается целым. Такое заболевание считается стадией остеохондроза, предшествующей появлению грыжи.
Боль внизу спины обычно проявляется при поражении поясничного отдела позвоночника. Выражается она несильно, может быть ноющей или колющей. Боль может усиливаться во время наклонов, из-за чихания, кашля, стояния на ногах, ходьбы, но в лежачем положении она успокаивается.
Болезненные ощущения сопровождаются и другими признаками:
- онемение в конечностях, паховой области;
- скованность в пояснице;
- покалывание в стопах;
- слабость в ногах;
- перепады давления;
- головная боль, головокружение;
- возможны проблемы с мочеиспусканием.
Поясничная грыжа
Межпозвонковая грыжа в поясничном отделе характеризуется выбуханием межпозвонкового диска в позвоночный канал. При этом развивается болевой синдром, возможны симптомы неврологического дефицита.
На начальной стадии болезни возникает острая и жгучая боль. Она распространяется по задней либо боковой стороне ноги, а также ниже колена. Боль чаще бывает поверхностной и локализованной.
Болезненные ощущения могут сопровождаться следующими симптомами:
- онемение;
- покалывание;
- слабость;
- снижение рефлексов.
Остеопороз
Эта патология является хронически прогрессирующей системной и затрагивает скелет. Иногда ее рассматривают в качестве клинического синдрома при других болезнях.
Остеопороз подразумевает снижение плотности костей. При этом нарушается метаболизм костных тканей – кости становятся более хрупкими, возрастает риск переломов. Заболевание часто поражает поясничный отдел.
При нагрузке появляется острая боль, свидетельствующая о компрессионном переломе. В период до полутора месяцев она обостряется при изменении положения тела, попытке встать, а затем начинает стихать. Неврологические симптомы при переломе не наблюдаются – это отличительная особенность болезни.
Остеопороз приводит к постепенному сдавливанию тел позвонков, из-за чего укорачивается длина тела, причем иногда эти изменения визуально очень заметны.
Перелом
Такая патология является очень тяжелой и проявляется при механическом воздействии. Перелом поясничного отдела может быть компрессионным или оскольчатым.
Если перелом не осложненный, то наблюдается боль в спине, которая усиливается при движениях корпуса. Возможны также следующие симптомы:
- усиление боли при кашле, глубоком дыхании;
- небольшая выпуклость или отек на поврежденном участке;
- сглаживание контуров спинной борозды;
- иррадиация боли в живот.
Стеноз позвоночного канала
Эта патология является хроническим процессом и означает сужение позвоночного канала за счет костных, хрящевых структур или мягких тканей. Основными признаками заболевания является боль в нижней части спины и нейрогенная перемежающаяся хромота. Последняя означает слабость в ногах.
Боль чаще бывает сжимающего характера и проявляется постоянно. Она может утихать в сидячем положении.
Патологию сопровождают и другие симптомы:
- симптомы натяжения (область неврологии);
- нарушенная чувствительность в нижних конечностях, реже в аногенитальной зоне;
- парезы в ногах;
- мышечная гипотрофия нижних конечностей;
- периодические судороги в икроножных мышцах (крампи);
- нарушенная функциональность органов таза.
Кишечная непроходимость
При такой патологии боль может отдаваться в нижнюю часть спины. При кишечной непроходимости продвижение содержимого по пищеварительному тракту нарушается полностью или частично.
Боль может отдаваться в спину, но локализуется по большей части в животе. Для нее характерно внезапное возникновение независимо от приемов пищи и времени суток. Приступ возникает примерно каждые 10-15 минут, но боль может стать постоянной.
Патология сопровождается и другими симптомами:
- задержка стула;
- метеоризм;
- вздутие живота, его асимметрия;
- рвота.
Простатит
Такая патология возможна только у мужчин и означает воспаление предстательной железы. Болезнь может быть острой или хронической.
Боль при простатите возникает обычно внизу живота, в промежности. Она часто отдается в нижнюю часть спины – поясницу и крестец. Боль может также иррадиировать в ноги, половой орган, лобок, область прямой кишки.
Боль при простатите обычно не имеет четкой локализации. Она бывает ноющей, тянущей. Патология сопровождается и другими симптомами:
- учащение мочеиспускания;
- подъем температуры, при обострении – лихорадка;
- затруднение мочеиспускания или недержание мочи;
- ощущение переполненности мочевого пузыря, неполного его опорожнения;
- позывы к мочеиспусканию учащаются ночью, но могут быть непродуктивными;
- часто развиваются неврологические симптомы: раздражительность, подавленность, усталость, расстройство;
- сексуальная дисфункция.
Эндометриоз
Это заболевание свойственно только женщинам. Оно представляет собой разрастание клеток эндометрия (внутренний слой стенок матки) за его пределы.
Эндометриоз часто сопровождается хроническими тазовыми болями. Развиваются они в нижней части живота, но иррадиируют в нижнюю часть спины, паховую область. Болезненные ощущения усиливаются во время полового акта, дефекации, гинекологического осмотра.
При эндометриозе может нарушиться менструальный цикл, менструации могут стать болезненными, а выделения – обильными. На фоне заболевания возможно развитие первичного или вторичного бесплодия.
К какому врачу обращаться?
Список возможных причин боли в спине обширен, поэтому и врачи этой проблемой занимаются самые разные. В целях дифференциальной диагностики может потребоваться консультация сразу нескольких специалистов.
Сначала следует обратиться к терапевту, который выслушает имеющиеся жалобы, проведет общий осмотр и, возможно, отправит на некоторые исследования. Врач даст направление к нужному специалисту.
Если болезненные ощущения связаны с позвоночником, то проблемой может заниматься хирург, невролог, травматолог, ортопед. В остальных случаях может потребоваться помощь уролога, проктолога, гинеколога, гастроэнтеролога. В процессе лечения обращаются также к мануальному терапевту, физиотерапевту, массажисту, специалисту по лечебной физкультуре.
Диагностика
При боли в нижней части спины в большинстве случаев необходима дифференциальная диагностика. Она позволяет исключить другие заболевания со схожей клинической картиной, оставив один верный диагноз.
Классическими исследованиями являются анализы крови и мочи. Их проводят для общей оценки, выявления воспалительного процесса, инфекции, сопутствующих нарушений. Может потребоваться также анализ кала, если есть подозрения на связанные с кишечником и другими внутренними органами болезни.
Из числа инструментальных диагностических методов при болях в нижней части спины обычно прибегают к рентгену. В некоторых случаях требуется провести исследование с контрастом.
В целях диагностики могут потребоваться также следующие исследования:
- ультразвуковое сканирование (в том числе трансректальное, трансвагинальное);
- компьютерная томография (информативнее рентгена);
- магнитно-резонансная томография;
- колоноскопия;
- денситометрия (исследование степени минеральной прочности тканей);
- ФГДС;
- миелография (рентгеноконтрастное исследование спинного мозга).
Лечение
Особенности терапии зависят от поставленного диагноза. В любом случае необходимо провести симптоматическое лечение и устранить либо остановить прогрессирование имеющегося заболевания.
Общие рекомендации
При болях внизу спины действовать нужно соответственно поставленному диагнозу. Существует также ряд общих рекомендаций:
- обеспечить спине покой, особенно при острых болях;
- если патология связана с позвоночником, то следует использовать специальные ортопедические приспособления – бандаж, корсет;
- на время медикаментозной терапии полностью отказаться от алкоголя.
Медикаментозная терапия
При лечении патологий, сопровождающихся болями внизу спины, могут потребоваться следующие медикаменты:
- Препараты нестероидной противовоспалительной группы. Их применяют для снятия воспаления и боли. Такие медикаменты могут применять перорально, наружно или в качестве инъекций. Нередко одновременно назначают несколько лекарственных форм.
- При сильном болевом синдроме прибегают к блокаде местными анестетиками. В некоторых случаях приходится использовать даже наркотические препараты.
- Антибиотики. Антибактериальная терапия может потребоваться при воспалительном процессе либо патологиях, вызванных или осложненных инфекцией. Обычно прибегают к лекарствам широкого спектра действия, но эффективнее сначала выявить возбудителя инфекции и его чувствительность к лекарственному веществу.
- При тонусе скелетной мускулатуры прибегают к миорелаксантам.
- При хронических болях и неврологических симптомах используют антидепрессанты.
Медикаментозную терапию должен назначать специалист. Важно не только определить, какие лекарства будут эффективны в конкретном случае, но и подобрать правильную дозировку, продолжительность терапевтического курса и учесть возможность и эффективность сочетания с другими препаратами.
Физиотерапия
При болях в нижней части спине могут быть эффективны некоторые физиотерапевтические методы. Чаще прибегают к следующим процедурам:
- фоно- и электрофорез;
- ударно-волновая терапия;
- ультразвук;
- магнитотерапия;
- дарсонвализация.
Различные физиотерапевтические методы имеют противопоказания. Процедуры не проводят при высокой температуре, острой боли, повреждении кожных покровов.
Если боль в спине связана с патологиями позвоночника, то эффективно пройти курс массажа. В некоторых случаях позвонки нужно вправлять, иначе болезнь будет только осложняться.
ЛФК
К лечебной физкультуре прибегают обычно при патологиях, связанных с позвоночником. При заболеваниях внутренних органов такой подход не нужен и может быть даже вреден. Лечебной физкультурой следует заниматься под контролем специалиста.
Возможно выполнение упражнений в домашних условиях, но этот вопрос нужно согласовать с врачом. Он определит разрешенные действия и допустимый объем нагрузок.
Отдельно следует рассматривать кинезитерапию, к которой прибегают при патологиях опорно-двигательного аппарата. Она является формой лечебной физкультуры и может быть пассивной или активной.
Профилактика
Чтобы избежать болезненных ощущений в нижней части спины, необходимо осуществлять профилактику патологий, которые могут вызвать этот симптом. Это означает соблюдение следующих правил:
- поддержание нормальной массы тела;
- правильное питание;
- активный образ жизни;
- повышение иммунитета;
- отказ от чрезмерных нагрузок;
- сохранение правильной осанки;
- отказ от высоких каблуков и неудобной обуви;
- отказ от вредных привычек;
- плавное повышение нагрузок либо их прекращение;
- избегание стрессовых ситуаций, нервного перенапряжения.
Важно также своевременно лечить любые патологии, независимо от того, какие системы и органы в организме они затрагивают. Отрицательные последствия может иметь даже банальная простуда.
В профилактических целях следует внимательно относиться к своему здоровью. Это означает, что нельзя игнорировать любые тревожные симптомы – организм так подает знак о неполадках в нем. Нужно регулярно проходить стандартный медицинский осмотр, так как на нем можно заподозрить многие патологии еще на начальной стадии их развития.
Боль внизу спины игнорировать не стоит. Она может быть симптомом множества патологий, в том числе затрагивающих внутренние органы. При появлении тревожных признаков нужно обращаться к врачу, чтобы пройти необходимую диагностику, по результатам которой будет назначено лечение.
sustavy.expert