Лечение суставов - артроз, артрит, остеохондроз и многое другое
Яичник у мужчин
Симптомы и особенности лечения воспаления яичек у мужчин
Воспаление яичников, возникающее у мужчин, симптомы и лечение которого вызывают массу вопросов, не известно науке хотя бы потому, что такого органа, как «яичники» у представителей сильного пола нет. Другое дело – заболевания яичек и их придатков. Действительно, патологии мочеполовой системы у мужчин – не редкость. Воспалительные процессы в органах мошонки возникают из-за их уязвимости к разного рода инфекциям. Только своевременное лечение поможет сохранить детородную функцию. Без терапии больным мужчинам грозит бесплодие.
Общая симптоматика воспалительных процессов в органах мошонки
Болезни половых органов, находящихся в пределах мошонки, доставляют немало проблем мужчинам. Воспаление придатков, яичек или семенного канала чреваты серьезнейшими последствиями и осложнениями, поэтому лицам любого возраста необходимо владеть достаточным объемом информации об особенностях патологий мочеполовой системы. Чаще всего врачи диагностируют у пациентов такие недуги:
- орхит;
- эпидидимит;
- деферентит.
Признаки этих заболеваний достаточно схожи между собой. Самостоятельно определить болезнь пациент не в состоянии. Общими для трех различных воспалений считаются такие симптомы:
- резкая боль в пределах мошонки, возникающая неожиданно;
- неприятные ощущения и дискомфорт в области яичка;
- увеличение размеров гонад, в частности, при прогрессировании патологии;
- гиперемия и натянутость кожных покровов мошонки, яичек;
- лихорадочное состояние, озноб;
- головная боль и тошнота.
Наиболее распространенной болезнью, затрагивающей репродуктивную систему, среди мужского населения считается орхит. Воспаление яичек может протекать в нескольких формах, каждой из которых характерны отдельные признаки заболевания. Орхит может быть трех видов:
- острым (продолжительность этой стадии болезни составляет порядка 3-4 недель);
- хроническим (переходит из острого при отсутствии терапии и длится более месяца);
- рецидивирующим (после длительной ремиссии симптомы болезни проявляются, как только возникнет провоцирующий для этого фактор).
Факторы развития воспаления
Многие воспалительные процессы яичек или придатков у представителей мужского пола являются следствием инфицирования. Орхит, так же как и эпидидимит, может быть вирусным или бактериальным. В более редких, но весьма тяжелых клинических случаях неспецифические патологии могут быть спровоцированы гонореей, трихомонадой или туберкулезной палочкой. Причинами недугов яичек и придатков могут быть не только патогенные возбудители. К примеру, орхит нередко развивается как результат травмы половых органов.
Воспаление яичек зачастую нельзя назвать самостоятельным заболеванием.
Такая патология возникает из-за прогрессирования других недугов. При избавлении от болезни-первопричины воспаление яичек и придатков может также пройти без врачебного вмешательства. Зачастую полное выздоровление от орхита наступает немного позже.
Признаки острого орхита
В зависимости от формы воспалительного процесса в придатках или яичках ощущения пациентов можно описать по-разному. При остром орхите, эпидидимите и деферентите у мужчин явно выражены болезненные ощущения в районе семенника. Локализовать боль в этом случае достаточно просто. Если воспаление происходит в левом яичке, дискомфорт ощущается в левой части паха и боку, в правом – соответственно, с правой стороны.
Температура тела, как правило, достигает 40°C за довольно короткий временной промежуток. Воспаление придатков вызывает у мужчин слабость и головную боль. Уплотнение и увеличение яичек незначительно и в большинстве случаев исчезает без постороннего вмешательства. Диагностика острой формы заболеваний, как правило, не вызывает трудностей, поэтому лечение болезни длится в среднем не более 15 дней.
Симптоматика хронической и рецидивной форм патологии
Воспаление яичек в хронической форме не выражено так же отчетливо, как при острой, но течение патологии аналогично. Единственным отличием этой стадии орхита является отсутствие позитивной динамики после применения различных методик лечения в течение длительного времени, вплоть до нескольких лет.
Воспаление придатков или яичек может находиться также на стадии рецидива. Часто причиной обострения служит неверно назначенное лечение патологии и повторное инфицирование половых органов. При попадании болезнетворных бактерий и вирусов симптомы воспалительного процесса в органах мошонки идентичны проявлениям недуга в острой форме.
Диагностика при воспалении органов мошонки
Первые признаки болезни должны становиться тревожным звонком для мужчин, поскольку заболевание требует неотлагательной медицинской помощи. Лечение недуга начинается с тщательного обследования. Методами проведения диагностики при воспалении яичек у мужчин являются следующие:
- ультразвуковое исследование мошонки;
- диафаноскопия (помогает определить причины болевых ощущений и отличить симптомы от характерных признаков схожих болезней);
- допплерография мошонки;
- ультразвуковое исследование предстательной железы (как правило, назначается пациентам старше 45-летнего возраста);
- лабораторные анализы крови и мочи;
- бактериологические посевы семенной жидкости.
Успешным лечение может быть только в случае проведения комплексной диагностики, гарантирующей достоверные результаты. Схема терапии воспалительного процесса придатков или яичек определяется лечащим врачом и во многом зависит от целого перечня факторов.
Выбор антибиотиков при воспалении яичек
Выбор действующих препаратов обусловлен в большинстве случаев причиной поражения органов, а также типом инфекции, попавшей в организм. Кроме того, обязательными в листах назначений пациентов должны стать медикаментозные средства, направленные на подавление активности патогенных микроорганизмов. Лекарства помогут устранить дискомфорт и смягчить болевые ощущения.
Лечение орхита включает в себя применение антибиотиков и бактериостатических средств. Препараты выбираются врачом, исходя из степени чувствительности болезнетворных микроорганизмов к их действующим веществам. Подобный лабораторный тест необходим для эффективного подавления жизнедеятельности и размножения микробов.
В специальных условиях исследователи выращивают целую колонию возбудителей определенного типа и оказывают воздействие на них различными медикаментами. Лекарственное средство, демонстрирующее самый лучший результат, обычно и выбирают для терапии. Данные, полученные при лабораторном исследовании, могут оказаться полезными и в дальнейшем, например, при необходимости корректировки лечения.
Консервативная и радикальная терапия
Первое, чего старается добиться лечащий врач – это устранение воспаления яичек как патологической реакции органов мошонки на болезнетворную микрофлору. С этой целью максимально эффективными считаются современные нестероидные противовоспалительные лекарства. При регулярных нестерпимых болях органы мошонки могут быть подвержены медикаментозной блокаде, способной дать продолжительный обезболивающий эффект.
При осложнениях, когда консервативное лечение у мужчин не дает результата, пациентам рекомендуют согласиться на операцию. В этом случае больному может понадобиться психологическая реабилитация, особенно в случае полного удаления больного органа. На его месте при необходимости возможна установка силиконового протеза.
Помимо приема медикаментозных средств и общей схемы лечения, врач предоставляет дополнительные рекомендации по восстановлению. Они заключаются в следующем:
- ношение свободного, комфортного белья;
- использование только вещей из натуральных тканей;
- предотвращение переохлаждений;
- избегание травмирования пораженных органов и мошонки.
Возможные осложнения
В случае когда причиной инфекционного процесса, послужившего началом воспаления, стал возбудитель заболевания, передающегося половым путем, лечение должна пройти и партнерша пациента. При отсутствии терапии или хирургического вмешательства по показаниям прогрессирование воспаления в яичках или придатках у мужчин может привести к самым непредсказуемым последствиям. В частности, наиболее распространенными осложнениями болезни являются такие состояния:
- образование гнойных очагов, абсцессов;
- бесплодие;
- окончательная остановка продуцирования сперматозоидов.
Особенности профилактики воспалений
Отдельного внимания заслуживает проведение профилактических мероприятий по предотвращению воспалений яичек и их придатков. Для мужчин обязательными являются такие меры:
- ежегодное прохождение медицинских обследований с целью обнаружения инфекций, передающихся половым путем;
- исключение возможности вступления в интимные отношения с женщинами в периоды менструаций или при заболеваниях гинекологической сферы;
- соблюдение правил гигиены и безопасного секса.
В любом случае даже при возникновении сомнительных признаков воспаления следует обращаться за квалифицированной помощью медиков. Самолечение, как правило, не приносит нужных результатов, а, наоборот, усугубляет ситуацию.
provospalenie.ru
Яички
Яички (testis, семенники) – половые железы у мужчин. Яички располагаются в нижней части мошонки.
Яичко имеет несколько уплощенную с боков эллипсоидную форму. Длина яичка равна около 4,5 см, ширина – около 3 см, толщина – примерно 2 см. Яички расположены в подвешенном состоянии на семенных канатиках, причем левое расположено несколько ниже правого. На заднем крае каждого яичка расположен придаток, epididymis.
Яички у мужчин состоят из паренхимы, заключенной в плотную белочную оболочку, образованную соединительной тканью. От белочной оболочки в паренхиму железы идут перегородочки, разделяющие яичко на дольки. Перегородочки располагаются радиально, от переднего края, а также боковых поверхностей направляются к заднему краю. В каждой железе насчитывается 100-250 таких долек. Каждая долька содержит извитые семенные канальцы. Канальцы выстланы сперматогенным эпителием, состоящим из клеток Сертоли, на которых развиваются сперматозоиды – половые клетки у мужчин.
Яичко с придатком покрыто влагалищной оболочкой, образующей замкнутую серозную полость. Яички являются интраперитонеальными органами (расположены внутрибрюшинно), и покрыты висцеральной пластиной, которая по заднему краю органа переходит в париетальную. Висцеральная пластина с белочной оболочкой сращена довольно прочно, только на заднем крае, переходя на придаток, оболочка оставляет непокрытый участок. В этом месте в железу входят сосуды и нервы.
В паренхиме яичек между канальцами расположены клетки Лейдига, вырабатывающие тестостерон.
Придаток яичка – узкое длинное парное образование, которое лежит вдоль заднего края железы. Придаток образует основную массу семявыносящих путей. Придаток имеет верхнюю часть (головку придатка), среднюю часть (тело придатка), нижнюю часть (хвост придатка), продолжающуюся в проток придатка яичка. Проток придатка переходит непосредственно в семявыносящий проток.
Яички у мужчин изначально развиваются в брюшной полости, во внутриутробном периоде постепенно продвигаются книзу, к моменту родов располагаясь в полости мошонки. Такое перемещение связано с особенностями сперматогенеза: процесс образования сперматозоидов осуществляется при температуре на 3-4°С ниже, чем температура тела.
Перемещение во внутриутробном периоде яичка в мошонку приводит к некоторым анатомическим особенностям. При прохождении через паховый канал яичко увлекает брюшину и мышцы брюшной стенки, при этом формируются мышечная и влагалищная оболочки. Наличие мышечной оболочки обеспечивает возможность подтягивания яичка к паховому каналу.
При увлечении яичком в процессе перемещения париетальной брюшины формируется влагалищный отросток брюшины. На участке вдоль семенного канатика к моменту родов влагалищный отросток брюшины зарастает, при этом образуется замкнутая полость. При его незаращении формируется врожденная паховая грыжа либо сообщающаяся водянка яичка. При скоплении жидкости внутри замкнутой полости влагалищных оболочек яичка формируется истинная водянка яичка – гидроцеле.
Функции яичек и придатков
Основными функциями яичек являются продукция тестостерона и формирование сперматозоидов. Функции придатков яичек заключаются в проведении сперматозоидов в семявыносящий проток, а также осуществлении процесса дозревания сперматозоидов.
Боль в яичках
Одним из частых симптомов различных заболеваний у мужчин является боль в яичках. Причиной появления такого симптома могут быть следующие заболевания:
- перекрут яичка – патология, при которой происходит поворот яичка вокруг своей оси в мошонке. Вследствие этого прекращается кровоснабжение семенных канатиков. Особенностью болевого синдрома при данной патологии является его высокая интенсивность, также характерно появление боли с одной стороны;
- перекрут привеса яичка – перекрут рудиментарного остатка, расположенного в области верхнего полюса яичка. При этом характерна боль в верхней части органа;
- травма – посттравматическая боль в яичке может быть симптомом разрыва яичка, гематоцеле (скопление крови внутри мошонки), гематомы;
- ущемление паховой грыжи – возникает на фоне длительно существующей грыжи; боль развивается внезапно, характеризуется высокой интенсивностью;
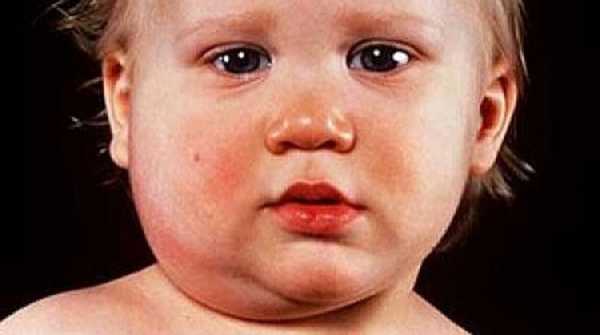
- орхит – воспаление яичка, обычно вирусной природы. Характерно покраснение мошонки, односторонняя или двусторонняя боль в яичке, повышение температуры тела;
- эпидидимит – воспаление придатка яичка.
Боль в яичках может быть симптомом и других заболеваний общесоматического характера, но в любом случае появление такого симптома должно быть поводом немедленного обращения за квалифицированной помощью, так как при ряде заболеваний прогноз напрямую зависит от своевременного лечения.
Киста яичка
Довольно часто встречающейся патологией является киста яичка. У примерно 30% пациентов, по разным причинам проходящих УЗИ мошонки, обнаруживаются кисты яичка. Данная патология представляет собой доброкачественные полые образования, расположенные преимущественно возле придатка яичка, в которых накапливается жидкостный компонент. Чаще кисты расположены в области головки придатка, но могут локализоваться по ходу семявыносящего протока. Кисты обычно хорошо обнаруживаются при физикальном обследовании. При значительных размерах кисты, возникновении дискомфорта, растяжения мошонки требуется хирургическое вмешательство.
Причины появления кист яичка пока неизвестны. Есть предположения, что кисты возникают из семявыносящего протока или являются аневризматическим расширением придатка.
Кисты малых размеров протекают бессимптомно, обычно являются находкой при профилактическом осмотре или самообследовании.
Основным методом лечения кист яичка является оперативное лечение. Однако при бессимптомных кистах он не является необходимым. Проводились также исследования по применению склерозирующих препаратов, однако достоверных данных, подтверждающих эффективность конкретного препарата, нет. Удаление кисты является несложной операцией, обычно проводится амбулаторно, под местной или общей анестезией.
www.neboleem.net
Есть ли яичники у мужчин
Яичники у женщины имеют небольшой размер, но, несмотря на это, они играют важную роль в организме. Они выполняют несколько задач. Одна из них – регулирование менструального цикла. Тем не менее основная цель этого органа – выработать, развить и привести к созреванию ооциты – незрелые яйцеклетки. Помимо этого яичники – одна из составляющих эндокринной системы женщины, которая выполняет секреторную функцию. Дело в том, что они производят выработку гормонов, необходимых для женского организма и поставляют их в лимфу и кровь в нужной концентрации.
Внешний вид яичников
Яичники представляют собой парный орган женской репродуктивной системы. Различают правый и левый яичники. Располагаются они в брюшной полости в области малого таза по бокам от матки.
Здоровый, без признаков патологий яичник внешне яйцевидной, несколько приплюснутой спереди назад формы и синевато-розоватой окраски.
В полости таза он находится как бы в подвешенном состоянии и крепится за счет нескольких связок. Две из них поддерживают яичник на своем месте, а третья, именуемая брыжейкой, связывает его с маткой. Благодаря этим связкам яичник может менять свое месторасположение, например, под воздействием беременности. При рассмотрении поверхности, на них наблюдаются небольшие шрамы бугристой формы. Это следы от произошедших ранее овуляций. У каждой женщины вес и размер яичника различен и может колебаться в пределах 5-10 г. Его ширина/длина/толщина составляет 15-30 мм/25-55 мм/около 20 мм соответственно. Яичники растут вместе с женщиной.
Также у яичника имеется две поверхности – латеральная, которая «смотрит» в боковую стенку таза одним углом и в мочеточник другим углом, и медиальная, которая обращена в сторону тазовой полости. Спереди обе стороны смыкаются и крепятся к брыжейке. Именно тут и располагаются ворота яичника, имеющие вид желобовидного вдавления. Тут проходят артерии, вены нервы и лимфатические сосуды.
Развитие
Во время развития эмбриона яичники формируются к концу второго месяца. По достижению 10-ой недели беременности в них уже существует порядка миллиона половых клеток – это все яйцеклетки, которые будут в будущем развиваться и выходить их яичника в период овуляции. Это запас яйцеклеток, рассчитанный на репродуктивный период женщины и который будет расходоваться при овуляциях в течение всего времени.
Строение яичника
Если рассмотреть яичник в разрезе, то можно увидеть, что он представляет собой «слоеный пирог».
Верхняя оболочка представлена одним слоем зародышевого эпителия.
Далее располагается белочный слой плотной структуры, являющийся соединительной тканью. Именно она формирует строму яичника, имеющую эластичные волокна.
Следующий слой – паренхима – подразделяется на два подслоя. Внутренний именуется мозговым веществом. Состоит он из соединительной ткани рыхлой текстуры, насыщенной лимфатическими и кровеносными сосудами. Внешний представлен корковым веществом плотной структуры. В нем размещаются еще маленькие (только созревающие) и везикулярные фолликулы (иначе они еще называются граафовыми пузырьками). По самому краю яичника располагаются зрелые, готовые к выходу фолликулы. Они достигают 2 см в окружности, покрыты текой (оболочкой) и содержат в себе жидкость. Внутри фолликул представлен зернистым слоем, в котором расположен яйценосный бугорок, содержащий яйцеклетку.
В чем заключается работа яичников
С момента начала у женщины первой менструации запускается весь процесс формирования фолликулов. Как только какой-то фолликул окончательно вырос и достиг размера в 2 см (он называется доминантным), развитие других фолликулов приостанавливается, позволяя уже имеющейся яйцеклетке полностью созреть. С наступлением овуляции происходит разрыв фолликула и освобождение яйцеклетки, которая с жидкостью вырывается в полость брюшины. Одновременно с этим свою работу начинает бахрома фаллопиевой трубы и всасывает яйцеклетку внутрь. Место разрыва фолликула заполняется кровью. Позже он преобразуется в желтое тело, которое в случае отсутствия беременности регрессирует и рассасывается. При этом оно именуется менструальным желтым телом.
Если имеет место зачатие, то происходит «перерождение» желтого тела в секреторную железу размером в 2 см. После рождения ребенка оно приобретает белый оттенок, а впоследствии преобразуется в соединительную ткань.
Гормональная функция
Как было уже сказано, яичники – составляющая эндокринной системы и являющая собой эндокринную железу. Они занимаются производством стероидных гормонов. В зависимости от фаз менструального цикла содержание гормонов варьируется.
Рассмотрим подробно группы стероидных гормонов.
Эстрогены (к ним относятся такие гормоны как эстриол и эстрадиол). Эта группа гормонов является главной, производится доминантными яичниками в огромном количестве перед наступлением овуляции. Именно эти гормоны воздействуют на состояние влагалища, матки, а также заставляют молочные железы расти. Помимо этого благодаря ним в организме происходит обмен минералами и углеводами.
Группа гестагенов (к ней относятся 17-оксипрогестерон и прогестерон). Они вырабатываются в основном в желтом теле, после их начинает вырабатывать плацента. Эти гормоны также очень важны для женского организма. От прогестерона зависит возможность зачатия, поскольку он поддерживает жизнь эмбриона в момент его перемещения по фаллопиевой трубе от яичника к матке. Гестагены необходимы для эмбриона в первые три месяца развития беременности.
Последующая гормональная группа – андрогены. Сюда относится тестостерон. Пока что действие этих гормонов на женский организм полностью не изучено. Они не настолько сильно воздействуют на него как предыдущие две группы гормонов, но их нехватка приводит к дисфункции менструального цикла, которая впоследствии ведет к бесплодию.
Как видно из всего вышеописанного, яичники сложны в строении и имеют неоценимое значение для организма женщины, несмотря на свою миниатюрность. При дисфункции яичников наступают проблемы в менструальном цикле, отсутствие беременности, вплоть до бесплодия, раннее наступление менопаузы и старения женщин. Потому необходимо взять за правило и регулярно посещать гинеколога для контроля здоровья и своевременного лечения.
Что такое яичники?
Яичники представляют собой часть женской репродуктивной системы. У каждой женщины два яичника. Они имеют овальную форму длиной около четырех сантиметров и лежат по обе стороны от матки. Они удерживаются на месте связками, прикрепленными к матке, но не прикрепляются непосредственно к остальной части женского репродуктивного тракта, например, фаллопиевым трубам.
Какую функцию выполняют яичники у женщин?
Основная функция яичников в организме женщины заключается в производстве ооцитов (яйцеклеток) для оплодотворения и секреции половых гормонов, эстрогена и прогестерона.
Существует несколько сходств между тем, какие функции выполняют яичники и семенники. Семенники и яичники в ходе онтогенеза развиваются из одного зародышевого листка. Клетки Лейдига (клетки, продуцирующие сперму), семенные канальцы и интерстиций семенников в яичниках представлены клетками гранулезы, первичными фолликулами и стромой соответственно. Функции яичников и семенников одинаково контролируются гонадотропинами, вырабатываемыми гипофизом.
Генеративная функция яичников у женщин заключается в том, что они вырабатывают готовую к оплодотворению яйцеклетку в середине каждого менструального цикла. Обычно в течение одного менструального цикла высвобождается только один ооцит из одного яичника, причем яичники в норме работают поочередно.
Девочка-младенец при рождении уже несет в своих яичниках все яйцеклетками, которые она когда-либо будет иметь, в отличие от мальчика-младенца, который начнет продуцировать половые клетки только после полового созревания.
Количество изначально заложенных природой яйцеклеток по оценкам, составляет около двух миллионов, но к тому времени, когда девочка достигает половой зрелости, это число уменьшается до 400 000 клеток, хранящихся в ее яичниках. От полового созревания до менопаузы только около 400-500 ооцитов достигают зрелости, высвобождаются из яичника (в процессе, называемом овуляцией), и могут быть оплодотворены в фаллопиевых трубах/маточных трубах женского репродуктивного тракта.
Процесс формирования гамет в яичнике называется оогенезом и включает образование яйцеклетки из первичных зародышевых клеток путем ряда морфологических, генетических и физиологических изменений. Эти изменения состоят из созревания ооцитов, созревания цитоплазмы и мейотического деления.
Фолликулогенез – это процесс, включающий созревание фолликула яичника. Он описывает прогрессирование ряда мелких первичных фолликулов в крупные преовулятивные фолликулы. В яичнике все ооциты изначально заключены в один слой клеток, известных как фолликул. Со временем яйцеклетки начинают созревать и одна из них высвобождается из яичника в каждом менструальном цикле. По мере того, как ооцит созревает, клетки в фолликуле быстро делятся, а фолликул становится все более крупным. Многие фолликулы теряют способность функционировать во время этого процесса, но один доминирует в каждом менструальном цикле, а содержащийся в ооцит высвобождается при овуляции.
Гормональная функция яичников состоит в том, что по мере роста фолликулов они продуцируют гормон эстрогена. Эстроген необходим для развития вторичных половых признаков, таких как грудь, рост и развитие репродуктивных органов и рост волос по женскому типу. После того, как яйцеклетка разорвала и покинула фолликул при овуляции, он становится желтым телом. Желтое тело в свою очередь вырабатывает гормон прогестерон. Прогестерон необходим для подготовки к потенциальной имплантации оплодотворенной яйцеклетки и вынашиванию беременности. Если же яйцеклетка не была оплодотворена в этом цикле, желтое тело регрессирует, а секреция эстрогена и прогестерона прекращается. Поскольку эти гормоны больше не оказывают своего стимулирующего влияния на эндометрий матки, он начинает отслаиваться и удаляется из организма в виде менструации. После менструации начинается другой цикл.
В ходе анализа эндокринной функции яичников стоит рассмотреть и придатки яичника, функции которых составляет перемещение яйцеклетки к полости матки, также в них проходит оплодотворение. После овуляции ооцит, окруженный несколькими клетками гранулезы, попадает в брюшную полость. Близлежащая маточная трубка, левая или правая, захватывает ооцит. В отличие от спермы, ооциты не имеют жгутиков и поэтому не могут двигаться самостоятельно. Высокие концентрации эстрогена во время овуляции, вызывают сокращения гладкой мускулатуры маточной трубы, а также скоординированное движение бахромок ампулярного отдела маточной трубы. В результате этих механизмов ооцит попадает внутрь маточной трубы и медленно перемещается в сторону матки.
Если ооцит успешно оплодотворен, получившаяся зигота начнет делиться на две клетки, затем четыре и так далее, когда она продвигается по маточной трубе в матку. Там она имплантируется в стенку матки и продолжать расти под поддерживающим влиянием прогестерона.
Если яйцеклетка не оплодотворена, она просто регрессирует.
Еще одна функция женских яичников продуцирование тестостерона и секреция его непосредственно в кровоток. У женщин тестостерон необходим для роста костей и мышц, поддержания энергичности и активности, а также достаточного либидо.
Поскольку количество фолликулов яичников снижается с возрастом, репродуктивная и эндокринная функция яичников в организме женщины угасают и в возрасте около 50 лет наступает менопауза. Менопауза – это состояние, когда больше нет фолликулов и яйцеклеток, яичник больше не секретирует гормоны эстроген, прогестерон и тестостерон, которые регулируют менструальный цикл. В результате менструация прекращается.
Рассматривая эндокринные функции яичников в женском организме, очевидно, что половые гормоны не являются жизненно важными для функционирования человека в целом, но абсолютно необходимы для продолжения человеческого рода.
Видео : Женская половая система. Яичники
Строение яичек
Яички (testis, семенники) – половые железы у мужчин. Яички располагаются в нижней части мошонки.
Яичко имеет несколько уплощенную с боков эллипсоидную форму. Длина яичка равна около 4,5 см, ширина – около 3 см, толщина – примерно 2 см. Яички расположены в подвешенном состоянии на семенных канатиках, причем левое расположено несколько ниже правого. На заднем крае каждого яичка расположен придаток, epididymis.
Яички у мужчин состоят из паренхимы, заключенной в плотную белочную оболочку, образованную соединительной тканью. От белочной оболочки в паренхиму железы идут перегородочки, разделяющие яичко на дольки. Перегородочки располагаются радиально, от переднего края, а также боковых поверхностей направляются к заднему краю. В каждой железе насчитывается 100-250 таких долек. Каждая долька содержит извитые семенные канальцы. Канальцы выстланы сперматогенным эпителием, состоящим из клеток Сертоли, на которых развиваются сперматозоиды – половые клетки у мужчин.
Яичко с придатком покрыто влагалищной оболочкой, образующей замкнутую серозную полость. Яички являются интраперитонеальными органами (расположены внутрибрюшинно), и покрыты висцеральной пластиной, которая по заднему краю органа переходит в париетальную. Висцеральная пластина с белочной оболочкой сращена довольно прочно, только на заднем крае, переходя на придаток, оболочка оставляет непокрытый участок. В этом месте в железу входят сосуды и нервы.
В паренхиме яичек между канальцами расположены клетки Лейдига, вырабатывающие тестостерон.
Придаток яичка – узкое длинное парное образование, которое лежит вдоль заднего края железы. Придаток образует основную массу семявыносящих путей. Придаток имеет верхнюю часть (головку придатка), среднюю часть (тело придатка), нижнюю часть (хвост придатка), продолжающуюся в проток придатка яичка. Проток придатка переходит непосредственно в семявыносящий проток.
Яички у мужчин изначально развиваются в брюшной полости, во внутриутробном периоде постепенно продвигаются книзу, к моменту родов располагаясь в полости мошонки. Такое перемещение связано с особенностями сперматогенеза: процесс образования сперматозоидов осуществляется при температуре на 3-4°С ниже, чем температура тела.
Перемещение во внутриутробном периоде яичка в мошонку приводит к некоторым анатомическим особенностям. При прохождении через паховый канал яичко увлекает брюшину и мышцы брюшной стенки, при этом формируются мышечная и влагалищная оболочки. Наличие мышечной оболочки обеспечивает возможность подтягивания яичка к паховому каналу.
При увлечении яичком в процессе перемещения париетальной брюшины формируется влагалищный отросток брюшины. На участке вдоль семенного канатика к моменту родов влагалищный отросток брюшины зарастает, при этом образуется замкнутая полость. При его незаращении формируется врожденная паховая грыжа либо сообщающаяся водянка яичка. При скоплении жидкости внутри замкнутой полости влагалищных оболочек яичка формируется истинная водянка яичка – гидроцеле.
Функции яичек и придатков
Основными функциями яичек являются продукция тестостерона и формирование сперматозоидов. Функции придатков яичек заключаются в проведении сперматозоидов в семявыносящий проток, а также осуществлении процесса дозревания сперматозоидов.
Боль в яичках
Одним из частых симптомов различных заболеваний у мужчин является боль в яичках. Причиной появления такого симптома могут быть следующие заболевания:
- перекрут яичка – патология, при которой происходит поворот яичка вокруг своей оси в мошонке. Вследствие этого прекращается кровоснабжение семенных канатиков. Особенностью болевого синдрома при данной патологии является его высокая интенсивность, также характерно появление боли с одной стороны;
- перекрут привеса яичка – перекрут рудиментарного остатка, расположенного в области верхнего полюса яичка. При этом характерна боль в верхней части органа;
- травма – посттравматическая боль в яичке может быть симптомом разрыва яичка, гематоцеле (скопление крови внутри мошонки), гематомы;
- ущемление паховой грыжи – возникает на фоне длительно существующей грыжи; боль развивается внезапно, характеризуется высокой интенсивностью;
- орхит – воспаление яичка, обычно вирусной природы. Характерно покраснение мошонки, односторонняя или двусторонняя боль в яичке, повышение температуры тела;
- эпидидимит – воспаление придатка яичка.
Боль в яичках может быть симптомом и других заболеваний общесоматического характера, но в любом случае появление такого симптома должно быть поводом немедленного обращения за квалифицированной помощью, так как при ряде заболеваний прогноз напрямую зависит от своевременного лечения.
Общая симптоматика воспалительных процессов в органах мошонки
Болезни половых органов, находящихся в пределах мошонки, доставляют немало проблем мужчинам. Воспаление придатков, яичек или семенного канала чреваты серьезнейшими последствиями и осложнениями, поэтому лицам любого возраста необходимо владеть достаточным объемом информации об особенностях патологий мочеполовой системы. Чаще всего врачи диагностируют у пациентов такие недуги:
- орхит;
- эпидидимит;
- деферентит.
Признаки этих заболеваний достаточно схожи между собой. Самостоятельно определить болезнь пациент не в состоянии. Общими для трех различных воспалений считаются такие симптомы:
- резкая боль в пределах мошонки, возникающая неожиданно;
- неприятные ощущения и дискомфорт в области яичка;
- увеличение размеров гонад, в частности, при прогрессировании патологии;
- гиперемия и натянутость кожных покровов мошонки, яичек;
- лихорадочное состояние, озноб;
- головная боль и тошнота.
Наиболее распространенной болезнью, затрагивающей репродуктивную систему, среди мужского населения считается орхит. Воспаление яичек может протекать в нескольких формах, каждой из которых характерны отдельные признаки заболевания. Орхит может быть трех видов:
- острым (продолжительность этой стадии болезни составляет порядка 3-4 недель);
- хроническим (переходит из острого при отсутствии терапии и длится более месяца);
- рецидивирующим (после длительной ремиссии симптомы болезни проявляются, как только возникнет провоцирующий для этого фактор).
Факторы развития воспаления
Многие воспалительные процессы яичек или придатков у представителей мужского пола являются следствием инфицирования. Орхит, так же как и эпидидимит, может быть вирусным или бактериальным. В более редких, но весьма тяжелых клинических случаях неспецифические патологии могут быть спровоцированы гонореей, трихомонадой или туберкулезной палочкой. Причинами недугов яичек и придатков могут быть не только патогенные возбудители. К примеру, орхит нередко развивается как результат травмы половых органов.
Воспаление яичек зачастую нельзя назвать самостоятельным заболеванием.
Такая патология возникает из-за прогрессирования других недугов. При избавлении от болезни-первопричины воспаление яичек и придатков может также пройти без врачебного вмешательства. Зачастую полное выздоровление от орхита наступает немного позже.
Признаки острого орхита
В зависимости от формы воспалительного процесса в придатках или яичках ощущения пациентов можно описать по-разному. При остром орхите, эпидидимите и деферентите у мужчин явно выражены болезненные ощущения в районе семенника. Локализовать боль в этом случае достаточно просто. Если воспаление происходит в левом яичке, дискомфорт ощущается в левой части паха и боку, в правом – соответственно, с правой стороны.
Температура тела, как правило, достигает 40°C за довольно короткий временной промежуток. Воспаление придатков вызывает у мужчин слабость и головную боль. Уплотнение и увеличение яичек незначительно и в большинстве случаев исчезает без постороннего вмешательства. Диагностика острой формы заболеваний, как правило, не вызывает трудностей, поэтому лечение болезни длится в среднем не более 15 дней.
Симптоматика хронической и рецидивной форм патологии
Воспаление яичек в хронической форме не выражено так же отчетливо, как при острой, но течение патологии аналогично. Единственным отличием этой стадии орхита является отсутствие позитивной динамики после применения различных методик лечения в течение длительного времени, вплоть до нескольких лет.
Воспаление придатков или яичек может находиться также на стадии рецидива. Часто причиной обострения служит неверно назначенное лечение патологии и повторное инфицирование половых органов. При попадании болезнетворных бактерий и вирусов симптомы воспалительного процесса в органах мошонки идентичны проявлениям недуга в острой форме.
Диагностика при воспалении органов мошонки
Первые признаки болезни должны становиться тревожным звонком для мужчин, поскольку заболевание требует неотлагательной медицинской помощи. Лечение недуга начинается с тщательного обследования. Методами проведения диагностики при воспалении яичек у мужчин являются следующие:
- ультразвуковое исследование мошонки;
- диафаноскопия (помогает определить причины болевых ощущений и отличить симптомы от характерных признаков схожих болезней);
- допплерография мошонки;
- ультразвуковое исследование предстательной железы (как правило, назначается пациентам старше 45-летнего возраста);
- лабораторные анализы крови и мочи;
- бактериологические посевы семенной жидкости.
Успешным лечение может быть только в случае проведения комплексной диагностики, гарантирующей достоверные результаты. Схема терапии воспалительного процесса придатков или яичек определяется лечащим врачом и во многом зависит от целого перечня факторов.
Выбор антибиотиков при воспалении яичек
Выбор действующих препаратов обусловлен в большинстве случаев причиной поражения органов, а также типом инфекции, попавшей в организм. Кроме того, обязательными в листах назначений пациентов должны стать медикаментозные средства, направленные на подавление активности патогенных микроорганизмов. Лекарства помогут устранить дискомфорт и смягчить болевые ощущения.
Лечение орхита включает в себя применение антибиотиков и бактериостатических средств. Препараты выбираются врачом, исходя из степени чувствительности болезнетворных микроорганизмов к их действующим веществам. Подобный лабораторный тест необходим для эффективного подавления жизнедеятельности и размножения микробов.
В специальных условиях исследователи выращивают целую колонию возбудителей определенного типа и оказывают воздействие на них различными медикаментами. Лекарственное средство, демонстрирующее самый лучший результат, обычно и выбирают для терапии. Данные, полученные при лабораторном исследовании, могут оказаться полезными и в дальнейшем, например, при необходимости корректировки лечения.
Консервативная и радикальная терапия
Первое, чего старается добиться лечащий врач – это устранение воспаления яичек как патологической реакции органов мошонки на болезнетворную микрофлору. С этой целью максимально эффективными считаются современные нестероидные противовоспалительные лекарства. При регулярных нестерпимых болях органы мошонки могут быть подвержены медикаментозной блокаде, способной дать продолжительный обезболивающий эффект.
При осложнениях, когда консервативное лечение у мужчин не дает результата, пациентам рекомендуют согласиться на операцию. В этом случае больному может понадобиться психологическая реабилитация, особенно в случае полного удаления больного органа. На его месте при необходимости возможна установка силиконового протеза.
Помимо приема медикаментозных средств и общей схемы лечения, врач предоставляет дополнительные рекомендации по восстановлению. Они заключаются в следующем:
- ношение свободного, комфортного белья;
- использование только вещей из натуральных тканей;
- предотвращение переохлаждений;
- избегание травмирования пораженных органов и мошонки.
Возможные осложнения
В случае когда причиной инфекционного процесса, послужившего началом воспаления, стал возбудитель заболевания, передающегося половым путем, лечение должна пройти и партнерша пациента. При отсутствии терапии или хирургического вмешательства по показаниям прогрессирование воспаления в яичках или придатках у мужчин может привести к самым непредсказуемым последствиям. В частности, наиболее распространенными осложнениями болезни являются такие состояния:
- образование гнойных очагов, абсцессов;
- бесплодие;
- окончательная остановка продуцирования сперматозоидов.
Строение яичника
Форма яичника овальная, размером в длину он до 3,5 см, в ширину до 2,5 см, толщиной до 1,5 см. По наблюдениям, правый яичник больше левого. Один конец этой железы обращен в сторону маточной трубы, другой прикрепляется к матке собственной связкой яичника. В широкой связке матки рядом с ним находятся придаток яичника и околояичник.
В структуре зрелого яичника выделяют корковое, мозговое вещество и ворота. В воротах кроме пучка кровеносных и лимфатических сосудов и нервного пучка находится соединительная ткань и хилусные клетки, выделяющие андрогены.
Мозговое вещество из соединительной ткани примыкает к воротам. Над мозговым расположено корковое вещество, составляющее большую часть яичника. Его основу составляет соединительная ткань и клетки, образующие гормоны андрогены. В основе располагаются фолликулы, беловатые и желтые тела.
Фолликулы яичника отличаются между собой по стадиям развития. За один менструальный цикл полностью развивается только один фолликул – доминантный. Не достигшие последней стадии развития фолликулы отмирают. На месте фолликула, который подвергся овуляции, образуется так называемое желтое тело. Оно называется так потому, что гранулезные клетки, образующие его, благодаря большому скоплению жира придают желтую окраску этому образованию. В том случае, если оплодотворение не произошло, желтое тело постепенно замещается соединительной тканью, и на его месте образуется белое тело. В месте разрыва фолликула на оболочке яичника образуются рубцы.
Функции яичника
В фолликуле яичника образуются яйцеклетки, которые в случае оплодотворения дают жизнь новому организму. Образующееся на месте фолликула желтое тело при наступлении беременности выделяет гормон прогестерон, способствующий ее сохранению и вынашиванию плода.
Кроме того, яичники вырабатывают ряд других гормонов – андрогенов и эстрогенов. Андрогены (тестостерон, андростендион) в женском организме выступают как промежуточный продукт перед синтезом эстрогенов (эстрадиол, эстрон).
Эстрогены отвечают за формирование признаков женского организма – наружных и внутренних половых органов, скелета, молочных желез, андрогены отвечают за оволосение лобка и подмышек. Чередование активности прогестерона и эстрогенов влияют на состояние эпителия слизистой оболочки матки и влагалища, определяя цикличность менструаций.
Исследование функции яичника
Начинают исследование с анамнеза – у женщины выясняют, когда начались менструации, характеристики менструального цикла – количество выделений, болезненность, продолжительность цикла, регулярность и др.
При осмотре обращают внимание на телосложение, характер оволосения, развитие молочных желез, наружных половых органов – они напрямую зависят от гормональной активности яичника.
Анализ крови на половые гормоны также помогает определить функциональную активность женских половых желез.
Ультразвуковое исследование яичников позволяет оценить их величину и расположение, а также оценить развитие фолликула в динамике. Этот высокоинформативный метод нашел широкое применение и заменил собой более старые методы изучения. Лапароскопическое исследование с применением эндоскопа позволяет не только визуально оценить эти железы, но и одновременно проводить некоторые манипуляции по лечению яичников.
Анатомия и физиология яичников
04 Августа в 10:38 6765
Яичники выполняют генеративную функцию, т. е. являются местом образования яйцеклеток и половых гормонов, обладающих широким спектром биологического действия. Размеры составляют в среднем 3-4 см в длину, 2-2,5 см в ширину, 1-1,5 см в толщину. Консистенция яичника плотная, правый яичник обычно несколько тяжелее левого. По цвету они белесовато-розовые, матовые. Не имея брюшинного покрова, яичники снаружи окружены одним слоем кубических клеток поверхностного эпителия, часто называемого зародышевым. Под ним расположены белочная оболочка (t. albuginea), которая представляет собой соединительнотканную плотную капсулу. Под ней расположен корковый слой (cortex), который является основной герминативной и гормонпродуцирующей частью яичников. В нем среди соединительнотканной стромы залегают фолликулы. Основная их масса — примордиальные фолликулы, представляющие собой яйцеклетку, окруженную одним слоем фолликулярного эпителия. Репродуктивный период жизни характеризуется циклическими изменениями в яичнике: созревание фолликулов, их разрыв с выходом зрелой яйцеклетки, овуляция, образование желтого тела и его последующая инволюция (в случае не наступления беременности). Гормональная функция яичника — важное звено в эндокринной системе женского организма, от которого зависит нормальное функционирование как половых органов, так и всего женского организма. Отличительной чертой функционирования репродуктивных процессов является их ритмичность. Основное содержание женских половых циклов сводится к гормонозависимой смене двух процессов, обусловливающих оптимальные условия для размножения: готовность женского организма к половому акту и оплодотворению яйцеклетки и обеспечение развития оплодотворенной яйцеклетки. Циклический характер репродуктивных процессов у самок в значительной мере определяется половой дифференцировкой гипоталамуса по женскому типу. Основной их смысл заключается в наличии и активном функционировании у взрослых особей женского пола двух центров регуляции выброса гонадотропинов (циклического и тонического). Продолжительность и характер циклов у самок различных видов млекопитающих весьма различны и закреплены генетически. У человека продолжительность цикла составляет чаще всего 28 дней; его принято делить на две фазы: фолликулярную и лютеиновую. В фолликулярную фазу происходят рост и созревание основной морфофункциональной единицы яичников — фолликула, который является основным источником образования эстрогенов. Процесс роста и развития фолликулов в первую фазу цикла строго детерминирован и подробно описан в литературе. Разрыв фолликула и выход яйцеклетки обусловливают переход к следующей фазе овариального цикла — лютеиновой, или фазе желтого тела. Полость лопнувшего фолликула быстро прорастает гранулезными клетками, напоминающими вакуоли, которые наполнены желтым пигментом — лютеином. Происходит формирование обильной капиллярной сети, а также трабекул. Желтые клетки teca interna продуцируют главным образом прогестины и некоторое количество эстрогенов У человека фаза желтого тела длится около 7 дней. Выделяемый желтым телом прогестерон временно инактивирует положительный механизм обратной связи, и секреция гонадотропинов контролируется только негативным влиянием 17в-эстрадиола. Это приводит к снижению уровня гонадотропинов в середине фазы желтого тела до минимальных значений. Регрессия желтых тел — весьма сложный процесс, на который оказывают влияние множество факторов. Исследователи обращают внимание прежде всего на низкие уровни гипофизарных гормонов и сниженную чувствительность к ним лютеиновых клеток. Важная роль отводится функции матки; одним из ее главных гуморальных факторов, стимулирующих лютеолиз, являются простагландины. Овариальный цикл у женщин связан с изменениями в матке, трубах и других тканях. В конце лютеиновой фазы наблюдается отторжение слизистой оболочки матки, сопровождающееся кровотечениями. Данный процесс называется менструацией, а сам цикл — менструальным. Его началом принято считать первый день кровотечения. Через 3-5 дней отторжение эндометрия прекращается, кровотечение останавливается, и начинается регенерация и пролиферация новых слоев эндометриальной ткани — пролиферативная фаза менструального цикла. При наиболее распространенном 28-дневном цикле у женщин на 16-18-й день пролиферация слизистой оболочки приостанавливается, и ее сменяет секреторная фаза. Ее начало совпадает по времени с началом функционирования желтого тела, максимальная активность которого приходится на 21 -23-й день. Если до 23-24-го дня яйцеклетка не оплодотворится и не имплантируется, то уровень секреции прогестерона постепенно снижается, желтое тело регрессирует, секреторная активность эндометрия уменьшится, и на 29-й день от начала предыдущего 28-дневного цикла наступает новый цикл. Биосинтез, секреция, регуляция, метаболизм и механизм действия женских половых гормонов. По химическому строению и по биологической функции они не являются однородными соединениями и разделяются на две группы: эстрогены и гестагены (прогестины). Основной представитель первых — 17в-эстрадиол, а вторых — прогестерон. К группе эстрогенов также относятся эстрон и эстриол. Пространственно гидроксильная группа 17в-эстрадиола находится в в-положении, у прогестинов же в в-положении расположена боковая цепь молекулы. Исходными соединениями при биосинтезе половых стероидов являются ацетат и холестерин. Первые этапы биосинтеза эстрогенов проходят аналогично биосинтезу андрогенов и кортикостероидов. При биосинтезе этих гормонов центральное место занимает прегненолон, образующийся в результате отщепления боковой цепи холестерина. Начиная с прегненолона возможны два биосинтетических пути стероидных гормонов — это Д4- и Д5-пути. Первый протекает с участием Д4-3-кетосоединений через прогестерон, 17а-оксипрогестерон и андростендион. Второй включает в себя последовательное образование прегненолона, 17в-оксипрегнено-лона, дегидроэпиандростерона, Д4-андростендиола, тестостерона. Считается, что Д5-путь является основным при образовании стероидов вообще. Эти два пути заканчиваются биосинтезом тестостерона. В ходе процесса принимают участие шесть ферментных систем: отщепления боковой цепи холестерина; 17а-гидроксилаза; Д5-Зв-гидроксистероиддегидрогеназа с Д5- Д4-изомеразой; С17-С20-лиаза; 17в-гидроксистероиддегидрогеназа; Д5,4-изомераза. Реакции, катализируемые этими ферментами, протекают в основном в микросомах, хотя часть из них может находиться в других субклеточных фракциях. Единственным отличием микросомных ферментов стероидогенеза в яичниках является их локализация внутри микросомных субфракций. Заключительным и отличительным этапом синтеза эстрогеном является ароматизация C19-стероидов. В результате ароматизации тестостерона или Д4-андростендиона образуются 17в-эстрадиол и эстрон. Эта реакция катализируется ферментным комплексом (ароматазы) микросом. Показано, что промежуточным этапом при ароматизации нейтральных стероидов является гидроксилирование в 19-м положении. Оно является лимитирующей реакцией всего процесса ароматизации. Для каждой из трех последовательных реакций — образование 19-оксиандростендиона, 19-кетоандростендиона и эстрона установлена потребность в НАДФ-Н и кислороде. Ароматизация вовлекает три оксидазные реакции смешанного типа и зависит от цитохрома Р-450.
В течение менструального цикла происходит переключение секреторной активности яичников с эстрогенов в фолликулярной фазе цикла на прогестерон — в фазе желтого тела. В первой фазе цикла гранулезные клетки не имеют кровоснабжения, обладают слабой 17-гидроксилазной и С17-С20-лиазной активностью, и синтез стероидов в них идет слабо. В это время значительное выделение эстрогенов осуществляется клетками teca interna. Показано, что после овуляции в клетках желтого тела, имеющих хорошее кровоснабжение, начинается повышенный синтез стероидов, который из-за низкой активности указанных ферментов останавливается на стадии прогестерона. Возможно также, что в фолликуле преобладает Д5-путь синтеза с небольшим образованием прогестерона, а в гранулезных клетках и в желтом теле наблюдается усиление превращения прегненолона по Д4-пути, т. е. в прогестерон. Следует подчеркнуть, что в интерстициальных клетках стромы идет синтез С19-стероидов андрогенного типа.
Местом образования эстрогенов в женском организме во время беременности является также и плацента. Биосинтез прогестерона и эстрогенов в плаценте отличается рядом особенностей, главной из которых является то, что этот орган не может синтезировать стероидные гормоны de novo. Более того, последние данные литературы свидетельствуют о том, что стероидпродуцирующим органом является комплекс плацента — плод. Определяющим фактором в регуляции биосинтеза эстрогенов и прогестинов являются гонадотропные гормоны. В концентрированном виде это выглядит следующим образом: ФСГ определяет рост фолликулов в яичнике, а ЛГ — их стероидную активность; синтезируемые и секретируемые эстрогены стимулируют рост фолликула и повышают его чувствительность к гонадотропинам. Во вторую половину фолликулярной фазы секреция эстрогенов яичниками возрастает, и этот рост определяется концентрацией гонадотропинов в крови и внутрияичниковыми соотношениями образующихся эстрогенов и андрогенов. Достигнув определенной пороговой величины, эстрогены по механизму положительной обратной связи способствуют овуляторному выбросу ЛГ. Синтез прогестерона в желтом теле также контролируется лютеинизирующим гормоном. Торможение роста фолликулов в постовуляторную фазу цикла, по всей вероятности, объясняется высокой внутрияичниковой концентрацией прогестерона, а также андростендиона. Регрессия желтого тела является обязательным моментом следующего полового цикла. Содержание эстрогенов и прогестерона в крови определяется стадией полового цикла (рис. 72). В начале менструального цикла у женщин концентрация эстрадиола составляет около 30 пг/мл. Во вторую половину фолликулярной фазы его концентрация резко увеличивается и достигает 400 пг/мл. После овуляции наблюдается падение уровня эстрадиола с небольшим вторичным подъемом в середине лютеиновой фазы. Овуляторный подъем неконъюгированного эстрона составляет в среднем 40 пг/мл в начале цикла и 160 пг/мл в середине. Концентрация третьего эстрогена эстриола в плазме небеременных женщин невелика (10-20 пг/мл) и скорее отражает метаболизм эстрадиола и эстрона, чем секрецию яичников.
Рис. 72. Изменение уровня гормонов в крови и температура тела во время менструального цикла у женщин. 1 — ЛГ; 2 — ФСГ; 3 — эстрадиол; 4 — эстрон; 5 — андростендион; 6 — тестостерон; 7 — прогестерон; 8 —17-оксипрогестерон; 9 — температура тела.
Скорость их продукции в начале цикла составляет около 100 мкг/день для каждого стероида; в лютеиновую фазу скорость продукции этих эстрогенов увеличивается до 250 мкг/сут. Концентрация прогестерона в периферической крови у женщин в преовуляторную фазу цикла не превышает 0,3—1 нг/мл, а его суточная продукция — 1 -3 мг. В этот период его основным источником является не яичник, а надпочечник. После овуляции концентрация прогестерона в крови увеличивается до 10-15 нг/мл. Скорость его продукции в фазу функционирующего желтого тела достигает 20-30 мг/сут. Метаболизм эстрогенов происходит отличным образом от других стероидных гормонов. Характерной особенностью для них является сохранение у метаболитов эстрогенов ароматического кольца А, и гидроксилирование молекулы является основным путем их превращения. Первым этапом метаболизма эстрадиола является его преобразование в эстрон. Этот процесс протекает практически во всех тканях. Гидроксилирование эстрогенов в большей степени происходит в печени, в результате чего образуются 16-оксипроизводные. Эстриол является главным эстрогеном мочи. Основная его масса в крови и моче находится в виде пяти конъюгат: 3-сульфата; 3-глюкуронида; 16-глюкуронида; 3-сульфат, 16-глюкуронида. Определенную группу метаболитов эстрогенов составляют их производные с кислородной функцией во втором положении: 2-оксиэстрон и 2-метоксиэстрон. В последние годы исследователи обращают внимание на изучение 15-окисленных производных эстрогенов, в частности на 15а-гидроксипроизводных эстрона и эстриола. Возможны и другие метаболиты эстрогенов — 17сс-эстрадиол и 17-эпиэстриол. Основными путями выведения эстрогенных стероидов и их метаболитов у человека являются желчь и почки. Метаболизм прогестерона происходит по типу Д4-3-кетостероидов. Основными путями его периферического метаболизма являются восстановление кольца А или восстановление боковой цепи в 20-м положении. Показано образование 8 изомерных прегнандиолов, основным из которых является прегнандиол. При изучении механизма действия эстрогенов и прогестерона следует прежде всего исходить из позиций обеспечения репродуктивной функции женского организма. Конкретные биохимические проявления контролирующего воздействия эстрогенных и гестагенных стероидов весьма многообразны. В первую очередь эстрогены в фолликулярной фазе полового цикла создают оптимальные условия, обеспечивающие возможность оплодотворения яйцеклетки; после овуляции главным являются изменения в структуре тканей полового тракта. Происходят значительная пролиферация эпителия и ороговение его наружного слоя, гипертрофия матки с увеличением величин отношения РНК/ДНК и белок/ДНК, быстрый рост слизистой оболочки матки. Эстрогены поддерживают определенные биохимические параметры секрета, выделяемого в просвет полового тракта. Прогестерон желтого тела обеспечивает успешную имплантацию яйцеклетки в матке в случае ее оплодотворения, развитие децидуальной ткани, постимплантационное развитие бластулы. Эстрогены и прогестины гарантируют сохранение беременности. Все перечисленные выше факты свидетельствуют об анаболическом эффекте эстрогенов на белковый обмен, особенно на органы-«мишени». В их клетках существуют специальные белки-рецепторы, которые обусловливают избирательный захват и аккумуляцию гормонов. Следствием этого процесса является образование специфического белково-лигандного комплекса. Достигая ядерного хроматина, он может менять структуру последнего, уровень транскрипции и интенсивность синтеза клеточных белков de novo. Рецепторные молекулы отличаются высоким сродством к гормонам, избирательным связыванием, ограниченной емкостью. Н.Т. Старкова
Читайте также: Приобретённые пороки сердца KARDIO-24medbe.ru
Яичники у женщин: расположение. Анатомия человека в картинках
Каждая женщина рано или поздно должна стать матерью. Возможность продолжения рода заложена на генетическом уровне. Выносить и родить малыша позволяют женские половые органы, к которым в первую очередь относятся матка и яичники. Каждая представительница прекрасного пола должна вести правильный образ жизни и регулярно посещать гинеколога во избежание проблем со здоровьем.
Где расположены яичники?
Женские яичники – это парный орган, благодаря которому происходит зарождение и высвобождение яйцеклеток. Без этой половой железы невозможно было бы зачатие ребенка. Анатомия человека в картинках показывает, где и каким образом расположены яичники в женском организме. Орган находится у боковой стенки малого таза, с обеих сторон дна матки. Яичники крепятся с помощью брыжейки к широкому листку связки матки. Немного ниже расположены маточные трубы.
Яичники имеют слегка бугристую поверхность. Цвет их голубоватый. Сам орган имеет круглую или овальную форму, в зависимости от индивидуальных особенностей строения тела женщины. В яичниках различают латеральную и медиальную поверхности. Край, который обращен к маточной трубе, называют трубным, а более заостренный, обращенный к матке, – маточным. Где находятся яичники у женщин, должна знать каждая представительница слабого пола. При возникновении боли в нижней части живота следует незамедлительно обращаться к гинекологу. Не вовремя вылеченное воспаление может стать причиной бесплодия.
Какой размер яичников у женщин?
Размер полового органа зависит от возраста, а также индивидуальных особенностей организма женщины. Длина яичника у взрослой представительницы слабого пола колеблется от 2,5 до 5 см, ширина может достигать 3 см. Толщина же парного органа обычно не превышает 2 см. Имеют небольшую массу яичники у женщины. Фото УЗИ показывает, что орган занимает совсем мало места в малом тазу. Вес яичников не превышает и 6 грамм. Размеры их и внешний вид могут меняться в зависимости от состояния здоровья женщины. Увеличивается орган при различных гормональных нарушениях. Точно диагностировать заболевание, связанное с половой системой женщины, помогает УЗИ-аппарат.
Брыжеечным краем яичники крепятся благодаря дупликатуре брюшины. Именно брыжеечка является тем местом, через которое поступают кровеносные сосуды и нервы в ворота яичника из широкой связки. Это место имеет вид небольшой борозды. Хоть брыжеечка имеет и незначительные размеры, но выполняет очень важную роль в функционировании женской половой системы. Свободный край яичников может иметь выпуклую форму. Он беспрепятственно свисает в свободную полость таза представительницы прекрасного пола.
Яичник под микроскопом
Если увеличить изображение органа в несколько раз, можно заметить, что структура его неоднородна. Несмотря на то что парный половой орган является внутрибрюшным, брюшиной он не покрывается. Независимо от того, где находятся яичники у женщин, свободная их часть покрывается недеятельным эпителием, который размещен на соединительной оболочке. Поверхность яичника образовывается белковой структурой. Если рассмотреть орган глубже, можно увидеть более плотное корковое вещество, которое и образует его железистую ткань. Центрально-мозговое вещество наполнено сосудами и нервными окончаниями. В самом центре находится соединительная ткань – строма яичника. Степень развития мозговой и корковой ткани полового органа зависит от возраста женщины, а также индивидуальных особенностей ее организма.
Интересную структуру имеют яичники у женщин. Расположение коркового вещества может быть различным, а вот его содержание одинаково у всех представительниц прекрасного пола. Внутри этой части органа находятся небольшие мешочки в форме шариков. В различные промежутки времени они могут находиться в разной степени развития. Те фолликулы, которые имеют самые маленькие размеры (находятся в стадии зарождения), называют примордиальными. Это первичные яичниковые фолликулы, которые еще не выполняют никаких функций. Более крупные мешочки могут содержать жидкость. Они играют важную роль в нормальном функционировании женских яичников. Именно созревшие фолликулы выпускают яйцеклетку, без которой невозможно зачатие ребенка.
Что собой представляет созревший фолликул?
Стенка мешочков, которые находятся внутри коркового вещества, имеет вид толстой соединительной оболочки. Это специальная покрышка, которая до определенного времени имеет плотную структуру. Независимо от того, где находятся яичники у женщин, фолликул созревает. Время дозревания мешочка у всех женщин свое определенное. Как только фолликул созревает, его стенки лопаются. Наружу выходит яйцеклетка. Этот процесс называется овуляцией. А промежутки времени между выходом отдельных яйцеклеток принято считать менструальным циклом.
Половая клетка, которая выходит из фолликула, перемещается по яичниковой бахроме и попадает через маточную трубу в полость матки. Если здесь яйцеклетка встретится со сперматозоидом, будет зарождена новая жизнь, а представительница прекрасного пола сможет увидеть на тесте на беременность две заветные полоски.
Не все фолликулы развиваются правильно и до конца. Если мешочек в корковом веществе не дошел до нужного состояния, он постепенно рассасывается. Этот процесс совсем незаметен для женщины. Если фолликул все же лопнул, но яйцеклетка не была оплодотворена, на его месте образуется железа внутренней секреции, а у женщины наступает менструальное кровотечение. На этот процесс непосредственным образом влияют яичники у женщин. Расположение парного органа может рассказать о многих возможностях женского организма. Если яичники размещены в неправильном анатомическом положении, представительница слабого пола может жаловаться на болезненную менструацию. Проблема решается благодаря приему гормональных препаратов.
Правильное расположение яичников
В идеальном варианте яичники у женщин расположение должны иметь в боковой части малого таза. Орган должен быть охвачен сверху латеральным и медиальным отделами маточной трубы. К брюшине яичник может примыкать трубным концом. Медиальная его часть также может быть повернута к брюшной полости малого таза. Трубный же конец дополнительно укрепляется связкой, поддерживающей яичник. Эта связка выполняет очень важную функцию. Она не только удерживает яичник в боковой стенке таза, но и содержит множество сосудов и нервных окончаний, необходимых для нормального функционирования органа.
Яичник также имеет собственную связку, которая тянется от маточного края органа к самой матке. Заканчивается она на боковой поверхности матки под маточной трубой. Размер яичников у женщин напрямую влияет на положение связок и размещение полового органа в брюшной полости.
Роль яичников в нормальном функционировании организма
Яичники – это половая железа, которая на первый взгляд нужна только для того, чтобы зачать здорового ребенка. На самом деле это не совсем так. Орган играет очень важную роль в здоровье всего женского организма. Должны всегда функционировать правильно яичники у женщины. Фото УЗИ показывают, что отклонения в работе этого органа сразу же сказываются на самочувствии женщины. Страдают в первую очередь железы внутренней секреции, такие как гипофиз и щитовидная железа. Также, если происходят нарушения в работе этих желез, женщина может наблюдать проблемы в половой сфере.
Работу всех эндокринных желез, в том числе и яйцеклетки, контролирует центральная нервная система. Благодаря этому в момент наступления месячных или беременности женщина может чувствовать перепады настроения. Многие женщины ощущают зарождение новой жизни даже на интуитивном уровне.
Женские половые гормоны
Независимо от того, где расположены яичники у женщин, орган способен вырабатывать половые гормоны, необходимые для нормального функционирования всего организма представительницы прекрасного пола. Это прогестерон и эстроген. От количества этих гормонов зависит внешний вид женщины, ее привлекательность и возможность зачать здоровое потомство. Истинно женским гормоном является эстроген. В нормальном мужском организме этот элемент отсутствует. Существует несколько разновидностей эстрогенов. В зависимости от того, какой размер яичников, у женщин может вырабатываться определенное количество гормонов. Происходит это с момента полового созревания и до наступления климакса.
О том, что в организме девочки начали вырабатываться половые гормоны, может свидетельствовать рост молочных желез. Кроме того, подросток начинает быстро расти. В дальнейшем рост резко прекращается, и связано это также с выработкой эстрогенов яйцеклеткой. Учеными было установлено, что формирование женского организма заканчивается к 18 годам, тогда как у мужчины этот процесс длится до 22 лет.
Прогестерон, который также вырабатывается яичниками, принято относить к мужским гормонам. Именно у представителей сильного пола это вещество вырабатывается в большем количестве. Независимо от того, какой размер яичников у женщин, мужской половой гормон в их организмах также вырабатывается. Правда, происходит это только лишь после того, как фолликул дозревает до нужной стадии и выходит яйцеклетка.
Какую роль играют половые гормоны?
Женские половые гормоны (эстрогены) очень важны для нормального функционирования всего организма. Они защищают кровеносные сосуды от скопления холестериновых бляшек, регулируют солевой и водный баланс, способствуют нормальному функционированию сальных желез. Кроме того, женские гормоны способствуют увеличению плотности костей. Именно поэтому очень важно всегда поддерживать здоровье половых органов в порядке. Один только правый яичник способен выработать то количество эстрогенов, которое необходимо для нормального самочувствия женщины.
Отсутствие прогестерона в женском организме также считается достаточно серьезным нарушением. Этот половой гормон напрямую влияет на возможность представительницы прекрасного пола стать матерью. Прогестерон может не вырабатываться несколько месяцев после первой менструации и за некоторое время до наступления климакса.
Основные заболевания яичников
Заболевания женских половых органов являются очень коварными. Представительница слабого пола может вести здоровый образ жизни и даже не подозревать о том, что ее организм функционирует неправильно. Плохая экология, стрессы, бешеный ритм жизни способствуют развитию различных воспалительных процессов в женской половой системе. Нередко страдают яичники у женщин. Расположение органа при этом может быть правильным. Одним из наиболее часто встречающихся заболеваний является аднексит. Это воспаление, возбудителем которого является золотистый стафилококк, гонококки, кишечная палочка. Спровоцировать развитие аднексита может даже обычная простуда вследствие ослабленного иммунитета. Очень часто заболевание развивается также после аборта. Ведь эта процедура является огромным стрессом для женского организма.
Для лечения аднексита могут применяться антибиотики, а также иммуномодулирующие препараты. Запускать заболевание нельзя. Пренебрежение собственным здоровьем может привести к бесплодию. Лучше заранее обратиться в специализированное медицинское учреждение, где яичники у женщин лечатся под наблюдением квалифицированных специалистов.
Также достаточно распространенным заболеванием является киста яичника. Это опухолевидный процесс, который не принято относить к онкологии. Киста – это образование, которое возникает вследствие накопления жидкого секрета в полости яичника. Наиболее распространенной считается фолликулярная киста. Реже встречается киста желтого тела. Анатомия человека в картинках показывает, где может быть размещено новообразование.
Чаще всего киста может являться следствием гормонального дисбаланса в женском организме. Чаще всего подобная неприятность происходит в период менопаузы. Но и молодые девушки нередко сталкиваются с кистой яичника. Чаще всего заболевание лечат медикаментозным путем. Оперативное вмешательство необходимо лишь тогда, когда консервативное лечение не дает нужного результата. Если через 3 месяца после начала терапии размер кисты не уменьшается, может быть назначена лапароскопическая операция.
Как сохранить женское здоровье?
Что такое яичники у женщин, должна знать каждая представительница прекрасного пола с самого раннего возраста. Необходимо понимать, что от здоровья парного полового органа зависит нормальное функционирование женского организма. К сожалению, многие заболевания яичников начинают проявляться только тогда, когда уже необходимо радикальное лечение. Поэтому каждой девушке стоит регулярно проходить обследование у гинеколога и выполнять УЗИ-диагностику малого таза. Это позволит выявить отклонения на ранней стадии.
Каждая женщина должна познать радость материнства. Это функция, которая заложена природой. Негативно влияют на здоровье частые аборты. Во избежание проблем девушке необходимо подобрать лучший вариант контрацепции в соответствии с возрастом. Как лучше защититься от нежелательной беременности, подскажет гинеколог.
fb.ru
анатомия
Нервы предстательной железы происходят из простатического сплетения, в которое из нижнего подчревного сплетения поступают симпатические (из симпатических стволов) и парасимпатические (из тазовых внутренностных нервов) волокна.
Семенной пузырек, vesicula (glandula) seminalis, — парный орган, располагающийся в полости малого таза латерально от ампулы семявыносящего протока, сверху от предстательной железы, сзади и сбоку от дна мочевого пузыря. Семенной пузырек является секреторным органом. Семенной пузырек имеет переднюю и заднюю поверхность.
Семенной пузырёк имеет 3 оболочки: адвентициальную оболочку, tunica adventitia, мышечная оболочка, tunica muscularis, слизистая оболочка, tunica mucosa.
В каждом семенном пузырьке различают основание, тело и нижний конец, который переходит в выделительный проток, ductus excretorius. Выделительный проток семенного пузырька соединяется с конечным отделом семявыносящего протока и образует семявыбрасывающий проток, ductus ejaculatorius.
Сосуды и нервы семенного пузырька и семявыносящего протока. Семенной пузырек кровоснабжается из нисходящей ветви артерии семявыносящего протока (ветвь пупочной артерии). Восходящая ветвь артерии семявыносящего протока приносит кровь к стенкам семявыносящего протока.
Венозная кровь из семенных пузырьков по венам оттекает в венозное сплетение мочевого пузыря, а затем во внутреннюю подвздошную вену. Лимфа от семенных пузырьков и семявыносящего протока оттекает во внутренние подвздошные лимфатические узлы. Семенные пузырьки и семявыносящий проток получают симпатическую и парасимпатическую иннервацию из сплетения семявыносящего протока (из нижнего подчревного сплетения).
Бульбоуретральная железа, glandula bulbourethralis, — парный орган, выделяющий вязкую жидкость, защищающую слизистую оболочку стенки мужского мочеиспускательного канала от раздражения ее мочой. Бульбоуретральные железы расположены позади перепончатой части мужского мочеиспускательного канала, в толще глубокой поперечной мышцы промежности.
Проток бульбоуретральной железы, ductus glandulae bulbourethralis. Поток открывается в мочеиспускательный канал.
Сосуды и нервы бульбоуретральной железы. Бульбоуретральные железы кровоснабжаются за счет ветвей из внутренних половых артерий. Венозная кровь оттекает в вены луковицы полового члена. Лимфатические сосуды впадают во внутренние подвздошные лимфатические узлы. Иннервируются бульбоуретральные железы ветвями полового нерва и из сплетений, окружающих артерии и вены (от венозного сплетения простаты).
№ 34 Семенной канатик, его топография, составные части. Мужские наружные половые органы, их анатомия.
Семенной канатик, funiculus spermaticus. Образуется в процессе опускания яичка, простирается от глубокого пахового кольца до верхнего конца яичка. В состав семенного канатика входят семявыносящий проток, яичковая артерия, артерия семявыносящего протока, лозовидное (венозное) сплетение, лимфатические сосуды яичка и его придатка и нервы. Семявыносящий проток, сосуды и нервы окружены оболочками, tunicae funiculi spermatici, которые продолжаются в оболочки яичка. Самая внутренняя из них — внутренняя семенная фасция, fascia spermatica interna. Кнаружи от нее находятся мышца, поднимающая яичко, т. cremaster, и фасция этой мышцы, fascia cremasterica. Самой наружной оболочкой семенного канатика является наружная семенная фасция, fascia spermatica externa.
Половой член, penis, состоит из тела, corpus penis, которое заканчивается головкой, glans penis, имеющей на своей вершине наружное отверстие мужского мочеиспускательного канала, ostiит urethrae externum. У головки различают венец головки, corona glandis, и шейку головки, сопит glandis. Задняя часть — корень полового члена, radix penis, прикреплен к лобковым костям. Верхнепереднюю поверхность тела называют спинкой полового члена, dorsum penis.
В переднем отделе тела кожа образует крайнюю плоть полового члена, preputium penis. На нижней стороне головки крайняя плоть соединена с головкой уздечкой крайней плоти, frenulum preputii. Кожа внутреннего листка крайней плоти содержит железы крайней плоти, gll. preputiales.
В половом члене выделяют пещеристое тело, corpus cavernosum penis, их два — правое и левое, и лежащее под ними губчатое тело, corpus spongiosum penis. Задние концы расходятся в стороны в виде ножек полового члена, crura penis, которые прикрепляются к нижним ветвям лобковых костей. Пещеристые тела покрыты оболочкой пещеристых тел, tunica albuginea corporum cavernosorum, образующей между пещеристыми телами перегородку полового члена, septum penis. Губчатое тело полового члена в заднем (проксимальном) отделе образует луковицу полового члена, bulbus penis. Губчатое тело полового члена покрыто белочной оболочкой губчатого тела, tunica albuginea corporis spongiosi. Пещеристые и губчатое тела состоят из трабекул, отграничивающих систему полостей.
Пещеристые и губчатое тела полового члена окружены глубокой и поверхностной фасциями, fascia penis profunda et fascia penis superficialis.
Мошонка, scrotum. В мошонке различаются 7 слоев (оболочек), которые называются также оболочками яичка: 1) кожа, cuds; 2) мясистая оболочка, tunica dartos; 3) наружная семенная фасция, fascia spermatica externa; 4) фасция мышцы, поднимающей яичко, fascia cremasterica; 5) мышца, поднимающая яичко, т. cremaster; 6) внутренняя семенная фасция, fascia spermatica interna; 7) влагалищная оболочка яичка, tunica vaginalis testis, в которой выделяют два листка (две пластинки): пристеночную пластинку, lamina parietalis, и внутренностную пластинку, lamina visceralis.
№ 35 Яичники, их топография строение, отношение к брюшине; кровоснабжение, иннервация. Возрастные особенности яичника.Яичник, ovarium. В нём развиваются и созревают женские половые клетки (яйцеклетки), а также образуются поступающие в кровь и лимфу женские половые гормоны. В яичнике различают две свободные поверхности: медиальную, faсes medialis, и латеральную, faсes lateralis. Поверхности яичника переходят в свободный край, margo liber, спереди — в брыжеечный край, margo mesovaricus, прикрепляющийся к брыжейке яичника. На этом крае органа находится ворот яичника, hilum ovarii, через которые в яичник входят артерия, нервы, выходят вены и лимфатические сосуды. В яичнике выделяют верхний трубный конец, extremitas tubaria, и нижний маточный конец, extremitas uterina, соединенный с маткой собственной связкой яичника, lig. ovdrii proprium. К связочному аппарату яичника относится также связка, подвешивающая яичник, lig. suspensorium ovdrii. Яичник фиксирован брыжейкой, mesovdrium, которая представляет собой дупликатуру брюшины. Сами яичники брюшиной не покрыты. Топография яичника зависит от положения матки, ее величины (при беременности).
Строение яичника. Под эпителием залегает плотная соединительнотканная белочная оболочка, tunica albuginea. Соединительная ткань яичника образует его строму, strotna ovarii. Вещество яичника делят на наружный и внутренний слои. Внутренний слой называют мозговым веществом, medulla ovarii. Наружный слой называют корковым веществом, cortex ovarii. В нем много соединительной ткани, в которой располагаются везикулярные яичниковые фолликулы, folliculi ovarici vesiculosi, и созревающие первичные яичниковые фолликулы, folliculi ovarici primarii. Зрелый яичниковый фолликул имеет соединительнотканную оболочку—теку. В ней выделяют наружную теку, theca externa, и внутреннюю теку, theca interna. К внутренней оболочке прилежит зернистый слой, stratum granulosum. В одном месте этот слой утолщен и образует яйценосный холмик, cumulus oophorus, в котором залегает яйцеклетка — овоцит, ovocytus. Внутри зрелого фолликула яичника имеется полость, содержащая фолликулярную жидкость, liquor folliculdris. Яйцеклетка расположена в яйценосном холмике, окружена прозрачной зоной, zona pellucida, и лучистым венцом, corona radidta, из фолликулярных клеток.
На месте лопнувшего фолликула формируется желтое тело, corpus liiteum. Если оплодотворения яйцеклетки не происходит, то желтое тело называется циклическим желтым телом, corpus liiteum ciclicum (menstruationis). В дальнейшем оно получает название беловатого тела, corpus albicans.
Сосуды и нервы яичника. Яичник кровоснабжается ветвями яичниковой артерии (a. ovarica — от брюшной части аорты) и яичниковых ветвей (rr. ovdricae — из маточной артерии). Венозная кровь оттекает по одноименным венам. Лимфатические сосуды яичника впадают в поясничные лимфатические узлы.
Яичник иннервируется из брюшного аортального и нижнего подчревного сплетений (симпатическая иннервация) и тазовых внутренностных нервов (парасимпатическая иннервация).
Придатки яичника, их происхождение, топография, отношение к брюшине.
Возле каждого яичника расположены рудиментарные образования — придаток яичника, околояичник (придаток придатка) и везикулярные привески, остатки канальцев первичной почки и ее протока.
Придаток яичника (надъяичник), epoophoron, находится между листками брыжейки маточной трубы (mesosalpinx) позади и латеральнее яичника и состоит из продольного протока придатка, ductus epoophorontis longitudinalis, и нескольких извитых впадающих в него канальцев — поперечных проточков, ductuli transversl, слепые концы которых обращены к воротам яичника.
Околояичник, рагодрпогоп, — незначительных размеров образование, которое также залегает в брыжейке маточной трубы, возле трубного конца яичника. Околояичник состоит из нескольких разобщенных слепых канальцев.
Везикулярные привески, appendices vesiculosae (стебельчатые гидатиды), имеют вид пузырьков, которые укреплены на длинных ножках и содержат в своей полости прозрачную жидкость. Везикулярные привески расположены латеральнее яичника, несколько ниже латеральной части (воронки) маточной трубы.
№ 36 Матка: развитие, части матки, топография, связки, отношение к брюшине, кровоснабжение, иннервация, регионарные лимфатические узлы.
Матка, uterus, расположена в средней части полости малого таза, лежит позади мочевого пузыря и впереди прямой кишки. В ней различают дно, тело и шейку.
Место перехода тела матки в шейку сужено и носит название перешейка матки, isthmus uteri. Нижняя часть шейки матки называется влагалищной частью шейки, portio vagindlis cervicis, а верхняя часть шейки матки называется надвлагалищной частью шейки, portio supra-vagindlis cervicis. На влагалищной части видно отверстие матки, ostium uteri (маточный зев). Отверстие матки ограничено передней и задней губой, labium anterius et labium posterius. Матка имеет переднюю и заднюю поверхности. Передняя поверхность называется пузырной, faces vesicdlis, а задняя – прямокишечной, faces rectdlis. Эти поверхности матки отделены друг от друга правым и левым краями матки, margo uteri dexter et margo uteri sinister.
Строение матки. Полость матки, cavitas uteri переходит в канал шейки матки, canalis cervicis uteri.
Стенка матки состоит из трех слоев: серозной оболочки, tunica serosa, подсерозной основы, tela subserosa, и мышечной оболочки, tunica musculdris.
В стенке матки мышечной оболочки можно выделить три слоя: внутренний косопродольный, средний циркулярный (круговой) и наружный косопродольный.
Отношение матки к брюшине. Большая часть поверхности матки покрыта брюшиной (за исключением влагалищной части шейки). С области дна матки брюшина продолжается на пузырную (переднюю) поверхность и достигает шейки, затем переходит на мочевой пузырь. Этот глубокий карман, образованный брюшиной, покрывающей также заднюю поверхность мочевого пузыря, получил название пузырно-маточного углубления, excavatio vesicouterina. Брюшина, покрывающая прямокишечную (заднюю) поверхность матки, достигает задней стенки влагалища, откуда поднимается на переднюю стенку прямой кишки. При переходе с матки на прямую кишку брюшина образует прямокишечно-маточное углубление, excavatio rectouterina. Справа и слева это углубление ограничено прямокишечно-маточными складками брюшины, идущими от шейки матки к прямой кишке.
Связки матки. Листки брюшины образуют правую, и левую широкие связки матки. Широкая связка матки, lig. latum uteri, состоит из двух листков брюшины — переднего и заднего. Она является брыжейкой матки, mesometrium. Несколько ниже прикрепления к матке собственной связки яичника от переднебоковой поверхности матки берет начало круглая связка матки, lig. teres uteri.
В основании широких связок матки между шейкой матки и стенками таза залегают пучки фиброзных волокон и мышечных клеток, которые образуют кардинальные связки матки, ligg. cardinalia.
Сосуды и нервы матки. Кровоснабжение матки происходит за счет парной маточной артерии – ветви внутренней подвздошной артерии. Каждая маточная артерия проходит вдоль бокового края матки между листками широкой связки матки, отдавая ветви к передней и задней ее поверхностям. Возле дна матки маточная артерия делится на ветви, идущие к маточной трубе и яичнику. Венозная кровь оттекает в правое и левое маточные венозные сплетения, из которого берут начало маточные вены, а также вены, впадающие в яичниковые, внутренние подвздошные вены и венозные сплетения прямой кишки. Лимфатические сосуды от дна матки направляются к поясничным лимфатическим узлам, от тела и шейки матки — к внутренним подвздошным лимфатическим узлам, а также к крестцовым и паховым лимфатическим узлам (по ходу круглой связки матки).
Иннервация матки осуществляется из нижнего подчревного сплетения (симпатическая) и по тазовым внутренностным нервам.
№ 37 Маточная труба: строение, топография, отношение к брюшине, кровоснабжение и иннервация.
Маточная труба, tuba uterina, служит для проведения яйцеклетки от яичника (из брюшинной полости) в полость матки. Каждая труба залегает в верхнем крае широкой связки матки, часть которой, ограниченная сверху маточной трубой, снизу яичником, является как бы брыжейкой маточной трубы. Просвет маточной трубы с одной стороны сообщается с полостью матки маточным отверстием, ostium uterinum tubae, с другой стороны открывается брюшным отверстием, ostium abdomindle tubae uterinae.
В маточной трубе различают следующие части: маточную часть, pars uterina, перешеек маточной трубы, isthmus tubae uterinae, ампула маточной трубы, ampulla tubae uterinae. Ампулярная часть переходит в следующую часть — воронку маточной трубы, infundibulum tubae uterinae, которая заканчивается длинными и узкими бахромками трубы, fimbriae tubae.
Строение стенки маточной трубы. Стенка маточной трубы снаружи представлена серозной оболочкой, tunica serosa, подсерозной основой, tela subserosa, и мышечной оболочкой, tunica muscularis. Внутри под мышечной оболочкой находится слизистая оболочка, tunica mucosa, образующая продольные трубные складки, plicae tubariae.
Сосуды и нервы маточных труб. Кровоснабжение маточной трубы происходит из двух источников: трубной ветви маточной артерии и ветви от яичниковой артерии. Венозная кровь от ма-; точной трубы оттекает по одноименным венам в маточное венозное сплетение. Лимфатические сосуды
трубы впадают в поясничные лимфатические узлы. Иннервация маточных труб происходит из яичникового и маточно-влагалищного сплетений.
№38 Влагалище: строение, топография, кровоснабжение, иннервация, отношение к брюшине.Влагалище, vagina, своим верхним концом начинается от шейки матки, идет вниз, где нижним концом открывается в преддверие отверстием влагалища. У девушек оно закрыто девственной плевой, hymen, место прикрепления которой отграничивает преддверие от влагалища.
У влагалища выделяют переднюю стенку, paries anterior, и заднюю стенка, paries posterior, Стенки влагалища, охватывая влагалищную часть шейки матки, образуют вокруг нее свод влагалища, fornix vaginae.
Строение стенки влагалища. Стенка влагалища состоит из трех оболочек: адвентициальная оболочка, tunica adventitia, мышечная оболочка, tunica musculdris, слизистая оболочка, tunica mucosa. Слизистая оболочка образует влагалищные складки, rugae vaginales. На передней и задней стенках влагалища складки образуют столбы складок, columnae rugdrum. Расположенный на передней стенке влагалища передний столб складок, columna rugdrum anterior внизу представляет собой уретральный киль влагалища, carina urethrdlis vaginae.
Сосуды и нервы влагалища. Влагалищные артерии происходят из маточных артерий, а также из нижних мочепузырных, средних прямокишечных и внутренних половых артерий. Венозная кровь из стенок влагалища оттекает по венам во влагалищное венозное сплетение, а из него во внутренние подвздошные вены.
№ 39 Женские наружные половые органы; их строение, кровоснабжение, иннервация.
Наружные женские половые органы включают женскую половую область и клитор.
К женской половой области, pudendum femininum, относят лобок, большие и малые половые губы, преддверие влагалища.
Лобок, mons piibis, у отделен от области живота лобковой бороздой, от бедер — тазобедренными бороздами. Большие половые губы, labia major a pudendi, ограничивают с боков половую щель, rima pudendi. Между собой большие половые губы соединяются передней спайкой губ, commissura labiorum anterior, и задней спайкой губ, commissura labiorum posterior.
Малые половые губы, labia minora pudendi, располагаются кнутри от больших половых губ в половой щели, ограничивая преддверие влагалища. Задние концы малых половых губ уздечку половых губ, frenulum labiorum pudendi. Последняя ограничивает ямку преддверия влагалища, fossa vestibuli vaginae.
Преддверие влагалища, vestibulum vaginae, ограниченно с боков медиальными поверхностями малых половых губ, внизу (сзади) находится ямка преддверия влагалища, у (впереди) — клитор. В глубине преддверия располагается непарное отверстие влагалища, ostium vaginae. В преддверие влагалища между клитором спереди и входом во влагалище сзади на вершине небольшого сосочка открывается наружное отверстие мочеиспускательного канала, ostium urethrae externum.
В преддверие влагалища открываются протоки больших и малых преддверных желез.
Луковица преддверия, bulbus vestibuli, снаружи покрыта пучками луковично-губчатой мышцы, состоит из густого сплетения вен, окруженных соединительной тканью и пучками гладкомышечных клеток.
Клитор, clitoris, состоит из парного пещеристого тела клитора, corpus cavernosum clitoridis, — правого и левого. Каждое из них начинается ножкой клитора, crus clitoridis, от надкостницы нижней ветви лобковой кости. Ножки клитора образуют тело клитора, corpus clitoridis, заканчивающееся головкой, glans clitoriis. Тело клитора снаружи покрыто плотной белочной оболочкой, tunica albuglnea.
Сверху клитор ограничен крайней плотью, preputium clitoridis, снизу имеется уздечка клитора, frenulum clitoridis.
Сосуды и нервы наружных женских половых органов. Большие и малые половые губы получают кровь по передним губным ветвям из наружной половой артерии (правой и левой) — ветви соответствующей бедренной артерии, а также по задним губным ветвям — из промежностных артерий, являющихся ветвями внутренних половых артерий. Венозная кровь оттекает по одноименным венам во внутренние подвздошные вены. Лимфатические сосуды впадают в поверхностные паховые лимфатические узлы. Иннервация больших и малых половых губ осуществляется передними губными ветвями из подвздошно-пахового нерва, задними губными ветвями из промежностного нерва и половыми ветвями из бедренно-полового нерва.
В кровоснабжении клитора и луковицы преддверия принимают участие парные глубокая артерия клитора, дорсальная артерия клитора, артерии луковицы преддверия из внутренней половой артерии. Венозная кровь от клитора оттекает по парным дорсальным глубоким венам клитора в мочепузырное венозное сплетение и по глубокой вене клитора во внутреннюю половую вену. Вены луковицы преддверия впадают во внутреннюю половую вену и нижние прямокишечные вены. Лимфатические сосуды от клитора и луковицы преддверия впадают в поверхностные паховые лимфатические узлы. Иннервация клитора осуществляется ветвями дорсальных нервов клитора из полового нерва и пещеристых нервов клитора из нижнего подчревного сплетения.
№ 40 Мышцы и фасции мужской и женской промежности. Их кровоснабжение и иннервация.
Поверхностная поперечная мышца промежности, т. transversus perinei superficidlis, начинается от нижней ветви седалищной кости возле седалищного бугра, оканчивается в сухожильном центре промежности, образованном тонкими плоскими сухожилиями этих мышц. Поверхностные поперечные мышцы участвуют в укреплении сухожильного центра промежности.
Седалищно-пещеристая мышца, т. ischiocavernosus, — парная, начинается от нижней ветви седалищной костй, прилежит с латеральной стороны к корню полового члена (у мужчин). Поверхностная поперечная мышца промежности и седалищно-пещеристая мышца при сокращении способствуют эрекции. Луковично-губчатая мышца, т. bulbospongiosus, состоит из двух частей, которые берут начало от шва на нижней поверхности луковицы полового члена и прикрепляются к поверхностной фасции на тыле полового члена. При сокращении мышца сдавливает луковицу, пещеристые тела и дорсальную вену полового члена, а также бульбо-уретральные железы, участвует в эрекции. У женщин луковично-губчатая мышца, парная, начинается от сухожильного центра промежности и наружного сфинктера заднего прохода, прикрепляется к дорсальной поверхности клитора. При сокращении мышца суживает вход во влагалище, сдавливает большую железу преддверия, луковицу преддверия и выходящие из нее вены.
Глубокая поперечная мышца промежности, т. transversus perinei profundus, — парная, начинается от ветвей седалищной и лобковой костей. Мышца укрепляет мочеполовую диафрагму.
Сфинктер мочеиспускательного канала, т. sphincter urethrae, начинается от нижних ветвей лобковых костей.
У мужчин пучки волокон этой мышцы присоединяются к предстательной железе, а у женщин вплетаются в стенку влагалища. Мышца является произвольным сжимателем мочеиспускательного канала.
Наружный сфинктер заднего пpоxода, m. sphincter ani externus, начинается от верхушки копчика и оканчиваются в сухожильном центре промежности. Мышца при своем сокращении сжимает отверстие заднего прохода.
Мышца, поднимающая задний проход, т. levator ani, — парная, берет начало от боковой стенки малого таза, заканчиваются у верхушки копчика в виде заднепроходно-копчиковой связки, lig. anococcygeum. При сокращении мышцы укрепляется и поднимается тазовое дно, подтягивается вперед и нижний отдел прямой кишки. Эта мышца у женщин также суживает вход во влагалище и приближает заднюю стенку влагалища к передней. Копчиковая мышца, т. соссу-geus, — парная, начинается от седалищной ости и крестцово-остистой связки и прикрепляется к латеральному краю копчика и верхушке крестца. Мышца укрепляет заднюю часть диафрагмы таза.
Фасции промежности. Поверхностная фасция промежности, fascia perinei super-ficialis, нижняя и верхняя фасция мочеполовой диафрагмы, fascia diaphragmatis urogentitdlis inferior, нижняя и верхняя фасция диафрагмы таза, fascia diaphragmatis pelvis, висцеральная фасция таза, fascia pelvis viscerdlis.
Сосуды и нервы промежности. Кровоснабжение промежности осуществляется за счет ветвей внутренней (глубокой) половой артерии, которая из полости таза выходит через большое седалищное отверстие, огибает седалищную ость, а затем через малое седалищное отверстие входит в седалищно-прямокишечную ямку, где отдает несколько крупных ветвей: нижнюю прямокишечнуюартерию, промежностную артерию и дорсальную артерию полового члена или клитора. Венозная кровь оттекает по одноименным венам во внутреннюю подвздошную вену. Лимфатические сосуды впадают в поверхностные паховые лимфатические узлы. Иннервация промежности осуществляется по ветвям полового нерва: по нервным волокнам нижних прямокишечных нервов, промежностных нервов, а также заднепроходно-копчиковых нервов — ветви копчикового нерва.
№41 Анатомия брюшины в полости мужского и женского таза. Ее отношение к прямой кишке, мочевому пузырю, матке и другим органам, расположенным в полости таза.
studfiles.net
- https://sindrom-istoschennyh-yaichnikov.ru/yaichniki-zhenshhinyi-stroenie-i-funkczii.html
- https://www.neboleem.net/jaichki.php
- https://provospalenie.ru/muzhchin/yaichnikov-simptomy-i-lechenie.html
- https://www.neboleem.net/jaichnik.php
- http://healthierworld.ru/yaichniki/anatomiya-yaichnikov.html
yazdorov.win
Есть ли яичники у мужчин
Воспаление яичников, возникающее у мужчин, симптомы и лечение которого вызывают массу вопросов, не известно науке хотя бы потому, что такого органа, как «яичники» у представителей сильного пола нет. Другое дело – заболевания яичек и их придатков.
Действительно, патологии мочеполовой системы у мужчин – не редкость. Воспалительные процессы в органах мошонки возникают из-за их уязвимости к разного рода инфекциям. Только своевременное лечение поможет сохранить детородную функцию.
Без терапии больным мужчинам грозит бесплодие.
Общая симптоматика воспалительных процессов в органах мошонки
Болезни половых органов, находящихся в пределах мошонки, доставляют немало проблем мужчинам. Воспаление придатков, яичек или семенного канала чреваты серьезнейшими последствиями и осложнениями, поэтому лицам любого возраста необходимо владеть достаточным объемом информации об особенностях патологий мочеполовой системы. Чаще всего врачи диагностируют у пациентов такие недуги:
- орхит;
- эпидидимит;
- деферентит.
Признаки этих заболеваний достаточно схожи между собой. Самостоятельно определить болезнь пациент не в состоянии. Общими для трех различных воспалений считаются такие симптомы:
- резкая боль в пределах мошонки, возникающая неожиданно;
- неприятные ощущения и дискомфорт в области яичка;
- увеличение размеров гонад, в частности, при прогрессировании патологии;
- гиперемия и натянутость кожных покровов мошонки, яичек;
- лихорадочное состояние, озноб;
- головная боль и тошнота.
Наиболее распространенной болезнью, затрагивающей репродуктивную систему, среди мужского населения считается орхит. Воспаление яичек может протекать в нескольких формах, каждой из которых характерны отдельные признаки заболевания. Орхит может быть трех видов:
- острым (продолжительность этой стадии болезни составляет порядка 3-4 недель);
- хроническим (переходит из острого при отсутствии терапии и длится более месяца);
- рецидивирующим (после длительной ремиссии симптомы болезни проявляются, как только возникнет провоцирующий для этого фактор).
Факторы развития воспаления
Многие воспалительные процессы яичек или придатков у представителей мужского пола являются следствием инфицирования. Орхит, так же как и эпидидимит, может быть вирусным или бактериальным.
В более редких, но весьма тяжелых клинических случаях неспецифические патологии могут быть спровоцированы гонореей, трихомонадой или туберкулезной палочкой. Причинами недугов яичек и придатков могут быть не только патогенные возбудители.
К примеру, орхит нередко развивается как результат травмы половых органов.
Воспаление яичек зачастую нельзя назвать самостоятельным заболеванием.
Такая патология возникает из-за прогрессирования других недугов. При избавлении от болезни-первопричины воспаление яичек и придатков может также пройти без врачебного вмешательства. Зачастую полное выздоровление от орхита наступает немного позже.
Признаки острого орхита
В зависимости от формы воспалительного процесса в придатках или яичках ощущения пациентов можно описать по-разному.
При остром орхите, эпидидимите и деферентите у мужчин явно выражены болезненные ощущения в районе семенника. Локализовать боль в этом случае достаточно просто.
Если воспаление происходит в левом яичке, дискомфорт ощущается в левой части паха и боку, в правом – соответственно, с правой стороны.
Температура тела, как правило, достигает 40°C за довольно короткий временной промежуток. Воспаление придатков вызывает у мужчин слабость и головную боль.
Уплотнение и увеличение яичек незначительно и в большинстве случаев исчезает без постороннего вмешательства.
Диагностика острой формы заболеваний, как правило, не вызывает трудностей, поэтому лечение болезни длится в среднем не более 15 дней.
Симптоматика хронической и рецидивной форм патологии
Воспаление яичек в хронической форме не выражено так же отчетливо, как при острой, но течение патологии аналогично. Единственным отличием этой стадии орхита является отсутствие позитивной динамики после применения различных методик лечения в течение длительного времени, вплоть до нескольких лет.
Воспаление придатков или яичек может находиться также на стадии рецидива. Часто причиной обострения служит неверно назначенное лечение патологии и повторное инфицирование половых органов. При попадании болезнетворных бактерий и вирусов симптомы воспалительного процесса в органах мошонки идентичны проявлениям недуга в острой форме.
Диагностика при воспалении органов мошонки
Первые признаки болезни должны становиться тревожным звонком для мужчин, поскольку заболевание требует неотлагательной медицинской помощи. Лечение недуга начинается с тщательного обследования. Методами проведения диагностики при воспалении яичек у мужчин являются следующие:
- ультразвуковое исследование мошонки;
- диафаноскопия (помогает определить причины болевых ощущений и отличить симптомы от характерных признаков схожих болезней);
- допплерография мошонки;
- ультразвуковое исследование предстательной железы (как правило, назначается пациентам старше 45-летнего возраста);
- лабораторные анализы крови и мочи;
- бактериологические посевы семенной жидкости.
Успешным лечение может быть только в случае проведения комплексной диагностики, гарантирующей достоверные результаты. Схема терапии воспалительного процесса придатков или яичек определяется лечащим врачом и во многом зависит от целого перечня факторов.
Выбор антибиотиков при воспалении яичек
Выбор действующих препаратов обусловлен в большинстве случаев причиной поражения органов, а также типом инфекции, попавшей в организм. Кроме того, обязательными в листах назначений пациентов должны стать медикаментозные средства, направленные на подавление активности патогенных микроорганизмов. Лекарства помогут устранить дискомфорт и смягчить болевые ощущения.
Лечение орхита включает в себя применение антибиотиков и бактериостатических средств. Препараты выбираются врачом, исходя из степени чувствительности болезнетворных микроорганизмов к их действующим веществам. Подобный лабораторный тест необходим для эффективного подавления жизнедеятельности и размножения микробов.
В специальных условиях исследователи выращивают целую колонию возбудителей определенного типа и оказывают воздействие на них различными медикаментами. Лекарственное средство, демонстрирующее самый лучший результат, обычно и выбирают для терапии. Данные, полученные при лабораторном исследовании, могут оказаться полезными и в дальнейшем, например, при необходимости корректировки лечения.
Консервативная и радикальная терапия
Первое, чего старается добиться лечащий врач – это устранение воспаления яичек как патологической реакции органов мошонки на болезнетворную микрофлору.
С этой целью максимально эффективными считаются современные нестероидные противовоспалительные лекарства.
При регулярных нестерпимых болях органы мошонки могут быть подвержены медикаментозной блокаде, способной дать продолжительный обезболивающий эффект.
При осложнениях, когда консервативное лечение у мужчин не дает результата, пациентам рекомендуют согласиться на операцию. В этом случае больному может понадобиться психологическая реабилитация, особенно в случае полного удаления больного органа. На его месте при необходимости возможна установка силиконового протеза.
Помимо приема медикаментозных средств и общей схемы лечения, врач предоставляет дополнительные рекомендации по восстановлению. Они заключаются в следующем:
- ношение свободного, комфортного белья;
- использование только вещей из натуральных тканей;
- предотвращение переохлаждений;
- избегание травмирования пораженных органов и мошонки.
Возможные осложнения
В случае когда причиной инфекционного процесса, послужившего началом воспаления, стал возбудитель заболевания, передающегося половым путем, лечение должна пройти и партнерша пациента.
При отсутствии терапии или хирургического вмешательства по показаниям прогрессирование воспаления в яичках или придатках у мужчин может привести к самым непредсказуемым последствиям.
В частности, наиболее распространенными осложнениями болезни являются такие состояния:
- образование гнойных очагов, абсцессов;
- бесплодие;
- окончательная остановка продуцирования сперматозоидов.
Особенности профилактики воспалений
Отдельного внимания заслуживает проведение профилактических мероприятий по предотвращению воспалений яичек и их придатков. Для мужчин обязательными являются такие меры:
- ежегодное прохождение медицинских обследований с целью обнаружения инфекций, передающихся половым путем;
- исключение возможности вступления в интимные отношения с женщинами в периоды менструаций или при заболеваниях гинекологической сферы;
- соблюдение правил гигиены и безопасного секса.
В любом случае даже при возникновении сомнительных признаков воспаления следует обращаться за квалифицированной помощью медиков. Самолечение, как правило, не приносит нужных результатов, а, наоборот, усугубляет ситуацию.
Источник: https://provospalenie.ru/muzhchin/yaichnikov-simptomy-i-lechenie.html
Киста яичка у мужчин: последствия
Киста – доброкачественное новообразование, похожее на заполненный жидкостью пузырь. Сверху эта патологическая полость покрыта фиброзной оболочкой, внутри заполнена жидким содержимым различного состава (зависит от локализации опухоли).
Развиться киста может в любом месте – почки, кожа, слизистая ротовой полости, молочные железы, головной мозг. Зачастую эти опухоли поражают именно мочеполовую систему, причем как у женщин, так и у мужчин.
Диагноз «киста яичника», «киста яичка» (сперматоцеле) ставится достаточно часто.
Причины кисты яичек у мужчин
Сперматоцеле обнаруживается практически у каждого третьего проходящего обследование мужчины, причем в любом возрасте. Врожденная киста возникает у мальчиков еще в материнской утробе, становится заметна сразу после рождения.
Развиваться образование может непосредственно в яичках, их придатках, в головке, в канатиках. Содержимое сперматоцеле – жировые тельца, сперматозоиды, семенные клетки. Несмотря на высокую статистику заболеваемости, причины кисты яичек точно до сих пор никто назвать не может. Существуют лишь предположения, отчего появляется опухоль, основаны они на данных медицинских исследований.
В зависимости от возможных причин возникновения кисты яичка разделяются медиками на две большие группы:
- врожденные;
- приобретенные.
Врожденное новообразование яичка выявляется у мальчиков сразу после рождения. Называют такие кисты дизонтогенетическими – то есть их возникновение провоцируется различными нарушениями внутриутробного формирования плода:
- существовала угроза прерывания беременности;
- у женщины фиксировался гормональный дисбаланс;
- ребенок родился недоношенным;
- была родовая травма.
Если размеры врожденной кисты небольшие и со временем она не увеличивается – существует большой шанс самостоятельного рассасывания новообразования. В случае резкого увеличения опухоли ее удаляют путем лапароскопии.
Приобретенное сперматоцеле может развиться еще в подростковом возрасте. Основные причины появления следующие:
При травмировании яичек, их придатков, семенных канатиков в пораженных областях застаивается кровь, развивается воспалительный процесс – все это приводит к значительному сужению семенных протоков, иногда они перекрываются полностью.
В придатке яичка вырабатывается особая жидкость, способствующая созреванию и транспортировке сперматозоидов.
При закупорке выводных протоков эта жидкость накапливается в них, стенки яичка растягиваются – образовывается патологическая полость.
- Инфекционные воспаления яичка
Чаще всего развитие кисты диагностируется как осложнение после острого эпидидимита инфекционного генеза.
Вызывается эта болезнь хламидиями, гонококками, трихомонадами и другими болезнетворными микроорганизмами. Эпидидимит, как правило, выступает осложнением после везикулита, уретрита, простатита.
Его развитие провоцируют частые сильные переохлаждения, нарушения работы иммунитета, травмы половых органов.
Сперматоцеле – опухоль доброкачественная. Особой опасности для здоровья она не несет. Но это только в том случае, если:
- размер кисты не более 1,5-2 мм в диаметре;
- она долгое время не увеличивается;
- мужчина не ощущает дискомфорта, боли при ходьбе, физических упражнениях, половом акте;
- все в порядке с потенцией, либидо и детородной функцией.
В этом случае эффективно помогают народные средства, рассасывающие новообразование, подробно о них можно прочитать в статье «Киста яичка у мужчин: симптомы и лечение».
Если сперматоцеле в диаметре больше 2,5 см, образование твердое на ощупь и местная температура повышена, больной ощущает сильную боль, потенция понижена – время бить тревогу. Без оперативного вмешательства могут развиться опасные осложнения, киста яичек последствия может иметь разные:
- Основное из них – бесплодие. Особенно эта проблема актуальна при двухсторонних новообразованиях, то есть киста развивается одновременно в левом и правом яичке.
- Гнойное перерождение сперматоцеле – по лимфо-кровотоку либо непосредственно через уретру болезнетворные микробы попадают в половые органы, вызывая сложный воспалительный процесс с повышением температуры и сильным ухудшением общего состояния.
- Травма мошонки при наличии в ней кисты может привести к разрыву опухоли, ее содержимое проникнет в брюшину. Есть риск развития перитонита.
- Редко, но бывает – киста яичка при генетической предрасположенности, сильно сниженном иммунитете, злоупотреблении спиртным, курении может трансформироваться в рак половых органов.
Что можно, что нельзя
Многие мужчины после постановки диагноза «киста яичка» задают доктору такие вопросы:
- можно ли заниматься спортом;
- опасно ли иметь секс;
- берут ли со сперматоцеле в армию.
Действительно, наличие этой патологической полости подразумевает некоторые ограничения в привычном образе жизни:
- Спорт не запрещен, но категорически рекомендуется исключить упражнения на поднятие тяжестей, качание пресса, тренировку косых мышц живота.
- Сексом заниматься можно, даже нужно. Но только если это не причиняет боли, не вызывает дискомфортных ощущений.
- Следует воздержаться от любых тепловых процедур (либо свести их к самому минимуму), особенно внизу живота. При воздействии тепла сперматоцеле может увеличиваться. Сауна, баня, горячие ванны при кисте яичка запрещены.
- Не стоит долго находиться под прямым солнцем – на пляже нужно быть под зонтиком или в тени деревьев.
- Не занимайтесь самолечением – при непривычных ощущениях, боли, дискомфорте, увеличении мошонки в размерах незамедлительно обращайтесь к андрологу.
По поводу призыва в армию – вопрос неоднозначный. Диагноз соответствует 10-й статье в «Расписании болезней». Если функциональные нарушения незначительные либо умеренные, будет дана отсрочка от призыва для лечения. Если терапия эффекта не дала, призывник получает категорию годности «В» – армия противопоказана.
Лечение сперматоцеле
Эффективных способов медикаментозной терапии не существует. При небольших не увеличивающихся новообразованиях не делают ничего, за ними просто наблюдают. Показаниями к назначению оперативного лечения являются:
- явное увеличение\уплотнение кисты;
- покраснение, повышение местной температуры;
- сильные боли в мошонке при ходьбе, половом акте;
- установленное нарушение детородной функции из-за сперматоцеле.
Чаще всего кисту удаляют лапароскопическим методом. Доступ к патологической полости производится через небольшой прокол с использованием специальных инструментов и оборудования.
Хирург имеет возможность следить за всеми своими манипуляциями на мониторе – изображение подается в увеличенном виде на его экран.
Лапароскопия – эффективный, наименее травматичный, отличающийся минимальным периодом восстановления вид оперативного вмешательства.
Также для удаления сперматоцеле применяют склеротерапию. При ее проведении из кисты особым образом удаляется жидкое содержимое. Затем в полость вводят способствующий разрушению оболочки образования раствор. Основной минус этой методики – ее нельзя назначать при кисте канатика яичка, так как часто развиваются осложнения в виде нарушения проходимости. А это всегда чревато развитием бесплодия.
В любом случае, вид оперативного вмешательства будет выбирать и рекомендовать андролог. Выбор будет зависеть от локализации и размера новообразования.
Восстановление после операции
Вышеописанные способы удаления кисты малоинвазивные. Процесс восстановления проходит быстро, осложнения наблюдаются крайне редко.
После операции, во избежание риска развития осложнений, хирург назначит проведение ряда профилактических мероприятий:
- непосредственно к области вмешательства прикладывают мешочек со льдом на некоторое время;
- на рану накладывается марлевая повязка;
- поверх марлевой повязки прикрепляется суспензорий (повязка поддерживающая) – обеспечивает поддержку мошонки, уменьшает давление в ней;
- чтобы не допустить развития инфекций назначаются антибиотики, также обязательна антисептическая обработка, болевые ощущения снимаются анестетиками.
Период реабилитации может длиться от двух недель до месяца (зависит от сложности состояния). В это время запрещено:
- принимать горячие ванны;
- посещать сауны, бани;
- заниматься сексом;
- ходить в тренажерный зал;
- поднимать тяжести.
Также важно соблюдать в послеоперационный период диету:
- Не переедайте.
- Откажитесь от спиртного.
- Пищу принимайте часто, но по малу (5-6 раз в день).
- Составляйте рацион из продуктов, богатых клетчаткой и витаминами.
- Откажитесь от жирного, жареного, маринованного.
Обычно операция проходит успешно, навсегда избавляя мужчину от проблемы. Иногда после удаления кисты яичка могут развиваться послеоперационные осложнения:
- сильный отек мошонки;
- кровотечения;
- инфекционные заражения;
- химический эпидидимит;
- уплотнение тканей на мошонке;
- рецидив новообразования.
Во избежание этих «неприятностей» обращайтесь в проверенные, дающие гарантию клиники с высококвалифицированным персоналом. Неукоснительно соблюдайте все рекомендации хирурга.
Источник: https://kistamed.ru/kista-yaichka-prichiny-i-posledstviya/
По-другому воспаление придатка яичка у мужчины называется эпидидимит. Придатки — протоки, расположенные сверху и сзади около каждого яичка.
Они предназначены для продвижения семенной жидкости в процессе созревания и выделения при эякуляции. Воспаление придатков чревато тяжелыми последствиями, например бесплодием.
Из-за чего развивается эпидидимит, как его вылечить и можно ли предотвратить заболевание?
Причины воспаления
Эпидидимит распространен среди пациентов всех возрастов, но чаще всего встречается у мужчин старше 20 лет. Причина проста — наиболее частый путь проникновения инфекции, вызывающей воспалительный процесс, — незащищенный половой контакт. Самые «популярные» микроорганизмы:
- кишечные палочки;
- кокки;
- синегнойные палочки;
- хламидии.
В некоторых случаях патогенная микрофлора проникает в придатки яичек через кровь при других заболеваниях, не связанных с мочеполовой системой. К ним относятся туберкулез, гонорея, паротит (свинка), цистит.
В ряде случаев воспалительный процесс возникает из-за болезней, которые вызываются не инфекциями, а патологическими процессами в организме. Один из таких недугов — рак мочевого пузыря.
Также к эпидидимиту приводят доброкачественные новообразования простаты и травматические повреждения яичек.
Чуть реже к воспалению придатков приводят некоторые хирургические операции, самая опасная из которых — вазэктомия.
У детей причины несколько отличаются. Инфекционное заражение обычно происходит еще до появления на свет:
- от матери (если она вступает в незащищенный половой контакт во время беременности);
- в момент родов (вертикальный путь инфицирования).
Пациенты детского возраста обычно приобретают воспаление придатков яичек из-за инфекций, передающихся половым путем.
Пациенты всех возрастов максимально рискуют в том случае, если их иммунитет оставляет желать лучшего, например, при гиповитаминозе (недостаток витаминов).
Симптомы
Такой воспалительный процесс не может остаться незамеченным. Первые признаки заболевания появляются уже через несколько часов после заражения, причем с каждым часом они проявляются все ярче, доставляют мужчине массу неудобств. В первую очередь пациент ощутит следующие симптомы:
- повышение температуры тела;
- повышение температуры воспаленного яичка;
- мошонка отекает, становится припухлой;
- пораженное яичко сильно болит;
- внизу живота возникают тянущие боли;
- жжение и боль при мочеиспускании;
- уретральные выделения с неприятным запахом;
- общая слабость, тошнота;
- резко падает сексуальное влечение;
- ослабла потенция;
- половой акт приносит больше дискомфорта, чем удовольствия, появляются боли, особенно во время семяизвержения.
В тех случаях, когда боли в яичках проявляются не сразу (такое бывает, хоть и редко), пациенты списывают недомогание на простуду, тратя время, необходимое на лечение. Если есть подозрение на эпидидимит, но нет явных симптомов, пощупайте мошонку — в случае начала воспаления она окажется опухшей и уплотненной, а это уже явный симптом рассматриваемого заболевания.
В большинстве случаев симптоматика исчезает через 5 суток, чуть реже — через 3-4. Пациенты радуются, они думают, что эпидидимит прошел.
Ошибка может стоить слишком дорого — заболевание никуда не делось, просто оно перешло в хроническую форму.
Опасность при этом увеличивается многократно — воспалительные процессы развиваются все быстрее, а отсутствие симптоматики «тормозит» лечение. В результате пациенты часто сталкиваются с тяжкими осложнениями.
Хроническая форма иногда «дополняется» обострениями, то есть резким возвратом симптомов. Обычно признаки такие:
- температура поднимается до 39 градусов и выше;
- боль становится невыносимой;
- пациента мучают тошнота, рвота и прочие признаки интоксикации;
- очаг воспаления опухает и становится очень плотным.
Теоретически все это может закончиться хорошо, и обострение пройдет само. Но рисковать не стоит, обратитесь к врачу.
Диагностика воспаления придатка яичка
При возникновении симптомов, описанных выше, идти нужно не к терапевту, а напрямую к урологу. Устный опрос пациента полных выводов сделать не поможет, так что анамнез остается второстепенным диагностическим мероприятием, хоть и обязательным.
Сразу после сбора информации проводится ректальное исследование. Его задача состоит в исключении или подтверждении таких заболеваний, как простатит и аденома. Указанные недуги являются частыми спутниками эпидидимита, так что иногда лечение усложняется.
Далее следуют анализы:
- мочи (наличие лейкоцитов свидетельствует о патологии мочеполовой системы);
- спермы (результаты такие же — если есть лейкоциты, то есть и заболевание);
- крови (если лейкоциты повышены, то эпидидимит имеет бактериальное происхождение, а если понижены, то природа недуга вирусная).
Спермограмма очень важна при диагностике некоторых инфекционных заболеваний, передающихся половым путем. В этой статье вы можете узнать, когда необходимо сдавать анализ и как расшифровать результат?
После подтверждения наличия заболевания врачи назначают биохимическое исследование крови, а также бактериологический анализ мочи и спермы. Их задача — установить конкретного возбудителя болезни, без этой информации лечение невозможно.
В ряде случае назначаются инструментальные диагностические мероприятия. Обычно они необходимы при подозрении на начало развития осложнений, а также в тех случаях, когда анализы не смогли дать специалисту полную картину состояния здоровья пациента:
- УЗИ. Ультразвуковое исследование позволяет установить характер поражения мочеполовой системы. Оно хорошо показывает сам факт наличия болезни, но только не в начальной стадии — совсем мелкие пузырьки (скопления) гноя УЗИ обнаружить не в состоянии.
- МРТ. Назначают довольно редко, сказывается высокая стоимость исследования. Метод очень информативный, дает полное представление о состоянии яичка и придатков.
Обратите внимание, что такие методы диагностики, как «у сына бабушки со двора так же было», приводят к неприятным последствиям. Так что при подозрении на воспаление придатка яичка нужно срочно бежать в больницу, а не слушать советы соседей.
Лечение воспаления придатка яичка
Терапия заболевания производится в домашних условиях, госпитализация нужна лишь при наступлении осложнений или при очень плохом самочувствии пациента. Еще перед началом приема медикаментов (без них не обойтись) следует создать для пациента и его яичек «правильные» условия:
- строгий постельный режим;
- регулируемое потребление жидкости (обычно режим питья назначает врач, но для взрослого мужчины, соблюдающего постельный режим, суточная норма воды колеблется от 2,2 литра до 3 литров в зависимости от массы тела);
- мошонка должны быть неподвижной, а в идеале — немного приподнятой.
Для выполнения последнего условия может потребоваться специальное белье, хотя обычно обходятся простым полотенцем (мягким), свернутым в валик.
Дальше начинается медикаментозная терапия. Набор препаратов зависит от характера эпидидимита. Если болезнь вызвана половыми инфекциями, то назначают следующие лекарства:
- Роцефин (стоит 500 рублей);
- Цефтриаксон (цена меняется в зависимости от формы выпуска и дозировки — 50-700 рублей);
- Азитромицин (стоит до 200 рублей);
- Доксициклин (стоит в пределах 30 рублей).
Обычно препараты принимают в комплексе, по отдельности их пить бессмысленно. Как именно сочетать обозначенные медикаменты — скажет врач.
Если инфекция, вызвавшая воспаление придатка яичка, не половая, то набор лекарств другой:
- Триметоприм (стоит около 100 рублей);
- Ципрофлоксацин (стоит в пределах 80 рублей);
- Левофлоксацин (стоимость может доходить до 500 рублей, но обычно дешевле, особенно при покупке через интернет).
Курс лечения этими препаратами обычно составляет 14 дней. В случае приема лекарств против половой инфекции курс снижен до 5 дней. В некоторых ситуациях эти сроки корректируются врачом, все зависит от особенностей пациента и патогенной микрофлоры, «обитающей» в его организме.
В особо тяжелых случаях может потребоваться хирургическое вмешательство:
- пункция мошонки (малоэффективно);
- надсечки (больше подходит для диагностики, чем для лечения, так как не устраняет воспаление, а тем более его причину);
- полное или частичное удаление придатка.
Последний метод применяется крайне редко, так как высок риск осложнений, кроме того, резко снижается шанс полного восстановления функциональности половой системы после воспаления.
После окончания курса приема медикаментов пациенту назначают витаминные комплексы, а также средства для поддержания естественной микрофлоры кишечника и половых органов. Кроме того, рекомендуется пройти курс электрофореза.
Последствия и осложнения эпидидимита
Если мужчина при эпидидимите своевременно обратился за медицинской помощью, то шанс развития осложнений минимален, болезнь лечится без труда. При позднем обращении в больницу могут развиться следующие осложнения:
- абсцесс;
- свищи в мошонке;
- нарушение кровообращения в районе мошонки;
- эпидидимоорхит (опасен бесплодием);
- снижение потенции;
- падение сексуального влечения.
опасность эпидидимита — бесплодие. Причиной его становится инфекционное поражение сперматозоидов, а также поражение канальцев. В результате этого сперма не может полностью созреть и полноценно выделиться.
Все последствия и осложнения воспаления придатков яичек лечатся долго и сложно. Нередко мужчина на всю жизнь теряет способность к зачатию ребенка. Чтобы избежать этой беды, достаточно при первых же симптомах эпидидимита пройти диагностику и терапевтический курс. Берегите себя и своих близких!
Также вы можете посмотреть видеоролик, где андролог расскажет вам о симптомах воспаления придатка яичка, какие болезни могут появиться?
Источник: https://myvenerolog.com/bolezni-posledstviya/vospalenie-pridatka-iaichnika-u-mugchin.html
Киста яичка у мужчин – причины, симптомы и лечение. В чём заключается профилактика кисты яичка у мужчин
Киста представляет собой полое образование, заполненное жидкостью, отграниченное от окружающих тканей благодаря фиброзной оболочке. Может возникнуть практически в любом органе как у женщин, так и у мужчин.
При обследовании всех мужчин примерно у 30% из них обнаружится киста яичка. Но относится к редким заболеваниям в связи с тем, что мужчины не обращают внимание на первые симптомы.
Кроме того, у большинства отсутствуют клинические проявления кисты — это не даёт повода для беспокойства и для обращения к врачу.
Поэтому, как правило, киста яичка выявляется, как находка на УЗИ, при обращении мужчины, возможно, совсем по другому поводу.
Киста яичка у мужчин — это доброкачественное образование. Может сформироваться в придатке яичка (эпидидимисе).
Он примыкает сзади к яичку, в нём происходит «дозревание» сперматозоидов. Или же образование кисты происходит в семенном канатике.
Он содержит сосуды и проток, по которому сперматозоиды выходят наружу. Киста возникает из – за их закупорки выводного протока. Развивается долго, поэтому может длительное время оставаться необнаруженной.
Киста яичка у мужчин – причины
Несмотря на то, что киста яичка обнаруживается у трети мужчин, точные причины её образования до сих пор не установлены.
Все причины возникновения кисты яичка у мужчин разделяются на врождённые и приобретённые.
Врождённая киста появляется в период развития плода до 20 недель и причинами её образования могут быть:
– дисбаланс у женщины во время беременности;
– угроза прерывания беременности;
– преждевременные роды;
– травмы во время беременности.
Причины приобретённой кисты яичка у мужчин:
– травмы;
– воспалительные процессы в органах мочеполовой системы (орхит, эпиндидимит).
Кисты яичка у мужчин бывают однокамерными и многокамерными (имеет в свой полости перегородки).
Киста яичка у мужчин – симптомы
В основном киста яичка у мужчин никакими симптомами не проявляется длительное время. Поэтому обращения к врачу бывают, когда киста достигает больших размеров или происходят какие – либо осложнения, связанные с наличием кисты. Бессимптомной киста яичника у мужчины бывает, если её размеры — до 2 см. Когда она вырастает до 3 – 3,5 см, появляются следующие симптомы:
– боли при физических нагрузках, ходьбе, половом акте, отдающая в ногу;
– увеличение мошонки со стороны поражения;
– отёк и гиперемия при присоединении воспалительного процесса;
– по мере роста кисты увеличение и нарастание болезненности;
– симптомы общей интоксикации при осложнении кисты воспалением: общее недомогание, высокая температура, слабость, повышенная утомляемость, головные боли.
Содержимое кисты в случае её разрыва попадает в мошонку, вызывая воспаление. В таких случаях повышается температура, возникает интенсивная боль в мошонке, отёк и гиперемия.
При увеличении кисты до больших размеров визуально наблюдается выпячивания, появляются дизурические явления в связи с давлением кисты на мочевой пузырь (учащённое мочеиспускание или задержка мочи). Чаще всего киста развивается в левом яичке мужчины. Это связан с анатомическим строением.
Методы диагностики кисты яичка у мужчин
Поставить диагноз на основании только жалоб пациента не представляется возможным. Но уролог на приёме пропальпирует мошонку и при наличии образования назначит УЗИ, где будут уточнены расположение и размеры кисты.
Диафаноскопия — ещё один метод диагностики кисты при помощи специального фонарика: киста при осмотре луча светится розовым светом (это диагностический признак). Диафаноскопия позволяет отдифференцировать кисту от других образований и оценить количество жидкости.
В неясных случаях проводится магнитно – резонансная терапия (МРТ). Это метод исследования даёт послойный анализ тканей яичка, является очень информативным. Используется для диагностики кисты яичка редко, т.к. В большинстве случаев диагноз становится понятным на этапе проведения УЗИ.
Киста яичка у мужчин – лечение
Киста яичка у мужчин является доброкачественным образованием, при небольшом размере угрозы для здоровья и жизни не представляет.
Лечение кисты яичка у мужчин проводится в случаях, когда киста увеличивается до определённых размеров и появляется симптоматика.
Консервативное лечение кисты у мужчин неэффективно.
Применяются такие методы лечения, как:
– удаление;
– склерозирование;
– пунктирование с последующим отсасыванием жидкости.
1. Для удаление кисты используется лапароскопический метод. Это щадящая операция. Проводится при помощи лапароскопа — специального аппарата, который вводится через небольшой разрез. Риск осложнений минимален, нет травматизации окружающих органов. Быстро восстанавливается общее состояние.
После операции 1 – 3 дня пациент проводит в больнице под наблюдением врача. Это время нужно лежать на спине во избежание отёка мошонки. На мошонку накладывается специальный бандаж для обездвиживания, назначаются противовоспалительные препараты. В течение двух недель придётся отказаться от привычного образа жизни, убрав спортивные нагрузки и секс.
Следует соблюдать диету, питаться 5 – 6 раз в день простой едой небольшими порциями без нагрузок на желудок, употреблять больше овощей и фруктов, исключить алкоголь и психические нагрузки. Для предотвращения осложнений после операции назначается курс антибиотикотерапии.
В редких случаях осложнением операции может стать бесплодие, о чём пациент предупреждается перед оперативным вмешательством.
В целом практика показывает, что лечение кисты яичка у мужчин эффективно и безопасно. В 95% случаев удаления кисты яичка происходит полное избавление мужчины от проблем, связанных с кистой. Исключительно редко могут быть какие – то неприятные последствия, связанные с несоблюдением режима и рекомендаций в послеоперационном периоде.
Для того, чтобы опровергнуть злокачественность образования, часть удалённой кисты после операции отправляют на цитологию и гистологию.
2. Склеротерапия представляет собой процедуру вылущивания кисты с введением в полость химического вещества, которое «склеивает» стенки полости.
Такой метод лечения кисты яичка у мужчин может осложниться «склеиванием» семенных канатиков, что приведёт к бесплодию. Поэтому проводится склеротерапия в случае, если мужчина не планирует иметь детей, т. к.
вероятность осложнения очень высокая. Склеротерапия менее эффективна, чем удаление кисты.
3. При проведении пункции кисты на мошонке делается небольшой надрез и специальной иглой жидкость убирается из полости. Затем разрез зашивается.
В общем методика такая же, как при склеротерапии, только полость не заполняется химическим веществом. Недостаток этого метода заключается в рецидиве кисты. Поэтому пункция является временной мерой.
Если кисту яичка у мужчин не лечить, возможно развитие осложнений:
1. Гнойный воспалительный процесс. Развивается при переохлаждении или инфицировании мошонки. Чаще процесс односторонний, поэтому увеличивается одна половина мошонки, появляется гиперемия, отёк, сильные боли.
2. Разрыв кисты семенного канатика, о чём упоминалось выше: содержимое попадает в мошонку, вызывая воспалительный процесс в мошонке.
3. Бесплодие. При увеличении размеров киста пережимает семявыносящий проток, нарушая прохождение спермы.
4. Снижение потенции. При росте кисты и достижении размеров от 3 см более происходит сдавливание сосудов и нервов, что сопровождается болями и проблемами с потенцией.
Киста яичка у мужчин – профилактика
Рекомендации по профилактике кисты яичка у мужчин очень простые и легковыполнимые:
1. Избегать травм промежности.
2. Избегать переохлаждений или перегрева зоны мочеполовой зоны.
3. Своевременно лечить воспалительные процессы в мочеполовой сфере — уретрит, простатит, воспаление придатков яичек.
4. Проводить самодиагностику: обследовать мошонку на предмет новообразований.
5. Посещать уролога раз в год. Помнить, что проблему легче предупредить, чем лечить, поэтому своевременное выявление кисты яичка позволит быстро и эффективно её излечить, избежать осложнений и улучшить прогноз после лечения.
Для своевременной профилактики бесплодия рекомендуется проводить УЗИ мошонки у мальчиков ещё в детском возрасте.
Источник: https://zhenskoe-mnenie.ru/themes/health/kista-iaichka-u-muzhchin-prichiny-simptomy-i-lechenie-v-chem-zakliuchaetsia-profilaktika-kisty-iaichka-u-muzhchin/
Яички (тестикулы, семенники) являются у мужчин парным органом. Заболевания этого органа могут носить воспалительный характер, быть следствием нарушений внутриутробного развития или опухолевого процесса.
Яички — парные мужские органы репродуктивной системы
Причины заболеваний
Различают два основных типа патологий тестикул: врожденные и приобретенные. Большинство врожденных аномалий — это болезни яичек детей. Они проявляются сразу после рождения или в первые годы жизни малыша. Их причинами могут быть:
- патологии течения беременности;
- отклонения в развитии плода;
- инфекционные заболевания матери;
- гормональные сбои;
- травмы в пренатальном периоде;
- родовые травмы;
- генетические сбои;
- наследственный фактор.
Болезни беременной женщины могут сказаться на формировании плода
У взрослых мужчин причины болезней яичек заключаются в следующем:
- перенесенные инфекционные заболевания;
- специфика образа жизни;
- травмы паховой области;
- оперативные вмешательства;
- болезни простаты;
- заболевания мочеполовой системы;
- воспалительные процессы в соседних тканях и органах;
- нерегулярная половая жизнь;
- отягощенная наследственность.
Симптомы нарушений
В каждом случае заболевание проявляется по-своему. Некоторые патологии долгое время протекают скрыто и определяются случайным образом в ходе профилактического осмотра.
Можно выделить общий список возможных симптомов болезней яичек у мужчин:
- тянущие или резкие боли в паху;
- боли в животе;
- проблемы с эрекцией;
- пониженное либидо;
- увеличение размеров больного яичка;
- асимметрия мошонки;
- появление новообразований;
- болезненность при пальпации;
- дискомфорт во время ходьбы или секса;
- нарушения мочеиспускания;
- покраснение;
- отечность;
- локальное или общее повышение температуры;
- неспособность к зачатию ребенка.
Важно! В особо тяжелых случаях наблюдаются симптомы интоксикации, резко ухудшается самочувствие больного, поэтому действовать нужно немедленно.
Нарушения мочеиспускания могут свидетельствовать о проблемах с половыми органами
Частые патологии и их особенности
В медицинской практике выделяют большое количество заболеваний, касающихся яичек и их придатков. Некоторые мужские болезни яичек не причиняют особого вреда больному, но есть и такие, которые ведут к бесплодию и даже чреваты летальным исходом.
Орхоэпидидимит
Воспаление яичек (орхит) и их придатков (эпидидимит) объединяется в заболевание орхоэпидидимит, так как поражение одного органа часто сопровождается поражением другого. Спровоцировать его может травма, повышенное давление спермы или попадание инфекции.
В результате отмечается появление болей в мошонке, набухание и покраснение пораженной стороны. По мере развития воспаления может образоваться гнойный абсцесс, на что указывает болезненная припухлость, повышение температуры, интоксикация организма.
Воспаление охватывает яички вместе с придатками
Лечение болезни яичек воспалительного характера производится преимущественно с помощью лекарственных препаратов. В сложных случаях может потребоваться оперативное вмешательство.
Варикоцеле
Варикоцеле представляет собой варикозное расширение вен в паховой области и в том числе вен, обвивающих яички. Их выбухание усиливается при натуживании или поднятии тяжестей.
Важно! Если не проводить лечение заболевания яичек мужчин, в дальнейшем могут появиться сильные боли. Также существует риск развития бесплодия.
Для устранения проблемы применяются хирургические методы, так как консервативная терапия абсолютно неэффективна:
- метод Паломо;
- метод Иванисевича;
- эндоваскулярное склерозирование;
- микрохирургическая вакоцелэктомия (метод Мармара);
- лапароскопическая операция.
Варикоз яичек лечится исключительно хирургическим путем
Гидроцеле
Это частое заболевание яичек детей, относящееся к врожденным. Гидроцеле представляет собой скопление жидкости в мошонке — водянку. Различают изолированное гидроцеле, когда жидкость скапливается в результате работы оболочек яичка.
Второй тип — неизолированная водянка, возникающая по причине захвата в мошонку части брюшинной оболочки при неполном зарастании вагинального отростка у мальчиков во время внутриутробного развития. В первые 2 года после рождения проблема может самоликвидироваться.
Если же этого не произошло, назначается операция.
Важно! У взрослых мужчин водянка наблюдается реже. Ее провоцируют травмы, воспалительные процессы и некоторые опухоли.
Разновидности гидроцеле
Сперматоцеле
Возможно образование сперматоцеле — кисты оболочки органов мошонки, что провоцирует увеличение яичка у мужчин. Причина заболевания кроется в травмах, индивидуальной склонности к опухолевым процессам, инфекционных заболеваниях. Содержимое капсулы представлено серозным экссудатом и сперматозоидами.
Новообразование располагается на яичке или его придатке
Заболевание может пройти самостоятельно. Если киста достигает больших размеров, провоцирует дискомфорт, влияет на работу соседних органов или существует риск ее повреждения, назначается операция. Оптимальные методы — лапароскопия или склерозирование.
Перекрут яичка
Перекрут является очень опасным заболеванием яичек у мужчин. Симптомы настигают больного внезапно. Это сильная боль, отечность и покраснение мошонки. Необходимо как можно скорее оказать помощь мужчине, так как в результате перекрута нарушается кровоснабжение яичка и его придатка. Это чревато бесплодием и некрозом тканей.
Лечение исключительно хирургическое, так как необходимо вернуть орган в правильное положение. Процедуру необходимо провести не позднее 5-7 часов с момента перекрута, чтобы избежать развития необратимых процессов и ампутации яичка.
При перекруте семенного канатика нарушается кровоснабжение органа
Рак яичка
Опаснее всех — онкологические заболевания мужских яичек. Чаще всего причиной рака становится патологическое изменение клеток Лейдига. Различают 3 основные формы рака яичек:
- андроген-продуцирующий;
- эстроген-продуцирующий;
- перерождение эмбриональных клеток.
Эстроген-продуцирующий рак яичек может вызвать рост молочных желез у мужчины
При своевременном обнаружении заболевание имеет высокую вероятность благоприятного исхода, лечение переносится достаточно легко, можно обойтись без ампутации органа.
Диагностика и лечение
Установить точный диагноз болезни яичек можно только после осмотра врача. Необходимо записаться на прием к андрологу или урологу. Для диагностики применяются следующие методы:
- физикальное обследование;
- анализы крови (общий, биохимия, на гормоны, на онкомаркеры);
- анализ мочи;
- спермограмма;
- УЗИ органов мошонки;
- диафаноскопия;
- томография;
- биопсия с гистологией.
При диафаноскопии мошонка просвечивается специальной лампой
Дальнейшее лечение болезни яичек подбирается в индивидуальном порядке. Некоторые проблемы со временем исчезают самостоятельно (водянка, киста). Достаточно наблюдать за состоянием органа и вести правильный образ жизни. Также активно применяются средства медикаментозной терапии, физиотерапия. Могут назначаться противовоспалительные, антимикробные и гормональные препараты.
Если заболевание серьезное и не поддается консервативному лечению, назначается операция. Хирургическое вмешательство нацелено на иссечение очага патологии. В некоторых случаях приходится полностью удалять пораженный орган. Это создает риск развития бесплодия.
Профилактика
Некоторые заболевания яичек вполне можно предотвратить или хотя бы не допустить их прогрессирования. Для этого нужно соблюдать меры профилактики:
- не допускать травм паха;
- вести здоровый образ жизни;
- правильно питаться;
- носить удобное нижнее белье;
- вести активную сексуальную жизнь;
- исключить вредные привычки;
- своевременно лечить любые заболевания;
- укреплять иммунитет;
- при подозрительных симптомах обращаться к врачу;
- раз в год проходить профосмотр.
Травмы паха крайне нежелательны
Следует регулярно посещать уролога и проводить самообследование, чтобы вовремя выявить патологию и начать ее лечение до возникновения осложнений.
Источник: https://pozhelezam.ru/polovye/bolezni-yaichek-u-muzhchin
Поделиться:
Нет комментариев
womahealth.ru
Какие функции выполняют яички у мужчины?
Осуществление функции размножения является главным двигателем жизни у любых биологических существ. У человека за данную функцию отвечает половая система. У мужчин половыми железами являются яички, которые выполняют две основные функции:
Развитие яичек в эмбриональный период
Современные средства для самообороны — это внушительный список предметов, разных по принципам действия. Наибольшей популярностью пользуются те, на которые не нужна лицензия или разрешение на покупку и использование. В интернет магазине Tesakov.com, Вы можете купить средства самозащиты без лицензии.Левое яичко может располагаться ниже правого — это нормальное состояние.
В ходе эмбриогенеза яички закладываются на пятой неделе из продолговатого генитального возвышения, в области вольфова тела. В середине 3 месяца эмбрионального развития в яичках начинает разрастаться соединительная ткань, которая придаёт им округлую форму и формирует его брыжейку. В начале 7 месяца яички спускаются в брюшной полости в область внутреннего отверстия пахового канала и на 8 месяце попадают непосредственно в паховый канал. К рождению яички спускаются по паховому каналу и попадают в полость мошонки.
Строение яичек
Расположение. Оба яичка располагаются в полости мошонки, при этом, в большинстве случаев, половая железа с левой стороны расположена чуть ниже, чем справа. Это является физиологичным состоянием и связано с особенностями функционирования венозной системы.
Размер. До периода полового созревания у мальчиков яички не превышают размеров 2,5х1,5 см, а вес составляет приблизительно 7-8 грамм. Когда мальчик достигает возраста 12-14 лет, происходит активный рост яичек, а их размер увеличивается до 4,5х3,5 см, вес составляет 25-30 г.
На протяжении всей жизни от половозрелости до глубокой старости размер и масса мужских половых желез практически не изменяются (см. «Важен ли размер мужских яичек?»). Данные показатели могут меняться только под воздействием каких-либо патологических факторов.Строение. Яички покрыты плотной белочной оболочкой, от которой отходят соединительнотканные мембраны или перегородки. Они делят железистую ткань яичка на дольчатую систему. В каждом яичке можно выделить от 100 до 200 долек, образованных паренхиматозной и стромальной тканями. В каждой дольке имеется до трёх семенных канальцев, длина каждого из которых колеблется от 65 до 80 см. Суммарная длина всех канальцев может достигать более чем 500 метров.
Рис. 1 — Строение яичка.
Непосредственно железистая ткань яичка состоит из клеток Сертолли — железистых клеток, которые участвуют в сперматогенезе и образование семенных канальцев. Между клеток Сертолли располагаются добавочные клетки — сперматогонии, которые являются первичными половыми клетками и представляют собой сперматозоиды на различных стадиях гистологического созревания. Между канальцами, в которых происходит дозревание сперматозоидов, расположены межуточные клетки Лейдига. Эти клетки принимают участие в выработке стероидного полового гормона — тестостерона.
Придаток яичка — анатомическое образование, являющееся начальной частью семявыносящих путей. Придаток состоит из головки, тела и хвоста, которые плотно прилежат к заднему нижнему краю яичка. Хвост придатка плавно переходит в семенной канатик. Семявыносящий проток в своей проксимальной части несколько расширяется и переходит в семявыбрасывающую часть. Семявыносящие протоки от обоих яичек сближаются и представляют собой 2 канала общей длинной в 2 см. Семявыбрасывающая часть проходит через ткань предстательной железы и заканчивается узким щелевидным отверстием в области бугорка простатической части уретрального канала.
Яичко и его придаток покрыто специальной оболочкой, которая называется влагалищной оболочкой яичка и образована париетальной брюшиной. Мужские половые органы расположены интраперитонеально — это означает, что они покрыты брюшиной со всех сторон и брюшина образует вокруг яичка своеобразную серозную полость. В области яичка брюшина переходит из париетальной в висцеральную, которая плотно прилежит к его стенкам.
Физиология и функции мужских яичек
Физиология. Мужские яички достигают своей зрелости к 15-18 годам, что во многом зависит от гормонального фона у подростка, а также других факторов таких, как:
- социально-бытовые условия;
- питание;
- наличие хронических заболеваний;
- наследственность;
- и других.
Для осуществления полноценного сперматогенеза для мужских половых желез необходимо соблюдать определённые температурные условия (см. «К чему может привести перегрев яичек»). Так, наиболее активный процесс образования и созревания сперматозоидов происходит при температуре в 32 °C;. Именно для этого мужские яички располагаются вне брюшной полости, а мошонка является своеобразным терморегулятором. Функция терморегуляции осуществляется благодаря нескольким механизмам:
- Специфическое строение мошонки, которая представляет собой мышечно-кожный мешок. При низкой окружающей температуре мошонка сокращается и внутри неё температура повышается. И наоборот, при высокой температуре окружающей среды мышечный компонент мошонки расслабляется, что позволяет снизить температуру внутри её полости.
- Особенность строения сосудистой сети, при этом венозное сплетение яичка буквально опутывает его ткани, что способствует эффективной терморегуляции.
Функции. Мужские половые железы выполняют две основные функции: внешнюю и внутреннюю секрецию. К внешнесекреторной функции относится сперматогенез и образование сперматозоидов, а к внутрисекреторной функции — выработка тестостерона. Внутрисекреторная функция яичек осуществляется под контролем нейрогуморальной системы в гипофизе. Наиболее активное влияние на синтез стероидных гормонов в мужских половых железах оказывает гонадотропный гормон гипоталамо-гипофизарной системы под название лютеинизирующий гормон (ЛГ). Он образуется и секретируется в передней доле гипофиза.
Клетками Лейдига вырабатывается несколько андрогенных половых гормонов, основным из которых является 17-кетостероид. Существует две фракции данного гормона: альфа и бета. Альфа-фракция вырабатывается в яичках, а бета-фракция — корой надпочечников. При условии, что в организме соблюдён гормональный баланс обе фракции вырабатываются в соотношении 10:1. Увеличение бета-фракции может говорить о наличии онкологического процесса в надпочечниках.
- Борода не растет? Или она не такая густая и шикарная, как хотелось бы? Не все еще потеряно.
- Косметика и аксессуары для правильного ухода за бородой и усами. Зайдите сейчас!
menquestions.ru
Боль в яичках у мужчин: причины появления, признаки, при которых необходимо обратиться к врачу
Яички (или семенники) – мужские половые железы, главной задачей которых является выработка сперматозоидов и мужских половых гормонов. Расположены они в обеих половинах мошонки. В верхней части каждого яичка находятся семенные канатики, сбоку от верхней до нижней части располагаются придатки яичек, продолжающиеся в семявыносящие протоки у нижнего их полюса.Яички можно самостоятельно прощупать через кожу мошонки.
Они ощущаются как эластичные округлые образования. Придатки яичка, находящиеся на боковой его поверхности, похожи на валики. Здоровье яичек оказывает значительное влияние на детородную функцию мужчины, его общее физическое состояние и даже на самооценку.
Поэтому при появлении боли в яичках следует безотлагательно обратиться за помощью к специалисту.
Основные функции яичек и их придатков
К наиболее важным функциям яичек относят выработку тестостерона (мужского полового гормона) и сперматозоидов (половых клеток, играющих немаловажную роль в процессе оплодотворения).
Задачей же придатков является осуществление непосредственно процесса дозревания сперматозоидов и их проведение впоследствии из яичек в семявыносящий проток.
Боль в яичках возникает чаще всего у взрослых мужчин и подростков, однако в некоторых случаях с подобными проблемами сталкиваются и дети. Подобная боль из-за высокой чувствительности яичек является одним из самых острых ощущений (порой нестерпимых), с которыми мужчины могут столкнуться в своей жизни.
И даже если боль никак не связана с прямой угрозой жизни и здоровью больного, она способна обессилить мужчину, вызвать у него сильнейший страх смерти. Иногда боли в яичках у мужчин сопровождаются тошнотой, рвотой и обильной потливостью.
Но даже если болезненные ощущения в области яичек не ярко выражены, это все равно не норма, поэтому рекомендуем посетить уролога-андролога, так как боли могут являться симптомами разного рода инфекционных либо воспалительных заболеваний, в т.ч. простатита, хламидиоза, уреаплазмоза или микоплазмоза.
Иногда боль в яичках может сигнализировать о необходимости срочного хирургического вмешательства, как в случае с перекрутом яичка, опухолью, паховой грыжей, варикоцеле или гидроцеле. Как правило, данные заболевания достаточно легко и диагностируются, и лечатся.
Но иногда боль в яичке даже после проведения необходимого курса лечения не исчезает, перерастая в хроническую. Рассмотрим ниже наиболее частые причины возникновения болей в яичках.
Травмы и иные механические воздействия на яички
Боль в яичках может сигнализировать о травмах различной степени тяжести.
Так, к примеру, несильные ушибы или удары вполне могут вызывать резкие боли, однако они в скором времени проходят самостоятельно.
Если же травма тяжелая, то резкая сильная боль способна вызвать у мужчины даже болевой шок с потерей сознания.
При наличии у вас дискомфорта в яичках обратите внимание на его характер: если боль нарастающая и не проходит на протяжении длительного времени, то вероятнее всего у вас имеется хроническая травма мошонки.
Избавиться от такой боли при своевременном обращении за помощью не составит труда. Кроме того, вам еще и удастся избежать множества неприятных последствий, которые могли бы возникнуть в случае ее нелечения.
Если вы получили колющую либо режущую травму в область яичек, не медлите ни секунды с вызовом врача. При отсутствии медицинского вмешательства в самые кратчайшие сроки есть вероятность потерять поврежденное яичко или вовсе остаться бесплодным.
Эпидидимит — воспаление придатка
Причиной появления сильной боли в правом или левом яичке может быть его воспаление — эпидидимит. Это бактериальная инфекция эпидидимиса — своеобразной «трубочки», находящейся внутри мошонки за яичком.
Отметим, что при эпидидимите больные жалуются не только на боли в области самой мошонки, но и на отечность тканей или даже образование небольшой опухоли в месте прохождения данной «трубочки».
Яички же внешне выглядят абсолютно нормально, сигнализирует о болезни лишь сильная боль. Причем она возникает в придатке яичка, расположенном в нижней части органа, и обходит его сзади. Но из-за непосредственной близости придатка и самого яичка мужчины, страдающие эпидидимитом, чаще всего жалуются именно на боли в яичке.
Виновниками воспаления придатков обычно являются бактерии: гонококки или хламидии, которые также способны вызывать и уретрит (воспаление мочеиспускательного канала).
Связано это с тем, что высокое давление в уретре (возникающее чаще всего в результате сексуального возбуждения) вынуждает инфицированную мочу возвращаться по семявыносящему протоку к придатку.
Но эпидидимит поражает не только сексуально активных молодых мужчин, он вполне может развиться и у пожилых людей, больных простатитом, когда источником болезнетворных бактерий становится инфицированная простата.
Исходя из вышесказанного сопровождаться данное заболевание может также острой резью и жжением при мочеиспускании, непроизвольным мочеиспусканием, повышением температуры.
Отметим, что при эпидидимите яичко нередко увеличивается в размере и становится чувствительнее (даже легкие прикосновения к пораженному органу могут быть крайне болезненными). Боль усиливается постепенно, обычно в течение 1-3 дней.
Острая боль в яичках, развившаяся неожиданно, без какого-либо внешнего воздействия на мошонку, чаще всего свидетельствует о перекруте яичка.
Яичники и яички начинают закладываться еще в глубине брюшной полости у зародыша. Причем у девочек яичники остаются на том же месте, где они и образовались, а у мальчиков яички постепенно смещаются — опускаются в мошонку (это специально продумано природой для того, чтобы впоследствии они лучше охлаждались, ведь сперматозоиды погибают при температуре тела).
В итоге каждое из яичек повисает на семенном канатике, содержащем в себе семявыносящие протоки и кровеносные сосуды. Это позволяет ему свободно перемещаться вперед или назад, а также поворачиваться вокруг оси в определенных пределах.
Однако иногда яичко может перевернуться на слишком большой угол — закрутиться вдоль своей оси. В результате этого возникает перекрут семенного канатика и, как результат, прерывание кровообращения в яичке и сдавливание семявыносящего протока.
В случае неоказания срочной медицинской помощи (нередко она представляет собой экстренное оперативное вмешательство) перекрученное яичко может отмереть.
Точные причины перекрута яичка неизвестны. Специалисты считают, что физическая активность здесь ни при чем, ведь перекрут очень часто происходит во сне.
Согласно исследованиям было выявлено также, что увеличивает риск его образования холодная погода. Из этого был сделан вывод, что определенную роль здесь играет сокращение локальной мускулатуры.
Наиболее подвержены перекруту яичка молодые люди в подростковом возрасте, а вот после 30 лет вероятность его развития резко уменьшается (вследствие потери с возрастом былой эластичности тканей). Однако при возникновении резкой боли в правом или левом яичке у взрослого мужчины не стоит исключать и эту возможность.
Типичный перекрут начинается, как уже говорилось выше, с внезапной острой боли, нередко сопровождается рвотой.
Как правило, при возникновении подобных симптомов больные не медлят с обращением за помощью, так как болезненные ощущения слишком сильны, однако в примерно 30 % случаев резкая боль возникает не сразу, что очень опасно, так как мужчины могут откладывать поход к доктору в надежде, что все «само пройдет».
Это большая ошибка, результатом которой может стать отмирание пораженного органа, поэтому при появлении сильной боли в яичках сразу же обращайтесь к врачу.
В течение первых 6 часов с момента появления боли при восстановлении кровотока доктора спасают около 90-100 % половых желез. Если же мужское «терпение» будет длиться около 2 суток, то вероятность сохранить нормально функционирующее яичко уже не превышает и 20 %.
Орхит (воспаление яичек)
Орхит считается достаточно редким заболеванием (наиболее часто возникает как осложнение после вируса эпидемического паротита или, говоря проще, свинки).
Большинство взрослых пациентов, услышав данный диагноз, пугаются, думая, что орхит сделает их бесплодными.
В некоторой мере они правы, но, к счастью, так бывает далеко не всегда.
Свинка — острое вирусное заболевание, чаще всего поражающее слюнные железы детей. В результате этого у них за нижней челюстью образуется сильная припухлость, которая вызывает повышение температуры тела и общее болезненное состояние, продолжающееся около недели.
Но помимо слюнных желез вирус может инфицировать и иные органы, наиболее часто среди которых оказываются яички (причина этого до сегодняшнего дня точно не установлена). Причем до наступления половой зрелости вероятность осложнений на яички у мальчиков невелика.
У взрослых свинка протекает обычно не тяжелее, чем у детей, причем орхит возникает обычно лишь в 20-30 % случаев. И только в 10 % из них наблюдается поражение обоих яичек.
На третий-четвертый день течения заболевания (с момента опухания слюнных желез) у больного резко повышается температура, яички также распухают и становятся болезненными при пальпации.
Длится орхит обычно неделю или даже чуть меньше, после чего (в 50 % случаев) пораженный орган на протяжении двух последующих месяцев постепенно съеживается.
Атрофированное яичко производит меньшее количество спермы, однако мужчина, имеющий одно здоровое яичко, остается способным к оплодотворению.
И даже двусторонний орхит (который, как вы помните, возникает лишь в 10 % случаев) необязательно приводит к бесплодию, если больной своевременно обратился к врачу и атрофия не зашла слишком далеко.
Отметим, что обезопасить себя от заражения орхитом достаточно просто, — нужно лишь сделать прививку от свинки.
В продолжении темы болях в яичках, мы подготовили несколько статей, которые более широко раскроют этот вопрос. Одна из них — это диагностирование истинной причины.
Второй, не менее важной информацией, будет статья о лечении болях в яичках. Рассматриваются различные случаи и их методы.
В заключении, мы подготовили список частных клиник и медицинских центров, где вам дадут полную консультацию, сделают все необходимые анализы и пропишут курс лечения.
Неудовлетворение в интимной жизни
Достаточно часто причиной ноющей боли в яичках у мужчин является банальная неудовлетворенность. Известно, что при возбуждении в мужском органе скапливается кровь, однако не все знают, что то же самое происходит и в яичках.
Если продолжительное возбуждение не заканчивается семяизвержением, то набухшие от прилившей крови яички могут болеть. В данной ситуации подобная боль может пройти либо самостоятельно через несколько часов, либо после семяизвержения.
Иные причины появления дискомфорта в яичках
К более редким заболеваниям, симптомом которых является боль в яичках, относятся:
- варикоцеле — варикозное расширения вен яичка;
- гидроцеле (водянка оболочек яичка) — скапливание жидкости между оболочек яичка;
- паховая грыжа — возникает при опускании в мошонку большого объема кишки, в результате чего из-за физического давления на яички появляется боль;
- мочекаменная болезнь, кисты или опухоли почек — боль в данном случае будет отраженной от пораженных органов;
- опухоли в яичках и др.
Когда необходимо обратиться к врачу?
Во избежание серьезных и даже опасных последствий рекомендуем вам в срочном порядке обратиться за помощью к урологу или урологу-андрологу в следующих ситуациях.
- Прикосновения к одному либо обоим яичкам для вас болезненны.
- Яичко увеличилось в размерах, стало более мягким и изменило форму.
- Вы почувствовали внезапную резкую боль в яичке.
- Возникла боль в мошонке, которая со временем лишь усиливается.
- Вы ощущаете дискомфорт в мошонке, сопровождающийся тошнотой, рвотой и повышением температуры тела.
- Боль, появившаяся после травмы яичек, не прошла в течение часа.
- При ощупывании яичек вы обнаружили на одном из них нехарактерную бугристость либо выпуклость (может быть и болезненной, а абсолютно безболезненной).
Помните, что чем раньше будет установлена причина появления болезненных ощущений в яичках, тем быстрее вы сможете устранить их с минимальными последствиями для «мужского» здоровья.
Диагностика заболеваний яичек у мужчин
Диагностика, как правило, начинается с пальпации органов мошонки, ректального осмотра и изучения общих анализов крови и мочи.
В случае наличия определенных показаний для выявления причин боли в яичках могут быть назначены более специфические исследования: микроскопия мазка из уретры, исследование секрета предстательной железы, ПЦР, спермограмма, копрограмма и бактериологическая диагностика.
Наиболее эффективным диагностическим методом на сегодняшний день является проведение ультразвукового исследования органов мошонки.
Согласно некоторым данным подобное исследование, проведенное квалифицированным специалистом, в 80 % случаев способно выявить точную причину боли в яичках.
Если же по результатам проведенных анализов основные причины, которые могли бы вызвать боль, не подтвердились, пациента обычно направляют к проктологу и невропатологу.
Более подробно о диагностике заболеваний, симптомом которых является боль в яичках, вы можете узнать здесь.
Лечение боли в области яичек
Избавиться от боли, возникшей, к примеру, после несильного удара в паховую область, в домашних условиях вы можете при помощи прикладывания холодного компресса на болезненную зону.
Если же боль возникла внезапно и причин ее вы не знаете, то самолечением заниматься категорически запрещено. В такой ситуации вам необходимо как можно скорее обратиться за врачебной помощью.
И после того как врач выяснит причину дискомфорта, он назначит вам соответствующее лечение в зависимости от конкретного заболевания.
Так, к примеру, если боль возникла в результате воспаления, вероятнее всего вам будет назначена антибактериальная терапия. В ряде случаев может понадобиться даже экстренное оперативное вмешательство.
Внимание, Мужчины. Мы понимаем, насколько важно для вас не только ваше мужское здоровье, но и время, поэтому подготовили несколько статей, которые полностью раскроют вопрос диагностирования и лечения болей в яичниках. Одна из таких статей посвящена теме: Анализ и диагностирование истинных причин боли в яичках.
Вторая подскажет, какие методы лечения, проводятся при различных заболеваниях, связанных с болевыми ощущениями.
Будьте здоровы!
- Автор: Алексей
- Распечатать
med-atlas.ru
Болезни яичек у мужчин: причины, симптомы и лечение мужских заболеваний
Яички (тестикулы, семенники) являются у мужчин парным органом. Заболевания этого органа могут носить воспалительный характер, быть следствием нарушений внутриутробного развития или опухолевого процесса.
Яички — парные мужские органы репродуктивной системы
Причины заболеваний
Различают два основных типа патологий тестикул: врожденные и приобретенные. Большинство врожденных аномалий — это болезни яичек детей. Они проявляются сразу после рождения или в первые годы жизни малыша. Их причинами могут быть:
- патологии течения беременности;
- отклонения в развитии плода;
- инфекционные заболевания матери;
- гормональные сбои;
- травмы в пренатальном периоде;
- родовые травмы;
- генетические сбои;
- наследственный фактор.
Болезни беременной женщины могут сказаться на формировании плода
У взрослых мужчин причины болезней яичек заключаются в следующем:
- перенесенные инфекционные заболевания;
- специфика образа жизни;
- травмы паховой области;
- оперативные вмешательства;
- болезни простаты;
- заболевания мочеполовой системы;
- воспалительные процессы в соседних тканях и органах;
- нерегулярная половая жизнь;
- отягощенная наследственность.
Симптомы нарушений
В каждом случае заболевание проявляется по-своему. Некоторые патологии долгое время протекают скрыто и определяются случайным образом в ходе профилактического осмотра.
Можно выделить общий список возможных симптомов болезней яичек у мужчин:
- тянущие или резкие боли в паху;
- боли в животе;
- проблемы с эрекцией;
- пониженное либидо;
- увеличение размеров больного яичка;
- асимметрия мошонки;
- появление новообразований;
- болезненность при пальпации;
- дискомфорт во время ходьбы или секса;
- нарушения мочеиспускания;
- покраснение;
- отечность;
- локальное или общее повышение температуры;
- неспособность к зачатию ребенка.
Важно! В особо тяжелых случаях наблюдаются симптомы интоксикации, резко ухудшается самочувствие больного, поэтому действовать нужно немедленно.
Нарушения мочеиспускания могут свидетельствовать о проблемах с половыми органами
Частые патологии и их особенности
В медицинской практике выделяют большое количество заболеваний, касающихся яичек и их придатков. Некоторые мужские болезни яичек не причиняют особого вреда больному, но есть и такие, которые ведут к бесплодию и даже чреваты летальным исходом.
Орхоэпидидимит
Воспаление яичек (орхит) и их придатков (эпидидимит) объединяется в заболевание орхоэпидидимит, так как поражение одного органа часто сопровождается поражением другого. Спровоцировать его может травма, повышенное давление спермы или попадание инфекции.
В результате отмечается появление болей в мошонке, набухание и покраснение пораженной стороны. По мере развития воспаления может образоваться гнойный абсцесс, на что указывает болезненная припухлость, повышение температуры, интоксикация организма.
Воспаление охватывает яички вместе с придатками
Лечение болезни яичек воспалительного характера производится преимущественно с помощью лекарственных препаратов. В сложных случаях может потребоваться оперативное вмешательство.
Варикоцеле
Варикоцеле представляет собой варикозное расширение вен в паховой области и в том числе вен, обвивающих яички. Их выбухание усиливается при натуживании или поднятии тяжестей.
Важно! Если не проводить лечение заболевания яичек мужчин, в дальнейшем могут появиться сильные боли. Также существует риск развития бесплодия.
Для устранения проблемы применяются хирургические методы, так как консервативная терапия абсолютно неэффективна:
- метод Паломо;
- метод Иванисевича;
- эндоваскулярное склерозирование;
- микрохирургическая вакоцелэктомия (метод Мармара);
- лапароскопическая операция.
Варикоз яичек лечится исключительно хирургическим путем
Гидроцеле
Это частое заболевание яичек детей, относящееся к врожденным. Гидроцеле представляет собой скопление жидкости в мошонке — водянку. Различают изолированное гидроцеле, когда жидкость скапливается в результате работы оболочек яичка. Второй тип — неизолированная водянка, возникающая по причине захвата в мошонку части брюшинной оболочки при неполном зарастании вагинального отростка у мальчиков во время внутриутробного развития. В первые 2 года после рождения проблема может самоликвидироваться. Если же этого не произошло, назначается операция.
Важно! У взрослых мужчин водянка наблюдается реже. Ее провоцируют травмы, воспалительные процессы и некоторые опухоли.
Разновидности гидроцеле
Сперматоцеле
Возможно образование сперматоцеле — кисты оболочки органов мошонки, что провоцирует увеличение яичка у мужчин. Причина заболевания кроется в травмах, индивидуальной склонности к опухолевым процессам, инфекционных заболеваниях. Содержимое капсулы представлено серозным экссудатом и сперматозоидами.
Новообразование располагается на яичке или его придатке
Заболевание может пройти самостоятельно. Если киста достигает больших размеров, провоцирует дискомфорт, влияет на работу соседних органов или существует риск ее повреждения, назначается операция. Оптимальные методы — лапароскопия или склерозирование.
Перекрут яичка
Перекрут является очень опасным заболеванием яичек у мужчин. Симптомы настигают больного внезапно. Это сильная боль, отечность и покраснение мошонки. Необходимо как можно скорее оказать помощь мужчине, так как в результате перекрута нарушается кровоснабжение яичка и его придатка. Это чревато бесплодием и некрозом тканей.
Лечение исключительно хирургическое, так как необходимо вернуть орган в правильное положение. Процедуру необходимо провести не позднее 5-7 часов с момента перекрута, чтобы избежать развития необратимых процессов и ампутации яичка.
При перекруте семенного канатика нарушается кровоснабжение органа
Рак яичка
Опаснее всех — онкологические заболевания мужских яичек. Чаще всего причиной рака становится патологическое изменение клеток Лейдига. Различают 3 основные формы рака яичек:
- андроген-продуцирующий;
- эстроген-продуцирующий;
- перерождение эмбриональных клеток.
Эстроген-продуцирующий рак яичек может вызвать рост молочных желез у мужчины
При своевременном обнаружении заболевание имеет высокую вероятность благоприятного исхода, лечение переносится достаточно легко, можно обойтись без ампутации органа.
Диагностика и лечение
Установить точный диагноз болезни яичек можно только после осмотра врача. Необходимо записаться на прием к андрологу или урологу. Для диагностики применяются следующие методы:
- физикальное обследование;
- анализы крови (общий, биохимия, на гормоны, на онкомаркеры);
- анализ мочи;
- спермограмма;
- УЗИ органов мошонки;
- диафаноскопия;
- томография;
- биопсия с гистологией.
При диафаноскопии мошонка просвечивается специальной лампой
Дальнейшее лечение болезни яичек подбирается в индивидуальном порядке. Некоторые проблемы со временем исчезают самостоятельно (водянка, киста). Достаточно наблюдать за состоянием органа и вести правильный образ жизни. Также активно применяются средства медикаментозной терапии, физиотерапия. Могут назначаться противовоспалительные, антимикробные и гормональные препараты.
Если заболевание серьезное и не поддается консервативному лечению, назначается операция. Хирургическое вмешательство нацелено на иссечение очага патологии. В некоторых случаях приходится полностью удалять пораженный орган. Это создает риск развития бесплодия.
Профилактика
Некоторые заболевания яичек вполне можно предотвратить или хотя бы не допустить их прогрессирования. Для этого нужно соблюдать меры профилактики:
- не допускать травм паха;
- вести здоровый образ жизни;
- правильно питаться;
- носить удобное нижнее белье;
- вести активную сексуальную жизнь;
- исключить вредные привычки;
- своевременно лечить любые заболевания;
- укреплять иммунитет;
- при подозрительных симптомах обращаться к врачу;
- раз в год проходить профосмотр.
Травмы паха крайне нежелательны
Следует регулярно посещать уролога и проводить самообследование, чтобы вовремя выявить патологию и начать ее лечение до возникновения осложнений.
pozhelezam.ru