Лечение суставов - артроз, артрит, остеохондроз и многое другое
Отказ поджелудочной железы симптомы
Из-за чего отказывает поджелудочная железа?
Смерть от заболеваний поджелудочной железы, когда нарушается функциональность органа, с каждым годом случается все чаще. Статистика гласит, что при остром панкреатите летальный исход наступает в 40% случаев.
Отказ поджелудочной железы может случиться у пациентов любого пола и возраста. Многие больные умирают в первую неделю диагностирования заболевания в период его острого течения. Зачастую смерть происходит при геморрагическом либо смешанном виде панкреатоза.
Чтобы не допустить развития опасных осложнений, каждый человек должен знать, какие симптомы сопровождают болезни паренхиматозного органа. Ведь выявление нарушений на раннем этапе развития патологии позволит избежать неблагоприятных последствий и сохранить жизнь.
Особенности функционирования поджелудочной железы
Этот небольшой орган выполняет ряд важных функций в организме: пищеварительная, внешне- и внутрисекреторная. Железа располагается в забрюшинной области, от желудка ее отделяет сальниковая сумка.
Рядом с поджелудочной находится полая, левая вена и аорта. Орган разделяют на несколько отделов: хвост, тело и головка.
Панкреатический сок попадает в кишку по Вирсунговому протоку. Но прежде чем поступить в органы ЖКТ, он проникает в желчный проток.
Паренхиматозная железа состоит из двух частей, имеющих разное строение:
- Островки Лангерганса. В этом месте происходит секреция инсулина и глюкагона.
- Железистая часть. Здесь вырабатывается поджелудочный сок.
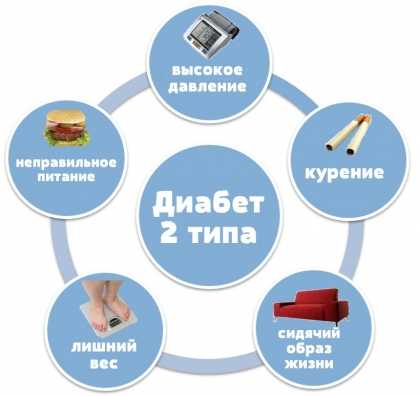
От чего отказывает поджелудочная железа? Первопричиной заболеваний органов ЖКТ нередко становится неправильное питание.
Когда функционирование железы не нарушено, то она не оказывает негативного воздействия на собственные ткани. При развитии воспаления запускается процесс самопереваривания, из-за чего повреждаются ферментные клетки органа.
Ведущая причина нарушения работоспособности железы – злоупотребление спиртным и несбалансированный рацион. Такие факторы приводят к появлению болезней в 70% случаев.
Причины развития острого и хронического панкреатита:
- генетическая предрасположенность;
- травмирование органа;
- прием некоторых лекарственных средств;
- инфекции (микоплазмоз, вирус гепатита);
- желчнокаменная болезнь;
- эндокринные нарушения.
Помимо вышеуказанных причин, существует ряд специфических факторов, влияющих на развитие разных патологий органа. Если отказывает поджелудочная железа при панкреонекрозе, то предрасполагающими факторами могут являться холелитиаз, холецистит.
Рак паренхиматозного органа развивается из-за табакокурения, переедания, наличия хронических болезней (диабет, панкреатит). В категории риска появления онкологии находятся пациенты старше 60 лет, преимущественно мужчины.
Причинами образования кисты, кроме вышеописанных явлений, становятся: глистная инвазия и повышенная концентрация уровня холестерина в крови. Также железа может отказаться работать при сахарном диабете.
Основная причина хронической гипергликемии кроется в генетических особенностях организма. Другие предрасполагающие факторы – ожирение, стрессы и пожилой возраст.
Клиническая картина острого и хронического панкреатита
Ведущий признак острого воспаления железы – «сверлящие» болевые ощущения. Вначале они локализуются в подложечной области и в обеих подреберьях. Затем дискомфорт может ощущаться в спине и животе.
К распространенным симптомам острого панкреатита относят частую рвоту, приводящую к обезвоживанию организма, отрыжку, метеоризм, диарею, внезапное похудение, сухость во рту. Когда состояние пациента ухудшается – появляется температура (до 40 градусов), развивается гипотония и учащается сердцебиение.
Нередко течение заболевания сопровождается побледнением покровов. А если лицо становится синим, то это указывает на тяжелую форму болезни, при которой происходит сильное отравление с расстройством периферического кровообращения.
У трети пациентов с острым панкреатитом появляется такой симптом, как желтуха. Иногда на ягодицах, лице и животе образовываются пятна, похожие на петехии или области кровоизлияния. Также крупные круглые высыпания могут возникать на спине, животе и груди.
Хроническая форма воспаления поджелудочной характеризуется замещением здоровых клеток органа на соединительную ткань. Течение болезни делят на 2 периода – острый и ремиссия. Поэтому в зависимости от фазы болезни интенсивность симптоматики меняется.
Пациент может страдать от постоянных либо периодических болей. Зачастую они появляются в подложечной или в подреберной области через 30 минут после еды.
Нередко боль отдает в лопатку, спину, верхние конечности и грудь. Если воспалена вся железа, то неприятные ощущения иметь опоясывающий характер. Причем сильный дискомфорт часто сопровождается тошнотой и рвотой.
При обострении хронического панкреатита у больного отмечаются такие же признаки диспепсического расстройства, как и при остром виде болезни. Также пациент чувствует себя слабым и быстро устает.
У людей, страдающих от хронического воспаления железы более 10 лет, происходит функциональная недостаточность. Так, уменьшение секреции сока способствует развитию ряда симптомов:
- расстройство стула до 3 раз в сутки;
- метеоризм;
- кал блестящий, серый, имеет кашеобразную консистенцию и неприятный запах.
У многих пациентов на фоне длительного течения болезни возникает дефицит полезных веществ в организме. Поэтому при хронизации воспаления поджелудочной больной часто страдает от остеопороза, анорексии, дисбактериоза и анемии.
Обострение заболевания нередко приводит к развитию пред гипогликемического состояния и последующей комы. Распознать подобные явления можно по ряду симптомов: сильная слабость, дрожь во всем теле, холодный пот, обмороки.
Продолжительное течение хронического панкреатита в разы повышает шанс развития у пациента такого опасного осложнения, как вторичный сахарный диабет. Но это последствие может развиться не только при остром либо хроническом воспалении железы.
Также на организм оказывают негативное влияние опухоли, кисты и прочие деструктивные процессы, происходящие в паренхиматозном органе.
Поэтому важно знать, какие признаки сопровождают другие опасные заболевания поджелудочной.
Симптомы, указывающие на отказ железы при раке, кистах, диабете, камнях и панкреонекрозе
При кистах, локализующихся в поджелудочной, в органе формируется капсула, где скапливается жидкость. Образование может появиться в любой части железы. Его признаки зачастую возникают, когда опухоль становится большой и смещает рядом расположенные органы.
При кисте у больного могут появляться болезненные ощущения в верху живота. Не редко человек резко худеет и страдает от расстройства пищеварения.
Крупное образование прощупывается во время пальпации. Опухоль сдавливает, находящиеся рядом органы, что затрудняет отток желчи. Поэтому у больного может меняться цвет кала и мочи.
При наличии кисты в поджелудочной человек постоянно чувствует себя слабым. Если происходит присоединение инфекции, то появляются такие признаки, как боль в мышцах, увеличение температуры, мигрени и озноб.
Симптомы отказа поджелудочной железы при образовании камней в органе:
- приступообразная боль, возникающая в верху живота и отдающая в спину;
- при перемещении камней в желчный проток появляются проявления механической желтухи;
- иногда присутствует расстройство пищеварения.
При панкреонекрозе, когда отмирают ткани органа, возникают внезапные сильные болезненные ощущения в надчеревье либо за грудиной, часто иррадирующие в ключицу, поясницу или спину. Боль может быть настолько сильной, что человек теряет сознание.
К другим признакам панкреонекроза относят сухость во рту, тахикардию, одышку, запоры, приступы рвоты и тошноты, метеоризм. Больной страдает от хронической усталости. Характерный признак патологии – появление на брюшине пятен цианоза и гиперемия кожи лица.
Рак поджелудочной железы – это редкое явление, но достаточно опасное, поэтому прогноз выздоровления чаще неблагоприятный. Опухоль быстро разрастается, затрагивая верхние вены, артерии и сосуды близлежащих органов.
Так как рак поражает нервные сплетения, то пациент испытывает сильные болевые ощущения. При наличии опухоли отмечается быстрое снижения веса, постоянная жажда и рвота, вызванная давлением образования на органы ЖКТ.
Также больные жалуются на сухость во рту, чувство тяжести в области правого подреберья и расстройство стула (жидкий кал с неприятным запахом). У некоторых пациентов слизистые и кожа желтеют, что обусловлено сбоями в оттоке желчи.
Если при опухоли поджелудочной железы продуцируется повышенное количество глюкагона, пациента будет беспокоить дерматит, а в его крови повысятся показатели глюкозы. Рак паренхиматозного органа опасен тем, что он дает ранние метастазы в ткани легких, печени, лимфоузлы и прочее. Поэтому важно своевременно диагностировать болезнь и провести эффективное лечение, позволяющее сохранить жизнь пациенту.
Определить наличие сахарного диабета можно по ряду характерных симптомов:
- частое мочеиспускание;
- внезапное похудение без изменения рациона;
- неутолимый голод;
- онемение конечностей;
- боль в животе;
- снижение зрения;
- тошнота и рвота;
- сухость и зуд кожи;
- жажда;
- медленное заживление ран.
Лечение и профилактика
Терапия острого панкреатита и панкреатоза проводится в условиях стационара. В больнице пациенту назначают диуретики, устраняющие спазмы и выводящие токсины. При необходимости применяются анальгетики, рвотоостанавливающие, противомикробные и иммуностимулирующие средства.
В первые дни лечения больным необходимо отказываться от пищи. А в последующие недели и месяца пациенту придется соблюдать специальную диету.
При неэффективности или нецелесообразности традиционной терапии проводится оперативное вмешательство, при скоплении в брюшине гноя – перитонеальный лаваж. Некротические ткани органа удаляют, при кисте делается резекция, при раке – химио- либо лучевая терапия.
Хронический панкреатит во время обострения лечат с помощью диетического питания. Чтобы не отказала поджелудочная железа, из рациона исключают сладкое, острые, жирные и соленые блюда. От алкоголя следует вообще отказаться.
В качестве профилактики полезно заменить крепкий чай и кофе травяными отварами из брусники, крапивы, шиповника или одуванчика. При появлении сразу нескольких вышеописанных симптомов необходимо незамедлительно обратиться к гастроэнтерологу или эндокринологу.
Информация о признаках заболеваний поджелудочной железы предоставлена в видео в этой статье.
Укажите Ваш сахар или выберите пол для получения рекомендаций Идет поискНе найденоПоказать Идет поискНе найденоПоказать Идет поискНе найденоПоказатьdiabetik.guru
Симптомы, причины и последствия отказа поджелудочной железы
Отказ поджелудочной железы может случиться у пациента любого возраста и пола. Острый панкреатит в тяжелой форме или осложнения после него могут привести к летальному исходу в течение нескольких часов.
Если происходит поражение значительной части органа (тотальный или субтотальный панкреонекроз), несмотря на своевременно адекватную помощь, проведенную в полном объеме, лучшим прогнозом может стать выживание с последующей инвалидизацией пациента. Железа, по данным различных авторов, отказывает при крупноочаговом инфицировании поджелудочной более чем на 80% даже при лечении в специализированных клиниках. Некроз клеток происходит молниеносно: после неотложной операции не всегда удается добиться положительного результата, и шанс сохранения жизни сводится к нулю. При мелкоочаговом панкреонекрозе отдельной части ПЖ (головки, тела или хвоста) отмечается летальность от 11 до 40%.
Особенности функционирования поджелудочной железы
Поджелудочная железа (ПЖ) — орган, секретирующий одновременно пищеварительный сок, содержащий ферменты, и гормоны, контролирующие метаболические процессы в организме. Особенности ее функционирования связаны со строением паренхимы, которая состоит из долек с железистыми клетками, производящими энзимы, и островков Лангерганса, синтезирующими гормоны.
В целом ПЖ состоит из железистой ткани. Она очень нежная, легкоранимая, подвержена воздействию внешних и внутренних факторов. Оперировать железу или близлежащие органы чрезвычайно сложно: клетки разрушаются даже от прикосновения. Изменения, происходящие в паренхиме ПЖ, необратимы: погибшие панкреатоциты не восстанавливаются, функции органа теряются безвозвратно. Если большая часть нормальной ткани будет заменена жировой или соединительной, ПЖ перестанет действовать. Лечение, которое сводится в таких случаях к заместительной терапии, приводит к большим физическим и финансовым потерям.
В результате патологических процессов в ПЖ происходит гибель всех структурных компонентов ткани с развитием:
- сахарного диабета при недостаточном количестве бета-клеток, вырабатывающих инсулин,
- острого панкреатита со всеми его осложнениями.
Сбой в деятельности и возможная смерть органа может быть вызвана различными причинами, но патогенез во всех случаях примерно одинаков и является токсической энзимопатией вследствие активации агрессивных ферментов с последующим самоперевариванием ПЖ.
При гибели тканей pancreas и освобождении ферментов возникают кровоизлияния, некрозы в окружающих железу тканях.
При более тяжелых формах развивается прогрессирующий отек. Он приводит к сдавлению питающих орган сосудов, их тромбозу и образованию значительных очагов некроза. Развивается гиповолемия. Из поджелудочной железы и забрюшинной клетчатки в кровь происходит выброс:
- токсинов,
- биологически активных веществ (активированных ферментов, кининов, гистамина).
В результате их действия:
- расширяются сосуды,
- повышается проницаемость сосудистой стенки,
- уменьшается сократимость миокарда,
- возникает эндотоксикоз,
- развивается шок и полиорганная недостаточность, которая наиболее выражена при присоединении инфекции.
Причины отказа ПЖ
Острый панкреатит — основное заболевание ПЖ, протекает тяжело и с осложнениями. Стремительное развитие болезни труднопредсказуемо: больной может умереть в течение нескольких часов или на протяжении первой недели после появления первых симптомов. Основные причины, приводящие к возникновению болезни и ее последствиям:
- злоупотребление алкоголем (25–30%) — вызывает острое поражение ПЖ у мужчин,
- желчнокаменная болезнь (40–70%) — приводит к гибели ПЖ у женщин.
Помимо них, к глубоким изменениям в тканях ПЖ приводят:
- травма в области локализации органа, в том числе оперативное вмешательство на самой железе или соседних органах,
- осложненная язвенная болезнь желудка или двенадцатиперстной кишки с пенетрацией в головку ПЖ,
- атеросклеротические поражения сосудов, приводящие к развитию ишемии — нарушению кровоснабжения железы и некротическим изменениям в ее тканях,
- вирсунголитиаз — камни в главном протоке, нарушающие его проходимость и выделение панкреатического сока,
- тяжелая пищевая аллергия,
- вирусные инфекции,
- гипопаратиреоз.
В группе риска находятся люди:
- злоупотребляющие жирной, жареной и острой пищей,
- с наследственной предрасположенностью,
- с ожирением (риск тяжелого панкреатита повышается в 3 раза, смертности — в 2).
Всего в литературе описано более 40 причин, инициирующих развитие острого воспалительного процесса в ПЖ. Наибольшее количество случаев фиксируется в зимний период, летом их число (особенно деструктивных форм) сокращается в связи с изменением характера питания. В летнее время употребление овощей, фруктов, зелени увеличивается, а жиров и мяса — снижается.
Симптомы и признаки отказа поджелудочной железы
К основным симптомам сбоя поджелудочной железы относятся:
- боль,
- тошнота,
- многократная рвота, не приносящая облегчения,
- диарея,
- слабость,
- вздутие живота.
Место возникновения боли в животе различно, но в 95% она локализуется в эпигастрии, может быть опоясывающего характера. В 50% болевой симптом имеет высокую интенсивность, сопровождается коллапсом. Вздутие живота в начале заболевания связано с парезом (параличом) поперечной ободочной кишки.
При объективном осмотре и у взрослого человека, и у ребенка общее состояние после сбоев функций ПЖ тяжелое. Обнаруживаются:
- мраморность кожных покровов,
- цианоз,
- одышка,
- тахикардия,
- падение АД вплоть до коллапса.
При пальпации живота выявляется резкая болезненность в подреберьях и эпигастрии, иногда напряжение мышц. При развившемся панкреонекрозе прощупывается инфильтрат в эпигастральной области. Срыв, сопровождающийся обширным некротическим процессом в ПЖ, характеризуется симптомами полиорганного расстройства и оказывает влияние на нарушение:
- дыхательной,
- сердечно-сосудистой,
- печеночно-почечной функции.
К нарушению работы ПЖ приводят и частые обострения хронического панкреатита. При каждом рецидиве симптомы нарастают, человек начинает худеть, поносы характерного вида (серого цвета с жирным блеском и непереваренным остатками пищи) становятся постоянными, боли учащаются и усиливаются, исчезает аппетит, железа начинает постепенно умирать и вскоре перестает работать. Если своевременно не будут проведены экстренные медицинские мероприятия, это может грозить гибелью пациента.
Последствия отказа поджелудочной железы
ПЖ имеет ограниченный запас прочности. Последствия панкреатита могут быть довольно тяжелыми и опасными для жизни. При геморрагической или смешанной форме панкреонекроза вероятность летального исхода повышается. Во многих случаях при остром панкреатите приходится делать срочную операцию, но и после нее не всегда прогноз благоприятный.
Возможно ли восстановить работу ПЖ после сбоя?
В случае удачного исхода острой патологии ПЖ после оперативного или интенсивного медикаментозного лечения для восстановления работы органа пациенту придется приложить немало усилий. Утраченные клетки ПЖ не восстанавливаются, поэтому для относительно качественной жизни назначается длительная жесткая диета и заместительная лекарственная терапия. Только при строгом и абсолютном точном выполнении всех рекомендаций можно избежать очередного рецидива с неблагоприятным прогнозом. Лечение, как и соблюдение диеты, проводится под наблюдением врача, который проводит коррекцию питания, а также принимаемых препаратов и их дозировок.
Строгая диета продолжается в течение года. Во многих случаях ограничений в еде приходится придерживаться всю жизнь. Основу составляет стол № 5п по Певзнеру. Ограничиваются жирные, жареные, острые, копченые, соленые блюда. Помимо этого, нужно соблюдать режим питания — оно должно быть дробным и частым. Небольшими порциями необходимо съедать суточное количество еды за 6−8 раз. При этом пища должна быть комфортной температуры — недопустимо употреблять слишком горячую или холодную еду, это может негативно сказаться на процессах пищеварения. Пища при приготовлении должна измельчаться до кашицеобразной консистенции. Нельзя есть большими кусками — это приводит к функциональному напряжению ПЖ: для переваривания железе приходится вырабатывать повышенное количество пищеварительного сока с высоким содержанием соответствующих ферментов, что может обострить процесс. При приготовлении продукты подвергают обработке путем отваривания, пропаривания, тушения, запекания в духовке.
Если после острого панкреатита развился сахарный диабет, назначается диета № 9 со значительным снижением или исключением из рациона углеводов и соответствующее лечение. В любом случае необходим полный отказ от алкоголя (даже от слабоалкогольных напитков), курения.
Рекомендуется модификация образа жизни в виде:
- повышенной двигательной активности (особенно при ожирении, которое является значимым фактором риска),
- уменьшения стрессовых ситуаций,
- нормализации режима труда и отдыха с полноценным сном в достаточном количестве.
Назначается также лекарственная терапия:
- при сахарном диабете — соответствующие сахароснижающие препараты,
- после перенесенного панкреатита с нарушением процессов переваривания пищи — длительное применение ферментов.
Все медикаменты прописываются индивидуально: дозировка, длительность приема препарата и конкретное лекарственное средство подбирается исходя из тяжести состояния, лабораторных показателей и функциональных способностей органа после перенесенного острого процесса. Нужно помнить, что поджелудочная железа убивает стремительно, поэтому самолечение недопустимо. Медлить при патологиях ПЖ нельзя — при первых симптомах необходимо обращаться к специалисту. Это даст шанс сохранить здоровье на долгие годы.
diabetsahar.ru
Что делать, если отказала поджелудочная железа?
Отказ поджелудочной случается у пациентов любого пола и возраста. Способствует этому множество причин. При отмирании большей части железы даже при раннем начале лечения пациент рискует остаться инвалидом. Некроз тканей развивается стремительно и сопровождается появлением выраженных признаков.
1Причины
Признаки, свидетельствующие о том, что поджелудочная отказала, появляются под воздействием нескольких факторов:
- Острый панкреатит. Заболевание сопровождается разрушением тканей панкреатическими ферментами, застаивающимися в протоках органа.
- Злоупотребление алкоголем. Считается главной причиной прекращения функционирования поджелудочной у мужчин.
- Заболевания желчного пузыря (холецистит, закупорка желчных протоков камнями). Приводят к отказу поджелудочной у женщин.
- Травмы брюшной области, в том числе, осложнения хирургических вмешательств в поджелудочную.
- Тяжелое течение язвенной болезни желудка и двенадцатиперстной кишки, сопровождающиеся распространением патологических изменений на головку железы.
- Атеросклероз сосудов брюшной полости. Приводит к нарушению кровоснабжения тканей поджелудочной, вызывает их некроз.
- Наличие камней в главном панкреатическом протоке. Отток ферментов нарушается, из-за чего начинают разрушаться здоровые ткани.
- Тяжелые аллергические реакции. Возникают при употреблении некоторых продуктов питания и лекарственных препаратов.
- Бактериальные и вирусные инфекции.
- Эндокринные нарушения (гипопаратиреоз).
2Симптомы опасного состояния
Для заболевания характерны следующие проявления:
- Острые болевые ощущения, локализующиеся вокруг пупка и в области желудка. интенсивность неприятных ощущений увеличивается после обильного застолья, когда употребление алкоголя сочетается с приемом жирной пищи.
- Расстройство стула. Длительные запоры резко сменяются диареей, появляется вздутие живота.
- Тошнота, рвота, отрыжка. Эти симптомы сопровождаются нарушением всасывания питательных веществ, из-за чего пациент начинает быстро терять вес.
- Учащенное сердцебиение, падение артериального давления. Сопровождается бледностью и синюшностью кожных покровов. Эти признаки свидетельствуют об отравлении организма, приводящем к нарушению кровоснабжения тканей.
- Признаки механической желтухи. Кожные покровы и склеры принимают желтоватый оттенок, на животе и лице появляются точечные кровоизлияния.
- Общая слабость, повышенная утомляемость. Возникают из-за отравления организма продуктами распада тканей при панкреонекрозе.
- Появление жировых включений в каловых массах.
- Признаки сахарного диабета. К ним относят сухость во рту, постоянную жажду, тремор конечностей, хроническую усталость.
3Диагностика патологии
При подозрении на отказ поджелудочной врачи назначают следующие диагностические процедуры:
- УЗИ поджелудочной железы. Во время исследования определяют размеры и границы органа, оценивают состояние протоков, выявляют доброкачественные и злокачественные новообразования.
- Фиброэзофагогастродуоденоскопию. Используется для выявления патологических изменений в тканях, расположенных в области перехода панкреатического протока в двенадцатиперстную кишку.
- Рентгенологическое исследование брюшной полости. На снимках обнаруживаются кальцификаты, опухоли, участки некроза.
- Контрастную дуоденографию. Воспаленная поджелудочная давит на двенадцатиперстную кишку, изменяя ее форму.
- Эндоультрасонографию. Процедура позволяет детально изучить структуру тканей поджелудочной и обнаружить изменения в панкреатических протоках.
- Компьютерную томографию. Используется в диагностике псевдокист, рака и атрофии железы, панкреонекроза.
- Холангиопанкреатографию. Методика направлена на определение проходимости и размеров панкреатических и желчевыводящих протоков.
- Гистологическое исследование тканей поджелудочной. Помогает выявить признаки воспаления и злокачественного перерождения.
Анализы
При отказе поджелудочной применяют следующие лабораторные методы:
- Общий анализ крови. Направлен на определение уровня гемоглобина и сахара в крови, количества лейкоцитов. Показатели изменяются при неправильном функционировании поджелудочной.
- Биохимические анализы крови и мочи. При разрушении тканей железы повышается содержание липазы, амилазы и эластазы в крови. Повышение уровня глюкозы свидетельствует о замещении железистых тканей соединительными.
- Копрограмма. При проведении анализа кала обнаруживаются непереваренные белки и жиры.
- Измерение уровня фекальной эластазы. Снижение количества фермента в каловых массах свидетельствует о ранних стадиях панкреатической недостаточности.
- Анализ крови на онкомаркеры. Направлен на обнаружение злокачественных опухолей поджелудочной.
- Глюкозотолерантный тест. Используется для выявления нарушения секреторных функций железы (прекращение выработки инсулина бета-клетками).
При отказе поджелудочной применяют биохимические анализы крови и мочи.
4Лечение и профилактика
Лечение при отказе поджелудочной железы начинают с изменения образа жизни. Для быстрого выздоровления необходимо:
- исключить употребление алкогольных напитков;
- бросить курить;
- начать правильно питаться;
- ввести в распорядок дня умеренные физические нагрузки;
- организовать режим труда и отдыха.
Схема медикаментозного лечения заболевания включает:
- Ферментные препараты (Мезим, Креон). Нормализуют пищеварение, снижают активность поджелудочной, что замедляет процесс разрушения тканей органа. После прекращения приема лекарств функции органа полностью восстанавливаются.
- Антисекреторные средства (Омепразол, Омез). Снижают кислотность желудочного сока, улучшая усвоение ферментных препаратов.
- Спазмолитики (Дротаверин, Дюспаталин). Снимают спазм панкреатических и желчевыводящих протоков, устраняют выраженный болевой синдром.
Диетическое питание
В первые дни болезни от приемов пищи полностью отказываются. На вторые сутки допускается употребление сваренных на воде каш, слабого чая и сухарей. Продукты вводят в рацион постепенно. Строгую диету соблюдают в течение 12 месяцев. Навсегда отказываются от жирных и жареных блюд, копченостей, острых и соленых продуктов. Питаются небольшими порциями 6-7 раз в сутки. Пищу употребляют теплой, в жидком или полужидком состоянии.
Переедание недопустимо, оно приводит к функциональному напряжению поджелудочной.
Хирургическое
Хирургические вмешательства применяются при нарушении функций поджелудочной, вызванном:
- панкреонекрозом;
- кистами и псевдокистами;
- злокачественными опухолями.
Существуют следующие виды операций:
- Резекция хвоста или тела железы. Применяется при частичном отмирании тканей органа. После вмешательства функции поджелудочной сохраняются.
- Субтотальная резекция. Большая часть железы удаляется, остаются лишь небольшие участки, расположенные вблизи двенадцатиперстной кишки.
- Панкреатэктомия. Полное удаление железы назначается при тотальном панкреонекрозе. После такого вмешательства пациент нуждается в пожизненной заместительной терапии.
Панкреатэктомия полное удаление железы назначается при тотальном панкреонекрозе.
5Осложнения и тяжелые формы болезни
К последствиям отказа железы относят:
- Геморрагический панкреонекроз. Патологическое состояние сопровождается кровотечениями, представляющими опасность для жизни пациента.
- Тяжелую интоксикацию организма. Сопровождается нарушением функций всех органов и систем.
- Злокачественное перерождение тканей. При длительном течении воспаления развивается рак поджелудочной — агрессивная злокачественная опухоль, рано дающая метастазы.
6Почему можно умереть
К причинам смерти при заболеваниях поджелудочной относят:
- необратимые изменения в структуре тканей органа;
- образование очагов некроза, сопровождающееся накоплением воспалительной жидкости в брюшной полости;
- тотальное отмирание тканей железы.
В таких случаях летальный исход наступает в течение нескольких часов после появления первых признаков заболевания.
gastri.ru
Последствия отказа поджелудочной железы
Последствия отказа поджелудочной железы могут привести к летальному исходу, что делает важность информации о предпосылках и симптомах в разы выше. Стоит очень внимательно разобраться что может повлиять на развитие такого патологического процесса, какие действия следует принимать в немедленном порядке, и какие меры принимать после.
Самое важное понимать, что такие невозвратимые некротические поражения поджелудочной железы крайне опасный процесс. Поскольку даже своевременное вмешательство не дает стопроцентных прогнозов выживания, говоря, что лучшим исходом станет пожизненная инвалидность. Данный орган может отказать в том случае если поражение железы продвинулось уже более чем на восемьдесят процентов территории органа. При этом даже своевременная госпитализация может не помочь в дальнейшем усугублении патологии. Проблема заключается в том, что процесс некротического поражения клеток происходит моментально, что не дает возможности спасти пациента даже во время немедленной операции. Значительно меньший процент смертности наблюдается в том случае если отмирание клеток затрагивает одну часть поджелудки – например, хвост или головку.
Важно! Панкреатит серьезное заболевание, и его лечение обязательно доверить профессионалом, чтобы осложнения не привели к появлению отказа органа.
Как работает поджелудочная железа
Переоценить важность поджелудочной железы невозможно – она является важной частью пищеварительной и эндокринной системы, вырабатывая ферменты переваривания и важные гормоны. Строение органа в целом можно охарактеризовать как железистое, что делает ее сильно ранимой и нежной. Сложность состоит еще и в том, что она сильно поддается воздействию многих внутренних органов.
Все процессы, которые меняют структуру железы не могут возвратиться обратно, то есть погибшие клетки не могут восстановиться, функции не возобновляются и так далее. Именно поэтому оперативное вмешательство, которое призывается для земны поврежденных участков крайне сложное и затратное по деньгам.
Любые процессы патологического характера, которые располагаются в описываемом органе, могут привести к таким последствиям:
- Сокращение выработки инсулина приводит к появлению или усугублению сахарного диабета;
- Появлению острого панкреатита.
Летальное повреждение органа может развиваться с разной скоростью, но в большинстве случаев причиной становится интоксикация полости в результате накопления вредных ферментов. В результате такого процесса поджелудочная начинает переваривать себя самостоятельно.
Дальнейшие поражения могут привести к кровотечениям, и некротическим поражениям соседних тканей и органов.
Панкреатит в запущенном состоянии может привести к отеку, который своим давлением способен придавливать сосудистые структуры, вызывая их закупоривание и некроз. Как следствие в кровь попадают токсины и биоактивные вещества из поджелудочной.
Все эти процессы становятся причиной:
- Увеличения ширины сосудистых структур;
- Росту проницаемости стенки сосудов;
- Снижению миокардных сокращений;
- Развитие эндотоксикоза;
- Шок и отказ органа.
Почему поджелудочная отказывает
Основным заболеванием поджелудочной железы, которые имеет серьезные и быстрые осложнения выступает острый панкреатит. На сегодня ситуация состоит так, что данный недуг может привести к моментальному летальному исходу, либо же в течении одной недели. К числу основных предпосылок, которые могут привести к такому результату относят:
- Чрезмерное употребление алкогольных напитков. Данная причина поражает 25-30 процентов людей, большую часть из которых составляют представители сильного пола;
- Болезнь желчного, в следствии которой образуются камни – становится предпосылкой смерти у слабого пола в 40-70 процентах.
Причинами вызывающие глубокое поражение и изменение тканевой и клеточной структуры железы становятся:
- Травматическое повреждение конкретной области. Сюда также относятся операции;
- Язвы желудка или двенадцатиперстной кишки с серьезными осложнениями;
- Атеросклероз, с развивающейся ишемией;
- Серьезная аллергия пищевого типа;
- Капни в протоке поджелудочной;
- Инфекционное поражение вирусного типа.
Следует понимать, что значительному риску поддают свою жизнь люди слишком сильно пере усердствующие с приемами жирной/жареной/острой едой. Высокую предрасположенность имеют те, кто получил такую наследственность, а также те, кто имеет степень ожирения. Последний и вовсе в три раза увеличивает вероятность появления заболевания, и в два раза вероятность летального исхода.
Интересно! Процент заболевания значительно растет в зимние периоды года, и снижается летом, поскольку здесь увеличивается количество употребляемых овощей и фруктов, благоприятно воздействующих на пищеварительную систему.
Симптоматические проявления отказа поджелудочной
К числу основных признаков причислены:
- Резкие болезненные ощущения;
- Постоянная тошнота и рвота, после которой не наступает облегчение;
- Прослеживание диареи;
- Состояние ослабленности;
- Вздутия.
У пятидесяти процентов больных все эти симптомы имеют яркий сильно выраженный характер. Также при медицинском осмотре зачастую обнаруживаются отдышка, тахикардия, мраморный рисунок кожи, цианоз, сильное понижение артериального давления. Также часто прослеживаются нарушения в работе сердечно-сосудистой, дыхательной системах, нарушения функций почек и печени.
Последствия
Следует понимать что поджелудочная железа очень нежный орган, сбои работы которого негативно сказываются на общем состоянии человека. Панкреатит же приводит к сильному ухудшению состояния и зачастую невероятно опасен для жизни. Особенную опасность составляют геморрагический и смешанный панкреатит.
Именно последние формы вместе с некрозом чаще всего приводят к смерти больного. Очень часто острый панкреатит требует немедленного оперативного вмешательства, которое все равно может не привести к выздоровлению.
Очень важно понимать, что даже остановленный процесс некротического выпадения клеток, не восстановит уже утраченные места. Любой больной в таком случае обязан быть готов к строгой пожизненной диете с четким соблюдением рекомендаций лечащего врача. Только такие меры помогут предотвратить рецидивное развитие патологии. Тоже самое качается лекарственных препаратов, которые обязаны назначаться строго лечащим специалистом, и прием лекарств должен наблюдаться у него.
Основу диетического питания составляет так называемый «стол№5». Здесь строго ограничиваются жирные, жареные, острые, соленые продукты и блюда. Кроме того, диета предусматривает строгое дробное питание — от шести до восьми раз в день. Также желательно все блюда измельчать до состояния каши или пюре, при чем это касается и мяса. Ни в коем случае не стоит принимать еду большими кусками.
Чтобы предотвратить рецидив заболевания важно сократить количество вредных привычек, стресса в жизни, вести здоровый образ жизни, больше двигаться, питаться овощами и фруктами, придерживаться диеты.
pankreotit-med.com
Отказала поджелудочная железа последствия
Панкреатитом в медицинской терминологии называется воспаление поджелудочной железы. Термин произошёл от слова «панкреас», которым по-латыни именуется этот орган.
Поджелудочная железа — это уникальная субстанция, которая принимает активное участие не только в процессе пищеварения, но и является эндокринным органом, синтезируя в альфа- и бета-клетках специфические гормоны, регулирующие уровень глюкозы в крови (соответственно глюкагон и инсулин).
Любопытно, что эти гормоны по своему механизму действия являются антагонистами: гормон альфа-клеток (глюкагон) повышает уровень сахара в плазме крови, а продуцент бета-клеток (инсулин) снижает концентрацию глюкозы.
Участие поджелудочной железы в пищеварении проявляется в выделении через фатеров сосочек (место выхода общего желчного и панкреатического протоков в дуоденальную кишку) специфических пищеварительных ферментов.
Причём эти ферменты способны расщеплять белки, жиры и углеводы, продолжая начатое в желудке переваривание пищевого комка. Трагизм ситуации в том, что эти же ферменты и являются основным патологическим звеном при развитии панкреатита.
Дело в том, что при панкреатите активные ферменты не способны проникнуть в дуоденальную (двенадцатиперстную) кишку и начинают переваривать собственные ткани поджелудочной железы.
Как правило, это происходит из-за механического препятствия для выхода ферментов. Например, при желчекаменной болезни или при других заболеваниях желчного пузыря, его протоков или даже самой печени, в результате которых возникают застойные явления в желчных путях.
Другими предрасполагающими факторами являются злоупотребление алкогольными напитками, язвенные или воспалительные процессы в двенадцатиперстной кишке, травмирование слизистой дуоденального участка (например, при его исследовании с помощью зондов), неправильное питание с употреблением большого количества жирной и острой пищи, приём некоторых лекарственных препаратов (аспирин, сульфаниламидные средства) и некоторые другие причины.
В результате воспаляется определённый участок поджелудочной железы, который при отсутствии лечения может перейти в гнойное расплавление, имеющее высокий процент неблагоприятных исходов.
Какова же характерная симптоматика при панкреатите? Сразу же следует отметить, что панкреатит может быть острым или хроническим. При остром заболевании пациента мучают сильные боли в верхней части живота.
В зависимости от поражённого участка это может слева, справа или в эпигастральной области. Если в процесс вовлечён весь орган, боли могут опоясывать всю поясницу.
повышается температура, появляется обильная потливость, кожа сначала бледнеет, а затем приобретает землистую окраску. Часто возникает рвота, которая не приносит больному никакого облегчения.
Из-за нарушения моторики кишечника живот становится вздутым. Стул жидкой консистенции, причём из-за обильного содержания жира каловые массы смываются плохо.
Кроме того, вскоре могут присоединиться такие серьёзные осложнения, как гнойно-воспалительная патология легочной ткани и плевры (внешней оболочки, выстилающей лёгкие), нарушения сердечной деятельности, развитие гепатитов. Острый панкреатит требует немедленной госпитализации пациента.
Хронический гепатит характеризуется более вялым течением и менее интенсивными болями в животе (за исключением случаев обострения). Однако во время рецидивов больной нуждается в стационарном наблюдении и квалифицированной медицинской помощи.
Обычно диагностика панкреатита не вызывает никаких трудностей, особенно на фоне результатов лабораторных исследований, при которых определяется слишком высокий или слишком низкий уровень глюкозы в плазме крови (в зависимости от того, какие клетки подлежали ферментативной деструкции) и наличие амилазы (фермента, расщепляющего сложные углеводы) в моче.
Кроме того, лечение панкреатита должно быть направлено на нейтрализацию агрессивных ферментов и подавление их синтеза. Наряду с этим больному дают обезболивающие препараты.
Чтобы не присоединилась инфекция, назначают антибиотики. Пациента переводят на слабощелочное питьё и голод. В зависимости от клинической картины проводится соответствующее симптоматическое лечение.
Жигула Андрей
Поджелудочная железа может отказать у человека, вне зависимости от пола и возраста, неправильная диагностика, несвоевременная помощь и самолечение часто приводят к гибели пациента.
Следовательно, каждый должен знать, что делать, если не работает поджелудочная железа, как диагностировать это состояние, какие меры следует принять для купирования заболевания.
Важнейший орган в составе желудочно-кишечного тракта – это поджелудочная железа. И если допустить, что в её функциях начнутся сбои, то это может привести к дестабилизации всего здоровья.
Если отказала поджелудочная железа, очень ярко проявляются её признаки:
- сильные боли в левом подреберье;
- боли опоясывающего характера;
- вздутие живота;
- волнообразная тошнота, не прекращающаяся, с усилением до неукротимой рвоты;
- стихание боли в согнутом положении.
Острые приступы трудно снимаются, слабо действуют спазмолитики, рвота становится неконтролируемой, желудок сводит спазмами.
При динамическом наблюдении за течением состояния больного человека определяется повышение температуры до субфебрильных показателей.
Дополнительные симптомы, по которым можно определить отказ работы поджелудочной железы и не спутать их с проявлением других болезней:
- диарея;
- повышенный рвотный рефлекс;
- тахикардия;
- резкие приступы жара и потливости;
- пожелтение кожи и глазных белков.
Редко, но бывает, что человек сам каким-то образом пережил острую форму панкреатита, и заболевание перешло в хроническую форму. Это случается, если на ранней стадии болезни болевой симптом не проявился в полную силу, была, лишь рвота и расстройство стула, и человек мог принять приступ за обычное расстройство желудка.
Не леченый панкреатит принимает хроническую форму и обостряется периодически, особенно при нарушении диеты, после обильного застолья или увеселительной вечеринки с морем спиртного.
Хроническая форма панкреатита отличается ощущением увеличения поджелудочной железы, тогда возникает чувство распирания в области рёбер, затрудняется дыхание.
Когда отказала поджелудочная железа, основной симптом, конечно же, сильнейшая боль, которая может быть опоясывающей и отдавать даже в поясницу. Острым болям присуща точная локализация – это верхняя часть живота, вокруг пупка.
Интенсивность и длительность болей зависит от уровня развития воспалительного процесса. Наиболее острые боли, до сильного шока, присущи острой форме панкреатита.
При опоясывающем характере боли настолько сильные, что их легко можно спутать с проявлениями остеохондроза, холецистита, пиелонефрита, аппендицита. Отказ поджелудочной железы спутать не мудрено, потому что при всей силе боли достаточно разнообразны – тупая тянущая, острая режущая, сильными спазмами или до нескольких дней непрерывно длящаяся боль средней интенсивности.
Когда становится понятно, что боли связаны с отказом поджелудочной железы, без врача уже не обойтись. Хорошо, если ещё есть силы сходить на приём самому.
Чаще всего приходится вызывать терапевта на дом, или обращаться в «скорую помощь». С острой формой болезни рекомендуется немедленная госпитализация, вплоть до хирургического вмешательства.
В любом случае первые действия при отказе поджелудочной железы – это приём спазмолитиков, болеутоляющих, противовоспалительных препаратов, переход на «голодную» диету, щелочное питьё.
При лабораторном подтверждении отклонений в уровне сахара больному назначается инсулин, одновременно с лекарственными препаратами, содержащими ферменты.
Один из шагов, который следует принять незамедлительно – это переход на строгую диету. С этим будут связаны существенные изменения в образе жизни, но ради здоровья и жизни стоит пойти на такие жертвы.
Смерть от заболеваний поджелудочной железы, когда нарушается функциональность органа, с каждым годом случается все чаще. Статистика гласит, что при остром панкреатите летальный исход наступает в 40% случаев.
Отказ поджелудочной железы может случиться у пациентов любого пола и возраста. Многие больные умирают в первую неделю диагностирования заболевания в период его острого течения.
Чтобы не допустить развития опасных осложнений, каждый человек должен знать, какие симптомы сопровождают болезни паренхиматозного органа. Ведь выявление нарушений на раннем этапе развития патологии позволит избежать неблагоприятных последствий и сохранить жизнь.
При кистах, локализующихся в поджелудочной, в органе формируется капсула, где скапливается жидкость. Образование может появиться в любой части железы.
При кисте у больного могут появляться болезненные ощущения в верху живота. Не редко человек резко худеет и страдает от расстройства пищеварения.
Крупное образование прощупывается во время пальпации. Опухоль сдавливает, находящиеся рядом органы, что затрудняет отток желчи. Поэтому у больного может меняться цвет кала и мочи.
При наличии кисты в поджелудочной человек постоянно чувствует себя слабым. Если происходит присоединение инфекции, то появляются такие признаки, как боль в мышцах, увеличение температуры, мигрени и озноб.
- злоупотребление алкоголем (25–30%) — вызывает острое поражение ПЖ у мужчин;
- желчнокаменная болезнь (40–70%) — приводит к гибели ПЖ у женщин.
Оглавление:
- Отказала поджелудочная железа
- Симптомы отказа поджелудочной железы
- Что делать, если отказала поджелудочная железа?
- Смерть от панкреатита
- Причины и симптомы
- Симптоматика
- Осложнения и тяжелые формы болезни
- Причины возможной смерти от панкреатита
- Отказала поджелудочная железа, симптомы отказа
- Симптомы отказа поджелудочной железы
- Что делать, если отказала поджелудочная железа?
- Поджелудочная железа отказала
- Последствия отказа поджелудочной железы
- Симптомы опасного состояния
- Как восстановить работу органа
- Последствия
- Поджелудочная железа мстит нам за наши ошибки
- Кто она такая?
- Отчего воспаляется поджелудочная железа
- Почему это опасно?
- Алло, «cкорая»?
- Бедный-бедный хроник
- В больнице и дома
- Поджелудочная железа отказала
- Поджелудочная железа убивает стремительно
- Этот орган весом всего 80 граммов обладает способностью неожиданно уничтожить организм за считанные часы. Что, по одной из версий, и произошло с актером Владиславом Галкиным
- Поделиться:
- Из-за чего отказывает поджелудочная железа?
- Особенности функционирования поджелудочной железы
- Клиническая картина острого и хронического панкреатита
- Симптомы, указывающие на отказ железы при раке, кистах, диабете, камнях и панкреонекрозе
- Лечение и профилактика
- приступообразная боль, возникающая в верху живота и отдающая в спину;
- при перемещении камней в желчный проток появляются проявления механической желтухи;
- иногда присутствует расстройство пищеварения.
- травма в области локализации органа, в том числе оперативное вмешательство на самой железе или соседних органах;
- осложненная язвенная болезнь желудка или двенадцатиперстной кишки с пенетрацией в головку ПЖ;
- атеросклеротические поражения сосудов, приводящие к развитию ишемии — нарушению кровоснабжения железы и некротическим изменениям в ее тканях;
- вирсунголитиаз — камни в главном протоке, нарушающие его проходимость и выделение панкреатического сока;
- тяжелая пищевая аллергия;
- вирусные инфекции;
- гипопаратиреоз.
Умирают ли от панкреатита: смерть от болезни поджелудочной железы
После диагностирования острого панкреатита, неправильное лечение и игнорирование диеты, приводит к развитию ряда осложнений, одно из которых — панкреонекроз.
Это заболевание еще называют «болезнь приличных людей», так как развивается не на фоне частого употребления алкоголя, а становится следствием обильных застолий.
Так что, если через несколько дней после сытного дня рождения или праздника появляется тошнота рвота, частое сердцебиение, сопровождающееся одышкой, незамедлительно вызывайте скорую помощь.
Гнойное воспаление протоков поджелудочной — также распространенная причина, приводящая к смерти. Попадание при этом гноя в кровь и брюшную полость приводит к интоксикации, становится невозможной правильная работа внутренних органов.
В результате быстрое ухудшение состояния больного, без экстренного вмешательства приводит к полиорганной недостаточности (нарушение работы более двух органов) и летальному исходу.
На фоне хронических форм панкреатита может развиться рак поджелудочной железы. Игнорирование симптомов панкреатита не позволяют вовремя диагностировать рак.
Одним из возможных следствий острого приступа панкреатита, может быть закупорка вен, которые питают печень и селезенку. Это нарушает работу органов, провоцирует отмирание тканей печени и печеночную недостаточность.
Ряд этих осложнений приводит к циррозу и предвещает смерть. Возможно, в большинстве случаев, цирроз печени и большая смертность от него произрастает от периодических приступов панкреатита.
В последние годы смертность от панкреатита очень возросла. Проблема, конечно, касается острой формы течения данного недуга. Статистические исследования показывают, что 40% случаев острый панкреатит заканчивается для пациента летально.
Оглавление:
Болезнь не щадит ни женщин, ни мужчин и чаще всего смерть наступает на первой неделе обострения. Если у больного диагностирована геморрагическая или смешанная форма панкреатита, то возможность умереть в данном случае остается достаточно высокой.
Болезнь сопровождается тотальными патологическими изменениями в поджелудочной железе. Пациент должен постоянно находиться начеку, ведь известно, что панкреатит не относится к разряду рядовых болезней, а пренебрежительное отношение к его симптомам представляет смертельную опасность для человека.
При остром панкреатите больной может впасть в коллапс или шоковое состояние, при котором можно умереть. Если заболевание сопровождается образованием гноя, то у пациента можно наблюдать высокую температуру тела.
Острая форма
Наиболее опасной формой является острый панкреатит. При его возникновении можно наблюдать локализованные боли в области правого, либо же левого подреберья.
Острой форме панкреатита свойственны сухость во рту, икота, тошнота, отрыжка, частая рвота (масса содержит примесь желчи), не приносящая облегчения. Можно на первых порах не обратить внимание, однако, как только это произойдет, панкреатит просто необходимо диагностировать своевременно, ведь исход не обнаруженных вовремя проблем сложно предугадать.
Если болезнь быстро прогрессирует, состояние больного ухудшается в короткие сроки, наблюдается учащение сердцебиения и повышается температура тела. Кроме того, понижается артериальное давление, наблюдается заметная отдышка, бледнеет кожный покров, на языке прослеживается обильный налет, заостряются черты лица. От панкреатита можно умереть, и об этом обязательно следует помнить.
При внешнем осмотре пациента, которому диагностирована острая форма панкреатита, можно заметить вздутие живота, и все признаки пареза кишечника и желудка.
Симптомы раздражения брюшины обозначаются лишь в поздние сроки при пальпации живота, а в первое время напряжение мышц не ощущается. Панкреатит в острой форме особенно заметен, и исход данной болезни не сулит ничего хорошего.
У больных, страдающих холангиогенной формой панкреатита, симптомы появляются практически сразу же после приема пищи, и заключают в себе содержание желчегонных ингредиентов. Такой панкреатит вызван наличием камней в протоках.
Желчегонные ингредиенты включают в себя жирные кислоты, алкалоиды, белки, эфирные масла, сангвинарин, потопин и так далее.
Данная форма панкреатита часто встречается у тех людей, кто откровенно злоупотребляет алкоголем. Отсюда, собственно, и название. Признаки, как правило, выражены очень ярко, и наблюдаются непосредственно после приема кислой, либо же острой пищи, а также после употребления свежих овощей и фруктов.
На ранних стадиях данной формы панкреатита часто бывают запоры, объединенные с гипомоторной дискинезией толстой кишки и желчных протоков. Вскоре, вероятно, будет наблюдаться ярко выраженный неустойчивый стул.
Панкреатит – это воспаление поджелудочной железы, которое может носить острый и хронический характер. Чтобы понять, возможна ли смерть от панкреатита, стоит в первую очередь понять разницу между этими терминами.
- Острая форма заболевания развивается очень быстро. В момент развития болезни собственные ферменты поджелудочной железы убивают этот орган. Если не приступить к лечению в первые дни после появления симптомов, вероятность наступления смерти очень высока. По данным статистики, из десяти больных с острой формой панкреатита, двое умирают. Это очень страшные цифры, поэтому при первых признаках заболевания нельзя откладывать визит к врачу и тем более заниматься самолечением. При остром течении болезни, в железе происходят неотвратимые изменения, приводящие к летальному исходу.
- Хроническая форма может развиваться на протяжении долго периода времени. Период обострения сменяется периодом ремиссии, и явные признаки панкреатита при этом отсутствуют. Наиболее подвержены этому виду заболевания люди после 40 лет. Хроническая форма чаще всего возникает из-за безответственности самого больного – при первых улучшениях состояния организма, курс лечения прерывается, и возобновляется только при очередном обострении.
Чаще всего умирают именно от острой формы заболевания, так как стремительное развитие болезни труднопредсказуемо. От данного исхода не застрахованы ни мужчины, ни женщины.
Поджелудочная железа выделяет сок высокой концентрации, который может переварить даже собственные ткани. Выделяемый специальный сок направляется в двенадцатиперстную кишку, в которой соединяется с остальными веществами.
По некоторым причинам, этот сок может не дойти до кишки и остаться в своих протоках. Так происходит их закупорка. В связи с агрессивностью поджелудочного сока, начинается процесс самопереваривания поджелудочной железы, называемый панкреатозом. Умирают люди чаще всего именно из-за закупорки протоков железы.
Панкреатозом болеют по разным причинам, но в группу риска входят люди с привычкой употреблять ежедневно острую и жирную пищу в больших количествах, и запивать это все спиртными напитками.
Панкреатит – серьёзная болезнь поджелудочной железы, включающей разрушение тканей. В большей степени воспаление происходит по причине злоупотребления спиртными напитками.
Ответить на вопрос, велика ли смертность от панкреатита, сложно. Ответ зависит от факторов, влияющих на продолжительность жизни индивидуального больного в отдельности.
Поджелудочная железа – это небольшой орган, но выполняющий и играющий огромную роль во всех процессах организма. По форме поджелудочная железа напоминает лист вербы.
Она выполняет две важные функции: участвует в переваривании пищи и вырабатывает важные гормоны инсулин и глюкагон, без которых не происходит ни один процесс в организме.
Больные, зачастую не понимают, насколько серьезны патологические процессы в этом органе, и умирают ли от панкреатита настолько часто, чтобы придавать этому значение.
В последнее десятилетие современная медицина регистрирует увеличившуюся статистику смертей от панкреатита, а именно от острого течения смерть наступает у около 40% больных.
Летальный исход от панкреатита может наступить с равной вероятностью, как у мужчин, так и у женщин, так как несоблюдение сбалансированности в питании и вредные привычки есть у обоих полов.
В наше «время фаст-фуда» данное заболевание получило широкое распространение, и возраст больных с каждым годом уменьшается, уже у молодых людей регистрируют панкреатит.
Смерть от панкреатита, а точнее от панкреонекроза возможна. Можно представить ее в виде нескольких этапов, который следует один за другим:
- Острая форма панкреатита в течение нескольких суток может развиваться реактивно и клетки поджелудочной железы начинают умирать.
- Возникают очаги некроза. Смерть клеток происходит из-за того, что ферменты железы начинают переваривать собственные клетки – это и называется панкреонекроз.
- Участки железы, которые подверглись атаке собственных ферментов некротизируются.
- Стенки кишечника воспаляются и разрушаются из-за ферментов, бактерии и непереваренное содержимое кишечника инфицируют все вокруг.
- Возникают кровотечения, а в каких-то местах кровь наоборот сворачивается и закупоривает сосуды.
- Наблюдается поражение нескольких жизненно важных органов (печень, почки, кишечник, легкие).
- Происходит остановка сердца и дыхания, особенно быстро у пожилых пациентов, сердце просто не справляется с нагрузкой.
- Кожные покровы становятся бледно-сероватого цвета, губы синеют, зрачки перестают реагировать на свет, температура тела и давление снижаются до минимального уровня.
- Регистрируется клиническая смерть от панкреатита.
Панкреатит — когда отказывает поджелудочная железа
Порой, человек не совсем понимает одного из смыслов счастья – счастье быть здоровым. Не бережет заложенное природой здоровье, пренебрежительно относится к нему, его сигналам.
Все слышали медицинский термин «инсулин», необходимы для поддержания уровня сахара в крови. Так вот, поджелудочная железа является кузницей этого гормона. И не только его (глюкагон, соматостатин, панкреатический полипептид).
Нарушения в работе этого органа провоцирует такую серьезную болезнь, как сахарный диабет, а также несут людям проблемы с перевариванием пищи. Воспаление поджелудочной железы ведет к ряду заболеваний, которые лечатся медикаментозно, например, панкреатит.
Операция по удалению поджелудочной железы (панкреэктомия) назначается обычно при раке. Если не удается сохранить весь орган человека, вследствие, его полного поражения, врач настаивает – удалить поджелудочную железу!
Показания к частичному удалению органа следующие:
- Частичное отмирание тканей (например, при панкреонекрозе).
- Травмы.
- Опухоли.
- Кровотечения
- Кисты, свищи.
- Обострился хронический панкреатит (терапия не помогает).
Реабилитация
Последствия операции на поджелудочной железе непременно проявятся. Теряется вес, нарушается пищеварение, назначаются больному пожизненно инъекции инсулина, препараты ферментной терапии, т. к.
Жизнь без железы
Может ли человек ощущать себя в относительной гармонии с миром после столь серьезной операции?
Это раньше считалось, что жизнь без поджелудочной железы не жизнь, а мучения, ведущие к смерти. А сегодня, как таковой критичной, ситуации нет. Медицина шагнула далеко вперед, колоссальные наработки, опыт накоплен в международной практике и нашей медицине.
Пища не должна быть жирная, как можно меньше углеводов, сбалансированные белки, постепенно вводится мясо нежирное и рыба. Питание дробное, исключает сахар и уменьшает в разы соль.
Опасное состояние часто сопровождается не только медикаментозным лечением, но и оперативным вмешательством. Человек, перенесший данное заболевание, должен понимать, что его жизнь кардинально изменится.
Чтобы избежать последствий и осложнений, необходимо строго соблюдать все рекомендации врача, вовремя принимать прописанные лекарства, есть диетическую пищу в небольшом количестве, ограничить употребление соли, отказаться от вредных привычек.
Есть органы, которые реагируют на эмоциональное состояние человека. Среди них поджелудочная железа.
- злоупотребляющие жирной, жареной и острой пищей;
- с наследственной предрасположенностью;
- с ожирением (риск тяжелого панкреатита повышается в 3 раза, смертности — в 2).
Всего в литературе описано более 40 причин, инициирующих развитие острого воспалительного процесса в ПЖ. Наибольшее количество случаев фиксируется в зимний период, летом их число (особенно деструктивных форм) сокращается в связи с изменением характера питания.
Место возникновения боли в животе различно, но в 95% она локализуется в эпигастрии, может быть опоясывающего характера. В 50% болевой симптом имеет высокую интенсивность, сопровождается коллапсом.
При объективном осмотре и у взрослого человека, и у ребенка общее состояние после сбоев функций ПЖ тяжелое. Обнаруживаются:
- мраморность кожных покровов;
- цианоз;
- одышка;
- тахикардия;
- падение АД вплоть до коллапса.
К нарушению работы ПЖ приводят и частые обострения хронического панкреатита. При каждом рецидиве симптомы нарастают, человек начинает худеть, поносы характерного вида (серого цвета с жирным блеском и непереваренным остатками пищи) становятся постоянными, боли учащаются и усиливаются, исчезает аппетит, железа начинает постепенно умирать и вскоре перестает работать.
Рак поджелудочной железы – это редкое явление, но достаточно опасное, поэтому прогноз выздоровления чаще неблагоприятный. Опухоль быстро разрастается, затрагивая верхние вены, артерии и сосуды близлежащих органов.
Так как рак поражает нервные сплетения, то пациент испытывает сильные болевые ощущения. При наличии опухоли отмечается быстрое снижения веса, постоянная жажда и рвота, вызванная давлением образования на органы ЖКТ.
Также больные жалуются на сухость во рту, чувство тяжести в области правого подреберья и расстройство стула (жидкий кал с неприятным запахом). У некоторых пациентов слизистые и кожа желтеют, что обусловлено сбоями в оттоке желчи.
Если при опухоли поджелудочной железы продуцируется повышенное количество глюкагона, пациента будет беспокоить дерматит, а в его крови повысятся показатели глюкозы.
Рак паренхиматозного органа опасен тем, что он дает ранние метастазы в ткани легких, печени, лимфоузлы и прочее. Поэтому важно своевременно диагностировать болезнь и провести эффективное лечение, позволяющее сохранить жизнь пациенту.
Определить наличие сахарного диабета можно по ряду характерных симптомов:
- частое мочеиспускание;
- внезапное похудение без изменения рациона;
- неутолимый голод;
- онемение конечностей;
- боль в животе;
- снижение зрения;
- тошнота и рвота;
- сухость и зуд кожи;
- жажда;
- медленное заживление ран.
Началось все с того, что ему начало тошнить от выпитого чая утром, а вечером уже вызвали скорую, и в больнице уже сказали что отказали почки, на следующий день вызвали реанимацию из донецка, они осмотрели его и решили перевезти его в Калинина.
В Калинина сделали УЗИ. Сказали что отказали печень и поджелудочная. Потом врач сказал что отказали почки именно из-за поджелудочной, гной пошел в кровь, было заражение крови, давали мочегонные, глюкозу.
Был на исскуственной почке. Потом почки удалось запустить, печень нормально заработала, Лечить начали Акрестатин и Миронем, сейчас только Миронем, антибиотики, глюкоза. За это время было несколько отеков легких, жидкость выкачивали.
Сейчас стоят три катетера, Сделали Узи, сказали что поджелудочная деформировалась. Диагноз был Почечная недостаточность, отказали почки. и теперь диагноз панкреатит.
При развитии воспаления в поджелудочной железе происходят дегенеративные изменения. Вначале патологический процесс протекает только в головке, средней части или хвосте поджелудочной железы, а затем происходит поражение всего органа.
Чтобы понять всю серьезность воспаления поджелудочной железы, надо знать строение и функцию этого органа, а также то, что человек, заболевший один раз панкреатитом, чаще всего всю жизнь страдает хроническим типом этого заболевания.
Дело в том, что ни один врач в случае с панкреатитом не может гарантировать полное излечение, так как для этого требуется приложить множество усилий.
Грамотно подобранная терапия, правильное питание и профилактика нарушений ЖКТ позволяют избавить пациента от его проявлений даже после острой тяжелой стадии, но не дают гарантий того, что приступы болезни опять не повторятся.
Такой уязвимой делает поджелудочную железу ее сложная анатомия. В течение суток она вырабатывает около 0,8 кг панкреатического сока, который обладает колоссальной переваривающей способностью.
В составе этого сока присутствуют ферменты липаза, амилаза и трипсин, соответственно расщепляющие жиры, белки и углеводы. Кроме того, поджелудочная железа производит специальные вещества, подавляющие активность этих ферментов, чтобы не допустить их негативного действия на собственные стенки.
Протоки, по которым панкреатический сок попадает в двенадцатиперстную кишку из поджелудочной железы и желчь из желчного пузыря, при впадении в нее сливаются в единую ампулу.
Если по каким-то причинам, например, при наклонах на полный желудок, давление в двенадцатиперстной кишке резко повышается, то желчь может попасть в поджелудочную железу, активизировать ее ферменты и запустить процесс саморазрушения.
1 — селезенка; 2 — хвост поджелудочной железы; 3 — желудок; 4 — почки;
5 — чревный ствол; 6 — печеночная артерия; 7 — воротная вена; 8 — гастродуоденальная артерия;
9 — двенадцатиперстная кишка; 10 — головка поджелудочной железы; 11 — верхняя брыжеечная вена; 12 — верхняя брыжеечная артерия;
13 — поджелудочная железа; 14 — тело поджелудочной железы; 15 — селезеночная артерия; 16 — селезеночная вена.
Причин, которые приводит к активизации ферментов поджелудочной железы и развитию воспаления может быть множество, но самые распространенные среди них травмы живота, простудные и вирусные заболевания, гепатит, аппендицит, гастрит, холецистит, пищевая аллергия, вредные привычки и переедание.
Чаще всего развитию панкреатита способствуют патологии двенадцатиперстной кишки, желудка и желчных путей. Как самостоятельное заболевание панкреатит, как правило, встречается только у хронических алкоголиков и людей, страдающих ожирением.
Основным симптомом острого панкреатита является сильная боль в верхней части живота, носящая опоясывающий характер. Часто больной, кроме боли, жалуется на тошноту, может появляться рвота, но она не приносит облегчения.
Температура тела может не повышаться совсем или быть не более 37,4 градусов. При панкреатите также могут появиться и такие симптомы, как вздутие живота, запор, понос, общая слабость и быстрая утомляемость.
Осложнения и тяжелые формы болезни
Рвота, тошнота и опоясывающие боли в верхней области живота, появляющиеся сразу же после приема пищи – это первые и главные симптомы хронического и острого панкреатита. Причем даже сильная рвота не приносит больному ни малейшего облегчения.
При хронической форме панкреатита симптомы не проявляются так резко, но болезненные процессы длятся значительно дольше, чем при острой форме. Боли, которые изначально возникают в области живота, далее распространяются в нижнюю часть грудной клетки.
Зачастую панкреатит сопровождается приступообразными болями, возникновение которых характерно именно для острой формы болезни, исход которой никогда нельзя предугадать.
- сильная опоясывающая боль в области пупка, переходящая в подреберье, спину, плечевой пояс;
- тошнота, сильная рвота, не приносящая облегчение;
- бледность и синюшность кожных покровов;
- сухость во рту, неприятный привкус.
Многие пациенты уверены, что летальный исход от панкреатита возможен лишь при сильном повышении температуры тела, но практика показывает, что в некоторых случаях температура, наоборот, даже падает.
На языке появляется белый налет, пациент постоянно хочет пить, его мучает сухость во рту, губы его тоже сухие и трескаются, но после выпитой воды сразу наступает рвота, возникает обезвоживание организма, что является тоже одной из причин того, что человек умер от острого панкреатита.
Есть два вида патологии – хронический и острый панкреатит.
Хронический панкреатит проявляется на почве острой формы заболевания. Прогрессирует болезнь на протяжении лет, подвергаясь деформации всё больше.
При острой форме воспаление органа происходит почти мгновенно. Форма заболевания встречается редко. В группе риска чаще оказываются пациенты мужского пола в возрасте сорока-пятидесяти лет.
Существуют две основных причины возникновения панкреатита: употребление чрезмерного количества алкоголя (около 60%) и желчнокаменная болезнь (около 30%).
Дополнительные факторы, способствующие развитию воспаления, это:
- заболевания двенадцатиперстной кишки;
- травмы живота;
- операции желудка или желчевыводящих путей в анамнезе;
- инфекции – гепатиты В и С вирусного характера, паротит («свинка»);
- глистные инвазии – аскаридоз, энтеробиоз;
- изменение гормонального фона;
- наследственность;
- опухоли, сужения протоков поджелудочной железы в анамнезе.
Различают две формы панкреатита: острую и хроническую.
Причины возможной смерти от панкреатита
Так когда же можно умереть от панкреатита? Когда болезнь развивается очень быстро и состояние человека стремительно ухудшается, самолечение и несвоевременное обращение за помощью может стать причиной смерти от панкреатита.
Игнорирование признаков воспаления, которые регулярно повторяются, например, боли в верхней части живота после употребления жирной и жареной пищи, изменения консистенции и регулярности стула, приводит к более степенному, но все же, ухудшению симптомов и обострению заболевания.
В итоге дегенеративные изменения в тканях железы становятся необратимыми и летальный исход возможен в течение нескольких дней или недели, после появления первых признаков острого панкреатита.
Насколько панкреатит смертелен сложно судить, но большинство осложнений от панкреатита являются смертельно опасными. Подлость панкреатита в том, что его симптомы схожи с сильным отравлением и зачастую просто не воспринимаются серьезно.
Если воспаление не определить сразу, то единственным возможным спасением при поражении тканей поджелудочной и возникновении некротических очагов — это частичное или полное удаление поджелудочной железы с последующей пожизненной диетой и отказом от употребления алкоголя. В противном случае, летальный исход неизбежен.
ВНИМАНИЕ! Информация на сайте представлена исключительно для ознакомления! Ни один сайт не сможет заочно решить Вашу проблему. Рекомендуем обратиться к врачу за дальнейшей консультацией и лечением.
Хронический панкреатит протекает не столь остро и заметно, но избавиться от него сложнее. Резкое ухудшение состояние пациента наблюдается, если он не придерживается правил питания.
При любых проблемах с ЖКТ диета – это главный инструмент успешного выздоровления. Часто ограничения в употребляемых блюдах накладываются на всю жизнь.
Больным сложно с этим мириться, они позволяют себе маленькие слабости, не представляя даже, что некоторые из них могут повлечь резкое ухудшение состояние вплоть до смерти.
Панкреатит часто является следствием желчнокаменной болезни. В таком случае избавляться нужно от первопричины недуга. Камни выводятся механическим путем, нередко врачи прибегают к срочному или запланированному хирургическому вмешательству по полному удалению желчного пузыря. Операции не проводятся, когда пациент пребывает в остром состоянии.
Иногда хроническое воспаление поджелудочной железы переходит в рак этого органа. Взаимосвязь этих двух заболеваний не доказана наукой, но онкологи с мировым именем отмечают, что злокачественные новообразования чаще возникают у пациентов, которые раньше часто мучились от воспалительных процессов.
Если онкология выявлена на 3-4 стадии, то разрушительные процессы в теле уже необратимы, смертельный исход – закономерный результат болезни. Работа врачей в этот период направлена на продление жизни пациента, проводится паллиативное лечение.
В силах пациентов не допустить тяжелого течения болезни, от них требуется лишь следить за текущим состоянием здоровья, не забывать о регулярных профилактических обследованиях и своевременных визитах к доктору.
Причина смертности
Уже было отмечено выше, что от панкреатита умирают как мужчины, так и женщины. Наиболее часто летальный исход наблюдается в первую неделю болезни.
Врачи в этом случае диагностируют геморрагическую или смешанную форму панкреатоза, которая сопровождается тотальными патологическими изменениями в поджелудочной железе. Смерть пациента от панкреатита может наступить в следующих случаях:
- Если у него изменены структуры тканей или клеток поджелудочной железы.
- В случае возникновения экссудата и формирования некротических очагов.
- При реактивных патологических процессах в очагах – некроз поджелудочной железы.
Обычно в этих случаях время наступления смерти исчисляется несколькими часами или сутками. В редких случаях больной может продержаться около месяца. Орган, именуемый поджелудочной железой, выделяет крайне агрессивный пищеварительный сок, способный переваривать любой белок, в том числе и саму поджелудочную железу.
Природа человеческого организма предусмотрела процесс переваривания пищи, в ходе которого панкреатический сок транспортируется в дуоденальную кишку и смешивается с другими веществами.
Если для попадания сока в двенадцатиперстную кишку существуют некие препятствия, в результате которых агрессивный продукт останется в собственных протоках, то не исключен процесс самопереваривания поджелудочной железы, называющийся в медицине панкреатозом, а некроз поджелудочной железы, это уже крайне тяжелая форма панкреатита.
Из сказанного выше следует, что причиной смерти при панкреатите являются засоренные протоки поджелудочной железы. К основным факторам высокой смертности от панкреатита относятся:
- алкоголизм;
- неправильное питание (слишком острая и жирная пища, включение в рацион продуктов, содержащих консерванты);
- желчнокаменная болезнь;
- постоянные стрессы.
Частые нервные перенапряжения и хронические стрессовые ситуации способны вызывать в желчных протоках спазмы, которые непременно будут тормозить естественные процессы переваривания пищи.
Причиной смерти от панкреатита можно назвать и продукты питания характеризующиеся как «сокогонные». Это сочетание очень жирной и острой пищи с большими дозами алкогольных напитков, нужно понимать, что алкоголь и панкреатит просто не сочетаются.
умереть можно от любой болячки, если не заниматься ее лечением и не делать выводы. даже панкреатит со временем даст такие осложнения и обострение, что на стену можно лезть от боли.
я считаю, что любые запущенные болезни — это вина самих людей. они идут к врачу только после того, как их скручивает от боли в несколько раз. а как только попустит, то продолжают есть все подряд.
Острый панкреатит эта форма внезапной болезни и предупредить ее очень тяжело
У меня месяц назад отец умер от субтотального панкреонекроза белая горячка, перед этим очень много выпивал пиво — эта причина и стала для него смертельной так как два очага не совместимы были с друг с другом.
Вот уже 9 дней как не стало моей мамочки.. Врачи не могли определить характер и причины боли.. вскрытие показало острый панкреатит.. один вопрос будет мучить всю жизнь..
могли ли её спасти если бы определили причину на скорой когда обратились с сильными болями в левом боку? Ужасные анализы и серый цвет кожи списали на рак и отправили домой. Был ли шанс спасти маму?
Конечно могли определить, чтоб у вас такое неслучилось то есле будет панкреатит пейте сразу кишечный антисептик энтерофурил или стопдиар
Можно ли больному умереть от панкреатита? В последние годы летальный исход при подобном диагнозе реже происходит – возможностей проводить лечение стало больше.
Прогноз хронического панкреатита во многом зависит от стадии болезни. На первой стадии смерть от панкреатита случается реже. На третьей стадии смертельный исход встречается чаще. Если не лечить панкреатит, прогноз летального исхода вероятен.
Причины летального исхода
Летальный исход, как правило, наступает в том случае, если диагностированы геморрагическая, либо же смешанная формы панкреатоза.
Сопровождаются они тотальным поражением поджелудочной железы. Можно всегда быть на чеку, но необходимо помнить, что панкреатит – это не рядовая болезнь. Игнорирование симптомов смертельно, в прямом смысле этого слова.
Можно ли умереть внезапно от острого панкреатита? Этим вопросом задаются немногие пациенты гастроэнтеролога, считая заболевание несложным, не требующим мгновенного реагирования на проявляющиеся симптомы.
Смертность от панкреатита возросла за последние годы, виной тому несколько факторов, о которых предупреждают своих пациентов современные доктора. Чтобы не допустить негативных последствий развития недуга, необходимо знать его признаки и симптомы.
Смело можно говорить и о том, что причина смерти от воспаления поджелудочной железы заключается в беспечности пациентов. Они вынуждены умирать от сопутствующих проблем, возникающих из-за значительного нарушения функционирования всех органов и систем.
У кого-то развивается болевой шок, у других проявляется абсцесс. Часто у пожилых людей попросту не справляется сердце с увеличивающимися нагрузками. Предугадать, как поведет себя болезнь, не может никто, но в условиях стационара под чутким контролем высококвалифицированных докторов пациент получает значительно больше шансов на быстрое полное выздоровление и долгую жизнь.
Если больной пребывает в критическом состоянии, главная задача докторов стабилизировать его, вывести из зоны риска. Добиваются этого разными способами в условиях реанимации.
Счет в это время идет на минуты, поэтому медлить нельзя. Чтобы не терять времени, борьба с основных недугом начинается там же. доктора делают все возможное, чтобы уменьшить воспаление поджелудочной железы, избавить пациента от боли.
Чтобы никогда не доводить до подобного состояния, необходимо прислушиваться к своему организму. Периодически возникающая боль в области пупка должна вас насторожить.
Даже если она со временем проходит и не доставляет значительных неудобств, лучше нанести профилактический визит к узкому специалисту, пройти полное обследование организма.
Прогноз хронического панкреатита часто неблагоприятный. Особенно тяжело поддаётся лечению панкреонекроз, или отмирание клеток железы. Смертельный исход в описанном случае вероятен.
Для избежания трагедии больным требуется чётко понимать, что причины хронического панкреатита зависят от качества пищи. При диагнозе нельзя пить алкогольные напитки и кушать жирную еду.
Как долго живут люди с панкреатитом – вопрос волнует каждого заболевшего. На продолжительность жизни влияет ряд причин:
- Возраст пациента. Чем раньше заболел человек – тем выше вероятность излечиться.
- Режим употребления спиртного – насколько часто происходит употребление этанола.
- Степень повреждения железы.
Молодой парень, которому недавно исполнилось 20 лет, не употребляющий алкоголя, способен прожить с таким диагнозом до глубокой старости. Мужчина на склоне лет, который систематически распивает спиртные напитки, сокращает жизнь на десять и более лет.
Факторы, влияющие на продолжительность жизни:
- Продолжительность жизни зависит от формы заболевания. Острые приступы часто приводят к летальности. При тяжёлых формах смерть от панкреатита случается у тридцати процентов больных.
- Тяжесть болезни влияет на общее состояние организма.
- Осложнения в виде образования кист, появления кровотечений из повреждённого органа, проблем с ЖКТ усугубляют ситуацию, преимущественно у возрастных пациентов. Смертность достигает 20%.
- Возрастная категория пациентов.
- Регулярное продуманное лечение.
- Выполнение требований врача относительно лечения.
- Употребление продуктов, назначенных гастроэнтерологом.
- Отказ от употребления крепких и слабоалкогольных спиртных напитков.
Почему это опасно?
Поджелудочная железа является важнейшим органом для правильной работы ЖКТ, малейшие сбои в ее работе приводят к нарушениям в функционировании всего организма.
Симптомы отказа в работе поджелудочной железы, на которые стоит обратить особое внимание:
- появление сильных болей под левым ребром;
- возникновение опоясывающей боли;
- вздувшийся живот;
- периодическая тошнота, которая со временем усиливается и переходит в рвоту;
- ослабление болезненных ощущений в согнутом состоянии;
- лекарственные средства для снятия спазмов практически не работают;
- появление спазмов в области желудка.
Все эти признаки чаще всего указывают на то, что у пациента отказала поджелудочная железа.
При дальнейшем наблюдении за состоянием больного часто выявляется небольшое повышение температуры тела.
Дополнительными симптомами, свидетельствующими о наступлении опасного состояния, от которого человек может впасть в кому или умереть, можно считать:
- понос;
- непрекращающуюся рвоту;
- развитие тахикардии;
- появление ощущения жара в теле;
- потливость;
- желтизну кожных покровов и белков глаз.
Если у человека не работает поджелудочная железа, главный симптом — сильнейшие болевые ощущения в области живота, спецификация бывает различной: от тупой и тянущей, до острой и нестерпимой.
Появление таких симптомов у пациента является веской причиной для срочного обращения к врачу или вызова бригады скорой помощи. Болезнь требует обязательной госпитализации, полного обследования и длительного лечения.
Острый панкреатит образно можно себе представить как кадры фильма ужасов. Ферменты «расплавляют» клетки поджелудочной железы, а если процесс чересчур активен, развивается острая сердечно-сосудистая, дыхательная, почечная недостаточность… Конечно, врачи делают все, чтобы спасти больного, но даже когда опасность, казалось бы, позади, может возникнуть новая серьезная угроза.
Хронический панкреатит не столь агрессивен, но, в отличие от острого, он ведет к необратимым изменениям поджелудочной железы. Погибшие «рабочие» клетки заменяются клетками соединительной ткани, которые не могут вырабатывать пищеварительные ферменты и гормоны.
Как восстановить работу органа
Важная составляющая первоначального лечения заболевания — отказ от пищи в первые дни и правильная диета в последующем.
Голод дает поджелудочной железе время на отдых и последующее восстановление. В первые дни больной должен полностью воздерживаться от приема пищи, в качестве питья пациенту рекомендуют употреблять настои и отвары из целебных трав, способные уменьшить воспалительные процессы.
Впоследствии курс лечения включает в себя строгую диету, рассчитанную на долгое время. Первоначально больному рекомендуют употреблять рисовый отвар. Позже в рацион питания вводят рыбные бульоны и супы-пюре.
Еще через несколько дней можно приготовить омлет на пару или паровые котлетки из нежирных сортов мяса (кролик, телятина, индюшатина). При отказе поджелудочной следует соблюдать основы диетического питания долгое время.
Пищу следует принимать небольшими порциями через определенные промежутки времени, еда не должна быть горячей, главное правило — не переедать.
Продукты, которые рекомендуют употреблять в пищу:
- кисломолочные с низкой жирностью (натуральный йогурт, кефир, сметана, ряженка, варенец);
- мягкие сыры;
- пюре из отварных овощей (картофель, морковь, цветная капуста, кабачок, тыква);
- нежирное мясо (телятина, куриное филе, индюшатина), отварное или приготовленное на пару;
- белые сорта рыб с низкой жирностью (судак, треска, хек, минтай), приготовленные в виде суфле;
- компоты из сухофруктов с добавлением меда;
- отвар шиповника, чай с небольшим количеством молока;
- жидкие каши из дробленой крупы (гречка, рис, пшено), сваренные на воде, с небольшим количеством растительного масла;
- макаронные изделия.
Больной с таким диагнозом должен кардинально изменить свою жизнь, для полного выздоровления следует:
- полностью отказаться от приема спиртных напитков;
- бросить курить;
- изменить питание, отказавшись от острой и жирной пищи;
- больше бывать на свежем воздухе;
- начать заниматься спортом;
- нормализовать сон.
Медикаменты, назначаемые при заболевании:
- Антисекреторные лекарства (Омез, Пантопразол, Омепразол), которые способствуют лучшему перевариванию пищи.
- Спазмолитики (Дюспаталин, Но-шпа, Дротаверин), которые помогут купировать спазмы и болевые ощущения.
- Ферментные препараты (Креон, Панкреатин, Мезим), которые улучшают состояние желчных протоков и оказывают положительное влияние на воспаленную поджелудочную железу.
2 столовые ложки сухой полыни поместить в стеклянную емкость, залить двумя стаканами горячей воды, держать на паровой бане 15 минут. Настой процедить, немного охладить, принимать по полстакана перед едой 3 раза в день в течение месяца.
3 чайные ложки сухой люцерны поместить в термос, залить стаканом кипятка, дать настояться не менее часа. Принимать настой теплым по несколько глотков в течение всего дня.
1 столовую ложку сушеного подорожника залить стаканом кипятка, дать остыть, процедить, добавить немного меда, пить вместо чая после еды.
2 столовые ложки сухого измельченного корня поместить в стеклянную посуду, залить двумя стаканами холодной воды, варить на паровой банеминут, остудить, процедить.
В случае удачного исхода острой патологии ПЖ после оперативного или интенсивного медикаментозного лечения для восстановления работы органа пациенту придется приложить немало усилий.
Утраченные клетки ПЖ не восстанавливаются, поэтому для относительно качественной жизни назначается длительная жесткая диета и заместительная лекарственная терапия.
Только при строгом и абсолютном точном выполнении всех рекомендаций можно избежать очередного рецидива с неблагоприятным прогнозом. Лечение, как и соблюдение диеты, проводится под наблюдением врача, который проводит коррекцию питания, а также принимаемых препаратов и их дозировок.
Строгая диета продолжается в течение года. Во многих случаях ограничений в еде приходится придерживаться всю жизнь. Основу составляет стол № 5п по Певзнеру.
Ограничиваются жирные, жареные, острые, копченые, соленые блюда. Помимо этого, нужно соблюдать режим питания — оно должно быть дробным и частым. Небольшими порциями необходимо съедать суточное количество еды за 6−8 раз.
При этом пища должна быть комфортной температуры — недопустимо употреблять слишком горячую или холодную еду, это может негативно сказаться на процессах пищеварения.
для переваривания железе приходится вырабатывать повышенное количество пищеварительного сока с высоким содержанием соответствующих ферментов, что может обострить процесс.
medgastro.ru
Отказала поджелудочная железа последствия
» Советы врачейВажнейший орган в составе желудочно-кишечного тракта – это поджелудочная железа. И если допустить, что в её функциях начнутся сбои, то это может привести к дестабилизации всего здоровья.
Если отказала поджелудочная железа, очень ярко проявляются её признаки:
- сильные боли в левом подреберье;
- боли опоясывающего характера;
- вздутие живота;
- волнообразная тошнота, не прекращающаяся, с усилением до неукротимой рвоты;
- стихание боли в согнутом положении.
Острые приступы трудно снимаются, слабо действуют спазмолитики, рвота становится неконтролируемой, желудок сводит спазмами.
Симптомы отказа поджелудочной железы
При динамическом наблюдении за течением состояния больного человека определяется повышение температуры до субфебрильных показателей.
Дополнительные симптомы, по которым можно определить отказ работы поджелудочной железы и не спутать их с проявлением других болезней:
- диарея;
- повышенный рвотный рефлекс;
- тахикардия;
- резкие приступы жара и потливости;
- пожелтение кожи и глазных белков.
Не леченый панкреатит принимает хроническую форму и обостряется периодически, особенно при нарушении диеты, после обильного застолья или увеселительной вечеринки с морем спиртного. Хроническая форма панкреатита отличается ощущением увеличения поджелудочной железы, тогда возникает чувство распирания в области рёбер, затрудняется дыхание.
При опоясывающем характере боли настолько сильные, что их легко можно спутать с проявлениями остеохондроза, холецистита, пиелонефрита, аппендицита. Отказ поджелудочной железы спутать не мудрено, потому что при всей силе боли достаточно разнообразны – тупая тянущая, острая режущая, сильными спазмами или до нескольких дней непрерывно длящаяся боль средней интенсивности.
Что делать, если отказала поджелудочная железа?
В любом случае первые действия при отказе поджелудочной железы – это приём спазмолитиков, болеутоляющих, противовоспалительных препаратов, переход на голодную диету, щелочное питьё. При лабораторном подтверждении отклонений в уровне сахара больному назначается инсулин, одновременно с лекарственными препаратами, содержащими ферменты.
Интересные материалы по этой теме!
Поджелудочная железа отвечает за выработку особых ферментов, в том числе и гормона инсулина. При панкреатите.
Заболевания поджелудочной железы часто приводят к нарушению работы кишечника, что, в свою очередь, может стать причиной развития.
Появление красных точек на теле пациента, страдающего панкреатитом, гастроэнтерологи связывают с резким обострением болезни. Как правило, подобные.
Комментарии читателей статьи Отказ
Оставить отзыв или комментарий
Добавить комментарий Отменить ответ
ПАНКРЕАТИТ ВИДЫ ПАНКРЕАТИТА У КОГО БЫВАЕТ? ОСНОВЫ ПИТАНИЯВНИМАНИЕ! ИНФОРМАЦИЯ, ОПУБЛИКОВАННАЯ НА САЙТЕ, НОСИТ ИСКЛЮЧИТЕЛЬНО ОЗНАКОМИТЕЛЬНЫЙ ХАРАКТЕР И НЕ ЯВЛЯЕТСЯ РЕКОМЕНДАЦИЕЙ К ПРИМЕНЕНИЮ. ОБЯЗАТЕЛЬНО
ПРОКОНСУЛЬТИРУЙТЕСЬ С ВАШИМ ЛЕЧАЩИМ ВРАЧОМ!
http://zhkt.guru/podzheludochnaya-zheleza/zabolevaniya-bolezni/otkazala
Отказала поджелудочная железа
Важнейший орган в составе желудочно-кишечного тракта – это поджелудочная железа. И если допустить, что в её функциях начнутся сбои, то это может привести к дестабилизации всего здоровья.
Если отказала поджелудочная железа, очень ярко проявляются её признаки:
- сильные боли в левом подреберье;
- боли опоясывающего характера;
- вздутие живота;
- волнообразная тошнота, не прекращающаяся, с усилением до неукротимой рвоты;
- стихание боли в согнутом положении.
Острые приступы трудно снимаются, слабо действуют спазмолитики, рвота становится неконтролируемой, желудок сводит спазмами.
Симптомы отказа поджелудочной железы
При динамическом наблюдении за течением состояния больного человека определяется повышение температуры до субфебрильных показателей.
Дополнительные симптомы, по которым можно определить отказ работы поджелудочной железы и не спутать их с проявлением других болезней:
- диарея;
- повышенный рвотный рефлекс;
- тахикардия;
- резкие приступы жара и потливости;
- пожелтение кожи и глазных белков.
Не леченый панкреатит принимает хроническую форму и обостряется периодически, особенно при нарушении диеты, после обильного застолья или увеселительной вечеринки с морем спиртного. Хроническая форма панкреатита отличается ощущением увеличения поджелудочной железы, тогда возникает чувство распирания в области рёбер, затрудняется дыхание.
При опоясывающем характере боли настолько сильные, что их легко можно спутать с проявлениями остеохондроза, холецистита, пиелонефрита, аппендицита. Отказ поджелудочной железы спутать не мудрено, потому что при всей силе боли достаточно разнообразны – тупая тянущая, острая режущая, сильными спазмами или до нескольких дней непрерывно длящаяся боль средней интенсивности.
Что делать, если отказала поджелудочная железа?
В любом случае первые действия при отказе поджелудочной железы – это приём спазмолитиков, болеутоляющих, противовоспалительных препаратов, переход на голодную диету, щелочное питьё. При лабораторном подтверждении отклонений в уровне сахара больному назначается инсулин, одновременно с лекарственными препаратами, содержащими ферменты.
Интересные материалы по этой теме!
Поджелудочная железа отвечает за выработку особых ферментов, в том числе и гормона инсулина. При панкреатите.
Заболевания поджелудочной железы часто приводят к нарушению работы кишечника, что, в свою очередь, может стать причиной развития.
Появление красных точек на теле пациента, страдающего панкреатитом, гастроэнтерологи связывают с резким обострением болезни. Как правило, подобные.
Комментарии читателей статьи Отказ
Оставить отзыв или комментарий
Добавить комментарий Отменить ответ
ПАНКРЕАТИТ ВИДЫ ПАНКРЕАТИТА У КОГО БЫВАЕТ? ОСНОВЫ ПИТАНИЯВНИМАНИЕ! ИНФОРМАЦИЯ, ОПУБЛИКОВАННАЯ НА САЙТЕ, НОСИТ ИСКЛЮЧИТЕЛЬНО ОЗНАКОМИТЕЛЬНЫЙ ХАРАКТЕР И НЕ ЯВЛЯЕТСЯ РЕКОМЕНДАЦИЕЙ К ПРИМЕНЕНИЮ. ОБЯЗАТЕЛЬНО
ПРОКОНСУЛЬТИРУЙТЕСЬ С ВАШИМ ЛЕЧАЩИМ ВРАЧОМ!
http://zhkt.guru/podzheludochnaya-zheleza/zabolevaniya-bolezni/otkazala
Каковы последствия и жизнь после удаления поджелудочной железы?
Порой, человек не совсем понимает одного из смыслов счастья – счастье быть здоровым. Не бережет заложенное природой здоровье, пренебрежительно относится к нему, его сигналам.
Как выгляди и какие функции у поджелудочной железы?
Все слышали медицинский термин «инсулин», необходимы для поддержания уровня сахара в крови. Так вот, поджелудочная железа является кузницей этого гормона. И не только его (глюкагон, соматостатин, панкреатический полипептид).
Нарушения в работе этого органа провоцирует такую серьезную болезнь, как сахарный диабет, а также несут людям проблемы с перевариванием пищи. Воспаление поджелудочной железы ведет к ряду заболеваний, которые лечатся медикаментозно, например, панкреатит.
Хирургическое вмешательство
Операция по удалению поджелудочной железы (панкреэктомия) назначается обычно при раке. Если не удается сохранить весь орган человека, вследствие, его полного поражения, врач настаивает – удалить поджелудочную железу! Могут быть вырезаны и близлежащие органы (Селезенка, верхняя часть желудка, желчный пузырь).
Показания к частичному удалению органа следующие:
- Частичное отмирание тканей (например, при панкреонекрозе).
- Травмы.
- Опухоли.
- Кровотечения
- Кисты, свищи.
- Обострился хронический панкреатит (терапия не помогает).
Риски
Реабилитация
Последствия операции на поджелудочной железе непременно проявятся. Теряется вес, нарушается пищеварение, назначаются больному пожизненно инъекции инсулина, препараты ферментной терапии, т. к. организм не вырабатывает уже ни инсулин, ни ферменты, приобретается диабет.
Жизнь без железы
Может ли человек ощущать себя в относительной гармонии с миром после столь серьезной операции?
Это раньше считалось, что жизнь без поджелудочной железы не жизнь, а мучения, ведущие к смерти. А сегодня, как таковой критичной, ситуации нет. Медицина шагнула далеко вперед, колоссальные наработки, опыт накоплен в международной практике и нашей медицине.
Пища не должна быть жирная, как можно меньше углеводов, сбалансированные белки, постепенно вводится мясо нежирное и рыба. Питание дробное, исключает сахар и уменьшает в разы соль.
Лечебное меню при таком заболевании, как панкреатите
Рациональное меню на неделю при соблюдении диеты в случае хронических болезней поджелудочной железы
Что еще почитать?
2018 Сайт о панкреатите: симптомы, лечение, диеты Копирование материалов сайта без разрешения запрещено
http://pankreatsindrom.ru/podzheludochnaya/udalenie-podzheludochnoj-zhelezy-posledstviya-i-zhizn-posle.html
Комментариев пока нет!doktorsekret.ru
Отказала поджелудочная железа, симптомы отказа
ПЖ является самой крупной железой в человеческом организме. Благодаря сложному строению тканей, она выполняет двойную функцию: внешнесекреторную и инкреторную. Паренхима органа состоит из железистой ткани, которая включает ацинусы — основные структурные единицы, вырабатывающие панкреатический сок, и островки Лангерганса, представленные 5 видами клеток, которые производят гормоны.
При нарушении эндокринной функции чаще всего в результате повреждения ПЖ происходит нарушение выработки инсулина. Это проявляется симптомами нарушения в работе поджелудочной железы в виде развития сахарного диабета — тяжелейшего заболевания, со временем приводящего к жизненно опасным осложнениям.
Если внимательно относиться к своему организму, на изменения в работе ПЖ можно обратить внимание в самом начале их проявления. При нарушении экзокринной функции человек постепенно теряет аппетит, чрезмерно устает даже при отсутствии больших нагрузок.
И также у него появляется немотивированная слабость, нарастает вялость, апатия, беспокоит подташнивание, иногда — неустойчивый стул (кашицеобразный или запор), вздутие живота. Общее состояние ухудшается, ощущается постоянный дискомфорт со стороны органов пищеварения.
Со временем симптомы усугубляются, беспокоит постоянный панкреатический понос (жидкие каловые массы с жирным блеском и зловонным запахом, с примесью остатков непереваренной пищи — стеаторея), урчание в животе, тошнота. В тяжелых случаях при резком снижении функций присоединяется рвота, не приносящая облегчения.
Это симптомы панкреатита — заболевания, которое требует лечения с момента появления первых признаков. По статистике, чаще болеют мужчины, злоупотребляющие алкоголем.
Подвержены также женщины с излишним весом, не ограничивающие себя в питании, ведущие малоподвижный образ жизни.
Что делать, чтобы избежать резкого снижения выработки ферментов и инсулина, объяснит при первом посещении терапевт. В дальнейшем, в зависимости от выявленной патологии, пациентом будет заниматься гастроэнтеролог или эндокринолог.
Специалист назначит лечение, которое приведет к улучшению состояния, если пациент будет принимать необходимый препарат правильно, без сбоев, своевременно и регулярно. Расстройство деятельности железы нормализуется, если вовремя обнаружить сбой, выявить его причину и начать восстановление.
В первую очередь, если человек чувствует себя плохо, но при обследовании не выявлено глубоких патологических изменений в тканях, не обнаружены новообразования и выраженных нарушений функций, можно заставлять работать ПЖ, соблюдая правильный режим питания.
Обычно на ранних стадиях последствия нарушения деятельности органа проявляются в сниженном аппетите, слабости, апатии, общем недомогании, отчего самочувствие прогрессивно продолжает ухудшаться. В этот период важно поддержание снижающихся функций разными методами: не только принимая назначенное лекарство, но строго выполняя режим питания, работы и отдыха.
Дисфункция ПЖ, касается ли она внешней секреции или выработки гормонов, приводит к нарушениям не только деятельности, но и структуры органа, если своевременно не принимаются меры по ее нормализации. К опасным заболеваниям относится панкреатит и сахарный диабет.
Их диагностика и лечение на ранних этапах помогает избежать тяжелых осложнений в виде панкреонекроза, поражения почек, сосудов глазного дна, ног и параллельно патологии других органов. Прогноз при этих осложнениях во многих случаях неблагоприятный.
Поэтому легче предупредить болезнь, чем ее лечить.
Доминирующий симптом проблемы с поджелудочной железой – это болевой синдром. Он всегда наблюдается при острой фазе панкреатита либо обострении хронического заболевания. Характер болезненных ощущений различный – начиная от тянущей и тупой боли заканчивая острым и режущим ощущением.
Причины проблем с поджелудочной железой многообразны. Однако в большинстве случаев этиология базируется на неправильном питании, злоупотреблении алкоголем, ожирении, инфекционных процессах и пр. Намного реже заболевание проявляется вследствие других нарушений органов желудочно-кишечного тракта.
Безусловно, распознать симптомы проблем с поджелудочной железой самостоятельно, вполне реально. Однако понять, какое именно заболевание у пациента, может только врач. Нужно обратиться к гастроэнтерологу, сдать анализы, пройти обследование. При беременности признаки проблем с поджелудочной требуют немедленной госпитализации.
Заниматься самолечением, не зная точного диагноза, это фатальная ошибка. Только медик с учетом диагностики может дифференцировать одно заболевание от другой болезни.
Боль и диспепсические явления могут свидетельствовать о развитии острого либо хронического панкреатита, рака поджелудочной железы, опухоли, муковисцидоза, сахарного диабета, панкреонекроза.
Медицинский специалист по жалобам пациента может определить дисфункцию железы, однако чтобы поставить правильный диагноз, больному необходимо сдать анализы. Обязательно проводится клиническое исследование крови.
О воспалении сигнализирует возрастании интенсивности оседания эритроцитов (больше чем 10 мм в 60 минут у мужчин и свыше 20 мм у женщин), относительный рост количества лейкоцитов в организме. У женщин и мужчин диагностируется обезвоживание. Также возрастает количество эритроцитов.
Если у пациента панкреатит геморрагической формы, то анализы показывают анемию (падает концентрация эритроцитов и гемоглобина). Исследование крови в 90% случаев показывает глюкозу свыше 5.5 единиц.
Биохимия крови предоставляет информацию:
- Содержание амилазы свыше 125 ЕД.
- При некрозе мягких тканей уровень амилазы снижается.
- Повышается концентрация липазы, трипсина.
Функциональный сбой в организме человека проявляется изменением плотности мочи. Также в ней появляются белковые вещества. Диастаза урины свыше 100 ЕД, когда верхняя планка нормы не более 64 ЕД. В моче нередко обнаруживается глюкоза и кетоновые тела – это говорит о расстройстве процессов обмена.
При остром воспалении терапия проводится в стационаре. Чтобы снять боль, назначают обезболивающие лекарства. Также поможет голодание при панкреатите. После рекомендуется прием ферментных препаратов, диета (стол №5). В восстановительный период можно использовать народные средства, помогающие улучшить работу ПЖ.
Схема терапии заболеваний поджелудочной железы зависит от конкретной болезни. При диабете 1 типа проводится инсулинотерапия, при 2-м типе нужна диета и изменение образа жизни. На фоне обнаружения кисты лечение может быть консервативным или хирургическим.
Какие признаки свидетельствуют о заболеваниях ПЖ рассказано в видео в этой статье.
Основными симптомами, которые могут указывать на патологию поджелудочной железы, считаются болевой и диспепсический (расстройство пищеварения).
Боль обычно локализуется в подложечной области, может иррадиировать в левое подреберье, левую лопатку, поясницу, при остром процессе болевой синдром принимает опоясывающий характер. Боль появляется или усиливается после обильного приема пищи, особенно жирной, острой или жареной, алкоголя.
Местный холод способствует облегчению боли, иногда пациенты для уменьшения неприятных ощущений принимают вынужденное положение (лежа на боку с притянутыми к животу коленями или сидя, согнувшись вперед).
Расстройства пищеварения проявляются в виде тяжести в животе, тошноты и рвоты, которые появляются после приема пищи, у пациентов также может наблюдаться вздутие живота, метеоризм, диарея. Иногда больные сами обращают внимание на то, что стул стал кашицеобразным, частым (до 4-5 раз в день), жирным, плохо смывается, приобретает серый цвет.
При прогрессировании заболевания нарушаются обменные процессы, больные теряют массу тела, ухудшается аппетит. Из-за витаминной недостаточности кожа у больных становится сухой, может нарушиться зрение, развиться анемия и другие состояния, связанные с гиповитаминозом.
Острый панкреатит чаще всего развивается при злоупотреблении алкоголем и его суррогатами, особенно на фоне обильного приема жирной пищи, при травмах органа. У здоровых людей острая форма заболевания встречается редко, чаще всего происходит обострение хронического воспалительного процесса в железе.
Основной признак острого панкреатита – невыносимая опоясывающая боль в подреберьях, сопровождаемая многократной рвотой и повышением температуры тела. В таких случаях больным необходима срочная медицинская помощь в стационаре.
О влиянии алкоголя на поджелудочную железу рассказывают ученые и доктора в программе «О самом главном».
К сожалению, в последние десятилетия выросло число пациентов, страдающих онкологическими патологиями этого органа. Опухоли могут развиваться из клеток поджелудочной железы, отвечающих за ее экзокринную (ферментативную) функцию, а также могут быть гормонально-активными, развивающимися из специальных клеток.
Поджелудочная железа имеет огромное значение для слаженной работы всего организма. Ее можно назвать дирижером, управляющим сложным оркестром — пищеварительной и эндокринной системами.
Боли в поджелудочной железе — это практически самый главный признак неполадки в органе. Все его заболевания (кроме диабета) характеризуются болевыми ощущениями различной степени.
Симптомы боли в поджелудочной железе. Болезни этого органа практически всегда сопровождает боль, очень сильная и продолжительная. Иногда она — под ложечкой, в эпигастрии, смещаясь к левой половине грудной клетки, левому плечу и лопатке. Но обычно опоясывает туловище как обручи и отдает в поясничную область. Также боль может располагаться в левом подреберье, усиливаясь во время дыхания или движения.
Общие симптомы заболевания органа:
- Во время острой стадии вверху брюшной полости — режущая, невыносимая боль; больной не может лежать, настолько острые болевые ощущения, он непрерывно сидит чуть наклоненным туловищем вперед. При хронической — боль тупая, тянущая, ноющая.
- Рвота, не приносящая облегчения, и тошнота.
- Во рту появляется ощутимая сухость, сопровождающаяся отрыжками и икотой.
- Диарея — поносы или запоры, живот часто вздувается.
- Учащенный пульс, высокая температура, сниженное артериальное давление.
- Тошнота.
- Учащеная рвота с желчью.
- Интоксикация в виде слабости, головной боли, потливости, повышения или понижения температуры и т. д.
Основные болезни железы:
- панкреатит (острый и хронический),
- Сахарный диабет первого типа,
- муковисцидоз,
- кистозные образования и доброкачественные опухоли,
- панкреонекроз,
- рак.
При появлении острых болей нужно незамедлительно вызвать доктора. До его приезда можно выполнить ряд мер для снижения боли:
- Лежать на спине, расслабившись.
- Положить на верхнюю часть живота грелку со льдом.
- Есть нельзя.
- Можно попить негазированную щелочную минеральную воду.
- Нельзя принимать обезболивающие лекарства, пока не осмотрит врач.
При наличии двух главных признаков (боли и диспепсии) врачи всегда обращают особое внимание поджелудочной железе. Заболевания органа на начальных стадиях легко определить при помощи ультразвукового исследования, рентгена и компьютерной томографии.
При подтверждении подозрений и выявления конкретной болезни назначается обязательная диета №5П и специальные лекарственные средства для снятия обострения и поддержания организма (в хронической стадии).
Если обнаружены непроходимость протоков, рак или некротические очаги органа, необходимо его частичное или полное удаление.
Заболевания и дисфункции, поражающие поджелудочную железу, не ограничиваются воспалительными процессами. Хотя для большинства патологий характерны болевые ощущения, диспепсические явления и особенности формулы крови, симптоматика различается в зависимости от вида болезни, ее формы, этапа и обширности патологии.
Лабораторные исследования мало информативны. УЗИ, биопсияПревышение референтных норм глюкозы и гликированного гемоглобина в крови
| Заболевание/симптом | Панкреатит в хронической форме | Рак | Кистозные изменения железистой ткани | Сахарный диабет I типа |
| Болевые ощущения | В периоды обострений | В зависимости от локализации и объема новообразования | В зависимости от размера и локализации, могут отсутствовать | Отсутствуют |
| Диспепсия | В периоды обострений и при нарушении диеты: запор, понос, тошнота, рвота | Неустойчивый жирный стул, тошнота, на поздней стадии – профузный понос, рвота | В зависимости от локализации кисты: учащенный стул, вздутие (киста на головке железы), запор, тошнота, обесцвеченный кал (тело, хвост железы) | Ощущение тошноты, рвота при кетоацидозе. Обостренный голод при гипогликемии |
| Особенности клинической картины | Обострения при нарушении правил рациона питания | Желтушность, бледность кожных покровов, потеря веса до истощения | Выражены на поздних стадиях и бактериальном нагноении болью и возможностью пальпации кист | Повышенная жажда, учащенное мочеиспускание, кожный зуд, сухость слизистых. Кетоацидоз, гипогликемия |
| Лабораторные показатели и методы диагностики | При обострениях аналогичны острому панкреатиту | В картине крови – анемия, лейкоцитоз, повышенное СОЭ. Ультразвук, биопсия |
Язвенные изменения железистой ткани данного органа классифицируются в зависимости от стадии: эрозивной, обострения и хронической с возможным осложнением при пенетрации в ткани и органы брюшины. Симптомы язвы схожи с клинической картиной панкреатита с дополнениями в виде изжоги и саливации.
Терапия проводится под строгим контролем специалистов. При лечении необходимо помнить, что без соблюдения диеты, ограничения жирных, жареных, копченых блюд, некоторых видов продуктов (грибов, томатов, меда) и алкогольных напитков болезни будут обостряться и прогрессировать.
Важной составляющей при лечении нарушения работы ПЖ является голод. Он призван дать железе необходимый отдых для восстановления.
Из фармакологических средств при патологии назначают антисекреторные препараты (Омепразол, Лансопразол, Пантопразол). При сильных болях показан прием миотропных спазмолитических средств (Но-шпа, Дротаверин, Платифиллин, Дюспаталин). При патологии желчного пузыря и билиарной системы эффективен Уролесан, он создан на основе растительных компонентов и прекрасно снимает спазмы.
При ферментативной недостаточности рекомендуется принимать Панкреатин, Креон, Мезим или Панзинорм. Обычно курс лечения при дисфункции ПЖ включает прием Панкреатина (0, 50–1,0) а с Омепразолом (0, 02) от одного месяца до трех непрерывным курсом.
Местонахождение, строение, работа органа
Роль поджелудочной железы в организме человека, его общей жизнедеятельности связана со многими факторами. Главными функциями в работе этого органа являются экзокринная и эндокринная. Первая помогает работе пищеварению, вторая участвует в регулировании уровня сахара в крови. Нормальная работа поджелудочной железы обеспечивает жизнедеятельность многих органов, сказывается на общем состоянии организма человека и на его самочувствии.
Вырабатывает поджелудочная железа ферменты, называемые энзимами, которые помогают расщеплению в пищеварительном тракте. Орган достигает 17 см в размере, он напоминает приплюснутую грушу. Строение разделяют на головку, тело, хвост. Орган окружен сосудами, которые поставляют кровь к нему и в другие места. Размер поджелудочной железы у детей меньше.
Железа начинает вырабатывать ферментные соки в процессе приема пищи, поступая в желудок, вырабатываемый секрет поджелудочной железы участвует в процессе пищеварения. Он поступает в основной ее проток, который объединен с желчным.
В нем образуется жидкость, способствующая перевариванию, дальнейшему продвижению пищи. Печень вырабатывает желчь для желчного пузыря, далее поступает по протоку.
Панкреатическая жидкость совместно с желчью обеспечивает переваривание.
В эндокринные функции входит выработка такого важного гормона, как инсулин, других гормонов. Инсулин обеспечивает контроль над достаточным уровнем глюкозы. Он производит особые группы клеток для железы, которые помогают в процессе контроля над глюкозой. Инсулин производится тогда, когда глюкоза повышается, организм сигнализирует мышцам и тканям поглощать избыток глюкозы и поддерживать себя в сбалансированном состоянии.
Поджелудочная железа является жизненно важным органом, участвующим в обменных процессах организма. От ее нормального функционирования зависит здоровье человека, поэтому нужно следить за своим питанием и привычками.
Если нарушается работа поджелудочной железы, то страдает весь желудочно-кишечный тракт. Орган вырабатывает ферменты, необходимые для пищеварительного процесса.
Чтобы улучшить работу поджелудочной железы, существует множество методов, которые подбирает только врач. Не рекомендуется заниматься самолечением, потому что можно навредить организму еще больше.
Гастроэнтеролог подбирает методы, наиболее подходящие для вашего организма.
Нормализация функционирования органа
На работу поджелудочной железы влияют разные факторы. Наиболее распространенной причиной сбоев являются нарушение правильного питания, употребление спиртных напитков в большом количестве, употребление пищи, содержащей много жиров, а также увеличение порций мучного.
Для предотвращения ухудшения работы поджелудочной железы нужно контролировать свой рацион. Не стоит ограничивать его в целом, сидеть на строгих диетах. Необходимо знать меру, то есть исключать случаи переедания, употребления алкоголя в неумеренных дозах. Жирные и копченые блюда лучше употреблять реже, чтобы пищеварительные органы не перегружались.
Чтобы стимулировать функционирование поджелудочной железы, врачи рекомендуют множество разных способов. Среди них наиболее известным является такое народное средство: стакан гречневой крупы промывают водой, а затем заливают двумя стаканами кефира. Эту смесь оставляют на ночь, утром можно скушать половину приготовленного. Оставшуюся часть желательно съесть перед сном, чтобы не перегружать пищеварительный тракт.
Немаловажным моментом является сам прием пищи. Нельзя сильно наедаться за раз, лучше разделить пищу на несколько небольших порций. Хорошо стимулируют работу органа различные кисели, среди которых самым полезным является кисель из пророщенного овса. Не следует забывать о жидких блюдах (супы, нежирный борщ), а также кашах, сваренных на воде.
Лучше всего, если пациент будет придерживаться такого рациона минимум месяц. Процесс стимуляции является весьма длительным, поэтому нужно обзавестись терпением. Из диетического меню по возможности убирают все сладкие, жирные и кислые блюда, раздражающие пищеварительную систему. Если все перечисленные способы не помогают, пациент должен обращаться к врачу, который назначит медикаментозное лечение.
Методы стимулирования
Врачи утверждают, что заставить работать можно любой орган, и поджелудочную железу в том числе. Подбирая методики, стимулирующие рабочий процесс органа, нужно учитывать возраст больного, степень тяжести заболевания и т. д.
Стимуляция может достигаться путем соблюдения специально организованного диетического меню. Рекомендуется употреблять пищу небольшими порциями несколько раз в день, трехразовое питание лучше разделить на пять приемов пищи. Даже если после еды чувствуется легкий голод, это считается нормой, ведь чувство насыщения появляется через полчаса. Соблюдение такого правила поможет нормализовать пищеварительный процесс, не нагружая при этом железу.
Заставить работать орган помогут правильно подобранные продукты. Чаще всего это блюда, в составе которых много ферментов, бифидобактерий. При неправильной работе поджелудочной советуют принимать минеральную воду.
Нередко гастроэнтеролог выписывает пациенту определенные препараты, например, креон или панкреатин. Чаще всего это специальные ферменты, помогающие поддержать орган и ускоряющие его работу. Обычно их принимают во время еды или сразу после приема пищи.
Продукты, которые улучшают работу органа
Патологии поджелудочной железы в тяжелой форме могут привести к острому панкреатиту. Это заболевание, при котором в тканях поджелудочной железы происходит развитие различных воспалений.
У острого панкреатита следующие симптомы:• Тупая режущая боль под ложечкой или в области подреберья• Высокая температура с низким или высоким давлением• Бледный или синюшный оттенок кожи• Тошнота, рвота, сухость во рту, отрыжка и т.п.• Диарея, вздутие живота или запор• Одышка, липкий пот и желтый налет на языке.
Панкреатит может протекать и в более легких формах. Лечение этой болезни обязательно должно включать в себя диету. Главное при панкреатите это не переедать. Некоторые врачи вообще советуют 2-3 дня воздержаться от любой пищи. В первые дни при остром панкреатите можно только пить воду.
Что касается диеты при панкреатите, то она подразумевает использования пищи, основу которой составляют белки. Жирные и богатые углеводами продукты при заболеваниях поджелудочной железы из рациона необходимо исключить.
Питаться при выше описанных проблемах желательно по 5-6 раз в сутки. При этом размер одной порции не должен превышать 250 г. Продукты желательно предварительно перетереть. Это предотвратит их раздражающее действие. Диета при панкреатите подразумевает употребление в пищу вареных или приготовленных на пару продуктов.
Лечебная диета и здоровый образ жизни, при отсутствии других проблем в организме человека, смогут помочь надолго забыть о проблемах с поджелудочной железой. Даже если полноценная победа над недугом не наступит, симптомы заболевания будут посещать больного очень редко. Для того чтобы разгрузить поджелудочную железу необходимо знать, какие продукты можно употреблять в пищу, а от каких лучше отказаться.
Лечиться народными средствами без диагноза, поставленного специалистом, крайне нежелательно. Но, если вы наблюдаетесь у лечащего врача и точно уверены в том, какое у вас выявлено это заболевание, то можно попробовать вылечить его народными средствами. Главное не переусердствовать в этом и держать связь с лечащим врачом.
Лечение проблем с поджелудочной железой народными средствами подразумевает употребление в пищу полезных для организма продуктов. Например, различные блюда из овса. При таком заболевании очень полезны каши или отвар из овса. Также народная медицина при таких проблемах рекомендует употреблять в пищу стакан свежевыжатого картофельного ежедневно до приема пищи.
При панкреатите можно уменьшить боль с помощью отвара Золотого уса или ромашки. Но, какое бы вы лечение не выбрали, напоминаю, что без квалифицированного лечения профессионального врача одними только народными средствами помочь своему организму у вас не получиться.
Болевые ощущения
Ведущее проявление панкреатита – это боль. Характер боли (от тупой тянущей до острой режущей) обусловлен объемом поражения, его характером (отек или некроз), а также вовлечением в процесс листков брюшины (перитонит). В последнем случае появятся симптомы раздражения брюшины, при прощупывании железы боль будет интенсивнее не при надавливании, а при отпускании руки.
При отеке болевой синдром обусловлен растяжением капсулы железы, сдавлением нервных окончаний и переполнением протоков продуктами секреции.
Долгое время сохраняется несоответствие между очень интенсивной болью и отсутствием защитной напряженности мышц передней брюшной стенки (живот при прощупывании остается мягким).
Расположение боли (в правой, средней или левой части надчревья) обусловлены расположением основного патологического очага в головке, теле или хвостовой части органа.
Ее иррадиация в спину — положением органа в забрюшинном пространстве на уровне от 12 грудного до 4 поясничного позвонков и особенностями иннервации железы (ветками чревного сплетения и блуждающего нерва).
Боль, как правило, не связана с приемом пищи и носит продолжительный постоянный характер, усиливаясь по мере нарастания патологических изменений органа. Более редкое расположение боли – загрудинное пространство или область сердца с иррадипацией в ключицу. При таком болевом синдроме важно своевременно отделить боли от сердечных (стенокардии, инфаркта миокарда).
При панкреонекрозе боль достигает наивысшей степени и может привести к болевому шоку, от которого пациент может погибнуть.
Диспепсические явления
Диспепсия, сопровождающая панкреатит – это тошнота, нарушения аппетита, рвота съеденной пищей и неустойчивость стула. Как правило, диспепсия появляется в начале заболевания после погрешностей в диете (употребления жирной, копченой пищи, грибов, помидоров, меда или алкоголя).
Классика жанра – водка, закушенная холодной котлетой и помидором. Бывают ситуации, когда и прием лекарственных средств, становится пусковым механизмом для патологического процесса (нитрофураны, антибиотики, сульфаниламиды, вальпроевая кислота, азатиоприн, сульфасалазитны, цитостатики).
Подробнее о лечении, симптомах и причинах диспепсии.
Тошнота предшествует рвоте и связана с перераздражением блуждающего нерва, иннервирующего поджелудочную железу. Рвота развивается более, чем в восьмидесяти процентах случаев и не приносит облегчения.
Она обусловлена интоксикацией. Сначала, как правило, она носит желудочный характер (рвота съеденной пищей), а затем в рвотных массах появляется содержимое двенадцатиперстной кишки (рвота желчью).
Объемы и частота рвоты могут быть очень значительными, что приводит к постепенному обезвоживанию с потерей воды и электролитов. При этом преимущественно теряются соли и развивается гипоосмотическая дегидратация.
Различают несколько степеней обезвоживания. Каждая из них имеет свою клиническую картину.
При первой степени теряется до трех процентов массы тела, пациентов беспокоит слабая жажда, слизистые влажные. Для потери электролитов выраженная жажда не характерна, ее заменяет учащенное дыхание (одышка, причины).
При второй степени теряется до девяти процентов веса. Появляется выраженная жажда и сухость слизистых. Снижается упругость кожи (скорость расправления кожной складки забранной в щипок падает). Страдает и система кровообращения – есть учащение пульса и сердцебиений. Сокращается число мочеиспусканий и уменьшается объем отделяемой мочи, она становится более темной.
Третья степень обезвоживания – это выраженные электролитные нарушения и потеря до десяти процентов веса. Страдает общее состояние: пациенты заторможены, сонливы. У них понижено артериальное давление, могут наблюдаться расстройства сердечного ритма, сухие слизистые и кожа, обеднена мимика, может быть спутана речь и сознание. В крови развивается ацидоз и может развиться гиповолемический шок с потерей сознания и полиорганной недостаточностью.
Наиболее характерными для воспаления или деструкции поджелудочной железы будут изменения клинического и биохимического анализов крови, а также изменения мочи.
Он отреагирует увеличением скорости оседания эритроцитов (более 10 мм в час у мужчин и более 20 у женщин), относительным лейкоцитозом (увеличением числа лейкоцитов свыше 9 Г/л), что свидетельствует о воспалении. При выраженной деструкции и присоединении гнойной инфекции появится и “сдвиг лейкоцитарной формулы влево”, то есть, увеличение числа сегментоядерных и палочкоядерных лейкоцитов.
Если определить гематокрит (соотношение числа эритроцитов к объему плазмы), то он увеличивается за счет обезвоживания (у мужчин
medgastro.ru