Лечение суставов - артроз, артрит, остеохондроз и многое другое
Если болит поджелудочная железа что принимать
Что делать если болит поджелудочная
Еще в Древней Греции поджелудочная железа получила название – «вся из мяса». Методами исследований и проведением опытов, выяснили, что значит данный орган и почему его значение велико для организма. Было доказано, что железа отвечает за расщепление продуктов питания попадающих в ЖКТ. Когда поджелудочная болит, болевые ощущения начинаются в случае нарушения питания или других провоцирующих сбой в работе железы факторов, вызывая неприятные ощущения:
- приступ беспокойства в левом или правом подреберье;
- под ложечкой;
- ноющие опоясывающие тело приступы боли, особенно отдающие в спину.
Поэтому необходимо знать, что сможет помочь больному в данной ситуации. Приступы несут за собой сильную симптоматику заболевания, а при острой фазе – непоправимые последствия. Поэтому при такой ситуации, требуется вмешательство врачей.
Боли и причины воспаления
Так почему же, болит поджелудочная железа, и какие причины этой патологии? Боли в поджелудочной железе возникают в большей степени при злоупотреблении алкогольной продукцией или воспалительных процессах в желчном пузыре (мочекаменное заболевание).
причины воспаления поджелудочнойДанный риск патологии имеет 80% от всех обращений в медицинские учреждения, по данным статистики Министерства Здравоохранения. Правда с основными причинами, существуют и другие, которые также провоцируют воспалительные процессы в железе, и их предостаточное количество. Они проявятся в связке с панкреатитом, что усугубляет и без того тяжелое положение больного. Так отчего же болит поджелудочная железа и факторы провоцирующие усиление воспалительного процесса:
- язвы;
- дуоденит;
- травмы области живота и внутренних органов;
- отравление медикаментами;
- неправильное использование медикаментозного лечения и злоупотребление таблетками не по рецепту;
- вирусные инфекции, гепатиты всех видов и форм;
- глистные инвазии;
- нарушение обмена веществ;
- слабая иммунная система;
- вегето-сосудистая дистония;
- наследственность к заболеванию;
- постоянные стрессы;
- злоупотребление алкогольной продукцией, курением.
Поэтому перед лечением панкреатита, после проведения диагностических мероприятий, устраняют в начале первоисточник провокации поджелудочной железы, а только потом снимают симптоматику заболевания. В основном приступы панкреатита возникают в домашней обстановке в вечернее время, поэтому необходимо знать, как успокоить поджелудочную железу находясь дома. Для этого ознакомьтесь с некоторыми советами:
- При возникновении приступа в домашних условиях пострадавшему требуется занять позицию калачиком (эмбриона) и чуть наклонить свое туловище вперед. В такой позе, боль станет намного тише на небольшой период времени, что даст возможность дождаться приезда скорой помощи.
- Когда поджелудочная железа ноет и болит, нельзя делать теплые компрессы на очаг болевого места. Допускаются только холодные примочки (включая замороженные продукты) к месту очаговой боли и полный покой больного. Холодные предметы, которые будут использоваться для снятия очага болевого состояния, обязательно обмотать нетолстой тканью, для избегания обморожения участка кожи.
- В момент приступа панкреатита и в последующие 3 дня, продукты питания полностью исключить из рациона больного, что можно, так это только употребление жидкости (минеральная вода без газа, отвары лечебных трав, некрепкий чайный напиток). Употребление жидкости не будет провоцировать воспалительные процессы и выведет из организма основную массу токсинов и вредных веществ.
- После 2-3 дневного лечебного голодания, в период полного снятия симптоматики болевого синдрома, допускается употребление простой и легкой пищи: овсянка, кисель, варенные или запеченные овощи, нежирные виды рыб и мяса.
Приготовление производить только варением или запеканием, еду употреблять только в перемолотом виде кашицы. Полностью отказаться от соленого, кислого, горького, жареного и копченого. Все, что спровоцирует повторный приступ и раздражение поджелудочного органа.
медикаменты при приступе панкреатитаИспользуются медикаментозные методы купирования болевого состояния. При остром приступе панкреатита допускается употребление таких медицинских средств:
- Баралгин;
- Парацетамол;
- спазмалгетик Но-шпа;
- Папаверин;
- снять кислотность помогут Мезим, Креон, Фестал.
А также поможет снимать симптоматику панкреатита в домашних условиях с помощью народных методов лечения. Все эти способы, желательно согласовать с лечащим врачом, во избежании индивидуальной непереносимости организма и возникновении побочных эффектов:
Все эти способы требуют согласования, так как некоторые виды продуктов, провоцируют повторный приступ панкреатита.
народные средства для лечения поджелудочной железыЧто также необходимо понимать, что заболевание не любит дилетантов и неправильного лечения. Панкреатит (воспаление поджелудочной железы) – коварное заболевание, которое принесет печальные итоги халатного отношения к здоровью и спровоцировать другие побочные заболевания.
Как понять что именно болит
Боль в поджелудочной области живота – такая причина обращения к врачу. Озвучивая свои симптомы, многие не понимают, что стали носителями серьёзного заболевания – панкреатит.
Данная патология имеет сильную симптоматику и от установления правильного диагноза зависит своевременная помощь больному. Боль в области желудка и поджелудочной железы, не всегда является данным видом заболевания. Это бывают уже последствия побочных действий других не менее опасных заболеваний:
- болезни печени;
- заболевание почек;
- закупорка желчегонных каналов и многих других, которые оказали влияние на поджелудочный орган человека.
Чтобы понимать, как правильно снять боль поджелудочной железы в домашних условиях, устанавливается правильный диагноз и причины заболевания. Поэтому необходимо ознакомиться с некоторыми примерами симптоматики болевого синдрома:
- Болевое ощущение в правом подреберье – проблемы с печенью.
- Опоясывающая боль, острые приступы отдают в спину или лопатку – желчегонные проблемы (воспаление желчного пузыря).
- Начальный импульс боли с солнечного сплетения уходит в спину, режущая боль под правым и левым подреберьем – признак панкреатического воспаления. Увеличивается при положении тела, лежа, в сидячем положении синдром утихает – подтверждение данного вывода.
- Синюшность вокруг пупа, боль, режущая в левой верхней стороне живота и солнечном сплетении – повреждение селезенки.
- Периодические колюще — режущие боли по всему животу, понос или запор, кровяные капли в кале – нарушение в функционировании кишечника.
- Ноющая боль в левой части живота с приступами рвоты – желудочный синдром.
- Нижняя правая часть живота, острая боль, отдающая в пупок – аппендицит.
Что такое поджелудочная железа и ее строение? Железа – это орган пищеварения организма. Ее нахождение в теле человека за желудком, вес органа не более 80 г. Строение поджелудочной железы имеет «головку», «тело», «хвост». Самой частой и подверженной заболеванию панкреатит, является хвост железы. Что делать, когда болит хвост поджелудочной железы, каковы симптомы воспаления?
строение поджелудочной железыПри воспалительном процессе в поджелудочной железе, она не всегда увеличивается равномерно. Самое распространенное – увеличение «хвоста» железы. Увеличение затрудняет проток селезеночной вены и подпочечной гипертензии. Чем вызывает болевой синдром панкреатита. Что спровоцирует данную патологию:
- появление камней, перекрывающих проток;
- появление кисты (аденомы);
- воспалительным гнойником головки железы;
- псевдокистой;
- дуоденитом 12-типерстной кишки;
- наростами на сосочке кишки;
- онкологическими патологиями.
Согласно статистике, патология имеет место из 3 случаев заболевания на 1 случай патологии хвоста поджелудочного органа. Основная угроза – возможное развитие онкологического заболевания хвоста. Особенность воспаления состоит в трудности диагностирования, ведь физиологическое строение тела, создает возможность проверки только через селезенку или левую почку, а это трудное мероприятие.
Симптоматика воспаления хвоста поджелудочной железы:
- тупообразная ноющая боль в области спины и солнечного сплетения;
- болевой синдром проявляется со стороны сердца;
- снимает частичную болевую симптоматику наклоны вперед;
- отсутствие аппетита;
- жидкий стул;
- тошнота часто заканчивается сильными приступами рвоты;
- температура тела доходит до 38*С, 40*С.
Симптомы боли в поджелудочной как от них избавиться
Когда возникает боль в поджелудочной железе, необходимо знать, что делать для купирования синдрома и постараться выяснить причину. Так как болевые симптомы бывают вызваны другими заболеваниями, нужно внимательно изучить симптоматику болезни, в лучшем варианте обратиться к доктору.
Поджелудочная железа имеет определенные симптомы боли, что дает возможность, уверено определить заболевание – панкреатит.
Симптоматика острого и хронического вида воспаления поджелудочной железы существенно отличается, так и клиническая картина протекания тоже имеет особенности. Симптомы хронического панкреатита, неярко выражены, что касается острого вида воспалительного процесса железы, то приступ ярко выражен и несет возможные резкие осложнения состояния здоровья человека.
При острой фазе, только вызов скорой и госпитализация с жесткой нормой диеты предотвратит развитие патологий других органов и появление некроза тканей поджелудочной железы. Часто при ремиссии заболевания, после лечения голодом, проводят восстановление и лечение поджелудочной железы народными способами и средствами.
прополис для устранения тошнотыЧтобы устранить тошноту, боль и другую симптоматику панкреатита, советуют применять прополис. Чистый продукт (прополис), разжевывают при возникновении признаков обострения. Средство снимает воспалительный процесс и хорошо заживляет открытые внутренние раны, проводит восстановление работы железы.
изюм для компота поможет при расстройстве желудкаА также при панкреатите, основным признаком и проявлением является понос и расстройство кишечника. Данные симптомы хорошо убирает свежий компот из изюма. Употребляется по 4-5 глотка, до полного прекращения диареи.
отвар из корня лопуха поможет восстановлению работы поджелудочнойШироко применяют отвары лечебных трав. Хорошую пользу приносит заваренные корни лопуха. Для приготовления берут 2 ложки корней и заливают 300 мл кипятка. Принимают по 50 мл 3-4 раза в сутки в промежутках между приемом еды. В течение месяца, симптомы уходят и восстанавливается работа поджелудочной железы.
кисель овсяный для самовыздоровления поджелудочнойПотребляйте в пищу овсяный кисель. Это средство помимо утоления жажды голода, приносит пользу своими свойствами. Обволакивает стенки желудка, поджелудочной, кишечника, что дает своеобразную передышку и возможность самовосстановления.
Как болит поджелудочная при остром панкреатите
Боли в поджелудочной железе – признак развивающегося панкреатита. Само заболевание имеет две формы развития, острый вид и хронический. При остром воспалении проходит резко и провоцирует само переваривание органа поджелудочной. В данной ситуации своевременное обращение в больничное учреждение, принесет возможность быстрого лечения. При другом раскладе – последствия и смерть. Какие симптомы при боли в поджелудочном органе говорят о развивающемся остром панкреатите железы:
- рвотные позывы, сильная рвота;
- повышение температуры тела;
- сильная режущая боль перемещается от живота в спину.
Лечение на стационаре, где больной будет под круглосуточным наблюдением, а постоянная диагностика создаст своевременное купирование развитие заболевания. Данная патология приводит к скрытой форме сахарного диабета, поэтому необходимо провести полную диагностику и лечение в стационарном покое.
Как болит при хроническом панкреатите
Боль в поджелудочной железе при хроническом панкреатите, также со своими особенностями. Чем снять проявление боли в поджелудочной железе, какие симптомы данной патологии?
Хроническое протекание заболевания – постепенно прогрессирующий процесс. Непостоянство болевого состояния, от сильного приступа до плавного протекания и смягчения симптомов, создают не сильно приятную клиническую картину. Поджелудочная железа имеет при данном виде заболевания, развитие, что в хвосте поджелудочного органа, так и в головке железы.
Симптомы хронического панкреатита:
- воспаление головки железы – боль в правом подреберье и подложечной части;
- если очаг воспаления в хвосте – болит левое подреберье;
- если поражен весь орган поджелудочной, то боли носят опоясывающий вид, отдает в спину, и левую лопаточную часть тела;
- также бывает и стреляющая боль в паху, в копчике, отдает в бедро.
Для полной диагностики заболевания, необходима сдача анализов. Так как, непостоянство боли и скачки болевых симптомов, накатываются от сильного режущего синдрома до постоянно ноющего, что соответствует острому приступу панкреатита.
Боли от неправильного питания
Часто возникает боль в поджелудочной железе от неправильного питания. Поэтому для каждого пациента диета подбирается индивидуально. Врач с помощью данных клинической картины заболевания, создает правильное и необходимое питание для больного, в которое просчитывается количество белка, жира, углеводов и других разрешенных продуктов.
В случае если поджелудочная железа снова болит, происходит выявление раздражающего слизистую оболочку органа, продукта. Этот продукт попадает в индивидуальную сетку к запрещенным в употребление видам продукта. Любое даже незначительное нарушение диеты и нормы употребления приводит к агрессии со стороны органа железы, поэтому при назначении диеты, строго ее придерживаться.
opodjeludochnoy.ru
Что делать если болит поджелудочная железа
Поджелудочная железа является крайне важным органом нашей эндокринной системы. Она расположена на одном уровне с желудком вне брюшины. Этот орган выполняет две очень важные функции:
- выделяет вещества в кровь;
- выделяет необходимые вещества в пищеварительную систему.
Если начинаются неполадки в поджелудочной железе, больной очень быстро начнет страдать от последствий. В первую очередь он почувствует боль. От чего болит поджелудочная железа? Такой симптом появляется при закупорке протока, который ведет в поджелудочную, или спазме.
Давайте выясним конкретно, что делать, если болит поджелудочная железа. Поджелудочная продуцирует в организм крайне важные для его нормального функционирования вещества — инсулин и глюкагон. Именно благодаря этим двум гормонам происходит нормальное питание клеток. Они поистине являются эликсиром жизни. Как же определить, что болит именно поджелудочная? Все достаточно просто. Итак, если болит поджелудочная, что делать, должен решить врач. Он назначит анализы на уровень глюкозы и пищеварительных ферментов в крови. Если окажется, что их недостаточно, высока вероятность развития патологии именно поджелудочной. Врач выяснит, в каком состоянии поджелудочная железа, от чего болит, и какую схему лечения выбрать для максимальной эффективности.
Панкреатит: симптомы
Если воспаляется поджелудочная железа, появляются боли в ее области, это может быть панкреатит. Его главный признак – сильная боль именно там, где находится поджелудочная. Обратите внимание, если поджелудочная болит, то боль часто является опоясывающей. Болевые ощущения при этом могут ощущаться и в правом, и в левом подреберье, также боль может отдавать в поясницу. Особенность боли при патологии поджелудочной состоит в том, что у нее нет определенной локализации. Чаще всего она носит постоянный характер.
Если боли в поджелудочной железе, что делать, лучше спросить у врача. Панкреатит может быть острым или хроническим. При хроническом процессе воспаления после периодов обострения наступают периоды ремиссии. Любопытно, что ремиссия может быть достаточно долгой. Иногда больной может не вспоминать о своем панкреатите по несколько лет. Многое зависит от того, насколько пациент сам хочет не болеть. Если он позаботится о соблюдении диеты, будет избегать стрессов и чрезмерных психологических и физических нагрузок, то он сможет продлить период ремиссии.
Боль в поджелудочной и панкреатит могут спровоцировать некоторые продукты:
- острое;
- жирное;
- алкоголь.
Как видите, диета очень важна. Также для профилактики панкреатита крайне важно не переедать. Лучше принимать пищу небольшими порциями каждые 2-3 часа. Это значит, что ваше питание будет пятиразовым. Такой способ питания называют дробным. Панкреатит и сам по себя является опасным заболеванием, но он может спровоцировать еще и панкреонекроз. Он может быть геморрагическим или жировым. Также возможно развитие онкологических изменений в ткани поджелудочной железы. Злокачественные новообразования могут быть как первичными, так и с развитием метастазов. Вот почему так важно спросить у врача, что делать при болях в поджелудочной железе. Помощь специалиста защитит вас от развития опасных осложнений, а терапия будет максимально эффективной.
Итак, если болит поджелудочная железа, что делать? Панкреатит и даже панкреонекроз поддаются лечению. Его цель – снять и купировать болевой синдром, приостановить патологическое изменение тканей органа. Для того, чтобы получить хороший эффект от лечения, нужно отключить поджелудочную железу от остальной системы пищеварения. Нередко при панкреатите, особенно при остром, используется даже полное голодание на несколько дней. Это помогает создать благоприятные условия для восстановления поджелудочной. Иногда ей достаточно немного отдохнуть, чтобы возобновить свою нормальную работу. Абсолютный голод способен быстро снять неприятные симптомы. Но при этом есть серьезное препятствие – больной будет испытывать чувство сильного голода. Снять его помогут правильно подобранные медикаменты. Следует учитывать, что при полном голодании в разы увеличивается риск обмороков.
Гораздо легче, чем голодание, больной переносит специальную диету. Она обязательно дополняется достаточно большим количеством питья. Обратите внимание, что в жидкости категорически не должно быть ни газа, ни сахара. Лучше всего пить негазированную чистую воду, напитки без сахара. Исключается также мед, варенье и т.д.
Боль может носить тупой характер. Это показание для того, чтобы назначить препараты-спазмолитики. Они расширят протоки, и ферменты смогут свободно поступать в кишечник. Еще одна задача – сделать желчь более жидкой. Для этой цели применяются лекарственные препараты. Но при этом нельзя принимать те лекарства, которые способствуют выделению желчи.
В некоторых случаях боль поджелудочной можно снять несложной манипуляцией – достаточно промыть желудок обычной холодной водой. В этом случае будет оказано воздействие и на поджелудочную железу. Так как в кишечник попадет большой объем воды, притупится хоть на время столь назойливое чувство голода. При этом ферменты на время перестанут выделяться.
Профилактика
Гораздо проще предупредить развитие панкреатита, чем потом долго лечить его, страдая от боли. А меры профилактики совсем простые:
- достаточно отказаться от алкоголя, в том числе и от пива;
- нужно соблюдать правила полезного и рационального питания;
- следует отказаться от кондитерских изделий, особенно от слишком жирных и масляных. Они крайне плохо влияют на состояние ткани поджелудочной;
- пищу нужно принимать не в горячем виде, а в теплом виде;
- откажитесь о курения. Это крайне опасная и губительная для многих органов привычка;
- в целом нужно стремиться вести здоровый образ жизни. Поначалу это может показаться вам очень трудным, но вскоре станет обязательной частью жизни. Вы заметите, что здоровье стало крепче, могут отступить даже хронические заболевания.
Насколько опасен панкреатит
Панкреатит становится настоящим мучением для пациента. Его преследует боль и другие неприятные симптомы. Но насколько опасен панкреатит? Чем он может грозить нашему здоровью? Основной симптом панкреатита – боль в области живота. Нередко такие болевые ощущения довольно длительные и сильные. Главная ошибка многих больных – они стараются всеми средствами избавиться от боли. Человек буквально сидит на обезболивающих препаратах, но при этом он не лечит саму причину боли. А между тем заболевание развивается, разрушая ткань поджелудочной. Если развивается острый панкреатит, нужно не подавлять болевой синдром, а стремиться скорее выявить причину и начать полноценное лечение. Лишь комплексная терапия может помочь. Просто бороться с болью может быть очень опасно для жизни.
Острый панкреатит лечится в условиях стационара. Дома лечить это заболевание категорически нельзя. Если не предпринимать соответствующее лечение, возможен даже летальный исход. Другая ситуация будет в том случае, если панкреатит хронический. Эта патология поддается лечению в домашних условиях. Конечно же, потребуется и консультация гастроэнтеролога. Он должен будет провести пальпацию, расспросить пациента о его ощущениях, назначить необходимые методы диагностики и анализы. При этом само лечение будет выполняться дома. Нужно будет просто принимать назначенные препараты в соответствии со схемой лечения. Важно пить все лекарственные средства, которые выписал врач. Если появится побочное действие от лекарств, обязательно об этом нужно сообщить лечащему врачу. Нередко требуется время для того, чтобы конкретному пациенту подобрать те препараты, которые будут максимально эффективны и безопасны именно для него. Также доктор назначит специальную диету. Для благополучного лечения панкреатита соблюдение диеты так же важно, как прием лекарств. Именно диета поможет максимально снизить нагрузку на поджелудочную железу.
При панкреатите пациент будет постоянно испытывать боль. Она будет докучать изо дня в день до тех пор, пока ткань органа не восстановится и он не возобновит свои естественные функции.
Как определить источник боли
При панкреатите боль может быть опоясывающей. При этом достаточно трудно точно определить, что же ее вызвало. Важно определить, что причиной боли стала именно поджелудочная. Самостоятельно вы не сможете это сделать. Потребуется помощь врача. Когда же нужно к нему отправиться? Боль может быть приходящей и достаточно безобидной. Поводом для похода к врачу должна стать опоясывающая или локальная боль, которая постоянно возвращается. Она может быть достаточно сильной. Есть разные виды боли. Ее может спровоцировать простое несварение или кишечные колики. Но у больного панкреатитом уже вырабатывается рефлекс на боль. При первом ее появлении он сразу начинает предполагать, что ее спровоцировало обострение панкреатита. Это можно понять, ведь боль часто сопровождает таких больных, становится частью их повседневной действительности. Это очень мучительно. При первом признаке болевого синдрома они стараются тут же купировать ее.
Нередко боль в животе вызывают такие заболевания и патологии:
- камни в желчных протоках;
- воспалился желчный пузырь;
- дискинезия желчевыводящих путей и т.д.
В каждом третьем случае, при котором появляется боль, ее причиной становятся именно эти заболевания.
Рассмотрим более подробно зависимость панкреатита от других заболеваний.
- Особенно часто встречаются патологии желчевыводящих путей и желчного пузыря. Это связано, прежде всего, с неправильным питанием и некачественной водой. Также может негативно сказываться плохая экология, нездоровый образ жизни и другие факторы. Нередко к хроническому панкреатиту приводят именно патологии желчного пузыря и желчевыводящих путей. Кстати, они также могут вызывать боль. Особенность панкреатита, а также заболеваний желчного пузыря и патологий желчевыводящих путей состоит в том, что боль появляется уже после принятия пищи. Особенно болезненно организм реагирует на жирное. Такие блюда могут быстро спровоцировать обострение панкреатита.
- Язвенная болезнь. Также возникновение панкреатита может стать следствием язвенной болезни. Нередко панкреатит не приходит один. Вместе с ним развиваются заболевания ЖКТ. Самые распространенные из них – гастрит и язвенная болезнь. Почему же так происходит? Какая связь между ними? На самом деле двенадцатиперстная кишка располагается очень близко к поджелудочной. Эти два органа могут влиять друг на друга. Когда у одного из них начинаются проблемы, вскоре начинаются сбои в работе другого. При этом локализация и характер боли будут практически одинаковыми. В таких непростых случаях даже врач может оказаться в замешательстве. Ему не сразу удастся установить, какой конкретно орган провоцирует у пациента болевые ощущения.
- Кишечные инфекции. Очень часто расстройство кишечника становится следствием развития панкреатита. В этом случае заболевания кишечника будут вторичными. Это связано с тем, что при панкреатите из-за того, что поджелудочная железа воспаляется, она теряет способность в достаточном количестве вырабатывать ферменты. А ведь они непосредственно принимают участие в пищеварении. От того, насколько продуктивная работа поджелудочной, будет зависеть качество переваривания пищи. Если пища плохо переварена, то после попадания в кишечник, она плохо усваивается, начинает там гнить. Возникают застойные явления. Они провоцируют развитие метеоризма, диспепсических явлений, боли. Но иногда проблемы с кишечником могут быть первичными. Они сами могут спровоцировать развитие панкреатита. Речь идет о кишечных инфекциях. Если в кишечник проникает одна из них, тут же начинается серьезный воспалительный процесс. Появляется боль, расстройство стула, а также диспепсические проблемы. Главный признак того, что в организм попала кишечная инфекция – резкое повышение температуры.
Как устранить ноющую боль
Итак, главный симптом панкреатита – боль. Чаще всего она бывает достаточно продолжительной. По характеру она будет ноющей или острой. Характер болевых ощущений напрямую будет зависеть от типа панкреатита, его запущенности. Если вы точно уверены, что причина боли именно поджелудочная, пора приступать к активным действиям. Но как помочь себе в этой ситуации? Можно ли побороть боль? Именно она столь тягостна, что человек перестает получать радость от жизни. Все его мысли сосредоточены вокруг этой назойливой боли. Даже ноющая боль может доставлять настоящие страдания. Пусть она не так сильна, как острая боль, но при этом она будет достаточно продолжительной. При этом больной не может думать больше ни о чем, кроме своего мучительного состояния. Он надолго выпадает из своего привычного ритма жизни.
Такая боль называется абдоминальной. Подход к тому, как устранить боль, будет зависеть от того, она ноющая или острая. При этом действия будут разными. Если болевые ощущения носят практически постоянный характер, боль тупая, ноющая, приходит регулярно, то и бороться с ней нужно методично и регулярно. Успех будет зависеть от того, насколько системными будут ваши действия. Прежде всего, нужно понять, почему она появляется. А причиной боли может быть банальная перегрузка поджелудочной. Иногда достаточно отказаться от жаренного, жирного и посидеть на строгой диете, чтобы боль прошла, а общее состояние улучшилось. Гастроэнтерологи очень не любят по этой причине большие праздники, например, Пасху, Новый Год. Вся проблема в том, что они традиционно сопровождаются пышным застольем. Столы ломятся от жирного, жаренного, копченого и других крайне не полезных «вкусностей». К сожалению, именно после праздников количество больных в стационарах резко увеличивается. Потому важно понимать, что праздники закончатся, а здоровье вам еще понадобится. Лучше отказаться от слишком жирного блюда, но при этом сохранить здоровыми печень, желудок и поджелудочную. Если же поджелудочная испытывает так называемую функциональную перегрузку, значит, в разы повышается вероятность развития ее патологического состояния.
Если у вас появилась регулярная ноющая боль, обязательно приложите все усилия, чтобы установить ее конкретную причину. Когда она установлена, следует отправиться за консультацией врача. Он должен будет назначить адекватное лечение. Задача такой терапии – снять болевой синдром и восстановить нормальное функционирование органа. Правильно подобранные медикаменты помогут быстро снизить боль и улучшить состояние.
Важно уменьшить нагрузку на поджелудочную, а для этой цели:
- Ограничьте до минимального количество жира в своем рационе.
- Обеспечьте себе дробное питание. Питайтесь 5-6 раз в день небольшими порциями.
- Категорически откажитесь от алкоголя.
- Если у вас есть лишний вес, его нужно будет сбросить. Конечно, не стоит для этого прибегать к голоданию или строгим диетам. Это крайне негативно может сказаться на здоровье.
- Если вы курите, бросайте эту вредную привычку.
- Во время приема пищи можно принимать панкреатин. Это фермент вырабатывается поджелудочной железой. Если организм будет получать его извне, то поджелудочная быстро разгрузится.
Есть также универсальные методы и средства, которые помогут справиться с болью в животе:
- Можно принимать по назначению врача нестероидные противовоспалительные препараты (НПВП). К таким, например, относится Парацетамол. Эти средства способны быстро побороть воспаления, устранить отечность, снять боль.
- Можно принимать спазмолитики. Это всем известная Но-шпа, менее известный Дротаверин. Их действие заключается в способности расслаблять гладкую мускулатуру всех протоков, которые ведут к поджелудочной. При этом панкреатический сок гораздо лучше начинает отделяться.
- Прокинетики. Например, Метоклопрамид. Они назначаются врачом тогда, когда установлено снижение способности кишечника к перистальтике. Такие лекарства улучшают процесс перистальтики. Это значит, что кишечник лучше опорожняется.
- Пеногасители. Это Эспумизан, Метеоспазмил, Симетикон. Они назначаются в тех случаях, когда у пациента установлен метеоризм, то есть повышенное выделение газов. Данные препараты способны поглощать и выводить газы из кишечника. Нередко к метеоризму приводит именно нарушение работы поджелудочной железы. Она хуже вырабатывает ферменты, из-за чего качество переваривания пищи резко снижается. Непереваренная пища, попадая в просвет кишечника, начинает там гнить и вызывать образование газов.
Как бороться с острой болью
Желание побороть острую боль становится первоочередной задачей для больного панкреатитом. Из-за нее нередко такие больные не могут не то, что заниматься повседневными делами, а даже спать. Она очень сильная и быстро выматывает. Но помните, что при острой боли категорически запрещено принимать обезболивающие препараты! Они могут устранить на время болевой синдром, но при этом никак не повлияют на его причину. А между тем эта причина может быть достаточно серьезной. Так что же делать, если появилась острая сильная боль? Ответ один – нужно срочно вызывать врача. Нередко интенсивность болевого синдрома оказывается столь сильной, что человека отправляют в стационар. Там ему могут даже назначить наркотические препараты для устранения боли. Обычные анальгетики при этом могут оказаться неэффективными.
Но как продержаться до прихода врача, если боль интенсивная и острая? Ведь может пройти довольно много времени. Нужно сначала дождаться, когда приедет «скорая», потом выполнить все процедуры для того, чтобы больного определили в стационар, дождаться прихода врача и назначения лечения. На это может уйти практически весь день. Но стоит ли страдать от невыносимой боли? Мы упомянули, что пить обезболивающие нельзя. Но это не значит, что нельзя бороться с болью другими способами. Есть немедикаментозные способы побороть боль в животе. Они могут если не полностью устранить боль, то хоть немного уменьшить ее.
- Для начала нужно занять коленно-локтевую позу. Именно в этом положении боль может ослабнуть, так как поджелудочная будет оказывать меньшее давление на область солнечного сплетения. А ведь именно тут находится множество нервных окончаний.
- К животу можно приложить грелку со льдом. Холод значительно снизит активность поджелудочной. Она сможет уменьшить свои функции.
- Двигаться нужно меньше. Двигательная активность приводит к перенапряжению поджелудочной, она не только начинает давить на солнечное сплетение, но и активнее вырабатывает ферменты.
- Могут помочь медикаменты, но не анальгетики. Поищите в домашней аптечке препараты, в которых есть ферменты, вырабатываемые поджелудочной. У тех, кто страдает от панкреатита хронического, они обязательно найдутся. Нужно принять около 4-х таблеток сразу. Так вы снизите активность железы, разгрузите ее, а ЖКТ получит необходимые для нормального пищеварения вещества. Это может снизить боль.
- После того, как вы дождались приезда «скорой», и врач уже точно установил диагноз, можно принять анальгетики. Подойдут любые таблетки с обезболивающим эффектом (диклофенак, ацетилсалициловая кислота, парацетамол). Если нет анальгетиков, замените их препаратами от простуды. В них обязательно содержится парацетамол.
- Спазмолитики. Они снимут спазм, что также можно уменьшить боль. Самый известный – Но-шпа. Особенно успешно Но-шпа снимает боль, если ее провоцирует нарушение функций желчевыводящих путей. Также этот препарат расширит все панкреатические протоки. Их проходимость значительно улучшится.
Итак, мы постарались подобрать для вас максимально нужную и полезную информацию о том, как быть, если разболелась поджелудочная железа. Несомненно, при первых признаках панкреатита нужно обязательно сходить к гастроэнтерологу. Нельзя рисковать и заниматься самолечением. Это может быть очень опасно. Лучше не терять драгоценное время, и получить качественную и полноценную помощь у врача.
ponosov.net
Почему болит поджелудочная, что делать и какие лекарства принимать?
Поджелудочная железа играет очень важную роль в организме, это орган эндокринной системы, который отвечает за выработку панкреатического сока. Это вещество необходимо для нормального процесса пищеварения.
Но очень часто, в силу различных факторов, наблюдается расстройство в работе железы, что несет за собой серьезные последствия. При этом чувствуется острая боль в левом боку под ребром. Лечение нужно начинать немедленно, после проявления первых признаков, иначе грозят серьезные осложнения.
Почему болит поджелудочная железа и как быстро снять симптомы?
Содержание
Поджелудочная железа расположена позади желудка, имеет трехсоставную форму: головка, тело, хвост. По своей структуре выступает альвеолярно-трубчастым образованием.
Каждая часть органа имеет протоки, которые соединяются в один и входят в двенадцатиперстную кишку.
Панкреатический сок, что вырабатывается в железе, наполнен ферментами, которые необходимы для переваривания пищи, в особенности, для расщепления органических соединений. Кроме того, тут же вырабатывает инсулин и глюкагон, вещества, которые попадают прямо в кровь, они необходимы для нормального метаболизма в организме.
Процессы, что происходят в железе, просто необходимы для нормального функционирования всего организма. Поэтому любое нарушение в ее работе требует вмешательства. Лечение назначается только после того, как проанализированы все симптомы и установлены причины.
Когда болит живот в левом боку, чаще всего это сигнализирует о расстройстве поджелудочной железы. На ее работу влияет масса факторов, как с внутреннего, так и с внешнего мира.
Ключевые причины возникновения боли в поджелудочной железе:
- Неправильное питание. Оно заключается в употреблении слишком большого количества вредной пищи, например, жирных, острых продуктов, копченостей, консервов и других. Кроме того, нельзя принимать пищу ночью, что нарушает гормональную регуляцию.
- Употребление алкоголя и никотина. Большое количество таких веществ вызывает чрезмерную выработку панкреатического сока, что в избытке начинает разрушать клетки изнутри.
- Нарушение процесса метаболизма часто проявляется в виде ожирения.
- Очень часто на работу поджелудочной железы влияют органы других систем, поэтому при их дисфункции наблюдаются изменения в работе железы. Сюда больше относятся органы пищеварения, желчный пузырь с протоками и печень.
- Заболевания кровеносной системы, которые вызывают недостаточность кровоснабжения органа.
- Длительный прием медикаментов, в частности, антибиотиков, седативных и гормональных препаратов.
- Воспалительные и инфекционные очаги в организме человека.
- Возрастной фактор. Он объясняется тем, что процессы в железе проходят постоянно и с возрастом орган снашивается, поэтому и падает уровень его функционирования.
- Заражение организма паразитами. Обычно гельминты обитают в кишечнике, но в случае активной стадии заражения могут проникать и в другие органы, например, поджелудочную железу.
- Травмы органа, при которых повреждены клетки или появились образования в виде гематом и абсцессов.
Это главные причины, которые могут вызвать боль в области поджелудочной железы. Однако симптомы очень похожи на другие заболевания внутренних органов, поэтому лечение назначается исключительно врачом. Что же делать в случае появления характерных признаков?
Терапия отличается, в зависимости от стадии дисфункции поджелудочной железы. На ранних стадиях возможно лечение в домашних условиях, но с помощью препаратов. Для начала необходимо ограничить влияние фактора, что вызвал боль. Например, перестать принимать алкогольные напитки, есть жирные блюда, курить и др. И только после этого принимать медикаментозные препараты.
Для терапии на ранних стадиях существуют универсальные препараты для устранения симптоматических болей в поджелудочной.
Наиболее популярные из них следующие:
- Противовоспалительные препараты, они уменьшают воспалительный процесс, снимают отек («Парацетамол»);
- Спазмолитики, снимают напряжение в мышцах, нормализируют отток панкреатического сока («Но-шпа», «Дротаверин»);
- Прокинетики, используют в случае развития перистальтики кишечника («Метоклопрамид»);
- Препараты, что снимают приступы метеоризма («Еспумизан», «Метеоспазмил»).
При обострении заболевания, когда поджелудочная болит с большой интенсивностью, необходимо обратиться к врачу. Самолечение в домашних условиях может быть в таких случаях опасным. При появлении гнойных образований, в терапию вводят препараты, что снижают интоксикацию. Лечение в таких случаях предусматривает стационарный режим.
В домашних условиях можно лечиться народными средствами. Обычно такая терапия применяется при хроническом панкреатите.
Для этого необходимо пить различные отвары:
- Отвар из листьев черники. Кипятком заливают сушеные листья, настаивают 50 минут. Пить такое средство нужно перед едой три раза в день, на протяжении двух недель.
- Отвар из сбора трав. Сюда входят: валериана, зверобой, шиповник, бессмертник, мята, фенхель. Берут каждого компонента по столовой ложке, затем заливают стаканом кипятка, оставляют настаиваться на 12 часов. Принимать средство нужно также трижды в день, на протяжении месяца.
- Настой из одуванчиков также считается эффективным в снятии боли. Его готовят очень легко: две ложки сухих одуванчиков проваривают 15 минут. Затем дать настаю остыть и пить по пол стакана три раза в день. Но не рекомендовано принимать больше пяти дней.
Лечение в домашних условиях не всегда приносит быстрый результат. Специалисты рекомендуют использовать такой метод как дополнительный, в комплексе с медикаментозным.
Спектр заболеваний этого органа обширный, но чаще всего его поражает панкреатит. Это серьезное заболевание, которое заключается в самопереваривании собственной ткани.
Он бывает двух форм:
Лечение панкреатита зависит от формы, но чтобы ее определить, необходимо проанализировать симптомы.
Очень распространенное заболевание, которое наблюдается у 9% мужского населения и у 5% женского. При такой форме сильно болит в верхней области пупка и левом подреберье. Острая боль может держаться от одного до пяти дней. Она вызвана отеком, что образуется на тканях железы. Обычно приступ наступает после обильного приема пищи или алкоголя.
Кроме боли, наблюдаются и другие симптомы:
- Острая боль меняется на ноющую;

- Наблюдается тошнота, рвота;
- Повышение температуры тела, больше наблюдается при осложненном гнойном панкреатите;
- Метеоризм, возможна диарея;
- Снижается уровень артериального давления, сердцебиение учащается;
- Болит голова, возможно головокружение.
Несвоевременное лечение может вызвать серьезные осложнения в виде нагноения и некроза тканей.
Это воспаление поджелудочной железы, которое проявляется на фоне других заболеваний пищеварительного тракта. В 60% случаев неправильное лечение острого панкреатита или его отсутствие приводит к развитию хронического панкреатита. При этой форме болит также живот, но характер боли блуждающий и отдающий в поясницу. Такая боль может наблюдаться на протяжении нескольких месяцев.
Дополнительные симптомы хронического панкреатита:
- Сильный метеоризм;
- Возможны приступы рвоты;
- Частые проявления колики кишечника, запоры;
- Снижение аппетита.
Диагностировать панкреатит очень сложно, особенно на ранних стадия, его симптомы очень похожи на заболевания других органов. Поэтому требуются лабораторные исследования, УЗИ, рентгенография, гастроскопия.
При появлении боли в области поджелудочной железы просто необходимо принимать меры, осложнения могут вызвать очень серьезные заболевания. Кроме того, регулярная проверка и консультация врача поможет обезопаситься от таких заболеваний как панкреатит и даже рак поджелудочной железы.
Это очень опасные заболевания, последствия которых чреваты летальным исходом. Самым тревожным считается то, что с каждым годом количество случаев заболеваний увеличивается.
gastrotips.ru
Лекарства при болях в поджелудочной железе
Боли в поджелудочной железе сопровождают любое обострение панкреатита. Для устранения симптоматики воспаления используются различные группы медикаментов. Какие лекарства принимать? Перечень препаратов зависит от стадии и фазы заболевания. Основной список медикаментов представлен:
- анальгетиками и спазмолитиками;
- ферментными и антиферментными препаратами;
- антибиотиками;
- антацидами;
- антисекреторными средствами.
Анальгетики и спазмолитики
Боли при воспалении панкреаса могут быть нестерпимыми, поэтому больной нуждается в хороших болеутоляющих препаратах. Чем обезболить поджелудочную железу? Ожидаемый результат дает применение Диклофенака, Баралгина, Анальгина. Воспаление панкреаса достаточно часто сопровождается спазмом желчевыводящих протоков. В таком случае применения только обезболивающих препаратов недостаточно.
Для снятия болезненности к приему рекомендуются спазмолитики. Это:
- Но-Шпа. Одно из наиболее часто назначаемых лекарств. Позволяет снять боль на довольно долгий срок. Длительность применения без назначения врача – не дольше трех суток.
- Дротаверин. Аналог Но-Шпы.
- Бускопан. Оказывает местное спазмолитическое действие, способствуя расслаблению гладкой мускулатуры. Достигается подобный эффект за счет ганглиоблокирующей и м-холиноблокирующей активности средства. Одновременно снижает секрецию пищеварительного сока.
- Папаверин. Снимает спазмы с гладкой мускулатуры. На фоне курсового приема не исключено развитие тошноты, запоров, повышенной сонливости.
- Дюспаталин. Спазмолитик, способный понижать тонус гладкой мускулатуры, уменьшая сократительную активность желудочно-кишечного тракта (ЖКТ). К приему назначается в качестве замены более сильного болеутоляющего средства.
 Болеутоляющие средства могут быть в таблетированной форме
Болеутоляющие средства могут быть в таблетированной форме Анальгетики и спазмолитики способны только купировать болевой синдром, не устраняя спровоцировавшего его состояния. Они используются в составе комплексной терапии обострения. Препараты из этой группы могут оказывать негативное воздействие на состояние ЖКТ в целом. Именно потому в процессе лечения необходимо применять препараты, подобранные лечащим доктором. Крайне важно строго соблюдать дозировку и схему приема болеутоляющих лекарственных средств.
Ферментные и антиферментные препараты
Для восстановления тканей панкреаса больному предписывается прием препаратов, содержащих пищеварительные ферменты. Одним из лучших представителей средств этой группы является Креон – в одной капсуле средства содержится необходимый объем ферментов для переваривания порции пищи. В период обострения панкреатита больной может принять:
- Панкреатин;
- Фестал;
- Панзинорм;
- Пангрол;
- Мезим форте;
- Ферестал и другие.
Предпочтение отдается средствам, содержащим в составе панкреатин. Это вещество содержит сразу три компонента – панкреатическую липазу, протеазу и амилазу – благодаря чему обеспечивает быстрое и качественное переваривание белков, углеводов и поступившей вместе с пищей клетчатки.
Важно! Лекарства, содержащие панкреатин, приводят в норму внешнесекреторную функцию поджелудочной железы.
Когда болит поджелудочная железа, человеку могут назначаться антиферментные препараты. Их основная задача – снижение активности протеолитических ферментов, которые «отвечают» за развитие воспалительных и некротических процессов. В составе медикаментозной терапии они используются при развитии отека тканей панкреаса.
Для изготовления препаратов используется вытяжка из тканей поджелудочной железы крупного рогатого скота. Максимальный эффект можно получить, применяя лекарства на ранней стадии. Препараты из этой группы: Гордокс (рецептурный препарат), Контрикал, Трасилол, Антагозан. Больному будет рекомендован курсовой прием.
Антибиотики
Антибиотики при обострении панкреатита и развитии сильных болей используются в качестве профилактики формирования осложнений заболевания. К приему могут назначаться:
- Левомицетин;
- Ципролет;
- Цефотаксим;
- Амоксиклав;
- Амоксициллин;
- Суммамед и другие.
 Средства могут назначаться в формате таблеток и в виде инъекций
Средства могут назначаться в формате таблеток и в виде инъекций В период обострения хронического панкреатита либо его острой формы эффект от лечения антибиотиками будет выше, если больной обратиться за медицинской помощью сразу после развития патологической симптоматики. Применение антибиотиков купирует дальнейшее развитие воспалительного процесса и значительно снижает вероятность летального исхода.
Антациды
Таблетки для лечения поджелудочной железыАнтациды используются в целях нормализации кислотности желудочного сока. Они способствуют нейтрализации желчной и соляной кислот, что облегчает состояние человека. К приему назначаются:
- Алмагель;
- Маалокс;
- Алтацид;
- Алюмаг;
- Гастрацид;
- Палмагель и другие.
Средства нормализуют показатели кислотности на непродолжительный период времени. Чтобы продлить эффект, необходим комбинаторный подход: назначение антацидов и других медикаментов. Чаще всего в качестве пары выступают ферменты либо антиферменты. Выбор индивидуален.
Между приемом антацидов и других лечебных средств должен быть небольшой временной промежуток. Пить лекарства желательно спустя 2 часа. Если выпить препарат раньше, то его терапевтический эффект будет значительно снижен.
Антисекреторные средства
Антисекреторные препараты применяются в целях снижения продуцирования желудочными рецепторами пищеварительного сока. Терапия осуществляется короткими курсами. Дозировка рассчитывается индивидуально в каждом конкретном случае, исходя из текущей симптоматики и результатов полученных анализов. Резко оказываться от приема препарата запрещается, поскольку возвращение желудочного секрета к первоначальному объему может стать причиной ухудшения самочувствия больного.
 Ранитидин – антисекреторное средство, используемое в процессе лечения обострения панкреатита
Ранитидин – антисекреторное средство, используемое в процессе лечения обострения панкреатита К приему могут назначаться:
- Ранитидин;
- Циметидин;
- Фамотидин.
Последний препарат является наиболее эффективным при лечении обострения панкреатита. Если заболела поджелудочная железа, то использовать народные средства нежелательно. Орган может отреагировать весьма негативно, что приведет к ухудшению состояния.
vrbiz.ru
Чем снять боль в поджелудочной железе
Боли в поджелудочной железе никогда не возникают просто так. Причиной их появления является панкреатит, который характеризуется развитием воспалительных процессов в этом органе. Протекать они могут как в хронической, так и острой форме. Но вне зависимости от этого болевой приступ у всех протекает по одному и тому же «сценарию». Учитывая столь большую распространенность этого заболевания среди людей различных возрастов, вопрос о том, как и чем снять боль в поджелудочной железе, волнует огромное количество человек. Ведь приступ может возникать абсолютно неожиданно, и не всегда есть возможность сразу же обратиться за медицинской помощью. А какие мероприятия помогают устранить боль поджелудочной железы, вы сейчас и узнаете.
А точно ли болит поджелудочная?
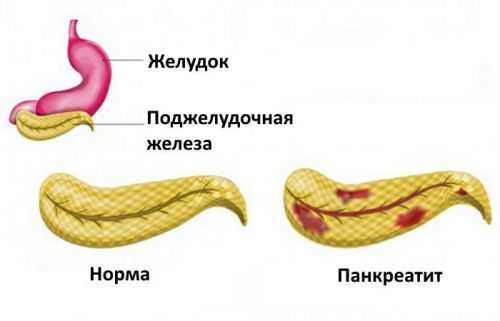
Прежде чем предпринимать какие-либо мероприятия по устранению приступа, необходимо точно знать, как болит поджелудочная железа, ведь возникающие при ее воспалении симптомы также часто появляются и при заболеваниях других внутренних органов. Поджелудочная железа у человека располагается за желудком. Она имеет несколько отделов – хвостовую часть, головку и тело.
Тело поджелудочной находится непосредственно за желудком, хвост на левой стороне брюшной полости, около селезенки, а головка располагается в правой части и охватывает 12-перстную кишку. Учитывая то, что все эти отделы железы плотно прилегают к другим органам, при их воспалении человеку может казаться, что у него болит именно поджелудочная, но на самом деле это может быть не так.
Если болит поджелудочная железа, у человека возникает острая боль, которая носит опоясывающий характер. При этом появляются и другие симптомы, характерные для панкреатита. А именно:
- тошнота, которая часто провоцирует открытие рвоты;
- ощущение горечи во рту, что свидетельствует о нарушении оттока желчи из 12-перстной кишки (работа этого органа тесно связана с поджелудочной, и когда она воспаляется, его функциональность также нарушается);
- нарушение стула;
- побледнение кожных покровов;
- слабость;
- повышение температуры (если этот симптом возникает, то это уже говорит об осложненном протекании болезни);
- учащенное сердцебиение.
 Воспаление поджелудочной железы вызывает боль
Воспаление поджелудочной железы вызывает боль При этом болезненные ощущения могут возникать в различных отделах живота, в зависимости от того, какая именно часть органа воспалилась. Как правило, при поражении хвоста поджелудочной боли локализуются в области левого подреберья, если воспалилась головка – в правом подреберье. Когда же поражается тело железы, может возникать ощущение, что болит желудок, однако в этом случае они могут отдавать в поясничный отдел или грудину.
Если у человека появляется боль в верхнем отделе живота, отдающая в спину, интенсивность которой не зависит от приема пищи, то это свидетельствует о развитии воспалительных процессов в железе, сопровождающихся сильной отечностью органа, поражением нервных окончаний и повышенным давлением внутри поджелудочной.
При возникновении болезненных ощущений в правой или левой верхней части живота, отдающих в поясничный отдел, которые при наклоне вперед становятся менее выраженными, то это уже говорит о развитии панкреатического неврита. А в тех случаях, когда боль дополняется приступами тошноты и рвотой, после которой больной не испытывает никакого облегчения, то это уже говорит о повышенном давлении в поджелудочной железе, возникающим на фоне формирования в органе кистозных образований.
Прежде чем пить какие-либо лекарства для купирования болевого синдрома, необходимо для начала установить причину его возникновения. Ведь если негативный фактор будет устранен, побороть боль в поджелудочной будет намного проще.
Болеть этот орган может не только по причине развития в нем воспалительных процессов, но и на фоне:
- видоизменения железы;
- повышения в ней давления;
- фиброзных изменений, затрагивающих сенсорные нервы;
- формирования в тканях железы кистозных образований или при раке;
- ишемии;
- видоизменения близлежащих органов, увеличения их размеров.
 Провокатором возникновения болей в поджелудочной железе и развития заболеваний пищеварительной системы в 80% случаев является неправильное питание и злоупотребление алкоголем
Провокатором возникновения болей в поджелудочной железе и развития заболеваний пищеварительной системы в 80% случаев является неправильное питание и злоупотребление алкоголем Так как причин возникновения болезненных ощущений в области поджелудочной много, необходимо для начала установить точные факторы, которые спровоцировали их появление. Без этого проводить какое-либо лечение нельзя, так как неадекватные меры могут только усугубить развитие патологических процессов.
Как снять приступ?
Если вы уверены на все 100%, что у вас заболела именно поджелудочная железа, а не какой-нибудь другой орган, то вам следует немедленно посетить врача. Самостоятельно лечить ее не нужно, ведь это может привести к негативным последствиям.
Если вы отмечаете сильную острую опоясывающую боль, то следует сразу же вызывать бригаду скорой помощи, так как ее появление говорит о серьезных патологических процессах в поджелудочной, которые могут привести к полному нарушению ее функций. Особенно внимательным нужно быть людям, болеющим хроническим панкреатитом, так как с каждым последующим приступом риски развития в железе некротических процессов увеличивается в несколько раз.
 При появлении болезненных ощущений в проекции поджелудочной железы необходимо сразу же посетить врача
При появлении болезненных ощущений в проекции поджелудочной железы необходимо сразу же посетить врача Чтобы снять боль в поджелудочной железе, не нужно сразу же хвататься за таблетки. Их при остром воспалении этого органа вообще принимать нельзя, так как они, проникая в желудок, активизируют выработку пищеварительных ферментов, что приведет к усилению болевого синдрома.
Важно! Все лекарственные препараты при обостренном панкреатите вводят внутривенно или внутримышечно! Это позволяет устранить воспалительные процессы и болезненные ощущения, не оказывая дополнительной нагрузки на железу.
При возникновении приступа панкреатита главным лечебным мероприятием является голодная диета, обеспечивающая поджелудочной полный покой, при котором она намного быстрее восстанавливает свои функции. В этот момент разрешается пить только минеральную негазированную воду. Первый прием пищи допускается лишь спустя 2-3 суток после возникновения болевого синдрома.
Но чтобы обезболить поджелудочную, одной диеты недостаточно. В данном случае потребуется также прием специальных препаратов, среди которых находятся анальгетики и спазмолитические средства. Последние помогают быстро снять спазмы, возникающие в протоках поджелудочной и сужающие их просвет, что затрудняет процесс оттока панкреатического сока в 12-перстную кишку. А обезболивающие препараты обеспечивают купирование болевого синдрома, в результате чего больной начинает чувствовать себя намного лучше.
Чтобы устранить приступ, врачи чаще всего назначают Ибупрфоен или Анальгин. Однако эти средства не во всех случаях помогают избавиться от неприятных симптомов. Если боли очень сильные, то используются наркотические анальгетики типа Трамадола.
 Без ведома врача никакие лекарственные средства принимать нельзя!
Без ведома врача никакие лекарственные средства принимать нельзя! Если голодная диета и прием этих препаратов не дают положительного эффекта, назначаются блокаторы Н2 гистаминных рецепторов, обеспечивающие снижение выработки пищеварительных ферментов, что помогает ввести поджелудочную в состояние полного покоя.
Какие препараты нужно будет принимать дальше, решает только врач с учетом общего состояния больного, выраженности приступа и тяжести протекания болезни. Однако существует одно главное правило, которые соблюдают все врачи при проведении терапии воспаленной поджелудочной железы, – после купирования приступа они назначают ферментные препараты, которые необходимо принимать на протяжении 3-6 месяцев.
Устранение болей в домашних условиях
Если состояние больного удовлетворительно и боль в области поджелудочной железы не имеет выраженного характера, то лечение вполне может происходить в домашних условиях. Для этого могут использоваться как лекарственные средства, выписанные врачом, так и средства нетрадиционной медицины. Однако использовать их можно только после одобрения лечащего врача и обязательно сочетать с медикаментозным лечением и диетой.
Что касается диеты, то те люди, у которых наблюдается уже леченный панкреатит, знают, что ее соблюдение является очень важным. Ведь любая погрешность в питании может привести к обострению болезни и возникновению очередного приступа.
Человеку с воспаленной поджелудочной необходимо раз и навсегда исключить из своего рациона:
- жареные и жирные блюда;
- сало;
- копчености и соленья;
- сдобную свежую выпечку;
- острые блюда;
- молочные и кисломолочные продукты с высоким содержанием жиров (более 1,5%);
- алкогольные напитки.
 От того, насколько добросовестно больной будет придерживаться диеты, зависит весь успех проводимого лечения
От того, насколько добросовестно больной будет придерживаться диеты, зависит весь успех проводимого лечения Все блюда обязательно должны отвариваться или готовиться на пару. Употреблять их следует в теплом, желательно протертом виде, в небольших количествах. Всего в день должно происходить не менее 5 приемом пищи, но последний должен происходить за 2-3 часа до сна.
Важно! При воспалении поджелудочной железы кушать перед сном нельзя, так как это может привести к обострению. Если человек испытывает сильное чувство голода поздно вечером, то ему можно утолить его стаканом нежирного кефира или теплой воды с медом (на 200 мл не более 1 ч.л. меда).
Что касается лечения поджелудочной железы народными средствами, то здесь важно понимать, когда их можно использовать, а когда нет. Так, например, при остром воспалении применять средства нетрадиционной медицины нельзя. В данном случае человек нуждается в срочной госпитализации и ни о каком домашнем лечении и речи быть не может.
Если же воспаление несильное и не требует госпитализации больного, то прибегать к помощи нетрадиционной медицины можно, но только после предварительной консультации со специалистом. И если говорить о том, какие народные средства являются наиболее эффективными в данном случае, то следует выделить следующие.
Картофельный сок
Самое безопасное и эффективное средство нетрадиционной медицины, которое не только улучшает пищеварение и снимает нагрузку с поджелудочной, но и способствует устранению болей в поджелудочной. Готовиться сок просто. Для этого берут одну картофелину, тщательно промывают под проточной водой и натирают на терке, не очищая от кожуры. Затем из полученной массы выжимают руками сок и сразу же его выпивают. Проводить такие процедуры следует перед каждым приемом пищи.
 Срок хранения картофельного сока составляет 10-15 минут, поэтому заготавливать его впрок нельзя
Срок хранения картофельного сока составляет 10-15 минут, поэтому заготавливать его впрок нельзя Кисель из льняного семени
Тоже очень хорошее средство, которое помогает бороться и с воспалением в поджелудочной железе, и с болевым синдромом. Для его приготовления нужно взять всего лишь 1 ст.л. льняного семени, залить его стаканом воды и варить после закипания на протяжении 10 минут на медленном огне. Затем кисель следует настоять около часа, а потом процедить. Принимается данное средство в теплом виде 3-4 раза в день перед едой по ½ стакана.
Отвар из овса
Хорошее противовоспалительное средство. Готовится так: овес замачивают в холодной воде на сутки, после чего подсушивают и перемалывают до порошкообразного состояния при помощи кофемолки или блендера. Затем берут 1 ч.л. получившегося порошка, заливают стаканом воды и варят на медленном огне на протяжении получаса, не давая жидкости кипеть. Полученный состав нужно выпить в полном объеме за 1 прием в теплом виде. Проводить такую процедуру стоит утром натощак.
Водяной настой из прополиса
Это средство не только устраняет воспаление в поджелудочной железе и купирует боль, но и оказывает антибактериальное действие. Для приготовления настоя потребуется взять 10 г измельченного прополиса и залить его 100 мл охлажденной кипяченой воды. Затем полученный состав перелить в термос и настоять на протяжении 24 часов. Принимать настой рекомендуется по 1-2 ст.л. перед каждым приемом пищи.
Отвар шиповника
Тоже очень хорошее средство, которое помогает быстро купировать болезненные ощущения в проекции поджелудочной железы и снимает воспаление. Для его приготовления потребуется 2 ст.л. ягод шиповника, которые следует залить 0,5 л воды, довести до кипения и настоять 20-30 минут. Затем отвар нужно процедить. Употреблять его необходимо в теплом виде по ½ стакана перед каждым приемом пищи.
Помните о том, что если у вас появились боли в поджелудочной железе и вы еще не знаете истинную причину их возникновения, заниматься самолечением ни в коем случае нельзя. Нужно обязательно пройти полное обследование, которое позволит установить точный механизм возникновения болей, после чего можно будет определиться с дальнейшей тактикой лечения. Но и это необходимо делать совместно с врачом.
schsite.ru
Что делать если болит поджелудочная
Болевые ощущения в поджелудочной вызываются воспалительным процессом - панкреатитом. Возможность лечения в домашних условиях определяется формой, в которой протекает заболевание.
Допускается ли лечение поджелудочной дома?
Когда говорят о лечении поджелудочной без посещения врача, обычно имеется в виду устранение боли, вызванной хроническим панкреатитом в фазе обострения. Первым этапом лечения является устранение боли и исключение возможных осложнений. После этого рекомендуется выполнить очищение железы для нормализации ее работы.
Лечить поджелудочную железу можно лишь при панкреатите в хронической форме.При острой форме заболевания возникает нестерпимая боль, которая сопровождается многократными приступами рвоты, что в итоге приводит к обезвоживанию. При таких симптомах пациенту требуется госпитализация и внутривенные инъекции сильнодействующих препаратов. В домашних условиях допускается лишь временное купирование боли - до приезда врача.
Как облегчить острую боль
При появлении нестерпимой боли важно вызвать врача. До его прихода необходимо предпринять меры, которые облегчат состояние.
В первую очередь следует прибегнуть к немедикаментозным способам. Острая боль в поджелудочной железе уменьшается такими способами:
- нужно занять коленно-локтевую позу: стань на четвереньки, наклониться вперед и дополнительно упереться на локти. Это поможет снизить нагрузку на область солнечного сплетения и поджелудочную, что уменьшит боль;
- активность железы уменьшается под воздействием холода. Потому при болях может помочь грелка со льдом, приложенная к животу;
- минимум движений - это еще один способ, чтобы успокоить боль.
Если же перечисленные методы не принесли нужного облегчения и по-прежнему болит поджелудочная, что делать в домашних условиях до приезда врача: принять ферменты и обезболивающие. Справиться с сильным приступом помогут медикаменты с содержанием ферментов. Поджелудочная воспаляется и болит при недостаточной выработке фермента, потому важно пополнить их запасы.
До приезда врача рекомендуется принять 4-5 таблеток препаратов, содержащих ферменты железы.Купировать боль помогут анальгетики. Можно выпить Парацетамол, Диклофенак, Ацетилсалициловую кислоту. При отсутствии таковых в аптечке, их можно заменить противопростудных препаратов. Хорошо и быстро помогает Но-шпа, особенно при патологических состояниях желчевыводящих путей.
Как снять ноющую боль в поджелудочной железе?
Болевой синдром опоясывающего характера обычно свидетельствует об обострении хронического воспаления поджелудочной. Провоцируют это состояние чаще всего такие факторы: алкоголь, жирная пища и стрессы. Вылечить железу можно по обратному принципу.
Чтобы надолго устранить боль, рекомендуется не употреблять алкоголь, исключить из рациона вредную пищу с большим содержанием жира и избавиться от постоянных стрессов.
В целом требуется комплекс мероприятий для поэтапного восстановления работы органа. Он включает:
- снятие боли;
- увеличение объема фермента железы до нормального уровня;
- устранение воспалительного процесса;
- исключение (или обнаружение и устранение) осложнений.
Выполнение перечисленных этапов сохранит от боли в долгосрочной перспективе. Справиться с этими задачами можно как с помощью медикаментов, так и народными рецептами.
Лечение поджелудочной железы медикаментами
Для полноценной терапии железы необходим прием нескольких групп препаратов. Каждая группа выполняет определенную функцию в лечении, и лишь в комплексе они дают стойкий положительный результат.
| Группа препаратов | Оказываемый эффект | Примеры лекарственных средств |
| Нестероидные противовоспалительные препараты | Снимают отечность, выраженность воспалительного процесса и уменьшают боль | Парацетамол, Ацетилсалициловая кислота, Панадол |
| Спазмолитики | Расслабляют ткани железы, тем самым стимулируя отток панкреатического сока | Но-шпа, Дротаверин |
| Антацидные препараты | Подавляют выработку соляной кислоту, гасят ее и нейтрализуют | Алмагель, Фосфалюгель |
| Ферменты | Восполняют нехватку, нормализуют пищеварение и восстанавливают функционирование железы | Мезим, Панкреатин, Креон |
Важно соблюдать дозировки препаратов, указанные в инструкциях. Передозировка действующих веществ провоцирует негативные побочные эффекты, в том числе в работе органов ЖКТ.
Устранение боли средствами народной медицины
Лекарства, приготовленные из натуральных компонентов - простой, недорогой и эффективный способ подлечить поджелудочную. Ниже приведены наиболее популярные средства, чтобы почистить орган, нормализовать его работу и тем самым унять боль.
- Семена укропа (1 ч.л.) залить кипятком (1 стакан), дать настояться. Через час средство готово. Процедить и постепенно выпить весь полученный объем в течение дня.
- Эффективным и простым в приготовлении лекарством является картофельный сок. Овощ нужно натереть на мелкой терке и отжать через марлю. Полученную жидкость рекомендуется пить дозами по 100 мл за 2-2,5 часа перед каждым приемом пищи. Через 1 час после употребления сока следует также выпить 1 стакан кефира с низким содержанием жира.
- Снять болевые ощущения поможет отвар овса. Для приготовления 1 стакан зерен овса нужно залить таким же объемом воды и закипятить. После 15 минут кипения отвар следует перелить в термос и дать настояться ночь. Принимать дважды в сутки до еды, по полстакана.
Перед применением средств народной медицины важно удостовериться, что отсутствует аллергия. При лечении поджелудочной железы это особенно важно, поскольку аллергены еще больше ухудшают состояние пищеварительной системы.
Что делать в период ремиссии?
Лечение поджелудочной не заканчивается в тот момент, когда подействовали медикаменты и ушла боль. Важно внести изменения в привычный режим жизни и поддерживать щадящие условия для восстановления функций железы - тогда боль не появится повторно. Рекомендации в период ремиссии панкреатита:
- Исключить алкоголь. Это самая частая причина воспаления поджелудочной и появления боли. Если нет возможности полностью отказаться от алкоголя, ограничьтесь парой бокалов вина.
- Пить много чистой воды. Жидкость способствует очистительным процессам в организме. Крепкий чай и кофе такими свойствами не обладают.
- Внести изменения в рацион. Не нужно параноидально соблюдать строжайшую диету всю жизнь, питаясь паровыми омлетами и даже исключив крепкий чай. Но всем, кто столкнулись с болью в поджелудочной железе, нужно соблюдать простые правила в питании: не переедать, уменьшив порции и увеличив количество приемов пищи, не перекусывать фастфудом, сократить простые углеводы.
- Возможна ситуация, когда даже в период ремиссии панкреатита остается экзогенная недостаточность - железа продолжает вырабатывать объем фермента, недостаточный для переваривания потребляемой еды. В результате у пациента возникают постоянные проблемы с пищеварением (диарея, маслянистый стул), снижается вес. В таких случаях рекомендуется продолжать прием ферментных препаратов, возможно даже пожизненно.
- Не принимать медикаменты без объективной причины. Постоянный прием обезболивающих или другой группы препаратов приводит к привыканию. В итоге организм перестают выполнять те функции, которые происходят без его участия.
- Восстановить нормальное функционирование железы можно с помощью средств народной медицины. Такие средства обычно действуют мягче и щадяще для организма, чем медикаменты. Однако требуется более длительный курс лечения.
Выполнение этих рекомендаций на постоянной основе приводит к длительной стойкой ремиссии. Это снижает вероятность развития болезни и выступит профилактикой повторного приступа боли в поджелудочной. Также рекомендуем обратиться к врачу , чтобы проверить, не развились ли фоновые заболевания (желчнокаменная или язвенная болезнь, гепатит) и при обнаружении полечить их.
Поделитесь статьей с друзьями
Рейтинг статьи
0netbolezni.net
Что можно сделать в домашних условиях, если болит поджелудочная?
Поджелудочная железа играет большую роль в человеческом организме. Благодаря ей выделяются ферменты, которые помогают расщеплять белки, жиры. Также в органе вырабатывается инсулин, без которого развивается сахарный диабет. Железа тесно связана с органами тракта, и когда болит в левой подреберной области, это свидетельствует о недугах. Зная основные правила первой помощи, можно не только излечить орган, но и сохранить жизнь больного.
Почему болит поджелудочная железа
Причин возникновения болевого синдрома существует немало. Когда болит орган, основными факторами являются:
- Неправильное питание, переедание, излишнее употребление вредной для здоровья пищи. В пищеварительном соке начинают вырабатываться ферменты, начинающие разрушать клетки железы. Прием пищи в ночное время нарушает гуморальную и нервную регуляцию. Эти механизмы влияют на правильную ориентацию организма.
- Злоупотребление спиртными напитками и курение. Прием веществ является провокатором излишнего выделения панкреатического сока. Таким образом, выделяемые ферменты начинают разрушать ткани железы. Алкоголь с табаком влияют на кровоснабжение органа, а когда начинается кислородное голодание, воспалительный процесс прогрессирует быстрее.
- Нарушенный обмен веществ. Часто клиническая картина выражена ожирением.
- Сопутствующие заболевания органов пищеварительного тракта. Зачастую это касается болезни желчевыводящих путей и желчного пузыря.
- Нарушение кровообращения.
- Длительный прием медикаментов.
Устранение ноющей боли
Если в боку болит не настолько сильно, что хочется на стенку вылезти, нет частой рвоты, мочевыделение нередкое (редкие позывы свидетельствуют об обезвоживании), а лежать на стационаре нет желания, необходимо сделать следующее:
- Первые сутки нужно отказаться от еды, часто пить очищенную воду без газа. Это избавит поджелудочную железу от нагрузки, приостановится выработка ферментов. В качестве питья подойдет слабый чай либо напиток из шиповника, нельзя пить соки и морсы. Нужно пить жидкость в количестве 1,5 – 2 литра в сутки. Далее можно включить в меню пищу, есть ее часто и маленькими порциями. Для ежедневного рациона подойдет овощное пюре, паровые котлеты из нежирного мяса и рыбы, омлет из яичных белков, овощное пюре. Когда самочувствие улучшится, можно кушать творог с низким процентом жирности, кисломолочные продукты, печеные груши и яблоки, пить компот и кисель из фруктов. О жареной, жирной, копченой, острой, соленой пище, шоколаде и выпечке можно забыть, фрукты с овощами разрешаются только в вареном виде.
- Если возникает рвота либо тошнота, разрешается пить надлежащие медикаменты. Перед приемом препарата следует посоветоваться с лечащим врачом.
Если человек позволил себе съесть запретный продукт, что стало причиной болей в поджелудочной железе, понадобятся:
- Ферментные медикаменты. Они понижают выработку ферментов поджелудочной.
- Обезболивающие препараты. Если таблетки не помогают, не стоит ими увлекаться, лучше посоветоваться с лечащим врачом.
- Лекарства, снижающие кислотные выделения в желудке, например, Омепразол.
- Если у больного спазмы желчных протоков, особенно когда панкреатит возникает при желчнокаменном заболевании либо хроническом холецистите, спазмолитики облегчат симптоматику. Для этого подойдет Но-шпа либо Дюспаталин.
Народная медицина
В домашних условиях возможно лечение народными средствами. Нетрадиционный метод эффективен в том случае, когда заболевание не запущенно. Если прогрессирует тяжелая форма заболевания, без препаратов не обойтись.
- Отвар из овсяных зерен. Залить в кастрюльку стакан овса литром кипятка, поставить на маленький огонь. Довести смесь до кипения, через 15 минут залить жидкость в термос, желательно на ночь. Утром можно начинать месячный курс, только нужно процедить отвар, пить его 2 раза в сутки.
- Корень цикория, лопуха, одуванчика и девясила. Все ингредиенты взять в равных пропорциях и смешать. На 1 ст. ложку нужно 200 мл воды. Отвар варится 5 минут (после закипания) на медленном огне. Подождать пока жидкость настоится, ее следует процедить, а потом пить по 1 ст. ложке перед употреблением еды.
- Широкое применение завоевал овощ под названием картофель. Он помогает от многих недугов, в том числе при заболеваниях поджелудочного органа. Измельчить на терке картофель, затем отжать его. Овощной сок следует пить за 2 часа до приема пищи по 100 г. После выпитого сока, через 5 минут нужно выпить 200 мл кефира. Курс терапии длится 14 дней, после чего нужен перерыв 10 дней, затем повторить лечение.
- Компресс из простокваши, казалось бы, необычный метод для лечения внутреннего органа, но это проверенный способ. Нужно пропитать мягкую ткань простоквашей, приложить чуть левее от желудка, накрыть полиэтиленом и окутать шерстяным шарфом. Лечение длится 6 недель.
Восточная медицина
Когда болит железа, некоторые люди применяют восточную медицину. Нужно набрать в таз теплую воду, чтобы ступни были в ней, затем кинуть столовую ложку соли, поставить ноги в емкость. Человек в этот момент должен принять сидячее положение, поставить перед собой восковую свечку на расстоянии от 15 до 20 см, пламя должно располагаться на уровне средины бровей. Позвоночник должен быть выпрямлен, далее нужно положить ладони на верхнюю часть ног и смотреть на огонь, одновременно нужно наблюдать, как недуг покидает больное тело, уходя в воду. Процедура длится 15 минут. Затем нужно вылить воду в унитаз, сполоснуть ноги чистой водой. Нельзя использовать тазик для лечения заболеваний при других целях.
Устранение острой боли
Если возникли острые болевые ощущения, без помощи врача не обойтись. Боль может быть такой сильной, что пациента могут определить на стационар и назначить сильные антибиотики. До приезда скорой помощи больному необходимо как-то продержаться. Для этого нужно сделать следующее:
- Полагается занять коленно-локтевое положение. Боль не пропадет, но облегчит состояние больного. При такой позе уменьшается давление органа на нервное сплетение.
- Пациент должен находиться в состоянии покоя, как можно меньше шевелиться.
- Нужно приложить лед к животу. Эта процедура делается для сокращения активного процесса поджелудочной.
- Стоит воспользоваться обезболивающими лекарственными препаратами. Если часто болит поджелудочная, наверняка должны быть запасы лекарств, которые содержат ферменты железы.
Профилактика
Когда болит поджелудочная, в первую очередь необходимо исключить все факторы, влияющие на здоровье больного:
- Отказаться от курения и употребления алкоголя.
- Соблюдать диету и употреблять достаточное количество витаминов. Продукты, содержащие углеводы следует устранить из рациона.
- Нужно узнать причину вызвавшую болевые ощущения, проконсультироваться со специалистами. Возможно, придется делать операцию.
- Не злоупотреблять медикаментами.
Похожие записи
gormonoff.com