Лечение суставов - артроз, артрит, остеохондроз и многое другое
Диабетическая нефропатия что это такое
Диабетическая нефропатия
Диабетическая нефропатия – специфические патологические изменения почечных сосудов, возникающие при сахарном диабете обоих типов и приводящие к гломерулосклерозу, снижению фильтрационной функции почек и развитию хронической почечной недостаточности (ХПН). Диабетическая нефропатия клинически проявляется микроальбуминурией и протеинурией, артериальной гипертензией, нефротическим синдромом, признаками уремии и ХПН. Диагноз диабетической нефропатии основывается на определении уровня альбумина в моче, клиренса эндогенного креатинина, белкового и липидного спектра крови, данных УЗИ почек, УЗДГ почечных сосудов. В лечении диабетической нефропатии показаны диета, коррекция углеводного, белкового, жирового обмена, прием ингибиторов АПФ и АРА, дезинтоксикационная терапия, при необходимости – гемодиализ, трансплантация почек.
Диабетическая нефропатия является поздним осложнением сахарного диабета 1 и 2 типов и одной из основных причин смерти больных с данным заболеванием. Развивающиеся при диабете повреждения крупных и мелких кровеносных сосудов (диабетические макроангиопатии и микроангиопатии) способствуют поражению всех органов и систем, в первую очередь, почек, глаз, нервной системы.
Диабетическая нефропатия наблюдается у 10-20% больных сахарным диабетом; несколько чаще нефропатия осложняет течение инсулинозависимого типа заболевания. Диабетическую нефропатию выявляют чаще у пациентов мужского пола и у лиц с сахарным диабетом 1 типа, развившемся в пубертатном возрасте. Пик развития диабетической нефропатии (стадия ХПН) наблюдается при продолжительности диабета 15-20 лет.
Диабетическая нефропатия
Диабетическая нефропатия обусловлена патологическими изменениями почечных сосудов и клубочков капиллярных петель (гломерул), выполняющих фильтрационную функцию. Несмотря на различные теории патогенеза диабетической нефропатии, рассматриваемые в эндокринологии, основным фактором и пусковым звеном ее развития является гипергликемия. Диабетическая нефропатия возникает вследствие длительной недостаточной компенсации нарушений углеводного обмена.
Согласно метаболической теории диабетической нефропатии, постоянная гипергликемия постепенно приводит к изменениям биохимических процессов: неферментативному гликозилированию белковых молекул почечных клубочков и снижению их функциональной активности; нарушению водно-электролитного гомеостаза, обмена жирных кислот, уменьшению кислородного транспорта; активизации полиолового пути утилизации глюкозы и токсическому действию на ткань почек, повышению проницаемости почечных сосудов.
Гемодинамическая теория в развитии диабетической нефропатии основную роль отводит артериальной гипертензии и нарушениям внутрипочечного кровотока: дисбалансу тонуса приносящей и выносящей артериол и повышению кровяного давления внутри клубочков. Длительная гипертензия приводит к структурным изменениям клубочков: сначала к гиперфильтрации с ускоренным образованием первичной мочи и выходом белков, затем - к замещению ткани почечного клубочка на соединительную (гломерулосклероз) с полной окклюзией клубочков, снижением их фильтрационной способности и развитием хронической почечной недостаточности.
Генетическая теория основывается на наличии у пациента с диабетической нефропатией генетически детерминированных предрасполагающих факторов, проявляющихся при обменных и гемодинамических нарушениях. В патогенезе диабетической нефропатии участвуют и тесно взаимодействуют между собой все три механизма развития.
Факторами риска диабетической нефропатии являются артериальная гипертензия, длительная неконтролируемая гипергликемия, инфекции мочевых путей, нарушения жирового обмена и избыточный вес, мужской пол, курение, использование нефротоксичных лекарственных препаратов.
Диабетическая нефропатия является медленно прогрессирующим заболеванием, ее клиническая картина зависит от стадии патологических изменений. В развитии диабетической нефропатии различают стадии микроальбуминурии, протеинурии и терминальную стадию хронической почечной недостаточности.
В течение длительного времени диабетическая нефропатия протекает бессимптомно, без каких-либо внешних проявлений. На начальной стадии диабетической нефропатии отмечается увеличение размера клубочков почек (гиперфункциональная гипертрофия), усиление почечного кровотока и увеличение скорости клубочковой фильтрации (СКФ). Спустя несколько лет от дебюта сахарного диабета наблюдаются начальные структурные изменения клубочкового аппарата почек. Сохраняется высокий объем клубочковой фильтрации, экскреция альбумина с мочой не превышает нормальных показателей (
Начинающаяся диабетическая нефропатия развивается более чем через 5 лет от начала патологии и проявляется постоянной микроальбуминурией (>30-300 мг/сут. или 20-200 мг/ мл в утренней порции мочи). Может отмечаться периодическое повышение артериального давления, особенно при физической нагрузке. Ухудшение самочувствия больных диабетической нефропатией наблюдается только на поздних стадиях заболевания.
Клинически выраженная диабетическая нефропатия развивается через 15-20 лет при сахарном диабете 1 типа и характеризуется стойкой протеинурией (уровень белка в моче – >300 мг/сут), свидетельствующей о необратимости поражения. Почечный кровоток и СКФ снижаются, артериальная гипертензия становится постоянной и трудно корригируемой. Развивается нефротический синдром, проявляющийся гипоальбуминемией, гиперхолестеринемией, периферическими и полостными отеками. Уровни креатинина и мочевины крови находятся в норме или незначительно повышены.
На терминальной стадии диабетической нефропатии отмечается резкое снижение фильтрационной и концентрационной функций почек: массивная протеинурия, низкая СКФ, значительное увеличение уровня мочевины и креатинина в крови, развитие анемии, выраженных отеков. На этой стадии могут значительно уменьшаться гипергликемия, глюкозурия, экскреция с мочой эндогенного инсулина, а также потребность в экзогенном инсулине. Прогрессирует нефротический синдром, АД достигает высоких значений, развивается диспепсический синдром, уремия и ХПН с признаками самоотравления организма продуктами обмена и поражения различных органов и систем.
Ранняя диагностика диабетической нефропатии представляет собой важнейшую задачу. С целью установления диагноза диабетической нефропатии проводят биохимический и общий анализ крови, биохимический и общий анализ мочи, пробу Реберга, пробу Зимницкого, УЗДГ сосудов почек.
Основными маркерами ранних стадий диабетической нефропатии являются микроальбуминурия и скорость клубочковой фильтрации. При ежегодном скрининге больных с сахарным диабетом исследуют суточную экскрецию альбумина с мочой или соотношение альбумин/креатинин в утренней порции.
Переход диабетической нефропатии в стадию протеинурии определяют по наличию белка в общем анализе мочи или экскреции альбумина с мочой выше 300 мг/сутки. Отмечается повышение АД, признаки нефротического синдрома. Поздняя стадия диабетической нефропатии не представляет сложности для диагностики: к массивной протеинурии и снижению СКФ (менее 30 - 15 мл/мин), добавляется нарастание уровней креатинина и мочевины в крови (азотемия), анемия, ацидоз, гипокальциемия, гиперфосфатемия, гиперлипидемия, отеки лица и всего тела.
Важно проводить дифференциальную диагностику диабетической нефропатии с другими заболеваниями почек: хроническим пиелонефритом, туберкулезом, острым и хроническим гломерулонефритом. С этой целью может выполняться бактериологическое исследование мочи на микрофлору, УЗИ почек, экскреторная урография. В некоторых случаях (при рано развившейся и быстро нарастающей протеинурии, внезапном развитии нефротического синдрома, стойкой гематурии) для уточнения диагноза проводится тонкоигольная аспирационная биопсия почки.
Основная цель лечения диабетической нефропатии - предупредить и максимально отсрочить дальнейшее прогрессирование заболевания до ХПН, снизить риск развития сердечно-сосудистых осложнений (ИБС, инфаркта миокарда, инсульта). Общим в лечении разных стадий диабетической нефропатии является строгий контроль сахара крови, АД, компенсация нарушений минерального, углеводного, белкового и липидного обменов.
Препаратами первого выбора в лечении диабетической нефропатии являются ингибиторы ангиотензинпревращающего фермента (АПФ): эналаприл, рамиприл, трандолаприл и антагонисты рецепторов к ангиотензину (АРА): ирбесартан, валсартан, лозартан, нормализующие системную и внутриклубочковую гипертензию и замедляющие прогрессирование заболевания. Препараты назначаются даже при нормальных показателях АД в дозах, не приводящих к развитию гипотонии.
Начиная со стадии микроальбуминурии, показана низкобелковая, бессолевая диета: ограничение потребления животного белка, калия, фосфора и соли. Для снижения риска развития сердечно-сосудистых заболеваний необходимы коррекция дислипидемии за счет диеты с низким содержанием жиров и приема препаратов, нормализующих липидный спектр крови (L-аргинина, фолиевой кислоты, статинов).
На терминальной стадии диабетической нефропатии требуется дезинтоксикационная терапия, коррекция лечения сахарного диабета, прием сорбентов, противоазотемических средств, нормализация уровня гемоглобина, профилактика остеодистрофии. При резком ухудшении функции почек ставится вопрос о проведении пациенту гемодиализа, постоянного перитонеального диализа или хирургического лечения методом трансплантации донорской почки.
Микроальбуминурия при своевременно назначенном адекватном лечении является единственной обратимой стадией диабетической нефропатии. На стадии протеинурии возможно предупреждение прогрессирования заболевания до ХПН, достижение же терминальной стадии диабетической нефропатии приводит к состоянию, не совместимому с жизнью.
В настоящее время диабетическая нефропатия и развивающаяся вследствие нее ХПН являются ведущими показаниями к заместительной терапии - гемодиализу или трансплантации почки. ХПН вследствие диабетической нефропатии служит причиной 15% всех летальных исходов среди пациентов с сахарным диабетом 1 типа моложе 50 лет.
Профилактика диабетической нефропатии заключается в систематическом наблюдении пациентов с сахарным диабетом у эндокринолога-диабетолога, своевременной коррекции терапии, постоянном самоконтроле уровня гликемии, соблюдении рекомендаций лечащего врача.
www.krasotaimedicina.ru
Диабетическая нефропатия
Диабетическая нефропатия – поражение почек, характерное для пациентов, страдающих сахарным диабетом. Основой заболевания является повреждение почечных сосудов и, как следствие, развивающаяся функциональная несостоятельность органов.
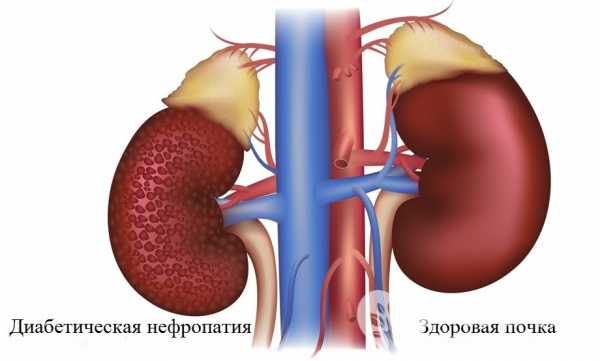 Диабетическая нефропатия – поражение почек у пациентов с сахарным диабетом
Диабетическая нефропатия – поражение почек у пациентов с сахарным диабетом Приблизительно у половины пациентов с сахарным диабетом 1 или 2-го типа со стажем более 15 лет появляются клинические либо лабораторные признаки поражения почек, ассоциирующиеся со значимым снижением выживаемости.
Согласно данным, представленным в Государственном регистре больных сахарным диабетом, распространенность диабетической нефропатии среди лиц с инсулиннезависимым типом составляет всего 8% (в европейских странах названный показатель находится на уровне 40%). Тем не менее в результате нескольких обширных исследований выявлено, что в некоторых субъектах России встречаемость диабетической нефропатии до 8 раз больше заявленной.
Диабетическая нефропатия относится к поздним осложнениям сахарного диабета, но в последнее время значимость указанной патологии в развитых странах возрастает по причине увеличения продолжительности жизни.
До 50% всех пациентов, получающих заместительную почечную терапию (состоящую в гемодиализе, перитонеальном диализе, трансплантации почки), – это пациенты с нефропатией диабетического происхождения.
Причины и факторы риска
Основная причина поражения почечных сосудов – высокий уровень глюкозы в плазме крови. Ввиду несостоятельности механизмов утилизации избыточные количества глюкозы откладываются в сосудистой стенке, вызывая патологические изменения:
- образование в тонких структурах почки продуктов конечного обмена глюкозы, которые, накапливаясь в клетках эндотелия (внутреннего слоя сосуда), провоцируют его локальный отек и структурную перестройку;
- прогрессирующее повышение кровяного давления в мельчайших элементах почки – нефронах (гломерулярную гипертензию);
- активацию ренин-ангиотензиновой системы (РАС), выполняющей одну из ключевых ролей в регуляции системного артериального давления;
- массивную альбумин- или протеинурию;
- дисфункцию подоцитов (клеток, обеспечивающих фильтрацию веществ в почечных тельцах).
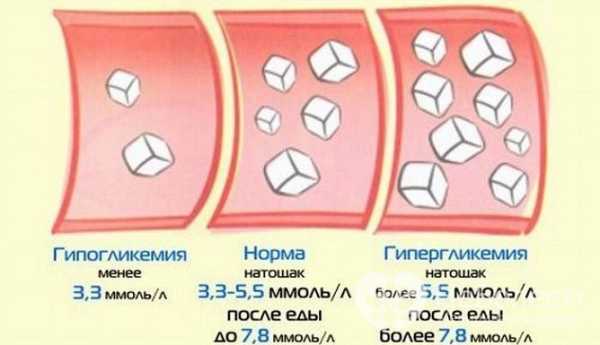 Развитию диабетической нефропатии в значительной мере способствует длительная гипергликемия
Развитию диабетической нефропатии в значительной мере способствует длительная гипергликемия Факторы риска диабетической нефропатии:
- неудовлетворительный самоконтроль уровня гликемии;
- раннее формирование инсулинозависимого типа сахарного диабета;
- стабильное повышение артериального давления (артериальная гипертензия);
- гиперхолестеринемия;
- курение (максимальный риск развития патологии – при выкуривании 30 и более сигарет в сутки);
- анемия;
- отягощенный семейный анамнез;
- мужской пол.
Формы заболевания
Диабетическая нефропатия может реализовываться в виде нескольких заболеваний:
- диабетический гломерулосклероз;
- хронический гломерулонефрит;
- нефрит;
- атеросклеротический стеноз почечных артерий;
- тубулоинтерстициальный фиброз; и др.
В соответствии с морфологическими изменениями выделяют следующие стадии поражения почек (классы):
- класс I – единичные изменения сосудов почки, выявляемые при проведении электронной микроскопии;
- класс IIa – мягкое расширение (менее 25% объема) мезангиального матрикса (совокупность соединительнотканных структур, расположенных между капиллярами сосудистого клубочка почки);
- класс IIb – тяжелая мезангиальная экспансия (более 25% объема);
- класс III – узелковый гломерулосклероз;
- класс IV – атеросклеротические изменения более чем 50% почечных клубочков.
 Последовательность развития патологических явлений при диабетической нефропатии
Последовательность развития патологических явлений при диабетической нефропатии Выделяют несколько стадий прогрессирования нефропатии, основанных на совокупности многих характеристик.
1. Стадия А1, доклиническая (структурные изменения, не сопровождающиеся специфической симптоматикой), средняя продолжительность – от 2 до 5 лет:
- объем мезангиального матрикса в норме или незначительно увеличен;
- базальная мембрана утолщена;
- размер клубочков не изменен;
- признаки гломерулосклероза отсутствуют;
- незначительная альбуминурия (до 29 мг/сут.);
- протеинурия не отмечается;
- скорость клубочковой фильтрации в норме или повышена.
2. Стадия А2 (начальное снижение функции почек), длительность до 13 лет:
- отмечается увеличение объема мезангиального матрикса и толщины базальной мембраны разной степени;
- альбуминурия достигает 30–300 мг/сутки;
- скорость клубочковой фильтрации нормальная или незначительно снижена;
- протеинурия отсутствует.
3. Стадия А3 (прогрессирующее снижение функции почек), развивается, как правило, через 15-20 лет от момента начала заболевания и характеризуется следующим:
- значительное увеличение в объеме мезенхимального матрикса;
- гипертрофия базальной мембраны и клубочков почки;
- интенсивный гломерулосклероз;
- протеинурия.
Помимо названных, используется классификация диабетической нефропатии, утвержденная Минздравом РФ в 2000 году:
- диабетическая нефропатия, стадия микроальбуминурии;
- диабетическая нефропатия, стадия протеинурии с сохранной азотвыделительной функцией почек;
- диабетическая нефропатия, стадия хронической почечной недостаточности.
Симптомы
Клиническая картина диабетической нефропатии на начальном этапе неспецифична:
- общая слабость;
- повышенная утомляемость, снижение работоспособности;
- снижение толерантности к физическим нагрузкам;
- головная боль, эпизоды головокружения;
- ощущение «несвежей» головы.
 На начальном этапе диабетической нефропатии пациент чувствует боль и общую слабость
На начальном этапе диабетической нефропатии пациент чувствует боль и общую слабость По мере прогрессирования заболевания спектр болезненных проявлений расширяется:
- тупые боли в поясничной области;
- отеки (чаще на лице, в утренние часы);
- нарушения мочеиспускания (учащение в течение дня или в ночные часы, иногда сопровождающееся болезненностью);
- снижение аппетита, тошнота;
- жажда;
- сонливость в дневное время;
- судороги (чаще икроножных мышц), костно-мышечные боли, возможны патологические переломы;
- повышение артериального давления (по мере эволюционирования заболевания гипертензия приобретает злокачественный, неконтролируемый характер).
 С прогрессирование диабетической нефропатии возникают боли в пояснице, отеки, сонливость, жажда
С прогрессирование диабетической нефропатии возникают боли в пояснице, отеки, сонливость, жажда На поздних стадиях заболевания развивается хроническая болезнь почек (раннее название – хроническая почечная недостаточность), характеризующаяся значительным изменением функционирования органов и инвалидизацией пациента: нарастанием азотемии ввиду несостоятельности выделительной функции, сдвигом кислотно-щелочного равновесия с закислением внутренних сред организма, анемией, электролитными нарушениями.
Читайте также:10 признаков нарушения функции почек
Как сохранить здоровье почек: 10 привычек, от которых необходимо отказаться
В помощь диабетикам: 7 полезных веществ
Диагностика
Диагностика диабетической нефропатии основывается на данных лабораторных и инструментальных исследований при наличии у пациента сахарного диабета 1 или 2-го типа:
- общий анализ мочи;
- осуществление контроля альбуминурии, протеинурии (ежегодно, выявление альбуминурии более 30 мг в сутки требует подтверждения как минимум в 2 последовательных тестах из 3);
- определение скорости клубочковой фильтрации (СКФ) (не менее 1 раза в год у пациентов с I–II стадиями и не реже 1 раза в 3 месяца при наличии стойкой протеинурии);
- исследования на креатинин и мочевину сыворотки;
- анализ на уровень липидов крови;
- самоконтроль артериального давления, суточное АД-мониторирование;
- УЗ-исследование почек.
 Диагностика диабетической нефропатии включает УЗИ почек
Диагностика диабетической нефропатии включает УЗИ почек Лечение
Основные группы препаратов (по мере предпочтения, от препаратов выбора к препаратам последней ступени):
- ингибиторы ангиотензинпревращающего (ангиотензинконвертирующего) фермента (иАПФ);
- блокаторы рецепторов к ангиотензину (АРА или БРА);
- тиазидные или петлевые диуретики;
- блокаторы медленных кальциевых каналов;
- α- и β-адреноблокаторы;
- препараты центрального действия.
Помимо этого, рекомендованы прием гиполипидемических препаратов (статинов), антиагрегантов и диетотерапия.
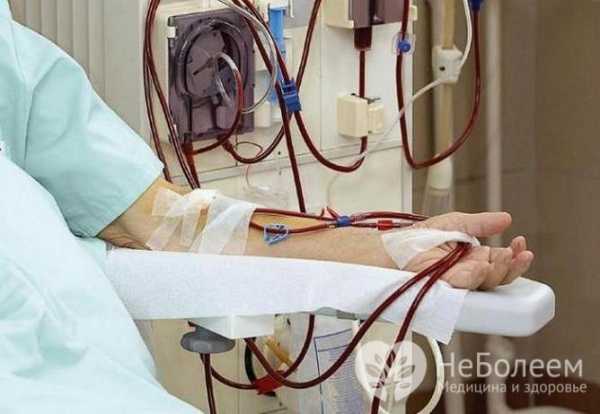 Заместительная почечная терапия при диабетической нефропатии применяется при неэффективности консервативного лечения
Заместительная почечная терапия при диабетической нефропатии применяется при неэффективности консервативного лечения В случае неэффективности консервативных методов лечения диабетической нефропатии оценивают целесообразность проведения заместительной почечной терапии. При наличии перспективы трансплантации почки гемодиализ или перитонеальный диализ рассматривают как временный этап подготовки к операционной замене функционально несостоятельного органа.
До 50% всех пациентов, получающих заместительную почечную терапию (состоящую в гемодиализе, перитонеальном диализе, трансплантации почки), – это пациенты с нефропатией диабетического происхождения.Возможные осложнения и последствия
Диабетическая нефропатия приводит к развитию тяжелых осложнений:
- к хронической почечной недостаточности (хронической болезни почек);
- к сердечной недостаточности;
- к коме, летальному исходу.
Прогноз
При комплексной фармакотерапии прогноз относительно благоприятный: достижение целевого уровня АД не более 130/80 мм рт. ст. в сочетании с неукоснительным контролем уровня глюкозы приводит к снижению количества нефропатий более чем на 33%, сердечно-сосудистой смертности – на 1/4, а смертности от всех случаев – на 18%.
Профилактика
Профилактические мероприятия состоят в следующем:
- Систематический контроль и самоконтроль уровня гликемии.
- Систематический контроль уровня микроальбуминурии, протеинурии, креатинина и мочевины крови, холестерина, определение скорости клубочковой фильтрации (частота контролей определяется в зависимости от стадии заболевания).
- Профилактические осмотры нефролога, невролога, окулиста.
- Соблюдение врачебных рекомендаций, прием препаратов в обозначенных дозах по предписанным схемам.
- Отказ от курения, злоупотребления алкоголем.
- Модификация образа жизни (диета, дозированные физические нагрузки).
Видео с YouTube по теме статьи:
Олеся Смольнякова Терапия, клиническая фармакология и фармакотерапия Об авторе
Образование: высшее, 2004 г. (ГОУ ВПО «Курский государственный медицинский университет»), специальность «Лечебное дело», квалификация «Врач». 2008-2012 гг. – аспирант кафедры клинической фармакологии ГБОУ ВПО «КГМУ», кандидат медицинских наук (2013 г., специальность «фармакология, клиническая фармакология»). 2014-2015 гг. – профессиональная переподготовка, специальность «Менеджмент в образовании», ФГБОУ ВПО «КГУ».
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Поделиться:
Знаете ли вы, что:По статистике, по понедельникам риск получения травм спины увеличивается на 25%, а риск сердечного приступа – на 33%. Будьте осторожны.
Самая высокая температура тела была зафиксирована у Уилли Джонса (США), который поступил в больницу с температурой 46,5°C.
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
В течение жизни среднестатистический человек вырабатывает ни много ни мало два больших бассейна слюны.
Согласно исследованиям, женщины, выпивающие несколько стаканов пива или вина в неделю, имеют повышенный риск заболеть раком груди.
Во время работы наш мозг затрачивает количество энергии, равное лампочке мощностью в 10 Ватт. Так что образ лампочки над головой в момент возникновения интересной мысли не так уж далек от истины.
В четырех дольках темного шоколада содержится порядка двухсот калорий. Так что если не хотите поправиться, лучше не есть больше двух долек в сутки.
Общеизвестный препарат «Виагра» изначально разрабатывался для лечения артериальной гипертонии.
Стоматологи появились относительно недавно. Еще в 19 веке вырывать больные зубы входило в обязанности обычного парикмахера.
В Великобритании есть закон, согласно которому хирург может отказаться делать пациенту операцию, если он курит или имеет избыточный вес. Человек должен отказаться от вредных привычек, и тогда, возможно, ему не потребуется оперативное вмешательство.
Американские ученые провели опыты на мышах и пришли к выводу, что арбузный сок предотвращает развитие атеросклероза сосудов. Одна группа мышей пила обычную воду, а вторая – арбузный сок. В результате сосуды второй группы были свободны от холестериновых бляшек.
Человек, принимающий антидепрессанты, в большинстве случаев снова будет страдать депрессией. Если же человек справился с подавленностью своими силами, он имеет все шансы навсегда забыть про это состояние.
Желудок человека неплохо справляется с посторонними предметами и без врачебного вмешательства. Известно, что желудочный сок способен растворять даже монеты.
74-летний житель Австралии Джеймс Харрисон становился донором крови около 1000 раз. У него редкая группа крови, антитела которой помогают выжить новорожденным с тяжелой формой анемии. Таким образом, австралиец спас около двух миллионов детей.
Существуют очень любопытные медицинские синдромы, например, навязчивое заглатывание предметов. В желудке одной пациентки, страдающей от этой мании, было обнаружено 2500 инородных предметов.
Что делать после удаления зуба?Каждый человек может столкнуться с ситуацией, когда он теряет зуб. Это может быть плановая процедура, проведенная стоматологам, или следствие травмы. В каждом и...
www.neboleem.net
Диабетическая нефропатия - причины, симптомы, классификация по стадиям и лечение
Содержание
Рассказать ВКонтакте Поделиться в Одноклассниках Поделиться в FacebookТермин диабетическая нефропатия (синдром Киммельстила Вилсона, гломерулосклероз) подразумевает совокупность патологий клубочков, артерий, канальцев почек, которые возникают, как осложнения сахарного диабета. Недуг имеет большую распространенность, способен прогрессировать, часто приводит к необходимости пересадки почек, летальному исходу.
Что такое диабетическая нефропатия
Одним из опасных осложнений сахарного диабета является нефропатия, которая представляет собой нарушение или полную утрату функционирования почек. Патогенез заболевания определяется несколькими факторами:
- Гипергликемией – происходит нарушение структуры и функций белков в почечных мембранах, активация свободных радикалов, имеющих цитотоксическое действие.
- Гиперлипидемией – по аналогии с атеросклерозом, в почечных сосудах происходит формирование бляшек, которые могут привести к закупорке.
- Внутриклубочковой гипертонией – проявляется гиперфильтрацией, затем происходит снижение очистительной функции почек, увеличивается доля соединительной ткани.
Нефропатия диабетического происхождения в истории болезни пациента обозначается как хроническая болезнь почек с указанием стадии. По МКБ-10 заболевание имеет следующие коды:
- при инсулинозависимой форме диабета, осложненной почечными недугами – Е 10.2;
- при почечной недостаточности и инсулиновой зависимости – Е 11.2;
- если при диабете наблюдается недостаточное питание, пораженные почки – Е 12.2;
- при нефропатических нарушениях на фоне уточненной формы недуга – Е 13.2;
- при неуточненной форме диабета с поражением почек – Е 14.2.
Симптомы
Клинические проявления заболевания зависят от стадии недуга. На начальном этапе возникают неспецифичные симптомы:
- снижение работоспособности, повышенная утомляемость;
- возникновение общей слабости;
- плохая переносимость физических нагрузок;
- эпизодические головокружения, головные боли;
- появление ощущения несвежей головы.
По мере прогрессирования синдрома Киммельстила Вильсона происходит расширение проявлений. Наблюдаются следующие клинические признаки заболевания:
- появление отеков лица в утренние часы;
- учащение и болезненность мочеиспускания;
- тупые боли в области поясницы;
- постоянная жажда;
- повышение артериального давления;
- судороги в икроножных мышцах, боли, патологические переломы;
- тошнота и нарушение аппетита.
Причины
Высокий уровень глюкозы в плазме крови является основной причиной развития нефропатии диабетического типа. Отложения вещества на сосудистой стенке вызывают некоторые патологические изменения:
- Локальный отек и структурную перестройку сосудов, возникающие при образовании в почке продуктов глюкозного обмена, которые накапливаются во внутренних слоях сосудов.
- Гломерулярную гипертензию – постоянно прогрессирующее увеличение давления в нефронах.
- Нарушения функций подоцитов, которые обеспечивают процессы фильтрации в почечных тельцах.
- Активацию ренин-ангиотензиновой системы, которая призвана препятствовать повышению артериального давления.
- Диабетическую нейропатию – пораженные сосуды периферической нервной системы трансформируются в рубцовую ткань, поэтому возникают нарушения работы почек.
Больным сахарным диабетом важно постоянно следить за состоянием своего здоровья. Существует несколько факторов риска, которые приводят к формированию нефропатии:
- недостаточный контроль гликемического уровня;
- курение (максимальный риск возникает при потреблении более 30 сигарет/день);
- раннее развитие сахарного диабета инсулинозависимого типа;
- стабильное возрастание показателей артериального давления;
- наличие отягощающих факторов в семейном анамнезе;
- гиперхолестеринемия;
- анемия.
Классификация по стадиям
При отсутствии лечения нефропатия постоянно прогрессирует. Диабетический гломерулосклероз имеет следующие стадии:
- Гиперфункция почек. Нарушение возникает при первичном выявлении сахарного диабета. Эта стадия характеризуется увеличением размеров клеток органа, повышенным выделением мочи, возрастанием ее фильтрации. Белок в анализах не обнаруживается, отсутствуют и внешние проявления заболевания.
- Начальные структурные изменения. На этом этапе симптомы нефропатии не проявляются. Постепенно развивается утолщение стенок почечных сосудов. Синдром Киммельстила Вильсона в этой стадии возникает примерно через 2 года после установления диабета у пациента.
- Начинающаяся нефропатия диабетического типа. Она характеризуется значительными повреждениями сосудов почек. Определить гломерулосклероз можно при плановом исследовании мочи. В жидкости появляются белковые включения (30-300 мг/ сутки). Возникает стадия через 5 лет прогрессирования диабета. Кроме того, характерным показателем нефропатии является увеличение скорости клубочковой фильтрации. Третья стадия болезни - последний этап, на котором недуг считается обратимым.
- Выраженная нефропатия при сахарном диабете. На этой стадии отчетливо проявляются клинические признаки патологии. Обнаруживается протеинурия (выделение большого количества белка). Содержание протеинов в крови при этом резко сокращается. У пациента появляются отеки на лице и нижних конечностях. При дальнейшем прогрессировании нефропатии явление становится распространенным. Жидкость скапливается в брюшной и грудной полостях, перикарде. Если обнаруживается выраженное поражение почки, а мочегонные препараты не дают должного эффекта, назначается пункция. По мере того, как организм начинает расщеплять собственные белки, больные стремительно теряют вес. Пациенты жалуются на тошноту, жажду, общую слабость, увеличение артериального давления, боли в области сердца и головы.
- Уремическая. Завершающий этап нефропатии по диабетическому типу представляет собой терминальную стадию почечной недостаточности. Орган полностью перестает функционировать вследствие тотального склероза сосудов. Симптомы, характерные для 4-й стадии, прогрессируют, угрожая жизни пациента. Отмечается феномен Дана-Заброды, проявляющийся в мнимом улучшении состояния. Избавиться от опасных поздних осложнений сахарного диабета можно только с помощью перитонеального диализа, гемодиализа и трансплантации почки.
Диагностика
Для успешного лечения заболевания необходимо его вовремя определить. В рамках ранней диагностики диабетического гломерулосклероза проводятся общий и биохимический анализы мочи и крови, пробу Зимницкого, Реберга, ультразвуковое исследование почечных сосудов. Наличие болезни проявляется микроальбуминурией и скоростью фильтрации клубочков почек.
При прохождении пациентом с сахарным диабетом ежегодного скрининга, исследуется соотношение альбумина и креатинина в утренней моче. При обнаружении повышенного уровня содержания белка врачи диагностируют недуг в стадии микроальбуминурии. Дальнейшее развитие нефропатии диабетического типа определяется контролем протеинурии. Для этого специалисты проводят многократные исследования анализов мочи. В случае положительного результата констатируется стадия протеинурии.
Нефропатия при сахарном диабете диагностируется при наличии белка в моче, артериальной гипертензии, поражении глазных сосудов, приводящих к нарушениям зрения, стойком снижении скорости клубочковой фильтрации. Болезнь необходимо дифференцировать от других недугов почек: туберкулеза, гломерулонефрита, хронического пиелонефрита, диабетической ретинопатии. Для этого проводят исследование мочи на микрофлору, УЗИ органа, экскреторную урографию. В некоторых случаях показана биопсия почки.
Лечение диабетической нефропатии
Терапия заболевания основывается на применении медикаментозных препаратов, специального питания и вспомогательных народных средств. На поздних стадиях недуга требуется использование гемодиализа или перитонеального диализа для замещения функций почек. При крайней степени поражения органа требуется трансплантация. Все мероприятия по лечению должны быть назначены врачом после проведения обследования пациента.
Препараты
Прием медикаментозных препаратов является важнейшей частью комплексной терапии нефропатии по диабетическому типу. Специалисты могут назначить следующие группы лекарственных средств:
- Ингибиторы ангиотензинпревращающего фермента (АПФ).
Эналаприл. Препарат оказывает сосудорасширяющее действие, способствует улучшению почечного кровотока. Среди показаний к приему средства значится профилактика ишемии, лечение артериальной гипертензии. Использовать Эналаприл можно на ранних стадиях нефропатии диабетического типа, поскольку лекарство противопоказано при почечной недостаточности.
- Антагонисты рецепторов к ангиотензину.
Лозартан – препарат, обладающий гипотензивным эффектом. Среди его показаний приводится защита почек при сахарном диабете 2 типа. Действие медикамента при нефропатии заключается в снижении скорости прогрессирования хронической почечной недостаточности. Лекарство имеет большой список побочных реакций, поэтому перед применением необходима консультация специалиста.
- Диуретики (тиазидные, петлевые).
Индапамид – тиазидный диуретик, который помогает выводить из организма лишнюю жидкость, бороться с отеками при нефропатии диабетического типа. Медикамент имеет много противопоказаний, поэтому принимать его нужно по назначению врача.
- Блокаторы медленных кальциевых каналов.
Верапамил – медикамент имеет антиангинальное, антиаритмическое и антигипертензивное действие. Применяется при нефропатии для снижения артериального давления. Препарат выводится почками, не имеет противопоказаний, связанных с этим органом.
- Альфа-, бета-адреноблокаторы.
Конкор – препарат, действующим веществом которого является бисопролол. Лекарство относится к бета-адреноблокаторам. Его необходимо с осторожностью назначать пациентам с сахарным диабетом 1 типа. Противопоказаний относительно работы почек медикамент не имеет.
Диета
Соблюдение диеты является составной частью комплексного лечения синдрома КиммельстилаВильсона. Список продуктов, которые можно или нельзя употреблять, устанавливается врачом и зависит от стадии прогрессирования почечного заболевания. Специалисты выделяют несколько общих принципов питания при нефропатии диабетического происхождения:
- Необходимо снизить суточное потребление белка, чтобы уменьшить концентрацию шлаков в организме. Пациенту полагается перейти на диетические сорта рыбы и мяса. Затем надлежит употреблять белки только растительного происхождения.
- При нефропатии диабетического происхождения часто рекомендуется ограничить потребление соли. Чтобы легче справиться с изменениями питания, в рацион нужно включать лук, чеснок, стебли сельдерея, лимонный и томатный сок.
- Возможность употребления пищи, богатой калием, устанавливает врач, опираясь на результаты анализов.
- Если больного нефропатией беспокоят сильные отеки, ему показано ограничение питьевого режима.
- Для приготовления пищи следует использовать обработку паром или варку.
Гемодиализ и перитонеальный диализ
Процедура диализа представляет собой очищение крови с помощью специального аппарата или через брюшину. Этот метод не способствует лечению почек, его применение направлено на замещение функций органа. Для гемодиализа используется диализатор. Кровь, поступая в этот аппарат, очищается от избытка жидкости и токсинов. Процесс способствует поддержанию нормального уровня АД, электролитного и щелочного баланса. Проводится процедура при нефропатии 3 раза за неделю, ее длительность составляет 4-5 часов.
Перитонеальный диализ предполагает очистку крови через брюшную полость. Проводиться такая процедура может в медицинских или домашних условиях. Для перитонеального диализа устанавливаются следующие показания, при которых невозможен гемодиализ:
- нарушения свертываемости крови;
- патологии сердечно-сосудистой системы;
- невозможность доступа к сосудам.
Если врач по какой-то причине отказывает больному в проведении такой почечной терапии при нефропатии, он должен обосновать свое решение. Факторами для отрицательного ответа могут служить некоторые противопоказания:
- онакологические заболевания;
- нарушения психики;
- печеночная недостаточность, цирроз;
- лейкозы;
- сочетание сердечно-сосудистых патологий и перенесенного инфаркта миокарда.
Прогноз и профилактика
Благоприятный прогноз при своевременном лечении имеют только первые 3 стадии нефропатии диабетического типа. При развитии протеинурии возможно лишь предупреждение дальнейшего прогрессирования хронической почечной недостаточности. Терминальная стадия болезни служит показанием для замещающей терапии или пересадки органа. Чтобы избежать нефропатии, пациентам с сахарным диабетом нужно соблюдать такие рекомендации:
- постоянно контролировать уровень глюкозы в крови;
- не допускать развития атеросклероза;
- соблюдать диету, предписанную доктором;
- принимать меры по нормализации АД.
Видео
Диабетическая нефропатия. Лечение.
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!sovets.net
Диабетическая нефропатия: симптомы, стадии и лечение
Диабетическая нефропатия — общее название для большинства осложнений диабета на почки. Этим термином описывают диабетические поражения фильтрующих элементов почек (клубочков и канальцев), а также сосудов, которые их питают.
Диабетическая нефропатия опасна тем, что может привести к конечной (терминальной) стадии почечной недостаточности. В таком случае, пациенту понадобится проводить диализ или трансплантацию почки.
Диабетическая нефропатия — одна из частых причин ранней смертности и инвалидности пациентов. Диабет — далеко не единственная причина проблем с почками. Но среди тех, кто проходит диализ и стоит в очереди на донорскую почку для пересадки, диабетиков больше всего. Одна из причин этого — значительный рост заболеваемости диабетом 2 типа.
Причины развития диабетической нефропатии:
- повышенный уровень сахара в крови у пациента;
- плохие показатели холестерина и триглицеридов в крови;
- повышенное артериальное давление (почитайте наш «родственный» сайт по гипертонии);
- анемия, даже сравнительно “мягкая” (гемоглобин в крови < 13,0 г/литр) ;
- курение (!).
Симптомы диабетической нефропатии
Диабет может очень долго, до 20 лет, оказывать разрушающее влияние на почки, при этом не вызывая у больного никаких неприятных ощущений. Симптомы диабетической нефропатии проявляются, когда уже развилась почечная недостаточность. Если у пациента появились признаки почечной недостаточности, то это означает, что отходы обмена веществ накапливаются в крови. Потому что пораженные почки не справляются с их фильтрацией.
Стадии диабетической нефропатии. Анализы и диагностика
Практически всем диабетикам необходимо ежегодно сдавать анализы, которые контролируют функцию почек. Если развивается диабетическая нефропатия, то ее очень важно обнаружить на ранней стадии, пока пациент еще не ощущает симптомов. Чем раньше начинают лечение диабетической нефропатии, тем больше шансов на успех, т. е. что больной сможет прожить без диализа или пересадки почки.
В 2000 году Минздрав РФ утвердил классификацию диабетической нефропатии по стадиям. Она включала в себя следующие формулировки:
- стадия микроальбуминурии;
- стадия протеинурии с сохранной азотовыделительной функцией почек;
- стадия хронической почечной недостаточности (лечение диализом или трансплантацией почки).
Позже специалисты стали использовать более детальную зарубежную классификацию осложнений диабета на почки. В ней выделяют уже не 3, а 5 стадий диабетической нефропатии. Подробнее смотрите стадии хронического заболевания почек. Какая стадия диабетической нефропатии у конкретного больного — зависит от его скорости клубочковой фильтрации (здесь подробно расписано, как ее определяют). Это важнейший индикатор, который показывает, насколько хорошо сохранилась функция почек.
На этапе диагностики диабетической нефропатии врачу важно разобраться, вызвано поражение почек диабетом или другими причинами. Следует проводить дифференциальный диагноз диабетической нефропатии с другими заболеваниями почек:
- хронический пиелонефрит (инфекционное воспаление почек);
- туберкулез почек;
- острый и хронический гломерулонефрит.
Признаки хронического пиелонефрита:
- симптомы интоксикации организма (слабость, жажда, тошнота, рвота, головная боль);
- боль в области поясницы и живота на стороне пораженной почки;
- повышение артериального давления;
- у ⅓ пациентов — учащенное, болезненное мочеиспускание;
- анализы показывают наличие лейкоцитов и бактерий в моче;
- характерная картина при УЗИ почек.
Особенности туберкулеза почек:
- в моче — лейкоциты и микобактерии туберкулеза;
- при экскреторной урографии (рентген почек с внутривенным введением контрастного вещества) — характерная картина.
Диета при осложнениях диабета на почки
Во многих случаях при диабетических проблемах с почками ограничение потребления соли помогает понизить артериальное давление, уменьшить отеки и замедлить развитие диабетической нефропатии. Если у вас артериальное давление в норме, то ешьте не более 5-6 граммов соли в сутки. Если у вас уже гипертония, то ограничьте потребление соли до 2-3 граммов в сутки.
Теперь самое главное. Официальная медицина рекомендует при диабете “сбалансированную” диету, а при диабетической нефропатии — даже понизить потребление белка. Мы предлагаем вам рассмотреть возможность использования низко-углеводной диеты, чтобы эффективно понизить сахар в крови до нормы. Это можно делать при скорости клубочковой фильтрации выше 40-60 мл/мин/1,73 м2. В статье «Диета для почек при диабете» эта важная тема расписана подробно.
Лечение диабетической нефропатии
Главный способ профилактики и лечения диабетической нефропатии — понизить сахар в крови, а потом поддерживать его близко к нормам для здоровых людей. Выше вы узнали, как это возможно сделать с помощью низко-углеводной диеты. Если уровень глюкозы в крови у больного хронически повышенный или все время колеблется от высокого до гипогликемии — от всех остальных мероприятий будет мало толку.
Лекарства для лечения диабетической нефропатии
Для контроля артериальной гипертонии, а также внутриклубочкового повышенного давления в почках, при диабете часто назначают лекарства — ингибиторы АПФ. Эти препараты не только понижают артериальное давление, но и защищают почки и сердце. Их использование уменьшает риск наступления терминальной почечной недостаточности. Вероятно, ингибиторы АПФ пролонгированного действия действуют лучше, чем каптоприл, который нужно принимать 3-4 раза в день.
Если в результате приема препарата из группы ингибиторов АПФ у больного развивается сухой кашель, то лекарство заменяют на блокатор рецепторов ангиотензина-II. Препараты этой группы стоят дороже, чем ингибиторы АПФ, зато намного реже вызывают побочные эффекты. Они защищают почки и сердце примерно с такой же эффективностью.
Целевой уровень артериального давления для больных диабетом — 130/80 и ниже. Как правило, у пациентов с диабетом 2 типа его удается достичь, только используя комбинацию лекарств. Она может состоять из ингибитора АПФ и препаратов “от давления” других групп: диуретиков, бета-блокаторов, антагонистов кальция. Ингибиторы АПФ и блокаторы рецепторов ангиотензина вместе использовать не рекомендуется. О комбинированных лекарствах от гипертонии, которые рекомендуется использовать при диабете, вы можете прочитать здесь. Окончательное решение, какие таблетки назначить, принимает только врач.
Как проблемы с почками влияют на лечение диабета
Если у больного обнаруживается диабетическая нефропатия, то методы лечения диабета значительно меняются. Потому что многие лекарства нужно отменять или понижать их дозировку. Если скорость клубочковой фильтрации значительно понижается, то следует уменьшать дозировки инсулина, потому что слабые почки выводят его намного медленнее.
Обратите внимание, что популярное лекарство от диабета 2 типа метформин (сиофор, глюкофаж) можно использовать только при скорости клубочковой фильтрации выше 60 мл/мин/1,73 м2. Если функция почек у больного ослаблена, то повышается риск лактат-ацидоза — очень опасного осложнения. В таких ситуациях метформин отменяют.
Если у больного анализы показали анемию, то ее нужно лечить, и это позволит замедлить развитие диабетической нефропатии. Пациенту назначают средства, стимулирующие эритропоэз, т. е. выработку эритроцитов в костном мозге. Это не только понижает риск почечной недостаточности, но и обычно повышает качество жизни в целом. Если диабетик еще не находится на диализе, то ему могут прописать также препараты железа.
Если профилактическое лечение диабетической нефропатии не помогает, то развивается почечная недостаточность. В такой ситуации пациента приходится подвергать диализу, а если получится, то делать пересадку почки. По вопросу трансплантации почки у нас есть отдельная статья, а гемодиализ и перитонеальный диализ мы кратко обсудим ниже.
Гемодиализ и перитонеальный диализ
Во время процедуры гемодиализа катетер вводится в артерию пациента. Он связан с внешним фильтрующим устройством, которое очищает кровь вместо почек. После очистки кровь направляют обратно в кровяное русло больного. Гемодиализ можно проводить только в условиях стационара. Она может вызвать понижение артериального давления или инфекционное заражение.
Перитонеальный диализ — это когда трубка вводится не в артерию, а в брюшную полость. Потом в нее капельным методом подают большое количество жидкости. Это специальная жидкость, которая вытягивает отходы. Их удаляют по мере того, как жидкость стекает из полости. Перитонеальный диализ необходимо проводить каждый день. Он сопряжен с риском заражения в местах входа трубки в брюшную полость.
При сахарном диабете задержка жидкости, нарушения азотистого и электролитного баланса развиваются при более высоких значениях скорости клубочковой фильтрации. Это означает, что больных диабетом следует переводить на диализ раньше, чем пациентов с другими почечными патологиями. Выбор метода диализа зависит от предпочтений врача, а для больных особой разницы нет.
Когда нужно начинать заместительную почечную терапию (диализ или трансплантацию почки) у больных сахарным диабетом:
- Скорость клубочковой фильтрации почек < 15 мл/мин/1,73 м2;
- Повышенный уровень калия в крови (> 6,5 ммоль/л), который не удается снизить консервативными методами лечения;
- Тяжелая задержка жидкости в организме с риском развития отека легких;
- Явные симптомы белково-энергетической недостаточности.
Целевые показатели анализов крови у больных диабетом, которые лечатся диализом:
- Гликированный гемоглобин — менее 8%;
- Гемоглобин крови — 110-120 г/л;
- Паратгормон – 150–300 пг/мл;
- Фосфор – 1,13–1,78 ммоль/л;
- Общий кальций – 2,10–2,37 ммоль/л;
- Произведение Са × Р = Менее 4,44 ммоль2/л2.
Если развивается почечная анемия у диабетиков на диализе, то назначают средства, стимулирующие эритропоэз (эпоэтин-альфа, эпоэтин-бета, метоксиполиэтиленгликоль эпоэтин-бета, эпоэтин-омега, дарбэпоэтин-альфа), а также препараты железа в таблетках или в виде уколов. Артериальное давление стараются поддерживать ниже 140/90 мм рт. ст., препаратами выбора для лечения гипертонии остаются ингибиторы АПФ и блокаторы рецепторов ангиотензина-II. Подробнее читайте статью «Гипертония при диабете 1 и 2 типа«.
Гемодиализ или перитонеальный диализ следует рассматривать лишь как временный этап при подготовке к трансплантации почки. После пересадки почки на период функционирования трансплантата пациент полностью излечивается от почечной недостаточности. Диабетическая нефропатия стабилизируется, выживаемость больных повышается.
Планируя трансплантацию почки при диабете, врачи пытаются оценить, насколько вероятно, что у больного случится сердечно-сосудистая катастрофа (инфаркт или инсульт) во время операции или после нее. Для этого пациент проходит разные обследования, в т. ч. ЭКГ с нагрузкой.
Часто результаты этих обследований показывают, что сосуды, питающие сердце и/или мозг, слишком поражены атеросклерозом. Подробнее смотрите статью “Стеноз почечных артерий”. В таком случае, перед трансплантацией почки рекомендуют хирургически восстановить проходимость этих сосудов.
diabet-med.com
Диабетическая нефропатия
Диабетическая нефропатия – процесс патологического изменения почечных сосудов, которое обусловлено сахарным диабетом. Данное заболевание приводит к развитию хронической почечной недостаточности, присутствует высокий риск летального исхода. Постановка диагноза осуществляется посредством не только физикального осмотра больного, также требуется проведение лабораторно-инструментальных методов обследования.
Онлайн консультация по заболеванию «Диабетическая нефропатия».
Задайте бесплатно вопрос специалистам: Эндокринолог.В большинстве случаев лечение диабетической нефропатии осуществляется посредством медикаментозной терапии и соблюдения диеты. В более сложных случаях больным назначают гемодиализ, также может потребоваться трансплантация почки.
По международной классификации заболеваний десятого пересмотра диабетическая нефропатия имеет два значения. Таким образом, код по МКБ-10 будет Е10-14.2 (сахарный диабет с поражением почек) и N08.3 (гломерулярные поражения при сахарном диабете).
Отмечается, что развитие такого осложнения чаще всего диагностируется при инсулинозависимом типе сахарного диабета. В 40-50% диабетическая нефропатия приводит к летальному исходу.
Этиология
Диабетическая нефропатия обусловлена патологическими изменениями в почечных сосудах. Следует отметить, что в медицине существует несколько теорий относительно механизма развития такого патологического процесса, а именно:
- метаболическая теория – согласно ей основным этиологическим фактором является гипергликемия;
- гемодинамическая теория - в этом случае подразумевается, что провоцирующим фактором выступает артериальная гипертензия;
- генетическая теория – в этом случае клиницисты утверждают, что развитие такого осложнения сахарного диабета обусловлено генетической предрасположенностью.
Кроме этого, следует выделить группу факторов, которые не следует расценивать как прямую предрасположенность, но они существенно повышают риск развития такого осложнения у ребёнка или взрослого с сахарным диабетом:
- артериальная гипертензия;
- неконтролируемая гипергликемия;
- нарушение липидного обмена;
- лишний вес;
- инфекции мочеполовой системы;
- приём нефротоксических лекарственных препаратов;
- курение и алкоголизм;
- несоблюдение диетического питания, что при сахарном диабете обязательно.
Влияние сахарного диабета на почки
Классификация
В развитии диабетической нефропатии выделяют 5 степеней:
- первая степень – гиперфункция почек. На ранней стадии сосуды органов несколько увеличиваются в размерах, однако белок в моче отсутствует, внешних клинических признаков развития патологического процесса нет;
- вторая степень – начальные структурные изменения почек. В среднем, данный этап развития заболевания начинается спустя два года от начала развития сахарного диабета. Стенки сосудов почки утолщаются, однако, симптоматика отсутствует;
- третья степень – начальная диабетическая нефропатия. В моче определяется повышенное количество белка, однако внешних признаков развития заболевания нет;
- четвёртая степень – выраженная диабетическая нефропатия. Как правило, данный этап развития недуга начинается спустя 10-15 лет. Присутствует ярко выраженная клиническая картина, с мочой выделяется большое количество белка;
- пятая степень – терминальная стадия почечной недостаточности. В этом случае спасти жизнь человеку можно только путём проведения гемодиализа или пересадкой поражённого органа.
Следует отметить, что первые 3 степени развития недуга являются доклиническими, установить их можно только путём диагностических процедур, так как внешних проявлений они не имеют. Именно поэтому больным на сахарный диабет в обязательном порядке нужно проходить профилактические осмотры у врачей регулярно.
Симптоматика
Как уже было сказано выше, на начальных этапах развития диабетическая нефропатия протекает бессимптомно. Единственным клиническим признаком развития патологии может быть повышенное содержание белка в моче, чего не должно быть в норме. Это, по сути, является на начальном этапе специфическим признаком диабетической нефропатии.
В целом клиническая картина характеризуется таким образом:
- перепады артериального давления, чаще всего диагностируется повышенное АД;
- резкая потеря массы тела;
- моча становится мутного цвета, на финальных стадиях развития патологического процесса может присутствовать кровь;
- снижение аппетита, в некоторых случаях у больного наступает полное отвращение к еде;
- тошнота, часто со рвотой. Примечательно то, что рвота не приносит больному должного облегчения;
- нарушается процесс мочеиспускания – позывы становятся частыми, но при этом может быть ощущение неполного опустошения мочевого пузыря;
- отёки ног и рук, позже отёчность может наблюдаться и в других участках тела, в том числе и в области лица;
- на последних стадиях развития недуга артериальное давление может доходить до критической отметки;
- скопление жидкости в брюшной полости (асцит), что крайне опасно для жизни;
- нарастающая слабость;
- практически постоянное ощущение жажды;
- одышка, сердечные боли;
- головная боль и головокружение;
- у женщин могут наблюдаться проблемы с менструальным циклом – нерегулярность или его полное отсутствие длительное время.
Ввиду того что первые три стадии развития патологии протекают практически бессимптомно, своевременная постановка диагноза и назначение лечения проводится довольно редко.
Диагностика
Диагностика диабетической нефропатии проводится в два этапа. В первую очередь проводится физикальный осмотр больного, в ходе которого врач должен выяснить следующее:
- как давно начали проявляться первые клинические признаки;
- общий анамнез больного и семейный;
- какие препараты на данный момент принимает пациент;
- соблюдаются ли рекомендации врача относительно питания, приёма медикаментов.
Кроме этого, проводятся такие лабораторно-инструментальные методы диагностики:
- ОАК и БАК;
- определение мочи на альбумин;
- общий анализ мочи и анализ мочи по Зимницкому;
- проба Реберга;
- УЗИ почек;
- УЗДГ сосудов почек.
Ввиду того что клиническая картина схожа и с другими заболеваниями почек, то может потребоваться проведение дифференциальной диагностики относительно таких заболеваний:
Также в ходе обследования обязательно принимается во внимание история болезни. Окончательный диагноз ставится на основании полученных данных в ходе первичного осмотра и результатов проведения диагностических мероприятий.
Лечение
В этом случае используются следующие методы терапии:
- приём медикаментов;
- соблюдение диетического питания;
- гемодиализ.
В особенно сложных случаях больному требуется трансплантация поражённого органа.
Медикаментозное лечение подразумевает приём таких препаратов:
- сорбенты;
- противоазотемические средства;
- ингибиторы ангиотензинпревращающего фермента;
- витаминно-минеральный комплекс;
- препараты, которые нормализуют липидный спектр крови.
Обязательна диета при диабетической нефропатии, которая подразумевает следующее:
- ограничение потребления животного белка;
- количество соли, калия и фосфора сводится до предельно возможного минимума;
- минимальное количество жиров;
- оптимальный питьевой режим.
Конкретный диетический стол назначается лечащим врачом, в зависимости от стадии заболевания и общей клинической картины.
Вопрос о проведении гемодиализа или трансплантации органа ставится в том случае, если консервативное лечение не эффективно или недуг диагностируется уже на последних стадиях.
Прогноз будет зависеть от того, насколько своевременно было начато лечение, а также от общих клинических показателей больного. Однако риск летального исхода присутствует в любом случае.
Профилактика
Профилактика диабетической нефропатии заключается в соблюдении всех предписаний врача относительно лечения сахарного диабета. Кроме этого, нужно контролировать своё артериальное давление, не допускать инфицирования мочеполовой системы и регулярно проходить медицинское обследование.
simptomer.ru
Что такое диабетическая нефропатия и как она развивается?
Диабетическая нефропатия – что это такое? Это опасная патология, развивающаяся при 1 и 2 типе сахарного диабета, в результате чего происходит поражение кровеносных сосудов почек, уменьшение их способности к фильтрации и возникают проявления почечной недостаточности.
Такая патология часто становится причиной инвалидности и нередко заканчивается смертельным исходом.
Патогенез нефропатии
Диабетическая нефропатия имеет код по МКБ 10 Е10.2-Е14.2 – гломерулярные поражения при сахарном диабете. Патология характеризуется изменением почечных кровеносных сосудов и выполняющих функцию фильтрации клубочков (капиллярных петель).
Развитие нефропатии происходит на фоне нарушений процесса обмена углеводов и появления гипергликемии.
Существует разные теории патогенеза заболевания:
- Метаболическая теория. Частые случаи повышения в крови концентрации глюкозы вызывают сбои в биохимических процессах. Меняется водно-электролитный баланс, уменьшается проводимость сосудами кислорода, изменяется обмен жирных кислот, повышается содержание гликированных белков, оказывается токсическое влияние на почки и происходит нарушение процесса утилизации глюкозы. Согласно генетической теории, проявление нарушений гемодинамических и обменных процессов провоцирует возникновение нефропатии по причине генетической предрасположенности.
- Гемодинамическая теория. По данной теории причиной нефропатии является повышение артериального давления, что вызывает гипертензию в капиллярных петлях и нарушает кровоснабжение почек. В дальнейшем происходит значительные изменения в структуре петель, что проявляется в ускоренной фильтрации и образовании мочи с избыточным содержанием белка, а после способность к фильтрации снижается и развивается гломерулосклероз (замещение соединительными клетками тканей клубочков). В итоге возникает почечная недостаточность.
Наиболее подвержены риску возникновения диабетической нефропатии диабетики с преобладанием таких факторов:
- Половой признак. У мужчин чаще диагностируется нефропатия.
- Тип сахарного диабета. Более подвержены патологии диабетики 1 типа.
- Длительность заболевания. В основном терминальная стадия поражения почек развивается после 15 лет продолжительности заболевания сахарным диабетом.
- Гипертония.
- Прием препаратов, оказывающих токсическое влияние на почки.
- Инфекции органов мочеполовой системы.
- Нарушения липидного обмена.
- Употребление алкоголя и сигарет.
- Избыточная масса тела.
- Частые случаи повышения содержания глюкозы с длительным отсутствием коррекционных мер.
Симптомы на разных стадиях
Заболевание обычно развивается длительно и на первых этапах бессимптомно.
Это значительно осложняет диагностику и лечение, так как больные чаще всего обращаются за помощью уже во время предпоследней или последней терминальной стадии, когда помочь им уже невозможно.
Поэтому диабетическая нефропатия и считается самым опасным осложнением сахарного диабета, что в основном заканчивается летальным исходом.
В дальнейшем признаки проявляются в зависимости от развития патологии.
Существует классификация по стадиям:
- Бессимптомная стадия – клиническая симптоматика отсутствует, но в исследованиях мочи заметна возросшая скорость клубочковой фильтрации, возрастает почечный кровоток. Показатель микроальбумина менее 30 мг/сутки.
- Стадия изменения структур начинается через несколько лет от появления эндокринных нарушений. Скорость клубочковой фильтрации и концентрация микроальбумина не изменяется, но наблюдается утолщение капиллярных стенок и увеличение межклеточного пространства.
- Преднефротическая стадия развивается после 5-6 лет от проявления сахарного диабета. Жалобы больных отсутствуют. Иногда, после физической активности отмечаются скачки давления. Кровоснабжение и скорость фильтрации без изменений, но повышается уровень микроальбумина от 30 до 300 мг/сутки.
- Через 15 лет болезни начинается нефротическая стадия. Периодически в моче появляется кровь, постоянно обнаруживается белок более 300 мг/сутки. Регулярно отмечается высокое давление, неподдающееся коррекции. Кровоток в сосудах почек и скорость клубочковой фильтрации уменьшается. Мочевина и креатинин в крови незначительно превышают допустимую норму. Появляется отечность тканей лица и тела. Наблюдается повышение СОЭ и уровня холестерина, а гемоглобин понижается.
- Терминальная стадия (нефросклероз). Функция фильтрации и концентрации почек понижается. Концентрация мочевины и креатинина в крови стремительно растет, а количество белка уменьшается. Наблюдается цилиндрурия и наличие крови в моче и белка. Гемоглобин катастрофически падает. Выделение почками инсулина прекращается и в анализе мочи не обнаруживается сахар. Диабетики жалуются на постоянное критически повышенное давления и на сильные отеки. Уровень глюкозы понижается и пропадает необходимость в инсулине. Развиваются признаки уремии и диспепсического синдрома, происходит интоксикация организма и заканчивается все хронической почечной недостаточностью.
Диагностика патологии
Диагностика нефропатии в начале развития проводится с помощью:
- клинического анализа крови;
- исследования крови на биохимию;
- клинического и биохимического исследования мочи;
- УЗДГ почечных кровеносных сосудов;
- проб по Зимницкому и Ребергу.
Основным критерием, на который обращается внимание, является содержание в анализе мочи микроальбумина и креатинина. Если наблюдается постоянное повышение микроальбумина, при допустимой норме 30 мг/сут., то диагноз нефропатия подтверждается.
На поздних сроках диагноз определяется на основании таких показателей:
- появление в моче избытка белка (более 300 мг/сут.);
- снижение в крови содержания белка;
- высокий уровень в крови содержания мочевины и креатинина;
- низкая скорость фильтрации клубочков (ниже 30 мл/мин.);
- повышение давления;
- снижение содержания гемоглобина и кальция;
- появление отечности лица и тела;
- наблюдается проявление ацидоза и гиперлипидимии.
Перед постановкой диагноза проводится сравнительная диагностика с другими патологиями:
- Пиелонефрит хронической формы. Значение имеют результаты урографии, ультразвукового исследования и признаки бактериурии и лейкоцитурии.
- Хронический и острый гломерулонефрит.
- Туберкулез почек. Интересуют показатели в моче наличия микобактерий и роста флоры.
Для этого применяется УЗИ, анализ микрофлоры мочи, урография почек.
Биопсия почки применяется в таких случаях:
- ранняя и быстро прогрессирующая протеинурия;
- устойчивая гематурия;
- развившийся нефротический синдром.
Лечение заболевания
Первостепенной целью медикаментозной терапии является не допустить возникновения хронической почечной недостаточности и предупреждение сердечных патологий (инсультов, инфарктов, ишемической болезни сердца).
Начальные стадии развития диабетической нефропатии следует сопровождать назначением в профилактических целях ингибиторов АПФ и контролем концентрации глюкозы с последующей коррекцией.
Лечение преднефротической стадии подразумевает:
- Обязательное соблюдение диеты с понижением содержания белка.
- Стабилизация давления. Используются препараты такие, как Эналаприл, Лозартан, Рамиприл. Дозировка не должна приводить к гипотонии.
- Восстановление недостатка минералов и нарушений обмена жиров, белков и углеводов.
Нефротическая стадия лечится при помощи ограничений в питании. Назначается рацион с низким потреблением животных жиров и белков животного происхождения. Показано исключение из питания соли и продуктов, богатых калием и фосфором.
Рекомендуется прием препаратов снижающих давление и нормализующих уровень холестерина в составе крови и ее липидный спектр (фолиевая и никотиновая кислота, статины). В этой стадии часто наблюдается гипогликемия, что подразумевает вероятность отказа от применения инсулина.
Терапия последней, терминальной стадии основывается на поддержании жизнедеятельности организма:
- повышение гемоглобина — используются Ферроплекс, Фенюльс;
- прием диуретиков для снятия отеков – Гипотиазид, Фуросемид;
- корректируется в крови уровень сахара;
- устраняется интоксикация организма;
- предупреждаются изменения в костных тканях приемом витамина D3;
- назначаются сорбенты.
В последней стадии остро ставится вопрос о применении перинеального диализа, гемодиализа и поиска почки для пересадки.
Прогноз и профилактика
Своевременно начатое лечение способно устранить проявление микроальбуминурии. Не допустить возникновения хронической почечной недостаточности возможно даже во время развившейся протеинурии.
Запоздалая терапия в течение 10 лет приводит к почечной недостаточности у половины диабетиков 1 типа и у каждого 10 больного со 2 типом диабета.
Если же наступает терминальная последняя стадия и диагностируется почечная недостаточность, то этот процесс необратим и для сохранения жизни пациента требуется срочная пересадка почки или проведение гемодиализа.
По статистике, каждый 15 больной, с диагнозом «сахарный диабет 1 типа» и не достигший 50-летнего возраста, умирает от диабетической нефропатии.
Предупредить развитие патологии можно регулярно наблюдаясь у врача-эндокринолога и выполняя все клинические рекомендации.
Следует придерживаться таких правил:
- Обязателен ежедневный многократный контроль концентрации сахара в крови. Измерять уровень глюкозы нужно до еды и после нее.
- Придерживаться диетического питания, не допуская скачков уровня глюкозы. Питание должно содержать минимум жиров и быстрых углеводов. От сахара придется отказаться. Также следует исключить длительные перерывы между приемами пищи и переедание.
- При появлении признаков нефропатии требуется снизить потребление белков животного происхождения, жиров и исключить потребление соли.
- При изменении значимых показателей, должны проводиться коррекционные меры. Дозировка инсулина должна назначаться специалистом.
- Отказаться от вредных привычек.
 Алкоголь способствует повышению содержания сахара, а никотин сужает сосуды и нарушает кровообращение.
Алкоголь способствует повышению содержания сахара, а никотин сужает сосуды и нарушает кровообращение. - Контролировать вес тела. Лишние килограммы частая причина изменения уровня глюкозы. К тому же от лишнего веса нарушается кровоснабжение органов и возникают заболевания сердечно-сосудистой системы.
- Поддерживать водный баланс употреблением достаточного количества жидкости. Ежедневно должно выпиваться не менее 1,5 л воды.
- Улучшать кровоснабжение внутренних органов умеренными физическими нагрузками. Прогулки и занятия спортом нормализуют работу сердца, насыщают кровь кислородом и повышают устойчивость организма к неблагоприятным факторам.
- Избегать инфекций мочеполовой системы. Переохлаждение, недостаточная личная гигиена и незащищенные половые контакты провоцируют заболевание почек.
- Не заниматься самолечением. Прием медикаментозных препаратов должен проходить только после согласования с врачом. Рецепты народной медицины не должны заменять назначений доктора, а могут использоваться только как вспомогательные средства.
- Контролировать уровень АД. Показатели должны быть в пределах 130/85.
- Независимо от показателей давления должен назначаться прием ингибиторов АПФ.
Видео-материал о диабетическом поражении почек:
Начинать профилактические меры необходимо сразу после подтверждения диагноза сахарный диабет. Посещать врача после 5 лет от начала заболевания следует дважды в год больным с диабетом 1 типа и ежегодно диабетикам 2 типа.
Во время посещений доктора необходимо сдавать мочу для контроля содержания в моче белка, мочевины и креатинина. При первых изменениях показателей врачом будет назначена соответствующая терапия.
Сообщать врачу о первых тревожных симптомах в виде нарушения сна и аппетита, появления тошноты и слабости, если возникает отдышка или обнаруживается отеки под глазами и на конечностях.
Все это позволит обнаружить развитие диабетической нефропатии в самом начале развития и начать своевременно лечение.
Рекомендуем другие статьи по теме
diabethelp.guru
Диабетическая нефропатия: что это такое, симптомы и лечение
Диабетическая нефропатия (или хроническая болезнь почек) – совокупность патологий почек при сахарном диабете. Нередко вызванные именно этим заболеванием симптомы становятся первыми заметными человеку признаками диабета.
Течение диабета, часто скрытое в начале, со временем приводит к сосудистым нарушениям во всем организме: почки страдают первыми. Помимо нефропатии диабет также дает осложнения в виде ретинопатий (на глаза), невропатий (на нервную систему), артропатий (на суставы), общих ангиопатий (на кровообращение в целом). Нефропатия это общее название различных повреждений почек: от стеноза (сужения) почечных артерий до пиелонефрита (инфекции почек) и нефронекроза (гибели почки).
Диабетическая нефропатия: код по МКБ-10
В Международной классификации болезней диабетическая нефропатия закодирована в разделе «E. Сахарный диабет» и имеет коды: E10.2 (при инсулинзависимой форме), E11.2 (при инсулиннезависимой), E12.2 (при диабете, связанном с недостаточностью питания), E13.2 (при других уточненных формах), E14.2 (при неуточненном диабете).
Стадии
Выделяется пять стадий течения болезни почек при сахарном диабете (первые две могут рассматриваться как предшествующие, скрытые):
Причины
Основной причиной почечной патологии при диабете является их перенагрузка, вызванная интенсивным выведением глюкозы, а также нарушение гемодинамики (циркуляции крови), кровоснабжения и состояния почечных сосудов в результате диабетического нарушения метаболизма (обмена веществ, особенно углеводов и жиров).
Более детальный механизм развития болезни связан с тем, что повышенный долгое время сахар ведет к нарушению питания и затем повреждению «кирпичиков»-фильтров, из которых состоят почки, – нефронов (почечных сосудистых клубочков).
При этом особыми факторами риска являются:
- Недостаточный контроль сахара в крови.
- Недостаточный контроль кровяного давления.
- Сахарный диабет первого типа, развившийся у лиц моложе 20 лет.
- Спутники диабета: атеросклероз и нарушения липидного обмена при сахарном диабете, анемия (которая сама вызывается болезнью почек и далее уже ухудшает их состояние)
- Общие факторы: курение, в том числе в прошлом, наследственность, ожирение.
Симптомы
Симптомы диабетической нефропатии связаны с интенсивным выведением мочи и потребностью в жидкости и включают в себя:
Следует учитывать, что первые симптомы могут появиться через несколько лет после начала патологических процессов. В связи с этим все лица с сахарным диабетом должны проходить регулярную диагностику. И наоборот: анализы на альбумин и креатинин могут позволить выявить диабет на ранней стадии.
Диагностика
Диабетическая нефропатия выявляется с помощью проведения анализа мочи на альбумин и креатинин, а также анализа крови на эндогенный креатинин.
Альбумин при нефропатии повышен, его ненормальные показатели (альбуминурия): выше 30 мг/сутки или выше 20 мкг/мин.
Для выявления уровня креатинина используется проба Реберга-Тареева, определяющая т. н. скорость клубочковой фильтрации: моча собирается в течение нескольких часов или суток, фиксируется ее объем с целью выявления скорости процессов фильтрации и концентрации креатинина. Проба может быть проведена только в медицинском учреждении.
Повышение скорости (в среднем выше 130 мл/мин. у молодых женщин и женщин среднего возраста и выше 110 мл/мин. у пожилых, показатели для мужчин на 10 единиц выше) свидетельствует о патологическом процессе и позволяет выявить сам диабет на ранней стадии. Снижение СКФ ниже 85 у лиц среднего возраста и 60 у лиц пожилого возраста может указывать на почечную недостаточность.
Таким образом, на ранней стадии заболевания показатели будут повышены, а в случае запущенной болезни – наоборот снижены. Нормальные показатели скорости клубочковой фильтрации могут различаться в зависимости от пола, возраста и конституции тела, а также лаборатории, в которой проводится исследование.
Возможна также экспресс-диагностика с использованием тест-полосок и проведение единократного анализа утренней мочи на соотношение альбумина и креатинина, но точность этих методов может быть меньшей, чем точность клинической пробы.
Лечение
Лечение диабетической нефропатии предполагает:
- Лечение диабета, нацеленное на удержание уровня сахара в крови ниже 7.
- Контроль артериального давления и лечение антигипертензивными препаратами,
- Контроль жирового обмена и, при необходимости, терапия атеросклероза,.
- Диету.
Диета предполагает уменьшение или исключение простых углеводов (сладкого, мучного, картофеля) и нормальное потребление белков (мяса, рыбы), а на поздних стадиях ограничение белков. Необходимы средства либо продукты, позволяющие сохранить в организме калий, который выводится с мочой. При этом потребление воды не должно снижаться. В случае повышенного артериального давления следует снизить количество соли, а в случае признаков почечной недостаточности – снизить и количество белковой пищи.
Профилактика
Статистически за последние десятилетия количество больных с поражением почек на фоне сахарного диабета выросло в среднем в два раза. В России около 40% пациентов, получающих гемодиализ или нуждающихся в донорской почке, – пациенты с сахарным диабетом. Основной причиной этого процесса является неправильное питание и отсутствие контроля над течением сахарного диабета, поэтому профилактика как сахарного диабета, так и его осложнений заключается в нормализации питания и массы тела.
Поддержание показателя уровня сахара крови ниже 7 является единственным безусловным способом, который позволяет избежать почечных патологий или их усугубления.
(Пока оценок нет) Загрузка...
kardiobit.ru