Лечение суставов - артроз, артрит, остеохондроз и многое другое
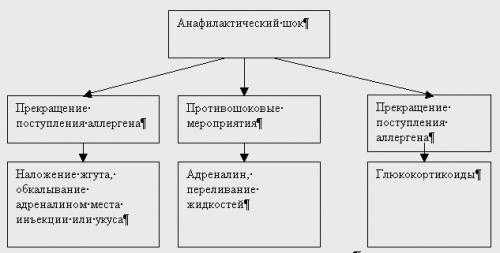
Анафилактический шок классификация
Анафилактический шок (пособие для врачей)
А. В. Емельянов
Анафилактический шок могут вызывать любые лекарства. Однако чаще всего его причиной являются антибиотики (пенициллины, цефалоспорины, тетрациклины, левомицетин, ванкомицин и др.), нестероид ные противовоспалительные средства (преимущественно производные пиразолона), общие анестетики, рентгеноконтрастные средства, миорелаксанты, плазмозаменители (полиглюкин, реополиглюкин и др.). Из вестны случаи развития анафилаксии при введении гормонов (инсулина, АКТГ, прогестерона и др.), ферментов (стрептокиназы, пенициллиназы, химотрипсина, трипсина, аспарагиназы), сывороток (противостолбняч ной, противодифтерийной, антилимфоцитарного у-глобулина и др.), вак цин (противостолбнячной, противогриппозной, противокоревой, противококлюшной и др.), химиотерапевтических средств (винкристина, цик лоспорина, метотрексата и др.) (7,10,14).
Анафилактический шок может развиваться в результате укусов пе репончатокрылых (пчел, шмелей,шершней, ос). Установлено, что аллер генная активность их яда обусловлена содержащимися в нем фермента ми (фосфолипазой Ар А2, гиалуронидазой, кислой фосфатазой и др.). Кроме них, в состав яда входят пептиды (мелиттин, апамин, пептид, вы зывающий дегрануляцию тучных клеток) и биогенные амины (гистамин, брадикинин и др.), которые, вероятно, обусловливают его токсическое действие и псевдоаллергические реакции.
Из пищевых продуктов наиболее частыми причинами анафилакти ческого шока являются орехи, арахис, ракообразные, рыба, молоко и яйца (7). Описаны случаи анафилаксии при употреблении соевого бел ка у больных, имеющих повышенную чувствительность к арахису (9). Следует помнить о возможности развития шока при введении вирус ных вакцин, культивируемых на куриных эмбрионах, людям, сенсиби лизированным к куриному белку (20).
В последние годы установлено, что в ряде случаев причиной анафи лактического шока может быть латекс, входящий в состав перчаток, ка тетеров, дренажей, пломб, бандажей и других медицинских и бытовых изделий. Его аллергенами являются белки, адсорбированные кукурузным крахмалом. Системные реакции развиваются при ингаляционном или кон тактном (при повреждении кожи) пути поступления антигенов (8, 12). Важно помнить, что последние имеют общие антигенные детерминан ты с некоторыми пищевыми продуктами (орехами, киви, авокадо, бана нами и др.), которые могут вызывать развитие анафилаксии у больных, сенсибилизированных латексом (19).
Описаны случаи анафилактического шока, возникающего при фи зической нагрузке. Причины и механизмы его развития изучены не достаточно. Замечено, что у части больных анафилаксия развивается
studfiles.net
Классификация анафилактического шока – симптомы, основные, у детей, для оказания первой помощи
Симптомы анафилактического шока должны стать поводом для немедленного оказания медицинской помощи. Это состояние представляет реальную угрозу для жизни, потому его признаки нельзя оставлять без внимания.
Что это такое
Под анафилактическим шоком понимают тяжелое состояние, которое угрожает жизни человека и появляется при контакте с определенными веществами – антигенами.
Данное нарушение входит в категорию аллергических реакций немедленного типа, при которых в кровеносное русло попадают активные вещества – гистамин, брадикинин, серотонин.
Данные компоненты приводят к повышению проницаемости сосудов, спазму мышечной ткани, проблемам с кровообращением.
Кровь накапливается на периферии, резко падает давление, а мозг и внутренние органы страдают от дефицита кислорода. В результате человек может потерять сознание.
На тяжесть состояния пациента влияет нарушение иммунного ответа его организма.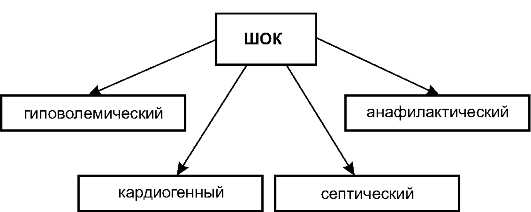
Определить причины развития анафилактического шока довольно сложно. Это обусловлено большим числом аллергенов, которые выступают в роли провоцирующего фактора.
По статистике, к наиболее распространенным причинам развития анафилаксии относят следующее:
- Укусы насекомых. В большинстве случае подобные реакции провоцирует контакт с пчелами и осами.
- Употребление продуктов питания. К опасной пище относят орехи, молоко, морепродукты. Иногда люди реагируют на фрукты или яйца.
- Прием лекарственных препаратов. К наиболее распространенным аллергенам относят антибактериальные средства, анестетики, нестероидные противовоспалительные препараты, ингибиторы ангиотензин-превращающего фермента.
- Контакты с контрастными веществами. Они применяются для диагностики различных болезней. Чаще всего контраст вводят внутривенно при выполнении рентгеноскопии, ангиографии или компьютерной томографии.
Характерные проявления
Время появления реакции зависит от пути проникновения аллергена в человеческий организм. К примеру, при укусе насекомого симптомы могут появиться через 1-2 минуты или полчаса.
Пищевая аллергия проявляет себя в течение 10 минут или даже нескольких часов.
В большинстве случаев симптомы прогрессируют на протяжении 5-30 минут с момента возникновения. Чем быстрее нарастают признаки, тем выше риск смертельного исхода при условии отсутствия адекватной помощи.
К наиболее распространенным признакам шокового состояния относят следующее:
- Изменение кожных покровов, которые покрываются сильными высыпаниями. Этот процесс сопровождается выраженным зудом.
- Поражение слизистых оболочек, которое провоцирует слезотечение и отечность языка, ходов носа, глаз.
- Проблемы с дыханием, которые связаны с участием реакции дыхательных путей. Данные нарушения сопровождаются отечностью и спазмами.
- Отек горла, который провоцирует ощущение кома и сдавливания шеи.
- Болевые ощущения в животе. Также может появиться тошнота и рвота. Подобные симптомы наиболее часто встречаются при попадании аллергена через пищевод.
- Возникновение ложных вкусовых ощущений. Они могут проявляться в виде металлического привкуса в ротовой полости.
- Паника, помутнение сознания.
- Учащение сердцебиения, снижение давления, головокружение, обморочное состояние.
Основные виды анафилактического шока по степеням тяжести
Проявления данного состояния напрямую зависят от степени его тяжести.
Молниеносный
При таком течении нарушение имеет следующие признаки:
- резкое падение давления до критической отметки;
- появление холодного липкого пота;
- потеря сознания;
- сильная бледность кожных покровов и слизистых оболочек, которая сопровождается цианозом – синим цветом пальцев, языка, губ;
- нарушение дыхания, пена, судорожный синдром, непроизвольное мочеиспускание и дефекация.
В данном случае кожные симптомы аллергии не успевают появиться, потому молниеносную стадию сложно отличить от других разновидностей.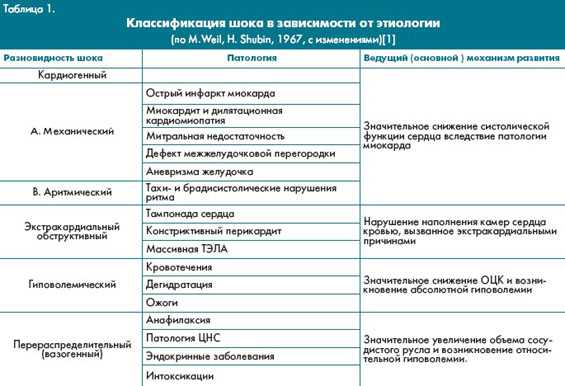
Острый
При остром протекании болезни в первые несколько минут, как правило, появляются следующие симптомы:
- Возникновение высыпаний, которые похожи на крапивницу. Кроме того, может резко покраснеть кожа в районе груди, лица и паха.
- Быстрое прогрессирование отека губ, ушей, век.
- Нарушение дыхания. Уже на этапе предвестников наблюдается осиплость голоса, одышка, кашель – эти симптомы связаны с отечностью дыхательных путей.
- Пульсирующая головная боль или давящие боли за грудиной. Такие симптомы обычно возникают у пациентов старшего возраста. У детей чаще всего болевой синдром локализуется в районе живота и имеет спастический характер.
- Изменение общего состояния. У человека может появиться слабость, повышенная тревожность, страх смерти, который сопровождается возбуждением или угнетенным состоянием.
Если сразу не приступить к лечебным мероприятиям, довольно быстро появятся признаки, которые характерны для молниеносного шока.
Подострый
Данная форма анафилактического шока имеет самый благоприятный прогноз.
Предвестники появляются с такой скоростью, что человек успевает обратиться за помощью и получить ее до появления критических проблем с кровообращением.
Видео: Полезные советы
Особенности и опасности шокового состояния у детей
Симптомы анафилактического шока у детей обусловлены механизмом развития болезни. К примеру, при контакте аллергена с кожей появляется ощущение зуда и отечность.
В целом существуют такие симптомы заболевания:
- тревожность, появление страха;
- пульсирующая головная боль;
- головокружение;
- шум в ушах;
- онемение губ и мышц лица;
- проблемы в работе пищеварительной системы;
- холодное потоотделение;
- крапивница;
- одышка;
- отек Квинке;
- бронхоспазм;
- сдавленность в районе груди;
- тошнота и рвота;
- судорожный синдром;
- пена изо рта;
- снижение давления;
- непроизвольное мочеиспускание;
- нитевидный пульс;
- обморок.
Если ребенок теряет сознание, высока угроза смертельного исхода. Очень важно срочно вызывать скорую помощь и постараться привести пострадавшего в чувство.
Смерть от удушья может наступить через 5-30 минут, при этом на разложение жизненно важных органов уходит 1-2 суток.
Спустя более длительное время могут быть выявлены такие нарушения:
- болезни сердца;
- патологии пищеварительного тракта;
- отмирание мозговых клеток.
Классификация
Разновидность заболевания зависит от того, какие именно органы подвергаются поражению.
В медицине принято выделяют ряд видов анафилактического шока, как у детей, так и у взрослых.
Вот основные из них:
- Типичный – для него характерно падение давления, обморочное состояние, дыхательная недостаточность, кожные симптомы, судороги. Особую опасность представляет отек гортани, который может в короткие сроки привести к летальному исходу.
- Гемодинамический – сопровождается сердечно-сосудистыми патологиями. В этом случае человек жалуется на болевые ощущения в районе груди, падение давления, неудовлетворительное прослушивание сердечных тонов. Очень важно провести детальную диагностику, чтобы отличить анафилактический шок от болезней сердца.
Особенно опасна в данном случае неконтролируемая дефекация. При этом удушья или высыпаний на коже может и не быть.
- Асфиксический – основную роль играют нарушения в работе дыхательной системы. Данная форма заболевания сопровождается отеком гортани, бронхов, легких. Перечисленные симптомы дополняет ощущение жара, кашель, чихание. Также может наблюдаться сильное потоотделение и высыпания на коже. После этого бледнеют кожные покровы и падает давление. Эта форма шока обычно сопровождает пищевую аллергию.
- Церебральный – довольно редко наблюдается как самостоятельная разновидность. Для этой формы заболевания характерны нарушения в работе центральной нервной системы. Могут появиться судороги, ощущение страха, возбуждение, головные боли, симптомы эпилепсии и дыхательной аритмии.
- Абдоминальный – характеризуется выраженным болевым синдромом в районе живота. Данная форма шока развивается через 30 минут после контакта с аллергеном. Для нее характерно нарушение стула, метеоризм, колики. Нередко ошибочно ставят диагноз язвенной болезни или непроходимости кишечника.
Способы диагностики
Очень важно как можно раньше выявить данное заболевание – от этого напрямую зависит прогноз для жизни человека.
Симптомы анафилактического шока напоминают проявления многих других заболеваний.
Потому основным фактором для определения точного диагноза является правильный сбор анамнеза.
Кроме того, проводятся следующие исследования:
- Общий анализ крови. При анафилактическом шоке выявляется уменьшение количества эритроцитов, увеличение лейкоцитов и повышение эозинофилов.
- Биохимический анализ крови. В данном случае повышаются печеночные ферменты и почечные пробы.
- Обзорная рентгенография грудной клетки. Данное исследование показывает интерстициальный отек легких.
- Иммуноферментный анализ. Эта процедура позволяет обнаружить специфические антитела – иммуноглобулины E и G.
Для определения провоцирующего фактора пациенту может потребоваться консультация аллерголога, который назначит проведение специальных проб.
При этом их нужно проводить максимально осторожно, чтобы не допустить чрезмерного ответа организма.
Наиболее безопасным методом считается радиоаллергенсорбентный тест. С помощью этой радиоиммунологической методики удается выявить аллерген без вмешательства в организм пациента.
В ходе выполнения данной процедуры проводится анализ взаимодействия крови человека с аллергенными веществами.
При выделении большого количества антител после очередного внедрения можно говорить об обнаружении провоцирующего фактора.
Когда нужно оказывать неотложную помощь
Даже небольшое подозрение на возникновение данного состояния является поводом для незамедлительного вызова врача. При появлении симптомов анафилактического шока требуется немедленно прекратить поступление аллергена в организм и затем оказать первую помощь.
К наиболее опасным проявлениям относят следующее:
- падение давления;
- судорожный синдром;
- крапивница на коже;
- бледность и посинение кожи;
- отек гортани и нарушение дыхания;
- боли в органах пищеварения;
- пена изо рта, кровотечение из влагалища.
Что делать
Чтобы оказать первую помощь, необходимо выполнить следующие действия:
-
Уложить человека на ровную поверхность и немного приподнять его ноги.
- Голову повернуть набок – это поможет предотвратить аспирацию рвотным масс.
- Освободить шею, живот, грудь от одежды – это обеспечит поступление кислорода через внешние ткани.
- При наличии у пострадавшего во рту зубных протезов их рекомендуется удалить.
- Набрать в бутылку теплой воды и приложить к стопам – благодаря этому значительно улучшится кровообращение.
- Обеспечить в помещение доступ свежего воздуха.
- Прекратить поступление аллергенных веществ в организм – избавиться от жала, приложить к пораженной области пакет со льдом, сделать давящую повязку, которая должна быть расположена выше места укуса.
- Прощупать пульс – вначале на запястье. Если же сделать это не удается, нужно пощупать сонную или бедренную артерию. Если пульса нет, следует приступать к реанимационным мероприятиям – в частности, делать непрямой массаж сердца.
- Проверить дыхание – наличие движений грудной клетки. Если его нет, нужно проводить искусственное дыхание.
- Вызвать скорую помощь или доставить человека в больницу.
Анафилактический шок – это очень опасное состояние, которое представляет серьезную опасность для жизни. Потому любые симптомы данного нарушения должны стать поводом для срочного вызова врача.
Благодаря этому удастся сохранить человеку не только здоровье, но и жизнь.
allergycentr.ru
Классификация и клиника анафилактического шока
Поиск Лекций
АНАФИЛАКТИЧЕСКИЙ ШОК
Термин «анафилаксия» (в переводе с греческого «беззащитность»).
Анафилактический шок — генерализованная аллергическая реакция немедленного типа, сопровождающаяся снижением артериального давления и нарушением кровоснабжения жизненно важных органов.
Кроме того существует анафилактоидная реакция – (псевдоаллергические), непосредственное генерализованное проявление гиперчувствительности организма к специфическому агенту. Анафилактоидные реакции не опосредуются IgЕ, но их клинические проявления идентичны из-за схожести медиаторов и патофизиологических процессов. Анафилактоидная реакция может развиться при первом контакте с антигеном. Диапазон псевдоаллергенов значителен, возможны реакции на препараты, обычно применяемые для купирования аллергии (диазолин, преднизолон). Из этого – минимум препаратов для купирования реакции.
Эпидемиология
Анафилактический шок могут вызывать любые лекарства. Чаще всего -- антибиотики (пенициллины, цефалоспорины, тетрациклины, левомицетин, ванкомицин и др.), общие анестетики, рентгеноконтрастные средства, миорелаксанты, плазмозаменители (полиглюкин, реополиглюкин и др.). Известны случаи развития анафилаксии при введении гормонов (инсулина, АКТГ, прогестерона и др.), ферментов (стрептокиназы, пенициллиназы, химотрипсина, трипсина, аспарагиназы), сывороток (противостолбнячной, противодифтерийной, и др.), вакцин (противостолбнячной, противогриппозной, противокоревой, противококлюшной и др.), химиотерапевтических средств (винкристина, циклоспорина, метотрексата и др.)
Анафилактический шок может развиваться в результате укусов перепончатокрылых (пчел, шмелей,шершней, ос).
Из пищевых продуктов наиболее частыми причинами анафилактического шока являются орехи, арахис, морепродукты, молоко и яйца.
В ряде случаев причиной анафилактического шока может быть латекс, входящий в состав перчаток, катетеров, дренажей, пломб, бандажей и других медицинских и бытовых изделий.
Описаны случаи анафилактического шока, возникающего при физической нагрузке.
Анафилактический шок может развиваться в процессе СИТ
В некоторых случаях причину анафилактического шока установить не удается. Идиопатическая анафилаксия нередко рецидивирует и характеризуется рефрактерностью к проводимой терапии.
Анафилактический шок встречается у людей любого возраста, пола с одинаковой частотой.
0,7-10% у больных, получавших пенициллин;
0,5-5% у укушенных насекомыми;
0,22-1% получавших инъекции рентгеноконтрастных препаратов;
0,004% у больных пищевой аллергией;
1 на 5 000-25 000 инъекций общих анестетиков;
1 на 10 000 000 инъекций аллергенов в процессе специфической иммунотерапии.
В среднем – у 1 на 3000 госпитализированных пациентов.
Классификация и клиника анафилактического шока
Клинические формы:
Генерализованная
Гемодинамическая
Асфиктическая
Степени тяжести:
Легкая
Средняя
Тяжелая
Клиническая картина
Наиболее часто встречается генерализованная (типичная) форма анафилактического шока, в течение которой условно выделяют три периода:
· период предвестников
· период разгара
· период выхода из шока.
Период предвестников развивается в течение 3-30 мин. после действия аллергена. В основном зависит от пути введения. В некоторых случаях (например, при введении депонированных препаратов) он развивается в течение 2 часов после введения антигена.
Этот период характеризуется возникновением у больных внутреннего дискомфорта, тревоги, озноба, слабости, головокружения, шума в ушах, ухудшения зрения, онемения пальцев рук, языка, губ, болей в пояснице и животе. Нередко у больных появляется кожный зуд, затруднение дыхания, крапивница и отек Квинке.
При высокой степени сенсибилизации больных этот период может отсутствовать (молниеносный шок).
Период разгара характеризуется потерей сознания, гипотонией (менее 90/60 мм рт. ст.), тахикардией, бледностью кожных покровов, цианозом губ, холодным потом, одышкой, непроизвольным мочеиспусканием и дефекацией, уменьшением выделения мочи (менее 20 мл/ мин.). Продолжительность этого периода определяется тяжестью анафилактического шока
Период выхода из шока продолжается несколько недель.
| Критерии | Легкое течение | Течение средней тяжести | Тяжелое течение |
| Снижение АД | 90/60-50/0 мм рт. ст. | Не определяется | Не определяется |
| Период предвестников | 5-10 мин | Секунды и минуты | Секунды или отсутствует |
| Потеря сознания | Кратковременная (минуты) | Десятки минут | Час и более |
| Эффект лечения | Хороший | Замедленный | Отсутствует |
Кроме генерализованной формы, в зависимости от клинических симптомов условно выделяют
· гемодинамическую,
· асфиктическую,
· абдоминальную,
· церебральную формы анафилактического шока.
Гемодинамическая форма
гипотония
боли в области сердца
аритмии
Возможно в 25% развитие острого инфаркта миокарда и острой левожелудочковой недостаточности.
Асфиктическая форма
одышка
бронхоспазм
отек легких
осиплость голоса
стридорозное дыхание (отек гортани).
Тяжесть состояния пациентов и прогноз обусловлены степенью острой дыхательной недостаточности.
Абдоминальная форма
в результате спазма гладких мышц кишечника и образования эрозий в клинической картине доминируют боли в эпигастрии, симптомы раздражения брюшины
Эта форма чаще встречается при пищевой аллергии.
Церебральная форма характеризуется возникновением
менингеальных симптомов, которые обусловлены отеком головного мозга и мозговых оболочек,
судорог
Нарушение сознания.
Лечение
Обязательные противошоковые мероприятия проводятся на месте развития анафилаксии, и их знание обязательно врачам любой специальности.
1. Уложить больного на кушетку и опустить головной конец. Повернуть голову пациента набок, удалить протезы.
2. Наложить венозный жгут (на 25-30 мин.) на конечность проксимальнее места поступления антигена (лекарства, яда насекомых). Обколоть его раствором 0,1% адреналина, разведенного в 10 раз физиологическим раствором, удалить жало (при укусах насекомых) и положить на это место лед. В другую конечность ввести 0,1 % раствор адреналина в количестве 0,3-0,5 мл (подкожно или внутримышечно). Его повторные инъекции осуществляются через 5-15 минут (максимальная суммарная доза — 2,0 мл). Следует помнить, что повторное введение малых доз препарата более эффективно, чем однократное применение большой дозы. При отсутствии эффекта адреналин (0,1%), разведенный в 10 раз физиологическим раствором, вводят внутривенно струйно.
3. Внутривенно или внутримышечно ввести глюкокортикоиды (преднизолон 90-120 мг, гидрокортизон гемисукцинат 200-400 мг, целестон 8-16 мг, дексаметазон 8-16 мг).
4. В зависимости от тяжести шока осуществляется внутривенная или внутримышечная инъекция классических антигистаминных препаратов (супрастин 2% — 1,0-2,0 и др.). Не рекомендуется введение производных фенотиазина (пипольфена, дипразина и др.) в связи с возможностью развития гипотонии из-за их альфа-адреноблокирующей активности. Назначение антигистаминных средств позволяет устранить кожные проявления аллергии.
5. Если шок вызван инъекцией пенициллина, вводится пенициллиназа (1 млн. ЕД внутривенно в 2 мл физиологического раствора).
7 Ингаляция увлажненного кислорода (скорость 5-10 л/ мин).
8. При бронхоспазме внутривенно медленно вводится эуфиллин (2%- 10 мл), разведенный физиологическим раствором или раствором глюкозы.
9. В случае клинической смерти – реанимационные мероприятия в полном объеме.
Все перечисленные выше мероприятия, проводят максимально быстро до нормализации артериального давления и восстановления сознания больного.
Профилактика
1. Тщательный сбор аллергологического анамнеза.
2. Обоснованное назначение пациентам лекарственных препаратов.
3. Борьба с полипрагмазией, т. е. одновременным назначением больному большого количества медикаментов. В этом случае может наблюдаться потенцирование их эффекта и превращение терапевтических доз в токсические.
4. Своевременная диагностика и лечение грибковых заболеваний кожи и ее придатков, больные которыми составляют группу риска аллергии к пенициллину.
5. Указание непереносимых лекарственных препаратов на титульном листе истории болезни или амбулаторной карты красными чернилами.
6. Использование для инъекций только одноразовых шприцев и игл.
7. Наблюдение за пациентами после инъекции не менее 30 минут.
8. Обеспечение каждого процедурного кабинета противошоковым набором.
Рекомендуемые страницы:
poisk-ru.ru
Классификация анафилактического шока
| Клинические варианты:
| Типы течения
|
Клинические синдромы анафилактического шока
| Сердечно-сосудистая система: Мочеполовая система:
Центральная нервная система:
| Бронхиальное дерево:
Желудочно-кишечный тракт:
|
Общие принципы лечения анафилактического шока
Стратегия
Купирование острых нарушений кровообращения и дыхания
Компенсация возникшей адрено-кортикальной недостаточности
Нейтрализация и ингибирование в крови биологически активных веществ, реакции антиген-антитело
Блокирование поступления аллергена в кровоток
Поддержание жизненно-важных функций организма или реанимация при тяжелом состоянии
Тактика
Лечебные мероприятия проводятся на месте возникновения анафилактического шока
Препараты можно вводить в/м, чтобы не тратить время на поиски вен
Если анафилактический шок возник при в/в введении лекарства, то иглу оставляют в вене и через нее вводят медикаменты
Лечебные мероприятия при анафилактическом шоке до поступления в отделение реанимации и интенсивной терапии
Прекратить введение предполагаемого медикамента-аллергена
Уложить больного с приподнятым ножным концом, повернуть голову набок, удалить зубные протезы
При возможности наложить жгут выше места введения медикамента (ослаблять на 1 мин каждые 10 мин) или обколоть место введения препарата 0,1% адреналином (0,3-0,5 мл с 4-5 мл физ.р-ра) в 5-6 точках
Парентеральная инфузия:
Дофамин (300-700 мкг/мл, макс. 1500 мкг/мл) с постепенным снижением, длительность введения определяется гемодинамическими показателями, продолжается в отделении реанимации и интенсивной терапии;
Глюкокортикостероиды (преднизолон 90-180 мг в/в стр., гидрокортизон 250-500 мг кап.), дексаметазон (4-20 мг). В последующем продолжить прием внутрь 15-20 мг преднизолона с постепенной отменой в течение недели
При систолическом артериальном давлении > 90 мм рт. ст. могут быть введены антигистаминные препараты (клемастин 2,0 мл, димедрол 2-5 мл, супрастин 2-4 мл) ( в последующем продолжить прием внутрь в течение недели);
Плазмозамещающие препараты;
При появлении бронхообструктивного синдрома - эуфиллин 2,4% 10 мл на физиологическом. растворе, ингаляция b2–адреностимулятора
При появлении судорожного синдрома – 2-4 мл седуксена
Введение прессорных аминов (0,1% раствор адреналина п/к, в/м с интервалами 5-20 мин) до нормализации артериального давления
Оксигенация
Коррекция кислотно-щелочного состояния
При пероральном приеме – промывание желудка
Если препарат закапан в глаза, нос – промыть проточной водой и закапать 0,1% раствор адреналина и 1% раствор гидрокортизона
При неэффективности - перевод на искусственную вентиляцию легких и транспортировка в отделение реанимации и интенсивной терапии
Пациентам, у которых анафилактический шок развился на фоне приема b-адреноблокаторов вводят глюкагон 1-5 мл в/в болюсно с последующим титрованием со скоростью 5-15 мкг/мин
(Глюкагон – кардиотоник, оказывающий прямое положительное действие (увеличивает минутный объем сердца и ударный объем). В 1 флаконе – 1 мг (1 мл))
При появлении и нарастании брадикардии вводят атропин 0,3-0,5 мг п/к каждые 10 мин (максимально – 2 мг)
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #04.11.2018114.18 Кб1Лекция 12, 5 сем.doc
- #04.11.20181.1 Mб1Лекция 15, 16, 17, 5 сем.doc
- #04.11.2018152.06 Кб2Лекция 18, 5 сем.doc
- #04.11.201880.38 Кб1Лекция 2, 5 сем.doc
- #04.11.2018130.05 Кб0Лекция 3,4, 5 сем.doc
- #19.03.2016758.27 Кб114Лекция 5 курс (Галявич А.С.).doc
- #20.05.202291.64 Кб102Лекция 5 Психология здоровья и болезни..docx
- #04.11.2018153.6 Кб1Лекция 5,6, 5 сем.doc
- #04.11.201890.11 Кб2лекция 8,5 сем.doc
- #04.11.2018109.57 Кб1лекция 9, 5 сем.doc
- #20.05.202273.73 Кб27Лекция Вводная по общей хирургии.doc
studfiles.net
Классификация анафилактического шока
В зависимости от выраженности клинических проявлений выделяют 4 степени тяжести течения АШ:
1 степень (легкая форма АШ) – систолическое артериальное давление снижено, но выше 90 мм Hg
2 степень (АШ средней тяжести) - уровень систолического артериального давления в пределах 90-60 мм Hg
3 степень (тяжелая форма АШ) - уровень систолического артериального давления ниже 60-40 мм Hg
4 степень (крайне тяжелая форма АШ, переходящая в терминальное состояние) - артериальное давление не определяется
По характеру течения различают:
● острое злокачественное течение АШ
● острое доброкачественное течение АШ
● затяжное течение АШ
● рецидивирующее течение АШ
● абортивное течение АШ
Для острого злокачественного течения АШ характерно острое начало в течение 5-15 минут от введения антигена с быстрым падением артериального давления (диастолическое часто понижается до 0). Симптоматика шока резистентна к интенсивной противошоковой терапии и прогрессирует с развитием тяжелого отека легких, стойкого снижения АД и глубокого коматозного состояния.
Острое доброкачественное течение отличается от злокачественного менее выраженной симптоматикой и адекватной реакцией на противошоковую терапию.
Затяжное (> 6 ч) течение АШ сопровождается временным и частичным эффектом от проведения противошоковой терапии. Данный вариант течения выявляется только в процессе лечения.
Рецидивирующее течение АШ характеризуется возникновением повторного шокового состояния после первоначального купирования его симптомов.
При абортивном течении наблюдается быстрый и легкий выход из состояния шока.
В зависимости от проявлений анафилаксии, которые сопутствуют основным (гемодинамическим) нарушениям, различают 5 форм АШ:гемодинамическая форма, асфиктическая форма, церебральная форма, абдоминальная форма, АШ с поражением кожи и слизистых.
Симптомы. При опросе и осмотре больного необходимо прежде всего выявить симптомы, свидетельствующие о поражении сердечно-сосудистой и дыхательной систем, так как именно от их функционирования зависит прогноз для жизни больного. Затем оценивается функция желудочно-кишечного тракта, кожных покровов, мочевыделительной, центральной и периферической нервной систем.
Симптомы поражения сердечно-сосудистой системы
По данным опроса: слабость, головокружение, сжимающие загрудинные боли, сердцебиение, перебои в работе сердца, потеря сознания
По данным объективного обследования: угнетение или утрата сознания (шок), кожные покровы мраморной окраски, холодные, влажные, резкое падение артериального давления ( синдром острой сосудистой недостаточности), пульс нитевидный, тахикардия, тоны сердца глухие, аритмичные.
Симптомы поражения дыхательной системы
По данным опроса: чувство заложенности или зуда в носу, чиханье, ринорея, ощущение комка в горле, охриплость голоса (дисфония), затруднение дыхания, сухой кашель.
По данным объективного обследования: набухание слизистых оболочек верхних дыхательных путей, гортани, тахипноэ, стридор, жесткое дыхание, множественные рассеянные сухие хрипы.
Симптомы поражения пищеварительной системы
По данным опроса: покалывание во рту, металлический привкус во рту, тошнота, рвота, схваткообразные боли в животе, диарея.
По данным объективного обследования: набухание слизистых оболочек языка, глотки, вздутие живота, болезненность при пальпации.
Симптомы поражения кожи и видимых слизистых
По данным опроса: зуд, жжение, напряженность кожных покровов, избыточное слезотечение.
По данным объективного обследования: инъекция коньюнктивы, волдыри, отек Квинке.
Симптомы поражения других систем
По данным объективного обследования: судороги конечностей, тетрапарезы, непроизвольное мочеиспускание и дефекация
Анафилактический шок – самостоятельно необратимая реакция и требует оказания экстренной медицинской помощи.
Терапевтические мероприятия при анафилактическом шоке одновременно ведутся по 3 основным направлениям.
1. Неотложные меры поддержания жизни (ликвидация гемодинамических расстройств, гиповолемии, гипоксии, гипоксемии и т.д.).
2. Ослабление острых эффектов медиаторов аллергии (гистамина).
3. Нейтрализация и удаление аллергена.
Мероприятия неотложной медицинской помощи при анафилактическом шоке:
1. Придание больному горизонтального положения с поднятыми ногами и выпрямленной шеей.
2. Прекращение поступления предполагаемого аллергена, наложение жгута выше места инъекции препарата-аллергена, подкожное введение в место инъекции 0.3 мл 0.1% раствора адреналина.
3. Повторное введение 0.1% раствора адреналина (под контролем артериального давления):
при легкой форме АШ - подкожно в дозе 0.3- 0.5 мл каждые 20-30 минут,
при умеренной форме АШ - внутримышечно в дозе 0.3- 0.5 мл каждые 15 минут,
при тяжелой форме АШ - непрерывная внутривенная капельная инфузия в дозе
0,1 мкг/кг/мин. Вместо адреналина для поддержания АД может использоваться
инфузия норадреналина или допамина.
4. Восполнение объема циркулирующей крови: введение внутривенно капельно изотонического раствора натрия хлорида (1000 мл).
5. Продолжительная оксигенотерапия.
6. Внутривенное введение глюкокортикостероидов (гидрокортизона гемисукцинат 125-250 мг, преднизолон 60-120-240 мг, дексазон 8 мг).
7. При асфиктическом варианте АШ вводят бронхолитические препараты (10 мл 2.4% раствора эуфиллина в/в медленно).
8. Симптоматическая терапия.
После стабильного восстановления всех нарушенных функций больной должен в течение 3 –5 дней принимать ГКС и антигистаминные средства для профилактики рецидива шока и возможности развития вторичных поражений.
КОНТРОЛЬНЫЕ ВОПРОСЫ
1. Крапивница. Этиология, патогенез, клинические проявления (стр.61).
2. Отек Квинке. Этиология, патогенез, клинические проявления (стр.62).
3. Анафилактический шок. Этиология, патогенез, клинические проявления. Мероприятия при АШ (стр.63).
Предыдущая17181920212223242526272829303132СледующаяДата добавления: 2015-02-10; просмотров: 2141; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
ПОСМОТРЕТЬ ЕЩЕ:
helpiks.org
Анафилактический шок классификация
Симптомы анафилактического шока должны стать поводом для немедленного оказания медицинской помощи. Это состояние представляет реальную угрозу для жизни, потому его признаки нельзя оставлять без внимания.
Оглавление:
Что это такое
Под анафилактическим шоком понимают тяжелое состояние, которое угрожает жизни человека и появляется при контакте с определенными веществами – антигенами.
Данное нарушение входит в категорию аллергических реакций немедленного типа, при которых в кровеносное русло попадают активные вещества – гистамин, брадикинин, серотонин.
Данные компоненты приводят к повышению проницаемости сосудов, спазму мышечной ткани, проблемам с кровообращением.
Кровь накапливается на периферии, резко падает давление, а мозг и внутренние органы страдают от дефицита кислорода. В результате человек может потерять сознание.
На тяжесть состояния пациента влияет нарушение иммунного ответа его организма.
Причины появления
Определить причины развития анафилактического шока довольно сложно. Это обусловлено большим числом аллергенов, которые выступают в роли провоцирующего фактора.
По статистике, к наиболее распространенным причинам развития анафилаксии относят следующее:
- Укусы насекомых. В большинстве случае подобные реакции провоцирует контакт с пчелами и осами.
- Употребление продуктов питания. К опасной пище относят орехи, молоко, морепродукты. Иногда люди реагируют на фрукты или яйца.
- Прием лекарственных препаратов. К наиболее распространенным аллергенам относят антибактериальные средства, анестетики, нестероидные противовоспалительные препараты, ингибиторы ангиотензин-превращающего фермента.
- Контакты с контрастными веществами. Они применяются для диагностики различных болезней. Чаще всего контраст вводят внутривенно при выполнении рентгеноскопии, ангиографии или компьютерной томографии.
Характерные проявления
Время появления реакции зависит от пути проникновения аллергена в человеческий организм. К примеру, при укусе насекомого симптомы могут появиться через 1-2 минуты или полчаса.
Пищевая аллергия проявляет себя в течение 10 минут или даже нескольких часов.
В большинстве случаев симптомы прогрессируют на протяжении 5-30 минут с момента возникновения. Чем быстрее нарастают признаки, тем выше риск смертельного исхода при условии отсутствия адекватной помощи.
К наиболее распространенным признакам шокового состояния относят следующее:
- Изменение кожных покровов, которые покрываются сильными высыпаниями. Этот процесс сопровождается выраженным зудом.
- Поражение слизистых оболочек, которое провоцирует слезотечение и отечность языка, ходов носа, глаз.
- Проблемы с дыханием, которые связаны с участием реакции дыхательных путей. Данные нарушения сопровождаются отечностью и спазмами.
- Отек горла, который провоцирует ощущение кома и сдавливания шеи.
- Болевые ощущения в животе. Также может появиться тошнота и рвота. Подобные симптомы наиболее часто встречаются при попадании аллергена через пищевод.
- Возникновение ложных вкусовых ощущений. Они могут проявляться в виде металлического привкуса в ротовой полости.
- Паника, помутнение сознания.
- Учащение сердцебиения, снижение давления, головокружение, обморочное состояние.
Основные виды анафилактического шока по степеням тяжести
Проявления данного состояния напрямую зависят от степени его тяжести.
Молниеносный
При таком течении нарушение имеет следующие признаки:
- резкое падение давления до критической отметки;
- появление холодного липкого пота;
- потеря сознания;
- сильная бледность кожных покровов и слизистых оболочек, которая сопровождается цианозом – синим цветом пальцев, языка, губ;
- нарушение дыхания, пена, судорожный синдром, непроизвольное мочеиспускание и дефекация.
В данном случае кожные симптомы аллергии не успевают появиться, потому молниеносную стадию сложно отличить от других разновидностей.
Острый
При остром протекании болезни в первые несколько минут, как правило, появляются следующие симптомы:
- Возникновение высыпаний, которые похожи на крапивницу. Кроме того, может резко покраснеть кожа в районе груди, лица и паха.
- Быстрое прогрессирование отека губ, ушей, век.
- Нарушение дыхания. Уже на этапе предвестников наблюдается осиплость голоса, одышка, кашель – эти симптомы связаны с отечностью дыхательных путей.
- Пульсирующая головная боль или давящие боли за грудиной. Такие симптомы обычно возникают у пациентов старшего возраста. У детей чаще всего болевой синдром локализуется в районе живота и имеет спастический характер.
- Изменение общего состояния. У человека может появиться слабость, повышенная тревожность, страх смерти, который сопровождается возбуждением или угнетенным состоянием.
Если сразу не приступить к лечебным мероприятиям, довольно быстро появятся признаки, которые характерны для молниеносного шока.
Подострый
Данная форма анафилактического шока имеет самый благоприятный прогноз.
Предвестники появляются с такой скоростью, что человек успевает обратиться за помощью и получить ее до появления критических проблем с кровообращением.
Видео: Полезные советы
Особенности и опасности шокового состояния у детей
Симптомы анафилактического шока у детей обусловлены механизмом развития болезни. К примеру, при контакте аллергена с кожей появляется ощущение зуда и отечность.
В целом существуют такие симптомы заболевания:
- тревожность, появление страха;
- пульсирующая головная боль;
- головокружение;
- шум в ушах;
- онемение губ и мышц лица;
- проблемы в работе пищеварительной системы;
- холодное потоотделение;
- крапивница;
- одышка;
- отек Квинке;
- бронхоспазм;
- сдавленность в районе груди;
- тошнота и рвота;
- судорожный синдром;
- пена изо рта;
- снижение давления;
- непроизвольное мочеиспускание;
- нитевидный пульс;
- обморок.
Если ребенок теряет сознание, высока угроза смертельного исхода. Очень важно срочно вызывать скорую помощь и постараться привести пострадавшего в чувство.
Смерть от удушья может наступить через 5-30 минут, при этом на разложение жизненно важных органов уходит 1-2 суток.
Спустя более длительное время могут быть выявлены такие нарушения:
- болезни сердца;
- патологии пищеварительного тракта;
- отмирание мозговых клеток.
Появился дерматит на попе у ребенка? Что делать смотрите здесь.
Классификация
Разновидность заболевания зависит от того, какие именно органы подвергаются поражению.
В медицине принято выделяют ряд видов анафилактического шока, как у детей, так и у взрослых.
- Типичный – для него характерно падение давления, обморочное состояние, дыхательная недостаточность, кожные симптомы, судороги. Особую опасность представляет отек гортани, который может в короткие сроки привести к летальному исходу.
- Гемодинамический – сопровождается сердечно-сосудистыми патологиями. В этом случае человек жалуется на болевые ощущения в районе груди, падение давления, неудовлетворительное прослушивание сердечных тонов. Очень важно провести детальную диагностику, чтобы отличить анафилактический шок от болезней сердца.
Особенно опасна в данном случае неконтролируемая дефекация. При этом удушья или высыпаний на коже может и не быть.
- Асфиксический – основную роль играют нарушения в работе дыхательной системы. Данная форма заболевания сопровождается отеком гортани, бронхов, легких. Перечисленные симптомы дополняет ощущение жара, кашель, чихание. Также может наблюдаться сильное потоотделение и высыпания на коже. После этого бледнеют кожные покровы и падает давление. Эта форма шока обычно сопровождает пищевую аллергию.
- Церебральный – довольно редко наблюдается как самостоятельная разновидность. Для этой формы заболевания характерны нарушения в работе центральной нервной системы. Могут появиться судороги, ощущение страха, возбуждение, головные боли, симптомы эпилепсии и дыхательной аритмии.
- Абдоминальный – характеризуется выраженным болевым синдромом в районе живота. Данная форма шока развивается через 30 минут после контакта с аллергеном. Для нее характерно нарушение стула, метеоризм, колики. Нередко ошибочно ставят диагноз язвенной болезни или непроходимости кишечника.
Способы диагностики
Очень важно как можно раньше выявить данное заболевание – от этого напрямую зависит прогноз для жизни человека.
Симптомы анафилактического шока напоминают проявления многих других заболеваний.
Потому основным фактором для определения точного диагноза является правильный сбор анамнеза.
Кроме того, проводятся следующие исследования:
- Общий анализ крови. При анафилактическом шоке выявляется уменьшение количества эритроцитов, увеличение лейкоцитов и повышение эозинофилов.
- Биохимический анализ крови. В данном случае повышаются печеночные ферменты и почечные пробы.
- Обзорная рентгенография грудной клетки. Данное исследование показывает интерстициальный отек легких.
- Иммуноферментный анализ. Эта процедура позволяет обнаружить специфические антитела – иммуноглобулины E и G.
Для определения провоцирующего фактора пациенту может потребоваться консультация аллерголога, который назначит проведение специальных проб.
При этом их нужно проводить максимально осторожно, чтобы не допустить чрезмерного ответа организма.
Наиболее безопасным методом считается радиоаллергенсорбентный тест. С помощью этой радиоиммунологической методики удается выявить аллерген без вмешательства в организм пациента.
В ходе выполнения данной процедуры проводится анализ взаимодействия крови человека с аллергенными веществами.
При выделении большого количества антител после очередного внедрения можно говорить об обнаружении провоцирующего фактора.
Когда нужно оказывать неотложную помощь
Даже небольшое подозрение на возникновение данного состояния является поводом для незамедлительного вызова врача. При появлении симптомов анафилактического шока требуется немедленно прекратить поступление аллергена в организм и затем оказать первую помощь.
К наиболее опасным проявлениям относят следующее:
- падение давления;
- судорожный синдром;
- крапивница на коже;
- бледность и посинение кожи;
- отек гортани и нарушение дыхания;
- боли в органах пищеварения;
- пена изо рта, кровотечение из влагалища.
Какой должная быть неотложная помощь при анафилактическом шоке у детей? Алгоритм в этой статье.
Чем мазать мокнущий дерматит? Смотрите далее.
Что делать
Чтобы оказать первую помощь, необходимо выполнить следующие действия:
Уложить человека на ровную поверхность и немного приподнять его ноги.
Анафилактический шок – это очень опасное состояние, которое представляет серьезную опасность для жизни. Потому любые симптомы данного нарушения должны стать поводом для срочного вызова врача.
Благодаря этому удастся сохранить человеку не только здоровье, но и жизнь.
Источник: http://allergycentr.ru/klassifikacija-anafilakticheskogo-shoka.html
Анафилактический шок — сложнейшее проявление аллергической реакции
Анафилактический шок (анафилаксия) – это аллергия, вызванная повторным контактом с аллергеном, когда одновременно в процесс вовлекаются несколько органов. Возникнуть может через несколько секунд или даже через пару часов после контакта с сильнейшим для организма аллергеном. Такое состояние отличается тяжестью течения и отрицательными последствиями на организм. Вид аллергена не обуславливает клиническую картину.
Развивается вследствие действия иммунной системы, которая вырабатывает иммуноглобулины IgE и IgG. Первые появляются в организме при начальном попадании аллергена. Повторное взаимодействие приводит к образованию иммунного комплекса, который оседает на различных клетках организма, повреждая их. При этом появляются вещества, вызывающие шок. При инъекциях, в частности через вену, состояние шока наступает незамедлительно. Тяжесть состояния зависит от того количества времени, которое прошло после контакта с аллергеном. Чем времени прошло меньше, тем тяжелее состояние пациента. С возрастом тяжесть и частота шоковых состояний увеличиваются.
Классификация шоковых состояний и их симптомы
Виды анафилактического шока зависят от поврежденных органов. Выделяют следующие состояния шока:
- Типичный – характеризуется снижением давления, потерей сознания, недостаточностью дыхания, кожными проявлениями, судорожными состояниями. Опасен отек гортани, когда может наступить летальный исход в кротчайшие сроки.
- Гемодинамический – возникают сердечно-сосудистые нарушения: боль в области груди, снижение давления, плохое прослушивание тонов сердца, требуется точная диагностика для отличия от сердечных патологий. Особую опасность при этом вызывают непроизвольные акты дефекации. Другие симптомы – удушье и кожные высыпания могут отсутствовать.
- Асфиксический – на первый план выходят проблемы с дыханием ввиду отека гортани, бронхов и легких. Эти симптомы сочетаются с чувством жара, кашлем, чиханием, сильнейшими потовыми выделениями, кожной сыпью. Затем возникает снижение давления и бледность кожи. Чаще встречается при пищевой аллергии.
- Церебральный – как самостоятельный вид встречается редко, характеризуется проблемами с центральной нервной системой. Возможно появление судорог, страха, возбуждения, головной боли, эпилептического синдрома, дыхательной аритмии.
- Абдоминальный – связан с сильнейшим болевым синдромом в животе. Возникает спустя полчаса от контакта с аллергеном. Характеризуется коликами, вздутием живота и поносом. Может быть неверно поставлен диагноз кишечной непроходимости и язвы.
Признаки анафилактического шока напрямую зависят от формы течения. Если состояние наступает стремительно, т.е. от введения аллергена проходит не более нескольких секунд, то возникает расширение зрачков, снижение давления, нарушение дыхательной функции, работы сердечной мышцы, потеря сознания. Летальный исход наступает по истечении 10 минут. Тяжелая форма состояния характеризуется быстрой потерей сознания, когда больной, как правило, даже не успевает пожаловаться на свои ощущения врачу.
Легкая форма шока также редко протекает без потери сознания. Перед этим пациент может ощущать зуд кожи с характерными высыпаниями по типу крапивницы, ощущение жара. Возможно развитие отеков различной этиологии. При отеке гортани слышится осиплость или полное отсутствие голоса. Характеризуется нарушением дыхания и падением давления, головной болью, головокружением, слабостью и шумом в ушах, резким ухудшением зрения, онемением пальцев и языка, болевым синдромом в животе и пояснице. Возможна рвота, а также появление жидкого стула.
Симптомы анафилактического шока при средней форме поражения возникают по истечении получаса от контакта с аллергеном. Как правило, сопровождаются кожной сыпью и зудом. Давление падает до 60/30 и ниже. При этом тоны пульса прослушиваются нечетко, возможна тахикардия. Кожные покровы приобретают бледность.
Часто при видимом улучшении состояния больного возможно появление второй фазы шока, когда снова снижается давление и возможна потеря сознания.
Симптомов развития анафилактического шока довольно много, но они не все встречаются одинаково часто. В основной массе пациенты при шоковом состоянии ощущают удушье с невозможностью нормального дыхания, приступы рвоты или диареи, снижение давления, нарушение кровообращения.
Почему появляется анафилактический шок
- Как уже говорилось выше, причины анафилактического шока всегда сводятся к возникновению острой аллергической реакции. Она может проявиться при попадании в кровь аллергена, с которым организм уже сталкивался, или встретился впервые. Чаще всего причиной становится введение лекарственных препаратов. К самым сильным аллергенам, которые могут вызывать анафилактический шок, можно отнести:
- антибиотики
- пенициллинового ряда,
- стрептомицин,
- левомицетин,
- тетрациклин,
- сульфаниламиды.
- вакцины,
- биологические ферментативные препараты,
- гормоны,
- плазма крови,
- некоторые виды ароматизаторов и красителей,
- препараты, применяемые для анестезии,
- вещества, используемые для контраста при рентгене,
- препараты йода,
- витамины В,
- препараты, применяемые в качестве миорелаксантов.
Помимо лекарственных средств, сильнейшими аллергенами являются укусы ядовитых насекомых — пчел, шершней и ос.
При возникновении аллергии необходимо запретить употребление в пищу рыбы, молока, за исключением козьего, куриных яиц.
Как диагностировать и лечить шоковое состояние
По большей части диагностика шокового состояния не представляет никакого труда. Но в редких случаях шок необходимо диагностировать от тяжелой сердечной недостаточности, инфаркта, эпилептических припадков и тепловых ударов.
Учитывая то, что больному в случае возникновения шока, необходима срочная медицинская помощь, времени на диагностику не остается и приходится действовать на основе анамнеза и жалоб пациента или сопровождающих его людей.
Лечение должно быть оказано без промедления, ведь каждая секунда в таких случаях на счету. Летальный исход наступает очень быстро из-за коллапса, отека легких или мозга. Неотложная помощь должна производиться в абсолютно правильной последовательности.
Начало терапии может включать препараты противошоковой терапии, вводимые внутримышечно. Как правило, введения таких препаратов бывает вполне достаточно для облегчения состояния больного. В случае неэффективности производится пункция и катетеризация основной вены. Следует помнить, что шприцы должны быть новыми, не использованными ранее для введения какого-либо препарата, в другом случае препарат может ухудшить состояние больного.
Считается, что все лечебные мероприятия должны проходить в определенной закономерности и последовательности:
- Первая помощь при анафилактическом шоке должна включать придание правильного положения телу. Голову располагают ниже ног и поворачивают в сторону, нижняя челюсть вдвинута вперед. В случае использования зубных протезов, их необходимо вытащить изо рта. Необходимо обеспечить больного притоком свежего воздуха.
- Немедленно ввести раствор адреналина в мышцу. Он должен быть всегда с собой у людей, которые подвержены возникновению подобных состояний. В одно место вводить более 1 мл не следует, нужно распределять уколы по 0,3-0,5 мл в разные участки тела. При этом обязательно контролировать давление, пульс и дыхание. С целью ликвидации коллапса может быть использовано введение кордиамина или кофеина.
- Необходимо немедленно прекратить поступление аллергена в организм. Срочно прекращается инъекция лекарства или удаляется жало укусившего насекомого. Жало нельзя выдавливать, его нужно осторожно удалить вместе с ядовитым мешочком. Выше места укуса или укола можно наложить жгут для предотвращения дальнейшего всасывания аллергена. Это возможно в случае локализации в области руки или ноги. Место вокруг обколоть адреналином. В случае приема внутрь аллергена больной подвергается промыванию желудка.
- Затем можно ввести препараты при анафилактическом шоке антигистаминной и гормональной направленности. В качестве антигистаминных препаратов может быть использован тавегил, гормональная терапия включает введение внутримышечно или внутривенно преднизолона и дексаметазона.
- После проведения всех выше описанных мероприятий можно ввести катетер в вену для введения лекарств.
- В поставленный катетер можно вводить адреналин в дозе 0,3 — 0,5 мл, разведенный в 10 мл хлорида натрия.
- С целью прекращения бронхоспазма в вену может быть введен раствор эуфиллина.
- При необходимости может быть показана искусственная вентиляция легких. До выхода из тяжелого состояния нужно больному отсасывать скопление секрета из трахеи и рта.
- Судорожный синдром поможет снять введение дроперидола и диазепама.
Нужно помнить, что больному должна быть предоставлена отдельная палата с хорошей вентиляцией и отсутствием избытка паров медикаментов. В стационаре пациент должен будет находиться не менее 12 дней, т.к. клинические проявления анафилактического шока могут повториться.
Прогноз после шокового состояния и его профилактика
Профилактические меры заключаются в сборе анамнеза аллергических реакций, включая наследственность. Врач обязательно должен перед назначением какого-либо препарата поинтересоваться о его предыдущем введении, если оно было. Сегодня можно сдать анализы на возникновение аллергии на многие вещества и продукты. При подтверждении аллергии на медикамент необходимо отказаться от его применения. У людей, подверженных аллергии на новокаин, необходимо лечение зубов производить в условиях стационара.
Зная, что делать при анафилактическом шоке и какую помощь оказывать первоначально, можно говорить о благоприятном прогнозе. Стабилизация состояния после проведенной терапии должна сохраняться в течение недели, тогда можно считать исход благополучным. При частых контактах с аллергеном может возникнуть системное заболевание – красная волчанка или периартериит.
Источник: http://simptomed.ru/articles/anafilakticheskiy__shok-slozhneyshee_proyavlenie_allergicheskoy_reakcii
Что такое анафилактический шок и почему он возникает? Разбираемся в причинах и видах этой опасной реакции
Современная медицина не считает аллергию болезнью, но это совсем не значит, что она безопасна для человека.
Чаще аллергические реакции организма заканчиваются мелкими неприятностями — беспрерывным чиханием или слезотечением, но могут закончиться и летально.
Одна из самых опасных реакций организма — это анафилактический шок, который может привести к самым печальным последствиям.
Анафилактический шок — что это такое?
Точное определение слова «анафилаксия» — «против защиты, против иммунитета», то есть это практически мгновенная реакция организма на какое-то вещество.
Анафилактический шок – самое тяжелое проявление анафилаксии, характеризующееся мгновенным течением и симптомами, угрожающими жизни человека.
Такая реакция может протекать по двум типам:
- Анафилактическая (аллергическая). Возникает при встрече антигена и антител к этому антигену, уже содержащихся в организме;
- Анафилактоидная реакция (псевдоаллергическая). Развивается при самом первом контакте с антигеном.
Информация об анафилактическом шоке разных видов занесена в МКБ-10 под разными кодами и является информационно-справочным материалом, в котором рассматриваются:
Патогенез реакции
Схема развития анафилаксии связана с разрушением тучных клеток и базофилов, при котором высвобождаются биологически активные вещества (медиаторы).
Разрушение клеток может сопровождаться образованием антител и образовавшейся повышенной чувствительностью организма к антигену или с высвобождением гистамина.
Отвечая на контакт с антигеном, тучные клетки усиливают медиаторы, а именно гистамин является самым важным медиатором анафилаксии.
Гистамин вызывает сокращение мышц бронхов, отек дыхательных путей, тахикардию и понижение давления.
Но основным механизмом при развитии анафилактического шока становится увеличение проницаемости капилляров, через которые жидкость переходит в пространство между клетками, вызывая отек, серозное воспаление.
Кроме того, в основе анафилактического шока лежит ослабление кровотока с нарушением центрального и периферического кровообращения.
Причины анафилактического шока
Этих причин достаточно много:
- Лекарственные препараты: антибиотики при введении (Пенициллин, Метранидазаол, Ванкомицин); наличие антибиотиков в продуктах; не стероидные противовоспалительные средства (аспирин); миорелаксанты; анестетики;
Читайте также, как проявляются симптомы анафилактической реакции и чем они опасны.
Клиническая классификация: виды, формы и стадии
Классифицируется анафилактический шок по разным показателям.
По форме
- Типичная. Для нее характерны нарушения в работе сосудов, органов дыхания, отеки;
- Церебральная. Поражается центральная нервная система, сосуды, возникает отек головного мозга;
- Абдоминальная. Этой форме свойственны симптомы болезни кишечника и желудка или острого отравления;
- Гемодинамическая. Нарушается циркуляция крови, нарушается работа миокарда;
- Асфиктическая. Проявляется как острая дыхательная недостаточность, органы дыхания спазмируются настолько, что может дойти до удушья;
- Анафилактический шок от физической перегрузки. Резко падает давление, возникает отек гортани, спазм бронхов.
По течению
Начинается внезапно, резко падает давление, сознание больного путается, бронхи спазмированы. Состояние ухудшается, возникает отек легких, наступает кома. Возможен летальный исход;
Симптомы проявляются сильно, но своевременная терапия стабилизирует состояние, симптомы стихают. При быстром реагировании прогноз благоприятный;
Возникает мгновенно. Симптомы слабые, но поддаются терапии тяжело. Чаще бывает у больных, принимающих препараты длительного действия;
Шок развивается мгновенно, в течение каких-тосекунд. Обычно возникает при внутривенной инъекции.
По степени тяжести протекания
- 1 степень: Шок развивается медленно – от пары минут до двух часов. Обычно начинается зудом и покраснением кожи, головной болью и головокружением, потом падает давление, начинается тахикардия и появляется общая слабость;
- 2 степень: Начинается отеком Квинке, слабостью, обморочным состоянием и чувством страха смерти.
Очень скоро понижается артериальное давление,возникает тахикардия и боль в сердце, в голове возникает шум и звон, зрение и слух падают. Возможны тошнота и рвота, боли в животе, затрудненное дыхание и приступ по типу бронхиальной астмы;
Читайте также, как оказать первую помощь при отеке Квинке до прибытия скорой самостоятельно.
Максимальное время развития состояния
Анафилактический шок неслучайно называют быстроразвивающейся реакцией, но важно не только то, как давно антиген попал в организм, важно и то, каким путем он туда попал:
- После приема таблеток АШ развивается черезминут;
- После инъекции внутримышечной – через 2-3 минуты;
- После внутривенной инъекции – черезсекунд.
В среднем АШ может возникать в промежутке от 1-2 секунд (при молниеносном течении) до 5-7 минут (при тяжелой форме течения), до 30 минут (при средне-тяжелой форме течения), 2-3 часов (при легкой форме).
Летальный исход при анафилаксии
При легкой форме течения АШ симптомы быстро гасят терапевтическими средствами, но при тяжелом течении нарушаются функции многих важных органов и наступает:
Любое из этих осложнений может быть причиной смерти при анафилактическом шоке.
Если больному мгновенно не оказать первую помощь, то возможен летальный исход.
По статистике, в Европе в год на каждые десять тысяч человек приходится 1-4 случая анафилактических реакций, в России четыре процента всех таких реакций заканчиваются анафилаксией.
Видео по теме
Узнать больше о том, что вызывает и как проявляется анафилактический шок можно из видео ниже:
Источник: http://101allergia.net/simptomy/anafilakticheskij-shok-chto-eto-takoe.html
Классификация анафилактического шока
В зависимости от выраженности клинических проявлений выделяют 4 степени тяжести течения АШ:
1 степень (легкая форма АШ) – систолическое артериальное давление снижено, но выше 90 мм Hg
2 степень (АШ средней тяжести) — уровень систолического артериального давления в пределахмм Hg
3 степень (тяжелая форма АШ) — уровень систолического артериального давления нижемм Hg
4 степень (крайне тяжелая форма АШ, переходящая в терминальное состояние) — артериальное давление не определяется
По характеру течения различают:
● острое злокачественное течение АШ
● острое доброкачественное течение АШ
● затяжное течение АШ
● рецидивирующее течение АШ
● абортивное течение АШ
Для острого злокачественного течения АШ характерно острое начало в течение 5-15 минут от введения антигена с быстрым падением артериального давления (диастолическое часто понижается до 0). Симптоматика шока резистентна к интенсивной противошоковой терапии и прогрессирует с развитием тяжелого отека легких, стойкого снижения АД и глубокого коматозного состояния.
Острое доброкачественное течение отличается от злокачественного менее выраженной симптоматикой и адекватной реакцией на противошоковую терапию.
Затяжное (> 6 ч) течение АШ сопровождается временным и частичным эффектом от проведения противошоковой терапии. Данный вариант течения выявляется только в процессе лечения.
Рецидивирующее течение АШ характеризуется возникновением повторного шокового состояния после первоначального купирования его симптомов.
При абортивном течении наблюдается быстрый и легкий выход из состояния шока.
В зависимости от проявлений анафилаксии, которые сопутствуют основным (гемодинамическим) нарушениям, различают 5 форм АШ: гемодинамическая форма, асфиктическая форма, церебральная форма, абдоминальная форма, АШ с поражением кожи и слизистых.
Симптомы. При опросе и осмотре больного необходимо прежде всего выявить симптомы, свидетельствующие о поражении сердечно-сосудистой и дыхательной систем, так как именно от их функционирования зависит прогноз для жизни больного. Затем оценивается функция желудочно-кишечного тракта, кожных покровов, мочевыделительной, центральной и периферической нервной систем.
Симптомы поражения сердечно-сосудистой системыПо данным опроса: слабость, головокружение, сжимающие загрудинные боли, сердцебиение, перебои в работе сердца, потеря сознания
По данным объективного обследования: угнетение или утрата сознания (шок), кожные покровы мраморной окраски, холодные, влажные, резкое падение артериального давления ( синдром острой сосудистой недостаточности), пульс нитевидный, тахикардия, тоны сердца глухие, аритмичные.
Симптомы поражения дыхательной системы
По данным опроса: чувство заложенности или зуда в носу, чиханье, ринорея, ощущение комка в горле, охриплость голоса (дисфония), затруднение дыхания, сухой кашель.
По данным объективного обследования: набухание слизистых оболочек верхних дыхательных путей, гортани, тахипноэ, стридор, жесткое дыхание, множественные рассеянные сухие хрипы.
Симптомы поражения пищеварительной системы
По данным опроса: покалывание во рту, металлический привкус во рту, тошнота, рвота, схваткообразные боли в животе, диарея.
По данным объективного обследования: набухание слизистых оболочек языка, глотки, вздутие живота, болезненность при пальпации.
Симптомы поражения кожи и видимых слизистых
По данным опроса: зуд, жжение, напряженность кожных покровов, избыточное слезотечение.
По данным объективного обследования: инъекция коньюнктивы, волдыри, отек Квинке.
Симптомы поражения других систем
По данным объективного обследования: судороги конечностей, тетрапарезы, непроизвольное мочеиспускание и дефекация
Анафилактический шок – самостоятельно необратимая реакция и требует оказания экстренной медицинской помощи.
Терапевтические мероприятия при анафилактическом шоке одновременно ведутся по 3 основным направлениям.
1. Неотложные меры поддержания жизни (ликвидация гемодинамических расстройств, гиповолемии, гипоксии, гипоксемии и т.д.).
2. Ослабление острых эффектов медиаторов аллергии (гистамина).
3. Нейтрализация и удаление аллергена.
Мероприятия неотложной медицинской помощи при анафилактическом шоке:
1. Придание больному горизонтального положения с поднятыми ногами и выпрямленной шеей.
2. Прекращение поступления предполагаемого аллергена, наложение жгута выше места инъекции препарата-аллергена, подкожное введение в место инъекции 0.3 мл 0.1% раствора адреналина.
3. Повторное введение 0.1% раствора адреналина (под контролем артериального давления):
при легкой форме АШ — подкожно в дозе 0.3- 0.5 мл каждыеминут,
при умеренной форме АШ — внутримышечно в дозе 0.3- 0.5 мл каждые 15 минут,
при тяжелой форме АШ — непрерывная внутривенная капельная инфузия в дозе
0,1 мкг/кг/мин. Вместо адреналина для поддержания АД может использоваться
инфузия норадреналина или допамина.
4. Восполнение объема циркулирующей крови: введение внутривенно капельно изотонического раствора натрия хлорида (1000 мл).
5. Продолжительная оксигенотерапия.
6. Внутривенное введение глюкокортикостероидов (гидрокортизона гемисукцинатмг, преднизолон0 мг, дексазон 8 мг).
7. При асфиктическом варианте АШ вводят бронхолитические препараты (10 мл 2.4% раствора эуфиллина в/в медленно).
8. Симптоматическая терапия.
После стабильного восстановления всех нарушенных функций больной должен в течение 3 –5 дней принимать ГКС и антигистаминные средства для профилактики рецидива шока и возможности развития вторичных поражений.
1. Крапивница. Этиология, патогенез, клинические проявления (стр.61).
2. Отек Квинке. Этиология, патогенез, клинические проявления (стр.62).
3. Анафилактический шок. Этиология, патогенез, клинические проявления. Мероприятия при АШ (стр.63).
Выберите один или несколько правильных ответов
1. ПОЯВЛЕНИЕ МНОГОЧИСЛЕННЫХ ЭЛЕМЕНТОВ КОЖНОЙ СЫПИ
РАЗЛИЧНОЙ ЛОКАЛИЗАЦИИ И ВЕЛИЧИНЫ, БЛЕДНЫХ, ПРИПОДНЯТЫХ
НАД УРОВНЕМ НЕПОРАЖЕННОЙ КОЖИ ХАРАКТЕРНО ДЛЯ
2) геморрагического васкулита
3) анафилактического шока
2. АНГИОНЕВРОТИЧЕСКИЙ ОТЕК КОЖИ, ПОДКОЖНОЙ КЛЕТЧАТКИ И
СЛИЗИСТЫХ ОБОЛОЧЕК, ОСТРО РАЗВИВАЮЩИЙСЯ, НЕ
СОПРОВОЖДАЮЩИЙСЯ ЗУДОМ ХАРАКТЕРЕН ДЛЯ СИНДРОМА
3) нефротического отека
4) анафилактического шока
3. К АЛЛЕРГИЧЕСКИМ ЗАБОЛЕВАНИЯМ НЕ ОТНОСИТСЯ
3) нефротический отек
4) анафилактический шок
4. ОТЕК КВИНКЕ ЯВЯЕТСЯ СИНДРОМОМ
1) генерализованного поражения
2) локального поражения
5. В ОСНОВЕ РАЗВИТИЯ КРАПИВНИЦЫ ЛЕЖИТ
1) аллергическая реакция немедленного типа (реагиновый тип)
2) аллергическая реакция замедленного типа
6. УКАЖИТЕ ВЕДУЩИЙ ТИП АЛЛЕРГИЧЕСКИХ РЕАКЦИЙ, КОТОРЫЙ
ЛЕЖИТ В ОСНОВЕ РАЗВИТИЯ АНАФИЛАКТИЧЕСКОГО ШОКА
1) аллергическая реакция немедленного типа (реагиновый тип)
Источник: http://vikidalka.ru/.html
Классификация анафилактического шока
В зависимости от выраженности клинических проявлений выделяют 4 степени тяжести течения АШ:
1 степень (легкая форма АШ) – систолическое артериальное давление снижено, но выше 90 мм Hg
2 степень (АШ средней тяжести) — уровень систолического артериального давления в пределахмм Hg
3 степень (тяжелая форма АШ) — уровень систолического артериального давления нижемм Hg
4 степень (крайне тяжелая форма АШ, переходящая в терминальное состояние) — артериальное давление не определяется
По характеру течения различают:
● острое злокачественное течение АШ
● острое доброкачественное течение АШ
● затяжное течение АШ
● рецидивирующее течение АШ
● абортивное течение АШ
Для острого злокачественного течения АШ характерно острое начало в течение 5-15 минут от введения антигена с быстрым падением артериального давления (диастолическое часто понижается до 0). Симптоматика шока резистентна к интенсивной противошоковой терапии и прогрессирует с развитием тяжелого отека легких, стойкого снижения АД и глубокого коматозного состояния.
Острое доброкачественное течение отличается от злокачественного менее выраженной симптоматикой и адекватной реакцией на противошоковую терапию.
Затяжное (> 6 ч) течение АШ сопровождается временным и частичным эффектом от проведения противошоковой терапии. Данный вариант течения выявляется только в процессе лечения.
Рецидивирующее течение АШ характеризуется возникновением повторного шокового состояния после первоначального купирования его симптомов.
При абортивном течении наблюдается быстрый и легкий выход из состояния шока.
В зависимости от проявлений анафилаксии, которые сопутствуют основным (гемодинамическим) нарушениям, различают 5 форм АШ:гемодинамическая форма, асфиктическая форма, церебральная форма, абдоминальная форма, АШ с поражением кожи и слизистых.
Симптомы. При опросе и осмотре больного необходимо прежде всего выявить симптомы, свидетельствующие о поражении сердечно-сосудистой и дыхательной систем, так как именно от их функционирования зависит прогноз для жизни больного. Затем оценивается функция желудочно-кишечного тракта, кожных покровов, мочевыделительной, центральной и периферической нервной систем.
Симптомы поражения сердечно-сосудистой системы
По данным опроса: слабость, головокружение, сжимающие загрудинные боли, сердцебиение, перебои в работе сердца, потеря сознания
По данным объективного обследования: угнетение или утрата сознания (шок), кожные покровы мраморной окраски, холодные, влажные, резкое падение артериального давления ( синдром острой сосудистой недостаточности), пульс нитевидный, тахикардия, тоны сердца глухие, аритмичные.
Симптомы поражения дыхательной системы
По данным опроса: чувство заложенности или зуда в носу, чиханье, ринорея, ощущение комка в горле, охриплость голоса (дисфония), затруднение дыхания, сухой кашель.
По данным объективного обследования: набухание слизистых оболочек верхних дыхательных путей, гортани, тахипноэ, стридор, жесткое дыхание, множественные рассеянные сухие хрипы.
Симптомы поражения пищеварительной системы
По данным опроса: покалывание во рту, металлический привкус во рту, тошнота, рвота, схваткообразные боли в животе, диарея.
По данным объективного обследования: набухание слизистых оболочек языка, глотки, вздутие живота, болезненность при пальпации.
Симптомы поражения кожи и видимых слизистых
По данным опроса: зуд, жжение, напряженность кожных покровов, избыточное слезотечение.
По данным объективного обследования: инъекция коньюнктивы, волдыри, отек Квинке.
Симптомы поражения других систем
По данным объективного обследования: судороги конечностей, тетрапарезы, непроизвольное мочеиспускание и дефекация
Анафилактический шок – самостоятельно необратимая реакция и требует оказания экстренной медицинской помощи.
Терапевтические мероприятия при анафилактическом шоке одновременно ведутся по 3 основным направлениям.
1. Неотложные меры поддержания жизни (ликвидация гемодинамических расстройств, гиповолемии, гипоксии, гипоксемии и т.д.).
2. Ослабление острых эффектов медиаторов аллергии (гистамина).
3. Нейтрализация и удаление аллергена.
Мероприятия неотложной медицинской помощи при анафилактическом шоке:
1. Придание больному горизонтального положения с поднятыми ногами и выпрямленной шеей.
2. Прекращение поступления предполагаемого аллергена, наложение жгута выше места инъекции препарата-аллергена, подкожное введение в место инъекции 0.3 мл 0.1% раствора адреналина.
3. Повторное введение 0.1% раствора адреналина (под контролем артериального давления):
при легкой форме АШ — подкожно в дозе 0.3- 0.5 мл каждыеминут,
при умеренной форме АШ — внутримышечно в дозе 0.3- 0.5 мл каждые 15 минут,
при тяжелой форме АШ — непрерывная внутривенная капельная инфузия в дозе
0,1 мкг/кг/мин. Вместо адреналина для поддержания АД может использоваться
инфузия норадреналина или допамина.
4. Восполнение объема циркулирующей крови: введение внутривенно капельно изотонического раствора натрия хлорида (1000 мл).
5. Продолжительная оксигенотерапия.
6. Внутривенное введение глюкокортикостероидов (гидрокортизона гемисукцинатмг, преднизолон0 мг, дексазон 8 мг).
7. При асфиктическом варианте АШ вводят бронхолитические препараты (10 мл 2.4% раствора эуфиллина в/в медленно).
8. Симптоматическая терапия.
После стабильного восстановления всех нарушенных функций больной должен в течение 3 –5 дней принимать ГКС и антигистаминные средства для профилактики рецидива шока и возможности развития вторичных поражений.
1. Крапивница. Этиология, патогенез, клинические проявления (стр.61).
2. Отек Квинке. Этиология, патогенез, клинические проявления (стр.62).
3. Анафилактический шок. Этиология, патогенез, клинические проявления. Мероприятия при АШ (стр.63).
Источник: http://studopedia.ru/11_111026_klassifikatsiya-anafilakticheskogo-shoka.html
Классификация и клиника анафилактического шока
Термин «анафилаксия» (в переводе с греческого «беззащитность»).
Анафилактический шок — генерализованная аллергическая реакция немедленного типа, сопровождающаяся снижением артериального давления и нарушением кровоснабжения жизненно важных органов.
Кроме того существует анафилактоидная реакция – (псевдоаллергические), непосредственное генерализованное проявление гиперчувствительности организма к специфическому агенту. Анафилактоидные реакции не опосредуются IgЕ, но их клинические проявления идентичны из-за схожести медиаторов и патофизиологических процессов. Анафилактоидная реакция может развиться при первом контакте с антигеном. Диапазон псевдоаллергенов значителен, возможны реакции на препараты, обычно применяемые для купирования аллергии (диазолин, преднизолон). Из этого – минимум препаратов для купирования реакции.
Анафилактический шок могут вызывать любые лекарства. Чаще всего — антибиотики (пенициллины, цефалоспорины, тетрациклины, левомицетин, ванкомицин и др.), общие анестетики, рентгеноконтрастные средства, миорелаксанты, плазмозаменители (полиглюкин, реополиглюкин и др.). Известны случаи развития анафилаксии при введении гормонов (инсулина, АКТГ, прогестерона и др.), ферментов (стрептокиназы, пенициллиназы, химотрипсина, трипсина, аспарагиназы), сывороток (противостолбнячной, противодифтерийной, и др.), вакцин (противостолбнячной, противогриппозной, противокоревой, противококлюшной и др.), химиотерапевтических средств (винкристина, циклоспорина, метотрексата и др.)
Анафилактический шок может развиваться в результате укусов перепончатокрылых (пчел, шмелей,шершней, ос).
Из пищевых продуктов наиболее частыми причинами анафилактического шока являются орехи, арахис, морепродукты, молоко и яйца.
В ряде случаев причиной анафилактического шока может быть латекс, входящий в состав перчаток, катетеров, дренажей, пломб, бандажей и других медицинских и бытовых изделий.
Описаны случаи анафилактического шока, возникающего при физической нагрузке.
Анафилактический шок может развиваться в процессе СИТ
В некоторых случаях причину анафилактического шока установить не удается. Идиопатическая анафилаксия нередко рецидивирует и характеризуется рефрактерностью к проводимой терапии.
Анафилактический шок встречается у людей любого возраста, пола с одинаковой частотой.
0,7-10% у больных, получавших пенициллин;
0,5-5% у укушенных насекомыми;
0,22-1% получавших инъекции рентгеноконтрастных препаратов;
0,004% у больных пищевой аллергией;
1 на000 инъекций общих анестетиков;
1 на0 инъекций аллергенов в процессе специфической иммунотерапии.
В среднем – у 1 на 3000 госпитализированных пациентов.
Классификация и клиника анафилактического шока
Наиболее часто встречается генерализованная (типичная) форма анафилактического шока, в течение которой условно выделяют три периода:
· период выхода из шока.
Период предвестников развивается в течение 3-30 мин. после действия аллергена. В основном зависит от пути введения. В некоторых случаях (например, при введении депонированных препаратов) он развивается в течение 2 часов после введения антигена.
Этот период характеризуется возникновением у больных внутреннего дискомфорта, тревоги, озноба, слабости, головокружения, шума в ушах, ухудшения зрения, онемения пальцев рук, языка, губ, болей в пояснице и животе. Нередко у больных появляется кожный зуд, затруднение дыхания, крапивница и отек Квинке.
При высокой степени сенсибилизации больных этот период может отсутствовать (молниеносный шок).
Период разгара характеризуется потерей сознания, гипотонией (менее 90/60 мм рт. ст.), тахикардией, бледностью кожных покровов, цианозом губ, холодным потом, одышкой, непроизвольным мочеиспусканием и дефекацией, уменьшением выделения мочи (менее 20 мл/ мин.). Продолжительность этого периода определяется тяжестью анафилактического шока
Период выхода из шока продолжается несколько недель.
Кроме генерализованной формы, в зависимости от клинических симптомов условно выделяют
· церебральную формы анафилактического шока.
боли в области сердца
Возможно в 25% развитие острого инфаркта миокарда и острой левожелудочковой недостаточности.
стридорозное дыхание (отек гортани).
Тяжесть состояния пациентов и прогноз обусловлены степенью острой дыхательной недостаточности.
в результате спазма гладких мышц кишечника и образования эрозий в клинической картине доминируют боли в эпигастрии, симптомы раздражения брюшины
Эта форма чаще встречается при пищевой аллергии.
Церебральная форма характеризуется возникновением
менингеальных симптомов, которые обусловлены отеком головного мозга и мозговых оболочек,
Обязательные противошоковые мероприятия проводятся на месте развития анафилаксии, и их знание обязательно врачам любой специальности.
1. Уложить больного на кушетку и опустить головной конец. Повернуть голову пациента набок, удалить протезы.
2. Наложить венозный жгут (намин.) на конечность проксимальнее места поступления антигена (лекарства, яда насекомых). Обколоть его раствором 0,1% адреналина, разведенного в 10 раз физиологическим раствором, удалить жало (при укусах насекомых) и положить на это место лед. В другую конечность ввести 0,1 % раствор адреналина в количестве 0,3-0,5 мл (подкожно или внутримышечно). Его повторные инъекции осуществляются через 5-15 минут (максимальная суммарная доза — 2,0 мл). Следует помнить, что повторное введение малых доз препарата более эффективно, чем однократное применение большой дозы. При отсутствии эффекта адреналин (0,1%), разведенный в 10 раз физиологическим раствором, вводят внутривенно струйно.
3. Внутривенно или внутримышечно ввести глюкокортикоиды (преднизолонмг, гидрокортизон гемисукцинатмг, целестон 8-16 мг, дексаметазон 8-16 мг).
4. В зависимости от тяжести шока осуществляется внутривенная или внутримышечная инъекция классических антигистаминных препаратов (супрастин 2% — 1,0-2,0 и др.). Не рекомендуется введение производных фенотиазина (пипольфена, дипразина и др.) в связи с возможностью развития гипотонии из-за их альфа-адреноблокирующей активности. Назначение антигистаминных средств позволяет устранить кожные проявления аллергии.
5. Если шок вызван инъекцией пенициллина, вводится пенициллиназа (1 млн. ЕД внутривенно в 2 мл физиологического раствора).
7 Ингаляция увлажненного кислорода (скорость 5-10 л/ мин).
8. При бронхоспазме внутривенно медленно вводится эуфиллин (2%- 10 мл), разведенный физиологическим раствором или раствором глюкозы.
9. В случае клинической смерти – реанимационные мероприятия в полном объеме.
Все перечисленные выше мероприятия, проводят максимально быстро до нормализации артериального давления и восстановления сознания больного.
1. Тщательный сбор аллергологического анамнеза.2. Обоснованное назначение пациентам лекарственных препаратов.
3. Борьба с полипрагмазией, т. е. одновременным назначением больному большого количества медикаментов. В этом случае может наблюдаться потенцирование их эффекта и превращение терапевтических доз в токсические.
4. Своевременная диагностика и лечение грибковых заболеваний кожи и ее придатков, больные которыми составляют группу риска аллергии к пенициллину.
5. Указание непереносимых лекарственных препаратов на титульном листе истории болезни или амбулаторной карты красными чернилами.
6. Использование для инъекций только одноразовых шприцев и игл.
7. Наблюдение за пациентами после инъекции не менее 30 минут.
8. Обеспечение каждого процедурного кабинета противошоковым набором.
Все права принадлежать их авторам. Данный сайт не претендует на авторства, а предоставляет бесплатное использование.
Источник: http://poisk-ru.ru/s968t1.html
allergiya-lechi.ru
Классификация анафилактического шока.
Типы течения:
1. Острое злокачественное течение АШ чаще наблюдается при типичном варианте. Характерно острое начало, быстрое падение АД (диастолическое АД часто падает до 0), нарушение сознания, нарастание симптомов дыхательной недостаточности с бронхоспазмом. Симптоматика АШ прогрессирует, несмотря на интенсивную противошоковую терапию, вплоть до развития тяжелого отека легких, стойкого снижения АД и глубокого коматозного состояния. Высока вероятность летального исхода.
2. Для острого доброкачественного течения АШ характерен благоприятный исход при правильной своевременной диагностике АШ и экстренном, полноценном лечении. Несмотря на выраженность всех основных клинических проявлений АШ, возникающая симптоматика не характеризуется проградиентностью и хорошо поддается обратному развитию под влиянием противошоковых мероприятий.
3. Затяжное и рецидивирующее течение АШ.
Начальные признаки развиваются стремительно с типичными клиническими синдромами, а затяжное течение проявляется только после активной противошоковой терапии, которая дает временный и частичный эффект. При рецидивирующем течении после нормализации АД и выведения больного из шока вновь отмечается падение АД. В последующем клиническая симптоматика не столь острая, как при (1) и (2) вариантах, но отличается определенной резистентностью к терапии. Чаще наблюдается при приеме пролонгированных препаратов (бициллина, например).
4. Абортивное течение.
АШ быстро купируется, часто без лекарств. Этот вариант АШ встречается у больных, получающих противошоковые препараты. Так, у одной из наблюдаемых нами пациенток второй АШ на ужаление осы развился на фоне приема преднизолона для поддерживающей терапии бронхиальной астмы. Клиника АШ при этом была невыраженной, в отличие от первого эпизода АШ, когда больная не получала преднизолон.
5. Молниеносный шок.
Стремительное развитие АШ в течение первых секунд, чаще всего при внутривенных инфузиях.
Варианты шока.
Несмотря на то, что клинические проявления медикаментозного анафилактического шока генерализованы, в зависимости от основного синдрома выделяют пять его вариантов: асфиксический, гемодинамический (коллаптоидный), церебральный, тромбоэмболический, абдоминальный.
Асфиксический вариант характеризуется развитием ларинго и бронхоспазма, отека гортани, при котором появляются признаки тяжелой острой дыхательной недостаточности. Возможно развитие респираторного дистресс-синдрома (некардиогенного отека легких) с выраженной гипоксией (кислородным голоданием). При гемодинамической форме анафилаксии в клинической картине доминируют гемодинамические нарушения с развитием выраженного понижения артериального давления, вегетососудистых изменений и функциональном (относительном) снижении объема циркулирующей крови.
Церебральная форма отличается развитием судорожного синдрома на фоне страха, психомоторного возбуждения, нарушения сознания. Довольно часто эта форма сопровождается дыхательной аритмией, вегетососудистыми расстройствами, мезенцефальным и менингеальным синдромами. Развитие тромбоэмболической формы напоминает картину тромбоэмболии легочной артерии. Абдоминальная форма характеризуется появлением симптомов так называемого «ложного острого живота» (признаки раздражения брюшины и резкие боли в эпигастральной области). Такие симптомы нередко приводят к диагностическим ошибкам.
По степени тяжести.
Тяжесть клинической картины анафилактического шока на медикаменты зависит от скорости развития и видов гемодинамических нарушений, а также их продолжительности.
Выделяюттри формы: тяжелая, сверхострая и средней интенсивности.
При тяжелой форме реакции пациент чувствует себя плохо, на теле выступает холодный пот, кожные покровы обескровлены, но человек не впадает в беспамятство. Все это происходит почти сразу же после того, как в организме оказался провоцирующий фактор.
При развитии сверхострой формы человек начинает бредить, у него внезапно пропадает двигательная активность, развивается кардиоваскулярный коллапс. При шоке средней тяжести у больного развиваются покраснение, зуд кожных покровов. Именно при такой форме развивается отек языка, органов дыхания, отечность лица. А еще появляются и нарушения в состоянии органов пищеварения, такие как тошнота, позывы к рвоте, дискомфорт в области живота, диарея.
Крайне редкое проявление шокового состояния называется двухмоментным. При этой форме первые симптомы могут пройти, словно это была средняя тяжесть, а через несколько часов внезапно развивается остановка дыхания. Именно поэтому нужно, чтобы после того, как человек пережил шоковое состояние, еще сутки он оставался в больнице под наблюдением врача.
Page 2
При классическом варианте у больных внезапно возникает состояние дискомфорта с ощущениями тревоги, страха смерти. Больные могут на фоне внезапно наступившей слабости ощущать покалывание и зуд кожи, чувство жара или озноба, тяжесть и стеснение грудной клетки, боль в области сердца, затрудненность дыхания или невозможность сделать вдох. Больные также отмечают головокружение или головную боль, ухудшение зрения, потерю слуха. В дальнейшем появляется тошнота, рвота. Объективно отмечается тахикардия и снижение артериального давления. В более тяжелых случаях наступает потеря сознания, и нарастают все симптомы сердечно-сосудистой недостаточности: нитевидный пульс, холодный пот, цианоз, резкая гиперемия или бледность кожных покровов, частое свистящее дыхание, тоны сердца становятся глухими. При этом в легких выслушиваются сухие и влажные хрипы, потом нарастают симптомы отека легких. В дальнейшем наблюдаются судороги, пена у рта, непроизвольные мочеиспускание и дефекация, расширение зрачков, отек языка, гортани. При сильной анафилактической реакции смерть может наступить в течение 5-30 минут при явлениях асфиксии или через 24-48 и более часов в связи с тяжелыми необратимыми изменениями в жизненно важных органах, чаще всего от возникновения острой почечной недостаточности, желудочно-кишечных профузных кровотечений или симптомов острых сердечно-сосудистых расстройств.
Симптомы развиваются обычно через несколько минут от начала воздействия причинного фактора и достигают пика в течение 1 часа. Способ поступления причинного вещества играет определённую роль. Наиболее опасны внутривенные инъекции, т.к. при внутривенном введении анафилактогена симптоматика развивается быстрее, как правило, в пределах 3 минут. Чем короче промежуток от момента поступления анафилактогена в организм и до возникновения анафилактической реакции, тем тяжелее клиническая картина. Наибольший процент летальных исходов анафилактический шок дает при развитии его спустя 10-15 минут после контакта с анафилактогеном.
После шока и обратном развитии всех угрожающих признаков у больного еще длительное время (2-4 недели) могут сохраняться остаточные явления в виде слабости, лихорадки, адинамии, нарушений функции ЦНС. В этот период не исключено наступление рецидивов. Именно поэтому больные после исчезновения клинических проявлений анафилактического шока еще в течение 10-14 дней должны оставаться под наблюдением врача в условиях стационара. После перенесенного анафилактического шока могут развиться осложнения в виде аллергического миокардита, гепатита, гломерулонефрита, невритов и диффузного поражения нервной системы, вестибулопатии и др. В некоторых случаях анафилактический шок является как бы пусковым механизмом латентно протекающих заболеваний, аллергического и неаллергического генеза.
В зависимости от выраженности клинических симптомов условно выделяют гемодинамическую, асфиктическую, абдоминальную и церебральную формы (варианты течения) анафилактического шока. Их симптоматика в определенной степени всегда присутствует при генерализованной форме шока.
При гемодинамической форме шока у больных в клинической картине наряду с гипотонией доминируют боли в области сердца, аритмии. Возможно развитие острого инфаркта миокарда и острой левожелудочковой недостаточности. Наиболее часто у больных отмечаются суправентрикулярная тахикардия, реже — синусовая брадикардия, фибрилляция желудочков и асистолия.
Асфиксическая форма характеризуется появлением одышки (бронхоспазм, отёк лёгких) или осиплости голоса и стридорозного дыхания (отёк гортани). Эти симптомы чаще встречаются у больных бронхиальной астмой. Тяжесть состояния пациентов и прогноз обусловлены степенью острой дыхательной недостаточности.
При абдоминальной форме у больных в результате спазма гладких мышц кишечника и образования эрозий в клинической картине доминируют боли в эпигастрии, симптомы раздражения брюшины, непроизвольная дефекация, мелена. Эта форма чаще встречается при пищевой аллергии.
Церебральная форма характеризуется возникновением психомоторного возбуждения, оглушённости, судорог и менингеальных симптомов, которые обусловлены отеком головного мозга и мозговых оболочек.
Анафилактический шок может развиваться у больных во время интубации при оперативных вмешательствах. Он проявляется гипотонией, тахикардией, одышкой, цианозом. Заметить появление изменений кожи (крапивница, отёк Квинке, гиперемия и др.) при интубации трудно, т. к. больной закрыт операционным бельем
Осложнения.
1. Осложнения собственно анафилактического шока:
- брадикардия с последующей остановкой сердца;
- остановка дыхания;
- почечная недостаточность;
- респираторный дистресс-синдром и отек легких;
- церебральная ишемия;
- ДВС-синдром;
- общая гипоксия и гипоксемия.
2. Осложнения терапии (встречаются приблизительно в 14% случаев и связаны, прежде всего, с введением адреналина и/или вазопрессоров и инфузионной нагрузкой):
- тахикардии различного вида;
- ишемия миокарда с развитием инфаркта;
- аритмия.
Page 3
Лечение анафилактического шока всегда незамедлительное. Каждая минута, и даже секунда, может стать решающей. Поэтому проводится целый комплекс действий с использованием препаратов направленных на:
Блокирование поступления аллергена в кровоток.
Нейтрализацию БАВ, которые являются причиной нарушения кровотока, спазм и др.
Выведение больного из коллапса.
Ликвидацию удушья.
Уменьшение проницаемости кровеносных сосудов.
Восстановление нормальных психомоторных функций.
Предупреждение осложнений (заболевания сердца, печени, почек, ЦНС и ЖКТ - последствия анафилактического шока).
Диагностика
Непосредственная связь бурной реакции с инъекцией лекарственного препарата или укусом насекомым, характерные клинические проявления без труда позволяют поставить диагноз анафилактического шока. В постановке правильного диагноза одно из главных мест отводится аллергологическому анамнезу. Как правило, развитию анафилактического шока в анамнезе предшествуют более легкие проявления аллергической реакции на какой-либо лекарственный препарат, пищевой продукт или ужаление насекомым. При развитии молниеносных форм шока, когда больной не успевает сказать окружающим о контакте с аллергеном, диагноз может быть поставлен только ретроспективно. Заключение о причинной значимости тех или иных специфических стимулов делают на основе специфического обследования. Специфическая диагностика анафилактического шока состоит из следующих этапов:
1. Сбор аллергологического анамнеза
2. Постановка кожных аллергических проб
3. Проведение провокационных аллергических тестов
4. Лабораторные методы
Сбор аллергологического анамнеза
Обязательные вопросы:
1. Страдает ли больной или его родственники аллергическими заболеваниями (у лиц с аллергической конституцией чаще наблюдаются аллергические реакции на лекарства).
2. Получал ли больной лекарственный препарат раньше, и не было ли на него аллергической реакции.
3. Какими лекарственными средствами больной лечился продолжительное время.
4. Отмечались ли какие-либо аллергические реакции или обострение основного заболевания после приема лекарств, и каких именно, через какое время после приема медикаментов.
5. Получал ли больной инъекции сывороток и вакцин, и не было ли осложнений при их введении.
6. Имеются ли у больного грибковые заболевания.
7. Имеется ли у больного профессиональный контакт с медикаментами, и какими.
8. Не вызывает ли обострения заболевания контакт с животными.
Кожные аллергические пробы
1) Скарификационный тест. На предплечье, обработанное 70% спиртом, наносят по капле 0,01% гистамина, контрольной жидкости и аллергенов (одновременно 6-10 аллергенов) на расстоянии 4-5 см друг от друга. Скарификатором через каждые капли наносят две параллельные царапины длиной 4-5 мм и расстоянием между ними 2 мм. Царапины делают поверхностными, не повреждая сосудов кожи. Через 10 минут после скарификации кожи капли промокают ватными тампонами. Пробы учитывают через 10-20 минут.
Оценка скарификационных проб:
Таблица 1.2
| Результат реакции | Реакция кожи |
| Отрицательный | Соответствует контролю |
| Сомнительный | Гиперемия без волдыря |
| Слабоположительный | Гиперемия + папула до 3 мм |
| Положительный | Гиперемия + папула до 5 мм |
| Резко положительный | Гиперемия + папула до 10 мм + псевдоподии |
| Очень резко положительный | Гиперемия + папула более 10 мм + псевдоподии |
2) Внутрикожные пробы выполняют, как правило, с микробными аллергенами. С неинфекционными аллергенами проводят только в случаях, когда аппликационные и скарификационные тесты дают отрицательный результат, а анамнез ясно свидетельствует об аллергии.
Техника выполнения пробы заключается в следующем: после обработки кожи предплечья или спины 70% спиртом инсулиновым шприцом внутрикожно вводят 0,02-0,1 мл аллергена. Вводимый внутрикожно аллерген должен быть в 10 раз меньшей концентрации, чем при скарификационном тестировании. В качестве контроля вводят внутрикожно контрольную жидкость и скарификационно раствор гистамина. Результаты пробы учитывают через 20 мин, 6ч, 12ч, 24ч, 48ч в соответствии со шкалой оценки, так как реакции на инфекционные аллергены могут протекать как по немедленному, так и замедленному типу.Следует помнить, что внутрикожные пробы менее специфичны, чем накожные тесты и довольно часто дают ложноположительные и ложноотрицательные результаты. При внутрикожном тестировании одновременное количество исследуемых аллергенов не должно превышать 4-5.
Оценка внутрикожных тестов:
Таблица 1.3
| Результат реакции | Реакция кожи | ||
| через 20 мин | через 24-72 ч | ||
| Отрицательный | Как в контроле | Как в контроле | |
| Сомнительный | Гиперемия | Слабая гиперемия без инфильтрации ткани | |
| Слабоположительный | Папула 4-8 мм, окруженная гиперемией | Гиперемия, инфильтрат диаметром 5-10 мм | |
| Положительный | Папула 9-15 мм, окруженная гиперемией | Гиперемия, инфильтрат диаметром 11-15 мм | |
| Резко положительный | Папула 16-20 мм, окруженная гиперемией с псевдоподиями | Гиперемия, инфильтрат диаметром 16-20 мм | |
| Очень резко положительный | Папула более 20 мм, окруженная гиперемией с псевдоподиями, везикулы | Яркая гиперемия, инфильтрат диаметром более 20 мм, везикулы, лимфангоит |
3) Игольный тест (прик-тест) выполняется специальным prick-ланцетом. Используемое устройство позволяет стандартизовать глубину укола (1,0-1,5 мм). Укол выполняется через каплю аллергена и контрольную жидкость.. В этих пробах используют аллергены в различных разведениях. Результат прик-теста учитывают через 15-20 минут. Игольный тест может применяться и при экземе.
Оценка прик-тестов:
Таблица 1.4
| Результат реакции | Реакция кожи |
| Отрицательный | Изменения кожи отсутствуют |
| Слабоположительный | Гиперемия до 10 мм + папула 3-5 мм |
| Положительный | Гиперемия до 10 мм + папула 5-10 мм |
| Резко положительный | Гиперемия более 10 мм + папула 10-15 мм |
| Очень резко положительный | Гиперемия более 20 мм + папула более 15 мм |
4) Капельная проба. На предварительно обезжиренную 70% спиртом кожу наносят каплю стандартного аллергена. Реакцию оценивают через 20 минут.
Оценка капельной пробы:
Таблица 1.5
| Результат реакции | Реакция кожи |
| Отрицательный | Изменения кожи отсутствуют |
| Сомнительный | Небольшая гиперемия |
| Слабоположительный | Гиперемия + зуд |
| Умеренно положительный | Гиперемия + зуд + папула |
| Резко положительный | Гиперемия + зуд + папула + везикулы |
5) Аппликационная проба. На предварительно обработанную 70% спиртом кожу накладывают кусок марли (1 см3), смоченный раствором аллергена, и фиксируют лейкопластырем. Реакцию учитывают через 30, 60 мин, 6ч, 12ч, 24ч, 48ч, 72ч. Оценка аппликационной пробы приведена в таблице 15-2.
Оценка аппликационной пробы:
| Результат реакции | Реакция кожи |
| Отрицательный | Изменения кожи отсутствуют |
| Сомнительный | Небольшая гиперемия без отека |
| Слабоположительный | Выраженная гиперемия без отека |
| Положительный | Гиперемия + папула |
| Резко положительный | Гиперемия + папула + везикулы |
Лабораторные методы
При взятии анализов следует понимать, что уровень наиболее специфичных лабораторных показателей может быть повышен незначительно или снижен вследствие их расходования во время реакции.
Не существует достаточно чувствительных и специфических показателей, позволяющих предсказать анафилактическую реакцию. Например, далеко не у всех лиц с повышением IgE может развиться анафилаксия. Тем не менее, обнаруживаемое повышение уровней некоторых ферментов, медиаторов, иммуноглобулинов в сочетании с клиникой может поддержать диагноз.
1.Гистамин. Плазменные уровни гистамина повышаются в течение 10 минут от начала анафилаксии, но снова падают в течение 30 минут. Определение уровня метаболитов гистамина является более чувствительным тестом, но методика не является общедоступной (определение суточной экскреции с мочой метилгистамина).
2.Триптаза(ранее бета-триптаза). Пиковые уровни отмечаются через 60-90 минут после начала эпизода и могут сохраняться до 5 часов. Оценочная положительная прогностическая ценность триптазы составляет приблизительно 90-92%, а расчетная отрицательная прогностическая ценность нормального уровня триптазы - 50-55%. Предположительно проведение серийных тестов на триптазу может улучшить диагностическую чувствительность.
Повышение уровня гистамина или уровня триптазы не коррелируют между собой и некоторые пациенты могут иметь повышение всего одного показателя из двух.
3. IgE. Определение общего (неспецифического) IgE не играет роли, поскольку имеет низкую чувствительность и специфичность, хотя может поддержать диагноз при наличии соответствующих клинико-анамнестических данных. Специфические IgE безусловно полезны при обследовании на подозреваемые аллергены. Однако перечень этих подозреваемых аллергенов должен быть достаточно четко определен, исследования вслепую не приносят успеха более чем в половине случаев. К тому же многие реакции (особенно связанные с лекарствами) являются не IgE-опосредованными.
4.Кожные тесты могут быть использованы для определения триггера, вызывающего анафилаксию (например, пищевая аллергия, лекарственная аллергия или укус насекомого).
5.Эозинофилия не является чувствительным и специфичным маркером для диагностики и прогноза анафилактического шока, однако ее выявление может поддержать (в комплексе с другими маркерами и клиникой) диагноз анафилаксии. 6.Метанефрины (норметанефрины) в сыворотке и моче.Тест используется для дифференциальной диагностики сфеохромоцитомой.
7.Ванилилминдальная кислота.Содержание в суточной моче используется для дифференциальной диагностики сфеохромоцитомой.
8. Содержание серотонина в крови.Тест используется для диагностики карциноидного синдрома.
Дифференциальный диагноз
— анафилактические реакции в отличие от анафилактоидных, не развиваются после первого контакта с веществом;
— другие виды шоков (кардиогенный, токсический, геморрагический и др.);
— вегетативно-сосудистые реакции (в отличие от анафилаксии не проявляются тахикардией, гиперемией кожи, крапивницей,
ангионевротическим отеком, зудом и бронхоспазмом): брадикардия с
артериальной гипотензией;
— коллаптоидные состояния, связанные с приемом ганглиоблокаторов или других препаратов с гипотензивным эффектом;
— острый инфаркт миокарда, тромбоэмболией легочной артерии, аритмии;
—синдром «китайского ресторана» развивается через 2-10 минут после употребления пищевых продуктов, богатых глутаматом натрия. Пациенты жалуются на боли в грудной клетке, сердцебиения, жжения лица и задней поверхности шеи, появляются преходящая гиперемия кожи, потливость, головокружение, головная боль, тошнота и рвота, при наличии астмы возможен бронхоспазм. Механизмы развития синдрома «китайского ресторана» изучены недостаточно. Предполагается, что глутамат натрия вызывает транзиторное повышение концентрации ацетилхолина. В отличие от анафилаксии, у больных отсутствуют нарушения гемодинамики (артериальная гипотония);
—скомброидоз характеризуется кардиоваскулярным (артериальная гипотензия, тахикардия), гастроинтестинальным (тошнота, рвота, диарея), кожным (крапивница, отёк Квинке, эритема) синдромами. Причиной является наличие повышенного содержания гистамина в рыбе (тунец, скумбрия и др.) при нарушении условий её хранения в результате бактериального загрязнения. Продолжительность заболевания, как правило, составляет несколько часов, реже дней. После перенесённого заболевания длительно сохраняется гиперемия кожи верхних отделов туловища. Концентрация триптазы тучных клеток в крови в пределах нормальных величин.
Отличительной чертой анафилактического шока является очень частое сочетание с кожными проявлениями в виде уртикарий, эритемы, отека, а также с развитием бронхоспазма перед появлением гемодинамических нарушений или одновременно с ними. Остальные проявления могут быть похожими на любой вид шока.
Дата добавления: 2018-06-01; просмотров: 132; ЗАКАЗАТЬ РАБОТУ
studopedia.net