Лечение суставов - артроз, артрит, остеохондроз и многое другое
Дерматит на лице у ребенка фото
Дерматит на лице у ребенка: фото, лечение, чем мазать?
Внимание! Информация на сайте не может быть использована как основание для постановки диагноза или начала самолечения! Ни один сайт не может заменить посещение врача. Не занимайтесь самолечением, основываясь на информации в интернете, это опасно!
В любом возрасте можно заметить проявления дерматита на лице у ребенка, но чаще всего болезнь встречается у маленьких детей.
Это состояние обязательно нужно лечить, т. к. иначе болезнь будет прогрессировать и доставлять ребенку все больший дискомфорт.
Статья поможет вам разобраться в том, какое лечение требуется для дерматита на лице и что поможет предотвратить повторное возникновение этой болезни.
Почему появляется раздражение?
Дерматит на лице ребенка имеет атопический характер, т. е. болезнь постоянно присутствует в организме, но проявляет себя только в определенные периоды.
Это заболевание не относится к серьезным, однако вызывает у тех, кто им страдают, заметный дискомфорт.
Особенно часто эта проблема встречается у маленьких детей, что связано с особенностями их организма.
Нужно понимать, что атопический дерматит – это не кожное заболевание, а реакция организма на внутренний или внешний аллерген, однако это состояние обязательно нужно лечить.
Фото:
Появление атопического дерматита у ребенка и частые рецидивы заболевания связаны с тем, что иммунная и пищеварительная системы у детей еще незрелы, из-за чего некоторые вещества, попадающие в организм, плохо усваиваются, что и приводит к появлению сыпи, покраснения, зуда и других неприятных симптомов на коже лица ребенка.
Аллерген может проникнуть в организм тремя путями: с продуктами питания или напитками, которые ребенок употребляет в пищу, через дыхательные пути или при физическом контакте с аллергеном.
В первом случае можно говорить о наличии у ребенка пищевой аллергии, во втором – респираторной, и в третьем – контактной аллергии.
Привести к развитию у ребенка, особенно грудничка, дерматита могут и другие факторы: в некоторых случаях может наблюдаться наследственная предрасположенность, реакция на грудное или искусственное вскармливание, проживание в плохих санитарных условиях, повышенная потливость или сухость кожи.
Нередко к появлению дерматита приводит тяжелая беременность, прием медикаментов и употребление нежелательных продуктов во время вынашивания ребенка.
Симптомы заболевания
В быту дерматит на лице и других частях тела ребенка называют диатезом, однако в медицине такого понятия не существует.
Врачи называют высыпания, зуд, покраснения и другие кожные реакции атопическим дерматитом и говорят, что для этого состояния требуется особое лечение.
Заболевание может проявиться у ребенка в любом возрасте, но чаще всего его можно заметить у младенцев и детей до двух лет – именно к этому возрасту относится понятие диатез.
Фото:
Чаще всего можно увидеть проявления этой болезни на лице – на щеках, лбу и подбородке. В любом возрасте течение дерматита достаточно стремительное: сначала появляются отеки и покраснения, со временем они намокают, на пораженных участках появляется корочка.
Чаще всего дерматит появляется не только на лице – со временем пораженными оказываются и другие участки тела.
Если болезнь не лечить, то сыпь и красные пятна появляются не только на гладких участках тела, но и в кожных складках, за ушами, на кожных участках на локтевых и коленных суставах.
Пораженные участки кожи становятся сухими, отмершие частицы кожи отслаиваются, что приводит к шелушению, цвет кожи тускнеет, а пигментация вокруг глаз усиливается.
Подобные симптомы называются «атопическим лицом», и определить по этим признакам дерматит в тяжелой стадии врачу не составит труда.
При отсутствии обострения болезни дерматит характеризуется в основном сухостью пораженных участков, в запущенной стадии на кистях и пальцах могут появиться трещины – для устранения подобных проявлений обязательно требуется лечение.
Фото:
Хотя сам по себе дерматит не является опасным заболеванием для ребенка, если его не лечить то, он может вызвать неприятные последствия.
Больше всего кожа ребенка страдает при расчесывании: на ее поверхности появляются микроранки, в которые попадают бактерии и инфекции, что приводит к ухудшению состояния.
На пораженных участках могут появиться гнойнички и пузырьки, наполненные жидкостью – проявления герпеса.
Нередко возникает и грибковое поражение. Вследствие снижения иммунитета у ребенка нередко развиваются воспалительные и вирусные заболевания, например, бронхиальная астма или аллергический ринит.
Как избавиться от проблемы?
Лечение дерматита у ребенка должно проходить только под наблюдением врача, ведь самостоятельно очень сложно найти причину болезни, понять ее стадию и подобрать наиболее эффективное средство для ее устранения.
Кроме того, иногда симптомы, которые сначала ошибочно принимаются за дерматит, могут указывать на какие-либо другие нарушения в организме, которым нужно лечение, поэтому консультация специалиста в любом случае необходима.
Крем или мазь – одни из наиболее часто встречающихся средств, которыми проводится лечение дерматита. Мазь наносится только на пораженные участки, обычно несколько раз в день.
Выбирать мазь нужно только вместе с лечащим врачом, но в целом все подобные препараты имеют схожую направленность: они снимают неприятные ощущения, успокаивают кожу, снимают отек и улучшают ее регенерацию.
Использовать мазь в лечении дерматита, как правило, весьма эффективно, поскольку при отсутствии неприятных ощущений ребенок не будет расчесывать пораженные места, а значит, их состояние не будет усугубляться.
Фото:
Конечно, мазь – не единственное необходимое лечение. Для снятия неприятных ощущений очень эффективны антигистаминные препараты, а также успокоительные средства.
Если из-за дерматита на коже появилась инфекция, то необходимо также использовать антибактериальную мазь, которая эффективно борется с ними.
Лечить дерматит только народными средствами не эффективно, однако они могут использоваться в качестве дополнительных средств: можно делать примочки из отваров трав.
Со снятием неприятных ощущений хорошо справляется ромашка, а для смягчения кожи и устранения трещин подойдет кора дуба.
Нужно также учитывать, что мазь и другие средства эффективны при отсутствии острых проявлений или если течение болезни хроническое.
Если же болезнь находится в стадии обострения, то могут понадобиться другие, более серьезные средства, поэтому для решения проблемы нужно обязательно проконсультироваться с врачом.
Вылечить дерматит, используя только мазь, но без соблюдения соответствующей диеты, невозможно, поскольку причиной возникновения болезни обычно является аллерген.
К наиболее аллергенным продуктам относятся яйца, молоко, красная рыба, орехи. Поскольку у ребенка до двух лет именно пищевая аллергия является наиболее распространенной причиной возникновения дерматита, нужно строго следить за диетой не только малыша, но и матери, если ребенок еще находится на грудном вскармливании.
Фото:
В большинстве случаев один раз вылечить дерматит недостаточно – при благоприятных условиях болезнь может проявиться снова, поэтому очень большое значение в решении проблемы играет профилактика дерматита.
К ней относится правильно подобранное питание и создание благоприятной среды, в которой отсутствуют внешние аллергены.
Вызвать рецидив болезни могут источники пыли, грибок и плесень, некоторые растения и шерсть животных.
Очень важно также установить источник аллергии, вызвавший дерматит у ребенка, – с этим может помочь врач.
Очень важно доводить лечение до конца, не прекращая его при пропадании первых симптомов, иначе очень скоро проявления дерматита вернутся снова и могут иметь еще более устойчивый и интенсивный характер, поэтому лечить проблему будет еще сложнее.
zabotaokozhe.ru
Дерматит у взрослых и детей: фото, лечение, симптомы
Дерматит – обобщенное название заболеваний эпидермиса разных типов, связанных с появлением признаков воспаления на кожном покрове.
Дерматит разделяют на разные виды с привязкой к тому, в каком возрасте диагностируется заболевание, какими симптомами преобладает и как долго длится.
Оглавление:
Детский дерматит
Фото: Детский дерматит у ребенка на лицеАллергические симптомы, проявляющие себя на коже у ребенка с возникновением дерматита – частое явление по той лишь причине, что иммунная система малышей еще не адаптирована в достаточной степени к агрессивности внешней среды. Детский дерматит по-народному еще называют диатезом. Действительно, часто проявления могут быть разовыми и неопасными, быстро проходящими и исчезающими вообще по мере взросления ребенка. Однако если своевременно не помочь малышу справиться с дерматитом, недуг может преобразоваться в хронику, и потом будет мешать человеку жить полноценной жизнью.
Симптомы детский дерматит имеет такие же, как и дерматит у взрослых, но с одной особенностью – проявления на коже могут исчезать, а затем появляться вновь. Воспаленным проявлениям на коже ребенка предшествует зуд. Продукты, которые могут проявить первые симптомы: яйца, молоко, злаки, ягоды, фрукты. Повлиять может и несоблюдение диеты мамой, которая кормит малыша грудным молоком.
Причинами появления детских дерматитов первостепенно считают генетическую предрасположенность.
Виды детского дерматита:
- дерматит младенческий. Может проявить себя в период до двухлетнего возраста. Сыпь чаще всего образуется на лице, складках на руках и ногах, в паху. Кожа сухая, может шелушиться, иметь корочки и даже трескаться;
- дерматит детский. Может проявить себя в период от 2 до 12 лет. Сыпи появляются на сгибах рук и ног, а также на шее. Его характерная особенность — выраженная гиперемия. Кожа приобретает зоны отечности, появляются покраснения, эрозия, которые усугубляются за счет того, что ребенок постоянно расчесывает пораженные дерматитом места, вплоть до серьезных ран. Это происходит оттого, что ребенок испытывает нестерпимый зуд – вторая особенность детского дерматита;
- дерматит подростковый. Может появиться в период от 11-12 до 17-18 лет. Поражаются чаще всего такие участки: шея, область декольте, кисти рук и локтевые ямы. Юноши чаще девушек сталкиваются с подростковым дерматитом.
Аллергический дерматит у взрослых и детей
Фото: Аллергический дерматит у взрослыхЗаболевание не является заразным, и может казаться обычным косметическим недостатком, однако аллергический дерматит – это патология, пагубно влияющая на многие системные процессы в организме, не исключая и систему иммунную.
Проявляется дерматит кожными воспалениями: появление участков с покраснениями, шелушения, отечность, сухость, ранки и экземы и т.д. На фото аллергического дерматита можно увидеть типичное проявление болезни:
Причины появления аллергического дерматита
Аллергические реакции организма на окружающую агрессивную среду в последнее время стали настоящим проклятием человечества. Одной из таких реакций организма является появление дерматита аллергического характера, часто хронического. Появлению болезни способствуют слабый иммунитет, плохой генофонд, вредные привычки и агрессивная среда.
Так как заболевание может перерасти в хронический процесс, ни в коем случае нельзя просто выжидать, что все пройдет само собой, и обязательно нужно проконсультироваться у врача-дерматолога.
Раздражители, которые для отдельного организма являются аллергеном, попадая в кровь, вступает в реакцию с белками в крови, а соединения, которые возникают в результате этой реакции, и запускают процесс аллергической реакции.
Факторы и сферы жизнедеятельности, при которых риск возникновения аллергического дерматита наиболее высок:
- растения-токсикодендроны (плющ, дуб, сумах);
- пыльца, нектар и сок некоторых комнатных растений;
- цитрусовые;
- косметические средства как фактор, часто провоцирующий контактный дерматит аллергического характера;
- стоматологический инвентарь, зубные пасты и ополаскиватели рта;
- таблетки и прочие фармацевтические препараты, их составляющие, а также передозировка витамина, например, В12;
- сфера деятельности человека (врачи, строители, косметологи и парикмахеры, железнодорожники и автослесари, кондитеры и повара);
Аллергический дерматит на лице и шее
Этому виду кожного дерматита чаще подвержены женщины и девушки, поскольку они пользуются многими косметическими средствами, подвергаю кожу лица прямому контакту с возможным враждебным веществом. Однако мужчины, у которых чувствительная кожа, также получают воспаления и дерматиты из-за кремов и лосьонов для бритья, а также от механических микротравм при самом бритье.
Сенсабилизаторы при таком дерматите
- резина (спонжики и косметические губки);
- акрилаты (оправы очков);
- металлы, в частности никель (бижутерия);
- смола сосны (часто используют в изготовлении косметики).
Аллергический дерматит на руках
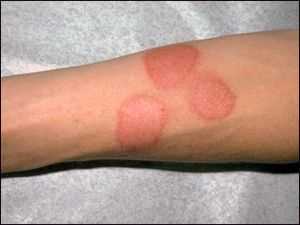 Фото: Аллергический дерматит на руках
Фото: Аллергический дерматит на руках Возникает почти во всех случаях после прямого контакта с бытовыми средствами для уборки как реакция организма на химические составляющие. При длительном и регулярном сопряжении с аллергеном, ситуация будет усугубляться и дерматит не пройдет даже при его правильном лечении, если не исключить контакт с аллергеном.
При таком дерматите на кистях рук появляется сыпь, возможно с волдырями, кожа становится сухой и болезненной, могут возникать трещины, эрозии, появляться усложненное сгибание-разгибание пальцев и ладони.
Еще одна причина, почему появляется дерматит на руках – ветер и прямые солнечные лучи, низкие температуры.
Если дерматит появляется на локтевых сгибах, то, скорее всего, пациент злоупотребляет сладостями.
Симптомы и диагностика
В зависимости от степени заболевания, клиническая картина может выглядеть по-разному.
Степень проявления и агрессивности реакции организма зависит от многих факторов, в том числе и от возраста страдающего заболеванием пациента:
- возраст. Молодым людям, у которых развился дерматит аллергической формы, характерна более высокая и выраженная степень проявления всех типичных для заболевания симптомов;
- период действия аллергена на организм. Чем дольше осуществлялось воздействие на организм враждебного ему фактора, тем ярче симптоматика;
- иммунитет пациента. Чем слабее иммунная система больного, тем ярче симптоматика, сложнее и длительнее лечение;
- разновидность заболевания. У разных видов аллергодерматита симптоматика отлична от других.
Симптомы фитодерматита (фактор воздействия – сенсабилизаторы)
При воздействии веществ, имеющихся в пыльце растений и соке фруктов, аллергический дерматит проявляет себя следующими симптомами:
- зуд и жжение кожи, часто начинающийся с кистей рук;
- наличие эритемы — красных пятен на коже;
- пузырчатая сыпь.
Симптомы контактного дерматита
Повторное соприкосновение с веществом, враждебным организму вызывает следующую симптоматику:
- видимые четкие границы пораженных веществом участков покрова кожи;
- отечность кожи на участке, где действовал аллерген;
- пузырчатая сыпь с жидкостью и появление эрозий там, где пузырьки лопнули.
Симптомы токсико-аллергического дерматита
Воздействие аллергена проявляется после попадания вещества-раздражителя через органы дыхания или ЖКТ, показывает такую симптоматику:
- покрасневшие участки кожи также характеризуются сильным шелушением;
- волдыри на кожном покрове (не часто);
- привязка к определенным местам проявления (паховая зона, кисти рук и руки, слизистые возле рта);
- повышение температуры;
- при тяжелом поражении – синдром Лайелла (добавляются головные боли, озноб, обезвоживание, может быть тошнота и рвота, как при отравлении, а также отслоение эпителия).
Лечение аллергического дерматита
При лечении любого вида дерматита первым шагом на пути к излечению будет исключение контакта с раздражителем. Однако, если самому выявить причину аллергии не удается, нужно обратиться за помощью в лабораторию и сдать аллергопробы.
Совместно с этим шагом при наличии сильного зуда и воспаления назначают мазь от дерматита, успокаивающую зуд и заживляющую раны.
В зависимости от тяжести заболевания, врач-дерматолог может назначить и прием антигистаминов вовнутрь.
В лечении дерматита эффективны также лазеротерапия и фототерапия, которые могут заметно укорить процесс выздоровления, снять отечности и значительно улучшить состояние пациента.
Диеты и отказ от вредных привычек – обязательные условия при лечении дерматита любого вида как у детей, так и у взрослых.
Народные способы лечения аллергического дерматита
При легких формах течения дерматита аллергического характера могут хорошо справляться и популярные народные средства. Вот несколько из них:
- Компрессы, а также ванночки с отваром трав календулы, зверобоя, крапивы, ромашки, валерианы, мелисы.
- Настойки на фиалке, ромашке, копы смородинового куста, череды, солодки, коры куста калины.
- Мази, приготовленные с использованием облепихового масла, гусиного или куриного жира, детского крема.
- Аромотерапия, способная успокаивать (масло герани, сандала, лаванды).
Атопический дерматит
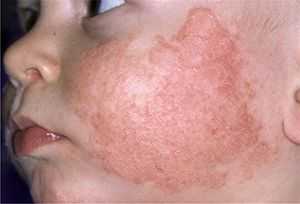 Фото: Атопический дерматит у детей
Фото: Атопический дерматит у детей Хроническое кожное заболевание атопический дерматит (АД), всегда сопровождаемое чрезмерной сухостью кожи, зудом и воспалительными очагами с покраснениями, — наиболее часто встречающееся кожное заболевание у детей. Так, годовалые дети заболевают АД примерно в 60% случаев, дети младшего возраста – в 90% случаев. При этом полностью избавиться от некомфортного заболевания удается лишь в подростковом возрасте. Нередко заболевание остается постоянным спутником человека навсегда.
Но у родителей, которые столкнулись с проблемой, есть все шансы правильно помочь ребенку пройти это испытание и вылечить атопический дерматит.
Причины появления АД у детей
Атопический дерматита у детей может показать себя после приема в пищу молока. Нужно знать, что наиболее часто признаки появляются именно тогда, когда в рацион ребенку вводится смесь. К продуктам, способным спровоцировать заболевание (диатез), относят также яйца, клубнику и землянику, цитрусовые, овсяную и другие каши. При этом даже при грудном кормлении малыши могут получать диатез в том случае, если перечисленные продукты употребляла в пищу кормящая мать.
Причина появления АД, которая встречается не так часто – использование стирального порошка при стирке детской одежды.
Заболевание может вызвать и банальная, казалось бы, смена погодных условий. В этом случае дерматит у детей часто сопровождается и другими болезнями, такими как дисбактериоз. Однако, если климат сменить на морской, то заболевание заметно слабеет, и ребенку становится легче.
Главные симптомы атипического дерматита у детей:
- сухость и покраснение щек, которое может быть, как постоянным, так и «исчезающим» (напр., при выходе на холодный воздух покраснения могут уходить, но потом возвращаться);
- сухая кожа по всему телу с самого раннего возраста;
- возникающие у малыша опрелости исчезают долго и сложно, особенно заметно признак проявляется в складках на ногах и руках;
- появление сильного гнейса на волосяном покрове (чешуек, склеивающихся секрецией сальных желез);
- появление сыпи на коже малыша;
- появление мокнущих участков на кожном покрове ребенка;
- зудящие узелки с наполнением прозрачной жидкостью (строфулюс);
- наличие налета на языке в виде узоров и линий;
- появление проблем со стулом (поносы или запоры).
АД может пройти полностью до двухлетнего возраста, однако иногда заболевание может перерастать в более серьезные болезни, такие как астма и хронический аллергический ринит.
Как лечить атопический дерматит у детей
Выбор педиатром лекарственных препаратов зависит от характера АД, места очага и степени его проявления. Лечение атопического дерматита:
- прием препаратов вовнутрь (капли или таблетки);
- местное применение (мази и болтушки, наносимые на места очагов).
При приеме любых препаратов, назначенных педиатром необходимо вначале убедиться в том, как именно, как часто и в какой дозировке следует их применять.
Лекарственные препараты, отпускаемые без рецепта врача:
- стероиды топические, такие как гидрокортизон. Снимает зудящие симптомы. Действенны при легкой форме АД;
- антигистамины быстрого действия для наружного и перорального применения. Облегчают состояние сухости кожи, зуд. Практически не имеют побочных действий. Иногда препараты наружного применения могут вызвать несильное жжение кожи (если содержат спирт в составе). Препараты перорального применения могут вызывать сонливость.
Лекарственные препараты, отпускаемые по рецепту:
- некоторые топические стероиды, снимающие отечность и зуд. Среди побочных эффектов могут встречаться акне, истончение кожи и растяжки (при неправильном применении или непереносимости);
- иммуномодуляторы перорального или местного действия. Уменьшают воспалительные реакции, облегчают зуд и раздражение;
- антибиотики. Назначаются пациентам в применение при наличии повторной инфекции;
- стероиды перорального применения. Педиатрами назначаются крайне редко, поскольку они небезопасны для детского организма.
Пеленочный дерматит
 Фото: Пеленочный дерматит
Фото: Пеленочный дерматит Пеленочный дерматит, как понятно из названия этого вида кожного заболевания, бывает только у младенцев. Болезнь может перерастать в более серьезные кожные заболевания, переходить в хронические и тяжелые аллергии.
Необходимо знать, что пеленочный дерматит грудничка возникает чаще у девочек, а также у младенцев обоих полов на искусственном вскармливании (60-65% младенцев). Период длительности пеленочного дерматита условно в норме – до трехлетнего возраста, пока малыш еще не в состоянии контролировать свои испражнения.
Совместно с пеленочным дерматитом ребенок может быть подвержен дерматитам и с другими локализациями, например, экземами, гнейсом, атопическим дерматитом.
Существуют также разновидности пленочного дерматита у детей:
- перианальный детский дерматит – воспалена только кожа возле заднего прохода. Появление такого вида пеленочного дерматита связывают с питанием малыша и активностью ферментов его каловых масс;
- ограниченное воспаление кожи в складках в паху;
- изолированное воспаление половых органов, которое возникает из-за характерных особенностей мочи ребенка.
Причины появления пеленочного дерматита у новорожденных
Факторами, провоцирующими появления данного кожного заболевания, являются такие:
- механические воздействия (ткань одежды натирает нежную кожу);
- химические воздействия (при использовании ополаскивателей и порошков во время стирки детской одежды, как реакции кожи на детские крем или молочко, а также воздействие каловых масс и мочи младенца);
- микробные факторы;
- повышенная влажность;
- слишком чувствительная кожа;
- неудовлетворительное качество питания.
Главное, что нужно помнить, рассматривая причины появления пеленочного дерматита – это качество ухода за младенцем.
Можно посмотреть фото пеленочного дерматита, чтобы понять, как проявляется болезнь
Симптоматика пеленочного дерматита
Пеленочный дерматит проявляется следующими характерными признаками:
- появление в паховой области покраснений и потертостей;
- наличие красных пятен разной формы и размера на кожном покрове всего тела младенца, которые могут объединяться и вызывать дискомфорт;
- появление внутрикожных пузырьков с прозрачным наполнением на красном фоне (если наполнение пузырьков становится мутным, то это свидетельствует о запущенности воспаления);
- шелушащиеся участки кожи, появление корочек, мелких эрозий и ранок.
Пораженные воспалением кожные покровы младенца могут носить как общий, так и местный характер (только на ягодицах и в паху или только в области шеи при частом срыгивании ребенка).
Лечение пеленочного дерматита
Фото: Лечение пеленочного дерматитаВ назначенном лечении пеленочного дерматита могут соединять рекомендации по выполнению гигиенических процедур с использованием легких медпрепаратов.
Рекомендации, выполнение которых помогает устранить проблему:
- поддерживать воспаленные участки кожи в чистоте;
- обеспечить сухость и чистоту кожи младенца;
- подбирать подгузники для ребенка по его размеру, чтобы не сжимали кожу слишком маленькие и не натирали слишком большие;
- менять подгузники своевременно, а при каждой замене протирать пораженные участки кожи марлевой прокладкой, смоченной в отваре череды, ромашки или дубовой коры;
- чаще делать воздушные ванны младенцу;
- использовать заживляющие присыпки и тальки перед тем, как одеть чистый подгузник.
Лекарственные кремы и мази при лечении пеленочного дерматита:
- Драполен;
- Бепантен или Д-пантенол;
- Деситин;
- Судокрем;
- Миконазол или клотримазол могут назначать при грибковых разновидностях дерматита.
Себорейный дерматит
Фото: Себорейный дерматит на лицеЭтот вид дерматита возникает на волосяном кожном покрове (дерматит на голове, лице, грудине, в области между лопатками) и возникает по причине избыточной атаки этих мест грибом malassezia furfur. Этот грибок любит обитать там, где есть повышенная работа сальных желез.
Причины появления дерматита себорейного типа
Грибок, чрезмерная колонизация кожного покрова которого вызывает себорейный дерматит у детей и взрослых, живет практически у каждого человека. Однако себорея появляется не у всех. Причинами развития заболевания становятся следующие факторы:
- гормональные изменения;
- вредные привычки;
- индивидуальная особенность кожного сала наследственного характера;
- неправильное питание, диеты;
- юношеский возраст (период гормональных всплесков);
- другие благоприятные для развития грибка условия.
Симптомы и диагностика
Симптомы дерматита себорейного вида проявляются одинаково как у детей, так и у взрослых. Всегда на волосяной части кожного покрова головы есть обильная перхоть вследствие очень сильного шелушения кожи. На голове просматриваются покрасневшие участки. Симптомом считается также и весенне-осеннее обострение себореи.
Для диагностики почти всегда достаточно визуального осмотра, однако иногда есть необходимость провести дополнительный анализ, чтобы дифференцировать себорею от псориаза, розацеа, угревой болезни, которые также могут прогрессировать совместно.
Лечение себорейного дерматита
Чаще всего при себорейном дерматите назначают противовоспалительные и успокаивающие препараты местного применения. Не меньшее значение имеют в лечении диета, отказ от вредных привычек и правильный уход за кожным покровом.
В качестве эффективного лечения при себорейном дерматите специалисты-дерматологи рассматривают сеансы фототерапии, которая ускоряет процесс восстановления, продлевает ремиссионные периоды. Фототерапия проводится как интенсив (3-4 раза в неделю), и как поддерживающая терапия (до 2 раз в неделю).
Уход за кожей при этом виде дерматита должен обязательно включать в себя следующее:
- увлажнение;
- отшелушивающие процедуры;
- использование косметических средств противовоспалительного действия, таких как противогрибковый шампунь, крем, противовоспалительная маска и др.
Пероральный дерматит
Фото: Пероральный дерматитДругое название – периоральный дерматит.
Этот вид дерматита характерен тем, что локацией его проявления выступает область вокруг рта и подбородок. В этих местах появляется папулезно-пятнистая сыпь.
Причины появления
Четкой этиологии для перорального дерматита не прослеживается, но все равно выделяются некоторые факторы, способствующие появлению заболевания. Среди них следующие:
- заболеванию подвергаются преимущественно девушки и женщины (группа риска);
- одновременное использование двух и более косметических средств в уходе за кожей лица;
- длительное использование гормоносодержащих мазей (в частности глюкокортикоиды и фторированные их соединения, такие как флуцинар, фторокорт);
- иммунный дисбаланс;
- болезни ЖКТ.
Симптомы перорального дерматита
Пероральный вид дерматита может иметь очень похожую симптоматику с дерматитом другого вида, но есть и характерные особенности. Так, пероральный дерматит никогда не имеет проявлений общими реакциями организма, а исключительно проявления местного характера.
Локализация высыпаний – возле рта, вокруг губ, на подбородке, в области носогубного треугольника. Никогда пероральный дерматит не распространяется дальше, что также является отличительным признаком именно этого вида дерматита. Между линией губ и началом области высыпания всегда есть белая полоса кожи, не претерпевшей изменений. Это есть также характерным признаком перорального дерматита.
Высыпания имеют характерные признаки и в количественном аспекте: вначале будут отдельные папулы, как прыщики, а со временем их становится больше, и они начинают создавать островки, объединяясь друг с другом локально. Полиморфизм высыпаний выступает в качестве основного признака для верификации диагноза. Небольшой вначале прыщик 2-3 мм, наполненный в конце жидкостью, со временем образует корочку, кожа шелушится.
Пероральный дерматит у детей
Дети менее подвержены данному заболеванию (только в 5-8% случаев), чем взрослые, и связывают этот факт именно с тем, что ребенок не пользуется косметическими средствами.
Это не касается только подростков, у которых этот вид дерматита встречается довольно часто.
Основные причины подросткового перорального дерматита:
- гормональные изменения в организме подростка;
- развитие гнойничковых заболеваний кожи лица вследствие перестройки гормонального фона;
- использование гормоносодержащей мази;
- гиповитаминоз;
- иммунный дисбаланс.
Лечение перорального дерматита
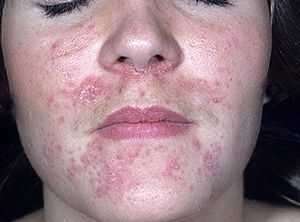 Фото: Пероральный дерматит на лице
Фото: Пероральный дерматит на лице Лечение дерматита имеет свою наработанную годами практику комплексного подхода и показывает себя как весьма эффективное. Так, при этом заболевании рекомендуют мероприятия, назначают следующие процедуры и лекарственные препараты:
- Отказ от вредных привычек (алкоголь и курение), слаадостей;
- Отказ от всех видов косметических средств по уходу на период не менее, чем на две недели;
- Отказ от гормональных препаратов и мазей с постепенным, но не резким уменьшением;
- Диета;
- Прием антигистаминных препаратов (лоратадин, супрастин, L-цет);
- Прием антибактериальных препаратов;
- Использование лечащих мазей на основе метронидазола;
- Обработка очагов воспаления антисептиками.
Комплексность предпринимаемых мер обеспечивает быстрое и эффективное лечение перорального дерматита, как у детей, так и у взрослых.
Другие виды дерматита
Кроме перечисленных, в практике дерматологов встречаются и другие виды дерматита:
Дерматит Дюринга — кожное заболевание, обоснования к возникновению которого еще в медицине не выяснены. Характеризуется появлением на коже туловища, рук и ног зудящей сыпи с волдырями, которые имеют особенность объединяться в полукольца, кольца и гирлянды. Протекает вспышками, с ремиссиями. Содержание волдырей вначале прозрачное, постепенно переходит в мутное. На их поверхности спустя определенное время образуются корочки и пузырь заживает. Локализуется чаще на локтях, и коленах, а также ягодицах и затылке, практически не появляется на лице и шее.
Диагностируют Дюринга путем пробы на количество эозинофилов в жидкости пузырей и крови пациента, проводят пробу йодом (теплый компресс в области предплечья).
При лечении исключают заболевания ЖКТ и злокачественные образования, назначают диету без злаков и продуктов с высоким содержанием йода. Лекарственный препарат, назначаемый и как основное лечение, и как поддерживающая терапия после ухода воспалений в иных дозировках и графике – дапсон. Могут назначаться также антигистамины, димеракоптопропансульфонат натрия, липоевая кислота, этебенецид, метионин, витамины (аскорбиновая кислота, рутозид, витамины группы В).
Герпетиформный дерматит. Заболевание имеет аутоиммунный характер и характеризуется скоплениями сильно зудящих волдырей. Группа риска – взрослые люди от 15 до 60 лет. Причина появления – активация иммунитета как реакция на глютены, имеющихся в злаках. Характерно, что пациенты с гипертиформным дерматитом почти в каждом случае имеют признаки заболевания кишечника – целиакии. Нередко есть и тенденции к заболеванию щитовидки.
Сильно зудящие волдыри развиваются постепенно с локализацией на локтях, в нижней части спины, на ягодицах и на затылке.
Грибковый дерматит — хроническое воспаление эпидермиса, спровоцированное контактом кожи с болезнетворными грибами. Заболевание может протекать в острой стадии, и в хроническом процессе с ремиссиями. Причинами возникновения могут стать длительный стресс, ослабленная иммунная защита организма, гормональные сбои и генетическая предрасположенность.
Кроме типичных проявлений на кожном покрове, у пациентов также есть симптомы дисфункций организма, иммунные сбои и высокая влажность эпидермиса (мокнущий дерматит) или повышенная сухость кожи (сухой дерматит).
Практически все виды перечисленных заболеваний могут перерастать в хронический дерматит, бороться с которым уже гораздо сложнее.
При любом дерматите нужно понять, что именно явилось причиной его появления и исключить этот фактор из быта. Избавиться от постоянства стрессовых ситуаций (нервная работа, семейные проблемы, волнения), которые могут провоцировать появление заболевания. Постараться отказаться от вредных привычек и вести здоровый активный образ жизни.
faceinfo.ru
Дерматит на лице у ребенка: фото, лечение
Дерматит – кожная болезнь, характеризуется локальными очагами сыпи и красноты на отдельных частях тела. Она появляется вследствие инфекции, токсического воздействия или аллергической реакции. Чаще всего страдают груднички, реже патология обнаруживается у школьников и подростков в период полового созревания.
Симптомы дерматита на лице у ребенка
Признаки заболевания:
Высыпания носят везикулезно-папулезный характер (на коже образуются везикулы, папулы). Им предшествует эритема – так называется появление красноты в пораженных местах. Когда пузырьки лопаются, кожа под ними мокнет, через время подсыхает и берется шелушащейся позже корочкой.
С первых дней появления дерматита кожный покров остается воспаленным, отечным. Воспаления причиняют малышу сильный дискомфорт и боль тем, что пораженный участок жжет и зудит. После купирования воспаления и удаления образовавшихся корочек под ними генерируется новая, здоровая кожа. Иногда заметны следы в виде гипо- и гиперпигментации, но они временны.
Происхождение характерных высыпаний такое же, как и других видов сыпи. Но чаще всего дерматит в области лица является следствием аллергии на какие-либо продукты.
Причины дерматита на лице у ребенка:
- неправильный рацион матери в период вынашивания плода или грудного вскармливания, в частности прием цитрусовых, клубники, кондитерских изделий;
- инфекционные или вирусные болезни во время беременности;
- осложнения при родах, недоношенность;
- предрасположенность, переданная по наследству;
- пересушенный воздух в комнате ребенка, повышенная температура;
- неправильный прикорм, кормление малыша запрещенными продуктами, неподходящие смеси, не разбавленное коровье молоко;
- средства гигиены, вызвавшие аллергию;
- использование синтетических моющих средств;
- иммунодефицит, ослабленный иммунитет вследствие вирусных и бактериальных заболеваний.
- Контактный дерматит у детей. Возникает после определенных раздражителей – низкой или высокой температуры, интенсивного растирания, воздействия кислоты или щелочи, растений. Проявления заметны на участках, контактировавших с раздражителем. Они выглядят как пятна, пузыри. Зуд возможен, но не обязателен, однако болезненность присутствует всегда. Если поражения были сильными, могут образоваться шрамы либо рубцы. Рецидивы маловероятны.
- Аллергический. Такой вид дерматита развивается после контакта с определенным веществом, предметом. Визуально он проявляется через некоторый срок. Сыпь бывает в контактируемой области или за ее пределами. Для нее характерна совокупность признаков, сопровождающаяся сильнейшим зудом. Второй контакт с аллергеном провоцирует рецидив.
- Атопический дерматит у ребенка. Является одной из форм предыдущего типа дерматита и вызывается генетическими факторами. Ему свойственны рецидивирующее протекание и затяжное лечение. На кожном покрове появляется гиперкератоз, он не переходит в ремиссию. Кожа становится сухой, утолщенной, часто трескается и шелушится. Ребенок постоянно плачет и нервничает из-за непрекращающегося зуда и жжения. Кроме традиционной терапии, назначается грамотный уход за лицом.
- Себорейный. Развивается из-за активизации сальных желез и грибка, входящего в состав патогенной флоры кожного покрова. Дерматит вызывается гормональными или эндокринными нарушениями, стрессами, нехваткой витаминов, вредными привычками. Себореей чаще страдают более взрослые дети, преимущественно подросткового возраста. Признаки обнаруживают себя в излишней жирности и сальности кожи в районе верхней части лица, также она отекает, видны чешуйки бледно-желтого цвета. При этом чувствуется сильный зуд, жжение. Отсутствие правильного лечения приводит к хронической форме.
- Периоральный. Локализация высыпания происходит в зоне рта, под носом. Пораженные участки покрываются пятнами и чешуйками, краснеют. Благодаря внешнему виду симптомов и их расположению болезнь легко диагностируется. Ее провоцируют недостаток полезных веществ или использование неподходящих средств гигиены.
У детей грудного и младшего возраста наблюдается дерматит атопической или аллергической природы. Чаще им страдают малыши, которых кормят детским питанием, а не грудью, те, у кого родители – атопики или аллергики. Детсадовцы и школьники получают контактный дерматит по причине излишней любознательности. Подросткам свойственно переносить себорейное заболевание, ведь идет гормональная перестройка и половое созревание.
Если у младенца обнаруживается сыпь, его нужно обязательно показать лечащему педиатру либо дерматологу, чтобы врач назначил адекватное лечение. Как правило, диагностика дерматита происходит быстро благодаря наличию явных внешних признаков. Процесс диагностирования дерматита на лице у ребенка заключается в осмотре, выслушивании жалоб. Редко может понадобиться забор соскоба кожи на анализ или биопсию. В случае выявления аллергического дерматита показано проведение проб на аллерген.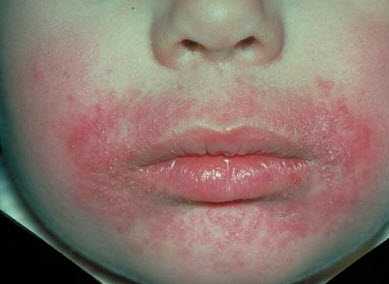
Лечение дерматита на лице у ребенка всегда начинается с диеты. Она может быть назначена новорожденному, маме, которая кормит грудным молоком. Сейчас в продаже есть специальные смеси для деток-атопиков, где основными компонентами выступают соя и гидролизаты белка. Из медпрепаратов для приема внутрь прописываются сорбенты, к примеру, Энтеросгель, антигистаминные средства. Для наружного применения (при сухой форме) используются кремы с увлажняющим эффектом, эмоленты (задерживающие влагу).
Лечение дерматологических заболеваний на лице ребенка дополняется гормональными мазями, если речь идет о многочисленном поражении кожного покрова. Кожа у совсем маленьких детей тонкая, с обильной капиллярной сеткой, поэтому гормоны назначаются короткими курсами под строгим наблюдением врача. Для лечения дерматита на лице у детей разрешены такие препараты, как Адвантан (от 4 мес.), Афлодерм (от 6 мес.), Кутивейт (мазь – от 6 мес., крем – после 12 мес.). Пользу принесет и ультрафиолетовое облучение.
При сильном дерматите наблюдаются воспаления и отечность, сопровождаемые зудом, болезненными ощущениями, дискомфортом. При наличии пузырьков может возникнуть пиодермия. Через вскрывшиеся папулы при ненадлежащем лечении или отсутствии такового проникает инфекция. Дети расчесывают зудящие места, поэтому течение болезни осложняется инфицированием.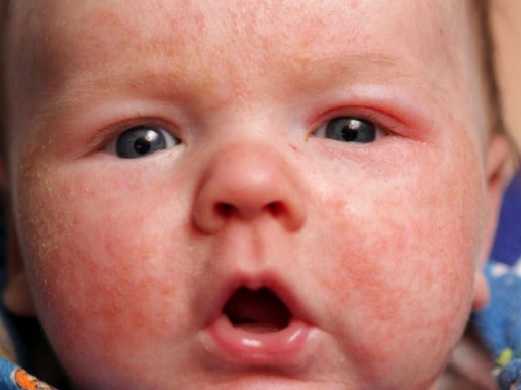
Дерматит, к сожалению, за один день не лечится. Препараты для внешнего использования купируют только визуальные проявления заболевания. Практика показывает, что лучшим способом избежать сыпи является тщательный контроль рациона малыша и его мамы. Вторым по значимости считается подбор подходящей смеси (для «искусственников»). Соблюдение чистоты и нормализация климата, внимательный подход к выбору стиральных порошков и других средств гигиены, использование только натуральных тканей – все это поможет предотвратить неприятную болезнь. Кстати, с возрастом, когда стабилизируется кишечная флора и укрепляется иммунитет, дети перестают болеть дерматитом.
dermatit.su
Атопический дерматит на лице у детей и взрослых, симптомы и методы лечения
(7 голосов, в среднем: 4.4 из 5)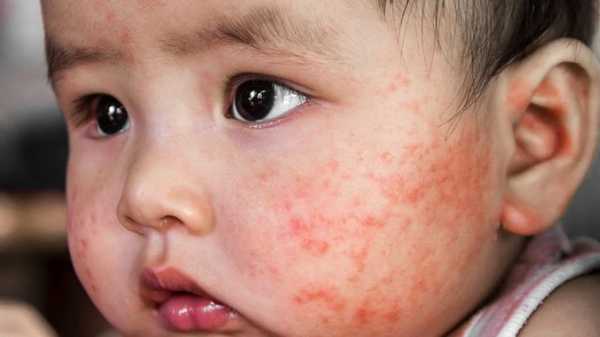
Атопический дерматит – заболевание воспалительного характера. Оно быстро переходит в хроническую стадию. Доставляет массу неудобств, становится причиной комплексов, особенно, когда появляется на лице.
Атопический дерматит на лице нередко поражает не только взрослых, но и детей в первые годы жизни. Заниматься самолечением запрещено. Необходимо обратиться к врачу для установления факторов, вызывающих развитие болезни и назначения необходимой терапии.
Причины возникновения
Назвать одну причину, которая провоцирует появление атопического дерматита, не может никто. Как правило, болезнь развивается под влиянием ряда негативных факторов. К этим причинам можно отнести:
- генетическую предрасположенность. О наличии подобного заболевания, аллергий специалист выясняет во время первичного осмотра;
- аллергические реакции на факторы окружающей среды (пыль, пыльца растений, шерсть животных), продукты питания, средства бытовой химии;
- при диагностировании дерматита в детском возрасте существенно повышается риск появления болезни на лице;
- проживание в экологически неблагоприятной обстановке;
- неправильное питание с регулярным употреблением консервантов, красителей, фаст-фуда, жирных блюд;
- наличие хронических заболеваний, при которых человек регулярно принимает большое количество медикаментов;
- состояние хронического стресса;
- переутомление;
- резкую смена климатических условий;
- табакокурение, злоупотребление алкоголем, наркотическая зависимость.
Точную причину болезни может назвать врач после проведения необходимой диагностики. Самостоятельно подбирать лечение запрещено. Это может спровоцировать ухудшение состояния.
Симптомы и проявление
Основная опасность болезни, что ее симптомы схожи с обычным воспалением, псориазом и волчанкой. Именно поэтому необходимо сразу обращаться к врачу.
| Стадии болезни | Симптомы |
| Острая форма | На лице появляется небольшое раздражение. Это сопровождается возникновением красных пятен. Далее наблюдается отечность кожи. Высыпания превращаются в пузырьки, наполненные внутри серозной жидкостью. Сыпь появляется в район лба, щек, возле носа. Кожа становится очень чувствительной ко всем раздражителям. |
| Подострая | Высыпания после вскрытия пузырьков подсыхают. Образуются шелушащиеся островки. Они сильно зудят. Может повышаться температура, болеть голова, сустав. Ранки покрываются чешуйками, коростами. После того, как чешуйки сходят на их месте появляются ороговевшие участки кожи с рубцами красно-синего цвета. |
| Хроническая | Признаки болезни постепенно начинают стихать, состояние нормализуется. Обострение наблюдается в период смены сезонов. Хронический дерматит склонен к постоянным рецидивам. Только комплексная терапия позволит обеспечить продолжительные ремиссии. |
Появление уже первых высыпаний на лице должно стать поводов для обращения к врачу. Это сохранит необходимое время. Будет поставлен верный диагноз и подобрано эффективное лечение.
Лечение атопического дерматита на лице у взрослых
Схема лечения подбирается после того, как есть точный диагноз. Для стабилизации состояния требует комплексные прием препаратов, использование мазей, кремов для наружной обработки. Нередко лечение не обходится без народных методов. Они способны усилить действие препаратов, но никогда полноценно не заменят комплексную терапию.
Медикаментозная терапия включает в себя:
- седативные препараты;
- витаминные комплексы;
- антигистаминные средства;
- иммуномодуляторы;
- кортикостероиды.
Дополнительно необходимо использовать наружные средства. Мази, крема помогают снять воспаление, уменьшить красноту, высыпания.
Врачи также дают рекомендации по питанию. Следует отказаться от продуктов быстрого приготовления, консервантов, жирной пищи. Лучше свести к минимуму или полностью исключить алкоголь, табакокурение.
Лечение атопического дерматита на лице у детей
Советы наших читателей
Я избавилась от дерматита за 1.5 месяца! Мне помогло простое средство, о котором я узнала из этой статьи…
Перейти к статье >>Схема терапии детей, у которых диагностирован атопический дерматит, отличается в период рецидива и ремиссии. Это позволяет снять неприятную симптоматику и быстро стабилизировать состояние.
В период обострения необходимо:
- прекратить контактирование с возможным аллергеном;
- принимать назначенные врачом медикаментозные препараты;
- пользоваться средства для наружного применениями, которые снимают воспаление, уменьшают неприятные симптомы;
- соблюдать гипоаллергенную диету, рекомендованную специалистом;
- у ребенка должен быть четкий график сна, также важно соблюдать правила гигиены, чтобы устранить риск вторичного инфицирования.
Во время ремиссии необходимо:
- обрабатывать поврежденные участки кожи назначенными кремами, мазями;
- давать ребенку средства для укрепления иммунитета, сюда же входят витаминные комплексы;
- ребенок должен питаться правило, если женщина кормит грудью, диета обязательна и для нее;
- необходимо следить за состоянием ЖКТ, рекомендован прием пробиотиков, ферментов;
- следует полностью исключить контактирование с аллергеном, если он выявлен.
Лечение новорожденных
Если болезнь выявлена у новорожденных, лечение проходит под строгим контролем врача. Применяются щадящие средства для очистки организма. Необходимо также применение мазей, кремов. Они снимают воспаление, облегчают состояние.
Женщина в период лактации должна соблюдать строгую диету, чтобы вместе с молоком в организм ребенка не попал аллерген. Если ребенок на искусственном вскармливании, следует подобрать гипоаллергенные смеси. Это же касается средств по уходу за ребенком.
Самолечение грудничков категорически исключено. Терапия подбирается только врачом. Это исключает риск развития побочных эффектов от назначенных средств.
Лучшие мази и крема
Подбирать средства для наружного применения должен врач, отталкиваясь от общего состояния кожного покрова, степени его поражения болезнью.
| Препарат | Действие |
| Айсида | Действенный антисептик. Снимает воспаление на коже. Повышает сопротивление кожи негативным факторам внешней среды. |
| Акридерм | Кортикостероид. Снимает зуд, воспаление, уменьшает отеки и красноту. |
| Флуцинар | Гормональная мазь, оказывающая подсушивающий эффект. Уменьшает красноту, отеки, имеет противопоказания. |
| Целестодерм | Уменьшает воспаление, зуд, эффективна мазь при всех видах дерматита. |
Лечение атопического дерматита на лице следует начинать после появления первых признаков болезни. Это позволит в короткие сроки снять неприятные симптомы, облегчить состояние. Прием медикаментов, использование мазей и соблюдение диеты позволит достичь длительной ремиссии без рецидивов.
- Помогает избавиться от всех видов экземы, дисгидрозов и атопического дерматита;
- Помогает устранить зуд и пятна на коже;
- Отпускается без рецепта врача;
- Можно использовать в домашних условиях;
- Очищает организм от шлаков за 1 курс;
- В отличие от гормональных мазей сбор абсолютно безопасен;
- Подходит взрослым и детям.
Это препарат, который позволяет в кратчайшие сроки, буквально за один курс, забыть о зуде, болях, шелушении, и в течение пары месяцев вылечить даже очень сложные случаи.
👉Мнение экспертов о препарате.
ekzemy.net
Дерматит на лице у ребенка: причины, симптомы, лечение
21.06.2017
Дерматит на лице у ребенка возникает в течение первого года жизни, после 2-х месяцев. При правильном лечении и последующей профилактике к 3-4 годам он проходит. Если не придать должного значения заболеванию и не принять меры, дерматит может перейти в хроническую форму и обостриться во взрослом возрасте.
Причины дерматита на лице у ребенка
Высыпания на лице имеют такую же природу, как и сыпь любой другой локализации. Но чаще всего поражение кожи лица возникает после принятия в пищу аллергенных продуктов. Этиология воспаления кожного покрова в детском возрасте такова:
- Неправильное питание матери во время беременности или кормления грудью с употреблением аллергенных продуктов (цитрусовых, клубники, сладостей, орехов).
- Перенесение инфекционных или вирусных заболеваний во время беременности.
- Осложненные роды, недоношенность.
- Наследственная предрасположенность (наличие атопии хотя бы у одного из родителей).
- Сухой воздух в детской, высокая температура.
- Неправильный прикорм, кормление малыша красными ягодами и фруктами, а также соками и пюре из них, шоколадом, цитрусовыми, перевод на неадаптированные молочные смеси, введение в рацион новорожденного цельного коровьего молока.
- Крема, мази, лосьоны, мыло с отдушками.
- Стирка вещей малютки синтетическими порошками.
- Пыль, пыльца, пух, перья, шерсть домашних животных.
- Несоблюдение гигиены малыша, либо наоборот, частое мытье с мылом.
- Иммунодефицит, перенесенные вирусные и бактериальные инфекции, антибиотикотерапия.
Симптомы
При проникновении в кровь аллергена кожа малыша краснеет, мокнет, на ней появляются пузыри с серозным содержимым. Они лопаются, при этом образуется ранка, при инфицировании которой развивается гнойное осложнение – пиодермия. При этом на кожных покровах появляются множественные гнойнички. Помимо пузырей могут образовываться корочки. Может быть и другая клиника: вместо мокнутия кожа сильно сохнет, шелушится, трескается. Из трещин может наблюдаться серозное отделяемое. Кожные поражения всегда сопровождаются сильным зудом. Дети расчесывают кожу, повышая этим риск занесения инфекции. Дерматит на лице у ребенка, фото 
Дерматит у детей, причины и лечение
Несмотря на практически одинаковые симптомы, причины и лечение атипичного дерматита у детей (атопического на медицинском языке) отличаются от аллергического. В его формировании имеет значение незрелость иммунной системы ребенка, при этом вырабатываемые антитела не выполняют защитную функцию. Недостаточное созревание пищеварительного тракта приводит к тому, что пищевые аллергены не перевариваются и не выводятся из организма. При этом они приобретают свойства чужеродных для организма веществ и вызывают выработку антител.
Предрасполагают к атопии имеющиеся у родителей бронхиальная астма, поллиноз, аллергический ринит.
Лечение при этом включает сорбирующие, антигистаминные, глюкокортикоидные препараты. Терапия должна быть начата как можно раньше, чтобы избежать перехода в хроническое течение.
Атопический дерматит на лице у детей, фото 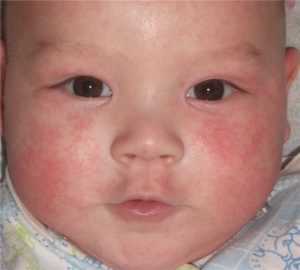
Аллергическая реакция на коже малыша, в отличие от атопии, не является наследственной. Она возникает почти сразу после контакта с пищевым или бытовым раздражителем, в то время как для атопического воспаления провокатором будет являться переохлаждение, инфекция, стресс. Лечение аллергической реакции менее агрессивное, чем атопической. Поэтому, если нет сильного поражения кожи, можно обойтись без гормональных средств. Аллергический дерматит у детей на лице, фото 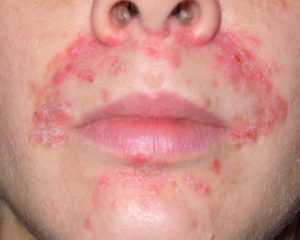
Дерматит на лице у ребенка, лечение и фото
При обнаружении у грудничка сыпи необходимо показаться педиатру или дерматологу для назначения правильной терапии. Лечение дерматита на лице у ребенка начинают с гипоаллергенной диеты. Диета показана как новорожденному, так и матери, если она кормит грудью. Для детей-атопиков разработаны специальные гипоаллергенные смеси на основе сои или гидролизатов белка. Внутрь назначают энтеросорбенты, такие, как Энтеросгель, антигистаминные препараты для детей (Супрастин). При сухой форме наружно применяют увлажняющие крема и эмоленты (средства, задерживающие влагу).
Терапия атопического дерматита у ребенка на лице при распространенном поражении кожи включает гормональные мази с глюкокортикоидами. Но кожный покров у малышей тоньше и сильнее снабжен кровеносными сосудами, поэтому их применяют с осторожностью, короткими курсами. Разрешено применять у детей Афлодерм (с 6 месяцев), Адвантан (с 4 месяцев), Кутивейт (мазь с 6 месяцев, крем после года). Полезным может оказаться ультрафиолетовое облучение.
pro-dermatit.ru
Атопический дерматит у детей
С атопическим дерматитом у малыша может встретиться практически каждая мама. Это заболевание часто появляется уже с первых дней после рождения и встречается на протяжении всей жизни. Малыши, которым устанавливается диагноз атопического дерматита, вынуждены пожизненно наблюдаться у врача-аллерголога. Контролировать течение заболевания помогут только правильные знания об этой болезни.
Любые проявления атопического дерматита связаны с аллергическими реакциями. Это заболевание имеет преимущественно генетическую предрасположенность.
Ученые установили ряд генов, которые кодируют предрасположенность к восприятию разных веществ. Эти гены обуславливают повышенную восприимчивость организма к различным чужеродным компонентам. Как правило, такую предрасположенность могут иметь сразу несколько членов семьи одновременно.
Атопический дерматит развивается в результате острого ответа иммунной системы на попадание триггерного фактора. Эта реакция сопровождается выраженными кожными и системными проявлениями. В качестве триггерных или провоцирующих агентов могут выступать различные вещества и аллергены. Особенность индивидуальной реакции зависит от генетической предрасположенности и исходного уровня иммунной системы.
Сильная аллергическая реакция, проявляющаяся появлением сыпи или других кожных элементов, встречается не у всех детишек. В настоящее время ученые выделяют более тысячи различных причин, которые могут привести к появлению атопического дерматита. В большинстве случаев провоцирующими агентами являются химические вещества.
Единственная точная причина возникновения заболевания ученым неизвестна. Это связано с индивидуальной кодировкой генов в каждом человеческом организме. Установлено, что при попадании конкретного триггера риск развития атопического дерматита при наличии конкретной генетической предрасположенности составляет более 95-98%.
Канадские научные исследования показали статистически достоверную связь между наличием стрессовых ситуаций и обострениями болезни. После сильных психоэмоциональных или физических нагрузок риск возникновения новых обострений болезни увеличивается на 12-15%.
Среди возможных причин некоторые ученые отмечают наличие патологий кожи. При нарушении целостности кожного покрова аллергены гораздо проще попадают в детский организм и запускают целый каскад воспалительных реакций. При развитии заболеваний периоды обострений сменяются ремиссией. В результате длительной болезни изменяется структура кожи. Это также может повлиять на вероятность прогрессирования заболевания.
Атопический дерматит могут спровоцировать многочисленные факторы. Все триггеры можно разделить на несколько категорий. Большинство провоцирующих агентов поступает в организм извне. На их долю приходится более 80% случаев заболеваний. Внутренние провоцирующие факторы встречаются гораздо реже. Обычно такие формы заболеваний характерны для малышей, имеющих много хронических болезней.
Все провоцирующие факторы, которые запускают каскад аллергических реакций, можно разделить на несколько этиологических категорий:
- Попадание пищевых аллергенов. Одна из самых часто встречающихся форм болезни. Первые случаи могут встретиться у малышей уже начиная с шестимесячного возраста. В это время в рацион малыша добавляются новые продукты - в качестве прикормов. У детей более старшего возраста активными аллергенами становятся цитрусовые, шоколад и морепродукты. Все тропические фрукты также могут вызывать проявления атопического дерматита.
- Вдыхание пыльцы растений и аллергия на цветение. Пик заболеваемости наступает к возрасту 6-8 лет. Обычно у малышей появляется сильный насморк с обильным отделяемым, нарушается дыхание, слезятся и краснеют глазки. У 20% деток к этим симптомам присоединяются кожные высыпания и выраженный зуд.
- Длительный прием антибактериальных препаратов, которые оказывают неблагоприятное воздействие на пищеварительную систему ребенка. 80% иммунитета формируется в кишечнике. Полезные бактерии помогают бороться с чужеродной микрофлорой и усиливают иммунитет. При длительном приеме антибиотиков формируются выраженные дисбактериозы и синдром раздраженного кишечника. Нарушенная микрофлора препятствует удалению аллергенов из организма, провоцируя обострения атопических заболеваний.
- Бытовая пыль, а также шерсть или пух животных. В более редких случаях — развитие атопического дерматита при контакте с текстильными изделиями, в которых живут домашние клещи. Сон на перьевых подушках может «подарить» малышам не радостные и приятные сны, а сильные зудящие высыпания на коже.
- Переход от питания материнским молоком на смеси. У многих малышей с непереносимостью лактозы могут возникнуть проявления лактазной недостаточности, а при генетической предрасположенности — атопический дерматит. Бывают случаи возникновения аллергических кожных заболеваний из-за введения смесей, которые содержат в своем составе следы орехов или сои.
- Все заболевания, которые ослабляют работу иммунной системы ребенка. Детки, часто болеющие простудными заболеваниями, в большей степени подвержены развитию атопического дерматита. Если малыш болеет простудными заболеваниями 3-4 раза в год, то мамочке следует обязательно показать ребенка врачу аллергологу-иммунологу. У часто болеющих малышей постоянное напряжение иммунной системы может привести к развитию аллергических реакций.
- Контакт с химическими аллергенами. Для малыша с индивидуальной непереносимостью или склонностью к аллергическим реакциям в качестве химического триггера могут выступать практически все химические соединения. Наибольшее количество случаев возникновения атопического дерматита отмечено при контакте со средствами бытовой химии. Нередки также аллергические контактные реакции на шампуни и средства личной гигиены. Чем больше ароматических добавок в составе продукта, тем выше риск развития неблагоприятных симптомов у малыша.
- Различные паразитарные болезни. Очень часто малышей с атопическим дерматитом начинают лечить симптоматически, забывая установить первопричину заболевания. У малышей до 5 лет виновниками возникновения болезни зачастую становятся глисты и различные паразиты. Обитая в кишечнике или других внутренних органах, они выделяют токсичные вещества, которые негативно влияют на иммунную систему. Такие токсины способствуют развитию воспалительного процесса во всех слоях кожи.
- Снижение иммунитета на фоне неблагоприятной экологии. Детишки, которые проживают в городах, гораздо чаще болеют атопическим дерматитом, чем их сельские сверстники. Многие ученые объясняют это ослаблением иммунитета на фоне ежедневного воздействия неблагоприятных факторов окружающей среды. Промышленное загрязнение воздуха и воды, огромное количество автомобильных выбросов отрицательно воздействуют на иммунную систему малыша. Организм загрязняется различными химическими элементами. Эти факторы постепенно снижают иммунитет ребенка и могут вызвать сильные аллергические реакции.
- Хронические заболевания. Малыши, которые имеют различные патологии внутренних органов, также подвержены развитию атопического дерматита. В группе риска — дети с хроническими болезнями пищеварительной и дыхательной систем. Ослабленный иммунитет ребенка не может бороться сразу с несколькими заболеваниями одновременно.
- Бактериальные инфекции. В последнее время ученые наблюдают сильную связь между стафилококковой инфекцией и развитием в последующем атопического дерматита. При проведении лабораторных тестов более чем в 90% случаев на поврежденных участках кожи определялся патогенный стафилококк. Этот микроорганизм отличается выраженным токсическим воздействием на клетки кожи, усиливает воспалительный процесс и способствует возникновению новых обострений болезни.
К сожалению, атопическая форма дерматита является хроническим заболеванием. При наличии индивидуальной чувствительности и генетической предрасположенности к различным провоцирующим факторам новое обострение заболевания может проявиться в любом возрасте. Как и любое хроническое заболевание, атопический дерматит проходит в своем развитии несколько последовательно сменяющих друг друга стадий:
- Первичный контакт с аллергеном. В этом случае при попадании провоцирующего агента происходит активизация клеток иммунной системы. Лимфоциты, которые призваны распознавать чужеродные для организма вещества, активизируются и выбрасывают огромное количество биологически активных веществ. В последующем при попадании того же триггера воспаление протекает гораздо сильнее. Это свойство обусловлено клеточной памятью. Клетки иммунной системы «запоминают» антигены чужеродного для организма вещества и при повторном попадании выбрасывают огромное количество защитных антител.
- Развитие иммунного воспаления. Активизированные лимфоциты, которые распознали чужеродный агент, начинают выбрасывать огромное количество интерлейкинов. Эти белковые вещества обладают выраженным биологически активным действием. Именно с ними обычно и связано развитие всех неблагоприятных клинических симптомов и проявлений. Эта реакция имеет положительное значение. Она призвана отграничить воспаление и предотвратить повреждение жизненно важных органов. Организм хочет отграничить воспаление только на коже, защищая головной мозг и сердце.
- Развитие классических проявлений болезни. В этот период воспалительный процесс достигает такой силы, что начинают проявляться первые неблагоприятные симптомы заболевания. Как правило, они длятся 7-14 дней. Самые острые проявления при первичном контакте с аллергеном появляются через 48-72 часа. Если провоцирующий фактор попадает в организм повторно, то период до появления симптомов может сокращаться от нескольких часов до суток.
- Стихание обострения и переход в хроническую форму. В этот период уменьшается количество токсичных веществ, которые образуются при аллергической реакции. Иммунная система успокаивается и переходит в «спящий» режим. Стихание процесса может длиться до 2-3 недель. В это время имеются лишь остаточные кожные проявления: сухость, небольшое шелушение, слабое покраснение. После стихания острого периода болезни кожа очищается и приобретает обычный вид.
- Ремиссия. В этот период ребенка практически ничего не беспокоит. Малыш ведет обычный образ жизни. Самочувствие ребенка отличное. Кожные покровы изменяются незначительно. В некоторых случаях на местах сгибов могут образовываться корочки или участки сухой кожи.
Развитие болезни подразумевает под собой последовательное чередование нескольких стадий. После периода обострения наступает ремиссия. Длительность этого периода во многом зависит от состояния малыша и отсутствия воздействия провоцирующих факторов. При любом изменении уровня иммунитета или воспалении ремиссия может быстро смениться обострением.
На сегодняшний день доктора в своей работе используют сразу несколько различных категорий, которые позволяют уточнить диагноз. Такие классификации включают распределение различных вариантов и форм болезни - в зависимости от стадии воспалительного процесса, его длительности, а также тяжести общего состояния ребенка.
Различные формы атопического дерматита можно разделить на несколько больших категорий.
- Начало. Соответствует первичному контакту клеток иммунной системы с провоцирующим фактором.
- Развитие клинических проявлений. В этот период развиваются все основные проявления заболевания, характерные для острого периода.
- Стихание обострения. Исчезновение неприятных симптомов, улучшение общего состояния малыша.
- Младенческий вариант. Развивается у малышей до двух лет. Протекает обычно с появлением красных зудящих пятен. Такие высыпания достаточно большие. Для этого варианта характерна также выраженная отечность ягодиц, рук и ножек малыша. Кожа на туловище сильно истончается. На голове могут образовываться многочисленные белые чешуйки, которые легко отторгаются.
- Детский вариант. Протекает, как правило, до подросткового возраста. Для этой формы заболевания характерен выраженный зуд, а также иссушение кожных покровов. Кожные элементы могут быть разнообразными. Часто появляются различные везикулярные высыпания, наполненные прозрачным содержимым.
- Подростковый вариант. Может развиваться до восемнадцатилетия ребенка. Такая форма протекает с появлением сильного зуда на поврежденных участках кожи. Заболевание протекает со сменой периодов обострения и ремиссии. Это приводит к образованию плотных корочек и участков с сильной лихенификацией. Появление везикул встречается не всегда. Гораздо чаще кожные высыпания проявляются в виде обширных участков эритемы.
- Вариант с ограниченными участками. Повреждение кожных покровов в таких случаях составляет не более пяти процентов от всей поверхности кожи.
- Вариант с распространенными элементами. Возникает при наличии повреждений, которые захватывают до четверти от всей поверхности кожи.
- Вариант с диффузными изменениями. Крайне неблагоприятная форма болезни. В этом случае отмечаются многочисленные повреждения кожных покровов. Единственные участки, которые остаются чистыми — внутренняя поверхность ладошек и область на лице около носа и над верхней губой. Такой вариант атопического дерматита вызывает сильный нестерпимый зуд. На коже появляются многочисленные следы расчесов.
- Сравнительно легкое течение. Подразумевает возникновение во время обострений небольшого количества кожных высыпаний. Обычно это единичные везикулярные элементы. Для этого варианта характерно появление умеренного зуда, возникает небольшой отек, а также сухость кожи. Течение заболевания обычно хорошо контролируемое. Периоды ремиссии, как правило, длительные.
- Среднетяжелая форма. При таком варианте болезни на различных участках тела появляется большое количество разнообразных везикулярных образований, наполненных серозной жидкостью. При прорывах везикул жидкость истекает, образуются мокнущие язвы. Как правило, состояние малыша ухудшается. Ребенок постоянно расчесывает зудящие элементы. Состояние может также осложниться присоединением вторичной бактериальной инфекции.
- Тяжелое течение. Характерно для малышей с низким уровнем иммунитета. Ребенок выглядит ужасно. Кожные элементы появляются практически везде: на лице, на руках и ногах, покрывают ягодицы, живот. Многочисленные везикулы, разрываясь, способствуют развитию сильных мокнущих ран, которые достаточно плохо эпителизируются.
Атопический дерматит проявляется многочисленными симптомами, которые причиняют малышу сильный дискомфорт. Выраженность проявлений заболевания зависит от сочетания многих факторов. При легком течении болезни симптомы проявляются в меньшей степени. Если же у ребенка аллергическая предрасположенность достаточно выражена, то иммунный ответ на провоцирующий фактор будет весьма сильным.
Во время обострения дерматит проявляется следующими характерными признаками:
- Выраженный зуд. Он беспокоит ребенка на протяжении всех суток. Несколько уменьшается в ночное время. Малыши, расчесывая поврежденные участки кожи, могут занести дополнительную инфекцию и вызвать ухудшение течения болезни. Применение антигистаминных препаратов помогает несколько уменьшить проявление этого дискомфортного симптома.
- Появление эритематозных пятен. На коже начинают образовываться многочисленные яркие красные пятна. При легком течении заболевания кожные высыпания могут появляться только на ограниченных участках тела. Часто они возникают на спине, животе или на руках. Пораженная кожа приобретает характерный «огненный» цвет. На ощупь она становится горячей, несколько уплотненной.
- Появление сухости. Это также один из наиболее часто встречающихся симптомов атопического дерматита. Чем дольше протекает заболевание, тем более выраженным становится это проявление. Это связано с нарушением водно-липидного состава кожи (в связи с длительным воспалительным процессом). Строение слоев кожи нарушается, что способствует изменению ее качества. Кожные покровы становятся очень сухими на ощупь и истончаются.
- Различные кожные высыпания. Для атопического дерматита характерно многообразие различных проявлений. В большинстве случаев заболевание проявляется появлением везикулярных элементов. Как правило, они содержат внутри серозную жидкость. В более редких случаях встречаются папулезные элементы или появляются различные корочки. Такие высыпания наиболее часто возникают во всех складках кожи. Очень часто они появляются в локтевой ямке, под коленками, а также могут возникнуть за ушами или на щеках.
- Явления лихенификации. Этот признак появляется уже достаточно поздно. Он возникает при постоянных расчесах, при наличии поврежденных участков кожи. При этом происходит изменение структуры и строения кожи. Она становится более плотной, нарушается архитектура коллагеновых и эластиновых волокон.
- Плохое самочувствие ребенка. Сильный зуд вызывает у малыша выраженное беспокойство. Малыши больше капризничают, часто плачут. При тяжелом течении заболевания могут даже отказываться от еды. Для детей более старшего возраста характерна повышенная возбудимость - и даже несколько агрессивное поведение. Нарушается сон.
После стихания острого процесса наступает период ремиссии. Все симптомы, которые были характерны во время обострения, сменяются другими. Длительность ремиссии может зависеть от множества различных факторов. При благоприятном течении болезни такие периоды могут длиться даже несколько лет.
Для периода ремиссии атопического дерматита характерны следующие признаки:
- Изменение структуры кожи. Некоторые участки кожных покровов становятся уплотненными, а другие — истончаются. Это происходит вследствие изменения структуры и строения кожных слоев. Участки, на которых располагались мокнущие язвы, как правило, заживают, но становятся менее плотными на ощупь. На заживших ранках могут образовываться корочки.
- Следы расчесов. Встречаются практически у всех малышей с атопическим дерматитом. Наиболее выражены у малышей с частыми обострениями болезни. Обычно проявляются в виде узких полосок белого или красноватого цвета. Покрывают всю поверхность тела. В большом количестве можно увидеть на ручках или щечках малыша.
- Изменение кожного рисунка. При длительном воспалительном процессе, который протекает при данном заболевании, меняется архитектура строения кожи. Появляются участки гиперпигментации.
- Выраженное иссушение кожи и появление участков с шелушением. Этот симптом характерен в самые первые дни после стихания обострения. Кожные покровы становятся очень сухими. На коже головы и на сгибах рук могут появляться многочисленные чешуйки. Они легко отторгаются во время мытья или при прикасании.
- При длительном течении заболевания возможно появление выраженной сухости и шелушения вокруг красной каймы губ. Часто это является проявлением атопического хейлита. Такое состояние не требует специального лечения - кроме использования мягких бальзамов для губ, одобренных для использования для детей. В некоторых случаях атопический хейлит проходит самостоятельно, без использования дополнительных средств.
Выявить конкретный аллерген, который способствует появлению симптомов атопического дерматита, помогут вспомогательные лабораторные и инструментальные тесты.
Повышение уровня лейкоцитов выше нормы свидетельствует о наличии воспалительного процесса в организме. Выраженная эозинофилия (повышение количества эозинофилов) говорит о наличии аллергической природы заболевания. Все аллергии протекают с ускорением СОЭ в острый период болезни.
Лейкоцитарная формула помогает докторам разобраться в стадии воспалительного процесса. Повышение уровня периферических лимфоцитов также говорит в пользу аллергической природы болезни.
Для проведения анализа у малыша забирают немного венозной крови. С помощью этого анализа можно посмотреть функцию печени и почек. Повышение уровня трансаминаз может свидетельствовать о вовлечении в системный процесс печеночных клеток. В некоторых случаях также происходит нарастание уровня билирубина.
Оценить повреждение почек можно, определив количественные показатели мочевины или креатинина. При длительном течении заболевания эти показатели могут изменяться в несколько раз. При изменении уровня креатитина обязательно покажите ребенка врачу-нефрологу. Он поможет выбрать правильную тактику дальнейшего лечения малыша.
Это вещество является основным белковым субстратом, который клетки иммунной системы выделяют в ответ на попадание в организм аллергенов. У здорового малыша уровень иммуноглобулина Е остается нормальным на протяжении всей жизни. Для детей с атопическими заболеваниями характерно повышенное содержание этого вещества в сыворотке крови.
Материалом для исследования является венозная кровь. Анализ готов, как правило, через 1-2 дня. Во время обострения заболевания уровень иммуноглобулина Е во много раз превышает норму. Повышение показателя более 165 МЕ/мл может свидетельствовать о наличии атопии. Во время ремиссии уровень иммуноглобулина Е несколько снижается. Однако достаточно длительное время он может оставаться несколько повышенным.
Этот метод является классическим способом определения аллергенов в иммунологии. Применяется в педиатрии уже более ста лет. Метод достаточно простой и информативный. Проводятся такие провокационные пробы для малышей старше четырех лет. Детки более раннего возраста могут выдать ложноположительные результаты во время проведения теста. Это во многом связано с особенностями функционирования иммунной системы в этом возрасте.
Проводить аллергические пробы может только детский аллерголог-иммунолог. Чаще всего их проводят в условиях аллергокабинетов поликлиник или в частных центрах.
Проведение исследования занимает, как правило, не более часа. Малышу делают небольшие насечки на коже специальным острым скальпелем. Бояться таких порезов не стоит. Они слишком маленькие для того, чтобы стать угрозой инфицирования или нагноения.
После нанесения специальных насечек доктор наносит диагностические растворы аллергенов. Вещества наносятся в сильном разведении. Это позволяет минимизировать риск возможной бурной аллергической реакции. Такие диагностические растворы можно наносить несколькими способами. Обычно выбирается капельный.
На сегодняшний день широко используется аппликационный метод. Он не требует дополнительных насечек. При таком способе нанесения аллергена диагностический раствор заранее нанесен на материал. Врач просто приклеивает его на кожу ребенка и через некоторое время оценивает результат.
Обычно результат оценивается через 5-15 минут. Это время зависит от исходного диагностического раствора, который применяется в исследовании. Если у малыша есть аллергическая предрасположенность или выраженная чувствительность к конкретному аллергену, то через указанное время на месте аппликации появится покраснение (и даже кожные проявления). Ими могут быть папулы или везикулы.
Безусловным минусом такого теста является невысокая специфичность. Если у малыша очень чувствительная и нежная кожа, то могут наблюдаться различные ложноположительные реакции. Под воздействием любого химического провокатора слишком нежная кожа может отреагировать чрезмерно остро. В таких случаях говорить об однозначном наличии аллергии нельзя.
При невозможности однозначно оценить наличие индивидуальной аллергической чувствительности к конкретному аллергену врачи применяют дополнительные серологические исследования.
Эти исследования считаются самыми современными среди всех методов диагностики атопических заболеваний. Они начали применяться совсем недавно, но показали отличный результат в диагностике аллергических болезней. Проведение теста не требует нанесения насечек и выполнения надрезов на коже. Материалом для исследования является венозная кровь.
Срок выполнения анализа обычно составляет от трех дней до нескольких недель. Это зависит от количества тестируемых аллергенов. Для удобства маленьких пациентов современные лаборатории определяют сразу целую линейку аллергенов, похожих по антигенному строению. Это позволяет не только точно установить один провоцирующий фактор, но и выявить все перекрестные аллергены, которые также могут спровоцировать обострение.
Суть метода сводится к определению специфических антител, которые образуются в организме после попадания в него аллергенов. Они представляют собой белковые молекулы, которые очень чувствительны к различным чужеродным агентам. При любом контакте с аллергеном клетки иммунной системы выбрасывают огромное количество антител. Такая защитная реакция призвана быстро устранить чужеродный агент из организма и ликвидировать воспаление.
Серологический тест является важным диагностическим исследованием при установлении провоцирующих факторов, которые могут спровоцировать появление аллергической реакции. Он обладает достаточно высокой специфичностью (95-98%) и информативностью. Минус исследования — высокая стоимость. Обычно за определение 10 различных аллергенов цена составляет 5000-6000 рублей.
Перед проведением любых серологических тестов важно помнить о подготовке к исследованиям. Все подобные анализы лучше проводить в период ремиссии. Это позволит минимизировать ложные положительные результаты. Перед проведением исследования лучше придерживаться лечебной гипоаллергенной диеты. Все антигистаминные и десенсибилизирующие лекарственные препараты за пару дней до исследования лучше отменить.
Терапия атопического дерматита разделяется на несколько этапов: в период обострения и ремиссии. Разделение лечения позволяет справиться с различными симптомами, которые возникают в разные периоды течения заболевания. При длительном развитии болезни также меняется медикаментозная терапия. Это во многом связано с изменениями архитектуры и строения кожи.
- Устранение провокационного фактора. Является важным условием успешного лечения заболевания. Часто у детей грудного возраста возникает контактная форма атопического дерматита. Она появляется при ношении подгузников, которые плохо подходят для конкретного ребенка. Участок ткани, который тесно прилегает к половым органам малыша, может быть пропитан различными антисептическими средствами. У малышей, склонных к аллергизации, может возникнуть острый контактный дерматит. В таком случае лучше отказаться от этой марки подгузников и сменить их на другие.
- Применение лекарственной терапии. На сегодняшний день фармацевтическая промышленность предлагает огромный выбор различных средств, которые помогают справиться с приносящими дискомфорт симптомами атопического дерматита. Выбор лекарств проводят, ориентируясь на кожные проявления, которые возникли при данном обострении. Наиболее часто применяют различные гормональные и противовоспалительные мази, кремы, гели, а также различные присыпки или болтушки.
- Соблюдение гипоаллергенной диеты. В период обострения врачи прописывают максимально жесткое лечебное питание. Такая диета включает в себя обилие разрешенных белковых продуктов и круп с практически полным исключением разнообразных фруктов и овощей. Можно употреблять растения только зеленого цвета.
- При тяжелом течении заболевания — устранение системных проявлений. В таких случаях могут назначаться гормональные препараты в виде инъекций или таблеток. При сильнейшем зуде, который приносит малышу выраженное страдание, назначаются таблетированные формы антигистаминных препаратов. Это может быть «Супрастин», «Фенистил» и другие. Назначают их длительно: от нескольких дней и даже до месяца.
- Соблюдение правил личной гигиены. Мамочки должны следить за чистотой и длиной ногтей у малышей. При выраженном зуде дети сильно расчесывают воспаленную кожу. Если под ногтями есть грязь, то они могут занести дополнительную инфекцию и усугубить течение заболевания. При присоединении вторичной бактериальной флоры воспаление заметно усиливается, могут появиться признаки нагноения.
- Соблюдение режима дня. Для правильной работы иммунной системы малышам требуется обязательный отдых. В течение суток дети должны спать не менее десяти часов. Это время требуется организму для поддержания хорошей способности бороться с воспалением, оно дает силы для борьбы с аллергеном.
- Применение лекарственной терапии для поврежденных участков кожи. После стихания острого процесса на коже остаются разнообразные корочки и шелушения. Чтобы устранить последствия воспалительного процесса, отлично подойдут мази и кремы с достаточно жирной текстурой. Такие препараты хорошо проникают во все слои кожи и устраняют выраженную сухость. Для устранения корочек или чешуек на волосистой части головы используют различные мази, которые обладают кератолитическим эффектом.
- Укрепление иммунитета. Для ослабленных после острого периода болезни малышей восстановление сил иммунной системы является важным этапом реабилитации. Детям, имеющим атопические заболевания, совсем не нужно постоянно находиться только дома. Стерильные условия для них абсолютно ни к чему.
Активные прогулки и игры на свежем воздухе позволят укрепить иммунитет и добавят здоровья. Нормализация защитной функции кишечника также помогает восстановить иммунитет. Препараты, обогащенные полезными лакто- и бифидобактериями, восстанавливают нарушенную микрофлору. «Ливео малыш», «Бифидумбактерин» помогают кишечнику работать в полной мере и укрепляют иммунитет.
- Регулярное соблюдение гипоаллергенной диеты. Ребенок, который имеет склонность к аллергическим заболеваниям или атопический дерматит, обязательно должен кушать только разрешенные продукты. Вся пища, которая содержит возможные аллергенные компоненты, полностью исключается из рациона малыша. Соблюдать гипоаллергенную диету стоит на протяжении всей жизни.
- Полное исключение из домашнего обихода возможных провоцирующих аллергенов. Для малышей, которые имеют склонность к атопическому дерматиту, не следует использовать подушки или одеяла на перьевой основе. Лучше отдать предпочтение другим природным и синтетическим материалам на гипоаллергенной основе. Подушки нужно отдавать в химчистку не реже 2 раз в год. Это позволит избавиться от бытовых клещей, которые часто живут в таких изделиях и могут вызывать аллергические реакции.
Медикаментозному лечению отводится значительная роль в устранении неблагоприятных симптомов атопического дерматита. Выбор лекарственного средства напрямую зависит от того, какое проявление нужно устранить. В лечении заболевания используют как накожные формы, так и системное назначение инъекций и таблеток.
- Противовоспалительные мази, кремы и суспензии (болтушки). К ним относят «Циндол», «Элидел», «Тридерм», «Кетотифен» и многие другие средства. Эти препараты обладают противовоспалительным эффектом и помогают справляться с воспалением. Многие средства являются комбинированными. В их состав могут быть включены антибиотики в небольших концентрациях. Такие препараты обычно хорошо переносятся и не вызывают системных побочных действий. Назначаются они, как правило, 2-3 раза в день и на срок 10-14 дней. При более тяжелом течении заболевания могут применяться длительное время, до полного устранения неблагоприятных симптомов болезни.
- Гормональные мази. Применяются при длительном течении болезни. Бояться применения таких препаратов не стоит. Содержание глюкокортикостероидных гормонов в них достаточно небольшое. Вызвать побочные действия системного характера такие лекарства просто не смогут. Большинство препаратов для местного применения содержит беклометазон или преднизолон в небольших концентрациях. В лечении можно использовать мази «Адвантан», «Элоком» и многие другие, одобренные для педиатрической практики.
- Десенсибилизирующие препараты. Часто для устранения выраженного зуда врачи назначают антигистаминные средства. Это может быть «Супрастин», а также «Фенистил», препараты на основе дезлоратадина. Многие из препаратов используются для детей старше двух лет. Эти средства позволяют устранить сильное воспаление и справиться с изнуряющим зудом. Назначаются такие лекарства курсом от 10-14 дней.
Таблетированные формы могут применяться также в течение месяца и более с момента устранения неблагоприятных симптомов обострения. Чтобы снять зуд, можно использовать глюконат кальция. Он помогает устранить умеренное проявление этого неблагоприятного симптома.
- Стимуляторы клеточных мембран. Обладают механизмом действия, который похож на действие антигистаминных средств. Применяются в детской практике сравнительно недавно. Переносятся детьми достаточно хорошо. Побочных эффектов от применения практически нет. Часто назначается «Кетотифен». Этот препарат используется для малышей старше трех лет. Назначается курсом на 2-3 месяца. Схему выбирает лечащий врач. Для правильной отмены препарата требуется постепенное уменьшение дозировки.
- Препараты, поддерживающие иммунитет. Часто малышам с атопическим дерматитом рекомендуют поддерживать хорошее состояние микрофлоры кишечника. Для этого назначаются различные препараты, содержащие живые бифидобактерии или лактобациллы. Применять такие лекарства следует курсами: 2-3 раза в год. Для удаления токсических продуктов из организма используют энтеросорбенты: «Полисорб», таблетки активированного угля, «Энтеросгель».
Чтобы кожа оставалась достаточно увлажненной во время обострения атопического дерматита, ее обязательно нужно увлажнять. Даже в период острых проявлений болезни малыша можно купать. Мыть ребенка в ванне не рекомендуется. Это может способствовать усилению зуда и привести к дополнительному пересушиванию кожных покровов. Лучше отдать предпочтение простому гигиеническому душу.
Чтобы уменьшить зуд на голове, можно использовать специальные лечебные шампуни. Такие средства имеют физиологический нейтральный pH и не вызывают раздражения.
Гигиенические процедуры можно проводить ежедневно. После чего обязательно нужно обработать кожу лечебными мазями или кремами. Это позволит дополнительно увлажнить поврежденные кожные покровы и устранить неблагоприятные проявления атопии.
Для совсем маленьких детей при купании можно добавлять отвар чистотела. Для его приготовления берут 2-3 столовые ложки измельченных листьев, заливают их литром кипятка. Настаивать следует 3-4 часа. Стакан полученного отвара добавляется в ванночку при купании малыша. Можно купать ребенка с полынью или настоем череды. Эти травы оказывают на кожу благоприятный эффект и помогают предотвратить инфицирование ранок, возникающих во впремя обострения.
Лечебное питание при атопическом дерматите очень важно для терапии заболевания. Только соблюдение диеты в течение всей жизни позволит предотвратить частые обострения болезни. Особенно это очень важно для малышей, которые имеют выраженную пищевую аллергизацию к различным продуктам питания.
Специально для малышей с атопическим дерматитом и аллергическими заболеваниями врачи-педиатры разработали отдельную систему питания.
Она полностью исключает провоцирующие продукты питания, которые обладают сильными антигенными свойствами и могут вызвать проявления аллергии.
Из рациона малыша должны быть полностью исключены следующие продукты:
- Все тропические фрукты и овощи. Большинство ягод красного или бордового цветов. Цитрусовые - также под запретом.
- Морепродукты и рыба, которая обитает в океане. Речная рыбка добавляется в рацион постепенно. Нужно следить за реакцией ребенка на введение нового продукта.
- Шоколадные изделия и другие сладости, содержащие какао-бобы.
- Конфеты и сладкие газировки, которые содержат в своем составе много химических красителей и пищевых добавок.
В питание малыша с атопическим дерматитом обязательно должны входить следующие продукты:
- С высоким содержанием белка. Отлично подойдут: нежирная птица, телятина, свежая говядина, а также крольчатина. В рацион ребенка обязательно следует включать кисломолочные продукты. Большое количество правильного белка в сочетании с полезными бифидобактериями поможет малышам укрепить иммунитет. При каждом приеме пищи лучше добавлять какой-то конкретный разрешенный белковый продукт.
- Крупы или каши. Могут являться прекрасным дополнением или гарниром. Помогают обеспечить организм энергией и дарят новые силы для борьбы с болезнью. Лучше чередовать разные каши. В них содержится большое количество витаминов группы В, а также цинка и селена. Эти вещества оказывают положительное воздействие на кожу и даже способствуют ее заживлению.
- Овощи зеленого цвета. В период стихания обострения можно добавлять картофель и немного моркови. Отличным вариантом гарнира для совсем маленьких детишек будет отварная цветная капуста (или брокколи). Можно добавлять к блюдам натертый огурец. Овощи — прекрасный источник нерастворимых пищевых волокон. Они также нужны для формирования здоровой микрофлоры кишечника.
- Фрукты. Обычно для российских малышей рекомендуют яблоки и садовые груши. В этих фруктах содержание антигенных компонентов значительно ниже, чем в тропических плодах. В острый период следует несколько сократить употребление таких продуктов. Фрукты содержат большое количество природных сахаров. Это может отрицательно воздействовать на восстановление клеточной структуры кожи и несколько ухудшать работу лейкоцитов.
- Достаточное количество жидкости. Для выведения продуктов распада, которые образуются в организме во время воспалительного процесса, обязательно нужна вода. Пить можно обычную кипяченую воду. Допустимо также употребление морсов или компотов, приготовленных их высушенных садовых яблочек или груш. Ягодные напитки лучше исключить до периода ремиссии.
- Употребление витаминов. В период строгой диеты, которая необходима во время обострения, в детский организм поступает слишком мало полезных микроэлементов, поэтому требуется введение таких веществ извне. Отличным источником различных витаминов становятся синтетические комплексы. В них содержится комбинация полезных микроэлементов, необходимых для роста и развития малыша. В настоящее время витаминные препараты выпускаются в виде жевательных таблеток, сиропа или карамели. Такие витаминки доставят радость ребенку, а также помогут восстановить дефицит полезных микроэлементов в организме.
Малышам с атопическими заболеваниями очень важно соблюдать правильный распорядок. Режим дня должен обязательно включать дневной сон. Лучше отводить на него не менее 3-4 часов. Во время такого отдыха нервная и иммунная системы восстанавливаются. У ребенка появляются новые силы на борьбу с болезнью.
Ночной сон должен составлять не менее 8-9 часов. Для малышей в первый год жизни - даже до 12. Как правило, во время сна снижается уровень гистамина. Это вещество образуется в период острой воспалительной реакции и вызывает выраженный зуд. Снижение концентрации гистамина позволяет уменьшить этот неблагоприятный симптом. Это приносит малышу некоторое облегчение.
В острый период болезни активные игры заметно сокращаются. Изнуряющий зуд приносит малышам сильный дискомфорт. При устранении неблагоприятных симптомов на фоне проводимого лечения дети начинают чувствовать себя гораздо лучше и возвращаются к привычному образу жизни. Во время острого периода болезни лучше ограничить активные физические нагрузки. Малыши должны больше отдыхать, стараться хорошо высыпаться.
Длительное течение заболевания часто переходит в хроническую форму. Симптомы, которые возникают в период обострения, лучше лечить в условиях больницы, а при легком течении — дома.
Ремиссия болезни — это отличное время для проведения специализированного лечения в санаториях или оздоровительных центрах.
Различные методы физиотерапии положительно влияют на течение заболевания. Для малышей с длительно протекающей болезнью применяют различные методики ультразвукового лечения, магнито- и светотерапию, а также индуктотермические методы. Обычно во время пребывания в оздоровительном центре малышу назначают сразу несколько различных методик, курсами по 10-14 дней. В некоторых случаях показано назначение более длительного лечения, сроком до трех недель.
Терапия в санатории имеет очень выраженный клинический эффект. При регулярном прохождении такого бальнеологического лечения заметно снижается количество обострений болезни. У малышей, которые проходят терапию на море, заметно укрепляется иммунитет. Морские ионы положительно влияют на работу клеток иммунной системы, а также оздоравливают кожу.
Деткам с атопическим дерматитом врачи рекомендуют проходить санаторно-курортное лечение не реже одного раза в год. Лучше это делать при стихании обострения или в период ремиссии. Длительность путевки может составлять 14-21 день. Лучше выбирать санатории, которые располагаются в непосредственной близости от моря, или специализированные оздоровительные центры, оказывающие медицинские услуги для малышей с атопиями и аллергическими заболеваниями кожи.
На начальной стадии заболевание обычно протекает без выраженных неблагоприятных последствий. После нескольких обострений и применения многочисленных лекарственных препаратов у ребенка могут появиться определенные осложнения болезни.
Наиболее часто при атопическом дерматите встречаются:
- Различные нагноения (в результате присоединения вторичной бактериальной инфекции). Распространены стафилококковая и стрептококковая флоры. Обычно малыш может занести микробов во время расчесывания зудящих элементов. После этого уже через несколько часов заметно усиливается воспаление, появляется гной.
- Очень часто инфицируются мокнущие раны. Даже небольшого количества возбудителя достаточно для начала бактериального инфекционного процесса. Эти случаи требуют незамедлительной консультации врача и назначения антибиотиков. При тяжелом течении бактериального процесса — экстренная госпитализация в стационар.
- Атрофические явления на коже или выраженное ее истончение. Обычно встречаются как побочные эффекты после длительного применения кортикостероидных мазей. У некоторых детей могут наблюдаться альтернативные варианты. Вместо участков с истонченной кожей образуются плотные корочки (или даже струпья). При таких состояниях отменяют назначение гормонов и переходят на другие лекарственные средства. В период такой отмены малышам назначаются иммуномодулирующие средства, позволяющие нормализовать нарушенную функцию иммунной системы ребенка.
Обычно для малышей с атопическим дерматитом установление инвалидности не является обязательным. При легком течении заболевания и достаточном контроле наступления стойкой утраты функций нет. При таком варианте заболевания врачи рекомендуют лечение обострений в условиях поликлиники, с обязательным контролем врачом-иммунологом.
Подростки и молодые люди, которые имеют в анамнезе длительное течение заболевания и многочисленные госпитализации в стационар для лечения обострений, могут обратиться на МСЭ для освидетельствования. Врачи-эксперты изучат всю медицинскую документацию ребенка и выявят наличие или отсутствие инвалидизирующих признаков. Если у ребенка есть признаки стойкой утраты функций, то ему могут установить группу инвалидности. Как правило, третью.
Профилактические меры помогают предотвращать острые проявления болезни и контролировать течение заболевания. Если дело касается малышей с атопическим дерматитом, нужно всегда помнить о профилактике. Избегание контакта с провоцирующим фактором помогает снизить риск возможного наступления обострения.
Чтобы избежать появления неблагоприятных симптомов и острой стадии болезни, следует:
- Обязательно соблюдать гипоаллергенную диету. Все продукты, обладающие сильными аллергенными свойствами, полностью исключаются из рациона малыша. Разрешаются только нейтральные блюда, которые не содержат в своем составе аллергенов. Питание должно осуществляться несколько раз в день, небольшими порциями. Обязательно включение полноценного белка (в достаточном для детского организма количестве).
- Использование только гипоаллергенных материалов. Все подушки, постельное белье, а также одежда должны быть изготовлены из синтетических материалов с низкими аллергенными свойствами. Изделия из натурального шелка или шерсти лучше не носить. Чистить подушки следует не реже одного-двух раз в год. Одеяло также следует отдавать в профессиональную химчистку.
- Игрушки, посуда и столовые приборы, принадлежащие ребенку, обрабатываются в теплой воде с применением специальных жидкостей, которые не содержат в своем составе агрессивных химических веществ. На таких средствах обычно стоит маркировка о том, что они являются гипоаллергенными и не могут стать причиной возникновения аллергических реакций. Для детей с атопическим дерматитом лучше использовать бытовую химию, которая разрешена к применению с первых дней после рождения.
- Применение антигистаминных препаратов до наступления цветения растений. Особенно необходимо для малышей с аллергическими реакциями на пыльцу. Антигистаминные препараты в профилактических дозах позволят снизить вероятность появления выраженной аллергической реакции. Заболевание может пройти в более стертой форме.
- Укрепление иммунитета. Правильное питание с достаточным количеством клетчатки и витаминов, активные игры на свежем воздухе станут отличными способами восстановления и активизации иммунной системы. Малышам с атопическим дерматитом также не следует избегать закаливания и водных процедур. Такие методики оказывают положительное воздействие на иммунитет, а также повышают настроение и нормализуют сон.
- Длительное грудное вскармливание. Ученые многих стран доказали, что вместе с материнским молоком в организм грудного ребенка поступают защитные антитела. Это позволяет защитить детский организм от различных инфекционных патологий и снизить риск развития возможных аллергических реакций. Грудное молоко также способствует нормализации микрофлоры кишечника малыша и помогает укрепить иммунитет.
- Соблюдение правил гигиены. Детские комнаты малышей, которые имеют склонность к аллергическим реакциям, следует убирать гораздо чаще. Достижение полностью стерильных условий вовсе не обязательно. Гораздо важнее просто чистый и свежевымытый пол. Обязательно следует проветривать помещение. Это улучшает воздухообмен в детской комнате и даже помогает уменьшить концентрацию патогенных микробов в воздухе.
- Регулярные прогулки на свежем воздухе. Достаточная инсоляция положительно воздействует на иммунную систему. Солнечные лучи стимулируют работу нервной системы, а также способствуют нормализации гормонального фона. Для грудных малышей очень важны прогулки на свежем воздухе. Они помогают восстановить иммунитет.
Атопический дерматит очень часто возникает у малышей разного возраста. Течение болезни в большинстве случаев переходит в хроническую форму. Регулярный контроль, профилактические меры, а также проведение своевременного и грамотного лечения обострений помогут контролировать развитие заболевания и улучшить качество жизни малыша.
Подробнее смотрите в передаче доктора Комаровского.
o-krohe.ru
Атопический дерматит у детей. Фото, лечение на лице, ногах, руках. Народные средства, мази и крема. Причины, симптомы
Атопический дерматит – это воспалительная болезнь эпидермиса, имеющая хроническую форму с периодами рецидивов. Появляется в младенческом возрасте из-за индивидуальной чувствительности к контактным и пищевым аллергенам. Распознать атопический дерматит у детей можно по фото и по характерным симптомам: яркие прыщи на теле, интенсивный зуд, эрозии, шелушение эпидермиса.
Характеристика заболевания
У детей атопический дерматит проявляется в возрасте от 2-х месяцев, сверившись с фото, родители могут заподозрить патологию. Важную роль играет наследственность, болезнь часто передаётся от родителей к детям.
Атопия — это чрезмерная восприимчивость организма к различным провоцирующим факторам, таким как пыль, лактоза, шерсть, пыльца и другим. Болезнь сопровождается характерными симптомами, которые зависят от возраста ребёнка.
Начальные признаки преимущественно возникают у детей с нетипичным строением тела. Патология затрагивает младенцев с паратрофией, пониженной эластичностью кожи, явными сосудистыми реакциями либо нестабильной прибавкой в массе. У грудных детей возникает краснота щёк, шелушение и отёчность. Наблюдается покраснение ягодиц, связанное с расширением мелких сосудов.
После начальных симптомов наступает фаза обострения. Состояние кожи ухудшается, появляются корки, эрозии и чешуйки на мокнущих очагах воспаления. Далее следует фаза ремиссии, при которой ослабляет симптомы, и постепенно исчезают клинические проявления. Завершает болезнь стадия клинического выздоровления: симптомы отсутствуют на протяжении 3-7 лет.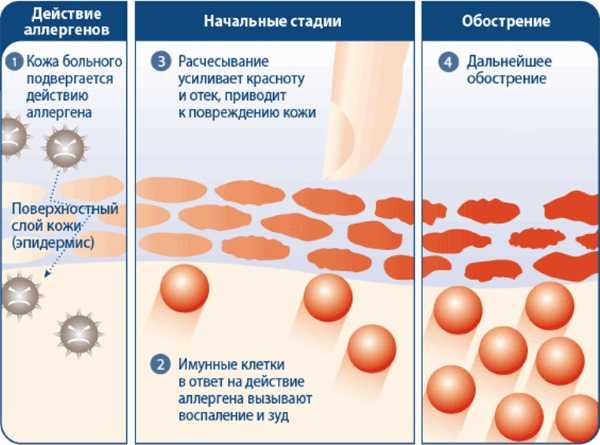
Длительность патологии зависит от качества лечения, формы болезни и особенностей ребёнка. При правильной терапии симптомы исчезают через 2 недели, реже затягиваются до 40 дней. Полностью заболевание не лечится, но можно добиться долгой ремиссии. Под влиянием негативных факторов дерматит в любой момент обостряется и снова требует лечения.
Патология сохраняется на всю жизнь и рецидивирует под воздействием негативных факторов. Болезнь не передаётся другим людям, так как возникает из-за неадекватного ответа иммунной системы на раздражитель.
Причины появления
Главная причина возникновения атопического дерматита у ребёнка – генетическая предрасположенность. Младенец нередко страдает от аллергии на негативные факторы: шерсть, растения, грязь. Спровоцировать образование экзем может любой фактор, из-за чего сложно выявить точную причину.
Основные причины:
- Аллергическая реакция на пищу. Кожное воспаление появляется в период прикорма, и после отказа от новых продуктов состояние младенца улучшается.
- Перенесённые матерью болезни в период вынашивания плода. При появлении любых патологий женщина должна сразу лечиться, чтобы уменьшить влияние заболевания на будущего ребёнка.
- Иммунная реакция на моющее средство, порошок для стирки, вид ткани.
- Стрессовые ситуации. У детей высыпания появляются после нервного потрясения и резкого изменения образа жизни.
- Инфекционные болезни. Вирусы и бактерии ухудшают защитную функцию в организме и приводят к экземам на коже.
- Искусственное вскармливание. Отказ от кормления грудью приводит к нарушению работы органов желудочно-кишечного тракта. Из-за перехода на молочную смесь появляются симптомы дерматита.
- Медикаменты. Приём лекарственных средств, таких как антибиотики, приводит к уменьшению полезных бактерий в кишечнике и ухудшению иммунитета. Факторы предрасполагают к появлению экзем на коже.
- Паразиты в организме. Сыпь вызывают глистные инвазии, находящиеся в организме младенца.
- Гипоксия. Кислородное голодание при внутриутробном развитии или во время рождения способствует возникновению кожных отклонений.
В будущем обострение дерматита атопического типа вызывает эмоциональный стресс, смена времени года, ухудшение иммунитета. Также провоцирующими факторами могут выступить пассивное курение и усугубление экологии в городе. Рецидив возникает в любой момент, нередко его возникновение не удаётся предотвратить.
Характерные симптомы
Атопический дерматит у детей, как видно на фото, проявляется многочисленными проявлениями раздражений на коже, которые ведут к зуду и значительному дискомфорту.
Интенсивность признаков зависит от стадии, вида и индивидуальных особенностей организма пациента. Для лёгкой формы болезни характерны слабые симптомы. При яркой предрасположенности ребенка к аллергии наблюдается сильный ответ иммунной системы.
В период обострения присутствуют следующие признаки:
- Пятна на коже красного цвета. При лёгкой форме патологии сыпь покрывает небольшие участки тела, преимущественно затрагивает руки, спину и живот. Эпителий становится горячим на ощупь, чувствуется уплотнение.
- Интенсивный зуд. Не зависит от времени суток, незначительно снижается ночью. Дети расчёсывают поражённую кожу, из-за чего заносят инфекцию. Приём противоаллергических средств снижает интенсивность зуда.
- Сухость кожи. Характерный признак для атопического дерматита, который усиливается по мере прогрессирования болезни. Эпителий становится тонким и иссушенным на ощупь, в период ремиссии качество кожи восстанавливается.
- Общее недомогание. Ребёнок беспокойный, плачет и отказывается от приёма пищи. В подростковом возрасте пациент проявляет агрессию, плохо спит.
После острой фазы возникает ремиссия. Продолжительность определить нельзя, она зависит от разных факторов. Обострения могут отсутствовать в течение нескольких лет при благоприятном течении патологии.
Признаки ремиссии:
- Значительная сухость кожи с шелушением. Симптом характерен для первых дней утихания обострения. На голове и верхних конечностях возникают чешуйки, исчезающие после приёма ванны или при касании.
- Изменение кожи. Присутствуют участки с уплотнением и истончившиеся зоны. Объясняется явление изменением структуры эпителия вследствие патологии.
- Смена рисунка кожи. После продолжительного воспаления возникает гиперпигментация.
Присутствовать могут не все симптомы, так как количество признаков зависит от формы течение болезни. При лёгкой форме меньше негативных проявлений. При тяжёлой степени состояние ребёнка значительно ухудшается из-за многочисленных симптомов.
Стадии атопического дерматита
Атопический дерматит у детей имеет разные симптомы, характерные для конкретной стадии болезни. Выделяются 3 формы патологии. Для каждого возрастного промежутка свои характерные особенности, обусловленные возрастом ребёнка.
Младенческий вид наступает с момента рождения и до 3-х лет, преимущественно появляется в 3 месяца, раньше редко бывает. Поражается лицо, поверхность рук и ног. Присутствуют области покраснения и мокнущие объекты. Интенсивный зуд отсутствует.
Опасность формы в том, что может появиться инфекция из-за расчёсывания поражённых зон. Обострения часто возникают, период ремиссии непродолжительный. Болезнь связывают с появлением зубов, с простудой или нарушением работы кишечника.
Детская форма наступает с 3-х до 12 лет, на коже наблюдаются разные структуры:
На коже присутствуют утолщения, поражаются локтевые и подколенные ямки, а также конечности.
Зуд имеет слабую и среднюю интенсивность. У патологии волнообразное течение, обострения появляются из-за провоцирующих внешних факторов. Чаще возникает аллергическая реакция на пыльцу, реже ответ иммунной системы связан с пищевыми раздражителями.
При подростковой форме (с 12 до 18 лет) наблюдается рецидив атипического дерматита, эпителий в поражённых местах утолщён, воспалённые участки кровоточат. Патология распространяется на руки и ноги, шеи и лицо. Присутствует сильный зуд, приводящий к тревожному сну и бессоннице.
Классификация
Болезнь классифицируют в зависимости от распространённости патологического процесса и от провоцирующего фактора. При диагностике врач определяет вид атопического дерматита для подбора правильного варианта лечения.
По степени распространённости выделяют следующие типы:
- Ограниченный. Поражено не больше 5% от всего тела. Экземы располагаются только в одной области, например, на лице.
- Распространённый. Поражение доходит до 15%. Аллергические прыщики затрагивают больше двух участков тела.
- Диффузный. Наиболее тяжёлый вид, потому как поражение затрагивает всю кожную поверхность.
Выделают следующие клинико-этиологические варианты:
- Пищевой. Появление болезни обусловлено употреблением еды, к которой ребёнок имеет повышенную индивидуальную чувствительность.
- Клещевой. Возникает из-за клещей, которые водятся в домашней пыли.
- Грибковый. Обусловлен возникновением грибковой инфекции в организме.
- Пыльцевой. Появляется при цветении растения, на которое у несовершеннолетнего аллергия.
- Эпидермальный. Обусловлен контактом с животными, как с домашними, так и с бродячими.
Атопический дерматит у детей классифицируют по форме течения, которая определяется в зависимости от распространённости патологического процесса, величины лимфоузлов, редкости обострений и времени ремиссии. Легкое течение характеризуется неярким зудом, шелушением кожи, гиперемией. Обострения возникают не чаще 2 раз в год, ремиссия наблюдается до 8 месяцев.
При средней степени возникает значительное поражение тела с явной экссудацией. Зуд интенсивный, обострения возникают до 4 раз в год. Ремиссия продолжается до 3 месяцев.
При тяжёлой форме присутствуют большие очаги поражений с явными трещинами и язвами. Ребёнка тревожит сильный зуд, имеющий пульсирующий характер. Обострения происходит до 5 раз в год, при этом ремиссия длится в среднем до 1 месяца. Даже при улучшении состояния симптомы не полностью исчезают.
Методы диагностики
В диагностику патологии включены врачебный осмотр и клинический анализы. На приёме медицинский специалист узнаёт сведения о заболевании: время появления первых симптомов, возможная причина, наличие патологии у родственников. Пациент или его родители рассказывают о симптомах болезни, на основании которых врач делает предварительные выводы.
Проводится визуальный осмотр, врача интересуют не только поражённые участки, но и вся кожа. По большей части сыпь и экземы располагаются под коленями, на локтевой впадине, между складками. Специалист проводит оценку количества сыпи, её цвета и характера.
При диагностике учитываются следующие факторы:
- Зуд. Выступает обязательным признаком атопического дерматита.
- Сыпь. Зависит от возраста пациента и от длительности болезни. У младенцев поражены щёки и верхняя половина туловища. У подростков отмечается нарушение пигментации, изолированные папулы и утолщение кожи.
- Высокая сухость кожи, которая сопровождается шелушением и образованием чешуек.
- Течение болезни. При атопическом дерматите патология протекает волнообразно, имеет периоды ремиссии и острых фаз.
- Наследственный фактор. Врач учитывает наличие болезни у членов семи, особенно интересуют братья и сёстры.
- Присутствие иного атопического заболевания. Медицинский специалист определяет, имеются ли ринит аллергического характера или астма.
Признаки характерны для большинства пациентов, при этом встречаются дополнительные проявления. У пациента часто отмечается бледность либо покраснение лица, тёмные круги на глазах, конъюнктивит. Нередко присутствует аллергия на лекарства, заеды и постоянные кожные инфекции.
Клинические анализы подтверждают предполагаемый диагноз. Выполняется кожная проба с аллергенами для выявления неадекватной иммунной реакции. Проводится общий анализ крови и мочи для оценки тяжести болезни.
Определяется уровень IgE – белка крови, провоцирующего патологическую реакцию организма на раздражитель. По итогам диагностики болезнь отличают от схожих нарушений и прописывают схему терапии.
Медикаментозное лечение
Чтобы не допустить прогрессирование болезни, требуется комплексное лечение. Терапия направлена на ослабление симптомов, на поддержку организма и на устранение первопричины. Например, если у ребёнка отмечается болезнь желудочно-кишечного тракта, тогда она лечится вместе с дерматитом.
Основные принципы терапии:
- В острый период назначаются антигистаминные средства. Среди них популярностью пользуются Супрастин и Тавегил. Прописываются кортикостероиды, такие как Гидрокортизон и Метилпреднизолон.
- Назначаются иммуномодуляторы, такие как Иммуноглобулин и Интерферон. В некоторых случаях лечение дополняется мембраностабилизаторами в период затихания болезни. Среди них прописывают Кетотифен и Налкорм.
- В период ремиссии необходима специфическая иммунотерапия, осуществляемая Циклоспорином А.
- Пациенты соблюдают строгую диету. Исключаются все продукты, которые вызывают аллергическую реакцию.
- Во время затихания патологии прописывают поддерживающие вещества: сорбенты и витамины.
Местное лечение атопического дерматита у детей устраняет зуд и воспалительный процесс, также восстанавливает барьер и водно-липидный слой. При инфекционном обострении назначают противогрибковые средства и антибиотики. При тяжёлой степени прописывают местные глюкокортикоиды.
Лечение дополняют рефлексотерапией и фототерапией, иногда назначают климатотерапию. Врач направляет детей сознательного возраста к психологу для поддержания нормального эмоционального состояния.
Другие способы терапии
Средства народной медицины дополняют основное лечение. Детям рекомендовано принимать ванночки с добавлением крахмала, они положительно сказываются на состоянии кожи. На 1 литр тёплой воды добавляется 1 большая ложка крахмала.
Процедура длится от 15 до 20 минут, затем поражённые области промокаются фланелевой пеленкой. Лекарственные травы для ванночек не рекомендованы, они способны усилить раздражение.
Для приготовления увлажняющей мази используют коровье молоко, глицерин и крахмал из риса. Ингредиенты берутся в равных пропорциях, затем в стеклянной ёмкости перемешиваются до образования однородной массы. Средство хранится в холодильнике всю ночь, после чего мазь наносится на поражённые участки 1 раз в сутки.
Атопический дерматит у детей эффективно лечит картофель. Для приготовления средства овощ моется, очищается и натирается на тёрке. Кашицу складывают в марлю, затем прикладывают к проблемной области. Народное средство сокращает сроки периода обострения, но к использованию средства нужно подходить с осторожностью, так как оно является аллергеном.
Гомеопатические препараты рекомендованы как во время обострения, так и в периоды ремиссии:
- Белладонна назначается при первых симптомах патологии.
- Петролеум прописывается при папулах на эпителии.
- Аконит эффективен при красных пятнах, сопровождающихся явным зудом.
- Алюмина используется при сухости на коже и при трещинах.
- Калькарея карбоника используется от сухих корок на коже, возникших при расчёсывании.
Народные средства и гомеопатия ускоряют выздоровления пациента. Самостоятельно назначать вспомогательные средства запрещается, обязательна консультация у врача.
Питание при атопическом дерматите
Гипоаллергенная диета – залог успешного и быстрого лечения. Пациенты исключают в период обострения продукты, обладающие значительной аллергенной активностью. К ним относятся клубника, орехи, куриные яйца, мёд. Запрещается красная рыба, колбаса и шоколад.
В меню включаются ягоды и фрукты светлого оттенка, крупы, нежирное мясо (говядина, крольчатина и индейка). Разрешено растительное и растопленное сливочное масло. Вместо сахара применяется фруктоза.
Все блюда готовятся на пару, тушатся и запекаются. При использовании картофеля овощ замачивают в воде на 8 часов для устранения излишка крахмала. Супы разрешено варить на втором бульоне, используя нежирное мясо. Диета соблюдается до 2 месяцев, затем рацион постепенно расширяют.
Родители обязаны следить за тем, чтобы отсутствовала аллергия на новые продукты питания. При появлении иммунной реакции на конкретный ингредиент, его потребуется исключить из рациона.
Осложнения
Осложнения преимущественно возникают из-за регулярного расчесывания кожи. Нарушается её целостность, и уменьшаются защитные свойства. Возможно присоединение грибковой или бактериальной инфекции.
Распространённое осложнение – пиодермия, при которой образуются гнойнички на коже. Повышается температура, и ухудшается общее самочувствие человека. При высыхании гнойничков появляются корочки.
При вирусных инфекциях кожи появляются пузырьки с жидкостью на эпидермисе. Возбудителем выступает вирус герпеса. Патология затрагивает кожу губ, уши, веки и щёки. Пузырьки также могут образоваться в полости рта, в горле и на половых органах.
В качестве осложнения выступают грибковые инфекции, из-за которых страдает ротовая полость. Болезнь называется молочницей, она способна появляться и у взрослых, и у детей. Часто бактериальные и грибковые инфекции появляются вместе.
Меры профилактики обострений
Каждый родитель должен соблюдать профилактические меры, чтобы продлить период ремиссии. Обязательно нужно консультироваться у аллерголога, при необходимости посетить генетика. В рацион добавляются только те продукты, которые не приводят к неадекватной иммунной реакции.
При наличии иных провоцирующих факторов, например, пыльцы, нужно не посещать оранжереи и избегать места, где обостряется аллергия.
В доме врачи рекомендуют убрать ковры, так как они копят пыль и содержат клещей. Перьевые подушки нужно поменять на силиконовые. Детские вещи следует стирать отдельно от взрослых, при этом нужно использовать специальные порошки для младенцев.
Важно не допускать сухости кожи, для этого при купании применяются увлажняющие пенки, кожа смазывается кремом и маслом для детей. В помещении важно поддерживать уровень влажности и температуру в районе 22 градусов.
Атопический дерматит у детей удастся приглушить при соблюдении врачебных рекомендаций. Если сыпь появляется, как на фотографиях выше, демонстрирующие стадии болезни, необходимо сразу начинать лечение, направленное на устранение причины. Полностью вылечить болезнь не удастся, но при соблюдении мер профилактики можно продлить фазу ремиссии.
Автор статьи: Бобракова Наталья Евгеньевна
Оформление статьи: Лозинский Олег
Видео о атопическом дерматите у детей
Советы Комаровского о борьбе с атопическим дерматитом:
healthperfect.ru