Лечение суставов - артроз, артрит, остеохондроз и многое другое
Аутоиммунные заболевания печени
Аутоиммунные заболевания печени: симптомы и признаки поражения органа, лечение
Аутоиммунные заболевания печени являются одними из наименее изученных патологий в современной медицине. Установлено, что аутоиммунные поражения печени развиваются на фоне реакции иммунной системы на собственные клетки организма.
Симптоматика таких болезней является слабовыраженной и мало отличающейся от других патологических нарушений в работе органа.
Симптоматика аутоиммунной болезни печени зависит от ее разновидности, что усложняет диагностирование патологических процессов.
Лечение этого вида патологий направлено, в первую очередь, на коррекцию функционирования иммунной системы, а не на купирование симптомов самого заболевания.
Общие сведения об аутоиммунных патологиях печени
Иммунная система организма осуществляет его защиту от воздействия патогенов, которыми могут быть паразиты, инфекции, вирусы и т.д.
В нормальном состоянии защитная система человека не реагирует на собственные клетки организма, но в случае возникновения нарушений в ее функционировании, появляются антигены осуществляющие уничтожение родных клеток. На фоне возникновения таких патологий развиваются аутоиммунные болезни.
Наиболее часто встречающиеся такие атаки направлены на один орган, но также встречаются случаи развития системных нарушений, когда иммунитет атакует несколько органов одновременно.
Определить причину того почему возникают такие сбои на современном этапе развития медицины не представляется возможным.
Проведение терапевтических мероприятий осуществляется врачами разных специальностей, в зависимости от области локализации развития возможных поражений в организме.
Аутоиммунные заболевания печени лечит гастроэнтеролог и в некоторых случаях терапевт. Проведение терапевтических мероприятий направлено на корректировку функционирования иммунной системы организма пациента.
Чаще всего этим типом заболеваний страдают женщины, 4/5 всех выявленных случаев патологии. Врачи, занимающиеся исследованием этой проблематики, выдвигают гипотезу о наличии генетической склонности к возникновению такого типа заболеваний, также выдвигается теория о том, что такие патологические нарушения способны передаваться по наследству, но в настоящий момент эти теории не подтверждены.
В перечень аутоиммунных патологий печени входят:
Каждое из указанных заболеваний имеет свои характерные признаки и симптомы, по которым можно определить его наличие у пациента.
Характеристика аутоиммунного гепатита
На сегодняшний день аутоиммунные гепатиты выявляются в среднем у 10-20% взрослого населения, при этом основная масса больных относится к женскому полу.
Чаще всего выявление патологического состояния происходит в 30-летнем возрасте или в период наступления менопаузы. Нарушение способно быстро прогрессировать, его прогресс сопровождается развитием цирроза, печеночной недостаточности, портальной гипертензией, что представляет серьезную угрозу жизни пациента.
Аутоиммунный гепатит представляет собой прогрессирующее воспаление, имеющее хронический характер, развивающееся на фоне аутоиммунной реакции.
В процессе прогрессирования заболевания наблюдается появление гистологических изменений в органе, например, наблюдаются некротические процессы.
Врачи выделяют три типа патологического состояния:
- Первый тип – осуществляется выработка аутоантител, разрушающих поверхностные антигены гепатоцитов, что провоцирует появление цирроза.
- Второй тип — поражается много органов, патология сопровождается признаками нарушения функционирования кишечника, щитовидной и поджелудочной железы. Чаще всего такое нарушение выявляется у детей европеоидной расы.
Третий, и последний тип нарушения представляет собой системную патологию, которая практически не поддается лечению.
Первичный билиарный цирроз и склерозирующий холангит
Антитела могут продуцировать антигены, реагирующие на клетки печени. Первичный билиарный цирроз представляет собой медленно прогрессирующую патологию, которая характеризуется нанесением вреда печеночным желчевыводящим протокам.
Прогрессирование патологического процесса провоцирует развитие цирроза печени. При этом наблюдается отмирание печеночной паренхимы и замена ее на фиброзную ткань.
В печени происходит формирование узлов состоящих из рубцовой ткани, что приводит к изменению структуры органа. Наиболее часто это нарушение регистрируется в возрастной группе от 40 до 60 лет. На современном этапе развития медицины это заболевание стали выявлять значительно чаще, что связано с усовершенствованием методов диагностики и медицинских технологий. Течение недуга не сопровождается появлением ярко выраженной симптоматики, а появляющиеся симптомы практически не отличаются от других разновидностей цирроза.
В развитии болезни врачи выделяют 4 этапа:
- отсутствие фиброза;
- появление перипортального фиброза;
- развитие мостовидного фиброза;
- последний этап – развитие цирроза печени.
Диагностирование первичного склерозирующего холангита чаще всего происходит у мужской части населения в возрасте от 25 лет. Нарушение развивается вследствие возникновения воспалительного процесса, происходящего вне- и внутрипеченочных путей. Принято считать, что появление и развитие недуга происходит на фоне возникновения бактериального и вирусного заражения, которое является провокатором аутоиммунного ответа. Прогрессирование недуга сопровождают развитие неспецифического язвенного колита и некоторых других патологических нарушений.
Характерная симптоматика является слабовыраженной, но при осуществлении биохимического анализа крови выявляются изменения. Развитие симптомов свидетельствует о запущенном состоянии болезни.
Характеристика аутоиммунного холангита и аутоиммунные патологии печени у детей
Атака антителами клеток печени может возникать при развитии в организме аутоиммунного холангита, представляющего собой холестатическое заболевание, имеющее иммунносупрессивных характер.
Гистология печени при этой болезни мало чем отличается от показателей, выявляемых при билиарном циррозе.
На начальном этапе прогрессирования наблюдается развитие патологических изменений в печеночных протоках, что приводит к их разрушению. Эта форма недуга выявляется у 10% пациентов, имеющих первичный билиарный цирроз. Причины возникновения заболевания являются неизученными, а диагностика затруднена.
Антитела способны спровоцировать появление аутоиммунных процессов не только в организме взрослого человека, но и у ребенка. Такие нарушения встречаются очень редко. Развитие их симптомов происходит очень быстро.
Проведение терапевтических мероприятий сводится к применению лекарственных средств подавляющих иммунную систему ребенка. При этом появляется проблема, которая заключается в необходимости применения стероидов, способных негативно отразиться на развитии организма ребенка.
В случае если у беременной женщины выявлена аутоиммунная патология, то передача антител может осуществляться посредством плаценты, что обуславливает выявление нарушений в возрасте от 4-6 месяцев. Диагностирование не всегда дает положительный результат, поэтому мать и ребенок должны находиться на протяжении длительного времени под усиленным контролем.
Для проведения контроля в период беременности проводится не один скрининг состояния развивающегося плода.
Симптомы и признаки аутоиммунных болезней печени
Атака антител на клетки печени может спровоцировать появление целого спектра различных симптомов, свидетельствующих о развитии патологий в работе организма больного.
Такими симптомами могут являться желтуха, проявляющаяся в изменении окраски кожных покровов, слизистых и склеры глаз.
Помимо этого у пациента регистрируется наличие сильных болевых ощущений в области правого подреберья, выявляется увеличение размеров печени и селезенки, больной чувствует сильную усталость, наблюдается увеличение лимфоузлов, изменяется окраска кожи лица, она приобретает красный оттенок, выявляются воспаления на кожных покровах.
Дополнительно возможно появление отечностей суставных сочленений, что значительно осложняет выполнение движений.
Методы проведения диагностики
Для постановки диагноза при возникновении подозрений на наличие аутоиммунных нарушений, оказывающих влияние на функционирование печени, используются инструментальные и лабораторные методы проведения диагностики.
Врач при постановке диагноза обращает внимание не только на наличие характерной клинической картины сопровождающейся комплексом печеночных симптомов, но и на результаты проведенного обследования.
Лабораторные методы диагностики
В качестве лабораторных методов диагностики патологического состояния организма применяются общеклинический анализ крови и мочи, биохимическое исследование состава крови и анализ крови на наличие антител.
Проведение общеклинического исследования крови позволяет выявить наличие в организме пациента воспалительного процесса, состояние анемии и нарушение функционирования печени.
Проведение биохимии дает возможность определить характер имеющихся патологий в работе печени, при помощи биохимического исследования выявляется количество белка и других компонентов в плазме крови, также благодаря анализу определяется активность печеночных ферментов.
Иммунологическое исследование крови дает возможность выявить наличие и количество различных аутоантител к определенным антигенам в структуре тканей печени.
Проведение общего анализа мочи дает возможность выявить уровень билирубина, повышение которого свидетельствует на вовлечение выделительной системы в воспалительный процесс.
Использование инструментальной диагностики
Инструментальная диагностика начинается с проведения ультразвукового обследования, это связано с тем, что все аутоиммунные патологии при своем прогрессировании провоцируют диффузное увеличение объема печени, это прекрасно выявляется при проведении УЗИ.
Проведение ультразвукового обследования органов брюшной полости позволяет также оценить состояние других внутренних органов, расположенных в ней.
Использование компьютерной и магниторезонансной томографии является второстепенным способом диагностики. Их рекомендуется применять для подтверждения наличия воспалительного процесса и изменений в морфологической структуре печени и печеночных сосудов, которые сопровождают прогрессирующую патологию.
Назначение биопсии осуществляется в крайних случаях, когда хроническое нарушение аутоиммунной природы отличается особой выраженностью. Одновременно проводится гистология биоптата. Процедура взятия биоматериала на анализ является болезненной. Исследование назначается в случае возникновения подозрений на перекрестный синдром или развитие онкологической патологии.
Способы проведения терапии аутоиммунных патологий и прогноз развития недуга
После подтверждения врач приступает к проведению медикаментозной терапии болезни. Лечение аутоиммунного гепатита направлено на устранение клинических проявлений недуга и обеспечение поддержания состояния длительной ремиссии.
Проведение медикаментозной терапии основано на применении глюкокортикостероидных средств. Чаще всего осуществляется использование Преднизолона в комплексе с Азатиоприном, Преднизона.
Лечение при помощи стероидных препаратов предполагает их применение по двум схемам – начальной и поддерживающей.
Эти схемы отличаются дозировками применяемых препаратов.
При начальной терапии используются:
- Преднизолон в комплексе с Азатиоприном, в дозировках соответственно 30 и 50 мг.
- Будесонид в комплексе с Азатиопрнином.
- Преднизолон в дозировке 60 мг.
При проведении поддерживающей терапии применяются:
- Преднизолон в комплексе с Азатиоприном в дозах менее 10мг и 50-100 мг соответственно;
- Азатиоприн или Преднизолон в низких дозировках.
Продолжительность проведения терапии при возникновении рецидива или первом выявлении патологии составляет от 6 до 9 месяцев. После чего начинается осуществление процедур поддерживающего лечения.
Применение стероидных средств должно проводиться под контролем врача, так как они способны спровоцировать в организме появление серьезных осложнений.
После проведенного курса терапии проводится реабилитационный курс, мероприятия которого направлены на восстановление функциональных возможностей пораженного органа.
В процессе реабилитации можно использовать средства народной медицины, изготовленные на основе следующих лекарственных растений:
- пижмы;
- хвоща полевого;
- шалфея;
- тысячелистника;
- лопуха;
- цветков зверобоя;
- ромашки;
- корней девясила;
- плодов шиповника;
- чистотела;
- одуванчика.
Применение отваров из лекарственных трав должно быть согласованно с лечащим врачом.
Прогнозы на выживаемость больных при использовании современных методов терапии значительно улучшились. Прогнозировать развитие патологии можно, основываясь на ее типе. При своевременном проведении адекватного лечения больные могут прожить от 5 до 20 лет. При возникновении осложнений продолжительность жизни составляет от 2 до 5 лет.
blotos.ru
Аутоиммунные болезни печени
Наименее распространенными патологиями организма считают аутоиммунные заболевания у детей и взрослых. Эти изменения внезапно поражают организм по неведомым причинам: иммунитет человека начинает уничтожать не только чужеродные клетки, но и структурные единицы разных органов. Лечение их базируется на угнетении иммунитета пациента, а не на симптоматическом лечении, как было ранее.
Виды аутоиммунных патологий
Важным признаком этого вида заболеваний очерчивают печеночные антитела, которые реагируют с разными компонентами клеток и тканей. По характеру разрушения органа и влияния на организм выделяют такие патологии:
- первичный билиарный цирроз;
- аутоиммунный гепатит;
- первичный склерозирующий и аутоиммунный холангиты.
Первичный склерозирующий холангит
Заболевание с синдромом»исчезающих желчных протоков».Это хроническое холестатическое заболевание неизвестного происхождения, которое поражает и разрушает желчные протоки. Чаще всего приводит к билиарному циррозу, портальной гипертензии и печеночной недостаточности. Единственным эффективным методом излечения считают трансплантацию печени, при этом у 15—20% больных холангит развивается заново. На запущенной стадии поражаются также протоки поджелудочной железы и желчный пузырь. Большая часть пациентов (2/3) — мужчины 30—60 лет.
Вернуться к оглавлениюАутоимунный гепатит
Довольно редкое заболевание печени, которое быстро приводит к циррозу, печеночной недостаточности и летальному исходу. Диагностика усложняется тем, что нужно прежде исключить все прочие виды болезни: лекарственный, токсический, вирусный и хронический гепатит, а также другие аутоиммунные патологии. Характеризуется большим количеством разных антител в крови и гипергаммаглобулинемией.
Вернуться к оглавлениюПервичный билиарный цирроз
Это медленно прогрессирующее заболевание печени, чаще возникающее у женщин среднего возраста. Для него характерно медленное разрушение внутрипеченочных желчных протоков. Основная причина первичного билиарного цирроза — нарушение иммунной системы, вследствие которого Т-лимфоциты разрушают стенки органа. Полного медикаментозного излечения не существует, можно лишь снять симптоматику. Единственный выход — трансплантация печени.
Вернуться к оглавлениюАутоиммунный холангит
Сложное заболевание с малоизученной етиологией.Это поражение печени очень схоже с циррозом, однако есть разница в антителах, которые вырабатываются: вместо антимитохондриальных — антинуклеарные. Холангит сопутствует аутоиммунному гепатиту и циррозу, поэтому его также обозначают как «посторонний синдром». Развитие патологии связывают с генетическим фактором. Также доказано, что чаще болеют мужчины 25—45 лет.
Вернуться к оглавлениюПричины нарушений
Этиология аутоиммунных болезней до конца не изучена. Предполагают, что главными причинами являются нарушения иммунной системы и генетическая предрасположенность. Также провоцируют патологии некоторые медикаменты («Интерферон» и другие). Доктора заметили некоторую связь других болезней с этими нарушениями, поэтому выделили эту группу как факторы риска патологических изменений:
- аутоиммунный тиреоидит;
- болезнь Грейвса;
- витилиго;
- гемолитическая и пернициозная анемия;
- герпетиформный дерматит;
- гингивит;
- гломерулонефрит;
- инсулинозависимый сахарный диабет;
- ирит;
- красный плоский лишай;
- местный миозит;
- нейтропеническая лихорадка;
- неспецифический язвенный колит;
- перикардит, миокардит;
- нейропатия периферических нервов;
- плеврит;
- первичный склерозирующий холангит;
- ревматизм;
- синдром Кушинга;
- синдром Шегрена;
- синовит;
- системная красная волчанка;
- узловатая эритема;
- фиброзирующий альвеолит;
- хроническая крапивница.
Симптомы недугов
На начальной стадии все виды нарушений такого характера протекают бессимптомно. По мере ухудшения состояния организма появляются такие симптомы аутоиммунных заболеваний:
- Характерна наявность спецефических и неспецефических признаков болезни печени.
желтушность кожи, склер;
- перманентная усталость;
- увеличение размеров печени и селезенки;
- набухание лимфатических узлов;
- боль в правом подреберье;
- покраснение кожи лица;
- воспаление кожи;
- отек суставов;
- лихорадка;
- потемнение мочи;
- кожный зуд и высыпания;
- тошнота, рвота;
- у мальчиков гинекомастия (набухание груди);
- у женщин аменорея (скудные менструации).
Диагностика нарушений
Сперва доктор должен убедиться в том, что изменения организма происходят именно из-за иммунных нарушений, а не токсических веществ, алкоголя или вирусов. Чтобы диагностировать болезнь, нужно провести обследования, представленные в таблице:
| Клинические обследования | Результаты при аутоиммунных нарушениях |
| Уровень иммуноглобулинов | В 1,5 раза выше нормы |
| Маркеры вирусных инфекций (гепатитов А, В, С, вируса Эпштейн-Барра, цитомегаловируса) | Не обнаружены |
| Концентрация антител (SMA, ANA и LKM-1) | >1:80 для взрослых и 1:20 для детей. |
Диагностика подтверждается на основе показателей биопсии. Также гистологический скрининг аутоиммунного поражения печени обнаруживает ступенчатые или мостовидные некрозы тканей, лимфоидную инфильтрацию (скопление лимфоцитов). Между вирусным и аутоиммунным гепатитом различают то, что для определения точного диагноза не нужно ожидать, пока начнется хроническая фаза.
Вернуться к оглавлениюЛечение патологий
Терапия аутоиммунных заболеваний начинается при возникновении следующих нарушений:
- Целью терапии служит предотвращение прогресса болезни и развития осложнений.
патологический процесс;
- яркие симптомы;
- повышение АлАТ;
- увеличение АсАТ в 5 раз;
- У-глобулины вдвое выше нормы;
- в паренхиме печени гистологией обнаруживают мультилобулярные или мостовидные некрозы.
Антипатогенетическое лечение проводят глюкокортикостероидами. Препараты воздействуют на К-клетки, увеличивают активность Т-супрессоров и уменьшают активность аутоиммунных реакций. На выбор специалиста предоставляется «Метилпреднизолон», «Преднизолон», «Азатиоприн» и «Будесонид». Для достижения полной ремиссии пациент должен принимать препарат сначала в усиленных дозах активной терапии и позже в профилактических. Чаще всего больные обращаются к врачу с уже запущенной стадией болезни и поэтому им необходима пересадка печени. После восстановления всех показателей исследований в норму можно прекратить профилактическое лечение.
При своевременной трансплантации выживаемость составляет > 90%.
Вернуться к оглавлениюМетоды профилактики и прогноз
Так как точное происхождение аутоиммунных болезней не выяснено учеными, профилактические меры еще не разработаны. Выживаемость пациентов напрямую зависит от скорости их обращения к специалисту. На начальных стадиях при своевременном эффективном лечении коэффициент полного излечения составляет 8 из 10. На запущенных фазах доктора могут обещать жизнь в последующие 5 лет лишь половине людей.
etopechen.ru
Что такое аутоиммунные заболевания печени
Иммунитет (лат. immunitas — избавление, освобождение от чего-либо) — нечувствительность или устойчивость организма к инфекциям и инвазиям чужеродных организмов (в том числе — болезнетворных микроорганизмов), а также к воздействию веществ, обладающих антигенными свойствами.
В своем формировании он проходит 5 стадий, начиная с внутриутробного периода и заканчивая возрастом 14–16 лет. И если в первой стадии ребенок получает все иммунные вещества (антитела) с молоком матери, то в последующие периоды сам организм начинает активно их вырабатывать.
Органы иммунитета
Органы иммунной системы делятся на центральные и периферические. В первых происходит закладка, формирование и созревание лимфоцитов.
— основной единицы иммуной системы. Центральными органами считаются костный мозг и вилочковая железа.
Здесь происходит отбор еще незрелых иммунных клеток. На поверхности лимфоцита появляются рецепторы к антигенам (биологически активному материалу — белку).
Антигены могут быть чужеродными, поступающими извне или внутренними.
Рецепторы лимфоцитов должны реагировать только на чужую белковую структуру. Поэтому иммунные клетки, которые вступают в реакцию с собственными соединениями организма, погибают в процессе формирования.
Патогенез аутоиммунного гепатита
Аутоиммунный гепатит – это хроническое воспаление печени невыясненной этиологии, которому характерны определенные гистологические и лабораторные признаки и клинические симптомы.
В основе патогенеза данного заболевания лежит недостаточность иммунной регуляции, что приводит к разрушению клеток печени, появлению сывороточных антител. Собственная иммунная система разрушает печень.
Причины аутоиммунного гепатита
Причины появления этой болезни изучены недостаточно. Считается, что основополагающим моментом служит наличие дефицита иммунорегуляции, что характеризуется потерей толерантности к собственным антигенам. Возможно, определенную роль играет наследственный фактор.
Само понятие «аутоиммунный» характеризует не этиологию, а патогенез. В качестве вероятных кандидатов на этиологическую составляющую предлагаются различные агенты, в частности, вирусы (простого герпеса, гепатита С и другие), однако, до настоящего времени убедительных доказательств их причинной роли так и не получено.
Хотя имеются многочисленные данные о том, что аутоиммунный гепатит начинался после:
- Инфекции Эпштейна-Барра;
- Герпеса;
- Перенесенных вирусных гепатитов С, А, В.
Причины развития аутоиммунного гепатита до сих пор не установлены. Существует несколько теорий, предложенных разными авторами:
- Наследственная теория, суть которой заключается в том, что идет передача от матери к дочери мутирующего гена, участвующего в регуляции иммунитета;
- Вирусная теория, суть которой заключается в инфицировании человека вирусами гепатита В, С, Д или Е, а также вирусом герпеса или Эпштейна-Бара, которые нарушают иммунную систему организма и ведут к сбоям в ее регуляции;
- Появление заболевания вследствие носительства патологического гена главного комплекса гистосовместимости – HLA-A1, DR3, C4AQ0, DR4 или –B8.
Клетки иммунной системы, которые вырабатываются в организме, начинают расценивать печень как чужеродный, патологический агент и пытаются ее разрушить – эти клетки называются антитела.
Если антитела разрушают собственные ткани и органы, то они называются аутоантителами. Разрушенные клетки печени замещаются соединительной тканью, и орган постепенно утрачивает все свои функции, развивается печеночная недостаточность, которая приводит к смерти.
Процесс можно замедлить приемом медикаментов, но остановить нельзя.
Вопросы этиологии аутоиммунного гепатита изучены недостаточно. Считается, что в основе развития аутоиммунного гепатита лежит сцепленность с определенными антигенами главного комплекса гистосовместимости (HLA человека) — аллелями DR3 или DR4, выявляющаяся у 80-85% пациентов.
Предположительными триггерными факторами, запускающими аутоиммунные реакции у генетически предрасположенных индивидуумов, могут выступать вирусы Эпштейна–Барр, гепатитов (А, В, С), кори, герпеса (HSV-1 и HHV-6), а также некоторые лекарственные препараты (например, интерферон).
Более чем у трети пациентов с аутоиммунным гепатитом выявляются и другие аутоиммунные синдромы – тиреоидит, болезнь Грейвса, синовит, язвенный колит, болезнь Шегрена и др.
Основу патогенеза аутоиммунного гепатита составляет дефицит иммунорегуляции: снижение субпопуляции Т-супрессорных лимфоцитов, что приводит к неуправляемому синтезу В-клетками IgG и разрушению мембран клеток печени – гепатоцитов, появлению характерных сывороточных антител (ANA, SMA, анти-LKM-l).
Типы аутоиммунного гепатита
В зависимости от вида антител выделяют 3 типа аутоиммунного гепатита:
- 1 тип – наличие ANA (антител к ядру гепатоцитов) и SMA (антитела к оболочке гепатоцитов);
- 2 тип – наличие LKM-1 (антитела к микросомам печени);
- 3 тип – наличие SLA (антитела к печеночному антигену).
В зависимости от образующихся антител различают аутоиммунный гепатит I (анти-ANA, анти-SMA позитивный), II (анти-LKM-l позитивный) и III (анти-SLA позитивный) типов. Каждый из выделяемых типов заболевания характеризуется своеобразным серологическим профилем, особенностями течения, откликом на иммуносупрессивную терапию и прогнозом.
Аутоиммунный гепатит I типа протекает с образованием и циркуляцией в крови антинуклеарных антител (ANA) – у 70-80% пациентов; антигладкомышечных антител (SMA) у 50-70% больных; антител к цитоплазме нейтрофилов (pANCA).
Аутоиммунный гепатит I типа чаще развивается в возрасте от 10 до 20 лет и после 50 лет. Характеризуется хорошим откликом на иммуносупрессивную терапию, возможностью достижения стойкой ремиссии в 20% случаев даже после отмены кортикостероидов.
При отсутствии лечения в течение 3 лет формируется цирроз печени.
При аутоиммунном гепатите II типа в крови у 100% пациентов присутствуют антитела к микросомам печени и почек 1-го типа (анти-LKM-l). Данная форма заболевания развивается в 10-15% случаях аутоиммунного гепатита, преимущественно в детском возрасте и характеризуется высокой биохимической активностью.
Аутоиммунный гепатит II типа более резистентен к иммуносупрессии; при отмене препаратов часто наступает рецидив; цирроз печени развивается в 2 раза чаще, чем при аутоиммунном гепатите I типа.
При аутоиммунном гепатите III типа образуются антитела к растворимому печеночному и печеночио-панкреатическому антигену (анти-SLA и анти-LP). Довольно часто при этом типе выявляются ASMA, ревматоидный фактор, антимитохондриальные антитела (АМА), антитела к антигенам печеночной мембраны (антиLMA).
К вариантам атипичного аутоиммунного гепатита относят перекрестные синдромы, включающие также признаки первичного билиарного цирроза, первичного склерозирующего холангита, хронического вирусного гепатита.
Особенности детского недуга
Как и у взрослых, аутоиммунный гепатит у детей тоже возможен. Для детского заболевания характерно наличие в крови аминотрансфераз, аутоантител и иммуноглобулина.
Заболевание носит хронический характер. Происхождение его не известно, механизм развития болезни и ее течение изучены плохо.
Ученые утверждают, что недуг начинает развиваться в организме благодаря появлению вирусов кори, гепатитов других происхождений и некоторых лекарственных средств, в первую очередь — интерферона.
Немалую роль играет и наследственность.
Все эти факторы воздействуют на организм (не исключается, что и не они виноваты), благодаря чему начинаются сбои в иммунной системе, а затем и в ЖКТ, в частности, в печени. У хронического поражения процесс длится более полугода.
Тяжесть его различна: у части детей наблюдаются только биохимические нарушения, у других — печеночная недостаточность, у третьих — физикальные поражения.
Симптомы детского заболевания в большинстве случаев проявляются внезапно. Это боли в области правого подреберья, небольшая желтизна кожных покровов.
При пальпации ощущается уплотнение печени, она выступает из-под ребер. Также увеличивается селезенка.
Возможно развитие полиартритов, затрагивающих крупные суставы. Начало болезни почти всегда сопровождается лихорадкой.
В лечении детского гепатита аутоиммунного типа используются иммуносупрессивные препараты. Медикаментозная терапия способствует достижению клинической ремиссии, а также и биохимической, и гистологической в большинстве случаев.
Это примерно 65% больных в период ремиссии до трех лет. А само лечение занимает около двух лет.
Дети с поставленным диагнозом цирроз печени прекрасно переносят лечение. Выживаемость достигает порядка 90% (причем она примерно одинакова для тех детей, у которых уже есть цирроз, и для тех, у кого он не был диагностирован).
Если не заниматься лечением, возможно дальнейшее разрушение печени. Это заболевание не имеет самопроизвольной ремиссии. Если даже самочувствие улучшается, то это кратковременно, а биохимические показатели не улучшаются.
Прогноз неблагоприятен для тех детей, у которых наблюдается резистентность к лечению. Некоторым больным даже показана пересадка печени. При трансплантации выживаемость пациентов составляет более 90%.
Признаки заболевания
Приблизительно в четверти всех случаев симптомы протекания аутоиммунного гепатита отсутствуют, и диагностика заболевания зачастую осуществляется лишь на стадии цирроза печени.
У трети пациентов болезнь начинается внезапно, и ее клинические симптомы неотличимы от проявлений острого гепатита, что иногда является причиной вынесения ошибочного диагноза токсического или вирусного гепатита.
При этом проявляются:
- интенсивная желтуха;
- изменение цвета мочи и кала;
- выраженная слабость;
- отсутствие аппетита;
- ощущения тяжести и боли в области правого подреберья.
При постепенном развитии болезни желтуха может стать незначительной, позже к перечисленным признакам добавляются такие симптомы, как:
- Увеличение лимфоузлов;
- Кожный зуд;
- Тошнота;
- Увеличение селезенки и печени;
- Симптомы асцита, характеризующегося скоплением жидкости в брюшной полости;
- Кожные реакции, свидетельствующие об отклонениях в эндокринной системе, в том числе:
- угри;
- телеангиэктазии;
- эритема;
- каппилярит.
У мальчиков и мужчин возможно появление гинекомастии, у женщин – аменореи и повышенного оволосения.
К системным проявлениям такого заболевания, как хронический аутоиммунный гепатит, относят:
- гломеролунефрит;
- полиартрит крупных суставов;
- диабет;
- тиреоидит;
- миокардит;
- язвенный колит.
Диагностика аутоиммунного гепатита
Данное заболевание отличается от других форм хронического гепатита тем, что для постановки точного диагноза не нужно ждать около полугода, пока болезнь перейдет в хроническую форму.
Диагностика АИГ проводится в любое время его клинического течения. Диагностическими критериями при этом служат гистологические, биохимические и серологические маркеры аутоиммунного гепатита.
Такие инструментальные методы исследования, как МРТ печени и УЗИ печени, самостоятельного диагностического значения при этом не имеют.
Диагноз «аутоиммунный гепатит» ставится в тех случаях, когда:
- В анамнезе отсутствуют сведения о:
- приеме гепатотоксических лекарственных препаратов;
- проведенном переливании крови;
- недавнем употреблении алкоголя;
- В сыворотке крови не обнаружены маркеры таких активных вирусных инфекций, как:
- цитомегаловирус;
- вирус Эпштейна-Барра;
- гепатиты А, В и С;
- Показатель иммуноглобулинов в крови выше нормы в 1,5 и более раз;
- Титры антител (SMA, ANA и LKM-1) выше показателей:
- 1:20 для детей;
- 1:80 для взрослых.
Окончательная диагностика проводится на основании результатов биопсии печени, при этом гистологическое исследование должно выявить:
- лимфоидную инфильтрацию;
- мостовидные и ступенчатые некрозы тканей.
Аутоиммунный гепатит следует дифференцировать от:
- алкогольного и лекарственного гепатитов;
- первичного билиарного цирроза печени;
- болезни Вильсона;
- хронического вирусного гепатита;
- холангита;
- неалкогольной жировой дистрофии печени.
Отсутствие специфических симптомов, вовлеченность в патологический процесс других органов делает диагностику такого заболевания весьма сложной. Нужно исключить все возможные причины поражения печени: вирусы, токсины, злоупотребление алкоголем, переливание крови.
Окончательный диагноз ставится на основании гистологической картины печени и определения иммунных маркеров. Начиная с простых исследований, можно определить функциональное состояние организма.
Лабораторная
https://www.youtube.com/watch?v=AIQX4tccgmM
pechen.top
Аутоиммунные заболевания печени, их диагностика и симптомы
Причину некоторых заболеваний печени медики связывают с нарушениями функционирования иммунной системы. Характерным признаком, указывающим на сбой иммунитета при наличии хронической патологии этого органа является присутствие в крови специфических аутоантител. Аутоиммунные заболевания печени (АИЗП) – это несколько видов болезней, отличающихся многообразием симптоматики, требующей точной диагностики.
Особенности аутоиммунных недугов
В человеческом организме печень является важным органом, в котором происходит нейтрализация токсинов, ежедневно поступающих в человеческий организм извне. Нарушение функций печени опасно не только заболеваниями, но и угрожает жизни. Поэтому важно беречь орган от повреждений и следить за его здоровьем.
В нормальном состоянии в организме присутствует небольшое количество естественных антител, не вызывающих аутоиммунное заболевание печени. Норма антител класса IgM обеспечивает процесс регенерации тканей. Однако увеличение их числа с изменением качества вызывает иммунную аутоагрессию, которая становится причиной появления следующих патологий:
- аутоиммунного гепатита – поражение паренхимы печени;
- первичного билиарного цирроза – разрушение желчных протоков;
- первичного склерозирующего холангита – закупоривание протоков;
- аутоиммунного холангита – сочетание симптомов нескольких видов недугов.
В медицине существуют две теории о происхождении болезней аутоиммунной природы – действие вирусных инфекций либо воспалительных процессов в печени. Однако установить точные механизмы запуска печеночной патологии пока не удалось.
В качестве агентов, нарушающих толерантность иммунитета к собственным тканям печени, могут выступать различные виды вирусов и бактерий, токсины. На фоне хронического воспалительного процесса в печени эти вещества запускают механизм развития аутоиммунных заболеваний, симптоматика которых сходна с признаками других недугов.
Аутоиммунный гепатит
Среди хронических заболеваний печени, связанных с нарушением функции иммунитета, патология наиболее распространена. Причем встречается чаще у женщин до 35-летнего возраста либо после 50 лет. Недуг отличается внезапным стартом, а результатом пагубного воздействия антител становятся следующие симптомы:
- слизистая и кожный покров приобретают желтый окрас;
- меняется цвет мочи, а также каловых масс;
- появляется чувство постоянного утомления;
- воспаляются и отекают суставы;
- со стороны правого подреберья ощущается боль.
Развитие аутоиммунного процесса может проходить по двум сценариям. Первый тип – симптоматика патологии сходна с гепатитом вирусной или токсической природы. Проявления начинаются стремительно, развиваются – остро, сигнализируя о поражениях печени. По второму сценарию гепатит начинается без симптомов, что усложняет диагностику болезни, но повышает вероятность некоторых осложнений.
Важно учесть, что прогрессирование аутоиммунных процессов в печени может сопровождаться повреждением нескольких органов. При отсутствии типичной картины и многообразии симптомов, явными маркерами гепатита считают желтуху на фоне увеличенных в размерах печени.
Билиарный цирроз первичного типа
В результате нарушения процессов иммунной регуляции происходит постепенное разрушение внутрипеченочных желчных протоков, которые для иммунной системы становятся чужеродными антигенами. Заболевание на ранней стадии называют хроническим холангитом (деструктивным), поскольку цирроз еще не появился.
Для Вас: Патологии, приводящие к аутоиммунному заболеванию почекЗаболевание характеризуется медленным прогрессом, начинается с блокирования правильного оттока желчи в кишечник (холестаза) из-за воспаления, поразившего мелкие желчные протоки. Хотя симптомы аутоиммунного заболевания печени неярко выражены, они нарастают поэтапно.
- Снижение числа нормально функционирующих печеночных клеток (гепатоцитов) из-за прогрессирующего воспаления.
- Гибель печеночных тканей (некроз) с заменой их фиброзными при поражении близлежащих клеток печени.
- Интоксикация желчными кислотами, накапливаемыми в органе, вместе с фиброзом и рубцами дают старт циррозу печени.
Главными симптомами аутоиммунного заболевания считаются усиленный зуд при легких психологических изменениях. На ранней стадии цирроза желтушный синдром может отсутствовать. К финальному этапу в процесс вовлекаются другие органы, что может спровоцировать печальные последствия.
Первичный склерозирующий холангит
От признаков аутоиммунной болезни чаще всего страдают мужчины после 25 лет. Старт склерозирующему процессу дает негнойное воспаление снаружи и внутри выводящих желчь путей. Первичная форма склерозирующего холангита проявляется следующими симптомами:
- дискомфортом по области живота;
- повышенной утомляемостью;
- снижением веса, а также зудом и желтизной кожных покровов.
Итогом патологии становится фиброз тканей протоков, трансформирующийся в цирроз печени билиарного типа (вторичный). Причиной аутоиммунного заболевания может стать бактериальная либо вирусная инфекция. К числу характерных проявлений печеночных недугов добавляются симптомы язвенного колита, а также других болезней.
Если аутоиммунному заболеванию сопутствует повышенная температура тела, это опасность осложнений, угроза появления холангиокарциномы (рак желчевыводящих путей). Больному необходим биохимический анализ крови для констатации изменений.
Аутоиммунный холангит
Патология сочетает в себе несколько разновидностей нарушений иммунного статуса организма. Поэтому группу заболеваний этого типа, связанных с агрессией аутоантител, называют перекрестным синдромом. Во время диагностики обнаруживается не моно вариант определенного недуга, а симптоматика группы расстройств, принадлежащих к линейке аутоиммунных заболеваний. Чаще всего диагностируют проявления сочетаний следующих синдромов:
- аутоиммунного гепатита с билиарным циррозом первичной формы;
- аутоиммунного гепатита с склерозирующим холангитом первичного типа.
Отсутствие правильной стратегии лечебных мероприятий объясняется неясностью механизма развития патологического состояния. Появление антител способно спровоцировать запуск аутоиммунного процесса не только у взрослых. Редко заболевание регистрируют у детей, аутоантитела способны преодолевать плацентарный барьер. Тогда симптомы патологии, развивающиеся быстро, поддаются диагностике в младенческом возрасте.
Методы диагностики
Для постановки диагноза при подозрении на аутоиммунный процесс в организме специалист ориентируется не только на клиническую картину с характерным набором печеночных симптомов. Важная роль в процессе диагностики отводится инструментальным методам, лабораторным тестам.
Лабораторные исследования
- Общеклинический анализ крови позволяет зафиксировать воспалительный синдром, анемичное состояние, нарушение функций печени.
- По биохимическому анализу крови определяют характер нарушений функций печени, уровень белка и других компонентов (печеночные пробы)
- Анализы крови иммунологической группы информируют о количестве различных видов аутоантител к определенным антигенам структур тканей печени.
- По общему анализу мочи судят об уровне билирубина, повышение которого указывает на вовлечение почек в процесс воспаления.
Инструментальные обследования
- Диагностику начинают с процедуры УЗИ, поскольку аутоиммунные заболевания сопровождаются диффузным увеличением печени. Также необходимо оценить состояние других органов, расположенных в брюшной полости.
- КТ, а также МРТ считаются второстепенными методами обследования. Их применяют для подтверждения наличия воспаления, изменений структуры органа и печеночных сосудов, сопровождающих болезнь.
- Назначение биопсии совместно с гистологией биоптата необходимо, когда хроническая патология аутоиммунного типа отличается выраженной активностью. Анализ назначают при подозрении на перекрестный синдром, онкологию.
Согласно информации медицинской статистики, каждый пятый больной аутоиммунным гепатитом излечивается от патологии самостоятельно. При точной диагностике и адекватном лечении с использованием современных методов, прогнозируемая выживаемость больных может превысить 20 лет. Для предотвращения цирроза печени следует нормализовать образ жизни, контролировать свою иммунную систему, настроиться на позитив.
immunoprofi.ru
Аутоиммунный гепатит: что это такое, симптомы, лечение и прогноз выживаемости
Аутоиммунный гепатит (АГ) является очень редким заболеванием среди всех видов гепатитов и болезней аутоиммунного характера.
На территории Европы частота встречаемости составляет 16-18 больных с АГ на 100000 человек. На Аляске и Северной Америке распространенность выше, чем в Европейских странах. В Японии уровень заболеваемости низкий. У афроамериканцев и латиноамериканцев течение болезни протекает более стремительно и тяжело, лечебные мероприятия менее эффективны, смертность выше.
Заболевание встречается во всех возрастных группах, чаще болеют женщины (10-30 лет, 50-70 лет). У детей АГ может появиться от 6 до 10 лет.
АГ при отсутствии терапии опасен развитием желтухи, цирроза печени. Выживаемость больных с АГ без лечения составляет 10 лет. При более агрессивном течении гепатита продолжительность жизни составляет менее 10 лет. Цели статьи – сформировать представление о заболевании, раскрыть виды патологии, клиническую картину, показать варианты лечения болезни, предупредить о последствиях патологии при отсутствии своевременной помощи.
Общая информация о патологии
Аутоиммунный гепатит – это патологическое состояние, которое сопровождается воспалительными изменениями в ткани печени, развитием цирроза. Болезнь провоцирует процесс отторжения печеночных клеток иммунной системой. АГ часто сопровождается другими аутоиммунными болезнями:
- системная красная волчанка;
- ревматоидный артрит;
- рассеянный склероз;
- аутоиммунный тиреоидит;
- экссудативная эритема;
- гемолитическая аутоиммунная анемия.
Причины и виды
Вероятными причинами развития патологии печени считаются вирусы гепатита С, В, Эпштейна-Барр. Но четкой связи в научных источниках между формированием болезни и наличием этих возбудителей в организме не выявлено. Имеется также наследственная теория по возникновению патологии.
Существует несколько видов патологии (Табл. 1). Гистологически и клинически эти виды гепатита не имеют различий, но 2 тип болезни часто связан с гепатитом С. Лечат все разновидности АГ одинаково. Некоторые специалисты не принимают 3 тип как отдельный, так как он очень схож с 1 типом. Они больше склоняются к классификации по 2 типам заболевания.
Таблица 1 – Разновидности болезни в зависимости от вырабатываемых антител
|
|
|
Как развивается и проявляется?
Механизм развития болезни заключается в образовании антител против печеночных клеток. Иммунная система начинает принимать свои гепатоциты, как чужеродные. При этом в крови вырабатываются антитела, характерные для определенного вида заболевания. Клетки печени начинают разрушаться, возникает их некроз. Возможно, запускают патологический процесс вирусы гепатита С, В, Эпштейна-Барр. Помимо разрушения печени наблюдается повреждение поджелудочной и щитовидной желез.
Группы риска:
- наличие аутоиммунных болезней любой этиологии в предыдущем поколении;
- инфицированные ВИЧ;
- больные с гепатитами В, С.
Патологическое состояние передается по наследству, но встречается очень редко. Заболевание может проявляться как в острой форме, так и с постепенным наращиванием клинической картины. При остром течении болезни симптоматика похожа на острый гепатит. У пациентов появляются:
- болезненность правом подреберье;
- диспепсические проявления (тошнота, рвота);
- желтушный синдром; з
- зуд;
- телеангиоэктазии (сосудистые образования на коже);
- эритема.
Влияние АГ на женский и детский организм
У женщин с аутоиммунным гепатитом часто выявляются:
- нарушение гормонального фона;
- развитие аменореи;
- трудности с зачатием ребенка.
Наличие АГ у беременных женщин может вызвать преждевременные роды, постоянную угрозу прерывания беременности. Лабораторные показатели у пациенток с АГ за время вынашивания плода могут даже улучшиться или нормализоваться. АГ часто не оказывает влияния на развивающийся внутриутробно плод. Беременность протекает у большинства больных нормально, роды не утяжелены.
Обратите внимание! Статистических данных по поводу течения АГ во время беременности очень мало, так как заболевание стараются выявлять и лечить на ранних стадиях болезни, чтобы не доводить до тяжелых клинических форм патологии.
У детей болезнь может протекать наиболее стремительно, с обширным поражением печени, так как иммунная система не совершенна. Смертность среди детской возрастной группы значительно выше.
Как проявляется аутоиммунное поражение печени?
Проявления аутоиммунной формы гепатита могут существенно различаться. В первую очередь это зависит от характера течения патологии:
-
Острое течение. В этом случае проявления очень схожи с вирусным гепатитом, и только проведение таких анализов, как ИФА и ПЦР, позволяет дифференцировать патологии. Такое состояние может длиться у больного не один месяц, крайне негативно влияя на качество жизни. Какие в этом случае возникают симптомы:
Диагностика аутоиммунного гепатита
- резкие болезненные ощущения в боку справа;
- симптомы расстройства работы органов ЖКТ (больного сильно тошнит, возникает рвота, головокружение);
- пожелтение кожных покровов и слизистых;
- сильный зуд;
- упадок сил. При физикальном осмотре больного наблюдается болезненность при надавливании на область правой реберной дуги, во время перкуссии нижний край печени выступает, пальпаторно (прощупывание) определяется гладкий край печени (в норме печень не пальпируется).
-
Постепенное нарастание симптоматики. В этом случае заболевание развивается постепенно, пациент чувствует ухудшение состояния здоровья, но понять, где именно происходит патологический процесс, часто не в силах даже специалист. Это происходит потому, что при таком течении патологии может наблюдаться лишь незначительная боль в правом подреберье, в первую же очередь больного беспокоят внепеченочные признаки:
- кожные проявления: высыпания различного рода (макулярные, макулопапулезные, папуловезикулезные), витилиго и другие формы нарушения пигментации, покраснение ладоней и стоп, сосудистая сетка на животе;
- артриты и артралгии;
- нарушения работы щитовидки;
- легочные проявления;
- неврологические сбои;
- нарушения функционирования почек;
- психологические сбои в виде нервных срывов и депрессии. Вследствие этого, аутоиммунный гепатит может долгое время маскироваться под другие заболевания, что приводит к неправильной постановке диагноза и, соответственно, назначению неадекватной схемы терапии.
Диагностические мероприятия
Диагностика патологического состояния включает сбор анамнестических данных, осмотр и дополнительные методы. Врач уточняет наличие аутоиммунных заболеваний у родственников в предыдущем поколении, вирусных гепатитов, ВИЧ-инфекции у самого больного. Также специалист проводит осмотр, после которого оценивает тяжесть состояния пациента (увеличение печени, желтуха).
Врачу обязательно нужно исключить наличие вирусного, токсического, лекарственного гепатита. Для этого больной сдает кровь на антитела к вирусам гепатита В, С. После этого доктор может проводить обследование по поводу аутоиммунного поражения печени. Больному назначают биохимический анализ крови на амилазу, билирубин, печеночные ферменты (АЛТ, АСТ), щелочную фосфатазу.
Пациентам также показано исследование крови на концентрацию в крови иммуноглобулинов G, A, M. У большинства больных с АГ IgG будут повышены, а IgА, IgМ – нормальные. Иногда иммуноглобулины находятся в норме, что затрудняет диагностику болезни. Также проводят тестирование на наличие специфических антител для определения вида гепатита (ANA, AMA, LMA, LKM, SLA).
Для подтверждения диагноза проводят гистологическое обследование кусочка ткани печени. При микроскопии видны изменения клеток органа, обнаруживаются поля лимфоцитов, гепатоциты отекают, некоторые из них некротизируются.
При проведении ультразвукового обследования обнаруживаются признаки некроза печени, которые сопровождаются увеличением размера органа, повышением эхогенности отдельных ее участков. Иногда можно обнаружить признаки портальной гипертензии (повышение давления печеночной вены, ее расширение). Помимо ультразвукового исследования, применяют компьютерную томографию, а также магнитно-резонансную томографию.
Дифференциальную диагностику АГ проводят с:
- болезнью Вильсона (в детской практике);
- дефицитом α1-антитрипсина (у детей);
- алкогольным повреждением печени;
- неалкогольной патологией печеночной ткани;
- склерозирующим холангитом (в педиатрии);
- гепатитами B, C, D;
- оverlap-синдромом.
Что нужно знать о лечении заболевания?
После подтверждения заболевания врачи приступают к лекарственной терапии. Лечение аутоиммунного гепатита направлено на устранение клинических проявлений болезни, а также на поддержания длительной ремиссии.
Медикаментозное воздействие
Лечение проводят при помощи глюкокортикостероидных средств (Преднизона, Преднизолона совместно с Азатиоприном). Лечение глюкокортикостероидными лекарственными препаратами включает 2 формы лечения (Табл. 1).
Недавно было испытано сочетание лекарственного препарата Будесонид совместно с Азатиоприном, который также эффективно лечит симптомы аутоиммунного гепатита у пациентов в острой стадии. Если у больного симптомы протекают стремительно и очень тяжело, дополнительно назначают Циклоспорин, Такролимус, Микофенолат мофетил. Эти препараты оказывают мощное подавляющее действие на иммунную систему пациента. При неэффективности лекарств принимается решение о пересадке печени. Трансплантация органа проводится только у 2,6 % больных, так как терапия при АГ чаще проходит успешно.
Таблица 1 – Виды терапии аутоиммунного гепатита глюкокортикостероидами
| Преднизолон (30 мг) + Азатиоприн (50 мг) | Преднизолон (менее 10 мг)+ Азатиоприн (50-100) |
| Будесонид + Азатиоприн | Азатиоприн или Преднизолон в низких дозах |
| Преднизолон (60 мг) |
Продолжительность терапии при рецидиве или первичном обнаружении аутоиммунного гепатита составляет 6-9 месяцев. Затем пациента переводят на более низкие поддерживающие дозировки лекарств.
Рецидивы лечат высокими дозами Преднизолона (20 мг) и Азатиоприна (150 мг). После купирования острой фазы течения заболевания переходят к начальной терапии, а затем к поддерживающей. Если у пациента с аутоиммунным гепатитом нет клинических проявлений болезни, а имеются только незначительные изменения в тканях печени, терапию глюкокортикостероидами не используют.
Обратите внимание! При достижении двухлетней ремиссии при помощи поддерживающих дозировок препараты стараются постепенно отменять. Снижение дозы проводят по миллиграммам лекарственного вещества. После возникновения рецидива лечение восстанавливают в тех же дозах, с которых началась отмена.
Использование глюкокортикостероидных лекарственных средств у некоторых больных могут привести к тяжелым побочным эффектам во время продолжительного приема (беременные, пациенты с глаукомой, сахарным диабетом, артериальной гипертензией, остеопорозом костей). У таких пациентов отменяют один из лекарств, стараются использовать либо Преднизолон, либо Азатиоприн. Дозировки подбираются по клиническим проявлениям АГ.
Терапия беременных и детей
Чтобы достичь успеха в лечении аутоиммунного гепатита у детей, необходимо как можно раньше диагностировать заболевание. В педиатрии также используют Преднизолон в дозировке 2 мг на килограмм веса ребенка. Максимально допустимая доза Преднизолона составляет 60 мг.
Важно! При планировании беременности у женщин во время ремиссии стараются применять только Преднизолон, так как от не оказывает влияния на будущий плод. Азатиоприн врачи стараются не использовать.
Если во время беременности возник рецидив АГ, к Преднизолону необходимо добавить Азатиоприн. При этом вред для плода все равно будет ниже, чем риск для здоровья женщины. Стандартная схема лечения поможет снизить риск выкидыша и преждевременных родов, увеличит вероятность доношенной беременности.
Реабилитация после курса терапии
Применение глюкокортикостероидов помогает остановить развитие аутоиммунного поражения печени, однако для полноценного восстановления органа этого недостаточно. После курса терапии пациенту показана длительная реабилитация, включающая применение медикаментозных и народных поддерживающих средств, а также строгое соблюдение специальной диеты.
Медикаментозные методы
Медикаментозное восстановление органа предполагает применение определенных групп препаратов. Однако важно помнить, что их назначение возможно только при купировании острого заболевания или во время наступления ремиссии при хроническом течении патологии, то есть когда воспалительный процесс стихает.
Показан, в частности, прием таких препаратов:
- Нормализующих обмен веществ в ЖКТ. Печень – основной фильтр организма, вследствие поражения он уже не может эффективно очищать кровь от продуктов метаболизма, поэтому назначаются дополнительные препараты, способствующие выведению токсинов. Так, могут быть назначены: Триметабол, Элькар, Йогурт, Линекс.
-
Гепатопротекторов. Применяются фосфолипидные препараты, действие которых направлено на восстановление поврежденных гепатоцитов и на защиту печени от дальнейшего повреждения. Так, могут быть назначены Эссенциале Форте, Фосфогив, Антралив. Эти препараты разработаны на основе природного ингредиента – бобов сои и оказывают следующие действия:
- улучшают внутриклеточный метаболизм в печени;
- восстанавливают клеточные мембраны;
- усиливают дезинтоксикационные функции здоровых гепатоцитов;
- препятствуют образованию стромы или жировой ткани;
- нормализуют работу органа, снижая его энергетические затраты.
-
Витаминных и поливитаминных комплексов. Печень – орган, отвечающий за метаболизм и выработку многих жизненно важных элементов, в том числе и витаминов. Аутоиммунное поражение провоцирует нарушение этих процессов, поэтому организм нуждается в восполнении витаминного запаса извне.
В частности, в этот период организм должен получать такие витамины, как А, Е, группы В, фолиевую кислоту. Для этого необходима специальная диета, о которой будет сказано ниже, а также применение аптечных препаратов: Гепагард, Нейрорубин, Гепар актив, Легалон.
Народная медицина и диета
Народная медицина предлагает использовать мумие (пить по таблетке трижды в сутки). Из трав применять можно:
- пижму;
- хвощ полевой;
- шалфей;
- тысячелистник;
- лопух;
- цветков зверобоя;
- ромашки;
- корней девясила;
- плодов шиповника;
- чистотела;
- одуванчика.
Применяться эти травы могут, если нет иных рекомендаций, в виде отваров (ложка травы или сбора на пол-литра горячей воды, варить на водяной бане 10-15 минут).
Перед использованием лекарственных трав следует обратиться к врачу. Нетрадиционные способы лечения могут навредить здоровью или ухудшить состояние больного, если не учесть противопоказания.Что касается питания, нужно выполнять такие правила:
- Пациенту нужно снизить потребление жаренных, копченых, жирных блюд. Бульоны лучше варить нежирные (из птицы, говядины). Мясо следует готовить отварное (запеченное или на пару) с небольшим количеством масла.
- Не следует употреблять жирные сорта рыбы и мяса (треска, свинина). Предпочтительнее использовать в пищу мясо птицы, кролика.
- Очень важным аспектом в питании при АГ считается исключение алкогольсодержащих напитков, снижение использования лекарственных препаратов, дополнительно отравляющих печень (за исключением назначенных врачом).
- Молочные продукты разрешены, но нежирные (1 % кефир, обезжиренный творог).
- Нельзя употреблять шоколад, орехи, чипсы.
- В рационе должно быть больше овощей, фруктов. Овощи нужно готовить на пару, запекать (но не до корочки) или тушить.
- Яйца больному есть можно, но не более 1 яйца за день. Яйцо лучше готовить в виде омлета с молоком.
- Обязательно убрать из рациона острые специи, приправы, перец, горчицу.
- Питание должно быть дробным, небольшими порциями, но частым (до 6 раз за день).
- Блюда не должны быть холодными или очень горячими.
- Пациенту не следует злоупотреблять кофе и крепким чаем. Пить лучше морсы, компоты, некрепкий чай.
- Нужно исключить бобовые культуры, шпинат, щавель.
- Каши, салаты и другие блюда лучше заправлять растительным маслом.
- Пациент должен уменьшить потребление сливочного масла, сала и сыра.
Прогнозы и последствия
Высокая смертность наблюдается у пациентов, не получавших качественного лечения. Если терапия при аутоиммунном гепатите прошла успешно (полный ответ на лечение, улучшение состояния), то прогноз для больного считается благоприятным. На фоне успешного лечения можно достичь выживаемости пациентов до 20 лет (после дебюта АГ).
Лечение может протекать с частичным ответом на лекарственную терапию. В этом случае применяют цитостатические препараты.
У некоторых пациентов наблюдается отсутствие эффекта от лечения, что приводит к ухудшению состояния больного, дальнейшему разрушению печеночной ткани. Без пересадки печени больные быстро погибают. Профилактические мероприятия в этом случае малоэффективны, к тому же болезнь в большинстве случаев возникает без видимой причины.
Большинство врачей-гепатологов и иммунологов считают аутоиммунный гепатит хроническим заболеванием, требующим постоянной терапии. Успех лечения редкого заболевания зависит от ранней диагностики, правильного подбора лекарственных средств.
Сегодня разработаны специальные схемы лечения, которые очень эффективно снимают симптомы болезни, позволяют снизить скорость разрушения печеночных клеток. Терапия помогает поддерживать длительную ремиссию заболевания. Эффективно лечится АГ у беременных и детей до 10 лет.
Результативность терапии Преднизолоном и Азатиоприном оправдана клиническими исследованиями. Кроме Преднизолона активно используют Будесонид. Совместно с Азатиоприном он также приводит к наступлению длительной ремиссии. За счет высокой эффективности лечения пересадка печени требуется в очень редких случаях.
Интересно! Большинство пациентов часто боятся подобных диагнозов, считают их смертельными, поэтому к лечению относятся положительно.
Больные говорят, что врачи в глубинке редко самостоятельно диагностируют АГ. Выявляется он в уже специализированных клиниках Москвы и Санкт-Петербурга. Этот факт можно объяснить низкой частотой встречаемости аутоиммунного гепатита, а значит и отсутствием опыта его выявления у большинства специалистов.

Определение — что такое аутоимунный гепатит?
Аутоиммунный гепатит распространен повсеместно, чаще встречается у женщин. Болезнь считается очень редкой, поэтому скрининговой (профилактической) программы по его выявлению не существует. Заболевание не имеет специфических клинических признаков. Для подтверждения диагноза у пациентов берут кровь на специфические антитела.
Показания к лечению определяет клиника болезни. При наличии печеночных симптомов у больных наблюдаются высокие показатели АЛТ, АСТ (в 10 раз). При наличии таких признаков врачам следует исключить вирусные и другие виды гепатитов, провести полное обследование.
После подтверждения диагноза аутоиммунного гепатита нельзя отказываться от лечения. Отсутствие должной помощи больному приводит к быстрому разрушению печени, циррозу, а затем и гибели пациента. На сегодняшний день разработаны и успешно применяются различные схемы лечения, которые позволяют удерживать длительную ремиссию заболевания. Благодаря лекарственной поддержке, достигнута 20-летняя выживаемость пациентов с АГ.
(1 голосов, среднее: 4,00 из 5) Загрузка... Эксперт проекта (терапевт, ревматолог )Образование:
- 2009 - 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 - 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 - наст.вр., Прохожу интернатуру по специальности акушерство и гинекология
simptomov.com
АУТОИММУННЫЕ ЗАБОЛЕВАНИЯ ПЕЧЕНИ: КЛИНИКА, ДИАГНОСТИКА, ЛЕЧЕНИЕ
АУТОИММУННЫЕ ЗАБОЛЕВАНИЯ ПЕЧЕНИ: КЛИНИКА, ДИАГНОСТИКА, ЛЕЧЕНИЕ Рекомендации для терапевтов
Коллектив авторов: Голованова Е.В., Лазебник Л.Б., Конев Ю.В., Радченко В.Г., Селиверстов П.В., Ситкин С.И., Ткаченко Е.И.
Рекомендации утверждены съездом Научного Общества Гастроэнтерологов России (НОГР) 27 мая 2015 года в Санкт-Петербурге.
Настоящие методические рекомендации основаны на обзоре и анализе публикаций последних лет по данной тематике в мировой и отечественной литературе, а также на опыте авторов по лечению пациентов аутоиммунными заболеваниями печени. К группе аутоиммунных заболеваний печени (АИЗП) относятся аутоиммунный гепатит (АИГ), первичный билиарный цирроз (ПБЦ) и первичный слерозирующий холангит (ПСХ).
Аутоиммунный гепатит. МКБ-10: K73.2
Аутоиммунный гепатит – персистирующее (неразрешившееся) воспаление печени неизвестной этиологии, характеризующееся перипортальным или более обширным воспалительным процессом с гипергаммаглобулинемией и тканевыми аутоантителами, которое в большинстве случаев отвечает на иммуносупрессивную терапию.
Эпидемиология: распространенность в Европе составляет 0,2-17 случаев на 100000 населения, в России – 10-20 тысяч больных, женщины преобладают над мужчинами (8:1). Патогенез: нарушений функций иммунной системы в целом или отдельных ее компонентов (Т-лимфоцитов) приводит к аутоиммунному воспалению вследствие синтеза агрессивных аутоантител и размножением аутоагресссивных клонов киллерных клеток. Триггерными (запускающими) факторами могут выступать инфекционные агенты, алкоголь, гормональная перестройка в пубертатном и периклимактерическом периодах жизни, лекарственные средства, стрессовые ситуации. Важнейшую роль для развития АИГ играет система HLA, кодированная на коротком плече хромосомы 6р21. В настоящее время различают группы HLA классов I-III. Классическими HLA - I– генами являются А, В и Cw. Протеины HLA –I располагаются на всех клетках тканей, в том числе на гепатоцитах, иммунокомпетентных клетках, тромбоцитах. Молекулы HLA-I представляют иммунной системе экзогенные и эндогенные пептиды, синтезированные из протеинов собственных клеток (эндогенный антигенный процессинг). Антиген распознается CD8+ лимфоцитами, связывающимися с участком CD8 молекулы HLA. Наиболее значимыми для региона HLA-II являются гены HLA DRB, DQA, DQB, DPB. HLA II экспрессированы на дендритных клетках, активированных Т-клетках, эндотелиальных клетках желчных протоков (но не гепатоцитах). Протеины HLA II предъявляют на поверхности клеток антигенные пептиды, образующиеся в результате протеолитического расщепления, в результате чего они становятся способными связываться с вновь синтезированными протеинами класса II (экзогенный антигенный процессинг). Антиген, представленный HLA II, распознается CD4+ лимфоцитами. HLA III охватывает гены, кодирующие факторы комплемента С2, С4В, ФНО -α, ФНО - β, белки теплового шока (БТШ70) и другие продукты гена. Все три класса системы HLA ассоциированы с аутоиммунными заболеваниями печени.
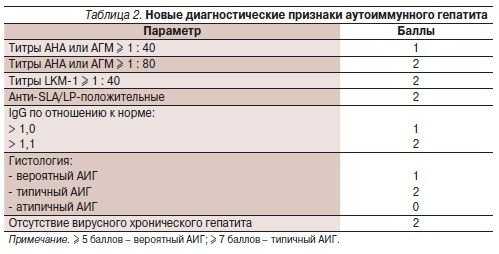
Диагностические критерии диагноза АИГ:
- Цитолиз-повышение активности сывороточных трансаминаз: аланиновой (АЛТ) и аспарагиновой (АСТ) выше 5-10 норм.
- Повышение уровня сывороточных гаммаглобулинов в 1,5 и более раз по сравнению с нормой.
- Наличие аутоантител в сыворотке крови.
- Повышение уровня сывороточного иммуноглобулина G.
- Положительные серологические реакции и наличие тканевых антигенов (LE-клетки, антинуклеарный фактор, положительная реакция связывания комплемента).
- Наличие тканевых антител к гладкой мускулатуре, слизистой оболочке желудка, щитовидной железы, клеткам почечных канальцев.
- Морфологические изменения в гепатобиоптате: ступенчатые некрозы и наличие плазматических клеток.
Типы выявляемых у больных с АИГ аутоантител (таблица 1).
- Антинуклеарные (АНА) выявляются до 80% случаев при АИГ 1 типа. Соответствующие им антигены представляют собой ядерную ДНК, нуклеарные структуры, функциональные протеины или центромеры.
- Антитела к гладкой мускулатуре (АГМА) обнаруживаются в сочетании с АНА.
- Антитела к микросомальному антигену печени и почек (LKM-1) чаще всего определяются у больных АИГ 2 типа, у которых отсутствуют АНА и АГМА. Антигеном для LKM-1 служит цитохром Р450 2D6 (CYP 2D6) рибосом цитоплазматической сети, который участвует в метаболизме более 40 лекарственных препаратов. В связи с этим, LKM-1 в очень высоких титрах (1:160 и более) обнаруживаются при АИГ 2 типа, индуцированном приемом лекарственных средств. Одновременное появление LKM-1 и антител к вирусу гепатита С может указывать на вирусную природу заболевания.
- Противоцитозольные печеночные антитела 1 типа (анти-LC1) - обнаруживаются одновременно с LKM-1 и считаются высокоспецифичными для АИГ 2 типа при доброкачественном течении заболевания.
- Антитела LKM-2 - к антигену, представляющему собой цитохром P2C9 (CYP 2C9), обнаруживаются при АИГ 2 типа, индуцированном лекарственными препаратами.
- Антитела LKM-3 встречаются у 13% пациентов с HDV-инфекцией и в 10% АИГ 2 типа. В качестве антигена выступает уридиндифосфат-5-глюкуронилтрансфераза (фермент, принимающий участие в метаболизме лекарственных препаратов).
- Антитела к растворимому антигену печени (anti-solubleliverantigen - SLA) выявляются при АИГ 3 типа, а также у 10-15% больных с АИГ 1 типа и считаются в настоящее время единственным диагностическим маркером, специфичным для данного заболевания.
- Аутоантитела к печеночному специфическому протеину (LSP) направлены против протеина мембраны или печеночного специфического протеина гепатоцитов. Чувствительность и специфичность этих аутоантител при АИГ составляют более 80%.
- Антитела к асиалогликопротеиновому рецептору (ASGPR). Антиген - специфический печеночный антиген, экспрессирующийся в больших количествах на мембранах перипортальных гепатоцитов. Антитела к ASGPR являются компонентом антител LSP и выявляются у 50-80% пациентов с АИГ, у 15% их титр коррелирует с активностью воспалительного процесса.
- В 20-30% случаев выявляются антимитохондриальные антитела (АМА), в 70-90% случаев – атипичные антитела против цитоплазматических антигенов нейтрофильных лейкоцитов (p-ANCA), у 10-40% - антитела к глиадину.
Класссификация АИГ. АИГ 1 типа – классический вариант течения заболевания, встречается в основном у молодых женщин, сопровождается гипергаммаглобулинемией, наличием АНА, АГМА, других аутоантител, отличается очень хорошим ответом на терапию иммуносупрессорами. АИГ 2 типа – заболевание чаще развивается в детском возрасте, второй пик приходится на возраст 35-65 лет. Обнаруживаются антитела LKM. Характерно острое начало и быстрое прогрессирование до развития цирроза печени (у 40-70% больных к моменту постановки диагноза имеется сформировавшийся цирроз печени). У 50-65% пациентов наблюдается очень высокая активность заболевания, которое может принять фульминантное течение. АИГ 3 типа – характеризуется наличием аутоантител к растворимому печеночному антигену (anti-SLA) и печеночно-панкреатическому антигену (anti-LP). Ряд авторов не выделяют этот вариант, т.к. выявляемые аутоантитела и клиническое течение сопоставимо с АИГ 1 типа. Клиническая картина АИГ. Характерна системность поражения органов и систем организма. Наиболее характерные клинические проявления:
- Боли и/или тяжесть в правом подреберье, снижение аппетита.
- Субфебрилитет, утомляемость, выраженная слабость, снижение работоспособности.
- Желтуха.
- Малые печеночные знаки на коже (пальмарная эритема, телеангиэктазии)
- Гепатомегалия, спленомегалия.
- Нарушение менструального цикла вплоть до аменореи (у 30% женщин).
- Артралгии, миалгии, кожные сыпи (более чем у 25% больных), трофические язвы на коже конечностей др.
- Поражение кишечника - неспецифический язвенный колит.
- Поражение почек – гломерулонефрит.
- Поражение сердца - перикардит, миокардит.
- Поражение щитовидной железы – тиреоидит.
- У 30% пациентов начало заболевания соответствует клинической картине острого гепатита.
Аутоантитела и их значение при аутоиммунных заболеваниях печени. ( По M.P.Manns, 2010)
Скачать полный текст рекомендаций
nogr.org
Симптомы и лечение аутоиммунных заболеваний печени
К сожалению, как показывают медицинские исследования, количество больных с различными поражениями печени увеличивается с каждым годом. Более того, если ранее важный орган подвергался поражению в зрелом возрасте, в настоящее время возраст больных в значительной степени помолодел.
Наверное, все прекрасно понимают, что в организме человека каждый орган выполняет особое предназначение и, если дееспособность одного выйдет из строя, пострадает весь организм в целом. Печень считается одним из самых важных человеческих органов, ведь именно в ней осуществляется нейтрализация любых видов токсических веществ, которые ежедневно поступают в организм человека извне. Более того, если функции печени будут нарушены, будет неправильно функционировать и метаболизм в пищеварительной системе, а также регуляция объема кровотока. Простыми словами, можно сказать, что человек просто не сможет прожить без важного органа. А так как печень довольно просто поддается повреждениям, следить за состоянием здоровья этого органа следует всем без исключения. Для этого нужно просто регулярно обращаться к врачу хотя бы 1 раз на протяжении года, чтобы доктор смог полностью осмотреть состояние здоровья и при необходимости назначил эффективную методику лечения
Аутоиммунные недуги, поражающие печень
Самым неизученным типом недуга, который поражает печень, является аутоиммунный. Объясняется это довольно просто – аутоиммунные заболевания печени, первичного характера, протекают с маловыраженными симптомами и весьма схожи с иными патологическими проявлениями, которые поражают важный человеческий орган.
Только верная диагностика и своевременное посещение врача помогут пациенту, поэтому визит в медицинское учреждение ни в коем случае откладывать не стоит.
Развивается аутоиммунное заболевание по необычной схеме, то есть при прогрессии гепатита печень подвергается разрушению при воздействии иммунной системы человека. При назначении лечебной методики доктор выбирает направление на восстановление работы иммунной системы, чтобы притупить действие агрессивной реакции иммуноглобулина на внутренние ткани и органы больного, а не на купирование очага возникновения поражения.
Виды аутоиммунных болезней печени
Читайте также: Как лечить диффузные изменения печени и почему они появляются
Чаще всего патологический аутоиммунный процесс диагностируют представительницам прекрасного пола, причем в довольно молодом возрасте – от 30 до 35 лет или после наступления менопаузы. Развивается недуг весьма стремительно и может стать причиной развития очень серьезных болезней:
- цирроза;
- печеночной недостаточности;
- гипертензией портального типа.
Вышеперечисленные болезни часто приводят к летальному исходу, поэтому аутоиммунный патологический процесс нужно выявить как можно быстрее и начать эффективное лечение.
В медицине выделяют 3 вида стремительно развивающейся патологии печени:
- При первом типе в организме человека начинает вырабатываться много аутоантител, которые своими пагубными действиями уничтожают поверхностных гепатоцитов. В итоге начинает прогрессировать серьезный недуг под названием цирроз печени.
- При развитии второго типа поражаются многие внутренние органы человека – начиная от желчных путей и заканчивая щитовидкой. Чаще всего данный вид патологии наблюдается у маленьких пациентов.
- Самым серьезным считается 3-й тип, так как подобная патология считается системной и практически не поддается медикаментозному лечению.
Симптомы заболевания
В ходе пагубного воздействия антител больной, которому будет поставлен диагноз аутоиммунный гепатит, может испытывать несколько очень неприятных ощущений. Перечень симптомов болезни такова:
- желтизна кожного покрова и слизистых;
- изменения цвета мочи и кала;
- постоянное утомление всего организма;
- увеличение размеров лимфатических узлов, селезенки и печени;
- болезненные ощущения в области правого подреберья;
- воспаление и отечность суставов.
Иногда кожный покров лица может сильно воспалиться и покраснеть.
Как диагностируется болезнь
Аутоиммунные заболевания возможно диагностировать только в лаборатории, используя для этого специально разработанные лабораторные тесты. По полученным результатам врач сможет установить, имеются ли в кровеносной системе больного враждебные антитела антиядерного характера. Однако одних лабораторных тестов будет недостаточно для постановки точного диагноза, так как наличие антиядерных антител способно указывать на развитие других заболеваний. Поэтому диагностика назначается комплексная, в которую входит следующее:
- иммуноферментный клинический анализ;
- гистологическое исследование биоптата;
- биопсия печени;
- МРТ и УЗИ.
При необходимости лечащий врач может назначить несколько дополнительных анализов, чтобы точно поставить диагноз и назначить эффективную методику лечения.
Самостоятельно начинать лечить аутоиммунные заболевания ни в коем случае не стоит, так как даже одно неверное действие может в значительной степени ухудшить пошатнувшееся здоровье больного. Если медикаментозная терапия будет подобрана правильно, больной своевременно обратится к врачу, продолжительность жизни возможно продлить от 7 до 15 лет, если, конечно, пациенты будут строго придерживаться лечебной терапии и соблюдать рекомендованную диету.
pechensovet.ru