Лечение суставов - артроз, артрит, остеохондроз и многое другое
Строма и паренхима в чем разница
Паренхима
Паренхима — это совокупность клеточных элементов органа, осуществляющих его специфическую функцию.
В отличие от стромы, которая образуется из соединительной ткани, паренхима может быть представлена разными видами ткани: кроветворной тканью (например, селезенка), эпителием (железы), нервными клетками (нервные узлы) и др.
Паренхима (parenchyma; от греч. parenchyma — наполняющая масса) — совокупность клеточных элементов органа, осуществляющих его специфическую функцию. Паренхима органа находится в тесной взаимосвязи с его соединительнотканным остовом, стромой (см.) или интерстициальной тканью и образует единое целое. Понятие паренхима не имеет гистогенетического значения; оно объединяет элементы, различные по строению и происхождению, например энтодермальный эпителий печени, мезодермальный эпителий почки и ретикулярную ткань селезенки. В то же время, например в селезенке, строма и паренхима могут быть представлены одним видом ткани. Богатые паренхимой органы (печень, поджелудочная и половые железы, селезенка и т. п.) часто называют паренхиматозными. В патологии под паренхимой опухоли имеют в виду специфическую бластоматозную ткань.
www.medical-enc.ru
Особенности строения, паренхима и строма опухолей
Опухоли построены из паренхимы и стромы. Паренхима опухоли— это собственно опухолевые клетки, образовавшиеся в результате злокачественной трансформации клетки-предшественницы и ее клональной пролиферации. Структурные изменения затрагивают все компоненты опухолевой клетки — ядро, цитоплазму, мембраны, органеллы и цитоскелет.
Ядра опухолевых клеток. Как правило, ядра опухолевых клеток увеличены, полиморфны, их контуры изрезаны, структура изменена. Ядро имеет неупорядоченно расположенный хроматин с конденсацией его в виде глыбок под кариолеммой. Размеры ядра увеличиваются за счет нарушения процессов эндоредуплекации ДНК, полиплоидии, эндомитозов, увеличения хромосом в ряде новообразований. В ядрах могут обнаруживаться разнообразные включения: вирусные частицы, внутриядерные тельца, тубулярные структуры, пузырьки, выросты, карманы ядерной мембраны.
Наблюдаются также изменения ядрышек— увеличение их размеров, количества, появление «персистирующих» ядрышек, не исчезающих во время митозов.
Ядерная мембранаопухолевой клетки бедна ядерными порами, что затрудняет транспортные связи между ядром и цитоплазмой.
Цитоплазма, органеллы и цитоплазматическая мембранаопухолевых клеток. Поверхность опухолевых клеток отличается увеличенной складчатостью, появлением микровыростов, пузырьков, а в ряде опухолей микроворсинок различной конфигурации и плотности. Полагают, что в области микроворсинок концентрируются рецепторы, способные воспринимать канцерогенные агенты. Эндоплазматическая сеть в опухолевых клетках может быть развита в разной степени, что отражает белок-секретирующую функцию. Усиление анаэробного гликолиза сопровождается уменьшением в опухолевых клетках количества митохондрий с нарушением ориентации их крист. В то же время имеется небольшое количество типов опухолей с высоким содержанием митохондрий в цитоплазме (онкоцитомы, почечно-клеточный рак).
Строма опухоли, так же как и строма нормальной ткани, в основном выполняет трофическую, модулирующую и опорную функции и состоит из волокон и клеток (нормальных фибробластов, лимфоцитов и пр.). Таким образом, в опухолях удивительным образом соседствуют и взаимодействуют опухолевые и нормальные клетки.
В зависимости от развитости стромы опухоли подразделяют на органоидные и гистиоидные.
В органоидныхопухолях имеются паренхима и развитая строма. Примером органоидных опухолей могут служить различные опухоли из эпителия. При этом степень развитости стромы может также варьировать от узких редких соединительнотканных прослоек и сосудов капиллярного типа в медуллярном раке до мощных полей фиброзной ткани, в которых цепочки опухолевых бывают едва различимыми (в фиброзном раке, или скирре).
В гистиоидныхопухолях доминирует паренхима, строма практически отсутствует, так как представлена лишь тонкостенными сосудами капиллярного типа, необходимыми для питания. По гистиоидному типу построены опухоли из собственной соединительной ткани и некоторые другие неоплазмы. В опухолях соединительной ткани стромой принято называть также экстрацеллюлярный матрикс с коллагеновыми волокнами.
studfiles.net
Паренхиматозный орган – строма и паренхима
Строма:
1. соединительнотканная капсула – плотная неоформленная соединительная ткань
2. сверху покрыта висцеральных листком плевры – серозная оболочка:
а. мезотелий – однослойный плоский эпителий – висцеральный листок спланхнотома
б. собственная пластинка – РСТ
3. от капсулы внутрь органа проходят соединительно тканные прослойки – трабекуля, которые делят орган на доли и сегменты
4. внутри сегментов – прослойки рыхлой соединительной ткани
Источник развития стромы – мезенхима.
Паренхима легких:представлена эпителием бронхов и структур
ацинусов
Бронхи (бронхиальное дерево):
По строению стенки и размерам бронха:
1. крупные - внелегочные и долевые
2. средние -
- 2-5 мм
- сегментарные, субсегментарные
3. мелкие –
- 1-2 мм
- внутридольковые
Крупные– 4 оболочки
- соответствуют строению стенки трахеи
Средние бронхи:
4 оболочки:
I. Слизистая:
1. эпителий
– однослойный многорядный призматический
реснитчатый
- представлены все 7 видов клеток
- источник - эктодерма
2. собственная пластинка
- РСТ - мезенхима
3. мышечная пластинка
- гладкомышечные клетки – мезенхима
II. Подслизистая основа
- РСТ - мезенхима
- железы:
1. многослойные
2. сложные
3. разветвленные
4. трубчато-альвеолярные
5. смешанный, с преобладанием слизистого
6. мерокриновый
III. Волокнисто-хрящевая оболочка
- хрящевые пластики из эластической хрящевой ткани -
склеротом
IY. Наружная оболочка – адвентициальная
- РСТ - мезенхима
Мелкие бронхи:
2 оболочки:
I. Слизистая
1. эпителий
- однослойный однорядный призматический
реснитчатый - эктодерма
- мало бокаловидных клеток
2 собственная пластинка
- РСТ - мезенхима
3. мышечная пластинка
- относительно наиболее развита
- гладкомышечная ткань - мезенхима
(при бронхиальной астме – спазм - обструкция
дыхательных путей)
II. Подслизистая основа – ее нет
- в стенке нет желез
III Волокнисто-хрящевая - ее нет
- в стенке нет хрящевых пластинок
IY. Наружная оболочка - адвентициальная
- РСТ - мезенхима
Не нашли то, что искали? Воспользуйтесь поиском:
Page 2
Ацинус висит на терминальной бронхиоле:
- диаметр до 0,5 мм
Строение:
I. Слизистая оболочка
1. эпителий – однослойный однорядный кубический
реснитчатый
- отсутствуют бокаловидные клетки
2. собственная пластинка - РСТ
3. мышечная пластинка – отдельные гладкомышечные клетки
II. Адвентициальная оболочка - РСТ
В ацинус входит:
1. респираторная бронхиола
2. альвеолярные ходы
3. альвеолярные мешочки
4. альвеолы
Респираторная бронхиола:
Строение стенки:
I. Слизистая оболочка
1. эпителий – однослойный однорядный кубический реснитчатый эпителий
- множество клеток Клара
2. собственная пластинка – РСТ
3. мышечная пластинка – отсутствует
II. Адвентициальная оболочка - РСТ
В стенке респираторной бронхиолы встречаются отдельные альвеолы.
Альвеолярный ход:
Строение стенки:
- стенка преимущественно состоит из альвеол
- и только в области устьев альвеол:
- сохраняется однослойный однорядный кубический
эпителий
- много эластических волокон и сохраняются
гладкомышечные клетки и в этом месте слизистая выступает в просвет хода булавовидным выпячиванием
Альвеолярный мешочек:
- слепое расширение в конце ацинуса, состоящее из нескольких
альвеол
Альвеола
- общее их количество – до 500 млн.
- площадь – 150 кв.м.
- имеют вид открытого пузырька диаметром 200-300 мкм
- внутреннюю поверхность выстилают:
1. респираторные эпителиоциты
2. большие (гранулярные) эпителиоциты
3. альвеолярные макрофаги – система фагоцитирующих мононуклеаров
Респираторный эпителиоцит:
- плоская эпителиальная клетка
- их 95% всех клеток альвеолы
- бедны органеллами
- на поверхности – многочисленные цитоплазматические выросты – увеличение площади
Большой эпителиоцит:
- кубической формы
- много гранул диаметром 1-2 мкм, содержащих пластинчатые тельца
- развита агранулярная эндоплазматическая сеть
- при выделении гранул на поверхности эпителиоцитов образуется
Сурфактант
Сурфактант –
- вещество липопротеидной природы
- располагается на поверхности эпителиоцитов
- поддерживает форму альвеол, препятствует их спадению
- состоит из двух фаз:
1. жидкой – у поверхности клетки - гликопротеиды
2. мембранной - пленки фосфолипидов
Не нашли то, что искали? Воспользуйтесь поиском:
Page 3
Включает в себя, начиная с просвета альвеолы:
1. слой сурфактанта
2. цитоплазма респираторного эпителиоцита
3. единую базальную мембрану
4. цитоплазма эндотелиоцита капилляра
Понятие о BALT – бронхоассоциированной лимфоидной ткани
- лимфоидная ткань, сосредоточенная в стенке бронхов
- состоит из:
1. лимфоидных узелков – В-зависимая зона
2 парафолликулярных участков – Т-зависимая зона
3. над узелками – уплощенный нереснитчатый эпителий
- с высокой пиноцитозной активностью
- содержит много дендритных клеток – антиген-
презентирующие клетки
Не нашли то, что искали? Воспользуйтесь поиском:
Page 4
НЕРВНАЯ СИСТЕМА
Классификация:
I. Анатомическая:
1. Центральная
А. головной мозг
Б. спинной мозг
2. Периферическая
А. периферические нервные узлы – ганглии
Б. нервы
В. нервные окончания
II. Физиологическая:
1. Соматическая
2. Вегетативная (автономная)
Источники развития:
1. Нейроны и макроглия - нейроэктодерма (дорсальное утолщение эктодермы)
дифференцируется:
- нервная трубка ( ЦНС - спинной, головной мозг, глаз)
- ганглиозная пластинка (ПНС - нервные ганглии, меланоциты, клетки APUD –системы)
- плакоды (органы чувств - орган обоняния и слуха)
2. Микроглия всех органов нервной системы - мезенхима
ЦЕНТРАЛЬНАЯ НЕРВНАЯ СИСТЕМА
Входит:
1. Головной мозг
2. Спинной мозг
ГОЛОВНОЙ МОЗГ
Состоит:
I. Плащевая часть
1. полушария большого мозга
2. мозжечок
II. Ствол мозга
1. продолговатый
2. задний
3. средний
4. промежуточный мозг
ПОЛУШАРИЯ ГОЛОВНОГО МОЗГА
Строение:
1. мозговые оболочки
2. серое вещество - сосредоточено на поверхности мозга, образуя его кору
3. белое вещество
Мозговые оболочки (снаружи внутрь):
1. твердая
2. паутинная
3. мягкая
Твердая мозговая оболочка (dura mater):
- самая наружная
- строение:
1. наружная пластинка - плотная неоформленная соединительная ткань (много эластических волокон) - источник развития - мезенхима
2. внутренняя пластинка - пласт плоских глиальных клеток - менинготелий
- сращена с надкостницей костей черепа, эпидуральное пространство отсутствует
- имеются складки, проникающие между частями мозга, отделяя их друг от друга
- в складках имеются пространства, выстланные эндотелием – венозные синусы
Паутинная мозговая оболочка (arachnoidea):
- неплотно прилежит к твердой оболочке – субдуральное пространство, заполненное тканевой жидкостью
- строение:
1. тонкий слой рыхлой соединительной ткани с большим количеством фибробластов
2. с обеих сторон – пласт менинготелия
- дает соединительно-тканные тяжи, вплетающиеся в мягкую мозговую оболочку
Мягкая мозговая оболочка (pia mater):
- неплотно прилежит к паутинной оболочке – субарахноидальное пространство – пронизанное трабекулами и заполнено спино-мозговой жидкостью (при субарахноидальном кровоизлиянии – в спиномозговой жидкости, взятой в области спинного мозга – кровь)
- строение:
1. рыхлая соединительная ткань с большим количеством мелких
сосудов - источник развития – мезенхима
2. с обеих сторон – пласт менинготелия
- повторяет рельеф головного мозга и проникает в борозды
Серое вещество:
- кора полушарий большого мозга
- толщина 3-5 мм
- общая площадь - 1500-2500 квадратных см
- 30% общей площади - на поверхности извилин, 70% - в глубине борозд
- функция - располагаются нервные центры экранного типа
состоит:
1. нейроны (1-15 млрд.)
2. нервные волокна
3. нейроглия (более 100 млрд.)
Нейроны:
- мультиполярные
- различных форм и размеров (от 10 до 140 мкм)
выделяют:
1. пирамидные
2. непирамидные
Пирамидные:
- до 90% всех нейронов коры
- конусовидное тело клеток (на гистологических срезах – треугольной формы)
- от апикального полюса – отходит длинный дендрит, поднимающийся до поверхности коры в молекулярный слой, где ветвится
- от боковых поверхностей отходят еще 5-16 более коротких дендритов, разветвляющихся в пределах слоя, в котором находится тело клетки
- от середины базальной поверхности тела отходит длинный и тонкий аксон, который покрывается миелиновой оболочкой и уходит в белое вещество
- функция – образование эфферентных путей
Непирамидные:
- во всех слоях
- воспринимают афферентные сигналы, приходящие в кору
- аксоны распространяются в пределах коры, передавая импульсы на пирамидные нейроны
- форма чаще всего звездчатая
- функция – интеграция нейронных цепей внутри коры
На основании различий в расположении и строении клеток (цитоархитектоника) в коре выделяют 6 не резко разграниченных слоев, которые обозначаются римскими цифрами и нумеруются снаружи внутрь:
Слои:
I. молекулярный
II. наружный зернистый
III. пирамидный
IV. внутренний зернистый
V. ганглионарный
VI. полиморфный
Молекулярный:
- под мягкой мозговой оболочкой
- небольшое число мелких нейронов – горизонтальные нейроны
- веретеновидное тело
- горизонтально отходят аксон и дендриты
Наружный зернистый:
- клетки многочисленные
- мелкие
- по форме:
1. пирамидные
2. звездчатые
- дендриты поднимаются в молекулярный слой
- аксоны - уходят в белое вещество
Пирамидный слой:
- варьирует по ширине: максимально выражен в двигательных областях коры, меньше – в чувствительных
- преобладают пирамидные клетки размерами от мелких до крупных
- апикальные дендриты идут в молекулярный слой, латеральные – контакты с соседними клетками
- аксоны – направляются в белое вещество
Внутренний зернистый слой:
- варьирует по ширине: максимально выражен в чувствительных областях коры (зрительной и слуховой областях), меньше – в двигательных
- образован:
1. мелкими пирамидными
2. звездчатыми клетками
- в этом слое заканчивается большая часть афферентных волокон
- аксоны образуют связи с клетками ниже и выше- лежащих слоев
Ганглионарный:
- образован:
1. крупными пирамидными
2. гигантскими пирамидными клеками (Беца) – в области прецентральной извилины (моторный центр)
- апикальные дендриты достигают молекулярного слоя
- латеральные дендриты – в пределах этого же слоя
- аксоны – выходят в белое вещество и направляются в виде волокон в ядра головного и спинного мозга (пирамидные пути достигают каудальных сегментов)
- максимально представлен в двигательных центрах коры
Полиморфный:
- разные по форме нейроны:
1. веретеновидные
2. звездчатые
- аксоны уходят в белое вещество в составе эфферентных путей
- дендриты поднимаются до молекулярного слоя и здесь ветвятся
Нервные волокна:
На основании различий хода волокон (миелоархитектоника):
1. тангенциальные нервные волокна - проходят параллельно поверхности коры:
- латеральные дендриты
2. радиальные:
- приходят в кору от ниже расположенных отделов головного
мозга
- апикальные дендриты
- аксоны, уходящие в белое вещество
Три функциональные группы нервных волокон:
1. афферентные – в составе радиальных лучей
- от ниже расположенных отделов головного мозга
- заканчиваются на уровне IY слоя
2. ассоциативные
- внутрикорковые волокна
- соединяют различные области коры во всех
слоях – тангенциальные волокна
3. эфферентные волокна
- связывают кору с подкорковыми образованиями
- в нисходящем направлении в составе радиальных
лучей
Типы строения коры:
1. агранулярный тип коры
2. гранулярный тип
- различия в строении связаны с представительством в коре разных центров:
1. моторных или
2. чувствительных
- проявляется в преобладании развития тех или иных слоев
Агранулярный тип коры:
- характерен для моторных центров
- наибольшее развитие III, Y и YI слоев
- слабо развиты зернистые (II, IY)
- связаны с формированием эфферентных нервных волокон
Гранулярный тип:
- характерен для чувствительных корковых центров
- слабо выражены пирамидные слои
- значительно выражены зернистые (II, IY)
- к ним подходят афферентные волокна
Модульная организация коры полушарий:
- морфофункциональная единица коры, способная к относительно автономной деятельности
- форма цилиндров, или колонок
- диаметр 200-300 мкм
- расположены вертикально, проходят через всю толщу коры
- 2-3 млн. колонок
- каждая содержит около 5000 нейронов
- включает в себя:
1. кортико-кортикальное волокно
- в центре модуля
- проходит через всю толщу коры
- образует нервные окончания во всех слоях
- ассоциативное – обеспечивает связь с др. модулями
2. два таламо-кортикальных волокна
- афферентные волокна - приходят импульсы в модуль
- оканчиваются в 4 слое коры на звездчатых и пира-
мидных неронах
3. эфферентные пути
- аксоны преимущественно пирамидных клеток 5 слоя
- идут за пределы коры - в подкорковые центры
4 Клетки, регулирующие функциональную активность
пирамидных клеток – регулирующие выход импульса
за пределы модуля:
1. с тормозной функцией
- 5 типов клеток
2. с возбуждающей функцией
- один тип клеток
- шипиковые звездчатые нейроны (желтые на схем)
Белое вещество головного мозга:
- пучки миелиновых нервных волокон
1. поднимаются к серому веществу из ствола мозга
2. спускаются в ствол из корковых центров
Нейроглия коры головного мозга:
I. макроглия
1. астроцитарная – концевыми участками отростков образуют 2 вида пограничных глиальных мембран:
а. поверхностная - краевая пограничная мембрана
- под мягкой мозговой оболочкой
- наружная граница головного мозга
б. периваскулярные пограничные мембраны
-входят в состав гемато-энцефалического барьера
- отграничивает нервную ткань от крови
2. эпендимная глия
- выстилка желудочков головного мозга
- входит в состав гемато-ликворного барьера
3. олигодендроглия
- мантийные глиоциты - микроокружение тел
нейронов
- леммоциты - миелиновые оболочки
П. Микроглия
- антигенпрезентирующие клетки
- из системы фагоцитирующих мононуклеаров
Гемато-энцефалический барьер:
Значение: - препятствует проникновению в ЦНС:
1. токсических веществ
2. лейкоцитов
3. гормонов, антибиотиков
4. обеспечивает избирательный транспорт глюкозы, аминокислот
Компоненты гемато-энцефалического барьера:
1. эндотелий капилляров с плотными контактами
2. базальная мембрана
3. периваскулярная мембрана из отростков астроцитов
Не нашли то, что искали? Воспользуйтесь поиском:
Page 5
- нервный центр экранного типа - центр координации движений
Строение:
1. мозговые оболочки
2. серое вещество
а. кора
б. ядра
3. белое вещество
Мозговые оболочки:
1. твердая
2. паутинная
3. мягкая
- смотри оболочки головного мозга выше
Кора мозжечка:
Три слоя:
1. молекулярный
2. ганглионарный
3. зернистый
Молекулярный
- небольшое количество мелких клеток
- в основном – миелиновые волокна
Клетки:
1. корзинчатый нейрон
2. звездчатый нейрон
Корзинчатый нейрон
- во внутренней части молекулярного слоя
- дендриты отходят в наружную часть молекулярного слоя
- аксон идет на границе молекулярного слоя давая коллатерали к телам грушевидных нейронов, оплетают наподобие корзинок
Звездчатый нейрон
- мелкие нейроны
- тела лежат выше корзинчатых клеток
- дендриты и аксоны разветвляются в молекулярном слое
Ганглионарный слой
- образован одним рядом тел крупных грушевидных клеток (клеток Пуркинье)
- крупные
- тело грушевидной формы
- дендрит отходит в молекулярный слой
- аксон отходит от основания клетки и в составе миелинового волокна проходит кору и уходит в белое вещество – эфферентный путь
Не нашли то, что искали? Воспользуйтесь поиском:
Page 6
- большое количество плотно расположенных клеток
Клетки:
1. клетки-зерна
2. большие звездчатые нейроны
Клетки-зерна
- наиболее многочисленные
- мелкие
- короткие дендриты в виде «птичьей лапки»
- аксоны проходят через ганглионарный в молекулярный слой, где Т-образно делится на две ветви – «параллельные волокна», которые образуют синапсы на дендритах грушевидных клеток. Через один дендрит проходит до 300 тыс. параллельных волокон.
- аксон одной клетки-зерна связан с дендритами 500 грушевидных клеток
Большие звездчатые нейроны:
- рядом с ганглионарным слоем
- выходят в молекулярный слой и образуют синапсы на параллельных волокнах
- аксоны – оканчиваются синапсами на дендритах клеток-зерен, проксимальнее их синапсов с моховидными волокнами
Волокна коры мозжечка:
I. Афферентные
1. Моховидное нервное волокно
2. Восходящее нервное волокно
II. Эфферентные
Моховидное нервное волокно:
- приходят из спинного мозга или моста (спино-мозжечковый, мостомозжечковый пути)
- сильно разветвляется
- ветвления образуют синапсы на дендритах клеток-зерен (одно волокно – несколько клеток-зерен)
- проксимальнее на этих же дендритах заканчиваются аксоны больших звездчатых клеток
- часто расширение синапсов, переполненных медиатором – «клубочки мозжечка»
Восходящее
- оливо-мозжечковые пути
- из белого вещество проходит лиановидно оплетая аксон и тело грушевидной клетки
- синапсы на дендритах грушевидных клеток (одно волокно- одна клетка)
Эфферентное волокно -
- аксоны грушевидных клеток
- миелиновое нервное волокно
- в белое вещество
Межнейроные связи
1. импульсы приходят по афферентным волокнам
а. восходящие волокна - импульс переключается на дендриты
грушевидных клеток непосредственно
б. моховидные - импульс на дендриты клеток-зерен и далее
по их аксонам, параллельным волокнам на дендриты
грушевидных клеток
2 импульсы уходят из коры по эфферентным волокнам – аксоны
грушевидных клеток
3. клетки:
а. возбуждающие - только клетки-зерна
б. тормозные - все остальные
Белое вещество:
- миелиновое нервное волко
- в белом веществе расположены ядра мозжечка - скопления мультиполярных нервных клеток
Ядро- скопление нейронов сходных по строению и функции
Клетки нейрогии:
Макроглия:
1. астроциты
- переваскулярные пограничные мембраны (ГЭБ)
- оболочки вокруг клубочков мозжечка
- поддерживают дендриты грушевидных клеток
2. олигодендроглия
- леммоциты - вокруг отростков - нервные волокна
- мантийные глиоциты - вокруг тел нейронов
Микроглия - фагоциты
Не нашли то, что искали? Воспользуйтесь поиском:
studopedia.ru
Особенности строения, паренхима и строма опухолей
Опухоли построены из паренхимы и стромы. Паренхима опухоли— это собственно опухолевые клетки, образовавшиеся в результате злокачественной трансформации клетки-предшественницы и ее клональной пролиферации. Структурные изменения затрагивают все компоненты опухолевой клетки — ядро, цитоплазму, мембраны, органеллы и цитоскелет.
Ядра опухолевых клеток. Как правило, ядра опухолевых клеток увеличены, полиморфны, их контуры изрезаны, структура изменена. Ядро имеет неупорядоченно расположенный хроматин с конденсацией его в виде глыбок под кариолеммой. Размеры ядра увеличиваются за счет нарушения процессов эндоредуплекации ДНК, полиплоидии, эндомитозов, увеличения хромосом в ряде новообразований. В ядрах могут обнаруживаться разнообразные включения: вирусные частицы, внутриядерные тельца, тубулярные структуры, пузырьки, выросты, карманы ядерной мембраны.
Наблюдаются также изменения ядрышек— увеличение их размеров, количества, появление «персистирующих» ядрышек, не исчезающих во время митозов.
Ядерная мембранаопухолевой клетки бедна ядерными порами, что затрудняет транспортные связи между ядром и цитоплазмой.
Цитоплазма, органеллы и цитоплазматическая мембранаопухолевых клеток. Поверхность опухолевых клеток отличается увеличенной складчатостью, появлением микровыростов, пузырьков, а в ряде опухолей микроворсинок различной конфигурации и плотности. Полагают, что в области микроворсинок концентрируются рецепторы, способные воспринимать канцерогенные агенты. Эндоплазматическая сеть в опухолевых клетках может быть развита в разной степени, что отражает белок-секретирующую функцию. Усиление анаэробного гликолиза сопровождается уменьшением в опухолевых клетках количества митохондрий с нарушением ориентации их крист. В то же время имеется небольшое количество типов опухолей с высоким содержанием митохондрий в цитоплазме (онкоцитомы, почечно-клеточный рак).
Строма опухоли, так же как и строма нормальной ткани, в основном выполняет трофическую, модулирующую и опорную функции и состоит из волокон и клеток (нормальных фибробластов, лимфоцитов и пр.). Таким образом, в опухолях удивительным образом соседствуют и взаимодействуют опухолевые и нормальные клетки.
В зависимости от развитости стромы опухоли подразделяют на органоидные и гистиоидные.
В органоидныхопухолях имеются паренхима и развитая строма. Примером органоидных опухолей могут служить различные опухоли из эпителия. При этом степень развитости стромы может также варьировать от узких редких соединительнотканных прослоек и сосудов капиллярного типа в медуллярном раке до мощных полей фиброзной ткани, в которых цепочки опухолевых бывают едва различимыми (в фиброзном раке, или скирре).
В гистиоидныхопухолях доминирует паренхима, строма практически отсутствует, так как представлена лишь тонкостенными сосудами капиллярного типа, необходимыми для питания. По гистиоидному типу построены опухоли из собственной соединительной ткани и некоторые другие неоплазмы. В опухолях соединительной ткани стромой принято называть также экстрацеллюлярный матрикс с коллагеновыми волокнами.
studfiles.net
Паренхима – это эпителиальные клетки в петлях соединительной ткани печени и почек
Термин паренхима специалисты в разных областях понимают по-своему. У биологов это рыхлая внутренняя ткань растений, заполняющая стволы и стебли. В медицине паренхима – это эпителиальные клетки, функционально активные, составляющие основу железистых органов. По толщине паренхимы определяют состояние почек, у печени она уплотняется, когда нарушается работа органа.
Паренхима и ее функции
Если перевести с греческого, то паренхима – это масса, заполняющая пространство. Достаточно взять любое растение. В стеблях имеется плотная наружная оболочка, кора и рыхлая сердцевина, по которой поднимается вверх влага с питательными веществами, вниз опускается азот, углекислота и другие не нужные уже растению вещества.
Аналогичное строение, но более разнообразное, имеют внутренние железы человека. Строма – наружная плотная ткань, на всех органах состоит из одинаковых клеток. Находящаяся под ней паренхима выглядит на ее фоне рыхлой, и в каждом органе она имеет свои функции и значение. Только в селезенки кроветворные клетки паренхимы и стромы одинаковые. Железа фактически не имеет плотной защитной оболочки.
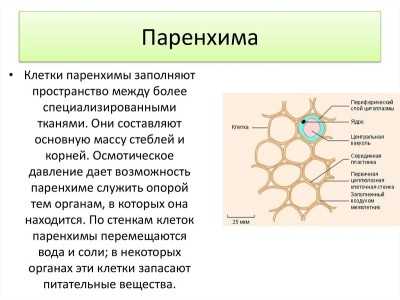 Паренхима — это совокупность клеточных элементов органа, осуществляющих его специфическую функцию
Паренхима — это совокупность клеточных элементов органа, осуществляющих его специфическую функциюЧто такое паренхима – это ткань, клетки которой выполняют основные функции органа – железы. Под микроскопом видно, что каждая клетка окружена мелкими капиллярами. Именно по ним поступают необходимые вещества на переработку, и по кровеносным сосудам уходят полезные для организма кислород, аминокислоты, минералы.
Клетки паренхимы в органах составляют различные части от общего объема органа. Наибольшее количество клеток в железах:
- селезенка;
- печень;
- почки;
- предстательная железа;
- яичники;
- легкие;
- поджелудочная железа.
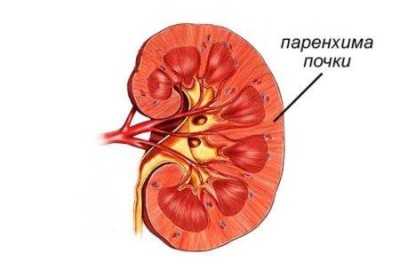
Эти органы в медицине называют паренхиматозными, поскольку в них большая часть тканей представлена паренхимой.
Если посмотреть при сильном увеличении на железистые органы, то будет видно, как от наружной стромы отходят внутрь трабекулы – плотные перемычки, делящие его на сектора – узлы. Пространство в узлах заполняет рыхлая ткань – паренхима.
Дать одинаковое описание клеткам паренхимы из разных органов нельзя. Она имеет общие характеристики:
- плотно связана со стромой;
- рыхлая;
- окружена большим количеством сосудов.
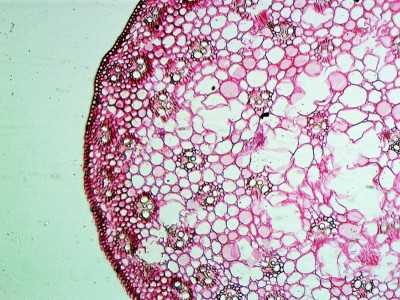 Стебель паренхимы под микроскопом с Рассеянными венами
Стебель паренхимы под микроскопом с Рассеянными венамиВ селезенке она вырабатывает кровь, в легких насыщает ее кислородом, в почках забирает лимфу, соли и токсины, создает мочу. Она представляет различные виды ткани:
- эпителиальную;
- кроветворную;
- нервные клетки.
Эпителиальная полностью заполняет печень. В почках она находится слоем в 11 – 25 мм под оболочкой, заполняет пространство между клубочками, чашками.
Кроветворная паренхима представлена в селезенке, практически полностью из нее состоит орган. Из нервных клеток созданы узлы нервной системы.
Патологии паренхимы
В человеческом организме наиболее часто болезненные изменения паренхимы происходят в:
- печени;
- почках;
- щитовидной железе;
- предстательной железе.
Изменения в паренхиме не является самостоятельным заболеванием. Это следствие патологии, уже возникшей в органе.
В почках и печени наиболее часто возникают:
- опухоль;
- диффузия ткани;
- реактивные изменения;
- амилоидоз почек;
- накопление солей — кальцинат;
- истончение;
- киста.
Доброкачественные опухоли диагностируются как аденома, онкоцитома, ангимилиома. Они не имеют симптомов на начальной стадии, так же, как и рак. Обычный рентген не показывает изменение в тканях. Только в печени лучи проникают хуже при уплотнении ткани.
Диффузия паренхимы возникает вследствие вирусных инфекций, нарушений в работе органов печени, эндокринной системы. Диффузия возникает на фоне болезней:
- панкреатит;
- гепатит;
- цирроз;
- мочекаменная болезнь;
- жировая инфильтрация;
- образование в почках камней;
- диабет.
Причиной диффузии – утонения слоя в почках, является возраст. После 55 лет для человека размер паренхимы 11 мм является нормой.
Амилоидоз возникает в почках при нарушении белково-углеродного обмена. В тканях откладывается белок группы амилоидов. Его скопление вызывает почечную недостаточность, гибель нефронов – рабочих клеток почек, и замещение их соединительной тканью.
Реактивные изменения ткани часто сопровождаются болью. Они возникают в результате воспаления и могут сопровождаться повышением уровня глюкозы в крови и диспепсией – нарушениями в работе желудка, замедленное переваривание пищи.
Кальцинат – накопление в почках, мочевом пузыре солей кальция. Патология появляется как следствие острых форм заболеваний:
- гломерулонефрит;
- пиелонефрит;
- пневмония;
- туберкулез.
 Кальцинат – накопление в почках, мочевом пузыре солей кальция
Кальцинат – накопление в почках, мочевом пузыре солей кальцияК внешним симптомам относятся песок в моче, отеки, боль в пояснице. Часто возникает у женщин цистит.
Истончение – усыхание, уменьшение почек и печени происходит при интоксикации организма лекарственными препаратами. Обычно это следствие передозировки или неправильного терапевтического лечения. Сжатие органа может произойти вследствие перенесенного инфекционного заболевания.
Киста представляет собой доброкачественное образование, вырост из тонкой ткани с серозной жидкостью внутри.
Исследование и лечение паренхимы почек и печени
Обычный рентген не в состоянии показать на снимке изменения в паренхиме. Он только обозначает контур органа и плотные ткани скелета. При рентгеноскопии применяется контрастное вещество. Оно вводится в кровеносный сосуд непосредственно перед его вхождением в почку или выпивается пациентом и через определенное время, когда состав достигнет почки, делаются снимки и наблюдается динамика работы почек на экране.
Контрастное вещество не впитывается в кровь, отражает рентгеновские лучи. В результате на снимке четко видны размеры лоханок, чашечек, толщина паренхимы и отклонения в ее форме и размерах.
Недостаток рентгеноскопии в большой дозе облучения. В настоящее время ее применяют редко, поскольку имеются другие более безопасные методы диагностирования:
 МРТ – современные диагностические методики, значительно расширившие возможности врачей при выявлении различных заболеваний
МРТ – современные диагностические методики, значительно расширившие возможности врачей при выявлении различных заболеванийПри исследовании почек и печени фиксируется изменение эхогенности паренхимы, изменение плотности ткани, образование в ней лакун и опухолей. Поскольку эти изменения являются следствием, надо обследовать больного и определить причину патологии.
Изменения в паренхиме вызваны другими заболеваниями. В основном их провоцирует вирус. Больному назначают антибиотики, щадящую диету, снижение нагрузок или нахождение в покое в условиях стационара. В это время пациента исследуют, определяют локализацию воспаления, вирусной инфекции.
После уточнения диагноза, проводится лечение обнаруженного заболевания. Клетки паренхимы способны к регенерации, самовосстановлению. В большинстве случаев после устранения причины патологии, они восстанавливаются в нормальном объеме.
Злокачественные опухоли требуют немедленного хирургического вмешательства. Химиотерапию и при необходимости операцию проводят в онкологии.
Ткани печени восстанавливаются медленно, при интенсивной терапии. После устранения очага вирусного заболевания проводится длительная восстановительная терапия паренхимы печени. Она включает в себя диету, при которой исключаются острые продукты, специи, животный белок.
Одной из причин разрушения тканей является печеночный сосальщик. Он заражает организм, проникает в желчные протоки и пьет кровь, проделывая хода в тканях печени. Восстановительная антигельминтная терапия включает и препараты, укрепляющие иммунную систему, травы.
Page 2
Уретральный свищ — это патологические ходы, которые берут свое начало в мочеиспускательном канале и выходят на поверхность кишечника, влагалища, ягодиц, мошонки, промежности или полового члена. Такие свищи различаются по диаметру, длине и форме. Свищ может быть единичным или множественным. Образования бывают прямыми или извилистыми, все зависит от причины, спровоцировавшей появление свища. Свищи представляют собой осложнения болезней мочеполовой системы, поэтому так важно своевременно устранять возникшие проблемы в этой сфере.
Симптоматические проявления
Симптомы болезни зависят от места расположения и размера отверстия свища. Функция мочеиспускания сохраняется в том случае, если свищ находится возле наружного уретрального отверстия или шейки мочевого пузыря. Если свистеть начало у женщины, то обнаружить патологию сможет гинеколог на профилактическом осмотре.
В других случаях наблюдается выделение мочи из влагалища или прямой кишки. Если имеются наружные отверстия, то во время акта мочеиспускания моча выделяется еще из этих отверстий. В покое моча не будет истекать, так как этому препятствует сфинктер, расположенный в мочеиспускательном канале.
К общим симптомам можно отнести боли и рези во время процесса мочеиспускания. Все это указывает на развитие воспалительного и инфекционного процесса. При свище на коже можно увидеть покраснение в этом месте, образование корочки, чувствовать зуд и другие признаки воспаления.
Причины возникновения свища уретры
Образоваться свищ может из-за повышенного давления в мочеиспускательном канале, а также из-за повреждения слизистой оболочки. В итоге происходит перфорация ткани до поверхности кожи или слизистой оболочки. Обычно этому способствуют дополнительные предрасполагающие факторы:
- Различные травмы приводят к повреждению мочеполовой системы, например бытовые травмы пениса или нетрадиционные сексуальные контакты.
- Опухоли, которые могут появиться на половом члене, в предстательной железе или на слизистой мочеиспускательного канала.
- Ятрогенные факторы, то есть формирование свищей в результате оперативного вмешательства.
- Формирование свища при лечении аденомы, рака предстательной железы, других опухолей, расположенных в органах малого таза.
Классификация заболевания
Уретральные свищи могут делиться по месту образования:
- уретроглютеальные;
- уретровагинальные, такие свищи образуются в слизистой оболочке влагалища, при этом моча истекает в этот орган, что в конечном итоге приводит к воспалительному процессу;
- уретро-промежностные свищи образуются в области промежности, при этом моча истекает наружу;
- уретро-мошоночные — это образования выходящие в мошонку;
- уретро-ректальные свищи открываются в прямую кишку, при этом инфекционные болезни, развившиеся вследствие такого свища, устраняются только хирургически;
- уретро-пениальные, отверстие из уретры выходит на половой член.
Существуют и комбинированные мочеполовые свищи. При этом в данный процесс вовлечены несколько отделов мочеполовой сферы. Чаще можно встретить мочеточниково-пузырно-влагалищные свищи, в редких случаях в этот процесс вовлекается кишечник.
Чем опасны свищи мочеиспускательного канала?
Кроме того, что человек ощущает постоянный дискомфорт, подобные свищевые образования могут нести за собой определенную угрозу осложнений. Нередко к образованию свища присоединяется инфекция, что вызывает сильные воспалительные процессы.
При начале воспаления не следует проводить уретропластику, так как необходимо медикаментозным способом избавиться от инфицирования свища. Если вовремя не избавиться от этого, то инфекция может проникнуть в мочеиспускательный канал, мочевой пузырь и даже в почки, поэтому своевременно обращайтесь за врачебной помощью, чтобы как можно быстрее избавиться от проблемы.
Диагностика и постановка диагноза
Если свищ вышел наружу, то диагностировать заболевание несложно. Но имеется ряд необходимых исследований, которые стоит пройти. Это делается для того, чтобы определить ряд показателей для выбора тактики лечения: необходимость определения причины появления свища, установление хода и длина протяженности отверстия — это позволят выбрать оптимальную терапию для заболевания.
Диагностические методы в этом случае заключаются в следующих процедурах:
- уретрография и уретроскопия;
- контрастная фистулография;
- ретроскопия и кольпоскопия.
Зондирование проводится только в том случае, если свищи небольшого размера. Не всегда необходимы все исследования. Вид обследования назначит врач исходя из клинической картины пациента.
Необходимое лечение
Лечение в большинстве своем оперативное. Показана операция пациентам, у которых нарушен процесс мочеиспускания, имеются проблемы с личной гигиеной, незаживающие свищи. Имеются и противопоказания для хирургического вмешательства. Так, операция не сможет быть проведена по следующим причинам:
- наличие воспалительного процесса в области свищей;
- остиомилиты;
- стриктура мочеиспускательного канала;
- наличие посторонних тел, которые проникли в уретру;
- серьезные сердечно-сосудистые заболевания.
Подготовка к операции осуществляется следующим образом:
- Проводится лечение по устранению воспаления.
- Слишком длинные свищи помечаются красящим препаратом, это делается за сутки до операции.
- Проводится подготовка кишечника.
Уретроректальные свищи устраняются посредством обособления уретры и прямой кишки. Ушивание происходит прямо на органах. Применяется и метод удаления части прямой кишки, где расположен свищ, после чего ушивается свищ уретры.
Свищ, образованный в губчатой части мочеиспускательного канала, иссекается, после чего ушивается с использованием кожных лоскутов, взятых из других органов. Это может быть кожа полового члена, мошонки, внутренней поверхности бедренной части, кожной складки крайней плоти.
Во время проведения операции моча отводится через специальный катетер или через надлобковый мочевой пузырь, где предварительно делается отверстие. Консервативное лечение в большинстве случаев неэффективно, может применяться поддерживающая терапия или лекарственное лечение для устранения воспалительного процесса.
Для того чтобы не образовался свищ, необходимо следить за своим здоровьем, своевременно лечить заболевания, связанные с мочеполовой системой, избегать травмирования уретры и мочевого пузыря, проходить регулярное медицинское обследование, женщинам посещать гинеколога, а мужчинам уролога. Все это избавит в дальнейшем от такой неприятной проблемы, как свищ мочевыделительной системы.
pochke.ru
Паренхима: диффузные изменения, эхогенность
Паренхима — клетки, которые наполняют железистые органы, они имеют неодинаковое строение. Состав их разный, отличается между собой. Вокруг паренхимы образуется «мешок» из стромы. Вместе они образуют единое целое. В переводе с греческого parenchyma (то, что находится внутри), имеют свой состав. Железы наполнены эпителием. Нервные узлы – нейронами. Диффузные изменения в паренхиме — что это значит? Об этом наша статья.
Поджелудочная железа
Человек имеет органы, которые состоят из внутреннего наполнения (паренхимы) и соединяющей (стромы). Её основа — желёзки, разделённые на частички соединительной тканью. Все это находится в специальном «мешке». Её функции:
- Выработка ферментов для пищеварительной системы (сок железы).
- Гормоны (инсулин), попадающие в кровоток, принимающие участие во всех процессах организма.
Диффузные изменения
Она однообразна по своему составу. Воспаления, инфекции модифицируют её структуру, появляется соединительная, жировая ткань. Причиной диффузных трансформаций паренхимы поджелудочной могут быть:
- Увеличение сахара в крови.
- Воспаление железы.
- Болезни близлежащих органов (печень, желчный).
- Различные новообразования и опухоли.
- Неконтролируемое употребление алкоголя и никотина, несбалансированное питание.
- Стрессовые ситуации, переутомление, усталость.
- Генетические сбои. Возраст.
Эхогенность
- В норме паренхима при ультразвуковом обследовании однородного состояния.
- Никаких образований в ней не должно быть.
- Чёткая форма с ровным контуром.
- Размер — 35/30/25 мм.
- Длина протока около 2 мм.
Если наблюдается повышение объёма, неровные края – можно говорить о недоброкачественной опухоли. Увеличенная непроходимость — это воспаление протока (хроническое течение панкреатита).
Эхогенность повышена. При росте показателей орган как бы уплотняется, из него выходит влага, в тканях появляются различные образования – фибромы, липомы, опухоли. Умеренные диффузные изменения, пониженный показатель, показывают воспалительный процесс или отёк тканей. Принцип эхогенности состоит в отражении ультразвуковых волн. От количества жидкости зависит его показатель.
Однородность железы. Диффузные изменения паренхимы поджелудочной могут проявляться в её составе. Увеличение органа, размытость края, неоднородность – это признаки сильного воспаления.
Оно вызывает диффузное уплотнение, образование кист, наполненных кровью или отмирающими клетками. Их размер непостоянный, он меняется в зависимости от отёков. Во время воспаления возникают гнойные кисты, раковые опухоли.
Реактивные изменения
Поджелудочная, желчный имеют единый проток. Их паренхимы тесно связаны, когда возникает воспаление в печени или в желчном – это вызывает аллергию, происходят реактивные изменения состава железы.
При панкреатите — нарушение выработки ферментов, боли, диабетические проявления (повышение сахара). Диффузные модификации способствуют трансформациям во всём органе, без появления каких-то образований или камней. Это одно из самых частых проявлений болезни поджелудочной железы.
Признаки диффузных изменений паренхимы печени
Чем грозят такие модификации? Прежде всего надо знать, что это кроветворный орган, состоящий из множества мелких капилляров, наполненных кровью. Через неё проходят желчные протоки, доставляющие желчь.
Патологию органа можно определить эхо-признаками. В течение времени они претерпевают изменения – это постоянный процесс. Если нарушена работа органа под воздействием неблагоприятных условий, её клетки (гепатоциты) трансформируют свою структуру.
Она начинает накапливать жировую, соединительную ткань. Состав печени видоизменяется, отмирающие клетки, другие факторы могут образовывать различные кисты, гемангиомы. Появляются признаки гепатомегалии (увеличение печени в объёме).
Диффузные изменения могут быть ярко выраженными и слабыми. Незначительные возникают во время простудных, инфекционных заболеваний. Признаки и симптомы:
- Неприятные тянущие боли в области печени после еды.
- Выпирание её из-под ребра, увеличение в размерах.
- Горький прикус во рту.
- Кожные высыпания на теле, пожелтение.
- Общая слабость, раздражительность.
Эти признаки являются поводом обратиться к врачу. Изменение структуры органа может вызвать тяжёлые заболевания:
- Развитие гепатитов всех видов.
- Различные новообразования.
- Паразитарные инвазии.
- Воспаление желчных протоков (ангиохолит).
- Цирроз.
- Стеатоз – жировая дистрофия печени.
Причины диффузных изменений:
- Вредные привычки. Алкоголь, никотин.
- Несбалансированное питание. Жареная, копчёная, солёная пища.
- Диабет второго типа. Гормональный сбой.
- Постоянное употребление медикаментов.
Наша печень способна очистить организм от вредных веществ, при поступлении их в допустимой норме. Когда отравляющие компоненты поступают постоянно, например алкоголь, или попадают в ударной дозе (отравление грибами), она не в состоянии справиться.
Тогда поджелудочная железа и печень работают в «аварийном режиме», вызывая диффузные трансформации этих органов.
Очаговые
Существует несколько таких поражений печени:
- Кисты – различного вида.
- Опухоли (доброкачественные, раковые).
- Механические повреждения.
Во время УЗИ определяется изменение органа. Что это такое, если эхогенность увеличена. Повышенная – это патология, которая характерна дистрофией. В печени нарушено кровообращение, она недополучает питательных веществ, разрастаются жировые ткани, идёт её увеличение в объёме.
Причин возникновения такого состояния много. Это может быть:
- Алкогольное поражение.
- Диабетические отложения.
- Приём некоторых медицинских препаратов.
Эта патология требует медикаментозное лечение, соблюдение диеты, изменение образа жизни.
Существует три вида поражений:
- Стеатоз — когда увеличение идёт за счёт отложения жира.
- Фиброз – образование рубцов, срыв функции органа.
- Цирроз – разрушение печени.
Если вовремя не начать лечение, то быстро наступит третья стадия.
Селезёнка
Является ещё одним кроветворным органом. Её строма состоит из мышечной (ретикулярной) ткани, которая образует небольшие петли. Они заполнены кровяными клетками и макрофагами.
Эту часть селезёнки называют красной пульпой, она занимает почти весь орган, если белая – это лейкоциты, которые продуцируют антитела — это паренхима селезёнки.
Щитовидная железа
Вырабатывает гормоны для поддержания работы всех органов, снабжена большим количеством кровеносных сосудов. Это надо для того, чтоб гормоны быстро попадали в кровь. Она состоит из двух долей, паренхима щитовидной железы содержит тироциты. Они вырабатывают гормон, без которого происходят серьёзные нарушения в работе организма.
Диффузные модификации паренхимы щитовидной железы выявляются при ультразвуковом обследовании. Меняется её эхогенность, отражение волн от органа тоже трансформируется. Что происходит в долях устанавливается с помощью дополнительных анализов.
Причины диффузных видоизменений:
- Недостаток йода.
- Неправильная выработка гормона (увеличение, уменьшение).
- Экологическое влияние (повышенный радиационный фон).
- Воспалительные процессы.
Видоизменения структуры железы приводят к различным зобам (эндемическому, смешанному, диффузному). Как это проявляется? Какие признаки возникают? Симптомы заболеваний щитовидной железы:
- Изменение структуры, увеличение объёма, появление очагов.
- Ухудшение общего состояния здоровья (слабость, сонливость, раздражительность).
- Сухость кожных покровов и волос.
- Рассеянное внимание, невозможность сосредоточиться.
Легкие
Их паренхима образована большим количеством альвеол, сосудистой сетью. Ячейки наполнены воздухом, принимают участие в газообмене. К заболеваниям паренхимы относятся:
- Пневмония.
- Отёк лёгкого.
- Непроходимость дыхательных путей.
- Новообразования.
Воспалительные процессы, курение, вредные условия работы приводят к диффузным изменениям в органе.
Головной мозг
Его паренхима отделена от сосудистой части специальным барьером ГЭБ. Он обеспечивает обмен между мозгом и кровью. При травмах, опухолях, воспалениях происходит срыв, что приводит к тяжёлым последствиям.
Нарушение паренхимы, которая состоит из нейронов (нервных клеток) может привести к потере зрения, слуха, психическим расстройствам, сильным головным болям. Мозг – орган, который до конца не изучен. Внутренняя его часть считается самой непредсказуемой.
Молочные железы
Их паренхима может незначительно меняться в зависимости от состояния женского организма (беременность, кормление грудью, возраст). Основная её часть состоит из альвеол и жировых клеток.
К чему ведёт изменение
Название «паренхима органов» происходит от греческого слова «наполняющая масса». Её качественный состав у здорового человека практически не перерождается. Причин, вызывающих диффузные изменения, имеется много. Для всех органов существуют одинаковые основания:
- Неправильное питание.
- Вредные привычки.
- Плохая экология.
- Нервные нагрузки, стрессы.
- Гормональные сбои.
- Механические повреждения.
Работа органов взаимосвязана. Модификации в одном могут вызвать диффузные изменения другого. Читайте новые публикации на нашем сайте.
flintman.ru
Паренхима (Parenchyma) - это... Что такое Паренхима (Parenchyma)?
ПАРЕНХИМА — (от греч. parenchyma букв. налитое рядом), 1) у растений основная ткань из клеток более или менее одинакового размера; осуществляет ассимиляцию, выделение и другие функции. Разновидности паренхимы: поглощающая, ассимиляционная (хлоренхима),… … Большой Энциклопедический словарь
ПАРЕНХИМА — (от греч. parenchyma, букв. налитое рядом), у животных П. наз. гл.функционирующую ткань нек рых органов печени, селезёнки, др. желёз, лёгких и др. У растений П. осн. ткань, внутри крой дифференцируются высокоспециализир. (проводящие, механич.)… … Биологический энциклопедический словарь
паренхима — parenchyma паренхима. Oсновная ткань; у животных это главная функционирующая ткань внутренних органов, у растений основная ткань, внутри которой дифференцируются высокоспециализированные проводящие ткани; паренхимная ткань растений может… … Молекулярная биология и генетика. Толковый словарь.
паренхима — Основная ткань; у животных это главная функционирующая ткань внутренних органов, у растений основная ткань, внутри которой дифференцируются высокоспециализированные проводящие ткани; паренхимная ткань растений может возвращаться в… … Справочник технического переводчика
parenchyma — parenchyma. См. паренхима. (Источник: «Англо русский толковый словарь генетических терминов». Арефьев В.А., Лисовенко Л.А., Москва: Изд во ВНИРО, 1995 г.) … Молекулярная биология и генетика. Толковый словарь.
паренхима — (parenchyma, LNH; пар + греч. enchyma нечто влитое) совокупность основных функционирующих элементов внутреннего органа, ограниченная соединительнотканной стромой и капсулой (напр., эпителий печени, почек, легких и др.) … Большой медицинский словарь
паренхима — (parenchyma) представляет главную, железистую ткань паренхиматозных органов, обеспечивающую их функцию … Словарь терминов и понятий по анатомии человека
ПАРЕНХИМА — (parenchyma) функциональная часть какого либо органа в отличие от его опорной части (соединительнотканного каркаса) (стромы (stroma)) … Толковый словарь по медицине
Паренхима — (parenchyma, от греч.para около, при + греч. enchyma нечто влитое) – специфические тканевые элементы органа, обеспечивающие функциональную значимость, ограниченные стромой и капсулой … Словарь терминов по физиологии сельскохозяйственных животных
Паренхима — (от греч. parénchyma, буквально налитое рядом) 1) основная ткань растений, состоит из клеток более или менее одинакового размера по всем направлениям. Клетки П. образуют однородные скопления в теле растения, заполняют пространства между… … Большая советская энциклопедия
dic.academic.ru