Лечение суставов - артроз, артрит, остеохондроз и многое другое
Пузырчатка вирусная у взрослых лечение
Вирусная пузырчатка у взрослых: лечение и симптомы инфекции
Инфекционное недомогание носит сезонный характер и чаще диагностируется в весенне-летний период. Распространяется воздушно–капельным или контактным путем. Вспышки заболевания характерны для коллективов, где существует тесное общение между людьми.
Причины
Причиной вирусной пузырчатки у взрослых принято считать энтеровирусы Коксаки А16 и EV71. С момента инфицирования до появления первых симптомов недомогания проходит 4–6 суток. Все это время и несколько месяцев после выздоровления человек является носителем инфекции.
Вирус Коксаки обычно вызывает поражение ладоней и подошв. Такая форма заболевания протекает легко и без последствий. Энтеровирус EV71 намного опаснее — он становится причиной энтеровирусной ангины, которая часто и тяжело осложняется.
У взрослых вирусная пузырчатка диагностируется редко. Инфекции в большей степени подвержены люди после 45 лет с ослабленным иммунитетом либо имеющие наследственную склонность к вирусной патологии. Шанс заразиться появляется и у тех, кто в этом возрасте впервые выехал на отдых за границу или в другое незнакомое место, т. е. туда, где «живут» неизвестные иммунитету бактерии.
Не следует путать вирусную пузырчатку с истинной. Эти редкие болезни имеют схожую симптоматику, но разные причины возникновения.
Обыкновенная пузырчатка развивается как аутоиммунный патологический процесс и протекает очень тяжело, в то время как вирусное поражение хоть и является заразным, редко вызывает серьезные осложнения и быстро проходит.
Симптомы
Инфекционная пузырчатка проявляется россыпью везикул (пузырьков), заполненных прозрачной жидкость. Излюбленное место локализации — ротоглотка, ладони и область между пальцами, подошвы.
Общие симптомы вирусного поражения у взрослых:
- повышение температуры до 37,2 °C;
- вялость, быстрая утомляемость, потеря работоспособности;
- дискомфорт в животе, иногда диарея;
- ломота в суставах и боль в мышцах.
Если вирусная пузырчатка возникает в полости рта, общая симптоматика дополняется першением в горле, насморком, повышенным слюноотделением, проблемами с пережевыванием и глотанием пищи. У пациента появляется неприятный запах изо рта и носовых ходов.
При поражении кожи может наблюдаться болезненность, зуд, отечность тканей, раздражение. Порой пузырьки лопаются, оставляя после себя засохшие корки или эрозии.
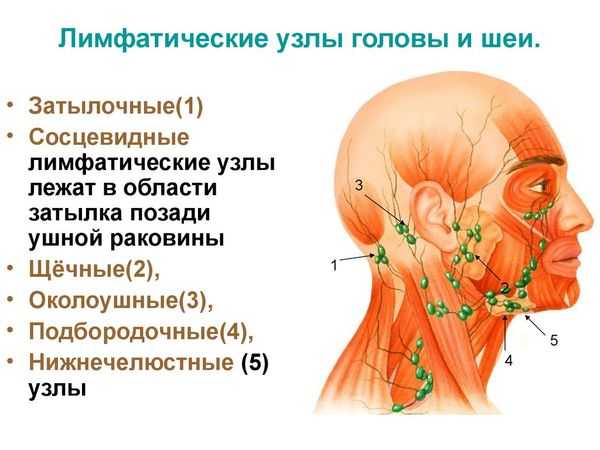
Еще одним типичным симптомом вирусной пузырчатки является увеличение подчелюстных и шейных лимфатических узлов. Иногда кожа над ними краснеет, больной жалуется на тошноту, тяжесть в голове, кашель, слезотечение.
Диагностика
В большинстве случаев определить вирусную пузырчатку удается уже при первом осмотре. Для исключения присоединения вторичной инфекции или появления осложнений, больному назначают дополнительные исследования:
- клинический и биохимический анализ крови;
- тест на наличие антител;
- изучение содержимого везикул;
- мазок из зева;
- общий анализ кала.
В некоторых случаях пациенту рекомендуется выполнить диагностические пробы Никольского. Тест помогает дифференцировать вирусную пузырчатку от других заболеваний со схожей симптоматикой.
При подозрении на миокардит проводят эхокардиографию, помогающую обнаружить нарушение движения сердечных стенок.
В подавляющем большинстве случаев вирусная пузырчатка заканчивается формированием стойкого иммунитета к возбудителю, поэтому неприятный диагноз ставится один раз в жизни и только тем взрослым, кто не переболел инфекцией в детстве.
Лечение
Лечение при вирусной пузырчатке носит чисто симптоматический характер и направлено на улучшение самочувствия пациента. Терапия заключается в соблюдении полупостельного режима, обильном питье, приеме витаминов и повышении иммунитета. Заболевание чаще всего заканчивается самостоятельно через 10–14 суток.
Для устранения дискомфорта и симптомов пузырного поражения у взрослых применяют следующие группы препаратов:
- противоаллергические — Диазолин, Фенистил, Цитрин, Эриус, Супрастин;
- жаропонижающие — Аспирин, Парацетамол, Нимесил, Тайленол, Ибупрофен;
- кортикостероиды — Дексаметазон, Преднизолон;
- цитостатики — Метотрексат, Зексат, Сандиммун, Цитарабин, Азатиоприн.
Из противовирусных препаратов при вирусной пузырчатке чаще всего принимают Лаферон, Циклоферон и Виферон.
Местное лечение предусматривает назначение антисептиков (Мирамистин, Хлоргексидин) и комбинированных препаратов с болеутоляющим и обеззараживающим действием (мазь Офлокаин). Для заживления кожных покровов используют Бепантен, Солкосерил, линимент Вишневского, Левомеколь.
Лечение вирусной пузырчатки в ротовой полости проводят с помощью полосканий противомикробными и анестезирующими растворами — Орасепт, Фортеза. Можно использовать настои противовоспалительных трав: ромашки аптечной, цветков календулы, коры дуба, василька. Хорошо помогают примочки с соком столетника или свежей крапивы, маслом облепихи.
Поддерживающее лечение основано на приеме витаминных препаратов, в частности, эргокальциферола, поскольку именно он участвует в образовании кожных пептидов, необходимых для выработки местного иммунитета. Также следует употреблять больше микроэлементов — магния, кальция, калия, селена и цинка.
Диета
При появлении везикул в полости рта взрослому больному рекомендуется исключить из питания горячие, кислые и острые блюда, ограничить употребление продуктов, которые могут спровоцировать аллергическую реакцию. Следует отказаться от курения и спиртного.
Лечение вирусной пузырчатки будет более эффективным, если отдать предпочтение свежим овощам, фруктам, жидким кашам-размазням и супам-пюре. Такой рацион ускорит восстановление слизистой и не причинит дополнительного вреда.
Осложнения
Вирусная инфекция у взрослых обычно протекает без серьезных последствий, но если ее не лечить, способна осложниться тяжелыми заболеваниями:
- пневмонией;
- миокардитом;
- энцефалитом;
- асептическим менингитом;
- появление генерализованной сыпи;
- миелитом с параличами.
Возникновение вирусной пузырчатки во время беременности, особенно в I триместре, может привести к выкидышу или вызвать пороки развития плода, иногда несовместимые с жизнью.
Профилактика
Поскольку вирусная пузырчатка заразна, все меры предотвращения заболевания направлены на избежание инфицирования. Стандартная профилактика включает в себя:
- мытье рук после контакта с посторонними лицами, посещения общественных мест и автотранспорта;
- избегание любых встреч с заведомо больными людьми;
- полоскание рта и промывание носовой полости по возвращении домой с улицы.
Если приходится ухаживать за пострадавшим родственником, необходимо надевать перчатки и маску, тщательно мыть посуду и проводить ежедневную влажную уборку. Больному следует выделить отдельное полотенце, постельное белье и предметы гигиены. После выздоровления необходимо выполнить антисептическую обработку помещения, а также всех вещей, до которых он дотрагивался.
Взрослые, перенесшие вирусную пузырчатку, должны состоять на учете у дерматолога и ежегодно проходить диспансеризацию, а также ограничить на время физическую активность, избегать стрессов и переутомления.
В течение 6 месяцев после болезни рекомендуется как можно чаще менять нательное и постельное белье, обрабатывать руки антисептиком и полоскать рот противовоспалительными препаратами. Такие несложные мероприятия помогут избежать рецидива вирусной инфекции и окончательно вылечиться.
Автор: Елена Медведева, врач, специально для Dermatologiya.pro
Полезное видео про диагностику пузырчатки
dermatologiya.pro
Чем опасна вирусная пузырчатка, пути заражения и лечение
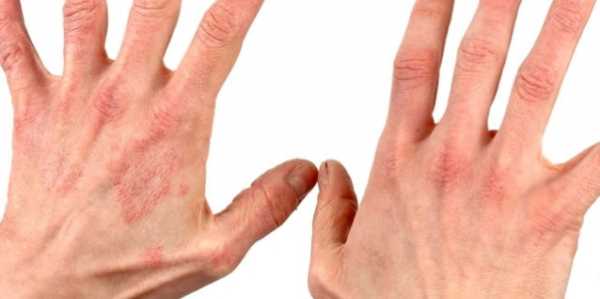
Вирусная пузырчатка – это инфекционное заболевание, при котором после нескольких дней легкого недомогания на коже стоп, ягодиц, кистей, иногда – и на слизистых оболочках полости рта – появляются пузыри. Они имеют больший размер, чем при ветряной оспе, заполнены прозрачным содержимым, могут зудеть, а, появляясь во рту, делают процесс приема пищи болезненным.
Если организм заболевшего достаточно ослаблен, пузыри распространяются на большую площадь тела, поражая внешние поверхности нижних конечностей и половые органы. При легком течении заболевания симптомы проходят за неделю или 10 суток, через время после этого могут безболезненно отпадать ногтевые пластины.
Основное лечение патологии заключается в приеме средств, модулирующих иммунный ответ. Местная обработка пузырей антисептиками важна для профилактики бактериальных осложнений инфекции.
Причины патологии
Вирусная пузырчатка ладоней и подошв вызывается особой группой вирусов – энтеровирусами, конкретнее – вирусами Коксаки, подвида А16 и самими энтеровирусами подвида 71. Первый вид микроорганизмов вызывает поражение, в основном, только ладоней, которое протекает легко и без осложнений. Энтеровирусы 71 подвида становится причиной высокозаразной, вызывающей эпидемии патологии, которая может осложняться энтеровирусным менингитом (воспалением оболочек головного мозга) и энцефалитом (воспалением самого мозга).
Вирусная пузырчатка у взрослых возникает чаще всего в возрасте старше 40 лет; более ей подвержены дети до 10 лет и те, кто недавно переболел другой вирусной инфекцией. Заражаются такими путями:
- воздушно-капельным, при разговоре с заболевшим человеком;
- при питании из одной посуды с заболевшим;
- после рукопожатия или другого физического контакта с больным, когда на кожу здорового человека попадает жидкость из лишенного покрышки пузыря;
- при поцелуях;
- при попадании частичек испражнений больного в пищеварительную систему здорового – если не были вымыты руки после похода в туалет, и больной брал чужую посуду, полотенца, игрушки, обменивался рукопожатием, трогал поручни общественного транспорта, и здоровый человек потом не помыл руки.
Опасность вирусной пузырчатки в том, что заразиться можно не только от больного, но и от:
- человека, находящегося в инкубационном периоде, длящемся 3-6 суток;
- носителя вируса – человека, который, благодаря активности своей иммунной системы, не болеет и чувствует себя хорошо, но выделяет вирус с фекалиями;
- переболевшего данной инфекцией, в течение около тех месяцев после того, как пузырьки во рту или на конечностях исчезли.
Больше шансов заболеть имеют люди со сниженным иммунитетом и те, кто имеет наследственную особенность верхнего кожного пласта (эпидермиса), придающего им склонность к возникновению вирусной пузырчатки.
Заболеванию присуща сезонность: вирус активизируется обычно весной, летом и осенью, высокие же и низкие температуры убивают микроб, находящийся в окружающей среде. Заражаются чаще люди, посетившие новые места: море, природу, где «обитают» другие, отличающиеся от собственного региона, энтеровирусы (к подобным микроорганизмам своей области иммунная система взрослого человека обычно вырабатывает защиту).
Иммунитет вырабатывается только к вызвавшему заболевание штамму вируса. Другие подвиды энтеровируса по-прежнему способны спровоцировать вирусную пузырчатку.
Видео: Причины и симптомы пузырчатки у беременных и новорожденных
Читайте также: Вульгарная пузырчатка
Как проявляется болезнь
Первые симптомы заболевания появляются после 3-6 суток инкубационного периода. Они неспецифичны. Это:
- быстрая утомляемость;
- сонливость;
- ухудшение аппетита и настроения;
- повышение температуры, обычно – до высоких показателей.
Не всегда встречаются, но могут быть:
- понос;
- насморк;
- головная боль;
- кашель.
Такие признаки длятся 12-36 часов. Далее появляются те симптомы вирусной пузырчатки, которые и дают возможность поставить данный диагноз. Это появление на стопах, кистях, а иногда и ягодицах, бедрах и гениталиях пузырей с такими характеристиками:
- овальной или вытянутой формы;
- с прозрачным содержимым, если происходит занесение бактериальной инфекции, цвет пузыря меняется на белесый;
- болезненные и зудящие;
- вокруг – красноватый ободок;
- после того, как они лопнут, появляются болезненные эрозии диаметром до 3 мм, окаймленные красным ободком;
- вскоре язвочки покрываются корочками, отпадающими за 2-3 дня, не оставляя на коже следов после себя, в некоторых случаях – только темные пятна.
При вирусной пузырчатке полости рта повышается температура, во рту появляются желтоватые пузырьки с красным ободком вокруг. Сыпь сопровождается галитозом. Болят пузырьки сами по себе, боль усиливается при попадании на них пищи или питья, особенно если они кислые, холодные, горячие или острые.
Кроме сыпи во рту, если болен ребенок, отмечается кашель, рвота, позже появляются пузыри на конечностях. Они располагаются на подошвах, ладонях, боковых поверхностях стоп и кистей. В более тяжелых случаях сыпные элементы покрывают локти, колени, промежность и ягодицы. Болезнь может привести к увеличению подчелюстных и шейных лимфоузлов.
Видео: Диагностика пузырчатки
Вирусная пузырчатка ротовой полости очень напоминает ангину, поэтому для постановки диагноза нужно обращаться к врачу-инфекционисту. Этот шаг нужен для того, чтобы не были назначены антибиотики пенициллинового ряда, которые лечат ангину, но при энтеровирусной инфекции могут вызывать появление особой мелкопятнистой сыпи.
Высокая температура при вирусной пузырчатке любой локализации обычно держится до 5 суток, потом спадает, и больной чувствует облегчение состояния. В общем, от начала заболевания до полного отпадания всех корочек проходит около 10 суток. После этого человек, ощущая себя полностью здоровым, еще 3 месяца выделяет вирус с калом.
Если отмечалась вирусная пузырчатка конечностей, через неделю или чуть дольше у человека могут отслаиваться ногти. Этот процесс безболезненный и обратимый – через 2 недели вырастают новые ногтевые пластины.
Фото сыпи при вирусной пузырчатке
Осложнения
Вызванная энтеровирусами или вирусами Коксаки, вирусная пузырчатка может осложниться такими тяжелыми состояниями, как:
- пневмония;
- энцефалит;
- менингит;
- миокардит – воспаление ткани сердечной мышцы. Оно возникает, в основном, при Коксаки-поражениях. Связано это с тем, что в структуре вируса и в миокарде есть сходный участок. Иммунная система, начиная атаковать микроб, обнаруживает, что подобный локус есть и в структуре клеток сердечной мышцы. Принимая его за вирус, иммунитет атакует и сердце;
- вирусная пузырчатка при беременности, развиваясь в первом триместре, может вызвать самопроизвольный аборт или такие пороки развития плода, которые могут быть несовместимы с жизнью.
Энтеровирусная инфекция обычно протекает легко, но в некоторых случаях ее осложнения могут стать причиной летального исхода.
Диагностика
Диагноз вирусной пузырчатки обычно ставится при осмотре – на основании внешнего вида сыпи. Обратившись к инфекционисту, для подтверждения диагноза будут нужны серологические исследования (выявление антител) крови, каловых масс, ликвора (последнее – при энцефалите или менингите). Результаты данных обследований будут известны не ранее, чем через 2 недели. Применяется также цитологическое (под микроскопом, заключающееся в осмотре клеток, окрашенных несколькими способами) исследование жидкости, находящейся в сыпных пузырьках.
Метод ПЦР, суть которого заключается в обнаружен в материале ДНК вируса, для энтеровирусов, находится на стадии разработки.
Терапия
Лечение вирусной пузырчатки сугубо консервативное. Оно заключается в назначении медикаментов и определенных процедур. В терапии используются различные виды системных препаратов:
- противовирусные: «Виферон», «Циклоферон», «Лаферон»;
- подавляющие иммунитет. Они могут быть 2 видов: глюкокортикостероиды («Преднизолон», «Дексаметазон») и цитостатики, подавляющие деление иммунных клеток («Азатиоприн», «Сандиммун», «Метотрексат»);
- жаропонижающие средства: «Ибупрофен», «Нимесил», «Мефенаминовая кислота», «Парацетамол». «Аспирин» или ацетилсалициловую кислоту для снижения температуры принимать нельзя, особенно детям до 10 лет;
- при зуде обязательны антигистаминные препараты: «Цетрин», «Фенистил», «Диазолин».
Местно, для обработки кожи, применяются антисептики («Хлоргексидин», «Мирамистин», «Метиленовый синий»), комбинированные препараты, включающие антисептики с анестетиками («Офлокаин», изготовленные в аптеке «болтушки» с местноанестезирующими лекарствами, антисептиками и витаминами). При вирусной пузырчатке ротовой полости назначаются противомикробно-местноанестезирующие препараты: «Фортеза», «Орасепт». Дополнительно можно снимать зуд с помощью примочек с соком крапивы, соком алоэ или маслом из листьев грецкого ореха.
В качестве процедур применяются такие, суть которых заключается в очистке крови. Это:
- гемосорбция, когда кровь очищается с помощью угольного фильтра;
- плазмаферез – удаление некоторого количества жидкой части крови с ее заменой растворами, сходными с ней по физико-химическим свойствам, но свободных от микробов, антител и иммунных комплексов.
Чтобы попадающие в пищу вещества не травмировали пораженную вирусной пузырчаткой слизистую оболочку, нужно соблюдать диету. Она заключается в исключении острых, кислых продуктов. Соки пить можно, но некислые и те, которые не вызывают аллергии. Супы, каши, макароны или другие блюда нужно есть не горячими, а комнатной температуры, чтобы не усиливать болевой синдром.
Кушать нужно чаще, но при этом брать маленькие порции. Показан прием холодных продуктов: мороженого, фруктового льда или других, если на них нет аллергии. Если нужно лечить грудного ребенка, на время заболевания лучше всего вернуться полностью к грудному вскармливанию, чтобы обеспечивать энергетические потребности ребенка и не травмировать его слизистую. Отказываться от кормления нельзя. Если ребенок не может кушать, необходимо обратиться в инфекционную больницу и не отказываться от госпитализации. Тогда на некоторое время, пока не сойдут сыпные элементы вирусной пузырчатки, малышу смогут установить зонд в желудок и производить кормление с его помощью.
Профилактика
Чтобы максимально обезопасить себя от вирусной пузырчатки, не стоит ехать в чужие регионы или на море после перенесенной болезни или если человек постоянно принимает гормональные средства типа «Преднизолон» или «Дексаметазон». В этих ситуациях ослабленный иммунитет легко подвергнется воздействию энтеровируса и может даже обеспечить более тяжелое протекание вирусной пузырчатки.
Вакцины от огромного количества энтеровирусов, только некоторые из которых вызывают вирусную пузырчатку, не существует. Если произошел контакт с больным, нужно постараться обеспечить себя и ребенка полноценным питанием, начать принимать в возрастной дозировке препараты кальция: «Кальция глюконат», «Кальций-D3» или другие. Кроме этого, важно мыть руки после транспорта, улицы, посещения туалета и до приема пищи.
Если нужно ухаживать за больным вирусной пузырчаткой, дотрагиваться до кожи с сыпью нужно только в перчатках.
bellaestetica.ru
Вирусная пузырчатка у взрослых: лечение, симптомы, фото
Вирусная пузырчатка у взрослых (энтеровирусная ангина)– дерматологическое заболевание вирусной этиологии, возникающее вследствие попадания в организм микроорганизмов из группы энтеровирусов. К ним относятся: вирус Коксаки А5,3А10,3А16 и энтеровирус 71. Инфекция проявляется в виде множественных водянистых пузырей на коже и слизистых оболочек ротовой полости.
Процесс образования везикул обусловлен расслоением эпителиальных клеток. Высыпания характеризуются способностью к слиянию и быстрому распространению по поверхности кожи и слизистых. Высыпные элементы сначала образуются в ротовой полости, а затем появляются на коже в области подмышек, паха, конечностей и могут образовывать обширные очаги поражения на теле.
Вирусная пузырчатка у взрослых — особенности инфекции
Вирусная пузырчатка у взрослых не так безобидна, как кажется. При отсутствии медицинской помощи она может стать причиной серьезных осложнений, а в отдельных случаях даже летального исхода. В группу риска попадают пациенты преклонного возраста, но подхватить вирус можно в любом возрасте. Причем, болеют пузырчаткой чаще женщины, чем мужчины. Связано это с иммунопатологическими процессами в женском организме и подверженностью гормональным колебаниям.
Вирусная пузырчатка отличается сезонностью, всплеск заболеваемости обычно приходится на весенне — летний период. Массовые вспышки инфекции наблюдаются раз в три года. В основную группу риска по вирусной пузырчатке входят дети младшего возраста, у взрослых чаще всего заболевание проявляется в возрасте от 40 до 60 лет. Специалисты связывают это со старением организма и ослаблением защитных функций иммунной системы. При этом вирусная пузырчатка у взрослых пациентов протекает намного тяжелее, чем у детей.
Важно понимать, что множественные пузыри и волдыри на теле взрослого – это лишь внешние проявления инфекции. Чтобы избавиться от них, нужно найти причину болезни и устранить ее.
Несмотря на высокий уровень развития современной медицины, этиология возникновения заболевания у взрослых не выяснена. Тем не менее, специалисты выдвигают несколько основных теорий возникновения болезни:
- Вирусная. Большинство исследователей полагают, что причиной болезни является инфицирование энтеровирусом Коксаки, который может легко передаваться от человека к человеку воздушно- капельным (при кашле, чихании) или контактно- бытовым путем (через предметы быта, посуду, одежду).
- Аутоиммунная. Вследствие нарушения аутоиммунных процессов организм начинает воспринимать собственные клетки как нечто чужеродное. В результате иммунная система запускает выработку антител, что внешне проявляется поражением кожных покровов и слизистых.
Дополнительно выделяют несколько провоцирующих факторов, ведущих к ослаблению организма и его неспособности сопротивляться инфекции:
- Гормональные нарушения различного характера;
- Наследственная предрасположенность;
- Несоблюдение правил личной гигиены;
- Сниженный иммунитет, при котором организм подвержен разного рода вирусам, так как теряет способность в полной мере противостоять им.
Ученые выяснили, что возможность заболевания вирусной пузырчаткой гораздо выше у лиц с наследственной предрасположенностью, а также у тех, кто страдает от нарушения обмена веществ, сахарного диабета или ожирения.
Немаловажную роль играет и соблюдение правил личной гигиены. Поскольку вирус передается контактно- бытовым путем, его можно легко подхватить чрез поручни в общественном транспорте, дверные ручки или различные бытовые предметы. Поэтому так важно следить за чистотой рук и не забывать об использовании бактериального мыла после возвращения домой.
Симптомы
Опытный специалист может поставить правильный диагноз уже после визуального осмотра пациента, так как пузырчатка проявляет себя специфическими симптомами, отличными от прочих кожных заболеваний. Но в редких случаях болезнь может протекать в скрытой форме, и в этом ее основная опасность. Поэтому так важно своевременно поставить правильный диагноз и приступить к лечению.
Инкубационный период заболевания составляет 3-6 дней. Далее развиваются симптомы, напоминающие простудное заболевание. Больной жалуется на слабость, утомляемость, сонливость и постоянное желание прилечь, снижение активности в течение дня. По мере дальнейшего развития инфекции появляются головные боли, повышается температура, возникает расстройство стула, лихорадка, озноб, боли в горле. Эти проявления очень напоминают симптомы ангины, поэтому многие пациенты не спешат к врачу и пытаются лечиться привычными средствами.
Дальнейшее развитие заболевания сопровождается уже специфическими симптомами. Сначала на слизистой оболочке в ротовой полости появляются мелкие водянистые пузырьки, которые вскоре вскрываются с образованием болезненных эрозий. Боли в горле и язвочки провоцируют отсутствие аппетита, отказ от пищи. Больному тяжело глотать, при обширных поражениях даже прием жидкости вызывает выраженный болевой синдром.
Вскоре характерные пузырьки с серозным содержимым появляются на теле. Особенностью вирусной пузырчатки является отсутствие четкой локализации высыпаний. Волдыри могут появиться на руках, ногах, лице, в области подмышек, ягодиц, промежности. Появление пузырьков и их самопроизвольное вскрытие сопровождается ощущениями зуда и жжения.
Тонкая пленка, покрывающая волдырь, имеет очень хрупкую структуру, поэтому они быстро лопаются с выделением серозного или кровянистого содержимого. На месте лопнувшего волдыря образуется эрозивная поверхность, которая может доставлять ощутимый дискомфорт, особенно если находится на слизистой.
Возможно увеличение подчелюстных и шейных лимфатических узлов, появление неприятного запаха изо рта. При прогрессировании болезни высыпания могут распространиться по всему телу и при слиянии захватывать обширные поверхности.
При этом наблюдается отторжение верхнего слоя эпидермиса и возникает опасность присоединения вторичной бактериальной инфекции. По мере выздоровления язвочки покрываются сухой, коричневатой коркой, которая ссыхаясь, отторгается. На месте высыпаний остаются участки пигментации.
Возможные осложнения
В легких случаях проявления болезни проходят самостоятельно без направленного лечения, все зависит от защитной способности организма. Тем не менее, при появлении характерных симптомов следует обратиться за медицинской помощью и точно выполнять все рекомендации врача, чтобы избежать рецидивов болезни.
В тяжелых случаях, заболевание принимает рецидивирующую форму и сопровождается осложнениями, затрагивающими внутренние органы (печень, сердце, почки). Вирусная пузырчатка у взрослых может стать причиной сердечно – сосудистой недостаточности, спровоцировать нарушения водно- солевого и липидного обмена или вызвать остеопороз.
У беременных женщин вирусная пузырчатка нередко провоцирует самопроизвольный выкидыш. К числу самых опасных осложнений относится отек мозга и развитие сепсиса. Подобные состояния грозят летальным исходом, поэтому пациента госпитализируют и лечат в стационаре.
Методы диагностики
Опытный дерматолог может поставить предварительный диагноз уже при визуальном осмотре на основе характерных признаков, присущих пузырчатке. Отличительными особенностями инфекции являются:
- Появление небольших водянистых пузырьков на слизистой ротовой полости. Их диаметр не превышает 3 мм, в центре пузырькового элемента просматривается белая точка, окаймленная красным ободком.
- «Симптом Никольского» проявляется на поверхности кожных покровов. При попытке потянуть за края волдыря наблюдается отслоение эпидермиса на здоровом участке кожи. Это характерно исключительно для данной инфекции.
Для подтверждения диагноза пациента направляют на лабораторные исследования, в ходе которых делают:
- серологический анализ крови;
- направляют соскоб с пузырей на цитологическое исследование;
- проводят вирусологический анализ смывов с зева и поверхности эрозий.
При необходимости назначается гистологический анализ, а также иммунофлуоресцентное исследование. Учитываются показатели, отвечающие за анемию и ускорение СОЭ в крови. На основании полученных результатов врач определяет дальнейшую тактику лечения и подбирает необходимые препараты.
Многообразие форм заболевания
Вирусная пузырчатка у взрослых – фото которой представлены в данной статье, делится несколько видов:
- Вульгарная (обыкновенная) форма встречается чаще всего и проявляется симптомами, описанными выше. Для этой формы характерно появление множественных пузырьковых высыпаний в полости рта и на теле. Внутри пузырьков находится серозная жидкость, которая выделяется после вскрытия. На месте лопнувшего пузыря остается болезненная язвочка, которая впоследствии покрывается сухой, коричневой корочкой. Острая стадия болезни сопровождается ухудшением общего самочувствия, температурой, слабостью, болями в горле.
- Вегетирующая форма имеет сходные симптомы. Пузыри локализуются в основном в области подмышек, паха, за ушами, под грудью у женщин. Основное отличие заключается в том, что пузыри вскрываются с обильным выделением экссудата и на поверхности эрозий образуется гнойный налет. Очаги поражения часто сливаются и образуют болезненные эрозивные поверхности. Заболевание нередко переходит в хроническую форму и может длиться годами, возвращаясь рецидивами и истощая организм.
- Листовидная форма. Эта форма заболевания встречается редко, причиной развития становится наследственный фактор, но иногда симптомы листовидной пузырчатки возникают на фоне приема некоторых медицинских препаратов. Заболевание характеризуется образованием вялых пузырей, с тонкой покрышкой. Основное место дислокации волдырей– волосистая часть головы и лицо. Они отличаются плоской формой и лишь слегка возвышаются над поверхностью кожи. После вскрытия элемента образуется эрозия, источающая неприятный запах. После заживления ранки покрываются сухими пластинчатыми чешуйками, наслаивающимися друг на друга. При этой форме пузырчатки поражению подвергается только кожа, слизистые оболочки не затрагиваются.
- Эритематозная форма. Пузыри поражают волосистую часть головы, шею, спину и отличаются симметричным расположением. Это самая легкая и безобидная из всех форм заболевания, легко поддающаяся лечению и не вызывающая осложнений. Даже после вскрытия пузыря не образуется эрозия, кожные покровы быстро восстанавливаются.
Определение формы заболевания имеет ключевое значение при выборе схемы лечения и подборе соответствующих лекарственных средств.
Лечение: методы традиционной медицины
Лечение вирусной пузырчатки у взрослых всегда носит комплексный характер. Основные усилия специалистов направляются на выявление причины заболевание и улучшение состояния пациента. Схема лечения подбирается в индивидуальном порядке и зависит от тяжести симптомов и индивидуальных особенностей больного. Что входит в схему комплексной терапии?
- Прием жаропонижающих и обезболивающих медикаментов. С этой целью назначают прием Нурофена, Ибупрофена или Парацетамола.
- При появлении волдырей на слизистых ротовой полости используют специальные гелевые препараты на основе лидокаина или средства гомеопатии (на основе лекарственных растений). Например, такие препараты, как Холисал, Камистад, Калгель и прочие. Эти средства снимают болезненные ощущения и оказывают антисептическое действие. Их массажными движениями наносят на образовавшиеся эрозии.
- Обработка очагов поражения на коже дезинфицирующими средствами (раствором зеленки, перекисью водорода). Применение комбинированных кремов и мазей, содержащих гормональный и антибактериальный компонент (Акридерм, Тридерм), заживляющей мази Левомеколь. При этом не рекомендуется закрывать эрозивные поверхности повязками, иначе они долго не заживут. Если возникает необходимость подсушивания ран, подойдет антисептический порошок Банеоцин.
- Коррекция гормонального фона соответствующими препаратами – Преднизолон, Метипред, Дексаметазон, Пулькортолон, Гидрокортизон, Дипроспан. Длительность курса лечения определяется врачом, первые результаты и улучшение состояния отмечается уже через несколько дней. Но гормональная терапия применяется с осторожностью и под контролем врача, так как подобные средства вызывают серьезные системные побочные эффекты и назначать их следует короткими курсами.
- Прием антигистаминных средств для устранения зуда и раздражения.
- Плазмоферез – фильтрация крови специальными препаратами с целью очищения организма на клеточном уровне. Предполагает забор крови, изъятие из нее плазмы с последующим замещением донорской плазмы или физраствором.
- Назначение санаторно-курортного лечения после победы над вирусом. Это нужно для восстановления сил и укрепления иммунной системы.
Дополнительно корректируется рацион питания. В острой стадии заболевания рекомендуется прием протертой или жидкой пищи и усиленный питьевой режим, позволяющий вывести токсины из организма.
Нельзя давать больному горячее питье или кислые соки, это может усилить болезненные ощущения при поражении слизистой во рту. Лучше всего пить прохладную чистую воду или слабый зеленый и травяной чай. Кроме того, необходимо исключить употребление соленых, острых, пряных блюд. Идеальным вариантом станет временный переход на пюреобразную пищу или каши.
Лечение: народные средства
Народные методы лечения вирусной пузырчатки используют не как альтернативу медикаментам, а в качестве варианта, поддерживающего и дополняющего основные методы терапии.
Для обработки пузырей и эрозий используют ватный диск, смоченный подогретым растительным маслом – оливковым, подсолнечным или облепиховым. Пользу приносят настои ранозаживляющих растений – календулы, цветков ромашки, шалфея. Способ их приготовления: 4 ст. л. любой из перечисленных трав заливают 500 мл кипятка, настаивают и фильтруют. Полученный настой применяют для полосканий рта или делают теплые обливания пораженных участков кожи с последующим их подсушиванием. Процедуры повторяют до трех раз в день.
Рекомендуется прием травяных настоев внутрь для укрепления иммунитета. Можно самостоятельно приготовить лечебный сбор. Для этого отмеряют по 2 ст.л. соцветий ромашки, эвкалипта, березовых почек, добавляют 3 ст.л. тысячелистника и зверобоя. Пару больших ложек полученного сбора заливают 500 мл кипящей воды, настаивают и принимают в теплом виде по 100 мл несколько раз в день.
Во время лечения следует придерживаться низкоуглеводной диеты с ограничением соли и жиров. Предпочтение стоит отдать постному мясу, рыбе, обезжиренному сыру, творогу, куриным яйцам, овощам. Мясные продукты готовят в виде котлет или фрикаделек, из овощей и фруктов делают пюре, варят слабые бульоны, готовят протертые супы и вязкие каши. Питание должно быть щадящим, чтобы не раздражать поврежденную слизистую.
Если нет сильных болей в горле можно кушать мороженое или рассасывать во рту замороженный некислый сок. Это поможет увлажнить и успокоить слизистую и обеспечить организм необходимой жидкостью. Соблюдение усиленного питьевого режима необходимо для того, чтобы поддержать водный баланс, избежать обезвоживания и вывести из организма токсины и вредные вещества.
ПрофилактикаЗаразиться вирусом пузырчатки может каждый. Никто не застрахован от ослабления иммунитета вследствие хронических болезней, стрессов, инфекций и прочих причин. Поэтому необходимо предпринимать профилактические меры, которые позволят снизить риск заражения вирусной пузырчаткой. Специалисты рекомендуют соблюдать следующие рекомендации:
- Следить за состоянием иммунитета, принимать поливитаминные комплексы и общеукрепляющие средства (настойку женьшеня, эхинацеи, элеутерококка);
- Тщательно соблюдать личную гигиену, чаще мыть руки, не пользоваться чужими вещами, посудой;
- Придерживаться правильного и сбалансированного питания;
- Принимать препараты калия и кальция;
- Отказаться от вредных привычек;
- Заниматься активными видами спорта, закаляться, чаще бывать на свежем воздухе, больше двигаться;
- Своевременно устранять очаги инфекции в организме, лечить хронические заболевания.
Эти несложные меры будут способствовать повышению иммунитета и укреплению защитных сил организма. А это значит, что он сможет сопротивляться инфекции и рецидивов болезни не будет.
MailruOk.ru SkypeVkFacebookTwitterGoogleTelegramnetderm.ru
Пузырчатка
Пузырчатка – группа буллезных дерматозов, при которых патогенетическая роль принадлежит циркулирующим аутоантителам, направленным против антигенов системы десмосомального аппарата многослойного плоского эпителия (кожа, слизистые оболочки полости рта, пищевода и других органов).
Заболевание развивается под действием различных факторов (прием лекарственных препаратов, содержащих тиоловые группы; инсоляция; инфекционные агенты; стресс; употребление определенных пищевых продуктов; физические факторы и др.), однако зачастую определить провоцирующий фактор не представляется возможным.
В процессе заболевания инициируется распознавание антигенпрезентирующими клетками собственных молекул, входящих в состав десмосом, отмена толерантности Т- и В-клеток к собственным аутоантигенам и синтез аутоантител.
Что это такое?
Пузырчатка — хроническое аутоиммунное заболевание, характеризующееся возникновением особого вида пузырей на поверхности ранее здоровой кожи и слизистой оболочки. Среди видов пузырчатки можно выделить: вульгарный, вегетирующий, эритематозный и листовидный. Пузырчатку можно диагностировать в случае выявления акантолитических клеток, которые выявляют во взятом мазке или в составе пузырей в самом эпидермисе (при гистологическом исследовании).
Причины развития болезни
Причины заболевания неясны. Под действием неизученных факторов организм начинает вырабатывать антитела к белкам особых пластинок, соединяющих клетки, — десмосом. Реакция между антителами и белками-десмоглеинами приводит к разрушению межклеточных связей в поверхностном слое кожи. Это явление носит название «акантолиз». В итоге акантолиза происходит отслойка эпидермиса и образование многочисленных пузырей.
Существует несколько теорий происхождения болезни:
- Вирусная. В ее подтверждение некоторые ученые приводят тот факт, что содержимым пузырей можно заразить куриные эмбрионы, лабораторных мышей или кроликов. Кроме того, наблюдается близкое действие на ткани отделяемого пузырей при пузырчатке и дерматите Дюринга, который имеет вирусное происхождение. Однако эта теория пока не получила подтверждения.
- Неврогенная. Ее выдвигал еще в XIX веке П. В. Никольский, подробно изучивший это заболевание. Он считал, что причиной неврогенной пузырчатки является изменение нервных клеток, ведущее к нарушению иннервации кожи. В подтверждение этой теории ученый приводил случаи возникновения заболевания после эмоциональных потрясений. У больных, которые погибли от пузырчатки, иногда отмечаются изменения в спинном мозге. На сегодняшний день ученые считают, что эти изменения участвуют в развитии болезни, но не являются ее причиной.
- Обменная. У больных изменена функция надпочечников, секретирующих глюкокортикоиды, вплоть до ее истощения; нарушен водный, белковый и солевой обмен. В доказательство этой гипотезы приводятся случаи появления болезни во время беременности и ее самостоятельного исчезновения после родов. Однако более вероятно, что эти нарушения вторичны и появляются под действием неизвестного фактора. В частности, описаны единичные случаи передачи заболевания по наследству.
Предполагаемые механизмы нарушений иммунитета, которые могут вызвать пузырчатку:
- Повреждение всей иммунной системы, в том числе вилочковой железы, которое может быть запрограммировано генетически.
- Вторичное угнетение иммунного ответа организма под действием внешних факторов (чужеродные вещества, токсины, солнечное облучение).
- Поражение самого эпидермиса, при котором образуются антитела против межклеточного вещества кожи. Они связываются с эпидермальными клетками, которые при разрушении выделяют фермент, растворяющий белки. Под его влиянием и развивается акантолиз.
У людей, столкнувшихся с этой патологией, может возникнуть вопрос, как передается заболевание. Им невозможно заразиться от человека.
Истинная (аутоиммунная) пузырчатка составляет до 1,5% всех кожных болезней (дерматозов). Существуют другие заболевания, которые тоже называются пузырчаткой, но в отличие от истинной, их причина установлена, а прогноз более благоприятный.
Симптомы и фото пузырчатки
Можно выделить три вида заболевания: вульгарная пузырчатка, которая возникает из-за аутоиммунных нарушений; вирусная пузырчатка, появление которой вызывает вирус коксаки; пузырчатка новорожденных – инфекционное заболевание, причиной которого является золотистый стафилококк. Кроме этого, в зависимости от клинической картины выделяют эритематозную, листовидную и вегетирующую пузырчатку – все эти формы болезни пузырчатка протекают с разными симптомами.
- Вульгарная пузырчатка (пузырчатка обыкновенная) встречается наиболее часто. Основными симптомами пузырчатки является возникновение водянистых пузырей на слизистой оболочке рта с последующим высыпанием на коже по всему телу, включая паховые складки и подмышечные впадины. Иногда больные могут не замечать возникновения маленьких пузырей и не обращать на них внимания. Позднее пузыри могут достигать величины грецкого ореха и при разрыве выделяют прозрачное или кровянистое содержимое. Покрышка на пузырях очень тонкая и дряблая. При ссыхании покрышек образовываются корки коричневого цвета. А при трении кажущейся здоровой кожи, расположенной между пузырями, наблюдается отторжение верхних слоев эпидермиса. Пузырчатка вульгарная сопровождается общим недомоганием, слабостью, повышением температуры тела, болью в горле во время приема пищи и при разговоре. Заболевание может длиться годами и иметь тяжелое хроническое течение с поражением почек, сердца, печени. Вульгарная пузырчатка иногда усложняется злокачественным течением болезни и, несмотря на лечение, возможен летальный исход.
- Листовидная пузырчатка – заболевание относительно редкое. Может возникнуть на любом участке тела. Чаще всего высыпания проявляются на волосистой части головы и лице в виде вялых, плоских пузырей, имеющих тонкую покрышку, и выступающих над поверхностью. При разрывании покрышек обнажаются эрозии, которые заживают очень медленно. Покрышки ссыхаются и образовывают тонкие пластинчатые чешуйки, которые нарастают друг на друга. Клинической особенностью листовидной пузырчатки являются вновь появляющиеся пузыри, которые сливаются с соседними пораженными участками кожи, образуя обширную раневую поверхность. При данном заболевании слизистые оболочки, обычно не поражаются. Тяжесть общего состояния больного зависит от площади поражения кожи, возможно повышение температуры, нарушение солевого и водного обмена. Болезнь может длиться годами и перерасти в хроническую форму, если вовремя не начать лечение.
- Вегетирующая пузырчатка. Вегетирующая пузырчатка в самом начале своего развития очень похожа на пузырчатку обыкновенную. Также появляется первоначально на слизистой оболочке полости рта. Затем пузыри образуются вокруг естественных отверстий, за ушами, под грудью (у женщин), в подмышечных впадинах. На месте вскрытия пузырей образуются покрытые гнойным налетом эрозии, с выделением в большом количестве экссудата. Поражения часто сливаются и образуют большие раневые поверхности. Больные жалуются на боли при активном движении и жжение, истощение всего организма. Течение заболевания вегетирующей пузырчаткой доброкачественное, больные годами чувствуют себя удовлетворительно.
- Себорейная пузырчатка – это тяжело протекающее кожное заболевание. Пузыри себорейной пузырчатки, в отличие от обыкновенной, небольшого размера. Они быстро ссыхаются и образуют желтые или коричневые корочки, похожие на чешуйки. В первую очередь появляются на лице, волосистой части головы, затем опускаются на спину и грудь. На слизистой оболочке рта появляются крайне редко. При пузырчатке себорейной корки образовываются очень быстро. После удаления под ними прослеживаются влажные эрозии. Очень часто пузыри не заметны сразу и выявить первичность корочек очень сложно. Заболевание длится долго, течение доброкачественное.
Заболевание пузырчаткой может выявить только врач-дерматолог, основываясь на результатах осмотра, иммунологического, цитологического, гистологического обследований.
Пузырчатка у новорожденных
Пузырчатка у новорожденных представляет острое инфекционное заболевание кожи, которое клинически проявляется в виде пустул, быстро распространяющихся по всему кожному покрову.
Пузырчатка у новорожденных имеет часто бактериальную природу. Ее возбудитель — золотистый стафилококк. Говоря о патогенезе пузырчатки среди новорожденных, значительное место занимает реакция кожи детей. Реакция кожных покровов будет усиливаться в случае родовой травмы или недоношенности, а также неправильного образа жизни самой беременной женщины. На коже у ребенка будут образовываться пузыри по причине воздействия бактериальных факторов.
Эпидемиология пузырчатки у новорожденных говорит о нарушении гигиены в родильном доме, о присутствии хронических инфекций у персонала роддомов, о возможном возникновении аутоинфицированной пузырчатки (в случае, если у новорожденного развиваются гнойные виды заболеваний пупка).
Пузырчатка у новорожденных образуется в первые дни жизни, но развитие заболевания возможно и спустя одну-две недели. На здоровой коже возникают небольшого размера пузыри с тонкими стенками, имеющие серозное содержимое. Спустя несколько часов процесс будет генерализоваться, пузыри увеличатся в размерах и вскроются. На месте пузырей останутся болезненные эрозии с оставшимися частицами эпидермиса, расположенные по краям. Такие эрозии покроются серозно-гнойной коркой. В случае протекания пузырчатки у новорожденных будет присутствовать интоксикация, повышенная температура и отсутствие аппетита.
Если не вылечить пузырчатку на ранних стадиях, у новорожденного будут развиваться воспалительные процессы внутренних органов (флегмоны, отиты, пневмонии). У слабых новорожденных или у недоношенных не исключена септическая форма пузырчатки. При последней летальный исход очень высок.
Диагностировать пузырчатку у новорожденных можно на основе визуального осмотра. Следует отличать пузырчатку у новорожденных от сифилистической формы пузырчатки, которая представляет собой симптом врожденного сифилиса. При последней пузыри располагаются на ладонях.
Антибиотикотерапия позволяет снизить процент летальных исходов от пузырчатки среди новорожденных. При своевременно оказанном лечении пузырчатки среди новорожденных благоприятный исход болезни значительно выше, чем при других видах. Врачи могут также прописать применение анилиновых красителей и различного рода неагрессивных антисептиков.
Диагностика
Клинические проявления особенно на первоначальных этапах болезни малоинформативны, и поэтому опрос пациента позволяет избежать ошибочного диагноза.
Лабораторные исследования позволяют заподозрить пузырчатку, так в мазках-отпечатках при цитологическом исследовании обнаруживаются акантолитические клетки. При гистологическом исследовании обнаруживается внутриэпидермальное расположение пузырей.
Осложнения
При отсутствии лечения пузырчатка провоцирует воспаления внутренних органов, пневмонию, флегмоны, отиты. У новорожденных тяжёлая септическая форма заболевания может привести к летальному исходу.
У взрослых высока вероятность присоединения вторичной инфекции. Вульгарная пузырчатка может стать причиной поражения почек, печени, сердечно-сосудистой системы, листовидная – сепсиса и летального исхода.
Пузырчатка лечение
Принцип лечения пузырчатки у детей и взрослых заключается в угнетении патологической активности иммунной системы.
С этой целью используют глюкокортикостероиды (Преднизолон, Метилпреднизолон). Зачастую врач начинает лечение больного сразу же с больших доз, чтобы как можно быстрее воздействовать на патологический процесс. Такую дозу пациенту необходимо принимать в течение четырех-шести недель, затем дозу понемногу снижают. При малой дозе препарата возникают рецидивы болезни.
Кроме того, глюкокортикоиды могут применяться в комбинации с иммуносупрессивными препаратами (Азатиоприн, Метотрексат). Применение иммуносупрессивного лекарства позволяет использовать меньшую дозу глюкортикоидов, снизить их побочные эффекты.
При самой тяжелой форме болезни прибегают к пульс-терапии. Это кратковременное введение высоких доз глюкокортикоидов и Циклофосфамида по определенной схеме. В качестве дополнительного метода проводят плазмаферез, что позволяет быстро снизить уровень антител в крови. В случае присоединения инфекции пациенту назначают антибиотики.
В качестве наружного лечения пузыри на коже обрабатывают растворами анилиновых красителей (фукорцином). Для обработки полости рта практикуют полоскания растворами с противовоспалительным действием.
Прогноз при акантолитической пузырчатке условно неблагоприятный. С одной стороны в случае отсутствия эффективного лечения высока вероятность развития осложнений и смертельного исхода. С другой стороны больные пузырчаткой вынуждены принимать глюкортикостероиды длительно, а иногда и пожизненно, что чревато развитием побочных эффектов. Но поспешный отказ от препаратов приводит к незамедлительному рецидиву болезни. Глюкортикостероиды не устраняют причину болезни, но угнетают патологический процесс и не допускают его прогрессирования.
Питание
Из рациона исключают продукты, способные вызвать аллергию, грубую пищу, простые углеводы, соль, консервы. В меню вводят продукты с высоким содержанием белка и витаминов. При образовании пузырей в ротовой полости рекомендуются супы-пюре и мягкие каши, исключающие механическое повреждение слизистой оболочки.
Профилактика
В зависимости от причины появления болезни пузырчатка, проводятся различные профилактические меры.
Вульгарную пузырчатку тяжело предупредить, т.к. это аутоиммунное заболевание – так же как и для профилактики многих других заболеваний необходимо постоянно поддерживать иммунитет. Для профилактики рецидивов следят за состоянием кожи, не реже, чем 2-3 раза в неделю контролируют уровень протромбина, сахара в крови, моче, давление, принимают витамины, препараты кальция.
Для профилактики вирусной пузырчатки и пузырчатки новорожденных следует соблюдать элементарные правила гигиены и антисептики.
doctor-365.net
Пузырчатка у взрослых: симптомы и причины
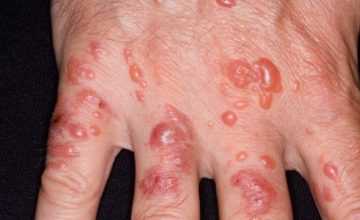
В мире существует очень много кожных заболеваний которые очень опасны для здоровья. Одним из них есть пузырчатка которая характеризуется высыпанием на коже в виде пузырей с жидкостью.
Данная тема очень актуальна для читателей этой статьи. Большую опасность это заболевание несет для младенцев так как их иммунитет ещё слабо развит и пути заражения очень большие.
Что бы избежать заражения нужно придерживаться простых правил гигиены. У взрослых людей заболевание протекает очень тяжело и болезненно.
В этой статье вы узнаете что такое пузырчатка у взрослых какие причины её возникновения, виды способы лечения и профилактики народными средствами, а также как не допустить протекание болезни у новорождённых.
Пузырчатка у взрослых — характеристика
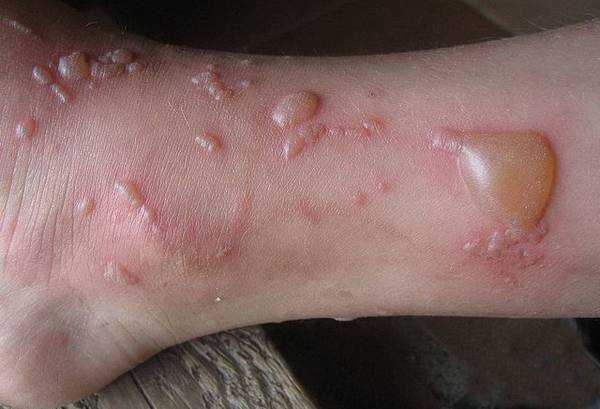
пузырчатка у взрослых
Пузырчатка — хроническое аутоиммунное заболевание, характеризующееся возникновением особого вида пузырей на поверхности ранее здоровой кожи и слизистой оболочки. Среди видов пузырчатки можно выделить: вульгарный, вегетирующий, эритематозный и листовидный.
Человек не имея медицинского образования способен определить, здоров он или болен. Ведь течение его обычной будничной жизни нарушается. Ежедневные дела, которые выполнялись незаметно, становится тяжелыми, так как уровень заряда энергии существенно снижается. Потеря работоспособности, вялость, слабость – это общие причины для всех болезней, сигнализирующие о начале атаки патогенных факторов на организм.
Это первичные симптомы, с помощью которых становится понятно – болезнь началась. В обществе, где низкий уровень культуры здоровья, часто такое состояние игнорируют. Но, когда появляются изменения на кожных покровах на фоне повышения температуры, даже заядлые скептики готовы к борьбе за здоровье.К образованию во рту небольшого пузыря с жидким содержимым люди часто относятся несерьезно, потому что через пару дней от него не остается и следа. Но иногда такой симптом сигнализирует о развитии в организме пузырчатки, тяжелейшей кожной патологии, способной привести к инвалидности и даже летальному исходу.
Заболевание способно передаваться от человека к человеку при беседе или рукопожатии, часто становится причиной эпидемии в рабочем коллективе и детском саду. Совсем другое дело, когда подобная ситуация затрагивает маленького ребенка.
Сам он не может осознать, что его здоровье ухудшилось. Зачастую плохое поведение и капризы – это следствие заболевания малыша, но не все родители готовы сразу принять это известие. И только явные признаки (сыпь, жар) заставляют обратиться к врачу.
Источник:skindiseases.su
Как можно заразиться пузырчаткой
Если у взрослого или ребенка нет в анамнезе аутоиммунного заболевания, это не значит, что ему можно не бояться пузырчатки. Существует особый подвид патологии — вирусная пузырчатка, болезнь, передающаяся воздушно-капельным путем. Пузыри на коже образуются при попадании внутрь организма энтеровирусов, вызывающих поражения эпидермиса ладоней и подошв.
Особо опасен подвид энтеровирусов № 71, который относится к высоко заразным заболеваниям, и провоцирует повреждение оболочек и долей головного мозга. Вирусной пузырчаткой чаще всего болеют взрослые старше 45 лет и маленькие дети.
У малышей еще не окончательно сформирован иммунитет, а у взрослых людей он может быть снижен из-за рецидивов хронических патологий. Пузырчатка часто возникает на фоне незалеченных вирусных инфекций (ОРВИ, грипп, гепатит), что затрудняет диагностику кожной патологии.
Вот основные пути заражения вирусной пузырчатки:
- Воздушно-капельный путь При смехе, кашле, чихании, разговоре частички слюны инфицированного могут попасть на слизистые оболочки здорового человека.
- Несоблюдение личной гигиены Использование посуды, постельного белья, зубной щетки носителя вируса неминуемо приведет к заражению.
- Физический контакт при поцелуях или рукопожатии на кожу и слизистые здорового человека могут попасть вирионы из лопнувших пузырьков. Заражение происходит в учреждениях, общественном транспорте, ресторанах при прикосновениях к поверхностям, которые до этого трогал носитель вирусной инфекции. Даже частое мытье рук не является гарантией, что возбудитель пузырчатки не попадет на слизистые оболочки.
Особая опасность пемфигуса заключается в длительности инкубационного периода (около 5 дней). Контактируя с человеком невозможно определить у него наличие пузырчатки, ведь на коже пока не образовались заметные пузыри.
Если человек переболел пузырчаткой, то он не приобретает иммунитет. В течение нескольких месяцев вероятность возвращения пузырей повышается. Вторичный рецидив приводит уже к тяжелейшим поражениям кожи и внутренних органов. Незначительная устойчивость появится, но только к тому штамму микробов, который стал причиной заболевания.
Попадание вириона на слизистые еще не значит, что человек обязательно заболеет. Крепкий иммунитет обуславливает высокую сопротивляемость к кожной патологии, поэтому чаще всего болеют:
- Люди с повреждениями верхних слоев эпидермиса в результате травм или предрасположенности к возникновению микротрещин
- Носители аутоиммунных заболеваний с аллергической составляющей
- Аллергики в период острой стадии заболевания или обострения рецидивов
Вирусная пузырчатка у взрослых и детей носит сезонный характер. При слишком высоких или низких температурах вирионы сохраняют свою жизнеспособность, но активно размножаться не могут. Поэтому вспышки эпидемий пемфигуса возникают весной и осенью. В детском саду заражаются почти все малыши при обмене книжками и игрушками.
Необходимо соблюдать осторожность при посещении новых мест во время отпуска или командировки. Старожилы приобрели иммунитет к энтеровирусам пузырчатки и практически не заболевают. Внутрь организма путешественника патогенный микроорганизм может попасть вместе с термически не обработанной пищей или водой.
Источник: kozhnye-zabolevaniya.ru
Виды и стадии пузырчатки
Пузырчатка достаточно распространенное заболевание, так как одной из разновидностей его форм выступает вирусная. Больной человек может легко заразить здорового, у которого в этот период слабая иммунная система. Инкубационный период составляет всего от 3 до 6 дней. С одинаковой вероятностью заболеть может как мужчина, так и женщина. В зависимости от этапа развития болезни, выделяют 4 основные стадии пузырчатки:
- начальная стадия — характеризуется множественными высыпаниями в виде пузырей с прозрачной жидкостью, не более, чем на двух участках тела;
- стадия активного распространения заболевания (генерализация) — ухудшается общее состояние, фиксируются признаки обезвоживания, высыпания проявляются на трех и более анатомических областях тела;
- временное ослабление или исчезновение основных симптомов, в частности, после курса глюкокортикостероидов, которые оказывают иммунодепрессивное действие;
- повторное обострение пузырчатки — наблюдается при хронической, наиболее частой форме.
Пузырчатка как дерматологическое заболевание до конца не изучена по сегодняшний день. Медики и ученые не могут определить главные причины ее происхождения, но уже смогли совершенно точно выделить две основные разновидности: акантолитическую или истинную пузырчатку и неакантолитическую или доброкачественную пузырчатку. Каждая из них делится на несколько подвидов. Таким образом, акантолитическая форма делится на 4 ключевых вида:
Вульгарная
Пузыри как основной симптом заболевания локализуются на спине и груди, а также на слизистой ротовой полости. При этом образованные сперва единичные очаги постепенно распространяются по всей полости, могут сливаться друг с другом. После вскрытия пузыря образуется эрозия ярко-красного цвета. Из-за сильной болезненности затрудняется прием пищи.
Себорейная
Первичным симптомом выступает образование специфических роговых чешуек, покрытых словно маленькими шипами. При данной форме заболевания, слизистые остаются неповрежденными. Такие проявления пузырчатки нередко путают с красной волчанкой и себорейной экземой. Характерные пузыри начинают появляться несколько позже и свидетельствуют о переходе болезни в вульгарную форму.
Вегетирующая
Одна из наиболее редких разновидностей. Сперва образуются небольшие пузыри с белковой прозрачной жидкостью внутри, после их вскрытия появляются эрозии. Отличительной особенностью вегетирующей формы выступают бородавчатые формы и гнойники. Кожные проблемы преимущественно локализуются вокруг отверстий и в кожных складках.
Листовидная
Встречается реже, чем вегетирующая. Ей свойственны многослойные пузырчатые образования, то есть расположенные друг на друге. Такая форма развивается очень быстро.
Источник: lechim-nedug.ru
Причины
Самой вероятной причиной пузырчатки считаются нарушения процессов аутоиммунной системы, из-за чего клетки организма представляют антитела. Изменения в самой антигенной структуре эпидермиса наблюдается из-за воздействия внешних факторов (например, оказываемого действия ретровирусов или плохих условий самой окружающей среды).
Отрицательное действие на эпидермис и выработку антигенов оказывает нарушение связи между клетками, по причине чего позже и возникают пузыри. Что касается факторов риска при протекании пузырчатки, то они до сих пор не установлены, однако известно, что лица с наследственной предрасположенностью имеют высокий процент заболеваемости.
Природа и опасность аутоиммунных заболеваний:
- клетки, выполняющие защитную функцию, воспринимаются иммунной системой в качестве антител;
- организм начинает борьбу с полезными клетками, ослабляя иммунитет;
- взаимодействие между клетками нарушается;
- организм перестаёт реагировать на патогенную флору;
- малейшая инфекция вызывает серьёзное поражение кожных покровов.
Лечить аутоиммунные заболевания сложно, но жизненно необходимо. Отсутствие терапии у больных пузырчаткой может привести к летальному исходу. Возбудитель заболевания – вирус Коксаки. Вирусная инфекция в большинстве случаев развивается у маленьких детей до 10 лет.
Заболевание является очень распространенным и поражает большую часть салышей. Вирус легко передается от одного ребенка к другому воздушно-капельным и контактным путем, ребенок может заразиться через игрушки, бытовые предметы. Случаи заболевания чаще фиксируются летом и осенью.
Заразиться болезнью можно в любых людных местах. Чаще всего дети подхватывают инфекцию в детских садиках, реже – в школе. Нет необходимости даже контактировать с больным ребенком, заболевание может передаваться через игрушки, окружающие предметы, немытые руки. Чаще заболевают малыши со сниженным иммунитетом.
В отличие от других детских инфекционных заболеваний вирусная пузырчатка не дает стойкого иммунитета, и малыш может заразиться повторно другим штаммом вируса Коксаки. Человеческую кожу образно можно описать как водно-пружинный «матрац», покрытый своеобразной «стенкой». В образовании пузырей «матрац» не участвует – страдает только верхний слой, эпидермис.
Состоит эпидермальный пласт из 10-20 клеточных слоев, выглядящих под микроскопом как кирпичики. «Кирпичики» второго слоя эпидермиса связаны друг с другом своеобразными «мостиками». Сверху на «стенке» находятся пластами клетки, уже не совсем похожие на клетки, напоминающие нанесенный крем. Это – чешуйки, корнеоциты, необходимые для защиты от механических, химических и физических повреждений.
Если под воздействием внутренних или внешних причин формируются антитела, от которых разрушаются «мостики»-десмосомы между клетками базального слоя (это называется акантолизом и видно под микроскопом), это – истинная пузырчатка. Если тканевая жидкость проникает между базальным и верхними слоями эпидермиса, не разрушая «мостики», это – пемфигоид. Без деструкции десмосом протекает и вирусная пузырчатка.
Наиболее вероятными причиной пузырчатки являются нарушения аутоиммунных процессов, в результате чего клетки организма становятся для иммунной системы антителами. Нарушение антигенной структуры клеток эпидермиса происходит под воздействием внешних факторов, в частности воздействие ретровирусов и агрессивных условий окружающей среды.Повреждающее действие на клетки эпидермиса и выработка специфических антигенов приводит к нарушению связи между клетками в результате чего и образуются пузыри. Факторы риска при пузырчатке не установлены, но у лиц с наследственной предрасположенностью процент заболеваемости выше.
Специалисты не могут точно указать этиологию развития данного заболевания. Существует теория об аутоиммунном происхождении патологии. Нарушения целостности эпидермиса химического, физического или иного характера способно стать предрасполагающим фактором для развития процесса.
Источник: nmed.org
Основные признаки
Появившаяся сыпь может сопровождаться зудом кожи, но иногда возникает и без сильного раздражения. Лечение выявленной пузырчатки симптоматическое, при неосложненных формах болезнь проходит не больше чем за 10 дней.
Вирусную пузырчатку у своего ребенка родители могут заметить по нескольким признакам:
- До появления характерных для болезни волдырей малыш может жаловаться на слабость, повышенную сонливость, головную боль.
- Примерно через три дня в ротовой полости у ребенка, на руках, ногах, реже ягодицах появляются пузырьки, наполненные серозным содержимым.
- Появление сыпи у части детей сопровождается повышением температуры, но обычно она не держится долго.
- Волдыри быстро вскрываются и на их месте остаются небольшие по размеру ранки или язвочки, которые отличаются болезненностью, особенно это относится к ротовой полости.
- У некоторых детей язвочки во рту настолько болезненны, что вынуждают их отказываться от приема пищи.
Волдыри при пузырчатке, вызванной вирусом Коксаки у ребенка, можно отличить по характерным признакам. Волдыри в ротовой полости и на коже в диаметре не превышают 3-х мм, после вскрытия в их центре заметна белая точка, окруженная по периметру красным ободком.
Источник: pervenets.com
Симптомы
Вульгарная пузырчатка протекает чаще всего в острой форме, первые пузырьки появляются на слизистой рта, в некоторых случаях – на слизистой трахеи, гортани или половых органов. Со временем пузырьки вскрываются, и появляются мелкие ранки, которые вызывают неприятные и болезненные ощущения: пациенту трудно открывать рот и пережевывать пищу.
Через 3-6 месяцев пузырьки появляются на коже, они могут быть единичными или объединенными в группы, с мутным содержимым.
Спустя некоторое время пузырьки подсыхают, появляются желтые корочки, после которых на коже остаются пятна. Вирусную пузырчатку обнаруживают чаще у детей, чем у взрослых. Диагностируют пузырчатку у детей до 10 лет, а взрослые, заразившись, переносят это заболевание легко.
Симптомы болезни – волдыри и ранки во рту, на стопах, руках, реже – на гениталиях, ногах и ягодицах. Ребенок может жаловаться на боль во рту, отказываться от напитков и еды, он чувствует себя плохо, у него поднимается температура, воспаляется горло. Подобные симптомы пузырчатки у детей появляются на 5-7 день после заражения.
Симптомы пузырчатки новорожденных проявляются в первые дни жизни ребенка, в некоторых случаях – через одну или две недели после рождения. На здоровой с виду или немного покрасневшей коже ребенка появляются пузырьки, наполненные серозным содержимым.
Развитие заболевания происходит быстро: в течение нескольких часов пузыри увеличиваются и открываются, на их месте появляются ранки, покрытые гнойными корками. При пузырчатке новорожденных у ребенка повышается температура, проявляются симптомы отравления.Эритематозная пузырчатка поражает сначала кожу – пузырьки покрывают шею, грудь, лицо, волосистую часть головы. Сверху пузырьки покрыты бурыми или желтыми корочками, под которыми, если их снять, обнаруживаются ранки. При листовидной форме заболевания на коже появляются тонкостенные пузырьки.
Эта клиническая форма болезни пузырчатка так называется, т.к. после вскрытия пузырей обнаруживается эрозированная поверхность ярко-красного цвета, на которой при высыхании появляются пластинчатые корки.
Происходит ухудшение общего состояния. Снижение иммунного ответа организма;• Образование пузырей различной плотности. Наличие корочек, начиная от бледно-розовых мягких и до красных плотных, напоминающих лишай.
Повреждения и язвы слизистой оболочки рта, носоглотки или гениталий .Боли при совершении акта глотания или же при приеме пищи. Неприятный запах изо рта, свидетельствующий о поражении слизистых оболочек. Гиперсаливация или, иными словами, повышенное слюноотделение.
При тяжелом течении возможно образование эрозированной поверхности кожного покрова на месте пузырей. Их особенностью становится тенденция к периферическому росту. С течением времени такие эрозии занимают большую поверхность кожного покрова, причиняя пациенту боль и неудобства. Также при тяжелом течении отмечается отделение слоев эпидермиса, причем протекать оно может как в очаге поражения, так и вдали от него.
При себорейной форме на волосистой коже головы проявляются характерные корочки желтоватого или же буро-коричневого цвета. Пузыри различного внешнего вида, начиная от плоских и заканчивая тонкостенными, которые лопаются при незначительном прикосновении. На их месте образуются эрозии и, в дальнейшем, корки. У детей проявления пузырчатки локализуются по всей поверхности кожного покрова, включая конечности.
Лечение листовой пузырчатки важно проводить вовремя, поскольку ей свойственно быстро распространяться и образовывать сплошную раневую поверхность. Симптомы вегетирующей формы заболевания – зловонный запах и гнойный налет, появляющиеся после вскрытия пузырей
Источник: zdorovi.net
Пузырчатка новорожденных
Пузырчатка у новорожденных представляет острое инфекционное заболевание кожи, которое клинически проявляется в виде пустул, быстро распространяющихся по всему кожному покрову. Пузырчатка у новорожденных имеет часто бактериальную природу.
Ее возбудитель — золотистый стафилококк. Говоря о патогенезе пузырчатки среди новорожденных, значительное место занимает реакция кожи детей. Реакция кожных покровов будет усиливаться в случае родовой травмы или недоношенности, а также неправильного образа жизни самой беременной женщины.
На коже у ребенка будут образовываться пузыри по причине воздействия бактериальных факторов. Эпидемиология пузырчатки у новорожденных говорит о нарушении гигиены в родильном доме, о присутствии хронических инфекций у персонала роддомов, о возможном возникновении аутоинфицированной пузырчатки (в случае, если у новорожденного развиваются гнойные виды заболеваний пупка).
Пузырчатка у новорожденных образуется в первые дни жизни, но развитие заболевания возможно и спустя одну-две недели. На здоровой коже возникают небольшого размера пузыри с тонкими стенками, имеющие серозное содержимое. Спустя несколько часов процесс будет генерализоваться, пузыри увеличатся в размерах и вскроются.
На месте пузырей останутся болезненные эрозии с оставшимися частицами эпидермиса, расположенные по краям. Такие эрозии покроются серозно-гнойной коркой. В случае протекания пузырчатки у новорожденных будет присутствовать интоксикация, повышенная температура и отсутствие аппетита.Если не вылечить пузырчатку на ранних стадиях, у новорожденного будут развиваться воспалительные процессы внутренних органов (флегмоны, отиты, пневмонии). У слабых новорожденных или у недоношенных не исключена септическая форма пузырчатки. При последней летальный исход очень высок.
Диагностировать пузырчатку у новорожденных можно на основе визуального осмотра. Следует отличать пузырчатку у новорожденных от сифилистической формы пузырчатки, которая представляет собой симптом врожденного сифилиса. При последней пузыри располагаются на ладонях. Антибиотикотерапия позволяет снизить процент летальных исходов от пузырчатки среди новорожденных.
При своевременно оказанном лечении пузырчатки среди новорожденных благоприятный исход болезни значительно выше, чем при других видах.
Врачи могут также прописать применение анилиновых красителей и различного рода неагрессивных антисептиков. Профилактикой пузырчатки считается смена нательного и постельного белья, изоляция тех, кто имеет гнойничковые высыпания на коже, а также правильное наблюдение беременных и своевременное оказание лечения среди матерей, имеющих гнойниковые высыпания.
Источник: mosmedportal.ru
Пузырчатка у взрослых — лечение
Терапия пузырчатки любой этиологии всегда начинается с приема ударных доз таких гормонов, как Преднизолон, Дексаметазон и им подобных. Дозировку устанавливает лечащий врач в индивидуальном порядке, рассчитывая ее исходя из тяжести заболевания.
Лечение кортикостероидами очень длительное, может продолжаться в течение нескольких месяцев. Больной принимает ударную дозу до тех пор, пока образованные пузыри и эрозии не начнут заживать и пропадать. После чего количество препарата медленно снижается до определенного минимума.
Если в течение длительного периода не возникло рецидива, то препарат отменяют вовсе. Тем не менее, больной должен регулярно проходить обследование у лечащего врача на предмет выявления первых признаков пузырчатки.При появлении таковых, возобновляется терапия кортикостероидами по старой схеме. Иногда случается так, что даже большие дозировки не справляются с тяжелыми признаками заболевания, из-за чего состояние стабильно ухудшается. Тогда применяется другой способ.
Такие средства, как Метотрексат, Сандиммун, Азатиоприн, относятся к группе цитостатиков и выполняют функцию подавления иммунитета. Их применение целесообразно после неудачного курса кортикостероидов. Схема приема та же. Изначально выписывается максимально возможная доза, а после очевидного улучшения состояния больного, дозировка уменьшается. Минимальное количество принимается на постоянной основе в течение длительного времени.
Вспомогательными средствами в лечении пузырчатки могут выступать следующие группы медицинских препаратов:
- Жаропонижающие средства — Парацетамол, Нимесил, Ибупрофен, Аспирин. Следует учитывать, что Аспирин противопоказан детям до 10 лет.
- Противовирусные препараты — Циклоферон, Арбидол, Виферон и др.
- Антигистаминные средства, которые помогут унять зуд — Цетрин, Диазолин, Фенистил и др.
- Антисептики для местных обработок — Мирамистин, Хлоргексидин, Офлокаин. Последний является комбинированным средством с анестетиками.
- Противомикробные препараты для ротовой полости — Орасепт, Фортеза. Применяются при появлении очагов заболевания на слизистых ротовой полости.
Чтобы усилить эффективность применяемых препаратов, затормозить процесс развития заболевания и предотвратить рецидив после выздоровления, существуют определенные процедуры. Одной из таких является гемосорбция. Представляет собой эффективный метод очистки крови через специальный фильтр и введением ее обратно капельным путем.
Альтернативой может выступать плазмоферез. Здесь технология существенно отличается. Взятая у больного венозная кровь разбавляется физраствором и разделяется на плазму и остальную массу. Токсины содержатся именно в плазме, поэтому эта часть удаляется, а другая половина смешивается с физраствором и вводится по вене.
Источник: lechim-nedug.ru
Народные рецепты
Важно в терапии заболевания и питание. Прием пищи вызывает трудности у ребенка с ранками во рту. При кормлении грудничков рекомендуется временно отказаться от прикорма, если таковой был введен, и давать только грудное молоко. Еда детей постарше должна быть жидкой или полужидкой.
Им можно давать супы-пюре или протертые каши. Температура еды должна быть комнатной, горячие блюда усиливают болезненные ощущения. Важно следить за питьевым режимом ребенка. Если отказ от еды на несколько дней не является критическим, то отказ от питья может привести к обезвоживанию и нарушению водно-солевого баланса малыша.
Средства для укрепления иммунитета:
- Мята и календула. В стакане кипятка запаривают по 1 ч.л. сушеных или свежих цветков календулы и листьев мяты. Дают ребенку по 50 мл три раза в день.
- Калина. В 1 л. воды заваривают 250 г свежих ягод калины, кипятят на медленном огне 10 минут, затем остужают и процеживают. В отвар добавляют 2 ст. л. меда. Дают малышу по 50 мл три раза в день.
- Воронец. В стакане кипятка запаривают 1 ч.л. этого растения, настаивают час, затем процеживают. По вкусу добавляют мед. Дают малышу по 50 мл 2–3 раза в день.
- Травяной сбор. В 300 мл кипятка запаривают по 1 ч.л. измельченных веточек ивы, коры вяза и почек березы, кипятят на медленном огне под закрытой крышкой 10 минут, затем остужают и процеживают. По вкусу добавляют мед. Дают больному по 1 ст.л. три раза в сутки.
- Крапива и алоэ. Сок из листьев этих растений оказывает ранозаживляющее и противомикробное действие. Свежие листья измельчают и отжимают сок. В нем смачивают стерильную марлевую салфетку и прикладывают к ранкам на коже ребенка.
- Тысячелистник, подорожник и полынь. Делают компресс из измельченных в кашицу листьев этих растения. Кашицу накладывают на раневую поверхность и накрывают марлей. Выдерживают 10 минут. Разные компрессы можно чередовать.
- Растительное мало. Улучшает регенерацию кожи оливковое, облепиховое или кукурузное масло. Им смазывают лопнувшие пузырьки.
- Травяные настои. Для полоскания рта используют настои целебных трав: ромашки, календулы, шалфея, тысячелистника, дубовой коры и других. В 250 мл кипятка запаривают 2 ст.л. сушеной травы, настаивают час и фильтруют. Полощут прохладной смесью 3–4 раза в день после приема пищи.
Важно в терапии заболевания и питание. Прием пищи вызывает трудности у ребенка с ранками во рту. При кормлении грудничков рекомендуется временно отказаться от прикорма, если таковой был введен, и давать только грудное молоко. Еда детей постарше должна быть жидкой или полужидкой.
Им можно давать супы-пюре или протертые каши. Температура еды должна быть комнатной, горячие блюда усиливают болезненные ощущения. Важно следить за питьевым режимом ребенка. Если отказ от еды на несколько дней не является критическим, то отказ от питья может привести к обезвоживанию и нарушению водно-солевого баланса малыша.
Вместо воды ребенку постарше можно предложить рассасывать кубики некислого замороженного сока или компота. Лед уменьшит болевые ощущения. Не рекомендуется давать малышу жаропонижающие, если температура не превышает 38 0С. Такая температура не является опасной для малыша, и она свидетельствует о том, что иммунная система больного борется с инфекцией. Если температуру искусственно понизить, эффективность иммунитета уменьшается.
Источник: nmed.org
Прогноз и профилактика
Вирусная пузырчатка у большинства детей протекает в легкой форме и заканчивается полным выздоровлением. Длительность болезни – приблизительно 10 дней. Как правило, никаких последствий для малыша не возникает.
В тяжелых случаях отмечают волнообразное течение болезни, когда обострение инфекции чередуется с периодами ремиссии. Это возникает в тех случаях, когда иммунитет ребенка не может полностью уничтожить вирус. При этом также увеличивается площадь поражения сыпью. Для излечения важно укрепить иммунитет малыша.
Вирус Коксаки является очень распространенным и контагиозным, и по-настоящему эффективных мер профилактики этого заболевания не существует. Снизить вероятность заражения можно при соблюдении правил личной гигиены.
Ребенок не должен играть с чужими игрушками, чаще мыть руки. Важно избегать контакта с больными детьми. В течение нескольких месяцев после выздоровления малыш может быть носителем вируса. Переболевшим пузырчаткой рекомендуется трудовая деятельность со щадящим режимом работы.
Также следует с осторожностью относится к физическим нагрузкам, избегать облучения поверхности кожи солнечными лучами. Необходимо часто менять нательное и постельное белье. Врачи с уверенностью говорят о том, что ведение здорового образа жизни, правильное питание, отказ от вредных привычек и рациональное поведение в стрессовой ситуации способно существенно снизить риск развития данного заболевания.
Регулярные обследования у специалистов, контроль за уровнем сахара в организме, а также за артериальным давлением позволяет своевременно выявить начало процесса.После проведенного лечения пациенту назначают кортикостероидные препараты в небольших дозах, препятствующие рецидиву патологии. Соблюдение основных правил личной гигиены также способно снизить риск заболевания у всех групп населения.
В зависимости от причины появления болезни пузырчатка, проводятся различные профилактические меры. Вульгарную пузырчатку тяжело предупредить, т.к. это аутоиммунное заболевание – так же как и для профилактики многих других заболеваний необходимо постоянно поддерживать иммунитет.Для профилактики рецидивов следят за состоянием кожи, не реже, чем 2-3 раза в неделю контролируют уровень протромбина, сахара в крови, моче, давление, принимают витамины, препараты кальция. Для профилактики вирусной пузырчатки и пузырчатки новорожденных следует соблюдать элементарные правила гигиены и антисептики.
Источник: zdorovi.net
Поделиться:
Нет комментариев
rodinka.xyz
Вирусная пузырчатка у взрослых и детей
Обновление: Октябрь 2018
Словом «пузырчатка» называют целую группу болезней, проявляющихся появлением на неизмененной коже и слизистых оболочках пузырей. Появляются они спонтанно, не после механической травмы, химического или термического ожога; занимают не одну, а сразу несколько зон.
Самая опасная из этой «когорты» – истинная пузырчатка и ее подвиды. Чтобы не умереть от их осложнений, требуется постоянный прием препаратов, угнетающих иммунитет, которые имеют огромное количество побочных эффектов. Менее тяжелыми считаются неакантолитические формы пузырчаток (их еще называют «пемфигоид»). Отдельно стоит вирусная пузырчатка, развивающаяся у детей и (реже) взрослых.
Это наиболее легкая форма пемфигоида, проходящая самостоятельно при условии отсутствия сахарного диабета и выраженного угнетения иммунитета. Лечение заключается в обеспечении условий для профилактики нагноения и скорейшего заживления эрозий, образованных после вскрытия пузырей. Главное – пройти диагностику у инфекциониста и дерматолога и подтвердить, что здесь имеет место именно вирусная пузырчатка.
Отчего возникает вирусная пузырчатка
Заболевание вызывается вирусами рода Энтеровирусы – теми, которые зачастую провоцируют острую кишечную инфекцию с диареей и повышением температуры, а также воспаление верхних дыхательных путей с повышением температуры. При определенных условиях некоторые группы энтеровирусов способны вызвать воспаление оболочек, окутывающих органы центральной нервной системы (менингит); они же могут вызвать и поражение вещества мозга (энцефалит). К группе энтеровирусов относится также возбудитель полиомиелита.
Вирусную пузырчатку вызывают энтеровирусы группы Коксаки, A16-подвида и подвида 71 основной группы. Передаются они множеством путей:
- воздушно-капельным: при разговоре, чихании, поцелуях или кашле;
- контактно-бытовым: через полотенца, чашки, ложки, игрушки, дверные ручки;
- фекально-оральным: когда частички испражнений больного не смываются водой с его рук, попадают на руки здорового, которыми от берет продукты питания.
Подвидов энтеровирусов очень много, каждый из них занимает определенную локализацию на местности. До 10-15 лет ребенок «знакомится» с вирусами, «обитающими» в его регионе, болеет (не всегда это тяжелые формы, чаще всего энтеровирусная инфекция выглядит как насморк и повышение температуры). Так он зарабатывает иммунитет. После 15 лет, пока он никуда из родного региона (обычно это область или несколько областей страны) не выезжает, энтеровирусной инфекцией он уже не болеет. Пик заболеваемости приходится на возраст младше 10 лет.
Взрослый человек обычно заражается вирусной пузырчаткой, когда посещает другой регион (чаще всего – едет на море или заграницу) или общается с больным ребенком или взрослым, приехавшим издалека.
Пик заболеваемости приходится на весну и осень.
Шанс заразиться резко возрастает, если ребенок или взрослый:
- недавно перенес заболевание (особенно вирусное);
- страдает сахарным диабетом;
- недавно перенес обострение хронического заболевания;
- генетически предрасположен к возникновению пузырей на коже. На данный момент исследователи работают над выяснением факта предположительного образования агрессивных к коже антител, которые появляются при попадании в организм энтеровируса.
Заразным будет не только человек, у которого отмечается боль в горле, насморк, диарея или головная боль, сопровождающиеся повышением температуры, а и тот, кто внешне выглядит здоровым, но:
- находится еще в инкубационном периоде (он составляет 6 суток);
- не болеет и не будет болеть вследствие высокой активности собственной иммунной системы, но является носителем вируса, выделяя его с фекалиями;
- в течение ближайших 3 месяцев перенес энтеровирусную инфекцию.
«Вычислить» таких людей невозможно: даже если взять анализ из зева, миндалин или кала, прежде чем допускать приехавшего с моря родственника к ребенку, он будет выполняться не менее 2 недель, за которые ребенок заразится. Если ребенок до года или часто болеющий, любой гость, приехавший издалека, должен считаться потенциально опасным, и допускаться к малышу после мытья рук и в идеале – в одноразовой маске, закрывающей нос и рот.
Механизм образования пузырей
Человеческую кожу образно можно описать как водно-пружинный «матрац», покрытый своеобразной «стенкой». В образовании пузырей «матрац» не участвует – страдает только верхний слой, эпидермис.
Состоит эпидермальный пласт из 10-20 клеточных слоев, выглядящих под микроскопом как кирпичики. «Кирпичики» второго слоя эпидермиса связаны друг с другом своеобразными «мостиками». Сверху на «стенке» находятся пластами клетки, уже не совсем похожие на клетки, напоминающие нанесенный крем. Это – чешуйки, корнеоциты, необходимые для защиты от механических, химических и физических повреждений.
Если под воздействием внутренних или внешних причин формируются антитела, от которых разрушаются «мостики»-десмосомы между клетками базального слоя (это называется акантолизом и видно под микроскопом), это – истинная пузырчатка. Если тканевая жидкость проникает между базальным и верхними слоями эпидермиса, не разрушая «мостики», это – пемфигоид. Без деструкции десмосом протекает и вирусная пузырчатка.
Симптомы болезни
Заразился человек или нет, проконтактировав с больным, будет видно не сразу, а через 3-10 суток инкубационного периода. Далее у детей появляются общие признаки, говорящие о том, что ребенок заболел:
- слабость;
- быстрая утомляемость;
- сонливость;
- ухудшение аппетита;
- могут быть: насморк, першение в горле, головная боль, кашель, иногда – послабление стула.
Повышается температура, а чуть позже, через 12-36 часов, появляются непосредственные симптомы вирусной пузырчатки – пузырьки. Они возникают в полости рта: на деснах, на небе, слизистой оболочке губ, миндалинах, иногда – на боковой поверхности языка. Выглядят как пузырьки с желтоватым содержимым, окруженные красноватым венчиком; болезненные. Изо рта появляется неприятный запах. Становится больно пить и есть, особенно когда продукт/напиток кислый, соленый, горячий/холодный или острый, поэтому маленькие дети могут полностью отказаться от еды и питья.
Подобная сыпь возникает и на конечностях (особенно страдают кисти и стопы), а также на теле: ягодицах, гениталиях. Есть прямая зависимость между количеством сыпных элементов и тяжестью заболевания: чем больше пузырьков, чем ближе к центру тела они расположены, тем тяжелее течение. В этих случаях рациональнее прибегать не только к местному лечению, но и применению системных противовирусных препаратов.
Сыпь на коже можно описать следующим образом:
- появляется на неизмененной коже;
- вытянутой формы;
- с красноватым ободком вокруг;
- могут болеть или зудеть.
Через время пузырьки лопаются, на их месте появляются красные блестящие участки до 3 мм диаметром. Они тоже окружены красными ободками и болезненны. Через 2-3 дня они покрываются корочками, которые потом отпадают, оставляя после себя обычную кожу, иногда только – темные пятна.
Высокая температура, плохо снижающаяся с помощью жаропонижающих средств, держится около 5 дней, затем она снижается, и человеку становится легче.
После высыпаний на кистях и стопах через несколько дней после их заживления может наблюдаться следующая картина: постепенно и безболезненно отслаиваются некоторые ногти. Переживать по этому поводу не стоит – ногтевые пластины вскоре отрастут заново, без малейших дефектов.
Осложнения
Энтеровирусная пузырчатка – болезнь, которая обычно протекает легко, но при наличии ослабленного иммунитета может быть осложнена:
- менингитом – воспалением оболочек головного мозга. В большинстве случаев он имеет легкое течение, заканчиваясь выздоровлением;
- энцефалитом – воспалением вещества мозга. Развивается редко, может протекать в виде различной степени тяжести;
- пневмонией;
- миокардитом – воспалением сердечной мышцы, которое без должного лечения может закончиться сердечной недостаточностью. Причина миокардита в том, что последовательность антигенов, которые показывают клетки миокарда иммунной системе (так делают почти все клетки), в отдельном участке идентична тем, которые имеет вирус Коксаки, вызывающий вирусную пузырчатку. Иммунитет «думает», что миокард – это микроб, и начинает атаковать его.
Развившись в первых трех месяцах беременности, вирусная пузырчатка может вызвать выкидыш. Под действием этого вируса могут сформироваться тяжелейшие пороки развития плода, из-за которых придется вызывать искусственные преждевременные роды.
Дифференциальная диагностика
Поскольку вирусная пузырчатка у взрослых возникает редко, необходимо отличить ее от других опасных заболеваний – разновидностей истинной пузырчатки, которая во взрослом возрасте появляется чаще и требует скорейшего начала лечения. Это – вульгарная, вегетирующая, себорейная и листовидная пузырчатки. У новорожденных детей энтеровирусное заболевание дифференцируют с опасной стафилококковой инфекцией – пузырчаткой новорожденных.
Разновидности истинной пузырчатки
Рассмотрим 4 формы заболевания подробнее.
Вульгарная форма
Вульгарная пузырчатка – наиболее часто встречаемый вид патологий, проявляющийся возникновением пузырей. Ею болеет от 1 до 5 человек на миллион населения. Пик заболеваемости приходится на возраст 30-60 лет. Патология связана со сбоем в активности иммунной системы, когда к «мостикам» между клетками базального слоя эпидермиса образуются антитела, их разрушающие.
Начинается заболевание с появления пузырей на слизистой оболочке ротовой полости. Пузыри под воздействием пищи быстро вскрываются, поэтому «застать» их затруднительно. Видны уже потом эрозии, образованные после вскрытия данных сыпных элементов. Они выглядят как покрытые налетом болезненные участки, а если удалить налет ложкой или шпателем, обнажается ярко-красная блестящая поверхность. Отмечается зловонный запах изо рта. Если не начать лечение, эрозии не заживают.
Через время от нескольких дней до нескольких месяцев (даже до 1 года), пузыри появляются и на неизмененной (то есть не отечной, не покрасневшей и не посиневшей) коже. Они безболезненны, заполнены прозрачной жидкостью, не зудят. Иногда вокруг таких пузырей виден тонкий красный ободок, как при вирусной пузырчатке.
Отличает вульгарную пузырчатку от вирусной:
- отсутствие повышения температуры и признаков интоксикации (усталости, снижения аппетита) на стадии пузырей. Лихорадка и слабость появляются только при повреждении покрышек этих сыпных элементов;
- пузыри на теле появляются не все сразу, а очагами: есть группа элементов сыпи на спине, есть на груди, также поражаются подмышечные ямки и паховые складки;
- только через время, если не начать лечение подавляющими иммунитет препаратами, в процесс вовлекается и остальная кожа;
- кисти и стопы – излюбленные места вирусной пузырчатки – поражаются последними;
- со временем состояние больного только ухудшается, тогда как при вирусной пузырчатке наблюдается самопроизвольное купирование симптомов.
Листовидная форма
Листовидная пузырчатка – это вторая форма истинной пузырчатки. Ее название связано с внешним видом: при вскрытии пузырей на эрозиях остаются слоистые корки, похожие на листья.
Данное заболевание – наиболее частый вид пузырчатки у детей. У взрослых она развивается чаще, чем вегетирующая пузырчатка. В основе болезни – разрыв связующих мостиков между клетками базального слоя эпидермиса под воздействием атакующих собственных антител.
Начинается заболевание с покраснения участков кожи, на которых вскоре появляются плоские дряблые пузыри. Реже эти элементы сыпи могут быть неотличимы от таковых при вульгарной пузырчатке или походить на экзему или себорейный дерматит.
Излюбленные участки – не кисти и стопы, как при вирусной пузырчатке, а:
- волосистая часть головы;
- грудь;
- спина.
Пузыри хоть и дряблые, но, обладая тонкой покрышкой, они быстро лопаются. Если потянуть за кончик отслоившейся кожи, снимается кожа и с участка, где не было пузыря. После этого образуются ярко-красные участки, из которых отмечается отделяемое. Транссудат быстро подсыхает, образуя корочки, но эрозии под ними заживают очень медленно. В некоторых случаях под корками образуются новые пузыри.
Отделяемое выделяется порциями, которые, засыхая, образуют на поверхности эрозии слои, в результате картина на коже напоминает участки слоеного теста. Эрозированные участки склонны к слиянию, образуя под собой обширные раневые поверхности. Вследствие потери полезных веществ (белков, электролитов) через кожу, а также из-за присоединения бактериальной инфекции состояние больного ухудшается: ухудшается сон, человек становится капризным, раздражительным, теряется вес, может повышаться температура. Кроме того, каждое движение, приводящее к растяжению эрозированной кожи, сопровождается болью.
Вегетирующая форма
В этом случае на фоне полного здоровья во рту появляются пузыри, заполненные прозрачной жидкостью или сукровицей. Чуть позже или одновременно с этим подобные сыпные элементы появляются на коже. Излюбленная локализация:
- подмышечные ямки;
- паховые складки;
- область между ягодицами;
- область за ушами;
- зона под молочными железами;
- вокруг пупка;
- на половых органах, где кожа переходит в слизистую оболочку.
Пузырные элементы сыпи имеют дряблую покрышку, поэтому быстро вскрываются, образуя эрозии. Эрозии отличаются от таких же элементов при других видах пузырчатки: они не только ярко-красные, но и через 7-14 суток покрываются папилломоподобными выростами. Эрозированные поверхности склонны к слиянию, в результате получаются очаги до 15 см в диаметре. Из них выделяется жидкость, имеющая зловонный запах. Кроме того, это крайне болезненно или сопровождается чувством жжения, не дающими человеку двигаться.
Если человек не лечится, он сильно истощается и может умереть или от недостаточного питания, или он попадания бактериальной инфекции на открытые раны и пролежни, а потом и кровь, с формированием гнойников во внутренних органах.
Себорейная форма
Это своеобразная «сборная» форма, сочетающая в себе признаки истинной пузырчатки, одного из вариантов течения системной красной волчанки и себорейного дерматита. Она может начинаться характерными симптомами, а затем трансформироваться в листовидную или вульгарную форму.
Начинается болезнь с появления на коже щек и спинки носа участков покраснения, покрытых тонкими серовато-желтыми корочками рыхлой консистенции. Под этими корками возникают пузыри, которые быстро вскрываются, но из-за похожих на себорею корок это проходит практически незаметно.
Чуть позже сыпные элементы появляются на волосистой части головы. Здесь они выглядят как красные очаги, покрытые жирными чешуйками (как при себорее). После них образуются рубцы и выпадают волосы, которые не могут расти на рубцовой ткани.
Около 5-7 лет сыпь поражает только кожу головы. Потом болезнь может усугубиться, и тогда высыпания появляются между лопатками, на груди и спине. Они так же, как и на лице, покрыты плотными корками, удаление которых крайне болезненно.
Пузырчатка периода новорожденности
Пузырчатка новорожденных не относится к истинным. Ее причина – микробное поражение кожи. Раньше эта патология могла быть вызвана только золотистым стафилококком, проводимые современные исследования свидетельствуют о том, что спровоцировать возникновение заболевания могут также и стрептококки.
Заболевают чаще дети, рожденные недоношенными или получившие в родах травмы. Кокковая флора «прилетает» изо рта или с кожи медперсонала или матери, являющихся ее носителями. Новорожденный может заразиться от контактирующих с ним людей, болеющих ангиной, имеющих на руках (или на груди и животе матери) гнойники или кариозные зубы – во рту. Заболевание может развиться, если вторая половина беременности протекала с гестозом, а также – если нагноилась пуповинная ранка у ребенка. Пузырчатка новорожденных – крайне заразна. При переносе возбудителей на постельном белье или руках персонала в роддоме может развиться вспышки ее эпидемии.
Проявляется патология с 3 по 10 день жизни новорожденного. Вначале участками краснеет кожа тела. В этих местах появляются пузыри, наполненные прозрачным желтоватым или желто-серым содержимым, которое довольно быстро трансформируется в гнойное – тоже желтое или серо-белое, но уже не прозрачное.
Пузырьки сначала небольшие, но вскоре начинают расти и сливаться между собой. Через время они лопаются, образуя зудящие эрозии и более глубокие поражения – язвы. Отделяемое из язв и эрозий подсыхает, давая основу формирования корок.
Излюбленные места сыпных элементов:
- область пупка и низ живота;
- ножки;
- ручки;
- складки: шейная, паховая;
- в тяжелых случаях пузырные элементы появляются на спине, груди, ягодицах.
Кроме местных проявлений, почти всегда, кроме крайне легких случаев, присоединяются и общие симптомы: повышение температуры тела до высоких цифр, снижение аппетита и уменьшение массы тела, беспокойство, плач; в тяжелых случаях – сонливость.
Пузырчатка периода новорожденности – патология опасная, зачастую осложняется попаданием этих крайне агрессивных кокков в кровь, с помощью которой они разносятся по внутренним органам, вызывая пиелонефрит, отит, пневмонию или нарушение функции сразу нескольких внутренних органов. Рвота, учащение дыхания и сердцебиения – это признаки осложненного течения патологии.
Лечение вирусной пузырчатки
Лечение пузырчатки начинается после постановки диагноза. Это делается на основании осмотра и разговора с родителями больного или самим больным, если это – взрослый человек. Выполняет диагностику или врач-инфекционист, или врач-дерматолог (чаще применяется совместный осмотр этих двух специалистов). После осмотра необходима сдача крови из вены на предмет антител к энтеровирусу, но лечение назначается сразу же, так как диагностика вируса будет продолжаться не менее 2 недель.
Терапия заключается в следующем:
- Если пузыри зудят, назначают антигистаминные средства: «Фенистил», «Эриус», «Зодак», «Супрастин». При выраженном зуде 2 этих средства (например, «Супрастин» и «Эриус») можно комбинировать, не превышая при этом суточной дозировки.
- При выраженном зуде сыпных элементов общее лечение дополняется обработкой пузырей местными антигистаминными препаратами: «Псило-бальзамом», «Фенистил-гелем».
- Для снятия болезненности сыпи и снижения температуры тела используется «Нурофен», «Парацетамол», «Найз» (последний – только у взрослых). «Аспирин» или ацетилсалициловую кислоту детям применять недопустимо!
- Примените особую диету: исключите из рациона острые, копченые, кислые и пряные продукты и напитки, которые будут раздражать воспаленную слизистую полости рта. Исключите также горячую пищу, отдавайте предпочтение тем блюдам и напиткам, которые гармоничнее ощущаются в холодном виде (окрошка, компоты, мороженое, фруктовый лед).
- Полощите рот растворами антисептиков: водным раствором фурациллина, хлоргексидином. Для взрослых можно использовать «Орасепт», «Стрепсилс-спрей с лидокаином» и другие спреи, содержащие антисептик и анестетик.
- Пузырьки на коже можно обработать фукорцином или раствором бриллиантовой зелени.
В некоторых случаях врачи-инфекционисты назначают противовирусные препараты. Для детей это «Виферон» или «Лаферон» в свечах, для взрослых – «Циклоферон» в таблетках или «Лаферон» в виде внутримышечных инъекций.
Для облегчения зуда в дополнение к препаратам официальной медицины с успехом применяются народные средства:
- Примочки из сока крапивы. Для этого листья этого растения надо измельчит, а затем отжать. Полученным соком пропитывают ватные диски, которые и прикладывают к зудящим сыпным элементам.
- Примочки с соком алоэ. Листья растения очищают от шкурки и колючек, некрупно нарезают, отжимают сок. Им пропитывают ватные диски и прикладывают последние к зудящим пузырькам.
- Компрессы из смеси порезанных трав. Нужны листья полыни, сирени, подорожника и тысячелистника в равных объемах. Их нужно измельчить, сделав кашицу, и так наложить на покрытую сыпью кожу, закрыв стерильной марлевой салфеткой и зафиксировав пластырем.
- Рот полоскать можно следующим составом. По 4 ст.л. цветков ромашки, календулы и шалфея кладутся в термос, заливаются 500 мл кипятка, 1 час настаиваются. Этим настоем рот полощут 2 раза в сутки.
Профилактика
Вакцин или сывороток от энтеровируса не существует – их так много штаммов, что угадать, с которым вы проконтактируете, невозможно. Если вы или ваш ребенок проконтактировал с больным вирусной пузырчаткой, чтобы уменьшить шанс того, что вы заболеете, нужно ближайшую неделю питаться полноценно, обогащая рацион достаточным количеством витаминных продуктов (это фрукты, овощи, натуральные свежевыжатые соки, изюм). Также стоит проконсультироваться со своим врачом по поводу того, можно ли принимать препараты кальция, и, если это не навредит здоровью, 3-7 дней пить «Кальция-D3» или «Кальция глюконат» в возрастной дозировке.
Предупредить заболевание можно, выполняя гигиенические мероприятия после улицы, транспорта, посещения туалета и перед едой. Нужно научить малыша не общаться и не подходить близко к кашляющему или чихающему человеку. Если же в гости приехал родственник или друг из другого региона, а у вас маленький ребенок и дело происходит летом или осенью, нужно попросить его или меньше общаться с малышом, или делать это чистыми руками и в маске (как бы тяжело и обидно это ни было).
Если ребенок уже заболел, для профилактики недуга у других членов семьи, нужно выделить малышу отдельные чашку, ложку, вилку, полотенце. Необходимо чаще проводить гигиену его половых органов и ануса и менять подгузники, но делать это в перчатках, чтобы исключить попадание вирусных частиц на руки. Обработку элементов сыпи в полости рта и на коже тоже нужно выполнять в перчатках. Ребенок не должен делиться своими игрушками со здоровыми детьми. Подобных правил придется придерживаться не только во время болезни, но и в течение 3 месяцев после нее.
Автор: Кривега Мария Салаватовна врач-реаниматолог
zdravotvet.ru
Вирусная пузырчатка
Дети часто подвергаются многим заболеваниям, так как иммунной силы их организма оказывается недостаточно для противостояния различным инфекциям. Иногда на кожном покрове или слизистых оболочках ребенка можно заметить наличие пузырьков. Именно это основное симптоматическое проявление под названием пузырчатка. Далее, рассмотрим как заболевание протекает у взрослых и детей, заразна или нет, как передается, и какое лечение наиболее эффективно.
Вирусная пузырчатка: что это такое?
Пузырчатка вирусной формы – это распространённая болезнь у детей (реже у взрослых), основным признаком которой является образование на коже пузырей различных форм и размеров. Этому заболеванию подвержены все периоды детства. Пузырчатка встречается среди новорождённых и грудных младенцев, малышей раннего возраста (до 3 лет), дошкольников, школьников и подростков. Такая распространённость проблемы обусловила необходимость разработки новых эффективных методов борьбы с патологией. У детей вирусная пузырчатка встречается чаще, чем у взрослых. Обострения происходят в основном в весенне-осенний период.
Заболевание вирусная пузырчатка является вирусным поражением организма, в результате чего на кожных покровах появляются волдыри, которые могут быть как небольшого размера, так и в совокупности с другими образованиями покрывать большую часть тела.
👩🏻⚕️ Вирусная пузырчатка имеет свойство появляться также на слизистых оболочках, внутри образования содержится мутная жидкость.
Заразиться ребенок может в общественных местах, после чего еще некоторое время быть носителем вируса и заражать окружающих.
Пузырчатка инфекционная гораздо чаще поражает детей с пониженным иммунитетом (например, после перенесенного заболевания). В первые десять лет жизни иммунная система человека находится в стадии формирования, поэтому и шансы заразиться в этом возрасте выше.
Механизм образования пузырей
Человеческую кожу образно можно описать как водно-пружинный «матрац», покрытый своеобразной «стенкой». В образовании пузырей «матрац» не участвует – страдает только верхний слой, эпидермис.
Состоит эпидермальный пласт из 10-20 клеточных слоев, выглядящих под микроскопом как кирпичики. «Кирпичики» второго слоя эпидермиса связаны друг с другом своеобразными «мостиками». Сверху на «стенке» находятся пластами клетки, уже не совсем похожие на клетки, напоминающие нанесенный крем. Это – чешуйки, корнеоциты, необходимые для защиты от механических, химических и физических повреждений.
Под воздействием определенных факторов возникают антитела, в результате чего разрушаются эти мостики, а тканевая жидкость проникает между слоями эпидермиса не разрушая их, вызывая вирусную пузырчатку.
Причины
Возбудитель заболевания – вирус Коксаки. Вирусная инфекция в большинстве случаев развивается у маленьких детей до 10 лет. Заболевание является очень распространенным и поражает большую часть салышей. Вирус легко передается от одного ребенка к другому воздушно-капельным и контактным путем, ребенок может заразиться через игрушки, бытовые предметы. Случаи заболевания чаще фиксируются летом и осенью.
Заразиться болезнью можно в любых людных местах. Чаще всего дети подхватывают инфекцию в детских садиках, реже – в школе. Нет необходимости даже контактировать с больным ребенком, заболевание может передаваться через игрушки, окружающие предметы, немытые руки. Чаще заболевают малыши со сниженным иммунитетом.
👨🏻⚕️ В отличие от других детских инфекционных заболеваний вирусная пузырчатка не дает стойкого иммунитета, и малыш может заразиться повторно другим штаммом вируса Коксаки.
Основными факторами, провоцирующими заболевание, выступают:
- болезни нервной системы;
- нарушение обменных процессов организма;
- болезни эндокринных органов;
- изменение в структуре ферментов;
- воздействие вредных факторов.
Пути передачи инфекции
Как передается? Данным видом вирусного заболевания можно заразиться практически в любом общественном месте. Наиболее часто выделяют следующие способы заражения вирусной пузырчаткой:
- Воздушно – капельным путем — чаще всего при посещении общественных мест, таких как детский сад и школа;
- При контактах с предметами обихода, к которым ранее прикасался инфицированный человек.
Таким образом, необходимо отметить, что не длительный контакт здорового ребенка с инфицированным человеком, может стать причиной заражения вирусной пузырчаткой.
Особенно часто дети заражаются вирусной пузырчаткой при отсутствии необходимой обработки продуктов питания, и отсутствия мыться рук после посещения улицы.
Взрослый человек обычно заражается вирусной пузырчаткой, когда посещает другой регион (чаще всего – едет на море или заграницу) или общается с больным ребенком или взрослым, приехавшим издалека.
🤒 Пик заболеваемости приходится на весну и осень.
Шанс заразиться резко возрастает, если ребенок или взрослый:
- недавно перенес заболевание (особенно вирусное);
- страдает сахарным диабетом;
- недавно перенес обострение хронического заболевания;
- генетически предрасположен к возникновению пузырей на коже. На данный момент исследователи работают над выяснением
- факта предположительного образования агрессивных к коже антител, которые появляются при попадании в организм энтеровируса.
Симптомы и признаки 🤒
Инфекционная пузырчатка проявляется россыпью везикул (пузырьков), заполненных прозрачной жидкость. Излюбленное место локализации — ротоглотка, ладони и область между пальцами, подошвы.
Общие симптомы вирусного поражения у взрослых:
- повышение температуры до 37,2 °C;
- вялость, быстрая утомляемость, потеря работоспособности;
- дискомфорт в животе, иногда диарея;
- ломота в суставах и боль в мышцах.
Важно! Если у больного пузыри приобретают белесый цвет, то это говорит о занесении бактериальной инфекции.
Если вирусная пузырчатка возникает в полости рта, общая симптоматика дополняется першением в горле, насморком, повышенным слюноотделением, проблемами с пережевыванием и глотанием пищи. У пациента появляется неприятный запах изо рта и носовых ходов.
При поражении кожи может наблюдаться болезненность, зуд, отечность тканей, раздражение. Порой пузырьки лопаются, оставляя после себя засохшие корки или эрозии.
Еще одним типичным симптомом вирусной пузырчатки является увеличение подчелюстных и шейных лимфатических узлов. Иногда кожа над ними краснеет, больной жалуется на тошноту, тяжесть в голове, кашель, слезотечение.
В момент приема пищи, у больного усиливается боль, особенно если принимать слишком горячие или острые блюда.
В детском возрасте при вирусной пузырчатке помимо сыпи в ротовой полости появляется кашель, рвота. Если своевременно не предпринять меры, то пузыри распространятся по всему кожному покрову.
👩🏻⚕️ Часто вирусную пузырчатку, при которой поражается слизистая оболочка в ротовой полости, путают с ангиной. Для того чтобы поставить точный диагноз, больному необходимо обратиться к врачу-инфекционисту и пройти необходимое обследование.
Осложнения
Вирусная инфекция у взрослых обычно протекает без серьезных последствий, но если ее не лечить, способна осложниться тяжелыми заболеваниями:
- пневмонией;
- миокардитом;
- энцефалитом;
- асептическим менингитом;
- появление генерализованной сыпи;
- миелитом с параличами.
Возникновение вирусной пузырчатки во время беременности, особенно в I триместре, может привести к выкидышу или вызвать пороки развития плода, иногда несовместимые с жизнью.
Диагностика
Постановка диагноза обычно происходит на основании визуального осмотра высыпаний на приеме у педиатра, дерматолога или инфекциониста. При проведении диагностики важно правильно идентифицировать симптомы вирусной пузырчатки, отделив их от похожих проявлений других вирусных или бактериальных заболеваний. Вирус Коксаки дает сыпь с характерными признаками.
Поможет уточнить диагноз дополнительное обследование, а именно :
- цитологическое исследование соскоба с пораженной кожи;
- анализ крови на содержание антител;
- вирусологический анализ мазков из зева и жидкости, взятой из пузырьков.
При этом важно проводить тщательную дифференциальную диагностику.
Лечение вирусной пузырчатки у взрослых и детей
Лечение такого вида заболевания чаще всего производится несколькими способами в зависимости от причины возникновения. Выделяют несколько методов лечения вирусной пузырчатки у детей. Общая терапия необходима для устранения вируса из организма и усиления сопротивляемости иммунитета перед другими видами инфекций.
Наиболее часто назначаются следующие препараты для детей и взрослых:
- Противовирусные средства – например, ректальные свечи Виферон, рекомендовано использовать два раза в день. Курс лечения не более 10 дней. Разрешено применение в возрасте от 1 месяца. Средняя цена 240 рублей;
- Глюкокортикостероиды – применяются индивидуально для каждого ребенка. Наиболее часто используется Дексаметазон, один раз в день перед едой, курсом не более 3 дней. Средняя цена 150 рублей;
- Цитостатики – необходимы для блокирования дальнейшего распространения заболевания. Наиболее часто назначается
- Сандиммун, используется два раза в день перед приемом пищи, в течение 5 дней. Разрешённый возраст старше 6 лет. Средняя стоимость 1300 рублей;
- Жаропонижающие средства – Нурофен, используется только при необходимости в зависимости от веса ребенка. Разрешено применять в виде сиропа с 3 месяцев. Стоимость от 120 рублей.
Для облегчения зуда в дополнение к препаратам официальной медицины с успехом применяются народные средства:
- Примочки из сока крапивы. Для этого листья этого растения надо измельчит, а затем отжать. Полученным соком пропитывают ватные диски, которые и прикладывают к зудящим сыпным элементам.
- Примочки с соком алоэ. Листья растения очищают от шкурки и колючек, некрупно нарезают, отжимают сок. Им пропитывают ватные диски и прикладывают последние к зудящим пузырькам.
- Компрессы из смеси порезанных трав. Нужны листья полыни, сирени, подорожника и тысячелистника в равных объемах. Их нужно измельчить, сделав кашицу, и так наложить на покрытую сыпью кожу, закрыв стерильной марлевой салфеткой и зафиксировав пластырем.
- Рот полоскать можно следующим составом. По 4 ст.л. цветков ромашки, календулы и шалфея кладутся в термос, заливаются 500 мл кипятка, 1 час настаиваются. Этим настоем рот полощут 2 раза в сутки.
🔥 Важно! Самостоятельно вышеописанные средства не использовать. Каждый препарат имеет свои противопоказания. При неправильном применении возникают побочные эффекты, которые усугубляют течение основного заболевания.
Как обезопасить себя?
Способы профилактики:
- Чтобы максимально обезопасить себя от вирусной пузырчатки, не стоит ехать в чужие регионы или на море после перенесенной болезни или если человек постоянно принимает гормональные средства типа «Преднизолон» или «Дексаметазон». В этих ситуациях ослабленный иммунитет легко подвергнется воздействию энтеровируса и может даже обеспечить более тяжелое протекание вирусной пузырчатки.
- Вакцины от огромного количества энтеровирусов, только некоторые из которых вызывают вирусную пузырчатку, не существует. Если произошел контакт с больным, нужно постараться обеспечить себя и ребенка полноценным питанием, начать принимать в возрастной дозировке препараты кальция: «Кальция глюконат», «Кальций-D3» или другие. Кроме этого, важно мыть руки после транспорта, улицы, посещения туалета и до приема пищи. Если нужно ухаживать за больным вирусной пузырчаткой, дотрагиваться до кожи с сыпью нужно только в перчатках.
- Помимо этого, необходимо проходить плановые осмотры у врачей, это поможет выявить заболевание на ранней стадии его развития.
Вирусная пузырчатка – достаточно серьезное заболевание. Поэтому необходимо своевременно обнаружить первые признаки и пройти комплексное лечение. Если запустить болезнь, то возникают серьезные осложнения, от которых не только тяжело избавиться, а порой и вовсе невозможно.
travmatolog.net