Лечение суставов - артроз, артрит, остеохондроз и многое другое
Препараты для лечения миастении список
Современные препараты для лечения миастении
Выбор препаратов при миастении зависит от степени поражения мышечной ткани и величины нарушения синаптической проводимости. Изменение ионного обмена, связанное с недостатком калия, также требует особого подхода к подбору лекарственных препаратов для терапии. Применяют радикальные методы лечения — оперативное вмешательство или облучение вилочковой железы.
Современные аспекты лечения
Миастения — аутоиммунный патологический процесс, сопровождающийся парезами и параличами. Современные препараты от миастении позволяют сохранить трудоспособность больных, избежать инвалидности, улучшить качество жизни. Назначить эффективное лечение помогают данные электромиографии, фармакологический тест с использованием антихолинэстеразных препаратов, исследование сыворотки крови на наличие аутоантител.
Какие обезболивающие можно при миастении, определяет врач индивидуально в зависимости от стадии заболевания. Для лечения назначают следующие препараты:
- Форталгин;
- Вольтарен;
- Ибупрофен;
- Кетопрофен;
- Спазмалгон;
- Колдрекс;
- Темпалгин.
Психотропные вещества — Аминазин, Амитриптилин — способны утяжелять течение миастении. Безопасными средствами являются производные бензодиазепинового ряда и препарат Сонапакс.
У больных с генерализованной формой миастении применяют Хлорофилл для лечения сопутствующих заболеваний носоглотки. Терапия антисептиком обеспечивает насыщение инфицированных тканей кислородом. Общее состояние пациента улучшает Актовегин, расширяющий коронарные сосуды и улучшающий работу нервной системы. Если больной страдает сердечной недостаточностью, используют лекарства для поддержания нормальной работы важного органа:
Иммунодепрессивная терапия
Для лечения миастении назначают иммунодепрессанты:
- Азатиоприн;
- Циклоспорин;
- Преднизолон.
Однако в процессе терапии возрастает риск появления инфекционных осложнений и развития злокачественных образований.
Азатиоприн — наиболее безопасный препарат. Он влияет на всасывание глюкокортикоидов и позволяет значительно снизить их дозу. Побочные эффекты лекарства приводят к его отмене. Пациент жалуется на головную боль, озноб, повышение температуры. У человека появляются симптомы нарушения функции печени.
Метотрексат — сильный иммунодепрессант, его применяют в малой дозе, т. к. лекарство обладает значительной токсичностью. Пациент испытывает дискомфорт в эпигастральной области, тошноту, рвоту. У многих людей возникает боль в области печени, изменяется активность ферментов, появляются признаки цирроза.
Лейковорин, назначаемый после терапии Метотрексатом, уменьшает его токсичность. Больному, страдающему миастенией, противопоказано лечение нейролептиками и транквилизаторами.
Не рекомендуется принимать антидепрессанты, ухудшающие состояние пациента, способствующие развитию миастенического синдрома как осложнения медикаментозной терапии.
Лекарства для снижения мышечного тонуса
В некоторых случаях при миастении применяют недеполяризующие мышечные релаксанты:
Учитывая противопоказания, врач старается не назначать расслабляющие мышцы препараты для лечения пациентов, т. к. у многих больных повышена чувствительность к их действию.
Не используют недеполяризующие миорелаксанты, т. к. во многих случаях у пациента развивается непрогнозируемая реакция на их введение. Препарат Сукцинилхолин вызывает у больного выраженное повышение уровня калия в сыворотке крови и высокую температуру.
У пациентов, страдающих периодическими параличами, возникают приступы, сопровождающиеся мышечной слабостью. Во время операции по удалению вилочковой железы врач не использует миорелаксирующие препараты декомпенсированного действия. Полноценную анестезию обеспечивает Тиопентал натрия.
Применение таблеток при миастении, оказывающих миорелаксирующее действие, находится под запретом для всех категорий больных. Особенно опасны для здоровья пациента Мидокалм, Сирдалуд, Толперизон, Мепротан. Применение миорелаксантов у пациентов с начальной формой болезни вызывает остановку дыхания.
Терапия глюкокортикоидами
Преднизолон увеличивает число холинергических рецепторов. После его приема сила мышц возрастает. Во избежание определенного риска на ранних стадиях болезни терапию проводят в условиях стационара. Пациенту дополнительно назначают прием антихолинэстеразных препаратов. Лечение глюкокортикоидами проводится длительно. Большой популярностью пользуется прерывистый метод, когда пациент принимает увеличенную дозу лекарства в течение нескольких часов. Во время лечения могут появиться побочные эффекты:
- повышение артериального давления;
- язва желудка.
Азатиоприн применяют у пациентов с миастенией, плохо поддающейся лечению Преднизолоном. Дексаметазон рекомендует врач, учитывая состояние больного, т. к. препарат в 10 раз активнее других глюкокортикоидов. Однако он непригоден для проведения циркадной терапии, т. к. ухудшает состояние пациента.
Лечение глюкокортикоидами предусматривает прием ощелачивающих препаратов: больному назначают Фосфалюгель или Ранитидин. Для предупреждения развития сахарного диабета пациент должен соблюдать специальную диету. Ограничивают употребление пищи, содержащей большое количество углеводов. Регулярно проводят забор крови для определения уровня глюкозы.
Ингибиторы холинэстеразы
При легкой форме болезни пациенту назначают лекарственные вещества, препятствующие уменьшению ацетилхолина в области нервно-мышечных узлов. Использование Прозерина в лечении больных миастений обеспечивает активную стимуляцию мышц, но большие дозы препарата вызывают нарушение мышечной проводимости.
Диклофенак натрий применяют для проведения лечебной блокады при поражении нерва и наличии интенсивных болей. Он является препаратом выбора, т. к. процедуры с применением Новокаина и Лидокаина запрещены у больных, страдающих миастенией.
Аксамон (Ипидакрин) используют при заболеваниях периферической нервной системы. Лекарство хорошо переносится пациентами. Препарат оказывает двойное действие, в то время как Прозерин, Оксазил и Калимин действуют только на периферическую нервную систему.
Больным назначают препараты, содержащие калий. Для терапии используют KCL в виде порошка. Учитывая его побочное действие на слизистую оболочку желудка, его принимают после еды, запивая молоком. Лекарства Калий-Нормин и Калипоз предназначены для приема внутрь несколько раз в сутки.
Не следует назначать пациенту следующие препараты, содержащие магний и калий:
Патогенетическое воздействие
При лечении миастении врач проводит пульс-терапию, используя Метилпреднизолон, и определенные схемы терапии. Кортикостероиды назначают в лечебной дозе ежедневно или через день. Курс приема длится неделю, а затем врач уменьшает дозу препарата.
В случае ухудшения состояния пациента используют ступенчатую схему терапии, основанную на повышении разовой дозы до достижения максимально допустимого количества лекарства на один прием. Метипред является препаратом с высокой минералокортикоидной активностью, поэтому чаще используется для лечения, стабилизирует состояние больного.
Применение иммуноглобулинов
Для лечения миастении гравис (МГ) назначают инфузии иммуноглобулинов (IVIG), получаемых из донорской крови. Цель метода — повышение защитных сил организма пациента. Функциональные изменения у больных с МГ достигают значительной величины. Иммуноглобулин, вводимый пациенту, не вызывает серьезных побочных эффектов. В лечении больных применяют препараты:
- Гамимун-Н;
- Пентаглобин;
- Октагам 10%;
- Интраглобин.
При кризе назначают иммуноглобулины только после проведения неотложных реанимационных мероприятий. Человеческий специфический белок предотвращает развитие тяжелых осложнений. Он вводится через день в дозе, назначенной врачом.
Нередко больные миастенией жалуются на появление тошноты и головной боли после инфузии. Врач оценивает работу иммунной системы пациента, отмечает количество Т-клеток. В процессе исследования обнаруживают дефекты иммунных частиц, а в сыворотке — повышенную активность тимических гуморальных факторов.
Концентрация иммуноглобулинов отражает состояние внутренних органов, влияющих на защитные силы организма. Нормальный человеческий белок, содержащий особую фракцию, вводимый в стандартной дозе в первый раз, вызывает появление гриппоподобных симптомов:
- сердцебиение;
- сонливость;
- судороги;
- высокую температуру.
Существует еще одна серьезная проблема — необходимо постоянно следить за состоянием больного, в случае развития коллапса и повышения артериального давления отменить лечение, ввести внутривенно раствор плазмы и антигистаминные препараты.
При лечении миастении применяют цитостатики:
- Циклофосфан;
- Циклоспорин;
- Циклофосфамид;
- Метотрексат.
Нередко после достижения эффекта дозу лекарства уменьшают. Прием Циклофосфамида вызывает появление побочных явлений:
- лейкопении;
- гепатита;
- воспаления поджелудочной железы;
- септицемии;
- расстройства кишечника;
- головокружения,
- нарушения зрения.
Вредные лекарства
Больному миастенией противопоказаны следующие препараты:
- антиконвульсанты;
- антибиотики (аминогликозиды);
- В-блокаторы;
- Карбонат лития;
- Прокаинамида гидрохлорид;
- Тригексифенидила гидрохлорид;
- антималярийные и противоревматические средства;
- глазные капли;
- гипогликемические лекарства.
Запрещенные препараты способствуют развитию миастенических симптомов и усиливают слабость скелетных мышц. Антибактериальные лекарства обостряют симптомы болезни. Не рекомендуют для приема следующие препараты:
- Ампициллин;
- Имипенем;
- Эритромицин.
Снотворные препараты при миастении противопоказаны. Недопустимо лечение производными бензодиазепинов и барбитуратами. Лекарства, содержащие магний, значительно ухудшают состояние пациента. Нельзя принимать мочегонные препараты, влияющие на проведение нейромышечных импульсов.
Лекарства, прописанные врачом, больному необходимо принимать курсами, контролировать самочувствие и вести здоровый образ жизни.
ortocure.ru
Методы лечения миастении
Миастения – тяжелое аутоиммунное заболевание, которое проявляется патологической слабостью мускулатуры и медленно прогрессирует. Чаще от него страдают дети, но данная патология встречается и у взрослых.
Немного о причинах
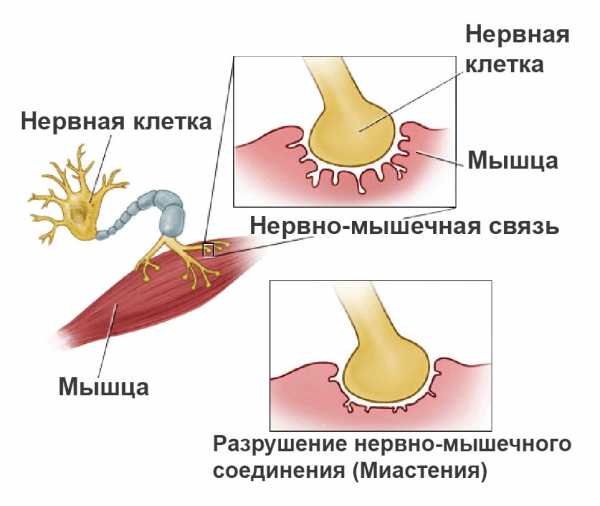
Миастения – это врожденное наследственное заболевание. Его признаки появляются в раннем детском возрасте. Синдром может развиваться с разной скоростью и степенью тяжести. Из-за генетических отклонений нарушается связь нейронов и мышечных волокон. Ввиду того, что мышцы фактически отключаются, не функционируют, постепенно развивается их атрофия.
Ученые до сих пор не смогли полностью выявить механизм возникновения заболевания, однако доподлинно известно, что причина кроется в дефиците гена, который отвечает за работу мионевральных связей. В первую очередь страдают зрительные функции, так как атрофируются мышцы глаз. Потом процесс переходит на лицевые мышцы, шею, мышцы рук, ног, глотательную мускулатуру.
Нередко этот врожденный синдром приводит к тяжелым последствиям и даже гибели больного, но при правильном лечении возможно выздоровление или временная ремиссия. Наследоваться эта патология может от одного из родителей или через поколение.
Выделяют такие причины заболевания среди детей:
- Сбои биохимических процессов из-за патологий тимуса, гипоталамуса.
- Тимус атакуют собственные иммунные клетки, из-за чего меньше вырабатывается и расщепляется ацетилхолина.
Обратите внимание, что состояние больного ребенка могут ухудшать стрессовые ситуации, ОРВИ, нарушение иммунитета.
Симптомы
Симптомы миастении напрямую зависят от ее формы. Главный симптом – непривычная слабость в мускулатуре. Больной быстро утомляется, не способен справиться с работой, обучением. Особенно это заметно, если нужно совершать ряд однотипных движений.
После отдыха функции мускулатуры восстанавливаются. Просыпаясь утром, пациенты чувствуют себя бодрыми, отдохнувшими, ощущают прилив сил. Спустя некоторое время начинают нарастать характерные симптомы, больной чувствует себя буквально разбитым.
Миастения гравис
Миастения гравис может проявляться по-разному, все зависит от формы. Их выделяют три:
- бульбарная;
- глазная;
- генерализованная.
При бульбарной форме страдает лишь одна локальная группа мышц. Они обеспечивают жевание, глотание, потому у пациента начинает меняться голос. Он становится хриплым, тихим и даже почти беззвучным.
При глазной форме миастении страдают мышцы, которые обеспечивают движение глазных яблок. Это мышцы, которые поднимают веко, наружная круговая. Пациента, страдающего миастенией, легко узнать по опущенным векам – он не может поднять их из-за поражения мускулов.
Если миастения генерализованная, постепенно затрагивается глазодвигательная, мимическая, шейная мускулатура. У больных на лице появляются глубокие морщины, а улыбка становится неестественной, натянутой. Со временем человеку становится сложно даже держать голову. Это следствие ослабления мышц шеи.
Когда заболевание прогрессирует, в патологический процесс вовлекаются мышцы рук, ног. Такие больные практически утрачивают способность ходить, двигаться, так как мускулатура не испытывает нормальной нагрузки, со временем она атрофируется. Именно генерализованная форма встречается чаще всего.
Миастения может сопровождаться и характерными кризами. Это самая тяжелая форма заболевания. Во время криза полностью отключаются глоточные и дыхательные мышцы. Это прямая угроза жизни, ведь полностью прекращаются движения грудной клетки, ввиду чего наступает кислородное голодание организма.
Диагностика
Очень важно провести тщательное обследование, чтобы понять, в какой степени прогрессирует заболевание, из-за чего оно развивается. Для правильного подбора схемы лечения необходимо пройти все этапы диагностики. Она включает:
- Электромиографию. Она поможет выявить миастеническую реакцию.
- Прозериновую пробу. Пациенту вводят в мышцу препараты-антагонисты холинэстеразы.
- Исследование серологии. Его цель – выявить у пациента антитела рецепторов для ацетилхолина.
- КТ. Помогает выявить возможные опухоли (например, тимома).
Именно прозериновая проба является основным диагностическим методом, который способен подтвердить миастению окончательно.
Лечение
Миастения гравис является серьезной и угрожающей жизни патологией. При постановке подобного диагноза обязательно нужно сразу начать лечение миастении. Нередко требуется еще и офтальмологическое лечение, так как заболевание может провоцировать нарушения функций глаз. Также потребуется правильно питаться.
Механизм терапии строится на том, что постоянно учитываются новые проявления миастении и корректируется доза препаратов. Она не должна превышать ту, которая обеспечивает устойчивый терапевтический эффект. Терапии легче поддаются больные дети и молодые люди, у пожилых ремиссия наступает реже.
Родителям важно помнить, что миастению может вызвать даже обычная простуда, потому следует лечить любое инфекционное заболевание. На этом настаивают такие известные инфекционисты, как, например, академик Юрий Владимирович Лобзин. Важно подобрать хорошую клинику, в которой будут обеспечены все современные методы лечения этого непростого заболевания.
Правильное лечение может приостановить развитие заболевания, а в некоторых случаях можно добиться полного выздоровления. Терапия должна полностью соответствовать современным стандартам, так как последние годы в медицине были значительно усовершенствованы способы лечения миастении.
Обязательно должна учитываться симптоматика у конкретного пациента. Заболевание может иметь довольно разные формы и степень тяжести. Все зависит от причины его развития. Это может быть не только нарушенный генетический код, но и инфекционное поражение, травма головы, укус змеи и т.д.
Лечение будет основываться на поддержании в крови нужного уровня антихолинэстеразных веществ. Эти средства постоянно вводятся в организм. Иногда трудно сразу определить безопасную дозу для конкретного пациента, потому введение препаратов начинают с предельно малых доз. Таким больным необходим постоянный уход и регулярные курсы лечения.
Передозировка этих препаратов чревата серьезными побочными эффектами и неприятными явлениями со стороны печени, почек. Она даже может спровоцировать холинергический криз, который проявляется в виде судорог, миоза, брадикардии. Их сопровождает боль в области живота. Если наступает подобный криз, пациенту вводят немедленно нужную дозу атропина.
Суть лечения состоит в том, что больному подбирается антагонист ацетилхолинэстеразы. Этот подбор осуществляется строго индивидуально. Важно учесть возраст пациента, вес, форму и тяжесть заболевания. Также назначают оксазил, прозерин, галантамин или калимин.
Если установлена псевдопаралитическая миастения, больному дополнительно вводят спиронолактон, соли калия. Они поддерживают состояние организма. Если больной страдает от тяжелой формы заболевания, ему обязательно выписываются глюкокортикостероиды, цитостатики. В случае выявления тимомы единственный путь лечения – хирургическое удаление опухоли.
Для купирования миастенического криза применяют прозерин, ИВЛ, плазмаферез, препараты на основе человеческого иммуноглобулина. Если это болезнь гравис (тяжелая наследственная форма), терапия будет отличаться от лечения при других формах заболевания.
Чаще всего назначается Пиридостигмина бромид. Препарат вызывает ряд побочных проявлений: диарея, абдоминальные боли, мышечные фасцикуляции. Повышенная доза препарата способна вызвать холинергический криз.
Иммуномодулирующее лечение
Одно из направлений терапии – модулирование иммунитета. Для этой цели назначают глюкокортикоиды. Они эффективны, относительно безопасны и стоят недорого. В этом состоит секрет их мировой популярности. Ученые пока до конца не выяснили, как работают эти препараты, но неоспорим тот факт, что они могут значительно облегчить состояние больного и привести к длительной ремиссии.
У данной группы медикаментов есть ряд побочных эффектов, но они напрямую зависят от дозы. Поэтому врач должен назначать минимальную эффективную дозировку для конкретного пациента. Самый популярный препарат этой группы – Преднизолон.
Его назначают с минимальной суточной дозы (10-25 мг) и потом медленно увеличивают дозировку. В идеале суточная доза должна составить 60-80 мг (одноразовый прием через сутки). Его можно заменить Метилпреднизолоном.
Если больной страдает от тяжелой формы заболевания, лечение назначают сразу с высокой дозы кортикостероидов. Препарат вводят каждый день. Параллельно проводится плазмаферез или внутривенно вводят иммуноглобулин. Цель такой усиленной терапии – стабилизировать состояние больного. На достижение ее потребуется от 4 до 16 недель. После улучшения состояния постепенно уменьшают дозы кортикостероидов. Их доводят до уровня поддерживающей терапии.
Азатиоприн – это аналог пурина, который замедляет синтез нуклеиновых кислот. Он воздействует на лимфоциты. При использовании препарата обязательно нужно контролировать функцию печени, состояние крови. Поначалу анализ крови берется каждый день. Если препарат переносится пациентом хорошо, то спустя 1-2 недели дозировка повышается. Максимальная доза – 2-3 мг на кг массы (средняя суточная доза составляет 150-200 мг).
Данное средство довольно хорошо переносится, хотя иногда может вызывать тошноту, лимфопению, высыпания на коже, панкреатит, панцитопению.
Обратите внимание, что лечебный эффект может наступать не сразу. Нередко он проявляется через 4-12 месяцев после начала лечения. Максимальный эффект обычно наблюдается через полгода-год.
Азатиоприн применяют, как дополнение к Преднизолону. Его назначают тем больным, которые принимают длительную иммуносупрессивную терапию. Благодаря такой комбинации дозу кортикостероидов можно не повышать, не утрачивая их эффективность. Это так называемый спарринг-эффект, когда один препарат усиливает лечебный эффект другого.
Циклоспорин – еще один препарат, который назначают при миастении. У него сложное действие, которое в конечном итоге приводит к замедлению активации Т-клеток. Препарат может вызывать тремор, бессонницу, почечную недостаточность, повышенное давление, головную боль. Эти побочные эффекты зависят от применяемой дозы. Если ее снизить, неприятные проявления могут уйти или сводятся к минимуму.
Циклоспорин назначают довольно редко. У него гораздо более выраженные побочные действия, чем у других препаратов, потому данное средство применяют, если остальные показали низкую эффективность. Если медикамент назначен, важно контролировать уровень электролитов в крови, магния, работу почек. Начинают с малых доз, постепенно доводя суточную дозировку до терапевтически эффективной.
Если назначен Циклоспорин, нельзя принимать диуретики (калийсберегающих) и НПВС, а когда нужно принимать кортикостероиды, следует максимально снизить их дозу. Полностью отменить Преднизолон не получится.
Микофенолат мифетила – современный препарат. Ученые пока до конца не изучили, как он работает, но результаты вызывают оптимизм. Вещество замедляет репликацию В-, Т-клеток. При использовании препарату нужно каждый месяц сдавать анализ крови. Ученые сходятся во мнении, что Микофенолат мифетила также эффективен, как Циклоспорн, но при этом у него меньше побочных действий.
Циклофосфамид – эффективный иммунодепрессант, который назначается при тяжелой форме заболевания, угнетающий Т- и В-клетки. Его назначают редко, лишь тогда, когда другие препараты не показали своей эффективности. Уже спустя пару месяцев наблюдается устойчивая ремиссия у 50% тяжелых пациентов. Если же появились заметные побочные эффекты, данное средство придется отменить.
Метотрексат замедляет деление клеток, но может провоцировать тошноту, цистит, мукозиты, алопецию, миелосупрессию. Врачи рассматривают его как резервный препарат, если средства из первого ряда оказываются неэффективными.
Ритуксимаб – это антитело, которое характеризуется повышенным родством с антигеном клеток CD20. Он может вызывать лихорадку, высыпания на коже, тошноту, иногда – бронхоспазм. Между его приемом можно сделать достаточно большой перерыв – до полугода.
Краткосрочная терапия
Наряду с лекарственными препаратами назначается краткосрочное лечение: плазмаферез, внутривенно вводится иммуноглобулин.
Механизм воздействия иммуноглобулина состоит в том, что он нейтрализует активированный комплимент, аутоантитела, модулирует цитокины и т.д. он может вызывать лихорадку, головную боль, высыпание на коже.
Цель проведения плазмафереза – убрать из крови аутоантитела и другие компоненты, производимые иммунной системой. Проводится 4-5 сеансов плазмафереза. Чаще его назначают в процессе подготовки кооперации, тяжелом состоянии, когда симптомы быстро нарастают. Эти два метода имеют примерно одинаковую эффективность.
Хирургический способ лечения
Хирургический метод – тимэктомия. Он чаще всего применяется для устранения миастении. Его проводят, если поставлен точный диагноз «тимома», а также, если пациенты с генерализованным типом заболевания не достигли 60-ти лет.
Обратите внимание, далеко не всегда при генерализованной форме показана тимэктомия.
При беременности препараты подбираются с особой тщательностью.
Патогенез
Последние годы есть много новой информации о патогенезе и клиническом проявлении миастении. Ученые значительно продвинулись в изучении механизма ее развития, хотя есть еще немало пробелов.
Сейчас появилась возможность не только добиться стойкой ремиссии, но и прогнозировать дельнейшее развитие заболевания у конкретного больного. При терапии важно учитывать характер течения болезни у отдельного пациента, наличие терапевтического и побочных эффектов, их соотношение.
Важно, чтобы врач понимал суть данной проблемы, основные этапы развития заболевания, досконально знал весь арсенал современных средств терапии, владел алгоритмами лечения. Все это позволит оказать больному максимально эффективную помощь.
Если выявлена миастения, прогноз зависит от формы заболевания, а также своевременности и систематичности лечения. Хуже всего поддается лечению генерализованная форма миастении.
Заболевание носит периодический ритмический характер. Ремиссия сменяется периодом обострения. Важно проводить регулярную стимуляцию работы мышц, чтобы не довести до их атрофии. Этому способствуют лечебная физкультура и гимнастика.
Итак, для успешного лечения миастении важно провести полную диагностику и выявить причину патологии. Затем подбирается комплекс препаратов, которые имеют минимум противопоказаний и побочных эффектов. Это заболевание крайне опасно, потому заниматься его лечением должны исключительно медики. Категорически противопоказаны народные средства.
vsepromozg.ru
Препараты при миастении - Вижу супер
Препараты при миастении назначаются лишь дипломированным специалистом, который определяет вид лекарства в зависимости от степени серьезности формы заболевания, а также учитывает индивидуальные особенности ее протекания у конкретного пациента. К примеру, при поражении глазных и жевательных мышц препараты будут отнюдь неодинаковы.
Миастения – сложное неврологическое заболевание, отличающееся излишней утомляемостью мышц. Особенность состоит в том, что может наблюдаться парез как глазных мышц (наиболее легкая форма миастении, лучше всего поддающаяся лечению), так и дыхательных(лечение этой формы патологии в настоящее время дается медикам наиболее тяжело). Выявить болезнь позволяют современные технологии (электромиография), а также проведение специального теста с использованием определенного фармакологического раствора.
В предложенном видео автор рассказывает о миастении:
Обезболивающие препараты
В первую очередь, избавиться от неприятных ощущений в области пораженных мышц пациенту помогут обезболивающие средства. Это безрецептурные препараты, которые найдутся в любой аптеке: Ибупрофен, Спазмалгон, Кетопрофен и наиболее часто употребляемый Темпалгин.
Успокаивающим свойством обладает и состав Диклофенака, также рекомендованного врачами при болях в мышцах или суставах. Но у Диклофенака есть и серьезные противопоказания к применению. Люди, страдающие болезнями крови, печени или сердца, должны отказаться от приема этого препарата, заменив его другим обезболивающим.
Нужно серьезно относиться к выбору препаратов при миастении, поскольку последствия от использования неподходящих лекарств могут быть поистине серьезными.
Ухудшить состояние больного может и принятие психотропных веществ, таких как Аминазин. Среди наиболее частых побочных эффектов этого вещества – появление кожной сыпи, вплоть до развития дерматита, а также резкое снижение кровяного давления (особенно при внутривенном введении).
Пациенты, страдающие заболеваниями сердечнососудистой системы, при лечении миастении обязаны систематически применять лекарства, способствующие поддержанию нормальной деятельности сердца. Предуктал и Милдронат отлично помогают справиться с этой задачей.
Применение иммунодепрессантов
Один из подходов в лечении миастении – торможение иммунной деятельности организма. Достичь этого помогает ряд иммунодепрессантов, назначаемых врачом при данном заболевании. Азатиоприн на сегодняшний день считается препаратом, имеющим наименее широкий спектр побочных эффектов. Несмотря на то, что нежелательных последствий средства мало, они довольно-таки значительные.
К примеру, неправильная дозировка препарата может запросто привести к заболеваниям печени. Именно поэтому нужно не только скрупулезно читать инструкцию к применению, но и консультироваться со своим лечащим врачом, который подробно распишет вам курс приема лекарственного средства.
Также среди наиболее действенных иммунодепрессантов выделяют Метотрексат. В случае с этим препаратом ошибка в его дозировке еще более опасна, чем неверный расчет дозы Азатиоприна. Метотрексат в разы агрессивнее последнего. Это значит, что его применение должно строго контролироваться медиком, поскольку данное средство существенно влияет на активность ферментов организма. Как правило, этот препарат применяется в малых дозах из-за своего чрезвычайно эффективного воздействия.
Использование мышечных релаксантов
В отличие от двух предыдущих групп лекарственных препаратов, данные средства врачи применяют лишь в случае крайней необходимости. Добиваясь пониженного уровня тонуса мышц, медики используют Тракриум и Эсмерон. Частота применения подобных средств, расслабляющих мышцы, довольно мала.
Врачи объясняют это тем, что, как показывает практика лечения миастении, большая часть людей, страдающих от этого недуга обладают повышенной чувствительностью к мышечным релаксантам. Поэтому, ряд побочных эффектов релаксантов значительно превышает лечебные свойства данного средства при миастении.
Помимо этого установленного медиками факта, зафиксированы и такие случаи, когда прием этих релаксантов порождал такую реакцию пациентов, которая вовсе не была предусмотрена перечнем побочных эффектов. Это означает, что в некоторых случаях использование препаратов, снижающих тонус мышц, может нести абсолютно непредсказуемые последствия.
В настоящее время действие данных препаратов еще не полностью прогнозируется. Стоит запомнить, что миорелаксанты ни в коем случае нельзя применять больным в качестве препаратов при миастении. Особенно опасен Мидокалм, который отрицательно сказывается на работе дыхательных мышц вплоть до остановки дыхания у пациента, страдающего миастенией даже самой легкой формы.
Противопоказанные препараты при миастении
После назначения врача пациент должен не забывать, что существуют препараты, прием которых нельзя совмещать при определенных болезнях. К примеру, при возникновении болевых ощущений в глазу человек, как правило, решает избавиться от них с помощью капель. Но следует запомнить, что при миастении глазные капли абсолютно противопоказаны, поскольку не сочетаются с методами лечения этой болезни.
Прием антибиотиков не менее агрессивно воздействует на протекание болезни. Как правило, антибактериальные средства лишь обостряют и без того тяжелую болезнь. Пациентам также запрещается принимать любые снотворные препараты. Действие мочегонных лекарственных средств тоже оказывает неблагоприятное воздействие на организм, пораженный миастенией.
Таким образом, человеку, страдающему миастенией, необходимо четко следовать инструкциям лечащего врача, прописывающего пациенту препараты. Больной обязан систематически принимать рекомендованные лекарства, т.е. полноценным курсом. Прием лекарств должен сопровождаться здоровым образом жизни. Не допускается прием алкоголя и наркотических веществ во время лечения.
vizhusuper.ru
Диагностика и лечение миастении в Москве, медикаментозная терапия больных миастенией
Миастения – это нервно-мышечное заболевание, характеризующееся крайне быстрой утомляемостью поперечно-полосатых мышц. Всего десятилетие назад прогноз для пациента с данной патологией был неутешительный. Миастения – это заболевание, при котором собственные клетки воспринимаются организмом как чужеродные, с которыми он начинает вести борьбу. В постсинаптических мембранах повреждаются ацетилхолиновые рецепторы.
На сегодняшний день эффективные препараты, успешно применяемые в Юсуповской больнице, позволяют значительно улучшить качество жизни пациентов.
Симптомы миастении
В зависимости от того, какие мышцы при патологии поражаются, миастению разделяют на:
- глазную и локально-глоточною лицевую;
- генерализированную;
- скелетно-мышечную.
У детей выделяют миастению:
- врожденную – передается от матери к ребенку. Встречается в 10% случаев. У младенцев диагностировать заболевание крайне проблематично. Ребенок слабо и тихо плачет, у него наблюдаются затруднения с сосанием;
- дошкольного возраста;
- подростковую.
Клиническими проявлениями заболевания выступают:
- опускающееся веко. После пробуждения человек широко распахивает глаза и начинает часто моргать;
- сложности при пережевывании и глотании пищи;
- изменение голоса;
- быстрая утомляемость.
При прогрессировании заболевания может развиваться миастенический криз. Такое состояние очень опасно. Человек не может дышать, у него повышается артериальное давление. Оставаться в таком состоянии одному дома недопустимо, требуется срочная медицинская помощь.
Юсуповская больница принимает пациентов 24 часа в сутки, 7 дней в неделю. Опытные доктора в сжатые сроки проводят обследование и предпринимают меры для улучшения состояния больного.
Диагностика миастении
Методы диагностики данного состояния подразумевают:
- опрос пациента и осмотр;
- анализ крови на антитела;
- анализ крови при помощи декремент-теста и прозериновой пробы. Пациенту вводят лекарственный препарат «Прозерин».
В случаях, когда состояние больного ухудшается, диагноз положительный;
- компьютерную томограмму вилочковой железы;
- электронейромиографию для проверки проведения импульса по нервам, возбудимости мышечных волокон.
Эффективные препараты и противопоказанные при миастении
Медикаментозное лечение миастении в обязательном порядке подразумевает прием солей калия, а также цитостатических и антихолинэстеразных препаратов, микофенолата мофетила, стероидов, глюкокортикостероидов.
В Юсуповской больнице при лечении миастении с высокой эффективностью применяют такие препараты, как:
- калимин;
- циклоспорин;
- селлсепт;
- преднизолон;
- азатиоприн и пр.
При диагнозе миастения выделяют ряд препаратов, принимать которые категорически противопоказано, поскольку они приводят к обострению заболевания. Среди них:
- антибиотики (макролиды, аминогликозиды, фторхинолоны);
- антипсихотические средства – нейролептики;
- противосудорожные препараты – карбамазепин, фенитоин;
- салуретики – фуросемид, гипотиазиды и пр.;
- препараты, воздействующие на сердечно-сосудистую систему – блокаторы кальциевых каналов и пр.;
- нервномышечные блокаторы и др.
Противозачаточные при миастении
Миастения – довольно опасное заболевание, которое в отсутствие лечения может приводить к тяжелым состояниям и иметь нерадужные прогнозы. При этом медицина не стоит на месте и ежедневно на рынке появляются все более эффективные лекарственные препараты для борьбы с патологией. В Юсуповской больнице работают ведущие доктора России, которые для каждого пациента разрабатывают индивидуальную схему лечения. На приеме у специалиста можно проконсультироваться касательно любых нюансов, связанных с миастенией.
Многих девушек интересует, можно ли при данном диагнозе принимать противозачаточные средства. На данный вопрос нет однозначного ответа, доктора определяют противопоказания для каждой пациентки индивидуально.
Доктора Юсуповской больницы в мельчайших подробностях разъясняют своим пациентам, какие действия и препараты противопоказаны при диагнозе миастения, а какие можно применять без опасений для здоровья. Во избежание обострений пациент должен понимать, каким образом он сам может усугубить течение болезни и невольно навредить себе.
Ни в коем случае при диагностике миастении нельзя впадать в депрессию. Медицина развивается с каждым днем, современные препараты позволяют пациентам вести свой привычный полноценный образ жизни. Главное, чтобы курс терапии определял опытный врач, владеющий знаниями о современных достижениях медицины и применяющий их на практике.
В Юсуповской больнице штат докторов состоит из профессионалов высокого уровня, что позволяет поставить на ноги даже тех пациентов, от которых отказались в других клиниках.
Записаться на прием можно по телефону Юсуповской больницы.
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Винниченко А.Г., Живолуп Е.Г., Щербаков Ю.М. и др. Инструментальные методы диагностики новообразований вилочковой железы: Метод, рекомендации МЗ СССР. Харьков, 1976. - С. 25.
- Гехт Б.М. О клинических вариантах и нозологическом единстве миастении. // В кн.: Миастенические расстройства.- Л.,1965. С 147-155.
- Зайцев В.Т., Нечитайло П.Е., Журов Ю.Э., Климова Е.М. Изменения иммунореактивности у больных генерализованной миастенией после тимэктомии // Клин. хир. 1988. - № 12. - С. 25-27.
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
yusupovs.com
Что должен помнить больной миастенией?
28 апреля 2017 г.
Источник: Редакция ФБ-страницы https://www.facebook.com/ckb2rzd/
В соответствии с постановлением Правительства РФ от 30.07.1994 г. № 890, больных миастенией обеспечивают антихолинэстеразными лекарственными препаратами и стероидными гормонами бесплатно.
При миастении категорически противопоказаны:
- Чрезмерные физические нагрузки;
- Препараты магния (магнезия, панангин, аспаркам);
- Мочегонные препараты (лазикс, фуросемид), за исключением верошпирона;
- Курареподобные миорелаксанты, ГОМК, нейролептики и транквилизаторы, и седативные (успокоительные) препараты (кроме «Грандаксина», «Адаптола», брома, пустырника, валерианы, корвалола, валокордина);
- Антибиотики, токсичные к синапсу: аминогликозиды (гентамицин, стрептомицин, неомицин, канамицин, мономицин, тобрамицин, сизомицин, амикацин, дидезоксиканамицин-В, нетилмицин), фторхинолоны (эноксицин, норфлоксацин, ципрофлоксацин, офлоксацин, флероксацин, ломефлоксацин, спарфлоксацин), макролиды (доксициклин, эритромицин, тетрациклин, азитромицин);
- Антималярийные средства — хинины, хлорохинины;
- Уросептики — препараты налидиксовой кислоты (палин);
- Противосудорожные препараты — фенитоин, карбамазепин;
- Фторсодержащие кортикостероиды, производные хинина, D-пеницилламин;
- Антипсихотические средства — нейролептики — фенотиазиды, сульпирид, клозапин;
- Препараты, действующие на сердечно-сосудистую систему — В-адреноблокаторы (все, включая тимолол, бетоптик — селективный бета1-адреноблокатор — глазные капли). Альфа и бета-блокаторы — лабетолол;
- Нервно-мышечные блокаторы — миорелаксанты (реланиум), недеполяризирющие миорелаксанты (курареподобные препараты — тубокурарин, ардуан); деполяризирующие миорелаксанты (сукцинилхолин), центральные миорелаксанты (длительно действующие бензодиазепины, баклофен);
- Местные анестетики (лидокаин);
- Ботулотоксин (инъекции ботокса);
- Другие средства — альфа-интерферон, препараты магния — 9-магния сульфат, панангин, аспаркам), иод-содержащие радиоконтрастные вещества, мерказолил ( с осторожностью), статины.
Аптеки, в которых продаётся хлористый калий:
1. Метро «Войковская», ул. Космонавта Волкова, д. 25, к.2. На тролейбусе №57 от метро «Войковская» до остановки «Красный балтиец»
2. Метро «Тимирязевская», в сторону области на любом транспорте — 192-я аптека
3. Метро «Речной вокзал», автобус № 233 или тролейбус №58 до остановки «Клинская ул. д.12».
4. Сеть аптек «Аптеки столицы».
Профилактика и лечение ОРВИ:
- «Афлубин»: по 25 капель (растворив в 1 столовой ложке воды) каждые 3–4 часа, в течение 2–3 дней, пока не прекратятся проявления ОРВИ;
- «Кагоцел», «Арбидол», «Ремантадин», «Оциллокоцинум», «Терафлю», «Тамифлю».
Категорически противопоказаны препараты, содержащие интерферон.
Допустимы к употреблению следующие препараты:
В случае необходимости антибактериальной терапии:
- «Супракс 400», 1 таблетка 1 раз в сутки 5–7 дней, или, при необходимости, в/м «Цефтриаксон» по 1 гр. утром и 1 гр. вечером (не на лидокаине, разводить на воде для инъекций) 7–10 дней;
- «Сульперазон» в/м 2 гр 2 раза в день.
В соответствии с приказом Министерства здравоохранения и социального развития РФ от 18 сентября 2006 г. №665 «об утверждении перечня лекарственных средств, отпускаемых по рецептам врача (фельдшера) при оказании дополнительной бесплатной мед. помощи отдельным категориям граждан, имеющим право на на получение государственной социальной помощи» больные миастенией обеспечиваются антихолинэстеразными лекарственными средствами, стероидными гормонами и цитостатическими иммуносупрессантами бесплатно.
Метипред, преднизолон, азатиоприн (имуран), циклофосфан микофенолата мофетил (селлсепт), циклоспорин (сандиммун), калимин (пиридостигмина бромид), нейромидин (ипидакрин), верошпирон (спиронолактон), оротат калия, иммуноглобулин человеческий нормальный 10% ГАМИМУН Н — все эти средства входят в федеральный льготный перечень медикаментов.
Перечень лекарственных средств, отпускаемых по рецепту врача при оказании дополнительной бесплатной мед. помощи отдельным категориям граждан, имеющим право на получение социальной помощи.
Приказ министерства здравоохранения и социального развития Российской Федерации (Минздравсоцразвития россии) от 28.09.2005г. № 601 г. Москва об утверждении перечня лекарственных средств. Зарегистрирован в Минюсте РФ 29.09.2005г. № 7052.
Вам всегда готовы помочь в Неврологическом центре им. Б.М. Гехта. Заболевания нервной системы и болевые синдромы – это не приговор!
Ординаторская: +7 (499) 187–85–92
Запись на приём к врачу
Обратный звонок из call-центра больницы
Задать вопрос врачу
www.ckb2rzd.ru
Лечение миастении
КомментарииДиагностика и лечение миастении
Информационное письмо
ЛЕЧЕНИЕ МИАСТЕНИИ
В основу лечения миастении положены следующие принципы:
1. Этапность лечебных мероприятий.
2.Сочетание компенсирующей, патогенетической и неспецифической терапии;
3. Лечение хронической и острой (кризы) фаз течения заболевания.
Первый этап - компенсирующая терапия.
Предполагает назначение следующих препаратов:
1) Антихолинэстеразные препараты (калимин 60Н) применяют перорально в максимальной суточной дозе 240-360 мг, а однократно - от 30 до 120 мг. Интервал между приемами калимина должен быть не менее чем 4-6 часов.
2) Назначение прозерина для проведения систематического лечения миастении не целесообразно из-за менее продолжительного эффекта и большей выраженности побочных холинергических проявлений.
3) Хлорид калия обычно назначается в порошке по 1,0 г 3 раза в сутки. Порошок растворяют в стакане воды или сока и принимают во время еды. Калий-нормин, калипоз, калинор, оротат калия принимают перорально в суммарной дозе 3 г в сутки.
Продуктамиы, богатыеми калием, являются - творог, печеная картошка, изюм, курага, бананы.
Необходимо помнить, что противопоказанием для использования больших доз соединений калия является полная поперечная блокада проводящей системы сердца, нарушение выделительной функции почек.
4) Верошпирон (альдактон, спиронолактон) является антагонистом минералкортикоидного гормона альдостерона, необходимого для регуляции обмена электролитов в организме. Способность верошпирона задерживать калий в клетках служит основанием для широкого его применения при лечении миастении. Препарат принимают внутрь в дозе 0,025 – 0,05 г 3-4 раза в день.
Побочные явления: при длительном непрерывном приеме препарата - в отдельных случаях тошнота, головокружение, сонливость, кожные сыпи, мастопатия у женщин, обратимая форма гинекомастии.
Верошпирон относительно противопоказан в первые 3 месяца. беременности.
Второй этап - тимэктомия и лечение глюкокортикоидными препаратами.
Проведение тимэктомии показано при хорошей эффективности препаратов, используемых на первом этапе, но при сохранении легких бульбарных нарушениях на фоне суточной отмены калимина .
Возможные механизмы благоприятного влияния тимэктомии на течение миастении связаны с 1) удалением источника антигенов по отношению к ацетилхолиновым рецепторам, обнаруженных в миоидных клетках тимуса, которые способны провоцировать выработку иммунных тел; 2) удалением источника антител к ацетилхолиновым рецепторам; 3) удалением источника ненормальных лимфоцитов. Эффективность тимэктомии в настоящее время составляет 50-80%.
Результатом операции может являться клинически полное выздоровление (так называемый эффект А), стойкая ремиссия при значительном уменьшении дозы антихолинэстеразных препаратов (эффект В), значительное улучшение состояния на фоне прежнего количества антихолинэстеразных препаратов (эффект С), отсутствие улучшения состояния (эффект D).
Показаниями к тимэктомии являются:
- наличие опухоли вилочковой железы (тимома),
- вовлечение в процесс краниобульбарной мускулатуры,
- прогрессирующее течение миастении.
У детей тимэктомия показана при генерализованной форме миастении, плохой компенсации нарушенных функций в результате медикаментозного лечения и при прогрессировании болезни.
Тимэктомия должна проводиться в отделениях грудной хирургии, наиболее часто в настоящее время применяется трансстернальный доступ. При наличии тимомы проводится тимтимомэктомия.
Противопоказаниями к тимэктомии являются тяжелые соматические заболевания пациентов, а также острая фаза миастении (выраженные, не компенсированные бульбарные нарушения, а также нахождение больного в кризе). Тимэктомия нецелесообразна у больных, длительно страдающих миастенией при стабильном ее течении, а также при локальной глазной форме миастении.
Гамма терапия области тимуса применяется у тех пациентов, которым в силу определенных обстоятельств (пожилого и старческого возраста, а также наличию тяжелой соматической патологии) невозможно провести тимэктомию, а также как метод комплексной терапии после удалении тимомы (особенно в случаях инфильтрации опухоли в расположенные рядом органы). Суммарная доза курса гамма облучения выбирается индивидуально в каждом конкретном случае, составляя, в среднем, 40-60 Грей. Лучевая терапия у ряда больных может осложняться развитием лучевого дерматита, пневмонита, развитием фиброзных изменений клетчатки переднего средостения, что требует прекращения процедур.
При недостаточной эффективности препаратов, используемых на первом этапе, а также для создания своеобразного запаса прочностии, в компенсации миастенических расстройств с тем, чтобы возможное ухудшение состояния после операции не привело к нарушению функций жизненно важных органов и развитию криза, значительному числу больных еще до операции назначается лечение глюкокортикодными препаратами.
Эффективность глюкокортикоидных препаратов при лечении миастении достигает по отдельным данным 80% случаев. Из-за относительно быстрого наступающего терапевтического действия они используются как первоочередное лечение у больных с витальными нарушениями, являются препаратами выбора при начале заболевания с бульбарных нарушений, а также при глазной форме миастении.
В настоящее время наиболее оптимальной терапией является прием глюкокортикоидов по схеме через день, одномоментно всю дозу, утром, запивая молоком или киселем. Доза преднизолона (метипреда) у пациентов с миастенией основывается на индивидуальной оценке тяжести состояния больного. В среднем дозировка определяется из расчета 1 мг на 1 кг массы тела, однако не должна быть менее 50 мг. Учитывая действие глюкокортикоидных препаратов на вегетативную нервную систему (сердцебиение, тахикардия, потливость), самый первый прием препарата должен составлять половинную дозу. Затем, в случае хорошей переносимости, перейти на полную терапевтическую дозу. Эффект преднизолона оценивают через 6-8 приемов препарата.
Однако в первые несколько дней некоторые пациенты могут отмечать эпизоды ухудшение состояния в виде нарастания мышечной слабости и утомляемости. Возможно, что эти эпизоды не случайны, а связаны с прямым действием глюкокортикоидных препаратов на процессы освобождения синаптического передатчика и способствуют десенситизации рецепторов, вызывая, тем самым, ухудшение состояния больных. Это обстоятельство диктует необходимость возможного уменьшения на некоторое время дозы антихолинэстеразных препаратов, а также соблюдения осторожности при назначении преднизолона больным с миастенией, т.е. начинать терапию желательно в условиях стационара. По мере достижения эффекта и улучшения состояния больных, доза преднизолона постепенно снижается (по 1/4 таблетки в каждый день приема), и пациент постепенно переходит на поддерживающие дозы глюкокортикоидов (0,5 мг на 1 кг массы тела и менее). На фоне приема поддерживающих доз преднизолона, больные могут находиться в состоянии медикаментозной ремиссии в течение многих лет. При приеме глюкокортикоидных препаратов необходимо соблюдение диеты с ограничением сладкого и мучного.
При длительном приеме глюкокортикоидных препаратов у ряда пациентов могут развиться побочные эффекты различной степени выраженности. Наиболее часто встречается повышение массы тела, гирсутизм, катаракта, нарушение толерантности к глюкозе с развитием в единичных случаях стероидного диабета, артериальная гипертензия, остеопения. В редких случаях имеют место явления гиперкортицизма, вплоть до развития медикаментозного синдрома Кушинга со всеми его проявлениями, возникновение тяжелых бактериальных инфекций, желудочных и кишечных кровотечений, недостаточность сердечной деятельности, остеопороз с переломами костей (в том числе позвоночника и головки бедренной кости). В этой связи больные миастенией, даже при активном отсутствии жалоб, ежегодно должны проходить обследование по органам для исключения возможных побочных действий глюкокортикоидных препаратов. В случаях выявления побочных эффектов целесообразно скорректировать выявленные нарушения, уменьшить дозу препарата. Следует помнить, что лечение глюкокортикодными препаратами обусловлено, в первую очередь, необходимостью восстановления нарушенных витальных функций организма.
На втором этапе лечения продолжается прием препаратов, назначенных на первом этапе, хотя дозы калимина могут варьировать в зависимости от эффективности лечебных мероприятий второго этапа.
Третий этап - иммуносупрессорная терапия.
В случаях недостаточной эффективности, выявления побочных эффектов глюкокортикоидной терапии или необходимости уменьшить дозу преднизолона целесообразно назначение цитостатических препаратов.
Азатиоприн (имуран) обычно хорошо переносится и эффективен у 70-90% больных миастенией. По сравнению с преднизолоном, азатиоприн действует более медленно, клинический эффект его появляется только через 2-3 месяца, однако у препарата отмечено меньше побочных эффектов. Азатиоприн может использоваться в качестве монотерапии, а также в сочетании с глюкокортикоидными препаратами, когда действие последних является неэффективным, или когда из-за развития побочных эффектов необходимо снижение дозы глюкокортикоидов. Азатиоприн назначается перорально ежедневно с дозы 50 мг в день с последующим увеличением ее до 150-200 мг в сутки.
Сандиммун (циклоспорин) успешно применяется при лечении тяжелых форм миастении, в случаях резистентности к другим видам иммунокоррекции. Эффект сандиммуна практически не зависит от предшествующей терапии, он с успехом используется в лечении стероидозависимых пациентов, а также у больных миастенией с инвазивными тимомами. Преимущества сандиммуна заключаются в его более избирательном (по сравнению с другими иммуносупрессантами) воздействии на отдельные механизмы иммунного ответа, отсутствии подавления всей иммунной системы больного. Сандиммун назначается перорально, с начальной дозы 3 мг на 1 кг массы тела. Затем, при отсутствии токсических реакций, доза препарата может быть увеличена до 5 мг на 1 кг веса 2 раза в день. Улучшение отмечается у большинства больных через 1-2 месяца от начала терапии и достигает максимума к 3-4 месяцам. После достижения стойкого терапевтического эффекта доза сандиммуна может быть снижена до минимума, а контроль эффективности лечения осуществляется на основе оценки клинического статуса и концентрации препарата в плазме.
Циклофосфан используется при лечении больных миастенией, не реагирующих ни на один вид иммунокоррекции, как в виде монотерапии, так и в сочетании с азатиоприном у тяжелых больных миастенией, резистентных к другим видам иммуносупрессии. При этом эффективность действия препарата отмечается примерно у 47% больных. Циклофосфан назначается внутримышечно ежедневно в дозе 200 мг, или через день в дозе 400 мг, растворяя порошок в теплой дистиллированной воде. Максимальная суммарная доза препарата составляет 12-14 г, однако положительный эффект можно оценивать уже при введении 3 г. циклофосфана, а стойкое улучшение проявляется при дозе 6 г. Учитывая недостаточную хорошую переносимость препарата у ряда пациентов, а также имеющиеся побочные эффекты, терапию циклофосфаном обязательно начинать в условиях стационара, и только убедившись в его хорошей переносимости переводить больных на амбулаторный лечение.
Из побочных эффектов действия азатиоприна и циклофосфанацитостатических средств (встречающихся приблизительно в 40% случаев), нередко отмечается появление анемии, что не требует изменения дозы препарата. Снижения дозы азатиопринацитостатика, вплоть до его полной отмены, требуют лейкопения (снижение лейкоцитов ниже 3500 мм3), тромбоцитопения (снижение тромбоцитов ниже 150), и/или серьезные нарушения функции печени (признаки токсического гепатита), а также простудные и воспалительные заболевания. Другие осложнения - аллергические реакции, желудочно-кишечные расстройства, аллопеция, обычно исчезают на фоне уменьшения дозы препарата. С целью предупреждения нарушений функции печени, целесообразно пациентам назначать гепатопротекторы (эссенциале, тыквеол, карсил). Побочные эффекты действия сандиммуна выявляются менее чем у 5% больных и характеризуются нарушением функции почек, артериальной гипертензией, подагрой, тремором, гиперплазией десен, гипертрихозом. Однако было отмечено, что эти нежелательные явления уменьшались при снижении дозы препарата до терапевтической.
На третьем этапе для коррекции возможных побочных эффектов глюкокортикоидной и иммуносупрессорной терапии могут быть применены иммуномодуляторы, полученные из вилочковой железы млекопитающих, обладающие гормональной активностью, потенциирующие производство антител, восстанавливающие чувствительность к азатиоприну антилимфоцитарной сыворотки и влияющие на нервно-мышечную передачу. Иммуномодуляторы применяют для коррекции иммунитета в случаях частых простудных заболеваний. Тимаген, тималин, Т-активин назначают по 1 мл внутримышечно в течение 10 дней. Тимоптин вводят под кожу в дозе 500 мкг на курс или однократно, предварительно растворяя содержимое флакона в физиологическом растворе. Инъекции проводят с интервалом 3-4 дня. Декарис принимают перорально по различным схемам (по 50 мг 2 раза в день в течение 2 недель, либо по 150 мг 3 дня с перерывом в 2 недели и последующим приемом по 150 мг в неделю 2 мес. и далее по 150 мг 1 раз в месяц в течение 4 мес.). Декарис иногда может вызывать тошноту, тогда рекомендуется прием препарата в меньших дозах.
Следует помнить, что иммуномодуляторы в редких случаях могут вызывать обострение миастении, поэтому лучше их применять при стабильном течении миастении.
Далее: ЛЕЧЕНИЕ ОСТРЫХ СОСТОЯНИЙ ПРИ МИАСТЕНИИ
Комментарии (видны только специалистам, верифицированным редакцией МЕДИ РУ) Если Вы медицинский специалист, войдите или зарегистрируйтесьmedi.ru
Еще раз о наболевшем… Препараты, противопоказанные при миастении
Щербакова Н.И., 2017Всем известно понятие ятрогенных заболеваний. Но меньше всего мы подозреваем себя в качестве этиопатогенетического фактора. В каких случаях лечащий врач может стать причиной обострения?
В патогенезе миастении ведущую роль играют аутоиммунные механизмы, направленные против ацетилхолинового рецептора(АХР) поперечно-полосатых мышц (80–90 % случаев). При так называемой серонегативной форме миастении, когда нет антител к АХР, выявляются антитела к специфической мышечной тирозинкиназе (MuSK, в 40 % случаев) или к липопротеиновому рецептору низкой плотности (Lrp4, в 9 % случаев). Показано, что пусковым механизмом при миастении кроме аутоиммунных могут бытьи неиммунные факторы, которые посредством каскада патологических реакций запускают аутоиммунные процессы. Среди причин, запускающих миастенический процесс, описан целый ряд лекарственных препаратов, непосредственно или опосредованно отрицательно влияющих на нервно-мышечную передачу (НМП). Многие из этих препаратов обладают иммуномодулирующими и иммуногенным потенциалом. В литературе описаны случаи дебюта миастениии развития миастенических кризов (МК) после внутривенного введения йодсодержащих контрастных веществ и даже ботулинического токсина типа А. Транквилизаторы бензодиазепинового ряда вызывают центральный миорелаксирующий эффект, имея участки связывания на ГАМК-ергических рецепторах. Нейролептики могут изменять иммунный ответ, блокируя взаимодействие серотонина и дофамина с рецепторами. Кураре-подобные миорелаксанты (D-тубокурарин, ардуан) экранируют участки связывания ацетилхолина (АХ) на АХР. Схожим эффектомобладают такие антибиотики, как аминогликозиды, которые нарушают выделение медиатора АХ, блокируя потенциал-зависимые кальциевые каналы пресинаптической терминали аксона. Купренил (D-пеницилламин) стимулирует продукцию антител к АХР и приводит к развитию синдрома, клинически не отличимого от миастении. В последние годы получены новые доказательства регуляции иммунного ответа и клинического течения миастении метимазолому пациентов с сопутствующей гиперфункцией щитовидной железы. Препараты магния подавляют высвобождение АХ из терминалей аксонов; последствия их негативного действия на НМП ряд исследователей сопоставляют с эффектом кураре. Достоверность этих наблюдений проверена многочисленными экспериментамии многолетним клиническим опытом. Во всех доступных руководствах по миастении имеются разделы с перечнем препаратов, назначение которых категорически исключается при подозрении на наличие у пациента патологии НМП. Несмотря на это продолжают встречаться случаи развития ятрогенной миастении. Обескураживают сообщения и рекомендации о введении магнезии в период обострения миастении с целью коррекции гипомагниемии, что приводит к развитию МК. Самое удивительное, что развитие угрожающего жизни состояния не останавливает врача, который уверенно вводит магнезию повторно и, конечно, получает очередной МК. Вся статья>>>
www.neurology.ru