Лечение суставов - артроз, артрит, остеохондроз и многое другое
Питание при панкреатите и жкб
Особенности диеты при сочетанной патологии: панкреатите и желчнокаменной болезни
24.12.2017 
Панкреатит и ЖКБ часто ходят рука об руку. Как правило, первыми начинают образовываться камни в желчном пузыре, несколько позже присоединяется воспаление поджелудочной железы. Своими объединенными усилиями эти две патологии серьезно усложняют жизнь человека. Ведь для их лечения требуется не только длительный прием медикаментов, но и пожизненная диета при панкреатите и желчнокаменной болезни.
Чтобы разобраться, в чем взаимосвязь этих патологий, следует ознакомиться с некоторыми анатомическими особенностями пищеварительного тракта. Тут все просто! На желчном пузыре (vesica biliaris) и поджелудочной железе (pancreas) лежит сходная функциональная нагрузка — участие в переваривании пищи. Кроме того, их связывает общий желчный проток, по которому секреты выводятся в просвет двенадцатиперстной кишки. И в случае закупорки этого пути желчным камнем нарушается вывод ферментов из pancreas, что способно привести к воспалению этого органа.
Поскольку одной из этиологических основ развития сочетанной патологии является неправильный подход к организации питания, то полноценное лечение требует, наоборот, организовать адекватный подбор продуктов и способов их обработки, а также составить оптимальное меню.
Принципы диеты при совместном заболевании
Сочетание ЖКБ и панкреатита требует придерживаться достаточно строгих принципов питания:
- исключения из меню пищи, содержащей большое количество холестерина;
- минимизации концентрации желчи;
- подбора продуктов, содержащих довольно большое количество солей магния и ненасыщенных жирных кислот, с целью выведения избытка холестерина;
- увеличение доли свежих овощей в меню;
- замена всех способов термической обработки продуктов одним — приготовлением на пару.
Питание должно стать дробным — пищу следует принимать до 6 раз в день, но маленькими порциями. Употребление жидкости нужно увеличить как минимум до 2 литров за сутки.
Какие продукты необходимо использовать в рационе?
Рекомендованное питание при сочетании ЖКБ и панкреатита должно включать продукты, содержащие растительную клетчатку, витаминные комплексы, а также соли магния. При этом пища должна быть протерта, а питье — подогрето. Такая диета обеспечивает:
- стимуляцию кишечной перистальтики;
- снижение воспалительных явлений;
- ослабление спазмов.
В таблице, приведенной ниже, указано, какие именно продукты, и в каком виде допустимы для людей, у которых диагностирована желчнокаменная болезнь в сочетании с панкреатитом:
| Группа продуктов питания | Разрешенные разновидности |
| Мясное | Курятина, крольчатина, нежирная говядина, речная нежирная рыба. |
| Яйца | Белковый омлет, цельные, вареные вкрутую. |
| Жиры | Растительные, вне обострения — сливочное масло. |
| Мучное | Печенье на основе ржаного хлеба. |
| Макароны, крупа | Каши гречневые и овсяные, макароны, кроме твердых сортов. |
| Супы | Овощные. |
| Молочка | Цельное молоко, нежирный творог, кефиры. |
| Овощи, фрукты | Любые, кроме зелени и кислых сортов. |
Из напитков подойдут чаи, компоты и соки. При избыточной массе тела пациент должен сильно ограничить сладкое, крупы, хлебобулочные изделия.
Запрещенные при патологиях продукты
При таком сочетании патологий диетический рацион не должен включать в себя следующие продуктовые позиции:
- сало;
- кофе;
- зелень;
- свинину;
- колбасы;
- алкоголь;
- маргарины;
- копчености;
- субпродукты;
- жирная молочка;
- кислые сорта ягод;
- наваристые бульоны;
- жирную консервацию;
- копченые сорта сыров;
- газированные напитки;
- твердые сорта макарон;
- сдобу, пирожки, разновидности белого хлеба.

Но также в пище не должно быть таких приправ, как перец, уксус и горчица. Непосредственно перед отходом ко сну есть не рекомендуется, а обеденная трапеза должна проходить неторопливо.
Примерное меню при ЖКБ и панкреатите
Для больного, страдающего от сочетанной патологии такого рода, используются различные диеты, в зависимости от того, в какой фазе пребывает заболевание.
Для периода ремиссии подойдет, например, такое меню:
- Завтрак: тефтели на пару в сочетании с морковным салатом.
- Ланч: запеканка из риса либо творога с овощным салатом.
- Обед: паровые котлетки из рыбы с рисом.
- Полдник: белковый омлет.
- Ужин: суп из картофеля с тыквенно-яблочным салатом.

Употребление жидкости после приема пищи допускается не ранее, чем через четверть часа (исключение составляют ланч и полдник) в виде:
- киселей;
- компотов;
- чая с молоком;
- различных соков;
- отвара ягод шиповника.
Как только пройдет одна неделя такого питания, больной должен устроить себе разгрузочный день со сниженной калорийностью: на завтрак, ланч, обед, полдник и ужин поровну разделяют 0,9 л кефира и смесь из 0,15 кг сахара с 0,3 кг творога.
В летне—осенний сезон оптимальным решением станет разгрузочный день, на протяжении которого единственный продукт питания — фрукты.
В случае когда заболевание обострилось, и имеется выраженный болевой синдром, употребление пищи запрещено. Больной должен ограничиться употреблением воды в течение двух-трех суток. За это время pancreas и vesica biliaris успевают отдохнуть, выброс желчи становится меньше. На 4 сутки пациента можно переводить на стол № 5. При этом еда должна быть поделена на малые порции, а мясо и бульоны исключены.
Пример 5 диетического стола при желчнокаменной болезни
Пища подается в свежем, отварном либо тушеном виде. Такой набор продуктов оказывает сократительное воздействие на желчный пузырь, приводящее к вытоку застоявшейся желчи, не допускает излишней нагрузки на орган и обеспечивает ему покой.
Приблизительное меню на один день:
- Завтрак: овсяный суп дополнить кусочком сыра на ржаном хлебе.
- Ланч: сочная груша.
- Обед: отварной рис с рыбными тефтелями запить фруктовым компотом.
- Полдник: мягкие сухарики со стаканом нежирного молока.
- Ужин: винегрет на растительном масле дополнить вареным яичным желтком и запить стаканом кефира с добавлением размягченной кураги.
Фаза обострения сочетания патологий требует находиться на такой диете на протяжении как минимум недели. Не один отзыв от людей, страдающих этими заболеваниями, утверждает, что, чем дольше и строже придерживаться диеты, тем более продолжительной будет ремиссия.
Последствия неправильного питания для пациента
Если больной будет допускать погрешности в диете, а, тем более попробует какой-нибудь популярный рецепт жирной острой пищи, то его, с большой вероятностью, будут ожидать обострения хронических патологий. Первым, как правило, сдается желчный пузырь, что проявляется следующими симптомами:
- Острым приступом болей в правом подреберье либо эпигастрии, с различной иррадиацией, вплоть до болевого шока.
- Психоэмоциональным возбуждением.
- Гипертермией.
Продолжительность приступа может составлять как минуты, так и дни. Боль заканчивается после выхода камня в просвет 12-перстной кишки.
Реже обостряется воспаление поджелудочной железы. О его начале можно судить по следующей симптоматике:
- сильной опоясывающей боли с различной иррадиацией;
- метеоризме;
- отрыжке;
- диарее;
- тошноте, переходящей в рвоту;
- усилении утомляемости.
Справиться с этими приступами побыстрее и не допустить их повторения в дальнейшем можно, только придерживаясь правильной диеты. Любое медикаментозное лечение, не подкрепленное здоровым питанием, обречено на провал.
- Лиир Г. Важная триада: печень, желчные пути, поджелудочная железа. Все об исследованиях, лечении, оптимальном питании. М. издательство УникумПресс, издательский Дом «ИНФРА-М» 2003 г.
- Ивашкин В.Т., Шевченко В.П. Питание при болезнях органов пищеварения: Научное издание. М. ГОЭТАР-Медиа, 2005 г.
- Самсонов М. А. Критерии оценки дифференцированного применения диетотерапии. Вестник АМН. 1986 г. № 11 стр. 42– 49.
- Фомина Л.С. Влияние характера питания на секреторную деятельность поджелудочной железы. Вопросы питания 1966 г. № 5 стр.22–23.
pankreatit03.ru
Диета при ЖКБ и панкреатите: меню на неделю
Панкреатит и желчнокаменная болезнь (ЖКБ) — заболевания желудочно-кишечного тракта, при которых в воспалительный процесс вовлекаются поджелудочная железа и желчный пузырь. Лечение требует комплексного подхода. Одновременно назначают лечебное питание, медикаментозную терапию. Диета и меню при ЖКБ и панкреатите похожи, так как органы имеют тесную функциональную связь. Лечебное питание ускоряет выздоровление при правильном составлении меню. Несоблюдение диеты ведет к обострению воспаления и ухудшению самочувствия.
Общие правила питания при сочетании двух болезней
Питание при желчекаменной болезни и панкреатите имеет ряд ограничений. Назначается стол 5А или 5П по Певзнеру. Выбор между двумя вариантами зависит от характера заболевания. При локализации острого процесса в желчном назначают «А», в поджелудочной железе — «П».
Цели диеты:
- стимуляция выделения желчи;
- восстановление функций печени;
- нормализация работы поджелудочной железы;
- щадящий режим работы для органов ЖКТ;
- снятие спазма с желчного пузыря;
- профилактика жирового гепатита, хронического панкреатита.
Основной принцип правильного питания при панкреатите и ЖКБ — рациональность. Этот принцип предусматривает:
- приемы пищи должны быть частыми, но малыми по объему;
- правильная кулинарная обработка: варка, приготовление на пару, тушение, запекание;
- исключение холестериновых продуктов для профилактики образования камней в желчном пузыре;
- температура при подаче — 37-40°C;
- продукты с изобилием «полезных» жирных кислот, грубоволокнистой клетчатки;
- водный режим — 1,5-2 литра в сутки.
Принципы составления меню
Ежедневно меню зависит от стадии заболевания. В остром периоде больному назначают несколько дней голодания с плавным переходом на естественное питание. В период ремиссии целью диеты является профилактика обострений и активация восстановительных процессов в органах.
Какие продукты разрешены
Продукты питания при сочетании панкреатита и ЖКБ должны содержать грубоволокнистую клетчатку, витамины, много магния.
 Камнерастворяющий эффект есть у отвара с шиповником. При ЖКБ пить такой отвар необходимо каждый день.
Камнерастворяющий эффект есть у отвара с шиповником. При ЖКБ пить такой отвар необходимо каждый день. Пища должна быть механически щадящей: протертая, перемолотая на мясорубке, измельченная блендером. Питье должно быть теплым несладким. Такое питание обеспечит:
- нормализацию пищеварения;
- противовоспалительный эффект;
- спазмолитическое действие.
Продукты питания, разрешенные при панкреатите и ЖКБ:
- нежирные сорта мяса: курица (филе без кожицы), кролик, постная говядина, телятина;
- рыба: хек, минтай, палтус;
- яйца в виде белкового омлета;
- растительные жиры: оливковое, кокосовое, льняное, подсолнечное масла;
- сливочное масло при стойкой ремиссии;
- крупы: гречка, овсянка, рис;
- сухарики из пшеничного хлеба;
- фрукты, овощи в печеном виде;
- овощные супы, некрепкие мясные бульоны;
- диетические запеканки из творога;
- макароны из мягких сортов.
Пить можно компот, слабый чай, напиток из цикория, теплую минеральную воду, разведенный ягодный морс.
Полностью или частично ограниченные продукты
При заболеваниях ЖКТ следуют полностью исключить следующие продукты:
- жирные сорта мяса;
- сало;
- кофе;
- колбасные изделия;
- спиртные напитки;
- маргарин, спред;
- копчёности;
- мясные субпродукты (печень, почки, мозг);
- жирные молочные продукты (творог, сыр, сметана, сливки, цельное молоко);
- зелень;
- кислые фрукты и ягоды;
- газированные сладкие напитки;
- макароны из твердых сортов пшеницы;
- консервацию, даже домашнюю;
- мучное.
Если назначена диета 5, то нельзя злоупотреблять пряностями, специями. Различные соусы с приправами и уксусом — дополнительная нагрузка на поджелудочную железу.
 Все продукты, используемые в готовке, должны быть свежими.
Все продукты, используемые в готовке, должны быть свежими. Мед и другие продукты пчеловодства можно кушать в ограниченном количестве.
Пример недельного рациона
Понедельник:
- Завтрак: галетное печенье с кусочком обезжиренного сыра, слабый зеленый чай.
- Ланч: белковый омлет, 50 г белых сухариков, чайная ложка меда, отвар из сухофруктов.
- Обед: слизистая рисовая каша, заправленная оливковым маслом, паровая куриная котлета, запеченное яблоко, кофе из цикория.
- Полдник: нежирный творог.
- Ужин: каша из овсяных отрубей, салат из моркови и яблок, ягодный компот.
Вторник:
- Завтрак: гречневая каша на безлактозном молоке с медом, зеленый чай.
- Ланч: запеченное яблоко.
- Обед: овощное пюре из кабачков и брокколи, отварная телятина.
- Полдник: стакан нежирного кефира.
- Ужин: овощной бульон, стаканчик греческого йогурта, хлебец.
Среда:
- Завтрак: овсяная каша на разведенном молоке (1:1), ложка меда, галета, зеленый чай.
- Ланч: стакан кефира и хлебец.
- Обед: слабый куриный бульон, хлеб, шиповниковый отвар.
- Полдник: стакан нежирного мягкого творожка.
- Ужин: паровая рыба с запеченным овощами, компот из сухофруктов.
Четверг:
- Завтрак: белковый омлет на пару, галетное печенье, зеленый чай.
- Ланч: творог с чаем.
- Обед: куриное филе, запечённое с овощами.
- Полдник: крем-суп из овощей.
- Ужин: запеченное яблоко, чай с медом.
Пятница:
- Завтрак: творожная запеканка с чаем.
- Ланч: хлебец и шиповниковый отвар.
- Обед: тарелка овощного супа с белыми сухариками, немного сливочного масла или сметаны можно добавить в суп при стойкой ремиссии.
- Полдник: греческий йогурт, компот из сухофруктов.
- Ужин: куриные кнели, салат из моркови, зеленый чай.
Суббота:
- Завтрак: овсянка, мед, чай.
- Ланч: хлебец и отвар из шиповника.
- Обед: рыбный суп, порция сухариков из белого хлеба, компот.
- Полдник: стакан нежирной ряженки.
- Ужин: тушеные овощи, кусок отварной телятины, зеленый чай.
Воскресенье:
- Завтрак: фруктовые желе, галетное печенье, кофе из цикория.
- Ланч: рыбные кнели, салат из моркови.
- Обед: мясное суфле, хлебец, компот.
- Полдник: запеченное яблоко.
- Ужин: рыбная запеканка, горсть изюма, зеленый чай.
Такой рацион подойдет при желчнокаменной болезни и панкреатите. Блюда можно менять в зависимости от вкусовых предпочтений и стадии болезни.
Как приготовить полезные диетические блюда
Пациентам легче придерживаться диеты, если блюда в ней разнообразные и вкусные. Важно соблюдать правила кулинарной обработки и подачи еды.
Следующие рецепты подходят для питания больных при диетах 5П и 5А:
- Паровые котлеты из индюшки. Ингредиенты: 200 г индюшачьего филе, 30 г белого хлеба, 50 мл молока, 3 чайные ложки растительного масла, соль по вкусу. Хлебную мякоть замочить на полчаса в молоке. Из мяса приготовить фарш, добавить масло, соль, хлеб с молоком. Хорошо перемешать, сформировать котлеты. Выложить на сетку пароварки, готовить 30-40 минут.
- Рыба в молочном соусе «Бешамель». Филе любой нежирной рыбы запечь в фольге. Для соуса необходимо 150 мл молока (жирность до 3,2%), чайная ложка сливочного масла, чайная ложка муки, щепотка сахара, соль по вкусу. На сковороде растопить масло, муку всыпать с помощью сита. Муку обжаривать 2 минуты. Влить молоко (должно быть горячим) тоненькой струйкой. После закипания варить еще 10 минут. Добавить сахар и соль. Залить рыбу готовым соусом.
- Диетическое оливье. Для приготовления понадобится одна некрупная морковь, две картофелины, два яйца, 300 г отварного куриного филе, свежий огурец, ложка нежирной сметаны. Картофель и морковь очистить, отварить в подсоленной воде. Яйца сварить вкрутую. Огурец очистить от кожуры. Все ингредиенты порезать на кубики, перемешать, посолить, заправить сметаной.
- Фруктовый торт без выпечки. Ингредиенты: 1 спелый банан, банка консервированных персиков (можно взять 2 свежих), 300 мл несладкого йогурта, галетное печенье, 200 мл воды, пакетик желатина. Желатин залить теплой водой, дать раствориться. Добавить йогурт и перемешать. Дно посудины застелить пергаментом. Печенье поломать на крошку. Слоями выложить ингредиенты. Готовый торт отправить на ночь в холодильник. Утром десерт готов.
Продукты для приготовления должны быть свежими. Не стоит покупать мясо и рыбу на стихийных рынках. Молоко и творог употреблять сырыми нельзя.
podzhelud.ru
Диета при желчнокаменной болезни и панкреатите.
Желчнокаменную болезнь или ЖКБ вызывает камне образование в желчном пузыре, который, в свою очередь, является причиной воспаления поджелудочной железы, панкреатит. Такая тесная связь обусловлена общими функциями и достаточно близким расположением органов друг к другу.
Причины жкб и панкреатита.
- Неправильное питание (слишком жирная еда, недоедание, голодание, нерегулярный прием пищи, алкоголь).
- Инфекционные и патологические заболевания (ожирение, дискинезия желчных путей, сахарный диабет, частые запоры, анатомическая патология желчного пузыря).
- Неправильный образ жизни (сидячая работа).
- Генетическая предрасположенность.
- Беременность.
- Использование гормональных контрацептивов.
- Изменение обмена веществ.
Особенности строения органов дают четкую картину заболевания. Протоки желчного пузыря и поджелудочной железы впадают в двенадцатиперстную кишку и постоянно взаимодействуют друг с другом. Таким образом, камень, вытолкнутый из желчного, в 70% случаях может застопориться в месте слияния обоих протоков, так как эта область (Фатеров сосок) самое узкое место. И при выбрасывании желчи и секрета этих органов жидкость не находит выхода в кишечник, что приводит к высокому давлению и разрыву в этом месте. Вырвавшаяся жидкость попадает в поджелудочную железу, где запускается процесс самопереваривания, что и вызывает острый приступ панкреатита.
Симптомы жкб и панкреатита.
Чтобы определить болезнь, необходимо выявить причину и симптоматику. Для этого следует обратиться к гастроэнтерологу. Он обязательно назначит анализы и последующее лечение, главным аспектом которого является особая диета при желчнокаменной болезни и панкреатите.
Симптомы жкб.
- Тошнота и горечь во рту.
- Тяжесть в животе.
- Неприятные ощущения в правом подреберье.
- Частая отрыжка.
Колика (режущая боль) при выходе камня в желчные протоки часто провоцируется жареной и жирной пищей. Боль может отдавать в спину, правую руку и ключицу. Появляется тошнота и рвота, которая не приносит облегчения.
Симптомы панкреатита.
- Постоянная или периодическая боль в области эпигастрии, может отдавать в левое подреберье и спину в области сердца.
- Специфическая диарея, обильная, зловонная, кашицеобразная с остатками пищи. Может чередоваться с запором.
- Полная или частичная потеря аппетита.
- При сахарном диабете могут возникать резкие приступы голода и жажды, повышение слюноотделения, метеоризм, тошнота, рвота, урчание в животе.
Принципы диеты.
Диета при панкреатите и желчнокаменной болезни основана на главном принципе: исключение из рациона продуктов, содержащих холестерин. Правильное питание при заболевании желчевыводящих путей, залог успешного лечения. Такая диета в медицинском обиходе называется «стол №5».
Рацион питания больных жкб, холециститом и панкреатитом должен состоять из продуктов, богатых солями магния и ненасыщенными жирными кислотами, которые предотвращают появление и выводят из организма холестерин, провоцирующий образование желчнокаменной болезни.
Что включает в себя диета №5.
Разрешенные продукты.
- Постные мясо и рыба.
- Кисломолочные продукты (творог, нежирный сыр, молоко).
- 1 яйцо в день или белковый омлет.
- Фрукты (яблоки, виноград, чернослив, курага).
- Ягоды (клубника, арбуз).
- Крупы (рис, гречка, манка, перловка, пшенка, овсянка).
- Овощи (кабачки, морковь, свекла, картофель).
- Сухари.
Запрещенные продукты.
- Жирные рыба и мясо.
- Субпродукты (мозги, печень, почки, легкие, сало).
- Консервация.
- Наваристые мясные бульоны.
- Колбасы, копчености.
- Маргарин.
- Овощи (редька, репка, щавель, шпинат, редис, чеснок, лук).
- Сдобные и хлебобулочные изделия при избыточном весе.
- Большое количество сладостей.
- Алкоголь, кофе, газировки.
По каким правилам составляется меню.
Грамотно подобранное питание при жкб и панкреатите поможет не только улучшить состояние, но и полностью избавиться от недуга. Меню для диеты №5 составляется на основании определенных правил:
- Дробное и частое питание, то есть кушать необходимо 5-6 раз в день. Это облегчает работу органов и предотвращает застой желчи.
- Раздельное питание один из главных принципов диеты. Это может быть овощной салат с растительным маслом и фрукт на один прием пищи.
- Использование исключительно полезных продуктов при сбалансированном соблюдении меню.
Все блюда, которые подлежат термической обработке, должны быть приготовлены обязательно на пару или сварены. Недопустимо есть жареную, соленую, горькую и кислую пищу. Если боли очень сильные необходимо употреблять теплые блюда от 18-60°С. Очень холодная и очень горячая пища может усугубить течение болезни.
Меню и популярные рецепты при заболеваниях жкб и панкреатита.
При обострении и сильных болях лучше ограничится водой в течение 2-3 дней. Голод поможет поджелудочной железе отдохнуть и замедлить выброс желчи. Затем можно приступать к диете №5 с некоторым ограничением (без мяса и бульонов) и малыми порциями. При улучшении состояния можно переходить на обычную диету при лечении панкреатита и жкб.
Примерное меню на неделю.
- Завтрак может состоять из овощного супа-пюре, картофеля с отварной рыбой, манной каши с вареньем, паровых тефтелей и салата из моркови, творожной массы или пшеной каши с изюмом.
- На ланч хорошо кушать печеные яблоки или груши, рисовую или творожную запеканку, овощные салаты.
- В обед следует кушать нежирные супы, рис с рыбными паровыми котлетками, отварное куриное филе, картофельное пюре, овощное рагу, макароны с фрикадельками.
- На полдник можно есть сухое печенье, белковый омлет и творожную запеканку.
- На ужин можно совместить вареное яйцо с винегретом, гречку с голубцами или курицей, куриное филе с овощами, салат из кальмаров с яйцами и рисом, картофельный суп и тыквенно-яблочный салат.
Запивать блюда рекомендуется через 15 минут после еды (за исключением полдника и ланча) чаем с молоком, киселем, компотом, соком из разрешенных фруктов и ягод, цикорием, отваром шиповника.
Некоторые рецепты, которые можно приготовить из полезных и дешевых продуктов.
- Перловый суп с фрикадельками: перловку (20г) промыть, залить водой и готовить до полуготовности 30 минут. Добавить мелко нарезанные картофель (50г) и помидоры (20г). Через 5 минут положить в суп припущенный лук (1шт), морковь (1шт) и корень петрушки. Приготовить фрикадельки из куриного фарша (100г). За 7 минут до готовности добавить их в суп, посолить и подавать с зеленью и сметаной (10-15% жирности).
- Отварная индейка в молочном соусе: Куски индейки (150г) отварить до готовности. Из молока (50г), муки (5г) и сливочного масла (5г)сделать соус. Залить им мясо добавить тертый сыр нежирных сортов (70г) и поставить в микроволновку на 7-10 минут. Подавать с гарниром из картофельного пюре, риса, гречки или есть отдельно.
Обострение панкреатита может перейти в хроническую стадию не только на фоне жкб, но и гастрита, холецистита, язвенной болезни и других заболеваний пищеварительной системы. Поэтому, почувствовав неприятные симптомы в области эпигастрии необходимо записаться на прием к хирургу. Запись на прием к узкому специалисту можно произвести не только в поликлинике, но и через интернет, имея при себе паспорт и полис. Квалифицированный врач-гастроэнтеролог проведет диагностику, профилактику и лечение на основе лабораторных анализов, УЗИ, рентгенографии, гастроскопии и МРТ. Что позволит вовремя начать лечение и оказать правильную помощь.
pankreotit-med.com
Меню диеты при желчнокаменной болезни: панкреатите и холецистите
 Почему так важно придерживаться диеты при желчнокаменной болезни? (1 votes, average: 5,00 out of 5) Загрузка... Краткое содержание статьи:
Почему так важно придерживаться диеты при желчнокаменной болезни? (1 votes, average: 5,00 out of 5) Загрузка... Краткое содержание статьи:- Причины возникновения желчнокаменной болезни
- Почему так важно придерживаться диеты при желчнокаменной болезни?
- Диета при желчнокаменной болезни
- Пример диеты 5 при желчнокаменной болезни
Желчнокаменная болезнь – это не редкость для современного человека, практически у каждого пятого её диагностируют. А все потому, что современные люди живут, мягко говоря, не правильно. Ведут сидячий образ жизни, употребляют вредную пищу, забывая о полезных овощах и фруктах. Самый главный враг в этом случае, из-за которого может возникнуть эта болезнь – это холестерин.
 Меню диеты при желчнокаменной болезни: панкреатите и холецистите
Меню диеты при желчнокаменной болезни: панкреатите и холециститеПричины возникновения желчнокаменной болезни
Кроме того, выделяют такие причины, которые могут повлиять на появления камней в желчном пузыре:
- Человек генетически предрасположен к болезни. То есть если у вашей бабушки или в дедушки были камни в желчном пузыре, то вы имеете больше рисков получить этот неприятный недуг, который становится причиной недомоганий и дискомфорта.
- Также желчнокаменная болезнь может появиться, если вы ведете малоподвижный образ жизни. Так что бросайте компьютерные игры и сходите в парк на прогулку. Это будет вам, как профилактика. Давайте будем бережнее относиться к своему организму.
- При нарушении обмена веществ. То есть если у вас есть лишний вес, то вы рискуете заболеть этой болезнью. Поэтому лучше всего постараться нормализировать свой обмен веществ. Это очень важно не только для самооценки человека, но и для его здоровья.
 Причины возникновения желчнокаменной болезни
Причины возникновения желчнокаменной болезни- Как всегда говорят врачи, залог здоровья – это спорт и правильное питание. Есть нужно по 4-5 раз в день, небольшими порциями, регулярно. А не так как привыкли мы с вами: схватил что-то на лету и целый день голодный. Вечером пришел, наелся, как можно сытнее и лег спать. От этого и возникают проблемы с обменом веществ и лишним весом. Не стоит мучить свой организм. Ешьте правильно, часто и вовремя. Кстати, советуем либо исключить жаренную и жирную пищу, либо есть, но по минимуму. Хотя лучше вовсе отказаться.
Почему так важно придерживаться диеты при желчнокаменной болезни?
При многих заболеваниях врачи советуют придерживаться диеты и ограничивать себя в еде. Часто рекомендуют исключить жирное, соленное, жаренное. Если у вас образовались камни в желчном пузыре, вам тоже необходима специальная диета, которая направлена на уменьшения содержания вредного холестерина в организме.
 Почему так важно придерживаться диеты при желчнокаменной болезни?
Почему так важно придерживаться диеты при желчнокаменной болезни?Диета при желчнокаменной болезни и панкреатите очистит ваш организм от шлаков, ненужных жиров. Вы не только похудеете, но и будете чувствовать себя лучше. Так как правильное питание уменьшает воспалительные процессы.
Кроме того, организм будет иметь больше энергии на борьбу с тем же заболеванием. Поэтому, если врач приписал вам специальную диету при желчнокаменной болезни и холецистите, не стоит это игнорировать.
Диета при желчнокаменной болезни
Мы говорили, что нужно исключить жиры из рациона, но здесь важно подчеркнуть, вредные жиры. Ведь есть ещё и полезные, которые нужны для нормального функционирования нашего организма. Итак, при желчнокаменной болезни очень важно включить в свой рацион продукты с ненасыщенными жирами.
Например, разные сорта рыбы, авокадо, оливковое масло. Почему так важно употреблять именно ненасыщенные жиры. Как известно, камни в желчном пузыре создаются из холестерина. А ненасыщенные жиры разрушают холестерин, но в тоже время способствуют отводу желчи, поэтому она не застаиваться и не возникает болезненных и неприятных ощущений.
Естественно, только жирами сыт не будешь. Кроме того, рацион должен быть разнообразным, то есть вы должны употреблять много фруктов, овощей, клетчатки, цельнозерновыми продуктами. Отметим, что диета при желчнокаменной болезни у женщин с большим количеством клетчатки значительно улучшила общее состояние здоровья. У женщин улучшилось самочувствие, кроме того, камней стало на 35 процентов меньше, а это уже результат. Отметим, что при желчнокаменной болезни показан алкоголь.
Но не крепкий. Так, американские ученые в ходе исследований выяснили, что бокал красного или белого вина значительно снижает уровень холестерина в крови и камней образовывается меньше. Но это не значит, что можно пить вино часто и в больших количествах, бокала-двух несколько раз в семь дней достаточно.
Отметим, что диета при обострении желчнокаменной болезни должна быть построже, поэтому в этот период лучше вовсе исключить алкоголь. При обострении пищу желательно готовить только на пару. Рацион должен быть насыщен белками, жиров не более 50-70 г. Кроме того, нужно ограничить количество соли до шести грамм в сутки, а лучше вовсе исключить.
Пример диеты 5 при желчнокаменной болезни
Диета пять назначается при обострении желчнокаменной болезни, поэтому она достаточно строгая. Диета номер 5 при желчнокаменной болезни примерное меню:
- На первый завтрак мы советуем съесть творожный пудинг без сахара, гречку, которая заправлена небольшим количеством растительного масла. А также нужно выпить чай с молоком.
 Пример диеты 5 при желчнокаменной болезни
Пример диеты 5 при желчнокаменной болезни- Второй завтрак напоминает легкий перекус, но он должен быть. Желательно перекусить какими-нибудь фруктами, лучше всего некислыми яблоками (примерно 100 грамм).
- На обед приготовьте овощной супчик, мясо отварное в молочном соусе, тушеную морковку на подсолнечном масле, а также выпейте компот из сухофруктов.
- На полдник рекомендуем съесть немного сушеных сухариков и выпить отвар шиповника.
- На ужин можете приготовить отварную рыбу, картофель, все это заправьте растительным маслом. Также можно съесть морковно-капустные котлеты и все это запить зеленым или черным чаем.
- Перед сном можно выпить стакан нежирного кефира.
Как видите, диета при желчнокаменной болезни меню основывается на нежирных сортах мяса, рыбы, овощах, фруктах, молочных продуктах, крупах и растительном масле. Отметим, что при желчнокаменной болезни запрещено голодать, в этом случае очень важно есть регулярно и в одно время.
Если хотите быть здоровыми, питайтесь правильно! Это лишь один пример меню, на самом деле рацион может быть другим. Но основной принцип понятен из примера. Отметим, что диету должен составлять врач диетолог. Так как часто желчнокаменная болезнь сочетается с такими проблемами, как панкреатит и холецистит.
Рацион здесь немножко отличается. И хотя в Интернете множество различных диет и диета 5 и 5 а, и магниевая. Все равно лучше проконсультироваться со специалистом. Ведь при желчнокаменной болезни нужно пить таблетки, особенно в период обострения. Будьте здоровы, высыпайтесь и правильно питайтесь!
vtrenirovke.ru
Питание при желчнокаменной болезни и панкреатите
Желчнокаменная болезнь (ЖКБ) – это патологическое состояние, при котором в желчном пузыре образуется твердый осадок. Основная причина нарушения заключается в плохом, неправильно налаженном питании, генетической предрасположенности, нарушении обмена веществ, инфекциях.
Если верить статистике, женщины более подвержены заболеванию, нежели мужчины, но желчнокаменная болезнь у них протекает намного легче. Наиболее распространенными являются камни: холестериновые, пигментные, известковые и комбинированного типа.
Длительное время болезнь протекает без симптомов, когда образования в желчном пузыре достигают определенного размера, они дают о себе знать дискомфортными ощущениями и болевым синдромом.
Патология практически всегда сопровождается серьезными нарушениями в работе органов пищеварительной системы, это может быть:
- привкус горечи в ротовой полости;
- тошнота;
- нарушение стула.
Воспалительный процесс протекает на фоне повышенной температуры тела. Крупные камни становятся причиной мощных болей под правым ребром. Для заболевания характерно возникновение желтушности склер глаз, кожных покровов.
Причиной приступа может быть физическая нагрузка, стресс или переохлаждение. Нередко специфическая симптоматика обостряется вскоре после употребления копченой, жареной и жирной пищи, пряностей и острых приправ.
Осложнениями желчнокаменной болезни станут печеночные колики, желчный перитонит, острый или хронический панкреатит, гангрена желчного пузыря. Для улучшения самочувствия принимают панкреатин при желчнокаменной болезни.
Способы лечения
Отличных положительных результатов помогает добиться диета при панкреатите и желчекаменной болезни, правильное сбалансированное питание дает избежать операционного вмешательства и удаления пораженного органа. Диета незаменима также при медикаментозном и хирургическом лечении.
Для устранения проблемы рекомендованы спазмолитики (для устранения боли), антибиотики (для ликвидации инфекции), гепатопротекторы (для защиты печени от застоя желчи, повреждений).
Когда консервативное лечение не приносит предполагаемого результата, имеет место острый приступ заболевания, показано проведение операции по удалению желчного пузыря. После вмешательства пациент должен длительное время придерживаться диетического стола №5 по Певзнеру.
Именно питание и диета становятся главными факторами выздоровления, причем независимо от:
- степени тяжести болезни;
- особенностей организма пациента;
- стадии недуга.
Для минимизации риска возникновения повторного приступа следует полностью исключать запрещенные продукты питания, придерживаться рекомендаций диетолога относительно правильных способов термической обработки пищи.
Как питаться при желчнокаменной болезни
Питание при желчнокаменной болезни и панкреатите может изменяться по мере выздоровления пациента. В период обострения требуется избегать ряда блюд, которые можно будет кушать во время стойкой ремиссии.
Важно знать, что блюда готовят на пару или отваривают с минимальным количеством соли. Полностью убирают жареные и копченые продукты. При обострении вся пища обязательно должна быть перетерта, кушают маленькими порциями не реже 5-6 раз в сутки. Вредно есть перед сном, торопиться и плохо пережевывать пищу.
Разрешено употреблять мясо курицы, кролика, говядину, рыбу тощих сортов, в том числе и речную. Под запрет попали свинина, копчености и колбаса. Что касается куриных и перепелиных яиц, их едят только в вареном виде, также разрешается готовить белковый паровой омлет.
Включать в рацион можно растительные жиры, сливочное масло разрешается во время затухания заболевания, не более 15 граммов в сутки.Оливковое масло при холецистите и панкреатите употребляют не больше столовой ложки в сутки.Из мучных изделий допустимо есть:
- галетное печенье;
- ржаной хлеб;
- сухари.
Вред причинят жареные пироги, хлеб из белой муки, сдобная выпечка, кондитерские изделия, хлеб с добавлением отрубей.
Диета при жкб и панкреатите основана на употреблении каш, кушают практически любые виды круп, кроме макаронных изделий из муки мягких сортов. Крупы и вермишель добавляют в куриный суп с фрикадельками, овощной, рыбный суп.
В рацион должны входить молочные продукты, нужно включать в меню обезжиренный творог, молоко, ряженку и кефир. Нельзя есть копченые, соленые сыры, цельное и сгущенное молоко. Употребляя молочную пищу, следует слушать свой организм, при нормальной переносимости разрешено есть больше творога, не забывать о натуральном йогурте, сметане сниженной жирности.
Во время ремиссии хронического воспалительного процесса в питание можно добавить овощи и фрукты, кроме кислых сортов и цитрусовых (грейпфрут, апельсин, мандарин). Исключением из правила станет зелень:
В этой зелени содержатся кислоты, раздражающие слизистые оболочки органов пищеварительной системы.
Немаловажно следить за употреблением напитков, можно пить некрепкий зеленый и черный чай, разбавленный кипяченой водой, овощной и фруктовый сок (избегать грейпфрутовый, вишневый, апельсиновый сок). Запрещено употреблять алкоголь и напитки с любым количеством спиртного, особенно при алкогольном панкреатите.
Нельзя добавлять в блюда уксус, горчицу, черный и душистый перец, соевый соус, майонез и другие пряные вкусовые добавки.
Можно ли мед, кофе?
При панкреатите и камнях в желчном пузыре сладости допускаются, но в строго ограниченном количестве. Для организма пользу принесет натуральный мед, он богат ценными веществами и незаменим в рационе человека. Однако нужно не забывать, что на этот продукт пчеловодстваесть повышенный риск развития аллергических реакций.
Отзывы пациентов рассказывают, что существует даже ряд рецептов для лечения желчнокаменной болезни. Можно употреблять 2-3 раза в день мед, разбавленный со стаканом теплой кипяченой воды.
Против застоя желчи принимают травяной настой с медом, средство готовят из хмеля, корня валерианы, клевера. Если смешать сок черной редьки с медом, получится лечебное и профилактическое средство против панкреатита, холецистита и других нарушений. Смешивают стакан сока редьки, столько же меда, употребляют по столовой ложке пару раз в сутки.
Перед применением предложенных рецептов требуется провериться на наличие индивидуальной непереносимости меда.
Диета при дуодените и панкреатите исключает потребление кофе:
- растворимого;
- заварного;
- напитков с кофеином.
Особенно вреден растворимый кофе и энергетические напитки, в которых кофеина содержится рекордное количество.
Когда пациент страдает сразу от целого «букета» заболеваний, кофе полностью исключают из меню. Если привычка взбадривать себя таким напитком не покидает человека, кофе пьют с обезжиренным молоком и только утром.
Полезные и вредные овощи, фрукты
Желчнокаменная болезнь, гастродуоденит и панкреатит хронический требуют от пациента употребления многих фруктов, овощей, некоторые из них даже станут лечебными. Народная медицина предлагает натощак выпивать по несколько ложек клубничного сока, рецепт помогает бороться с камнями в желчном пузыре, воспалительным процессом в поджелудочной железе. Помимо этого, клубника поможет привести к норме показатели низкоплотного холестерина крови.
Диетологи не запрещают кушать дыню, арбуз, бананы, яблоки, авокадо, черешню, груши и различные ягоды. Исключением станут кислые сорта яблок, ягод, например, клюква.
Диета предусматривает употребление свеклы, спелых томатов, картошки, моркови, тыквы и кабачков. С осторожностью кушают любые виды капусты, особенно белокочанную и савойскую. Капуста может употребляться только в период ремиссии, исключительно в отварном или тушеном виде.
Много споров вызывает употребление помидоров, врачи сходятся во мнении, что томаты обязательно должны быть спелыми, не кислыми, их цвет может быть любым. Для уверенности в нормальной переносимости продукта не помешает снять с овощей кожицу, кушать только мякоть.
Как питаться при ЖКБ и панкреатите расскажет эксперт в видео в этой статье.
Укажите Ваш сахар или выберите пол для получения рекомендаций Идет поискНе найденоПоказать Идет поискНе найденоПоказать Идет поискНе найденоПоказатьdiabetik.guru
Диета при жкб и панкреатите меню
Одним из основных условий, которые помогут быстро избавиться от болезни и сохранить здоровье, является грамотно подобранное меню диеты при панкреатите. Ведь даже правильный выбор медикаментов в данном случае не играет такой важной роли, как рациональное питание! Так поговорим же о том, что должен кушать больной человек, чтобы поправиться как можно скорее, какой режим питания ему следует для себя выбрать, и какие блюда готовить.
Если боли очень сильные
При сильных болях ограничьте себя водой
Когда панкреатит обостряется, и человек начинает испытывать очень сильные боли, врачи рекомендуют ему несколько дней вообще ничего не есть. Голодая, вы поможете своей поджелудочной железе немного отдохнуть от выработки ферментов, принимающих участие в процессах пищеварения. А значит, ее состояние автоматически улучшится. Причем каждому пациенту следует помнить, что полностью отказаться от приема пищи, ограничившись только водой, в этом состоянии несложно – вследствие обострения болезни аппетит полностью пропадает, и пациент абсолютно не страдает от голода.
Голодать необходимо три дня, а потом для вас должна начаться специальная диета при панкреатите и желчнокаменной болезни (среди медиков она известна под названием «диета №5»)
Причем абсолютно все блюда, предусмотренные этой диетой, вам придется готовить для себя на пару или варить, добавляя в них масло только тогда, когда кушанье полностью остынет (ведь только холодные жиры не опасны для больной поджелудочной железы). К тому же, придется ограничить потребление абсолютно всех жиров до 60 г в день, при этом полностью отказавшись от свиного и бараньего жира. Ну и конечно, каждый больной человек должен максимально ограничивать себя в потреблении продуктов, содержащих легкоусваиваемые углеводы – конфет, сахара, натурального меда.
По каким правилам составлять меню?
Составьте меню на неделю
Чтобы подойти грамотно к организации питания больного человека, необходимо составить для него меню на неделю, включив в него, только полностью безвредные и безопасные продукты. Причем в первую очередь вы должны позаботиться о том, чтобы больной потреблял достаточное количество животных белков, получая их исключительно из диетических сортов мяса (из крольчатины, курятины и нежирной телятины), а также из нежирной рыбы. А вот от свинины, гусиного и утиного мяса, а также от жирной говядины необходимо решительно отказаться!
Источник: http://aranetta.ru/diets/menyu-dietyi-pri-pankreatite.html
Диетическая система питания при желчнокаменной болезни
Неприятные болезненные ощущения в правом боку, сухость и горьковатый привкус в ротовой полости, изжога, неприятная отрыжка, тошнота, а иногда даже и рвота – все это симптоматика желчнокаменной болезни. По мнению квалифицированны х специалистов диета при желчнокаменной болезни является очень важной составляющей комплексного воздействия на очаги возникновения данного недуга.
Только совмещение лекарств и диетической системы питания поможет избежать хирургического вмешательства и продолжительного медикаментозного лечения. Диета при желчнокаменной болезни и ее основные принципы – именно об этом мы сегодня и поговорим. Приступим.
Основные правила диетической системы питания при желчнокаменной болезни
Грамотно подобранная диета при желчнокаменной болезни (панкреатите, холецистите) поможет улучшить состояние пациента, а иногда даже и полностью излечить от этого недуга.
Многие квалифицированны е специалисты не запрещают вводить в свой рацион небольшой мясной стейк и любимый десерт пару раз в месяц, но отступать от более важных предписаний крайне нежелательно:
Кушая небольшими порциями не менее пяти раз в сутки, можно облегчить работу органов пищеварительного тракта и предотвратить застой желчи в протоках.
Без этого диета при желчнокаменной болезни не может быть полноценной. Один разрешенный фрукт и порция салата – именно так должен выглядеть каждый прием пищи. Безусловно, что салат – это не сельдь под шубой или оливье, диетпитание подразумевает салаты исключительно из свежих овощей, заправленных растительным маслом или майонезом, приготовленным в домашних условиях (ни в коем случае не магазинным). Чтобы разнообразить меню, можно к овощам добавить отварное куриное филе без кожицы.
При панкреатите и холецистите рацион питания должен быть сбалансированным , а так же должен состоять исключительно из полезных продуктов питания.
Оглавление:
Диетпитание при холецистите, панкреатите и прочих заболеваниях желчного пузыря должно быть составлено на основе продуктов питания, которые богаты ненасыщенными жирными кислотами, которые способствуют активизации синтеза желчи и ускорению выведения «плохого» холестерина из организма. В меню мужчин и женщин, которые имеют какие-либо заболевания желчного пузыря, должны быть морепродукты и рыба.
Хотелось бы отметить, что составить грамотное лечебно-диетичес кое меню может только квалифицированны й врач, учитывая все тонкости протекания недуга для каждого пациента в индивидуальном порядке.
Правильно подобранный рацион питания и его строгое соблюдение помогут улучшить цвет кожных покровов и избавить от проблемной перистальтики.
Крайне нежелательно при холецистите и панкреатите голодать, особенно в период обострения заболе вания, поскольку это может нарушить работу желчного пузыря, что будет обусловливаться снижением выработки желчи, а это, в свою очередь, грозит увеличением и врастанием камней внутри желчного пузыря.
Таблица, приведенная ниже, поможет вам быстро сориентироваться , какие продукты питания можно вводить в рацион при заболеваниях желчного пузыря, а от каких нужно отказаться.
Источник: http://siladiet.ru/diety/lechebnye/pri-zhelchnokamennoj-bolezni-pankreatite-holecistite.html
Правильное питание при заболевании желчевыводящих путей
Желчнокаменная болезнь характеризуется образованием камней в желчном пузыре или его протоках. Эти образования состоят из солей и отложений холестерина. Причин заболевания может быть множество, среди них – инфекции желчных путей или неправильное питание, включающее преимущественно жирные продукты и сладости.
Специальная диета при желчнокаменной болезни помогает снизить риск образования камней и наладить работу всего организма.
Как быстро диагностировать заболевание? В период обострения больной жалуется на боль в правом подреберье, отдающей в правую лопатку, в район сердца или ключицы. Присутствует отрыжка, сухость или горечь во рту.
Промокод на бесплатную доставку » lediveka «
Как работает диета?
Правильное питание при желчнокаменной болезни направлено на достижение следующих целей:
- Нормализовать обмен холестерина. Для этого нужно убрать из меню или минимизировать употребление жиров и углеводов.
- Поддерживать желчь в растворенном виде. Это достигается, благодаря употреблению минеральных щелочных вод, сливочного масла, сметаны и сливок.
- Выводить холестерин из крови. Диета при желчнокаменной болезни подразумевает употребление гречневой и овсяной каши, абрикосов. Эти продукты содержат магниевые соли, способствующие процессу очищения от холестерина.
Обычно при таком заболевании назначается диета № 5. Она эффективна и при панкреатите. Принимаемая пища должна быть свежей, разрешаются отварные, тушеные или запеченные продукты. Такое питание в период обострения желчнокаменной болезни позволит снять нагрузку с больного органа, обеспечить ему покой.
Если же диета №5 соблюдается в период ремиссии, когда снижена функция желчного пузыря, она усиливает его сократительную функцию, а также выход желчи.
Когда обостряется желчнокаменная болезнь, диета должна быть строгой как минимум неделю. Потом можно позволить себе немного больше.
Правильное питание способствует длительной ремиссии, нарушение рекомендаций неизменно влечет за собой ухудшение самочувствия.
Стол №5 при панкреатите или желчнокаменной болезни при частом приеме пищи способствует оттоку желчи, благодаря чему она не застаивается в желчном пузыре. Главное – соблюдать норму и есть часто, но мало. Большое количество пищи, принятое за один прием, приводит к интенсивному сокращению желчного пузыря и возникновению болей.
Важный совет от редакции!
Если вы испытываете проблемы с состоянием волос, особое внимание стоит уделить шампуням, которые используете. Пугающая статистика – в 97% шампуней известных марок находятся компоненты, отравляющие наш организм. Вещества, из-за которых все беды, в составе обозначаются как содиум лаурил/лаурет сульфат, коко сульфат, ПЭГ, ДЕА, МЕА.
Эти химические компоненты разрушают структуру локонов, волосы становятся ломкими, теряют упругость и силу, цвет тускнеет. Также, эта гадость попадает в печень, сердце, легкие, накапливается в органах и может вызывать различные заболевания. Мы рекомендуем отказаться от использования средств, в которых находится эта химия. Недавно наши эксперты провели анализов шампуней, где первое место заняли средства от компании Mulsan Сosmetic.
Единственный производитель полностью натуральной косметики. Вся продукция производятся под строгим контролем качества и систем сертификации. Рекомендуем к посещению официальный интернет-магазин mulsan.ru. Если сомневаетесь в натуральности вашей косметики, проверьте срок годности, он не должен превышать одного года хранения.
Что можно и чего нельзя, если назначена диета № 5?
При нарушении работы желчного пузыря назначается особая диета, при которой указан перечень рекомендованных и запрещенных продуктов.
При панкреатите и желчнокаменной болезни можно:
Источник: http://lediveka.ru/zdorove/diety/katalog/dieta-pri-zhelchnokamennom-zabolevanii-i-pankreatite.html
Питание при желчнокаменной болезни и панкреатите
Желчнокаменная болезнь (ЖКБ) – это патологическое состояние, при котором в желчном пузыре образуется твердый осадок. Основная причина нарушения заключается в плохом, неправильно налаженном питании, генетической предрасположенности, нарушении обмена веществ, инфекциях.
Если верить статистике, женщины более подвержены заболеванию, нежели мужчины, но желчнокаменная болезнь у них протекает намного легче. Наиболее распространенными являются камни: холестериновые, пигментные, известковые и комбинированного типа.
Длительное время болезнь протекает без симптомов, когда образования в желчном пузыре достигают определенного размера, они дают о себе знать дискомфортными ощущениями и болевым синдромом.
Патология практически всегда сопровождается серьезными нарушениями в работе органов пищеварительной системы, это может быть:
- привкус горечи в ротовой полости;
- тошнота;
- нарушение стула.
Воспалительный процесс протекает на фоне повышенной температуры тела. Крупные камни становятся причиной мощных болей под правым ребром. Для заболевания характерно возникновение желтушности склер глаз, кожных покровов.
Причиной приступа может быть физическая нагрузка, стресс или переохлаждение. Нередко специфическая симптоматика обостряется вскоре после употребления копченой, жареной и жирной пищи, пряностей и острых приправ.
Осложнениями желчнокаменной болезни станут печеночные колики, желчный перитонит, острый или хронический панкреатит, гангрена желчного пузыря. Для улучшения самочувствия принимают панкреатин при желчнокаменной болезни.
Способы лечения
Отличных положительных результатов помогает добиться диета при панкреатите и желчекаменной болезни, правильное сбалансированное питание дает избежать операционного вмешательства и удаления пораженного органа. Диета незаменима также при медикаментозном и хирургическом лечении.
Для устранения проблемы рекомендованы спазмолитики (для устранения боли), антибиотики (для ликвидации инфекции), гепатопротекторы (для защиты печени от застоя желчи, повреждений).
Когда консервативное лечение не приносит предполагаемого результата, имеет место острый приступ заболевания, показано проведение операции по удалению желчного пузыря. После вмешательства пациент должен длительное время придерживаться диетического стола №5 по Певзнеру.
Именно питание и диета становятся главными факторами выздоровления, причем независимо от:
- степени тяжести болезни;
- особенностей организма пациента;
- стадии недуга.
Для минимизации риска возникновения повторного приступа следует полностью исключать запрещенные продукты питания, придерживаться рекомендаций диетолога относительно правильных способов термической обработки пищи.
Как питаться при желчнокаменной болезни
Питание при желчнокаменной болезни и панкреатите может изменяться по мере выздоровления пациента. В период обострения требуется избегать ряда блюд, которые можно будет кушать во время стойкой ремиссии.
Важно знать, что блюда готовят на пару или отваривают с минимальным количеством соли. Полностью убирают жареные и копченые продукты. При обострении вся пища обязательно должна быть перетерта, кушают маленькими порциями не реже 5-6 раз в сутки. Вредно есть перед сном, торопиться и плохо пережевывать пищу.
Разрешено употреблять мясо курицы, кролика, говядину, рыбу тощих сортов, в том числе и речную. Под запрет попали свинина, копчености и колбаса. Что касается куриных и перепелиных яиц, их едят только в вареном виде, также разрешается готовить белковый паровой омлет.
Включать в рацион можно растительные жиры, сливочное масло разрешается во время затухания заболевания, не более 15 граммов в сутки.Оливковое масло при холецистите и панкреатите употребляют не больше столовой ложки в сутки.Из мучных изделий допустимо есть:
Вред причинят жареные пироги, хлеб из белой муки, сдобная выпечка, кондитерские изделия, хлеб с добавлением отрубей.
Диета при жкб и панкреатите основана на употреблении каш, кушают практически любые виды круп, кроме макаронных изделий из муки мягких сортов. Крупы и вермишель добавляют в куриный суп с фрикадельками, овощной, рыбный суп.
В рацион должны входить молочные продукты, нужно включать в меню обезжиренный творог, молоко, ряженку и кефир. Нельзя есть копченые, соленые сыры, цельное и сгущенное молоко. Употребляя молочную пищу, следует слушать свой организм, при нормальной переносимости разрешено есть больше творога, не забывать о натуральном йогурте, сметане сниженной жирности.
Во время ремиссии хронического воспалительного процесса в питание можно добавить овощи и фрукты, кроме кислых сортов и цитрусовых (грейпфрут, апельсин, мандарин). Исключением из правила станет зелень:
В этой зелени содержатся кислоты, раздражающие слизистые оболочки органов пищеварительной системы.
Немаловажно следить за употреблением напитков, можно пить некрепкий зеленый и черный чай, разбавленный кипяченой водой, овощной и фруктовый сок (избегать грейпфрутовый, вишневый, апельсиновый сок). Запрещено употреблять алкоголь и напитки с любым количеством спиртного, особенно при алкогольном панкреатите.
Нельзя добавлять в блюда уксус, горчицу, черный и душистый перец, соевый соус, майонез и другие пряные вкусовые добавки.
Можно ли мед, кофе?
При панкреатите и камнях в желчном пузыре сладости допускаются, но в строго ограниченном количестве. Для организма пользу принесет натуральный мед, он богат ценными веществами и незаменим в рационе человека. Однако нужно не забывать, что на этот продукт пчеловодстваесть повышенный риск развития аллергических реакций.
Отзывы пациентов рассказывают, что существует даже ряд рецептов для лечения желчнокаменной болезни. Можно употреблять 2-3 раза в день мед, разбавленный со стаканом теплой кипяченой воды.
Против застоя желчи принимают травяной настой с медом, средство готовят из хмеля, корня валерианы, клевера. Если смешать сок черной редьки с медом, получится лечебное и профилактическое средство против панкреатита, холецистита и других нарушений. Смешивают стакан сока редьки, столько же меда, употребляют по столовой ложке пару раз в сутки.
Перед применением предложенных рецептов требуется провериться на наличие индивидуальной непереносимости меда.
Диета при дуодените и панкреатите исключает потребление кофе:
Особенно вреден растворимый кофе и энергетические напитки, в которых кофеина содержится рекордное количество.
Когда пациент страдает сразу от целого «букета» заболеваний, кофе полностью исключают из меню. Если привычка взбадривать себя таким напитком не покидает человека, кофе пьют с обезжиренным молоком и только утром.
Полезные и вредные овощи, фрукты
Желчнокаменная болезнь, гастродуоденит и панкреатит хронический требуют от пациента употребления многих фруктов, овощей, некоторые из них даже станут лечебными. Народная медицина предлагает натощак выпивать по несколько ложек клубничного сока, рецепт помогает бороться с камнями в желчном пузыре, воспалительным процессом в поджелудочной железе. Помимо этого, клубника поможет привести к норме показатели низкоплотного холестерина крови.
Диетологи не запрещают кушать дыню, арбуз, бананы, яблоки, авокадо, черешню, груши и различные ягоды. Исключением станут кислые сорта яблок, ягод, например, клюква.
Диета предусматривает употребление свеклы, спелых томатов, картошки, моркови, тыквы и кабачков. С осторожностью кушают любые виды капусты, особенно белокочанную и савойскую. Капуста может употребляться только в период ремиссии, исключительно в отварном или тушеном виде.
Много споров вызывает употребление помидоров, врачи сходятся во мнении, что томаты обязательно должны быть спелыми, не кислыми, их цвет может быть любым. Для уверенности в нормальной переносимости продукта не помешает снять с овощей кожицу, кушать только мякоть.
Как питаться при ЖКБ и панкреатите расскажет эксперт в видео в этой статье.
Источник: http://diabetik.guru/dietary/dieta-pri-zhkb-i-pankreatite-menyu.html
Диета при ЖКБ
Желчнокаменная болезнь (ЖКБ) — патология, при которой в желчном пузыре постепенно формируются конкременты с различной величины и структуры. В большинстве случаев образования подлежат обязательному удалению, если лечение консервативной или народной медициной не дало результатов. ЖКБ всегда сопровождается калькулёзным холециститом, при котором происходит раздражение протоков органа.
Осложнения
ЖКБ относится к разряду опасных заболеваний. При остром воспалительном процессе возникает риск поражения желчных путей или их закупорки конкрементами. Такое состояние является более серьёзным, провоцируя механическую желтуху. При разрыве желчного или протоков начинается гнойный абсцесс и разлитие содержимого в брюшную полость. И если удалить камни из желчного можно щадящим вмешательством, то уже в таком состоянии потребуется полостная операция. При ней делается разрез брюшной полости.
Возникновение камней
Практически 70% камней в желчном пузыре основаны из холестерина. Вторая группа конкрементов имеет смешанный состав с холестерином и солями кальция. Всего 7% конкрементов имеют чистую кальциевую основу. Образование холестериновых камней не связано с внутренними нарушениями. Это зависит от неправильного питания человека. Избыток этого вещества поступает только со специфической едой.
Избавиться от камней в желчном пузыре без помощи препаратов почти невозможно. Узнайте, бывают препараты для лечения от камней в желчном пузыре.
Основные правила питания
Диета при желчнокаменной патологии основана на корректировке продуктов:
- Уменьшается количество углеводов и жиров животного происхождения.
- Исключаются трансгенные жиры — соусы, кетчуп, майонез, маргарин, полуфабрикаты, рафинированное масло и сухие концентраты.
- Во время обострения не употребляют жирные сорта мяса, рыбу, сало, желтки, бульоны на жиру.
- В большом количестве должна поступать растительная пища, богатая клетчаткой. Благодаря сливочному маслу, в котором находится лецитин, компоненты холестерина не связываются между собой.
Организм необходимо наполнять различными минералами и солями, растворяющими холестерин. Это делается с помощью минеральных щелочных вод. Лучше использовать воды четвёртого класса, максимально обогащённые ионами. Наиболее популярной считаются «Боржоми» и «Ессентуки». Минеральные воды рекомендуется выпивать натощак или за час до приёма пищи. Жидкость пьётся большим глотками, не менее 150 мл за один раз. Предварительно минералку подогревают до 45 градусов. Чтобы не было негативного эффекта от газов, их предварительно выпускают из бутылки.
Приблизительный суточный состав диеты по питательности:
Соль максимально ограничивается (не более 10 грамм в сутки), а питание распределяют на несколько порций в день. Дробный режим позволит снизить нагрузку с желчного пузыря. Общее количество чистой жидкости без супа или бульона должно составлять не менее 2000 мл в день
При соблюдении правильной диеты функциональность желчного пузыря значительно улучшается. Происходит регулярный и равномерный отток желчи. Дробные, но питательные порции хорошо влияют на все органы пищеварительного тракта.
Разрешенные продукты
Есть много продуктов, которые можно употреблять:
- овощи, фрукты;
- сливки, сметана, сливочное масло;
- ягоды (только после тепловой обработки);
- хлебные изделия с отрубями, ржаной мукой;
- чёрствые хлебобулочные изделия, галетное печенье, крекеры, подсушенное печенье;
- овсяная, гречневая, рисовая (жидкая), манная крупы, сваренные на воде;
- макароны;
- кроличье мясо, телятина, куриное филе, молодая баранина;
- сосиски с добавлением молока (детские);
- рыба нежирная;
- различные морепродукты с повышенным содержанием йода;
- орехи, семечки;
- чай с добавлением молока;
- компот, настой шиповника, соки, разбавленные водой;
- овощные, молочные супы без мясного бульона;
- свёкла, тыква, картофель, морковь, цветная капуста, сладкий перец, кабачки и огурцы;
- сладкие яблоки (запечённые), бананы, гранат;
- желейные сладости;
- мармелад, пастила, зефир, кисель, пудинг;
- молочнокислые продукты;
- белок, приготовленный на пару;
- любые виды неострых сыров.
Запрещенные продукты
Пациентам с желчнокаменной патологией необходимо полностью исключить некоторые продукты. В категорию попадают изделия способствующие повышенной секреторной активности с содержанием эфирных масел или тугоплавких жиров. Нельзя потреблять изделия, содержащие азотистые вещества, щавелевую кислоту и экстрактивные компоненты. После переработки они преобразовываются в мелкие песчинки, которые в последствии становится конкрементами.
Запрещено употреблять еду, способствующую повышенному газообразованию и гнилостным процессам в кишечнике. Простые углеводы максимально понижают.
К ним относятся:
- свежие хлебобулочные изделия, сдоба, жареное тесто;
- сыры, содержащие перец и соль;
- жирный творог, ряженка;
- отварной желток, жареная яичница;
- сало, кулинарный жир;
- бульоны, приготовленные из жирного мяса;
- любые блюда из грибов;
- мясная окрошка;
- белокочанная капуста;
- шпинат, щавель;
- ревень, репчатый лук;
- редька, редис;
- жирная рыба, субпродукты;
- консервы из мяса, копчёности;
- различные колбасные изделия;
- икра;
- еда быстрого приготовления;
- суши;
- пряные травы, специи;
- кремы, шоколад;
- мороженое;
- ягоды и фрукты в сыром виде;
- кофе;
- любое жирное мясо.
Обработка блюд
Еду употребляют в протёртом виде. Разрешаются отварные, пропаренные или запечённые продукты без добавления жиров. Один или два раза в неделю можно кушать тушёные овощи. Во время жарки в любых продуктах начинается образование окисленных жиров. Если употреблять такие продукты во время обострения, это усилит спазм в протоках.
Оптимальная температура блюд — не ниже 15 и не выше 65 градусов. Содержащие алкоголь продукты запрещены к употреблению. Резкое расслабление и сокращение сосудов приводит к ухудшению оттока желчи.
Примерное меню на неделю
Диету при ЖКБ не всегда получается разработать совместно с диетологом. В большинстве случаев пациенту просто дают список продуктов, которые нельзя употреблять.
Несмотря на значительные ограничения, на основе разрешённых продуктов можно составить отличное полноценное меню:
- Первый завтрак: омлет из белков яиц на пару и гречневая каша, приготовленная в духовке (50/50 молока и воды). Тёплый некрепкий чай с молоком.
- Второй завтрак: сыр, хлеб с отрубями, кефир.
- Обед: овощной суп со ржаным хлебом. Котлеты паровые с отварными макаронами, чай.
- Ужин: картофельное пюре без добавления молока, рыба отварная, молочный чай.
Последний приём пищи осуществляется за два часа. Можно скушать печёное яблоко или выпить стакан кефира.
- Первый завтрак: манная крупа на воде, кисель с галетным печеньем.
- Второй завтрак: горсть орехов.
- Обед: бульон з курицы с ржаным хлебом, овсяная каша, тефтели из кроличьего мяса на пару. На десерт мармелад с молочным чаем.
- Ужин: запеканка из овощей, приправленная сыром. Компот с галетным печеньем.
- Первый завтрак: жидкая рисовая каша на воде с молоком, молочный чай.
- Второй завтрак: салат из отварной моркови, свеклы и грецких орехов, приправленный нерафинированным маслом.
- Обед: пшённый суп с кусочками куриного филе, пудинг, некрепкий чай.
- Ужин: картофельное пюре, запеканка из цветной капусты.
- Первый завтрак: гречневая каша, кефир.
- Второй завтрак: хлебцы ржаные, кефир, нежирный творог.
- Обед: гречневый суп с кусочками кроличьего мяса, овощное тёплое пюре. На десерт — мармелад и молочный чай.
- Ужин: рыбная запеканка, кефир.
- Первая завтрак: пшеничная каша, подлива из овощей с курицей. Чай с молоком и подсушенный бисквит
- Второй завтрак: ржаной хлеб, 15 грамм сливочного масла, чай.
- Обед: бульон из говядины с овощами, запеканка из отварных макарон. На десерт — несолёный крекер, компот.
- Ужин: запеканка из отварной цветной капусты с сыром.
- Первый завтрак: запеканка из нежирного творога с яблоками, компот.
- Второй завтрак: галетное печенье, кисель.
- Обед: рисовая похлёбка с овощами, картофельное пюре, отварная рыба с морковью. На десерт — зефир с чаем.
- Ужин: омлет из яичных белков на пару.
- Первый завтрак: кукурузная каша, кусочек говядины, компот.
- Второй завтрак: горсть орехов
- Обед: свекольник, котлеты рисовые, отварная курица. На десерт — мусс, чай.
- Ужин: запеканка из отваренных макарон, сыра и овощей.
Вы можете узнать о питании при желчнокаменной болезни и его влиянии на выздоровление из этого видеоролика, а также что будет, если не придерживаться этой диеты.
Источник: http://bolitpechen.ru/zhelchniy_puzyr/zhkb/dieta.html
Особенности диеты при сочетанной патологии: панкреатите и желчнокаменной болезни 🍴
Панкреатит и ЖКБ часто ходят рука об руку. Как правило, первыми начинают образовываться камни в желчном пузыре, несколько позже присоединяется воспаление поджелудочной железы. Своими объединенными усилиями эти две патологии серьезно усложняют жизнь человека. Ведь для их лечения требуется не только длительный прием медикаментов, но и пожизненная диета при панкреатите и желчнокаменной болезни.
Чтобы разобраться, в чем взаимосвязь этих патологий, следует ознакомиться с некоторыми анатомическими особенностями пищеварительного тракта. Тут все просто! На желчном пузыре (vesica biliaris) и поджелудочной железе (pancreas) лежит сходная функциональная нагрузка — участие в переваривании пищи. Кроме того, их связывает общий желчный проток, по которому секреты выводятся в просвет двенадцатиперстной кишки. И в случае закупорки этого пути желчным камнем нарушается вывод ферментов из pancreas, что способно привести к воспалению этого органа.
Поскольку одной из этиологических основ развития сочетанной патологии является неправильный подход к организации питания, то полноценное лечение требует, наоборот, организовать адекватный подбор продуктов и способов их обработки, а также составить оптимальное меню.
Принципы диеты при совместном заболевании
Многие годы безуспешно лечите ПАНКРЕАТИТ?
Главный гастроэнтеролог РФ: «Вы будете поражены, насколько просто можно избавиться от панкреатита просто почистив поджелудочную от токсинов.
Сочетание ЖКБ и панкреатита требует придерживаться достаточно строгих принципов питания:
- исключения из меню пищи, содержащей большое количество холестерина;
- минимизации концентрации желчи;
- подбора продуктов, содержащих довольно большое количество солей магния и ненасыщенных жирных кислот, с целью выведения избытка холестерина;
- увеличение доли свежих овощей в меню;
- замена всех способов термической обработки продуктов одним — приготовлением на пару.
Питание должно стать дробным — пищу следует принимать до 6 раз в день, но маленькими порциями. Употребление жидкости нужно увеличить как минимум до 2 литров за сутки.
Какие продукты необходимо использовать в рационе?
Рекомендованное питание при сочетании ЖКБ и панкреатита должно включать продукты, содержащие растительную клетчатку, витаминные комплексы, а также соли магния. При этом пища должна быть протерта, а питье — подогрето. Такая диета обеспечивает:
- стимуляцию кишечной перистальтики;
- снижение воспалительных явлений;
- ослабление спазмов.
В таблице, приведенной ниже, указано, какие именно продукты, и в каком виде допустимы для людей, у которых диагностирована желчнокаменная болезнь в сочетании с панкреатитом:
Источник: http://pankreatit03.ru/dieta-pri-zhelchnokamennoj-bolezni.html
Как правильно питаться при панкреатите и ЖКБ?
Панкреатит и желчнокаменная болезнь (ЖКБ) — заболевания желудочно-кишечного тракта, при которых в воспалительный процесс вовлекаются поджелудочная железа и желчный пузырь. Лечение требует комплексного подхода. Одновременно назначают лечебное питание, медикаментозную терапию. Диета и меню при ЖКБ и панкреатите похожи, так как органы имеют тесную функциональную связь. Лечебное питание ускоряет выздоровление при правильном составлении меню. Несоблюдение диеты ведет к обострению воспаления и ухудшению самочувствия.Общие правила питания при сочетании двух болезней
Питание при желчекаменной болезни и панкреатите имеет ряд ограничений. Назначается стол 5А или 5П по Певзнеру. Выбор между двумя вариантами зависит от характера заболевания. При локализации острого процесса в желчном назначают «А», в поджелудочной железе — «П».
- стимуляция выделения желчи;
- восстановление функций печени;
- нормализация работы поджелудочной железы;
- щадящий режим работы для органов ЖКТ;
- снятие спазма с желчного пузыря;
- профилактика жирового гепатита, хронического панкреатита.
Основной принцип правильного питания при панкреатите и ЖКБ — рациональность. Этот принцип предусматривает:
- приемы пищи должны быть частыми, но малыми по объему;
- правильная кулинарная обработка: варка, приготовление на пару, тушение, запекание;
- исключение холестериновых продуктов для профилактики образования камней в желчном пузыре;
- температура при подаче — 37-40°C;
- продукты с изобилием «полезных» жирных кислот, грубоволокнистой клетчатки;
- водный режим — 1,5-2 литра в сутки.
Принципы составления меню
Ежедневно меню зависит от стадии заболевания. В остром периоде больному назначают несколько дней голодания с плавным переходом на естественное питание. В период ремиссии целью диеты является профилактика обострений и активация восстановительных процессов в органах.
Какие продукты разрешены
Продукты питания при сочетании панкреатита и ЖКБ должны содержать грубоволокнистую клетчатку, витамины, много магния.
Камнерастворяющий эффект есть у отвара с шиповником. При ЖКБ пить такой отвар необходимо каждый день.
Пища должна быть механически щадящей: протертая, перемолотая на мясорубке, измельченная блендером. Питье должно быть теплым несладким. Такое питание обеспечит:
- нормализацию пищеварения;
- противовоспалительный эффект;
- спазмолитическое действие.
Продукты питания, разрешенные при панкреатите и ЖКБ:
- нежирные сорта мяса: курица (филе без кожицы), кролик, постная говядина, телятина;
- рыба: хек, минтай, палтус;
- яйца в виде белкового омлета;
- растительные жиры: оливковое, кокосовое, льняное, подсолнечное масла;
- сливочное масло при стойкой ремиссии;
- крупы: гречка, овсянка, рис;
- сухарики из пшеничного хлеба;
- фрукты, овощи в печеном виде;
- овощные супы, некрепкие мясные бульоны;
- диетические запеканки из творога;
- макароны из мягких сортов.
Пить можно компот, слабый чай, напиток из цикория, теплую минеральную воду, разведенный ягодный морс.
Полностью или частично ограниченные продукты
При заболеваниях ЖКТ следуют полностью исключить следующие продукты:
- жирные сорта мяса;
- сало;
- кофе;
- колбасные изделия;
- спиртные напитки;
- маргарин, спред;
- копчёности;
- мясные субпродукты (печень, почки, мозг);
- жирные молочные продукты (творог, сыр, сметана, сливки, цельное молоко);
- зелень;
- кислые фрукты и ягоды;
- газированные сладкие напитки;
- макароны из твердых сортов пшеницы;
- консервацию, даже домашнюю;
- мучное.
Если назначена диета 5, то нельзя злоупотреблять пряностями, специями. Различные соусы с приправами и уксусом — дополнительная нагрузка на поджелудочную железу.
Все продукты, используемые в готовке, должны быть свежими.
Мед и другие продукты пчеловодства можно кушать в ограниченном количестве.
Пример недельного рациона
- Завтрак: галетное печенье с кусочком обезжиренного сыра, слабый зеленый чай.
- Ланч: белковый омлет, 50 г белых сухариков, чайная ложка меда, отвар из сухофруктов.
- Обед: слизистая рисовая каша, заправленная оливковым маслом, паровая куриная котлета, запеченное яблоко, кофе из цикория.
- Полдник: нежирный творог.
- Ужин: каша из овсяных отрубей, салат из моркови и яблок, ягодный компот.
- Завтрак: гречневая каша на безлактозном молоке с медом, зеленый чай.
- Ланч: запеченное яблоко.
- Обед: овощное пюре из кабачков и брокколи, отварная телятина.
- Полдник: стакан нежирного кефира.
- Ужин: овощной бульон, стаканчик греческого йогурта, хлебец.
- Завтрак: овсяная каша на разведенном молоке (1:1), ложка меда, галета, зеленый чай.
- Ланч: стакан кефира и хлебец.
- Обед: слабый куриный бульон, хлеб, шиповниковый отвар.
- Полдник: стакан нежирного мягкого творожка.
- Ужин: паровая рыба с запеченным овощами, компот из сухофруктов.
- Завтрак: белковый омлет на пару, галетное печенье, зеленый чай.
- Ланч: творог с чаем.
- Обед: куриное филе, запечённое с овощами.
- Полдник: крем-суп из овощей.
- Ужин: запеченное яблоко, чай с медом.
- Завтрак: творожная запеканка с чаем.
- Ланч: хлебец и шиповниковый отвар.
- Обед: тарелка овощного супа с белыми сухариками, немного сливочного масла или сметаны можно добавить в суп при стойкой ремиссии.
- Полдник: греческий йогурт, компот из сухофруктов.
- Ужин: куриные кнели, салат из моркови, зеленый чай.
- Завтрак: овсянка, мед, чай.
- Ланч: хлебец и отвар из шиповника.
- Обед: рыбный суп, порция сухариков из белого хлеба, компот.
- Полдник: стакан нежирной ряженки.
- Ужин: тушеные овощи, кусок отварной телятины, зеленый чай.
- Завтрак: фруктовые желе, галетное печенье, кофе из цикория.
- Ланч: рыбные кнели, салат из моркови.
- Обед: мясное суфле, хлебец, компот.
- Полдник: запеченное яблоко.
- Ужин: рыбная запеканка, горсть изюма, зеленый чай.
Такой рацион подойдет при желчнокаменной болезни и панкреатите. Блюда можно менять в зависимости от вкусовых предпочтений и стадии болезни.
Как приготовить полезные диетические блюда
Пациентам легче придерживаться диеты, если блюда в ней разнообразные и вкусные. Важно соблюдать правила кулинарной обработки и подачи еды.
Следующие рецепты подходят для питания больных при диетах 5П и 5А:
- Паровые котлеты из индюшки. Ингредиенты: 200 г индюшачьего филе, 30 г белого хлеба, 50 мл молока, 3 чайные ложки растительного масла, соль по вкусу. Хлебную мякоть замочить на полчаса в молоке. Из мяса приготовить фарш, добавить масло, соль, хлеб с молоком. Хорошо перемешать, сформировать котлеты. Выложить на сетку пароварки, готовитьминут.
- Рыба в молочном соусе «Бешамель». Филе любой нежирной рыбы запечь в фольге. Для соуса необходимо 150 мл молока (жирность до 3,2%), чайная ложка сливочного масла, чайная ложка муки, щепотка сахара, соль по вкусу. На сковороде растопить масло, муку всыпать с помощью сита. Муку обжаривать 2 минуты. Влить молоко (должно быть горячим) тоненькой струйкой. После закипания варить еще 10 минут. Добавить сахар и соль. Залить рыбу готовым соусом.
- Диетическое оливье. Для приготовления понадобится одна некрупная морковь, две картофелины, два яйца, 300 г отварного куриного филе, свежий огурец, ложка нежирной сметаны. Картофель и морковь очистить, отварить в подсоленной воде. Яйца сварить вкрутую. Огурец очистить от кожуры. Все ингредиенты порезать на кубики, перемешать, посолить, заправить сметаной.
- Фруктовый торт без выпечки. Ингредиенты: 1 спелый банан, банка консервированных персиков (можно взять 2 свежих), 300 мл несладкого йогурта, галетное печенье, 200 мл воды, пакетик желатина. Желатин залить теплой водой, дать раствориться. Добавить йогурт и перемешать. Дно посудины застелить пергаментом. Печенье поломать на крошку. Слоями выложить ингредиенты. Готовый торт отправить на ночь в холодильник. Утром десерт готов.
Продукты для приготовления должны быть свежими. Не стоит покупать мясо и рыбу на стихийных рынках. Молоко и творог употреблять сырыми нельзя.
Источник: http://podzhelud.ru/dieta/pri-pankreatite-i-zhkb
Диета при желчнокаменной болезни (ЖКБ)
Описание актуально на 08.06.2017
- Эффективность: лечебный эффект через 14 дней
- Сроки: от 3 месяцев и более
- Стоимость продуктов:00 рублей в неделю
Общие правила
Желчнокаменная болезнь рассматривается как дисметаболическое заболевание, при котором формируются камни в желчном пузыре на фоне нарушения обмена холестерина или билирубина. Камни бывают холестериновыми, пигментными (или билирубиновые), кальциевыми и смешанными.
Холестериновые и черные пигментные формируются чаще в пузыре, а коричневые — в протоках. Причиной их образования является избыточная насыщенность желчи осадком. В желчном пузыре постоянно происходит процессе сгущения желчи, и она становится более насыщенной холестерином.
Образование камней — процесс динамический и выпадение кристаллов чередуется с их растворением, правда частичным. В образованном камне постоянно увеличивается количество трудно растворимого холестерина, и он увеличивается в размерах. В год рост камней варьирует от 1 до 4 мм, новые образуются лишь у 14% больных.
В возникновении холестеринового холелитиаза играет роль семейная предрасположенность, дефекты синтеза солюбилизаторов, географическое место проживания, ожирение, цирроз печени, беременность, сахарный диабет, стаз желчи в пузыре, дислипопротеинемия (повышенный уровень холестерина в крови). Определенное место занимает неправильное питание: избыток в рационе углеводов и белков животного происхождения, недостаток растительных волокон и растительных белков.
На начальных этапах заболевания на УЗИ в течение нескольких лет может выявляться перенасыщенная холестерином густая желчь (билиарный сладж) — это период нарушений ее физико-химических свойств. Клинические проявления болезни отсутствуют и это время наиболее благоприятно для консервативного лечения (снижение литогенности желчи и нормализация желчевыделения).
Если изменения химического состава желчи не устраняются, а присоединяется воспаление слизистой и гипомоторная дисфункция пузыря начинается формирование микролитов до 5 мм. Этот период также протекает без клинических проявлений. Эффективным является консервативное лечение (хенотерапия).
Затем микролиты слипаются с образованием макролитов размером более 5 мм. Усугубляется воспаление и нарушение моторики желчного пузыря. Уже появляются некоторые неспецифические симптомы: ноющие боли, горечь во рту, тяжесть в правом подреберье, возникающие при погрешности в диете, склонность к метеоризму, частые поносы и запоры. При приступе резкие, нестерпимые боли возникают внезапно, иррадиируют в правую руку и лопатку, сопровождаются тошнотой, многократной рвотой, которая не приносит облегчения. Провоцирует приступ прием алкоголя и прием жирной пищи, тряска, езда, психоэмоциональное напряжение или ношение тяжести.
Больным при обнаружении макролитов предлагается литотрипсия (раздробление при наличии единичных и немногочисленных камней) или контактное растворение конкрементов (контактный литолиз). При данном методе растворяющее вещество вводится в пузырь или протоки. Растворяются только холестериновые камни любого размера. Для процедуры используют эфир метилтретбутил при наличии камней в пузыре и эфир пропионат — в желчных протоках.
Камни в желчном пузыре
Как уже отмечалось, употребление пищи с большим содержанием холестерина, жиров и рафинированных углеводов, беспорядочный режим и несбалансированное питание влияют на процесс образования камней. При симптомах желчекаменной болезни лечение диетой является необходимым на всех стадиях заболевания. Как указывалось выше, на ранних стадиях билиарного сладжа можно полностью наладить состав желчи и предотвратить образование камней. На стадии микролитов питанием и применением препаратов можно изменить состав желчи и растворить их, а при образовавшихся камнях — стабилизировать их рост и предупреждать обострения (желчные колики).
Давайте разберемся, какая диета при желчнокаменной болезни может назначаться? Базовой диетой является Стол №5 и его разновидности в зависимости от стадии заболевания. Разумеется, при желчекаменной болезни нельзя употреблять продукты, содержащие холестерин и рекомендуется обогащение рациона растительной клетчаткой. Холестериновые камни встречаются у лиц, страдающих перееданием, злоупотребляющих животными жирами, жирными сортами мяса, яйцами и икрой. Исключается также острая и жирная пища, желтки яиц и при плохой переносимости ограничиваются растительные масла, которые обладают выраженным желчегонным действием и могут спровоцировать приступ ЖКБ желчного пузыря.Лечение диетой при камнях в желчном пузыре предусматривает:
- Ограничение жиров до 80 г (75% животных, растительных — 25%).
- Увеличение пищевых волокон (за счет овощей и фруктов).
- Увеличение содержания продуктов с солями магния.
- Для устранения застоя желчи прием пищи до 6 раз в день.
- Не рекомендуется употреблять алкогольные напитки (даже в «малых» количествах).
- Нельзя допускать увеличения веса. При сопутствующем ожирении энергоценность диеты нужно снизить, ограничивая количество жиров (70 г) и углеводов (г). Снижение веса благоприятно сказывается на течении желчнокаменной болезни.
- Литогенность желчи устраняется длительным применением хенодеоксихолевой кислоты и урсодеоксихолевой кислоты (не менее 6 месяцев).
На первой стадии заболевания нет запрещенных продуктов, но необходимо соблюдать режим питания, поскольку прием пищи в определенное время стимулирует секрецию желчи и моторную функцию пузыря.
Вне обострения необходимо умеренное щажение желчного пузыря и печени, нормализация функции желчевыделения и уровня холестерина, что обеспечивает рацион базового Стола №5. Это физиологически полноценное питание, в котором предусмотрен дробный прием пищи, способствующий регулярному оттоку желчи. Калорийность питания составляет ккал (белки — 80 г, жиры — 80 г, углеводы — 400 г).Ограничено употребление соли (10 г), жиров (особенно тугоплавких), жидкость в пределах 1,5-2 л. Блюда готовят отварными, на пару и уже разрешено запекание без корочки. Овощи для блюд не пассеруют и перетирают только овощи, богатые клетчаткой, а также жилистое мясо. Необходим чёткий режим и прием пищи 5-6 раз в день.
Поскольку необходимо умеренно стимулировать желчевыделение и предупреждать появление камней, то рацион предусматривает:
- Большое количество клетчатки (за счет употребления овощей и фруктов), что особенно необходимо при наличии запоров. Дополнительно в рацион вводятся отруби.
- Салаты и винегреты, заправленные нерафинированным растительным маслом (их нужно менять, особенную ценность имеет оливковое масло).
- Любые овощи, ягоды и фрукты.
- Употребление кисломолочных продуктов и растительной пищи для достижения щелочной реакции желчи. В этом плане невыгодно отличаются крупяные изделия и мучные изделия, которые ощелачивают желчь, в связи с этим данные продукты следует ограничить, особенно если имеется избыточный вес.
- Следует отдать предпочтение гречневой, пшенной, овсяной и ячневой крупам и зерновому хлебу, которые, кроме всего прочего, снабжают организм магнием.
- Введение достаточного количества белка (нежирная рыба, мясо, творог, белок куриный) и растительных масел, которые усиливают выработку эндогенных желчных кислот. Разрешаются блюда из яичных белков, ограничение касается желтков — при выраженной гиперхолестеринемии можно только 0,5 желтка в блюда ежедневно.
- Употребление продуктов, богатых витамином А (молоко, сливки, творог, сметана, сливочное масло).
- Соблюдение достаточного питьевого режима (до 2-х литров в день), что предупреждает застой желчи, а также принципов регулярного и дробного питания.
Из рациона исключаются:
- продукты с эфирными маслами (чеснок, цитрусовые);
- высоко экстрактивные блюда (все бульоны, капустный отвар);
- овощи с высоким содержанием щавелевой кислоты (щавель, шпинат);
- сдобное, песочное и слоеное тесто;
- жирное мясо и субпродукты, содержащие холестерин (печень, почки, мозги), все жареные блюда;
- алкоголь;
- ограничиваются легкоусвояемые углеводы (сахар, варенье, кондитерские изделия, мед, конфеты).
Магниевая диета при желчнокаменной болезни (особенно показана, если имеются запоры, а также дискинезия с недостаточным опорожнением пузыря) построена на основе Стола №5, но дополнительно обогащена продуктами, содержащими магний: отрубной хлеб и хлеб из муки грубого помола, изделия из молотых отрубей, гречневая и пшенная крупы, отвар из отрубей, овощи и фрукты, в том числе сухофрукты).
Все эти продукты стимулируют желчевыделение, усиливают двигательную функцию желчного пузыря и кишечника, что в итоге способствует выведению холестерина, из которого при застое желчи образуются камни в желчном пузыре. Однако магниевая диета не назначается при наличии гастрита, энтероколита с брожением и поносами, а также в период обострения.
Диета при желчнокаменной болезни в период обострения
При обострении ЖКБ в первый день с целью максимального щажения ЖКТ проводят полное голодание. В этот день можно пить некрепкий чай, разбавленные соки, отвары шиповника. На 2-3 сутки назначается противовоспалительный вариант — Диета №5В, исключающая любые механические и химические раздражители. Она рекомендуется на короткий срок до 5 дней.
В ней ограничиваются углеводы до 200 г (за счет простых — сахар, джемы, мед, варенье), снижается содержание белка (до 80 г), а также количество жира. Пища готовится без соли и только протертая: в виде суфле, пюре и слизистых супов. Важно соблюдать дробность питания (не менее 5 раз) и принимать пишу малыми порциями. Калорийность на уровне 1600 ккал, предусматривается употребление жидкости (2-2,5 л/сутки).
В рацион вводятся только:
- легкая протертая пища на воде и без масла;
- слизистые супы (на основе овсяной, рисовой и манной крупы);
- жидкие протертые каши (овсяная и рисовая) с добавлением молока;
- желе, овощные соки, компоты с протертыми фруктами;
- постепенно вводят протертое вареное мясо (немного), нежирный творог, вареную рыбу;
- пшеничный хлеб или сухари.
После этого лечебное питание расширяется и на восьмые сутки больных переводят на Диету 5А, а потом и на базовый Стол №5.
При ЖКБ в патологический процесс вовлекаются гастродуоденальная система, поджелудочная железа и кишечник. Панкреатит чаще наблюдается у женщинлет с ожирением и гиперлипидемией. При желчнокаменной болезни и панкреатите применяется разновидность Стола №5 — Стол №5П. Для него характерно еще большее ограничение жиров и углеводов, которые стимулируют функцию поджелудочной железы. Также ограничиваются экстрактивные вещества (отвар капусты, мясные и рыбные бульоны) и грубая клетчатка овощей. При ожирении рекомендуется снижение калорийности рациона за счет значительного ограничения углеводов. Все блюда готовятся в отварном или паровом виде и измельчаются.
При калькулезном холецистите, имеющем тенденцию к частым обострениям, рекомендуют оперативное лечение. В после операционный восстановительный период очень важно питание больного. Через 12 часов после операции разрешается пить воду без газа небольшими глотками (до 500 мл в день). На вторые сутки в рацион вводят нежирный кефир, несладкий чай, кисель — порциями не более 0,5 стакана с периодичностью в 3 часа.
На 3-4 день разрешается уже прием пищи и питание организуется до 8 раз в день, порциями по 150 г: картофельное пюре (полужидкое), протертые супы, омлет из яичных белков, перетертая отварная рыба, фруктовое желе. Из жидкостей можно пить разбавленные соки (яблочный, тыквенный) и чай с сахаром. На пятый день вводят галетное печенье и подсушенный пшеничный хлеб. Через неделю добавляют перетертые каши (гречневую, овсяную), отварное прокрученное мясо, творог, кефир, йогурт и овощное пюре. После этого больной может переводиться на Стол № 5А, несколько позже — на Стол №5.
После операции, как последствия ее, возможны поражения желчных путей: холангит и холедохолитиаз — образование камней в общем желчном протоке, который проявляется коликообразными болями, желтухой, лихорадкой и ознобом. Если холедохолитиаз не устраняется в срочном порядке, то присоединяется восходящий холангит.
С учетом преобладания основного или сопутствующего заболевания назначаются Столы №5А или №5В. Исключены продукты, богатые холестерином, грубой клетчаткой, эфирными маслами, вызывающие брожение, источники экстрактивных веществ. Пищу готовят только протертую. Мясные блюда только рубленными или протертыми, а отварная рыба допускается куском. Ограничивают количество овощных блюд и разрешают их только в виде отварных пюре. Фрукты в виде киселей, компотов с протертыми ягодами и фруктами, а яблоки только запеченные.
После холецистэктомии при наличии дуоденита и панкреатита назначают щадящую Диету № 5Щ. Ее применяют до 3 недель до стихания болей и диспепсических расстройств. Далее назначают базовый стол №5.
Если после холецистэктомии возникают явления застоя желчи, рекомендуют Стол № 5 Л/Ж — липотропно-жировой. Он способствует усилению желчеотделения, оказывает липотропное действие. Это физиологически полноценная диета, но ограничено содержание простых углеводов и повышено содержание жиров (в равной пропорции животные и растительные). Кроме паровых блюд вводятся и запеченные, а для стимулирования желчеотделения — не острые и несоленые закуски. Разрешаются употребление макарон и рассыпчатых каш, запеченных овощей и свежих фруктов. Пища не измельчается. Исключается жарка. Питание небольшими порциями.
Источник: http://medside.ru/dieta-pri-zhelchnokamennoy-bolezni-zhkb
sibtal.ru
Питание при желчнокаменной болезни
Важно знать, что при неправильной циркуляции желчи в потоках желчного пузыря постепенно образовываются камни. В этом процессе главенствующую роль играет холестерин, а также минеральные соли. При нарушениях холестеринового и водно-солевого обмена, а также при некоторых инфекциях происходит застой желчи, ее кальцинация, и образуются камни.
Главная задача диеты при ЖКБ – это устранение нарушений холестеринового обмена и уменьшение нагрузки на желчный пузырь, на который негативно влияет чрезмерное потребление солей.
В первую очередь ограничивается потребление жиров и сложных углеводов. Восстановить нарушенный холестериновый обмен получится, если отказаться от продуктов, содержащих его избыток.
Первый принцип (цикл) питания используется в самой начальной стадии лечения. Тут назначается диета 5а. Как правило, самочувствие больных в этот период сильно ухудшено и характеризуется полным отсутствием аппетита. По этой причине диета основана на щадящем способе питания.
Способы лечения
Отличных положительных результатов помогает добиться диета при панкреатите и желчекаменной болезни, правильное сбалансированное питание дает избежать операционного вмешательства и удаления пораженного органа. Диета незаменима также при медикаментозном и хирургическом лечении.
Для устранения проблемы рекомендованы спазмолитики (для устранения боли), антибиотики (для ликвидации инфекции), гепатопротекторы (для защиты печени от застоя желчи, повреждений).
Когда консервативное лечение не приносит предполагаемого результата, имеет место острый приступ заболевания, показано проведение операции по удалению желчного пузыря. После вмешательства пациент должен длительное время придерживаться диетического стола №5 по Певзнеру.
Именно питание и диета становятся главными факторами выздоровления, причем независимо от:
- степени тяжести болезни;
- особенностей организма пациента;
- стадии недуга.
Диета при желчнокаменной болезни после операции
К желчнокаменной болезни приводит переедание, злоупотребление жирной пищей. Иногда приходится дробить камни, а если эта мера не помогает, удаляют желчный пузырь.
10 дней после операции больного держат на щадящей диете. Диета при желчнокаменной болезни после операции включает в себя только отварные нежирные сорта мяса и рыбы, подсушенный, а не свежий пшеничный хлеб.
Овощные блюда – в виде пюре.
Диетические блюда и их рецепты
Рисовый суп-пюре
Возьмите 30 г риса, 80 г картофеля, 40 г морковки, 500 мл воды, 10 г сливочного масла.
Промойте рис, варите до готовности и протрите через сито. Морковь и картофель очистите, сварите и протрите через сито. В рисовый отвар введите протертые овощи, сливочное масло и доведите до кипения. Готовый суп можно заправить нежирной сметаной.
Овсяный суп-пюре с кабачками
Возьмите 30 г овсяных хлопьев, 200 г кабачков, 200 мл молока, 500 мл воды, 10 г сливочного масла.
Овсяные хлопья засыпьте в кипящую воду и варите 30 мин и протрите.
Очистите кабачки от кожуры, нарежьте их брусочками, припустите в небольшом количестве воды и протрите до состояния пюре. В отвар вместе с хлопьями введите кабачки, молоко, соль, сахар и доведите до кипения. При подаче на стол добавьте в суп сливочное масло.
Паровые биточки
Возьмите 240 г говядины, нарежьте и пропустите через мясорубку. Хорошо вымешайте и отварите на пару.
Во время лечения ЖКБ применяется две основных диеты:
- Магниевая диета при желчекаменной болезни блокирует спазмы мускулатуры. Насыщая организм магнием, пациенты предотвращают проталкивание камней в протоки.
- Стол №5 («В», «А»). Это диета с акцентом на способ приготовления блюд. Разрешено употребление продуктов, в состав которых входят различные компоненты в примерно равных долях.
Продукты богатые магнием можно употреблять на протяжении 12 дней (3 рациона по 4 дня).
Стол номер 5 при желчнокаменной болезни включает блюда, которые употребляются вне фазы обострения.
Соблюдение диеты вовсе не означает скудное и однообразное питание, это лечебный и профилактический рацион с разнообразными и полезными блюдами. Количество запретов полностью перекрывается обилием позволенных ингредиентов, из которых можно приготовить множество вкусных и полезных диетических блюд.
Паровой белковый омлет
Диета после операции
Диета при желчнокаменной болезни номер 5 регулирует холестериновый обмен. Очень полезны продукты богатые магнием, например, гречка. Питаться нужно дробно. Лучший хлеб для страдающих камнями в ЖП – серый с отрубями грубого помола.
Полезны молочные и вегетарианские супы, речная рыба, хорошо вымоченная селедка, морковь, арбузы. Из сладкого – мармелад и мед, варенье, пастила.
Макаронные изделия, гречка, рис и овсянка должны обязательно входить в ваше меню. Молоко и сметана – нежирные, понемногу.
Используйте оливковое масло. Ограничьте сдобу, колбасы и животные жиры.
Не принимайте пищу холодной. Не ешьте субпродукты.
Под запретом жаренные блюда, шпинат, специи и торты, сдобные булочки и шоколад. Очень полезны сырные запеканки, вегетарианские борщи, овощные супчики.
Диета при желчнокаменной болезни обеспечивает поврежденному органу покой и усиливает сократительную функцию желчного пузыря.
Больным желчнокаменной болезнью нельзя злоупотреблять жаренной, острой, холодной пищей. Очень полезна овсянка – она помогает расщеплять жиры. Полезны арбуз и яблоки. Жирное мясо, жирная рыба, субпродукты, редис, репа, чеснок и щавель исключаются.
Диета при желчнокаменной болезни с повышенным содержанием магния особенно хороша пациентам, страдающим запорами.
Меню 1
Лечебное питание во время желчнокаменной болезни имеет свои особенности:В период ремиссии ЖКБ врачи рекомендуют использовать диету №5. Она призвана облегчить работу поджелудочной, печени и желчного пузыря. Разрешенные в рамках данной диеты ингредиенты употребляются только измельченными: овощи перетирают, а мясо измельчают в блендере или пропускают через мясорубку.
Обратите внимание! Все блюда должны быть теплыми. Особый упор делается на слизистые каши, а жирность молочных продуктов не должна быть выше 1-2,5%.
Примерное меню на 7 дней
1-й день
На завтрак: чай с молоком, овсянка на воде, нежирный творог.
На обед: тефтели, суп с любой крупой на овощном отваре, ягодный кисель.
Хороший результат при желчнокаменной болезни показывает магниевая диета, упор в которой делается на продукты, богатые магнием. Ее рацион также богат витаминами и клетчаткой. Такие комбинации помогают улучшить отток желчи, ослабить спазмы и устранить неприятные ощущения, а также предотвратить запоры, которые нередко сопровождают ЖКБ. Режим диеты полностью исключает соль, чрезмерное потребление жидкости и разделен на несколько циклов по 2-4 дня.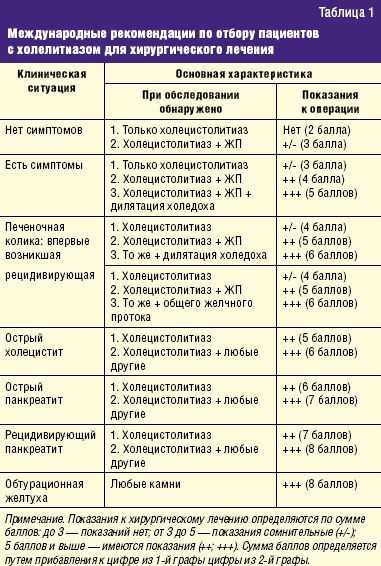
Первый цикл – щадящее питье
https://www.youtube.com/watch?v=EuvYy_0LRYQ
pechen.top