Лечение суставов - артроз, артрит, остеохондроз и многое другое
Панлобулярная эмфизема легких что это такое
Эмфизема
Термин «эмфизема» означает вздутие, которое вызывается скоплением воздуха или газа в различных тканях или органах. В связи с этим выделяют эмфизему легких, медиастинальную (пневмомедиастинум), подкожную, тканевую (при газовой анаэробной инфекции), при декомпрессионной болезни.
Сегодня мы более подробно рассмотрим патологическое состояние, которое часто встречается в пульмонологии — эмфизема легких, что это такое, как лечить. Это хроническое заболевание, при котором происходит патологическое расширение воздушных пространств с деструктивными и необратимыми изменениями эластических волокон альвеол. На ранних стадиях заболевания деструкция отмечается преимущественно в верхних отделах легких, а по мере прогрессирования распространяется на нижние. В легких со временем на месте функционирующей ткани развивается соединительная и, соответственно, еще больше снижается их эластичность.
В большинстве случаев эмфизема — это проявление или конечный этап развития заболеваний бронхолегочной системы, чаще всего хронического обструктивного бронхита. Однако, может развиться без фонового заболевания дыхательных путей (первичная форма). В любом случае это патологическое состояние прогрессирует и в конечном итоге приводит к инвалидности.
До формирования концепции хронической обструктивной болезни легких эмфизема легких рассматривалась как самостоятельное заболевание, на сегодняшний день она относится к хроническим обструктивным болезням легких, наряду с бронхиальной астмой и хроническим обструктивным бронхитом.
Патогенез
Природа первичной формы заболевания не ясна. Рассматривается молекулярно-биологическая концепция — дисбаланс в системе протеолиз-антипротеолиз. Еще в 1965 г. описан генетически обусловленный дефицит α1 протеазы у таких больных. Альфа-1-протеаза – это белок сыворотки, который подавляет активность протеаз (коллагеназы, эластазы нейтрофилов, трипсина) и защищает легкие от деструкции, обусловленной протеазами. При недостатке α1 протеазы возрастает активность эластазы и коллагеназы, что влечет разрушение эластического и коллагенового каркаса легкого.
Клиническим проявлением дефицита α1 протеазы является ювенильный цирроз печени и эмфизема, поэтому первичную форму заболевания можно считать системным заболеванием с несостоятельностью соединительнотканных структур не только легких, но и всего организма. Дефицит α1 протеазы наследуется.
Считается, что механизм дисбаланса в системе протеазы-антипротеазы лежит в основе патогенеза и вторичной формы заболевания. В силу различных причин (чаще всего воспаление, курение) происходит избыточная выработка протеаз или недостаток антипротеаз, а это ведет к аутолизу (разрушению) тончайших структур легочной ткани (альвеол). Центральное место в патогенезе отводится скоплению нейтрофилов в альвеолярных пространствах, которые вырабатывают нейтрофильную эластазу, разрушающую эластические волокна.
Дегенерация эластических волокон влечет анормальное увеличение всех составляющих ацинуса или какой-то определенной его анатомической части. Напомним, что воздухопроводящие пути заканчиваются ацинусами, включающими терминальные бронхиолы, альвеолярные ходы и альвеолярные мешочки. Одну дольку легкого составляют 50 ацинусов.
Есть еще одно объяснение постоянного разрушения эластина и коллагена. Воспаление ускоряет апоптоз (гибель клеток). При эмфиземе этому более подвержены альвеоциты 1 типа. Деструкция апоптозных клеток вызывает каскад реакций с выделением протеаз, что поддерживает неуклонное прогрессирование болезни даже при прекращении действия вредных факторов (курение, поллюанты).
Развитие старческой эмфиземы связано с инволюцией эластического каркаса легочной ткани с возрастом и возрастными системными нарушениями кровообращения.
В условиях несостоятельности стромы легкого срабатывает клапанный механизм. Даже небольшая слизистая пробка в просвете бронхиол не позволяет воздуху выйти при выдохе, но при вдохе она пропускает воздух в альвеолы. Сами альвеолы и вход в них расширяются. Если в норме вход не более 10 мм, то при эмфиземе — больше 20 мм. Заполненные воздухом альвеолы сливаются, образуя эмфизематозные пузырьки. Капилляры утончаются и запустевают. Разрушение эластических волокон, широкий вход в альвеолы и запустевание капилляров влечет уменьшение поверхности функционирующих альвеол. Не измененные альвеолы сдавливаются эмфизематозно измененными, а это дополнительно ухудшает вентиляционную функцию легких.
Функциональные изменения обусловлены следующими механизмами: нарушение эластического каркаса легких, что изменяет механические свойства легких, деструкция межальвеолярных перегородок и бронхиальная обструкция. Нарушение газообмена связано с ухудшением легочной вентиляции, нарушением кровообращения и затруднением диффузии газов через измененную альвеолокапиллярную мембрану.
Изменения в легочной ткани с возрастом нарастают. Степень их отражает деструктивный индекс, который определяется по параметрам: наличие альвеол с разрушенной стенкой, классических деструктивных процессов в эластических волокнах и кубоидального эпителия в стенке альвеол. У некурящих индекс может составлять 7-26%, а у курящих он более 90%. Этот индекс высокий при тяжелых формах эмфиземы.
Классификация
По распространенности:
- Диффузная эмфизема, при которой поражается почти вся легочная ткань. Включает первичную. Это самостоятельная нозологическая форма и развивается без бронхолегочной патологии и пневмосклероза. Раньше эту форму называли идиопатической или генетической. Вторичную — развивается на фоне поражения бронхов и легких. И инволютивную (старческую), как результат старения легкого при старении организма.
- Локальная, возникающая на месте рубцовых изменений в легком, бронхоэктазов, пневмосклероза, туберкулеза, перерастяжения части легкого после сморщивания или удаления его части.
- Особые формы: синдром Маклеода и викарная.
Морфологическая классификация отражает отношение патологического процесса к различным частям ацинуса:
- Панацинарная (панлобулярная, диффузная).
- Центрилобулярная (проксимальная, внутридольковая).
- Парасептальная (периацинарная или дистальная);
- Иррегулярная (околорубцовая).
- Буллезная.
Следует отметить, что разграничение по морфологическому принципу часто представляет сложности и возможно не всегда. Это касается смешанных типов и выраженных патологических изменений в органе.
Панацинарная эмфизема
Для нее характерно равномерное поражение конечных отделов легких, участвующих в газообмене. Поражается и разрушается весь ацинус: альвеолярные ходы, мешочки, между которыми стирается грань, межальвеолярные перегородки исчезают и внутридольковые структуры сливаются в одно пространство.
Количество сосудов в этих зонах уменьшено. Изменения преимущественно охватывают нижние отделы легкого (над диафрагмой). Первичная диффузная эмфизема всегда является панацинарной и регистрируется у больных с гомозиготным дефицитом a1-антитрипсина. Для нее характерна быстро прогрессирующая одышка с затрудненным вдохом, которая объясняется снижением дыхательной поверхности легких и уменьшением оксигенации крови. Встречаются и локальные панацинарные формы при тяжелом течении обструктивного бронхита. Они склонны к образованию булл.
Центрилобулярная эмфизема легких
Центрилобулярная эмфизема легких, что это такое? Для этой формы характерны изменения в центральной части ацинуса — респираторных бронхиолах, что создает вид центрального расположения полостей во вторичных легочных дольках. Бронхиолы увеличиваются и растягиваются из-за того, что в стенках их происходят деструктивные процессы. По периферии ацинуса бронхиолы окружены неизмененными или практически неизмененными альвеолами, если дегенаративный процесс не выражен и длится недолго.
Центрилобулярные измененные участки расположены большей частью в верхней доле, иногда в нижних долях в их верхушечных сегментах. Чаще развивается при хроническом обструктивном бронхите, при котором воспалительный процесс проходит на уровне мелких бронхов. Подобная форма эмфиземы также характерна для саркоидоза, пневмокониоза, фиброзирующего альвеолита, хронической интерстициальной пневмонии. Этот тип изменений может быть связан с курением.
Парасептальная эмфизема легких
Парасептальная эмфизема — что это? Данная форма характеризуется поражением отделов дистальных ацинусов, которые расположены дальше от центра и прилежат к перегородке между ацинусами или плевре. Развитие этой формы чаще всего связано с рубцовыми изменениями в легких после рецидивирующих спонтанных пневмотораксов. Эмфизема этого вида, расположенная субплеврально, сама значительно повышает риск пневмоторокса. При этом не очень нарушает функцию легких по сравнению с центрилобулярной и панацинарной.
Иррегулярная форма эмфиземы
При этом виде достаточно трудно установить отношение патологического процесса к ацинусу, поскольку поражаются альвеолы, респираторные бронхиолы, ходы и мешочки, характерно также расширение альвеолярных ходов. Развитие этого вида связано с рубцовыми изменениями или с фиброзом в легких. Такая эмфизема является локальной, поскольку развивается вокруг рубцов после пневмонии, туберкулеза, пневмокониоза, саркоидоза. Однако при диффузном пневмосклерозое, она может быть обширной. Это придает пораженному участку мозаичную картину — чередуются пневмосклероз и эмфизема.
Буллезная эмфизема легких
Буллезная эмфизема характеризуется образованием воздушных полостей (булл), превышающих 1 см в диаметре. Локализуется она большей частью в дистальном отделе ацинуса, затрагивая стенки альвеол. По размеру буллы бывают мелкие (меньше 1 см), средние (от 1 до 5 см), крупные и гигантские (больше 10 см). Форма их также может быть различной — круглые, овальные или полиморфные. Буллы могут быть тонкостенные и толстостенные, напряженные и спавшиеся, единичные и множественные. Эмфизему с множеством крупных булл иногда называют буллезной болезнью.
Фото буллезного легкого
Некоторые авторы не считают эту эмфизему отдельной формой, поскольку буллы могут формироваться при любой из перечисленных форм, как исход заболевания. Чаще всего она все-таки обнаруживаются при иррегулярной. На поздних стадиях развития диффузных центриацинарной и панацинарной форм эмфиземы также возможно появление множественных булл. В отличие от других типов эмфиземы при этой более выражена дыхательная недостаточность и снижается диффузия кислорода, что связано со уменьшением поверхности легких, участвующей в газообмене.
В клинике выделяют бессимптомные буллы, с клиническими симптомами (кашель, одышка, боль) и буллы с осложнениями в виде пневмоторакса. Половина больных жалуются на постоянный кашель, усиливающийся при физической нагрузке, частые обострения бронхита (после ОРВИ или гриппа) или бронхопневмонии. Буллы, достигая больших размеров, лопаются, осложняясь пневмотораксом (воздух попадает в плевральную полость). При этом легкое спадается, внезапно появляется чувство тяжести и боль в половине грудной клетки, где происходит спадение, выраженная одышка и затрудненное дыхание (вдох).
Выраженность одышки зависит от объема воздуха, поступившего в плевральную полость, и степени спадения легкого и смещения средостения. Чем больше объем воздуха, тем больше коллабирование легкого и более тяжелая одышка. При развитии этого состояния назначают противокашлевые наркотические препараты. Лечение пневмоторакса проводится незамедлительно: дренирование плевральной полости дренажной трубкой, эвакуация воздуха (декомпрессия) и расправление легкого. При неэффективности дренирования показано оперативное вмешательство. Современная торокоскопическая техника позволяет выполнять операции эндохирургическим методом.
Синдром Маклеода
Классический вариант этого синдрома — односторонняя дистрофия и эмфизема одного легкого. Поражается чаще всего целое легкое, однако встречаются случаи поражения одной доли. Течение заболевания хроническое, у детей отмечено незначительное улучшение функциональных показателей легких. Природа этого синдрома не выяснена. Основу его составляет односторонняя деструкция межальвеолярных перегородок с образованием тонкостенных кист или булл, заполненных воздухом, величина которых 1-20 см. При синдроме Маклеода отмечаются изменение стенок ветвей легочной артерии, уменьшение количества ветвей и их калибра. Также характерна закупорка мелких бронхов, поэтому синдром Маклеода многие авторы рассматривают вместе с облитерирующим бронхиолитом.
Возможно, в развитии этого синдрома изначально играет роль гипоплазия легочной артерии или гипоплазия самого легкого от бездействия. А при уменьшении объема функционирующей ткани легких наступает снижение кровотока.
Наиболее характерными симптомами являются одышка, постоянный кашель с мокротой, признаки одностороннего бронхита и дыхательная недостаточность. Периодически на фоне ОРВИ повышается температура и нарастает бронхиальная обструкция, которая требует назначения бронхолитиков. Все аускультативные данные максимальны над пораженным легким. Дыхание одного легкого ослаблено, выслушиваются свистящие хрипы иногда мелкопузырчатые. Рентгенологические изменения характеризуются уменьшением легкого и повышение его воздушности.
Лечение направлено на устранение бронхоспазма и подавление воспаления при обострении. Регулярная гимнастика, дренаж дыхательной системы, физиотерапия значительно повышают качество жизни больного.
Старческая эмфизема
Часто поднимается вопрос о том, что старческая эмфизема легких не может считаться истинной, поскольку утрата эластичности легочной тканью носит инволютивный характер, как процесс старения организма. При этой форме проявляется расширение респираторных ходов и альвеол, а также атрофия и межальвеолярных перегородок. При этом физиологические показатели легкого у стариков изменены незначительно — это зависит от физической активности человека. Возрастные изменения не вызывают развития легочной гипертензии и легочного сердца.
Викарная эмфизема
«Викарная» означает заместительная или компенсаторная. При удалении части легкого, например, на фоне туберкулеза или опухоли, при сморщивании или ателектазе, связанном с нарушением бронхиальной проходимости, соседние участки легкого берут на себя функцию утраченного легкого и вздуваются. Она не относится к истинной эмфиземе, поскольку эти процессы приспособительные. При данной форме не происходит деструкции легочной ткани, а в молодом возрасте даже развивается гипертрофия легочной ткани, отмечается усиление капиллярного кровообращения. Эластичность легочной ткани не страдает и функциональные нарушения не прогрессируют. Тем не менее, функция непомерно вздувшихся участков легкого снижается.
Еще один вариант эмфиземы легкого — клапанное вздутие легкого, частой причиной которого является воспаление бронхов. Механизм его развития прост: во время вдоха воздух легко входит в легкое, а во время выдоха бронх спадается, поэтому воздух не выходит, вызывая раздувание ацинусов. Возникает механизм воздушной ловушки.
Теперь рассмотрим эмфиземы других локализаций и причины их возникновения.
Пневмомедиастинум
Пневмомедиастинум или эмфизема средостения представляет скопление воздуха в пространстве средостения. В нем расположены важные органы: трахея, главные бронхи, перикард, сердце, пищевод, дуга аорты, верхняя полая вена и ее притоки, нервные стволы, лимфатические узлы, грудной лимфатический проток, крупные сосуды.
Возможность попадания воздуха обусловлена многими аспектами. Прежде всего, в средостении расположены органы, которые содержат воздух (трахея, бронхи, пищевод) и их повреждение влечет попадание воздуха в это пространство. Во-вторых, клетчаточные пространства легочной паренхимы сообщаются с передним средостением, поэтому повреждение альвеол может вызывать пневмомедиастинум. Поскольку средостение сообщается с клетчаточным пространством шеи, воздух из средостения распространится на шею, лицо и грудную клетку.
Пневмомедиастинум по механизму возникновения делят на спонтанный и травматический. Спонтанный может вызвать резкое повышение внутригрудного давления: чрезмерная физическая нагрузка, астматический статус, кашель, рвота, экстренное всплытие у подводников. Во всех этих состояниях происходит разрыв межальвеолярных перегородок и просачивание воздуха к корню легкого и в средостение.
Травматический пневмомедиастинум возникает при травме груди (авто травма) с повреждением трахеи, бронхов или легочной ткани. При этом воздух распространяется в средостение. Ятрогенная форма травматического пневмомедиастинума встречается при повреждении легкого при катетеризации подключичной вены, чрезбронхиальной биопсии легкого, после оперативного вмешательства или других манипуляциях (интубация трахеи, трахеостомия). При стоматологических операциях (экстракция нижних коренных зубов) также имеется возможность проникновения воздуха из клетчаточных пространств полости рта в средостение.
У больного при этом состоянии возникает боль за грудинной, которая связана с растяжением средостения. Боль усиливается при движении и дыхании, часто отдает в спину и плечи. У пострадавшего появляется гнусавость, связанная с просачиванием воздуха в ретрофарингеальное пространство. У половины больных отмечается одышка. У части больных пневмомедиастинум протекает бессимптомно. Если воздух распространяется в забрюшинное пространство, возникает дискомфорт в брюшной полости. В 50% случаев при этом состоянии наблюдается подкожная эмфизема, которая быстро нарастает и вызывает беспокойство у пациента.
Подкожная эмфизема
Подкожная эмфизема — это аномальное скопление воздуха в подкожной клетчатке, между фасциями или вдоль них. Проявляется она припухлостью тканей и крепитацией. Бывает локальной и распространённой. Локальная чаще всего встречается в области лица или шеи по разным причинам. Причиной появления скопления воздуха в области лица и шеи является повреждение придаточных пазух носа, трахеостомия, когда воздух попадает в клетчатку через рану, или интубация трахеи.
Эмфиземы челюстно-лицевой области встречаются в стоматологической практике при пломбировке каналов с их перфорацией, при санации каналов под десной при пародонтозе, выполнении процедур «air-flow» (сжатый воздух высокоскоростной бормашиной нагнетается в зубную лунку или под надкостничный лоскут). В этих случаях процесс носит локальный характер и не представляет опасности. Редко данный вид эмфиземы встречается при лапароскопии в месте введения иглы Вереша или троакара. Процесс носит локальный характер и быстро рассасывается.
Появление процесса в области грудной клетки связывают с субплевральным разрывом легкого при кашле, астматическом состоянии, булезной эмфиземе или воспалительном процессе в легких. Может встречаться при баротравме, подключении подключичного катетера, бронхоскопии или искусственной вентиляции легких. Если подкожная эмфизема связана с повреждением легких, ее называют пульмоногенная интерстициальная.
Подкожная эмфизема больших размеров бывает редко, но при клапанном пневмотораксе и при поражении крупных бронхов она достигает угрожающих размеров. Потерпевший превращается в мешок, наполненный воздухом, и такое состояние тяжело переносится. Больной жалуется на одышку, распирающие боли в теле и головную боль. Неотложная помощь связана с лечением заболевания, вызвавшего пневмоторакс.
Трупная эмфизема
Трупная или гнилостная эмфизема. Образующиеся при гниении тканей (процесс распада белков) газы, скапливаются в подкожной клетчатке, раздувая ее. Наиболее раздутым выглядят лицо, губы, живот, конечности, молочные железы и мошонка. Тело значительно увеличивается в объеме («гигантский» труп), кожа выглядит натянутой и упругой, а под ней ощущается крепитация. По степени выраженности эмфиземы, локализации ее на отдельных частях тела и сочетании локализаций, в судебной медицине устанавливаются сроки наступления смерти. В ряде случаев (при повышенной температуре среды и пребывании в воде) процесс развивается очень быстро (менее суток).
Причины
Основная причина развития эмфиземы — дисбаланс системы эластаза – антиэластаза. При первичной эмфиземе отмечается врожденный дефицит антиэластазы, а вторичной эмфиземе — повышенная активность эластазы под влиянием поллютантов (вредных факторов среды и курения).
Факторами риска данного заболевания являются:
- Профессиональные вредности и загрязнение среды (воздушные поллюанты). Они оказывают повреждающее, способствуют формированию хронических процессов в дыхательной системе и появлению дисбаланса протеолиз-антипротеолиз. Из поллютантов большое значение имеют диоксиды серы, диоксиды азота и озон. Эмфизема развивается также под воздействием углеводородов и угольной пыли. Вредные вещества, попадающие ингаляционно, повреждают мембраны эпителиальных клеток слизистой, а это вызывает выход воспалительных медиаторов, и нарушает антиоксидантную функцию эпителия. Истощение антиоксидантной системы поддерживает воспаление слизистой.
- Курение, которое может рассматриваться как самый агрессивный фактор. Табачный дым вызывает скопление нейтрофилов в терминальном отделе дыхательных путей. При исследованиях было подсчитано их количество до и после курения — число нейтрофилов увеличивается на несколько порядков, также повышается уровень нейтрофильной эластазы (фермент). Эластаза быстро расщепляет эластин — белок соединительной ткани, формирующий эластичные волокна. Можно сказать, что сигаретный дым усиливает действие протеаз. Кроме того, при постоянном курении в альвеолярных макрофагах накапливаются смолы табачного дыма. Удаление смолы из макрофагов затруднено и почти невозможно, и они поддерживают постоянное воспаление.
- Бронхолегочные инфекции. Воспаление стимулирует активность макрофагов и нейтрофилов в отношении расщепления эластазы. Бактерии самостоятельно выступают дополнительным источником расщепления эластазы. Это вызывает протеазно-антипротеазный дисбаланс. Немаловажное значение в этом процессе имеют респираторные вирусы, которые сами не вызывают нейтрофильной или макрофагальной реакции, но подавляя иммунитет, они провоцируют обострение воспалительных процессов с присоединением бактериальной инфекции.
- Потребление алкоголя.
- Длительный прием гормональных препаратов.
- Возраст. В старших возрастных группах эмфизема встречается чаще, поскольку сказывается кумулятивный эффект на протяжении жизни всех факторов риска и возрастные изменения в тканях.
Симптомы эмфиземы легких
Эмфизема легких у взрослых развивается постепенно. Длительное время человек не ощущает своей болезни и к врачу обращается, когда возникают признаки хронической дыхательной недостаточности и болезнь приобретает тяжелое инвалидизирующее течение. В этот период симптомы эмфиземы легких у взрослых становятся выраженными.
Клиническая картина включает признаки эмфиземы, характерные симптомы хронического бронхита (он часто предшествует), дыхательной и сердечной недостаточности, которые рассматриваются как осложнения эмфиземы. Если преобладают симптомы бронхита — это бронхитический тип (больной «кашляющий» и «синюшный»), эмфизематозный вариант «одышечный», «пыхтящий» и «розовый».
В клинической картине у взрослых преобладает одышка (основная жалоба). Она развивается исподволь и прогрессирует. Чаще всего выраженная одышка начинает беспокоить больного после 70 лет. В самом начале болезни она возникает только при значительной физической нагрузке, поэтому больные ее не замечают.
Одышка имеет экспираторный характер — затруднен выдох. Больной делает короткий, «хватающий» воздух вдох и удлиненный выдох в несколько этапов. Выдох осуществляется при сомкнутых губах, надувая щеки и надутых щеках (напоминает «пыхтение»). Бронхообструкция при эмфиземе является генерализованной. Толерантность к физическим нагрузкам при такой одышке резко снижена.
Даже в покое больные вынуждены принимать определенное положение, облегчающее дыхание. Больные сидят, наклонив вперед туловище и опершись руками о колени. Такое положение фиксирует плечевой пояс и включает в акт дыхания дополнительную мускулатуру. В акте дыхания участвует диафрагма. При тяжелой эмфиземе и значительных изменениях грудной клетки горизонтальное положение вызывает усиленное напряжение и работу диафрагмы, поэтому больные спят сидя.
Кашель не является характерной жалобой и чаще связан с хроническим бронхитом. Он бывает сухим или с небольшим количеством трудно отделяющейся слизистой мокроты. Нужно обращать внимание на прекращение отхождения мокроты, так как это говорит об усилении обструкции. Мокрота отделяется скудно, потому что процесс захватывает терминальный отдел путей. Поскольку при этом заболевании не преобладает бактериальное воспаление, мокрота имеет слизистый характер. Обострение бронхита сопровождается усилением кашля и увеличением количества мокроты, которая приобретает гнойный характер.
У больных отмечается выраженная потеря веса и они напоминают кахектичных людей и стесняются раздеваться даже при осмотре. Изменение веса связано с постоянной усиленной работой дыхательных мышц, которые преодолевают сопротивление конечного отдела дыхательных путей. Когда появляется синдром утомления респираторных мышц, болезнь быстро прогрессирует и признаки дыхательной недостаточности усугубляются.
Цвет кожных покровов у больного розовый и только в тяжелых случаях появляется цианоз он обусловлен гиперкапнией. У больных выявляется «вересковый язык» (голубой). Отмечается набухание вен на шее во время выдоха, поскольку повышается внутригрудное давление.
Перкуторный звук при эмфиземе легких — коробочный. При аускультации определяется ослабленное дыхание с удлиненным выдохом. При наличии бронхита выслушивается жесткое дыхание с сухими хрипами на выдохе, что говорит поражении мелких бронхов. Со стороны сердечно-сосудистой системы в терминальной стадии болезни отмечается формирование легочного сердца. Этот симптомокомплекс включает выраженную одышку (даже в покое), быструю утомляемость, сердцебиение, отеки голеней, увеличение живота, набухание шейных вен, цианоз, боли в области сердца и печени, головокружение.
Анализы и диагностика
Осмотр больного, перкуссия и аускультация выявляют ряд характерных для этой болезни изменений. Грудная клетка у больных приобретает цилиндрическую форму. Нижние границы легких расположены ниже нормы, верхушки легких выступают над уровнем ключиц. При аускультации — дыхание ослаблено, хрипы не характерны или выслушиваются в незначительном количестве после кашля.
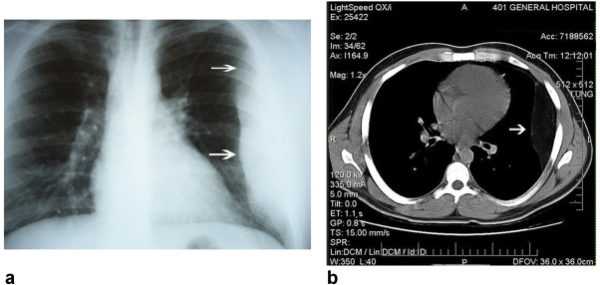
Рентгенологическое исследование выявляет:
- низкое расположение диафрагмы;
- повышенная воздушность легких;
- ослабление сосудистого рисунка в легких, усиление его характерно для участков с буллезной эмфиземой;
- увеличение загрудинного пространства (признак Соколова);
- сужение и вытягивание тени сердца («капельное сердце»);
Компьютерная томография дополняет диагностику:
- позволяет обнаружить болезнь на ранних этапах;
- подтверждает гипервоздушность;
- выявляет уменьшение калибра сосудов и расширение корней легких;
- выявляет буллы (локализацию и размеры вплоть до 2 мм).
Бронхография — это разновидность рентгенологического исследования с помощью контрастного вещества. Для эндобронхиального введения контраста применяют специальные катетеры. Сначала заполняются бронхиальные ветви одного легкого с выполнением рентгенограмм в прямой и боковой проекциях. Через 2-3 дня производится исследование другого легкого. Бронхографическая картина выявляет картину «зимнего дерева без листьев».
Магнитно-резонансная томография позволяет определить:
- локализацию процесса;
- буллы различной величины;
- повреждение альвеол и капилляров;
- увеличенное легкое и степень гипервоздушности;
- сдавливание здоровой ткани;
- наличие жидкости в плевре;
- опущение диафрагмы.
Метод важен при отборе на операцию по уменьшению объема легких.
Радиоизотопный метод исследования. В кровь и дыхательные пути вводят радиоактивные изотопы, которые накапливаются в легких. Импульсы от изотопов улавливаются гамма-камерой, а на основании комплекса сигналов компьютер дает изображение органа. С помощью этого метода дополнительно исследуется вентиляция и перфузия легких, то есть функция легких.
Торакоскопия. Эндоскопический осмотр плевральной полости. Выявляет мелкие субплевральные буллы, которые не определяются другими методами. Торакоскопия используется при лечении буллезной эмфиземы.
Исследование ФНД (функции внешнего дыхания). Выявляет увеличение общей емкости легких (ОЕЛ) и мертвого пространства и остаточного объема, с одновременным снижением жизненной емкости легких (ЖЕЛ). Отмечается повышение сопротивления на выдохе и снижение скоростных показателей. Подтверждает снижение эластических свойств легких.
Ингаляционные тесты с бронходилататорами. При этом заболевании обструкция носит необратимый характер.
Исследование газового состава крови. Измеряется напряжение кислорода в крови и углекислого газа. У больных определяется выраженное нарушение диффузионной способности легких, поэтому гипоксемические расстройства наступают раньше. Напряжение кислорода ниже 60 мм рт. ст. — признак выраженной недостаточности дыхания. Таким больным показана длительная терапия кислородом (12–15 часов в сутки). При повышенном напряжении СО2 в крови (гиперкапническая группа пациентов) не требуется срочного лечения.
Лечение эмфиземы легких
Как лечить эмфизему легких? Специальных лечебных программ при этом заболевании нет. Лечение такое же как при хронических обструктивных болезнях органов дыхания.
Предпринимаются попытки воздействия на патогенетические механизмы заболевания. Более 10 лет начали использовать заместительную терапию альфа-один-антитрипсином (выделяют из крови здорового человека). Заместительная терапия показана при наследственном дефиците a1-АТ. Препарат предназначен для внутривенного введения и инфузии нужно проводить пожизненно 1 раз в неделю. Эффективными оказались аэрозоли генноинженерного препарата a1-АТ. Заместительное лечение не может восстановить уже разрушенную структуру, но остановить прогрессирование заболевания возможно. Лечение дорогостоящее.
Для повышения синтеза a1-АТ использовали синтетический анаболический гормон Деназол. В исследованиях изучается возможность применения синтетических ингибиторов альфа1 протеиназы (Проластин). Вышеперечисленные средства действуют против разрушения стромы легких, но в настоящее время в клинической практике они широко не применяются.
С целью коррекции протеолиз-антипротеолизной системы более реально и доступно назначение антиоксидантов: витамины С, Е, b-каротин, глутатион, цинка и селена. С этой же целью применяется и Ацетилцистеин, который обладает антиоксидантным действием. Его можно применять при вторичной эмфиземе, но препарат не показан при наследственном дефиците a1-АТ.
Возможно применение препаратов, которые влияют на сурфактант альвеол и восстанавливают его свойства. С этой целью интратрахеально вводятся: пальмитиновая кислота, эвкалиптовое масло, ментол, фосфолипиды, камфора, дипальмитил-лецитин. Используются также липосомальный препарат на основе фосфолипидов — Липин. Положительно влияют на сурфактантную систему ингаляционное введение Лазолвана, Бромгексина, Глицерама. Такой способ доставки препаратов считается наиболее эффективным и перспективным. Нужно сказать, что методы воздействия на сурфактантную систему и эластические свойства легочной ткани недостаточно разработаны и широко не используются.
Лечение включает применение бронхорасширяющих средств, теофиллинов и кортикостероидов. При этом заболевании наблюдается невысокая эффективность бронхорасширяющих препаратов, которые более эффективны при обструктивном бронхите. В практике эти препараты назначаются из-за наличия сопутствующего легочного заболевания и являются базисными препаратами.
При этом заболевании применение более эффективно, а побочные реакции минимальные. В последние годы чаще используются пролонгированные средства (Сальметерол, Формотерол изихейлер) и комбинированные — Беродуал. У этих препаратов менее выражен нежелательный кардиотоксический эффект, что важно для пациентов старшего возраста.
При недостаточной эффективности предыдущих препаратов больным могут быть порекомендованы теофиллины, особенно пролонгированные его формы. При однократном приеме на ночь они эффективно облегчают ночную и утреннюю одышку. Показанием к их назначению является нарушение вентиляции и перфузии — как раз эти изменения характерны для больных эмфиземой. С осторожностью следует применять у пожилых в связи возможными аритмическими эффектами препаратов.
В некоторых случаях назначаются кортикостероиды. Однако показания к их применению противоречивы, поскольку они оказывают миопатическое действие (дегенерация мышечных волокон), которое нежелательно при эмфиземе. Также кортикостероиды усугубляют остеопороз, который сопровождает эмфизему.
Тем не менее, при быстром прогрессировании болезни, тяжелом течении и неэффективности максимальных доз бронхорасширяющих средств назначается пробная терапия. Преднизолон рекомендуется в дозе 15-20 мг в день, а через 3–4 дня оценивают его эффективность. Для лечения остеопороза применяют витамин D3 и препараты кальция.
Муколитические средства рекомендованы при обострении заболевания, а также в период ремиссии, если у больного отмечается мукостаз — застой в дыхательных путях трудно отделяемого, вязкого секрета. Это ухудшает мукоцилиарный транспорт и вентиляцию легких, способствует размножению патогенной микрофлоры и вызывает постоянные обострения.
Из муколитиков рекомендован длительный (3-4 месяца) прием Ацетилцистеина, который не только регулирует образование секрета, но и снижает образование свободных радикалов. Лазолван, кроме муколитического действия, препятствует инактивации α-1 ингибитора протеиназ и поэтому замедляет прогрессирование заболевания. Продолжительность приема зависит от эффекта, который оценивается по самочувствию больного: уменьшение одышки, облегчение кашля, улучшение характера мокроты и показателей внешнего дыхания. У ряда больных при правильном выборе препарата свойства мокроты улучшаются на 4-й день —увеличивается ее количество и уменьшается вязкость.
Эффективно одновременное назначение муколитических средств и бронхолитиков. Причем муколитики нужно назначать на несколько дней раньше, чтобы мокрота стала хорошо выводиться. Наличие вязкой мокроты затрудняет доступ ингаляционных средств к слизистой, а освобождение от слизи усиливает эффективность бронхолитиков и уменьшает их дозы. Бронхолитики в свою очередь усиливают действие муколитиков, улучшают мукоцилиарный клиренс, уменьшают воспаление и отек бронхов.
При этом заболевании нужно избегать назначения седативных и противокашлевых средств, которые усиливают стаз мокроты, что способствует распространению инфекционного процесса. Антибиотики показаны только в период обострения заболевания.
В комплексном лечении больных основное место отводится общим мероприятиям, которые могут повышать качество жизни пациентов. Прежде всего, больным следует отказаться от курения и ежедневно выполнять дыхательную гимнастику.
Доктора
Лекарства
- Бронхолитики. Сальбутамол, Вентолин небулы, Беротек, Беротек Н, Сальгим, Атровент, Атровент Н Беродуал, Беродуал Н, Ипратропиум-аэронатив, Формотерол-натив. Пролонгированные препараты теофиллина — Афонилум СР, Вентакс, Дурофилин, Спофиллин ретард, Диффумал, Ретафил, Теодил, Теостат, Теопэк, Теотард.
- Мукорегуляторные средства. Амброксол, Лазолван, Мукопронт, Амбробене, Флуимуцил, Мукосольван, Мукомист, АЦЦ, Мукодин, Флюдитек.
- Антибактериальные препараты. Амоксициллин, Цефуроксим, Кларитромицин, Азитромицин, Левофлоксацин, Ципрофлоксацин.
- Кортикостероиды. Метилпреднизолон, Преднизолон, ингаляционные — Беклометазон, Пульмикорт, Будесонид, Флунизолид, Фликсотид.
Больным могут быть рекомендованы следующие процедуры:
- массаж грудной клетки;
- кинезотерапия (лечение посредством движения — улучшается газообмен и восстанавливается мышечная масса);
- ингаляциии через небулайзер;
- электростимуляция диафрагмы;
- использование устройств, которые создают положительное давление в конце выдоха (аппараты СПАП терапии);
- оксигенотерапия;
- специальная дыхательная гимнастика при эмфиземе легких.
Гимнастические упражнения направлены на предупреждение дыхательной недостаточности. Они тренируют дыхательные мышцы, укрепляют мышцы пресса, спины, увеличивают подвижность грудной клетки. При правильном их выполнении мышцы грудной клетки ритмично сокращаются и улучшается мышечная координация. В результате этих эффектов больной может контролировать собственное дыхание и у него уменьшается одышка. Пациентам с гипервентиляцией легких показана дыхательная гимнастика Бутейко — это метод с высоким уровнем доказательности. Возможна гимнастика с использованием специальных тренажеров, которые обеспечивают пассивный выдох. Эти приспособления создают положительное давление в конце выдоха.
Чрескожную электрическую стимуляцию диафрагмы выполняют специальным прибором —электростимулятор дыхания ЭСД-2П. Для этого используют четыре электрода, которые накладывают на определенные точки грудной клетки через салфетки, смоченные изотоническим раствором. Электроды закрепляют ремнем. При процедуре важно правильно провести индивидуальный подбор параметров: частота импульсов (соответствует частоте дыхания пациента), длительность вдоха-выдоха, напряжения (до ощущения сокращения диафрагмы), длительность импульса. Замечено, что при выраженной эмфиземе легких нужно задавать высокие показатели напряжения и длительности импульсов.
Процедуру выполняют натощак в положении лежа на спине. Продолжительность первого сеанса 15-20 минут, при хорошей переносимости она может достигать 30 минут. Сеанс можно проводить 1-2 в день. После него улучшаются спирографические показатели (ДО увеличивается благодаря увеличению амплитуды диафрагмы) и напряжение кислорода в капиллярной крови. При откашливании легко отходит мокрота. Но эффект от одного сеанса нестойкий, а после 5-6 сеансов наступает более стойкое улучшение. Своеобразная тренировка дыхания позволяет больным контролировать процесс вентиляции и периодически увеличивать дыхательный объем. Для повышения эффективности процедуру сочетают с массажем, ингаляциями кислорода, аэрозольной терапией при помощи ультразвукового ингалятора.
Широкое распространение получили ингаляции через небулайзер. Преимущества метода состоят в том, что:
- ингаляция легко выполнима даже при тяжелом состоянии больного;
- не требует координации вдоха;
- в дыхательные пути доставляются лекарственные препараты за короткое время;
- высокодисперсный аэрозоль способен достичь конечных отделов дыхательных путей.
Для небулайзерной терапии используют только определенные препараты:
- Муколитики: Лазолван, Амброгексал, Амбробене, Флуимуцил (специальные растворы). Флуимуцил назначают по 6 мл с растворителем 1:1 (физиологический раствор) 1 раз в сутки. Если возникает необходимость, доза препарата увеличивается. Лазолван применяют в количестве 2-3 мл, разведенном состоянии с физраствором.
- Бронходилятаторы: Беротек, Беродуал, Вентолин, Саламол.
- Глюкокортикоиды: Пульмикорт (суспензия для небулайзеров).
Оксигенотерапией достигается коррекция дыхательной недостаточности. Кислород доставляется с помощью носовых катетеров или масок. Предпочтение отдается длительной (до 16-18 часов) и малопоточной (2-4 л в минуту) кислородотерапии. Для домашних процедур используют концентраторы кислорода. При выраженной недостаточности дыхания применяют гелиево-кислородные смеси (они способствуют снижению энергозатрат и потребления кислорода) или вентиляцию легких с двумя уровнями положительного давления (аппарат BiPAP).
Комплексной программой лечения можно достичь улучшения качества жизни больного, поскольку нормализуется/улучшается функция дыхательной и сердечно-сосудистой систем, а также уменьшить риск их прогрессирования.
В большинстве случаев при буллезной форме проводится хирургическое лечение — буллэктомия (удаление булл). Она эффективна при крупных единичных буллах, если одышка прогрессирует отмечаются кровохарканья, частые легочные инфекции и выраженные изменения функции внешнего дыхания из-за сдавливания здоровой ткани легких. Перед операцией выполняется компьютерная томография. Она имеет высокую диагностическую ценность при этом заболевании, но видеоторакоскопия превосходит в этом отношении. Кроме того, дает возможность произвести минимально инвазивную торакоскопическую буллэктомию при одновременном выполнении плевроэктомии, рассечении спаек и коагуляции мелких и средних булл.
Часто выполняется эндоскопическое лазерное испарение булл, которое имеет преимущества перед диатермокоагуляцией и сокращает время операции. Для профилактики рецидива проводят электрокоагуляцию висцеральной и париетальной плевры в проекции удаленных булл. Однако торакоскопические операции не всегда проводятся успешно. После операций может развиваться асептический плеврит, поступать воздух в полость, долго не расправляться легкое. Наличие воздуха в полости затрудняет полное расправление оставшейся доли. Эти недостатки связаны с тем, что методика позволяет оперировать только ограниченную зону и не удается радикально произвести операцию.
Многие авторы считают, что при вмешательстве должна быть широкая торакотомия с полной ревизией плевральной полости, освобождение легкого от спаек, резекция буллезного участка, тщательная герметизация разреза (пластика лоскутом плевры, которая надежно герметизирует и аэростаз создается в первые часы после операции) и промывание плевральной полости йодинолом.
Возможны и другие оперативные методы лечения: трансплантация легких и редукция легочного объема. Трансплантация легких, безусловно, улучшает качество жизни. Тем не менее, ряд факторов лимитирует выполнение этой операции (проблема подбора донора, высокая стоимость, послеоперационные осложнения и операционная летальность).
Хирургическая редукция легочного объема — это удаление пораженных эмфиземой и нефункционирующих участков легкого, которые занимают большой объем. В последующем способные к газообмену части легкого расправляются. В них улучшается кровоток, вентиляция, параллельно увеличивается подвижность диафрагмы. Операции по редукции увеличивают выживаемость больных с верхнедолевой эмфиземой, которые имеют низкую толерантность (переносимость) к нагрузке.
Лечение эмфиземы легких народными средствами
Учитывая то, что данное заболевание достаточно серьезное и в настоящий момент не разработаны лечебные мероприятия официальной медициной, лечение народными средствами сомнительно. Применения средств народной медицины — это только дополнение к основному лечению. Оно поможет укрепить организм, предотвратить частые обострения, а это в свою очередь — предупредить прогрессирование болезни.
Народные средства включают преимущественно травы, обладающие отхаркивающим действием. При отсутствии аллергии, прием отваров трав позволяет вывести из дыхательных путей скапливающуюся мокроту, облегчить дыхание и избежать воспалительных осложнений. С этой целью используют:
- Корни первоцвета. Берут 40 г корней на 1 литр кипятка, проваривают 5 минут, настаивают до охлаждения. Принимать по 50 мл 3 раза в день во время приема пищи.
- Мать и мачеха. Для отвара берут 10 г сырья на 200 мл кипятка, отваривают 3-5 минут и настаивают. Принимают по 3 столовых ложки каждые 2-3 часа.
- Трава спорыша. Отвар готовят из расчета 20 г травы на 200 мл кипятка. Принимают 3 раза в день по 1 столовой ложке. Для усиления эффекта траву спорыша отваривают с травой мать-и-мачехи или цветами бузины.
- Корень девясила. На стакан кипятка необходимо взять 20 г измельченного корня девясила, проварить на водяной бане 5 минут, настоять. Принимают отвар по 1 столовой ложке трижды до еды.
- Медуница. Отвар готовят из расчета 10 г лекарственного сырья на 250 мл кипятка и проваривают несколько минут. После настаивания принимают 3 раза по 1 столовой ложке.
- Корень солодки. Солодка признана официальной медициной и на ее основе разработаны препараты, обладающие отхаркивающими, противовоспалительными и смягчительным действием. Необходимо смешать по взять 1 ст. л. измельченных корней на 400 мл кипяченой воды. Проварить и настоять. Принимать по 100 мл 2-3 раза в день до приема пищи.
- Лист подорожника. Растительное сырье в количестве 10г заливают 250г кипятка, настаивают и принимают 3-4 раза по 1 ст. л.
Эффективность повышается при использовании сборов: в равных пропорциях берут чагу, чабрец, зверобой, аир, репяшок, подорожник, корень лопуха, березовый лист. Одну столовую ложку смеси трав заливают 250 мл кипятка и настаивают. Принимают по одной столовой ложке 3-4 раза в день.
Учитывая то, что отхаркивающие растительные отвары нужно принимать длительно, важно не допустить привыкания к одному виду растения, поэтому нужно каждые 2-3 недели чередовать разные травы. Для повышения эффективности можно чередовать с отварами трав, обладающих иммуномодулирующим действием. С этой целью можно использовать листья березы, можжевеловые шишки, корни одуванчика и алтея, почки сосны.
При отсутствии аллергии у больного можно одновременно принимать смесь маточного молочка (3 г) и меда (100 г). Принимать по 0,5 ч. л (рассасывать) 2-3 раза в день. Курс 1-1,5 месяца.
У детей
Диффузное поражения легочной ткани у детей связано с наследственным дефицитом А1А. Обычно заболевание дебютирует в 2-х летнем возрасте в виде рецидивирующей бронхиальной обструкции, а к 7 годам развивается панлобулярная эмфизема, которая постепенно прогрессирует: появляется одышка и повышается прозрачность легких. Прогрессирующая эмфизема отмечается у подростков, когда курение и повторные инфекции ускоряют процесс. Лечение включает в/в введение А-1-АТ, который выделяется из сыворотки человека.
Также встречается врожденная лобарная (долевая) эмфизема, которая рассматривается как порок развития. Различают две формы: первая связана с клапанной обструкцией бронхов (перегиб, сдавление бронха), вторая — с атрезией бронхов.
Клапанный механизм при первой форме приводит к острому вздутию паренхимы легкого, увеличению его доли и сдавлению нормальной легочной ткани. Симптомы дыхательной недостаточности (одышка, асфиксия) и острые нарушения кровообращения проявляются после рождения. Ребенок беспокоен, отмечается значительный цианоз и одышка. В таких случаях показана неотложная операция (удалении раздутой эмфизематозной доли). Прогноз после операции благоприятный.
Диета при эмфиземе легких
Диета при этом заболевании должна повышать имунобиологические процессы в организме, ускорять репаративные процессы, восстанавливать потери белка (мокрота и воспалительная экссудация). Одновременно питание должно щадить сердечно-сосудистую систему. Больным показана Диета 15 стол, характеризующаяся физиологическим содержанием белков, жиров и углеводов. В питании увеличивается количество кальция, учитывая, что при эмфиземе имеется склонность к развитию остеопороза, дефицита витаминов А, Е, Д, С (как антиоксиданты) и группы В, участвующие во всех видах обмена. Витамин А необходим для улучшения процессов эпителизации слизистой дыхательных путей, витамин В12, медь и кобальт участвуют в кроветворении. Организм обеспечивается витаминами за счет употребления фруктов и овощей, растительных масел, жирной рыбы (или рыбьего жира).
Калорийность суточного рациона 3000-3500 ккал. С учетом уменьшения экскурсии диафрагмы и низкого его расположения, желудок не должен быть переполнен, та как это усугубит одышку. В связи с этим режим питания должен быть дробным (5-6 раз) и небольшими порциями. Для профилактики сердечной недостаточности в рационе ограничивается соль до 5-6 г в день и ограничиваются жиры животного происхождения, кондитерских изделий с кремом.
При появлении отеков количество употребляемой соли еще больше, а также вводятся продукты, содержащие калий (изюм, курага, финики, бананы), оказывающий мочегонное действие и одновременно улучшает функцию миокарда. С целью уменьшения вздутия кишечника и повышения внутрибрюшного давления, что также неблагоприятно сказывается на функции дыхания, рацион больного не должен содержать бобовых, большого количества дрожжевой выпечки и газированных напитков. Из рациона полностью исключаются алкогольные напитки.
После перенесенной операции на легких больным показана Диета 11 стол. Эта диета показана при пониженном весе и страдающим истощением, что важно для больных с эмфиземой. Питание разнообразное и включает повышенное количество белка, витаминов и минералов.
Профилактика
Среди профилактических мер нужно указать:
- запрещение курения;
- предупреждение респираторных заболеваний;
- исключение контакта с поллютантами;
- здоровое питание и образ жизни (прогулки на свежем воздухе);
- популяризация генетических консультаций, выявление носителей дефицита А1-АТ и воздержание от деторождения гомозиготных носителей дефицита;
- проведение исследования А1-АТ при приеме на работу в неблагоприятных условиях (связь с цементом, угольной пылью, асбестом). Сывороточный уровень
medside.ru
J43.1 Панлобулярная эмфизема
(Панлобулярная эмфизема )Нарушение здоровья, относящееся к группе хронические болезни нижних дыхательных путей
В большинстве случаев ХОБЛ вызвана курением. На протяжении многих лет вдыхание табачного дыма раздражает дыхательные пути и разрушает эластичные волокна в альвеолах легких. Пассивное курение также очень вредно. К другим факторам, которые могут стать причиной возникновения ХОБЛ, относят вдыхание химических паров, пыли и загрязненного воздуха в течение длительного периода времени. Обычно процесс разрушения ткани легких занимает много лет, до появления первых симптомов болезни, поэтому ХОБЛ является наиболее распространенным среди людей, которым старше 60 лет. Кроме того вероятность возникновения ХОБЛ увеличивается, если у человека было много серьезных инфекционных заболеваний легких на протяжении всей жизни, но особенно важно, если эти болезни протекали в детском возрасте. У лиц, имеющих диагноз эмфизема легких в возрасте 30 или 40 лет, может быть наследственная аномалия белка альфа-1-антитрипсина.
Самыми распространенными симптомами ХОБЛ являются одышка (или ощущение нехватки воздуха), патологическая мокрота (смесь слюны и слизи в дыхательных путях) и хронический кашель. По мере постепенного развития болезни может значительно затрудняться ежедневная физическая активность, такая как подъем на несколько ступеней по лестнице или перенос чемодана.
Лучший способ замедлить прогрессирование ХОБЛ – это бросить курить! Это самое важное и необходимое из того, что можно сделать. Независимо от длительности курения и степени ХОБЛ, отказ от курения может существенно замедлить разрушение легких. Лечащий врач назначит лечение, которое поможет облегчить симптомы заболевания и улучшить самочувствие, что существенно повышает качество жизни. Лекарства могут помочь облегчить дыхание, снять или уменьшить одышку. В лечении ХОБЛ применяют: бронхолитики-препараты вызывающие расширение бронхов, преимущественно за счет расслабления гладкой мускулатуры их стенок (фенотерол,атровент, сальбутамол), муколитические препараты приводят к разжижению слизи и облегчают её эвакуацию из бронхов (бромгексин, амброксол) антибиотики являются необходимым компонентом лекарственной терапии при обострении заболевания (пенициллины, цефалоспорины) ингибиторы провоспалительных медиаторов или рецепторов к ним, которые тормозят активацию веществ отвечающих за воспалительный процесс (Эреспал). глюкокортикостероиды (преднизолон), гормональные препараты применяют при обострениях заболевания, для купирования приступа выраженной дыхательной недостаточности. Большинство бронхолитиков назначают в форме ингаляций, что позволяет лекарству попадать напрямую в легкие. Очень важно использовать ингалятор строго по предписаниям лечащего врача.
* - Медицинская статистика по всей группе заболеваний J43 Эмфизема
Особое место занимает профилактика инфекционных заболеваний дыхательных путей. Люди, страдающие ХОБЛ, более подвержены легочным инфекциям. Таким больным показана ежегодная вакцинация от гриппа. Кроме того, применение пневмококковой вакцины позволяет снизить частоту обострений ХОБЛ и развитие внебольничной пневмонии, в этой связи вакцинация рекомендована пациентам старших возрастных групп старше 65 лет и больным с тяжелой степенью ХОБЛ вне зависимости от возраста. Если же все-таки больной ХОБЛ заболевает пневмонией, то у вакцинированных больных пневмония протекает намного легче. Находясь дома, следует соблюдать некоторые правила, которые помогут предотвратить обострения и прогрессирование ХОБЛ: стоит избегать контакта с разными химическими веществами, которые могут раздражать легкие (дым, выхлопные газы, загрязненный воздух). Кроме того, приступ могут спровоцировать холодный или сухой воздух; в доме лучше использовать кондиционер или воздушный фильтр; во время рабочего дня необходимо брать перерывы на отдых; регулярно заниматься физическими упражнениями, чтобы оставаться в хорошей физической форме так долго, насколько это возможно; хорошо питаться, чтобы не испытывать дефицита в питательных веществах. Если потеря веса все-таки происходит, то нужно обратиться к врачу или диетологу, который поможет в выборе рациона питания для восполнения ежедневных энергетических затрат организма.
нехватка воздуха, диспноэ, Ощущение тяжести, чувство удушья, усилия для дыханияОщущение или хроническое чувство нехватки воздуха, проявляющееся стеснением в груди, учащением дыхания, может проявляться после физической активности, но особо насторожить должна одышка в состоянии покоя
58 болезней могут быть причиной, болеют мужчины и женщины, возраст 1-100
symptomd.ru
Эмфизема легких: как лечить заболевание
Эта патология относится к группе хронических обструктивных болезней легких. При ней из-за расширения альвеол происходит деструктивное изменение легочной ткани. Ее эластичность уменьшается, поэтому после выдоха в легких остается больше воздуха, чем при здоровом состоянии органа. Воздушные пространства постепенно замещаются соединительной тканью, причем такие изменения необратимы.
Данное заболевание представляет собой патологическое поражение легочной ткани, при котором наблюдается ее повышенная воздушность. Легкие содержат около 700 млн альвеол (пузырьков). Вместе с альвеолярными ходами они составляют бронхиолы. Внутрь каждого пузырька поступает воздух. Через тонкую стенку бронхов всасывается кислород, а через альвеолы – углекислый газ, который выводится при выдохе. На фоне эмфиземы этот процесс нарушается. Механизм развития данной патологии следующий:
- Бронхи и альвеолы растягиваются, из-за чего их размер увеличивается в 2 раза.
- Стенки сосудов становятся тоньше.
- Происходит дегенерация эластических волокон. Стенки между альвеолами разрушаются и образуются большие полости.
- Площадь газообмена между воздухом и кровью уменьшается, что приводит к дефициту кислорода.
- Расширившиеся участки сдавливают здоровые ткани. Это еще больше ухудшает легочную вентиляцию и вызывает одышку.
Существуют генетические причины развития легочной эмфиземы. Из-за особенностей строения бронхиолы сужаются, из-за чего в альвеолах повышается давление, что и приводит к их растяжению. Другой наследственный фактор – недостаточность α-1 антитрипсина. При такой аномалии протеолитические ферменты, предназначенные для уничтожения бактерий, разрушают стенки альвеол. В норме антитрипсин должен обезвреживать такие вещества, но при его недостатке этого не происходит. Эмфизема бывает и приобретенной, но чаще она развивается на фоне других легочных заболеваний, таких как:
- бронхиальная астма;
- бронхоэктатическая болезнь;
- туберкулез;
- силикоз;
- пневмония;
- антракоз;
- обструктивный бронхит.
Риск заболеть эмфиземой высок при табакокурении и вдыхании токсических соединений кадмия, азота или частичек пыли, витающих в воздухе. В список причин развития этой патологии входят и следующие факторы:
- возрастные изменения, связанные с ухудшением кровообращения;
- нарушение гормонального баланса;
- пассивное курение;
- деформации грудной клетки, травмы и операции на органах в этой области;
- нарушение оттока лимфы и микроциркуляции.
Если эмфизема сформировалась на фоне других заболеваний, то на ранней стадии она маскируется под их клиническую картину. В дальнейшем у пациента появляется одышка, связанная с затруднением вдоха. Сначала она отмечается только при интенсивной физической нагрузке, но в дальнейшем возникает и при обычной активности человека. На поздней стадии заболевания одышка наблюдается даже в состоянии покоя. Существуют и другие признаки эмфиземы легких. Они представлены в следующем списке:
- Цианоз. Это синюшная окраска кожи. Цианоз наблюдается в районе носогубного треугольника, на кончиках пальцев или сразу по всему телу.
- Похудение. Вес снижается из-за интенсивной работы мышц дыхательных путей.
- Кашель. При нем отмечается набухание шейных вен.
- Принятие вынужденного положения – сидя с наклоненным вперед корпусом и опорой на руки. Это помогает больному облегчить свое самочувствие.
- Особый характер дыхания. Заключается в коротком «хватающем» вдохе и удлиненном выдохе, который часто осуществляется при сомкнутых зубах с раздуванием щек.
- Расширение надключичных ямок и межреберных промежутков. При увеличении легочного объема эти участки начинают выпячиваться наружу.
- Бочкообразная грудная клетка. Экскурсия (общий объем движений груди на вдохе и выдохе) значительно уменьшен. Грудная клетка при этом постоянно выглядит как на максимальном вдохе. Шея пациента выглядит более короткой по сравнению со здоровыми людьми.
Классификация эмфиземы легких
По характеру течения легочная эмфизема бывает острой и хронической. В первом случае болезнь обратима, но только при оказании срочной медицинской помощи. Хроническая форма развивается постепенно, на поздней стадии может привести к инвалидности. По происхождению легочная эмфизема делится на следующие виды:
- первичную – развивается как самостоятельная патология;
- вторичную – связана с хроническими обструктивными заболеваниями легких (ХОБЛ).
Альвеолы могут разрушаться равномерно по всей легочной ткани – это диффузная форма эмфиземы. Если изменения возникают вокруг рубцов и очагов, то имеет место очаговый тип заболевания. В зависимости от причины эмфизема разделяется на следующие формы:
- старческую (связана с возрастными изменениями);
- компенсаторную (развивается после резекции одной доли легкого);
- лобарную (диагностируется у новорожденных).
Самая широкая классификация легочной эмфиземы основана на анатомических особенностях по отношению к ацинусу. Так называется участок вокруг бронхиолы, напоминающий гроздь винограда. С учетом характера повреждения ацинуса эмфизема легких бывает таких видов:
- панлобулярной;
- центрилобулярной;
- парасептальной;
- околорубцовой;
- буллезной;
- интерстициальной.
Еще называется гипертрофической или везикулярной. Сопровождается повреждением и вздутием ацинусов равномерно во всем легком или его доле. Это означает, что панлобулярная эмфизема является диффузной. Здоровая ткань между ацинусами отсутствует. Патологические изменения наблюдаются в нижних отделах легких. Разрастание соединительной ткани не диагностируется.
Центрилобулярная
Эта форма эмфиземы сопровождается поражением центральной части ацинуса отдельных альвеол. Расширение просвета бронхиол при этом вызывает воспаление и выделение слизи. Стенки поврежденных ацинусов покрываются фиброзной тканью, а паренхима между неизмененными участками остается здоровой и продолжает выполнять свои функции. Центрилобулярная эмфизема легких чаще отмечается у курильщиков.
Парасептальная (периацинарная)
Еще именуется дистальной и перилобулярной. Развивается на фоне туберкулеза. Парасептальная эмфизема легких вызывает поражение крайних отделов ацинусов в области возле плевры. Начальные небольшие очаги соединяются в большие пузыри воздуха – субплевральные буллы. Они могут привести к развитию пневмоторакса. Буллы больших размеров имеют четкие границы с нормальной легочной тканью, поэтому после их хирургического удаления отмечается хороший прогноз.
Околорубцовая
Судя по названию, можно понять, что этот вид эмфиземы развивается около очагов фиброза и рубцов на легочной ткани. Другое наименование патологии – иррегулярная. Чаще она наблюдается после перенесенного туберкулеза и на фоне диссеминированных болезней: саркоидоза, гранулематоза, пневмокониоза. Сама эмфизема легких околорубцового типа представлена участком неправильной формы и пониженной плотности вокруг фиброзной ткани.

Буллезная
При пузырчатой, или буллезной форме заболевания вместо разрушенных альвеол образуются пузыри. В размере они достигают от 0,5 до 20 и более см. Локализация пузырей бывает разной. Они могут располагаться как по всей ткани легкого (преимущественно в верхних долях), так и возле плевры. Опасность булл заключается в их возможном разрыве, инфицировании и сдавливании ими окружающих легочных тканей.
Интерстициальная
Подкожная (интерстициальная) форма сопровождается появлением пузырьков воздуха под кожей. В этот слой эпидермиса они поднимаются по тканевым щелям после разрыва альвеол. Если пузырьки остались в легочной ткани, они могут разорваться, что спровоцирует спонтанный пневмоторакс. Интерстициальная эмфизема бывает лобарной, односторонней, но чаще встречается ее двусторонняя форма.
Осложнения
Частым осложнением этой патологии является пневмоторакс – скопление газа в плевральной полости (где физиологически он находиться не должен), из-за которого легкое спадает. Данное отклонение сопровождается острой болью в груди, усиливающейся при вдохе. Такое состояние требует срочной медицинской помощи, иначе возможен летальный исход. Если орган самостоятельно не расправится в течение 4-5 дней, то больному делают операцию. Среди других опасных осложнений выделяются следующие патологии:
- Легочная гипертензия. Представляет собой повышение кровяного давления в сосудах легких из-за исчезновения мелких капилляров. Это состояние сильнее нагружает правые отделы сердца, вызывая правожелудочковую недостаточность. Она сопровождается асцитом, гепатомегалией (увеличение печени), отеками нижних конечностей. Правожелудочковая недостаточность является основной причиной смерти больных с эмфиземой.
- Инфекционные заболевания. Из-за снижения местного иммунитета повышается восприимчивость легочной ткани к бактериям. Патогенные микроорганизмы могут вызвать пневмонию, бронхит. На эти болезни указывают слабость, высокая температура, кашель с гнойной мокротой.
Диагностика
При появлении признаков этой патологии необходимо обратиться к терапевту или врачу-пульмонологу. В начале диагностики специалист собирает анамнез, уточняя характер симптомов, время их появления. Врач узнает о наличии у больного одышки и вредной привычки в виде курения. Затем он осматривает пациента, проводя следующие процедуры:
- Перкуссию. Пальцы левой руки кладут на грудь, а правой совершают короткие удары по ним. На эмфизематозные легкие указывают ограниченная их подвижность, «коробочный» звук, сложность определения границ сердца.
- Аускультацию. Это процедура выслушивания при помощи фонендоскопа. Аскультация выявляет ослабленное дыхание, сухие хрипы, усиленный выдох, приглушенный тон сердца, учащение дыхания.
Кроме сбора анамнеза и внимательного осмотра, для подтверждения диагноза требуется провести еще ряд исследований, но уже инструментальных. Их список включает следующие процедуры:
- Анализ крови. Исследование ее газового состава помогает оценить эффективность очищения легких от углекислого газа и насыщения кислородом. Общий анализ отражает повышенный уровень эритроцитов, гемоглобина и сниженную скорость оседания эритроцитов.
- Сцинтиграфия. В легкие вводят меченые радиоактивные изотопы, после чего делают серию снимков гамма-камерой. Процедура выявляет нарушения кровотока и сдавливание легочной ткани.
- Пикфлоуметрия. Это исследование определяет максимальную скорость выдоха, что помогает определить обструкцию бронхов.
- Рентгенография. Выявляет увеличение легких, опущение их нижнего края, уменьшение количества сосудов, буллы и очаги завоздушивания.
- Спирометрия. Направлена на изучение объема внешнего дыхания. На эмфизему указывает увеличение общего легочного объема.
- Магнитно-резонансная томография (МРТ). Дает сведения о присутствии жидкости и очаговых образований в легочной ткани и состоянии крупных сосудов.
Лечение эмфиземы легких
Первостепенной задачей выступает устранение причин развития патология, например, курения, вдыхания токсических веществ или газа, ХОБЛ. Лечение также направлено на достижение следующих целей:
- замедление процесса прогрессирования болезни;
- улучшение качества жизни больного;
- устранение симптомов заболевания;
- предотвращение развития дыхательной и сердечной недостаточности.
Питание
Лечебное питание при данном заболевании необходимо для укрепления иммунитета, восполнения энергозатрат и борьбу с интоксикацией организма. Такие принципы соблюдаются в диетах №11 и 15 с дневной калорийностью до 3500 ккал. Количество приемов пищи в день должно быть от 4 до 6, при этом необходимо питаться небольшими порциями. Диета подразумевает полный отказ от кондитерских изделий с большим количеством крема, алкоголя, кулинарных жиров, жирных сортов мяса и соли (до 6 г в день). Вместо этих продуктов в рацион необходимо включить:
- Напитки. Полезны кумыс, отвар шиповника и свежевыжатые соки.
- Белки. Дневная норма – 120 г. Белки должны иметь животное происхождение. Их можно получить из морепродуктов, мяса и птицы, яиц, рыбы, молочных продуктов.
- Углеводы. Суточная норма – 350–400 г. Полезными являются сложные углеводы, которые присутствуют в крупах, макаронах, мёде. Допускается включить в рацион варенье, хлеб и выпечку.
- Жиры. Норма в день – 80–90 г. Растительные должны составлять только 1/3-ю часть от всех получаемых жиров. Для обеспечения дневной нормы этих питательных веществ необходимо употреблять сливочное и растительное масла, сливки, сметану.
- Витамины групп А, В и С. Для их получения рекомендуется употреблять пшеничные отруби, свежие фрукты и овощи.
Медикаментозное
Специфической терапии этого заболевания не существует. Врачи выделяют лишь несколько принципов лечения, которых нужно придерживаться. Кроме лечебной диеты и отказа от курения, больному назначают симптоматическую терапию. Она заключается в приеме препаратов из следующих групп:
Наименование группы препаратов
Принцип действия
С какой целью назначаются
Примеры
Способ применения
Дозировка
Длительность лечения
Муколитические
Разжижают слизь, улучшают отхождение мокроты, уменьшают кашель.
Для облегчения откашливания.
Лазолван
Внутрь
200–300 мг до 2 раз за сутки.
4–5 дней
Ацетилцистеин
По 30 мг во время еды до 2–3 раз в день.
5–10 дней
Глюкокортикостероиды
Устраняют воспалительные процессы
Для расширения бронхов.
Преднизолон
Внутрь
15–20 мг за сутки
3–4 дня
Теофиллины
Бронхолитическое действие.
Для снятия утомления дыхательной мускулатуры, уменьшения легочной гипертензии.
Теофиллин
Внутрь
Начинают с 400 мг/сут., после чего ежедневно увеличивают на 100 мг до получения необходимого результата.
Зависит от быстроты развития эффекта препарата.
Ингибиторы α1-антирипсина
Снижает уровень ферментов, разрушающих стенки альвеол.
При врожденной недостаточности этого вещества.
Проластин
Внутривенная инъекция
60 мг/кг массы тела 1 раз в неделю.
Определяется врачом.
Антиоксиданты
Улучшает питание легочной ткани и обмен веществ.
Для замедления процесса разрушения стенок альвеол.
Витамин Е
Внутрь
По 1 капсуле в сутки
2–4 недели
Бронходилатирующие (бронхорасширяющие) средства
Ингибиторы фосфодиэстаразы
Расслабляют гладкую мускулатуру бронхов.
Для снижения отека слизистой бронхов.
Теопэк
Внутрь
0,5 таблетки 1–2 раза в день первые 2 суток, далее – по 1 таблетке дважды в день через каждые 12 часов.
2–3 месяца
Антихолинергические
Блокируют одноименные рецепторы, препятствуя спазму бронхов.
Для улучшения показателей внешнего дыхания.
Атровент
Ингаляции
По 1–2 мл до 3 раз за сутки
Определяется врачом.
Физиотерапевтические процедуры
Поскольку лечение эмфиземы имеет комплексный подход, оно не обходится и без физиопроцедур, которые помогают повысить эффективность применяемых препаратов и в целом ускорить выздоровление. С этой целью больному могут назначить следующие мероприятия:
- Ингаляции кислородом. Для восполнения дефицита этого газа его подают со скоростью 2–5 л в минуту через маску. Длительность процедуры – 18 часов. Для лечения тяжелой дыхательной недостаточности применяют гелиево-кислородные смеси.
- Чрескожная электростимуляция межреберных мышц и диафрагмы. Процедура помогает облегчить выдох. Стимуляцию проводят импульсным током с частотой 50–150 Гц. Для профилактики дыхательной усталости необходим курс из 10–15 процедур.
Дыхательная гимнастика
В комплексе с массажем она необходима для тренировки дыхательной системы, укрепления и улучшения координации мышц во время дыхания. Для этого необходимо уделять гимнастике о 15 минут 4 раза в день. Она включает следующие упражнения:
- Выдох с сопротивлением. Взять соломинку для коктейля, поместить ее в стакан с водой. Сделать обычный вдох, а затем медленный выдох через трубочку. Выполнить такой цикл 15–20 раз.
- Диафрагмальное дыхание. Помогает облегчить отхождение мокроты. Заключается в выполнении сильного глубокого вдоха на счет 1–2–3. Живот при этом нужно втянуть. На счет 4 пациент должен выдохнуть, надув живот, после чего напрячь брюшной пресс и покашлять.

Хирургическое вмешательство
Если прием медикаментов не помогает уменьшить симптомы заболевания, то пациенту назначают операцию. Показаниями к ее проведению являются и следующие ситуации:
- постоянные госпитализации;
- заполнение буллами 1/3-я легких;
- потеря трудоспособности из-за сильной одышки;
- рак, пневмоторакс, кровохарканье, инфекция;
- многочисленные буллы.
Хирургическое лечение противопоказано пациентам с бронхитом, астмой, пневмонией, истощением и выраженной деформацией грудной клетки. Если таких отклонений у больного не наблюдается, то ему проводят одну из следующих операций:
- Торакоскопию. В один из 3 разрезов между ребрами вводят минивидеокамеру, а в другие – хирургические инструменты. Через отверстия удаляют пораженные участки тканей.
- Уменьшение объема легкого. Для этого удаляют около 20–25% этого органа, чтобы работа оставшейся части улучшилась.
- Трансплантацию легкого. Проводится при множественных буллах или объемной диффузной эмфиземе. Праженный орган заменяют здоровым донорским.
- Бронхоскопическую. Через рот пациента хирург вводит бронхоскоп, что позволяет удалить пораженные ткани через просвет бронха.
Главной мерой профилактики этого заболевания является отказ от курения, поскольку вдыхание табачного дыма значительно повышает риск развития легочных патологий. Дополнительно необходимо придерживаться следующих правил:
- вовремя лечить болезни легких, чтобы предотвратить их хронитизацию;
- наблюдаться у пульмонолога при ХОБЛ;
- вести здоровый образ жизни;
- оградить себя от вредного производства;
- не злоупотреблять алкоголем;
- лечить заболевания сердечно-сосудистой системы.
Видео
vrachmedik.ru
Почему возникает и как проявляется эмфизема легких
Эмфизема легких относится к хроническим обструктивным болезням легких. Этот диагноз очень серьезный и, к сожалению, распространенный. Чтобы повлиять на исход заболевания, необходима его ранняя диагностика. Поэтому, для своевременного обращения к врачу и начала лечения, нужно знать, каковы причины и симптомы легочной эмфиземы.
Что собой представляет легочная эмфизема
Симптомы эмфиземы легких чаще всего наблюдаются у мужчин и женщин старше 50 лет. Медицине известны случаи возникновения недуга и у детей.
Такое заболевание, как эмфизема легких, заключается в том, что легочные альвеолы перерастягиваются и становятся неспособными к сокращению, вследствие чего угнетается дыхательная функция организма: кислород поступает в кровь в меньших количествах, а углекислый газ выводиться недостаточно. Возникшая на фоне эмфиземы легких дыхательная недостаточность может иметь весьма плачевный исход. Человек утрачивает способность к нормальной жизни, становится инвалидом.
Почему возникает заболевания
Причины возникновения эмфиземы легких могут быть следующими:
- Врожденные пороки развития. Нередкими являются случаи рождения детей с диффузными изменениями легочной ткани.
- Экология. Что характерно, диагностика заболевания чаще всего происходит у жителей больших городов, воздух в которых загрязнен объектами промышленности, выхлопами транспортных средств, прочее.
- Курение. Известно, что сигаретный дым, который попадает в легкие из-за активного или пассивного курения, чаще всего становится причиной хронического бронхита и разрушения альвеол легких в дальнейшем. Поэтому одним из основных ключей к полноценной жизни у людей с диагнозом «эмфизема легких» является отказ от этой пагубной привычки.
- Острые и хронические заболевания бронхов и легких. Пусковым механизмом развития эмфиземы легких служат такие причины: хронический и астматический бронхит, частые пневмонии, туберкулез легких. Часто бывает, что больной хроническим бронхитом в период его обострения просто залечивает симптомы, не устраняя причину заболевания, которой, чаще всего, служит бактериальная инфекция. Болезнь прогрессирует и перерождается в эмфизему.
- Нарушения кровообращения и оттока лимфы. По их причине патологических изменений могут претерпеть не только альвеолы, но и другие органы и ткани организма.
- Вредные условия работы. Легочной эмфиземой часто болеют люди, задействованные на химической, угольной, цементной промышленности, а также у других рабочих, непосредственно контактирующих с агрессивными газами, пылью.
- Характерно выявление заболевания у людей со сниженным иммунитетом.
Какой может быть эмфизема легких
Классификация заболевания основывается на нескольких критериях.
По причине возникновения эмфизема легких бывает двух видов:
- первичная – возникающая у людей, имеющих генетическую предрасположенность;
- вторичная – развивающаяся на фоне других заболеваний органов дыхания.
По степени распространения различают такие виды заболевания:
- локализованное (буллезное), поражающее легочную ткань частично;
- диффузное – поражающее все легкие.
По расположению патологических тканей буллезная эмфизема легких, в свою очередь, делиться на такие виды:
- Центролобулярная. Симптомы эмфиземы этого вида чаще всего наблюдаются у курильщиков. Характерно поражение верхней доли легких.
- Панлобулярная (базальная). Признаки заболевания проявляются у мужчин и женщин после 50 лет. Патологией затрагиваются воздухоносные полости нижних долей легких.
- Парасептальная. Поражаются легочные ткани, расположенные ближе к плевре. Признаки этого вида – расширенные до 1 см альвеолы, рубцы на затронутых патологией участках легочной ткани.
- Смешанная. Встречается наиболее часто и характеризуется поражением не одного, а одновременно нескольких участков легких.
- Хроническая очаговая. Основной причиной развития эмфиземы легких этого вида является туберкулез. Признаки и симптомы хронической очаговой легочной эмфиземы во многом схожи с панлобулярной.
Диффузная эмфизема легких встречается намного реже и, обычно, является следствием генетической аномалии. Патологических изменений претерпевают абсолютно все альвеолы. Если диффузный вид эмфиземы затронула одно легкое, лечение и исход заболевания могут быть благоприятными. Если же патологией затронуты оба органа, необходимой будет операция по пересадке легкого. Учитывая то, как обстоят дела с трансплантацией органов в Восточной Европе, да и мире в целом, понятно, что эмфизема легких этого типа может в скором времени иметь летальный исход.
Правильная классификация заболевания, как и его ранняя диагностика, важны для выбора правильной и наиболее эффективной тактики его лечения.
Как диагностировать легочную эмфизему
Диагностика эмфиземы легких включает в себя:
- общий анализ крови (признаки недуга – эритроцитоз, повышенный уровень гемоглобина, замедленное СОЭ);
- рентген грудной клетки (патологические ткани на снимках светлые);
- электрокардиограмму (сердечная недостаточность – и симптом, и последствие эмфиземы), спирограмму (в процессе которой измеряется сила вдоха-выдоха).
Врач – пульмонолог также просит пациента описать те симптомы, которые он ощущает.
Как проявляется болезнь
Явные признаки заболевания, на которых основывается его диагностика, это:
- Одышка. Этот симптом нарастает по мере развития заболевания. Сначала больного мучает одышка после физических нагрузок. По мере развития заболевания признаки дыхательной недостаточности становятся ярче, одышка возникает в состоянии покоя сначала в зимний период, а потом и круглогодично. Вдох больного короткий, а выдох затяжной. На выдохе он смыкает губы и надувает щеки, как будто пыхтит.

- Цианоз. Это – еще один симптом болезни, связанный с дыхательной недостаточностью. Синюшный оттенок приобретают кожа, язык, губы, ногти на руках и нога.
- Отеки нижних конечностей. Наблюдаются не у всех больных.
- Снижение массы тела. Организм начинает затрачивать энергию на компенсацию дыхательной недостаточности, больной эмфиземой начинает терять вес.
- Деформация грудной клетки. Поздний симптом заболевания, грудная клетка увеличивается в объемах, приобретает бочковидную форму ввиду того, что в акте дыхания задействуются дополнительные мышцы.
- Выбухание межреберных промежутков и надключичных пространств.
- Кашель. Его наличие, характер и интенсивность зависят от того, какие заболевания сопутствуют эмфиземе.
Лечение эмфиземы может быть хирургическим (удаление части легкого с патологическими альвеолами) и комплексным консервативным (используются одновременно медикаментозные препараты, физиотерапия, лечебная физкультура, дыхательная гимнастика, диетотерапия и народные средства). В большинстве случаев необходимы неоднократные повторения курсов лечения.
Во что может вылиться эмфизема
Если диагностика легочной эмфиземы не была проведена вовремя, болезнь запустилась, может произойти следующее:
- возникнет сердечная недостаточность;
- бронхи и легкие становятся подверженными инфекционным заболеваниям;
- буллезный тип болезни перейдет в диффузный, прогноз при котором неблагоприятный;
- начнутся пневмония или абсцесс легких;
- возникнет пневмоторакс;
- откроется легочное кровотечение;
- летальный исход.
Во многих случаях заболевание приводит к утрате человеком работоспособности, его инвалидизации. Больной вынужден ограничивать свою физическую активность. Но и в состоянии покоя ему непросто: человек часто жалуется на то, что не может лежать на спине. Он может спать только полусидя, а, бодрствуя, занимает позу сидя и ссутулившись.
Прогноз при легочной эмфиземе назвать утешительным можно с большим трудом. Патологические изменения в легочной ткани, вызванные недугом, носят необратимый характер. Поэтом лечение сводится к устранению симптомов болезни, влияющих на качество жизни больного, и предупреждения его возможных осложнений. К сожалению, иногда и при своевременном выявлении заболевания и его лечении болезнь только прогрессирует. Поэтому на прогноз также влияют возраст больного, наличие или отсутствие у него других хронических заболеваний, сила его иммунитета, прочее.
Как развивается недуг у детей
Сделать прогноз у больных детского возраста довольно непросто. Часто ее течение тяжелое и затяжное. Патология может затрагивать одно или оба легких. Лечению дети поддаются с большим трудом. Но известны случаи перерастания болезни.
Рекомендуем почитать: Как эффективно лечить эмфизему легких с помощью традиционных и народных средств.
Жить здорово с Еленой Малышевой
Информация о заболевании с 34:50.
jmedic.ru
Эмфизема легких
Эмфизема легких (ЭЛ) занимает одно из ведущих мест среди заболеваний органов дыхания как по распространенности, так и по тяжести проявлений. Заболеваемость ЭЛ постоянно возрастает, особенно у лиц пожилого возраста. На аутопсии эмфизема выявляется более чем у 60% пациентов, умерших после 60 лет, в то время как клиницисты ставят этот диагноз менее чем в 20% случаев [23]. Значительная распространенность этого заболевания, прогрессирующее течение, временная нетрудоспособность и ранняя инвалидизация больных из-за развития дыхательной недостаточности и легочного сердца наносят значительный экономический ущерб.
Определение
Эмфизема легких — это анатомическая альтерация легких, характеризующаяся патологическим расширением воздушных пространств, расположенных дистальнее терминальных бронхиол, и сопровождающаяся деструктивными изменениями альвеолярных стенок. В соответствии с этим определением обязательным признаком ЭЛ считается не только расширение, но и деструкция респираторных отделов легких, причем термин «деструкция» должен пониматься не только как разрушение, но и как нарушение нормальной структуры. Такое определение ЭЛ (с морфологических позиций) позволяет отличать ее от различных форм вздутия легких, которые возникают вследствие обратимого нарушения бронхиальной проходимости (приступа бронхиальной астмы); гипервоздушности, появляющейся при интенсивной физической нагрузке, энергичном разговоре, холодовом воздействии на дыхательные пути; от так называемой компенсаторной, или викарной, эмфиземы, а также от интерстициальной эмфиземы, которая представляет собой скопление воздуха в межуточной ткани [5, 18, 23].
ЭЛ наряду с хроническим обструктивным бронхитом и бронхиальной астмой относится к группе хронических обструктивных болезней легких (ХОБЛ). Все эти заболевания сопровождаются нарушением бронхиальной проходимости, с чем и связано некоторое сходство их клинической картины. Однако каждая из форм ХОБЛ имеет свои, специфические особенности, и правильная, своевременная диагностика этих заболеваний позволяет провести целенаправленную профилактику и рациональную терапию.
Этиопатогенез
Эмфизема легких по этиопатогенетическим признакам подразделяется на первичную и вторичную. Первичная ЭЛ развивается без предшествующей бронхолегочной патологии и является самостоятельной нозологической формой. Раньше первичную эмфизему называли идиопатической, эссенциальной, генуинной и т. п., так как причина ее до сих пор остается недостаточно ясной. В последнее время в ее развитии важное значение стали придавать генетическим факторам, в частности дефициту a1-антитрипсина (a1-AT). Вторичная ЭЛ возникает на фоне других заболеваний органов дыхания, в первую очередь хронического обструктивного бронхита. По распространенности поражения выделяют диффузную и локальную формы ЭЛ. Первичная и вторичная ЭЛ, развившаяся на фоне хронического обструктивного бронхита, относится к диффузной форме. Такие причины, как рубцовые изменения в легочной паренхиме и плевре, локальные нарушения бронхиальной проходимости, врожденные изменения легочной ткани, перерастяжение части легкого вследствие сморщивания или оперативного удаления других его частей, приводят к развитию локальных форм эмфиземы легких (иррегулярной, буллезной, околорубцовой). Однако локальные формы ЭЛ далеко не всегда соответствуют приведенному выше морфологическому определению [18].
Генетическим факторам, и в первую очередь дефициту a1-АТ, отводится важная роль в развитии ЭЛ. a1-АТ, относящийся к сывороточным белкам из группы a1-глобулинов, представляет собой гликопротеид с молекулярной массой 50 000-55 000. Он обусловливает примерно 90% всей трипсинингибирующей способности плазмы. a1-антитрипсин является основным ингибитором сериновых протеаз, к которым относятся трипсин, химотрипсин, нейтрофильная эластаза, коллагеназа, тканевой калликреин, плазминоген, фактор Ха. a1-АТ кодируется геном Pi (proteinase inhibitor), расположенным на длинном плече хромосомы 14 [23]. Его количество в сыворотке крови у здорового человека в норме составляет 1,5–3,5 г/л. Уровень сывороточного a1-АТ равен 0,80 г/л (11 mumol/L), что составляет примерно 35% нормального уровня и является тем порогом, ниже которого значительно повышается риск развития эмфиземы легких [42]. Выделено не менее 90 различных генетически детерминированных вариантов a1-АТ [31]. Доказана значительная роль гомозиготных форм наследственного дефицита a1-АТ в развитии первичной диффузной ЭЛ, а также цирроза печени. Эмфизема возникает у таких людей в 15 раз чаще. Роль гетерозиготных форм дефицита a1-АТ в развитии ЭЛ окончательно не установлена. Существует специфика географического и этнического распределения вариантов a1-АТ. Распространенность наследственного дефицита a1-АТ в России существенно ниже, чем в странах Северной Европы, эндемичных по данной патологии [21, 23, 31, 37].
Врожденный дефицит a1-АТ может при определенных условиях привести к избыточному действию ферментов, в том числе эластазы, прижизненному разрушению тончайших межальвеолярных перегородок и слиянию отдельных альвеол в более крупные эмфизематозные полости с постепенным уменьшением общей дыхательной поверхности легких [18]. Главная роль в рассматриваемых процессах принадлежит нейтрофильной эластазе. Одним из главных источников эластазы в организме человека являются нейтрофилы. Косвенное значение имеют также макрофаги. Следует отметить, что врожденный дефицит a1-АТ ведет к развитию ЭЛ преимущественно у взрослых в возрасте 30-40 лет, что, вероятно, связано с провокационными факторами: курением, воздушными поллютантами, неблагоприятными условиями труда [17]. Однако не у всех пациентов с дефицитом a1-АТ развивается эмфизема, особенно если они не подвергались воздействию табачного дыма и поллютантов [28].
Возможно, имеются и другие механизмы развития ЭЛ.
Среди экзогенных факторов в развитии ЭЛ большое значение имеют курение, загрязнение воздуха, легочные инфекции. Особенно агрессивным фактором является курение, от интенсивности и длительности которого зависит тяжесть заболевания. Среди наиболее вероятных компонентов табачного дыма, способствующих развитию ЭЛ, — кадмий, окиси азота и серы. Механизм действия табачного дыма при ЭЛ связан в первую очередь с тем, что его компоненты активизируют деятельность альвеолярных макрофагов и нейтрофилов, что способствует повышению уровня нейтрофильной эластазы, металлопротеиназ, играющих важную роль в патогенезе ЭЛ. Кроме того, при длительном курении снижается активность ингибиторов протеолиза, и прежде всего a1-АТ, а протеазы, особенно в условиях даже малейшей недостаточности функции антиферментов, вызывают значительное повреждение эластических волокон и разрушение тонких структур респираторного отдела легкого. Кроме того, табакокурение активизирует процессы свободнорадикального окисления. В табачном дыме содержатся оксиданты, которые подавляют активность антиэластазных ингибиторов, тормозят восстановительные процессы в поврежденном эластическом каркасе легкого. Под влиянием курения снижается и содержание антиоксидантов в плазме крови. Все это способствует развитию ЭЛ [18, 23, 25, 34].
Среди факторов, провоцирующих развитие ЭЛ, особо следует отметить поллютанты и профессиональные вредности, так как они оказывают повреждающее действие на легочную ткань, приводят к формированию хронических процессов в дыхательных путях и появлению дисбаланса в системе протеолиз-антипротеолиз. Наибольшее значение среди поллютантов имеют диоксиды серы и азота, озон. Проникновение воздушных поллютантов ингаляционным путем приводит к повреждению мембран апикальной части эпителиальных клеток, что способствует выходу воспалительных медиаторов, лейкотриенов и нарушению в системе оксидант-антиоксидант. Истощение антиоксидантной системы играет важную роль в продолжающемся воспалении слизистой оболочки дыхательных путей [23]. К развитию эмфиземы приводит также воздействие взвешенной пыли, твердых частиц, углеводородов и др. Особенно опасна для развития ЭЛ ископаемая угольная пыль [6]. Исследования показали, что у эмфиземы, вызванной воздействием минеральной пыли и табачного дыма, сходные механизмы возникновения [30].
Одной из причин развития ЭЛ является легочная инфекция. Инфекционное воспаление стимулирует протеолитическую активность макрофагов и нейтрофилов. Бактерии также могут выступать в качестве дополнительного источника протеолитических агентов, в том числе эластазы. Все это ведет к развитию протеазно-антипротеазного дисбаланса. В последнее время немаловажное значение в патогенезе ХОБ и ЭЛ придается респираторным вирусам. Сами по себе вирусы не вызывают выраженной нейтрофильной или макрофагальной реакции, но из-за высокой контагиозности и способности подавлять местный и общий иммунитет они в большинстве случаев способствуют обострению воспалительных процессов с развитием бактериальной инфекции [13, 19].
Раньше развитие эмфиземы легких на фоне ХОБ связывалось с нарушением бронхиальной проходимости, что приводило к возникновению клапанного механизма и развитию феномена «воздушной ловушки». Однако в настоящее время значение механизма «воздушной ловушки» в развитии эмфиземы легких оспаривается. По мнению ряда авторов, клапанный механизм следует рассматривать скорее как следствие, а не причину заболевания.
Таким образом, ведущим патогенетическим механизмом развития ЭЛ считается дисбаланс в системе протеазы-антипротеазы, при котором наблюдается избыток протеаз или недостаток антипротеаз, что ведет к аутолизу тончайших структур респираторного отдела легочной ткани [8, 23].
Патологическая анатомия эмфиземы легких
Изменения в гистологической картине эмфиземы касаются бронхов и бронхиол, соединительной и эластической ткани легких, альвеолярного эпителия и легочных сосудов. Основным морфологическим критерием диффузной эмфиземы легких является деструкция респираторного отдела легких. Новейшие исследования показали, что размеры входа в альвеолы у здорового человека составляют не более 10 мкм, в то время как при ЭЛ альвеолярные поры превышают 20 мкм. Стенки альвеол представлены гладкими мышцами сосудов. Истончаются и запустевают капилляры. Эластические волокна находятся на стадии дегенерации. Все это приводит к уменьшению поверхности активно функционирующих альвеол. Эмфизематозно измененные альвеолы вызывают сдавление неизмененных, что также имеет немаловажное значение в нарушении вентиляционной функции легких [23].
Морфологическая классификация ЭЛ основана на ее отношении к различным частям ацинуса или дольки. Различают панацинарную (панлобулярную,), центриацинарную (центрилобулярную, проксимальную), периацинарную (дистальную, парасептальную), иррегулярную (околорубцовую), буллезную эмфиземы.
Панацинарная (панлобулярная) эмфизема характеризуется более или менее равномерным поражением ткани ацинусов. Процесс захватывает весь ацинус без избирательного изменения в области респираторных бронхиол или альвеол. Изменения преобладают в нижних отделах легких. Такая форма чаще наблюдается при первичной диффузной эмфиземе у больных с гомозиготным дефицитом a1-АТ.
При центриацинарной (центрилобулярной, проксимальной) эмфиземе изменения происходят в первую очередь в центральной части ацинуса, что соответствует респираторным бронхиолам, которые увеличены, так как их стенки подвергаются деструкции и растягиваются. Респираторные бронхиолы окружены неизмененными или малоизмененными альвеолами по периферии ацинуса. Центриацинарная ЭЛ чаще развивается у больных хроническим обструктивным бронхитом и наблюдается преимущественно в верхних отделах легких (задних и апикальных сегментах), иногда в верхушечных сегментах нижних долей.
Морфологически выделяют также периацинарную (дистальную, перилобулярную, парасептальную) эмфизему легких, при которой поражаются преимущественно периферические отделы ацинусов, прилежащие к межацинарным перегородкам, плевре.
Отношение иррегулярной, или околорубцовой, эмфиземы легких к ацинусу установить трудно, так как ее развитие чаще всего связано с рубцовыми изменениями в легких или с очагами фиброза. Она развивается при туберкулезе, саркоидозе, пневмокониозе, гистоплазмозе, эозинофильной гранулеме и др. Такая эмфизема является неравномерной, локальной. Она имеет деструктивный характер, но процесс локализуется в строго определенном участке легочной ткани. При иррегулярной эмфиземе поражаются как альвеолы, так и респираторные бронхиолы, альвеолярные ходы и мешочки; особенно характерно для нее расширение альвеолярных ходов [10, 23].
Буллезная эмфизема характеризуется формированием воздушных полостей диаметром более 0,5 см (булл). Эмфизему легких, сопровождающуюся формированием множества крупных булл, называют иногда буллезной болезнью. По локализации буллы делят на подплевральные и интрапаренхиматозные. По размеру различают мелкие (до 1 см), средние (1–5 см), крупные (5–10 см) и гигантские (более 10 см) буллы. По форме — округлые, овальные, полиморфные. Выделяют также напряженные, ненапряженные и спавшиеся; вентилируемые и невентилируемые; тонкостенные и толстостенные буллы. Для клинического применения разработана следующая классификация буллезной эмфиземы легких [7]: солитарные буллы; множественные буллы; буллы с диффузной эмфиземой; буллы с другими заболеваниями (симптоматические буллы); односторонняя легочная эмфизема (cиндром Маклеода). Следует различать понятия буллы и блебы. Блебы (blebs), или пузыри, образуются в соединительнотканных прослойках легкого при интерстициальной эмфиземе легких вследствие разрыва легочных структур с проникновением воздуха в интерстиций. Чаще всего буллы образуются при локализованных или иррегулярных видах ЭЛ. Однако и при диффузных формах (центриацинарной, панацинарной), особенно на поздних стадиях заболевания, возможно развитие множественных булл.
Необходимо иметь в виду, что приведенное выше морфологическое деление эмфиземы легких является схематичным и морфологическое распознавание различных видов эмфиземы, особенно на поздних стадиях развития, в запущенных случаях, может представлять значительные трудности [13, 18].
Патологическая физиология
Функциональные изменения при ЭЛ обусловлены несколькими взаимосвязанными механизмами: нарушением эластического каркаса легких, ведущим к изменению структуры легочных объемов и механических свойств легких; бронхиальной обструкцией; деструкцией межальвеолярных перегородок с прогрессирующим уменьшением общей функционирующей поверхности легких и снижением диффузионной способности. Одним из важных патогенетических факторов является механизм экспираторного закрытия мелких дыхательных путей. В настоящее время большое внимание в патогенезе ЭЛ уделяется также утомлению дыхательной мускулатуры. Кроме того, дыхательная недостаточность усугубляется сдавлением гигантскими буллами нормальной в функциональном отношении легочной ткани. Нарушение газообмена при ЭЛ обусловлено: ухудшением легочной вентиляции, поддерживающей постоянный газовый состав альвеолярного воздуха; нарушением кровообращения в легких и корреляцией между процессами вентиляции и перфузии в альвеолах; затруднением диффузии газов через альвеолокапиллярную мембрану из-за ее деструкции; раскрытием в легких артериовенозных анастомозов. Сложная патофизиологическая картина ЭЛ в каждом конкретном случае имеет свои особенности, зависящие от ее формы и тяжести течения [16, 18, 23].
Клиническая картина ЭЛ включает проявления самой эмфиземы, хронического бронхита, который часто предшествует ее развитию или сопутствует ей, а также дыхательной и сердечной недостаточности, осложняющих ее течение. Имеется сходство в клинической картине ЭЛ, хронического обструктивного бронхита, бронхиальной астмы (особенно ЭЛ и ХОБ), что является одной из причин их объединения в понятие хронических обструктивных заболеваний легких (ХОБЛ). Однако каждое из этих заболеваний имеет свои характерные особенности.
Одышка — первая и основная жалоба больных эмфиземой легких. Одышка в начале болезни появляется только при значительной физической нагрузке, и первоначально больные часто ее не замечают. Одышка у больных ЭЛ опасна тем, что долгие годы, заметно не проявляясь и исподволь прогрессируя, она превращается в состояние, угрожающее жизни больного. Толерантность к физическим нагрузкам резко снижена, так как даже в состоянии покоя компенсаторные возможности находятся на пределе. Одышка обычно имеет экспираторный характер. У больных наблюдаются короткий, «острый», «хватающий» вдох и удлиненный, иногда ступенеобразный выдох. Они осуществляют выдох при сомкнутых губах, надувая щеки («пыхтят»). При этом повышается давление в бронхиальном дереве, что уменьшает экспираторный коллапс мелких бесхрящевых бронхов (обусловленный нарушением эластических свойств легочной ткани и возрастанием внутригрудного давления) и способствует увеличению объема вентиляции. Кашель не является специфической жалобой больных ЭЛ и чаще всего обусловлен наличием хронического бронхита. Как правило, кашель при этом бывает сухой или с небольшим количеством трудноотделяющейся мокроты слизистого характера. Обострение бронхита всегда сопровождается усилением кашля и отделением мокроты слизисто-гнойного характера. Необходимо обращать внимание на появление непродуктивного кашля и прекращение отхождения мокроты, что может свидетельствовать о тяжелом обострении обструктивной болезни легких, нередко связанном с развитием синдрома утомления дыхательных мышц. Застою мокроты в просвете дыхательных путей способствует также употребление седативных и противокашлевых средств [23].
Масса тела при ЭЛ снижена, что связано с напряженной работой респираторных мышц, направленной на преодоление высокого сопротивления терминального отдела дыхательных путей [23]. Пациенты с эмфиземой легких в начальных стадиях заболевания принимают вынужденное положение на животе с опущенными вниз головой и плечевым поясом, что приносит им облегчение. При таком положении больного достигаются повышение брюшного давления, поднятие вверх диафрагмы и улучшение ее функции. Однако при тяжелой эмфиземе c выраженными изменениями грудной клетки и утомлением респираторных мышц горизонтальное положение вызывает напряженную работу диафрагмы, поэтому больные вынуждены даже спать в сидячем положении [23]. Больные ЭЛ нередко занимают положение сидя с несколько наклоненным вперед туловищем, опершись руками о колени или край кровати, что позволяет фиксировать плечевой пояс и включить дополнительную мускулатуру в акт дыхания. Цвет кожных покровов при эмфиземе легких скорее розовый, чем синюшный. Маловыраженный цианоз обусловлен длительным сохранением газового состава крови, только в далеко зашедших случаях появляется цианоз, который обусловлен развитием гиперкапнии. При этом у больных выявляется «вересковый язык» (голубой оттенок языка), который является клиническим показателем гиперкапнии и больше характерен для ХОБ. Наблюдается набухание шейных вен во время выдоха из-за повышения внутригрудного давления. Большое значение в прогнозе заболевания имеет оценка дыхательной мускулатуры, так как появление синдрома ее утомления всегда свидетельствует о прогрессировании болезни и усугублении дыхательной недостаточности [23]. Необходимо оценить синхронность участия в дыхательном цикле диафрагмы, мышц брюшного пресса, плечевого пояса, шеи и межреберных мышц. Нужно уметь выявлять дискоординацию дыхательных движений, а также следить за появлением признаков парадоксального дыхания, когда ребра на вдохе парадоксально втягиваются, что связано с тягой низкостоящей уплощенной диафрагмы.
При осмотре грудной клетки выявляется бочкообразная грудная клетка. Иногда наблюдается кифоз. При перкуссии определяется коробочный звук. Отмечаются увеличение высоты стояния верхушек, смещение нижних границ легких вниз и резкое ограничение подвижности нижнего легочного края. Характерно уменьшение сердечной и печеночной тупости за счет повышенной воздушности и увеличения объема легочной ткани. При аускультации выслушивается ослабленное везикулярное дыхание (в тяжелых случаях — резко ослабленное). Побочные дыхательные шумы не характерны для больных ЭЛ. Однако при форсированном выдохе или при проведении кашлевой пробы могут появляться скудные сухие свистящие хрипы.
Изолированная ЭЛ встречается редко. Как правило, она сочетается с признаками хронического обструктивного бронхита. Дифференциальная диагностика этих двух состояний представляет порой определенные трудности, что является еще одной причиной их объединения в понятие ХОБЛ. Признаки бронхита и эмфиземы очень часто, особенно в запущенных случаях, встречаются в различных сочетаниях. Однако нередко у больных ХОБЛ удается выделить преобладание признаков ЭЛ или бронхита, в связи с чем говорят о двух вариантах ХОБЛ: эмфизематозном и бронхитическом. Эмфизематозный вариант иногда называют «одышечный», «розовый», «пыхтящий», а больных этим вариантом ХОБЛ — «розовыми пыхтельщиками». Основной жалобой является прогрессирующая одышка, напоминающая пыхтение. В клинической картине ведущими являются симптомы, типичные для ЭЛ. Характерны длительное сохранение газового состава крови в покое и позднее развитие легочного сердца. Бронхитический тип («кашляющий», «синюшный», «отечный») характеризуется преобладанием симптомов бронхита. Основной жалобой является продуктивный кашель. Наблюдаются выраженный цианоз, симптомы легочного сердца, которое развивается на ранних стадиях болезни. Больные с таким вариантом ХОБЛ имеют вид «синюшных отечников». Эти два варианта ХОБЛ в чистом виде встречаются редко, и причисление больных к тому или иному типу часто вызывает затруднение. Значительная часть пациентов попадает в смешанную, промежуточную, группу лиц, у которых имеются признаки ХОБ, ЭЛ, дыхательной недостаточности и легочного сердца, выраженные в той или иной степени.
Инструментальные методы диагностики
Рентгенологическое исследование. Основными рентгенологическими признаками являются увеличение прозрачности легочных полей и их общей площади, ослабление сосудистого легочного рисунка, низкое расположение и уплощение диафрагмы, ограничение ее подвижности, увеличение костодиафрагмальных углов. Сердце, как правило, не увеличивается; вследствие низкого стояния диафрагмы оно принимает каплевидную форму («капельное сердце»). Происходит расширение ретростернального пространства, увеличение размеров которого и ослабление легочного рисунка на периферии наилучшим образом коррелируют с выраженностью эмфиземы [13]. Особое значение в диагностике имеют рентгенофункциональные пробы, в частности проба Ю. Н. Соколова и ее модификации, которые основаны на изменении прозрачности легочных полей в разных фазах дыхания. На томограммах определяются уменьшение калибра мелких сосудистых разветвлений, расширение корней легких. На ангиограммах выявляются признаки деваскуляризации. Бронхографическая картина характеризуется как «зимнее дерево без листьев».
В настоящее время в диагностике ЭЛ все шире используются новые, современные методы. Компьютерная томография позволяет выявить изменения легочной ткани, которые не диагностируются другими методами. Она дает возможность определить элементы ЭЛ вплоть до мелких ячеек размером 2 мм. Компьютерная томография высокоинформативна в диагностике буллезной ЭЛ и позволяет решить вопрос об операбельности [7, 28]. В целях повышения информативности предлагается проводить функциональную компьютерную томографию [22]. Ядерный магнитный резонанс наряду с другими диагностическими методами очень важен при отборе кандидатов на проведение операции по уменьшению объема легких среди больных с тяжелой ЭЛ. Метод позволяет определить локализацию, тяжесть эмфиземы и степень гипервоздушности легких [29]. Радиоизотопные методы дают возможность выявить вентиляционно-перфузионные нарушения, характерные для эмфиземы. Перфузионная сцинтиграфия является важным методом диагностики сосудистых изменений в легких при эмфиземе, которые могут выявляться на ранних стадиях, когда отсутствуют клинические и рентгенологические признаки заболевания. Он позволяет определить компрессию и объем функционирующей легочной ткани, нарушение кровотока в отдельных зонах. Сцинтиграфия легких помогает решить вопрос об оперативном лечении и осуществлять длительное послеоперационное наблюдение за больными [29, 36]. Электроимпедансная томография — метод, основанный на измерении электрического импеданса (электрического сопротивления) тканей, в том числе тканей грудной клетки [24]. Роль этого метода в диагностике ЭЛ требует дальнейшего изучения. Торакоскопия — метод эндоскопического исследования плевральной полости. Имеет большое значение в выявлении мелких субплевральных булл, не определяемых другими способами. Информативность торакоскопии в выявлении субплеврально расположенных воздушных образований составляет 92,7% [16].Торакоскопия, кроме того, широко используется для лечения буллезной эмфиземы легких [7, 27].
Функциональное исследование легких имеет важное значение в диагностике ЭЛ, для которой характерны увеличение общей емкости легких и остаточного объема, снижение жизненной емкости легких. Наблюдаются повышение сопротивления в дыхательных путях на выдохе (в отличие от ХОБ, при котором сопротивление повышено на вдохе и выдохе) и стойкое снижение скоростных показателей (ФЖЕЛ, ОФВ1, теста Тиффно, скоростных максимальных экспираторных потоков, рассчитываемых по кривой поток/объем). Проведение ингаляционных тестов с бронходилятаторами позволяет выявить у больных эмфиземой стойкий необратимый характер бронхиальной обструкции. У больных ХОБ может наблюдаться частичный бронходилятационный ответ. Одним из ранних признаков ЭЛ является снижение диффузионной способности. Отмечаются также увеличение статической и уменьшение динамической растяжимости легочной ткани [13, 18, 23].
При развитии дыхательной недостаточности, чтобы правильно выбрать лечение и определить прогноз, необходимо исследовать газовый состав крови. Напряжение кислорода в артериальной крови ниже 60 мм рт. ст. свидетельствует о терминальной дыхательной недостаточности. Таким больным целесообразно проводить длительную кислородотерапию. Особого внимания требуют больные с повышенным напряжением СО2 в артериальной крови, так как с гиперкапнией связаны обострение дыхательной недостаточности и развитие синдрома утомления дыхательных мышц [23].
Изменения в периферической крови
Для больных ХОБЛ в связи с гипоксией характерно развитие полицитемического синдрома (повышение числа эритроцитов и уровня гемоглобина, низкая скорость оседания эритроцитов, высокая вязкость крови), что еще больше усугубляет дыхательную недостаточность. Эти изменения более характерны для больных ХОБ.
Лечение
Лечение больных ЭЛ представляет собой сложную задачу. Терапия должна быть направлена на лечение собственно ЭЛ, ХОБ, осложнений заболевания (дыхательной и сердечной недостаточности в случае присоединения легочного сердца), а также включать мероприятия, нацеленные на повышение качества жизни больных и замедление прогрессирования болезни. Первоочередное значение имеет отказ от курения. Здесь важна активная позиция врача, направленная на борьбу с курением. В настоящее время для врачей разработаны методические рекомендации по лечению табачной зависимости [23, 28].
Методы специфического лечения собственно ЭЛ, направленные на уменьшение потери легкими эластичности, до конца не разработаны. Предлагается заместительная терапия дефицита a1-антитрипсина донорской плазмой, нативным a1-АТ из сыворотки здоровых доноров, а также a1-АТ, созданным методом генной инженерии. Пациенты с уровнем a1-АТ в плазме менее 11 mumol/L, имеющие обструкцию воздухоносных путей, должны рассматриваться как претенденты на заместительную терапию. Заместительная терапия особенно показана больным с наследственным дефицитом a1-АТ. Новые подходы к лечению предполагают назначение аэрозолей a1-АТ [37, 42]. Исследуется возможность применения низкомолекулярных синтетических ингибиторов эластазы, в том числе новых водорастворимых [38]. Действие всех этих средств направлено против ферментативного разрушения соединительно-тканной стромы легких. Большие надежды в терапии больных с наследственным дефицитом a1-АТ возлагаются на метод генной инженерии, который позволяет «исправлять» дефектный ген [20, 37]. В целях повышения синтеза a1-АТ предлагается использовать синтетический анаболический стероид деназол [9]. На стадии изучения находится направление по применению средств, восстанавливающих поврежденные эластические волокна. Экспериментально была показана возможность их восстановления, в частности при использовании ретиновой кислоты [32, 33]. Для коррекции системы протеолиз-антипротеолиз целесообразно назначение антиоксидантов (витамина Е, аскорбиновой кислоты, глутатиона, b-каротина, микроэлементов цинк и селен, тиосульфата натрия и др.). В последнее время выявлено, что муколитик ацетилцистеин обладает антиоксидантными свойствами [23], однако он не показан больным с наследственным дефицитом a1-АТ [9]. Возможно применение средств, влияющих на сурфактантную систему легких, восстанавливающих поверхностно-активные свойства альвеолярной выстилки. С этой целью используются различные вещества для интратрахеального введения: эвкалиптовое масло, ментол, камфора, жирные кислоты, пальмитиновая кислота, дипальмитил-лецитин, фосфолипиды [3]. Имеется опыт интратрахеального введения липосом. В последние годы разработан новый липосомальный препарат на основе природных фосфолипидов — липин [26]. Имеются данные о положительном влиянии на сурфактантную систему легких антагонистов кальция при их сочетанном применении внутрь и ингаляционно [11], лазолвана, бромгексина, глицерама (особенно выраженным сурфактантпротективным действием обладает лазолван) [14]. Считается, что для восстановления сурфактантной системы наиболее перспективным является метод ингаляционного введения сурфактанта непосредственно в легкие [12]. Однако следует отметить, что методы воздействия на эластические свойства легких при эмфиземе, а также на сурфактантную систему недостаточно разработаны и внедрены в широкую практику.
В большинстве случаев буллезной ЭЛ эффективным является хирургическое лечение. Наиболее перспективными считаются видеоторакоскопические операции. Особенно широкое распространение они получили в последние 10 лет в связи с развитием эндоскопической техники [7]. В последнее время разработаны также хирургические методы лечения диффузной эмфиземы: хирургическая редукция легочного объема и трансплантация легких [15, 40].
В терапии ЭЛ важное место отводится лечению ХОБ, поскольку эти два патологических процесса нередко протекают параллельно и между ними порой бывает трудно провести грань. При этом используются бронходилятирующие и мукорегуляторные средства, иммунокорригирующая терапия, антибактериальные средства (при обострении воспалительного процесса), кортикостероиды и др. Для лечения ХОБ и ЭЛ применяются бронхорасширяющие препараты трех основных групп: b2-агонисты, антихолинергические средства, теофиллины. У больных ХОБ с ЭЛ действие ингаляционных холинолитиков по сравнению с b1-агонистами оказывается более выраженным, а число побочных реакций — минимальным. b2-агонисты должны с осторожностью использоваться у пожилых пациентов, особенно с патологией сердца, так как у них могут проявляться нежелательные кардиотоксические эффекты, характерные для этой группы препаратов. b2-агонисты целесообразно комбинировать с ингаляционными холинолитиками, когда монотерапия последними оказывается неэффективной. Возможно использование комбинированного препарата беродуала, содержащего ипратропиум бромид и фенотерол. В последнее время широкое распространение получила ингаляционная терапия через небулайзер. Преимущества небулайзерной терапии заключаются в том, что не требуется координации вдоха и ингаляции; ингаляция легковыполнима у пожилых и тяжелых больных; возможна доставка высоких доз лекарственного препарата за короткий период времени; создается высокодисперсный аэрозоль с идеальным диаметром частиц 1–5 мкм, который способен достичь периферических отделов дыхательных путей. Теофиллины обладают менее выраженным бронхолитическим эффектом, однако с их использованием связан ряд побочных эффектов, например уменьшение системной легочной гипертензии. Кроме того, они влияют на сердечный выброс, усиливают диурез, стимулируют центральную нервную систему, предотвращают и уменьшают утомление дыхательной мускулатуры. Предпочтение отдается пролонгированным формам теофиллина. Их назначение наиболее показано в ходе комплексной терапии ХОБЛ, когда предшествующая сочетанная терапия холинолитиками и b2-агонистами оказалась недостаточной [1, 23].
Глюкокортикостероидная терапия показана при тяжелой ЭЛ, при быстром прогрессировании болезни и в случае неэффективности максимальных доз препаратов базисной терапии (бронхорасширяющих средств). Обычно назначается пробная терапия преднизолоном в дозе 15–20 мг в сутки с оценкой эффективности в ближайшие 3–4 дня. Показания к назначению кортикостероидов противоречивы. Известно, что только 20-30% больных с ХОБЛ отвечают положительно на длительное лечение оральными кортикостероидами [1, 23, 28]. Следует учитывать миопатическое действие кортикостероидов на скелетную мускулатуру, а также возможность усугубления остеопороза, который развивается при ЭЛ. Для лечения остеопороза целесообразно использовать витаминные препараты, особенно витамин D3, минеральные соли, содержащие кальций, а в более тяжелых случаях показана курсовая терапия кальцитонином [23].
Важным направлением в лечении ЭЛ является коррекция дыхательной недостаточности, которая достигается путем оксигенотерапии и тренировкой дыхательной мускулатуры. Оксигенотерапия показана при снижении РаО2 до 60 мм рт. ст. и менее, SaO2
www.lvrach.ru
Легочная эмфизема. Диагностика легочной эмфиземы, лечение
Легочная эмфизема – это заболевание легких, вызывающее одышку. У людей с эмфиземой повреждены воздушные мешки (альвеолы). Со временем их стенки истончаются и разрушаются, из-за чего в легких вместо маленьких воздушных пузырьков появляются большие (буллы). Этот процесс сокращает полезную площадь легких, в результате чего уменьшается количество кислорода, попадающего в кровь.
Когда человек выдыхает, поврежденные альвеолы не могут вытеснить старый воздух, из-за чего свежему и богатому кислородом воздуху не хватает места.
Большинство людей с эмфиземой страдают от хронических бронхитов – это воспаление в бронхах, которые доставляют воздух в легкие, из-за чего появляется постоянный кашель.
Эмфизема и хронический бронхит – это два условия, необходимых для развития хронической обструктивной болезни легких (ХОБЛ). Лечение позволяет замедлить поражение легких при ХОБЛ, но не может обратить причиненный ущерб.
Причины развития легочной эмфиземы
Одна из самых распространенных причин развития легочной эмфиземы – это курение. Согласно статистике, сигаретный дым стал причиной 90% диагностированных случаев хронической обструктивной болезни легких (ХОБЛ). Впрочем, доказано, что ХОБЛ развивается только у тех курильщиков, у которых наблюдается генетическая предрасположенность к болезням легких.
Вдыхаемые токсины также являются одной из самых распространенных причин образования легочной эмфиземы. В развивающихся странах дым от готовки в непроветриваемом помещении относится к одной из самых распространенных причин, вызывающих бронхит.
Также к ним можно отнести и менее очевидные факторы:
- маленький вес;
- проблемы с дыханием в детстве;
- пассивное курение;
- загрязнение воздуха;
- пыль;
- вдыхаемые химикаты (кадмий, изоцианиды);
- другие заболевания легких (например, астма).
Очень редко причиной развития легочной эмфиземы становится генетический дефект, а именно – дефицит ?1-антитрипсина. Белок защищает ткани легких от эластазы, разрушающей ткань альвеол. Его недостаток – это врожденный дефект.
Люди с дефицитом ?1-антитрипсина сильнее подвержены влиянию неблагоприятных факторов, способствующих развитию эмфиземы легких.
Статистически доказано, что легочная эмфизема чаще появляется у мужчин. Пока не ясно, чем это может быть вызвано, но наиболее вероятная версия опирается на гормональные различия между мужчинами и женщинами.
Люди пожилого возраста находятся в группе риска, поскольку со временем состояние легких ухудшается, что является дополнительным фактором, способствующим развитию эмфиземы.
Формы легочной эмфиземы
В современной практике существует несколько способов классификации легочной эмфиземы.
Эмфизема легких делится на:
- первичную или врожденную – то есть такую, что развивается как самостоятельное заболевание;
- вторичную или приобретенную – которая возникает на фоне других болезней (например, бронхита).
По степени распространенности в легочной ткани эмфиземы бывают локализованными и диффузными.
По степени вовлеченности в патологический процесс ацинуса (совокупность бронхиолы с альвеолярными ходами, мешками и альвеолами, которую принято считать структурной единицей легких) различают следующие формы легочной эмфиземы:
- панлобулярная эмфизема (панацинарная эмфизема) характеризуется поражением всего ацинуса, и, как правило, развивается в нижней доле легких. Панлобулярная эмфизема считается классическим проявлением эмфиземы легких.
- центриацинарная или центрилобулярная эмфизема повреждает центральную часть ацинуса, в то время как его периферия остается практически нетронутой. Чаще всего поражает верхние доли легких. Центрилобулярная эмфизема наблюдается у пациентов с хроническими бронхитами.
- периацинарная или перилобулярная затрагивает периферические отделы ацинуса, прилегающие к плевре или межациарным перегородкам.
- рубцовая или очаговая эмфизема развивается вокруг рубцов в результате расширения альвеол. Как правило, ей предшествует туберкулезный процесс или инфаркт, в результате которого на легких остаются рубцы.
- буллезная эмфизема легких сопровождается формированием небольших (около 0,5 см) воздушных полостей (булл).
- викарная (компенсаторная) – развивается после удаления части легкого.
- межуточная – характеризуется скоплением воздуха в межуточной ткани, а затем его поступлением в клетчатку шеи и лица. При давлении слышен характерный хруст пузырьков.
- старческая эмфизема развивается на фоне старения легких.
- синдром МакЛеода (прозрачное легкое, односторонняя эмфизема) – это снижение плотности одного легкого и его доли в результате развития панациарной эмфиземы с отдельными буллами. Считается, что причиной синдрома МакЛеода является перенесенное в детстве респираторное заболевание, из-за которого легкое или его часть не растут нормально, что хорошо видно на рентгене. Повышенная прозрачность объясняется слабым присутствием альвеол и образованием больших булл. Болезнь может оставаться не диагностированной на протяжении долгого времени.
Симптомы легочной эмфиземы
Любой тип легочной эмфиземы может стать причиной кашля и одышки.
Изначально одышка, сбивчивое дыхание или диспноэ могут появляться только во время физических нагрузок, но со временем болезнь будет прогрессировать, и проблемы с дыханием станут постоянными.
К другим симптомам легочной эмфиземы можно отнести:
- частые легочные инфекции;
- появление мокроты;
- хрипы;
- уменьшение аппетита;
- потерю веса;
- усталость;
- посинение губ и ногтевого ложа (из-за недостатка кислорода в крови);
- раздражительность, депрессия;
- проблемы со сном;
- головные боли по утрам как результат постоянной нехватки воздуха во время сна.
Большая часть этих симптомов указывает не только на легочную эмфизему, но и на десяток других заболеваний, поэтому очень важно вовремя обратиться к врачу и выяснить, что послужило причиной ухудшения самочувствия.
Диагностика легочной эмфиземы
Если ваш врач заподозрит эмфизему, он проведет тщательный физический осмотр, в ходе которого прослушает ваши легкие с помощью стетоскопа. Лишний шум – хрипы, посвистывания, хруст – позволят ему подтвердить или опровергнуть подозрения на эмфизему.
Однако окончательно подтвердить диагноз можно только после проведения целого ряда тестов.
Диагностика легочной эмфиземы включает:
- рентген груди – позволяет врачу оценить состояние легких и степень поражения, если таковое имеется. На снимке будут видны причины описанных пациентом симптомов – воспаления, буллы, поврежденные альвеолы и т.д.
- легочные тесты – дают возможность оценить то, как работают легкие. Как правило, речь идет о спирографии, в ходе которой врач оценит объем легких, а также то, как долго легкие будут отдавать отработанный воздух.
- если у пациента есть родственники с врожденным дефицитом ?1-антитрипсина, врач отправит вашу кровь на анализ к генетикам, чтобы подтвердить или опровергнуть его наличие у больного.
- анализ крови позволяет оценить уровень лейкоцитов, которые реагируют на инфекции. Эта информация будет полезной при оценке рентгеновских снимков, позволив исключить или подтвердить эмфизему, воспаление, бронхит или любое другое заболевание, которое может послужить причиной описанных выше симптомов. Анализ газов артериальной крови позволяет оценить уровень кислорода и углекислого газа в крови.
Лечение легочной эмфиземы
Как только диагноз подтвердился, можно приступать к лечению легочной эмфиземы. К сожалению, восстановить пораженные ткани нельзя, но правильно подобранное лечение позволяет остановить развитие болезни на долгие годы, подарив пациенту долгую и полноценную жизнь.
Если причиной заболевания стало курение или условия работы (токсины, пыль), лучше сразу их устранить.
В зависимости от сложности симптомов и степени поражения легких, врач может предложить один из трех методов лечения легочной эмфиземы:
- Медикаменты
- бронходилататоры – препараты, облегчающие кашель и одышку, снимая бронхоспазм;
- ингаляционные стероиды – кортикостероидные препараты, выпускаемые в виде спреев для ингаляций. Позволяют снять воспаление, а с ним одышку и кашель;
- антибиотики – назначаются, если на фоне эмфиземы у пациента появились бактериальные инфекции – например, пневмония или бронхит.
- Терапия
- легочная реабилитация – программа, в ходе которой пациент обучается полезным легочным упражнениям, позволяющим увеличить объем легких, снять одышку и улучшить готовность к физическим нагрузкам;
- пищевая терапия поможет тем, кто начал терять вес из-за эмфиземы и обусловленных ею симптомов;
- кислородная терапия поможет пациентам с тяжелой формой легочной эмфиземы, в последствие которой уровень кислорода в крови оказался слишком низким. Дышать кислородом нужно несколько раз в день, поэтому пациенты предпочитают делать это дома.
- Хирургия
- удаление пораженных тканей. В ходе этой операции врач вырезает поврежденные части легких. Изначально это приводит к уменьшению их объема, но затем компенсаторный механизм восстановления позволяет разработать оставшиеся легкие;
- пересадка легких рекомендуется только в том случае, если вызванные эмфиземой поражения слишком серьезны, а другие варианты лечения оказались неэффективными.
Прогноз для больных с легочной эмфиземой
Легочная эмфизема стоит на четвертом месте в списке самых распространенных причин смерти в мире. Это хроническое прогрессирующее заболевание, уменьшающее продолжительность жизни и влияющее на ее качество.
Как и в случае с целым рядом других хронических заболеваний, прогноз при легочной эмфиземе зависит от множества факторов.
Несмотря на то, что эта болезнь считается неизлечимой, правильно подобранная терапия избавит пациента от неприятных симптомов и позволит ему вести нормальную жизнь.
Легочная эмфизема уже давно перестала быть смертельным приговором. Теперь она считается скорее медицинским состоянием, при котором пациент нуждается в особом уходе, но качество его жизни может оставаться прежним.
Смотрите также:
У нас также читают:
www.medicinform.net
Центрилобулярная эмфизема легких — что это такое?
Центрилобулярная эмфизема — это форма хронической обструктивной болезни легких. Центрилобулярная эмфизема также называется центриасинарной эмфиземой. Наиболее часто встречается у людей старше 50 лет с историей курения.
Термин центробеллярный означает, что заболевание происходит в центре функциональных единиц легких, называемых вторичными легочными дольками. В другом типе эмфиземы, называемой панлобулярной эмфиземой, повреждение начинается в тканях во всем легком одновременно.
Читайте также Эмфизема легких: симптомы, лечение, прогноз
Рассмотрим симптомы и стадии центрилобулярной эмфиземы, а также ее диагностику и лечение.
Содержание
- Симптомы
- Диагностика
- Лечение
- Причины
- Осложнения
- Прогноз
Симптомы
Центрилобулярная эмфизема вызывает повреждение дыхательных путей и в основном поражает верхние лепестки в центрах легочных долек. Это повреждение может затруднить поток воздуха из легких и затруднить дыхание.
Симптомы центробелевой эмфиземы могут варьироваться в зависимости от общего состояния здоровья человека, обычно проявляются такие признаки:
- сбивчивое дыхание;
- затруднение в выполнении повседневных задач;
- стойкий кашель;
- отхаркивание мокроты;
- хрипы;
- тяжесть в груди;
- синюшность губ и ногтей.
Симптомы могут быть более очевидными, если есть дополнительные осложнения, и они могут ухудшаться по мере прогрессирования заболевания.
Диагностика
Чтобы точно диагностировать центрилобулярную эмфизему, врачи часто начинают с изучения прогрессирования заболевания. Тяжесть эмфиземы варьируется от человека к человеку. Некоторые пациенты могут сохранить хорошую функцию легких и иметь только очень мягкие, редкие симптомы. Другие могут иметь умеренные или серьезные симптомы, которые встречаются чаще и сопровождаются более сниженной функцией легких.
Врач будет использовать различные тесты, чтобы поставить диагноз. Они могут включать:
Спирометрия. Чтобы проверить функцию легких, врач может использовать спирометр, который является устройством, которое измеряет, сколько воздуха человек может выдохнуть из легких и с какой скоростью.
Плетизмография. Это способ измерения способности легких, при котором, сидящий или стоящий в воздухонепроницаемой коробке человек дишит через мундштук для измерения количества воздуха внутри легких.
Пульсоксиметрия. Количество кислорода в крови может указывать на эффективность работы легких. Пульсоксиметрия показывает уровень кислорода в крови.
Рентгенограмма или компьютерная томография используется для выявления других осложнений хронической обструктивной болезни легких (ХОБЛ), таких как увеличение легких, увеличенные артерий или других физических изменений.
Правильный диагноз необходим для создания эффективного плана лечения для каждого человека.
Лечение
Невозможно восстановить ущерб, нанесенный центрилобулярной эмфиземой. Лечение вместо этого фокусируется на максимально эффективном лечении симптомов и замедлении прогрессирования заболевания.
Обострения могут привести к ускорению прогрессирования эмфиземы. Эти вспышки могут угрожать жизни и требуют госпитализации для лечения. Контроль симптомов и предотвращение обострений имеет важное значение для лечения эмфиземы.
Медицинские процедуры варьируются в зависимости от тяжести случая, но могут включать несколько различных вариантов. Любой, кто нуждается в лечении, должен обсудить эти варианты с врачом.
Ингаляторы. Врач может назначить кортикостероиды в ингаляторе. Эти стероиды облегчают симптомы, уменьшая воспаление в легких. Они помогают предотвратить обострение и облегчают дыхание.
Бронходилататоры. Эти лекарства расслабляют мышцы бронхов, чтобы расширить дыхательные пути и улучшить воздушный поток в легких. Они могут использоваться для краткосрочного облегчения, но также подходят для ежедневного использования в качестве долгосрочного варианта.
В некоторых случаях людям может потребоваться комбинированный ингалятор, содержащий как бронходилататор, так и кортикостероид.
Кислородная терапия. Некоторым пациентам может потребоваться использовать устройство, чтобы дополнить количество кислорода, которое попадает в организм. Концентратор кислорода — это машина, которая поглощает воздух и концентрирует кислород, затем доставляя его через маску. Если этого недостаточно, врач может порекомендовать, чтобы человек использовал кислородный баллон.
Центрилобулярная эмфизема лечится также такими средствами:
- антибиотики для борьбы с любыми респираторными инфекциями;
- вакцины для профилактики инфекций;
- правильное питание;
- пересадка легкого или операцию по удалению поврежденной легочной ткани.
Причины
Центрилобулярная эмфизема чаще встречается у людей старше 50 лет, а панлобулярная эмфизема часто встречается у молодых людей, которые курят сигареты.
Легкие поглощают химикаты в сигаретном дыме. Эти химические вещества вызывают воспаление, разрушают воздушные мешочки и ослабляют способность легких бороться с инфекциями.
Другие токсичные ингалянты также могут представлять риск и, вероятно, будут более распространены в определенных направлениях работы. Люди, которые работают с углем, могут подвергаться риску, если часто вдыхают угольную пыль или другие токсичные пары. Регулярное воздействие выхлопных газов от транспортных средств или оборудования и паров от топлива также может увеличить риск.
Осложнения
Люди с центрилобулярной эмфиземой могут подвергаться большему риску других заболеваний. К ним относятся:
- Бронхит или другие инфекции дыхательных путей
- Трудности с сердцем, поскольку давление в артериях может нарастать и заставлять сердце набухать и ослабевать.
- Буллы, которые являются отверстиями внутри легких, вызванными аномальными воздушными карманами. Эти отверстия могут резко уменьшить рабочий объем легких и может даже привести к коллапсу легких.
- Коллапс легкого, которые возникает, когда воздух входит в пространство между грудной стенкой и легкими, называемым плевральным пространством. Это происходит в результате повреждения легочной ткани и может быть опасным для жизни осложнением.
Прогноз
Во многих случаях можно предотвратить центрилобулярную эмфизему, уменьшая воздействие токсинов, таких как табачный дым и загрязнители окружающей среды, но нет лекарств от этого заболевания.
Невозможно восстановить повреждение, которое уже присутствует, но лечение может помочь замедлить прогрессирование заболевания и позволить человеку более эффективно использовать существующую емкость легких.
Лечение всегда должно быть приоритетом после диагностики центрилобулярной эмфиземы. Лечение на ранних сроках может улучшить перспективы и облегчить управление симптомами. Центрилобулярная эмфизема — серьезное заболевание, которым нельзя пренебрегать.
В статье использованы материалы журнала Medical News Today.
chtoikak.ru