Лечение суставов - артроз, артрит, остеохондроз и многое другое
Отрубевидное шелушение кожи
Шелушение кожи
Физиологическое шелушение кожи – нормальное явление, не проявляющее себя какими-либо явными признаками. При выраженной сухости наблюдают отторжение роговых пластинок эпидермиса, заметное глазу. Сопутствует этому гиперемия, зуд, болезненность. Возникают не только шероховатости, но и трещины.
Причины шелушения кожи
Обезвоживание кожи, приводящее к шелушению, может провоцироваться низкой влажностью воздуха в обогреваемых помещениях, использованием высокощелочного мыла. С возрастом функции сальных желез снижаются, поэтому шелушение кожи у пожилых людей – не редкость.
Процесс шелушения может происходить по-разному:
- при ихтиозе чешуйки рогового слоя возвышаются над кожей и хорошо заметны;
- при красной волчанке чешуйки сероватого цвета, сидят плотно;
- при скарлатине наблюдают пластинчатое и листовидное шелушение;
- для розового лишая характерно распространение округлых красных пятен, которые могут шелушиться;
- при себорейном дерматите наблюдают как мелкие отрубевидные чешуйки, так и крупные пластинчатые;
- при отрубевидном лишае по всему телу возникают небольшие красноватые пятна с мелкими шелушениями;
- при псориазе наблюдают красные пятна, покрытые серыми чешуйками, на этих участках отмечается выраженный зуд;
- для грибковых инфекций характерны появление шелушащихся участков с нечеткими границами, а также интенсивный зуд, повышенное потоотделение или, наоборот, сухость кожи, а также изменение цвета;
- наконец, для ксероза специфичны ощущения сильной сухости, зуда и раздражения, кожа гиперемирована, могут появляться поверхностные и глубокие трещины.
Причина возникновения шелушений определяется специалистом в условиях клиники.
Что делает врач?
При шелушении кожи нужно обратиться к дерматологу. В ходе приема проводятся сбор анамнестических данных, осмотр, дифференциальная диагностика – исключаются предполагаемые заболевания. Специалист выполняет пальпацию, поскабливание, надавливание зондом, диаскопию – кожа придавливается предметным стеклом, оценивается ее реакция (в том числе на скрытые симптомы).
Дерматолог дает направления на лабораторные исследования, результаты которых необходимы для успешного лечения:
- кожно-аллергические пробы с целью определения аллергенов;
- бакпосев – в питательной среде выращивают микроорганизмы с поверхности кожи;
- соскобы – выполняется микроскопическое исследование.
При необходимости назначают гистологическое исследование.
Диагностические методы в дерматологии безболезненные. Чем раньше заболевание будет выявлено, тем лучше прогноз его исхода, ниже вероятность хронизации. Не откладывайте визит к специалисту, даже если имеющееся шелушение не приносит особых беспокойств.
Как добраться:
Вход со стороны ул. Ефремова, д. 10 (здание МОЭК), дальше по ул. Ефремова вдоль кирпичных башен, вход в ЖК «Садовые Кварталы» между зданием МОЭК и башнями. Необходимо обойти справа пункт охраны и пройти через кирпичный туннель до угла дома №12. Вывеска «Beauty Class Clinic».
Смотреть роликwww.fotomed.ru
Отрубевидный лишай
Отрубевидный лишай — длительно протекающее грибковое заболевание с поражением эпидермиса, которое проявляется появлением на коже пигментированных пятен различного оттенка: желтого, розового, бурого, коричневого и характерным отрубевидным шелушением. Признаки воспаления отсутствуют. Диагностируется отрубевидный лишай при помощи йодной пробы Бальцера, люминесцентного исследования и микроскопии отшелушивающихся чешуек. Лечение проводится противогрибковыми мазями и растворами. Отрубевидный лишай распространенной формы требуют общей антимикотической терапии.
Отрубевидный лишай получил такое название в связи с типичным для него шелушением. Второе название — разноцветный лишай — возникло благодаря разнообразной окраске появляющихся при заболевании пятен. Встречающееся в народе название «солнечный грибок» также имеет отношение к отрубевидному лишаю. Оно связано с тем, что под воздействием солнечных лучей пораженные участки кожи становятся более яркими и заметными. Наиболее часто заболеванию отрубевидным лишаем подвержены мужчины и женщины молодого возраста, наиболее редко - дети до 7 лет.
Отрубевидный лишай
Отрубевидный лишай относится к группе кератомикозов — грибковых заболеваний кожи, затрагивающих только роговой слой эпидермиса и волосяную кутикулу. Его возбудителями являются грибы Malassezia furfur, Pityrpsporum orbiculare и Pityrosporum ovale, причем эти виды отличаются способностью переходит один в другой. Обычно отрубевидный лишай характеризуется малой контагиозностью, то есть заражение происходит лишь в отдельных случаях при тесном и длительном контакте с больным. При этом вероятность заболеть отрубевидным лишаем в большей степени обусловлена предрасполагающими факторами.
Факторами, формирующими в организме благоприятный фон для развития отрубевидного лишая, являются: ослабление иммунной системы, повышенная потливость, эндокринные нарушения (сахарный диабет, синдром Иценко-Кушинга, ожирение), изменения в химическом составе пота, вегето-сосудистая дистония, нарушение барьерной функции кожи при частом использовании антибактериальных гелей и мыл, стрессовые воздействия на кожу (чрезмерный загар, солярий и т. п.). Авторы некоторых проводимых в дерматологии исследований указывают на то, что в ряде случаев отрубевидный лишай связан с лимфогранулематозом и туберкулезом легких.
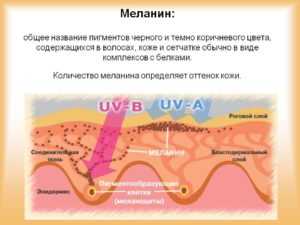
Отрубевидный лишай вызван размножением возбудителей в поверхностных слоях кожи, что приводит к нарушению функционирования меланоцитов — клеток, вырабатывающих пигмент меланин, придающий коже ту или иную окраску. В результате пораженный участок кожи приобретает цвет, отличающийся от остального кожного покрова. Процесс начинается в устье волосяного фолликула, затем пятно постепенной увеличивается в размерах.
При отрубевидном лишае типично образование множественных округлых пятен величиной до 1 см. По мере роста пятна сливаются друг с другом, образуя значительные по величине участки, достигающие размеров более ладони взрослого человека. Такие пятна не выступают над поверхностью кожи и не имеют признаков воспаления (отек, краснота, болезненность). Их цвет может быть желтым, кофейным, розовато-коричневым, темно-бурым. Края пятен отрубевидного лишая четко отграниченные, неровные, фестончатые. Характерно обусловленное разрыхлением рогового слоя эпидермиса шелушение пятен, легко обнаруживаемое при поскабливании кожи.
Чаще всего отрубевидный лишай появляется на коже спины и груди. Реже поражается шея, боковые части туловища и живот. У детей и подростков пятна могут локализоваться на коже конечностей, в подмышечных областях и на волосистой части головы. Симметричность отсутствует.
Пациент с отрубевидным лишаем, как правило, не отмечает каких-либо субъективных ощущений. В некоторых случаях на участках поражения кожи наблюдается небольшой зуд. Возникновение болезненность, жжения или других неприятных ощущений свидетельствует о вторичном инфицировании кожи бактериальной флорой.
Отрубевидный лишай отличается длительным (в течение несколько лет) течением. При отсутствии систематической терапии после лечения возможно возникновение рецидивов заболевания. Отрубевидный лишай часто излечивается под воздействием солнечных лучей. Участки, ранее пораженные лишаем, не загорают и остаются белыми на фоне загорелой кожи (псевдолейкодерма).
Отрубевидный лишай часто сразу диагностируется на консультации дерматолога при осмотре и дерматоскопии участков кожи с измененной окраской. Для подтверждения диагноза проводится йодная проба Бальцера, заключающаяся в нанесении на кожу 5% спиртового р-ра йода. Из-за разрыхленности пораженных участков эпидермиса, кожа в этих местах лучше впитывает йод и окрашивается более интенсивно, чем на здоровых участках. С таким же успехом для проведения пробы можно использовать растворы анилиновых красителей: зеленку, йод, фукарцин. Определяется также наличие симптома Бенье или «феномена стружки»: шелушение кожи при легком соскабливании ее на поверхности пятен отрубевидного лишая.
Люминесцентная диагностика, проводимая в специальной затемненной комнате, выявляет красно-желтую или темно-коричневую флуоресценцию пятен. Микроскопическое исследование соскоба при отрубевидном лишае позволяет обнаружить элементы гриба в чешуйках эпидермиса.
Дифференцируют отрубевидный лишай от розового на основании клинической картины. Розовый лишай характеризуется продолговатой и ромбовидной формой очагов поражения, локализацией пятен вдоль линий натяжения кожи. Очаги псевдолейкодермы, остающиеся после того, как разрешается отрубевидный лишай, дифференцируют от витилиго, вторичных гипопигментаций, лепры.
Необходимо также отличать отрубевидный лишай от сифилитической розеолы, а участки псевдолейкодермы — от сифилитической лейкодермы. Сифилитическая розеола не шелушиться, имеет розовый цвет, пропадает при надавливании. Сифилитическая лейкодерма своим внешним видом напоминает кружевную сеточку, а не сливные пятна пониженной пигментации. Чтобы дифференцировать отрубевидный лишай от сифилитических проявлений, пациенту могут назначить следующие анализы: микроскопию соскоба на бледную трепонему, ПЦР-диагностику сифилиса или RPR-тест.
Лечение проводится амбулаторно до полного исчезновения проявлений отрубевидного лишая. Применяют местные противогрибковые средства: 5% салициловую мазь, 3-5% салициловый спирт, 5-10% серную мазь, 3-5% резорциновый спирт, тербинафин, бифоназол, клотримазол, циклоперокс, тербинафин, нафтифин и др. Распространенный отрубевидный лишай или его рецидивирующее течение являются показанием к общему противогрибковому лечению. Оно проводится приемом внутрь таких противогрибковых препаратов, как итраконазол, кетоконазол.
Профилактика рецидивов отрубевидного лишая включает повторный курс антигрибкового лечения, регулярные водные процедуры и терапию гипергидроза. Для предупреждения заражения близких пациента производят дезинфекцию одежды и белья больного. Людей, находящихся в постоянном контакте с пациентом осматривают с применением люминесцентной лампы.
www.krasotaimedicina.ru
Что делать, если шелушится кожа на лице — обратиться к врачу или действовать самостоятельно?
Нередким поводом для обращения к косметологам и дерматологам является шелушение кожи на лице. Причем чаще всего консультации специалиста предшествует период безуспешного самолечения с использованием разнообразных средств ухода, методов народной медицины и даже лечебных аптечных мазей.
Для устранения шелушения кожи лица необходимо воздействие не столько на сам симптом, сколько на причину его появления. Поэтому грамотная диагностика является залогом успешного лечения. Универсальное средство от шелушения кожи лица – это миф. Каждому пациенту требуется собственная схема терапии для ликвидации основных проявлений или улучшения состояния. И подбирать ее должен врач.
Почему возникает шелушение?
Шелушение обычно появляется, когда на поверхности кожи образуется отслаивающийся избыточный слой отмерших клеток эпителия или чрезмерное нарастание рогового слоя. Такой симптом свидетельствует о нарушении естественных процессов ороговения и отторжения. Формирующиеся при этом пластинки могут иметь разную форму, толщину, площадь и плотность прикрепления к подлежащим слоям. В зависимости от их размера выделяют чешуйчатое, мелко- и крупнопластинчатое, отрубевидное шелушение. Оно также может быть очаговым, локальным (без четких границ) и распространенным.
Шелушение чаще всего возникает после повреждения поверхностных или глубоких слоев дермы. При этом в качестве основного этиологического фактора могут выступать агрессивные химические вещества, избыточная инсоляция, неблагоприятные метеорологические условия, разнообразные микроорганизмы и антитела к собственным клеткам кожи. Шелушение может также быть признаком гиповитаминозов, заболеваний желудочно-кишечного тракта, нарушения обмена веществ, гормонального дисбаланса и аллергических реакций. А иногда оно возникает вследствие неправильного ухода.
Про шелушение также говорят, если на коже появляются отслаивающиеся поверхностные корочки. Чаще всего они образуются после подсыхания лимфы и сукровицы, которые выделяются из трещинок или лопающихся пузырьков при некоторых дерматологических болезнях.
Основные причины шелушения кожи:
- нерациональное использование обезжиривающих косметических средств;
- применение неподходящих по типу кожи или некачественных кремов, лосьонов и масок, что особенно критично в периоды гормональной перестройки организма;
- злоупотребление местными средствами на основе спиртов, что нередко бывает у подростка, имеющего прыщи и шелушение кожи на лице;
- аллергическая реакция в ответ на поступление аллергена с пищей или при его непосредственном контакте с кожей;
- период активного восстановления кожи после агрессивных косметических процедур, чаще всего появляется шелушение после чистки лица и дермабразии;
- пренебрежение средствами защиты при работе на улице в неблагоприятных метеоусловиях, при загаре под солнцем или в солярии;
- частое мытье с ощелачивающим мылом без последующего увлажнения кожи;
- гиповитаминоз А, Е, В, недостаток цинка, селена и ряда других микроэлементов;
- разнообразные дерматологические заболевания инфекционной и неинфекционной этиологии.
В некоторых случаях обусловленное неправильным уходом и гиповитаминозом шелушение поддерживается на фоне неадекватного самолечения. Ведь страдающие от дерматологических проблем люди обычно спрашивают, чем мазать лицо, вначале у своих знакомых и фармацевтов. Используя разнообразные маски, крема и даже кортикостероидную мазь, они зачастую усугубляют свое состояние. Поэтому лечение шелушения кожи лица должен назначать специалист после установления истинной причины этой проблемы.
Основные проявления
Шелушение на лице редко бывает изолированным симптомом. Оно может сопровождаться сухостью кожи с ощущением стягивания. Иногда шелушению предшествует появление везикул (мелких пузырьков) и пустул (гнойничков), папул, волдырей, подкожных узлов, пятен и других местных дерматологических симптомов.
Цвет кожных чешуек может быть различным. При отсутствии дерматологических заболевания они бело-серые, матовые или полупрозрачные и образуются на слегка розоватой коже. Но иногда очаги шелушения имеют необычную окраску. Например, они могут быть красно-розовыми, багрово-синюшными, серебристыми. Это зависит не только от характера самих чешуек, но и от состояния кожи в их основании. Воспаление, застойные явления, уплотнение и утолщение дермы – все это влияет на цвет патологических очагов.
Нередко такие шелушащиеся пятна четко отделяются от окружающей здоровой кожи, имея явно просматривающиеся границы или периферический ободок со свежими элементами сыпи. Но шелушение может быть и диффузным. Это чаще всего связано с погрешностями ухода, гиповитаминозами, нарушениями обмена веществ и врожденными отклонениями в процессах ороговения и регенерации.
Шелушение при сухой коже лица может сопровождаться появлением серозных корочек в местах растрескивания эпидермиса. Особенно часто они обнаруживаются в углах рта и у крыльев носа. А в случае присоединения вторичной бактериальной инфекции здесь могут образовываться пустулы, мокнутие и достаточно грубые серозно-гнойные корки с глубокими болезненными трещинами.
Периодически усиливающееся постоянное шелушение без признаков активного воспаления кожи – повод для расширенного диагностического поиска. Оно может сопровождаться изменением состояния кожного покрова и ногтей, признаками поражения внутренних органов и ухудшением нервно-психического состояния. В этом случае необходимо искать причину нарушения обмена веществ. Такая полиморфная симптоматика может быть обусловлена не только недостатком потребления витаминов и микроэлементов, но и нарушением их всасывания в желудочно-кишечном тракте или эндокринными заболеваниями.
Грамотный врач при обращении пациента с жалобами на шелушение, зуд и покраснение кожи на лице не ограничивается выяснением особенностей ухода за кожей. Необходим общий осмотр с оценкой состояния внутренних органов и выявления признаков первичных заболеваний. И иногда основное лечение пациенту назначает не дерматолог или косметолог, а терапевт, гастроэнтеролог или эндокринолог.
Шелушение как признак дерматологических заболеваний
Появление отслаивающихся чешуек кожи может быть признаком многих дерматологических заболеваний. При этом использования косметических средств и процедур будет недостаточно, требуется комплексное воздействие с тщательным индивидуальным подбором препаратов. Так как избавиться от шелушения на лице невозможно без воздействия на основные звенья патогенеза, необходимо как можно раньше обратиться к врачу для обследования и установления точного диагноза. А самолечение может способствовать осложненному течению заболевания.
При дерматологических болезнях шелушение в большинстве случаев относится к вторичным симптомам. Оно появляется лишь через некоторое время на фоне папул, везикул или узловатых изменений и является признаком закономерного развития патологических очагов. Характер образующихся чешуек при этом зависит от этиологии заболевания и наличия примеси кожного сала, лимфы или серозно-гнойных выделений.
Основные дерматологические заболевания, которые могут приводить к шелушению кожи на лице:
Большинство этих заболеваний является приобретенными. Лишь ихтиозы относятся к наследственно обусловленным состояниям, приводя к характерному поражению всего кожного покрова еще до рождения ребенка. При атопическом дерматите также прослеживается врожденная предрасположенность, связанная с нарушениями функционирования иммунной системы. В основе патогенеза этого заболевания лежат сенсибилизация к разнообразным аллергенам, изменения на уровне иммунорегуляторных клеток и нейровегетативный дисбаланс.
Некоторые болезни, приводящие к шелушению
Псориаз
Является хроническим неинфекционным заболеванием с достаточно сложным патогенезом. Он приводит к появлению на коже красных зудящих очагов, которые имеют тенденцию к распространению и слиянию. Псориатические очаги на лице – нечастое явление, в этом случае говорят об атипичной форме болезни. Ведь излюбленными местами высыпаний при псоризе являются разгибательные поверхности конечностей и туловище. Характерные бляшки состоят из множества папул, покрытых плотными восковидными чешуйками. При снятии поверхностных наслоений или поскабливании псориатического очага шелушение усиливается и появляется симптом кровяной росы (точечное выделение мельчайших капелек крови).
Высыпания при псориазе преимущественно локализуются около глаз, бровей и носогубных складках. Но существует и особая форма болезни – себорейный псориаз. При этом бляшки формируются в местах с усиленным образованием кожного сала, преимущественно на границе волосистой части головы, носощечных складках и заушных областях. Это заболевание дифференцируют в первую очередь с себореей (себорейным дерматитом).
1. Псориаз волосистой части головы2. Себорейный дерматит
Себорея
Связана с нарушением функционирования сальных желез. При этом патологические очаги могут появляться на лице, за ушами и на волосистой части головы. Прослеживается зависимость выраженности заболевания от гормонального статуса, именно поэтому себорея чаще выявляется у мужчин и подростков. У женщин ее дебют может быть обусловлен снижением уровня экстрогенов при нарастании концентрации андрогеноподобных веществ. Но иногда себорея появляется при некоторых неврологических заболеваниях (например, при болезни Паркинсона) и приеме лекарств, вызывающих нейроэндокринные нарушения.
Выделяют 2 формы себореи: сухую и жирную. Раздражение, сухость, кожный зуд и сильное шелушение – основные симптомы сухого себорейного дерматита. При этом красно-розовые зудящие очаги появляются в области бровей и на щеках, они также могут затрагивать зону роста ресниц. Изменения носят симметричный характер и нередко захватывают кожу головы. При жирной себорее кожа плотная, утолщенная, покрыта постоянно выделяющимся избыточным количеством сала. Нередко возникают угри и вторичная грибковая инфекция. Чешуйки плотные, грубые, толстые, жирные.
1. Экзема2. Волчанка
Системная красная волчанка
СКВ является заболеванием с аутоиммунным механизмом поражения кожи лица. Появляющиеся при этом высыпания локализуются преимущественно в носощечных областях, приводя к формированию характерной «бабочки». Системной красной волчанке свойственны эритема, инфильтрация и фолликулярный гиперкератоз кожи. Через некоторое время они сменяются рубцовой атрофией, которая начинает формироваться из середины очага.
У пациентов со значительным стажем заболевания на лице имеются все возможные виды кожных изменений. В центре давно существующего волчаночного очага располагается зона ровной гладкой тонкой атрофичной кожи белого цвета. Она окружена валиком инфильтрации, покрытом сухими плотно сидящими чешуйками с шиповидными выростами на нижней стороне. А на периферии имеется венчик гиперемии с четкими границами. Свежие очаги – это красные пятна с сухой поверхностью.
Периоральный дерматит
Является одним из самых частых заболеваний, приводящих к шелушению на лице. Он характеризуется появлением эритематозных шелушащихся пятен и папуло-пустулезной сыпи вокруг рта и на подбородке. В патологический процесс никогда не вовлекается красная кайма губ, нередко вдоль нее даже имеется узкая полоса неизмененной кожи. Кожные изменения не имеют четких границ, а элементы сыпи склонны к группированию и постепенной трансформации. Очень часто при периоральном дерматите пациенты самовольно применяют кортикостероидный крем от шелушения кожи лица. Такая тактика является неверной. Ведь гормональные средства сами поддерживают это заболевание, хотя и помогают снизить остроту основных симптомов.
Что делать, если шелушится кожа на лице
Однозначно ответить на вопрос, что помогает от шелушения на лице, невозможно. Лечебная тактика будет зависеть от основной причины, наличия других симптомов и выраженности кожных изменений. Для этого необходимо комплексное обследование, в том числе с проведением лабораторной и инструментальной диагностики. Поэтому оптимальным решением будет обращение к врачу.
Если шелушение обусловлено погрешностями ухода, неправильным подбором косметики или косметическими процедурами, будет достаточно помощи грамотного косметолога. Специалист поможет правильно подобрать крем, порекомендует подходящий способ ежедневного очищения кожи. Иногда действенными оказываются народные средства: разнообразные маски и умывания отварами трав. Но применять их можно лишь после согласования с косметологом и исключения аллергии.
Маска для лица от шелушения обычно используется с целью увлажнения и питания кожи, уменьшения ее раздражения. В нее могут входить овсяные хлопья, мед, льняное или оливковое масло, яичный желток, овощные пюре и соки.
Так как убрать косметическую проблему в домашних условиях не всегда возможно, косметолог может рекомендовать салонные процедуры. При этом по показаниям проводятся щадящее аппаратное очищение кожи, сеансы биоревитализации и мезотерапии, интенсивные курсы с применением грязевых аппликаций, аптечных и альгинатных масок, витаминных и аминокислотных «коктейлей».
Стойкое шелушение, наличие очагов и сыпи – повод для обращения к дерматологу. После осмотра врач может дать направление на дополнительное обследование или на консультацию к другим специалистам. Иногда помимо дерматологического лечения может потребоваться помощь аллерголога, гастроэнтеролога, гепатолога, эндокринолога. Врач может назначить витамины, мази и крема с увлажняющим, отшелушивающим, противозудным и регенеративным действием. При некоторых заболеваниях показаны антибактериальные или противогрибковые препараты, иногда проводится стероидная терапия. Назначаются также витамины группы В, А и Е, минеральные комплексы.
При любых дерматологических заболеваниях необходим правильный повседневный уход, для этого в ряде случаев требуется применение специально разработанных аптечных средств. При периоральном дерматите рекомендуется сменить зубную пасту, ведь ее компоненты нередко и являются причиной стойкой аллергической реакции с появлением высыпаний около рта.
bellaestetica.ru
Отрубевидное шелушение кожи - Все про грибок
- 1 Суть процедуры
- 2 Как правильно проводить пробу йодом на лишая?
Многие годы пытаетесь вылечить ГРИБОК?
Глава Института: «Вы будете поражены, насколько просто можно вылечить грибок принимая каждый день средство за 147 рублей...
Читать далее »
Дерматологи для подтверждения или опровержения наличия у пациента кожных заболеваний проводят пробу йодом на отрубевидный или разноцветный лишай. Отрубевидное шелушение под действием препарата проявляет себя в течение нескольких минут. Провести йодовый тест можно и самостоятельно в домашних условиях. Для этого потребуется вода, вата, йод и терпение.
Суть процедуры
Бактерии, которые вызывают лишай, присутствуют на коже всегда и у каждого. Но активизируются и проявляются, только когда в организме человека происходит сбой. Распознать отрубевидный лишай можно по пятнам чаще всего красного, реже розового или темно-коричневого цвета. На первых порах заболевания, пятна выглядят как аллергическая реакция. Чтобы определить, что это за сыпь, можно провести пробу с йодом.
На медицинском языке йодовая проба называется пробой Бальзера. Суть метода в том, что пораженный участок кожи смазывают йодовым раствором и ждут, как он себя проявит. Участки кожи, на которых предположительно расположился грибок, при положительной реакции окрасятся в более темный цвет, чем участки здоровой кожи, а шелушение станет заметнее в разы. Йодная проба позволяет определить лишай, потому что пораженный грибком эпидермис становится более рыхлым и как следствие поглощает больше препарата.
Вернуться к оглавлению
Как правильно проводить пробу йодом на лишая?
При проведении теста с йодом на кожу необходимо наносить немного препарата, так как большое его количество может спровоцировать ожег разрыхленного эпидермиса. Для точной диагностики больному нужно подготовить тело — промыть участок кожи, на котором будет проводиться проба йодом, и тщательно его высушить. Капельки воды могут испортить тест. После следует:
- нанести йод на предполагаемую зону поражения;
- дождаться пока препарат впитается;
- изучить полученный результат.
Не все виды лишая можно определить с помощью йодовой пробы.
Потенциальные зоны обитания лишая — спина, живот, плечи, между бедер или под грудью. Если распространение грибка началось в местах, которые сложно достать при проведении йодовой пробы, больному потребуется посторонняя помощь. Бывает так, что маленькие пятна грибка сливаются в одну большую бляшку, которая может покрывать достаточно большой участок тела. При такой ситуации, чтобы не обмазывать больного йодом, можно сделать несколько мазков на предположительно больном эпидермисе и столько же на здоровом, но на другом участке тела, например, на руке и спине или ноге.
Проводя такой тест дома, следует помнить, что проба йодом на лишай не является точным маркером в постановке диагноза, а только одним из методом, которые могут косвенно его подтвердить или опровергнуть. Проба не в состоянии определить такие разновидности лишая, как розовый, опоясывающий, стригущий или чешуйчатый. Врачи проводят йодовую пробу в комплексе с другими тестами на данный вид грибка.
Вернуться к оглавлению
Результаты
Здоровая кожа, смазанная йодом, должна быть блестящей и иметь золотистый цвет. Больная — будет матовой и темно-коричневой. При положительной реакции на йод больному следует начать использовать не только противогрибковые препараты, но и заняться восстановлением иммунитета. Отрубевидный лишай — заболевание, вылечить которое сложно, и при малейшем ослаблении иммунитета оно может снова проявиться.
Шелушение кожи между пальцами на ногах: симптомы, как и чем лечить
Человеческая кожа чутко реагирует не только на все изменения, происходящие в организме ее «владельца», на ней тут же «оставляют свой след» негативные факторы окружающей среды. Так, различные высыпания, пятна, синяки, сухость, зуд и другие дерматологические симптомы – это «сигналы», оповещающие о тех или иных патологических процессах.
С шелушением кожи между пальцами ног может столкнуться каждый человек. Это аномальное явление обуславливается различными причинами, которые можно объединить в две условные группы – косметические и патологические.
Факторы внешней среды
Если кожа ступни облазит, в первую очередь, проблема может объясняться:
- повышенной сухостью воздуха в помещении (к примеру, при использовании бытовых обогревателей в холодное время года);
- неправильно подобранной либо выполненной из некачественного заменителя кожи обувью (причины слезающей кожи между пальцами стоп – нарушение местного кровообращения, банальная аллергическая реакция и избыточное потоотделение вследствие недостаточного воздухообмена);
- облазит и трескается кожа стопы при использовании некачественной косметики по уходу за ногами – кремов, дезодорантов для обуви и т.д.;
- закономерные возрастные гормональные изменения в организме, которые сказываются на состоянии, структуре кожи, приводят к ее повышенной сухости, быстрой потере влаги;
- чрезмерная влажность стоп — следствие того, что в данной области расположено большое количество потовых желез;
- авитаминоз;
- избыточная масса тела.
Если причинами того, что кожа ступней облазит, являются один либо несколько из вышеперечисленных факторов, то шелушение между пальцами быстро уйдет после отказа от неподходящей обуви, носок, колготок и косметики, а также при условии соблюдения элементарных правил личной гигиены.
Когда же предпринятые действия не привели к нужному результату, «виновниками» проблемы являются патологические процессы – стоит обратиться за помощью к врачу.
Дерматологические заболевания
Кожа между пальцами ног может шелушиться:
- при грибковых, бактериальных инфекциях;
- на фоне местной аллергической реакции.
Эпидермофития стопы – распространенная грибковая патология, основными «опознавательными знаками» которой являются глубокие трещины на пятках и между пальцами. Дополнительными симптомами недуга являются:
- гиперемия (покраснение);
- интенсивный зуд;
- неприятный запах;
- очаги шелушащейся кожи, которые равномерно «разбросаны» по всем ступням.
При тяжелых (запущенных) формах эпидермофитии на месте трещин появляются кровоточащие ранки, а сам патологический процесс поражает, в том числе, ногтевые пластины. Заразиться этой грибковой инфекцией несложно – достаточно регулярно посещать места общественного пользования с повышенной влажностью (спортивные залы, бассейны, сауны, бани).
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения грибка ногтей наши читатели успешно используют Tinedol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Еще одна причина того, что кожа между пальцами ног слезает, — рубромикоз стоп. Это достаточно «популярная» грибковая инфекция, поражающая не только кожу, расположенную на пятках и между пальцами, но и ногтевые пластины.
Главными местными признаками заболевания считаются:
- мокнутие;
- зуд;
- жжение;
- образование мелких трещин в кожных складках между пальцами.
При отсутствии лечения рубромикоз может обуславливать отслоение отдельных участков эпидермиса, появление множественных кровоточащих плохо заживающих ран на стопах. Механизм заражения – тесный контакт либо с больным человеком, совместное использование с ним бытовых предметов.
Кандидоз также может приводить к тому, что кожа ступней облазит. Явление, когда дрожжевые грибки «переходят» со слизистых оболочек и половых органов на ноги, встречается нечасто, но все же вполне допустимо. Пораженные инфекцией очаги интенсивно шелушатся, зудят, со временем на коже появляются раны и микротрещины.
Аллергические реакции (проявления контактного дерматита либо экземы) – распространенные причины того, что кожа между пальцами усиленно облазит. «Виновниками» этого аномального явления выступают синтетические носки (колготки) или дешевый заменитель кожи, из которого изготовлена обувь. Местные симптомы аллергии:
- мелкая сыпь на фоне больших по площади гиперемированных участков кожи;
- волдыри разных размеров, локализующихся на стопах и между пальцами (эти образования заполнены экссудатом – прозрачной жидкостью);
- интенсивный зуд;
- жжение, иногда – болевой синдром.
Как бороться с проблемой
Тактика лечения зависит от причины возникновения проблемы. Так, начальные стадии эпидермофитии стоп хорошо реагируют на местные противогрибковые препараты – Тербинафин, Клотримазол, Миконазол. Запущенные случаи требуют «вмешательства» системных медикаментов – синтетических антимикотиков.
Рубромикоз также лечат, в основном, местно – применяют аптечные мази и крема с противогрибковыми, антибактериальными, ранозаживляющими и противовоспалительными свойствами (Батрафен, Экзодерил, Микозорал, Низорал).
Противостоять кандидозу – одной из причин появления шелушащихся очагов на стопах – помогают азольные и триазольные наружные противогрибковые средства (Кетоконазол, Флуконазол, Итраконазол).
С целью устранения аллергической реакции на коже применяют системные и местные антигистаминные (нестероидные, гормональные) средства – к примеру, мазь Гидрокортизона.
В дополнение к лекарственной терапии врачи-дерматологи советуют пациентам, ставшим «жертвами» грибковых инфекций, придерживаться нескольких простых правил:
- ежедневно тщательно чистить, мыть и протирать антисептическими растворами обувь;
- обрабатывать простыни, носки дезинфицирующими составами;
- отказаться (хотя бы на время лечения) от посещения саун, бань, бассейнов, общих душевых;
- носить только свою обувь (правильного размера из качественного материала);
- выбирать только натуральное белье.
Важно! Зачастую шелушение кожи на стопах – лишь единичный симптом системных заболеваний (сахарного диабета, эндокринных нарушений). В данном случае после успешного лечения основного недуга вторичная проблема уйдет сама собой.
При появлении шелушащихся участков кожи или трещин на стопах, следует тут же обратиться за помощью к дерматологу – врач установит причину аномального явления и подберет подходящее лечение.
Видео-отзыв: Реальная история излечения от грибка на ногах
Признаки грибка на ногтях ног
Грибок обязательно нужно лечить, если он появился. Причем лечение необходимо начинать как можно раньше. Чем меньшая площадь ногтя поражена, тем быстрее проходит лечение, тем лучше препарат проникает в структуру ногтя, тем больше шансов вылечиться меньше, чем за год.
Иногда против грибка назначенные препараты не помогают, хотя подобраны они правильно – в таком случае грибок может или не развиваться, или прогрессировать. Решением проблемы становится изменение лекарственных препаратов.
Как определить грибок? При возникновении его признаков на ногтях ног нужно как можно раньше отправиться к врачу, но обо всем по порядку.
- Зуд водяные пузырьки межу пальцев
- Изменение цвета ногтя
- Запах
- Ноготь ломкий, крошится
- Утолщение
- Борозды и неровности
- Стадии развития грибка
- Чем опасно отсутствие лечения и что делать
- Чем опасно отсутствие должной терапии
- Видео: Признаки грибка ногтей
- Получите развернутый ответ в похожем материале:
Зуд водяные пузырьки межу пальцев
Шелушение кожи
Обычно первым признаком становится зуд. Это чувство появляется достаточно быстро после заражения, но есть не всегда. Если грибок распространяется по ногтевой пластине, зуд чувствуется вокруг ногтя. Он же сопровождается сухостью, раздражением. Кожа может начать незначительно шелушиться.
Как помочь облегчить симптом? Помогает простой способ – смочить водой. В таких случаях не рекомендуется покрывать коду косметическими средствами, чтобы не вызвать еще большую реакцию организма.
Чаще всего зуд возникает при грибке кожи стоп или пальцев, но и при грибке ногтей ног тоже встречается.
Изменение цвета ногтя
Красивы и здоровые ногти
Ноготь меняется в цвете – признак грибка. И если зуд появляется далеко не при каждом заражении, то без изменения цвета не обойтись. Сопровождается этот признак помутнением ногтя, потерей естественного блеска.
Внимание!
Если вы носите лак на ногтях ног длительное время (особенно касается долговременных покрытий), существует риск развития грибка, когда о нем вы даже не подозреваете. Поэтому нужно снимать лак как минимум раз в три недели, чтобы избежать ситуации, когда болезнь уже запущена.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения грибка ногтей наши читатели успешно используют Tinedol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
В целом инкубационный период при развитии грибка разный, но обычно он составляет две недели. Через это время цвет ногтя немного меняется. Сначала он становится более молочным или желтоватым, появляется видимость, будто ноготь отслоился от ногтя.
Грибок на ногтях рук
Зона поражения ногтевого ложе – ¼ или 1/3. Если не приступать к лечению, дальше поражается половина ногтя и затем весь.
В каком месте меняется цвет? В зависимости от вида грибка и особенностей течения болезни грибок может локализоваться у матрикса (у основания ногтя), у свободного края (ближе к концу, который мы обычно срезаем), а также сбоку или посредине. Чаще всего грибок поражает зону свободного края или бока. Почему? Играет роль первопричина – повреждение. Если ноготь деформирован из-за тесной обуви, а это очень частая причина, то ногти начинают меняться в цвете обычно по уголкам.
Грибок на ногтях пальцев ног
Не всегда признаком грибка становится только желтый цвет. Нередко присутствуют и более темные оттенки. Например, зеленый. Это признак развития плесневелых грибов (например, в ногте появилась трещина, которую вы не видите или не ощущаете. В нее попадает вода. Это и стало прекрасным местом для развития грибка (повреждение есть, вода постоянно попадает – как результат «завелась» плесень).
Также ноготь может стать коричневым, с небольшой синевой. Правда, нередко синева говорит об ударе, когда повреждается не сам ноготь, а ткани под ним (был удар, и под ногтем появился синяк как результат гематомы).
Коричневый цвет ногтя также является важным признаком грибка. Правда, настолько ноготь темнеет, когда зона поражения достигает половины ногтевой пластины.
Запах
При грибке появляется характерный запах пораженного ногтя. Правда, минус в том, что человек не всегда может его зафиксировать, когда речь идет о осмотре ногтей ног. Запах образуется в результате поражения микроорганизмами структуры ногтя, он становится результатом продуктов жизнедеятельности бактерий. В ряде случаев запах достаточно выраженный, но чаще всего он ощущается только при близком контакте.
Ноготь ломкий, крошится
Грибок разрыхляет ногтевую пластину
Ногти становятся ломкими при развитии грибка, они крошатся. Однако это наблюдается практически на начальных стадиях развития грибка. Позже, из-за постепенного утолщения ногтевой пластины ломкость уже не ощущается, но с краю ноготь продолжает крошиться. Также на первых стадиях в качестве признака развития грибка можно обозначить расслоение. Нередко ноготь слоится не только с краю, как это происходит у здоровых людей по причине пересушенности пластины или недостатка витаминов, но и посредине. То есть больной наблюдает нечто вроде бахромы посреди ногтя.
Крошение – симптом, который проявляется при грибке практически всегда. Зафиксировать его можно легко – при попытке срезать пораженный ноготь он не срезается ни ножницами, ни кусачками, а буквально рассыпается.
Утолщение
Деформация ногтей
Как обозначалось выше, если на первой стадии развития болезни не приступить к диагностике грибка и, если он зафиксирован, не начать лечение, ноготь становится толще. В зависимости от вида грибка толщина может достигать полсантиметра у пациентов с запущенной стадией.
Нередко толщина ногтя увеличивается в два-три раза. Это становится проблемой при внешнем лечении, когда верхний слой пораженного ногтя сложно удалить, чтобы препарат попал вовнутрь.
При слишком толстом ногте назначают либо его удаление (крайний случай), либо лазерное воздействие. Процедура лазера длится около 15 минут, может понадобиться несколько сеансов. Никакой боли или неприятных ощущений – все просто и быстро. С помощью лазера удаляется верхний слой ногтя, то есть снижается толщина. Дальше назначается стандартное лечение.
Совет!
Как срезать толстые ногти при лечении? Ведь всегда при грибке рекомендуется по мере отрастания пораженного ногтя срезать свободный край. Покупаем в аптеке пластырь (если врач назначал мазь, вполне возможно, вы купите размягчитесь в наборе с мазью). Пластырь клеим на ноготь и ждем время, указанное в инструкции. Обычно перед процедурой ноги распаривают для достижения наилучшего эффекта. После размягчения ноготь срезается.
Тотальное поражение ногтя большого пальца стопы
Также неплохой вариант, как можно избавиться от большой толщины ногтя – подпилить его верхнюю часть пилочкой. Лучше приобрести специальную пилку в аптеке – она пропитана вспомогательным препаратом, но подойдет и обычная, не слишком жесткая (но и не мягче 180-240 грит). При процедуре могут присутствовать неприятные ощущения и боль, поэтому ее проведение не всегда возможно.
Борозды и неровности
Неровности – также признак грибка. При поражении меняется структура ногтя, поэтому он либо становится бугристым, либо полосит на поверхности. При этом оттенок ногтя мутный.
Стадии развития грибка
Первая стадия. Сначала меняется цвет на пораженном ногте, появляются небольшие борозды. Может чувствоваться неприятный запах. Крошится ноготь у свободного края при попытке срезать.
Вторая стадия. Половина ногтя поражена грибком – поменялся цвет, стал более мутным, тусклым. Желтизна потемнела, появились черные полосы, зеленоватые участки. Ноготь прибавил в толщине. Срезать свободный край становится тяжело.
Третья стадия. Поражена вся ногтевая пластина, ноготь значительно толще, срезать без размягчения становится очень тяжело.
Чем опасно отсутствие лечения и что делать
В первую очередь нужно отправиться к врачу дерматологу, когда заметны первые признаки грибка. Если так сложилось, что болезнь запущена, то тоже нельзя медлить.
Как происходит диагностика? В любом случае, несмотря на симптоматику и внешний вид ногтя, назначается обследование. Если поражено несколько ногтей, с каждого нужно взять биологический материал – образец – кусочек ногтя. Брать образец нужно прямо в лаборатории – все объяснит лаборант.
После того, как результат будет готов, с ним нужно вернуться к дерматологу. Если грибок подтверждается, назначается лечение.
Виды лечения
Лак для ногтей
Сыворотка Микозан
Помогает только при начальной стадии грибка. Нужно подготовить ногтевую пластину и нанести лак. Разные компании предлагают лаки разного действия – одни наносятся раз в неделю, другие раз в день. Лаки эффективны, поскольку засыхают только сверху, а внутрь ногтя лекарство попадает в течение нескольких дней, разрушая микроорганизмы. Лечение длится от нескольких месяцев, пока не отрастет здоровый ноготь.
Мази, спреи, гели, растворы
Спрей от грибка Микостоп
Ими обычно обрабатывают пораженные ногти также после подготовки. Средства внешнего применения практически не токсичные, они легко воспринимаются и не несут побочные эффекты. Эффективность кремов и гелей (и других средств) высокая. Лечение длится от полугода, пока не отрастет здоровый ноготь.
Таблетки
Капсулы Флуконазола
При лечении таблеток нужно помнить о взаимодействии применяемых препаратов, о их побочных эффектах и ограничения. Противогрибковые таблетки и капсулы не принимаются беременными женщинами и кормящими мамами. Детям назначают не все препараты и в меньших дозировках. Лечение длится минимум полгода, но в ряде случаев продолжается и год, и полтора года, и больше. Если болезнь не отступает, назначаются другие препараты.
Лазер
Лазерное уничтожение спор грибка
Лазером не вылечить грибок, но можно снять значительную часть ногтевой пластины (толщину). Лазером дезинфицируется структура тканей, после процедуры пропадает зуд, жжение, боль. Назначенный препарат лучше впитывается и более эффективен. Использование лазера безболезненное, процедур нужно немного, но предлагают их не в каждой клинике. Если речь идет о частных лечебных центрах, то там обычно лазеры есть, а вот оснащение государственных медицинских учреждений оставляет желать лучшего.
Чем опасно отсутствие должной терапии
Дело в том, что грибок – это не косметический дефект ногтя, это заболевание. Если не лечиться, он будет прогрессировать и, попадая в кровь, распространяться по организму, токсические действия на органы и ткани. Грибок ослабевает иммунитет человека, отвечающий за сопротивляемость болезням. При этом поражение грибком нередко является результатом ослабленного иммунитета.
При грибке нужно тщательно и стабильно мыть ноги, не допускать значительной потливости, обрабатывать обувь. Нельзя носить одну и ту же обувь с родственниками, надевать в гостях чужие тапочки. При проведении терапии следует помнить о многих нюансах – например о подготовке ногтевой пластины к нанесению местных средств. Всегда перед нанесением мази впервые нужно снимать с ногтя верхний слой – так препарат лучше попадает вовнутрь. Эту процедуру повторяют раз в несколько дней.
Видео: Признаки грибка ногтей
gribok-lechenie.ru
Возможные причины и последствия шелушения кожи, способы избавления, фото, видео
Замена клеток кожи происходит у каждого здорового жителя планеты постоянно. В некоторых случаях – мы замечаем отслоившиеся чешуйки, но обычно – не придаём этому особого значения. Видимое шелушение наблюдается в тех случаях, когда организм не вполне здоров, в особенности – когда заболевание поражает кожные покровы.
Почему шелушится кожа?
Причин, способных вызвать шелушение кожи, достаточно много: заболевания, повышенная инсоляция или обветривание кожи, раздражающее действие мыл и шампуней. Словом, всё, что может вызвать ускоренную гибель клеток кожи. Эти обыденные причины десквамации (отделения чешуек) определяются опытным путём, их реально устранить без привлечения специалистов.
- частые горячие ванны, баня. Кожа адаптируется к высоким температурам, однако платит за это повышенным износом клеток. При более физиологичной температуре эти явления проходят полностью
- постоянное применение жёстких мочал вызывает механическое повреждение клеток кожи;
- бытовая химия может провоцировать контактный (аллергический) дерматит. В этом случае необходимо произвести кожные пробы, выявить аллерген и заменить провоцирующее средство аналогом, не содержащим агрессивного для кожи компонента.
- пониженная влажность, обветривание – вызывают сухость кожных покровов, что также является причиной шелушения;
- несбалансированное или недостаточное питание, авитаминоз. Коже требуется определённый баланс питательных веществ и витаминов, в противном случае – клетки эпидермиса гибнут быстрее. Шелушение является симптомом авитаминоза при дефиците ретинола (А);
- возрастные изменения также приводят к ускоренной гибели клеток.
Шелушение может быть симптомом различных заболеваний. При обильном или атипичном отделении чешуек – необходима срочная консультация врача дерматолога
Поражает преимущественно зону головы и лица, вызывает красные шелушащиеся пятна на коже, в т.ч. волосистой части, перхоть. Заболевание вызвано грибком malassezia furfur, точнее – сниженным иммунитетом хозяина. Грибки этого семейства живут на коже у каждого, но активизируются только в определённых случаях. Себорейный дерматит похож на ряд более неприятных состояний, поэтому консультация дерматолога в этом случае – обязательна.
Для нормального существования при себорейном дерматите применяют три принципа: постоянное увлажнение, снижение воспаления, отшелушивающие мероприятия. Подбираются специальные лечебные шампуни, крема, маски. Заболевание, как правило, проходит с нормализацией иммунного или гормонального статуса.
Сухая экзема
Заболевание кожи, сопровождающееся сухостью и растрескиванием. Нередко является следствием контактного или пищевого дерматита. Проявляется больше в зимний период, из-за сухости воздуха. Формируется при наследственной предрасположенности в сочетании с воздействием аллергена. Убрав аллергический компонент можно постепенно избавиться от этого состояния. Для этого достаточно обратиться к участковому терапевту для назначения т.н. «кожных проб». В результате вы узнаете, на какое именно вещество у вас специфическая реакция. В любом случае – старайтесь избегать контакта с аллергеном в дальнейшем.
Уход, особенно смягчающие и увлажняющие мероприятия, желательно продолжать и после курса терапии.
Нейродермит – провокация стрессовым фактором
В результате постоянного или единичного сильного (реактивного) стресса возникают многочисленные узелковые образования на сгибах, шее, руках, теле. Кожа при этом становится сухой и грубой. Заболевание сопровождается сильнейшим зудом, раздражительностью, нарушением сна. При воздействии стресса зуд усиливается. В спокойной обстановке – поражённые участки подживают и перестают чесаться. При новой атаке зуд появляется в произвольном участке, не обязательно на месте прежних расчёсов. Интересная особенность данного заболевания – чешется кожа только там, где её можно почесать.
В процессе лечения нейродермита крайне желательна консультация невропатолога. Заболевание преодолевается лишь при исключении основного стрессового фактора.
Системная красная волчанка
Обычно вызывает шелушение, при котором чешуйки похожи на канцелярские кнопки. Кожа под чешуйками – ярко красная. СКВ является опасным системным заболеванием соединительной ткани, подлежит немедленному лечению. В данном случае – ключевым врачом является ревматолог, поскольку аутоиммунными заболеваниями занимаются именно эти специалисты.
Ранняя диагностика и лечение красной волчанки – вопрос огромной важности. При отсутствии лечения поражаются лёгкие, нервная система, почки – вплоть до летального исхода.
Заболевание неизлечимо, но можно перевести СКВ в неактивную (спящую) форму, что существенно замедлит разрушительный процесс. Основным методом лечения является гормональные противовоспалительные препараты. Кроме этого – в период обострения проводятся курсы плазмафереза. Существуют методики трансплантации стволовых клеток для лечения СКВ, однако это достаточно дорого, а исследований по поводу эффективности этого метода — мало. Обязательными являются периодические курсы витаминотерапии.
Любая форма лишая проявляется постоянным шелушением
Псориаз (чешуйчатый лишай) — серебристые чешуйки, образующие характерные бляшки. По неизвестным причинам некоторые участки кожи решают ускорить свой цикл развития. Шелушение и странная форма пятен, а также цвет чешуек вызваны огромной скоростью, с которой замещаются клетки кожи.
Первые очаги возникают на трущихся элементах кожи – локтях, коленях, на коже ягодиц. В дальнейшем псориатические бляшки могут появляться везде, в т.ч. на волосистой части головы и коже половых органов. В отличие от грибковых поражений или экземы, псориаз возникает на внешней, трущейся части сустава. Заболевание имеет сезонность – обостряется зимой, или при провокации солнечными ожогами летом. Лечение позволяет замедлить развитие процесса и уменьшить шелушение.
Отрубевидный лишай проявляется в виде пятен разнообразного цвета – от белого до коричневого цвета. Кожа в этих участках шелушится, возможен лёгкий зуд. Пятна стремятся к увеличению и слиянию, вплоть до всей площади поражённой части тела. Заболевание вызывается грибком. Самый простой (домашний) способ определиться с диагнозом – нанести 2% раствор йода на пятно и окружающую кожу. Если пятна темнее – это отрубевидный лишай (так реагирует на йод грибок).
Лечится длительно, под контролем дерматолога. Запрещены солярии, пляжи и т.п.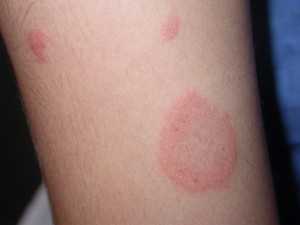
Розовый лишай (шелушащаяся розеола) – острое заболевание, не склонное к хронизации. Самостоятельно оставляет больного через 2 месяца после начала. Начинается с появления материнской бляшки, затем по телу образуются многочисленные высыпания. Сыпь редко располагается на лице – в основном на груди и конечностях. Чешуйки формируют что-то вроде воротничка из чешуек вокруг центра основной бляшки. Цвет элементов в основном розовый, с течением заболевания меняется на бурый.
У большинства заболевших наблюдается зуд, шелушение. Розовый лишай лечится только симптоматически – назначаются мази и крема, снижающие неприятные ощущения.
Опоясывающий герпес (опоясывающий лишай)
Никакого отношения к истинным лишаям не имеет. Вызывается одним из вирусов герпеса – тем, который вызывает ветряную оспу у детей (Herpes zoster). Высыпания при этой форме располагаются по ходу дуг одного из межрёберных нервов.
Заболевание сопровождается шелушением и интенсивным зудом, болью. Кроме того, после атаки герпеса заживающие ткани могут ущемлять нервные окончания, что вызывает сильные боли. Особенно часто опоясывающий герпес поражает пожилых людей.
Одной из форм профилактики заболевания является ветрянка (в анамнезе). Если ваш ребёнок переболел ветряной оспой – опоясывающий герпес в старости ему не грозит. Лечение – стандартное для герпетической инфекции (противовирусные препараты). Заболевание склонно к рецидивированию.
Микоз кожи (грибковое поражение)
Характеризуется шелушением кожи с постоянным зудом. Появляется локальное покраснение кожных покровов, обычно круглой или овальной формы. При микозе нередко формируются пузырьки в поражённом участке.
Грибок склонен к распространению, поэтому зоны шелушения растут. Типичным является присоединение микоза стоп и ногтей, а также микоза промежности. Микоз волосистой части головы сопровождается сильной перхотью.
Вероятность излечения микоза возрастает при своевременном обращении к дерматологу. Хронический микоз не только трудно поддаётся лечению, но и провоцирует развитие других заболеваний – генитального герпеса, псориаза и др.
Практически любое поражение кожи связано с нарушением работы механизмов местного и общего иммунитета организма. Если вы хотите надолго избавиться от зуда, красных пятен и шелушения кожи – проконсультируйтесь у иммунолога.
Нарушение метаболизма кожи из-за изменений гормонального статуса
- применение гормональных контрацептивов нередко вызывает сухость и шелушение кожи и является причиной присоединения грибковой инфекции. Дело в том, что подбор индивидуальной дозы гормона – процесс достаточно тонкий, а имеющиеся на рынке препараты – не могут учесть всех нюансов именно вашего организма. В этих случаях помогает консультация гинеколога-эндокринолога. Заверениям производителей о полной безвредности данного продукта верить не стоит;
- начало половой жизни, расставание с постоянным партнёром также в ряде случаев вызывают шелушение кожи, провоцируют обильную перхоть;
- в период беременности такие явления считаются нормой, однако они могут не прекратиться и после родов. При сохранении вышеописанных симптомов – обратитесь за консультацией к эндокринологу;
- заболевания щитовидной железы, надпочечников, гипоталамо-гипофизарной системы всегда влияют на состояние кожи. При внезапном ухудшении самочувствия и появления зуда или шелушения – пройдите обследование. При компенсации основного заболевания эти симптомы проходят.
Видео о системной красной волчанке
med-look.ru
Шелушение кожи: причины, симптомы, методы лечения, диагностика
Шелушение кожи возникает в любом возрасте у женщин. У мужчин такой симптом появляется редко, только если сопровождает серьезное заболевание. Как определить, когда шелушение не представляет опасности, а когда свидетельствует о кожных болезнях? Мы расскажем о самых важных критериях и поможем справиться с проблемой. Итак, какие причины имеет и как избавиться от шелушения кожи?
Что такое шелушение кожи
Шелушение — это появление на кожной поверхности чешуек отмершего эпидермиса. Этот процесс происходит у каждого человека, но обычно незаметен. Под воздействием самых разных факторов происходит отторжение рогового слоя в больших количествах.
Когда говорят о шелушении, то обычно имеют ввиду ксероз — это сухость кожного покрова, которая не имеет под собой каких-либо патологических причин. Считается, что сухая кожа — это только тип кожи, поэтому лечить в данном случае ничего не нужно. На самом деле лечение требуется, только выражается оно в качественном увлажнении. Если проигнорировать ксероз, то могут появиться комедоны, возникает раннее старение кожи и другие проблемы.
Иногда шелушение связано с дисфункцией внутренних органов, сенсибилизацией организма. В этом случае не просто требуется увлажнение, но и другие меры, связанные с терапией основной причины симптома.
О том, что являет собой шелушение кожи лица, расскажет Елена Малышева в видео ниже:
Классификация
Подразделить шелушение можно на патологическое и физиологическое.
- Во втором случае процесс отторжения отмерших клеток находится на нормальном уровне.
- При патологическом шелушении этот процесс усиливается.
Классификацию проводят по размеру чешуек:
- пластинчатые (псориаз);
- отрубевидные (руброфития, лишай);
- крупнопластинчатые (волчанка, эритродермия).
Как выявить у себя
Шелушение может быть обильным или небольшим, все зависит только от первопричины заболевания. Напрямую с патологией имеет связь и длительность симптома. Он способен не проходить в течение нескольких лет, лишь иногда затухая.
- Желтый цвет шелушения характерен для себореи,
- белый оттенок указывает на псориаз,
- а темные чешуйки говорят об ихтиозе.
Кожа в месте симптома может пропитаться экссудатом и образовать корку.
Обращаться к врачу необходимо при наличии следующих симптомов:
- развитие гнойничков в области шелушения,
- сильный зуд,
- инфекция,
- шелушение распространилось на ноги,
- появились пузыри, пятна.
О чем же говорит шелушение кожи головы, на лице, ладонях, пальцах рук и ног, о каких кожных заболеваниях может свидетельствовать симптом?
Болезни и нарушения
Целый ряд заболеваний и проблем кожи сопровождается шелушением:
- себорея,
- аллергия,
- раздражение,
- псориаз,
- травмы кожного покрова,
- солнечные ожоги,
- гипотиреоз,
- демодекоз,
- воспаления,
- гельминтоз,
- гормональный сбой,
- экзема,
- токсины,
- невроз,
- лишай,
- ихтиоз,
- скарлатина,
- ксероз,
- красная волчанка,
- болезни ЖКТ,
- грибок,
- сифилис,
- сахарный диабет.
Не всегда этот симптом указывает на какую-либо болезнь.
- Например, больше шелушиться кожа начинает при недостатке влаги или в зимнее время.
- У пожилых людей механизм возникновения симптома — это чисто физиологическое изменение, так как просто перестают нормально функционировать сальные железы.
- Возникает шелушение и от частого мытья с мылом, длительном нахождении в помещении с низкой влажностью и высокой температурой воздуха.
О том, как лечить сильное шелушение кожи лица, других частей тела при раздражении, зуде, сухости, покраснении, расскажем ниже.
Полезные советы о том, как избавиться от шелушения кожи, содержит видео ниже:
Как бороться с проблемой
Традиционные решения
Если тревожит только шелушение, то можно попробовать справиться с ним самостоятельно. Если на протяжении 2-3 недель улучшения состояния не было отмечено, нужно посетить дерматолога.
Лечить симптом требуется увлажнением, так как это поможет предотвратить появление новых чешуек кожи. При лечении следует принимать во внимание такие рекомендации:
- Носить одежду с натуральным составом.
- Провести курс витаминов A и E, группы B.
- Для мытья выбирать мыло с увлажняющим эффектом. Такое средство обычно имеет в своем составе большое количество жира.
- После водных процедур кожу желательно увлажнять.
- Смазывать кожную поверхностью любой мазью, содержащей декспантенол. Медикамент не только решит проблему шелушения, но еще снизит воспаление и раздражение.
- Гидрокортизоновая мазь. Применяют ее не больше 14 дней.
Врач подбирает и другие заживляющие составы, основываясь на том, что послужило причиной симптома.
Коррекции стоит подвергнуть привычный рацион, так как иногда сильное шелушение — это главный признак авитаминоза. В питании должно быть много микроэлементов, недопустимо поддерживать диеты с сильным ограничением калорийности.
А есть ли особые мази от шелушения и зуда кожи, доступные к самостоятельному изготовлению? Давайте узнаем далее.
Народные средства
Если при шелушении нет воспаления, сильных зудящих ощущений и других необычных симптомов, свидетельствующих, например, об экземе, то можно прибегнуть к методам народной медицины. Рецептов для увлажнения здесь огромное множество:
- Сварить овсянку на молоке, смешать необходимое количество каши с маслом и медом, а после нанести на лицо. Желательно найти для рецепта оливковое масло, так как оно не создаст пленки на коже. Длительность маски — 15 минут.
- После умывания взять мед, добавить в него немного воды и массировать полученным средством кожу кругообразными движениями.
- Предотвращают шелушения протирания соком арбуза, яблока, огурца.
- Семена льна (2 ст. л.) варят в 2 стаканах воды до получения кашицы. Ее убирают, а отвар процеживают. Именно его нужно наносить на 20 минут на кожу. Потом средство смывают водой.
- Банан размять, смешать со сливками (2 ч. л.). Держат на коже его до 15 минут, а после протирают кожу отваром липы.
Для достижения эффекта требуется повторять маски. Всего курс включает около 20 процедур, в неделю можно делать не более трех процедур.
Видео ниже девушка на собственном примере рассказывает как уберечь кожу зимой от шелушения:
Оцените статью: (2 оценок, среднее: 3,00 из 5)gidmed.com
Грибковые поражения кожи. Лишай. Руброфития. Эпидермофития.
Это грибковое заболевание кожи. Этиология, патогенез. Возбудитель - дрожжеподобный гриб Pityrosporum orbiculare, паразитирующий в роговом слое эпидермиса. К предрасполагающим факторам относят повышенную потливость, себорейный диатез.
Клиническая картина.
На коже груди, спины, шеи, реже плечевого пояса и волосистой части головы появляются мелкие (диаметром 3-5 мм) невоспалительные желтовато-коричневые пятна с четкими неровными границами, при поскабливании которых выявляется незначительное отрубевидное шелушение. В результате периферического роста пятна увеличиваются в размерах и сливаются в крупные очаги так называемых географических очертаний. Субъективные ощущения отсутствуют. Применяют диагностическую йодную пробу, для чего пораженную кожу смазывают йодной настойкой и тут же протирают спиртом: разрыхленный грибом роговой слой быстро впитывает йод и пятна отрубевидного лишая резко выделяются, окрашиваясь в темно-коричневый цвет на фоне слегка пожелтевшей непораженной кожи. Под влиянием ультрафиолетовых лучей (в частности, при загаре) в результате шелушения на местах бывших высыпаний остаются незагоревшие пятна - псевдолейкодерма.Диагноз основывается на характерной клинической симптоматике и положительной йодной пробе. В сомнительных случаях проводят микроскопическое исследование чешуек кожи для обнаружения возбудителя.
Дифференциальный диагноз проводят в ряде случаев с сифилитической розеолой, которая не шелушится, не сливается в сплошные очаги, йодная проба при этом отрицательная, а серологические реакции на сифилис положительные, могут быть другие проявления сифилиса. Псевдолейкодерму необходимо дифференцировать от истинной сифилитической лейкодермы, при которой мелкие округлые (0,5-1 см) или мраморного рисунка гипопигментированные пятна без четких границ располагаются на слегка пигментированной коже зад-небоковых поверхностей шеи, иногда распространяясь на кожу спины; положительные серологические реакции и другие признаки сифилиса позволяют отличить ее от псевдолейкодермы.
Лечение.
- Втирание жидкости Андриасяна (уротропин - 5 г, 8% раствор уксусной кислоты - 35 мл, глицерин -10 мл),
- 2-5% салицилово-резорцинового спирта,
- мази Вилькинсона, 10% серной мази, микозолона,
- обработка по методу Демьяновича (см. Чесотка) и другими противогрибковыми средствами в течение 3-7 дней, после чего назначают общую гигиеническую ванну с мылом, мочалкой.
- Для предотвращения рецидива заболевания целесообразна обработка всего кожного покрова в косметических целях для ликвидации псевдолейкодермы после противогрибкового лечения показано ультрафиолетовое облучение.
РУБРОФИТИЯ (рубромикоз).
Это наиболее частое грибковое заболевание стоп. Поражает главным образом стопы, может распространяться на кисти, крупные складки, особенно пахово-бедренные, и другие участки кожного покрова с нередким вовлечением пушковых, а порой и длинных волос.
Этиология, патогенез.
Возбудитель - Tr.rubrum. Поражает эпидермис, дерму, иногда подкожную жировую клетчатку. Может распространяться не только контактным путем, но и лимфогематогенным путем.Источник - больной человек. Пути передачи (см.Эпидермофития, ниже). Предрасполагающие факторы те же, что и при элидермофитии, а также разнообразные общепатологические процессы, длительное лечение антибиотиками, кортикостероидами и цитостатиками, особенно при распространенных формах.
Клиническая картина.
Болеют главным образом взрослые. Наиболее частая локализация - стопы и кисти. Классическая форма характеризуется гиперемией и сухостью подошв и ладоней, выраженным утолщением рогового слоя, муковидным шелушением, особенно по кожным бороздкам. Субъективные ощущения обычно отсутствуют.Рубромикоз стоп может протекать также по типу сквамозной, дисгидротической и интертригинозной эпидермофитии, отличаясь от нее возможностью поражения тыла стоп, где возникают слегка инфильтрированные бляшки, покрытые узелками, пузырьками, пустулами, корочками и чешуйками.
Субъективно -- зуд. Подобные формы могут быть и на кистях, отличаясь здесь меньшей интенсивностью.
Руброфития стоп может протекать бурно с общими явлениями по типу острой эпидермофитии Подвысоцкой (см.Эпидермофития, ниже). Вне стоп и кистей очаги руброфитии характеризуются округлыми очертаниями, резкими границами, прерывистым периферическим валиком, незначительной инфильтрацией, синюшно-розовой окраской с буроватым оттенком и различной интенсивности шелушением. Поражение крупных складок отличается мощной инфильтрацией кожи, многочисленными экскориациями, мучительным зудом. Проявления на голенях, бедрах и ягодицах протекают нередко по фолликулярно-узловатому типу.Атипично протекающий рубромикоз может симулировать разнообразные дерматозы: атопический дерматит, красную волчанку, папулонекротический туберкулез кожи, инфильтративно-нагноительную трихофитию, стафилококковый сикоз, дерматит Дюринга и многие другие. Очаги могут быть обширными и многочисленными (генерализованная форма).
Лечение.
- Внутрь - гризеофульвин, низорал;
- Местно - см.Эпидермофития стоп, ниже;
- Генерализованные формы требуют лечения в условиях стационара.
Прогноз при отсутствии отягчающих заболеваний и правильном лечении хороший. Профилактика. Личная - предупреждение потливости; своевременное лечение опрелости и обработка микротравм; коррекция нарушений кровообращения нижних конечностей. Общественная-выполнение санитарно-гигиеничео ких требований в банях, плавательных бассейнах, душевых установках и спортивных клубах.
ЭПИДЕРМОФИТИЯ.
Это грибковое заболевание кожи. Различают паховую эпидермофитию и эпидермофитию стоп.
Паховая эпидермофития. Возбудитель -- Epidermophyton floccosum, поражает роговой слой. Источник--- больной человек. Передается обычно через предметы ухода: подкладные судна, мочалки, губки, клеенки и др. Предрасполагающие факторы -- высокая температура и повышенная влажность окружающей среды; гипергидроз. Возможны внутрибольничные эндемии.
Наблюдается преимущественно у мужчин. Обычная локализация - крупные складки, особенно пахово-бедренные и межягодичная; возможно поражение других участков кожи и ногтей стоп. Воспалительные пятна округлых очертаний, красно-коричневого цвета расположены, как правило, симметрично, четко отграничены от окружающей кожи отечным валиком, покрытым мелкими пузырьками, пустулами, корочками и чешуйками. В результате периферического роста пятна могут сливаться друг с другом, образуя обширные очаги фестончатых очертаний.Течение хроническое.
Субъективно -- зуд, жжение, болезненность, особенно при ходьбе.
Лечение.
- Лоринден-С,
- Микозолон, особенно при острых явлениях,
- 5-10% серно-дегтярные мази;
- мазь Вилькинсона;
- 2% йодная настойка.
Эпидермофития стоп. Удельный вес ее среди микозов стоп за последние годы значительно уменьшился.
Возбудитель --Tr.mentagrophytes var. interdigitale. Располагается в роговом и зернистом слоях эпидермиса, проникая иногда до шиловидного слоя, обладает резко выраженными аллергизирующими свойствами. Поражает кожу и ногти только стоп, обычно у взрослых; нередко сопровождается аллергическими высыпаниями - эпидермофитидами.
Стертая (начальная) форма отличается мелкими трещинами на коже межпальцевых складок стоп и скудным шелушением.
Сквамозная форма характеризуется пластинчатым шелушением на подошвах и межпальцевых складках, иногда на фоке гиперемии; значительные наслоения плотно сидящих чешуек могут напоминать омозолелости.Дисгидротическая форма характеризуется группами пузырьков с плотной покрышкой, местами сливающихся в большие многокамерные пузыри на подошвах, особенно в области сводов. При вскрытии обнаруживаются мокнущие эрозии с обрывками рогового слоя по периферии. Иногда, чаще летом, Дисгидротическая эпидермофития протекает необычно остро. На ярко гиперемированной и отечной коже стоп возникают крупные пузыри и пустулы; присоединяются лимфангиты и лимфадениты; возможны общие нарушения и генерализованные эпидермофитиды (так называемая острая эпидермофития Подвысоцкой).
Интертригинозная (опреловидная) форма локализуется в межпальцевых складках с нередким переходом на прилежащие участки подошв, протекает по типу опрелости (мацерация, мокнущие эрозии, корочки, чешуйки, трещины), отличаясь от нее резкими границами за счет отслаивающегося по периферии рогового слоя эпидермиса.
При эпидермофитии ногтей (обычно поражаются ногти I и V пальцев) появляются желтые пятна и полосы, медленно увеличивающиеся, присоединяются подногтевой гиперкератоз, деформация и разрушение ногтя.Субъективно: при стертой и сквамозной эпидермофитии - зуд; при дисгидротической и интертригинозной - зуд, жжение и болезненность. Течение хроническое с обострениями обычно в теплое время года, особенно при ходьбе в закрытой обуви и синтетических чулках и носках. Диагноз всегда должен быть подтвержден микологическим исследованием.
Лечение.
Островоспалительные явления устраняют по принципам лечения острой экземы, назначают:- Фунгицидные препараты -- водноспиртовые растворы анилиновых красок; жидкости Кастеллани, Кричевского и Бережного; нитрофунгин;
- Мази - «Микосептин», «Микозолон», «Канестен», 5-10% серно-дегтярные, Вилькинсона;
- «Отслойки» по Ариевичу и Шеклакову.
Лечение ногтей следует проводить в микологических кабинетах. В тяжелых случаях - госпитализация.
www.medglav.com