Лечение суставов - артроз, артрит, остеохондроз и многое другое
От чего возникает эпилепсия у взрослых
Эпилепсия у взрослых: симптомы и причины возникновения
Основные причины эпилепсии у взрослых рассматриваются на уровне полиэтиологического заболевания – патологическое состояние могут спровоцировать множество факторов. Картина недуга насколько смешана, что пациент страдает даже от незначительных изменений.
Эпилепсия – это, прежде всего родовая патология, стремительно развивающаяся под влияние внешних раздражителей (плохая экология, неправильное питание, черепно-мозговые травмы).
Основные причины кризиса
Эпилепсия у взрослых – неврологическая патология. При диагностике заболевания используется классификация причин появления приступов. Эпилептические припадки подразделяют на следующие типы:
- Симптоматические, определяются после травм, общих повреждений, заболеваний (приступ может возникнуть в результате резкой вспышки, укола шприца, звука).
- Идиопатические – эписиндромы, врожденного характера (прекрасно поддается лечению).
- Криптогенные – эписиндромы, причины образования, которых определить не удалось.
Независимо от вида патологии, при первых признаках заболевания, причем, если ранее они не беспокоили пациента необходимо срочно пройти медицинское обследование.
Среди опасных, непредсказуемых патологий, одно из первых мест занимает эпилепсия причины возникновения, которой у взрослых могут быть различны. Среди основных факторов врачи выделяют:
- инфекционные заболевания мозга и его внутренних оболочек: абсцессы, столбняк, менингит, энцефалиты;
- доброкачественные образования, кисты, локализующиеся в мозге;
- прием медикаментов: «Ципрофлоксацин», лекарство «Цефтазидим», иммунодепрессанты и бронходилятаторы;
- изменение мозгового кровотока (инсульт), повышенные показатели внутричерепного давления;
- антифосфолипидная патология;
- атеросклеротическое поражение мозга, сосудов;
- отравление стрихнином, свинцом;
- внезапный отказ от седативных средств, препаратов, облегчающих засыпание;
- злоупотребление наркотиками, спиртным.
Если признаки заболевания появляются у детей или подростков до 20 лет, следовательно, причина перинатальная, но возможно это и опухоль головного мозга. После 55 лет, скорее всего – инсульт, поражение сосудов.
Виды патологических приступов
В зависимости от типа эпилепсии назначается соответствующее лечение. Выделяют основные виды кризисных ситуаций:
- Бессудорожная.
- Ночная.
- Алкогольная.
- Миоклоническая.
- Посттравматическая.
Среди основных причин кризисов можно выделить: предрасположенность – генетика, экзогенное действие – органическая «травма» мозга. С течением времени симптоматические приступы учащаются из-за разных патологий: новообразования, травмы, токсические и метаболические нарушения, психические расстройства, дегенеративные недуги и т.п.
Основные факторы риска
Спровоцировать развитие патологического состояния могут различные обстоятельства. Среди особо значимых ситуаций выделяют:
- предшествующая травма головы – эпилепсия прогрессирует на протяжении года;
- инфекционное заболевание, поразившее мозг;
- аномалии сосудов головы, новообразования злокачественные, доброкачественные мозга;
- приступ инсульта, фебрильные судорожные состояния;
- прием определенной группы препаратов, наркотиков или отказ от них;
- передозировка отравляющими веществами;
- интоксикация организма;
- наследственная предрасположенность;
- заболевание Альцгеймера, хронические недуги;
- токсикоз во время вынашивания ребенка;
- почечная или печеночная недостаточность;
- повышенное давление, практически не поддающееся терапии;
- цистицеркоз, сифилитический недуг.
При наличии эпилепсии, возникнуть приступ может в результате воздействия следующих факторов – спиртное, бессонница, гормональный дисбаланс, стрессовые ситуации, отказ от противоэпилептических препаратов.
Чем опасны кризисные ситуации?
Приступы могут появляться с различной периодичностью, и их количество при диагностике имеет огромное значение. Каждый последующий кризис сопровождается уничтожением нейронов, функциональными изменениями.
Через некоторое время все это сказывается на состоянии пациента – меняется характер, ухудшается мышление и память, беспокоит бессонница, раздражительность.
По периодичности кризисы бывают:
- Редкие приступы – раз в 30 дней.
- Средней периодичности – от 2 до 4-х раз/месяц.
- Частые приступы – от 4-х раз/месяц.
Если кризисы наступают постоянно и между ними пациент не возвращается в сознание – это эпилептический статус. Продолжительность приступов – от 30 минут и более, после чего могут возникнуть серьезные проблемы. В таких ситуациях нужно срочно вызвать бригаду СМП, сообщить диспетчеру причину обращения.
Симптоматика патологического кризиса
Эпилепсия у взрослых опасна, причины этому – внезапность приступа, который может привести к травмам, что ухудшит состояние больного.
Основные признаки патологии, возникающие при кризисе:
- аура – появляется в начале приступа, включает различные запахи, звуки, неприятные ощущения в области желудка, визуальную симптоматику;
- изменение величины зрачков;
- утрата сознания;
- подергивания конечностями, судороги;
- чмоканье губами, трение руками;
- перебирание предметов одежды;
- бесконтрольное мочеиспускание, опорожнение кишечника;
- сонливость, нарушения психики, путаница (может продолжаться от двух-трех минут до нескольких дней).
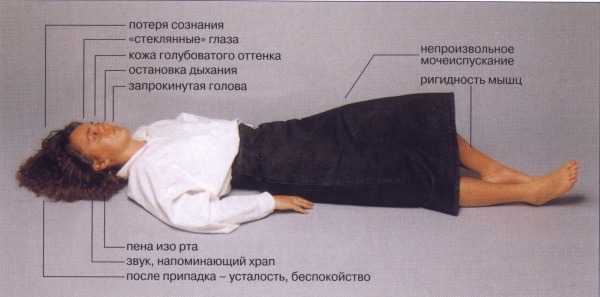
При первично-генерализованных эпилептических приступах возникает потеря сознания, бесконтрольные судороги мышц их жесткость, взор устремлен перед собой, пациент утрачивает подвижность.
Неопасные для жизни приступы – кратковременное замешательство, бесконтрольные движения, галлюцинации, необычное восприятие вкуса, звуков, запахов. Больной может утратить контакт с реальностью, наблюдается серия автоматических повторяющихся жестов.
Методы диагностики патологического состояния
Диагностировать эпилепсию можно только через несколько недель после кризиса. Не должно присутствовать других заболеваний, способных вызвать подобное состояние. Патология чаще всего поражает малышей, людей подросткового и пожилого возраста. У пациентов средней категории (40-50 лет) припадки наблюдаются очень редко.
Для диагностики патологии, больной должен обратиться к врачу, который проведет обследование и составит анамнез болезни. Специалист обязан выполнить следующие действия:
- Проверить симптоматику.
- Изучить периодичность и тип приступов.
- Назначить МРТ и электроэнцефалограмму.
Симптомы у взрослых могут быть различны, но независимо от их проявления необходимо обратиться к врачу, пройти полноценное обследование для назначения дальнейшего лечения, профилактики кризисов.
Оказание первой помощи
Обычно эпилептический припадок начинается с судорог, после чего пациент перестает отвечать за свои действия, часто наблюдается потеря сознания. Заметив, симптомы приступа нужно срочно вызвать бригаду СМП, убрать все режущие, колющие предметы, уложить пациента на горизонтальную поверхность, голова должна быть ниже туловища.
При рвотных рефлексах его нужно усадить, поддерживая голову. Это даст возможность предотвратить проникновение рвотной жидкости в дыхательные пути. После пациенту можно дать воды.

Медикаментозная терапия кризиса
Для предотвращения повторяющихся приступов, нужно знать, как лечить эпилепсию у взрослых. Недопустимо, если пациент начинает принимать препараты только после появления ауры. Вовремя принятые меры, позволят избежать серьезных последствий.
При консервативной терапии больному показано:
- придерживаться расписания приема медикаментов, их дозировку;
- не использовать лекарства без назначения врача;
- при необходимости можно поменять препарат на аналог, предварительно уведомив об это лечащего специалиста;
- не отказываться от терапии после получения стойкого результата без рекомендаций невролога;
- сообщать доктору об изменениях в состоянии здоровья.
Большинство пациентов после диагностического обследования, назначения одного из противоэпилептических медикаментов не страдают от повторяющихся кризисов на протяжении многих лет, постоянно применяя подобранную мототерапию. Основная задача врача – выбрать правильную дозировку.
Лечение эпилепсии и приступов у взрослых начинается с небольших «порций» препаратов, состояние пациента находится под постоянным контролем. Если купировать кризис не получается, дозировку повышают, но постепенно, до наступления продолжительной ремиссии.
Больным с эпилептическими парциальными приступами показаны следующие категории медикаментов:
- Карбоксамиды – «Финлепсин», лекарство «Карбамазепин», «Тимонил», «Актинервал», «Тегретол».
- Вальпроаты – «Энкорат (Депакин) Хроно», средство «Конвулекс», лекарство «Вальпарин Ретард».
- Фенитоины – препарат «Дифенин».
- «Фенобарбитал» – российского производства, иностранный аналог лекарство «Люминал».
К медикаментам первой группы при терапии эпилептических припадков относятся карбоксамиды и вальпораты, они оказывают отличный лечебный результат, вызывают небольшое количество побочных реакций.
По рекомендации врача пациенту в сутки может быть назначено 600-1200 мг препарата «Карбамазепина» либо 1000/2500 мг лекарства «Депакина» (все зависит от тяжести течения патологии, общего состояния здоровья). Дозировка – 2/3 приема на протяжении дня.
«Фенобарбитал» и средства фенитоиновой группы оказывают множество побочных действий, угнетают нервные окончания, могут спровоцировать привыкание, поэтому врачи стараются их не использовать.
Одни из самых эффективных препаратов – вальпроаты (Энкорат или Депакин Хроно) и карбоксамиды (Тегретол ПЦ, Финлепсин Ретард). Эти средства достаточно принимать несколько раз/сутки.
В зависимости от вида кризиса, лечение патологии проводится при помощи следующих медикаментов:
- генерализованные приступы – средства из группы вальпроатов с препаратом «Карбамазепин»;
- идиопатические кризисы – вальпроаты;
- абсансы – лекарство «Этосуксимид»;
- миоклонические приступы – исключительно вальпроаты, «Карбамазепин», препарат «Фенитоин» не оказывают надлежащего действия.
Ежедневное появляется множество других препаратов, которые могут оказать должное воздействие на очаг эпилептических припадков. Средства «Ламотриджин», препарат «Тиагабин» хорошо зарекомендовали себя, поэтому если лечащий врач рекомендует их применение, отказываться не следует.
О прекращении лечения можно подумать только через пять лет после наступления продолжительной ремиссии. Терапию эпилептических припадков завершают, постепенным снижением дозировки лекарств до полного отказа от них на протяжении полугода.
Оперативное лечение эпилепсии
Хирургическая терапия предполагает удаление определенной части головного мозга, в котором сосредоточен очаг воспаления. Основное назначение к подобному лечению – систематически повторяющиеся приступы, не поддающиеся лечению препаратами.
Помимо этого операция целесообразна, если присутствует высокий процент того, что состояние больного значительно улучшится. Реальный вред от оперативного вмешательства будет не столь значительным, чем опасность от эпилептических припадков. Главное условие для хирургического лечения – точное установление места локализации воспалительного процесса.
Стимуляция блуждающей нервной точки
К подобной терапии прибегают в том случае, если лечение медикаментами не оказывает должного эффекта и неоправданности оперативного вмешательства. Манипуляция основана на небольшом раздражении блуждающей нервной точки с помощью электрических импульсов. Это обеспечивается за счет работы генератора импульсов, который вводится с левой стороны в верхнюю область грудной клетки. Аппарат, вшивают под кожу на 3-5 лет.
Процедура разрешена пациентам с 16 лет, у которых имеются очаги эпилептических припадков, не поддающиеся медикаментозному лечению. Согласно статистическим данным у 40-50% людей при осуществлении подобной терапии улучшается состояние здоровья, снижается частота кризисов.
Осложнения при заболевании
Эпилепсия – опасная патология, угнетающая нервную систему человека. Среди основных осложнений болезни можно выделить:
- Учащение повторений кризисов, вплоть до эпилептического статуса.
- Пневмония аспирационная (вызванная проникновением в органы дыхания рвотной жидкости, еды во время припадка).
- Смертельный исход (особенно при кризисе с сильными судорогами или приступе в воде).
- Припадок у женщины в положении грозит пороками в развитии ребенка.
- Негативное состояние психики.
Своевременная, правильная диагностика эпилепсии – первый шаг к выздоровлению пациента. Без адекватного лечения заболевание стремительно прогрессирует.
 Требуется правильная диагностика
Требуется правильная диагностикаМеры профилактики у взрослых
До сих пор неизвестно способов предотвращения эпилептических припадков. Можно только предпринять некоторые меры, чтобы защититься от травм:
- надевать шлем во время катания на роликах, велосипеде, скутерах;
- использовать средства защиты при занятиях контактным спортом;
- не погружаться на глубину;
- в авто фиксировать туловище ремнями безопасности;
- не принимать наркотические вещества;
- при высокой температуре, вызвать врача;
- если во время вынашивания ребенка женщина страдает высоким давлением, необходимо начать лечение;
- адекватная терапия хронических болезней.
При тяжелых формах заболевания необходимо отказаться от управления автомобилем, нельзя купаться и плавать в одиночку, избегать активных видов спорта, не рекомендуется подниматься на высокую лестницу. Если была диагностирована эпилепсия, нужно следовать советам лечащего врача.
Реальный прогноз
В большинстве ситуаций после единичного эпилептического припадка шанс на выздоровление вполне благоприятный. У 70% пациентов на фоне правильной, комплексной терапии наблюдается продолжительная ремиссия, то есть кризисы не наступают на протяжении пяти лет. В 30% случаев эпилептические припадки возникают и дальше, в этих ситуациях показано использование противосудорожных средств.
Эпилепсия – тяжелое поражение нервной системы, сопровождающееся тяжелыми приступами. Только своевременная, правильная диагностика позволит предотвратить дальнейшее развитие патологии. В отсутствии лечения один из очередных кризисов может стать последним, так как возможна внезапная смерть.
golovamozg.ru
Эпилепсия у взрослых: причины и симптомы
Эпилепсия – это хроническое заболевание головного мозга, протекающее в виде повторных эпилептических припадков, которые появляются спонтанно. Эпилептический припадок (эпиприпадок) – это своеобразный комплекс симптомов, возникающий у человека в результате особой электрической активности головного мозга. Это довольно тяжелое неврологическое заболевание, которое иногда несет в себе угрозу для жизни. Такой диагноз требует регулярного динамического наблюдения и медикаментозного лечения (в большинстве случаев). При четком соблюдении рекомендаций врача можно добиться практически полного отсутствия эпиприпадков. А это означает возможность вести образ жизни практически здорового человека (или с минимальными потерями).
В данной статье читайте о том, по каким причинам чаще всего возникает эпилепсия у взрослых, а также о наиболее узнаваемых симптомах этого состояния.
Общие сведения
Эпилепсия у взрослых — достаточно распространенная болезнь. Согласно статистике, около 5% населения Земли хотя бы раз в жизни перенесли эпилептический припадок. Однако единственный припадок не является поводом для установления диагноза. При эпилепсии припадки повторяются с определенной периодичностью и возникают без воздействия какого-либо фактора извне. Это следует понимать следующим образом: один припадок в жизни или повторяющиеся припадки в ответ на интоксикацию или высокую температуру не являются эпилепсией.
Многие из нас видели ситуацию, когда человек внезапно теряет сознание, падает на землю, бьется в судорогах с выделением пены изо рта. Такой вариант эпиприпадка – лишь частный случай, по своим клиническим проявлениям припадки куда более разнообразны. Сам по себе припадок может представлять собой приступ двигательных, чувствительных, вегетативных, психических, зрительных, слуховых, обонятельных, вкусовых нарушений с потерей сознания или без нее. Этот перечень расстройств не наблюдается у каждого, страдающего эпилепсией: у одного больного имеются только двигательные проявления, а у другого – только нарушения сознания. Разнообразие эпилептических припадков представляет особые трудности при диагностике данного заболевания.
Причины эпилепсии у взрослых
Эпилепсия – это болезнь, имеющая множество причинных факторов. В ряде случаев их можно с определенной долей достоверности установить, иногда это невозможно. Более грамотно говорить о наличии факторов риска развития заболевания, а не о непосредственных причинах. Так, например, эпилепсия может развиться вследствие перенесенной черепно-мозговой травмы, но это не обязательно. Травма головного мозга может и не оставить после себя последствий в виде эпиприпадков.
Среди факторов риска выделяют:
- наследственную предрасположенность;
- приобретенную предрасположенность.
Наследственная предрасположенность заключается в особом функциональном состоянии нейронов, в их склонности к возбуждению и генерации электрического импульса. Эта особенность закодирована в генах и передается из поколения в поколение. При определенных условиях (действии других факторов риска) эта предрасположенность преобразуется в эпилепсию.
Приобретенная предрасположенность представляет собой следствие перенесенных раннее заболеваний или патологических состояний головного мозга. Среди болезней, которые могут стать фоном для развития эпилепсии, можно отметить:
- черепно-мозговые травмы;
- менингиты, энцефалиты;
- острые нарушения мозгового кровообращения (особенно кровоизлияния);
- опухоли головного мозга;
- токсическое поражение головного мозга в результате употребления наркотиков или алкоголя;
- кисты, спайки, аневризмы головного мозга.
Каждый из этих факторов риска в результате сложных биохимических и метаболических процессов приводит к появлению в головном мозге группы нейронов, имеющих низкий порог возбуждения. Группа таких нейронов образует эпилептический очаг. В очаге генерируется нервный импульс, который распространяется на окружающие клетки, возбуждение захватывает все новые и новые нейроны. Клинически этот момент представляет собой появление какого-то вида припадка. В зависимости от функций нейронов эпилептического очага это может быть двигательный, чувствительный, вегетативный, психический и др. феномен. По мере развития заболевания количество эпилептических очагов увеличивается, формируются устойчивые связи между «возбужденными» нейронами, в процесс вовлекаются новые структуры мозга. Это сопровождается появлением нового вида припадков.
При некоторых видах эпилепсии изначально низкий порог возбуждения существует у большого количества нейронов коры головного мозга (особенно это характерно для эпилепсии с наследственной предрасположенностью), т.е. возникающий электрический импульс сразу имеет диффузный характер. Эпилептического очага, по сути, нет. Избыточная электрическая активность клеток диффузного характера приводит к «захвату» всей коры головного мозга в патологический процесс. А это, в свою очередь, приводит к возникновению генерализованного эпилептического припадка.
Симптомы эпилепсии у взрослых
Основным проявлением эпилепсии у взрослых являются эпилептические припадки. По своей сути, они представляют собой клиническое отображение функций тех нейронов, которые вовлечены в процесс возбуждения (например, если нейроны эпилептического очага отвечают за сгибание руки, то припадок заключается в непроизвольном сгибании руки). Длительность припадка обычно составляет от нескольких секунд до нескольких минут.
Эпиприступы возникают с определенной частотой. Количество припадков за определенный промежуток времени имеет важное значение. Ведь каждый новый эпилептический приступ сопровождается повреждением нейронов, угнетением их метаболизма, приводит к возникновению функциональных нарушений между клетками мозга. А это не проходит бесследно. По истечении некоторого промежутка времени результатом этого процесса становится появление симптомов в межприступном периоде: формируется своеобразное поведение, меняется характер, ухудшается мышление. Частоту припадков учитывает врач при назначении лечения, а также при анализе эффективности проводимой терапии.
СМ. ТАКЖЕ: Эпилепсия: симптомы у детейПо частоте возникновения припадки подразделяют на:
- редкие – не чаще одного раза в месяц;
- средней частоты – от 2-х до 4-х в месяц;
- частые – более 4-х в месяц.
Еще одним важным моментом является деление эпилептических приступов на фокальные (парциальные, локальные) и генерализованные. Парциальные припадки возникают, когда в одном из полушарий головного мозга имеется эпилептический очаг (это можно обнаружить при проведении электроэнцефалографии). Генерализованные припадки появляются в результате диффузной электрической активности обеих половин мозга (что тоже подтверждается не электроэнцефалограмме). У каждой группы припадков есть свои клинические особенности. Обычно у одного больного наблюдаются однотипные приступы, т.е. одинаковые между собой (только двигательные или чувствительные и др.). По мере прогрессирования заболевания возможно наслоение новых припадков на старые.
Парциальные эпиприпадки
Эта разновидность эпилептических приступов может протекать с нарушением сознания и без него. Если потери сознания не происходит, больной помнит свои ощущения в момент приступа, то тогда такой приступ называют простым парциальным. Сам приступ может быть различным:
- двигательным (моторным) — мышечные подергивания в небольших участках тела: в кистях, стопах, на лице, на животе и т.д. Это может быть поворот глаз и головы ритмичного характера, выкрикивание отдельных слов или звуков (сокращение мышц гортани). Подергивания возникают внезапно и не подлежат волевому контролю. Возможна ситуация, когда появившееся в одной группе мышц сокращение распространяется на всю половину тела, а затем и на другую. При этом происходит потеря сознания. Такие припадки называют двигательными с маршем (джексоновскими) с вторичной генерализацией;
- чувствительным (сенсорным) – ощущение жжения, прохождения электрического тока, покалывания в разных частях тела. К этому же виду эпиприпадков относят появление искр перед глазами, звуков (шум, треск, звон) в ушах, запахов и вкусовых ощущений. Сенсорные припадки также могут сопровождаться маршем с последующей генерализацией и потерей сознания;
- вегетативно-висцеральным – появление неприятного ощущения пустоты, дискомфорта в верхней части живота, перемещение внутренних органов друг относительно друга и т.д. Кроме того, возможно усиленное слюноотделение, повышение артериального давления, ощущение сердцебиения, покраснение лица, жажда;
- психическим – внезапное нарушение памяти, мышления, настроения. Это может выражаться в виде резко возникшего чувства страха или счастья, ощущение «уже виденного» или «уже слышанного» при пребывании в совершенно незнакомой обстановке. «Странности» в поведении: внезапное неузнавание близких (на несколько секунд, с последующим возвращением к теме разговора, как ни в чем не бывало), потеря ориентации в собственной квартире, ощущение «нереальности» обстановки – это все психические парциальные припадки. Могут появляться иллюзии и галлюцинации: рука или нога чудятся больному слишком большими, или лишними, или обездвиженными; кажутся запахи, видятся молнии и т.д. Поскольку сознание больного не нарушается, то после приступа он может рассказать о своих необычных ощущениях.
Парциальные припадки могут быть сложными. Это означает, что они протекают с потерей сознания. При этом больной не должен обязательно упасть. Просто сам момент приступа как бы «стирается» из памяти больного. По окончании припадка и возвращении сознания человек не может понять, что произошло, о чем он только что говорил, что делал. И совершенно не помнит сам эпиприступ. Как это может выглядеть со стороны? Человек вдруг застывает и не реагирует ни на какие раздражители, совершает жевательные или глотательные (сосательные и т.д.) движения, повторяет одну и ту же фразу, показывает какой-то жест и др. Повторюсь – никакой реакции на окружающих нет, так как сознание утрачено. Существует особый вид сложных парциальных припадков, которые могут длиться часами и даже сутками. Больные в таком состоянии могут производить впечатление задумавшегося человека, однако совершают правильные поступки (переходят дорогу на зеленый свет, одеваются, едят и т.д.), как бы «ведут вторую жизнь». Возможно, лунатизм также имеет эпилептическое начало.
Все виды парциальных припадков могут заканчиваться вторичной генерализацией, т.е. вовлечением всего мозга с потерей сознания и общими судорожными подергиваниями. В таких случаях двигательные, чувствительные, вегетативные и психические симптомы, описанные выше, становятся так называемой аурой. Аура возникает перед генерализованным эпиприпадком за несколько секунд, иногда минут. Поскольку припадки однотипны, и ощущения ауры больной запоминает, то в последующем при возникновении ауры человек может успеть лечь (желательно на что-то мягкое), чтобы при потере сознания не нанести самому себе травму, покинуть опасное место (например, эскалатор, проезжая часть). Предотвратить приступ больной не может.
Генерализованные эпиприпадки
Генерализованные эпиприпадки протекают с нарушением сознания, больной ничего не помнит о самом припадке. Эти виды эпиприступов также подразделяются на несколько групп в зависимости от симптомов, которые их сопровождают:
- абсансы – особый тип припадков, заключающийся во внезапной потере сознания на 2-15 секунд. Если это единственное проявление, то тогда это простой абсанс. Человек «замирает» на полуслове, а по окончании припадка как бы снова «включается». Если к потере сознания присоединяются другие симптомы, тогда это сложный абсанс. Среди других признаков могут быть: подергивания век, крыльев носа, закатывание глаз кверху, жестикуляция, облизывание губ, падение поднятых вверх рук, учащение дыхания и сердцебиения, упускание мочи и т.д. Для врача очень сложно отграничить этот вид припадков от сложных парциальных. Иногда разницу между ними можно установить только с помощью электроэнцефалографии (она покажет диффузное вовлечение всей коры головного мозга при абсансе). Вид припадка установить нужно обязательно, так как от этого зависит, что за препарат будет назначен больному;
- миоклонические – этот вид припадков представляет собой массивные мышечные сокращения, подергивания, толчки. Выглядеть это может как взмах руками, приседание, падение на колени, запрокидывание головы, вздрагивание с пожиманием плеч и т.д.;
- тонико-клонические – самый распространенный вид припадков при эпилепсии. Генерализованный тонико-клонический приступ видел в своей жизни почти каждый человек. Его может спровоцировать недосыпание, употребление алкоголя, эмоциональное перевозбуждение. Происходит потеря сознания, больной падает (иногда получая серьезную травму в момент падения), развивается фаза тонических судорог, затем клонических. Тонические судороги выглядят как своеобразный крик (судорожное сокращение мышц гортани), сокращение жевательных мышц, которое приводит к прикусыванию языка или щеки, выгибание туловища дугой. Эта фаза длится 15-30 секунд. Затем развиваются клонические судороги – кратковременные поочередные сокращения мышц сгибателей и разгибателей, как бы «вибрация» конечностей. Эта фаза длится 1-2 минуты. Лицо человека становится багрово-синим, учащается сердцебиение, повышается артериальное давление, выделяется пена изо рта (может быть с кровью из-за прикуса языка или щеки в предыдущую фазу). Постепенно судороги затихают, появляется шумное дыхание, все мышцы тела расслабляются, возможно упускание мочи, больной как бы «засыпает». Послеприпадочный сон длится от нескольких секунд до нескольких часов. Приходят в себя больные не сразу. Они не могут сориентироваться, где они находятся, какое время суток, не помнят, что произошло, не сразу могут назвать свое имя и фамилию. Постепенно память возвращается, но сам приступ в памяти не сохраняется. После приступа больной чувствует себя разбитым, предъявляет жалобы на головную боль, боли в мышцах, сонливость. В таком же виде протекают парциальные припадки с вторичной генерализацией;
- тонические – представляют собой как бы спазмы мышц. Выглядит внешне это как разгибание шеи, туловища, конечностей, длящееся 5-30 секунд;
- клонические – довольно редкие припадки. Похожи на тонико-клонические припадки, только без первой фазы;
- атонические (астатические) – представляют собой внезапную утрату мышечного тонуса в какой-то части тела либо во всем теле. Это может быть отвисание челюсти и замирание в таком положении на несколько секунд-минут, падение головы на грудь, полное падение.
Таким образом, исходя из изложенного, можно сделать вывод, что эпиприпадок – это не всегда только судороги с потерей сознания.
Состояние, при котором эпилептический припадок продолжается более 30 минут, либо повторяющиеся припадки следуют друг за другом так часто, что в промежутках между ними человек не приходит в сознание, называется эпилептический статус. Это очень опасное для жизни осложнение эпилепсии, требующее реанимационных мероприятий. Эпилептический статус может возникнуть при всех видах припадков: и при парциальных, и при генерализованных. Конечно, статус генерализованных тонико-клонических припадков наиболее опасен для жизни. При отсутствии медицинской помощи смертность составляет до 50%. Предотвратить эпистатус можно лишь адекватным лечением эпилепсии, четким соблюдением рекомендаций врача.
Эпилепсия проявляет себя и в межприступный период. Конечно, это становится заметным только после длительного существования заболевания и большого количества перенесенных припадков. Для больных с частыми припадками такие симптомы могут возникнуть уже и через пару лет от начала заболевания.
Во время приступов нейроны погибают, это в последующем проявляется в виде так называемого эпилептического изменения личности: человек становится злопамятным, мстительным, грубым, бестактным, придирчивым, педантичным. Больные ворчат по любому поводу, ссорятся с окружающими. Настроение становится хмурым и угрюмым без причины, характерна повышенная эмоциональность, импульсивность, замедляется мышление («стал туго соображать» — так отзываются окружающие о больном). Больные «зацикливаются» на мелочах, утрачивая способность к обобщению. Такие особенности личности приводят к ограничению круга общения, ухудшению качества жизни.
Эпилепсия является неизлечимым заболеванием, но это не приговор. Правильно установленный тип припадка помогает в постановке диагноза, а значит, и в назначении правильного препарата (поскольку они разнятся в зависимости от варианта эпилепсии). Постоянный прием противоэпилептических средств в большинстве случаев приводит к прекращению эпиприпадков. А это позволяет вернуть человека к нормальной жизни. При длительном отсутствии припадков на фоне лечения врачом (и только врачом!) может быть рассмотрен вопрос о прекращении приема лекарственных средств вообще. Это следует знать всем больным, страдающим этим недугом.
doctor-neurologist.ru
Причины возникновения эпилепсии у взроослых - симптомы
Эпилепсия – это эндогенно-органическое заболевание центральной нервной системы, характеризующееся большими и малыми припадками, эпилептическими эквивалентами и патохарактерологическим изменением личности. Встречается эпилепсия у людей и других низших млекопитающих, например, у собак и кошек.
Историческое название – «падучая» болезнь – эпилепсия получила из-за явных внешних признаков, когда больные перед приступом теряли сознание и падали. Истории известны эпилептики, оставившие за собой культурное и историческое наследие:
- Федор Достоевский;
- Иван Грозный;
- Александр Македонский;
- Наполеон;
- Альфред Нобель.
Эпилепсия – это широкое заболевание, включающее ряд синдромов и расстройств, в основе которых лежат органические и функциональные изменения центральной нервной системы. При эпилепсии у взрослых наблюдается ряд психопатологических синдромов, например, эпилептический психоз, делирий или сомнамбулизм. Поэтому, говоря об эпилепсии, врачи подразумевают не собственно судорожные приступы, а набор патологических признаков, синдромов и симптомокомплексов, постепенно развивающихся у больного.
В основе патологии лежит нарушение процессов возбуждения в головном мозгу, из-за чего образуется пароксизмальный патологический очаг: черед повторных разрядов в нейронах, от чего может быть начало приступа.
Какие могут быть последствия эпилепсии:
- Специфическая концентрическая деменция. Ее основное проявление – брадифрения или тугоподвижность всех психических процессов (мышление, память, внимание).
- Изменение личности. Из-за ригидности психики расстраивается эмоционально-волевая сфера. Прибавляются специфические для эпилепсии черты личности, например, педантизм, ворчливость, язвительность.
Осложнения заболевания:
- Эпилептический статус. Состояние характеризуется повторными эпилептическими приступами в течение 30 минут, между которыми больной не приходит в сознание. Осложнение требует применения реанимационных мероприятий.
- Смерть. Из-за резкого сокращения диафрагмы – главной дыхательной мышцы – нарушается газообмен, в результате чего нарастает гипоксия организма и, главное, мозга. Формирование кислородного голодания приводит к расстройству кровообращения и микроциркуляции тканей. Включается порочный круг: нарушения дыхания и циркуляции крови усиливаются. Из-за некроза тканей в кровеносное русло высвобождаются токсичные продукты обмена, влияющие на кислотно-щелочной баланс крови, приводящий к тяжелой интоксикации головного мозга. В таком случае может наступить кончина.
- Травмы, наступившие в результате забоя при приступе. Когда у больного развиваются судорожные припадки – у него теряется сознание и он падает. В момент падения эпилептик ударяется об асфальт головой, туловищем, выбивает зубы и ломает челюсть. В развернутой стадии приступа, когда тело судорожно сокращается, пациент так же бьется головой и конечностями об твердую поверхность, на которой лежит. После эпизода на теле обнаруживаются гематомы, ушибы, синяки и потертости кожи.
Что в таком случае делать при эпилепсии? Для окружающих и свидетелей эпистатуса главное вызвать бригаду скорой помощи и убрать вокруг больного все тупые и острые предметы, которыми эпилептик в припадке может причинить себе вред.
Причины
Причинами возникновения эпилепсии у взрослых является:
- Черепно-мозговые травмы. Существует корреляция между механическим повреждением головы и развитием эпилепсии как заболевания.
- Инсульты, нарушающие кровообращение в головном мозгу и приводящие к органическим изменения тканей нервной системы.
- Перенесенные инфекционные заболевания. Например, менингит, энцефалит. В том числе осложнения воспаления мозга, например, абсцесс.
- Внутриутробные дефекты развития и патологии при рождении. Например, повреждение головы во время прохождения через родовые пути или внутриутробная гипоксия головного мозга.
- Паразитарные заболевания центральной нервной системы: эхинококкоз, цистицеркоз.
- У взрослых мужчин заболевание может вызвано низким уровнем тестостерона в плазме крови.
- Нейродегенеративные заболеванич нервной системы: болезнь Альцгеймера, болезнь Пика, рассеянный склероз.
- Тяжелая интоксикация мозга вследствие воспаления, длительного приема алкоголя или наркомании.
- Заболевания, сопровождающиеся нарушением обмена веществ.
- Опухоли головного мозга, механически повреждающие нервную ткань.
Симптомы
Не всякий припадок называется эпилептическим, поэтому выделяют клиническую характеристику приступов, чтобы классифицировать их как «эпилептические»:
- Внезапное появление в любое время и в любом месте. Развитие припадка не зависит от ситуации.
- Кратковременность. Длительность эпизода варьируется от нескольких секунд до 2-3 минут. Если в течение 3 минут припадок не прекратился, говорят об эпистатусе, или об истерическом припадке (приступ, похожий на эпилепсию, но таковым не является).
- Самостоятельное прекращение. Эпилептический припадок не нуждается во внешнем вмешательстве, так как за некоторое время он прекращается сам по себе.
- Склонность к систематичности со стремлением к учащению. Например, припадок повторятся раз в месяц, и с каждым годом заболевания частота эпизодов за месяц увеличивается.
- «Фотографичность» припадок. Обычно у одних и тех же больных эпилептический припадок развивается по аналогичным механизмам. Каждый новый приступ повторяет предыдущий.
Наиболее типичным генерализованным эпилептическим приступом является большой судорожный припадок, или grand mal.
Первые признаки – появление предвестников. За несколько дней до манифестации заболевания у больного изменяется настроение, появляется раздражительность, раскалывается голова, ухудшается общее самочувствие. Обычно предвестники специфичны для каждого пациента. «Опытные» больные, зная свои предвестники, заранее готовятся к припадку.
Как распознать эпилепсию и ее начало? Предвестники заменяются аурой. Аура – это стереотипные кратковременные физиологические изменения в организме, возникающие за час до приступа или за несколько минут до него. Выделяют такие типы ауры:
Вегетативная
У больного появляется чрезмерное потоотделение, общее ухудшение самочувствия, повышение артериального давления, поносы, нарушение аппетита.
Моторная
Наблюдаются небольшие тики: дергается века, палец.
Висцеральная
Больные отмечают неприятные ощущения, не имеющие точной локализации. Люди жалуются на боли в желудке, на колики в почках, или утяжеление сердца.
Психическая
Включаются простые и сложные галлюцинации. При первом варианте, если это зрительные галлюцинации, отмечаются внезапные вспышки перед глазами, преимущественно белого или зеленого оттенка. Содержание сложных галлюцинаций включает в себя виденье животных и людей. Содержание обычно сопряжено с эмоционально значащими для личности явлениями.
Слуховые галлюцинации сопровождаются музыкой или голосами.
Обонятельная аура сопровождается неприятными запахами серы, резины или выложенного асфальта. Вкусовая аура так же сопровождается неприятными ощущениями.
Собственно психическая аура включает déjà vu (дежавю) и jamais vu (жамевю) – это так же проявление эпилепсии. Дежавю – это ощущение уже виденного, а жамевю – это состояние, при котором пациент не узнает раннее знакомую обстановку.
К психической ауре относятся иллюзии. Обычно это расстройство восприятия характеризуется ощущением, будто размер, форму и цвет знакомых фигур изменили. Например, на улице знакомый памятник увеличился в размере, голова стала непропорционально большой, а окрас приобрел синий цвет.
Психическая аура сопровождается эмоциональными изменениями. Перед припадком у некоторых возникает страх смерти, некоторые становятся грубыми и раздражительными.
Соматосенсорная
Возникают парестезии: покалывание кожи, ощущение ползания мурашек, онемение конечностей.
Следующая фаза после предвестников – тонический приступ. Эта стадия длится в среднем 20-30 секунд. Судороги охватывают всю скелетную мускулатуру. Особенно спазм захватывает мышцы-разгибатели. Мышцы грудной клетки и передней стенки живота также сокращаются. Сквозь спазмированную голосовую щель при падении проходит воздух, поэтому во время падения больного окружающие могут услышать звук (эпилептический крик), который длится 2-3 секунды. Глаза широко раскрыты, рот открыт наполовину. Обычно судороги зарождаются в мускулах туловища, постепенно переходя на мышцы конечностей. Плечи, как правило, отводятся назад, предплечья сгибаются. Из-за сокращений мимических мышц на лице появляются различные гримасы. Оттенок кожных покровов приобретает синий цвет из-за нарушения циркуляции кислорода. Челюсти крепко сведены, хаотично вращаются глазницы, а зрачки не реагируют на свет.
Чем опасна эта стадия: нарушается ритм дыхания и сердечная деятельность. Пациент перестает дышать, а сердце останавливается.
Спустя 30 секунд тоническая фаза перетекает в клоническую. Эта стадия состоит из кратковременных сокращений мышц-сгибателей туловища и конечностей с периодическим их расслаблением. Клонические сокращения мускулов длятся до 2-3х минут. Постепенно ритм изменяется: мышцы сокращаются реже, а чаще расслабляются. Со временем клонические судороги исчезают полностью. В обеих фазах пациенты обычно прикусываю губы и язык.
Характерными признаками генерализованного тонико-клонического припадка является мидриаз (расширение зрачка), отсутствие сухожильных и глазных рефлексов, усиленная продукция слюны. Гиперсаливация в сочетании с прикусыванием языка и губ приводит к смешиванию слюны и крови – появляются пенистые выделения со рта. Количество пены увеличивается еще от того, что во время приступа усиливается экскреция в потовых и бронхиальных железах.
Последняя стадия большого припадка – фаза разрешения. Через 5-15 минут после эпизода возникает коматозное состояние. Оно сопровождается мышечной атонией, что приводит к расслаблению сфинктеров – из-за этого высвобождается кал и моча. Поверхностные сухожильные рефлексы отсутствуют.
После того, как все циклы приступа прошли, больной возвращается в сознание. Обычно от пациентов поступают жалобы на головную боль и плохое самочувствие. Также после приступа отмечается частичная амнезия.
Малый судорожный припадок
Petit mal, абсанс, или малый судорожный припадок. Эта эпилепсия проявляется без судорог. Как определить: у больного на время (от 3-4 до 30 секунд) отключается сознание без предвестников и ауры. На это же время вся двигательная активность «замораживается», и эпилептик застывает в пространстве. После эпизода психическая деятельность восстанавливается в прежнем ритме.
Ночные приступы эпилепсии. Фиксируются перед сном, во время сна и после него. Приходится на фазу быстрого движения глаз. Эпилептический припадок во сне характеризуется внезапным началом. Тело пациента принимает неестественные позы. Из симптомов: озноб, дрожь, рвота, нарушение дыхания, пена изо рта. После пробуждения у больного нарушена речь, он дезориентирован и испуган. После приступа отмечается сильная головная боль.
Одно из проявлений ночной эпилепсии – сомнамбулизм, снохождение или лунатизм. Характеризуется выполнением стереотипных шаблонных действий при выключенном или частично включенном сознании. Обычно он совершает такие движения, которые делает в состоянии бодрствования.
Половых различий в клинической картине нет: признаки эпилепсии у женщин точно такие же, как и у мужчин. Однако гендер учитывается при лечении. Терапия в таком случае частично определяется ведущими половыми гормоном.
Классификация заболевания
Эпилепсия – многогранное заболевание. Виды эпилепсии:
- Симптоматическая эпилепсия – подвид, характеризующийся яркой манифестацией: локальными и генерализированными припадками вследствие органической патологии головного мозга (опухоль, травма мозга).
- Криптогенная эпилепсия. Так же сопровождается явными признаками, но без очевидной или вообще не установленной причины. Составляет примерно 60%. Подвид – криптогенная фокальная эпилепсия – характеризуется тем, что установлен точный очаг аномального возбуждения в головном мозгу, например, в лимбической системе.
- Идиопатическая эпилепсия. Клиническая картина появляется в результате функциональных нарушений центральной нервной системы без органических изменений вещества головного мозга.
Существуют отдельные формы эпилепсии:
- Алкогольная эпилепсия. Появляется в результате токсического воздействия продуктов распада алкоголя вследствие длительного злоупотребления.
- Эпилепсия без судорог. Проявляется такими подвидами:
- сенсорные приступы без потери сознания, при которых аномальные разряды локализируется в чувствительных зонах головного мозга; характеризуется соматосенсорными расстройствами в виде внезапного нарушения зрения, слуха, обоняния или вкуса; нередко присоединяется головокружение;
- вегетативно-висцеральные приступы, характеризующиеся, преимущественно, расстройством деятельности желудочно-кишечного тракта: внезапные боли, распространяющиеся из желудка к горлу, тошнота и рвота; также нарушается сердечная и дыхательная деятельность организма;
- психические приступы сопровождаются внезапным нарушением речи, моторной или сенсорной афазией, зрительными иллюзиями, полной потерей памяти, нарушением сознания, нарушением мышления.
- Височная эпилепсия. Очаг возбуждения образуется в боковой или срединной области височной доли конечного мозга. Сопровождается двумя вариантами: с потерей сознания и парциальными припадками, и без потери сознания и с простыми локальными приступами.
- Теменная эпилепсия. Характеризуется фокальными простыми приступами. Первые симптомы эпилепсии: нарушается восприятие схемы собственного тела, головокружением и зрительными галлюцинациями.
- Лобно-височная эпилепсия. Аномальный очаг локализуется в лобной и височной доле. Характеризуется многими вариантами, среди которых: сложные и простые приступы, с выключением сознания и без, с расстройствами восприятия и без них. Нередко проявляется генерализированными припадками с судорогами по всему телу. Процесс повторяет стадии эпилепсии по типу большого судорожного припадка (grand mal).
Классификация по времени начала болезни:
- Врожденная. Появляется на фоне внутриутробных дефектов развития плода.
- Приобретенная эпилепсия. Появляется в результате воздействия прижизненных негативных факторов, влияющих на целостность и функциональность центральной нервной системы.
Лечение
Терапия эпилепсии должна быть комплексной, регулярной и продолжительной. Смысл лечения состоит в том, что больной принимает ряд препаратов: противосудорожные, дегидратационные и общеукрепляющие. Но долгосрочное лечение обычно состоит из одного препарата (принцип монотерапии), который оптимально подбирается под каждого больного. Доза подбирается эмпирически: количество действующего вещества повышают до тех пор, пока приступы не пропадут полностью.
Когда эффективность монотерапии низка – назначается два препарата или больше. Следует помнить, что внезапное прекращение приема препарата может привести к развитию эпилептического статуса и привести к смерти больного.
Как помочь при приступе, если вы не медик: если оказались свидетелем припадка – вызовите скорую помощь и засеките время начала приступа. Затем контролируйте ход: вокруг эпилептика уберите камни, острые предметы и все то, что может травмировать больного. Дождитесь, когда закончится приступ, и помогите бригаде скорой помощи транспортировать пациента.
Что нельзя при эпилепсии:
- трогать и пытаться держать больного;
- совать пальцы в рот;
- держать язык;
- класть что-то в рот;
- пытаться разжать челюсть.
sortmozg.com
Симптомы эпилепсии у взрослых: первые признаки
Эпилепсия как болезнь, известна человечеству более нескольких сотен лет. Это мультифакторное заболевание развивается под влиянием множества различных причин, которые подразделяются на внутренние и внешние. Специалисты из области психиатрии, говорят о том, что клиническая картина может иметь настолько яркую выраженность, что даже незначительные изменения могут стать причиной ухудшения самочувствия больного. По мнению специалистов, эпилепсия является наследственной болезнью, которая развивается на фоне влияния внешних факторов. Давайте рассмотрим причины возникновения эпилепсии у взрослых и методы лечения данной патологии.
 эпилепсия – это заболевание нервной системы, при котором больные страдают внезапными припадками
эпилепсия – это заболевание нервной системы, при котором больные страдают внезапными припадками Причины появления эпилептических припадков
Эпилепсия, проявляющаяся в зрелом возрасте, относится к неврологическим болезням. Во время проведения диагностических мероприятий, главная задача специалистов — выявление основной причины возникновения кризиса. На сегодняшний день, приступы эпилепсии подразделяют на две категории:
- Симптоматическая – проявляется под влиянием черепно-мозговых травм и различных болезней. Довольно интересен тот факт, что при этой форме патологии, эпилептический припадок может начаться после определенных внешних явлений (громкий звук, яркий свет).
- Криптогенная – однократные приступы неизвестной природы.
Наличие эпилептических припадков – яркий повод необходимости проведения тщательного диагностического обследования организма. Отчего возникает эпилепсия у взрослых, вопрос настолько сложный, что не всегда специалистам удается найти правильный ответ. По мнению врачей, данное заболевание может быть связанно с органическим поражением головного мозга. Доброкачественные опухоли и киста, расположенные в этой области, являются наиболее распространенными причинами появления кризиса. Нередко, клиническая картина свойственная эпилепсии, проявляется под влиянием инфекционных болезней, таких как менингит, энцефалит и абсцесс головного мозга.
Также следует упомянуть о том, что подобные явления могут быть следствием инсульта, антифосфолипидных нарушений, атеросклероза и стремительного повышения внутричерепного давления. Нередко, эпилептические припадки развиваются на фоне длительного употребления лекарств из категории бронходилятаторов и иммунодепрессантов. Нужно отметить, что развитие эпилепсии у взрослых может быть вызвано резким прекращением употребления сильнодействующих снотворных препаратов. Помимо этого, подобные симптомы могут быть вызваны острой интоксикацией организма отравляющими веществами, некачественным алкоголем или наркотическими веществами.
Характер проявления
Методы и стратегия лечения подбираются на основе вида заболевания. Специалистами выделяются следующие виды эпилепсии у взрослых:
- бессудорожные приступы;
- ночные кризисы;
- припадки на фоне употребления алкоголя;
- судорожные припадки;
- эпилепсия на фоне перенесенных травм.
 К сожалению, конкретные причины возникновения конвульсий медикам не известны до сих пор
К сожалению, конкретные причины возникновения конвульсий медикам не известны до сих пор По мнению специалистов, существует всего две основные причины развития рассматриваемого заболевания у взрослых: наследственная предрасположенность и органические повреждения головного мозга. На яркость выраженности эпилептического кризиса имеют влияние различные факторы, среди которых следует выделить расстройство психики, дегенеративные заболевания, нарушение метаболизма, онкологические болезни и отравление токсинами.
Факторы, провоцирующие появление эпилептического кризиса
Эпилептический припадок может быть спровоцирован различными факторами, которые подразделяются на внутренние и внешние. Среди внутренних факторов следует выделить инфекционные болезни, затрагивающие определенные отделы головного мозга, сосудистые аномалии, онкологические болезни и генетическую предрасположенность. Помимо этого, эпилептический кризис может быть вызван нарушениями в работе почек и печени, повышенным давлением, болезнью Альцгеймера и цистицеркозом. Нередко симптомы, характерные для эпилепсии проявляются из-за токсикоза во время беременности.
Среди внешних факторов, специалисты выделяют острую интоксикацию организма, вызванную действием отравляющих веществ. Также эпилептический приступ может быть вызван определенными лекарственными средствами, наркотиками и алкоголем. Гораздо реже симптомы, свойственные рассматриваемому недугу, проявляются на фоне черепно-мозговых травм.
В чем опасность приступов
Частота проявления эпизодов эпилептического кризиса имеет особую важность в диагностике заболевания. Каждый подобный припадок приводит к уничтожению большого количества нейронных связей, что становится причиной личностных изменений. Нередко приступы эпилепсии в зрелом возрасте становятся причиной изменения характера, развития бессонницы и проблем с памятью. Эпилептические приступы, проявляющиеся один раз в течение месяца, относятся к редким явлениям. Средняя частота проявления эпизодов составляет около трех в течение тридцати дней.
Эпилептический статус присваивается больному при наличии постоянного кризиса и отсутствия «светлого» промежутка. В том случае, когда длительность приступа превышает тридцать минут, существует высокая опасность развития катастрофических последствий для организма больного. В подобной ситуации необходимо немедленно вызвать карету скорой помощи, проинформировав диспетчера о болезни.
 Самым характерным признаком этой болезни является судорожный припадок
Самым характерным признаком этой болезни является судорожный припадок Клиническая картина
Первые признаки эпилепсии у взрослых мужчин чаще всего проявляются в скрытой форме. Нередко больные впадают в секундное замешательство, сопровождаемое совершением бесконтрольных движений. В определенные фазы кризиса, у больных изменяется восприятие запаха и вкуса. Утрата связи с реальным миром приводит к выполнению серии повторяющихся телодвижений. Следует упомянуть о том, что внезапные приступы могут стать причиной травмы, что негативно отразится на самочувствии больного.
Среди явных признаков эпилепсии следует выделить увеличение зрачков, потерю сознания, тремор конечностей и судороги, беспорядочную жестикуляцию и телодвижения. Помимо этого, во время острого эпилептического кризиса происходит бесконтрольное опорожнение кишечника. Развитию эпилептического припадка предшествует чувство сонливости, апатия, сильная усталость и проблемы с концентрацией внимания. Перечисленные симптомы могут иметь временный или постоянный характер. На фоне эпилептического припадка, больной может потерять сознание и утратить подвижность. В подобной ситуации наблюдается повышение мышечного тонуса и бесконтрольные судороги в области ног.
Особенности диагностических мероприятий
Симптомы эпилепсии у взрослых имеют настолько яркую выраженность, что в большинстве случаев поставить правильный диагноз можно без использования сложных диагностических методик. Однако, следует обратить внимание на тот факт, что проходить обследование следует не ранее, чем через две недели после первого приступа. Во время проведения диагностических мероприятий очень важно выявить факт отсутствия заболеваний, вызывающих схожие симптомы. Чаще всего данное заболевание проявляется у людей достигших пожилого возраста.
Эпилептические припадки у людей в возрасте от тридцати до сорока пяти лет, наблюдаются лишь в пятнадцати процентах случаев.
Для того, чтобы выявить причину появления болезни, следует обратиться к врачу, который не только займется составлением анамнеза, но и проведет тщательную диагностику всего организма. Для постановки точного диагноза врач обязан изучить клиническую картину, выявить частоту припадков и провести магниторезонансную томографию головного мозга. Так как в зависимости от формы патологии, клинические проявления болезни могут значительно отличаться, очень важно провести комплексное обследование организма и выявить основную причину развития эпилепсии.
Что делать во время приступа
Рассматривая, как проявляется эпилепсия у взрослых, следует уделить особое внимание правилам оказания первой помощи. В большинстве случаев, приступ эпилепсии берет свое начало с мышечного спазма, который приводит к неконтролируемым движениям тела. Нередко в подобном состоянии больной теряет сознание. Появление вышеперечисленных симптомов является веским поводом для обращения в скорую помощь. До приезда врачей, больной должен находиться в горизонтальном состоянии, с головой опущенной ниже самого тела.
 В период приступа эпилептик не реагирует даже на самые сильные раздражители, реакция зрачков на свет полностью отсутствует
В период приступа эпилептик не реагирует даже на самые сильные раздражители, реакция зрачков на свет полностью отсутствует Нередко эпилептические припадки сопровождаются приступами рвоты. В этом случае, больной должен находиться в сидячем положении. Очень важно поддерживать голову эпилептика, для того, чтобы предупредить попадание рвотных масс в органы дыхания. После того, как больной придет в себя, ему следует дать небольшое количество жидкости.
Медикаментозное лечение
Для того чтобы предупредить рецидив подобного состояния, очень важно правильно подойти к вопросу терапии. Чтобы добиться длительной ремиссии, больной должен принимать лекарства в течение долгого времени. Использование медикаментозных средств только в моменты кризисных явлений – недопустимо, из-за высокого риска развития осложнений.
Использовать сильнодействующие медикаменты, купирующие развитие приступов, можно только после консультации с лечащим врачом. Очень важно уведомлять доктора о любых переменах, связанных с состоянием здоровья. Большинству пациентов удается успешно избежать рецидива эпилептического кризиса, благодаря правильно подобранным медикаментам. В данном случае, средняя продолжительность ремиссии может достигать пяти лет. Однако на первом этапе лечения очень важно правильно подобрать стратегию лечения и придерживаться её.
Лечение эпилепсии подразумевает пристальное внимание к состоянию пациента со стороны врача. На начальном этапе лечения, медикаментозные средства используются лишь в малых дозах. Только в том случае, когда применение лекарств не способствует положительной динамике, допускается повышение дозировки. В состав комплексного лечения парциальных приступов эпилепсии входят препараты из группы фонитоинов, вальпроатов и карбоксамидов. При генерализированных эпилептических припадках и идиопатическом приступе, больному назначаются вальпроаты, из-за их мягкого воздействия на организм.
Средняя длительность терапии составляет около пяти лет регулярного приема медикаментозных средств. Прекратить лечение можно только в том случае, когда на протяжении вышеуказанного срока отсутствуют любые проявления, свойственные болезни. Так как во время лечения рассматриваемого недуга используются сильнодействующие препараты, заканчивать лечение следует постепенно. На протяжении последних шести месяцев приема лекарственных средств, постепенно снижается дозировка.
 Эпилепсия происходит от греческого epilepsia – «пойманный, застигнутый врасплох»
Эпилепсия происходит от греческого epilepsia – «пойманный, застигнутый врасплох» Возможные осложнения
Главная опасность эпилептических припадков – сильное угнетение центральной нервной системы. Среди возможных осложнений этого заболевания следует упомянуть о возможности рецидива болезни. Помимо этого, существует опасность развития аспирационной пневмонии, на фоне проникновения рвотных масс в дыхательные органы.
Приступ судорог во время принятия водных процедур может обернуться летальным исходом. Также следует особо выделить тот факт, что эпилептические припадки во время вынашивания плода могут негативно сказаться на здоровье будущего младенца.
Прогноз
При однократном появлении эпилепсии в зрелом возрасте и своевременном обращении за медицинской помощью, можно говорить о благоприятном прогнозе. Примерно в семидесяти процентах случаев, у больных регулярно использующих специальные препараты, наблюдается длительная ремиссия. В том случае, когда кризисные явления рецидивируют, больным назначается применение противосудорожных лекарств.
Эпилепсия является серьезным заболеванием, затрагивающим нервную систему человеческого организма. Для того чтобы избежать катастрофических последствий для организма, следует максимально сосредоточить внимание на собственном здоровье. В противном случае, один из эпилептических припадков может привести к летальному исходу.
ktovdepressii.ru
Эпилепсия — Симптомы у взрослых и методы лечения, советы врачей
От чего же бывает и как проявляется приступ, какие признаки эпилепсии у взрослых наблюдаются чаще всего, кроме характерного западания языка и судорог, известно не всем. Хроническое расстройство работы мозга неврологического характера или эпилепсия у взрослых и детей поражает более 50 млн. человек во всем мире. У 10% людей возможны однократные приступы, не провоцирующие в дальнейшем развитие заболевания. В остальных случаях первичные симптомы и лечение, проведенное своевременно, гарантируют полное выздоровление пациента в 70% случаев при эпилепсии у взрослых, подростков и детей. Профилактике не поддается и начинается внезапно.
к содержанию ^Почему возникает эпилепсия
Способствуют появлению даже единичного случая эпилептического приступа предрасположенность организма к неврологическому расстройству и провоцирующие приобретённые факторы. В большинстве случаев, причины возникновения эпилепсии до конца не изучены. Основным источником считают наследственность и врожденные патологии развития центральной нервной системы, которые могут быть обнаружены не сразу.
Травмы головы и черепа с нарушением целостности костей, последующим кровоизлиянием или кислородным голоданием. Перенесённые инфекции и заболевания, последствия которых связаны с работой отделов головного мозга, опухоли и абсцессы. Неправильное кровообращение и болезни сосудов, артериальная гипертензия, осложнения после инсульта и инфаркта тоже могут спровоцировать эпилептические судороги. В зону риска попадают зависимые от алкоголя и наркотиков люди с печеночной и почечной недостаточностью, низким содержание кальция и глюкозы в крови, лица с отравлениями угарным газом или токсинами.
Бесконтрольный прием противозачаточных и некоторых опасных лекарственных средств, венерические инфекции и даже токсикоз в период беременности могут стать причиной эпилепсии. Влияет на нервные клетки отсутствие полноценного сна, стрессовые ситуации и усталость.
к содержанию ^Диагноз эпилепсия
Периодически возникающая гиперактивность нервных клеток, посылающих электрические разряды, импульсы к отделам головного мозга, отвечающим за психические процессы, двигательную функцию, работу внутренних и органов чувств, и есть причина приступа эпилепсии у взрослого. Современная классификация предлагает более 40 разновидностей заболевания. В зависимости от его течения, прогноза и развития, локализации и распространения электрических импульсов принято рассматривать несколько основных форм эпилепсии:
- очаговая, фокальная, парциальная. Обусловлена локализацией. Височная, затылочная, лобная и теменная;
- генерализованная идиопатическая и симптоматическая. Распространяется в коре головного мозга, захватывает оба полушария.
Идиопатические, конституциональные. Соответствуют наиболее распространённым клиническим особенностям и проявляются в соответствии с этиологией и параметрами неврологического расстройства. Передаются генетическим путем от одного поколения к другому. Структурные повреждения мозга отсутствуют.
Органические или симптоматические формы характеризуются нарушениями метаболических процессов и патологиями, повреждениями головного мозга. Наблюдаются чаще всего после токсического отравления алкоголем, лекарственными препаратами или черепно-мозговой травме, посттравматическая эпилепсия, при наличии опухоли и кисты.
Криптогенные формы составляют более 70% всех случаев. Определить провоцирующий фактор эпилептического приступа невозможно. В зависимости от источника эпилепсия бывает первичная, врожденная, приобретенная ранее, вторичная, в результате поражения головного мозга, и рефлекторная. Последний вид возникает под действием определённых внешних раздражителей, которыми могут быть слишком яркий свет или громкий шум, резкий неприятный запах.
Имеет значение и время суток, когда начнётся предполагаемый припадок. Ночная эпилепсия появляется во время сна, симптомы мозговой активности у взрослых характеризуются непроизвольным мочеиспусканием, прикусыванием языка.
к содержанию ^Признаки эпилептического приступа
В повседневной жизни страдающего хроническим недугом человека без явных проявлений неврологического характера узнать невозможно. И только выраженные судорогами симптомы эпилепсии у взрослых являются для окружающих подтверждением диагноза. Но существуют еще и так называемые ауры, предшествующие признаки эпилептического припадка в зависимости от зоны поражения головного мозга:
- височно-теменная. Наблюдаются психические отклонения по типу слабоумия и выражения несоответствующих ситуации эмоций;
- височная. Нарушения обоняния, ложные вкусовые ощущения;
- теменная. Встречается редко. Провоцирует иллюзорное восприятие отсутствия или неправильного положения конечностей;
- затылочная. Обман зрения с яркими картинками, разноцветными вспышками света или полной темнотой перед глазами;
- лобная. Повороты головы, закатывание глаз.
У больного эпилепсией наступает моторная дисфункция, которая провоцирует плохо скоординированные движения, речь становится невнятной, возникают слуховые галлюцинации. Сопровождается ухудшение состояния вегетативными осложнениями: удушье, тахикардия, бледный оттенок кожи, рвота, немеют конечности.
к содержанию ^Фокальные, парциальные приступы
Для начала патологического процесса достаточно судорожного очага определенных структур головного мозга. Появляться признаки и симптомы будут в зависимости от локализации пораженного эпилептического участка. Больной может находиться в сознании в случае простого припадка и в бессознательном состоянии в сложном его течении. Парциальные, фокальные приступы эпилепсии бывают нескольких видов.
Двигательный, моторный. Слабость и судороги в мышцах, конечностях, сокращение гортани. Сопровождается неестественными поворотами головы, активностью глаз, выкриками.
Полезно узнать: Инсульт головного мозга - как распознать и не допуститьСенсорный, чувствительный. Ощущение проходящего по телу электрического разряда, жжение и покалывание, онемение конечностей. Звездочки и искры, вспышки перед глазами, звон, шум в ушах.
Вегетативно-висцеральный. Покраснение лица, обильное слюноотделение, жажда. Может появиться чувство дискомфорта в области живота и комка, подступающего к горлу.
Психический. Изменение личности, повышенное выделение пота, эмоциональная нестабильность. У взрослого наблюдается временная потеря памяти, которая, возникнув на несколько секунд, возвращается. Сопровождается галлюцинациями, бредом, потерей пространственных границ.
к содержанию ^Генерализованный приступ
Аура или проявляющееся перед эпилептическим припадком состояние длится пару секунд, после чего больной падает без сознания. Генерализованная форма эпилепсии продолжается до 2-3 минут, из которых около 20 секунд отводится начавшимся судорогам. Во время приступа у человека наблюдаются характерные симптомы, как хриплое учащенное дыхание, пена изо рта, вздуваются вены на шее, челюсти плотно сжаты. Эта форма неврологического заболевания сопровождается малыми, абсансами, и тонико-клоническими припадками.
Типичный, простой, и атипичный абсанс. Потеря сознания до 10 секунд с подергиванием век, надувающимися носовыми крыльями, активными жестами и выделением мочи.
Миоклинические приступы. Наступают и прекращаются внезапно. Вызывают сокращение мышц, появляются двигательные рефлексы головы и рук, задействованы плечи.
Тонические припадки. Движения конечностями прекращаются в течение 1 минуты. Усиленный тонус и спазмы мышц.
Клонические приступы. Длительное отсутствие сознания, выделение пены изо рта, судороги, покраснение кожного покрова.
Тонико-клонические припадки. Сложная форма эпилепсии, при которой повторяются несколько минут клонические признаки, у пострадавшего наступает временная потеря памяти.
Атонические расстройства. Кратковременная потеря контроля над отдельной группой мышц: падение головы набок, паралич конечностей.
к содержанию ^Диагностика
Медицинская помощь должна быть оказана при эпилепсии незамедлительно, но, чтобы поставить диагноз и приступить к лечению, требуется провести тщательное исследование на наличие структурных нарушений мозга. Диагностика эпилепсии назначается лечащим неврологом, в случае единичного явно выраженного приступа предлагает пройти обследование эпилептолог.
Электроэнцефалография позволяет оценить активность головного мозга и мощность создаваемых им электрических импульсов на разных участках коры, выявить причины нарушения сна, потери сознания, ухудшения памяти и обмороков.
МРТ. Дает визуальное представление о травмах, опухолях и кровоизлияниях, сосудистом русле и состоянии нервной системы. Процедура помогает найти нейродегенеративные процессы и гормональные нарушения, которые провоцируют структурные изменения и аномалии мозга. Позитронная эмиссионная томография, ПЭТ. Исследует анатомию и функциональную активность мозговой ткани, определяет соответствие обмена глюкозы, метаболических процессов норме, дает информацию об уровне кислорода и клетках, новообразованиях и абсцессах.
Полезно узнать: Нодулярный склероз - приговор или всего лишь испытание?к содержанию ^Лечение эпилепсии
Чтобы вернуть больному полноценную жизнь без страха ожидания очередного повторного эпилептического припадка, специалисты решают, как лечить эпилепсию у взрослых в зависимости от ранее установленной в процессе диагностики формы неврологического расстройства.
Используются препараты для лечения при единичном установленном случае эпилепсии или с невыясненной симптоматикой. Во время приема лекарственных средств больным рекомендуют придерживаться режима сна и бодрствования, запрещено употребление спиртных напитков, нужно избегать световых импульсов и раздражающих факторов.
«Карбамазепин». Стабилизирует мембраны нейронов, повышает судорожный порог, корректирует изменение личности в период фокальных припадков, простых и комплексных приступов. Суточная дозировка составляет до 200 мг 2 раза.
«Трилептал». Применяется при монотерапии генерализованных тонико-клонических, сложных парциальных эпилептических приступов с потерей сознания и без. Снижает активность передачи импульсной передачи, блокирует возбудимость нейронов. Рекомендуемая доза в сутки — 600 мг 2 раза.
«Вальпарин». Предупреждает наступление эпилепсии любой формы, устраняет поведенческие и психические расстройства, возникающие во время приступа, избавляет от судорог и нервного тика. Снижает возбудимость моторных зон головного мозга. Количество препарата в сутки — 10-30 мг из расчёта на 1 кг массы тела взрослого человека.
к содержанию ^Хирургическое лечение эпилепсии
К сожалению, медикаментозная терапия способна помочь пациенту не во всех случаях. Повторяющиеся приступы, которые длятся более 30 минут, не уменьшаются после приема противоэпилептических препаратов, предусматривают оперативное лечение эпилепсии у взрослых с использованием микрохирургических современных технологий.
Фокальная резекция. Провоцирующий заболевание фактор, как очаговое поражение коры головного мозга атрофией, кистой или опухолью, удаляется. У 65% людей после проведенного вмешательства уменьшается частота и длительность приступа, успехом является полное выздоровление пациента.
Применяется лобэктомия, резекция, если очаг поражения расположен в височной доле головного мозга. Полное выздоровление наступает у 70% больных эпилепсией. Последствия хирургического удаления: кратковременная потеря памяти, уменьшение поля зрения.
При клонико-тонических и атонических приступах, невозможности удаления пораженного участка головного мозга проводится каллозотомия. Предусматривает полное или частичное рассечение передающего нервный импульс между полушариями мозолистого тела. Положительным результатом принято считать уменьшение эпилептических проявлений.
(1 оценок, среднее: 4,00 из 5) Загрузка...mozgmed.ru
Эпилепсия: причины возникновения у взрослых и детей
Современная медицина относит к эпилепсии патологии центральной нервной системы, протекающие с изменениями сознания человека и повышенной судорожной активностью. Выраженность этих признаков варьирует в зависимости от обширности и глубины поражения участка коры головного мозга.
Внешне болезнь проявляется нарушением двигательной, чувствительной, мыслительной и вегетативной активности организма. Традиционно заболевание определяет себя потерей сознания и возникновением классических судорог, но может протекать и по-другому. Например, с выраженной рассеянностью, но с сохраненным мышлением, или слабыми судорожными сокращениями мимической мускулатуры и пальцев рук.
Распространенной болезнь считается в детском и подростковом возрасте, а также у людей старше 60 лет, но может возникнуть у юного или зрелого человека.
В медицине существует определенный термин для обозначения данной патологии — это симптоматическая эпилепсия, код по мкб 10. Истинная эпилепсия имеет длительное хроническое течение, требует комплексного лечения, которое продолжается годами или порой всю жизнь.
Мкб 10 (Международная квалификация болезней 10-го пересмотра)
Эпилепсия, что это за болезнь? На этот вопрос пытается дать ответ официальная медицина. МКБ-10 относит эту патологию к расстройствам нервной системы.
Медики выделяют множество ее разновидностей, видов и форм. Локализованная, идиопатическая, симптоматическая, взрослая, детская, генерализированная, доброкачественная, ювенильная и т.д. — все эти названия служат для обозначения разнообразного течения и происхождения этой многоликой патологии.
Причины возникновения
Механизм возникновения болезни запускается под воздействием разнообразных факторов.
Распространенными причинами от чего бывает эпилепсия являются:
– травмы головы (контузии, ранения, ушибы, сотрясения); – воспаление мозговых оболочек (менингит, энцефалит); – алкогольные и наркотические интоксикации; – токсикоинфекции и отравления химическими веществами, лекарствами, угарным газом.
Частые причины возникновения у взрослых:
– вредное воздействие психоактивных веществ; – нарушения мозгового кровообращения (инсульты, атеросклероз сосудов головного мозга); – травмы головы (в спорте, ДТП, быту).
Чаще болезнь диагностируют у мужчин, это связано с тем, что сильный пол более подвержен травматизму, а также в разы чаще, чем женщины, употребляет наркотики и алкоголь.
У детей причины возникновения болезни могут быть такими:
– патологии внутриутробного развития; – длительная гипоксия плода; – родовые травмы; – негативные воздействие отравляющих веществ, лекарственных средств, интоксикации и длительные лихорадки; – психические травмы, неврозы, перенапряжение нервной системы.
Виды эпилепсии
Научное сообщество выделяет более 40 разнообразных форм этого заболевания и типичные для них клинические картины эпилепсии. Каждый вид болезни требует особого подхода, диагностики и лечения.
Некоторые формы:
1. Криптогенная фокальная эпилепсия, характеризуется наличием ограниченного (локального) очага патологической активности в мозге. Припадки при этой форме заболевания впервые появляются у детей дошкольников или подростков. Внезапно больные начинают испытывать галлюцинации (слуховые, вкусовые, кинестетические или зрительные). Вместе с ними появляются соматические расстройства: ложные позывы к мочеиспусканию и дефекации, тахикардия, повышение АД, озноб, потливость, тошнота, рвота. Наблюдаются нарушения речи, но сознание пациентов полностью сохранено. Приступы длятся секунды.
2. Джексоновская. Как правило, заболевание является следствием церебральных нарушений и органических поражений мозга. Болезнь проявляет себя судорогами, при приступе активно сокращаются мышцы лица, туловища и конечностей. Проходят судороги при этой патологии в обратном порядке и заканчиваются на том участке тела, от которого начали возникать. Часто пациенты теряют чувствительность кожи и утрачивают сознание. Продолжительность судорог может составить несколько минут, с течением времени их длительность увеличивается.
3. Абсансная. Для этой патологии свойственны кратковременные отключения сознания у людей, без появления судорог. Внешне больные имеют отсутствующий взгляд и часто моргают, они производят механические движения челюстями, руками, ногами, губами. Абсансная эпилепсия у детей может проявить себя после значительных умственных нагрузок или, напротив, при сильном расслаблении, отсутствии интересных занятий. Детскую форму данной патологии может сопровождать низкая способность к концентрации внимания, гиперактивность, трудности в обучении.
5. Роландическая. Болезнь протекает с умеренным подергиванием мускулатуры на лице и теле, слюнотечением, парастезиями в области языка, речевыми нарушениями.В более тяжелых случаях, при начале приступа, больные “застывают”, по их телу проходят ритмические судороги, они дезориентированы и растеряны.
У детей
Признаки эпилепсии у грудничков и детей раннего возраста отличаются от клинической картины болезни у взрослых.
Из-за повышенной двигательной активности малышей судороги сложно отличить от гипертонуса новорожденных или гиперактивности ребенка раннего возраста. Кроме того, не все формы эпилепсии протекают с выраженным судорожным синдромом.
Но, при внимательном наблюдении родители могут заметить некоторые характерные признаки болезни:
– непроизвольное опорожнение мочевого пузыря или кишечника; – задержка дыхания; – отсутствие реакции на голос матери (отца); – резкое закатывание глаз, запрокидывание головы; – принятие неестественных поз (“застывание”); – яркие проявление вербальной и физической агрессии.
У взрослых
В легких формах эпилепсия у молодых, зрелых и пожилых людей может протекать незаметно для окружающих. Кратковременные потери сознания и умеренные судорожные движения воспринимаются не как эпилептические симптомы у взрослых людей, а как нервное истощение или реакция на стресс. В более тяжелых случаях болезнь протекает с потерей сознания и падением больных, выраженными судорогами.
В отличие от детей, взрослые могут описать предэпилептическое состояние (ауру). Перед приступом они обычно испытывают:
– беспокойство или страхи; – головокружение; – галлюцинации; – озноб и подъем температуры.
Первая помощь при эпилепсии
Что делать, если рядом с вами человек впал в эпилептический припадок?
1. Не паниковать, а вызвать бригаду скорой помощи и дождаться специалистов, если приступ не закончился в течение 5 минут. 2. Перевернуть больного на бок и положить ему под голову мягкую вещь. 3. Отодвинуть от человека все опасные предметы, которые могут повредить ему. 4. После прихода больного в сознание побыть с ним до восстановления его ориентации в окружающем мире.
Ваша первая помощь при приступе эпилепсии может быть неоценима, так как во время него вы можете снизить риск травматизации больных, а сразу после него поддержать беспомощных и очень растерянных людей.
Лечение
Ранее считалось, что эпилепсия прижизненное заболевание и сейчас многие люди задаются вопросом: ” Излечима ли она?”. Современная медицинская статистика утверждает, что применение лекарств избавляют от приступов эпилепсии более 65% больных и облегчает состояние 20 %.
Помогают этому таблетки от эпилепсии, список которых постоянно пополняется новейшими фармакологическими средствами.
Финилепсин, пирамидон, бензодиазепин, феназепам, сейзар – эта группа противоэпилептических лекарств, которые улучшают настроение пациентов, нормализуют мозговую активность, уменьшают патологическую возбудимость пораженных зон головного мозга.
Кроме них, в терапии болезни активно применяют противосудорожные препараты (вальпроат натрия, ламотриджин, карбамазепин, топирамат), эти средства снижают излишнюю нейронную активность и расслабляют мускулатуру тела, тем самым снижая проявление судорожного синдрома.
Лечение народными средствами
Заболевание известно еще со времен Гиппократа, поэтому с древности существовали народные методы ее лечения. И, тем не менее, перед применением любого фитопрепарата следует проконсультироваться с неврологом.
К известным средствам борьбы с эпилепсией при помощи настоев, отваров и масел относят:
– каменное масло, которое обладает спазмолитическим и иммуномодулирующим свойством; – травяные сборы на основе пиона, ряски, солодки с успокаивающим эффектом – настойку марьиного корня, оказывающую расслабляющее воздействие; – ароматерапию при помощи кусочков мирры, которую помещают в комнату больного.
Комплексный подход к вопросу “Как вылечить эпилепсию навсегда?”и сочетание здорового образа жизни, лечебной терапии и народных средств может помочь людям в избавлении от этой проблемы или облегчении проявлений болезни.
Видео:
psihbolezni.ru
Симптомы эпилепсии
Симптомы эпилепсии – это совокупность неврологических факторов, а также признаков соматического и иного характера, которые свидетельствуют о возникновении патологического процесса в области нейронов головного мозга человека. Эпилепсия характеризуется хронической чрезмерной электрической активностью мозговых нейронов, которая выражается периодическими судорогами. В современном мире эпилепсию переносит около 50 миллионов человек (1% от населения планеты). Многие люди считают, что при эпилепсии человек обязательно должен падать на пол, биться в конвульсиях, а из его рта должна вытекать пена. Это распространенное заблуждение, навязанное скорее телевидением, чем реальностью. У эпилепсии очень много разных проявлений, о которых стоит знать, чтобы уметь помочь человеку в момент приступа.
Предвестники судорог
Аура (от греческого – «дуновение») представляет собой предвестник приступа эпилепсии, предшествует потере сознания, но не при любой форме заболевания. Проявляться аура может различной симптоматикой – у больного могут начать резко и часто сокращаться мышцы конечностей, лица, он может начать повторять одинаковые жесты и движения – бег, взмахи руками. Также в качестве ауры способны выступать и разнообразные парестезии. Пациент может ощущать онемение в различных частях тела, ощущение ползающих мурашек по коже, некоторые участки кожи могут жечь. Также бывают и слуховые, зрительные, вкусовые или обонятельные парестезии. Психические предвестники могут проявляться в виде галлюцинаций, бреда, что иногда называют предсудорожным помешательством, резкого изменения настроения в сторону озлобленности, угнетенности либо, наоборот, блаженства.
У конкретного пациента аура всегда постоянна, то есть проявляется одинаково. Это кратковременное состояние, длительность которого составляет несколько секунд (редко – больше), при этом пациент всегда находится в сознании. Возникает аура при раздражении эпилептогенного очага в головном мозге. Именно аура может указать на дислокацию болезненного процесса при симптоматической разновидности эпилепсии и на эпилептический очаг при генуинном типе болезни.
Как выглядят судороги при эпилепсии
Припадки при изменении в отдельных частях мозга
Локальные, парциальные либо очаговые приступы представляют собой результат патологических процессов в одной из частей головного мозга человека. Парциальные припадки могут быть двух разновидностей – простыми и сложными.
Простые парциальные приступы
При простых парциальных судорогах больные сознания не теряют, однако присутствующая симптоматика всегда будет зависеть от того, какая часть головного мозга поражена и что именно она контролирует в организме.
Простые припадки имеют длительность около 2 минут. Их симптоматика обычно выражается в:
- внезапной беспричинной перемене эмоций человека;
- возникновении подергиваний в различных частях тела – конечностях, например;
- чувстве дежавю;
- затруднении в понимании речи либо в произношении слов;
- сенсорных, зрительных, слуховых галлюцинациях (мигающие огоньки перед глазами, покалывание в конечностях и прочее);
- неприятных ощущениях – подташнивании, гусиной коже, изменении частоты сердечного ритма.
Сложные парциальные припадки
При сложных парциальных судорогах, по аналогии с простыми, симптоматика будет зависеть от области мозга, которая поражена. Сложные приступы влияют на более значительную часть головного мозга, чем простые, провоцируя перемену сознания, а иногда и его потерю. Продолжительность сложного приступа 1-2 минуты.
Среди признаков сложных парциальных судорог врачи выделяют:
- взгляд пациента в пустоту;
- наличие ауры либо необычных ощущений, которые возникают непосредственно перед припадком;
- крики пациента, повторение слов, плач, смех без причин;
- бессмысленное часто повторяющееся поведение, автоматизм в действиях (хождение по кругу, жевательные движение без привязки к пище и прочее).
После приступа у пациента возникает дезориентация. Он не помнит о приступе и не понимает, что случилось и когда. Начаться сложный парциальный припадок может с простого, а затем развиться и иногда перейти в генерализованные судороги.
Генерализованные судороги
Генерализованные судороги представляют собой припадок, возникающий тогда, когда патологические изменения происходят у пациента во всех частях головного мозга. Все генерализованные судороги подразделяются на 6 видов – тонические, клонические, тонико-клонические, атонические, миоклонические и абсанс.
Тонические приступы
Тонические приступы получили свое название из-за особого воздействия на мышечный тонус человека. Такие судороги провоцируют напряжение мышечной ткани. Чаще всего это касается мышц спины, конечностей. Обычно тонические судороги не провоцируют обмороки. Такие приступы возникают в процессе сна, длятся они не больше 20 секунд. Однако если пациент во время их наступления стоит, то он, вероятнее всего, упадет.
Клонические судороги
Клонические судороги встречаются достаточно редко, по сравнению с другими разновидностями генерализованных судорог, и характеризуются они быстрым поочередным расслаблением и сокращением мышц. Такой процесс провоцирует ритмическое движение пациента. Чаще всего оно возникает в руках, шее, лице. Остановить такое движение удержанием дергающейся части тела не получится.
Тонико-клонические судороги
Тонико-клонические судороги известны в медицине под названием grand mal – «большая болезнь». Это наиболее типичный в представлении многих людей тип возникающих при эпилепсии судорог. Длительность их обычно равна 1-3 минутам. Если же тонико-клонический приступ продолжается дольше 5 минут, это должно явиться сигналом к срочному вызову скорой медицинской помощи.
У тонико-клонических судорог есть несколько фаз. На первой, тонической фазе, происходит потеря сознания пациентом и его падение на землю. Далее последует конвульсионная фаза или клоническая, поскольку приступ будут сопровождать подергивания, аналогичные ритмичности клонических припадков. При возникновении тонико-клонических судорог может произойти ряд действий или событий:
- у пациента может начаться повышенное слюноотделение либо пеновыделение изо рта;
- больной может случайно прикусить язык, что приведет к образованию кровотечения из места укуса;
- человек, не контролируя себя в период судорог, может пораниться или удариться об окружающие предметы;
- пациенты могут терять контроль над выделительными функциями мочевого пузыря и кишечника;
- у больного может возникнуть синева кожных покровов.
После окончания тонико-клонической судороги больной ослаблен и не помнит, что с ним происходило.
Атонические приступы
Атонические или астатические припадки, включающие кратковременное лишение сознания пациентом, получили свое название из-за потери мышечного тонуса и силы. Атонические приступы чаще всего длятся до 15 секунд.
При наступлении атонических припадков у пациентов в положении сидя может возникнуть как падение, так и просто кивание головой. При напряженности тела в случае падения стоит говорить о тоническом приступе. По окончанию атонического припадка больной не помнит о произошедшем. Пациентам, склонным к атоническим приступам, могут рекомендовать ношение шлема, поскольку такие приступы способствуют травмированию головы.
Миоклонические судороги
Миоклонические приступы чаще всего характеризуются быстрыми подергиваниями в некоторых частях тела, наподобие маленьких прыжков внутри туловища. Касаются миоклонические припадки, в основном, рук, ног, верхней части туловища. Даже у тех людей, кто не страдает эпилепсией, могут возникать миоклонические судороги при засыпании или пробуждении в виде подергиваний либо рывков. Также к миоклоническим судорогам относят икоту. У пациентов миоклонические приступы касаются обеих сторон их тела. Длятся приступы несколько секунд, потерю сознания не провоцируют.
Наличие миоклонических судорог может свидетельствовать о нескольких эпилептических синдромах, например, о ювенильной или прогрессирующей миоклонической эпилепсии, синдроме Леннокса-Гасто.
Характер абсансов
Абсанс или petit mal чаще возникает в детском возрасте и представляет собой краткосрочную потерю сознания. Пациент может остановиться, смотреть в пустоту и не воспринимать окружающую действительность. При комплексных абсансах у ребенка возникают некоторые мышечные движения, например, быстрые моргания глазами, движения рук или челюсти по типу жевания. Длятся абсансы до 20 секунд при наличие мышечных судорог и до 10 секунд при их отсутствии.
При краткой длительности абсансы могут многократно случаться даже на протяжении 1 дня. Их можно заподозрить в том случае, если ребенок способен иногда как бы отключаться и не реагирует на обращение окружающих людей.
Симптомы эпилепсии у детей
Эпилепсия в детском возрасте имеет собственную симптоматику, в сравнении с эпилепсией взрослого человека. У новорожденного малыша она часто проявляется как простая двигательная активность, что затрудняет диагностику болезни в таком возрасте. Особенно если учитывать, что не все пациенты страдают судорожными припадками, тем более дети, что мешает заподозрить патологический процесс долгое время.
Чтобы понять, какие именно симптомы могут указывать на детскую эпилепсию, важно внимательно следить за состоянием и поведением ребенка. Так, детские ночные кошмары, сопровождаемые частыми истериками, криками, могут указывать на данное заболевание. Дети с эпилепсией могут ходить во сне и не реагировать на разговор с ними. У детей при данном заболевании могут возникать частые и резкие головные боли с тошнотой, рвотой. Также у ребенка могут наблюдаться краткосрочные речевые расстройства, которые выражаются в том, что, не теряя сознания и двигательной активности, ребенок просто не может в какой-то момент сказать ни слова.
Всю вышеназванную симптоматику очень трудно обнаружить. Еще сложнее выявить взаимосвязь ее с эпилепсией, поскольку все это может возникать и у детей без существенных патологий. Однако при слишком частых проявлениях таких симптомов необходимо показать ребенка неврологу. Он поставит диагноз на основе электроэнцефалографии мозга и компьютерной либо магнитно-резонансной томографии.
Симптомы ночной эпилепсии
Эпилептические приступы в процессе сна возникают у 30% пациентов с данным типом патологии. В данном случае наиболее вероятны припадки накануне, во время сна или перед непосредственным пробуждением.
У сна существует быстрая и медленная фазы, в ходе которых головной мозг имеет собственные особенности функционирования.
При медленной фазе сна электроэнцефалограмма фиксирует возрастание возбудимости нервных клеток, индекса активности эпилепсии, вероятности приступа. При быстрой фазе сна нарушается синхронизация биоэлектрической активности, что приводит к подавлению распространяемости разрядов электричества на соседние отделы головного мозга. Это, в целом, уменьшает вероятность возникновения приступа.
При укорачивании быстрой фазы снижается порог судорожной активности. Депривация сна, наоборот, повышает вероятность частых припадков. Если человек не высыпается, он становится сонливым. Это состояние очень похоже на медленную сонную фазу, провоцирующую патологическую электрическую активность головного мозга.
Также приступы провоцируются и иными проблемами со сном, например, даже единственная бессонная ночь может стать для кого-то причиной развития эпилепсии. Чаще всего при наличие предрасположенности к заболеванию на развитие влияет некоторый период, во время которого пациент имел явный недостаток в нормальном сне. Также у некоторых больных может повыситься острота приступов из-за нарушений в режимах сна, слишком резких пробуждений, от приема успокоительных средств или переедания.
Симптоматика ночных приступов эпилепсии, независимо от возраста пациента, может быть разнообразной. Чаще всего ночным припадкам свойственны судороги, тонические, клонические приступы, гипермоторные действия, повторяющиеся движения. При лобной аутосомной ночной эпилепсии при приступах пациент может ходить во сне, разговаривать, не просыпаясь, испытывать страх.
Все вышеназванные симптомы могут проявляться во всевозможных сочетаниях у разных пациентов, поэтому при постановке диагноза может возникать некая путаница. Нарушения сна являются типичными проявлениями различных патологий центральной нервной системы, а не только эпилепсии.
Алкогольная эпилепсия
У 2-5% хронических алкоголиков возникает алкогольная эпилепсия. Эта патология характеризуется выраженными расстройствами личности. Возникает она у взрослых пациентов, страдающих алкоголизмом более 5 лет.
Симптоматика алкогольной формы болезни очень разнообразная. Вначале у больного возникают признаки приближающегося приступа. Это происходит за несколько часов или даже дней до его начала. Предвестники в данном случае могут длиться разное количество времени, в зависимости от индивидуальных особенностей организма. Однако, если своевременно обнаружить предвестники, приступ можно предупредить.
Итак, при предвестниках алкогольного эпилептического припадка, как правило, возникают:
Такие предвестники не являются аурой, которая представляет собой начало эпилептического припадка.
Ауру невозможно остановить, как и припадок, следующий за ней. А вот предвестники, обнаруженные своевременно, можно начать лечить, тем самым предупреждая возникновение приступов.
Бессудорожные проявления
Около половины эпилептических приступов начинают с бессудорожной симптоматики. После них уже могут добавиться всевозможные моторные нарушения, генерализованные либо локальные судороги, расстройства сознания.
Среди основных бессудорожных проявлений эпилепсии выделяются:
- всевозможные вегето-висцеральные феномены, сбой сердечного ритма, отрыжка, эпизодическое повышение температуры тела, тошнота;
- ночные кошмары с расстройствами сна, разговоры во сне, крики, энурез, сомнамбулизм;
- повышение чувствительности, ухудшение настроения, утомляемость и слабость, ранимость и раздражительность;
- внезапные пробуждения со страхом, потливостью и сердцебиениями;
- падение способности сосредоточиться, снижение работоспособности;
- галлюцинации, бред, потеря сознания, бледность кожных покровов, чувство дежавю;
- двигательная и речевая заторможенность (иногда – лишь во сне), приступы оцепенения, нарушенность в движении глазного яблока;
- головокружения, головные боли, снижение памяти, амнезия, вялость, шумы в ушах.
Продолжительность и частота судорог
Большинство людей считает, что эпилептический приступ выглядит так – крик больного, потеря сознания и падение человека, сведение мышц судорогами, тряска, последующее утихомиривание и спокойный сон. Однако далеко не всегда судороги могут затрагивать все тело человека, как и не всегда пациент теряет при приступах сознание.
Тяжелый приступ может быть свидетельством генерализованного судорожного эпилептического статуса с тонико-клоническими приступами, длящимися более 10 минут и чередой из 2 или более приступов, между которыми больной не приходит в сознание.
Для увеличения процента диагностики эпилептического статуса время длительности более 30 минут, которое ранее считалось для него нормой, решено было сократить до 10 минут, чтобы избежать напрасно потерянного времени. При нелеченных генерализованных статусах, длящихся час и больше, существует высокий риск необратимого поражения головного мозга пациента и даже летального исхода. При этом повышается ритм сердца, температура тела. Генерализованный эпилептический статус способен развиваться сразу по нескольким причинам, в числе которых черепно-мозговые травмы, быстрая отмена приема противосудорожных лекарственных средств и так далее.
Однако подавляющее большинство эпилептических припадков разрешается на протяжении 1-2 минут. После завершения генерализованного приступа у больного способно развиваться постиктальное состояние с глубоким сном, спутанным сознанием, головной и мышечной болью, продолжающееся от пары минут до нескольких часов. Иногда возникает паралич Тодда, представляющий собой неврологический дефицит преходящего характера, выраженный слабостью в конечности, которая противоположна по расположению очагу электрической патологической активности.
У большинства больных в периоды между приступами невозможно найти какие-то неврологические нарушения даже при условии, что применение противосудорожных средств активно угнетает функцию центральной нервной системы. Любое снижение психических функций связано, прежде всего, с неврологической патологией, которая и привела первоначально к возникновению приступов, а не самими припадками. Очень редко встречаются случаи безостановочного течения приступов, как в случае с эпилептическим статусом.
Поведение больных эпилепсией
Эпилепсия воздействует не только на состояние здоровья пациента, но и на его поведенческие качества, характер и привычки. Психические нарушения у эпилептиков возникают не только по причине приступов, но и на основе социальных факторов, которые обусловлены общественным мнением, предостерегающим от общения с такими людьми всех здоровых.
Чаще всего у эпилептиков изменения характера касаются всех областей жизни. Наиболее вероятно возникновение медлительности, медленного мышления, тяжеловесности, вспыльчивости, приступов проявления эгоизма, злопамятности, обстоятельности, ипохондричности поведения, склочности, педантизма и аккуратности. Во внешности также мелькают характерные для эпилепсии особенности. Человек становится сдержанным в жестикуляции, медлительным, немногословным, его мимика оскудевает, черты лица становятся мало выразительными, возникает симптом Чижа (стальной блеск глаз).
При злокачественной эпилепсии постепенно развивается слабоумие, выражаемое в пассивности, вялости, равнодушии, смирении с собственным диагнозом. У человека начинает страдать лексикон, память, в конце концов, пациент ощущает полное равнодушие ко всему вокруг, помимо собственных интересов, что выражается повышенным эгоцентризмом.
Автор статьи:
Фурманова Елена Александровна
Специальность: врач педиатр, инфекционист, аллерголог-иммунолог.
Общий стаж: 7 лет.
Образование: 2010, СибГМУ, педиатрический, педиатрия.
Опыт работы инфекционистом более 3 лет.
Имеет патент по теме «Способ прогнозирования высокого риска формирования хронической патологии адено-тонзиллярной системы у часто болеющих детей». А также автор публикаций в журналах ВАК.
foodandhealth.ru