Лечение суставов - артроз, артрит, остеохондроз и многое другое
Опухоль в пищеводе
Опухоли пищевода
Опухоли пищевода – доброкачественные и злокачественные новообразования, возникающие из различных слоев пищеводной стенки. Клинически проявляются нарушением глотания, рвотой и отрыжкой, болями и тяжестью за грудиной, ощущением комка в горле, кашлем, исхуданием, анемией. В диагностике используются рентгенография пищевода с контрастированием, эзофагоскопия, эндоскопическая биопсия, обзорная рентгенография органов грудной клетки, МРТ и КТ органов грудной клетки. Лечение доброкачественных опухолей пищевода только хирургическое, злокачественных – комплексное (оперативное, лучевая и полихимиотерапия).
За термином «опухоли пищевода» практически всегда скрывается рак, так как доброкачественные новообразования этого органа встречаются чрезвычайно редко. В литературе по гастроэнтерологии описано примерно 400 случаев выявления доброкачественных опухолей пищевода, в подавляющем большинстве у мужчин в возрасте около 40 лет. Злокачественные новообразования встречаются намного чаще – рак пищевода занимает седьмое место среди всех опухолей, а по уровню смертности – третье (после онкологических заболеваний легких и желудка). Общая распространенность данного заболевания – 5-6%. Средний возраст выявления онкологии пищевода составляет 60-65 лет. Замечено, что в странах с высокой распространенностью эзофагеального рака имеется тенденция к омоложению этой патологии, выравниванию различий по полу (мужчины и женщины болеют одинаково часто). В последние десятилетия в России отмечается некоторое снижение заболеваемости новообразованиями пищевода.
Опухоли пищевода
Все опухоли пищевода разделяют на две большие группы: доброкачественные (менее 1%) и злокачественные (более 99%). Доброкачественные опухоли классифицируют по гистологическому строению и характеру роста. Гистологически выделяют следующие виды доброкачественных опухолей пищевода: эпителиальные (полипы, аденомы, папилломы), неэпителиальные (липомы, фибромы, ангиомы, миомы, нейрофибромы, хондромы, миксомы и др.). Неэпителиальные опухоли встречаются гораздо чаще. По характеру роста опухоль пищевода может быть внутрипросветной и интрамуральной (внутристеночной).
Злокачественные опухоли пищевода классифицируют по гистологическому строению, расположению, распространенности процесса и т. д. В морфологическом плане выделяют эпителиальные злокачественные новообразования - плоскоклеточный ороговевающий и неороговевающий рак (более 95%), базальноклеточный, переходноклеточный, мукоэпидермоидный и анапластический рак, аденокарцинома (менее 5%); неэпителиальные – саркома, лимфома, меланома.
Классификация TNM систематизирует рак пищевода по следующим критериям:
1. Анатомическая область – шейный отдел пищевода, внутригрудной отдел (верхний, средний, нижний). Если опухоль поражает одновременно пищевод и желудок, то ее локализация определяется исходя из преимущественного поражения органа (более 50% образования находится в пищеводе или желудке). В случаях, когда новообразование равномерно распространяется в обе стороны, опухолью пищевода считают плоскоклеточный и мелкоклеточный рак, недифференцированные опухоли; опухолью желудка – аденокарциному и перстневидноклеточный рак.
2. Вовлечение в патологический процесс регионарных и отдаленных лимфоколлекторов.
3. Первичная опухоль – какие слои пищевода поражены, есть ли инвазия опухоли в соседние органы и ткани.
4. Степень дифференцировки – высокая, средняя, низкая, недифференцированная опухоль пищевода.
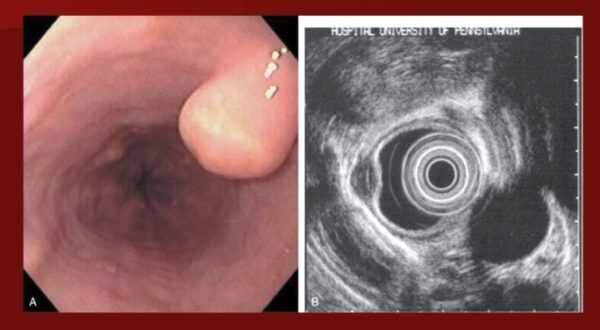
Доброкачественные опухоли пищевода встречаются достаточно редко и насчитывают не более 1% всех новообразований этого органа пищеварения. Львиная доля доброкачественных новообразований - это неэпителиальные опухоли, 70% из которых занимает лейомиома пищевода. Интрапросветные опухоли обычно представлены полипами эпителиального (железистые полипы, папилломы, аденомы) либо мезенхимального (фибромы, липомы, смешанные полипы) происхождения. В отдельную группу выделяют такие редко встречающиеся опухоли, как миксома, хондрома, гамартома, гемангиома.
Доброкачественные новообразования обнаруживаются во всех отделах пищевода. Обычно это одиночные опухоли на широкой ножке, имеющие гладкую или бугристую структуру. Учитывая достаточно медленный рост таких новообразований, клиническое течение часто бывает бессимптомным, а по достижению опухолью больших размеров появляются признаки непроходимости пищевода и сдавления органов средостения. Однако чаще всего доброкачественные опухоли пищевода являются случайной находкой во время обзорной рентгенографии органов брюшной полости.
Различные виды доброкачественных опухолей имеют определенные особенности клинической и рентгенологической картины. Так, полип пищевода может быть одиночным либо множественным, располагаться в любом отделе органа. Он явно выступает в просвет пищевода, имеет выраженную подвижность за счет широкого основания и ножки. Проявляется дисфагией, периодически возникающей в течение многих лет. Характерным признаком при рентгенологическом исследовании является смещаемый дефект наполнения барием с четкими и ровными контурами, сохраненная рельефность и перистальтика на уровне дефекта.
Папиллома обычно имеет большие размеры, чем полип, дольчатую или бородавчатую поверхность. Склонна к малигнизации. Лейомиомы являются наиболее распространенными опухолями пищевода. Располагаются в нижних и средних его отделах, интрамурально на широком основании. Течение обычно бессимптомное, первыми признаками являются изъязвление опухоли и кровотечение. Липомы встречаются очень редко, не имеют четких клинических отличий от других опухолей.
Диагностика и лечение доброкачественных опухолей пищевода
При проведении рентгенографии пищевода с контрастированием выявляются дефекты наполнения, деформация просвета пищеводной трубки, изменения рельефа слизистой. По рентгенологической картине можно выделить опухоли, полностью находящиеся в просвете органа; растущие как в просвет, так и интрамурально; распространяющиеся из внутренних слоев пищевода кнаружи и сдавливающие его извне. Отличием доброкачественных неэпителиальных опухолей от рака является сохраненный рельеф слизистой и эластичность стенок пищевода на уровне расположения новообразования. Диагноз подтверждается гистологически.
Дифференциальная диагностика проводится с такими заболеваниями, как инородное тело, варикозное расширение вен, злокачественные новообразования пищевода. Для установления правильного диагноза в условиях стационара проводится эзофагоскопия и хромоскопия пищевода, эндоскопическая биопсия тканей опухоли с последующим гистологическим исследованием, обзорная рентгенография грудной полости и рентгенография пищевода с контрастированием. При трудностях диагностики показано проведение магнитно-резонансной или компьютерной томографии органов грудной клетки.
Следует обращать внимание на такие неблагоприятные прогностические признаки, как быстрый рост опухоли, изъязвление, нетипичная форма опухолевого узла, изменение рельефа слизистой и эластичности стенок пищевода в месте локализации новообразования. Данные симптомы могут говорить о малигнизации доброкачественной опухоли и требуют от гастроэнтеролога обязательного назначения эзофагоскопии с биопсией.
Лечение только хирургическое, удаление доброкачественных опухолей пищевода может проводиться эндоскопическим либо полостным способом. В послеоперационном периоде назначается специальная диета, ингибиторы протонного насоса длительным курсом (в случае, если опухоль сопровождалась явлениями эзофагита, недостаточности кардии).
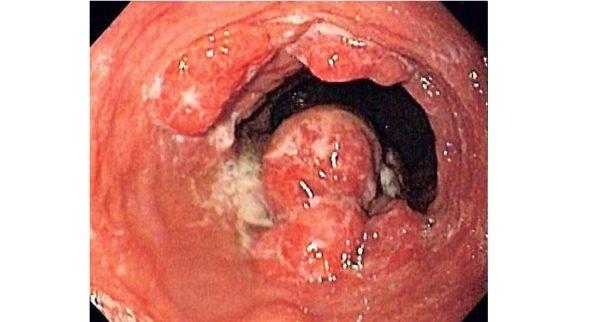
Злокачественные опухоли пищевода в подавляющем своем большинстве представлены раком. Это новообразование коварно тем, что выявляется обычно уже на поздних стадиях, в связи с чем доля операбельных опухолей составляет не более 30%, а летальность превышает 15%. Достаточно часто встречаются множественные злокачественные опухоли пищевода. По гистологической структуре чаще выявляется плоскоклеточный неороговевающий рак, реже базальноклеточный и ороговевающий, крайне редко – аденокарцинома и другие злокачественные новообразования. Чаще всего злокачественные новообразования локализуются в средней части пищевода, а расположение опухоли в дистальных отделах обычно связано с ее распространением из желудка. Растущая опухоль может поражать трахею, крупные артерии и вены, корень легкого, лимфатический проток, печень и диафрагму. Метастазы при раке пищевода выявляются в 60% случаев.
Злокачественные опухоли пищевода имеют характерную клинику: медленно прогрессирующая дисфагия, боль при глотании, отрыжка, слюнотечение. Часто отмечается отвращение к мясу. На поздних стадиях развиваются симптомы опухолевой интоксикации, гнойный медиастинит. Бессимптомное течение злокачественных новообразований возможно только на начальных этапах развития опухоли.
Саркома пищевода может происходить из соединительной, мышечной, сосудистой, нервной, пигментной тканей; также встречаются смешанные и дисэмбриопластические опухоли. Чаще всего диагностируются лейомиосаркомы. По характеру роста выделяют инфильтрирующие опухоли и полиповидные. Рентгенологические признаки сарком неспецифичны, напоминают доброкачественные опухоли. Отличительной чертой может служить множественность опухолевых узлов.
Злокачественные лимфомы пищевода обычно развиваются при генерализованных онкологических заболеваниях лимфатической ткани. Выделяют опухолевую, инфильтративную и комбинированную формы лимфом. Рентгенологически данные новообразования весьма схожи с эзофагеальным раком, отличает их менее выраженный стеноз пищевода, высокая частота изъязвлений с разрывом пищевода, формированием свищей. Также для лимфом характерно сохранение перистальтики пищеводной стенки над опухолью.
Диагностика и лечение злокачественных опухолей пищевода
Диагностирование злокачественных опухолей пищевода обычно включает в себя эзофагоскопию с биопсией, контрастную рентгенографию пищевода, МРТ и компьютерную томографию. Признаки, которые говорят в пользу злокачественного новообразования: нетипичное изменение рельефности слизистой; неравномерность контуров пищеводной стенки или дефект наполнения, сопровождающийся отсутствием перистальтики на этом уровне; неравномерность просвета пищевода, стеноз пищевода с расширением просвета над опухолевым узлом, подрытые контуры стенки пищевода на границе здоровой ткани и опухоли. Компьютерная томография позволяет с большой вероятностью определить возможности оперативного лечения, составить прогноз для выздоровления и жизни пациента.
Лечение злокачественных опухолей пищевода является весьма сложной задачей. Учитывая тип опухоли, стадию и распространенность процесса, может использоваться оперативное лечение (резекция, экстирпация пищевода с последующей эзофагопластикой), лучевая и полихимиотерапия в различных комбинациях. На поздних этапах заболевания терапия паллиативная (гастростомия).
Прогноз опухолей пищевода
При доброкачественных опухолях пищевода прогноз благоприятный, однако пациенты требуют пожизненного диспансерного наблюдения из-за высокой частоты рецидивов. При злокачественных новообразованиях прогноз зависит от сроков выявления и начала лечения опухоли. При наличии метастазов прогноз для выздоровления и жизни неблагоприятный. Специфической профилактики опухолей пищевода не существует.
www.krasotaimedicina.ru
Опухоль пищевода: симптомы, лечение, прогноз и операция по удалению
Образования, возникающие на стенках пищевода, подразделяют на доброкачественные и злокачественные. Мужчина подвержен заболеванию намного больше, чем женщина. И, к сожалению, самостоятельно определить болезнь проблематично, так как начальная стадия не сопровождается симптомами.
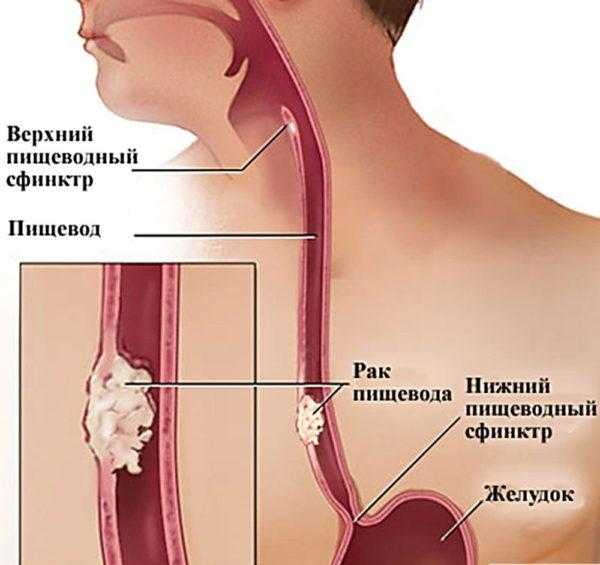
Пищевод – трубчатый орган, длиной до двадцати пяти сантиметров. Соединяет ротоглотку и желудок. В состав входят три части: шейная, грудная и брюшная. В этих трёх участках образовываются сужения физиологического плана: в начале и в месте соприкосновения с главным левым бронхом, и проходом через диафрагму.
Опухоль пищевода – это образования доброкачественных и злокачественных клеток из слоёв стенки пищевода. Зафиксировано масса разных видов заболевания. По МКБ-10 разновидность онкологии кодируются по-разному, зависит от вида и места расположения. Злокачественные – C15, доброкачественные – D13.0.
Симптоматика заболевания
Состояние больных при наличии доброкачественной болезни не отличается от обыкновенного состояния здорового человека. Возможны небольшие колебания в весе из-за волнения. Заражённая клетка растёт медленно и не проявляется на протяжении долгого времени. Чтобы определить наличие заболевания, потребуется пройти рентгенологическую и эндоскопическую процедуру.
Признаки наличия заболевания
Причины появления опухоли – злоупотребление спиртными напитками, частое курение и пренебрежение правилами термической обработки употребляемой пищи, хронические заболевания слизистой оболочки, присутствие в организме доброкачественных образований. Независимо от расположения новообразования, симптоматика одинакова.
Общие черты заболевания:
- Дисфагия. Затрудняется процесс проглатывания пищи. Первые признаки проявления болезни встречаются у 90% больных. Происходит не только из-за механического препятствия прохождения пищи, но и с нарушением рефлексов верхних частей пищепроводящих путей. Случается, нарушения возникают с двумя перечисленными факторами. Механическое препятствие проявляется дискомфортом при приёме твёрдой еды, проходящей по пищеводу. Когда болезнь начинает прогрессировать, больному каждый приём приходится запивать водой. Так размер порций постепенно сокращается и постепенно сводится к нулю. Причём происходит отказ не только от твёрдой пищи, но и жидкой консистенции.
- Одинофагия. Возникновение болевых ощущений в нижней части шеи и боль в грудной клетке. Независимо от приёма пищи, ощущается жгучая, колющая, раздирающая боль в области грудной клетки, отдающая в область между лопаток.
- Гиперсаливация. Обильное слюноотделение. Является защитным рефлексом для облегчения прохождения пищи. Имеет густовато-пенистую консистенцию.
- Несвежее дыхание. Когда ткань начинает распадаться и возникает некроз, из полости рта ощущается гнойный неприятный запах, который сложно скрыть.
- Регургитация. Обратный процесс глотания. Отличается от рвоты. Проглоченная пища не успевает дойти до желудка, чтобы обработаться кислотой, а сразу возвращается в полость рта.
- Изжога. Повышенная кислотность обусловлена увеличенным просветом пищевода и неправильной работы нервной системы.
Осипший голос, боль при приёме пищи, непрекращающийся кашель во время еды и разная степень дисфагии помогут врачу обратить внимание на возможное наличие опухоли пищевода. После проведения ряда диагностических обследований врач поставит точный диагноз. Онкозаболевание пищеварительного тракта стоит на шестом месте среди новообразований других органов и, к сожалению, занимает третье место по случаям летального исхода.
Наличие в пищеводе доброкачественной опухоли составляет 1% и обнаруживает ряд разновидностей. В их числе полип, миксома, гемангиома, аденома, способные располагаться в любой части органа с гладкой или бугристой структурой.
Соседние органы и системы – характеристика поражения
Когда новообразование переступает границы, возникает клиническая симптоматика других органов. Случается, симптомы проявляется намного ярче, чем у основного заболевания. При таких случаях выделяют разновидности опухоли пищевода.
- Ларинготрахеальная. Возникает у больных с новообразованием в шейном отделе. Сопровождается кашлем, понижается частота голоса, возможна и полная потеря, беспокоят приливы удушья. С небольшими интервалами в мокроте от кашля видны частички непереваренной еды.
- Гастрическая. Присутствует в нижней трети части пищевода. Характерные черты сходны с гастритом. Дискомфорт в верхней части живота, изжога, тошнотворное состояние, боль.
- Невралгическая. Поражается блуждающий нерв и диафрагмальный. Проявляется в сбоях работы сердечной мышцы, нестабильном артериальном давлении, болях в груди, приводящих к стенокардии.
- Лёгочная. Проявляется в частых пневмониях, бронхиальных свищах, бронхитах.
Помимо вышеперечисленных органов, нарост возникает в сосудах, расположенных вблизи.
Почему возникает опухоль?
До сих пор точных причин возникновения онкоклеток в пищеводе не установлено. Но исследования и опыты учёных привели к выводу, что на возникновение инородных образований влияют факторы извне. Примером считается употребление алкоголя и горячей еды. Статистика показывает, что с доброкачественной и злокачественной опухолью пищевода сталкиваются люди, живущие в Иране, Средней Азии, Китае. В этих географических точках распространено употребление огромного количества продуктов, провоцирующих образование опухоли.
Причины возникновения заболевания
Причины возникновения рака в пищеводе хорошо изучены, в частности, источники кроются в факторах:
- Лишняя масса тела провоцирует давление на брюшные стенки, это ведёт к возникновению рефлюкса с последующим развитием всевозможных патологий.
- Отрицательное влияние на организм и органы пищеварительного тракта оказывают строгие диеты.
- Злоупотребление жирной, солёной, консервированной, жареной едой провоцирует развитие опухолевидных образований.
- Химические растворы, случайно попавшие в организм, оставляют сильные ожоги.
- Пристрастие к спиртным напиткам и табачным изделиям.
- Гены, передающиеся по наследству, мутируют и становятся причиной возникновения заболевания.
- Наличие в крови папилломавируса вызывает развитие злокачественных болезней.
- Употребление минимальных полезных веществ и микроэлементов, необходимых при нормальной работе организма и строении крепкого иммунитета.
Классификация
Какие-либо изменения в клеточном составе пищевода на 99% носят злокачественный характер. Медициной зафиксировано четыреста случаев возникновения доброкачественной опухоли в указанном органе. Поэтому когда речь заходит об опухолевидных заболеваниях в пищеварительных органах, скорее всего, подразумевают рак.
Классификация роста опухолей:
- Эндофитный – возникновение новообразований в толщине стенок ткани либо же из подслизистых слоев в железах.
- Экзофитный – возникновение опухолевидных клеток внутри органа, из-за своего расположения в слизистой оболочке перекрывающих просветы.
- Смешанные образования – возникновение образований во всех слоях, вследствие которых ткани распадаются.
Известны два вида опухоли: доброкачественная и злокачественная. Патологии неонкологических случаев чаще всего демонстрируют неэпителиальную структуру.
Доброкачественная – определяется скоростью роста поражённых клеток и наличием патоморфологического признака.
Доброкачественные:
- интрамуральные – расположены внутри стенки пищевода;
- полипообразные – располагаются в просвете органа.
Полипообразные образования поражают эпителий пищевода, а именно:
- аденоматозные полипы;
- папилломы;
- кисты.
Интрамуральные образования не имеют отношения к эпителиальным происхождениям:
- липома;
- фиброма;
- ангиома;
- лейомиома;
- нейрофиброма.
Злокачественные
Среди злокачественных образований классифицируются такими признаками, как месторасположение, строение и морфология и патанатомия.
Эпителиальные:
- ороговевающим и неороговевающим раком поражения клеток может составлять 95% плоскоклеточным;
- базальноклеточный;
- переходноклеточный;
- анапластический и мукоэпидермоидный рак;
- менее 5% поражений – аденокарцинома.
Неэпителиальные:
- саркома;
- лимфома;
- меланома.
Злокачественные образования быстро поражают лимфоузлы и прочие органы, связанные с симптоматикой заболевания.
Разновидность злокачественных новообразований:
- Рак – злокачественное образование из эпителия: базальноклеточный рак, плоскоклеточный, аденокарцинома.
- Лейомиосаркома – поражает гладкомышечную ткань.
- Рабдомиосаркома – поражается верхняя часть поперечно-полосатой мускулатуры.
- Лимфосаркома – лимфоузлы и лимфатическая ткань в стенке пищеводной трубы.
Степени заболевания
Первая. Опухоль не переступает черты слизистой оболочки.
Вторая. Новообразования поражают подслизистый слой, сужая просвет органа. На данном этапе возникают метастазы в лимфоузлах.
Третья. Поражается мышечный слой, метастазы начинают поражать отдалённые органы.
Четвёртая. Метастазы поражают организм, что ведёт к раковому отравлению. Организм истощается из-за гниющего канала поражённого органа.
Диагностика
При визуальном осмотре врач не диагностирует наличие заболевания. Прежде чем назначить продуктивное лечение, проводится диагностика с использованием специальных инструментов. Опухоль пищевода можно быть выявлена при рентгенографии с контрастным веществом (барий). Раствор обволакивает орган, на снимке просматриваются нарушения в нормальном строении.
Рентген помогает визуально определить степень сужения пищевода, выявить любые изменения толщины стенки либо наличие язвенных ран.
Благодаря эндоскопу врач изучает, имеет ли стенка наличие спазмов или опухоли. Указанная методика обследования помогает выявить стадию онкологического процесса, присутствие либо отсутствие метастазов в лимфатических узлах и органов расположенных рядом.
С помощью УЗИ фиксируются точные размеры новообразования и вторичные образования, если такие имеются.
Чтобы определить наличие гистологии, проводится биопсия брюшной полости. Через прокол возле пупка вводится лапароскоп, который оснащен видеокамерой, проводится забор биологического материала.
Для определения точного диагноза сдают общий биохимический анализ крови, мочи и следят за динамикой изменений показателей. Такие исследования нужны при химиотерапии, чтобы отслеживать уровень эритроцитов, тромбоцитов, лейкоцитов. Диагностирование опухолевидных образований проводят для сравнения с болезнями, которые вызывают дисфагию.
Лечение
Лечение опухолевидных образований в пищеводе проводится в зависимости от степени и размеров поражённых клеток, а также стадии прогрессии процесса. Распространённые методы лечения образований в пищеводе полагаются на комбинированную терапию. Назначается лечащим врачом индивидуально.
Борьба с опухолью пищевода заключается в хирургическом вмешательстве и в методе проведения эндоскопической операции, химиотерапии и лучевой терапии.
Эндоскопическая операция
Выполняется при течении заболевания в неосложненной форме, методом введения эндоскопа, который оснащён соответствующими приборами. При проведении процедуры проводится бужирование. Это требуется, чтобы устранить сужение прохода пищевода и для восстановления просвета.
Лучевая терапия
Один из эффективных методов борьбы. Выполняется при отсутствии противопоказаний заболеваний дыхательных органов и сердечно-сосудистой системы. Как правило, подобное лечение показано во избежание рецидива заболевания и заражения лимфоузлов и прилежащих органов. Лучевая терапия играет важную роль в уменьшении образований из-за воздействия только на поражённые клетки, оставляя здоровые без отрицательного воздействия на них.
Химиотерапия
Главный метод борьбы со злокачественными образованиями. Основан на принципе применения цитостатического вещества с токсичными веществами, способными уничтожать раковые клетки. При проведении данной процедуры существует ряд побочных эффектов из-за воздействия препарата, как на больные, так и на здоровые клетки организма. В числе последствий: выпадение волос, поражение полости рта стоматитом, значительное снижение иммунитета организма. Но все эти факторы приходят в нормальное состояние немедленно при окончании лечения.
 Проведение процедуры химиотерапии
Проведение процедуры химиотерапииХимиотерапия необходима при таких формах:
- мелкоклеточная и зернистоклеточная;
- онкологический процесс с низкодифференцированной формой.
Алгоритм лечения
- Все препараты, которые назначает врач, направлены на уничтожение раковых клеток и дальнейшей возможности возникновения новых. Эффективно на второй и третей стадии.
- Весь процесс лечения носит паллиативный характер и, как правило, направлен на поддержание жизни человека и на значительное замедление роста опухоли.
Оперативное вмешательство, лучевая и полиохимиотерапевтическая процедура. Дозировка лучевой терапии перед хирургическим вмешательством составляет 3000-5000 рад. Эффективность процедуры будет тогда, когда поражённые клетки не захватили находящиеся рядом органы. Помните, что прибегать к методам лечения нетрадиционной медициной нужно только тогда, когда на это есть согласие врачей.
Хирургическое вмешательство возможно только при доброкачественных опухолях и выполняется с помощью гастроскопа. При выполнении полостной операции удаляется поражённый весь орган или удаляется частично. Если хирург обнаружит, что лимфоузлы также поражены, то производится и их удаление.
Операция на последней стадии не выполняется. Важно диагностировать заболевание как можно раньше. На основе диагноза первой степени выживаемость высока. Однако перечисленные признаки не подтверждают образование в пищеводе, и диагноз ставится опытным врачом.
При проведении операции хирург удаляет часть поражённого органа либо весь пищевод. В некоторых случаях доктору приходится удалить и часть желудка. Нужно учесть, что хирургическое вмешательство проводится, если опухоль находится в средней либо нижней части органа. Если при операции приходится удалять верхнюю часть, то альтернативой удалённому органу служит часть кишечника либо выполняется формирование гастростомы.
Нетрадиционное лечение
Данный вид лечения при таком заболевании неэффективен, а порой способен нанести колоссальный вред организму. Препараты народной медицины, к сожалению, бессильны в борьбе с онкологическими болезнями. Поэтому стоит чётко соблюдать рекомендации и предписания лечащего врача.
На просторах сети найдётся масса методик, на словах обещающих избавить от заболевания. Но будьте уверены, что рекомендации, выложенные на сомнительных сайтах, никак не подтверждены специалистами высшей категории в онкологических областях!
Противопоказания к проведению операции:
- метастазы в лимфоузлах и органах расположенных поблизости, количество которых намного больше нормы;
- больные, чей возраст за 70 лет;
- наличие хронических заболеваний, протекающих в организме;
- сбои в работе сердечно-сосудистой системы и органов дыхания.
Медицинские обследования сулят о том, что вероятность летального исхода при раке пищевода и хирургическом вмешательстве не переступает черту в 10%. Это ещё не значит, что больной может полноценно выполнять физический и умственный труд. Продуктивность снижается в разы либо же полностью становится под сомнение.
При опухоли пищевода больному стоит уделить внимание приёму пищи. Строго выполнять и придерживаться рекомендации врача. Из рациона исключается грубая еда, количество потребляемых продуктов за сутки не превышает трёх килограммов, причём следует разделить порции на 6 или 7 раз. При этом температура потребляемой пищи должна быть теплой и сопровождаться дополнительно витаминным комплексом.
Осложнения и прогнозы
Опухоли, которые носят доброкачественный характер, предполагают благоприятный исход. Но из-за высокой степени возможного рецидива пожизненное наблюдение в диспансере необходимо.
При новообразованиях злокачественного характера роль играет срок, при котором болезнь выявлена и назначено лечение. Отсутствие прорастания метастазов, к сожалению, прогноз на благоприятный исход не гарантирует.
До сегодняшнего момента специфики профилактики опухолевидных образований пищевода не выявлено.
К чему приводит неправильное лечение либо его отсутствие:
- частичная непроходимость пищевого канала либо полная закупорка;
- отсутствие прохождения пищи;
- из-за распада тканей возможно кровоизлияние;
- летальный исход.
Всё зависит от степени болезни. Если вовремя обнаружить заболевание, велик шанс полного восстановления организма и рецидива в дальнейшем. При обнаружении заболевания на ранней стадии шанс прожить от пяти лет наблюдался у 90% больных. Последующая стадия будет благоприятной лишь для половины онкобольных. 10% из 100 рассчитывают на полное восстановление организма. И как бы неутешительно это не звучало, но больные с четвёртой стадией неизлечимы. После поставленного диагноза пациент вскоре умирает.
Случается, доброкачественная опухоль перерастает до стадии злокачественной. Протекает медленно. Если оперативное вмешательство уже не целесообразно, в среднем продолжительность жизни больного 5-10 месяцев.
Профилактика возникновения
Если брать во внимание причины возникновения опухоли, удаётся выявить и меры профилактики. Это медицинская и личная профилактика заболевания.
Личная профилактика заключается в отказе от вредных привычек: употребление табачных изделий, алкогольных напитков, воздержание от острых блюд и пряностей, соблюдение нормальной температуры употребляемой пищи.
В рацион включают необходимое количество овощей и фруктов, облегчающих движение пищи, продуктов, богатых клетчаткой. Не стоит забывать о состоянии здоровья ротовой полости. Пища, попавшая в пищевод, должна хорошо пережёвываться, чтобы не возникало затруднений при глотании.
Медицинская профилактика заключается в периодическом осмотре и лечении вовремя обнаруженных хронических заболеваний, связанных с желудочно-кишечным трактом, приводящих к воспалению слизистой оболочки пищевода.
onko.guru
Признаки появления опухоли пищевода и методики лечения патологии
Опухоль пищевода является доброкачественным или злокачественным образованием, которое возникает на стенках органа. Патология сопровождается нарушением функции глотания, тошнотой, рвотой, болями в области грудины, резкой потерей веса, выраженной анемией. Точная диагностика основывается на проведении определённого ряда исследований.
Причины возникновения
Этиология происхождения опухолей в пищеводе хорошо изучено, так как образование может развиваться под негативным воздействием следующих провоцирующих факторов:
- Излишняя масса тела, так как происходит увеличение давления на брюшные стенки, что приводит к образованию рефлюкса и дальнейшего развития различных патологий;
- Соблюдение строгих диет. Которые оказывают негативное воздействие на органы пищеварения;
- Неправильное питание с частым употреблением солёной, маринованной, жирной и жареной пищи;
- Употребление сильно горячей пищи, которая может стать причиной ожога пищевода и дальнейшего развития опухоли;
- Случайное попадание химических жидкостей вызывающих сильный ожог пищевода;
- Наличие генной предрасположенности. Так как учёные выяснили, что определённый ген может мутировать и передаваться по наследству;
- Механическое повреждение пищевода (заглатывание больших и твёрдых кусков пищи);
- Злоупотребление вредными привычками (алкоголь, сигареты);
- Обнаружение в крови вируса папилломы может вызвать развитие злокачественной опухоли из-за мутации клеток;
- Недостаточное поступление в организм микроэлементов и полезных веществ, которые необходимы ля нормального функционирования в организме и создания крепкого иммунитета.
Первые признаки и характерные симптомы
Опухоль пищевода на первоначальной стадии развития не имеет выраженных симптомов. Чаще всего патология диагностируется случайно при проведении рентгенографии. Третья стадия характеризуется дисфагией, затруднённостью глотания, расстройством пищеварительной системы, общей слабостью и вялостью.
Развитие доброкачественной опухоли в пищеводе диагностируется довольно редко (около 1%). Выделяют такие разновидности, как лейомиома, полип, аденома, гемангиома, миксома. Образование выявляется в любой части органа и может иметь гладкую или бугристую структуру с возможным наличием ножки.
При прогрессировании патологии начинают появляться выраженные симптомы, свидетельствующие о возможном наличии опухоли в пищеводе:
- Нарушение нормальной функции глотания;
- Постоянное першение в горле;
- Проблемы с употреблением твёрдой и жидкой пищи;
- Ощущение присутствия инородного тела в пищеводе;
- Появление тошноты и рвоты;
- Повышенное слюноотделение;
- Ноющие боли в области грудины, которые усиливаются после приёма пищи;
- Слабость. Головокружение, хроническая усталость при развитии внутреннего кровотечения;
- Снижение массы тела без видимых причин;
- Выраженная анемия при потере крови во время кровотечения.
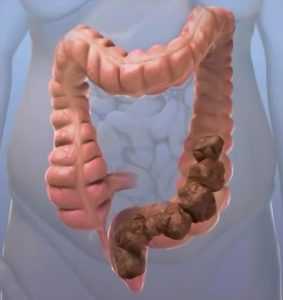
Как выглядит патология на фото
На представленной фотографии чётко видно сужение просвета пищевода при возникновении злокачественного образования эпителиального типа. Данная патология имеет осложнённое течение и требует незамедлительного лечения.
Для того чтобы начать необходимое лечение необходима тщательная диагностика, выявление возможности операбельности опухоли и назначение комбинированной терапии с использованием облучения и сильнодействующих химических препаратов.
Классификация опухолей возникших в пищеводе
Классификация опухолей в пищеводе подразделяется на доброкачественные и злокачественные образования. Неонкологические патологии в большинстве случаев имеют неэпителиальную структуру. В зависимости от формы и произрастания различают возникновение просветной интрамурального типа.
Образования злокачественного характера разделяют по таким признакам, как строение, месторасположение, морфология. Основные виды онкологии: меланома, плоскоклеточный. Неороговевший, переходноклеточный, мукоэпидермоидный рак. При постановке точного диагноза назначается соответствующая схема терапии для устранения злокачественной опухоли.
В зависимости от формы роста опухоли различают:
- Эндогенная (локализация опухоли в подслизистом слое органа);
- Экзофитная (формирование образование в просвете пищевода расположенного немного выше слизистого слоя);
- Смешанная (образование локализуется в любой стенке пищевода с дальнейшим некрозом ткани и появлением язвочек).
Начальные стадии рака пищевода хорошо подаются лечению (прогноз выживаемости составляет около 80–90%). При этом четвёртая стадия лечения чаще всего заканчивается смертельным исходом. Так как метастазы распространяются на другие органа и полностью поражают организм человека.
По морфологическому строению различают такие виды злокачественных опухолей:
- Эпителиальные злокачественные образования (плоскоклеточный, ороговевающий и неороговевающий, переходноклеточный, анапластический, мукоэпидермоидный рак);
- Аденокарцинома (около 5%);
- Неэпителиальные образования (меланома, лимфома, саркома).
По расположению опухоли различают следующие разновидности:
- Возникновение опухоли в шейном, внутригрудном отделе пищевода. При одновременном поражении пищевода и желудка заболевание классифицируют по большей площади расположения образования;
- Вовлечение в онкологический процесс регионарных и отдалённых лимфоузлов, что свидетельствует о распространённости онкологического процесса и диагностирует 2,3 стадию рака;
- Поражение опухолью первичной стенки органа. Возможно распространение образование на соседние органы;
- Оценка степени дифференцировки (низкое, среднее, высокое или же недифференцированное образование).
Степени развития рака пищевода
Степень развития злокачественного образования в пищеводе характеризуются такими стадиями:
- Первая стадия сопровождается отсутствием явных клинических проявлений и бессимптомным течение в течение продолжительного времени. Характерным признаком является постоянная потребность больного запивать употреблённые кусочки пищи водой, так как появившееся образование имеет чётко очерченную структуру;
- При второй стадии рака пищевода отмечается прорастание клеток из подслизистого слоя наружу, что вызывает затруднение глотания и появление сильного сужения в пищеводе. Метастазы начинают поражать местные лимфоузлы. Для устранения образования достаточно удалить опухоль, лимфоузлы и пройти курс химиотерапии;
- Третья стадия характеризуется прорастанием опухоли в мышечном слое и распространением метастаз в соседние органы. В полсти пищевода наблюдается значительное сужение, что полностью нарушает нормальный процесс глотания и передвижения пищи по органу;
- Четвёртая стадия рака считается самой опасной и не подаётся какому-либо лечению, так как злокачественные клетки распространились по всему организму, а некроз ткани в органе вызывает сильную интоксикацию у больного с сильно выраженным болевым синдромом. В большинстве случаев наступает летальный исход.
Диагностика
Диагностика опухоли пищевода основывается на проведении рентгенографии с применением контрастного вещества (бария). Соединение хорошо обваликивает орган и на снимке заметны любые изменения в анатомическом строении.
При таком исследование можно визуализировать сужение пищевода, истончение, утолщение стенки или же появление язвы. Осмотр органа эндоскопом позволяет изучить стенки и отличить возможное образование спазма от опухоли.
Такая методика исследования помогает определить степень распространения онкологического процесса, наличия метастаз в лимфоузлах и соседних органах. УЗИ позволяет визуализировать размеры опухоли и возможное наличие вторичных образований в брюшной полости.
Проведение биопсии заключается в осуществлении прокола в районе пупка, введении лапароскопа оснащённого видеокамерой для исследования места поражения, взятия биологического материала (определение гистологии).
Для оценки общего состояния необходима сдача общего, биохимического анализа крови, мочи (динамика изменения основных показателей). Данные исследования информативны при проведении химиотерапии (контроль уровня лейкоцитов, тромбоцитов, эритроцитов).
Методика лечения
Методика лечения опухоли пищевода основывается на использовании комбинированной терапии, которая назначается индивидуально лечащим врачом онкологом. Применяют следующие методики более подробно рассмотренные ниже.
Хирургическое вмешательство
Проведение полостной хирургической операции подразумевает частичное или полное удаление пищевода. Если имеются поражённые лимфоузлы, то хирург также производит их устранение. Для восстановления органа используются ткани толстого или тонкого кишечника.
Удаление пищевода хирургическим методом возможно, если опухоль расположена в средней или нижней части органа. В некоторых случаях производят устранение верхней части с последующим пришиванием желудка и восстановлением нормального функционирования после необходимой реабилитации.
Сейчас читают: Что такое эрозия пищевода - симптомы и как лечитьСтатистические данные говорят о то, что смертность при раке пищевода и проведении хирургической операции не превышает более 10%. Противопоказания к проведению оперативного вмешательства:
- Наличие большого количества метастаз в лимфоузлах и соседних органах;
- Возрастная категория пациентов старше 70 лет;
- Тяжёлые хронические заболевания в организме;
- Нарушения в работе сердечно-сосудистой системы и органов дыхания.
Если злокачественное образование локализуется в средней части пищевода, то при хирургической операции делается специальное отверстие, через которое вставляют специальный зонд и осуществляют кормление пациента.
При такой диагностике лучше всего рекомендовано полное удаление пищевода с поражёнными лимфоузлами. По истечении 12 месяцев проводят повторное исследование на предмет выявления метастаз и в случае их отсутствия делают искусственное протезирование органа (использование тканей тонкого кишечника).
Проведение эндоскопической операции
Эндоскопическая операция проводится при неосложнённом течении заболевания. Суть методики заключается в том, что больному вводят эндоскоп, оснащённый необходимыми приборами, и проводят бужирование.
Данная операция позволяет восстановить просвет в пищеводе и устранить сильное сужение. При этом перед проведением манипуляции необходимо тщательное исследование организма и сдача необходимых анализов.
Осуществление лучевой терапии
Лучевая терапия является одной из эффективных методик лечения рака пищевода при наличии противопоказаний к хирургическому вмешательству(заболевания органов дыхания и сердечно-сосудистой системы).
Такое лечение часто назначается в послеоперационном периоде для устранения возможных рецидивов заболевания и предотвращения дальнейшего распространения метастаз на соседние органы и лимфоузлы.
При неоперабельности опухоли лучевая терапия способствует значительному уменьшению образования. Преимуществом методики является воздействие только на поражённые участки, так как здоровые клетки е подвергаются отрицательному воздействию.
Химиотерапия
Химиотерапия является одним из основных методов устранения злокачественных образований и основывается на применение препаратов цитостатического происхождения с содержанием токсичных веществ, способных уничтожить раковые клетки.
При этом такая терапия также воздействует на здоровые клетки в организме, что сопровождается большим количеством побочных действий (выпадение волос, развитие стоматита, значительное снижение иммунитета). Данные явления носят обратимый характер, поэтому их восстановление возможно сразу после окончания лечения.
Назначение химиотерапии необходимо при наличии таких форм:
- Мелкоклеточный рак;
- Низкодифференцированная форма онкологического процесса.
Лечение осуществляется по следующему алгоритму:
- При второй и третьей стадии рака, назначенные препараты уничтожают раковые клетки и предотвращают дальнейшее развитие опухоли;
- При четвёртой стадии рака лечение имеет паллиативный характер и направлено на продление жизни пациента при замедлении роста возникшей опухоли.
Наиболее популярные препараты назначаемы при химиотерапии: Виндезин, Митомицин, Фарморубицин, Блеомицин, 5-фторурацил.
Комбинированное лечение
Комбинированное лечение считают наиболее успешным, так как сочетание лучевой, химиотерапии и оперативного вмешательства дают высокие шансы на успешное восстановление больного пациента.
После получения результатов гистологии врачи могут назначать лучевую терапии, а в дальнейшем химию с последующим оперативным вмешательством. Такая методика применяется для уменьшения размеров опухоли и предотвращения дальнейшего деления раковых клеток.
Для того чтобы пациент хорошо перенёс назначенное лечение необходимо соблюдение всех предписаний лечащего врача. Правильное питание с максимальным потреблением продуктов натурального происхождения, умеренный образ жизни.
Нетрадиционное лечение
Нетрадиционное лечение при раке пищевода является неэффективным и может быть опасно для организма. Народные средства не помогут, а любые инновационные методики требуют проверки на практике. Поэтому все виды предписаний должен назначать только лечащий врач после получения полной клинической картины.
Многие рекламируют различные методики в интернете, но данная информация не подтверждена высококвалифицированными специалистами в области онкологии. Рак коварен по своей природе и очень быстро развивается, а при упущении времени и прогрессирование прогнозы на относительное выздоровление минимизируются.
Сейчас читают: Заболевания и симптомы слизистой пищеводаВозможные осложнения и прогноз выживаемости
При отсутствии лечения или же неправильной терапии могут возникнуть такие осложнения:
- Полная закупорка и обструкция пищевого канала;
- Невозможность проглатывания даже измельчённой и жидкой пищи;
- Кровоизлияние при распаде тканей стенок пищевода;
- Летальный исход больного.
Прогноз на благоприятный исход зависит о стадии течения заболевания, так как на первоначальной стадии можно предотвратить необратимые последствия для организма. Рак пищевода длительное время протекает бессимптомно и начинает проявляться на второй или третьей стадии, когда необходимы срочные лечебные меры.
Четвертая стадия онкологии пищевода практически не подаётся лечению, а прогноз выживаемости в данном случае является минимальным. На данном этапе врачи стараются предотвратить быстрый рост опухоли и возникновение сильно выраженного болевого синдрома.
При образовании доброкачественной опухоли прогнозы более положительные, так как после удаления, возможно полное восстановление организма и отсутствие возникновения возможного рецидива.
Профилактика
Профилактика возникновения опухоли пищевода заключается в выполнении нижеприведённых рекомендаций:
- Ведение здорового и в меру активного образа жизни;
- Правильное питание с обеспечением полноценного рациона (необходимое содержание белков, жиров, углеводов);
- Предотвращение механического повреждения пищевода и ожога слизистых при заглатывании больших кусков пищи и употреблении сильно горячих блюд;
- Исключение вредных привычек (алкогольные напитки, сигареты);
- Регулярные профилактические осмотры у гастроэнтеролога.
Доброкачественные и злокачественные опухоли
Доброкачественные образования достаточно редко диагностируются в пищеводе (не более 5 % случаев). Причины происхождения образований не изучены. Исключение оставляют кисты, которые могут формироваться в период эмбрионального развития.
Опухоли доброкачественного характера подразделяют на эпителиальные (киста, папиллома, аденома) и неэпителиальные (бронхогенная, редупликационная, энтерогенная, кистозный эзофагит).
Образования могут располагаться в любой части пищевода, но чаще всего диагностируются в шейном, абдоминальном отделе и нижней части органа. На первоначальном этапе их развитие происходит незаметно, а характерная симптоматика (явление дисфагии, затруднённое глотание, рефлюкс) возникает при значительных размерах опухоли.
Методика лечения заключается в применении хирургического вмешательства и дальнейшего полного восстановления организма. В дальнейшем рекомендовано выполнение профилактических мероприятий по предотвращению повторного рецидива.
Злокачественные опухоли являются недифференцированными образованиями, которые имеют тяжёлые последствия для организма и вызывают серьёзные патологические изменения в органе.
При прогрессирующем росте злокачественного образования появляется подозрительная симптоматика (боли в грудине, дисфагия, выраженный болевой синдром, кашель, сиплый голос, повышенное слюноотделение).
На фоне развития рака у больного может наблюдаться сильное похудение без видимых причин, постоянная усталость и сонливость. При раннем обнаружении и своевременном удалении прогноз выживаемости благоприятный. Последняя стадия развития рака в большинстве случаев заканчивается смертельным исходом.
Отзывы
Отзывы о лечении опухолей пищевода имеют различный характер, так как выздоровление зависит от характера заболевания и стадии выявления возникшего онкологического процесса. При соответствующей терапии многие пациенты достигли положительных результатов.
Марина, г. Судак
Мне повезло, что при рентгенографии случайно выявили образование. Взяли гистологию, и оно оказалось злокачественным. Затем провели удаление и назначили химиотерапию. Слава богу, результаты показали положительную динамику и уже более 10 лет все хорошо.
Татьяна, г. Хабаровск
У меня тоже диагностировали образование. При исследовании опухоль оказалась доброкачественной, поэтому провели хирургическую операцию и назначили несколько курсов реабилитации. Я бросила курить, так как вредные привычки могут повлиять на повторное развитие рецидива.
Видео
ogkt.ru
Первые признаки рака пищевода и можно ли его вылечить
Агрессивные злокачественные образования, к которым относится рак пищевода, занимают ведущие позиции в структуре смертности населения России. Запущенная опухоль пищевода имеет неблагоприятный прогноз – в течение первого года с момента диагностики погибает до 60% онкобольных. Прогноз при раке, обнаруженном на ранней стадии, более оптимистичный. Представлять, как проявляется заболевание, какие симптомы отличают его разновидности, необходимо для своевременного обращения к врачу.
Что такое «рак пищевода»
Раковая опухоль – злокачественное перерождение клеток органа. Под натиском опухоли нормальные клетки погибают, а раковые быстро делятся и растут. Поражённая ткань неспособна выполнять свои функции. С током крови злокачественные клетки разносятся по всему телу. Там, где они прижились, возникает новая опухоль. Карцинома пищевода образуется из эпителиальных клеток, выстилающих внутренность полых мышечных органов.
Хирурги разделяют пищеводную трубку на шейный, грудной, брюшной отдел. Вероятность обнаружения опухоли пищевода:
- в шейном отделе – 4-9%;
- в грудном отделе – 20-45%;
- в брюшном отделе – 20-60%;
- в зоне кардиального сфинктера – 20%.
Риск возникновения рака пищевода и желудка повышается после 60 лет. Также наблюдается половой диморфизм в локализации и распространении злокачественных онкозаболеваний. У женщин начинается в брюшном (нижнем) отделе и расползается к верхней (грудной) части. Для мужчин характерно образование рака в области кардиального сфинктера и нижней трети пищевода. Отмечено, что мужчины болеют страшным недугом в 6-7 раз чаще женщин.
Опухоль в пищеводе способна расти внутрь, сужая просвет органа. Может распространяться по стенке пищевода, переходя на окружающие ткани. При этом поражаются другие жизненно важные органы – сердце, лёгкие, трахея. Этот процесс называется метастазирование.
Злокачественное поражение пищеводной трубки имеет определённую географию распространения. Повышенный процент заболеваемости регистрируют на востоке и севере страны – в республике Тыва, Хакасии, на севере Красноярского края, где проживают коренные сибирские народы. Объясняется явление специфическими пищевыми традициями – обжигающе горячий чай, мороженая рыба или мясо – строганина.
Виды заболевания
Классификация рака пищевода производится по типу распространения новообразований, изменению структур клеток, размеру вовлечения тканей в процесс, степени ороговения клеток.
По распространению опухоли в органе рассматривают:
- экзофитный тип роста, когда опухоль прорастает на поверхности слизистого слоя и выпячивается внутрь органа, иногда полностью закрывая его просвет;
- эндофитный, при котором опухоль находится под слизистым слоем, значительно утолщая стенки пищевода, увеличивая его диаметр;
- агрессивные смешанные опухоли, поражающие слизистый и мышечный слои органа, приводят к быстрому разрушению пищеводного канала.
Экзофитный тип рака чаще обнаруживают на ранней стадии, он явно заявляет о себе нарушением глотания и прохождения пищи.
По структуре изменения клеток
Различают злокачественные мутации тканей желёз и эпителиальных клеток слизистой пищевода.
Аденокарцинома
В прилежащих к желудку отделах пищевода есть некоторое количество желёз, продуцирующих слизь. Злокачественное перерождение железистой ткани нижнего отдела называется аденокарцинома пищевода. Железистые мутировавшие клетки сохраняют свои функции и могут выделять некоторое количество слизи. Такой тип перерождения ткани сложнее поддаётся диагностике и лечению.
Карцинома
Плоскоклеточный рак образуется из эпителиальных клеток слизистой оболочки. По-другому обозначается карциномой. Эпителий выстилает внутренности полых мышечных органов. Клетки эпителия на гистологическом срезе при просмотре в микроскоп плоской формы, лежат в несколько слоёв. Плоскоклеточный тип – наиболее распространённая форма рака пищевода (до 90%). В свою очередь, плоскоклеточный вид канцера может быть:
- Плоскоклеточный неороговевающий рак пищевода вызывает бурный неконтролируемый рост клеток слизистой. Опухоль имеет кольцевидный, опоясывающий вид. Глотание сильно затруднено из-за сужения просвета органа. Наблюдается повышенное слюноотделение и воспалённое состояние слизистой. Располагается, как правило, в нижней трети пищевода.
- Рак с ороговением характеризуется уплотнением эпителия, потерей клетками эластичности. Поверхность сухая, покрыта чешуйками эпителия, может подвергаться эрозиям и трещинам. Агрессивный вид опухоли, имеет тенденцию к прорастанию в окружающие ткани. Ороговевший слой клеток часто обнаруживают в гортани. Так как раковые клетки стремительно делятся, опухоль быстро растёт. Плотный роговой слой не пускает её в просвет пищевода, разросшиеся клетки перекидываются на близлежащие органы и поражают их. Особенно страдают лимфатические узлы, в них обнаруживают множественные очаги метастазирования.
Если неороговевающий рак нарушает функции глотания, то ороговевающий тип болезни вызывает глубокое патологическое изменение клеточных структур и скорое разрушение органа.
Классификация по TNM
Международная классификация, принятая врачами-онкологами, позволяет определить параметры опухоли:
- T – tumor, или опухоль на латыни, обозначает размер новообразования, объём, который оно занимает в органе;
- N – nodus, или узел, определяет степень, число поражённых лимфатических узлов;
- M – metastasis, или наличие метастазов в других органах.
Рядом с латинскими буквами проставляются цифры, они указывают стадию рака пищевода. Всего врачи различают стадии развития онкологии от 0 до 4:
- 0 стадия отличается маленьким размером опухоли, чёткой локализацией и благоприятным прогнозом после лечения. Новообразование не распространяется по организму, «сидит» на своём месте. Можно вылечить человека без последствий и рецидивов, если распознать онкозаболевание на нулевой стадии;
- на 1 стадии опухоль имеет значительные размеры, но нет метастазов в лимфоузлы и другие органы. Выявить недуг на ранних стадиях означает благоприятный прогноз для пациента;
- на 2 стадии опухоль начинает проявлять агрессивность. Она увеличивается в размерах, вовлекает в процесс окружающие ткани и близлежащие лимфоузлы. Первые яркие клинические признаки рака проявляются на 2 стадии. Основная масса больных обращается за лечением в данной фазе канцерогенеза;
- рак пищевода 3 степени характеризуется ещё большим ростом опухоли. Она активно прорастает в окружающие органы и ткани, поражены метастазами многие лимфоузлы. Излечить болезнь на 3 стадии уже нельзя. Жить с раком пищевода такой степени можно дольше, если проходить лечение и прибегать к помощи паллиативной медицины. Продолжительность жизни — от года до 6 лет;
- 4 стадия рака, или терминальная, означает, что опухоль достигла огромных размеров, метастазы проникли в отдалённые органы и лимфоузлы. 4 степень с метастазами также неизлечима, но возможно введение процесса в ремиссию для продления жизни пациента до 3 лет. При четвёртой стадии рака пищевода без поддерживающего лечения живут не более года.
Чем раньше проверить пищевод на наличие рака, тем меньше печальных последствий и серьёзных осложнений ожидает человека.
Какие ещё новообразования могут обнаружить в пищеводе
Помимо злокачественных мутаций клеток, в пищеводном канале находят доброкачественные опухоли. Они могут достигать больших размеров, снижать качество жизни, мешать работе органа. Отличие от рака – чёткие границы новообразования, отсутствие метастазирования, после хирургического удаления опухоли новых очагов перерождения клеток в организме не возникает.
Опухоль Абрикосова в пищеводе является редко диагностируемым новообразованием. Преимущественно обнаруживается у женщин (в 3 раза чаще, чем у мужчин). Образуется в ротовой полости, гортани, пищеводе. Состоит из мутировавших клеток мышечного слоя или из миелиновой оболочки нервных волокон. Имеет размеры до 7 см, протекает бессимптомно. Осложнения отмечают при кровоточивости эрозий опухоли.
Киста пищевода является эмбриональной аномалией развития, то есть закладывается в период внутриутробного созревания плода. Образуется в результате закупорки желёз. Имеет жидкое содержимое в тонкостенном мешочке из фиброзной или мышечной ткани. Редко перерастает в злокачественную форму. Клиническая картина соответствует эзофагиту – затруднённое глотание, возможное изъязвление, гиперемия пищевода.
Дупликационная киста пищевода – формируется как аномалия развития плода, выявляется на 1 году жизни младенца. Размеры и формы кист разнообразные, располагаются как на слизистой пищевода, так и в толще стенок. Проявляется нарушением дыхания, глотания, рвотой, болью. Питание в нормальном режиме невозможно, когда киста сильно увеличена в размерах и перекрывает просвет пищеводного канала.
Достоверно отличить доброкачественные образования от злокачественной опухоли возможно только путём аппаратного и гистологического исследования.
Симптомы эзофагеального рака
Симптомы рака пищевода зависят от стадии недуга, пола, возраста больного, сопутствующих заболеваний. Симптомы у женщин связаны с преимущественной локализацией опухоли в верхнем отделе пищевода. Рак на ранней стадии у женщин проявляется следующим образом:
- первые симптомы выражены в затруднении глотания, ощущении кома в горле;
- голос становится хриплым;
- икота, изжога, отрыжка, усиленное отделение слюны;
- болезненные спазмы пищевода, боль за грудиной;
- жжение пищевода во время приёма пищи, больной переходит на жидкую протёртую пищу;
- горло першит, саднит, появляется кашель;
- налёт на языке, неприятный запах изо рта.
У мужчин на ранней стадии канцера пищеводной трубки наблюдается:
- проглоченная пища отрыгивается обратно из-за закупорки просвета нижней трети пищевода;
- тошнота, рвота;
- застой еды в пищеводе;
- боли в животе, районе солнечного сплетения;
- икота, кашель, отрыжка, изжога, выделение слюны;
- нарушение работы сердца.
По мере роста опухоли и прогрессирования заболевания проявляются общие для всех признаки:
- больной не может нормально поесть, постоянно голоден, что приводит к сильной потере веса, упадку сил, слабости;
- приступы удушья, нестабильный сердечный ритм, сильная одышка;
- анемия вследствие скрытого кровотечения, кал тёмного цвета;
- увеличение лимфатических узлов;
- сильные нестерпимые боли в груди, животе;
- набухание надключичной ямки;
- небольшое повышение температуры тела;
- нервозность, апатия, депрессия.
Больной крайне истощен, постоянно хочет спать, утомляется от выполнения простых действий. Слизистые бледные, кожа вялая, дыхание тяжёлое.
Причины онкологического недуга
Причины рака пищевода, приводящие к необратимому перерождению здоровых клеток, до конца не установлены. Выделен комплекс предрасполагающих факторов:
- ожирение любой степени вызывает повышение внутрибрюшного давления, заброс кислого содержимого желудка в пищевод. Хронический ожог слизистой пищевода соляной кислотой приводит к воспалению, атрофии и мутации клеток;
- другая причина возникновения рака пищевода и желудка – увлечение голоданием, диетами по цвету продукта, «кремлёвскими» и прочими;
- чрезмерное присутствие в рационе копчёных, острых, маринованных, жареных блюд;
- употребление очень горячей пищи, напитков;
- твёрдая, грубая пища, повреждающая стенки пищевода;
- пристрастие к спиртному, табаку – ведущий фактор риска;
- плохое питание, недостаток белков, витаминов, минералов;
- лекарства от изжоги – ингибиторы протонного насоса;
- наследование гена, предрасполагающего к раку;
- химический ожог пищевода щелочами, кислотами;
- папилломавирус, обнаруженный в крови;
- хроническое отравление тяжёлыми металлами;
- радиационное поражение органов пищеварения.
Преобладание мужчин в статистике заболеваемости раком пищевода врачи объясняют тягой сильного пола к сигаретам и алкоголю. Любителям горячего чая следует пересмотреть свои привычки, пока не поздно.
Диагностика
Своевременная диагностика рака пищевода позволяет узнать нахождение и размер новообразования, процент поражения органа и лимфоузлов, наличие метастазов. Чтобы достоверно выявить рак пищевода, применяется следующая диагностика:
- рентген с контрастным веществом покажет месторасположение опухоли, её форму и размер;
- УЗИ определит размеры озлокачествления, степень поражения лимфоидной ткани;
- диагностическая лапароскопия прояснит величину метастазов в других органах. Трубка лапароскопа внедряется через прокол брюшной стенки, выводит на экран визуальные данные. Берётся биоптат для гистологии;
- бронхоскопия проводится при подозрении на поражение органов дыхания – гортани, трахеи, бронхов, легочной ткани;
- эзофагогастродуоденоскопия проверяет состояние пищевода, желудка, 12-перстной кишки. Взятый биологический материал подвергается микроскопии;
- томография с применением эндоскопа — новая методика, дающая информацию о структуре опухоли на глубину до 2 мм. Позитронно-эмиссионную томографию проводят с помощью введения раствора радиоактивной глюкозы, которая задерживается в поражённых раком клетках. Таким способом диагностируются опухоли от 5 мм.
Параллельно назначаются лабораторные исследования: общий анализ крови и мочи, биохимический анализ крови, определение онкомаркеров в крови. Важным условием постановки диагноза является гистологическое исследование взятых образцов ткани.
Лечение онкологического заболевания
Лечение рака пищевода разрабатывается на базе данных всестороннего обследования. Основные методы лечения:
- химиотерапия при раке пищевода заключается в инъекции лекарств, уничтожающих опухолевые клетки. Проводят больным со 2 стадии. Рост опухоли тормозится, деление клеток останавливается. Лекарства для химиотерапии (Фарморубицин, Митомицин, Блеомицин) вводятся внутривенно, либо необходимо принимать их внутрь;
- лучевая терапия показана в неоперабельных случаях или послеоперационном периоде. Лучи воздействуют только на больные клетки, не затрагивая здоровые. Число очагов поражения заметно снижается. Курс лечения подходит как метод поддерживающей терапии;
- операция проводится открытым доступом. Пищевод удаляют полностью или частично. Заменяют поражённый участок тканями кишечника. Подвергнутые метастазам лимфоузлы вырезают. Иногда удаляется прилегающая к пищеводу часть желудка. Если опухоль находится в грудном отделе, применяют зондирование через брюшную стенку. При небольшой опухоли возможна эндоскопическая малоинвазивная операция. Противопоказаниями к операции являются возраст старше 70 лет, множественные метастазы, заболевания сердца, почек, сосудов.
Оптимальный эффект при лечении рака пищевода достигается комбинацией методов. Лучевая и химическая терапия проводятся как до, так и после операции. Дополняется лечение строгой диетой. Протёртая жидкая пища принимается маленькими порциями 8-10 раз в день. Рацион должен быть полноценным по белкам, витаминам, минералам, жирам, углеводам. Категорически запрещены: курение, алкоголь, копчёная, острая, жирная еда.
Профилактика опухолей пищевода
Профилактика рака пищевода борется с условиями, провоцирующими развитие болезни. К предупреждающим мерам относят:
- отказ от курения, алкоголя;
- ежегодное профилактическое наблюдение у врача;
- сбалансированное полноценное питание;
- исключение обжигающе горячих, травмирующих пищевод блюд и напитков;
- устранение изжоги путём смены образа жизни;
- снижение веса;
- использование защитных средств на вредном производстве.
Последствием пренебрежительного отношения к здоровью становятся неизлечимые заболевания. Рак пищевода можно предупредить или вылечить на ранней стадии. Современные методы лечения продлевают жизнь людям с терминальной стадией болезни.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Рекомендуем: Что такое рефлюкс-эзофагит и как его правильно лечить?gastrot.ru
Опухоль пищевода: симптомы, причины развития и диагностика
Опухоль пищевода является одним из наиболее неблагоприятно протекающих новообразований желудочно-кишечного тракта. Они подразделяются на доброкачественные и злокачественные. Несмотря на сходные клинические симптомы, именно злокачественными опухолями обусловлено подавляющее большинство смертей. Их опасность заключается в длительном бессимптомном течении патологического процесса.
Опухоль пищевода: симптомы
Справка! Пищевод представляет собой полый трубчатый орган длиной около 25 см, который соединяет ротоглотку и желудок. Он состоит из 3 частей: шейной, грудной и брюшной. В 3 участках пищевода образуются физиологические сужения: в месте его начала, в области соприкосновения с левым главным бронхом, в месте его прохождения через диафрагму.
Типы опухолей пищевода
Опухоли пищевода отличаются большим разнообразием. Наиболее распространенные представлены в таблице ниже.
Таблица 1. Разновидности опухолей
| Эпителиальные опухоли: |
Опухоли пищевода доброкачественного характера встречаются относительно редко: их удельный вес в общей онкологической патологии пищевода не превышает 5-10%.
Среди злокачественных новообразований 90% приходится на долю раковых опухолей (эпителиального происхождения)
Скорость и выраженность проявления клинических симптомов опухоли пищевода во многом зависит от способа ее роста:
- Внутрь пищевода (экзофитный): уменьшает свободный просвет, достаточно быстро сопровождается появлением жалоб со стороны пациента;
- Внутри стенки пищевода: не распространяется за его границы. Может охватывать его в виде кольца, которое постепенно суживается и затрудняет проходимость, иметь вид отдельной бляшки или распадающейся язвы.
- Смешанный.
Факторы риска опухолей пищевода
На возникновение опухолей пищевода доброкачественного или злокачественного характера оказывают влияние следующие факторы:
- возраст и пол: риск злокачественной опухоли пищевода значительно увеличивается у мужчин старше 50-60 лет;
У мужчин старше 50-60 лет риск злокачественной опухоли пищевода значительно увеличивается
- неправильный рацион питания: частое и избыточное употребление в пищу горячих или слишком холодных продуктов, их недостаточная механическая обработка (жесткая, замороженная еда и т.д.), малое количество овощей и фруктов в повседневной диете;
- вредные привычки: злоупотребление спиртными напитками и курение являются ведущими факторами риска рака пищевода;
Курение и алкоголь негативно воздействуют на организм
- гастро-эзофагеальная рефлюксная болезнь: приводит к забросу соляной кислоты из желудка в пищевод и способна вызывать озлокачествление клеток поверхностного слоя пищевода с формированием пищевода Барретта (предраковое заболевание);
- грыжа пищеводного отверстия диафрагмы: характеризуется смещением части желудка в грудную полость и нарушением физиологических функций, что может стать причиной воспаления пищевода и дисплазии клеток эпителия.
Грыжа пищеводного отверстия диафрагмы: симптомы
Причины развития опухолей пищевода
Единственной причины, которая бы объясняла все случаи возникновения новообразований пищевода, не существует. Доброкачественные опухоли обычно возникают спонтанно: установить их причину, как правило, невозможно. К наиболее распространенным причинам рака пищевода относятся:
- сочетание различных факторов риска (курение, алкоголизм, воспалительные заболевания пищевода, нерациональная диета);
- химическая и термическая травматизация слизистой оболочки пищевода;
- пищевод Барретта;
Пищевод Баррета
- дисфункция мускулатуры пищевода (ахалазия);
- синдром Пламмера-Винсона, который проявляется сужением просвета пищевода, анемией и дисфагией.
Диагностика опухолей пищевода
В основе диагностики опухоли пищевода лежит врачебный осмотр с подробным сбором жалоб и анамнеза пациента. На первом этапе назначается стандартное общеклиническое обследование: общие анализы крови и мочи, биохимический анализ крови, рентгенография органов грудной клетки и т.д. В зависимости от предполагаемого диагноза (доброкачественное или злокачественное новообразование, его локализация) наиболее часто применяются следующие инструментальные методы диагностики:
- Фиброэзофагогастродуоденоскопия – «золотой стандарт» диагностики различных видов опухолей пищевода. Проводится с помощью гибкой трубки с камерой на конце, которая продвигается в зону интереса и позволяет провести детальный осмотр всех анатомический структур и выполнить биопсию.
Проведение процедуры ФЭГДС
- Рентгенологическое исследование: рентгеноскопия и рентгенография. Исследование осуществляется с использованием контрастного вещества, которое заполняет пищевод и окрашивает его. Это позволяет идентифицировать сужения пищевода, дефекты его стенки или выпячивающие новообразования.
Рентгеноскопия
- Компьютерная томография и магнитно-резонансная томография органов грудной полости. Используются для оценки степени распространенности опухоли пищевода и вовлечения соседних структур.
МРТ позволяет точно установить локализацию опухоли
- УЗИ органов брюшной полости: позволяет визуализировать состояние печени, селезенки, поджелудочной железы и возможное наличие отдаленных метастазов опухоли пищевода в указанных органах.
УЗИ органов брюшной полости
В качестве вспомогательных методов диагностики могут использоваться фибробронхоскопия (для оценки состояния трахеи и бронхиального дерева), фиброколоноскопия (обследование толстой кишки), МРТ органов брюшной полости и т.д.
Внимание! Окончательное установление диагноза возможно только после взятия биопсии и гистологического изучения опухоли пищевода.
Симптомы доброкачественных опухолей пищевода
Большая часть доброкачественных новообразований характеризуется небольшими размерами, не имеет клинических проявлений и часто является случайной находкой при выполнении ФЭГДС. По достижению достаточной величины опухоли пациенты могут предъявлять жалобы на затруднение глотания, ощущение инородного тела в грудной клетке, тошноту, изжогу, болезненность во время еды.
Отличительной особенностью доброкачественного процесса является медленное прогрессирование симптомов в течение нескольких лет в связи с вялотекущим ростом опухоли. Общее состояние, как правило, не страдает.
Симптомы злокачественных новообразований пищевода
Клинические проявления раковых опухолей пищевода делятся на 3 основные группы:
- Основные симптомы (со стороны пищевода).
- Симптомы поражения соседних органов и систем.
- Общие симптомы.
Симптомы поражения пищевода
Вероятность возникновения рака пищевода резко увеличивается в результате чрезмерном употреблении спиртных напитков, курении, недостаточной кулинарной обработке пищи и хронической травматизации слизистой оболочки, наличии доброкачественных новообразований.
Несмотря на значительные отличия в строении и локализации новообразований пищевода, можно выделить ряд их общих черт:
- Затруднение процесса глотания – дисфагия. Наиболее яркое и специфическое проявление опухолевого поражения пищевода, которое встречается у 90% больных. Она может быть обусловлена не только механическим препятствием на пути прохождения пищевого комка, но и вызвана рефлекторным спазмом вышележащих частей пищевода ввиду нарушения иннервации. Изредка наблюдается сочетание 2 указанных факторов. При механической дисфагии пациент сначала предъявляет жалобы на неловкость, мало ощутимые затруднения при приеме твердой пищи (плохо механически обработанной, грубой, тестоватой), ощущение ее прохождения по пищеводу. При прогрессировании состояния для успешного прохождения пищи пациент запивает ее водой, ест маленькими порциями или вовсе отказывается от приема блюд твердой консистенции. Затем дисфагия сопровождает и прием полужидкого питания и даже жидкости. В редких случаях возможно острое развитие дисфагии. Под влиянием проводимой терапии или в результате опухолевого распада трудности в глотании могут кратковременно уменьшиться, однако быстро прогрессируют вновь.
Дисфагия при раке пищевода обнаруживается в 4 раза чаще, чем при всех остальных его заболеваниях вместе взятых
- Боль в грудной клетке или нижней части шеи (одинофагия). Может предшествовать явлениям дисфагии, сопровождать их или вовсе отсутствовать. Пациента беспокоят царапающие, колющие, жгучие, давящие боли за грудиной во время приема пищи или в состоянии покоя. В последнем случае болезненность обусловлена поражением прилегающих нервных стволов или окружающих органов. Боль может распространяться в шею, межлопаточную область.
- Повышенное слюноотделение (гиперсаливация). Носит характер защитного рефлекса для размягчения пищевого комка и облегчения его продвижения. Слюна при этом становится густой и может приобретать пенистый характер.
- Неприятный запах из рта. Возникает при некрозе и распаде опухоли.
Неприятный запах изо рта
- Регургитация пищи – обратное поступление проглоченной пищи из пищевода в ротовую полость. Отличается от рвоты тем, что пища не успевает поступить в желудок и подвергнуться обработке соляной кислоты.
- Изжога и отрыжка. Обусловлены нарушением работы нервной системы и расширением просвета пищевода над опухолью.
Важно! Специфическими, «сигнальными», симптомами, которые позволяют врачу заподозрить опухоль пищевода являются: дисфагия различной степени выраженности, боль во время еды, регургитация пищи, кашель во время приема пищи, хриплый голос.
Симптомы поражения соседних органов и систем
Прорастание опухоли за границы пищевода ведет к вовлечению рядом расположенных структур возможно появление клинической симптоматики со стороны других органов и систем. Иногда она выходит на первый план и становится доминирующей в картине заболевания. В связи с этим выделяют следующие формы рака пищевода:
- Ларинготрахельная: характерна для больных с опухолью шейного отдела. Пациента беспокоит сухой, изнуряющий кашель, охриплость голоса вплоть до его полной потери (афония), приступы удушья. При вовлечении трахеи возможно формирование пищеводно-трахеального свища. Он сопровождается кашлем (иногда – кровохарканьем) во время еды, одышкой, частыми бронхитами и пневомониями. Периодически в мокроте можно обнаружить кусочки съеденной пищи.
- Гастритическая: развивается при опухоли нижней трети пищевода и характеризуется клиническими симптомами, сходными с проявлениями гастрита.
Больного беспокоят боль, дискомфорт в верхнем отделе живота, тошнота, изжога
- Невралгическая: развивается при прорастании рядом расположенных нервных стволов средостения. Наиболее часто этот процесс затрагивает блуждающий нерв, симпатический ствол, возвратный гортанный, диафрагмальный нерв. Поражение блуждающего нерва проявляется нарушением работы сердца: нестабильность артериального давления, изменение частоты сердечных сокращений. Диафрагмального нерва – стойкой икотой, загрудинными болями, которые симулируют приступ стенокардии. Симптатического ствола – триадой Горнера (западение глаза в орбиту, сужение зрачка, уменьшение размера глазной щели).
- Плевро-пульмональная (легочная): возникает при распространении опухоли легкие и окружающую их серозную оболочку – плевру. Обычно проявляется частыми пневмониями, бронхитами, формирование пищеводно-бронхиальных свищей.
Помимо указанных органов, опухоль пищевода может прорастать в рядом расположенные сосуды. Вовлечение в патологический процесс артерий и вен мелкого калибра не сопровождается какой-либо специфической симптоматикой. При распространении в стенку аорты, верхней полой вены, легочной артерии возникает угроза массивного кровотечения, которое может оказаться смертельным.
Распад опухоли пищевода в результате нарушения ее питания или достижения критических размеров может привести к развитию воспалительных заболеваний органов грудной клетки: медиастиниту (воспалению средостения), эмпиеме плевры (скоплению гнойного содержимого в плевральной полости), перикардиту (воспалению сердечной сумки) и др.
Общие симптомы
У ряда больных с опухолью пищевода общие симптомы преобладают в клинической картине и могут даже предшествовать симптомам со стороны самого пищевода.
Чаще всего пациентов беспокоит слабость, повышенная утомляемость, снижение переносимости физической нагрузки, плохой аппетит, ночная немотивированная потливость, нарушение сна, незначительное повышение температуры тела.
Лихорадка может быть признаком далеко зашедшего онкологического процесса, т.к. также возникает при прорастании опухоли в блуждающий нерв
Длительное бессимптомное течение злокачественного процесса ведет к потере массы тела, бледности и сухости кожных покровов, анемии.
Метастазы опухоли пищевода могут вызывать появление новых симптомов в зависимости от пораженного органа. Помимо близлежащих лимфатических узлов, которые могут сдавливать прилегающие нервы и сосуды, метастазами чаще всего поражаются легкие, печень и кости.
Метастатическое поражение легких может проявляться кашлем, одышкой, кровохарканьем, болью в грудной клетке. При вовлечении печени возможно появление тупой боли в правом подреберье, тошноты, рвоты, привкуса желчи во рту, пожелтение кожных покровов, изменение окраски кали и мочи. Метастазы в костной системе характеризуются болью высокой интенсивности, склонностью к патологическим переломам.
Внимание! Косвенно о степени выраженности симптомов опухоли пищевода можно судить с помощью классификации TNM, которая характеризует: размер и распространение основной опухоли, поражение ближайших лимфатических узлов, наличие отдаленных метастазов.
Заключение
Характер опухоли пищевода (доброкачественный или злокачественный) напрямую влияет на ее клинические симптомы. Доброкачественным новообразованиям свойственны скудные проявления с медленным прогрессированием. При злокачественных опухолях у пациента возникают как местные (дисфагия, боль, регургитация пищи, поражения соседних органов), так и общие симптомы (лихорадка, слабость, бледность). Однако, ни один из перечисленных признаков не является строго специфическим для опухоли пищевода, поэтому их оценка должна проводится только опытным врачом.
stomach-info.ru
Доброкачественные опухоли пищевода
Доброкачественные опухоли пищевода - это гистологически разнородные эпителиальные и неэпитальные новообразования эзофагеальной стенки с внутрипросветным или внутристеночным ростом. Проявляются симптомами дисфагии, болями за грудиной, тошнотой, срыгиванием, снижением массы тела. Диагностика основывается на проведении контрастной рентгенографии пищевода, эзофагоскопии, эндоскопической биопсии, КТ, гистологического исследования биоптата. Лечение заключается в удалении новообразований путем эндоскопии или полостного вмешательства (энуклеация опухоли, резекция пищевода).
Доброкачественные опухоли пищевода являются относительно редкими находками в современной гастроэнтерологии, составляя от 0,5 до 5% всех эзофагеальных новообразований. Наиболее часто объемные образования развиваются у мужчин; преимущественный возраст больных – от 25 до 60 лет. Этиология доброкачественных эзофагеальных неоплазий неизвестна; исключение составляют кисты пищевода, являющиеся эмбриональными пороками развития. Излюбленными местами локализации служат естественные сужения и нижняя треть пищевода.
Доброкачественные опухоли пищевода
Аденомы и полипы могут располагаться в любом участке пищевода; наиболее часто они обнаруживаются в шейном или абдоминальном отделе. Данные опухоли могут расти на широком основании или длинной ножке; в последнем случае не исключается их выпадение из пищевода в глотку или ущемление в кардиальном отделе, что сопровождается соответствующей симптоматикой. При эндоскопическом исследовании аденомы и полипы определяются как красноватые, четко отграниченные от стенок пищевода новообразования, иногда с дольчатым строением. Ввиду поверхностного расположения сосудов, опухоли легко кровоточат при контакте.
Кисты пищевода не относятся к истинным опухолям; их образование связано с закупоркой слизистых желез при нарушении эмбриогенеза. Наиболее часто кисты образуются в нижней трети пищевода. Они являются тонкостенными образованиями, заполненными прозрачной, опалесцирующей, желтоватой или геморрагической жидкостью. Содержимое кисты может быть слизистым, серозным, желеобразным, серозно-гнойным. Стенки кисты снаружи образованы гладкомышечной или фиброзной тканью, изнутри выстланы плоскоклеточным, мерцательным или цилиндрическим эпителием. Кисты могут изъязвляться, инфицироваться микробной флорой, иногда – озлокачествляться.
Среди неэпителиальных образований пищевода большинство (70-95%) составляют лейомиомы, исходящие из гладкомышечного слоя пищевода или из мышечных элементов его слизистой. Обычно лейомиомы растут в виде одиночного узла и имеют полициклические контуры; реже образованы несколькими узлами, связанными между собой. Лейомиомы развиваются в толще мышечного слоя пищевода, приводя к растяжению и истончению стенок.
В 90% наблюдений лейомиомы образуются в грудном отделе пищевода, в 7% случаях – в шейной части. Пролабирование опухоли в просвет пищевода вызывает его сужение и явления дисфагии. Микроскопически лейомиома образована пучками гладкомышечных волокон, которые чередуются с фиброзными соединительнотканными участками. При преобладании в строении опухоли соединительной ткани, новообразование расценивается как фибромиома.
Среди редких форм доброкачественных опухолей встречаются фибромы, липомы, невриномы, лимфангиомы, гемангиомы. Невриномы и фибромы имеют более плотную консистенцию; тесно спаяны с пищеводной стенкой, исходят из нервных структур или параэзофагеальной клетчатки, могут иметь смешанное строение – нейрофибромы. Сосудистые (лимфангиомы, гемангиомы) и жировые опухоли (липомы), как правило, мягкой консистенции, не всегда имеют четкие границы, могут распространяться по стенке пищевода и в окружающие ткани.
По гистологическому строению выделяют эпителиальные и неэпителиальные доброкачественные опухоли пищевода. К новообразованиям эпителиального типа относятся папилломы, аденомы и кисты пищевода (ретенционные, энтерогенные, бронхогенные, редупликационные, кистозный эзофагит и др.). К числу неэпителиальных опухолей принадлежат фибромы, лейомиомы, липомы, капиллярные и кавернозные гемангиомы, лимфангиомы, нейрофибромы, невриномы, остеохондромы, тератомы, миксомы и др. редкие формы.
По способу роста опухоли могут быть внутрипросветными (полипообразными) и внутристеночными (интрамуральными). К внутрипросветным неоплазиям принадлежат папилломы, аденомы, полипы; к внутристеночным – кисты, лейомиомы и др. Прочие типы доброкачественных новообразований в области пищевода встречаются достаточно редко.
Специфика проявлений обусловлена типом роста, локализацией и размерами неоплазий; в меньшей степени на симптоматику влияет гистологическое строение. Опухоли, растущие в просвет пищевода, вызывают явления дисфагии - нарушение пассажа пищевых масс по пищеводу: трудности при проглатывании твердой пищи, ощущение комка за грудиной. Выраженность дисфагии нарастает по мере увеличения опухоли. Часто при внутрипросветных неоплазиях отмечаются умеренные боли за грудиной тупого или спастического характера, ощущение дискомфорта в горле или грудной клетке, которые усиливаются в момент приема пищи.
В симптоматике может отмечаться слюнотечение, тошнота, отрыжка, срыгивание. Внутрипросветные опухоли больших размеров часто вызывают рвоту, в результате чего пациенты стремительно худеют. Внутрипросветные опухоли нередко травмируются пищей, изъязвляются, что сопровождается кровотечением из пищевода, анемией. Полная обтурация пищевода, как правило, не наблюдается. Изредка внутрипросветные опухоли на длинной ножке при рвоте мигрируют в просвет гортани, приводя к асфиксии, иногда с летальным исходом.
Неоплазии с внутристеночным ростом чаще располагаются в дистальной части пищевода и длительно развиваются бессимптомно. Новообразования, достигшие значительных размеров, вызывают дисфагию, тошноту, загрудинные боли умеренной степени интенсивности, ухудшение аппетита. В случае экстраэзофагеального роста опухоли может развиваться компрессионный синдром, вызванный сдавлением органов средостения (блуждающего нерва, бронхов, крупных вен). Отмечается осиплость голоса, усиление болей за грудиной, появление сухого кашля, тахикардии, аритмии. При кистах пищевода может происходить их нагноение и перфорация.
Диагноз устанавливается врачом-гастроэнтерологом или онкологом. В диагностике ведущая роль принадлежит рентгенологическим и эндоскопическим методам исследования. Контрастная рентгенография пищевода позволяет обнаружить опухолевое образование, выяснить его локализацию, выраженность сужения просвета пищевода и деформации его стенок.
Рентгенологическая картина при внутристеночных опухолях характеризуется выявлением резко очерченного дефекта наполнения, смещением просвета пищевода, супрастенотическим расширением пищевода, сглаживанием складок пищеводной стенки в месте опухоли. При внутрипросветных опухолях определяется дефект наполнения с гладкими, четкими контурами, «обтекаемый» контрастной взвесью и смещаемый вместе с эзофагеальной стенкой. Перистальтика стенок пищевода в месте расположения опухоли сохранена.
Проведение эзофагоскопии необходимо для определения типа роста и характера образования, его размеров и локализации. Для лучшей визуализации изменений эзофагеальных стенок выполняется хромоскопия пищевода. При внутрипросветных опухолях в ходе эзофагоскопии осуществляется эндоскопическая биопсия, позволяющая провести последующее цитологическое и морфологическое исследование тканей опухоли. При внутристеночном росте опухоли биопсия противопоказана ввиду глубокого расположения новообразования в стенке пищевода, опасности травмирования и инфицирования слизистой оболочки.
При экстраэзофагеальном росте новообразования и его взаимодействии с органами средостения прибегают к проведению рентгенографии грудной клетки и пневмомедиастинографии. В сомнительных случаях используется КТ и МРТ средостения.
В связи с тем, что подобные новообразования часто осложняются изъязвлением, кровотечением, нагноением, малигнизацией, в их отношении показана хирургическая тактика. Эпителиальные внутрипросветные опухоли, имеющие длинную узкую ножку можно удалить путем электроэксцизии через эндоскоп. Неоплазии на широком основании целесообразнее иссекать в процессе открытой эзофаготомии. К резекции пищевода прибегают в тех случаях, когда нельзя исключить малигнизацию, или при значительных размерах опухоли.
Внутристеночные новообразования требуют проведения торакотомии, энуклеации опухоли и последующего восстановления целости эзофагеальной стенки. При значительном разрушении мышечной стенки выполняется резекция части пищевода с его пластикой желудочным, тонкокишечным или толстокишечным трансплантатом либо наложением эзофагогастроанастомоза.
Послеоперационный прогноз, как правило, благоприятный. Рецидивы заболевания случаются редко; практически во всех случаях функция пищевода восстанавливается полностью, трудоспособность сохраняется. После хирургического вмешательства показано динамическое наблюдение гастроэнтеролога. При отказе от операции возможен осложненный вариант развития вплоть до малигнизация опухолей с развитием рака пищевода. Профилактика не разработана.
www.krasotaimedicina.ru
Причины возникновения и прогноз опухоли пищевода
Доброкачественная опухоль пищевода диагностируется чаще у мужчин в 55–60 лет. Это достаточно редкое явление среди всех опухолей ЖКТ и считается врожденным пороком с неясной этиологией.
Болезнь распространена довольно широко и занимает 6-е место среди раковых опухолей. Развитие новообразования возможно в любом из отделов желудочного тракта, и лечение оправдывает себя лишь на начальной стадии заболевания при появлении первичных подозрительных симптомов: излишней потери веса и невозможности проглатывания даже мягкой пищи.
Опухоль требует удаления оперативным путем, независимо от стадии. По видам и форме произрастания различают:
- внутрипросветный рак;
- аденому;
- папиллому;
- липому;
- фиброму.
Выявить опухоль в пищеводе на начальной стадии можно лишь путем проведения эндоскопии. И в большинстве случаев она носит доброкачественный характер, но при произрастании в трахею, бронхи, любую часть грудины, иные отдаленные органы, она способна перерождаться в злокачественный рак пищевода.
Классификация опухоли пищевода
Классификация опухоли пищевода представлена 2 большими группами: доброкачественные и злокачественные.
Доброкачественная опухоль по характеру, росту и этиологическому строению развивается в виде аденомы, папилломы, липомы, ангиомы, миомы, хондромы, миксомы. Наиболее часто встречается неэпителиальный вид опухоли. По форме и произрастанию внутрь стенок бывает развитие просветной интрамуральной формы.
Злокачественные опухоли пищевода с учетом гистологии зависят от строения, месторасположения и морфологии. Различают следующие виды рака: меланому, плоскоклеточный неороговевевший, переходноклеточный или мукоэпидермоидный. С учетом этого и определяется онкологами лечебная тактика при дальнейшем наблюдении пациента.
В зависимости от особенностей роста и степени затрагивания пищевода, различают такие виды:
- эндогенную — при локализации в подслизистом слое пищевода;
- экзофитную — при формировании в просвете пищевода, чуть выше слизистого слоя;
- смешанную — при формировании в любых слоях стенок пищевода с последующим изъявлением, распадом, некрозом стенок пищевода, появлением язвенных участков в местах поражений.
На начальных стадиях доброкачественные опухоли пищевода успешно лечатся. Онкологи дают вполне обнадеживающие прогнозы, выживаемость в течение 5 лет в 80–90% случаев. На 4 стадии рака при распространении метастаз опухоль уже плохо поддается лечению даже новейшими методиками в онкологии.
Доброкачественные опухоли пищевода относят больше к врожденному происхождению с произрастанием в виде эпителиальной или неэпителиальной кисты. По форме — в виде внутрипросветной аденомы, фибромы, липомы, папилломы, приводя к суживанию просвета в гортани, асфиксии, удушью и внезапному смертельному исходу.
При локализации опухоли внутри стенок в нижней части пищевода симптомы могут долгое время никак не заявлять о себе. Лишь при чрезмерном сдавливании стенок, что приводит к перекрытию пищеводного просвета, симптомы могут проявляться в виде:
- непроходимости пищи;
- болей в грудине;
- тошноты, рвотного рефлекса;
- снижения аппетита;
- трудностей при глотании;
- одышки;
- кашля;
- осиплости голоса;
- дисфагии полости пищевода.
В запущенных случаях развивается миома при достижении опухоли гигантских размеров в длину до 18 см, но протекает бессимптомно и лишь по мере развития приводит к распаду, внутренним кровотечениям, покрытию слизистой эрозиями.
При локализации образования в нижней части пищевода возможно развитие кисты, как доброкачественного образования, зачастую врожденного, с полостью, заполненной желтоватой серозно-гнойной жидкостью. Структура слизистой в итоге приобретает геморрагический оттенок, опухоль быстро увеличивается в размерах. При активизации секреции желудочного сока происходит сдавливание пищевода в части средостения, тогда и начинают проявляться более выраженные клинические симптомы, и лечение становится уже затруднительным. В случае возникновения профузного кровотечения происходит трансформация опухоли в злокачественную форму, нагноение при присоединении анаэробной микробной флоры, дальнейшее распространение метастаз.
Первичные признаки болезни
Первичная начальная стадия рака практически никак не проявляет себя. Симптомы отсутствуют даже на 2–3 стадии патологии. Зачастую опухоль выявляется случайно, когда уже очевидна дисфагия пищевода, затрудненность глотания даже жидкой пищи на фоне развития воспалительного процесса в горле. Начинаются проблемы ЖКТ, прохождение пищи становится затруднительным, болит за грудиной, появляется слабость, усталость.
Такие симптомы должны стать поводом для обращения к врачам, это говорит уже о нарушениях в организме и необходимости проведения диагностики.
Доброкачественные опухоли пищевода — довольно редкое явление и встречаются всего в 1% случаев. Чаще всего развивается лейомиома в виде эпителиального железистого полипа, аденомы, гемангиомы, хондромы, миксомы. Доброкачественная опухоль может быть выявлена в любом из отделов пищевода, чаще как одиночный полип на ножке с гладкой или бугристой структурой. В зависимости от вида и клинических особенностей полип может произрастать и во множественном виде, приводя к:
- нарушению функций глотания;
- першению в горле;
- проблемам с принятием даже жидкой пищи;
- чувству присутствия инородного тела в пищеводе;
- тошноте и рвоте;
- повышению слюноотделения;
- неострым болям в области грудины, с усилением при приемах пищи;
- слабости, головокружению, утомляемости в случае внутреннего кровотечения;
- появлению язвочек;
- снижению массы тела без причины;
- признакам анемии на фоне железодефицита в случае внутреннего кровотечения.
Зачастую выявляется опухоль лишь при случайном проведении рентгенографии органов брюшины.
К каким осложнениям может привести?
Если не лечить своевременно заболевание, то опухоль крупных размеров приведет в итоге к полной закупорке и обструкции пищеводного канала, невозможности проглатывания даже самой жидкой пищи, кровоизлиянию на фоне распада, кровотечению и истончению стенок пищевода.
Больной начинает отказываться от еды, на фоне распада опухоли появляется приступообразный кашель, прободение трахеи, свищи в пищеводном отделе с дальнейшим распространением в кровеносные сосуды и части средостения.
Состояние сильно ухудшается при распространении метастаз в области над ключицей, печень, костные структуры, легкие, головной мозг, верхнюю часть шеи.
В целях диагностики и уточнения диагноза требуется проведение КТ, МРТ, УЗИ, эзофагогастродуоденоскопии для просмотра слизистой оболочки пищевода, выявление типа, формы и размера опухоли. Проводится рентгенография с введением контрастного вещества для выявления неровностей, свидетельствующих о локализации опухоли и степени проходимости в пищеводе.
Лечение заболевания
Лечение нужно провести обязательно при появлении самых первичных неприятных симптомов, ухудшения глотательных функций. При подозрении на доброкачественные опухоли пищевода нельзя медлить с обращением к хирургу или гастроэнтерологу за консультацией. Если не лечить болезнь на начальном этапе, то осложнения, ухудшение самочувствия и летальный исход неизбежны.
При выявлении внутрипросветной опухоли на ножке назначается электроэксцизия, при внутрисистемной опухоли — торакотомия с возможностью восстановления целостности мышечной оболочки пищевода в дальнейшем.
Основное лечение при раке пищевода — это проведение операции. Главное — не нанести вред слизистой оболочке, избежать развития гнойного процесса. Если опухоль достигла больших размеров и привела к частичному разрушению мышечной оболочки пищевода, то возможно проведение мероприятий по резекции пищевода. Хирургическое вмешательство и лучевая терапия остаются лучшими методами воздействия на опухоль на сегодняшний день, позволяющие добиться эффекта в 40% случаев. Химиотерапия назначается лишь при выявлении низкоклеточной или дифференцированной формы рака.
Хирургическое лечение проводится с введением эндоскопа с целью удаления опухоли. После операции больным предстоит пройти длительный реабилитационный период для восстановления поврежденных тканей слизистой пищевода.
Назначается специальная диета № 1, 5, 16 и ингибиторы протонной помпы. Доброкачественные опухоли хорошо лечатся народными травами, бета-блокаторами протонного насоса с целью снижения выработки соляной кислоты в желудке.
Нетрадиционное лечение
Народные способы лечения не гарантируют 100% излечения от злокачественных новообразований, поэтому полагаться только на них не следует. Все народные средства стоит использовать только в дополнение к медикаментозному лечению.
Множество рецептов народной медицины известны людям сотни лет. Основные методы народного лечения рака — это настойки, травы, настои из трав и грибов. В состав некоторых трав и плодов действительно входят вещества, останавливающие и угнетающие рост злокачественных опухолей и, в частности, раковых новообразований пищевода.
Для лечения народными средствами необходимо обратиться к фитотерапевту, который посоветует, как правильно приготовить и принимать отвар.
Прогноз при раке пищевода
Лечение рака пищевода в полном объеме уже не представляется возможным. Чем быстрее и раньше обратиться за помощью к врачам, тем больше будет шансов на успех и полное подавление опухоли с минимизацией последствий и рецидива в последующем.
Коварность рака пищевода — в отсутствии симптомов. Больные часто обращаются к специалистам, когда процесс уже слишком запущен, и даже проведение хирургической операции не гарантирует полного искоренения опухоли. Если не лечить болезнь, то летальный исход может наступить внезапно уже в первые 6–7 месяцев, хотя с начала развития опухоли может пройти до 7 лет.
В запущенных случаях при сильном произрастании опухоли и метастаз в иные соседние органы, проводить операцию уже становится бессмысленно. На 3–4 стадии рака врачи часто решаются на проведение лучевой и химиотерапии, но уже гарантируют выживаемость в течение 5 лет 15% больным. Хотя современные методики и разработанное лечение сегодня позволяют заметно повысить данные показатели выживаемости. Доброкачественная опухоль имеет вполне благоприятный исход, если удалить своевременно, причем редко приводит к рецидивам и утере трудоспособности функций пищевода.
kiwka.ru