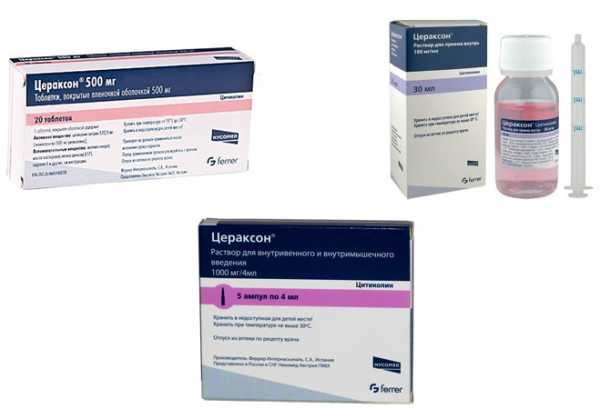
Лечение суставов - артроз, артрит, остеохондроз и многое другое
Какая диета при сахарном диабете 2 типа
Питание при сахарном диабете - запрещенные и разрешенные продукты
Содержание
Рассказать ВКонтакте Поделиться в Одноклассниках Поделиться в FacebookИзучая важную медицинскую тему: «Питание при сахарном диабете», важно знать, какие продукты являются запрещенными для диабетика уже на начальной стадии заболевания, а которые, наоборот, рекомендованы для обеспечения длительного периода ремиссии. Если ограничиться дробным питанием и строго придерживаться предписанной диетотерапии, можно не опасаться крайне нежелательных скачков глюкозы в крови. Лечебная диета для больных сахарным диабетом корректируется индивидуально, является частью комплексного лечения этого опасного хронического заболевания.
Что такое сахарный диабет
Это неизлечимое заболевание считается обширной патологией эндокринной системы, при этом провоцирует системные осложнения в организме. Основная цель эффективного лечения – контроль показателя глюкозы в крови медикаментозными методами, своевременная нормализация жирового и углеводного обменов. В последнем случае речь идет о правильном питании, которое после подробной диагностики и ряда лабораторных исследований предписывает лечащий врач. Диета для диабетика должна стать нормой повседневности, поскольку способствует полноценному обмену веществ.
Питание при диабете
Пациенты с избыточным весом попадают в группу риска, поэтому важно своевременно контролировать массу тела, избегать ожирения. Если речь идет о питании уже больного сахарным диабетом, порции должны быть небольшими, а вот число приемов пищи желательно увеличить до 5 – 6. Изменив суточный рацион, важно защитить сосуды от разрушения, при этом сбросить 10% от своего реального веса. Приветствуется присутствие в меню богатых витаминами пищевых ингредиентов, а вот о избыточном употреблении соли и сахара придется забыть. Пациенту предстоит вернуться к здоровому питанию.
Общие принципы питания
Прогрессирующее ожирение у человека по абдоминальному типу корректируется лечебным питанием. При создании суточного рациона врач руководствуется возрастом пациента, половой принадлежностью, весовой категорией и физической активностью. С вопросом о питании диабетик должен обратиться к эндокринологу, пройти ряд лабораторных исследований для определения гормонального фона и его нарушений. Вот памятка от знающих специалистов:
- Строгие диеты и голодовки противопоказаны, иначе норма сахара в крови патологически нарушается.
- Основной меркой питания является «хлебная единица», а при составлении суточного рациона требуется руководствоваться данными из специальных таблиц для диабетика.
- На завтрак, обед и ужин должно приходиться 75% объема суточного рациона, остальные 25% приходятся на перекусы в течение дня.
- Предпочтительные альтернативные продукты должны соответствовать по калорийности, соотношению БЖУ.
- В качестве уместного способа приготовления пищи при сахарном диабете лучше использовать тушение, запекание или варку.
- Важно избегать приготовления блюд с использованием растительных жиров, ограничить общую калорийность пищи.
- Положено исключить присутствие в повседневном питании сладких блюд, иначе для достижения приемлемого уровня глюкозы придется использовать сахароснижающие препараты.
Режим питания
Еда при сахарном диабете отражает внутреннее состояние здоровья пациента. Поэтому важно выработать режим и, не нарушая его, избегать крайне нежелательных рецидивов. Повседневное питание должно быть дробным, а число приемов пищи достигает 5 – 6. Питаться рекомендуется, исходя из преобладающей массы тела, по необходимости снижать общую калорийность блюд. Врачебные рекомендации таковы:
- при нормальном весе – 1 600 – 2 500 ккал за сутки;
- при превышении нормальной массы тела — 1 300 – 1 500 ккал за сутки;
- при ожирении одной из степеней — 600 – 900 ккал за день.
Продукты для диабетиков
Диабетик должен питаться не только вкусно, но и полезно для здоровья. Ниже представлен список рекомендованных пищевых ингредиентов, которые поддерживают допустимый показатель сахара в крови, при этом значительно продлевают период ремиссии основного заболевания. Итак:
| Название продуктов питания | Польза для диабетиков |
| ягоды (все, кроме малины) | содержат минералы, антиоксиданты, витамины и клетчатку. |
| орехи | являются источником полезных жиров, но отличаются высокой калорийностью |
| несладкие фрукты (присутствие сладких фруктов запрещено) | оказывают положительное воздействие на сердце и сосуды, клетчатка замедляет процесс всасывания глюкозы в кровь. |
| обезжиренное молоко | неисчерпаемый источник кальция, необходимый для костей. |
| натуральные йогурты | нормализуют микрофлору в кишечнике и способствуют очищению организма от шлаков. |
Какую колбасу можно есть при сахарном диабете
Диета для диабетиков предусматривает домашнюю пищу, исключает употребление консервантов и полуфабрикатов. Это касается и колбасных изделий, к выбору которых требуется отнестись с особой избирательностью. Важно учитывать состав колбасы, преобладающий уровень гликемического индекса. Фаворитами при сахарном диабете остаются вареная и диабетическая колбасы разных марок с указанным показателем в пределах от 0 до 34 единиц.
Запрещенные продукты при сахарном диабете
Очень важно не превышать суточную норму калорий, иначе прогрессирует одна из форм ожирения, а уровень глюкозы в крови патологически повышается. Мало того, специалистами оговаривается ряд запрещенных продуктов питания, которые требуется исключить их повседневного меню при диабете. Это следующие пищевые ингредиенты:
| Запрещенные продукты питания | Вред здоровью диабетика |
| сахаросодержащие продукты | способствуют повышению уровня глюкозы, рецидиву. |
| жирные сорта мяса | повышают концентрацию вредного холестерина в крови. |
| соленые и маринованные овощи | нарушают водно-солевой баланс. |
| из крупы – манка, макаронные изделия | снижают проницаемость сосудистых стенок. |
| первые бульоны | содержат избыток жира. |
| жирная молочная продукция, например, жирный творог, сливки, сметана | повышают концентрацию липидов, показатель глюкозы в крови. |
Чем можно заменить запрещенные продукты питания
Чтобы сохранить вкусовые качества употребляемой пищи, диабетику рекомендуется выбирать альтернативные пищевые ингредиенты. Например, сахар желательно заменить медом, а вместо манной кушать на завтрак гречневую кашу. В данном случае речь идет не только о замене крупы, запрещенные продукты питания вытеснить следующими пищевыми ингредиентами:
- виноград желательно заменить яблоками;
- кетчуп – томатной пастой;
- мороженое – фруктовым желе;
- газированные напитки – минеральной водой;
- куриный бульон – овощным супом.

Методы обработки продуктов для больных сахарным диабетом
Жареную и консервированную пищу диабетикам лучше не употреблять, поскольку высока вероятность опасного рецидива. Лечебное питание должно быть нежирным, скорее постным. Из допустимых методов обработки врачи рекомендуют варку, тушение, обработку в собственном соку. Так пищевые ингредиенты сохраняют больше полезных свойств, исключают нежелательное формирование вредного холестерина.
Меню для диабетиков
При ожирении одной из степени требуется правильно питаться, иначе число приступов при сахарном диабете только увеличивается. Помимо ограничения углеводов важно контролировать общую калорийность блюд. Остальные рекомендации и особенности суточного меню представлены ниже:
- Алкоголь, растительные жиры и масла, сладости употреблять крайне редко, а лучше вовсе исключить из повседневного меню.
- Разрешено употребление молочных продуктов, постного мяса и птицы, бобовых, орехов, яиц, рыбы в количестве 2 – 3 порций за день.
- Фруктов разрешено употреблять 2 – 4 порции, тогда как овощей можно съесть за день до 3 – 5 порций.
- Правила лечебного питания включают хлеб и злаковые с емким содержанием клетчатки, которые можно употреблять до 11 порций за сутки.
Меню на неделю для диабетиков
Суточный рацион диабетика должен быть полезным и разнообразным, важно правильно распределять соотношение БЖУ. Например, источниками растительных белков являются хлеб, крупы, бобы, фасоль, соя. Разрешенные для больного сахарным диабетом углеводы преобладают в несладких фруктах. Примерное меню пациента представлено ниже:
- Понедельник: на завтрак - обезжиренный творог, на обед – щи из квашеной капусты, на ужин – запеченная рыба.
- Вторник: на завтрак – гречневая каша на обезжиренном молоке, на обед – рыба на пару, на ужин – несладкий фруктовый салат.
- Среда: на завтрак – творожная запеканка, на обед – капустный суп, на ужин – тушеная капуста с паровыми котлетами.
- Четверг: на завтрак – пшеничная молочная каша, на обед – рыбный суп, на ужин – тушеные овощи.
- Пятница: на завтрак – каша из овсяных хлопьев, на обед – капустный суп, на ужин – овощной салат с отварной курятиной.
- Суббота: на завтрак – гречневая каша с печенью, на обед – овощное рагу, на ужин – тушеные овощи.
- Воскресенье: на завтрак - сырники, на обед – вегетарианский суп, на ужин – отварные кальмары или креветки на пару.
Питание при сахарном диабете 2 типа
При таком заболевании врачи рекомендуют питаться с диетического стола №9, который обеспечивает тщательный контроль БЖУ. Вот основные принципы лечебного питания пациента, которых должны четко придерживаться все больные сахарным диабетом второго типа:
- энергетическая ценность суточного питания должна составлять 2400 ккал;
- нужно заменять продукты с простыми углеводами на сложные;
- ограничить суточное потребление соли до 6 г за сутки;
- убрать их рациона пищевые ингредиенты, которые содержат вредный холестерин;
- увеличить количество клетчатки, витаминов C и группы B.
Продукты, разрешенные при сахарном диабете 2 типа
| название категорий продуктов питания | название пищевых ингредиентов |
| ягоды | все виды смородины, черника, крыжовник |
| цитрусовые | грейпфрут, лимон |
| обезжиренная молочная продукция | творог, кефир, простокваша |
| постные сорта мяса | курица, кролик, говядина |
| напитки | фруктовые напитки, чай |
| сахарозаменители | |
| крупы | гречневая, овсяная крупа |
Диета для диабета 2 типа на неделю
Питание при наличии сахарного диабета должно быть дробным с минимальным потреблением соли и специй. Кроме того, важно соблюдать питьевой режим до 1,5 л свободной жидкости. Вот рекомендованное меню и полезные рецепты на каждый день:
- Понедельник: завтрак – овсяная каша и несладкий чай, обед – борщ на мясном бульоне, ужин – капустные котлеты.
- Вторник: завтрак – обезжиренный творог с курагой, обед – тушеная капуста с постным отварным мясом, ужин – кефир с отрубным хлебом.
- Среда: завтрак – перловая каша, обед – овощной суп, ужин - капустный шницель, клюквенный морс.
- Четверг: завтрак – гречневая каша, обед – рыбный суп, ужин – рыбные котлеты с яйцом.
- Пятница: завтрак – капустный салат, обед – тушеные овощи с курицей, ужин – творожная запеканка.
- Суббота: завтрак – белковый омлет, обед – вегетарианский суп, ужин – тыквенная каша с рисом.
- Воскресенье: завтрак – творожное суфле, обед – фасолевый суп, ужин – перловая каша с баклажанной икрой.
Видео
Сахарный диабет. Питание при сахарном диабете.
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!sovets.net
Питание и диета при сахарном диабете 1 и 2 типа
Большинство из тех, кто столкнулся с такой неприятной болезнью, как сахарный диабет (СД), прекрасно знает, что данный диагноз означает пересмотр всего жизненного уклада. В первую очередь, это касается привычек питания. Ведь на сегодня не изобретено таких чудодейственных таблеток, прием которых избавил бы диабетика от необходимости соблюдать определенную диету.
Зачем нужна диета при диабете
О сахарном диабете написано много книг. И ни в одной из них не подвергается сомнению тот факт, что правильное питание при сахарном диабете – это один из видов лечения болезни, необходимый как для мужчин, так и для женщин. Ведь сахарный диабет – это эндокринное заболевание, которое напрямую связано с одним из важнейших гормонов организма – инсулином. Инсулин вырабатывается в поджелудочной железе и необходим для усвоения глюкозы, поступающей через ЖКТ.
Как известно, любая еда состоит из трех основных компонентов – белков, жиров и углеводов. Все эти компоненты играют важную роль, однако углеводы (сахара) имеют особое значение. Именно углеводы являются основным источником энергии для клеток человеческого тела. А если говорить точнее, эту функцию выполняет лишь одно вещество – глюкоза, относящаяся к классу моносахаридов. Другие виды простых углеводов тем или иным способом преобразуются в глюкозу. К подобным углеводам относятся фруктоза, сахароза, мальтоза, лактоза, крахмал. Наконец, есть полисахариды, которые вообще не усваиваются в ЖКТ. К таким соединениям относятся пектины, целлюлоза, гемицеллюлоза, камедь, декстрин.
Самостоятельно проникать в клетки тела глюкоза может лишь в том случае, если речь идет о нейронах – клетках головного мозга. Во всех же остальных случаях глюкозе необходим своеобразный «ключ». Именно таким «ключом» и является инсулин. Этот белок связывается с особыми рецепторами на стенках клеток, благодаря чему глюкоза становится способной выполнять свою функцию.
Первопричиной сахарного диабета является нарушение данного механизма. При диабете первого типа наблюдается абсолютная нехватка инсулина. Это означает, что глюкоза лишается «ключа»-инсулина и не может проникать в клетки. Причиной данного состояния обычно являются болезни поджелудочной железы, в результате чего синтез инсулина значительно падает или даже снижается до нуля.
При диабете второго типа железа производит достаточное количество инсулина. Таким образом, глюкоза обладает «ключом», позволяющим ей проникать в клетки. Однако она не может сделать этого по той причине, что неисправен «замок» – то есть клетки не содержат особых белковых рецепторов, восприимчивых к инсулину. Данное состояние обычно развивается постепенно и имеет множество причин, начиная от избыточного содержания жировой ткани в организме до генетической предрасположенности. При развитии патологии организм может начать испытывать и абсолютный недостаток инсулина.
Оба состояния не несут человеку ничего хорошего. Во-первых, не поступившая в клетки глюкоза начинает накапливаться в крови, откладываться в различных тканях, повреждая их. Во-вторых, организму начинает недоставать энергии, которую он должен исходно был получить от глюкозы.
Чем же может помочь в обоих данных случаях диета? Она призвана дополнить медикаментозное лечение диабета, и по мере сил исправить нарушения обмена веществ.
Прежде всего, это стабилизация уровня глюкозы в крови, поскольку повышенная концентрация глюкозы неизбежно приводит к серьезным повреждениям различных органов. В первую очередь, диабет отрицательно влияет на сосуды, ухудшается кровообращение, в результате чего наблюдаются воспалительные и некротические процессы в тканях, снижается иммунитет. Возможны тяжелые осложнения, напрямую угрожающие больному летальным исходом – инфаркты, инсульты, гангрены.
Лечение диабета первой разновидности, прежде всего, должно быть направлено на стабилизацию уровня углеводов в крови. Поскольку при данном типе сахарного диабета больной вынужден использовать инъекционный инсулин, то объем поступающих с пищей углеводов должен соответствовать тому количеству глюкозы, который инсулин сумеет обслужить. В противном случае, если инсулина слишком много или мало, возможны как гипергликемические (связанные с повышенным уровнем глюкозы), так и гипогликемические (связанные с пониженным уровнем глюкозы) состояния. Причем гипогликемия при сахарном диабете, как правило, не менее, а то и более опасна, чем гипергликемия. Ведь глюкоза является единственным источником энергии для мозга, и недостаток ее в крови способен привести к такому тяжелому осложнению, как гипогликемическая кома.
Если поставлен диагноз «сахарный диабет», то диеты необходимо придерживаться не несколько дней, а всю последующую жизнь, ведь пока что не существует методов полного излечения от болезни. Тем не менее, это не означает, что больной будет навсегда лишен удовольствия, получаемого от любимой пищи. Правильное питание совместно с приемом сахароснижающих медикаментов и инсулина поможет стабилизировать течение болезни, и в таком случае человек сможет позволить себе какие-то вольности в рационе. Таким образом, медикаментозное лечение и питание, способствующее нормализации углеводного обмена, являются краеугольными камнями антиадиабетической терапии. Разумеется, возможно и лечение народными средствами, но лишь с разрешения лечащего врача.
Как должно разрабатываться питание при СД
Лечебное воздействие питания при СД не оспаривается ныне ни одним специалистом. Диета для больных СД разрабатывается с учетом типа диабета (1 или 2), общего состояния пациента, степени развития патологии, сопутствующих заболеваний, уровня физической активности, принимаемых больным медикаментов, и т.д.
Индивидуализация диеты
Все люди имеет давно устоявшиеся привычки питания и любимые блюда. Врач-диабетолог при составлении диеты должен учитывать данный фактор.
Фактор индивидуализации диеты чрезвычайно важен при составлении антидиабетического рациона. Нельзя просто взять все, что человек ел раньше и заменить совершенно другими компонентами. Нужно лишь скорректировать привычное для человека питание, исключив из него вредное. Особенно важно соблюдать этот принцип при лечении болезни у детей, ведь взрослый человек может заставить себя, а уговорить ребенка, чтобы он питался тем, что ему неприятно, будет гораздо сложнее. Также нет необходимости придумывать какие-то особые диабетические рецепты кушаний, ведь существуют общеизвестные рецепты, которые полностью соответствуют потребностям диетического стола.
Особенности разработки антидиабетического стола для беременных женщин
Для женщин, находящихся в состоянии беременности, необходимо особое питание, учитывающее физиологические особенности организма больной. Важно, чтобы предлагаемая беременной женщине методика не навредила бы не только ее здоровью, но и здоровью ее будущего ребенка. В подобной системе питания женщины должны получать все необходимые для развития ребенка нутриенты.
Особенности приемов пищи при диабете
Режим питания при диабете также играет важную роль. Однако мнения диетологов по вопросу о том, как часто необходимо принимать пищу при диабете, расходятся. Традиционная школа диабетологии придерживается мнения, что если человек питается 5-6 раз в сутки, то это дает максимальный лечебный эффект. В течение дня должно быть 3 основных приема пищи (речь идет о завтраке, обеде и ужине). Каждый прием может иметь 2-3 блюда. Также больной может сделать в течение дня 2 или 3 перекуса, состоящих из 1 блюда. Желательно организовать режим питания так, чтобы пища принималась больным каждые сутки примерно в одно и то же время.
Каждый прием пищи должен иметь определенное количество калорий. Общая калорийность должна распределяться примерно так:
- во время завтрака – 25%,
- во время второго завтрака – 10-15%,
- в обед – 25-30%,
- в полдник – 5-10%,
- во время ужина – 20-25%,
- во время второго ужина – 5-10 %,
Но есть и приверженцы точки зрения, что больному лучше всего принимать пищу 2-3 раза в течение дня, чтобы не создавать излишнюю нагрузку на поджелудочную железу. Также преобладает мнение, что лучше всего сделать так, чтобы человек питался богатой углеводами пищей преимущественно в первой половине дня.
Вот еще несколько разработанных диабетологами правил, позволяющих увеличить лечебный эффект:
- необходимо, чтобы человек питался бы в последний раз не позднее, чем за 3 часа до сна;
- при приеме пищи, блюда, богатые клетчаткой, должны идти первыми в списке;
- если человек питается небольшим количеством сладостей, то лучше их есть во время основного приема пищи, а не в качестве перекуса, так как в последнем случае наблюдается более резкое повышение сахара в крови;
- больному нельзя принимать пищу сразу после физических нагрузок, после стрессов;
- необходимо, чтобы человек питался умеренно, избегал переедания и покидал стол с чувством легкого голода.
Застолья при антидиабетической диете
Диабет требует многих ограничений, и некоторые врачи категорически запрещают своим больным участие в застольях, поскольку, они, как правило, сопровождаются перееданием и большим потреблением высокоуглеводистых блюд. Однако это не всегда правильный подход. Нельзя принуждать человека к тому, чтобы он питался всегда дома, не ходил бы в рестораны, кафе, на банкеты, в гости. Во-первых, это невозможно, а во-вторых, нужно учесть, что прием пищи выполняет не только физиологическую, но и социальную роль.
Игнорирование данного фактора приводит к тому, что больной прекращает придерживаться прописанной ему диеты и соблюдать режим потребления пищи. Это сводит на нет весь лечебный эффект. Поэтому правильным выходом были бы не запреты, а обучение пациента навыкам определения опасности продуктов и замены их на более подходящие. Однако если больной принимает участие в застолье, то ему необходимо отказаться от употребления алкоголя. Ведь даже если человек правильно питается, то употребление алкоголя способно нивелировать все его усилия. Этиловый спирт резко нарушает метаболизм основных компонентов пищи (белков, углеводов и жиров), ухудшает функционирование важнейших органов (в первую очередь, печени), и может привести к декомпенсации заболевания.
Особенности приготовления продуктов и запрещенные методы приготовления
Правильно составленный рацион должен учитывать способ приготовления еды. Не рекомендуется длительная термическая обработка. Поэтому все блюда должны быть либо отварены, либо приготовлены на пару. Нужно помнить о том, что термическая обработка повышает гликемический индекс.
Запрещены блюда, приготовленные на гриле, во фритюре, фаст-фуд, полуфабрикаты. Не рекомендуется использовать при готовке блюд майонез, кетчуп, соусы.
Те из продуктов, в которых высоко содержание крахмала, лучше всего не разваривать и не размельчать, так как крахмал после подобной обработки сильнее усваивается. Поэтому картофель лучше всего варить в кожуре, а крупы не нужно переваривать.
Блюда должны подаваться не холодными и не горячими, а с температурой +15-66°С.
Что такое гликемический индекс
Во многих диабетических диетах широко используется такое понятие, как гликемический индекс (ГИ). Под данным термином подразумевается способность продуктов вызывать повышение глюкозы. Этот показатель не равноценен таким параметрам, как содержание углеводов и калорийность. Чем выше гликемический индекс, тем быстрее растет уровень глюкозы. Как правило, при равном количестве углеводов в нескольких продуктах ГИ выше в тех, где больше пропорция простых углеводов и меньше содержание растительных волокон. Низким принято считать ГИ менее 40, средним – от 40 до 70, высоким – более 70. Особенно важен учет ГИ для больных инсулинозависимым СД и при тяжелой степени СД 2 типа. Поэтому ГИ можно использовать для составления оптимального рациона.
В нижеприведенном перечне указан гликемический индекс различных продуктов.
| Наименование | ГИ |
| Абрикосы | 35 |
| Алыча | 25 |
| Ананасы | 65 |
| Апельсины | 40 |
| Арахис свежий | 15 |
| Арбузы | 70 |
| Баклажаны | 10 |
| Бананы | 60 |
| Батат | 74 |
| Белый батон | 80 |
| Бобы черные | 80 |
| Вафли | 76 |
| Вермишель рисовая | 58 |
| Виноград | 40 |
| Вишня | 25 |
| Глюкоза | 100 |
| Голубика | 55 |
| Горошек зеленый | 35 |
| Гранат | 30 |
| Грейпфрут | 25 |
| Грибы свежие | 10 |
| Груши | 33 |
| Дыни | 45 |
| Запеканка картофельная | 90 |
| Зелень | 0-15 |
| Земляника садовая | 40 |
| Зефир | 80 |
| Изюм | 65 |
| Икра кабачковая и баклажанная | 15 |
| Инжир | 35 |
| Йогурт натуральный | 35 |
| Кабачки | 15 |
| Какао с молоком | 40 |
| Капуста белокочанная и цветная | 15 |
| Капуста брокколи | 10 |
| Карамель | 80 |
| Картофель жареный | 95 |
| Картофель отварной | 70 |
| Каша гречневая рассыпчатая | 40 |
| Каша манная | 75 |
| Каша овсяная | 40 |
| Каша пшенная | 50 |
| Каша пшеничная | 70 |
| Каша рисовая | 70 |
| Квас | 45 |
| Крыжовник | 40 |
| Кукуруза вареная | 70 |
| Кукурузные хлопья | 85 |
| Курага | 30 |
| Лактоза | 46 |
| Лимоны | 20 |
| Лук зеленый | 15 |
| Лук репчатый | 20 |
| Макароны | 60 |
| Малина | 30 |
| Манго | 55 |
| Мандарины | 40 |
| Мармелад | 60 |
| Мед | 80 |
| Молоко, 6% | 30 |
| Морковь сырая | 35 |
| Морковь отварная | 85 |
| Мороженое | 60 |
| Огурцы | 25 |
| Оладьи пшеничные | 62 |
| Орехи грецкие | 15 |
| Пельмени | 55 |
| Перец сладкий | 15 |
| Персики | 30 |
| Печень говяжья жареная | 50 |
| Печенье | 55 |
| Пиво | 45 |
| Пирожное с кремом | 75 |
| Пицца | 60 |
| Помидоры | 10 |
| Пончики | 76 |
| Попкорн | 85 |
| Пряники | 65 |
| Редис | 15 |
| Репа | 15 |
| Салат | 10 |
| Сахароза | 70 |
| Свекла | 70 |
| Сдоба | 85 |
| Семечки подсолнечные | 8 |
| Слива | 25 |
| Сливки, 10% | 30 |
| Смородина | 30 |
| Сок томатный | 15 |
| Соки фруктовые | 40 |
| Сосиски | 28 |
| Соя | 16 |
| Суп гороховый | 60 |
| Сухари | 50 |
| Сухофрукты | 70 |
| Сушки | 50 |
| Сырки творожные | 70 |
| Томатная паста | 50 |
| Тыква | 75 |
| Фасоль красная | 19 |
| Финики | 103 |
| Фруктоза | 20 |
| Халва | 70 |
| Хлеб белый | 85 |
| Хлеб ржаной | 40 |
| Хурма | 45 |
| Черешня | 25 |
| Чернослив | 25 |
| Чеснок | 10 |
| Шоколад молочный | 35 |
| Яблоки | 35 |
Диета при сахарном диабете типа 1
Правильно подобранное питание при диабете 1 разновидности не менее важно, чем использование препаратов, содержащих инсулин.
В настоящее время врачи полагают, что при болезни, связанной с постоянным использованием инсулина, не нужно строго ограничивать потребление углеводов, так как это может привести к гипогликемическим комам, а также к нарушению толерантности к глюкозе.
Тем не менее, больному важно вести учет ежедневно потребляемых им углеводов. Для упрощения данной задачи диабетологами была предложена особая единица измерения количества углеводов в пище – хлебная единица (ХЕ). Хлебной единицей принято называть количество углеводов, содержащееся в 25 г хлеба. 25 г хлеба – это примерно половина ломтика хлеба, отрезанного от хлебного кирпича. Что же касается собственно углеводов, то ХЕ соответствует примерно 12 г сахара. Другие продукты питания, имеющие в своем составе углеводы, также содержат некоторое количество ХЕ.
Принято считать, что 1 ХЕ увеличивает уровень глюкозы в крови примерно на 2,8 ммоль/л. Существует определенная норма ХЕ, которой больному необходимо придерживаться в течение дня. Она индивидуально вычисляется для каждого пациента. Это значение не рекомендуется превышать. Для разных случаев суточная норма ХЕ колеблется от 7 до 28. А в одном приеме пищи не должно содержаться больше 7 ХЕ (примерно 80 г углеводов). Кроме того, суммарное количество углеводов, получаемых в течение дня, должно соответствовать объему поступающего в организм инсулина. Нужно учитывать и то обстоятельство, что активность инсулина меняется в зависимости от времени суток. Посмотреть содержание ХЕ можно в специальных таблицах.
В нижеприведенном перечне указана масса круп и мучных продуктов, содержащих 1 ХЕ.
| Продукт | количество | масса, г |
| Хлеб белый | 20 | |
| Хлеб ржаной | 25 | |
| Хлеб бородинский | 15 | |
| Крекер | 5 шт | 15 |
| Сухари, сушки | 2 шт | 20 |
| Крупа, мука | 1,5 ст.л. | 15 |
| Ватрушка | 50 | |
| Блины | 30 | |
| Каша | 2,5 ст.л. | 50 |
| Хлопья (кукурузные, овсяные) | 15 | |
| Макароны вареные | 50 |
В нижеприведенном перечне указана масса фруктов и ягод, содержащих 1 ХЕ.
| Продукт | количество | масса, г |
| Абрикосы | 2-3 шт. | 110 |
| Айва | 1 шт. | 140 |
| Ананас | 140 | |
| Арбуз | 270 | |
| Апельсин | 1 шт. | 150 |
| Банан | ½ шт. | 70 |
| Брусника | 7 ст.л. | 140 |
| Виноград | 12 шт. | 70 |
| Вишня | 15 шт. | 90 |
| Гранат | 1 шт. | 170 |
| Грейпфрут | ½ шт. | 170 |
| Груша | 1 шт. | 90 |
| Дыня | &bnsp; | 100 |
| Ежевика | 8 ст.л. | 140 |
| Инжир | 1 шт. | 80 |
| Киви | 1 шт. | 110 |
| Клубника | 10 шт. | 160 |
| Крыжовник | 6 ст.л. | 120 |
| Малина | 8 ст.л. | 160 |
| Манго | 1шт. | 110 |
| Мандарины | 2-3 шт. | 150 |
| Персик | 1 шт. | 120 |
| Сливы | 3-4 шт. | 90 |
| Смородина | 7 ст.л. | 120 |
| Хурма | 0,5 шт. | 70 |
| Черника | 7 ст.л. | 90 |
| Яблоки | 1 шт. | 90 |
В нижеприведенном перечне указана масса овощей, содержащих 1 ХЕ.
| Продукт | количество | масса, г |
| Морковь | 3 шт. | 200 |
| Свекла | 2 шт. | 150 |
| Горох | 7 ст.л. | 100 |
| Бобы вареные | 3 ст.л. | 50 |
| Картофель сырой | 1 шт. | 65 |
| Картофель жареный | 35 | |
| Картофельное пюре | 75 | |
| Кукуруза в початках | 0,5 шт. | 100 |
В нижеприведенном перечне указана масса прочих продуктов, содержащих 1 ХЕ.
| Продукт | количество | масса, г |
| Мороженое | 65 | |
| Шоколад | 20 | |
| Мед | 15 | |
| Сахар в виде песка | 1 ст.л. | 10 |
| Творожная масса сладкая | 40 | |
| Сухофрукты | 15-20 | |
| Фруктоза | 1 ст.л. | 12 |
| Орехи (грецкие, фундук) | 90 | |
| Фисташки | 60 |
В нижеприведенном перечне указан объем напитков, содержащих 1 ХЕ.
| напиток | объем, мл |
| Сладкая газировка | 100 мл |
| Квас | 250 мл |
| Компот, кисель | 250 мл |
| Молоко, сливки, простокваша, ряженка | 200 мл |
| Кефир | 250 мл |
| Ацидофилин | 100 мл |
| Йогурт несладкий | 250 мл |
| Пиво | 300 мл |
Интенсивность переработки 1 ХЕ инсулином различается в зависимости от времени суток. Утром требуется больше инсулина (2,0 ед), в обед – меньше (1,5 ед), а вечером – еще меньше (1 ед).
Что можно есть при инсулинозависимом СД без серьезных ограничений? В этом перечне должны быть все продукты, содержащие очень низкое количество углеводов. Прежде всего, это овощи, у которых не учитывается ХЕ.
- огурцы,
- патиссоны,
- кабачки,
- зелень (щавель, шпинат, салат, зеленый лук),
- грибы,
- помидоры ,
- редис,
- перец,
- капуста (цветная и белокочанная).
Категорически запрещены сладкие напитки, сладкий чай, лимонад, соки.
После утреннего пробуждения до ввода инсулина необходим небольшой перекус, позволяющий избежать резкого падения уровня сахара в крови.
Диабет 1-го типа – опасное заболевание, грозящее таким тяжелым осложнением, как гипогликемический криз, возникающий из-за переизбытка инсулина и недостатка глюкозы. Поэтому рекомендуется ежедневно по несколько раз в сутки измерять уровень глюкозы в крови. И если уровень упал слишком низко (ниже 4 ммоль/л), то нужно принять таблетку глюкозы.
Учет времени действия инсулина
Существует несколько разновидностей инсулина, отличающихся временем начала и продолжительностью действия. Если пациент использует сразу несколько разновидностей инсулина, то это необходимо учитывать при составлении рациона.
Классификация инсулина
| Вид | начало действия инсулина, ч | максимальный эффект инсулина, ч | длительность действия инсулина, ч |
| Инсулины ультракороткого действия | 0,25 | 0,5-2 | 3-4 |
| Инсулины короткого действия | 0,5 | 1-3 | 6-8 |
| Инсулины среднего действия | 1-1,5 | 4-8 | 12-20 |
| Инсулины длительного действия | 4 | 10-16 | 28 |
Параметры действия инсулина также зависят от его торговой марки.
Особенности питания при СД 2 типа
Диабет 2 типа развивается постепенно, и поэтому больным, как правило, не грозят гипергликемические и гипогликемические кризы из-за погрешностей в диете. Но это разумеется, не означает, что при диабете 2 типа больной может есть все, что ему вздумается. Модель питания при сахарном диабете 2 типа должна быть не менее строгой, чем при инсулинозависимом СД. Однако, периодические отступления от нормы, больному 2 формой СД, как правило, разрешены, и не влекут за собой тяжелых последствий. Основной принцип диеты при СД 2 типа – ограничение поступление в организм углеводов, прежде всего, простых. В большинстве случаев диета при сахарном диабете 2 типа должна сочетаться с приемом сахароснижающих препаратов, на тяжелых стадиях болезни – с введением инсулина.
Следует различать диеты, предназначенные для больных диабетом, имеющих нормальный вес тела, и для больных с повышенным весом. В первом случае не производится снижения калорийности, а во втором практикуется уменьшение потребляемых калорий.
Не следует ждать от изменения рациона сильных улучшений в течение нескольких дней. Как правило, наступление лечебного эффекта растягивается на долгие недели или даже месяцы.
Разновидности диет при диабете 2 типа
Врачами-диетологами был накоплен большой опыт лечения диабета при помощи диеты. Однако тактика подобного лечения нередко отличается в отдельных деталях. Поэтому, несмотря на схожесть в основных вопросах, многие диеты имеют различия.
Основные разновидности диет:
- низкоуглеводная диета,
- безуглеводная диета,
- высокобелковая диета,
- гречневая диета,
- вегетарианская диета,
- стол № 9,
- диета Американской диабетической ассоциации.
В этом перечне приведены диеты, в основном предназначенные для инсулиннезависимого диабета. Также возможно их использование при инсулинозависимом СД. Каждая из них имеет свои достоинства и недостатки.
В советской диабетологии широко применялся подход, предложенный известным гастроэнтерологом М.И.Певзнером. Ученый составил несколько диет, предназначенных для лечения различных заболеваний, в том числе, и нарушений углеводного обмена. Антидиабетический метод питания Певзнера стоит под 9 номером в списке, поэтому он имеет название «стол № 9». Он имеет разновидности, предназначенные для больных с тяжелыми стадиями диабета, и для тех, кто имеет инсулинозависимый диабет. В настоящее время этот метод питания также широко применяется и пользуется успехом. Однако большую популярность получили методики, разработанные в последние десятилетия, прежде всего, низкоуглеводная.
Что касается методик голодания, то их применять не нужно. Большинство диетологических школ отрицает полезный эффект голодания при СД.
Какую диету нужно соблюдать? Подбирать необходимую диету необходимо не самостоятельно, а при помощи опытного специалиста-диабетолога или эндокринолога. Нужно выбирать рацион таким образом, чтобы пациент не просто соблюдал установленный врачом режим питания, но и чтобы процесс принятия пищи, несмотря на некоторые ограничения, приносил бы человеку удовольствие. В противном случае высока вероятность того, что человек просто не будет соблюдать диету, и все усилия по лечению заболевания пойдут насмарку.
Стол № 9
Этот метод питания является универсальным. Он эффективен не только при диабетах различных видов (начальной и средней степени тяжести), но и при преддиабете, аллергиях, болезнях суставов, бронхиальной астме, ожирении.
Диета при сахарном диабете 2 типа выполняет две основные функции – стабилизирует углеводный обмен и предупреждает нарушения липидного обмена. Потребление простых углеводов резко ограничивается, а сложные углеводы (клетчатка), наоборот, включаются в рацион в значительном объеме.
Основой питания при столе №9 являются овощи и нежирные продукты. Суммарная масса углеводов не должна превышать 300 г в сутки. Количество белков соответствует физиологической норме (80 г). Примерно половину должны составлять растительные белки, а примерно половину – животные. Рекомендуемый объем жиров – 90 г. Из него не менее 35% должно приходится на растительные. Объем выпиваемой жидкости в сутки должен составлять не менее 1,5 л (включая первые блюда).
Стол №9 обладает определенной долей гибкости. Количество углеводов в нем варьируется в зависимости от веса пациента, его возраста и наличия сопутствующих заболеваний. Однако недостатком методики является необходимость постоянного подсчета калорийности и содержания углеводов в различных продуктах, а на практике это не всегда легко сделать.
Также стоит помнить, что стол № 9 – это не методика, рассчитанная на 2 недели или меньшее время, он должен использоваться постоянно, по крайней мере, на начальной стадии терапии.
Стол № 9 для пациентов с нормальным весом
Стандартная суточная калорийность стола №9 для пациентов с нормальным весом –2500 ккал.
Исключаются из меню:
- рафинированный сахар;
- повидло, варенье и др.;
- кондитерские изделия;
- мороженое;
- сладкие фрукты и сухофрукты;
- прочие блюда с рафинированным сахаром.
Серьезные ограничения вводятся на потребление:
- хлеба;
- макаронных изделий;
- картофеля, свеклы, моркови.
Стол № 9 для пациентов с повышенным весом
При повышенном весе суточная калорийность снижается до 1700 ккал (минимум – 1500 ккал). Количество углеводов в сутки составляет 120 г.
Исключаются высококалорийные продукты и блюда из них:
- масло (сливочное и растительное), маргарин и спреды;
- сало, колбасы, сосиски;
- творог, сметана, жирный сыр, сливки;
- майонез;
- орехи, семечки;
- жирное мясо.
Стол 9б
Стол 9б разработан для тяжелой степени инсулинозависимого диабета, и пациентов, получающих высокую дозу инсулина. Общее суточное количество углеводов увеличено до 400-450 г. Это объясняется тем, что получаемые пациентом инсулины способны эффективно переработать достаточно большое количество углеводов. Также разрешается потреблять большее количество хлеба, фруктов и картофеля по сравнению с базовым набором. Суточная энергетическая ценность – 2700-3100 ккал, количество белков и жиров – по 100 г. Сахар рекомендуется заменить подсластителями.
Диетический стол Баранова
Этот метод также основан на столе №9. Он рекомендуется для страдающих инсулиннезависимым СД. Начинают лечение со строгого ограничения углеводов. Суточная энергетическая ценность – 2200 ккал, белки – 120 г, углеводы – 130 г, жиры – 160 г. Должна проводиться проверка показателей концентрации глюкозы в крови. При нормализации показателей исходных рекомендаций необходимо придерживаться еще 2-3 недели, а затем возможно постепенное добавление в рацион каждую неделю по хлебной единице.
Рекомендации Американской диабетической ассоциации
Основные концепции методики схожи с концепциями стола №9. В ней также запрещены содержащие быстрые углеводы блюда и ограничено общее количество углеводов, однако ограничения на жиры не столь жесткие, и основной упор делается на поддержание необходимого баланса между классами жиров. В частности, рекомендуется потребление достаточного количества полиненасыщенных жирных кислот, таких, как Омега-3.
Вегетарианский стол
Вегетарианский стол подразумевает потребление лишь продуктов растительного происхождения и грибов (за исключением небольшого количества молочной продукции и яиц). Этот метод также показал свою эффективность при инсулиннезависимом СД. Исследования говорят о том, что вегетарианский стол с низким содержанием жира более эффективен, чем традиционный антидиабетический. Также вегетарианский стол в 2 раза успешнее предотвращает заболеваемость инсулиннезависимым диабетом.
Вегетарианский стол повышает чувствительность к инсулину, помогает сбросить вес, предотвращает появление метаболического синдрома. Однако метод подходит лишь людям взрослого возраста, но не подросткам и детям, которым требуется немало белков животного происхождения для активного роста.
Безуглеводный метод
Данная методика применяется при тяжелой степени заболевания (уровень сахара выше 15 ммоль/л), а также при сильном ожирении. Она помогает быстрому похудению, сжиганию жира и стабилизирует уровень глюкозы в крови.
Низкоуглеводный метод
Методика с успехом используется для терапии СД, в том числе, на тяжелых стадиях, нередко применяется для похудения. Она предполагает гораздо более строгие ограничения по количеству углеводов по сравнению с традиционным столом №9 – не более 30 г (а в некоторых случаях и меньше) в сутки. При этом не накладывается ограничений ни на количество потребляемых жиров, ни на количество соли. Однако употребление данных компонентов не должно превышать значений, привычных для здоровых людей. Строго запрещены картофель, макаронные изделия, хлеб, прочие мучные и крахмалистые блюда.
Высокобелковое питание
Также этот стол называется Diaprokal. В нем уменьшается не только количество углеводов, но и количество жиров. Вместо этого упор делается на потребление белков. Мясо, тем не менее, предлагается заменить на рыбу, птицу и молочные продукты. Также высока доля растительных белков – не менее 50%. Подобная диета при сахарном диабете способствует подавлению аппетита, и в конечном итоге приводит к устойчивому снижению сахара, а также к похудению.
Особенности потребления различных пищевых компонентов при СД
Как известно, любое полноценное питание состоит из трех основных компонентов – белков, жиров и углеводов. Все эти компоненты жизненно важны для функционирования организма. Также человек должен получать и ряд других веществ – минералы, микроэлементы и витамины.
Все продукты, употребляемые человеком, можно разделить на 4 основные группы:
- углеводные,
- белковые,
- жирные,
- содержащие все три основных компонента примерно в равной пропорции.
К первой категории относятся:
- фрукты,
- овощи,
- хлебобулочные изделия,
- макаронные изделия,
- крупы.
Следующая категория – мясо, рыба и творог. Продукты, содержащие преимущественно жиры – масло (растительное и животное), сметана, сливки. Сбалансированные продукты – молоко, яйца.
Углеводы
В нормальных условиях углеводы составляют примерно 50-60% от всех нутриентов. Обычно углеводы содержатся в зерновых, бобовых, овощах, фруктах и ягодах. Избыток глюкозы откладывается в виде полимера гликогена в печени и мышцах. Однако для этого необходимо определенное количество инсулина.
Несмотря на свою важную физиологическую роль, углеводы являются основным проблемным компонентом при сахарном диабете. Поэтому естественно желание полностью убрать их из меню. Однако на практике это вряд ли возможно. Одна из причин состоит в том, что непросто найти продукты, в которых они бы полностью отсутствовали, а другая – в том, что определенное количество углеводов организму все-таки необходимо. В первую очередь, это касается клеток мозга, который не способен обходиться без глюкозы.
К тому же углеводы углеводам рознь. Многое зависит от того, какая форма у углеводов, относятся ли углеводы к классу простых или сложных. Наиболее опасны для диабетиков так называемые «быстрые» углеводы. Это углеводы, относящиеся к категории моносахаридов и дисахаридов (сахароза, глюкоза), для усвоения которых организмом требуется минимальное время. Они содержатся в:
- сладких напитках,
- рафинированном сахаре,
- варенье,
- меде,
- пирожных,
- мороженом,
- кондитерских и выпечных изделиях.
Большинство диетологов склоняются к мнению, что подобные продукты должны быть полностью исключены из рациона диабетика.
Существуют также полисахариды, такие, как крахмал, которые усваиваются и расщепляются в организме гораздо медленнее. Однако их потребление также должно быть ограничено.
Клетчатка при СД
Клетчаткой называются вещества из класса сложных полисахаридов, которые не разлагаются в желудочно-кишечном тракте и выходят из прямой кишки практически в неизмененном виде. К данному классу веществ относятся целлюлоза, гемицеллюлоза, пектины, камедь. Кроме того, в натуральной клетчатке содержится неуглеводный полимер лигнин. Клетчатка в большом количестве содержится в стенках клеток растений (отсюда и ее название).
Казалось бы, клетчатка является балластом, ненужной нагрузкой для ЖКТ, и ее употребления необходимо избегать. Однако это не совсем так. Клетчатка играет важную роль в пищеварении:
- способствует размножению полезной микрофлоры;
- улучшает перистальтику кишечника, удерживает воду и катионы;
- связывает вредный холестерин;
- подавляет гнилостные процессы;
- возбуждает активность пищеварительных желез;
- активизирует всасывание витаминов и микроэлементов.
При СД наиболее важны такие свойства клетчатки, как:
- способность связывать многие простые углеводы,
- влияние на уровень кишечного глюкагона,
- нормализация реакции поджелудочной железы на углеводы.
Таким образом, потребление значительного количества клетчатки помогает избежать повышения углеводов в крови. Большинство диетологов считает, что продукты, богатые клетчаткой, должны являться важнейшим элементом диабетического стола. В основном клетчатку можно найти в овощах и фруктах, в хлебе грубого помола. Также нередко назначается дополнительные препараты с клетчаткой, например, препараты, содержащие отруби.
Белки
Это еще один важный компонент, получаемый из еды. Содержащиеся в белках аминокислоты являются тем материалом, из которого строятся клетки человеческого тела. Особенно важны белки для растущего организма детей и подростков. Существуют антидиабетические методики, в которых основной упор сделан на увеличение потребления белков. Наиболее качественные белки содержатся в мясе, рыбе, молоке, яйцах. Также немало белков в зерновых и бобовых культурах.
Стол больного сахарным диабетом должен содержать 15-20% белков, причем не менее 50% белков должно поступать из животных источников.
Жиры
Жиры – важный элемент еды. Они необходимы для синтеза многих необходимых для организма веществ и служат в качестве строительного материала для клеточных оболочек. Также они являются дополнительным источником энергии для организма. Есть жиры растительного и животного происхождения. В жирах также растворены многие важные для организма витамины (А, D, E).
Многие диетологи считают, что питание, богатое жирами, вредно для больного диабетом, так как жиры улучшают усвоение углеводов и способствуют повышению калорийности, хотя речи о полном удалении жиров из меню, естественно, не идет. Ведь дефицит жира нередко приводит к проблемам с ЦНС, ослабляет иммунитет. Однако важно тут важно учитывать не только количество жиров, но и их состав. Холестерин и насыщенные жирные кислоты менее полезны для больных СД, чем ненасыщенные и полиненасыщенные жирные кислоты, способствующие профилактике атеросклероза. Важно отметить, что положительные свойства полиненасыщенных жирных кислот наиболее полно проявляются при их употреблении наряду с клетчаткой.
При составлении меню при сахарном диабете 1 типа необходимо помнить, что количество жиров не должно превышать 30% от суточной потребности в калориях. Общее количество холестерина не должно превышать 300 г, а соотношение между насыщенными и ненасыщенными жирными кислотами должно быть 1:1.
Стоит упомянуть, что некоторые антидиабетические методики, применяемые при инсулиннезависимом СД, в свою очередь, делают упор на жиры, как на замену углеводов в качестве источника энергии.
В перечне указано содержание белков, жиров, углеводов и калорийность основных продуктов для больного диабетом (на 100 г). Данная таблица принесет пациенту пользу при составлении меню.
Мясо и птица
| белки | жиры | углеводы | килокалории | |
| Свинина | 11,7 | 33,3 | 0 | 491 |
| Говядина | 18,5 | 16,0 | 0 | 218 |
| Баранина | 15,6 | 16,3 | 0 | 209 |
| Печень говяжья | 17,9 | 3,7 | 0 | 105 |
| Телятина | 19,7 | 1,2 | 0 | 90 |
| Гусь | 29,3 | 22,4 | 0 | 364 |
| Кура | 18,2 | 18,4 | 0,7 | 241 |
| Яйцо куриное | 12,7 | 11,5 | 0,7 | 157 |
| Сосиски молочные | 11,0 | 22,8 | 1,6 | 266 |
| Колбаса докторская | 12,8 | 22,2 | 1,5 | 257 |
| Индейка | 24 | 7 | 0,9 | 165 |
Рыба
| белки | жиры | углеводы | килокалории | |
| Форель | 15,5 | 3 | 0 | 89 |
| Сардина | 23,7 | 28,3 | 0 | 188 |
| Икра кеты | 27 | 13,4 | 0 | 261 |
| Камбала | 18,2 | 2,3 | 0 | 105 |
| Треска | 17 | 0,7 | 0 | 76 |
| Сельдь | 15,5 | 8,7 | 0 | 140 |
Сладости
| белки | жиры | углеводы | килокалории | |
| Сахар | 0 | 0 | 99,9 | 394 |
| Мед | 0 | 0 | 78,4 | 310 |
| Шоколад | 2 | 30 | 63 | 530 |
| Мороженое | 4,1 | 11,3 | 19,8 | 167 |
Масла и соусы
| белки | жиры | углеводы | килокалории | |
| Растительное масло | 0 | 99,9 | 0 | 900 |
| Сливочное масло | 0,4 | 85 | 0 | 740 |
| Майонез | 1,8 | 78,9 | 0 | 718 |
Молочные продукты
| белки | жиры | углеводы | килокалории | |
| Творог 20% | 14 | 4 | 1,2 | 96 |
| Сыры | 25-35 | 25-35 | 0 | 300 |
| Сметана | 1,5 | 48,2 | 2,0 | 447 |
| Молоко натуральное | 3,1 | 4,2 | 4,8 | 60 |
| Кефир 0% | 3 | 0 | 3,8 | 30 |
Крупы, хлеб, выпечка
| белки | жиры | углеводы | килокалории | |
| Крупа гречневая | 12,1 | 2,9 | 67 | 335 |
| Крупа манная | 10,5 | 1,4 | 72 | 339 |
| Крупа овсяная | 11 | 6,2 | 50,1 | 305 |
| Рис | 7,2 | 1,8 | 71 | 322 |
| Крупа пшенная | 11,5 | 3,3 | 66,5 | 348 |
| Хлеб белый | 9,1 | 3 | 55,4 | 290 |
| Хлеб черный | 7,9 | 1,1 | 46 | 225 |
| Торты и печенье | 3-7 | 10-25 | 50-80 | 400 |
Фрукты и сухофрукты
| белки | жиры | углеводы | килокалории | |
| Арбуз | 0,2 | 0 | 2,7 | 11 |
| Дыня | 1 | 5,3 | 15 | |
| Клубника | 0,7 | 0,4 | 6,3 | 30 |
| Апельсины | 0,9 | 0,2 | 8,3 | 43 |
| Яблоки | 0,3 | 0,4 | 10,6 | 40 |
| Черешня | 0,9 | 0,4 | 11,3 | 46 |
| Виноград | 0,6 | 0,2 | 16 | 60 |
| Бананы | 1,1 | 0,2 | 19,2 | 47 |
| Чернослив | 2,3 | 0 | 49 | 200 |
| Изюм | 1,9 | 0 | 65 | 255 |
Овощи
| белки | жиры | углеводы | килокалории | |
| Огурцы | 0,6 | 0 | 1,8 | 13 |
| Сок томатный | 0,7 | 0,2 | 3,2 | 16 |
| Помидоры | 0,9 | 0 | 2,8 | 12 |
| Капуста | 2 | 0 | 4,3 | 25 |
| Морковь | 1 | 0 | 6,2 | 29 |
| Зеленый горошек | 4,6 | 0,3 | 8 | 47 |
| Картофель жареный | 3,8 | 9 | 37,3 | 264 |
| Картофель вареный | 1,4 | 1 | 18 | 78 |
| Свекла вареная | 1,6 | 0 | 9,5 | 43 |
Хлебобулочные и мучные изделия при СД
Большинство диетологов сходятся в том, что потребление хлебобулочных изделий при СД необходимо строго ограничить, или же вообще их избегать. Особенно это касается изделий из муки высшего сорта, содержащих много быстрых углеводов и мало клетчатки. Предпочтение нужно отдавать изделиям из муки грубого помола, содержащим отруби. Под запретом для больного диабетом находятся изделия из сдобного теста. Также не рекомендуются:
- пельмени,
- вареники,
- блины,
- пирожки.
Крупы
Классические диабетологические рекомендации разрешают большинство круп при СД. Не нужно лишь увлекаться рисом и манной крупой. Наиболее полезными при СД считаются гречневая и овсяная крупы. Они содержат мало быстрых углеводов и достаточно много клетчатки.
Сахар
Категорически запрещен. Он относится к категории наиболее вредных углеводов. Если сахар ест пациент, страдающий СД, то это однозначно отрицательно отражается на его состоянии. Однако стоит помнить, что это относится не только к белому сахару (рафинаду), но к сахару, который попадает в наш желудок в скрытом виде, например, растворенному в различных напитках и фабричных соках.
Варенье и мед
В принципе, то же самое относится и к данным сладостям. Большинство диетологов считает, что их нельзя употреблять при СД. Правда, в них значительную долю углеводов составляет фруктоза. Однако мед и варенье бедны растительными волокнами и прочими полезными веществами.
Мороженое и кондитерские изделия
Им также следует сказать категорическое «нет». Дело в том, что помимо огромного наличия легкоусвояемых быстрых углеводов, они имеют еще одну неприятную характеристику – они весьма калорийны. Кроме того, для производства многих кондитерских изделий используются крайне вредные трансжиры.
Макаронные изделия
Их употребление необходимо серьезно ограничить. А многие методики их строго запрещают. Причина заключается также в их высокой калорийности и большом количестве углеводов. Если больной привык к гарниру из макаронных изделий, то лучше его заменить гарниром из полезных круп или овощей, содержащих большое количество клетчатки.
Овощи
Правильно составленное меню, диета при СД должны включать овощи. Большинство из овощей содержит относительно мало легкоусвояемых углеводов и большое количество полезной для пищеварения клетчатки. Есть во многих овощах полезные микроэлементы, витамины, белки и жиры, вещества из класса гуанидинов, обладающие гипогликемическими свойствами. С осторожностью следует потреблять лишь овощи богатые крахмалом, такие, как картофель и свекла. Строгие методики вообще предписывают убрать их из меню.
Предпочтение нужно отдавать таким овощам, как:
- помидоры,
- капуста различных видов,
- баклажаны,
- огурцы.
Можно добавить к этому перечню и разнообразную зелень: лук, укроп, салат, шпинат, и т.д.
Овощи лучше всего употреблять в сыром либо тушеном виде, так как термическая обработка улучшает усвоение содержащихся в них углеводов.
Мясо и рыба
Мясо и рыба являются источником высокоценного и легкоусвояемого белка. Однако большинство специалистов считает, что следует избегать потребления мяса жирных сортов. В первую очередь, это свинина, мясо утки и гуся. Поэтому есть нужно, в первую очередь, диетические сорта мяса, содержащие мало жиров, например, индюшатину и телятину. Также необходимо избегать употребления субпродуктов из мяса, колбас (особенно копченых, сарделек и сосисек), мяса, запеченного в тесте и т.д. Предпочтительнее употреблять рыбу как замену мясу.
Соль
Соль при СД также следует ограничивать, несмотря на то, что соль не влияет напрямую на содержание в крови сахара. Тем не менее, соль затрудняет вывод из организма жидкости, ухудшает функцию почек, негативно воздействует на сердечно-сосудистую систему. Разумеется, определенное количество соли (точнее говоря, ионов натрия и хлора) необходимо организму. Однако соль в больших количествах содержится в сыре, многих овощах, молоке, хлебе, мясе и рыбе. Поэтому соль при диабете нужно употреблять в минимальных количествах, или же вообще обходиться без нее. В сутки можно есть не более 12 г соли, при нефропатии – не более 3 г.
Молочные продукты
Большая часть молочной продукции содержит простые углеводы, такие, как лактозу. Также в молоке содержится немалое количество жиров, которые облегчают усвоение углеводов. Поэтому следует употреблять в данной категории лишь то, что содержит минимальное количество жиров, лактозы и углеводов. Например, это несладкие йогурты и прочая кисломолочная продукция. Из творога и сыров также следует предпочитать те, которые имеют минимальную жирность.
Молочная продукция полезна высоким содержанием в них белка, кальция. Регулярное употребление творога, сыров, сметаны благотворно влияет на функции печени. Поэтому рекомендуется, чтобы человек, страдающий нарушениями работы печени и желчного пузыря, их бы эпизодически ел, хотя бы несколько раз в течение недели. И полностью отказываться от их употребления было бы неразумно.
Напитки
Чай и кофе при СД следует употреблять без сахара. А вот от сладких газированных напитков, таких, как лимонад, кола и даже квас, следует полностью отказаться. Альтернатива – малокалорийная газировка на подсластителях. Однако ей также не следует увлекаться. Также опасность представляют сладкие соки фабричного производства. Несмотря на то, что они содержат некоторые витамины, количество растворенных в них быстрых углеводов довольно велико. В умеренном количестве можно пить разве что свежевыжатые соки домашнего производства, не содержащие сахара. Но лучше всего вместо соков потреблять свежие овощи и фрукты.
Фрукты и ягоды
С одной стороны, многие фрукты и ягоды содержат немало клетчатки и пектина, а также множество полезных микроэлементов и витаминов. Следовательно, эти дары природы обладают несомненными лечебными свойствами, и их следует отнести к перечню полезных продуктов. С другой стороны, некоторые фрукты имеют в своем составе слишком много простых угдеводов и крахмала. Правда, обилие клетчатки замедляет всасывание углеводов из фруктов. Тем не менее, употребление сладких фруктов следует ограничивать (не более раза в неделю), а на тяжелой стадии заболевания необходимо полностью исключить их потребление. В первую очередь, это касается фруктов с высоким гликемическим индексом и содержанием углеводов – бананов, дынь, арбузов, винограда.
Что же касается сухофруктов, изюма, то от них лучше отказаться. Витаминов в них немного, а вот удельное содержание углеводов слишком высокое.
Яйца
Яйца – источник полноценных белков и кальция. Углеводы в них практически отсутствуют. Однако в яйцах, особенно, в желтках, также содержится немало вредного холестерина. Вывод – яйца при СД вполне допустимы, но в умеренных количествах (не более штуки в день). Также можно есть омлеты, приготовленные на пару.
Грибы
Грибы содержат немало витаминов, белки и клетчатку. Простых углеводов в них содержится немного. Поэтому грибы при СД можно есть без опасений. Кроме того, грибы относятся к той категории еды, которая способна доставить гурману истинное наслаждение. Правда, в данном случае неплохо, чтобы пациент соблюдал бы умеренность. Рекомендуется есть грибы не чаще, чем пару раз в течение недели. Важно помнить, что грибы категорически запрещены при гастрите, язве и прочих заболеваниях ЖКТ, да и вообще затрудняют пищеварение.
Сахарозаменители
К сожалению, просто так отказаться от употребления углеводов способны далеко не все больные. Ведь большинство из нас с детства ели сладкое и привыкли к вкусу сахара – в конфетах, шоколаде, мороженом и т.д. Поэтому тем, кто переходит на антидиабетическое питание, очень сложно отказаться от белого сахара. Выйти из данного положения зачастую помогают сахарозаменители. К ним относят вещества, имеющие сладкий вкус, но меньшую удельную калорийность по сравнению с обычной сахарозой. Применение сахарозаменителей не является необходимым с физиологической точки зрения, однако позволяет потреблять пищу, имеющую привычный вкус.
Основные сахарозаменители:
- фруктоза,
- ксилит,
- сорбит,
- сахарин,
- аспартам,
- стевия,
- цикламат натрия,
- сукразит.
К сожалению, идеального сахарозаменителя, который подошел бы любому больному, пока не разработано. Одни, несмотря на натуральное происхождение и относительную безвредность имеют достаточно высокую (хотя и более низкую, чем у сахарозы), калорийность, другие – различные побочные эффекты, третьи малоустойчивы, четвертые просто дороги и широко не применяются. Поэтому полностью заменить этими веществами сахарозу не получится.
Эти соединения делятся на две основные группы – собственно сахарозаменители и подсластители. К сахарозаменителям относятся вещества, принимающие участие в метаболизме. Это ксилит, сорбит и фруктоза. Подсластители не принимают участие в метаболизме. В перечне веществ данной категории находятся:
- цикламат,
- лактулоза,
- неогесперидин,
- тиматин,
- глицирризин,
- стевиозид.
Стевиозид
На сегодняшний день одним из самых эффективных сахарозаменителей считается стевиозид, получаемый из тропического растения стевии. Стевиозид – гликозид, который примерно в 20 раз слаще сахарозы. Суточная норма стевиозида составляет примерно 1 столовую ложку. Тем не менее, стевиозид способен вызывать аллергические реакции.
Фруктоза
Самый дешевый заменитель столового сахара, который может быть рекомендован больным на начальной стадии СД. Натуральная фруктоза также в несколько раз слаще сахарозы. В конечном итоге она перерабатывается в глюкозу, однако повышает ее концентрацию в крови гораздо медленнее. Не рекомендуется употреблять более 40 г в сутки, при декомпенсированном СД запрещена.
Алкоголь при СД
Алкоголь крайне не рекомендован для больных СД даже в небольших дозах, так как он сильно нарушает нормально протекающие метаболические процессы в организме. Кроме того, алкогольные напитки содержат немало легкоусвояемых углеводов.
Таблица, показывающая, какие продукты можно употреблять больному СД и что нужно ограничивать.
| можно или нет | нужно ли ограничивать | |
| Мясо нежирных сортов | можно | употреблять в рамках нормы |
| Мясо жирных сортов | не рекомендуется | |
| Птица | можно, за исключением гуся и утки | употреблять в рамках нормы |
| Рыба | можно, предпочтительнее нежирную | употреблять в рамках нормы |
| Фрукты | можно, за исключением сладких и с высоким ГИ | нужно |
| Ягоды | можно | нужно |
| Овощи | можно | употреблять в рамках нормы |
| овощи с высоким содержанием крахмала (картофель, свекла) | можно | нужно, строгим образом, на тяжелой стадии исключить |
| Крупы и каши | можно, за исключением рисовой и манной | Нужно. На тяжелой стадии лучше исключить |
| Молочные продукты | можно, желательно нежирные и без лактозы | нужно, прежде всего, жирные и сладкие |
| Макаронные изделия | можно | нужно, строгим образом, на тяжелой стадии исключить |
| Конфеты, кондитерские изделия, сахар, мороженое, шоколад | нельзя | |
| Выпечка, сдобные изделия | нельзя | |
| Хлеб | можно, грубого помола | нужно, белый и пшеничный на тяжелой стадии лучше исключить |
| Яйца | можно | нужно |
| Чай и кофе | можно, только несладкие | |
| Соки | можно, но только несладкие | |
| Подсластители | можно | нужно |
| Лимонады | нельзя | |
| Мясные полуфабрикаты, консервы, копчености | не рекомендуются | |
| Овощные маринады, соления | можно | нужно |
| Грибы | можно | нужно |
| Соль | можно | нужно, строгим образом |
| Алкоголь | нельзя |
Контроль уровня глюкозы в течение дня
Что бы ни ел человек, страдающий СД, многие из употребляемых им продуктов нередко будут вызывать вопросы об уместности их применения. Поэтому рекомендуется измерять уровень глюкозы после употребления чего-то нового при помощи портативного глюкометра. Замеры следует делать несколько раз в течение дня, в том числе, сразу после еды, и спустя 2 часа после еды. Если в течение нескольких недель не наблюдается снижения уровня сахара, меню необходимо скорректировать.
В данной таблице приведено примерное меню на неделю для больных инсулинозависимым СД. Ежесуточное количество калорий в меню должно колебаться в пределах 1200-1400 ккал. Больному не запрещается использовать свои варианты, с учетом равноценной замены блюд на те, которые находятся в перечне разрешенных.
| Номер дня недели | завтрак | 2 завтрак | обед | полдник | 1 ужин | 2 ужин |
| 1 день | каша 200 г (за исключением рисовой и манной), 40 г сыра, 25 г хлеба, чай без сахара | 1-2 галетного печенья, чай, яблоко | салат из овощей 100 г, тарелка борща, 1-2 паровые котлеты, 25 г хлеба | обезжиренный творог (100 г), фруктовое желе на сахарозаменителях (100 г), отвар из шиповника | отварное мясо (100 г), овощной салат (100 г) | стакан обезжиренного кефира |
| 2 день | омлет из 2 яиц, отварная телятина (50 г), помидор, чай без сахара | бифидок, галетное печенье (2 шт) | грибной суп, овощной салат, куриная грудка, тыква печеная, 25 г хлеба | йогурт, половинка грейпфрута | тушеная капуста (200 г), отварная рыба, 1 ст.л. нежирной сметаны, несладкий чай | кефир (2/3 стакана), запеченное яблоко |
| 3 день | голубцы с отварной говядиной (2 шт.), 25 г хлеба | 1 ст.л. нежирной сметаны, кофе без сахара | суп с овощами, овощной салат, отварная рыба (100 г), отварные макароны (100 г) | фруктовый чай без сахара, апельсин | творожная запеканка, ягоды (5 ст.л), 1 ст.л. нежирной сметаны, стакан отвара шиповника | стакан нежирного кефира |
| 4 день | куриное яйцо, каша 200 г (за исключением рисовой и манной), 40 г сыра, несладкий чай | нежирный творог (2/3 стакана), груша или киви (1/2 плода), несладкий кофе | рассольник (тарелка), тушеная говядина (100 г), тушеные кабачки (100 г), хлеб (25 г) | несладкий чай, несладкое печенье (2-3 шт) | вареная курятина (100 г), фасоль стручковая (200 г), несладкий чай | кефир 1% (стакан), яблоко |
| 5 день | бифидок (стакан), нежирный творог 150 г | бутерброд с сыром, несладкий чай | отварной картофель, овощной салат, отварная рыба 100 г, ягоды (1/2 стакана) | запеченная тыква, сушка с маком (10 г), отвар из сухофруктов | овощной салат с зеленью (тарелка), 1-2 паровые котлеты из говядины | кефир 0% (стакан) |
| 6 день | слабосоленая семга, яйцо вареное, кусок хлеба (25 г), огурец свежий, несладкий кофе | творог с ягодами 300 г | борщ (тарелка), ленивые голубцы (1-2 шт), кусок хлеба (25 г), нежирная сметана (1 ст.л.) | бифидок, несладкое печенье (2 шт.) | горошек зеленый (100 г), курица отварная, овощи тушеные | кефир 1% (стакан) |
| 7 день | гречневая каша (тарелка), ветчина, несладкий чай | несладкое печенье (2-3 шт.), отвар шиповника (стакан), апельсин | грибной суп, нежирная сметана (2 ст.л.), паровые телячьи котлеты (2 шт.), тушеные овощи (100 г), кусок хлеба (25 г) | нежирный творог (200 г) | запеченная рыба, салат из зелени (100 г), тушеные кабачки (150 г) | йогурт (1/2 стакана) |
Примерное меню при диабете на неделю для больных инсулиннезависимым СД (на основе стола 9). В данном перечне приведены примеры блюд на каждый день, однако, разумеется, больному не запрещено менять меню на неделю в соответствии с общими лечебными принципами по своему усмотрению.
| Название дня недели | 1 прием | 2 прием | обед | полдник | ужин | 2 ужин |
| Понедельник | творожное суфле, несладкий чай | яблоко | грибной суп, лечо с перцем, компот, диетические хлебцы с отрубями | сыр мягкий, салат из овощей | рыба отварная с овощами, хлеб ржаной, компот | нежирный кефир |
| Вторник | гречневая каша, сыр, чай несладкий | киви | овощной суп с мясом, печеночный паштет с хлебом, сок | омлет с овощами | творожное суфле | обезжиренное молоко |
| Среда | пшенная каша на молоке, кофе без сахара | нежирный йогурт | нежирный мясной борщ, отварная курица, морс, хлеб | яблоко | запеканка из овощей, сметана | кефир |
| Четверг | макароны с сыром, несладкий чай | нежирное молоко, отруби | рыбный суп, капуста тушеная, тефтели, компот | мандарин | овощной салат, хлебцы с отрубями | нежирная ряженка |
| Пятница | гречневая каша на молоке, хлебец с маслом, несладкий чай | яблоко | первое блюдо с цветной капустой, плов из перловой крупы с индейкой, хлеб, морс | помидоры, сыр | отварная рыба, отвар шиповника, хлебцы с отрубями | простокваша |
| Суббота | паровой омлет, хлебцы с отрубями, отвар шиповника | йогурт | рассольник, тефтели, хлеб | кефир нежирный | вареники | молоко |
| Воскресенье | молоко с отрубями, компот с ягодами | яйцо всмятку | суп перловый, картофельное пюре, рыба запеченная, хлеб, чай несладкий | грейпфрут | стручковая тушеная фасоль, хлебцы с отрубями | кефир |
med.vesti.ru
Питание при сахарном диабете: что можно, а что нельзя есть? Меню диабетика на неделю
Сахарный диабет 2 типа — сложное нарушение обмена веществ, в основе которого лежит низкая чувствительность тканей к инсулину. В норме этот гормон поджелудочной железы снижает уровень сахара крови.
Инсулин способствует диффузии глюкозы внутрь клеток. Ткани усваивают молекулы сахара и используют его в качестве энергии. Сахарный диабет 2 типа является, прежде всего, нарушением метаболизма углеводов. Но вместе с тем страдают и другие виды обмена веществ — липидный, белковый, минеральный.
Правильное питание при диабете 2 типа — основа терапии. Если пациент не придерживается диеты, то никакие самые современные препараты не могут обеспечить успех лечения.
Что такое гликемический индекс
Гликемический индекс (ГИ) – это способность продуктов вызывать повышение уровня сахара в крови пациента после поступления в организм. Это значение используется при составлении меню для диабетиков при инсулинозависимом течении заболевания. Все продукты имеют свой ГИ. Чем выше этот показатель, тем быстрее растет сахар в крови после приема блюда.
Гликемический индекс классифицируется на высокий (выше 70 ед.), средний (от 40 до 70 ед.) и низкий (до 40 ед.). Рацион человека, страдающего диабетом, должен полностью исключать пищу с высоким ГИ, продукты со средними показателями употребляются в ограниченных количествах. Основную часть рациона больного составляет пища с низким гликемическим индексом.
Таблицы продуктов с разбивкой на такие группы можно найти на информационных порталах или медицинских сайтах. С их помощью можно самостоятельно составить меню для диабетика.
Основные правила питания
Для людей с сахарным диабетом 2 типа предусмотрен лечебный диетический стол №9. Цель специального питания – восстановить нарушенный углеводный и жировой обмен в организме.
Рацион должен быть сбалансированным и полноценным, разнообразным и нескучным.
- Перерывы между едой не должны быть более 3-х часов.
- Приемы пищи становятся чаще (6 раз в день), а порции – меньше.
- Последний прием пищи – за 2 часа до отхода ко сну.
- Не игнорируйте завтрак: он запускает обмен веществ на весь день, а при сахарном диабете это очень важно. Завтрак должен быть легким, но сытным.
- В качестве перекусов следует использовать фрукты, ягодные или овощные миксы.
- Придется снизить калорийность рациона, особенно, если у вас присутствует лишний вес.
- При составлении меню выбирайте нежирные, отварные, либо приготовленные на пару продукты. Мясо перед приготовлением нужно обязательно зачищать от жира, с курицы необходимо удалить кожу. Все продукты, употребляемые в пищу, должны быть свежими.
- В рационе должно присутствовать достаточное количество клетчатки: она облегчает усвоение углеводов, снижает всасывание глюкозы в ЖКТ, стабилизирует уровень глюкозы в кровяном русле, очищает кишечник от токсических веществ, снимает отечность.
- Следует ограничить употребление соли, а также отказаться от курения и приема спиртных напитков.
- Простые углеводы заменяются сложными, например, крупами: овсяной, гречневой, кукурузной и др.
- При выборе хлеба лучше остановиться на темных сортах выпечки, можно с добавлением отрубей.
- Безусловно, из меню удаляют сахар, джемы, торты и пирожные. Сахар должен быть заменен аналогами: это ксилит, аспартам, сорбит.
В первую очередь людям с сахарным диабетом 2 типа понадобиться отказаться от углеводов, однако это не совсем так: абсолютный отказ от углеводистых продуктов не только не поможет, но и ухудшит состояние пациента. По этой причине быстрые углеводы (сахар, кондитерские изделия) заменяют фруктами, злаками.
Что нельзя есть при сахарном диабете
По правилам рацион питания должен содержать в себе минимум глюкозы или элементов, которые нагружают печень, почки, поджелудочную железу. В меню при сахарном диабете 2 типа нельзя включать:
- жареных, острых, соленых, пряных, копченых блюд;
- макаронные изделия из мягких сортов муки, рисовую, манную крупу;
- жирные, крепкие бульоны;
- жирные сливки, сметану, брынзу, сыры, сладкие сырки;
- булочки сладости и прочие продукты, которые содержат много легкоусвояемых углеводов;
- масло сливочное, маргарин, майонез, мясные, кулинарные жиры;
- сосиски, колбасы, копченую рыбу, сардельки, жирные сорта рыбы, птицы и мяса.
Что можно есть при сахарном диабете
Все блюда лучше тушить, отваривать, готовить на пару или есть в свежем виде. Ниже приведен список продуктов, которые нужно включать в ваш повседневный стол:
- мясо индейки, курицы, кролика, говядины (все нежирные сорта);
- ягоды, хурму, киви и прочие фрукты (нельзя только бананы, виноград) в умеренном количестве;
- молочные продукты с жирностью 0-1%;
- нежирную рыбу;
- все виды каш, круп, макароны можно кушать в умеренных количествах;
- обезжиренный творог;
- отрубной, цельнозерновой хлеб;
- любые овощи в свежем виде, темнолистовая зелень особенно полезна.
Стол №9
Специально разработанная для диабетиков диета № 9 широко применяется при стационарном лечении таких пациентов и должна соблюдаться дома. Разработана она советским ученым М. Певзнером.
Диета для больных диабетом включает ежесуточное потребление до:
- 500 мл кисломолочных продуктов, 200 гр нежирного творога;
- 100 гр. грибов;
- 300 гр. рыбы или мяса;
- 80 гр. овощей;
- 300 гр. фруктов;
- 1 стакана натурального фруктового сока;
- 100-200 гр. ржаного, пшеничного с примесью ржаной муки, отрубного хлеба или 200 гр картошки, круп (готовых);
- 40-60 гр. жиров.
Основные блюда:
- Мясо, птица: телятина, кролик, индейка, курица отварные, рубленые, тушеные.
- Супы: щи, овощные, борщи, свекольник, окрошка мясная и овощная, легкий мясной или рыбный бульон, грибной бульон с овощами и крупой.
- Закуски: винегрет, овощной микс из свежих овощей, овощная икра, вымоченная от соли сельдь, заливное диетическое мясо и рыба, салат из морепродуктов с маслом, несоленый сыр.
- Рыба: нежирные морепродукты и рыба (судак, щука, треска, навага) в отварном, паровом, тушеном, запеченном в собственном соку виде.
- Напитки: кофе, чай некрепкие, минеральная вода без газа, сок овощной и фруктовый, отвар шиповника (без сахара).
- Сладости: десерты из свежих фруктов, ягод, желе фруктовое без сахара, муссы ягодные, мармелад и джем без сахара.
- Яичные блюда: белковый омлет, яйца всмятку, в блюда.
Меню при сахарном диабете 2 типа на неделю
Предлагаем вам ознакомиться с примерным меню диеты при сахарном диабете 2 типа на неделю.
День 1:
- Завтрак. Порция творожной запеканки с ягодами, чашка кофе.
- Перекус. Фруктовый сок, сухарик.
- Обед. Луковый суп, паровые куриные котлеты, порция овощного салата, немного хлеба, чашка компота из сухофруктов.
- Полдник. Яблоко.
- Ужин. Вареники с капустой, чашка чая.
- Перед сном – йогурт.
День 2:
- Завтрак. Порция пшенной каши с фруктами, чашка чая.
- Перекус. Фруктовый салат.
- Обед. Суп из сельдерея, ячневая каша с луком и овощами, немного хлеба, чай.
- Полдник. Творожник с лимоном.
- Ужин. Картофельные котлеты, помидорный салат, кусочек отварной рыбы, хлеб, чашка компота.
- Перед сном – стакан кефира.
День 3:
- Завтрак. Два яйца всмятку, чай с молоком.
- Перекус. Горсть ягод.
- Обед. Щи из свежей капусты, картофельные котлеты, салат из овощей, хлеб, стакан компота.
- Полдник. Творог с клюквой.
- Ужин. Рыбная котлета, приготовленная на пару, порция овощного салата, немного хлеба, чай.
- Перед сном – стакан простокваши.
День 4:
- Завтрак. Белковый омлет, цельнозерновой хлебец, кофе.
- Перекус. Стакан яблочного сока, сухарик.
- Обед. Томатный суп, куриное филе с овощами, хлеб, чашка чая с лимоном.
- Полдник. Кусочек хлеба с творожной пастой.
- Ужин. Морковные котлеты с греческим йогуртом, хлеб, чашка зеленого чая.
- Перед сном – стакан молока.
День 5:
- Завтрак. Сырники с изюмом на пару, чай с молоком.
- Перекус. Несколько абрикосов.
- Обед. Порция вегетарианского борща, запеченное рыбное филе с зеленью, немного хлеба, стакан отвара шиповника.
- Полдник. Порция фруктового салата.
- Ужин. Тушеная капуста с грибами, хлеб, чашка чая.
- Перед сном – йогурт без добавок.
День 6:
- Завтрак. Порция творога с яблоками, чашка зеленого чая.
- Перекус. Клюквенный морс, сухарик.
- Обед. Фасолевый суп, рыбная запеканка, салат из капусты, хлеб, компот из сухофруктов.
- Полдник. Бутерброд с диетическим сыром, чай.
- Ужин. Овощное рагу, кусочек темного хлеба, чашка зеленого чая.
- Перед сном – чашка молока.
День 7:
- Завтрак. Порция овсяной каши, стакан морковного сока.
- Перекус. Два запеченных яблока.
- Обед. Порция горохового супа, винегрет, несколько кусочков темного хлеба, чашка зеленого чая.
- Полдник. Салат из моркови с черносливом.
- Ужин. Гречка с грибами, огурец, немного хлеба, стакан минеральной воды.
- Перед сном – чашка кефира.
При диабете 2 типа человек может вести обычный образ жизни, внеся некоторые изменения в свой пищевой рацион.
Еще 1 вариант меню на неделю
Меню на неделю, вопреки скептицизму многих людей, только ставших на путь диететического питания, может быть очень вкусным и разнообразным, главное – все-таки не делать пищу приоритетом жизни, ведь не только ею жив человек.
Понедельник:
- Утро начинают с молочной овсяной каши (200 г), кусочка хлеба из отрубей и стакана несладкого чёрного чая.
- До обеда перекусывают яблоком и выпивают стакан чая без сахара.
- На обед достаточно съесть порцию борща, сваренного на мясном бульоне, салат из кольраби и яблок (100 г), кусочек хлеба из цельного зерна и всё запить брусничным напитком с сахарозаменителем.
- Полдничают ленивыми варениками (100 г) и несладким отваром из шиповника.
- Ужинают котлетами из капусты и мяса (200 г), одним куриным яйцом, сваренным всмятку, ржаным хлебом и травяным чаем без подсластителей.
- Незадолго до сна выпивают стакан ряженки.
Вторник:
- Утром съедают порцию перловой каши (250 г) с добавлением сливочного масла (5 г), ржаной хлеб и чай с сахарозаменителем.
- Далее выпивают стакан компота (но не из сладких сухофруктов).
- Обедают овощным супом, салатом из свежих овощей — огурцов или томатов (100 г), запечённой рыбой (70 г), ржаным хлебом и несладким чаем.
- На полдник — тушёные баклажаны (150 г), чай без сахара.
- На ужин готовят капустный шницель (200 г), кусок пшеничного хлеба из муки 2 сорта, несладкий клюквенный морс.
- На второй ужин — йогурт (домашнего производства или покупной, но без наполнителей).
Среда:
- Завтракают творогом (150 г), добавив в него немного кураги и чернослива, гречневой кашей (100 г), кусочком хлеба с отрубями и чаем без сахара.
- На ланч достаточно выпить домашнего киселя без сахара.
- Обедают куриным бульоном с зеленью, тушёной капустой с кусочками постного мяса (100 г), цельнозерновым хлебом и запивают минеральной водой без газа.
- На полдник перекусывают яблоком.
- Ужинают суфле из цветной капусты (200 г), мясными паровыми тефтелями (100 г), ржаным хлебом и компотом из чёрной смородины (без сахара).
- На ночь — кефир.
Четверг:
- Завтракают овощным салатом с кусочками курицы (150 г), хлебом с отрубями и ломтиком сыра, травяным чаем.
- На второй завтрак — грейпфрут.
- В обед на стол ставят рыбный суп, овощное рагу (150 г), хлеб из цельного зерна, компот из сухофруктов (но не сладких, типа кураги, яблок и груш).
- Полдничают фруктовым салатом (150 г) и чаем без сахара.
- На ужин рыбные котлеты (100 г), одно яйцо, ржаной хлеб, сладкий чай (с сахарозаменителем).
- Стакан нежирного молока.
Пятница:
- На завтрак готовят белковый омлет (150 г), ржаной хлеб с 2 ломтиками сыра, кофейный напиток (цикорий) с сахарозаменителем.
- На ланч — тушёные овощи (150 г).
- К обеду подают вермишелевый суп (используют спагетти из муки грубого помола), овощную икру (100 г), мясной гуляш (70 г), ржаной хлеб и зелёный чай без сахара.
- На полдник — салат из разрешённых свежих овощей (100 г) и несладкий чай.
- Ужинают тыквенной кашей (100 г) без добавления риса, свежей капустой (100 г), морсом из брусники (с добавлением сахарозаменителя).
- Перед сном — ряженка.
Суббота:
- Утренний приём пищи начинают с салата из свежей моркови и белокочанной капусты (100 г), куска отварной рыбы (150 г), ржаного хлеба и несладкого чая.
- На ланч — яблоко и компот без сахара.
- Обедают овощным борщом, тушёными овощами (100 г) с кусочками отварной курицы (70 г), хлебом из цельного зерна и сладким чаем (добавляют сахарозаменитель).
- На полдник съедают один апельсин.
- Ужинают творожной запеканкой (150 г) и несладким чаем.
- На ночь выпивают кефир.
Воскресенье:
- Воскресный завтрак составляют салат из топинамбура с яблоком (100 г), творожное суфле (150 г), несдобное галетное печенье (50 г), зелёный несладкий чай.
- Одного стакана киселя на сахарозаменителе достаточно на второй завтрак.
- На обед — фасолевый суп, перловку с курицей (150 г), клюквенный морс с добавлением сахарозаменителя.
- На полдник подают фруктовый салат, сдобренный натуральным йогуртом (150 г) и несладкий чай.
- На ужин — перловая каша (200 г), баклажанная икра (100 г), ржаной хлеб, сладкий чай (с сахарозаменителем).
- На второй ужин — йогурт (не сладкий).
Можно эксперементировать, менять дни недели и блюда местами.
Рецепты блюд при сахарном диабете 2 типа
Рецепты блюд для диабетиков включают здоровую пищу, приготовленную из низкокалорийных продуктов методом варки, тушения или запекания.
Диетическое кофейное мороженое с авокадо
Потребуется:
- 2 апельсина; 2 авокадо; 2 ст. ложки меда;
- Ст. ложка какао – бобов;
- 4 столовые ложки какао – порошка.
На терке натереть цедры 2 апельсинов, выдавить сок. В блендере смешать сок апельсина с мякотью авокадо, медом, какао – порошком. Выложить полученную массу в стеклянную емкость. Сверху положить кусочек какао – бобов. Поставить в морозилку, через полчаса мороженое готово.
Овощной борщ
Ингредиенты:
- 2–3 картофелины;
- капусту;
- 1 стебель сельдерея;
- 1–2 репчатого лука;
- зелёный лук – несколько стеблей;
- 1 ст. измельчённых помидоров;
- чеснок по вкусу;
- 1 ст. ложка муки.
Приготовление:
- Лук, сельдерей и капусту тонко нарезают.
- Слегка поджаривают их в глубокой сковороде на растительном масле.
- В овощную кипящую смесь добавляют измельчённые томаты и оставляют тушить.
- Добавляют немного воды и тушат на среднем огне.
- В это время ставят кастрюлю с водой (2 л) на плиту. Воду солят и доводят до кипения.
- Пока вода закипает, чистят картофель и нарезают его брусочками.
- Как только вода закипит, опускают в кастрюлю картофель.
- В овощную смесь, которая тушится в сковороде, всыпают муку и ставят на сильный огонь.
- В последнюю очередь добавляют туда нарезанную зелень и чеснок.
- Затем выкладывают в кастрюлю все тушеные овощи, перчат по вкусу, кладут лавровый лист и сразу же выключают огонь.
Тушеные овощи
Потребуется:
- Болгарский перец 2 штуки; Репчатый лук 1 головка;
- 1 кабачок; 1 баклажан; Небольшой качан капусты;
- 2 томата; Овощной бульон 500 мл.
Все компоненты нужно нарезать кубиками, поместить в кастрюлю, залить бульоном и поставить в духовку. Тушить надо на протяжении 40 мин. при 160 градусах.
Творожное суфле с яблоками
В состав блюда входят:
- творог;
- яблоки;
- куриные яйца.
Для приготовления блюда понадобится 500 г творога. Продукт нужно хорошо размять, пропустить через сито до получения однородной консистенции. В полученную массу добавляют 2 яйца и тертые яблоки, тщательно перемешивают. Массу раскладывают по формам, запекают в течение 15 – 20 минут при температуре 180 градусов.
Котлеты из мяса и капусты
Ингредиенты:
- мясо курицы или говядина — 500 г;
- белокочанная капуста;
- 1 небольшая морковь;
- 2 луковицы;
- соль;
- 2 яйца;
- 2–3 ст. ложки муки;
- пшеничные отруби (немного).
Приготовление:
- Мясо отваривают, овощи чистят.
- Все измельчают с помощью мясорубки или комбайна.
- В фарш добавляют соль, яйца и муку.
- Сразу же приступают к формированию котлет, пока капуста не дала сок.
- Котлеты обваливают в отрубях и обжаривают на медленном огне в сковороде. Капуста должна прожариться внутри и не пригореть снаружи.
Старайтесь меньше использовать отрубей и моркови чтобы снизить общий гликемический индекс блюда.
Суп из фасоли
Вам потребуется:
- бульон овощной 2 л;
- фасоль стручковая горсть;
- зелень;
- картофель 2шт.
Довести до кипения бульон, добавить мелко нарезанный лук, картофель, проварить 15 минут; добавить фасоль, через 5 минут после закипания, выключить огонь, добавить зелень.
Сахарозаменители: стевия
Стевия – добавка из листьев многолетнего растения стевии, заменяющая сахар, не содержащая калорий.
Растение синтезирует сладкие гликозиды, такие как стевиозид — вещество, придающее листьям и стеблям сладкий вкус, в 20 раз слаще привычного сахара. Можно добавлять в готовые блюда или использовать при приготовлении пищи. Считается, что стевия способствует восстановлению работы поджелудочной железы и помогает выработке собственного инсулина, не влияя на сахар крови.
Официально утверждена в качестве сахарозаменителя экспертами ВОЗ в 2004 г. Суточная норма – до 2,4 мг/кг (не более 1 ст.л. в день). При злоупотреблении добавкой могут развиться токсические эффекты и аллергические реакции. Выпускается в виде порошка, жидких экстрактов и концентрированных сиропов.
medsimptom.org
Диета при диабете 2 типа: что можно и чего нельзя есть
Сахарный диабет не имеет четко выраженных степеней, которые можно выразить числовыми индексами. Обычно выделяют легкую, среднюю и тяжелую степени течения болезни. Но существует две разновидности этого недуга – первый тип (инсулинозависимый) и второй тип (инсулиннезависимый).
Диабет и ожирение могут способствовать развитию эректильной дисфункции.
По данным исследований, компоненты, обнаруженные в плодах жгун-корня, могут помочь при диабете, так как способствуют потреблению печенью большего количества глюкозы, улучшая тем самым… Подробнее >>
Таким больным особенно важно придерживаться правил рационального питания, так как в этом случае именно коррекция рациона является главным способом лечения.
Зачем соблюдать диету?
При диабете второго типа нарушается чувствительность тканей к инсулину, и возникает инсулинорезистентность. Несмотря на достаточную продукцию этого гормона, глюкоза не может усваиваться и попадать в клетки в нужном количестве, что приводит к повышению ее уровня в крови. В результате этого у больного развиваются осложнения болезни, которые затрагивают нервные волокна, кровеносные сосуды, ткани нижних конечностей, сетчатку глаза и т.д.
Большинство пациентов с диабетом 2 типа имеют лишний вес или даже страдают от ожирения. Из-за замедленного обмена веществ процесс похудения протекает у них не так быстро, как у здоровых людей, но снижать вес им крайне необходимо. Нормализация массы тела – одно из условий хорошего самочувствия и поддержания сахара в крови на целевом уровне.Что же кушать при сахарном диабете, чтобы нормализовать чувствительность тканей к инсулину и снизить уровень сахара в крови? Ежедневное меню больного должно быть пониженной калорийности, и содержать в себе в основном медленные, а не быстрые углеводы. Обычно врачи рекомендуют придерживаться диеты №9. На этапе похудения в блюдах должно быть снижено количество жиров (предпочтение лучше отдавать жирам растительного происхождения). Диабетику важно получать достаточное количество белка, так как он является строительным материалом и способствует постепенному замещению жировой ткани на мышечные волокна.
Рациональное питание позволяет улучшить чувствительность тканей к инсулину и нормализовать процессы регуляции уровня сахара в крови.
Основные цели диеты при сахарном диабете 2 типа:
- снижение массы тела и уменьшение количества жировых отложений;
- нормализация уровня глюкозы в крови;
- поддержание артериального давления в допустимых пределах;
- снижение уровня холестерина в крови;
- профилактика тяжелых осложнений недуга.
Диета при сахарном диабете 2-го типа – это не временная мера, а система, которой нужно придерживаться постоянно. Только так можно удерживать сахар в крови на нормальном уровне и надолго сохранить хорошее самочувствие. В большинстве случаев одного лишь перехода на правильное питание достаточно, чтобы держать диабет под контролем. Но даже если врач порекомендует больному прием сахароснижающих таблеток, это ни в коем случае не отменяет диету. Без контроля питания никакие медикаментозные способы не принесут длительного эффекта (даже инъекции инсулина).
 Полезная натуральная пища помогает поддерживать нормальный уровень сахара в крови и контролировать артериальное давление
Полезная натуральная пища помогает поддерживать нормальный уровень сахара в крови и контролировать артериальное давлениеСпособы приготовления продуктов
При сахарном диабете 2 типа пациентам желательно готовить пищу щадящими способами. Оптимальными видами приготовления блюд считаются такие кулинарные процессы, как готовка на пару, варка и запекание. Жареные продукты диабетикам можно есть лишь изредка, и предпочтительнее готовить их на небольшом количестве растительного масла, а еще лучше – на сковороде-гриль с антипригарным покрытием. При этих способах готовки сохраняется максимальное количество витаминов и полезных веществ. В готовом виде такие блюда не нагружают поджелудочную железу и остальные органы пищеварительного тракта.
Можно также тушить блюда в собственном соку, выбирая при этом только низкокалорийные и нежирные продукты. Нежелательно добавлять в пищу магазинные соусы, маринады и большое количество соли. Для улучшения вкусовых качеств лучше использовать разрешенные приправы: зелень, сок лимона, чеснок, перец и сушеные ароматные травы.
Мясо
Мясо – очень важный источник белка при сахарном диабете, потому что оно содержит незаменимые аминокислоты, которые не вырабатывается самостоятельно в человеческом организме. Но выбирая его, нужно знать определенные правила, чтобы случайно не навредить здоровью. Во-первых, мясо должно быть диетическим. Для больных людей лучше всего подходят такие виды этого продукта, как курица, индейка, кролик и нежирная телятина. Во-вторых, оно должно быть идеально свежим, не допускается наличие в нем большого количества прожилок и мышечных пленок, поскольку они долго перевариваются и могут создавать ощущение тяжести, замедляя работу кишечника.
Количество мяса в рационе нужно ограничивать, но при этом ежедневная доза должна обеспечивать человеку достаточное количество белка. Распределение белков, жиров и углеводов подбирается индивидуально для каждого пациента лечащим врачом. Оно зависит от многих факторов – веса, индекса массы тела, возраста, анатомических особенностей и наличия сопутствующих заболеваний. Правильно подобранное соотношение калорий и питательных веществ обеспечивает нормальное обеспечение организма энергией, витаминами и минералами.
Запрещенные виды мяса при сахарном диабете:
- гусь;
- утка;
- свинина;
- баранина;
- жирная говядина.
Больным нельзя кушать сало, копчености, колбасные изделия и наваристые мясные бульоны. Допускается приготовление супов с мясом птицы, но при этом воду необходимо менять после первого закипания. Нельзя готовить суп на костном бульоне, поскольку он тяжело переваривается и создает лишнюю нагрузку на поджелудочную железу и печень. С птицы в процессе кулинарной обработки всегда нужно снимать кожу, чтобы в блюдо не попадал лишний жир. Предпочтение всегда лучше отдавать филе и белому мясу, в котором минимальное количество соединительной ткани и жировых прожилок.
 Животные жиры желательно по максимуму заменить растительными. Самыми полезными для больных диабетом считаются оливковое, кукурузное и льняное масло
Животные жиры желательно по максимуму заменить растительными. Самыми полезными для больных диабетом считаются оливковое, кукурузное и льняное маслоРыба
Рыба должна обязательно присутствовать в рационе больного сахарным диабетом как минимум 1 раз в неделю. Она источник полезных белков, жиров и аминокислот. Употребление в пищу рыбных продуктов помогает улучшить состояние костей и мышечного аппарата, а также способствует профилактике сердечно-сосудистых заболеваний. Самая полезная рыба, разрешенная, согласно правилам диеты, для диабетиков – это рыба нежирных сортов, которая приготовлена в духовке либо на пару.
Диабетикам можно кушать тилапию, хек, минтай, тунец, треску. Также желательно периодически включать в свой рацион красную рыбу (форель, семгу, лосось), поскольку она богата омега-кислотами. Эти биологически активные вещества защищают организм от развития сердечно-сосудистых заболеваний и помогают снижать уровень «вредного» холестерина.
Больным нельзя употреблять копченую и соленую рыбу, потому что она может стать причиной проблем с поджелудочной железой, а также спровоцировать появление отеков и развитие гипертонической болезни. Так как сахарный диабет второго типа обычно развиваются у людей среднего и пожилого возраста, проблемы повышенного артериального давления актуальны для многих из них. Употребление очень соленых продуктов (в том числе и красной рыбы) может спровоцировать скачки давления и ухудшить состояние сердца и сосудов.
Во время готовки рыбы к ней лучше добавлять минимальное количество соли, заменяя ее другими специями и приправами. Ее желательно запекать без добавления масла, так как сам по себе этот продукт уже содержит определенное количество полезных жиров. Для того чтобы филе не было сухим, его можно готовить в духовке в специальном полиэтиленовом рукаве. Приготовленная таким способом рыба содержит больше влаги и имеет таящую текстуру.
Диабетикам запрещено употреблять белую рыбу жирных сортов (например, пангасиус, нототению, селедку, зубатку и скумбрию). Несмотря на приятный вкус, эти продукты, к сожалению, могут спровоцировать появление лишних килограммов и стать причиной проблем с поджелудочной железой. Нежирная рыба и морепродукты – это полезный натуральный источник витаминов и микроэлементов, которые прекрасно усваиваются организмом.
 Диабетикам полезно кушать морепродукты в отварном виде. Креветки, кальмары и осьминоги содержат большое количество белка, витаминов и фосфора
Диабетикам полезно кушать морепродукты в отварном виде. Креветки, кальмары и осьминоги содержат большое количество белка, витаминов и фосфораОвощи
Диета для диабета 2 типа основана на преобладании растительной пищи в рационе, поэтому овощи в любом виде должны быть важной составляющей пищи, которую едят больные. В них содержится очень мало сахара, и при этом они богаты клетчаткой, витаминами и другими ценными химическими элементами. Самые полезные овощи при сахарном диабете имеют зеленый и красный цвет. Это связано с тем, что в них содержится большое количество антиоксидантов, которые препятствуют образованию вредных свободных радикалов. Употребление в пищу томатов, огурцов, сладкого перца и зеленого лука позволяет повысить иммунитет человека и улучшить процессы пищеварения.
Полезны для больных также такие овощи:
- цветная капуста;
- топинамбур;
- тыква;
- репчатый и синий лук;
- брокколи;
- редис;
- кабачки и баклажаны.
Также диабетикам очень полезна свекла, так как в ней содержатся аминокислоты, ферменты и медленные углеводы. В этом овоще совсем нет жиров, поэтому его калорийность невысока. Блюда из свеклы обладают противовоспалительными и антисептическими свойствами, повышают иммунитет и укрепляют стенки кровеносных сосудов. Еще одно важное свойство свеклы для диабетиков – это плавная регуляция моторики кишечника, которая помогает избежать запоров и чувства тяжести в животе.
Система рационального питания при диабете 2 типа позволяет включать в рацион даже картофель, но этот овощ не должен быть основополагающим при выборе и готовке блюд. Он содержит много крахмала и имеет относительно высокую калорийность (по сравнению с другими овощами), поэтому его количество должно быть строго ограниченным.
Чтобы овощи приносили только пользу организму, их нужно правильно готовить. Если овощи можно кушать сырые, и у диабетика нет проблем с пищеварением, лучше употреблять их именно в таком виде, так как при этом сохраняется максимальное количество полезных элементов, витамин и минералов. Но если у больного есть сопутствующие проблемы с желудочно-кишечным трактом (например, воспалительные заболевания), то все овощи нужно подвергать предварительной термической обработке.
Крайне нежелательно жарить овощи или тушить их с большим количеством сливочного и растительного масла, так как они впитывают жир, и пользы от такого блюда будет гораздо меньше, чем вреда. Жирная и жареная пища не только нарушает функциональную активность поджелудочной железы, но и часто становится причиной набора лишних килограммов.
 Овощи, приготовленные с избытком масла, имеют высокую калорийность и могут повышать уровень холестерина в крови
Овощи, приготовленные с избытком масла, имеют высокую калорийность и могут повышать уровень холестерина в кровиФрукты
Некоторые пациенты после установки диагноза «диабет 2 типа» стараются исключить из рациона все фрукты, оставляя в нем только кислые, зеленые яблоки и иногда груши. Но в этом нет необходимости, поскольку большинство фруктов имеют невысокий гликемический индекс и содержат небольшое количество углеводов и калорий. Для диабетиков полезны все плоды и ягоды с низким и средним гликемическим индексом, потому что в них много витамин, органических кислот, пигментов и минеральных соединений.
Больным можно кушать такие фрукты и ягоды:
 Как питаться при сахарном диабете 2 типа и примерное меню
Как питаться при сахарном диабете 2 типа и примерное меню- яблоки;
- груши;
- мандарины;
- апельсины;
- грейпфруты;
- абрикосы;
- сливы;
- смородину;
- вишню;
- клюкву;
- малину.
Фрукты содержат углеводы, поэтому их количество в рационе должно быть ограниченным. Желательно кушать их в первой половине дня (максимум до 16:00), чтобы сахар не превращался в жировые отложения. Перед сном и на голодный желудок утром фрукты также лучше не кушать, поскольку это может привести к раздражению слизистой желудка и набору лишних килограммов.
Запрещенными фруктами при сахарном диабете 2 типа считаются дыня, арбуз и инжир, потому что они имеют высокий гликемический индекс и содержат много сахара. По этой же причине больным нежелательно употреблять такие сухофрукты, как финики и сушеный инжир.
Персики и бананы могут присутствовать в рационе диабетика, но кушать их желательно не чаще одного-двух раз в неделю. Для ежедневного употребления лучше отдавать предпочтение сливам, яблокам и цитрусовым, потому что они помогают наладить пищеварение и содержат много грубой клетчатки. В них много витаминов и минералов, которые необходимы для слаженной, полноценной работы всего организма.
Фрукты – это полезное и вкусное лакомство, с помощью которого можно побороть тягу к запретным сладким продуктам. Пациентам, которые регулярно кушают фрукты, легче соблюдать диету и ежедневный режим.
Крупы и макароны
Что можно кушать больным из круп и макаронных изделий? В этом списке очень много разрешенных продуктов, из которых можно готовить вкусные и полезные блюда. Именно каши и макароны должны быть источником медленных углеводов, необходимых больному для работы мозга и получения энергии. К рекомендованным врачами продуктам относятся:
- гречка;
- овес, который требует варки (не хлопья быстрого приготовления);
- булгур;
- горох;
- макароны из твердых сортов пшеницы;
- пшеничная крупа;
- нешлифованный рис;
- пшено.
Но даже разрешенные крупы нужно правильно готовить и кушать. Лучше всего варить каши на воде без добавления масел и жиров. Кушать их предпочтительнее на завтрак, так как углеводы должны обеспечивать больного энергией на весь день. Об этих несложных рекомендациях нужно помнить всегда, так как правильно выбранная и приготовленная крупа принесет только пользу и не навредит здоровью человека.
 При диабете 2 типа нужно питаться дробно. Желательно разбить ежедневный рацион на 5-6 приемов пищи
При диабете 2 типа нужно питаться дробно. Желательно разбить ежедневный рацион на 5-6 приемов пищиОт чего нужно отказаться?
Больным диабетом 2 типа нужно полностью исключить из рациона такие блюда и продукты:
- сахар и продукты, его содержащие;
- жирные блюда, приготовленные с использованием большого количества растительного или сливочного масла;
- копчености;
- полуфабрикаты и фаст-фуд;
- маринады;
- соленые и острые твердые сыры;
- хлебобулочные изделия из муки высшего сорта.
Примерное меню на день
Составлять меню на день лучше заранее, просчитывая его калорийность и соотношение в блюдах жиров, белков и углеводов. В таблице 1 указана калорийность и химический состав некоторых продуктов, которые разрешены при диете №9. Руководствуясь этими данными, рекомендациями лечащего врача и составом, который всегда указывается на упаковке продуктов, можно легко составить рацион с оптимальной энергетической ценностью.
Таблица 1. Калорийность и состав наиболее часто употребляемых продуктов при диете №9
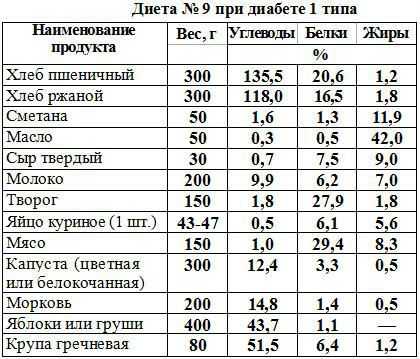
Примерное меню на день может выглядеть так:
- завтрак – овсяная каша, ломтик нежирного сыра, хлебцы из цельного зерна без дрожжей;
- перекус – орехи или яблоко;
- обед – овощной бульон, отварная куриная грудка или индейка, гречневая каша, ягодный морс;
- полдник – разрешенный фрукт и стакан отвара шиповника;
- ужин – рыба на пару с овощами или нежирный творог, стакан компота без сахара;
- перекус перед сном – 200 мл нежирного кефира.
Рацион больного диабетом 2 типа может быть по-настоящему разнообразным и вкусным. Недостаток сладких продуктов в нем компенсируется полезными фруктами и орехами, а жирное мясо заменяется диетическими вариантами. Большой плюс такого меню в том, что его можно готовить для всей семьи. Ограничение в жирах животного происхождения и в сахаре полезно даже для здоровых людей, а при диабете это обязательное условие для сохранения нормального самочувствия на многие годы.
Сегодня такая проблема как незаживающие раны у больных диабетом уже решена в Израиле.
Врачи в этой стране используют специальную мазь, которая дринажирует некроз и затягивает рану, таким образом....
Подробнее >>
Материал подготовлен авторами проекта согласно редакционной политике сайта.
Последнее обновление: Июнь 1, 2019
diabetiko.ru
Диета диабетика второго типа: памятка, примерный недельный рацион
Проблема питания для людей со сладкой болезнью стоит довольно остро, а многочисленные рекомендации в интернете вносят еще большую путаницу в умы пациентов.
Сегодня вы узнаете о правильной диете при сахарном диабете 2 типа, какое должно быть примерное меню диабетика на каждый день, рацион на начальной стадии и при подозрении на диабет и многое другое.
Я не претендую на истину в последней инстанции, но согласно опыта на данный момент мои рекомендации являются наиболее эффективными и приносящими ощутимый результат. Если вы хотите вернуть свое здоровье, то внимательно читайте материал статьи.
Какой должна быть диета при сахарном диабете 2 типа
При выборе оптимальной диеты для лечения сахарного диабета 2 типа необходимо помнить о целях, которые она преследует. Для улучшения самочувствия и сохранения здоровья необходимо (основные цели):
- снижение веса, уменьшение объема талии и бедер
- уменьшение уровня инсулина и глюкозы крови
- нормализация липидного спектра и артериального давления
Кроме этого, диета должна быть комфортной, физиологичной, содержать полный спектр питательных веществ, как макронутриентов (белки, жиры и правильные углеводы), так и микронутриенты (витамины и минералы). Питание должно быть таким, чтобы человек смог придерживаться ее всю жизнь.
Если диета будет жесткой и вызывать дискомфорт, то следовать ей будет тяжело и пациент все равно вернется к старому стилю питания, а это значит, что затраченные усилия будут впустую. К тому же возникнет глубокое разочарование и потеря веры в себя и в свой успех.
В официальной медицине назначается так называемая диета №9, но она совершенно не отвечает перечисленным критериям и не подходит диабетикам. Также для снижения веса рекомендую диету №8, которая отличается низким калоражем и малым количеством жиров. Хотя в последние несколько лет доказано, что низкокалорийные диеты не работают, а снижение жира в питании ведет к увеличению потребления углеводов, которые повышают уровень сахара и инсулина в организме. Кроме этого, дефицит поступления полезных жиров приводит к дефициту жизненно необходимых веществ (жирорастворимых витаминов, группы минералов, Омега 3 ЖК, фосфолипидов, лецитина и прочих).
Какую же диету нужно соблюдать при сахарном диабете второго типа? По моему практическому опыту правильной и эффективной диетой считается питание с низким потреблением углеводов, нормальным потреблением белка и высоким потреблением правильных жиров.
Именно такой вариант питания решает все поставленные задачи и способствует достижению указанных целей в 90 % случаев. У кого-то результат виден уже на первом месяце лечения, кому-то нужно чуть больше времени. В редких случаях данная система питания приносит не яркий результат, и чаще всего это связано с нерешенными сопутствующими заболеваниями (например, некомпенсированный гипотиреоз), приемом лекарств, которые препятствуют достижению целей, несоблюдением рекомендаций самим пациентом, лептиновой резистеностью, генетическими синдромами нарушения липидного обмена и другими редкими причинами.
к содержаниюДиета при сахарном диабете 2 го типа: памятка для пациентов
В этом разделе я хочу описать подробные принципы работающей диеты диабетиков, а именно об углеводах, белках, жирах, режиме питания.
к содержаниюКакие углеводы можно на данной диете
Рекомендуется употребление в большом количестве овощей и зелени, которые растут над землей: все виды капусты, огурцы, помидоры, перец, кабачки, патиссоны, тыква, баклажаны, спаржа, стручковая фасоль, свежий или мороженный зеленый горошек, листовые салаты и зелень и другие…
Из фруктов допускается: авокадо, лимон, 1-2 яблока в сезон. Ягоды допускаются только сезонные и в небольшом количестве или замороженные.
Из кисломолочных продуктов допускается: сметана, творог, сыры
Орехи и семена в ограниченном количестве.
Для наиболее эффективного действия диеты нужно исключить все сладкие, крахмалистые углеводы и некоторые молочные продукты. К ним относятся:
- все крупы
- все хлебобулочные изделия
- все сладости, включая мед
- все макаронные изделия
- все бобовые
- все клубневые овощи
- все фрукты, кроме перечисленных выше
- молоко, все жидкие кисломолочные продукты
Такие ограничения требуются для быстрого старта и после достижения целей можно будет расширить диету, но только за счет фруктов и овощей. Остальные продукты по прежнему будут под запретом, разве что изредка можно будет себе позволить.
И предвосхищая вопрос о пользе круп, хлеба и меда, отвечу, что их польза сильно преувеличена. Кстати, можете почитать статью «Мед при сахарном диабете: мифы и реальность».
к содержаниюБелки в рационе диабетика со вторым типом
Белок — это основа жизни, все наше тело состоит из белковых структур и чтобы тело сохранило молодость и здоровье белок обязательно должен присутствовать в вашей жизни. Причем нужно следить, чтобы его количество было адекватным и соответствовало возрастной норме.
Человеку, не занимающемуся дополнительными спортивными физическими нагрузками в спортзале или дома требуется минимум 1-1,5 г белка на кг массы тела. Я имею в виду сейчас вес белка, а не вес куска мяса, поскольку в 100 г мяса содержится всего 15-20 г белка.
В каких продуктах содержание белка самое высокое?
- любое мясо (телятина, баранина, курица, утки, гуси и пр.)
- рыба
- морепродукты (креветки, кальмары, крабы и пр.)
- творог
- любые яйца
- субпродукты
Вы можете использовать любой продукт для своего рациона. Чтобы посчитать сколько вы съедаете белка, вам нужно скачать таблицы БЖУ из интернета, где указано содержание белков в каждом продукте.
Я не рекомендую съедать белка заведомо больше нормы, поскольку избыток тоже может привести к нежелательным симптомам, связанными с работой кишечника и почек.
к содержаниюЖиры в диабетическом питании
Более 50 лет человечество боялось любого жира, врачи назначали низкожировые диеты с целью борьбы с ожирением, атеросклерозом и повышенным холестерином. Ценнейшие жиры удалялись из продуктов, а их место занимали углеводы и гидрогенизированные растительные масла, которые гораздо опаснее для здоровья человека. И за это время численность сердечно-сосудистой патологии не только не снизилось, но и увеличилось в разы.
Этот факт послужил новым толчком в исследовании роли жиров в организме человека. И оказалось, что ученые все это время жестоко ошибались, а по некоторым данным результаты прошлых исследований были нагло фальцифицированы. В угоду своим амбициям факты были подтасованы и результаты исследований сформировали новые рекомендации для практикующих врачей, производителей продуктов питания, которые придерживались более 50 лет. Можете почитать в интернете про Алана Киса и какой вклад он внес в коллективную жирофобию.
Итак, давайте будем учиться не бояться жиров, но при этом грамотно отличать полезные жиры, от вредных. Так, ко вредным жирам относят: транс-жиры, т. е. гидрогенизированные растительные масла, а также масла, содержащие большое количество Омега 6 ЖК (подсолнечное, рапсовое, кукурузное), и масло, которое подвергалось длительному нагреванию (фритюр).
Какие масла и жиры можно?
- любой животный и рыбий жир, сало в том числе
- оливковое масло
- экзотические масла (авокадо, миндальное, макадамия, грецкого ореха и пр.)
- льняное масло (Осторожно! Следить за хранением, быстро окисляется)
- кокосовое масло
Нужен ли особый режим питания при диабете 2 типа
В старых руководствах рекомендуется частый прием пищи небольшими объемами. Но если вы переходите на мою предложенную систему питания, то кушать по 5-6 раз в день вовсе не обязательно. Мало того, если вы будете часто кушать, то можете банально переесть калории, потому что новая пища будет содержать больше жира, который в два раза калориен углеводов и белков.
Я рекомендую кушать тогда, когда появляется голод, а на данной системе питания человек быстро насыщается и насыщение длится гораздо дольше. Поэтому человеку попросту не хочется перекусывать.
При переходе на новое питание необходимо пить достаточное количество воды, поскольку при уменьшении потребления углеводов начнется выведение жидкости и для ее восполнения нужна простая, чистая вода.
На первых порах считать калории и количество съеденных белков и жиров не нужно поскольку уменьшение потребления углеводов сразу дают результат в виде похудения, уменьшения объемов и нормализации показателей гликемии. Вначале вы едите столько сколько нужно, чтобы насытиться. В последующем, когда темп потери массы тела замедлится потребуется уменьшение суточного калоража, а это потребует точного учета съеденного.
Подсчету на данном стиле питания поддаются только углеводы. И вам нужно научится это делать сразу.
к содержаниюДиета для диабетиков с ожирением в начальной стадии заболевания
При начинающемся сахарном диабете в поликлинике назначают обычный стол №9. Такой подход уничтожает всякую надежду на выздоровление, а ведь диабет 2 го типа на начальной стадии очень хорошо поддается регрессии при грамотном изначальном подходе.
Если вовремя поменять стиль питания и образ жизни, то болезнь отступает, но придерживаться данной диеты придется всю жизнь. Это вовсе не сложно, поскольку питание будет сытное и полноценное.
Я на своем врачебном опыте убедилась насколько быстро можно поправить пошатнувшееся здоровье пациента переходом только на такой тип питания.
к содержаниюПодходит ли диета при атеросклерозе, повышенном холестерине и диабете
Поскольку сила страха перед жирам в сознании людей очень велика, то первым возражением будет «Можно ли есть столько жира, когда повышен холестерин и есть признаки атеросклероза?». Мои ответ однозначен — «Да, можно!».
В этой статье я не буду расписывать всю правду о холестерине и атеросклерозе, потому что это очень большая тема и тянет не на одну статью. Скажу одно только, что атеросклероз возникает не от повышенного холестерина крови и уже тем более не от повышенного употребления продуктов с высоким содержанием холестерина.
Процесс образования холестериновой бляшки намного сложен и начинается прежде всего с поражения внутренней стенки сосуда определенными факторам, к которым углеводы имеют самое прямое отношение. А холестерин направляется организмом в очаг поражения для восстановления целостности стенки сосудов, где они начинают откладываться и формировать бляшку. Этот физиологический процесс происходит не зависимо от уровня холестерина в крови. Это объясняет тот факт, что атеросклероз возникает даже у вегетарианцев, которые не употребляют животные продукты, богатые холестерином.
К тому же повышение показателя «общий холестерин» в биохимическом анализе крови ни о чем не говорит. Нужен анализ на липидный спектр, чтобы оценить липидный обмен.
По мнению западных специалистов нормы холестерина сильно занижены. На самом деле искусственное снижение холестерина статинами не веде с снижению смертности от сердечно-сосудистой патологии, но повышает заболеваемость болезнью Альцгеймера, депрессиями, сахарным диабетом и другими не менее опасными заболеваниями, которые существенно снижают качество жизни пациента.
Холестерин очень нужен организму, это защитник клеточной стенки, «скорая помощь» при воспалении внутренней стенки сосудов, поэтому нужно устранять причину поражения — избыток углеводов в пище, которые ведут к гликации белков, нарушая их целостность.
к содержаниюМожно ли использовать диету при жировом гепатозе печени и диабете
Чтобы ответить на этот вопрос нужно разобраться в том, что именно вызывает жировой гепатоз печени. Многие думают, что жировое перерождение печени возникает из-за поедания жирной пищи. Однако это совершенно не так. Отложение жира в печени происходит из-за фруктозы, которая в большом количестве поступает с пищей. Жиры пищи совсем не участвуют в этом процессе.
Если вы думаете, что не едите фруктозу, то сильно ошибаетесь. Обыкновенный сахар (сахароза), который добавляют не только в сладкие блюда, но и в хлеб, колбасу и другие несладкие продукты, содержит и глюкозу, и фруктозу в равных соотношениях. К тому же все фрукты, содержат в своем составе больше всего фруктозу. Даже мед, который допускают на традиционной диете, состоит из сахарозы (глюкоза + фруктоза).
Поэтому диета, которую я рекомендую как нельзя кстати и она отлично справляется с ожирением печени. Однако процесс освобождения печени идет медленно и может потребоваться время (от 6 месяцев и больше). Более подробно о таком стиле питания и влиянии на печень я рассказала в статье «Низкоуглеводная диета и печень».
к содержаниюОсобенности диеты при скрытом сахарном диабете
Скрытым диабетом считается синдром нарушения толерантности к глюкозе, который в официальной медицине принят за преддиабет. При подозрении на диабет и таком нарушении углеводного обмена я рекомендую совершенно такую же диету, о которой писала выше. Это, можно сказать, самое благодарное время для начала лечения, чтобы не допустить развития явного сахарного диабета.
Если человек возьмет себя в руки в этот момент, то я могу дать гарантию, что сахарный диабет 2 типа не сможет развиться. Вы просто не дадите диабету никакого шанса.
к содержаниюДиета диабетика: меню на каждый день недели
Довольно трудно создать рацион, который удовлетворял бы каждого человека на земле. Поэтому я предпочитаю ориентировочные шаблоны, по которым вы можете составить собственное меню, а предложенные продукты заменить на им подобные.
В этой статье я не стану расписывать недельное меню, потому что информации получилось очень много. Рацион на 3 дня недели, вы можете получить, перейдя по ссылке на статью «Питание при втором типе диабета. Меню на 3 дня!» Используя меню всего из трех дней, вы можете менять порядок и сочетание блюд, тем самым составив для себя рацион на остальные 4 дня.
Читайте также статью «Что можно, а что нельзя кушать при сахарном диабете 2 типа?», чтобы получить списки продуктов.
На этом у меня все. Сегодня вы познакомились с новыми рекомендациями с сфере питания диабетика со вторым типом. Жмите на кнопки социальных сетей ниже, чтобы я могла понять, понравилась ли вам статья. До новых встреч!
С теплотой и заботой, эндокринолог Лебедева Диляра Ильгизовна
saxarvnorme.ru
Питание при сахарном диабете: еда диабетика 2 типа
Кроме лечения основного заболевания – сахарного диабета 2 типа, для больных очень важной является защита мелких и крупных сосудов, которые может поразить болезнь.
Это грозит довольно серьезными хроническими осложнениями: заболеваниями сердечно-сосудистой системы, глаз, почек и других органов. Только при одном условии можно справиться с этой задачей – необходима нормализация жирового и углеводного обменов, то есть, питание при сахарном диабете должно отвечать всем потребностям пациента.
Поэтому без соблюдения диеты качественное лечение диабета 2 типа просто немыслимо. Причем оно не зависит от того, принимает пациент сахароснижающие препараты или обходится без них, диабетикам такая диета обязательная.
Основные принципы рациона
Зачастую сахарный диабет 2 типа сопровождается ожирением, поэтому самыми первыми шагами должны стать корректировки рациона, и грамотное питание при диабете все это учитывает.
Они должны быть направлены на снижение избыточного веса, особенно это касается ожирения по абдоминальному типу.
Такой пациент должен похудеть минимум на 6 кг, а в идеале на 10% от общей массы тела и больше никогда не возвращаться к прежнему весу, именно так работает диета, и основные ее принципы.
Если же вес тела больного не превышает допустимых норм, энергетическая ценность употребляемой им пищи должна соответствовать физиологическим стандартам питания, при которых учитывается возраст, пол и физическая активность пациента.
С количественным составом жиров необходимо соблюдать особую осторожность, и продукты при сахарном диабете 2 типа должно это учитывать.
При диабете 2 типа, как известно, высока вероятность развития:
- атеросклероза крупных и мелких сосудов;
- ишемической болезни сердца;
- цереброваскулярных заболеваний (разрушающих сосуды головного мозга).
Вот почему диета при сахарном диабете должна иметь антиатеросклеротическую направленность.
Нужно резко ограничить употребление жиров, ведь они богаты холестерином и насыщенными жирными кислотами. Как показали исследования последних лет, подобное питание при сахарном диабете снижает чувствительность клеток к инсулину.
Какое количество жира допустимо в продуктах питания и не приводит к ожирению
Здоровый человек, не имеющий лишнего веса и достаточно активный в течение всего дня, может позволить себе с разными продуктами питания употребить 1 грамм жира на 1 килограмм собственной массы. Чтобы подсчитать идеальный вес, нужно из своего роста в сантиметрах отнять 100.
Если рост пациента равен 170 см, то его идеальный вес должен составлять 70 килограмм, и при условии хорошей физической активности, такому человеку разрешено съедать в день до 70 грамм жира.
Для примера:
- для приготовления жареного блюда достаточно 1 ст. ложки растительного масла, которое содержит 15 гр. жира;
- в 50 гр. шоколадных конфет находится 15-18 гр. жира;
- 1 стакан 20% сметаны – 40 гр. жира.
Если же ожирение уже присутствует, то количество потребляемого жира на 1 кг. массы тела нужно уменьшить.
Даже такое незначительное, но регулярное воздержание в итоге принесет пользу. Причем при ежедневных небольших ограничениях эффект будет более стойким, чем от резких похуданий с применением модных рекомендаций, питание при сахарном диабете должно быть рациональным.
Чтобы легче было вести учет, можно воспользоваться таблицей продуктов, содержащих большое количество жиров.
Какие продукты следует исключить из своего рациона
Много жира содержится:
- в майонезе и сметане;
- в колбасах и любых колбасных изделиях;
- в баранине и свинине;
- в сырах жирных сортов, это практически все желтые сыры;
- в жирных продуктах молочного производства.
Но не менее важен и способ кулинарной обработки продуктов, диета это всегда подчеркивает. С мяса необходимо удалять жир и сало, с птичьих тушек следует снимать кожу, по возможности исключить жареные блюда, заменив их запеченными, вареными, паровыми, тушеными в собственном соку.
Рекомендуется исключить из рациона продукты, содержащие большое количество трансжиров. Последние медицинские исследования доказали, что избыточное количество в организме трансжиров нарушает нормальную деятельность иммунной системы, а это ведет к быстрому увеличению веса и развитию онкологических заболеваний.
К продуктам, которые необходимо исключить из своего рациона, содержащих большое количество трансжиров относятся:
- маргарин;
- некачественные заменители сливочного масла;
- масложировые продукты из растительного жира – спреды;
- заменители какао-масла – кондитерские жиры;
- любой фаст-фуд (гамбургер, хот-дог, картофель фри и др.);
- попкорн.
Очень важно, чтобы в рационе питания присутствовали в достаточном объеме продукты растительного происхождения (фрукты и овощи). Учеными было установлено, что если одна порция еды на 2/3 состоит из растительной пищи, а остальная часть – это белки (рыба или мясо), то риск развития онкологических заболеваний значительно снижается, и диета это должна учитывать.
Для пациентов, страдающих сахарным диабетом очень полезно применять в рационе продукты на фруктозе, в их число входят и сладости.
Тем не менее, регулярное употребление фруктозы может привести к ожирению. Это происходит, потому что организм теряет сопротивляемость к лептину – гормону, регулирующему аппетит.
Этот факт в сочетании с высококалорийным рационом и может вызвать ожирение. Поэтому пациентам с избыточным весом не рекомендуются к употреблению продукты на фруктозе.
Качественные углеводы
Поскольку углеводы считаются единственным ресурсом, способным повышать уровень сахара в крови, то их количество в рационе (при отсутствии у пациента ожирения) должно быть достаточным, диета учитывает этот момент.
Современная диета при диабете 2 типа, включающая в себя коррекцию питания, опровергает те рекомендации, которые имели место в прошлом: всем без исключения больным диабетом типа 2 врачи советовали употреблять как можно меньше углеводов. Оказывается, что большое значение имеет качественный состав углеводов.
Сахар и продукты, в которых содержится этот элемент, диета диабетиков полностью исключает:
- варенье;
- зефир;
- мармелад;
- шоколад;
- карамель.
Все это диабетику можно только по минимуму, но эти продукты вполне можно заменить теми, которые имеют большое количество пищевых волокон и невысокий гликемический индекс. К ним относится большинство фруктов, овощей, ягоды, бобовые культуры, орехи, некоторые крупы, выпечка из муки грубого помола и другие продукты.
Пирамида питания и диета при сахарном диабете
Чем должен питаться человек, чтобы поддерживать свой организм?
На этот вопрос дает ответ пирамида питания, которая одинаково приемлема как для здоровых людей, так и для больных сахарным диабетом типа 2.
Эта пирамида наглядно разъясняет, сколько порций можно употребить в пищу из каждой группы питания.
На ее вершине находятся продукты, которые употреблять можно, но редко:
- Алкоголь, жиры, растительные масла, сладости.
- Жидкие молочные продукты, молоко, курица, мясо, рыба, орехи, яйца, бобовые. Все это можно по 2-3 порции.
- Фрукты – 2-4 порции, овощи – 3-5 порций.
- В основании пирамиды располагаются хлеб и злаковые, их можно употреблять 6-11 порций.
По содержащейся в порциях энергии и своему питательному составу они (в пределах одной группы) взаимозаменяемы и аналогичны. Поэтому получили название «пищевые заменители».
К примеру, в 30 г сахара содержится 115 ккал. Такие же точно по калорийности, но более полезные углеводы можно получить, съев около 35 г макаронных изделий или 50 г ржаного хлеба. Каждый человек, освоивший принцип пирамиды, может сам выстраивать свой рацион.
Особенности питания в соответствии с терапией
Больной должен регулярно питаться, не менее 5-6 раз в сутки, но порции должны быть небольшими. Наполнив тарелку пищей, следует оставить на ней только половину, а остальное выложить назад или оставить на потом.
Большое внимание необходимо уделить контролю над количеством жиров и уровнем сахара в крови. Больной должен обладать полноценными знаниями, чтобы вовремя распознать и предотвратить развитие гипогликемии, например, при употреблении алкоголя или при физических нагрузках.
Если больной сахарным диабетом 2 типа находится на интенсивной инсулинотерапии, ему нужно придерживаться тех же условий питания, что и при диабете типа 1:
- строгий режим;
- распределение углеводов на прием;
- подсчет «хлебных единиц».
При лечении сахароснижающими препаратами
Хотя при таком лечении гипогликемия возникает значительно реже, чем при инсулиновых инъекциях, следует знать о взаимодействии сахароснижающих препаратов с пищей.
А свой рацион необходимо выстраивать, основываясь на системе пирамиды питания.
К сахароснижающим препаратам, вследствие употребления которых может с высокой вероятностью наступить гипогликемия, прежде всего, относятся глиниды и препараты сульфонилмочевины:
- репаглинид;
- натеглинид;
- глимепирид;
- гликлазид;
- глибенкламид.
Основной механизм действия этих препаратов – стимуляция бета-клеток к выработке инсулина. Чем больше доза и сильнее препарат – тем сильнее стимуляция, а, значит, и выше выброс инсулина в кровь.
Поэтому если больному назначены эти средства, он должен регулярно питаться. В противном случае большое количество инсулина может сильно снизить уровень сахара в крови.
Методы обработки продуктов для больных сахарным диабетом
Для диабетиков предпочтительнее:
- Варка в овощном отваре, на воде, в других жидкостях.
- Припускание, его используют для обработки продуктов, имеющих нежную сочную консистенцию: овощей, рыбы, кнелей.
- Варка на пару.
- Варка с последующим запеканием в духовке.
- Тушение, но оно используется гораздо реже.
Готовить пищу «на глаз» нежелательно. Чтобы иметь возможность учитывать количество съеденных углеводов, рекомендуется пользоваться бытовыми весами, мерной посудой и таблицами состава продуктов. Одна такая таблица, как пример, представлена у нас.
Таблица групп продуктов в зависимости от содержания углеводов
| Первая группа | Продукты, практически не содержащие углеводов | Рыба, мясо, жиры, яйца, помидоры, капуста, шпинат, салат, огурцы. |
| Вторая группа | Бедные на углеводы продукты (до 10%) | Яблоки, стручковые, морковь, свекла, молочные продукты. |
| Третья группа | Богатые углеводами продукты | Сухофрукты, бананы, виноград, картофель, макаронные изделия, мука, крупы, хлеб, кондитерские изделия, сахар. |
Не рекомендуются при сахарном диабете
Изделия из слоеного и сдобного теста, молочные супы с лапшой, рисом, манной крупой, жирные крепкие бульоны, жирные сорта рыбы, консервы, большинство колбасных изделий, копчености, жирные сорта мяса и птицы, сливки. Сладкие сырки из творога, соленые сыры, икра, консервы в масле, соленая рыба, а также:
Макаронные изделия, манка, рис.
Все кулинарные и животные жиры.
Соленые и острые соусы.
Маринованные и соленые овощи.
Сладкие блюда: лимонад на сахаре, сладкие соки, мороженое, конфеты, варенье, сахар.
Сладкие плоды: финики, инжир, бананы, изюм, виноград.
Рекомендуются при диабете
Мучное
Мучные изделия и хлеб: пшеничный 2 сорта, отрубной, ржаной (около 300 г в день).
В счет уменьшения количества хлеба, несладкие и несдобные мучные изделия.
Супы
Овощные: окрошка мясная и овощная, свекольник, борщ, щи.
Слабые нежирные: рыбные, мясные, грибные, овощные, картофельные с фрикадельками, крупяные (овсяные, перловые, пшенные, ячневые, гречневые). Борщи и супы из щавеля при ожирении и диабете просто незаменимы.
Весьма полезны овсяные и гречневые крупы, в них находится большое количество пищевых натуральных волокон, помимо этого они в минимальной степени превращаются в жиры.
Мясные продукты
Обрезная телятина, нежирная говядина, постная баранина и свинина, кролик.
Индейка, куры в тушеном, отварном или обжаренном после варки виде, куском или рубленные.
В ограниченном количестве печень, отварной язык, диетическая колбаса.
Рыба
Только ее нежирные сорта в запеченном, отварном, реже жареном виде: серебристый хек, навага, окунь, лещ, треска, судак. Рыбные консервы в томате или собственном соку.
Молочные продукты
- Кисломолочные напитки.
- Молоко.
- Полужирный и нежирный творог и блюда из него: ленивые вареники, суфле, запеканки.
- Нежирный, несоленый сыр.
Сметану следует ограничить.
Яйца, крупы, жиры
Желтки следует ограничить, допускается по 1-1,5 яйца в сутки всмятку.
Крупы можно употреблять в пределах нормы углеводов, рекомендуются:
- гречневые;
- пшенные;
- ячневые;
- овсяные;
- перловые.
Из жиров для приготовления пищи + в блюда (не менее 40 грамм в день):
- растительные масла: подсолнечное, оливковое, кукурузное.
- топленое сливочное масло без соли.
Овощи
Овощи, такие как: картофель, зеленый горошек, свеклу и морковь, следует употреблять с учетом углеводов.
Рекомендуются запеченные, тушеные, вареные, сырые, иногда жареные овощи с низким содержанием углеводов:
- шпинат;
- баклажаны;
- помидоры;
- огурцы;
- салат;
- тыква;
- кабачки;
- капуста.
Как продукт с низким содержанием углеводов, можно выделить салат. В общем, низкоуглеводная диета для диабетиков — отличный выбор в питании.
Кроме того он богат витаминами и минеральными солями, например, никотиновой кислотой, считающейся активатором инсулина.
Находящиеся в салате соли цинка, тоже очень полезны для нормального функционирования поджелудочной железы.
Закуски
- Несоленый сыр.
- Нежирный холодец из говядины.
- Салат из морепродуктов.
- Заливное из рыбы.
- Вымоченная сельдь.
- Овощная икра (баклажанная, кабачковая).
- Салат из свежих овощей.
- Винегрет.
Сладкие блюда
Свежие ягоды и фрукты кисло-сладких сортов в любом виде:
Конфеты на сорбите, сахарине, ксилите и других сахарозаменителях. Перед тем, как начать их использовать, советуем узнать, сорбит что это?
Соусы и специи
Нежирные соусы:
- на овощных отварах;
- слабых мясных, грибных и рыбных бульонах;
Пряности и специи можно употреблять в ограниченных количествах:
- горчица, перец, хрен;
- петрушка, укроп;
- майоран, гвоздика, корица.
Напитки
- Кофе с молоком, чай.
- Овощные соки.
- Соки из некислых ягод и фруктов.
- Отвар из плодов шиповника следует употреблять в течение всего года.
«
diabethelp.org
Лечебная диета при сахарном диабете 2-го типа
Если поставлен диагноз – сахарный диабет 2 типа, в первую очередь, необходимо пересмотреть свое питание, полностью исключив из рациона ряд продуктов. Соблюдение строгой медицинской диеты является обязательным пунктом в лечении этой болезни.
Если вы ещё не уверены в своём диагнозе, рекомендуем ознакомиться с симптомами диабета второго типа.
Особенности диеты при 2 типе диабета
В диетологии она обозначена как стол №9 и направлена на коррекцию углеводного, белкового и липидного обмена, а также на профилактику повреждений, которые сопутствуют этому заболеванию. К сожалению, список этих недугов обширен: от поражения глаз, почек, нервной системы до болезней сердечно-сосудистой и кровеносной систем.
Основные правила диеты:
- Энергетическая ценность должна быть достаточна для полноценной жизни — в среднем 2400 ккал. При избыточном весе калорийность рациона снижают за счёт уменьшения в нём содержания белка и углеводов.
- Необходимо соблюдать в рационе оптимальное количество основных веществ: белков, липидов и углеводов.
- Заменяют продукты с простыми (рафинированными или легкоусвояемыми) углеводами на сложные. Рафинированные углеводы быстро усваиваются организмом, дают большее количество энергии, но и вызывают скачок сахара в крови. В них мало полезных веществ, таких как клетчатка, минералы.
- Минимизируют количество употребляемой поваренной соли. Норма — 6-7 г в сутки.
- Соблюдают питьевой режим. Выпивают до 1,5 л свободной жидкости.
- Дробный приём пищи — оптимальное количество в день 6 раз.
- Из рациона стараются убрать холестеринсодержащие продукты. Это мясные субпродукты (мозги, почки), свинина. В эту же категорию входят мясные изделия (колбасы, сосиски, сардельки), сливочное масло, говяжий жир, свиной смалец, а также молочные продукты с высокой жирностью.
- В рационе увеличивают количество пищевых волокон (клетчатки), витаминов C и группы B, липотропных веществ — аминокислот, регулирующих холестериновый обмен. Продукты богатые липотропиками — творог с низкой жирностью, соя, соевая мука, куриные яйца.
Список рекомендованных продуктов
Далее можно детально ознакомиться с продуктами, с помощью которых складывать свой ежедневный рацион:
- Для первых блюд используют неконцентрированный мясной и рыбный бульон или готовят их на овощном отваре. Поэтому первую воду, в которой варились мясные и рыбные продукты сливают, а на второй воде варят супы. Мясные супы присутствуют в рационе не чаще 1 раза в неделю.
- Для вторых блюд выбирают рыбу нежирных сортов — хек, карп, щука, лещ, минтай, окунь. Также подойдет говядина и птица (курица, индейка).
- Молочные и кисломолочные должны быть с пониженной жирностью — йогурт, ряженка, кефир, простокваша, творог.
- В неделю употребляют 4–5 яиц. Преимущество отдают белкам — из них готовят омлет. Желтки не рекомендованы к употреблению.
- Из перловой, гречневой и овсяной крупы готовят каши, их можно съедать не чаще 1 раза в день.
- Хлеб выбирают из цельного зерна, отрубей, ржаной или пшеничной муки 2 сорта. Рекомендуемая порция мучных изделий не более 300 г в сутки.
- Обязательно употребляют сочные овощи — кольраби, цветную, белокочанную капусту, разнообразную зелень, огурцы, томаты, баклажаны и бобовые культуры.
- Крахмало- и сахаросодержащие овощи — картофель, свёкла, морковь разрешены не чаще 2 раз в неделю (в периоды обострения заболевания их исключить вовсе).
- Предпочтение отдают ягодам и фруктам, богатым витамином C. Цитрусовые — апельсины, грейпфрут, красная и черная смородина, клюква.
- На десерт разрешено употреблять кондитерские изделия с сахарозаменителями из отдела для диабетиков или несдобное печенье (галетное).
Из напитков выбор останавливают на отваре шиповника, соке огуречном и томатном, минеральной негазированной воде, фруктовых и ягодных компотах, слабо заваренном чёрном и зелёном или травяном чае, молоке с пониженной жирностью.
Список запрещённых продуктов
Далее стоит ознакомиться с продуктами, которые категорично запрещены в употреблении:
- Продукты с легкоусвояемыми углеводами — сахар и мучное из белой муки.
- Все сладости, сдобная выпечка, мёд, варенья, повидло, покупное мороженое.
- Макаронные изделия.
- Манка, рис.
- Кукуруза, кабачки, тыква.
- Сладкие фрукты, богатые крахмалом и сахаром — дыня, банан и некоторые сухофрукты.
- Тугоплавкие жиры — бараний, говяжий жир.
- Из молочных продуктов нельзя есть сладкую сырковую массу с различными добавками, глазированные творожные сырки, йогурты с фруктовыми добавками и со стабилизаторами.
- Острые блюда.
- Любой алкоголь (см. также алкоголь при диабете).
Важно знать! Что служит причинами появления диабета второго типа.
Примерное меню на неделю
Несмотря на многочисленные запрещённые продукты, блюда для больных людей могут быть разнообразными, вкусными и полезными.
Напитков выпивают объёмом 250 мл за один раз, а хлеб съедают по 50 г в каждый приём пищи. Порция первого блюда составляет 250 г.
Понедельник
- Утро начинают с молочной овсяной каши (200 г), кусочка хлеба из отрубей и стакана несладкого чёрного чая.
- До обеда перекусывают яблоком и выпивают стакан чая без сахара.
- На обед достаточно съесть порцию борща, сваренного на мясном бульоне, салат из кольраби и яблок (100 г), кусочек хлеба из цельного зерна и всё запить брусничным напитком с сахарозаменителем.
- Полдничают ленивыми варениками (100 г) и несладким отваром из шиповника.
- Ужинают котлетами из капусты и мяса (200 г), одним куриным яйцом, сваренным всмятку, ржаным хлебом и травяным чаем без подсластителей.
- Незадолго до сна выпивают стакан ряженки.
Вторник
- Завтракают творогом (150 г), добавив в него немного кураги и чернослива, гречневой кашей (100 г), кусочком хлеба с отрубями и чаем без сахара.
- На ланч достаточно выпить домашнего киселя без сахара.
- Обедают куриным бульоном с зеленью, тушёной капустой с кусочками постного мяса (100 г), цельнозерновым хлебом и запивают минеральной водой без газа.
- На полдник перекусывают яблоком.
- Ужинают суфле из цветной капусты (200 г), мясными паровыми тефтелями (100 г), ржаным хлебом и компотом из чёрной смородины (без сахара).
- На ночь — кефир.
Среда
- Утром съедают порцию перловой каши (250 г) с добавлением сливочного масла (5 г), ржаной хлеб и чай с сахарозаменителем.
- Далее выпивают стакан компота (но не из сладких сухофруктов).
- Обедают овощным супом, салатом из свежих овощей — огурцов или томатов (100 г), запечённой рыбой (70 г), ржаным хлебом и несладким чаем.
- На полдник — тушёные баклажаны (150 г), чай без сахара.
- На ужин готовят капустный шницель (200 г), кусок пшеничного хлеба из муки 2 сорта, несладкий клюквенный морс.
- На второй ужин — йогурт (домашнего производства или покупной, но без наполнителей).
Четверг
- Завтракают овощным салатом с кусочками курицы (150 г), хлебом с отрубями и ломтиком сыра, травяным чаем.
- На второй завтрак — грейпфрут.
- В обед на стол ставят рыбный суп, овощное рагу (150 г), хлеб из цельного зерна, компот из сухофруктов (но не сладких, типа кураги, яблок и груш).
- Полдничают фруктовым салатом (150 г) и чаем без сахара.
- На ужин рыбные котлеты (100 г), одно яйцо, ржаной хлеб, сладкий чай (с сахарозаменителем).
- Стакан нежирного молока.
Пятница
- Утренний приём пищи начинают с салата из свежей моркови и белокочанной капусты (100 г), куска отварной рыбы (150 г), ржаного хлеба и несладкого чая.
- На ланч — яблоко и компот без сахара.
- Обедают овощным борщом, тушёными овощами (100 г) с кусочками отварной курицы (70 г), хлебом из цельного зерна и сладким чаем (добавляют сахарозаменитель).
- На полдник съедают один апельсин.
- Ужинают творожной запеканкой (150 г) и несладким чаем.
- На ночь выпивают кефир.
Суббота
- На завтрак готовят белковый омлет (150 г), ржаной хлеб с 2 ломтиками сыра, кофейный напиток (цикорий) с сахарозаменителем.
- На ланч — тушёные овощи (150 г).
- К обеду подают вермишелевый суп (используют спагетти из муки грубого помола), овощную икру (100 г), мясной гуляш (70 г), ржаной хлеб и зелёный чай без сахара.
- На полдник — салат из разрешённых свежих овощей (100 г) и несладкий чай.
- Ужинают тыквенной кашей (100 г) без добавления риса, свежей капустой (100 г), морсом из брусники (с добавлением сахарозаменителя).
- Перед сном — ряженка.
Воскресенье
- Воскресный завтрак составляют салат из топинамбура с яблоком (100 г), творожное суфле (150 г), несдобное галетное печенье (50 г), зелёный несладкий чай.
- Одного стакана киселя на сахарозаменителе достаточно на второй завтрак.
- На обед — фасолевый суп, перловку с курицей (150 г), клюквенный морс с добавлением сахарозаменителя.
- На полдник подают фруктовый салат, сдобренный натуральным йогуртом (150 г) и несладкий чай.
- На ужин — перловая каша (200 г), баклажанная икра (100 г), ржаной хлеб, сладкий чай (с сахарозаменителем).
- На второй ужин — йогурт (не сладкий).
Узнать больше информации о меню диабетиков можно тут.
Рецепты для диабетиков 2 типа
Далее можно ознакомиться с рецептами, которые могут взять на заметку все диабетики:
Капустный шницель
Ингредиенты:
- 250 г листьев белокочанной капусты;
- 1 яйцо;
- соль;
- растительное масло для обжарки.
Приготовление:
- Листья капусты отваривают в подсоленной воде, охлаждают и слегка отжимают.
- Складывают их конвертом, обмакивают во взбитом яйце.
- Слегка обжаривают шницели на сковороде.
Можно обвалять шницели в сухарях, но тогда общий гликемический индекс блюда увеличится.
Котлеты из мяса и капусты
Ингредиенты:
- мясо курицы или говядина — 500 г;
- белокочанная капуста;
- 1 небольшая морковь;
- 2 луковицы;
- соль;
- 2 яйца;
- 2–3 ст. ложки муки;
- пшеничные отруби (немного).
Приготовление:
- Мясо отваривают, овощи чистят.
- Все измельчают с помощью мясорубки или комбайна.
- В фарш добавляют соль, яйца и муку.
- Сразу же приступают к формированию котлет, пока капуста не дала сок.
- Котлеты обваливают в отрубях и обжаривают на медленном огне в сковороде. Капуста должна прожариться внутри и не пригореть снаружи.
Старайтесь меньше использовать отрубей и моркови чтобы снизить общий гликемический индекс блюда.
Овощной борщ
Ингредиенты:
- 2–3 картофелины;
- капусту;
- 1 стебель сельдерея;
- 1–2 репчатого лука;
- зелёный лук – несколько стеблей;
- 1 ст. измельчённых помидоров;
- чеснок по вкусу;
- 1 ст. ложка муки.
Приготовление:
- Лук, сельдерей и капусту тонко нарезают.
- Слегка поджаривают их в глубокой сковороде на растительном масле.
- В овощную кипящую смесь добавляют измельчённые томаты и оставляют тушить.
- Добавляют немного воды и тушат на среднем огне.
- В это время ставят кастрюлю с водой (2 л) на плиту. Воду солят и доводят до кипения.
- Пока вода закипает, чистят картофель и нарезают его брусочками.
- Как только вода закипит, опускают в кастрюлю картофель.
- В овощную смесь, которая тушится в сковороде, всыпают муку и ставят на сильный огонь.
- В последнюю очередь добавляют туда нарезанную зелень и чеснок.
- Затем выкладывают в кастрюлю все тушеные овощи, перчат по вкусу, кладут лавровый лист и сразу же выключают огонь.
Белковый омлет
Ингредиенты:
- 3 белка;
- 4 ст. ложки молока с низкой жирностью;
- соль по вкусу;
- 1 ст. ложку сливочного масла для смазывания формы.
Приготовление:
- Молоко и белки смешивают, солят и взбивают венчиком или миксером. При желании в смесь добавляют мелко нарезанную зелень.
- Смесь выливают в форму, смазанную маслом, и ставят запекаться в духовку.
Видео: Диета при диабете второго типа
Елена Малышева и ее коллеги поведают о продуктах, снижающих уровень сахара в крови, что актуально при любом типе диабета:
Диета – это лишь один из методов лечения, поэтому настоятельно рекомендуем ознакомиться и с другими принципами лечения диабета второго типа.
Сахарный диабет — неизлечимое заболевание, но при соблюдении лечебного питания, а также при приёме сахароснижающих препаратов и ведение активного образа жизни, человек живёт полноценной жизнью. Подобрать адекватную диету может только лечащий врач, учитывая хронические заболевания больного, общее состояние и уровень сахара в крови.
РЕКЛАМА
diabet.biz