Лечение суставов - артроз, артрит, остеохондроз и многое другое
Инфаркт миокарда причины
Все об инфаркте миокарда: причины, симптомы, диагностика и первая помощь
Инфарктом миокарда называется очаг некроза мышцы сердца, развивающийся на фоне остро возникшего нарушения кровообращения в коронарных артериях. Если в целом говорить о поражениях миокарда, инфаркт – наиболее частая патология. Данное состояние является прямым показанием к госпитализации больного в профильное отделение, поскольку без оказания квалифицированной медицинской помощи оно может привести к летальному исходу.
Учитывая опасность патологии, лучше ее предупредить, чем лечить. Именно поэтому при подозрении на ишемическую болезнь сердца (ИБС) и другие нарушения в работе сердца важно немедленно обратиться за помощью к специалисту, чтобы не допустить формирования такого заболевания, как инфаркт миокарда.
Причины
Чтобы понять, что такое инфаркт, крайне важно разобраться в причинах, которые его вызывают. Одной из самых главных причин, на фоне которой происходит развитие данного состояния, можно с уверенностью назвать атеросклероз. Это заболевание, патогенетической основой которого является нарушения обмена жиров в организме.
На фоне избытка холестерина и липопротеинов происходит их отложение в просвете сосудов с формированием характерных бляшек. В случае закупорки коронарных артерий, происходит формирование инфаркта. Если говорить подробней, то выделяют три основных составляющих атеросклероза, из-за которых может сформироваться нарушения кровообращения в коронарных артериях, а именно:
- Сужение просвета сосудов в результате отложения на их стенках бляшек. Также это приводит к снижению эластичности сосудистой стенки.
- Спазм сосудов, который может возникнуть на фоне сильного стресса. При наличии бляшек это может привести к острому нарушению коронарного кровообращения.
- Отрыв бляшки от сосудистых стенок может вызвать тромбоз артерии и, что хуже, инфаркт (поражение) миокарда.
Таким образом, атеросклероз – основная причина инфаркта миокарда, которая является достаточно опасным состоянием и должна в обязательном порядке подвергаться коррекции.
Риск возникновения такого заболевания, как инфаркт, значительно повышают следующие факторы:
- Плохая наследственность. Роль играют патологии сердечно-сосудистой системы у близких родственников.
- Неправильное питание и малоподвижный образ жизни. Данные факторы приводят к формированию у человека такого состояния, как ожирение.
- Ожирение. Избыток жиров приводит к непосредственному отложению бляшек на стенках сосудов.
- Вредные привычки. Употребление алкоголя и курения приводят к спазму сосудов.
- Эндокринные нарушения. Больные сахарным диабетом более склонны к изменению сердечного кровообращения. Это связано с отрицательным влиянием данного заболевания на сосуды.
- Наличие в анамнезе перенесенных инфарктов.
Нарушения давления, проявляющиеся стойкой гипертензией, постоянный стресс также могут стать причиной инфаркта.
Симптомы
Симптомы инфаркта миокарда напрямую зависят от его стадии. В стадию повреждения больные могут не предъявлять жалоб, однако у некоторых отмечается нестабильная стенокардия.
В острую стадию наблюдаются следующие проявления:
- Выраженный болевой синдром в области сердца или за грудиной. Возможна иррадиация. Характер боли индивидуальный, однако чаще всего она давящая. Выраженность болей напрямую зависит от размеров поражения.
- Иногда боли полностью отсутствуют. В этом случае человек бледнеет, сильно повышается давление, нарушается ритм сердца. Также при данной форме нередко наблюдается формирование сердечной астмы или отека легких.
- В завершении острого периода, на фоне некротических процессов, может отмечаться значительное повышение температуры, а также усиление гипертонического синдрома.
В случае стертого течения, проявления полностью отсутствуют, а наличие проблемы можно заподозрить только при проведении ЭКГ. Именно поэтому так важно проходить профилактические обследования у специалистов.
Следует сказать об атипичных формах острого периода. В этом случае болевой синдром может локализоваться в области горла или пальцах руки. Очень часто такие проявления характерны для пожилых людей с сопутствующими сердечно-сосудистыми патологиями. Стоит отметить, что атипичное течение возможно исключительно в острую стадию. В дальнейшем клиника болезни инфаркта миокарда у большинства больных одинакова.
В подострый период, при инфаркте миокарда, происходит постепенное улучшение, проявления заболевания постепенно становятся легче, вплоть до своего полного исчезновения. В последующем происходит нормализация состояния. Какие-либо симптомы отсутствуют.
Первая помощь
Понимая, что это такое – появление инфаркта миокарда, важно осознавать, что большую роль играет оказание первой помощи. Так, при подозрении на данное состояние важно выполнить следующие мероприятия:
- Вызвать скорую помощь.
- Попытаться успокоить больного.
- Обеспечить свободный доступ воздуха (избавиться от стесняющей одежды, открыть форточки).
- Уложить больного в кровать таким образом, чтобы верхняя половина туловища располагалась выше нижней.
- Дать таблетку нитроглицерина.
- При потере сознания приступить к выполнению сердечно-легочной реанимации (СЛР).
Важно понимать, что болезнь, называемая инфарктом миокарда, является угрожающим жизни состоянием. И именно от правильности оказания первой помощи, а также скорости начала врачебных мероприятий зависит развитие осложнений и даже жизнь больного.
Классификация
Инфаркты классифицируют согласно следующим признакам:
- Размер поражения.
- Глубина поражения.
- Изменения на кардиограмме (ЭКГ).
- Локализация.
- Наличие осложнений.
- Болевой синдром.
Также классификация инфаркта миокарда может основываться на стадиях, которых выделяют четыре: повреждения, острая, подострая, рубцевания.
В зависимости от размеров пораженного участка – мелко- и крупноочаговый инфаркт. Более благоприятно поражение меньшего участка, поскольку при этом не наблюдаются такие осложнения, как разрыв сердца или аневризма. Стоит отметить, что согласно проведенным исследованиям, для более чем 30% людей, перенесших мелкоочаговый инфаркт, свойственна трансформация очага в крупноочаговый.
По нарушениям на ЭКГ также отмечают два вида заболевания, в зависимости от того, есть патологический зубец Q или нет. В первом случае, вместо патологического зубца, может образовываться комплекс QS. Во втором случае – наблюдается формирование отрицательного зубца Т.
Если учитывать, насколько глубоко расположено поражение, выделяют следующие виды заболевания:
- Субэпикардиальный. Участок поражения прилегает к эпикарду.
- Субэндокардиальный. Участок поражения прилегает к эндокарду.
- Интрамуральный. Участок некротизированной ткани располагается внутри мышцы.
- Трансмуральный. В данном случае мышечная стенка поражается на всю свою толщину.
В зависимости от последствий, выделяют неосложненный и осложненный виды. Еще один важный момент, от которого зависит тип инфаркта – локализация боли. Существует типичный болевой синдром, локализующийся в области сердца или за грудиной. Помимо этого, отмечают атипичные формы. В этом случае боль может иррадиировать (отдавать) в лопатку, нижнюю челюсть, шейный отдел позвоночника, живот.
Стадии
Развитие инфаркта миокарда обычно стремительное и его невозможно предсказать. Тем не менее специалисты выделяют ряд стадий, которые проходит заболевание:
- Повреждения. В данный период происходит непосредственное нарушение кровообращения в сердечной мышце. Длительность стадии может составлять от одного часа до нескольких дней.
- Острая. Длительность второй стадии составляет 14-21 день. В данный период отмечается начало некроза части поврежденных волокон. Остальные, наоборот, восстанавливаются.
- Подострая. Продолжительность данного периода варьируется от нескольких месяцев до года. В этот период происходит окончательное завершение процессов, начавшихся в острую стадию, с последующим уменьшением зоны ишемии.
- Рубцевания. Данная стадия может продолжаться на протяжении всей жизни больного. Некротизированые участки замещаются соединительной тканью. Также в данный период с целью компенсации функции миокарда, происходит гипертрофия нормально функционирующей ткани.
Стадии при инфаркте миокарда играют очень большую роль в его диагностике, поскольку именно от них зависят изменения на электрокардиограмме.
Варианты заболевания
В зависимости от характерных проявлений выделяют несколько вариантов, возможных при инфаркте миокарда, а именно:
- Ангинозный. Характерно, что при инфарктах миокарда, является наиболее распространенным вариантом. Характеризуется наличием выраженного болевого синдрома, который не снимается приемом нитроглицерина. Боль может иррадиировать в область левой лопатки, руку или нижнюю челюсть.
- Цереброваскулярный. В данном случае для патологии характерны проявления ишемии головного мозга. Больной может жаловаться на сильное головокружение, тошноту, выраженные головные боли, а также возникновение обморочных состояний. Неврологическая симптоматика достаточно сильно осложняет постановку правильного диагноза. Единственными симптомами инфаркта миокарда являются характерные изменения на ЭКГ.
- Абдоминальный. В этом случае локализация боли является нетипичной. У больного отмечается выраженная болезненность в эпигастральной области. Характерно наличие рвоты, изжоги. Живот сильно вздут.
- Астматический. На первый план выходят симптомы дыхательной недостаточности. Выражена сильная одышка, возможно появление кашля с пенистой мокротой, что является признаком левожелудочковой недостаточности. Болевой синдром либо отсутствует полностью, либо проявляется перед одышкой. Данный вариант характерен для людей пожилого возраста, у которых в анамнезе уже есть перенесенный инфаркт.
- Аритмический. Основным симптомом является нарушение сердечного ритма. Болевой синдром слабо выражен или отсутствует полностью. В дальнейшем возможно присоединение одышки и снижение артериального давления.
- Стертый. При данном варианте проявления отсутствуют полностью. Больной не предъявляет никаких жалоб. Выявить заболевание можно лишь после проведения ЭКГ.
Учитывая обилие вариантов, возможных при данном заболевании, его диагностика является крайне сложной задачей и чаще всего основывается на проведении ЭКГ-обследования.
Диагностика
При данном заболевании специалистами используется ряд диагностических методик:
- Сбор анамнеза и жалоб.
- ЭКГ.
- Исследование активности специфических ферментов.
- Данные общего анализа крови.
- Эхокардиография (ЭхоКГ).
- Коронарография.
В анамнезе заболевания и жизни врач уделяет внимание наличию сопутствующих патологий сердечно-сосудистой системы и наследственности. При сборе жалоб нужно обратить внимание на характер и локализацию болей, а также другие проявления, свойственные для атипичного течения патологии.
ЭКГ – одна из наиболее информативных методик при диагностике данной патологии. При проведении данного обследования можно оценить следующие моменты:
- Давность болезни и ее стадия.
- Локализацию.
- Обширность повреждения.
- Глубину повреждения.
В стадии повреждения наблюдается изменение сегмента ST, который может возникать в виде нескольких вариантов, а именно:
- При повреждении передней стенки левого желудочка в районе эндокарда наблюдается расположение сегмента ниже изолинии, при котором дуга обращена книзу.
- При повреждении передней стенки левого желудочка в районе эпикарда сегмент, напротив, располагается выше изолинии, а дуга обращена вверх.
В острую стадию отмечается появление патологического зубца Q. Если имеет место трансмуральный вариант, формируется сегмент QS. При других вариантов наблюдается формирование сегмента QR.
Для подострой стадии характерна нормализация расположения сегмента ST, но при этом сохраняется патологический зубец Q, а также отрицательный T. В рубцовой стадии может отмечаться наличие зубца Q и формирование компенсаторной гипертрофии миокарда.
Для определения точного расположения патологического процесса важно оценить, на каких именно отведениях определяются изменения. В случае локализации поражения в передних отделах, признаки отмечаются в первом, втором и третьем грудных отведениях, а также в первом и втором стандартных. Возможно наличие изменений в отведении AVL.
Поражения боковой стенки практически никогда не встречаются самостоятельно и обычно являются продолжением повреждения с задней или передней стенок. В этом случае изменения регистрируются в третьем, четвертом и пятом грудных отведениях. Также признаки поражения должны присутствовать в первом и втором стандартных. При инфаркте задней стенки изменения наблюдаются в отведении AVF.
Для мелкоочагового инфаркта характерно лишь изменение зубца Т и сегмента ST. Патологические зубцы не выявляются. Крупноочаговый вариант затрагивает все отведения и при нем выявляются зубцы Q и R.
При проведении ЭКГ у врача могут возникнуть определенные сложности. Чаще всего это связано со следующими особенностями больного:
- Наличие рубцовых изменений, вызывают сложности в диагностике новых участков повреждения.
- Нарушения проводимости.
- Аневризма.
Помимо ЭКГ требуется ряд дополнительных исследований чтобы закончить определение. Инфаркт характеризуется повышением миоглобина в первые несколько часов заболевания. Также в первые 10 часов отмечается повышение такого фермента, как креатинфосфокиназ. В полную норму его содержание приходит лишь через 48 часов. После, для постановки правильного диагноза, необходимо оценить количество лактатдегидрогеназы.
Также стоит отметить, что при инфаркте миокарда происходит повышение тропонина-1 и тропонина-Т. В общем анализе крови выявляются следующие изменения:
- Повышение СОЭ.
- Лейкоцитоз.
- Повышение АсАт и АлАт.
На ЭхоКГ возможно выявление нарушения сократимости сердечных структур, а также истончение стенок желудочков. Проведение коронарографии целесообразно лишь при подозрении на окклюзионное поражение коронарных артерий.
Осложнения
Осложнения при данном заболевании можно разделить на три основные группы, которые можно увидеть в таблице.
| Основные проявления | Аритмии, блокады проводимости нервного импульса. | Нарушение насосной функции сердца, травмы сердца, электромеханическая диссоциация. | Перикардиты, тромбоэмболические состояния, стенокардия, синдром Дресслера (сочетанное осложнение, проявляющееся поражением суставов, легких, воспалением перикарда и плевры). |
Согласно времени возникновения, выделяют поздние и ранние осложнения. К поздним относятся следующие:
- Синдром Дресслера.
- Эндокардит.
- Хроническая сердечная недостаточность.
- Расстройства иннервации.
Помимо классических осложнений возможно возникновение язвенной болезни желудка и других острых патологий ЖКТ, нарушения психической деятельности и другие.
Лечение
Первое, что нужно понять – для достижения максимального эффекта лечение должно быть начато как можно быстрее. Первоначально необходимо проведение реперфузионной терапии (тромболизис, пластика сосудов). Цели лечения следующие:
- Купирование болевого синдрома. Первоначально с этой целью применяется нитроглицерин под язык. При отсутствии эффекта возможно внутривенное введение данного препарата. В том случае если и это не помогло, для снятия болевого синдрома используется морфин. С целью усиления его эффекта возможно применение дроперидола.
- Восстановление нормального кровотока. Эффект от применения тромболитиков напрямую зависит от того, насколько рано были начаты терапевтические мероприятия. Препаратом выбора является стрептокиназа. Помимо нее возможно использование урокиназы, а также тканевого активатора плазминогена.
- Дополнительное лечение. Также при инфарктах применяется аспирин, гепарин, ингибиторы АПФ, антиаритмические средства и сульфат магния.
В любом случае терапия инфаркта миокарда должна быть комплексной и начаться как можно быстрее. При отсутствии адекватной медикаментозной терапии возможно не только раннее развитие осложнений, но и летальный исход.
В случае диагностированного поражения коронарных артерий может понадобиться хирургическое вмешательство. Применяются такие методы как баллонная ангиопластика, стентирование и шунтирование.
Профилактика
Учитывая причины инфаркта миокарда, можно легко понять, что при соблюдении профилактических мероприятий, риск развития заболевания сильно снижается. С целью профилактики, необходимо соблюдать следующие правила:
- Контролировать свою массу тела. Главная цель – не допустить ожирения, поскольку данный фактор является определяющим при формировании атеросклероза – одной из основных причин возникновения инфаркта миокарда.
- Соблюдение диеты. Снижение потребляемых солей, а также уменьшение поступления жиров с пищей позволяет не только снизить риск ожирения, но и нормализовать артериальное давление.
- Ведение активного образа жизни. Адекватные физические нагрузки способствуют нормализации обменных процессов, снижению массы тела, а также общему укреплению организма. В случае если в анамнезе имеется инфаркт или другие сердечно-сосудистые патологии, об объеме нагрузок следует проконсультироваться с лечащим врачом.
- Отказ от вредных привычек.
- Контроль холестерина.
- Контроль давления.
- Измерение уровня сахара.
- Проведение профилактических осмотров у специалиста.
Таким образом, учитывая этиологию инфаркта миокарда, можно с уверенностью говорить о том, что профилактика играет большую роль. При соблюдении вышеуказанных рекомендаций риск развития заболевания, снижается в разы.
silaserdca.ru
Инфаркт миокарда: причины, симптомы, лечение, последствия и осложнения
Инфаркт миокарда – одно из проявлений ишемической болезни сердца, при которой отмирает участок миокарда. Клетки сердечной мышцы не умеют размножаться. На месте некроза формируется соединительнотканный рубец, не способный к сокращению. Если участок некроза небольшой, оставшаяся сердечная мышца компенсируют функцию отмерших клеток.
Выделяют две основных формы:
- обширный (Q инфаркт, ИМ с увеличением интервала ST) – развивается при полном перекрытии просвета артерии. Характеризуется значительной площадью некроза;
- мелкоочаговый (не Q инфаркт, ИМ без увеличения интервала ST) – развивается при частичном перекрытии просвета артерии. Площадь поражение небольшая.
Рассмотрим причины патологии, симптомы, диагностику, особенности лечения, правила оказания первой помощи, возможные последствия.
Причины инфаркта миокарда
Непосредственная причина сердечного приступа – полное или частичное перекрытие просвета коронарных артерий, которое вызывается тромбозом или спазмом сосудов.
Отдельные клетки сердечной мышцы перестают получать достаточное количество кислорода, питательных веществ. Вначале в кардиомиоцитах развиваются дистрофические изменения, а затем они гибнут. Чем дольше закупорен коронарный сосуд, тем тяжелее последствия. Поэтому раннее лечение очень важно для минимизации осложнений.
В группе риска развития сердечного приступа находятся люди:
- имеющие генетическую предрасположенность;
- старше 55 лет (мужчины), 65 (женщины);
- болеющие гипертонией, сахарным диабетом, хронической почечной недостаточностью, обструктивным апноэ, псориазом, артритом, депрессией или подверженные хроническим стрессам;
- курящие;
- имеющие лишний вес;
- ведущие малоподвижный образ жизни;
- с нарушениями липидного обмена.
Рассмотрим самые распространенные патологические процессы, которые провоцируют сужение просвета коронарных артерий.
Атеросклероз
В 90% случаев инфаркт миокарда развивается как следствие ишемической болезни сердца, спровоцированной атеросклерозом. Холестериновые бляшки, растущие на стенках сердечных сосудов, могут достигать крупных размеров. Они становятся преградой для тока крови, что приводит к поражению сердечной мышцы. Однако чаще атеросклероз провоцирует тромбообразование, вызванное травмой или распадом бляшки. Сформированный тромб перекрывает сосуд, кровоснабжение отдельного участка миокарда прекращается.
Гипертония
Высокое артериальное давление (АД) делает сосуды неэластичными, ломкими. Из-за этого они сильнее подвержены развитию атеросклероза, воспалительным процессам. Существенно повышают риск развития сердечного приступа гипертонические кризы – резкое повышение давление, которое может сопровождаться недостаточным кровоснабжением внутренних органов.
Повышенная кислородная потребность миокарда
При некоторых состояниях сердце потребляет больше кислорода, чем обычно. Из-за чего сосуды не справляются с доставкой необходимого количества крови. Как следствие развивается инфаркт.
Такой феномен характерен для:
- лихорадки;
- аритмий с увеличением числа сердечных сокращений;
- гиперфункции щитовидной железы;
- аортального стеноза;
- хронической сердечной недостаточности;
- обструктивной кардиомиопатии;
- артериовенозного шунта;
- употребления кокаина, амфетаминов.
Ограничение способности коронарных сосудов поставлять кровь
Инфаркт может быть следствием неспособности артерий обеспечить кислородную потребность миокарда. Дефицит функциональности развивается при:
- анемии (сниженном количестве эритроцитов и/или гемоглобина);
- гипоксии (сниженном содержании кислорода в крови);
- пониженном давлении.
Воспалительные заболевания
Некоторые патологии провоцируют воспаление стенки сосудов – артерииты. Данные заболевания сопровождаются утолщением сосудистой стенки, уменьшением просвета сосудов. К возможным причинам сердечного приступа относят:
- сифилис;
- системную красную волчанку;
- узелковый периартрит;
- болезнь Такаясу;
- другие ревматические заболевания.
Эмболия коронарных артерий
При воспалительных процессах сердца внутри левого предсердия, желудочка могут формироваться тромбы. Через аорту они могут попасть в коронарные артерии и закупорить их. Люди с эндокардитом, папиллярной фиброэластомой клапана аорты относятся к группе риска.
Травмы
Сильные удары, сдавливания грудной клетки могут травмировать миокард. Через несколько дней после травмы существует риск образования тромба непосредственно внутри коронарных сосудов. Блокировка кровотока приводит к развитию сердечного приступа. Поэтому после серьезных закрытых травм грудной клетки пациент должен несколько дней оставаться под наблюдением врачей.
Послеоперационные осложнения
Проведение операций на открытом сердце или близлежащих органах может спровоцировать образование тромбов. Инфаркт может быть вызван:
- коронарным шунтированием;
- коронарографией;
- ушиванием аневризмы сердца с пластикой сосудов.
Симптомы и клинические проявления
Обширный, мелкоочаговый инфаркт миокарда имеют схожую клиническую картину, но отличаются выраженностью симптомов. Проявления сердечного приступа гораздо сильнее зависят от пола человека. У мужчин признаки ИМ чаще всего соответствуют классической форме заболевания. Выраженность симптомов яркая. Женщины клинически переносят заболевание более легко, но гораздо чаще умирают от осложнений. Признаки женского ИМ более стертые, а течение заболевания часто атипичное.
Грудная боль
Яркая, сдавливающая боль за грудиной – самый распространенный, характерный признак инфаркта. Она часто отдает в правую/левую руку, шею, спину, верхнюю часть живота, плечи. От приступов стенокардии инфарктный болевой синдром отличается:
- большей выраженностью, продолжительностью (более 15 минут);
- нарастанием интенсивности;
- большим количеством локализаций;
- отсутствием эффекта от приема нитроглицерина;
- начало приступа не всегда связано с физической нагрузкой или волнением, стрессом.
Одышка
Проявляется нарушением ритма дыхания, затрудненным вдохом и/или выдохом. Из-за развивающегося некроза левый желудочек не справляется с перекачиванием крови. Поэтому отток крови из легких замедляется. Переполнение сосудов усложняет работу легких – развивается одышка. Чаще встречается у женщин, чем у мужчин.
Головокружение, головная боль
При инфаркте развитие головной боли, головокружение свидетельствует о недостаточности мозгового кровообращения. Такие симптомы наблюдаются при выраженном нарушении функций сердца или повреждении сосудов мозга.
Нервозность
Во время сердечного приступа человек бывает возбужден или наоборот апатичен. Появляется тревожность, раздражительность, страх смерти, у людей старшего возраста – психоз. Провоцирует развитие нервозности сильная боль, нарушение дыхания, аномальное сердцебиение, которые у людей ассоциируются со смертью.
Тошнота, рвота
Такие симптомы инфаркта миокарда чаще встречаются у женщин, чем у мужчин. Точная причина их возникновения неизвестна. Врачи предполагают, что наличие тошноты, рвоты объясняется перевозбуждением блуждающего нерва, имеющего нервные окончание в стенки сердца и желудка. Наш мозг неправильно интерпретирует сигналы, принимая сердечную боль за желудочную.
Расстройства пищеварения
ИМ может сопровождаться симптомами, напоминающими несварение: желудочная боль, понос, вздутие. Механизм развития расстройств пищеварения досконально не изучен. Возможно, их причиной также является перевозбуждение блуждающего нерва.
Атипичные формы
Симптомы инфаркта могут быть абсолютно нетипичными, больше напоминать другие заболевания, чем сердечный приступ. Наиболее характерны атипичные формы для женщин, больных сахарным диабетом, почечной недостаточностью, деменцией.
Проявление атипических форм.
| Абдоминальная | Очень редкая. Тошнота, рвота, реже понос. Боли в области живота. Грудная боль незначительна или отсутствует | Острый панкреатит, язвенная болезнь, обострение гастрита |
| Аритмическая | Нарушение частоты, силы, периодичности сердечных сокращений. Боли за грудиной могут отсутствовать | Аритмии |
| Астматическая | Одышка. Грудные боли необязательны | Бронхиальная астма |
| Бессимптомная | Характерные симптомы инфаркта маловыраженные или отсутствуют. Внезапная слабость, общее недомогание, головная боль | Простудные заболевания, хроническая усталость |
| Периферическая | Загрудинная боль отсутствует. Болевой синдром локализируется в руке, шее, плече, нижней челюсти, зубах | Невралгия, зубная боль, отит |
| Церебральная | Потеря сознания, нарушение координации, памяти, ясности мышления, нечеткая или нечленораздельная речь | Инсульт |
Диагностика
Распознать сердечный приступ исключительно по симптомам невозможно, поэтому диагностика обязательно включает инструментальные обследования:
- ЭКГ (12 отведений). Графическая запись работы сердца. Позволяет выявить нарушение ритма, проводимости. У некоторых людей с сердечным приступом ЭКГ абсолютно нормальная. Поэтому отсутствие изменений кардиограммы не является достаточным основанием для исключение вероятности ИМ (1).
- Анализ крови на биомаркеры. При инфаркте повышается содержание специфических белков, ферментов: тропонина, КФК, АСТ, ЛДГ. Оценка их уровня помогает подтвердить наличие некроза.
- Биохимия, общий анализ крови. Результаты исследований используются для оценки состояния здоровья пациента, а также прогнозирования некоторых осложнений.
- УЗИ сердца. Метод визуальной диагностики, который используется для оценки состояния камер, клапанов сердца, толщины стенок. Наличие специального датчика позволяет наблюдать ток крови через орган в режиме реального времени. Такая процедура называется допплерографией.
- Ангиография коронарных сосудов. Позволяет изучить особенности кровеносного русла сердца: наличие аневризм, сужений, атеросклеротических бляшек. Врач внутривенно вводит пациенту контраст, который делает сосуды видимыми на рентгеновском снимке, МРТ, КТ.
Первая помощь
Первая помощь должна быть оказана при первых симптомах, а госпитализация проведена не позднее 6 часов с начала появления болей. Поэтому если у человека начался сердечный приступ нужно немедленно вызвать врача. До приезда скорой необходимо:
- сразу прекратить текущую деятельность;
- обеспечить приток свежего воздуха;
- расстегнуть воротник, бюстгальтер, ремень, снять галстук. По возможности сменить тесную одежду на более просторную;
- занять полусидящее положение;
- разжевать, проглотить таблетку аспирина (если нет противопоказаний);
- положить под язык таблетку нитроглицерина. До приезда скорой прием препарата можно повторить еще дважды, рекомендованный интервал 5 минут. Противопоказано применение нитроглицерина людям с низким давлением, частотой сердечных сокращений менее 50;
- постоянно находится возле пострадавшего до прибытия медицинской помощи, контролируя его давление, пульс.
Больному запрещается:
Особенности лечения
Еще на этапе транспортировки больному вводят препараты, минимизирующие риск осложнений. Основные задачи терапии острой фазы:
- снятие болевого синдрома;
- восстановление кровотока;
- предупреждение повторного тромбообразования;
- профилактика осложнений острой фазы, прежде всего желудочковых аритмий.
После стационарного курса лечения все больные проходят курс реабилитации. Ее цели:
- улучшение качества жизни;
- увеличение продолжительности жизни;
- профилактика осложнений.
Обезболивающие, седативные
Полное устранение болевого синдрома имеет важное значение для улучшения состояния больного, уменьшения риска развития осложнений. Прием нитроглицерина при инфаркте плохо купирует боль, но способствует снижения летальности за счет расширения сосудов, снижения частоты сердечных сокращений. Врачи скорой помощи используют для обезболивания препараты группы наркотических анальгетиков: морфин, фентанил+дроперидол. Через 3-5 минут пациент перестает чувствовать боль, проходит страх смерти, тревожность.
Кислородотерапия
Показана при насыщении артериальной крови кислородом менее 95%, тяжелой сердечной недостаточности, отеке легких. Польза от применения кислородотерапии больным с неосложненными формами инфаркта не доказана.
Препараты, препятствующие тромбообразованию
Применение тромболитиков, антиагрегантов преследует две цели: приостановление роста образовавшегося тромба, профилактика образования новых. Это позволяет сократить площадь некроза, предупредить рецидив заболевания. Больному прежде всего дают разжевать аспирин. Ацетилсалициловую кислоту могут заменять или дополнять назначением клопидогрела, тикагрелора, гепарина, бивалирудина.
Тромболитики
В первые 6-12 часов после начала приступа существует возможность медикаментозного растворения тромба. Этого добиваются введением тромболитиков: стрептокиназы, тенектеплазы, алтеплазы, пуролазы. Полностью восстановить кровоток применением препаратов удается в 55% случаев (2). Однако даже без полного растворения тромба, применение тромболитиков оправдано. Введение лекарств позволяет добиться снижения летальности, частоты возникновения осложнений.
Бета-блокаторы
Уменьшают силу, частоту сердечных сокращений, препятствуют развитию аритмии. Режим работы сердца становится более экономичным, кислородная потребность миокарда снижается. При инфаркте бета-блокаторы применяются в остром периоде заболевания, во время реабилитации. Чаще всего больным назначают эсмолол, метопролол, пропранолол.
Ингибиторы ренин-ангиотензиновой системы
К этой группе относятся представители нескольких классов лекарств: ингибиторы АПФ (иАПФ), блокаторы рецепторов ангиотензина 2 (БПА-2), мочегонные препараты. Все они обладают гипотензивным эффектом, улучшают функционирование сердечной мышцы, прогноз для больного. Представители группы – каптоприл, рамиприл, валсартан, спиронолактон.
Чрескожное коронарное вмешательство (ЧКВ)
Хирургическое вмешательство признано самым эффективным способом восстановления кровотока. Вероятность благоприятного исхода – 90-95%. ЧКВ относится к малоинвазивным процедурам. Во время операции врач не делает больших разрезов. Для проведения хирургического вмешательства, достаточно крошечного разреза вблизи магистрального сосуда конечности, через который хирург вводит специальный катетер.
Перемещение трубки контролируются компьютерным изображением. Достигнув места сужения хирург начинает нагнетать воздух в крошечный баллон, которым оборудован катетер. Расширение баллона раздвигает стенки артерий, движение крови по ним восстанавливается. Чтобы предупредить сужение сосуда после изъятия катетера, внутри него устанавливается миниатюрный каркас – стент.
Домашнее лечение
Люди, перенесшие инфаркт, должны проходить курс реабилитации. Большинство рекомендаций придется соблюдать всю жизнь. Только так можно уберечь себя от осложнений, нового сердечного приступа.
Основные компоненты реабилитационных мероприятий:
- Медикаментозное лечение. После перенесенного сердечного приступа пациентам назначаются препараты, которые будут защищать сердце от рецидивов. Большинство из них необходимо принимать пожизненно. Стандартная схема лечения включает аспирин, статины, гипотензивные средства. Недостаточность левого желудочка требует дополнительного назначения бета-блокаторов, верошпирона.
- Отказ от курения. Один из основных факторов риска развития сердечного приступа. Каждая выкуренная сигарета заставляет сердце биться быстрее, вызывает спазм сосудов. Это создает благоприятные условия для тромбообразования. Отказ от сигарет смертность на 35-43% (2).
- Диета. Контроль потребления калорий, ограничение количества продуктов, содержащих насыщенные транс жиры, соли, алкоголя – основные постулаты здорового питания. Основой рациона рекомендуют сделать овощи, каши, бобовые, орехи, семечки, фрукты. Людям, пережившим инфаркт, нужно отдавать предпочтение запеченным, вареным блюдам.
- Физическая активность. Строгий постельный режим показан только в первые сутки после сердечного приступа. Затем необходимо постепенно возвращаться к физической активности. Вначале это могут быть обычные прогулки с добавлением ЛФК, затем – более серьезные аэробные нагрузки. Ежедневное поддержание физической активности – залог здорового сердца.
- Ограничение тяжелой физической работы. Подъем грузов, серьезное занятие спортом, работа, предполагающая длительную ходьбу или стояние, недопустимы. Любая лишняя сердечная нагрузка чревата развитие рецидива.
- Психологическая реабилитация. Помогает людям справиться с постинфарктной депрессией, принять изменения, научиться управлять стрессом.
Людям, которые не сталкивались с инфарктом также полезно придерживаться этих правил. Ведь они – лучший способ профилактики сердечного приступа.
Последствия и осложнения инфаркта миокарда
После перенесенного сердечного приступа человек попадает в группу риска развития тяжелых осложнений, связанных с нарушением работы сердца. По времени возникновения последствия делятся на три группы:
- острые (0-3 дня): кардиогенный шок, желудочковая аритмия, блокада синусного, атриовентрикулярного узла, острая сердечная недостаточность;
- подострые (3-14 дней): регургитация митрального клапана, разрыв межжелудочковой перегородки, стенки желудочка, сосочковой мышцы, постинфарктная стенокардия;
- отсроченный (более 14 дней): хронический перикардит, дисфункция левого желудочка, аритмии, фибрилляция предсердий, остановка сердца, синдром Дресслера.
Желудочковая аритмия
Изолированное увеличение частоты сокращений (желудочковая тахикардия) или асинхронная работа желудочков (фибрилляция). Оба вида осложнений – самые частые причины смерти во время острого периода заболевания.
Острая сердечная недостаточность
Одно из самых частых осложнений обширного ИМ. Обычно развивается из-за снижения способности левого желудочка выталкивать кровь в аорту. Ее основные симптомы – одышка, шумы характерные для отека легких, снижение работоспособности. Прогрессирующая острая сердечная недостаточность может привести к кардиогенному шоку.
Кардиогенный шок
Кардиогенный шок развивается из-за выраженного нарушения работы левого желудочка. Критическим моментом является уменьшение сердечного выброса, а основными признаками – резкое снижение давления (ниже 90 мм рт. ст. для систолического), симптомы недостаточного кровоснабжения периферических органов:
- снижение кожной температуры, особенно рук, ног;
- бледность, синюшность конечностей;
- уменьшение количества мочи, вплоть до полного отсутствия мочеиспускания.
Развитие шока у пациентов без проведенной реперфузии сопровождается 80% летальностью (2).
Разрывы сердца
Сердечный приступ может привести к разрыву полостей сердца. Частота развития осложнения такого рода составляет 2-6% (2). Лидер по количеству разрывов – стенка левого желудка. Второе место занимает нарушение целостности межжелудочковой перегородки. Реже всего встречается разрыв сосочковой мышцы. Зона правого желудочка, предсердия повреждается крайне редко. Все разрывы сердца представляют угрозу для жизни. Однако повреждение стенки левого желудочка сопровождается абсолютной летальностью.
Постинфарктная стенокардия
Стенокардии проявляется типичной ангинозной болью. Опасность постинфарктной стенокардии заключается в возможности развития рецидива сердечного приступа. Более склонны к развитию осложнений больные, которым не проводили ЧКВ.
Перикардит
Инфаркт может сопровождаться воспалением сердечной сумки – перикарда. Оно развивается через несколько дней или недель после сердечного приступа. Отсроченный перикардит является компонентом синдрома Дресслера. Характерный симптом – боль за грудиной, которая усиливается при вдохе, изменении положения тела.
Отсроченные аритмии
Встречаются у большинства пациентов. Образовавшийся рубец нарушает распределение нервного импульса. Разные отделы сердца сокращаются несинхронно или нетипично. Нарушение выработки импульса синусовым узлом, миграция водителей ритма по предсердиям не ухудшают прогноз. Выраженная тахи-, брадикардия, частые экстрасистолы нарушают работу сердца. Оно перестает справляться с перекачиванием минутного объема крови, что создает опасность рецидива, развития сердечной недостаточности.
Диастолическая дисфункция левого желудочка
При инфаркте в толще сердечной мышцы происходят необратимые изменения, что нарушает работу органа. Невозможность левого желудочка расслабиться во время диастолы называют диастолической дисфункцией. Из-за чего во время каждого сокращения в него попадает недостаточное количество крови. Может проявляться слабостью, одышкой, быстрой утомляемость, сердечным кашлем.
Синдром Дресслера
Развивается довольно редко. Вероятность возникновения 5%. По своей природе синдром Дресслера относится к аутоиммунным заболеваниям. Он сопровождается воспалением тканей, органов, преимущественно находящихся рядом с сердцем:
- сердечной сумки (перикардит);
- легочной оболочки (плеврит);
- легких (пневмония);
- синовиальной сумки суставов (синовит).
Редко встречаются атипичные формы заболевания, проявляющиеся дерматитом, экземой, воспалением сосудов, почек, развитием астмы.
Первичная и вторичная профилактика инфаркта миокарда
Рассмотрим комплекс мер, предупреждающих развитие инфаркта: первичного или повторного. Соответственно методы, препятствующие возникновению первичного сердечного приступа называют первичной профилактикой, а повторного – вторичной.
Первичная профилактика
По данным ВОЗ простые и общеизвестные правила могут предупредить до 80% всех преждевременных инфарктов (4).
Контроль веса
Лишние килограммы существенно повышают риск развития заболевания. Рацион человека должен быть сбалансированным, содержать достаточное количество полноценных белков, ненасыщенных жиров, сложных углеводов, клетчатки, витаминов, минералов.
Добиться этого можно сделав основой питания овощи, фрукты, цельнозерновые каши. Хорошие источники полноценных белков – нежирные сорта мяса, рыба, бобовые, орехи, семечки. Все молочные продукты должны быть умеренной жирности. Животным жирам желательно предпочитать растительные.
Диета обязательно должна включать источники омега-3 жирных кислот: жирные сорта рыбы, семена льна, чиа. Нужно ограничивать количество сахара, соли, алкоголя.
Ежедневные физические упражнения
Здоровье сердца, сосудов во многом зависит от регулярности физической активности. Ежедневно необходимо двигаться не менее получаса. Желательно большинство дней двигаться хотя бы час.
Больше всего сердце «любит» аэробные нагрузки: бег трусцой, плаванье, спортивную ходьбу, велопрогулки, йогу. Но вы можете выбирать любые виды спорта, которые доставляют вам удовольствие.
Борьба с табакокурением
Табак очень вреден для здоровья сердца в любом виде. Опасно даже пассивное курение. Риск развития сердечного приступа существенно снижается сразу после отказа от вредной привычки. Уже через год воздержания вероятность возникновения инфаркта снижается на 50%.
Регулярные медицинские осмотры
Приводящие к инфаркту нарушения, длительное время протекают бессимптомно. В этот период выявить их можно только путем регулярных осмотров и обследований. Не реже раза в год необходимо контролировать свое кровяное давление, каждые 4-6 лет уровень холестерина, раз в несколько лет определять концентрацию сахара крови. Если вы находитесь в группе риска развития гипертонии, дислипидемии или сахарного диабета, тесты проводятся чаще.
Следует дисциплинированно принимать препараты при выявлении хронических заболеваний. Прежде всего, сосудов, щитовидной железы, сердца, почек.
Вторичная профилактика
От дисциплинированного соблюдения рекомендаций врача будет во многом зависеть эффективность восстановления, качество, продолжительность дальнейшей жизни пациента.
Прием лекарственных препаратов
Они необходимы для:
- уменьшения вероятности образования тромба – одной из основных причин сердечного приступа;
- нормализации жирового метаболизма, нарушение которого чаще всего приводит к образованию тромбов;
- снижения кислородной потребности миокарда;
- понижения давления;
- устранения нарушений сердечного ритма (аритмий).
Стандартная схема пожизненного лечения предусматривает назначение:
- аспирина – препятствует тромбообразованию;
- статинов (розувастатин, симвастатин, аторвастатин) – понижают уровень холестерина, останавливают рост холестериновых бляшек, тем самым улучшая кровоток;
- бета-блокаторов – устраняют нарушение сердечного ритма, уменьшают кислородную потребность миокарда, понижают давление;
- ингибиторов АПФ – улучшают работу сердца, понижают давление.
Физическая активность
Отсутствие регулярной физической нагрузки увеличивает риск смерти от повторного сердечного приступа на 26%. Поэтому врачи рекомендуют начинать понемногу увеличивать активность практически сразу после инфаркта. Уже со второго дня с пациентом занимаются лечебной физкультурой. Вначале в лежачем положении, постепенно переходя к большим нагрузкам.
После окончания формирования рубца, которое занимает 2-3 месяца рекомендуется:
- больше ходить. Ваш дневной километраж не должен быть меньше 3 км, если другого не прописал врач;
- заниматься несложной домашней работой;
- хотя бы несколько раз в неделю выделять время для анаэробных тренировок: плавать, заниматься спортивной или скандинавской ходьбой, аквааэробикой, йогой, велосипедной ездой, если нет противопоказания – бегать трусцой. При неосложненных формах сердечного приступа можно заниматься и другими видами спорта. Однако перед началом тренировок необходимо проконсультироваться с врачом.
Важно не переусердствовать с физическими нагрузками. Даже неосложненный формы инфаркта приводят к необратимым изменениям сердечной мышцы.
Нормализация веса
Диета – обязательное профилактическое мероприятие, которое рекомендуется всем пациентам без исключения. Сбалансированный рацион обеспечит сердце всеми необходимыми веществами, будет препятствовать развитию атеросклероза, гипертонии.
Общие принципы питания в целом повторяют рекомендации по профилактике первичного инфаркта. Важно питаться часто (5-6 раз/день), небольшими порциями. Следить за количеством соли (до 5 г/сутки), алкоголя.
Нужно стремится к тому, чтобы индекс массы тела не превышал 25 кг/м2. Если стандартной диетой результата достичь не получается, рекомендуется устраивать 1 раз/7-10 дней разгрузочный день.
Отказ от курения
Люди часто недооценивает роль табака в развитии сердечно-сосудистых заболеваний. Однако факты упрямы: те люди, которые бросили курить после сердечного приступа, уменьшили риск летального исхода от инфаркта или инсульта на 35-43% (5). Объясняется данная закономерность просто. После каждой выкуренной сигареты сердце начинает биться быстрее, сосуды сужаются. Все это создает благоприятные условия для закупорки коронарной артерии.
Другие методы
Предотвратить развитие рецидива помогают:
- Своевременное медицинское обследование – любой перенесенный сердечный приступ повышает вероятность возникновение последующего. Поэтому всем без исключения людям необходимо периодически посещать кардиолога. Это поможет вовремя отследить начало осложнений, скорректировать схему лечения.
- Обучение. Его роль часто недооценивают врачи и пациенты. Однако понимание процессов, которые происходят с вами, причин ограничений, назначений очень помогает дисциплинированно выполнять рекомендации доктора. Обученные пациенты гораздо раньше обращаются за медицинской помощью, имеют большие шансы на восстановление по сравнению с людьми, которым обучение не проводилось.
- Умение управлять уровнем стресса. Хроническое эмоциональное перенапряжение крайне негативно сказывается на здоровье сердечно-сосудистой системы. Мы не можем сделать нашу жизнь безоблачной, но способны поменять отношение к неурядицам. Если не получается справиться со стрессом самостоятельно – обратитесь к психологу. Он обучит эффективным техникам расслабления, успокоения.
- Прививка от гриппа. Перенесенный грипп опасен своими последствиями. В частности, он может дать сердечные осложнения. Ежегодная вакцинация снижает риск заражения, а значит и возможность развития инфаркта.
Профилактические мероприятия в разном возрасте
Американская ассоциация сердца разработала рекомендации по предупреждению развитию сердечного приступа для людей отдельных возрастных категорий.
20-29 лет
Для этого возраста заболевания сердечно-сосудистой системы нехарактерны. Однако в этот период начинают активно формироваться холестериновые бляшки – основная причина ишемической болезни сердца и инфаркта миокарда. Для своевременного выявления патологий, торможения развития атеросклероза молодым людям рекомендуется:
- Выбрать, начать регулярно посещать терапевта. Многие заболевания сердечно-сосудистой системы долгое время развиваются бессимптомно. Выявить их на этой стадии можно только благодаря регулярным осмотрам, обследованиям. Ранняя диагностика очень важна, поскольку начатое в этот период лечение является наиболее эффективным.
- Сделайте физическую активность своей привычкой. Легче всего начать регулярно заниматься спортом, когда организм молодой: физические нагрузки приносят минимум дискомфорта с самого начала. Чем старше становится человек, тем труднее ему втянуться.
- Не курите. Сигареты существенно увеличивают вероятность развития атеросклероза. Пассивные курильщики на 30% чаще страдают от сердечно-сосудистых заболеваний (3). Ранний отказ от вредной привычки помогает существенно снизить риск сердечного приступа. Чем позже вы бросите курить, тем меньше будет позитивный эффект.
30-39 лет
Появление, воспитание детей, карьерный рост заставляют многих передвинуть вопросы собственного здоровья на второй план. Борясь со стрессом, многие начинают курить, злоупотреблять чаем, кофе, алкоголем. С возрастом такая невнимательность оборачивается серьезными проблемами. Чтобы не допустить преждевременного старения сердца:
- Сделайте здоровый способ жизни семейным делом. Больше гуляйте с детьми, отдавайте предпочтение активным играм, начните следить за питанием.
- Узнайте свою семейную историю болезни. Если ваши родители, братья или сестры имели проблемы с сердечно-сосудистой системой (ранний инфаркт, аритмии), вы находитесь в группе риска. Поскольку этот фактор вы контролировать не можете, сконцентрируйте на других: поддерживайте здоровый вес, занимайтесь спортом, правильно питайтесь, бросьте/не начинайте курить.
- Следите за уровнем стресса. Хронический стресс повышает частоту сердечных сокращений, способствует развитию гипертонии – одного из факторов риска развития сердечных приступов. Не допустить этого можно освоив практики управления своим психологическим состоянием.
- Регулярно контролируйте кровяное давление. Если несколько недель подряд ваши значения превышают 120/80 – идите к терапевту. Так начинается гипертония.
40-49 лет
В этом возрасте у многих людей, игнорировавших здоровой образ жизни или имеющих предрасположенность к сердечно-сосудистым заболеваниям начинают появляются симптомы ишемической болезни сердца. Однако если сейчас начать заниматься своим здоровьем, сердце сможет проработать значительно дольше. Сконцентрируйте свое внимание на:
- Контроле за своим весом. С возрастом обмен веществ начинает замедляться. Постарайтесь не допустить набора лишних килограмм. Начните следить за своим питанием, включите в свой распорядок дня физическую активность.
- Каждые 3 годы проверяйте сахар крови. Это поможет диагностировать сахарный диабет на самой ранней стадии. Он опасен как самостоятельное заболевание, но также повышает риск развития сердечного приступа.
- Храпите – сходите к врачу. Каждый третий человек после 40 лет страдает от ночного апноэ – кратковременной остановке дыхания. Отсутствие лечения этой «безобидной» патологии повышает шансы развития сердечного приступа.
Старше 50 лет
Сердце человека начинает понемногу стареть, а заболевания сердечно-сосудистой системы заявляют о себе. У некоторых людей именно в этом возрасте случается первый приступ. Лицам старше 50 лет кардиологи рекомендуют:
- Ознакомиться с предвестниками, симптомами инфаркта. Тяжесть последствий во многом зависит от своевременности оказания первой медицинской помощи. Чем раньше вы сможете распознать сердечный приступ, тем быстрее, полнее будет восстановление.
- Соблюдайте рекомендации врача. По статистике ВОЗ страны, в которых люди получают полноценную медицинскую помощь, средний возраст возникновения сердечного приступа выше, как и качество жизни в постинфарктный период.
Людям пожилого возраста, особенно женщинам, советуют не стесняться обращаться за врачебной помощью. Ведь симптомы, которые вам могут казаться незначительными, могут быть признаками атипичного инфаркта.
Прогноз
Прогноз при инфаркте неблагоприятный. Даже при самом легком течение болезни на сердце навсегда остается рубец, не дающий органу полноценно выполнять свои функции. Продолжительность жизни, вероятность осложнений зависит от возраста пациента, общего состояния здоровья, полноценности лечения перенесенного сердечного приступа.
Большая часть людей с инфарктом миокарда погибает еще до прибытия в госпиталь. На втором месте по уровню смертности – первые три дня после приступа. 5-10% людей умирает в этот период (6). Долгосрочный прогноз существенно отличается у различных групп пациентов. Известно, что в первый год после перенесенного ИМ у 40% пациентов наблюдается рецидив, летальный исход наступает у 10-12% (6).
Литература
- Сыркин А.Л. Добровольский А.В. Острый коронарный синдром без подъема сегмента ST на ЭКГ, 2011
- Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST электрокардиограммы, 2013
- American Heart Association. How to Help Prevent Heart Disease At Any Age, 2015
- Рекомендации ВОЗ. Профилактика инфаркта, инсульта, 2015
- Мишина И.Е., Довгалюк Ю.В., Чистякова Ю.В., Архипова С.Л. Медицинская реабилитация больных, перенесших острый инфаркт миокарда, 2017
- Gilles Montalescot, Jean Dallongeville, Eric Van Belle, Stephanie Rouanet, Cathrine Baulac, Alexia Degrandsart, Eric Vicaut. STEMI and NSTEMI: are they so different? 1 year outcomes in acute myocardial infarction as defined by the ESC/ACC definition (the OPERA registry), 2007
Последнее обновление: Август 22, 2019
sosudy.info
Инфаркт миокарда
Инфаркт миокарда – очаг ишемического некроза сердечной мышцы, развивающийся в результате острого нарушения коронарного кровообращения. Клинически проявляется жгущими, давящими или сжимающими болями за грудиной, отдающими в левую руку, ключицу, лопатку, челюсть, одышкой, чувством страха, холодным потом. Развившийся инфаркт миокарда служит показанием к экстренной госпитализации в кардиологическую реанимацию. При неоказании своевременной помощи возможен летальный исход.
Инфаркт миокарда – очаг ишемического некроза сердечной мышцы, развивающийся в результате острого нарушения коронарного кровообращения. Клинически проявляется жгущими, давящими или сжимающими болями за грудиной, отдающими в левую руку, ключицу, лопатку, челюсть, одышкой, чувством страха, холодным потом. Развившийся инфаркт миокарда служит показанием к экстренной госпитализации в кардиологическую реанимацию. При неоказании своевременной помощи возможен летальный исход.
В возрасте 40-60 лет инфаркт миокарда в 3–5 раз чаще наблюдается у мужчин в связи с более ранним (на 10 лет раньше, чем у женщин) развитием атеросклероза. После 55-60 лет заболеваемость среди лиц обоего пола приблизительно одинакова. Показатель летальности при инфаркте миокарда составляет 30—35%. Статистически 15—20% внезапных смертей обусловлены инфарктом миокарда.
Нарушение кровоснабжения миокарда на 15-20 и более минут приводит к развитию необратимых изменений в сердечной мышце и расстройству сердечной деятельности. Острая ишемия вызывает гибель части функциональных мышечных клеток (некроз) и последующее их замещение волокнами соединительной ткани, т. е. формирование постинфарктного рубца.
В клиническом течении инфаркта миокарда выделяют пять периодов:
- 1 период – предынфарктный (продромальный): учащение и усиление приступов стенокардии, может продолжаться несколько часов, суток, недель;
- 2 период – острейший: от развития ишемии до появления некроза миокарда, продолжается от 20 минут до 2 часов;
- 3 период – острый: от образования некроза до миомаляции (ферментативного расплавления некротизированной мышечной ткани), длительность от 2 до 14 суток;
- 4 период – подострый: начальные процессы организации рубца, развитие грануляционной ткани на месте некротической, продолжительность 4-8 недель;
- 5 период – постинфарктный: созревание рубца, адаптация миокарда к новым условиям функционирования.
Инфаркт миокарда
Инфаркт миокарда является острой формой ИБС. В 97—98% случаев основой для развития инфаркта миокарда служит атеросклеротическое поражение венечных артерий, вызывающее сужение их просвета. Нередко к атеросклерозу артерий присоединяется острый тромбоз пораженного участка сосуда, вызывающий полное или частичное прекращение кровоснабжения соответствующей области сердечной мышцы. Тромбообразованию способствует повышенная вязкость крови, наблюдаемая у пациентов с ИБС. В ряде случаев инфаркт миокарда возникает на фоне спазма ветвей венечных артерий.
Развитию инфаркта миокарда способствуют сахарный диабет, гипертоничесая болезнь, ожирение, нервно-психическое напряжение, увлечение алкоголем, курение. Резкое физическое или эмоциональное напряжение на фоне ИБС и стенокардии может спровоцировать развитие инфаркта миокарда. Чаще развивается инфаркт миокарда левого желудочка.
В соответствии с размерами очагового поражения сердечной мышцы выделяют инфаркт миокарда:
- крупноочаговый
- мелкоочаговый
На долю мелкоочаговых инфарктов миокарда приходится около 20% клинических случаев, однако нередко мелкие очаги некроза в сердечной мышце могут трансформироваться в крупноочаговый инфаркт миокарда (у 30% пациентов). В отличие от крупноочаговых, при мелкоочаговых инфарктах не возникают аневризма и разрыв сердца, течение последних реже осложняется сердечной недостаточностью, фибрилляцией желудочков, тромбоэмболией.
В зависимости от глубины некротического поражения сердечной мышцы выделяют инфаркт миокарда:
- трансмуральный - с некрозом всей толщи мышечной стенки сердца (чаще крупноочаговый)
- интрамуральный – с некрозом в толще миокарда
- субэндокардиальный – с некрозом миокарда в зоне прилегания к эндокарду
- субэпикардиальный - с некрозом миокарда в зоне прилегания к эпикарду
По изменениям, фиксируемым на ЭКГ, различают:
- «Q-инфаркт» - с формированием патологического зубца Q, иногда желудочкового комплекса QS (чаще крупноочаговый трансмуральный инфаркт миокарда)
- «не Q-инфаркт» – не сопровождается появлением зубца Q, проявляется отрицательными Т-зубцами (чаще мелкоочаговый инфаркт миокарда)
По топографии и в зависимости от поражения определенных ветвей коронарных артерий инфаркт миокарда делится на:
- правожелудочковый
- левожелудочковый: передней, боковой и задней стенок, межжелудочковой перегородки
По кратности возникновения различают инфаркт миокарда:
- первичный
- рецидивирующий (развивается в срок 8 недель после первичного)
- повторный (развивается спустя 8 недель после предыдущего)
По развитию осложнений инфаркт миокарда подразделяется на:
- осложненный
- неосложненный
По наличию и локализации болевого синдрома выделяют формы инфаркта миокарда:
- типичную – с локализацией боли за грудиной или в прекардиальной области
- атипичные - с атипичными болевыми проявлениями:
- периферические: леволопаточная, леворучная, гортанно-глоточная, нижнечелюстная, верхнепозвоночная, гастралгическая (абдоминальная)
- безболевые: коллаптоидная, астматическая, отечная, аритмическая, церебральная
- малосимптомную (стертую)
- комбинированную
В соответствии с периодом и динамикой развития инфаркта миокарда выделяют:
- стадию ишемии (острейший период)
- стадию некроза (острый период)
- стадию организации (подострый период)
- стадию рубцевания (постинфарктный период)
Около 43% пациентов отмечают внезапное развитие инфаркта миокарда, у большей же части больных наблюдается различный по продолжительности период нестабильной прогрессирующей стенокардии.
Острейший период
Типичные случаи инфаркта миокарда характеризуются чрезвычайно интенсивным болевым синдромом с локализацией болей в грудной клетке и иррадиацией в левое плечо, шею, зубы, ухо, ключицу, нижнюю челюсть, межлопаточную зону. Характер болей может быть сжимающим, распирающим, жгучим, давящим, острым («кинжальным»). Чем больше зона поражения миокарда, тем более выражена боль.
Болевой приступ протекает волнообразно (то усиливаясь, то ослабевая), продолжается от 30 минут до нескольких часов, а иногда и суток, не купируется повторным приемом нитроглицерина. Боль сопряжена с резкой слабостью, возбуждением, чувством страха, одышкой.
Возможно атипичное течение острейшего периода инфаркта миокарда.
У пациентов отмечается резкая бледность кожных покровов, липкий холодный пот, акроцианоз, беспокойство. Артериальное давление в период приступа повышено, затем умеренно или резко снижается по сравнению с исходным (систолическое < 80 рт. ст., пульсовое < 30 мм мм рт. ст.), отмечается тахикардия, аритмия.
В этот период может развиться острая левожелудочковая недостаточность (сердечная астма, отек легких).
Острый период
В остром периоде инфаркта миокарда болевой синдром, как правило, исчезает. Сохранение болей бывает вызвано выраженной степенью ишемии околоинфарктной зоны или присоединением перикардита.
В результате процессов некроза, миомаляции и перифокального воспаления развивается лихорадка (от 3-5 до 10 и более дней). Длительность и высота подъема температуры при лихорадке зависят от площади некроза. Артериальная гипотензия и признаки сердечной недостаточности сохраняются и нарастают.
Подострый период
Болевые ощущения отсутствуют, состояние пациента улучшается, нормализуется температура тела. Симптомы острой сердечной недостаточности становятся менее выраженными. Исчезает тахикардия, систолический шум.
Постинфарктный период
В постинфарктном периоде клинические проявления отсутствуют, лабораторные и физикальные данные практически без отклонений.
Атипичные формы инфаркта миокарда
Иногда встречается атипичное течение инфаркта миокарда с локализацией болей в нетипичных местах (в области горла, пальцах левой руки, в зоне левой лопатки или шейно-грудного отдела позвоночника, в эпигастрии, в нижней челюсти) или безболевые формы, ведущими симптомами которых могут быть кашель и тяжелое удушье, коллапс, отеки, аритмии, головокружение и помрачение сознания.
Атипичные формы инфаркта миокарда чаще встречаются у пожилых пациентов с выраженными признаками кардиосклероза, недостаточностью кровообращения, на фоне повторного инфаркта миокарда.
Однако атипично протекает обычно только острейший период, дальнейшее развитие инфаркта миокарда становится типичным.
Стертое течение инфаркта миокарда бывает безболевым и случайно обнаруживается на ЭКГ.
Нередко осложнения возникают уже в первые часы и дни инфаркта миокарда, утяжеляя его течение. У большинства пациентов в первые трое суток наблюдаются различные виды аритмий: экстрасистолия, синусовая или пароксизмальная тахикардия, мерцательная аритмия, полная внутрижелудочковая блокада. Наиболее опасно мерцание желудочков, которое может перейти в фибрилляцию и привести к гибели пациента.
Левожелудочковая сердечная недостаточность характеризуется застойными хрипами, явлениями сердечной астмы, отека легких и нередко развивается в острейший период инфаркта миокарда. Крайне тяжелой степенью левожелудочковой недостаточности является кардиогенный шок, развивающийся при обширном инфаркте и обычно приводящий к летальному исходу. Признаками кардиогенного шока служит падение систолического АД ниже 80 мм рт. ст., нарушение сознания, тахикардия, цианоз, уменьшение диуреза.
Разрыв мышечных волокон в зоне некроза может вызывать тампонаду сердца - кровоизлияние в полость перикарда. У 2-3% пациентов инфаркт миокарда осложняется тромбоэмболиями системы легочной артерии (могут стать причиной инфаркта легких или внезапной смерти) или большого круга кровообращения.
Пациенты с обширным трансмуральным инфарктом миокарда в первые 10 суток могут погибнуть от разрыва желудочка вследствие острого прекращения кровообращения. При обширном инфаркте миокарда может возникать несостоятельность рубцовой ткани, ее выбухание с развитием острой аневризмы сердца. Острая аневризма может трансформироваться в хроническую, приводящую к сердечной недостаточности.
Отложение фибрина на стенках эндокарда приводит к развитию пристеночного тромбоэндокардита, опасного возможностью эмболии сосудов легких, мозга, почек оторвавшимися тромботическими массами. В более позднем периоде может развиться постинфарктный синдром, проявляющийся перикардитом, плевритом, артралгиями, эозинофилией.
Среди диагностических критериев инфаркта миокарда важнейшими являются анамнез заболевания, характерные изменения на ЭКГ, показатели активности ферментов сыворотки крови. Жалобы пациента при инфаркте миокарда зависят от формы (типичной или атипичной) заболевания и обширности поражение сердечной мышца. Инфаркт миокарда следует заподозрить при тяжелом и продолжительном (дольше 30-60 минут) приступе загрудинных болей, нарушении проводимости и ритма сердца, острой сердечной недостаточности.
К характерным изменениям ЭКГ относятся формирование отрицательного зубца Т (при мелкоочаговом субэндокардиальном или интрамуральном инфаркте миокарда), патологического комплекса QRS или зубца Q (при крупноочаговом трансмуральном инфаркте миокарда). При ЭхоКГ выявляется нарушение локально сократимости желудочка, истончение его стенки.
В первые 4-6 часов после болевого приступа в крови определяется повышение миоглобина - белка, осуществляющего транспорт кислорода внутрь клеток.Повышение активности креатинфосфокиназы (КФК) в крови более чем на 50% наблюдается спустя 8—10 ч от развития инфаркта миокарда и снижается до нормы через двое суток. Определение уровня КФК проводят через каждые 6-8 часов. Инфаркт миокарда исключается при трех отрицательных результатах.
Для диагностики инфаркта миокарда на более поздних сроках прибегают к определению фермента лактатдегидрогеназы (ЛДГ), активность которой повышается позже КФК – спустя 1-2 суток после формирования некроза и приходит к нормальным значениям через 7-14 дней. Высокоспецифичным для инфаркта миокарда является повышение изоформ миокардиального сократительного белка тропонина - тропонина-Т и тропонина-1, увеличивающихся также при нестабильной стенокардии. В крови определяется увеличение СОЭ, лейкоцитов, активности аспартатаминотрансферазы (АсАт) и аланинаминотрансферазы (АлАт).
Коронарная ангиография (коронарография) позволяет установить тромботическую окклюзию коронарной артерии и снижение желудочковой сократимости, а также оценить возможности проведения аортокоронарного шунтирования или ангиопластики - операций, способствующих восстановлению кровотока в сердце.
При инфаркте миокарда показана экстренная госпитализация в кардиологическую реанимацию. В остром периоде пациенту предписывается постельный режим и психический покой, дробное, ограниченное по объему и калорийности питание. В подостром периоде больной переводится из реанимации в отделение кардиологии, где продолжается лечение инфаркта миокарда и осуществляется постепенное расширение режима.
Купирование болевого синдрома проводится сочетанием наркотических анальгетиков (фентанила) с нейролептиками (дроперидолом), внутривенным введением нитроглицерина.
Терапия при инфаркте миокарда направлена на предупреждение и устранение аритмий, сердечной недостаточности, кардиогенного шока. Назначают антиаритмические средства (лидокаин), ß-адреноблокаторы (атенолол), тромболитики (гепарин, ацетилсалициловая к-та), антогонисты Са (верапамил), магнезию, нитраты, спазмолитики и т. д.
В первые 24 часа после развития инфаркта миокарда можно произвести восстановление перфузии путем тромболизиса или экстренной баллонной коронарной ангиопластики.
Инфаркт миокарда является тяжелым, сопряженным с опасными осложнениями заболеванием. Большая часть летальных исходов развивается в первые сутки после инфаркта миокарда. Насосная способность сердца связана с локализацией и объемом зоны инфаркта. При повреждении более 50% миокарда, как правило, сердце функционировать не может, что вызывает кардиогенный шок и гибель пациента. Даже при менее обширном повреждении сердце не всегда справляется нагрузками, в результате чего развивается сердечная недостаточность.
По истечении острого периода прогноз на выздоровление хороший. Неблагоприятные перспективы у пациентов с осложненным течением инфаркта миокарда.
Необходимыми условиями профилактики инфаркта миокарда являются ведение здорового и активного образа жизни, отказ от алкоголя и курения, сбалансированное питание, исключение физического и нервного перенапряжения, контроль АД и уровня холестерина крови.
www.krasotaimedicina.ru
Причины инфаркта миокарда: причины возникновения и предрасполагающие факторы
Причиной инфаркта миокарда – острого заболевания сердца, при котором происходит некроз, т. е. гибель участка сердечной мышцы, является блокирование кровеносных сосудов тромбом или эмболом, вследствие чего происходит нарушение кровотока в коронарных артериях, которое приводит к недостаточному кровоснабжению сердца.
Инфаркт миокарда – клиническая форма ишемической болезни сердца (ИБС) – угрожающее жизни состояние, особенно высок риск летального исхода при обширном инфаркте, несвоевременном оказании медицинской помощи и появлении осложнений. По данным статистики, 15-20% от общего числа всех внезапных смертей приходится на инфаркт миокарда. Примерно 20% пациентов погибает на догоспитальном этапе, еще в 15% случаев смерть наступает в больнице. Наиболее высок уровень летальности в первые несколько суток от момента возникновения приступа, по этой причине немаловажным является своевременное обращение за медицинской помощью и как можно более раннее начало лечения.
У молодых пациентов причиной инфаркта миокарда чаще всего являются пороки сердца и коронарных артерий, у пожилых – атеросклеротические изменения в коронарных сосудах.В случае отсутствия поступления крови в сердечную мышцу дольше 20 минут в ней происходят необратимые изменения, вызванные гибелью клеток, что негативным образом сказывается на функционировании органа. Очаг некроза впоследствии замещается соединительной тканью (образуется постинфарктный рубец), однако соединительная ткань не обладает свойствами, присущими мышечной ткани сердца, и потому полного восстановления после инфаркта не происходит даже при самом благоприятном развитии событий.
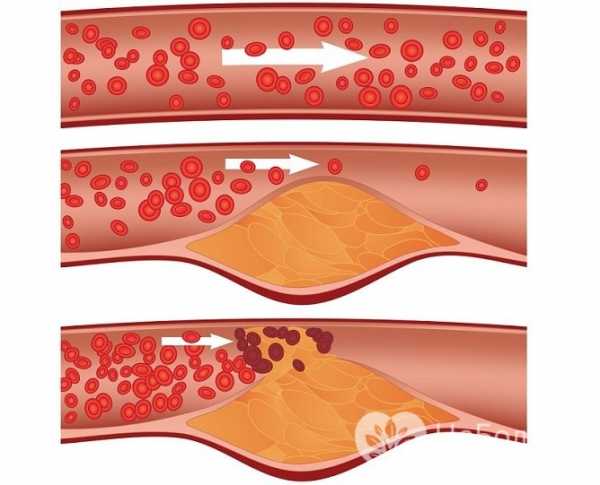 Атеросклероз коронарных артерий – непосредственная причина инфаркта сердца
Атеросклероз коронарных артерий – непосредственная причина инфаркта сердца Инфаркт: причины возникновения и факторы риска
Основными причинами развития инфаркта сердечной мышцы являются:
- атеросклероз – холестериновые бляшки, находящиеся внутри кровеносных сосудов отрываются и попадают с током крови в коронарные артерии, блокируя в них кровоток;
- тромбоз – тромб, как и холестериновая бляшка, способен отрываться и с током крови попадать в сосуд, снабжающий кровью сердечную мышцу.
Посторонняя частица, попавшая в кровь и заблокировавшая сосуд, называется эмболом. В роли эмбола могут выступать не только холестериновые бляшки и тромбы, но и жировая ткань, и пузырьки воздуха, и другие посторонние частицы, которые могут попасть в кровеносное русло во время травмы, в том числе операционной. Кроме того, причиной острого инфаркта миокарда может стать спазм кровеносных сосудов (в том числе на фоне бесконтрольного применения лекарственных средств или употребления наркотических средств).
К факторам, повышающим риск развития инфаркта сердечной мышцы, относятся:
По данным статистики, 15-20% от общего числа всех внезапных смертей приходится на инфаркт миокарда. Примерно 20% пациентов погибает на догоспитальном этапе, еще в 15% случаев смерть наступает в больнице.Инфаркт миокарда может возникать как осложнение других заболеваний:
Группы риска: влияние на заболеваемость пола, возраста и места проживания
В последние годы отмечается все больше случаев инфаркта миокарда у молодых пациентов. Наиболее уязвимая группа населения – мужчины от 40 до 60 лет. В возрастной группе 40-50 лет инфаркт у мужчин развивается в 3-5 раз чаще, чем у женщин, что объясняется действием женских половых гормонов, одно из действий которых – укрепление сосудистой стенки. После того, как женщины входят в период менопаузы (50 лет и старше) заболеваемость у них и у мужчин становится одинаковой.
 Наиболее часто инфаркт миокарда возникает у мужчин 40–60 лет.
Наиболее часто инфаркт миокарда возникает у мужчин 40–60 лет. У молодых пациентов причиной инфаркта миокарда чаще всего являются пороки сердца и коронарных артерий, у пожилых – атеросклеротические изменения в коронарных сосудах.
У женщин чаще, чем у мужчин развивается атипичная форма инфаркта миокарда, что нередко приводит к несвоевременному обнаружению болезни и объясняет более частое развитие у них неблагоприятных последствий, в том числе и летального исхода.
В большей степени подвержены возникновению заболевания жители индустриально развитых стран и больших городов, что объясняется их большей подверженностью стрессам, частыми погрешностями питания и менее благоприятной экологической обстановкой.
В случае отсутствия поступления крови в сердечную мышцу дольше 20 минут в ней происходят необратимые изменения, вызванные гибелью клеток, что негативным образом сказывается на функционировании органа. Читайте также:5 признаков приближения инфаркта
Бег трусцой: от инфаркта или навстречу проблемам?
10 полезных советов для тех, кто начинает бегать
Предвестники инфаркта миокарда
В клинической картине заболевания выделяют пять периодов: предынфарктный, острейший, острый, подострый и постинфарктный (рубцевание).
Внезапное развитие сердечного приступа отмечается только в 43% случаев, у других пациентов инфаркту миокарда предшествует период нестабильной стенокардии, проявляющийся болевыми ощущениями в грудной клетке в состоянии покоя. Этот период может иметь различную длительность – от нескольких дней до месяца. В это время у пациента развиваются так называемые предвестники – симптомы, свидетельствующие о надвигающейся сердечной катастрофе. Как правило, отмечается слабость, повышенная утомляемость, расстройства сна (трудности засыпания, ночные пробуждения), одышка после незначительных физических нагрузок, онемение конечностей или ощущение в них мурашек. Возможны нарушения со стороны зрительного анализатора, головная боль, бледность кожных покровов, холодный пот, резкая смена настроения, тревожность, беспокойство. Кроме того, пациенты могут предъявлять жалобы на тошноту, рвоту, изжогу.
Перечисленные признаки могут пропадать самостоятельно и возникать снова, что служит причиной игнорирования их пациентом.
Признаки инфаркта
Первым и самым ярким признаком инфаркта миокарда обычно является боль за грудиной. Она имеет высокую интенсивность, пациенты описывают ее как кинжальную, нестепримую. Жгучая боль носит давящий, распирающий характер (так называемая ангинозная боль). Болевому синдрому сопутствует головокружение, холодный пот, затруднение дыхания, тошнота. Кровяное давление во время приступа обычно повышается, а затем резко или умеренно снижается. У пациента может отмечаться аритмия, тахикардия. Нередко приступ сопровождается сухим кашлем.
В большей степени подвержены возникновению заболевания жители индустриально развитых стран и больших городов, что объясняется их большей подверженностью стрессам, частыми погрешностями питания и менее благоприятной экологической обстановкой.Приступ боли часто имеет волнообразный характер, боль то утихает, то обостряется снова. Длительность приступа обычно составляет 20–40 минут, но может длиться и несколько часов, а в ряде случаев – суток. Характерным признаком инфаркта, отличающим его от стенокардии, является то, что прием Нитроглицерина эту боль не купирует.
К окончанию острейшего периода боль стихает. Ее сохранение в остром периоде может указывать на развитие ишемии околоинфарктной зоны или перикардита. На фоне некроза и воспалительных изменений в очаге поражения повышается температура тела. Лихорадка может длиться 10 дней и более – чем больше площадь поражения сердечной мышцы, тем дольше держится повышенная температура. В этом же периоде у больного обычно нарастают признаки артериальной гипотензии и сердечной недостаточности. Исход заболевания во многом зависит от течения острого периода. Если пациент выживает на данной стадии, за ней следует подострый период, в течение которого нормализуется температура тела, исчезает болевой синдром, улучшается общее состояние. В постинфарктной стадии продолжается относительная нормализация состояния больного.
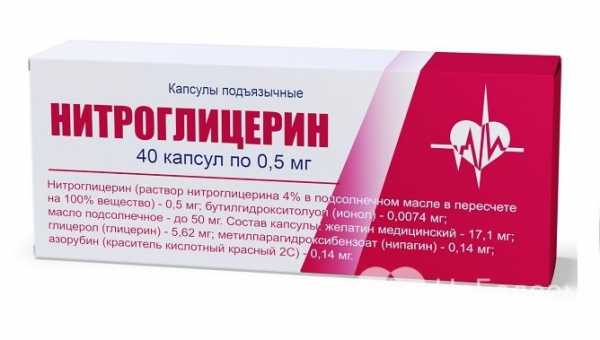 Нитроглицерин при инфаркте не способен унять боль, однако прием его в рамках оказания доврачебной помощи не будет лишним
Нитроглицерин при инфаркте не способен унять боль, однако прием его в рамках оказания доврачебной помощи не будет лишним Такая, наиболее распространенная форма инфаркта, называется типичной или ангинозной. Встречаются и атипичные формы, отличающиеся друг от друга и от ангинозной клинической картиной острейшего периода. На всех последующих стадиях наблюдается сходная симптоматика.
Для астматической формы характерна одышка, вплоть до удушья, и тахикардия – симптомы, имитирующие астматический приступ. Боль в области сердца выражена слабо или отсутствует вовсе. Такая форма заболевания регистрируется примерно в 10% случаев и обычно развивается у пациентов, которые уже имеют инфаркт миокарда в анамнезе, и у больных преклонного возраста.
У женщин чаще, чем у мужчин развивается атипичная форма инфаркта миокарда, что нередко приводит к несвоевременному обнаружению болезни и объясняет более частое развитие у них неблагоприятных последствий, в том числе и летального исхода.Цереброваскулярный инфаркт миокарда имеет симптоматику, схожую с инсультом. У пациента наблюдаются головная боль, головокружение, дезориентация в пространстве, нарушения сознания вплоть до его потери, иногда описанные проявления сопровождает рвота. На цереброваскулярную форму приходится около 5% всех случаев инфаркта, частота встречаемости увеличивается с возрастом.
При гастралгической форме инфаркта болевые ощущения наблюдаются в верхней части живота с иррадиацией в спину. Боль сопровождается икотой, изжогой, вздутием живота, отрыжкой, тошнотой, рвотой, иногда диареей. Приступ имитирует обострение панкреатита или пищевую токсикоинфекцию. Эта форма заболевания регистрируется примерно в 5% случаев.
При аритмическом инфаркте ведущим признаком являются нарушения сердечного ритма. Боль в груди выражена слабо или отсутствует. Приступ сопровождается одышкой, нарастающей слабостью. Эта форма инфаркта миокарда диагностируется у 1-5% пациентов.
При стертой форме перенесенный инфаркт нередко обнаруживается впоследствии, являясь случайной находкой при проведении электрокардиографического исследования по другому поводу. Боль при таком виде инфаркта отсутствует или слабая, наблюдается ухудшение общего самочувствия, повышенная утомляемость, одышка. Такая форма инфаркта встречается обычно у пациентов с сахарным диабетом.
Последствия перенесенного инфаркта
Осложнения инфаркта могут возникать уже с первых часов от момента манифестации заболевания, их появление значительно ухудшает прогноз.
Внезапное развитие сердечного приступа отмечается только в 43% случаев, у других пациентов инфаркту миокарда предшествует период нестабильной стенокардии, проявляющийся болевыми ощущениями в грудной клетке в состоянии покоя.В первые несколько суток нередко развиваются нарушения сердечного ритма. Мерцательная аритмия относится к наиболее серьезным осложнениям инфаркта миокарда, так как способна переходить в фибрилляцию предсердий и желудочков, что во многих случаях заканчивается летальным исходом. В раннем постинфарктном периоде нарушения сердечного ритма той или иной степени регистрируются во всех случаях, в позднем постинфарктном периоде – примерно у 40% больных.
Развитие левожелудочковой сердечной недостаточности у больного, перенесшего инфаркт, проявляется сердечной астмой, а в тяжелых случаях – отеком легких. Левожелудочковая сердечная недостаточность также может вызывать кардиогенный шок – еще одно осложнение, которое может закончиться летальным исходом. Кардиогенный шок проявляется падением артериального давления ниже 80 мм рт. ст., тахикардией, акроцианозом, потерей сознания.
Разрыв мышечных волокон в зоне некроза вызывает тампонаду сердца, при которой происходит излитие крови в полость перикарда. При обширном поражении миокарда возможен разрыв желудочка, риск которого наиболее высок в первые 10 суток после приступа.
 Фибрилляция желудочков – тяжелое осложнение инфаркта, способное привести к летальному исходу
Фибрилляция желудочков – тяжелое осложнение инфаркта, способное привести к летальному исходу У 2-3% пациентов происходит закупорка тромбом легочной артерии, что обычно приводит к летальному исходу.
Осложнение инфаркта миокарда тромбоэмболией отмечается у 5-7% больных.
Острое психическое расстройство осложняет инфаркт сердца примерно в 8% случаев.
У 3-5% пациентов при инфаркте развиваются язвы желудка и кишечника.
В 12-15% случаев инфаркт миокарда осложняется хронической сердечной недостаточностью.
Грозным поздним осложнением является постинфарктный синдром (синдром Дресслера), вызванный аномальным ответом иммунной системы на некротизированную ткань. Аутоиммунное воспаление может затронуть как соседние с очагом, так и удаленные ткани организма, например, суставы. Постинфарктный синдром может проявиться болью в суставах, лихорадкой, плевритом, перикардитом. Это осложнение развивается у 1-3% пациентов.
Характерным признаком инфаркта, отличающим его от стенокардии, является то, что прием Нитроглицерина эту боль не купирует.Первая помощь
При подозрении на инфаркт следует немедленно вызвать бригаду скорой помощи. До ее приезда человеку необходимо оказать первую помощь. Больного нужно попытаться успокоить, усадить, обеспечить ему доступ кислорода, для чего ослабить тугую одежду и открыть окна в помещении. Если есть под рукой Нитроглицерин, нужно дать таблетку больному. Препарат не избавит от боли, но все же будет способствовать улучшению коронарного кровообращения. До приезда скорой помощи пациента нельзя оставлять одного. В случае если он потеряет сознание, следует немедленно приступать к непрямому массажу сердца.
Диагностика
Основной метод диагностики инфаркта – ЭКГ, электрокардиография. В дополнение к ней проводят УЗИ сердца (эхокардиографию) и биохимический анализ крови. Одним из специфичных для инфаркта методов, позволяющих подтвердить диагноз, является тропониновый тест, который позволяет выявить даже незначительное повреждение миокарда. Повышение тропонина в крови отмечается на протяжении нескольких недель после приступа.
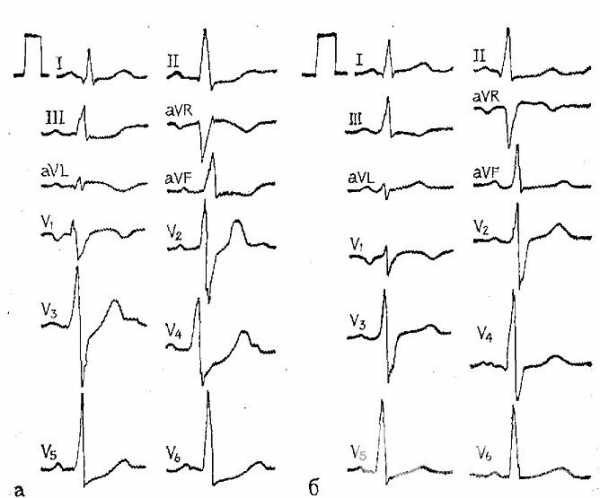 Основной метод диагностики инфаркта – ЭКГ
Основной метод диагностики инфаркта – ЭКГ Тактика лечения
Первая медицинская помощь при инфаркте заключается в улучшении кровоснабжения сердца, профилактике тромбоза, поддержании жизненных функций организма. Дальнейшее лечение ставит целью скорейшее рубцевание некроза и максимально полную реабилитацию.
Успех реабилитации во многом зависит от того, насколько ответственно пациент отнесется к назначенному лечению и рекомендациям по изменению образа жизни. С целью профилактики рецидива (повторный инфаркт развивается в более чем трети случаев) необходимо отказаться от вредных привычек, соблюдать диету, обеспечить адекватную физическую активность, скорректировать массу тела, контролировать артериальное давление и уровень холестерина в крови, а также избегать переутомления и психоэмоционального перенапряжения – то есть устранить все факторы, способствующие развитию инфаркта миокарда.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
www.neboleem.net
Инфаркт миокарда — причины, симптомы, первая помощь и лечение
Доброго времени суток, дорогие читатели!
В данной статье мы рассмотрим с Вами такое заболевание сердца, как инфаркт миокарда, или как его еще называют – сердечный инфаркт, а также его причины, первые признаки, симптомы, виды, диагностику, лечение, реабилитацию после инфаркта и его профилактику. В конце статьи также можно посмотреть видео об инфаркте. Итак…
Что такое инфаркт миокарда?
Инфаркт миокарда (сердечный инфаркт) – опасное для жизни человека патологическое состояние, которое развивается в последствии нарушения поступления в одну из областей сердца крови. Инфаркт миокарда также является острой формой ишемической болезни сердца (ИБС). Нарушение кровоснабжения сердечной мышцы (миокарда) в течение 15-20 минут приводит к отмиранию (некрозу) той области, которая осталась без питания. Человек при этом ощущает сильную боль за грудиной, а так как сердце является его «мотором», то не своевременная медицинская помощь при инфаркте приводит к летальному исходу потерпевшего.
Основной причиной инфаркта является закупорка (тромбоз) одной из артерий сердца, которая возникает при разрыве атеросклеротической бляшки. Среди других причин инфаркта миокарда можно выделить – продолжительный спазм артерий, эмболию, сверхмерная нагрузка на орган, стресс, артериальную гипертензию (гипертонию), курение.
Хочу также отметить, что под инфарктом следует понимать не только инфаркт миокарда. Существуют и другие виды инфаркта — инфаркт мозга (ишемический инсульт), инфаркт печени, инфаркт почки, инфаркт селезёнки и других органов. Суммируя все вышесказанное, хочу выделить:
Инфаркт – гибель органа из-за острой нехватки его кровоснабжения.
Кардиологи отмечают, инфаркт у мужчин встречается в полтора-два раза чаще, нежели у женщин, что связано с эстрогенами и другими гормонами, которые контролируют уровень холестерина в женском организме. При этом возраст пациентов с данной патологией составляет преимущественно 40-60 лет, но замечено, что в последнее время этот порог уменьшается. Инфаркт у женщин развивается в основном с началом климакса, в среднем – после 50 лет.
По времени замечено, что инфаркт миокарда часто атакует человека утром. Это связано со сменой режима работы сердца. Во время ночного отдыха, сна, сердце работает с минимальной нагрузкой, тело отдыхает. Когда же человек просыпается, если он резко встает с постели, вот тут то и поджидает враг. Режим работы сердца быстро меняется, увеличивается сердцебиение, что может привести как раз к разрыву бляшки. В следующем пункте «Развитие инфаркта миокарда» мы еще коснемся этого вопроса, чтобы картина болезни стала более ясной.
Смертность при сердечном инфаркте составляет 10-12%, при этом другие статисты отмечают, что лишь половина пострадавших доезжает до медучреждения, но даже если человек и выживает, на месте отмирания сердечной ткани, на всю оставшуюся жизнь остается рубец. Поэтому не удивительно, что многие люди, перенесшие инфаркт, становятся инвалидами.
Развитие инфаркта миокарда
Развитие инфаркта начинается достаточно далеко до своего проявления. Даже не так, изначально происходит развитие атеросклероза (появление в сосудах атеросклеротических бляшек), и уже затем, при неблагоприятных обстоятельствах (образе жизни) начинает развиваться инфаркт миокарда.
Более подробно о появлении атеросклеротических бляшек в кровеносных сосудах человека расписано в статье об атеросклерозе, а если Вам не интересны те тонкости, обобщим эту информацию.
Атеросклеротические бляшки образуются в кровеносных сосудах из «плохого» холестерина, который в совокупности с липопротеинами низкой плотности (ЛПНП) выпадают в осадок, т.к. они плохо растворяются в крови. Сам осадок накапливается под эндотелием (внутренней стенкой сосудов). Со временем, если не предпринимать никаких действий и не скорректировать образ жизни, а это, прежде всего пища низкого качества и малоподвижный образ жизни, просвет сосудов, за счет атеросклеротических бляшек уменьшается, тем самым нарушается нормальное кровообращение. При этом увеличивается нагрузка на сердце, т.к. для «проталкивания» крови ко всем органам, нужно больше усилий.
Далее, бляшки вырастают до таких размеров, что малейшее на них патологическое воздействие, например – учащенное сердцебиение и повышенное артериальное давление приводит к их разрыву. На месте разрыва быстро свертывается кровь, образуется тромб, который под давлением двигается по сосуду до места, где просвет сосуда меньше, нежели тромб. Происходит закупорка сосуда, а все органы, которые находятся далее, отрезаются от питания и через некоторое время начинают отмирать. Инфаркт миокарда происходит из-за вышеописанного процесса в области сердца, чаще всего в коронарной артерии. Для наглядности, рекомендую посмотреть следующее минутный ролик:
Таким образом, борьбу с инфарктом необходимо начинать еще с молодости, когда сосуды еще чисты, тогда Вы минимизируете риск появления не только инфаркта, но и массу других не менее опасных заболеваний – атеросклероза, гипертонии, ишемической болезни сердца, ожирения, инсульта, некроза, фиброза и др.
Причины инфаркта миокарда
Ну что же, дорогие читатели, теперь мы с вами знаем, что главной причиной инфаркта миокарда являются атеросклеротические бляшки (атеросклероз). Среди других причин и факторов развития инфаркта миокарда различают:
- Курение, которое ухудшает состояние кровеносных сосудов;
- Избыточный вес, ожирение;
- Малоподвижный образ жизни, гиподинамия;
- Наследственная предрасположенность к сердечно-сосудистым заболеваниям;
- Повышенное артериальное давление, гипертония;
- Сахарный диабет;
- Мужской пол в возрасте 40-50 лет, женский – с наступлением климакса, и общий возраст – после 65 лет;
- Употребление некачественной пищи;
- Повышенный уровень холестерина в крови;
- Сильные эмоциональные переживания, стресс;
- Физическое перенапряжение организма;
- Резкие подъемы после сна.
Замечено, что при снижении уровня холестерина в крови на 10%, смертность от инфаркта снижается на 15%!
Первым признаком инфаркта миокарда является резкая острая боль за грудиной, в области центра грудной клетки. Сама боль имеет характер жжения, сдавливания, с отдачей в близкие к этой области части тела – плечо, руку, спину, шею, челюсть. Характерным признаком инфаркта является проявление данной боли во время покоя организма. Более того, боль не уменьшается даже при употреблении 3 таблеток «Нитроглицерин», которое применяется для нормализации работы сосудов и уменьшения спазмов.
Среди других симптомов инфаркта миокарда различают:
Важно! При вышеперечисленных симптомах, особенно при главном из них – боли за грудиной, или дискомфорте в области грудной клетки, немедленно вызывайте скорую помощь!
Осложнения инфаркта миокарда
Несвоевременная медицинская помощь при инфаркте может привести к следующим осложнениям:
- Аритмии (нарушение сердечного ритма);
- Острая сердечная недостаточность;
- Тромбозы артерий внутренних органов, которые часто приводят к развитию инсультов, пневмонии, некрозам кишечника и т.д.;
- Кардиогенный шок;
- Разрыв сердца;
- Аневризма сердца;
- Послеинфарктный синдром (суставные боли, перикардит, пневмонии и др.)
- Летальный исход.
Виды инфаркта миокарда
Инфаркт миокарда классифицируется следующим образом:
По стадии развития:
Инфаркт 1 стадии (острейший период, стадия поражения миокарда). От начала развития приступа инфаркта до появления первых признаков некроза сердечной мышцы проходит 15-120 минут
Инфаркт 2 стадии (острый период). От начала некроза до миомаляции (расплавление некротизированных мышц) проходит от 2 до 10 дней.
Инфаркт 3 стадии (подострый период). До начала рубцевания сердечной мышцы проходит 7-28 дней.
Инфаркт 4 стадии (стадия рубцевания, послеинфарктный период). До полного формирования рубца проходит 3-5 месяцев. На этом этапе сердце адаптируется к дальнейшему функционированию с поврежденными от рубца тканями.
По размеру некротического очага:
- Крупноочаговый – некроз распространяется на всю толщу миокарда;
- Мелкоочаговый – некротизируется небольшая часть миокарда.
По глубине поражения:
- субэндокардиальный — поражается внутренняя оболочка сердца;
- субэпикардиальный — поражается внешняя оболочка сердца;
- трансмуральный — сквозное поражение сердечной мышцы;
- интрамуральный — поражается толща миокарда.
По топографии:
- Инфаркт правого желудочка;
- Инфаркт левого желудочка: — боковой стенки; — передней стенки; — задней стенки;
— межжелудочковой перегородки).
По наличию осложнений:
- Осложненный;
- Неосложненный.
По локализации болевого синдрома:
- Типичная форма – характеризуется преимущественно болью за грудиной;
- Атипичные формы: — абдоминальная (преобладают симптомы, напоминающие болезни ЖКТ – боль в животе, тошнота, рвота) — аритмическая (проявляются преимущественно учащенное сердцебиения, сбой ритма работы сердца)
— астматическая (преобладают симптомы болезней органов дыхания – удушье, одышка, посинение губ, ногтей, ушных раковин);
— церебральная (преобладают симптомы поражения головного мозга – головокружения, головная боль, нарушения сознания) — отечная форма (преобладают симптомы отеков по всему телу)— безболевая.
По кратности развития:
- Первичный инфаркт;
- Рецидивирующий инфаркт – проявляется повторно в течение 2 месяцев, после первого приступа.
- Повторный инфаркт – повторяется повторно после 2х месяцев с момента первого поражения сердца.
Диагностика инфаркта миокарда
Среди методов диагностики инфаркта миокарда различают:
Лечение инфаркта миокарда
При первых признаках инфаркта миокарда немедленно вызывайте скорую помощь, а до ее прибытия окажите пострадавшему неотложную медицинскую помощь.
Первая помощь при инфаркте миокарда
Неотложная медицинская помощь при инфаркте миокарда включает в себя:
1. Посадите или положите человека в удобное положение, освободите его торс от обтягивающей одежды. Обеспечьте свободный доступ воздуха.
2. Дайте пострадавшему выпить следующие средства:
— таблетку «Нитроглицерин», при сильных приступах 2 штуки; — капли «Корвалол» — 30-40 капель;
— таблетку «Ацетилсалициловая кислота» («Аспирин»).
Данные средства помогают обезболить приступ инфаркта, а также минимизировать ряд возможных осложнений. Кроме того, «Аспирин» предотвращает образование в кровеносных сосудах новых тромбов.
Читать также: Первая помощь при инфаркте миокарда — пошаговая инструкция доврачебной медицинской помощи
Основное лечение инфаркта миокарда
Основная терапия инфаркта миокарда включает в себя:
1. Постельный режим, особенно в первые дни. Запрещается практически любая физическая активность пациента, не менее 3 суток после приступа заболевания. Далее постепенно под присмотром врачей разрешается сидеть, вставать, ходить.
2. Назначается прием средств, разжижающие кровь и тромбы (Дезагреганты, Антиагреганты), что профилактирует появление новых тромбов, а также способствует быстрее получать сердцу и другим «голодающим» органам необходимое питание, которое несет в себе кровь.
Среди лекарств, которые обладают свойством замедлять свертываемость крови можно выделить: «Аспирин», «Аспирин Кардио», «Варфарин», «Гепарин».
3. При противопоказаниях к приему препаратов на основе ацетилсалициловой кислоты, а также при лечении нестабильной стенокардии назначают препараты на основе действующего вещества – клопидогрел: «Агрегаль», «Клопидекс», «Плавикс», «Эгитромб».
4. Необходимо принимать комплексы, укрепляющие стенки сосудов, повышающие их тонус и упругость.
5. Для снятия болевого синдрома применяют наркотические анальгетики.
6. Для уменьшения нагрузки на сердце применяют бета-блокаторы, которые уменьшают потребность сердечной мышцы в кислороде, что в результате замедляет процесс гибели голодающих клеток, а также несколько понижают артериальное давление и уменьшают количество ударов сердца в минуту.
Среди бета-блокаторов различают: «Гилок», «Конкор».
7. Для расширения просвета коронарных сосудов внутривенно вводят нитраты.
8. Для адаптации сердца к различным патологическим факторам, назначают ингибиторы АПФ, которые также помогают понизить артериальное давление пациента: «Моноприл», «Эналаприл».
9. При развитии сердечной недостаточности могут назначить диуретики, которые способствуют выведению из организма лишней жидкости: «Верошпирон».
10. Для уменьшения образования в сосудах атеросклеротических бляшек назначают:
— статины — уменьшают всасывание внутренними стенками сосудов «плохого» холестерина, и соответственно минимизирует образованию новых атеросклеротических бляшек, или же увеличению тех, которые уже присутствуют: «Апекстатин», «Симвор», «Липостат»;
— ненасыщенные жирные кислоты – способствуют нормализации уровня холестерина в крови: «Линетол», «Омакор», «Трибуспамин».
11. Хирургическое лечение. При неэффективности медикаментозной терапии могут назначить хирургическое лечение инфаркта. Среди хирургических методов в последние годы популярными являются — коронарная балонная ангиопластика, аортокоронарне шунтирование.
Реабилитация после инфаркта
Для восстановления пациента после инфаркта миокарда необходимо придерживаться следующих рекомендаций кардиологов:
1. Ни в коем случае нельзя поднимать тяжестей!
2. Необходимо заниматься лечебной физкультурой (ЛФК). Одним из лучших упражнений является ходьба. При ежедневной ходьбе, буквальной через 2-3 месяца пациент обычно может уже делать без одышки и слабости до 80 шагов в минуту. Если у пациента это получается, после 80 шагов можно приступать к более быстрой ходьбе – 120 шагов в минуту.
Помимо ходьбы также полезны катание на велосипеде, плавание, подъем по лестнице, танцы.
При ЛФК необходимо подсчитывать частоту сердечных сокращений, чтобы она не превышала 70% от порогового значения. Этот показатель подсчитывается следующим образом: 220 – собственный возраст = максимальная частота сердечных сокращений. При 60 годах предельный порог составит 112 ударов в минуту, но если при этой нагрузке пациент чувствует себя не комфортно, нагрузка понижается.
3. Необходимо полностью отказаться от вредных привычек – курение, алкоголь, а также отказаться от чрезмерного употребления кофе.
4. Необходимо придерживаться диеты. Диета при инфаркте миокарда минимизирует употребление жиров и соли, а рекомендует сделать акцент на повышение в рационе клетчатки, овощей и фруктов, молочных продуктов, рыбы. М.И. Певзнер разработал специальное лечебное питание при инфаркте миокарда — диета №10и (стол №10и).
В восстановительный период после инфаркта необходимо полностью отказаться от алкогольных напитков, полуфабрикатов, субпродуктов, паштетов, икры, продуктов на молочном жире (сливочное масло, жирные сыры, творог, молоко, сливки, сметана), малополезных и вредных продуктов питания.
Позволяется небольшое количество натурального сухого красного вина, которое является профилактическим средством от атеросклероза.
5. Половая жизнь после перенесенного инфаркта допускается после консультации с врачом, и как правило в позах, которые минимизируют чрезмерное физическое напряжение.
Восстановительный период пройден в том случае, если пациент может подняться на 4 этаж по лестнице, и при этом у него не возникнет боли в груди и одышки. Дополнительно тест на полное выздоровление после инфаркта проходят на велоэргометре или бегущей дорожке.
Профилактика инфаркта миокарда
Профилактика инфаркта миокарда включает в себя следующие рекомендации:
— Следите за уровнем своего артериального давления.
— Следите за уровнем сахара в крови.
— Избегайте нахождения на открытом солнце длительный период, что также убережет Вас от солнечного или теплового ударов.
— Избегайте употребления вредной пищи, делайте акцент на продукты, богатые на витамины и микроэлементы.
— Старайтесь больше двигаться – ходите, плавайте, танцуйте, катайтесь на велосипеде, старайтесь подниматься по лестнице.
— Бросьте курить, откажитесь от алкоголя, энергетических напитков, минимизируйте употребление кофе.
Следите за своим весом, если он присутствует, постарайтесь его сбросить. Можете прочесть статьи об ожирении и похудении. Если сами похудеть не можете, обратитесь к диетологу и фитнес-тренеру.
— Не пускайте на самотек хронические заболевания, если они у Вас присутствуют, особенно заболевания сердечно-сосудистой системы – гипертония, атеросклероз, ишемическая болезнь сердца (ИБС), аритмии и др.
— Если в Вашем роду были случаи инфаркта, атеросклероза и других сердечно-сосудистых болезней, избегайте тяжелых работ, например грузчиком.
— Старайтесь раз в год отдыхать на море или в горах.
К какому врачу обратиться при симптомах инфаркта миокарда
Видео об инфаркте миокарда
Обсудить инфаркт миокарда на форуме…
medicina.dobro-est.com
Инфаркт миокарда — причины, симптомы, лечение
Ранее данные статистики указывали на тот факт, что инфаркт миокарда у мужчин чаще наблюдается после 60 лет. Однако в последние годы кардиологи обеспокоены тем, что эта патология существенно «помолодела» и развитие некроза участка миокарда может наступать и у молодых людей 20-30 летнего возраста. Неутешительны данные статистики и о количествах летальных исходов от этого тяжелого недуга — за последние 20 лет они возросли более чем на 60%.
В среднем и молодом возрасте у мужчин наблюдается большее количество предрасполагающих к развитию инфаркта миокарда факторов. Это объясняется тем, что многие представители сильного пола страдают от ожирения, ведут сидячий образ жизни, курят и, в отличие от женщин, более склонны к соперничеству, выяснению отношений с начальством и стрессам. Такой нездоровый образ жизни становится причиной развития у них таких заболеваний сердца и сосудов как гипертоническая болезнь, атеросклероз, ИБС и аритмия.
По данным статистики только половина пациентов с инфарктом миокарда доживает до прибытия в стационар, а треть из госпитализированных пациентов из-за наступления тяжелых осложнений умирает еще до выписки. И эти неутешительные показатели уровня летальных исходов практически одинаковы для стран с разным уровнем неотложной и медицинской помощи.
Что собой представляет инфаркт миокарда?
Современные средства для самообороны — это внушительный список предметов, разных по принципам действия. Наибольшей популярностью пользуются те, на которые не нужна лицензия или разрешение на покупку и использование. В интернет магазине Tesakov.com, Вы можете купить средства самозащиты без лицензии.Инфаркт миокарда является одной из самых тяжелых клинических форм ИБС (ишемической болезни сердца), которая сопровождается отмиранием (некрозом) участка миокарда, возникающего в результате прекращения доставки крови к одному из участков мышцы сердца. Подобное нарушение коронарного кровообращения, длящееся на протяжении 15 и более минут, наступает из-за полной или относительной закупорки одной из ветвей коронарных сосудов атеросклеротической бляшкой или тромбом. В результате клетки миокарда гибнут, и именно этот пораженный участок сердечной мышцы и называют инфарктом миокарда (см. рис. 1).
Рис. 1 — Инфаркт миокарда представляет собой пораженный участок сердечной мышцы.
Впоследствии отмирание участка миокарда приводит к кислородному голоданию сердечной мышцы и нарушению нормального функционирования сердечно-сосудистой системы в целом. Больной испытывает сильную боль в области грудины или сердца, которая не устраняется даже приемом нитроглицерина, а при отсутствии своевременной медицинской помощи такое состояние может приводить к смерти больного.
Причины и факторы риска развития
Основополагающей причиной развития инфаркта миокарда является существенное нарушение кровотока в артериальных сосудах сердца, которое приводит к ишемии (недостаточному поступлению крови) одного из участков сердечной мышцы и провоцирует гибель клеток миокарда. Такое нарушение коронарного кровотока может развиваться вследствие следующих заболеваний и состояний:
- Атеросклероз венечных и коронарных сосудов. Именно закупорка этих сосудов атеросклеротическими бляшками является наиболее частой причиной нарушения коронарного кровотока и развития инфаркта миокарда.
- Спазмирование коронарных сосудов при курении, приеме наркотических средств и невыясненных причинах.
- Тромбоз коронарной артерии или жировая эмболия.
- Хирургическая обтурация коронарных артерий при ангиопластике (диссекция и перевязка артерий).
Рис. 2 — Состояния, предшествующие инфаркту миокарда.
Немаловажную роль в развитии этого тяжелого заболеваний играют и такие факторы риска как:
- избыточный вес;
- курение;
- алкоголизм;
- повышенный уровень триглицеридов и «плохого» холестерина (ЛПНП) в крови;
- низкий уровень «хорошего» холестерина (ЛПВП) в крови;
- гиподинамия;
- артериальная гипертензия более 140/90 мм рт. ст.;
- наследственная предрасположенность (ИБС, инсульты и инфаркты даже у одного из близких родственников: родителей, дедушек, бабушек, братьев или сестер);
- нарушения свертываемости крови;
- пронесенный ранее инфаркт миокарда;
- стрессовые ситуации;
- травмы сердца;
- новообразования (опухоли и метастазы);
- возраст старше 45-50 лет;
- перенесенные ранее стрептококковые и стафилококковые инфекционные заболевания;
- чрезмерные физические нагрузки;
- ревмокардит.
Наличие даже одного из вышеописанных факторов риска существенно повышает вероятность наступления инфаркта миокарда, а сочетание из нескольких предрасполагающих факторов увеличивает вероятность развития этого опасного заболевания в разы.
Как развивается инфаркта миокарда?
Инфаркт миокарда может начинаться в самый неожиданный момент. Нарушение целостности атеросклеротической бляшки может провоцироваться учащенным сердцебиением, артериальной гипертензией, психоэмоциональным перенапряжением и физической нагрузкой. Появление трещины на атеросклеротической бляшке приводит к отложению на ней активированных тромбоцитов и эритроцитов. Эти процессы запускают процесс свертывания крови и формирования тромба. Он может быстро расти и просвет артерии начинает резко сужаться. Обычно от момента формирования тромба до полной обтурации (закупорки) коронарной артерии проходит около 2-6 дней. Эти процессы сопровождаются появлением признаков предынфарктного состояния (нестабильной стенокардии):
- спонтанно возникающие приступы боли в области сердца, длящиеся более 15 минут и возникающие как на фоне физических нагрузок, так и в состоянии покоя;
- появление учащенного сердцебиения, приступов удушья и испарины;
- увеличение количества приступов коронарной боли на протяжении дня;
- снижение эффекта при приеме нитроглицерина или необходимость приема дополнительной дозы для устранения болей;
- возникающие на фоне приступов боли или в течение 2-3 дней нестойкие признаки ишемии миокарда на ЭКГ: инверсия зубцов Т, депрессия и кратковременная элевация сегмента ST.
Изначально зона некроза захватывает верхний слой миокарда. Затем она начинает распространяться на более глубокие слои сердечной мышцы, направляясь к внешней оболочке сердца — эпикарду. На протяжении первого часа ишемии в ряде кардиомиоцитов изменения становятся необратимыми. В последующие 4 часа зона инфаркта распространяется на 60% толщины пораженного участка сердечной мышцы, а на протяжении последующих 20 часов поражение охватывает остальные 40% миокарда. В некоторых случаях приостановить распространение зоны инфаркта при помощи восстановления кровотока в пораженном участке сердца путем срочного хирургического вмешательства возможно только в течение первых 6-12 часов.
При своевременном начале лечения зона некроза не увеличивается и к 7-10 дню на пораженном участке миокарда появляется молодая грануляционная ткань, которая постепенно начинает замещаться соединительной тканью. В результате через 2-4 месяца на миокарде появляется рубец, который не рассасывается и сохраняется на протяжении всей жизни.
В зависимости от масштаба зоны поражения сердечной мышцы различают:
- крупноочаговые инфаркты — область некроза сердечной мышцы распространяется на всю толщу миокарда;
- мелкоочаговые инфаркты — область некроза сердечной мышцы затрагивает не всю толщу миокарда.
Симптомы
При инфаркте миокарда выраженность симптомов зависит от тяжести и стадии патологического процесса. В течении заболевания выделяют следующие периоды:
- предынфарктный (несколько дней или недель) — наблюдается не у всех пациентов;
- острейший (от 20 минут до 3-4 часов) — сопровождается ишемией и формированием зоны некроза;
- острый период (от 2 до 14 суток) — сопровождается расплавлением тканей миокарда под воздействием ферментов;
- подострый (от 4 до 8 недель) — сопровождается формированием рубцовой ткани на зоне инфаркта;
- постинфарктный — сопровождается формированием постинфарктного рубца и приспособлением миокарда к появившимся структурным изменениям.
Симптомы инфаркта миокарда могут протекать в типичной и атипичной форме.
Типичная форма
В большинстве случаев у мужчин инфаркт миокарда сопровождается развитием типичной клинической симптоматики, ее признаки не могут остаться незамеченными, т. к. основным симптомом острейшего периода является интенсивная сдавливающая боль за грудиной или в области сердца. Многие пациенты характеризуют ее как «жгучую», «кинжальную», «раздирающую». Она появляется внезапно сразу после психоэмоциональной или физической нагрузки или дает о себе знать на фоне абсолютного покоя (например, во время сна). В некоторых случаях боль может иррадиировать в левую (иногда в правую) руку, шею, нижнюю челюсть или в область между лопаток. А ее отличительной чертой от болей при приступе стенокардии является ее продолжительность до получаса и более.
Рис. 3 — Локализация боли при инфаркте миокарда (интенсивность цвета указывает на наиболее распространенные области болевых ощущений).
У больного появляются жалобы на:
- выраженную слабость;
- тревожность;
- ощущения страха смерти.
В некоторых случаях у больного может наступать предобморочное состояние или обморок.
Ангинозная боль при приступе инфаркта миокарда не купируется даже повторным приемом нитроглицерина и других привычных для больного лекарственных средств. Именно поэтому большинство кардиологов всегда советует своим пациентам при появлении сердечных болей, продолжающихся более 15 минут и не поддающихся устранению привычными для больного лекарствами, незамедлительно вызывать бригаду скорой помощи.
Кроме ангинозной боли в острейшем периоде инфаркта миокарда у больного присутствуют следующие симптомы:
- резкая бледность;
- частое и прерывистое дыхание;
- учащение и аритмичность пульса;
- слабое наполнение пульса;
- обильный холодный пот;
- появление синего оттенка на губах, слизистых и кожных покровах;
- тошнота (иногда рвота);
- АД сначала повышается, а затем резко снижается.
У некоторых больных во время острейшего периода может повышаться температура до 38 °C и выше.
При наступлении острого периода боль у большинства пациентов исчезает. Болезненные ощущения присутствуют только у тех больных, у которых развитие участка некроза спровоцировало воспаление перикарда или выраженное нарушение коронарного кровотока в прилегающих к инфаркту участках миокарда.
Из-за образования участка некроза у больных в остром периоде наблюдаются такие симптомы:
- лихорадка (на протяжении 3-10 и, иногда, более дней);
- нарастают признаки сердечной недостаточности: посинение носогубного треугольника или ногтей, одышка, потемнение в глазах, учащенный пульс, головокружение;
- показатели АД остаются повышенными;
- лейкоцитоз (до 10-15 тыс.);
- повышенное СОЭ.
В подостром периоде боли в области сердца полностью прекращаются и состояние больного постепенно начинает стабилизироваться:
- проходит лихорадка;
- нормализуются показатели АД и пульса;
- выраженность признаков сердечной недостаточности уменьшается.
В постинфарктном периоде полностью исчезают все симптомы, и наблюдается улучшение показателей лабораторных анализов.
Атипичные формы
У 20-25% больных острейший период инфаркта может протекать в атипичных формах. В таких случаях своевременное распознавание признаков этого опасного для жизни состояния может осложняться, и некоторые больные переносят этот период инфаркта на ногах и не обращаются за медицинской помощью. Острый период болезни у таких пациентов сопровождается типичной клинической картиной.
Кардиологи среди атипичных форм острейшего периода выделяют такие варианты развития симптомов:
- Атипичный болевой — боль ощущается в плече или мизинце левой руки, в области шеи, шейно-грудного отдела позвоночника, нижней челюсти, или в лопатке.
- Аритмический — наблюдается аритмия и атриовентрикулярные блокады.
- Абдоминальный — боли ощущаются в верхней области передней брюшной стенки и по своему характеру могут напоминать боли при язве желудка или гастрите, а для постановки правильного диагноза необходимо проведение инструментальных и лабораторных методов обследования.
- Коллаптоидный — боли полностью отсутствуют, показатели АД резко снижаются, появляется головокружение, обильный холодный пот и обморочное состояние, у больного может развиваться кардиогенный шок.
- Церебральный — у больного появляются парезы рук и ног, отмечается помрачение сознания, головокружение, тошнота и рвота, нарушения речи, обморочное состояние или обморок.
- Астматический — болезненные ощущения выражены незначительно, пульс аритмичный и слабый, у больного появляется кашель (иногда, с отделением пенистой мокроты) и нарастающая одышка. В тяжелых случаях может развиваться удушье и отек легкого.
- Отечный — у больного развивается выраженная одышка, слабость и быстрое нарастание отеков (вплоть до развития асцита).
- Безболевой — больной ощущает в области грудной клетки только дискомфортные ощущения, у него появляется выраженная слабость и обильный пот.
Иногда у больного в острейшем периоде инфаркта миокарда наблюдаются симптомы нескольких атипичных форм. В таких случаях состояние больного существенно отягощается, и риск появления осложнений возрастает.
Лечение
Оказание неотложной помощи при инфаркте миокарда должно начинаться незамедлительно, т. к. только своевременные меры могут спасти жизнь больного и способствуют появлению более благоприятного прогноза исхода этого опасного недуга.Доврачебная первая помощь при инфаркте миокарда
При первых же признаках развития инфаркта необходимо вызвать бригаду скорой помощи. Больного следует успокоить, дать ему одно из седативных средств: настойку пустырника, валокордин или валерьяну, и уложить в горизонтальном положении, приподняв голову.
Затрудняющую дыхание одежду (ремень, галстук и др.) следует снять и обеспечить достаточное поступление свежего воздуха. Для уменьшения нагрузки на сердце больному необходимо дать под язык таблетку нитроглицерина или другого нитросодержащего препарата (нитросперей, нитромакс, изокет) и измельченную таблетку ацетилсалициловой кислоты. До приезда врача прием нитросодержащего препарата можно повторять под контролем показателей АД. При показателях 130 мм рт. ст. и выше прием препарата можно повторять через каждые 5 минут и до приезда врача больному можно дать 3 таблетки нитроглицерина (или 3 дозы нитросодержащего спрея). При появлении пульсирующей головной боли дозу нитросодержащего препарата следует снизить в половину, а при снижении АД принимать нитроглицерин повторно не нужно.
До приезда бригады скорой для уменьшения боли больному можно дать ненаркотическое обезболивающее средство (пенталгин, баралгин, спазмалгон или анальгин) и, если у больного нет в анамнезе бронхиальной астмы и показатели пульса не превышают 70 уд./минуту, один из препаратов β-адреноблокаторов (анепро, атенолол, бетакор).
Во время приступа инфаркта у больного может наступить обморок, остановка дыхания или сердца. В таких случаях необходимо срочно провести реанимационные мероприятия — непрямой массаж сердца и искусственное дыхание (в рот или нос). Перед их проведением необходимо освободить рот больного от мокроты или зубных протезов (если они есть). Выполнять надавливающие движения на нижнюю треть грудины на глубину 3-4 см следует непрерывно с частотой 75-80 нажатий в минуту, а вдыхать воздух в рот или нос с частотой 2 вдоха после каждых 15 нажатий.
Оказание врачебной помощи
После приезда врача скорой помощи больному вводятся наркотические и ненаркотические обезболивающие препараты (морфин, тримепиредин, омнопон, дипидолор, фортрал) в сочетании с атропином и десенсибилизирующим препаратом (супрастин, димедрол, пипольфен). Для обеспечения состояния покоя больному вводят транквилизатор (седуксен, реланиум).
Для оценки состояния проводится ЭКГ и при невозможности транспортировки больного в условия стационара в течение ближайших 30 минут вводятся тромболитические препараты (пуролаза, альтеплаза, тенектеплаза). После этого больного аккуратно переносят на носилках в машину и до приезда в отделение реанимации вводят ему смесь растворов фентанила и дроперидола или таломонал. На протяжении всей транспортировки больному проводят оксигенацию увлажненным кислородом.
Терапия инфаркта миокарда в условиях стационара
Медикаментозная терапия
После доставки в отделение при затяжном приступе боли больному показано выполнение ингаляционного наркоза газовой смесью кислорода и закиси азота. Далее больному проводят оксигенотерапию и выполняют введение таких препаратов:
- нитросодержащие средства (нитроглицерин, изокет, изосорбид и др.) — вводятся внутривенно для уменьшения нагрузки на миокард;
- антиагреганты (аспирин, клопидогрель) и антикоагулянты (гепарин, дикумарол, варфарин) — для профилактики тромбообразования, которое может спровоцировать развитие нового инфаркта;
- β-адреноблокаторы (обзидан, атенолол, ацебутол, анаприлин, пропранолол и др.) — для устранения тахикардии и уменьшения нагрузки на миокард;
- противоаритмические средства (ритмилен, дифенин, лидокаин, амиодарон и др.) — применяются при развитии аритмии для стабилизации деятельности сердца;
- ингибиторы АПФ (эналаприл, лизиноприл, рамиприл, каптоприл и др.) — используются для снижения артериального давления;
- снотворные и седативные средства (лоразепам, триазолам, диазепам, темазепам и др.) — применяются при необходимости устранения тревожного состояния и нарушений сна.
При необходимости план лечения может дополняться другими препаратами (антиаритмическими и гипотензивными средствами, блокаторами адренорецепторов сердечной мышцы и др.), подбор которых зависит от сопутствующих заболеваний больного.
Хирургическое вмешательство
При тяжелых формах инфаркта, отсутствии противопоказаний и достаточном оснащении лечебного учреждения пациенту могут проводиться такие направленные на восстановление кровообращения в зоне инфаркта малоинвазивные хирургические вмешательства как баллонная ангиопластика, аортокоронарное или маммарокоронарное шунтирование. Они позволяют больным избежать развития тяжелых осложнений и снизить риск наступления летального исхода.
При полной закупорке кровеносного сосуда и невозможности установки стента и при поражении клапанов сердца больному может проводиться открытая операция (со вскрытием грудной клетки). В таких случаях во время вмешательства производят замену клапанов на искусственные и после этого вводят стент.
Условия отдыха и питания
В первые сутки больному с инфарктом миокарда показано соблюдение строгого постельного режима — пациенту не рекомендуется любая двигательная активность (даже повороты тела в кровати). При отсутствии осложнений его постепенное расширение начинается с третьих суток.
В первые 3-4 недели после перенесенного инфаркта миокарда больному необходимо соблюдать низкокалорийную диету с ограничением животных жиров, продуктов с чрезмерным количеством клетчатки и азотистых соединений, соли и жидкости. В первые 7 дней после приступа пища должна подаваться в протертом виде, небольшими порциями (по 6-7 приемов в день).
Читайте подробнее «Питание после инфаркта миокарда».
Последствия и прогнозы
Большая часть летальных исходов при инфаркте миокарда наступает на протяжении первых суток. При поражении 50% сердечной мышцы сердце уже не может полноценно функционировать и у больного развивается кардиогенный шок и наступает летальный исход. В некоторых случаях и при менее обширных поражениях миокарда сердце не может справляться с возникающими нагрузками и у больного развивается острая сердечная недостаточность, которая может становиться причиной наступления смерти. Также неблагоприятный прогноз исхода болезни может наблюдаться при осложненном течении инфаркта миокарда.
Тяжесть клинической картины в первые дни после инфаркта определяется обширностью зоны поражения миокарда, реактивностью нервной системы и исходным состоянием мышцы сердца. Наиболее опасными и прогностически тяжелыми являются первые 3 суток заболевания, и именно в этот период от врача и медицинского персонала требуется максимум внимания.
В первые дни у больного могут развиваться такие тяжелые осложнения:
- отек легкого;
- коллапс;
- экстрасистолия;
- пароксизмальная, мерцательная или признаки синусовой тахикардии;
- мерцание желудочков;
- тромбоэмболия легочной артерии;
- внутрисердечный тромбоз;
- тромбоэмболии сосудов мозга, почек и др.;
- тампонада сердца;
- кардиогенный шок;
- тромбоэндокардит;
- острая аневризма сердца;
- обширный перикардит.
Достаточно опасными являются и последующие 2 недели после перенесенного инфаркта. После истечения острого периода прогноз на выздоровление больного становиться более благоприятным.
По данным статистики до госпитализации больного летальный исход в течение первого часа при инфарктах миокарда наблюдается примерно в 30% случаев. Смерть в условиях стационара в течение 28 дней происходит у 13-28% пациентов, а летальный исход в течение первого года после перенесенного инфаркта наступает в 4-10% (у лиц старше 65 лет — 35%) случаев.
Врач-кардиолог Петрова Ю.
- Борода не растет? Или она не такая густая и шикарная, как хотелось бы? Не все еще потеряно.
- Косметика и аксессуары для правильного ухода за бородой и усами. Зайдите сейчас!
menquestions.ru
Инфаркт миокарда - причины, признаки, первая помощь и лечение, реабилитация
Рубрика: Сосуды и сердце
Инфаркт миокарда и инсульт мозга — прочно занимают первое место в мире по смертности. Мы привыкли слышать, что кто – то из соседей, сослуживцев, родственников перенес инфаркт. Для нас это заболевание присутствует где-то рядом.
Что это такое? Инфаркт миокарда — это одна из форм ишемической болезни сердца (ИБС), которую вполне можно считать за осложнение, поскольку это состояние, при котором сердечная мышца испытывает резкую нехватку кислорода и питательных веществ.
Так, в 2011 году во всем мире от инфаркта умерло 13 миллионов человек. Это больше, чем население Дании и Израиля, вместе взятые. Если брать нашу страну, то в России показатель смертности от острого инфаркта миокарда побил все возможные и невозможные рекорды и, по данным 2012 года составил 587 случаев на 100 тысяч населения, включая стариков и младенцев. А это означает, что в течение года каждый из 165 человек, которых вы знаете, или которые прошли мимо вас, умрет от инфаркта.
В России 43% мужчин, погибших от этой болезни, уходят в расцвете сил, или, как говорит сухая статистика – «в экономически активном возрасте». Если же брать развитые страны – то там этот показатель вчетверо ниже.
Треть пациентов при инфаркте умирает в первые 24 часа от начала болезни. Отчасти это вызвано затягиванием срочной госпитализации, пока «не прихватит», поскольку 50% от их числа умирают до встречи с врачами.
Но даже если пациента успели доставить в стационар, и пролечили его, то после выписки, которая сделана по всем правилам и при нормализации анализов, в течение года умрет 5-15% выписанных, и каждый последующий год будет уносить жизнь каждого 20-го (5% в год). Поэтому ишемическая болезнь сердца, и ее самое грозное проявление – инфаркт миокарда – очень серьезное заболевание.
Больше заболевает и умирает мужчин, чем женщин. Так, инфаркт миокарда у женщин и у мужчин (частота встречаемости) соотносится, по разным данным, от 1:2 до 1:6, в зависимости от возраста. Что же это за болезнь, как она проявляется, и как ее лечить?
Что это такое?
Острый инфаркт миокарда – это быстрое омертвение, или некроз части сердечной мышцы, вследствие резкой недостаточности его кровоснабжения на данном участке.
Во избежание путаницы следует сказать, что инфаркт – это стандартный патологический процесс, вызванный закупоркой сосуда, приносящего к органу артериальную кровь. Так, возникает инфаркт почки, селезенки. Инфаркт мозга получил собственное имя – инсульт.
А инфаркт миокарда настолько значим по числу жертв, что его называют просто – инфаркт. Почему развивается эта патология?
Причины инфаркта миокарда и факторы риска
В том случае, если коронарные сосуды, которые несут кровь к сердцу, здоровы, то инфаркта не разовьется. Ведь его причиной является три следующих друг за другом события, и обязательное условие – наличие атеросклероза и бляшки внутри сосуда:
- Внешний выброс адреналина и ускорение коронарного кровотока. Это рядовая ситуация, например, волнение на работе, стресс, подъем артериального давления, либо физическая нагрузка, которая может быть совсем небольшой;
- Увеличение скорости крови в просвете коронарного сосуда повреждает и разрывает атеросклеротическую бляшку;
- После этого на месте разрыва кровь формирует прочный тромб, который выпадает при взаимодействии крови с веществом бляшки. В результате кровоток ниже места катастрофы либо прекращается, либо резко снижается.
Чаще всего распадаются недавно образованные, «молодые» и нестабильные бляшки. Проблема в том, что старые бляшки «сидят» прочно, даже если перекрывают 70% просвета сосуда, а молодые, которые перекрывают 40%, могут быть причиной. Что приводит к образованию бляшек?
Факторы риска
Вряд ли новые исследования могут добавить еще один фактор риска к существующим. Все они хорошо изучены:
- возраст мужчин старше 40 лет, женщин – старше 50 лет;
- наличие инфарктов, или внезапной сердечной смерти у родственников;
- курение;
- избыточная масса тела, или ожирение. Проще всего его определить по окружности талии: норма для мужчин не более 102, а для женщин – не более 88 см;
- гиподинамия и пониженная физическая активность;
- гиперхолестеринемия – повышенное содержание холестерина, его атерогенной фракции;
- наличие диагноза артериальной гипертензии, или гипертонической болезни;
- диабет;
- постоянные стрессы.
Как видно, только первые два фактора никак нельзя изменить — они являются немодифицируемыми. Но с остальными можно вполне справиться!
В том же случае, когда развивается инфаркт, то как же он протекает? Каковы его симптомы?
Первые признаки и симптомы инфаркта миокарда
Признаки инфаркта миокарда могут быть очень разнообразными. Но при постановке диагноза, забегая вперед, скажем, что кроме внешней картины болезни, учитываются данные ЭКГ, а так же результаты лабораторных исследований некоторых содержащихся в мышцах ферментов,попадающих в кровь при инфаркте
Характерные первые призаки инфаркта
Главный признак – это острая боль в груди (70-90% всех случаев). Она продолжается больше 20 минут, «накатывая» приступами. Каждый последующий приступ сильнее предыдущего.
- Характер боли — мучительный, давящий, грызущий, сжимающий. Сразу ясно, что боль «серьёзная, потому, что раньше такой не было»;
- Локализация боли – обычно за грудиной, или в проекции сердца (50%). В 25% случаев боли возникают на периферии: левая челюсть, лопатка слева, левая рука и кисть, левое плечо, позвоночник, и даже глотка;
- Сила боли, или интенсивность, различна. В тяжелых случаях больные не могут терпеть, стонут, но иногда боль бывает слабой или отсутствует вовсе. Чаще всего, это бывает при сахарном диабете, на фоне нарушения чувствительности вследствие полинейропатии. Бывает «запредельная» боль, которая не снимается даже морфином и промедолом, либо снимается неполностью;
- Длится боль никак не меньше 20 минут (минимум), но может продолжаться несколько суток, она не купируется нитроглицерином, либо исчезает на короткое время с возобновлением;
- К приступу приводит физическая нагрузка, от дефекации и застилания постели до тяжелой работы и полового акта, стрессы, выход из дома на мороз, купание в проруби, периоды сонного апноэ, при обильной трапезе и даже перевод тела от сидения к лежанию.
В довершение всего можем сказать, что инфаркт может возникнуть вообще, без всякой провокации, среди полного покоя.
Какие симптомы сопровождают приступ инфаркта?
Чаще всего возникают такие характерные спутники острого коронарного синдрома, как:
- беспокойство, общая слабость, или возбуждение;
- страх смерти, потливость, землистый цвет лица, резкая бледность;
- гастроинтестинальные признаки: тошнота, понос, рвота и вздутие в животе;
- кардиальные симптомы: лабильность пульса, нитевидный пульс, снижение давления;
- может появляться холодный пот.
Атипичные варианты течения
Кроме классического, «ангинозного» инфаркта миокарда с выраженной болью за грудиной, нужно уметь диагностировать основные «маски», или атипичные варианты. К ним относятся:
- Абдоминальный вариант. Есть полная уверенность, что проблема в «животе». Боль возникает в животе, в проекции желудка, в правом подреберье, сопровождается тошнотой и рвотой, вздутием живота;
- Астматический, который может быть проявлением острой сердечной астмы: удушье, одышка, а также кашель с пенистой мокротой розового цвета. Чаще свидетельствует об остром застое по малому кругу кровообращения. Это происходит часто при повторных процессах;
- Аритмический вариант. Почти все симптомы сводятся к нарушению сердечного ритма, боль выражена слабо;
- Церебральный, «инсультоподобный» вариант. При нем возникают «мушки» перед глазами, интенсивное головокружение, оглушенность, обморочное состояние, тошнота и рвота.
Эти варианты можно ожидать при диабете, у пациентов с инфарктами в анамнезе, а также в пожилом возрасте.
Стадии развития
Для того чтобы знать «врага в лицо», ознакомимся с периодикой течения болезни. Что происходит в сердечной мышце? Выделяется несколько этапов течения болезни:
- Развитие, или острейший период, до 6 часов после начала. Характеризуется самой яркой симптоматикой, в том числе на ЭКГ. К 6-му часу заканчивается формирование зоны омертвения миокарда. Это критическое время. Позже восстановить погибшие клетки уже нельзя.
- Острый период – до 7 дней. Именно на это время приходится наибольшее число осложнений, а в миокарде проходят процессы ремоделирования, или уничтожения макрофагами мертвой ткани и образование на месте некроза розовой, молодой соединительной ткани. Она всем хороша, но, увы, не может сокращаться, как мышца;
- Период заживления, или рубцевания. Рубец уплотняется и «взрослеет», этот период завершается через месяц после приступа;
- От месяца и далее после инфаркта определяется ПИКС, или постинфарктный кардиосклероз. Все те проблемы, которые сохранились к этому периоду (аритмия, сердечная недостаточность), скорее всего, останутся.
Первая помощь при инфаркте миокарда
Знания о первых симптомах инфаркта миокарда просто необходимы каждому. Вот потрясающие цифры:
- Если не обращаться к врачам, то в первый час развития инфаркта умирает 28% больных. В течение первых 4 часов погибает 40% пациентов, через сутки – половина всех пациентов будет мертва;
- Если взять даже Москву, то в течение первых 6 часов от начала оказываются в профильном отделении около 8% всех пациентов, а в США их 80%.
Почему люди не вызывают «скорую» сразу же, или хотя бы через полчаса после начала сильных, необычных болей? Потому, что русские люди непривычны к суете вокруг себя, а терпение русского народа безгранично. Тем не менее, при подозрении на инфаркт нужно немедленно сделать следующее:
- Взять себя в руки;
- Уложить больного в кровать или на диван, запретить вставать;
- Положить под язык нитроглицерин, затем, через 3 минуты повторно (если боль не отпускает), а затем – еще одну;
- Пока нитроглицерин действует, вызывается «скорая»;
- По возможности открыть окно, проветрить помещение;
- При наличии аппаратуры нужно измерить давление, посчитать пульс, проверить его на наличие аритмии;
- Дать понять человеку, что его не собираются бросать, успокоить его. Это очень важно, поскольку при инфаркте может быть страх смерти;
- Пациенту можно дать порошок аспирина, в дозе 325 мг;
- В случае низкого давления можно приподнять ноги, подложив под них что-либо.
На этом ваше участие в первой помощи при остром инфаркте миокарда окончено, и остается дождаться кардиобригады. Врачи сразу дают кислород, записывают ЭКГ, при выраженной боли вводят наркотические анальгетики, и при стопроцентной уверенности в диагнозе проводят на дому тромболизис, чтобы растворить тромб и дать возможность крови «пробиться» к страдающему участку сердечной мышцы.
Помните: омертвение (некроз) завершается через 6 часов, поэтому только в пределах этого времени нужно восстанавливать кровоток (реканализировать) тромб. Поэтому идеальным вариантом будет прибытие врачей не позже первого часа после начала болезни.
Но как диагностировать инфаркт? Что помогает врачам поставить правильный диагноз?
Диагностика — ЭКГ, анализы и УЗИ
Прежде всего, предполагают диагноз инфаркта, опираясь на жалобы, осмотр и анамнез пациента (наличие факторов риска, стенокардии). Инструментальная диагностика классического острого коронарного тромбоза довольно простая.
Проводят запись ЭКГ. Одним из характерных признаков значительной зоны некроза является патологический зубец Q. ЭКГ нужно записывать через каждые 15 минут, а в отделении проводится постоянный мониторинг ЭКГ. Этот метод определяет локализацию зоны некроза. Можно измерить ее глубину (от поверхностной, до сквозной, или трансмуральной), а также стадию развития процесса (смотрите расшифровку ЭКГ).
В диагностике острого инфаркта миокарда большую помощь оказывает определение уровня ферментов: КФК-МВ, креатинфосфокиназа, которая повышается через 3 часа после начала некроза, достигает максимума к концу первых суток, а еще через сутки возвращается к норме. Исследуются тропонины, проводится тропониновый тест. В общем анализе крови повышается СОЭ и лейкоцитоз.
Также в диагностике применяются УЗИ сердца, и другие методы исследования.
Опасность осложнений
Известно, что от неосложненного инфаркта человек, в принципе, не умирает. Смерть возникает от осложнений. Какие осложнения бывают у коронарного тромбоза? Разве мало омертвевшего участка сердца? Оказывается, мало. Инфаркт может осложниться:
- Отеком легких (одышка, цианоз, холодный пот, кашель с пенистой мокротой, хрипы, пена изо рта);
- Кардиогенным шоком, развивающимся на фоне обширного инфаркта и связаный со снижением функции сердца — включает в себя болевой и аритмический шок;
- Фибрилляцией желудочков, являющаяся самым опасным нарушением ритма. Без дефибрилляции неизбежен летальный исход. Развивается уже в первые часы после начала инфаркта;
- Желудочковые экстрасистолы, идиовентрикулярный ритм и другие аритмии;
- Нарушения проводимости импульса и тяжелые блокады;
- Асистолия (полное электрическое «молчание» сердца);
- Разрыв сердца (стенки левого желудочка). Возникает при обширной трансмуральной зоне некроза;
- Внутриполостной тромбоз;
- Разрыв межжелудочковой перегородки и отрыв папиллярных мышц, сердечных клапанов.
Кроме этих очень тяжелых осложнений, некоторые из которых, безусловно, смертельны, может возникнуть некроз миокарда в правом желудочке, как осложнение некроза слева.
В довершение всего, после попадания в кровь большого количества мышечных структур развивается синдром Дресслера, связанный с аутоиммунным воспалением, и проявляется лихорадкой, полиартритом и перикардитом. Он возникает спустя 2 недели после инфаркта.
Для того чтобы избежать осложнений, в том числе, смертельных, нужна как можно более ранняя госпитализация при инфаркте миокарда.
Грамотное лечение острого инфаркта миокарда имеет свои цели. Мы не будем здесь говорить о купировании болевого синдрома, о подаче кислорода или действиях при внезапной остановке сердца. Расскажем о принципах лечения обычного и неосложненного инфаркта миокарда в самой общей и доступной форме.
Тромболизис
Если попытаться растворить свежий тромб, то шансы на восстановление 55% зоны некроза имеются в первые 1,5 часа от начала инфаркта, к концу 6 –го часа этот процент снижается до 15%. При более позднем обращении к врачу тромболизис проводить бессмысленно.
Вдумайтесь: задержка тромболизиса на полчаса сокращает жизнь пациента на год, а часовая задержка приводит к увеличению риска смерти на 20% в год даже через 5 лет после инфаркта.
Гепарин и антикоагулянты
Известно, что неделя применения гепарина уменьшает летальность на 60%. При этом текучесть крови увеличивается, и предотвращаются тромботические осложнения, например, внутри камер сердца. В настоящее время используются низкомолекулярные гепарины.
Антитромбоцитарная терапия
Предупреждает возникновение новых тромбов. Для этого применяется «сердечный» аспирин в дозе от 75 до 325 мг. Высокоэффективным является клопидогрель, который назначают после болезни в течение года.
Нитраты
Эти препараты облегчают работу сердца, снижают спазм сосудов и снижают нагрузку на сердце, улучшая отток от него, поскольку происходит депонирование крови в сосудах кожи, мышц. Препараты принимают как в виде ингаляционного спрея, так и в виде таблеток и инфузий.
БАБ (бета-адреноблокаторы)
Предохраняют сердце от повышенной работы в случае выброса адреналина в кровь. В результате потребность сырца в кислороде не увеличивается, ишемии не возникает, сердцебиения нет. Этот режим работы сердца можно назвать «энергосберегающим».
Ингибиторы АПФ
Кроме того, что ингибиторы ангиотензинпревращающего фермента предупреждают повышение давления, они снижают потребность миокарда в кислороде, а также профилактируют появление атеросклеротических бляшек, и замедляют их рост. В итоге они снижают риск повторного инфаркта и смертность.
Кроме этих препаратов, которые назначаются в разных комбинациях почти всем пациентам, назначают статины, корригирующие жировой обмен (после выписки), блокаторы кальция, блокаторы рецепторов альдостерона у пациентов с выраженным снижением систолического выброса.
Хирургическое лечение
При остром инфаркте миокарда может быть выполнено:
- ЧБКА, или чрескожная баллонная коронарная ангиопластика. Она позволяет восстановить кровоток и имплантировать стент, является альтернативой тромболизису. Недостатком служит невозможность выполнить ЧБКА спустя 12 и более часов от начала инфаркта, а также высокая стоимость. Смыслом операции является механическое расширение сосуда в зоне тромбоза, «вдавливание» тромба в стенку сосуда и установка жесткой трубочки – стента.
- АКШ, или аортокоронарное шунтирование. Как правило, его проводят не ранее, чем через неделю после развития тромбоза, в связи с высоким риском ранних осложнений. Смысл операции в наведении новых сосудистых «мостов» и улучшении васкуляризации миокарда.
- Внутриаортальная баллонная контрпульсация. Это способ разгрузки сердца и в систолу, и в диастолу, с помощью установки баллона в аорту. Проводится при кардиогенном шоке, разрыве перегородки и расценивается, как временное действие перед операцией.
Реабилитация после инфаркта миокарда
Мы достаточно рассказали о том, что это такое – инфаркт миокарда, и каковы могут быть последствия и прогноз при несвоевременном обращении за срочной помощью. Реабилитация после инфаркта миокарда ставит своей целью снизить социальные, физические и даже психологические последствия болезни, и предотвратить возможность рецидива и иных фатальных осложнений.
Известно, что в отличие от инсульта, после инфаркта около 80% через полгода возвращаются к нормальной (в быту) жизни, а в случае легкого течения– через 2-3 месяца. Что касается профессиональной реабилитации, то перенесшие инфаркт пациенты уже не могут работать летчиками, машинистами, диспетчерами, на других ответственных работах.
Важным составляющим реабилитации является лечение постинфарктной депрессии, которая встречается у каждого 20-го пациента.
Физическая реабилитация предусматривает увеличение двигательной активности, которая при грамотном подходе (ЛФК) может на четверть уменьшить смертность.
- Главным в реабилитации является выделение четырех функциональных классов, и соответствие программ их возможностям.
Пациенты должны иметь различный уровень физической активности, в зависимости от тяжести состояния, наличии постинфарктной стенокардии, аритмий. Так, 1 класс не имеет бытовых ограничений, а у пациентов 4 класса любая физическая активность провоцирует приступы стенокардии.
Также важным является питание, профилактика увеличения массы тела, прием дезагрегантов, статинов под контролем биохимических анализов крови, поддержка нормального уровня артериального давления и лечение сопутствующих заболеваний – например, диабета или артериальной гипертонии.
Только так можно снизить риск рецидива инфаркта миокарда и его отдаленных осложнений.
zdravlab.com